Синусовая аритмия сердца — что это такое… Причины, диагностика и лечение

В статье рассмотрим, что это — синусовая аритмия сердца.
Сердечная деятельность у людей в норме характеризуется бесперебойностью и ритмичностью. В том случае, если в миокарде произошли какие-нибудь органические изменения или же оказано на сердце внешнее воздействие, происходит сбой ритма. Ввиду сложного устройства этого органа могут наблюдаться разные расстройства в ритме: различаются тахикардии и брадикардии, которые по локализации бывают предсердными, желудочковыми и узловыми. К возникновению патологии причастны разные факторы. Клиническое проявление заболевания отличается своей динамикой развития и выраженностью. Чтобы понять, чем опасна синусовая аритмия, необходимо разобраться в причинах ее формирования и в том, какой симптоматикой проявляется данное патологическое состояние. После этого врачи проводят грамотную медикаментозную коррекцию.

Синусовая аритмия сердца — что это такое?
Такая аритмия является расстройством в сердечном ритме, связанным с изменением работы синусового узла. Проводящая сердечная система состоит из комплексных составляющих, а именно из волокна, узлов и различных пучков. Предводителем выступает синоатриальный узел, располагающийся в правом предсердии. Из него посылаются импульсы в предсердный желудочковый узел. После сигнал распространяется по желудочкам.
Любой сбой частоты биения или последовательности работы камер сердца обозначают как аритмию. При этом может меняться темп прохождения электрических импульсов по мышечным тканям сердца, в результате чего врачи выделяют:
- Стандартный синусовый ритм, при котором ЧСС у взрослых составляет от шестидесяти до девяноста ударов в минуту.
- Ускоренный тип, на фоне чего ЧСС у взрослых пациентов составляет от ста ударов в минуту и выше.
- Замедленный тип, при котором ЧСС у взрослого составляет от пятидесяти ударов в минуту и ниже.
Не все пациенты точно знают, что это. Синусовая аритмия сердца по классификации определяется в форме нарушения автоматизма, отличающегося номотопным происхождением, то есть водителем ритма выступает синусовый узел. Это оказывает влияние на более умеренные симптомы, если проводить сравнение с синдромом слабости узла. Немаловажным значением в интенсивности проявлений патологии обладают предрасполагающие факторы. При условии правильной тактики лечения патология очень редко дает серьезное осложнение. Что значит синусовая аритмия сердца и как она проявляется?
Симптоматика развития
В основном эта болезнь проявляется в качестве дыхательной формы, характерной для детей, молодежи и подростков. Больные часто отличаются повышенной чувствительностью, а вместе с тем возбудимостью и интенсивным восприятием. Таким образом, для патологического состояния свойственно следующее:
- Нечастый сбой ритма деятельности сердца.
- Возникновение дискомфорта и боли в грудной клетке.
- Появление сердцебиения или, наоборот, замирания сердца.
- Присутствие волнения и беспокойства.
Кроме того отмечают вегетососудистое проявление в виде потливости, покраснений или побледнения кожи рук, лица, а на груди могут отмечаться красные пятна наряду с дрожью в конечностях. В сложных примерах пациенты ощущают у себя приступы по типу панической атаки, когда увеличивается тревожность, возникает страх смерти, начинает попросту не хватать воздуха. Частое сердцебиение многими пациентами в особенности плохо переносится.
В первом случае мозг плохо снабжается кровью, из-за чего появляется головокружение с полуобморочными и обморочными состояниями. При учащенном сердцебиении формируется раздражительность с усталостью. В обоих вариантах понижается работоспособность, в связи с этим не стоит допускать развитие патологии до такой стадии. Теперь поговорим о причинах и установим, какие факторы способствуют формированию выраженной синусовой аритмии сердца. Причины развития заболевания рассмотрим далее.

Причины
Подобно другим патологиям сердца синусовая аритмия возникает у людей из-за внешних и внутренних факторов. Четкое выяснение причины позволяет назначать эффективное лечение, а в последующем организовывать правильную профилактику недуга. Кардиальные заболевания в большинстве случаев наблюдают у людей после пятидесяти-шестидесяти лет. К основным причинам синусовой аритмии сердца относят:
- Наличие инфекционных процессов, затрагивающих миокард сердца. Это могут быть эндокардиты и миокардиты, переходящие на мышечные ткани сердца.
- Возникновение кардиомиопатий, сопровождающихся нарушением структуры миокарда, а вместе с тем его рубцеванием или разрастанием соединительных тканей, постепенно замещающих мышечные волокна.
- Присутствие ишемических болезней сердца, в особенности инфаркта миокарда, когда наблюдается сбой автоматизма сердца. Сюда же относят постинфарктный кардиосклероз.
- Сердечные пороки, изменяющие нормальную сердечную структуру, в результате чего камеры растягиваются, утолщаются и нарушается автоматизм важного органа наряду с возбудимостью и проводимостью импульсов.
Пороки сердца рассматривают как в качестве приобретенных, так и врожденных. Первые зачастую развиваются во взрослом возрасте, а врожденные определяют у младенцев, в связи с этим подобная сердечная патология в сочетании с синусовой аритмией может наблюдаться даже у совсем маленьких детей. Далее поговорим о том, как протекает синусовая аритмия сердца у взрослых и детей.
Проявления недуга у взрослых
Распространение такой патологии неоднозначно. Ее встречают в двух формах: в виде синусовой недыхательной аритмии и синусово-дыхательной.
Первую считают патологией, так как развивается она в основном у взрослых и очень часто среди пожилых людей. Синусовая аритмия сердца у взрослых отличается клиническими характерными проявлениями. В зависимости от ее течения выделяется постоянный сбой ритма и периодический, который встречают у взрослых пациентов время от времени.

У детей
Синусовую аритмию сердца у ребенка считают функциональным расстройством, которое преимущественно встречается среди маленьких детей и у молодежи.
У новорожденных деток это заболевание, как правило, связано с гестозом в период беременности, ранними родами, с гипоксической патологией нервной системы. Помимо всего прочего, в развитии нарушения ритма роль играет наличие органического поражения мышечных тканей органа. Родители могут замечать капризность наряду с быстрой усталостью у ребенка, у которого при кормлении грудью может возникать сильная одышка.
У более взрослого ребенка синусовая аритмия сердца чаще всего возникает по дыхательному типу. В некоторых случаях отмечают недыхательную форму, которая может проявляться слабостью, фиксируется бледность, физические упражнения становится тяжело выполнять. Ребенок может часто жаловаться на боль в сердце и перебой в его деятельности.
В большинстве ситуаций прогноз по заболеванию носит благоприятный характер, но многое может зависеть от основных патологических процессов. В том случае, если это, к примеру, врожденный или приобретенный порок, то чем раньше начато его лечение, тем менее выраженной окажется аритмия. Это же относят к другим внешним и кардиальным факторам.
Любые виды аритмии, бессимптомная форма в том числе, должны контролироваться кардиологом, для этого больному необходимо вовремя проходить все осмотры и при наличии необходимости корректировать терапию.
Диагностика
Первые проявления заболевания определяются на приеме у врача. Внешний осмотр может указывать на присутствие бледности кожных покровов и синюшности носогубного треугольника. В рамках выслушивания прослушивают неправильный ритм. Подсчеты ЧСС указывают на учащение или, наоборот, замедление ритма, которое незначительно в сравнении с фибрилляцией или мерцанием.
Базовыми диагностическими методиками определения аритмии считают электрокардиографию и холтеровское мониторирование, которое контролирует показатели электрокардиограммы и артериального давления. В ходе диагностики важно отличать недыхательную форму синусовой аритмии от синусового дыхательного типа. Для этого регистрируют сердечный ритм, и в том случае, если он не ассоциирован с фазой дыхания, то это значит, что речь идет о синусовом виде патологии. К основным ЭКГ-признакам всех видов данного заболевания относят:
- Перед комплексами QRS определяют зубец Р, что свидетельствует о синусовом ритме.
- Интервалы RR между собой могут отличаться не менее чем на десять процентов, что говорит о неправильной сердечной деятельности.
- Частота сокращений повышена, понижена или нормальная.
Дополнительными методиками диагностики выступают лабораторные, а вместе с тем и инструментальные варианты исследования. При данном заболевании они помогают уточнять протекание недуга: постоянное или транзиторное. Для этого назначают анализы мочи, биохимию крови, УЗИ-сердца и ЭхоКГ. В зависимости от специфики базового заболевания врачи могут проводить коронарографию (при ишемической болезни) или рентгенографию грудной полости (в случае недостаточности сердца).
Как лечить синусовую аритмию?

Лечение патологии
Терапия этой болезни, как правило, включает в себя несколько следующих ключевых этапов:
- Кардиологическим больным требуется пересмотреть привычный образ жизни и, следуя врачебным рекомендациями, откорректировать его. В том случае, если определяется недостаточность сердца, надо обязательно ограничивать потребление соли и воды. Не допуская сердечную перегрузку, можно заметно снижать вероятность развития аритмии. При наличии ишемического недуга требуется отдавать предпочтение нежирной пище и желательно по возможности не жареной. Растительный жир должен заменять животный. Правильная диета помогает уменьшать развитие атеросклероза артерий, который способствует развитию ишемизации миокарда.
- Медикаментозное лечение синусовой аритмии сердца должно быть направлено на основное заболевание, а также на уменьшение проявления аритмии. К примеру, анемическую патологию корректируют железосодержащими препаратами в форме сорбифера. Критический показатель гемоглобина поднимают внутривенным введением соответствующих средств либо цельной крови. Тиреотоксикоз корректируют соответствующими медикаментозными препаратами, которые уменьшают количество гормонов щитовидки в крови. Отравления наряду с лихорадкой и интоксикацией также должны подлежать своевременной терапии, как правило, введению капельно объемовосполняющих препаратов, что благоприятно отразится на деятельности сердца. Как лечить синусовую аритмию, расскажет врач.
- Хирургическую терапию проводят только в крайних случаях, когда лекарственное действие пациенту не помогает. Так, ликвидация узлов щитовидки позволяет понижать концентрацию в крови гормонов и нормализует работу сердца. Тяжелые сердечные пороки потребуют в обязательном порядке проведение кардиопластики. При затяжной и не поддающейся лечению лекарствами брадикардии назначают установку электрокардиостимулятора. В целях восстановления здорового коронарного кровообращения врачи проводят аортокоронарное шунтирование.
Как лечить синусовую аритмию сердца препаратами?
Препараты
В терапии синусовой аритмии используют различные схемы и комбинации медикаментозных препаратов. Наиболее распространенными считают следующие категории лекарственных средств:

- Применение ингибиторов АПФ. Ими подавляется ангиотензинпревращающий фермент. Эти лекарства рекомендуют всем больным, которые страдают артериальной гипертензией и недостаточной деятельностью сердца. В зависимости от показания может быть назначен «Лизиноприл» или препарат «Престариум» (по 5 миллиграмм в сутки). Помимо этого врачи нередко в подобных случаях прописывают «Валз» (в среднем по 60 грамм) или «Лористу» (по 50 миллиграмм в день).
- Использование бета-адреноблокаторов показано при тахикардии, когда у пациента наблюдается частое сердцебиение. Некоторые медикаменты могут резко понижать давление, поэтому их назначают с осторожностью. Как правило, применяют «Эгилок» по 25 грамм в сутки и «Коронал» по 5 миллиграмм в утренний прием.
- Применение диуретиков эффективно в лечении недостаточности сердца, возникшей на фоне кардиосклероза или при миокардите. Чаще всего используют при лечении «Индапамид» по 2 миллиграмма или «Верошпирон» по 35 миллиграмм в сутки.
Профилактика при данной патологии
Многим интересно, можно ли избежать развития данного недуга. Все возможно, если заботиться о своем здоровье правильно.
Профилактические меры являются эффективными в случае синусовой эпизодической аритмии. Такие меры помогают также снижать вероятность возникновения приступов заболевания. Итак, следует выполнять такие рекомендации:
- Стараться находиться на свежем воздухе больше.
- Нельзя отказываться от физических нагрузок, а требуется выполнять посильные упражнения.
- В случае отсутствия противопоказаний надо заниматься пешими прогулками, а кроме того, плаванием.
- Важно избегать психоэмоциональных перенапряжений.
- Нужен своевременный отдых и ночной сон не менее восьми часов (в особенности это актуально для детей).
Чем опасна синусовая аритмия сердца?
Чем опасно данное заболевание?
Физиологическая аритмия, как правило, не несет угрозы для здоровья человека. У людей, находящихся в молодом возрасте, прогноз в целом благоприятный. В случае остальных видов болезни сценарий последующего развития патологии определяется природой базового заболевания. Эта болезнь опасна риском внезапной остановки сердца, инсультом, инфарктом, недостаточностью органа, нарушением кровообращения, тромбоэмболией и комой.
Что свидетельствует о наличии недуга у подростка?
В целом симптомы болезни у детей, которые старше одиннадцати лет, не имеют значительных отличий от тех, что характерны взрослой аритмии. Но синусовая аритмия сердца у подростков может возникать, как правило, внезапно, и при этом далеко не всегда рядом могут оказаться взрослые, чтобы успеть оказать помощь. К тому же для детей появление незначительного учащения сердцебиения поводом для беспокойства не считается, поэтому взрослым надо следить за самочувствием чада, чтобы предотвратить переход этого недуга в хроническую фазу.
Исходя из факторов формирования заболевания, симптоматика делится на субъективные и медицинские причины. Среди характерных признаков развития данной сердечной патологии у подростков можно назвать:
- Появление сильных головокружений.
- Наличие кратковременных и длительных обмороков.
- Возникновение мышечной слабости и чувства постоянной усталости.
- Присутствие существенных колебаний показателя частоты сердечного сокращения (сердце может то биться очень часто, то вовсе замирает на несколько секунд).
- Возникновение тяжести и болезненных ощущений в груди.
- Появление усиленного потоотделения. Хотя в период подросткового возраста многие страдают из-за потливости, нередко подобное свидетельствует о наличии проблемы с функционированием миокарда.
Синусовая аритмия и армия
Как связаны синусовая аритмия сердца и армия? Берут ли молодых людей служить с такой болезнью?
Все напрямую зависит от клинической выраженности сердечных и сосудистых патологий, то есть оценивают общее состояние призывников. В частности, для того чтобы человек от военной службы был освобожден, должны иметься очень веские основания.
Берут ли в армию при синусовой аритмии сердца?
Можно наблюдать несколько путей развития ситуации:
- Аритмия выступает основным заболеванием и может стать причиной угрожающих жизни состояний.
- Аритмия является осложнением иного заболевания, которое опасно для жизни и здоровья.
Кардиальный тип нарушения сердечного ритма служит частой причиной признания непригодности для службы. Необходимо диагностировать стойкую сердечную боль с выраженным вегетососудистым нарушением.

В подобных случаях стойкая или пароксизмальная тахикардия становится поводом для признания призывников непригодными. Если возникает вопрос о том, берут ли в армию с синусовой аритмией сердца, тогда оценивают степень выраженности сердцебиения. При наличии желудочковой тахикардии армия нередко противопоказана. Одновременно синусовая функциональная аритмия наряду с редкими одиночными экстрасистолами не являются причинами признания призывников непригодными или вручения им отсрочки.
Мы рассмотрели, что это — синусовая аритмия сердца.
Синусовая аритмия сердца что это такое у взрослых лечение
Главная » Аритмия » Синусовая аритмия сердца что это такое у взрослых лечениеЧто такое синусовая аритмия, симптомы, лечение, диагностика
Синусовая аритмия – состояние, характеризующееся разными промежутками между сердечными сокращениями. В норме учащение или замедление сердечного ритма напрямую связано с работой дыхательной системы. Учащение сердцебиения происходит при физической нагрузке, а в состоянии покоя отмечается закономерное замедление ритма. Изменение синусового ритма проявляется в виде брадикардий и тахикардий. Брадикардия – это снижение частоты сердечных сокращений до 60 ударов и менее. Тахикардия – учащение сердечного ритма свыше 100 ударов в минуту. Нормальные показатели колеблются в промежутке от 60 до 100.
Причины нарушения ритма сердца.
Довольно часто синусовая аритмия обуславливается нехваткой таких элементов, как кальций, калий и магний. При дефиците магния и калия мышца сердца плохо расслабляется, в результате чего она не получает необходимого количества кислорода. Кроме того, нарушения ритма сердца могут развиваться на фоне заболеваний щитовидной железы, инфекционных заболеваний, при переохлаждении, повышении артериального давления, передозировки лекарственными препаратами, неврозов.
Диагностика аритмии.
Основной метод диагностики различных нарушений ритма – ЭКГ. Однако данный метод информативен только при записи ЭКГ непосредственно в момент приступа аритмии. При наличии жалоб у пациента, которые могут говорить о наличии нарушений ритма сердца, дополнительно проводят специальные пробы. Например, если у пациента имеются жалобы на частые головокружения и обмороки, проводят тестирование, которое заключается в надавливании на каротидные синусы ( специальные точки в области сонных артерий).
Наиболее точную картину работы сердца дает метод суточного мониторинга, когда специальный датчик в течение суток записывает ЭКГ.
Лечение и профилактика аритмии.
Профилактика нарушений ритма сердцебиения в первую очередь заключается в здоровом образе жизни, наличии умеренных физических нагрузок. Полезными видами спорта считаются плавание и пешие прогулки. Активные виды спорта, такие как ходьба на лыжах, бег, езда на велосипеде, не показаны. Необходимо следить за показателями уровня сахара и холестерина в крови. Не допускать их повышения. Следует исключить из рациона питания кофе, алкоголь. Предпочтение лучше отдать легкой растительной пище, с включением продуктов, богатых калием и магнием (сухофрукты, мед, орехи, тыква). Восполнение дефицита микроэлементов также возможно с помощью специальных препаратов, таких как Панангин. Немаловажным фактором является также отсутствие стрессовых ситуаций, своевременное снятие нервного напряжения.
Медикаментозное лечение направлено, как правило на лечение причины, то есть того заболевания, на фоне которого возникли нарушения ритма сердца. В тяжелых случаях, когда не помогает медикаментозная терапия, прибегают к хирургическому вмешательству – установке кардиостимулятора.
www.xn—-8sbbndbmiywh5al7e.xn--p1ai
Что такое синусовая аритмия сердца?
Синусовая аритмия – это нарушение ритма сокращений сердца, при котором сердечная мышца сокращается через неравные промежутки времени, но последовательность сокращений разных частей миокарда сохраняется. Это нарушение может возникать при глубоком дыхании (синусовая дыхательная аритмия), или при заболеваниях сердца. Чаще наблюдается у взрослых, особенно после 40-ка. Нарушение хорошо диагностируется с помощью ЭКГ, даже когда протекает практически бессимптомно.
Природа аритмии и основные симптомы
Прежде, чем решать, что делать при аритмии, нужно понять, как такое явление возникает и за счет чего, разобраться, что значит выраженная умеренная формы аритмии.
Аритмия как физиологическое явление
Нарушение ритма – не всегда признак болезни сердца. Даже у здорового человека наблюдаются постоянные сбои сердечного ритма. Они связаны с изменениями условий среды и являются частью ответной реакции на эти изменения. Например, при физической нагрузке, резкой смене положения тела или нервном напряжении ритм сокращений сердца учащается. Непосредственно на деятельность сердца влияет концентрация адреналина в крови и возбуждение симпатической нервной системы. Этот процесс тесно связан с регуляцией дыхания, особенно у юных людей и взрослых до 30-ти лет.
Патологическая синусовая аритмия
Если сбой ритма наблюдается у человека, не испытывающего ни стресса, ни физических нагрузок, ни нарушений дыхательного ритма, принято говорить о патологической аритмии. Нередко она возникает при дефиците магния и калия. Ионы этих металлов должны постоянно присутствовать в плазме крови, чтобы обеспечить нормальное расслабление миокарда и отток воды и натрия из его клеток. Если ионов мало, происходит отёк сердца, расслабление замедляется, и ритм сбивается, что приводит к сердечной недостаточности. В свою очередь, причиной нехватки ионов металлов могут выступать и неправильное питание, и нарушения кровоснабжения сердца, и даже инфекционные болезни. Установить точную причину может только специалист по результатам обследования.
Симптомы и диагностика
Первичную диагностику заболевания можно провести по ряду характерных признаков, но для постановки точного диагноза обязательно нужна ЭКГ. Так же наряду с ЭКГ нередко приходится делать ЭхоКГ, которая позволяет определить структурные изменения сердечной мышцы и клапанов. Помимо ЭКГ и ЭхоКГ применяется анамнез жизни пациента (какие были заболевания, какие принимал лекарства и другие препараты, какой образ жизни ведёт и т.д.), анамнез жалоб (боли, стеснённость дыхания), физикальный осмотр (цвет кожи, наличие хрипов при дыхании и прочее). Если есть подозрение, что предпосылкой развития аритмии стала инфекция, нужно делать анализ крови и мочи.
Симптомы синусовой аритмии следующие:
- Боли в сердце;
- Одышка;
- Чувство пульсации в области висков и в грудной клетке.
Если у пациента выраженная синусовая аритмия, возможна потеря сознания. Это означает повышенную опасность для пациента. Умеренная же напротив, может проходить вообще без симптомов, а значит, почти не представляет угрозы. ЭКГ при этом диагнозе меняется следующим образом: интервалы R-Rстановятся неравномерными, причём разница между самым длинным и самым коротким интервалом превышает 0,1 секунды. Так же ЭКГ может показать изменение формы и амплитуды P-зубца, в работе миокарда могут появляться паузы.
Причины заболевания и борьба с ними
Существует целый ряд причин, вызывающих аритмию. Наиболее распространённые из них следующие:
- Нехватка в рационе калия и магния;
- Возрастные изменения;
- Кислородное голодание;
- Инфекционные заболевания сердца и других органов.
Большинство из этих причин поддаются устранению. Так, дефицит ионов металлов восполняется за счёт простой смены рациона. Калий содержится в огурцах, шпинате, чесноке, чёрной смородине, бананах и картофеле, магний – в гречке, фисташках, горчице, горохе и ячневой крупе. Значит, если причиной аритмии послужил именно дефицит ионов металлов, нужно начать употреблять эти продукты, и ритм работы сердца восстановится. При остром дефиците металлов – дополнить изменения в рационе препаратами калия и магния, но делать это осторожно, чтобы не получить передозировки за счет сочетания нескольких источников микроэлементов.
Чтобы как можно дольше сохранить своё сердце от старения, достаточно вести здоровый образ жизни, есть больше растительной пищи и меньше животных жиров, регулярно проходить обследования (ЭКГ и пр.) Для борьбы с кислородным голоданием применяют проветривание помещения, прогулки на свежем воздухе, физические упражнения, связанные с интенсивным дыханием (бег, плавание и др.), а так же специальные кислородные коктейли, которые делают во многих санаториях и фитнес-центрах. А вот от инфекционных заболеваний нет ни единственного лекарства, ни единой стратегии защиты. Здесь применяются специфические противовирусные и антибактериальные препараты, а после победы над инфекцией ЭКГ обычно показывает нормальный ритм сердечных сокращений.
что это такое. Что можно и нельзя делать при аритмии.
Аритмия – одно из самых частых кардиологических заболеваний, при котором увеличивается или сокращается ритм сердца под действием внешних неблагоприятных факторов. К этим факторам можно отнести простуду, переутомление, прием алкоголя и прочее. В этом случае даже у здоровых людей изредка проявляются симптомы заболевания. Среди сердечно-сосудистых заболеваний особое место занимает нарушение ритма, которое в медицинской терминологии обозначается как “аритмия сердца”. Чаще всего эта болезнь не опасна, но иногда могут быть нежелательные последствия в виде оперативного вмешательства, которое позволяет улучшить качество жизни больного.
В нормальном состоянии сердце сокращается ритмично, приблизительно с одинаковой частотой, которая в покое должна определяться в пределах от 60 до 90 уд/мин. Подобный показатель характерен для взрослых, поскольку у детей в норме определяется более высокая ЧСС, примерно 70-140 в зависимости от возраста (чем меньше ребенок, тем выше частота сердечных сокращений, находящаяся у новорожденных в пределах 110-140 уд/мин.).
Википедия отмечает, что “аритмия — любой ритм сердца, отличающийся от нормального синусового ритма (ВОЗ, 1978)”.
Иногда такое нарушение может рассматриваться как вариант нормы, и тогда говорят о физиологической аритмии. При ее наличии даже армия не противопоказана. В других ситуациях расстройство ритма является патологией, которая при отсутствии адекватного лечения может привести к серьезным осложнениям.
Видео: Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
Нормальная сердечная деятельность
Человеческое сердце разделено на четыре камеры, две с которых наполняются артериальной кровью, а две — венозной. Верхние отделы принято называть предсердиями, а нижние — желудочками. Ток крови движется от вен через предсердия к желудочкам и затем к артериям. Продвижение крови указанным путем происходит за счет сердечных сокращений.
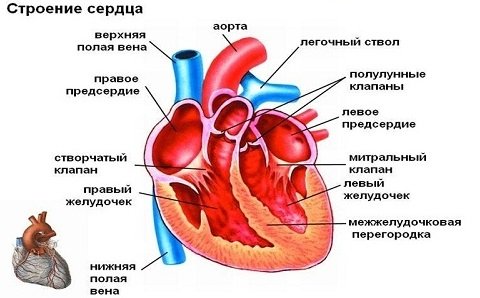

Обеспечением своевременных сокращений сердца занимается проводящая система. Ее главный водитель — синусовый узел, расположенный в верхнем правом углу правого предсердия (точнее, возле ушка предсердия). Сгенерированный в этом участке небольшой группой кардиомиоцитов электрический импульс передается по волокнам левому предсердию и далее по ниже расположенному атриовентрикулярному узлу, проходит по пучку Гиса и волокнам Пуркинье к желудочкам. Таким образом, сначала сокращаются предсердия, а потом — желудочки.
Тренированное сердце, например у людей, любящих спорт, может сокращаться менее часто, чем у обычного человека. Это связано с увеличенной массой миокарда за счет постоянных спортивных упражнений. Подобное позволяет сердцу делать более сильные выбросы в кровеносное русло. Поэтому в таких случаях ЧСС может составлять 50 уд/мин и менее, при этом будет считаться вариантом нормы поскольку не вызывает негативные последствия.
В случае с расстройством ритма Википедия указывает, что “термин “аритмия” объединяет различные по механизму, клиническим проявлениям и прогностическим нарушениям образования и проведения электрического импульса”.
Причины
Заболевание зачастую связано с кардиологическими патологиями, для которых характерно изменение структуры органа (деструкция, ишемия, гипотрофия и пр.). Расстройство ритма чаще всего выступает в роли осложнения при недостаточной деятельности сердца, ишемической болезни, кардиальных миопатиях, врожденных и приобретенных пороках, воспалении миокарда.
При воздействии некоторыми лекарственными веществами также возникает аритмия. В частности, неправильное использование сердечных гликозидов, диуретиков, симпатомиметиков, антиаритмических средств с проаритмическим действием способно привести к нарушению ритма различной степени выраженности.
В некоторых случаях последствия простой нехватки тех или иных микроэлементов выражаются развитием аритмии. Подобное чаще всего встречается при гипокалиемии, гипомагниемии, гиперкалиемии и гиперкальциемии.
Стоит помнить о явном вреде плохих привычек таких как курение, прием алкоголя и наркотических веществ. Подобные вещества способны оказывать токсическое воздействие на сердце и сосуды. В результате — нежелательные последствия в виде не только аритмии, но и более тяжелых заболеваний.
Факторы риска
С каждым годом диагноз “аритмия” все чаще выставляется больным различных возрастных категорий, что в первую очередь связано с факторами риска. Аритмией болеют взрослые и дети. Выявление той или иной причины болезни лежит в основе различных методов диагностики и скрининг-тестов. Также грамотное их использование позволяет проводить эффективную профилактику.
- Генетическая предрасположенность. Некоторые аритмии, по типу синдрома Вольфа-Паркинсона-Уайта, являются наследственными заболеваниями. Другие связаны с врожденными пороками.
- Патологии щитовидной железы. Этот эндокринный орган серьезно влияет на работу сердца. Щитовидная железа вырабатывает гормоны, ускоряющие или замедляющие метаболические процессы в организме. Соответственно, при тиреотоксикозе возникает тахикардия, а при недостаточной работе органа — брадикардия.
- Артериальная гипертензия. Повышенное давление в сосудах угрожает ишемической болезнью сердца, которая в свою очередь нередко осложняется нарушением ритма.
- Эпизоды гипогликемии. Временное понижение концентрации глюкозы в крови может способствовать развитию аритмии. При декомпенсированном сахарном диабете возникает гипертония и ИБС, а подобное также приводит к расстройству сердечной деятельности.
- Избыточный вес тела. Подобное состояние часто становиться причиной развития гипертонии, ИБС и других патологических нарушений. К тому же повышенная масса тела сама по себе оказывает дополнительную нагрузку на сердце, тем самым способствуя учащенному сердцебиению.
- Повышенный холестерин в крови. Этот показатель должен особенно тщательно проверяться у людей 55 лет и старше, когда повышается риск развития сердечно-сосудистых болезней, в том числе аритмии.
- Анемия — недостаток железа провоцирует развитие гипоксии различных тканей, в том числе сердечной. Подобное в свою очередь приводит к расстройству ритма.
- Гормональный дисбаланс — при климаксе у женщин чаще всего наблюдаются внеочередные сокращения и другие проявления аритмии.
- Остеохондроз — нарушение строения позвоночного столба приводит к сдавливанию нервных корешков, что в свою очередь способствует развитию расстройства вегетативных регуляций (включает блуждающий нерв и симпатическую нервную систему). От подобного в первую очередь страдает сердечная деятельность.
Симптомы
Аритмия проявляется в различных формах, поэтому и клиника зависит от специфики течения болезни. Все же есть общие проявления, характерные для всех видов нарушения ритма:
- Ощущение перебоя сердечной деятельность.
- Изменение частоты сердечных сокращений.
- Вегетативные расстройства (слабость, ощущение жара, похолодание конечностей).
- Появление страха и беспокойства.
В тяжелых случаях к перечисленным признакам добавляются сердечные боли, предобморочные и обморочные состояния. Также может определяться побледнение кожных покровов, повышенное или пониженное артериальное давление.
Характерные признаки отдельных форм аритмии:
- При различных видах тахикардии, когда даже армия противопоказана, определяется увеличение частоты сердечных сокращений. В частности, повышение ЧСС от 150 уд/мин свойственно для мерцательной аритмии, а при сочетании ЧСС от 400 уд/мин с потерей сознания нередко диагностируют фибрилляцию желудочков.
- Брадикардия характеризуется замедлением ритма, то есть у взрослых диагностируется ЧСС ниже 50 уд/мин.
- Экстрасистолия проявляется замиранием сердца и внеочередными сердечными сокращениями.
- Сердечные блокады выражаются тяжелыми нарушениями общего состояния больного. В частности, определяются судороги, обморок, отсутствие пульса.
Видео: Первые симптомы проблем с сердцем, которые не стоит игнорировать
Виды аритмии
Аритмией могут считаться различные виды нарушения ритма, поэтому в большинстве классификаций сегодня выделяют следующие группы:
- Расстройство автоматизма — выделяют несколько подгрупп: номотопные, когда водителем ритма является синусовый узел (синусовая тахикардия, дыхательная и недыхательная синусовая аритмия, синусовая брадикардия, синдром слабости синусового узла) и гетеротопные, когда определяется иной водитель ритма, чем синусовый узел (идиовентрикулярный, нижнепредсердный и атриовентрикулярный ритм).
- Расстройство возбудимости — чаще всего с ней связана пароксизмальная тахикардия (может быть желудочковой, атриовентрикулярной и наджелудочковой) и экстрасистолия (рассматривается отдельная классификаций по источнику, количеству источников, времени появления, частоте и упорядоченности).
- Расстройство проводимости — рассматриваются варианты увеличения проводимости (встречается при WPW синдром), а также ее уменьшения (характерно для блокад различных локализаций).


В зависимости от тяжести течения той или иной аритмии армия либо противопоказана, либо молодой человек допускается к строковой службе.
В некоторых случаях встречаются смешанные аритмии, когда кроме экстрасистолии диагностируется такое состояние, как мерцательная аритмия. Или же трепетание предсердий сочетается с трепетанием желудочков.
Скрининг и диагностика
Нарушением сердечного ритма занимается врач-кардиолог, который на приеме первым делом проводит опрос больного и внешний осмотр. Далее назначается инструментальное обследование, лабораторные анализы, консультаций смежных специалистов.
Практически всем без исключения кардиологическим больным назначается электрокардиография, которая в большинстве случаев позволяет определить многие формы аритмии. Для каждого случая характерны свои ЭКГ-признаки:
- Синусовая тахикардия — кроме увеличения частоты сердечных сокращений другие изменения ритма не определяются.
- Синусовая брадикардия — наблюдается уменьшение частоты сердечных сокращений относительно возрастной нормы.
- Синусовая аритмия — частота сердечных сокращений увеличивается, уменьшается или остается нормальной, при этом ритм становиться неправильным.
- Синдром слабости синусового узла — наблюдается постоянное уменьшение ЧСС синусового типа, иногда синусовый ритм исчезает, при этом периодически регистрируются синоаурикулярные блокады. Также на ЭКГ может диагностироваться синдром тахикардии-брадикардии.
- Гетеротопные аритмии — проявляются изменением частоты сердечных сокращений и правильностью ритма, которые чаще всего являются несинусовыми. При идиовентрикулярном ритме ЧСС составляет 20-40 уд/мин, а при атриовентрикулярном 40-60 уд/мин.
- Экстрасистолия — определяется при возникновении на ЭКГ внеочередных сокращений, которые могут быть единичные, парные, множественные. Также для этой формы аритмии характерна неполная компенсаторная пауза. В зависимости от источника возбуждения изменения могут отмечаться в предсердиях, атриовентрикулярном узле, желудочках.
- Пароксизмальная тахикардия — появляется внезапно, при этом ЧСС может достигать 150 уд/мин и выше.
- Сердечные блокады — определяются по выпадению комплексов соответствующей локализации, при слабой выраженности патологии может наблюдаться лишь замедление ритма.
- Трепетание предсердий — ЧСС составляет за минуту 150-160 уд., при этом желудочковые комплексы не изменяются, а ритм становится несинусовым.
Кроме электрокардиографии используют другие пассивные методы исследования. Это может быть холтеровское мониторирование, УЗИ сердца (эхокардиография). Если приступы аритмии возникают редко и они на ЭКГ не фиксируются, тогда применяются индуцирующие тесты:
- Пробы с физической нагрузкой — для этого используется велотренажер или беговая дорожка, при этом параллельно записывается ЭКГ.
- Тест с наклонным столом — часто применяется при частых и безосновательных предобморочных и обморочных состояниях. Для этого больного фиксируют на столе, который после снятия показателей в горизонтальном положении переводится в вертикальное и снова записывает сердечный ритм и артериальное давление.
- Электрофизиологическое исследование — проводится с целью определения аритмогенного очага, также при возможности проводится его ликвидация. Зачастую применяется при фибрилляциях предсердий.
Консервативное лечение
При наличии тяжелого течения аритмии используются антиаритмическая терапия. Их прием возможен только с согласия лечащего врача, поскольку в противном случае могут возникнуть нежелательные последствия.
Группы антиаритмических средств, используемых при аритмии:
- Препараты, оказывающие влияние на проводящую систему сердца. К этой группе относятся сердечные гликозиды, бета-адреноблокаторы. За счет подобного действия замедляется сердечный ритм, поэтому их чаще используют при тахикардии и мерцательной аритмии.
- Прямые антиаритмические средства — влияют на проницаемость ионных каналов, что в свою очередь уменьшает частоту сердечных сокращений. В списке препаратов из этой группы находится амиодарон, аллапенин, ритмонорм и другие.
Общие рекомендации включают следующее:
- При склонности к образованию тромбов стараются лечить тромболитическими препаратами, включая кардиологический аспирин, клопидогрель и другие подобные лекарства, назначаемые врачом. Также включение в питание семени льна, чеснока, сельдерея, петрушки способствует разжижению крови.
- Сердечную мышцу способны укрепить милдронат, рибоксин, АТФ. Врачом могут назначаться и другие препараты, широко используемые в кардиологической практике. В том числе полезно употреблять семя, орехи, сухофрукты, рыбу.
- Если аритмия является осложнением другого заболевания, в первую очередь проводится его лечение, тем самым позволяя без использования кардиологических препаратов устранить приступы аритмии.
Длительное лечение аритмии предполагает тщательное выполнение врачебных рекомендаций, тем самым снижая вероятность появления повторных приступов. В сложных случаях, когда консервативными средствами невозможно достичь желаемого эффекта, прибегают к имплантации электрокардиостимулятора или радиочастотной катетерной абляции.
Народные методы лечения аритмии
Нетрадиционная разновидность терапии может использоваться в сочетании с консервативной схемой терапии. В некоторых случаях, когда приступы нарушения ритма не сильно выражены и нет других кардиологических нарушений, стараются лечить только растительными препаратами. В любом случае лечение народными средствами предварительно согласовывается с врачом, иначе могут быть плачевные последствия.
- Адонис весенний — среди большого разнообразия препаратов зеленой аптеки показал свою высокую эффективность, единственное, его используют с осторожностью и не более двух недель, затем на такой же период делают перерыв. Для лечения берут настойку, которую принимают по 15 капель три раза в день. Адонис является сердечным гликозидом, поэтому его принимают совместно с диуретиками.
- Фиалка трехцветная — известна еще под названием “анютины глазки”. Для использования пригодна высушенная трава, которую в количестве 2 ч. л. заваривают стаканом кипяченной воды. После настаивания на протяжении нескольких часов настой готов к приему по 2 ст. л. до трех раз в день. Важно не передозировать лекарство, поскольку может развиться тошнота и рвота.
- Соцветия кислицы — используются для терапии нарушения ритма в виде настоя, который готовится из стакана кипятка и столовой ложки растения. Лекарство должно настояться, считается готовы к употреблению после остывания.
- Спаржа — мало кому известна, хотя с помощью ее побегов и корневищ можно успокоить сердечную деятельность и нормализовать ритм. Указанные составляющие должны быть мелко измельчены, из общего количества берется столовая ложка смеси и заливается стаканом кипятка. Далее порядка трех часов лекарство настаивается в тепле и затем принимается в небольшом количестве несколько раз за день. Таким образом можно лечится несколько месяцев, но с перерывами на 10 дней через каждые три недели приема.
- Боярышник — это растение широко себя зарекомендовало в лечении сердечно-сосудистых заболеваний. В основном берутся цветки, но могут быть использованы и плоды растения. На стакан крутого кипятка берется несколько столовых ложек цветков или плодов. На заваривание обычно достаточно 20 минут, затем можно пить по типу чая.


В некоторых случаях от аритмии рекомендуют принимать чеснок, но этот продукт далеко не всем подходит, особенно тем, у кого болит желудок. Беременность же не противопоказана к приему свежего чеснока, но все должно быть в меру. Мед также может оказать благотворное действие на сердце, но только если нет аллергии.
Народными средствами могут считаться смеси трав, которые обладают успокаивающим, общеукрепляющим, витаминизирующим действием. Какое бы лекарство не было выбрано, важно принимать его с согласия лечащего врача, иначе могут проявиться побочные эффекты.
Осложнения
В большинстве случаев аритмия не ощущается или вызывает незначительный дискомфорт, но при отсутствии адекватного лекарственного воздействия болезнь опасна не только для здоровья, но и жизни человека. Риск повышается при сочетании аритмии с другими кардиологическими заболеваниями. В частности, могут развиваться следующие патологии:
- Декомпенсированная сердечная недостаточность. Продолжительное течение тахикардии или брадикардии в тяжелых случаях приводит к застою крови в полостях сердца. При своевременном контроле частоты сердечных сокращений можно заметно улучшить состояние здоровья.
- Инсульт. Подобное осложнение более характерно для трепетания предсердий, которые не способны передавать желудочкам необходимую порцию крови. Если в предсердиях нарушен нормальный ток крови, тогда повышается риск образования сгустков крови, которые могут попадать в общий кровоток. Зачастую тромбы попадают в мозговые сосуды, впоследствии вызывая ишемию структур мозга.
- Остановка сердечной деятельности — самое грозное осложнение, которое нередко становится причиной фибрилляции желудочков. Если при этом состоянии вовремя не оказывается медицинская помощь, человек погибает.
Профилактика
Существует ряд профилактических мероприятий, которые позволяют не допустить развитие аритмии или снизить вероятность повторных приступов.
- При наличии инфекционных заболеваний нужно качественно и безотлагательно проводить их лечение.
- Сопутствующие заболевания в виде кардиологических патологий, заболеваний щитовидной железы и артериальной гипертензии должны своевременно лечиться.
- Питание должно полноценным и сбалансированным.
- При наличии усиленной физической тренировки нужно ее уменьшить, но при этом не переходить к другой крайности — гиподинамии.
- Недопустимо иметь вредную привычку по типу курения, также нужно отказаться от алкоголя.
- Стрессовые ситуации должны быть сведены к минимуму, а еще лучше — вовсе исключены.
- Некоторые показатели по типу глюкозы в крови, массы тела и холестерина должны находиться под постоянным контролем.
К какому врачу обратиться
Изучением природы аритмии, ее диагностикой, лечением и профилактикой занимается врач-аритмолог. При этом в большинстве клиник нет отдельной специализации по аритмологии, поэтому больных с нарушением ритма принимает кардиолог.
Функциональной диагностикой расстройств сердечного ритма занимает врач соответствующей специализации. С его помощью проводиться УЗИ, электрокардиография, а при необходимости — холтеровское мониторирование.
Наличие сопутствующей патологии может потребовать дополнительной консультации врачей смежных специальностей. Это может быть врач-эндокринолог, который занимается лечением щитовидной железы, или гинеколог, помогающий при патологическом течении климакса. Успешное лечение основного заболевания нередко позволяет справиться с приступами аритмии.
Неэффективность консервативной терапии является показанием к направлению больного на консультацию к кардиохирургу, который решает вопрос о необходимости радиочастотной абляции патологического очага. Также может проводится операция по имплантации кардиостимулятора.
4.31 avg. rating (86% score) — 26 votes — оценок
Синусовая аритмия: чем опасна, последствия
Проблемы с сердцем сегодня волнуют все большее число людей. Плохая экология, неправильное питание и вредные привычки, перегрузки на работе и игнорирование спорта – возможные причины того, что опасность развития сердечных заболеваний возрастает. Одной из распространенных патологий у взрослых и детей является синусовая аритмия. Кто-то считает ее нормой, другие пациенты, напротив, самым опасным нарушением в работе сердца. Так стоит ли опасаться этой болезни? Можно ли игнорировать диагноз врача и не лечиться? К каким последствиям приводит аритмия?
Содержимое статьи
Аритмия – патология или норма?
Сердечная мышца человека устроена таким образом, что частота сердечных сокращений бывает разной. В пределах нормы разница не должна превышать 10%, однако, не во всех случаях. Если человек волнуется, испытывает моральные или физические нагрузки, пульс должен учащаться, и это является нормальным явлением. Так проявляется уровень приспособленности организма к нагрузкам, а при отсутствии каких-либо изменений следует посетить специалиста.
Если сердце бьется постоянно в одном ритме, значит, его резервные способности истощены – такое негативное явление часто проявляется у людей пожилого возраста.
У беременных женщин нарушения ритма – довольно частое явление, так как плод растет, увеличивая нагрузку на внутренние органы. Но это не значит, что аритмия для них – норма. Заболевание несет в себе опасность не только для мамы, но и для ребенка, требуя лечения. Бывали случаи, когда из-за несвоевременной постановки диагноза случался выкидыш.
Для подростков сбои в работе сердца – тоже распространенная ситуация, связанная с периодом взросления, гормональными перестройками, постоянными переживаниями и стрессами. Причины часто кроются именно в психологических проблемах, поэтому совместно с посещением кардиолога стоит заглянуть и к психологу.
Синусовая аритмия является патологией, если возникает беспричинно не на фоне переживаний. Поводом для волнения должны стать и сопутствующие симптомы:
- Боли в области сердца;
- Затрудненное дыхание;
- Одышка;
- Пульсация висков;
- Слабость;
- Головокружение и обмороки.
Но не только при наличии симптомов болезнь требует лечения – у многих людей она никак не проявляется, а вместе с тем несет большую опасность. То же касается детей: несмотря на то, что в подростковом возрасте нарушения в сердечном ритме не являются редкостью, контроль врача необходим постоянно, чтобы исключить негативные последствия и дальнейшее развитие более серьезных патологий.
В чем опасность синусовой аритмии?
Итак, чем опасна синусовая аритмия? В первую очередь заболевание причиняет пациенту дискомфорт: жить с болями в области сердца, одышкой, быстрой утомляемостью и частыми головокружениями трудно. Снижается работоспособность, ухудшается общее состояние организма, появляются проблемы и с другими органами, ведь все системы у человека взаимосвязаны.
Существует и другая опасность – дело в том, что аритмия зачастую является симптомом других заболеваний и патологий. Если игнорировать обследование у врача, есть риск, что нарушения останутся незамеченными, приведя к серьезным последствиям. Отклонения сердечного ритма могут свидетельствовать о том, что у пациента прогрессирует:
- Анемия;
- Инфекционные заболевания;
- Болезни печени;
- Есть проблемы с опорно-двигательным аппаратом, включая позвоночную грыжу;
- Гипертония;
- Депрессия или стресс, а также повышенная нагрузка на нервную систему;
- Отклонения в работе сосудов и кровеносной системы, например, высокий уровень кислотности крови;
- Болезни эндокринной системы;
- Сбои в гормональном фоне.
Следовательно, лечить нужно уже не саму аритмию, а сопутствующие болезни – провокаторы ее развития. Причем может потребоваться экстренная помощь врача, а может – придется изменить только свой образ жизни, убрав вредные привычки, излишние нагрузки и источники беспокойства.
Но есть и другая опасность, связанная с течением аритмии. При прогрессировании болезни сердечная мышца испытывает кислородное голодание в острой форме. Как это проявляется? Пациент чувствует нехватку воздуха, а после все приходит в норму. Казалось бы, нарушение безобидное, и волноваться не стоит. Однако подобные скачки негативно сказываются на работе мозга, нервов, легких, других систем организма.
При аритмии человек не только чувствует головную боль и головокружение, он может внезапно потерять сознание. Представьте, что это произойдет на улице, за рулем автомобиля, на перроне станции метро, за станком на заводе. Опасность будет колоссальной и для самого пациента, и для окружающих людей, спровоцировав смертельный исход.
Какова опасность в зависимости от типа аритмии?
Негативные риски обусловлены множеством факторов, включая возраст пациента, общее состояние его здоровья, а также вид заболевания, который был диагностирован. Последствия для каждого типа нарушений могут быть разными, так как различаются причины, приведшие к болезни:
- Брадиаритмия – характеризуется пониженным пульсом притом, что человек не является спортсменом. Сердце совершает менее 60 ударов в минуту, при снижении частоты до 40 единиц вероятна потеря сознания и остановка сердца, происходит смерть. Эта патология так же вызывает развитие сердечной недостаточности;
- Тахикардия – проявляется учащенным сердцебиением, в результате чего сердце не получает необходимый кислород. Пульс превышает 80 ударов в минуту, кровь попадает в главную мышцу организма, но сразу же выталкивается обратно. Остановка сердца при таком заболевании – редкость, однако есть вероятность развития тромбов и закупорки сосудов;
- Экстрасистолия – болезнь, при которой сердечная мышца сокращается раньше, чем нужно. Такое нарушение сопровождается головокружением, шумом в ушах, чувством тревоги. У человека развивается хроническая депрессия, а органы не получают нужного количества кислорода. Наиболее часто этот вид аритмий проявляется у курильщиков, наркоманов и алкоголиков.
Как можно убедиться, любой тип синусовой аритмии таит в себе опасность – для сердца, других органов, самочувствия пациента. Именно поэтому не стоит откладывать лечение в долгий ящик, ведь при отсутствии помощи вероятность летального исхода повышается.
Возможные последствия патологии
Даже самая безобидная на первый взгляд синусовая аритмия сердца несет угрозу для человека. Чем опасна патология? Она может привести к необратимым последствиям в организме, спровоцировав такие болезни, как:
- Сердечная недостаточность – мышцы теряют способность нормально сокращаться и перекачивать кровь, в результате чего кислород не поступает к мозгу и другим органам, происходит отмирание клеток и нарушения в работе организма;
- Тромбоэмболия – в сосудах образуются тромбы из-за того, что учащенное сердцебиение провоцирует взбивание крови. Тромбы могут оторваться в любой момент, закупорить доступ к сердцу и мозгу, привести к стремительной смерти;
- Нарушения мозгового обращения – есть риск того, что аритмия станет причиной отклонений в работе этой значимой системы.
Инсульт, инфаркт, кома, внезапная остановка сердца – далеко не полный перечень вероятных последствий.
Впрочем, прогноз заболевания не является таким уж негативным, например, для подростков и людей молодого возраста шансы на выздоровление крайне высоки. Для пожилых пациентов, напротив, опасность увеличивается, так как болезнь прогрессирует на фоне других отклонений, а сердечная мышца уже не может работать в полную меру.
Как снизить риск опасного течения патологии?
Синусовая аритмия – отнюдь не приговор, с ней можно прожить долгую и счастливую жизнь, а можно и полностью вылечиться, если следовать рекомендациям врача. Чтобы исключить опасности, следует придерживаться нескольких правил и рекомендаций:
- Не игнорировать симптомы – своевременная постановка диагноза – залог успешного лечения. Именно поэтому списывать головные боли и головокружение на усталость не следует. При появлении первых признаков и отклонений от нормы нужно посетить специалистов и сдать анализы;
- Регулярные обследования – делать ЭКГ необходимо ежегодно, проходя плановые медицинские осмотры. Даже если вас ничего не беспокоит, современная аппаратура может выявить нарушения. Аритмия опасна еще и тем, что она протекает бессимптомно, а вместе с тем таит угрозу для здоровья;
- Отказ от вредных привычек – залог успешного лечения и профилактики любых патологий, тем более, если речь идет о сердечной системе. Нужно исключить из жизни алкоголь и сигареты, либо свести употребление к минимуму;
- Тщательно следовать рекомендациям врача – медики назначат оптимальное лечение, будь то медикаменты, установка кардиостимулятора или иные меры. Так же потребуется регулярный осмотр и диагностика у специалистов, чтобы выявить негативные или позитивные тенденции;
- Правильное питание – придется оградить себя от кофе, чая, жирной и сладкой пищи, так как повышенное содержание калорий – прямой путь к лишнему весу, гипертонии и нарушениям в работе сердца;
- Народные средства – хороший альтернативный вариант для лечения. Принимать снадобья следует только с разрешения врача, обычно такой способ сочетается с медикаментозным воздействием. Может приниматься лимонный сок, грецкие орехи, мед, шоколад, курага и боярышник;
- Исключение стрессов – нужно оградить себя от негатива, находиться в прекрасном расположении духа, больше отдыхать и наслаждаться жизнью. При необходимости стоит использовать седативные средства растительного происхождения, например, валериану и пустырник;
- Вовремя лечить сопутствующие болезни – инфекции, гипертония, нарушения в работе щитовидной железы – даже самые безобидные заболевания могут спровоцировать не только аритмию, но и более серьезные нарушения;
- Избегать чрезмерных нагрузок – конечно, заниматься спортом можно и нужно, но повышение активности должно происходить постепенно;
- Соблюдать режим дня и отдыха – полноценный и здоровый сон является залогом не просто хорошего самочувствия, но и прекрасного здоровья, как и правильный распорядок.
Гораздо проще предотвратить развитие аритмии, чем потом заниматься лечением. Чем раньше будет проведена диагностика, тем более благоприятный прогноз составит врач.
Конечно, указанные меры не дают никаких гарантий, но синусовая аритмия – это не самое коварное заболевание, которое может возникнуть у человека. Игнорировать его нельзя, так как опасность негативных тенденций велика, но и впадать в панику из-за подобного диагноза не стоит: современная медицина лечит и более серьезные патологии.