Ревматизм суставов — симптомы и лечение у взрослых, как лечить ревматизм, диагностика
С возрастом у многих людей появляются проблемы с суставами – они болят или ноют, при движении и в покое, воспаляются, уменьшается степень их подвижности. Эти явления особенно часто развиваются в холодную погоду. Большинство страдающих подобными симптомами относят их к проявлениям ревматизма. Однако так ли это на самом деле?
Что такое ревматизм
Краткое описание этому явлению дать трудно. Сначала определимся с самим термином «ревматизм». Это слово происходит от древнегреческого слова «ревма» – поток, течение. Связан этот факт с тем, что для болезни свойственно быстрое развитие и широкое распространение по всему организму. Она затрагивает многие органы и ткани.
Причины возникновения ревматизма долгое время были загадкой для врачей. Однако в последнее время широко развита теория об аутоиммунном характере ревматизма.
В большинстве случаев основной причиной ревматизма является инфицирование организма особым видом микроорганизмов – бета-гемолитическим стрептококком. Он может вызывать у человека развитие типичных ОРЗ и простуды.
Если терапия этих заболеваний в должной мере не проводится, и микроорганизм не уничтожается в результате лечения антибиотиками, то в результате он остается в организме на долгое время. Иммунная система, в свою очередь, также борется с микроорганизмом. Для этого она вырабатывает особые антитела, реагирующие на белки, входящие в состав стрептококка. Однако подобные белки входят и в состав многих клеток человеческого организма. В результате иммунитет по ошибке начинает атаковать ткани собственного организма, прежде всего, соединительные. В первую очередь при развитии ревматического заболевания страдает сердце. Также следует учитывать еще и кардиотоксическое действие некоторых штаммов стрептококка.
Но соединительная ткань входит в состав многих органов, далеко не только сердца. Вот и получается, что ревматизм буквально растекается по телу, поражая, казалось бы, совершенно не связанные друг с другом органы. Иногда, впрочем, бывает так, что симптомы ревматизма касаются лишь одного органа или системы организма, а остальные органы или части организма поражаются в меньшей степени и внешне ревматизм в них никак себя не проявляет.
Помимо инфекционных атак, на вероятность развития ревматизма влияет еще ряд факторов:
- генетическая предрасположенность,
- неполноценное питание,
- переутомление,
- низкий иммунитет.
Есть одно заблуждение, касающееся ревматизма – то, что это заболевание проявляется лишь во взрослом возрасте, преимущественно в пожилом. Поэтому многие люди, обнаружившие у себя проблемы с опорно-двигательным аппаратом, полагают, что стали жертвами ревматизма. Однако в настоящее время от ревматизма страдают в основном лишь дети 7-15 лет, или же довольно старые люди. И в том, и в другом случае причиной развития заболевания является слабый иммунитет, и его неспособность противостоять стрептококковой инфекции. Среди детей болезнь чаще развивается у девочек, чем у мальчиков. Впрочем, нередко бывает так, что болезнь в детском возрасте не вылечивается как следует, а спустя многие годы, после каких-то негативных факторов, развивается вновь.
Диагностика
Диагностика ревматизма является непростой задачей, поскольку заболевание имеет множество симптомов и поражает различные органы, поэтому распознать ревматизм порой может быть непросто. Кроме того, существует немало патологий, имеющих сходные с ревматизмом симптомы, однако ревматизмом по своей этиологии не являющихся. Терапия подобных заболеваний также отличается от
Симптомы ревматизма, ревматические атаки, рецидивы
Симптомы ревматизма наиболее очевидны при первой его атаке, когда порок сердца еще не сформировался, а они (симптомы) предстают во всей красе воспалительной реакции. При рецидивах на признаки воспаления накладываются признаки сердечной недостаточности, что может сбить с пути установления диагноза.
Давайте рассмотрим основные симптомы атаки ревматизма. В типичных случаях через 2–4 недели после инфекции (это может быть ангина, обострение хронического тонзиллита):
- повышается температура тела до 38–40°C;
- появляется сильная потливость.
При повторных ревматических атаках такие симптомы уже не имеют связи с инфекцией, а могут быть вызваны переохлаждением, физическим утомлением, операцией, которые являются стрессом для организма.
Кроме того, больные жалуются на боли в области сердца, перебои в его работе, утомляемость. Могут появляться признаки сердечной недостаточности:
- одышка при нагрузке, а в тяжелых случаях и в покое;
- отеки;
- тяжесть в области печени (из-за застоя крови).
При осмотре врач может услышать шумы в точках на груди пациента, в которых выслушиваются клапаны сердца. Если первая атака ревматизма прошла по какой-либо причине незаметно для окружающих, может сформироваться порок клапана сердца. Что это из себя представляет? В случае развития ревматического воспаления внутренней оболочки сердца, клапаны деформируются и не могут выполнять свою функцию.
Нормальный клапан сердца похож на маленькую дверку и имеет створки, которые то открываются, то закрываются при сердечных сокращениях. Пораженный клапан сердца либо становится слишком узким и плохо пропускает кровь при сокращении, либо плохо смыкается — тогда он не может удержать кровь в тот момент, когда сердце расслаблено, и часть крови, не ушедшая в крупный сосуд, выливается обратно в сердце.
Со временем это вызывает сердечную перегрузку. Сердечная мышца или слишком сильно напрягается, чтобы выгнать кровь через узкое отверстие клапана, либо расширяется из-за остающейся в полости лишней крови при несмыкающихся створках. Тогда-то и появляются симптомы сердечной недостаточности — одышка, отеки.
Случается, что при ревматизме воспаляются суставы и развивается ревматический артрит. Больные жалуются на боли в крупных суставах (коленные, локтевые, запястные, плечевые, голеностопные), ограничение движений в них, припухлость. Особенность ревматического артрита в полном и бесследном его исчезновении после начала лечения. При осмотре такие суставы увеличены, болезненны, могут быть теплее, чем кожа выше и ниже сустава. В редких случаях артрит не развивается вовсе, а больного беспокоят боли в суставах без припухлости, которые мигрируют с одного сустава на другой.
Возможным, но очень редким симптомом ревматизма, который встречается у детей, является поражение нервной системы: дети становятся вялыми, быстро утомляются, капризничают, их настроение становится неустойчивым, успехи в школе резко падают, они жалуются на головную боль и невнимательность.
Особенностью вовлечения нервной системы при ревматизме является появление у детей «насильственных» движений (то есть против желания больного — их невозможно контролировать и они возникают сами по себе) — это подергивания лица, рук, туловища, похожее на гримасу кривляние, неусидчивость, изменения почерка. Это называется ревматическая хорея. Подергивания усиливаются при волнении, мешают принимать пищу, обслуживать себя.
Этот редкий симптом обычно встречается у девочек школьного возраста.
Также возможным симптомом ревматизма является поражение кожи. В этом случае на груди и животе появляется сыпь в виде розовых колец, которая не вызывает зуда и быстро, а также бесследно исчезает.
При дополнительном обследовании у больных важным диагностическим признаком является повышение антистрептококковых антител — АСЛ-О (более 1:250), увеличение уровня лейкоцитов крови, воспалительные изменения. Повышение концентрации этих антител отражает реакцию организма на воздействие стрептококка и может возникать при любой стрептококковой инфекции (обычно это ангина), поэтому значение имеет только сильное повышение антител (в несколько раз). На электрокардиографии (ЭКГ) можно обнаружить нарушения ритма или нарушения проведения сердечного импульса. Эти нарушения нестойкие и пропадают после лечения. При тяжелом течении заболевания на рентгене грудной клетки можно обнаружить увеличение сердца, при повторной атаке, когда уже сформирован порок клапана, тень сердца может менять свою форму в соответствии с типом порока.
Что такое ревматическая атака?. Все обо всем. Том 3
Что такое ревматическая атака?
Ревматическая атака — это болезнь сердца, которая обычно бывает только у молодых людей. К сожалению, это заболевание может привести к серьезным и неизлечимым нарушениям работы сердца, поэтому человеку, перенесшему эту болезнь, необходимо быть поосторожней. Но все же он остается способным вести активную жизнь. Причиной ревматических атак является, по всей видимости, заражение определенными бактериями. Выглядит это так, будто заболевший имеет аллергию на эту определенную бактерию. Это может быть также результатом наследственности. Возраст человека тоже, по-видимому, имеет большое значение для данного заболевания.
Чаще всего заболевают в возрасте от шести до девятнадцати лет. У тех, кто младше или старше, меньше шансов получить этот недуг. Почти все случаи ревматической атаки связаны, кажется, с заражением бактериями, которые называются стрептококки. Поэтому велика вероятность возникновения этого заболевания после стрептококковых инфекций горла, тонзиллитов, носоглоточных инфекций и скарлатины. Отсюда следует особая важность проведения лечения этих заболеваний под наблюдением врача.
Довольно часто симптомы ревматических атак настолько незначительны, что человек не обращает на них абсолютно никакого внимания. Но врач способен вовремя распознать болезнь, и его вмешательство позволит предотвратить серьезное развитие болезни. Иногда, когда дети испытывают какие-то боли, которые мы называем болезнями роста, на самом деле у них могут быть легкие приступы ревматических атак и их следует немедленно показать врачу.
Боли, связанные с ревматическими атаками, обычно появляются в суставах, особенно в коленях и локтях. В острых случаях может значительно повышаться температура. Суставы опухают, краснеют, слабеют и очень болят. Иногда под кожей появляются вздутия, что часто говорит о серьезности заболевания. Лечение этой болезни требует постоянного медицинского ухода.
Поделитесь на страничкеРевматическая атака симптомы лечение — Про суставы
Ревматизм суставов, симптомы проявляются не сразу
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Человек испытывает множество неудобств от заболевания опорно-двигательного аппарата, так как оно мешает вести обычный и привычный образ жизни. Среди данной категории заболеваний больше всего выделяется ревматизм суставов. Ревматизм суставов, симптомы которого зачастую не всегда можно определить в начале заболевания, может в итоге привести к достаточно серьезным последствиям.
Содержание:
- Что представляет собой ревматизм суставов?
- Причины возникновения
- Механизм развития болезни
- Лечение ревматизма
По «житейским» убеждением данная коварная болезнь проявляется в основном у людей преклонного возраста. Однако, это отнюдь не так. Наукой доказано, что чаще всего ревматизм встречается в юношеском и детском возрасте, то есть в целом больных ревматизмом суставов составляют примерно 80% лица моложе 40 лет.
В основном подвергаются люди возраста 7-15 лет, которые страдают инфекционными заболевания носоглотки, а также те, организм которых содержит особенный белок группы В. Ко всем прочему, это заболевание поражает чаще всего лиц женского пола.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Холод является неким стимулятором ревматизма, поэтому суставы страдают обычно в холодное время года – зимой, в конце осени или в начале весны. В теплые месяца соответственно ревматизм суставов не так активен.
Что представляет собой ревматизм суставов?
Это воспалительное поражение суставов, с характерными изменениями присущие ревматизму. В первую очередь при данном заболевании поражаются такие крупные суставы, как коленные, голеностопные и локтевые.
Постепенно ревматизм переходи с одного участка (сустава) на другой, то есть такой процесс является симметричным. И если заболевание не лечить сразу, то в результате можно получить поражение всех ног или рук, в зависимости, где все начиналось.
Симптомы
У ревматизма суставов симптомы проявляют не сразу, и даже не на следующий день, а спустя 2-3 недели после ангины или фарингита, которые были вызваны стрептококковой инфекцией. Боль при таком заболевании может так зашкаливать, что не только двигаться сложно, но и обычное прикосновение руки или одеяла переноситься достаточно болезненно. Тем
Атака ревматизма — KRASGMU.NET
 Рецидив ревматизма принято называть атакой. Чем объяснить агрессивность ревматической инфекции, ее склонность к новым, часто неожиданным вспышкам? Почему даже при своевременно начатом и правильном лечении больному не гарантировано полное и абсолютное выздоровление, выздоровление навсегда?
Рецидив ревматизма принято называть атакой. Чем объяснить агрессивность ревматической инфекции, ее склонность к новым, часто неожиданным вспышкам? Почему даже при своевременно начатом и правильном лечении больному не гарантировано полное и абсолютное выздоровление, выздоровление навсегда?
Виновник ревматизма — стрептококк — принадлежит к числу самых распространенных микробов. У людей, защитные силы которых крепки и активны, в результате постоянных, многолетних контактов со стрептококком вырабатывается достаточно прочный иммунитет к нему. Заболевания, вызванные этим микробом, например, ангина, заканчиваются у них, как правило, полным выздоровлением.
Но есть люди с особой, чрезвычайно обостренной чувствительностью к стрептококку, с особой, измененной реактивностью организма. Вот эта реактивность становится решающим фактором, способствующим развитию ревматизма. Она же обусловливает и возникновение его рецидивов. Ведь и после того, как стихают все проявления ревматического процесса, повышенная чувствительность не только остается, но нередко возрастает. Поэтому повторные встречи со стрептококком становятся более опасными.
Заболевают ревматизмом чаще всего дошкольники и школьники. Хроническое заболевание поражает человека, стоящего на пороге жизни! Как защитить юное сердце, этот основной плацдарм развития ревматического процесса? Как предупредить повторные атаки?
Реактивность организма — величина переменная. В детском возрасте она особенно податлива и может меняться в ту и другую сторону. Надо использовать эту возможность, всячески стараясь укрепить защитные силы организма.
Детям, больным ревматизмом, нежелательны дополнительные нагрузки — занятия в музыкальных школах, в многочисленных кружках. Гораздо разумнее уделить свободное время прогулкам, спортивным играм, физкультуре — разумеется, только по указанию и под контролем врача. Надо следить за безукоснительным соблюдением режима дня, стараясь, чтобы ребенок достаточно спал, обязательно бывал на свежем воздухе.
Больные ревматизмом не нуждаются в особой диете, но важно, чтобы их рацион был богат белками (мясо, рыба, творог). Полезны куриные яйца, так как в их желтках содержатся вещества, способствующие выработке иммунитета. Конечно, это не значит, что яиц следует давать как можно больше, но 4 — 5 . в неделю — целесообразно.
В комплекс лечебных мер при обострениях ревматизма входят витамины, особенно аскорбиновая кислота. И в период затишья надо поддерживать достаточно высокий витаминный баланс организма. Летом и осенью выручают овощи и фрукты, весной приходится прибегать к аптечным препаратам. Но опять-таки не по принципу «чем больше, тем лучше», а в соответствии с рекомендациями врача.
Имеется немало наблюдений, подтверждающих, что и первичное заболевание ревматизмом и его повторные атаки идут буквально по пятам стрептококковых инфекций — таких, например, как скарлатина, ангина, тонзиллит, фарингит. Осенью и весной, в периоды холодной неустойчивой погоды, когда чаще обостряются хронические стрептококковые заболевания носоглотки, больше становится и обострений ревматизма.
Один из крупнейших советских ревматологов, академик А. И. Нестеров, придает огромное значение в борьбе с ревматизмом тщательному и достаточно длительному (не менее 9 — 10 дней подряд) лечению ангины. Приведем его суждение: «Нужно решительно предостеречь от опасного заблуждения об излеченности ангины и предупреждении ее опасных последствий под влиянием 3 — 4-дневного антибиотического лечения. После снижения температуры до нормальных цифр при удовлетворительном общем состоянии больного стрептококк только заторможен, но не убит…»
Это предостережение касается всех, а тем более детей, больных ревматизмом! Курс лечения, назначенный врачом, должен быть проведен до конца. Со всей пунктуальностью надо выдержать и рекомендованный режим, сначала постельный, а затем домашний.
Школьники, а часто и родители и педагоги проявляют в таких случаях нетерпение. А следует ли? Такие, например, соображения, как необходимость написать контрольную работу, исправить отметку, присутствовать при объяснении нового материала, должны отойти на второй план в сравнении с риском атаки ревматизма.
Нельзя забывать и о том, что больной, лечение которого не доведено до конца, становится разносчиком инфекции. То же самое можно сказать о больных хроническим тонзиллитом. Надо очень настойчиво бороться с этим заболеванием: ликвидация тонзиллита защищает ребенка от атак ревматизма, а в детском коллективе, например, в классе, уменьшает стрептококковую опасность.
Частые и длительные контакты с носителями стрептококковой инфекции могут способствовать рецидиву ревматизма. Поэтому ученика, больного ревматизмом, лучше не сажать на одну парту с тем, кто страдает хроническим Тонзиллитом или частыми ангинами.
Посоветуем и родителям, оберегая ребенка, внимательнее относиться к своему здоровью, и в частности к лечению заболеваний, обусловленных стрептококками.
Одно иэ самых мощных средств предупреждения ревматических атак — медикаментозная профилактика. Ее проводят либо двумя шестинедельными курсами осенью и весной, в периоды наибольшей вероятности стрептококковых инфекций и вспышек ревматизма, либо круглый год.
Советские специалисты в соответствии с рекомендациями Комитета экспертов Всемирной организации здравоохранения (ВОЗ) считают необходимым проводить медикаментозную профилактику в течение 5 лет после возникновения ревматизма. Для большинства больных этого срока достаточно. Но если заболевание началось в дошкольном возрасте или протекало тяжело, длительность лечения увеличивают.
В нашей стране создана активная государственная противоревматическая служба. Все дети, больные ревматизмом, находятся на особом учете, за всеми ведется постоянное медицинское наблюдение.
Но в борьбе с этим опасным заболеванием и особенно в его профилактике врачам необходима активная помощь родителей.
Опыт показал, что сезонная профилактика обеспечивает снижение количества рецидивов примерно в 4 раза, а круглогодичная еще эффективнее. Но при условии, что назначенные препараты принимаются аккуратно, систематически, без пропусков!
Инъекции антибиотиков делают в поликлинике. Помимо инъекций, в течение всего сезонного курса, а при круглогодичной профилактике — весной и осенью обычно назначают еще и аспирин, который ребенок принимает дома.
Дети в этом отношении беспечны; к сожалению, и родители нередко забывают проконтролировать, принял ли ребенок лекарство, а иногда-даже сознательно не дают его, полагая, что коль скоро вводится антибиотик, все остальное уже излишне.
А ведь именно такое сочетание препаратов назначается не случайно. У пенициллина или бициллина своя роль: подавлять стрептококк. У аспирина — своя: воздействовать на реактивность организма, в какой-то мере предупреждать побочное действие антибиотика.
В большинстве случаев применяемые для профилактики препараты пенициллина переносятся хорошо. Но если у ребенка возникает зуд, крапивница или подобные явления бывали когда-нибудь раньше, об этом надо обязательно рассказать врачу. Из многочисленного арсенала средств он выберет те, которые лучше всего подойдут в данном случае.
К лету заканчивается сезонная профилактика ревматизма, а в круглогодичной делается перерыв: летом дети много времени проводят на открытом воздухе и, как правило, не болеют. Эту пору надо в полной мере использовать для закаливания, для хорошего отдыха.
Ревматическая атака — коварное заболевание
Ревматическая атака, или острый суставной ревматизм – осложнение стрептококковой инфекции, имеющее свойство распространяться по всему организму непредсказуемым образом. Каковы причины, симптомы заболевания?
В индустриальных странах уровень распространения заболеваемости суставным ревматизмом благодаря антибиотикам снизился, в развивающихся странах, наоборот возрос. Ревматическая атака – заболевание преимущественно детского возраста, развивающееся обычно на фоне инфицирования стрептококковыми бактериями. Болезнь редко развивается у детей младше 3 лет, а также в зрелом возрасте. После первого приступа рецидивы могут продолжаться уже в более зрелом возрасте. Провоцирующими факторами суставного ревматизма часто являются стресс или усталось. Есть данные, указывающие на наследственный характер заболевания.
Симптомы
Симптомы ревматической атаки у детей развиваются постепенно или возникают внезапно через 1.5 месяца после начала инфекции. Болезнь поражает гладкие оболочки, выстилающие различные полости организма, в частности, сердце и суставы и сопровождается ознобом, лихорадочным состоянием, потоотделением, болью в суставах, сильной жаждой, потерей аппетита и запором. На начальной стадии у больного повышается температура до 39.5 градусов, учащается пульс, тело покрывается испариной, издающей кислый запах, по мере развития болезни следует тугоподвижность и боль в одном или нескольких суставах (коленном, голеностопном, лучезапястном или плечевом). Язык обложен. Сначала боль ограничена одним или двумя суставами, но быстро распространяется на другие суставы, часто охватывая их по очереди. Пораженные суставы краснеют, распухают, на ощупь становятся горячие и болезненные. На коже появляется сыпь, под кожей возникают узелки величиною с горошину в основном на внешней поверхности локтя и передней стороне колена. Приступы ревматической атаки через несколько дней стихают, полное выздоровление происходит примерно через три недели. В некоторых тяжелых случаях после исчезновения всех других симптомов сохраняется тугоподвижность и припухлость суставов, что может привести к хроническому ревматизму и другим тяжелым рецидивам.
Диагностика
Если у ребенка боль в горле продолжается более 24 часов и сопровождается повышением высокой температуры, родители должны обратиться к врачу. Назначение антибиотиков для лечения стрептококковой инфекции горла помогает предотвратить развитие ревматической атаки. Если же избежать ее не удается, необходимо немедленно начать лечение, чтобы не допустить осложнений.
При подозрении на ревматическую атаку может быть взят мазок из горла для исследованияч в лаборатории. Анализ крови может показать повышенный уровень лейкоцитов и другие признаки воспаления. При предположении диагноза проводится электрокардиография и эхокардиография. При подтверждении диагноза ребенка госпитализируют с назначением соблюдения строгого постельного режима. Своевременно начатое лечение стрептококковой инфекции с помощью пенициллина предотвращает осложнения.
Осложнения
Коварность заболевания заключается в том, что у маленьких детей боли в суставах в ряде случаев бывают слабые и остаются незамеченными, вследствие чего поражение сердца может обнаружиться только в зрелом возрасте. Ревматическая атака кроме риска рецидивирующих приступов может привести к тяжелым заболеваниям сердца: перикардиту, миокардиту, эндокардиту. Ревматической атаке сопутствуют болезни бронхов и легких, кожные заболевания.
классификация, виды, симптомы, диагностика, лечение
Проблемы с суставами часто начинаются с возрастом: возникают боли, уменьшается степень подвижности. Большинство людей, столкнувшихся с этими симптомами, считают их проявлениями ревматизма, но на самом деле артралгии — боли в локтевых, плечевых, голеностопных, коленных суставах — являются только проявлением болезни, а в большинстве случаев вызваны другими патологиями или просто возрастными изменениями. Ревматизм же напрямую связан с перенесенной ранее стрептококковой инфекцией и является осложнением тонзиллита, фарингита, скарлатины, острого отита и других болезней, вызванных стрептококком типа А. Далее рассмотрим этиологию, патогенез и классификацию ревматизма, принципы лечения и прогноз.
Общая информация о болезни
Ревматизм, или ревматическая лихорадка, характеризуется хроническим течением и склонностью к рецидивам. Болезнь, возникающая обычно как осложнение ангины или фарингита, вызванных стрептококком группы А, поражает крупные суставы и сердце. В тяжелых случаях ревматизм приводит к развитию сердечных пороков, угрожающих жизни пациента. Классификация ревматизма широкая, то есть болезнь проявляется во множестве форм и стадий. В любом случае (даже если суставные боли исчезли или стали менее интенсивными) патология требует комплексного и постоянного лечения под контролем ревматолога и кардиолога.
Причины и факторы риска ревматизма
Причины развития болезни долгое время были неизвестны. В настоящее время распространена теория об аутоиммунном характере ревматизма. В большинстве случаев заболевание возникает после инфицирования организма стрептококком, который может вызвать обычные простуду или ОРВИ. На вероятность развития ревматизма влияют низкий иммунный ответ, переохлаждение, хроническое переутомление, генетическая предрасположенность, неполноценное питание. Чаще болезнь появляется у женщин или девочек 7-15 лет. Фактором риска является наличие системных заболеваний у близких родственников или содержание в организме особого белка.
Механизм развития болезни
Развитию ревматизма предшествует инфицирование стрептококком группы А. У подавляющего большинства пациентов (около 97 %), перенесших фарингит, скарлатину, родильную горячку, острый отит, скарлатину, тонзиллит, рожу, формируется стойкий ответ иммунной системы. У отдельных лиц иммунитет не вырабатывается, а при повторном инфицировании развивается сложная аутоиммунная реакция. В организме вырабатываются антитела, образующие иммунные комплексы. В местах их локализации развивается воспаление соединительной ткани. Патологическая реакция закрепляется, что способствует прогрессирующему течению ревматизма.
Классификация ревматизма
Долгое время в отечественной медицинской практике использовалась классификация, предложенная А. И. Нестеровым в 1964 году, которая предусматривала выделение проявлений, степени активности заболевания, фазы, вариантов течения и осложнений. В настоящее время чаще стали наблюдаться легкая и умеренная степени тяжести, заболевание приобрело более легких характер, редко развиваются выраженная недостаточность кровообращения, тяжелый кардит и висцериты, снизился процент формирования пороков сердечной мышцы, уменьшилась сложность ревматических пороков.

В связи с этим возникла необходимость в формировании современной классификации ревматизма. Рабочую классификацию, учитывающую особенности болезни в настоящее время, предложил конгресс ревматологов России в 2003 г. По данным ВОЗ, классификация ревматизма разделяет клинические формы (острую и повторную ревматическую лихорадку), клинические проявления (наиболее распространенные и дополнительные), исход заболевания и степени нарушения кровообращения. При формулировке диагноза рекомендуется по возможности указать следующую информацию:
- тип ревматического порока сердца;
- число достоверных атак лихорадки;
- степень тяжести первичного и возрастного кардита;
- доказательство стрептококковой инфекции, предшествующей развитию ревматизма;
- повышение титров антител стрептококка.
По фазе и активности заболевания
Многие специалисты на практике продолжают пользоваться разработками А. И. Нестерова, классифицируя ревматизм в первую очередь по фазе заболевания. Выделяют активную и неактивную формы болезни. Активная представляет, как правило, ревматическую атаку, которая часто является следствием стрептококковой инфекцией, как раннее осложнение после острого тонзиллита или ангины. Атаки чаще случаются с детьми 5-13 лет, реже происходят во взрослом возрасте.
В активной фазе в классификации ревматизма по Нестерову различаются три степени заболевания в зависимости от остроты течения патологического процесса. При минимальной степени симптомы слабо выражены, в крови определяется низкий уровень показателей ревматизма, а повышение температуры незначительное. Больной чувствует себя относительно нормально. Умеренная патологическая активность характеризуется небольшими изменениями в кровообращение, повышением уровня лейкоцитов и СОЭ. Степень наибольшей активности ревматизма присуща первичной атаке с тяжелыми симптомами. В клинической картине отмечаются выраженный ревмокардит, гипертермия и острая форма поражений суставов. Лабораторные исследования и анализы в этом случае фиксируют высокие ревматические результаты.

Ревматизм в неактивной фазе — это ремиссия. Симптомы болезни в таком случае не проявляются в течение года и более. Состояние пациента характеризуется как удовлетворительное, нет случаев повышения температуры, болей в суставах, нарушений сердечной деятельности, результаты анализов крови находятся в пределах нормы. При отсутствии рецидивов в течение пяти лет шансы пациента на благоприятный исход заболевания значительно возрастают.
Реактивный ревматизм появляется после перенесенных инфекционных заболеваний вирусного или бактериального характера. Патология обычно развивается на фоне болезненных поражений коленного или голеностопного суставов с последующим возможным втягиванием в процесс других суставов. В зависимости от особенностей отдельного организма и иммунной защиты возможны продолжительные сроки болезни с переходом ревматизма в хроническую форму.
Варианты течения болезни
Видов ревматизма в зависимости от варианта течения болезни выделяют пять:
- латентный;
- острый;
- подострый;
- затяжной;
- рецидивирующий.
Острый ревматизм характеризуется внезапностью и резкой выраженностью клинической картины, высокой степенью активности процесса, быстрым и результативным лечением. При подостром течении продолжительность болезни составляет от трех до шести месяцев, симптомы менее выражены, эффективность от лечения меньшая, активность процесса умеренная.

Затяжной вариант ревматизма протекает с вялой динамикой, длительной ревматической атакой, невысокой активностью процесса. При латентном течении характерно отсутствие инструментальных и клинико-лабораторных данных, болезнь диагностируется по уже сформировавшемуся пороку сердца. Непрерывно рецидивирующий вариант развития определяется тяжелыми обострениями и неполными ремиссиями, прогрессирующим поражением внутренних органов.
Клинико-анатомические поражения
При классификации ревматизма первыми (1) устанавливаются клинические проявления, состояние кровообращения и общая клинико-анатомическая характеристика по вовлеченности сердца или других систем организма. В медицинской практике выделяют болезнь с развитием порока сердца или без него (поражения с вовлеченностью сердца), ревматическими поражениями легких, почек, нейроревматизмом (оценивается вовлеченность других систем).
В классификации ревматизма по ВОЗ клинические проявления разделяются на основные и дополнительные. Основными являются артрит (распространенное воспалительное заболевание суставов), хорея (непроизвольные движения, не поддающиеся контролю со стороны пациента), кардит (воспалительное поражение сердца), подкожные ревматические узелки (системное воспаление соединительных тканей), кольцевидная эритема (поражение дермы, проявляющееся различными высыпаниями). К числу дополнительных относят артралгии (боли в суставах, которые могут носить как проходящий, так и постоянный характер), серозиты (воспаление серозной оболочки, например, плевры, брюшины или перикарда) и абдоминальный болевой синдром.
Симптомы ревматизма
Клиническая картина зависит от степени активности и остроты процесса, вовлеченности различных систем и органов. Типичная симптоматика напрямую связана с перенесенной стрептококковой инфекцией (фарингитом, скарлатиной, тонзиллитом), и развивается через одну-две недели после болезни. Процесс начинается с незначительного или сильного повышения температуры тела, головных болей, потливости, слабости и утомляемости. Ранними признаками служат боли в суставах. Отмечается припухлость и ограниченность движения пораженных суставов. В классификации ревматизма первой устанавливается именно клиническая картина.
Спустя одну — три недели после первичных проявлений развивается ревматический кардит. Это состояние сопровождается болями в сердце, учащенным ритмом сердца, одышкой в состоянии покоя, недомоганием, утомляемостью и вялостью. Происходит поражение эндокарда и миокарда, иногда в воспалительный процесс вовлекается перикарда, возможно развитие миокардита изолированно. Миокард вовлекается в патологический процесс при ревматизме во всех случаях. В тяжелых случаях возможны астма или отек легких, недостаточность кровообращения.
Может поражаться ЦНС, признаком чего служит хорея — непроизвольные подергивания мышц, мышечная слабость, эмоциональная нестабильность. Относительно редко встречаются дерматологические проявления и ревматические узелки (у 7-10 % пациентов). При тяжелом течении болезни отмечается поражение брюшной полости, почек, легких и других органов. Ревматическое поражение легких протекает в форме плеврита или пневмонии, при поражении почек возникает клиническая картина нефрита, при поражении брюшной полости могут отмечаться боли в животе, рвота, расстройства пищеварения. Такие состояния в настоящее время диагностируются крайне редко.
Осложнения
Классификация ревматизма учитывает наличие осложнений. Это предопределяется тяжестью, рецидивирующим характером течения болезни. Могут появляться спайки, развиваться недостаточность митрального клапана, митральный стеноз, недостаточность аорты, миокардиосклероз и другие пороки сердца (при вовлечении клапанов лечение и прогноз определяются видом ревматического клапанного ревматизма), возможны тромбоэмболические осложнения, то есть ишемия головного мозга, инфаркт почек, сетчатки, селезенки. Смертельно опасными осложнениями являются декоменсированные пороки сердца и тромбоэмболии магистральных сосудов.
Диагностика ревматизма
Объективными критериями диагностики являются симптомы ревматизма и подтверждения предшествующей стрептококковой инфекции. В классификации ревматизма первыми устанавливаются наличие и тяжесть проявлений: кардит, хорея, полиартрит, подкожные узелки и кольцевидная эритема. Выделяют малые клинические симптомы (боли в суставах, повышение температуры тела), лабораторные (повышение СОЭ и количества лейкоцитов, наличие С-реактивного белка) и инструментальные (удлинение P-Q интервала на ЭКГ, снижение способности миокарда, изменение структуры сердечной ткани, увеличение сердца). Инфекцию подтверждают повышение титров антител в ОАК, недавняя скарлатина.
Тактика лечения заболевания
Лечение активной фазы ревматизма должно проводиться в стационаре под контролем кардиолога и ревматолога. Показана санация потенциальных очагов инфекции (в том числе кариеса, тонзиллита, гайморита), включающая антибактериальное и инструментальное лечение, медикаментозная терапия. Для борьбы с воспалением используются нестероидные противовоспалительные препараты («Мелоксикам», «Лорноксикам», «Диклофенак», «Нимесулид», «Ибупрофен», «Индометацин», «Кеторолак») и глюкокортикостероиды («Дексаметазон», «Преднизолон», «Триамцинолон»). Справиться с основным возбудителем заболевания позволяют антибиотики («Ампициллин», «Бициллин», «Пенициллин», «Эритромицин»).
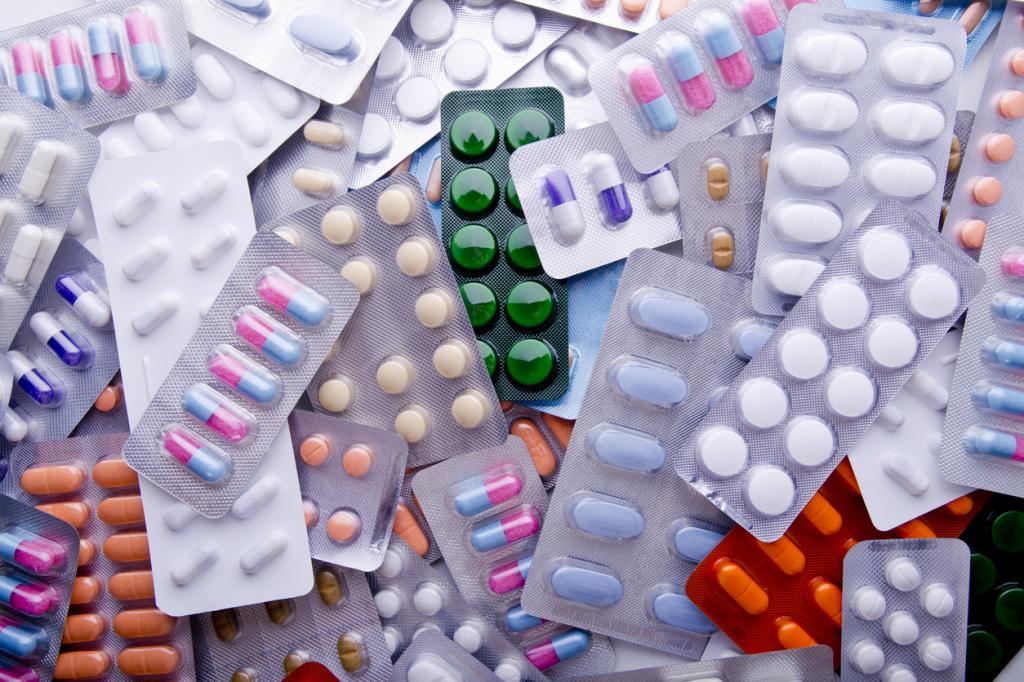
Для ослабления иммунного ответа используются иммунодепрессанты («Гидроксихлорхин», «Азатиоприн», «Хлорохин», «Хлорбутин»), а работа сердца поддерживается сердечными гликозидами («Дигоксин»). Могут использоваться препараты калия, нейтрализующие негативное воздействие глюкокортикостероидов, седативные средства. Продолжительность курса медикаментозной терапии составляет не менее двух недель. В стадии ремиссии проводится лечение в санаториях, а для профилактики приступов в период межсезонья проводят месячный профилактический курс.
Профилактика и прогноз ревматизма
Прогноз определяется видом ревматизма. У взрослых своевременное выявление патологии и лечение практически исключает угрозу для жизни. Тяжесть прогноза определяется поражением сердца. Неблагоприятно непрерывно прогрессирующее течение. При раннем возникновении болезни и позднем начале лечения любого вида ревматизма у детей (классификация та же, что и для взрослых) повышается вероятность формирования пороков сердечной мышцы. При первичной атаке у лиц старше двадцати пяти лет течение ревматизма благоприятно, а клинические симптомы обычно не развиваются.
Основные виды профилактики ревматизма — первичная и вторичная (предупреждение рецидивов). Меры первичной профилактики включают ранее выявление и санацию инфекции. Также важно улучшение социально-бытовых и гигиенических условий проживания, закаливание. Вторичная профилактика проводится под контролем частного врача или районного кардиолога, ревматолога. Важен прием необходимых противомикробных и противовоспалительных препаратов в осенне-зимний период.