Абузусная головная боль — причины, симптомы, диагностика и лечение

Абузусная головная боль – это хроническая цефалгия (головная боль) вторичного характера, возникающая на фоне постоянного применения обезболивающего средства при наличии мигрени и прочих цефалгических синдромов. Характеризуется постоянной сдавливающей головной болью умеренной интенсивности. Абузусная цефалгия диагностируется клинически с помощью дневника наблюдений. Инструментальные методы направлены на исключение других причин синдрома. Лечение основано на отмене провоцирующего абузус препарата. Симптомы отмены купируются антидепрессантами, нейролептиками, противоэпилептическими средствами. В дальнейшем необходим подбор терапии базового заболевания.
Общие сведения
Абузусная головная боль провоцируется некорректным применением фармпрепаратов для купирования цефалгии. Термин происходит от английского «abuse» – злоупотребление. В практической неврологии абузусная цефалгия имеет синонимы «лекарственная», «медикаментозная», «рикошетная». Самолечение пациентов доступными безрецептурными анальгетиками привело к широкому распространению заболевания в экономически развитых странах. В Европе, США данная патология составляет 1/5 всех цефалгий. Лекарственным вариантом головных болей страдает 1% всего населения планеты. Среди хронических цефалгий абузусная форма занимает 60%. Заболеванию подвержены лица с высоким уровнем тревожности, склонностью к депрессии. Женщины страдают чаще мужчин.

Абузусная головная боль
Причины
Основной этиологический фактор абузусной головной боли – постоянный приём обезболивающих препаратов на фоне имеющейся первичной патологии (мигрень, боли напряжения). Цефалгия не развивается при использовании тех же средств в терапии других болезней (артритов, невритов, остеохондроза позвоночника). Потенциально опасными фармпрепаратами являются:
- Комбинированные анальгетики – средства, в состав которых помимо аспирина, анальгина и их аналогов входит кофеин, барбитураты.
- Производные алколоидов спорыньи (эрготамин). Широко используются в терапии мигрени.
- Триптаны (золмитриптан, элетриптан) – производные серотонина, обладающие специфическим антимигренозным действием.
- Опиоиды – наркотические анальгетики с выраженным обезболивающим эффектом.
- НПВС – нестероидные противовоспалительные препараты. Относятся к ненаркотическим анальгетикам. Являются наиболее редкой причиной появления лекарственной цефалгии.
В развитии заболевания играют роль регулярность приёма и дозировки. Постоянное употребление анальгетика с большей вероятностью спровоцирует медикаментозную цефалгию, чем редкое применение ударных доз. Регулярное использование больших дозировок скорее приведёт к формированию абузуса, чем приём медикаментов в небольших количествах.
Патогенез
Механизм развития заболевания зависит от применяемого фармпрепарата, имеет психологическую составляющую. К неадекватному использованию обезболивающих и формированию психологической зависимости приводит повышенная тревожность, наличие депрессии. Прослеживается наследственная предрасположенность к депрессивным состояниям, абузусу, алкоголизму. Длительный приём обезболивающих становится причиной снижения их эффективности.
В надежде устранить болевой синдром пациент принимает медикаменты всё чаще, в растущих дозировках. Боль не купируется полностью или прекращается на короткий период, что вынуждает больного продолжать наращивание доз. Формируется порочный круг, в результате которого первичная головная боль трансформируется в хроническую абузусную. Процесс трансформации тесно связан с отвечающей за болевое восприятие ноцицептивной системой мозга.
Симптомы
Отмечается постоянная цефалгия на фоне регулярного длительного приёма анальгетиков. Боль носит ноющий тупой характер, умеренно выражена. Больные указывают на чувство сжимания, сдавливания головы, присутствие боли в момент пробуждения. Характерно симметричное диффузное распространение болевых ощущений по голове. Абузусная боль усиливается утром, меняет свою интенсивность в течение дня. Провоцируются физическим, психоэмоциональным, умственным напряжением, прекращением приёма купирующего фармпрепарата (синдром отмены).
Абузусная цефалгия сохраняется более половины дней в месяце, купируется анальгетиком частично и ненадолго. У больных, страдающих мигренью, хроническая боль сочетается с возникающими 2-5 раз в месяц мигренеподобными пароксизмами. Последние могут иметь ауру, протекают в виде пульсирующей гемикрании с тошнотой, рвотой, фотофобией.
Следствием длительной и практически постоянной цефалгии является раздражительность, усталость, усугубление депрессии. Некупируемая головная боль негативно отражается на умении концентрировать внимание, приводит к снижению работоспособности. Возможны нарушения сна: инсомния, дневная сонливость из-за усталости.
Диагностика
Абузусная головная боль диагностируется преимущественно на основании клинических данных. Важно установить вторичный характер боли на фоне имеющихся в анамнезе первичных цефалгий, выяснить, какие лекарственные средства принимает пациент, их дозировку, частоту употребления, эффективность. Инструментальные методики являются вспомогательными, используются для исключения органической патологии мозга. Диагностический алгоритм включает:
- Ведение дневника. Пациент записывает в отдельную тетрадь время возникновения, характер, длительность боли. Указывает в дневнике название, дозировку препарата и точное время приема.
- Осмотр невролога. Неврологический статус без особенностей. Выявление неврологической симптоматики в ходе консультации невролога ставит под сомнение предположение о лекарственной форме цефалгии.
- Первичная инструментальная диагностика. Оценка состояния ЦНС при помощи ЭЭГ, РЭГ, Эхо-ЭГ позволяет исключить наличие органической причины формирования боли (церебральной кисты, гидроцефалии, опухоли головного мозга).
- МРТ головного мозга. Томографическое исследование мозговых структур даёт возможность подтвердить отсутствие морфологических изменений церебральных тканей.
Диагноз устанавливается при наличии болевого синдрома более 15 дней в месяц на протяжении более 3-х месяцев при отсутствии органического поражения головного мозга.
Лечение абузусной головной боли
- Отмена анальгетического средства. В случае ненаркотических анальгетиков проводится резко, при использовании наркотических средств – постепенно, в сочетании с дезинтоксикацией.
- Терапия в период отмены. На фоне прекращения употребления обезболивающего возможно усугубление цефалгии, повышение тревожности, ухудшение сна, тошнота, рвота. Симптомы сохраняются несколько недель. Для купирования применяются антидепрессанты (амитриптилин), антиконвульсанты (вальпроаты, топирамат). При приёме наркотического анальгетика отмена производится под прикрытием нейролептиков.
- Лечение после ликвидации абузуса. Зачастую спустя примерно 2 месяца после прекращения приёма проблемного препарата наблюдается возврат симптомов первичной головной боли. Поэтому необходим корректный подбор терапии основного заболевания и профилактика рецидива абузуса. Желательно исключить или максимально отсрочить назначение медикамента-провокатора, а при необходимости его использования строго ограничить кратность применения.
Прогноз и профилактика
Абузусная головная боль | Симптомы и лечение абузусной головной боли
Лечение абузусной головной боли
Лечение абузусной головной боли включает разъяснение пациенту механизма формирования болевых ощущений, постепенную полную отмену «виновного» препарата, облегчение симптомов отмены и специфическую терапию резидуальной цефалгии. Для предотвращения абузуса врач должен разъяснять пациентам (особенно с частыми приступами цефалгии) опасность злоупотребления анальгетиками. Лекарственный абузус существенно затрудняет лечение пациентов с хроническими формами мигрени. Поэтому важнейшее условие, обеспечивающее эффективность профилактической терапии при мигрени, — отмена препарата, вызвавшего абузус. При выявлении лекарственного абузуса необходимо убедить больного уменьшить дозу обезболивающих средств, вплоть до полного отказа от анальгетиков. Полная отмена препаратов (при условии, что это ненаркотический анальгетик) — единственное эффективное лечение. В тяжёлых случаях пациентам проводят детоксикацию в условиях стационара. Показано, что количество дней с абузусной головной болью в месяц уменьшается на 50% через 14 дней после отмены «виновного» лекарственного средства. В случае успешного лечения цефалгия трансформируется в первоначальную форму.
Параллельно с отменой «виновного» препарата следует назначить пациенту традиционную терапию мигрени.
Один из наиболее действенных подходов к лечению абузусной головной боли — назначение антидепрессантной терапии. Несмотря на известные побочные эффекты, одним из наиболее эффективных препаратов остаётся трициклический антидепрессант амитриптилин. Положительный эффект при назначении амитриптилина отмечают у 72% больных в отличие от 43% при прекращении приёма анальгетиков без сопутствующей антидепрессантной терапии. У части больных хороший эффект оказывают антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (пароксетин, сертралин, флуоксетин) и селективных ингибиторов обратного захвата серотонина и норадреналина (дулоксетин, венлафаксин, милнаципран). Если абузусная головная боль сочетается хронической мигренью — препаратами выбора являются антиконвульсанты (например, топирамат).
В связи со значительной частотой рецидивов (более 30%) после снятия абузуса важно предупредить пациента о вероятности того, что абузусная головная боль может вернуться и разъяснить ему необходимость строго контролировать количество обезболивающих препаратов.
 [3], [4], [5], [6], [7], [8], [9], [10]
[3], [4], [5], [6], [7], [8], [9], [10]
Какая обуза! Что такое абузусная головная боль и как её вылечить? | Здоровая жизнь | Здоровье
Наш эксперт – врач-невролог, руководитель отделения для лечения больных с острыми нарушениями мозгового кровообращения Московского НИИ скорой помощи имени Н.В. Склифосовского, кандидат медицинских наук Ганипа Рамазанов.
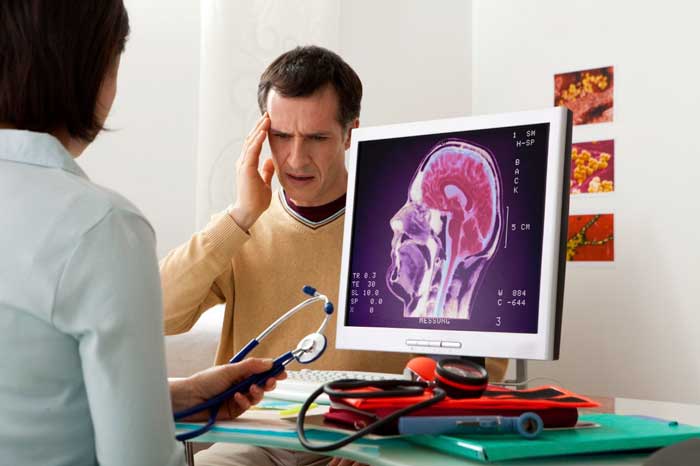
Пациента с головной болью ждут многочисленные обследования и анализы, ведь такой симптом может сопровождать массу патологий. Но одна из форм болезни в последнее время становится всё популярнее.
Яду мне, яду!
Эффект рикошета
Уже на первом приёме у грамотного невролога всплывёт верное подозрение. Как только пациент признается в том, что постоянно и долгое время принимает обезболивающие, врач сразу же предположит диагноз – абузусная (от англ. «abuse» – «злоупотребление») головная боль.
Проблему могут вызывать анальгетики, нестероидные противовоспалительные препараты, барбитураты, триптаны, препараты с кофеином, наркотические анальгетики и другие. Если больной долгое время принимал разные виды препаратов, риск ещё выше. Опасная доза – 15 таблеток в месяц (если приём длился от 3 месяцев и дольше).
Как правило, при такой патологии больные уже просыпаются с тупой или пульсирующей головной болью во лбу и/или затылке, которая поначалу бывает умеренной. Но иногда боль может быть односторонней или, наоборот, диффузной (без чёткого месторасположения). В течение дня её характер способен меняться, становиться более интенсивным. Помимо этого могут быть и головокружения, тошнота, рвота, светобоязнь, непереносимость звуков. Стрессы, физическая нагрузка и даже малейшее интеллектуальное напряжение часто усиливают боль. Иными словами, смешиваются признаки как мигрени, так и головной боли напряжения.
Методом исключения
Первое, что сделает невролог, – постарается исключить более опасные причины боли. Для этого он проведёт неврологический осмотр, в ходе которого больному понадобится пройти специальные тесты (присесть, пройтись, дотронуться пальцем до носа). При наличии других тревожных симптомов понадобится комплексное обследование (в частности, МРТ головного мозга и шейного отдела позвоночника, УЗИ сосудов головного мозга, общие и клинические анализы крови, анализы крови на гормоны щитовидной железы). Это поможет выяснить первопричину боли и её вид – то ли это мигрень, то ли боль напряжения, то ли кластерная или какая-то иная.
Получив полную картину и убедившись, что серьёзных патологий нет, врачу останется лишь подтвердить диагноз «абузусная головная боль» и предложить пациенту лечение.
Как быть?
Борьба с болезнью начинается с отмены источника бед – привычного обезболивающего препарата и замены его альтернативным анальгетиком, неспособным вызывать такие побочные эффекты. При необходимости могут быть назначены противорвотные средства, а при выраженном болевом синдроме – короткий курс дезинтоксикации (как правило, назначаются 5–7 капельниц с дексаметазоном). После этого врач назначает больному антидепрессанты на срок не менее полугода. Также используются иглорефлексотерапия, внутритканевая электростимуляция и другие физиотерапевтические методики.
Вернуться к приёму препарата-виновника можно не ранее чем через пару месяцев по окончании лечения и лишь в минимальной дозировке и изредка (не чаще 1–2 раз в неделю). Но лучше перейти на лекарство другой фармакологической группы и в дальнейшем стараться не злоупотреблять им. Ведь обезболивающие таблетки – не решение проблемы, а лишь средство срочной помощи в экстремальных случаях. А бороться надо не с симптомами, а с причинами заболевания. Например, при головной боли напряжения в этом могут помочь лечебная физкультура, здоровый образ жизни, помощь психолога.
Смотрите также:
Абузусная головная боль: симптомы и лечение


Пытаясь избавиться от болевого синдрома, люди не спешат обращаться к врачу за назначением того или иного лекарства. Они идут в аптеку и покупают подходящий препарат, не вникая в его инструкцию. В некоторых случаях таблетки действительно помогают снять неприятный симптом, а бывает, наоборот, усиливают его. В результате возникает абузусная или рикошетная головная боль, перетекающая в хроническую форму. Как от нее избавиться и не допустить повторного появления?
Основные причины


Доминирующим фактором, провоцирующим абузусные головные боли, выступает нерациональный прием медикаментозных препаратов, предназначенных для лечения цефалгий (мигренозных приступов, болей напряжения).
Вызвать развитие патологии способны:
- Ненаркотические болеутоляющие средства.
- Опиоидные анальгетики, злоупотребление которыми приводит к изменениям в ЦНС, из-за чего болевые рецепторы становятся более чувствительными.
- Препараты группы триптанов, способные вызвать рецидив болезни.
- Эрготамин и его производные, назначаемый при мигрени. Неграмотный прием подобных лекарств приводит к передозировке и абузусному синдрому.
- Комбинированные средства, особую опасность среди которых представляют кодеинсодержащие препараты.
- Другие лекарственные средства, принимаемые самостоятельно без консультации врача. Бывает, что человеку необходимо принимать сразу несколько препаратов, временной интервал между употреблением которых нужно обязательно соблюдать. Если человек пьет эти медикаменты одновременно, он может столкнуться с нежелательной реакцией организма и абузусным синдромом.
Риск появления абузусной цефалгии значительно увеличивается у людей, принимающих болеутоляющие лекарства чаще трех раз в неделю на протяжении длительного периода времени. Скорость развития болезни, степень выраженности ее симптомов и дальнейший прогноз зависят от количества употребляемых препаратов и организма больного.
По статистическим данным известно, что до появления абузуса большинство пациентов периодически страдали приступами мигрени. Помимо лекарственных препаратов провоцирующим фактором развития патологии являются тревожность, психоэмоциональное перенапряжение, депрессия. Есть сведения, что к абузусной цефалгии может быть генетическая предрасположенность, как и к мигрени.
Симптоматика


В большинстве случаев симптомы абузусной боли в голове имеют схожий характер. Человек принимает лекарство, прописанное врачом, либо принимаемое по собственному назначению. Вначале оно приносит облегчение, но постепенно его эффективность понижается. Пациент решает увеличить дозировку либо вынужден принимать таблетки чаще. В итоге на фоне основной боли развивается рикошетный болевой синдром:
- Приступы носят систематический характер. Может изменяться интенсивность боли в течение дня. Больше всего она ощущается в утренние часы.
- Ощущения зачастую слабые либо умеренные. Болезненность может охватывать либо одну сторону, либо всю голову, максимально выражаясь в лобной и затылочной части.
- Применение лекарства, послужившего раздражителем, лишь на короткое время купирует неприятную симптоматику.
- Физические либо умственные нагрузки усиливают болезненные ощущения.
- В тяжелых случаях возникают нарушение сна, тошнота, рвотные позывы, слабость. Приступ напоминает острую мигрень даже у тех людей, которые никогда с ней не сталкивались.
В дальнейшем клиническая картина сходится с синдромом отмены. Человек становится нервозным, вспыльчивым, беспокойным. После очередной дозы препарата эти проявления исчезают, и наступает ощущение покоя.
Диагностические мероприятия

Выявить абузусную цефалгию при помощи современных методов диагностики невозможно. Диагноз устанавливается на основе сбора анамнеза, осмотра пациента, статистических данных, знаний и опыта врача. Помочь правильно оценить ситуацию позволяет дневник головной боли, в который пациент записывает время начала/конца приступа и все моменты, связанные с ним. Зачастую у таких больных приступов цефалгии насчитывается около пятнадцати в месяц.
При подозрении на абузусные боли в голове, следует учитывать, что:
- Чаще всего патологию регистрируют у женщин.
- В группе риска находятся ипохондрики, склонные принимать лекарства по любому поводу.
- При предрасположенности к мигрени риск развития рикошетных болей составляет 70%.
- Болезнь может спровоцировать прием препаратов, используемых для профилактики. Пациент сам начинает их пить еще до появления выраженных симптомов.
- Диагноз можно установить методом исключения других патологий. Для этого необходимо пройти электроэнцефалограмму, ангиографию, допплерографию, МРТ, КТ сосудов мозга и шеи. Если все в норме, то вероятность абузуса подтверждается.
После проведения методов исключающей диагностики используют практический тест. Больному запрещают пить лекарство, связанное с возникновением головной боли. Если после 1-2 месяцев воздержания от препарата болевой синдром не проходит, то рикошетный синдром исключают и ищут другую причину патологии.
Лечение


Когда человеку поставлен диагноз абузусная головная боль, то лечение не ограничивается простым отказом от раздражителя. Пациенту рекомендуют:
- Отказаться от лекарства-провокатора боли. Но не сразу, а постепенно, под контролем врача.
- Применять другое средство, помогающее устранить болевой синдром.
- Пройти лекарственную детоксикацию при сильных приступах цефалгии, которую проводят либо стационарно, либо амбулаторно.
- Использовать антидепрессанты. В этом случае график приема и дозировка должны строго соблюдаться. Если терапия не помогает, запрещено самостоятельно корректировать ее. Некоторым пациентам требуется помощь психотерапевта.
- Пить Преднизолон и Напроксен не менее месяца. Дозировку указывает врач.
- Использовать противосудорожные препараты, снижающие риск повторного возникновения абузусной боли.
- В качестве вспомогательного лечения применяется ароматерапия и фитотерапия. Не лишним будет прохождение физиопроцедур, дополняющихся щадящим режимом питания, полноценным отдыхом, умеренными физическими нагрузками.
Один-два месяца организм возвращается к нормальному функционированию и прежнему состоянию. Но поначалу может наблюдаться ухудшение самочувствия, которое нормализуется через пару недель.
Важно! Если абузусный синдром развился в период беременности, лечение должно проводиться в стационаре. Специалисты оценят токсичность лекарств и подберут адекватную терапию, которая не навредит ни женщине, ни плоду.
Прогнозы


Шанс на выздоровление полностью зависит от настроя пациента и соблюдения им всех предписаний врача. У 65% больных абузусные цефалгии проходят бесследно. У остальной части больных возможен рецидив. Риск очередного обострения патологии снижается при полном отказе от лекарства-раздражителя. Вернутся к приему препарата можно, подобрав аналог, равноценный по эффективности.
Четкое соблюдение дозировки и продолжительности курса лечения, отказ от самостоятельного назначения любых препаратов – являются профилактикой рикошетных болей.
Для организма абузус – серьезное испытание. Ведь здоровый человек изначально не станет принимать лекарства, а при возникновении заболевания и бесконтрольном приеме медикаментов нагрузка на жизненно важные органы и системы значительно увеличивается. Это приводит к развитию осложнений и снижением эффективности терапии основного недуга.
Видео
Абузусная головная боль — Медицинский справочник
Абузусная головная больАбузусная головная боль – хроническая цефалгия вторичного характера, возникающая на фоне постоянного применения обезболивающего средства при наличии мигрени и прочих цефалгических синдромов. Характеризуется постоянной сдавливающей головной болью умеренной интенсивности. Абузусная цефалгия диагностируется клинически с помощью дневника наблюдений. Инструментальные методы направлены на исключение других причин синдрома. Лечение основано на отмене провоцирующего абузус препарата. Симптомы отмены купируются антидепрессантами, нейролептиками, противоэпилептическими средствами. В дальнейшем необходим подбор терапии базового заболевания.
Абузусная головная больАбузусная головная боль
Абузусная головная боль провоцируется некорректным применением фармпрепаратов для купирования цефалгии. Термин происходит от английского «abuse» – злоупотребление. В практической неврологии абузусная цефалгия имеет синонимы «лекарственная», «медикаментозная», «рикошетная». Самолечение пациентов доступными безрецептурными анальгетиками привело к широкому распространению заболевания в экономически развитых странах. В Европе, США данная патология составляет 1/5 всех цефалгий. Лекарственным вариантом головных болей страдает 1% всего населения планеты. Среди хронических цефалгий абузусная форма занимает 60%. Заболеванию подвержены лица с высоким уровнем тревожности, склонностью к депрессии. Женщины страдают чаще мужчин.
Причины абузусной головной боли
Основной этиологический фактор – постоянный приём обезболивающих препаратов на фоне имеющейся первичной патологии (мигрень, боли напряжения). Цефалгия не развивается при использовании тех же средств в терапии других болезней (артритов, невритов, остеохондроза позвоночника). Потенциально опасными фармпрепаратами являются:
- Комбинированные анальгетики – средства, в состав которых помимо аспирина, анальгина и их аналогов входит кофеин, барбитураты.
- Производные алколоидов спорыньи (эрготамин). Широко используются в терапии мигрени.
- Триптаны (золмитриптан, элетриптан) – производные серотонина, обладающие специфическим антимигренозным действием.
- Опиоиды – наркотические анальгетики с выраженным обезболивающим эффектом.
- НПВС – нестероидные противовоспалительные препараты. Относятся к ненаркотическим анальгетикам. Являются наиболее редкой причиной появления лекарственной цефалгии.
В развитии заболевания играют роль регулярность приёма и дозировки. Постоянное употребление анальгетика с большей вероятностью спровоцирует медикаментозную цефалгию, чем редкое применение ударных доз. Регулярное использование больших дозировок скорее приведёт к формированию абузуса, чем приём медикаментов в небольших количествах.
Патогенез
Механизм развития заболевания зависит от применяемого фармпрепарата, имеет психологическую составляющую. К неадекватному использованию обезболивающих и формированию психологической зависимости приводит повышенная тревожность, наличие депрессии. Прослеживается наследственная предрасположенность к депрессивным состояниям, абузусу, алкоголизму. Длительный приём обезболивающих становится причиной снижения их эффективности. В надежде устранить болевой синдром пациент принимает медикаменты всё чаще, в растущих дозировках. Боль не купируется полностью или прекращается на короткий период, что вынуждает больного продолжать наращивание доз. Формируется порочный круг, в результате которого первичная головная боль трансформируется в хроническую абузусную. Процесс трансформации тесно связан с отвечающей за болевое восприятие ноцицептивной системой мозга.
Симптомы абузусной головной боли
Отмечается постоянная цефалгия на фоне регулярного длительного приёма анальгетиков. Боль носит ноющий тупой характер, умеренно выражена. Больные указывают на чувство сжимания, сдавливания головы, присутствие боли в момент пробуждения. Характерно симметричное диффузное распространение болевых ощущений по голове. Абузусная боль усиливается утром, меняет свою интенсивность в течение дня. Провоцируются физическим, психоэмоциональным, умственным напряжением, прекращением приёма купирующего фармпрепарата (синдром отмены).
Абузусная цефалгия сохраняется более половины дней в месяце, купируется анальгетиком частично и ненадолго. У больных, страдающих мигренью, хроническая боль сочетается с возникающими 2-5 раз в месяц мигренеподобными пароксизмами. Последние могут иметь ауру, протекают в виде пульсирующей гемикрании с тошнотой, рвотой, фотофобией.
Следствием длительной и практически постоянной цефалгии является раздражительность, усталость, усугубление депрессии. Некупируемая головная боль негативно отражается на умении концентрировать внимание, приводит к снижению работоспособности. Возможны нарушения сна: инсомния, дневная сонливость из-за усталости.
Диагностика
Абузусная головная боль диагностируется преимущественно на основании клинических данных. Важно установить вторичный характер боли на фоне имеющихся в анамнезе первичных цефалгий, выяснить, какие лекарственные средства принимает пациент, их дозировку, частоту употребления, эффективность. Инструментальные методики являются вспомогательными, используются для исключения органической патологии мозга. Диагностический алгоритм включает:
- Ведение дневника. Пациент записывает в отдельную тетрадь время возникновения, характер, длительность боли. Указывает в дневнике название, дозировку препарата и точное время приема.
- Осмотр невролога. Неврологический статус без особенностей. Выявление неврологической симптоматики ставит под сомнение предположение о лекарственной форме цефалгии.
- ЭЭГ, РЭГ, Эхо-ЭГ . Первичная инструментальная оценка состояния ЦНС позволяет исключить наличие органической причины формирования боли (церебральной кисты, гидроцефалии, опухоли головного мозга).
- МРТ головного мозга. Визуализация мозговых структур даёт возможность подтвердить отсутствие морфологических изменений церебральных тканей.
Диагноз устанавливается при наличии болевого синдрома более 15 дней в месяц на протяжении более 3-х месяцев при отсутствии органического поражения головного мозга.
Лечение абузусной головной боли
Базовым моментом в терапии абузуса является полная отмена обезболивающих. В период лечения пациенту необходимо продолжать ведение дневника наблюдений. Если состояние больного не улучшается спустя 2 месяца после отмены анальгетика, медикаментозная этиология боли сомнительна, следует искать иные причины. Лечение состоит из следующих этапов:
- Отмена анальгетического средства. В случае ненаркотических анальгетиков проводится резко, при использовании наркотических средств – постепенно, в сочетании с дезинтоксикацией.
- Терапия в период отмены. На фоне прекращения употребления обезболивающего возможно усугубление цефалгии, повышение тревожности, ухудшение сна, тошнота, рвота. Симптомы сохраняются несколько недель. Для купирования применяются антидепрессанты (амитриптилин), антиконвульсанты (вальпроаты, топирамат). При приёме наркотического анальгетика отмена производится под прикрытием нейролептиков.
- Лечение после ликвидации абузуса. Зачастую спустя примерно 2 месяца после прекращения приёма проблемного препарата наблюдается возврат симптомов первичной головной боли. Поэтому необходим корректный подбор терапии основного заболевания и профилактика рецидива абузуса. Желательно исключить или максимально отсрочить назначение медикамента-провокатора, а при необходимости его использования строго ограничить кратность применения.
Прогноз и профилактика
Правильная лечебная тактика в большинстве случаев приводит к выздоровлению. У 40% больных абузусная головная боль рецидивирует в течение 5 лет. Первичная и вторичная профилактика включает адекватную терапию цефалгий, регулярное наблюдение и разъяснительную работу с пациентами. Следует предупреждать больных о последствиях бесконтрольного использования обезболивающих и опасности самолечения, информировать о необходимости обращения к врачу при снижении эффективности назначенных лекарственных средств.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Абузусная головная боль: причины, лечение, симптомы
Среди нескольких десятков типов внутричерепной боли, с которыми люди обращаются к медикам, примерно у каждого пятого пациента фиксируется абузусная головная боль, имеющая медикаментозное происхождение. Пренебрежение рекомендациями врача и чрезмерное увлечение определенными лекарственными средствами формирует стойкие болевые приступы.
Проявляется такое патологическое состояние и в юношеском, и в зрелом возрасте, с более частой заболеваемостью женщин, которые в большей степени, нежели мужчины, склонны к самолечению. Яркие симптомы абузусной головной боли имеют место у 2 % взрослых жителей планеты и у 0,5 % людей юношеского возраста. Чтобы обезопасить себя от резко ухудшающего качество жизни недуга, необходимо знать механизмы его формирования, способы лечения и меры профилактики.
Механизм развития
Выраженная абузусная цефалгия развивается на фоне нарастания количества эпизодов, когда головная боль, мигренеподобная либо связанная с переутомлением, снимается с помощью увеличенных дозировок или частого приема некоторых препаратов. Постепенно пациент переходит на употребление обезболивающих медикаментов в упреждающем режиме, когда лекарство принимается еще до наступления болевого приступа.
Для более двух третей пациентов появление абузусной головной боли – это следствие неконтролируемого купирования периодических приступов мигрени большими дозами или сочетанием триптанов и анальгетиков. Период формирования лекарственной зависимости связан с индивидуальными характеристиками организма и конкретным наименованием лекарственной группы.
Если человек, проводящий самостоятельное лечение, доводит частоту употребления обезболивающих до 6 раз ежесуточно, то практически неизбежно проявляется абузусная боль с редкими и непродолжительными периодами ремиссии. Лекарственная головная боль возможна не только в результате чрезмерных попыток борьбы с первичной цефалгией, но также в случае излишней терапии симптоматической боли в голове, связанной с гипертонией или другими системными заболеваниями.
Группы провоцирующих боль препаратов
Многие пациенты с абузусной головной болью не знают, что это такое, связывая свои ежедневные приступы с элементарной усталостью, погодными условиями и стрессами, мигренью и другими патологиями. Международная медицинская классификация определяет группы препаратов, злоупотребление которыми (длительный прием и превышение дозировок) может сформировать стойкую реакцию организма, в рамках которой развивается абузусная цефалгия:
- простые анальгетики часто используются, когда присутствует головная боль первичного типа невыясненной причины либо вторичная цефалгия при недиагностированных сосудистых нарушениях;
- излишнее применение триптанов приводит к изматывающим рецидивам с характерным возвратом приступа через короткое время после облегчения боли;
- комбинированные анальгетики влияют на периферические каналы регуляторов боли, уменьшая воздействие при неадекватно частом приеме лекарства, поэтому у пациента развивается абузусная цефалгия;
- излишние дозы эрготамина в случае острых мигреневых болей формируют зависимость в силу малой скорости вывода остаточных элементов препарата из организма и эффекта его накопления в тканях, что при неосторожном употреблении вызывает лекарственную передозировку;
- опиоидные анальгетики затрагивают ЦНС, что при неограниченном приеме грозит хроническим раздражением болевых центров, и результатом становится частая головная боль с периодами усиления и ослабления;
- сочетание различных обезболивающих средств, прием которых не согласован с профессиональным медиком, может оказывать практически обратное влияние, провоцируя новые приступы.
Симптомы и условия появления
Условия появления и симптомы лекарственной головной боли увязаны с конкретной причиной приступа и видом медикаментов. Появляющаяся от триптанов абузусная головная боль отличается быстрым снятием приступа и почти таким же быстрым его рецидивом на фоне снижения отклика мозговых рецепторов. Исследования подтверждают, что при чрезмерно частом приеме анальгетиков в умеренных либо сниженных дозах головная боль медикаментозного типа возникает с той же вероятностью, с которой формируется цефалгия на условиях более редкого использования сильнодействующих препаратов в увеличенных дозах. Неконтролируемое лечение приводит к постепенному утяжелению ситуации, при которой абузусная головная реакция имеет характерные симптомы:
- боль преследует пациента с момента пробуждения, изменяя интенсивность и характер на протяжении дня;
- в каждом случае может присутствовать абузусная цефалгия в затылочной либо лобной части, одностороння и пульсирующая болевая реакция, а также тупая или обостряющаяся;
- общая слабость и одновременно раздражительность, сочетающаяся с повышенной беспричинной тревожностью;
- дополнительные симптомы относятся к изменению восприятия внешней информации – невнимательности и неспособности сосредоточиться, рассеянности в бытовых и служебных делах;
- возможны легкая тошнота, случаи рвоты, не связанные с пищеварительными проблемами.
Диагностические признаки
Общие симптомы, которыми отличается лекарственная головная боль, сопровождаются определенными диагностическими признаками. В первую очередь невролог обращает внимание на продолжительность и частоту приступов: абузусная цефалгия провоцирует состояние, когда отмечается ежедневная головная болевая реакция. Ноющая и вызывающая тошноту головная боль у больных с медикаментозной зависимостью усиливается до нестерпимой при интеллектуальной, стрессовой или физической нагрузке.
Более серьезные критерии – систематическое лечение различными типами обезболивающих в свободных дозировках, не подтвержденных врачом.

Если симптомы усиливаются на фоне увеличения видов медикаментов и дозировок, рассматривается диагноз сформировавшейся абузусной головной боли, лечение которой требует консультаций опытного невролога. Вспомогательными критериями абузусной головной боли служат более чем 3-месячная продолжительность приступов и попытки пациента увеличить дозировку или комбинировать прием препаратов.
Схема лечения
Основные направления, в соответствии с которыми проводится лечение медикаментозной боли:
- полный отказ от триптанов и других обезболивающих в качестве моно- или сочетанного приема;
- перестройка программы лечения первичной либо симптоматической цефалгии в целях подбора нелекарственных методик (физиотерапия и массаж, иглоукалывание и психотерапия), чтобы в результате головная медикаментозная боль была полностью купирована;
- коррекция эмоционально-психологического состояния пациента с целью уменьшения тревожности и признаков депрессии;
- лечение включает проведение фармакологической детоксикации, если выявлена максимальная зависимость от купирующих цефалгию препаратов;
- возможно лечение абузусной головной боли народными средствами, с индивидуальным подбором травяных сборов.
Если предложенное врачом лечение пациент соблюдает, симптомы патологии заметно меньше проявляются уже через неделю. Дополняя основное лечение народными способами, можно быстрее добиться улучшения ситуации, когда головная лекарственная боль будет побеждена. Чтобы лечение было более эффективным, пациенту целесообразно вести дневниковые записи с описанием динамики приступов.
В целях профилактики фармакологической цефалгии необходимо проводить лечение первичных болевых моментов только по согласованию с врачом, который профессионально оценивает состояние и возможности организма пациента. Самостоятельное лечение (особенно продолжительное) с произвольными дозировками и некорректным подбором препаратов может сделать ситуацию необратимой.
Вконтакте
Google+
Одноклассники
Абузусная головная боль: причины и лечение
В то время как обезболивающие средства могут облегчить ваше состояние при головной боли, их необходимо принимать с осторожностью, поскольку они на самом деле могут не только не улучшить ваше состояние, но и ухудшить его в том случае, если они будут приняты неправильно. Чрезмерное или неправильное использование обезболивающих, например, когда человек принимает их в большем количестве или дольше по времени, чем это рекомендовано в инструкции, может привести к развитию абузусной головной боли.
После полного отказа от приема анальгетиков, у вас может возникнуть ухудшение симптомов лекарственной головной боли, что может побудить вас начать принимать еще больше медикаментов, что приводит только к другой головной боли и желанию принимать больше лекарств – возникает «порочный круг». Цикл может продолжаться до тех пор, пока вы не начнете страдать от хронических головных болей, которые по своей силе и интенсивности превосходят обычные головные боли и возникают гораздо чаще.
Злоупотребление обезболивающими средствами создает препятствие для нормальной работы мозговых центров, регулирующих поток болевых сигналов, что приводит к ухудшению головной боли.
Возникновение абузусной головной боли наиболее часто возникает при приеме препаратов, содержащих кофеин, который часто добавляют во многие обезболивающие средства, чтобы ускорить действие других ингредиентов. Хотя наличие кофеина в обезболивающих препаратах может быть полезным, сочетание приема этих средств с потреблением кофеина из других источников (кофе, черный чай, прохладительные напитки или шоколад) делает вас более уязвимым для развития абузусной головной боли.
В дополнение к лекарственной головной боли, чрезмерное использование обезболивающих средств может привести к зависимости и более интенсивной боли при окончании приема этих препаратов и возможным серьезным побочным эффектам. Необходимо также помнить, что прием обезболивающих средств убивает ваши эмоции и притупляет ум.
У кого наиболее часто развивается абузусная головная боль?
У любого человека, страдающего головными болями напряжения, мигренями или трансформированными мигренями, могут развиться абузусные головные боли, в том случае, если человек злоупотребляет определенными лекарственными средствами.
Какие препараты становятся причиной абузусной головной боли?
Многие часто используемые обезболивающие средства при длительном приеме и приеме в больших дозах, могут вызвать лекарственные головные боли. Препараты, когда-то считавшиеся «безопасными» наиболее часто становятся виновниками развития этого вида головной боли. К ним относятся:
- Аспирин.
- Противопростудные лекарства, применяемые при ОРЗ, ОРВИ, гриппе, синусите, бронхите и пр.
- Ацетаминофен (Парацетамол).
- Нестероидные противовоспалительные препараты (НПВП), такие как Алив.
- Седативные препараты и снотворные
- Кодеин и отпускаемые по рецепту препараты, обладающие слабым наркотическим эффектом.
- Лекарственные средства от головной боли, содержащие кофеин (например, Анацин, Экседрин).
- Препараты, содержащие эрготамин, такие как Кафергот, Мигергот, Эргомар, Bellergal-S, Bel-Phen-Ergot S, Phenerbel-S, Ercaf, Wigraine и Cafatine PB.
- Обезболивающие средства, содержащие буталбитал (например, Goody’s Headache Powder, Supac, Фиоринал, Фиорицет).
В то время как прием небольшого количества этих препаратов в неделю может быть безопасным и эффективным, более длительный прием этих лекарств может привести к развитию постоянной незначительной головной боли (см. Постоянная головня боль).
Более частый прием этих средств или прием их в больших дозах не рекомендуется, т.к. вредные компоненты препаратов отрицательно сказываются на здоровье человека, а также могут ухудшить головную боль и привести к хронической форме головных болей.
По теме: Головная боль в области лба и глаз, в висках и затылке.
Лечение абузусной головной боли
Как правило, прекращение приема лекарственных средств или постепенное сокращение дозы приема приведет к более легкому контролю головной боли. Врач может предложить вам записывать симптомы головной боли, а также ее частоту и продолжительность.
Некоторым людям, возможно, потребуется проводить «детоксикацию» в более тщательно контролируемых медицинских условиях. Людям, принимающим большие дозы седативных снотворных, препаратов от головной боли, содержащих компоненты, оказывающие седативный эффект, или препаратов, оказывающих слабый наркотический эффект, таких как Кодеин или Оксикодон, возможно потребуется лечь в больницу на стационарное лечение для детоксикации и восстановления под постоянным наблюдением врачей.
К сожалению, для многих людей, страдающих ежедневными хроническими головными болями, детоксикация в течение первых нескольких недель приводит к увеличению силы и интенсивности головных болей. В связи с этим, лечение в стационаре является важным условием для полного восстановления организма человека.
После восстановительных процедур, абузусные головные боли полностью исчезают, вследствие чего головная боль может проявляться, как и прежде – время от времени.
Читайте также: Средства от головной боли — что можно, а чего нельзя.
Как предотвратить развитие абузусных головных болей?
Вы можете предотвратить возникновение абузусных головных болей путем ограничения приема обезболивающих средств – принимайте их только при крайней необходимости. Не используйте их чаще, чем раз или два раза в неделю, особенно если ваш лечащий врач не рекомендовал вам прием этих препаратов с указанием определенных дозировок и продолжительности применения.
Кроме того, во время приема обезболивающих средств (особенно, если они содержат кофеин), избегайте употребления кофе, черного чая, колы, шоколада и других продуктов, содержащих кофеин. Помните, что помимо обезболивающих средств, вы можете использовать некоторые из народных средств от боли, а также гомеопатические средства, о которых вы можете узнать здесь – Лечение боли гомеопатией.