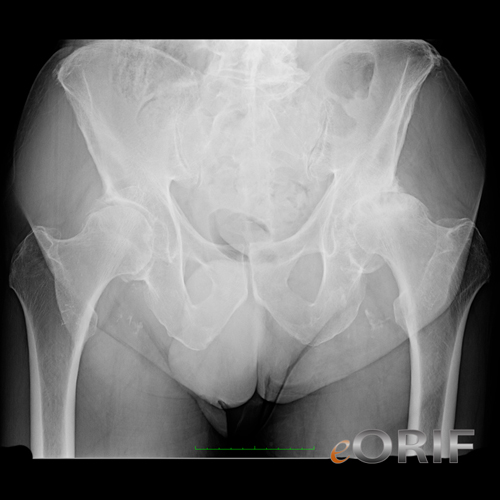
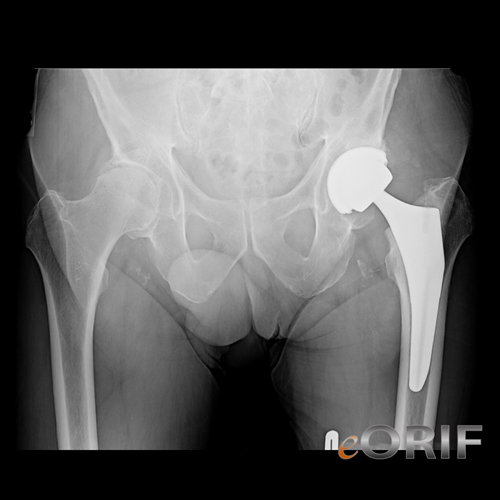
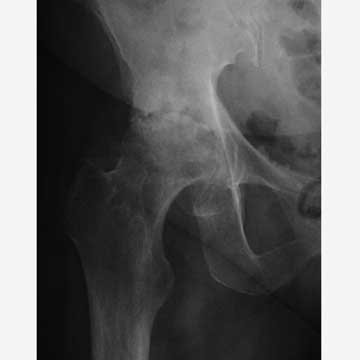
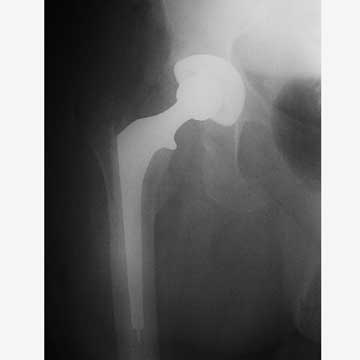
Противопоказания к эндопротезированию тазобедренного сустава
Нарушение функциональности тазобедренного сустава приводит к ограниченности движений ноги, негативно сказывается на качестве жизни человека. Вернуть нижним конечностям двигательную активность помогает эндопротезирование бедренной кости.
Понятие эндопротезирования
Эндопротезирование сустава тазобедренного представляет собой оперативное вмешательство, в процессе которого производят замену суставной части полностью или частично. Операция довольно трудоемкая и длится долго.
Устанавливаемый имплантат должен быть высокого качества, обладать прочностью, крепко фиксироваться, иметь функциональные возможности и быть совместимым с биологическими тканями организма. На искусственный протез нагрузка оказывается намного сильнее, чем на собственный.
Это объясняется тем, что отсутствуют хрящи и синовиальная жидкость, благодаря которым снижается воздействие на сустав.

Изготавливают протезы из сплава металлов высокого качества, прочного пластика или керамики. Есть имплантаты, которые производят из нескольких материалов. Прикрепляются протезы цементным и бесцементным способом.
Виды эндопротезов и срок их службы
Сколько прослужит эндопротез тазобедренного сустава, зависит от того, из чего он сделан. Наибольшей износоустойчивостью обладают металлические изделия. Их срок службы составляет свыше 20 лет. Остальные же протезы служат не более 15 лет.
Однополюсные
Такие приспособления обладают только ножкой и головкой бедра, поэтому применяются при частичном эндопротезировании сустава тазобедренного. В этом случае вертлужная впадина сохраняется. Подобные протезы используются редко, так как не дают высоких результатов и способствуют разрушению впадины.
Двухполюсные
Данный вид изделия представляет собой полноценный тазобедренный сустав. Его используют при полном эндопротезировании. Такие изделия надежно фиксируются, возвращают ноге функциональность, поэтому им отдается наибольшее предпочтение.
Показания к проведению операции
Выбор тактики лечения в пользу эндопротезирования тазобедренных суставов способен сделать врач, специализирующийся в ортопедической и травматологической сфере. Главный симптом, который является поводом для проведения вмешательства – сильная боль, не снимаемая никакими обезболивающими средствами.

Болевой синдром сопровождает многие заболевания суставов. Поэтому показаниями к замене тазобедренного сустава бывают следующие патологии:
- Артроз тазобедренного сустава, или коксартроз. При нем происходит поражение суставного хряща, пациент ощущает боли, ограниченность в движениях. Чаще всего заболевание поражает пожилых людей.
- Ревматоидный артрит, заболевание Бехтерева и прочие аутоиммунные патологические процессы, приведшие к разрушению сустава. Операция возможно только в случае подавления активности основного заболевания.
- Перелом шейки бедра. Обычно он происходит у пациентов пожилого возраста, так как костная ткань становятся хрупкой, подвергается различным повреждениям. В этом случае эффективным будет эндопротезирование тазобедренного сустава.
- Отмирание головки бедренной кости (асептический некроз).
- Новообразования в области таза и бедра, подлежащие немедленному удалению.
Эндопротезирование проводится в том случае, если структура и функциональность пораженного сустава нарушены настолько, что человек не может полноценно двигаться.
Противопоказания
Любой вид операции имеет ограничения в применении. Установка протеза не является исключением. Врачи выделяют основные и относительные противопоказания к эндопротезированию тазобедренного сустава.
Абсолютные
Есть несколько состояний, когда не допускается проведение протезирования. Это связано с тем, что операция не принесет эффективности или же станет причиной развития осложнений.

Абсолютными противопоказаниями являются:
- Патологические процессы, не дающие человеку самостоятельно двигаться. Если они не связаны с нарушением функциональности тазобедренного сустава, то эндопротезирование не даст положительного результата, так как не сможет восстановить двигательную способность пациента.
- Третья степень сердечной недостаточности.
- Порок сердца, сопровождающийся сильным сбоем ритма.
- Блокада желудочка или предсердия, протекающая в запущенной стадии.
- Нарушение кровотока в мозгу вследствие неврологических патологий.
- Заболевания органов мочеиспускания и почек.
- Тяжелые степени почечной или печеночной недостаточности.
- Болезни эндокринных органов, которые невозможно вылечить полностью. Яркий пример этому – сахарный диабет.
- Патологии легких хронической формы, которые характеризуются дыхательной недостаточностью.
- Процессы воспаления в зоне тазобедренного сустава.
- Проникновение инфекции в область рядом с тазом.
- Наличие хронических инфекционных очагов в организме, которые нуждаются в обязательной санации.
- ВИЧ-инфекция.
- Состояние септического характера, из-за чего есть высокий риск развития гнойного процесса в области установки протеза.
- Парез или паралич ног.
- Остеопороз в тяжелой форме.
- Аллергическая реакция на препараты, используемые при операциях.
- Дефект кости бедра, характеризующийся отсутствием костномозгового канала.
- Воспалительный процесс стенок кровеносных сосудов.
- Закупорка тромбами вен ног, проявляющаяся выраженными симптомами.
- Расстройства психики или нервной системы.
Проводить операцию нельзя и в тех случаях, когда установить эндопротез технически невозможно.
Относительные
К таким противопоказаниям относят состояния, которые не мешают проведению протезирования, но требуют наиболее тщательного исследования и принятия решения о выполнении хирургического вмешательства для каждого пациента отдельно.
Относительными противопоказаниями к операции эндопротезирования сустава тазобедренного являются:
- Злокачественные новообразования.
- Соматические болезни хронической формы.
- Ранняя стадия недостаточности печени.
- Остеопатия гормонального характера.
- Небольшие технические сложности при установке эндопротеза.
- Ожирение запущенной степени.
Виды оперативного вмешательства

Эндопротезирование тазобедренного сустава бывает частичным, при котором заменяют головку бедра, но сохраняют вертлужную впадину. Такая операция относится к щадящим способам, не сопровождается обильной кровопотерей. Но у нее есть один минус – протез служит максимум 6 лет.
Другой тип эндопротезирования называется полным. В этом случае заменяют бедренную головку вместе с вертлужной впадиной. Такое вмешательство выполняется намного сложнее частичного, вызывает кровотечение, пациенту приходится долго находиться под общим наркозом. Зато эндопротез служит долгий период времени, функция сустава восстанавливается полностью.
Существует ревизионный тип протезирования. Так называют повторную операцию, проводимую в случае, когда у пациента появляются опасные осложнения после установки эндопротеза. Показания к вторичному вмешательству:
- Нестабильность сустава.
- Развитие гнойного процесса.
- Травма имплантата.
- Формирование рубцов и спаек в зоне суставной полости.
Тактика проведения ревизионной операции имеет свои особенности. Для каждого пациента разрабатывается индивидуальная методика вмешательства в зависимости от того, что стало причиной повторного лечения. В процессе операции доктор удаляет искусственный протез, очищает полость и поверхность сустава, затем устанавливает новый имплантат.
Серьезным препятствием для вторичного восстановления считается развитие сепсиса, так как он стремительно расходится по мышцам и органам. Но такое явление после эндопротезирования происходит в редких случаях. В большинстве случае ревизионное протезирование помогает восстановить тазобедренное сочленение.
Подготовка к операции
Перед проведением эндопротезирования требуется комплексное обследование больного. Помимо непосредственной проверки тазобедренного сустава, которая осуществляется с помощью рентгеновского исследования, компьютерной и магнитно-резонансной томографии, пациентам надо еще пройти диагностику состояния здоровья. Она требуется для выявления возможных противопоказаний к замене тазобедренного сустава.

В перечень необходимых мер обследования входит:
- Общий анализ крови и мочи.
- Биохимическое исследование.
- Определение концентрации сахара в крови.
- Коагулограмма для оценки процесса кровяной свертываемости.
- Установление группы крови и резус-фактора.
- Исследование на наличие ВИЧ, РВ.
- Электрокардиограмма сердца.
- Флюорография.
- Консультация других врачей при наличии сопутствующих патологий.
Специфического комплекса мероприятий для подготовки к эндопротезирвоанию тазобедренного сочленения нет. Но нужно соблюсти рекомендации относительно питания. Вечером перед операцией нельзя много кушать. Последний прием пищи должен быть не позже, чем за 8 часов до вмешательства. Утром ничего пить и есть не разрешается.
Ход операции
Перед манипуляцией больному вводят анестезию и обрабатывают место будущего разреза антисептическим средством. Доктор рассекает кожный покров и мышечную ткань. Полоса составляет около 20 см. Затем вскрывает капсулу внутри сустава, оголяет бедренную головку.
После этого проводит резекцию тазобедренной кости и осуществляет протезирование, закрепляя имплантат в костном канале. Чаще всего фиксация делается с помощью медицинского цемента. Затем дрелью убирают суставной хрящ.
Во впадину вставляют и фиксируют эндопротез. После этого накладывают швы, устанавливают в рану дренаж, чтобы устранить выделения, и перевязывают место вмешательства. По продолжительности установка протеза занимает от полутора до 3 часов в зависимости от сложности операции.

Послеоперационное время
Большинство пациентов в первые сутки реабилитационного периода находятся в стационаре под присмотром врачей. Это позволяет держать под контролем состояние больного и своевременно замечать возможные патологические процессы. Спустя несколько часов после операции уже разрешается садиться, но вместе с доктором.
Искусственный тазобедренный сустав в первый день сгибать под прямым углом не разрешается. В противном случае нарушится его конструкция. Пытаться встать с постели в первые сутки категорически противопоказано. По истечении нескольких дней допускается ходьба, но исключительно со вспомогательными средствами и опираясь на здоровую ногу.
На время реабилитационного периода пациенту назначаются мероприятия, которые предназначены для восстановления двигательной активности тазового сустава, улучшения состояния больного. Эти цели достигаются благодаря таким мерам:
- Лечебная гимнастика.
- Дыхательные упражнения.
- Массаж.
- Прием витаминно-минеральных комплексов.
Во время восстановительного периода есть запреты, которые больные выполняют неукоснительно во избежание развития осложнений. Доктора запрещают:
- Сидеть на слишком низких стульях.
- В положении сидя или лежа класть ногу на ногу.
- Делать резкие повороты тела, когда нижние конечности и таз зафиксированы.
- Ложиться на бок без предварительно подложенного валика между коленями.
Если не выполнять указанные рекомендации, то можно столкнуться с вывихом эндопротеза. Вправить его можно будет только с помощью медиков.
Членам семьи пациента требуется подготовить квартиру ко дню выписки больного из стационара. Это поможет прооперированному избежать трудностей при ходьбе. С полов требуется убрать все ковры, чтобы пациент не зацепился за них ногами и не упал. По дому расположить поручни, за которые можно ухватиться.
Если есть финансовая возможность, то желательно приобрести специальную кровать с регулировкой по высоте. Благодаря этой функции больному будет легче садиться на нее и затем вставать. Принимать душ лучше в сидячем положении. Можно положить доску на боковые стороны ванны или поставить стул в душевую кабину.

На унитаз понадобится установить специальную накладку, чтобы он стал немного выше. Ведь после протезирования не рекомендуется садиться так, чтобы тазобедренный сустав согнулся под прямым углом. Обычные унитазы не позволяют соблюсти это правило.
Возможные осложнения
Любая операция несет в себе риск возникновения неблагоприятных последствий. Эндопротезирование – трудное и обширное вмешательство, которое способно привести к осложнениям, даже если соблюдаются все правила и отсутствуют противопоказания.
Последствия иногда начинаются уже во время проведения лечения. В этом случае появляются кровотечения, развивается аллергическая реакция на используемые препараты, нарушается работа сердца.
В период реабилитации может появиться кровоизлияние. Кроме него у пациента способен образоваться гнойный процесс на ране или имплантате, гематомы. Установленный эндопротез может отторгаться организмом. Также осложнением бывают такие патологии, как остеомиелит, малокровие, вывих тазобедренного сустава.
Спустя некоторое время после проведенного вмешательства больные иногда сталкиваются с вывихом протеза, формированием выраженных рубцов в месте выполнения, ограниченностью в движениях или нестабильностью сустава.
Эндопротезирование тазобедренного сустава – операция по замене поврежденных суставных частей на искусственные протезы. Лечение дает положительный результат, восстанавливая функциональность нижних конечностей и возвращая человека к привычному образу жизни.
Брошюра для пациентов с эндопротезированием тазобедренного сустава
Данная брошюра посвящена людям, которым предстоит операция по эндопротезированию тазобедренного сустава. Вам установлен диагноз, который указывает на поражение тазобедренного сустава. Вы длительное время проходили консервативное лечение, использовали все возможные препараты для обезболивания. Вы надеялись, что сможете вернуться к привычному образу жизни.
На самом деле чудес не бывает. Наступает момент, когда жизнь становится невыносимой и Вы не можете жить без боли, ходить без боли, движения в суставе ограничиваются. Вы уже не можете выполнять повседневные дела, чувствуете собственную ограниченность в обыденной жизни. Это, как правило, сопровождается сильными болями и ограничением подвижности в тазобедренном суставе. Основываясь на этих симптомах, а также на данных медицинского обследования, врачи рекомендуют Вам имплантацию искусственного сустава. Целью нашей брошюры является ознакомление Вас с возможностями, особенностями и преимуществами операции по тотальномуэндопротезированию тазобедренного сустава. Мы постараемся помочь Вам подготовиться к операции и избежать лишнего беспокойства во время пребывания в стационаре.
Конечно, эта информация не заменит консультации с Вашим врачом, хирургом-ортопедом, реабилитологом и другим медицинским персоналом. Если у Вас имеются какие-либо вопросы или неуверенность в чем-либо, следует обсудить это со специалистами. Помните! Результат лечения будет зависеть от четкого выполнения всех рекомендаций лечащего врача и Вашей настроенности на выздоровление.
Чтобы лучше разобраться в возможных операциях, попробуем представить себе анатомию тазобедренного сустава.
Итак, тазобедренный сустав — это шаровой шарнирный сустав. Он окружен мышцами и связками и позволяет выполнять движения бедра и всей нижней конечности во всех плоскостях. В здоровом суставе гладкий хрящ покрывает головку бедренной кости и вертлужную впадину тазового отдела сустава. С помощью окружающих мышц Вы не только можете удерживать свой вес при опоре на ногу, но и двигаться. При этом головка легко скользит внутри вертлужной впадины. В больном суставе пораженный хрящ истончен, имеет дефекты и больше не выполняет функццию своеобразной «прокладки». Измененные болезнью суставные поверхности трутся друг о друга при движениях, перестают скользить и приобретают поверхность как у наждачной бумаги. Измененная головка бедра с большим трудом вращается в вертлужной впадине, при этом возникает боль. Вскоре, стремясь избавиться от боли, человек начинает ограничивать движения в суставе. Это в свою очередь ведет к укорочению мышц, связок и еще большей контрактуре. Увеличивается давление, производимое мышцами на головку бедра, за длительное время происходит «сминание» ослабленной кости, изменение её формы, уплощение. В результате нога становится короче. Вокруг сустава образуются костные разрастания (так называемые оссификаты или остеофиты). Измененный сустав больше не может полноценно выполнять свою функцию.
Что такое тотальное эндопротезирование тазобедренного сустава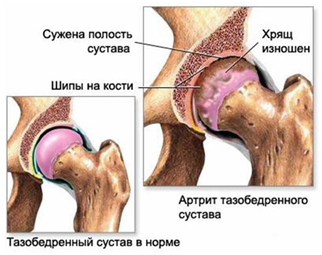
Радикально прервать всю эту цепь болезненных процессов может лишь операция по полной замене больного сустава или тотальное эндопротезирование тазобедренного сустава.
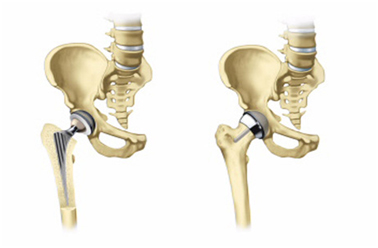
В принципе, тотальное эндопротезирование – это замена поврежденного сустава на искусственный эндопротез. Тотальное эндопротезирование – одно из главных достижений этого столетия. Много десятилетий тому назад сравнительно простая конструкция тазобедренного сустава вдохновила врачей и медицинских техников на создание искусственной копии. Со временем исследования и совершенствование техники операции и используемых материалов привели к огромным достижениям в области тотального эндопротезирования тазобедренного сустава. Конструкция эндопротезов идеально повторяет человеческую анатомию. Эндопротез состоит из двух основных частей: чашки и ножки. Шаровидная головка располагается на ножке и вставляется в чашку эндопротеза. Материалы, используемые для искусственного сустава — это специальные сплавы металлов, сверхпрочный полиэтилен и керамика, разработанные специально для эндопротезирования. Они обеспечивают отличную тканевую совместимость, абсолютно безболезненное движение, максимальную прочность и долговечность эндопротеза. Обычно поверхности эндопротеза, контактирующие друг с другом, включают керамическую или металлическую головку, установленную в полиэтиленовую чашку. Они могут быть также полностью металлическими или полностью керамическими.
Выделяют в основном три типа фиксации эндопротезов:
Эндопротез с бесцементной фиксацией, в котором и чашка, и ножка эндопротеза закрепляются в кости без использования костного цемента. Длительная фиксация достигается путем прорастания окружающей костной ткани в поверхность эндопротеза.
Эндопротез с цементной фиксацией, при которой и чашка, и ножка фиксируются при помощи специального костного цемента.
Гибридный (комбинированный) эндопротез, в котором чашка с бесцементной фиксацией, а ножка с цементной фиксацией (т.е. фиксируется в кости при помощи специального костного цемента.) Существует очень широкий диапазон моделей для всех типов эндопротезов, производящихся в необходимой гамме размеров. Выбор необходимого типа эндопротеза определяется физиологическими особенностями, медицинскими показаниями, а также возрастом, весом и степенью физической активности пациента. Правильность выбора в большой степени способствует успеху операции. Травматолог-ортопед проведет предоперационное планирование, при котором будет определен необходимый размер, модель эндопротеза и расположение его частей. Однако в ходе операции он должен иметь возможность установки эндопротеза другого размера, внося изменения в первоначальный план. (Это зависит от индивидуальных особенностей пациента, структуры и плотности костного вещества, конкретных условий и задач производимой операции.)
До операции
Решение в пользу операции в основном лежит на пациенте. Во многих случаях сильные боли и прием огромного количества анальгетиков (обезболивающих препаратов) делают жизнь человека настолько невыносимой, что операция становится жизненно необходимой. Точное время операции необходимо обсудить с учетом всех необходимых факторов и особенностей. Необходимо правильно подготовиться к имплантации эндопротеза. До операции Вы можете способствовать благоприятному течению послеоперационного периода , а именно:
- Отказаться от курения.
- Нормализовать собственный вес. Если у Вас выраженное ожирение, лечащий врач может отсрочить операцию, чтобы дать Вам время для уменьшения веса (индекс массы тела больше 35 является относительным противопоказанием для эндопротезирования из-за высокого риска послеоперационных осложнений).
- Необходима санация полости рта и других возможных очагов хронической инфекции. Такая предварительная подготовка уменьшит риск инфицирования раны, который сопровождает любое оперативное вмешательство.
- Если у Вас есть какие-либо хронические заболевания, обязательно пройдите все необходимые дообследования, чтобы было время корригировать их лечение.
- Во время операции по тотальному эндопротезированию тазобедренного сустава всегда имеется определенная потеря некоторого количества крови. Это может вызвать необходимость ее переливания. Для того, чтобы предотвратить иммунологический конфликт или инфицирование, целесообразно заготовить свою собственную кровь для переливания во время операции. Вам следует обсудить эту возможность со своим врачом, и он даст Вам необходимые рекомендации.
Цель операции — наилучшим образом установить эндопротез, получить свободу от боли и восстановить трудоспособность. Тем не менее, свобода от боли и движение без ограничений могут быть гарантированы не всегда. Во некоторых случаях разница в длине конечности может быть частично компенсирована путем подбора оптимального размера эндопротеза. Но иногда это может оказаться невозможным, если, к примеру, общее состояние больного очень тяжелое. Различие в длине конечности может быть скорректировано позднее, например, путем использования специальной ортопедической обуви или удлинением сегмента бедра.
В настоящее время качество искусственных суставов, техника операции достигли очень высокого уровня и позволили значительно снизить риск различных послеоперационных осложнений. Но, несмотря на это, всегда возможны те или иные осложнения, связанные с воспалением тканей вокруг сустава или с ранним расшатыванием элементов эндопротеза. Точное соблюдение рекомендаций врача позволит снизить риск развития осложнений.
Операция может проходить под общей, комбинированной или регионарной анестезией (обезболиванием). Регионарная анестезия нижней конечности влияет на общее состояние в меньшей степени и тем самым является предпочтительной. В добавление к анестезии Вам будет введено седативное (успокаивающее) средство. Во время операции Вы не будете испытывать никаких болевых ощущений.
За день до операции врач посетит Вас, чтобы обсудить анестезию и ход операции. Затем он подберет медикаменты, которые вы переносите лучше всего, и наиболее подходящий метод проведения операции. В течение операции пораженный сустав будет удален и заменен искусственным. Имплантация потребует проведения разреза на коже около 15 см в длину. Таким образом, хирург сможет подойти к тазобедренному суставу, убрать пораженную головку бедра и поврежденную вертлужную впадину и заменить их на искусственную чашку и ножку с шаровидной головкой. После установки чашки и ножки искусственный сустав проверяется на подвижность, а затем производится зашивание операционной раны. Дренаж, введенный в рану, предотвращает накопление просачивающейся крови. После операции накладывается давящая повязка (бандаж) и производится первая контрольная рентгенография.
Вся операция обычно занимает 1,0-1,5 часа.
Процедура имплантации искусственного сустава является обычной операцией. По этой причине следующая информация о возможных осложнениях не должна быть причиной для беспокойства, и ее следует рассматривать лишь как общую информацию для пациентов. Описанные ниже возможные осложнения относятся непосредственно к процедуре имплантации искусственного сустава. Общий риск, который существует при проведении любой операции, здесь не упоминается.
Гематомы (синяки)
Они могут проявляться после операции и, как правило, проходят через несколько дней. Ранее упоминаемые дренажи устанавливаются для предупреждения больших кровоизлияний, т.е. для эвакуации крови.
Тромбозы
К тромбозу (образованию кровяных сгустков) может привести повышенная свертываемость крови (кровяные сгустки могут воспрепятствовать току крови в венах конечностей), что может привести к легочной эмболии (когда кровяной сгусток достигает легких). Для уменьшения риска тромбоза назначаются специальные препараты, в виде таблеток или инъекций, до и после операции, а также эластичные чулки или тугое бинтование голени и стопы и лечебная физкультура.
Инфекция
Инфекция в области операционной раны — довольно редкое осложнение, и обычно успешно лечится с помощью антибиотиков. Тем не менее, глубокая инфекция может привести к потере эндопротеза и необходимости повторной операции. По этой причине особое внимание уделяется стерильности и защите от бактерий. В добавление к этому до и после операции назначаются антибиотики.
Дислокация (смещение), вывих
Они возникают довольно редко (в основном в раннем послеоперационном периоде, пока не зажили мягкие ткани) и обычно встречаются только в случаях чрезвычайной двигательной активности или падений. Как правило, в этом случае врач проводит вправление смещенного эндопротеза под анестезией. Врач должен точно информировать Вас об объеме движений, которые допустимы в различное время в ходе реабилитации.
Аллергия
В очень редких случаях возможно развитие тканевых реакций при контакте с искусственным суставом. Эта реакция может быть вызвана хромо — никелевой аллергией. При использовании современных сплавов, доступных сегодня, риск аллергии сведен до минимума.
После операции
Когда Вы проснетесь, необходимо выполнять несколько упражнений, которые снижают отек конечности и предотвращают образование тромбов в сосудах. Выполнять их нужно, лежа в постели.
1. Дыхательные упражнения. Поднять руки вверх, сделать глубокий вдох. Опустить руки через стороны вниз, сделать глубокий энергичный выдох. Это упражнение необходимо повторять 5-6 раз в день
2. Ножной насос. Когда вы лежите в постели (или, позднее, когда вы будете сидеть в кресле) медленно двигайте стопами вверх и вниз. Делайте это упражнение несколько раз каждые 5 или 10 минут.
Первые дни после операции самые ответственные. Ваш организм ослаблен операцией, Вы еще не полностью восстановились после наркоза, но уже в первые часы после пробуждения постарайтесь чаще вспоминать об оперированной ноге, следить за ее положением. Как правило, сразу после операции оперированная нога укладывается в отведенном положении. Между ног пациента помещается подушка, обеспечивающая их умеренное разведение. Первые сутки Вы будете лежать в постели. Если потребуются какие-либо медицинские манипуляции или обследования, Вас будут возить на каталке. В течение 6-8 недель после операции Вам придется носить компрессионный трикотаж (бинтовать ноги эластичными бинтами или надевать компрессионные чулки). Также Вам необходимо запомнить, что:
- Спать в первые дни после операции необходимо только на спине, желательно с подушкой или валиком между ног
- Поворачиваться можно только на оперированный бок, но не ранее чем через 7 дней после операции
- При повороте в постели необходимо подкладывать подушку между ног
Чтобы уменьшить риск вывиха эндопротеза, нельзя сгибать оперированную ногу в тазобедренном суставе больше 90 градусов, вращать ногу в оперированном суставе, поворачивая ее носком внутрь и наружу. Т. е., Вам ЗАПРЕЩЕНО:
- Сидеть на низких стульях, креслах или кроватях
- Садиться на корточки
- Наклоняться ниже уровня талии, поднимать с пола предметы
- Натягивать на себя одеяло в кровати с ног
- Надевать одежду (носки, чулки, обувь), наклоняясь к ногам
- Спать на здоровом боку без подушки между ног
- Сидеть со скрещенными ногами, забрасывать ногу на ногу
- Поворачиваться в сторону корпусом без одновременного поворота ног
Воспользуйтесь рекомендациями для облегчения повседневной жизни:
- Сидя в постели или посещая туалет после операции, нужно строго следить, чтобы в оперированном суставе не было чрезмерного сгибания. Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел).
- У некоторых пациентов с запущенным процессом определенные трудности сохраняются при одевании носков. Мы рекомендуем при этом применить простое устройство в виде палки с прищепкой на конце, либо специальный зажим, продающийся в протезно-ортопедических предприятиях.
- Обувь надевайте при помощи рожка с длинной ручкой, старайтесь приобретать обувь без шнурков
- Кладите одеяло рядом с собой или пользуйтесь специальным устройством для натягивания одеял.
- Мойтесь в душе на нескользящем коврике с использованием мочалки с длинной ручкой и гибкого душа.
- Посвящайте большую часть свободного времени занятиям лечебной физкультурой.
Первая цель лечебной физкультуры — улучшение циркуляции крови в оперированной ноге. Это очень важно, чтобы предупредить застой крови, уменьшить отеки, ускорить заживление послеоперационной раны. Следующая важная задача лечебной физкультуры — восстановление силы мышц оперированной конечности и восстановление нормального объема движений в суставах, опорности всей ноги. Помните, что в оперированном суставе сила трения минимальна. Он представляет собой шарнирное соединение с идеальным скольжением, поэтому все проблемы с ограничением объема движения в суставе решаются не с помощью его пассивной разработки по типу раскачивания, а за счет активной тренировки окружающих сустав мышц.
В первые дни после операции лечебная физкультура проводится лежа в постели. Все упражнения надо выполнять плавно, медленно, избегая резких движений и чрезмерных напряжений мышц. Во время занятий лечебной физкультурой важное значение имеет правильное дыхание — вдох обычно совпадает с напряжением мышц, выдох — с их расслаблением.
Первое упражнение — для икроножных мышц. Это упражнение Вы уже использовали в день операции. Отклоняйте с легким напряжением Ваши стопы на себя и от себя. Упражнение надо выполнять обеими ногами по несколько минут до 4-5 раз в течение часа.
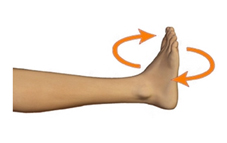
Вращение в голеностопном суставе: Вращайте стопой прооперированной ноги сначала по часовой стрелке, потом в противоположном направлении. Вращение осуществляется только за счет голеностопного сустава, а не коленного! Повторите упражнение по 5 раз в каждом направлении.
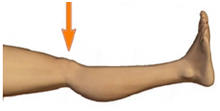
Упражнение для четырехглавой мышцы бедра: Напрягите мышцу на передней поверхности бедра, попытайтесь выпрямить колено, прижав заднюю поверхность ноги к кровати. Удерживайте в напряжении в течение 5 — 10 секунд.
Повторите это упражнение 10 раз для каждой ноги (не только для прооперированной)
Сгибание колена с поддержкой пятки: Двигайте пятку по направлению к ягодицам, сгибая колено и касаясь пяткой поверхности кровати. Не позволяйте Вашему колену поворачиваться по направлению к другой ноге и не сгибайте тазобедренный сустав более 90 градусов. Повторите это упражнение 10 раз.
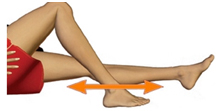

Если сначала Вам трудно выполнить описанное выше упражнение в первые сутки после операции, то вы можете повременить с ним. Если трудности будут возникать и позже, то Вы можете использовать ленту или свернутую простыню, чтобы помочь подтянуть Вашу стопу.
Сокращения ягодиц: Сожмите мышцы ягодиц и удерживайте их напряженными в течение 5 секунд. Повторите упражнение не менее 10 раз.

Упражнение отведения: Максимально отведите прооперированную ногу в сторону и верните ее назад. Повторите это упражнение 10 раз. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Очень часто это упражнение в первые дни после операции не получается.

Поднимание выпрямленной ноги: Напрягите мышцы бедра так, чтобы колено лежащей на кровати ноги было полностью выпрямлено. После этого поднимите ногу на несколько сантиметров от поверхности кровати. Повторите это упражнение 10 раз для каждой ноги. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Как и предыдущее, очень часто это упражнение в первые дни после операции не получается. 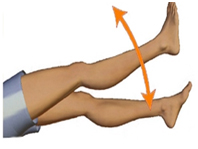
Продолжайте все эти упражнения и позже, в последующие вторые, третьи и так далее сутки после операции эндопротезирования тазобедренного сустава.
Первые шаги
В первые дни после операции Вы должны научиться вставать с кровати, стоять, сидеть и ходить так, чтобы Вы смогли проделывать это безопасно сами. Надеемся, что наши простые советы помогут Вам в этом.
Сразу необходимо запомнить, что перед тем как садиться или вставать, Вы должны забинтовать ноги эластическими бинтами или одеть специальные эластические чулки для профилактики тромбоза вен нижних конечностей!!!
Как встать с кровати
Как правило, вставать разрешают на третий день после операции. Первый раз встать на ноги Вам поможет инструктор по лечебной физкультуре или лечащий врач. В это время Вы еще чувствуете слабость, поэтому первые дни кто-то обязательно должен помогать Вам, поддерживая Вас. Вы можете ощущать легкое головокружение, однако постарайтесь опираться на свои силы настолько, насколько это возможно. Помните, чем быстрее Вы встанете, тем быстрее начнете сами ходить. Медперсонал может лишь помочь Вам, но не более. Прогресс полностью зависит от Вас. 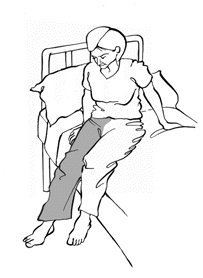
Итак, вставать с постели следует в сторону оперированной ноги. Сядьте на край постели, держа оперированную ногу прямо и впереди. Перед тем как встать, проверьте, не скользкий ли пол. Поставьте обе ноги на пол. Вы можете вставать и в сторону здоровой ноги при условии, что не будете сгибать оперированное бедро больше 90 градусов и не приводить его к средней линии тела. Опираясь на костыли и на неоперированную ногу, постарайтесь встать.
Если Вы хотите лечь в кровать, все действия совершаются в обратном порядке: сначала необходимо класть на кровать здоровую ногу, затем оперированную.
Как правильно пользоваться костылями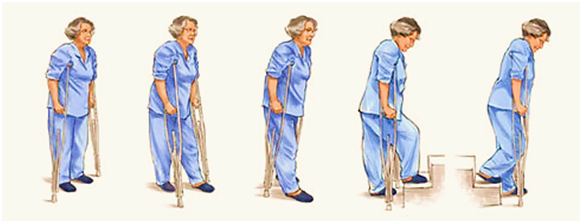
Необходимо вставать и выставлять костыли вперед на длину шага и в сторону пальцев ноги. Слегка согнув локоть, прямо удерживайте бедра насколько это возможно. При ходьбе крепко держитесь за ручки костылей. При ходьбе нужно касаться оперированной ногой пола. Затем увеличьте нагрузку на ногу, пытаясь наступать на нее с силой, равной весу вашей ноги или 20 % веса Вашего тела. Определить нагрузку можно с помощью обыкновенных весов, на которые нужно встать оперированной ногой с необходимой нагрузкой. Запомните ощущение и постарайтесь при ходьбе наступать на ногу с этой нагрузкой.
Внимание: основной вес должен удерживаться ладонями, а не подмышками!
Если Вам разрешили пользоваться только одним костылем, то костыль должен быть со стороны здоровой ноги.
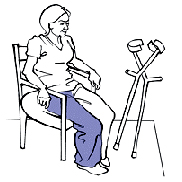
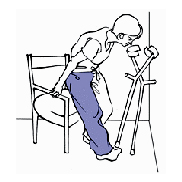
Как правильно садиться и вставать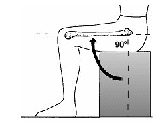
Чтобы присесть идите к стулу повернувшись спиной пока не почувствуете его край. Переставьте оба костыля в сторону здоровой ноги. Сядьте на стул опираясь на подлокотники и вытянув оперированную ногу.
Сгибайте ноги под маленьким углом и сидите прямо. Чтобы встать со стула, скользите вперед. Ухватитесь руками за подлокотники стула, чтобы встать на здоровую ногу, слегка вытянув еще оперированную ногу. Затем берите костыли обеими руками, чтобы встать на оперированную ног.
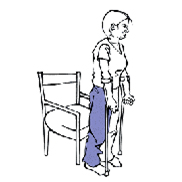
1-4 день после операции
Цели
- Научиться самостоятельно вставать с постели и ложиться в нее.
- Научиться самостоятельно ходить с костылями или с ходунками.
- Научиться самостоятельно садиться на стул и вставать с него.
- Научиться самостоятельно пользоваться туалетом.
- Научиться выполнять упражнения.
Опасности
- Выполнять правила, предотвращающие вывих эндопротеза: соблюдать правило прямого угла, спать с подушкой между колен.
- Не лежите на прооперированном боку. Если вы хотите лечь на бок, то ложитесь только на здоровый бок, при этом обязательно положите между колен подушку или валик.
- Когда вы лежите на спине, не подкладывайте постоянно под колено подушку или валик – часто так хочется сделать и небольшое сгибание в колене уменьшает боль, но если держать колено все время согнутым, то потом очень трудно восстановить разгибание в тазобедренном суставе, будет трудно начать ходить.
Реабилитация
- Тренировка передних мышц бедра (подъем прямой ноги)
- Тренировка других мышц бедра (сжимание подушки между ног)
- Тренировка ягодичных мышц (сжимание ягодиц)
- Работа мышцами голени (движения стопой)
- Когда стоите – полностью выпрямляйте ногу
- Длительность и частоту ходьбы с костылями постепенно увеличивают. К 4-5 дню после операции хорошим результатом считаются прогулки по 100-150 метров 4-5 раз в день.
- Нужно стремиться к симметричной нагрузке на левую и правую ногу (если такую нагрузку на ногу вам разрешит врач)
- Старайтесь не хромать – пусть шаги будут короче и медленнее, но это будут нехромающие шаги.
- К 4-5 дню перейдите от «догоняющей» походки к нормальной (т.е. при ходьбе ставьте прооперированную ногу дальше вперед неоперированной)
КАК ПОДНИМАТЬСЯ И СПУСКАТЬСЯ ПО ЛЕСТНИЦЕ
Внимание: не делайте свои первые шаги по лестнице самостоятельно!
Через 4-5 дней после операции нужно научиться ходить по лестнице. Передвижение по лестнице требует и подвижности сустава, и силы мышц, так что, по возможности, его стоит избегать до полного выздоровления. Но для многих из нас это не возможно, ведь даже к лифту во многих домах нужно подняться по лестнице. Если Вам приходится пользоваться лестницей, возможно, Вам понадобится посторонняя помощь. Всегда при передвижении по лестнице опирайтесь на перила рукой, противоположной прооперированному суставу, и делайте по одному шагу.
Подъем по лестнице:
1. Сделайте шаг вверх здоровой ногой.
2. Затем переставьте прооперированную ногу на одну ступеньку выше.
3. Наконец переставьте на эту же ступеньку свой костыль и/или трость.
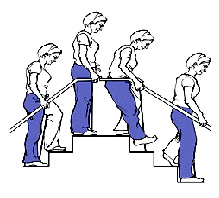
Спуск по лестнице, все в обратном порядке:
1. Поставьте свой костыль и/или трость на нижележащую ступеньку.
2. Сделайте шаг вниз прооперированной ногой.
3. Наконец, переставьте вниз здоровую ногу.
Запомните основное правило: ЗДОРОВАЯ НОГА ВСЕГДА НАХОДИТСЯ ВЫШЕ БОЛЬНОЙ!
Когда Вы научитесь вставать и устойчиво стоять, можно расширить комплекс лечебной физкультуры. Выполняя эти упражнения в положении стоя, держитесь за надежную опору (спинка кровати, стол, стена или прочный стул). Повторяйте каждое упражнение по 10 раз во время каждого занятия 3 раза в день.
Поднимание колена в положении стоя: Поднимите колено прооперированной ноги. Не поднимайте колено выше уровня талии. Удерживайте ногу в течение двух секунд, на счет «три» опустите ее. 
Выпрямление в тазобедренном суставе в положении стоя: Медленно отведите прооперированную ногу назад. Старайтесь удерживать спину прямой. Удерживайте ногу в течение 2 или 3 секунд, затем верните ее обратно на пол.

Отведение ноги в положении стоя: Убедитесь, что бедро, колено, и стопа направлены строго вперед. Держите корпус прямо. Следя за тем, чтобы колено было направлено все время вперед, отведите ногу в сторону. После медленно опустите ногу обратно, чтобы стопа встала обратно на пол. 
ПОСЛЕ ВЫПИСКИ
- Выполнение Вами указаний лечащего врача имеет очень большое значение для скорейшего выздоровления:
- Если при ходьбе Вы будете пользоваться ходунками или костылями, спросите своего врача, какой весом можно нагружать прооперированную ногу. Не следует забывать, что, скорее всего, Вы будете уставать быстрее, чем ранее. Вам следует предусмотреть 30 – 60 минутные периоды отдыха в течение дня.
- Легче и безопаснее садиться и вставать со стула, прикладывая основной вес на руки. Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки.
- Достаточной высоты сиденье унитаза поможет снизить нагрузку на тазобедренный и коленный сустав при вставании и усаживании на унитаз.
- Полочка, привинченная в душе на уровне груди, поможет избежать необходимости наклонов для доставания туалетных принадлежностей при приеме душа.
- Сиденье (лавка) в ванной позволит Вам безопасно и удобно принимать ванну в сидячем положении.
- Для мытья нижних частей ног следует пользоваться мочалкой с длинной ручкой. Женщинам для бритья ног применять специальный удлинитель для бритвы.
- Нельзя подметать, мыть и пылесосить пол. Чтобы мыть высоко или низкорасположенные предметы можно воспользоваться шваброй с длинной ручкой.
- Поездки в автомобиле не возбраняются, но при посадке и высадке из транспортного средства следует соблюдать инструкции. Чтобы увеличить высоту сиденья, можно положить на него подушку. При поездке старайтесь максимально отодвинуть сиденье назад, приняв полуоткинутую позицию.
- Скорее всего, врач пропишет Вам болеутоляющие таблетки. Обязательно следует соблюдать предписания врача о приеме этих медикаментов.
- Небольшой отек тканей вокруг послеоперационной раны отклонением не является. Поэтому, чтобы не допустить давления на рану, следует носить удобную и свободную одежду. Расспросите врача или другого квалифицированного медицинского работника о том, как следует обрабатывать операционную рану.
К 4-5 неделе после операции мышцы и связки срастаются уже достаточно крепко, и это именно тот срок, когда пора увеличить нагрузку на мышцы, восстановить их силу, способность балансировки, которая невозможна без согласованной работы всех мышц, окружающих тазобедренный сустава.
Все это нужно для того, чтобы перейти от костылей к трости и затем начать ходить полностью самостоятельно. Отказаться от костылей раньше, когда мышцы еще не способны полноценно удерживать сустав и тем более реагировать на возможные нестандартные ситуации (например, резкий поворот), нельзя.
Упражнения с эластичной лентой (с сопротивлением). Эти упражнения должны выполняться утром, днем и вечером по 10 раз. Один конец эластичной ленты закрепляется вокруг лодыжки прооперированной ноги, другой конец — к запертой двери, тяжелой мебели или шведской стенке. Для удержания равновесия стоит держаться за стул или спинку кровати.
Сгибание в тазобедренном суставе с сопротивлением: встаньте спиной к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Поднимайте ногу вперед, держа колено выпрямленным. После медленно верните ногу в исходное положение.
Разгибание в тазобедренном суставе с сопротивлением: встаньте лицом к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Разгибайте ногу в тазобедренном суставе, держа колено выпрямленным. После медленно верните ногу в исходное положение. 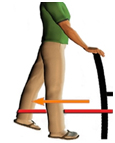
Отведение ноги с сопротивлением в положении стоя: встаньте здоровым боком к двери или тяжелому предмету, к которому присоединяется резиновая трубка, и отводите прооперированную ногу в сторону. Медленно верните ногу в исходное положение.
Ходьба: Пользуйтесь тростью, пока Вы не будете уверены в своем равновесии. Вначале ходите по 5-10 минут 3-4 раза в день. Когда Ваша сила и выносливость увеличатся, Вы сможете ходить по 20-30 минут 2-3 раза в день. Как только Вы полностью поправитесь, продолжайте регулярные прогулки по 20-30 минут 3-4 раза в неделю, чтобы поддержать достигнутую мышечную силу. Трость используйте только со стороны здоровой ноги.
СОВЕТЫ НА БУДУЩЕЕ
- Примерно через 6-8 недель после операции врач может разрешить Вам водить машину и расскажет об особенностях вождения. Если Ваш автомобиль не оборудован автоматической коробкой передач, то обсудите с врачом вызванные этим ограничения вождения машины. Перед тем, как выехать на дорогу, следует убедиться, что торможение автомобиля не вызывает у Вас дискомфорта.
- У пациентов после оперативного вмешательства часто возникают запоры. Это вызвано низкой подвижностью и приемом обезболивающих препаратов. Обсудите с врачом рацион питания. Если у доктора нет возражений, то в меню следует включить свежие фрукты и овощи, а также каждый день выпивать восемь полных стаканов жидкости.
- Следите за своим весом — каждый лишний килограмм ускорит износ Вашего сустава. Помните, что нет специальных диет для больных с замененным тазобедренным суставом. Ваша пища должна быть богата витаминами, всеми необходимыми белками, минеральными солями. Ни одна из пищевых групп не имеет приоритета по сравнению с другими, и только все вместе они могут обеспечить организм полноценной здоровой пищей.
- Ваш искусственный сустав — сложная конструкция из металла, пластмассы, керамики, поэтому если Вы собираетесь путешествовать самолетом — позаботьтесь о получении справки о произведенной операции, т.к. это может пригодиться при прохождении контроля в аэропорту. В дальние поездки берите с собой паспорт эндпротеза.
- Помните, что Ваш сустав содержит металл, поэтому нежелательны глубокие прогревания, проведение УВЧ -терапии на область оперированного сустава по поперечной методике.
- Обычно при полном восстановлении функции конечности у пациентов возникает желание продолжить занятия любимым спортом. Но, учитывая особенности биомеханики искусственного сустава, желательно избегать тех видов спортивной активности, которые связаны с подъемом или ношением тяжестей, резкими ударами по оперированной конечности. Поэтому мы не рекомендуем верховую езду, бег, прыжки, тяжелую атлетику и т.п. Рекомендуется ходьба (обычная и скандинавская), плавание, спокойная езда на велосипеде и ходьба на лыжах.
- Избегайте простудных заболеваний, хронических инфекций, переохлаждений — Ваш искусственный сустав может стать тем самым «слабым местом», которое подвергнется воспалению.
Реабилитация на амбулаторно-поликлиническом этапе
Каждому пациенту требуется индивидуальная программа с учетом сопутствующей патологии. Цель реабилитации – формирование правильной походки и устранение мышечного дисбаланса.
В этот период может быть рекомендовано:
- Физиолечение:
- Магнитотерапия области тазобедренного сустава и нижней конечности
- Электрофорез кальция на область тазобедренного сустава
- Электростимуляция ягодичных, четырехглавой мышц бедра (ДДТ, СМТ, Миоритм, ИФТ)
- Фонофорез гепарина на область гематом (при их наличии)
- Водолечение, плавание (после полного заживления послеоперационной раны)
- Теплолечение (после 6 недель)
- Массаж оперированной конечности (разрешается с 12-14 дня после снятия послеоперационных швов).
- Лечебная физкультура
- Продолжать упражнения, которые Вы делали до этого.
- Специальная гимнастика лежа на боку (неоперированном), на животе, стоя с опорой.
- Велотренировки
- Дозированная ходьба
Срок «безотказной» службы Вашего нового сустава во многом зависит от прочности его фиксации в кости. А она, в свою очередь, определяется качеством костной ткани, окружающей сустав. К сожалению, у многих больных, подвергшихся эндопротезированию, качество костной ткани оставляет желать лучшего из-за имеющегося остеопороза. Под остеопорозом понимают потерю кости своей механической прочности. Во многом развитие остеопороза зависит от возраста, пола больного, режима питания и образа жизни. Особенно подвержены этому недугу женщины после 50 лет. Но независимо от пола и возраста целесообразно избегать так называемых факторов риска развития остеопороза. К ним относятся малоподвижный образ жизни, применение стероидных гормонов, курение, злоупотребление алкоголем. Для профилактики развития остеопороза мы рекомендуем пациентам отказаться от высоко газированных напитков типа пепси-колы, фанты и т.п., обязательно включить в свой пищевой рацион продукты, богатые кальцием, например: молочные продукты, рыбу, овощи. Если же у Вас появились симптомы остеопороза, то необходимо срочно обсудить с Вашим лечащим врачом оптимальные пути его лечения.
Помните, что Ваш искусственный сустав не вечен. Средний срок службы нормального эндопротеза составляет 15-20 лет, в лучших случаях он достигает 25 лет. Безусловно, не следует постоянно думать о неизбежности повторной операции (тем более что большинству пациентов удается ее избежать). Ваш новый сустав «любит» внимательное, аккуратное отношение. Очень важно, чтобы Вы помнили об этом, все время оставались в хорошей физической форме и на ногах. Учитывая некоторые предостережения, о которых мы говорили выше, Вы сможете полностью восстановиться и вернуться к нормальной активной жизни, к любимой работе или хобби.
Ревизионное эндопротезирование тазобедренного сустава
Каждый год сотни тысяч людей имплантируют новый тазобедренный сустав. С увеличением количества имплантированных протезов тазобедренного сустава неуклонно растет количество людей их меняющих. Почему так происходит, почему операция по замене эндопротеза становится всё более востребованной?
Даже высококачественные протезы имеют продолжительность службы от пятнадцати до двадцати лет. Чем дольше протез остается функциональным, тем более отдаленной является необходимость операции по замене эндопротеза, так называемая, ревизия эндопротеза. Из этого следует, что молодым активным пациентам в возрасте от 50-ти до 60-ти лет (иногда даже немного моложе), вероятно имплантат придется менять один раз в жизни. Но остается некоторый процент людей, которым приходиться идти на замену имплантата чаще. Повторное эндопротезирование называется ревизионным. Это вмешательство более сложное и имеющее больший риск осложнений, чем первичное эндопротезирование.
Причины, влияющие на срок службы протеза
Главная цель при первичном эндопротезировании – возвратить больного к полноценной жизни, снять боль и обеспечить полный объем движений в суставе. Никто не может знать, как долго будет «жить» имплантат, но постараться продлить его функциональность возможно. На продолжительность срока службы протеза влияют различные факторы, например,
- образ жизни, уровень активности;
- возраст пациента и сопутствующая патология;
- износ сустава;
- качество эндопротеза;
- технология эндопротезирования.
Коротко остановимся на каждом факторе.
- Образ жизни и уровень активности пациента.
Высокая активность пациента, чрезмерные занятия спортом (особенно горными лыжами, футболом, хоккеем, верховой ездой, единоборствами) или, наоборот, гиподинамия, профессиональная деятельность, связанная с частым приседанием, наклонами, ношением тяжести способствуют уменьшению срока службы искусственного сустава. Нельзя переедать и набирать лишний вес, следует отказаться от вредных привычек, избегать прыжков, подъемов по крутым лестницам.
- Сопутствующие болезни.
На срок службы активно влияет сопутствующая патология. К серьезным проблемам эндопротеза могут привести ожирение, сахарный диабет, окклюзия периферических артерий, полиартрит. У некоторых пациентов организм ослаблен в результате приема иммунодепрессантов, химиотерапии. Поэтому лица с онкологией входят в особую группу риска. Данные некоторых исследований утверждают, что предыдущие инвазивные вмешательства на суставе (вплоть до внутрисуставных пункций) негативно сказываются на успешности эндопротезирования.
- Износ сустава.
Несмотря на широкий ассортимент качественных имплантатов, происходит износ материала. При трении компоненты имплантата выделяют мельчайшие частицы, сустав потихоньку изнашивается. Иногда околосуставные ткани реагируют на искусственный материал и возникает асептическое воспаление. Кроме того, у большинства прооперированных больных уже есть проблемы с костной тканью в силу возраста. Явления остеопороза негативно влияют на сроки службы даже самого дорогого искусственного сустава.
- Качество эндопротеза.
Выбор протеза является важным, поскольку современные протезы, сделанные из материалов с высокой стойкостью к износу, обычно имеют значительно большую продолжительность срока службы. Квалифицированный врач подберет адекватный протез, учитывая возраст пациента, его активность, сопутствующие болезни. Сегодня на рынке огромное разнообразие искусственных протезов из материалов нового поколения. Последнее поколение керамических протезов могут эффективно использоваться более 20-30 лет.
- Технология эндопротезирования.
Хирургическая процедура также может быть решающей. Неполноценная фиксация имплантата вызывает разбалтывание сустава, что кроме функциональной ограниченности запускает процесс разрушения костной ткани. Сегодня многие врачи используют, так называемые, компьютерные навигационные системы. Они обеспечивают идеальное позиционирование в кости при установке протеза. Таким образом, это дает возможность установить эндопротез сустава с точностью, которая помогает избежать в будущем перенапряжения протеза и, следовательно, его преждевременного износа. Кроме того, полезно, особенно у более молодых пациентов, использовать «костно-сохраняющие (костно-щадящие)» протезы. При использовании таких протезов во время имплантации будет сохранено как можно больше собственной костной ткани пациента, что впоследствии может облегчить фиксацию второго протеза.
Показания для повторного протезирования тазобедренного сустава
В мире число операций по замене эндопротезов постоянно увеличивается. Наиболее распространенной причиной замены протеза является ослабление искусственного сустава. Структура кости изменяется с годами, по мере старения человека объем костной ткани уменьшается и, вследствие этого, протез утрачивает свою опору. В случае наличия у пациента хронических воспалений, большой прибавке веса, при вывихе искусственного сустава или перелома кости, имплантат может потребовать замену гораздо раньше. Иногда появляется необходимость замены сустава и повторного протезирования при износе компонентов имплантата или инфекционном процессе. Ревизионное вмешательство становится необходимым при некорректном первичном эндопротезировании.
Подготовка к ревизионному вмешательству.
Для того, чтобы повторный протез мог прочно фиксироваться, и пациент мог бы, насколько это возможно, жить без боли, существуют специальные ревизионные протезы, которые хирург использует при выполнении операции по замене протеза. Ревизионные протезы позволяют подобрать индивидуальный имплантат для каждого пациента, и, таким образом, сохранить как можно больше собственную ткань кости пациента, а в некоторых случаях, даже оказывают поддерживающее действие на структуру кости после имплантации. Очень важно достоверно и в полном объеме ответить врачу на консультации перед повторным протезированием на все вопросы и дать объективную информацию обо всех своих проблемах:
- были ли случаи аллергии на что-либо;
- есть ли сахарный диабет;
- страдает ли больной варикозным расширением вен;
- было ли применение гормонов или химиотерапия;
- есть ли онкология;
- выполнялись ли внутрисуставные инъекции и т.д.
и образе жизни:
- как часто гуляет;
- активно ли проводит досуг;
- занимается ли спортом;
- какую обувь предпочитает;
- какие риски имеет работа
Надо постараться осветить все вопросы детально. То, что для пациента будет казаться мелочью, для специалиста может оказаться значимой информацией. После беседы врач тщательно разрабатывает подробный план действий и рассказывает больному обо всех нюансах предстоящей процедуры, ее рисках и реабилитационном периоде.
Инновационная технология
Повторная операция (а ревизия является по сути повторной операцией) в силу ряда аспектов (сильное истончение кости, более тщательная обработка суставных поверхностей) является сложнее и предъявляет особые требования. Тенденцией на сегодняшний день при выполнении ревизии протеза является применение модульных, костно-сохраняющих (костно-щадящих) протезов. При их использовании врач может оптимально адаптировать искусственный сустав к индивидуальному состоянию костной ткани пациента. Модульный принцип конструкции протеза позволяет собирать его из разных модульных компонентов и, в результате этого, лучше подходит для выполнения ревизий протезов, чем стандартные модели. Хирург разрабатывает схему замены эндопротеза после анализа всей собранной информации и результатов обследования.
Бесцементные протезы
В зависимости от возраста пациента, врач может выбрать для имплантации бесцементные протезы. Их пористая, со специальным покрытием шероховатая поверхность, позволяет кости прочно врастать в поверхность эндопротеза. В результате, бесцементные протезы способствуют росту естественного костного вещества. Они закрепляются непосредственно в кости и дополнительно фиксируются с помощью винтов.
Цементные протезы
Альтернативно ревизионные протезы можно также фиксировать «костным цементом». Он действует как связующее вещество между костью и протезом. С помощью цементированных имплантатов пациенты быстрее могут снова обрести подвижность после операции, что является преимуществом, особенно для очень пожилых пациентов.
Выбор способа крепления определяется квалификацией и опытностью врача, активностью пациента и его возрастом. После выполнения ревизии протеза, пациенты не испытывают боль при осуществлении своей повседневной деятельности и часто могут снова передвигаться без каких-либо серьезных ограничений. В дополнение к опыту хирурга и использованию высококачественных протезов, очень важным является ответственное обращение пациента с имплантатом: также, как и при первой имплантации, пациенты не должны подвергать новый протез воздействию экстремальных нагрузок. В этом случае они, как правило, могут ожидать от протеза продолжительного срока службы.
Положительные стороны ревизионного эндопротезирования:
- Восстановление функциональности тазобедренного сустава.
- В максимально возможной степени отсутствие боли.
- Улучшение свободы передвижения.
- Благодаря использованию модульных протезов, возможна гибкая адаптация к индивидуальным анатомическим особенностям пациента.
- Бесцементные протезы не препятствуют формированию новой костной ткани.
Важные результаты исследований
Спустя одиннадцать лет после ревизионной имплантации у 93% пациентов с бесцементным протезом не наблюдалось значительных осложнений. В противоположность этому, исследования показали, что нагрузка на костно-цементное соединение после выполнения ревизии с использованием цементированного протеза тазобедренного сустава, снижает стабильность протеза примерно на 80 процентов по сравнению с первой имплантацией и, соответственно, вызывает последующие негативные последствия для пациента.
Ревизионные операции должны проводиться в специализированных ортопедических больницах. Пациенты, которые нуждаются в операции по замене эндопротеза, должны обратить внимание на опыт хирурга и получить от него квалифицированную информацию в отношении выбора протеза.
Реабилитация при ревизионной замене эндопротеза ТБС
Надо помнить, что послеоперационный период при ревизионном протезировании сустава проходит в более щадящем охранительном режиме и с более жесткими двигательными ограничениями:
- нельзя переносить тяжесть более 5 кг;
- нельзя сидеть на корточках и глубоко приседать;
- нельзя делать вращательные движения бедром;
- при вождении автомобиля – сначала надо сесть, а потом занести ноги;
- следует избегать ударов и травм, в этом плане надо быть осторожнее с домашними животными, прыжков и подскоков;
- нельзя долго стоять, периодически надо садиться для отдыха, делая небольшие перерывы;
- вставать следует, помогая себе руками;
- надо строго соблюдать все рекомендации реабилитолога.
Большое внимание следует уделять диете, в которую обязательно должны входить творог средней жирности, кунжут, мак, сыр, петрушка и другие продукты, укрепляющие кости. По назначению врача курсами надо принимать биодобавки, улучшающие усвоение кальция. Регулярно выполнять лечебную физкультуру.
Экономичность применения модульных протезов
В настоящее время все еще недоступны результаты исследований, которые бы доказывали экономическую эффективность высококачественных ревизионных протезов по сравнению со стандартными моделями. Однако, опыт различных специалистов в области хирургии показывает, что уровень осложнений является значительно более низким при использовании бесцементных модульных протезов по сравнению со стандартными моделями протезов. В результате этого можно избежать расходов на проведение повторной, преждевременной операции, расходов на новый протез, а также, могут быть сэкономлены затраты, связанные с дополнительным пребыванием пациента в больнице, включая и время на реабилитацию.
Заключение
Пациентам с искусственным протезом тазобедренного или коленного сустава, по прошествии пятнадцати или двадцати лет должна быть проведена ревизионная операция по замене протеза – а в некоторых случаях, несмотря на все предпринятые меры, операция по замене протеза должна выполняться даже значительно раньше. Пациент с эндопротезом должен регулярно посещать врача и быть под его постоянным наблюдением даже в случае хорошего самочувствия и отсутствия жалоб. А если появился дискомфорт, надо немедленно обратиться к специалисту.
Не стоит терпеть боль! Иногда достаточно заменить один компонент, в этом случае вмешательство будет максимально щадящим! Однако, при использовании высококачественных протезов и при правильном выборе хирургической процедуры, при обращении к квалифицированному и опытному специалисту уже при первой имплантации может быть обеспечен максимально возможный срок службы нового сустава. Щадящий суставы образ жизни также может продлить срок службы искусственного сустава.
показания, ход операции, стоимость и отзывы пациентов
Что представляет собой эндопротезирование
Хирургическая операция по замене суставных поверхностей на искусственные направлена на улучшение качества жизни пациента и предотвращение инвалидности. Преимущества вмешательства:
- наименьшая инвазивность;
- короткий период реабилитации;
- минимальный риск получения травмы во время процедуры;
- доступность.
В зависимости от патологии, операцию проводят на одной ноге или сразу на обеих. Последний случай более затратный и сложный, требует тщательной подготовки. Выполнить замену сустава успешно способен только опытный и высококвалифицированный врач.
Структура и функционирование тазобедренного сустава
Тазобедренный сустав считается самым крупным сочленением костей человеческого организма. Нагрузки, которые ему приходится испытывать в процессе жизнедеятельности, очень большие. Ведь он соединяет обе нижние конечности с тазом.
В образовании тазобедренного сустава участвуют:
Головка бедренной кости – шарообразный верхний конец бедра;
Вертлужная впадина – углубление тазовых костей в виде воронки, в которой зафиксирована головка бедра;
Суставной хрящ – мягкая хрящевая ткань с желеобразной смазкой, облегчающая выполнение движений;
Внутрисуставная (синовиальная) жидкость – желеобразная масса, осуществляющая питание хряща и смягчающая трение между суставными поверхностями;
Связочный аппарат и капсула сустава – плотная соединительная ткань, удерживающая суставные поверхности и обеспечивающая стабильность тазобедренного сустава.
Мышцы и их сухожилия, крепящиеся в области тазобедренного сустава, сокращаясь, обеспечивают движения в нем. Здоровый тазобедренный сустав достаточно мобильный, и производит движения практически во всех плоскостях и направлениях. Этого объема движений достаточно, чтобы адекватно обеспечить функцию опоры, ходьбы и выполнения силовых упражнений.
Реабилитационные мероприятия по восстановлению двигательной активности после эндопротезирования тазобедренного сустава начинаются с первых часов после операции. Они включают в себя ЛФК, дыхательную гимнастику, раннюю активизацию. Оперированная конечность должна находиться в состоянии функционального покоя, но движения обязательно нужно выполнять.

Большинство больных проводят его в условиях реанимационного отделения. Это нужно для того, чтобы круглосуточно мониторить основные жизненно важные показатели и мгновенно реагировать на любые патологические изменения. Уже через несколько часов после вмешательства человек может находиться в положении сидя с опущенными вниз голенями. Движения в коленном и голеностопном суставе не ограничиваются.
Протезированный тазобедренный сустав нельзя сгибать более чем на 90 °C, так как это может привести к нарушению его конструкции и фиксации в костях. Садиться лучше под присмотром медицинского персонала или родственников. Они смогут помочь переместить оперированную конечность и оказать помочь в случае возникновения головокружения (такое иногда бывает при переходе человека из горизонтального положения в вертикальное).
Больным с отягощенным анамнезом в отношении сопутствующих заболеваний и нарушением общего состояния обязательно проводится профилактика образования пролежней (изменение положения тела, легкий массаж кожи спины и в области костных выступов, обработка камфорным спиртом, контроль над состоянием белья).
Что касается объема разрешенных движений, то пациенту можно:
Выполнять движения здоровой конечностью в любом объеме;
Вставать с кровати с опорой исключительно на здоровую ногу разрешается только молодым людям без сопутствующих заболеваний, если общее состояние позволяет это сделать;
Шевелить пальцами и выполнять легкое сгибание в коленном суставе оперированной ноги;
Поднимать вверх оперированную выпрямленную нижнюю конечность, отрывая её от постели настолько, насколько это возможно;
Выполнять активные движения верхними конечностями в любом объеме;
Ходить в первые сутки не рекомендуется;
Не стоит укладываться на бок.
Можно укладывать пациентов полубоком, проложив между коленями подушку или большой тканевый валик;
Самостоятельно вставать с кровати после тазобедренного эндопротезирования в течении первых суток категорически не рекомендуется. Опора на здоровую ногу без дополнительных приспособлений противопоказана в течение нескольких недель. В качестве вспомогательных средств реабилитации используются костыли, трости и прочие ортопедические изделия.
Когда можно ходить?


Ходьба разрешается через 2-3 дня после операции. Обязательно должны быть соблюдены все условия при переходе в вертикальное положение. Это, в первую очередь, перемещение оперированной конечности при помощи рук или здоровой ноги, после чего она свешивается с кровати. Опираясь на здоровую ногу и костыли, можно вставать.
Если восстановительный период протекает без осложнений, в дальнейшем можно использовать простую трость в качестве вспомогательного средства для опоры. Опираться на больную ногу разрешается через месяц. Ни в коем случае нельзя наваливаться на нее всем весом. Начинать нужно с упражнений в виде отведения ноги в сторону с последующим приведением, а также её поднятием-опусканием, находясь в положении стоя.
Одним из важнейших элементов послеоперационного периода является правильное питание пациентов. Рацион должен быть обогащен достаточным количеством белка, витаминов, микроэлементов и других питательных веществ. Поскольку двигательная активность пациентов ограничивается, не стоит увеличивать калорийности пищи.
Избыток энергетического субстрата, который не будет расходоваться организмом, превратится в жировые отложения и увеличит сроки восстановления. Лучше отказаться от изделий из сдобного теста, жаренных и жирных блюд, копченостей, маринадов и приправ. Основной акцент делается на нежирные сорта мяса, птицу, рыбу, овощи и фрукты в сыром и отварном виде, яйца, крупы. Категорически исключаются любые алкогольные напитки, крепкий кофе и чай.
Сроки лечения
В стенах медицинского учреждения большинство больных находится в течении 2-3 недель. Это нужно для того, чтобы проконтролировать заживление послеоперационной раны. В типичных случаях послеоперационные швы снимаются через 9-12 дней. Дренаж из раны удаляется по мере прекращения выделений (в среднем через 2-3 дня).
Целесообразность пребывания в стационаре после снятия швов обусловлена необходимостью обучения больного и родственников правилам поведения и элементарным реабилитационным навыкам. По прошествии 3 месяцев обязательно выполняется рентгенографическое исследование тазобедренного сустава. Это нужно для того, чтобы определить состояние фиксации эндопротеза и костных образований, в которых он расположен.
После выписки из стационара целесообразно проконсультироваться с врачом-реабилитологом, который составит план индивидуальной реабилитации. Под контролем этого плана восстановительный период будет максимально коротким и безопасным. Большинство активных пациентов возвращаются к привычному для них образу жизни через 6 месяцев.
- Приступы боли, которые не реагируют на лечение в течение 6 месяцев и более;
- Тяжелый остеоартрит или другие виды артрита, которые вызвали дегенеративно-дистрофические изменения, подтвержденные рентгеновским исследованием;
- Невозможность работать, спать, или двигаться из-за боли в бедре;
- Асептический некроз;
- Врожденные аномалии тазобедренного сустава;
- Переломы шейки бедра и последствия перенесенных травм;
- Некоторые виды опухолей;
- Аутоиммунные процессы, при которых организм начинает производить антитела к собственной хрящевой ткани;
- Нарушение кровоснабжения головки бедра.
Решающую роль в принятии решения о замене сустава имеет комплексная оценка таких факторов, как выраженность болевого синдрома и степень функциональных нарушений и патологических изменений сустава, возраст и общее состояние пациента.
- Заболевания и повреждения кожи в области бедра
- Паралич четырехглавой мышцы
- Заболевания периферических сосудов голени и стопы
- Тяжелые психические расстройства
- Серьезные физические заболевания (рак, метастазы)
- Патологическое ожирение (более 130 кг)
Однополюсное протезирование, когда выполняется замена только головки бедренной кости; — двухполюсное (тотальное), при котором заменяется как головка, так и вертлужная впадина тазобедренного сустава.
Протезы с бесцементной фиксацией. Фиксация протеза достигается за счет прорастания окружающей костной ткани в шероховатую поверхность эндопротеза. Такие протезы, как правило, устанавливаются пациентам молодого возраста. — Протез с цементной фиксацией, при которой протез крепится с помощью специального костного цемента. Этот протез подходит пациентам старшего возраста.
Комбинированный протез, в котором чашка крепится бесцементным способом, а ножка при помощи цемента.
Любой протез тазобедренного сустава состоит из трех частей:
- Пластиковой чашки, которая заменяет вертлужную впадину;
- Металлического шара, который заменяет головку бедренной кости
- Металлического стержня, который крепится к валу кости, чтобы обеспечить прочность конструкции протеза.
Для изготовления искусственного сустава используются специальные материалы, биологически совместимые и безвредные для организма. Сочетание материалов эндопротеза, контактирующих между собой называется узлом трения.
Металл – пластик. Это самая распространенная и наиболее бюджетная комбинация, обеспечивающая надежное функционирование искусственного сустава. Из недостатков можно выделить только износ пластика и необходимость в повторной операции. Поэтому такие конструкции рекомендованы пожилым пациентам с низкой двигательной активностью.
Диетическое питание

 В рационе больного должны быть фрукты и овощи.
В рационе больного должны быть фрукты и овощи.Операция по замене тазобедренного сустава — показания, виды эндопротезов
При неработоспособности тазобедренного сустава человек не может даже встать на ноги. О спорте и танцах приходится совсем забыть.
Как проводится операция по замене тазобедренного сустава, подготовка к ней, виды и реабилитация рассмотрены далее.
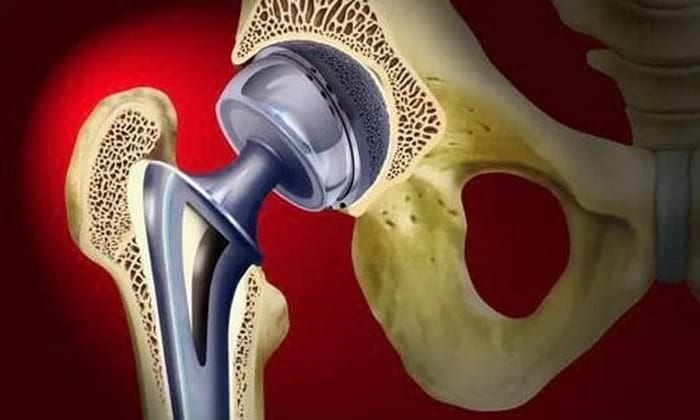
Сложная хирургическая операция, при которой требуется менять изношенные или разрушенные части самого крупного сочленения костей в организме в виде тазобедренного сустава (ТБС) на искусственные детали – это эндопротезирование.


«Старый» ТБС замещается эндопротезом. Он называется так, потому что устанавливается и находится внутри организма («эндо-»).
К изделию предъявляются требования прочности, надежности фиксации компонентов и биосовместимости с тканями и структурами организма.
На искусственный «сустав» приходится больше нагрузки ввиду отсутствия уменьшающих трение хрящей и синовиальной жидкости. По этой причине протезы изготавливают из высококачественных сплавов металлов.
Они же являются самыми прочными и служат до 20 лет. Используют и полимеры с керамикой. В одном эндопротезе часто сочетаются несколько материалов, например, пластик с металлом.
В целом образование искусственного тазобедренного сустава обеспечивается за счет:
- чашки протеза, замещающей вертлужную впадину сустава;
- вкладыша из полиэтилена, уменьшающего трение;
- головки, обеспечивающей мягкое скольжение при движениях;
- ножки, воспринимающей основные нагрузки и замещающей верхнюю треть кости и шейку бедра.
Кому необходимо
Показаниями к эндопротезированию являются серьезные повреждения структуры и функциональные нарушения тазобедренного сустава, которые приводят к боли во время ходьбы или любой другой двигательной активности.
Это может быть связано с травмами или же перенесенными заболеваниями костей. Операция необходима также при тугоподвижности тазобедренного сустава, существенном снижении его объема.
Среди конкретных показаний к эндопротезированию называют:
- злокачественные опухоли шейки или головки бедра;
- коксартроз 2-3 степени;
- перелом шейки бедра;
- дисплазия ТБС;
- посттравматические артрозы;
- асептический некроз;
- остеопороз;
- остеоартрит;
- болезнь Пертеса;
- ревматоидный артрит;
- формирование ложного тазобедренного сустава, чаще у пожилых людей.
Противопоказания
Не всем людям, нуждающимся в эндопротезировании, можно проводить операцию на тазобедренном суставе. Противопоказания к ней делятся на абсолютные, когда хирургическое вмешательство запрещено, и относительные, т.е. она возможна, но с осторожностью и при определенных условиях. К последним относятся:
- онкологические заболевания;
- гормональная остеопатия;
- 3 степень ожирения;
- печеночная недостаточность;
- хроническая соматическая патология.
Абсолютные же противопоказания включают больше заболеваний и патологий. В их список входят:
- очаги хронической инфекции;
- отсутствие в бедре костномозгового канала;
- тромбоэмболия и тромбофлебит;
- парез или паралич ноги;
- незрелость скелета;
- хроническая сердечно-сосудистая недостаточность, аритмия, порок сердца;
- нарушение мозгового кровообращения;
- невозможность самостоятельного передвижения;
- бронхолегочные заболевания с дыхательной недостаточностью, такие как эмфизема, астма, пневмосклероз, бронхоэктаза;
- недавно перенесенный сепсис;
- множественные аллергии;
- воспаление тазобедренного сустава, связанное с поражением мышц, костей или кожи;
- выраженный остеопороз и низкая прочность костной ткани.
Помимо классификации по материалам эндопротезы тазобедренных суставов разделяются еще по нескольким признакам. Одна из них основана на составляющих протеза. Он может быть:
- Однополюсным. В этом случае протез состоит только из головки с ножкой. Ими заменяют соответствующие части тазобедренного сустава. «Родной» остается только вертлужная впадина. Сегодня такой протез используют редко. Причина в том, что велик риск разрушения вертлужной впадины.
- Двухполюсным, или тотальным. Данный вид протеза заменяют все части тазобедренного сустава – шейку, головку, вертлужную впадину. Он лучше закрепляется и максимально адаптирован к телу. Это увеличивает успех операции. Тотальный протез подходит для пожилых людей и молодых с их высокой активностью.
Количество лет, которые эндопротез может прослужить, зависит от материалов, использованных при изготовлении. Самыми крепкими являются металлические.
Они служат до 20 лет, но при этом отличаются менее функциональными результатами во отношении двигательной активности оперированной конечности.
Меньшим сроком эксплуатации могут похвастаться пластиковые и керамические протезы. Они могут служить только 15 лет.
В зависимости от используемых протезов эндопротезирование может быть тотальным или частичным. В первом случае заменяются головка, шейка и вертлужная впадина сочленения, во втором же – только первые две части.
Другая классификация операции в качестве критерия использует способ фиксации эндопротеза. Керамика или металл обязательно должны быть прочно соединены с костями, чтобы тазобедренный сустав мог полноценно работать.
После выбора эндопротеза и его размера врач определяется с типом фиксации:
- Бесцементная. Фиксация имплантата на месте тазобедренного сустава осуществляется благодаря его особой конструкции. Поверхность протеза имеет множество небольших выступов, отверстий и углублений. Через них со временем прорастает костная ткань, образуя так цельную систему. Данный способ увеличивает сроки реабилитации.
- Цементная. Заключается в креплении эндопротеза к кости за счет специального биологического клея, называемого цементом. Он готовится во время операции. Фиксация же происходит благодаря затвердеванию цемента. Восстановление тазобедренного сустава в этом случае проходит быстрее, но велик риск отторжения имплантата.
- Смешанная, или гибридная. Заключается в сочетании обоих методов — цементного и бесцементного. Ножка закрепляется клеем, а чашку вкручивают в вертлужную впадину. Считается самым оптимальным способом фиксации протеза.
Первым мероприятием перед операцией является осмотр врачом ног. В качестве диагностических процедур используются рентгенография, УЗИ и МРТ оперируемой области. Пациента госпитализируют за два дня до назначенной операции для проведения еще ряда процедур, которые помогут исключить наличие противопоказаний. Проводятся:
- анализ свертываемости крови;
- ОАМ и ОАК;
- определение группы крови и резус-фактора;
- биохимическое исследование крови;
- ЭКГ;
- анализы на сифилис, гепатит, ВИЧ;
- консультации более узких специалистов.
Далее больному предоставляют информацию о возможных осложнениях, предлагают подписать согласие на хирургическое вмешательство. Вместе с тем проводится инструктаж о поведении во время и после операции.
Накануне разрешается лишь легкий ужин. С утра же пить и есть уже нельзя. Перед операцией кожу в области бедра выбривают, а ноги забинтовывают эластичными бинтами или же надевают на них компрессионные чулки.
Ход операции
После транспортировки пациента в операционную ему делаю анестезию – полноценный наркоз с управляемым дыханием или же спинальную, которая менее вредна, поэтому чаще используется. Техника замены тазобедренного сустава следующая:
- после обезболивания врач обрабатывает операционное поле антисептиками;
- далее он рассекает кожу и мышцу, делая разрез примерно в 20 см;
- затем проводится вскрытие внутрисуставной капсулы и выведение в рану головки бедра;
- далее идет ее резекция до обнажения костномозгового канала;
- кость моделируют с учетом формы протеза, фиксируют его при помощи выбранного способа;
- при помощи дрели обрабатывает вертлужную впадину для удаления из нее хряща;
- в получившуюся воронку устанавливается чашечка протеза;
- после установки остается только сопоставить протезированные поверхности и укрепить путем ушивания рассеченной раны;
- в рану вставляют дренаж и накладывают повязку.
В течение 2-3 недель после операции может наблюдаться повышение температуры. Это считается нормальным явлением. В большинстве случаев организм хорошо переносит повышенную температуру. Только при совсем плохом состоянии можно принять таблетку жаропонижающего. Сообщить врачу нужно только при повышении температуры после периода в несколько недель, когда она была нормальной.
Реабилитация
Операция по замене тазобедренного сустава требует начала реабилитации уже в первые часы после ее окончания. Реабилитационные мероприятия включают лечебную физкультуру, дыхательную гимнастику и раннюю активизацию в целом.
Нога должна быть в функциональном покое, но движения при этом просто необходимы. Вставать нельзя только в первые сутки. Изменение положения тела в кровати выполнение легких сгибаний в коленном суставе могут позволяться врачом.
В последующие дни пациент может начинать ходить, но с костылями.
Сколько длится
Реабилитация в стенах клиники длится около 2-3 недель. В это время врач контролирует процесс заживления раны. Послеоперационные швы снимают примерно на 9-12 сутки.
Дренаж же вынимают по мере уменьшения и полного прекращения выделений. В течение примерно 3 месяцев больной должен пользоваться средствами опоры при ходьбе. Полноценная же ходьба возможна спустя 4-6 месяцев.

Примерно столько длится реабилитация после эндопротезирования тазобедренного сустава.
Если человек соматически здоров и не имеет сопутствующих заболеваний, то он способен восстановить функциональность ноги практически полностью.
Пациент может не просто ходить, но и заниматься спортом. Нельзя выполнять лишь упражнения, связанные с силовым напряжением конечностей.
Осложнения после эндопротезирования отмечаются чаще у пожилых людей или при несоблюдении послеоперационного режима.
Не во всех случаях замена тазобедренного сочленения приводит к инвалидности. Если пациент страдает от болей и не может нормально выполнять свою работу, тогда он может обратиться за ее оформлением. Признание человека инвалидом проводится на основании медико-социальной экспертизы. Для этого нужно обратиться в поликлинику по месту жительства, пройти всех необходимых специалистов.
Основанием для инвалидности чаще служит не само эндопротезирование, а заболевания, из-за которых требовалась операция. Специалисты рассматривают выраженность нарушенных двигательных функций. Если после операции в тазобедренном суставе сохраняется сниженная функциональность, то больному дают 2-3 группу инвалидности на 1 год с возможностью последующего переоформления.
Стоимость операции

 Выбором протеза занимается исключительно лечащий врач.
Выбором протеза занимается исключительно лечащий врач.Почему может потребоваться эндопротезирование?
Вполне естественно, что к выполнению замены тазобедренного сустава искусственным протезом должны быть весомые показания. В их основе лежит такое разрушение компонентов сочленения, при котором человек либо испытывает мучительную боль, либо не в состоянии выполнять элементарные движения пораженной конечностью.
Среди заболеваний, способных спровоцировать деструктивные изменения суставных структур, чаще всего встречаются:
Деформирующий остеоартроз тазобедренного сочленения (коксартроз), возникающий одновременно с обеих сторон при 2 и 3 степени заболевания;
Показания к повторной тотальной артропластике тазобедренного сустава
Стивен Дж. Макдональд
Показания к повторной тотальной артропластике тазобедренного сустава
ВВЕДЕНИЕ
В 2000 году из 183000 замен, выполненных в США, 31000 (~ 17%) были повторными. 1 По мере старения населения и увеличения числа показаний частота повторного тотального эндопротезирования тазобедренного сустава (THA) будет по-прежнему иметь большое влияние на пациентов и взрослых реконструктивных хирургов.Ревизионная замена тазобедренного сустава — одна из самых сложных процедур, которая отличается разной сложностью и исходом. Тщательное понимание показаний к процедуре помогает в предоперационном планировании (Глава 6) и принятии интраоперационных решений.
Наиболее распространенные диагнозов, ведущие к пересмотру ТЕН включают асептическое разрыхление, износ подшипника поверхности, остеолиз, перелом имплантат, нестабильность тазобедренного сустава, инфекцию, перипротезную переломы, гетеротопическую оссификацию (HO), а ноги длину несоответствие.
Наиболее распространенные механизмы отказа THA и причины пересмотра могут со временем меняться. Homesley et al. 2 сообщили об опыте своего учреждения за 10-летний период. В 1990 г. показаниями к тотальной ревизии были асептическое расшатывание (49,4%), инфекция (17,9%), неудача гемиартропластики (16,7%), перипротезный перелом (9,3%), нестабильность (6,2%), несоответствие длины ног (0,6%), и никаких случаев износа полиэтилена. К 2000 г. показания изменились на асептическое расшатывание (52.4%), инфекции (10,7%), нестабильности (10,7%), перипротезных переломов (7,5%), неудач гемиартропластики (7,0%), износа полиэтилена (6,9%) и несоответствия длины ног (4,8%). Особо следует отметить возрастающие признаки износа полиэтилена, который не был проблемой в более ранних сериях.
Основными показаниями для ревизии THA являются боль или дисфункция бедра, прогрессирующая потеря костной массы и инфекция. Боль в бедре и / или дисфункция, приводящие к ревизии THA, могут быть вызваны механическим повреждением имплантата (расшатывание, износ, перелом имплантата), повторным вывихом бедра или перипротезным переломом.Прогрессирующая локальная потеря костной массы вокруг имплантата, чаще всего из-за остеолиза, также может быть показанием для ревизии даже при отсутствии боли. Последним показанием для ревизии (в один или два этапа) является инфекция, которая обычно вызывает локальную боль в бедре, но может также вызывать системный сепсис.
Асептическое расшатывание Асептическое расшатывание является наиболее частым диагнозом, ведущим к пересмотру THA. Шведский регистр тазобедренных суставов в 2002 г. сообщил, что 60% ревизий касались асептического расшатывания. 3 Расшатывание может повлиять на вертлужный компонент, бедренный компонент или на оба компонента.Считается, что для цементированных имплантатов асептическое расшатывание вертлужного компонента в основном вызвано обломками перипротезного износа, которые проникают в границу раздела кость-цемент и вызывают линейный остеолиз и расшатывание имплантата. Однако в некоторых случаях в качестве инициирующего фактора может возникать механическое отделение цементной оболочки от кости или имплантата от цемента.
В случае цементированных бедренных компонентов отказ может произойти из-за расшатывания имплантата на границе протез-цемент (так называемое «расслоение» имплантата) или на границе раздела кость-цемент.Более подробная информация по этой теме представлена в главе 4, озаглавленной «Механизмы отказа».
В нецементированных вертлужных и бедренных компонентах расшатывание чаще всего происходит, когда кость не врастает в вертлужный компонент или на него. Отказ ранее хорошо закрепленных имплантатов может произойти, когда происходит большая потеря костной массы в связи с остеолизом, что дестабилизирует имплант.
Ревизионная операция при асептическом расшатывании имплантата может быть показана по двум причинам.Наиболее частая причина — боль (и / или дисфункция), связанная с процессом расшатывания. Многие пациенты испытывают боль из-за движения между имплантатом и костью. Боль обычно возникает в начале приема веса, может несколько уменьшиться после нескольких шагов, а затем, как правило, снова усиливается по мере того, как пациент идет дальше. Этот паттерн боли получил название трехфазного. Боль обычно наиболее сильна в паху или ягодице, когда происходит расшатывание вертлужного компонента, и, как правило, наиболее сильна в бедре, когда происходит расшатывание бедренного компонента.Пациенты с расслаблением часто также хромают (анталгическая походка), хотя хромота также может быть вызвана другими факторами, такими как мышечная слабость.
Ревизионная замена бедра также может быть показана, когда процесс расшатывания приводит к изменению положения имплантата, вызывая плохую биомеханику бедра и связанную с этим дисфункцию бедра (например, опускание бедренного компонента, приводящее к неэффективной функции отводящего устройства).
Наконец, может быть показана ревизионная операция на бедре по поводу асептического расшатывания, если она вызывает заметную потерю костной массы.Существенная потеря костной массы из-за механического истирания кости незакрепленными имплантатами или из-за доступа частиц мусора к интерфейсам в сочетании с незакрепленными имплантатами может подвергнуть пациента риску перипротезного перелома или привести к обстоятельствам, при которых ревизионная хирургия будет более трудной в будущем. В таких обстоятельствах может быть показана ревизия, чтобы остановить цикл прогрессирующей потери костной массы.
Ревизия вертлужной впадины. Ревизия вертлужной впадины чаще всего показана при асептическом расшатывании или износе поверхности подшипника.Другие показания для ревизии вертлужной впадины включают нестабильность бедра из-за неоптимального положения чашки и инфекции.
Рентгенологические критерии расшатывания цементной чашки включают миграцию или полную рентгенопрозрачную линию на границе раздела кость-цемент. Критерии расшатывания бесцементного вертлужного компонента включают миграцию, изменение положения имплантата, сломанные фиксирующие винты и полную рентгенопрозрачную линию> 1 мм на границе имплантата и кости. Тонкая, но не вполне конкретная находка, часто связанная с ранним расшатыванием бесцементной чашечки, — это появление рентгенопрозрачной линии в третьей зоне границы имплант-кость в сочетании со все более склеротической костью в первой зоне.
Ревизия вертлужного компонента с сохранением функционального бедренного компонента — так называемая ревизия изолированного вертлужного компонента — сопряжена с некоторыми уникальными рисками. Экспозиция сложнее. В частности, если бедренный компонент немодульный, может быть трудно достичь надлежащего баланса мягких тканей, и, следовательно, риск нестабильности может быть выше. Москаль и др. 4 сообщили о своем опыте лечения 32 тазобедренных суставов со средним периодом наблюдения 8,1 года. Они сообщили об отличной выживаемости ствола только с 1 неудачей, но при 19% частоте неудач исправленной вертлужной впадины.Джамали и др. 5 также сообщили о своем опыте изолированной ревизии вертлужной впадины у 95 пациентов. Они сообщили, что частота повторных операций для бедренного компонента составила 8% в среднем за 130 месяцев, в то время как вертлужный компонент имел 10-летнюю выживаемость 90,5%. Основными проблемами были частота вывихов 8% и паралич нерва 13%. Они обнаружили, что риск вывиха у пациентов с моноблочным компонентом был снижен при использовании большой вертельной остеотомии для регулирования натяжения мягких тканей.
Ревизия бедренного компонента. Ревизия бедренной кости чаще всего показана при асептическом расшатывании. Другие менее распространенные показания включают остеолиз, нестабильность бедра, перелом имплантата, перипротезный перелом бедренной кости и инфекцию. Критерии для определенного разрыхления цементированных и нецементированных компонентов были изложены, хотя они не получили всеобщего согласия. Цементированные ножки можно считать определенно рыхлыми, если произошла миграция компонента, разрыв цементной мантии или сломанный бедренный компонент.Стержни с непрерывной рентгенопрозрачной линией на границе раздела кость-цемент считаются, вероятно, рыхлыми, а стержни с рентгенопрозрачной линией на границе раздела кость-цемент от 50% до 99%, возможно, свободными. 6 Бедренные компоненты без шва можно считать остеоинтегрированными, если имеется новая эндостальная кость без связанных склеротических линий в области пористой поверхности. Если прорастание кости не удается, в области пористого покрытия присутствуют реактивные склеротические линии. Считается, что компонент имеет фиброзную фиксацию, если эти линии параллельны и не прогрессируют, и нет миграции компонента.Наличие проседания, изгиба или выпадения частиц из пористого покрытия предполагает, что компонент нестабилен. 7
Во время ревизии бедренного компонента необходимо решить вопрос об оптимальном лечении стабильного вертлужного компонента. Хорошо закрепленный модульный нецементированный компонент дает возможность при необходимости выполнить замену лайнера и костную пластику дефектов вертлужной впадины. Beaule et al. 8 сообщили о своих результатах с помощью этой техники и обнаружили, что выживаемость вертлужного компонента составила 98.7% через 5 лет и 93,5% через 10 лет после ревизии бедренной кости. Рецидивов или расширения периацетабулярного остеолиза до ревизии не выявлено. На основании своего исследования они пришли к выводу, что пересмотр стабильного бесцементного вертлужного компонента исключительно на основании его продолжительности in vivo или наличия периацетабулярного остеолиза, по-видимому, не является оправданным.
Свободные бедренные ножки, соединяющиеся с хорошо фиксированными цементированными вертлужными компонентами, представляют собой более сложную проблему лечения. Два исследования, посвященных этому вопросу, дали удовлетворительные результаты, но различались в своих рекомендациях по прогнозированию того, какие чашки будут иметь тенденцию к отказу.Большая серия исследований в клинике Mayo Clinic 9 показала, что выживаемость оставшихся компонентов вертлужной впадины составила 96,9% через 5 лет, 89,3% через 10 лет и 78,7% через 15 лет после ревизии бедренной кости. Лучшими прогностическими факторами выживаемости вертлужного компонента были увеличение возраста пациента и более короткая продолжительность имплантации (<7,5 лет) до ревизии. Показания авторов к сохранению полиэтиленовой чашки включали имплантаты, на которых не было признаков расшатывания или износа. В другой статье Berger et al. 10 использовали радиологическую оценку Ranawat et al. 11 для определения степени вертлужного компонента. Они обнаружили, что сохранение хорошо закрепленных цементированных компонентов вертлужной впадины было связано с хорошими клиническими результатами, но сообщили о 15% расшатывании через 5-13 лет наблюдения. Они обнаружили, что все компоненты вертлужной впадины с оценкой A, B, C или D на момент проверки продолжали удовлетворительно функционировать при последнем наблюдении. В отличие от исследования Mayo Clinic, они обнаружили, что ослабленные компоненты находились in vivo в течение относительно короткого, а не более продолжительного периода времени до ревизии бедренной кости по сравнению с компонентами, которые не расшатывались.
Остеолиз Считается, что остеолиз в основном возникает из-за воспалительной реакции на инородный материал, выделяемый из суставов артропласта. Это, как правило, тихое заболевание, симптомы которого часто появляются только при наличии значительного остеолиза. Возможность простой рентгенографии продемонстрировать степень остеолиза недостаточна для вертлужной впадины, но лучше для бедренной кости. Недавнее исследование остеолиза таза показало наличие значительных дефектов в 48% бессимптомных артропластик бедра. 12 Частота проверок связанных с износом поверхностей подшипников и остеолиза проблем быстро увеличивается. В течение последних четырех десятилетий использовались различные методы фиксации, компоненты и суставные поверхности, но остеолиз продолжает оставаться одной из самых серьезных проблем для долговременного выживания после артропластики.
Ревизионная операция по поводу износа имплантата и остеолиза может быть показана по нескольким совершенно различным причинам. Износ поверхности подшипника может вызвать синовит бедра.Этот процесс обычно проявляется болью в паху, которая может быть вызвана выпотом в сустав, синовитом в суставе или синовитом по ходу влагалища подвздошно-поясничного сухожилия. Боль в некоторых случаях сама по себе может быть показанием к повторной операции. Сильный износ поверхности подшипника может привести к износу полиэтилена до металла с механическими симптомами в области бедра, что также может быть показанием к операции. Наконец, и наиболее часто, отмеченные поверхности износ подшипников приводят к околопротезной потере костной ткани. Показания для дальнейшей хирургии в присутствии поверхностного износа подшипников и околопротезной потери костной ткани являются одними из наиболее трудно определить в ревизии операции на бедре.Большинство согласны с тем, что серьезная потеря костной массы, которая приводит к возможному перипротезному перелому, является показанием для рассмотрения возможности оперативного лечения. Чаще всего остеолиз выявляется до того, как он может привести к перелому. Остеолиз считается прогрессирующим заболеванием. Большинство хирургов, как правило, оперируют раньше, когда потеря перипротезной костной ткани значительна на момент постановки диагноза, возникает у молодых пациентов или у пациентов с имплантатами, которые, как известно, связаны с высокой вероятностью значительной потери перипротезной кости.Если остеолиз диагностируется на ранней стадии, хирург может решить обсудить проблему с пациентом, регулярно наблюдать за процессом и оперировать либо при существенной потере костной массы, либо при обнаружении прогрессирования потери костной массы. Теперь доступны КТ и МРТ с подавлением металлических артефактов, которые могут более четко определить объем произошедшей потери костной массы. Важным принципом является то, что оперативное лечение показано для предотвращения потери костной массы, которая в противном случае снизила бы вероятность хорошего исхода ревизионной операции.Еще один общий аргумент в пользу лечения состоит в том, что чем старше и больнее пациент, тем более неохотно хирург должен оперировать только по поводу потери костной массы.
Вертлужная впадина.
НЕЦЕМЕНТНЫЕ ЧАШКИ. Картина остеолиза бесцементных чашечек отличается от цементированных компонентов. В чашках без цемента остеолиз имеет тенденцию к увеличению размера и может возникать вокруг винтов, отверстий для винтов, отверстий под куполом и краев компонента. Несмотря на наличие выраженного остеолиза, стабильность компонентов может поддерживаться за счет достаточного прорастания кости.
Сложной проблемой по-прежнему остается роль ревизионной хирургии у бессимптомных пациентов с хорошо фиксированными вертлужными компонентами, которые демонстрируют признаки значительного износа и / или остеолиза на рентгенограммах (рис. 6-1). Пациенту часто трудно понять необходимость дальнейшей операции на бедре и связанные с этим риски, когда бедро все еще функционирует нормально. Раннее хирургическое вмешательство, когда компонент все еще хорошо зафиксирован, сохраняет костный запас и технически менее сложен, чем при значительной потере костной массы, которая может потребовать обширной реконструкции.Эти преимущества должны быть сбалансированы с хирургическими рисками. Сообщалось о степени смещения до 25% как при замене изолированной головки, так и при замене полиэтиленовой прокладки в ранних сериях. 13 По мере того, как хирурги приобретают опыт изолированной замены головки и лайнера и оптимизируют интраоперационные факторы, такие как натяжение мягких тканей и диаметр головки бедренной кости, частота вывихов, похоже, падает. Хирургический подход также может быть важным фактором; В недавнем отчете частота вывихов была намного ниже при использовании прямого латерального доступа. 14
РИСУНОК 6-1. A: Бессимптомный, 47 лет, через 5 лет после первичной ТГА по поводу посттравматического остеоартрита, демонстрирующий значительный остеолитический дефект вертлужной впадины. B: Пациент 3 года после замены полиэтилена и костной пластики.
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжитьСвязанные
. | Тотальное эндопротезирование тазобедренного сустава, THA, THR, полная замена тазобедренного сустава THA CPT THA Применимые коды ICD-10
THA Показания
THA Противопоказания
THA Альтернативы
THA Предварительное планирование / особенности
Антеролатический — подход Уотсона-Джонса
Задний = Мур = Южный подход
THA Осложнения
Последующее наблюдение THA
THA Результаты
THA Обзор Ссылки |
Минутку …
Включите файлы cookie и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер в ближайшее время перенаправит вас на запрошенный контент.
Подождите до 5 секунд…
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + ( !! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] +! ! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) — []) + ( ! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+! ! []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) +! ! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [ ]) + (! + [] + (!! []) + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) — [] ) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [ ] + []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [ ] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) — []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [ ] + (!! []) — []) + (! + [] + (!! []) — []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [ ]) + (! + [] + (!! []) — []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [ ] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) — [] ) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [ ]) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] — (!! [] )) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) ) / + ((+ !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !!
.PPT — Презентация PowerPoint по тотальной артропластике тазобедренного сустава, бесплатная загрузка
Тотальная артропластика тазобедренного сустава
Содержание • Анатомия тазобедренного сустава • Что такое THA • Показания для THA • Характеристики / Клинические проявления • Показания для лучевой диагностики • Диагностические показания Fx • Хирургические процедуры • Противопоказания • Послеоперационные характеристики / Клиническая картина • Осложнения
Послеоперационная операция. физиотерапия Ex • PhysicaltherapyMx • Принципы реабилитации • Протоколы Mx THA (APTA) • Методы, подтвержденные исследованиями • НЕЛЬЗЯ и ДЕЛАТЬ • После операции.меры предосторожности • Долгосрочное наблюдение
Тазобедренный сустав • Общий анатомический обзор
Описание THR Инвазивная хирургическая процедура, которая используется для удаления больного тазобедренного сустава (чаще всего из-за остеоартрита) и его замены искусственный сустав или протез.
Показания для THA • Отключение боли вследствие тяжелого остеоартрита • Воспалительная артропатия • Аваскулярный некроз • Анкилоз, вызванный предшествующей инфекцией или операцией • Травма, такая как падение — чаще всего у женщин в постменопаузе • Ювенильный ревматический артрит • Доброкачественный / злокачественный опухоли вокруг тазобедренного сустава и переломы бедра.
Осложнения с внутренней фиксацией перелома к шейке бедренной кости — потеря суставного хряща вертлужной впадины или неудачный эндопротез при острых переломах
Клинические показания • Перелом бедра: часто не может ходить, жалуется на неопределенные боли в коленях, бедрах, паху, спине или ягодицах, а также на трудности с удержанием веса. • Остеоартрит: крепитация ощутима или слышна при движении бедра — все признаки воспаления.• Ревматоидный артрит: диапазон всех движений бедер нарушен, движение болезненное, боль и скованность, когда активность возобновляется после отдыха. Покраснение, излияние в суставы.
Процедуры Dx • Нет специального диагноза. • Отличайте от рекомендованного пианино позвоночника или таза. • Наиболее полезные способы диагностировать, действительно ли пациенту нужна THR — МРТ, рентген и физический Ex, специфичный для конкретного состояния.
Radiological Fx Остеопоротические кости
Хирургические процедуры • Передний, боковой и задний доступ.• Шарнирные пары (головка и чашка), используемые хирургами, изготовлены из металла-полиэтилена (ПЭ), керамики-полиэтилена, металла-металла и керамики-керамики. • Важными компонентами протеза являются коэффициент трения. , выживаемость, устойчивость к вывихам и фиксация в костной ткани. • Остеонекроз из-за эрозии двух компонентов, которые трутся друг о друга
Хирургическая процедура
Противопоказания • Активная местная или системная инфекция.
Осложнения
Послеоперационные характеристики / Клинические проявления • Мышечная атрофия и потеря мышечной силы, особенно в средней ягодичной мышце и ипсилатеральной четырехглавой мышце • Существует серьезный риск, связанный с нестабильностью суставов и протезированием разрыхление. • Дисфункция походки может сохраняться в течение многих месяцев после замены сустава.
Post op. физиотерапия Ex
Физическая терапия Mx • Рассматривается в соответствии с хирургическим подходом и состоянием пациента.• Пациент желает получить физическую форму или хочет восстановиться для рекреационной деятельности. • Задний доступ — следует принимать меры предосторожности против вывиха при выполнении упражнений, сочетающих сгибание, поддержку и приведение.
Передний доступ — комбинация разгибания, отведения и отведения (вероятность вывиха меньше, чем для заднего доступа)
Принципы реабилитации • Оценка • Уменьшает боль • Уменьшает отек • Увеличивает диапазон движение • Повышение мышечной силы • Проприоцепция помощи • Мобилизация пациента • Предотвращение осложнений • Просвещение пациента и его семьи
Послеоперационный день 1: • Послеоперационная оценка — субъективная и объективная • Проверяйте операционные записи и послеоперационные инструкции • Наблюдения — ЧСС, АД, дренаж, температура • Обезболивание — полезно использовать шкалу от 0 до 10 для оценки боли • Физическое наблюдение за болью, диапазоном движений и мышечной силой • Дыхание и кровообращение
Протоколы Mx THA (* APTA) Острая фаза (1–4 дня) • Расскажите о мерах предосторожности при вывихе • Повысьте независимость с помощью функции ion • Предотвратить или уменьшить послеоперационные нарушения.
Лечение происходит у постели больного, Оценка, покачивание, стояние или передвижение в зависимости от переносимости, Прикроватные упражнения, инструкции по мерам предосторожности THA (APTA) • Статическое сокращение M. Quadriceps для обеспечения мышечного и кровообращения. • Сгибание / разгибание / вращение стоп и пальцев ног для предотвращения отеков. • Обучение мышечной релаксации. • Упражнения для верхних конечностей для стимуляции сердечной деятельности.
Поддержание неоперированной ноги: следует обратить внимание на диапазон движений, чтобы сохранить контролируемую мобилизацию на оперированном бедре.• Постельные упражнения после полной замены тазобедренного сустава важны для предотвращения отеков, улучшения сердечной функции и т. Д.
Послеоперационный день 2: Лечение проводится у постели больного, тренировка по переносу, Прогресс передвигания по переносимости с ходунками, обзор упражнений и мер предосторожности, детский стульчик привилегии сидения и ванной. (APTA)
Послеоперационный день 3: Продолжить тренировку перехода, Попытка перехода походки на трость или костыли и тренировку по лестнице, Сеанс лечения в тренажерном зале для физических лиц, Прогресс программы упражнений, Обзор мер предосторожности, Сидение на стульчике и привилегии в ванной.(APTA)
Послеоперационный день 4: Продолжить переходную тренировку, Продолжить походку и лестницу, Лечебный сеанс в тренажерном зале для физических лиц, Пересмотреть программу домашних упражнений и технику ADL, Выписка, если необходимо. (APTA)
Первая послеоперационная неделя: Активная / пассивная мобилизация для увеличения ROM • Прогрессивные упражнения с сопротивлением • Прогрессивные упражнения с весовой нагрузкой в соответствии с толерантностью • Упражнения на равновесие, включая ходьбу с костылями / 2 трости / 1 трость.
Ранние упражнения, включая упражнения с полной нагрузкой, показали различные положительные эффекты на выздоровление пациентов после THA • Объем активности связан с общим состоянием пациента.
Фаза движения (неделя 1-6) • Эта фаза включает терапевтические упражнения и методы по мере необходимости. Цели этого этапа включают: • Укрепление мышц тазобедренного пояса операционной конечности • Проприоцептивная тренировка для улучшения осознания тела для функциональных тренировок • Выносливость для улучшения состояния сердечно-сосудистой системы • Тренировка походки; прекратить вспомогательное устройство прибл.4-6 недель при отсутствии признаков анталгической походки или признака Тренделенбурга. • Увеличьте ROM • Увеличьте силу • Вернитесь к функциональной активности
Лечебные упражнения: недели 1-4 • AA / A / PROM для всех движений бедра • Изометрические упражнения на квадрицепсы, подколенные сухожилия и ягодицы • Слайды на пятке • Тренировка баланса: упражнения по смещению веса и закрытые кинетические цепочки • Тренировка походки • Велотренажер, 3-4 недели в соответствии с рекомендациями MD
Недели 4-6 • Продолжайте указанные выше упражнения • Передний и боковой шаг вверх и вниз • Прямая нога в 4 направлениях поднять; если не противопоказаны меры предосторожности • ¼ выпад • Упражнения сидя и стоя • Упражнения на толкание и тягу • Водная программа
Критерии прогресса: • АРОМ 0-110 градусов • Произвольный контроль четырехглавой мышцы • Независимое передвижение 800 футов без вспомогательного приспособления , анталгия или отклонения • Минимальные жалобы на боль и воспаление
Промежуточная фаза (7–12 неделя) Цели этой фазы включают: • Хорошая сила для всех мускулатур нижних конечностей • Возврат к большей функциональной активности и участию в свету Развлекательные мероприятия • Упражнения на прогресс в фазе движения за счет добавления сопротивления и повторений.• Оцените стабильность нижних конечностей и туловища, выполняйте упражнения с открытой и закрытой цепью, если это необходимо для соответствия потребностям отдельного пациента.
Начните программу на выносливость (бассейн или ходьба) • Начните тренировку равновесия и проприоцепции в соответствии с возрастом Критерии прогресса: • 4 + / 5 MMT на всю мускулатуру нижних конечностей • Жалобы на боль и отек минимальны или отсутствуют
Стадия усиленного укрепления и более высокого уровня функции (неделя 12–16) Цели для этой фазы включают: • Полное возвращение к нормальному состоянию развлекательные мероприятия • Повышение силы, выносливости и проприоцепции. Терапевтические упражнения: • Продолжайте улучшать предыдущие упражнения • Увеличивайте продолжительность упражнений на выносливость • Переноски, толкания, тяги • Вернитесь к определенным развлекательным мероприятиям (гольф, теннис, ходьба, езда на велосипеде) • Вернуться к рабочие задания
Критерии прогрессирования: • Неанталгический независимый ГА it • Самостоятельное восхождение на ступеньку по лестнице • Безболезненный AROM • 4 + / 5 MMT на всех нижних конечностях • Независимо от программы домашних упражнений • Соответствующий возрасту баланс и проприоцепция
Методы, поддерживаемые исследованиями • Криотерапия • Термотерапия • Электрическая стимуляция
Dont’s Do’s
Post op.меры предосторожности
Долгосрочное наблюдение • износ — не краткосрочная проблема • Избыточный вес и чрезмерное использование являются благоприятными факторами для износа или поломки полиэтилена. • расшатывание не является краткосрочной проблемой • Избыточный вес и травма являются благоприятными факторами для расшатывания костей
Сообщите своему врачу или стоматологу, что у вас есть протез , чтобы в случае инфекции он дал вам лечение с антибиотиками для предотвращения инфекция протезного сустава.• Делайте упражнения дома. Возможны занятия спортом • В зависимости от сопутствующей патологии, возраста, диапазона движений и устойчивости; ожидание от 3 до 6 месяцев после THA — текущее рекомендуемое время ожидания для возвращения в спорт
Спасибо!