Мужская фертильность: обзор литературы июля — сентября 2020 года | Рогозин
В данной статье мы представляем обзор наиболее актуальных и значимых публикаций, посвящённых вопросу мужского бесплодия. Основными критериями отбора считали практическую значимость статьи для текущей работы врача (по 5-бальной шкале), а также импакт-фактор журнала, в котором она была опубликована, по данным SCImago Journal Rank (SJR). В результате сформирован список из 10 работ, вышедших в III квартале (июль – сентябрь) 2020 года.
- Pathological Findings in the Testes of COVID-19 Patients: Clinical Implications. Yang M, Chen S, Huang B, et al. European Urology Focus. 2020 Sep 15;6(5):1124-1129.
Одна из самых активно обсуждаемых новых тем последних месяцев это, как и следовало ожидать, влияние COVID-19 на мужскую фертильность. Первые наблюдения породили множество опасений, предположений и теорий (зачастую не подтверждённых качественными клиническими данными).
В данном исследовании [1] китайские авторы провели гистологическое исследование яичек 11 мужчин, умерших от COVID-19. У всех пациентов в ткани яичка были поражения, связанные с поражением, гибелью или снижением числа клеток Лейдига и Сертоли. При этом у 4 из 11 было обнаружено тяжёлое поражение ткани яичка. При этом самого вируса в ткани яичка не было обнаружено ни в одном случае.
Следует, однако отметить, что данные изменения обнаружены у пациентов умерших от осложнений коронавирусной инфекции. Очевидно, что на пути к летальному исходу пациенты какое- то время находились в тяжёлых состояниях, таких как шок и сепсис, сопровождающихся централизацией кровообращения, гипоксией всех тканей, что оказывает негативное влияние на все без исключения системы органов.
- Re: The Effect of Antioxidants on Male Factor Infertility: The Males, Antioxidants, and Infertility (MOXI) Randomized Clinical Trial. Kuchakulla M, Ramasamy R. European Urology. 2020 Aug 23:S0302-2838(20)30625-4.
В мартовском номере журнала Fertility Sterility были опубликованы результаты рандомизированного клинического исследования эффективности антиоксидантной терапии в отношении идиопатического мужского бесплодия [2], в результате которого авторы не обнаружили значимой пользы антиоксидантов в отношении параметров спермограммы, фрагментации ДНК сперматозоидов и частоты живорождения.
Авторы критической статьи отмечают, что пациентов включали в исследование на основе всего одного результата спермограммы, а лечение у части пациентов продолжалось всего 3 месяца, тогда как общепринятым является срок 26 недель, покрывающий 2 полных цикла сперматогенеза. Также авторы отмечают ряд методологических недостатков и тот факт, что в группе плацебо после 3 месяцев наблюдения отмечено значимое улучшение параметров спермограммы, что вызывает вопросы к дизайну, но не объясняется в исходной статье. В итоге авторы не разделяют выводов о бесполезности антиоксидантов и призывают к проведению более крупных и методологически качественных исследований.
- Infertile Men Have Higher Prostate-specific Antigen Values than Fertile Individuals of Comparable Age.
 Boeri L, Capogrosso P, Cazzaniga W, et al. European Urology. 2020 Aug 17:S0302- 2838(20)30615-1.
Boeri L, Capogrosso P, Cazzaniga W, et al. European Urology. 2020 Aug 17:S0302- 2838(20)30615-1.
В исследовании авторов из Италии был проведён ретроспективный анализ уровня простат-специфического антигена (ПСА) в группах фертильных мужчин и мужчин с бесплодием [4]. В исследование вошли 1312 пациентов. Установлено, что мужчины с бесплодием имеют значимо более высокие значения ПСА и, вероятно, более высокий риск развития рака простаты. При этом уровень ПСА выше 1 нг/мл (что меняет график мониторинга ПСА в соответствии с рекомендациями EAU) был отмечен у 32% бесплодных мужчин против 20% фертильных мужчин.
На данный момент уже опубликовано большое количество эпидемиологических работ, показавших взаимосвязь (возможно не причинно-следственную, но по меньшей мере корреляционную) мужского бесплодия с общим статусом здоровья. У бесплодных мужчин чаще обнаруживают разнообразные метаболические нарушения, сердечно-сосудистые, эндокринные и онкологические заболевания. Общеизвестно, что риск рака яичка у бесплодных мужчин более, чем в 3 раза выше по сравнению с общей популяцией, а в группе больных с олигозооспермией — в 10 раз выше.
Подобная ситуация отмечается среди пациентов с эректильной дисфункцией, у которых нарушения эрекции могут выступать первым знаком системной сосудистой патологии. В этом случае большинство квалифицированных урологов после обследования направляют пациентов к кардиологу. Данный клинический сценарий успешно реализуется во всём мире, позволяя не столько повысить эрекцию пациента, сколько своевременно вмешаться в развитие сердечно-сосудистой патологии на ранней стадии.
- Effect of Natesto on Reproductive Hormones, Semen Parameters and Hypogonadal Symptoms: A Single Center, Open Label, Single Arm Trial. Ramasamy R, Masterson TA, Best JC, et al. Journal of Urology. 2020 Sep;204(3):557-563.
Общеизвестным фактом является негативное действие экзогенного тестостерона на мужскую фертильность. Вводимый извне тестостерон действует на центральные регуляторные центры гипоталамус и гипофиз, снижая по принципу биологической обратной связи выработку гонадотропинов. Заместительная гормональная терапия тестостероном разрушает циркадный ритм выработки, как гонадотропинов (ЛГ и ФСГ), так и собственного тестостерона внутри яичка. В результате внутрияичковая концентрация тестостерона не только не повышается, но уравнивается с его концентрацией в периферической крови (хотя она должна быть в 40 раз выше для адекватного сперматогенеза). Как следствие, длительная терапия тестостероном приводит к нарушению сперматогенеза вплоть до азооспермии.
Заместительная гормональная терапия тестостероном разрушает циркадный ритм выработки, как гонадотропинов (ЛГ и ФСГ), так и собственного тестостерона внутри яичка. В результате внутрияичковая концентрация тестостерона не только не повышается, но уравнивается с его концентрацией в периферической крови (хотя она должна быть в 40 раз выше для адекватного сперматогенеза). Как следствие, длительная терапия тестостероном приводит к нарушению сперматогенеза вплоть до азооспермии.
Однако в нескольких работах отмечено, что данные эффекты максимальны для инъекционных форм тестостерона, в особенности для «депо-форм». Топические препараты тестостерона (трансдермальные и назальные) вводятся раз в сутки, симулируя естественный циркадный ритм секреции тестостерона. Поэтому вред от их использования существенно ниже.
Natesto — относительно новый препарат тестостерона с назальной доставкой, пока недоступный на российском рынке. Авторы проанализировали его действие на уровни гонадотропинов и показатели спермограммы [5].
Главное, что следует подчеркнуть — данные препараты, хотя и менее вредны для мужской фертильности, пользы ей они всё же не приносят, так как не повышают внутрияичковый тестостерон. Они не должны использоваться для лечения бесплодия (при наличии гипогонадизма). Нишей для применения топических препаратов тестостерона является лечение мужчин, которым в данный момент требуется заместительная гормональная терапия, но они заинтересованы в сохранении фертильности в будущем.
- Coronavirus disease-19 and fertility: viral host entry protein expression in male and female reproductive tissues. Stanley KE, Thomas E, Leaver M, Wells D. Fertility Sterility. 2020 Jul;114(1):33-43.
В журнале Fertility-Sterility также было опубликовано важное морфологическое исследование, касающееся механизмов взаимодействия вируса SARS-C. V-2 с мужской репродуктивной системой [6]. Для того, чтобы вирус проник в клетку необходимы два фактора 1— рецептор ACE2 (к которому прикрепляется вирус) и сериновая протеаза TMPRSS2 (с помощью которой вирус проникает в клетку). На клетке обязательно должны быть оба этих фактора. Ранее неоднократно сообщалось об обильном присутствии ACE2 в клетках яичка, однако исследований, изучавших оба фактора применительно к тканям яичка, ранее не было.
V-2 с мужской репродуктивной системой [6]. Для того, чтобы вирус проник в клетку необходимы два фактора 1— рецептор ACE2 (к которому прикрепляется вирус) и сериновая протеаза TMPRSS2 (с помощью которой вирус проникает в клетку). На клетке обязательно должны быть оба этих фактора. Ранее неоднократно сообщалось об обильном присутствии ACE2 в клетках яичка, однако исследований, изучавших оба фактора применительно к тканям яичка, ранее не было.
В результате своей работы авторы не обнаружили совместного присутствия ACE2 и TMPRSS2 ни в одной клетке яичка, включая сперматозоиды. В итоге они делают вывод: сомнительно, что вирус SARS-Cov-2 наносит какой-то долгосрочный вред мужской фертильности. Здесь, однако, следует оговориться: то, что вирус не проникает в клетки яичка, безусловно, внушает оптимизм. Но это ещё не значит, что он не наносит никакого вреда фертильности. Само присутствие иммунногенного вируса внутри зоны иммунной привилегии яичка может вызывать аутоиммунный ответ, миграцию лейкоцитов, выработку цитокинов, повышение уровней оксидативного стресса. Таким образом, действие вируса может быть не прямым, но опосредованным.
Таким образом, действие вируса может быть не прямым, но опосредованным.
- Assessment of SARS-C.V-2 in human semen-a cohort study. Holtmann N, Edimiris P, Andree M, et al. Fertility Sterility. 2020 Aug;114(2):233-238.
Несмотря на любые морфологические находки, гораздо более важными являются клинические проявления действий вируса SARS-C.V-2 на мужскую репродуктивную систему. Содержится ли вирус в эякуляте, ухудшает ли лабораторные и клинические показатели фертильности, являются ли эти нарушения стойкими и необратимыми или фертильность восстанавливается после выздоровления? Некоторые ответы получены в данной работе немецких авторов [7].
Было проведено исследование методом ПЦР эякулята 20 пациентов, переболевших или больных COVID-19, на предмет наличия РНК вируса SARS-C.V-2. Вирус не был обнаружен ни у одного пациента. Подобное исследование уже было опубликовано чуть раньше с таким же результатом [8]. Недостатком предыдущего исследования было то, что обследовали пациентов через некоторое время после выздоровления, а не во время болезни. Поэтому невозможно сказать, был ли вирус в эякуляте во время болезни и потом исчез или его не было там вообще. В обсуждаемой работе тоже всего 2 из 20 больных были в острой фазе болезни на момент анализа (вирус не обнаружен). Остальные 18 проходили тест через 8 — 54 дней после исчезновения симптомов. Эти данные уже более показательны, хотя тоже пока не позволяют сделать однозначных выводов.
Поэтому невозможно сказать, был ли вирус в эякуляте во время болезни и потом исчез или его не было там вообще. В обсуждаемой работе тоже всего 2 из 20 больных были в острой фазе болезни на момент анализа (вирус не обнаружен). Остальные 18 проходили тест через 8 — 54 дней после исчезновения симптомов. Эти данные уже более показательны, хотя тоже пока не позволяют сделать однозначных выводов.
Другой, ещё более важной задачей исследования было оценить изменения в спермограмме больных коронавирусной инфекцией лёгкого и среднетяжёлого лечения. При лёгком течении заболевания показатели спермограммы не отличались от контрольной группы. Тогда как при среднетяжёлом течении отмечено выраженное ухудшение показателей спермограммы. Средняя концентрация сперматозоидов составила 16,2 млн/мл против 95,9 млн/мл в группе лёгкого течения инфекции. Однако неясно, насколько стойки эти нарушения, сохранятся ли они через 3 — 6 месяцев после выздоровления.
- Relationships between the age of 25,445 men attending infertility clinics and sperm chromatin structure assay (SCSA) defined sperm DNA and chromatin integrity.
 Evenson DP, Djira G, Kasperson K, Christianson J. Fertility Sterility. 2020 Aug;114(2):311-320.
Evenson DP, Djira G, Kasperson K, Christianson J. Fertility Sterility. 2020 Aug;114(2):311-320.
Пациенты старшего возраста — особая, сложная для лечения группа среди бесплодных мужчин. При этом существуют разногласия относительно как патофизиологических основ бесплодия у мужчин старшего возраста, так и самого определения этого «старшего возраста». В нескольких публикациях ранее сообщалось о повышении уровня фрагментации ДНК с возрастом мужчины, что снижает вероятность зачатия, повышает вероятность невынашивания беременности и ухудшает результаты вспомогательных репродуктивных технологий (ВРТ).
В данном исследовании был подтверждён факт повышения уровня фрагментации ДНК сперматозоидов с возрастом мужчины [9]. Помимо общего тренда к повышению показателя с возрастом, наиболее резко фрагментация начинает расти после возраста 41,6 лет (в большинстве работ «отсечкой» старшего отцовского возраста принято считать возраст 40 лет). Кроме того, показано снижение пропорции сперматозоидов с неповреждённым хроматином.
Данная работа является дополнительным доводом к выделению бесплодных больных старшего возраста в особую группу, которым возможно следует измерять уровень фрагментации ДНК сперматозоидов в ходе первичного обследования.
- The Male Fertility Gene Atlas: a web tool for collecting and integrating OMICS data in the context of male infertility. Krenz H, Gromoll j, Darde T, et al. Human Reproduction. 2020 Sep 1;35(9):1983-1990.
Несмотря на большой прогресс в области выявления причин конкретных случаев мужского бесплодия, достигнутый за последние десятилетия, 30-50% бесплодных мужчин в итоге после обследования устанавливают диагноз «Идиопатическое бесплодие». Фактически это означает, что причина бесплодия без сомнения есть, но в ходе традиционного обследования её установить не представляется возможным. Считается, что за существенную долю таких случаев отвечают разнообразные генетические дефекты, исследования на которые не проводится в рутинной клинической практике. А даже если бы такие тесты и проводились, неясно, как трактовать их результаты, неясно, какое влияние они окажут на тактику лечения.
А даже если бы такие тесты и проводились, неясно, как трактовать их результаты, неясно, какое влияние они окажут на тактику лечения.
На данный момент накоплено огромное количество разнородных научных данных о роли десятков различных генных дефектов или просто вариантов того или иного гена в отношении фертильности. Однако по-прежнему в практической работе используются лишь три основных исследования (в различных вариациях): это исследование кариотипа, микроделеций Y-хромосомы и мутаций гена CFTR. Остальное остаётся прерогативой исследовательских работ и не находит пути в ежедневную клиническую практику. Между тем, ни у кого нет сомнений, что в ближайшем будущем будут предприниматься попытки обобщить разрозненные данные с целью трансляции накопленных знаний в лечебную работу.
В данной статье авторы предлагают инструмент для обобщения существующих публикаций относительно роли различных генных нарушений (любого вида — от хромосомных аномалий до эпигенетических и протеомных нарушений) [10]. Это позволит создать наглядную общедоступную доказательную базу, которая возможно позволит учёным и врачам-андрологам перейти от наблюдения за нарушениями к попыткам разработки методов коррекции нарушений, связанных с той или иной генетической аномалией.
Это позволит создать наглядную общедоступную доказательную базу, которая возможно позволит учёным и врачам-андрологам перейти от наблюдения за нарушениями к попыткам разработки методов коррекции нарушений, связанных с той или иной генетической аномалией.
- Baseline levels of seminal reactive oxygen species predict improvements in sperm function following antioxidant therapy in men with infertility. Vessey W, Saifi S, Sharma A, et al. Clinical Endocrinology (Oxford). 2020 Sep 7.
Как мы уже неоднократно отмечали в рамках наших обзоров, антиоксидантная терапия идиопатического мужского бесплодия далеко не всегда приносит пользу. У части пациентов отмечается улучшение лабораторных и клинических показателей фертильности, у остальных терапия не даёт эффекта или даже вызывает ухудшение. В результате, масштабные РКИ, а также основанные на их результатах метаанализы часто оказываются неспособны статистически доказать положительный эффект антиоксидантов. Метаанализы находятся на вершине «иерархии» доказательной медицины, поэтому международные ассоциации врачей, к примеру EAU [11], опираясь на них, не могут рекомендовать антиоксиданты для применения у бесплодных мужчин. При этом авторы гайдлайнов и систематических обзоров, таких, как Кохрейновский обзор [12], отмечают, что «в некоторых случаях» антиоксиданты могут приносить пользу, улучшая показатели спермограммы, повышая вероятность спонтанного зачатия и результаты ВРТ. Подробно анализируя результаты исследований и собственный опыт, можно прийти к выводу, что существует группа пациентов, которым приём антиоксидантов приносит явную пользу; для остальных они бесполезны или даже вредны. Включая в первоначальные выборки всех мужчин с идиопатическим бесплодием, авторы клинических исследований и метаанализов неизбежно «усредняют» результаты и получают данные о невысокой эффективности антиоксидантов. Очевидным решением является осознанное выделение целевой группы пациентов, которым приём антиоксидантов принесёт пользу.
Метаанализы находятся на вершине «иерархии» доказательной медицины, поэтому международные ассоциации врачей, к примеру EAU [11], опираясь на них, не могут рекомендовать антиоксиданты для применения у бесплодных мужчин. При этом авторы гайдлайнов и систематических обзоров, таких, как Кохрейновский обзор [12], отмечают, что «в некоторых случаях» антиоксиданты могут приносить пользу, улучшая показатели спермограммы, повышая вероятность спонтанного зачатия и результаты ВРТ. Подробно анализируя результаты исследований и собственный опыт, можно прийти к выводу, что существует группа пациентов, которым приём антиоксидантов приносит явную пользу; для остальных они бесполезны или даже вредны. Включая в первоначальные выборки всех мужчин с идиопатическим бесплодием, авторы клинических исследований и метаанализов неизбежно «усредняют» результаты и получают данные о невысокой эффективности антиоксидантов. Очевидным решением является осознанное выделение целевой группы пациентов, которым приём антиоксидантов принесёт пользу.
Для этого нужно понять причину, почему антиоксиданты не всегда эффективны. Мы должны помнить, что в любой биологической системе важно равновесие (в данном случае — окислительно-восстановительное равновесие). Окислительные агенты жизненно необходимы для многих физиологических репродуктивных процессов, но быстро обретают деструктивную роль, когда их концентрация превышает нормальную. Оксидативный стресс — это дисбаланс между активными формами кислорода (ROS) и собственной антиоксидантной системой (в пользу ROS). Однако вред приносит смещение окислительновосстановительного равновесия как в одну, так и в другую сторону. Помимо «окислительного стресса» существует понятие «восстановительного» (редуктивного стресса), когда концентрация активных форм кислорода становится ниже нормальных значений, что нарушает базовые физиологические процессы, главным из которых является энергоснабжение клеток. Таким образом, мы не должны ставить своей задачей свести к минимуму концентрацию активных форм кислорода в репродуктивной системе.
В обсуждаемой работе авторы оценили эффективность применения комбинированного антиоксидантного комплекса, включающего L-карнитин (1000 мг), ацетил-L-карнитин (500 мг), селен, коэнзим Q10 и ряд других компонентов [13]. При этом больных разделили на две группы — с доказанным лабораторно оксидативным стрессом и с отсутствием оксидативного стресса, по данным ROS-теста. В группе без оксидатив- ного стресса лечение не принесло значимого улучшения ни по одному из показателей. В группе с повышенным уровнем ROS после лечения отмечено значимое улучшение концентрации и прогрессивной подвижности сперматозоидов. Как и отмечалось в более ранних исследованиях, терапия препаратами карнитина не влияет существенно на морфологию сперматозоидов.
Данные результаты снова говорят о том, что назначение антиоксидантов должно быть прицельным, целевой группе пациентов с подтверждённым лабораторно оксидативным стрессом. Тут, однако, заметим, что доступные на сегодняшний день способы измерения оксидативного стресса очень разнообразны и разнородны, конкретные клиники репродукции располагают разными тест-системами, принципы действия и результаты которых могут значительно отличаться и быть невоспроизводимыми в других лабораториях. Не существует установленных референсных значений уровней ROS, а результаты некоторых методик сильно зависят от исходной концентрации сперматозоидов (чем выше концентрация, тем выше уровень ROS), требуя введения поправочных коэффициентов, использования номограмм и / или предварительной обработки эякулята. Ряд тест-систем позволяет не напрямую измерять концентрацию ROS, а определять состояние собственных антиоксидантных ресурсов эякулята, оценивая их способность нейтрализовывать вводимые в эякулят оксидативные агенты (такие, как перекись водорода). Поэтому на сегодняшний день нельзя полностью полагаться на результаты ROS-тестов в принятии клинических решений, что отражено и в последних рекомендациях EAU. Однако ежедневно выходят новые работы, изучающие вопрос. С накоплением клинических данных эта техническая проблема должна быть решена, но и сейчас можно использовать данные ROS-тестов как дополнительный довод для назначения антиоксидантной терапии.
Не существует установленных референсных значений уровней ROS, а результаты некоторых методик сильно зависят от исходной концентрации сперматозоидов (чем выше концентрация, тем выше уровень ROS), требуя введения поправочных коэффициентов, использования номограмм и / или предварительной обработки эякулята. Ряд тест-систем позволяет не напрямую измерять концентрацию ROS, а определять состояние собственных антиоксидантных ресурсов эякулята, оценивая их способность нейтрализовывать вводимые в эякулят оксидативные агенты (такие, как перекись водорода). Поэтому на сегодняшний день нельзя полностью полагаться на результаты ROS-тестов в принятии клинических решений, что отражено и в последних рекомендациях EAU. Однако ежедневно выходят новые работы, изучающие вопрос. С накоплением клинических данных эта техническая проблема должна быть решена, но и сейчас можно использовать данные ROS-тестов как дополнительный довод для назначения антиоксидантной терапии.
- Advanced paternal age is associated with an increased risk of spontaneous miscarriage: a systematic review and meta-analysis.
 du Fosse NA, van der Hoorn MP, van Lith JMM, et al. Human Reproduction Update. 2020 Sep 1;26(5):650-669.
du Fosse NA, van der Hoorn MP, van Lith JMM, et al. Human Reproduction Update. 2020 Sep 1;26(5):650-669.
Самая важная, по нашему мнению, работа за отчётный период также посвящена вопросу «старшего отцовского возраста» [14]. Ранее во многих публикациях отмечалась связь возраста отца с риском невынашивания беременности. При этом чуть ранее мы уже обсуждали феномен возрастного повышения уровня фрагментации ДНК сперматозоидов. А именно высокая фрагментация ДНК ассоциирована с невынашиванием беременности.
Данный метаанализ на более высоком доказательном уровне подтверждает взаимосвязь между «старшим отцовским возрастом» и риском невынашивания беременности. Анализированы 10 исследований высокого качества, в которых изучен риск невынашивания только естественных беременностей (без включения процедур ВРТ). Границей, после которой возраст отца признавался «старшим», был выбран возраст в 40 лет.
Общий риск невынашивания беременности (на сроке до 20 недель) при возрасте отца старше 40 повышался в 1,23 раза, а при возрасте старше 45 — в 1,43 раза. При этом в 1 триместре (до 13 недель) возраст отца играл ещё более важную роль. При возрасте старше 40 лет он также возрастал в 1,2 раза, а при возрасте старше 45 лет — в 1,74 раза.
Данные результаты также свидетельствуют о необходимости особого подхода к лечению бесплодных мужчин старшего возраста. В частности, следует рассмотреть возможность тестирования всех пациентов старше 40 лет на уровень фрагментации ДНК сперматозоидов, не дожидаясь эпизодов невынашивания беременности или неудачной процедуры ВРТ.
1. Yang M, Chen S, Huang B, Zhong JM, Su H, Chen YJ, Cao Q, Ma L, He J, Li XF, Li X, Zhou JJ, Fan J, Luo DJ, Chang XN, Arkun K, Zhou M, Nie X. Pathological Findings in the Testes of COVID-19 Patients: Clinical Implications. Eur Urol Focus. 2020;6(5):1124-9. DOI: 10.1016/j.euf.2020.05.009
2. Steiner AZ, Hansen KR, Barnhart KT, Cedars MI, Legro RS, Diamond MP, Krawetz SA, Usadi R, Baker VL, Coward RM, Huang H, Wild R, Masson P, Smith JF, Santoro N, Eisenberg E, Zhang H; Reproductive Medicine Network. The effect of antioxidants on male factor infertility: the Males, Antioxidants, and Infertility (MOXI) randomized clinical trial. Fertil Steril. 2020;113(3):552-560.e3. DOI: 10.1016/j.fertnstert.2019.11.008
3. Kuchakulla M, Ramasamy R. Re: The Effect of Antioxidants on Male Factor Infertility: The Males, Antioxidants, and Infertility (MOXI) Randomized Clinical Trial. Eur Urol. 2020:S0302-2838(20)30625-4. DOI: 10.1016/j.eururo.2020.08.008. Epub ahead of print.
4. Boeri L, Capogrosso P, Cazzaniga W, Ventimiglia E, Pozzi E, Belladelli F, Schifano N, Candela L, Alfano M, Pederzoli F, Abbate C, Montanari E, Valsecchi L, Papaleo E, Vigand P, Rovere-Querini P, Montorsi F, Salonia A. Infertile Men Have Higher Prostate-specific Antigen Values than Fertile Individuals of Comparable Age. Eur Urol. 2020:S0302-2838(20)30615-1. DOI: 10.1016/j.eururo.2020.08.001. Epub ahead of print.
5. Ramasamy R, Masterson TA, Best JC, Bitran J, Ibrahim E, Molina M, Kaiser UB, Miao F, Reis IM. Effect of Natesto on Reproductive Hormones, Semen Parameters and Hypogonadal Symptoms: A Single Center, Open Label, Single Arm Trial. J Urol. 2020;204(3):557-563. DOI: 10.1097/JU.0000000000001078
6. Stanley KE, Thomas E, Leaver M, Wells D. Coronavirus disease-19 and fertility: viral host entry protein expression in male and female reproductive tissues. Fertil Steril. 2020;114(1):33-43. DOI: 10.1016/j.fertnstert.2020.05.001
7. Holtmann N, Edimiris P, Andree M, Doehmen C, Baston-Buest D, Adams O, Kruessel JS, Bielfeld AP. Assessment of SARS-CoV-2 in human semen-a cohort study. Fertil Steril. 2020;114(2):233-238. DOI:10.1016/j.fertnstert.2020.05.028
8. Pan F, Xiao X, Guo J, Song Y, Li H, Patel DP, Spivak AM, Alukal JP, Zhang X, Xiong C, Li PS, Hotaling JM. No evidence of severe acute respiratory syndrome-coronavirus 2 in the semen of males recovering from coronavirus disease 2019. Fertil Steril. 2020;113(6):1135-1139. DOI: 10.1016/j.fertnstert.2020.04.024
9. Evenson DP, Djira G, Kasperson K, Christianson J. Relationships between the age of 25,445 men attending infertility clinics and sperm chromatin structure assay (SCSA®) defined sperm DNA and chromatin integrity. Fertil Steril. 2020;114(2):311-320. DOI: 10.1016/j.fertnstert.2020.03.028
10. Krenz H, Gromoll J, Darde T, Chalmel F, Dugas M, Tuttelmann F. The male fertility gene atlas: A web tool for collecting and integrating OMICS data in the context of male infertility. Hum Reprod. 2020;35(9):1983-90. DOI: 10.1093/humrep/deaa155
11. Salonia A, Bettocchi C, Carvalho J. Sexual and Reproductive Health. EAU Guidelines on Sexual and Reproductive Health presented at the EAU Annual Congress Amsterdam 2020. The Netherlands, Arnhem: EAU Guidelines Office; 2020.
12. Smits RM, Mackenzie-Proctor R, Yazdani A, Stankiewicz MT, Jordan V, Showell MG. Antioxidants for male subfertility. Cochrane Database Syst Rev. 2019;3(3):CD007411. DOI: 10.1002/14651858.CD007411.pub4
13. Vessey W, Saifi S, Sharma A, McDonald C, Almeida P, Figueiredo M, Minhas S, Virmani A, Dhillo WS, Ramsay JW, Jayasena CN. Baseline levels of seminal reactive oxygen species predict improvements in sperm function following antioxidant therapy in men with infertility. Clin Endocrinol (Oxf). 2020;00:1-9. DOI: 10.1111/cen.14328
14. du Fossё NA, van der Hoorn MP, van Lith JMM, le Cessie S, Lashley EELO. Advanced paternal age is associated with an increased risk of spontaneous miscarriage: a systematic review and meta-analysis. Hum Reprod Update. 2020;26(5):650-669. DOI: 10.1093/humupd/dmaa010
Мужская фертильность: обзор литературы апреля — июня 2020 года | Рогозин
В данной статье мы представляем обзор наиболее актуальных и значимых публикаций, посвящённых вопросу мужского бесплодия. Основными критериями отбора считали практическую значимость статьи для текущей работы врача (по 5-бальной шкале), а также — импакт-фактор журнала, в котором она была опубликована, по данным SCImago Journal Rank (SJR). В результате сформирован список из 10 работ, вышедших во II квартале (апрель — июнь) 2020 года.
10. Semen infections in men with primary infertility in the real-life setting. Boeri L, Pederzoli F, Capogrosso P. Fertility Sterility. 2020 Jun;113(6):1174-1182.
Какое значение для мужской фертильности несёт бессимптомная инфекция репродуктивных органов? С накоплением клинических данных становится ясно, что в уретре, простате, придатках и даже самих яичках в норме присутствует масса бактерий, роль которых не совсем ясна. Необходимы новые исследования, призванные установить какие бактерии в каких ситуациях наносят вред и подлежат лечению.
В данной работе [1] авторы анализируют связь показателей фертильности с обнаружением бессимптомной инфекции в сперме. Дизайн работы довольно традиционный, в последние годы мы могли видеть множество подобных работ. Однако благодаря высокому качеству исследования и обработки данных статья вносит ценный вклад в понимание обсуждаемой проблемы.
Ценным результатом является ещё одно подтверждения негативной роли Ureaplasma urealiticum. Её обнаружение значимо коррелирует со снижением концентрации и подвижности сперматозоидов. Что, впрочем, не значит, что от лечения показатели станут выше (по крайней мере из этого исследования нельзя сделать такой вывод). Также показана отрицательная корреляция подвижности сперматозоидов с выявлением Micoplasma hominis. Это важно, т.к. часто приходится слышать о том, что оба микроорганизма являются частью нормального микробиома и лечению не подлежат.
В целом, в данном исследовании у мужчин с бесплодием и отсутствием симптомов инфекция в том или ином виде выявлена в 21% случаев, что нам уже было известно ранее. Однако мы должны помнить, что сперма вовсе не обязана быть стерильной [2]. Важно при этом, что концентрация лейкоцитов в эякуляте не коррелирует с выявлением микробов. При этом именно лейкоспермию большинство специалистов использует, как показание к исследованию эякулята на инфекции. Также заметим, что бактериологическое исследование спермы не всегда даёт результаты ввиду ограниченности возможностей этого метода. Одним из решений вопроса может быть количественное ПЦР исследование эякулята.
9. Vasovasostomy: kinetics and predictors of patency. Farber NJ, Flannigan R, Srivastava A, Wang H, Goldstein M. Fertility Sterility. 2020 Apr;113(4):774-780.e3.
В данной статье ведущие американские специалисты в области репродуктивной микрохирургии проанализировали свой опыт в области восстановления проходимости семявыносящих протоков путём вазо-вазоанастомоза [3]. Основными причинами такой обструкции являются: предшествующая вазорезекция с целью контрацепции и (гораздо реже) повреждение семявыносящих протоков при пластике паховых грыж и других операциях.
Для успешного результата вазо-вазоанастомоза авторы используют термин «patency», под которым понимают не просто появление сперматозоидов в эякуляте, а общее число подвижных сперматозоидов в эякуляте не менее 2 млн.
Рассмотрим основные результаты исследования. Сперматозоиды в эякуляте после операции отмечена у 95% больных, тогда как частота «patency» составила 79%. Среднее время после операции до появления сперматозоидов составило 3 месяца, тогда как «patency» в среднем наступало через 5 месяцев. Особый интерес представляет частота позднего рецидива обструкции после успешной операции и здесь отмечены весьма существенные цифры. Даже после изначально успешного вазо-вазоанастомоза «patency» пропадает у 23% больных, а у 11% — возвращается азооспермия. Причины этого: вторичная эпидидимальная обструкция или обструкция анастомоза (вследствие перивазальной гематомы, натяжения анастомоза, деваскуляризации анастомоза, спермогранулёмы или воспалительной реакции на шовный материал). При этом утрата «patency» наступает в среднем через 16 месяцев, а если наступает азооспермия, то это происходит раньше — в среднем через 14 месяцев.
Здесь следует сделать несколько важных ремарок:
- Представленные данные — это результаты ведущих репродуктивных микрохирургов Америки. У клиник и отдельных хирургов, начинающих осваивать методику, результаты неизбежно будут хуже. Лишь высокий экспертный уровень в микрохирургии, обучение микрохирургической технике и большое число выполненных операций позволят приблизиться к приведённым результатам.
- В соответствии с клиническими рекомендациями EAU [4] проводить реконструктивные операции при обструктивной азооспермии следует лишь в двух ситуациях: при большом запасе времени (молодом возрасте и сохранном овариальном резерве супруги), а также — при отказе пары от процедур ВРТ. В обратном случае проведение реканализирующих операций должно сочетаться с хирургическим получением сперматозоидов (TESE).
- Целью реканализирующих операций является восстановление способности мужчины к естественному зачатию. Но при этом надо помнить, что даже после успешной операции сперматозоиды в эякуляте с большой долей вероятности могут нести антиспермальные антитела (вследствие предшествующей длительной обструкции), что само по себе снижает вероятность спонтанной беременности даже после идеально технически выполненной операции. Данный аспект в статье, к сожалению, не освещается.
8. Review of injection techniques for spermatogonial stem cell transplantation. Gul M, Hildorf S, Dong L. Human Reproduction Update. 2020 Apr 15;26(3):368-391.
Нерешённый вопрос репродуктивной медицины — сохранение фертильности у мальчиков, не достигших пубертата, которым показана гонадотоксичная терапия. В яичках данных пациентов нет сформировавшихся сперматозоидов. Единственный генетический материал, который можно там обнаружить — это сперматогонии, т.е. диплоидные стволовые клетки, ещё не прошедшие мейоз, которые, разумеется, нельзя использовать для оплодотворения. Помимо больных со злокачественными новообразованиями ранний забор сперматогониев может быть актуален для пациентов с синдромом Кляйнфельтера, крипторхизмом и рядом других состояний.
В связи с этим ведутся активные исследования возможностей забора и культивирования сперматогониев для сохранения фертильности препубертатных мальчиков. Три основных направления исследований это: забор «графтов» тестикулярной ткани, трансплантация сперматогониев и сперматогенез «in-vitro». Все эти технологии носят статус «исследовательских» и не применяются в рутинной медицинской практике. Однако учитывая актуальность вопроса и накопление всё большего количества данных об эффективности и безопасности конкретных методик, в ближайшем будущем перечисленные техники могут стать доступными для клинического применения. Более того, многие исследовательские центры уже сейчас проводят забор и криоконсервацию тестикулярной ткани у таких детей в надежде на то, что в будущем её можно будет использовать для сохранения фертильности. Здесь, в обзорной статье от журнала Human Reproduction Update представлено современное состояние вопроса [5].
Главное препятствие в развитии данных технологий — то, что подавляющее большинство проведённых исследований — это эксперименты на животных (грызунах, домашних животных или приматах), анатомия и физиология которых существенно отличается от человеческой. Исследования на людях опираются на предшествующие результаты, полученные на животных.
В статье описаны способы выделения собственно сперматогониев из полученной тестикулярной ткани, приведены данные, согласно которым оптимальным местом для инъекции сперматогониев является rete testis. Также установлено, что для повышения эффективности должно быть выполнено несколько инъекций и приведены данные об оптимальном объёме вводимой инфузии, давлении, под которым она вводится и концентрации в ней сперматогониев.
7. Male alcohol consumption and fecundability. Hoyer S, Riis AH, Toft G. Human Reproduction. 2020 Apr 28;35(4):816-825.
Приём алкоголя, особенно избыточный его приём, вреден для мужской фертильности. Этот факт не вызывает сомнений и это доказано множеством исследований. Большинство практикующих андрологов рекомендуют своим пациентам полный отказ или максимальное сокращение потребления алкоголя как при подготовке к зачатию, так и при лечении бесплодия. Единственный обсуждаемый вопрос — допустим ли приём небольших доз алкоголя и, если да, то какие дозы можно считать допустимыми. Приходится даже встречать мнения о пользе небольших доз алкоголя (красного вина, к примеру). Авторы таких мнений придают алкоголю в небольших дозах антиоксидантные, ангиопротективные эффекты. Однако ни на какую значимую доказательную базу такие рекомендации не опираются. Впрочем, концепция «допустимых доз алкоголя» существует даже в клинических рекомендациях EAU [4], где со ссылкой на недавний метаанализ говорится, что умеренное потребление алкоголя (менее 2 стандартных порций «drinks» в день) не вредит фертильности.
В данном масштабном многоцентровом исследовании [6] авторы объединили данные о более чем 2500 супружеских пар, проследив связь между уровнем потребления алкоголя мужчиной и вероятностью наступления беременности в конкретном менструальном цикле. По количеству потребления алкоголя были выделены 4 группы пациентов, употребляющих 0, 1 — 5, 6 — 13 и от 14 стандартных порций алкоголя в неделю. В результате не было обнаружено значимых отличий в вероятности наступления беременности между этими группами. То есть вероятность наступления беременности не зависит от объёмов потребления алкоголя.
Данные результаты были скомпилированы из результатов двух параллельных эпидемиологических исследований из Дании и США. Интересно, что в датской части была получена отрицательная корреляция между дозами алкоголя и плодовитостью. Приём более 6 порций алкоголя в неделю снижал вероятность зачатия примерно на 20%. А в американской части исследования (где было значительно больше наблюдений) никакой взаимосвязи не было обнаружено. Также отметим, что первые три группы сравнения (0, 1 — 5 и 6 — 13 порций алкоголя в неделю) — это по сути градации умеренного потребления алкоголя (по определению). Было бы интересно разбить 4 группу (избыточного приёма алкоголя) на более мелкие подгруппы. Другим ограничением исследования является способ сбора информации путём анкетирования, т.к. мужчины, готовящиеся к зачатию, могут преуменьшать или даже отрицать приём алкоголя, что искажает результаты.
6. Paternal Folate Status and Sperm Quality, Pregnancy Outcomes, and Epigenetics: A Systematic Review and Meta-Analysis. Hoek J, Steegers-Theunissen RPM, Willemsen SP. Molecular Nutrition & Food Research. 2020 May;64(9):e1900696.
Коррекция дефицита фолатов является важной частью прегравидарной подготовки женщин, снижая вероятность некоторых патологий плода. Часто это положение распространяют и на мужчин, назначая им фолиевую кислоту эмпирически или после регистрации дефицита фолатов в крови. Выдвигалась гипотеза о том, что концентрация фолатов влияет на целостность ДНК сперматозоидов, а также на их эпигеном, т.к. фолаты необходимы для нормального синтеза и ремонта повреждённых цепочек ДНК. Между тем, несколькими исследованиями было показано, что приём фолатов не приносит пользы, о чём мы уже говорили в прошлом обзоре [7]. Данная статья представляет собой наиболее полный систематический обзор и метаанализ данных о роли фолатного статуса в мужской фертильности [8].
В результате получены следующие результаты: низкий уровень фолатов в крови действительно коррелирует с более низкими параметрами спермограммы. Однако приём препаратов фолиевой кислоты не улучшает параметры спермограммы, что было показано несколькими рандомизированными исследованиями, при этом не было обнаружено ни одной работы хорошего качества, оценивавшей влияние фолатов на клинические результаты (наступление беременности, живорождение). Также отмечено, что избыточный приём фолатов в виде препаратов приносит вред мужской фертильности, когда концентрации фолатов начинают превышать нормальные значения.
Также авторы анализировали публикации, изучавшие связь приёма фолатов с целостностью генетического материала сперматозоидов. В 4 работах изучено, как меняется фрагментация ДНК у больных принимавших фолиевую кислоту. Получены противоречивые данные, которые пока не позволяют сделать однозначный вывод, снижают ли фолаты фрагментацию ДНК сперматозоидов.
При сбалансированном питании человек получает достаточное количество фолатов из фруктов, овощей, орехов. Большинство андрологов дают рекомендации по диете своим пациентам, как при лечении бесплодия, так и при подготовке к зачатию. Учитывая отсутствие данных о пользе приёма фолиевой кислоты и возможный вред от избыточных уровней фолатов, на данный момент оптимальным видится рекомендация сбалансированной диеты, а не приём препаратов фолиевой кислоты.
5. NELL2-mediated lumicrine signaling through OVCh3 is required for male fertility. Kiyozumi D, Noda T, Yamaguchi R, et al. Science. 2020 Jun 5;368(6495):1132-1135.
В Science — одном из ведущих мировых научных журналов опубликовано теоретическое исследование [9], в котором изучен один важный аспект «люмикринной» системы регуляции сперматогенеза. Под люмикринной рефляцией имеется в виду путь, когда в яичке секретируются регуляторные молекулы, которые далее, спускаясь по семявыносящим путям в придаток, регулируют там созревание сперматозоидов. Этот путь является дополнением к эндокринной (половые гормоны) и паракринной регуляции (например, клетками Сертоли, чьи секретируемые молекулы регулируют созревание соседних герминогенных клеток).
В данном исследовании авторы расшифровали сложный механизм люмикринной регуляции, который мы кратко поэтапно разберём.
- В начальном сегменте головки придатка на внутренней поверхности семявыносящих протоков присутствуют рецепторы ROS-1 (c-ros oncogene 1), незаменимые для постнатальной дифференцировки придатка яичка.
- На стадии сперматоцитов, развивающиеся в яичке герминогенные клетки вырабатывают лиганд для этих рецепторов, который до этого времени был неизвестен. Авторы установили, что это белок NELL-2 (neural epidermal growth factor- like-like 2). Без его воздействия на рецепторы ROS-1 не происходит созревание начального сегмента головки придатка.
- На поверхности сперматозоидов, покидающих яичко, есть незрелый трансмембранный белок ADAM3, который в придатке должен преобразоваться в зрелый ADAM3, необходимый для прохода сперматозоидов из матки в маточные трубы и для прикрепления к zona pellucida. Без NELL-2 это преобразование не происходит. Воздействие NELL-2 на рецепторы ROS-1 в головке придатка приводит к выработке протеазы OVCH- 2, которая и отвечает за химическое преобразование
- Таким образом, в сперматозоидах, прошедших придаток без присутствия молекул NELL-2 (которые пришли вместе с ними из яичка), белок ADAM3 — незрелый. Поэтому они неспособны ни проникнуть в маточную трубу, ни прикрепиться к zona pellucida яйцеклетки.
- Данная работа проливает свет на механизмы люмикринной регуляции созревания сперматозоидов в придатках яичка. Перспектив трансляции этого знания в клиническую практику немного. Во-первых — это ещё одна установленная причина мужского бесплодия, что снова сокращает массу «идиопатического бесплодия» (если конечно какие-то клиники будут в будущем исследовать больныхна этот дефект). Во-вторых— отсутствие NELL-2 очевидно является показанием к ИКСИ (на данном этапе развития медицины). Скорее всего (наверняка) NELL-2 не единственный люмикринный фактор, действующий в придатке. Возможно, что люмикринные дефекты вносят существенный вклад в долю идиопатического мужского бесплодия. В будущем после расшифровки всех этих механизмов возможно будут разработаны методы доставки недостающих люмикринных факторов или коррекции генома у таких пациентов для восстановления адекватной секреции NELL-2.
4. The effect of oxidative and reductive stress on semen parameters and functions of physiologically normal human spermatozoa. Panner Selvam MK, Agarwal A, Henkel R. Free Radical Biology & Medicine. 2020 May 20;152:375-385.
Окислительный стресс — ведущий фактор патогенеза мужского бесплодия, что доказано во множестве работ. Однако нужно понимать, что в любой биологической системе важно равновесие (в данном случае — окислительно-восстановительное равновесие). Окислительные агенты необходимы для нормальных физиологических процессов, а деструктивную роль приобретают, когда их концентрация превышает нормальную. При этом вред приносит смещение окислительно-восстановительного равновесия как в одну, так и в другую сторону. Помимо «окислительного» существует понятие «восстановительного» стресса, когда концентрация активных форм кислорода становится ниже нормальных значений, что нарушает базовые физиологические процессы, главным из которых является энергоснабжение клеток.
Очевидное решение — назначать антиоксиданты прицельно, после лабораторного подтверждения окислительного стресса. Однако доступные на сегодняшний день способы оценки окислительно-восстановительного равновесия — разнообразны и разнородны, их результаты могут значительно различаться и быть невоспроизводимыми. И, что самое главное — не существует установленных референсных значений уровней окислительного стресса.
В данном исследовании [10] авторы использовали сперму здоровых доноров, искусственно создавали состояние окислительного и восстановительного стресса и наблюдали изменение параметров сперматозоидов. Использована система MiOXSYS, окислительно-восстановительный статус представлен в милли-Вольтах. В результате впервые определены нормальные физиологические рамки окислительно-восстановительного состояния эякулята (- 9,46 — 1,48 мВ/106 сперматозоидов), вне которых сперматозоиды снижают подвижность и другие параметры. Особенностью этого измерения является тот факт, что результат положительно коррелирует с концентрацией сперматозоидов (чем выше концентрация, тем выше показатель окислительного стресса), поэтому в одной из своих прошлых работ авторы рассчитали кривую поправочных коэффициентов, которую усовершенствовали здесь.
Данная крайне ценная экспериментальная работа может послужить отправной точкой для серии клинических исследований, которые позволят применять антиоксидантную терапию более осознанно.
3. Sperm retrieval rates by micro-TESE versus conventional TESE in men with non-obstructive azoospermia-the assumption of independence in effect sizes might lead to misleading conclusions. Esteves SC, Ramasamy R, Colpi GM, Carvalho JF, Schlegel PN. Human Reproduction Update. 2020 Jun 18;26(4):603-605.
В одном из наших прошлых обзоров [11] мы обсуждали обескураживающий метаанализ G. Corona et al. [12], где авторы сравнили эффективность традиционной тестикулярной экстракции сперматозоидов (c-TESE) и микро-TESE при необструктивной азооспермии (NOA). Главным результатом исследования стало отсутствие значимой разницы в частоте обнаружения сперматозоидов, а значит нет смысла выполнять более сложную, более продолжительную, травматичную и более требовательную к оснащению и навыкам хирурга операцию (микро-TESE). Как и следовало ожидать, публикация всколыхнула андрологическое сообщество и довольно скоро был опубликован ответ [13], в написании которого приняли участие ведущие специалисты в данном вопросе, такие как Sandro Esteves (Бразилия), Ranjit Ramasamy (Университет Майами, США), Giovanni M. Colpi (Милан, Италия) и Peter Schlegel (Weil-Cornell Medicine, Нью-Йорк, США).
Возникло несколько важных вопросов, которые мы здесь кратко осветим:
- Поначалу кажется, что авторы включали в метаанализ только исследования, прямо сравнивавшие c-TESE и микро-TESE. Однако далее становится ясно, что включены и несколько работ, где выполнялось только c-TESE или только микро-TESE и результаты всех работ обобщены вместе. При этом интересно, что если брать только работы, где проводили оба типа экстракции сперматозоидов, микро-TESE значимо превосходит c-TESE (57 против 37%). «Вес» данных, полученных в сравнительном исследовании может отличаться от данных «несравнительного» дизайна. Между тем, в данном метаанализе (как и должно быть) все включённые работы — равны и независимы. Проблема метаанализа также в том, что очень большая пропорция (43%) несравнительных работ, изучавших эффективность микро-TESE, изначально включали отобранную популяцию пациентов с неблагоприятным прогнозом (после неудачных биопсий и т.д.), тогда как лишь 6% исследований с-TESE включали таких пациентов.
- Результат хирургических способов получения сперматозоидов во многом зависит от гистологического заключения, полученного при анализе ткани яичка. Худшие результаты характерны для больных с синдромом «только клеток Сертоли» (SCOS), а лучшие — при гипосперматогенезе. В обсуждаемом метаанализе пропорция больных с SCOS выше в исследованиях, оценивавших эффективность микро-TESE (57,3 против 46,8%). При этом, если ограничить анализ только пациентами с SCOS, эффективность микро-TESE значимо выше (34,7 против 31,2%). Данное наблюдение является продолжением первого замечания, относительно того, что микро-TESE, в целом, проводили больным с худшим прогнозом.
- Вообще, результаты гистологического исследования (которые имеют критическое значение для диагноза и вероятности обнаружения сперматозоидов) были представлены лишь в 65% исследований, включённых в метаанализ. Если ограничить анализ только несравнительными работами (которые собственно и «подорвали позиции» микро-TESE), где представлены результаты гистологического исследования, то мы опять наблюдаем преимущество микро-TESE над с-TESE (50,3 против 47,4%).
Таким образом, авторы критической статьи не соглашаются с основным выводом метаанализа, отмечая недостатки его дизайна и призывают к проведению новых сравнительных рандомизированных исследований. И в этом же номере журнала был опубликован ответ авторов метаанализа [14].
- В частности, они ответили на замечание о том, что 43% несравнительных исследований микро-TESE включали отобранных больных с неблагоприятным прогнозом. Авторы провели дополнительные расчёты и показали, что разницы в результатах между исследованиями с «отобранными» и «неотобранными» пациентами нет (эффективность операций — 48 против 49% для с-TESE и 46 против 43% для микро-TESE).
- Включение работ, не приводящих результаты гистологических исследований, авторы объясняют тем, что существует несколько вариантов классификации гистологических нарушений при NOA и далеко не все авторы применяют шкалу Джонсона. И тот же SCOS может быть полным, когда нет шансов на получение сперматозоидов, а может быть частичным или вторичным. По мнению авторов, опираться на наличие гистологических заключений при отборе исследований для метаанализа значит лишь добавлять работе дополнительный «источник предвзятости» (source of bias). G. Corona et al. также провели несколько дополнительных расчётов. Отобрав данные только «несравнительных» исследований только по больным с SCOS, они показали, что преимущество микро-ТЕЗЕ статистически незначимо (31 против 25%, р = 0,13).
В итоге G. Corona et al. соглашаются с тем, что включённые в метаанализ работы гетерогенны и на их основе нельзя сделать однозначный вывод об отсутствии преимуществ микро-TESE над c-TESE. Данная научная дискуссия является яркой иллюстрацией того, как должно адекватно и честно функционировать научное сообщество. Ведь только благодаря предельной подробности и открытости дизайна исследования и его первичных данных такое обсуждение стало возможным. Кроме того, мы наблюдали пример того, как можно по-разному интерпретировать одни и те же первичные данные и делать из них совершенно разные выводы.
2. Relationship between natural and intrauterine insemination-assisted live births and the degree of sperm autoimmunisation. Barbonetti A, Castellini C, D’Andrea S, et al. Human Reproduction. 2020 Jun 1;35(6):1288-1295.
Происхождение и клиническое значение антиспермальных антител — один из самых малоизученных и противоречивых вопросов современной репродуктивной медицины. Не существует общепринятого лечения данного состояния (эффективность которого была бы доказана) и, относительно клинических эффектов антиспермальных антител также можно слышать противоречивые мнения. при этом научный интерес к проблеме неожиданно невысок. За последний год мы не встретили в мировой печати сколько-нибудь значимых публикаций на данную тему. Тем важнее появление обсуждаемой статьи в одном из ведущих журналов от итальянских авторов, в которой они ретроспективно обобщили опыт лечения 108 пациентов с критическими значениями MAR-теста [15]. Время наблюдения составляло 3 — 27 (в среднем 14 — 16) лет.
Основное внимание в статье было сосредоточено на вероятности естественного зачатия и результатах внутриматочной инсеминации (ВМИ). Основное положение авторов гласит, что при высоких значениях MAR-теста (даже 100%) — возможны и зачатие, и успешное ВМИ. Вероятность живорождения от естественного зачатия при 100% MAR-тесте составляет 4,5% (что хоть и мало, но достойно внимания), тогда как при MAR-тесте 50-99% вероятность живорождения от естественного зачатия за время наблюдения составила 30%. Между тем многие авторы и специалисты убеждены, что при 100% MAR-тесте естественное зачатие невозможно, а при значениях выше 50% — маловероятно.
Вероятность живорождения после ВМИ при значениях MAR-теста 50 — 99% составила 26,9%, а при 100% MAR-тесте — 36,8% (цифры сопоставимые с результатами ВМИ у пар, где мужчина не имеет антиспермальных антител). Авторы постулируют, что антиспермальные антитела не являются препятствием для оплодотворения яйцеклетки, нарушая лишь процесс транзита сперматозоидов через цервикальную слизь. ВМИ позволяет преодолеть это препятствие и может использоваться у пациентов с антиспермальными антителами, как первый малоинвазивный и недорогой метод ВРТ. после 3 неудачных циклов ВМИ всегда можно перейти к ЭКО/ИКСИ. Однако, авторы отмечают, что ключевым фактором успеха ВМИ у таких пар является молодой возраст женщины. В обратном случае следует сразу планировать ЭКО/ИКСИ.
Отражением способности сперматозоидов проникать и двигаться внутри цервикальной слизи является малоиспользуемый на сегодня посткоитальный тест (пКТ). В данном исследовании посткоитальный тест при 100% MAR-тесте был положительным в 20,5% случаев, а при 50 — 99% — в 67,5%. Очень неожиданные результаты объясняют ненулевую вероятность естественного зачатия при 100% MAR-тесте. Для результатов ВМИ посткоитальный тест представляет лишь познавательный интерес, т.к. шейку матки сперматозоиды при ВМИ не преодолевают.
Ценные и даже уникальные клинические результаты статьи дают нам основание для двух выводов. Во-первых, бесплодным парам с высокими значениями антиспермальных антител можно (и нужно) предлагать ВМИ в качестве первой линии лечения и лишь после неудачи 1 — 3 циклов ВМИ — переходить к ЭКО/ИКСИ. Во-вторых, пациентов, категорически отказывающихся от любых процедур ВРТ не следует информировать о полной невозможности естественного зачатия. Вероятность этого события хоть и невысока, но достаточно заметна.
1. No evidence of severe acute respiratory syn-drome-coronavirus 2 in semen of males recovering from coronavirus disease 2019. Pan F, Xiao X, Guo J et al. Fertility Sterility. 2020 Jun;113(6):1135-1139.
Важнейшей публикацией квартала стала статья на самую актуальную тему — о связи COVID-19 и мужской фертильности [16]. Последнее время появилось множество спекуляций о том, что вирус SARS-C.V-2 оказывает выраженное негативное влияние на ткань яичка и нам следует в ближайшем будущем ожидать неизбежной волны бесплодия среди переболевших мужчин. При ближайшем рассмотрении оказывается, что авторы таких высказываний опираются или на предположения, или на сведения, не позволяющие делать каких-либо подобных выводов. На данный момент отсутствует качественная доказательная база, позволяющая адекватно охарактеризовать влияние вируса на фертильность (откуда бы ей взяться за такой короткий промежуток времени). Тем ценнее появление качественных клинических исследований, предоставляющих нам конкретные научные факты о связи cOVID-19 с репродуктивной системой.
До появления статьи было уже известно, что вирус SARS-coV-2, как и его предшественник SARS-coV 2012 взаимодействует с клетками посредством рецепторов ACE2, обильно представленных в альвеолярных клетках лёгких, кишечнике, сердце, почках, а также в яичках. Этот научный факт не несёт никакой клинической информации, однако он и послужил поводом для волны гипотез о негативном влиянии вируса на ткань яичек. Ведь известно о способности некоторых вирусов (например, вирус эпидемического паротита) преодолевать гемато-тестикулярный барьер, вызывать специфический орхит и/или аутоиммунное поражение. Для взаимодействия вируса с рецептором ACE2 необходимо присутствие фермента TMPRSS2 (трансмембранной сериновой протеазы 2), поэтому для воздействия на клетку вероятно необходимо наличие на поверхности клетки обоих этих факторов. Также известно, что у больных cOVID-19 вирус был обнаружен в крови и фекалиях, что стало основанием изучить другие физиологические субстраты (моча, сперма и т.д.) на предмет присутствия там вируса SARS-CoV-2.
В обсуждаемой работе китайские авторы из провинции Ухань изучили сперму 37 мужчин, переболевших COVID-19, на предмет наличия там вируса. Ни в одном из анализированных образцов вирус обнаружен не был. При этом средний срок забора анализа спермы после установления диагноза COVID-19 составил 31 день. Не совсем ясно почему срок был таким большим. Несомненно, гораздо интереснее было бы изучить сперму мужчин с виремией, болеющих в данный момент, в особенности у больных с более выраженной клинической картиной. Несмотря на это, интересным наблюдением стало то, что 6 (19%) пациентов в ходе болезни отмечали дискомфорт в яичках.
Другой задачей авторов был анализ имеющихся у них в наличии тестикулярных клеток разных типов (после предыдущего молекулярно-генетического исследования) на предмет наличия в них ACE2, TMPRSS2, а также одновременного присутствия этих двух факторов. Изучены 6490 клеток от 3 пациентов. Экспрессия анализированных факторов была скудной, а совместное присутствие ACE2 и TMpRSS2 было зарегистрировано только в 4 из 6490 клеток. Впрочем, следует отметить, что изучали экспрессию РНК, ответственных за синтез соответствующих белков. Отсутствие кодирующей РНК ещё не означает отсутствие самих белков.
Очевидные ограничения данного исследования не позволяют ни исключить, ни подтвердить, ни охарактеризовать влияние вируса SARS-CoV-2 на ткань яичек, стало лишь известно, что у выздоравливающих от COVID-19 мужчин в сперме не выявляется соответствующий вирус, а также дополнена молекулярно-генетическая информация о присутствии генов, кодирующих синтез ACE2 и TMPRSS2 в ткани яичек. Необходимы дальнейшие клинические исследования, до появления которых рано делать какие-то выводы и, тем более транслировать эти выводы в клиническую практику.
1. Boeri L, Pederzoli F, Capogrosso P, Abbate C, Alfano M, Mancini N, clementi M, Montanari E, Montorsi F, Salonia A. Semen infections in men with primary infertility in the real-life setting. Fertil Steril. 2020;113(6):1174-1182. doi: 10.1016/j.fertnstert.2020.01.034.
2. Altmae S, Franasiak JM, Mandar R. The seminal microbiome in health and disease. Nat Rev Urol. 2019;16(12):703-721. doi: 10.1038/s41585-019-0250-y.
3. Farber NJ, Flannigan R, Srivastava A, Wang H, Goldstein M. Vasovasostomy: kinetics and predictors of patency. Fertil Steril. 2020;113(4):774-780.e3. doi: 10.1016/j.fertnstert.2019.11.032.
4. Salonia A., Bettocchi C., Carvalho J. Sexual and Reproductive Health. EAU Guidelines on Sexual and Reproductive Health presented at the EAU Annual congress Amsterdam 2020. 978-94-92671-07-3. Publisher: EAU Guidelines Office. Place published: Arnhem, The Netherlands. 2020.
5. Gul M, Hildorf S, Dong L, Thorup J, Hoffmann ER, Jensen cFS, S0nksen J, cortes D, Fedder J, Andersen cY, Goossens E. Review of injection techniques for spermatogonial stem cell transplantation. Hum Reprod Update. 2020;26(3):368-391. doi: 10.1093/humupd/dmaa003.
6. H0yer S, Riis AH, Toft G, Wise LA, Hatch EE, Wesselink AK, Rothman KJ, S0rensen HT, Mikkelsen EM. Male alcohol consumption and fecundability. Hum Reprod. 2020;35(4):816-825. doi: 10.1093/humrep/dez294.
7. Рогозин Д.С Мужская фертильность: обзор литературы января — марта 2020 года. Вестник урологии. 2020;8(2):93-98. doi:10.21886/2308-6424-2020-8-2-93-98.
8. Hoek J, Steegers-Theunissen RPM, Willemsen SP, Schoen-makers S. Paternal Folate Status and Sperm Quality, Pregnancy Outcomes, and Epigenetics: A Systematic Review and Meta-Analysis. Mol Nutr Food Res. 2020;64(9):e1900696. doi: 10.1002/mnfr.201900696.
9. Kiyozumi D, Noda T, Yamaguchi R, Tobita T, Matsumura T, Shimada K, Kodani M, Kohda T, Fujihara Y, Ozawa M, Yu Z, Mik-lossy G, Bohren KM, Horie M, Okabe M, Matzuk MM, Ikawa M. NELL2-mediated lumicrine signaling through OVCh3 is required for male fertility. Science. 2020;368(6495):1132-1135. doi: 10.1126/science.aay5134.
10. Panner Selvam MK, Agarwal A, Henkel R, Finelli R, Robert KA, lovine C, Baskaran S. The effect of oxidative and reductive stress on semen parameters and functions of physiologically normal human spermatozoa. Free Radic Biol Med. 2020;152:375-385. doi: 10.1016/j.freeradbiomed.2020.03.008.
11. Рогозин Д.С. Мужская фертильность: обзор литературы октября — декабря 2019 года. Вестник урологии. 2020;8(1):69-74. doi: 10.21886/2308-6424-2020-8-1-69-74
12. Corona G, Minhas S, Giwercman A, Bettocchi C, Dinkelman-Smit M, Dohle G, Fusco F, Kadioglou A, Kliesch S, Kopa Z, Krausz C, Pelliccione F, Pizzocaro A, Rassweiler J, Verze P, Vignozzi L, Weidner W, Maggi M, Sofikitis N. Sperm recovery and ICSI outcomes in men with non-obstructive azoospermia: a systematic review and meta-analysis. Hum Re-prod Update. 2019;25(6):733-757. doi: 10.1093/humupd/dmz028.
13. Esteves SC, Ramasamy R, Colpi GM, Carvalho JF, Schlegel PN. Sperm retrieval rates by micro-TESE versus conventional TESE in men with non-obstructive azoospermiathe assumption of independence in effect sizes might lead to misleading conclusions. Hum Reprod Update. 2020;26(4):603-605. doi: 10.1093/humupd/dmaa006.
14. Corona G, Minhas S, Bettocchi C, Krausz C, Pizzocaro A, Vena W, Maggi M, Sofikitis N. Reply: Sperm retrieval rates by micro-TESE versus conventional TESE in men with non-obstructive azoospermia-the assumption of independence in effects sizes might lead to misleading conclusions. Hum Reprod Update. 2020;26(4):606-609. doi: 10.1093/humupd/dmaa007.
15. Barbonetti A, Castellini C, D’Andrea S, Minaldi E, Totaro M, Francavilla S, Francavilla F. Relationship between natural and intrauterine insemination-assisted live births and the degree of sperm autoimmunisation. Hum Reprod. 2020;35(6):1288-1295. doi: 10.1093/humrep/deaa070.
16. Pan F, Xiao X, Guo J, Song Y, Li H, Patel DP, Spivak AM, Alu-kal JP, Zhang X, Xiong C, Li PS, Hotaling JM. No evidence of severe acute respiratory syndrome-coronavirus 2 in semen of males recovering from coronavirus disease 2019. Fertil Steril. 2020;113(6):1135-1139. doi: 10.1016/j.fertn-stert.2020.04.024.
Мужская фертильность — симптомы, причины, диагностика и лечение
Для большинства мужчин пытаясь для ребенка может стать идеальной возможностью увеличить частоту половых контактов между вами и вашим партнером, особенно потому, что ваш партнер чаще инициирует секс чаще в своем стремлении зачать ребенка.
Занимаясь сексом, ребенок может принести новый элемент спонтанности и волнения обратно в спальню. Однако, если вы пытались зачать какое-то время безрезультатно, то все может радикально измениться, начиная от детского секса до сексуального секса, на этом этапе секс может стать более тревожным и потерять свою интимность.
Ваша ванная комната полна витаминов для увеличить количество сперматозоидов и наборы для овуляции, в которых некоторые мужчины могут чувствовать себя просто донором спермы. Попытка зачать ребенка может создать большую нагрузку на ваши отношения, и важно помнить, что многие пары проходят через это, и есть ряд вещей, которые мужчина может сделать, чтобы улучшить ваши шансы.
Влияет ли здоровье спермы на мужскую фертильность?Решение проблем со здоровьем спермы является неотъемлемой частью и одним из самых простых способов забеременеть. Фактически, проблемы со здоровьем спермы составляют примерно 75% всех проблем с мужской фертильностью. Вот почему забота о здоровье сперматозоидов — важный шаг на пути к беременности для вас и вашего партнера. Есть много факторов, которые могут повлиять на здоровье сперматозоидов, например, диета, вес, алкоголь, наркотики и курение.
Существует множество простых изменений в образе жизни, которые вы можете внести, чтобы радикально улучшить здоровье своей спермы. Кроме того, вагинальные смазки являются распространенным продуктом, который может оказать серьезное влияние на здоровье спермы из-за химических веществ, которые они включают. Смазочные материалы, такие как спермициды, масла и вазелин, влияют на фертильность и ограничивают количество сперматозоидов, которые попадают в яйцеклетку.
Здоровье спермы жизненно важно для увеличения шансов пары забеременеть. В то время как определенные генетические условия могут повлиять на здоровье спермы человека, существует множество факторов, от окружающей среды до образа жизни, которые также влияют на мужскую фертильность. Таким образом, мужчины могут следовать простым советам по здоровью сперматозоидов, чтобы повысить фертильность и, таким образом, повысить шансы своего партнера на беременность.
Повышение мужской фертильностиБолее 2.5 миллионов мужчин в Британии могут страдать от проблем с фертильностью, при этом высокий уровень курения, стресса и алкоголя считается фактором, способствующим этому.
Следующее может помочь улучшить здоровье вашей спермы и увеличить ваши шансы забеременеть:
- Не курить. Курение связано с проблемами со спермой. Хотя курение не связано с пониженным количеством сперматозоидов, оно вызывает повреждение ДНК спермы, что приводит к повышенному риску врожденных дефектов у детей-мужчин. Кроме того, это влияет на подвижность сперматозоидов, продолжительность жизни сперматозоидов и, поскольку для полного формирования спермы требуется три месяца, необходимо бросить курить по крайней мере за три месяца до попытки забеременеть, чтобы увеличить свои шансы забеременеть.
- Не принимай наркотики, Употребление наркотиков также негативно влияет на здоровье спермы. Если вы используете кокаин или большое количество марихуаны, это может снизить количество и качество вашей спермы на целых 50%! Марихуана наносит вред сперме, нанося вред ее способности плавать и препятствуя ее способности проникать в яйцеклетку.
- Ограничьте потребление алкоголя, Сокращение потребления алкоголя до двух напитков в день также важно для мужской фертильности. На самом деле, чрезмерное употребление алкоголя может привести к импотенции.
- Попробуйте травяные решения. Растительные лекарственные средства, такие как зеленый чай и гинкго, являются отличными способами повышения мужской фертильности. Гинкго помогает улучшить здоровье спермы, улучшая кровообращение в капиллярах. Преимущества зеленого чая включают в себя улучшение общего здоровья, а также репродуктивного здоровья.
- Поддерживайте здоровый вес.Поскольку избыточный вес или недостаточный вес могут влиять на здоровье спермы, поддержание здорового веса имеет решающее значение для увеличения мужской фертильности. ИМТ менее 20 или более 25 может снизить количество сперматозоидов у мужчин на 22%. Ваш ИМТ может быть рассчитан путем деления вашего веса в килограммах на ваш рост в метрах в квадрате. Соблюдение здоровой диеты с низким содержанием насыщенных и транс-жиров и высоким содержанием фолиевой кислоты, цинка, селена, витаминов А, С и Е имеет важное значение для поддержания здоровья. Упражнения также могут помочь поддерживать хороший вес.
- Упражнение. В то время как все скажут вам, что вы должны выполнять упражнение, вы должны быть осторожны с тем, какой тип упражнения вы выберете. Хотя велосипед, конечно, полезен для вашего сердца, он не всегда хорош для вашей спермы. Велосипед на самом деле был связан с импотенцией у мужчин, и это может повлиять на количество сперматозоидов. Считается, что давление на сиденье велосипеда повреждает кровеносные сосуды и нервы, необходимые для эрекции. В частности, катание на горных велосипедах создает дополнительный удар и вибрации на промежность и увеличивает риск для мошонки.
- Получить солнечного облучения. Здоровое количество солнечного облучения связано с повышенным уровнем тестостерона, который, в свою очередь, связан с выработкой здоровой спермы. Кроме того, воздействие солнца связано с более низким уровнем мелатонина, который, как известно, отрицательно влияет на мужскую фертильность.
- Не переусердствуйте, Исследования показали, что эякуляция более двух раз в день может отрицательно влиять на мужскую фертильность. Это связано с тем, что после эякуляции уровень спермы снова возрастает. Тем не менее, важно иметь половые контакты с вашим партнером на регулярной основе, потому что сперматозоиды, которые не эякулированы, становятся старыми и менее плодовитыми, тем самым уменьшая шансы забеременеть.
- Избегайте жары. Перегрев яичек может снизить здоровье спермы. Для мужчин важно избегать ношения облегающих брюк и нижнего белья, а также избегать горячих ванн и горячих ванн. Кроме того, размещение ноутбука на столе или столе, а не непосредственно на теле также снижает риск повреждения здоровья сперматозоидов.
- Уменьшить стресс. Стресс является основным фактором, влияющим на проблемы со спермой. Фактически, 15% мужчин испытывают снижение либидо из-за стресса, в то время как 5% мужчин испытывают импотенцию из-за этого. Практика релаксационных методов, таких как пилатес, может помочь минимизировать стресс, равно как и участие в регулярных упражнениях.
Изменение образа жизни может существенно повлиять на ваши шансы забеременеть, но если эти изменения произошли не после года работы, если вам меньше 35 лет и через 6 месяцев, если вам больше 35 лет, важно назначить встречу. обратиться к врачу.
Мужские проблемы с фертильностью … что дальше?Несколько условий могут повлиять на мужскую фертильность. Прежде всего, протоковые и структурные нарушения могут вызывать низкую фертильность, но часто могут быть устранены хирургическим путем. Олигоспермия — это состояние, характеризующееся низким количеством сперматозоидов, тогда как азооспермия — это состояние, при котором в сперме мужчины наблюдается полное отсутствие сперматозоидов. У мужчин с синдромом Клайнфелтера хромосомная аномалия может привести к бесплодию. Эпидидимит — это состояние, при котором эпидидимис воспаляется, что приводит к проблемам со здоровьем сперматозоидов и в редких случаях мужскому бесплодию, тогда как окклюзия является блокированием мужской репродуктивной системы, которая влияет на движение сперматозоидов.
Тестикулярная недостаточность, иммунологическое бесплодие и гипогонадизм — это другие состояния здоровья сперматозоидов, которые могут влиять на мужскую фертильность. Узнайте больше об этих состояниях и откройте для себя различные варианты лечения, которые могут помочь улучшить вашу фертильность.
Если низкое количество сперматозоидов было отнесено к одному из факторов.
ЭКО — это физически и эмоционально истощающий опыт для женщин, а также для мужчин. Часто, поскольку партнерша подвергается медикаментозному лечению и физическим процедурам, нагрузку на ее мужа или парня можно не заметить.
Женщины, как правило, очень расстроены, когда ЭКО не помогает, и они не зачают в конце цикла лечения. Некоторые женщины чувствуют себя эмоционально опустошенными и смущены отсутствием столь же сильной реакции своего партнера-мужчины. Это может привести к недопониманию и, возможно, даже к недовольству партнеров. Исследования показали, однако, что мужчины также испытывают чувства гнева, разочарования и даже горя, когда ЭКО не помогает, но не выражают это так же, как женщины. Кроме того, больше партнеров мужского пола, чем партнеров женского пола, сообщили о чувствах крайней обеспокоенности во время процесса ЭКО. Если вы проходите ЭКО и ваш мужчина ведет себя не в своей манере или явно испытывает стресс, вот некоторые из возможных причин, почему …
Потеря мужественностиКак женщина, вы можете испытывать чувство неадекватности из-за своей неспособности забеременеть. Не забывайте, что ваш партнер может испытывать то же самое. Это может привести к ощутимой потере, по его мнению, его мужественности, особенно если проблема фертильности связана с качеством его спермы. Даже если проблема с фертильностью лежит на вас, он может бояться «стигмы», связанной с ЭКО, и того, что могут подумать другие люди. Он также может быть обеспокоен тем, сможет ли он производить сперму по требованию — именно тогда, когда это необходимо — что, безусловно, является важной частью процедуры ЭКО.
Потеря управленияВо время ЭКО вы можете чувствовать, что ваше тело больше не ваше. Ваша плодовитость, ваше будущее, на самом деле, во многом зависит от лечащих вас врачей. Ваш партнер может испытывать подобное чувство потери контроля и разочарования. Это может быть особенно трудно для него, если до сих пор он считал своей работой заботиться о вас и обеспечивать безопасное будущее для вас обоих.
Беспокоиться нормальноОн может просто очень сильно переживать за тебя. Вы принимаете все виды препаратов для лечения бесплодия, которые могут иметь или не иметь каких-либо негативных последствий для вашего здоровья, вы, вероятно, очень устали, и вы вложили много эмоционального в этот процесс. Он, вероятно, беспокоится о том, что произойдет, если вы не забеременеете, и, возможно, даже о том, что произойдет, если вы это сделаете (учитывая риск многоплодной беременности, связанной с ЭКО). Возможно, он также чувствует финансовую нагрузку и беспокоится о том, чтобы обеспечить вас и, надеюсь, ребенка. ЭКО является дорогостоящим лечением.
Что я могу сделать?Вы и ваш мужчина должны воспользоваться консультацией, доступной в вашей клинике ЭКО. Вам нужно выделить время, чтобы поговорить друг с другом об опыте ЭКО, а также о поддержании некоторого качества жизни и выполнении того, что вам нравится вместе.
Вы можете помочь повысить его чувство контроля, побуждая его получать информацию о процедуре и о том, что он может ожидать. Информация на этом сайте будет отличным местом для него. Вы также можете минимизировать стресс во время цикла лечения, заранее подготовившись к важным решениям. Например, вам следует поговорить о том, хотите ли вы перенести все оплодотворенные эмбрионы в вашу матку или, если вы забеременели от многоплодной беременности, согласитесь или нет на сокращение количества плодов.
Благая весть для мужчинХотя почти все пары говорят, что ЭКО ставит их под определенную степень стрессмногие видят улучшение своих отношений во время и после лечения. Для мужчин, борющихся с проблемами фертильности у мужчин, тогда хорошее общение и понимание со своим партнером может помочь сближению с вами в течение всего цикла.
Статьи по темеТестирование мужской фертильности
Brexit Новости спермы
Мужское бесплодие — современная проблема
Как увеличить мужскую фертильность
Основное руководство для пап
Партнеры по мужскому бесплодию Андроферти
модифицируемые и немодифицируемые факторы риска (обзор литературы)
В недалеком прошлом исследования в области мужского репродуктивного здоровья были направлены преимущественно на планирование семьи и контроль рождаемости, а также контрацепцию и заболевания, передаваемые половым путем. Относительно мало внимания уделялось расстройствам фертильности, которые являются одной из причин снижения рождаемости. В настоящее время существует настоятельная необходимость лучшего понимания и контроля уровня мужского репродуктивного здоровья, в первую очередь в странах, где наибольшее отрицательное влияние могут оказывать образ жизни и экологические факторы.
Результаты эпидемиологических исследований свидетельствуют о снижении фертильности мужчин в разных регионах, особенно в Центральной и Восточной Европе и Африке [1, 2]. Отмечено уменьшение показателей репродуктивной функции у мужчин в Индии, Японии и, подчеркнем особо, в Китае, причем скорость этого процесса оказалась даже выше, чем у европейцев [3, 4]. Аналогичные явления характерны и для российских мужчин, у которых обнаружено не только изменение качества эякулята, но и дефицит андрогенов [5, 6].
Начиная со второй половины XX века, демографические процессы в гендерном аспекте характеризуются двумя основными негативными трендами: более низкой продолжительностью и качеством жизни мужчин по сравнению с женщинами и увеличением доли мужского бесплодия в браке [7]. Дисфункция сперматозоидов — самая частая причина бесплодия, которая отмечается приблизительно у 1 из 15 мужчин [8]. Это более высокая доля населения по сравнению с другими распространенными заболеваниями, такими как, например, сахарный диабет.
Вместе с тем вопрос о реальности глобальной тенденции снижения активности сперматогенеза остается дискуссионным, поскольку имеются сообщения о неизменности или даже увеличении качества эякулята в некоторых регионах [9]. Обсуждение этих результатов научным сообществом и многочисленные попытки реанализа полученных данных не привели к единому мнению [10, 11].
Исследования у мужчин по всему миру с использованием стандартизированных протоколов показали значительные региональные различия в качестве спермы [12]. У финских мужчин концентрация сперматозоидов была на 35% выше, чем у датских, в то время как у шотландцев и французов выявлено промежуточное значение этого показателя. Аналогичные различия в качестве спермы были найдены у фертильных мужчин различных городов США. Японские мужчины имели параметры эякулята на том же низком уровне, что и датские, а у мужчин из Индии обнаружено еще более низкое качество спермы [4, 13]. Причины этой выраженной географической дифференциации неизвестны и требуют дальнейшего рассмотрения.
Один из ключевых вопросов репродуктивной медицины сегодня — является ли качество спермы молодых мужчин в Европе и других развитых странах настолько низким, что оно достигло критического порога, при котором страдала бы оплодотворяющая способность. Исследования датчан в период с 1960 по 1980 г. показали увеличение числа семей, в которых женщина является здоровой, но из-за инфертильности мужчин эти пары вынуждены были применить ВРТ [14]. Подсчитано, что более 7% датских детей, рожденных в 2007 г., были зачаты с помощью искусственного оплодотворения, например, ИКСИ и внутриматочной инсеминации [15]. Зависимость от ВРТ может стать серьезной общественной проблемой из-за высокой стоимости процедуры, так как ресурсы государственной поддержки ограничены, что ставит семейные пары в неравное положение и снижает их шансы иметь детей.
Нарушение репродуктивного статуса имеет неблагоприятные последствия для здоровья в целом, так как у мужчин с низким качеством эякулята отмечено увеличение показателей смертности и уменьшение продолжительности жизни. У индивидов с двумя или более аномальными параметрами спермы риск преждевременной смерти увеличивается в 2,3 раза по сравнению с мужчинами с нормальной спермой [16]. С этих позиций качество спермы рассматривается как фундаментальный биомаркер мужского здоровья [17].
Неблагоприятные тенденции в состоянии мужского репродуктивного здоровья тесно сопряжены с различными факторами образа жизни. В течение последних 50 лет произошли кардинальные изменения в западном образе жизни, например, распространенность ожирения достигла масштабов мировой эпидемии, во многих странах Запада увеличилось, но позже несколько уменьшилось количество курильщиков [18].
В исследованиях у мужчин общей популяции и бесплодных индивидов показано, что избыточная масса тела связана с редукцией качества спермы [19]. Установлено, что ожирение ассоциировано со снижением концентрации сперматозоидов примерно на 20%. Неизвестно, является ли избыточная масса предпосылкой нарушения гаметогенеза или имеется некая общая причина этих нарушений. Важным достижением было признание тесной связи мужского репродуктивного статуса не только с ожирением, но и с сахарным диабетом 2-го типа и кардиометаболическими расстройствами, которые нередко сопровождаются низким или субнормальным уровнем тестостерона [20, 21]. Распространенность гипогонадизма варьирует, по разным оценкам, от 10 до 40% у мужчин старше 45 лет. Общеевропейское увеличение доли мужского населения, имеющего гипогонадизм, а следовательно, кардиометаболические расстройства, велико.
Однако больше беспокоит тот факт, что эти проблемы возникают у молодых мужчин. Крупные исследования в Европе и США свидетельствуют о снижении уровня андрогенов у мужчин репродуктивного возраста и показывают отрицательную корреляцию между гиподинамией, состоянием окружающей среды, уровнем висцерального жира, инсулинорезистентностью и сывороточной концентрацией тестостерона [22]. Высокая распространенность у европейской молодежи патологии сперматогенеза позволяет предположить, что недостаточность клеток Лейдига у этого контингента также может быть высокой, поэтому у них прогнозируется высокий риск кардиометаболических расстройств в будущем.
Одной из причин увеличения частоты мужского бесплодия может служить алиментарный фактор. Диета оказывает влияние на сперматогенез, модулируя качественные и количественные характеристики эякулята. Прежде всего это относится к моделям питания, которые условно можно разделить на рациональную — «prudent pattern» и западную — «western pattern» [23]. Рациональная диета, подразумевающая высокое потребление рыбы, курицы, фруктов, овощей, бобовых и цельнозерновых продуктов, ассоциирована с увеличением количества прогрессивно подвижных сперматозоидов. Западная модель с преимущественным потреблением красного и обработанного мяса, мучных изделий из рафинированного зерна, чипсов, высокоэнергетических напитков и легкоусвояемых углеводов, по данным этих авторов [23], не связана с какими-либо параметрами спермограммы.
Однако более детальные исследования отдельных продуктов питания выявили наличие зависимости между их употреблением и репродуктивным здоровьем. M. Afeiche и соавт. [24] показали, что диета, обогащенная красным и/или обработанным мясом, приводит к нарушению морфологии сперматозоидов, а потребление рыбы, напротив, сопровождается ростом общего количества гамет и доли морфологически нормальных клеток, особенно при полном замещении мяса морепродуктами.
Позитивный эффект может быть связан с присутствием некоторых эссенциальных элементов, в частности, полиненасыщенных жирных кислот (ПНЖК) семейств ω-3 и ω-6 [25]. Эти кислоты являются структурными компонентами мембран сперматозоидов, от которых во многом зависит их оплодотворяющая способность. Особенностью современной западной диеты является резкое преобладание ПНЖК семейства ω-6, что привело к увеличению соотношения ω-6/ω-3 в сыворотке крови и тканях до 40:1, тогда как идеальным считается равенство их концентраций [26], дисбаланс же ПНЖК в крови и сперматозоидах констатирован у мужчин с олиго- и астенозооспермией.
Обогащение рациона ω-3 жирными кислотами, в первую очередь, докозагексаеновой кислотой, дефицит которой наиболее часто находят при патоспермии, может стать эффективным средством улучшения качества эякулята и профилактики бесплодия. ПНЖК семейства ω-3 обладают также выраженными антиоксидантными свойствами, что имеет особое значение для сперматозоидов, принимая во внимание патогенетическую роль активных форм кислорода в развитии мужского бесплодия [27, 28].
Другой характерной чертой питания современного человека является высокий удельный вес в его структуре насыщенных жиров и транс-изомеров жирных кислот, которые оказывают одинаковое негативное влияние на гаметогенез: уровень их суточного поступления был обратно пропорционален концентрации сперматозоидов, холестерин был связан такими же отношениями с объемом эякулята [29]. По мнению авторов, именно эти особенности диеты могут хотя бы частично объяснить снижение репродуктивных возможностей мужчин в последние десятилетия. С этой точки зрения ограничение приема насыщенных жиров и транс-жиров может быть полезно как для общего, так и для репродуктивного здоровья.
Более того, некоторые специалисты рекомендуют мужчинам, желающим стать отцами, снизить потребление молочных продуктов, в частности, цельного молока и сыра [30]. Установлено, что молочная пища уменьшает двигательную активность сперматозоидов и увеличивает количество их дегенеративных форм у молодых мужчин в возрасте 20—22 лет. Обезжиренное молоко не дает такой эффект. Причины подобного действия молочной диеты не вполне понятны, отчасти оно может быть обусловлено высоким содержанием в цельномолочной продукции женских половых гормонов, что перекликается с ксеноэстрогеновой гипотезой.
В 2 других исследованиях пищевых предпочтений и репродуктивного статуса молодежи мужского пола выявлена взаимосвязь между потреблением кофеин- и сахарсодержащих напитков и продуктов и качеством эякулята [31, 32]. Умеренное или низкое поступление кофеина — не более 800 мг/сут или 1 л напитков типа колы не влияли на параметры спермограммы. Превышение этого порога сопровождалось уменьшением концентрации и общего количества сперматозоидов примерно на 1/3 по сравнению с контрольными цифрами. Высокий уровень потребления сладких напитков типа колы и пакетированных соков и нектаров с содержанием углеводов не менее 10% был обратно пропорционален прогрессивной подвижности сперматозоидов. Авторы исследования не исключают, что полученные результаты могут быть связаны с менее здоровым образом жизни молодых людей, употребляющих большое количество сахар- и кофеинсодержащих напитков.
В целом большинство авторов публикаций по этой тематике сходятся во мнении, что диета является модифицируемым фактором образа жизни, влияя на который, можно относительно безопасно и без особых затрат улучшить хотя бы один показатель спермограммы. Вместе с тем строгие доказательства взаимосвязи моделей питания и фертильности супружеской пары отсутствуют.
Ключевыми системными и локальными интеграторами пищевого поведения, энергетического гомеостаза и репродуктивной функции называются гормоны жировой ткани и кишечника. Имеются доказательства, что гормоны желудочно-кишечного тракта (грелин, обестатин, пептид YY, глюкозозависимый инсулинотропный пептид, оксинтомодулин и др.) и жировой ткани (лептин, адипонектин, резистин, оментин, хемерин) активно взаимодействуют с компонентами репродуктивной оси [33]. Показано, что при идиопатическом бесплодии развивается недостаточность грелина на фоне дисбаланса его уровня в сыворотке крови и эякуляте [34]. Выявлен также недостаток адипонектина и избыток лептина в сыворотке крови и эякуляте на фоне нарушения их соотношения, которое является индикатором снижения чувствительности тканей к инсулину, критически важному регулятору обмена веществ и энергии в сперматозоидах [35]. Дисбаланс адипонектина и лептина с последующим развитием инсулинрезистентности, наряду со сдвигами цитокинового профиля и обмена глутатиона [36, 37], может быть основой формирования гормонально-метаболических предпосылок репродуктивной патологии.
Серьезной проблемой современного образа жизни является массовое бесконтрольное употребление лекарств в период зачатия и беременности, особенно в развитых странах, где более половины женщин, ждущих ребенка, принимают нестероидные анальгетики, что приводит к репродуктивным расстройствам [38]. Такие популярные препараты, как парацетамол, индометацин, аспирин, дают антиандрогенный эффект и тормозят синтез тестостерона в эмбриональных яичках уже в нано- и микромолярных концентрациях [39], что может выступать в качестве одной из причин увеличения частоты крипторхизма. Парацетамол, обнаруженный во всех образцах мочи здоровых людей общей популяции в широком диапазоне концентраций, отражает не только уровень приема соответствующих фармпрепаратов, но является также биомаркером профессионального и бытового контакта с анилином, поскольку образуется в ходе его метаболизма. Анилин, как предшественник парацетамола, может поступать в организм и при курении, так как представляет собой основной компонент табачного дыма. Эти и другие факты [40] подчеркивают реальность глобального токсического воздействия на мужскую репродуктивную систему не только экополлютантов, но и соединений других классов.
Патология мужской репродуктивной сферы может быть индуцирована нарушениями сна. В перекрестном исследовании 953 молодых мужчин зафиксирована обратная U-образная зависимость между диссомнией и параметрами спермограммы [41]. Наиболее тесные отношения выявлены между степенью нарушений сна и общим количеством сперматозоидов, их подвижностью, долей патологических форм и размером семенников. В другой работе было показано, что уменьшение продолжительности сна у молодых мужчин до 5 ч в течение 1 нед сопровождается снижением уровня тестостерона на 10—15% [42]. Не вполне ясно, каким образом нарушения сна могут вызывать альтерацию гамето- и стероидогенеза. Существуют доказательства, что при диссомниях изменяется ночной ритм секреции тестостерона, сопряженный с флуктуациями мелатонина — медиатора даун-регуляции андрогенопоэза [43]. Подобный механизм может представлять собой неизвестный ранее вариант развития мужского бесплодия.
Курение, как выясняется, может существенно снижать качество спермы. Метаанализ, опубликованный еще в 1994 г. на основе 20 исследований, определил, что у курильщиков наблюдалось значительное снижение концентрации сперматозоидов [44]. Исследование у мужчин общей популяции продемонстрировало дозозависимые отношения между курением и подвижностью сперматозоидов и их общим количеством; курение матери во время беременности также имеет достаточно выраженное негативное влияние на качество спермы у потомства, указывая на важность пренатальной экспозиции [45]. Оно также увеличивает риск гипоспадии и крипторхизма, но не рака яичек у потомков мужского пола. Увеличение распространенности курения среди молодых женщин в большей части европейских стран в последние годы может только усилить остроту мужских репродуктивных проблем, так как некоторые женщины продолжают курить во время беременности. Курение отца во время беременности также существенно, почти в 2 раза уменьшает количество сперматозоидов у их сыновей [46].
С позиций молекулярной медицины курение можно рассматривать как частный случай активации арилуглеводородного рецептора (AhR) компонентами табачного дыма с последующим фосфорилированием комплекса лиганд—рецептор, присоединением транспортного белка ARNT (Ah receptor nuclear translocator), переносом его в ядро и связыванием с энхансером XRE (xenobiotic-resposive element), в результате чего начинается транскрипция мРНК гена CYP1 и других AhR-чувствительных областей ДНК. Эти изменения инициируют сложную цепь событий, в частности, в репродуктивной системе, с модуляцией активности генов-супрессоров роста Gadd45a и P21 и накоплением сперматоцитов в S-G2/M фазе клеточного цикла [47]. Другой молекулярный механизм патологии эякулята у курильщиков сопряжен с полиморфизмом транскрипционного фактора Nrf2, который регулирует экспрессию антиоксидантных белков, защищающих клетки от окислительного повреждения, вызванного травмой или воспалением [48].
Потребление спиртных напитков в период беременности также может быть связано с более низким количеством сперматозоидов у сыновей [49]. Это является довольно частым явлением, например, в Дании, где почти половина женщин сообщили об употреблении алкоголя во время беременности [50].
У взрослых мужчин в условиях острой алкогольной интоксикации, несмотря на интактность стандартных показателей спермограммы, обнаружены статистически значимые изменения уровня в сыворотке крови и эякуляте некоторых молекулярных маркеров сперматогенеза фертильности — ингибина В, гликоделина и акрозина [51].
На фоне сообщений о негативном влиянии алкоголя на репродуктивную функцию выделяется работа T. Jensen и соавт. [52] об отсутствии взаимосвязи между употреблением этанола в количестве 20 ед. (около 400 мл водки) в неделю и качеством эякулята. Напротив, обнаружена положительная линейная корреляция дозы алкоголя и уровня общего и свободного тестостерона в группах мужчин с низким и умеренным употреблением спиртных напитков. Авторы делают осторожный вывод, что эпизодическое потребление алкоголя в определенном диапазоне доз не может нанести вред репродуктивному здоровью.
Имеются также другие сообщения, в которых отрицается наличие ассоциаций между качеством эякулята и такими факторами, как курение, индекс массы тела, употребление некоторых наркотиков, ношение тесного белья и др. [53].
В этой связи любопытны результаты опубликованного практически одновременно с этими статьями метаанализа китайских авторов, изучавших зависимость качества эякулята от множества социальных, психологических и поведенческих факторов [54]. Обзор охватывал 57 исследований с 29 914 участниками из 26 стран и регионов, в которых рассмотрено 13 различных факторов, из них 6 (возраст, индекс массы тела, психологический стресс, курение, алкоголь и употребление кофе) были включены в метаанализ. Подтверждено, что курение ухудшает все параметры спермы и у фертильных, и у бесплодных мужчин. Возраст и потребление алкоголя — факторы риска для более низкого объема спермы; психологическое напряжение может понизить концентрацию сперматозоидов, их прогрессивную подвижность и увеличить долю патологических форм.
A. Pacey и соавт. [55] на основе данных обследования 1652 британских мужчин утверждают, что образ жизни (включая такие традиционно «вредные» для репродуктивного здоровья факторы как избыточная масса тела, ношение тесного белья, курение, употребление алкоголя и каннабиса, паротит в анамнезе) имеет очень незначительное влияние на морфологию сперматозоидов. Специалисты Национального института детского здоровья и развития человека США в рамках специального исследования «Longitudinal Investigation of Fertility and the Environment (LIFE) Study» подтвердили зависимость качества эякулята от трех факторов: тяжелой физической работы, высокого артериального давления и передозировки лекарственных препаратов [56].
На сегодняшний день собран также обширный массив данных о взаимосвязи репродуктивного статуса и загрязнения окружающей среды. Однако однозначная интерпретация имеющихся сведений затруднена вследствие неоднородности объектов исследования, большого разнообразия и сложности химического состава поллютантов, а в случае экспериментальных работ и несовпадения доз, продолжительности и режимов их введения, неидентичности моделей затравки и видов животных, а также различий спектра ксенобиотиков, применяемых в разных лабораториях [57, 58]. Тем не менее можно считать доказанным факт неблагоприятного влияния низких концентраций экополлютантов на репродуктивный статус мужчин [59, 60], что может служить основанием для формирования более рациональной политики в области регулирования производства и оборота химических веществ на основе принципа предосторожности.
Взаимосвязь окружающей среды и образа жизни с такими параметрами спермограммы, как концентрация и доля подвижных сперматозоидов, может быть предсказана с существенной степенью точности на основе методов искусственного интеллекта с использованием специально разработанной многоуровневой нейронной сети типа перцептрона, т. е. биокомпьютинга [61].
Эти результаты указывают, во-первых, на необходимость продолжения тщательно разработанных исследований для идентификации роли этих и других факторов в изменении качества спермы и снятия имеющихся противоречий, во-вторых, на актуальность создания специализированных медицинских программ, акцентирующих внимание на образе жизни и психологическом здоровье мужчин с целью улучшения их репродуктивного здоровья [62].
Сохранение фертильности — цены на услуги сохранения женской и мужской фертильности в Москве
Эта необходимость возникает как у совершенно здоровых молодых людей, которые хотят позаботиться о своем будущем уже сегодня, так и у тех, кто столкнулся с различными заболеваниями, лечение которых может негативно отразиться на дальнейшей возможности иметь детей.
Сохранение и восстановление фертильности — профильное направление медицинской помощи, предоставляемой в клиниках «Мать и дитя». Мы располагаем всеми необходимыми ресурсами для диагностики репродуктивных возможностей женщин и мужчин, применяем современные технологии в области эмбрио- и криобиологии, чтобы обеспечить вам уверенность в завтрашнем дне.
Диагностика фертильности в «Мать и дитя»
Если вы хотите узнать свои объективные репродуктивные возможности, необходимо пройти обследование и сдать ряд анализов на фертильность.
Обследование женщины:
- АМГ (Антимюллеров гормон) — маркер овариального резерва;
- анализ крови на гормоны: ФСГ, ЛГ, эстрадиол, пролактин, ингибин В, ТТГ, Т4 свободный, АТ-ТГ, АТ-ТПО, ДГА-сульфат, свободный тестостерон, 17-ОН прогестерон, кортизол;
- ультразвуковое исследование (УЗИ) яичников.
Обследование мужчины:
- спермограмма;
- МАR-тест.
Результаты обследования позволяют оценить уровень фертильности: состояние половых клеток женщины и мужчины, вероятность благополучного зачатия и рождения здорового ребенка. Нормальные, здоровые половые клетки — залог продолжения вашего рода.
Если вы пока не планируете стать родителями или вам предстоит лечение, которое может привести к снижению фертильности — сохраните свои половые клетки в «Мать и дитя».
Сохранение клеток в «Мать и дитя» — специальное предложение для пациентов, которым необходимо кратковременное или длительное хранение половых клеток — сперматозоидов и ооцитов, а также жизнеспособных эмбрионов.
Для сохранения биологических материалов мы применяем самый современный метод криоконсервации — замораживания и хранения клеток человека с возможностью полного восстановления их функций после размораживания — метод витрификации. Витрификация — сверхбыстрое замораживания клеток, которое исключает повреждение структуры клетки под воздействием низких температур.
Мы также располагаем всем необходимым оснащением для безопасного хранения биологического материала в течение неограниченного срока, что повышает фертильность, коэффициент фертильности, и дает возможность сохранить свои репродуктивные возможности и стать родителями родных здоровых детей.
Услуги сохранения фертильности в «Мать и дитя»
Сохранение фертильности у женщин
Витрификация яйцеклеток: сохранение ооцитов может быть рекомендовано при планировании «отсроченной беременности», перед лечением различных заболеваний, которые могут оказать негативное воздействие на репродуктивные возможности женщины (в том числе онкологических).
Сохранение фертильности у мужчин
Витрификация сперматозоидов — «золотой запас» мужских клеток, необходимых для оплодотворения. Сперматозоиды для замораживания могут быть получены естественным путем или с помощью микрохирургических манипуляций. Замораживание сперматозоидов также может быть рекомендовано мужчинам, столкнувшимся с заболеваниями, лечение которых способно приводить к патологическим изменениям в эякуляте.
Сохранение фертильности в семье
Витрификация эмбрионов — уникальная возможность сохранить жизнь для достижения беременностей методом экстракорпорального оплодотворения (ЭКО) и рождения родных здоровых детей практически в любом возрасте. Замороженные эмбрионы могут применяться в программе суррогатного материнства, в донорских программах, при согласии биологических родителей эмбриона.
Сохранение фертильности, повышение коэффициента фертильности в клиниках «Мать и дитя» с помощью методов современной криобиологии — реальная возможность позаботиться о «завтрашнем» дне уже сегодня. Сохраняйте свое будущее вместе с нами.
что может быть не так
Мужчина сдает сперму на анализ, чтобы узнать шансы на отцовство. Трудности возникают на этапе расшифровки результатов, а понять причину отклонений сложно — на них влияет много факторов. Разбираемся, какие показатели о чем говорят и что делать, если они вне пределов нормы.
Что это такое
Спермограмма — анализ состояния мужской репродуктивной системы, первое исследование при подозрении на бесплодие. Сдать его можно почти в любой клинике, но нужна подготовка.
За трое суток мужчина отказывается от половой жизни и мастурбации. Также в течение 3-4 дней рекомендуется отказаться от алкоголя, курения, горячих ванн или бани, переутомляться или поздно ложиться спать.
«Есть магическая цифра — 74 дня. За этот период обновляется сперма. Поэтому мы, репродуктологи, советуем воздерживаться от алкоголя и бани за 2−3 месяца до планирования беременности», — рассказывает врач-гинеколог, репродуктолог Анастасия Мокрова.
В спермограмме оценивают и саму субстанцию и характеристики половых клеток. Ее критерии установила ВОЗ.
Как оценивают эякулят
Нормальная сперма серовато-белого или молочного цвета, не слишком вязкая, со слабощелочным pH: в норме равным 7,2.
Материал исследуют через 10−60 минут после получения. За это время его обрабатывают ферментами, а вязкость снижается. Если она сохраняется, можно предположить воспаление предстательной железы или инфекцию.
В сперме могут быть лейкоциты: до 1 миллиона в мл. Эритроцитов быть не должно — они указывают на повреждение, непроходимость мочеполовых путей или даже опухоль.
Объем порции не должен быть меньше 1.5 мл. Но снижение не так серьезно, как полное отсутствие — аспермия. Если сдать эякулят не удается, нужно обратиться к врачу.
У сперматозоидов есть три основных критерия качества — количество, подвижность и строение. Каждый из них влияет на вероятность зачатия.
Количество
Различают концентрацию сперматозоидов и общее количество. Первая — число в одном мл., второе — во всем материале. Норма концентрации — от 15 млн/мл, количества — от 39 млн. на весь эякулят.
Если сперматозоидов меньше нормы — это олигозооспермия, когда их нет совсем — азооспермия. Снижение не так опасно, как полное отсутствие. Но даже в этом случае выход есть — препараты или операция, а когда не получается вылечить — ЭКО с пункцией яичек для получения сперматозоидов.
Причин олигозооспермии много. Она встречается при варикоцеле — варикозном расширении вен семенного канатика, половых инфекциях, непроходимости мочеполовых путей или нарушении гормонального фона.
Азооспермия в половине случаев — результат генетического фактора. Нормальный набор половых хромосом у мужчин — это XY. Если один из участков Y-хромосомы сломается, у мужчины не будут вырабатываться сперматозоиды. Чтобы это выявить, врач направляет мужчину на кариотипирование — анализ хромосомного набора.
Подвижность
Медлительный или неподвижный сперматозоид не достигнет яйцеклетки, и зачатия не произойдет. Если яйцеклетку оплодотворит сперматозоид со сниженной подвижностью, беременность может прерваться.
Важно оценить не только скорость, но и характер движения. По этим параметрам сперматозоиды делят на четыре категории:
- А — быстрое поступательное движение
- В — медленное или вялое поступательное движение
- С — непоступательное движение
- D — неподвижные.
В норме хотя бы 32% всех сперматозоидов — из группы, А и B. Все, что ниже — самое частое отклонение, которое называют астенозооспермией.
Если неподвижных сперматозоидов больше 60%, проводят тест на жизнеспособность. Нормой считается 58% и более живых сперматозоидов, меньше — патология. Чем больше неподвижных и мертвых сперматозоидов, тем хуже.
Отдельных причин астенозооспермии нет. Это те же неблагоприятные факторы, что снижают концентрацию. Врачи относят к ним не только инфекции и воспаления, но и вредные факторы поведения и окружающей среды: курение, злоупотребление алкоголем, стресс, жизнь в городе с плохой экологической обстановкой.
Нарушение подвижности часто возникает при деформации сперматозоидов — без хвоста сперматозоиду трудно продвигаться сквозь шеечную слизь к яйцеклетке.
Строение
Морфология влияет на движение и способность к оплодотворению. Нормальный сперматозоид состоит из головки, средней части и хвоста. На головке расположена акросома — орган, внутри которого находятся ферменты, растворяющие оболочку яйцеклетки, чтобы ее оплодотворить. Головка содержит генетический материал, а шейка — митохондрии, которые обеспечивают сперматозоид энергией для движения. Нормальных сперматозоидов должно быть хотя бы 4% от всех в материале. Когда их меньше, в заключении пишут «тератозооспермия».
Ее причину установить сложно. Чаще всего это повреждение генетического материала или побочный эффект лекарства, варикоцеле — расширения вен органов мошонки, токсические эффекты курения, алкоголя или наркотиков, оксидативный стресс — действие свободных радикалов.
Параметры морфологии меняются довольно быстро, в том числе в лучшую сторону.
Зачем нужен MAR-тест
Это анализ на иммунологическое бесплодие. В норме сперматозоиды — чужеродные клетки для организма мужчины. Если бы не специальный барьер, их бы атаковали антиспермальные антитела — «настроенные» на поиск сперматозоидов. Это и происходит при иммунологическом бесплодии. Положительный MAR-тест означает, что как минимум половина сперматозоидов поражена антителами. Чем выше его показатель, тем неблагоприятнее прогноз.
Как выбрать лабораторию
Все они должны оценивать эякулят по стандартам ВОЗ, но различия все же бывают. Анастасия Мокрова рекомендует сдавать анализ в клинике.
«Лучше всего сдавать этот анализ в ЭКО-клинике, в которой вы планируете лечение. Там эмбриологи делают анализ самостоятельно и видят, с чем им предстоит работать воочию. В обычных лабораториях города используют сперманализаторы, которые стоят и в животноводстве. Они выдают примерные показатели» — поясняет доктор.
Что делать, если результаты не радуют
Первый шаг — обратиться к врачу. Проблемами мужского репродуктивного здоровья занимаются два специалиста: уролог-андролог и репродуктолог.
«Если в семье при регулярной половой жизни без контрацепции в течение года не наступает беременность, надо идти к врачу. Часто пара приходит к врачу-репродуктологу, обследуется, и у мужчины выявляются отклонения в спермограмме. Тогда его направляют к урологу-андрологу, чтобы выявить причину отклонений, определить возможность улучшений показателей», — рассказывает д.м.н., врач-уролог, андролог GMS Clinic Константин Локшин.
Возможно, что плохие показатели — результат неправильной подготовки или ошибки лаборанта. В таком случае врач предложит сдать материал еще раз.
«Есть ситуативные факторы, негативно влияющие на показатели спермограммы — посещение бани, сауны, болезнь, сопровождаемая повышенной температурой. Порой человек пересдает тест — и показатели в норме. А есть факторы, негативные в долгосрочной перспективе: курение, стресс, облучение, различные препараты. Тут может понадобиться лечение», — говорит Анастасия Мокрова.
Второй шаг — лечение. Иногда достаточно просто смены образа жизни: отказ от курения и алкоголя, смена профессии на менее вредную, занятия спортом. Если этого недостаточно, врач назначает лечение. Например, при варикоцеле врач может предложить сделать операцию, устраняющую нарушенный венозный отток.
Как улучшить показатели
Заниматься самолечением бесполезно, а порой даже опасно — эффективность большинства БАДов, заявленных для улучшения фертильности, не доказана. Возможное исключение — L-карнитин, его действие связано с улучшением подвижности сперматозоидов.
«Препараты L-карнитина действительно могут улучшать подвижность и повышать концентрацию сперматозоидов», — подтверждает Константин Локшин.
Другой важный элемент — фолиевая кислота. Когда ее слишком мало в семенной жидкости, повреждений генетического материала становится больше. Еще один ключевой микроэлемент — цинк. Его недостаток связывают с мужским бесплодием и низким качеством спермы. Дефицит цинка часто возникает у курильщиков. Исследователи рекомендуют бросить курить или, если не удалось — пить цинк в виде добавки.
На показатели сперматозоидов влияет множество факторов. Возможно, придется сдать анализ во второй и третий раз — это важно, чтобы понять, насколько серьезна проблема, или пройти другие процедуры.
«Уролог-андролог лечит выявленную патологию репродуктивной системы после всех обследований, а не только спермограммы», — добавляет Константин Леонидович, — «Мы должны понять, из-за чего возникли отклонения, и что мы можем исправить. Если мы не можем сделать так, чтобы мужчина самостоятельно зачал ребенка — отправляем к репродуктологу для использования вспомогательной репродуктивной технологии».
Как убедить мужчину проверить здоровье
Статьи о мужском здоровье обычно читают женщины — мужчины реже им интересуются. Если у пары долго не появляются дети при регулярной половой жизни без контрацепции, женщины склонны винить себя и обследоваться в одиночку. Это ошибка: к врачу должны пойти оба. Вот советы, которые помогут убедить:
Поддерживайте. Часто мужчины боятся не самой процедуры, а неблагоприятного результата. Бесплодие — удар по мужской самооценке. Дайте понять, что вы будете рядом при любом результате анализов.
Объясняйте. Чаще говорите о том, что вы заботитесь о своем партнере и хотите, чтобы он был здоров.
Разговаривайте. Иногда мужчины боятся признаться, что не хотят детей или не готовы к появлению потомства. Из-за этого они оттягивают поход к врачу. Убедитесь, что вы слышите своего партнера и уважаете его мнение, каким бы оно ни было.
Факторы, влияющие на фертильность обоих партнеров – embrions.lv
- Факторы окружающей среды и профессии
Сегодня уже нет сомнений в том, что факторы окружающей среды существенно влияют на репродуктивную систему человека. Проведенный в 1960–1985 гг. анализ спермограмм показывает, что качество спермы в этот период ухудшилось на 20 %, и показатели продолжают ухудшаться.
Тяжелые металлы, свинец, радиация, пестициды, бытовая химия, используемые в косметических средствах соединения, пищевые консерванты и многие другие факторы влияют на формирование половых клеток уже на ранних стадиях их развития.
- Курение, наркотические средства, лекарственные препараты
Курение оказывает влияние как на женскую, так и на мужскую фертильность. Исследования доказывают, что никотин и его производные блокируют сперматогенез и уменьшают размер яичек у мужчин. У женщин никотин может вызывать изменение структуры эпителия шейки матки и секреции цервикальной слизи, в результате чего нарушается процесс прохождения сперматозоидов через шейку матки.
Марихуана и ее метаболит дельта-9-тетрагидроканнабинол ингибируют секрецию двух гормонов гипофиза – ЛГ и ФСГ, что, в свою очередь, приводит к нарушениям овуляции и лютеиновой фазы у женщин. У мужчин марихуана уменьшает количество и качество спермы.
Героин и кокаин оказывают похожие действия, кроме того, они способствуют развитию воспаления органов малого таза и увеличивают риск заражения СПИДом.
Хронический алкоголизм может стать причиной нарушений овуляции. Употребление спиртных напитков негативно влияет на синтез тестостерона и концентрацию спермы у мужчин. Алкоголь может снижать потенцию.
- Физические нагрузки
Регулярные физические нагрузки являются неотъемлемой частью здорового образа жизни. Однако слишком много, не значит полезно. Известно, что интенсивные физические нагрузки повышают образование эндорфинов, в результате чего нарушается синтез ФСГ и ЛГ, а затем и процесс овуляции. У женщин интенсивные тренировки ухудшают имплантацию эмбрионов и увеличивают риск спонтанного прерывания беременности в первый триместр.
У мужчин повышается риск олигозооспермии (уменьшенное количество сперматозоидов в эякуляте).
- Недостаточный или излишний вес
Низкий вес (индекс массы тела (ИМТ) ≤ 19) часто связан с Anorexia nervosa, или анорексией, и Bulimia nervosa, или булимией, которые способны вызвать гипоталамическую аменорею и вторичное бесплодие.
Ожирение (ИМТ ≥ 29) у женщин может способствовать развитию хронической ановуляции (отсутствие овуляции) и олигоменореи (отсутствие менструации).
Слишком большой или слишком низкий вес у мужчин может негативно повлиять на качество спермы.
Нормальный ИМТ составляет 20–25. Формула расчета ИМТ: вес (в килограммах) разделить на рост в квадрате (в метрах).
Мужское бесплодие — симптомы и причины
Обзор
Почти каждая седьмая пара бесплодна, что означает, что они не смогли зачать ребенка, даже если у них были частые незащищенные половые контакты в течение года или дольше. Примерно в половине этих пар мужское бесплодие играет хотя бы частичную роль.
Мужское бесплодие может быть вызвано низким уровнем выработки сперматозоидов, нарушением функции сперматозоидов или блокировкой, препятствующей выделению сперматозоидов.Болезни, травмы, хронические проблемы со здоровьем, выбор образа жизни и другие факторы могут способствовать мужскому бесплодию.
Неспособность зачать ребенка может вызывать стресс и разочарование, но существует ряд методов лечения мужского бесплодия.
Симптомы
Основным признаком мужского бесплодия является невозможность зачать ребенка. Других явных признаков или симптомов может не быть.
Однако в некоторых случаях основная проблема, такая как наследственное заболевание, гормональный дисбаланс, расширенные вены вокруг яичка или состояние, препятствующее прохождению сперматозоидов, вызывает признаки и симптомы.Вы можете заметить следующие признаки и симптомы:
- Проблемы с сексуальной функцией — например, трудности с эякуляцией или эякуляцией небольшого количества жидкости, снижение полового влечения или трудности с поддержанием эрекции (эректильная дисфункция)
- Боль, припухлость или уплотнение в области яичка
- Рецидивирующие респираторные инфекции
- Отсутствие запаха
- Аномальный рост груди (гинекомастия)
- Уменьшение волос на лице или теле или другие признаки хромосомной или гормональной аномалии
- Количество сперматозоидов ниже нормы (менее 15 миллионов сперматозоидов на миллилитр спермы или общее количество сперматозоидов менее 39 миллионов на эякулят)
Когда обращаться к врачу
Обратитесь к врачу, если вы не смогли зачать ребенка после года регулярных незащищенных половых контактов или раньше, если у вас есть одно из следующего:
- Проблемы с эрекцией или эякуляцией, низкое половое влечение или другие проблемы с сексуальной функцией
- Боль, дискомфорт, уплотнение или припухлость в области яичка
- Проблемы с яичками, простатой или сексуальными проблемами в анамнезе
- Хирургия паха, яичка, полового члена или мошонки
- Партнер старше 35 лет
Наша заботливая команда экспертов Mayo Clinic поможет вам решить проблемы со здоровьем.Посетите Mayo Clinic Men’s Health, чтобы начать.
Начать процессПричины
Мужская фертильность — сложный процесс. Чтобы ваша партнерша забеременела, должно произойти следующее:
- Вы должны производить здоровую сперму. Изначально это связано с ростом и формированием мужских репродуктивных органов в период полового созревания. По крайней мере, одно из ваших яичек должно функционировать правильно, а ваше тело должно вырабатывать тестостерон и другие гормоны, чтобы запускать и поддерживать производство спермы.
- Сперма должна попасть в сперму. Как только сперма вырабатывается в яичках, тонкие трубки транспортируют ее до тех пор, пока она не смешается со спермой и не будет эякулирована из полового члена.
- В сперме должно быть достаточно спермы. Если количество сперматозоидов в вашей сперме (количество сперматозоидов) невелико, это снижает вероятность того, что одна из ваших сперматозоидов оплодотворяет яйцеклетку вашего партнера. Низкое количество сперматозоидов составляет менее 15 миллионов сперматозоидов на миллилитр спермы или менее 39 миллионов сперматозоидов на эякулят.
- Сперма должна быть работоспособной и способной двигаться. Если движение (подвижность) или функция вашей спермы ненормальные, сперматозоиды не могут достичь яйцеклетки вашего партнера или проникнуть в нее.
Медицинские причины
Проблемы с мужской фертильностью могут быть вызваны рядом проблем со здоровьем и лечением:
- Варикоцеле. Варикоцеле — это отек вен, отводящих яичко. Это наиболее частая обратимая причина мужского бесплодия.Хотя точная причина, по которой варикоцеле вызывает бесплодие, неизвестна, это может быть связано с нарушением кровотока. Варикоцеле приводит к снижению количества и качества спермы.
- Заражение. Некоторые инфекции могут мешать выработке спермы или здоровью сперматозоидов или могут вызывать рубцы, которые блокируют прохождение сперматозоидов. К ним относятся воспаление придатка яичка (эпидидимит) или яичек (орхит), а также некоторые инфекции, передаваемые половым путем, включая гонорею или ВИЧ. Хотя некоторые инфекции могут привести к необратимому повреждению яичек, чаще всего сперму можно получить.
- Проблемы с эякуляцией. Ретроградная эякуляция происходит, когда сперма попадает в мочевой пузырь во время оргазма, а не выходит из кончика полового члена. Различные состояния здоровья могут вызвать ретроградную эякуляцию, включая диабет, травмы позвоночника, прием лекарств и операции на мочевом пузыре, простате или уретре.
- Антитела, атакующие сперму. Антиспермальные антитела — это клетки иммунной системы, которые ошибочно идентифицируют сперматозоиды как вредных захватчиков и пытаются их уничтожить.
- Опухоли. Раковые и незлокачественные опухоли могут напрямую влиять на мужские репродуктивные органы через железы, выделяющие гормоны, связанные с репродукцией, такие как гипофиз, или по неизвестным причинам. В некоторых случаях операция, лучевая терапия или химиотерапия для лечения опухолей могут повлиять на мужскую фертильность.
- Неопущенные яички. У некоторых мужчин во время внутриутробного развития одно или оба яичка не опускаются из брюшной полости в мешок, который обычно содержит яички (мошонку).Снижение фертильности более вероятно у мужчин, страдающих этим заболеванием.
- Гормональный дисбаланс. Бесплодие может быть результатом нарушений самих яичек или аномалии, влияющей на другие гормональные системы, включая гипоталамус, гипофиз, щитовидную железу и надпочечники. Низкий уровень тестостерона (мужской гипогонадизм) и другие гормональные проблемы имеют ряд возможных основных причин.
Дефекты канальцев, транспортирующих сперму. Множество разных трубок несут сперму.Они могут быть заблокированы по разным причинам, включая непреднамеренное хирургическое вмешательство, предшествующие инфекции, травму или аномальное развитие, например, муковисцидоз или аналогичные наследственные состояния.
Закупорка может возникать на любом уровне, в том числе внутри яичка, в трубках, дренирующих яичко, в придатке яичка, в семявыносящем протоке, около семявыбрасывающих протоков или в уретре.
- Хромосомные дефекты. Унаследованные заболевания, такие как синдром Клайнфельтера, при котором мужчина рождается с двумя X-хромосомами и одной Y-хромосомой (вместо одной X и одной Y), вызывают аномальное развитие мужских репродуктивных органов.Другие генетические синдромы, связанные с бесплодием, включают муковисцидоз и синдром Каллмана.
- Проблемы с половым актом. Это могут быть проблемы с поддержанием или поддержанием эрекции, достаточной для секса (эректильная дисфункция), преждевременная эякуляция, болезненный половой акт, анатомические аномалии, такие как отверстие уретры под половым членом (гипоспадия), или психологические проблемы или проблемы в отношениях, которые мешают сексу.
- Целиакия. Целиакия — это расстройство пищеварения, вызванное чувствительностью к белку пшеницы, называемому глютеном. Состояние может способствовать мужскому бесплодию. Фертильность может улучшиться после принятия безглютеновой диеты.
- Некоторые лекарства. Заместительная терапия тестостероном, длительное употребление анаболических стероидов, лекарства от рака (химиотерапия), некоторые лекарства от язвы, некоторые лекарства от артрита и некоторые другие лекарства могут ухудшить выработку спермы и снизить мужскую фертильность.
- Предыдущие операции. Некоторые операции могут предотвратить попадание сперматозоидов в эякулят, включая вазэктомию, операции на мошонке или яичках, операции на предстательной железе и крупные операции на брюшной полости, проводимые при раке яичек и прямой кишки, среди прочего.
Причины окружающей среды
Чрезмерное воздействие определенных элементов окружающей среды, таких как тепло, токсины и химические вещества, может снизить выработку спермы или функцию сперматозоидов. Конкретные причины включают:
- Промышленная химия. Продолжительное воздействие определенных химикатов, пестицидов, гербицидов, органических растворителей и лакокрасочных материалов может способствовать снижению количества сперматозоидов.
- Воздействие тяжелых металлов. Воздействие свинца или других тяжелых металлов также может вызвать бесплодие.
- Радиация или рентгеновские лучи. Воздействие радиации может снизить выработку спермы, хотя часто в конечном итоге возвращается к норме. При высоких дозах радиации выработка спермы может быть навсегда снижена.
Перегрев яичек. Повышенные температуры могут нарушить производство и функцию сперматозоидов. Хотя исследования ограничены и неубедительны, частое использование саун или гидромассажных ванн может временно снизить количество сперматозоидов.
Длительное сидение, ношение тесной одежды или длительная работа за портативным компьютером также может повысить температуру в мошонке и немного снизить выработку спермы. Но исследование не является окончательным.
Здоровье, образ жизни и другие причины
Некоторые другие причины мужского бесплодия включают:
- Употребление наркотиков. Анаболические стероиды, принимаемые для стимуляции мышечной силы и роста, могут вызвать сокращение яичек и снижение выработки спермы.Употребление кокаина или марихуаны также может временно снизить количество и качество вашей спермы.
- Употребление алкоголя. Употребление алкоголя может снизить уровень тестостерона, вызвать эректильную дисфункцию и уменьшить выработку спермы. Заболевания печени, вызванные чрезмерным употреблением алкоголя, также могут привести к проблемам с фертильностью.
- Курение табака. У курящих мужчин может быть меньше сперматозоидов, чем у не курящих. Пассивное курение также может повлиять на мужскую фертильность.
- Масса. Ожирение может ухудшить фертильность несколькими способами, в том числе напрямую воздействуя на саму сперму, а также вызывая гормональные изменения, снижающие мужскую фертильность.
Факторы риска
Факторы риска, связанные с мужским бесплодием, включают:
- Курительный табак
- Употребление алкоголя
- Употребление некоторых запрещенных наркотиков
- Избыточный вес
- Наличие определенных инфекций в прошлом или настоящем
- Воздействие токсинов
- Перегрев яичек
- Травма яичек
- Перенесенная ранее вазэктомия или обширная абдоминальная или тазовая хирургия
- Имеющие в анамнезе неопустившиеся яички
- Родиться с нарушением фертильности или иметь кровного родственника с нарушением фертильности
- Наличие определенных заболеваний, включая опухоли и хронические заболевания, такие как серповидно-клеточная анемия
- Прием определенных лекарств или прохождение медицинского лечения, например хирургического вмешательства или облучения, используемых для лечения рака
Осложнения
Осложнения мужского бесплодия могут включать:
- Стресс и трудности в отношениях, связанные с невозможностью иметь ребенка
- Дорогие и сложные репродуктивные техники
- Повышенный риск рака яичек, меланомы, рака толстой кишки и рака простаты
Профилактика
Мужское бесплодие не всегда можно предотвратить.Однако вы можете попытаться избежать некоторых известных причин мужского бесплодия. Например:
- Не курите.
- Ограничьте употребление алкоголя или воздержитесь от него.
- Держитесь подальше от запрещенных наркотиков.
- Поддерживайте здоровый вес.
- Не делайте вазэктомию.
- Избегайте вещей, которые приводят к продолжительному нагреванию яичек.
- Снижение стресса.
- Избегайте воздействия пестицидов, тяжелых металлов и других токсинов.
Наша заботливая команда экспертов Mayo Clinic поможет вам решить проблемы со здоровьем.Посетите Mayo Clinic Men’s Health, чтобы начать.
Начать процессКак проверить фертильность у мужчин
Если вы парень, а ваш партнер не беременеет — даже если вы оба этого хотите — обратитесь к врачу. Существует множество тестов, которые вы можете пройти, чтобы определить, бесплодны ли вы, и узнать, какое лечение вы можете получить.
Пройдите обследование
Начните с посещения врача уролога. Вам проведут медицинский осмотр и зададут вопросы о вашем образе жизни и истории болезни, например:
- Проведенные вами операции
- Лекарства, которые вы принимаете
- Ваши привычки к упражнениям
- Курите ли вы или принимаете легкие наркотики
Они также могут откровенно обсудить с вами вашу сексуальную жизнь, включая любые проблемы, которые у вас были, или были ли у вас или когда-либо были ЗППП (заболевания, передающиеся половым путем).Вероятно, вас попросят сдать образец спермы для анализа.
Выяснить причину бесплодия может быть непросто. У специалистов по мужскому бесплодию есть разные способы сделать это, но вот некоторые из тестов, которые вы можете ожидать:
Анализ спермы и спермы
Обученный эксперт проверяет количество ваших сперматозоидов, их форму, движение и другие характеристики. В целом, если у вас больше сперматозоидов нормальной формы, это означает, что у вас более высокая фертильность. Но есть много исключений.Многие парни с низким количеством сперматозоидов или ненормальным семяизвержением все еще плодовиты. И около 15% бесплодных мужчин имеют нормальную сперму и много нормальной спермы.
Если первый анализ спермы нормален, ваш врач может назначить второй анализ для подтверждения результатов. Два нормальных теста обычно означают, что у вас нет серьезных проблем с бесплодием. Если что-то в результатах выглядит необычно, ваш врач может назначить дополнительные анализы, чтобы выявить проблему.
Если у вас вообще нет спермы или сперматозоидов, это может быть из-за закупорки «водопровода», которую можно исправить хирургическим путем.
Физический осмотр
Может обнаружить варикоцеле — аномальные образования вен над яичком. Вы можете исправить это хирургическим путем.
Оценка гормонов
Тестостерон и другие гормоны контролируют образование сперматозоидов. Однако имейте в виду, что гормоны не являются основной проблемой примерно для 97% бесплодных мужчин. Эксперты расходятся во мнениях относительно того, насколько тщательно следует искать гормональные причины бесплодия.
Генетическое тестирование
Может выявить конкретные препятствия на пути к фертильности и проблемы со спермой.Эксперты расходятся во мнениях относительно того, когда следует проводить генетические тесты.
Антиспермальные антитела
Некоторые мужчины вырабатывают аномальные антитела, которые атакуют сперматозоиды на пути к яйцеклетке, что не дает вашему партнеру забеременеть.
Для других парней создание спермы — не проблема: это получение спермы туда, куда им нужно. У мужчин с этими состояниями в яичках нормальная сперма, но сперматозоиды в сперме либо отсутствуют, либо их мало, либо ненормальные.
Существует несколько причин, по которым у вас может быть мало сперматозоидов, даже если ваше тело вырабатывает их достаточно:
Ретроградная эякуляция .В этом состоянии ваша сперма извергается назад в мочевой пузырь. Обычно это вызвано более ранней операцией.
Продолжение
Отсутствует основной трубопровод спермы (семявыносящий проток , ) . Это генетическая проблема. Некоторые мужчины рождаются без основного трубопровода для спермы.
Препятствие. Между яичками и половым членом может быть закупорка.
Антиспермальные антитела. Как уже упоминалось, они атакуют вашу сперму на пути к яйцеклетке.
« Идиопатическое» бесплодие. Это причудливый способ сказать, что врач не может определить причину аномального или низкого количества сперматозоидов.
Не сомневайтесь, сдавайте анализы для проверки фертильности. Когда вы и ваш партнер сделаете это, это поможет вам понять, что происходит, и позволит узнать о лечении.
Наркотики и мужская фертильность
Как лекарства могут влиять на мужское бесплодие?
Некоторые наркотики — легальные и незаконные — могут отрицательно влиять на мужскую фертильность (способность мужчины стать отцом ребенка).Если вы хотите стать отцом ребенка, обязательно поговорите со своим врачом о любых принимаемых вами лекарствах и их потенциальных побочных эффектах, связанных с фертильностью. Будьте особенно осторожны с добавками для мужской фертильности, не одобренными FDA. Они могут широко рекламироваться как усилители фертильности, но они не прошли научной оценки и могут причинить вред.
Если у вас возникли проблемы с отцовством ребенка, вам следует пройти полный анамнез и пройти медосмотр. Если вы испытываете неожиданный побочный эффект от лекарства, возможно, вам нужно попробовать другое.
Какие лекарства могут повлиять на мужскую фертильность?
- Тестостерон : Замещение тестостерона (также называемого дополнительным тестостероном) оказывает сильное отрицательное влияние на выработку спермы. Когда вы принимаете тестостерон, гормональные сигналы, которые говорят вашим яичкам вырабатывать тестостерон и производить сперму, блокируются. Тогда ваша естественная выработка тестостерона прекращается. Это приводит к резкому падению уровня тестостерона в яичках — слишком низкому, чтобы поддерживать сильное производство спермы.Наиболее вероятными исходами являются очень низкая концентрация сперматозоидов или полное отсутствие сперматозоидов в семенной жидкости.
У большинства мужчин этот эффект можно обратить вспять. Однако для нормализации выработки спермы может потребоваться от шести до 12 месяцев или более. В общем, мужчинам, пытающимся вызвать беременность, не следует принимать какие-либо формы тестостерона.
- Анаболические стероиды : Анаболические стероиды (также называемые анаболико-андрогенными стероидами) — это препараты, используемые для наращивания мышечной массы и / или уменьшения жировых отложений.Тестостерон — анаболический стероид. Использование этих препаратов возрастает среди спортсменов, не участвующих в соревнованиях, и спортсменов, не занимающихся спортом.
К сожалению, пищевые добавки для фитнеса и наращивания мышц из менее авторитетных источников могут содержать анаболические стероиды. Анаболические стероиды вредят мужской фертильности так же, как тестостерон: вмешиваясь в гормональные сигналы, необходимые для производства спермы. То, какой ущерб будет нанесен, зависит от лекарств, дозы и того, как долго мужчина их принимает.У большинства мужчин выработка спермы восстанавливается через 3–12 месяцев после прекращения приема препарата.
Из-за сильного негативного воздействия анаболических стероидов на мужскую фертильность и других проблем со здоровьем, связанных с этими веществами, мужчинам не следует использовать эти препараты.
- Алкоголь : Употребление алкоголя от слабого до умеренного не влияет на мужскую фертильность. Однако употребление большого количества алкоголя (более 10-14 порций в неделю) может снизить выработку тестостерона, увеличить скорость выведения тестостерона из кровотока и повысить уровень эстрогена у мужчин.Все это может вызвать снижение уровня тестостерона, что может повредить выработке спермы.
Мужчинам, которые регулярно выпивают более 10-14 алкогольных напитков в неделю, следует подумать о том, чтобы пить меньше.
- Табак : Употребление табака в целом и курение в частности связано с серьезными заболеваниями. Младенцы в семьях с курящими людьми гораздо чаще страдают серьезными респираторными заболеваниями, такими как тяжелая астма, пневмония и повторные ушные инфекции.Синдром внезапной детской смерти (СВДС) также был связан с курильщиками в семье. Курение также оказывает негативное влияние на выработку спермы и движение сперматозоидов.
И, наконец, дети чаще курят, если их родители курят. Вся семья может получить выгоду, если один из членов семьи бросит курить. По этим причинам парам, которые пытаются зачать ребенка, следует бросить курить.
- Марихуана : ТГК, активный ингредиент марихуаны, может снижать выработку спермы и ослаблять половое влечение, препятствуя выработке тестостерона.ТГК также может оказывать прямое вредное воздействие на движение сперматозоидов. Марихуана также может содержать тяжелые металлы (например, свинец) для увеличения веса или наркотики, вызывающие привыкание, например, кокаин.
Из-за негативного воздействия марихуаны на мужскую фертильность парам, планирующим беременность, следует прекратить употребление марихуаны.
- Опиаты (наркотики) : Опиаты включают как лекарства, отпускаемые по рецепту (для лечения боли и зависимости), так и запрещенные уличные наркотики.Длительное употребление опиатов может нарушить сигналы, контролирующие выработку тестостерона, что может вызвать низкий уровень тестостерона и снизить количество и качество сперматозоидов. Степень воздействия зависит от того, что это за опиаты, доза и как долго они использовались.
Мужчинам, принимающим опиаты для лечения зависимости, следует обсудить со своим консультантом по наркозависимости влияние их лекарств на фертильность, поскольку одни методы лечения менее вредны, чем другие.
Нет доказательств того, что кратковременное употребление опиатов отрицательно влияет на мужскую фертильность.Если вы находитесь на коротком курсе опиатов, например, для снятия боли после операции или перелома кости, принимайте эти лекарства в соответствии с инструкциями. Если вы принимаете опиаты в течение недель или месяцев, поговорите со своим врачом о том, как сократить употребление опиатов. Рекреационное (незаконное) употребление любых опиатов категорически не рекомендуется.
- Ингибиторы 5-альфа-редуктазы (финастерид (Propecia®) и дутастерид (Avodart®) : Эти лекарства используются для лечения увеличения простаты и выпадения волос.Воздействие этих лекарств мягкое и прекратится после прекращения приема лекарств. У мужчин, которые используют эти препараты для лечения увеличения простаты, уменьшается объем спермы и общее количество сперматозоидов в сперме, что может затруднить наступление беременности.
Если вы примете это лекарство от выпадения волос, оно не вызовет серьезных изменений в количестве сперматозоидов. Однако до 5% мужчин, принимающих это лекарство по любой причине, будут иметь снижение количества сперматозоидов.Вам следует прекратить прием этих лекарств, если у вас возникли проблемы с зачатием. Эти лекарства также могут вызвать снижение полового влечения, которое в большинстве случаев должно вернуться к норме после прекращения приема лекарств.
- Альфа-блокаторы (силодозин (Rapaflo®), тамсулозин (Flomax®), альфузозин (Uroxatral®), теразозин (Hytrin®), доксазозин (Cardura®) : Альфа-блокаторы используются для лечения симптомов мочеиспускания, вызванных увеличением простаты). Эти лекарства влияют на мужскую фертильность по-разному, в зависимости от того, как действует каждое лекарство.Силодозин и тамсулозин могут вызывать резкое уменьшение объема эякуляции или могут полностью подавлять эякуляцию.
Если вы принимаете альфа-адреноблокаторы или у вас есть симптомы мочеиспускания, вам следует обратиться к урологу, чтобы обсудить возможное влияние альфа-адреноблокаторов на фертильность и варианты лечения симптомов мочеиспускания.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) : Эти лекарства обычно назначаются в США для лечения депрессии и тревоги.Эти лекарства могут вызывать сексуальную дисфункцию, особенно увеличивать время до эякуляции.
Мужчины, принимающие СИОЗС и испытывающие проблемы с отцовством, должны обратиться к урологу для анализа спермы и обсудить со своим психиатром другие лекарства.
- Кетоконазол : Этот препарат используется для лечения грибковых инфекций. Обычно его наносят на кожу в виде крема, мази или пудры. Нет никаких доказательств того, что нанесение кетоконазола на кожу вредит мужской фертильности.Когда он принимается в виде таблеток, кетоконазол вредит выработке тестостерона и снижает выработку сперматозоидов.
- Химиотерапия : Все химиотерапевтические препараты, используемые для лечения рака, подавляют выработку спермы. В зависимости от типа химиотерапии и продолжительности лечения у мужчин может возобновиться выработка спермы в течение двух лет. У многих мужчин производство спермы никогда не возобновляется, и мужчина становится бесплодным. Если вы собираетесь пройти химиотерапию, поговорите со своим врачом о замораживании спермы перед началом химиотерапии.
- Другие лекарства : Следующие лекарства могут вызывать проблемы с мужской фертильностью: некоторые антибиотики, спиронолактон, циметидин, нифедипин, сульфасалазин и колхицин. Если у вас возникли проблемы с беременностью и вы принимаете эти лекарства, поговорите со своим врачом и обратитесь к урологу для анализа спермы.
Оценка мужской фертильности — Оценка мужской фертильности
Комплексная оценка мужской фертильности — Мужская клиника при Калифорнийском университете в Лос-Анджелесе
Оценка мужской фертильности
По оценкам, до одной трети всех осложнений фертильности, с которыми сталкиваются супружеские пары, связано с мужским фактором.Простой способ классифицировать мужские барьеры фертильности — разделить проблемы на обструктивные и необструктивные. Обструктивные проблемы указывают на закупорку мужских половых путей от яичка до уретры. Большинство препятствий можно исправить хирургическим путем. Необструктивные проблемы указывают на нарушение производства спермы.
Мужская клиника UCLA оценивает мужскую фертильность с помощью
- Полная история болезни
- медицинский осмотр
- анализ спермы
- кровь
- УЗИ и рентгенологическое обследование, только при необходимости.
Анализ спермы ищет:
- Азооспермия, при которой сперматозоиды не образуются или сперматозоиды не появляются в семенной жидкости.
- Олигоспермия, при которой производится мало сперматозоидов.
- Проблемы с подвижностью сперматозоидов, снижающие вероятность оплодотворения яйцеклетки.
- Проблемы с формой и строением (морфологией) сперматозоидов.
Обычно требуется два нормальных анализа спермы, чтобы исключить серьезные проблемы с бесплодием.
Гормональный дисбаланс у мужчин также может влиять на мужскую фертильность.Тестостерон имеет решающее значение для улучшения функции и производства сперматозоидов. Таким образом, низкий уровень тестостерона может негативно повлиять на выработку спермы и быть признаком общего плохого состояния здоровья.
Объяснение мужского бесплодия
7 июня 2017 г.
Доктор Джесси Миллс — Доктор Джесси Миллс, клинический профессор урологии и директор мужской клиники Калифорнийского университета в Лос-Анджелесе, рассказал о мужском бесплодии 7 июня в Huffington Post «IVFML: A Podcast About» Бесплодие », мини-сериал, в котором старший редактор Анна Альмендрала и ее муж Саймон Ганц обсуждают бесплодие, выкидыш и ЭКО, рассказывая историю своего пути к отцовству.Миллс фигурирует в эпизоде 4: The Blame Game.
Что вызывает мужское бесплодие?
Китайский медицинский журнал |
Мужское бесплодие: факторы образа жизни и холистические, дополнительные и альтернативные методы лечения. |
- Заболевания, передающиеся половым путем или другие инфекции.
- Закупорки, врожденные дефекты или физические повреждения. Некоторые мужчины на самом деле рождаются с закупоркой частей репродуктивного тракта или другими аномалиями, которые препятствуют попаданию сперматозоидов в сперму. Физическая травма яичек, простаты и уретры также может привести к проблемам с фертильностью.
- Ретроградная эякуляция, заболевание, при котором сперма не выходит из полового члена во время эякуляции, а попадает в мочевой пузырь. Это может быть вызвано диабетом, приемом некоторых лекарств и операцией на мочевом пузыре, простате или уретре.
- Генетические болезни. Нарушения нормальной мужской хромосомной структуры, включая делеции генов в Y-хромосоме, генетические аномалии гипофиза и мутации гена кистозного фиброза, могут способствовать возникновению проблем с мужской фертильностью и могут быть оценены в мужской клинике Калифорнийского университета в Лос-Анджелесе.
- Аутоиммунные заболевания, при которых иммунная система мужчины ошибочно нацеливается на сперматозоиды и повреждает их.
- Гормональные проблемы. Определенные гормональные дисбалансы, например, происходящие в гипофизе и щитовидной железе, могут вызвать бесплодие.
- Эректильная дисфункция и преждевременное семяизвержение. Узнайте больше о вариантах лечения эректильной дисфункции в мужской клинике Калифорнийского университета в Лос-Анджелесе. (ссылка после добавления этого контента)
- Варикоцеле. Венозный кровоток из яичка возвращается через ряд вен, которые в конечном итоге возвращаются к сердцу. Когда эти вены увеличиваются, обычно в результате тяжелых упражнений, длительного пребывания на ногах или просто из-за высокого роста, клапаны, которые обычно толкают кровь вверх против силы тяжести и обратно к сердцу, перестают нормально функционировать, и кровь скапливается вокруг яичек. .Яички и сперма должны быть на 2 градуса по Фаренгейту холоднее, чем остальная часть тела. Если яички постоянно окружены теплом от этих варикозных вен, их функция нарушается.
- Жара, алкоголь, наркотики, еда и стресс, а также воздействие токсинов окружающей среды также влияют на фертильность мужчины.
Если после нерегулярного анализа спермы вам поставили диагноз бесплодия, ваш врач из Калифорнийского университета сначала обсудит возможные изменения образа жизни, которые могут повысить ваши шансы на зачатие.Снижение веса, богатая белком диета с низким содержанием сахара, много фруктов и овощей и разумная программа упражнений — все это хорошие способы для мужчины улучшить свою фертильность. Врач мужской клиники UCLA может посоветовать вам, как добиться успеха в изменении образа жизни.
Если у мужчины нарушены репродуктивные гормоны, он может быть кандидатом на гормональную терапию, которая может улучшить шансы на фертильность и часто улучшить общее состояние здоровья.
Если у мужчины необструктивная азооспермия, у него все еще может оставаться сперма в очень небольшом количестве в яичке.Следовательно, он может быть кандидатом на микрохирургическое извлечение сперматозоидов из яичек (Micro-TESE). (ссылка после добавления этого контента) Это высокотехнологичная процедура, которую выполняют лишь несколько микрохирургов на национальном уровне. В мужской клинике Калифорнийского университета в Лос-Анджелесе наши врачи обладают высокой квалификацией в этой процедуре и могут максимально увеличить шансы на успешный забор спермы и беременность.
Запись на прием
Урологи, сертифицированные Советом, работают в мужской клинике UCLA, и вы можете быть уверены, что опытный врач проведет ваше обследование в непринужденной и комфортной обстановке.Чтобы получить дополнительную информацию и записаться на прием, позвоните по номеру UCLA Urology Appointment line по телефону (310) 794-7700 .
Бесплодие у мужчин — Better Health Channel
Новая жизнь начинается, когда яйцеклетка женщины оплодотворяется спермой мужчины. В эякуляте должно присутствовать около 20 миллионов сперматозоидов на миллилитр (мл), обладающих достаточной подвижностью и силой, чтобы проплыть путь к фаллопиевой трубе, где обычно происходит зачатие.
Вероятность зачатия у молодой фертильной пары в результате полового акта примерно во время овуляции составляет примерно один к пяти каждый месяц.Супруги не подозревают о проблемах с фертильностью, пока они не попытаются забеременеть в течение одного года.
Примерно 15 процентов пар испытывают трудности с фертильностью. В большинстве случаев паре могут помочь вспомогательные репродуктивные технологии (ВРТ).
Около 30 процентов проблем с фертильностью в супружеских парах происходят от женщины. Еще 30 процентов происходят от мужчины, а 30 процентов — от обоих партнеров. Причины бесплодия не обнаруживаются примерно в одной из 10 супружеских пар.Это называется «необъяснимым» или «идиопатическим» бесплодием.
Факторы образа жизни также влияют на фертильность. Узнайте больше о весе и репродуктивных результатах, а также о влиянии кофеина, алкоголя и курения на репродуктивные результаты на веб-сайте Your Fertility.
Причины мужского бесплодия
Основными причинами мужского бесплодия являются:
- Препятствия для прохождения сперматозоидов
- Проблемы со спермой (например, низкое количество сперматозоидов)
- Функциональные проблемы (например, импотенция)
- Гормональные проблемы.
Препятствия, вызывающие бесплодие у мужчин
Сперма вырабатывается в яичках, затем они проводят от двух до десяти дней, проходя через серию небольших трубок, называемых придатками яичка, где они созревают и выходят в более крупную трубку, называемую семявыносящим протоком. Семявыносящий проток выводит сперму в семявыбрасывающий проток, где она смешивается с семенной жидкостью семенных пузырьков и предстательной железы.
Во время эякуляции мышечные сокращения выталкивают сперму в уретру и из полового члена.Закупорка или отсутствие трубок (включая семявыносящие протоки) являются причиной примерно одного из трех случаев мужского бесплодия. Закупорка или отсутствие трубок может быть следствием вазэктомии или травмы.
Проблемы со спермой, вызывающие бесплодие у мужчин
Считается, что проблемы с количеством или качеством сперматозоидов вызваны генетическими факторами. У некоторых мужчин с проблемами со спермой могут отсутствовать крошечные фрагменты мужской хромосомы. Это может вызвать:
- Отсутствие сперматозоидов (азооспермия) — сперма не содержит сперматозоидов.Это может быть вызвано закупоркой трубок или недостаточностью яичек.
- Низкое количество сперматозоидов (олигоспермия) — в эякуляте недостаточно сперматозоидов для зачатия.
- Неправильная форма — здоровый сперматозоид имеет форму обтекаемого головастика. У сперматозоидов неправильной формы могут быть проблемы с проникновением через поверхность яйцеклетки женщины.
- Плохая подвижность — у здоровых сперматозоидов есть хвост, который помогает им плавать через репродуктивную систему женщины. Сперма с плохой подвижностью может плавать слабо или совсем не плавать.
Функциональные проблемы, вызывающие бесплодие у мужчин
Функциональные проблемы, которые могут вызывать мужское бесплодие или способствовать ему, включают:
- Импотенция — неспособность получить или поддерживать эрекцию, достаточную для полового акта
- Проблемы с эякуляцией — ретроградные (когда сперма попадает в мочевой пузырь вместо выхода через половой член) и преждевременной эякуляции
- Проблемы с яичками — вызванные травмой, инфекцией или химиотерапией
- Простатэктомия — побочные эффекты хирургического удаления предстательной железы, включая бесплодие, импотенцию и недержание мочи
- Определенные расстройства — рассеянный склероз, диабет и другие расстройства могут вызывать трудности с эрекцией и эякуляцией.
- Антитела — иммунная система мужчины вырабатывает антитела, которые препятствуют активности сперматозоидов, например, снижают способность сперматозоидов захватывать яйцеклетку его партнера.
Гормональные проблемы, вызывающие бесплодие у мужчин
Уровни мужских половых гормонов регулируются рядом желез и их гормонов. Гипофиз в головном мозге влияет на выработку гормонов в яичках под контролем гипоталамуса. Относительно редкой причиной мужского бесплодия является неспособность вырабатывать достаточное количество гормона гонадотропина.
Диагностика мужского бесплодия
Для расследования подозрения на бесплодие необходимы анализы как для мужчины, так и для его партнера.Диагностика мужского бесплодия может включать:
- Физикальное обследование — включая историю болезни
- Анализ спермы — образец спермы мужчины исследуется в лаборатории и проверяется на отклонения и наличие антител
- Анализы крови — для оценки уровня гормонов
- Биопсия яичка — тонкая игла и микроскоп используются для проверки сети трубок в яичках на предмет наличия в них сперматозоидов.
- Ультразвуковое сканирование — для получения снимков репродуктивных органов, таких как предстательная железа.
Профилактика мужского бесплодия
Чтобы улучшить фертильность, избегайте:
- Курение сигарет
- Алкоголь
- Заболевания, передающиеся половым путем
- Тепловой стресс от облегающего нижнего белья
- Анаболические стероиды (принимаются для бодибилдинга) или в спортивных целях).
Лечение мужского бесплодия
Никакое лечение не может улучшить качество мужской спермы. Однако различные методы могут увеличить вероятность зачатия с использованием спермы существующего качества.
Многие мужчины имеют достаточно спермы для оплодотворения яйцеклеток своего партнера в пробирке, даже если они не могут сделать это во время полового акта. В большинстве случаев паре могут помочь вспомогательные репродуктивные технологии (ВРТ).
Репродуктивные технологии, доступные для бесплодных мужчин, включают:
- Хирургия
- Гормональная терапия
- Искусственное оплодотворение
- Экстракорпоральное оплодотворение (ЭКО)
- Внутрицитоплазматическая инъекция сперматозоидов (ИКСИ).
Хирургия мужского бесплодия
Вздутие вен внутри яичек (варикоцеле) может ухудшить фертильность. Это состояние можно лечить хирургическим путем.
Трубки в мужской репродуктивной системе, по которым транспортируется сперма, могут быть заблокированы, возможно, в результате травмы или вазэктомии. В некоторых случаях закупорку можно удалить хирургическим путем и отремонтировать трубки.
Если операция не сработает, мужчине может быть назначена другая хирургическая процедура, называемая чрескожной аспирацией сперматозоидов из придатка яичка (PESA).Под местной анестезией в придаток яичка вводится тонкая игла. Сперму удаляют и либо сразу используют для ЭКО, либо замораживают для последующего использования.
Гормональная терапия мужского бесплодия
Гипофиз в головном мозге вырабатывает гормоны, называемые гонадотропинами, которые стимулируют яички производить сперму. В небольшом количестве случаев мужское бесплодие вызвано недостаточным уровнем этих гонадотропинов. Прием этих гормонов в качестве лекарств может повысить выработку спермы.
Искусственное оплодотворение при мужском бесплодии
Сперма мужчины собирается, промывается и концентрируется, а затем вводится в матку его партнерши через шейку матки.
Этот вариант может быть выбран, если:
- Концентрация сперматозоидов в мужской сперме низкая
- Мужчина имеет функциональные проблемы, такие как импотенция
- Семенная жидкость мужчины содержит антитела против его сперматозоидов
- Цервикальная слизь женщины ненормально и мешает транспорту сперматозоидов.
Экстракорпоральное оплодотворение (ЭКО) при мужском бесплодии
Экстракорпоральное оплодотворение (ЭКО) — это зачатие вне человеческого тела. У мужчины собирают сперму и помещают в специальный инкубатор. Женщине проводят индукцию овуляции (гормональную стимуляцию яичников) и собирают яйцеклетки. Это делается через влагалище под контролем УЗИ.
Собранные яйцеклетки смешиваются со спермой и помещаются в специальный инкубатор. Оплодотворенные яйца развиваются в эмбрионы, которые затем имплантируются в матку женщины через тонкую трубку, вводимую через шейку матки, снова под контролем ультразвука.
Внутрицитоплазматическая инъекция сперматозоидов (ИКСИ) при мужском бесплодии
Иногда сперма содержит слишком мало (или слишком мало структурно нормальных) сперматозоидов, чтобы сделать оплодотворение возможным посредством ЭКО. В этих случаях может использоваться интрацитоплазматическая инъекция сперматозоидов (ИКСИ).
Яйцеклетки удаляются из яичников женщины, и в каждую вводится один сперматозоид. Оплодотворенные яйца развиваются в эмбрионы, которые в нужное время переносятся в матку.
Где получить помощь
- Ваш врач
- Клиника репродуктивной медицины
- Клиника планирования семьи
- Государственная больница
Увеличение мужской фертильности | New England Fertility in CT
Примерно одна пара из пяти будет иметь проблемы с зачатием.В США это означает, что в настоящее время бесплодие страдают более 6 миллионов пар. Среди пар, которым не удается забеременеть, проблема возникает исключительно из-за женского бесплодия примерно в 40% случаев и из-за мужского бесплодия примерно в 40% случаев. В оставшихся 20% случаев могут возникнуть проблемы с обоими партнерами, которые способствуют бесплодию.
Строго говоря, бесплодие определяется как невозможность зачать ребенка после целого года незащищенного полового акта.В этот момент парам следует обратиться за профессиональной помощью. И хотя поддержка врача по лечению бесплодия может иметь решающее значение, есть также шаги, которые вы можете предпринять самостоятельно, чтобы повысить шансы на зачатие.
Каковы причины мужского бесплодия?
Если анализ спермы отклоняется от нормы, оценка уролога может выявить источник проблемы. Возможные причины включают:
Варикоцеле
Варикоцеле — это состояние, при котором вены, окружающие яичко, набухают и расширяются.Это довольно распространенное заболевание, которым страдает каждый седьмой мужчина. У мужчин с варикоцеле вероятность иметь ненормальное количество сперматозоидов составляет около 50%. Лечение варикоцеле, которое обычно проводится с помощью небольшой хирургической процедуры, часто помогает решить проблему.
Инфекция
Инфекции предстательной железы или придатка яичка (протока за яичком) могут серьезно повлиять на фертильность мужчины. Такая инфекция обычно диагностируется по обнаружению большого количества лейкоцитов в сперме.При подозрении на инфекцию уролог может запросить посев спермы и порекомендовать лечение антибиотиками.
Гормональные проблемы
Производство спермы находится под контролем специальных гормонов, которые поступают как из гипофиза (ФСГ, ЛГ), так и из яичка (тестостерон). Если уровень этих гормонов в крови ненормален, производство спермы может быть очень низким или даже полностью отсутствовать. Этот тип проблемы диагностируется с помощью простых анализов крови и слюны и, если он присутствует, может быть исправлен с помощью лекарств.
Генетические аномалии
Теперь мы понимаем, что многие случаи мужского бесплодия вызваны генетическими аномалиями. К ним относятся случаи, когда целые хромосомы сломаны или деформированы, когда либо отсутствует вся хромосома, либо присутствует лишняя, или когда отдельные гены на Y-хромосоме повреждены.
Другой тип генетической проблемы известен как фрагментация ДНК сперматозоидов. В этом состоянии нити ДНК, содержащие генетическую информацию в головке сперматозоида, заполнены множеством разрывов и разрывов.Считается, что во многих случаях это связано с окислительным стрессом.
Окислительный стресс
Недавние научные данные показали, что состояние, известное как окислительный стресс, на самом деле может быть общим фактором некоторых причин мужского и женского бесплодия. Окислительный стресс вызывается присутствием в сперме определенных молекул, известных как реактивный кислород. Эти молекулы, также известные как оксиданты, могут повредить мембрану сперматозоидов и ДНК. Окислители обычно контролируются наличием антиоксидантов в сперме.
Когда количество окислителей в сперме превышает количество антиоксидантов, мы говорим, что присутствует окислительный стресс. Окислительный стресс снижает фертильность. Некоторые исследования показали, что окислительный стресс может присутствовать даже тогда, когда стандартный анализ спермы кажется нормальным.
Блокировка потока сперматозоидов
Сперма вырабатывается в яичках, а затем перемещается в придаток яичка, небольшой проток позади яичка, где они становятся полностью зрелыми. Через несколько дней в придатке яичка сперма поднимается по трубке, называемой семявыносящим протоком, по направлению к семявыбрасывающему протоку.Есть несколько условий, которые могут привести к закупорке пути от яичка до семяизвержения. Такая блокировка может привести к чрезвычайно низкому количеству сперматозоидов или даже вызвать состояние, известное как азооспермия, при котором в эякуляте нет сперматозоидов. Иногда засор можно устранить. А если устранить закупорку невозможно, беременность должна быть достигнута с помощью ЭКО.
Лекарства и побочные эффекты лечения
Некоторые лекарства или лечебные процедуры могут влиять на выработку спермы.Лучевая терапия рака может нарушить функцию яичек. Многие химиотерапевтические препараты будут иметь постоянный эффект на производство. Некоторые лекарства, такие как заместительная терапия тестостероном, могут иметь временный эффект, который должен исчезнуть после прекращения приема лекарств.
При изучении истории болезни уролог спросит о принимаемых лекарствах или заболеваниях, имевших место в прошлом.
УЛУЧШЕНИЕ МУЖСКОЙ ФОТОПОДРОБНОСТИ С ПОМОЩЬЮ ИЗМЕНЕНИЙ В ДИЕТЕ И ОБРАЗЕ ЖИЗНИ
Независимо от того, в норме ли ваш анализ спермы, есть веские доказательства того, что диета и образ жизни могут иметь большое влияние на фертильность мужчины.
Курение
Несколько исследований связали курение сигарет со снижением количества, подвижности и морфологии сперматозоидов. Курение также увеличивает уровень окислительного стресса в сперме и может привести к повреждению ДНК сперматозоидов и генетически ненормальным сперматозоидам. Если вы безуспешно пытались бросить курить, обратитесь за помощью к семейному врачу.
Алкоголь и наркотики
Было доказано, что чрезмерное употребление алкоголя ухудшает нормальную сперму. Доказательства относительно умеренного употребления алкоголя менее очевидны, но большинство экспертов сходятся во мнении, что лучше избегать более одного напитка в день.
Сексуальная активность
Вероятность того, что женщина забеременеет, намного выше, если у вас будет половой акт в течение трех дней, непосредственно предшествующих овуляции включительно. Некоторые специалисты называют эти три дня «плодородным окном». Вы можете определить, когда у женщины происходит овуляция, с помощью графиков базальной температуры или с помощью набора для прогнозирования овуляции, отпускаемого без рецепта.
Частота половых контактов во время фертильного окна обычно не имеет значения. Хотя более ранние исследования, казалось, показали, что несколько дней воздержания могут увеличить количество сперматозоидов, более свежие результаты показывают, что более частые половые акты на самом деле могут быть лучше.
Избегайте использования любых искусственных лубрикантов, которые могут быть токсичными для сперматозоидов.
Избегайте чрезмерного нагрева
Хорошо известно, что яички должны быть холоднее, чем остальная часть тела, чтобы производство спермы было наилучшим. Считается, что вредное влияние варикоцеле на выработку спермы является результатом дополнительного нагрева области, вызванного расширенными венами. Хотя нет никаких научных доказательств, подтверждающих утверждение о том, что боксерские шорты лучше, чем шорты Jockey, важно избегать других источников теплового воздействия на яички, таких как горячие ванны, портативные компьютеры, высокотемпературная рабочая зона или продолжительное время. ванны.
Правильная диета
Здоровая диета, богатая фруктами, овощами и цельнозерновыми продуктами, может быть полезна для функции спермы и мужской фертильности. Также важно пить достаточно воды, чтобы оставаться хорошо гидратированным.
Физические упражнения
Умеренные упражнения могут быть полезны. Старайтесь заниматься умеренной физической активностью не менее 30 минут большую часть дней в неделю.
Кофеин
Постарайтесь ограничить количество кофе или других напитков, содержащих кофеин, одной порцией в день.
Опасности для окружающей среды
Если ваша работа или хобби сопряжены с опасностями окружающей среды, такими как пестициды, растворители, органические пары или радиационное облучение, вы можете неосознанно влиять на свою фертильность, нарушая выработку спермы.
Вредные пищевые добавки
Пищевые добавки, содержащие гормоноподобные вещества, такие как DHEA или «андро», могут фактически снизить фертильность, остановив производство спермы. Если вы принимаете какие-либо из этих видов добавок или других продуктов, предназначенных для наращивания мышечной массы, вероятно, лучше немедленно прекратить.
ПОЛЬЗОВАТЕЛЬСКИЕ ПИЩЕВЫЕ ДОБАВКИ
Существуют серьезные научные данные, позволяющие предположить, что определенные пищевые добавки могут помочь улучшить мужскую фертильность. Недавний Кокрановский обзор показал, что антиоксиданты увеличивают частоту беременностей и рождаемости, а также улучшают подвижность сперматозоидов у субфертильных мужчин.
Витамин C и витамин E
Витамины C и E являются важными антиоксидантами, которые защищают клетки организма от повреждений, вызванных окислительным стрессом и свободными радикалами.Витамин С является одним из самых распространенных антиоксидантов в сперме фертильных мужчин и способствует поддержанию здоровья спермы, защищая ДНК сперматозоидов от повреждения свободными радикалами.
Витамин Е — жирорастворимый витамин, который помогает защитить мембрану сперматозоидов от повреждений. Исследования показывают, что витамин E улучшает подвижность (движение) сперматозоидов. Витамин C восстанавливает витамин E; таким образом, эти витамины могут работать вместе для улучшения функции сперматозоидов. Было показано, что витамин С увеличивает количество, подвижность и морфологию сперматозоидов.У мужчин с низким уровнем оплодотворения, которые принимали добавки витамина Е в течение трех месяцев, наблюдалось значительное улучшение показателя оплодотворения. Добавление витамина E к бесплодию у мужчин привело к увеличению количества беременностей.
Витамин D
Витамин D выполняет несколько важных функций в организме, включая регулирование иммунной системы, улучшение мышечной функции и, возможно, защиту от различных заболеваний. Витамин D важен для мужской репродуктивной функции и статуса андрогенов (тестостерона).В недавнем исследовании у мужчин с нормальным уровнем витамина D подвижность сперматозоидов была лучше, чем у мужчин с дефицитом витамина D.
Селен
Селен — микроэлемент, который действует как антиоксидант. Было показано, что добавки селена увеличивают подвижность сперматозоидов, а комбинация селена и витамина Е снижает повреждение от свободных радикалов и улучшает подвижность сперматозоидов у бесплодных мужчин.
Ликопин
Ликопин — мощный антиоксидант и каротиноид (растительный пигмент), которого много в томатах.Этот фитонутриент содержится в больших количествах в семенниках, и исследования показали, что добавление ликопина улучшает параметры спермы у бесплодных мужчин.
L-карнитин
L-карнитин — производное аминокислоты, вырабатываемое организмом и предназначенное для транспортировки жира, чтобы его можно было расщепить для получения энергии. L-карнитин также обладает антиоксидантными свойствами. Основное преимущество L-карнитина заключается в обеспечении энергией сперматозоидов и, следовательно, в повышении подвижности сперматозоидов.
Цинк
Цинк — важный торговый минерал, который играет роль в образовании сперматозоидов, метаболизме тестостерона и подвижности клеток.Было показано, что добавка цинка увеличивает уровень тестостерона, количество сперматозоидов и подвижность сперматозоидов.
Фолиевая кислота
Фолиевая кислота — это витамин B, необходимый для синтеза ДНК. Низкий уровень фолиевой кислоты был связан с уменьшением количества сперматозоидов и снижением подвижности сперматозоидов. В недавнем исследовании комбинация цинка и фолиевой кислоты приводит к увеличению общего нормального количества сперматозоидов на 75% у мужчин с недостаточной фертильностью.
ВЫБОР ПИЩЕВОЙ ДОБАВКИ
В настоящее время в Интернете и других местах продается ряд комбинированных продуктов, которые, как утверждается, способствуют мужской фертильности.Однако отсутствие государственного надзора за индустрией пищевых добавок вызывает серьезные опасения по поводу чистоты и точности содержания этих продуктов. Лучше выбирать добавку, которая была независимо сертифицирована на точность и чистоту содержания (NSF или USP). В частности, поскольку чрезвычайно сложно стандартизировать состав и чистоту растительных экстрактов, следует с осторожностью рассматривать добавки с любым содержанием трав и, вероятно, полностью избегать их, если они не прошли независимую сертификацию.
ОЦЕНКА МУЖСКОЙ РОДНОСТИ:
Анализ спермы
Пары, испытывающие проблемы с зачатием, часто обращаются за советом к семейному врачу или женскому гинекологу. Обычно в рамках первоначальной оценки этот врач предлагает мужчине пройти анализ спермы.
Сколько требуется образцов?
Существенные колебания качества спермы могут происходить день ото дня или от недели к неделе. По этой причине обычно лучше делать два отдельных образца с интервалом не менее двух недель.
Как следует собирать образцы?
Образцы спермы должны быть получены путем мастурбации, и правильный сбор образца очень важен. Во-первых, вы должны воздерживаться от эякуляции не менее трех дней перед каждой пробы. Во-вторых, обязательно используйте стерильный контейнер для сбора. Это должен предоставить кабинет вашего врача или лаборатория. Наконец, лучше всего обработать образец в лаборатории, чтобы его можно было немедленно протестировать. Если вам необходимо получить образец дома, обязательно доставьте его в лабораторию в течение 30 минут и защитите его от сильной жары или холода.
Что они проверяют?
Три наиболее важных измерения — это количество, подвижность и морфология сперматозоидов. Счетчик просто означает количество присутствующих сперматозоидов. Подвижность означает определение процента видимых активно движущихся сперматозоидов. Морфология определяется как процент сперматозоидов, имеющих нормальную форму. В отдельных лабораториях стандарты каждого из этих измерений немного отличаются.
Что делать, если результаты ненормальные?
Если анализ спермы отклоняется от нормы, мужчину должен осмотреть врач, обычно уролог, который специализируется на мужском бесплодии.Эта оценка должна начинаться с подробного анамнеза и физического обследования, а затем может включать анализ крови, ультразвуковое исследование, генетическое тестирование или специализированный анализ спермы.
Что делать, если результаты нормальные?
Нормальный результат двух анализов спермы обычно означает, что у мужчины нормальный потенциал фертильности. Однако существуют определенные ситуации (см. Раздел «Окислительный стресс»), в которых фертильность мужчины может быть низкой, несмотря на нормальный анализ спермы.
Мужская фертильность — обзор
Введение
Проблемы с мужской фертильностью встречаются у 25–50% бесплодных пар.Это ситуация, которая, хотя и не нова, приобрела важность в последние десятилетия, особенно в развитых странах, где более высокое качество жизни было связано с улучшением здравоохранения в самом широком смысле, что, следовательно, также включает репродуктивное здоровье.
Обнаружены многочисленные патологии, которые могут вызвать мужское бесплодие: генетические, инфекционные, гормональные нарушения, непроходимость семенного протока, варикоцеле и аномальная эякуляция. У значительного числа пациентов мужского пола мы не можем определить точную этиологию бесплодия, и нам не хватает точного диагноза и лечения.Многие из нас, андрологов, которые ежедневно изучают бесплодных пациентов, осведомлены о частоте, с которой мы имеем дело с людьми, у которых нет явных причин бесплодия, и которые обычно появляются на нашей консультации с анализом спермы, показывающим астенотератозооспермию, которая является более или менее тяжелой. или даже нормально.
Задача сперматозоидов — просто транспортировать генетический материал в наилучших возможных условиях к яйцеклетке; Поэтому повреждения этого материала будут источником проблем как для оплодотворения, так и для потомства.Было показано, что повышенный уровень фрагментации ДНК является надежным индикатором мужского бесплодия. Индекс фрагментации ДНК более 30% в значительной степени связан со снижением фертильности [1]. Важно, что у бесплодных пациентов с нормозооспермией может наблюдаться повышенная фрагментация ДНК сперматозоидов; это может быть причиной некоторых случаев бесплодия до сих пор неизвестного происхождения [2].
Ввиду отсутствия явно эффективных методов лечения, направленных на устранение причины бесплодия, медицинские усилия были ориентированы на использование вспомогательных репродуктивных технологий (ВРТ).Прогресс в лабораторных методах позволил оплодотворять яйцеклетки спермой низкого качества и даже напрямую получать сперму из яичек. АРТ позволила добиться беременностей у пациенток с тяжелыми аномалиями сперматозоидов, но во многих случаях не влияла на причину бесплодия. ВРТ облегчает оплодотворение яйцеклетки, но имейте в виду, что, когда мы активно оплодотворяем с помощью интрацитоплазматической микроинъекции семенной жидкости (ИКСИ), мы не можем гарантировать надлежащий наследственный генетический эмбрион. Некоторые авторы показали результаты более высокой частоты аномалий у детей, зачатых с помощью этого метода.Hansen et al. обнаружили, что частота врожденных дефектов у детей, зачатых in vitro, оплодотворения (ЭКО) / ИКСИ, удваивается, чем у детей, зачатых естественным путем [3]. Другие исследования показали увеличение импринтинга [4], врожденных пороков развития [5] и восьмикратное увеличение частоты неопущенных яичек у детей, зачатых с помощью ИКСИ [6]. ЭКО / ИКСИ обычно дает хорошие результаты, и нет никаких доказательств, чтобы квалифицировать его как небезопасное.
ART полезно и помогает парам, которые практически потеряли всякую надежду на детей.Однако это не должно быть окончательным решением. Мы должны углубить наши познания в биологии репродукции, чтобы узнать причину повреждения сперматозоидов и то, что должно быть подходящим лечением, чтобы избежать или исправить такое повреждение.
В классических книгах по андрологии всегда упоминалось о существовании ряда токсических факторов, которые могут влиять на сперматогенез. Способы повреждения спермы неизвестны, но связаны с плохим качеством спермы. Эти факторы включают тепло, воздействие тяжелых металлов, пестицидов, ионизирующее излучение, алкоголь, курение и ожирение [7].Достижения в изучении биологии сперматозоидов позволили нам связать определенные случаи бесплодия, не оправданные наличием фрагментации ДНК сперматозоидов. Фрагментация ДНК сперматозоидов сегодня считается важным фактором в этиологии мужского бесплодия [8]. Эта взаимосвязь между фрагментированной ДНК и бесплодием помогла прояснить механизм, вызывающий бесплодие у значительного количества бесплодных мужчин, и сегодня было документально подтверждено, что разрыв ДНК сперматозоидов может быть фактором, способствующим апоптозу, низкой скорости оплодотворения, высокой частоте выкидышей и заболеваемость потомством или раком [9–15].
Увеличение фрагментации ДНК сперматозоидов было обнаружено у мужчин с варикоцеле или лейкоспермией, а также у мужчин, которые курят и подвергаются воздействию различных токсичных веществ в окружающей среде. С другой стороны, возраст также способен увеличивать процент разрывов в ДНК сперматозоидов [16,17]. Фрагментация ДНК может быть вызвана разными причинами, но наиболее частой причиной является избыточное производство свободных радикалов. Эти вещества представляют собой супероксид-анион и гидроксильный радикал, которые обычно очень реакционноспособны и имеют один или несколько неспаренных электронов в своей валентной оболочке [18].Другим сильно окисляющим веществом является перекись водорода, но, строго говоря, это не радикал. Есть также свободные радикалы, которые не связаны напрямую с кислородом, но зависят от азота, такие как оксид азота (NO), важное соединение, обнаруженное в клетках Лейдига, которое способствует контролю плотных контактов в яичках. Реакция NO с супероксидом приводит к образованию высокотоксичных молекул, таких как пероксинитрат, которые способны индуцировать перекисное окисление молекул тирозина, что облегчает передачу сигнала [19].
Мак Леод в 1943 году заметил, что человеческая сперма способна производить активные формы кислорода (АФК) [20]. Впоследствии было продемонстрировано, что окислительный стресс является основной причиной повреждения ДНК сперматозоидов на митохондриальном и ядерном уровне [21], и что это повреждение проявляется в первую очередь путем фрагментации. Сперматозоид — это клетка, очень чувствительная к окислительному стрессу. У него скудная цитоплазма и мало шансов бороться со свободными радикалами из-за отсутствия внутренней антиоксидантной защиты со стороны поглотителей ROS.Это означает, что увеличение количества свободных радикалов вызывает повреждения преимущественно мембраны сперматозоида и фрагментацию его ДНК [22] на митохондриальном и ядерном уровне. В первом случае это влияет на дыхательную цепь и клеточный метаболизм, а во втором может привести к дефектам структуры сперматозоидов, которые могут быть причиной неудач оплодотворения, абортов или различных изменений у потомства.
Мембрана сперматозоидов имеет высокое содержание ненасыщенных жирных кислот, чувствительных к действию АФК (перекисное окисление липидов), вызывая снижение подвижности сперматозоидов [23].
Несколько авторов зарегистрировали увеличение ROS в сперме бесплодных пациентов по сравнению с фертильными мужчинами, даже предполагая, что это является важным фактором в 30–80% всех случаев мужского бесплодия [24–26]. Кроме того, некоторые описывают более высокие уровни АФК у курильщиков и пожилых людей, которые также более склонны иметь спонтанные генетические мутации, такие как доминантная ахондроплазия [27], и, следовательно, имеют больший риск врожденных дефектов у потомства. такие заболевания, как эпилепсия, шизофрения, биполярное расстройство и аутизм.Курение и возраст повышают уровень повреждения ДНК в сперматозоидах [28]. Помимо генетических причин, окислительный стресс считается одним из основных факторов, способствующих снижению мужской фертильности [29].
Основными источниками АФК являются незрелые сперматозоиды [30] и лейкоциты [31]. В первом случае эти радикалы возникают в результате потребления кислорода во время метаболизма клеток. Производство ROS в лейкоцитах необходимо, потому что это необходимо для действия лейкоцитов против патогенов [22,32].Лейкоциты обнаруживаются в семенных путях, хотя инфекции нет, и было высказано предположение, что умеренный уровень лейкоцитов улучшает скорость оплодотворения и результаты беременности, вероятно, за счет акросомной реакции. Вредны только высокие уровни лейкоцитов; инфекция будет развиваться при значительном воспалительном процессе, имеющем клиническое значение, когда концентрация лейкоцитов выше 2 миллионов / мл [33]. Инфекция является известной причиной бесплодия, и ее распространенность, как полагают, составляет от 10 до 20%, но достигла 35% в исследовании более 4000 пациентов, проведенном Moretti et al.[34]. В этих случаях чрезмерное производство АФК является важным фактором снижения качества спермы. Другими внешними факторами, которые считаются источником АФК, являются загрязнители окружающей среды, такие как тяжелые металлы, фталаты, пестициды, алкоголь, дым, варикоцеле и травмы спинного мозга [35].
Однако не все отрицательно по отношению к свободным радикалам. Определенные уровни АФК требуются для емкости сперматозоидов, гиперактивации, акросомной реакции, связывания сперматозоидов и для зоны слияния с ооцитом.Следовательно, существует взаимосвязь между образованием и разрушением АФК, так что повышенное производство АФК и снижение эффективности природных антиоксидантов могут вызывать повреждение клеток этими радикалами, но, в свою очередь, избыточная антиоксидантная активность может ингибировать необходимое действие АФК в организме. созревание сперматозоидов и акросомная реакция [36]. Это также затрудняет оплодотворение и называется «антиокс-парадоксом» [37]. Это также следует учитывать при применении неконтролируемого лечения антиоксидантами в высоких дозах или при воздействии на сперматозоиды высокой концентрации антиоксидантов перед использованием вспомогательных репродуктивных технологий.
Защита сперматозоидов от АФК во время сперматогенеза в основном зависит от действия глутатиона, который поступает из клеток Сертоли. В придатке яичка за удаление избытка свободных радикалов отвечают ферментные системы, такие как глутатионпероксидаза, каталаза, супероксиддисмутаза и индоламиндиоксигеназа [38]. Другие вещества, отвечающие за защиту сперматозоидов от АФК, находятся в семенной плазме и представляют собой в первую очередь витамины С и Е, мочевую кислоту и глутатион.
Таким образом, мы можем резюмировать, что свободные радикалы производятся метаболизмом сперматозоидов и что большее или меньшее присутствие лейкоцитов в сперме будет влиять на сперму двумя способами: положительным, когда уровень лейкоцитов не очень высок, и отрицательным, когда уровень лейкоцитов не очень высок. активность природных антиоксидантов подавляется факторами, способствующими пролиферации АФК, такими как инфекция, токсины окружающей среды или варикоцеле.Когда это происходит, свободные радикалы могут влиять на саму мембрану сперматозоидов, вызывая снижение подвижности сперматозоидов и увеличение фрагментации ДНК, оба из которых связаны с бесплодием.
Кажется очевидным, что в идеальной ситуации для обеспечения правильного лечения бесплодных пар необходимо провести исследование фрагментации ДНК сперматозоидов и, следовательно, измерение уровней свободных радикалов и общей антиоксидантной активности (TAC) в сперме. Некоторые авторы, такие как Омран и др. [39], связывают снижение TAC с повышенной фрагментацией ДНК и аномальным анализом спермы у бесплодных мужчин.Фрагментация ДНК обычно не используется в анализе спермы, но все еще обсуждается в научных обществах, следует ли включить этот тест [40]. Мы считаем, что, учитывая высокую частоту фрагментированной ДНК у бесплодных мужчин, ее оценка должна быть параметром, который следует включить в основополагающее исследование.
 Boeri L, Capogrosso P, Cazzaniga W, et al. European Urology. 2020 Aug 17:S0302- 2838(20)30615-1.
Boeri L, Capogrosso P, Cazzaniga W, et al. European Urology. 2020 Aug 17:S0302- 2838(20)30615-1.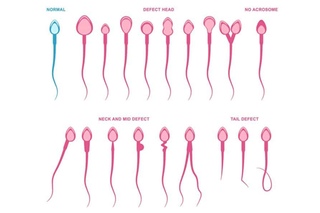 Evenson DP, Djira G, Kasperson K, Christianson J. Fertility Sterility. 2020 Aug;114(2):311-320.
Evenson DP, Djira G, Kasperson K, Christianson J. Fertility Sterility. 2020 Aug;114(2):311-320. du Fosse NA, van der Hoorn MP, van Lith JMM, et al. Human Reproduction Update. 2020 Sep 1;26(5):650-669.
du Fosse NA, van der Hoorn MP, van Lith JMM, et al. Human Reproduction Update. 2020 Sep 1;26(5):650-669.