Факоматозы: классификация, определение, симптомы
Факоматозами называют достаточно многочисленную группу заболеваний, которые можно отнести к эктодермальным дисплазиям. Название проистекает от греческого слова phakos – пятно, ведь облигатным и ярким симптомом является нарушение пигментации кожного покрова. Также следует отметить наследственную предрасположенность и природу развития заболеваний.
В неврологическом плане факоматозы представляют интерес в силу характерных изменений различных органов и, прежде всего, нервной системы. В нервных стволах нередко образуются новообразования, что ведет к различной клинической картине.
Содержание:
Информация для врачей. По МКБ 10 болезнь Рейно кодируется под шифром I73.0. Необходимо указать частоту приступов, выраженность трофических расстройств. Синдром и феномен Рейно кодируются в рубриках своих основных заболеваний.
Симптомы
Симптоматика факоматозов очень вариабельна, может значимо различаться дебют заболевания, выраженность проявлений, степень и скорость прогрессирования всех признаков в рамках одной патологии. Иногда патология развивается у маленьких детей, иногда клинические проявления не дают о себе знать в течение жизни. Это накладывает определенные сложности на диагностику. Пациенты могут долгое время наблюдаться у врачей практически любой специальности, получать консультации других узких специалистов. Лишь интегральный анализ всех данный порой позволяет поставить правильный диагноз.
Классификация
Всего к группе факоматозов относятся несколько десятков заболеваний. Наиболее часто встречаются:
- Туберозный склероз.
- Нейрофиброматоз Реклингхаузена.
- Болезнь Штурге-Вебера.
- Болезнь Гиппеля-Линдау.
- Атаксия-телеангиэктазия Луи-Бар.
Гораздо реже встречаются в практике гипомеланоз Ито, болезнь базально-клеточного невуса, лицевая гемиатрофия (синдром Пари-Ромберга), синдром недержания пигмента и некоторые другие патологии.
Автор статьи: Алексей Борисов (врач-невролог)
Практикующий врач-невролог. Окончил Иркутский государственный медицинский университет. Работает в факультетской клинике нервных болезней. Подробнее…причины, симптомы, диагностика и лечение
Факоматозы — группа прогрессирующих генетически детерминированных патологий, проявляющихся полиморфными симптомами с преимущественным поражением нервной системы, кожи, органа зрения и сопровождающихся появлением различных новообразований висцеральных органов. Диагностировать факоматоз возможно усилиями многих специалистов и только путем комплексного обследования пациента (МРТ, КТ, УЗИ, ЭКГ, ЭЭГ, офтальмоскопия и пр.). Лечение факоматоза симптоматическое: антиконвульсантное, нейрометаболическое, дегидратационное, психотерапевтическое, хирургическое. Прогноз зависит от формы и тяжести факоматоза.
Общие сведения
Отдельные клинические варианты факоматозов были описаны различными авторами в конце XIX столетия. Впервые объединить в одну группу заболевания с сочетанным поражением нервной системы, глаз и висцеральных органов, сопровождающиеся кожными проявлениями в виде гипо- и гиперпигментаций, нейрофибром и ангиом, предложил в 1923 году нидерландский офтальмолог Ван дер Хуве. Он же ввел определение «факоматоз». В настоящее время термин «факоматоз» не является нозологической единицей и не может быть диагнозом, он лишь обозначает принадлежность заболевания к определенной группе патологий. К наиболее распространенным нозологиям этой группы относится нейрофиброматоз Реклингхаузена и туберозный склероз. Всего группа включает около 30 нейрокожных синдромов, в том числе синдром Луи-Бар, болезнь Гиппеля-Линдау, синдром Бонне-Дешома-Блана, синдром Стерджа-Вебера, ангиоматоз Ван-Богарта-Диври, гипомеланоз Ито, синдром недержания пигмента.
Факоматозы
Причины возникновения факоматоза
Факоматоз — это генетическое заболевание, обусловленное нарушениями в процессах дифференцировки и развития клеток в раннем эмбриональном периоде. Нарушения касаются преимущественно эктодермального зародышевого листка, который дает начало всей нервной ткани, наружным слоям кожных покровов, придаткам кожи (ногтям, волосам), сетчатке, эпителию слизистой рта и полости носа. Клетки, которые остались в фазе перманентной эмбрионизации, т. е. не продолжили свое развитие, образуют врожденные опухолевые образования — гамартомы. Эти эмбриональные опухоли различной локализации часто сопровождают любой факоматоз.
В связи с тем, что факоматоз детерминируется преимущественно сбоем в развитии эктодермальных структур, в литературе по генной патологии, педиатрии и неврологии он часто носит название нейроэктодермальная дисплазия. Однако нередким при факоматозе является сочетание эктодермальной дисплазии с нарушениями дифференцировки мезо- и энтодермального зародышевых листков. Проявлениями мезодермальной дисплазии служат аневризмы, ангиомы, рабдомиомы, лейомиомы, костнотканные пороки (например, дисплазия тазобедренного сустава). Наиболее распространенным клиническим симптомом энтодермальной дисплазии выступает полипоз различных отделов ЖКТ (полипы желудка, полипы кишечника, полипы прямой кишки).
С развитием генетики и методов ДНК-анализа для некоторых заболеваний были установлены гены, аберрации в которых детерминируют данный факоматоз. Зачастую мутации приводят к снижению синтеза факторов, блокирующих онкогенез, что считают вероятной причиной множественного опухолевого роста, в большинстве случаев характеризующего факоматоз. Исследования показали, что факоматозы имеют в основном аутосомно-доминантное наследование с неполной пенетрантностью, благодаря которой болезнь проявляется не в каждом поколении.
Симптомы факоматоза
Типичной чертой факоматоза выступает сочетанное полиморфное поражение кожи, нервной системы и соматических органов. Причем одни клинические синдромы, чаще всего неврологические и дерматологические, являются врожденными или манифестируют в раннем детском возрасте, а другие — намного позже. В отдельных случаях факоматоз сочетается с врожденным иммунодефицитом, преждевременным старением и/или риском развития злокачественных образований.
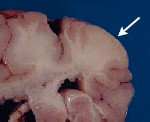
Морфология поражений нервной системы сводится к образованию в веществе и оболочках мозга туберов, кист, субэпендимальных узлов, нейрофибром, кальцификатов, участков глиоза, атрофии или демиелинизации; наличию врожденных аномалий питающих мозг сосудов (аневризм, АВМ, ангиом). Клинически наиболее часто наблюдается судорожный синдром, который может иметь различное течение и большую вариабельность пароксизмов.
В раннем детстве зачастую отмечается синдром Веста, у детей постарше — синдром Леннокса-Гасто, генерализованные и парциальные сенсомоторные эпиприступы, абсансы.
Вследствие эпилепсии и поражения церебральных структур факоматоз зачастую сопровождается задержкой психического развития, нарушениями речи, олигофренией, анормальным поведением. Умственное недоразвитие варьирует от дебильности до идиотии, степень его выраженности прямо коррелирует с тяжестью и частотой эпиприступов. Часто наблюдаются нарушения со стороны черепно-мозговых нервов (глазодвигательные расстройства, нарушения слуха, лицевой парез и пр.), пирамидная недостаточность (чаще по гемитипу), экстрапирамидная симптоматика (атетоз, брадикинезия, гиперкинезы, тонические мышечные симптомы), мозжечковая атаксия, расстройства сна (сомнамбулизм, инсомния). Нарушения поведения носят вариативный характер: от СДВГ до аутизма.
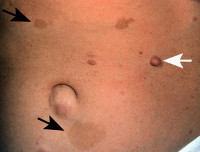
Дерматологические изменения, сопровождающие факоматоз, обычно выявляются в первые несколько месяцев жизни. Они бывают единичные или диффузные, вариабельные по цвету и величине, как правило, асимметричные. Наиболее часто встречаются пигментные пятна, участки гипопигментации, дерматофибромы, нейрофибромы, папилломы, шагреневые бляшки, ангиомы.
В ряде случаев факоматоз протекает с эндокринно-обменными расстройствами (несахарным диабетом, гипотиреозом, ожирением, задержкой или преждевременным половым созреванием) и нарушениями вегетативной сферы и трофики (ломкостью ногтей, сухостью кожи, выпадением волос). В некоторых вариантах факоматоз включает поражение органа зрения. Обычно офтальмологические проявления имеют врожденный характер или ранний дебют. Осмотр глазного дна в таких случаях может выявить ангиоматоз или гамартомы сетчатки, телеангиэктазии конъюнктивы. Возможно их инаппарантное течение или проявление в виде снижения остроты зрения.
Сопутствующие факоматозу поражения соматических органов обусловлены преимущественно развивающимися в них новообразованиями. Последние обычно имеют доброкачественный характер, но склонны к рецидивированию и прогредиентному росту. Зачастую такими образованиями являются гамартомы. Кроме того, у имеющих факоматоз детей отмечается склонность к инфекционным заболеваниям, которые, в свою очередь, усугубляют течение основной патологии.
Диагностика факоматоза
Широкая вариативность симптомов и их манифестация в различные возрастные периоды обуславливают те трудности, которые приходится преодолевать врачам, чтобы выявить и верифицировать факоматоз. Диагностический поиск осуществляется усилиями многих специалистов: невролога, педиатра, офтальмолога, дерматолога, кардиолога, нефролога, гастроэнтеролога, генетика, эндокринолога и др. При подозрении на факоматоз проводится биохимический анализ крови и мочи, генеалогическое исследование и ДНК-анализ, широкое инструментальное и нейропсихологическое обследование.
Электроэнцефалография позволяет установить характер эпиактивности головного мозга. Эхо-ЭГ выявляет признаки гидроцефалии. При помощи МРТ и КТ головного мозга визуализируются морфологические изменения церебральных тканей, при помощи ангиографии головного мозга или МРА — пороки церебральных сосудов. Офтальмоскопия проводится в обязательном порядке, позволяет диагностировать поражение органа зрения даже в случае его субклинического течения. Кардиологические исследования включают ЭКГ и УЗИ сердца, гастроэнтерологические — УЗИ брюшной полости, при необходимости рентгенографию желудка, рентгенконтрастное обследование тонкого и толстого кишечника. Исследование почек проводится при помощи УЗИ, урографии и КТ.
Лечение факоматоза
На сегодняшний день ни один факоматоз не имеет специфического лечения. Проводится симптоматическая терапия. По показаниям применяется антиконвульсантное (вальпроаты, леветирацетам, карбамазепин, топирамат), дегидратирующее (ацетазоламид), нейрометаболическое (витамины группы В, глицин) лечение. Зачастую эпиприступы оказываются резистентными к проводимой противосудорожной терапии, в связи с чем приходится менять препарат или переходить на комбинированные схемы, включающие 2 антиконвульсанта. При наличии эписиндрома противопоказаны нейрометаболиты стимулирующего действия (к-та гамма-аминомасляная, пирацетам, пиритинол).
По показаниям проводится хирургическое лечение, целью которого является удаление возникшего новообразования. Вмешательства проводятся при подозрении на злокачественность опухоли, при нарастании обусловленных ею клинических проявлений, быстром росте образования, развитии компрессионного синдрома. Если речь идет о внутримозговых опухолях, то операцию проводят нейрохирурги. При опухолях соматических органов оперируют соответствующие специалисты.
Наряду с фармакотерапией в лечении факоматоза большую роль играет психокоррекция. Она направлена на развитие умственных и психических способностей ребенка, индивидуальную коррекцию имеющихся отклонений, обучение ребенка в доступном для него формате и его социальную адаптацию. В зависимости от вида и степени психических нарушений рекомендованы занятия с психологом, детская психотерапия, игровая терапия, АВА терапия, нейропсихологическая коррекция. Осуществляется психологическое консультирование родителей. Возможно комплексное психологическое сопровождение ребенка.
Прогноз и профилактика факоматоза
Прогностически неблагоприятными факторами выступают: ранняя манифестация, тяжелый эписиндром, глубокая олигофрения, развитие злокачественных новообразований. Гибель пациентов происходит при возникновении отека головного мозга, эпилептического статуса, раковой кахексии, сепсиса вследствие интеркуррентной инфекции.
Основным средством предупредить факоматоз является исключение возможности рождения больного ребенка. С этой целью проводится генетическое консультирование пар, планирующих беременность. Вероятность рождения ребенка с факоматозом является основанием для ограничения деторождения.
Факоматоз: классификация, что это такое, гипомеланоз и схематоз — симптомы, причины, лечение, фото

Факоматоз – это не отдельное заболевание, а целая группа нейрокожных патологий. Различные виды факоматозов объединяет схожее происхождение. Несмотря на общность патогенеза, их симптоматика очень разнообразна, что усложняет диагностику и схему лечения.
Впервые заболевания данной группы были описаны в 20-е годы прошлого века. Исследователи выявили более 50 форм наследственных нарушений разных отделов нервной системы с поражением кожи, глаз, внутренних органов, склонностью к появлению опухолей.
В системе Международной классификации заболеваний МКБ-10 факоматозы обозначаются кодом Q85.

Что такое факоматозы?
Факоматозы представляют собой врожденные заболевания, связанные с отклонением в развитии нервной системы во внутриутробном периоде. Обычно первопричины развития болезни обусловлены наследственными факторами. Из-за мутации генов закладка нервной системы происходит неправильно еще на этапе внутриутробного развития. Показательно, что не все последствия дают о себе знать сразу после рождения человека. Неврологические признаки у больных проявляются и по мере взросления: в подростковом либо уже в зрелом возрасте.
Несмотря на разнообразную симптоматику, общей для всех разновидностей факоматоза является склонность к образованию опухолей. Эти новообразования могут быть различной локации, иметь самый разный характер. Чаще всего встречаются фибромы, папилломы, гемангиомы, кожные пигментные пятна.
К факоматозам относят болезнь Бурневилля (туберозный склероз), нейрофиброматоз 1-го и 2-го типов, синдром Стерджа (энцефалотригеминальный гемангиобластоз), гипомеланоз Ито и ряд других разновидностей – всего около 30 видов факоматоза.

Симптомы и признаки факоматоза
Самыми ранними симптомами являются кожные проявления болезни, которые появляются в раннем возрасте. Позднее к ним присоединяются неврологические и другие симптомы.
Описать проявления каждого из 30 видов болезни в рамках одного материала вряд ли возможно. Отметим лишь основные признаки самых распространенных случаев. Например, при туберозном склерозе присутствуют:
- судороги и приступы эпилепсии (проявляются сразу после рождения),
- отсталость в психическом и умственном развитии,
- при обследованиях обнаруживаются изменения некоторых извилин мозга, мутации генов в хромосомах,
- доброкачественные новообразования в тканях внутренних органов (наличие опухолей в сердечной мышце приводит к смерти).

При нейрофиброматозе на коже или под ней образуются опухоли – нейрофибромы.
Поражение центральной нервной системы может приводить к нарушениям работы различных органов и угнетению их функций:
- нарушения дыхания,
- проблемы с глотанием пищи,
- сбои в работе внутренних органов: сердца, почек и т.д.,
- патологии зрения,
- пирамидные симптомы (нарушение движений).

При некоторых видах факоматоза умственные отклонения могут отсутствовать. При других наибольшую опасность представляет быстрое разрастание опухолей и их переход в недоброкачественные, раковые образования. Зачастую у больного нарушается иммунитет, развивается иммунодефицит, склонность к инфекционным заболеваниям. Кроме того, могут проявиться эндокринные расстройства: ожирение, несахарный диабет, нарушения полового созревания. Еще один довольно распространенный, но неспецифический симптом – вегетативно-трофические нарушения (сухость и шелушение кожи, ломкость ногтей, выпадение волос).
Общими проявлениями всех форм болезни являются:
- пятна или сыпь на коже,
- эпилептические припадки,
- приступы судорог,
- нарушения сна (бессонницы в ночное время и сонливость в дневное),
- асоциальные склонности в поведении,
- нарушения функций органов зрения,
- мозжечковая дисфункция (нарушения координации движений),
- в некоторых случаях к проявлениям добавляется преждевременное старение.

Причины развития болезни
Изменения в организме, приводящие к факоматозу, начинаются с ДНК человека. Считается, что «виноваты» мутации двух генов – TSC1 и TSC2. Это группа патологий с чисто наследственным генезом.
Мутации приводят к тому, что происходит нарушение выработки двух белков, отвечающих за противодействие опухолевым процессам, – гамартина и туберина. В результате этого в тканях различных органов и частей тела появляются многочисленные новообразования. Как правило, болезнь развивается «на ровном месте», без каких-либо предварительных, «предупреждающих» симптомов.
Любые неблагоприятные явления на плод способны вызвать нарушения в развитии центральной нервной системы, и тем более, если они затрагивают генетику. Наследование происходит по аутосомно-доминантному типу с вероятностью от 0 до 50 процентов. Это означает, что до половины представителей каждого следующего поколения может получить мутированный ген от отца либо матери.

Какие заболевания относят к факоматозам
Современная классификация факоматозов включает около 30 различных форм патологии. Лучше всего медициной изучены формы, которые более распространены и встречаются чаще остальных форм:
- туберозный склероз,
- нейрофиброматоз 1 и 2 типов,
- факоматоз пятый,
- энцефалотригеминальный факоматоз,
- гипомеланоз Ито,
- синдром Луи-Бара,
- синдром Клиппеля,
- болезнь Бурневилля,
- синдром Стерджа-Вебера,
- альбинизм.

Диагностика
Для диагностики факоматоза у детей следует обратиться в первую очередь к врачу-педиатру, у людей зрелого возраста – к своему терапевту. Доктор направит больного на консультации к ряду узких специалистов: офтальмологу, неврологу, дерматологу, нефрологу, кардиологу, гастроэнтерологу, эндокринологу. Также, ввиду наследственного характера заболевания, потребуется заключение генетика. Полный список врачей специалистов зависит от проявлений болезни.
После изучения жалоб больного, клинической картины, истории болезни пациент может быть направлен на ряд обследований:
- биохимический анализ крови,
- общий анализ крови,
- общий анализ мочи,
- генетическое тестирование,
- электроэнцефалография (ЭЭГ),
- электрокардиограмма (ЭКГ),
- магнитно-резонансная томография (МРТ),
- компьютерная томография (КТ),
- офтальмоскопия,
- ультразвуковое исследование (УЗИ) мозга и внутренних органов,
- ангиография,
- эхокардиография.
Постановка диагноза осложняется разнообразием клинических проявлений при разных формах и в разных возрастах. Однако собранные воедино данные обследований смогут дать врачам основания для главного вывода: имеется факоматоз у пациента либо нет.

Лечение
Лечат факоматозы как медикаментозным методом, так и с помощью хирургического вмешательства. Также применяется психотерапевтический вид лечения. Общепринятого лечения по единой для всех схеме при данной патологии не существует. Терапия зависит от разновидности заболевания и конкретных симптомов у каждого больного. Можно говорить лишь о симптоматическом лечении с помощью медикаментов. При его неэффективности обычно рассматривается возможность хирургического вмешательства.
Основные группы используемых в терапии препаратов:
- Антиконвульсанты.
- Дегидратирующие (мочегонные) препараты.
- Нейрометаболические препараты (кроме случаев с симптомами эпилепсии, когда запрещены стимулирующие их лекарства).

При судорогах и эпилепсии важную роль играет противосудорожная терапия. Ребенку подбирается препарат для лечения, и это один из первых шагов – частые судороги негативно влияют на умственное развитие.
При разрастании опухолевидных образований проводится операция по их удалению. Опухоли могут формироваться в различных частях тела и органах, в том числе и в головном мозге. Сложность операции может варьироваться – от удаления небольших папиллом на коже до нейрохирургических вмешательств по удалению онкологических опухолей мозга. Операция показана также при венозных и артериальных патологиях (например, аневризмах).
При факоматозе у детей нередко необходима психокорректирующая терапия. Она призвана помочь ребенку лучше адаптироваться в обществе, детском коллективе, обучаться в детском саду, школе по посильной ему программе, улучшить свой интеллект и развить способности.
Если у больного имеются симптомы нарушения зрения, координации, движения, неврологические проявления болезни, то к терапии подключаются соответствующие врачи (офтальмолог, невролог и т.п.) и назначается необходимо лечение.

Возможные осложнения
Любые травмы или инфекционные заболевания, перенесенные больным факоматозом, могут значительно ухудшить течение этого заболевания. Учитывая тот факт, что у больного сильно страдает иммунная защита организма, нужно остерегаться инфекций, вирусных заболеваний и т.п.
Опасным осложнением факоматоза является угроза перерождения доброкачественных опухолей в раковые образования. В случае локации опухолей в отделах головного мозга могут проявиться признаки гидроцефалии, повышения внутричерепного давления, компрессии мозговых сосудов со всеми вытекающими последствиями. Если же поражаются жизненно важные участки, возможна остановка дыхания и клиническая смерть больного.
Пациенту с факоматозом необходимо на протяжении всей жизни наблюдаться сразу у нескольких врачей-специалистов, регулярно проходить осмотры, чтобы вовремя зафиксировать осложнения и приступить к лечению.

Прогноз и профилактика факоматоза
К сожалению, факоматозы – заболевания с не самым благоприятным прогнозом. Предсказать результат лечения не всегда просто. Исход зависит от конкретной разновидности факоматоза, тяжести заболевания, а также возраста пациента, в котором начали проявляться симптомы. При поражении опухолями участков мозга, отвечающих за жизненно важные функции, неизбежен летальный исход.
Особенностью некоторых факоматозов является то, что проявления болезни сильно отличаются при дебюте ее симптомов в разном возрасте. Это создает трудности при диагностике и назначении лечения. Если диагноз поставлен, ни в коем случае не нужно сразу ставить на больном ребенке крест (как и взрослым пациентам сразу падать духом). Даже если о полном излечении речь не идет, держать болезнь под контролем вполне возможно.
Профилактика данной патологии заключается в генетическом консультировании родителей перед зачатием малыша, стремлении обоих произвести на свет здорового ребенка, а также наблюдении врачами за здоровьем женщины на протяжении всей беременности.
Факоматозы: диагностика, клиника и особенности течения различных форм заболевания | #05/18
Факоматозы — это гетерогенная группа наследственных нейрокожных заболеваний, отличительной чертой которых является поражение производных эктодермы — кожи и ее дериватов, нервной системы, сетчатки, висцеральных органов. К нейрокожным синдромам относят более тридцати заболеваний. Из них наиболее известны и хорошо изучены нейрофиброматоз Реклингхаузена, туберозный склероз, энцефалотригеминальный ангиоматоз Штурге–Вебера, ретиноцеребеллярный ангиоматоз Гиппеля–Линдау. К более редким относятся гипомеланоз Ито, атаксия-телеангиэктазия, болезнь базально-клеточного невуса, синдром недержания пигмента, прогрессирующая лицевая гемиатрофия (синдром Пари–Ромберга) и др. [1]. Термин «факоматозы» предложил в 1921 г. голландский офтальмолог van der Hoeve, описавший опухолевидные образования на сетчатке при туберозном склерозе Бурневилля. Термин происходит от греческого слова «факон», т. е. невус. Факоматозы стали рассматривать как системные дисплазии, характеризующиеся комбинированными опухолевидными пороками развития кожи, глаз и нервной системы. Предлагались и другие названия этой группы аномалий: опухолевые эктодермозы, неоэктодермозы, врожденные нейроэктодермальные дисплазии, генонейродерматозы, генонейроспланхнодерматозы, гамартобластозы. В группу факоматозов были включены болезнь Прингла–Бурневилля, болезнь Реклингхаузена, синдром Штурге–Вебера–Краббе и болезнь Хиппеля–Линдау. Сюда же отнесли множественный базоцеллюлярный невус, названный пятым факоматозом (Grosfeld–Valk–Hermans, 1959). Позднее некоторые авторы пытались расширить эту группу аномалий, включая в нее другие пороки развития и нейрокутанные генодерматозы [2].
Генерализованный нейрофиброматоз Реклингхаузена (Neurofibromatosis generalisata Recklnghausen) является наследственным заболеванием и характеризуется формированием доброкачественных опухолей из нервной ткани, провоцирующих кожные и костные изменения различного типа. Впоследствии в патологический процесс могут вовлекаться и другие органы. Наследование нейрофиброматоза Реклингхаузена аутосомно-доминантное, пенетрантность полная. Экспрессивность очень вариабельная. Встречаются моносимптомные и неполные формы. Большая часть случаев возникает за счет новых мутаций. Частота этого заболевания в русской популяции составляет 1,28:10 000. Около 80% случаев заболевания спорадические. Считается, что такие случаи являются результатом новых мутаций. В связи с высокой частотой мутаций гена, детерминирующего развитие нейрофиброматоза, предполагается либо очень высокая мутабельность этого гена, либо возникновение мутаций в нескольких локусах. В основе патологии лежит развитие опухолей из оболочек нервов (нейрофибромы, невриномы), иногда подвергающихся саркоматозному перерождению [2].
Развитие нейрофибром в области кожных нервов приводит к возникновению безболезненных образований лиловато-розового или коричневатого цвета, растущих из глубины к поверхности кожи и вызывающих ее истончение и грыжевидные выпячивания с феноменом кнопки звонка. Фиброзные моллюски могут приобретать вид мягких образований на ножке.
Они особенно многочисленны на туловище и конечностях, число их может достигать сотен, величина нескольких сантиметров. Н. Д. Шеклаков (1950) наблюдал больного с 9242 опухолями. По ходу нервных стволов и в подкожной клетчатке могут быть обнаружены, особенно при пальпации, диффузные удлиненные плоские опухоли — плексиформные невромы. Чаще они наблюдаются в области тройничного нерва, верхних шейных нервов, лопаток, рук. Отмечают также появление мелких плотных узелков по ходу периферических нервов. У некоторых больных развиваются диффузные извилистые невриномы, связанные с подкожной клетчаткой и кожей и формирующиеся в дольчатые массивные очаги (нейроматозный элефантиаз), местами мешковидно свисающие вследствие разрушения эластики. Очень типичны для этого заболевания кожные пигментации. Они представлены молочно-кофейными пятнами (печеночными пятнами) — светло-коричневого цвета, овальных очертаний, с резкими границами, длиной 2–5 см, чаще располагающимися на спине, иногда очень обширными диффузными пигментациями, а также мелкими более темными пигментными высыпаниями и эфелидоподобными элементами с характерной локализацией в подмышечных областях (аксиллярная веснушчатость).
Нейрофибромы, развивающиеся в периферических стволах и корешках спинальных и черепно-мозговых невров, в центральной нервной системе, могут обусловливать расстройство чувствительности, поражения зрительных и слуховых нервов, иногда нерезко выраженные двигательные расстройства, симптомы, свойственные внутримозговым опухолям, дефекты интеллекта, эпилепсию, апатию, расстройства речи.
Описаны глиомы и атрофия зрительных нервов, нейрофибромы в радужной оболочке, склере, конъюнктиве, вторичная глаукома, буфтальм, нейрофибромы век, остеодистрофия глазницы.
У некоторых больных обнаруживаются опухоли в полости рта, на языке, небе, глотке, внутренней поверхности щек, губ, в желудочно-кишечном тракте, мочевых путях. В ряде случаев наблюдаются разнообразные эндокринные нарушения: акромегалия, преждевременное половое развитие или инфантилизм, гинекомастия, гиперпаратиреоидизм, аддисонова болезнь, феохромоцитома надпочечников. В значительной части случаев (до 29%) отмечены поражения костей с дистрофическими явлениями, кистозными изменениями, переломами, удлинением и искривлением. Отмечают кифоз, кифосколиоз, гемигипертрофию лица, субпериостальный гиперостоз костей голеней, остеопороз, узуры от давления опухолей, остеомаляцию трубчатых костей вследствие врожденного дефекта почечных канальцев. У больных выявляют такие диспластические стигмы, как синдактилия, крипторхизм, spina bifida, поясничный гипертрихоз, а также сочетания с аномалиями зубов, мышц, внутренних органов. Под названием синдрома Кароля–Годфрида–Праккена–Прика известно семейное сочетание с червеобразной атрофодермией, множественными эпителиальными кистами, врожденными пороками сердца, приступами брадикардии, олигофренией и болезнью Дауна. Симптомы заболевания проявляются обычно в раннем детстве и имеют прогредиентное течение с толчкообразными ухудшениями, особенно выраженными в пубертатном периоде, во время беременности, после травмы, операций, тяжелых болезней. Прогноз неопределенный и зависит от формы заболевания и локализации опухолей. Частота развития саркоматозных изменений до 15%, обычно они возникают в глубоких опухолях и чаще у больных зрелого и пожилого возраста. У ряда больных заболевание протекает в виде кожной формы, причем длительное время может проявляться только молочно-кофейными пятнами, особенно в грудном и детском возрасте.
Диагностика нетрудна при наличии выраженной клинической картины. В неясных случаях помогает гистологическое исследование: в кожных опухолях обнаруживаются признаки нейрофибромы, в молочно-кофейных пятнах — увеличение меланина в базальном слое эпидермиса. Необходимо направление больных к невропатологу, окулисту, всестороннее обследование для выявления возможных сочетаний с другими конгенитальными дефектами, диспансерное наблюдение. Лечение симптоматическое, по показаниям и в связи с косметическими соображениями — хирургическое удаление опухолей.
Кожные поражения при болезни Реклингхаузеиа необходимо дифференцировать со следующими пороками развития.
Гладкие невусы (naevi spili) — это плоские, не возвышающиеся над окружающей кожей пигментированные без гипертрихоза пятна. Их классифицируют как невусы, которые не содержат невусных клеток, так как гистологически в этих очагах обнаруживается лишь увеличение меланина в эпидермисе. Гладкие невусы обнаруживаются с рождения ребенка или в детском возрасте, могут встретиться на любом участке кожного покрова в виде единичных пятен различной величины — от горошины до ладони и различной степени пигментации — от светло-коричневого до черно-коричневого цвета. Светлые гладкие невусы, цвет которых напоминает кофе с молоком, называют пятнами цвета кофе с молоком, кофейными пятнами, печеночными пятнами. Если гладкие невусы обнаруживаются у индивида как единичные пятна при отсутствии других аномалий, то их рассматривают обычно как изолированный локальный порок развития, который имеет лишь косметическое значение. Они встречаются у 10?20% здоровых лиц. Но иногда гладкие невусы появляются в большом числе и при этом нередко приобретают систематизированное расположение, одностороннее по отношению к средней линии тела. Такие множественные гладкие невусы большей частью оказываются одним из симптомов сложного порока развития, в том числе болезни Реклингхаузена, болезни Олбрайта, синдрома кофейных пятен с темпоральной дизритмией. При постановке диагноза необходим подробный осмотр и обследование больных и подсчет числа кофейных пятен. Crowe, Schult, Neel (1956) на основании статистического анализа пришли к выводу, что при наличии более чем 6 кофейных пятен размером более 1,5 см правомерен диагноз болезни Реклингхаузена, даже при отсутствии опухолей и анамнестических указаний на заболевание в семье множественным нейрофиброматозом [2].
Гигантские врожденные пигментные невусы (Naevus pigmentosus giganteus) существуют с рождения ребенка в виде пигментированных, несколько возвышающихся диффузных образований с шероховатой, иногда сосочковой поверхностью, которая позднее может становиться складчатой, бородавчатой, узловатой. На этих участках растут грубые, длинные, темные волосы. Поэтому такие невусы сравниваются со шкурой животных — Tierfellnaevus. Они могут занимать большие топографические («невус в виде брони») участки на шее и плечевом поясе («невус в виде пелерины»), верхней части туловища («жилетный невус»), нижней части туловища и ягодицах («невус в виде купальных трусов»). Гистологически обнаруживаются скопления невусных клеток, которые глубоко располагаются и достигают иногда подкожной клетчатки, встречаются также невроидные трубки. В редких случаях может возникать злокачественное перерождение невуса. Иногда они связаны с интракраниальным меланоцитозом, другими гамартомами, такими дисплазиями, как spina bifida, менингоцеле. Иногда распространенные врожденные пигментные невусы обнаруживаются у больных с болезнью Реклингхаузена, наследственным меланизмом. Хотя гигантские врожденные пигментные невусы имеют характерный вид, иногда их путают с нейроматозным элефантиазом при болезни Реклингхаузена.
Болезнь Олбрайта (Morbus Albright) (костно-кожно-эндокринопатический синдром) проявляется характерной клинической триадой в виде сочетания поражения костей (фиброзная остеодисплазия с искривлениями костей, несимметричностью, спонтанными переломами), эндокринных нарушений (с преждевременным половым созреванием у девочек) и кожных пигментаций. Заболевают главным образом девочки. Кожные пигментации появляются в младенческом и раннем детском возрасте в виде обширных очагов молочно-кофейного цвета. Они располагаются асимметрично, больше на стороне поражения костей или по средней линии, чаще на спине, пояснице, бедрах, реже на лице и шее. В отличие от кофейных пятен при болезни Реклингхаузена с их ровными краями пигментные пятна имеют зазубренные географические очертания и ландкартообразный вид.
Синдром кофейных пятен с темпоральной дизритмией (Coffee spots syndrome with temporal dysrythmia) — генетически обусловленное заболевание, наследуемое как аутосомно-доминантный дефект и проявляющееся как сочетание пигментных изменений кожи в виде молочно-кофейных пятен и нарушений центральной нервной системы. Больные жалуются на головные боли, обмороки, плохую память, депрессию, интеллектуальные способности снижены. На электроэнцефалограмме у больных обнаруживается темпоральная дизритмия.
Синдром Гарднера (Syndroma Gardner) — генетически обусловленное заболевание с аутосомно-доминантным типом наследования, неполной пенетрантностью гена, вариабельной экспрессивностью. Заболевание проявляется опухолями кишечника, кожи и костей, встречаются неполные формы. Заболевание проявляется в раннем детском возрасте. Поражения кожи представлены многочисленными сальными или эпидермоидными кистами и атеромами лица, волосистой части головы, конечностей, а также (более редко) фибромами, нейрофибромами, кистозными аденоидными эпителиомами, лейомиомами, липомами. Отмечена склонность к развитию фиброматозных опухолей в области рубцов на животе и других участках. Описаны случаи развития фибросарком. Полипоз толстой и прямой кишки обнаруживается позже (кровотечения и другие симптомы), но у половины больных до 20-летнего возраста. Имеется склонность к раковому перерождению полипов. Мелкие и многочисленные опухоли костей (остеомы и остеофибромы) образуются в верхней и нижней челюстях и других костях черепа, реже в костях конечностей и ребрах. Лейомиомы, липомы и фибромы могут быть обнаружены во внутренних органах и полостях (в брыжейке, брюшине, забрюшинно в желудке, кишечнике).
Синдром Сильвера (Syndroma Silver) является ненаследственным врожденным пороком развития, характеризующимся гемигипертрофией и низким ростом. Кроме того, у больных отмечаются преждевременное половое созревание, ряд дизэмбриогенетических стигм: синдактилия, укорочение и искривление мизинца, дисплазия лица с треугольной формой его и опущенными углами рта. Обнаруживаются кожные пигментации, чаще всего в виде кофейных пятен [2, 3].
Синдром Штурге–Вебера–Краббе (Syndrome Sturge–Weber–Krabbe) или энцефалотригеминальный ангиоматоз (Angiomatosis encephalotrige minalis) — врожденный ангиоматоз, редкое врожденное ангиоматозное поражение глаз, кожи и церебральных оболочек. Такое заболевание встречается у одного человека на 100 тысяч. Впервые этот синдром был описан Стерджем в 1879 г., а в 1922 г. Вебер охарактеризовал признаки, выявляемые при проведении рентгена. Краббе в 1934 г. сделал предположение, что наряду с ангиомами кожи пациент страдает и от ангиоматоза церебральных оболочек. Попытаемся выяснить, что представляет собой синдром Стерджа–Вебера–Краббе, причины, симптомы этой патологии [3]. Предполагается наличие двух типов наследования синдрома: аутосомно-рецессивного, аутосомно-доминантного. Триада симптомов этого дефекта является результатом порока развития внутричерепных, глазных и кожных сосудов.
Поражение кожи отмечается с рождения ребенка на лице. Сосудистый невус капиллярного типа (винный, портвейновый невус), реже невус с кавернозными изменениями может быть односторонним. Чаще всего сосудистый невус занимает область иннервации первой и второй ветвей тройничного нерва, резко отграничен, у большинства больных не переходит среднюю линию лица. В редких случаях невус распространяется на кожу головы, шеи, туловища, конечностей, может быть двусторонним.
Неврологические симптомы, связанные с ангиоматозом сосудистой мозговой оболочки (иногда атрофией мозга от давления), появляются у многих больных на первом году жизни или позже, в детском и подростковом возрасте. Иногда внутричерепные ангиомы остаются асимптомными. Чаще всего они проявляются эпилептическими приступами джексоновского типа, мигренью, реже гемиплегией на стороне, противоположной невусу, умственной отсталостью. На рентгенограмме черепа обнаруживаются характерные кальцификаты стенок ангиоматозных сосудов в теменно-затылочной области. Отмечаются изменения на электроэнцефалограмме. В ликворе увеличение белка, единичные эритроциты.
Поражения глаз характеризуются кавернозными ангиомами сосудистой оболочки и врожденной глаукомой [3, 4].
Встречаются комбинации этого синдрома с частичным гемангиэктатическим гигантизмом, а также другими пороками развития. Возможны неполные, частично клинически бессимптомные формы.
Близкими к синдрому Штурге–Вебера–Краббе или его вариантами считаются следующие сочетания: 1) синдром Ширмера — капиллярный невус лица и ранняя глаукома; 2) синдром Мильеса — капиллярный невус лица и гемангиома сосудистой оболочки глаза без глаукомы; 3) синдром Кнуда–Краббе — ангиоматоз без глазных симптомов; 4) нейроангиоматоз энцефалотригеминальный глазокожный — телеангиэктатический невус лица, гемангиома верхней челюсти, черепно-лицевая гемигипертрофия, ангиоматоз конъюнктивы и сосудистой оболочки глаза, отслоение сетчатки; 5) синдром Вебера–Димитри — ангиоматозная гемигипертрофия (Паркса–Вебера), эпилепсия и идиотия.
При синдроме Штурге–Вебера–Краббе необходимо тщательное клиническое и инструментальное обследование больного с применением рентгенографии черепа, церебральной ангиографии, электроэнцефалографии, МРТ или КТ церебральных структур, измерения внутриглазного давления, офтальмоскопии, ультразвуковое исследование глаза, исследования глазного дна, гониоскопии, генеалогического анализа (у родственников могут наблюдаться кожные ангиомы). Лечение симптоматическое, по показаниям — хирургическое удаление, рентгенотерапия на область черепа. Лечение кожных поражений при помощи криодеструкции, дермабразии, радиоизотопов, пластической хирургии [2, 3].
Синдром Штурге–Вебера–Краббе следует дифференцировать с капиллярными телеангиэктатическими невусами (огненные, винные невусы), возникающими в виде изолированных пороков развития, и синдромом Вибурна–Масона, который характеризуется врожденной артериовенозной аневризмой среднего мозга и сосудов сетчатки глаза и в ряде случаев капиллярным невусом лица, располагающимся в зоне иннервации тройничного нерва. Следует иметь в виду также синдром ван Богерта–Дивра (диффузный кортикоменингеальный ангиоматоз), который имеет рецессивное сцепленное с полом наследование и проявляется эпилептическими приступами, моторными расстройствами, умственной отсталостью, иногда односторонней потерей зрения (гемианопсией), а также метамерно расположенными телеангиэктатическими невусами, напоминающими сетчатое ливедо [2, 4].
Синдром Хиппеля–Линдау (Syndroma Hippel?Lindau) или церебеллоретинальный ангиоматоз (Angiomatosis retinocerebellaris) — факоматоз, при котором гемангиобластомы мозжечка сочетаются с ангиомами спинного мозга, множественными врожденными кистами поджелудочной железы и почек. Заболевание наследуется аутосомно-доминантно, обусловлено мутацией гена-супрессора опухолевого роста (VHL), локализованного на коротком плече 3-й хромосомы (3p25.3) [5]. Распространенность синдрома Хиппеля–Линдау составляет 1 на 36 000 новорожденных. У лиц, имеющих соответствующую мутацию, к возрасту 65 лет заболевание развивается с вероятностью 95% [6]. Возраст на момент установления диагноза варьирует от младенчества до 60–70 лет, со средним возрастом пациента 26 лет. Наследование аутосомно-доминантное. Это заболевание чаще встречается у лиц мужского пола.
С детского возраста симптомы заболевания проявляются в виде нарушения зрения, головокружений, мозжечковых симптомов (атаксия и др.). При обследовании находят ангиоматоз и дегенерацию сетчатки и как вторичные изменения — глаукому, отслойку сетчатки, катаракту, иридоциклит. Неврологические симптомы возникают за счет развития ангиом в мозжечке, спинном мозге, четвертом мозговом желудочке. На рентгенограмме черепа могут быть обнаружены кальцификаты в области ангиом, в ликворе — белково-клеточная диссоциация. У ряда больных наблюдался ангиоматоз и поликистозные изменения внутренних органов, кисты поджелудочной железы, почек, легких, ангиомы в печени, костном мозге. На коже встречаются ангиоматозные невусы, которые могут располагаться на лице [2, 7].
Обследование синдрома Хиппеля–Линдау включает следующие исследования: ежегодный осмотр с регистрацией полученных данных; офтальмологическое обследование каждые 6–12 месяцев начиная с 6-летнего возраста; по меньшей мере однократное исследование мочи на наличие феохромоцитомы и повторение исследования при повышении или нестабильности кровяного давления; двусторонняя селективная ангиография почек по достижении больным 15–20-летнего возраста, с повторением процедуры каждые 1–5 лет; МРТ задней черепной ямки; компьютерная томография поджелудочной железы и почек по достижении больным 15–20-летнего возраста, с повторением процедуры каждые 1–5 лет или внепланово при появлении соответствующей симптоматики. Целесообразно проведение скрининга детей от пораженных синдромом родителей и/или других близких родственников с высоким риском появления заболевания. Исследование проводят по следующим направлениям: осмотр с регистрацией полученных данных по достижении ребенком 10-летнего возраста; ежегодное офтальмологическое обследование начиная с 6-летнего возраста или при появлении подозрительной симптоматики; по меньшей мере однократное проведение исследования мочи на наличие феохромоцитомы и повторение исследования при повышении или нестабильности кровяного давления; МРТ задней черепной ямки, КТ поджелудочной железы и почек по достижении 20-летнего возраста; эхография поджелудочной железы и почек после 15–20-летнего возраста; при возможности, исследование семейного анамнеза для выяснения, кто из членов семьи является носителем ответственного за возникновение синдрома гена [3, 4].
Пятый факоматоз (Phacomatosis Grosfeld–Valk–Hermans (1959), syndroma naevus basocellularis) — наследственное заболевание, характеризующееся появлением множественных базально-клеточных эпителиом в детском возрасте и связанное с поражением костей, мягких тканей, органов зрения, центральной нервной системы и эндокринных органов [17]. Заболевание было выделено как пятый факоматоз на основании обнаружения у больных с множественными кожными опухолями типа базально-клеточных невусов неврологических и глазных симптомов (Hermans, Grosfeld, Valk, 1960; Gorlin, 1965) [8].
Предполагается аутосомно-доминантное наследование. Пенетрантность гена высокая, экспрессивность вариабельная, фенотипические эффекты мутантного гена множественны и разнообразны.
Дерматологическая симптоматика этого синдрома включает несколько типов кожных поражений [2].
- Множественные кожные опухоли, являющиеся базально-клеточными невусами, но по внешнему виду напоминающие меланоцитарные невусы или фибромы при болезни Реклингхаузена. Они появляются в подростковом возрасте, но у некоторых больных могут обнаруживаться с рождения. Это мелкие, округлые, возвышающиеся над уровнем кожи, плотные узелки телесного цвета или пигментированные до коричнево-черного цвета, величиной от булавочной головки до чечевицы, с гладкой поверхностью, на которой могут быть просвечивающие телеангиэктазии. Количество их различно, оно может достигать сотен элементов. Высыпания постепенно увеличиваются в числе и размерах. Большинство из них не подвергается дальнейшим изменениям, но некоторые элементы изъязвляются, что связано со злокачественным перерождением в базально-клеточные карциномы. Располагаются они симметрично на коже век, щек, носа, плеч, живота, спины, бедер, подколенных впадин, подмышечных областей, шеи, волосистой части головы. На коже шеи, подмышечных складок, век они могут приобретать вид образований на ножке.
- Дискератотические изменения на ладонях и подошвах, связанные с запаздыванием созревания эпителиальных клеток в очагах поражения. Эти изменения обнаруживаются в виде точечных вдавлений глубиной в 1 мм с отвесными краями и розоватым дном. Некоторые вдавления более крупные — до нескольких миллиметров в диаметре. Реже встречаются точечные красные пятнышки и более крупные эритематозные очаги, несколько вдавленные, неправильных очертаний, ветчинного цвета, с разрушенным кожным рисунком.
- Другие пороки развития кожи: сальные и эпидермальные кисты, милиумы, плоские бородавчатые образования на лице, эфелиды, особенно на веках, липомы.
Еще до появления кожных симптомов у больных могут наблюдаться неврологические расстройства, умственная отсталость. В ряде случаев обнаружены частичная агенезия мозолистого тела, медуллобластомы [2, 3].
Дефекты развития глаз связывают с глиоматозной нейробластической дисгенезией глаз. Наблюдались врожденная слепота, катаракта, дистопия внутреннего угла глаза, врожденные изменения роговицы, атрофия сетчатки.
Очень часто у больных встречаются одонтогенные кератокисты нижних челюстей. Другие изменения костей встречаются реже, менее характерны и рассматриваются как диспластические стигмы.
У больных с этим синдромом наблюдали расщепление ребер, кифоз, сколиоз, spina bifida, гипертелоризм, уплощенную широкую спинку носа, выдающиеся лобные бугры, синдактилию, брахиметакарпализм, дефекты в зубных рядах.
В ряде случаев описаны кальцификаты мягких тканей, овариальные кальцифицированные фибромы, лимфатические кисты брыжейки, гипогонадизм у мужчин. У некоторых больных отмечали симптомы, напоминавшие проявления при синдромах Марфана, Клиппеля–Фейля, Тернера. Taylor с соавт. (1968), описавшие семейные случаи синдрома невоидных базально-клеточных карцином, находили у всех больных аномалии мозга, лейомиомы, у 2 больных — аномалии почек и аденомы надпочечников, у женщин — фиброкистозные изменения молочных желез, у одной из них — нодулярную гиперплазию паращитовидной железы.
При пятом факоматозе необходимы детальное обследование больного у невропатолога, окулиста, рентгенография челюстей, тщательный осмотр, выявление диспластических стигм. При гистологическом исследовании кожных опухолей обнаруживается картина, напоминающая строение базально-клеточной карциномы: небольшие полосы эпителиальных клеток, врастающие в дерму из нижнего слоя эпидермиса, образуют сетчатые структуры или компактные островки, фиброзную строму, местами наличие пигмента. Целесообразно раннее разрушение опухолей кожи, особенно располагающихся в центральной части лица, где они чаще перерождаются в рак. Для этого рекомендуется криодеструкция или диатермокоагуляция [2].
Кожные поражения при этом синдроме следует дифференцировать с несколькими заболеваниями, характеризующимися множественными доброкачественными невоидными опухолями кожи — сирингомой, цилиндромой, трихобазалиомой.
Сирингома (Syringoma) — заболевание не наследственное, возникает главным образом у лиц женского пола в пубертатном периоде. Оно характеризуется развитием множественных доброкачественных опухолей, располагающихся симметрично на груди, шее, веках, животе, редко на щеках, передней поверхности бедер и других участках. Это мелкие (1–5 мм) полушаровидные или плоские дермальные папулы телесного или желтоватого цвета, некоторые полупрозрачны. При повреждении поверхности может выступить капля жидкости. Эти опухоли происходят из неправильно развивающихся смещенных эмбриональных зачатков потовых протоков и желез. Гистологическая картина отличается наличием в верхней половине дермы скоплений расширенных потовых протоков, ограниченных двумя слоями плоских клеток и содержащих коллоидное вещество, а также сопровождающихся шлейфоподобными полосами эпителиальных клеток, напоминающими головастиков.
Цилиндрома (Cylindroma) или Tumor Spiegler; эпителиоматозно-цилиндроматический невус (Naevus epitheliomato-cylindromatosus). Предполагается аутосомно-доминантное наследование, чаще заболевают женщины. Название цилиндрома эти опухоли получили в связи с характерной гистологической картиной, отличающейся наличием цилиндрических гиалиновых масс, располагающихся между гнездами эпителиальных клеток. Ряд авторов считают, что цилиндромы развиваются из апокриновых желез. Цилиндромы происходят от волоса, цилиндрому рассматривают как гиалинизированную трихобазалиому. Опухоли начинают появляться у больных молодого возраста обычно на волосистой части головы, располагаются группами, медленно растут, достигая значительных размеров (до апельсина). Их расположение на голове и на лбу может напоминать тюрбан («тюрбанная опухоль»). Цвет их коричневатый или красноватый. Описано развитие подобных опухолей в наружном слуховом проходе, на слизистых оболочках в придаточных полостях носа, в слезных железах.
Трихоэпителиома (Trichoepithelioma) или Epithelioma adenoides cysticum; Brooke (1892), Trichobasalioma cysticum; Л. H. Машкиллейсон, H. С. Смелов (1931). Трихоэпителиома имеет аутосомно-доминантный тип наследования, чаще болеют женщины. Высыпания появляются в пубертатном возрасте. Это множественные мелкие (но крупнее, чем сирингома) узелки величиной от булавочной головки до горошины, плотные, безболезненные, округлых или овальных очертаний, желтоватого или красноватого цвета или же синюшного оттенка, иногда просвечивающиеся. Некоторые элементы имеют в центре вдавление с черной точкой. На поверхности крупных опухолей видны телеангиэктазии. Опухоли располагаются симметрично, главным образом на коже лица, около носа, в носогубных складках, на подбородке, лбу, в углах глаз, реже на волосистой части головы, верхней части туловища, на верхних конечностях. В редких случаях наблюдается преобразование в рак. Гистологически выявляются полосовидные пролифераты базальных клеток, исходящие от наружного слоя волосяных фолликулов и окруженные фиброзной стромой, а также характерные кисты среди палисадообразных скоплений клеток, напоминающих начальную кератинизацию волоса. В кистах обнаруживается кератинизированное содержимое, которое может кальцифицироваться. Многие авторы одновременно обнаруживали у больных трихоэпителиомы, цилиндромы или сирингомы. У некоторых больных были выявлены также дисплазии других органов, в том числе центральная расщелина лица, кисты в челюстях, поражения центральной нервной системы — эпилепсия. В связи с этим состояние, включающее множественные невоидные опухоли кожи с одновременным наличием трихоэпителиомы и цилиндромы, а также другие дисплазии, было названо факоматозом Брукка–Шпиглера и, также как пятый факоматоз, включено в группу эпителиоматозных факоматозов (Knoth, Ehlers, 1960; Musger, 1964). Этот дефект имеет большое сходство с пятым факоматозом. Binkly и Jonson (1951) наблюдали трихоэпителиому в комбинации с базально-клеточными невусами, кистами в мозолистом теле и одонтогенными кистами, которые трансформировались в фибросаркому с метастазами и летальным исходом.
Синдром Хабера или Eruptio rosaceiformis et epithelioma intraepidermale; семейный розацеаподобный дерматоз с изменениями пушковых волос — генетически обусловленное заболевание с аутосомно-доминантным наследованием. Характеризуется сочетанием хронического розацеаподобного поражения кожи лица, развивающегося с детства, и кератотических очагов на закрытых участках кожи, которые появляются позднее. Высыпания на лице характеризуются повышенной фоточувствительностью. Вначале на коже щек, подбородка, носа, лба возникает эритема, отечность, затем телеангиэктазии, небольшие слегка шелушащиеся папулы, мелкие атрофические участки с фолликулярной истыканностью. Кератотические очаги располагаются на коже туловища и конечностей, достигая диаметра 1 см и более, в дальнейшем остаются стационарными. При гистологическом исследовании кожи лица обнаруживаются паракератоз, акантоз, воспалительные изменения вокруг сосудов, приводящие к фиброзу. В кератотических элементах отмечаются паракератоз, дискератоз, акантоз в эпидермальных отростках, папилломатоз, митотические фигуры [9–19].
При лечении пятого факоматоза на розацеаподобные поражения лица наружно используют кортикостероидные мази, бородавчатые очаги удаляют методами разрушения [2, 3, 11].
Таким образом, пациенты с факоматозами, характеризующимися изменениями кожных покровов, неврологическими нарушениями и патологией внутренних органов, требуют индивидуального мультидисциплинарного подхода к обследованию, ведению и лечению, что позволит улучшить качество жизни этих больных.
Литература
- Петрухин А. С. Детская неврология. Учебник: в двух томах. М.: ГЭОТАР-Медиа, 2012. Т. 2. 560 с.
- Суворова К. Н., Антоньев А. А. Наследственные дерматозы. М.: Медицина, 1977. 230 с.
- Юсупова Л. А., Гараева З. Ш., Юнусова Е. И., Мавлютова Г. И. Факоматозы. Учебное пособие. Казань: Издательство МедДок, 2017. 33 с.
- Тейлор Д., Хойт К. Детская офтальмология / Пер. с англ. М.: Издательство БИНОМ, 2007. 248 с.
- Wong W. T., Agró Coleman H. R. et al. Genotype-phenotype correlation in von Hippel-Lindau disease with retinal angiomatosis // Archives of ophthalmology. 2007, February. № 125 (2). Р. 239–45.
- Kim J. J. Von Hippel Lindau syndrome // Advances in experimental medicine and biology. 2010. № 685. Р. 228–249.
- Юсупова Л. А. Распространенность хронических дерматозов у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 3–4. С. 46–48.
- Суворова К. Н., Антоньев А. А., Гребенников В. А. Генетически обусловленная патология кожи. Издательство Ростовского университета, 1990. 158 с.
- Curatolo P., Seri S. Seizures. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003. Р. 46–77.
- Юсупова Л. А. Современное состояние проблемы ангиитов кожи // Лечащий Врач. 2013. № 5. C. 38–43.
- Monica Worked For. To be built three specialized treatment centers fakomatoz. 2003. № 11. 23 P.
- Warehouse Worker L. B., Ziora C., Bajor G. Wspólwystepowanie tumors of the endocrine and nervous system during fakomatoz. University Medicae Silesiensis, 2013. Р. 52–60.
- Юсупова Л. А. Современные аспекты диагностики и терапии розацеа // Журнал международной медицины. 2014. № 5 (10). С. 115–121.
- Spark C., Jaracz J., Raczkowiak L., Rybakowski J. Neuropsychiatric And neuropsychological Aspects of the team Jadassohna — review of the literature AND OPE case. The neuropsychiatry and Neuropsychology // Neuropsychiatria And neuropsychology is. 2012. Vol. 7. Issue 2. P. 97–106.
- Brenska I., Kuls N., Sluzewski W., Figlerowicz M. Neurofibromatosis type 1: diagnosis of problems; a description of the case // Polish Neurological Review. 2012. Vol. 8, № 1. P. 43–46.
- Юсупова Л. А. Диагностика и комплексная терапия атопического дерматита у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 2. С. 11–14.
- Piotrovskaya C., Przymuszala P., Mrozinski A., Jonczyk-General C. Clinical cases: tuberous sclerosis in neonates — an interdisciplinary unit chorobowa // New Pediatrics. 2016. № 3. P. 121–127.
- Yusupova L. A. Level sl-selectin in blood serum of patients with schizophrenia comorbidity pyoderma // European journal of natural history. 2013. № 3. С. 19–20.
- Spatola M., Wider C., Kuntzer T., Croquelois A. Syndrome ptpn11 mutation, manifesting in the form of leopard syndrome associated with hypertrophic plexi and neuropathic pain // BMC Neuroscience. 2015. № 15. P. 55.
Л. А. Юсупова1, доктор медицинских наук, профессор
Е. И. Юнусова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
1 Контактная информация: [email protected]
Факоматозы: диагностика, клиника и особенности течения различных форм заболевания/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова
Для цитирования: Лечащий врач № 5/2018; Номера страниц в выпуске: 35-40
Теги: заболевания кожи, нейрокожные синдромы, опухоль
Купить номер с этой статьей в pdf
Неврология — LiveJournal

… является одним из наиболее тяжелых по течению и прогнозу среди факоматозов (нейрокожных синдромов).
.. чаще встречается, чем диагностируется, так как индивидуумы, имеющие факультативные неспецифические клинические признаки в большинстве случаев не учитываются, а больные с облигатными признаками и синдромами, не являющимися нозологическими формами, довольно часто курируются врачами разных специальностей.
… диагностика этого редкого заболевания не является сложной, если врач имеет четкие представления о его клинических проявлениях.
Туберозный склероз (далее — ТС) — это непрерывно прогрессирующее генетически детерминированное заболевание из группы факоматозов с широким спектром клинических проявлений вследствие образования доброкачественных опухолей (гамартом) в различных органах и тканях человеческого организма, включая головной мозг, глаза, кожу, сердце, почки, печень, легкие, желудочно-кишечный тракт, эндокринную и костную системы. Синонимы ТС — болезнь Бурневилля-Прингла, центральный нейрономатоз, нейрокожный синдром типа Бурневилля, EPILOIA (epilepsy, low intelligence, angiofibroma), синдром себорейной аденомы, судорог и умственной отсталости.
 Справочная информация. Гамарто́ма (от др.-греч. ἁμάρτημα — «ошибка», «изъян» и -ωμα от ὄγκωμα — «опухоль») — узловое доброкачественное опухолевидное образование, представляющее собой тканевую аномалию развития. Гамартомы состоят из тех же тканевых компонентов, что и орган, где она расположена. При этом она отличается аномальным строением и степенью дифференцировки тканей. В тех случаях, когда в строении гамартомы преобладает какая-либо одна ткань, её называют по характеру этой ткани — хондроматозная, сосудистая и т. п. При обнаружении элементов разных тканей, напоминающих картину того или иного органа, используют термин «органоидная гамартома». Гамартомы являются доброкачественными новообразованиями. Крайне редко из них могут развиться злокачественные опухоли гамартобластомы.
Справочная информация. Гамарто́ма (от др.-греч. ἁμάρτημα — «ошибка», «изъян» и -ωμα от ὄγκωμα — «опухоль») — узловое доброкачественное опухолевидное образование, представляющее собой тканевую аномалию развития. Гамартомы состоят из тех же тканевых компонентов, что и орган, где она расположена. При этом она отличается аномальным строением и степенью дифференцировки тканей. В тех случаях, когда в строении гамартомы преобладает какая-либо одна ткань, её называют по характеру этой ткани — хондроматозная, сосудистая и т. п. При обнаружении элементов разных тканей, напоминающих картину того или иного органа, используют термин «органоидная гамартома». Гамартомы являются доброкачественными новообразованиями. Крайне редко из них могут развиться злокачественные опухоли гамартобластомы.
ТС — аутосомно-доминантное генетически гетерогенное заболевание. Приблизительно от 10 до 30% случаев ТС обусловлено мутациями в гене TSC1 (ТС 1-го типа), локализованном на 9 хромосоме и кодирующим белок гамартин. Остальные случаи болезни обусловлены мутациями в гене TSC2 (ТС 2-го типа), локализованном на 16 хромосоме и кодирующим белок туберин (для генов ТС характерны высокая пенетрантность — до 100%, вариабельная экспрессивность и высокая частота возникновения новых [спонтанных — de novo] мутаций).Считается, что у пациентов с мутацией TSC1 заболевание течет более мягко, а мутации в гене TSC2 обусловливают более тяжелое развитие патологии. ТС относится к редким (орфанным) заболеваниям, его частота в популяции составляет 1 : 10 000 (у новорожденных — 1 : 6000).
Гены TSC1 и TSC2 в норме являются естественными генами-супрессорами опухолевого роста. Белковые продукты генов TSC1 и TSC2, гамартин и туберин, образуют гетеродимер, способный ингибировать опосредованный комплексом mTORС1 (mammalian Target of Rapamycin Complex 1) сигнальный каскад. Мутации в генах NCS1 и TSC2 приводят к потери функций гамартина и туберина, и, как следствие, к патологической активации киназы mTOR, которая является ключевым регулятором роста и пролиферации клеток, поэтому при заболевании развиваются множественные доброкачественные опухоли (гамартомы) в различных органах, включая головной мозг, глаза, кожу, сердце, почки, печень, легкие, желудочн
Факоматоз: причины, виды, лечение, фото
Факоматозы – это обширный термин, который объединяет системные врожденные заболевания, поражающие кожу, нервную систему и глаза. В названии приставка «phakos» относится к кожным изменениям, которое обозначает темное, плоское пятно на коже.
Факоматозы имеют общие признаки и симптомы: это поражения нервной системы и кожные изменения, в виде пятен разного характера, поэтому данная группа болезней относится к нейрокожному разделу в медицинской литературе. Как правило, разновидности факоматоза имеют прогрессирующее течение, которое захватывает всего человека и приводит к серьезным последствиям.

К факомотазам относят более 30 наследственных синдромов и патологий, хотя существует гораздо больше вариаций этого генетического заболеваний. Ниже мы рассмотрим наиболее распространенные формы факоматозов и более подробно остановимся на кожных нарушениях. В международной классификации болезней (МКБ-10) болезни имеет номер Q85.
Туберозный склероз
Туберозный склероз — это разновидность факомотоза, при которой происходят спонтанные мутации генов в хромосоме. Примерно 0,005% человечества сталкивается с этим проявлением факомотаза, а у 5 из 1000 человек с умственной отсталостью причиной отсталости является туберозный склероз.

Для туберозного склероза характерны 3 ярких признака:
- Эпилептические судороги или припадки, которые проявляются с самого рождения и меняются по мере возрастания, в процессе которого формируется головной мозг. От обилия судорог в первый год жизни ребенка происходит задержка умственного развития.
- Патологии в умственно-психическом развитии. Психические нарушения проявляются в аутизме, агрессивности, нарушении сна.
- Кожные изменения – уже с рождения могут присутствовать бесцветные бесформенные пятна на коже. Они располагаются по всему телу и более активно проявялются до 3 лет. Ярким признаком являются бесцветные брови, ресницы, белые пряди волос. Затем возникают доброкачественные опухоли на лице (аденомы)
В головном мозгу очевидны изменения уже при рождении ребенка при проведении КТ. У больных детей некоторая часть мозговых извилин отличается от здоровых извилин белым цветом и более крупным размером.
При обследовании больного обнаруживают множественные нарушения внутренних органов: доброкачественная опухоль сердца ( рабдомиома) сердца, которая приводит к смерти от сердечной недостаточности, и доброкачественные опухоли остальных внутренних органов. В старшем возрасте они могут перерождаться в злокачественные образования.
Но не у всех больных встречаются эти 3 признака, у части больных с эпилептическими судорогами и кожными проявлениями болезнь никак не отражается на психическом и умственном развитии. У других деток эпилептические судороги и незначительные поражения на коже могут быть единственными симптомами, и даже судороги могут отсутствовать.
Нейрофиброматоз
Нейрофиброматоз – факоматоз, который имеет 3 варианта развития. Отличительной чертой этого факоматоза является появление нейрофибром – опухолей, которые могут быть на коже. Они могут быть огромными по размеру до 1 метра в диаметре, на ощупь они мягкие и подвижные. Цвет этих кожных опухолей фиолетовый или красный.

Если они находятся под кожей, то выглядят, они как маленькие плотные узелки, достигающие размеров до несколько мм. Опухоли могут быть уже с самого рождения или появляться с течением времени, со временем опухоли увеличиваются в размерах и количестве.
Нейрофибромы могут повреждать нервные ткани и приводят к крайне тяжелым последствиям, таким как нарушение процесса дыхания и глотания, нарушение зрения и нарушение жизненно важных функций внутренних органов. Нейрофибромы, которые возникают на конечностях, опасны тем, что со временем они могут достигать гигантских размеров и единственным выходом станет ампутация конечностей.
При этой форме факоматоза также возникают опухоли внутренних органов и головного мозга и присутствуют характерные неврологические симптомы: эпилепсия, задержка умственного развития, присутствуют глазные нарушения.
Факоматоз пятый
Факоматоз пятый (имеет другое название синдром базальноклеточного невуса, факоматоз Гросфельда–Валька–Германса) – это заболевание, которое может проявляться с рождения, но чаще признаки появляются у более взрослых детей с 10– 12 лет.

На коже появляются опухоли, которые представляют собой многочисленные мелкие (до 0, 4 см величиной) плотные узелки, иногда коричневого оттенка. На поверхности опухолей может возникать расширение мелких сосудов кожи.
Опухоли увеличиваются в размерах и в количестве, они могут превратиться в злокачественное образование, дополненное язвой. Ладони и подошвы страдают от точеных углублений. Но на этом поражения кожи при пятом факоматозе не заканчиваются, могут возникать кисты, атеромы, милиумы, веснушки и др.
Характерные для факоматоза патологии умственного и психического развития могут присутствовать не всегда. При пятом факоматозе, как и при нейрофиброматозе развиваются глазные патологии: врожденная слепота, катаракта, атрофия сетчатки и др.
Энцефалотригеминальный ангиоматоз
Энцефалотригеминальный ангиоматоз ( или синдром, ангиоматоз Штурге — Вебера) — редкий факоматоз, но вариант развития болезни с отсутствием некоторых симптомов достаточно распространен.
Симптомы: на лице и на затылке с рождения присутствуют сосудистые опухоли (ангиомы). Сосудистые опухоли на лице выглядят как родимое пятно бардового цвета, которое обычно находится с одной стороны лица, но изредка поражаются обе стороны. Родимое пятно может распространяться с верхней части лица на нижнюю, а затем на шею и грудь, руки.
Эпилептические приступы с односторонними судорогами, противоположными той стороне, на которой находятся ангиомы, чаще всего они возникают с рождения. Нехарактерными симптомами для этого синдрома является глаукома и умственная отсталость.
Гипомеланоз Ито
Гипомеланоз Ито – один из самых распространенных факоматозов. На коже появляется темные пятна, полосы с размытыми границами, которые называются пятна «кофе с молоком», начинается частичное облысение. Происходит скелетно-мышечные нарушения, только у половины больных происходят психические и умственные нарушения.

Атаксия-телеангиэктазия (синдром Луи-Бар)
Атаксия-телеангиэктазия (синдром Луи-Бар) – факоматоз, для которого характерны тяжелые иммунные нарушения, патологии мозжечка, сосудистые расширения, расположенные по всему телу. Болезнь также создаёт благоприятную почву для последующего развития онкологии ( около 15 % больных страдает от лейкоза и других онкологий).

Симптомы: поражение мозжечка, которое становится очевидным, когда ребенок учится ходить. Сосудистая сеточка у ребенка возникает на глазах, а затем распространяется на лице, на шею и далее. Кожные изменения проявляются обычно к 3 -5 годам. Ребенка постоянно мучат инфекционные заболевания, которые обусловлены иммунными нарушениями.
Синдром Клиппеля
Синдром Клиппеля (может называться по-другому синдром Паркса–Вебера, остеогипертрофический варикозный невус и др.) — это факоматоз, который характеризуется 3 яркими признаками:
- С момента рождения у ребенка присутствуют плоские сосудистые опухоли (ангиомы), преимущественно на ноге и пламенеющий невус (винное пятно). Пламенеющий невус (родимое пятно), как правило, находится на теле ребенка с самого рождения, но в ряде случаев возникает в раннем детстве.Пламенеющий невус различается по цвету от светло красного до ярко фиолетового. Как правило, он возникает на ноге, где поражены сосуды, но может также появиться и на руке и на теле. Он может увеличиваться в размерах, переходя с ноги на нижнюю часть живота.У половины больных со временем винное пятно бледнеет. Но и этот яркий признак может отсутствовать или присутствовать в маленькой степени, в виде сосудистого нарушения.
- На этой ноге развивается варикозное расширение вен и появляются аневризмы.
- В конце концов, происходит аномальное удлинение и увеличение конечности, которая сопровождается отеком и чрезмерным шелушением кожи. Увеличение размеров конечности может быть очевидным уже при рождении и процесс роста данной части тела происходит быстрее, чем у остальных.Известны случаи, когда происходило увеличение обоих ног или даже всех конечностей, при этом может произойти деформация суставов и костей, редко может возникнуть обратный процесс: усыхание (атрофия) костей и мягких тканей.
При синдроме Клиппеля-Тренонея-Вебера на теле могут возникать папилломы и бородавки, обильное шелушение, темные пятна, сосудистая сеточка, симптом мраморной кожи, хроническая рожа и трофические язвы.
При этой форме факоматоза происходят множественные нарушения глазных функций, костной системы и внутренних органов и также характерна умственная отсталость и судорожный синдром.
Лечение факоматозов
В первую очередь при обнаружении факоматоза у детей необходимо подобрать противоэпилептические препараты (Депакин, Топирамат, Кармабазепин и др.) для блокировки судорог. Если препараты не помогают, то необходимо произвести хирургическое вмешательство.
Частые судороги имеют непосредственное влияние на психическое и умственное развитие, поэтому промедлить в этом случае нельзя. Хирургическое вмешательство необходимо при возникновении опухолей внутренних органов и кожных образований.
При венозных и артериальных нарушениях производят нейрохирургическое вмешательство по удалению ангиом, венозных сосудов, аневризм. В случае сосудистых нарушениях проводят ретгенотерапию, диатермию. Из-за того, что это заболевание генетическое, близким родственникам необходимо проходить обследование.
Лечение включает в себя устранение косметического дефекта, вызванного родимыми пятнами.
Смотрите также другие кожные болезни.
Факоматозы — Медицинская энциклопедия
Факомато́зы
(phacomatoses; греч. phakos чечевица, родимое пятно + -ōma + -ōsis)
группа наследственных, прогрессирующих заболеваний, характеризующихся сочетанным поражением кожи, глаз, нервной системы и внутренних органов. Развиваются в раннем детском возрасте, иногда обнаруживаются при рождении.
К факоматозам с поражением нервной системы относят энцефалотригеминальный ангиоматоз, болезнь Стерджа — Вебера, множественный ангиоретикуломатоз, ретиноцеребровисцеральный ангиоматоз (болезнь Гиппеля — Линдау), атаксию-телеангиэктазию Луи-Бар (см. Атаксии), гипертрофическую гемангиэктазию Клиппеля — Треноне (см. Кровеносные, сосуды (Кровеносные сосуды)), туберозный склероз, нейрофиброматоз Реклингхаузена, ретино-оптико-мезенцефальный ангиоматоз (синдром Бонне — Дешома — Блана), кортико-менингеальный диффузный ангиоматоз Ван-Богарта — Диври и некоторые другие формы.
В развитии Ф. большая роль принадлежит генетическим факторам; часто встречаются семейные формы болезни, которые прослеживаются в нескольких поколениях. Наследуются Ф. в основном по аутосомно-доминантному, реже по аутосомно-рецессивному типу с неполной пенетрантностью мутантного гена.
Предполагают, что в основе Ф. лежат генетически обусловленные нарушения развития зародышевых клеток, приводящие к эктомезодермальным дисплазиям с образованием ангиом, телеангиэктазий, нейрофибром на коже и в различных отделах нервной системы, аневризматических ангиом сетчатки глаза и др. При некоторых формах Ф. (например, атаксии-телеангиэктазии) обнаруживают врожденный иммунодефицит с повышенным риском возникновения злокачественных опухолей и синдромом преждевременного старения.
Наряду со свойственными разным факоматозам морфологическими компонентами — ангиомами, ангиоретикулемами, аневризмами, артериовенозными мальформациями, туберозными образованиями, нейрофибромами, кистозными образованиями, петрификатами в мозговых оболочках, головном и спинном мозге — обнаруживаются Гидроцефалия с расширением желудочков головного мозга, атрофия различных отделов головного мозга и мозжечка, демиелинизация, глиоз, нередко различные пороки развития головного мозга и глаз, патология внутренних органов (кисты почки, поджелудочной железы и др.).
Клинически поражение нервной системы проявляется прежде всего эпилептическими припадками (см. Эпилепсия), парциальными или генерализованными (чаще смешанного типа). Генерализованные большие судорожные приступы (тонические или клонико-тонические) обычно сопровождаются потерей сознания, парциальные чаще протекают без потери сознания в виде моторных, сенсорных или сочетанных приступов джексоновской эпилепсии (Джексоновская эпилепсия). Ранними симптомами являются также отставание психического развития и развития речи, нарушения поведения. Снижение интеллекта достигает степени имбецильности и идиотии (см. Олигофрения). Имеется четкая корреляция между степенью умственной деградации, тяжестью и частотой развития эпилептического статуса. При обследовании выявляют симптомы поражения черепных нервов (чаще глазодвигательных, лицевого), пирамидные симптомы (гемипарезы, гемиплегии), экстрапирамидные нарушения (гиперкинезы, атетоз, реже паркинсонизм с гипокинезией, олигокинезией, брадикинезией, изменением мышечного тонуса), мозжечковые расстройства (атаксия, интенционный тремор, нистагм). Наряду с этим могут возникать гипоталамические вегетативно-трофические расстройства (сухость кожи, акроцианоз, ломкость ногтей, выпадение волос), эндокринно-обменные нарушения (ожирение, преждевременное или, наоборот, замедленное половое созревание, гипер- или гипотиреоз, несахарный диабет и др.).
Поражения кожи отмечаются уже при рождении или в первые месяцы жизни. На коже лица, туловища, конечностей обнаруживаются единичные или множественные, различные по цвету, величине, распространенности ангиомы, ангиофибромы, телеангиэктазий, а также участки гипопигментации или гиперпигментации цвета «кофе с молоком». Поражения кожи могут охватывать одну половину тела или быть диффузными, сочетаться с кавернозными ангиомами слизистых оболочек, аденомами сальных желез. Корреляция между кожными проявлениями Ф. и поражением нервной системы не наблюдается. Нередко имеется тенденция к прогрессированию и малигнизации патологических образований на коже. У больных с Ф. часто отмечаются дизэмбриогенетические изменения костной и сосудистой систем. Характерные для отдельных факоматозов изменения глаз бывают врожденными или развиваются в первые годы жизни ребенка. На глазном дне выявляют ограниченный или диффузный ангиоматоз, ампулообразные расширения сосудов, опухолеподобные бугристые желтые образования по периферии глазного дна или в области диска зрительного нерва. На конъюнктиве склер могут располагаться телеангиэктазий ярко-красного цвета. Прогрессирование патологических изменений глаз приводит к снижению зрения или слепоте.
Течение прогрессирующее. Постепенно нарастает тяжесть центральных парезов, эпилептических приступов, психических нарушений. Особенно быстро прогрессируют нервно-психические, речевые расстройства в пубертатном периоде. Латентно протекающие, компенсированные формы Ф. могут переходить в клинически выраженный и быстро прогрессирующий процесс при воздействии неблагоприятных факторов окружающей среды, инфекционных болезнях, травмах.
Диагноз ставят на основании клинической картины — сочетания эпилептических припадков полиморфного характера, отставания умственного развития, задержки развития двигательных и речевых функций с характерными изменениями кожи, на глазном дне, очаговыми неврологическими симптомами. В ранней диагностике важную роль играют данные рентгенологического исследования черепа. При краниографии обнаруживают петрификаты в различных структурах головного мозга; компьютерная рентгеновская и ядерно-магнитно-резонансная Томография позволяют распознавать ангиомы, нейрофибромы, кистозные и опухолеподобные образования, атрофию головного мозга, увеличение желудочков мозга, выявлять признаки внутричерепной гипертензии. При электроэнцефалографии (Электроэнцефалография) обнаруживают очаговые или диффузные изменения биоэлектрической активности эпилептического характера. Цереброспинальная жидкость обычно не изменена.
Дифференциальный диагноз проводят с пороками развития ц.н.с., в отличие от которых при Ф. имеется прогрессирование процесса с нарастанием нервно-психических расстройств.
Лечение симптоматическое. Назначают противосудорожные, дегидратирующие препараты, средства, улучшающие трофические функции и метаболизм (аминокислоты, витамины), и др. При одиночных поверхностных ангиомах мозговых оболочек применяют лучевую терапию, реже проводят хирургическое лечение. При изолированных ангиомах кожи используют криохирургию (Криохирургия), хирургическое лечение, при ангиоретикулемах сетчатки глаз — лечение с помощью лазера и др.
Прогноз неблагоприятный. Отрицательным фактором, осложняющим течение болезни и нередко ведущим к гибели больных, являются инфекционные болезни, травмы. К смерти могут привести отек головного мозга (Отёк головного мозга) при эпилептическом статусе. При некоторых формах Ф. исход заболевания связан с развитием злокачественной опухоли.
Профилактическое значение имеет Медико-генетическое консультирование, при котором рекомендуют ограничение деторождения в семьях с установленными случаями факоматозов.
Библиогр.: Кадалян Л.О., Таболин В.А. и Вельтищев Ю.В. Наследственные болезни у детей, с. 312, М., 1971; Дифференциальная диагностика кожных болезней, под ред. А.А. Студницина, с. 450, М., 1983; Калинина Л.В. и Гусев Е.И. Наследственные болезни метаболизма и факоматозы с поражением нервной системы, М., 1981.
Источник: Медицинская энциклопедия на Gufo.me
Значения в других словарях
- Факоматозы — (греч. phakos – пятно). Группа наследственно передающихся (по доминантному типу) заболеваний, характеризующихся наличием опухолевидных образований в различных органах и тканях (коже, ЦНС, сетчатке глаза и др. Толковый словарь психиатрических терминов
