Атрофический эндобронхит: двухсторонний, диффузный, хронический
Заболевания бронхолегочной системы могут давать различную клиническую картину.
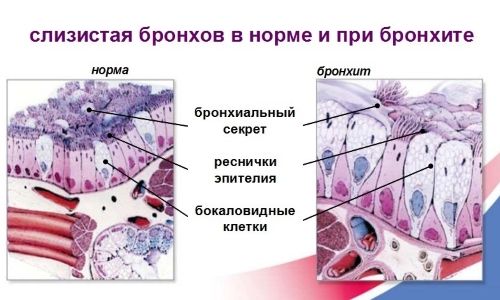
Как правило, при каждом из них наблюдаются воспалительные изменения бронхов.
Одно из наиболее распространенных заболеваний, с которым пациенты обращаются к пульмонологу – это бронхит.
Часто эта патология имеет хроническое течение.
Для уточнения диагноза и выбора наиболее верной тактики лечения пациенту назначают бронхоскопию.
Это исследование позволяет оценить состояние слизистой бронхиального дерева.
При обследовании пациентов с диагнозом хронический бронхит, как правило, выявляется атрофический эндобронхит различной интенсивности.
Бронхоскопия как диагностика бронхиального дерева

Это эндоскопическое обследование проводится при различных заболеваниях трахеобронхиального дерева.
Оно имеет огромное диагностическое значение при воспалительных, аллергических и опухолевых заболеваниях трахеи и бронхов.
Данное обследование позволяет визуально оценить состояние слизистой этих органов.
Когда назначается бронхоскопия?
- При длительном (хроническом) кашле.
- При затрудненном дыхании.
- При различных кровотечениях из органов дыхания.
- При подозрении на онкологию органов дыхания.
- Для забора на исследование материала (биопсии или мокроты).
- При введении лекарственных препаратов непосредственно в дыхательные пути.
- Для уточнения диагноза при обнаружении на рентгеновских снимках сомнительных изменений.
Противопоказания к бронхоскопии
- Психические расстройства.
- Артериальная гипертензия.
- Состояния после перенесенного инсульта или инфаркта.
Атрофический эндобронхит: классификация

Удобная классификация подобного состояния слизистой бронхов была опубликована в 1967 году В.А. Герасимовым.
- Катаральный эндобронхит – он характеризуется гиперемией (покраснением) и незначительным отеком слизистой бронхиального дерева. Может наблюдаться кровоточивость. Локализоваться может как слева, так и справа.
- Атрофический эндобронхит – наблюдаются отдельные участки гиперемии и истончения слизистой, усиление хрящевого рисунка и заострение межбронхиальных шпор. Локализация бывает справа или слева.
- Гипертрофический эндобронхит – наблюдается равномерное сужение бронхиальных просветов, утолщение слизистой, дифференцировка хрящей бронхов затруднена, заметно расширение межреберных шпор. Локализация может быть справа или слева.
- Гнойный эндобронхит – четко выражены гиперемия и отечность слизистой, могут быть отдельные изъязвления, наблюдается отделение обильного гнойного секрета. Хронический процесс редко протекает в этой форме, даже в периоды обострения. Чаще всего локализуется сразу с обеих сторон (справа и слева).
Существует и другая классификация эндобронхита, которую часто используют специалисты. Ее описал в 1965 году Лемуан.
- Диффузный эндобронхит представляет собой процесс воспаления, который распространяется на слизистую поверхность всего бронхиального дерева. Чаще всего процесс локализуется сразу с обеих сторон (справа и слева).
- Диффузный частичный эндобронхит – воспаление распространяется на бронхиальные стенки ниже верхнедолевых отделов.
- Локальный или сегментарный эндобронхит – обычно, процесс воспаления затрагивает только одну ветвь и он ограничен четко сформированной локализацией либо справа, либо слева. Границы воспаления отчетливо видны.
В подобной классификации различают три степени интенсивности:
- Первая степень – наблюдается незначительная отечность слизистой и размытость сосудистого и хрящевого рисунка. Секреция умеренная. Сегментарный эндобронхит чаще всего характеризуется именно этой степенью.
- Вторая степень – отек и гиперемия четко выражены, бронхиальный просвет сужен, сосудистый рисунок отсутствует, рельеф хрящей сглажен. При контакте со слизистой наблюдается незначительная кровоточивость. Выделяемый секрет слизисто-гнойный.
- Третья степень – хорошо заметен синюшно-багровый оттенок утолщенной слизистой стенок бронхов, отек сильно выражен, сосудистый рисунок отсутствует. Устья бронхов как сегментарных, так и долевых резко сужены. Наблюдается обильный вязкий гнойный секрет. Бронхоскопия затруднена.
По клиническому течению различают острый и хронический эндобронхит.
Причины атрофического эндобронхита

Причины, вызывающие подобное состояние бронхиального дерева, могут быть самые разнообразные.
К основным факторам относятся:
- переохлаждение и внезапный перепад температур;
- загрязненный воздух, например, присутствие в нем оксида углерода, аммиака, сероводорода, кислотных испарений или щелочей, а также задымлений и пыли;
- злоупотребление алкоголем и табакокурением;
- застойные явления в малом круге кровообращения, например, при сердечных патологиях;
- хронический воспалительный процесс в полости носа или рта, например, аденоидит, тонзиллит или синусит;
- аллергические реакции;
- вирусные инфекции.
Симптомы атрофического эндобронхита

При атрофическом эндобронхите, пациенты жалуются на ухудшение общего состояния, слабость, кашель, который на начальном этапе сухой, а затем с развитием процесса приобретает влажный характер.
Может быть одышка даже при незначительных физических нагрузках.
Атрофический эндобронхит в большинстве случаев сопровождает такое заболевание, как хронический бронхит.
У больных присутствуют симптомы общей интоксикации, которая выражается в гипертермии, головной боли, миалгии (боль в мышцах), ломотой в суставах.
Процесс может располагаться справа или слева или одновременно с обеих сторон.
При аускультации выслушиваются хрипы со стороны поражения.
Если воспалительный процесс расположен слева, то и хрипы будут выслушиваться слева.
Диффузный эндобронхит характеризуется обычно мелкопузырчатыми хрипами с обеих сторон.
В процессе выздоровления эти симптомы постепенно исчезают.
Кашель по утрам может сохраняться еще продолжительное время. Особенно это выражено у заядлых курильщиков.
Неспецифический эндобронхит может наблюдаться при туберкулезе легких.
Локализация туберкулезного очага в этом случае находится на той же стороне, где выявлен эндобронхит.
Если очаг расположен слева, то при бронхоскопии неспецифический эндобронхит будет обнаружен на той же стороне.
Лечение атрофического эндобронхита

Лечение назначает врач в соответствии с заболеванием, которое вызвало подобное состояние слизистой бронхиального дерева.
Так, например, при хроническом бронхите проводят лечение следующими препаратами:
- противовоспалительные нестероидные лекарственные средства, например, «Ибупрофен», они применяются в случае необходимости при высокой температуре;
- в случае вирусной природы заболевания, применяют противовирусные препараты, например, «Генферон» или «Кагоцел»;
- проводится антибактериальная терапия, в ходе которой, используют антибиотики широкого спектра действия, важно учитывать, что если выбранные препараты не приносят пациенту облегчения в течение 3-4 суток, то их меняют;
- применяют отхаркивающие препараты «АЦЦ», «Бромгексин», «Мукалтин» и др.
- для устранения одышки целесообразно назначение «Эуфиллина»;
- для лечения эндобронхита применяют витамины – В6, его действие направлено на укрепление иммунитета и улучшения общего состояния организма;
- лечение этого заболевания часто проводят комбинированными препаратами, например, используют «Эриспал», он обладает одновременно отхаркивающим и противовоспалительным действием.
Лечение нередко дополняют народными средствами, но их использование может быть только вспомогательным, а не основным методом. Особенно если заболевание имеет гнойный характер.
Чем быстрее начать лечение, тем быстрее наступит выздоровление.



Лечение хронического атрофического бронхита: специализированные препараты


Атрофический бронхит: симптомы и лечение хронического заболевания
Атрофический бронхит – это один из видов хронического бронхита (воспалительный процесс слизистой оболочки легких и бронхов).
Отличие атрофического бронхита от обычного заключается в постепенной полной перестройке покровной ткани бронхов и истончением их слизистой оболочки.
Причины заболевания
Медики уверяют, что большая часть атрофических бронхитов вызывается неблагоприятными экологическими ситуациями в городах, где проживают люди.
То есть, если в городе есть большое количество промышленных предприятий и заводов, которые ежедневно в атмосферу выпускают промышленные пары и выбросы, то у человека, дышащего этим воздухом, на 40% повышается риск появления атрофического бронхита из-за закупорки и загрязнения бронхо-легочной системы отравленными веществами и испарениями.
Также спровоцировать появление данного заболевания может:
- Работа с вредными химическими веществами.
- Постоянный контакт с пылью (особенно от бетона).
- Злоупотребление курением.
- Нарушение кровоснабжения органа.
- Малоподвижный образ жизни.
- Пониженный иммунитет.
- Дефицит витаминов.
Атрофический бронхит у человека может появиться как следствие такого заболевания, как обструктивный бронхит (спазматический бронхит, сопровождающийся скапливанием в бронхах большого количества слизи) или бронхоэктатическая болезнь (хронический нагноительный процесс в бронхо-легочной системе).
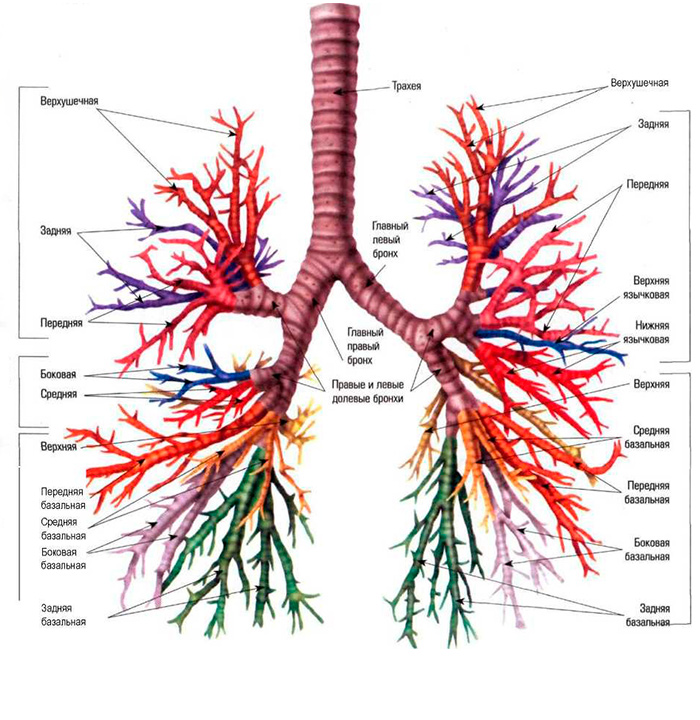

Строение бронхиального ствола человека
Также причинами появления атрофического бронхита может стать:
- ОРВИ (заболевание, поражающее верхние дыхательные пути).
- Пневмония (воспаление легких).
- Пневмокониоз (развитие фиброзного процесса в легких).
Больше 30% случаев заболеваний являются следствием воздействия аллергенов. Например, если у человека имеется аллергия на пыль, пыльцу, шерсть и человек постоянно контактирует с аллергенами, то постепенно слизистая оболочка будет раздражаться и в итоге у человека начнется развитие атрофического бронхита.
Раздражать слизистую может постоянное вдыхание чересчур сухого воздуха.
Симптомы атрофического бронхита
Симптомы атрофического бронхита сильно разнятся от степени развития заболевания, также от его формы.
Степени развития первичного атрофического бронхита:
- Первая.
- Вторая.
- Третья.
Первая стадия
На первой стадии развития недуга у человека проявляется болевой синдром в спине в области лопаток.
Боль носит щемящий и ноющий характер, иногда возможны спазмы.
Также первая стадия развития сопровождается сухим кашлем и общей слабостью.
У человека повышается потоотделение (особенно в ночное время суток).
Вторая стадия
На второй стадии сухой кашель переходит во влажный. Многие люди данный переход расценивают как выздоровление, но это не так.
Данная ситуация указывает на частичную перестройку эпителия. Наряду с кашлем у человека резко повышается температура тела до 39 -40 градусов, начинает болеть голова.
Третья стадия
Третья стадия характеризуется снижением температуры тела до 37 градусов и выше. Субфебрильная температура тела держится очень продолжительное время.
Это указывает на развитие воспалительного процесса. Также у больного явно проявляются боли в спине и груди. Обычно болезнь переходит в третью стадию через 2 – 3 недели.
Достаточно редко атрофический бронхит сопровождается чиханием или насморком.


Сильный кашель один из симптомов атрофического бронхита
Обычно данные симптомы появляются на первых двух неделях развития недуга, а затем сами пропадают.
Хроническая форма заболевания – это диффузный атрофический бронхит, который сопровождается поражением бронхов с обеих сторон.
Для диффузного двухстороннего атрофического бронхита характерны такие симптомы, как:
- Сильный затяжной кашель.
- Выделение гнойно-слизистой мокроты во время кашля.
- Прогрессирующая одышка.
- Хрипы в грудной клетке.
- Повышенная утомляемость.
- Общая слабость.
Главная опасность двухстороннего атрофического бронхита заключается в том, что болезнь может протекать без повышенной температуры тела, поэтому многие заядлые курильщики воспринимают сильный кашель отдышку, как следствие от длительного курения.
Диагностика патологии
Диагностика атрофического бронхита осуществляется только врачом-пульмонологом.

Врачебная диагностика атрофического бронхита
Для постановки диагноза применяются такие методы, как:
- Эндоскопия (осмотр бронхов при помощи эндоскопа).
- Рентгенография легких.
- Бронхоскопия (исследование просвета и слизистой бронхов)
- Биопсия (исследование кусочка бронхов).
- Спирометрия (измерение объёмных показателей дыхания).
Лечение заболевания
Для лечения атрофического бронхита применяются медикаменты, таких групп:
- Антибактериальные средства.
- Иммуностимуляторы.
- Антигистаминные препараты.
- Поливитамины.
- Бронходилататоры.
Таблица: препараты, применяемые для лечения
| Группа лекарственных средств | Назначение | Список самых популярных препаратов |
| Антибиотики | Применяются для подавления бактериальных инфекций | · «Ампиокс». · «Амоксил». · «Оспамокс». · «Трифамокс». · «Сумамед». · «Азитрокс». |
| Иммуностимуляторы | Средства для повышения иммунитета и усиления защитных свойств организма. Применяются с большой осторожностью и только по назначению врача. | · «Левамизол». · «Тималин». · «Виферон». · «Пирогенал». · «Имудон». · «Ликопид». |
| Антигистаминные препараты | Препараты, используемые для купирования аллергической реакции | · «Супрастин». · «Тавегил». · «Фенкарол». · «Лоратадин». · «Фенистил». · «Кларитин».
|
| Поливитамины | Принимаются для поддержания и повышения иммунитета | · «Компливит». · «Алфавит». · «Супрадин». · «Дейли Формула». · «Витрум». · «Пиковит». |
| Бронходилататоры | Препараты, предназначенные для расширения бронхов | · «Сальбутамол». · «Фенотерол». · «Гексопреналин». · «Кленбутерол». · «Формотерол». · «Салметерол». |
Для лечения хронического атрофического бронхита к медикаментозной терапии добавляют ингаляции с лекарственными средствами или эфирными маслами, лазеротерапию или УВЧ-терапию. Также больным рекомендуется посещать солевые комнаты.
Профилактика
Для профилактики развития недуга стоит:
- Отказаться от курения.
- Вести активный образ жизни.
- Правильно питаться.
- Раз в год проходить рентген легких.
Если человек проживает в неблагоприятных экологических условиях, то необходимо сменить место жительства.


Сальбутамол для эффективного лечения атрофического бронхита
Также необходимо чаще бывать на свежем воздухе, преимущественно посещать лес.
Заключение
Хронический атрофический бронхит – весьма опасное и серьезное заболевание, которое без лечения приводит к некрозу (отмиранию) тканей и клеток.
Также данное заболевание может спровоцировать развитие таких болезней, как:
- Пневмосклероз (замещение легочной ткани соединительной).
- Эмфизема легких (утрата способности альвеол к сокращению).
- Бронхиальная астма (воспаление дыхательных путей).
- Рак легких (злокачественное новообразование легкого).
Видео: Как лечить хронический бронхит
Атрофический бронхит — причины, симптомы, диагностика и лечение
Общие сведения
Атрофический бронхит — структурно-функциональная перестройка слизистой оболочки бронхов, представленная дистрофически-склеротическими процессами. Хроническому бронхиту принадлежит главенствующее положение (60-65%) в структуре неспецифических заболеваний легких (ХНЗЛ). С точки зрения эндоскопических и цитоморфологических изменений различают следующие формы хронического бронхита: катаральный, гнойный, гипертрофический, атрофический, геморрагический, фибринозно-язвенный. Атрофический бронхит в последние годы превратился в серьезную социально-медицинскую проблему промышленно развитых стран, что связано с антропогенными преобразованиями окружающей среды и, в первую очередь, загрязнением атмосферы. Вместе с тем, вопросы этиопатогенеза, проявлений и терапии атрофического бронхита остаются наименее изученными в пульмонологии.
Атрофический бронхит
Причины
Общепризнанно, что к структурным изменениям слизистой бронхов приводят такие факторы внешней среды, как запыленность и загрязнение атмосферного воздуха, никотиновая зависимость, профессиональные вредности (контакт с пылью, газами, химическими веществами, пневмокониозы и пр.). Среди эндогенных причин следует отметить наследственно-конституциональные особенности и гормональную дисфункцию. Именно эндогенные механизмы, по мнению исследователей, объясняют тот факт, что атрофический бронхит нередко сочетается с аналогичным поражением слизистых оболочек полости рта и ЖКТ (атрофическим гингивитом, атрофическим гастритом).
К возникновению и прогрессированию атрофических процессов в бронхиальном дереве могут приводить местные воспалительные заболевания: хронический необструктивный и обструктивный бронхит, бронхоэктатическая болезнь, хроническая пневмония, повторные ОРВИ и др. Примерно у трети пациентов с атрофическим бронхитом обнаруживается повышенная чувствительность к пылевым, пыльцевым, бытовым и другим аэрогенным аллергенам.
Патогенез
С учетом морфо- и патогенеза склеротического процесса в слизистой оболочке бронхов различают первично-дистрофическую и первично-воспалительную форму атрофического бронхита. Первично-дистрофическая бронхопатия развивается на фоне отсутствия легочного анамнеза, как следствие регенераторно-пластической недостаточности. Это состояние характеризуется сокращением или прекращением синтеза клеточных белков под действием повреждающих эндо- и экзогенных факторов, что приводит к дистрофическим изменениям в клетках и невозможности выполнения ими своих функций. Первично-воспалительная форма атрофического бронхита возникает у пациентов с длительным предшествующим течением ХНЗЛ. При этом структурная перестройка стенки бронхов развивается постепенно (от катаральных, к катарально-склеротическим и затем к склеротическим изменениям), а уровень метаболических реакций бронхиального эпителия остается высоким.
При атрофическом бронхите происходит истончение покровного эпителия бронхов за счет уменьшения числа бокаловидных клеток, трансформации цилиндрического эпителия в плоский, сокращения реснитчатого аппарата, замещения бронхиальных желез фиброзной тканью. Отмечается редукция сосудистого русла, склероз мышечного слоя бронхов; при первично-воспалительной форме — воспалительноклеточная инфильтрация слизистой оболочки. На фоне атрофического бронхита в бронхах могут возникать очаги плоскоклеточной метаплазии и дисплазии, служащие основой для развития бронхогенного рака легких.
Симптомы атрофического бронхита
Больные с первично-дистрофической формой атрофического бронхита отмечают связь появления симптомов с вирусной инфекцией, психоэмоциональными нагрузками, контактом с производственными поллютантами, возобновлением курения и др. Наиболее типична жалоба на сухой ирритативный кашель, который может сохраняться длительное время, носить рецидивирующий или постоянный характер. Приступообразное возникновение или усиление кашля может спровоцировать разговор, холодный воздух, прием пищи, эмоциональное напряжение, что отражает изменение чувствительности слизистой оболочки бронхов к действию рядовых неспецифических факторов. Часть больных атрофическим бронхитом отмечает дискомфортные ощущения и даже боль в грудной клетке при глубоком вдохе, однократные или повторные эпизоды кровохарканья.
В случае первично-воспалительного атрофического бронхита симптоматика появляется в связи с обострением основного бронхолегочного процесса. В острой стадии наблюдается гипертермия, влажный кашель, одышка. Вне обострения симптомов может не быть; иногда сохраняется небольшой кашель, обычно по утрам. Данная форма имеет прогрессирующее течение и, как правило, приводит к развитию хронической дыхательной недостаточности, диффузного пневмосклероза, эмфиземы легких и легочной гипертензии.
Диагностика
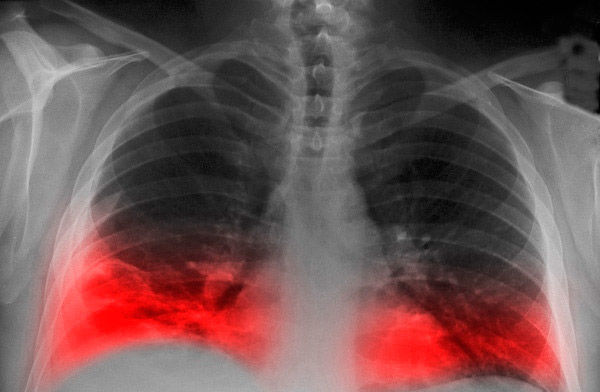
Стандартная диагностика (физикальная, рентгенологическая, лабораторная) при атрофическом бронхите обязательно должна быть дополнена проведением эндоскопии и исследованием бронхобиоптатов. Объективные данные неспецифичны: аускультативная картина отличается разнообразием – от везикулярного дыхания до сухих или влажных хрипов, при эмфизематозных изменениях над легкими перкуторно определяется коробочный звук. Рентгенография легких зачастую не выявляет отклонений от нормы; в некоторых случаях обнаруживаются признаки деформирующего бронхита и диффузной эмфиземы. По результатам спирометрии могут определяться вентиляционные нарушения по рестриктивному, обструктивному или смешанному типу.
Подтвердить диагноз атрофического бронхита возможно только после проведения бронхоскопии с биопсией. Эндоскопически визуализируется истончение и бледность слизистой оболочки бронхов, ее мелкая складчатость, усиление сосудистого рисунка, легкая кровоточивость при контакте, запустевание и зияние устьев бронхиальных желез. При морфологическом исследовании биоптата бронхов определяются признаки дистрофии эпителия, резкое снижение высоты эпителиального пласта, плоскоклеточная метаплазия покровного эпителия. Анализ бронхоальвеолярного секрета при атрофическом бронхите характеризуется снижением количества нейтрофильных гранулоцитов и макрофагов, а также низким уровнем провоспалительной и антиоксидантной активности жидкости, полученной в ходе бронхоальвеолярного лаважа.
Лечение атрофического бронхита
Терапия первично-дистрофической формы атрофического бронхита начинается с выявления и устранения фактора риска (прекращения контакта с производственными вредностями, элиминации аллергена, коррекции гормональной дисфункции и пр.). Медикаментозная терапия включает назначение поливитаминов, бронходилататоров, антигистаминных и гемореологических средств. При первично-воспалительном атрофическом бронхите в периоды обострения основного заболевания проводятся санационные бронхоскопии с антисептиками, антибактериальная терапия. В дополнение к фармакотерапии назначаются лекарственные, масляные ингаляции, спелеотерапия, физиотерапевтические процедуры (лазеротерапия, ультрафиолетовое облучение, УВЧ-терапия, ультразвуковая терапия).
Профилактика
В целях профилактики первично-дистрофической формы атрофического бронхита рекомендуется минимизировать, а по возможности — исключить влияние неблагоприятных факторов, раздражающих бронхи (курение, вдыхание вредных веществ, рецидивирующие инфекции). Не допустить перехода хронического бронхита в атрофическую стадию позволит своевременная санация очагов инфекции дыхательных путей и регулярное диспансерное наблюдение специалиста-пульмонолога.
диффузный, гнойный, атрофический и катаральный, классификация и лечение
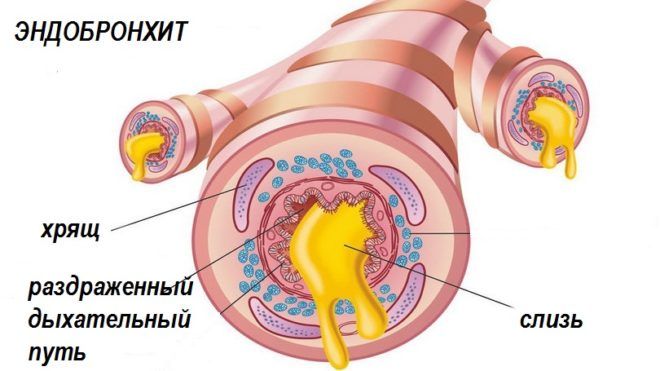
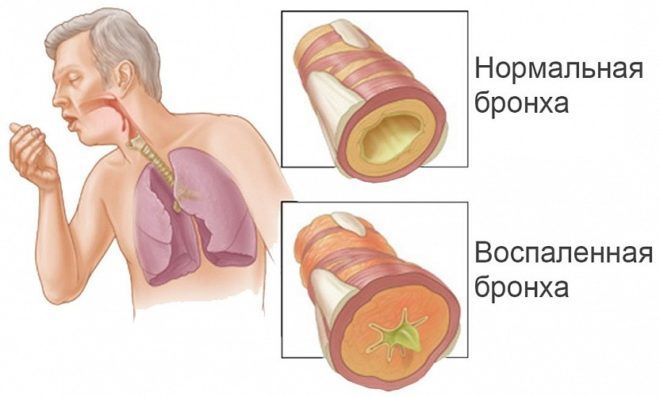
Эндобронхит – это осложненный бронхит. Заболевание получило такое название потому, что воспалительным процессом поражены все слои стенок бронхов, включая внутренний – слизистую оболочку. Диагностируется и у взрослых, и у детей.

 Эндобронхит
ЭндобронхитКлассификация заболевания
На основании патологических изменений в бронхах проводится такая классификация заболевания:
- Катаральный эндобронхит. Легкий вид, встречается одно- и двусторонний. Слизистая не уплотненная, без видимых изменений (кроме кровоподтеков от лопнувших капилляров).
- Атрофический. Стенки дыхательных путей истончаются, меняется их структура, они перестают покрывать сосудистый узор. Возникает атрофия бронхов.
- Гипертрофический. Слизистая уплотняется, суживая просвет бронха, хрящи становятся незаметными.
- Геморрагический. Сопровождается множественными кровоизлияниями на слизистой оболочке.
- Гнойный. Сложный вид, характеризуется покраснением слизистой, которая покрывается вязкой, гнойной субстанцией.
По степени тяжести заболевание делится на 3 стадии:
По расположению различают локальный, распространенный (частично диффузный) и диффузный эндобронхит. Последний поражает все слои органа и протекает тяжело, с температурой до 40°C и интоксикацией организма (особенно при двухсторонней форме).
Основные причины
Одна из причин эндобронхита – осложнение после перенесенного респираторного заболевания. К другим факторам, провоцирующим заболевание, относятся:

 Курение – одна из основных причин возникновения эндобронхита
Курение – одна из основных причин возникновения эндобронхита- вредные токсические вещества, курение;
- переохлаждение организма;
- частые перепады температуры воздуха;
- воздействие аллергенов;
- неравномерная циркуляция крови по малому кругу.
К развитию эндобронхита приводят частые аллергические реакции, хронический бронхит.
Проявления
Симптомы заболевания аналогичны тем, которые возникают при бронхите. Первые признаки эндобронхита – повышение температуры до 38°C (при тяжелых формах – до 40°C) и утренний сухой кашель, изнуряющий своей интенсивностью. К другим проявлениям эндобронхита относятся:
- боли в грудной клетке и спине;
- одышка;
- затрудненное дыхание;
- слабость и недомогание.
При откашливании выделяется слизистый секрет с примесями гноя или крови.
В острой фазе заболевания больной должен большую часть времени находиться в постели. Его изолируют от других членов семьи, потому что эндобронхит хотя и не такой заразный, как грипп, но считается инфекционным заболеванием.
Диагностические процедуры

 Рентгенограмма
РентгенограммаБронхит можно заподозрить по хрипам, увидеть на рентгенограмме, но диагностировать эндобронхит можно только после проведения эндоскопической процедуры – бронхоскопии. Диагност, увидев цвет и состояние слизистой бронхов, делает заключение о глубине распространения воспаления в воздухоносных путях.
Определяют заболевание по таким признакам: отечность и гиперемия слизистой, обильное выделение густого бронхиального секрета. Для назначения адекватного лечения исследуется мокрота, проводятся общий и биохимический анализы крови, мокроты, рентген, при необходимости – МРТ или КТ.
Особенности подхода к лечению
Методики лечения эндобронхита и острого бронхита похожи. Обязателен курс антибиотикотерапии, который назначается врачом по результатам анализов и эндообследования бронхов. Если заболевание вирусного характера, вместо антибиотиков принимают противовирусные препараты.
Терапия осложненного бронхита проводится разнопланово. Кроме борьбы с инфекцией, для выведения мокроты применяются такие группы препаратов:

- Спазмолитики. Их необходимость вызвана тем, что продвижение мокроты затрудняется, если просвет бронхов сужен.
- Муколитики и отхаркивающие препараты. Слизь не должна застаиваться в бронхах, иначе воспаление распространится на обе стороны бронхиального дерева или спровоцирует пневмонию.
- Антигистаминные средства для снятия отечности слизистой бронхов.
- Жаропонижающие медикаменты, витаминные комплексы.
- Народная медицина – отвары трав, рецепты от кашля.
На стадии выздоровления добавляются физиопроцедуры: прогревание, электрофорез, ингаляции, массаж. Полезны прогулки в парковой зоне, особенно в хвойных лесопосадках.
Для восстановления слизистой бронхов важно отказаться от курения, ликвидировать контакт с вредными веществами. Особенность в лечении эндобронхита заключается в том, что процесс этот трудный и долгий.
Профилактические действия
Эндобронхит часто выступает как осложнение после недолеченного воспаления бронхов, поэтому первое условие профилактики заболевания – лечить инфекционные процессы в органах дыхания до полного выздоровления. Нельзя оставлять без внимания простуды, лор-заболевания: ангины, ларингит, субатрофический ринофарингит, тонзиллит.
Пациентам, которые часто болеют бронхитом, следует минимизировать контакты с теми, у кого есть признаки вирусной инфекции (кашель, насморк, температура). В период эпидемии гриппа целесообразно одевать медицинскую маску в общественных местах, чаще промывать нос и полоскать горло солевым раствором. Тем, у кого хронический бронхит, нельзя переохлаждаться. В сильный мороз, выходя из дома, желательно некоторое время прикрывать нос и рот шарфом или варежкой, чтобы не допустить резкого перепада температуры.
Квартиру нужно регулярно проветривать, очищать от пыли, делая влажную уборку, пылесосить мягкую мебель и ковры. Микроклимат в жилом помещении должен быть благоприятным: холодный и жаркий сухой воздух, сырость и плесень, грибок на стенах способствуют заболеваемости.
Нужно отказаться от табакокурения, а если работа связана с вредными веществами, использовать респиратор или другие средства защиты органов дыхания.
Возможные осложнения

 Пневмония
ПневмонияЭндобронхит лечится трудно, но имеет оптимистичный прогноз. Если же не обращаться к врачу своевременно или выполнять его рекомендации не в полном объеме, легко возникают осложнения: пневмония, обструктивный бронхит, эмфизема, деформирующий бронхит, трахеобронхиальная дискинезия. Инфекция может вызвать легочную недостаточность, распространиться на органы сердечно-сосудистой системы. Это опасные последствия, которые приводят к инвалидности или летальному исходу.
Эндобронхит диффузный — что это такое, симптомы и лечение
В процессе развития какого-либо заболевания бронхов клиническая картина может проявляться по-разному. Объединяет все признаки одно обстоятельство – наличие воспалительного процесса в самих бронхах. Одно из заболеваний, с которым пульмонологу приходится сталкиваться достаточно часто – это диффузный эндобронхит.
Этиология эндобронхита
Диагноз «эндобронхит» ставится пациенту только после того, как клиническая картина подтверждена диагностическими методиками. Разнообразные исследования помогут не только окончательно определиться с диагнозом, но и установить причину воспаления. Это необходимо для качественного лечения.
Основной признак бронхита – это морфологические изменения, характеризуемые наличием выделяемого секрета, воспалением слизистой оболочки бронхов. В зависимости от интенсивности воспаления выделяют и виды эндобронхитов. Течение болезни часто становится хроническим. Уточнить диагноз можно только посредством бронхоскопии, которая поможет получить данные о состоянии слизистой оболочки бронхиального дерева.

Формы эндобронхита
В зависимости от того, каков характер трансформации бронхиальной ткани, устанавливают виды эндобронхита. В соответствии с ним и определяется тактика лечения.
Катаральная форма
Основные признаки катарального эндобронхита – отек слизистой и гиперемия. Бронхоскоп показывает лопнувшие капилляры и точечные кровотечения, имеющие множественный характер. Хрящевой рисунок остается прежним, толщина и структура оболочки бронхов при катаральном эндобронхите не претерпевает изменений. В зависимости от локализации воспаления бронхит может быть как односторонним, так и двухсторонним.

Гнойная форма
Основная особенность гнойного эндобронхита – отделение большого количества мокроты. Гнойный секрет заполняет бронхиолы, а после того, как в процессе кашля произошло его отторжение, он вновь поступает в бронхи из мелких бронхиол. Для диагностической процедуры данный отдел бронхолегочной системы недоступен.
Гнойный бронхит требует незамедлительного лечения, поскольку он сопровождается отеком слизистой, гиперемией и воспалением. Течение описываемого виды бронхита очень тяжелое. Облегчение наступает только во время кашля, но оно носит временный характер.
Гнойный бронхит нужно лечить сразу
Диффузная форма
Синоним данного термина – проникающий бронхит. Поражена вся оболочка бронхов, эта происходи вследствие проникновения инфекции из одной бронхиолы в другую. Исключение составляет верхнедолевой отдел. При диффузном эндобронхите воспалена вся слизистая бронхиального дерева.
Воспалена вся слизистая бронхиального дерева при проникающем бронхите
Атрофическая форма
Гиперемия имеет неравномерный рисунок, потому что ткани бронхов частично атрофированы. При атрофическом эндобронхите слизистая оболочка становится очень тонкой, межбронхиальные шпоры заострены.
Атрофическая форма бронхита
Геморрагическая форма
Такой бронхит характеризуется частыми кровотечениями, происходящими в слизистой оболочке. Диагностировать такой тип заболевания можно посредством исследования мокроты на содержание эритроцитов. Данный вид бронхита может иметь очаговый характер, если затронута не вся слизистая, а только ее часть.
Геморрагическая форма бронхита имеет очаговый характер
Порядок лечения бронхита зависит от того, к какому типу относится заболевание. Только грамотно подобранные терапевтические меры будут способствовать облегчению состояния пациента, хоть и не всегда оно случается быстро.
Причины развития заболевания
Воспаление слизистой оболочки бронхов может произойти по нескольким причинам:

Переохлаждение влечет за собой бронхит
- резкое изменение температурного режима;
- сильное переохлаждение;
- аллергическая реакция;
- наличие примесей в воздухе;
- употребление алкоголя и курение табака;
- воспалительный процесс в области носоглотки, имеющий хронический характер;
- вирусная инфекция.
К развитию бронхита и необходимости лечения может привести и нарушение кровообращения. Эта причина кажется совсем не имеющей отношения к бронхолегочной системе, однако при сердечных патологиях бронхиты встречаются достаточно часто.
Методы диагностики эндобронхита
Основная диагностическая мера, которая помогает определиться с диагнозом и грамотно спланировать проведение лечения – это бронхоскопия. С ее помощью оценка состояния бронхов и их слизистой оболочки не представляет никакой проблемы.
Назначение бронхоскопии показано при следующих проблемах со здоровьем: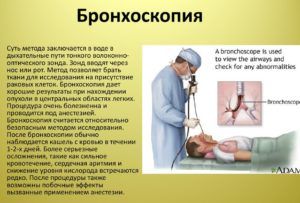
- хронический кашель;
- кровотечения из дыхательных органов;
- затруднения дыхания;
- необходимость получения биологического материала для биопсии;
- подозрение на онкологию;
- введение медикаментов в дыхательные пути.
Если изменения в бронхах сомнительны, а трактовка рентгеновских снимков неоднозначна, то рекомендовано проведение данной процедуры в диагностических целях. Но не всегда бронхоскопия может быть проведена. Противопоказаниями к ней врачи называют:
- психические расстройства пациента;
- стабильное повышение артериального давления;
- обострение бронхиальной астмы.

При обострении бронхиальной астмы бронхоскопия запрещена
Не стоит прибегать к описываемой процедуре, если в недавнем прошлом пациент перенес инфаркт или инсульт.
Медикаментозное лечение
Обращение к врачу должно произойти при первых признаках бронхита. Диффузное поражение дыхательных путей можно качественно вылечить только с использованием современных препаратов.
Выбор препарата осуществляется в зависимости от типа заболевания. Большая часть используемых медикаментов – противовоспалительного характера, а также муколитики или бронхолитики. Вспомогательное лечение осуществляется с использованием ЛФК, витаминных препаратов, массажа и физиотерапевтических процедур.
Для лечения бронхита используют разные группы препаратов:
- Ипратропия бромид, окситропия бромид, тиотропия бромид – антихолинергетики короткого и длительного действия.
- Аминофиллин, Эуфиллин, Диафиллин, Теотард, Теопек – метилксантины с коротким действием и пролонгированные.
- Фенотерол, Тербуталин, Сальбутамол, Формотерол – бета2-антагонисты пролонгированного и короткого действия.
Выбор препарата для нормализации тонуса бронхолегочной системы осуществляется в зависимости от вида заболевания, общего состояния больного, наличия или отсутствия сопутствующих заболеваний. Только грамотно выбранная тактика лечения поможет очистить дыхательные пути от мокроты и добиться облегчения состояния пациента.
Видео по теме: Бронхит
причины, симптомы, диагностика, лечение, профилактика
Представляет собой морфологическую разновидность хронического бронхита, обусловленную структурным изменением покровного эпителия и дистрофически-склеротическими изменением слизистой оболочки бронхов.
Причины
Установлено, что структурное изменение слизистой бронхов вызывают такие факторы, как запыленность и загрязнение атмосферного воздуха, курение и профессиональные вредности. Среди эндогенных причин выделяют наследственно-конституциональные особенности и гормональные нарушения. Специалисты полагают, что именно эндогенные механизмы формирования атрофического бронхита, объясняют тот факт, что данное заболевание дыхательной системы нередко сочетается с подобными поражениями слизистых оболочек полости рта и пищеварительного тракта.
Атрофическое поражение бронхиального дерева может развиваться на фоне местных воспалительных процессов, таких как хронический необструктивный и обструктивный бронхиты, бронхоэктатическая болезнь, хроническая пневмония, частые острые респираторные вирусные инфекции. Примерно у трети больных с данным недугом выявляется гиперчувствительность к пылевым, пыльцевым, бытовым и другим аэрогенным аллергенам.
Симптомы
При первично-дистрофической форме недуга определяется его взаимосвязь с вирусной инфекцией, выраженными психоэмоциональными нагрузками, контактом с производственными поллютантами и курением. Больные жалуются на появление сухого ирритативного кашля, который может сохраняться длительное время и имеет рецидивирующий или постоянный характер. Приступ кашля может вызвать разговор, резкая смена температуры, прием пищи, стресс, что отражает изменение чувствительности слизистой оболочки бронхов к влиянию рядовых неспецифических факторов. У некоторой части больных атрофическим бронхитом отмечается появление дискомфорта и болей в грудной клетке при глубоком вдохе, а также однократные или множественные эпизоды кровохарканья.
Обострение первично-воспалительного атрофического бронхита возникает на фоне обострения основного заболевания. В острой стадии у больных отмечается возникновение гипертермии, продуктивного кашля, одышки. В период ремиссии у больного может развиваться незначительный кашель, приступы которого чаще всего возникают в утренние часы. Для данной формы бронхита характерно прогрессирующее течение, в следствии чего у пациента может отмечаться развитие дыхательной недостаточности, диффузного пневмосклероза, эмфиземы легких и легочной гипертензии.
Диагностика
Стандартные диагностические манипуляции, такие как физикальный осмотр, рентгенологическое исследование и лабораторные методы при атрофическом бронхите обязательно дополняются проведением эндоскопии с исследованием бронхобиоптатов. Также таким больным назначается аускультация, во время которой определяется везикулярное дыхание, сухие либо влажные хрипы, при эмфизематозных изменениях над легкими перкуторно выслушивается коробочный звук. При рентгенографии легких зачастую не выявляет отклонений от нормы, иногда могут выявляться признаки деформирующего бронхита и диффузной эмфиземы. По результатам спирометрии могут определяться вентиляционные нарушения по рестриктивному, обструктивному или смешанному типу.
Для подтверждения диагноза больным назначается проведение бронхоскопии с биопсией. Эндоскопически визуализируется истончение и бледность слизистой оболочки бронхов, ее незначительная складчатость, усиление сосудистого рисунка, легкая кровоточивость при контакте, запустевание и зияние устьев бронхиальных желез.
Лечение
Схема терапии первично-дистрофической формы атрофического бронхита начинается с устранения контакта с неблагоприятными факторами. Медикаментозная терапия включает назначение поливитаминов, бронходилататоров, антигистаминных и гемореологических средств. При первично-воспалительном типе недуга в периоды обострения основного заболевания проводятся санационные бронхоскопии с антисептиками и антибактериальная терапия. Отличным дополнением к медикаментозному лечению являются лекарственные, масляные ингаляции, спелеотерапия, физиотерапевтические процедуры.
Профилактика
Предупредить развитие первично-дистрофической формы атрофического бронхита поможет исключение контакта с неблагоприятными факторами. Предупредить переход хронического бронхита в атрофическую стадию позволит своевременное лечение очагов инфекции дыхательных путей и регулярное диспансерное наблюдение у специалиста-пульмонолога.
что это такое, степени, диффузный, двухсторонний
Эндобронхит: что это такое, степени, диффузный, двухсторонний.
Эндобронхит — это воспалительный процесс, который развивается в слизистой оболочке бронхов.
Термин состоит из приставки эндо, которая указывает, что процесс внутренний и наименования болезни бронхит.
Поверхностный бронхит

Причины возникновения эндобронхита
Эндобронхит — это очень распространенное заболевание. Простуды, ОРЗ и ОРВИ переходят в бронхиты при несвоевременном лечении или при наличии иммунодефицита.
Именно на осенне-весенний период приходятся вспышки заболеваемости бронхитами, вместе с ними популярнее становится и эндобронхит.
Однако помимо простуд, вирусов и инфекций бронхит может быть вызван и другими причинами.
Например, астматический имеет аллергическую природу, а так называемый профессиональный вызывается регулярным раздражением бронхов (например, на вредном производстве).
Независимо от причины, которая спровоцировала эндобронхит, чтобы справиться с болезнью необходимо своевременное правильное лечение.
Симптомы эндобронхита
Основные симптомы заболевания:
Дополнительно могут присутствовать:
- боль в груди, усиливающаяся при кашле;
- повышенная утомляемость;
- повышение температуры тела.
Диагностика поверхностного бронхита

При осмотре пациента терапевтом на приеме, врач может выявить наличие бронхита по хрипам в надлегочной области грудной клетки.
Однако оценить состояние внутренней поверхности слизистой бронхов возможно только с помощью бронхоскопии.
Поэтому термин применяется специалистами пульмонологами для определения формы и степени патологического состояния слизистой бронхов. Чтобы лечение было подобрано верно нужны данные бронхоскопии.
Бронхоскопия
Порой одни и те же симптомы могут свидетельствовать о совершенно непохожих заболеваниях. и только осмотрев пораженный орган изнутри можно понять в чем причина болезни.
Чтобы заглянуть внутрь человеческого организма медиками проводятся рентгенографические, ультразвуковые и эндоскопические исследования. Для изучения болезней верхних дыхательных путей проводится специальная процедура — бронхоскопия.
Что такое бронхоскопия
Очень неприятная процедура для пациента, в ходе которой в дыхательные пути вводят трубку прибора для эндоскопического осмотра бронхов изнутри.
Трубка оснащается светом и видеокамерой. В цели бронхоскопии трубка может быть дополнительно снабжена щипцами для проведения биопсии, хирургическими инструментами, лазером.
Когда бывает необходима бронхоскопия
Такую сложную процедуру, как бронхоскопия нецелесообразно проводить при каждом бронхите.
Современная аппаратура сводит к минимуму риск травмирования дыхательных путей.
Однако возможность развития осложнений все равно присутствует. Поэтому бронхоскопию в исследовательских или лечебных целях производят только при наличии специальных показаний.
Показания для бронхоскопии
Бронхоскопию целесообразно применять в следующих случаях:
- подозрение на развитие кист, опухолей;
- попадание инородного тела;
- хронические бронхиты;
- патологии строения бронхиального дерева;
- кровохарканье;
- подготовка к операции;
- длительная одышка, не обусловленная астмой или сердечными заболеваниями.
Назначение бронхоскопии — это выявление признаков заболевания и устранение их по возможности.
Только посредством бронхоскопа стало возможным лечение с помощью таких процедур, как:
- извлечение из бронхов инородных тел;
- очищение от гноя и излишков слизи;
- биопсия тканей слизистой бронхов;
- расширение просветов в бронхах;
- удаление опухолей;
- локальное промывание или введение медицинских препаратов.
Бронхоскопия проводится медицинскими работниками в стерильных условиях. Руководит проведением исследования врач. Перед проведением процедуры применяют местное обезболивание или общую анестезию.
Когда бронхоскопию проводить запрещается
Современное оборудование для проведения бронхоскопии достаточно безопасно для пациентов, однако, ряд противопоказаний к исследованию все равно существует.
Противопоказания для бронхоскопии
Состояния организма, при наличии которых не рекомендуется проводить бронхоскопию:
- инфекционные болезни в стадии обострения;
- менструация у женщин;
- астматические приступы;
- второй и третий триместры беременности.
Патологии, при которых бронхоскопию проводить запрещено:
- бронхиальная астма в стадии обострения;
- менее шести месяцев после перенесенного инфаркта миокарда, инсульта;
- плохая свертываемость крови;
- аллергические реакции на анестезию;
- психические расстройства;
- стеноз гортани и трахеи;
- дыхательная недостаточность, обусловленная сужением каналов бронхиального дерева.
Наличие вышеописанных состояний существенно осложняет проведение бронхоскопии и повышает риск травматичности во время процедуры. Однако в критических случаях процедуру проводят, не учитывая противопоказания.
Патологии, выявляемые во время бронхоскопии
Исследование бронхов позволяет выявить следующие заболевания:
- рак;
- туберкулез;
- эндобронхит;
- муковисцидоз;
- наличие инородных тел;
- пороки строения бронхиального дерева;
- бронхиальная астма.
Эндоскопические признаки поверхностного бронхита

Эндобронхит проявляет себя следующими признаками:
- выраженная отечность поверхности слизистых;
- плохо визуализируются сосуды в слизистых;
- покраснение, кровоточивость слизистой бронхов;
- обильное выделение гноя, слизи.
Выделяют три степени эндобронхита:
- первая степень — слизистая гиперемирована, отек слизистой не определяется, бронхиальный секрет прозрачный, выделения умеренные;
- вторая степень — выраженный отек, обильное выделение слизи;
- третья степень — отек и гиперемия слизистой, гнойные выделения.
По характеру распространения воспаления эндобронхит классифицируют:
- локальный эндобронхит — поражения слизистой располагаются в сегментарном бронхе;
- распространенный эндобронхит — очаги воспаления размещены в разных долях бронхиального дерева;
- диффузный эндобронхит — поражены все бронхи с одной стороны.
Лечение эндобронхита

Лечение эндобронхита должен осуществлять только врач-пульмонолог.
Для точного диагностирования характера эндобронхита необходимо бронхоскопическое исследование.
Только по его результатам специалист может получить точную информацию о форме болезни и определить какое лечение подойдет конкретному больному.