Атопический дерматит — симптомы и лечение, причины возникновения и профилактика атопического дерматита

Атопический дерматит (синонимы: атопическая экзема, нейродермит) – это хроническое воспалительное заболевание кожи, в основе которого лежит аллергический компонент.
Заболевание отличается хроническим рецидивирующим течением, когда периоды ремиссии (стихание воспаления) сменяются обострениями, повышенной чувствительностью ко множеству аллергенов, разнообразием элементов кожной сыпи и сильным зудом.
Причины возникновения
«Атопический» в переводе с греческого означает «странный», «необычный». В самом названии болезни обозначен механизм развития патологии, когда иммунная система начинает «странно» «необычно» отвечать на контакт с чужеродными веществами – возникновением аллергической реакции. Причины неадекватных реакций организма при встрече с чужеродными веществами – их называют аллергенами – до сих пор не выяснены.
В основе заболевания лежат наследственные факторы и нарушение барьерной защитной функции кожи на генетическом уровне, в результате чего и развивается повышенная чувствительность кожных покровов к раздражителям.
Стадии и типы заболевания
В зависимости от возраста атопический дерматит делят на следующие стадии:
- младенческую – от рождения до 2-х лет;
- детскую – от 2-х до 13 лет;
- взрослую – старше 13 лет.
Начальный период развивается в детском возрасте: в 60% — первые признаки атопического дерматита появляются до 6 месяцев; в 75% — до года; в 80-90% случаев – до 7 лет. У детей чаще всего атопический дерматит развивается на фоне непереносимости каких-либо пищевых продуктов.
У взрослых больных список аллергенов помимо пищевого фактора значительно расширяется:
- бытовая химия;
- средства косметики;
- шерсть домашних животных;
- пыльца растений;
- некоторые лекарственные средства;
- споры грибков;
- фрагменты хитинового покрова клещей, тараканов;
- домашняя пыль и многое другое.
Перечислить все аллергены невозможно, так как аллергеном может стать любое вещество и даже природные факторы: солнце, мороз, морская вода.
У взрослых развитие атопического дерматита часто происходит на фоне профессиональных вредностей: работа с лекарствами, химикатами, моющими средствами, косметикой.
Симптомы
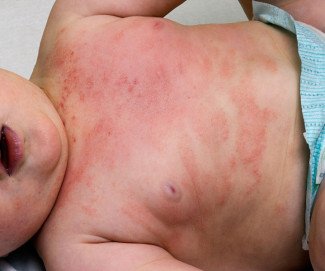
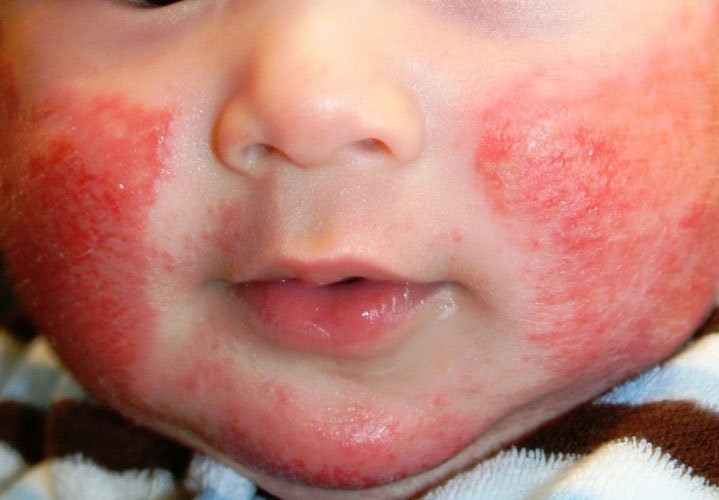
Для детей раннего возраста характерна экзематозная форма. На первой младенческой стадии очаговые высыпания наблюдаются на коже щек, ягодиц, верхних и нижних конечностей. На фоне гиперемированной отечной кожи появляются везикулы – мокнущие пузырьки. Верхний кожный слой – эпидермис утолщается, на нем образуются микротрещины. Кожные проявления сочетаются с сильным мучительным зудом. Ребенок становится беспокойным, нарушается сон, ухудшается аппетит. При стихании процесса отечность и гиперемия кожи проходят, но сухость и шелушение остаются.
Для детского атопического дерматита более характерна эритематозно-сквамозная форма, когда на сухой шелушащейся коже появляются зудящие плотные узелки – папулы. Чаще всего они располагаются сбоку на шее, на тыльной стороне кистей, в локтевом сгибе и подколенной чашечке. Из-за сильного зуда дети расчесывают пораженную кожу и на ней возникают экскориации – повреждение эпидермиса в виде царапин.
Если не наступает выздоровления, то болезнь переходит во взрослую фазу развития. У взрослого кожные проявления имеют разнообразный характер: от красных шелушащихся пятен до пузырьков и папул. Так как патологический процесс носит уже хронический характер, возникают очаги утолщенной кожи – гиперкератоз с усилением кожного рисунка, особенно на ладонях и стопах. Некоторые элементы на коже напоминают псориатические бляшки. Течение заболевания циклическое с периодами ремиссии и обострениями.
У больных атопическим дерматитом расстраивается деятельность центральной, вегетативной нервной системы и желудочно-кишечного тракта.
Кожные проявления при атопическом дерматите характеризуются легкостью возникновения от незначительных причин, упорством течения, распространенностью и развитием осложнений.
К осложнениям атопического дерматита относят:
- Регионарные лимфадениты.
- Гнойно-воспалительные заболевания кожи: фурункулы, пиодермии.
- Множественные папилломы.
- Герпетические высыпания.
- Стоматиты, пародонтозы.
- Хейлиты – воспаление красной каймы губ.
- Депрессивные состояния.
Основные принципы терапии атопического дерматита
Специфического средства лечения атопического дерматита не существует. При различных формах, в зависимости от клинических проявлений индивидуально подбираются симптоматические средства, снижающие выраженность симптоматики и способствующие стиханию острого процесса.
После установления причинных аллергенов, вызывающих обострение заболевания, стремятся максимально устранить их из повседневной жизни больного: гипоаллергенная диета и быт.
- Наружная противовоспалительная терапия.
- Лечебно-косметический уход за кожей.
- Антигистаминные препараты.
- При наличии хронических очагов инфекции в организме (тонзиллиты, синуситы) или при присоединении вторичной бактериальной инфекции применяют антибиотики.
- При сопутствующих патологиях пищеварительного тракта – энтеросорбенты, пробиотики, витамины.
- При тяжелом непрерывно-рецидивирующем течении заболевания назначают лечебный плазмаферез, глюкокортикоиды, фототерапию, цитостатики, иммуномодуляторы.
Все большее распространение в практической медицине получает метод аллерген-специфической иммунотерапии (АСИТ). Способ позволяет снизить повышенную чувствительность тканей к определенному аллергену.
Исходы заболевания
По статистике, у 60% детей клинические проявления атопического дерматита со временем полностью исчезают.
Но часто атопический дерматит служит первой ступенькой, так называемого, аллергического марша, когда помимо кожных проявлений, присоединяются поллиноз и бронхиальная астма.
У 2-10% людей заболевание продолжается всю жизнь.
Профилактика
Мероприятия по первичной профилактике атопического дерматита необходимо проводить еще на внутриутробном этапе развития плода и продолжать после рождения ребенка. Устранить по возможности загрязнение воздуха, проживающим в квартире отказаться от курения, как до, так и после рождения ребенка.
Беременные женщины с предрасположенностью к аллергии должны соблюдать гипоаллергенную диету, любые лекарства принимать только по разрешению врача.
После рождения, если ребенок находится на грудном вскармливании, из рациона кормящей матери исключаются продукты с ярко выраженным аллергическим действием (шоколад, мед, цитрусовые, яйца и другие). Вводить прикорм следует не раньше достижения ребенком 6 месяцев. Рекомендуется вести «пищевой» дневник, где отмечать все новые продукты, входящие в рацион, и реакцию на них ребенка.
Вторичная профилактика при уже имеющихся проявлениях болезни сводится к созданию таких условий для больного, чтобы у него было как можно меньше контактов с факторами, вызывающими рецидивы. Это гипоаллергенная диета и быт (отсутствие ковров, большого количества мягкой мебели, частые влажные уборки желательно пылесосами с фильтрами HEPA, улавливающими мельчайшие частицы), защита от пыльцы растений в период цветения и многое другое в зависимости от причинного фактора.
Почему надо обращаться в клинику «Заботливый Доктор»
Атопический дерматит часто сочетается с другими патологиями, поэтому для лечения такого сложного заболевания требуется участие многих узких специалистов. Клиника «Заботливый Доктор», являясь многопрофильным медицинским учреждением, может обеспечить пациенту консультацию всех необходимых врачей: дерматолога, гастроэнтеролога, иммунолога, отоларинголога.
Атопический дерматит — симптомы, причины и лечение атопического дерматита
Автор Admin На чтение 15 мин. Просмотров 892 Опубликовано
 Атопический дерматит – хроническое воспалительное заболевание аллергической природы, главными признаками которого является сыпь на коже экссудативного и/или лихеноидного типа, сильный зуд и сезонность. Зимой и летом часто происходят обострения, и симптоматика усиливается, однако присущи ремиссии, иногда даже полные.
Атопический дерматит – хроническое воспалительное заболевание аллергической природы, главными признаками которого является сыпь на коже экссудативного и/или лихеноидного типа, сильный зуд и сезонность. Зимой и летом часто происходят обострения, и симптоматика усиливается, однако присущи ремиссии, иногда даже полные.
Атопический дерматит является одним из видов дерматита. Ранее он имел другое название — диффузный нейродермит.
Чтобы картина заболевания была более ясна, давайте рассмотрим вопрос – «что такое атопия?».
Атопия, или атопические болезни – склонность новорожденных детей к аллергическим заболеваниям, которая передается младенцам наследственным путем. Именно поэтому, развитие атопического дерматита происходит в достаточно раннем возрасте – 2-4 месяца, и одной из первопричин является неправильный образ жизни и питание беременной женщины. Будущей маме, особенно на последнем триместре беременности, необходимо стараться воздерживаться от употребления продуктов из категории повышенной аллергенности – шоколад, цитрусовые, клубника и др.
Другим фактором, без которого невозможно развитие атопического дерматита у ребенка – не до конца сформировавшаяся иммунная и другие системы младенца, которые в данном возрасте еще не способны адекватно бороться с аллергенами.
В связи с вышеперечисленными особенностями, атопический дерматит часто проходит уже к 4 годам, однако бывают случаи, когда он сопровождает человека и на протяжении всей его жизни.
Второстепенными толчками к развитию или обострению атопического дерматита могут также быть контактные или респираторные аллергены – пыль, пыльца, одежда, животные.
Атопический дерматит. МКБ
МКБ-10: L20
МКБ-9: 691.8
Развитие атопического дерматита
Итак, подведем некоторые итоги начала статьи и продолжим тему вопросом – «как развивается атопический дерматит?».
1 ситуация: Младенец 2-3 месяцев или 2 лет получает вместе с молоком матери или другим способом в пищу продукты питания повышенной алергенности. У него еще не до конца сформировались органы желудочно-кишечного тракта, иммунная система и т.д. Аллерген (любой продукт, вызывающий у конкретного человека аллергическую реакцию) попадая в организм, не может быть переработан в кишечнике, в свою очередь печень также не может нейтрализовать его неблагоприятное воздействие на организм. Почки также никак не могут его вывести. Таким образом, данный аллерген благодаря различным биохимическим процессам в организме превращается в вещества со свойствами антигенов (чужеродные для организма вещества). Организм для их подавления вырабатывает антитела. Сыпь, которую мы можем наблюдать у ребенка при атопическом дерматите, и является реакцией организма на чужеродные вещества, выработанные аллергеном.
2 ситуация: Беременная женщина употребляет в большом количестве продукты повышенной аллергенности, или же контактировала с различными веществами, вызывающими аллергию. Организм плода также может получить часть данных продуктов или веществ, которые будут находится в теле ребенка и после его рождения. Далее, когда младенец, будет употреблять в пищу или же контактировать с аллергенами, с которыми он контактировал еще во внутриутробном периоде, его организм отреагирует на это сыпью и другими симптомами атопического дерматита.
Таким образом, можно прийти к выводу, что атопический дерматит – это не заболевание кожи, а внутренняя реакция организма на аллерген, передающаяся наследственным путем.
Причины атопического дерматита
Причиной атопического дерматита могут стать следующие факторы:
— употребление беременной женщиной продуктов питания повышенной аллергенности – цитрусовые, шоколад, красные ягоды, алкогольные напитки;
— употребление продуктов питания повышенной алергенности самим ребенком;
— наследственная предрасположенность;
— грибковые, вирусные и бактериальные инфекции;
— ослабленная иммунная система;
— физический контакт с аллергеном: одежда, химия, строительные материалы, лекарственные препараты;
— респираторный контакт: пыль, пыльца, газы;
— несоблюдение правил личной гигиены;
— дисбактериоз в органах пищеварения;
— резкая смена диеты;
— дискомфортная температура в жилом помещении;
— эмоциональная нестабильность, психологические расстройства, стрессы.
Симптомы атопического дерматита
Основными симптомами атопического дерматита являются:
— сильный зуд;
— покраснение, красные пятна на коже с нечеткими границами;
— сыпь на теле, иногда сухая, иногда наполненная жидкостью;
— мокнущие участки кожи, эрозии, гнойники;
— сухость кожи, с дальнейшим шелушением;
— чешуйки на волосистой части головы, склеенные секретом сальных желез.
Сопровождающимися симптомами могут быть:
— налет на языке;
— заболевания органов дыхания: ринит, ложный круп;
— ОРВИ;
— конъюнктивит;
— запор, понос.
Атопический дерматит проявляется чаще всего на следующих участках тела: локти, колени, шея, складки, тыльные поверхности стоп и кистей, лоб, виски.
Специалисты отмечают, что атопический дерматит имеет сезонность – зимой и летом симптоматика обостряется. Также могут наблюдаться частичные или полные ремиссии.
Если лечению атопического дерматита не уделить должного внимания, данное заболевание может перерасти в бронхиальную астму, аллергический ринит и другие заболевания аллергической природы.
Осложнения атопического дерматита
- Поражение вирусной инфекцией;
- Поражение грибком
- Пиодермия
Лечение атопического дерматита
Лечение атопического дерматита включает в себя:
— предотвращение контакта пациента с аллергеном;
— прием противоаллергических препаратов;
— купирование воспалительных процессов на коже;
— укрепление иммунной системы;
— коррекцию диеты;
— нормализацию режима работа/отдых;
— лечение сопутствующих заболеваний.
Лекарственные средства против атопического дерматита
Противоаллергические средства
Антигистаминные препараты применяются для снятия основных симптомов – сильный зуд и сыпь. Их существует 3 поколения. Каждое последующее поколение обладает улучшенными характеристиками – пониженное привыкание, уменьшение количества побочных эффектов и увеличения продолжительности лечебного эффекта.
Первое поколение: «Диметинден», «Клемастин», «Меклизин»;
Второе поколение: «Азеластин», «Лоратадин», «Цетризин»;
Третье поколение: «Дезлоратадин», «Левоцетризин», «Сехифенадин».
Принимать антигистаминные средства лучше перед сном, т.к. многие из них клонят на сон.
Противовоспалительные и противозудные средства
Для купирования воспалительных процессов на поверхности кожи и снятия зуда, используют противовоспалительные и противозудные средства.
К группе этих средств принадлежат: глюкокортикостероидные препараты, жидкость Бурова, нестероидные противовоспалительные средства (с раствором тиосульфата натрия), нитрат серебра, свинцовая примочка, отвары с настоями череды и других лекарственных растений.
Средства при инфильтрации и утолщении кожи
Для этих целей применяются различные кремы, мази и пластыри с рассасывающим эффектом, основами которых есть: деготь, сера, нафталанская нефть, ихтиол. Такие средства начинают применять с малых доз, постепенно усиливая концентрацию действующих веществ, или же меняя их на более сильное средство.
Средства для размягчения и удаления огрубевших чешуек и корок
В качестве средств для размягчения и удаления огрубевших чешуек и корок используют кератолитические мази и кремы, в состав которых также входят: кислоты (салициловая, молочная, фруктовая), карбамид и резорцин.
Гормональные препараты
Гормональные препараты широко, но строго под надзором лечащего врача используются при всех формах дерматита, особенно остром течении болезни. При мокнущем дерматите, отдают предпочтение примочкам и пастам, при сухом дерматите применяют кремы, мази и лосьоны с добавлением кератолитиков.
Преимуществом использования гормональных средств является быстрое и мощное купирование воспалительных процессов на коже, снятие зуда, а также дальнейшее восстановления кожных покровов. Недостатком является привыкание и синдром отмены.
Гормональные средства слабого действия – гидрокортизон. Используют их в основном для лечения детей или же при проявлениях болезни на лице.
Гормональные средства среднего действия – глюкокортикостероиды («Преднизолон», «Флуокортолон»). Применяются при поражении всех участков тела.
Гормональные средства сильного действия – «Бетаметазон», «Галометазон», «Мометазон», «Флуметазон». Применяются при длительном течении дерматита, а также при лихенизации кожных покровов.
При сильных поражениях кожи глюкокортикостероиды назначают на 2-4 дня, после чего переходят на более слабые гормональные препараты – средней интенсивности.
Средства при хроническом атопическом дерматите
Во время ремиссии, а также на стадии хронического атопического дерматита рекомендуется наружно использовать различные примочки или ванночки, которые помогут снять зуд, покраснения, уменьшить процессы воспаления, а также ускорить заживление и восстановление кожных покровов.
К таким средствам относят: березовые почки, вероника лекарственная, кора дуба, огуречник, цветы иван-чая и ромашки, базилик, листья груши.
Антибактериальные и антигрибковые средства
При различных дерматозах (дерматит, экзема, псориаз и др.), т.е. при поражении кожных покровов, всегда существует риск попадания в папулы и везикулы различных инфекций – вирусов, грибков, бактерий, которые у многих людей усложняют и без того сложную картину течения дерматита. Чтобы это предотвратить, или хотя бы минимизировать подобную возможность, внешне применяют антибактериальные, противовирусные или противогрибковые средства. Это могут быть и мази, и кремы, и аэрозоли. Главной особенностью данных средств является содержание в них таких веществ, как – фурацилин, борная кислота, раствор йода, нитрат серебра, этакридина лактат, гентамицин, окситетрациклин и глюкокортикоид.
Средства для нормализации и улучшения работы органов пищеварения
Как мы уже с вами знаем, дорогие читатели, из начала статьи, атопический дерматит является комплексным заболеванием, основа которого лежит внутри организма, а внешне он проявляется в видео воспалительного процесса кожных покровов.
Врачи установили связь между нормализацией или улучшением работы пищеварительной системы и ускорением выздоровления от дерматита.
Таким образом, для данного результата используют препараты двух типов – энтеросорбенты и препараты для нормализации микрофлоры кишечника.
Энтеросорбенты. Предназначены для купирования деятельности в организме неблагоприятной микрофлоры и ее быстрейшему выведению из организма. Также данные препараты помогают снизить уровень токсидермии в организме. Наиболее популярные энтеросорбенты: «Активированный уголь», «Диосмектит», «Повидон».
Препараты для нормализации микрофлоры кишечника. Сюда можно включить следующие средства: пробиотики («Бактисубтил», «Линекс»), пребиотики («Инулин», «Лизоцим»), синбиотики («Мальтодофилюс», «Нормофлорин»), гепатопротекторы (адеметионин, беатин, глицирризиновая кислота), бактериофаги (колипротейный, стафилококковый, синегнойный), ферменты (панкреатин).
Препараты для укрепления иммунной системы и ускорения восстановления кожи
Недостаток витаминов (авитаминоз) и микроэлементов в организме, нарушения метаболизма, нарушения в работе иммунной и пищеварительной системах играют одни из важных ролей в развитии не только атопического, но и других видов дерматита.
Как улучшить работу пищеварительной системы, мы уже с вами знаем из предыдущего пункта. Дополнительным пунктом, который благотворно будет влиять на весь организм в комплексе – дополнительный прием витаминов и минералов. Наибольший акцент необходимо сделать на витамины – А, С, D, Е. Аккуратно нужно быть с витаминами группы В, на которые у пациентов с дерматитом может проявиться аллергическая реакция.
Дополнительный прием витаминов и микроэлементов поможет нормализовать обмен веществ, укрепить иммунную систему, ускорить процесс регенерации кожных покровов и общего выздоровления.
Для укрепления иммунитета применяются препараты на основе следующих веществ — гистаглобулин, глицирам, метилурацил, нуклеинат натрия, спленин, тактивин, тималин, этимизол, а также экстракт женьшеня или эхинацеи.
Для ускорения процессов восстановления кожных покровов применяются анаболические препараты, которые имеют в своем составе такие вещества, как — метандиенон, метионин, нандролон.
Нормализация психической и нервной системы
Нарушения режима работа/отдых/сон, психические перенапряжения, стрессы ослабляют иммунную систему, делая весь организм более подверженным к различным заболеваниям. Если все эти сферы не привести в порядок, существует риск развития вторичных заболеваний.
Если Вы работаете на работе, где постоянно подвергаетесь стрессу, задумайтесь, возможно есть возможность сменить данную работу? Здесь справедливо сказать, что «Здоровье дороже денег».
Для нормализации работы нервной системы очень важно высыпаться. Ученые установили, что человеку для полного отдыха и восстановления сил необходимо от 6 до 8 часов сна. Наилучший результат достигается, если ложиться спать в 21:00-22:00, и сон будет без прерываний.
Дополнительно, но после консультации с врачом, для нормализации нервной системы, особенно при бессоннице, стрессах, депрессии и других расстройствах, можно применять следующие препараты:
- седативные фитопрепараты или средства;
- средства от бессонницы;
- антидепрессанты.
Диета при атопическом дерматите
Правильное меню, или диета при атопическом дерматите – необходимая мера, без которой лечение дерматита фактически невозможно.
Меню при дерматите направлено на:
— исключение из рациона продуктов повышенной алергенности;
— обогащение организма необходимыми витаминами и минералами;
— нормализацию работы пищеварительной системы.
Что нельзя есть при атопическом дерматите:
- красные и оранжевые фрукты, ягоды, овощи: клубнику, малину и др.;
- цитрусовые: апельсины, мандарины, помело, лимон, грейпфруты и др.;
- сладости: шоколад, какао, конфеты, мёд, лимонады;
- орехи, зелень;
- рыбу;
- молоко, молочные продукты;
- куриные яйца;
- копченные, острые и жареные блюда;
- майонез, кетчуп, специи;
- алкогольные напитки.
Читайте также: Вредные продукты питания. ТОП 10
Также необходимо минимизировать употребления соли и сахара.
Данный список может быть доработан лечащим врачом.
Важно! Если Вы после употребления какого-либо продукта заметили, что Ваше состояние ухудшилось, исключите данный продукт из своего рациона и сообщите об этом своему лечащему врачу. Возможно это именно тот продукт, который собственно и провоцирует обострения дерматита.
Питаться необходимо 3-4 раза в день, небольшими порциями.
Интересным замечанием педиатров является тот факт, что худые дети намного реже болеют дерматитом, нежели тучные, из чего можно сделать вывод, что правильное питание просто необходимо, и не только во время лечения атопического дерматита, но и в профилактических целях.
Санаторно-курортное лечение
Если у Вас есть возможность, отдайте предпочтение санаторно-курортному лечению. В этом есть несколько преимуществ:
— санатории находятся в большинстве случаев в экологически-чистых местах. Свежий воздух, природа несут в себе успокоительный эффект, и ВТО же самое время — заряд бодрости;
— абстрагирование от повседневной жизни. Возможно смена обстановки именно то, что Вам нужно, особенно если ваша жизнь переполнена сложными повседневными задачами;
— специально подобранная диета. Всегда проще правильно питаться, когда Вам это предоставляют без особого права выбора, и подают на стол только необходимую и здоровую пищу;
— прохождение различных процедур. Практически все лечебные санатории оборудованы необходимым для лечения того или иного заболевания оборудованием.
Некоторые процедуры, которые назначают для лечения атопического дерматита в санаторно-курортных заведениях:
Плазмаферез – назначается для очищения крови от токсинов, воспалительных и других неблагоприятных элементов;
ПУВА-терапия (ультрафиолетовое излучение с использованием фотоактивного вещества псорален и др.) – назначается для лечения атопического дерматита, псориаза, грибовидного микоза и витилиго;
Магнитотерапия – помогает нормализовать работу нервной системы, снимает отечность кожи, улучшает питание тканей, улучшают метаболизм, уменьшают болезненность воспаленных участков кожи.
КВЧ-терапия (Крайне высокочастотная терапия) – облучение организма электромагнитными волнами высокой частоты — 30-300 Гц. Уменьшает воспалительные процессы, ускоряет биохимические процессы в организме, регенерацию клеток поврежденных кожных покровов.
Кроме того, могут назначить: массаж, лечебную физкультуру, гипербарическую оксигенацию, лечение минеральными водами, различные ванны (морские, солнечные, воздушные, радоновые, травяные, минеральные), лечение грязью и др.
Лечение атопического дерматита народными средствами
Итак, с традиционными методами лечения диффузного нейродермита мы разобрались, теперь давайте рассмотрим, что можно применять для выздоровления из народных средств?
Питье при атопическом дерматите
Старайтесь больше пить. Обильное питье помогает выводить из организма патологические неблагоприятные элементы. Для питья отлично подходят минеральные воды, например – «Боржоми», «Ессентуки». Также полезными являются различные травяные чаи, настойки из корня валерианы, пиона древовидного, мелиссы.
Яснотка и огуречник. 1 ст. ложку измельченной травы яснотки и огуречника засыпьте в чайник или термос и залейте ее кипятком. Емкость хорошо укутайте, и дайте ей настояться около 3 часов. Употреблять этот травяной чай необходимо в процеженном виде, за 30 минут до приема пищи.
Березовые почки. Залейте стаканом водки 1 ст. ложку березовых почек. Закройте емкость и отставьте средство настаиваться 3 недели в темное прохладное место. Принимать настой необходимо по 30-40 капель, разбавленных 1 ст. ложкой воды, 3-4 раза в день.
Примочки, компрессы при атопическом дерматите
Картофель. Натрите пару картофелин на терке, заверните кашицу в несколько раз сложенную марлевую повязку, немного отожмите с нее сок и приложите к пораженному месту, на ночь.
Листья груши. 1 стакан сушеных или свежих измельченных листьев груши залейте 500 мл кипятка, дайте им минут 5 настояться, после чего доведите до кипения. Проварив листья несколько минут, снимите их с огня, отставьте, укутайте, и дайте им настояться в течение ночи. Делайте компресс из листьев. Продолжительность приема – до полного высыхания компресса.
Ванны при атопическом дерматите
Принимать ванны в чистом виде многие врачи не рекомендуют, однако если в ванну добавлены отвары из различных трав, дело меняет свой оборот.
Целебными травами при атопическом дерматите, которые можно добавлять в ванну, особенно при лечении детей, считаются: кора дуба, череда, ромашка, зверобой, чистотел, календула. Чтобы приготовить травяную ванну необходимо измельчить вышеприведенные ингредиенты. Далее, одно, или одновременно несколько из них, залить холодной водой, довести до кипения, проварить еще минут 10 и отставить для настаивания, примерно на 5-6 часов. После процедить, и добавить в предварительно набранную ванну.
Помните, вода в ванной не должна быть слишком горячей. Максимальная температура воды должна составлять – 36-38 °С
После ванной пораженную кожу нужно обработать специальными средствам
Атопический дерматит: причины и симптомы, лечение, советы дерматологов
Как отличить просто сухую кожу от атопичной, и какие средства помогут справиться с сухостью и зудом?
Скажем спасибо минусовой температуре на улице и сухому воздуху в помещениях: зима — время обострения атопического дерматита. Хотя все это — не причина, а следствие. Причина атопии — нарушение в ДНК.
Вместе с экспертами четырех дерматологических брендов мы решили разобраться в этой проблеме. На наши вопросы отвечали:
- Татьяна Щанкина, врач-дерматолог, валеолог, тренинг-менеджер дерматологических лабораторий Uriage
- Елена Пастернак, врач-дерматолог, косметолог, трихолог, практикующий специалист в области эстетической и антивозрастной медицины, руководитель медицинского департамента официального представительства Sesderma в России
- Александр Прокофьев, практикующий врач-дерматовенеролог, медицинский эксперт марки La Roche-Posay
- Паскаль Пьедимонте, международный тренер марки Bioderma
Что такое атопический дерматит?
Атопический дерматит — одно из самых распространенных заболеваний кожи. Понятие «атопия» американские ученые ввели в 1923 году, а термин «атопический дерматит» начал использоваться с 1933 года.
Это заболевание хроническое (то есть останется с вами на всю жизнь, вопрос лишь в том, насколько длинными будут ремиссии), незаразное, воспалительное. «Главным симптомом атопического дерматита является зуд, — рассказывает дерматолог Uriage Татьяна Щанкина. — Это заболевание аллергического характера, которое обусловлено генетически».
«Если сомневаетесь, больны ли вы атопическим дерматитом, или у вас просто сухая кожа, вспомните о членах своей семьи, — советует международный тренер Bioderma Паскаль Пьедимонте. — Страдал ли кто-то из родителей или братьев-сестер от той же проблемы? Были ли у них аллергический ринит? Астма? Сухость и зуд кожи, аллергический насморк и астма — три проявления одного и того же заболевания».
«Наличие у родителей или ближайших родственников атопической гиперчувствительности (ринит, дерматит, астма) определяет вероятность возникновения АД у ребенка в 50% случаев, — согласна дерматолог Sesderma Елена Пастернак. — Если атопия есть у обоих родителей, шансы, что она возникнет у ребенка, — около 80%».
Нейродермит, диатез — это отдельные диагнозы?
«Нейродермит, экссудативный диатез – синонимы атопического дерматита, — поясняет дерматолог, эксперт La Roche-Posay Александр Прокофьев. — Диатезом часто называют младенческие мокнущие высыпания на щечках, а нейродермитом — сухие инфильтративные высыпания у взрослых. Однако эти термины устаревают. В настоящее время принято говорить «атопический дерматит».


Когда впервые проявляется атопический дерматит? Может ли он возникнуть во взрослом возрасте?
Атопический дерматит встречается у людей обоего пола, разных возрастов, проживающих в любых странах. В мегаполисах заболеваемость выше, чем в сельской местности. Женщины болеют чаще — до 65%.
Выделяют три формы клинического течения АД: младенческая (до двух лет), детская и подростково-взрослая. По статистике, большинство первых проявлений приходится на возраст до 5 лет (90% всех случаев заболевания), и у 60% этих детей — уже в грудном возрасте.
«Редко, но бывает, что диагноз ставят и во взрослом возрасте, — рассказывает Паскаль Пьедимонте. — Правда, это также может означать, что просто вы не были правильно диагностированы в детстве». «В 25-40 лет атопический дерматит проявляется всего в 4% случаев, — говорит Александр Прокофьев. — Но и такое возможно».
Впрочем, у большинства больных к 30 годам наблюдается неполная ремиссия (сохраняются сухость кожи, повышенная чувствительность к раздражителям, возможны умеренные сезонные обострения). А после 40 лет может произойти излечение.
В чем причина возникновения атопического дерматита?
Прежде всего — гиперреактивность организма в ответ на взаимодействие с различными веществами. По сути, это аллергия, и ее «активация» заложена в ДНК.
Аллергия может возникнуть на пищевые продукты, бытовые факторы (домашняя пыль, перо подушек и т.д.), эпидермальные факторы — шерсть и перхоть домашних животных, перья птиц, корм для рыбок и т.д. А триггером могут стать психоэмоциональные перегрузки, смена климатических зон, экология, нарушение диеты.
Иногда причину удается найти, и тогда есть возможность изолировать больного от аллергена. Но порой определить аллерген невозможно, или контакт с ним неизбежен (как в случае с пылью).
Что конкретно происходит с кожей при атопическом дерматите? Каков механизм этого заболевания?
Александр Прокофьев: «В основе лежит мутация с потерей функции филаггрина. Филаггрин – особый белок, который участвует в дифференцировке клеток эпидермиса. Он необходим для поддержания барьерной функции кожи — обеспечивает сцепление и взаимодействие между корнеоцитами.
При нарушениях в структуре филаггрина связи между корнеоцитами ослабляются, усиливается трансэпидермальная потеря влаги. Кроме того, в верхних слоях кожи филаггрин распадается на органические кислоты (уроканиновую и пирролидон-5-карбоновую), а они являются естественными увлажняющими факторами и помогают поддерживать нормальный рН. Если филлагрина недостаточно, нарушается гидролипидная мантия.
Все эти изменения приводят к развитию атопического дерматита. Истончается подкожно-жировой слой, являющийся депо влаги, происходит нарушение работы сальных желез и процесс деления клеток. В результате появляется сухость, возникает воспалительное покраснение, трещины, зуд, который приводит к расчесам. (Полное отсутствие филаггрина ведет к развитию другого заболевания — ихтиоза.)
Чтобы вам было проще понять эти научные термины, можно сравнить кожу с кирпичной стеной, где клетки – кирпичи, а цемент – липидный слой. При атопическом дерматите происходит потеря липидов (состав «цемента» нарушается), клетки-кирпичи удерживаются плохо, и стена становится ненадежной. Иначе говоря, кожа становится хрупкой и уязвимой к раздражителям».


В чем причины распространения атопического дерматита в мире?
По статистике, заболеваемость атопическим дерматитом растет. Точного ответа на вопрос «почему?» у ученых нет. К популярным версиям относят неблагоприятную экология, рост количества аллергенов. А также слишком активное использование агрессивных моющих средств — шампуней, гелей для душа, мыла — с высоким значением pH.
«Жизнь в современном мегаполисе с воздухом, полным загрязненных частиц, похоже, один из главных факторов, — считает Паскаль Пьедимонте. — Кожа реагирует на них, воспаление возникает как ответная реакция на контакт с загрязнением. Мы хотим очистить ее от всего этого и слишком увлекаемся средствами с жесткими ПАВами. Постоянно принимаем душ с мылом… На самом деле, в этом нет необходимости — часто достаточно просто воды. Есть у вас атопия или нет, очищение в любом случае должно быть максимально нежным».
Как, помимо сухости кожи, проявляется атопический дерматит?
«При остром течении появляется сильный зуд, красные пятна и папулы, мокнутия, отечность. Образуются корки, — рассказывает Татьяна Щанкина. — Папулы расположены преимущественно на лице, в области кожных складок, на локтях и под коленями, а также за ушами. Кожа становится очень сухой, появляется шелушение. Вне обострений кожа остается выраженно сухой, может трескаться, особенности в области тыльных поверхностей кистей, пальцев».
«Сухость кожи — лишь один из симптомов, — говорит Александр Прокофьев. — Поставить диагноз помогает наличие характерных высыпаний и зуд. Для хронического воспаления характерны лихенификация (уплотнение и инфильтрация кожи с усилением кожного рисунка), шелушение, расчесы. Эти расчесы не только доставляют дискомфорт, но и могут провоцировать осложнения: ведь кожа травмируется, и риск присоединения вторичной инфекции увеличивается».
«При постановке диагноза важна локализация высыпаний, — отмечает Елена Пастернак. — Это могут быть щеки, лоб, волосистая часть головы, локти и колени — там, где сгибаются конечности».
Для постановки диагноза «атопический дерматит» нужно посетить дерматолога, который осмотрит кожные покровы, выслушает жалобы и соберет анамнез. Не всегда шелушение и зуд указывают на то, что это атопия. Диагноз всегда ставит врач, назначая комплексное обследование. При осмотре можно также определить дермографизм кожи: нужно провести по ней тупым предметом, например, шпателем. При обострении полоса будет белой, в период ремиссии может становится розовой — это хороший признак.
Какое лечение может назначить дерматолог?
Основа лечения всегда, вне зависимости от тяжести, распространенности и остроты процесса, — средства ежедневного базового ухода за кожей.
Если течение болезни легкое или среднетяжелое, а поражения кожи ограниченные, то на время обострений может быть назначена преимущественно наружная терапия: глюкокортикостероидные препараты и ингибиторы кальциневрина.
Александр Прокофьев: «В тяжелых случаях назначают системную терапию — она может быть гормональная и цитостатическая. Но основное всегда — регулярное использование эмолентов (жиры и жироподобные вещества, которые могут фиксироваться в роговом слое кожи и смягчать ее — Прим. ред.). Если вспомнить, какие изменения происходят в коже, то становится понятно, что у пациентов страдает защитная функция из-за нарушения выработки липидов (жиров)».
«Средства дерматологической косметики значительно снижают частоту обострений, увеличивая период ремиссии, — говорит Татьяна Щанкина. — Такой уход направлен на повышение барьерной функции кожи. Если сухость не устранять, избавиться от расчесов и трещин, которые ведут к инфицированию, не удастся».
Что должно быть в составе косметики от атопического дерматита?
Татьяна Щанкина, Uriage: «Увлажняющие ингредиенты — мочевина, мукополисахариды, гиалуроновая кислота, глицерол. Смягчающие — масло ши, пантенол. Эмоленты — это липиды, способные фиксироваться в роговом слое эпидермиса. И, конечно, важны комплексы компонентов, которые успокаивают зуд, восстанавливают кожный барьер, уменьшают воспалению, стимулируют выработку антимикробных пептидов. У Uriage это средства линии Bariederm и Xemose».
Елена Пастернак, Sesderma: «Увлажняющие и противовоспалительные. Это церамиды, полиненасыщенные жирные кислоты, увлажнители и противовоспалительные компоненты (транексамовая кислота, ниацинамид, глицирретиновая кислота, босвеллиевые кислоты, экстракт красного винограда, молочные протеины и пр.). Чтобы ингредиенты работали лучше, используют липосомированные формы или ламилярные эмульсии».
-


- Молочко для тела для сухой, реактивной, склонной к атопии кожи с липосомированными ингредиентами Atopises, Sesderma
-


- Увлажняющее масло для чувствительной и склонной к атопии кожи Atopises Oil, Sesderma
Александр Прокофьев, La Roche-Posay: «Увлажняющие — глицерин, масла (масло карите, макадамии), витамин Е, мочевина, гиалуроновая кислота. Успокаивающие, восстанавливающие и противовоспалительные ингредиенты. К ним относятся компоненты естественного кожного сала: церамиды, триглицериды и фосфолипиды. Пантенол и ниацинамид восстанавливают кожу, снимают воспаление и ускоряют заживление. Есть и компоненты, способствующие восстановлению микробиома кожи — у La Roche-Posay это, например, Aqua Posae Filiformis».
-


- Липидовосстанавливающий бальзам для лица и тела Lipikar Baume AP+, La Roche-Posay
-


- Стик для кожи, склонной к раздражению и зуду, Lipikar AP+ Stick, La Roche-Posay
Паскаль Пьедимонте, Bioderma: «Самые базовые ингредиенты эмолентов при атопии — те, что увлажняют (например, глицерин), и те, что создают на поврежденной коже пленку, которую она не может создать сама (это предотвращает потерю влаги). Уже они приносят облегчение атопику. Все дополнительные ингредиенты призваны продлить действие крема, который, например, работает на вас только 10 часов из 24-х, на больший срок. Это возможно, если стимулировать кожу различными ингредиентами к производству собственных протеинов и липидов. Поэтому в 2000 году в линию Atoderm мы добавили витамин PP — исследования показали, что он стимулирует производство натуральных липидов. А в 2007 добавился специальный растительный экстракт, воздействующий на вызывающие воспаление стафилококки в составе микрофлоры кожи».
Нужно ли пользоваться косметическими средствами от атопического дерматита постоянно или только в период обострений?
Все эксперты сошлись во мнении, что косметический уход требуется постоянно. «Лучше предупредить заболевание, чем его лечить», — считает Татьяна Щанкина. С ней согласен Александр Прокофьев: «Пользоваться грамотным уходом нужно и вне обострений. Можно выбрать на это время более легкие текстуры молочка или эмульсии. У детей даже в межрецидивный период кожа должна лосниться от кремов. Все это уменьшит риск такого грозного осложнения как «атопический марш» — развитие аллергического ринита и бронхиальной астмы».


Мой крем от атопического дерматита помогает всего на полдня — уже к обеду я начинаю чесаться. Что делать?
«Подбирать продукты для базового применения при атопии лучше со специалистом, — считает Елена Пастернак. — Кроме крема, важны средства очищения (ни в коем случае не мыло!) и продукты «интенсивной терапии». Наиболее выраженным эффект будет, если пользоваться всем этим постоянно. В зимнее время предпочтительно переходить на более плотные текстуры. Крем нужно наносить либо за 15 минут, до либо через 15 минут после использования противовоспалительного препарата. Важно, чтобы объем был достаточный: у взрослого расходуется до 600 граммов в неделю, у ребенка — до 250 граммов в неделю. Если применять их постоянно и правильно, можно избежать или ограничить применение глюкокортикостероидов».
Александр Прокофьев: «Приходится выбирать подходящий эмолент методом проб и ошибок. Увлажнять кожу нужно по мере необходимости, это может быть и 5 раз в день и чаще. В зимнее время при морозе на улице и сухом воздухе в отапливаемых помещениях может потребоваться более частое применение эмолентов. На работе их можно наносить локально в наиболее чувствительных зонах, для этого есть более компактные форматы, например, стики для снятия зуда и увлажнения кожи (как Lipikar AP+)».
Что нужно и не нужно делать, если у вас атопический дерматит?
Не рекомендуется:
- Долго принимать душ и ванну. «Длительный контакт с водой разрушает защитный гидролипидный слой, — говорит Александр Прокофьев. — Старайтесь, чтобы водные процедуры были не дольше 10 минут, а после нужно увлажнить кожу».
- Мыться в горячей воде. Она провоцирует зуд.
- Носить одежду из синтетики и шерсти — лучше, чтобы между кожей и этими тканями был слой из хлопчатобумажной ткани.
- Загорать. Солнечные лучи также приводят к снижению местного иммунитета кожи и нарушению барьерного слоя.
- Курить, употреблять алкоголь. «Курение и алкоголь добавляют повреждений, а атопичная кожа — уже и так поврежденная», — напоминает Паскаль Пьедимонте. Избегайте даже пассивного вдыхания табачного дыма.
- Расчесывать и тереть кожу.
- Использовать жесткие мочалки.
- Использовать спиртосодержащие средства — например, лосьоны.
Рекомендуется:
- Поддерживать дома температуру 20-22С.
- Поставить увлажнитель воздуха, особенно важно это во время отопительного сезона.
- Избегать стрессов.
- Избегать интенсивных физических нагрузок, приводящих к усиленному потоотделению.
- Если установлен пищевой аллерген — соблюдать диету. «У трети пациентов возможно обострение дерматита в результате пищевой аллергии, — советует Александр Прокофьев. — Но если пищевая аллергия не выявлена врачом, то не нужно истязать себя гипоаллергенными диетами, наоборот, пищевое разнообразие только укрепит организм».
- Избегать отдушек и ароматизаторов, так как они могут быть аллергенными и приводить к обострениям.
- Если вы пользуетесь духами — наносите их не на кожу, а на одежду, чтобы снизить вероятность контакта с аллергенами.
- Не используйте раздражающие очищающие средства. Александр Прокофьев: «Категорически нельзя использовать мыло! Обычное кусковое мыло имеет резкощелочной рН и обезжиривает и без того хрупкую защитную гидролипидную мантию кожи». Используйте специализированные средства — у них в названии часто есть слова Syndet (синдет — синтетический детергент, не содержащее мыла мягкое моющее средство), «без мыла» или soap free.
- При работе с красками, лаками, растворителями надевайте перчатки и маску.
- Если в доме очень жесткая вода, то лучше умываться кипяченой водой или установить фильтр.
«И главный совет, — настаивает Паскаль Пьедимонте, — использовать кремы постоянно. Опыт показывает, что люди этого, к сожалению, не делают. Часто причина в том, что им не нравится продукт — он скучный, без отдушек, без интересных текстур. Использование такого крема заставляет вспомнить, что ты чем-то болен, а это неприятно. Тем, кто страдает атопическим дерматитом, хочется тех же красивых и приятных средств, которыми пользуются остальные. Мы знаем об этом и работаем в этом направлении — например, ищем гипоаллергенные отдушки».


Чем еще можно помочь атопику?
- Врач может рекомендовать вам прием витаминов группы В. «Они повышают эффективность лечения, — говорит Елена Пастернак, — ускоряют процессы восстановления кожи. Повышается устойчивость мембран клеток, регулируется окисление липидов, стимулируется имунная система».
- Также врач может рекомендовать прием комплексов полиненасыщенных жирных кислот (ПНЖК). Они участвуют в восстановлении липидного обмена, повышают защитные функции кожи.
- Могут быть полезны витамин С (он отвечает за выработку интерферона, при недостатке которого наблюдается недостаточная стабилизация лизосом) и витамин А (при его нехватке плохо регулируются макрофаги, клеточные реакции становятся нестандартными).
Фото: © Yuichi Ikehata
Атопический дерматит: лечение заболевания | Клиника Рассвет
Быстрый переходЛегкие формы может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
При атопической форме имеется связь обострений с пищей, аллергенами домашней пыли, реже пыльцы. Часто присутствуют и другие атопические заболевания: бронхиальная астма, аллергический ринит — как у самого пациента, так и у его близких родственников.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т.д.), необходимо обратиться к врачу.Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
- Высыпания на коже
- Зуд
- Сухость и шелушение кожи
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик.
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
- Cмягчающие и увлажняющие кремы и мази являются основой лечения атопического дерматита. Эти средства позволяют поддерживать кожу увлажненной и мягкой.
- Стероидные кремы и мази наносятся на кожу и помогают избавиться от покраснения и зуда. В тяжелых случаях могут потребоваться стероиды в таблетках или уколах, но ваш врач сделает курс лечения максимально коротким, поскольку высокая эффективность инъекций сочетается с большим риском побочных эффектов.
- Лекарства, влияющие на иммунную систему, обладают высокой эффективностью, но имеют побочные эффекты и могут быть назначены в случае, если более безопасные методы лечения не привели к желаемому результату.
- Антигистаминные средства могут быть использованы у пациентов, отмечающих снижение зуда.
- Для повышения эффективности терапии возможно проведение влажных обертываний (Wet Dressing, Wet Wrap Therapy).
Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи. Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения. С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Преимущества методик лечения атопического дерматита
- Влажные обертывания. Проведение влажных обертываний позволяет сделать наружную терапию более эффективной за счет повышения проникновения гормональных мазей или кремов (топических стероидов) в глубокие слои кожи, лучшего покрытия поверхности кожи компонентами смягчающего средства, уменьшением потери воды и созданием механического препятствия для расчесывания. Это позволяет уменьшить продолжительность использования, использовать гормональные мази меньшей активности, быстро уменьшает сухость кожи и зуд. В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
- Используемые в лечении атопического дерматита иммуносупрессивные средства могут быть наружными (в виде мазей и кремов) и системными (в виде уколов или таблеток). Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
- сухая кожа, не смягченная кремами
- жара и обильное потоотделение
- очень сухой воздух
- стрессы и волнение
- резкая смена температуры воздуха
- жесткое мыло и очищающие средства
- духи
- шерстяные и синтетические ткани
Автор:

формы и стадии заболевания, симптомы и лечение
Атопический дерматит – хроническая форма поражения кожи аллергического происхождения, связанного с наследственной предрасположенностью. Болезнь возникает как у детей, так и у взрослых. Патология сопровождается возникновением характерных симптомов.
Особенностью атопического дерматита у взрослых и детей является четкая связь проблемы с нарушением иммунного ответа организма на влияние внешних и внутренних аллергенов. Болезнь поддается лечению, но терапия не всегда обеспечивает улучшение состояние пациента.
Причины
Атопический дерматит у взрослых и детей развивается из-за врожденных нарушений нормального иммунного ответа организма на воздействие экзогенных (внешних) аллергенов. Под влиянием табачного дыма, отдельных продуктов, пыльцы растений наблюдается появление характерных симптомов.
Причины атопического дерматита:
- «Плохая» наследственность. У пациента присутствует врожденная гиперреактивность кожных покровов к воздействию экзогенных раздражителей.
- Расстройства в работе иммунной системы, сопровождающиеся чрезмерным синтезом иммуноглобулинов класса E (IgE). Указанные субстанции участвуют в прогрессировании аллергических реакций.
- Чрезмерная выработка организмом гистамина и других биохимических веществ, которые усиливают выраженность атопии.
Описанные причины возникновения тесно переплетены между собой. Главным патогенетическим звеном заболевания остается врожденная гиперреактивность кожи.
Шанс рождения ребенка с атопическим дерматитом у здоровых родителей не превышает 10-15%. При наличии больного отца или матери риск возрастает до 35-40%. При наличии атопии у обоих родителей шанс рождения ребенка с соответствующей проблемой равен 60-70%.
Стадии
В большинстве случаев болезнь возникает после влияния провоцирующего фактора. Стимулирует проявление характерных симптомов пища, химические вещества, растения, шерсть животных и тому подобное. Клиническая картина имеет волнообразный механизм прогрессирования с чередованием обострений и периодов «затишья» — ремиссии.
Стадии атопического дерматита:
- Начальная. Клиническая картина выражена слабо. Пациенты редко обращаются к врачу.
- Выраженные клинические проявления. В свою очередь, данная стадия делится на острую, подострую и хроническую.
- Ремиссия. Затихание признаков заболевания. Если характерные проявления патологии прошли, врачи говорят о полной ремиссии. При сохранении остаточных симптомов процесс считается незавершенным.
- Клиническое выздоровление. При соблюдении рекомендаций врача, приеме специализированных медикаментов и изоляции пациента от аллергенов даже сильный атопический дерматит может пройти полностью.
В зависимости от стадий заболевания, отличается подход, а также интенсивность соответствующего лечения.
Формы
Атопический дерматит – серьезная проблема для пациента, которая требует своевременного лечения. Подход к терапии больного и выбор соответствующих медикаментов зависит от форм патологии. Существуют разные критерии классификации заболевания.
Формы атопического дерматита в зависимости от возраста пациента:
- Младенческая. Поражаются новорожденные и малыши до двух лет.
- Детская. Страдают маленькие пациенты от 2 до 13 лет.
- Атопический дерматит у подростков. Больные от 13 до 18 лет.
- Взрослая форма. Страдают пациенты после 18 лет.
То, как выглядит атопический дерматит, напрямую зависит от возраста больного. Взрослые легче переносят патологию.
В зависимости от степени тяжести болезни, выделяют следующие формы:
- Легкая.
- Средняя.
- Тяжелая. Сильнейший дерматит может требовать лечения в отделении интенсивной терапии из-за втягивания в патологический процесс органов дыхания и нарушения соответствующей функции.
В зависимости от причин болезни, выделяют следующие формы:
- Пищевая.
- Грибковая.
- Клещевая.
- Пыльцевая.
Симптомы

Диагноз атопического дерматита устанавливается при наличии характерных симптомов и после проведения специализированных обследований. Клиническая картина напоминает другие формы кожных заболеваний.
Типичные симптомы:
- Зуд. Признак тревожит пациента на протяжении всего дня. Усиливается после приема острой пищи.
- Характерные высыпания на лице, локтях, волосистой части головы, под мочками ушей. Могут покрываться корочками.
- «Складчатость» подошв и ладоней.
- Шелушение кожных покровов в местах поражения. Дополнительно прогрессирует сухость эпидермиса, которая плохо поддается коррекции с помощью увлажняющих кремов.
- Эмоциональная лабильность. Зуд мешает пациенту уснуть, что негативно сказывается на его настроении.
- Повышенное потоотделение.
- Темные круги вокруг глаз.
У детей до двух лет характерным признаком патологии является усиление зуда и шелушения после принятия ванны. Симптоматика прогрессирует при дополнительном использовании шампуней или мыла.
Какой врач занимается лечением атопического дерматита?
Лечение атопического дерматита у взрослых и детей сопряжено с рядом трудностей. Болезнь развивается из-за нарушения работы иммунной системы. Для своевременной диагностики и подбора терапии больные традиционно обращаются к дерматологам.
Полностью избавиться от проблемы с помощью только наружных средств невозможно. Лечить атопический дерматит нужно с вовлечением в процесс следующих специалистов:
Очередное обострение атопического дерматита может быть купировано усилиями семейного врача. Если болезнь не проходит, пациенту стоит обратиться к узким специалистам для коррекции базовой терапии.
Диагностика
Своевременная диагностика атопического дерматита способствует подбору эффективного лечения. Для установления наличия соответствующего заболевания врач:
- Анализирует жалобы пациента.
- Изучает анамнез заболевания.
- Проводит генетическую диагностику для установления наличия наследственной предрасположенности пациента.
Дополнительными лабораторными показателями, которые врач определяет для подтверждения диагноза, являются:
- Концентрация IgE в крови.
- Количество эозинофилов.
В некоторых ситуациях в анализе крови наблюдается повышение веществ, ответственных за воспаление – лейкоциты, C-реактивный белок. Возрастает скорость оседания эритроцитов (СОЭ).
При необходимости может понадобиться проведение дерматоскопии – метод исследования верхних слоев кожи, который используется для дифференциальной диагностики с другими заболеваниями покрова тела.
Лечение
Можно ли вылечить атопический дерматит? В большинстве случаев полностью избавиться от проблемы невозможно. Патология протекает хронически с периодами обострения и ремиссии. Клиническая картина традиционно прогрессирует зимой и поздней осенью, а стихает летом.
Как избавиться от атопического дерматита у взрослых и детей? Лечение направлено на подавление аллергического воспаления и минимизации симптоматики. Базовые моменты в терапии болезни:
- Гипоаллергенная диета.
- Исключение контактов с провоцирующими факторами.
- Системная медикаментозная терапия.
- Использование внешних средств.
- Реабилитация.

Как лечить болезнь таблетками? Системная терапия предусматривает применение следующих групп медикаментов:
- Антигистаминные препараты – Супрастин, Диазолин, Эдем и другие.
- Метаболические средства – Корвитин, Тивортин.
- Иммуномодулирующие медикаменты – Тималин, настойка элеутерококка.
- Витаминно-минеральные комплексы – Компливит, Алфавит и другие.
- Антибиотики назначаются только по показаниям. Используются группы с широким спектром действия – цефалоспорины, пенициллины, макролиды.
- Системные глюкокортикостероиды – преднизолон, гидрокортизон, дексаметазон. Данная группа средств используется только в тяжелых случаях дерматита, после назначения врача.
Соблюдение рекомендаций врача по лечению атопического дерматита – лучший способ стабилизации патологии и перевода ее в стадию ремиссии.
Осложнения
Соответствующая болезнь не относится к числу жизненно опасных, но доставляет пациенту массу неудобств. Врачи выделяют следующие возможные осложнения патологии:
- Пиодермия. В местах поражения кожного покрова образуются открытые врата для инфекции. Может возникать боль, лихорадка, общее ухудшение состояния пациента. Для лечения обязательно используют антибактериальные препараты.
- Вирусная инфекция. На фоне дисфункции иммунной системы организм становится более восприимчивым к воздействию разнообразных патогенов. Пациенты чаще страдают от простудных заболеваний.
- Грибковое поражение. Причина – ослабление иммунной защиты организма.
Для предотвращения развития осложнений необходимо проводить своевременное лечение болезни.
Профилактика
Профилактика атопического дерматита базируется на исключении контактов с аллергеном и соблюдении следующих моментов:
- Лечебная диета с ограничением острой пищи и продуктов, раздражающих кожу.
- Своевременное лечение патологии.
- Ограничение контактов с домашними животными.
- Регулярный уход за кожей.
- Исключение агрессивной косметики.
- Ограничение влияния солнечных лучей.
Полностью оградить себя от воздействия провоцирующих факторов практически невозможно. Профилактика атопического дерматита – одна из частей комплексного лечения. Полностью побороть болезнь трудно, но можно перевести ее в стадию стойкой ремиссии. Главное – вовремя обратиться к врачу.
Атопический дерматит, симптоматика, тактика лечения
Атопический дерматит (или атопическая, конституционная экзема) характеризуется хроническим, рецидивирующим течением. Заболевание чаще всего развивается в период грудного вскармливания и сохраняется в подростковом периоде или во взрослом возрасте. Оно диагностируется в среднем у 10-28% детей. Основным этиологическим фактором считают генетику, при этом важное значение имеют пищевые, бытовые, производственные аллергены, некоторые особенности климата (перепады температур, повышенная влажность воздуха). Гиперреактивность кожи в подавляющих случаях передается по материнской линии.У маленьких детей кожа является основным органом-мишенью для аллергической реакции. В дерме и подкожно-жировой клетчатке содержится большое количество клеток (фиброциты, лимфоциты, гистиоциты, тучные клетки), которые принимают активное участие в распознавании аллергена и выработке антител. У больных снижается супрессорная и киллерная активность Т-системы иммунитета, повышается уровень эозинофилов, IgE — антител.
Клинические проявления
Клинические проявления атопического дерматита обычно развиваются в первый год жизни (в 2-6 месяцев). В младенческой стадии симптомы в основном сосредоточены на лице, конечностях, ягодицах. Очаг поражения представлен эритематозно-сквамозными высыпаниями, сопровождающимися интенсивным кожным зудом. Отмечаются также области мокнутия. Множественные микровезикулы, эритемы склонны к инфицированию, развитию лимфаденопатии. Заболевание обостряется при прорезывании зубов, простудах, резком изменении температурного режима, нарушении рациона питания и пр.
Следующая стадия — детская — развивается в период от 3 до 7 лет. Высыпания имеют менее яркий оттенок, в результате сильного (иногда пароксизмального, нестерпимого) зуда образуются расчесы, пациент может не ощущать боли при расчесывании. Чаще всего поражены кожные покровы на локтевых складках, в подколенных чашечках, на шее. Для детской фазы характерен хейлит (потрескавшиеся губы, сухость кожи в периоральной области, трещинки в уголках рта), сетчатая пигментация на шее.
У взрослых доминируют эритематозно-лихеноидные высыпания, возникают шелушение кожи, трещины, образуются мелкие папуллы; интенсивность зуда различна. В отдельных случаях аллергическая реакция проявляется в виде ринита, бронхиальной астмы, дисбактериоза кишечника.
Лечение
Тактика лечения атопического дерматита зависит от выраженности клинической картины и возраста пациента. В период обострения рекомендована гипоаллергенная диета, при которой полностью исключаются цитрусовые, шоколад, мед, орехи, томаты, гранат, клубника, жареное мясо, жирная рыба, копчености. Для ослабления зуда, устранения кожных высыпаний используются антигистаминные препараты. При назначении следует учитывать, что препараты первого поколения способны вызвать привыкание, а также некоторые средства снижают концентрацию, внимание. При неэффективности терапии выписывают гормоны в виде мазей, гелей или таблеток.
При развитии воспалительного процесса разрабатывают антибактериальное лечение, включающее в себя прием медикаментов, обработку очага поражения успокаивающими средствами, антисептиками. В осложненной форме эффективны физиотерапевтические процедуры, непродолжительные инсоляции, плазмаферез. Дополнительно используются витаминные комплексы, иммуномоделирующие средства.
Я живу с атопическим дерматитом — Wonderzine
В начале нулевых мои родители развелись, и, вероятно, это одна из причин, по которой экзема началась сначала. Стресс и эмоциональные переживания из-за резкого поворота привычной жизни не туда точат мою кожу каждый день. У меня несколько плохо заживающих очагов. Один из них — на ладони правой руки, размером с пятирублёвую монету. Рана всё время чешется, мокнет и покрывается коркой. Поскольку правая рука ходовая, это осложняет жизнь. В школе ты пишешь ручкой, на физкультуре делаешь упражнения на шведской стенке или играешь в волейбол двумя руками. И ещё социализация. В какой-то момент это замечают одноклассники и их родители, спрашивают, что с тобой не так, заразно ли это. Можно ли тебе трогать общую посуду на чаепитии в классе или брать чьи-то карандаши на изо. Экзема не заразна. Вы не можете «подцепить» её от кого-то другого. Люди получают экзему в наследство из-за комбинации факторов, а активизироваться она может из-за внешних триггеров: пищевой аллергии, стресса, факторов окружающей среды.
Мама отвела меня к дерматологу, и тот выписал мазь. В первую очередь врачи обычно рекомендуют препараты, в составе которых есть кортикостероиды. Они снимают отёки, успокаивают зуд и заживляют раны. Следующий этап — топические ингибиторы кальциневрина (такролимус, пимекролимус), их используют, когда кортикостероиды не помогают. Фармакологические средства обычно используют при тяжёлых формах атопического дерматита, когда поражены большие участки кожи и это доставляет сильный дискомфорт.
Вместе с мазью я получила от врача несколько напутствий по нефармакологическому контролю экземы. Используйте увлажняющие средства с эмолентами, восстанавливайте барьерную функцию кожи. Это может помочь, а иногда даже позволит обойтись без медицинских препаратов. CeraVe, La Roche-Posay, Avène, Eucerin — подойдёт что-то из этих марок; у последней много продуктов с важными компонентами в составе — это, например, кортизон от зуда, антимикробный декандиол, вазелин, который идеально подходит атопикам, потому что обладает высокой окклюзией и не вызывает аллергии. Много полезных рекомендаций, кстати, можно найти на сайте Национальной ассоциации экземы. Они составляют списки косметических продуктов, одобренных для атопиков, объясняют, каких ингредиентов в ухаживающей косметике нужно избегать, и учат накладывать влажные повязки.
Я очень люблю лежать в ванне, но мне приходится наступить на горло этой песне и соблюдать рекомендации, касающиеся водных процедур. Принятие ванн в целом показано людям с атопическим дерматитом, но важно следить за температурой воды: она не должна быть горячей. В идеале — тёплая вода. В качестве средств для мытья стоит использовать продукты без содержания мыла, с нейтральным или низким pH. Лучше, если они будут иметь маркировку «гипоаллергенно» и не будут содержать отдушек, красителей. Ещё американская ассоциация дерматологов рекомендует добавлять в ванну небольшое количество отбеливателя (так называемые bleachbaths) — это облегчает зуд и другие симптомы атопического дерматита. Но я никогда не пробовала.
Атопический дерматит: Самостоятельная помощь
 жертвовать
Для членов AAD
Войти в систему
Поиск
Поиск
ИДТИ
жертвовать
Для членов AAD
Войти в систему
Поиск
Поиск
ИДТИЗаболевания и состояния Повседневный уход Косметические процедуры Родители и дети Программы общественного здравоохранения Найдите дерматолога
 Войти в систему
Поиск
ИДТИ
Войти в систему
Поиск
ИДТИ- Заболевания и состояния
- Повседневный уход
- Косметические процедуры
- Родители и дети
- Программы общественного здравоохранения
- Найдите дерматолога
- Для членов AAD
- Пожертвовать
- Ресурсный центр по коронавирусу
- Угревая сыпь
- Экзема
- Потеря волос
- Псориаз
- Розацеа
- Рак кожи
- Заболевания от А до Я
- Видео от А до Я
- Основы ухода за кожей
- Секреты ухода за кожей
- Травмированная кожа
- Зудящая кожа
- защита от солнца
- Уход за волосами и кожей головы
- Секреты ухода за ногтями
Типы экземы: обзор атопического дерматита
 жертвовать
Для членов AAD
Войти в систему
Поиск
Поиск
ИДТИ
жертвовать
Для членов AAD
Войти в систему
Поиск
Поиск
ИДТИЗаболевания и состояния Повседневный уход Косметические процедуры Родители и дети Программы общественного здравоохранения Найдите дерматолога
 Войти в систему
Поиск
ИДТИ
Войти в систему
Поиск
ИДТИ- Заболевания и состояния
- Повседневный уход
- Косметические процедуры
- Родители и дети
- Программы общественного здравоохранения
- Найдите дерматолога
- Для членов AAD
- Пожертвовать
- Ресурсный центр по коронавирусу
- Угревая сыпь
- Экзема
- Потеря волос
- Псориаз
- Розацеа
- Рак кожи
- Заболевания от А до Я
- Видео от А до Я
- Основы ухода за кожей
- Секреты ухода за кожей
- Травмированная кожа
- Зудящая кожа
- защита от солнца
- Уход за волосами и кожей головы
- Секреты ухода за ногтями
Лечение атопического дерматита, симптомы и причины
Симптомы атопического дерматита
Самый частый симптом атопического дерматита — зуд, который может быть очень сильным. Другие общие симптомы включают:
- Красные, сухие участки кожи.
- Сыпь, которая может сочиться, выделять прозрачную жидкость или кровоточить при расчесывании.
- Утолщение и уплотнение кожи.
Симптомы могут проявляться одновременно в нескольких частях тела и появляться в одних и тех же местах и в новых местах.Внешний вид и расположение сыпи варьируются в зависимости от возраста; однако сыпь может появиться на любом участке тела.
Младенцы
В младенчестве и в возрасте до 2 лет красная сыпь, которая может сочиться при расчесывании, чаще всего появляется на:
- Лицо.
- Скальп.
- Область кожи вокруг суставов, соприкасающаяся при сгибании сустава.
Некоторые родители беспокоятся, что у младенца атопический дерматит в области подгузников; однако это состояние редко появляется в этой области.
Детство
В детстве, обычно в возрасте от 2 лет до полового созревания, чаще всего появляется красная утолщенная сыпь, которая может сочиться или кровоточить при расчесывании:
- Локти и колени обычно в сгибе.
- Шея.
- Лодыжки.
Подростки и взрослые
В подростковом и взрослом возрасте чаще всего появляется чешуйчатая сыпь от красного до темно-коричневого цвета, которая может кровоточить и покрыться коркой при расчесывании:
- Руки.
- Шея.
- Локти и колени обычно в сгибе.
- Кожа вокруг глаз.
- Лодыжки и ступни.
Другие общие кожные признаки атопического дерматита включают:
- Дополнительная складка кожи под глазом, известная как складка Денни-Моргана.
- Потемнение кожи под глазами.
- Лишние кожные складки на ладонях и подошвах стоп.
Кроме того, люди с атопическим дерматитом часто имеют другие заболевания, например:
- Астма и аллергия, в том числе пищевая аллергия.
- Другие кожные заболевания, такие как ихтиоз, вызывающие сухость и утолщение кожи.
- Депрессия или тревога.
- Отсутствие сна.
Исследователи продолжают изучать, почему атопический дерматит в детстве может привести к развитию астмы и сенной лихорадки в более позднем возрасте.
Могут случиться осложнения атопического дерматита. В их числе:
- Бактериальные кожные инфекции, которые могут ухудшиться от расчесывания. Они распространены и могут затруднить борьбу с заболеванием.
- Вирусные кожные инфекции.
- Недосыпание, которое может привести к проблемам с поведением у детей.
- Экзема рук (дерматит рук).
- Проблемы со зрением, такие как:
- Конъюнктивит (розовый глаз), вызывающий отек и покраснение внутренней части века и белой части глаза.
- Блефарит, вызывающий общее воспаление и покраснение век.
Атопический дерматит — Повторная публикация в Википедии // WIKI 2
| Другие названия | Атопическая экзема, детская экзема, пруриго Безье, аллергическая экзема, нейродермит [1] | |
|---|---|---|
| Атопический дерматит внутренней складки локтя 00 911612 911612 | Дерматология | |
| Симптомы | Зуд, покраснение, опухание, трещины на коже [2] | |
| Осложнения | Кожные инфекции, сенная лихорадка, астма [2] | |
| Причины | Неизвестно [2] [3] | |
| Факторы риска | Семейный анамнез, проживание в городе, сухой климат [2] | |
| Метод диагностики | На основе симптомов после исключения других возможных причин [2] [3] | Дифференциальный диагноз | Контактный дерматит, псориаз, себорейный дерматит [3] |
| Лечение | Избегание вещей, ухудшающих состояние, ежедневное купание с последующим нанесением увлажняющего крема, стероидные кремы от обострений | |
| Частота | ~ 20% время от времени [2] [4] | |
Атопический дерматит ( AD ), также известный как атопическая экзема , представляет собой хронический тип воспаления кожи (дерматит). [2] Это вызывает зуд, покраснение, опухание и трещины на коже. [2] Прозрачная жидкость может исходить из пораженных участков, которая со временем часто густеет. [2] Хотя состояние может возникнуть в любом возрасте, обычно оно начинается в детстве и с годами меняется по степени тяжести. [2] [3] У детей в возрасте до одного года может быть поражена большая часть тела. [3] По мере того, как дети становятся старше, чаще всего поражаются области на внутренней стороне коленей и локтей. [3] У взрослых чаще всего поражаются руки и ноги. [3] Расчесывание пораженных участков ухудшает симптомы, а пострадавшие имеют повышенный риск кожных инфекций. [2] У многих людей с атопическим дерматитом развивается сенная лихорадка или астма. [2]
Причина неизвестна, но считается, что она связана с генетикой, дисфункцией иммунной системы, воздействием окружающей среды и трудностями с проницаемостью кожи. [2] [3] Если поражен один идентичный близнец, с вероятностью 85% другой также имеет это состояние. [5] Чаще страдают люди, живущие в городах и с засушливым климатом. [2] Воздействие определенных химических веществ или частое мытье рук ухудшают симптомы. [2] Хотя эмоциональный стресс может усугубить симптомы, это не причина. [2] Заболевание не заразно. [2] Диагноз обычно основывается на признаках и симптомах. [3] Другие заболевания, которые необходимо исключить перед постановкой диагноза, включают контактный дерматит, псориаз и себорейный дерматит. [3]
Лечение включает в себя избегание вещей, которые ухудшают состояние, ежедневное купание с нанесением увлажняющего крема после этого, нанесение стероидных кремов при обострении и прием лекарств от зуда. [3] Хуже всего, например, шерстяная одежда, мыло, духи, хлор, пыль и сигаретный дым. [2] Некоторым людям может быть полезна фототерапия. [2] Стероидные таблетки или кремы на основе ингибиторов кальциневрина могут иногда использоваться, если другие меры не эффективны. [2] [6] Антибиотики (перорально или местно) могут потребоваться при развитии бактериальной инфекции. [3] Изменения в рационе питания необходимы только при подозрении на пищевую аллергию. [2]
Атопический дерматит в какой-то момент жизни поражает около 20% людей. [2] [4] Чаще встречается у детей младшего возраста. [3] Мужчины и женщины страдают одинаково. [2] Многие люди перерастают это состояние. [3] Атопический дерматит иногда называют экземой. Этот термин также относится к более широкой группе кожных заболеваний. [2] Другие названия включают «инфантильную экзему», «экзему изгиба», «почесуху Безье», «аллергическую экзему» и «нейродермит». [1]
Энциклопедия YouTube
1/5
Просмотры:174 346
554
34 434
17637
7617
✪ Экзема (атопический дерматит) — причины, симптомы, диагностика, лечение, патология
✪ Лечение атопического дерматита
✪ Что такое атопический дерматит или кожная астма
✪ Атопический дерматит (экзема) — АВАРИЯ! Серия медицинских обзоров
✪ Дисгидротическая экзема | Атопический дерматит | Советы по естественному исцелению
Содержание
Признаки и симптомы

Характер атопической экземы меняется с возрастом.
Люди с БА часто имеют сухую и чешуйчатую кожу, покрывающую все тело, за исключением, возможно, области подгузника, и сильно зудящие красные пятнистые приподнятые высыпания, образующиеся на сгибах рук или ног, лица и шеи. [7] [8] [9] [10] [11]
нашей эры обычно поражает веки, где видны такие признаки, как подглазничная складка Денни-Моргана, подушная щель и периорбитальная пигментация. [12] Поствоспалительная гиперпигментация на шее придает классический вид «грязной шеи».Лихенификация, раздражение, эрозия или образование корки на стволе могут указывать на вторичную инфекцию. Распределение изгиба с нечеткими краями с гиперлинейностью или без нее на запястье, суставах пальцев, лодыжке, ступнях и кисти также часто встречается. [13]
Причины
Причина болезни Альцгеймера не известна, хотя есть некоторые свидетельства генетических, экологических и иммунологических факторов. [14]
Генетика
Многие люди с БА имеют в семейном анамнезе атопию.Атопия — это аллергическая реакция с немедленным началом (реакция гиперчувствительности 1 типа), которая проявляется астмой, пищевой аллергией, БА или сенной лихорадкой. [7] [8]
Около 30% людей с атопическим дерматитом имеют мутации в гене продукции филаггрина ( FLG ), которые увеличивают риск раннего начала атопического дерматита и развития астмы. [15] [16]
Гигиеническая гипотеза
Согласно гипотезе гигиены, воздействие определенных микроорганизмов (например, кишечной флоры и гельминтов) в раннем детстве защищает от аллергических заболеваний, способствуя развитию иммунной системы. [17] Это воздействие ограничено в современной «санитарной» среде, а неправильно развитая иммунная система склонна к развитию аллергии на безвредные вещества.
Есть некоторая поддержка этой гипотезы в отношении AD. [18] Те, кто контактировал с собаками в детстве, имеют меньший риск атопического дерматита. [19] Эпидемиологические исследования подтверждают защитную роль гельминтов против AD. [20] Точно так же дети с плохой гигиеной имеют меньший риск развития АД, как и дети, которые пьют непастеризованное молоко. [20]
Аллергены
В небольшом проценте случаев атопический дерматит вызывается сенсибилизацией к продуктам питания. [21] Кроме того, воздействие аллергенов, содержащихся в продуктах питания или в окружающей среде, может обострить существующий атопический дерматит. [22] Считается, что, например, контакт с пылевыми клещами увеличивает риск развития БА. [23] Похоже, что диета с высоким содержанием фруктов имеет защитный эффект от БА, тогда как в отношении фаст-фуда все наоборот. [20] Атопический дерматит иногда ассоциируется с глютеновой болезнью и непереносимостью глютена, и улучшение при безглютеновой диете указывает на то, что глютен является возбудителем в этих случаях. [24] [25]
Роль Staphylococcus aureus
Колонизация кожи бактериями S. aureus чрезвычайно распространена у пациентов с атопическим дерматитом. [26] Исследования показали, что аномалии кожного барьера у людей с БА используются S.aureus , чтобы вызвать экспрессию цитокинов, тем самым усугубив состояние. [27]
Жесткая вода
Атопический дерматит у детей может быть связан с уровнем карбоната кальция или «жесткостью» воды в домашних условиях, когда она используется для питья. [28] До сих пор эти результаты были подтверждены на детях из Великобритании, Испании и Японии. [28]
Патофизиология
Патофизиология может включать смесь реакций гиперчувствительности типа I и типа IV. [29]
Диагноз
Атопический дерматит обычно диагностируется клинически, то есть диагностируется только на основании признаков и симптомов без специального тестирования. [30] Несколько различных форм критериев, разработанных для исследований, также прошли валидацию для помощи в диагностике. [31] Из них диагностические критерии Великобритании, основанные на работе Ханифина и Райки, получили наибольшее признание. [31] [32]
| У людей должна быть зудящая кожа или признаки трения или царапин, а также три или более из следующих признаков: |
|---|
| Поражают кожные складки: изгибный дерматит передней поверхности лодыжек, подколенных ямок, подколенных ямок, кожи вокруг глаз или шеи (или щек для детей до 10 лет) |
| История астмы или аллергического ринита (или семейная история этих состояний, если пациент — ребенок младше 4 лет) |
| Симптомы начались до 2 лет (может применяться только к пациентам старше 4 лет) |
| История сухой кожи (за последний год) |
| Дерматит виден на изгибных поверхностях (пациенты старше 4 лет) или на щеках, лбу и разгибательных поверхностях (пациенты младше 4 лет) |
Процедуры
Нет известного лекарства от AD, хотя лечение может уменьшить тяжесть и частоту обострений. [7]
Образ жизни
Нанесение увлажняющих средств может предотвратить высыхание кожи и снизить потребность в других лекарствах. [33] Пострадавшие часто сообщают, что улучшение гидратации кожи происходит параллельно с улучшением симптомов БА. [7]
Медицинские работники часто рекомендуют людям с АД регулярно купаться в теплой ванне, особенно в соленой воде, для увлажнения кожи. [8] [34] Избегание шерстяной одежды обычно хорошо для людей с AD.Также может помочь шелковая одежда с серебряным покрытием. [34] Также сообщалось об эффективности ванн с разбавленным отбеливателем при лечении БА. [34]
Диета
Роль витамина D при атопическом дерматите неясна, но есть некоторые свидетельства того, что добавление витамина D может улучшить его симптомы. [35] [36]
В исследованиях изучалась роль добавок длинноцепочечных полиненасыщенных жирных кислот (LCPUFA) и статус LCPUFA в профилактике и лечении атопических заболеваний, но результаты противоречивы.Остается неясным, имеет ли потребление n-3 жирных кислот с пищей четкую профилактическую или терапевтическую роль, или потребление n-6 жирных кислот способствует развитию атопических заболеваний. [37]
Некоторые пробиотики, по-видимому, обладают положительным эффектом, снижая примерно на 20% частоту атопического дерматита. [38] [39] Лучшее доказательство — наличие нескольких штаммов бактерий. [40]
У людей с глютеновой болезнью или без глютеновой чувствительности безглютеновая диета улучшает их симптомы и предотвращает возникновение новых вспышек. [24] [25]
Лекарство
Кортикостероиды для местного применения, такие как гидрокортизон, доказали свою эффективность при лечении БА. [7] [8] Если местные кортикостероиды и увлажнители не действуют, можно попробовать кратковременное лечение местными ингибиторами кальциневрина, такими как такролимус или пимекролимус, хотя их использование является спорным, поскольку некоторые исследования показывают, что они увеличивают риск развития кожи. рак или лимфома. [7] [41] Метаанализ 2007 года показал, что местный пимекролимус не так эффективен, как кортикостероиды и такролимус. [42] Однако метаанализ 2015 года показал, что местный такролимус и пимекролимус более эффективны, чем местные кортикостероиды в низких дозах, и не обнаружил никаких доказательств повышенного риска злокачественных новообразований или атрофии кожи. [43] В 2016 году кризаборол, ингибитор ФДЭ-4, был одобрен в качестве местного средства для лечения экземы легкой и средней степени тяжести. [44] [45]
Другие лекарства, используемые для лечения AD, включают системные иммунодепрессанты, такие как циклоспорин, метотрексат, интерферон гамма-1b, микофенолят мофетил и азатиоприн. [7] [46] Антидепрессанты и налтрексон могут использоваться для контроля зуда (зуда). [47] В 2017 году биологический агент дупилумаб был одобрен для лечения экземы средней и тяжелой степени. [48] Ингибиторы лейкотриенов, такие как монтелейкаст, по состоянию на 2018 г. имеют неясную пользу. [49]
Существуют предварительные доказательства того, что иммунотерапия от аллергии эффективна при атопическом дерматите, но качество доказательств низкое. [50] Это лечение состоит из серии инъекций или капель под язык раствора, содержащего аллерген. [50]
Антибиотики, принимаемые внутрь или местно, обычно используются для борьбы с чрезмерным ростом Staphylococcus aureus на коже людей с атопическим дерматитом. Однако метаанализ 2019 года не обнаружил явных доказательств пользы. [51]
Свет
Более новая форма лечения включает воздействие широкополосного или узкополосного ультрафиолетового (УФ) света. Было обнаружено, что воздействие УФ-излучения оказывает локальное иммуномодулирующее действие на пораженные ткани и может использоваться для уменьшения тяжести и частоты обострений. [52] [53] В частности, использование UVA1 более эффективно при лечении острых вспышек, тогда как узкополосный UVB более эффективен в сценариях долгосрочного лечения. [54] Однако УФ-излучение также связано с различными типами рака кожи, и поэтому УФ-лечение сопряжено с определенным риском. [55]
Альтернативная медицина
Хотя существует несколько китайских лекарственных средств на травах, предназначенных для лечения атопической экземы, нет убедительных доказательств того, что эти препараты, принимаемые внутрь или применяемые местно, уменьшают тяжесть экземы у детей или взрослых. [56]
Эпидемиология
С начала двадцатого века многие воспалительные заболевания кожи стали более распространенными; атопический дерматит (АД) — классический пример такого заболевания. В настоящее время он поражает 15–30% детей и 2–10% взрослых в развитых странах, а в Соединенных Штатах этот показатель почти утроился за последние 30–40 лет. [8] [57] Более 15 миллионов взрослых и детей в США страдают атопическим дерматитом. [58]
Исследования
Данные свидетельствуют о том, что IL-4 является центральным звеном в патогенезе AD. a b c d e 9109 1 9109 1 9109 11 h i j k l 0 909 909 o p q r s 9011 9011 9011 9011 9010 v w 902 72 x y «Раздаточный материал по здоровью: атопический дерматит (тип экземы)». a b c d e 9109 1 9109 1 9109 11 h i j k l 0 909 909 o p Толлефсон М.М., Брукнер А.Л. (декабрь 2014 г.). a b c d e 9109 1 9109 1 9109 1 Берке Р., Сингх А., Гуралник М. (июль 2012 г.). «Атопический дерматит: обзор» (PDF). Американский семейный врач . 86 (1): 35–42. PMID 22962911. Архивировано (PDF) из оригинала 2015-09-06. Кватра С.Г., Тей Х.Л., Али С.М., Дабаде Т., Чан Ю.Х., Йосипович Г. (июнь 2012 г.). «ИК-предсердная Трещина: прикроватный маркер тяжести заболевания у пациентов с атопическим дерматитом». Журнал Американской академии дерматологии . 66 (6): 1009–10. DOI: 10.1016 / j.jaad.2011.10.031. PMID 22583715. Проверено 20 марта 2016. .






