Синегнойная палочка: симптомы и лечение
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г]
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц]
Синегнойная инфекция. Симптомы и лечение синегнойной палочки. Фото
Синегнойная инфекция. Симптомы и лечение синегнойной палочки. ФотоСинегнойная инфекция является острым бактериальным заболеванием, причиной которого являются бактерии рода Pseudomonas — синегнойные палочки (Pseudomonas aeruginosa). Микроорганизмы вызывают развитие опасного для жизни и трудноизлечимого заболевания. Для человека данный вид бактерий является условно патогенной флорой. Они встречаются у здоровых людей в зонах повышенного потоотделения, у 5 — 25% здоровых лиц выделяются из кишечника, в 2% случаев их обнаруживают в области слухового прохода и ушных раковин, в 3% случаев — в полости носа, в 7% случаев — в глотке.
Синегнойная инфекция развивается, в основном, у лиц с ослабленным иммунитетом и людей пожилого возраста. Бактерии инфицируют послеожоговые раневые поверхности, порезы, рваные раны, участки пиодермий и др. Здоровые ткани никогда не инфицируются. В условиях стационара бактерии выделяют у 30% больных. Pseudomonas aeruginosa является одним из основных возбудителей госпитальной инфекции. Наиболее подвержены инфицированию лица, находящиеся на искусственной вентиляции легких, подвергнутые интубации и катетеризации.
Распространяют инфекцию больные люди и носители контактным, пищевым и воздушно-капельным путями. В домашних условиях синегнойная инфекция распространяется через предметы быта, растворы, крема, помазки и полотенца, в больничных условиях — через медицинские инструменты, аппаратуру, дезрастворы, лечебные капли и мази, предметы ухода за больными, руки персонала.
Синегнойная палочка поражает глаза, ЛОР-органы, легкие, мочеполовую систему, сердечные клапаны, мозговые оболочки, кости и суставы, ногти и желудочно-кишечный тракт. При проникновении бактерий в кровяное русло развивается бактериальный сепсис.
Pseudomonas aeruginosa обладает рядом приспособлений, обеспечивающих адгезию (слипание) с клетками эпителия. Главную роль в патогенезе синегнойной инфекции играют токсины возбудителя. Бактерии обладают рядом защитных механизмов от негативного влияния факторов внешней среды.
Синегнойная инфекция трудно поддается терапии из-за развития множественной устойчивости к целому ряду антибактериальных препаратов.
Рис. 1. Синегнойная инфекция. Псевдомонадная опрелость.
Этапы заражения
Развитие синегнойной инфекции происходит поэтапно:
- На первом этапе развития инфекции бактерии прикрепляются к эпителиальным клеткам и размножаются (колонизация).
- На втором этапе синегнойные палочки проникают в глубину инфицированного участка. Первичный очаг воспаления сдерживается иммунитетом.
- На третьем этапе инфекция проникает в кровь и распространяется по всему организму (бактериемия), далее оседает в различных органах (септицемия).
Инвазия (проникновение) и выделение токсинов — основные механизмы патогенного воздействия бактерий.
Рис. 2. Синегнойная инфекция. Язва роговицы.
к содержанию ↑Внутрибольничная инфекция
Синегнойная инфекция развивается у лиц со сниженным иммунитетом, здоровые ткани не повреждает. Но при снижении защитных функций организм больного, особенно тех, кто находится больничных условиях, подвергается атаке бактерий. Это происходит у лиц с хроническими заболеваниями, после травм и операций, инфекциях и интоксикации. На долю синегнойных палочек приходится до 20% всех внутрибольничных (нозокоминальных, госпитальных) инфекций (второе место после кишечной палочки).
- Pseudomonas aeruginosa является основным возбудителем внутригоспитальных пневмоний.
- Вызывает до 30% поражений мочеполовой системы больных с урологической патологией. Часто встречается в урологических стационарах у больных с циститами и пиелонефритами.
- Является причиной гнойных хирургических инфекций у 20 — 25% больных.
- Синегнойная инфекция часто встречается у больных с повреждениями кожных покровов — ожогах, ранах, порезах, при дерматитах и пиодермиях, абсцессах и флегмонах.
К факторам инфицирования относятся недостаточно проведенная стерилизация катетеров (мочевых и сосудистых), игл, применяемых для поясничной пункции, применение различных растворов, капель и мазей, применяемых в медицине, применение аппаратов для ИВЛ и наложение трахеостом.
В последнее время врачи педиатры обеспокоены участившимися случаями внутрибольничных (нозокоминальных) инфекций у детей раннего возраста. Синегнойной инфекции подвержены недоношенные и ослабленные дети. Вспышки синегнойной инфекции все чаще регистрируются в отделениях для новорожденных. Бактерии поражают желудочно-кишечный тракт, кожные покровы, ЛОР-органы, дыхательную систему, глаза и пупочную ранку. Фактором передачи инфекции являются руки медицинского персонала.
Рис. 3. Синегнойная палочка на ногтях (онихия псевдомонадная).
к содержанию ↑Синегнойная инфекция кожных покровов, костей и суставов: симптомы и лечение
На кожных покровах и мягких тканях синегнойная палочка вызывает локальное воспаление в местах повреждения от ожогов, ран, порезов, послеоперационных швах, зонах пиодермий и дерматитов, трофических язвах. При ранениях отмечаются случаи развития синегнойной инфекции в костной ткани (синегнойный остеомиелит и артрит). При ненадлежащем уходе за тяжелыми больными в результате длительного обездвиживания образуются пролежни, которые служат воротами для бактерий.
Симптомы. Поражения, вызванные синегнойной палочкой, придают повязкам характерную зеленоватую окраску, тяжело поддаются лечению, нередко осложняются развитием абсцессов и сепсиса.
После приема ванн с горячей и слабо хлорированной водой может развиться псевдомонадный фолликулит. Заболевание протекает легко. Часто заканчивается самоизлечением.
В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
В качестве диагностического материала используются биоптаты и аспираты пораженных тканей, а так же мазки-отпечатки отделяемого.
Лечение антибиотиками местное и системное. Показано применение синегнойного бактериофага. При лечении используются компрессы, марлевые повязки и примочки на кожные покровы с лекарственными препаратами. Омертвевшие участки кожи удаляются хирургическим путем.
Рис. 4. Синегнойная инфекция мягких тканей стопы до и после лечения.
к содержанию ↑Синегнойная палочка на ногтях: симптомы и лечение
Синегнойное поражение ногтей (онихия псевдомонадная) или синдром зеленых ногтей является достаточно редким заболеванием. Поражение затрагивает как ногти на руках, так и ногти на ногах.
Синегнойные палочки обитают в воде, почве, в местах с повышенной влажностью (мочалки, растворы, в том числе для линз, крема, в джакузи и пр.). Факторами риска развития синегнойной инфекции ногтей являются длительное воздействие влаги, работа с землей, травмы ногтей при маникюрах, ношение накладных ногтей, ношение узкой обуви, грибковое поражение, контакт с больными с синегнойной инфекцией. Чаще всего синегнойная палочка на ногтях встречается у лиц, имеющих длительный контакт с влагой (водой) — работающие в пекарнях, больницах и парикмахерских и др.
Симптомы заболевания. Бактерии заселяют полости под ногтями. Поражение начинается со стороны ногтевого ложе (вентральной части), что случается при их отделении от ногтевого ложе (онихолизис). Со временем ноготь полностью отслаивается. При росте бактерии выделяют сине-зеленый пигмент пиоцианин.
При синегнойной инфекции ногти приобретают зеленую окраску, утолщаются, в запущенных случаях появляется боль и отек пальцев.
Данное заболевание следует отличать от онихомикоза, вызванного плесневыми грибами. Диагноз подтверждается обнаружением Pseudomonas aeruginosa в соскобах из-под пораженных ногтевых пластин.
Антимикробная терапия проводится с учетом чувствительности к антибиотикам. Применяется активная местная терапия в виде впрыскиваний под ногтевую пластину растворов с антибиотиками 3 — 4 раза в сутки. В запущенных случаях подключается системная антибиотикотерапия. В ходе лечения постоянно остригаются отслоившиеся участки ногтей. Антибактериальное лечение можно дополнить втиранием в пораженные участки масла чайного дерева, применением спиртовых компрессов и использование уксусных ванночек (1 ст. ложка уксуса на 1 стакан воды) в течение 5 — 10 минут. Курс лечения длится от 2 недель до 4 месяцев.
Рис. 5. На фото синегнойная палочка на ногтях пальцев ног и рук.
к содержанию ↑Синегнойная палочка в ушах: симптомы и лечение
Самым частым возбудителем наружного отита является синегнойная палочка. На кожных покровах наружного слухового прохода обитает множество микроорганизмов — бактерий и грибов. У 2% здоровых лиц в области ушных раковин присутствует Pseudomonas aeruginosa. В последние годы значительно возросла роль этих бактерий в развитии наружных отитов. Если ранее причиной этого заболевания, в основном, был золотистый стафилококк (70 — 90%), то сегодня основной причиной наружных отитов является синегнойная палочка (до 78%).
Синегнойная палочка в ушах часто обнаруживается у детей с отитами, пловцов, лиц со сниженным иммунитетом и людей пожилого возраста. Развитию синегнойной инфекции способствуют травматические процессы, длительное пребывание во влажной среде, сахарный диабет, дерматиты и экзематозные процессы. Предрасполагающим моментом являются анатомические особенности строения, ношение слухового аппарата, изменение состава ушной серы и лучевое воздействие.
Симптомы и течение заболевания. Синегнойная инфекция чаще всего протекает в виде гнойного воспаления наружного уха. Боль и гнойно-кровянистые выделения — основные симптомы заболевания. Реже развивается воспаление среднего уха. При резко сниженном иммунитете инфекция затрагивает сосцевидный отросток (мастоидит), распространяется на основание черепа, ткани околоушной слюной железы, височно-нижнечелюстной сустав. Парез лицевого, языкоглоточного и добавочных нервов — грозное осложнение синегнойной инфекции.
Лечение. Исключение предрасполагающих факторов, регулярный туалет наружного слухового прохода, адекватное обезболивание, местная терапия — основные общепризнанные принципы лечения синегнойной инфекции.
- Антибиотикотерапия. Антибактериальные препараты назначаются с учетом чувствительности микроорганизмов. Применяются местно. Системная антибиотикотерапия назначается больным с сахарным диабетом, иммунодефицитами и распространенной форме заболевания.
- Адекватное обезболивание производится путем применения нестероидных противовоспалительных препаратов и физиолечения.
- Местное лечение. Для лечения синегнойной инфекции наружного уха применяются лекарственные средства в форме ушных капель, кремов и мазей.
- На первый план выходят ушные капли, содержащие антибиотики. Широко применяются ушные капли «Ануран» (Италия), содержащие антибиотики неомицин, полимиксин и местное обезболивающее средство лидокаин. Препарат применяется 2 — 4 раза в сутки. Длительность применения не более 7-и дней.
- Для местного лечения рекомендуется 2% раствор уксусной кислоты и ацетат алюминия. Эти средства применяются как при лечении активного процесса, так и с профилактической целью людям, пользующихся слуховым аппаратом и пловцам.
При отеке наружного слухового прохода препараты в виде капель могут не достигать воспалительного участка. В таких случаях рекомендуется использовать турунды, пропитанные лекарственным препаратом. При адекватном лечении через одни сутки исчезает болевой синдром, а через 7 — 10 дней наступает полное выздоровление.
Рис. 6. Синегнойная инфекция наружного слухового прохода.
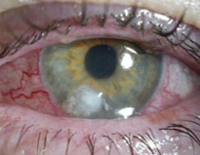
к содержанию ↑Синегнойная инфекция органов зрения
Синегнойная инфекция органов зрения развивается чаще всего в результате травм и оперативных вмешательств, при которых происходит повреждение эпителия роговицы. Способствует развитию заболевания фермент коллагеназа, расщепляющий соединительные ткани, который выделяют синегнойные палочки. Он считается основным фактором вирулентности при синегнойном поражении наружной оболочки глаза (роговицы).
Симптомы заболевания. Синегнойная инфекция глаза чаще проявляется в виде ползучей язвы роговицы (гипопион-кератит). Заболевание имеет острое начало, появляется резкая боль в глазу, светобоязнь и слезотечение. Конъюнктивальная оболочка гиперемируется и отекает. На месте повреждения появляется инфильтрат округлой формы серо-желтого цвета, который быстро изъязвляется. Отмечается отек роговицы вокруг язвы. В передней камере глаза скапливается гнойный экссудат (гипопион).
Диагноз устанавливается на основании результатов исследования биоптатов тканей роговицы.
Рис. 7. На фото ползучая язва роговицы. Гипопион.
к содержанию ↑Псевдомонадная пневмония: симптомы и лечение
Синегнойная пневмония бывает первичная и вторичная. Вторичная синегнойная инфекция дыхательной системы развивается на фоне уже имеющегося заболевания — хронического бронхита, бронхоэктатической болезни или муковисцидоза. Нередко заболевание развивается у больных, находящихся на искусственной вентиляции легких (бактерии обладают способностью прикрепляться к поверхности эндотрахеальных трубок). Синегнойная палочка является одним из основных возбудителей нозокоминальных пневмоний.
Способствуют адгезии (слипанию) с эпителиальными клетками наличие множественных микроворсинок (фимбрий) у бактерий. Адгезия возрастает при нарушениях мукоцилиарного транспорта, что часто регистрируется при целом ряде патологий, в том числе при муковисцидозе, когда отмечается дефицит фиброкинетина.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Диагноз ставится на основании обнаружения бактерий в мокроте, промывных водах трахеи и бронхов, биоптатах легочной ткани, крови и плевральной жидкости.
Лечение псевдомонадной пневмонии проводится антибиотиками, к которым сохранена чувствительность бактерий. Важным элементом лечения является проведение очистки дыхательных путей (бронхоальвеолярный лаваж). В некоторых случаях показано введение антибиотиков в аэрозоли. Прогрессирующее течение пневмонии, вызванной Pseudomonas aeruginosa, является показанием к пересадке органа.
Рис. 8. В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
к содержанию ↑Синегнойная палочка в моче
Синегнойная палочка способна поражать мочеполовую систему. Инфицирование происходит, в основном, через катетеры, растворы для орошений и инструменты, использующиеся для исследования и лечения в урологической и гинекологической практике. Способствует заболеванию постоянная катетеризация мочевого пузыря, инородные тела, обструкция мочевых путей, врожденные пороки, удаление простаты. Pseudomonas aeruginosa являются основными возбудителями инфекции в пересаженной почке.
Симптомы и течение. Синегнойная инфекция мочевыводящих путей проявляется в виде уретритов, циститов и пиелонефритов. Часто болезнь протекает бессимптомно. При хроническом течении заболевание протекает длительно (месяцы и даже годы). Редко инфекция распространяется за пределы первичного очага. Иногда бактерии попадают в кровяное русло, вызывая сепсис и даже септический шок.
Диагностическим материалом служит моча.
При лечении используют инстилляции противомикробных препаратов в мочевой пузырь.
Рис. 9. Синегнойная инфекция органа зрения. Панофтальмит (фото слева) и язва роговицы (фото справа).
к содержанию ↑Синегнойная палочка в кале
У здоровых лиц синегнойные палочки обнаруживаются в кале в 3 — 24% случаев. При попадании большого количества бактерий с пищей заболевание протекает по типу пищевой токсикоинфекции. У больных развивается острый гастроэнтероколит или энтерит. Их выраженность зависит от возраста, состояния кишечника и иммунного статуса больного. Тяжесть заболевания зависит от степени токсикоза.
Симптомы заболевания. Синегнойная инфекция желудочно-кишечного тракта начинается с болей и урчания в животе. Испражнения с зеленоватым оттенком, жидкие, иногда с примесью гноя, слизи и прожилками крови до 5 — 15 раз в сутки. Интоксикация резко выражена, температура тела высокая продолжается 2 — 3 суток, часто отмечается обезвоживание организма.
Кишечная флора претерпевает значительные нарушения. Развивается дисбактериоз, требующий в период реабилитации длительного лечения. Бактерии в огромных количествах скапливаются в очагах разрушения (деструкции). Иногда заболевание осложняется развитием перитонита.
У детей раннего возраста инфекция опасна развитием кишечного кровотечения и обезвоживания, старшего возраста — холецистита и аппендицита.
Диагностика заболевания основана на обнаружении возбудителей в кале или биоптатах кишечника.
Длительность заболевания составляет 2 — 4 недели.
Рис. 10. На фото картина бактериального поражения кишечника.
к содержанию ↑Синегнойная инфекция нервной системы
Синегнойная инфекция нервной системы является тяжелым проявлением заболевания у ослабленных больных. Занос инфекции из первичного очага происходит при сепсисе (вторичная инфекция). Первично инфекционный процесс развивается после оперативных вмешательств и травм. Заболевание протекает в форме менингита или менингоэнцефалита. При люмбальной пункции спиномозговая жидкость мутная, содержит зеленоватого цвета хлопья, с высоким содержанием клеток (плеоцитоз) и белка, нейтрофилы преобладают над лимфоцитами. Прогноз неблагоприятный.
Рис. 11. Синегнойная инфекция. Псевдомонадный фолликулит.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхСинегнойная палочка — Википедия
Материал из Википедии — свободной энциклопедии
| Синегнойная палочка | |||
|---|---|---|---|
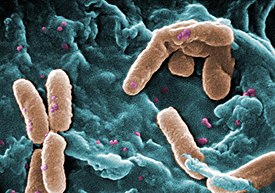 Pseudomonas aeruginosa, СЭМ компьютерная окраска | |||
| |||
Pseudomonas aeruginosa | |||
Синегно́йная па́лочка[1] (лат. Pseudomonas aeruginosa) — вид грамотрицательных подвижных палочковидных бактерий. Обитает в воде, почве, условно патогенна для человека, возбудитель нозокомиальных инфекций у человека[2][3]. Лечение затруднительно ввиду высокой устойчивости к антибиотикам[4][5].
 Флюоресценция пиовердина
Флюоресценция пиовердина 
Прямая или искривлённая с закруглёнными концами палочка, 1—5 × 0,5—1,0 мкм, монотрих или лофотрих[6]. Хемоорганогетеротроф, облигатный аэроб (денитрификатор). Растёт на МПА (среда окрашивается в сине-зелёный цвет), МПБ (в среде помутнение и плёнка, также сине-зелёный цвет). Растёт при 42 °C (оптимум — 37 °C), селективная среда — ЦПX-агар (питательный агар с цетилперидиниум-хлоридом). Образует протеазы. На плотных питательных средах диссоциирует на три формы — R-, S- и M-форму
Pseudomonas aeruginosa обнаруживается при абсцессах и гнойных ранах, ассоциирована с энтеритами и циститами[9]. P. aeruginosa является одним из распространённейших возбудителей нозокомиальных инфекций ввиду того, что P. aeruginosa особенно легко поражает лиц с ослабленным иммунным статусом. Факторами патогенности
Pseudomonas aeruginosa благодаря сигнальным молекулам, формирующим чувство кворума, могут принимать общие решения для приспособления к особенностям среды и собственной защиты[11]. Это делает их особо устойчивыми даже к большим дозам антибиотиков. Формируемая, например, таким способом биоплёнка защищает целую колонию от попадания в неё вредных веществ, в том числе и антибиотиков, тем сильно затрудняя лечение.
Доказано, что некоторые вещества, например содержащиеся в чесноке, оказывают ингибиторное воздействие на социальное поведение Pseudomonas aeruginosa, тем самым делая лечение более эффективным, помогая антибиотикам проникнуть к клеткам бактерии через биоплёнку, которая либо хуже, либо совсем не формируется[12].
Российские учёные из Лаборатории физических методов биосенсорики и нанотераностики Физического факультета Московского государственного университета им. М. В. Ломоносова при поддержке Российского научного фонда (РНФ) разработали наноструктурированный композитный материал на основе кремния и наночастиц золота и серебра, который способен детектировать инфицирование человека синегнойной палочкой. Метод основан на обнаружении пиоцианина, который является специфическим метаболитом синегнойной палочки вида
- ↑ Атлас по медицинской микробиологии, вирусологии и иммунологии / Под ред. А. А. Воробьева, А. С. Быкова. —
- ↑ Селькова Е., Чижов А., Гренкова Т. Как организовать обработку эндоскопов? // Медицинская газета. — 2006. — № 76 (6 октября).
- ↑ Вспышки нозокомиальных инфекций, вызванных Pseudomonas aeruginosa, связанные с дефектами бронхоскопического оборудования, Антибиотики и антимикробная терапия (24 марта 2003). Дата обращения 30 августа 2015. «Результаты двух исследований, опубликованные в авторитетном медицинском журнале — «The New England Journal of Medicine», показывают, что проведение бронхоскопических обследований и манипуляций может быть причиной возникновения вспышек нозокомиального инфицирования пациентов
- ↑ Яковлев С. В. Устойчивость pseudomonas aeruginosa к карбапенемам: уроки исследования MYSTIC // Фарматека. — 2007. — № 8/9.
- ↑ Goossens H. Чувствительность полирезистентных штаммов Pseudomonas aeruginosa в отделениях интенсивной терапии: результаты исследования MYSTIC = Susceptibility of multi-drug-resistant Pseudomonas aeruginosa in intensive care units: results from the European MYSTIC study group // Clin Microbiol Infect. — 2003. — № 9. — С. 980–983.
- ↑ Коротяев А. И., Бабичев С. А. Медицинская микробиология, иммунология и вирусология : Учебник для медицинских вузов : Род Pseudomonas. — 4-е. — СПб. : СпецЛит, 2008. — С. 431. — 767 с. — ISBN 978-5-299-00369-7.
- ↑ Фурсова П. В., Милько Е. С., Левич А. П. Культивирование диссоциантов Pseudomonas aeruginosa в условиях заданного лимитирования // Микробиология. — Т. 77, № 1. — С. 1–6.
- ↑ Штамм бактерий PSEUDOMONAS AERUGINOSA, разлагающий формальдегид, Патент RU2064018
- ↑ Синегнойная палочка (Pseudomonas aeruginosa). Галерея возбудителей ИППП WEB-ресурса «ЛаборРУтория» (недоступная ссылка с 30-08-2015 [1654 дня])
- ↑ Сидоренко С. В., Резван С. П., Стерхова Г. А., Грудинина С. А. Госпитальные инфекции, вызванные Pseudomonas aeruginosa. Распространение и клиническое значение антибиотикорезистентности // Антибиотики и химиотерапия. — 1999. — № 3. — С. 25–34.
- ↑ Гостев В. В., Сидоренко С. В. Бактериальные биопленки и инфекции // Журнал инфектологии. — 2010. — № 3. — С. 4–14.
- ↑ Bjarnsholt T. Garlic blocks quorum sensing and promotes rapid clearing of pulmonary Pseudomonas aeruginosa infections // Microbiology. — 2005. — 1 декабря (т. 151, № 12). — С. 3873—3880. — ISSN 1350-0872. — doi:10.1099/mic.0.27955-0. [исправить]
- ↑ Olga Žukovskaja, Svetlana Agafilushkina, Vladimir Sivakov, Karina Weber, Dana Cialla-May. Rapid detection of the bacterial biomarker pyocyanin in artificial sputum using a SERS-active silicon nanowire matrix covered by bimetallic noble metal nanoparticles // Talanta. — 2019-09-01. — Т. 202. — С. 171–177. — ISSN 0039-9140. — doi:10.1016/j.talanta.2019.04.047.
- ↑ Создан наноматериал для экспресс-диагностики синегнойной палочки (неопр.). indicator.ru. Дата обращения 27 мая 2019.
Синегнойная инфекция — причины, симптомы, диагностика и лечение

Синегнойная инфекция – это инфекционное заболевание, обусловленное инвазией синегнойной палочки. Является ведущей внутрибольничной инфекцией. Для хронических форм характерно поражение респираторного тракта с образованием «биологических пленок», для острого течения – бактериемия и поражение внутренних органов. Диагностика базируется на обнаружении возбудителя в биологических материалах больного. Лечение включает в себя этиотропную антибактериальную терапию, дезинтоксикационные средства, жаропонижающие и другие симптоматические препараты. В некоторых случаях показано хирургическое лечение.
Общие сведения
Синегнойная инфекция впервые была описана в 1850 году французским хирургом Седилем. В 1882-м французскому военному фармацевту Жессару удалось выделить чистую культуру возбудителя, а в 1916 году стала известна эпидемиология данного заболевания. Болезнь распространена повсеместно, бактерий обнаруживают в почве, воде и на растениях. Четкая сезонность отсутствует. В стационарах излюбленной локализацией считается физиотерапевтическое и реанимационное оборудование. Группами риска являются недоношенные новорожденные, дети до 3-х месяцев, пожилые, пациенты отделений гемодиализа, химиотерапии, нейрохирургии и реанимации, больные с муковисцидозом и иммуносупрессией.
Синегнойная инфекция
Причины
Возбудитель заболевания – синегнойная палочка (Pseudomonas aeruginosa) и её штаммы, представляет собой условно-патогенный микроорганизм, способный вызывать поражение только при отсутствии адекватного ответа иммунной системы. Источником инфекции служат больные люди и животные, бактерионосители, преимущественная локализация микроорганизма – кожа, кишечник. Заражение происходит воздушно-капельным и пищевым путем. Путь инфицирования при госпитальном заражении чаще контактный – через нестерильный инструментарий, руки медицинского персонала и предметы ухода за больными. Бактерия погибает при кипячении, во время автоклавирования, а также при воздействии 3% перекиси водорода и хлорсодержащих дезинфектантов.
Патогенез
При попадании микробов на поврежденную кожу или слизистую оболочку возникает массивная деструкция тканей, обусловленная воздействием экзотоксинов и продуцируемых бактериями веществ. В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
От 33 до 83% штаммов синегнойной палочки имеют эволюционно обусловленный механизм защиты от иммунной системы – образование биопленок, состоящих из скопления пораженных клеток и внеклеточного матрикса, включающего фибрин, секреторное отделяемое слизистых, альгинат, полисахариды и липиды. Известно, что бактерии лизируют нейтрофилы, усиливая рост собственных биопленок.
Классификация
Поражения, вызываемые синегнойной палочкой, можно условно разделить на местные и генерализованные (септические). Некоторые виды, в том числе инфекции ЦНС, сердца и средостения развиваются вследствие диссеминации возбудителя. В зависимости от топологии воспалительного очага различают следующие формы синегнойной инфекции:
- Инфекция респираторного тракта. Пациенты, находящиеся на длительной искусственной вентиляции легких, в 30% случаев переносят трахеобронхит и в 24% – пневмонию синегнойной этиологии.
- Инфекция ЛОР-органов. Синуситы развивается редко, при этом до 40% хронических средних отитов приходится на долю синегнойной палочки.
- Инфекция ЖКТ. Проявляется в виде тяжелой диареи, нередко с летальным исходом среди детей до года. С возбудителем связывают около 16% послеоперационных перитонитов.
- Инфекция глаз. Связана с длительным применением контаминированных контактных линз и глазных капель, часто приводит к панофтальмиту.
- Инфекция мочевой системы. Наиболее вероятно развитие катетер-ассоциированного острого пиелонефрита. С данным возбудителем связывают до 13% случаев острого простатита.
- Инфекция кожи. Возникает после пребывания в бассейне со сниженной концентрацией дезинфицирующих средств, может поражать ногти, подкожную клетчатку, мышечные фасции с формированием некрозов.
- Раневая инфекция. Составляет до 10% всех боевых инфекционных осложнений, становится причиной около 30% гнойных процессов при ожоговой болезни. Считается поддерживающим фактором формирования трофических язв.
Симптомы синегнойной инфекции
Инкубационный период патологии крайне вариабелен, может составлять от нескольких суток до десятилетий, поскольку микроорганизм является одним из условно-патогенных компонентов микрофлоры человека. Клинические проявления зависят от пораженного органа. У взрослых при инвазии пищеварительного тракта первыми симптомами являются лихорадка (не более 38,5° C), снижение аппетита, озноб, слабость, тошнота, реже рвота, вздутие и болезненность живота, частый кашицеобразный стул с кровью и слизью.
Маленькие дети при поражении ЖКТ становятся вялыми, сонливыми, отказываются от еды и питья, срыгивают, гастроэнтероколит протекает с высоким риском кишечного кровотечения. Синегнойная патология ЛОР-органов проявляется лихорадкой 37,5° C и выше, резкой болью в ухе, снижением слуха, желто-зеленым обильным отделяемым, иногда с примесью крови. Поражение дыхательного тракта протекает в форме пневмонии – с повышением температуры тела более 38° C, нарастающей одышкой, кашлем с обильной слизисто-гнойной мокротой.
Псевдомонадная инфекция мочевыводящей системы характеризуется лихорадкой, болями в пояснице, частыми болезненными мочеиспусканиями, чувством неполного опорожнения мочевого пузыря, изменением цвета и запаха мочи. Глазные симптомы инвазии синегнойной палочки чаще выявляются в области одного глазного яблока, начинаются с появления рези, болей, чувства жжения, инородного тела, слезотечения, светобоязни и слизисто-гнойного обильного отделяемого. В дальнейшем может возникать снижение и помутнение зрения.
Поражение кожи проявляется высыпаниями в виде пятен и гнойничковых элементов по всему телу, включая сыпь на ладонях, подошвах и в носоглотке, увеличением лимфоузлов, постоянными головными болями (так называемая головная боль пловцов), зеленой окраской одной, реже двух ногтевых пластин, образованием болезненных уплотнений в подкожно-жировой клетчатке. Раневая инфекция возбудителя сопровождается появлением сине-зеленого гнойного отделяемого и гнойно-геморрагических корочек, увеличением зоны покраснения вокруг раны.
Осложнения
Мультисистемность и клиническое разнообразие симптомов синегнойной инфекции отражается на количестве осложнений данного состояния. К наиболее частым негативным последствиям относят генерализацию инфекционного процесса, инфекционно-токсический шок, у грудных детей – некротический колит. Высока вероятность абсцедирования и гангренозных изменений. Вялотекущее течение инфекции на слизистых уха, ротоглотки, носа, конъюнктивы и легких приводит к хронизации воспалительного процесса, формированию мезотимпанита, бронхоэктазов, ползучей язвы роговицы, частичной или полной глухоты, односторонней слепоты.
Диагностика
Диагноз выставляется на основании данных, полученных в ходе консультации инфекциониста. При возникновении обширных гнойных поражений обязательна консультация хирурга, по показаниям приглашаются другие профильные специалисты. Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
- Физикальное обследование. При объективном осмотре обращают внимание на цвет раневого отделяемого, наличие сыпи. Поражение наружного уха, глаз проявляется гиперемией, обильным слизисто-гнойным отделяемым. В легких при пневмонии выслушивается ослабление дыхания, при перкуссии – притупление звука. В случае гастроэнтероколита обнаруживается болезненность по ходу кишечника, урчание; обязательно проводится визуальная оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови свидетельствует о наличии лейкоцитоза, палочкоядерного сдвига влево, ускорения СОЭ. В биохимических параметрах наблюдается увеличение АЛТ, АСТ, СРБ, снижение общего белка, гипоальбуминемия. В общем анализе мочи возможна протеинурия, гематурия. Анализ мокроты подтверждает большое число бактерий и лейкоцитов. В ликворограмме при поражениях головного мозга выявляется нейтрофильный плеоцитоз, клеточно-белковая диссоциация.
- Выявление инфекционных агентов. Золотым стандартом является бактериологическое исследование, осуществляемое в современных условиях методом масс-спектрометрии с обязательным определением антибактериальной чувствительности бактерии. Обнаружение возбудителя возможно с помощью ПЦР биологического материала из патологического очага. Серологическая диагностика (ИФА) выполняется неоднократно с промежутком не менее 10-14 суток для детекции роста титра антител.
- Инструментальные методики. Рентгенография органов грудной клетки, реже МРТ или КТ проводится с целью верификации легочных поражений, дифференциального диагноза. УЗИ органов брюшной полости, мочеполовой системы, мягких тканей, костей и забрюшинного пространства позволяет установить первичный очаг воспаления. Эхо-КГ показана при подозрении на инфекционный эндокардит. Колоноскопия, ФГДС назначаются с целью исключения новообразований пищеварительного тракта.
Дифференциальная диагностика синегнойной инфекции сложна ввиду многообразия клинических форм болезни. Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Лечение синегнойной инфекции
Стационарное лечение рекомендуется пациентам с органными поражениями, среднетяжелым и тяжелым течением болезни. Больные с нозокомиальной синегнойной инфекцией продолжают лечение в том отделении, где находились до манифестации инфекционного процесса, с обязательным проведением всех противоэпидемических мероприятий и санацией аппаратуры. Постельный режим необходим до устойчивого купирования лихорадки в течение 3-5 дней, его продолжительность зависит от степени инвазии, наличия осложнений и декомпенсации сопутствующих болезней. Специальная диета не разработана, рекомендован прием пищи с достаточным количеством белка, адекватный питьевой режим.
Этиотропная терапия синегнойной инфекции осложняется наличием у микроорганизма природной резистентности к некоторым антибиотикам пенициллинового и тетрациклинового ряда, триметоприму, частично к цефалоспоринам, карбапенемам и аминогликозидам. Применение антибактериальных средств допускается в режиме монотерапии или комбинированного лечения с сочетанием нескольких групп препаратов, назначаемых местно и системно. Основными антибиотиками, используемыми для инактивации синегнойной инфекции, являются «защищенные» пенициллины, фторхинолоны, цефтазидим, цефепим, имипенем, полимиксин Е, гентамицин, амикацин.
Средствами борьбы с инфекцией считаются гипериммунная антисинегнойная донорская плазма и противосинегнойный гамма-глобулин, Перечисленные препараты применяются реже в связи с возможным развитием сывороточной болезни, показаны при вялотекущем воспалительном процессе. Симптоматическое лечение включает дезинтоксикационную терапию, противовоспалительные и жаропонижающие средства. Хирургическое вмешательство необходимо при локализованных и разлитых гнойных процессах, заключается во вскрытии и дренировании гнойников, реже – ампутации конечности. Допускается местное применение раствора перекиси водорода, мазей с антибиотиками.
Прогноз и профилактика
Прогноз всегда серьезный. Синегнойная палочка нередко составляет полимикробные ассоциации – с кандидами, стафилококками, клебсиеллами, что утяжеляет течение патологии. Летальность при органных поражениях составляет 18-61%, повышается в случае инвазии внутрибольничного штамма синегнойной палочки. Предикторами вероятного смертельного исхода являются способность возбудителя продуцировать экзотоксин U, мульти-антибиотикорезистентность и септический шок.
Специфическая профилактика (поливалентная вакцина) показана медицинским работникам, ожоговым больным, пациентам с открытыми переломами и глубокими ранами, лицам с иммунным дефицитом, людям старческого возраста. Неспецифические меры сводятся к строгому соблюдению правил обработки медицинских инструментов и оборудования, контролю контаминации синегнойной палочкой персонала. Важны общеукрепляющие методы – закаливание, нормальный сон, полноценная еда, прогулки, физическая активность, неукоснительное соблюдение личной гигиены и своевременная санация гнойных очагов.
Синегнойная палочка: симптомы и лечение — Рамблер/доктор
Фото: ВикипедияСинегнойная палочка: симптомы и лечениеСинегнойная палочка — род грамотрицательных аэробных неспорообразующих бактерий — Pseudomonas. У многих людей синегнойная палочка вызывает только незначительные симптомы. Однако, если у человека ослаблен иммунитет, угроза может быть очень серьезной и опасной для жизни.
Синегнойная палочка — микробиология
Pseudomonas (Псевдомонады) — общий род бактерий, который может вызвать инфекции в организме при определенных обстоятельствах. Существует много разных типов бактерий Псевдомонады. Только несколько типов могут вызвать инфекцию.
Псевдомонады, как правило, живут и размножаются в воде, почве и влажных районах. Чем теплее и влажнее, тем лучше условия для размножения бактерий.
Хирургические манипуляции или открытые раны могут увеличить риск заражения. Люди с ослабленной иммунной системой также подвержены тяжелым инфекциям Pseudomonas.
Синегнойная палочка может вызвать инфекции уха и кожи, особенно после воздействия воды.
Существуют определенные группы людей, которые уязвимы к инфекциям Pseudomonas. К ним относятся люди:
с ожоговыми ранами;
перенесшие операцию;
использующие катетер;
проходящие химиотерапию;
имеющие диабет;
с диагнозом кистозный фиброз;
с ВИЧ.
Синегнойная палочка — симптомы
Области тела, которые поражает инфекция — это уши, кожа, легкие, мягкие ткани и кровь. Общие симптомы инфекции включают:
Уши — боль, зуд и выделение из уха;
Кожа — сыпь;
Глаза — боль и покраснения;
Легкие: пневмония, кашель;
Мягкая ткань — выделение зеленого гноя и сладкий фруктовый запах;
Кровь — боль и скованность суставов, лихорадка, озноб и слабость;
Другие возможные симптомы — головная боль, диарея или инфекция мочевых путей.
Синегнойная палочка — диагностика
Чтобы диагностировать инфекцию, причиной которой стала Pseudomonas, врач спросит о любых недавних действиях, которые могут иметь значение, например, плавании или использовании горячей ванны. Он также проведет физическое обследование. Врач назначит анализ крови или жидкости, чтобы подтвердить диагноз.
Синегнойная палочка — лечение
Антибиотики — лучший вариант лечения Pseudomonas или других бактериальных инфекций.
Некоторые разновидности Pseudomonas требуют агрессивного подхода с применением мощных препаратов. Чем раньше начинается лечение, тем эффективнее остановить инфекцию. Это особенно актуально в больничной среде. Бактерии в больницах регулярно подвергаются воздействию антибиотиков и со временем у них развивается устойчивость к этим препаратам. Это затрудняет лечение.
Как только врачи определяют, какой тип бактерий Pseudomonas вызывает инфекцию, врач будет комбинировать препараты, чтобы сделать лечение эффективным. Большинство инфекций Pseudomonas проходят без лечения, либо после минимального лечения. Если симптомы не осложнены, нет необходимости лечить инфекцию.
Лечение синегнойной палочки антибиотиками
При ушных инфекциях врач может назначить антибиотик полимиксин.
Инфекции мочевых путей лечат антибиотиками, такими как левофлоксацин или ципрофлоксацин.
Pseudomonas относительно редко поражает глаза. Если это происходит, врач лечит их с помощью антибиотических капель.
Синегнойная палочка — профилактика
Во многих случаях инфекции Pseudomonas можно предотвратить. Бактерии живут и размножаются во влажных местах. Поэтому, будь то отделение интенсивной терапии или местный бассейн — чистота жизненно важна. Для врачей и медсестер важно практиковать гигиену рук. Необходимо также регулярно менять повязки и следить за ранами.
Основы лечения, диагностика и профилактика синегнойной палочки (инфекции). Фото
Основы лечения, диагностика и профилактика синегнойной палочки (инфекции). ФотоСвоевременная диагностика синегнойной инфекции основана на идентификации микроорганизма и определение чувствительности к антибиотикам. Адекватное лечение представляет больному шанс на полное выздоровление и предотвращает прогрессирование заболевания.
Учитывая то, что специфическая профилактика синегнойной инфекции широкого распространения не получила, дезинфекция, стерилизация и соблюдение правил личной гигиены являются самыми эффективными способами, предупреждающими распространение инфекции.
Микробиологическая диагностика синегнойной палочки
Диагностика синегнойной палочки проводится поэтапно. В ряде случаев при поражении кожных покровов и ногтей можно установить предварительный диагноз по внешним признакам. Окончательный диагноз устанавливается только после лабораторного исследования, включающего в себя выделение возбудителя (обязательно до начала лечения), его идентификация (обнаружение пигмента, определение биохимических и серологических свойств) и определение чувствительности к антибактериальным препаратам. Общеклинические и инструментальные методы диагностики являются дополнительными.
Рис. 1. Синегнойная инфекция. Язва роговицы.
Предварительная диагностика синегнойной инфекции
Предварительный диагноз инфицирования синегнойной палочкой можно поставить на основании специфического окрашивания ран, перевязочного материала и пораженных ногтей в сине-зеленый цвет. Характерным при поражении является развитие на кожных покровах гангренозной эктимы (см. фото). Заболевание развивается при септицемии у лиц с иммунодефицитом.
Рис. 2. Гангренозная эктима, связанная с бактериемией Pseudomonas aeruginosa.2
Чрезвычайно болезненная язва, с некрозом в центре, окруженная ярко-красным ободком (фото слева). Спустя 2 недели язва увеличилась в размерах, имеет фестончатые края (фото справа).
Рис. 3. Окрашивание повязки на ране (фото слева) и ногтей (фото справа) в сине-зеленый цвет ферментом пиоцианином, который синтезируется синегнойной палочкой.
Материал для лабораторного исследования
Материал, взятый непосредственно из очага поражения, является основным при исследовании больных с подозрением на псевдомонадную инфекцию. Во всех других случаях материалом могут быть испражнения, моча, мокрота, гнойное отделяемое, слизь, экссудат, ликвор, трахеобронхиальные смывы, отделяемое из влагалища или канала шейки матки, желчь и кровь. Материалом для исследования могут стать лекарственные препараты, изготовленные в больницах, смывы с предметов ухода за больными, медицинской аппаратуры и санитарно-гигиенического оборудования.
Бактериологический метод исследования
Бактериологический метод исследования является единственным и самым эффективным при диагностике синегнойной инфекции. Его необходимо использовать еще до начала лечения.
К питательным средам синегнойные палочки нетребовательны. Растут на простых питательных средах. Колонии гладкие, полупрозрачные, окрашиваются в разные цвета (чаще в сине-зеленый), имеют специфический запах карамели, жасмина или винограда.
Рис. 4. Колонии синегнойной палочки: полукруглые (фото слева) и в форме маргаритки (фото справа).
Рис. 5. На фото синегнойные палочки под микроскопом. Окраска по Граму.
При идентификации выделенных культур учитывают следующие свойства возбудителей:
- Рост колоний при температуре 42°С.
- Пигментообразование.
- Образование слизи.
- Симптом радужного лизиса.
- Образование зоны гемолиза.
- (+) результат оксидазного теста.
- Пигментообразование. На плотных средах уже через 24 часа отмечается рост колоний возбудителей. Они слизистые, полупрозрачные, с перламутровым оттенком. От 70 до 80% клинических изолятов синтезируют пигмент пиоцианин, окрашивающий питательную среду в сине-зеленый цвет, что является важным диагностическим признаком. Ряд штаммов продуцируют пигмент пиовердин (флюоресцеин) — пигмент желто-зеленого цвета, пиорубин окрашивает питательную среду в красный или бурый цвета, пиомеланин (меланиновый пигмент) окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета, L-оксифеназин дает желтую окраску.
- Температура роста. Рост синегнойной палочки в аэробных условиях происходит даже при температуре 42°С, что используется как дифференциально-диагностический признак.
- Феномен радужного лизиса. При росте возбудителей на плотных средах регистрируется феномен радужного лизиса, который происходит под влиянием спонтанного бактериофага, что является таксономическим признаком.
- Гемолиз. При росте на 5% кровяном агаре вокруг колоний образуется зона просветления (гемолиза), что связано с разрушением эритроцитов.
- Образование слизи. При росте на жидких питательных средах на поверхности образуется серовато-серебристая пленка. По мере старения культур образуется муть, которая со временем опускается сверху вниз.
- Оксидазный тест. Синегнойные палочки синтезируют цитохромоксидазу. Оксидазный тест является ведущим при идентификации возбудителей. При положительном результате тест-полоска окрашивается в сине-фиолетовый цвет.
Рис. 6. Посев на синегнойную палочку. Окрашивание питательной среды ферментом пиоцианином в сине-зеленый цвет.
Рис. 7. Синегнойные бактерии синтезируют слизь (внеклеточное крахмалоподобное вещество).
Рис. 8. Зона просветления вокруг колоний возбудителей.
Рис. 9. Положительный и отрицательный оксидазный тест.
Определение чувствительности Pseudomonas aeruginosa
Антибиотикотерапия синегнойной инфекции проводится только с учетом чувствительности возбудителей к антибактериальным препаратам.
Рис. 10. Определение чувствительности выделенного возбудителя к антибиотикам. Методика стандартных дисков. Чем больше зона просветления, тем чувствительнее бактерии к антибиотикам.
Серологическая идентификация и определение сероваров
Серологическая идентификация и определение сероваров возбудителей проводится при наличии соответствующих типов сывороток путем постановки реакции агглютинации с определением антигенов: моноспецифических Н-антигенов и групоспецифичного О-антигена. Данные виды исследований на сегодняшний день требуют дальнейшего совершенствования.
к содержанию ↑Лечение
Лечение синегнойной инфекции включает в себя этиотропную терапию, применение патогенетических и симптоматических средств. Этиотропная терапия направлена на борьбу с инфекцией и включает в себя применение следующих групп лечебных средств:
- Антибиотики (с учетом чувствительности возбудителей).
- Плазма из крови больных, иммунизированной поливалентной корпускулярной синегнойной вакциной (иммунная гомологичная плазма, иммуноглобулин).
- Гетерологичный антисинегнойный иммуноглобулин для местного лечения.
- Синегнойный бактериофаг для лечения ожогов и гнойных инфекций кожи.
Рис. 11. На фото синегнойная инфекция мягких тканей стопы до и после лечения.
Антибиотики от синегнойной палочки
Из-за множественной резистентности (устойчивости) синегнойная инфекция тяжело поддается лечению. Причиной этого является передавая по наследству плазмидами (молекулы ДНК) резистентности к целому ряду антибактериальных препаратов (до 20). Механизмы устойчивости:
- Блокада транспортировки препарата внутрь клетки (внутриклеточной мишени).
- Инактивация препарата (антибиотика) ферментами бактериальной клетки — бета-лактамазами, апетилтрансферазами и нуклеотидазами.
- Активное выведение препаратов из клетки возбудителя.
Наиболее активные антибиотики против синегнойной палочки:
- β-лактамные антибиотики (пенициллины, карбапенемы, цефалоспорины и монобактамы). В порядке убывания:
Карбапенемные антибиотики (Имипенем и Меропенем) обладают наибольшей природной активностью в отношении Pseudomonas aeruginosa.
Цефалоспорины IV поколения (Цефепим) и III поколения (Цефтазидим, Цефоперазон).
Монобактамы (Азтреонам)
Пенициллины антипсевдомонадные: уредопенициллины (Пиперациллин, Пиперациллин/Тазобактам) и карбоксипенициллины (Карбенициллин, Тикарциллин, Тикарциллин/Клавуланат).
- Аминогликозиды (Амикацин).
- Фторхинолоны (Ципрофлоксацин, Левофлоксацин). Чувствительность к ним быстро сменяется на устойчивость.
При лечении синегнойной инфекции β-лактамные антибиотики часто применяются в сочетании с Амикацином или Ципрофлоксацином. Наибольшую чувствительность Pseudomonas aeruginosa регистрируется в отношении Меропенема и Амикацина.
Практически не встречается устойчивости бактерий к Полимиксину.
Лечение синегнойной инфекции достаточно сложное, без адекватного микробиологического контроля малоэффективное. Чувствительность Pseudomonas aeruginosa прогнозируется плохо.
Рис. 12. Синегнойная инфекция наружного слухового прохода.
Бактериофаг против синегнойной палочки
Наряду с применением антибиотиков при лечении синегнойной инфекции используется синегнойный бактериофаг. Иммунологический препарат обладает способностью разрушать (растворять) бактериальные клетки, способствует синтезу иммуноглобулинов, снимает выраженные симптомы заболевания, способствует выздоровлению.
Обязательным условием применения препарата является предварительное определение чувствительности возбудителя. Препарат применяется при разных локализациях воспалительного процесса в виде раствора местно, ректально, вагинально и перорально.
- Местно бактериофаг применяется в виде повязок, орошений, аппликаций и тампонов.
- В плевральную, суставную и брюшную полости бактериофаг вводится через дренажную трубку.
- В полость мочевого пузыря препарат вводится через катетер, в почечную лоханку — через нефростому или цистостому.
- При остеомиелите препарат вводится через дренаж или турунды.
- При гинекологических заболеваниях бактериофаг вводится в полость влагалища и матки.
- При заболеваниях ЛОР-органов раствор бактериофага вводится в полость среднего уха и нос. Препарат используется в виде полоскания, закапывания, промывания, введения смоченных в растворе турунд.
- Детям в возрасте до 6-и месяцев бактериофаг вводится через прямую кишку в виде высоких клизм.
Курс лечения раствором синегнойного бактериофага составляет 5 — 15 дней. В случае возникновения рецидивов заболевания рекомендуется проведение повторных курсов. Бактериофаг разрешено применять вместе с другими препаратами, использующимися при лечении синегнойной инфекции.
Рис. 13. Бактериофаг синегнойной палочки.
Хирургия синегнойной инфекции
В ряде случаев при синегнойной инфекции требуется применение хирургических методов лечения:
- Удаление некротизированных участков тканей.
- Дренирование при скоплении гноя в полостях.
- Лапаротомия с последующей резекцией при некротическом энтероколите.
- Хирургическое лечение при обструкциях мочевых путей.
- Протезирование клапанов сердца при их поражении
Профилактика синегнойной инфекции
Профилактика синегнойной инфекции подразделяется на специфическую и неспецифическую.
Специфическая профилактика
Специфическая профилактика синегнойной инфекции предполагает применение иммунных антигенных препаратов, которые выделяются из различных компонентов самой бактерии, а также с помощью полученных на их основе гипериммунной плазмы и иммуноглобулина. С профилактической целью применяются следующие препараты:
- Пиоиммуноген применяется местно при ожогах.
- Ассоциированная вакцина, в состав которой входят антигены синегнойной палочки, стафилококка и протея.
- Поливалентная корпускулярная синегнойная вакцина.
- Пассивная специфическая иммунизация проводится гипериммунной плазмой.
Неспецифическая профилактика
Учитывая то, что специфическая профилактика сегодня широкого распространения не получила, дезинфекция, стерилизация и соблюдение правил личной гигиены являются самыми эффективными способами, предупреждающими распространение инфекции.
- В больничных условиях необходимо строго соблюдать правила асептики и антисептики. Постоянно проводить контроль за обсемененностью внешней среды.
- Своевременно и правильно обрабатывать раны и ожоговые поверхности.
- Не допускать развитие иммунодефицитных состояний.
- Соблюдать правила личной гигиены.
- Укреплять здоровье.
- В бассейнах и горячих ваннах постоянно контролировать концентрацию хлористых веществ (70,5 мг/л) и норму водородного показателя воды (7,2-7,8).
Рис. 14. На фото синегнойная инфекция — псевдомонадная опрелость.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхСинегнойная палочка. Микробиология. Как передается. Чем опасна. Фото
Синегнойная палочка. Микробиология. Как передается. Чем опасна. ФотоСинегнойная палочка (Pseudomonas aeruginosa) вызывает разнообразные гнойно-воспалительные процессы вплоть до генерализованных форм. Основная часть синегнойной инфекции имеет внутрибольничное происхождение. Она выделяется у каждого третьего госпитализированного пациента. Особые свойства бактерии и особенности ее взаимодействия с организмом человека создают объективные трудности в борьбе с инфекцией. Ситуацию осложняет растущая угроза развития антибиотикорезистентности.
Синегнойные палочки обладают большой адаптиционной способностью. Они способны размножаться в условиях полного отсутствия органических веществ, развиваются даже в дистиллированной воде, не теряют жизнеспособность в целом ряде дезинфицирующих растворов. Бактерии часто инфицируют послеожоговые раневые поверхности, рваные раны, порезы и др. Никогда не поражают здоровые ткани. Инфекция может развиться в мочевыводящих путях при введениях катетеров. Поражение глаз возникает при травмах и оперативных вмешательствах. Часто синегнойная инфекция регистрируется при воспалении среднего уха. Она поражает легкие и сердечные клапаны, мозговые оболочки и суставы, желудочно-кишечный тракт и ногти. При проникновении бактерий в кровяное русло развивается бактериальный сепсис.
Рис. 1. Синегнойные палочки. Фото с электронного микроскопа. Компьютерная окраска.
Как передается синегнойная палочка. Эпидемиология заболевания
К роду Pseudomonas относится около 140 подвидов бактерий. Микроорганизмы вызывают развитие опасной для жизни и трудноизлечимой псевдомонадной инфекции. Для своей жизнедеятельности бактерии используют почти все природные органические соединения.
Болезнь фиксируется круглогодично. Чаще болеют маленькие дети и лица пожилого возраста, регистрируется высокий уровень распространения инфекции в стационарах лечебных учреждений, в том числе отделениях для новорожденных.
Распространенность
Синегнойные палочки широко распространены в природе. Они обитают в почве, растениях и воде, в организмах животных, насекомых, человека и птиц.
Жидкая среда
Бактерии предпочитают места с повышенной влажностью — кондиционеры, раковины, респираторы, увлажнители, влагосборники. Они обнаруживаются в 90% пробах сточных вод, колонизируют поверхность кафельной отделки бассейнов, забиваются в швы, образуя защитную биопленку, на которую плохо воздействуют дезинфицирующие растворы. В воде при температуре 37 °С бактерии сохраняют жизнеспособность в течение года, выживают в растворах антисептиков, применяемых в медицинских учреждениях, в жидкости, предназначенной для хранения контактных линз.
Медицинские учреждения
Синегнойные палочки широко распространены в стационарных медицинских учреждениях. Они являются главными возбудителями внутрибольничной инфекции. Инфицированным становятся до 30% стационарных больных. Инфекция передается с пищей и водой, через раковины, санузлы, ручки кранов, руки медицинского персонала, общие полотенца, постельное белье, лекарственные растворы и мази, а также через медицинскую аппаратуру и инструменты.
Человек
Синегнойная палочка является условно-патогенным микроорганизмом. Она входит в состав нормальной микрофлоры человека. Ее можно обнаружить на кожных покровах ушных раковин (2%), подмышечных впадин и в паху, на слизистых оболочках носа (3%), глотки (7%) и желудочно-кишечного тракта (до 24%). Сдерживает развитие инфекции крепкая иммунная система.
Рис. 2. Синегнойная инфекция. Поражение ногтя (фото слева), наружного и среднего уха.
Источник, механизм и факторы передачи инфекции
Резервуаром и источником синегнойной инфекции является человек (больной или носитель) и животные. Не исключается, что источником Pseudomonas aeruginosa может быть окружающая среда.
Механизм передачи инфекции контактный, воздушно-капельный и пищевой. Наиболее опасными являются лица с поврежденными кожными покровами (открытые гнойные раны разного происхождения) и больные пневмонией.
К факторам передачи синегнойной инфекции в домашних условиях относятся инфицированные предметы обихода, крема, растворы, полотенца для лица и гениталий, помазки для бритья и др.
К факторам передачи синегнойной инфекции в медицинских учреждениях относятся инструменты, медицинская аппаратура, приборы, дезинфицирующие растворы, лечебные мази, глазные капли, предметы ухода за больными, руки медицинского и обслуживающего персонала.
Рис. 3. Поражение роговой оболочки глаза при синегнойной инфекции. Язва роговицы.
Группы риска
В группу риска по псевдомонадной инфекции входят лица с ослабленным иммунитетом — больные хроническими инфекционными заболеваниями, муковисцидозом, новорожденные, маленькие дети и люди престарелого возраста,
Высок риск развития синегнойной инфекции у больных с открытыми гнойными ранами (ожоги, порезы, рваные раны).
В группу риска входят больные с постоянными катетерами, находящиеся на ИВЛ и пр.
Рис. 4. Синегнойный панофтальмит.
к содержанию ↑Микробиология синегнойной палочки
Синегнойная палочка относится к семейству Pseudomonadaceae, роду Pseudomonas, к которому относятся многочисленные виды (более 20) возбудителей, три из которых патогенны для человека:
- Вид Pseudomonas aeruginosa вызывают разнообразные гнойно-воспалительные процессы.
- Вид Pseudomonas mallei — возбудители сапа.
- Вид Pseudomonas pseudomallei вызывают мелиоидоз.
Бактерии этого рода — грамотрицательные палочки, строгие аэробы, спор не образуют, не требовательны к питательным средам.
Pseudomonas aeruginosa открыта в 1862 году А. Люкке. Исследователь отметил характерное окрашивание перевязочного материала в сине-зеленый цвет. В 1872 году П. Жессар выделил чистую культуру возбудителя и изучил его свойства. В 1897 году была зарегистрирована первая вспышка внутрибольничной (госпитальной) инфекции, причиной которой оказались синегнойные палочки. В 1899 году С. Н. Серковский указал на возникновение бактериального заболевания у истощенных больных и детей — лиц с ослабленным иммунитетом. Сегодня синегнойная палочка является одним из основных возбудителей локальных и системных гнойно-воспалительных процессов, особенно в условиях стационаров.
Рис. 5. Pseudomonas aeruginosa (синегнойная палочка).
Строение синегнойной палочки
Бактерии палочковидные, прямые или слегка изогнуты, концы закруглены, имеют 1 или 2 полярных жгутика и пили (микроворсинки), 1 — 5 мкм в длину и 0,5 — 1,0 мкм в ширину, в нативных препаратах подвижны, спор не образуют, оболочка капсулоподобная.
Рис. 6. Грамотрицательные бактерии Pseudomonas aeruginosa в мазках чистых культур под микроскопом располагаются поодиночке, попарно или в виде коротких цепочек. Располагаясь в цитоплазме фагоцитов могут деформироваться.
Биологические свойства возбудителя
Образование слизи
Бактерии синтезируют внеклеточное крахмалоподобное вещество — слизь. Более вирулентные штаммы синтезируют повышенное ее количество. Слизь покрывает микробные клетки тонким слоем. Она придает колониям и бульонным культурам вязкость. На жидких средах слизь образует серовато-серебристую пленку. При старении культуры жидкая среда мутнеет, муть постепенно опускается сверху вниз, далее на дно выпадает слизистый осадок. Бактериальная слизь расценивается как фактор патогенности.
Запах
Синегнойные палочки синтезируют химическое вещество триметиламин, придающее культурам бактерий запах карамели, жасмина или винограда.
Образование пигмента
Синегнойные палочки синтезируют пигменты сине-зеленого, красного, черно-коричневого и желтого цветов.
- Большинство штаммов продуцируют водорастворимый феназидовый пигмент пиоцианин, окрашивающий отделяемое из ран, перевязочный материал и питательную среду в сине-зеленый цвет. Большое количество пигмента продуцируют более вирулентные штаммы. Пигментообразование является важным диагностическим признаком. Оно регистрируется у 70 — 80% клинических изолятов. Пиоцианин растворяется в хлороформе.
Рис. 7. Окрашивание питательной среды ферментом пиоцианин в сине-зеленый цвет.
- Многие штаммы продуцируют пигмент пиовердин (флюоресцеин) — пигмент желто-зеленого цвета, который флюоросцирует в лучах УФО с длиной волны 254 нм.
Рис. 8. Пигмент желто-зеленого цвета пиовердин (фото слева), флюоросцирует в лучах УФО (фото справа).
- В кислой среде бактерии продуцируют пигмент пиорубин, который окрашивает питательную среду в красный или бурый цвета.
Рис. 9. Пигмент пиорубин окрашивает питательную среду в красный или бурый цвет.
- Некоторые штаммы бактерий продуцируют пиомеланин (меланиновый пигмент), который окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета.
Рис. 10. Пигмент пиомеланин окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета.
- Пигмент L-оксифеназин дает желтую окраску.
Рис. 11. Пигмент L-оксифеназин окрашивает питательную среду в желтый цвет.
Химические свойства бактерий
Синегнойная палочка проявляет устойчивость к целому ряду химических соединений и внешних воздействий:
- Утилизирует фенолы, нитрофурановые соединения (растет в фурацилине), карболовую кислоту.
- Хлорная известь и хлорамин на нее не действуют.
- УФО на бактерии проявляет губительное действие только при воздействии в течение 3-х часов и более.
Синегнойные палочки обладают высокой протеолитической активностью.
- Благодаря наличию каталазы бактерии способствуют разложению пероксида водорода на молекулярный кислород и спирты,
- Синтезируют цитохромоксидазу, играющую большую роль в процессах синтеза АТФ, регулирует активность всей дыхательной цепи, играет ключевую роль в производстве энергии клеткой. Оксидазный тест является ведущим при идентификации условно-патогенных и патогенных бактерий.
- Бактерии свертывают сыворотку крови, гидролизуют казеин.
- Расщепляют белки и некоторые аминокислоты (валин и аланин), противостоят разрушению эластазами.
- Утилизируют гемоглобин (на питательных средах образуют зону гемолиза).
- Обладают низкой сахаролитической активностью (окисляют только глюкозу), что используется с целью идентификации бактерий. Утилизация глюкозы и L-аланина происходит с накоплением кислых продуктов. При этом тест-полоска не меняет окраску из-за нейтральной рН среды (диагностический тест).
Ввиду того, что протеолитическая активность Pseudomonas aeruginosa превалирует над сахаролитической, питательную среду для бактерий готовят с высокой концентрацией углеводов (до 2%) и низким содержанием пептона (не более 0,1%).
- Продуцируют аргининдигидролазу и нитратредуктазу. Не производят лизиндекарбоксилазу.
- Синтезируют триметиламин. Химическое вещество придает культурам Pseudomonas aeruginosa запах жасмина, карамели или винограда.
- Синтезируют ацетат, сукцинат и пируват.
- Не образуют индол.
- Слабо продуцируют сероводород.
Отличительной способностью синегнойной палочки является ограниченная потребность в питательных веществах. Она сохраняет жизнеспособность в условиях почти полного отсутствия источников питания.
Физические свойства бактерий
Резистентность Pseudomonas aeruginosa
- Длительное пребывание в окружающей среде и способность противостоять защитному повышению температуры тела больного объясняется способностью микроорганизма сохранять жизнеспособность при температуре среды обитания от 4 до 420С. Оптимальной считается температура от 200С до 420С.
- Синегнойная палочка погибает при кипячении. При температуре 600С погибает в течение 15 минут.
- Эковары Pseudomonas aeruginosa, широко распространенные в хирургических отделениях, приобретают высокую устойчивость к антибактериальным препаратам и таким антисептикам, как фурацилин и риванол.
- Бактерии устойчивы к УФО, 2 недели сохраняются в пыли, 8 недель в кусочках ожоговых корочек.
Чувствительность Pseudomonas aeruginosa
- Бактерии чувствительны к воздействии щавелевой, 10% борной и муравьиной кислотам, перманганату калия, 5% раствору хлорамина, 2% раствору карболовой кислоты (фенола). Для дезинфекции оборудования в медицинских учреждениях применяют 6% раствор перекиси водорода и моющее средство. Для остановки носовых кровотечений и обработки ран применяют 3% раствор перекиси водорода.
- Синегнойные палочки чувствительны к бактериофагам.
Рис. 12. Обильный рост синегнойных палочек выявление при температуре +20 град C — +40 град C. (см. пробирки с образованием пигмента сине-зеленого цвета).
к содержанию ↑Культуральные свойства бактерий
Синегнойные бактерии являются строгими аэробами (живут и развиваются только при наличия атмосферного кислорода). К питательным средам нетребовательны. Сохраняют жизнеспособность при полном отсутствии источников питания. Отмечается хороший рост микроорганизмов на нейтральных средах. В факторах роста не нуждаются. Оптимальной для роста является температура 370С, но растут и при температуре 420С. Время культивирования составляет 24 часа. При росте на кровяном агаре вокруг колоний образуется зона просветления (гемолиза).
Рис. 13. На 5% кровяном агаре вокруг колоний синегнойной палочки видна зона просветления – гемолиз.
Рост бактерий на жидких средах
При росте на жидких питательных средах на поверхности образуется серовато-серебристая пленка. По мере старения культур образуется муть, которая со временем опускается сверху вниз.
Рис. 14. В пробирке слева отчетливо виден сине-зеленый пигмент пиоцианин и серовато-серебристая пленка. В пробирке справа отмечается флюоресценция пигмента, а также отчетливо видна муть, опускающаяся сверху вниз.
Рост бактерий на плотных средах
Форма колоний
Синегнойные палочки при росте на плотных средах формируют небольшие колонии 2 — 5 мм в диаметре разных типов: S-тип (выпуклые колонии), R-тип (плоские колонии неправильной формы, складчатой поверхностью и волнистыми краями, напоминающие цветок маргаритка). Колонии гладкие, полупрозрачные, окрашиваются в разные цвета (чаще в сине-зеленый), имеют специфический запах карамели, жасмина или винограда.
Рис. 15. Колонии синегнойных палочек формы «маргаритки».
Рис. 16. Колонии Pseudomonas aeruginosa гладкие, полупрозрачные, сочные, слизистые.
Феномен радужного лизиса
Феномен радужного лизиса характерен для многих штаммов Pseudomonas aeruginosa. Он заключается в том, что на поверхности колоний бактерий появляется переливающаяся всеми цветами радуги в отраженном свете пленка. Данный феномен обусловлен спонтанным воздействием бактериофагов и характерен только для синегнойных палочек.
Рис. 17. Чистая культура синегнойных палочек на скошенных средах.
Окрашивание колоний и запах
Окрашивание колоний и появление специфического запаха происходит уже к концу первых суток роста.
Питательные среды
Селективной средой является питательный агар, содержащий цетилперидиниум-хлорид (ЦПХ-агар).
На мясопептонном агаре образуются крупные (3 — 5 мм в диаметре), округлой формы или плоские, слизистые колонии, часто с феноменом радужного лизиса, крепко спаянные с питательной средой.
На кровяном агаре вокруг колоний образуется зона просветления (гемолиза).
На среде Плоскирева (агар Плоскирева) через 24 часа вырастают колонии интенсивного желтого цвета, через 48 часов колонии приобретают коричневую окраску, они вязкие, трудно снимаются петлей.
Рис. 18. На фото селективная среда для культивирования бактерий — питательный агар, содержащий цетилперидиниум-хлорид (ЦПХ-агар).
к содержанию ↑Факторы патогенности Pseudomonas aeruginosa
Синегнойная палочка выделяет эндотоксины, оказывающие патогенное действие на организм больного, а также эндотоксины, выделяющиеся при гибели и распаде микроорганизмов. Вирулентность бактерий обеспечивается белками наружной мембраны клеточной стенки и пилями. К факторам инвазии относятся протеазы и нейрамидаза.
Экзотоксины бактерий
Экзотоксины это продукты жизнедеятельности микроорганизма, имеющие широкий биологический спектр активности. Основное значение у синегнойной палочки имеют следующие из них:
Экзотоксин А
Экзотоксин А представляет собой белок. Его молекулярная масса 66 — 72 тыс. Д.
Является самым токсичным из всех продуктов жизнедеятельности синегнойная палочки. Его выделяют 80 — 90% штаммов Pseudomonas aeruginosa. Токсин А угнетает иммуногенез, обладает инвазивными свойствами, под его воздействием развивается паралич внутриклеточного синтеза белков. Его действие проявляется общетоксическим эффектом. У больных развиваются некрозы, отеки, метаболический ацидоз, что осложняется развитием дыхательной недостаточности и коллапсом.
Токсин термолабилен (утрачивает свои свойства при повышенной температуре), расщепляется под воздействием собственных ферментов, панкреатической эластазы и проназы (протеолитический фермент бактерий стрептомицетов). На экзотоксин А в организме инфицированного человека вырабатываются антитела.
Экзотоксин S
Экзотоксин S выделяют до 90% штаммов возбудителей. В организме человека вызывает глубокие повреждения легочной ткани. Термостабилен (под воздействием повышенной температуры не разрушается). Антителами к экзотоксину А не нейтрализуется (высокоспецифичен).
Цитотоксин
Цитотоксин (кислый белок) формирует глубокие структурные и функциональные изменения в полиморфно-ядерных нейтрофилах, что приводит к их гибели и развитию нейтропении.
Гемолизины
Синегнойная палочка в результате своей жизнедеятельности образует термостабильный (фосфолипаза) и термолабильный (фосфолипаза С) гемолизины. Обе субстанции (мембранотоксины) вызывают солюбилизацию (коллоидное растворение) и гидролиз фосфолипидов с образованием фосфорилхолинов. Под воздействием гемолизинов разрушаются эритроциты, происходят некротические повреждения легочной и печеночной тканей.
Протеолитические ферменты
В результате своей жизнедеятельности Pseudomonas aeruginosa выделяет целый ряд протеолитических ферментов — активных соединений, расщепляющих белки. 75% всей протеолитической активности обусловливается ферментом протеазой II (эластаза). Фермент расщепляет казеин, эластин, фибрин, гемоглобин, иммуноглобулины, комплемент и другие белки. Протеаза III (щелочная протеаза) гидролизирует многие белки (в том числе 7-ИФН). Фермент коллагеназа расщепляет коллаген соединительных тканей. Она считается основным фактором вирулентности при синегнойном поражении наружной оболочки глаза (роговицы). Протеолитические ферменты расплавляют пораженные ткани, отвечают за общую и местную реакции при заболевании, способствуют глубокому проникновению бактерий, их питанию, обладают выраженной (от 5 g и выше) антилизоцимной активностью.
Эндотоксины бактерий
Эндотоксины высвобождаются при распаде бактериальной клетки. Среди эндотоксинов Pseudomonas aeruginosa выделяют:
Энтеротоксический фактор
Данный эндотоксин имеет белковую природу, термолабилен, чувствителен к действию трипсина. Взрослые здоровые люди к эндотоксину нечувствительны. У новорожденных вызывает энтерит с образованием гнойных налетов и даже язв. Регистрируются случаи развития перитонита.
Фактор проницаемости
Данный эндотоксин термолабилен, чувствителен к действию трипсина. Отвечает за адгезию бактерий на клетках тканей организма больного с последующим их повреждением. Фактор проницаемости вырабатывается синегнойными палочками с высокой степенью вирулентности.
Нейрамидаза
Нейрамидаза нарушает процессы обмена веществ в организме больного, содержащих нейраминовые кислоты. Это касается в первую очередь соединительнотканных элементов. Фермент усиливает в 2 — 3 раза действие других токсинов, вырабатываемых бактериями.
Лейкоцидин
Данный фермент выделяется при саморастворении бактерий (аутолизе) под воздействием собственных ферментов. Лизирует лейкоциты.
Другие токсичные субстанции
Адгезия
Прикрепление к клеткам пораженных тканей бактериями реализуется через рецепторы, включающие N-ацетилнейраминовые кислоты. Способствует прикреплению фимбрии (пили или микроворсинки). Синегнойные палочки обладают способностью прикрепляться к поверхности катетеров и эндотрахеальных трубок, длительно на них сохраняються и периодически проявлять свою инфекционную способность. Со временем колонии бактерий объединяются в одну сплошную биопленку, сверху покрытую полимером полисахаридной природы — гликокаликсом. Адгезия возрастает при нарушениях мукоцилиарного транспорта у больного, что часто регистрируется при целом ряде патологий.
От фагоцитоза и дезинфектантов бактериальные клетки защищает слизь капсулоподобной оболочки и секретируемые цитотоксины.
Рис. 19. Пили и жгутики — факторы патогенности бактерий.
Кооперативная чувствительность
Pseudomonas aeruginosa присущ «Quorum sensing» — синдром кооперативной чувствительности. При измени численности бактерий происходит модификация их основных физиологических функций — синтез экзотоксинов и образование биопленки. То есть синегнойные палочки способны принимать общие решения с целью приспособления к факторам внешней среды. Сообщества бактерий, таким образом, вырабатывают устойчивость к высоким дозам антибиотиком. Биопленка, покрывающая колонии микроорганизмов, затрудняет проникновение противомикробных средств в зоны поражения, что в значительной мере затрудняет лечение инфекционного заболевания.
Несмотря на то, что Pseudomonas aeruginosa обладает значительным числом факторов вирулентности, инфекция редко наблюдается у лиц с крепкой иммунной системой и неповрежденными анатомическими барьерами.
Рис. 20. Биопленка, покрывающая бактерии — один из факторов патогенности микроорганизмов.
к содержанию ↑Антигены бактерий
Различают соматический (О-Аг) и жгутиковый (Н-Аг) антигены.
- Роль О-антигенов выполняет клеточная стенка бактерий. Антиген представляет собой эндотоксин липополисахарид. Типо- и группоспецифичен. Серологическое типирование проводят именно по этому антигену. Бактерии по О-антигенам разделены на серовары. Доказано наличие около 20 серогрупп.
- Жгутиковый антиген. Является протективным антигеном. Используется для приготовлении вакцин.
- Антигены пилей.
Рис. 21. Рана, инфицированная синегнойной палочкой, до и после лечения.
к содержанию ↑Иммунитет
В процессе заболевания в сыворотке крови больных образуются типоспецифические антибактериальные и антитоксические антитела, роль которых в защите от повторных заболеваний мало изучена.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 Наверх