Спондилоартропатия: виды, симптомы, прогноз, причины и лечение
Спондилоартропатия — это не самостоятельное заболевание, а группа хронически протекающих патологий воспалительной природы. Этот комплекс болезней (далее по тексту «заболевание», «болезнь») поражает позвоночник, а также периферические и крестцово-подвздошные суставы.
Нередко спондилоартропатия бывает неуточненного генеза, то есть причину ее развития выявить не удается. Отсутствие адекватной и своевременной терапии приводит к тому, что болезнь вызывает деформации суставов и может даже привести к инвалидности больного.
1 Что такое спондилоартропатия?
Под термином спондилоартропатия скрывается целая группа различных хронических заболеваний соединительных тканей. Отличительная особенность таких болезней – все они протекают с выраженным воспалительным процессом.
Этиология (причина) заболевания до конца не понятна, но доминирует версия, что всему виной инфекционные возбудители. При спондилоартропатии страдает несколько групп суставов, как правило периферических и крестцово-подвздошных.
Также серьезно страдает позвоночный столб (вплоть до развития тяжелых деформаций). Статистика заболевания достаточно высока, и составляет 5-12 больных на 1000 человек населения. Однако далеко не у каждого болезнь протекает тяжело.
С лечением спондилоартропатии могут возникать сложности, так как для каждого подтипа болезни нужно использовать свою схему лечения. При этом лечение должно быть комплексным, подразумевается применение сразу нескольких лечебных методик (иногда хирургических).
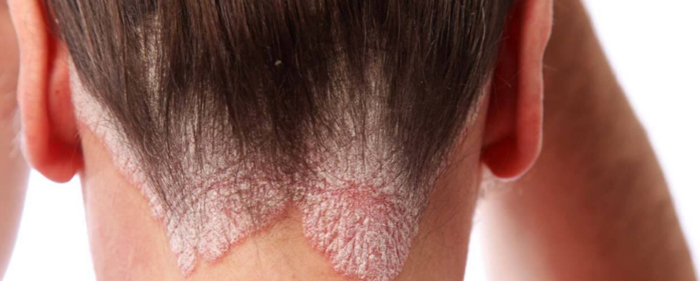
Причиной спондилоартропатии может быть псориаз
Заболевание поражает как взрослых людей, так и детей (специфическая ювенильная форма заболевания). Как правило, прогноз на отдаленные последствия и на жизнь у детей несравнимо лучше, чем у взрослых (особенно преклонного возраста).
1.1 Виды и формы заболевания
Заболевание поражает как детей, так и взрослых. Оно делится на несколько подвидов в зависимости от причин возникновения и клинических признаков.
Подвиды спондилоартропатии:
- Псориатический артрит – возникает чаще всего на фоне псориаза, причины которого, впрочем, также неизвестны современной науке.
- Анкилозирующий спондилит (болезнь Бехтерева), серонегативная спондилоартропатия – заболевания с неуклонной прогрессией (которую, однако, можно затормозить). Главная опасность – инвалидизация больного или даже смертельный исход (в том числе из-за кахексии).
- Синдром Рейтера – патология, сочетающая поражение мочеполовых органов, суставов и глаз. Крайне опасная форма спондилоартропатии.
- Энтеропатический артрит, болезнь Уиппла, болезнь Крона и НЯК (неспецифический язвенный колит) – группа заболеваний с вовлечением в патологический процесс не только суставов, но и желудочно-кишечного тракта. Протекает очень тяжело.
- Реактивный артрит — практически идентичен псориатическому, с минимальной разницей в прогнозе и течении, а также в причинах возникновения.
- Недифференцированный подвид — неопределенный подвид заболевания, которое имеет различные неспецифические черты и не напоминает ни одну конкретную форму.
1.2 Причины развития
Точные причины развития заболевания неизвестны науке до сих пор, однако некоторые выводы намечаются. Например, было замечено, что многие больные спондилоартропатией являются носителями антигена HLA-B27.
Антиген был обнаружен у 85% всех больных. Также очень часто (примерно у 55-65% больных) были обнаружены различные инфекционные заболевания. Например, урогенитальные инфекции (чаще всего хламидиоз и уреаплазмоз), дизентерия, кампилобактериоз и сальмонеллез.
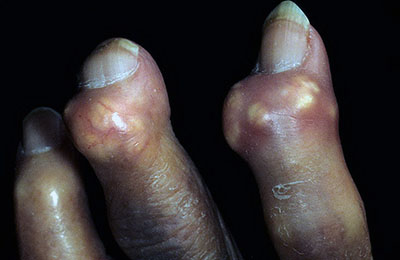
Проявление тяжело протекающей спондилоартропатии
Но все же инфекционные заболевания следовало бы рассматривать как пусковые механизмы развития спондилоартропатии. По всей видимости, конкретные причины заболевания являются наследственно обусловленными (генетическими).
Само наличие антигена HLA-B27 может протекать незамеченным для носителя, но при определенных обстоятельствах он «включается». К сожалению, эффективная профилактика спондилоартропатии еще не разработана, не существует и базовых рекомендаций по ее предотвращению.
Во-первых, есть предполагаемые причины болезни, но точных не установлено. Во-вторых, даже если пусковым механизмом служат инфекции, невозможно предотвратить их появление со 100% гарантией.
1.3 Доклад о спондилоартропатии как проявлении ВЗК (видео)
1.4 Каков прогноз при спондилоартропатии, и насколько опасно заболевание?
Спондилоартропатия является опасной патологией, на последних стадиях может привести к тяжелым функциональным нарушениям. Например, к полной потере функциональности пораженных суставов (а это инвалидность).
Чаще всего инвалидность угрожает пациентам с поражением тазобедренных суставов, через 20-30 лет с момента появления заболевания (даже при адекватной терапии). Плохой прогноз также имеет поражение шейного отдела позвоночника.
У пациентов помимо поражения суставов возможно повреждение других систем и органов. Например, поражение шейного отдела может привести к компрессии (сдавливанию) спинномозгового канала. Возможно развитие амилоидной нефропатии, даже на фоне мощной терапии с помощью НПВС.
В отдельных случаях возможен летальный исход, обычно при длительно протекающей спондилоартропатии (несколько десятилетий). Чаще всего причиной становится кахексия (истощенность организма) вследствие полной иммобилизации больного и нарушения вентиляции легких.
Иногда развиваются вторичные аутоиммунные реакции, которые могут поражать сердечно-сосудистую систему. При поражении вен и артерий возможны тромбозы, при поражении сердца – мерцательная аритмия. Часто поражаются глаза, что чревато необратимой потерей зрения.
2 Симптомы спондилоартропатии
Симптомы спондилоартропатии достаточно обширны: их более двух десятков. Каждый подтип заболевания протекает со своей клинической картиной. Но существуют и общие для всех подтипов болезни симптомы.
Для определения вида спондилоартропатии нужна консультация у врача и визуализирующая диагностика
Общих симптомов три:
- чрезмерная утомляемость организма даже при минимальной физической активности, или при ее отсутствии (если болезнь находится в запущенной стадии),
- острые постоянные боли, преимущественно в позвоночнике (особенно на уровне поясницы) и ягодиц (нередко боль возникает в спине, а «отдает» в ягодицы),
- скованность в движениях нижней части позвоночника, которая особенно сильно проявляется после пробуждения и существенно уменьшается к концу суток (особенно если днем проводилась гимнастика).
К специфическим для каждого подтипа болезни симптомам относят воспаление слизистой глаз, одышку, иммобилизацию пораженных суставов, боли при движениях. При поражении мочеполовой системы возможно бесплодие, импотенция, рези при мочеиспускании.
Ярче всего протекают симптомы поражения желудочно-кишечного тракта. В этом случае возможны примеси крови в стуле, сильные боли в животе или кишечнике, постоянная диарея, приступы тошноты и рвоты.
3 Способы лечения спондилоартропатии
Лечение спондилоартропатии достаточно тяжелое, и практически никогда не дает высокой результативности (излечения заболевания или введения его в длительную ремиссию). Схема комплексная, подразумевает применение двух или трех вариантов терапии.
Виды лечения спондилоартропатии:
- Не медикаментозный. Подразумевает занятия лечебной физкультурой (ЛФК), ношение ортопедического корсета для поддержки осанки, исключение чрезмерной физической нагрузки, посещения бассейна и проведения физиотерапевтического лечения.
- Медикаментозный. Подразумевает использование нестероидных противовоспалительных средств (НПВС) курсами по 1-2 недели с перерывом в 2-4 недели. Чаще всего используются такие препараты, как Сульфасалазин и Метотрексат.
- Хирургический. Оперативное вмешательство требуется в запущенных случаях. Часто используется артропластика тазобедренных суставов. При выраженном кифозе может быть назначена остеотомия.
При поражении сердца или легких могут проводиться соответствующие хирургические операции (включая установку кардиостимулятора). При этом хирургическое лечение сопряжено с определенными рисками, в том числе возможна и гибель больного на операционном столе (особенно если больной преклонного возраста).

что это такое, классификация, первые признаки, методы терапии и профилактики
Невнимательное отношение к здоровью при появлении первых признаков заболевания может вызвать тяжелые последствия. Запущенное состояние при спондилоартрите приводит пациента к ограничению подвижности, появлению серьезных осложнений. Как развивается болезнь, какие имеет симптомы, методы диагностики и лечения – об этом в обзоре патологии позвоночника и суставов.
Анкилозирующий спондилоартрит
Опасность недуга таится в медленном развитии – пациент поздно замечает необратимые последствия. Спондилоартрит – что же это такое, в чем его опасность? Хроническое заболевание имеет системный характер, происходят дегенеративные изменения в позвоночнике, сопровождающиеся воспалением. По мере развития:
- Формируются анкилозы – участки сращивания позвонков.
- Возникает ригидность позвоночного столба – неподвижность, образование цельного костного сочленения.
- Развивается искривление позвоночника в грудном отделе – кифоз. В поясничном – лордоз – выпуклость изгиба вперед.
Спондилоартрит – это заболевание, которым, согласно статистике, чаще страдают мужчины. Патология охватывает 1,5% населения, у ребенка недуг встречает в 8% случаев от общего количества. Различают 2 вида болезни:
- анкилозирующий спондилит – поражаются связки, сухожилия, мышцы, в местах крепления к костям;
- серонегативная спондилоартропатия – воспалению подвержены суставы в позвоночной области, позвонки.
Исследованием анкилозирующего спондилита занимался известный ученый, поэтому она носит его имя – болезнь Бехтерева. Для патологии характерно:
- стойкость болевого синдрома, усиливающегося в покое;
- поражения голеностопных, коленных суставов, крестцово-подвздошного, реберно-грудинного сочленения;
- скованность спинных, грудных мышц;
- превращение гибкого позвоночника в неподвижную кость.


Причины
Медики склоняются к мнению – анкилозирующий, серонегативный спондилоартрит развиваются как результат агрессивности иммунной системы, которая проводит атаку тканей, связок, суставов собственного организма. Это объясняется генетической предрасположенностью. У носителей антигена HLA-B 27:
- собственные ткани принимаются как враждебные;
- организм прилагает усилия для их отторжения;
- начинается воспаление мягких тканей, сухожилий, тазобедренных, коленных суставов;
- основной очаг поражения – реберно-позвоночное сочленение, крестец, позвоночник.
Этиология болезни Бехтерева находится в стадии изучения. Считается, что развитие дегенеративных поражений позвоночника, суставов, может вызвать изменение иммунного статуса, спровоцированного:
- паразитарными инфекциями;
- энтеробактериями;
- штаммами Klebsiella;
- стафилококками;
- кишечными инфекционными патологиями;
- болезнями, передающимися половым путем;
- двухсторонним сакроилеитом;
- псориазом;
- травмами позвоночника;
- гормональными нарушениями.
Классификация
Для точного описания всех состояний при болезни Бехтерева пользуется классификацией. Она включает разделения по стадиям развития патологии, лабораторным данным. По функциональной недостаточности отмечаются:
|
Стадия |
Характеристика |
Показания рентгена |
|
I (начальная) |
Небольшое сдерживание подвижности |
Изменения отсутствуют или наблюдаются нечеткие контуры сочленений, ограниченный субхондральный склероз |
|
II |
Движение имеет умеренное ограничение |
Сужение суставной щели |
|
III (поздняя) |
Подвижность в суставах, позвоночнике сдержанна |
Выражены признаки анкилоза |
По результатам лабораторных исследований выделяют стадии активности процессов:
|
Симптомы |
Скованность в позвоночнике, суставах |
СОЭ, мм/час |
С-реактивный белок |
|
|
Первая (минимальная) |
Ограниченная подвижность |
По утрам |
|
+ |
|
Вторая (умеренная) |
Устойчивые боли в суставах |
Продолжительность до трех часов |
До 40 |
+ + |
|
Третья (прогрессирующая) |
Постоянный болезненный синдром, поражения внутренних органов, развитие анкилоза |
Целый день |
Более 40 |
+ + + |
По фазам развития воспалительный процесс подразделяют на обострение и ремиссию. Различают первичный тип болезни Бехтерева – идиопатический, возникающий без предшествующих заболеваний, вторичный – как результат осложнений после воспалительных, инфекционных патологий. По степени поражения выделяют формы патологии:
- центральная – болезнь позвоночника;
- ризомелическая – добавляется поражение тазобедренных, плечевых сочленений;
- периферическая – дополнительно охвачены локтевые, коленные суставы;
- скандинавская – кроме позвоночника, болят мелкие сочленения стопы, кистей.
По характеру течения классифицируют стадии анкилозирующего спондилоартрита:
- медленное прогрессирование болезни;
- к небольшому развитию патологии добавляются периоды обострения;
- быстрое прогрессирование анкилоза за короткий отрезок времени;
- септическое развитие – острое начало с повышением температуры, лихорадкой, возникновением висцерита.


Симптомы спондилоартрита
Заболевание имеет много общих признаков с другими патологиями, отличающимися дегенеративно-воспалительным течением. Для спондилоартрита характерно медленное развитие процессов от пояснично-крестцовой области до шейного отдела позвоночника. Отличительные симптомы болезни Бехтерева:
- воспаление подвздошно-крестцового сочленения – сакроилеит;
- проблемы сгибания, разгибания позвоночника;
- заболевание радужной оболочки глаз – ирит.
Воспалительный процесс характеризуется:
- развитием болезни у мужчин молодого возраста;
- сильными болями в спокойном состоянии, уменьшающимися при движении;
- увеличением напряжения мышц с последующей их атрофией;
- ограничением подвижности позвоночника, заканчивающимся необратимой стадией, инвалидностью;
- изменением походки;
- сложностью поворота головы;
- нарушением функций дыхания;
- повышением температуры;
- ознобом;
- потливостью;
- слабостью.
По-своему проявляются симптомы болезни Бехтерева у женщин и детей. Характерные особенности воспалительного процесса:
- у мальчиков, чаще в возрасте от 9 до 16 лет, в начале недуга наблюдается периферический спондилоартрит с поражением тазобедренных, коленных суставов, в острой форме развивается воспаление связок, увеит – болезнь глаз;
- у женщин обострения чередуются с длительной ремиссией, чаще встречается недостаточность аортных клапанов, одностороннее поражение крестцово-подвздошного сочленения, гипохромная анемия.
Первые признаки
Опасность заболевания в том, что пациенты легкомысленно относятся к появлению проблем в поясничном отделе позвоночника. Они начинают беспокоиться, когда возникают симптомы скованности. Первыми признаком патологии становятся:
- появление болей в нижней части спины;
- поражение периферийных суставов, сопровождающееся повышением температуры;
- боли в области грудной клетки;
- снижение аппетита;
- потеря веса;
- общая слабость;
- припухлость суставов на верхних, нижних конечностях;
- ощущение твердости в области бедер, поясничного отдела позвоночника в утренние часы.
Воспалительный процесс продолжается длительное время, что усложняет его диагностику. Пациент обращается к специалистам поздно, при активном развитии заболевания, когда наблюдаются:
- усиление болей;
- неприятные ощущения в других отделах позвоночника;
- воспалительные процессы в оболочке глаз;
- сутулость;
- уменьшение подвижности позвоночника;
- напряженность мышц спины.


Болевой синдром
Болезнь Бехтерева характеризуется широтой и разнообразием проявления болей. Отличительный признак недуга – усиление ощущений во сне, утром, в состоянии покоя. Болезненный синдром появляется:
- сначала в пояснично-крестцовом отделе позвоночника;
- распространяется на грудные, тазовые сочленения;
- в ягодичных мышцах, отдается в бедро;
- в шейном отделе, сопровождается головокружением, нарушением координации как результата сдавливания сосудов при поражении позвонков;
- при жевании, когда воспаление достигло челюстно-лицевых суставов.
При развитии недуга болезненный синдром:
- усиливается при наклонах, поворотах, кашле;
- носит эпизодический характер или бывает постоянным, ноющим;
- из области поясницы иррадиирует в ноги;
- уменьшается от действия анальгезирующих, противовоспалительных лекарственных препаратов;
- затихает при активном движении, от применения горячей воды в ванной, душе;
- проявляется при спазмированных мышцах спины, грудной клетки;
- охватывает сердце – при появлении недостаточности клапана аорты;
- наблюдается в области почек при их поражении во время недуга.
Внепозвоночные симптомы
При болезни Бехтерева нередко наблюдаются внесуставные проявления. Среди первых признаков выделяются напряжения, спазмы в мышцах спины, шеи, груди. Отмечаются внепозвоночные симптомы заболевания:
- воспаление почек;
- патологии мочеполовой системы – развивается уретрит, цервицит;
- изменения на кожных покровах, ногтях, когда диагностирован псориатический спондилоартрит;
- поражения глаз, сопровождающиеся светобоязнью, слезотечением, покраснением, болью, нарушением четкости зрения.
К внесуставной симптоматике относятся результаты повреждения других систем организма, вызванные заболеванием:
- воспалительные процессы в тканях сердца – миокардит, клапанные пороки;
- повышение температуры как реакция на заболевание суставов;
- атрофия мышц ягодиц;
- общее недомогание;
- резкое похудение;
- одышка как результат ухудшения дыхания, вызванного скованностью грудной клетки;
- нарушение функции миокарда;
- фиброз верхних отделов легких;
- проблемы мочеиспускания;
- неврологические проявления.
Диагностика спондилоартрита
Когда пациент обращается к доктору, важно провести правильное обследование, чтобы точно определить это заболевание. Диагностика включает осмотр пациента, сбор анамнеза. Врач назначает:
- физикальное обследование – осмотр, пальпацию, перкуссию;
- функциональные пробы на наличие сакроилеита – главного признака воспалительного процесса;
- рентгенографию легких, крестцово-подвздошного сочленения;
- лабораторные исследования;
- УЗИ почек;
- электрокардиограмму;
- консультации кардиолога, окулиста, травматолога, терапевта;
- дифференциальные исследования.


Функциональная
Для диагностики болезни пользуются функциональными пробами. Они носят имена врачей, впервые их исследовавших. Большой вклад в изучение внес терапевт Б. П. Кушелевский, описавший симптомы заболевания. Пробы на наличие воспаления носят его имя:
|
Симптом Кушелевского |
Положение пациента лежа |
Признак воспаления |
|
I |
На спине |
При резком надавливании на гребешки подвздошных костей сильная боль в крестце |
|
II |
На боку, нога согнута в коленном суставе, немного отведена в сторону |
При рывкообразной нагрузке на область таза выраженная болезненность в крестцовом отделе |
Третий симптом Кушелевского определяется в положении лежа на спине:
- больной сгибает в колене правую ногу;
- отводит ее в сторону;
- доктор упирается рукой на согнутое колено;
- другой кистью нажимает на тазовые кости с противоположной стороны тела;
- при спондилоартрите появляется резкая боль в крестце – свидетельство болезни Бехтерева;
- диагностика повторяется для другой стороны.
Для выявления воспаления в крестцово-подвздошном суставе используют специальные пробы. К ним относится симптом:
- Зацепина – боли при надавливании в место крепления к позвонкам X-XII ребер.
- Форстье – определение формы осанки. Пациент прикасается к стене пятками, туловищем, головой. Отсутствие контакта в одной из точек – свидетельство спондилоартрита.
Часто применяемые пробы на выявлении воспалительного процесса:
- Макарова I – болезненность при поколачивании крестцово-поясничного сочленения молоточком;
- Макарова II – боли в крестцово-подвздошной области при резком сведении и разведении ног в положении лежа на спине;
- симптом тетивы – при наклонах туловища назад и вперед на стороне сгибания прямые мышцы спины не расслабляются.
Лабораторная
Важные составляющие диагностики заболевания – лабораторные исследования. Большое значение имеет общий анализ крови, определяющий активность процесса по показателю СОЭ. Биохимическое исследование выявляет:
- повышенный С-реактивный белок;
- альфа-1, альфа-2, гамма-глобулины;
- билирубин прямой и общий;
- белок, его фракции;
- серомукоид;
- фебриноген;
- тимоловую пробу;
- щелочную фосфатазу;
- креатин;
- мочевину.
Для выявления тяжести заболевания, проводятся дополнительные лабораторные исследования. Диагностика спондилоартрита включает:
- определение уровня глюкозы крови;
- общий анализ мочи;
- ревматологические пробы – фибриноген, ревматоидный фактор, С-реактивный белок;
- определение в сыворотке крови иммуноглобулинов классов M, G, антигена HLA-В 27.
Раньше всего изменения начинаются в суставах крестцово-подвздошного соединения. Их выявляют на ранней стадии методом сцинтиграфии. Точные результаты дает рентгенологическое исследование. Отмечают стадии поражения:
- I – суставные поверхности имеют нечеткий контур, щель сустава расширена, определяется умеренный субхондральный склероз;
- II стадия – склеротические поражения хрящей, сужение межсуставного промежутка;
- III – частичный анкилоз;
- IV стадия – полная неподвижность крестцово-подвздошного сочленения, симптом квадратизации позвонков.


Дифференциальная
Для успешной остановки воспалительного процесса необходимо отличить спондилоартрит от множества других заболеваний, имеющих схожие симптомы. Для этого проводятся специальные диагностические мероприятия. Отличительные характеристики болезни Бехтерева:
- наличие симптома квардратизации позвонков;
- симметричность проявления признаков в крестцово-подвздошном соединении;
- равномерность поражения всех отделов позвоночного столба.
Отмечаются характерные особенности болезней со схожим клиническим течением:
|
Отличительные симптомы |
|
|
Остеохондроз позвоночника |
Усиление боли при нагрузках, нет сакроилеита |
|
Гиперостоз Форестье |
Нет воспаления, изменений высоты межпозвоночных дисков |
|
Сакроилеит при наличии бруцеллеза |
Не вызывает деформацию позвоночника, имеет картину инфекционной болезни |
|
Ревматоидный артрит |
Преимущественное поражение суставов нижних, верхних конечностей |
Среди заболеваний, которые необходимо дифференцировать при диагностировании спондилоартрита:
|
Характерные симптомы |
|
|
Псориатический артрит |
Начало процессов с пальцев стоп, осевой тип поражения |
|
Неспецифический язвенный колит |
Заболевание нижних конечностей мигрирующего характера |
|
Болезнь Крона |
Острый моноартрит голеностопного, коленного сустава, сопровождаемый узловатой эритемой |
Лечение спондилоартрита
Задача, которую ставят врачи-вертебрологи при диагностировании заболевания, – остановка прогрессирования, ослабление симптомов, уменьшение воспалительного процесса. Существуют немедикаментозные и лекарственные способы лечения. К первым относятся:
- ежедневная утренняя зарядка;
- регулярные занятия физкультурой;
- сон на твердой поверхности, без подушки;
- контроль массы тела – не допускается повышение;
- дыхательная гимнастика – останавливает деформацию грудной клетки;
- закаливающие процедуры;
- поддержание правильной осанки.
Для улучшения состояния пациентов назначают эффективное лечение:
- препараты, снимающие воспаление, боли;
- иммунокоррегирующие средства;
- лекарства, улучшающие микроциркуляцию в тканях;
- глюкокортикоиды – при тяжелом течении болезни;
- миорелаксанты, снимающие спазмы;
- аппаратные физиопроцедуры;
- грязелечение;
- ванны;
- лечение в санаториях;
- хирургическая операция для исправления деформации, если диагноз – аксиальный спондилоартрит с тяжелым изменением суставов;
- при поражении тазобедренного сочленения – протезирование для восстановления подвижности.
Медикаментозная терапия
В лечении спондилоартрита немаловажная роль уделяется медикаментозным препаратам. Группы лекарств отличается воздействием. Вертебрологи назначают:
|
Препараты |
Действие |
|
|
Иммунокорректоры |
Вобэнзим |
Уменьшает развитие аутоиммунных состояний |
|
Иммунодепрессанты |
Дипроспан Азатиоприн |
Снижают иммунную активность, вызывающую болезнь |
|
Метотрексат |
Цитостатик, негормональный иммунодепрессант |
|
|
Противовоспалительные |
Сульфасалазин |
Оказывает антибактериальное, антифлогистическое влияние |
|
Индометацин |
Нестероидное противовоспалительное средство – уменьшает отек, боли |
Эффективностью при лечении спондилоартрита отличаются:
|
Препараты |
Действие |
|
|
Глюкокортикоиды (гормональные средства) |
Кеналог Метипред Преднизолон |
Лечат воспаление при тяжелой стадии заболевания, имеют иммунодепрессивное действие |
|
Миорелаксанты |
Мидокалм Баклофен |
Снимают спазмы, уменьшают нагрузку на мышцы |
|
Хондропротекторы |
Дона Структум |
Замедляют деформацию хрящевой ткани, ускоряют образование синовиальной жидкости |
|
Сосудистые средства |
Трентал Никотиновая кислота Пентоксифиллин |
Стимулируют микроциркуляцию, обменные процессы, улучшают питание тканей |
Физиотерапия
Облегчить состояние пациента при любой стадии спондилоартрита помогают физиотерапевтические процедуры. Сеансы способствуют остановке прогрессирования заболевания. Курс лечения содействует:
- активизации кровообращения;
- ускорению обменных процессов;
- нормализации питания тканей;
- устранению болезненных симптомов;
- ускорению иммунологических реакций.
Врачи назначают для лечения спондилоартрита:
- ультрафиолетовое облучение – оказывает обезболивающее, противовоспалительное действие;
- фонофорезфорез с гидрокортизоном – снимает болевой синдром, уменьшает отеки;
- рефлексотерапию – воздействует на акупунктурные точки;
- грязелечение – снижает воспаление, активизирует кровообращение, ускоряет обменные процессы;
- ультразвуковое лечение – повышает объем движений;
- магнитотерапия – улучшает микроциркуляцию, трофику в тканях.


Неактивная стадия заболевания предполагает применение бальнеотерапии. Скипидарные, йодобромные, радоновые, сульфитные ванны уменьшают воспалительный процесс, останавливают прогрессирования анкилоза. Помогает устранить болевые симптомы:
- электрофорез с Лидазой, Новокаином;
- транскраниальная электростимуляция – воздействие на головной мозг током определенной частоты;
- магнитотерапия.
Спондилоартрит поясничного отдела позвоночника лечат с помощью физиопроцедур, укрепляющих мышечный корсет, улучшающих питание тканей, увеличивающих подвижность. Высокой эффективностью отличаются:
- лазерная терапия;
- индуктотермия;
- дециметровая терапия на надпочечники;
- парафинолечение;
- озокеритотерапия;
- диадинамические токи;
- криотерапия.
ЛФК и массаж
Если пациенту поставили диагноз спондилоартрит, его утро должно начинаться с зарядки. Это поможет сохранить объем движений, создать позитивный настрой на весь день, устранить скованность. Кроме этого, нужно регулярно проводить занятия ЛФК. Постоянные умеренные нагрузки:
- остановят прогрессирование болезни;
- станут профилактикой деформаций;
- активизируют кровообращение;
- восстановят ослабленные мышцы;
- нормализуют дыхание.
Анкилоз будет прогрессировать при отсутствии постоянных занятий. Физические упражнения помогут:
- лечить появившиеся деформации;
- увеличить мышечную массу;
- уменьшить боли;
- снять спазмы;
- укрепить осанку, мышечный корсет;
- повысить работоспособность суставов;
- устранить сутулость;
- восстановить координацию движений;
- активизировать работу ЖКТ, сердечно-сосудистой системы.
Комплекс упражнений подбирает врач для пациента индивидуально с учетом стадии заболевания, самочувствия. Занятия нужно проводить каждый день по 30 минут. Физкультура включает упражнения на:
- мышцы области шеи, выпрямители спины;
- координацию движений;
- укрепление мышц разгибания позвоночника, спины;
- равновесие;
- разработку тазобедренного сустава, конечностей;
- увеличение объема вдоха.
Не меньшую роль в остановке прогрессирования спондилоартрита играет лечебный массаж. Процедуру проводят курсом из 10 сеансов в период, когда нет обострений, сильной боли. Массаж помогает:
- уменьшить напряжения в мышцах;
- снять спазмы;
- активизировать кровоток;
- наладить питание суставов, позвоночника;
- доставить к тканям кислород;
- остановить процесс анкилозирования;
- защитить суставы от шлаков.
Больному назначают классический массаж поверхности спины, грудной клетки, шейного отдела, поясничной области. При этом происходит воздействие на мышцы, кожные покровы, жировую клетчатку. Кроме того, используют подводный, точечный, сегментарный массаж. Процедуры происходят в щадящем режиме, исключающем надавливание, вибрации, похлопывания. Рекомендованные движения:
- поглаживание;
- растирание;
- выжимание;
- разминание.


Осложнения
Полностью вылечить анкилозирующий спондилит невозможно. Удается только остановить прогрессирование болезни, ослабить симптомы. Если вовремя не заняться лечением, возможно появление серьезных осложнений. Кроме поражения суставов, позвоночника, недуг охватывает органы зрения. Развивается:
- эписклерит;
- иридоциклит;
- ирит;
- увеит;
- глаукома;
- катаракта;
- полная потеря зрения.
Серьезное заболевание поражает другие системы, провоцируя развитие:
- нарушения функций легких, фиброз;
- вторичного амилоидоза, нефропатии – патологий почек;
- болезней сердца, сосудов – нарушения проводимости, клапанных пороков, миокардита;
- проблем дыхательной системы;
- компрессионного перелома;
- повреждения спинного мозга;
- инфаркта;
- инсульта;
- нарушения гемодинамики;
- атлантоаксилярного подвывиха;
- состояния, гарантирующего получение инвалидности.
Профилактика
Чтобы не возникло такое тяжелое заболевание, как спондилоартрит, требуется внимательное отношение к своему здоровью. При появлении симптомов патологии позвоночника нужно обратиться за помощью к специалистам, пройти обследование. Ранняя диагностика:
- помогает остановить воспалительный процесс;
- облегчает симптомы;
- улучшает качество жизни.
Поскольку точная причина спондиоартропатии неизвестна, желательно исключить факторы, способствующие воздействию на функционирование иммунной системы. Среди них:
- воспаления пазух носа;
- паразитарные инвазии;
- дисбактериоз;
- хронический тонзиллит, фарингит;
- герпес;
- сезонные вирусные болезни;
- инфекции мочеполовой системы.
Предупредить прогрессирование болезни позвоночника, суставов помогут:
- ежедневная зарядка;
- отсутствие стрессов, неврозов;
- умеренные физические нагрузки;
- противодействие нервным напряжениям;
- нормализация отдыха – исключение перегрузок;
- занятия плаванием;
- закаливание;
- ограничение нагрузок на позвоночник при работе, занятиях спортом;
- безопасная половая жизнь.
Видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:что это такое, его виды, симптомы, диагностика и лечение
Из этой статьи вы узнаете про спондилоартрит – воспаление дугоотросчатых суставов позвоночника. При каких заболеваниях возникает данное воспаление, что может его вызвать, и как оно себя проявляет. Диагностика, лечение и прогноз.

Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности «Лечебное дело».
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Спондилоартритом называется воспалительный процесс суставного аппарата любого отдела позвоночника. При такой патологии, независимо от причины болезни, в межпозвоночных (дугоотросчатых или фасеточных) суставах на фоне воспаления идет процесс разрушения хрящевых и связочных структур. По мере развития недуга нормальная ткань замещается соединительнотканными волокнами.


В ответ на суставную патологию возникает напряжение окружающих мышц – они пытаются укрепить нестабильность позвоночного столба. Это ведет к вторичному вовлечению в процесс межпозвоночных дисков (спондилит). При этом диски проседают, просвет между позвонками уменьшается, происходит раздражение нервных корешков спинного мозга. Это еще больше усиливает болевой синдром.

В конечной стадии заболевание ведет к полной потере подвижности суставов (анкилоз) на фоне замещения соединительнотканного компонента костным. Позвоночный столб с отсутствием подвижности в суставах иногда называют «рыбьим хребтом».
 Анкилозирующий спондилоартрит приводит к прогрессирующему нарушению подвижности позвоночника
Анкилозирующий спондилоартрит приводит к прогрессирующему нарушению подвижности позвоночникаЧасто можно услышать термин «спондилит», которым заменяют понятие «спондилоартрит», что с медицинской точки зрения неверно. Спондилит – это воспаление межпозвонковых дисков, без поражения фасеточных суставов. Замена понятий связана с тем, что, когда развиваются воспалительные изменения в суставном аппарате, процесс достаточно быстро распространяется и на межпозвонковые диски. Обе патологии только на первых этапах протекают изолированно, в дальнейшем они дополняют друг друга.
Другой патологией позвоночного столба, которая иногда может имитировать признаки воспаления фасеточных суставов, является спондилоартроз – возрастные или нагрузочные изменения данных суставов. Данная болезнь имеет более мягкое течение, редко ведет к потере трудоспособности.

Спондилоартрит (или, по-другому, артрит межпозвоночных или фасеточных суставов) может стать причиной развития спондилоартроза.
При спондилоартрите чаще всего поражается поясничный отдел позвоночника; в дальнейшем болезнь распространяется выше на грудной и шейный отделы позвоночника. Это связано с большей нагрузкой на тело и суставные элементы поясницы даже в повседневной жизни, не говоря уже о профессиональных тяжелых нагрузках.
Вне зависимости от зоны поражения, проявления заболевания имеют сходную картину, разница лишь в области распространения болевого синдрома.
При спондилоартрите любого отдела позвоночника есть опасность прогрессирующей деформации позвонков с полной потерей подвижности на последней стадии своего развития. Невозможность полноценного движения в позвоночном столбе всегда ведет к потере трудоспособности, а поражение болезнью нескольких отделов может привести даже к инвалидности.
Существуют несколько видов спондилоартрита (подробнее о них читайте далее в статье в блоке «Классификация»). Излечить некоторые виды патологии нельзя, в таких случаях проведение терапии позволяет только замедлить процесс разрушения суставов и максимально долго сохранять подвижность позвоночника, облегчая симптомы. Другие артриты межпозвоночных суставов лучше поддаются терапии, приводя к инвалидности менее чем в 20 % случаев.
Основной специалист, который проводит диагностику и лечение спондилоартрита, – это ревматолог. Но на определенных стадиях процесса может возникнуть необходимость вмешательства травматолога-ортопеда.
Виды спондилоартритов, их общее описание
Спондилоартрит – это не изолированное заболевание, а проявление другой болезни. Существует 4 основных вида данного воспаления:
- Ревматоидный, или серопозитивный.
- Серонегативный.
- Инфекционный.
- Реактивный, или токсический.
В некоторых вариантах классификации болезни последние две группы также относят к серонегативным спондилоартритам, опираясь на отсутствие повышения специфических маркеров в крови (ревматоидный фактор и др.). Но при этих формах воспалительного поражения позвоночника нет генетической предрасположенности к заболеванию, тогда как у всех заболеваний из группы серонегативных артритов она есть.
Рассмотрим виды болезни подробнее.
1. Ревматоидный (серопозитивный)
Поражение межпозвоночных суставов при ревматоидном артрите – один из вариантов течения этого заболевания. Обычно поражение позвоночника спондилоартритом возникает в сочетании с воспалительным процессом в мелких суставах кисти. Страдают преимущественно женщины 30–60 лет. Болезнь регистрируют у 0,5–1,5 % людей. Патологические изменения в позвоночнике есть у 10–13 % больных.
Причина патологии неизвестна. Начало заболевания может быть связано с действием провоцирующих факторов:
- высокой или низкой температуры окружающей среды;
- воспалительного или инфекционного процесса любой локализации в дыхательной, пищеварительной или мочеполовой системе.
После воздействия происходит «поломка» в защитной системе человека, собственные иммунные клетки «нападают» на клетки мягкотканных элементов суставов (связки, хрящевые прослойки, межпозвоночные диски), воспринимая их как чужеродные. Возникает воспалительный процесс, который отличает волнообразная клиническая симптоматика с периодами обострения и временного улучшения состояния.
Такой артрит носит название серопозитивного благодаря высокому уровню ревматоидного фактора в анализах венозной крови.

2. Серонегативный
Причиной серонегативного спондилоартрита может быть целая группа заболеваний. Характерные признаки этой патологии:
- отсутствие повышения ревматоидного показателя в крови;
- агрессия собственной иммунной системы к суставным элементам в организме так же, как при ревматоидном полиартрите;
- те же причинные факторы, что и при серопозитивном воспалении суставов;
- наличие определенной мутации (нарушения) в генетическом материале – она ведет к формированию специфических белковых комплексов – антигенов к мягкотканной суставной ткани (HLA-B27).
| Заболевание | Его особенности |
|---|---|
Анкилозирующий спондилоартрит, или болезнь Бехтерева | Заболеваемость такой формой артрита составляет 0,3–0,5% Мужчины страдают в 9–10 раз чаще женщин Средний возраст больных – 18–30 лет Патологические изменения в позвоночном столбе – ведущий симптом болезни, но может быть поражение глаз (увеит), серозной выстилки легких и сердца (плеврит, перикардит). Патология имеет длительное, прогрессирующее течение без возможности полного избавления от недуга |
Болезнь Рейтера | Регистрируют один случай патологии на 100 тыс. населения (1–4 %) Более чем в 75–85 % болеют мужчины от 20 до 40 лет Межпозвоночные суставы задействованы в 5–9 % Заболевание связано с инфекционным поражением мочеполового тракта хламидиями и уреаплазмами, реже возникает после кишечных воспалений (иерсиниоз, шигеллез, сальмонеллез) Патологию характеризует «органная триада»: патологические изменения мочеполовой системы, суставов и глаз, но может быть поражение внутренних органов, кожи Полный симптомокомплекс болезни развивается в течение 6–12 месяцев У 20–30 % пациентов изменения в суставном аппарате переходят в хроническую форму, ведут к деформации и потере подвижности |
Болезнь Бехчета | В европейских странах патология отмечена в 1 случае на 300 тыс. населения Заболевают главным образом мужчины 20–30 лет У женщин заболевание протекает в более легкой форме Поражение позвоночника есть у 1–5 % пациентов Ведущие симптомы: изъязвления на коже, слизистых желудочно-кишечного и мочеполового тракта, глазах и суставах конечностей |
Псориаз | Заболевание встречается у 1–5 % населения Изменения в суставном аппарате встречаются у 3–4 %, из них поражение позвоночника отмечено у 1–1,5 % Женщины и мужчины заболевают одинаково часто Для патологии есть возрастные пики, когда регистрируют максимальное количество случаев: 14–16, 25–30 и 60–65 лет Ведущее проявление болезни – кожные поражения, но могут быть изменения и внутренних органов |
Болезнь Крона | Патологией одинаково часто заболевают люди обоих полов Случаи заболевания регистрируют у 20–40 человек на 100 тыс. населения Самый частый возраст развития болезни – между 16 и 33 годами Изменения суставов отмечено у 6–12 %, а вовлечение позвоночника есть только у 1–2 % Главный симптом патологического процесса – поражение слизистых кишечного тракта, преимущественно толстой кишки |
 Болезни, связанные с мутацией антигена HLA-B27
Болезни, связанные с мутацией антигена HLA-B273. Инфекционный
Спондилоартрит из этой группы вызывает специфический возбудитель. Изменения в суставах при таких патологиях отмечены у 8–12 %, позвоночный столб страдает в 1–2 % случаев.
При такой форме патологии воспалительный процесс захватывает лишь один отдел позвоночника, распространения на близлежащие сегменты нет.
Заболевания, которые могут вызывать специфические изменения в суставах:
- Туберкулез.
- Сифилис.
- Гонорея.
 Туберкулезный спондилит с образованием абсцесса
Туберкулезный спондилит с образованием абсцесса4. Реактивный (токсический)
Поражение суставных элементов связано с воспалительным процессом любой локализации без связи с типом возбудителя. Это может быть вирусная, бактериальная или грибковая инфекция на коже, слизистых или во внутренних органах. Воспаление суставов носит реактивный характер и связано с повышенной активностью иммунной системы на фоне инфекционного заболевания.
Суставной синдром отмечен у 3–10 % людей любого возраста и пола, а вовлечение в процесс позвоночника составляет менее 1,5 % людей.
Характерные симптомы
В статье рассмотрены только проявления со стороны межпозвоночных суставов, прочие симптомы, характерные для каждой причинной патологии, в краткой форме представлены выше – в классификации спондилоартритов.
Для всех видов воспалительного процесса в зоне позвоночника характерны общие признаки:
- боль;
- нарушение подвижности;
- изменения кожи и окружающих тканей;
- нарушение самочувствия.
Выраженность проявлений зависит от причины и стадии процесса.
- На ранних этапах, когда нет разрушения суставных элементов, пациенты ограничивают себя очень умеренно, исключая интенсивный физический труд и работу с тяжестями на период обострения.
- По мере нарастания деформации в межпозвоночных суставах, окостенения их поверхностей уровень допустимой нагрузки прогрессивно снижается.
- В конечной фазе болезни наступает инвалидность пациентов, часть из них требует посторонней помощи даже в уходе за собой.
1. Боль
Болевой синдром соответствует пораженному сегменту. Боль носит тупой, постоянный, ноющий характер. Интенсивность болевого синдрома возрастает при сдавлении нервных окончаний спинного мозга – она становится острой, обжигающей и мучительной.
| Отдел позвоночника | Распространение боли |
|---|---|
Шейный | Задняя поверхность шеи, затылок Плечи, лопатки Руки и кисти |
Грудной | Межлопаточная зона Реберные дуги Живот |
Поясничный | Поясница Ягодицы, бедра Ноги и стопы |
 Проекции иннервации частей тела, цифрами на теле подписаны отделы позвоночника, которые связаны с данными участками тела. Нажмите на фото для увеличения
Проекции иннервации частей тела, цифрами на теле подписаны отделы позвоночника, которые связаны с данными участками тела. Нажмите на фото для увеличенияСеропозитивный вид артрита характеризует усиление болей после отдыха, особенно – ночного сна. В покое болезненность постепенно стихает.
При серонегативной форме болевой синдром очень выражен при длительном нахождении в одной позе, а умеренная физическая нагрузка облегчает состояние.
Инфекционное и реактивное воспаление межпозвоночных суставов протекает с постоянным, ноющим болевым синдромом.
Любые интенсивные нагрузки, особенно с поднятием тяжестей, усиливают любой вид воспаления в суставах позвоночника.
2. Нарушение подвижности
Невозможность выполнять определенные движения в позвоночнике на первых стадиях процесса связана с болевыми ощущениями. При купировании болевого синдрома способность к нагрузкам восстанавливается.
Серопозитивные и серонегативные виды артрита всегда протекают волнообразно: фазу обострения сменяет улучшение состояния, когда пациент чувствует себя хорошо, может вести привычную жизнь. Каждое новое обострение оставляет за собой некоторое снижение подвижности.
В финале спондилоартрита поясничного отдела позвоночника появляется деформация позвонков, они срастаются между собой, спина в этой зоне полностью выпрямляется. Изменения грудного сегмента, наоборот, значительно округляют позвоночник, пациент принимает вынужденное положение «сгорбленного просителя».
 Поза «сгорбленного просителя» при спондилоартрите
Поза «сгорбленного просителя» при спондилоартритеТакая крайняя деформация позвоночного столба характерна для болезни Бехтерева, остальные формы поражения межпозвоночных суставов ведут лишь к единичным зонам окостенения, без фиксации целых отделов позвоночника.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияИнфекционный и токсический вид артрита наиболее благоприятны: позвоночный столб теряет лишь часть своей способности к движению, но полной неподвижности нет.
3. Изменения кожи и окружающих тканей
Такой симптом характерен для ревматоидного вида поражения. Возникает покраснение и умеренная отечность в зоне воспалительного процесса. Подкожных узелков обычно нет.
Остальные формы редко имеют кожные проявления в области позвоночника.
4. Нарушение самочувствия
Умеренные проявления воспалительного процесса есть при всех видах воспаления межпозвоночных суставов. Они неспецифичны, включают:
- усталость,
- недомогание,
- слабость.
Может быть повышение температуры в пределах 37–37,5 градусов.
Диагностика
Для определения причинного заболевания, которое вызвало поражение позвоночного столба, используют целый ряд диагностических процедур и исследований:
- Сбор всех данных о начале проявлений патологического процесса и том, что ему предшествовало (связь с инфекционно-воспалительным фактором).
- Уточнение характера симптомов, их связь с двигательной активностью и периодом покоя.
- Определение степени нарушения подвижности позвоночника.
- Исследование крови для выявления уровня ревматоидных маркеров, наличия специфических антигенов к собственным тканям.
- Рентген зоны поражения – эффективен на поздних стадиях процесса, раньше определить тип поражения суставного аппарата нельзя.
- Магнитная томография (МРТ) – основной метод полноценной диагностики, который позволяет выявить заболевание на ранней стадии и точно определить причину поражения позвоночника.
- Компьютерная томография (КТ) – применяют реже, так как метод позволяет достоверно оценить только костную часть суставного аппарата.
 Снимок МРТ позвоночника, пораженного анкилозирующим спондилоартритом в режиме Т1 (А) и Т2 (В). Стрелками отмечены пораженные участки
Снимок МРТ позвоночника, пораженного анкилозирующим спондилоартритом в режиме Т1 (А) и Т2 (В). Стрелками отмечены пораженные участкиМетоды лечения
Полностью пролечить ревматоидный или серонегативный артрит невозможно. Терапия направлена на замедление процесса деформации позвоночника и его суставов, сохранение двигательной активности.
Инфекционный и реактивный виды воспаления могут быть успешно пролечены без последствий в виде снижения трудоспособности, но у 10–17 % есть остаточные нарушения подвижности, которые сохраняются всю жизнь.
При разных причинных болезнях применяют различные комбинации препаратов:
- Лекарства, которые подавляют воспалительные изменения и снимают болевой синдром (Нимесулид, Диклофенак, Ибупрофен, Кеторолак).
- Препараты для подавления активности факторов воспаления (Бетаметазон, Преднизолон, Дексаметазон).
- Лекарственные средства, угнетающие иммунную систему (Метотрексат).
Обязательное условие положительной терапии – поддержание нормальной работы позвоночных суставов, поэтому лекарства всегда дополняют:
- массажами;
- лечебной гимнастикой и физкультурой;
- физиотерапевтическими процедурами для улучшения кровотока в зоне поражения.
Сроки лечения: от 3–6 месяцев до проведения терапии в течение всей жизни.
 Нестероидные противовоспалительные препараты: Диклофенак, Нимесулид и Кеторолак
Нестероидные противовоспалительные препараты: Диклофенак, Нимесулид и КеторолакПрогноз
Прогноз зависит от вида патологического процесса:
- Спондилоартрит на фоне ревматоидного поражения, как и серонегативные формы заболевания, имеет прогрессирующее течение, ведет к деформации суставного аппарата и инвалидности. Полноценная терапия позволяет растянуть процесс снижения подвижности в позвоночнике на годы или десятилетия.
- Артрит позвоночных (фасеточных) суставов, который связан с инфекционным процессом, при условии своевременной и полноценной терапии может быть полностью пролечен без остаточных проявлений в 80–90 % случаев.
Первоисточники информации, научные материалы по теме
- Внескелетные проявления спондилоартритов. А. А. Годзенко.
http://t-pacient.ru/articles/6146/ - Лечение анкилозирующего спондилита и связанных с ним заболеваний. Treatment of Ankylosing Spondylitis and Related Diseases.
https://www.spondylitis.org/Treatment-Information/new-spondyloarthritis-treatment-guidelines - Американский колледж ревматологии. Американская ассоциация по спондилиту. Сеть исследований и лечения спондилоартрита, 2015 г. Рекомендации по лечению анкилозирующего спондилита и нерадиографического аксиального спондилоартрита. Michael M. Ward et al.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5123840/ - Клинические рекомендации по диагностике и лечению анкилозирующего спондилита (болезнь Бехтерева). Ассоциация ревматологов России, 2013.
https://mzur.ru/upload/%D0%91%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C%20%D0%91%D0%B5%D1%85%D1%82%D0%B5%D1%80%D0%B5%D0%B2%D0%B0.pdf - Реактивные артриты. Белов Б. С., Шубин С. В., Балабанова Р. М., Эрдес Ш. Ф.
https://cyberleninka.ru/article/n/reaktivnye-artrity-1 - Клинические рекомендации по диагностике и лечению болезни Бехчета. Ассоциация ревматологов России, 2013.
https://mzur.ru/upload/%D0%91%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C%20%D0%91%D0%B5%D1%85%D1%87%D0%B5%D1%82%D0%B0.pdf
виды, причины, симптомы, лечение, прогноз
4102 0
 Это группа длительно-текущих (хронических) воспалительных заболеваний соединительной ткани, возникающих как у детей (ювенильные спондилоартропатии), так и у взрослых с генетической предрасположенностью.
Это группа длительно-текущих (хронических) воспалительных заболеваний соединительной ткани, возникающих как у детей (ювенильные спондилоартропатии), так и у взрослых с генетической предрасположенностью.
Этиология заболевания предположительно инфекционная.
Спондилоартропатия характеризуется воспалением позвоночника, периферических и крестцово-подвздошных суставов. Частота заболевания – 5-12 пациентов на 1000 человек.
Содержание статьи
Классификация болезни
Спондилоартропатия бывает таки следующих видов:
Особенности разновидностей заболевания:
- Серонегативная спондилоартропатия ( анкилозирующий артрит) является причиной скованности и боли в поясничном отделе, которая через какое-то время может плавно перейти в область лопаток. В тяжелых случаях может произойти глубокое поражение позвоночника, вызывающее непроходящую скованность в спине. Также в процесс могут быть вовлечены суставы нижних конечностей. У детей все основные симптомы проявляются с колен, бедер, пяток, и только потом переходят на позвоночник.
- Псориатическая спондилоартропатия тесно связана с возникновением псориаза (появление красных и белых чешуек на коже), симптомы которого предшествуют симптомам артрита. На пальцах рук и ног могут появиться ямочки, утолщения, волдыри,
 принимающие желтоватые оттенок. Такие образования могут дать знак, тому, что воспалительный процесс затронул крупные суставы. Кроме того, у пациента может появиться сильный отек пальцев.
принимающие желтоватые оттенок. Такие образования могут дать знак, тому, что воспалительный процесс затронул крупные суставы. Кроме того, у пациента может появиться сильный отек пальцев. - Реактивный артрит очень похож на псориатический, однако причина его возникновения и скорость распространения поражения разные. Реактивный артрит вызывается различными инфекциями и патогенными микрофлорами, которые могут проникнуть в позвоночник после сторонних заболеваний. Если наряду с болью, отеком конечностей и воспалением суставов появляется и поражение кожи, то это болезнь Рейтера.
- Энтеропатический артрит вовлекает в патологический процесс воспаления позвоночника и стенку кишечника. Симптомы могут проявляться и исчезать с различной интенсивностью, но в основном, если у пациента начинает болеть живот, появляются и признаки артрита. Заболевание также поражает коленный, локтевой, голеностопный и тазобедренный суставы.
Причины возникновения патологии
Ученые до сих пор не выяснили причину возникновения заболевания, однако многие утверждают, что во всем виноваты генетические аспекты, а именно носительство антигена HLA-B27, выявленного у 80-90% обратившихся пациентов.
Среди остальных причин возникновения заболевания, выделяют урогенитальные инфекции (хламидиоз, уреаплазмоз), желудочно-кишечные инфекции ( дизентерия, сальмонеллез, иерсиниоз, кампилобактериоз), инфицирование клебсиеллами.
Особенности признаков
Несмотря на то, что существует несколько видов спондилоартропатии, их симптоматика все равно имеет общие черты:
- быстрая утомляемость организма как в спокойном состоянии, так и в условиях повышенной активности;
- острая боль в области поясницы, отдающая в ягодицы;
- скованность в нижней части спины после сна, проходящая в течение дня и после активных тренировок.
У взрослых развитие заболевания заключается в поражении позвоночника, когда как у детей страдают суставы ног или рук.
Иногда болезнь может затронуть сразу 4 наиболее крупных сустава (голеностопный, коленный и другие), вызвать воспаление радужной оболочки глаза и стать причиной боли и напряженности в шее.
 Патология часто становится причиной воспалительных заболеваний глаз, например, увеита.
Патология часто становится причиной воспалительных заболеваний глаз, например, увеита.
В некоторых случаях, запущенные стадии могут привести к потере работоспособности, так как при деформации позвоночника разговор о трудовой деятельности человека уже не идет.
Хроническая спондилоартропатия может развить осложнения в виде заболеваний сердца и легких.
В чем сложность терапии?
Чаще всего эта болезнь имеет легкую форму и может еще долгое время не быть замеченной пациентом.
К доктору обращаются уже при наличии болей, а это уже не начальная стадия, либо при удачном стечении обстоятельств, когда при стороннем обследовании удается увидеть начало поражения.
Подход к лечению
Лечение направлено в первую очередь на ликвидацию боли и дискомфортных ощущений, исправление осанки, вытягивание пораженных участков, чтобы избежать деформации суставов.
Воспаление лечится с помощью нестероидных противовоспалительных препаратов, применение других лекарств варьируется в зависимости от вида заболевания.
Основные методы лечения:
- Немедикаметозное. Пациентам рекомендуется сохранять осанку при ходьбе, носить фиксирующие корсеты и заниматься лечебной физкультурой. Особой популярностью пользуется плавание и упражнения с разгибанием позвоночника и с растяжением мышц. Пациентам с особым видом деятельности, например автомобилистам, рекомендуется обустроить свое место работы таким образом, чтобы не навредить себе еще больше.
- Медикаментозное. На начальных стадиях применяются быстродействующие лекарственные средства, такие как НПВС. Они в
 течение 48 часов уменьшают боли в спине и суставах, однако, по истечению данного времени боль может вернуться снова. Больным с периферическим артритом и высоким риском распространения воспалительного процесса назначаются лекарства длительнодействующие – сульфасалазин и метотрексат.
течение 48 часов уменьшают боли в спине и суставах, однако, по истечению данного времени боль может вернуться снова. Больным с периферическим артритом и высоким риском распространения воспалительного процесса назначаются лекарства длительнодействующие – сульфасалазин и метотрексат. - Хирургическое. Операции проводятся в зависимости от того, на какой стадии находится заболевание. Артропластика тазобедренного сустава применяется при тяжелых поражениях, остеотомия показана при тяжелых кифозах грудного отдела позвоночника. Также ряд операций связан непосредственно с воздействием на сердце и легкие (протезирование аортальных клапанов, установка кардиостимулятора и резекция легкого).
Прогноз неутешительный
Запущенные стадии могут привести к потере функции суставов, то есть к инвалидизации, которая появляется спустя 20-40 лет от начала болезни у пациентов с поражением тазобедренных суставов.
Также прогноз может ухудшаться при воспалении шейного отдела, приводящего к компрессии спинного мозга, а также при развитии амилоидной нефропатии, чего можно избежать с помощью приема НПВС.
Применение лечения снижает вероятность летального исхода почти до нуля, более 90 процентов пациентов возвращаются к полноценной жизни.
Итак, спондилоартропатия — это заболевание, которое необходимо лечить еще на ранних стадиях, однако в этот период времени оно не приносит дискомфорта пациенту, а, следовательно, и не выявляется при обследовании.
Чтобы избежать необратимых осложнений, необходимо проходить профилактическую диагностику, и в случае выявления заболевания, приступать к лечению.
Если ответственно отнестись к вопросу своего здоровья, то можно обойтись коротким курсом лекарств и ношением ортопедической обуви, снижающей давление на позвоночник.
В более запущенных случаях придется прибегнуть к операциям, которые будут касаться не только опорно-двигательного аппарата, но и сердца, легких, кишечника.
лечение, описание, причины — «Бест Клиник»
Комментарии по теме дает специалист-ревматолог медицинского центра Бест Клиник.
Пациенты, столкнувшись с проявлениями артрита и обратившись к лабораторной диагностике, нередко обнаруживают, что они являются носителями антигена HLA-B27, как это произошло с Семеном. Это один из главных признаков развития у пациента заболевания, входящего в группу спондилоартропатий.«Сдавал кровь по поводу болей в спине, и врачи нашли какой-то антиген HLA-B27. Что это значит, и может ли это быть причиной моей проблемы?» Семен В.
Природа этого антигена еще до конца не изучена, но медики полагают, что именно он провоцирует сбой в иммунной системе — активацию T-лимфоцитов и развитие аутоиммунного процесса, что и выступает причиной артрита.
Таким образом, врач должен узнать обо всех симптомах, которые есть у Семена, провести его полное обследование, и тогда можно будет точно определить, какое именно заболевание из группы спондилоартропатий у него проявилось.
Анкилозирующий спондилит, или болезнь Бехтерева — заболевание, которое входит в группу спондилоартропатий и поражает преимущественно мужчин, в том числе и молодой возрастной группы. Это заболевание действительно, как уже указал Антон, связано с ревматоидоподобным поражением связок, суставов и межпозвоночных дисков.«Недавно мне поставили диагноз «анкилозирующий спондилит». Насколько я понял, это связано с поражением суставов и межпозвоночных дисков. Но как это может быть, если мне всего 29 лет и я веду здоровый образ жизни? Почему у меня возникла такая проблема?» Антон Б.
При этом, как и остальные болезни из группы спондилоартропатий, с возрастными изменениями в организме это состояние совершенно не связано. Выделяют целый комплекс причин, которые могут спровоцировать развитие заболевания:
- половые инфекции – хламидиоз, уреаплазмоз и т.д.;
- желудочно-кишечные инфекции – сальмонеллёз, дизентерия, кампилобактериоз, инфицирование клебсиеллами;
- генетическая предрасположенность;
- носительство антигена HLA-B27.
Антону следует немедленно пройти курс лечения, так как воспаление суставов — далеко не единственный признак анкилозирующего спондилита. Если пренебречь диагностикой и терапией, к болям в суставах, спине и пояснице вскоре добавится воспалительное поражение сердечно-сосудистой системы, увеит (воспаление сосудистой оболочки глаз), а также патологии легочной и почечной ткани.
Симптомы, описанные Маратом, соответствуют еще одному заболеванию из группы спондилоартропатий — синдрому Рейтера. Он представляет собой союз признаков, который врачи называют триадой, — артрит, конъюнктивит и неспецифический уретрит(воспаление мочеиспускательного канала). У пациента могут также наблюдаться патологические поражения кожи и слизистых оболочек различных органов.«У меня какое-то странное заболевание. В один момент начали болеть ноги, руки и спина, а также появились гнойные выделения в моче. Последней каплей стало то, что сильно ухудшилось зрение и постоянно воспалены глаза. Скажите, что это может быть? Я даже не знаю, к какому врачу мне обращаться». Марат, 32 года
Пациенту с подобными симптомами мы рекомендуем показаться ревматологу, а также сдать кровь — при синдроме Рейтера анализ покажет повышение СОЭ и лейкоцитов. Еще одно необходимое исследование — рентгенография, которая обнаружит, скорее всего, асимметричный сакроилеит (артрит крестцово-подвздошных суставов). После этого врач назначит лечение — скорее всего, оно будет включать в себя медикаментозную и ЛФК-терапию.
К группе спондилоартропатий, кроме описанных выше энтеропатических артритов, анкилозирующего спондилита (болезни Бехтерева) и синдрома Рейтера, относят такие заболевания, как псориатический артрит, недифференцированный спондилоартрит и реактивный артрит. Их симптомы могут существенно разниться, однако в силу их общего признака — воспаления суставов, не имеющих отношения к ревматоидному артриту — эти заболевания были выделены в отдельную классификационную группу.
Специалисты медицинского центра Бест Клиник предлагают квалифицированную помощь при любых проявлениях спондилоартропатий, а также проведение комплексной реабилитации пациентов.
лечение, диагностика, симптомы и гимнастика
Болезнь Бехтерева или анкилозирующий спондилоартрит характеризуется воспалительным процессом в хрящах, суставах и других структурах позвоночного столба. Отклонение влияет на двигательную функцию и провоцирует инвалидность без своевременных терапевтических мероприятий. Болезнь медленно прогрессирует и проявляется сильной болью в области спины. Спондилоартрит проявляется у женщин и мужчин, но в редких случаях заболевание может возникнуть у детей.

Провоцирующие факторы
Повлиять на воспалительный процесс в позвоночнике способны разные причины. Порой источником нарушения становится наследственная аномалия, спровоцированная антигеном HLA B27, вследствие чего посылается сигнал в мозг о присутствии чужеродного тела в организме. Представители сильного пола намного чаще болеют спондилоартритом, нежели женщины, при этом чаще всего болезнь диагностируется в 12—40-летнем возрасте. Спровоцировать псориатический спондилоартрит способны ранее перенесенные болезни, вследствие которых нарушилась работа кишечника или мочевыводящих органов. Первичный или идиопатический псориатический спондилит вызван врожденными патологиями. Вторичная форма недуга развивается вследствие таких отклонений:
- реактивный или ревматоидный артрит;
- болезни кишечника с воспалением;
- артроз коленного сустава и других подвижных сочленений;
- псориаз.
Классификация спондилоартрита
 Патологические изменения позвоночника нарушают осанку.
Патологические изменения позвоночника нарушают осанку.Основное разделение болезни проводится на анкилозирующий и серонегативный ассоциированный спондилоартрит. Выделяют и другие формы повреждения суставов поясничного отдела позвоночника и иной его области. Каждый вид спондилоартрита характеризуется особыми признаками и требует разного подхода к лечению. Бывает односторонний или двусторонний вид заболевания, при котором повреждается одно или оба сустава. Выделяют такие разновидности нарушения:
- Аксиальный спондилоартрит. Такая форма заболевания тяжело выявляется даже при помощи современных диагностических обследований. Считается начальной фазой патологического нарушения в позвоночнике.
- Псориатический. Соединяет в себе признаки псориаза и артрита ревматоидного типа. У пациента отмечается хронический воспалительный процесс в плечевых и коленных суставах, вследствие которого повреждается эпидермис. Встречается в возрасте 35—50-ти лет.
- Периферический спондилоартрит. Проявляется при нарушенной функции желудочно-кишечного тракта.
- Недифференцированный спондилоартрит. Воспаление, при развитии которого врачам проблематично предусмотреть, какое подвижное сочленение деформируется следующим.
- Реактивный. Источником спондилита такого типа служат осложнения инфекционного поражения кишечника. Также спровоцировать болезнь способны инфекционные очаги в органах мочевыведения.
- Ювенильный спондилоартрит. Проявиться болезнь может в детском возрасте — после 10-ти лет. Повреждаются суставы нижних конечностей, изменяется осевой скелет, нарушается двигательная функция в районе поясницы, таза. Ребенка беспокоят проблемы с сердцем, кожным покровом, глазами.
Как распознать: симптомы
 Движения скованы, сопровождаются болевыми ощущениями.
Движения скованы, сопровождаются болевыми ощущениями.Распознать спондилоартрит суставов на ранних стадиях порой проблематично, поскольку не наблюдается ярко выраженной симптоматики, а течение недуга медленное. Первыми страдают крестцовый и поясничный отделы. Пациент жалуется на такие симптомы:
- воспалительный процесс в суставно-связочном аппарате;
- выраженная боль постоянного или эпизодического характера;
- ограниченная подвижность суставов и возникновение временной нетрудоспособности;
- нарушенная вентиляция в легких, провоцирующая развитие хронических легочных болезней.
Помимо суставных нарушений при спондилоартрите, человек жалуется на дополнительные признаки:
- воспаление тканей сердца, почек и других внутренних органов;
- боль в ягодицах и спине;
- атрофическая реакция мускулатуры ягодиц;
- повышенная температура тела за счет повреждения периферических подвижных сочленений;
- общее недомогание и слабость;
- нежелание употреблять пищу;
- потеря веса.
Клиническая картина отличается в зависимости от тяжести спондилоартрита. Степени нарушения представлены в таблице:
| Стадия | Проявления |
| I | Нечеткие суставные границы |
| Расширение щелей суставов | |
| Субхондральный склероз умеренно-выраженной формы | |
| II | Сужение суставных щелей |
| Значительное выражение склерозирующего процесса | |
| Эрозийные поражения единичного характера | |
| III | Частичная неподвижность крестцово-подвздошных суставов |
| IV | Полный анкилоз в области крестца и поясницы |
Как проводится диагностика?
На начальной стадии анкилозирующего спондилоартрита определить патологический процесс возможно лишь по лабораторным и инструментальным обследованиям.
 Лабораторная диагностика установит наличие воспалительного процесса.
Лабораторная диагностика установит наличие воспалительного процесса.Комплексная диагностика включает проведение таких манипуляций:
- Общее и биохимическое исследование крови. Анализы позволяют определить скорость оседания эритроцитов и количество С-реактивного белка. При превышении нормы определяется воспаление в организме. Процедура также помогает определить анемию.
- Рентгенологическая диагностика. Результаты рентгена указывают на изменения в подвижных сочленениях и костных тканях. Рентген определяет заболевание даже на начальном этапе, когда отсутствуют симптомы.
- МРТ и КТ. Являются дополнительными диагностическими процедурами.
Как лечить?
Медикаментозное лечение
Анкилозирующий спондилоартрит имеет аутоиммунную природу, поэтому требуется в первую очередь снизить активность иммунной системы. С этой целью назначаются медпрепараты разного воздействия. Лекарственные средства назначаются исключительно лечащим доктором, поскольку многие из них имеют противопоказания и побочные реакции. В таблице представлены препараты, применяемые при спондилоартрите.
| Лекарственная группа | Наименование |
| НПВС | «Вольтарен» |
| «Нимесил» | |
| «Парацетамол» | |
| «Ортофен» | |
| «Мовалис» | |
| «Целебрекс» | |
| Цитостатические таблетки | «Азатиоприн» |
| «Метотрексат» | |
| Глюкокортикоиды | «Преднизолон» |
| «Метипред» | |
| «Кеналог» | |
| «Дипроспан» | |
| Лекарства, нормализующие циркуляцию крови | «Пентоксифиллин» |
| «Трентал» | |
| Никотиновая кислота |
Лечебная гимнастика и массаж
 Плавание укрепит суставы и позвоночник.
Плавание укрепит суставы и позвоночник.В периодах ремиссии врач прописывает ЛФК, которая включает лечебные упражнения, подобранные индивидуально для каждого пациента. Лечение спондилоартропатии посредством гимнастики позволяет уменьшить прогрессирование болезни, предотвратить дальнейшие деформации и устранить уже имеющиеся. Также лечебные упражнения снимают мускулатурный спазм и болевой синдром. Рекомендуется больному со спондилоартритом посещать бассейн, выполнять гимнастику для спины и делать приседания.
Вернуться к оглавлениюДополнительно можно применять массажные процедуры, которые выполняет квалифицированный специалист. Массаж при спондилоартрите восстанавливает двигательную функцию суставов, укрепляет мышечный тонус.
Насколько важна диета?
 Жирную жаренную пищу исключить из рациона полностью.
Жирную жаренную пищу исключить из рациона полностью.Комплексное лечение анкилозирующего спондилоартрита предусматривает соблюдение правильного и сбалансированного питания. Важно исключить жирные, острые и другие вредные продукты. Также пациент должен следить за весом, не допуская его превышения. Диета при спондилоартрите предусматривает соблюдение таких принципов:
- Употребляют морскую соль вместо поваренной.
- Добавляют в рацион средиземноморские продукты.
- Из молочных изделий разрешаются обезжиренные.
- Акцентируют внимание на свежие овощи и фрукты.
- В салаты добавляют нерафинированное льняное, оливковое масло.
- Ежедневно едят сухофрукты и семечки.
- Всю пищу готовят на пару или тушат.
Лечение народными средствами
Нетрадиционные терапевтические мероприятия при спондилоартрите согласовываются с доктором во избежание осложнений и негативных последствий. Готовят отвары для компрессов на пораженную область. Часто лечат спондилоартрит такими народными средствами:
- ромашкой;
- шалфеем;
- душицей;
- березовыми почками;
- травой и корнями лопуха.
Физиотерапевтические процедуры
 Процедура способствует проникновению лечащего средства в глубокие слои мягких тканей.
Процедура способствует проникновению лечащего средства в глубокие слои мягких тканей.Дополнительной лечебной мерой спондилоартрита является физиотерапия. Пациенту прописываются следующие процедуры:
- рефлексотерапия;
- лечение ультразвуковыми волнами;
- магнитотерапия;
- индуктотермия;
- лечение лазерными лучами;
- фонофорез с использованием «Гидрокортизона»;
- электрофорез с «Лидазой».
Возможные осложнения
Если анкилозирующий спондилоартрит долго не лечится, то возникают тяжелые реакции со стороны разных систем. В таблице представлены часто встречаемые заболевания, развивающиеся на фоне суставного нарушения:
| Система | Осложнения | Вероятность развития, % |
| Зрительная | Воспалительная реакция в сосудистой оболочке глаза | 10—30 |
| Воспаление в радужной оболочке и цилиарном теле | ||
| Иридоциклит и эписклерит | ||
| Сердечно-сосудистая | Перикардит | 20—22 |
| Поражение миокарда | ||
| Пороки клапана сердца | ||
| Нарушенная сердечная проводимость | ||
| Легочная | Фиброз легких | 3—4 |
| Почечная | Поражение клубочков и паренхимы почек | 5—31 |
| Амилоидоз вторичного типа | ||
| Нервная | Паралич обеих верхних или нижних конечностей | 2—3 |
Вернуться к оглавлениюПоздно начатое лечение спондилоартрита приводит к инвалидности или гибели пациента.
Прогноз и профилактика
Соблюдая клинические рекомендации, удается улучшить состояние и предотвратить инвалидизацию и осложнения. Чтобы не допустить спондилоартрит, требуется при ОРВИ, герпесе и других нарушениях обращаться к доктору за лечением. Не менее важно укреплять иммунитет и избегать стрессовых ситуаций. Человек должен правильно питаться и ежедневно выполнять несложную зарядку.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Серонегативные спондилоартриты — причины, симптомы, диагностика и лечение
Серонегативные спондилоартриты — группа воспалительных заболеваний, протекающих с поражением суставов и позвоночника и имеющих этиологическое, патогенетическое и клиническое сходство. Клиника серонегативных спондилоартритов может включать суставной синдром, хронические воспалительные заболевания кишечника, кожные проявления, поражения со стороны глаз, сердечно-сосудистой системы и почек. Диагностика серонегативных спондилоартритов основывается на принятых в ревматологии диагностических критериях, состоящих из клинических, рентгенологических, генетических признаков и оценки эффективности лечения. Основная терапия серонегативных спондилоартритов проводится нестероидными противовоспалительными препаратами.
Общие сведения

Серонегативные спондилоартриты
Причины возникновения серонегативных спондилоартритов
Современная ревматология продолжает поиск и изучение причин развития серонегативных спондилоартритов. Прослеживается связь этих заболеваний с воздействием на организм инфекционных агентов, в первую очередь возбудителей кишечных и мочеполовых инфекций (дизентерии, сальмонеллеза, иерсиниоза, пищевых токсикоинфекций, хламидиоза и др.).
Наряду с этим у большинства пациентов обнаруживается генетически обусловленная предрасположенность к развитию одного из вариантов серонегативного спондилоартрита, подтверждаемая наличием антигена HLA-B27. Этот антиген имеет сходство с поверхностной антигенной структурой хламидий, клебсиелл, шигелл и др. микроорганизмов. Поэтому инфицирование этими бактериями приводит к выработке аутоантител с образованием циркулирующих иммунных комплексов, вызывающих аутоиммунный воспалительный процесс в тканях суставов и позвоночника с развитием серонегативного спондилоартрита.
Симптомы серонегативных спондилоартритов
- Суставной синдром, как правило, носит клиническую картину, типичную для каждого из серонегативных спондилоартритов. Так при болезни Бехтерева наблюдаются двусторонний сакроилеит, боли в позвоночнике, типичное изменение осанки, нарушение подвижности позвоночника во всех направлениях. Псориатический артрит чаще проявляется воспалением дистальных межфаланговых суставов, а спондилоартрит развивается лишь у 5% пациентов. При реактивном артрите прослеживается связь с предшествующими ему инфекциями.
- Поражение глаз является наиболее распространенным внесуставным синдромом серонегативных спондилоартритов. Оно проявляется передним увеитом, иритом, иридоциклитом и может осложняться развитием катаракты, дистрофии роговицы, глаукомы, поражений зрительного нерва, приводящих к снижению зрения и слепоте.
- Поражения кожи при серонегативных спондилоартритах в зависимости от заболевания проявляется псориатическими бляшками или пустулами, элементами узловатой эритемы или могут вообще отсутствовать. Возможно псориазоподобное изменение ногтей, язвенное поражение слизистой ротовой полости, кератодермия.
- Воспалительные заболевания кишечника выявляются примерно у 17% пациентов с серонегативными спондилоартритами. Они носят хронический характер и тесно коррелируют с активностью воспалительного процесса в суставах. Во многих случаях воспалительные процессы в кишечнике находятся в субклинической стадии и выявляются только в ходе инструментального обследования.
- Поражение сердца при серонегативных спондилоартритах обычно не имеет связи с активностью артрита. Наблюдаются случаи, когда пациент обращается с кардиологическими жалобами, а суставные проявления серонегативного спондилоартрита выявляются в ходе обследования. Наиболее часто при серонегативных спондилоартритах наблюдается нарушение АВ-проводимости и аортит. Последний приводит к обратному току крови из аорты с развитием аортального порока сердца.
- Поражения почек отмечаются у 4% больных с серонегативными спондилоартритами. Они проявляются нефротическим синдромом, микрогематурией, протеинурией и редко провоцируют возникновение почечной недостаточности.
Диагностика серонегативных спондилоартритов
Полиморфизм симптомов и наличие перехлестов клинических признаков между заболеваниями значительно затрудняют диагностику серонегативных спондилоартритов. Помимо ревматолога таких пациентов должны обследовать окулист, кардиолог, гастроэнтеролог, при необходимости — дерматолог и уролог.
При лабораторном исследовании крови пациентов с серонегативными спондилоартритами отмечаются неспецифические воспалительные признаки, повышенное содержание СРБ. Типичным признаком серонегативных спондилоартритов является отсутствие в крови пациентов АНФ и РФ.
Проводится рентгенологическое исследование суставов, артроскопия, диагностическая пункция сустава с последующим исследованием синовиальной жидкости. Рентгенография позвоночника может выявить двусторонний сакроилеит, обызвествление связок позвоночного столба, паравертебральные оссификации.
Исследование сердечно-сосудистой системы включает ЭКГ, ритмокардиографию, Эхо-КГ, МРТ сердца, аортографию. В ходе диагностики серонегативных спондилоартритов обязательно проводится исследование кишечника: копрограмма, ирригоскопия, колоноскопия, рентгенография пассажа бария и т. п. При поражении почек в клиническом анализе мочи выявляют протеинурию и микрогематурию. В таких случаях проводят УЗИ и КТ почек, урографию.
Дифференциальный диагноз серонегативных спондилоартритов осуществляют с ревматизмом, ревматоидным артритом, палиндромным ревматизмом, гидроксиапатитной артропатией.
Диагностические критерии серонегативных спондилоартритов
А. Клинические проявления:
- Боли в пояснице ночного характера и/или скованность в поясничной области по утрам (1 балл).
- Артрит одного или нескольких суставов с асимметричностью поражения (2 балла).
- Преходящие боли в ягодицах (2 балла).
- Утолщение пальцев стоп и кистей, придающее им сосискообразный вид (2 балла).
- Локальная болезненность в местах крепления связок (2 балла).
- Поражение глаз (2 балла).
- Развитие цервицита или уретрита, не связанных с гонореей, которое отмечалось в течение последнего месяца перед появлением симптомов артрита (1 балл).
- Диарея, которая наблюдалась в течение последнего месяца перед появлением симптомов артрита (1 балл).
- Наличие у пациента в настоящее время или по данным анамнеза псориаза и/или хронического энтероколита и/или баланита (2 балла).
Б. Рентгенологические критерии серонегативных спондилоартритов:
- Выявление признаков сакроилеита одностороннего в 3-4 стадии или двустороннего во 2-4 стадии (3 балла).
В. Генетическая детерминированность серонегативных спондилоартритов:
- Выявление у пациента HLA-B27 или наличие у его родственников таких заболеваний, как псориаз, увеит, синдром Рейтера, хронический энтероколит (2 балла).
Г. Эффективность лечения НПВС:
- Уменьшение интенсивности болевого синдрома в течение 2-х суток от момента начала терапии (1 балл).
Заболевание достоверно диагностируется как серонегативный спондилоартрит, если сумма балов составляет 6 и более. Клиническая картина серонегативных спондилоартритов может быть настолько полиморфной, что у целого ряда пациентов не удается уложить ее в рамки одного конкретного заболевания из этой группы. Подобные случаи обозначают как «недифференцированный серонегативный спондилоартрит».
Лечение серонегативных спондилоартритов
Базовая терапия серонегативных спондилоартритов проводится препаратами из группы нестероидных противовоспалительных средств (НПВП), куда относятся: диклофенак, индометацин, фенилбутазон. По мнению многих авторов наиболее эффективным в отношении серонегативных спондилоартритов является диклофенак, сочетающий в себе выраженное противовоспалительное действие и относительно малую опасность побочных эффектов. Наиболее частым осложнением терапии НПВП являются поражения ЖКТ, зачастую носящие эрозивно-язвенный характер, что может послужить причиной развития прободной язвы желудка или желудочно-кишечного-кровотечения.
В современной ревматологии широко проводятся исследования по применению иммунологических препаратов в терапии серонегативных спондилоартритов. В настоящее время разрешен к применению инфликсимаб, представляющий собой антитела к одному из основных медиаторов воспалительного процесса. Ряд авторов указывает на эффективность в комплексном лечении серонегативных спондилоартритов иммуномодулятора четвертого поколения — имунофана.
 принимающие желтоватые оттенок. Такие образования могут дать знак, тому, что воспалительный процесс затронул крупные суставы. Кроме того, у пациента может появиться сильный отек пальцев.
принимающие желтоватые оттенок. Такие образования могут дать знак, тому, что воспалительный процесс затронул крупные суставы. Кроме того, у пациента может появиться сильный отек пальцев. течение 48 часов уменьшают боли в спине и суставах, однако, по истечению данного времени боль может вернуться снова. Больным с периферическим артритом и высоким риском распространения воспалительного процесса назначаются лекарства длительнодействующие – сульфасалазин и метотрексат.
течение 48 часов уменьшают боли в спине и суставах, однако, по истечению данного времени боль может вернуться снова. Больным с периферическим артритом и высоким риском распространения воспалительного процесса назначаются лекарства длительнодействующие – сульфасалазин и метотрексат.