симптомы и лечение, послеоперационный период.

Частота возникновения острого аппендицита у беременных составляет от 0.5 до 4.0% от всех женщин с острым аппендицитом. Чаще всего острый аппендицит возникает на сроках 5-12 недель и на 32ой недели беременности.
Особенности патогенеза
Кроме известных теорий возникновения аппендицита, для беременных существуют следующие:
- нейроэндокринная теория -влияние эстрогенов на лимфатическую ткань аппендикса;
- механическая теория – перемещение инфекции с внутренних половых органов на аппендикс, раздражение отростка из-за роста матки, перегибы аппендикса с нарушением кровоснабжения.
Факторы, которые предрасполагают к возникновению воспаления в червеобразном отростке:
- смещение слепой кишки;
- снижение кислотности желудочного сока и как следствие – повышение вирулентности кишечной флоры;
- снижение реактивности организма;
- нарушение кровообращения в отростке из-за сдавления его растущей маткой и запоров;
- застой содержимого;
- склонность к тромбозам.
Особенности клиники
Своеобразность симптомов острого аппендицита у беременных зависит от многих факторов, в частности от анатомических особенностей:
- Смещение слепой кишки и червеобразного отростка:
- на сроке до 3х месяцев беременности слепая кишка находится в обычном положении;
- при сроке беременности от 3 до 6 месяцев илеоцекальный угол располагается на уровне пупка, при положении беременной лежа. В положении стоя – на 5 см ниже пупка;
- на сроке от 6 до 9 месяцев илеоцекальный угол располагается между пупком и подреберьем.
- Степень смещения слепой кишки зависит от тонуса мышц передней брюшной стенки.
- Снижение реактивности брюшины.
Клиника
Выраженность симптомов зависит от степени деструктивного процесса в аппендиксе.
Заболевание начинается как у всех с болей в животе. Боль появляется внезапно, носит постоянный режущий характер. Хотя иногда бывает приступо-, коликообразная. Боль может быть незначительной. Локализируется в соответствии с местонахождением слепой кишки: в начальных сроках беременности – в правой подвздошной области, далее – выше. На последних сроках боль может локализироваться в правом подреберье или чуть ниже.
Иногда возможна иррадиация боли: в первые 4.5 месяцев — в низ живота и поясницу, с 4.5 месяцев – в правое подреберье. Боль усиливается в положении лежа на правом боку.
Температура тела повышается до субфебрильных цифр. Тошнота и рвота наблюдаются редко. Часто на эти симптомы женщины не обращают внимания, списывая их на токсикоз.
При осмотре живот не принимает участия в акте дыхания.
При пальпации наблюдается болезненность в правых отделах живота. Мышечная резистентность определяется только у больных аппендицитом на сроке беременности до 4-5 месяцев. После напряжение мышц распознать тяжело из-за растяжения мышц. Исследовать беременную лучше в положении лежа на левом боку. В таком положении матка смещается влево и илеоцекальный угол стает доступным для пальпации.
Симптомы, характерные для аппендицита у беременных
Симптом Брендо (1934г.) – возникновение боли справа при надавливании на левую половину беременной матки. Однако некоторые авторы рекомендуют надавливать на правую половину матки, в направлении спереди назад, так как считают, что давление на левую половину, болью не сопровождается.
Симптом Тараненко (1973г.) – усилении боли в положении лежа на правом боку.
Симптом Иванова (1968г.) – «Симптом отраженных болей». Врач производит пальпацию слепой кишки беременной (лежа на спине – в первой половине беременности, на левом боку – во второй). При этом больная отмечает боль в матки, пупка, кверху и книзу от него, и в левой подвздошной области. Это возникает вследствие рефлекторной передачи возбуждения с воспаленного аппендикса на брюшину, матку, брыжейку тонкой кишки.
Симптом Тараненко-Богдановой (1973г.) – если больная занимает положение лежа на левом боку – боль уменьшается за счет ослабления давления матки на воспаленный аппендикс. А в положении лежа на правом боку – боль усиливается.
Диагностика
Постановка диагноза производится на основании жалоб пациентки, положительных аппендикулярных симптомов и объективного осмотра. Обязательна консультация гинеколога и сбор гинекологического анамнеза.
Диагноз подтверждается лабораторными и инструментальными методами:
- общий анализ крови и мочи покажет лейкоцитоз;
- ультразвуковое исследование;
- термография;
- лапароскопия – единственный метод, позволяющий на 100% подтвердить воспаление аппендикса.
Рентгенологическое исследование беременным не рекомендуется.
Дифференциальную диагностику следует проводить с начавшимся абортом и пиелитом. Для этого предложено дифференциальное исследование: лежащей на спине больной ребром ладони стучат по пяткам. При этом усиление боли, больше характерно для заболевания почек, чем для аппендицита.
Лечение
Лечение аппендицита только хирургическое.
При не ясном диагнозе и повышении тонуса матки, отстрочка операции возможна на 2 часа. За это время все усилия должны быть направлены на профилактику преждевременных родов. Для этого используются препараты, расслабляющие гладкую мускулатуру матки – токолитики.
Оперативное вмешательство возможно двумя методами: традиционным и лапароскопическим.
- Традиционная аппендэктомия.
При сроке до 20 недель разрез производится в типичном месте по Мак-Бурнею.
На сроке 21-32 недели – производится полупоперечный разрез по кожной складке на 3-4см выше гребня подвздошной кости. На сроке 32-40 недель производится поперечный разрез медиально и немного кверху, на 4-5 см ниже правого подреберья.
Послеоперационная рана дренируется. Обезболивание – общее, с применением миорелаксантов и ИВЛ.
- Лапароскопическая аппендэктомия.
Производится при наличии специального оборудования и квалификации хирургов. Ее плюс в меньшей травматизации, так как для удаления отростка, не производится разрез.
При остром аппендиците у беременных прерывание беременности и гибель плода происходит в 4-6% случаев.
Чаще всего причинами являются:
- лихорадка и распространение инфекции;
- психоэмоциональная травма;
- повышение внутрибрюшного давления;
- механическое раздражение;
- тампонирование брюшной полости;

Послеоперационный период
Угроза прерывания беременности возникает, чаще всего, на 2-3и и на 7-8е утки после операции.
Направление терапии:
- психопрофилактика;
- снятие перевозбуждения с нервной системы;
- снижение сократительной способности и возбудимости матки;
- предупреждение вредного воздействия на организм воспаления и интоксикации.
Из медикаментозных препаратов назначают антибиотики пенициллинового ряда, бромиды, ненаркотические аналгетики, спазмолитики, витамины.
Постельный режим должен быть не менее 5и суток. На поздних сроках – не менее 7. Показано ношение бандажа. Швы снимают на 10-12 день после операции.
В первые сутки после операции – парентеральное питание. Затем пищевой режим как у обычных больных.
При отсутствии признаков угрозы прерывания и общем удовлетворительном состоянии, пациентку выписывают через 2 недели поле операции.
Аппендицит при беременности: симптомы, лечение
Симптоматика воспаления аппендикса у женщин, вынашивающих ребенка, изменяется, иногда очень значительно, из-за физиологических, гормональных и обменных перестроек, происходящих в организме в этот период. Основной симптом воспаления – боль, которая начинается внезапно и уже не позволяет о себе забыть. В первом триместре, когда растущая матка еще не оказывает существенного влияния на расположение органов брюшной полости, локализация боли обычная. Первые признаки ощущаются в верхней части живота над пупком или просто болит живот без конкретной локализации. Абдоминальный дискомфорт сопровождается вздутием и распиранием живота, газы отходят плохо или не отходят вовсе. Боли при аппендиците при беременности могут быть интенсивными или умеренными, постоянными или приступообразными. Через небольшой промежуток времени происходит миграция боли в область расположения аппендикулярного отростка. Классический вариант – справа в нижнем квадранте живота. Аппендицит при беременности на ранних сроках по симптоматике практически не отличается от такового у других пациентов.
С ростом матки слепая кишка и ее отросток смещаются вверх, брюшная стенка приподнимается и отодвигается от аппендикса. В связи с этим женщины во второй половине беременности обычно жалуются на боль справа напротив пупка, а иногда и выше под ребрами. При высоком расположении аппендикса могут появиться симптомы, напоминающие гастрит.
Вероятна и боль в зоне поясницы, напоминающая почечную. При тазовой локализации аппендикса может наблюдаться клиника, напоминающая цистит – учащенное выделение мочи малыми порциями, боли, иррадирующие в мочевой пузырь, промежность и правую ногу.
Стоит обратить внимание на то, что для воспаления аппендикса характерной чертой является усиление болевых ощущений при кашле, ходьбе, тряске, повороте на любой бок. Аппендицит на поздних сроках беременности больше чем у половины пациенток не проявляется напряжением мускулатуры передней стенки брюшины из-за ее прогрессирующей релаксации, у остальных это напряжение очень слабое и практически не ощущается. Прочие симптомы раздражения передней абдоминальной стенки также могут отсутствовать.
Боль при начальной стадии аппендицита в большинстве случаев характеризуется умеренностью. Это соответствует поверхностному или катаральному процессу, когда в него вовлекается только слизистая оболочка аппендикса. Обычно этой стадии соответствуют первые шесть-двенадцать часов от начала появления болевого синдрома.
При заполнении аппендикса гноем (флегмонозный аппендицит) и растяжении его вследствие этого, болевой синдром становится интенсивным. Характер боли может измениться на схваткообразный, пульсирующий. На данной стадии в процесс уже вовлечены подслизистый и часть мышечного слоя. По времени это соответствует второй половине первых суток с момента появления первых симптомов (12-24 часа).
Гангренозные изменения, которые обычно происходят на вторые сутки (24-48 часов от начала болевых ощущений), приводят к гибели нервных окончаний, и боль на какое-то время утихает (мнимое улучшение). Затем происходит ее резкое усиление, это может быть признаком перфорации отростка и начала воспаления брюшины – очень опасного состояния для беременной женщины и плода.
Постоянная вполне умеренная тошнота и отсутствие аппетита может начаться и до болевых ощущений, однако, беременную женщину, особенно при раннем токсикозе, такое состояние вряд ли насторожит. А вот в совокупности с болью, оно уже должно заставить обратиться к врачу.
Выраженная тошнота и одно-двукратная рвота начинается уже после появления боли и является ответом организма на боль. Рвотные массы при воспалении аппендикса содержат желчь, если ее нет, то вероятнее всего, что рвота вызвана другой причиной (обострением холецистита, нарушением оттока желчи). Если у больной многократные рвотные позывы и разрешение не приносит облегчения, это плохой признак осложненного аппендицита. А рвота до наступления боли ставит под сомнение диагноз аппендицита.
Отсутствие аппетита практически всегда сопровождает воспаление аппендикса. Также к постоянным симптомам относят задержку дефекации вследствие пареза кишечника.
Гораздо реже наблюдается жидкий стул или режущие (тянущие) боли в прямой кишке и тщетные позывы на дефекацию, не сопровождающиеся опорожнением кишечника. Такая симптоматика характерна для медиального или тазового расположения аппендикса.
Пациентки с аппендицитом часто жалуются на сухость слизистой оболочки полости рта. У них наблюдается белый налет на языке и характерный румянец.
Субфебрилитет в первые сутки отмечается примерно у половины пациентов, температура выше 38℃ является признаком осложнения воспаления аппендикса либо развития кишечной инфекции.
 [21], [22], [23], [24], [25], [26]
[21], [22], [23], [24], [25], [26]
Аппендицит у беременных. Симптомы на поздних, ранних сроках. Операция, последствия
Во время беременности организм женщины очень уязвимый, поэтому подвержен возникновению различных заболеваний. Аппендицит не является исключением, и может появиться у беременной на любом сроке. Боли в брюшной полости часто могут восприниматься в качестве особенности, присущей вынашиванию плода.
Именно поэтому стоит знать, как различить симптомы заболевания и что следует предпринимать.
Содержание статьи:
Причины развития аппендицита при беременности
К факторам риска, которые могут провоцировать начало воспалительного процесса, относятся:
- Снижение иммунитета.
- Воспалительные процессы придатков матки.
- Часты запоры, приводящие к засорению кишечника.
- Предшествовавшие ранее приступы аппендицита.
- Нерациональное питание, сухие перекусы.

Кроме этого на фоне беременности могут возникать нарушения в процессах циркуляции крови, вызванные перегибами, растяжением или смещением аппендикса. В результате таких процессов неблагоприятная кишечная флора будет активно размножаться, в просвете аппендикса будет скапливаться содержимое, провоцируя развитие воспалительного процесса.
Усиление процесса кровообращения в области малого таза и брюшной полости будет способствовать активному распространению инфекции. Неправильный подход к диагностированию заболевания или игнорирование основных симптомов приводит к затягиванию процесса оказания необходимой хирургической помощи.
Симптомы аппендицита при беременности на ранних сроках
Нетипичность симптомов на ранней стадии беременности приводит к тому, что женщина несвоевременно обращается с жалобами в медицинское учреждение.
Для ранних сроков характерными проявлениями заболевания являются:
| Симптомы | Первичная стадия | Катаральная форма | Деструктивная форма |
| Болевые ощущения | Резкие боли, распространяющиеся с области желудка на правую часть живота. | Частые схваткообразные приступы в правом нижнем отделе живота. | Приступообразная боль по всей области живота. |
| Общая реакция | Изменений в общем самочувствии не наблюдается, температура тела остается в норме. | Наблюдается появление рвоты и жидкого стула, показатели температуры тела увеличиваются, появляется выраженная слабость и головные боли. | Увеличение частоты пульса на фоне повышения температуры тела, слабость, головокружения, острые головные боли. |
Основными признаками на начальной стадии заболевания является развитие воспалительного процесса, а в течение последующих суток присоединяются симптомы деструктивной формы. В момент обострения возможно формирование очага гнойного абсцесса, который может привести к разрыву органа и распространению гнойных масс в брюшную полость.

При проникновении гнойных масс болевые ощущения могут возникнуть не только в правой нижней части живота, а распространиться на всю его область.
Признаки аппендицита на поздних сроках
Начиная со второго триместра беременности, брюшная полость значительно увеличивается в размерах, что объясняется активным ростом плода и матки. В связи с этим аппендикс и слепая кишка в большинстве случаев смещаются. Полноценная пальпация в области кишечника в это время не представляется возможной.
Клиническая картина становится нечеткой и затрудняет правильную постановку диагноза. Среди всех симптомов заболевания на поздних сроках важным показателем является увеличивающийся тонус мышц передней части брюшной стенки, что обусловлено защитными свойствами организма.

Основными характерными признаками заболевания на данной стадии беременности становятся:
- Появление болезненных ощущений в воспаленной области во время лежания на правом боку.
- Пальпация в области живота становится болезненной.
- При кашле или сгибании правой ноги в колене болезненность в области расположения аппендикса многократно усиливается.
Резко возникшие боли часто связывают с угрозой выкидыша, именно поэтому женщина попадает в хирургическое отделение несвоевременно.
Последствия аппендицита для плода и матери
Аппендицит (у беременных симптомы часто являются нетипичными) может стать причиной возникновения тяжелых осложнений в виде развития гнойного процесса в брюшной полости. Перитонит развивается стремительно, поэтому адекватное лечение откладывать нельзя.

Кроме этого могут возникнуть другие последствия:
- Поражение крови.
- Образование спаек в брюшной полости, которое оказывает влияние на процесс дальнейшего родоразрешения.
- Образование гнойного очага, который в любой момент может разорваться.
Для ребенка последствия аппендицита не менее опасны:
- Инфицирование плода.
- Угроза выкидыша.
- Гипоксия.
- Отслоение плаценты.
Согласно статистике при неосложненной форме болезни вероятность наступления смерти плода не выше 15%, при осложнениях – 90%.
Диагностика аппендицита у беременных
В большинстве случаев появление аппендицита можно заподозрить при наличии соответствующих признаков: высокая температура, боли в правом боку. Усиление боли может наблюдаться при пальпации, ходьбе или кашле.
Кроме осмотра врача для постановки точного диагноза необходимо:
- Медицинское обследование.
- Аппаратное обследование.
- Исследование анализов.
У беременных при постановке диагноза могут возникнуть определенные трудности.

Наличие основных симптомов не всегда может означать развитие аппендицита. При заболевании часто возникает образование каловых камней, которые группируются в области перехода отростка в слепую кишку. Твердые образования можно обнаружить при помощи рентгеновского снимка, однако такой метод обследования может навредить плоду.
Медицинское обследование
Врач, который проводит обследование беременной, должен обладать высокими профессиональными навыками для точной постановки диагноза. В большинстве случаев напряжение мышц передней брюшной стенки наблюдается не очень выражено, поскольку мышцы растянуты маткой.
На начальном этапе врач должен выяснить у женщины изменения в самочувствии, характер возникающих болей и срок, в течение которого болевые ощущения тревожат беременную. При подозрении на аппендицит женщина будет госпитализирована, где врачи ей обеспечат тщательное наблюдение.
После поступления пациентки в стационар и достоверном подтверждении диагноза операция будет проведена в ближайшее время, чаще всего – в первые несколько часов. Своевременное операционное вмешательство способно значительно уменьшить риск возникновения осложнений.
Аппаратное обследование
Без аппаратного обследования поставить точный диагноз пациентке довольно трудно.
Среди основных методик применяют:
- Ультразвуковая диагностика. Датчик при этом стараются расположить максимально близко к области отростка. Умеренное сдавливание кишечника приводит к вытеснению образованного скопления газов из этого участка. С помощью ультразвука удается определить места скопления жидкости и степень утолщения стенок. Если срок беременности уже большой, то обследование проводится при положении пациентки лежа на левом боку.
- Исследование кровотока с помощью допплер-методики. При развитии катаральной формы происходит значительное усиление кровотока в воспаленной области, что отчетливо становится заметно при обследовании. При деструктивной форме аппендицита допплеровские сигналы будут отсутствовать.
- Лапароскопическая диагностика. Применяется в случае, если установить точный диагноз на основании данных неинвазивных методов не удается. Определение воспаленного отростка при лапароскопии происходит в 100% случаев. Данный вид диагностики используется также при наличии осложнений: острого холецистита и панкреатита.

Ультразвуковое исследование позволяет установить правильный диагноз лишь в половине всех случаев. Среди всех методик лапароскопия является наиболее точной.
Анализы
Аппендицит у беременных, симптомы которого могут появиться внезапно, можно подтвердить при обследовании анализов мочи и крови. При развитии воспалительного процесса в крови будет отмечаться увеличение уровня содержания лейкоцитов.
При беременности эти параметры могут быть завышены по естественным причинам, но не превышают 12*109/л. Превышение нормы не всегда указывает конкретно на аппендицит, увеличение показателей свидетельствует о развитии воспалительного процесса, среди которых могут быть патологические процессы в почках.
Лечение аппендицита при беременности
Единственным способом лечения аппендицита является удаление аппендикса путем проведения операции. Слабовыраженная симптоматика очень часто приводит к тому, что женщина обращается к врачу при нестерпимой боли и развитии острой стадии воспалительного процесса. В этих случаях операция проводится в срочном порядке.
Вне зависимости от срока беременности операция является обязательной при аппендиците. На поздних сроках может быть проведено экстренное кесарево сечение.
Возможна ли операция по удалению аппендицита при беременности
Во время беременности осложнения развиваются довольно стремительно, поэтому затягивать проведение операции нельзя. Беременность не является противопоказанием к хирургическому вмешательству. При своевременно начатом лечении операция не вызывает осложнений, не угрожает жизни будущей матери и ребенка.
Бояться проведения операции не стоит, поскольку задержка лечения может сказаться на здоровье женщины и оказывать негативное влияние на плод. Острый воспалительный процесс может перейти в хроническую форму, инфицировать другие органы и системы, и привести к выкидышу даже на позднем сроке беременности.
 Аппендицит у беременных удаляется без последствий, если его диагностировать сразу
Аппендицит у беременных удаляется без последствий, если его диагностировать сразуСформированные в отростке накопления патогенных микроорганизмов могут привести к инфицированию плода.
Показания к операции
Аппендицит у беременных, симптомы которого иногда путают с другими воспалительными заболеваниями брюшной полости, является прямым показанием к госпитализации беременной. Признаками генерализации воспалительного процесса и показанием к госпитализации являются результаты дифференциальной диагностики, подтверждающие диагноз.
Это:
- Рвота, расстройство кишечника.
- Тахикардия.
- Лейкоцитоз.
- Нетипичные болевые ощущения в правом боку, усиливающиеся при нагрузках.
- Гипертонус матки, боли в области матки.
- Повышение температуры тела.
- Выраженный воспалительный процесс, который подтверждается данными аппаратного исследования.
В сюжете рассказывается в каких случаях стоит обеспокоиться болями в животе при беременности:
Наблюдение за состоянием пациентки происходит в течение двух первых часов после поступления в стационар, после чего ее переводят в хирургическое отделение.
Подготовка к операции
Процесс подготовки к операции занимает минимальное количество времени и включает в себя следующие шаги:
- Обработка кожи живота.
- Удаление волосяного покрова с оперируемого участка.
- Обезжиривание и дезинфекция.
- Введение пациента в состояние наркоза.
Задача анестезиолога – определить степень вероятности возникновения аллергических реакций при введении наркоза, а также правильно рассчитать дозу для конкретной пациентки. Благодаря наркозу женщина совершенно не будет ощущать боль. Во время операции значительно повышается риск попадания содержимого желудка в трахеи.
Для того чтобы избежать этого опасного явления во время операции может быть использована интубация трахеи с помощью специальной дыхательной трубки.
Ход операции
Лечение аппендицита возможно только путем оперативного вмешательства.

Удаление аппендикса может происходить двумя путями:
- лапароскопически – путем нескольких проколов в области живота;
- лапаротомически, совершая надрез длиной около 10 см над пораженным отростком.
Чаще всего операция проводится на основании методики проколов.
Через образованные отверстия вводится специальная трубочка, которая имеет оптическую камеру, позволяющую оценить состояние аппендикса. С помощью специальных приборов-манипуляторов проводится удаление воспаленного отростка. Во время операции беременная находится под общим наркозом.
Лапароскопия относится к щадящим методам хирургического вмешательства и сводит к минимуму возникновение различных осложнений. Кроме этого шрамы от операции остаются практически незаметными, что особенно важно для женщины. В процессе проведения стандартного удаления аппендикса врач осуществляет разрез кожи над областью поражения.
При осмотре проводится оценка состояния отростка и зоны вокруг него. Это необходимо для определения степени воспалительного процесса и исключения других заболеваний органов брюшной полости. После удаления аппендикса на разрез будут наложены швы, которые впоследствии подлежат удалению.

При гнойном абсцессе пораженная область обсушивается с использованием дренажной системы, которая выводится наружу. Стандартная методика чаще всего применяется при деструктивной форме заболевания, поскольку требует более широкой области доступа к брюшной полости.
Для определения места разреза врач учитывает срок беременности: чем больше срок, тем выше смещен аппендикс.
Восстановление
Во время послеоперационного периода очень важно не только уменьшить риск развития воспаления, но и благополучно сохранить беременность. Восстановительный процесс начинается после окончания операции и длится до снятия швов.
После операции очень важно следить за состоянием организма беременной:
- Провести детоксикацию.
- Осуществлять контроль за возможным началом кровотечения, возникновением пареза кишечника или мочевого пузыря.
Далее врач должен оценить процесс восстановления физиологических функций пациента и риски появления осложнений. Для этого проводится контроль наличия аппетита после операции, состояния швов и показателей температуры тела.
Беременной может быть назначен прием препаратов: антибиотики, спазмолитики, противовоспалительные средства. Для улучшения маточно-плацентарного кровотока используются инфузионные препараты. Вставать с постели рекомендуется на 3-4 день после проведения операции.

В это время следует носить бандаж, который будет уменьшать риск расхождения швов.
При появлении осложнений врач может назначить прием антибактериальных препаратов. Болевые ощущения в области швов не должны усиливаться и могут быть умеренными. Питание в этот период должно быть максимально щадящим, в первые сутки после операции рекомендуется только питье.
На 7-10 день при отсутствии намокания швов они могут быть сняты. При нормальном течении послеоперационного периода операционная рана будет заполняться нормальной грануляцией. Следует помнить, что физические нагрузки в этот период не рекомендованы, поскольку могут привести к расхождению швов.
Осложнения
Аппендицит у беременных, симптомы которого были проигнорированы на начальной стадии, согласно статистическим данным, приводит к развитию осложнений акушерского и хирургического характера в 17% случаев. Среди основных опасных последствий – развитие инфекционного процесса после операции и кишечная непроходимость.
Кроме этого в редких случаях отмечается возможность развития септического шока, возникновение перфорации в червеобразном отростке, правостороння плевропневмония. Роды должны проводиться под бдительным контролем специалистов!

Это позволит минимизировать риски развития осложнений, кровотечения, расхождение швов. Кроме этого следят за состоянием плода, поскольку после удаления аппендикса увеличивается риск отслойки плаценты и нехватки кислорода ребенку в утробе матери.
Прогноз
Удаление аппендикса в большинстве случаев никак не влияет на последующий процесс родов. При проведении операции на ранних сроках беременности или минимум за 1,5 месяца до родов угроза развития осложнений является минимальной.
После операции, даже при полном отсутствии осложнений, контроль за состоянием женщины должен быть особенно тщательным. При осложнениях или деструктивной форме заболевания, в особенности при проведении операции за несколько дней до родов, родоразрешение будет иметь некоторые особенности.

Такие как:
- С целью снижения рисков развития гипоксии назначается кислородотерапия.
- Роды проводят в инфекционном отделении.
- В процессе родов врачи проводят тщательный контроль за состоянием женщины и ребенка.
- Во время потужного периода проводится дополнительное рассечение в области промежности, позволяющее избежать чрезмерного напряжения мышц живота.
- Для сохранения целостности швов используют тугой бинт, перетягивая область живота.
Риск преждевременного прерывания беременности сохраняется на протяжении 7-10 дней после удаления аппендикса. При неосложненной форме аппендицита в большинстве случаев исход родов благоприятный. При своевременном обнаружении и грамотном подходе к лечению аппендицит у беременных не представляет серьезной угрозы.
Игнорирование симптомов и явных признаков заболевания приводит к развитию осложнений, которые могут навредить как будущей матери, так и ребенку. При любых подозрениях на начало воспалительного процесса в организме стоит незамедлительно обращаться в медицинское учреждение для подтверждения или опровержения предполагаемого диагноза.
Оформление статьи: Е.Чайкина
Полезный видео-ролик об аппендиците у беременных
Все подробности об аппендиците при беременности на разных сроках, об осложнениях и статистические данные, можно узнать в этом видео:
симптомы и признаки у беременных, отзывы
Беременных женщин стараются оградить от всяких радикальных медицинских вмешательств, приема сильнодействующих медикаментов. Если возможно подождать до родов, то откладывается любая операция. Но аппендицит при беременности служит примером безотлагательных мер лечения, поскольку воспаление червеобразного отростка имеет тенденцию к распространению, развитию тяжелых осложнений.
По статистике акушерско-гинекологической службы острый аппендицит — основная причина оперативного лечения на фоне беременности. Патология встречается у 5% будущих мам. Заболевание может возникнуть в любые сроки беременности, при начале родовой деятельности, в послеродовом периоде.
При этом на первый триместр приходится почти 19–32% случаев, на второй — до 66, на третий —15–16, а после родов — 6–8%. При родах болезнь встречается редко, но это сочетание в значительной степени ухудшает клиническое течение и прогноз осложнений.
Обычно при правильном наблюдении и уходе аппендицит не вызывает осложнений, не влияет на вынашивание и родовую деятельность.
Дополнительные факторы, способствующие развитию аппендицита
Наиболее частыми причинами острого аппендицита считаются:
- наличие механического препятствия в виде калового камня, затрудняющего отток секрета из полости аппендикса в слепую кишку;
- инфицирование аппендикса патогенной или условно патогенной флорой кишечника.
Особенностями физиологического состояния женщины при беременности являются:
- сдавливание увеличенной маткой кишечника, смещение червеобразного отростка и слепой кишки кнаружи вверх, что создает дополнительное препятствие для перистальтического сокращения;
- вынужденные перегибы и растяжения червеобразного отростка;
- изменение гормонального состава, вызывающие прилив крови к плаценте и сокращение кровоснабжения соседних органов;
- склонность к запорам, вызванная замедленным прохождением импульсов для нервной регуляции кишечника;
- значительным снижением уровня иммунитета, что способствует активизации микрофлоры;
- разрастание лимфоидной ткани;
- сниженная способность к ограничению процесса воспаления путем образования спаек.
Все вместе эти причины делают женщину очень уязвимой для любого заболевания, в том числе аппендицита. Риск увеличивается во второй половине срока.
Определенную роль играет нежелание при беременности выполнять рекомендации врача и изменять привычки:
- курение;
- прием алкогольных напитков;
- питание всухомятку без достаточного количества фруктов и мяса;
- увлечение семечками и орехами;
- недостаточная подвижность.

Излишнее потребление орехов и семечек зашлаковывает кишечник, способствует запору и активизирует условнопатогенные микроорганизмы
Как развивается заболевание?
Аппендицит у беременных развивается по обычным стадиям, которые можно выявить только при морфологическом исследовании ткани. Сначала возникает поверхностное воспаление или катаральная стадия. Проявляется болевым синдромом. Наиболее частая локализация в области пупка. Длится 6–12 часов. Возможна тошнота и рвота.
Во второй стадии (флегмонозной) ткани отростка начинают разрушаться (стадия деструкции). Внутри накапливается гной, слизистая изъязвляется. Признаком нагноения аппендицита служит:
- изменение характера боли, женщина отмечает, что болит вся правая сторона живота;
- повышение температуры до 38 градусов;
- появление познабливания.
Длительность может быть до суток. Уместно напомнить, что при беременности нормальной верхней границей температурной реакции считается 37,4–37,6 градусов.
Следующая стадия отличается некротическими участками на стенке отростка, нагноение и отторжение образует гангрену. Боль стихает, когда некроз охватывает нервные окончания. Только покашливание провоцирует сильные боли. Эта стадия продолжается 1–2 суток. Отсутствие удаления аппендикса приводит к прободению содержимого в брюшную полость и развитию осложнений.
Точно определить сколько времени длится каждая стадия невозможно. Это зависит от резервов иммунитета материнского организма. При ослаблении быстро наступает разлитая реакция воспаления с расплавлением близлежащих тканей. Поэтому диагностика аппендицита во время беременности очень ограничена по времени, требует практического опыта, участия хирургов и гинекологов, совместного наблюдения каждого случая.
Симптомы аппендицита при беременности
К классическим начальным симптомам аппендицита у беременных (боль в животе, тошнота, рвота) следует относиться очень внимательно. Для женщины характерны:
- менее травматичная поза — лежа на правом боку с поджатыми коленями;
- уменьшение боли после дефекации и отхода газов;
- на поздних сроках при выраженном увеличении матки женщина чувствует боли в пояснице справа, в подреберье, в промежности, возможна иррадиация в правое бедро, это вызвано смещением воспаленного отростка.

Приступы тошноты и рвоты могут быть признаками патологии
Болевые ощущения можно спутать с:
- внематочной беременностью при раннем сроке;
- угрожающим выкидышем в более поздней стадии;
- заболеваниями матки и придатков воспалительной природы.
Дополнительные признаки интоксикации схожи с симптомами токсикоза. Госпитальная статистика показывает, что более 50% беременных с признаками острого аппендицита поступают не в хирургию, а в родовспомогательные учреждения с предполагаемой угрозой прерывания беременности.
До обследования удается поставить правильный диагноз только в 43% случаев. Это приводит к упущению наиболее благоприятных сроков для оперативного лечения. Признаками распространенности процесса воспаления служат:
- частая повторяющаяся рвота, нетипичная для поздних сроков беременности;
- постоянная тахикардия;
- высокая температура, озноб;
- появление нетипичных болевых зон в животе;
- болезненность и гипертонус матки;
- усиление болей при смещении матки в сторону;
- болезненность при подъеме правого бедра;
- лейкоцитоз в крови на уровне 12 х 109/л, сдвиг формулы влево.
Читайте также:
Течение острого аппендицита при беременности во второй половине срока
Во второй половине срока беременности существенно:
- изменяется реактивность организма женщины;
- увеличено растяжение брюшной стенки, поэтому симптоматика раздражения брюшины выражена слабо;
- нарушено расположение органов в брюшной полости (матка занимает почти всю полость, поэтому аппендикс теряет контакт с париетальным листком брюшины).
Пальпаторно определить признаки становится невозможно. В этот период внимание женщины все боли связывает с растяжением матки и не предполагают возникновение острого аппендицита. При расспросе пациентки удается выявить симптом Волковича-Кохера (начало болей в эпигастрии с постепенным перемещением в правую подвздошную область).
Температурная реакция выражена слабо, а лейкоцитоз может повыситься из-за физиологических причин. Если приступ острого аппендицита возник на фоне начала родовой деятельности, то сложность диагностики резко возрастает.
Симптомы раздражения брюшины проверить невозможно. Рекомендовано обращать внимание на локализацию болей, признаки нарастающей интоксикации, результаты исследования крови.
При пальпации следует учитывать, что к концу беременности слепая кишка и аппендикс смещены вверх и назад и находятся поблизости с правой почкой и желчным пузырем, поэтому изменяется эпицентр и характер болей
Что следует учитывать в диагностике?
Осмотр живота беременной проводится щадящими движениями от менее болезненной зоны к очагу боли. Рекомендуется провести осторожное влагалищное исследование и пальпацию через прямую кишку. Аппендицит во время беременности проявляется не только симптомами, но и выявляется лабораторными признаками, ультразвуковым исследованием.
В анализе крови — обнаруживается лейкоцитоз со сдвигом формулы влево, существует закономерность: чем выраженнее лейкоцитарная реакция, тем тяжелее форма воспаления. Наблюдение женщины в динамике показывает рост лейкоцитов за несколько часов. В анализе мочи — возможно увеличение числа лейкоцитов, микрогематурия.
Применяется УЗИ (трансабдоминальный и трансвагинальный способы при дозированном давлении, допплерометрия), которая позволяет рассмотреть аппендикулярный инфильтрат, изменения червеобразного отростка, увидеть локальный выпот в брюшину.
У части женщин метод бесполезен, поскольку за увеличенной и опущенной маткой сложно увидеть аппендикс. Прибегают к магниторезонансной и компьютерной томографии. Соблюдается безопасный режим аппаратов. Методы считаются довольно точными.
Проведение лапароскопии оправдано при наличии оборудования. Способ заключается во введении через небольшие разрезы в полость брюшины тонких эндоскопических зондов с оптическими приборами на конце.
Визуально врач осматривает отросток. При наличии изменений производится удаление. Такое обследование нуждается в обоснованном применении, поскольку проводится под наркозом в готовой операционной. Быстрота процедуры зависит от опыта и мастерства врача. Операция считается малотравматичной для матери и плода.
По данным акушеров, метод УЗИ дает возможность исключить акушерскую патологию, оказывается важным в диагностике у 83% обследованных женщин
Опасные последствия отказа от операции
Стадии развития воспалительного процесса идут своим чередом и остановить этот механизм пока не удается даже сильными антибиотиками. А если женщина настроена сохранить беременность и родить здорового малыша, нежелательны большинство препаратов.
Клиническое течение заболевания имеет период стихания симптоматики и мнимого улучшения состояния. Снижение болей вызывается не выздоровлением, а некрозом нервных окончаний отростка. Далее быстро прогрессирует гангрена и прорыв гноя в брюшную полость.
Опасные последствия для ребенка и матери заключаются в развитии осложнений:
- перитонита;
- множественных абсцессов;
- гнойного воспаления воротной вены (пилефлебита).
По сути, в крови материнского организма появляются вредные бактерии, которые приводят к заражению плода. Статистика смертности плода указывает на связь с формой воспаления червеобразного отростка у матери.
| Формы аппендицита у беременной | Процент гибели плода |
| неосложненный аппендицит | 2–16 |
| прободной аппендицит | 20–50 |
| перитонит | до 90 |
Общая частота гибели будущего ребенка составляет 5–7%. Прогрессирование тяжести воспалительного процесса повышает риск гибели ребенка. Во второй половине срока он в 5 раз выше, чем в первой.
Установлено, что беременные женщины склонны обманывать себя и не сразу обращаются за помощью. В 25% случаев они поступают в хирургию через двое суток от начала заболевания. Этот срок почти в 2,5 раза выше, чем у небеременных пациенток. Поэтому гангренозная форма аппендицита у беременных при поздних сроках по сравнению с другими женщинами выявляется в 6 раз чаще, а перфоративная — в 5 раз.
Особенности операции и послеоперационного лечения
Допускается наблюдение за больной не дольше двух часов. Показания к оперативному лечению не зависят от срока беременности. При раннем заболевании (до 18 недель) предпочтительно вырезать аппендикс методом лапароскопии.
Во второй половине — проводят классическую аппендэктомию. Для обеспечения хорошего доступа хирург выбирает один из предложенных разрезов, придерживаясь правила «чем больше срок беременности — тем выше разрез».
Это необходимо для тщательной ревизии органов брюшной полости, установки дренажа при необходимости. При выявлении осложнений (абсцессов, перитонита, инфильтрата) дренирование показано в обязательном порядке.
Проводится активное выведение гноя из брюшины, назначаются антибиотики. После ушивания раны на живот не кладут лед. Полный объем лечения в послеоперационном периоде определяется распространенностью и формой аппендицита.
Прооперированным женщинам нельзя применять Прозерин (Неостигмин), клизмы с гипертоническим раствором натрия хлорида для стимуляции работы кишечника.
Из терапии исключаются препараты, увеличивающие тонус матки
В качестве терапии пареза кишечника применяют:
- регионарную анестезию;
- на ранних сроках — диатермию солнечного сплетения;
- на поздних — можно делать диатермию на поясничную область;
- иглорефлексотерапию.
В первом триместре с целью предупреждения прерывания беременности у прооперированных женщин назначают:
- спазмолитические препараты;
- витамины;
- Дюфастон (Дидрогестерон).
Решение делать аборт или продолжить вынашивать ребенка следует принимать после консультации врача, полного обследования. Для предупреждения преждевременной родовой деятельности после оперативного лечения во втором и третьем триместрах показаны Гексопреналин, Фенотерол.
Профилактика осложнений после аппендицита требует выбора безопасных антибиотиков.
Осложнения в послеоперационном периоде
В послеоперационном периоде за женщиной и плодом ведется тщательное наблюдение с целью выявления возможных осложнений:
- преждевременных родов;
- маточных кровотечений, вызванных преждевременной отслойкой плаценты;
- непроходимости кишечника;
- внутриутробного инфицирования плода;
- гипоксии ребенка.
Ребенка, рожденного после аппендицита матери, передают педиатрам для наблюдения в группе риска
К отдаленным осложнениям относится спаечная болезнь. Если инфильтрат распространялся на правый маточный придаток, то возможно его рубцевание с перекрытием проходимости трубы. В таком случае у женщины могут возникнуть проблемы с возможностью забеременеть в следующий раз.
После удаления аппендикса организму женщины нужны силы для донашивания беременности, родов и восстановления травмированных мышц брюшины. Срок реабилитации индивидуален. Для решения через сколько беременеть повторно следует проконсультироваться с акушером-гинекологом.
Даже после нормальной беременности и родов врачи рекомендуют делать перерыв на 2 года. Минимальный срок реабилитации после аппендэктомии — полгода. Если забеременеть сразу, то повышен риск невынашивания. Поэтому лучше не торопиться и не устраивать себе дополнительных проблем со здоровьем.
За последние четыре десятилетия удалось добиться снижения летальных исходов от острого аппендицита среди беременных. Показатель снизился с 3,9 до 1,1%. Но он остается в 4 раза выше, чем у других женщин. Поэтому работа по диагностике заболевания и раннему обследованию продолжается.
Острый аппендицит при беременности — Беременность
Аппендицит — острое воспаление аппендикса, или червеобразного отростка слепой кишки — в среднем диагностируется у 2-5% будущих мам на разных сроках беременности. Чаще всего заболевание выявляется в первом триместре (более 70% операций проводится в течение первых 10 недель), на второй и третий триместр в целом приходится не более 25% случаев. Чем больше срок беременности, тем выше вероятность развития серьезных осложнений острого аппендицита. Связано это, в большей степени, с неспецифичностью симптомов, сложностями диагностики аппендицита во время беременности и, как следствие, несвоевременным лечением воспалительного процесса.
Причины развития аппендицита во время беременности
 Физиологические изменения, происходящие в организме беременной женщины, повышают риск возникновения воспалительных процессов в аппендиксе.
Физиологические изменения, происходящие в организме беременной женщины, повышают риск возникновения воспалительных процессов в аппендиксе.
Так, увеличивающаяся в размерах матка смещает слепую кишку и червеобразный отросток кверху, что приводит к его перегибу, сдавливанию, нарушению кровоснабжения, опорожняемости и закупорке просвета между отростком и кишкой. Кроме того, периодические запоры, к которым склонно большинство женщин, способствует распространению в кишечнике болезнетворной микрофлоры.
Другие предрасполагающие факторы – изменения в иммунной, эндокринной и кровеносной системах, усугубляющие тяжесть острой фазы заболевания. В некоторых случаях они могут способствовать формированию особо тяжелых форм аппендицита с гнойным расплавлением червеобразного отростка, приводящих к гибели плода и преждевременному прерыванию беременности.
Признаки аппендицита при беременности
Симптомы аппендицита напрямую зависят от расположения червеобразного отростка в брюшной полости, а также патологических изменений, происходящих в нем. Заболевание начинается с простой (или катаральной) формы, длящейся около 6-12 часов, затем переходит в флегмонозную (продолжается 12-24 часа), гангренозную (длится 24-48 часов) и заканчивается перфорацией аппендикса с излитием его содержимого в брюшную полость.
Пока воспалительный процесс ограничен стенками отростка, проявлениями заболевания могут выступать:
- боли в разных частях живота разной интенсивности
- усиление этих болей в положении на правом боку
- тошнота
- рвота
При осмотре беременной болезненность при пальпации может определяться в правой поясничной области или чуть выше матки. Если аппендикс расположен низко и граничит с мочевым пузырем, может возникать картина цистита, сопровождаемая учащенным мочеиспусканием небольшими порциями, и болями, отдающими в промежность и ноги.
Признаки раздражения брюшины (резкая болезненность передней брюшной стенки после надавливания) у беременных, как правило, выражены слабо. Другие указанные симптомы также могут быть невыраженными или отсутствовать вовсе. Затрудняют диагностику острой патологии и физиологические изменения в составе крови (повышенный лейкоцитоз при беременности – норма).
Из-за стертости симптомов чаще всего будущие мамы поступают в стационар уже при распространенности процесса: на поздних сроках беременности гангренозная форма заболевания встречается в 5-6 раз, а перфорация отростка – в 4-5 раз чаще, чем у небеременных. При развитии перитонита повышается температура тела, учащается пульс, появляется одышка и вздутие живота.
Чем опасен острый аппендицит во время беременности?
Острый аппендицит при беременности может спровоцировать угрозу прерывания беременности, а также способствовать развитию других серьезных осложнений (встречаются в 17% случаев):
-
 кишечной непроходимости
кишечной непроходимости - преждевременной отслойке плаценты
- развитию послеоперационных инфекционно-воспалительных процессов в брюшной полости
- септическому шоку
- правосторонней плевропневмонии
- гипоксии плода
- нарушениям сократительной функции матки
- возникновению кровотечений после родов.
Потеря беременности встречается в 5-7% случаев. При этом вероятность плохого исхода увеличивается со сроком беременности: во второй половине риск потери ребенка в 5 раз выше, чем в первом триместре.
Основные способы диагностики
Правильно и своевременно диагностировать острый аппендицит у беременных довольно сложно, что связано с неспецифичностью симптомов заболевания. Так, тошноту и рвоту иногда связывают с токсикозом, боли в животе – с метеоризмом или угрозой прерывания беременности. Поэтому для выявления острого состояния наряду с жалобами оценивают формулу крови, микроскопию мочи, частоту пульса, измеряют температуру тела, а также используют разные диагностические методы:
- пальпацию и визуальный осмотр живота;
- ультразвуковое исследование;
- диагностическую лапароскопию.
Лечение острого аппендицита при беременности
Лечение острого аппендицита проводится только хирургическим путем. Даже своевременные операции при беременности не всегда позволяют предотвратить осложнения, поэтому самолечение и консервативное лечение в данном случае только затягивает процесс, что крайне опасно.
В зависимости от недели беременности и степени выраженности процесса операция может быть осуществлена как лапароскопическим, так и лапаротомическим доступом. На поздних сроках беременности при наличии показаний вместе с аппендэктомией может быть произведено и экстренное кесарево сечение.
В послеоперационном периоде, который длится дольше, чем у небеременных, проводится профилактика осложнений и назначается терапия, направленная на сохранение беременности. Для этого применяются:
- препараты, расслабляющие мускулатуру матки (токолитики)
- успокоительные препараты
- витамины Е и С, эндоназальный электрофорез витамина В
- антибактериальная терапия
- физиотерапия
- рефлексотерапия, в том числе иглоукалывание.
После выписки из стационара беременных, перенесших аппендэктомию, относят к группе риска по невынашиванию беременности, за их состоянием и состоянием плода постоянно наблюдают и проводят профилактику фетоплацентарной недостаточности. При внутриутробном страдании малыша проводят соответствующую терапию, а роды ведут с особым вниманием. При необходимости укорачивают второй период родов при помощи применения акушерских щипцов и рассечения промежности.
Симптомы острого и хронического аппендицита у беременных женщин
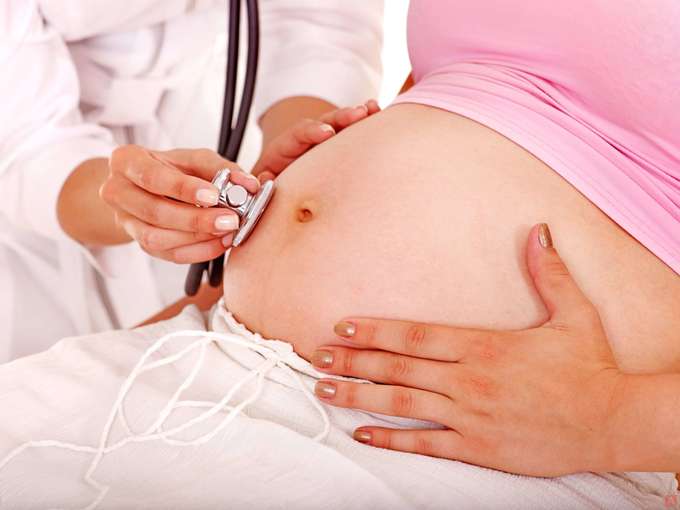
Аппендицит является наиболее распространенной причиной для экстренной операции во время беременности. Большинство случаев воспаления этого анатомического сегмента приходится на второй триместр, когда их трудно диагностировать как клинически, так и по визуализации. Несмотря на то, что болеть правая сторона живота в период вынашивания может по разным причинам, обращать внимание на симптомы аппендицита у беременных очень важно, поскольку разрыв отростка слепой кишки грозит гибелью матери и ребенка.
Его удаление не влияет на здоровье человека, но современные исследования изучают возможность того, что эта анатомическая структура может защитить толстую кишку от атак болезнетворных микроорганизмов, поэтому благотворно влияет на ее функцию, оставляя здоровой. Наиболее распространенной формой лечения аппендицита является операция, которая включает удаление аппендикса различными хирургическими путями.
Признаки, возникающие в первом триместре
Рудиментарный орган инфицируется, начиная расти, – он становится воспаленным, происходит накопление гноя, иммунная система организма пытается сдерживать распространение инфекцию. Аппендицит при беременности развивает определенные признаки, длительность, характер, интенсивность которых предопределяется сроком внутриутробного пребывания плода. В первом триместре они включают в себя:
- Неясные тупые боли верхней части живота или вокруг пупка, беспокоящие несколько часов или дней, затем перемещающиеся в нижнюю правую часть брюшной полости.
- Ухудшение болевых ощущений при движениях, кашле или смехе, поскольку напряжение брюшных мышц в этом случае оказывает воздействие на воспаленный аппендикс.
- Развивается потеря аппетита – обнаруживается, что последние несколько дней перед наступлением признаков аппендицита, характеризуются отсутствием заинтересованности к пище, что крайне несвойственно для беременных.
- Когда боль усиливается, нарастает ощущение недомогания, слабости, усталости.
- Пищеварительные расстройства – не мочь полноценно опорожниться – характерное явление для наступления аппендицита; развивается скопление кишечных газов, формируя сопутствующее патологическое состояние – метеоризм.
- Вагинальное кровотечение. Если оно сопровождается интенсивными спазмами, низ живота начинает болеть.
- Тошнота возникает до нескольких раз на день, сопровождается ознобом, слабостью, женщина может даже испытать обезвоженность, если приступы постоянно завершаются рвотой.
- Лихорадка, за которой следует развитие гипертермического синдрома.
- Отек. Данный признак сложно выявить на общем фоне беременности.
Перечисленные проявления происходят довольно быстро, часто в течение от 3 до 7 дней. Если не предпринимать действия, проблема со здоровьем обостряется, и возрастают риски развития осложнений. Рассматривая вероятность хирургического лечения, необходимо учесть комбинацию симптомов и клиническую оценку состояния пациентки.
Во втором и третьем триместре (с 13-ой по 40-й недели беременности)
Симптомы аппендицита у беременных женщин во 2 и 3 триместре преимущественно такие же, как в первом, за исключением того, что из-за роста матки, боль распространяется на середину или верхнюю правую часть живота. Вагинальное кровотечение более интенсивно, что часто путают с клинической картиной отслоения плаценты или прерывающейся беременности.
Поскольку беременность и острый аппендицит – состояния взаимоисключающие, основная задача врачей – обеспечить благополучие матери и ребенка. Именно поэтому важно как можно скорее диагностировать воспаление придатка слепой кишки. Задержка нередко приводит к потере плода, риск многократно возрастает для состояния женщин, прибывающих практически накануне родов.
Нельзя забывать, что из-за изменений в организме женщины во время беременности, картина острого аппендицита может искажаться.
Диагностика
При беременности диагностику аппендицита провести намного сложней. Смещение аппендикса в сторону матки, увеличение толщины висцеральной и париетальной части брюшины снижает способность к определению локализации болезненности во время физического обследования. Маточные сокращения и диффузная боль в околопупочной области мигрирует в правый нижний квадрант брюшной полости. Усложнить диагностику могут и такие обстоятельства, как:
- Ложные схватки, возникающие в той же проекции, где у беременной находится аппендикс.
- Диспепсический синдром, характерный для нормальной беременности.
- Данные лабораторных исследований, где изменения качественного и количественного состава крови могут быть объяснены изменениями организма в период вынашивания ребенка.
Физиологические изменения, которые происходят во время беременности, такие как лейкоцитоз (возрастает количество лейкоцитов в крови) и пониженная склонность к развитию гипотензии и тахикардии может ухудшить общее состояние. После того, как происходит перфорация аппендикса, как минимум в 3 раза возрастает вероятность потери плода. Некоторые симптомы аппендицита при беременности, такие как тошнота и рвота, напоминают проявления токсикоза, свойственного периоду вынашивания ребенка. Поэтому иногда вводят в заблуждение, что представляет собой опасность.
Несмотря на все клинические явления, которые воспринимаются двойственно, анамнез пациентки, опрос относительно ее жалоб и полноценное физическое обследование являются полезными индикаторами развития аппендицита.
Диагностика аппендицита во время вынашивания ребенка происходит такой аналогичной схеме, как вне беременности. Предстоит выполнить обследование в такой последовательности:
- Осмотр. Врачи диагностируют патологическое состояние путем применения давления на проблемный участок тела, затем быстро отпуская ладонь. В этот момент боль повысится до невыносимой степени (происходит раздражение брюшины), что указывает на факт развития аппендицита.
- Лабораторный вид исследования. Полный анализ крови покажет повышенное количество белых кровяных клеток. Лейкоциты присутствуют и в составе мочи: это может возникать при инфицировании мочевыводящих путей, что также распространено во время беременности – как самостоятельно, так и в совместном существовании с воспалением аппендикса.
- УЗИ – информативный, а поэтому полезный вид диагностики при обнаружении этой проблемы со здоровьем, особенно, в первом триместре. Предпочтительным вариантом визуализации он является из-за высокой доступности и безопасности для плода, поскольку уровень вредного излучения настолько мал, что сопоставим с нулевым значением. Если результаты будут указывать на воспаление аппендикса, то нет никакой необходимости для дальнейшего обследования – сразу назначают проведение операции и пациенту подготавливают к ней в экстренном порядке.
- МРТ. Магнитно-резонансная томография стремительно набирает обороты, применяясь как предпочтительный метод оценки состояния и постановки диагноза тогда, когда сохраняется его неопределенность. В отличие от КТ, он не имеет излучения, поэтому безопасен, если требуется незамедлительная диагностика аппендицита у беременных и прояснение клинической картины.
Должна быть рассмотрена вероятность развития других заболеваний, таких как пиелонефрит, панкреатит, перекручивание кисты яичника – указанные патологии проявляют себя аналогичной клинической картиной и имеют тенденцию развиваться на фоне беременности. Проведение только клинического обследования некорректно считать точным для определения аппендицита во время беременности. Поэтому, чтобы беременной пациентке во время аппендицита успеть оказать своевременную медицинскую помощь, важно изначально исключить перечисленные недуги.
Как бороться с проблемой?
Если все же подтверждено воспаление червеобразного отростка, врач вынужден провести операцию, несмотря на физиологический статус женщины – беременность, ведь рисковать двумя жизнями, дожидаясь развития перитонита – нельзя. Во время выполнения экстренного медицинского вмешательства, хирург будет следить за реакцией малыша на операцию. На раннем сроке внутриутробного развития плода, удаление воспаленного придатка проводят при поддержке прогестероном – для сохранения беременности. На более позднем сроке выполняют хирургическое удаление аппендикса, используя метод лапароскопии.
Осложнения после оперативного вмешательства
К числу значимых осложнений перенесенного вмешательства для здоровья женщины относится дискомфорт от рубцевания хирургической раны (когда болит шов от аппендицита при беременности), и нарастание перитонита (если не проведена грамотная антибиотикотерапия). Последствием оперативного лечения первого триместра является гибель плода, риск которого может произойти и в случае разрыва воспаленного придатка слепой кишки. Второй и третий триместры предполагают вероятность такого исхода аппендэктомии, как преждевременные роды, однако осложнением это называть некорректно.
Если у женщин, вынашивающих плод, подозревают воспаление аппендикса, необходимо профилактическое лечение антибиотиками во всех случаях лапаротомии.
Аппендицит во время беременности встречается редко, но может иметь серьезные последствия, особенно для плода. К числу неблагоприятных исходов относится даже его гибель. Тщательный сбор анамнеза и физическое обследование пациентки помогут избежать развития летального исхода и сохранить ребенка.
Аппендицит при беременности — симптомы и признаки
Во время беременности, существует риск, что физиологические изменения, происходящие в организме, могут спровоцировать приступ аппендицита. Среди всех людей, обращающихся в больницу с данной проблемой на долю беременных женщин приходится более трех процентов. Увеличивающаяся матка сдавливает отросток, из-за чего нарушается его кровоснабжение, что провоцирует воспалительный процесс. Чаще всего болезнь возникает на 5 – 12 неделе беременности, а если на поздних сроках, то на 32 неделе.
Сложность ранней диагностики заключается в том, что симптомы проявляются по-разному, они слабее, а также их легко перепутать с другими болезнями или с обычным состоянием беременной женщины.
Почему может появиться аппендицит?Причин появления патологии можно назвать:
- Сдавливание или смещение отростка по мере увеличения размеров матки
- Частые запоры из-за беременности
- Нарушение кровообращения аппендикса, из-за склонности к тромбозам.
Поэтому сбалансированное питание является одной из важных мер профилактики.
Симптомы аппендицита при беременности на ранних и поздних сроках
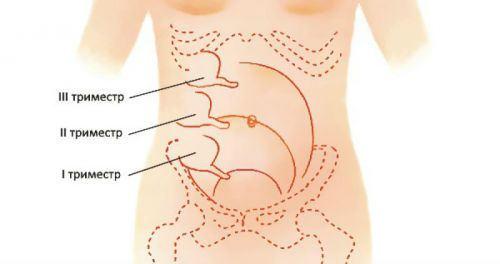
Клиническая картина складывается из нескольких симптомов, которые должны оцениваться врачом в совокупности. Воспаление начинается с незначительной боли в центральной области живота. Затем она концентрируется в месте расположения аппендикса. В зависимости от срока его положение меняется. До трех месяцев, положение слепой кишки не меняется. На втором триместре она смещается так, что аппендикс располагается на уровне пупка (если женщина лежит) и немного ниже пупка (на 5см.), если женщина стоит. На поздних сроках слепая кишка смещается в область между пупком и подреберьем. На фото ниже показано, где находится аппендицит на I, на II и на III триместре. Соответственно разрез для его удаления делают на разных сроках в разных местах. Также отличается клиническая картина (совокупность симптомов) заболевания.
- До 3 месяцев беременности болезненные ощущения концентрируется в правой подвздошной области (в классических случаях).
- От 4 – 6 месяцев боль особенно сильно ощущается в правом боку немного ниже пупка.
- От 7 – 9 месяцев боль концентрируется в области под ребрами
Приступ аппендицита также сопровождается следующими симптомами:
- Повышение температуры спустя несколько часов после появления незначительных болей. Интенсивность боли зависит от срока беременности. Чем больше срок, тем сильнее и выражены боли.
- Тошнота и многократная рвота. Этот признак проявляется по-разному: может быть неявным или вовсе отсутствовать. К тому же женщина обычно связывает это с проявлениями токсикоза.
- Болезненная реакция во время пальпации (симптом Щеткина Блюмберга), усиление боли при легком постукивании по животу, а также напряжение мышечной ткани в области расположения аппендицита.
- Боль становится сильнее на правом боку.
Если поднялась очень высокая температура, есть отдышка, учащенный пульс и вздутие живота, то это признаки перитонита. Это состояние очень опасно как для плода, так и для матери. Любое промедление в этой ситуации может привести к летальному исходу.
Как определить аппендицит у беременной женщины (диагностика)
Чтобы определить патологию обязателен врачебный осмотр. Поэтому при появлении первых признаков, надо либо срочно обратиться к доктору, либо вызвать скорую помощь.
В ходе осмотра доктор выслушивает жалобы больной и проверяет реакцию организма на ряд симптомов. Среди них можно выделить:
Симптом Брендо. Заключается он в том, что при надавливании на левую половину матки справа возникает боль. Подобная реакция наблюдается при надавливании на правую сторону матки в направлении спереди назад.
Симптом Иванова. На ранних сроках осмотр проводится в положении лежа на спине, а на более поздних сроках в положении лежа на левом боку. В этом положении боль может быть в левой подвздошной области пупка или ниже. Если боль присутствует, то доктор может сделать вывод, что воспаление аппендикса вызывает раздражение брюшины, брыжейки, а также матки.
Симптомы во второй половине беременности описаны на фото ниже:
Параллельно с хирургом, женщину обязательно должен осмотреть гинеколог.
Информация, полученная во время осмотра врачом, дополняется следующими лабораторными исследованиями:
Анализ крови (повышены СОЭ и эритроциты)
Анализ мочи (наличие лейкоцитов). Этот показатель не дает точной информации, так как лейкоциты могут также присутствовать по причине появления пиелонифрита.
УЗИ (не позволяет получить точную информацию о состоянии отростка)
Термография
Лапароскопия – самый эффективный метод поставить точный диагноз. Он достаточно травматичен, зато позволяет при подтверждении подозрений на аппендицит сразу удалить его самым безболезненным и безопасным методом.
Важно! Рентген беременным женщинам делать нельзя.
Схема действий показана на фото ниже.
Удаление аппендицита во время беременности
Без операции вылечить аппендицит невозможно. Поэтому надо делать аппендэктомию. Ее делают двумя способами:
- Традиционный способ: доступ осуществляется через один разрез. Место доступа показано на фото.
- До 20 недель – разрез находится в традиционном месте
- От 21 – 32 недели – шрам будет выше подвздошной кости на 3 – 4 см.
- Начиная с 33 недели – разрез на 5см. ниже правого подреберья
- Лапароскопический: доступ осуществляется через три небольших отверстия. Преимущество данного метода в том, что операция менее травматична, а также есть возможность уточнить диагноз.
Важно! Операцию делают под общим наркозом с применением миорелаксантов и искусственной вентиляции легких.
Реабилитация после аппендэктомииПосле операции женщина должна находиться под наблюдением врачей.
Первый день до вечера нельзя кушать, а дальше следует строго придерживаться специальной диеты.
Случай из жизни. Женщина, которой вырезали аппендицит на 14 – 15 неделе беременности говорит, что после того, как она отошла от наркоза, очень сильно хотелось кушать, но врачи не разрешали до вечера ничего кушать. Потом можно было немного кефира. Шов хорошо затянулся. Дальнейшая беременность и роды прошли нормально без осложнений. Родился здоровый малыш.
Самими опасными считаются второй и третий день после операции, а также седьмой и восьмой.
Во время реабилитации обязательно должно проводится лечение, направленное на:
- снятие напряжения организма после нервного перевозбуждения
- укрепление иммунитета
- предупреждение воздействия воспаления на весь организм
Строгий постельный режим надо соблюдать, как минимум первые пять дней на ранних сроках и семь дней на поздних.
До снятия швов на десятый, двенадцатый день требуется носить специальный утягивающий бандаж.
Случай из жизни. Женщине сделали аппендэктомию на шестом месяце беременности. Врачи предупреждали, что есть риск выкидыша. Делали аппендэктомию под общим наркозом. Во время реабилитации и последующую беременность она находилась под особенным наблюдением врачей. Все закончилось хорошо. Она смогла родить здорового ребенка в срок самостоятельно.
Как правило, из больницы беременную женщину выписывают при отсутствии подозрений на осложнения не раньше, чем через две недели.
Насколько опасен аппендицит для плода и для женщиныОпасность для ребенка появляется тогда, когда заболевание перешло в деструктивную стадию, и воспаление затронуло оболочку плаценты.
Если произошел разрыв аппендицита, то в любом случае делают кесарево сечение и удаляют матку и маточные трубы независимо от срока беременности. Чтобы этого не допустить, важно не медлить с обращением к врачу при появлении малейших признаков патологии.
Хотя на последних неделях, есть высокий риск прерывания беременности, аппендицит сам по себе на начальных стадиях не может служить причиной для принятия такого решения.
Случай из жизни. Женщине сделали операцию на сроке в промежутке от 3-х до 4-х месяцев. Ребенка спасти не удалось.
Гибель ребенка или прерывание беременности происходит в 4 – 6% случаев. Т.е. вероятность плохого исхода при правильном подходе очень мала. Риск присутствует если:
- В результате распространения инфекции возникает лихорадка.
- Если мать очень эмоционально реагирует и психоэмоциональная травма сказывается на ребенке.
- Когда было повреждено внутриутробное давление
- Если была допущена инструментальная травма матки и так далее.
- Если произошел разрыв аппендицита (плод умирает в 90% случаев)
После аппендэктомии мать находится под бдительным наблюдением докторов, так как считается, что перенес сложнейшую внутриматочную инфекцию.
Важно! Эмоциональное состояние мамы влияет на ребенка.
 кишечной непроходимости
кишечной непроходимости