Сахарный диабет 1-го типа — Википедия
Са́харный диабе́т 1-го ти́па (инсули́нозави́симый диабет, ювенильный диабет) — аутоиммунное заболевание[1] эндокринной системы, основным диагностическим признаком которого является хроническая гипергликемия — повышенный уровень сахара в крови, полиурия, как следствие этого — жажда; потеря веса[2]; чрезмерный либо сниженный аппетит; сильное общее утомление организма; боли в животе; при длительном проявлении болезни и отсутствии диагностики заболевания начинается отравление организма продуктами распада жиров — часто проявляется в виде запаха ацетона от кожи, изо рта.
В отличие от сахарного диабета 2-го типа, характеризуется абсолютной (а не относительной) недостаточностью инсулина, вызванной деструкцией бета-клеток поджелудочной железы. Диабет 1-го типа может развиться в любом возрасте, но наиболее часто заболевают лица молодого возраста (дети, подростки, взрослые люди моложе 30 лет), может быть врождённым. В последнее время наблюдается повышение верхней границы возраста и все чаще 1 типом сахарного диабета заболевают люди от 30 до 40-45 лет.
Точные причины возникновения диабета 1-го типа неизвестны[3].
Наследственность[править | править код]
Установлена связь между заболеванием и множеством генов (как рецессивных, так и доминантных)[4].
Вероятность развития диабета 1-го типа увеличивается на 4 — 10 % (относительно средней по популяции) в том случае, если один из родителей страдает этим заболеванием[5].
Внешние факторы[править | править код]
В этиологии диабета 1-го типа значительную роль также играют и факторы внешней среды.
Однояйцевые близнецы, обладающие одинаковыми генотипами, страдают диабетом одновременно только в 30 — 50 % случаев[6]
Распространённость заболевания среди людей европеоидной расы в разных странах отличается десятикратно. Замечено, что у людей, мигрировавших из территорий с низкой заболеваемостью диабетом на территории с высокой заболеваемостью, диабет 1-го типа встречается чаще, чем среди тех, кто остался жить в стране рождения[7].
Вирусы[править | править код]
По одной из теорий аутоиммунную реакцию на клетки поджелудочной железы провоцируют вирусы, поражающие эти клетки[8]. Подозревается влияние вирусов Коксаки и краснухи, но убедительных доказательств не предъявлено.
Лекарственные средства и прочие химикаты[править | править код]
Стрептозоцин, ранее использовавшийся в качестве антибиотика[9], в настоящее время применяющийся в лечении метастатического рака поджелудочной железы
Крысиный яд Pyrinuron (Pyriminil, Vacor), применявшийся в США в 1976—1979 годах[12], который по-прежнему продолжает использоваться в некоторых странах, избирательно повреждает бета-клетки поджелудочной железы[13].
В основе патогенетического механизма развития диабета 1-го типа лежит недостаточность выработки инсулина эндокринными клетками (β-клетки островков Лангерганса поджелудочной железы). Диабет 1 типа составляет 5-10 % всех случаев диабета
В издании Всемирной организации здравоохранения «Определение, диагностика и классификация сахарного диабета и его осложнений» от 1999 года приводится следующая классификация
| Тип диабета | Характеристика заболевания |
| Сахарный диабет 1-го типа | Деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности. |
| Аутоимунный | |
| Идиопатический | |
| Сахарный диабет 2-го типа | С преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным дефектом секреции инсулина с инсулинорезистентностью или без неё. |
| Гестационный сахарный диабет | Возникает во время беременности. |
| Другие типы сахарного диабета | |
| Генетические дефекты функции β-клеток | MODY-1, MODY-2, MODY-3, MODY-4, митохондриальная мутация ДНК, другие. |
| Генетические дефекты в действии инсулина | Резистентность к инсулину типа А, лепречаунизм, синдром Рабсона-Менденхолла, липоатрофический диабет, другие. |
| Болезни экзокринной части поджелудочной железы | Панкреатит, травма/панкреатэктомия, неоплазии, кистозный фиброз, гемохроматоз, фиброкалькулезная панкреатопатия. |
| Эндокринопатии | Акромегалия, синдром Кушинга, глюкагонома, феохромацитома, тиреотоксикоз, соматостатинома, альдостерома, другие. |
| Диабет, индуцированный лекарствами или химикалиями | Вакор, тиазиды, пентамидин, дилантин, никотиновая кислота, α-интерферон, глюкокортикоиды, β-адреноблокаторы, тиреоидные гормоны, диазоксид, другие. |
| Диабет, индуцированный инфекциями | Цитамегаловирус, краснуха, вирус гриппа, вирусные гепатиты B и С; описторхоз, эхинококкоз, клонкхорроз, криптоспородиоз, лямблиоз |
| Необычные формы иммунно-опосредованного диабета | «Stiff-man» — синдром (синдром обездвиженности), наличие антител к рецепторам инсулина, наличие антител к инсулину, другие. |
| Другие генетические синдромы, сочетающиеся с сахарным диабетом | Синдром Дауна, синдром Лоренса — Муна — Бидля, синдром Клайнфелтера, миотоническая дистрофия, синдром Тернера, порфирия, синдром Вольфрама, синдром Прадера — Вилли, атаксия Фридрейха, хорея Гентингтона, другие. |
Дефицит инсулина в организме развивается вследствие недостаточной его секреции β-клетками островков Лангерганса поджелудочной железы.
Вследствие инсулиновой недостаточности, инсулинзависимые ткани (печёночная, жировая и мышечная) теряют способность усваивать глюкозу крови и, как следствие, повышается уровень глюкозы в крови (гипергликемия) — кардинальный диагностический признак сахарного диабета. Вследствие инсулиновой недостаточности в жировой ткани стимулируется распад жиров, что приводит к повышению их уровня в крови, а в мышечной ткани — стимулируется распад белков, что приводит к повышенному поступлению аминокислот в кровь. Субстраты катаболизма жиров и белков трансформируются печенью в кетоновые тела, которые используются инсулиннезависимыми тканями (главным образом мозгом) для поддержания энергетического баланса на фоне инсулиновой недостаточности.
Глюкозурия является адаптационным механизмом выведения повышенного содержания глюкозы из крови, когда уровень глюкозы превышает пороговое для почек значение (около 10 ммоль/л). Глюкоза является осмоактивным веществом и повышение её концентрации в моче стимулирует повышенное выведение и воды (полиурия), что в конечном счёте может привести к дегидратации организма, если потеря воды не компенсируется адекватным повышенным потреблением жидкости (полидипсия). Вместе с повышенной потерей воды с мочой теряются и минеральные соли — развивается дефицит катионов натрия, калия, кальция и магния, анионов хлора, фосфата и гидрокарбоната
Выделяют 6 стадий развития сахарного диабета первого типа (инсулинозависимого):
- Генетическая предрасположенность к диабету, ассоциированная с системой HLA.
- Гипотетический пусковой момент. Повреждение β-клеток различными диабетогенными факторами и триггирование иммунных процессов. У больных уже определяются антитела к островковым клеткам в небольшом титре, но секреция инсулина ещё не страдает.
- Активный аутоиммунный инсулит. Титр антител высок, уменьшается количество β-клеток, снижается секреция инсулина.
- Снижение стимулированной глюкозой секреции инсулина. В стрессовых ситуациях у больного можно выявить преходящее нарушение толерантности к глюкозе (НТГ) и нарушение содержания глюкозы плазмы натощак (НГПН).
- Клиническая манифестация диабета, в том числе с возможным эпизодом «медового месяца». Секреция инсулина резко снижена, так как погибло более 90 % β-клеток.
- Полная деструкция β-клеток, полное прекращение секреции инсулина.
Клинические проявления заболевания обусловлены не только типом сахарного диабета, но и длительностью его течения, степенью компенсации углеводного обмена, наличием сосудистых осложнений и других нарушений. Условно клинические симптомы делят на две группы:
- симптомы, указывающие на декомпенсацию заболевания;
- симптомы, связанные с наличием и степенью выраженности диабетических ангиопатий, нейропатий и других осложняющих или сопутствующих патологий.
- Гипергликемия обусловливает появление глюкозурии. Признаки повышенного уровня сахара в крови (гипергликемии): полиурия, полидипсия, похудение при повышенном аппетите, сухость во рту, слабость
- микроангиопатии (диабетическая ретинопатия, нейропатия, нефропатия),
- макроангиопатии (атеросклероз коронарных артерий, аорты, сосудов ГМ, нижних конечностей), синдром диабетической стопы
- сопутствующая патология: фурункулёз, кольпит, вагинит, инфекция мочеполовых путей и так далее.
В клинической практике достаточными критериями диагностики диабета являются наличие типичных симптомов гипергликемии (полиурия и полидипсия) и лабораторно подтверждённая гипергликемия — содержание глюкозы в плазме капиллярной крови ≥ 7.0 ммоль/л (126 мг/дл) натощак и/или ≥ 11,1 ммоль/л (200 мг/дл) через 2 часа после теста толерантности к глюкозе[17]. Уровень HbA1c > 6.5% При установлении диагноза врач действует по следующему алгоритму.
- Исключают заболевания, которые проявляются сходными симптомами (жажда, полиурия, потеря веса): несахарный диабет, психогенная полидипсия, гиперпаратиреоз, хроническая почечная недостаточность и др. Этот этап заканчивается лабораторной констатацией синдрома гипергликемии.
- Уточняется нозологическая форма СД. В первую очередь исключают заболевания, которые входят в группу «Другие специфические типы диабета». И только затем решается вопрос СД1 или СД 2 страдает больной. Проводится определение уровня С-пептида натощак и после нагрузки. Такими же методами оценивается уровень концентрации в крови GAD-антител.
Общие принципы[править | править код]
Основные цели лечения:
- Устранение всех клинических симптомов СД
- Достижение оптимального метаболического контроля в течение длительного времени.
- Профилактика острых и хронических осложнений СД
- Обеспечение высокого качества жизни больных.
Для достижения поставленных целей применяют:
- диету
- дозированные индивидуальные физические нагрузки (ДИФН)
- обучение больных самоконтролю и простейшим методам лечения (управление своим заболеванием)
- постоянный самоконтроль
Инсулинотерапия[править | править код]
Лечение инсули́ном преследует задачу максимально возможной компенсации нарушений углеводного обмена, предотвращения гипергликемии и профилактики осложнений сахарного диабета. Введение инсулина жизненно необходимо лицам с диабетом 1-го типа и может применяться в ряде ситуаций для лиц с диабетом 2-го типа. Одним из способов введения инсулина лицам с сахарным диабетом 1-го и 2-го типа является инсулиновая помпа.
Экспериментальные[править | править код]
В первой фазе клинических испытаний ДНК-вакцины BHT-3021 приняли участие 80 пациентов старше 18 лет, у которых диагноз «диабет 1-го типа» был поставлен в последние 5 лет. Половина из них еженедельно в течение 12 недель получали внутримышечные инъекции BHT-3021, а вторая половина — плацебо. По истечении этого срока группа, получавшая вакцину, продемонстрировала повышение уровня С-пептидов в крови — биомаркера, свидетельствующего о восстановлении функции бета-клеток[19],[20].
Применение Кетогенной диеты позволяет достичь хорошего контроля глюкозы, уменьшая риски осложнений[21].
Средства, улучшающие ферментную функцию поджелудочной железы.[править | править код]
При связях с поражением поджелудочной: борьба с гипоксией (гипербарическая оксигенация, цитохром, актовегин) апротинин, креон, фестал, иммуномодулирующая терапия (при наличии инфекционного, вирусного) компонента диабета, и при осложнениях, связанных с инфекциями: своевременная коррекция/ удаление (панкреатит, эхинококковая киста, описторхоз, кандидоз, криптоспородиоз) своевременное вскрытие её очагов.
При токсической и ревматической этиологии[править | править код]
Экстракорпоральная детоксикация (гемодиализ). Своевременная диагностика и устранение/коррекция первопричины(d-пенициламин при скв, десферал — при гемохроматозе), отмена кортикостероидов, тиазидов и др, послуживших катализатором запуска манифестации заболевания, их выведение с помощью специфической антидот-терапии)
При нейроэндокринном, генетическом компоненте[править | править код]
Своеременная диагностика наследственных заболеваний, с нарушением гипоталамо-гипофизарной регуляции, с помощью генетических тестов.
Новый метод[править | править код]
Исследователи из Калифорнийского университета в Сан-Франциско впервые смогли превратить человеческие стволовые клетки в зрелые инсулин-продуцирующие клетки (бета-клетки), что стало серьезным прорывом в разработке лекарства от диабета 1 типа (T1).
Замена этих клеток, которые разрушаются у пациентов с диабетом T1, долгое время была мечтой о регенеративной медицине. Ученые не могли понять, как можно вырастить бета-клетки в лабораторных условиях так, чтобы они работали так же, как у здоровых людей.
Ключом к получению искусственных бета-клеток стал процесс их формирования в островки Лангерганса у здорового человека.
Ученым удалось воспроизвести этот процесс в лабораторных условиях. Они искусственно разделили частично дифференцированные стволовые клетки поджелудочной железы и преобразовали их в островковые кластеры. После чего развитие клеток внезапно ускорилось. Бета-клетки стали реагировать на уровень сахара в крови сильнее, чем зрелые инсулин-продуцирующие клетки. Также вся «окрестность» островка, включая менее изученные альфа- и дельта-клетки, начали развиваться так, как никогда не получалось сделать в лабораторных условиях.[22]
- ↑ Daniela Cihakova MD, PhD. Type 1 Diabetes Mellitus Архивировано 21 июля 2013 года., Johns Hopkins University School of Medicine
- ↑ Cooke D.W., Plotnick L. Type 1 diabetes mellitus in pediatrics (неопр.) // Pediatr Rev. — 2008. — November (т. 29, № 11). — С. 374—384. — doi:10.1542/pir.29-11-374. — PMID 18977856.
- ↑ 1 2 Diabetes Fact sheet № 312 (неопр.). WHO (октябрь 2013). Дата обращения 6 сентября 2014.
- ↑ Bluestone J.A., Herold K., Eisenbarth G. Genetics, pathogenesis and clinical interventions in type 1 diabetes (англ.) // Nature : journal. — 2010. — Vol. 464, no. 7293. — P. 1293—1300. — doi:10.1038/nature08933. — Bibcode: 2010Natur.464.1293B. — PMID 20432533.
- ↑ Genetics & Diabetes, Diabetes Information. Dr. Warram. Joslin Diabetes Center and Joslin Clinic
- ↑ OMIM222100 — Diabetes mellitus, insulin-dependent; IDDM
- ↑ Knip M., Veijola R., Virtanen S.M., Hyöty H., Vaarala O., Akerblom H.K. Environmental Triggers and Determinants of Type 1 Diabetes (англ.) // Diabetes : journal. — 2005. — Vol. 54. — P. S125—S136. — doi:10.2337/diabetes.54.suppl_2.S125. — PMID 16306330.
- ↑ Fairweather D., Rose N.R. Type 1 diabetes: virus infection or autoimmune disease? (англ.) // Nature Immunology. — 2002. — Vol. 3, no. 4. — P. 338—340. — doi:10.1038/ni0402-338. — PMID 11919574.
- ↑ Vavra J.J., Deboer C., Dietz A., Hanka L.J., Sokolski W.T. Streptozotocin, a new antibacterial antibiotic (англ.) // Antimicrobial Agents and Chemotherapy (англ.)русск.. — 1959. — Vol. 7. — P. 230—235. — PMID 13841501.
- ↑ Brentjens R., Saltz L. Islet cell tumors of the pancreas: the medical oncologist’s perspective (англ.) // Surg Clin North Am : journal. — 2001. — Vol. 81, no. 3. — P. 527—542. — doi:10.1016/S0039-6109(05)70141-9. — PMID 11459269.
- ↑ Rossini, A. A.; Like, A. A.; Chick, W. L.; Appel, M. C.; Cahill Jr, G. F. Studies of streptozotocin-induced insulitis and diabetes (англ.) // Proceedings of the National Academy of Sciences of the United States of America : journal. — 1977. — Vol. 74, no. 6. — P. 2485—2489. — doi:10.1073/pnas.74.6.2485. — PMID 142253.
- ↑ Vogel, R. P. Poisoning with Vacor Rodenticide (англ.) // Archives of Pathology & Laboratory Medicine (англ.)русск.. — 1982. — Vol. 106, no. 3. — P. 153. — PMID 6895844.
- ↑ Pyriminil (неопр.). Pyriminil. U.S. National Library of Medicine.
- ↑ Daneman D. Type 1 diabetes (англ.) // The Lancet. — Elsevier, 2006. — 11 March (vol. 367, no. 9513). — P. 847—858. — doi:10.1016/S0140-6736(06)68341-4. — PMID 16530579.
- ↑ World Health Organisation. Department of Noncommunicable Disease Surveillance. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications (неопр.) (PDF) (1999).
- ↑ Алмазов В. А. Клиническая патофизиология : Учеб.пособие для студентов вузов, М.: ВУНМЦ, 1999
- ↑ Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: report of a WHO/IDF consultation. Geneva: World Health Organization. 2006. p. 1. ISBN 978-92-4-159493-6.
- ↑ Балаболкин М. И. Сахарный диабет М.: Медицина, 1994
- ↑ ДНК-вакцину от диабета 1 типа успешно испытали на людях.// Медпортал, 27 июня 2013 г.
- ↑ Bart O. Roep, Nanette Solvason, Plasmid-Encoded Proinsulin Preserves C-Peptide While Specifically Reducing Proinsulin-Specific CD8+ T Cells in Type 1 Diabetes. Sci Transl Med 26 June 2013: Vol. 5, Issue 191, p. 191ra82 Sci. Transl. Med. DOI: 10.1126/scitranslmed.3006103
- ↑ Belinda S. Lennerz, Anna Barton, Richard K. Bernstein, R. David Dikeman, Carrie Diulus. Management of Type 1 Diabetes With a Very Low–Carbohydrate Diet (англ.) // Pediatrics (англ.)русск.. — American Academy of Pediatrics (англ.)русск., 2018-05-07. — P. e20173349. — ISSN 1098-4275 0031-4005, 1098-4275. — doi:10.1542/peds.2017-3349.
- ↑ Functional Insulin-Producing Cells Grown In Lab (англ.). UC San Francisco. Дата обращения 6 февраля 2019.
- Астамирова Х., Ахманов М. «Настольная книга диабетика», М., «Эксмо», 2000—2013 (переиздаётся ежегодно).
- Астамирова Х., Ахманов М. «Большая энциклопедия диабетика», М., «Эксмо», 2003—2009.
- Астамирова Х., Ахманов М. «Альтернативные методы лечения диабета. Правда и вымысел», СПб, «Вектор», 2009—2014.
- Ахманов М. «Диабет в пожилом возрасте», СПб, «Невский проспект», «Вектор», 2000—2012, (переиздаётся ежегодно).
- Ахманов М., Никберг И., Чайковский И. «Лечение диабета в XXI веке. Реальность, мифы, перспективы», СПб, «Вектор», 2011.
Сахарный диабет 1 типа — причины, симптомы, диагностика и лечение

Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Сахарный диабет 1 типа — что это такое простым языком, симптомы сахарного диабета 1 типа
Сахарный диабет 1 типа – заболевание, которое было известно с глубокой древности. Однако если во времена Древней Греции и Рима врачи толком не знали, что это такое, и не существовало методов лечения болезни, то сейчас ситуация изменилась к лучшему. Тем не менее, диабет 1-го типа и по сей день остается заболеванием, которое каждый год уносит многие человеческие жизни.
Описание
Что это такое – диабет? Сахарный диабет (СД) – заболевание, связанное с поджелудочной железой. Многие не знают ничего об этом органе, о том, зачем он нужен. Между тем, одна из функций поджелудочной железы – выработка пептида инсулина, необходимого для переработки поступающей в организм через желудочно-кишечный тракт глюкозы, относящейся к классу простых сахаров. Точнее говоря, инсулин вырабатывается только частью поджелудочной железы – островками Лангерганса. Такие островки содержат несколько типов клеток. Часть клеток вырабатывает инсулин, другая часть – антагонист инсулина, гормон глюкагон. Клетки, вырабатывающие инсулин, называются бета-клетками. Само слово «инсулин» происходит от латинского insula, что значит «островок».
Если в организме нет инсулина, то глюкоза, поступающая в кровь, не может проникнуть в различные ткани, прежде всего, в мышечную. И организму будет недоставать энергии, которую ему дает глюкоза.
Но это далеко не самая главная опасность. «Неприкаянная» глюкоза, не переработанная инсулином, будет скапливаться в крови, и в результате откладываться как на стенках самих кровеносных сосудов, так и в различных тканях, вызывая их повреждение.
Такой диабет называется инсулинозависимым. Болезнь поражает в основном взрослых людей молодого возраста (до 30 лет). Однако нередки случаи, когда заболевают дети, подростки и пожилые люди.
Причины заболевания
Из-за чего может прекратиться выработка инсулина? Хотя люди исследуют диабет уже более 2000 лет, этиологию, то есть, первопричину заболевания достоверно выяснить так и не удалось. Правда, на этот счет существуют различные теории.
В первую очередь, уже давно установлено, что многие случаи сахарного диабета первого типа вызваны аутоиммунными процессами. Это означает, что клетки поджелудочной железы атакуются собственными иммунными клетками и в результате уничтожаются. Е
симптомы, лечение, питание и диета
Сахарный диабет 1 типа называют инсулинозависимым. Это заболевание эндокринной системы человека и многих млекопитающих связано с дефицитом или полным отсутствием в организме гормона инсулина, который отвечает за транспортировку глюкозы через клеточные мембраны.
В отличии от диабета первого типа, чреватого острым (лабильным) течением, диабет второго типа не связан напрямую с синтезом инсулина и имеет более спокойное развитие, хотя по отдаленным последствиям не менее коварен.
Горькая сладкая жизнь
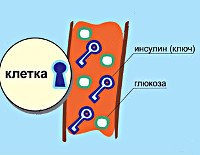
Сахар — топливо для всех клеток организма – нервных, жировых, мышечных, кожных. Но для того, чтобы молекулы глюкозы проникли внутрь клетки, им необходим инсулиновый ключик. Если ключа нет или он производится в недостаточном количестве, глюкоза начинает бесконтрольно накапливаться в кровотоке. Такая «сладкая жизнь» для организма оказывается вовсе не сладкой. Избыточный сахар разрушает стенки сосудов, возникают микроангиомы – повреждения сосудов почек, которые принимают на себя основную работу на выведение лишнего сахара, и макроангиомы — поражения крупных магистральных сосудов, причина будущих инсультов и инфарктов, а также «диабетической стопы» и диабетической ретинопатии, ведушей к необратимой потери зрения.

 Сахарный диабет 1 типа
Сахарный диабет 1 типаБольной диабетом все время хочет пить, у него учащается мочеиспускание. Само название «диабет» с древнегреческого можно перевести как «сифон» — не вполне понимая природу болезни, античные врачи уловили суть – организм начинает вхолостую прогонять через себя воду.
Почки, стараясь очистить кровь от избыточной глюкозы, работают с предельным напряжением сил, но ни питье, ни отхождение большого количества мочи облегчения диабетику не приносят. Дело в том, что клетки тела, не получая полноценного питания извне, начинают «поедать» сами себя, переваривая запасы жиров и углеводов. Нарушения углеводного обмена приводят к хроническому отравлению организма продуктами распада, масса тела снижается. Болезненная худоба – характерный признак диабета 1 типа, в то время как хронический вялотекущий диабет 2 типа почти всегда сопровождается ожирением.

 Сахарный диабет 1 типа
Сахарный диабет 1 типаПричины и последствия
Виновницей недостатка природного инсулина оказывается поджелудочная железа. Роль поджелудочной железы в возникновении диабета в ходе опытов на животных была подтверждена в 1889 году Джозефом фон Мерингом и Оскаром Минковски. В железе существуют области, названные островками Лангерганса, в которых содержатся бета-клетки, вырабатывающие инсулин. Само это название происходит от латинского слова insula — «остров». Его придумал в 1910 году британский ученый сэр Эдвард Шарпей-Шефер, связавший эндокринную активность железы и нарушения углеводного обмена.
У больных диабетом в результате генетической предрасположенности, травм или заболеваний поджелудочной железы и аутоиммунных сбоев бета-клетки вырабатывают инсулина меньше нормы или не вырабатывают его совсем. В результате очень быстро проявляются типичные симптомы сахарного диабета первого типа:
- мышечная слабость и быстрая утомляемость;
- постоянные жажда и голод, которые не утоляют ни усиленное питание, ни обильное питье;
- частые позывы к мочеиспусканию, усиливающиеся по ночам. Количество выделяемой жидкости превышает количество жидкости потребляемой, развивается обезвоживание и недостаточность ионов калия;
- резкая потеря веса;
- запах ацетона, который исходит изо рта, от кожи, пота и мочи. Он говорит о том, что в организме идут крайне опасные процессы, связанные с накоплением в крови токсичных кетоновых тел.
В отличие от многолетнего течения диабета второго типа, не связанного напрямую с выработкой инсулина, инсулинозависимый диабет протекает остро и чреват фатальными последствиями при отсутствии медицинской помощи.
Уровень содержания сахара в крови катастрофически растет. При норме 5,5-6 ммоль/литр он может достигать 20-25 ммоль/литр. Это приводит к таким грозным осложнениям, как кетоацидоз и диабетическая кома. Продукты метаболизма белков и жиров поражают все ткани и органы, прежде всего нервную систему, печень и почки. Страдает кожа – она сохнет, шелушится, малейшая ссадина приводит к образованию незаживающих язв. Возникает риск развития диабетического сепсиса. Ослабленная иммунная система не справляется с безобидными инфекциями. Поражения стенок сосудов глаз приводят к слепоте.
История и статистика сахарного диабета 1 типа
Исторически 1 тип диабета можно считать основным, именно его диагностировали у больных античные и средневековые клиницисты. Первые описания болезни, похожей на сахарный диабет первого типа, встречаются в древнеегипетском папирусе, датированном 15-м веком до н.э.
Гипергликемию определяли без всякой брезгливости… по вкусу мочи. Аналогичной была и диагностика в врачей древнего востока. В переводе с древнекитайского диабет 1 типа – это «болезнь сладкой мочи». А вот привередливые древнеиндийские медики ставили диагноз, глядя на то, нравится ли моча больного муравьям. Латинское название сахарного диабета — «диабет медовый» (diabetes mellītus) появилось в литературе довольно поздно — в середине XVIII века.
В древности средняя продолжительность жизни не превышала 30 лет и до возраста, когда обычно развивается диабет второго типа, люди просто не доживали. А если даже и доживали, то на фоне эпидемий и постоянных войн на «легкое недомогание» никто не обращал внимания.
Диабет 1 типа иногда до сих пор называют «юношеским диабетом». Это не вполне справедливо, заболеть инсулинозависимой гипергликемией можно в любом возрасте, хотя в большинстве случаев патологический процесс развивается все-таки в первые 25-30 лет жизни больного. Особенно опасен детский диабет: малыш испытывает физические страдания, болезнь нередко сказывается на его общем развитии, и неизбежно доставляет множество проблем, связанных с необходимостью тщательного соблюдения режима питания и физической активности, а также регулярных инъекций инсулина.
Ученые располагают данными о том, что перманентные стрессы постиндустриального общества могут вызывать изменения в эндокринной системе, в том числе и необъяснимую пока гибель бета-клеток островков поджелудочной железы. Существует и статистика заболеваемости диабетом первого типа среди представителей разных народов, а также среди мужчин и женщин.
Диабетиков первого типа в 10 раз мегьше, чем диабетиков второго.

 Сахарный диабет 1 типа
Сахарный диабет 1 типаСамой уязвимой расой оказалась монголоидная, затем идут темнокожие жители планеты, затем уже белые. Больше всего в процентном отношении больных зарегистрировано в Гонконге, меньше всего – в Чили. Молодые женщины и девочки больше предрасположены к 1 типу диабета, чем мужчины и мальчики, хотя в отношении второго типа все наоборот – представители сильного пола болеют чаще.
Сейчас в мире наблюдается тенденция распространения диабета из развитых стран в развивающиеся. В количественном плане диабетиков первого типа меньше, чем тех, кто страдает диабетом второго типа. Но успехи заместительной терапии дают парадоксальный результат – при гораздо более опасной инсулинозависимой гипергликемии продолжительность жизни больных ею сегодня выше, чем у тех, кто болеет по второму типу и считает своё заболевание неприятным, но не смертельным.
Можно ли вылечить сахарный диабет 1 типа?
До начала 20-х годов XX века 1 тип диабета был неизлечим. Больные умирали от диабетической комы и инфекционных осложнений в детстве или молодом возрасте.
Попытки найти панацею от страшного недуга начались сразу после того, как фон Меринг и Минковски открыли первопричину заболевания, а Шарпей-Шефер выделил инсулин. В 1921 году канадские ученые Фредерик Бантинг, Чарльз Бест и Джон Маклеод в опытах на собаках установили, что введение в организм животного с удаленной поджелудочной железой экстракта из ткани островков Лангерганса здоровой собаки временно устраняет симптомы сахарного диабета. Для лечения людей ученые выделили инсулин коров. В 1922 году они провели первые клинические опыты, завершившиеся феерическим успехом. Больные, находящиеся в коме и признанные безнадежными, после инъекции инсулина приходили в себя и возвращались к жизни. За это открытие в 1923 году Бантинг и Маклеод получили Нобелевскую премию по физиологии и медицине. День рождения Бантинга 14 ноября был позднее объявлен Всемирной организацией здравоохранения международным днем борьбы с сахарным диабетом.
Лечение диабета сегодня
За сто лет лечение сахарного диабета 1 типа принципиально не изменилось. В его основе по-прежнему лежит подкожное и внутримышечное введение в организм инсулина, дозировка и периодичность инъекций определяется регулярным мониторингом содержания сахара в крови и привязана к приемами пищи и графику физических нагрузок.

 Сахарный диабет 1 типа
Сахарный диабет 1 типаЗадача инъекций – компенсировать пиковое содержания сахара в крови, наступающее сразу после еды.
Для того, чтобы облегчить пациентам введение в организм инсулина помимо обычных шприцев используются специальные шприц-ручки, не требующие введения иглы и опорожнения шприца вручную – все делается нажатием кнопки.

 Инъекция инсулина шприц-ручкой подкожно при сахарном диабете 1 типа.
Инъекция инсулина шприц-ручкой подкожно при сахарном диабете 1 типа.Для оптимального распределения доз инсулина в течение дня применяют инсулиновые помпы – закрепленные на теле устройства с ручным или электронным управлением, способные автоматически дозировать препарат в зависимости от показаний встроенного в помпу глюкометра и субъективных ощущений больного.

 Нательная инсулиновая помпа при диабете 1 типа.
Нательная инсулиновая помпа при диабете 1 типа.Помпа помогает в нестандартных ситуациях, когда требуется ситуативное увеличение или уменьшение стандартной дозы инсулина:
- после физической активности или занятий спортом, когда дозу нужно уменьшить;
- во время длительной неподвижности (например, при продолжительной поездке в автомобиле), когда дозу нужно увеличить;
- во время болезни, психологических стрессов, месячных у женщин, когда базальная доза требует неоднократного увеличения.
Современные помпы с электронным управлением легко настраиваются на все режимы и позволяют больному вести полноценную жизнь, не думая о недуге.
Для людей, страдающих фобиями и не способных сделать себе укол, разработаны инсулиновые ингаляторы и таблетки, которые рассасывают под языком. Правда, эффективность их значительно ниже по сравнению с инъекциями или инсулиновой помпой.
Инсулин уже давно синтезируют искусственно, не причиняя вреда животным.
Питание и образ жизни при диабете 1 типа
Хотя решающим фактором при лечении диабета первого типа остается компенсирующая терапия инсулином, никто не сбрасывает со счетов и необходимость придерживаться здорового образа жизни и особенно — питания. У людей с инсулиновой зависимостью моментально возникает реакция на продукты с повышенным содержанием сахара, а никакие встряски при таком серьезном эндокринном заболевании организму ни к чему. Знать, что можно и чего нельзя есть особенно важно, если диабет связан с органическими поражениями поджелудочной железы, например, панкреатитом. Правильное питание в этом случае не только позволит поддержать нормальное содержание сахара, но и предупредит осложнения со стороны желудочно-кишечного тракта.
Семь принципов питания при сахарном диабете 1 типа
Больному диабетом 1 типа нужно помнить: болезнь не приговор, а лишь повод вести особый, причем вполне здоровый образ жизни. Нужно придерживаться семи базовых правил:
- Есть нужно регулярно, не реже 4 раз в сутки (а лучше — чаще).
- Энергетическая ценность блюд распределяется равномерно в течение дня.
- Пища соответствует лечебной диете № 9, но с максимально возможным разнообразием.
- Таблица калорийности продуктов должна быть на виду постоянно, с ней нужно сверяться, планируя съесть тот или иной продукт
- В сутки нужно пить не более 1,2-1,5 литра жидкости (в зависимости от массы тела), включая супы.
- Не реже четырех раз в день необходимо контролировать уровень сахара крови. Первый замер делается натощак, остальные – после еды. Оптимально проблему мониторинга глюкозы решает инсулиновая помпа с электронным глюкометром, соединенным по каналу беспроводной связи с компьютером или смартфоном или со встроенным микропроцессором.
- Вместо сахара нужно употреблять сахарозаменители, но обязательно носить с собой конфету на случай внезапного резкого снижения содержания глюкозы в крови.
Гипогликемия – столь же грозное осложнение, чреватое развитием диабетической комы, как и резкий скачок уровня сахара. Она возникает при резком увеличении расхода глюкозы – при стрессе, значительной физической нагрузке, в том случае, если больной сделал инъекцию инсулина, но не поел.
Что можно и чего нельзя употреблять в пищу при диабете 1 типа
Запреты строги, но не носят абсолютного характера, есть допустимые нормы употребления почти всех «запрещенных» продуктов питания.
Итак, чего нельзя (или почти нельзя) есть при диабете 1 типа:
- овощи с высоким содержанием углеводов – картошка, бобы, свекла, морковь, зеленый горошек, солености и консервация. Максимальное количество – 100 г. в сути на взрослого человека;
- сладости и сдоба – шоколад, конфеты, мороженое, варенье, мед, печенье, торты, мучные изделия из дрожжевого теста;
- газированные напитки;
- сладкие фрукты, ягоды и фруктово-ягодные соки. К ним относятся бананы, манго, виноград, инжир, финики, изюм;
- жирное, жареное и копченые мясо и рыба.
Диабетикам не рекомендуется есть много соли, злоупотреблять пряностями и специями, пить крепкий чай и кофе. Под запретом все алкогольные напитки, так как они калорийны, возбуждают аппетит, содержат воду и вдобавок угнетают поджелудочную железу, которой и так нелегко.
Соблюдение диеты для диабетика 1 типа вовсе не означает полного отказа от гастрономических радостей. Вот перечень того, что при диабете есть можно:
- бездрожжевой хлеб и хлеб из ржаной муки – до 200 г в сутки;
- кисломолочные продукты малой жирности – прежде всего кефир, творог и запеканки из него. Сметана и сливки – нежирные и не чаще 1 раза в неделю;
- первые блюда – овощные супы, борщ на постном мясе, грибной суп, окрошка, уха;
- каши из круп на воде. Разрешены любые твердые крупы – гречка, рис, пшено, овес, кукуруза. Каши — альтернатива хлебной норме, если есть кашу, то без хлеба. В доинсулиновые времена врачи прописывали диабетикам овсянку, считая, что она помогает бороться с болезнью;
- нежирное мясо, желательно курица без шкурки, приготовленная на пару, тушеная или вареная;
- твердые несоленые и нежирные сыры;
- вареная или запеченная в фольге морская белая рыба;
- яйца и омлеты из расчета не более 2 яиц 2 раза в неделю;
- овощи с низким содержанием углеводов – капуста белокочанная и цветная, помидоры, огурцы, баклажаны, кабачки, патисоны, тыква, лук репчатый, лук порей, чеснок, разнообразная зелень;
- несладкие фрукты в ограниченном количестве – груши, зелёные яблоки, киви, цитрусовые.
Во всех крупных городах и во многих районных центрах давно работают специализированные магазины, торгующих диабетическим питанием. В Интернете доступны консультации специалистов и сотни рецептов блюд для приготовления в домашних условиях. Придерживаясь здорового питания и контролируя сахар крови, можно вести полноценную жизнь, работать, заниматься хобби, спортом и творчеством, иметь семью и детей.
Известные диабетики
Десятки знаменитостей XX и начала нашего века болели диабетом первого типа и успешно боролись с ним. Многие из них находятся ныне в преклонном возрасте, но остаются активными и жизнерадостными.
Эдгар Алан По и Томас Эдисон смогли прожить великолепную творческую жизнь еще до изобретения инсулиновой терапии.
Вот несколько известных диабетики первого типа:

 Сильвестр Сталлоне
Сильвестр Сталлоне
 Михаил Боярский
Михаил Боярский
 Девушка Джеймса Бонда Холли Берри
Девушка Джеймса Бонда Холли Берри
 Модель и киноактриса Шэрон Стоун
Модель и киноактриса Шэрон Стоун

 Легенда мирового футбола Пеле
Легенда мирового футбола Пеле
Читайте так же:
Сахарный диабет у детей
Норма сахара в крови
Что такое диабет 1 типа?
Что вызывает диабет 1 типа
Поступая в организм, пища расщепляется на глюкозу (сахар крови), которая затем используется организмом для регуляции обмена веществ и получения энергии. После этого глюкоза перемещается по кровотоку к каждой клетке. На этом этапе поджелудочная железа играет жизненно важную роль, и именно на этом этапе можно понять, есть ли у вас диабет 1 типа, поскольку количество глюкозы в кровяном русле контролируется инсулином, вырабатываемым поджелудочной железой. Если поджелудочная железа неспособна вырабатывать достаточно инсулина, чтобы регулировать уровень сахара в кровяном русле, врачи диагностируют диабет 1 типа.
Более подробную информацию читайте на странице, посвященной причинам возникновения диабета 1 типа.
Как предупредить диабет 1 типа
По состоянию на 2016 год, лекарство от диабета 1 типа все еще не изобретено. Несмотря на это, диабет — это состояние, которое можно контролировать и лечить, благодаря чему большая часть больных диабетом ведут здоровую, успешную и продуктивную жизнь.
Диабет 1 типа — пожизненное аутоиммунное заболевание, в результате которого бета-клетки поджелудочной железы, вырабатывающие инсулин, разрушаются. Без достаточного количества инсулина для контроля ситуации, глюкоза будет оставаться в кровяном русле, а ее уровень — продолжать расти. Поэтому диабет 1 типа требует регулярного введения инсулина в виде инъекций или с помощью инсулиновой помпы. Введение инсулина, изменение диеты и регулярные физические упражнения могут помочь поддерживать оптимальный уровень сахара крови
Контроль диабета 1 типа
Каждый день уровень сахара в крови у больных диабетом изменяется совсем не так, как у других людей. Как правило, изменения уровня сахара в крови — ответная реакция на прием пищи или физическую нагрузку. У здоровых людей изменения регулируются инсулином, который вырабатывается в организме. Если инсулин не продуцируется, диабетик сталкивается с необходимостью контролировать уровень инсулина в кровяном русле. Чтобы отслеживать, что происходит в организме, больному диабетом нужно постоянно проверять уровень сахара в крови при помощи глюкометра. В идеале сахар крови должен быть в пределах 4–7 ммоль/л (72-126 мг/дл) перед приемом пищи и около 5–9 ммоль/л (90-162 мг/дл) через 90 минут после еды. Проверка уровня глюкозы в крови — неотъемлемая часть ежедневного режима больного диабетом. Кроме того, важно понимать свой организм и вовремя распознавать его сигналы о том, что уровень сахара в крови повышен или понижен, — это позволит быстрее реагировать на любую ситуацию.
Диабетик подвергается риску гипогликемической (низкий уровень глюкозы в крови) и гипергликемической (высокий уровень глюкозы в крови) реакции. Ниже приведена информация о том, чем отличаются эти состояния.
Гипогликемия
Этот термин используется для обозначения состояния, при котором наблюдается падение уровня сахара в крови ниже 4 ммоль/л (72 мг/дл). В числе основных причин, по которым может возникнуть гипогликемия:
- Введение слишком большого количества инсулина
- Пропуск приема пищи
- Употребление недостаточного количества углеводов
- Чрезмерная физическая нагрузка
- Незапланированная физическая нагрузка
- Использование запрещенных веществ (например экстази или кокаина)
Более подробную информацию читайте на странице «Что такое гипогликемия».
Гипергликемия
Этот термин используется для обозначения состояния, при котором уровень сахара в крови достигает показателей выше 7 ммоль/л (126 мг/дл). В числе основных причин, по которым может возникнуть гипергликемия:
- Введение слишком малого количества инсулина
- Употребление слишком большого количества углеводов
- Физическая нагрузка меньше запланированной
- Стресс
- Употребление алкоголя
Более подробную информацию читайте на странице «Что такое гипергликемия».
Сахарный диабет первого типа симптомы
Сахарный диабет 1 типа (инсулинозависимый) — это серьезное заболевание эндокринной системы, при котором нарушается работа поджелудочной железы. Выработка инсулина является главной функцией поджелудочной железы. Этот гормон способствует снижению концентрации глюкозы в крови.
Причины
Главной причиной развития сахарного диабета 1 типа является уничтожение клеток поджелудочной железы иммунной системой человека. Генетическая предрасположенность и заболевания тяжелыми вирусными инфекциями часто провоцируют появление диабета первого типа.
Если один из родителей страдал сахарным диабетом, то вероятность развития такого же недуга у ребенка возрастает почти на 10 процентов.
Существуют теории о том, что болезнь может появиться из-за использования человеком опасных лекарственных средств или химикатов. Но в настоящий момент убедительных доказательств этому не приведено.
Симптомы
Очень важно постоянно следить за своим самочувствием и не упустить из внимания появление симптомов сахарного диабета 1 типа:
- Жажда и сухость во рту. Если вы заметили, что стали слишком много пить, то это может стать тревожным сигналом. Обычно больные способны выпить более 5 литров в течение суток.
- Учащенный диурез и тошнота. Такое внезапное изменение в процессах организма обязательно должно вас насторожить.
- Сонливость, быстрая утомляемость и постоянная мышечная слабость. Если нет объективных причин, объясняющих появление апатии и усталости, то, скорее всего, это показатель развитии болезни. На эти симптомы стоит обратить свое особое внимание!
- Зуд кожи. Обратите внимание на наличие неприятных ощущений кожи. Женщинам стоит обратить особое внимание на зуд в области гениталий.
- Плохая регенерация кожи. Плохо заживают раны, долго останавливаются кровотечения и постоянно появляются беспричинные синяки? Все это симптомы сахарного диабета 1 типа.
- Повышение аппетита одновременно с резким похуданием. На эти симптомы стоит обратить особенное внимание и немедленно обратиться за квалифицированной помощью специалистов.
Инсулинозависимый сахарный диабет чаще всего встречается у детей и молодых людей до 35-40 лет. Этой категории людей стоит запомнить все симптомы этой болезни. Обычно диабет развивается очень стремительно, поэтому важно внимательно следить за состоянием своего организма.
Диагностика
Если у вас совпали некоторые симптомы и появились хоть малейшие подозрения на развитие сахарного диабета первого типа, то следует незамедлительно обратиться за консультацией к врачу и сдать всевозможные анализы.
В настоящий момент для диагностики этого недуга чаще всего используются такие методы:
- Анализ крови на глюкозу. Из пальца берется капиллярная кровь для определения количества содержавшегося в ней сахара.
- Анализ мочи на кетоновые тела и глюкозу. Если в моче будут обнаружены эти вещества, то, скорее всего, диагноз подтвердится.
- Определение количества инсулина в крови. У больных сильно понижено содержание инсулина, поскольку он выделяется поврежденной поджелудочной железой в ничтожных количествах или не выделяется вовсе.
- Проба на толерантность к глюкозе. Сначала измеряется количество сахара в крови натощак. После этого пациенту дают выпить сладкий раствор глюкозы и продолжают измерения через каждые полчаса в течение 2 часов. Такие частые анализы каждые 30 минут позволяют наблюдать за скачками уровня сахара в плазме крови.
Лечение
Когда все симптомы совпадают и врач ставит страшный диагноз, обязательно появляется волнение и опасение за свою жизнь. Диабетики обязательно должны соблюдать все рекомендации доктора, ведь от правильного лечения зависит продолжительность и качество дальнейшей жизни.
Главными целями лечения и оздоровления являются:
- Профилактика и купирование острых осложнений у больных сахарным диабетом
- Устранение симптомов недуга, причиняющих пациенту дискомфорт
- Достижение оптимального контроля количества глюкозы в крови в течение продолжительного времени
- Поддержание уровня жизни больного на прежнем уровне и оказание психологической поддержки
Для того, что бы каждый из приведенных выше пунктов был соблюден, необходимо строго придерживаться особой диеты, дозировать физическую нагрузку и принимать препараты, назначенные врачом.
Инсулинотерапия
Инсулинотерапией называется комплекс особых мер, способствующий компенсации нарушений углеводного обмена веществ с помощью использования инсулина. Этот метод значительно облегчает жизнь диабетиков, сохраняя их полноценную жизнь на первоначальном уровне.
Врач, основываясь на результатах анализов крови и мочи, составляет индивидуальный график приема препаратов инсулина и определяет оптимальную дозировку. Через некоторое время пациенту понадобится пересдать все анализы для того, что бы можно было скорректировать лечение.
Гормон инсулин находится в специальных шприцах, оборудованных очень тонкой иглой, обеспечивающей безболезненное введение. Поскольку инъекции придется делать ежедневно, необходимо не оставлять на теле болезненных уплотнений и синяков. Рекомендуется тщательно массировать место укола до введения препарата, и чередовать места уколов.
Разновидность инсулина
Врачи настоятельно советуют принимать пищу не позже 30 минут после введения инсулина. Таким образом, возможность осложнений от препаратов будут существенно ниже.
Существует несколько видов инсулина, отличающихся скоростью и продолжительностью действия:
- Быстрый инсулин обладает быстрым и коротким действием. Обычно его принимают перед едой.
- Инсулин продленного действия используется перед ночным сном. Иногда врачи рекомендуют принимать его утром, для того, чтобы уровень глюкозы в крови натощак оставался нормальным.
Использование средств, улучшающих работу поджелудочной железы
Сахарный диабет 1 типа может контролироваться исключительно медикаментозно.
Диабетики принимают лекарства, улучшающие кислородный обмен в тканях, для предотвращения гипоксии и гибели клеток поджелудочной железы.
Часто для лечения сахарного диабета 1 типа используются иммуномодуляторы и иммуностимуляторы. Такой вариант лечения назначается, если установлено, что причиной заболевания стало тяжелое вирусное инфицирование.
При токсическом и ревматическом компоненте диабета первого типа потребуется полная отмена использования кортикостероидов и других катализаторов, ставших причиной болезни.
Диета
Соблюдение низко-углеводной диеты поможет вам ежедневно сохранять уровень глюкозы в крови в пределах нормы. Сахарный диабет 1 типа хорошо поддается лечению таким образом. Этот компонент лечения является самым важным!
Главное правило – избегайте употребления продуктов, быстро и резко повышающих уровень сахара в крови. К ним можно отнести выпечку, картофель, фрукты, крупы и, конечно же, вредные сладости.
В меню больных диабетом первого типа обязательно должны входить овощи, сыры, нежирное мясо, птица, рыба, морепродукты, молочные продукты и орехи. Эти продукты способствуют снижению уровня сахара в крови.
Сахарный диабет 1 типа особенно хорошо поддается контролю и лечению при использовании в пищу овощей. Наиболее полезными признаны зеленые плоды. К ним относится цветная и морская капуста, брокколи, кабачок, баклажан, зелень, огурец, шпинат, зеленый лук и перец. Идеальным вариантом было бы употребление овощей, хотя бы некоторых, в сыром необработанном виде.
К молоку и другим молочным продуктам стоит относиться с осторожностью. Далеко не каждый продукт можно при диабете.
Молоко стоит полностью исключить из рациона! В нем содержится лактоза (молочный сахар), которая очень быстро превращается в глюкозу и попадает в кровь. Употребление даже четверти стакана (около 50 грамм) может значительно повысить сахар в крови у диабетика.
Сыр проходит процесс ферментации, во время которого молочный сахар расщепляется и становится безопасным для употребления.
Вы всегда можете использовать соль, перец, специи, сушеные травы и майонез для улучшения вкусовых качеств употребляемых продуктов. Но от сахара и меда нужно отказаться. Используйте натуральные или искусственные подсластители вместо них. К ним относятся листья стевии, аспартам и другие заменители сахара. Употреблять кетчуп так же не рекомендуется. Дело в том, что в его составе содержится много сахара. Попробуйте заменить кетчуп томатной пастой или домашней аджикой.
Больному, которому был поставлен диагноз диабет 1 типа, стоит навсегда забыть об употреблении алкогольных напитков! Они содержат огромное количество углеводов, моментально поднимающих уровень сахара в крови до недопустимых пределов.
К тому же, часто алкогольное опьянение может быть перепутано с тяжелой гипогликемией. Это очень опасно для здоровья и чревато серьезными последствиями. Обычно развиваются такие опасные осложнения, как инфаркт, инсульт или кома.
Сахарный диабет и нормальная жизнь
Когда лечащий врач впервые ставит диагноз сахарный диабет 1 типа, больные впадают в отчаяние. Их пугает неожиданность и внезапность услышанного.
Сахарный диабет 1 типа одно из самых распространенных заболеваний. Миллионы людей проживают счастливые жизни, идя рука об руку со своим недугом.
Запомните, ваша жизнь и здоровье в ваших руках! При строгом соблюдении диеты и лечебной терапии вы сможете продолжать наслаждаться жизнью как прежде.
Тест: на определение риска сахарного диабета 2 типа
Сахарный диабет 1 типа. Когда он бывает?
Эндокринная система человека не всегда работает идеально. Одним из достаточно серьёзных эндокринных заболеваний является инсулинозависимый сахарный диабет, то есть сахарный диабет 1 типа. При этом заболевании клетки поджелудочной железы, которые должны вырабатывать инсулин, этого не делают. Поэтому человек нуждается в инъекциях этого вещества, ведь без инсулина невозможно утилизировать глюкозу, а это ведёт к недостатку энергии, истощению организма. В качестве компенсации он увеличивает образование жиров, что увеличивает выработку токсических веществ.
Причины сахарного диабета 1 типа
- Наследственная предрасположенность,
- Вирусные инфекции,
- Травмы,
- Неадекватное лечение других заболеваний (например, передозировка антибиотиков),
- Сильный стресс.
Все эти факторы могут вызвать патологический ответ иммунитета, в результате чего происходит разрушение клеток поджелудочной железы. В некоторых случаях эти клетки не разрушаются, лишь блокируется их работа. В такой форме сахарный диабет 1 типа излечим, нужно устранить причины бездействия клеток поджелудочной железы. Это может быть ожирение или воспалительный процесс.
Что происходит в организме?
Симптомы заболевания обусловлены высоким содержанием глюкозы в крови.
Классические симптомы сахарного диабета 1 типа:
- Сильная жажда,
- Ощущение слабости, повышенная утомляемость,
- Раздражительность,
- Частое мочеиспускание,
- Тошнота, рвота.
От сахарного диабета страдают все органы и системы, можно даже сказать, что организм потихонечку разрушается. Без лечения и соблюдения определённых правил сахарный диабет 1 типа приводит к развитию серьёзных осложнений и даже возможен летальный исход. Осложнения обусловлены в основном поражением нервов и сосудов из-за того, что повышено содержание глюкозы в крови.
Осложнения сахарного диабета 1 типа
- Снижение зрения вплоть до развития слепоты.
- Почечная недостаточность.
- Нарушение кровообращения в конечностях вплоть до гангрены, из-за чего даже возможна их ампутация.
- Поражение периферической нервной системы, сопровождающееся снижением чувствительности, нарушением двигательных функций конечностей.
- Поражение центральной нервной системы, которое может привести к нарушению мозгового кровообращения или энцефалопатии с нарушением психики.
- Развитие гипертонической болезни,
- Повышение содержания холестерина,
- Импотенция у мужчин и трудности с наступлением беременности,
- Диабетическая кома. Она может быть обусловлена как понижением инсулина (при нарушении режима лечения или при отсутствии лечения), так и повышенным его содержанием (при передозировке этого препарата).
Человек с сахарным диабетом чувствует себя слабым, быстро устаёт, а осложнения могут приводить к снижению трудоспособности, а то и к полной невозможности работать. В таких случаях устанавливается инвалидность при диабете 1 типа. Как правило, инвалидность устанавливают в тех случаях, когда заболевание привело к значительному нарушению функций и при этом человек испытывает необходимость в помощи окружающих. В зависимости от того, насколько больной диабетом может сам себя обслуживать, насколько ограничена его способность к трудовой деятельности, назначается группа инвалидности от I до III.
Диагностика заболевания

Сахарный диабет 1 типа имеет характерные симптомы. Начало заболевания в молодом и детском возрасте нередко острое, проявляется оно резко, зачастую после перенесённой инфекции или тяжёлого стресса. Это заставляет больных незамедлительно обращаться за врачебной помощью. Хотя возможно и плавное развитие диабета, когда длительное время человек ощущает лишь повышенную жажду и у него учащённое мочеиспускание.
Диагностика сахарного диабета 1 типа основывается определении содержания глюкозы в крови и моче. В норме концентрация глюкозы натощак составляет 3,3-5,5 ммоль/л. Повышение этих цифр говорит о нарушении метаболизма глюкозы. Обычно проводят не один тест, а два или три в разные дни. Забор крови делают с утра, а последний приём пищи пациентом должен быть вечером накануне. При этом важно, чтобы пациент находился в достаточно комфортных условиях, потому что стрессовая ситуация (а сдача анализов для многих — это стресс) вызывает рефлекторное повышение концентрации глюкозы.
Кроме анализа крови проводят анализ мочи. При диабете в ней обнаруживается глюкоза, а также могут обнаружены кетоновые тела (ацетон). Наличие кетоновых тел в моче — это признак тяжести состояния больного диабетом 1 типа.
Лечение
Лечение данного заболевания включает три основных момента:
- Сахароснижающая терапия. В случае диабета 1 типа это инсулинотерапия. Инъекции инсулина жизненно необходимы пациенту, поэтому являются главной частью лечения.
- Диета. Важно учитывать гликемический индекс продуктов при их употреблении, чтобы избежать резких колебаний уровня глюкозы.
- Обучение пациентов. Это неотъемлемая часть лечения. Потому что больной диабетом должен чётко и правильно организовать свою жизнь, тогда он сможет прожить долго и счастливо, предотвратить те страшные осложнения, которые несёт это заболевание. Он должен принимать пищу и делать инъекции инсулина по строго установленному расписанию, обязательно нужно контролировать уровень глюкозы в крови. Всё это возможно делать самостоятельно, посещая врача эндокринолога для плановых консультаций несколько раз в год.
По мнению официальной медицины полное излечение сахарного диабета 1 типа невозможно (за исключением редких случаев). Хотя всё чаще появляются сенсационные новости о найденных лекарствах, которые избавляют от диабета. В частности сейчас медицинская наука изучает воздействие стволовых клеток на человеческий организм. Установлено, что во многих случаях имплантация стволовых клеток приводит к активизации механизмов самоисцеления.
Многие врачи говорят, что диабет — не болезнь, а образ жизни. При правильном образе жизни, соблюдении диеты, своевременных инъекциях инсулина, полноценном отдыхе продолжительность жизни при диабете 1 типа будет такой же, как у здоровых людей.