Переливание плазмы – в каких случаях назначается, и как оно происходит?
Плазма представляет собой жидкую составную часть крови, богатую биологически активными компонентами: белками, липидами, гормонами, ферментами. Свежезамороженная плазматическая жидкость считается лучшим продуктом в виду того, что в ней сохраняется наибольшее число полезных компонентов. Тогда как жидкая нативная, сухая лиофилизированная и антигемофильная плазма несколько теряет присущие этому компоненту лечебные характеристики, поэтому они менее востребованы.
Плазма крови: для чего переливают?
Переливание любого вида плазмы крови позволяет восстановить нормальный объем циркулирующей в организме крови, равновесие между гидростатическим и коллоидно-онкотическим давлением.
Положительный эффект от такого-рода процедуры становится возможным по той причине, что молекулярная масса плазматических белков и молекулярная масса крови реципиента различны. В виду этого проницаемость стенок сосудов низкая, и питательные вещества не усваиваются, они на протяжении долгого времени находятся в кровяном русле.
Если у человека острое кровотечение, внутривенное плазменное переливание реализуется в дозе от 0,5 л и до 2 л. В данном случае все зависит от артериального давления больного и сложности протекания его заболевания. В особо тяжелых ситуациях рекомендуется совмещать вливание плазмы и эритроцитной массы.
Плазму вливают струйно или капельно, в зависимости от показаний. Если нарушена микроциркуляция, к плазме добавляют реополиглюкин или другие препараты этой группы.
Термины: Гемотрансфузия – это внутрисосудистое переливание цельной крови реципиенту. По сути, сложнейшая операция, предполагающая трансплантацию живой ткани человеку.
Переливание плазмы крови: показания
Фармакологический справочник РЛС диктует следующие показания к переливанию свежезамороженной плазмы крови:
- Острый ДВС синдром, который одновременно осложняет протекание шока разного происхождения, синдром массивных трансфузий,
- Сильное кровотечение, которое предполагает потерю более чем трети общего объема крови. При этом возможно дальнейшее осложнение в виде того же синдрома диссеминированного внутрисосудистого свертывания,

- Патологические изменения печени и почек (условные показания),
- Передозировка антикоагулянтов, к примеру, дикумарина,
- При процедуре плазмафереза терапевтического характера, вызванного синдромом Мошковица, острыми отравлениями, сепсисом,
- Тромбоцитопеническая пурпура,
- Операции на открытом сердце с подключением аппарат искусственного кровообращения,
- Коагулопатии, возникающие из-за низкой концентрации физиологических антикоагулянтов и прочее.
Мы рассмотрели наиболее распространенные показания для переливания свежезамороженной плазмы. Не рекомендовано выполнять подобную процедуру для восполнения всего объема циркулирующей крови. В данном случае применяются другие методики. Не назначают переливание плазмы больным, страдающим застойной формой СН.
Свежезамороженная кровяная плазма
Свежезамороженная плазма считается одной из базовых составных крови, она создается путем быстрого замораживания после отделения форменных ее элементов. Сохраняют такое вещество в специальных пластиковых контейнерах.
Главные недостатки использования данного биоматериала:
- риск передачи инфекционного заболевания,
- риск возникновения аллергических реакций,
- конфликт биоматериала донора и реципиента (перед переливанием обязательна биологическая проба на совместимость).

Свежезамороженная плазма изготавливается двумя методами:
- плазмаферезом,
- центрифугированием.
Плазма замораживается при температуре -20 градусов. Использовать ее разрешается в течение года. Только на это время обеспечивается сохранность лабильных факторов системы гемостаза. После истечения срока годности плазма утилизируется как биологические отходы.
Термины: Гемостаз – это такая система в организме человека, главной задачей которой остановка кровотечений и растворение тромбов при сохранении жидкого состояния крови в сосудах.

Непосредственно перед самим вливанием плазмы кровь оттаивают при температурных показателях в + 38 градусов. При этом выпадают хлопья фибрина. Это не страшно, поскольку они не помешают нормальному току крови через пластификаторы с фильтрами. Тогда как крупные сгустки и мутность плазмы свидетельствуют о некачественном продукте. И для врачей это противопоказание для ее дальнейшего использования, хотя при сдаче крови и пробе лаборанты могли не выявить дефектов.
Важно! Благодаря тому, что хранить такой продукт допускается на протяжении длительного времени, врачи стараются придерживаться правила один донор – один реципиент.
Белки плазмы иммуногенны. Это означает, что при частых и объемных переливаниях у рецепиента может сформироваться сенсибилизация. Это способно привести к анафилактическому шоку при очередной процедуре. Данное обстоятельство приводит к тому, что врачи стараются переливать плазму по строгим показаниям. При лечении коагулопатий предпочтительнее использовать криопрециптат (белковый препарат, содержащий факторы свертывания крови. которых не хватает человеку).
При использовании биоматериала важно соблюдать строгие правила: нельзя использовать один и тот же контейнер плазмы для переливания нескольким реципиентам. Не допускается повторно замораживать плазму крови!
Переливание плазмы крови: последствия
Практика показывает, что чаще всего осложнений и проблем после переливание плазмы крови не предполагается. Если рассматривать исследования, то это меньше одного процента из ста. Однако побочные эффекты могут стать причиной существенных сбоев в работе всего организма и даже летального исхода. В виду того, что гемотрансфузия плазмозаменителем (плазмой) не дает стопроцентной безопасности, от пациентов изначально берут согласие на такую процедуру, обязательно доводя до их ведома все положительные стороны, эффективность и возможные альтернативы переливания.
- Системой, позволяющей максимально быстро выявить и лечить побочные эффекты, которые угрожают жизни человека, должна быть снабжена любая клиника, где выполняется переливание плазмы. Современные федеральные инструкции и руководства регламентируют постоянно сообщать о таких случаях, как это происходит с несчастными случаями и врачебными ошибками.
Острые неблагоприятные эффекты
К иммунологическим острым неблагоприятным эффектам относятся следующие:
- Фебрильная реакция на трансфузию. При этом лихорадка встречается чаще всего. Если такая реакция сопровождает несовместимость крови донора и реципиента (гемолиз), то переливание требуется немедленно прекратить. Если это негемолитическая реакция, то она не опасно для жизни человека. Такая реакция часто сопровождается головной болью, зудом и другими проявлениями аллергии. Лечится назначением ацетаминофена.
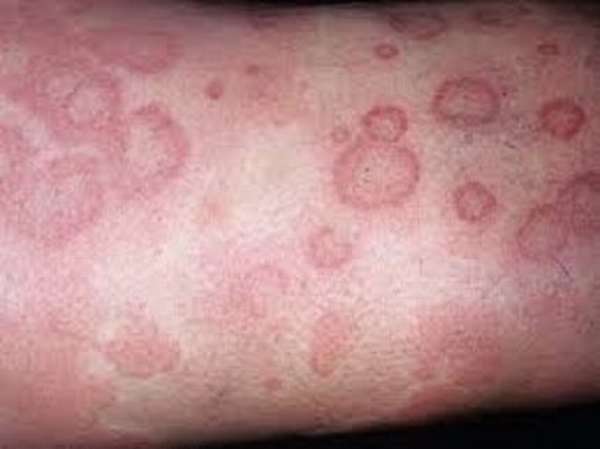
- Уртикарная сыпь дает о себе знать сразу же после переливания плазмы. Это весьма распространенное явление, механизм которого тесно взаимосвязан с высвобождением гистамина. Чаще всего врачи в таком случае выписывают рецепт на применение лекарственного средства бенадрил. И как только сыпь исчезнет, можно говорить о том, что реакция закончилась.
- Буквально через два-три часа после переливания плазмы крови может резко проявиться респираторный дистресс-синдром, понижение гемоглобина и гипотония. Это свидетельствует о развитии острого повреждения легких. В данном случае требуется быстрое вмешательство врачей для организации респираторной поддержки с вентиляцией механического характера. Но переживать слишком не надо, исследования показали, что летальный исход от такого эффекта наступает меньше чем у десяти процентов реципиентов. Главное – вовремя сориентироваться лечебному персоналу.
- Острый гемолиз возникает по причине несоответствия идентификации плазмы крови реципиента, другими словами, в виду ошибки персонала. Вся сложность данного эффекта заключается в том, что клинические показания могут остаться не выраженными, сопровождаясь исключительно анемией (отсроченный гемолиз). Тогда как осложнения наступают в случае сопутствующих отягощающих факторов: почечной недостаточности в острой форме, шока, артериальной гипотонии, плохой свертываемости крови.
Важно! Если человек находится под наркозом или же впал в кому, признакомгемолиза становится внутреннее кровотечение по непонятным причинам из места инъекции.
В данном случае врачи обязательно воспользуются активной гидратацией и назначением вазоактивных лекарственных средств.
- Анафилаксия чаще всего дает о себе знать в первую минуту проведения переливания крови. Клиническая картина: респираторный дистресс, шок, артериальная гипотония, отечность. Это очень опасное явление, требующее экстренного вмешательства специалистов. Здесь нужно сделать все, чтобы поддержать дыхательную функцию человека, в том числе ввести адреналин, поэтому все препараты обязательно находятся под рукой.
К осложнениям неиммунологического характера относят:
- Перегрузку объемом (гиперволемию). При неверном расчете объема переливаемой плазмы повышается нагрузка на сердце. Объем внутрисосудистой жидкости излишне увеличивается. Лечится приемом мочегонных средств..
Симптоматика гиперволемии: сильная одышка, гипертензия и даже тахикардия. Чаще всего она проявляется по истечению шести часов после проведения переливания плазмы крови.
К химическим эффектам относят: интоксикацию цитратом, гипотермию, гиперкалиемию, коагулопатию и прочее.
Что представляет собой техника переливания плазмы крови?
Показания к переливанию плазмы крови и всех ее физиологических компонентов определяет исключительно лечащий врач на базе ранее проведенных лабораторных, физикальных и инструментальных исследований. Важно понимать, что стандартной и налаженной схемы лечения и диагностики заболеваний в данном случае нет. У каждого человека последствия и само переливание протекает индивидуально, в зависимости от реакции организма на происходящее. В любом случае, это значительная нагрузка на него.
Часто задаваемые вопросы, касающиеся разнообразных методик гемотрансфузии, можно отыскать в методических рекомендациях.
Что собой представляет непрямое и прямое переливание крови?
Непрямое переливание крови применяется чаще всего. Оно реализуется прямо в вену посредством одноразового флакона с фильтром. При этом технология заполнения одноразовой системы обязательно описывается в инструкции завода-изготовителя. В лечебной практике применяются и другие пути введения плазмы: не только в вену, но и внутриартериально, внутриаортально и внутрикостно. Все зависит от того, какого результата требуется достичь, и есть ли вообще возможность обеспечить переливание плазмы.

Прямое переливание кровяной массы не предполагает ее стабилизацию и консервацию. В данном случае процедура производится непосредственно от донора реципиенту. При этом возможно исключительно переливание цельной крови. Вводить кровь можно только внутривенно, других вариантов не предполагается.
Но прямое переливание крови проводится без использования фильтров. Это означает, что для больного возникает большой риск получить еще и тромб, который образовался во время процедуры. Следовательно, может развиться тромбоэмболия.
Именно поэтому прямое переливание крови проводится исключительно в экстренных случаях. И медицинский персонал к такого вида процедуре обращается крайне редко. Лучше в такой ситуации прибегнуть к переливанию свежезаготовленной теплой крови. Это уменьшает риск подцепить тяжелое заболевание, а эффект будет даже лучше.
 Загрузка…
Загрузка…что это такое, польза и вред процедуры
Плазмаферез – название процедуры, при помощи которой очищают плазму крови. Этот универсальный метод применим при заболеваниях различного происхождения. В результате плазмафереза из организма удаляют некоторый объем плазмы крови.
Терапевтический эффект процедуры
Кровь можно поделить на две составляющие: жидкую и клеточную. Клеточный компонент представлен форменными элементами крови (эритроциты, лейкоциты и тромбоциты), а жидкий – непосредственно плазмой, которая состоит из белковых и солевых растворов, присутствуют там и соединения, опасные для организма.Процедура плазмафереза имеет ярко выраженный лечебный эффект: при удалении части плазмы организм пациента покидают и вредные вещества, которые вызвали то или иное заболевание. Такими «вредителями» принято считать холестерин, мочевую кислоту, патологические белки, продукты белкового распада. Пораженные органы и их системы начнут функционировать лучше, как только повысятся качественные показатели крови пациента. Кроме того, можно отметить еще одну положительную сторону плазмафереза: в результате механической очистки крови от вредных токсинов организм формирует ответную реакцию — мобилизует свои защитные силы.
Чаще всего плазмаферез включают в состав комплексной терапии, поскольку его использование в качестве самостоятельной процедуры не всегда дает видимые результаты, а эффект сохраняется ненадолго. Метод механического очищения крови совмещают, как правило, с такими терапевтическими процедурами, которые частично не допускают насыщения крови токсинами, формирования опасных соединений в самом организме, а также стимулируют их беспрепятственное выведение из организма.
Способы проведения процедуры
За один раз из организма человека удаляют приблизительно ¼ всего объема плазы крови. Вся плазма занимает немного больше половины крови, в то время как объем самой крови зависит от того, сколько весит пациент. Так, у пациента, с массой тела 70 кг в ходе процедуры плазмафереза удалят примерно 700 г плазмы крови. Число сеансов определяется диагнозом и тяжестью заболевания, но в основном колеблется от 2 – 3 до 12 сеансов.
Есть несколько способов извлечения плазмы из крови:
- Фильтрационный. С помощью специального фильтра из крови выделяют клеточную и плазменную составляющие. Далее клеточную часть разбавляют раствором хлорида натрия 0,9% и возвращают в организм, плазменный компонент удаляют.
- Гравитационный. Пациент сдает 0,5 л крови из вены в специальную емкость, которую затем отправляют в центрифугу. Там клетки крови оседают, позже их возвращают в организм больного в составе физиологического раствора. Для достижения терапевтического эффекта необходимо провести минимум 3 сеанса гравитационного плазмафереза.
- Плазмасорбция. Этот вариант плазмафереза базируется не на извлечении плазмы, а на ее очищении в составе крови. В качестве специального сорбента для очищающей процедуры используют активированный уголь.
Показания для очищения крови через плазмаферез
Перечень патологий, при которых пациенту показан плазмаферез, очень обширный, а ПоМедицине еще раз напоминает, что стойкий положительный эффект после такой очищающей процедуры наблюдается только в комплексе с другими терапевтическими методами. Механическую очистку крови целесообразно применять при следующих заболеваниях и состояниях:
Множественная миелома;
массовое разрушение красных кровяных телец внутри сосудов;
свободный миоглобин в крови;
гемоглобинопатия;
интоксикация ядами химического происхождения;
Плазма крови — Википедия
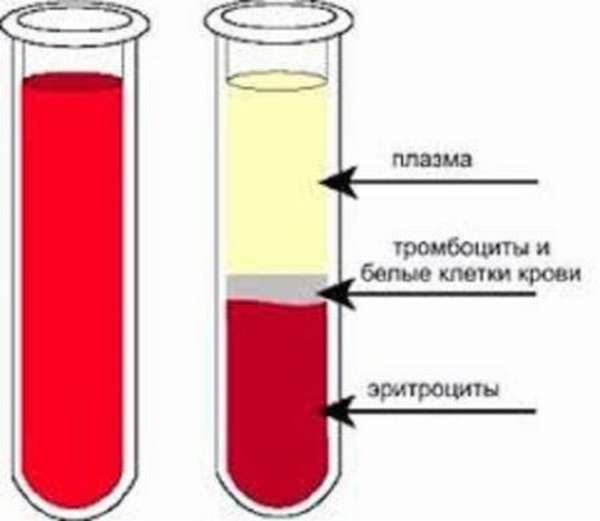
Пла́зма кро́ви (от греч. πλάσμα «нечто сформированное, образованное») — жидкая часть крови, в которой взвешены форменные элементы — вторая часть крови. Процентное содержание плазмы в крови составляет 52—61 %. Макроскопически представляет собой однородную несколько мутную (иногда почти прозрачную) желтоватую жидкость, собирающуюся в верхней части сосуда с кровью после осаждения форменных элементов. Гистологически плазма является межклеточным веществом жидкой ткани крови.
Центрифуги-сепараторы выделяют из крови плазму. Плазма крови состоит из воды, в которой растворены вещества — белки (7—8 % от массы плазмы) и другие органические и минеральные соединения. Основными белками плазмы являются альбумины — 55—65 %, α1-глобулины — 2—4 %, α2-глобулины 6—12 %, β-глобулины 8—12 %, γ-глобулины — 2—4 % и фибриноген — 0,2—0,4 %. В плазме крови растворены также питательные вещества (в частности глюкоза и липиды), гормоны, витамины, ферменты и промежуточные и конечные продукты обмена веществ, а также неорганические вещества.
В среднем 1 литр плазмы человека содержит 900—950 г воды, 65—85 г белка и 20 г низкомолекулярных соединений. Плотность плазмы составляет от 1,025 до 1,029 г/мл, pH — 7,36—7,42.
Существует обширная практика собирания донорской плазмы крови. Плазма отделяется от эритроцитов центрифугированием с помощью специального аппарата, после чего эритроциты возвращаются донору. Этот процесс называется плазмаферезом.
Плазма с высокой концентрацией тромбоцитов (богатая тромбоцитами плазма) находит все большее применение в медицине в качестве стимулятора заживления и регенерации тканей организма. В настоящее время на её основе разработана многофункциональная медицинская методика, используемая в стоматологии и косметологии.
что такое плазмолифтинг и зачем он нужен — Рамблер/женский
Кровавые инъекции — это даже звучит страшно. Но что на деле скрывается за пугающим названием процедуры — источник вечной молодости или очередной мимолетный бьюти-тренд в уходе за кожей? Разбираемся с экспертом в нашем материале!
Что такое плазмолифтинг?
Это инъекционная методика, которая основана на введении своей собственной экологичной плазмы с высоким содержанием тромбоцитов в определенные участки тела: лицо, волосы и непосредственно тело.
Главная особенность новомодной процедуры заключается в использовании индивидуального биоматериала пациента: из кубитальной ямки локтевого сустава забирается венозная кровь и набирается в специальную пробирку небольшого объема. В зависимости от зоны тела количество необходимых пробирок может увеличиваться. Это закрытая стерильная система, пробирка в дальнейшем вставляется в специальный аппарат, раскручивающийся с определенной частотой.
Этот аппарат называют центрифугой. Именно в ней кровь центрифугируется под определенным наклоном, с определенной скоростью и в течение определенного времени. В процессе отделяется красный росток крови от белого и выделяется та самая тромбоцитарная часть, которая обладает наиболее выраженным эффектом. Тромбоциты — основные живые клетки. Так как принцип плазмолифтинга — это введение собственной концентрированной тромбоцитарной плазмы, именно тромбоциты будут обладать биостимулирующим эффектом.
Какого результата стоит ждать от плазмолифтинга?
Ответ на этот вопрос лежит в самом принципе плазмолифтинга, когда введение собственной плазмы стимулирует синтез наших главных клеток-фибробластов, которые впоследствии будут синтезировать выработку гиалуроновой кислоты и запускать глубокие регенеративные и восстановительные процессы в слоях кожи и других частях тела. За счет того, что стимулируется деление клеток и рост сосудов, нормализуется тканевое дыхание, клеточный метаболизм, водный баланс и ускоряется синтез коллагеновых волокон, межклеточного вещества, а цвет лица улучшается.
После процедуры повышается эластичность кожи, она избавляется от землистого оттенка. Плазмолифтинг может быть методом лечения фото— и хроностарения, стрий, темных кругов под глазами, фолликулита и акне. Плазмолифтинг часто применяется при подготовке кожи к летнему сезону и активному солнцу, при восстановлении кожи после лазерных методик.
Может ли возникнуть аллергия на препарат с содержанием индивидуальной плазмы крови?
Методов плазмолифтинга бывает несколько, одной из разновидностей является PRP-терапия, и в состав пробирок входят вещества, на которые у пациента может быть аллергическая реакция. Так, в некоторые пробирки добавлены гиалуроновая кислота или стабилизаторы, например, цетрат. В таких случаях аллергическая реакция возможна, но глобально в процедуре плазмолифтинга риск возникновения аллергической реакции минимизирован из-за того, что своя плазма обычно реакции не дает.
Какие могут быть побочные эффекты после плазмолифтинга?
Любая инъекционная методика связана с нарушением кожного покрова, поэтому после плазмотерапии считается нормальным появление небольших гематом. При несоблюдении правил могут возникнуть воспалительные явления на коже. После проведения процедуры желательно отказаться от агрессивного теплового воздействия: бани, сауны и солярия, а также от употребления излишне жирной пищи и алкоголя.
Как выбрать хорошего косметолога для проведения процедуры?
Учитывая, что манипуляция связана с забором крови, должны быть выполнены все рекомендации медицинского учреждения с лицензированием для проведения таких процедур. Также кабинет должен быть оборудован по специальным стандартам, забор крови должны осуществлять медицинская сестра или врач, должны быть соблюдены все гигиенические требования. Кроме того, центрифуги должны быть обязательно сертифицированы в РФ, кровь должна центрифугироваться не более семи минут со скоростью движения около 5 000 оборотов в минуту. Доверяйте только тем медицинским учреждениям и специалистам, которые выполняют все перечисленные условия.
Кому и почему нельзя делать плазмолифтинг?
Есть относительные и абсолютные противопоказания. К абсолютным противопоказаниям относятся острые инфекции. При добавлении, например, гиалуроновой кислоты в некоторые пробирки при PRP-терапии реакция бывает именно на нее, а если есть в анамнезе такая реакция, то процедура противопоказана. Беременность тоже относится к абсолютным противопоказаниям.
В относительные входит интоксикационный синдром после перенесенных острых респираторных вирусных инфекций, кишечных инфекций. Процедуру можно делать только спустя две недели после выздоровления и вывода из крови всех продуктов интоксикации и лекарственных препаратов.
Онкология, заболевания печени в степени обострения, прием алкогольных и наркотических препаратов также являются противопоказаниями. Прием нестероидных и противовоспалительных средств разрешен только за два дня до процедуры, гормональные средства стоит отменить за две недели до процедуры. Конечно же, прием антикоагулянтов по типу ацетилсалициловой кислоты тоже стоит прекратить. Кроме того, людям со сниженным содержанием тромбоцитов в крови делать плазмотерапию бессмысленно.
Женщинам не рекомендуется делать процедуру во время менструации, так как немного меняется состав крови и возможно появление большего числа гематом, чем обычно. Таким образом, консультация перед процедурой обязательно необходима.
Как косметолог проверяет наличие этих заболеваний, если, конечно, проверяет?
Перед любой инъекционной процедурой идет сбор анамнеза, и все те вопросы, которые доктор задает пациенту, остаются на совести пациента. Вы можете скрыть от врача какие-либо ваши заболевания и не получить должного эффекта либо навредить себе самому — это личный выбор каждого. В данном случае до проведения процедуры не собираются анализы.
Как часто можно повторять курс?
Обычно курс повторяют два раза в год. При необходимости можно увеличивать количество, например, во время реабилитации после лазерных процедур и для подготовки кожи к солнечному воздействию.
Может ли готовая плазма храниться в клинике для повторного использования на следующей процедуре?
Плазма не хранится, так как жизнедеятельность тромбоцитов не особо велика. Процедура делается однократно и одномоментно, то есть берется своя собственная кровь и сразу же после центрифугирования вводится в кожу пациента.
С какого возраста можно прибегать к плазмолифтингу?
Процедура разрешена с 18 лет. Нет определенного возраста, когда можно осознать необходимость процедуры, все зависит от желаемого результата.
Текст: Дарья СолодовниковаФото: Shutterstock
Гемотрансфузия — Википедия
Гемотрансфузия (от др.-греч. αἷμα — кровь и от лат. transfusio — переливание) — переливание крови, частный случай трансфузии, при которой переливаемой от донора к реципиенту биологической жидкостью является кровь или её компоненты[1][2]. Этот процесс является одним из видов заместительной терапии. Наряду с замещающим и стимулирующим действием, повышает свёртываемость крови и обезвреживает токсические вещества.
Один из первых аппаратов для переливания кровиПроизводится через вены (в острых случаях — через артерии) (также с использованием препаратов крови[3]) для замещения эритроцитов, лейкоцитов, белков плазмы крови, также для восстановления объёма циркулирующей крови, её осмотического давления при потере крови (для этих целей могут использоваться также заменители крови).
Кроме потери крови, показанием могут быть также аплазии кроветворения, ожоги, инфекции, отравления и другие.
Переливание может быть прямым и с предварительным сбором крови донора для хранения. Современный подход к переливанию крови состоит в компонентном переливании (плазма, эритроцитарная масса, лейкоцитарная масса, тромбоцитарная масса, отмытые эритроциты, тромбовзвесь, криопреципитат и другие более редкие компоненты).
При переливании непроверенной крови в кровь реципиента могут попадать возбудители болезней, имеющиеся у донора. В связи с этим в настоящее время широко используется метод карантинизации компонентов крови.
Кровь донора и реципиента должна быть совместима:
В ряде случаев при переливании учитывают наличие и других антигенов, например, Kell[4] и H.
Кровь переливают строго по совпадению группы крови и резус фактора, до 80-х годов XX века считалось, что первая группа крови с отрицательным резус-фактором является универсальной для всех групп, но с открытием агглютиногенов это мнение было признано неверным. Действительно, переливать можно только эритроциты (а не плазму, содержащую антитела) первой группы. Эритроциты 0 (Rh-) переливают в экстренных случаях всем.
На данный момент «универсальной» крови нет, хотя есть равноценный кровезаменитель[5] — т. н. «голубая кровь»[6][7]. При переливании обязательно соблюдаются группа крови и резус-фактор.
Эритроциты[править | править код]
Биоинженер М. Интаглиетта и др. (2007—2017 гг.) на основе экспериментального моделирования и теоретических расчётов сделали предположение, что положительные эффекты от инфузии аллогенных эритроцитов при таких состояниях, как постгеморрагическая анемия, могут быть обусловлены не предполагаемым увеличением количества доступного для тканей кислорода в крови, а восстановлением реологическихruen свойств крови, благодаря чему поддерживается микроциркуляция и, как следствие, обеспечивается доставка кислорода в ткани оставшимися после кровопотери аутогенными эритроцитами[8][9][10]. К выводу о реологическом действии трансфузий пришли педиатры из Клиники Мюнхенского университета (2016 г.)[11] и другие исследователи[12][13].
К 2007—2017 гг. учёные из «Université libre de Bruxellesruen» и других научных учреждений исследовали влияние инфузий эритроцитов на микроциркуляцию. Была обнаружена обратная корреляцияruen между базовым состоянием микроциркуляции и изменением её состояния после трансфузии[14][11]: у анемичных тяжелобольных, вне зависимости от отличий в уровнях концентрации гемоглобина и других системных параметров, при таких патофизиологиях, как сепсис или травма, трансфузия может улучшить микроциркуляцию, если до трансфузии она была нарушена, но может её ухудшить, если до трансфузии она нарушена не была[15][16][17]. По состоянию на 2016 г. оценка микроциркуляции у пациента в стандартной клинической практике не производится[18][19].
Аналогичная корреляция с базовыми значениями до трансфузии была обнаружена у следующих связанных с кислородом переменных: потребление кислорода при измерении катетером лёгочной артерии (кардиохирургия, 1999 г.)[20]; оксигенация головного мозга при измерении электродами Кларкаruen (ЧМТ, 2006 г.)[21]; потребление кислорода при измерении методом БИК-спектроскопии (анемия, 2009 г.; сепсис, 2011 г.)[22][23]. Ограничением неинвазивных измерений потребления кислорода методом БИК-спектроскопии в условиях клинической практики является отсутствие точной абсолютной шкалы и необходимость временного перекрытия кровотока в месте измерения[24][25].
Распространённым критерием для назначения инфузий эритроцитов является признак анемии — снижение концентрации гемоглобина ниже порогового значения[26][27]; применяются и менее надёжные критерии (например, признак гиповолемии — гипотензия и тахикардия)[28][29][30][31][32]. Вместе с тем такого понятия как «оптимальная» концентрация гемоглобина не существует в отрыве от других показателей[33][34]; уровень концентрации гемоглобина не является точным индикатором того, что трансфузия будет полезна пациенту[35][36][37][38][39]. Рост концентрации гемоглобина благодаря трансфузии может улучшить системные параметры гемодинамики[40], но это не всегда приводит к улучшению состояния организма на уровне капилляров[41][42][43]. Согласно реаниматологу Ж.-Л. Винсентуruen (2015 г.), использование уровня концентрации гемоглобина в качестве критерия для назначения инфузий эритроцитов приводит к ситуации, когда среди пациентов, которым не назначают трансфузию, есть те, которым она могла бы помочь, а среди пациентов, которым трансфузию назначают, есть те, для которых она бесполезна или вредна[44][45]. По оценке академика РАН, д.м.н. Л. А. Бокерии и д.м.н. А. А. Купряшова (2015 г.), результатом сложившейся практики назначения трансфузий без опоры на высокоточные индикаторы является скрытая эпидемия вызванных трансфузиями осложнений[46].
Возникающее при травме кровотечение может осложняться коагулопатией[47]; в таких обстоятельствах жизнь пострадавшего зависит от как можно более раннего восстановления гемодинамики и гемостаза[48]. Эритроциты совместно с остальными компонентами крови участвуют в гемостазе[49][50]; однако, по состоянию на 2016 г. не существует единого выверенного стандарта на трансфузии и в целом медицинскую помощь при травме[51][52]. Распространены два подхода (а также их комбинации). В первом подходе лечение нарушений гемодинамики и гемостаза опирается на массивную инфузию одновременно плазмы, эритроцитов и тромбоцитов в фиксированном соотношении (например, 1:1:1)[53][54][55]; по состоянию на 2015 г. нет высокоточных критериев для назначения пострадавшему массивной трансфузии[56][57]. Второй подход подразумевает ослабление гиповолемии инфузией кристаллоидов (по умолчанию — в режиме пермиссивной гипотензииruen[58]), лечение коагулопатии инфузией содержащих факторы свёртывания крови фармакологических препаратов по показаниям коагулометрии[59][60] и поддержание гематокрита инфузией эритроцитов (по показаниям уровня концентрации[30][31]гемоглобина)[61][62][63]. Вместе с тем, по состоянию на 2017 г. эффективность инфузий эритроцитов при травме, в т.ч. в составе многокомпонентных трансфузий, не была подтверждена или опровергнута методами доказательной медицины[64][65][66][67].
Проведённое на базе больниц Оксфордского университетаruen исследование (2015 г.) показало, что недостаточные трансфузии являются редким явлением[68][69]. Избыточные трансфузии, в свою очередь, бесполезны или вредны для пациента[70][71][72][73][74]; к 2017 г. были опубликованы сообщения о практике избыточных трансфузий в исследованных медицинских учреждениях Европы (2016—2017 гг.)[28][75], Великобритании (2017 г.)[76], США (2016 г.)[77], Китая (2015 г.)[78] и других регионов (2014—2017 гг.)[79][80][81]. Сотрудники Клинического центра Национальных институтов здравоохранения СШАruen Х. Клейн и соавт. (2015 г.) предположили, что нежелание врачей ограничивать инфузии эритроцитов связано с недостатками в имеющихся руководствах: они составлены по исследованиям, в которых, в частности, применялся неточный критерий — концентрация гемоглобина, — из-за чего решение, проводить трансфузию или нет, было в этих исследованиях неверным для некоторых пациентов. По мнению Клейна и соавт., ригидные протоколы из руководств, опирающиеся на концентрацию гемоглобина и разработанные для «среднего» пациента, могут помочь большинству, но являются при этом на практике субоптимальными или опасными для существенного меньшинства. Повысить информированность решения о проведении трансфузии могут подходы точной медицины, чувствительные индикаторы гипоксии тканей и прикладная биоинформатика, полагают исследователи Клинического центра[82].

- 1628 г. — Английский врач Уильям Гарвей делает открытие о кровообращении в человеческом организме. Почти сразу после этого была предпринята первая попытка переливания крови.
- 1665 г. — Проведены первые официально зарегистрированные переливания крови: английский врач Ричард Лоуэр (англ. Richard Lower) успешно спасает жизни больных собак, переливая им кровь других собак.
- 1667 г. — Жан-Батист Дени (фр. Jean-Baptiste Denis) во Франции и Ричард Лоуэр в Англии независимо друг от друга делают записи об удачных переливаниях крови от овцы человеку. Но в последующие десять лет переливания от животных к людям были запрещены законом из-за тяжёлых отрицательных реакций.
- 1795 г. — В США американский врач Филипп Синг Физик (англ. Philip Syng Physick) проводит первое переливание крови от человека к человеку, хотя информацию об этом нигде не публикует.
- 1818 г. — Джеймс Бланделл (англ. James Blundell), британский акушер, проводит первое удачное переливание человеческой крови пациентке с послеродовым кровотечением. Используя в качестве донора мужа пациентки, Бланделл взял у него почти четыре унции крови из руки и с помощью шприца перелил женщине. С 1825 по 1830 год Бланделл провел 10 переливаний, пять из которых помогли пациентам. Бланделл опубликовал свои результаты, а также изобрёл первые удобные инструменты для взятия и переливания крови.
- 1840 г. — Сэмуэл Армстронг Лэйн, под руководством Дж. Бланделла, проводит полное переливание крови пациенту в одной из больниц Лондона.
Примерно в это же время американский хирург Джордж Вашингтон Крайл проводит первое переливание крови при проведении хирургической операции.
- 1832 г. — петербургский акушер Андрей Мартынович Вольф впервые в России успешно перелил роженице с акушерским кровотечением кровь её мужа и тем самым спас ей жизнь. Для переливания крови Вольф использовал методику, разработанную Бланделлом.
- 1900 г. — Карл Ландштейнер (нем. Karl Landsteiner), австрийский врач, открывает первые три группы крови — A, В и С. Группа С будет потом переименована в О. За свои открытия Ландштейнер получил в 1930 году Нобелевскую премию.
- 1902 г. — Коллеги Ландштейнера Альфред де Кастелло (итал. Alfred Decastello) и Адриано Стурли (итал. Adriano Sturli) добавляют к списку групп крови четвёртую — AB.
- 1907 г. — Гектоэн (Hektoen) делает предположение о том, что безопасность переливаний может быть усовершенствована, если кровь донора и реципиента (получателя) проверять на совместимость, чтобы избежать осложнений. Рубен Оттенберг (англ. Reuben Ottenberg) в Нью-Йорке проводит первое переливание крови с использованием метода перекрёстной совместимости. Оттенберг также заметил, что группа крови передаётся по наследству по принципу Менделя и отметил «универсальную» пригодность крови первой группы.
- 1912 г. — Роджер Ли, врач общественной больницы Массачусетса, вместе с Полом Дадли Вайтом внедряют в лабораторные исследования так называемое «время свёртывания крови Ли-Вайта». Ещё одно важнейшее открытие делает Ли, опытным путём доказывая, что кровь первой группы может быть перелита пациентам с любой группой, а пациентам с четвёртой группой крови подходит любая другая группа крови. Таким образом, введены понятия «универсальный донор» и «универсальный реципиент».
- 1914 г. — В больнице Росон в Буенос-Айресе, Луис Аготе в первый удалось изобрести и введены в действие антикоагулянты (вещества, препятствующие свёртыванию крови) долговременного действия, позволившие консервировать донорскую кровь, и среди них цитрат натрия.
- 1915 г. — В госпитале Маунт Синай в Нью-Йорке, Ричард Левисон впервые использует цитрат для замены прямого переливания крови на непрямое. Несмотря на всю значимость этого изобретения, цитрат ввели в массовое использование только через 10 лет.
- 1916 г. — Фрэнсис Рус и Д. Р. Турнер впервые используют раствор цитрата натрия и глюкозы, позволяющий хранить кровь в течение нескольких дней. Кровь начинают хранить в закрытых контейнерах. В ходе Первой мировой войны Великобритания использует мобильную станцию переливания крови (создателем считается Освальд Робертсон).
- 1930 г. — Сергей Сергеевич Юдин первым в мире применил в клинике переливание фибринолизной крови.[83]
Аутогемотрансфузия (переливание реципиенту его же собственной крови) достаточно распространена в спорте, несмотря на то, что МОК и ВАДА приравнивают её к применению допинга. Она ускоряет доставку кислорода к мышцам, тем самым увеличивая их производительность[84].
- ↑ Гемотрансфузия — статья из Большой советской энциклопедии.
- ↑ статья «Переливание крови» БМЭ
- ↑ статья «Препараты крови» Архивная копия от 25 апреля 2009 на Wayback Machine БМЭ
- ↑ Что такое келл? Нужны ли келл-положительные доноры? (неопр.). Фонд «Подари жизнь», Инициативная группа «Доноры — детям» (2007-2011). Дата обращения 22 января 2012. Архивировано 4 февраля 2012 года.
- ↑ Кровезаменители — статья из Большой советской энциклопедии.
- ↑ ПЕРФТОРАН — ОН ЖЕ «ГОЛУБАЯ КРОВЬ»//Вестник Российской академии наук 1997, том 67, № 11, с. 998—1013
- ↑ Просто добавь воды
- ↑ Cabrales, P. Is resuscitation from hemorrhagic shock limited by blood oxygen-carrying capacity or blood viscosity? : [англ.] / P. Cabrales, A. G. Tsai, M. Intaglietta // Shockruen. — 2007. — Vol. 27, no. 4. — P. 380-389. — doi:10.1097/01.shk.0000239782.71516.ba. — PMID 17414420.
- ↑ Tsai, Hofmann, Cabrales et al., 2010.
- ↑ Zimmerman, R. Posttransfusion Increase of Hematocrit per se Does Not Improve Circulatory Oxygen Delivery due to Increased Blood Viscosity : [англ.] / R. Zimmerman, A. G. Tsai, B. Y. S. Vázquez [et al.] // Anesthesia & Analgesiaruen. — 2017. — Vol. 124, no. 5. — P. 1547-1554. — doi:10.1213/ANE.0000000000002008. — PMID 28328758.
- ↑ 1 2 Schinagl, Mormanova, Puchwein-Schwepcke et al., 2016.
- ↑ Chen, G. Regulation of blood viscosity in disease prevention and treatment : [англ.] / G. Chen, L. Zhao, Y. Liu [et al.] // Chinese Science Bulletinruen. — 2012. — Vol. 57, no. 16. — P. 1946-1952. — doi:10.1007/s11434-012-5165-4.
- ↑ Morel, N. The viscosity target in hemorrhagic shock : [англ.] / N. Morel, M. Moisan, V. Dubuisson // Critical Care Medicineruen. — 2017. — Vol. 45, no. 4. — P. e458-e459. — doi:10.1097/CCM.0000000000002217. — PMID 28291108.
- ↑ Weinberg, Patel, 2016.
- ↑ Sakr, Y. Microvascular response to red blood cell transfusion in patients with severe sepsis : [англ.] / Y. Sakr, M. Chierego, M. Piagnerelli [et al.] // Critical Care Medicineruen. — 2007. — Vol. 35, no. 7. — P. 1639-1644. — doi:10.1097/01.CCM.0000269936.73788.32. — PMID 17522571.
- ↑ Weinberg, J. A. Microvascular response to red blood cell transfusion in trauma patients : [англ.] / J. A. Weinberg, P. A. MacLennan, M. J. Vandromme-Cusick [et al.] // Shockruen. — 2012. — Vol. 37, no. 3. — P. 276-281. — doi:10.1097/SHK.0b013e318241b739. — PMID 22344313.
- ↑ Tanaka, S. Effect of RBC transfusion on sublingual microcirculation in hemorrhagic shock patients: a pilot study : [англ.] / S. Tanaka, E. Escudier, S. Hamada [et al.] // Critical Care Medicineruen. — 2017. — Vol. 45, no. 2. — P. e154-e160. — doi:10.1097/CCM.0000000000002064. — PMID 27635767.
- ↑ Salgado, D. R. Microcirculatory assessment in daily clinical practice — not yet ready but not too far! : [англ.] / D. R. Salgado, R. Favory, D. De Backer // Einstein (São Paulo). — 2010. — Vol. 8, no. 1. — P. 107-116. — doi:10.1590/S1679-45082010RW1311. — PMID 26761762.
- ↑ Scheeren, T. W. L. Journal of Clinical Monitoring and Computing 2015 end of year summary: tissue oxygenation and microcirculation : [англ.] // Journal of Clinical Monitoring and Computing. — 2016. — Vol. 30, no. 2. — P. 141-146. — doi:10.1007/s10877-016-9846-4. — PMID 26897032.
- ↑ Casutt, M. Factors influencing the individual effects of blood transfusions on oxygen delivery and oxygen consumption : [англ.] / M. Casutt, B. Seifert, T. Pasch [et al.] // Critical Care Medicineruen. — 1999. — Vol. 27, no. 10. — P. 2194-2200. — doi:10.1097/00003246-199910000-00021. — PMID 10548206.
- ↑ Leal-Noval, S. R. Transfusion of erythrocyte concentrates produces a variable increment on cerebral oxygenation in patients with severe traumatic brain injury : [англ.] / S. R. Leal-Noval, M. D. Rincón-Ferrari, A. Marin-Niebla [et al.] // Intensive Care Medicineruen. — 2006. — Vol. 32, no. 11. — P. 1733-1740. — doi:10.1007/s00134-006-0376-2. — PMID 17019549.
- ↑ Creteur, J. Near-infrared spectroscopy technique to evaluate the effects of red blood cell transfusion on tissue oxygenation : [англ.] / J. Creteur, A. P. Neves, J.-L. Vincent // Critical Careruen. — 2009. — Vol. 13, Suppl. 5. — P. S11. — doi:10.1186/cc8009. — PMID 19951383.
- ↑ Sadaka, F. The effect of red blood cell transfusion on tissue oxygenation and microcirculation in severe septic patients : [англ.] / F. Sadaka, R. Aggu-Sher, K. Krause [et al.] // Annals of Intensive Careruen. — 2011. — Vol. 1. — P. 46. — doi:10.1186/2110-5820-1-46. — PMID 22067279.
- ↑ Gerovasili, V. Utilizing the vascular occlusion technique with NIRS technology : [англ.] / V. Gerovasili, S. Dimopoulos, G. Tzanis [et al.] // International Journal of Industrial Ergonomics. — 2010. — Vol. 40, no. 2. — P. 218-222. — doi:10.1016/j.ergon.2009.02.004.
- ↑ Green, M. S. Near-infrared spectroscopy: the new must have tool in the intensive care unit? : [англ.] / M. S. Green, S. Sehgal, R. Tariq // Seminars in Cardiothoracic and Vascular Anesthesiaruen. — 2016. — Vol. 20, no. 3. — P. 213-224. — doi:10.1177/1089253216644346. — PMID 27206637.
- ↑ Goodnough, Levy, Murphy, 2013.
- ↑ Müller, Geisen, Zacharowski et al., 2015.
- ↑ 1 2 Meier, Filipescu, Kozek-Langenecker et al., 2016.
- ↑ Willett, L. R. Management of postoperative complications: anemia : [англ.] / L. R. Willett, J. L. Carson // Clinics in Geriatric Medicine. — 2014. — Vol. 30, no. 2. — P. 279-284. — doi:10.1016/j.cger.2014.01.006. — PMID 24721367.
- ↑ 1 2 Thorson, Ryan, Van Haren et al., 2013.
- ↑ 1 2 Golden, Dossa, Goodhue et al., 2015.
- ↑ Convertino, Wirt, Glenn et al., 2016.
- ↑ Harder, Boshkov, 2010.
- ↑ Reinhart, 2016.
- ↑ Doctor, 2014.
- ↑ Gutsche, J. T. When to transfuse: is it any surprise that we still don’t know? : [англ.] / J. T. Gutsche, B. A. Kohl // Critical Care Medicineruen. — 2014. — Vol. 42, no. 12. — P. 2647-2648. — doi:10.1097/CCM.0000000000000588. — PMID 25402293.
- ↑ Calcaterra, D. Navigating the fine line between the bad and worse: the issue is not the number, and the message is not “all or nothing” : [англ.] / D. Calcaterra, L. A. Renfro, A. Shander // Journal of Cardiothoracic and Vascular Anesthesia. — 2016. — Vol. 30, no. 5. — P. 1159-1162. — doi:10.1053/j.jvca.2016.06.029. — PMID 27640892.
- ↑ Faraoni, Schaefer, 2016.
- ↑ Goubran, Elemary, Radosevich et al., 2016.
- ↑ Saugel, B. Effects of red blood cell transfusion on hemodynamic parameters: a prospective study in intensive care unit patients : [англ.] / B. Saugel, M. Klein, A. Hapfelmeier [et al.] // Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. — 2013. — Vol. 21, no. 1. — P. 21. — doi:10.1186/1757-7241-21-21. — PMID 23531382.
- ↑ Szopinski, Kusza, Semionow, 2011.
- ↑ Ince, Guerci, 2016.
- ↑ Vincent, Taccone, 2016.
- ↑ Vincent, 2012.
- ↑ Vincent, 2015.
- ↑ Bockeria, Kupryashov, 2015.
- ↑ Chang, R. Advances in the understanding of trauma-induced coagulopathy : [англ.] / R. Chang, J. C. Cardenas, C. E. Wade [et al.] // Bloodruen. — 2016. — Vol. 128, no. 8. — P. 1043-1049. — doi:10.1182/blood-2016-01-636423. — PMID 27381903.
- ↑ Tonglet, M. L. Massive bleeding following severe blunt trauma: the first minutes that can change everything : [англ.] / M. L. Tonglet, P. Greiffenstein, F. Pitance [et al.] // Acta Chirurgica Belgica. — 2016. — Vol. 116, no. 1. — P. 11-15. — doi:10.1080/00015458.2015.1136488. — PMID 27385134.
- ↑ Dubovoy, Engoren, 2016.
- ↑ Litvinov, R. I. Role of red blood cells in haemostasis and thrombosis : [англ.] / R. I. Litvinov, J. W. Weisel // ISBT Science Series. — 2017. — Vol. 12, no. 1. — P. 176-183. — doi:10.1111/voxs.12331.
- ↑ López, E. A. Are the paradigms in trauma disease changing? : [англ.] // Medicina Intensiva. — 2015. — Vol. 39, no. 6. — P. 382-389. — doi:10.1016/j.medin.2015.03.010. — PMID 26068224.
- ↑ Poole, D. Coagulopathy and transfusion strategies in trauma. Overwhelmed by literature, supported by weak evidence : [англ.] // Blood Transfusion. — 2016. — Vol. 14, no. 1. — P. 3-7. — doi:10.2450/2015.0244-15. — PMID 26674832.
- ↑ Harris, T. Early fluid resuscitation in severe trauma : [англ.] / T. Harris, G. O. R. Thomas, K. Brohi // BMJ. — 2012. — Vol. 345, no. 7874. — P. 38-42. — doi:10.1136/bmj.e5752. — PMID 22968721.
- ↑ Janelle, G. M. What is the PROPPR transfusion strategy in trauma resuscitation? : [англ.] / G. M. Janelle, L. Shore-Lesserson, C. E. Smith [et al.] // Anesthesia & Analgesiaruen. — 2016. — Vol. 122, no. 4. — P. 1216-1219. — doi:10.1213/ANE.0000000000001105. — PMID 26991624.
- ↑ Schöchl, Maegele, Voelckel, 2016.
- ↑ Mitra, B. Effectiveness of massive transfusion protocols on mortality in trauma: a systematic review and meta‐analysis : [англ.] / B. Mitra, G. O’Reilly, P. A. Cameron [et al.] // ANZ Journal of Surgery. — 2013. — Vol. 83, no. 12. — P. 918-923. — doi:10.1111/ans.12417. — PMID 24147731.
- ↑ Pommerening, M. J. Clinical gestalt and the prediction of massive transfusion after trauma : [англ.] / M. J. Pommerening, M. D. Goodman, J. B. Holcomb [et al.] // Injuryruen. — 2015. — Vol. 46, no. 5. — P. 807-813. — doi:10.1016/j.injury.2014.12.026. — PMID 25682314.
- ↑ Воробьёв, 1999.
- ↑ Schött, U. Prehospital coagulation monitoring of resuscitation with point-of-care devices : [англ.] // Shockruen. — 2014. — Vol. 41, Suppl. 1. — P. 26-29. — doi:10.1097/SHK.0000000000000108. — PMID 24365883.
- ↑ Stein, P. Point-of-care coagulation monitoring in trauma patients : [англ.] / P. Stein, A. Kaserer, G. H. Spahn [et al.] // Seminars in Thrombosis and Hemostasis. — 2017. — Vol. 43, no. 4. — P. 367-374. — doi:10.1055/s-0037-1598062. — PMID 28297730.
- ↑ Gruen, Brohi, Schreiber et al., 2012.
- ↑ Maegele, Nardi, Schöchl, 2017.
- ↑ Grottke, Rossaint, 2017.
- ↑ Spinella, P. C. Role of transfused red blood cells for shock and coagulopathy within remote damage control resuscitation : [англ.] / P. C. Spinella, A. Doctor // Shockruen. — 2014. — Vol. 41, Suppl. 1. — P. 30-34. — doi:10.1097/SHK.0000000000000089. — PMID 24296434.
- ↑ Poole, Cortegiani, Chieregato et al., 2016.
- ↑ Smith, I. M. Prehospital blood product resuscitation for trauma: a systematic review : [англ.] / I. M. Smith, R. H. James, J. Dretzke [et al.] // Shockruen. — 2016. — Vol. 46, no. 1. — P. 3-16. — doi:10.1097/SHK.0000000000000569. — PMID 26825635.
- ↑ Huang, G. S. Mortality outcomes in trauma patients undergoing prehospital red blood cell transfusion: a systematic literature review : [англ.] / G. S. Huang, C. M. Dunham // International Journal of Burns and Trauma. — 2017. — Vol. 7, no. 2. — P. 17-26. — PMID 28533934.
- ↑ Hibbs, Miles, Staves et al., 2015.
- ↑ Waters, J. H. Patient blood management: where’s the bottom? : [англ.] / J. H. Waters, M. H. Yazer // Transfusionruen. — 2015. — Vol. 55, no. 4. — P. 700-702. — doi:10.1111/trf.13063. — PMID 26840786.
- ↑ Carson, J. L. Outcomes using lower vs higher hemoglobin thresholds for red blood cell transfusion : [англ.] / J. L. Carson, P. A. Carless, P. C. Hébert // JAMA. — 2013. — Vol. 309, no. 1. — P. 83-84. — doi:10.1001/jama.2012.50429. — PMID 23280228.
- ↑ Goodnough, L. T. Do liberal blood transfusions cause more harm than good? : [англ.] / L. T. Goodnough, M. F. Murphy // BMJ. — 2015. — Vol. 350, no. 7989. — P. 13-15. — doi:10.1136/bmj.g6897. — PMID 25501327.
- ↑ Spahn, D. R. Evidence base for restrictive transfusion triggers in high-risk patients : [англ.] / D. R. Spahn, G. H. Spahn, P. Stein // Transfusion Medicine and Hemotherapy. — 2015. — Vol. 42, no. 2. — P. 110-114. — doi:10.1159/000381509. — PMID 26019706.
- ↑ Shander, A. More or less? The Goldilocks Principle as it applies to red cell transfusions :
что это такое, состав, функции, как выглядит и для чего нужна
Плазма крови — это жидкая фракция соединительной ткани, благодаря ее существованию, организм способен транспортировать и обрабатывать всевозможные вещества.
Стоит заметить, что плазма преимущественно состоит из воды, которая относится к естественным растворителям и участвует практически во всех процессах. По своей сути — это раствор, содержащий массу веществ.
Чтобы понять, что такое плазма, стоит обратиться к анатомическим и физиологическим сведениям.
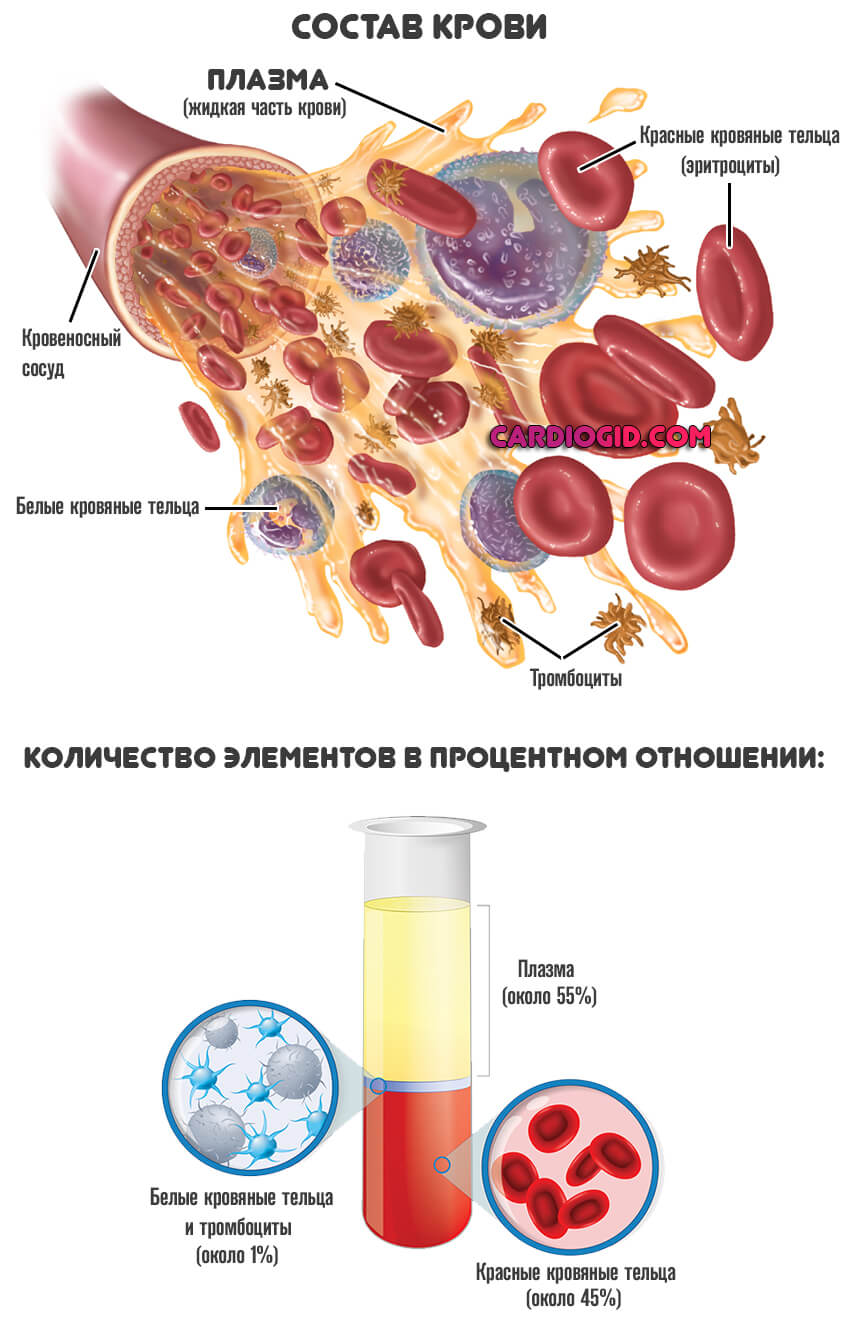
Сама по себе кровь — неоднородная структура. Она состоит из двух частей. Первая — это форменные клетки. Сюда относят все цитологические структуры, которые циркулируют в русле.
Например:
- Эритроциты, красные кровяные тельца. Они переносят кислород.
- Лейкоциты. Белые клетки. Обеспечивают работу защитных сил организма. Без них невозможна функциональная активность иммунитета.
- Лимфоциты.
Вторая часть – это жидкая фракция крови или собственно плазма, она выглядит как желтоватая субстанция. В лабораторных условиях после обработки в центрифуге, структура теряет форменные клетки.
При отклонениях в функциональной активности плазмы, ее строения и количественного состава, назначают лечение. Хотя нужно оно не всегда, поскольку случаются естественные перепады. Вопрос сложный. Необходима терапия или нет — решает врач.
Что же кроме сказанного нужно знать о жидкой фракции крови?
Состав плазмы
В структуре можно выделить несколько групп веществ.
- Вода составляет основную часть плазмы — на ее долю приходится почти 90% от общей массы. Вода относится к естественным растворителям. Потому без нее невозможны нормальные обменные процессы.
- Белки плазмы крови: альбумин, глобулины и фибриноген. Все они выполняют другие функции, если сравнить с водой.
- Аминокислоты. Строительный материал организма.
- Липиды. Они же жиры.
- Глюкоза.
- Также встречаются гормоны и ферменты. В рамках донорства, плазму, как правило, обрабатывают, выводя лишние соединения различными способами.
Состав довольно разнородный. Но каждое вещество решает стоящие перед ним задачи.
Функции в организме
Необходимо рассмотреть, что делает каждое из названных соединений. Но для начала нужно сказать пару слов об общих функциях плазмы, как жидкой фракции крови в целом.
Она выполняет особую работу:
- Главная функция плазмы — транспортировка форменных клеток по организму. Без этой части соединительной ткани подвижность веществ невозможна. Она механически захватывает красные и белые тельца, прочие клетки и потом переносит их по всему организму.
Ток может усилиться, если на то есть стимул от центральной нервной системы. Все зависит от конкретного случая. В этом смысла плазма выполняет функцию гомеостаза. То есть сохранения тела в естественном, динамическом равновесии.
- Очищает организм. Плазма выступает своего рода уборщиком. Поскольку она циркулирует постоянно. Вещество может захватывать продукты распада тканей и клеток, отходы жизнедеятельности и выносит их к печени и почкам для естественной обработки и выведения из тела.
Кроме того, среди функций:
- Придание крови жидкой структуры. Благодаря плазме, как ни странно, соединительная ткань приобретает нужные реологические свойства. Если концентрация снижается, велика вероятность сгущения крови и образования тромбов. Это крайне опасное состояние.
- Связывание жидких сред организма. Тех, которые вырабатываются телом, его отдельными структурами. Например, межклеточного транссудата или прочих. Вопрос довольно обширный.
Это базовые функции, которые выполняет плазма как целостное макро-образование. Отдельные же вещества обеспечивают собственные задачи и решают их постоянно.
О чем идет речь?
Альбумин
Соединение синтезируется в печени. Если говорить о концентрации, то на долю белка приходится до 50% от общего количества веществ в плазме.
Выполняет альбумин несколько важных функций:
- Транспортировка. Перенос соединений с места на место. Если сравнивать с самой жидкой фракцией, здесь механизм будет несколько другим. Альбумин связывает вещества, лично участвуя в переносе. Это не чисто механическое действие.
Благодаря такой способности, он может транспортировать лекарства, гормоны и все важные соединения, химически активные структуры.
- Обмен веществ. Без альбумина не может быть нормального метаболизма. В том числе энергетического.
- Регулирование местного давления. Речь идет о показателе, при котором инородные вещества беспрепятственно проходят внутрь клеток. Если белка недостаточно, начинаются нарушения в работе всего организма. Поскольку альбумин регулирует и обмен веществ, и местное давление на молекулярном уровне. Все отклонения становятся заметны сразу.
- Синтез белков. Альбумин в некоторых случаях выполняет функцию строительного материала. При его переработке формируются другие вещества. Процесс постоянный, протекает практически без перерыва.
- Сохранение аминокислот. Резервирование. В этой ситуации альбумин выступает своего рода банком. До поры-до времени, пока аминокислоты не понадобятся.
Альбумин – один из важнейших белков жидкой соединительной ткани. Он работает и как транспорт, и как хранитель важных веществ. А в некоторых случаях исполняет задачи, связанные с синтезом прочих химических молекулярных структур.
Глобулины
Разнородные по своему характеру. В крови присутствует три подвида названной структуры.
Альфа-глобулин
Встречается в концентрации 2-8% от общей массы белков и веществ вообще. Довольно малочисленный по сравнению с прочими типами.
Выполняет несколько функций:
- Связывает отдельные гормоны. В первую очередь, тироксин. Особое вещество, которое вырабатывается щитовидной железой. Если объемы недостаточны, начинаются резкие изменения гормонального фона. Развивается гипертиреоз. Отравление организма соединениями Т3, Т4, частично задействован и гипофизарный ТТГ. Он подстегивает работу щитовидки.
- Выступает строительным материалом. Как и альбумин, отвечает за нормальный синтез других белков. Если это нужно. Процесс протекает регулярно.
- Частично обеспечивает транспортировку веществ. Также связывая их, образуя нестойкие химические соединения.
Альфа разновидность сама подразделяется на 2 типа. Однако они выполняют примерно одни задачи.
Бета-глобулин
Концентрация составляет порядка 10-12%, что довольно много.
Основных функций несколько:
- Связывание и транспорт микроэлементов. Сюда относят такие вещества, как железо, цинк, медь. Без них нормальная жизнедеятельность невозможна. Без достаточного количества бета-глобулина начинаются авитаминозы. Проблемы в работе всего организма в целом.
- Транспортировка стероидов, липидов.
- Связывание свободных радикалов. В том числе ионов цинка и железа.
Бета-глобулины выполняют несколько иную, но не менее важную роль.
Гамма-глобулин
В медицинской практике и теории такие вещества называют иммуноглобулинами. Всего существует пять классов. LgA, LgE и прочие. Участвуют в нормальных иммунных процессах. Защитные силы работают, в том числе, благодаря им.
Также есть и косвенная «функция». Она не приемлема с точки зрения медицины. Речь идет о развитии аллергической реакции. Потому как в провокации неадекватного иммунного ответа участвуют вещества названного типа.
Таким образом, гамма-глобулины выступают своего рода защитниками организма.
Особенно многочисленный и активный вид — это LgA. На его долю приходится до 85% от общей массы соединений.
Глобулины разнородны по характеру и выполняют различные функции. Все зависит от конкретного класса.
Прочие белковые структуры
Сюда можно отнести отдельные вещества:
- Трансферрин. Как и следует из названия, связывает железо и переносит его с током крови к тканям.
- С-реактивный белок. Работает как часть защитной системы организма. Выступает своего рода маркером аутоиммунного воспалительного процесса. Потому активно используется в медицинской практике.
- Иммунные вещества. Кроме глобулинов, о которых было сказано выше.
- Протромбин. Участвует в нормальном свертывании крови. Нередко его удаляют из жидкой фракции при планировании переливания.
Есть еще несколько веществ. Однако, именно эти исследуются наиболее часто.
Фибриноген
Выступает особым белком. Он вырабатывается в печени. Основная задача заключается в том, чтобы обеспечить нормальное свертывание крови. Процесс протекает в несколько этапов.
- Как только организму требуется закрыть рану, брешь в тканях, начинается синтез особых веществ-факторов. В том числе к ним относится и фибриноген.
- Как только количество вещества достигает определенного значения, оно подлежит расщеплению. Здесь участвует особое соединение под названием тромбин.
- Фибриноген разрушается и распадается на клейкие составляющие. Так называемые нити.
- После того как фактор выпал в осадок, он приклеивается к месту поражения, тромбоцитам, обеспечивая нормальную свертываемость. Образуется тромб, который прикрывает раневую поверхность. Затем из него формируется жесткий струп.
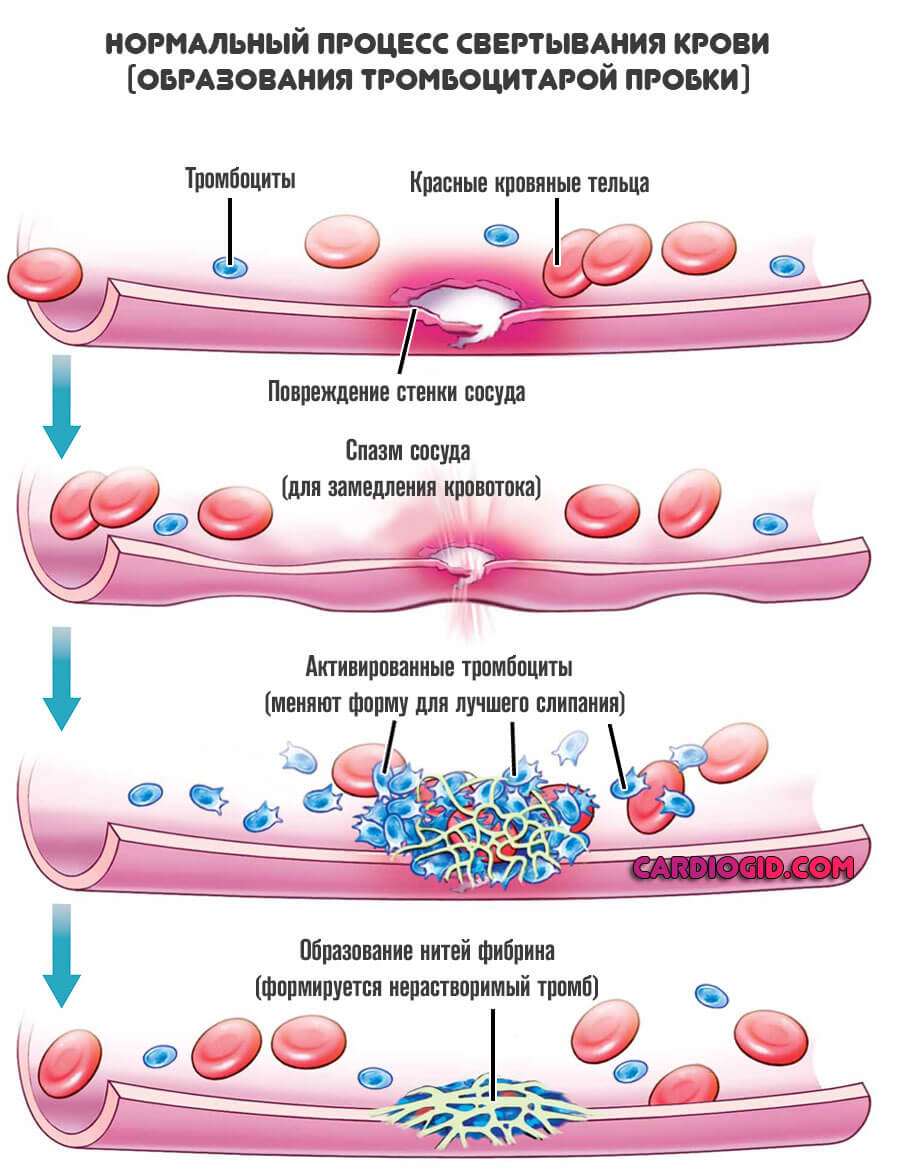
Процесс протекает всякий раз, когда образуется область поражения. Если фибриногена недостаточно, начинаются коагулопатии. Нарушается нормальная свертываемость. Кровь становится слишком жидкой.
Аминокислоты
Выступают своего рода строительным материалом для клеток организма. Также входят в состав их стенок, обеспечивая нормальную проводимость цитоплазматической мембраны. И в то же время ее прочность и эластичность.
- Жиры. Липиды, как и аминокислоты — это основной строительный материал. Ключевой из них — хорошо известный всем холестерин.
- Глюкоза. Выступает питательным веществом. Работает как специальный запас. Поскольку при расщеплении выделяется большое количество энергии. Как правило, при производстве донорского материала глюкозу не удаляют, она остается на месте.
- Гормоны. Те, что выработались в организме пациента. Выполняют роль своего рода медиаторов, веществ, передающих сигналы тканям и целым системам. Это их основная задача.
- Минералы. Йод, железо, хлор, десятки других веществ. Как в виде законченного соединения, которое не вступает в простые реакции, так и в форме заряженных ионов. Именно последние поддерживают нормальную кислотность крови, участвуют в работе клеток, цитоплазматических мембран.
Все вещества выполняют две основных функции. Если говорить о вопросе обобщенно.
Какие именно:
- Обеспечение правильного обмена веществ.
- Поддержание состояние гомеостаза. Когда организм находится в равновесии, правильно работает и стабилен по отношению к самому себе.
Недостаток или избыток любого соединения сразу заканчивается нарушениями. В этом случае требуется лечение.
Заболевания, влияющие на свойства плазмы, и вопросы их терапии
Жидкая часть крови крайне чувствительна к переменам концентрации активных веществ. Есть группа патологий, способных спровоцировать нарушения в работе организма.
Врожденные аномалии, коагулопатии
Сюда можно отнести гемофилию как классическую разновидность расстройства. Сопровождается оно падением выработки фибриногена и прочих факторов свертывания. Любые отклонения требуют срочного лечения. Особенно, если начались проблемы со свертываемостью.
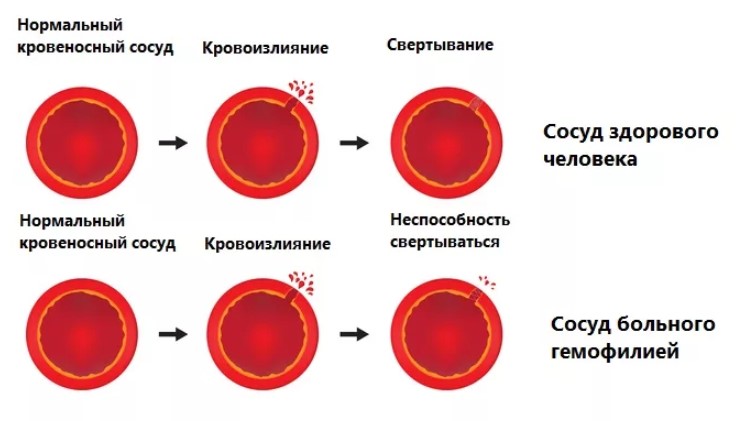
Терапия. Проводится, когда на то есть основания. Незначительные колебания встречаются довольно часто и не указывают на развитие патологического процесса. По крайней мере, не всегда. Насторожиться нужно, если показатель сильно упал или нарушена группа уровней.
В зависимости от состояния применяют гомеостатические препараты. Они останавливают кровь.
Также назначают регулярные переливания эритроцитарной массы и плазмы. Все определяется тяжестью течения болезни.
При врожденных формах коагулопатий можно лишь купировать симптомы. В остальных случаях необходимо корректировать основной диагноз. Тот, который и привел к нарушению.
Тромбоцитопатии
Встречаются примерно в 3-4% случаев от общей массы болезней крови. Нарушение сопровождается снижением функциональной активности форменных клеток. При этом количество их остается на нормальном уровне.
Тромбоцитопатия сопровождается расстройствами свертывания. Первичным заболевание практически не бывает, потому нужно искать основную причину и с ней работать.
Лечение. Проводится под контролем гематолога. Назначаются специальные лекарства вроде глюкокортикоидов.
В некоторых случаях практикуют операцию по резекции селезенки. Но это скорее исключение из правил. Вопрос целесообразности такой меры решает врач после полной диагностики. Как минимум, исследуют кровь, проверяют работу печени.
Тромбоцитопении
Обратное явление. При этом состоянии функциональные возможности форменных клеток остаются на нормальном уровне. Однако же, количество цитологических структур резко падает.
Число пластинок снижается до критической отметки, если ничего не делать. Вопрос лечения зависит от первопричины.
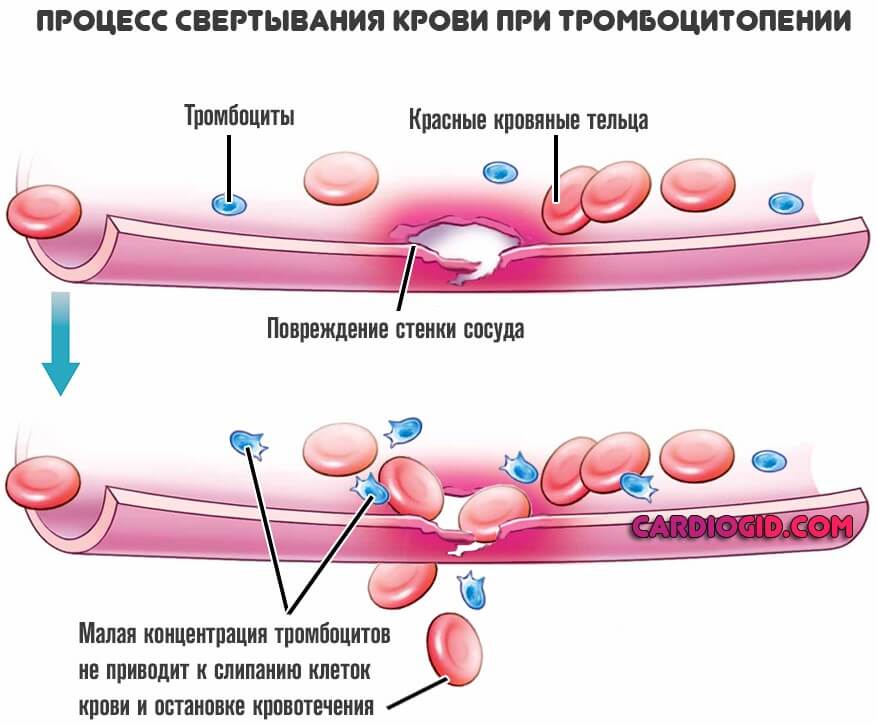
Терапия. Как правило, на ранней стадии проводят медикаментозную коррекцию. Назначают препараты глюкокортикоидного ряда. Преднизолон и прочие.
Состав плазмы крови человека не меняется, однако концентрация многих белков падает. Эти нарушения вторичны, обусловлены недостаточной работой форменных клеток. Такое влияние пресекают, когда начинают лечение. Важно своевременно предпринять нужные действия.
Вторая линия — это собственно оперативная коррекция. Почти у 50% пациентов удается добиться восстановления через удаление селезенки. Хотя бывают и исключения.
Подробнее о причинах тромбоцитопении и методах лечения читайте в этой статье.
Авитаминозы
Разных типов. Речь идет о расстройствах, связанных с недостаточным поступлением еще и микроэлементов. Хлора, цинка и прочих.
Лечение стандартное. Необходимо скорректировать основной диагноз. Плюс, на начальном этапе вводят витамины и прочие вещества. Искусственные аналоги извне.
Анемии
Сопровождаются нарушением кроветворения. Особенно частый вариант патологического процесса — это так называемая железодефицитная анемия. Она связана с недостатком одноименного микроэлемента.

Встречаются и прочие типы. В том числе витаминного профиля. При дефиците B9, 12 начинается перестройка кроветворения на аномальный лад (мегалобластная анемия). Страдает в том числе и плазма.
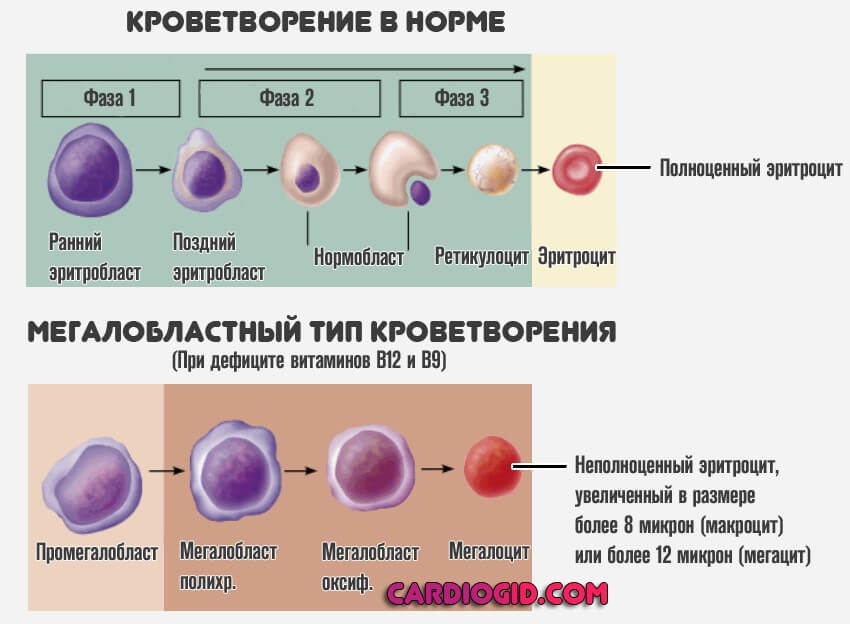
Терапия. Искусственное введение препаратов железа, лечение первичного патологического процесса. Того, который сказался на состоянии жидкой соединительной ткани.
Сахарный диабет и прочие нарушения обмена веществ
Лечение. Проводится с помощью инсулина. Прочие нарушения, например, обусловленные работой гипоталамуса, требуют систематического введения ноотропов. Например, Пирацетама.
Аллергические реакции
Участвуют вещества, которые одновременно являются иммуноглобулинами. Свойства плазмы при этом меняются: кровь засоряется гистамином, простагландинами.
Терапия. Проводится с применением антигистаминных препаратов. Особенно первого и третьего поколений. Например, подойдут такие наименования как Пипольфен, Тавегил, Супрастин, Цитрин и аналогичные.
Нарушения влияют и на белки плазмы и на микроэлементы. Что в конечном итоге и приводит к нарушению работы всего организма или отдельных его систем.
Использование жидкой фракции в медицине
Поскольку большую часть плазмы составляет вода (почти 90% от общей массы) переливание хорошо переносится.
Чтобы отделить жидкую фракцию от форменных клеток применяют центрифугу. В основном в лечебных целях используют плазму или сыворотку крови. В ней нет фибриногена, потому отторжения практически не возникает.
Показания к процедуре — выраженные травмы, проведение плазмафереза при инфекционных или тяжелых аутоиммунных болезнях и прочие состояния.
В любом случае, переливание проводится строго по показаниям.
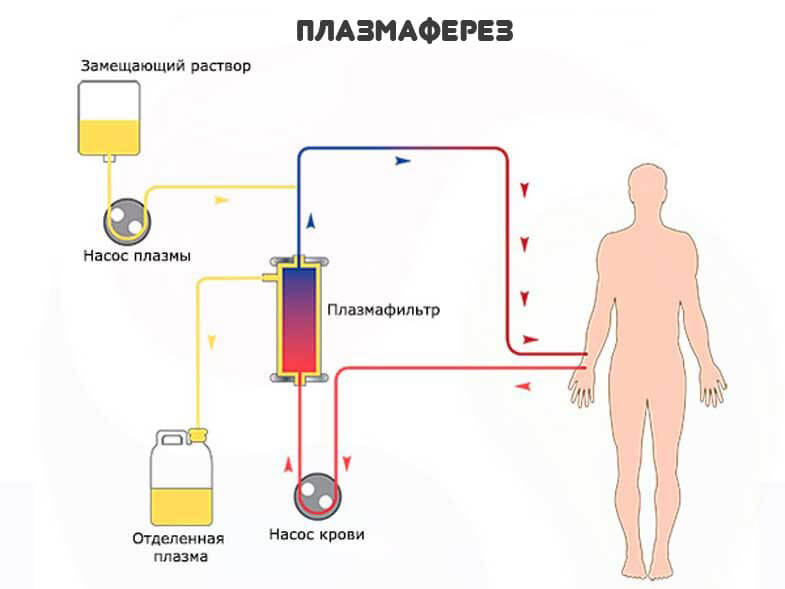
Плазма — это жидкая фракция крови, которая выглядит как желтоватая субстанция. Она богата белками, гормонами, микроэлементами.
Любые отклонения от нормы становятся заметны сразу. Их нужно прорабатывать под контролем специалистов. Как минимум — гематолога.
Переливание плазмы крови
 Нельзя быть беспечным при переливании крови или плазмы. Чтобы гемотрансфузия дала необходимый результат, необходимо подготовить пациента и правильно подобрать донорский материал.
Нельзя быть беспечным при переливании крови или плазмы. Чтобы гемотрансфузия дала необходимый результат, необходимо подготовить пациента и правильно подобрать донорский материал.
Существует ряд факторов, которые влияют на успех проведения манипуляции. Очень важными параметрами является поэтапность процедуры и показания к переливанию. Современные технологии очень развиты, но не могут гарантировать 100% результат. В худшем случае есть риск летального исхода.
История гемотрансфузии
С 1926 года в Москве работает НМИЦ гематологии, который является ведущим научным центром страны. А первые попытки донорства зафиксированы еще в древние времена. Но результаты были неудачными в большинстве случаев. Причины две:
- На тот момент еще невозможно было установить группу крови и резус-фактор.
- У лекарей не было необходимого оборудования и знаний о трансфузиологии.
Если переливать несовместимую кровь, пациент умрет. Поэтому сейчас практически не вводят цельную кровь, а только ее компоненты. И этот метод безопаснее.
Какие есть риски для реципиентов
Техника переливания плазмы похожа на введение медикаментов через капельницу. Но здесь все сложнее. Эта манипуляция то же самое, что и трансплантация живых тканей. В состав крови входят различные составляющий клеток, вреди которых:
- Молекулы.
- Белки.
- Чужеродные антитела.
Даже идеально подобранные клетки донора не являются идентичными тем, что у пациента. Поэтому существует вероятность отторжения. И ответственным за последствия при переливании является доктор. Поэтому он должен заранее рассчитать вероятность отторжения.
Любое вмешательство является риском, и шанс успеха не всегда зависит от правильности подготовки и квалификации доктора. А при переливании не допускается поверхностное отношение медицинского персонала к работе. Также нельзя торопиться, и необходимо обладать определенным запасом знаний. В первую очередь доктор обязан проверить любые другие способы. И переливание плазмы осуществляется только, если без него не обойтись. А если у пациента есть противопоказания, переливание запрещено вообще.
В каких случаях необходимо переливание
У манипуляции есть определенная цель. Чаще всего донорский материал необходим для восполнения запасов крови при большой кровопотере. А еще гемотрансфузия – эффективный способ повысить количество тромбоцитов, если человек страдает от плохой свертываемости. Существуют определенные показания манипуляции:
- Тяжелая степень анемии.
- Опасная для жизни кровопотеря.
- Шоковое состояние.
Необходимо хирургическое вмешательство, при котором есть вероятность большой кровопотери или будут использованы приборы, которые создают искусственное кровообращение (например, операция на сосудах, сердце).
Но также причиной переливания могут стать:
- Отравление организма химикатами.
- Сепсис.
- Болезни, связанные с кровью.
Переливание для детей
У гемотрансфузии нет ограничений по возрасту. Если необходимо, манипуляцию могут назначить и новорожденным. Показания переливания для детей такие же. Гемотрансфузия – отличное решение, если опасная болезнь быстро прогрессирует. Переливание у новорожденных может быть вызвано следующими причинами:
- Желтуха.
- Печень или селезенка увеличены в размерах.
- Необходимо повысить количество эритроцитов.
Основной аргумент для проведения манипуляции – показатель билирубина. К примеру, у ребенка он превышает 50 мкмоль/л (для проверки берут пуповинные материалы), необходимо тщательно следить за ребенком, поскольку это считается нарушением. Возможно, в будущем понадобится донорский материал. Но ключевую роль играет не только сам показатель билирубина, но и как быстро он накапливается. Если она выше нормы, необходима гемотрансфузия.
Когда переливать кровь нельзя
Подготовка – важный этап манипуляции. Существуют некоторые ограничения, когда переливать кровь становится запрещено. Например:
- Инфаркт миокарда.
- Ишемичная болезнь сердца.
- Сердечная недостаточность.
- Врожденный порок сердца.
- Проблемы с мозговым кровообращением.
- Бактериальный эндокардит.
- Оттек легких.
- Гипертония.
- Тромбоэмболический синдром.
- Обострение гломерулонефрита.
- Печеночная или почечная недостаточность.
- Астма.
- Аллергия на многие раздражители.
Но иногда переливание плазмы больному – единственный возможный способ спасти пациента, поэтому некоторые противопоказания могут не учитываться. Но сначала необходимо проверить совместимость тканей донора и реципиента, поэтому проходится ряд проб. Также перед переливанием плазмы проводится диагностика.
Донорская кровь для людей, страдающих аллергией
 Если у человека часто проявляются аллергические реакции, есть некоторые правила переливания. Для начала необходимо осуществить десенсибилизирующую терапию. Для этого внутривенно вводят следующие препараты:
Если у человека часто проявляются аллергические реакции, есть некоторые правила переливания. Для начала необходимо осуществить десенсибилизирующую терапию. Для этого внутривенно вводят следующие препараты:
- Супрастин.
- Хлорид кальция.
- Пипольфен.
Препараты являются антигистаминными, но во многих случаях также нужны и гормональные. Чтобы проверить наличие аллергии на биоматериал донора, пациенту вводят небольшое количество материала. Акцент делают не на количестве, а на качестве крови. В плазме отставляют только те вещества, которые необходимы для больного. А объем жидкости можно восполнить, используя кровезаменители.
Биоматериалы для трансфузии
- Для переливания могут использоваться:
- Цельная кровь (используется достаточно редко).
- Эритроциты с минимальным количеством тромбоцитов и лейкоцитов.
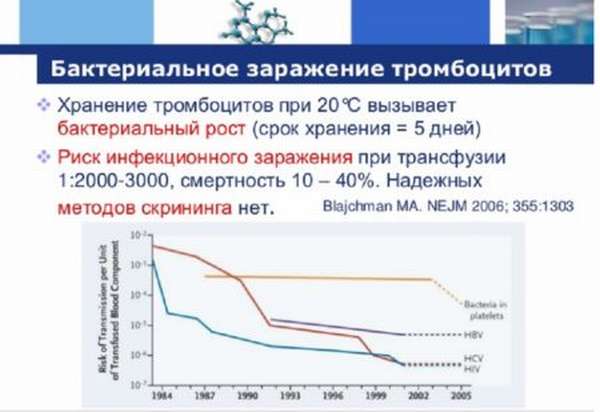
- Тромбоциты (их можно хранить не более 3-х суток).
- Переливание свежезамороженной плазмы. Она подойдет при ожогах, столбняке или стафилококковой инфекции.
- Компоненты, необходимые чтобы улучшить свертываемость.
Цельную кровь вводят редко, поскольку необходимо очень много биологического материала, а риск отторжения очень высокий. А в большинстве случаев пациенту нежны только недостающие компоненты, поэтому нет смысла пересаживать ему чужеродные клетки. Цельная кровь может подойти для операций на сердце или если случилась сильная кровопотеря.
Существуют также несколько способов трансфузии:
- Восполнение необходимых компонентов крови, вводя их внутривенно.
- Обменное переливание. Когда часть крови пациента необходимо заменить донорскими материалами. Этот способ подойдет при почечной недостаточности, интоксикации или гемолизе. Чаще всего в качестве материала используется свежезамороженная плазма.
- Аутогемотрансфузия. Этот способ предусматривает введение пациенту его же собственной крови. Жидкость можно собирать при кровотечении. Ее очищают и сохраняют. Этот способ переливания актуален, если группа крови редкая и не получается найти донора.
Последствия переливания крови
Практика показала, что при выполнении всех необходимых правил, осложнений после гемотрансфузии не появляется. Если проверять статистику, процент осложнений не превышает одного из ста. Но всегда есть риск побочных эффектов, способных привести к сбою в организме и в худшем случае к летальному исходу. Переливание является опасной процедурой, поэтому у пациентов обычно берут письменное согласие на проведение процедуры (в виде протокола переливания плазмы), объясняя, к каким последствиям это может привести и почему нельзя использовать другие способы.
Среди неблагоприятных последствий, связанных с иммунитетом можно выделить:
- Фебрильная реакция. В большинстве случаев лихорадка. В случае если реакция является результатом отторжения крови донора, необходимо остановить переливание. Но если реакция не является гемолитической, она не опасна для жизни. У человека также могут появляться головные боли, зуд и аллергия. Назначают специальный препарат.
- Уртикарная сыпь. Появляется сразу после гемотрансфузии. Такое состояние после переливания плазмы встречается часто. Является реакцией на высвобождение гистамина. Лечится препаратом бенадрил.
- Снижение гемоглобина и гипотония. Сопровождается респираторным дистресс-синдромом. Причина в повреждении легких. Здесь необходимо вмешательство доктора, который устанавливает прибор механической вентиляции. К счастью, риск летального исхода в таких случаях низкий, главное, чтобы персонал сразу сориентировался.
- Гемолиз. Случается, если плазма пациента и донора несовместимы. Была допущена ошибка при проверке. Проблема в том, что показания могут выражаться не сразу, проявляясь в виде легкой анемии (она часто бывает и при правильном переливании). Но как осложнения могут возникнуть проблемы со свертываемостью, шок, гипотония и почечная недостаточность. Избежать проблемы можно своевременно прекратив переливание, подключив пациента к препарату искусственного дыхания и обязательно ввести адреналин. Все это должно быть готово заранее, перед началом переливания, чтобы своевременно оказать необходимую помощь.
Есть еще одно осложнение – перегрузка объема. Эта проблема не касается иммунной системы. Если превысить объем плазмы, нагрузка на внутренние органы увеличивается. То же с объемом жидкости в теле. Можно вылечить, выпив мочегонные препараты. Также проблема возникает при нарушении алгоритма переливания плазмы.
Переливание крови – одна из самых необходимых процедур в современной медицине. Порой только эта манипуляция способна спасти человеку жизнь.