желтые белки глаз у новорожденного — 25 рекомендаций на Babyblog.ru
В жизни почти каждой женщины возникает вопрос зачатия детей с целью создания семьи, независимо от того, были прерывания беременностей раньше или будут еще в будущем. Большинство семей планирует от одного до трех детей, хотя есть и такие, где рады и большему количеству детей. Это значит, что в жизни почти каждой женщины бывают периоды, когда она с нетерпением ждет положительного заключения «Беременна». И как только наступает период этого неудержимого желания иметь ребенка, создаются искусственные проблемы, которые переходят в «цепную реакцию», вводя женщину в струю все больших бесконечных проблем, вплоть до родов, и дальше уже переходят на новорожденного. Проблемы бывают настолько банальными, настолько несущественными, и, увы, зачастую созданы или раздуты медицинским персоналом, что удивляешься, что такие проблемы вообще могут существовать. Но велики глаза у страха, а когда в жизни доминирует страх, то даже из самой маленькой мухи можно сделать большого слона.
Многие женщины в такой период ожиданий появления в их жизни ребенка, начинают «интенсивно» прислушиваться ко всему, что происходит в их организме, еще до того, когда должна быть очередная менструация. «Ой, закололо в груди. Я беременна? » «У меня вздуло живот. Наверное, я беременна, или нет? » «Я так себя плохо чувствовала, такая была слабость. Как вы думаете, я беременна? » «Меня подташнивало вчера. Это беременность? » Многие женщины бегут в аптеку, покупают с десяток тестов на беременность, и некоторые умудряются делать эти тесты по 2-3 раза в день, нервничая, что они отрицательные или же придираясь к плохо видимым полоскам — то ли померещилась беременность, то ли ее еще нет. «Нет, нужно срочно бежать на УЗИ, может там что увидят». Обычно в таких случаях мне хочется задать простой жизненный вопрос: «А, собственно говоря, куда гоним? »
 Почти все современные врачи отсчитывают начало срока беременности с первого дня последней менструации. Это означает, что любая женщина, ведущая открытую половую жизнь, и к тому же регулярную (каждый 2-3 день), на момент ожидаемых очередных месячных может быть беременна сроком 4-4. 5 недели. Когда женщина или врач говорит о беременности в 2-3 недели, это может означать, что 2-3 недели тому появилось плодное яйцо, то есть произошло оплодотворение (зачатие, концепция), но опять же, задержки месячных еще нет или задержка всего несколько дней. Однако, такие исчисления срока беременности весьма неточные и неправильные, так как могут потом привести к неправильному подсчету предполагаемой даты родов, поэтому акушеры-гинекологи всего мира согласились много лет тому, что начало беременности — это первый день последних месячных, когда начинает созревать новая женская половая клетка, которая потом будет оплодотворена. Такой отсчет срока беременности ведется у тех женщин, у которых менструальные циклы регулярные, по 28-30 дней.
Почти все современные врачи отсчитывают начало срока беременности с первого дня последней менструации. Это означает, что любая женщина, ведущая открытую половую жизнь, и к тому же регулярную (каждый 2-3 день), на момент ожидаемых очередных месячных может быть беременна сроком 4-4. 5 недели. Когда женщина или врач говорит о беременности в 2-3 недели, это может означать, что 2-3 недели тому появилось плодное яйцо, то есть произошло оплодотворение (зачатие, концепция), но опять же, задержки месячных еще нет или задержка всего несколько дней. Однако, такие исчисления срока беременности весьма неточные и неправильные, так как могут потом привести к неправильному подсчету предполагаемой даты родов, поэтому акушеры-гинекологи всего мира согласились много лет тому, что начало беременности — это первый день последних месячных, когда начинает созревать новая женская половая клетка, которая потом будет оплодотворена. Такой отсчет срока беременности ведется у тех женщин, у которых менструальные циклы регулярные, по 28-30 дней.
А теперь рассмотрим некоторые важные факторы, которые влияют на зачатие и успешное прикрепление плодного яйца в матке, и обсудим, какой же шанс нормального зачатия женщины существует в природе, и насколько страхи, окутывающие страждущих поскорее забеременеть, обоснованы. Детородная лихорадка — это серьезный диагноз, который порождает другое, не менее серьезное заболевание: искусственно созданное бесплодие. И становятся женщины, да и многие мужчины тоже, репродуктивными инвалидами, не способными воспроизводить потомство, нередко по собственной вине.

Процесс воспроизведения потомства включает в себя выработку нормальных женских половых клеток (яйцеклеток), выработку достаточного количества полноценных мужских половых клеток (сперматозоидов), передвижение половых клеток по маточным трубам (поэтому нормальное количество и нормальная подвижность сперматозоидов очень важны для зачатия), где возникает оплодотворение яйцеклетки, передвижение эмбриона в полость матки по маточной трубе, и его нормальное внедрение в стенку матки (имплантация) с дальнейшим нормальным развитием плода. Я повторяю слово «нормальный», потому что при наличии хотя бы незначительного отклонения от принятых норм тех или иных показателей с точки зрения современной медицины, процесс зачатия и развития беременности может быть нарушен.
Созревание сперматозоидов у мужчин происходит в яичках, но ряд других половых органов (желез) принимает участие в формировании качественной здоровой спермы — жидкости с определенными свойствами, содержащей сперматозоиды. Процесс созревания сперматозоидов занимает приблизительно 64 дня, но это не значит, что этот процесс скачкообразный. Каждый день у здорового мужчины образуется до 100 млн сперматозоидов! Другими словами, процесс созревания спермы у мужчин постоянный и непрерывный, от момента полового созревания в подростковом возрасте до глубокой старости, однако качество спермы и сперматозоидов зависит от многих факторов, в том числе и от возраста. С возрастом количество нездоровых мужских половых клеток увеличивается, что негативно сказывается на их подвижности и способности оплодотворять яйцеклетку.

У женщин процесс созревания половых клеток отличается от такового у мужчин. Дело в том, что, все, что получает женский организм в виде женских половых клеток и чем потом владеет всю жизнь с значительным уменьшением их количества и качества, появляется в самом начале внутриутробного развития плода-девочки. Это значит, что запасы яйцеклеток иссякают постоянно, а не воспроизводятся ежедневно, как у мужчины с момента его полового созревания. Другими словами, каждый день, начиная с внутриутробного периода и заканчивая глубокой старостью, женщины теряют женские половые клетки и никогда их не обретают заново. Яйцеклетки не возобновляются! Поэтому яичники нужно беречь, как зеницу ока, с момента рождения девочки и потом всю взрослую жизнь, особенно если девушка-женщина планирует стать матерью в будущем.

Последние данные науки предполагают наличие дополнительного ресурса женских половых клеток, возникающих «по ходу жизни», однако не доказано активное участие этих клеток в процессе воспроизведения потомства. Таким образом, вся надежда только на то, что имеется в яичниках.
В процессе потери женских половых клеток есть три ключевых периода, когда эта потеря ускоряется, и при этом гибнет очень большое количество яйцеклеток. Первый пик выпадает на 20-ю неделю беременности, когда из резерва в 7-10 млн гамет у девочки-плода остается около 2 млн половых клеток. В этот период, пройдя простое деление (митоз), гаметы формируют фолликулы (пузырьки). Многим пузырькам так и не суждено вырасти до больших размеров и воспроизвести зрелую женскую половую клетку.
В этот период, пройдя простое деление (митоз), гаметы формируют фолликулы (пузырьки). Многим пузырькам так и не суждено вырасти до больших размеров и воспроизвести зрелую женскую половую клетку.
Второй период массовой гибели яйцеклеток связан с рождением девочки. У новорожденной девочки имеется около 1-2 миллионов яйцеклеток -ооцитов. В этот период уровень женских половых гормонов (эстрогенов) в организме ребенка повышен, так как большую часть этих гормонов девочка получает от матери перед родами. Многие фолликулы начинают расти, но так как уровень эстрогенов быстро понижается (материнские гормоны распадаются и выводятся с организма, а у самой девочки уровень собственного эстрогена очень низкий), не достигнув полноценного развития, многие из фолликулов перестают расти и регрессируют. Большинство фолликулов погибает в процессе апоптоза (программированной клеточной гибели). Нередко у новорожденной девочки наблюдается невыраженное влагалищное кровотечение, так внутренняя выстилка матки (эндометрий) тоже отслаивается из-за резкого понижения эстрогенов.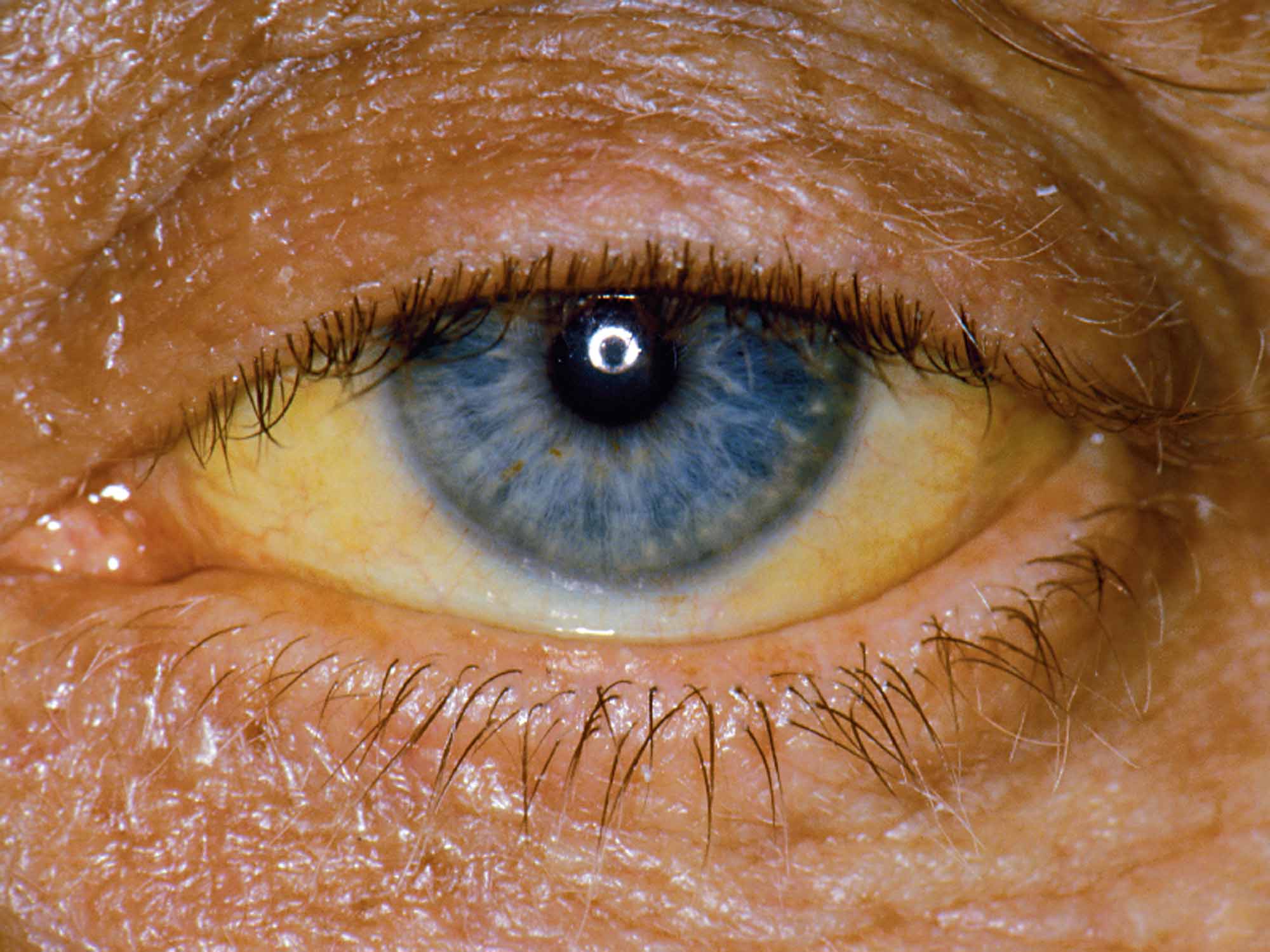
Третий период гибели большого количества яйцеклеток происходит в первые годы полового созревания. На момент первой менструации у девочки есть около 400 000 ооцитов. Уровень эстрогенов снова повышается, и это снова приводит к интенсивному росту большого количества фолликулов. Однако большинство из них снова останавливается в росте и регрессирует. Под конец полового созревания в каждом яичнике девушки имеется около 25 000 ооцитов, которые дальше продолжают гибнуть.
Считается, что женщина с регулярным менструальным циклом производит около 400 зрелых ооцитов (по некоторым данным 300-500) в течение своей жизни. Это не значит, что она может быть беременна 400 раз, потому что не все яйцеклетки полноценны, и нужно также исключить периоды жизни, когда женщина не имеет открытых половых контактов с мужчиной. Считается, что обычно после 37 лет у большинства женщин начинается период ускоренной гибели яйцеклеток. Когда количество яйцеклеток достигает 1000, обычно наступает климакс, что наблюдается ближе к 50 годам.
Здесь необходимо вспомнить о таком важном факторе как возраст. Существует понятие хронологического и биологического возрастов. Хронологический возраст — это возраст в годах, месяцах, днях от момента рождения человека. Биологический возраст, с точки зрения медицины, определяется уровнями гормонов и других веществ, связанных с процессом старения, а, с точки зрения репродукции женщины, этот возраст учитывает яичниковый резерв фолликулов и возможность женщины воспроизводить потомство. Поэтому биологически старыми могут быть женщины и в 30 лет. Оказывается, что яйцеклетки не только созревают и выходят за пределы яичника для оплодотворения, что называется овуляцией, но и стареют так же, как и люди. Хорошо, если процесс старения женских половых клеток происходит после овуляции, но у некоторых женщин они стареют до овуляции. Такие яйцеклетки не способны к оплодотворению, или же в случае оплодотворения, их деление будет некачественным, что в конце концов приведет к некачественной имплантации и потере беременности.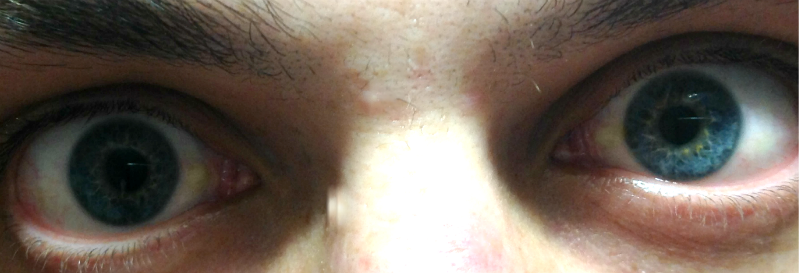 Современная медицина позволяет определить качество яйцеклеток и сперматозоидов, и определить причину бесплодия у большинства семейных пар.
Современная медицина позволяет определить качество яйцеклеток и сперматозоидов, и определить причину бесплодия у большинства семейных пар.
Проблемы, которые связаны с возрастом, еще и в том, что качество половых клеток драматически ухудшается. Увы, яичники — это первые органы, начинающие процесс старения в весьма раннем хронологическом возрасте — в 25-26 лет. Как бы мы не старались перехитрить нашу природу отсрочкой воспроизведения потомства, но она дала нам весьма узкое окно получения здорового потомства с наименьшим количеством осложнений как у матери, так и ребенка — от 21 до 25 лет, или приблизительно 4-5 лет.
Конечно же, женщины беременеют и в более раннем возрасте, и в более позднем, и рожают вполне здоровых детей. Но если мы говорим о самых оптимальных рамках с самым оптимальным результатом, то это именно возраст в 21-25 лет.
Важно понимать, что, если вы начинаете обнаруживать у себя на лице морщинки, то точно также стареют ваши внутренние органы, а не только кожа лица. Стареет все тело, у каждого с разной скоростью обменных процессов, вовлеченных в старение. Так что, разговоры о том, что у вас еще время создать семью и родить детей, если вам уже за 30, являются в какой-то степени розовыми очками, которые вы одеваете на себя умышленно. Ибо не все так просто и легко, как вы думаете, если речь идет о репродукции человека.
Стареет все тело, у каждого с разной скоростью обменных процессов, вовлеченных в старение. Так что, разговоры о том, что у вас еще время создать семью и родить детей, если вам уже за 30, являются в какой-то степени розовыми очками, которые вы одеваете на себя умышленно. Ибо не все так просто и легко, как вы думаете, если речь идет о репродукции человека.
Теперь вернемся к вопросу созревания женских половых клеток, чтобы знать, когда же женщина может забеременеть, а когда нет.
Месячный цикл, то есть период от первого дня менструации (всегда от первого дня!) до первого дня следующей менструации, делится на две фазы, разграниченные днем созревания яйцеклетки и днями менструации: на эстрогеновую (первая фаза, фаза пролиферации) и прогестероновую (лютеиновая, вторая фаза, фаза секреции), зависящие от выработки определенных женских гормонов — эстрогенов и прогестерона. Вторая фаза всегда более стабильна и длится обычно 14-15 дней Эта стабильность связана с тем, что яйцеклетка созрела, и дальше, если она не оплодотворена и беременность не произошла, то женский организм быстро готовится к новому циклу, освобождая матку от старой выстилки (эндометрия) путем ее отторжения в виде менструации. Поэтому, когда некоторые врачи ставят диагноз недостаточности прогестероновой фазы, то это весьма ошибочный диагноз, выставленный всего лишь по одному результату анализа крови. И «жуют» многие женщины прогестерон, он же дюфастон, он же утрожестан, он же другие названия, веря в то, что именно этот препарат поможет им забеременеть. О бессмысленности и вреде назначения прогестерона большинству женщин читайте в статье «Прогестероновая нация».
Поэтому, когда некоторые врачи ставят диагноз недостаточности прогестероновой фазы, то это весьма ошибочный диагноз, выставленный всего лишь по одному результату анализа крови. И «жуют» многие женщины прогестерон, он же дюфастон, он же утрожестан, он же другие названия, веря в то, что именно этот препарат поможет им забеременеть. О бессмысленности и вреде назначения прогестерона большинству женщин читайте в статье «Прогестероновая нация».
Вы должны понимать, что вторая фаза полностью зависит от качества первой фазы. Первая фаза может быть весьма короткой, и наоборот, длительной, поэтому месячный цикл в норме может быть от 14 до 40 дней, хотя чаще всего мы говорим о нормальных циклах в 21-35 дней. Классических циклов «тютелька-в-тютельку», когда женщина менструирует каждые 28 дней, в реальной жизни не бывает, так как существует слишком много факторов, влияющих на продолжительность цикла. Нормой считаются колебания цикла в 7 дней в обе стороны, или другими словами, менструации могут начаться на неделю раньше или позже по сравнению с предыдущим циклом. Многие женщины хватаются за голову и сразу же в панике бегут к врачу, если у них менструация была с задержкой в 2-3 дня, или, наоборот, началась чуть раньше. И, к сожалению, некоторые врачи пользуются этим не с пользой для перепуганных женщин.
Многие женщины хватаются за голову и сразу же в панике бегут к врачу, если у них менструация была с задержкой в 2-3 дня, или, наоборот, началась чуть раньше. И, к сожалению, некоторые врачи пользуются этим не с пользой для перепуганных женщин.
Таким образом, в первой фазе происходит созревание яйцеклетки, которая находится в специальном пузырьке (фолликуле) в яичнике. Обычно рост начинают несколько фолликулов в обеих яичниках., но после 7-8-го дня цикла только один (реже два) фолликул растет дальше, чтобы между 13-16 днем (в среднем, на 14-й день) лопнуть, что называется овуляцией. Часто женщины ошибочно думают, что яичники работают поочередно. Многие врачи тоже имеют весьма ошибочное представление о работе женской репродуктивной системы. Всегда работает два яичника, и рост фолликулов с началом менструации происходит в обеих яичниках сразу. И только приблизительно на 7 день цикла (обычно это 3-й день после завершения менструации) в одном из яичников начинает доминировать рост фолликула, который завершится овуляцией.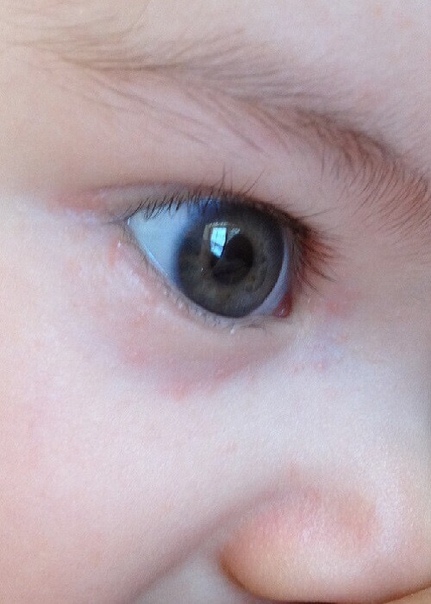 Но яичники продолжают работать, как и работали, потому что им необходимо избавиться от тех фолликулов, которые начали рост, но не стали доминирующими.
Но яичники продолжают работать, как и работали, потому что им необходимо избавиться от тех фолликулов, которые начали рост, но не стали доминирующими.
При овуляции зрелая яйцеклетка — женская половая клетка, готовая к оплодотворению, выходит за пределы яичника и оказывается в брюшной полости, однако она тут же «всасывается» в маточную трубу, один конец которой имеет воронку со специальными отростками. Яйцеклетка способна к оплодотворению всего 12-24 часа, а дальше она гибнет и рассасывается, если зачатия ребенка не произошло. Так что, семейные пары, планирующие беременность, должны понимать, что время, когда может произойти зачатие ребенка, весьма ограничено. Если учесть, что яйцеклетка стареет с момента овуляции, а некоторые могут начать старение и до овуляции, то окно успешного зачатия очень узкое.
Направляясь в ампулярную часть маточной трубы (самую широкую), женская половая клетка встречается здесь с мужскими половыми клетками (сперматозоидами), которые начинают активно атаковать яйцеклетку, погибая при этом, однако не без цели — их содержимое разжижает толстую стенку яйцеклетки. Наконец, одному «счастливчику» удается проникнуть во внутрь яйцеклетки, которая его, практически, поглощает. Сперматозоид теряет в процессе зачатия свой хвостик чаще всего. Таким образом, утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях должны быть миллионы активно подвижных сперматозоидов, которые играют очень важную роль в зачатии, но оплодотворяет яйцеклетку всего лишь один сперматозоид.
Наконец, одному «счастливчику» удается проникнуть во внутрь яйцеклетки, которая его, практически, поглощает. Сперматозоид теряет в процессе зачатия свой хвостик чаще всего. Таким образом, утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях должны быть миллионы активно подвижных сперматозоидов, которые играют очень важную роль в зачатии, но оплодотворяет яйцеклетку всего лишь один сперматозоид.
Дальше, оплодотворенная яйцеклетка движется по маточной трубе к матке, проходя при этом несколько делений — так возникает зародыш. Процесс передвижения занимает от 4 до 6 дней. Приблизительно через 30 часов после оплодотворения яйцеклетки сперматозоидом, происходит ее первое деление, от которого во многом будет зависеть протекание и всей беременности. Ученые, занимающиеся вопросами репродуктивных технологий, позволяющих создавать эмбрионы искусственно, выяснили, что если первое деление произошло некачественно, неравномерно, то плодное яйцо может быть некачественным, что приведет к его плохой имплантации, а значит, такая беременность в большинстве случаев закончится ее прерыванием. Клетки, которые возникают при делении оплодотворенной яйцеклетки, называются бластомерами, а сам эмбрион в таком состоянии — зиготой. Сначала деление происходит без роста этих клеток, то есть размеры эмбриона сохраняются те же. Когда эмбрион достиг 16-клеточного строения, происходит дифференциация его клеток и их увеличение в размерах. На этом этапе деления эмбрион называется морулой, и в таком состоянии он входит в полость матки. Деление продолжается и как только появляется жидкость внутри морулы, эмбрион называется бластоцистом. Бластоцист содержит примитивные ворсины — хорион (отсюда и название гормона — «хорионический гонадотропин»), с помощью которых начинается процесс имплантации.
Клетки, которые возникают при делении оплодотворенной яйцеклетки, называются бластомерами, а сам эмбрион в таком состоянии — зиготой. Сначала деление происходит без роста этих клеток, то есть размеры эмбриона сохраняются те же. Когда эмбрион достиг 16-клеточного строения, происходит дифференциация его клеток и их увеличение в размерах. На этом этапе деления эмбрион называется морулой, и в таком состоянии он входит в полость матки. Деление продолжается и как только появляется жидкость внутри морулы, эмбрион называется бластоцистом. Бластоцист содержит примитивные ворсины — хорион (отсюда и название гормона — «хорионический гонадотропин»), с помощью которых начинается процесс имплантации.
Что происходит в женском организме пока оплодотворенная яйцеклетка продвигается по маточной трубе? Идет подготовка матки к приему плодного яйца. Если в первую фазу внутренняя выстилка матки, которая называется эндометрием, нарастает (клетки делятся и растут), то во второй половине цикла, после овуляции, они насыщаются питательными веществами — эта фаза называется также фазой секреции, в то время как первая фаза цикла называется фазой пролиферации. Толщина эндометрия хотя и играет определенную роль в прикреплении плодного яйца в матке, но куда большую роль играет качество эндометрия, что достигается именно во вторую фазу цикла благодаря росту уровня прогестерона. Многие женщины бегают на бесконечные УЗИ для измерения толщины эндометрия. В норме у большинства женщин репродуктивного возраста эндометрий имеет толщину 5-8 мм (средние показатели).
А теперь продолжим наше путешествие по женскому организму не в направлении движения оплодотворенной яйцеклетки, а поговорим о гормонах беременности, а точнее, о тех веществах, которые могут появляться в крови и других жидкостях женщины с появлением беременности. Очень часто женщины меня спрашивают, какой шанс у них забеременеть в течение одного месячного цикла. Этот вопрос связан с другим: как можно знать, что женщина беременна?
Итак, я напомню вам, что яйцеклетка созревает в первой половине цикла, но пока она внутри фолликула, оплодотворение невозможно. Однако, всегда важно помнить, что сперматозоиды могут находиться в маточных трубах до 7 дней и сохранять оплодотворяющую способность до 5 дней. Это означает, что чем ближе половой акт к моменту овуляции, тем больший шанс возникновения беременности. А так как никто не знает, когда именно наступит овуляция — момент (не период времени!) выхода яйцеклетки, то спекулировать точным определением этого момента не стоит при серьезном планировании беременности.
Если говорить о шансе возникновения беременности у здоровой женщины молодого репродуктивного возраста (20-26 лет), то в нескольких медицинских источниках вы найдете цифру — 22% в месяц. Как определялся этот процент? Насколько он правдивый? Что подразумевается под этим шансом?
Чтобы понять, какой именно шанс забеременеть и родить ребенка в срок у здоровой женщины, поговорим, как может быть диагностирована беременность на ранних сроках. Многие из вас сразу упомянут тесты на беременность. Совершенно верно, этими тестами можно определить беременность, когда уже произошла имплантация, и уровень гормона беременности в моче достиг тех показателей, когда тесты могут «поймать» этот подъем гормонального уровня. Но до этого момента разве нет беременности? Как ее можно определить?
Начнем со всем известного гормона беременности (и не только беременности) — прогестерона. Откуда у женщины прогестерон? Он вырабатывается яичниками, особенно тем участком, где произошла овуляция. Фолликул лопнул, яйцеклетка вышла, и объем лопнувшего фолликула быстро заполняется кровью (что на УЗИ может выглядеть как кровотечение в яичнике и что шокирует некоторых малограмотных врачей, и они направляют такую женщину на срочную операцию), и пока яйцеклетка путешествует по маточной трубе, происходит формирование двух основных видов клеток в лопнувшем фолликуле, который становится желтым телом. Одни клетки начинают интенсивно вырабатывать прогестерон для того, чтобы пока яйцеклетка путешествует, матка успела подготовиться к ее принятию. Другие клетки вырабатывают женские половые гормоны (эстрогены) и мужские половые гормоны (андрогены) в незначительном количестве. Благодаря росту уровня прогестерона, эндометрий матки становится «сочным», рыхлым, наполненным большим количеством веществ, важных для имплантации плодного яйца.
Период внедрения и прикрепления плодного яйца врачи называют окном имплантации. Вне этого окна прикрепление плодного яйца невозможно! Если под влиянием наружных и внутренних факторов этот период укорачивается, или стадийность изменений в эндометрии нарушается, имплантация тоже может нарушиться и закончиться выкидышем.
Пик уровня прогестерона в крови достигается приблизительно на 5-7 день после овуляции, и в этом проявляется удивительная рациональность женской природы. Добравшись до полости матки на 4-6 день после овуляции и зачатия (это третья неделя беременности!), плодное яйцо (бластоцист) находится в ней от одних до трех суток в «подвешенном состоянии», то есть, будучи не прикрепленным еще к стенке матки. Получается, что беременность уже есть, но, с другой стороны, ее еще нет, потому что плодное яйцо может быть удалено маткой до его имплантации, и женщина об этом не будет знать. Это не настолько страшно и ужасно, как некоторым может показаться. Чаще всего удаляются неполноценные плодные яйца, которые не могут прикрепиться к стенке матки. За эти 2-3 дня нахождения в «подвешенном состоянии» плодное яйцо выделяет специальные вещества, которые подавляют защитные силы матери, потому что оно является инородным телом для организма матери. Прогестерон же в свою очередь подавляет сократительную способность мышц матки, то есть успокаивает ее реакцию на инородное тело, расслабляет матку, позволяя плодному яйцу имплантироваться. Таким образом, начинается процесс имплантации, или внедрения-прикрепления плодного яйца к одной из стенок матки.
Рост уровня прогестерона приводит также и к тому, что в эндометрии появляются специальные формирования — пиноподы, которые чем-то напоминают щупальца (пальцы). Они появляются между 19 и 21 днем менструального цикла и существуют всего 2-3 дня (при 28-дневном цикле). Их появление приводит к тому, что матка уменьшается в размерах, как бы сжимается за счет этих выступов вовнутрь, а сама полость тоже уменьшается в размерах, приближая стенки матки к плавающему в ней плодному яйцу — природа уменьшает дистанцию между маткой и плодным яйцом для успешного его прикрепления. Пока плодное яйцо не прикреплено к матке, источником его питания становится внутриматочная жидкость, выделяемая клетками эндометрия под влиянием высокого уровня прогестерона.
Важно понимать, что максимальное повышение прогестерона наблюдается не на 21-22 день менструального цикла, а на 5-7 день после овуляции. Уловили разницу? При 28-дневном цикле это будет 21-й день, а при циклах короче или длиннее 28 дней пик повышения прогестерона будет выпадать на другие дни менструального цикла. Те врачи, которые не понимают или не знаю специфику колебания уровней гормонов у женщин, посылают своих пациенток на определение гормонального фона в определенные дни цикла, и если уровень прогестерона ниже того, который они ожидают получить на 21-й день, тут же ставится диагноз недостаточности прогестероновой фазы и назначается лечение в виде прогестерона, что крайне неправильно и может иметь немало побочных эффектов для всей женской репродуктивной системы. Ведь прогестерон подавляет овуляцию! Если его принимать до овуляции, беременности не ждите.
А теперь я раскрою вам еще один секрет зачатия. Можно ли знать, что женщина беременна, еще до имплантации? Некоторые женщины говорят, что они чувствуют внутри себя какие-то странные ощущения, неописуемые словами, еще до задержки менструации. И что, в таком случае, биохимическая стадия беременности, когда якобы беременность есть, но имплантация еще не произошла?
Оказывается, о том, что произошло зачатие, можно знать буквально в считанные часы. В 1974 году в медицинской литературе появились первые данные о, так называемом, раннем факторе беременности (Early Preganancy Factor, фактор ранней беременности), хотя о нем знали еще в 1968 году. Более сорока лет ученые спорили, что собой представляет этот фактор по химической природе, так как в течение этого периода времени было обнаружено, что с первых минут после оплодотворения яйцеклетка выделяет несколько видов белков (пептидов, протеинов), которые различны по строению, однако являются факторами, подающими сигнал всему организму матери о перестройке его в режим беременности. Последние данные говорят о том, что таким веществом может быть чаперонин-10.
Ранний фактор беременности можно обнаружить в крови женщины в течение 24-48 часов после зачатия. Уровень этого фактора растет в первом триместре, однако полностью фактор исчезает перед родами. Исследования показали, что у здоровых женщин репродуктивного возраста при менструальном цикле в 18-28 дней, этот фактор был обнаружен после незащищенного полового акта в 67% случаев. Таким образом, шанс зачатия ребенка у здоровой молодой женщины — 67% в месяц. Другие данные подтвердили эти показатели с небольшими колебаниями процента. Однако, фактор ранней беременности понижается сразу же после гибели эмбриона. Поэтому выяснилось, что в 78% случаев зачатия эмбрионы гибнут по причине своей неполноценности. Это означает, что 22% эмбрионов успешно имплантируются, и беременность будет подтверждена появлением в крови женщины хорионического гонадотропина. Другими словами, около 80% всех зачатий не завершается беременностью. До срока вынашивается около 20% зачатых беременностей. Но так ли это?
Какой в реальности шанс не просто зачатия, а возникновения беременности, которую можно диагностировать традиционными методами, с учетом тех данных, что я привела выше? Оказывается, не 22% (этот показатель относится ко всем живым эмбрионам, которые смогут имплантироваться). Реальный показатель будет 14. 5% с каждым месячным циклом — это показатель шанса не просто зачать ребенка, но и имплантации и развития беременности до того момента, когда она будет диагностирована другими методами.
Почему гибнут эмбрионы в таком большом количестве? По закону природного отбора. Чаще всего из-за дефектного генетического материала, а также из-за дефекта плодного яйца. В 90-92% случаев замерших и абортированных имплантированных беременностей (от 4 до 12 недель) причина потерь беременности кроется в дефектах плодного яйца. Чем старше женщина, тем у нее меньший шанс не просто зачать ребенка, но иметь нормально прогрессирующую беременность.
Из всех тех беременностей, которые подтверждены клинически (не только положительным тестом на беременность, но и УЗИ, и повышенным уровнем ХГЧ в крови), 5-20% заканчиваются самопроизвольным прерыванием до 20 недель. По европейским данным уровень диагностированных спонтанных выкидышей очень низкий — 2-5%. Речь идет о тех беременностях, которые не будут прерваны искусственно по желанию женщин. Около 40% замерших беременностей на ранних сроках связаны с анэмбрионической беременностью, то есть беременностью без развивающегося эмбриона внутри плодного яйца — пустое яйцо. Если у женщины обнаружили пустое плодное яйцо, хвататься за голову и терять сознание не нужно. Это довольно частое явление в жизни женщин, планирующих беременность. Обычно матка выбрасывает такое плодное яйцо самостоятельно, и в чистках женщины не нуждаются. Увы, чаще всего женщин «кладут под кюретку», и хуже всего, могут так «усердно почистить», что удалят функциональный слой эндометрия и сделают женщину бесплодной на всю оставшуюся жизнь.
Существует также еще один феномен — чаще всего прерываются первые беременности. Другими словами, у большинства женщин первая беременность не удачная. Опять же, паниковать и горевать по этому поводу не нужно, как и не нужно потом долго «копаться» в себе в поисках причины потери беременности. Понять такой неприятный казус женской природы можно. Плодное яйцо — это инородное тело для женщины, и чтобы оно прижилось в матке, происходит многоступенчатый процесс «привыкания» женщины к этому инородному телу. Считается, что иммунная реакция женщин, у которых не было беременностей, на первую беременность весьма агрессивная — женский организм только учится «взаимодействовать» с продуктом концепции. Это приводит к тому, что имплантация может быть весьма не успешной и матка выбрасывает плодное яйцо.
Если эмбрион гибнет, уровень раннего фактора беременности понижается и исчезает с организма женщины в течение суток. Низкие уровни фактора находят у женщин с внематочной беременностью, а также при неудачной имплантации эмбрионов после ЭКО (экстракорпоральное оплодотворение). Если у беременной женщины ранний фактор беременности не определяется, то прогноз такой беременности плохой.
Казалось бы, наконец-то можно знать, беременна женщина или нет еще с первых часов после зачатия. Однако, метод определения раннего фактора беременности не нашел практического применения. Почему? Во-первых, до сих пор нет четкого представления о том, что собой представляет этот фактор. Во-вторых, насколько этично говорить женщине: «Поздравляем, зачатие состоялось, но шанс потери эмбриона у вас почти 80%»? Многие женщины не понимают разницы между понятиями «зачатие» и «беременность». Под последней понимают не биохимическую фазу беременности, которая длится от момента зачатия до момента успешной имплантации, а беременность как таковую, которую можно диагностировать несколькими методами и которая сопровождается признаками беременности (задержка менструации, положительный тест на ХГЧ, наличие плодного яйца с эмбрионом в полости матки). В-третьих, ученые и врачи совершенно бессильны в регуляции проявления закона природы по отбросу того, что дефектное. А нужно ли вмешиваться в этот закон, стараясь взять на себя роль Бога? Представьте себе то колоссальное разочарование женщин, особенно с рядом проблем репродуктивной системы, которые будут создавать себе дополнительный фактор бесплодия — стрессовый, бегая по лабораториям после каждого полового акта в поисках раннего фактора беременности.
Некоторые врачи пытаются определять ранний фактор беременности в слизи шеечного канала у женщин после ЭКО, что может быть признаком удачной или неудачной имплантации, однако такое определение носит чаще экспериментальный характер, чем практический.
Но вернемся к процессу имплантации. Чаще всего имплантация проходит по задней стенке матки, так как по природе эта стенка толще, насыщена большим количеством сосудов, и находится в глубине малого таза — природа старается защитить будущее потомство всеми своими «приспособлениями». Многие врачи, проводящие УЗИ, не знают, что задняя стенка матки толще передней, и нередко пугают женщину «гипертонусом матки». Диагноз этот абсурдный и относится к категории диагнозов «нарочно не придумаешь». В других случаях прикрепление плодного яйца может проходить по передней стенке матки, иногда по боковым стенкам матки. Другие виды имплантации не являются нормой, однако это не означает, что беременность в таких случаях не будет прогрессировать, даже если прикрепление плодного яйца произошло в необычном месте.
Другая особенность процесса имплантации — это возникновение своеобразной воспалительной реакции в месте прикрепления плодного яйца. Как я упоминала выше, оплодотворенное плодное яйцо — это уже представитель новой жизни, а поэтому инородное тело для женщины. Поэтому при его имплантации возникает определенная борьба между матерью и будущим ребенком: принять, или не принять — вот в чем вопрос! Когда врачи проводят трансплантацию какого-то органа, они понимают, что для того, чтобы он прижился, нужно подавить защитные силы организма. В то же время признаки невыраженного воспаления в районе трансплантации являются неплохим прогностическим критерием того, что орган или биологическая ткань (кожа, например) будут прижиты хорошо. Область воспаления характеризуется улучшением кровоснабжения (поэтому и покраснение), доставкой и выработкой многих полезных веществ, а также созданием «забора» — своеобразного барьера, ограничивающего зону воспаления от других тканей организма. То же самое происходит в месте имплантации плодного яйца — создается очаг воспаления, который улучшает процесс имплантации, а, с другой стороны, ограничивает влияние всего женского организма на будущего ребенка. Если в этот период женщина принимает препараты, подавляющие воспалительную реакцию (аспирин,ибупрофен и др.), процесс имплантации может быть нарушен.
Когда начинается процесс имплантации, это, фактически, 3 недели беременности, с точки зрения современной медицины. Сам процесс прикрепления плодного яйца занимает две недели, поэтому ранние потери беременностей наблюдаются в результате плохой имплантации, и чаще всего прерываются при задержке менструации в 7-14 дней, то есть 5-6 недель беременности. Но пока произойдет задержка менструации, женщина даже не подозревает о своей беременности, а поэтому продолжает принимать ряд медикаментов, алкоголь, курит. Если вы планируете беременность, то очень важно быть осторожным в прохождении ряда диагностических тестов и приеме лекарственных препаратов, а также алкоголя, во второй половине менструального цикла. Если же лечение невозможно отложить, так как в нем есть необходимость, старайтесь не жить открытой половой жизнью в середине менструального цикла и относитесь с осторожностью к планированию беременности в такие периоды вашей жизни.
Очень часто я получаю письма от женщин, которые в страхе за будущего ребенка готовы сделать аборт только потому, что перед менструацией им пришлось принимать антибиотики, гормоны и другие лекарственные препараты, а они не знали, что в это время уже были беременны. Нормальный прогресс беременности — это наилучший показатель нормального развития ребенка, поэтому в таких случаях не нужно хвататься за голову и бежать в абортарий. Одно прерывание беременности может закончиться бесплодием на всю оставшуюся жизнь, и таких случаев существует не мало.
Хотя первые две недели прикрепления плодного яйца играют очень важную роль в отношении будущего прогноза беременности, однако в целом прикрепление проходит вплоть до 20 недель, пока не будет полностью сформировано детское место — плацента, и оно не начнет функционировать на полную силу.
Плодное яйцо, прикрепляясь к стенке матки, начинает выделять специальный гормон беременности — хоринический гонадотропин человека (ХГЧ), который, попадая в кровяное русло женщины, поддерживает функцию желтого тела в одном из яичников для постоянной выработки прогестерона, пока плацента не возьмет на себя такую роль. Между этими двумя гормонами существует тесная прямая зависимость: если имплантация проходит плохо (чаще всего из-за дефектного плодного яйца), то количество ХГЧ будет недостаточно, и функция желтого тела начнет угасать, что приведет к нехватке прогестерона для поддержки беременности. Дополнительное назначение прогестерона при некачественном прикреплении плодного яйца ситуацию не улучшает, за исключением тех случаев, когда проводят искусственное оплодотворение и подсадку эмбрионов, так как в таких случаях у женщины нет своего желтого тела. ХГЧ также является иммуноподавляющим веществом, то есть тем, которое подавляет защитные силы матери, не позволяя ей отторгнуть прикрепляющееся плодное яйцо.
При беременности желтое тело становится желтым телом беременности, и оно поддерживает развитие беременности на ранних сроках, пока плацента на начнет выделять специальные вещества, угнетающие работу желтого тела, так как она сама будет вырабатывать достаточное количество прогестерона и других гормональных веществ для нормального развития беременности. Таким образом, плод с плодными оболочками и детским местом становятся независимыми от гормонального уровня матери, в чем проявляется механизм самозащиты новой жизни.
Если беременность не возникла, то желтое тело функционирует приблизительно 14 дней (поэтому вторая фаза цикла всегда стабильнее первой), уровень прогестерона медленно понижается, и в итоге на месте желтого тела образуется рубец, который называется белым телом.
Когда в кровяное русло женщины попадает ряд факторов беременности и ХГЧ, мы говорим о биохимической стадии ранней беременности. Обычно женщины не ощущают изменений в своем организме, вплоть до задержки месячных. И только единицы из нескольких тысяч или десятков тысяч женщин могут ощутить определенные изменения в своем теле, связанные с началом беременности. Однако, это не будет тошнота и рвота, или вздутие живота, болезненность груди — все это появится позже. Это будут специфические ощущения, весьма индивидуальные, которые многие женщины не могут охарактеризовать — скорее всего, чувство присутствия новой жизни в их организме. До задержки менструации почти все женщины не догадываются о том, что они беременны, хотя многие надеются на это.
Таким образом, учитывая весь процесс зачатия и имплантации, важно понимать, что на начало очередных месячных у вас уже минимум 4-4. 5 недель беременности, хотя первые две недели вы беременной не были! А впереди еще не менее 8 месяцев беременности. Поэтому не превращайте начало беременности в ажиотаж, мотание по аптекам и УЗИ кабинетам, не паникуйте, все ли в порядке, потому что будущему ребенку необходим покой вашего тела и души. Меня поражает тот факт, что некоторые женщины начинают проводить бесконечные тесты на беременность или же бегают по УЗИ, и чуть ли не теряют сознание, если тест отрицательный или же на УЗИ не могут ничего найти. Спокойствие и терпение — это неотъемлемые атрибуты материнства, поэтому, если у вас их нет или они развиты недостаточно, начните работать над их созданием уже сегодня.
А теперь поговорим о традиционных методах диагностики беременности.
Считается, что беременность в норме длится от 266 дней (38 недель) до 294 дней (42 недели) — в среднем 280 дней (40 недель) — от первого дня последней менструации. Этот срок занимает 9 месяцев календаря, однако в акушерстве один месяц составляет 4 недели — лунный месяц. Врачи не любят слово «месяц», а предпочитают слово «неделя», поэтому срок беременности выставляется в неделях и днях (например, 20 недель 5 дней). Не только женщины, но многие врачи, особенно старой школы, определяют срок по-разному, что чаще вносит больше неразберихи, чем ясности, в интерпретацию многих данных. Некоторые считают срок беременности от дня зачатия (концепции), однако не все женщины точно знают день зачатия, так как за менструальным циклом не всегда следят.
Итак, срок беременности определяется с первого дня последней менструации при условии, что менструальные циклы регулярные, то есть их продолжительность 26-30 дней, а в среднем 28 дней. Если цикл длится 35-40 дней, тогда вычитывают определенное количество дней, или же чаще всего пользуются УЗИ в 11-14 недель для уточнения срока беременности и проведения пренатального генетического скрининга.
Традиционно, акушеры используют три метода постановки диагноза беременности: клинические признаки беременности, которые включают жалобы и осмотр женщины, определение гормонов беременности в сыворотке и моче женщины, и ультразвуковое исследование (УЗИ). Часто используется комбинация нескольких методов.
Само понятие «диагноз: беременность» не совсем точное, потому что беременность — не болезнь, а всего лишь временное состояние женщины. Многие врачи пользуются термином «гестация», что тоже обозначает состояние беременности, поэтому срок беременности называется гестационным возрастом, а весь период беременности — гестационным периодом. Другое название беременности — «гравида». Им часто пользуются в обозначении количества беременностей у женщины. Например, «гравида 3» означает, что у женщины было три беременности.
Хотя беременность — это особенное состояние женщины, однако это не патологическое состояние. Слово «патологический» произошло от греческого слова «патос», что значит «страдание». Даже если беременность сопровождается ощущением дискомфорта, неприятными ощущениями, это не состояние болезни — и это важно помнить, как женщинам, так и врачам. Вспомнился старый анекдот:
В автобус входят молодые мужчина и женщина. Мужчина сразу прокричал в толпу:
— А ну-ка посторонитесь и уступите место беременной женщине!
Люди оглядываются, смотрят на женщину, а она худенькая, стройная — беременностью и «не пахнет».
— Так не видно ж, чтобы женщина была беременной!- кто-то говорит.
— А вы хотите, чтобы беременность была видна сразу после полового акта?- возмущается мужчина.
Именно так ведут себя некоторые женщины (и их немало!): не успели «переспать» с мужчиной, как сразу же впадают в ажиотаж «детородной лихорадки»: «Ой, я беременна! Там внизу живота что-то заворчало… Срочно нужно сделать тест на беременность. И сбегать на УЗИ. И погадать у гадалки. Хотя мне рыба не снилась, но может я просто уже забыла, что мне снилось». И в таком «духе».
Первый признак беременности — задержка месячных. С этого и начнем. Однако у 25% женщин есть кровянистые выделения, и даже кровотечение, в первые 12 недель беременности, что может быть кровотечением имплантации, ложной менструацией или признаком прерывания беременности. Менструация может также опаздывать — частое нормальное явление в жизни многих женщин. В таких случаях необходимо подождать 7-14 дней, а потом можно провести тест на беременность. Если беременность желанная, то спешить куда-то в поисках чего-то страшного и ужасного (например, внематочной беременности) не стоит. Кто ищет, тот всегда найдет! Поэтому ищите нормальную беременность, а точнее, принимайте ее в свою жизнь терпеливо и с радостью.
У некоторых женщин появляется болезненность в груди, иногда чувство покалывания, грудь «наливается» и становится чувствительной к прикосновениям. Обычно это происходит после 6 недель беременности. Перед менструацией грудь тоже может быть болезненной. Использовать признак изменений в молочных железах для постановки диагноза беременности не желательно.
Мочевой пузырь может посылать сигналы о частых позывах на мочеиспускание, особенно ночью, что воспринимается некоторыми женщинами и врачами как воспаление мочевого пузыря. Проблема не в росте матке — она еще нормальных размеров или слегка увеличена, однако она посылает огромное количество сигналов по нервным волокнам в поясничный отдел спинного мозга. Особенность нервных сплетений в области малого таза в том, что сигналы, которые поступают от органов малого таза зачастую «перемешиваются» на уровне этих сплетений и дальше, поступая в мозг, воспринимаются человеком не всегда правильно. Таким образом, перенапряжение нервными импульсами за счет вхождения матки в ее совершенно новое по качеству состояние приводит к тому, что женщина ощущает дискомфорт в области мочевого пузыря, придатков, пояснице. Боль обычно мигрирующая, меняющая место ощущения несколько раз в день: то в правом боку кольнуло, то в левом, то спереди, то сзади.
Небольшое количество женщин жалуются на общую слабость, сонливость, усталость, изменение ощущения запахов и вкуса. Судить только по этим признакам о беременности при отсутствии задержки месячных или незначительной задержке не стоит, однако необходимо быть готовыми и к беременности тоже.
Осмотр врача может внести ясность в постановку диагноза беременности, если этот осмотр не проводится слишком рано, то есть не сразу после зачатия, и не через 1-2 дня после задержки менструации. Шейка матки начинает размягчаться в 4-6 недель беременности, однако не каждому врачу это удается определить. В около 6 недель окраска шейки матки становится синюшной, за счет увеличения кровоснабжения матки. В 6-8 недель врач может обнаружить размягчение перешейка между телом и шейкой матки. Матка находится в малом тазу, верхняя граница которого — уровень лобка. До 12 недель беременности (3 месяца) размеры матки не выходят за пределы малого таза, и только к 12 неделям верхняя граница матки (дно) доходит до уровня лобка. По размерам матка напоминает мужской кулак к этому времени. Но поскольку в малом тазу есть много места, то окружность живота/талии при этом фактически не изменяется. К тому же, если у женщины есть тошнота, рвота, понижение аппетита, что часто бывает, особенно, при первой беременности, то не исключено, что может даже произойти незначительная потеря веса тела. Изменяется также наклон матки, то есть ее тело выпрямляется, и к 12 неделям беременности уже нет ни наклонов вперед, ни наклонов назад (загиб). К 20 неделям дно матки достигает уровня пупка. Кстати, загиб матки, которого так страшно боятся женщины, является нормальным положением матки и встречается у 30% здоровых женщин. На процесс зачатия и имплантации плодного яйца не влияет.
Определение гормонов беременности — один из методов постановки диагноза. Врачи пользуются этим методом не так для определения наличия беременности, а ее прогресса, и для диагностики внематочной беременности в большинстве случаев. Хорионический гонадотропин человека (ХГЧ) вырабатывается клетками плодного яйца, из которых потом формируется плацента. Даже при отсутствии эмбриона в плодном яйце (пустое плодное яйцо), уровень ХГЧ у женщины может быть повышен. При ряде опухолей яичников и редко других органов может вырабатываться ХГЧ.
Особенность ХГЧ в том, что по своей структуре он состоит из двух субъединиц — альфы и бета: ?-ХГЧ субъединица одинакова по строению с такой же субъединицой других гормонов женского организма (лютеинизирующего, фолликуло-стимуриющуего, тиреотропного), а вот ?-ХГЧ субъединица уникальна в своем строении и характерна для ХГЧ беременности. Поэтому чаще всего в сыворотке крови женщины определяется ХГЧ.
Этот гормон беременности должен достичь определенного уровня, чтобы его можно было обнаружить в сыворотке крови женщины. Измеряют уровень гормона в специальных единицах — мили- международные (интернациональные) единицы на 1 мл плазмы крови (мЕд/мл, mIU/ml), и в крови его можно обнаружить на 6-8 день после зачатия, то есть на 21-23 день менструального цикла, а моче женщины на 8-9 день после зачатия.
Существует четыре основных лаборатоных метода определения ?-ХГЧ. Каждый из них расчитан на определенный минимальный уровень этого гормона в крови или моче женщины. Показатели ниже 5 мЕд/мл считаются отрицательными в отношении беременности, все показатели выше 25 мЕд/мл считаются положительными на беременность. Но опять же повторю, что единичное измерение уровня ХГЧ в сыворотке крови женщины не имеет важного практического значения, и применяется врачами крайне редко для постановки диагноза беременности.
Первые четыре недели после зачатия уровень ХГЧ растет быстро, удваиваясь каждые 2 дня. Если быть более точным, процесс количественного удвоения уровня гормона составляет 2. 2 + 0. 8 дня первые 4 недели. После 6-7 недель беременности скорость его роста незначительно замедляется, и удвоение может занять до 3. 5-4 дней. У 85% беременных женщин удвоение уровня ХГЧ происходит каждые 48-72 часа, однако считается, что повышение уровня может быть и медленнее, что не означает, что беременность не прогрессирует и у женщины родится нездоровый ребенок. Достигнув максимальных уровней в 9-10 недель, выработка ХГЧ снижается, и после 16 недель остается на уровне показателей 6-7 недель беременности. Во второй половине беременности уровень этого гормона составляет всего 10% от максимальных показателей в 10 недель. Перед родами уровень гормона снова незначительно повышается.
Понижение уровня ХГЧ после 10 недель характеризует процесс трансформации детского места (плаценты) в орган транспорта питательных веществ. Другими словами, основная роль плаценты не гормональная, а транспортная: это мостик между матерью и плодом, по которому происходит обмен веществ и поступление необходимых питательных веществ ребенку.
Женщинам же не терпится знать о своей беременности, поэтому за последнее десятилетие огромную популярность обрели тесты на беременность, когда определяется ХГЧ в моче женщины. Такие тесты являются коммерческими в первую очередь, поэтому не все обладают высоким качеством, да и особого контроля по производству таких тестов не существует. Некоторые компании обещают положительный тест на беременность чуть ли не на 2-3 день после зачатия. Если беременность не желанна, то вполне понятно стремление некоторых женщин поскорее узнать о своей беременности и сделать аборт. Я получила не одно письмо от женщин, которых врачи «почистили» еще до задержки месячных или при задержке месячных в 1-2 дня, что никак не вписывается в каноны современной медицины.
Существует много тестов на беременность с использованием мочи женщины, которые можно обрести в аптеке, но ни один из них не обладает преимуществом, и у каждого есть свои недостатки. Как утверждают некоторые производители этих тестов, чувствительность теста составляет 99% и они позволяют определить наличие беременности за несколько дней до месячных. Однако эти тесты рассчитаны на определенный минимальный уровень ХГЧ в моче — от 25 до 2500 мЕд/мл, что обычно наблюдается на 5-й неделе беременности. Сравнительное исследование нескольких видов таких тестов показало, что наиболее достоверные результаты можно получить при уровне ХГЧ в моче в 100 мЕд/мл для 44% таких тестов. Многие тесты дают «туманные» результаты, когда вторая полоска видна нечетко. Тест считается положительным тогда, когда обе полоски четкие. Поэтому интерпретация результатов домашних тестов может быть затруднена и часто требует повторное проведение теста.
Как все диагностические лабораторные методы, определение уровня ХГЧ в крови может выдать ложно-положительный или ложно-отрицательный результат. Ложно-положительные результаты встречаются редко (0. 01-1%), и наблюдаются при наличии в крови определенных видов атител (у работников животноведческих ферм, зоосадов), ревматоидного фактора, ЛГ. Обычно для уточнения диагноза проводят определение ХГЧ в моче. Ложно-отрицательные тесты ?-ХГЧ в крови встречаются еще реже, и связаны с техническими погрешностями определения этого гормона. Ложно-отрицательный результат определения ХГЧ в моче бывает чаще и связан со слабой концентрацией мочи или же слишком ранним проведением теста. Ложно-положительный тест может быть при использовании некоторых медицинских препаратов, например ХГЧ для индукции овуляции.
Хотя плацента и плод вырабатывают немало других веществ, однако их появление в крови женщине не является достоверным признаком беременности, так как эти вещества могут вырабатываться организмом матери, или же их уровень на ранних сроках беременности настолько низкий, что технически определить наличие этих веществ в крови матери или ее других жидкостях и тканях трудно.
Третий метод, которым пользуются врачи для постановки диагноза беременности является ультразвуковое исследование. Вокруг УЗИ создан настоящий ажиотаж самими женщинами. Если заграничные врачи строго не рекомендуют проводить УЗИ на ранних сроках беременности только для определения ее наличия или срока, за исключением ряда показаний, то врачи постсоветских стран не только поощряют ранние УЗИ, но и проводят их несколько раз подряд в первые недели беременности. Такое спекулятивное применение УЗИ несет в себе больше коммерческое направление, чем практическое значение в постановке диагноза. Да и сами женщины превратили УЗИ чуть ли не предмет преклонения и панацею.
Почему заграничные врачи проводят УЗИ на ранних сроках беременности по строгим показаниям? УЗИ на ранних сроках беременности весьма малоинформативно, поэтому можно сделать немало ложно-отрицательных и ложно-положительных выводов. Когда идет процесс прикрепления плодного яйца, матке необходим покой. Вмешательство в этот процесс влагалищными датчиками только ради того, чтобы посмотреть, есть беременность или нет, может закончиться нарушением процесса имплантации и прерыванием беременности. Определение срока беременности до 11-12 недель имеет широкий диапазон погрешностей, а значит может быть весьма неточным. Это совершенно ложное представление о том, что, чем раньше сделать УЗИ, тем точнее определится срок беременности.
Влагалищным датчиком плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок — это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременность, его можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
УЗИ-врачи пользуются другими критериями постановки диагноза беременности, учитывая уровень ХГЧ в крови. Увидеть плодное яйцо можно при уровне ХГЧ не ниже 1000-2000 мЕд/мл, и по рекомендациям большинства медицинских ассоциаций и обществ, проводить УЗИ желательно при показателях уровня ХГЧ больше 2000 мЕд/мл. В большинстве случаев четкое сердцебиение эмбриона можно обнаружить только при его размерах в 5 мм, что соответствует 6-7 неделям беременности. В 5, 5-6, 5 недель беременности сердечный ритм эмбриона должен быть 100 ударов в минуту. В течение последующих трех недель ритм ускоряется и достигает 180 ударов в минуту.
Значит, чтобы не делать поспешные выводы, для постановки диагноза беременности должны быть один или несколько признаков беременности, а также положительный результат при использовании одного из диагностических методов.
Весь период беременности делят на три части — триместры. Такое деление определено тем, что каждый триместр имеет свои особенности в развитии плода и изменениях в женском организме, а также свои специфические осложнения беременности и причины этих осложнений.
Первый триместр длится от начала зачатия до 12 недель (некоторый врачи определяют этот период до 14 недель). Второй триместр длится от 12 до 28 недель. И третий триместр длится от 28 недель до родов (38-40 недель). Наибольшее количество потерь беременности выпадает на первый триместр, что объясняется действием природного отбора, когда сама природа отбрасывает неполноценные плодные яйца и эмбрионы. Чем ближе к родам, тем больше осложнений беременности может возникать со стороны матери, в то время как со стороны плода, наоборот, частота осложнений уменьшается. Ребенок до 12 недель называется эмбрионом, а после 12 недель и до родов — плодом. Каждый триместр имеет специфический набор исследований, которые помогают определить, нормально ли развивается беременность.
Белки желтого цвета означают болезнь? Причины пожелтения глаз | Amatajo
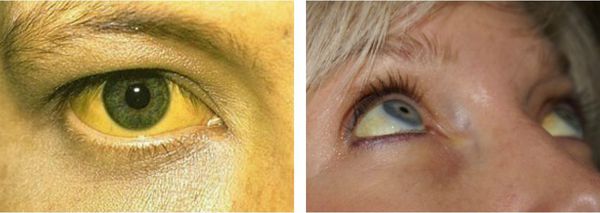
Белки желтого цвета у глаз обычно указывают на повышенный билирубин в крови. Это состояние может быть вызвано заболеваниями печени и желчных протоков или приемом определенных лекарств. Это тоже первый признак желтухи. Появление пожелтевших глаз является показанием для медицинского визита и лабораторных анализов.
Билирубин — это желтый пигмент, который является продуктом расщепления гемоглобина, гема и других гемопротеинов, которые содержатся в эритроцитах. Сначала он обнаруживается в плазме, затем попадает в печень и желчный пузырь. Проверяя уровень в крови, можно оценить состояние и функционирование печени. Его повышенная концентрация может проявляться в форме белков желтого глаза. Это вызвано заболеваниями печени и желчевыводящих путей, отравлениями и приемом определенных лекарств.
О чем свидетельствуют белки желтого цвета?
Желтые глаза являются симптомом повышенного уровня билирубина в крови, который накапливается в тканях и меняет свой цвет. Причиной этого является чрезмерное производство пигмента или его неправильное выделение и метаболизм в печени. Общая норма билирубина для взрослого человека составляет 0,2-1,1 мг / дл. Белки желтого цвета появляются, когда его уровень превышает 2 мг / дл. В дополнение к изменению цвета глазного яблока, симптомы желтухи также являются пожелтение кожи, зуд и недомогание.
Причиной желтых глаз и желтухи является также синдром Гилберта. Это небольшое врожденное заболевание, которое характеризуется чрезмерным накоплением билирубина в крови. Заболевание может продолжаться в течение многих лет без каких-либо заболеваний и может быть диагностировано случайно во время рутинных анализов крови. Основным симптомом синдрома Гилберта является пожелтение белка и кожи вокруг глаз.
Желтые глаза и боль в животе являются признаком заболевания печени, нарушающего метаболизм билирубина, что приводит к его накоплению в тканях организма и появлению характерных симптомов. Наиболее распространенные состояния, которые вызывают желтуху, включают:
цирроз печени,
гепатит А, В, С,
повреждение печени, вызванное токсическими веществами (наркотики, грибы, алкоголь),
рак печени,
генетически детерминированные метаболические нарушения (например, болезнь Вильсона).
Слегка желтые белки глаза и кожа также появляются при желтухе, вызванной заболеваниями желчных протоков: желчными пузырями, панкреатитом и опухолью поджелудочной железы. Заболевания приводят к холестазу, профессионально определяемому холестазом.
Белок желтого цвета после алкоголя
Желтые глаза алкоголика показывают, что печень была повреждена веществами в алкогольных напитках. В результате разложения этанола образуются альдегид и уксусная кислота, которые оказывают разрушающее действие на гепатоциты (клетки печени). В зависимости от частоты, времени и количества употребляемого алкоголя, вы можете прийти к:
алкогольная жировая болезнь печени,
алкогольный гепатит,
алкогольный цирроз печени.
Симптомы алкогольного повреждения печени включают пожелтение глаз, боль в животе, дискомфорт в эпигастральной области, увеличение печени, повышение температуры тела, отек нижних конечностей, асцит, варикозное расширение вен пищевода и печеночную энцефалопатию или сочетание неврологических и психиатрических симптомов, связанных с воздействием на нервную ткань токсических веществ, который не детоксифицирует в больной печени.
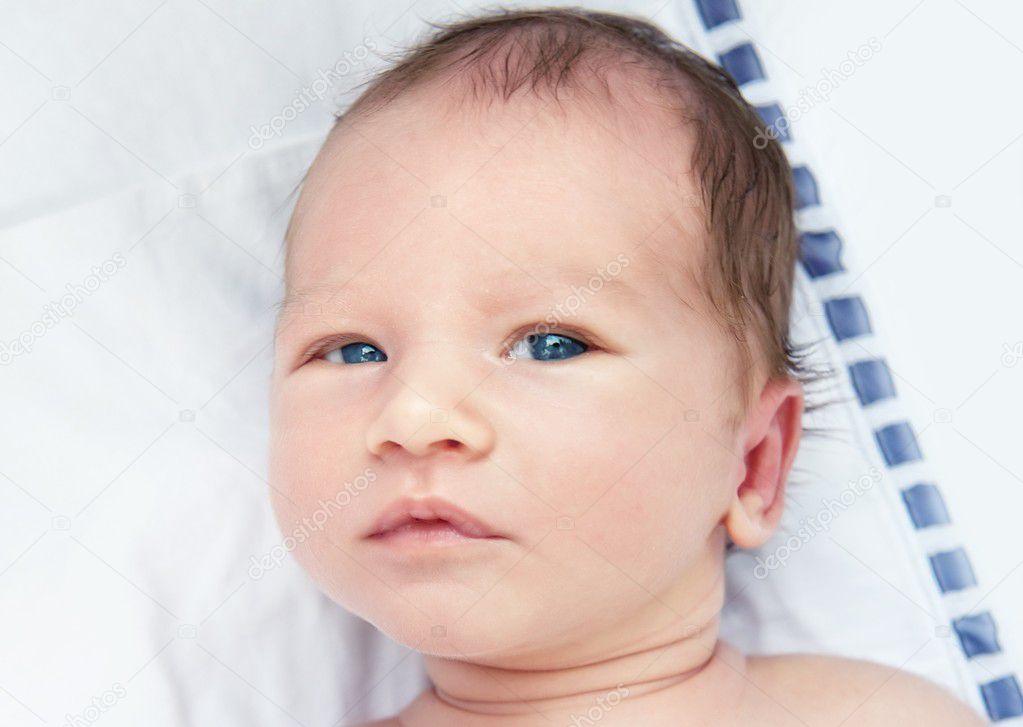
Желтые белки у новорожденного
Наиболее частой причиной появления желтых глаз у новорожденного является физиологическая желтуха. Это незначительный симптом, вызванный увеличением билирубина в крови ребенка из-за ферментативной незрелости печени (меньшей способности гепатоцитов захватывать билирубин). Физиологическая желтуха появляется на 2-й день жизни и продолжается около 10 дней. Она встречается почти у 40% новорожденных. Вначале происходит изменение цвета кожи лица и белков желтого глаза. Затем пожелтение туловища, нижних конечностей и кистей рук.
Желтые белки глаз новорожденного также могут быть признаком патологической желтухи. Он распознается, когда он появляется уже в первый день жизни или его продолжительность превышает 14 дней. Причиной заболевания является:
гемолитическая болезнь,
талассемия ,
болезни обмена веществ,
гепатит,
холангит.
Как лечить белки желтого цвета?
Если вы испытываете пожелтение глаз, вам следует обратиться к своему врачу общей практики для анализа крови (морфология, общий билирубин, печеночные ферменты, тесты на антитела при вирусных заболеваниях). Врач также обычно назначает УЗИ брюшной полости или компьютерную томографию. В оправданных случаях может потребоваться выполнить биопсию печени, которая включает взятие ткани органа и оценку ее под микроскопом. Лечение белков желтого глаза включает терапию основного заболевания. В случае физиологической желтухи у новорожденного может применяться фототерапия — облучение организма специальными лампами, снижающими уровень билирубина.
Понравилась статья? Ставим лайки и подписываемся на канал. Дальше будет еще интереснее.
У новорожденного желтые белки глаз – почему у ребенка желтуха
Желтые белки глаз у новорожденных детей свидетельствуют о таком заболевании, как желтуха. Почему это происходит? Таким вопросом задаются все мамочки, столкнувшиеся с данной проблемой. В первые дни своей жизни младенцу сложно адаптироваться в новых условиях существования.
Его организм еще не подготовлен к суровой внешней среде и поэтому особенно подвержен влиянию самых разнообразных факторов. Риск этого заболевания особенно силен для недоношенных детей.
Классификация
Врачи определяют два вида болезни:
- Физиологическая «безопасная» желтуха:
- «Молочная»– проявляется, когда в грудном молоке переизбыток гормона эстрогена;
- Неонатальная– не нуждается в лечении, проходит сама.
- Патологическое состояние. В этом случае ребенку требуется срочная медицинская помощь.
- Конъюгационная– связана с пороком печени;
- Ядерная – здесь устанавливается повышенный коэффициент билирубина (продукт распада эритроцитов) в стволе мозга;
- Механическая– обусловлена пороком развития желчных путей.
Физиологическая желтуха у новорожденного малыша не имеет ничего общего с таким опасным инфекционным заболеванием, как болезнь Боткина у взрослых. В случае маленького ребенка чаще всего говорят о естественном процессе адаптации.
Помните, 40 недель младенец обитал в околоплодных водах в утробе матери, а теперь его извлекли наружу. Желтуха не несет с собой угрозы жизни и здоровью ребенка. Она проявляется на 2-4 день жизни. Протекание заболевания занимает от силы 6-8 дней.
Причины появления патологической желтухи
У 75% родившихся младенцев наблюдается нормальная «безопасная» желтуха, которая не является для него опасной и скоро проходит.
Однако в некоторых случаях врачи диагностируют признаки паталогического заболевания:
- Малыш родился с желтоватым оттенком кожи, или такой цвет появляется на первые сутки его самостоятельной жизнедеятельности;
- Симптомы проявляются всё ярче через 3-4 суток жизни младенца;
- Желтая окраска кожи не проходит в течение месяца;
- Периодичное появление и пропадание болезни;
- Бледный стул, темная моча;
- Появление синяков;
- Увеличение печени или селезенки;
- Жёлтые прыщи;
- Рвота;
- Общее плохое самочувствие ребенка.
Предпосылками для возникновения заболевания становятся:
- Конфликт крови матери и ребенка;
- Предрасположенность к желтухе;
- Генетические болезни;
- Врожденные инфекции;
- Нарушение обмена веществ;
- Порок развития печени или желчных путей;
- Асфиксия младенца во время родов;
- Гормональные нарушения.
При наблюдении таких признаков родителям не стоит паниковать раньше времени. Необходимо своевременно и оперативно обратиться к детскому врачу. После осмотра и проведения исследований специалист назначит вашему ребенку соответствующее правильное лечение.
Последствиями патологической желтушной болезни для ребенка могут стать:
- Нарушение работы мозга;
- Неврологические отклонения;
- Токсическое отравление организма;
- Глухота;
- Отставание в умственном развитии;
- Паралич;
- Риск возникновения цирроза или печени;
- Ослабленный иммунитет.
Последствия имеют самую прямую связь с причинами болезни. Как правило, вовремя диагностированная желтуха и точное следование назначенному лечению исключают проблему возникновения осложнений.
Методы лечения желтухи
Медицинское вмешательство не требуется при легких формах заболевания.
Что касается патологических вариаций желтухи, то тут лечение необходимо. Мама и ребенок остаются в больнице, пока это требуется. Врачи назначают разные группы терапии в зависимости от причин заболевания.
Назначается как индивидуальная терапия, так и комбинированная:
- противовирусная;
- антибактериальная;
- желчегонная;
- иммунная;
- дезинтоксикационная.
Побочные эффекты при лечении встречаются, но в основном слабовыраженные и скоротечные.
Если причиной для возникновения желтухи стала несовместимость крови матери и младенца, то назначают переливание крови. Иногда переливания повторяются несколько раз. Цель – заместить старую кровь новой. На первой процедуре может быть замещено до 70% от общего её количества в организме ребенка. Этот процесс обязательно совмещают с приемом антибиотиков или физиопроцедурами.
Механическая желтушка устраняется посредством хирургического вмешательства. Ответственность за решение несет врачебная комиссия, которая обследовала малыша и пришла к выводу, что это необходимо.
Порой врачи назначают 96-часовой курс фототерапии. Младенцу закрывают глаза повязкой и размещают его под специальной лампой. Солнечный свет имеет аналогичное воздействие на кожу ребенка: на свету начинается активно вырабатываться витамин Д, что способствует скорейшему исчезновению билирубина.
Если медикам кажется, что болезнь сильно выражена, то назначаются препараты глюкозы и активированного угля. С помощью глюкозы начинает активнее работать печень. Уголь обладает хорошим впитывающим свойством и вместе с вредными веществами забирает с собой билирубин. Выводится это вместе с калом.
Патологические формы желтухи требуют разработку методов лечения в зависимости от причин заболевания. В этом случае берутся в расчет все факторы: течение беременности, заболевания мамы, обстоятельства рождения ребенка, как проходили роды. Даются рекомендации эндокринолога и хирурга.
Народные средства
Всем известно, что с молоком матери малыш получает все необходимые ему питательные вещества. Народная медицина имеет свои рекомендации для того, чтобы избавить ребенка от желтухи.
Нужно внести некоторые изменения в рацион мамы:
- 100 грамм свежего сока рябины;
- 1 ч/л сиропа шиповника;
- 30 капель настойки барбариса;
- 100 грамм свекольного сока;
- 1 ч/л сока алоэ.
Можно выбрать какое-то одно средство и принимать его 3 раза в день за 20-30 минут до еды.
Также советуется заваривать и пить специальный чай из молодых побегов черноплодной рябины или из листьев смородины. Срок употребления должен быть не меньше одного месяца.
Хорошо действуют настои:
- Из полыни: 1 ч/л полыни заливается 2 стаканами кипятка, настаивается 20 минут, после процеживается. Можно подсластить отвар медом;
- Из зверобоя: 15 грамм травы заливается 250 мл кипятка, настаивается 25 минут, процеживается. За день необходимо выпить не меньше литра такого настоя.
Дальнейшая профилактика проблемы
С первых мгновений жизни младенца прикладывают к груди, что является лучшей профилактикой неонатальной желтухи. Молоко матери является отличным слабительным средством, что помогает вывести билирубин с первым калом и избежать пожелтения кожных покровов и белков глаз в дальнейшем.
Лучшей профилактикой будет:
- Грудное вскармливание;
- Сбалансированный рацион матери;
- Свежий воздух и солнечный свет.
Прогулки на свежем воздухе обязательны для здоровья мамы и малыша. Главное, чтобы родители следили за тем, чтобы их ребенок оставался в тепле постоянно и не переохлаждался. Еще после прогулок он легче и быстрее засыпает.
Так что если вы наблюдаете у своего крохи желтые белки глаз, и врачи ставят ему соответствующий диагноз – будьте спокойны. Вам непременно будет оказана помощь и поддержка в соответствии со степенью серьезности состояния малыша.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Желтые глаза у ребенка 1 месяц
Когда люди замечают, что с их глазами что-то не так, они, в первую очередь, начинают переживать. А этого делать категорически нельзя, ведь все болезни из-за нервов. Так что если вы хотите избежать последствий, лучше успокойтесь и не нервничайте.
Белки глаз желтые могут быть по различным причинам, но с точностью установить её смогут только врачи. Так что при первых же проблемах со здоровьем направляйтесь в больницу.
Не стоит заниматься самолечением, оно может лишь навредить вам, и ни один врач не в силах будет это исправить.
Содержание
Белки глаз желтые: причины изменений
Жёлтыми белки глаза могут становиться по разным причинам. Это может быть показатель наличия заболеваний печени, описторхоза, пингвекулы.
Дело в том, что кода происходит распад такого фермента как билирубин, появляются пятна жёлтого цвета. Этот фермент вырабатывается в печени, но внешне эти проблемы заметны по жёлтым глазам.
Поэтому, если вы заметили жёлтые пятна на глазах, необходимо сразу же обратиться к врачу, ведь проблемы с печенью – это очень серьёзно. Так как от здоровья печени зависит состояние всего организма.
Жёлтое пятно глаза – это признак злокачественных образований
Не только проблемы с печенью могут способствовать тому, что белок глаза становится жёлтым. Жёлтое пятно глаза – это также признак злокачественных образований конъюнктивы.
Если именно это причина желтизны глаз, то ни в коем случае нельзя заниматься самолечением.
Именно поэтому всегда стоит обращаться к специалистам, если вы заметили что белки ваших глаз стали жёлтыми, ведь причин этому множество, и все они требует различного лечения.
Белки глаз желтые: лечение
Ведь это могут быть как инфекции, так и признак поражения внутренних органов.
Если это заболевание органов, то необходимо заняться их лечением, и пожелтение глаз пройдёт.
А если проблема в самих глазах, то следует заняться лечением именно глаз.
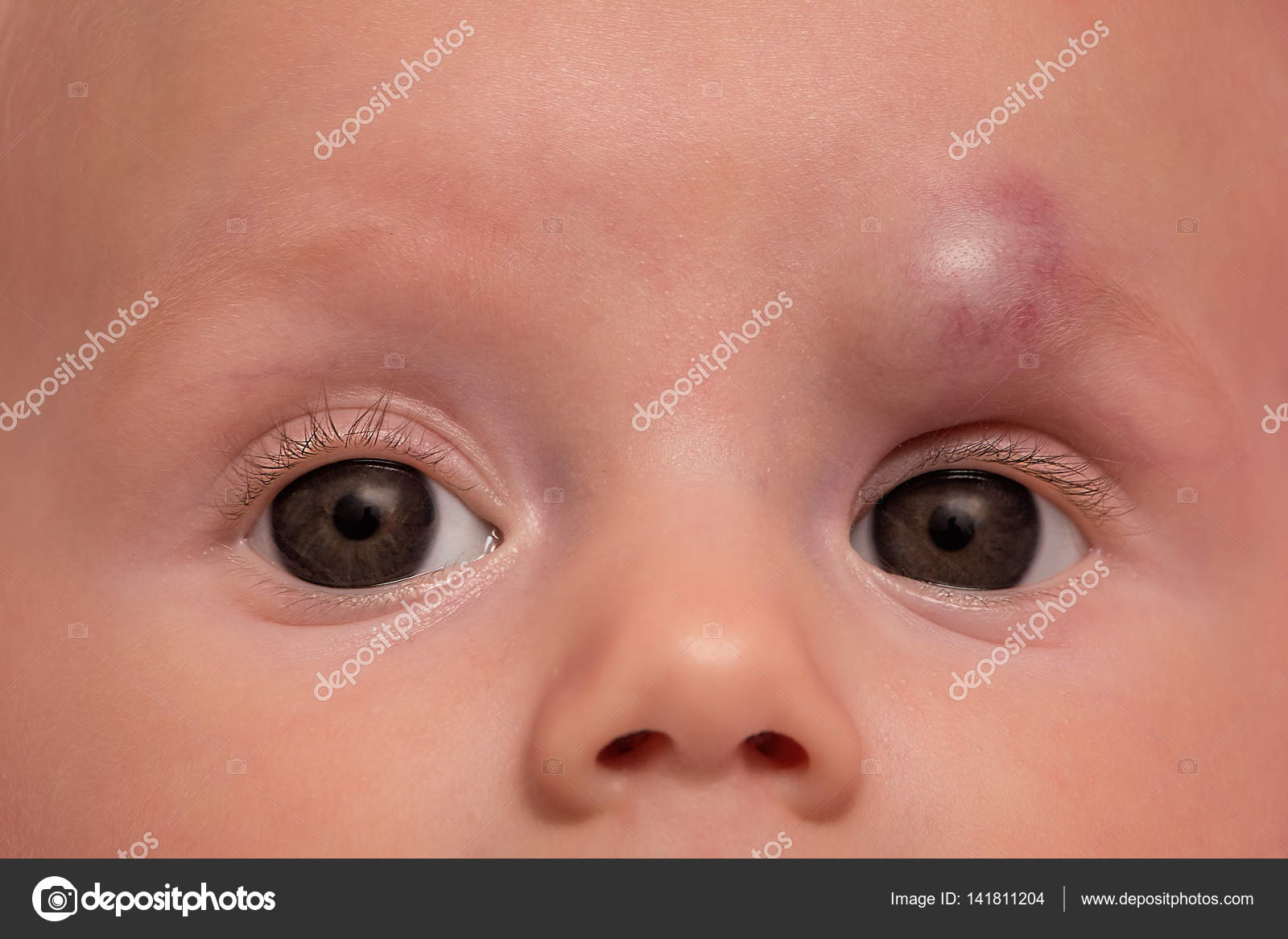
У новорожденного склеры глаз жёлтые – причины
У детей на первых месяцах жизни могут быть склеры глаз жёлтые. Если это не затягивается надолго, то причин для волнения нет. Но, если жёлтые склеры глаз стали уже постоянным явлением, то необходимо обследовать ребёнка, ведь это может быть признаком какого-то серьёзного заболевания.
У новорожденных жёлтые белки глаз, причина которых желтуха физиологическая, могут появляться в первые дни жизни. Это происходит из-за разрушения эритроцитов плода. К тому же, у новорожденных также имеется дефицит белка, и печень имеет низкую выделительную способность, что также влияет на окраску белков.
Почему глаза жёлтые длительное время
Если такая проблема, как желтизна белков глаза длится более, чем несколько дней, то стоит задуматься о том, что это может быть серьёзное заболевание, и само по себе оно не пройдёт.
В этом случае есть необходимость обратиться к врачу, который бы поставил вам диагноз, и назначил курс лечения, а не попросту задаваться вопросом, почему глаза жёлтые, и не предпринимать никаких мер.
Но всегда лучше всего предотвратить появление болезни, нежели заниматься её лечением. Поэтому, мы предлагаем заняться вам профилактикой. Для этого вам необходимо:
- полезное питание. Уменьшить употребление солёного, острого, жареного, мучного, и алкоголя, ведь он тоже пагубно влияет на состояние наших глаз;
- употребляйте побольше витамин, особенно витамин С;
- отдыхайте, уделяйте сну часов восемь;
- уменьшите просмотр телевизора и работу за компьютером.
Только так вы сумеете уберечь свои глаза.
Причина желтых белков глаз у новорожденных
- Как появляется желтуха?
- Виды желтухи у новорожденных
- Как лечить желтуху у младенцев?
- Что будет если желтуху не лечить?
Малышу в первые дни жизни очень трудно приспособиться к новой среде обитания. Желтые белки глаз у новорожденных – это особенности адаптации крошечного организма, признак желтухи. Однако молодым мамам не стоит переживать по этому поводу, ведь желтушка у младенцев – обычное явление, которое не имеет ничего общего с болезнью Боткина у взрослых.
Физиологическая желтуха у малышей – не инфекционное заболевание, а просто адаптационные особенности. Представьте, 9 месяцев малыш находился в околоплодных водах, дышал и питался вместе с мамой, а теперь родился и попал в чужеродную атмосферу. Желтушка может проявиться как сразу при рождении, так и на 4-5 день жизни. Через 6-8 дней она самостоятельно проходит, не требуя применения медикаментов. Опасности для жизни и здоровья малыша желтушка новорожденных не несет.
Как появляется желтуха?
Появление желтушки проходит по механизму мама-ребенок или ребенок-мама, соответственно, происходит это еще в утробе. Когда подходит время родов, организм ребенка работает по аналогам взрослого организма. При этом часто бывает, что к моменту рождения органы малыша не совсем готовы к правильному функционированию, потому что попросту не успели приспособиться.
Отсюда и небольшие препятствия на пути к адаптации в новом мире. Появление такой особенности сопровождается рядом причин: изменение гемоглобина со стандартного (HbF) на гемоглобин A(HbA). Организм младенца вырабатывает только половину ферментов.
К тому же он еще не может обновлять эритроциты – клетки крови. Стареющие клетки не могут участвовать в метаболизме и образуют билирубин. Это вещество должно выводиться с помощью печени, пока еще слабенькой.
Таким образом, печень малыша не способна полностью очищать организм от билирубина, который накапливается и приводит организм к желтухе. Помним о том, что это нормально, если показатели содержания билирубина находятся в определенных пределах. С рождения и по четвертый день жизни малыша норма составляет 120-150-190-205. Ненормальной желтуха будет при повышенном показателе билирубина, то есть больше 205, тогда ее необходимо будет лечить. При адекватных показателях она пройдет сама на 6-8 день жизни малыша без каких-либо последствий для организма.
Виды желтухи у новорожденных
Физиологическая желтуха. Конъюгационная (гемолитическая). Причины – гормональные нарушения, предрасположенность к желтухе, медикаментозная желтуха, асфиксия малыша (удушье), желтушка недоношенных младенцев. Такая желтуха возникает в результате конфликта крови ребенка и матери, а именно -эритроцитов. Проявляется гемолитическая желтуха с первых дней жизни и определяется такими симптомами: заторможенная реакция, снижение сосательного и глотательного рефлексов, а также желтые глаза и слизистые оболочки.
- Ядерная желтуха – с повышенным билирубином. В данном случае билирубин концентрируется в стволе мозга. Она имеет ряд тяжелых последствий, влекущих за собой нарушение работы мозга. Определить ядерную желтуху визуально нельзя, требуется тщательная диагностика.
- Механическая желтушка – нарушения оттока желчи, пороки желчевыводящих путей. Чаще всего становится заметна не сразу, а спустя 2-3 недели после рождения. Симптомы: желто-зеленоватый цвет кожи, бледный стул. При обследовании малышей с такой формой заболевания определяют уплотненную печень, увеличенную селезенку. Лечится она хирургически, с использованием физиотерапевтических и медикаментозных методов.
Часто проявления желтухи у маленьких детей не вызывают бурной реакции. Иногда люди склонны восхищаться солнечному ребенку. Волноваться не стоит, если нет странных симптомов. Если малыша рвет желтой массой, кожа и белки глаз желтого цвета, есть желтые прыщи, и все эти проявления у малыша в месячном возрасте длятся до 3-х недель – срочно вызывайте врача, возможно, такая желтуха является патологической.
Легкая форма желтушки у младенцев называется неонатальная. Она проходит без медицинского вмешательства в считанные дни. Однако затяжная желтуха, длящаяся около 3-х недель, опасна нейротоксическим шоком, который может привести к неврологическим отклонениям. Если своевременно определить симптомы и исключить основную причину патологии, родовую желтуху можно вылечить без труда. В первые дни после рождения малышу требуется пристальное внимания врача.
Легкие формы желтушки не требуют медикаментозного вмешательства! Обычно кожу малыша освещают лампой, применяя фотолечение. В таком случае билирубин способен разлагаться на вещества, которые потом выводятся через мочу или кал младенца. Кормление грудью повышает иммунитет младенца и тоже способствует быстрому выздоровлению ребенка. Фотолечение абсолютно безопасно: среди побочных эффектов сонливость и небольшое временное раздражение на коже.
Если после рождения ребенок пожелтел – не стоит паниковать! В роддоме под наблюдением специалистов его вылечат. Не вздумайте лечиться сами, особенно народными средствами! Ничего страшного в желтушке нет, доверьте крошку врачам.
Вернуться к оглавлению
Что будет если желтуху не лечить?
Серьезные формы желтухи при несвоевременном лечении могут привести к переливанию крови ребенка.
Концентрация вредных веществ повышается, а печень не может справиться с очищением организма. Это очень опасно, поскольку могут возникать нарушения нервной системы.
Младенческая желтушка, в отличие от взрослой, не заразна! Это не вирусный гепатит, и ребенку, больному желтухой, иногда прописывают только активированный уголь.
Помните, что младенческая желтуха – не порок! Педиатр поможет вам определиться с постановкой диагноза в случае возникновения симптомов. Физиологическая желтушка новорожденных не опасна, в отличие от гемолитической болезни, поэтому не стоит паниковать, а лучше довериться в вопросах здоровья малыша специалистам.
У детей грудного возраста довольно часто встречаются заболевания глаз. Мы поговорим о дакриоцистите. Под этим странным названием скрывается заболевание, которое довольно часто встречается у новорожденных, но к счастью достаточно легко излечимо, если вовремя принять меры. Симптомом этого заболевания является гнойничковые выделения из глаза. Как правило, выделения эти имеются только в одном глазике и вызваны недоразвитием слезного канала. в отличие от коньюктивита, который вызывают вирусы и бактерии.
Чтобы понять суть заболевания, рассмотрим строение глаза и функцию слезы. Как известно, слеза, омывая глазное яблоко, предохраняет его от высыхания, а также защищает его от различных вирусов и бактерий. Вырабатывается слеза слезными железами, омывает глазное яблоко и затем скапливается во внутреннем уголке глаза. Здесь имеются две слезные точки, одна на нижнем и одна на верхнем веке. Их легко рассмотреть невооруженным глазом, если отодвинуть край века. Через эти точки слеза попадает в носослезный канал и оттуда в носовую полость, именно поэтому, когда мы плачем, то кажется, что у нас начался насморк. Нормально работающий слезный канал проходим, если же он по каким-то причинам закрыт, то слеза скапливается и переливается через край века. Сначала наблюдается обильное слезотечение, бактерицидная функция слезы дает сбой, глаз воспаляется, краснеет и затем начинает гноиться.
У новорожденного гноятся глазки
Наиболее частой причиной непроходимости слезного канала у грудничков до 2-х месяцев является образование в канале так называемой «желатинозной пробки». Другие причины непроходимости встречаются намного реже. Заболевание это довольно распространено и встречается примерно у 5 % новорожденных. Воспаление глаза, вызванное нарушением оттока слезы, называется дакриоцистит новорожденных. Желатинозная пленка образована из слизи и эмбриональных клеток ребенка. После рождения, вместе с первыми дыхательными движениями она выталкивается, и слезный канал пробивается самостоятельно. Если по каким-то причинам, а их может быть несколько, канал не пробивается сам, то образуется патология, которая приводит к воспалению. Иногда слезотечение и воспаление начинается практически с первых дней после рождения, иногда к концу первого месяца. Обычно сначала глазик воспаляется, становится красным, примерно через 8-10 дней появляются гнойные выделения, если придавить пальцем область слезного мешка, то из слезной точки будет выделяться гной. Чаще всего желатинозная пробка отделяется сама через 2 недели после рождения, но бывает, что это не происходит. В любом случае прежде, чем ставить диагноз и начинать лечение, нужно показать ребенка специалисту.
Чаще всего врач сначала назначит вам консервативное лечение, и только в случае если это не поможет, то придется выполнить промывание в больнице. Консервативное лечение заключается в промывании глаза раствором фурацилина, ромашки или чайной заваркой, выполнении специального массажа и закапывании противомикробных капель (альбуцид, колларгол 2%, витобакт) или антибиотика (левомицитин, пеницилин). Нельзя промывать или закапывать глазик грудным молоком. Ведь воспаление возникает вследствие размножения микробов, молоко же является питательной средой для них, получается, что так можно только увеличить их число, а не вылечить ребенка. Помогает этот способ только тем детям, у которых на 14-й день желатинозная пробка отходит самостоятельно, то есть она бы отошла и без закапывания глаза молоком.
После каждого дневного кормления мама должна проводить массаж слезного мешка, он находится у внутреннего уголка глазной щели. Мама надавливает на это место и производит движения вверх-вниз (6-10 раз). Если при массаже гной начинает сильнее течь, то вы все делаете правильно. Массаж нужно проводить с достаточным усилием, легкое касание эффекта не принесет. Чем младше ребенок, тем эффективность лечения лучше. После 6 месяцев консервативное лечение вообще не имеет смысла. Лечение без массажа, только промыванием и закапыванием антибиотика, снимет воспаление, но после прекращения лечения проблема может повториться, так как оно лишь убьет микробы, а канал останется забитым, что опять приведет к болезни. Чаще всего через 2 недели лечения заболевание проходит. Если же ситуация не изменилась, то доктор проводит промывание слезного канала. Для этого ребенку проводится местная анестезия специальными каплями, затем врач-офтальмолог вставляет специальный зонд и прочищает слезный канал, после чего производит промывание антибиотиком. Антибиотикотерапия глаза проводится еще некоторое время после процедуры в домашних условиях. Повторное пробивание канала обычно не требуется. Но если затянуть с лечением до 6 месяцев, то возможно потребуется даже оперативное вмешательство, так как после полугода желатинозная пленка становится соединительной тканью с хрящевыми элементами, то есть удаление пробки зондом будет проблематичным.
Чаще всего дакриоцистит проходит после консервативного лечения, и даже прочистка слезного канала зондом требуется достаточно редко. Ваше спокойствие и исполнение инструкций и предписаний врача быстро избавят кроху от этой проблемы.
Когда меняется цвет глаз у новорожденных + таблица изменений
Цвет глаз человека закладывается ещё в утробе матери на десятой — одиннадцатой неделях беременности. Но при рождении окраска радужки часто отличается от той, что будет сопровождать ребёнка в дальнейшем. Информация о цвете волос, кожи и глаз заложена генетически, но определить с высокой точностью, какие будут глаза у только что родившегося ребёнка, невозможно.
Какого цвета бывают глаза у новорождённых
Видимая окраска роговицы в первую очередь определяется содержанием в ней меланина. Это пигмент, окрашивающий кожные покровы и волосы людей в тёмный цвет. Именно поэтому дети европеоидной расы часто рождаются с голубыми, серыми, зелёными или синими глазами. Эти оттенки получаются при малом количестве пигмента. Со временем цвет может измениться или остаться таким же, как при рождении.
Глаза могут поменять оттенок только в сторону потемнения. Коричневая или чёрная радужка от рождения, скорее всего, сохранит первоначальный цвет и в будущем.
Радужная оболочка играет большую роль для зрительного аппарата, но её цвет на зрение не влияет
Глаза у новорождённых могут быть следующих оттенков:
- Голубые. Наиболее распространённые среди детей европейцев. Такой цвет возникает, когда меланин практически отсутствует. Имеют свойство изменяться несколько раз в течение первого года жизни, а иногда и позже. У альбиносов чаще всего голубой оттенок сохраняется на протяжении всей жизни.
- Синие. Более насыщенный цвет по сравнению с голубым, встречается реже. Определяется свойством отражать синие световые лучи. Чаще всего такие глаза встречаются у жителей северных регионов.
- Карие. С научной точки зрения, кареглазость является доминантным признаком. Поэтому этот цвет более распространён среди многих народов мира.
- Чёрные. У новорождённого ребёнка встречаются довольно редко. Такая окраска радужки характерна для негроидов и монголоидов. При этом строение оболочки глаза почти ничем не отличается от обладателей коричневых оттенков.
- Зелёные. Насыщенный цвет — большая редкость. Зелёные оттенки обусловлены присутствием дополнительного пигмента — липофусцина. Чаще всего глаза имеют не чисто зелёный, а оливковый, болотный, каре-зелёный цвет. Глаза у ребёнка со временем могут потемнеть, приобретая более коричневый оттенок. Но присутствие липофусцина от рождения с большой вероятностью говорит о том, что он с возрастом не исчезнет.
- Серые. Это наиболее близкий оттенок к голубому. Такая расцветка получается, если присутствует небольшое количество меланина и других пигментных веществ.
- Тёмно-серые. По сравнению с серыми предполагают большее количество меланина. У взрослых людей довольно распространены, а у младенцев встречаются редко. Глаза могут изменить цвет в сторону коричневого или остаться неизменными.
- Жёлтые. Встречаются очень редко. Обычно такой оттенок называют янтарным. Чаще можно увидеть жёлто-коричневый цвет. Подобная окраска получается при сочетании меланина с липофусцином (зелёным пигментом).
- Красные. Цвет говорит о полном отсутствии меланина в организме человека. Встречается у альбиносов. Красный оттенок придают капилляры, просвечивающие через прозрачную оболочку глаза.
Довольно редкое явление — гетерохромия. Это понятие используют в случаях, когда глаза имеют разный цвет или одна роговица окрашена участками в различные цвета.
Фотогалерея: каким бывает цвет глаз у маленьких детей
Как определить цвет глаз у новорождённого
Точно узнать, как изменится оттенок роговицы, и изменится ли он вообще, невозможно. Цвет формируется с учётом генетических особенностей, при этом у малыша есть высокая вероятность получить расцветку, как у одного из родителей или другого родственника из предыдущих поколений.
Шанс стать обладателем глаз определённого цвета в большой степени зависит от наследственной предрасположенности.
Таблица: как определить цвет глаз у ребёнка
| Цвет глаз родителей | Процент вероятности | |||
| Карие | Синие | Зелёные | ||
| карие | карие | 75% | 6% | 19% |
| карие | зелёные | 50% | 12% | 38% |
| карие | синие | 50% | 50% | 0 |
| зелёные | зелёные | 0 | 25% | 75% |
| зелёные | синие | 0 | 50% | 50% |
| синие | синие | 0 | 99% | 1% |
Таблица весьма условна, так как на окрас радужки также влияют следующие факторы:
- Чистый цвет встречается редко, чаще оттенки смешиваются между собой. Серый, голубой, оливковый, янтарный — всё это смешение основных цветов между собой.
- Влияние оказывают не только родительские гены, но и гены других родственников. И хотя эта зависимость мала, небольшая возможность получить цвет глаз от прабабушки или прадедушки существует.
- Вероятность в таблице рассчитана по законам генетики и указана исходя из идеальных параметров без учёта климатических условий и других факторов.
Видео: процент вероятности цвета глаз будущего малыша в зависимости от цвета глаз родителей
Когда проявляется цвет глаз у новорождённых
Становление определённой окраски глаз можно разделить на следующие этапы:
- В первые недели жизни радужная оболочка у ребёнка мутная, и бывает трудно понять, какого она цвета.
- К трём месяцам младенец только начинает различать предметы, цвет становится более насыщенным.
- После шести месяцев начинает усиленно вырабатываться меланин. Радужка постепенно темнеет или не изменяется, если пигмента уже достаточно.
- Окончательное формирование цвета глаз происходит к двум — четырём годам. Но нередки случаи, когда последние изменения происходят уже в 10–12 лет.
Не всегда цвет глаз передаётся от родителей
В течение первых лет жизни окраска радужной оболочки может измениться несколько раз. Точно сказать, когда произойдёт последняя перемена, нельзя. Этот фактор зависит от индивидуальных особенностей каждого человека.
Помимо прочего, глаза у младенцев могут меняться в зависимости от настроения и окружающей обстановки. Некоторые заблуждения относительно окраски могут возникать, если неправильно трактовать эти перемены.
Таблица: как меняется цвет глаз у ребёнка в зависимости от эмоций
| Эмоциональное состояние | Цвет глаз |
| плач | ясный, зеленоватый |
| спокойствие | неяркий голубой или серый |
| голод | тёмный |
| сонливость | мутный |
Отклонения от нормы и рекомендации
Чаще всего заболевания глаз не влияют на окраску радужки. Гетерохромия может вызывать некоторые опасения, но и эта патология чаще является индивидуальной особенностью, нежели признаком болезни.
Людям с гетерохромией (полной или частичной) необходимо чаще других проходить осмотр у офтальмолога, чтобы постоянно следить за состоянием радужной оболочки.
Большое внимание следует уделить цвету белков глазных яблок, которые априори должны быть белыми. Если окраска отличается, это может указывать на некоторые изменения и нарушения, связанные не только с глазами, но и с внутренними органами человека.
У ребёнка красные белки глаз
Красные белки у малыша могут говорить о следующих нарушениях:
- Механическое повреждение. При попадании в глаз посторонних предметов, в том числе волос и ресниц, может возникнуть временное покраснение. В этом случае стоит понаблюдать за ребёнком: если в течение нескольких часов краснота не проходит, стоит обратиться к врачу.
- Аллергия. Если покраснение белков сопровождается чиханием, затруднённым дыханием и кашлем, это могут быть признаки аллергической реакции.
- Заболевания глаз. Глаукома, конъюнктивит или увеит одним из симптомов имеют покраснение белков. При глаукоме может быть частичное покраснение или красные пятна на склере. Если состояние не проходит по прошествии двух-трёх дней, при этом ребёнок постоянно трёт глаза, плачет и капризничает, обязательно необходимо проконсультироваться у окулиста.
- Влияние окружающей среды. Временное покраснение склер может быть вызвано воздействием ветра или сильного мороза. Новорождённые реагируют на атмосферные изменения намного сильнее, чем взрослые. Поэтому такие проявления могут возникнуть даже тогда, когда родители чувствуют себя вполне комфортно в этих условиях.
Покраснение глаз может быть вызвано плачем или трением при попадании ресницы
У новорождённого жёлтые белки глаз
Склеры могут приобрести жёлтый оттенок в таких случаях:
- Желтуха. Это явление распространено среди детей в первые дни жизни. Состояние не имеет ничего общего с гепатитом и не требует лечения. Белки приходят в норму через неделю. Если же пожелтение произошло в более поздний период, при этом малыш капризничает, плохо сосёт грудь или бутылочку, его рвёт, кожа тоже изменила цвет, это может быть более серьёзное состояние, требующее обследования и медицинского вмешательства.
- Длительное пребывание на солнце. Ультрафиолет воздействует на оболочку глазного яблока и вызывает её утолщение. Это может привести к изменению цвета в сторону жёлтых оттенков.
Жёлтые белки глаз могут быть признаком заболеваний печени
У новорождённого голубые белки глаз
Если белки глаз ребёнка при рождении имеют голубоватый оттенок, причиной могут быть следующие факторы:
- Тонкая склера. Голубой оттенок в первые недели жизни — довольно распространённое явление. Сквозь ещё не до конца сформированную оболочку могут просвечивать пигментные вещества, в том числе и меланин. Это придаёт голубоватую окраску глазу.
- Врождённые аномалии. Консультация врача необходима, если цвет белков слишком интенсивен и присутствуют дополнительные симптомы. Среди них снижение слуха, ломкость костей, ранимость сосудов глаза. Если голубые белки сохраняются до 5–6 месяцев, это тоже должно послужить поводом для обращения к окулисту.
Голубые белки глаз у младенцев не всегда являются отклонением
Патологии глаз среди новорождённых встречаются сравнительно редко. Но если есть подозрения на какое-либо нарушение, необходимо показать младенца врачу.
Цвет глаз ребёнка предопределить невозможно, но можно узнать предрасположенность к тому или иному окрасу. Формирование окончательной расцветки также происходит индивидуально в каждом случае и по времени занимает разный промежуток. Главное, чтобы малыш был здоров. Важно проходить ежегодные осмотры у специалистов, в том числе у офтальмолога, чтобы не упустить проблемы со здоровьем в случае их возникновения.
Здравствуйте! Меня зовут Алёна. Мне 35 лет. По образованию – медик. Оцените статью: Поделитесь с друзьями!Желтуха у новорожденных — признаки, причины, симптомы, лечение и профилактика
Желтуха у новорожденных: причины, виды, симптомы, диагностика, лечение и профилактикаЖелтуха у новорожденных (неонатальная желтуха) — комплекс симптомов, при котором кожа, белки глаз и слизистые оболочки приобретают желтые оттенки, может сопровождаться нежеланием есть и сонливостью.
Причины
Физиологической причиной появления желтухи у младенцев в первые дни жизни может стать процесс, в ходе которого так называемые фетальные эритроциты (из кровеносной системы матери) заменяются на собственные с образованием большого количества билирубина. Печень новорожденного еще не работает в достаточном объеме, поэтому билирубин накапливается и придает характерный цвет наружным покровам ребенка.
Неонатальной желтухе наиболее подвержены недоношенные дети. Также она может проявится, если были большие кровотечения, или если мать употребляла определенные лекарства.
В целом, это состояние не является болезнью.
Виды
Заболевание встречается у большинства младенцев. Оно обусловлена повышением пигмента, возникающего после распада эритроцитов. Организм малыша не успевает выводить красящее вещество, в результате этого тело становится желтоватым.
Различают физиологическую (транзиторную) и патологическую разновидность болезни. Чаще встречается первая форма. Она появляется на 3-5 день после рождения и длится три недели. У недоношенных деток может сохраняться чуть дольше. Никакого особого ухода физиологические проявления не требуют. Со временем тело ребенка приобретает естественный розоватый оттенок, показатели в крови нормализируются.
Патологическая болезнь Госпела является следствием какого-то отклонения. Это может быть гемолитическая болезнь, сепсис, гепатит, патология желчных протоков. Желтоватый оттенок проявляется сразу после рождения. У ребенка прослеживается высокий прирост красящих клеток, желтушность стоп и ладошек, бесцветный кал, темная моча. В данном случае пациент обязан пройти курс терапии.
Также существует желтуха грудного молока (синдром Ариеса). Это реакция на жирные кислоты, которые содержатся в материнском молоке. Такое проявление не имеет негативных последствий. Врачи рекомендуют на несколько суток отказаться от кормления грудью, чтобы подтвердить диагноз. После этого стоит сразу вернуться к грудному питанию.
Транзиторная желтушка развивается у 60% доношенных и у 80% недоношенных деток. Риск заболевания увеличивается, если рождаются близнецы или мать больна сахарным диабетом.
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26 doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение. Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль). Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html] KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478] HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey. Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] SHI2010a
- Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400] SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf] LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf] JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie. Springer Medizin Verlag 2006, 823 [ISBN: 3540037020] WIE2006
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285] GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627] ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268] WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation. Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291] IMh2997
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741] ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823] DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Желтуха и младенец на грудном вскармливании
Что такое желтуха?
Желтуха — это заболевание, при котором кожа вашего ребенка становится желтой в первые несколько дней после рождения. Вы также можете заметить, что склера (белые части) глаз ребенка желтые.
Желтый цвет кожи и склер у новорожденных с желтухой возникает из-за накопления билирубина. Повышение уровня билирубина от небольшого до среднего является нормальным для новорожденных и не повредит вашему ребенку.
Очень высокий уровень билирубина может вызвать потерю слуха, судороги и повреждение головного мозга.
Признаки того, что уровень билирубина может быть опасным
- Желтая окраска кожи, начинающаяся на лице и двигающаяся вниз по телу
- Плохое кормление
- Повышенная сонливость
Если у вашего ребенка желтуха, важно, чтобы уровень билирубина тщательно контролируется. Если ваш ребенок не пьет достаточно молока, это может привести к повышению билирубина. Вам следует обратиться к консультанту по грудному вскармливанию за помощью.
Два ключевых фактора
- Сколько молока вы производите?
- Сколько молока ваш ребенок может получать из груди?
Советы по предотвращению желтухи у вашего ребенка
- Начните кормление грудью как можно скорее после рождения — желательно в течение одного часа.
- Раннее, частое, неограниченное кормление грудью способствует выведению билирубина из организма ребенка. Билирубин выводится из организма ребенка с калом, и, поскольку ваше молоко обладает слабительным эффектом, частое кормление грудью приведет к загрязнению подгузников и, как следствие, к снижению уровня билирубина. Ваш новорожденный должен кормить грудью не менее восьми раз в день.
- Убедитесь, что ваш ребенок надежно зафиксирован и эффективно сосет. Обратитесь за помощью к консультанту по грудному вскармливанию, если есть какие-либо опасения, что ваш ребенок плохо сосет грудь.
Что делать, если у вашего ребенка появилась желтуха
- Обеспечьте частое неограниченное грудное вскармливание.
- Желтуха иногда вызывает у детей сонливость, поэтому они кормят грудью с меньшим энтузиазмом. Рекомендуется будить ребенка каждые два-три часа для кормления.
- Если после кормления грудью все еще чувствуется наполненность, сцеживайте грудь или сцеживайте ее. Кроме того, сцеживание после кормления грудью поможет стимулировать выработку молока.
- Лечащий врач вашего ребенка может порекомендовать дополнять его сцеженным молоком или смесью из бутылочки во время грудного вскармливания.
- Некоторым младенцам требуется фототерапия. Фототерапия (светотерапия) — это процесс использования света для удаления билирубина из крови. Если вашему ребенку требуется фототерапия, важно как можно больше времени проводить под светом, продолжая часто кормить грудью.
- Обратитесь за советом к консультанту по грудному вскармливанию, чтобы он вам помог.
Причины у новорожденных, детей и взрослых
Глаза могут пожелтеть в результате желтухи и других заболеваний.
Желтуха описывает желтоватый оттенок кожи и белков глаз.
Чрезмерно высокий уровень билирубина в крови вызывает желтуху. Билирубин — это отходы желтого цвета, которые содержатся в желчи, жидкости, которую печень вырабатывает для расщепления жиров.
Слишком большое количество билирубина в кровотоке может вызвать утечку в окружающие ткани, такие как кожа и глаза. Это заставляет их желтеть.
Желтуха возникает по разным причинам у взрослых, детей и новорожденных.
Желтуха очень часто встречается у новорожденных, потому что печень еще не созревает.
Билирубин часто накапливается быстрее, чем незрелая печень младенца может его разрушить, что приводит к частому возникновению желтухи.
Помимо пожелтения кожи, одним из ярких признаков желтухи у младенцев является пожелтение глаз.
Желтые глаза — лишь один из симптомов желтухи новорожденных. Новым родителям также следует следить за следующими симптомами:
- желтая кожа
- недостаток энергии
- раздражительность
- лихорадка
- проблемы с приемом пищи
Медицинский работник должен немедленно осмотреть любого новорожденного с этими симптомами.
Большинство случаев желтухи новорожденных безвредны и проходят без лечения по мере созревания печени.
К причинам нормальной желтухи новорожденных относятся:
- Физиологическая желтуха: многие новорожденные имеют этот тип желтухи из-за ранней стадии развития печени. Обычно он появляется, когда младенцу от 2 до 4 дней.
- Кормление грудью: кормление грудью может вызвать желтуху, если ребенок не получает достаточно грудного молока для выведения билирубина.Этот тип желтухи часто проходит с поступлением материнского молока.
- Грудное молоко: Иногда вещества в грудном молоке заставляют кишечник новорожденного удерживать билирубин, а не выводить его с калом. Эта форма желтухи обычно проходит к 12-недельному возрасту.
Некоторые причины желтухи новорожденных требуют дальнейшего лечения. К ним относятся:
- Желтуха несовместимости крови: когда мать и плод не имеют совместимых групп крови, организм матери может атаковать эритроциты плода, пока он находится в утробе матери.Поскольку материнские антитела разрушают эритроциты младенца еще до рождения, этот тип желтухи может возникнуть уже в возрасте 1 дня.
- Желтуха недоношенных: Недоношенные дети подвергаются наибольшему риску развития желтухи, потому что их печень сильно недоразвита. У недоношенных детей может быть более серьезная желтуха или желтуха наряду с рядом других состояний.
- Инфекции: Некоторые бактериальные инфекции, такие как сепсис, могут вызывать желтуху новорожденных.
- Кровоизлияние: Внутреннее кровотечение может вызвать желтуху.Недоношенные дети сталкиваются с особенно высоким риском кровотечений.
В то время как у большинства младенцев желтуха от легкой до умеренной, встречаются и более серьезные случаи. Случаи легкой желтухи могут исчезнуть без лечения, тогда как более умеренную желтуху можно лечить с помощью фототерапии.
В очень тяжелых случаях врачи могут лечить с помощью переливания крови. Педиатр осмотрит ребенка на желтуху при первом осмотре.
У детей старшего возраста и взрослых желтые глаза часто указывают на более серьезную проблему, поскольку желтуха не является распространенным явлением в этих возрастных группах.
В отличие от желтой кожицы, которая может возникнуть в результате употребления слишком большого количества желтых и оранжевых овощей, желтые глаза почти всегда являются признаком желтухи. Желтые глаза и желтуха у детей старшего возраста и взрослых обычно указывают на серьезную проблему со здоровьем.
Существует три основных причины возникновения желтухи:
- Заболевание или повреждение печени: Проблемы с печенью вызывают желтуху, известную как гепатоцеллюлярная желтуха.
- Распад эритроцитов: Когда организм слишком быстро разрушает эритроциты, увеличение выработки билирубина может вызвать желтуху.
- Закупорка в системе желчных протоков: Когда закупорка происходит в трубах, по которым желчь от печени до желчного пузыря и кишечника, билирубин не может покинуть печень и накапливается. Этот тип желтухи называется механической желтухой.
Ряд заболеваний, требующих лечения, могут вызвать любой из этих типов желтухи.
К этим состояниям относятся:
- Острое воспаление или инфекция печени: Поврежденная или инфицированная печень может не обрабатывать билирубин должным образом.
- Воспаление или непроходимость желчного протока: Набухшие или закупоренные желчные протоки препятствуют попаданию желчи в печень. Когда желчь не выделяется, печень не может избавиться от билирубина.
- Гемолитическая анемия: Гемолитическая анемия — это заболевание крови, которое возникает, когда организм слишком быстро разрушает эритроциты. Увеличивается выработка билирубина. Это может привести к анемии, при которой кому-то не хватает эритроцитов.
- Малярия: Эта инфекция крови, переносимая комарами, может вызвать желтуху.
- Панкреатит: Инфекция поджелудочной железы, вызывающая ее набухание, может привести к желтухе.
- Некоторые виды рака: Некоторые виды рака могут вызывать желтуху, включая рак печени и поджелудочной железы.
- Лекарства: Желтые глаза могут быть побочным эффектом приема актеаминфена, пенициллинов, оральных контрацептивов и анаболических стероидов.
- Цирроз: Рубцевание печени может снизить ее способность фильтровать билирубин, который затем возвращается через кровь и достигает глаз и кожи, делая их желтыми.
Дети старшего возраста и взрослые могут заметить пожелтение кожи и глаз без других симптомов. Однако желтуха часто сопровождается другими неприятными симптомами, включая:
- кожный зуд
- плохое самочувствие
- ощущение полноты в желудке
- усталость
- лихорадка
- бледный стул
- темная моча
Врач должен осмотреть все внезапные случаи желтухи у взрослых и детей старшего возраста, чтобы исключить серьезные причины.
Несколько безобидных причин желтухи у детей старшего возраста и взрослых встречаются реже.
Например, синдром Жильбера — это генетическое заболевание печени, при котором печень не обрабатывает билирубин должным образом. Синдром Жильбера может вызывать эпизодические приступы желтухи и синдрома раздраженного кишечника (СРК).
Однако это состояние не влияет на здоровье человека в целом и не увеличивает риск осложнений.
Желтуха в основном поражает переднюю часть глаза, так как именно здесь виден желтый пигмент.
Важно понимать анатомию передней части глаза, чтобы понять, как желтуха влияет на глаз.
Передняя часть глаза состоит из нескольких частей:
- Веки и ресницы: Верхние и нижние веки и ресницы обеспечивают защиту глаз от грязи и пыли. Они также используются для моргания, чтобы глаза оставались влажными. Из-за желтухи как внешние веки, так и нижняя часть века могут иметь желтый оттенок, который становится заметным при поднятии века.
- Зрачок: зрачок — это темный центр каждого глаза, который контролирует количество попадающего света. Желтуха обычно не приводит к изменению цвета зрачков.
- Радужная оболочка: радужная оболочка — это цветная часть глаза, непосредственно окружающая зрачки. Он содержит мышцы, сокращающие зрачки. Если у человека желтуха, то радужная оболочка глаза может пожелтеть.
- Склера: это белки глаза. Склера окружает радужную оболочку и защищает хрупкие структуры внутри глаза.Желтуха часто впервые замечается, потому что склера становится желтой.
Если у вас есть желтые глаза в старшем или старшем возрасте, обратитесь к врачу.
Причины у новорожденных, детей и взрослых
Глаза могут пожелтеть в результате желтухи и других заболеваний.
Желтуха описывает желтоватый оттенок кожи и белков глаз.
Чрезмерно высокий уровень билирубина в крови вызывает желтуху. Билирубин — это отходы желтого цвета, которые содержатся в желчи, жидкости, которую печень вырабатывает для расщепления жиров.
Слишком большое количество билирубина в кровотоке может вызвать утечку в окружающие ткани, такие как кожа и глаза. Это заставляет их желтеть.
Желтуха возникает по разным причинам у взрослых, детей и новорожденных.
Желтуха очень часто встречается у новорожденных, потому что печень еще не созревает.
Билирубин часто накапливается быстрее, чем незрелая печень младенца может его разрушить, что приводит к частому возникновению желтухи.
Помимо пожелтения кожи, одним из ярких признаков желтухи у младенцев является пожелтение глаз.
Желтые глаза — лишь один из симптомов желтухи новорожденных. Новым родителям также следует следить за следующими симптомами:
- желтая кожа
- недостаток энергии
- раздражительность
- лихорадка
- проблемы с приемом пищи
Медицинский работник должен немедленно осмотреть любого новорожденного с этими симптомами.
Большинство случаев желтухи новорожденных безвредны и проходят без лечения по мере созревания печени.
К причинам нормальной желтухи новорожденных относятся:
- Физиологическая желтуха: многие новорожденные имеют этот тип желтухи из-за ранней стадии развития печени.Обычно он появляется, когда младенцу от 2 до 4 дней.
- Кормление грудью: кормление грудью может вызвать желтуху, если ребенок не получает достаточно грудного молока для выведения билирубина. Этот тип желтухи часто проходит с поступлением материнского молока.
- Грудное молоко: Иногда вещества в грудном молоке заставляют кишечник новорожденного удерживать билирубин, а не выводить его с калом. Эта форма желтухи обычно проходит к 12-недельному возрасту.
Некоторые причины желтухи новорожденных требуют дальнейшего лечения.К ним относятся:
- Желтуха несовместимости крови: когда мать и плод не имеют совместимых групп крови, организм матери может атаковать эритроциты плода, пока он находится в утробе матери. Поскольку материнские антитела разрушают эритроциты младенца еще до рождения, этот тип желтухи может возникнуть уже в возрасте 1 дня.
- Желтуха недоношенных: Недоношенные дети подвергаются наибольшему риску развития желтухи, потому что их печень сильно недоразвита.У недоношенных детей может быть более серьезная желтуха или желтуха наряду с рядом других состояний.
- Инфекции: Некоторые бактериальные инфекции, такие как сепсис, могут вызывать желтуху новорожденных.
- Кровоизлияние: Внутреннее кровотечение может вызвать желтуху. Недоношенные дети сталкиваются с особенно высоким риском кровотечений.
В то время как у большинства младенцев желтуха от легкой до умеренной, встречаются и более серьезные случаи. Случаи легкой желтухи могут исчезнуть без лечения, тогда как более умеренную желтуху можно лечить с помощью фототерапии.
В очень тяжелых случаях врачи могут лечить с помощью переливания крови. Педиатр осмотрит ребенка на желтуху при первом осмотре.
У детей старшего возраста и взрослых желтые глаза часто указывают на более серьезную проблему, поскольку желтуха не является распространенным явлением в этих возрастных группах.
В отличие от желтой кожицы, которая может возникнуть в результате употребления слишком большого количества желтых и оранжевых овощей, желтые глаза почти всегда являются признаком желтухи. Желтые глаза и желтуха у детей старшего возраста и взрослых обычно указывают на серьезную проблему со здоровьем.
Существует три основных причины возникновения желтухи:
- Заболевание или повреждение печени: Проблемы с печенью вызывают желтуху, известную как гепатоцеллюлярная желтуха.
- Распад эритроцитов: Когда организм слишком быстро разрушает эритроциты, увеличение выработки билирубина может вызвать желтуху.
- Закупорка в системе желчных протоков: Когда закупорка происходит в трубах, по которым желчь от печени до желчного пузыря и кишечника, билирубин не может покинуть печень и накапливается.Этот тип желтухи называется механической желтухой.
Ряд заболеваний, требующих лечения, могут вызвать любой из этих типов желтухи.
К этим состояниям относятся:
- Острое воспаление или инфекция печени: Поврежденная или инфицированная печень может не обрабатывать билирубин должным образом.
- Воспаление или непроходимость желчного протока: Набухшие или закупоренные желчные протоки препятствуют попаданию желчи в печень.Когда желчь не выделяется, печень не может избавиться от билирубина.
- Гемолитическая анемия: Гемолитическая анемия — это заболевание крови, которое возникает, когда организм слишком быстро разрушает эритроциты. Увеличивается выработка билирубина. Это может привести к анемии, при которой кому-то не хватает эритроцитов.
- Малярия: Эта инфекция крови, переносимая комарами, может вызвать желтуху.
- Панкреатит: Инфекция поджелудочной железы, вызывающая ее набухание, может привести к желтухе.
- Некоторые виды рака: Некоторые виды рака могут вызывать желтуху, включая рак печени и поджелудочной железы.
- Лекарства: Желтые глаза могут быть побочным эффектом приема актеаминфена, пенициллинов, оральных контрацептивов и анаболических стероидов.
- Цирроз: Рубцевание печени может снизить ее способность фильтровать билирубин, который затем возвращается через кровь и достигает глаз и кожи, делая их желтыми.
Дети старшего возраста и взрослые могут заметить пожелтение кожи и глаз без других симптомов.Однако желтуха часто сопровождается другими неприятными симптомами, включая:
- кожный зуд
- плохое самочувствие
- ощущение полноты в желудке
- усталость
- лихорадка
- бледный стул
- темная моча
Врач должен осмотреть все внезапные случаи желтухи у взрослых и детей старшего возраста, чтобы исключить серьезные причины.
Несколько безобидных причин желтухи у детей старшего возраста и взрослых встречаются реже.
Например, синдром Жильбера — это генетическое заболевание печени, при котором печень не обрабатывает билирубин должным образом.Синдром Жильбера может вызывать эпизодические приступы желтухи и синдрома раздраженного кишечника (СРК).
Однако это состояние не влияет на здоровье человека в целом и не увеличивает риск осложнений.
Желтуха в основном поражает переднюю часть глаза, так как именно здесь виден желтый пигмент.
Важно понимать анатомию передней части глаза, чтобы понять, как желтуха влияет на глаз.
Передняя часть глаза состоит из нескольких частей:
- Веки и ресницы: Верхние и нижние веки и ресницы обеспечивают защиту глаз от грязи и пыли.Они также используются для моргания, чтобы глаза оставались влажными. Из-за желтухи как внешние веки, так и нижняя часть века могут иметь желтый оттенок, который становится заметным при поднятии века.
- Зрачок: зрачок — это темный центр каждого глаза, который контролирует количество попадающего света. Желтуха обычно не приводит к изменению цвета зрачков.
- Радужная оболочка: радужная оболочка — это цветная часть глаза, непосредственно окружающая зрачки. Он содержит мышцы, сокращающие зрачки. Если у человека желтуха, то радужная оболочка глаза может пожелтеть.
- Склера: это белки глаза. Склера окружает радужную оболочку и защищает хрупкие структуры внутри глаза. Желтуха часто впервые замечается, потому что склера становится желтой.
Если у вас есть желтые глаза в старшем или старшем возрасте, обратитесь к врачу.
Причины у новорожденных, детей и взрослых
Глаза могут пожелтеть в результате желтухи и других заболеваний.
Желтуха описывает желтоватый оттенок кожи и белков глаз.
Чрезмерно высокий уровень билирубина в крови вызывает желтуху. Билирубин — это отходы желтого цвета, которые содержатся в желчи, жидкости, которую печень вырабатывает для расщепления жиров.
Слишком большое количество билирубина в кровотоке может вызвать утечку в окружающие ткани, такие как кожа и глаза. Это заставляет их желтеть.
Желтуха возникает по разным причинам у взрослых, детей и новорожденных.
Желтуха очень часто встречается у новорожденных, потому что печень еще не созревает.
Билирубин часто накапливается быстрее, чем незрелая печень младенца может его разрушить, что приводит к частому возникновению желтухи.
Помимо пожелтения кожи, одним из ярких признаков желтухи у младенцев является пожелтение глаз.
Желтые глаза — лишь один из симптомов желтухи новорожденных. Новым родителям также следует следить за следующими симптомами:
- желтая кожа
- недостаток энергии
- раздражительность
- лихорадка
- проблемы с приемом пищи
Медицинский работник должен немедленно осмотреть любого новорожденного с этими симптомами.
Большинство случаев желтухи новорожденных безвредны и проходят без лечения по мере созревания печени.
К причинам нормальной желтухи новорожденных относятся:
- Физиологическая желтуха: многие новорожденные имеют этот тип желтухи из-за ранней стадии развития печени. Обычно он появляется, когда младенцу от 2 до 4 дней.
- Кормление грудью: кормление грудью может вызвать желтуху, если ребенок не получает достаточно грудного молока для выведения билирубина.Этот тип желтухи часто проходит с поступлением материнского молока.
- Грудное молоко: Иногда вещества в грудном молоке заставляют кишечник новорожденного удерживать билирубин, а не выводить его с калом. Эта форма желтухи обычно проходит к 12-недельному возрасту.
Некоторые причины желтухи новорожденных требуют дальнейшего лечения. К ним относятся:
- Желтуха несовместимости крови: когда мать и плод не имеют совместимых групп крови, организм матери может атаковать эритроциты плода, пока он находится в утробе матери.Поскольку материнские антитела разрушают эритроциты младенца еще до рождения, этот тип желтухи может возникнуть уже в возрасте 1 дня.
- Желтуха недоношенных: Недоношенные дети подвергаются наибольшему риску развития желтухи, потому что их печень сильно недоразвита. У недоношенных детей может быть более серьезная желтуха или желтуха наряду с рядом других состояний.
- Инфекции: Некоторые бактериальные инфекции, такие как сепсис, могут вызывать желтуху новорожденных.
- Кровоизлияние: Внутреннее кровотечение может вызвать желтуху.Недоношенные дети сталкиваются с особенно высоким риском кровотечений.
В то время как у большинства младенцев желтуха от легкой до умеренной, встречаются и более серьезные случаи. Случаи легкой желтухи могут исчезнуть без лечения, тогда как более умеренную желтуху можно лечить с помощью фототерапии.
В очень тяжелых случаях врачи могут лечить с помощью переливания крови. Педиатр осмотрит ребенка на желтуху при первом осмотре.
У детей старшего возраста и взрослых желтые глаза часто указывают на более серьезную проблему, поскольку желтуха не является распространенным явлением в этих возрастных группах.
В отличие от желтой кожицы, которая может возникнуть в результате употребления слишком большого количества желтых и оранжевых овощей, желтые глаза почти всегда являются признаком желтухи. Желтые глаза и желтуха у детей старшего возраста и взрослых обычно указывают на серьезную проблему со здоровьем.
Существует три основных причины возникновения желтухи:
- Заболевание или повреждение печени: Проблемы с печенью вызывают желтуху, известную как гепатоцеллюлярная желтуха.
- Распад эритроцитов: Когда организм слишком быстро разрушает эритроциты, увеличение выработки билирубина может вызвать желтуху.
- Закупорка в системе желчных протоков: Когда закупорка происходит в трубах, по которым желчь от печени до желчного пузыря и кишечника, билирубин не может покинуть печень и накапливается. Этот тип желтухи называется механической желтухой.
Ряд заболеваний, требующих лечения, могут вызвать любой из этих типов желтухи.
К этим состояниям относятся:
- Острое воспаление или инфекция печени: Поврежденная или инфицированная печень может не обрабатывать билирубин должным образом.
- Воспаление или непроходимость желчного протока: Набухшие или закупоренные желчные протоки препятствуют попаданию желчи в печень. Когда желчь не выделяется, печень не может избавиться от билирубина.
- Гемолитическая анемия: Гемолитическая анемия — это заболевание крови, которое возникает, когда организм слишком быстро разрушает эритроциты. Увеличивается выработка билирубина. Это может привести к анемии, при которой кому-то не хватает эритроцитов.
- Малярия: Эта инфекция крови, переносимая комарами, может вызвать желтуху.
- Панкреатит: Инфекция поджелудочной железы, вызывающая ее набухание, может привести к желтухе.
- Некоторые виды рака: Некоторые виды рака могут вызывать желтуху, включая рак печени и поджелудочной железы.
- Лекарства: Желтые глаза могут быть побочным эффектом приема актеаминфена, пенициллинов, оральных контрацептивов и анаболических стероидов.
- Цирроз: Рубцевание печени может снизить ее способность фильтровать билирубин, который затем возвращается через кровь и достигает глаз и кожи, делая их желтыми.
Дети старшего возраста и взрослые могут заметить пожелтение кожи и глаз без других симптомов. Однако желтуха часто сопровождается другими неприятными симптомами, включая:
- кожный зуд
- плохое самочувствие
- ощущение полноты в желудке
- усталость
- лихорадка
- бледный стул
- темная моча
Врач должен осмотреть все внезапные случаи желтухи у взрослых и детей старшего возраста, чтобы исключить серьезные причины.
Несколько безобидных причин желтухи у детей старшего возраста и взрослых встречаются реже.
Например, синдром Жильбера — это генетическое заболевание печени, при котором печень не обрабатывает билирубин должным образом. Синдром Жильбера может вызывать эпизодические приступы желтухи и синдрома раздраженного кишечника (СРК).
Однако это состояние не влияет на здоровье человека в целом и не увеличивает риск осложнений.
Желтуха в основном поражает переднюю часть глаза, так как именно здесь виден желтый пигмент.
Важно понимать анатомию передней части глаза, чтобы понять, как желтуха влияет на глаз.
Передняя часть глаза состоит из нескольких частей:
- Веки и ресницы: Верхние и нижние веки и ресницы обеспечивают защиту глаз от грязи и пыли. Они также используются для моргания, чтобы глаза оставались влажными. Из-за желтухи как внешние веки, так и нижняя часть века могут иметь желтый оттенок, который становится заметным при поднятии века.
- Зрачок: зрачок — это темный центр каждого глаза, который контролирует количество попадающего света. Желтуха обычно не приводит к изменению цвета зрачков.
- Радужная оболочка: радужная оболочка — это цветная часть глаза, непосредственно окружающая зрачки. Он содержит мышцы, сокращающие зрачки. Если у человека желтуха, то радужная оболочка глаза может пожелтеть.
- Склера: это белки глаза. Склера окружает радужную оболочку и защищает хрупкие структуры внутри глаза.Желтуха часто впервые замечается, потому что склера становится желтой.
Если у вас есть желтые глаза в старшем или старшем возрасте, обратитесь к врачу.
Причины у новорожденных, детей и взрослых
Глаза могут пожелтеть в результате желтухи и других заболеваний.
Желтуха описывает желтоватый оттенок кожи и белков глаз.
Чрезмерно высокий уровень билирубина в крови вызывает желтуху. Билирубин — это отходы желтого цвета, которые содержатся в желчи, жидкости, которую печень вырабатывает для расщепления жиров.
Слишком большое количество билирубина в кровотоке может вызвать утечку в окружающие ткани, такие как кожа и глаза. Это заставляет их желтеть.
Желтуха возникает по разным причинам у взрослых, детей и новорожденных.
Желтуха очень часто встречается у новорожденных, потому что печень еще не созревает.
Билирубин часто накапливается быстрее, чем незрелая печень младенца может его разрушить, что приводит к частому возникновению желтухи.
Помимо пожелтения кожи, одним из ярких признаков желтухи у младенцев является пожелтение глаз.
Желтые глаза — лишь один из симптомов желтухи новорожденных. Новым родителям также следует следить за следующими симптомами:
- желтая кожа
- недостаток энергии
- раздражительность
- лихорадка
- проблемы с приемом пищи
Медицинский работник должен немедленно осмотреть любого новорожденного с этими симптомами.
Большинство случаев желтухи новорожденных безвредны и проходят без лечения по мере созревания печени.
К причинам нормальной желтухи новорожденных относятся:
- Физиологическая желтуха: многие новорожденные имеют этот тип желтухи из-за ранней стадии развития печени.Обычно он появляется, когда младенцу от 2 до 4 дней.
- Кормление грудью: кормление грудью может вызвать желтуху, если ребенок не получает достаточно грудного молока для выведения билирубина. Этот тип желтухи часто проходит с поступлением материнского молока.
- Грудное молоко: Иногда вещества в грудном молоке заставляют кишечник новорожденного удерживать билирубин, а не выводить его с калом. Эта форма желтухи обычно проходит к 12-недельному возрасту.
Некоторые причины желтухи новорожденных требуют дальнейшего лечения.К ним относятся:
- Желтуха несовместимости крови: когда мать и плод не имеют совместимых групп крови, организм матери может атаковать эритроциты плода, пока он находится в утробе матери. Поскольку материнские антитела разрушают эритроциты младенца еще до рождения, этот тип желтухи может возникнуть уже в возрасте 1 дня.
- Желтуха недоношенных: Недоношенные дети подвергаются наибольшему риску развития желтухи, потому что их печень сильно недоразвита.У недоношенных детей может быть более серьезная желтуха или желтуха наряду с рядом других состояний.
- Инфекции: Некоторые бактериальные инфекции, такие как сепсис, могут вызывать желтуху новорожденных.
- Кровоизлияние: Внутреннее кровотечение может вызвать желтуху. Недоношенные дети сталкиваются с особенно высоким риском кровотечений.
В то время как у большинства младенцев желтуха от легкой до умеренной, встречаются и более серьезные случаи. Случаи легкой желтухи могут исчезнуть без лечения, тогда как более умеренную желтуху можно лечить с помощью фототерапии.
В очень тяжелых случаях врачи могут лечить с помощью переливания крови. Педиатр осмотрит ребенка на желтуху при первом осмотре.
У детей старшего возраста и взрослых желтые глаза часто указывают на более серьезную проблему, поскольку желтуха не является распространенным явлением в этих возрастных группах.
В отличие от желтой кожицы, которая может возникнуть в результате употребления слишком большого количества желтых и оранжевых овощей, желтые глаза почти всегда являются признаком желтухи. Желтые глаза и желтуха у детей старшего возраста и взрослых обычно указывают на серьезную проблему со здоровьем.
Существует три основных причины возникновения желтухи:
- Заболевание или повреждение печени: Проблемы с печенью вызывают желтуху, известную как гепатоцеллюлярная желтуха.
- Распад эритроцитов: Когда организм слишком быстро разрушает эритроциты, увеличение выработки билирубина может вызвать желтуху.
- Закупорка в системе желчных протоков: Когда закупорка происходит в трубах, по которым желчь от печени до желчного пузыря и кишечника, билирубин не может покинуть печень и накапливается.Этот тип желтухи называется механической желтухой.
Ряд заболеваний, требующих лечения, могут вызвать любой из этих типов желтухи.
К этим состояниям относятся:
- Острое воспаление или инфекция печени: Поврежденная или инфицированная печень может не обрабатывать билирубин должным образом.
- Воспаление или непроходимость желчного протока: Набухшие или закупоренные желчные протоки препятствуют попаданию желчи в печень.Когда желчь не выделяется, печень не может избавиться от билирубина.
- Гемолитическая анемия: Гемолитическая анемия — это заболевание крови, которое возникает, когда организм слишком быстро разрушает эритроциты. Увеличивается выработка билирубина. Это может привести к анемии, при которой кому-то не хватает эритроцитов.
- Малярия: Эта инфекция крови, переносимая комарами, может вызвать желтуху.
- Панкреатит: Инфекция поджелудочной железы, вызывающая ее набухание, может привести к желтухе.
- Некоторые виды рака: Некоторые виды рака могут вызывать желтуху, включая рак печени и поджелудочной железы.
- Лекарства: Желтые глаза могут быть побочным эффектом приема актеаминфена, пенициллинов, оральных контрацептивов и анаболических стероидов.
- Цирроз: Рубцевание печени может снизить ее способность фильтровать билирубин, который затем возвращается через кровь и достигает глаз и кожи, делая их желтыми.
Дети старшего возраста и взрослые могут заметить пожелтение кожи и глаз без других симптомов.Однако желтуха часто сопровождается другими неприятными симптомами, включая:
- кожный зуд
- плохое самочувствие
- ощущение полноты в желудке
- усталость
- лихорадка
- бледный стул
- темная моча
Врач должен осмотреть все внезапные случаи желтухи у взрослых и детей старшего возраста, чтобы исключить серьезные причины.
Несколько безобидных причин желтухи у детей старшего возраста и взрослых встречаются реже.
Например, синдром Жильбера — это генетическое заболевание печени, при котором печень не обрабатывает билирубин должным образом.Синдром Жильбера может вызывать эпизодические приступы желтухи и синдрома раздраженного кишечника (СРК).
Однако это состояние не влияет на здоровье человека в целом и не увеличивает риск осложнений.
Желтуха в основном поражает переднюю часть глаза, так как именно здесь виден желтый пигмент.
Важно понимать анатомию передней части глаза, чтобы понять, как желтуха влияет на глаз.
Передняя часть глаза состоит из нескольких частей:
- Веки и ресницы: Верхние и нижние веки и ресницы обеспечивают защиту глаз от грязи и пыли.Они также используются для моргания, чтобы глаза оставались влажными. Из-за желтухи как внешние веки, так и нижняя часть века могут иметь желтый оттенок, который становится заметным при поднятии века.
- Зрачок: зрачок — это темный центр каждого глаза, который контролирует количество попадающего света. Желтуха обычно не приводит к изменению цвета зрачков.
- Радужная оболочка: радужная оболочка — это цветная часть глаза, непосредственно окружающая зрачки. Он содержит мышцы, сокращающие зрачки. Если у человека желтуха, то радужная оболочка глаза может пожелтеть.
- Склера: это белки глаза. Склера окружает радужную оболочку и защищает хрупкие структуры внутри глаза. Желтуха часто впервые замечается, потому что склера становится желтой.
Если у вас есть желтые глаза в старшем или старшем возрасте, обратитесь к врачу.
Детская желтуха — симптомы и причины
Обзор
Детская желтуха — это изменение цвета кожи и глаз новорожденного на желтый цвет. Детская желтуха возникает из-за того, что в крови ребенка содержится избыток билирубина (bil-ih-ROO-bin), желтого пигмента красных кровяных телец.
Детская желтуха — распространенное заболевание, особенно у детей, рожденных до 38 недель беременности (недоношенные дети), и у некоторых детей, находящихся на грудном вскармливании. Детская желтуха обычно возникает из-за того, что печень ребенка недостаточно зрелая, чтобы избавиться от билирубина в кровотоке. У некоторых младенцев желтуха может быть вызвана основным заболеванием.
Большинство младенцев, рожденных между 35 неделями беременности и доношенными, не нуждаются в лечении желтухи. В редких случаях необычно высокий уровень билирубина в крови может подвергнуть новорожденного риску повреждения мозга, особенно при наличии определенных факторов риска тяжелой желтухи.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Пожелтение кожи и белков глаз — главный признак детской желтухи — обычно появляется между вторым и четвертым днем после рождения.
Чтобы проверить желтуху у младенцев, осторожно нажмите на лоб или нос ребенка. Если кожа в месте нажатия выглядит желтым, вероятно, у вашего ребенка легкая желтуха.Если у вашего ребенка нет желтухи, цвет кожи должен на мгновение выглядеть немного светлее своего обычного цвета.
Осматривайте ребенка при хорошем освещении, желательно при естественном дневном свете.
Когда обращаться к врачу
В большинстве больниц проводится обследование детей на желтуху перед выпиской. Американская академия педиатрии рекомендует обследовать новорожденных на желтуху во время плановых медицинских осмотров и не реже, чем каждые 8–12 часов в больнице.
Ваш ребенок должен быть обследован на желтуху между третьим и седьмым днем после рождения, когда уровень билирубина обычно достигает пика. Если ваш ребенок выписан раньше, чем через 72 часа после рождения, запишитесь на прием к врачу для выявления желтухи в течение двух дней после выписки.
Следующие признаки или симптомы могут указывать на тяжелую желтуху или осложнения из-за избытка билирубина. Позвоните своему врачу, если:
- Кожа вашего малыша становится более желтой
- Кожа на животе, руках или ногах вашего ребенка желтая
- Белки глазки вашего ребенка выглядят желтыми
- Ваш ребенок кажется вялым, больным или его трудно разбудить
- Ваш ребенок не набирает вес или плохо ест
- Ваш ребенок издает пронзительные крики
- У вашего ребенка появляются другие беспокоящие вас признаки или симптомы
Причины
Избыточный билирубин (гипербилирубинемия) является основной причиной желтухи.Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяемого при распаде «использованных» эритроцитов.
Новорожденные вырабатывают больше билирубина, чем взрослые, из-за большей выработки и более быстрого распада эритроцитов в первые несколько дней жизни. Обычно печень фильтрует билирубин из кровотока и высвобождает его в кишечник. Незрелая печень новорожденного часто не может достаточно быстро удалить билирубин, вызывая его избыток.Желтуха, вызванная этими нормальными состояниями новорожденного, называется физиологической желтухой и обычно появляется на второй или третий день жизни.
Другие причины
Младенческая желтуха может вызывать основное заболевание. В этих случаях желтуха часто появляется намного раньше или намного позже, чем более распространенная форма детской желтухи. Заболевания или состояния, которые могут вызвать желтуху, включают:
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови вашего ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Нарушение функции печени
- Атрезия желчных путей, состояние, при котором желчные протоки ребенка заблокированы или покрыты рубцами
- Дефицит фермента
- Аномалия красных кровяных телец вашего ребенка, вызывающая их быстрое разрушение
Факторы риска
Основные факторы риска желтухи, особенно тяжелой желтухи, которая может вызвать осложнения, включают:
- Преждевременные роды. Ребенок, родившийся до 38 недель беременности, может не вырабатывать билирубин так быстро, как доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом.
- Значительный синяк во время родов. Новорожденные, у которых во время родов появляются синяки, могут иметь более высокие уровни билирубина из-за распада большего количества эритроцитов.
- Группа крови. Если группа крови матери отличается от группы крови ее ребенка, ребенок мог получить антитела через плаценту, которые вызывают аномально быстрое разрушение эритроцитов.
- Кормление грудью. Младенцы, находящиеся на грудном вскармливании, особенно те, которые испытывают трудности с кормлением грудью или получают достаточное питание в результате грудного вскармливания, подвержены более высокому риску развития желтухи. Обезвоживание или низкое потребление калорий могут способствовать возникновению желтухи. Однако из-за преимуществ грудного вскармливания специалисты по-прежнему рекомендуют его.Важно убедиться, что ваш ребенок достаточно ест и имеет достаточное количество жидкости.
- Гонка. Исследования показывают, что дети восточноазиатского происхождения имеют повышенный риск развития желтухи.
Осложнения
Высокий уровень билирубина, вызывающий тяжелую желтуху, может привести к серьезным осложнениям, если его не лечить.
Острая билирубиновая энцефалопатия
Билирубин токсичен для клеток головного мозга.Если у ребенка тяжелая желтуха, существует риск попадания билирубина в мозг — состояние, называемое острой билирубиновой энцефалопатией. Своевременное лечение может предотвратить значительный долгосрочный ущерб.
Признаки острой билирубиновой энцефалопатии у ребенка с желтухой включают:
- Вялость
- Проблемы с пробуждением
- Плач высокий
- Плохое сосание или кормление
- Загиб шеи и тела назад
- Лихорадка
Kernicterus
Kernicterus — это синдром, который возникает, если острая билирубиновая энцефалопатия вызывает необратимое повреждение головного мозга.Kernicterus может привести к:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Постоянный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Профилактика
Лучшая профилактика детской желтухи — адекватное кормление. Младенцы, находящиеся на грудном вскармливании, должны получать от восьми до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны есть от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели.
Желтуха новорожденных — NHS
Желтуха — распространенное и обычно безвредное заболевание новорожденных, вызывающее пожелтение кожи и белков глаз. Медицинский термин для обозначения желтухи у младенцев — желтуха новорожденных.
Другие симптомы желтухи новорожденных могут включать:
- пожелтение ладоней рук или подошв ног
- темная желтая моча (моча новорожденного должна быть бесцветной)
- бледный фекалий (он должен быть желтым) или оранжевый)
Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и имеют тенденцию улучшаться без лечения к тому времени, когда ребенку исполняется около 2 недель.
Узнайте больше о симптомах желтухи у младенцев
Пожелтение кожи при желтухе новорожденных.Кредит:
Когда обращаться за медицинской помощью
Ваш ребенок будет обследован на наличие признаков желтухи в течение 72 часов после рождения в рамках медицинского осмотра новорожденного.
Если по истечении этого времени у вашего ребенка появятся признаки желтухи, как можно скорее поговорите со своей акушеркой, медицинским работником или терапевтом за советом.
Хотя желтуха обычно не вызывает беспокойства, важно определить, нуждается ли ваш ребенок в лечении.
Если вы наблюдаете за желтухой вашего ребенка дома, также важно сразу же связаться с акушеркой, если симптомы вашего ребенка быстро ухудшатся или он станет очень неохотно кормить.
Узнайте больше о диагностике желтухи у младенцев
Почему у моего ребенка желтуха?
Желтуха вызывается накоплением билирубина в крови.Билирубин — это вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу.
Желтуха часто встречается у новорожденных, потому что у младенцев в крови много красных кровяных телец, которые часто разрушаются и заменяются.
Кроме того, печень новорожденного не полностью развита, поэтому она менее эффективно удаляет билирубин из крови.
К тому времени, когда ребенку исполняется около 2 недель, его печень более эффективно обрабатывает билирубин, поэтому желтуха часто исправляется к этому возрасту, не причиняя никакого вреда.
В небольшом количестве случаев желтуха может быть признаком основного состояния здоровья. Это часто бывает, если желтуха развивается вскоре после рождения (в течение первых 24 часов).
Насколько распространена желтуха новорожденных?
Желтуха — одно из наиболее распространенных заболеваний новорожденных.
По оценкам, у 6 из каждых 10 детей развивается желтуха, в том числе у 8 из 10 детей, рожденных недоношенными до 37-й недели беременности.
Но только примерно у 1 из 20 младенцев уровень билирубина в крови достаточно высок, чтобы нуждаться в лечении.
По неясным причинам кормление грудью увеличивает риск развития у ребенка желтухи, которая часто может сохраняться в течение месяца или дольше.
Но в большинстве случаев преимущества грудного вскармливания намного перевешивают любые риски, связанные с желтухой.
Лечение желтухи новорожденных
Лечение желтухи новорожденных обычно не требуется, поскольку симптомы обычно проходят в течение 10–14 дней, хотя иногда они могут длиться дольше.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка.
Это связано с тем, что существует небольшой риск того, что билирубин может попасть в мозг и вызвать его повреждение.
Есть 2 основных метода лечения, которые можно проводить в больнице, чтобы быстро снизить уровень билирубина у вашего ребенка.
Это:
- фототерапия — на кожу светится особый тип света, который преобразует билирубин в форму, которая легче расщепляется печенью
- обменное переливание — при котором кровь вашего ребенка удаляется с помощью тонкую трубку (катетер) помещают в их кровеносные сосуды и заменяют кровью подходящего донора; большинство младенцев хорошо поддаются лечению и могут выписаться из больницы через несколько дней
Осложнения
Если не лечить ребенка с очень высоким уровнем билирубина, у него может развиться необратимое повреждение головного мозга.Это известно как ядерная желтуха.
Керниктерус очень редко встречается в Великобритании и поражает менее 1 ребенка из 100 000 рожденных. В 2015-16 гг. В Англии было 7 госпитализаций по поводу ядерной желтухи.
Узнайте больше о ядерной желтухе у младенцев
Вы также можете прочитать руководство Национального института здравоохранения и повышения квалификации (NICE) по желтухе у новорожденных младше 28 дней.
Последняя проверка страницы: 4 сентября 2018 г.
Срок следующей проверки: 4 сентября 2021 г.