Тупая травма живота — причины, симптомы, диагностика и лечение

Тупая травма живота – это закрытое травматическое повреждение органов брюшной полости и забрюшинного пространства. Проявляется болью в животе, ослаблением перистальтики, нарушением общего состояния. Возможно развитие шока. Состояние представляет угрозу для жизни, требуются неотложные лечебные мероприятия. Диагноз выставляется на основании клинических симптомов, данных УЗИ, КТ, рентгенографии, лапароскопии и других исследований. Лечение хирургическое – ревизия, ушивание или удаление поврежденных органов.
Общие сведения
Тупая травма живота – повреждение внутренних органов, расположенных в брюшной полости и забрюшинном пространстве, при сохранении целостности кожных покровов передней брюшной стенки, поясничной области и боковых отделов живота. Представляет угрозу для жизни больного, при этом внешние признаки тяжелого повреждения отсутствуют или минимальны (кожные покровы целы, видимых деформаций нет), характерно наличие светлого промежутка (состояние пострадавшего сразу после травмы может оставаться удовлетворительным).
Все перечисленное в ряде случаев становится причиной позднего обращения больных к специалистам, затрудняет оказание первой помощи и создает определенные сложности в процессе диагностики. Между тем, вероятность благополучного исхода напрямую зависит от своевременного начала лечения. При развитии тяжелого состояния эффективность врачебной помощи значительно снижается, а вероятность летального исхода и возникновения опасных осложнений резко увеличивается.

Тупая травма живота
Причины
Непосредственной причиной тупой травмы живота становится мощный концентрированный удар в область передней брюшной стенки и боковые отделы живота, реже – в область поясницы. Обычно в момент воздействия мышцы живота находятся в более или менее расслабленном состоянии – это создает благоприятные условия для «пропускания» удара вглубь тканей. Подобный механизм травмы может наблюдаться во время криминальных инцидентов (удар кулаком или ногой), автомобильных аварий, падений с большой высоты, природных или промышленных катастроф.
Для большинства перечисленных происшествий характерно интенсивное травматическое воздействие и одновременное возникновение нескольких повреждений. Возможны сочетания закрытой травмы живота с переломом таза, переломами ребер, переломами костей верхних и нижних конечностей, переломом позвоночника, ЧМТ и ранениями различных областей. Наличие нескольких повреждений утяжеляет состояние больного, провоцирует быстрое развитие травматического шока и увеличивает вероятность массивной кровопотери.
Классификация
С учетом особенностей повреждения в абдоминальной хирургии выделяют следующие виды тупой травмы живота:
- Без повреждения внутренних органов. В эту группу включают ушибы, разрывы фасций и мышц брюшной стенки.
- С повреждением органов брюшной полости. Сюда относят повреждение селезенки, повреждение печени, внутрибрюшинный разрыв мочевого пузыря, разрыв тонкого и толстого кишечника.
- С повреждением органов, расположенных за пределами брюшной полости. В эту группу включают внебрюшинный разрыв мочевого пузыря, повреждение почки, повреждение поджелудочной железы и разрывы некоторых отделов толстого кишечника.
- С внутрибрюшным кровотечением. Подобные травмы могут возникнуть при повреждении печени, селезенки, сосудов сальника и брыжейки кишечника.
- С угрозой раннего развития перитонита. Сюда относят травмы с разрывом полых органов (желудка, кишечника).
- С одновременным повреждением полых и паренхиматозных органов.
Тупая травма живота может быть изолированной (поврежден один орган, например, только печень или только тонкая кишка), множественной (повреждено несколько органов, например, селезенка и толстая кишка) или сочетанной (наблюдается поражение нескольких органов и систем, например, разрыв мочевого пузыря и перелом таза или повреждение поджелудочной железы и перелом плеча).
Симптомы
В анамнезе выявляется характерная травма, пациент жалуется на боль в животе. Отсутствие боли не является основанием для исключения диагноза тупой травмы живота: в светлом промежутке боль бывает незначительной, в эректильной фазе шока пострадавший может недооценивать тяжесть своего состояния и не замечать боли; при наличии других повреждений (например, переломов ребер или костей конечностей) боль в животе может уходить на второй план и не осознаваться из-за интенсивного болевого синдрома в другой части тела; в торпидной фазе шока жалобы могут отсутствовать из-за снижения чувствительности, угнетенности и безучастности больного, нарушений сознания и т. д.
В области передней брюшной стенки, нижних ребер, боковых отделов живота и поясницы иногда видны гематомы и ссадины. Мышцы передней брюшной стенки напряжены (следует учитывать, что при истощении, атрофии мышц, а также утолщении жирового слоя и жировом перерождении мышц напряжение может быть слабым, едва заметным). Выявляется болезненность при пальпации живота, при внутрибрюшных повреждениях определяются положительные симптомы раздражения брюшины.
При наличии 500 и более мл. крови, истекшей из поврежденного сосуда или паренхиматозного органа, можно определить притупление звука при перкуссии живота. При аускультации отмечается ослабление перистальтики. Из других симптомов могут присутствовать тошнота, рвота, отсутствие или изменения стула, кровь в моче, учащенное болезненное мочеиспускание и т. д. В числе общих неспефицических признаков – учащение пульса, снижение АД и увеличение шокового индекса.
В ряде случаев характерные симптомы позволяют травматологу или абдоминальному хирургу заподозрить повреждение того или иного органа еще до проведения инструментальных исследований. Так, при разрывах тонкой и толстой кишки появляется распространяющаяся, усиливающаяся боль в животе, тошнота и рвота, может развиваться травматический шок. При этом при разрывах толстой кишки напряжение брюшной стенки выражено ярче, нередко выявляются признаки внутрибрюшного кровотечения.
При травме печени обычно возникает обильное внутреннее кровотечение. Состояние пациента быстро ухудшается, развивается гиповолемический шок, возможна потеря сознания. Если контакт с больным сохранен, выявляются жалобы на боль в правом подреберье, иррадиирующие в правое надплечье. Давление снижено, дыхание и пульс учащенные, кожа бледная. При повреждении селезенки в ряде случаев также наблюдаются признаки массивного внутреннего кровотечения, однако боль беспокоит не справа, а слева. Иногда (при подкапсульном разрыве) состояние пациента в первые дни или даже недели может оставаться удовлетворительным.
При повреждении поджелудочной железы пострадавший жалуется на резкую боль в подложечной области, отмечается напряжение мышц брюшной стенки и вздутие живота. При повреждении почки возникает макрогематурия и боль в области поясницы. При внебрюшинных разрывах мочевого пузыря выявляется отек промежности и ложные позывы на мочеиспускание, при внутрибрюшинных повреждениях мочевого пузыря наблюдаются частые ложные позывы, боль внизу живота, вздутие живота и ослабление перистальтики.
Диагностика
Пострадавшего с подозрением на закрытую травму живота немедленно доставляют в медицинское учреждение, назначают анализы крови и мочи, определяют группу крови и резус-фактор. В остальном схему обследования составляют индивидуально. Для исключения внутрибрюшного кровотечения (в том числе подкапсульного) и оценки состояния внутренних органов используют УЗИ, КТ, МСКТ. Если эти исследования недоступны, при подозрении на разрыв полых органов применяют рентгенографию брюшной полости.
При подозрении на повреждение мочевого пузыря выполняют катетеризацию, при необходимости проводят восходящую цистографию. Наиболее точным и эффективным методом диагностики повреждений органов брюшной полости является лапароскопия, позволяющая визуально оценить состояние внутренних органов, степень их разрушения, источник и интенсивность кровотечения и, таким образом, максимально четко определить показания к хирургическому вмешательству и тактику оперативного лечения.
Лечение тупой травмы живота
Лечение ушибов, разрывов фасций и мышц брюшной стенки консервативное. При повреждении полых и паренхиматозных органов показана экстренная операция – ушивание, резекция или удаление органа. Вмешательство проводят на фоне интенсивных противошоковых мероприятий: переливания крови и кровезаменителей, искусственного дыхания, стимуляции сердечной деятельности, контроля и стимуляции диуреза и т. д. В послеоперационном периоде продолжают интенсивную терапию, назначают антибиотики и анальгетики.
Прогноз и профилактика
Прогноз определяется тяжестью тупой травмы живота, наличием повреждений тех или иных органов, общим состоянием здоровья пострадавшего, временем проведения оперативного вмешательства. При сочетанных повреждениях летальность достигает 70, при разрывах печени — 50%, при разрывах селезенки — 5%. В раннем послеоперационном периоде возможно развитие перитонита, в отдаленном может возникать спаечная болезнь, обусловленная наличием рубцовых сращений в брюшной полости. Профилактика предполагает проведение мероприятий по снижению уровня травматизма.
Тупая травма — Blunt trauma
«Тупая сила травмы» перенаправляется сюда. Для использования в других целях, см Blunt Force Trauma (значения) .| Тупая травма | |
|---|---|
| Синонимы | Тупая травма, непроникающая травма, тупая травма силы» |
 | |
Тупая травма является физическая травма для части тела, либо от удара, травмы или физического нападения. Последнее обычно называют тупой травмы силы. Тупая травма начальная травма, из которой развивается более конкретными типы , такие как ушибы , ссадины , рваные раны , и / или переломы костей . Тупая травма контрастирует с проникающей травмой , в которой такой объект, как снаряд или нож попадает в организм.
классификация
Тупая травма живота
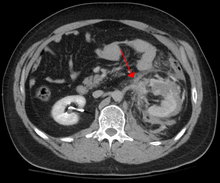
Тупая травма живота (ВАТЫ) составляет 75% от всей тупой травмы и является наиболее распространенным примером этой травмы. Большинство происходит в дорожно — транспортных происшествиях, в которых быстрое замедление может продвинуть водитель в рулевом колесе , приборную панель , или Seatbelt вызывая контузии в менее серьезных случаях, или разрыв внутренних органов с кратко увеличением внутрипросветного давления в более серьезном, в зависимости от того усилие , прикладываемое. Первоначально, может быть несколько признаков того, что серьезные внутренние травмы брюшной полости имеет места, что делает оценку более сложной и требует высокой степени клинической настороженности.
Есть два основных физических механизмов в игре с потенциалом травмы внутрибрюшных органов: сжатие и торможение . Бывший происходит от прямого удара, таких как удар или сжатие против не уступающего объекта , таких как ремень безопасности или рулевой колонка.
Эта сила может привести к деформации полого органа, увеличивая его внутрипросветное или внутреннее давление и , возможно , приведет к разрыву. Замедление , с другой стороны, вызывает растяжения и сдвиг в точках , где мобильное содержание в брюшной полости , как и кишечник , которые закреплены. Это может вызвать разрывание брыжейки из кишечника и травм кровеносных сосудов , которые путешествуют в пределах брыжейки . Классические примеры этих механизмов являются печеночный разрыв вдоль Ligamentum Терес и травм к почечным артериям .
Когда тупая травма живота осложняются «внутренней травмы,» The печень и селезенки (см тупой травмы селезенки ) чаще всего участвуют, а затем тонкой кишкой .
В редких случаях, эта травма была приписана медицинской техники , таких как Маневр Heimlich , попытки СЛР и руководство навязывает , чтобы очистить дыхательные пути . Хотя эти редкие примеры, было высказано предположение , что они вызваны применением избыточного давления при выполнении этих жизненно важных методов. Наконец, возникновение разрыва селезёнки с легкой тупой травмой живота в выздоравливающем от инфекционного мононуклеоза или «моно» хорошо сообщаются.
 Изображен цеп груди, очень серьезная тупая травма грудной клетки
Изображен цеп груди, очень серьезная тупая травма грудной клеткиТупая травма грудной клетки
Термин тупой травмы грудной клетки или, говоря более привычным способом, тупой травмы грудной клетки , включает в себя различные травмы в груди . В широком смысле, это также включает в себя ущерб , причиненный прямой тупой силой (например, кулак или битой в нападении), ускорение или замедление (как , например, от заднего конца автомобильной аварии), силы сдвига (сочетание ускорения и замедления) , сжатие (например, тяжелый предмет , падающий на человеке), и бласты (такие как взрыв какого — то). Общие признаки и симптомы включают в себя что — то же просто , как кровоподтеки , но иногда так сложно , как гипоксия , несоответствием вентиляционно-перфузионного , гиповолемия и снижение сердечного выброса из — за тем , как грудные органы могут быть затронуты. Тупая травма грудной клетки не всегда видны с внешней стороны , и такие повреждения внутренних органов , не может показать признаки или симптомы , в то время , когда травма первоначально происходит или даже до часа после. Высокая степень клинического подозрения иногда может потребоваться для выявления таких травм, А КТ может оказаться полезным в таких случаях. Те , испытывающие более очевидные осложнения от тупой травмы грудной клетки, скорее всего , пройти целенаправленную оценку с эхографией для травмы ( ФАСТ ) , которая может надежно обнаружить значительное количество крови вокруг сердца или в легких с помощью специальной машины , которая визуализирует звуковые волны , посылаемые через тело. Только 10-15% грудных травмы требуют хирургического вмешательства, но они могут иметь серьезные последствия для сердца , легких и крупных сосудов .
 Эта таблица описывает механизмы тупой травмы грудной клетки и наиболее распространенные травмы от каждого механизма
Эта таблица описывает механизмы тупой травмы грудной клетки и наиболее распространенные травмы от каждого механизма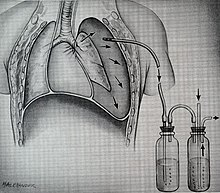 Пример трубки груди
Пример трубки грудиРаны могут потребовать процедуру, причем наиболее распространенными являются введением в межреберном стоке , чаще называют как трубка грудной клеткой. Эта труба обычно помещается , потому что он помогает восстановить определенный баланс давления ( как правило , из — за неуместного воздуха или окружающей крови) , которые препятствуют способности легких раздувать и , таким образом , обмен жизненно важных газов , которые позволяют организму функционировать. Менее распространенная процедура , которая может быть использована является перикардом , который путем извлечения крови вокруг сердца, позволяет сердце , чтобы восстановить некоторую способность надлежащим образом качать кровь. В некоторых тяжелых условиях эмерджентные торакотомии могут быть использованы.
Тупой черепно-мозговая травма
Основная клиническая проблема , когда возникает тупая травма головы повреждение головного мозга, хотя и другие структуры, в том числе черепа, лиц, орбиты и шеи также находятся в опасности. После оценки проходимости дыхательных путей, кровообращения и дыхания пациента, шейный воротник может быть помещен , если есть подозрение на травмы шеи. Оценка тупой травмы головы продолжает вторичного исследования , в котором отмечаются данные о черепно — мозговой травмы, в том числе ушибы, контузии, порезы и ссадины. В дополнении к отметив внешнее повреждение, комплексный неврологический экзамен , как правило , осуществляются на предмет повреждения мозга. В зависимости от механизма травмы и обследования, КТ черепа и мозга может быть заказана. Обычно это делается с целью оценки для крови внутри черепа , или перелома костей черепа .
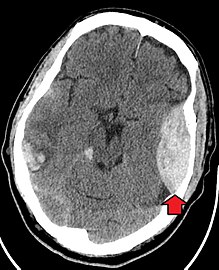
Травматическое повреждение мозга
Черепно — мозговая травма (ЧМТ) является одной из основных причин заболеваемости и смертности и чаще всего вызваны падениями, дорожно — транспортных происшествий, и спортивно — производственных травм и нападений. Это является наиболее распространенной причиной смерти у пациентов в возрасте до 25 лет ЧМТА оцениваются от легкого до тяжелого, с большей тяжестью коррелирует с повышенной заболеваемостью и смертностью.
Большинство пациентов с более тяжелой черепно — мозговой травмы у комбинации внутричерепных травм, которые могут включать в себя диффузный аксонов травмы , ушиб головного мозга , а также внутричерепное кровотечение , в том числе субарахноидальное кровоизлияние , субдуральная гематома , эпидуральная гематома , и интрапаренхимальных кровоизлияние . Восстановление функции мозга после травматической аварии сильно варьирует и зависит от конкретных внутричерепных травм , которые происходят, тем не менее существует значительная корреляция между тяжестью исходного инсульта, а также уровнем неврологической функции во время первоначальной оценки и уровня прочный неврологический дефицит. Первоначальное лечение может быть направлено на снижение внутричерепного давления , если существует опасение за опухоль или кровотечения в течение этого черепа, которые могут потребовать хирургического вмешательства , таких как hemicraniectomy , в котором часть черепа удалена.
 Перелом, травма скелета компонента верхней конечности.
Перелом, травма скелета компонента верхней конечности.Тупая травма конечностей
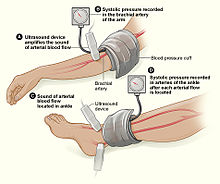 Индекс пят Brachial здесь изображено. Примечание: усиление ультразвуковых импульсов не требуется, но может быть полезными.
Индекс пят Brachial здесь изображено. Примечание: усиление ультразвуковых импульсов не требуется, но может быть полезными.Травмы конечностей (например , руки, ноги, руки, ноги) является чрезвычайно распространенным явлением. Фолс являются наиболее распространенными этиологии , составляя целых 30% от верхнего & 60% нижних конечностей травм. Наиболее распространенный механизм исключительно верхних конечности травм работа машины или использование инструмента. Работа аварии и аварии транспортного средства также являются распространенными причинами. Пострадавшая оконечность проверяется на четырех основных функциональных компонентов , которые включают в себя мягкие ткани , нервы , сосуды и кости . Сосуды исследуют на расширяющуюся гематому , Bruit , дистальные импульсы экзамена, а также признаки / симптомы ишемии . По существу , задавая вопрос, «кажется ли кровь получать через пораженный участок таким образом , что достаточно будет получать на часть в прошлом травмы?» Когда это не очевидно , что ответ на этот вопрос, «да» , потерпевшие индекс оконечности или лодыжки плечевого индекс может быть использован , чтобы помочь ли дальнейшей оценке с компьютерной томографией артериографией . При этом используется специальный сканер и вещество , которое делает его легче исследовать сосуды более детально , чем то , что человеческая рука может чувствовать или человеческий глаз может видеть. Повреждение мягких тканей могут привести к рабдомиолизу (быстрое разрушение поврежденной мышцы , которые могут подавить почки ) или потенциально может развиваться синдромом отсека (когда давление накапливается в мышцах отсеки повреждают нервы и сосуды в одном отсеке). Кости оцениваются с простым пленочным рентгеновским или компьютерной томографией , если деформация (деформированная), кровоподтеки наблюдаются, или совместная разболтанность (более свободная или более гибкая , чем обычно). Неврологическое оценка включает в себя тестирование основных нервных функций подмышечных , радиальной и срединных нервов в верхней конечности , а также бедренного , седалищного , глубокий малоберцовый и большеберцовые нервов в нижней конечности . Хирургическое лечение может быть необходимо в зависимости от степени повреждения и вовлеченных структур, но многие из них удалось nonoperatively.
Тупая травма тазового
Наиболее распространенные причинами тупой травмы таза являются дорожно — транспортными происшествиями и множественная история падает, и , таким образом , тазовые травмы , как правило , связаны с дополнительными травмами и в других местах. В тазу частности, структуры группы риска включают тазовые кости , в проксимального отдела бедренной кости , крупные кровеносные сосуды , такие как подвздошных артерий , в мочевыводящих путей , половых органов , а также в прямой кишке .
Одной из основных проблем является риском перелома таза , что сам по себе связан с множеством осложнений , включая кровотечение, повреждение уретры и мочевой пузырь , а также повреждение нерва . При подозрении на тазовой травмы, персонал службы экстренной медицинской помощи может разместить тазовую связующее на пациентах , чтобы стабилизировать таз пациента и предотвратить дальнейшее повреждение этих структур в то время как пациенты доставляются в больницу. При оценке пациентов с травмами в отделении неотложной помощи, стабильность таза , как правило , оценивается поставщиком здравоохранения , чтобы определить , может ли иметь место перелома. Провайдеры могут затем решить , чтобы заказать визуализации , такие как рентгеновская или КТ для обнаружения трещин; Однако, если есть опасения за угрожающие жизни кровотечения, пациенты должны получить рентген таза. После первоначального лечения пациента, переломы могут быть необходимо лечить хирургическим путем , если значительное, в то время как некоторые незначительные переломы заживают без необходимости хирургического вмешательства.
Жизнеопасную проблемой является кровоизлияние , которое может возникнуть в результате повреждения аорты , подвздошных артерий или вен в области таза. Большинство кровотечения из — за травмы таза из — за травмы вен. Жидкость (часто кровь) может быть обнаружена в области таза через ультразвук во время быстрого сканирования , которая часто выполняются следующими травматическими несчастными случаями. Если пациент появляется гемодинамический нестабильным в отсутствии явной крови на быстром сканировании, может быть проблемой для кровотечения в забрюшинное пространство , известное как забрюшинная гематома. Остановка кровотечения может потребовать эндоваскулярного вмешательства или операции, в зависимости от локализации и тяжести.
диагностика
В большинстве случаев первоначальная оценка и стабилизация травматического повреждения следует тем же общие принципы выявления и лечения непосредственно угрожающих жизни травм. В США, Американский колледж хирургов публикуют принципы поддержки Advanced Trauma Life, которые обеспечивают шаг за шагом подход к первоначальной оценке, стабилизации, диагностическому мышлению и лечению травматических повреждений , которые кодируют этот общий принцип. Оценка , как правило , начинается с обеспечения того , чтобы дыхательные пути субъекта открыто и компетентно, что дыхание непринужденный, и что циркуляция, то есть импульсы , которые могут быть войлоком присутствует. Это иногда описываются как «A, B, C» в -Airway, дыхание и кровообращение, и является первым шагом в любой реанимации или сортировке. Затем история несчастного случая или травмы усиливается с любым медицинским, диетического (времени последнего приема внутрь) и прошлой истории, из любых источников , таких как семья, друзья, ранее лечащие врачи , которые могут быть доступны. Этот метод иногда дается мнемонической « SAMPLE ». Количество времени , потраченное на диагнозе должно быть сведено к минимуму и ускорено путем сочетания клинической оценки и надлежащего использование технологий, такие как диагностический перитонеальный лаваж (DPL) , или тумбочка УЗИ (FAST) до перехода к лапаротомии при необходимости. Если время и разрешений на стабильность пациента, КТ может проводиться при наличии. Его преимущества включают в себя превосходное определение травмы, что приводит к классификации травмы , а иногда и уверенность , чтобы избежать или отложить операцию. Ее недостатки включают в себя время , необходимое для получения изображений, хотя это становится короче с каждым новым поколением сканеров, а также удалениями пациента из непосредственного зрения чрезвычайной ситуации или хирургического персонала. Многие провайдеры используют помощь алгоритма , такие как ATLS руководящих принципов , чтобы определить , какие изображения для получения после первоначальной оценки. Эти алгоритмы учитывают механизм травмы, физического обследования и пациент жизненно важных признаков , чтобы определить , должны ли пациенты томографии или перейти непосредственно к операции.
В последнее время, критерии были определены, что может позволить пациентам с тупой травмой живота, которые будут разгружать безопасно без дальнейшей оценки. Характеристики таких пациентов будет включать в себя:
- Отсутствие интоксикации
- нет доказательств пониженного кровяного давления или выпуклой частота пульса
- нет боли в животе или нежность
- нет крови в моче.
Для того, чтобы считать низкий уровень риска, пациенты должны отвечать всем критериям с низким уровнем риска.
Тупая травма живота в спорте
Контролируемая среда , в которой происходит большинство спортивных травм позволяет легких отклонений от традиционных алгоритмов лечения травмы, такие как ATLS, из — за большей точности в определении механизма травмы. Приоритет в оценке тупой травмы в спортивных травмах отделения контузии и мышечно-сухожильные травм от повреждений твердых органов и кишечника и признание потенциала для развития потери крови, и реагировать соответствующим образом . Тупые травмы на почки от шлемов, подплечники и колени описаны в американском футболе, футболе, боевые искусства, и вездеходных транспортных происшествий.
лечение
Когда тупая травма является достаточно существенной , чтобы требовать оценок поставщика медицинских услуг, лечение , как правило , направлено на лечение угрожающей жизни травм, что требует обеспечения пациента в состоянии дыхания и предотвращения постоянной потери крови. Если есть доказательства того, что пациент потерял кровь, один или несколько внутривенной линия моей быть размещена и растворы кристаллоидов и / или крови будут вводиться по ставкам , достаточных для поддержания циркуляции.
В Соединенных Штатах, хирургическое лечение травм , как правило , следует за расширенную поддержку травмы жизнь руководящих принципов, которые разрабатываются в Американской коллегии хирургов . Эти принципы используют алгоритмы на основе фактических данных , чтобы определить , является ли оправданным экстренная операция на основе жизненно важных признаков пациента и от того , есть или нет доказательств продолжающегося внутреннего или внешнего кровотечения. Дальнейшее лечение зависит от тяжести повреждения органа , оцененного посредством экзамена и любых диагностических исследований. В конечном итоге лечение будет варьироваться от тщательного наблюдения с возможностью быстрого вмешательства, или операции, которые могут быть открыты или лапароскопической . В том случае тупой травмы живота, там не показали выгоду от операции , если кровотечение не присутствует.
Смотрите также
Рекомендации
Травмы живота и органов брюшной полости — Википедия
Травмы живота и органов брюшной полости — физическое повреждение стенок и органов брюшной полости.
Травмы живота и органов брюшной полости третья по распространённости (после черепно-мозговых травм и торакальных повреждений) причина смерти вследствие полученных травм.
Виды травм живота
- Закрытая травма живота составляет — 85 % травм живота;
- Открытая травма живота — 15 % травм живота.
Наиболее распространены повреждения селезёнки и печени. Далее по распространённости идут повреждения почек, кишечника, поджелудочной железы. При множественных повреждениях могут охватываться тазовые кости и органы (мочевой пузырь, мочеточник, подвздошные сосуды)
- Боль
- Вздутие
- Симптом раздражения брюшины (отсутствие или значительное уменьшение кишечного шума, болезненность при внезапном ослаблении давления)
- Экхимоз
- Кровь в моче, стуле, назогастральном аспирате
- Необъяснимая гипотензия или другие признаки гиповолемического шока
Ни один из признаков не является показателем и острое кровотечение в брюшной полости может первоначально не проявляться в болезненных ощущениях. Необъяснимая гипотензия (См. особенности гипотензии при кровопотери и основные показатели состояния организма ребёнка в статье Травма) или шок указывают на необходимость обследования на предмет наличия кровотечения в брюшной полости. Травмы брюшной полости могут вести к значительной кровопотере. (Патофизиология шока при геморрагическом шоке отражена в статьях Травма и Шок). Селезёнка и печень являются высоко васкуляризированными органами и кровоточивыми при повреждениях. Даже накопление подкапсулярных гематом без перфорации может привести к значительному падению гематокрита. Также следует учитывать, что значительные объёмы крови могут накапливаться в чашевидной полости и ретроперитонеальном пространстве в силу их близости к брюшной полости.
Тупая травма как правило является повреждением цельных не полых органов брюшной полости (например, селезёнка и печень, а не тонкая кишка). Это объясняется несколькими причинами. Во-первых грудная клетка ребёнка более эластична поэтому уменьшается вероятность переломов ребер и следовательно повреждение ими внутренних органов. Во-вторых, у детей менее развита брюшная мускулатура и меньше жировой ткани и органы относительно больше по размеру чем у взрослых органы. Поэтому тупой удар легче передаётся к цельным органам. В-третьих у детей диафрагма ориентирована более горизонтально, а селезёнка и печень лежат ближе к передней нижней части брюшной полости.
Повреждения полых органов пищеварительного тракта, таких как желудок и кишечник составляет 5-15 % повреждений от тупых травм. Существует три механизма повреждения полых органов пищеварительного тракта: сдавливание между внешней стенкой брюшной полости и позвоночником; отрыв при фиксации брыжейки, при продолжающемся движении кишечной петли; лопанье, когда наполненный воздухом или жидким содержимым участок кишечника закрыт с обеих сторон и на него осуществляется воздействие. Перитонит развивается через 6-48 часов после фекального разбрызгивания или деваскуляризации. Сложности с обнаружением повреждений полых органов пищеварительного тракта, отсрочка в их проявлении обуславливает необходимость периодического обследования после получения травмы.
Повреждения двенадцатиперстной кишки и поджелудочной железы также сложно диагностировать. Разлив желчи и ферментов могут повлечь аутолиз поджелудочной железы и сепсис.
Не рекомендовано полагаться на физикальное обследование при оценке травм органов брюшной полости. Дети с повреждениями органов брюшной полости, как показывают исследования, как правило, не отличаются от тех, кто таких повреждений не получил, особенно по прошествии небольшого времени после получения травмы. Оценка повреждений органов в случаях значительного механизма травмирования должна осуществляться при помощи компьютерной томографии, ультразвукового исследования, диагностического перитонеального лаважа, лапароскопии, лапаротомии.
Падение кровяного давления является поздним признаком развития шокового состояния (См. Травма и Шок). Простой способ расчёта нижнего уровня нормального систолического давления крови 70+(2 * возраст в годах).
Необходимо провести осмотр живота на наличие экхимоза, вздутия, отпечатков, пенетраций, парадоксальных движений, провести аускультацию кишечных шумов, пальпацию. При подозрении на повреждение печени и селезёнки пальпация должна быть минимизирована во избежание провоцирования кровотечений.
Анализ мочи — для выявления гематурии и для проверки связанных повреждений мочеполовой системы. Амилаза, липаза, щелочная фосфатаза могут указывать на наличие повреждения, но нормальные значения не исключают патологии.
Стандартный перечень лабораторных тестов включает: полный дифференциальный подсчёт кровяных телец, анализ электролитов, азота мочевины крови, креатанина, глюкозы, протромбинового времени, частичного тромбопластинового времени, мочи, определение группы крови и совместимости.
Диагностическая визуализация проводится после стабилизации состояния пациента наступающего в результате реанимационных действий. Компьютерная томография обеспечивает 97 % точность в определении повреждений органов брюшной полости и ретроперитонеальных (забрюшинных) повреждений. Ультразвуковое обследование показывает наличие повреждений, но не определяет природу повреждений, не позволяет отразить состояние забрюшинной области.
В виду опасности травм и высокой смертности, диагностика и лечение должны производиться одновременно. Гиповолемический шок — главное осложнение травм органов брюшной полости, на которое необходимо обратить внимание. Это объясняется тем, что наиболее распространённая причина смерти от своевременно невыявленных причин при травмах брюшной полости — кровопотеря. Первые предпринимаемые меры — обеспечение проходимости дыхательных путей и качества дыхания, следующие действия — обеспечение сосудистого доступа и инфузионная терапия (См. Шок). Необходимо проверять гематокриты и гемоглобины, чтобы можно было оценивать кровопотерю. Основные показатели состояния организма должны контролироваться часто. Необходимо проводить агрессивное лечение ортостатического падения кровяного давления и супинированной гипотензии. Если гиподинамическая стабилизация не наступает после сосудистого доступа и реанимационных действий растворами (болюс См. Шок) травматолог должен провести диагностическую лапаротомию.
Одной из специфических мер при лечении травм органов брюшной полости — ранняя декомпрессия желудка при помощи назогастральный и орогастральный трубки чтобы предупредить дыхательную недостаточность и декомпрессия мочевого пузыря при помощи мочевого катетера. Перед применением мочевого катетера необходимо убедится в отсутствии уретральной или мочеполовой травмы, по наличию крови в моче.
Появление грыжи требует хирургического вмешательства.
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright © 2014 American Academy of Pediatrics p.391
признаки, первая помощь и лечение
Закрытые травмы внутренних органов брюшной полости являются одними из самых опасных. Во-первых, их наличие часто остается незамеченным на протяжении нескольких часов. Во-вторых, они приводят к массивным внутренним кровотечениям. В-третьих, часто служат причиной перитонита. При этом, тупые травмы часто получается при не только при ДТП или в драках, но и в повседневной жизни, например, из-за ударов об угол стола, падении животом на крупный твердый предмет и т.д.
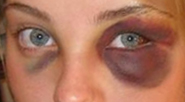
Фото 1. Тупая травма живота опасна развитием внутреннего кровотечения. Источник: Flickr (kenga86).Что такое тупая травма живота
Подобные повреждения происходят при воздействии на область живота тупого предмета с определенной силой. В отличии от колющих, режущих, пулевых ранений, тупая травма очень редко сопровождается нарушением целостности брюшной стенки, но способна привести к разрыву или размозжению органов брюшной полости, особенно селезенки и печени.
Код по МКБ-10
Все травмы живота в международной классификации болезней расположены под шифром S30 – S39. При этом, данный раздел включает в себя повреждения и поясничной области, и таза.
Открытая
Под открытой травмой живота подразумевают повреждения мягких тканей с видимым раневым дефектом и кровотечением. Данные ранения чаще крайне редко наносятся тупыми предметами и подразделяются на два подвида:
- Непроникающая. Повреждаются исключительно сухожилия и мышцы стенки живота, без нарушения герметичности брюшной полости;
- Проникающая. Может быть как с повреждением органов брюшной полости, так и без такового. Характеризуется нарушением герметичности брюшной полости.
Закрытая
На данный вид травм приходится порядка 85% всех повреждений области живота. Они характеризуются отсутствием видимых повреждений, за исключением гематом или незначительных ссадин.
Обратите внимание! Главная опасность закрытой травмы – ушибы и разрывы внутренних органов, внутренние кровотечения, которые могут оставаться незамеченными вследствие отсутствия видимых изменений и размытой симптоматики.
Причины травмы
Тупые травмы живота чаще всего происходят при ДТП. Также, подобные повреждения характерны для спортсменов, особенно среди людей, занимающихся единоборствами. Бытовой вариант получения тупой травмы живота возможен при столкновении или падении на объемные твердые предметы (край ванны, угол стола и т.д.).
Признаки тупой травмы живота
С одной стороны, симптомы нарушения целостности внутренних органов могут быть разнообразны, с другой – в большинстве случаев эти симптомы при тупых травмах живота смазаны, а различные порождения могут маскироваться друг под друга. Следует отметить, что большинство симптомов непостоянны и могут отсутствовать.
Общие признаки наличия травмы внутренних органов:
- Боли в области живота, усиливающиеся при надавливании на переднюю брюшную стенку или активных движениях;
- При наличии внутреннего кровотечения – бледность, слабость, головокружение, падение АД, учащенный слабый пульс, потеря сознания;
- При развитии перитонита (вследствие кровотечения или нарушения целостности полых органов) присутствует сильная боль в животе, брюшной пресс напряжен, повышена температура.
Травма паренхиматозных органов (печень, селезенка) всегда сопровождается сильным внутренним кровотечением и потерей сознания.
Нарушение целостности полых органов (кишечник, желудок) протекает в виде перитонита, но могут присоединяться рвота, понос или запоры. При этом, понос и рвота могут быть черного или кровавого цвета.
Повреждения мочевыделительной системы при тупых травмах живота наблюдается достаточно редко и проявляется в виде отсутствия мочи или примеси крови в ней.
Первая медицинская помощь
Если у пострадавшего имеется подозрение на наличие закрытой травмы живота, следует придерживаться следующего алгоритма:
- Определите наличие сознания, частоту пульса и дыхания. При отсутствии пульса и дыхания следует немедленно начать проведение сердечно-легочной реанимации;
- Выясните наличие рвоты у пострадавшего (при отсутствии сознания рвотные массы могут скапливаться в ротовой полости). При ее наличии уложите его на бок, при отсутствии – на спину с валиком высотой 10 -15 см под коленями;
- На живот приложите холод. Желательно пакет со льдом, замотанный в полотенце, но возможно использование обычных грелок с холодной водой.
Ни в коем случае при травмах живота нельзя:
- самостоятельно транспортировать пострадавшего;
- разрешать ему садиться или вставать на ноги;
- давать питье или еду.
Диагностика
При явно симптоматике повреждения внутренних органов специальная диагностика не проводится. Исходя из клинических симптомов и обстоятельств травмы ставится предварительный диагноз, а окончательный устанавливается интраоперационно, т.е. непосредственно после вскрытия брюшной полости с целью устранения последствий травмы. Подобная тактика необходима для наиболее рационального использования времени и снижения риска летального исхода.
При смазанной клинической картине возможно применение УЗИ, рентгенографии, КТ или МРТ. При этом, ультразвуковое исследование возможно использовать только для диагностики повреждения селезёнки, печени, а рентгенография позволяет определить только косвенные признаки по типу наличия свободных газов в брюшной полости.
Обратите внимание! Компьютерная или магнитно-резонансная томография являются наиболее оптимальными диагностическими исследованиями, однако, в силу своей высокотехнологичности доступны не во всех лечебных учреждениях.
Лечение тупой травмы живота
При подтверждении наличия травмы внутренних органов в срочном порядке необходимо проведение хирургического вмешательства.
В ходе операции производится ушивание поврежденных органов, остановка кровотечения, удаление некротизированных тканей.
При наличии в брюшной полости содержимого полых органов предпринимаются меры для профилактики перитонита.
По окончанию операции возможна постановка дренажей с целью промывания брюшной полости и обеспечения свободного оттока образующейся жидкости.
Возможные осложнения
К острым осложнениям травмы живота относится развитие массивного внутреннего кровотечения с последующим геморрагическим шоком и перитонит.
Обе этих патологии при отсутствии соответствующей помощи могут привести к летальному исходу.
Среди отдаленных последствий возможны сужения просвета полых органов и развитие хронической кишечной непроходимости и спаечная болезнь.
В случае слабости мышц передней брюшной стенки или нарушении процессов регенерации тканей возможно образование послеоперационных грыж.
Реабилитационный период
При отсутствии осложнений полное выздоровление наступает по прошествии 3 – 4 недель.
Наличие острых осложнений, особенно перитонита, может отложить окончательное выздоровление еще на 2 – 3 недели.
Во время восстановления после перенесенной травмы и оперативного вмешательства необходимо исключить физические нагрузки и прием в пищу жареного, копченого, жирного, молочного.
С целью предотвращения расстройства пищеварения рекомендуется систематически принимать ферменты поджелудочной железы (Мезим, Креон, Панкреатин и т.д.).
Профилактика травмы
Фото 2. Использование ремней безопасности снижает риск получения травм в ДТП. Источник: Flickr (daniel douglas).Для предотвращения получения тупой травмы живота необходимо избегать всевозможных опасных ситуаций на дороге, соблюдать правила техники безопасности. При занятиях спортом, особенно единоборствами, рекомендуется использовать средства индивидуальной защиты.
Тупая травма живота – неотложная помощь и симптомы внутреннего кровотечения
Травму брюшной стенки в совокупности с ушибом внутренних органов брюшной полости без повреждения наружных кожных покровов называют тупой или закрытой травмой живота. Патологические процессы, как следствие тупого удара, характеризуются наличием посттравматических осложнений, которые возникают, как правило, после травмирования или через некоторое время после него. В некоторых случаях, когда кинетической энергии недостаточно для проникающего воздействия, могут быть повреждены только верхние слои брюшной стенки без вовлечения внутренних органов — поверхностные тупые травмы живота.
Причины развития тупой травмы живота
Современная деятельность человеrа обуславливает тенденцию к росту бытового и профессионального травматизма, связанную с развитием автомобильной промышленности и механизацией во всех областях трудовой деятельности.
По данным Международной организации здравоохранения, смертность по причине получения травм, занимает третье место после сердечно-сосудистых и онкологических заболеваний, причем большая часть от этого количества приходится на трудоспособный возраст от 20 до 45 лет — более 78%. На долю травматизма области живота приходится до 4% от этого числа.
Закрытые повреждения — один из самых тяжелых видов травм, что обусловлено затруднением в диагностировании и, порой, неявного проявления клинических признаков. Кроме того, тупые травмы живота, в большинстве случаев, могут характеризоваться поздним проявлением симптоматики, что обуславливает частые ошибки диагностики и, как следствие — приводят к некорректному и несвоевременному оказанию медицинской помощи.
В основе этиологии закрытой травмы живота всегда лежит воздействие механической энергии, воздействующий на ткани и органы брюшной области предметами или объектами, не несущими в своей структуре острых или тонких поверхностей, способных к повреждению наружных слоев брюшной стенки.
Чаще всего, тупая травма живота возникает по причине:
- Падения с высоты с последующим ударом о твердую поверхность областью живота.
- Нанесение телесных повреждений средней и высокой степени тяжести в случае избиения.
- Профессиональный травматизм.
- Спортивный травматизм.
- Бытовая деятельность, связанная с поднятием тяжестей.
- Частые и резкие сокращения брюшных мышц в моменты неукротимого кашлевого рефлекса.
- Длительное или одномоментное компрессионное воздействие элементами конструкций в результате военных действий или стихийных бедствий.
- Травматизм при участии пациента в тяжелых дорожно-транспортных происшествиях.
Стоит отметить, что слабость скелетного мышечного аппарата брюшной стенки значительно повышает риск травматического повреждения органов брюшной полости. Такой феномен характерен для лиц, страдающих ожирением или, наоборот, сильно истощенных.
Классификация тупых травм живота и симптомы, указывающие на внутреннее кровотечение
Классификация тупых абдоминальных трав довольно разнообразна. Данное патологическое состояние различают по виду повреждения, по времени воздействия травмирующего фактора, по наличию поврежденных органов и другие.
По характеру травмы используют следующую терминологию:
- Изолированная травма — диагностировано повреждение брюшной стенки изолированно или в сочетании с ушибом внутренних органов. Других повреждений, кроме травмы живота, у пациента не отмечается. Частота смертности при данном виде патологии составляет от 5% до 20%, в зависимости от глубины воздействия компрессионного фактора.
- Сочетанная травма органов брюшной полости с другими повреждениями — груди, опорно-двигательного аппарата, а также черепно-мозговые травмы. Летальность при таком характере повреждений довольно высока — составляет до 90%.
- Торакоабдоминальная травма — повреждение органов брюшной полости и диафрагмы.
- Комбинированная травма — также один из самых летальных вариантов, когда тупая травма живота сочетается с химическими, температурными, радиационными и другими видами поражений.
Стоит отметить, что изолированные абдоминальные травмы диагностируют довольно редко. Как правило, после любого несчастного случая, тупая травма живота носит сочетанный вид, реже — комбинированный. Кроме того, сильное компрессионное воздействие в область живота нередко приводит к параллельному поражению диафрагмы, особенно часто это происходит при падении на живот с высоты от двух метров на твердую поверхность, и с пяти метров — на воду.
Как уже отмечалось, тупая травма живота всегда характеризуется образованием открытых ран на поверхности кожного покрова брюшной полости. Однако под кожей могут образовываться кровоизлияния в результате разрыва мелких кровеносных сосудов подкожной клетчатки, а также — ушибы и гематомы мышц брюшной стенки. Более сильные удары в область животы вызывают ушибы органов брюшной полости и забрюшинного пространства.
Воздействие на полые органы брюшной полости характеризуются ушибами, надрывами, разрывами и раздавливанием. Травматизм паренхиматозных органов может быть выражен в нарушении целостности капсульной оболочки или без нарушения. Если капсула остается целой — под ней могут образовываться гематомы, если нет — по ходу разрыва могут обнаруживать надрывы, разрывы паренхимы органа, а также — отрывы его частей и размозжения. Часто разрыв паренхимы может произойти несколько позже по причине воздействия подкапсульной гематомы, такие явления носят название — двухмоментные разрывы.
Характерной особенностью особо тяжелой травмы являются смещение органа с места своего физиологического расположения, либо его полный отрыв, что наиболее часто наблюдается в области печени и почек.
Дополнительная характеристика травматизма различает одиночные повреждения или монофакальные, и множественные, или полифокальные. Речь, в этом случае ведется о количестве поврежденных внутренних органов.
Основным клиническим признаком абдоминальных повреждений явится боль в области живота, которая характеризуется периодичностью, различной интенсивностью и иррадиацией. Последний фактор значительно затрудняется диагностику — повреждения многих внутренних органов иррадиируют в различные места, причем с гораздо большей интенсивность, нежели чем в месте патологического очага. Данный феномен связан с вовлечением в патологический процесс ушиба крупных нервных стволов, иннервирующих соответствующие участки тела.
Так, для повреждений печени часто характера иррадиация в правое предплечье, селезенки — в левое, поджелудочной железы — в области поясницы, ключиц, с обеих сторон, а также — левое плечо.
При разрывах стенок желудка или тонкого отдела кишечника, характерны острые, интенсивные боли «кинжального» типа, что связано с проникновением сильнокислого содержимого желудка на серозные оболочки других органов брюшной полости. Часто пациенты теряют сознание от сильнейшего болевого шока.
Содержимое толстого отдела кишечника имеет среду, близкую к слабо-щелочной, поэтому при его проникновении в пустоты брюшной полости, вследствие разрыва стенки ободочной кишки, боли имею более слабый характер и характеризуются, как постоянные, тупые, ноющие.
Часто при ушибах органов пищеварения у пациента открывается рефлекторная рвота. Если в рвотных массах присутствует кровь или ее сгустки — есть все основания подозревать повреждения стенок желудка или тонкого отдела кишечника.
Выделение черно-красных сгустков крови с фекалиями ставит под сомнение целостность восходящего или поперечного отделов ободочной кишки. Появление в испражнения красной, несвернувшейся крови, может свидетельствовать о повреждениях нисходящего отдела ободочной кишки или прямой кишки.
Кровотечения в полость пищеварительной трубки, на любом ее участке, чаще обуславливается благоприятным исходом, нежели чем кровопотери в брюшную полость. В результате обильных кровотечений у пациента обнаруживают все характерные симптомы потери больших объемов крови:
- Спонтанная слабость, сонливость на фоне регулярных околообморочных состояний.
- Головокружения.
- Цианоз кожных покровов и слизистых оболочек.
- Понижение артериального давления.
- Нередки нарушения зрения.
- Холодный пот.
- Учащенный пульс поверхностного типа.
- Частое дыхание.
Для внутрибрюшного кровотечения пациенту свойственно постоянное стремление занять сидячее положение — синдром «Ваньки-Встаньки».
При абдоминальных травмах, связанных с разрывом стенок полых органов и попаданием желудочно-кишечного содержимого и крови в брюшную полость, в течение следующих нескольких часов, развивается перитонит с вовлечением в патологический процесс всех органов брюшной полости. Для данного патологического состояния характерно повышение температуры тела, однако в случае обильной кровопотери часто наблюдается гипотермия. Также при перитоните отмечают неудержимую рвоту, полную остановку перистальтики кишечника на фоне сильных болезненных ощущений, которые со временем меняют свою интенсивность, то полностью исчезая, то появляясь с новой силой, то исчезая на время.
Нарушения выделения мочи, полное ее отсутствие или появление в моче пациента крови, свидетельствует о травмировании мочевыделительной системы. Кроме того, снижение количества выделенной мочи или анурия — частый клинический признак пониженного артериального давления.
Стоит отметить, что при повреждениях органов брюшной полости, брюшная стенка, в большинстве случаев, значительно напряжена, что особенно ярко просматривается при перфоративных повреждениях полых органов и перитоните.
Методы диагностики, позволяющие определить характер повреждения

Диагностика тупой травмы живота довольно затруднительна в плане определения внутренних повреждений, исходя из чего первоначальная диагностика проводится на основании опроса пациента или свидетелей несчастного случая, если больной не в состоянии адекватно реагировать на окружающие обстоятельства.
Первичный осмотр проводится, как правило, на месте происшествия, либо в приемном покое. Бессознательное состояние пациента или симптоматика внутрибрюшинных кровотечений — причина, по которой больного отправляют немедленно в операционную, где проводят детальную диагностику на фоне противошоковой терапии.
Общий анализ крови проводится одним из первых. Пониженное количество эритроцитов, гемоглобина и гематокрита свидетельствуют о значительной кровопотере в брюшную полость, сдвиг лейкоцитарной формулы влево — о развитии воспалительных процессов. Однако нужно помнить, что картина крови не всегда своевременно указывает на крове- или плазмопотерю, на это требуется несколько часов даже при обильном кровотечении — сказываются компенсаторные системы защиты, регулирующие перераспределение крови. Поэтому видимые клинические признаки внутреннего кровотечения играют ключевую роль на ранних этапах диагностики.
Общий анализ мочи обусловлен наличием эритроцитов и гемоглобина в случае повреждений почек. Наличие цельной крови в моче свидетельствует о повреждении в области мочевого пузыря, мочеточников или уретры. Повышенное содержание амилазы в общем анализе мочи может указывать на повреждения поджелудочной железы.
При подозрениях на повреждение желудка и двенадцатиперстной кишки применяют методы гастроскопии с целью детального изучения стенок этих органов. Ключевым моментом в данном исследовании является возможность или ее отсутствие надуть желудок воздухом из аппарата. Если раскачать желудок воздухом невозможно — разрыв его стенок достигает вероятности 98%.
Ультразвуковое исследование — один из основных методов изучения состояния внутренних органов брюшной полости при тупой травме живота. С помощью УЗИ возможно определить наличие свободной жидкости и воздуха в брюшной полости, разрывы селезенки, печени, почек, поджелудочной железы и забрюшинные повреждения.
Рентгенография также является неотъемлемой частью диагностического обследования при тупых абдоминальных травмах. С ее помощью можно уточнить наличие свободных газов в брюшной полости после гастроскопии, скопление жидкостей в плевральной полости (что чаще всего наблюдается при торакоабдоминальной травме), наличие объемов свободной жидкости, при условии, что ее количество превышает пол-литра. При R-исследовании органов желудка и двенадцатиперстной кишки часто применяют водорастворимую контрастную жидкость, которая с гарантированной точностью позволяет определить прободение стенок этих органов.
Аналогичным образом проводится исследование мочевого пузыря и уретры, для чего закачивают контраст с помощью урологических катетеров.
С целью исследования почек применяется метод экскреторной урографии. Суть метода заключается во внутривенном введении определенного количества урографина, дающего контраст на рентгене. После этого через семь минут делают рентгеновские снимки почек. В норме, за это время урографин должен полностью заполнить канальцевую почечную зону, в противном случае, есть все основания подозревать почечную недостаточность. Стоит отметить, что проведение данного метода целесообразно при систолическом показателе артериального давления от 90 мм ртутного столба.
Лапароцентез является достаточно информативным методом определения поврежденных внутренних органов при тупой абдоминальной травме. На фоне лапароцентеза используют методику «шарящего» катетера, суть которого заключается в следующем. С применением местной анестезии, немного ниже пупка, по срединной линии живота, делают небольшой разрез кожи и троакаром пробивают брюшную стенку. После извлечения стилета обращают внимание на характер вытекающей из троакара жидкости. Наличие крови, жидкости или желчи свидетельствует не только о наличии внутреннего кровотечения, но и виде поврежденного органа.
Если никаких выделений не случилось — через канал троакара вводят в брюшную полость трубку от системы переливания крови с несколькими поперечными надрезами ее стенки. Начинается процесс поиска незначительных объемов жидкости в брюшной полости, для накопления которой характерна определенная локализация. Сначала трубку направляют к печени, затем — к селезенке, в левый боковой канал, малый таз, в последнюю очередь — в правый боковой канал. Отсутствие истечений из конца трубки — очень благоприятный признак, свидетельствующий либо об отсутствии посторонних жидкостей в брюшной полости, либо о слишком малых ее количествах.
Следующим этапом является закачивание в брюшную полость 1 л физраствора и последующим его выкачиванием и изучением, проводится, так называемый — перитонеальный лаваж. В норме, забранная жидкость не должна значительно изменить свой цвет и консистенцию, а также — не допускается наличие каких-либо примесей. При благоприятном завершении вышеуказанных манипуляций, лаваж повторяют с целью исключения двухмоментного травмирования.
Хороший диагностический эффект дает диагностическая лапароскопия — через троакар нагнетают в брюшную полость давление в районе10-12 мм ртутного столба и вводят эндоскоп. Метод показывает эффективность в 99%, однако возможности проводить его сильно ограничены общим состоянием больного — при артериальном давлении ниже 110 мм ртутного столба и общем тяжелом состоянии пациента проводить его противопоказано.
Неотложная помощь и лечение при тупой травме живота
Первые манипуляции неотложной помощи при травматизме области брюшной полости проводятся на месте несчастного случая. Эти мероприятия заключаются в обеспечении неподвижности пациента в лежачем положении, вплоть до приезда скорой помощи. При необходимости проводится непрямой массаж сердца и искусственная вентиляция легких.
По приезду неотложки, специалисты проводят первичное оценивание ситуации с обязательным опросом свидетелей. Часто в такой ситуации вызывают органы правопорядка.
Если пострадавший находится в сознательном состоянии, и он часто просит воды, это категорически воспрещено до момента уточнения поврежденных внутренних органов. Кроме того, закрытая абдоминальная травма не позволяет использование анальгетиков по причине неуточненного кровотечения. В качестве обезболивающей симптоматической терапии в этом случае применяется противошоковая терапия, в которой основу составляют наркотические вещества, не оказывающие влияние на состояние крови.
Независимо от силы повреждения и общего состояния пострадавшего, даже если он способен занимать стоячее положение и свободно передвигаться, необходима госпитализация с последующим полным обследованием.
По месту доставки в лечебное учреждение проводится мероприятие сортировки.
- Пациенты с явной картиной повреждения органов брюшной полости и внутреннего кровотечения, немедленно доставляются в операционную.
- Пациенты с симптоматикой травматического шока или при наличии признаков перитонита — в отделение реанимации, где параллельно с антишоком уточняют характер внутренних повреждений.
- Если был выявлен травматизм органов брюшной полости — пациента переводят в операционную.
Больные с тупыми абдоминальными травмами легкой и средней степени тяжести помещаются в отделение хирургии, где им оказывается консервативная терапия на фоне проводимых диагностических исследований. Если в течение двух суток не отмечается ухудшений в состоянии больного, а диагностика не выявила значительных повреждений внутренних органов брюшной полости — пациента отправляют на долечивание в амбулаторных условиях.
Хирургическое вмешательство проводят по показаниям, соответствующим тяжелым повреждениям внутренних органов. Прогноз благоприятный при повреждениях желудка и кишечника, в остальных случаях, кроме печени — осторожный. Травматизм печени, обусловленный 14%-м поражением органа, в 98% случаем обеспечивает летальный исход.
Последствия абдоминального травматизма
Брюшная полость — довольно сложная анатомическая область человеческого организма. В ней расположено большинство жизненно важных органов, даже незначительный ушиб которых может привести к их смещению, воздействию на соседний орган или повреждению его структуры. Особую серьезность представляет факт вторичных осложнений, которые могут привести к тяжелому состоянию через определенный промежуток времени — несколько часов или даже недель. Об этом нужно помнить и независимо от состояния на момент получения травмы, в любом случае обращаться к специалистам.
Одним и поздних постоперационных осложнений является образованием фибринозных спаек кишечника, которые образуются в течение от полугода до трех лет после перенесенного хирургического вмешательства. Частотность этого феномена довольно высока — около 32%, что обусловлено неправильной укладкой кишечных петель в брюшной полости при условии необходимости их предварительного извлечения.
Образование язвенных поражений слизистой оболочки желудка и двенадцатиперстной кишки нередко возникают в течение первых месяцев после перенесенной абдоминальной травмы, что связано со пережитым стрессом или непосредственным воздействием компрессионного воздействия на стенки этих органов.
У пациентов с варикозной болезнью, частым осложнением внутреннего кровотечения, становится появление тромбофлебита, по причине сгущения крови.
Кроме того, часто отмечают нарушения функциональности органов, подвергшихся непосредственному воздействию травматического фактора, характеризующихся хроническим течением с периодическим обострением. Это касается паренхиматозных органов, особенно — печени, на восстановление которой, даже при отсутствии дополнительных болезней, требуются годы.
Тупая травма живота: симптомы, классификация, лечение
Тупая травма живота относится к закрытому типу повреждений, и серьезно угрожает жизни потерпевшего. У пострадавших выявляется наличие тяжелых повреждений органов в брюшной полости, а также в забрюшинном пространстве. Часто такое состояние осложняется развитием перитонита, сюда также относится такое опасное осложнение как геморрагический шок. Отличительной особенностью подобных травм является то, что мышцы живота, а также кожные покровы спереди брюшной стенки и боковые ее отделы остаются не поврежденными. То есть отсутствуют какие-либо наружные признаки травматизма и бывает светлый промежуток, когда сразу после происшествия пострадавший пребывает в нормальном, на первый взгляд, состоянии. При таком травматизме могут появиться гематомы, и разрывы паренхиматозных, а также полых органов.
Из-за того что место травмы остается без видимых изменений, а человек в первое время не ощущает опасного состояния внутренних органов, обращение к доктору бывает запоздалым, что затрудняет постановку диагноза. По причине отсутствия первой медицинской помощи существует большой риск развития опасных осложнений, иногда приводящих к смерти. Распространенность летальных исходов после получения тупых травм живота составляет от двадцати пяти до семидесяти процентов, что во многом зависит от своевременности оказания экстренной помощи и начала терапии.

Причины
Повреждения живота образуются вследствие травматизма, к примеру, в процессе драки, при дорожных катастрофах, занятиях разными видами спорта, несчастных случаях на производстве и в быту. К непосредственным причинам тупых травм относятся:
- Падение человека с определенной высоты на твердую поверхность животом;
- Удары, пришедшиеся на переднюю либо боковую часть живота, изредка — в поясницу;
- Защемления и сдавливания данной области.
Из-за того что физическое или механическое воздействие происходит внезапно, мышечные ткани живота в это время расслаблены, что позволяет силе от подобных ушибов пройти внутрь и спровоцировать повреждения внутренних органов в брюшной полости. Тяжесть и характер повреждения могут разниться между собой, и зависимы от мощности повреждающего фактора. Нередки и сочетанные повреждения паренхиматозных органов, располагающихся внутри живота, а также желудка, легких, совместно с повреждением тазовых костей, рук и ног, черепа. Такие тяжелые и серьезные повреждения в основном вызывают забрюшинное кровотечение и носят невероятную угрозу жизни.
Виды
Опираясь на типы полученных повреждений, классификация травм живота подразумевает:
- при открытых травмах живота, повреждения делятся на непроникающие и проникающие ранения живота;
- закрытые травмы живота бывают с повреждением внутренних органов или без.
В ситуациях с открытым ранением наблюдается повреждение кожи человека. Проникающее ранение брюшной полости способно привести к выпадению в рану сальника или частей кишечника. Кишки или сальник могут застревать между мышцами или полностью вылезать наружу. При непроникающем травматизме стенки брюшины остаются целыми, но повреждение мышечных тканей чаще присутствует.

При закрытых травмах живота кожа пострадавшего остается в неповрежденном состоянии. Это могут быть ушибы и забои брюшной стенки, разрывы мышечных тканей и фасций, повреждения органов, находящихся в животе и за его пределами. При закрытом типе травматизма велико число разрывов паренхиматозных, а также полых органов – кишечника, печени, почек, поджелудочной железы. Разрыв селезенки — часто встречается при тупых абдоминальных травмах. Травматизм почки возникает немного реже, чем остальных органов, поскольку расположение почек в забрюшинном пространстве более защищено, ведь они с разных сторон окружены другими органами и тканями.
По распространенности повреждений и количеству травмированных органов травмы живота подразделяют на следующие виды:
- Изолированные травмы — нарушается целостность какого-либо одного органа;
- Множественные — повреждению подвергаются сразу два и больше органа;
- Сочетанная — сюда входят повреждения, которые образуются в разных участках тела, например, повреждение брюшной полости одновременно с переломом какой-либо конечности.
Травматизм способен вызывать внутренние кровотечения, особенно при повреждении сосудов сальника, кишечника, селезенки либо печени.
Симптомы
Тупая травма живота может происходить без травматизма органов, расположенных внутри или с ним, поэтому клинические признаки часто различаются. От того, какие именно органы были повреждены, также возможны различия в симптомах травм живота.

И если абсолютный признак открытого ранения живота это наружное кровоизлияние, то при закрытых типах травм всё намного сложнее.
- Когда произошел ушиб брюшной стенки, то это становится причиной болезненных ощущений, локальных отеков, ссадин и гематом. Боль становится сильнее, если напрягаются брюшные ткани при ушибе, например, когда человек чихает, кашляет, спонтанно меняет положение тела, а также напрягает живот в процессе дефекации.
- В случаях с разрывом фасций и мышечных тканей брюшной стенки симптомы похожи на признаки при ушибе, но более интенсивны. В брюшине разрыв мышц может приводить к непроходимости кишечника из-за рефлекторного пареза. Он возникает, когда постепенно снижается тонус кишечных стенок и развивается паралич мускулатуры кишечника.
- Если разорван тонкий кишечник, то боль становится всё сильнее, напряжение в мышцах живота возрастает, значительно учащается пульс. Иногда появляется рвота, и существует риск развития травматического шока.
- Если произошел разрыв какого-либо отдела в толстом кишечнике, то симптоматика будет схожей с предыдущей, но из-за наличия свободных газов в брюшной полости возрастает риск шока. При повреждении толстой кишки обычно возникает внутреннее кровоизлияние, являющееся дополнительным фактором для шокового состояния.
- Часто при подобном травматизме повреждается печень. Возможно появление капсульной трещины либо полного разрыва фрагмента органа. Подобные повреждения приводят к увеличению внутрибрюшного давления. Также разрывы печени проходит с сильнейшими кровотечениями, поскольку орган пронизан множеством сосудов. Состояние больного тяжелое, возможна потеря сознания. Появляются сильные боли в правом подреберье, которые могут иррадиировать в ключицу с правой стороны. Также наблюдается понижение пульса и гипотония, бледность кожи, учащенное дыхание. Травматический шок часто носит выраженный характер.
- Повреждения селезенки происходят в одной трети всех тупых травм живота. Выделяют первичные и вторичные разрывы селезенки, когда симптоматика развивается по истечению нескольких дней, а бывает что и недель. Чаще вторичные повреждения выявляют у детей. При незначительном разрыве кровотечение прекращается самостоятельно, но когда селезенка повреждена сильно, то развивается гемоперитонеум — сильное кровотечение, при котором происходит скопление крови между брюшинными листками. Состояние больного полуобморочное, кожа бледная и холодная, боль выраженная и отдает в область левого плеча. У человека сильно кружится голова и темнеет в глазах, сердцебиение учащенное, а давление понижено.
- Повреждение мочевого пузыря может быть внебрюшинным (при полном органе) или внутрибрюшинным (при пустом). В первом варианте человек испытывает боли в нижней части живота и желание к мочеиспусканию, которое является ложным. Во втором случае появляется выраженный болевой синдром, промежность отекает, появляются ложные позывы в туалет. При попадании урины в брюшину развивается воспаление стенок брюшной полости. Живот больного остается мягким с ослабленной перистальтикой, при прощупывании боль немного становится сильнее.
- Поджелудочная железа, как правило, повреждается не одна, а в итоге сочетанной травмы. Это может быть ее ушиб или сотрясение, но случаются и разрывы. Состояние пострадавшего при этом тяжелое, болезненные ощущения возникают в подложечке, живот вздувается, мышечные ткани напряжены. При этом развивается сильная гипотония и учащение пульса.
- Повреждение почек вызывает боль в пояснице, развитие гематурии (кровь в моче), а также происходит гипертермия. Вследствие разрыва почки развивается тахикардия, падает давление и наступает травматический шок.
Симптоматика начинает развиваться только спустя какое-то время, поэтому после получения тупой травмы живота важно как можно скорее обратиться к доктору и пройти обследование, дабы не потерять время и не столкнуться с осложнениями.
Первая помощь
Тупая травма брюшины требует срочного оказания первой помощи.
Для этого необходимо выполнить следующие действия:
- Привести человека в сознание;
- Положить его в удобное положение, обеспечив неподвижность живота;
- Приложить на живот что-то холодное;
- Если нарушено дыхание, то обеспечить приток свежего воздуха, расстегнуть пуговицы, ремень, развязать галстук, при необходимости, сделать искусственное дыхание рот в рот;
- Если отсутствуют явные симптомы проникающего ранения, сделать обезболивающий укол;
- Наложить стерильную повязку, если есть наружное кровотечение;
- Вызвать наряд «скорой» помощи.
Следует помнить, что пить сразу после получения такой травмы запрещено, ведь это сделает кровь более жидкой и приведет к усилению кровотечения.
Диагностика
Тупая травма брюшной стенки нуждается в качественном проведении диагностических процедур, поскольку внешние проявления травматизма не наблюдаются. После оказания экстренной помощи выполняется физикальный осмотр и пациента направляют на ультразвуковое исследование. Важным в исследованиях является перитонеальный лаваж (диализ), когда врач удаляет из полости живота лишнюю жидкость, а также омывает внутренние органы для их лучшего обзора.
Лечение
Тупая травма живота лечится с учетом сложности полученных травм. Если диагностированы ушибы, а также мышечные разрывы, проводятся методы регенерационной терапии, подразумевающие холодовое, а позже тепловое воздействие, прохождение физиотерапевтических процедур и соблюдение физического покоя. При выявлении гематом крупных размеров, лечение травм живота выполняется с пункцией. Большие кровоподтеки могут вскрывать и дренировать.

Если разорваны органы или выявлено внутренне кровотечение, показано экстренное проведение хирургических манипуляций, во время которых брюшную полость промывают физраствором и лекарствами, а также устраняют повреждения. После проведения оперативных действий врачи назначают уколы анальгетиков, а также проводится антибиотикотерапия.
Последствия
Осложнения и последствия при травмах живота таковы:
- перитонит;
- сепсис;
- кровопотери;
- энтеральная недостаточность;
- летальный исход.
Такое повреждение, как разрыв мышечных тканей брюшины и фасций чревато возникновением грыжи в будущем.
14. Виды тупых повреждений. Судебная медицина
14. Виды тупых повреждений
Ссадина
Вид повреждения определяется вариантом травмирующего тупого воздействия. Типичными для ударного действия будут ушибленные раны, переломы; для сдавления – уплощение части тела, размятие органов и тканей; для растяжения – рваные раны, отслойка кожи; для трения – обширные осаднения. В то же время некоторые виды повреждений могут быть следствием разных механизмов. Так, кровоподтеки возникают и от удара, и от сдавления; ссадины – и от удара, и от трения; разрывы внутренних органов – от удара, сдавления и растяжения.
Ссадиной называется поверхностное повреждение кожи, не распространяющееся глубже ее сосочкового слоя и образующееся при касательном действии тупых предметов. При касательном действии острого конца предмета на коже образуется царапина – линейная ссадина. Ссадины могут возникать также и от скоблящего действия лезвия острого предмета.
Однако чаще всего ссадины возникают от воздействия тупого твердого предмета.
Число ссадин, как правило, равно числу травмирующих действий. Но ссадины, локализующиеся на выступающих частях в пределах одной области тела, могут образоваться и от однократного действия широкой поверхности тупого предмета.
Размеры ссадин колеблются чаще от точечных до нескольких десятков квадратных сантиметров. Если ссадина протяженная, то ее ширина отражает один из размеров контактирующей поверхности. Площадь ссадин зависит:
1) от площади контактирующей с телом поверхности тупого предмета;
2) от протяженности движения предмета по телу.
В результате динамического контакта с кожей тупой предмет образует более глубокий начальный участок ссадины, чем конечный участок. Упоследне-го могут быть обнаружены белесоватые лоскутки отслоенного эпидермиса. По этим признакам можно установить направление движения тупого предмета по отношению к телу. Вначале дно ссадины влажное и расположено ниже участков окружающей кожи. Через несколько часов дно подсыхает, уплотняется и покрывается струпом (корочкой). Через 20–24 ч и более поверхность ссадины находится на уровне окружающих неповрежденных участков кожи, на 3– 5-е сутки струп темного цвета находится выше их. Одновременно вокруг ссадины отмечается покраснение кожи. У трупа подобной местной реакции тканей на повреждение не наблюдается, что является критерием определения прижизненности ссадины. Через 7—10 дней струп отпадает, обнажая розоватую поверхность нового эпидермиса. Через 2 недели место ссадины не отличается от окружающей кожи.
Судебно-медицинское значение ссадины заключается в следующем. Она указывает место приложения силы, является наружным признаком насилия, отражает свойства повреждающего предмета и направление его действия, по ней устанавливается давность повреждения.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >