причины, симптомы, диагностика и лечение

Тахикардия – вид аритмии, характеризующийся частотой сердечных сокращений более 90 ударов в минуту. Вариантом нормы тахикардия считается при увеличении физической или эмоциональной нагрузки. Патологическая тахикардия – следствие заболеваний сердечно-сосудистой или других систем. Проявляется ощущением сердцебиения, пульсацией сосудов шеи, беспокойством, головокружением, обмороками. Может привести к развитию острой сердечной недостаточности, инфаркта миокарда, ИБС, остановки сердца.
Общие сведения
Тахикардия – вид аритмии, характеризующийся частотой сердечных сокращений более 90 ударов в минуту. Вариантом нормы тахикардия считается при увеличении физической или эмоциональной нагрузки. Патологическая тахикардия – следствие заболеваний сердечно-сосудистой или других систем. Проявляется ощущением сердцебиения, пульсацией сосудов шеи, беспокойством, головокружением, обмороками. Может привести к развитию острой сердечной недостаточности, инфаркта миокарда, ИБС, остановки сердца.
В основе развития тахикардии лежит повышенный автоматизм синусового узла, в норме задающего темп и ритмичность сердечных сокращений, или эктопических центров автоматизма.
Ощущение человеком своего сердцебиения (учащения и усиления сердечных сокращений) не всегда свидетельствует о заболевании. Тахикардия появляется у здоровых людей при физической нагрузке, стрессовых ситуациях и нервной возбудимости, при недостатке кислорода и повышенной температуре воздуха, под влиянием некоторых лекарств, алкоголя, кофе, при резкой перемене положения тела из горизонтального в вертикальное и т. д. Тахикардия у детей младше 7 лет считается физиологической нормой.
Появление тахикардии у практически здоровых людей связано с физиологическими компенсаторными механизмами: активацией симпатической нервной системы, выбросом в кровь адреналина, ведущими к увеличению сердечных сокращений в ответ на воздействие внешнего фактора. Как только действие внешнего фактора прекращается, ЧСС постепенно возвращается к норме. Однако нередко тахикардия сопровождает течение целого ряда патологических состояний.

Тахикардия
Классификация тахикардии
С учетом причин, вызвавших учащение сердечных сокращений, выделяют тахикардию физиологическую, возникающую при нормальной работе сердца как адекватную реакцию организма на определенные факторы, и патологическую, развивающуюся в покое вследствие врожденной либо приобретенной сердечной или иной патологии.
Патологическая тахикардия является опасным симптомом, т. к. ведет к снижению объема выброса крови и другими расстройствам внутрисердечной гемодинамики. При слишком частом сердцебиении желудочки не успевают наполняться кровью, уменьшается сердечный выброс, понижается артериальное давление, ослабевает приток крови и кислорода к органам, в том числе и к самому сердцу. Длительное снижение эффективности работы сердца приводит к возникновению аритмогенной кардиопатии, нарушению сократимости сердца и увеличению его объема. Плохое кровоснабжение сердца повышает риск развития ишемической болезни и инфаркта миокарда.
По источнику, генерирующему электрические импульсы в сердце, выделяют тахикардию:
- синусовую — развивается при увеличении активности синусового (синоатриального) узла, являющегося основным источником электрических импульсов, задающим в норме сердечный ритм;
- эктопическую (пароксизмальную) тахикардию, при которой генератор ритма находится вне синусового узла — в предсердиях (наджелудочковая) или желудочках (желудочковая). Обычно протекает в виде приступов (пароксизмов), которые начинаются и прекращаются внезапно, продолжаются от несколько минут до нескольких суток, при этом частота сердцебиений остается постоянно высокой.
Для синусовой тахикардии характерно увеличение ЧСС до 120–220 ударов в минуту, постепенное начало и правильный синусовый сердечный ритм.
Причины синусовой тахикардии
Синусовая тахикардия встречается в разных возрастных группах, чаще у здоровых людей, а также среди пациентов, сердечными и другими заболеваниями. Возникновению синусовой тахикардии способствуют интракардиальные (сердечные), или экстракардиальные (внесердечные) этиологические факторы.
Синусовая тахикардия у больных с сердечно-сосудистыми заболеваниями чаще всего является ранним симптомом сердечной недостаточности или дисфункции левого желудочка. К интракардиальным причинам синусовой тахикардии относятся: острая и застойная хроническая сердечная недостаточность, инфаркт миокарда, тяжелая стенокардия, миокардиты ревматического, токсико-инфекционного и другого генеза, кардиомиопатии, кардиосклероз, пороки сердца, бактериальный эндокардит, экссудативный и адгезивный перикардит.
Среди физиологических экстракардиальных причин синусовой тахикардии могут быть физические нагрузки, эмоциональный стресс, врожденные особенности. Неврогенные тахикардии составляют большинство экстракардиальных аритмий и связаны с первичной дисфункцией коры головного мозга и подкорковых узлов, а также нарушениями вегетативной нервной системы: неврозами, аффективными психозами (эмоциональная тахикардия), нейроциркуляторной дистонией. Нейрогенным тахикардиям подвержены чаще всего люди молодого возраста с лабильной нервной системой.
Среди прочих факторов экстракардиальной тахикардии встречаются эндокринные нарушения (тиреотоксикоз, увеличение выработки адреналина при феохромоцитоме), анемии, острая сосудистая недостаточность (шок, коллапс, острая кровопотеря, обморок), гипоксемия, острые болевые приступы (например, при почечной колике).
Появление тахикардии может вызывать лихорадка, развивающаяся при различных инфекционно-воспалительных заболеваниях (пневмония, ангина, туберкулез, сепсис, очаговая инфекция). Повышение температуры тела на 1°С приводит к увеличению ЧСС, по сравнению с обычной, у ребенка на 10-15 ударов в минуту, а взрослого – на 8-9 ударов в минуту.
Фармакологическая (медикаментозная) и токсическая синусовая тахикардия возникают при влиянии на функцию синусового узла лекарственных и химических веществ: симпатомиметиков (адреналина и норадреналина), ваголитиков (атропина), эуфиллина, кортикостероидов, тиреотропных гормонов, диуретиков, гипотензивых препаратов, кофеина (кофе, чай), алкоголя, никотина, ядов (нитратов) и др. Некоторые вещества не оказывают прямого действия на функцию синусового узла и вызывают, так называемую, рефлекторную тахикардию посредством повышения тонуса симпатической нервной системы.
Синусовая тахикардия может быть адекватной и неадекватной. Неадекватная синусовая тахикардия может сохраняться в покое, не зависеть от нагрузки, приема медикаментов, сопровождаться ощущениями сильного сердцебиения и нехваткой воздуха. Это достаточно редкое и малоизученное заболевание неясного генеза. Предположительно, оно связано с первичным поражением синусового узла.
Симптомы синусовой тахикардии
Наличие клинических симптомов синусовой тахикардии зависит от степени ее выраженности, длительности, характера основного заболевания. При синусовой тахикардии субъективные симптомы могут отсутствовать или быть незначительными: сердцебиение, неприятные ощущения, чувство тяжести или боли в области сердца. Неадекватная синусовая тахикардия может проявляться стойким сердцебиением, чувством нехватки воздуха, одышкой, слабостью, частыми головокружениями. Могут наблюдаться утомляемость, бессонница, снижение аппетита, работоспособности, ухудшение настроения.
Степень субъективных симптомов диктуется основным заболеванием и порогом чувствительности нервной системы. При заболеваниях сердца (например, коронарном атеросклерозе) увеличение числа сердечных сокращений может вызывать приступы стенокардии, усугубление симптомов сердечной недостаточности.
При синусовой тахикардии отмечаются постепенное начало и конец. В случае выраженной тахикардии симптомы могут отражать нарушения кровоснабжения различных органов и тканей в связи с уменьшением сердечного выброса. Появляются головокружение, иногда обмороки; при поражении сосудов головного мозга — очаговые неврологические нарушения, судороги. При длительной тахикардии происходит снижение артериального давления (артериальная гипотония), уменьшение диуреза, наблюдается похолодание конечностей.
Диагностика синусовой тахикардии
Диагностические мероприятия проводятся для выявления причины (поражения сердца или внесердечных факторов) и дифференциации синусовой и эктопической тахикардии. ЭКГ принадлежит ведущая роль в дифференциальной диагностике вида тахикардии, определении частоты и ритмичности сердечных сокращений. Суточный мониторинг ЭКГ по Холтеру высоко информативен и абсолютно безопасен для пациента, выявляет и анализирует все виды нарушенй сердечного ритма, изменение деятельности сердца в условиях обычной активности пациента.
ЭхоКГ (эхокардиографию), МРТ сердца (магнитно-резонансную томографию) проводят для выявления внутрисердечной патологии, вызывающей патологическую тахикардию ЭФИ (электрофизиологическое исследование) сердца, изучая распространение электрического импульса по сердечной мышце, позволяет определить механизм тахикардии и нарушений проводимости сердца. Дополнительные методы исследования (общий анализ крови, определение содержания тиреотропных гормонов в крови, ЭЭГ головного мозга и др.) позволяют исключить заболевания крови, эндокринные нарушения, патологическую активность ЦНС и т. п.
Лечение синусовой тахикардии
Принципы лечения синусовой тахикардии определяются, в первую очередь, причинами ее возникновения. Лечение должно проводится кардиологом совместно с другими специалистами. Необходимо устранить факторы, способствующие повышению частоты сердечных сокращений: исключить кофеинсодержащие напитки (чай, кофе), никотин, алкоголь, острую пищу, шоколад; оградить себя от психоэмоциональных и физических перегрузок. При физиологической синусовой тахикардии лечения не требуется.
Лечение патологической тахикардии должно быть направлено на устранение основного заболевания. При экстракардиальных синусовых тахикардиях неврогенного характера пациенту необходима консультация невролога. В лечении используют психотерапию и седативные средства (люминал, транквилизаторы и нейролептики: мебикар, диазепам). В случае рефлекторной тахикардии (при гиповолемии) и компенсаторной тахикардии (при анемии, гипертиреозе) необходимо устранение вызвавших их причин. Иначе терапия, направленная на снижение ЧСС, может привести к резкому понижению артериального давления и усугубить нарушения гемодинамики.
При синусовой тахикардии, обусловленной тиреотоксикозом, в дополнение к назначенным эндокринологом тиреостатическим препаратам применяют β-адреноблокаторы. Предпочтение отдается β-блокаторам группы оксипренолола и пиндолола. При наличии противопоказаний к β-адероноблокаторам используют альтернативные лекарственные препараты — антагонисты кальция негидропиридинового ряда (верапамил, дилтиазем).
При синусовой тахикардии, обусловленной сердечной недостаточностью, в сочетании с β-адреноблокаторами назначаются сердечные гликозиды (дигоксин). Целевая ЧСС должна подбираться индивидуально, в зависимости от состояния пациента и его основного заболевания. Целевая ЧСС покоя при стенокардии обычно равна 55-60 ударов в минуту; при нейроциркуляторной дистонии – 60 — 90 ударов в минуту, в зависимости от субъективной переносимости.
При параксизмальной тахикардии повышения тонуса блуждающего нерва можно достичь специальным массажем — надавливанием на глазные яблоки. При отсутствии эффекта вводят внутривенно антиаритмическое средство (верапамил, амиодарон и др.). Пациентам с желудочковой тахикардией требуется неотложная помощь, экстренная госпитализация и проведение противорецидивной антиаритмической терапии.
При неадекватной синусовой тахикардии, при неэффективности b-адреноблокаторов и в случае значительного ухудшения состояния больного, применяют трансвенозную РЧА сердца (восстановление нормального сердечного ритма путем прижигания пораженного участка сердца). При отсутствии эффекта или угрозе жизни пациента проводят хирургическую операцию имплантации электрокардиостимулятора (ЭКС) — искусственного водителя ритма.
Прогноз и профилактика синусовой тахикардии
Синусовая тахикардия у пациентов с заболеваниями сердца чаще всего является проявлением сердечной недостаточности или дисфункции левого желудочка. В этих случаях прогноз может быть достаточно серьезным, так как синусовая тахикардия является отражением реакции сердечно-сосудистой системы на уменьшение фракции выброса и расстройство внутрисердечной гемодинамики. В случае физиологической синусовой тахикардии, даже при выраженных субъективных проявлениях, прогноз, как привило, удовлетворительный.
Профилактика синусовой тахикардии заключается в ранней диагностике и своевременной терапии сердечной патологии, устранении внесердечных факторов, способствующих развитию нарушений частоты сердечных сокращений и функции синусового узла. Во избежание серьезных последствий тахикардии необходимо соблюдение рекомендаций по здоровому образу жизни.
симптомы, лечение, причины тахикардии. Что надо делать и что нельзя делать при тахикардии

Учащенное сердцебиение, когда частота сердечных сокращений в минуту 90 ударов и более называется тахикардией. Тахикардия не является самостоятельным заболеванием, а лишь отдельным проявлением, симптомом.
Причины возникновения тахикардии
В медицине условно выделяют два типа тахикардии:
- физиологический,
- паталогический.
Физиологическая тахикардия
Физиологическая тахикардия может быть лишь свидетельством сильного эмоционального или физического напряжения. Чаще всего это естественная реакция организма на различные внешние раздражители, способствующие повышению кровотока к определенным органам.

Причины физиологической тахикардии:
- эмоциональные нагрузки — любые положительные или отрицательные эмоции;
- физические нагрузки — от простого подъема по лестнице до интенсивных тренировок в тренажерном зале;
- употребление тонизирующих средств — крепкий чай, кофе, алкоголь, энергетические напитки, курение;
- употребление лекарственных препаратов — атропина, кортикостероидов и т. д.;
- климатические воздействия — жара, высокая влажность воздуха, духота.
Паталогическая тахикардия
Причиной паталогической тахикардии могут быть сердечнососудистые заболевания или нарушения функциональности других систем организма, например, вегетативной, эндокринной.
Основные «внесердечные» причины:
- обезвоживание,
- большая кровопотеря,
- анемия,
- опухоль надпочечников,
- гипертиреоз,
- психоз,
- невроз,
- лихорадка при ангине, туберкулезе или при любом другом инфекционном заболевании.
Часто причиной увеличения частоты сердечных сокращений становятся болевые синдромы любого происхождения, повышение температуры.
Большинство сердечнососудистых заболеваний также может спровоцировать развитие тахикардии:
- хроническая сердечная недостаточность;
- инфаркт миокарда;
- миокардит, эндокардит, перикардит и другие воспалительные сердечные заболевания;
- пороки сердца — врожденные, приобретенные;
- дополнительные пучки проведения.
В случае идиопатической тахикардии установить явные причины нарушения ритма не удается.
Классификация тахикардии
Первоисточник сердечного сокращения — излишнее возбуждение определенных отделов сердца. В норме формирование электроимпульса происходит в синусовом узле, впоследствии распространяясь на миокард. При наличии патологий первоисточниками становятся нервные клетки, находящиеся в желудочках, предсердиях. Именно на определении первоисточников сердечного сокращения основана классификация тахикардии.
Медики различают несколько типов тахикардии:
- синусовая,
- желудочковая,
- предсердная,
- атриовентрикулярная.
Она может свидетельствовать о нарушениях гемодинамики или функций эндокринной, вегетативной нервной систем и других заболеваниях.
Синусовая тахикардия
Синусовая тахикардия характеризуется правильностью сердечного ритма и постепенным увеличением числа сердечных сокращений до 220 ударов в минуту. Она может быть неадекватной или адекватной. Первая является редким заболеванием неясного генеза, проявляется в состоянии покоя, сопровождается нехваткой воздуха.
Симптомы
Синусовая тахикардия может протекать бессимптомно или сопровождаться незначительными симптомами:
 частые головокружения,
частые головокружения,- чувство нехватки воздуха,
- слабость,
- одышка,
- бессонница,
- утомляемость,
- снижение аппетита,
- стойкое учащенное сердцебиение,
- снижение работоспособности и ухудшение настроения.
Степень симптомов зависит от порога чувствительности нервной системы и от основного заболевания. Например, при сердечных заболеваниях увеличение ЧСС становится причиной углубления симптомов сердечной недостаточности, приступа стенокардии.
Синусовая тахикардия характеризуется постепенными началом и концом. Уменьшение сердечного выброса сопровождается нарушением кровоснабжения тканей и различных органов. Могут наблюдаться головокружения, обмороки, в случае поражения сосудов головного мозга — судороги, очаговые неврологические нарушения. Длительная синусовая тахикардия сопровождается уменьшением диуреза, снижением артериального давления, наблюдается похолодание конечностей.
Диагностика
Цель диагностических мероприятий — дифференциация синусовой тахикардии и выявление причин.
- ЭКГ — определение ритмичности и частоты сердечных сокращений;
- Суточный мониторинг ЭКГ — выявление и анализ всех видов нарушений сердечного ритма, изменений сердечной деятельности при обычной активности пациента.
- МРТ сердца, ЭхоКГ — выявление внутрисердечных патологий.
- ЭФИ — изучение распространения электрического импульса по сердечным мышцам для определения нарушений проводимости сердца, механизма тахикардии.
Для исключения заболеваний крови, паталогической активности ЦНС, эндокринных нарушений проводятся дополнительные методы исследований — ЭЭГ головного мозга, общий анализ крови и т. д.
Лечение
Методика лечения определяется кардиологом и другими специалистами в зависимости от причин ее возникновения.

При физиологической синусовой тахикардии медикаментозного лечения не требуется. Необходимо лишь устранить факторы, вызывающие повышение ЧСС — употребление алкоголя, напитков, содержащих кофеин, острой пищи, никотина (курение), шоколада. Также следует избегать интенсивных физических и психоэмоциональных нагрузок.
При паталогической синусовой тахикардии лечение, в первую очередь, направлено на лечение основного заболевания. В случае неэффективности лекарственных препаратов, методов психо- и физиотерапии или угрозе человеческой жизни может применяться РЧА сердца (прижигание пораженного участка) или имплантация электрокардиостимулятора.
Желудочковая тахикардия
При желудочковой тахикардии сердечная активность может достигать 220 ударов в минуту. Работа сердца в неэкономном режиме приводит к сердечной недостаточности, что может стать причиной желудочковой фибрилляции — полной дезорганизации сердечных функций, остановке кровообращения и закончится летальным исходом.
Симптомы
Выделяют два типа желудочковой тахикардии, отличающихся своими симптомами:
- гемодинамически стабильные — учащенное сердцебиение, тяжесть, сжатие в области сердца, в груди, головокружение;
- гемодинамически нестабильные — пациент теряет сознание через несколько секунд после первых проявлений желудочковой тахикардии.
Возникает внезапно, во втором случае потеря сознания является единственным проявлением повышения ЧСС.
Диагностика

Для подтверждения диагноза желудочковой тахикардии обычно достаточно ЭКГ. По данным электрокардиограммы можно дать оценку локализации желудочковой тахикардии.
- Суточный мониторинг ЭКГ — не просто констатирует факт, но также отвечает за длительность эпизодов, их связь с различными событиями, например, с физической нагрузкой.
- ЭФИ — определяются электрофизиологические характеристики желудочковой тахикардии.
В некоторых случаях могут использоваться имплантируемые петлевые мониторы, кардиотелеметрия.
Лечение
Основные методы лечения желудочковой тахикардии направлены на профилактику новых приступов, терапию основного заболевания.
Избавиться от приступов во многих случаях позволяет катетерная абляция (прижигание). Методами медикаментозной терапии добиться постоянного стабильного эффекта пока не удается. При наличии наследственных каналопатий, структурных патологий имплантируется кардиовертер-дефибриллятор.
Предсердная тахикардия
Предсердная тахикардия — редкая форма тахикардии. Возникает на любом небольшом участке предсердий. Может проявляться время от времени или это состояние может длиться на протяжении нескольких дней, месяцев. У пожилых пациентов, страдающих серьезными формами сердечной недостаточности, может возникнуть несколько паталогических очагов.
Симптомы
Предсердная тахикардия может протекать бессимптомно или пациенты ощущают лишь сильное сердцебиение. В некоторых случаях наблюдается головокружение, одышка, боли в груди. Люди старшего возраста могут не обратить внимание на незначительное увеличение ЧСС.
Диагностика
Обычно предсердная тахикардия выявляется случайно — во время проведения стресс-тестов с ЭКГ или при обращении к врачу с жалобами на боли в сердце и головокружение.
Диагностировать предсердную тахикардию можно только во время приступа —
ЭКГ. В некоторых случаях кардиолог стимулирует приступ при электрофизиологическом исследовании.
Лечение
Предсердная тахикардия обычно не представляет серьезной опасности для здоровья человека. Но во избежание риска увеличения размеров сердца кардиологом может быть порекомендована медикаментозная терапия, катетерная абляция.
Атриовентрикулярная тахикардия
Два основных варианта атриовентрикулярной тахикардии:
- атриовентрикулярная узловая тахикардия;
- атриовентрикулярная тахикардия с участием дополнительных путей проведения.
Атриовентрикулярная тахикардия встречается достаточно часто.
Симптомы
Протекающие с высокой частотой редкие приступы очень значимы клинически. Они сопровождаются:
- снижением артериального давления,
- ангиозными болями,
- удушьем,
- пульсацией в области шеи,
- нарушением сознания.
Начинается внезапно, продолжительность приступа — от нескольких минут до нескольких суток. Чаще всего встречается у женщин и обычно не связана с сердечными заболеваниями.
Диагностика
Диагностические мероприятия включают в себя:
- сбор анамнеза — достаточно для предварительной диагностики атриовентрикулярной тахикардии;
- физикальное обследование;
- методы инструментальной диагностики — ЭКГ, ЧППС, ЭФИ, мониторинг по методу Холтера; нагрузочные ЭКГ-пробы.
Лечение
Частоту приступов атриовентрикулярной тахикардии иногда можно значительно снизить с помощью лекарственных препаратов и физиотерапии. Методика определяется этиологией, формой тахикардии, наличием дополнительных осложнений, частотой приступов. В некоторых случаях применяется метод абляции.
Тахикардия у детей
Нормальная частота сердечных сокращений у детей зависит от возраста:
- 123-159 ударов в минуту — возраст 1–2 дня;
- 129-166 ударов в минуту — возраст 3–6 дней;
- 107-182 — возраст 1–3 недели;
 121-179 — возраст 1–2 месяца;
121-179 — возраст 1–2 месяца;- 106-186 — возраст 3–5 месяцев;
- 109-169 — возраст 6–11 месяцев;
- 89-151 — возраст 1–2 года;
- 73-137 — возраст 3–4 года;
- 65-133 — возраст 5–7 лет;
- 62-130 — возраст 8–11 лет;
- 60-119 — возраст 12–15 лет.
Наджелудочковая тахикардия — самый распространенный вид тахикардии, встречающийся у детей. Обычно она проходит с возрастом без вмешательства медиков.
Реже встречается у детей желудочковая тахикардия, при отсутствии лечения она представляет угрозу для жизни.
Симптомы
Симптомы детской тахикардии аналогичны симптомам тахикардии у взрослых:
- боли в груди,
- головокружение,
- учащенное сердцебиение,
- одышка,
- обмороки,
- тошнота,
- бледность,
- потливость,
- слабость.
Дети с тахикардией беспокойны, капризны. Пульсируют вены, ребенок пугается, может задыхаться, бледнеет или синеют слизистые оболочки, кожа. Повышенная сонливость является одним из симптомов тахикардии у новорожденных.
Диагностика
Диагностика тахикардии у детей осложняется возрастом пациентов. Ребенок не может рассказать о своих ощущениях, поэтому специалист должен опираться только на данные исследований:
- лабораторные — анализ крови, мочи, исследования на гормоны;
- инструментальные — ЭКГ, суточный мониторинг по Холтеру, УЗИ сердца, МРТ, эхокардиография и т. д.
Чаще наблюдается у худых детей с узкой грудной клеткой, неразвитыми мышцами — астеническое телосложение.
Лечение
Методика лечения определяется типом тахикардии, возрастом ребенка. Обычно достаточно медикаментозного лечения, но в некоторых случая может потребоваться радиочастотная абляция или хирургическое вмешательство.
Тахикардия у беременных
Тахикардия — одна из наиболее часто встречающихся патологий у беременных женщин. Основной причиной этого состояния являются изменения в сердечнососудистой системе. На сегодняшний день научно обоснованы еще несколько причин тахикардии у беременных:
- анемия,
- ожирение,
- передозировка витаминных и лекарственных препаратов,
- бронхиальная астма,
- легочная инфекция,
- патологии щитовидной железы,
- повышение температуры,
- внематочная беременность,
- обезвоживание организма,
- сердечная недостаточность и другие заболевания сердечнососудистой системы,
- кровопотеря,
- отслойка плаценты,
- травма,
- сепсис.
Спровоцировать приступ тахикардии может также постоянное чувство тревоги, стресс. Тахикардия беременных может быть связана с вредными привычками — курение, алкоголь, содержащие кофеин напитки.
Симптомы
Учащение ЧСС беременных женщин считается физиологической нормой, но следует обратиться к врачу при следующих симптомах:
- боли в сердце или в груди;
- тошнота, рвота;
- частые головокружения, обмороки;
- необоснованная усталость;
- чрезмерная тревожность.
Также может наблюдаться онемение отдельных частей тела.
Диагностика
Диагностические мероприятия — лабораторные и инструментальные исследования с соответствующими ограничениями в зависимости от срока беременности и состояния здоровья женщины.
Лечение
Чаще тахикардия проходит, как только женщина успокаивается. В других случаях врач подбирает метод лечения по степени развития тахикардии. При этом учитывается индекс массы тела будущей мамы.
Чем опасна тахикардия?
Кроме быстрой утомляемости, неприятных, иногда болезненных ощущений любая тахикардия становится причиной сердечной недостаточности — сердце изнашивается. Кроме нарушений проводимости, ритма сердца тахикардия может дать такие осложнения, как:
- сердечная астма,
- аритмический шок,
- отек легких,
- тромбоэмболия мозговых сосудов,
- острая недостаточность кровообращения головного мозга,
- тромбоэмболия легочной артерии.
Желудочковая тахикардия в сочетании с острым инфарктом миокарда может стать причиной смерти.
Профилактика тахикардии
Профилактика тахикардии — отказ от вредных привычек, ранняя диагностика, лечение основного заболевания. В значительной мере отягощают тахикардию воспаления десен, больные зубы, любые хронические воспаления — носоглотки, мочеполовой системы и т. д.
Сильное сердцебиение ночью: причины, диагностика, лечение
Сильное сердцебиение ночью причины имеет самые разнообразные. Это распространенный вид аритмии, при котором сердце сокращается со скоростью больше 90 ударов минуту. Подобное явление, когда человек находится в состоянии полного покоя может говорить о серьезных нарушениях в сердечно-сосудистой системе.
Ночная тахикардия: причины
Быстрые сокращения сердца в ночное время суток могут спровоцировать различные факторы. Проблема возникает при кардиологических заболеваниях и под влиянием физиологических факторов.
Патологические
Частое сердцебиение, наблюдаемое ночью, может быть связано с:
- Повышенным давлением. Если АД повысилось во время сна, то одним из симптомов этого является тахикардия. Гипертензия может выступать как самостоятельное заболевание или возникать в результате неправильно подобранных гипертензивных препаратов. В таком случае необходимо внести коррективы в дозировку или подобрать другие средства.
- Пониженным давлением. Гипотоники часто страдают от ночной тахикардии. Учащение сокращений сердца возникает, когда гипотонии протекает в сочетании с вегето-сосудистой дистонией, железодефицитной анемией, повышенной тревожностью. При таких проблемах нарушается сон, так как больной постоянно просыпается. Тахикардия дополняется побледнением кожных покровов, страхом и паникой. При ярко выраженных симптомах необходимо вызывать скорую помощь.
- Беременностью. В период вынашивания ребенка в организме происходят глобальные изменения, поэтому многие женщины страдают от тахикардии, которая может беспокоить и ночью. В большинстве случаев причины этого не патологические. Помощь врача необходима при тахикардии с болью в грудной клетке, головокружением, тошнотой, обморочным состоянием. Будущая мать должна правильно питаться, избегать стрессов и чрезмерных нагрузок, полноценно отдыхать. Тогда частое сердцебиение не будет беспокоить.
- Паническими атаками. Если ночью человека беспокоят приступы сильной тревоги, то он внезапно пробуждается от сильного сердцебиения, чрезмерно потеет, страдает от нехватки воздуха и онемения конечностей. Эта проблема носит психологический характер, поэтому для ее устранения необходимо обратиться к психотерапевту.
- Снижением тонуса блуждающего нерва. Одной из главных составляющих частей вегетативной нервной системы является блуждающий нерв. Ночью он способствует замедлению сердцебиения и снижения артериального давления для полноценного отдыха организма. Если его тонус снижается, то симпатический отдел нервной системы работает активнее и ночью у человека повышается АД и беспокоит тахикардия.
- Синдромом ночного апноэ. Ночная тахикардия часто возникает именно по этой причине. При этом состоянии происходит опадение верхних дыхательных путей и во сне останавливается дыхание. Во время таких эпизодов повышается нагрузка на сердечную мышцу и возникает гипоксия. Когда дыхание задерживается, частота сокращений сердца возрастает. Проблема чаще всего поражает людей с лишним весом, преимущественно мужчин.
Определить, чем именно была вызвана тахикардия, может только врач после обследования.
Физиологические
От усиленного сердцебиения может страдать и здоровый человек. Обычно тахикардия наблюдается у людей с повышенной нервной чувствительностью. Также проблема возникает при:
- недостаточном количестве минералов в организме;
- употреблении на ночь напитков, содержащих кофеин;
- высокой температуре в помещении и недостаточном поступлении воздуха;
- сильном эмоциональном напряжении;
- употреблении некоторых лекарственных препаратов;
- нарушениях в системе пищеварения, которые сопровождаются небольшим поднятием диафрагмы.
Нормализовать частоту сокращений сердца можно, устранив влияние этих факторов на организм.
К причинам сердцебиения ночью относят также патологии сердца, нарушения функций эндокринной системы, отравление алкоголем, никотином, инфекционные заболевания, анемию.
Сопровождающие симптомы
Учащенное сердцебиение ночью может указывать на патологические процессы в сердце. При этом человек четко ощущает каждый удар сердца.
 В нормальном состоянии орган должен сокращаться с частотой в 60-90 ударов в минуту. Если пульс превышает эти показатели, то диагностируют тахикардию.
В нормальном состоянии орган должен сокращаться с частотой в 60-90 ударов в минуту. Если пульс превышает эти показатели, то диагностируют тахикардию.
В ночное и дневное время суток аритмия может появляться по одним и тем же причинам, но ночью человек более ярко ощущает учащенное сердцебиение.
В периоды бодрствования удары сердца остаются незаметными. Человек редко замечает частый пульс. В ночное время для полноценного отдыха организма он должен замедляться, поэтому тахикардия в это время суток считается серьезным стрессом для организма.
Проблема проявляется:
- чувством страха и тревоги без видимых на то причин;
- ощущением нехватки воздуха;
- преждевременным пробуждением;
- появлением холодного пота.
Если отклонений в работе сердечно-сосудистой системы нет, то ритм сердца может прийти в норму за короткое время без каких-либо лечебных мероприятий. Это возможно в случае, когда тахикардия возникла в связи с физиологическими причинами.
Кроме основных симптомов, свидетельствующих о патологии, человек страдает от ухудшения общего самочувствия, головокружений и обморочных состояний.
Известны случаи, когда учащение биения сердца после пробуждения заканчивалось инфарктом миокарда и другими опасными патологическими состояниями.
Первая помощь при приступе
Если появилась ночью во время сна тахикардия, необходимо:
- открыть окна и обеспечить приток свежего воздуха;
- освободиться от стесняющих одежд;
- умыть лицо холодной водой;
- принять настой валерианы или пустырника, Корвалол.
Во время приступа люди часто ощущают панику. Поэтому в первую очередь следует успокоиться и правильно дышать. Если сердцебиение учащено, нужно сделать глубокий вдох, задержать дыхание на 2-3 секунды и медленно выдохнуть. Чтобы добиться облегчения, следует повторить упражнение на протяжении нескольких минут.
Как выявляют тахикардию
Главным методом диагностики является электрокардиограмма.
 При частых приступах необходимо обратиться к врачу, который и назначит ЭКГ. Также для выявления сбоев в сердечно-сосудистой системе используют нагрузочные тесты.
При частых приступах необходимо обратиться к врачу, который и назначит ЭКГ. Также для выявления сбоев в сердечно-сосудистой системе используют нагрузочные тесты.
Так как часто патологии сердца вызываются нарушением функций вегетативной нервной системы, то пациента подробно опрашивают на наличие дополнительных симптомов и для получения более подробной информации о его состоянии проводят:
- Эхокардиографию для оценки состояния клапанного аппарата и наличия в органе функциональных изменений.
- Электрофизиологическое исследование, необходимое для изучения электрофизиологических свойств проводящей системы и сердечных отделов.
- Коронарографию для определения ишемической болезни, степени сужения коронарной артерии и места сужения.
Если развитие тахикардии вызвано патологиями других органов, то понадобится консультация узкопрофильных специалистов.
Методы лечения
Учащенное ночное сердцебиение лечится в зависимости от причины его спровоцировавшей. Для избавления человека от неприятной симптоматики применяют медикаменты и народные средства.
Тахикардию ночью устраняют:
- Успокоительными средствами. Практикуют применение препаратов на основе лекарственных растений в виде настоев пустырника и валерианы, Ново-пассита. Они производятся в виде капель, таблеток, настоев.
- Противоаритмическими препаратами. Эти таблетки предназначены для нормализации сердцебиения. Они имеют ряд противопоказаний, поэтому подбирать лекарство должен лечащий врач.
Также тахикардию устраняют сердечными глюкозидами, бета-блокаторами, антиоксидантами, седативными препаратами.
 От сильного сердцебиения в домашних условиях следует избавляться с помощью мяты, мелиссы, зверобоя, ромашки, пустырника и других. Из этих растений готовят настой. Эффективным средством от тахикардии является отвар из корня валерианы, тысячелистника и мелиссы.
От сильного сердцебиения в домашних условиях следует избавляться с помощью мяты, мелиссы, зверобоя, ромашки, пустырника и других. Из этих растений готовят настой. Эффективным средством от тахикардии является отвар из корня валерианы, тысячелистника и мелиссы.
Всех компонентов берут по чайной ложке, заливаются кипяченой водой и томят на водяной бане в течение 40 минут. После чего остужают, процеживают и пьют.
Если в ночное время беспокоит тахикардия, специалисты рекомендуют скорректировать образ жизни. Важно отказаться от стрессов и чрезмерных нагрузок. Нужно следить за тем, чтобы в организм поступало достаточное количество витаминов. Огромную пользу для организма представляют Омега-3. Эти кислоты содержатся в рыбе.
Вечером перед сном не стоит думать о своих проблемах. Так как иногда сердцебиение учащается под влиянием лекарственных препаратов, необходимо не принимать их вечером и сообщить об этой побочной реакции врачу.
Меры профилактики
Чтобы не страдать от приступов учащенного сердцебиения, необходимо соблюдать такие рекомендации:
- Допускать как можно меньше чрезмерных эмоциональных и физических нагрузок.
- Не пить крепкий черный чай и кофе или хотя бы ограничить их употребление. Лучше заменить эти напитки зеленым чаем.
- Пить вместо чая настои шиповника и боярышника. Они нормализуют частоту сокращений сердца. Для приготовления следует смешать плоды обоих растений в равных частях, залить кипятком и настаивать.
- При тахикардии, возникшей в связи с гипертонической болезнью, улучшить самочувствие можно с помощью сока зеленого овса. Его пьют три раза в день по 50 грамм. Благотворное действие оказывает также настой васильков.
- Если есть повышенная склонность к развитию тахикардии, то рекомендуется употреблять больше зеленого чая с мятой и мелиссой.
Учащение биения сердца может наблюдаться в любом возрасте. Чтобы избавиться от этого неприятного симптома, необходимо определить его причину и устранить ее. Наилучших результатов можно добиться, если применять комплекс терапевтических мероприятий. В сочетании с назначенными врачом лекарственными препаратами необходимо нормализовать образ жизни, правильно питаться, использовать средства народной медицины и регулярно проходить обследование.
Внезапная тахикардия в состоянии покоя
Регулярно проходить контрольное обследование у лечащего врача.Тахикардия — это патологическое учащение частоты сердечных сокращений от девяноста ударов в минуту. Как признак заболеваний тахикардия рассматривается при возникновении в состоянии покоя. Является как следствием заболеваний различных регуляторных систем, так и последствием авторегуляторной функции сердечной мышцы, а именно водителей ритма.
Состояние тахикардии вызывает ряд неприятных ощущений: чувство страха, ощущение частых сильных ударов сердца, одышка в покое, покраснение кожных покровов, усиленное потоотделение, приливы жара и головокружение. Кроме таких субъективных ощущений наблюдается ряд объективных признаков нарушения работы таких органов и систем как: центральная и периферическая нервные системы, органы зрения, почки и желудочно-кишечный тракт.
В зависимости от характеристики патологически ускоренного ритма сердечных сокращений, тахикардию можно разделить на синусовую, пароксизмальную и фибрилляцию желудочков.
Синусовая тахикардия характеризуется нормальным ритмом, генерируемым сино-атриальным узлом. То есть ритм в качественном плане не изменен, изменена только частота сердечных сокращений. Такой вид тахикардии отличается большой продолжительностью приступа и купируется, в основном, только медикаментами.
Пароксизмальная тахикардия подразделяется на предсердную, желудочковую и узловую. Характерные признаки тахикардии (пароксизмальной) это внезапное начало и завершение приступа. А также более учащенное сердцебиение, чем при синусовой (149-299 ударов в минуту).
Фибрилляция желудочков может сопровождать обширный инфаркт миокарда. шоковые состояния, повреждения нервной системы или сильнейшие отравления опасными ядами. От синусовой тахикардии ее отличает неравномерность ритма — очень быстрое (300-490 ударов в минуту) беспорядочное сокращение желудочков. Часто такая тахикардия предшествует полной остановке сердца.
Фибрилляция характеризуется головокружением, которое переходит в потерю сознания, тоническими судорогами, расширением зрачков, расслаблением всех сфинктеров. При поздней фибрилляции очень высокий процент смертности.
Тахикардия сердца
Тахикардия может явно препятствовать нормальному функционированию сердечно-сосудистой системы. Все из-за того, что часто бьющееся сердце не успевает в достаточном количестве наполниться кровью, а это, в свою очередь, создает неблагоприятные условия для кровоснабжения жизненно важных органов и систем.
Недостаток кровенаполнения в первую очередь ощущают желудочки сердца, что негативно сказывается на функции сердечной мышцы. Так как желудочки выталкивают малые объемы крови, снижается системное артериальное давление, что негативно сказывается на всем организме. При пониженном давлении, с учетом учащенного сердцебиения, человек ощущает сильное недомогание, что может усугубиться при выполнении привычной физической нагрузки. Часто такое состояние возникает вместе с другими вегетативными нарушениями, что значительно усугубляет состояние человека, вызывает страх смерти, сильное снижение работоспособности.
Терпеть частые приступы тахикардии довольно сложно, а в условиях обследования для их регистрации необходимо много времени. Ведь «по заказу» тахикардия не наступает.
Обычно в стационар поступают люди с сопутствующими заболеваниями сердца или нервной системы, которые жалуются, в основном, на учащение сердцебиения и плохое самочувствие. Бывают и случаи, когда поступающий пациент жалуется на совершенно несвязанные с сердцем недуги, а в последствие выясняется, что у него стойкая или приступообразная тахикардия. Встречаются такие люди, которых такое состояние вовсе не беспокоит.
Тахикардия как симптом многих заболеваний сердечно-сосудистой, нервной и эндокринной систем должна восприниматься врачами, как сигнал для полнейшего обследования. Ведь последствия не вовремя диагностированного заболевания могут оказаться довольно серьезными.
Тахикардия причины
Причин тахикардии как физиологической, так и патологической может быть множество.
Возможно возникновение тахикардии при органических поражениях нервной и гуморальной систем регуляции организма. Например, при опухоли надпочечника (феохромоцитома ) возможно резкое и крайне сильное учащение пульса и увеличение АД. Это вызвано повышенной продукцией катехоламинов (регуляторных гормонов), особенно адреналина.
При опухолях гипофиза и гипоталамуса (выделяющих гормоны, которые стимулируют или угнетают работу всех систем организма) тоже возможны комплексные изменения в сердечной деятельности.
Одной из основных причин тахикардии можно считать гипоксию. Гипоксия — это недостаточное насыщение органов или тканей кислородом. То есть недостаточное содержание кислорода в артериальной крови. Гипоксия может возникать в плохо вентилируемых помещениях, в горной местности, в общественном транспорте. Тахикардия, вызванная такой гипоксией, обычно проходит после нормализации уровня кислорода во вдыхаемом воздухе.
Если гипоксия вызвана внутренними причинами, то тахикардия может сохраняться длительное время вне зависимости от внешних условий. Причиной тому может стать легочная патология, например, бронхиальная астма. хроническое обструктивное заболевание легких, профессиональные заболевания, связанные с вдыханием чужеродных частиц пыли в больших количествах (силикоз, антракоз, талькоз, антрако-силикоз, асбестоз). Даже такие хронические заболевания как аллергический ринит. тонзиллит, гайморит могут стать причиной стойкой гипоксии, которая ведет к осложнениям со стороны сердца.
Стойкое снижение артериального давления ведет к тахикардии. Учащенное сердцебиение используется как защитный компенсаторный механизм. Причины гипотонии могут быть самыми разнообразными. Например, при вегетативно-сосудистых расстройствах или в период восстановления после кровопотери. Гипотония может возникать как следствие нарушения гормональной регуляции при болезнях щитовидной железы, надпочечников, гипофиза.
Также артериальная гипотензия может существовать как самостоятельное заболевание. И не стоит забывать о возможной наследственной предрасположенности к пониженному давлению, что иногда вводит в тупик даже опытных диагностов.
Вторичные же причины гипотонии — это заболевания, которые нарушают деятельность регуляторных центров или же механически (тромбоз, опухоль) приводит к компенсаторному снижению давления.
Кроме гипотензии тахикардию может провоцировать чрезмерное употребление алкогольных напитков. Реакция на них строго индивидуальна, ведь при одинаковом количестве выпитого спиртного, у одного человека может увеличиться частота сердечных сокращений и температура тела, а у другого может повыситься артериальное давление и снизиться количество ударов сердца в минуту.
Длительное употребление алкоголя может привести к портальной гипертензии. которая неизбежно совмещается с тахикардией.
Учащением сердцебиения обычно сопровождаются остропротекающие инфекции. Чем выше поднимается температура тела, тем сильнее ускоряется работа сердца. Физиологически это обусловлено стремлением организма «охладить» кровь во время повышения температуры. То есть, когда кровь быстрее проходит по большому и малому кругам кровообращения, затормаживается процесс повышения температуры тела.
Еще одной причиной тахикардии можно считать анемию. Анемия — это синдром, основой которого является снижение количества гемоглобина в крови или недостаток форменных единиц, его транспортирующих — эритроцитов. Причин анемии множество и чаще ее рассматривают как симптом тяжело протекающих болезней.
Тахикардия при анемии обусловлена стремлением организма удовлетворить потребность тканей в кислороде количественным методом, то есть чаще доставлять к тканям кровь, недостаточно снабженную гемоглобином. Это естественный компенсаторный механизм и при обнаружении такого комплекса симптомов следует немедленно искать и устранять причину анемии, ведь организм использует резервы энергии.
Учеными давно доказано, что употребление напитков, содержащих кофеин (черный чай, кофе, энергетические напитки), не только стимулирует у
Тахикардия
Тахикардия: причины появления, основные симптомы и признаки, современные методы диагностики и лечения
Тахикардия — это увеличение частоты сердечных сокращений, которое может быть нормальной реакцией организма на физическую нагрузку, стресс, высокую температуру тела, либо является симптомом некоторых заболеваний сердца, легких, щитовидной железы и т.д.
Основные проявления тахикардии это: ощущение частого пульса, перебоев в работе сердца, головокружение, слабость и пр. В зависимости от того, какие симптомы сопровождают тахикардию можно предположить причину ее возникновения.
Для уточнения причины тахикардии используются следующие методы диагностики: электрокардиограмма, УЗИ сердца, анализ крови на гормоны и др.
Лечение тахикардии зависит от причины ее развития.
Какова частота сердечных сокращений в норме?
Для того чтобы определить частоту сердечных сокращений, измерьте свой пульс. Частоту пульса следует измерять в течение одной минуты, в спокойном эмоциональном и физическом состоянии, не ранее чем через 2 часа после последнего приема пищи, в положении сидя или лежа.
Понятие «нормального» пульса крайне индивидуально и зависит от возраста человека, его телосложения, массы тела, физической формы, типа питания и т.д. Так, у спортсменов частота сердечных сокращений может составлять до 40 ударов в минуту, и это считается вариантом нормы.
Согласно Американской Ассоциации Кардиологов для взрослого человека считается нормальной частота пульса от 50 до 100 ударов в минуту.
Таким образом, тахикардия — это состояние, когда частота пульса превышает 100 ударов в минуту.
Как понять когда тахикардия является нормой, а когда симптомом заболевания?
У здорового человека частота сердечных сокращений может повышаться в различных ситуациях, например, во время физической активности (бега, плавания, быстрой ходьбы и т.д.), эмоциональных стрессов (радость, огорчение, гнев и т.д.), при чувстве боли, в душных помещениях и т.д.
Итак, в каких случаях тахикардия не является признаком заболевания?
- Тахикардия возникла после физической нагрузки, эмоционального стресса, в душном помещении. Учащенное сердцебиение также наблюдается при повышении температуры тела: как правило, при увеличении температуры тела на 1 градус частота сердцебиений увеличивается на 10 ударов в минуту.
- Во время тахикардии у здорового человека нет таких симптомов, как одышка, боли в области сердца, головокружение, потемнение в глазах, обморок и т.д.
- Частота сердечных сокращений не превышает максимальную для вашего возраста. Для того чтобы определить максимальную частоту сердечных сокращений, отнимите от 220 ваш возраст в годах (так например, для человека 40 лет максимальный пульс не должен превышать 180 в минуту).
- Частота сердечных сокращений самостоятельно приходит в норму через некоторое время после устранения нагрузки. Для нормализации пульса здоровому человеку требуется не более 5 минут.
Симптомы и признаки тахикардии
Если тахикардия является признаком какого-либо заболевания, то она обычно вызывает появление следующих симптомов:
- Ощущение перебоев, «провалов» в работе сердца.
- Одновременно с тахикардией возникает головокружение и потемнение в глазах, связаные с нарушением кровоснабжения мозга. Иногда тахикардия может привести к обмороку.
- Одышка — ощущение нехватки воздуха при незначительной физической нагрузке или в покое.
- Боли в груди и области сердца могут сопровождать приступ тахикардии при некоторых заболеваниях (например, при вегето-сосудистой дистонии).
Причины «патологической» тахикардии
Существует множество причин тахикардии: это заболевания сердца, нервной, эндокринной системы, опухоли, инфекции и т.д. Сочетание тахикардии с другими симптомами может предположительно указать на причину тахикардии. Тем не менее, уточнить диагноз может только врач-терапевт или кардиолог после специальных обследований.
Приступы учащенного сердцебиения, сопровождающиеся головокружением, потемнением в глазах, потерей сознания, одышкой, слабостью, тошнотой и болями в груди
Такая комбинация симптомов указывает на возможное наличие пароксизмальной тахикардии. Пароксизмальная тахикардия — это заболевание, которое проявляется внезапными приступами учащенного сердцебиения. Приступы этого заболевания могут быть спровоцированы курением, употреблением кофе, алкоголя, наркотиков и некоторых лекарств.
В зависимости от того, в какой части сердца появился источник, посылающий импульсы к частому сокращению сердца, различают наджелудочковую (если импульсы возникают в предсердиях сердца) и желудочковую (если импульсы возникают в желудочках сердца) тахикардию. Уточнить тип тахикардии позволяет электрокардиография (ЭКГ). Клинически (то есть только на основании симптомов) тип тахикардии уточнить невозможно .
Другой причиной появления указанных выше симптомов может являться нарушение ритма работы сердца — аритмия. Существует множество различных видов аритмий, некоторые из них являются врожденными, другие обусловлены заболеваниями сердца (например, ишемическая болезнь сердца, ревматизм и др.)
Одной из наиболее частых видов аритмий, вызывающих тахикардию, является мерцательная аритмия, которая характеризуется частыми сокращениями отдельных групп клеток предсердий и неритмичными частыми сокращениями желудочков. Мерцательная аритмия, как правило, развивается у пожилых людей с ишемической болезнью сердца, однако встречается и в молодом возрасте при заболеваниях щитовидной железы (гипертиреоз), врожденных пороках сердца и др.
Только на основании симптомов невозможно установить причину тахикардии или тип аритмии, поэтому для уточнения диагноза всегда требуются консультация специалиста и дополнительные обследования.
Если тахикардия сочетается с головокружением, потемнением в глазах, слабостью, повышенной утомляемостью, сухостью и бледностью кожи, то возможной причиной является анемия (низкое содержание эритроцитов и гемоглобина в крови). Повышенный риск развития анемии отмечается у женщин с обильными менструациями и у беременных. Другой причиной появления этих симптомов может являться злокачественное заболевание крови — лейкемия. Общий анализ крови, как правило, позволяет врачу уточнить диагноз.
Если тахикардия возникла на фоне или через некоторое время после большой кровопотери, (например, маточное кровотечение, травмы и т.д.), либо обильной рвоты, диареи, обезвоживания, то вероятной причиной является обезвоживание и снижение объема циркулирующей крови. Основными признаками обезвоживания являются: одышка, слабость, бледность кожи, головокружение, потемнение в глазах, жажда.
Если тахикардия появилась давно, сопровождается снижением массы тела, чрезмерной раздражительностью, возбудимостью, дрожанием рук, отсутствием менструации у женщин (аменорея), то возможной причиной является повышенная функция щитовидной железы, или гипертиреоз.
Тахикардия в сочетании с частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках, может указывать на феохромоцитому — опухоль, вырабатывающую адреналин.
Приступы тахикардии в сочетании с головокружением, страхом смерти, приступами паники, одышкой, болями в груди могут указывать на вегето-сосудистую дистонию (ВСД). Подробнее об этом читайте в статье Все о ВСД и ее лечении. Следует учитывать, что под признаками вегето-сосудистой дистонии могут скрываться другие заболевания, например, пароксизмальная тахикардия, гипертиреоз и др. (см. выше)
Тахикардия у детей
Нормальная частота сердечных сокращений у ребенка зависит от возраста, температуры тела, температуры окружающей среды, состояния сна или бодрствования и т.д. Незначительные колебания частоты пульса у ребенка не должны вызывать панику у родителей, так как являются совершенно нормальными и указывают на хорошую способность сердца ребенка приспосабливаться к меняющимся потребностям организма.
В зависимости от возраста, нормальная частота пульса у ребенка составляет:
Возраст ребенка | Нормальная частота сердечных сокращений в минуту, ЧСС |
1-2 дня | 123-159 |
3-6 дней | 129-166 |
1-3 недели | 107-182 |
1-2 месяца | 121-179 |
3-5 месяца | 106-186 |
6-11 месяца | 109-169 |
1-2 года | 89-151 |
3-4 года | 73-137 |
5-7 лет | 65-133 |
8-11 лет | 62-130 |
12-15 лет | 60-119 |
У здорового ребенка тахикардия является нормальной реакцией на физическую активность (активные игры, бег и т.д.), эмоции (радость, плач), повышение температуры тела, боль, пребывание в душном помещении и т.д.
Основные причины тахикардии и ее проявления у ребенка не отличаются от таковых у взрослых.
Синусовая тахикардия у ребенка — это увеличение сердечных сокращений по сравнению с нормой для возраста ребенка (см. таблицу). Существует множество причин синусовой тахикардии у детей: это высокая температура тела при инфекционных заболеваниях, заболевания сердца (ревматизм), пролапс митрального клапана, повышенная функция щитовидной железы (гипертиреоз), анемия и др. Синусовая тахикардия у детей обычно не вызывает никаких симптомов и проходит после устранения причин ее возникновения.
В каком случае следует немедленно обратиться к врачу?
- Вам следует как можно скорее обратиться к врачу-терапевту или кардиологу, в случае:
- Одного или нескольких эпизодов потери сознания (обморок)
- Наличия боли в груди
- Приступов головокружения, потемнения в глазах
- Если учащенное сердцебиение появляется без видимых причин и не проходит в течение 5 минут
- Если тахикардия возникла на фоне других имеющихся заболеваний сердца.
Обнаружение (диагностика) причин тахикардии
При появлении тахикардии, а также перебоев в работе сердца, головокружения и других симптомов, описанных выше, следует обратиться к врачу-терапевту или кардиологу. Врач задаст вопросы, ответы на которые помогут выяснить возможные причины и особенности развития болезни, послушает ваше сердце и при необходимости назначит дополнительные методы обследования. Основными методами выявления причин тахикардии являются:
- Общий анализ крови позволяет уточнить количество эритроцитов, гемоглобина и других клеток крови, что позволяет обнаружить такие заболевания, как анемия, лейкемия и др.
- Анализ крови на гормоны щитовидной железы (тироксин, трийодтиронин), анализ мочи на наличие продуктов распада адреналина при феохромоцитоме позволяют исключить гормональные причины тахикардии.
- Электрокардиограмма (ЭКГ) — это метод регистрации электрических импульсов сердца. Благодаря ЭКГ врач выясняет частоту и ритмичность сердечных сокращений, а также выявит изменения, характерные для различных заболеваний сердца. ЭКГ позволяет уточнить диагноз синусовой (суправентрикулярной), либо желудочковой тахикардии. При необходимости вам будет предложена велоэргометрия — регистрация работы сердца во время физической нагрузки (работы на велотренажере).
- Электрокардиограмма по Холтеру — это регистрация работы сердца в течение 24 часов. Благодаря этому методу обследования врач сможет получить данные о том, как работает ваше сердце в различных условиях (во сне, при физической нагрузке и т.д.)
- Эхокардиография (ЭхоКГ, или УЗИ сердца) позволяет оценить работу сердечной мышцы, а также клапанов сердца. На УЗИ сердца могут быть выявлены различные пороки сердца, а также признаки хронических заболеваний (например, ишемической болезни сердца, гипертонической болезни и т.д.)
Лечение тахикардии
На основании данных, полученных при беседе, осмотре и дополнительном обследовании, врач назначает лечение. Лечение тахикардии зависит от причин ее возникновения, возраста человека, наличия других заболеваний и пр.
Что необходимо предпринять при приступе тахикардии?
- Расстегните ворот рубашки, подойдите к открытому окну, либо выйдите на улицу.
- Если у вас сильное головокружение, либо потемнело в глазах, попросите окружающих вам помочь.
- Положите на лоб мокрое полотенце, или другой холодный предмет (например, бутылку с холодной водой).
- На несколько секунд задержите дыхание и попытайтесь напрячь мышцы брюшного пресса, как во время дефекации. Этот маневр повысит тонус блуждающего нерва и снизит частоту сердечных сокращений.
- Если в результате предпринятых мер состояние не улучшилось, вызовите скорую помощь.
Записаться на прием
Учащенное сердцебиение, сильное, причины, лечение, норма
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Наше сердце устроено таким образом, что при возникновении любой физической или эмоциональной нагрузки (стресс) оно должно перекачивать больший объем крови, чтобы удовлетворить потребность скелетной мускулатуры в кислороде. Это необходимо, потому что “животная”, биологическая часть человеческой природы при стрессе следует древнему принципу “бей, бойся, беги”, чтобы выжить. Для этого сердце начинает чаще сокращаться, увеличивая таким образом минутный объем перекачиваемой крови. Возникает тахикардия, или увеличение частоты сердечных сокращений более 90 ударов в минуту, которое может ощущаться или не ощущаться человеком в виде чувства учащенного сердцебиения.
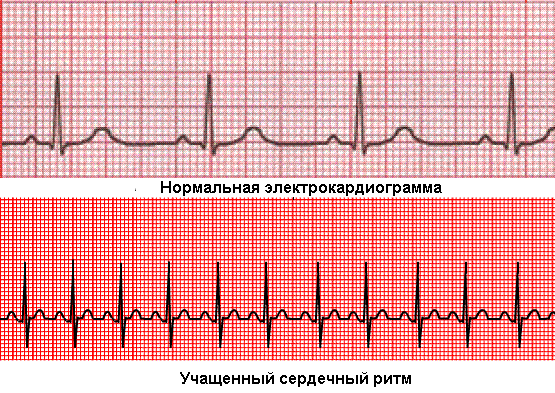
учащенное сердцебиение (тахикардия) на ЭКГ
Однако, не всегда учащение ритма сердца является нормальной физиологической реакцией организма на нагрузку, так как оно может возникать в покое и являться следствием функциональной или органической патологии сердечно-сосудистой системы.
Причины сердцебиения
Среди всех состояний, которые могут вызвать учащенный ритм сердца, можно выделить физиологические, то есть действующие временно с самостоятельным восстановлением нормальной частоты сердечных сокращений, и патологические, то есть имеющие в своей основе различные нарушения деятельности сердца или других органов.

Физиологические причины
- Физическая нагрузка – бег, быстрая продолжительная ходьба, плавание, занятия спортом,
- Психоэмоциональная нагрузка – острый и хронический стресс, паническая атака, сильный испуг, умственное перенапряжение,
- Сильные эмоции – гнев, радость, ярость и т.д,
- Беременность – вследствие общего увеличения объема крови в организме беременной, а также из-за возросшей нагрузки на ее сердце, возникает учащение сердечного ритма, не требующее лечения в том случае, если не выявлено иных патологических причин, а женщина переносит частый ритм удовлетворительно.
Паталогические состояния
1) Кардиологические
а) Функциональные нарушения регуляции ССС:
б) Органическое поражение миокарда:
- Инфаркт миокарда, острый или перенесенный некоторое время назад,
- Пороки сердца, врожденной или приобретенной природы,
- Артериальная гипертония, особенно длительно существующая, или с высокими цифрами АД,
- Кардиосклероз, то есть формирование рубцовой ткани на месте обычной сердечной мышцы, например, после воспаления миокарда (миокардита) или острого инфаркта миокарда,
- Кардиомиопатии – заболевания, сопровождающиеся изменением структуры сердечной мышцы – гипертрофией (увеличением массы миокарда) или дилатацией (истончением сердечной мышцы и расширением сердечных полостей).
При таких заболеваниях учащенное сердцебиение может проявляться тахикардией, когда сердце сокращается часто, но правильно, а также мерцательной аритмией или другими видами тахиаритмий, когда ритм частый и неправильный, то есть сердце сокращается неритмично.
2) Некардиологические
Заболевания других органов и систем:
- Заболевания щитовидной железы, в частности, аутоиммунное поражение или зоб, сопровождающиеся повышенным уровнем гормонов в крови – гипертиреозом,
- Заболевания органов желудочно-кишечного тракта – гастрит, язвенная болезнь желудка, диафрагмальные грыжи и т.д,
- Заболевания бронхолегочной системы – хронический обструктивный бронхит, бронхиальная астма, особенно, если пациент пользуется ингаляторами, действующее вещество которых учащает сердечный ритм (беродуал, сальбутамол, беротек и др),
- Лихорадка,
- Острые инфекционные и гнойные заболевания,
- Анемия,
- Алкогольная, никотиновая, наркотическая и другие виды интоксикации,
- Острые отравления,
- Нарушения питания с дистрофией,
- Опухоли головного мозга, средостения, терминальная стадия онкологических процессов в организме,
- Многие виды шока (ожоговый, травматический, геморрагический и т.д.).
Симптомы и проявления учащенного сердцебиения
Клинически ощущения сердцебиения могут сильно варьировать у разных пациентов в зависимости от причинного фактора, а также от психоэмоциональных особенностей и от общей чувствительности организма. В одних случаях учащенный ритм ощущается пациентом как слабое неприятное чувство дискомфорта в грудной клетке, в других – как сильные удары сердца с разнообразными “перевертываниями, замираниями, остановками” и т. д. При сильно учащенном пульсе (более 100-120 в минуту) пациенты могут описать свои ощущения таким образом – “сердце трепещет, трясется, как заячий хвост”. Иногда пациенты вообще никак не ощущают ускоренный сердечный ритм.

Как правило, учащенное сердцебиение проявляется приступообразно, и исчезает по мере устранения пусковых факторов в случае их физиологической природы уже через несколько минут, но иногда такой приступ может затягиваться на часы, дни и даже недели.
В случае, когда у пациента отсутствуют заболевания сердца или других органов, а частый пульс вызван преходящими факторами, то после устранения причины (отдых, прекращение физической нагрузки, исключение стрессовой ситуации) показатели ритма сердца приходят в норму (60-90 в минуту). В случае наличия определенного заболевания для устранения неприятных симптомов может потребоваться применение медикаментозных средств или лечение этого заболевания.
С какими еще симптомами может сочетаться сердцебиение?
У лиц с вегето-сосудистой дистонией повышенная частота пульса может сочетаться с выраженными психоэмоциональными проявлениями, такими как плаксивость, раздражительность, агрессивность, а также с вегетативными реакциями – потливостью, бледностью, дрожанием конечностей, головной болью, тошнотой, рвотой, низкими цифрами артериального давления. В ярко выраженных случаях у таких пациентов ускоренный ритм сердца сопровождает паническую атаку.
При наличии высокого уровня гормонов щитовидной железы (гипертиреоз, тиреотоксикоз) пациент отмечает приступы сильного сердцебиения, сочетающиеся потливостью, внутренней дрожью во всем теле, похуданием при усиленном аппетите, визуально кажущимся увеличением глазных щелей и «выпученными» глазными яблоками.
Если говорить о взаимосвязи пусковых механизмов при различных заболеваниях, то спровоцировать тахикардию может что угодно – физическая нагрузка или стресс при сердечной недостаточности, принятие горизонтального положения после еды (особенно ночью) при болезнях желудка, передозировка ингаляционных препаратов при бронхиальной астме и т. д.
Опасные симптомы, на которые необходимо обратить внимание!
Тахикардия может являться симптомом некоторых жизнеугрожающих состояний, например, если перебои в сердце и чувство сильного сердцебиения сочетаются с выраженными болями в левой половине грудной клетки, между лопатками или за грудиной, а также сопровождаются внезапным резким ухудшением состояния с холодным потом, одышкой, можно заподозрить у пациента острый инфаркт миокарда.
При сочетании частого сердцебиения с одышкой, чувством нехватки воздуха, удушливым кашлем с розовой пенистой мокротой или без таковой, можно подумать о начале острой левожелудочковой сердечной недостаточности. Особенно резко такие симптомы могут проявляться в ночное время, когда усиливается венозный застой крови в легких, и могут развиться сердечная астма и отек легких.
В случае, когда частый пульс сопровождается ощущением неритмичного сердцебиения, можно думать об опасных нарушениях ритма, таких как мерцательная аритмия, частая экстрасистолия, синдром “тахи-бради” при синдроме слабости синусового узла, которые могут приводить к потере сознания и даже к остановке сердца.
Особенно опасной считаются желудочковая тахикардия и частая желудочковая экстрасистолия, которые проявляются сильно учащенным сердечным ритмом и сопровождаются потливостью, потемнением в глазах, резкой одышкой и чувством нехватки воздуха. Опасность таких состояний в том, что они могут привести к фибрилляции желудочков и к остановке сердца (асистолии).
Таким образом, при наличии подобных резко выраженных симптомов и ухудшении общего самочувствия во время приступов учащенного сердцебиения, следует незамедлительно получить консультацию врача (в поликлинике или по скорой медицинской помощи), потому что иногда только по результатам ЭКГ можно определить причину и степень опасности состояний, проявляющихся повышенной частотой сердечных сокращений.
Диагностика учащенного сердцебиения
Как видно из части статьи, где описываются причины учащенного сердцебиения, пусковых механизмов и причинных заболеваний достаточно много. Поэтому в случае, если пациент не может самостоятельно определить состояние, в результате которого учащается сердцебиение, и, тем более, если такие симптомы тяжело переносятся пациентом, он должен своевременно обратиться к врачу, чтобы составить план обследования и лечения при необходимости.

Из консультаций специалистов, кроме терапевта, могут понадобиться осмотры эндокринолога, гинеколога, инфекциониста, гастроэнтеролога и других врачей.
Из наиболее информативных исследований могут быть показаны следующие:
- Общий анализ крови – на предмет снижения уровня гемоглобина или наличия воспалительного процесса,
- Общий анализ мочи для исключения хронического воспаления почек, а также поражения почек при гипертонии, диабете и т.д,
- Биохимический анализ крови – исследуются показатели функции почек и печени,
- Анализ крови на инфекционные заболевания – вирусные гепатиты, ВИЧ, сифилис,
- Анализ крови на гормоны щитовидной железы, на гормоны надпочечников,
- Гликемический профиль и тест толерантности к глюкозе при подозрении на сахарный диабет,
- Определение уровня половых гормонов у беременных женщин, особенно, если до беременности были серьезные эндокринологические заболевания,
- ЭКГ, в сочетании с холтеровским мониторированием ЭКГ и АД за сутки, а также проведение ЭКГ после дозированной физической нагрузки в кабинете функциональных методов исследования,
- Эхокардиоскопия (УЗИ сердца) для диагностики пороков, нарушения сократительной функции миокарда и многих других сердечных заболеваний,
- При серьезных нарушениях ритма, предположительной причиной которых является ишемическая болезнь сердца, пациенту могут выполнить коронароангиографию – «осмотр изнутри» коронарных артерий, питающих сердечную мышцу,
- УЗИ щитовидной железы, внутренних органов, органов малого таза, при подозрении на соответствующую патологию,
- Фиброгастроскопия (осмотр слизистой желудка с помощью гастроскопа), анализ желудочного сока при подозрении на язвенную болезнь, рентгеноскопия пищевода и желудка с барием при подозрении на грыжи диафрагмы и др,
- Исследование функций внешнего дыхания может понадобиться, если пациент описывает симптоматику приступов тахикардии и удушья, напоминающих приступы бронхиальной астмы,
- МРТ головного мозга, если невролог заподозрит нарушения сердечной деятельности в результате мозговой катастрофы, например, инсульта, а также вследствие опухоли головного мозга или других заболеваний.
Вряд ли одному пациенту понадобится полный перечень приведенных исследований, так как в большинстве случаев приступы изолированной тахикардии без других симптомов появляются в результате физиологических причин. Если же причина патологическая, то из симптомов, как правило, будут наблюдаться еще несколько, поэтому врач уже на первом осмотре сможет сориентировать пациента, в каком диагностическом направлении им стоит двигаться.
Лечение
Ответ на вопрос, каким образом и как долго лечить приступы частого сердцебиения, способен дать ответ только специалист на очном приеме. В некоторых случаях показан только отдых, полноценный сон и правильное питание, а в некоторых не обойтись без бригады скорой медицинской помощи с дальнейшим наблюдением в условиях стационара.
Первая помощь при приступе учащенного сердцебиения

На этапе доврачебной помощи пациенту с приступом можно помочь следующим образом:
- Успокоить пациента,
- Открыть окно, расстегнуть воротник для доступа свежего воздуха,
- Помочь прилечь или присесть, если лежа пациент задыхается,
- Вызвать бригаду скорой помощи,
- Измерить пульс и артериальное давление,
- Применить вагусные пробы, или пробы Вальсальвы – попросить пациента натужиться, покашлять, чтобы давление в грудной полости повысилось, а ритм немного уредился; можно смочить лицо холодной водой и ощутимо надавить на глазные яблоки в течение трех-пяти минут,
- Принять под язык половину или целую таблетку анаприлина, либо выпить внутрь таблетку эгилока, конкора или коронала, если ранее пациент уже принимал подобные лекарства, но только в соответствии с уровнем АД – при давлении ниже 90/60 мм рт ст такие лекарства категорически противопоказаны, а ритм урежают только медработники с помощью внутривенного введения лекарств вкупе с кардиотоническими препаратами.
Подобные рекомендации применимы для пациентов с кардиологическими заболеваниями в анамнезе, потому что в случае другой тяжелой патологии, например, для пациента в состоянии тяжелого отравления или травматического шока мероприятия по спасению жизни и стабилизации состояния будут совершенно иными.
Итак, в данном материале приведены лишь некоторые причины и примерные схемы того, о чем можно думать при разнообразных сочетаниях учащенного сердцебиения с другими симптомами. Поэтому человеку, далекому от медицины, лучше не заниматься самодиагностикой и самолечением, а обратиться за помощью к врачу, который не только вовремя диагностирует заболевание, если оно имеется, но и назначит грамотное лечение, позволяющее не запустить болезнь.
Видео: частое сердцебиение в программе “Жить здорово!”
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
причины, виды, симптомы заболевания и методы для устранения приступа
Пароксизмальная тахикардия – разновидность болезнь сердца, при котором частота сокращений миокарда максимально достигает 240 ударов в минуту. Такой высокий пульс провоцируется эктопическими импульсами.
Когда проявляется внезапная тахикардия, причины стимулирующие формирование опасной ситуации, нужно нейтрализовать. Следует знать какие мероприятия проводить для устранения приступа.
Что такое пароксизмальная тахикардия

Приступ внезапной тахикардии может продлиться от нескольких секунд до суток
Возникающие спонтанно приступы бешеного сердцебиения называются пароксизмами. Последние возникают внезапно и также резко успокаиваются. Периоды протекания приступа не отличаются постоянством, они имеют различную продолжительность по времени, к тому же сохраняют постоянный ритм.
Приступ может продлиться всего несколько секунд или минут. Но бывают ситуации, когда учащенное сердцебиение держится в течение нескольких часов, перетекающих в сутки.
Нарушения сердечного сокращения возникает, потому что на путях продвижения электрического сигнала миокарду формируются препятствия или развиваются новые пути следования импульсов.
Процесс провоцирует сокращение мышц на участках образования преград, потому импульс имеет свойство повторно возвращаться в исходное положение. Закольцовка приводит к развитию эктопического очага.
Новые пути проведения импульса заставляют миокард сокращаться в несколько раз чаще обычного. Итог – желудочки сердечной мышцы намного чаще сокращаются. В этот момент наблюдается отсутствие времени на нормальное расслабление сердца, что приводит к негативным выбросам плазмы в аорту.
Процесс неправильного функционирования сердца влияет на все внутренние органы человека, что в первую очередь отрицательно сказывается на головном мозгу.
Причины внезапной тахикардии

Вдыхание морозного воздуха и сильное переохлаждение могут спровоцировать возникновение приступа внезапной тахикардии
Пароксизмальная тахикардия имеет место как у пожилых людей, так и у молодежи. Если больные после 50-ти лет страдают от изменений органического характера, то молодые представители человечества подвержены неправильной работе миокарда функционального характера.
Факторами, влияющими на возникновение приступов, выступают следующие ситуации:
- Быстрое передвижение
- Вдыхание морозного воздуха
- Сильное переохлаждение
- Постоянные стрессовые ситуации
- Переживания и чрезмерные волнения
- Употребление лишней пищи
- Усиленные физические нагрузки на организм
Пароксизмальная тахикардия подразделяется на различные виды: наджелудочковую и желудочковую.
Последняя обычно проявляется у мужчин переступивших 60-ти летний возраст. Это связано с наличием структурных изменений в сердце, таких как склероз, некроз тканей миокарда (инфарктное состояние), дистрофия и воспалительный процесс.
Существенными причинами желудочковой тахикардии пароксизмального происхождения являются:
Среди редких причин, провоцирующих возникновения ситуации выступает аллергическая реакция, хирургические вмешательства на сердце, териотоксикоз, установление катетеров на некоторых полостях.
Отдельным фактором, влияющим на формирование тахикардии, выступают лекарственные препараты. Гликозиды прописываются больным с хроническими патологическими изменениями в миокарде. Но при применении их, они часто вызывают интоксикацию, которая провоцирует приступы тахикардии тяжелой степени протекания. Последние часто заканчиваются летальным исходом.
Подробнее о причинах тахикардии смотрите на видео:
Виды пароксизмальной тахикардии

При хронической пароксизмальной тахикардии приступы часто сопровождают человека всю оставшуюся жизнь
Пароксизмальная тахикардия самостоятельно подразделяется на желудочковую и наджелудочковую форму.
Желудочковый вид не имеет разновидностей. Он провоцируется причинами возникновения органического характера. В данном случае желудочки и предсердия сокращаются в различном темпе.
Наджелудочковая подразделяется на следующие формы:
- Предсердно-желудочковая – возникновение аномального сокращения фиксируется извне, не касаясь сердечной мышцы и проводящей системы желудочков миокарда.
- Предсердную – импульсы спускаются к желудочкам сердца по проводящим путям.
В зависимости от стадии протекания разграничивают следующие формы сердечного заболевания:
- Острая степень – характеризуется проявлением приступов.
- Хроническая стадия – приступы совершаются с завидной периодичностью и часто рецидивируют. Форма часто протекает весь остаток жизни человека, провоцируя недостаточность кровообращения тяжелого характера и дилатационной кардиомиопатии.
- Рецидивирующая – устранение приступов провоцирует незначительно длительный эффект и повторному возникновению тахикардии.
Таким образом, при диагностике выявляется вид тахикардии, который позволяет назначить действенное лечение. Соответствующая терапия позволит надолго избавиться от возникающих приступов. В случае проявления импульсов приступ пройдет легче.
Симптомы тахикардии

При внезапной тахикардии врач скорой помощи диагностирует у больного среди симптомов прошибающий холодный пот
Признаки пароксизмальной тахикардии выявить не составляет труда. Они выражаются следующими симптомами:
- Болевые ощущения стенокардического типа в районе расположения миокарда, отдающие в левую руку или челюсть.
- Внезапное увеличение сердечного ритма.
- Проявление клинической картины в виде синдрома «спастической мочи» — во время пароксизма выделяется большое количество уретры.
- Пациенты, не раз перенесшие подобные эктопические импульсы, ощущают ауру приближающегося приступа. Часто больные могут замечать хлопающий удар в грудной клетке, слабость в конечностях, сильное головокружение и изменяющееся сердцебиение.
При вызове скорой помощи доктор фиксирует следующие признаки предстоящего или начинающегося опасного состояния человека:
- Прошибающий холодный пот
- Бледные кожные покровы
- Синюшный оттенок губ
- Шейные вены набухают
- Печень – увеличена
- Фиксируется снижение выделения мочи (при желудочковой форме)
- Подсчитать количество ударов в минуту не удается
- Приборы фиксируют сильное понижение артериального давления
- Пароксизм часто вызывает состояние обморока. Это напрямую зависит от изменений поступления крови в головной мозг. Ухудшение состояния фиксируется при серьезных патологических изменениях в миокарде.
Диагностика пароксизмальной тахикардии

Для диагностики вида тахикардии записывают электрокардиограмму
Перед тем как приступить к диагностике заболевания, требуется посетить врача. Он соберет полный опрос пациента, попытается выявить возможные причины проявления приступов, а также назначит необходимые для точной диагностики обследования.
Диагностические процедуры определяют разновидность тахикардии путем проведения электрокардиограммы. Признаки, которые помогают определить сердечные нарушения:
- Предсердная тахикардия – правильный пульс, частота сокращений достигает 250. Показатель трансформации импульса по предсердиям (зубец Р) снижает свою амплитуду перед очередным желудочковым комплексом. Желудочный комплекс не имеет изменений, выступает без увеличенных объемов.
- Пароксизма тахикардии предсердно-желудочкового характера – зубец Р выявляется отрицательным, расположен за желудочным комплексом или он полностью отсутствует. Желудочный комплекс – без ухудшений.
- Желудочковая пароксизма – происходит раздельное сокращение предсердия и желудочков, зубец Р существует, но трудно определяем. Желудочный комплекс имеет деформированную структуру, значительно расширен (сверх 0,12 сек).
Для полноты проведения диагностики и выявления правильного диагноза и вида тахикардии дополнительно выписывают направления на прохождение обследования:
На основании проведенных исследований выявляется точное наименование заболевания. Имея на руках все анализы, врач назначает эффективное лечение для купирования приступов и блокирования повторного проявления опасной ситуации.
Как справиться с начинающимся приступом
Если на глазах здорового человека начинается приступ тахикардии, следует срочно принять меры помощи больному до приезда скорой помощи. В первую очередь следует выполнить следующие рекомендации:
- Усадить пациента в удобное кресло или уложить на мягкую кровать.
- Расстегнуть тугую рубашку, воротник отодвинуть от шеи, дать больному подышать полной грудью свежего воздуха.
- Снять все вещи, которые могут перетягивать туловище, мешая при этом качественно кислороду поступать во все уголки организма.
- При сердечных болевых ощущениях дать пациенту пососать под язык драже нитроглицерина.
- Измерить артериальное давление на предплечье и проконтролировать пульс, нащупав его на запястье.
Такое воздействие поможет уменьшить начинающийся приступ или полностью его нейтрализовать. Поэтому пациенту, который часто подвержен повышенной активности эктопических импульсов, требуется знать меры по устранению начинающегося повышения частоты сердечных сокращений.
Рекомендации по само- и взаимопомощи при пароксизмальной тахикардии

Если при наджелудочковой тахикардии применение лекарственных препаратов не дает эффекта, и к тому же диагностируется клиническая смерть, врачи обязаны немедленно начать реанимационные действия с применением дефибриллятора
При оказании первой помощи до приезда врачей следует применять вагусные пробы. Они эффективно понижают приступ, устраняя предсердную тахикардию. В других ситуациях данные рекомендации не имеют должного эффекта. Выделяют следующие упражнения:
- Пациенту требуется сильно натужиться.
- Вдохнуть как можно больше и несколько секунд попытаться не дышать.
- Надавить на глазные яблоки большими пальцами обеих рук с каждой из сторон и промассировать их до 3-х минут.
- Спровоцировать позывы к рвоте, надавливая на корень языка.
- Между костным отростком за ухом и ключицей проходит сонная артерия, надавить на нее.
- Не рекомендуется принимать какие-либо другие меры воздействия, во избежание появления серьезных ухудшений. Следует дождаться врача, который сможет полностью устранить опасное для жизни состояние.
Первые действия врача направляются на определение причины возникновения тахикардии. Если подобная ситуация в первый раз в жизни больного, такая процедура очень важна. На ее основе, а также электрокардиограммы, проведенной на месте, выявляется предварительный диагноз.
Врачебная помощь заключается в определенных действиях, основанных на выявленном виде тахикардии:
- Желудочковая – лечение электроимпульсного характера, если пульс не восстанавливается в нормальное состояние – вводят струйно внутривенно Лидокаин, Кордарон и Мезатон+Новокаинамид. Если положительная динамика не наблюдается, повторно задействуют электроимпульсную терапию.
- Наджелудочковая – после проведения электрокардиограммы в вену вводят аденозинтрифосфорную кислоту (АТФ), Мезатон+Новокаинамид и Дигоксин. Если эффект отсутствует, ко всему происходит клиническая смерть в срочном порядке нужно проводить реанимационные действия с помощью электроимпульсной терапии, подключая дефибрилляторы.
После устранения пароксизма назначаются медикаменты поддерживающего типа антиаритмического воздействия. Вместе с этим требуется употреблять витамины и медикаменты, включающие в свой состав магний и калий. Последние необходимы для устранения возможных причин развития эктопических импульсов.
При желудочковой тахикардии госпитализация в больницу на стационар обязательна. В случае наджелудочковой – только при тяжелом состоянии пациента, если есть вероятность развития серьезных последствий или осложнений, при одышке, болевых ощущений в миокарде. Если фиксируется стабильное удовлетворительное состояние, больного оставляют под постоянным контролем участкового терапевта.
При поступлении больного на стационарное лечение, назначают инъекции внутрь вены антиаритмиков. Рекомендуется пройти полное обследование для выявления причин возникновения пароксизма и назначения результативного лечения. Коллегия врачей решает вопрос о надобности подключения кардиохирургического воздействия.
Кардиохирургическая терапия необходима при частых приступах тахикардии желудочкового типа, а также при повышенном риске плачевного результата. Такое лечение руководствуется вводом в организм искусственного кардиостимулятора.
Советы по образу жизни

Для профилактики и устранения причин приступов внезапной тахикардии рекомендуют вести здоровый образ жизни
Для устранения причин, стимулирующих возникновение эктопических импульсов, требуется вести здоровый образ жизни.
Обязательно рекомендуется исключить вредные привычки выкуривания большого количества табачных изделий, употребление в больших количествах алкоголя и утреннего кофе. При повышенных нагрузках физического плана стоит уменьшить занятия спортом.
Здоровье сосудов и сердца обеспечивается правильным рациональным питанием. Для этого нужно исключить из употребления жирную, кислую, чрезмерно приправленную и жареную пищу. Больше употреблять свежих фруктов и зеленых овощей, кисломолочной продукции.
Всем без исключения больным с проблемами функционирования сердечной мышцы следует контролировать собственный вес и отслеживать скачки артериального давления. Требуется постоянно измерять показатель холестерина в плазме, вводить препараты, назначенные лечащим доктором.
Больные, часто страдающие пароксизмами желудочковой тахикардии должны принимать пожизненно медикаменты, выписанные специально для блокирования развития эктопических импульсов.
Таким образом, внезапная тахикардия выявляется достаточно опасным заболеванием сердца. Болезнь может не только спровоцировать приступ, но и закончиться летальным исходом. Поэтому рекомендуется знать упражнения, позволяющие справиться с подступающим пароксизмом.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
 частые головокружения,
частые головокружения, 121-179 — возраст 1–2 месяца;
121-179 — возраст 1–2 месяца;