Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
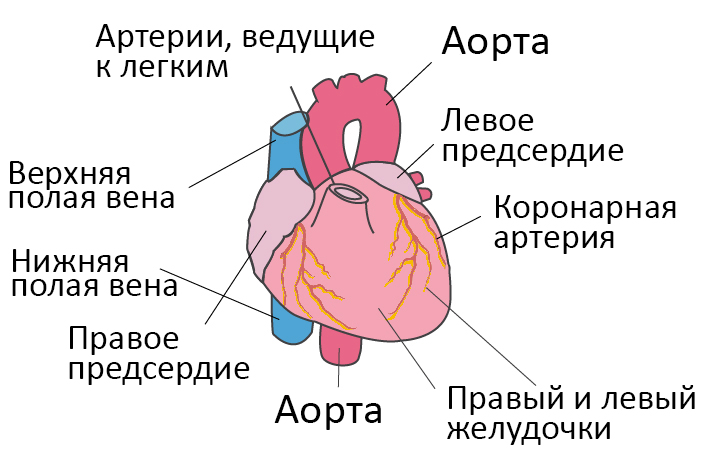
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
 Что вызывает сердечную недостаточность?
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Записаться к кардиологу
Сердечная недостаточность: причины, симптомы, лечение
Сердечная недостаточность это когда сердце больше не может снабжать организм достаточным количеством крови и кислорода. Заболевание является одной из самых распространенных причин смерти в мире. Прочитайте все, что важно по теме: Что такое сердечная недостаточность? Каковы причины? Каковы симптомы? Как диагностируется и лечится сердечная недостаточность?
Сердечная недостаточность: причины и факторы риска
При сердечной недостаточности сердце уже не может адекватно снабжать ткани организма кровью (и, следовательно, кислородом). Это может быть опасно для жизни. Сердечная недостаточность может иметь разные причины:
Наиболее распространенной причиной является кальцификация коронарных артерий. Это кальцификация вызывает сужение сосудов, которые снабжают сердечную мышцу. В результате сердечная мышца недоедает и уже не так эффективна.
Второй основной причиной является высокое кровяное давление (гипертония). При высоком кровяном давлении сердце должно работать сильнее в долгосрочной перспективе. Однако эта нагрузка не может продолжаться долго — производительность насоса падает.
Другие причины сердечной недостаточности включают сердечную аритмию и миокардит. Кроме того, дефекты сердечной перегородки и клапанной болезни сердца (врожденных или приобретенных) может привести к сердечной недостаточности. То же самое относится к накоплению жидкости в перикарде (или перикардиальный выпот).
Сердечная недостаточность также может быть вызвана заболеваниями сердечной мышцы (кардиомиопатии). Это, в свою очередь, может быть результатом инфекции или чрезмерного употребления алкоголя или наркотиков. Особый случай — это так называемая стрессовая кардиомиопатия. После тяжелого травмирующего события внезапно возникает опасный для жизни сердечный приступ. Через некоторое время функция сердца, как правило, снова нормализуется. Следовательно, ожидаемая продолжительность жизни и ее качество не снижаются после стрессовой кардиомиопатии.
Метаболические заболевания также могут играть роль в развитии сердечной недостаточности. Примерами являются сахарный диабет и нарушения функции щитовидной железы (такие как тиреотоксикоз = избыток гормонов щитовидной железы).
Легочные расстройства, такие как эмфизема легких или ХОБЛ, являются другими возможными причинами сердечной недостаточности. Особенно реже правая сердечная недостаточность (функциональная слабость правой половины сердца) может быть связана с заболеванием легких.
У некоторых людей, сердечная недостаточность развивается в результате анемии ( малокровия).
Иногда лекарства также вызывают сердечную недостаточность. Этот риск существует, например, с некоторыми средствами против сердечной аритмии, некоторыми противораковыми препаратами (противоопухолевые средства), средствами, подавляющими аппетит, и лекарствами от мигрени (такими как эрготамин).
Систолическая и диастолическая сердечная недостаточность
Сердечная недостаточность обычно состоит из двух параметров: систолическая и диастолическая сердечная недостаточность.
Термин систолическая сердечная недостаточность (также называемый застойной сердечной недостаточностью) относится к уменьшенной насосной способности сердца. Насосная функция и производительность выброса левого желудочка снижаются. В результате органы перестают адекватно снабжаться кровью.
В дополнение к систолической сердечной недостаточности, обычно также возникает диастолическая сердечная недостаточность. Это означает, что камеры сердца больше не заполнены кровью. Левый желудочек обычно болен и не может быть адекватно заполнен. В результате, меньше крови попадает в кровообращение. Это приводит к недостаточному снабжению организма кислородом. Диастолическая сердечная недостаточность встречается преимущественно в пожилом возрасте. Женщины страдают чаще, чем мужчины.
Диастолическая и систолическая сердечная недостаточность имеют разные причины и различаются с точки зрения терапии и прогноза сердечной недостаточности.
Сердечная недостаточность: классификация
Сердечная недостаточность может быть классифицирована по различным критериям:
- В зависимости от зоны поражения сердца проводится различие между сердечной недостаточностью левого, правого и глобальной сердечной недостаточности (затрагиваются обе половины сердца).
- В зависимости от течения заболевания проводится различие между острой сердечной недостаточностью и хронической.
- Грубая классификация в зависимости от тяжести заболевания — это Компенсированная сердечная недостаточность и декомпенсированная сердечная недостаточность.
Сердечная недостаточность: слева, справа, полная.
При правожелудочковой недостаточности правое предсердие и правый желудочек сердечной мышцы особенно подвержены сердечной недостаточности. Правая сторона сердца — это та сторона, с которой кровь с низким содержанием кислорода сначала выводится из организма, прежде чем она попадает в легкие, чтобы «наполниться» новым кислородом. Обогащенная кровь затем течет в левую половину сердца и оттуда в кровообращение.
Повышенное давление в легких из-за болезни приводит к противотоку в кровотоке: тогда правый желудочек должен нагнетать кровь в легкие с большей силой. В результате сердце становится перегруженным и поврежденным со временем (легочное сердце ). Чрезмерная нагрузка вызывает утолщение мышечного слоя в стенке правого желудочка.
Если правая половина сердца больше не может обеспечивать дополнительную производительность, кровь накапливается в снабжающих сосудах ( венах ). Повышенное давление в венах вызывает накопление воды (отек) в организме, особенно в ногах и животе.
Правосторонняя сердечная недостаточность обычно развивается в результате хронической левосторонней сердечной недостаточности.
При сердечной недостаточности насосная емкость левой половины сердца более не является достаточной. В результате кровь накапливается в сосудах легких (стазис легких). Это особенно опасно, так как может вызвать накопление воды в легких (отек легких). Кашель и одышка являются типичными симптомами.
Если есть глобальная сердечная недостаточность , производительность насоса обеих частей сердца уменьшается. Так что есть симптомы правого и левого сердечной недостаточности.
Острая и хроническая сердечная недостаточность
При острой сердечной недостаточности первые симптомы появляются очень быстро от нескольких часов до нескольких дней. Причинами обычно являются другие заболевания. Хроническая сердечная недостаточность развивается медленно в течение нескольких месяцев или лет.
Компенсированная и декомпенсированная сердечная недостаточность
Термины « компенсированная сердечная недостаточность» и « декомпенсированная сердечная недостаточность» описывают случаи возникновения симптомов. Компенсированная сердечная недостаточность вызывает симптомы только в состоянии стресса. С другой стороны, сердце может достичь требуемой производительности в состоянии покоя, чтобы не было никаких симптомов.
И наоборот, декомпенсированная сердечная недостаточность вызывает такие симптомы, как задержка воды (отек) или одышку в покое или при низких нагрузках, таких как подъем по лестнице.
Сердечная недостаточность: симптомы
Сердечная недостаточность: симптомы левой сердечной недостаточности
Левая часть сердца — это та часть, в которую попадает кровь, которая была насыщена кислородом в легких. Когда эта половина сердца перестает работать должным образом, кровь накапливается в легких. Это приводит к кашлю и одышке. В большинстве случаев одышка первоначально возникает только во время физической нагрузки (одышка при физической нагрузке) и только позже в состоянии покоя (одышка в покое). Для многих пострадавших это особенно заметно ночью.
Симптомы сердечной недостаточности с «сердечной астмой»
Если прогрессирует сердечная недостаточность, жидкость переходит из легочных капилляров в легочные альвеолы. В дополнение к одышке этот так называемый транссудат также приводит к усилению кашля. Этот комплекс симптомов также называют « сердечная астма » («сердечная астма»).
Если жидкость продолжает поступать в альвеолы, возникает так называемый отек легких. Характеризуется сильной одышкой и «волдырями» дыхательных шумов. Недостаток кислорода приводит к тому, что кожа и слизистые оболочки становятся голубоватыми ( цианоз ). У некоторых пациентов пенистые, иногда телесные выделения из носа являются возможными симптомами сердечной недостаточности.
Пациенты с сердечной недостаточностью обычно инстинктивно садятся с верхней частью тела в вертикальном положении из-за проблем с дыханием. Это облегчает симптомы. Кроме того, вспомогательные дыхательные мышцы могут использоваться более эффективно в этом положении.
Сердечная недостаточность: симптомы правой сердечной недостаточности
Кровь с низким содержанием кислорода из организма поступает в правую часть сердца. Она перекачивается из правого желудочка в легкие, где снова насыщается кислородом. Когда правая половина сердца поражена сердечной недостаточностью, в венах тела накапливается приклад. Типичными симптомами сердечной недостаточности в этом случае являются задержка воды в организме (отек). Появляется отек сначала в ногах — особенно на лодыжках или на задней части ног, затем также над голенями. У лежачих больных отек обычно сначала развивается над крестцом .
На поздней стадии правожелудочковой недостаточности также наблюдается задержка воды в органах. Это вызывает вздутие органов брюшной полости и увеличение обхвата брюшной полости. В результате, другими типичными симптомами сердечной недостаточности являются нарушения функций органов. Кроме того, жидкость может накапливаться в брюшной полости ( отек брюшной полости , асцит ).
Задержка воды часто вызывает быстрое увеличение веса , часто более двух килограмм в неделю.
Эти отеки могут высушить кожу, потому что давление в ткани становится слишком большим. Возможные последствия — воспаление (экзема), которое может перерасти в открытые, плохо заживающие раны .
Глобальная сердечная недостаточность: симптомы
Если обе половины сердца страдают от слабости органов, говорят о глобальной сердечной недостаточности. Симптомы обеих форм заболевания (правая и левая слабость сердца) появляются вместе.
Другие симптомы сердечной недостаточности
Сердечная недостаточность обычно вызывает задержку воды (отек) во всем теле, независимо от зоны поражения сердца. Они решаются (мобилизуются) особенно ночью, когда заинтересованное лицо ложится. Организм хочет выводить лишнюю жидкость, выделяющуюся через почки. Вот почему пострадавшим приходится очень часто ходить в туалет ночью. Это частое ночное мочеиспускание называется никтурия .
Нарушения дыхания возникают особенно на поздних стадиях сердечной недостаточности . Наиболее распространенной формой является так называемое дыхание Чейна-Стокса. Это можно понять из того факта, что глубина дыхания и, следовательно, шум дыхания периодически набухают.
Сердце очень быстро бьется во время упражнений (учащенное сердцебиение = тахикардия). В дополнение к сердечной аритмии возникают, особенно на поздних стадиях сердечной недостаточности. Нарушения ритма могут стать опасными для жизни и должны быть немедленно устранены.
Еще один классический признак сердечной недостаточности на поздней стадии — низкое кровяное давление .
Общие и очень распространенные симптомы сердечной недостаточности включают снижение производительности , усталость и истощение .
Как распознать слабое сердце
Толстые ноги, быстро выдыхаемые и постоянно истощенные? Сердечная недостаточность может быть скрыта за этим состоянием. Сердечная мышца все больше теряет насосную мощность. Тогда важно принимать контрмеры как можно раньше, чтобы сердце не становилось все слабее и слабее. Прочтите здесь, как распознать предупреждающие сигналы — и что для этого важно.
Толстые ноги
Если правая сторона сердца слабая, в ткани накапливается вода. Ноги и ступни опухают и чувствуют себя тяжелыми. Внезапно обувь становится тесной. Носки оставляют следы давления, которые видны в течение длительного времени. Причина в том, что жидкость тела накапливается перед сердцем. Затем давление в сосудах повышается, и вода вдавливается в ткани, где она собирается.
лечение
Важно как можно раньше лечить причины сердечной недостаточности, такие как суженные сосуды и высокое кровяное давление, например, с помощью гипотензивных или хирургических вмешательств. В этом помогают такие лекарства, как ингибиторы АПФ, дренирующие агенты или стимулирующие вещества, такие как наперстянка. Но спорт в рамках физических возможностей также значительно улучшает ситуацию.
Сердечная недостаточность: обследования и диагностика
Диагноз сердечной недостаточности основан на записи истории болезни ( анамнез ) и физикальном осмотре (включая осмотры аппарата).
В анамнезном интервью врач спрашивает пациента, среди прочего, о его симптомах и о том, были ли уже сердечные заболевания в семье (генетическая предрасположенность).
Существуют различные возможности для физического обследования , которые по-разному сложны и значимы. Кроме того, физическое обследование служит для исключения других заболеваний, которые также вызывают симптомы сердечной недостаточности, такие как одышка и боль в груди (дифференциальная диагностика).
Перехват сердечной деятельности с стетоскопом обеспечивает врач с первым доказательством болезни клапанов сердца или сердечной недостаточностью. Когда вы слушаете легкие, дребезжащий звук является признаком сердечной недостаточности. Это указывает на задержку воды в легких.
При наличии отеков на ногах видимые вмятины в области лодыжки могут быть вдавлены в кожу.
Функцию сердца можно оценить с помощью УЗИ сердца (эхокардиография). Врач может видеть, есть ли дефекты клапанов, структуры стенок сердца или внутри сердца. Утолщенная структура стены и способность сердца к выбросу также становятся видимыми.
Кровоток, который течет через сердце, может быть визуализирован с помощью цветной допплерографии . Это особая форма ультразвукового исследования.
Сердечные аритмии лучше всего обнаруживаются при длительной ЭКГ . Заинтересованному лицу предоставляется портативное небольшое устройство. Он подключен к электродам, которые врач надевает на левую грудь пациента, и непрерывно регистрирует сердечную деятельность. Такая длительная ЭКГ обычно длится 24 часа. Обследование безболезненно и не влияет на пациента.
Исследование катетера сердца может определить, сужены ли коронарные артерии. Обследование обычно проводится под местной анестезией. Если суженные области обнаружены, они могут быть расширены немедленно. Стенты могут быть использованы, чтобы держать суженную коронарную артерию постоянно открытой.
Кроме того , измерение артериального давления выполняется при подозрении на сердечную недостаточность. Врач также организует различные анализы мочи и крови в лаборатории: анализ мочи и анализ крови. Содержание электролитов натрия и калия в крови определяется. Креатинин , уровень сахара в крови натощак, ферменты печени и значение B-натрийуретического пептида (BNP) также измеряются . Сердечная недостаточность приводит к повышению уровня BNP. Это напрямую связано с разделением сердечной недостаточности на стадию ассоциации NYHA (см. Ниже).
Эти обследования могут быть использованы для определения заболеваний печени, почек или щитовидной железы . Таким же образом можно диагностировать повышенный уровень липидов в крови и сахарный диабет.
Кроме того, рентгенография грудной клетки и магнитно-резонансная томография (МРТ) могут помочь диагностировать сердечную недостаточность.
Сердечная недостаточность: лечение
Терапия сердечной недостаточности состоит из нескольких компонентов и зависит в первую очередь от тяжести сердечной недостаточности. В дополнение к медикаментозной терапии, жизненный стиль также имеет решающее значение. В серьезных случаях может потребоваться кардиостимулятор или пересадка сердца.
В общем, сердечная недостаточность является прогрессирующим заболеванием, которое часто приводит к смерти. Таким образом, руководящие принципы терапии международных специализированных обществ рекомендуют паллиативную помощь всем пациентам. С одной стороны, это включает облегчение симптомов (например, с помощью лекарств или хирургического вмешательства). С другой стороны, это включает в себя интенсивное общение между врачом и пациентом: все важное в диагностике, терапии, течении и прогнозе заболевания следует обсуждать вместе. Вы также должны позаботиться о полномочиях и доверенности. Это помогает пациенту и его родственникам справиться с болезнью.
Сердечная недостаточность: лекарства
Лекарственная терапия сердечной недостаточности направлена на предотвращение осложнений заболевания и улучшение качества жизни пациента. Различные лекарства используются в зависимости от причины сердечной недостаточности. Было показано, что некоторые лекарства улучшают прогноз, другие в основном смягчают существующие симптомы.
Активные вещества из группы ингибиторов АПФ и бета-блокаторов очень часто используются в терапии сердечной недостаточности. Согласно последним исследованиям, они имеют эффект продления жизни. Для того чтобы эти и другие лекарства действительно работали, их следует принимать постоянно и регулярно, как это предписано врачом.
В целом, различные активные ингредиенты доступны для лечения сердечной недостаточности. Наиболее важные включают в себя:
- Ингибиторы АПФ: они блокируют белок, который отвечает за сужение кровеносных сосудов в организме . В результате кровеносные сосуды остаются постоянно увеличенными, а кровяное давление падает. Это освобождает сердце, и восстановление сердечной мышцы из-за постоянной перегрузки замедляется.
- Антагонисты AT1: они блокируют действие гормона, повышающего кровяное давление. Однако они используются только в том случае, если пациент не может переносить ингибиторы АПФ.
- Бета-блокаторы (бета-блокаторы): они предотвращают опасные для жизни сердечные аритмии и, таким образом, улучшают прогноз сердечной недостаточности.
- Антагонисты минералокортикоидных рецепторов (MRA): они увеличивают выведение воды из организма, что в конечном итоге облегчает работу сердца.
- Sacubitril / валсартан : Это комбинированный препарат назначают только в некоторых случаях хронической сердечной недостаточности. Сакубриль подавляет расщепление гормонов в организме, которые расширяют кровеносные сосуды. Валсартан отменяет действие повышающего артериальное давление гормона ангиотензина.
- Ивабрадин: Это лекарство снижает частоту сердечных сокращений.
- Наперстянка: Препараты с наперстянкой улучшают работу сердца. Это не продлевает жизнь, но повышает качество жизни и устойчивость пострадавших. Он также используется для контроля частоты при фибрилляции предсердий, распространенной форме сердечной аритмии.
- Диуретики: диуретики — это диуретики. Они выделяют запасенную жидкость, чтобы сердце и сосуды были менее подвержены стрессу.
Любое лекарство также может иметь побочные эффекты. Например, распространенным побочным эффектом ингибиторов АПФ является раздражительный кашель. Но это обычно безвредно. Антагонисты AT1 и диуретики могут нарушить баланс соли в крови, бета-блокаторы могут замедлить сердцебиение . Если сердечная недостаточность страдает от побочных эффектов лекарств, вы должны сообщить об этом своему врачу. Врач может скорректировать дозировку или даже назначить другой препарат.
Боярышник при сердечной недостаточности
Фитотерапия рекомендует препараты боярышника при сердечной недостаточности . Говорят, что они улучшают сократительную способность и снабжение сердца сердечной мышцей. Они также противодействуют сердечной аритмии (антиаритмический эффект). С научной точки зрения не было продемонстрировано соответствующей и подтвержденной эффективности боярышника при сердечной недостаточности. Если пациенты все еще хотят попробовать такие лекарственные растительные препараты, то по согласованию с врачом или фармацевтом в дополнение к обычному лечению сердечной недостаточности.
Кардиостимулятор против сердечной недостаточности
У людей с прогрессирующей сердечной недостаточностью так называемый бивентрикулярный кардиостимулятор (ЭЛТ = сердечная ресинхронизирующая терапия) может сочетаться с медикаментозной терапией. Оба вместе могут компенсировать сердечную недостаточность.
Пациенты, которые пережили остановку сердца или страдают от опасных нарушений ритма сердца, получают пользу от имплантируемого дефибриллятора (имплантируемый кардиовертер / дефибриллятор, ИКД) . Устройство используется как кардиостимулятор. Он испускает удар током, когда обнаруживает опасное нарушение ритма.
Иногда врачи также используют комбинированное устройство из обеих систем, так называемую систему CRT-ICD .
Хирургические меры
Если сердечная недостаточность ухудшается, несмотря на существующую терапию, может быть необходимо заменить старое сердце новым (пересадка сердца). Пациенты могут получить донорское или искусственное сердце. Это может привести к различным осложнениям, таким как реакции отторжения.
Нарушение кровотока может быть улучшено хирургическим путем, путем расширения сосудов ( возможно, с установкой стента = сосудистой поддержки).
Если причиной сердечной недостаточности являются дефектные клапаны сердца, может потребоваться операция. Иногда возможно реконструкция клапана сердца. В других случаях может быть использован биологический или механический протез клапана.
Сердечная недостаточность: что вы можете сделать сами
Если врач поставил вам диагноз сердечной недостаточности, вам обязательно следует обратить внимание на здоровый образ жизни. Это минимизирует факторы риска и улучшает качество жизни. Поэтому вам следует помнить следующее:
- Питание: убедитесь, что у вас есть диета с достаточным количеством фруктов и овощей. Избегайте животных жиров, если это возможно, и ешьте с низким содержанием соли. Соль гарантирует, что вода хранится в организме. Сердце должно тогда работать усерднее.
- Гидратация: вам следует обсудить количество ежедневного увлажнения с вашим доктором. В общем, вы не должны пить три или более литров в день, если у вас сердечная недостаточность. В большинстве случаев потребление жидкости от 1,5 до двух литров в день является идеальным.
- Физические упражнения. Эффективная терапия сердечной недостаточности всегда включает физические упражнения и умеренную физическую активность. Например, в повседневной жизни вы можете ходить на работу и подниматься по лестнице вместо лифта. Также рекомендуются прогулки, упражнения на легкую силу и координацию, плавание, езда на велосипеде и ходьба. Обсудите с врачом, какие физические нагрузки и занятия спортом имеют смысл в вашем случае и в какой степени вы можете заниматься спортом.
- Вес тела: избыточный вес очень негативно влияет на сердечную недостаточность. От индекса массы тела (ИМТ) выше 40, вес определенно должен быть уменьшен. Потеря веса должна контролироваться и медленно, и в любом случае под наблюдением врача. Пациенты с сердечной недостаточностью нормального веса также должны регулярно проверять свой вес, предпочтительно ежедневно. Очень быстрое и значительное увеличение веса может указывать на задержку воды в организме. Практическое правило. Если вы набираете более килограмма за ночь, более двух килограммов за три ночи или более 2,5 килограммов за неделю, вы должны обратиться к врачу.
- Алкоголь: минимизируйте потребление алкоголя, потому что алкоголь может повредить клетки сердечной мышцы. Женщинам не рекомендуется употреблять более двенадцати граммов чистого алкоголя в день. Мужчины не должны употреблять более 24 граммов чистого алкоголя в день. Пациентам, сердечная недостаточность которых была вызвана чрезмерным употреблением алкоголя (алкоголь-токсическая кардиомиопатия), следует вообще избегать употребления алкоголя.
- Курение: Лучше всего вообще не курить!
- Вакцинация: регулярно проходите вакцинацию против гриппа и вакцинацию против пневмококка каждые шесть лет.
- Дневник: ведите дневник любых жалоб, которые вы заметили. Таким образом, вы не сможете ничего забыть в следующий раз, когда обратитесь к врачу.
Сердечная недостаточность: течение болезни и прогноз
Сердечная недостаточность не излечима. Тем не менее, каждый пациент может влиять на то, насколько прогрессирует болезнь. Через изменение образа жизни и сознательного подхода к болезни можно многое сделать , чтобы улучшить свой прогноз.
В дополнение к образу жизни, это прежде всего приверженность терапии (соблюдение), что пациенты должны учитывать. Врач описывает приверженность терапии или соблюдение того, в какой степени пациенты придерживаются назначенной и обсуждаемой терапии. Это включает, например, то, что предписанные лекарства принимаются регулярно, даже если в настоящее время нет никаких симптомов. Осложнения и ухудшение общего состояния могут быть предотвращены заранее.
Соблюдение также означает, что проверки у врача проводятся регулярно. Прежде всего, проверяются концентрации натрия и калия в крови, а также показатели почек. Если эти значения находятся за пределами нормального диапазона, необходимо проводить более частые проверки.
Сердечная недостаточность: продолжительность жизни
Статистически говоря, половина всех пациентов умирает в течение пяти лет после установления диагноза «сердечная недостаточность». Ожидаемая продолжительность жизни и ее качество увеличились в последние годы благодаря постоянно совершенствующемуся медицинскому обслуживанию. Пострадавшие часто имеют хороший прогноз и, несмотря на болезнь, все еще имеют сравнительно высокую продолжительность жизни. В отдельных случаях это зависит от типа (происхождения) заболевания, возраста пораженного человека, возможных сопутствующих заболеваний и образа жизни.
Об этом тексте
Этот текст соответствует спецификациям медицинской литературы, медицинским руководствам и текущим исследованиям и был проверен медицинскими работниками.
Сердечная недостаточность — симптомы, лечение, профилактика, причины, первые признаки
Сердечная недостаточность – это нарушение функции сердца, когда оно не способно обеспечить полноценный кровоток в органах и тканях. Клетки тела получают недостаточное количество питательных веществ, испытывают кислородное голодание. Хроническая сердечная недостаточность является итогом практически всех заболеваний сердца.
Причины хронической сердечной недостаточности
Новости по теме
Наиболее распространенные причины сердечной недостаточности – атеросклероз, гипертоническая болезнь, симптоматическая артериальная гипертензия. Из-за сужения сосудов повышается напряжение крови внутри, сердцу становится все сложнее проталкивать ее. До определенного момента это нарушение компенсируется увеличением силы и частоты сердечных сокращений, но со временем сердце перестает справляться с повышенными нагрузками.
Сердечная недостаточность может быть обусловлена нарушением функции самого сердца при миокардите, миокардиодистрофии, пороках сердечных клапанов, тяжелых инфекциях, отравлениях, аутоиммунных заболеваниях. Многие заболевания легких сопровождаются повышением артериального давления в легочных сосудах. В результате возрастают нагрузки на сердце, и это также способно приводить к сердечной недостаточности. При нарушении функции почек в организме задерживается лишняя жидкость, это способствует увеличению количества крови и повышению нагрузок на сердечную мышцу.
Часто сердечная недостаточность развивается после перенесенного инфаркта миокарда.
Симптомы сердечной недостаточности
На начальных стадиях симптомы сердечной недостаточности возникают только во время физических нагрузок. Появляется одышка – дыхание становится слишком частым и глубоким, не соответствует тяжести работы или физических упражнений. Если повышается давление в сосудах легких, больного беспокоит кашель, иногда с примесями крови.
После физических нагрузок, обильной еды и в положении лежа возникает усиленное сердцебиение. Больной предъявляет жалобы на повышенную утомляемость, слабость.
Со временем эти симптомы усиливаются, начинают беспокоить не только во время физической работы, но и в покое.
У многих пациентов с сердечной недостаточностью уменьшается количество мочи, они ходят в туалет преимущественно по ночам. По вечерам на ногах появляются отеки, сначала только на стопах, а со временем «поднимаются» выше. Кожа стоп, кистей, мочек ушей и кончика носа приобретает синюшный оттенок. Если сердечная недостаточность сопровождается застоем крови в сосудах печени, возникает чувство тяжести и боли под правым ребром.
Со временем сердечная недостаточность приводит к нарушению кровообращения в головном мозге. Больной становится раздражительным, быстро утомляется во время умственных нагрузок, часто впадает в депрессию. Он плохо спит по ночам, а днем постоянно сонливый.
Что можете сделать вы?
Если не проводится лечение, сердечная недостаточность постоянно нарастает и приводит к всё более тяжелым осложнениям, состояние больного ухудшается. Нарушается работа всех органов, так как они больше не получают нужно количества питательных веществ и кислорода. В конечном итоге это приводит к инвалидности и гибели.
Пациенты, страдающие сердечной недостаточностью, должны состоять на учете у терапевта и кардиолога, регулярно являться на осмотр и обследование, периодически проходить лечение в стационаре.
Что может сделать врач?
При сердечной недостаточности врач может назначить следующие исследования и анализы:
- общий анализ крови;
- ультразвуковое исследование сердца;
- рентгенография грудной клетки;
- компьютерная и магнитно-резонансная томография;
- ЭКГ;
- Ультразвуковое исследование почек, печени.
Лечение сердечной недостаточности проводится медикаментозными средствами. Больной получает назначения у терапевта и кардиолога в поликлинике по месту жительства. Периодически необходима госпитализация в стационар для обследования и лечения. Обычно рекомендации и назначения при сердечной недостаточности включают:
- ограничение физических нагрузок;
- лечебную физкультуру;
- диету: нужно ограничить потребление соли, жидкости, жирной пищи;
- лекарственные препараты для снижения артериального давления и разгрузки сердца;
- средства, усиливающие сердечные сокращения;
- препараты, способствующие выведению лишней жидкости из организма и восстановлению водно-солевого баланса;
- витамины, микроэлементы, сосудистые и другие средства, способствующие восстановлению нормального обмена веществ в сердечной мышце;
- лечение основного заболевания, которое привело к развитию сердечной недостаточности.
Прогноз для пациентов с сердечной недостаточностью зависит от основного заболевания. Если оно может быть излечено, то пациент имеет шанс на выздоровление. В противном случае врач может лишь затормозить дальнейшее прогрессирование заболевания. На начальных стадиях сохраняется нормальная работоспособность, но затем она снижается, а при тяжелой сердечной недостаточности утрачивается – больной становится инвалидом. Если не проводить лечение, сердечная недостаточность приводит в конечном итоге к гибели.
Профилактика
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Cердечная недостаточность: лечение, симптомы хронической и острой сердечной недостаточности
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
Сердечная недостаточность: причины, симптомы, лечение
Сердечная недостаточность определяет собой такой клинический синдром, в рамках проявления которого происходит нарушение свойственной сердцу насосной функции. Сердечная недостаточность, симптомы которой могут проявляться самым различным образом, характеризуется и тем, что для нее свойственно постоянное прогрессирование, на фоне которого больные постепенно утрачивают адекватную трудоспособность, а также сталкиваются со значительным ухудшением качества своей жизни.
Общее описание
Комплекс расстройств, сопровождающий сердечную недостаточность, обуславливается, прежде всего, тем, что снижению при ней подлежит сократительная способность сердечной мышцы. Более того, острая сердечная недостаточность, как одна из форм рассматриваемой патологии, может стать причиной наступления летального исхода, что в особенности актуально при отсутствии своевременно оказанной медицинской помощи. Что касается другой формы, в которой также проявляется сердечная недостаточность, то есть хронической формы, то она, как правило, является терминальным заболеванием, то есть неизлечимым заболеванием в финальной стадии его течения.
Только по США патология сердечной недостаточности актуальна примерно для 1% всего населения, а это – не менее 2,5 миллионов человек. По тем же Соединенным Штатам 10% из этого количества – люди в возрасте от 75 лет и старше, что, соответственно, указывает на тенденцию увеличения частоты развития этой патологии с возрастом.
Особенности сердечной недостаточности заключаются в том, что, как мы уже отметили, сердце утрачивает способность к выполнению собственных функций. Вне зависимости от того, чем именно мы занимаемся в конкретный период времени, отдых это или, наоборот, активная деятельность, тело нуждается в постоянном обеспечении тем или иным объемом крови. Объем крови, а точнее минутный объем крови определяет перекачиваемое сердцем за минуту количество крови.
Интенсивность работы сердца определяется именно на основании такого минутного объема. Чем больше минутный объем крови, тем, соответственно, большее количество крови сердце перекачивается в течение одной минуты, тем его работа происходит интенсивнее. Что касается уровня минутного объема крови, который должно в нормальном состоянии поддерживать сердце, то он основывается на конкретных потребностях в кислороде со стороны органов и тканей. Адекватное обеспечение актуальных в каждом конкретном случае потребностей, интенсивность сердечных сокращений и размеры сосудистых просветов – все это в каждом случае определяется индивидуально.
Способность сердца к поддержанию требуемого уровня минутного объема крови диктуется несколькими основными факторами:
- Общее состояние сердечной мышцы, выступающей в качестве основного элемента в работе сердца, а также состояние остальных элементов сердца. За счет этого фактора определяется способность к выполнению всех требуемых этапов, сопутствующих работе сердца по части перекачивания крови (это наполнение крови, процесс сокращения стенок и выброс крови).
- Объем циркулирующей крови, состояние сосудов. Данный фактор определяет необходимость соответствия определенным параметрам, за счет которых допускается достижение и поддержание нормального уровня давления, а также производится адекватная работа сердечно-сосудистой системы.
- Актуальное состояние систем и органов в организме.
Именно за счет нормального функционирования сердца, как можно понять, и обеспечивается нормальное кровообращение в том его варианте, который необходим человеку, соответственно, нарушения функций сердца провоцируют и нарушения кровообращения. Сердце в этом случае перестает эффективным образом перекачивать кровь, за счет чего, в свою очередь, нарушается циркуляция кислорода с питательными веществами. Из-за этого происходит застой крови, на фоне которого развиваются такие патологии как пороки сердца, ишемическая болезнь (ИБС), артериальная гипертензия, легочные патологии, ревматизм, миокардит и пр.
Следует отметить, что сердечная недостаточность не выступает в качестве самостоятельного заболевания, в основном она является или результатом определенных заболеваний или патологических состояний, или рассматривается как их осложнение. Таким образом, именно по этой причине мы отметили данную патологию как синдром. Вполне возможно, что если читатель не имеет непосредственного отношения к области медицины, то приобщение сердечной недостаточности к синдрому или окажется малозначительным для него, или вовсе непонятным. Между тем, именно выделение того факта, что это синдром, является крайне необходимым для того чтобы природу сердечной недостаточности было проще понять. Чем, собственно, является синдром? Под этим термином в медицине подразумевают целую группу клинических проявлений или симптомов, присущих течению заболевания при поражении им конкретного органа или и вовсе системы органов. Другой особенностью является общее для них патогенетическое происхождение (то есть механизм, способствующий зарождению заболевания в сочетании с определенными его проявлениями).
Возвращаясь к конкретно интересующему нас варианту, в качестве которого рассматривается синдром сердечной недостаточности, синдром определяет особенности состояния организма (то есть отдельные признаки и симптомы), которые присущи актуальной неспособности сердца под влиянием тех или иных причин производить циркуляцию крови в нормальном для организма виде. Таким образом, получается, что сердечная недостаточность как отдельный термин преимущественным образом является последствием определенного патологического процесса (то есть нарушения работы сердца), не описывая при этом сути этого процесса, на фоне которого возникли нарушения в работе всей сердечно-сосудистой системы.
Причины сердечной недостаточности
Причины, провоцирующие развитие сердечной недостаточности, могут быть самыми разными. Рассуждая логически, можно прийти к выводу, что любое патологическое состояние или заболевание – это уже достаточное подспорье для развития сердечной недостаточности, что, правда, актуально лишь в том случае, если за счет них происходит нарушение одного из тех выделенных нами выше факторов, которые отвечают за нормальную работу сердца. Что примечательно, подавляющее большинство заболеваний в действительности может привести к сердечной недостаточности, то есть к декомпенсации работы сердца. Тем ни менее, сердце располагает значительным резервом по части собственной функциональности и устойчивости к негативно воздействующим факторам, соответственно, только в случае полного исчерпания функциональных резервов целесообразно рассматривать состояние сердечной недостаточности.
Рассмотрим основные нарушения и сопутствующие им причины, ведущие к сердечной недостаточности ниже.
- Поражение сердечной мышцы. В этом случае в качестве причин, ведущих к рассматриваемому нами синдрому, можно выделить такие заболевания и патологические состояния, как кардиомиопатия, миокардит, кардиосклероз, инфаркт миокарда, поражения сердца на фоне системных заболеваний, поражающих соединительную ткань (волчанка, ревматизм и пр.), аллергическое поражение, при котором оказывается непосредственное воздействие на сердечную мышцу. Особенности механизма развития сердечной недостаточности в этом случае заключаются в разрушении, которому на фоне актуальных процессов подвергается сердечная мышца.
- Перегруженность сердца. В качестве причин, ведущих к синдрому сердечной недостаточности, можно выделить появление препятствия, возникающего на пути следования крови, выходящей из сердца (на фоне стеноза легочного ствола или аорты), развитие легочной гипертензии или артериальной гипертонии, а также недостаточность расположенного в сердце клапанного аппарата. Что касается механизма развития, актуального для данного варианта, то он заключается в том, что сердцу или приходится осуществлять перекачивание слишком больших объемов крови, или же приходится преодолевать чрезмерное сопротивление со стороны кровеносных сосудов. При рассмотрении механизма воздействия в отношении указанной причины в виде недостаточности клапанного аппарата, механизм воздействия заключается, опять же, в необходимости перекачивания слишком больших объемов крови, и в этом случае определенный объем крови вновь возвращается в сердце, что происходит постоянно.
- Нарушение сердечного ритма. В данном случае рассматриваются различные варианты аритмий в качестве причин, провоцирующих сердечную недостаточность. Что касается механизма развития, то здесь он заключается в нарушении электрической сердечной активности, на фоне чего последующие сокращения утрачивают свою эффективность.
- Нарушение наполняемости кровью сердца. В качестве причин, провоцирующих в данном случае сердечную недостаточность, можно выделить тампонаду сердца и перикардит, повышенную жесткость, актуальную для сердечной мышцы (что происходит на фоне воздействия фиброэластоза, амилоидоза и иных воздействующих патологических состояний), а также стеноз предсердно-желудочковых клапанов. Механизм развития в данном случае заключается в том, что из-за чрезмерной жесткости или из-за внешнего сдавления, оказываемого на стенки сердца, возникает соответствующее препятствие для адекватной наполняемости кровью сердца, что, в свою очередь, отображается на общей его способности к обеспечению процесса перекачивания крови.
Преимущественно провоцируют сердечную недостаточность различные формы ИБС (ишемической болезни сердца), а также инфаркт миокарда (примерно в 60-70% случаев), ревматические пороки сердца и дилатационная кардиомиопатия (14 и 11% случаев соответственно).
У пациентов, находящихся в возрастной группе от 60 лет и более, помимо ИБС, спровоцировать сердечную недостаточность может и гипертоническая болезнь, что встречается примерно в 4% случаев. Кроме того, для пожилых пациентов нередко актуальным фактором развития сердечной недостаточности становится имеющийся у них сахарный диабет второго типа при возможном сочетании с таким состоянием, как артериальная гипертония.
Вне зависимости от того, какой именно фактор спровоцировал развитие сердечной недостаточности, проявления ее имеют всегда однотипный характер, при этом они в основном зависят наибольшим образом от того, какая степень поражения в конкретном случае актуальна для работы сердца, а не от особенностей природы того заболевания, которое спровоцировало сердечную недостаточность.

Работа сердца в норме и при сердечной недостаточности
Сердечная недостаточность: механизм развития
Острая сердечная недостаточность зачастую развивается у пациентов на фоне перенесения ими острого миокардита, инфаркта миокарда и тяжелых форм аритмий (пароксизмальная тахикардия, фибрилляция желудочков и т.д.). Сопутствует этому внезапное падение минутного объема крови в объемах ее выброса, а также ее поступление в артериальную систему. Клинические проявления острой сердечной недостаточности имеют сходства с острой формой сосудистой недостаточности, в некоторых случаях ее определяют в качестве такого состояния как острый сердечный коллапс.
Следующая форма, хроническая сердечная недостаточность, характеризуется развитием в сердце такого рода изменений, компенсация которых достигается за счет интенсивной работы сердца в сочетании с действием приспособительных механизмов со стороны сосудистой системы. В частности это проявляется в возрастании силы, с которой происходит сокращение сердца, в учащении его ритма, снижении диастолического давления посредством расширения артериол и капилляров, в облегчении опорожнения сердца в период систолы, а также в повышении общей перфузии тканей.
При дальнейшем нарастании явлений, свойственных сердечной недостаточности, происходит изменение объемов сердечного выброса (отмечается снижение), изменяется и остаточный объем крови в желудочках (он, в свою очередь, увеличивается), в период диастолы они переполняются, вслед за чем происходит перерастяжение волокон миокарда. Из-за постоянного перенапряжения миокард, предпринимая попытки выталкивания к сосудистому руслу крови, чтобы, тем самым, обеспечить поддержку кровообращения, испытывает впоследствии компенсаторную гипертрофию. Между тем, в рамках определенного периода времени наступает черед стадии декомпенсации, которая возникает из-за сопутствующего ослабления миокарда, процессов дистрофии и склерозирования в нем. Таким образом, миокард испытывает нехватку кровоснабжения, а с ним и энергообеспечения.
К периоду наступления данной стадии происходит присоединение к патологическому процессу нейрогуморальных механизмов. При активации механизмов, относящихся к симпатико-адреналиновой системе, происходит сужение по периферии сосудов, благодаря чему появляется возможность поддержания артериального давления в рамках стабильных показателей в условиях русла большого круга кровообращения с одновременным снижением объемов сердечного выброса. Из-за развития на фоне этого почечной вазоконстрикции развивается и почечная ишемия, в результате которой происходит задержка жидкости на внутритканевом уровне.
Из-за того, что гипофиз начинает вырабатывать на этом фоне повышенное количество антидиуретического гормона, происходит усиление процессов, связанных с реабсорбцией воды, за счет чего уровень объема циркулирующей крови возрастает, венозное и капиллярное давление повышается, транссудация (т.е. выступление) в ткани жидкости усиливается. На основании перечисленных особенностей, характерных для механизма сердечной недостаточности, в организме начинают развиваться грубые формы гемодинамических нарушений. К ним относятся отеки, расстройство газового обмена и застойные изменения, происходящие в легких.
Сердечная недостаточность: классификация
В зависимости от скорости, характеризующей нарастание декомпенсации, сердечная недостаточность может быть, как мы уже выделяли, острой или хронической.
В зависимости от желудочка, в наибольшей степени подвергшегося поражению на фоне актуальных патологических процессов, сердечная недостаточность может быть левожелудочковой или правожелудочковой.
Правожелудочковая сердечная недостаточность характеризуется тем, что ей сопутствует удержание сосудами большого круга кровообращения избыточного объема жидкости, за счет чего, в свою очередь, развиваются отеки (на их особенностях, как и на особенностях остальных проявлений, мы остановимся несколько ниже, при рассмотрении симптоматики), а также быстрая утомляемость (на фоне низкого уровня насыщения кислородом крови), пульсация и чувство распирания, возникающее в области шеи.
Следующая форма проявления, левожелудочковая сердечная недостаточность, основной особенностью которой является удержание в рамках легочного круга кровообращения жидкости, что приводит к снижению объема кислорода, попадающего в кровь. За счет этого появляется одышка, быстрая утомляемость и слабость.
Что касается тяжести симптоматики и последовательности ее проявления при сердечной недостаточности, то она, как мы уже отмечали, индивидуальна в каждом конкретном случае. Заболевания, при которых происходит поражение правого желудочка, определяют более быстрое проявление симптоматики сердечной недостаточности, чем в том случае, если поражению подвергся левый желудочек. Объясняется это тем, что именно левый желудочек в сердце является в нем самым мощным, потому до наступления момента, когда он «сдаст» собственные позиции, проходит обычно немало времени. Между тем, наступление именно этого времени определяет развитие сердечной недостаточности по крайне стремительному варианту сценария.
В зависимости от степени тяжести на основании результатов проведения физикального исследования используется классификация в соответствии с актуальными признаками (шкала Killip), в рамках которой выделяют следующие стадии:
- I стадия – признаки сердечной недостаточности отсутствуют;
- II стадия – сердечная недостаточность проявляется в слабой форме, хрипы незначительные;
- III стадия – сердечная недостаточность в более выраженной форме, хрипов становится больше;
- IV стадия – состояние кардиогенного шока с сопутствующим снижением артериального давления ниже предела в 90 мм рт.ст.
Острая сердечная недостаточность: симптомы
Проявление острой формы сердечной недостаточности провоцируется тем, что один из отделов сердца ослабевает, это может быть правый желудочек, левое предсердие или желудочек. Соответственно, острая левожелудочковая недостаточность становится следствием заболеваний, при которых преимущественным образом нагрузка производится на левый желудочек, это может быть аортальный порок, гипертоническая болезнь или инфаркт миокарда. Из-за того что функции левого желудочка ослабевают, давление повышается, происходит это в капиллярах, артериолах и легочных венах. Этому также сопутствует усиление их проницаемости, из-за чего происходит пропотевание жидкой составляющей крови. Таким образом, изначально развивается интерстициальный отек, а вслед за ним – отек альвеолярный.
На основании указанных поражений, симптоматика острой недостаточности левого желудочка заключается в возникновении у больного сердечной астмы, а также альвеолярного отека легких.
В качестве факторов, провоцирующих приступ сердечной астмы, выступают, как правило, нервно-психическое напряжение или напряжение физическое. В большинстве случаев резкое удушье в рамках такого приступа приходится на ночное время, в результате чего больной просыпается. Проявлению сердечной астмы сопутствует учащенное сердцебиение в сочетании с ощущением острой нехватки воздуха. Появляется кашель, при котором мокрота отходит с осложнением, отмечается выраженная слабость, появляется холодный пот.
В результате этих проявлений пациенты стремятся к принятию положения ортопноэ, то есть стараются сесть, опустив ноги, что может несколько облегчить состояние. Изначально можно заметить бледность кожи, однако по мере прогрессирования состояния она становится синюшной. Дыхание учащается, на шее вены заметно набухают. Прогрессирование состояния отражается также и на кашле, который, являясь изначально сухим, постепенно изменяется – присоединяется слизистая мокрота, в ней обнаруживается примесь крови. При прогрессировании в малом круге кровообращения нарушений мокрота становится пенистой и жидкой, в ней все также обнаруживается примесь крови. Также возможен вариант при выделении мокроты в равномерно окрашенном розовом цвете, что указывает уже на то, что у больного развивается отек легких.
Исследование органов дыхания определяет наличие у больного одышки, на расстоянии определяется клокочущий характер дыхания, при котором отмечаются влажные хрипы. Одышка прогрессирующая, появляется головокружение, пульс слабый, давление снижается, больной может потерять сознание. Важно заметить, что отек легких является состоянием неотложного характера, потому интенсивная терапия является крайне необходимой мерой в рамках этого периода, в противном случае может наступить летальный исход.
Митральный стеноз левого предсердно-желудочкового клапана провоцирует развитие острой формы левопредсердной недостаточности, которая клинически проявляется в состояниях, аналогичных острой недостаточности левого желудочка.
Что касается такого варианта развития сердечной недостаточности, как острая недостаточность правого желудочка, то она чаще всего развивается на фоне тромбоэмболии области крупных разветвлений легочной артерии. Сосудистая система большого круга кровообращения определяет актуальность в ней застоя, в результате чего появляется боль в области правого подреберья, отечность ног, на шее набухают вены, отмечается их пульсация, ощущение распирания. Все также проявляется одышка и цианоз (синюшность кожи и слизистых), в области сердца может возникнуть боль, давление. Давление понижено, пульс слабый и учащенный.

Острая форма левожелудочковой недостаточности: симптоматика отека легких
Хроническая сердечная недостаточность: симптомы
Развитие данной формы сердечной недостаточности происходит в три основных стадии:
- I стадия – начальная стадия. Для этой стадии характерны скрытые признаки, указывающие на недостаточность кровообращения, проявляют они себя лишь при физической нагрузке в форме учащенного сердцебиения, одышки, повышенной утомляемости. Отсутствуют перечисленные проявления в состоянии покоя.
- II стадия – выраженная стадия. Данный этап проявления хронической формы сердечной недостаточности характеризуется выраженностью симптоматики предыдущей стадии в состоянии покоя. Одновременно с этим отмечается резкая ограниченность трудоспособности, в рамках этой стадии актуальны следующие периоды:
- II А. Проявления I стадии носят умеренный характер. Сердечная недостаточность актуальна только для одного из отделов (соответственно, это или левожелудочковая или правожелудочковая недостаточность). Появление одышки отмечается в рамках стандартной физической активности, что определяет резкое снижение трудоспособности. В качестве объективных признаков выступает цианоз (синюшность слизистых и кожи), жесткость дыхания, отечность голеней, проявление начальных признаков гепатомегалии.
- II Б. Отмечаются глубокие формы проявления гемодинамических расстройств (расстройств, отмеченных в рамках I стадии) при одновременном вовлечении большого и малого кругов сердечно-сосудистой системы. В качестве объективных признаков отмечается одышка, проявляющаяся в состоянии покоя, цианоз и асцит, выраженная отечность. Помимо этого особенность периода заключается в полной нетрудоспособности больного.
- III стадия – конечная, дистрофическая, терминальная. В рамках этой стадии недостаточность кровообращения имеет стойкий характер, касается это и обмена веществ. Помимо этого актуальны нарушения структурных характеристик органов, нарушения эти имеют морфологически необратимый характер проявления, поражению подвергаются почки, легкие и печень, в целом определяется истощенное состояние больных.
Проявляться симптоматика хронической сердечной недостаточности может в виде самых различных симптомов, и, как нами уже указано, основным фактором в этом является то, какой из отделов поражен в наибольшей степени. В общем плане симптомы сердечной недостаточности могут проявляться в виде одышки, обмороков, головокружения, аритмии, набухания вен в области шеи, потемнения в глазах, увеличения печени и асцита (то есть состояния, в рамках которого происходит скопление свободной жидкости, сосредотачиваемой в брюшной полости).
Даже незначительная физическая нагрузка становится непереносимой для больных. В рамках течения более поздних стадий актуальные для патологического состояния жалобы у больных появляются не только при тех или иных формах нагрузок, но и в состоянии покоя, что, соответственно, определяет полную утрату трудоспособности для них. Как можно понять, на фоне недостаточности кровоснабжения в той или иной степени подвержены поражению все системы и органы организма.
Аналогично особенностям поражения, рассмотренным нами выше по правому и левому желудочкам, определяется и симптоматика, соответствующая конкретной форме поражения. Так, при недостаточной эффективности работы сердца с правой стороны происходит переполнение кровью периферических вен, что, в свою очередь, приводит к ее просачиванию в ткани брюшной полости и печени, а также в ткани ног. Соответственно, на фоне этого происходит увеличение печени и появляются отеки.
При поражении левой стороны переполнение кровью актуально для сосудов малого круга кровообращения, а также для сердца, при частичном переходе к легким. На фоне этого у больных учащается сердечный ритм и дыхание, появляется кашель, кожа становится бледной или голубоватой. Симптоматика может проявляться с различной степенью интенсивности, в зависимости от особенностей общей клинической картины не исключается возможность наступления летального исхода.
Рассмотрим основные симптомы, проявляющиеся при сердечной недостаточности, а также особенности, им присущие.
Данный симптом является одним из первоочередных при правожелудочковой сердечной недостаточности. Больных изначально беспокоят отеки в слабовыраженной форме их проявления, в рамках которой поражению подвергаются, как правило, голени и стопы. Отечность происходит равномерным образом, при поражении обеих конечностей. Появляются они с вечера, исчезают к утру. Развитие недостаточности приводит к большей плотности отеков, причем при указанной картине их проявления к утру они уже не исчезают.
При актуальности этого симптома пациенты могут заметить, что привычная обувь перестает им подходить, более того, доходит до того, что свободные домашние тапки становятся едва ли не единственной обувью, ношение которой не приводит к дискомфорту. Последующее прогрессирование отечности определяет ее переход к области головы при увеличении бедер и голеней в диаметре.
Далее накопление жидкости начинает происходить в рамках брюшной полости, что определяет соответствующее состояние – асцит. В этом случае, больные, как правило, придерживаются сидячего положения по причине возникновения острой нехватки воздуха при принятии положения лежа. Помимо этого развивается и гепатомегалия, что, в свою очередь, определяет увеличение печени. Происходит это по причине того, что ее венозная сеть начинает переполняться жидкой составляющей крови.
При увеличении печени больные жалуются на появление дискомфорта, ощущение тяжести и общих неприятных ощущений в ее области. Кроме того, у них также появляются болевые ощущения со стороны правого подреберья. Гепатомегалии сопутствует накопление билирубина в крови, за счет которого также может наблюдаться пожелтение склер глаз (то есть их белков). В некоторых случаях появление такой желтушности приводит больных к врачу ввиду определенных беспокойств на этот счет.
- Повышенная утомляемость
Данный признак актуален при обоих вариантах поражения, то есть и при правожелудочковой недостаточности, и при недостаточности левожелудочковой. Сначала у больных может отмечаться нехватка сил при физических нагрузках, несколько ранее вполне адекватно ими переносимых. Между тем, с течением времени длительность возможной физической активности постепенно сокращается, в то время как пауз для отдыха требуется в любом случае больше. Следует также отметить, что помимо повышенной утомляемости сердечная недостаточность сопровождается и другими нарушениями, связанными с функциями ЦНС, заключаются они в пониженной физической и умственной деятельности, в расстройствах сна, повышенной раздражительности, развитием депрессивных состояний и пр.
Одышка выступает в некоторых случаях в качестве основного и часто первого симптома, сопутствующего проявлению левожелудочковой хронической недостаточности. При одышке дыхание больных учащается, заметным становится то, что в этот момент предпринимаются попытки максимального наполнения легких кислородом. Изначально одышка сопровождает только выполнение интенсивных физических нагрузок (бег и пр.), однако при прогрессировании сердечной недостаточности одышка возникает и при стандартных ситуациях (например, во время разговора) и даже при абсолютном состоянии покоя. Может показаться несколько странным, но больные нередко вообще не ощущают того, что у них одышка, замечается она нередко людьми в их непосредственном окружении.
Кашель проявляется в приступообразной форме, в основном после повышенной нагрузки. Зачастую больные считают, что появляющийся у них кашель выступает в качестве проявления тех или иных заболеваний, поражающих легкие (к примеру, бронхит). Учитывая это при попытках диагностирования врачом на основании симптоматики состояния больных, кашель может даже не указываться в качестве сопутствующего патологическому состоянию проявления (в особенности такое упущение часто отмечается среди курильщиков, кашель у которых ими же воспринимается как явление естественное и само собой разумеющееся).
- Учащение сердцебиения
Учащение сердцебиения рассматривается в качестве такого состояния как синусовая тахикардия. Воспринимается оно пациентами в качестве своеобразного трепыхания, отмечаемого в области грудной клетки. Появляется оно при той или иной форме двигательной активности, а исчезает спустя определенное время после ее прекращения. Аналогично кашлю, больные нередко настолько привыкают к появлению у них данного симптома, что фиксации на нем внимания вообще может не происходить как на проявлении, заслуживающем внимания.
- Застойные изменения в органах
На данном проявлении сердечной недостаточности остановимся отдельно, включать она может в себя целую группу симптомов. Актуальность застойных явлений диктуется нарушением в малом кругу кровообращения гемодинамики. Основные проявления сводятся к застойной форме бронхита, кровохарканью и проявлению кардиогенной формы пневмосклероза.
При застойных явлениях, актуальных для большого круга кровообращения, актуальна отмеченная ранее гепатомегалия в виде боли и тяжести в области правого подреберья, за которой появляется сердечный фиброз печени при развитии соединительной ткани в ней.
Из-за расширения полостей предсердий и желудочков сердечная недостаточность может сопровождаться относительной формой недостаточности со стороны предсердно-желудочковых клапанов, это, в свою очередь, проявляется в форме тахикардии (учащенного сердцебиения) и набухания шейных вен.
Развитие на этом фоне застойного гастрита сопровождается появлением тошноты и рвоты, нарушением аппетита, склонностью к появлению запоров и метеоризма (газы), также может отмечаться потеря больными веса. В результате прогрессирования сердечной недостаточности у больных развивается тяжелая форма истощения, проявляющаяся в виде сердечной кахексии.
Развитие застойных процессов в области почек сопровождается появлением у больных олигурии (то есть уменьшением суточного объема мочи, отделяемой почками), плотность мочи несколько увеличивается, развиваются такие состояния как протеинурия (появление в моче белка, что выявляется при ее анализе), цилиндрурия (появление микроскопических телец цилиндрической формы в моче, формирующихся на основе клеток крови, свернувшегося белка, эпителия и пр.) и гематурия (появление в моче крови).

Основные проявления сердечной недостаточности
Диагностика
Учитывая тот факт, что сердечная недостаточность выступает в качестве вторичного синдрома, проявляющегося на фоне рассмотренных выше заболеваний, меры диагностики должны быть ориентированы на ранее ее выявление, причем даже в том варианте, при котором у пациентов могут отсутствовать какие-либо ее признаки.
Первые признаки сердечной недостаточности – это утомление и одышка, и именно на них важно обратить внимание в рамках диагностики. Аналогичного внимания требуют состояния гипертензии, ИБС, перенесение ранее ревматической атаки, кардиомиопатии, инфаркта миокарда. Опять же, важным моментом диагностики становится выявление отечности голеней, учащенного характера пульса и асцита.
Подозрение на сердечную недостаточность требует изучения крови по части ее газового и электролитного состава, мочевины, наличия кардиоспецифических ферментов и пр.
За счет проведения ЭКГ на основании специфического характера изменений имеется возможность выявления недостаточности кровоснабжения миокарда в сочетании с гипертрофией (ишемия) и аритмии. Эхокардиография (ЭКГ) также служит также и в качестве основы для последующего проведения ряда нагрузочных тестов с использованием бегущей дорожки и велотренажера, в рамках которых при постепенном усилении нагрузки определяются те резервные возможности, которыми располагает сердце.
Эхокардиография определяет возможность установления конкретной причины, спровоцировавшей сердечную недостаточность при одновременном проведении оценки актуальной насосной функции миокарда. МРТ сердца позволяет с успехом диагностировать пороки сердца (врожденные, приобретенные), ИБС и ряд других заболеваний.
При проведении рентгенографии легких определяется возможность выявления кардиомегалии и застойных процессов в рамках малого круга кровообращения.
За счет радиоизотропной вентрикулографии при сердечной недостаточности с высокой точностью определяется желудочковая сократительная способность. Тяжелые формы сердечной недостаточности требуют выявления посредством УЗИ конкретной области поражения внутренних органов (исследуется соответственно печень, брюшная полость, поджелудочная железа и селезенка).
Лечение сердечной недостаточности
В лечении сердечной недостаточности важным аспектом является устранение тех факторов, которые могут ухудшить дальнейший прогноз по ней. В частности необходим отказ от алкоголя, наркотических препаратов и курения; важно принять меры по снижению веса при актуальной для больного проблеме ожирения. Отдельно рассматривается необходимость корректировок в питании (снижение потребления холестерина и жиров, поваренной соли), а также изменение физической активности при соответствующей состоянию ее нормализации. Отдельно назначаются препараты, соответствующие общим особенностям проявления сердечной недостаточности. В частности назначаются мочегонные препараты, ингибиторы АПФ с бета-блокаторами, нитроглицерин с каптоприлом, сердечные гликозиды.
В отдельных случаях имеется необходимость в проведении оперативного лечения (установка кардиостимулятора, пересадка сердца и пр.).
Что касается прогноза относительно пятилетней выживаемости, то он для пациентов с сердечной недостаточностью определен в 50%. Относительно отдаленных прогнозов целесообразно отметить их вариабельность, зависят они, прежде всего, от степени тяжести патологического состояния, эффективности мер терапии в его адрес, от сопутствующего фона, особенностей образа жизни и многих других факторов. При начале лечения в рамках периода начальных стадий возможна полная компенсация состояния. По III стадии сердечной недостаточности прогноз в значительной мере ухудшен.
При появлении симптомов, которые могут указывать на сердечную недостаточность, необходимо обратиться к кардиологу.
Сердечная недостаточность: симптомы, лечение | Азбука здоровья
Сердечной недостаточностью принято считать патологическое состояние, которое связано с ослаблением силы, частоты или регулярности сердечных сокращений.
Подобные нарушения работы сердца ведут к недостаточному кровотоку в тканях и органах, их кислородному голоданию и проявляются определенной совокупностью симптомов, свидетельствующих о застое в кругах кровообращения. Симптомы сердечной недостаточности у женщин встречаются столь же часто, как у мужчин.
Почему слабеет сердце
При самых разных кардиальных патологиях к сердцу может притекать слишком много крови, оно может быть слабым или затрудняется качать кровь против повышенного давления в сосудах (см. также причины боли в сердце). В любом из этих случаев основное заболевание может осложниться сердечной недостаточностью, об основных причинах которой стоит рассказать.
Миокардиальные причины
Они связаны с непосредственной слабостью сердечной мышцы в результате:
- воспаления (миокардит)
- некроза (острый инфаркт миокарда)
- расширения полостей сердца (дилятационная миокардиопатия)
- истощения мышцы (миокардиодистрофии)
- нарушений питания миокарда (ишемическая болезнь, атеросклероз венечных сосудов, сахарный диабет).
Среди причин:
- сдавление сердца воспалительным выпотом в сердечной сумке (перикардит)
- кровью (при ранениях или разрывах сердца)
- фибрилляции на фоне поражений током
- мерцательная аритмия
- пароксизмальная тахикардия
- фибрилляция желудочков
- передозировка сердечных гликозидов, антагонистов кальция, адреноблокаторов
- алкогольная миокардиопатия
Перегрузка объемом также приводит к симптомам недостаточности сердца
В ее основе — ухудшение условий кровотока при увеличении венозного возврата к сердцу при недостаточности сердечных клапанов, дефектах перегородок сердца, гиперволемии, полицитемии или сопротивление тока крови сердечному выбросу при артериальной гипертензии, врожденных и приобретенных (ревматических) пороках сердца со стенозом клапанов и крупных сосудов, констриктивной миокардиопатии. Еще перегрузка может быть при тромбэмболии легочной артерии, пневмонии, обструктивных болезнях легких и бронхиальной астме.
Комбинированные варианты развиваются при слабости сердечной мышцы и возрастании нагрузки на сердце, например, при сложных пороках сердца (тетраде Фалло)
Как быстро развивается проблема
В зависимости от того, как быстро нарастают симптомы сердечной недостаточности, говорят об остром или хроническом ее вариантах.
- Острая сердечная недостаточность нарастает в течение нескольких часов или даже минут. Ей предшествуют различные сердечные катастрофы: острый инфаркт миокарда, тромбэмболия легочной артерии. При этом в патологический процесс может вовлекаться левый или правый желудочек сердца.
- Хроническая недостаточность сердца – это результат длительных заболеваний. Она прогрессирует постепенно и утяжеляется от минимальных проявлений до тяжелой полиорганной недостаточности. Она может развиваться по одному из кругов кровообращения.
Острая недостаточность левого желудочка
Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Основа их – нарушенный коронарный кровоток, который боле менее адекватным остается только в момент расслабления сердечной мышцы (диастолу).
В момент сокращения (систолу) кровь не полностью поступает в аорту, застаиваясь в левом желудочке. Нарастает давление в левых отделах сердца, а правые переполняются кровью, провоцируя легочный застой.
Сердечная астма
Сердечная астма это, по сути, сердечно-легочная недостаточность. Симптомы ее могут нарастать исподволь:
- Патология проявляется на ранних стадиях одышкой. Возникает вначале при физической нагрузке, толерантность к которой постепенно снижается. Одышка носит инспираторный характер и при ней, в отличие от бронхиальной астмы, затруднен вдох. При дальнейшем развитии процесса, одышка появляется в покое, заставляя пациентов спать на более высоких подушках.
- Затем одышка сменяется эпизодами удушья, которые часто сопровождают ночной сон. При этом пациенту приходится садиться в кровати, занимать вынужденное положение со спущенными с кровати ногами и опорой на руки, чтобы дать возможность работать вспомогательной дыхательной мускулатуре.
- Часто приступы сочетаются со страхом смерти, сердцебиениями и потливостью.
- Кашель при сердечной недостаточности — со скудной, трудно отделяемой мокротой. Если посмотреть на лицо человека в момент приступа, то можно увидеть посинение носогубного треугольника на фоне бледной ли сероватой кожи. Также отмечаются и частые дыхательные движения грудной клетки, синюшность пальцев. Пуль чаще неритмичный и слабый, артериальное давление снижено.
Сравнительная характеристика удушья при сердечной и бронхиальной астме
| Сердечная астма | Бронхиальная астма | |
| Характер дыхания | Шумное, клокочущие | Сухие свистящие хрипы |
| Характер затруднений дыхания | Проблемы с вдохом | Затруднен выдох |
| Отделяемое | Скудная мокрота, при переходе в отек легкого – розоватая пена | Много прозрачной “стеклянной мокроты”, которая плохо отходит |
| Влияние мочегонных | Уменьшают проявления астмы | Ухудшают состояние |
| Результат выслушивания грудной клетки | Влажные мелкопузырчатые хрипы | Резкое ослабление дыхания. Свистящие хрипы |
Отек легкого
Отек легкого – это значительный выпот жидкой части крови в ткань легкого. В зависимости от того, куда попадает эта жидкость, отек легкого делят на интерстициальный и альвеолярный. При первом выпот занимает всю легочную ткань, при втором – преимущественно альвеолы, которые забиваются кровянистой мокротой. Развивается отек легкого в любое время дня или ночи, как приступ резкого удушья. Состояние пациента быстро прогрессивно ухудшается:
- нарастает нехватка воздуха, одышка,
- синюшность конечностей и лица,
- отмечается сердцебиение, холодный пот
- нарушения сознания от двигательного и речевого возбуждения вплоть до обморока.
- хриплое клокочущее дыхание слышно на расстоянии.
- при альвеолярном отеке выделяется большое количество розовой пены.
- если отек развивается на фоне снижения сердечного выброса (при инфаркте миокарда, миокардите), то есть риск развития кардиогенного шока.
Острая недостаточность правого желудочка
Это острое легочное сердце, которое приводит к застойным явлениям в большом круге кровообращения. Наиболее вероятные причины ее возникновения:
- тромбэмболия крупной ветви легочной артерии
- пневмоторакс
- ателектаз легкого
- астматический статус
Также так может осложниться инфаркт миокарда или острый миокардит. Повышенное давление в легочном круге кровообращения увеличивает нагрузку на правый желудочек и уменьшение притока крови к левым отделам сердца, что снижает сердечный выброс. В результате страдает коронарный кровоток и падает легочная вентиляция.
При такой острой сердечной недостаточности, симптомы следующие:
- Пациента начинает беспокоить одышка и чувство нехватки воздуха.
- У него надуваются вены шеи, что более заметно на вдохе.
- Лицо и пальцы приобретают синюшность.
- Далее присоединяется пульсация в надчревье, увеличение печени и тяжесть в правом подреберье.
- Развивается пастозность, а затем и отеки голеней, лица и передней брюшной стенки.
Как разделяют хроническую сердечную недостаточность
Во всех случаях, когда сердечная недостаточность (симптомы и органные нарушения) развиваются медленно, говорят о ее хронической форме. По мере нарастания симптомов этот вариант разделяют на стадии. Так, по Василенко-Стражеско их три.
- Начальная стадия
- I – в покое проявлений патологии нет.
- IA – доклиническая стадия, выявляющаяся только функциональными пробами.
- IB – симптомы сердечной недостаточности проявляют себя при физической нагрузке и полностью проходят в покое.
- Стадия вторая
- II характеризуется наличием признаков патологии в покое.
- IIA – застой по большому или малому кругу с умеренными проявлениями в покое.
- IIB- нарушения выявляются по обоим кругам кровообращения.
- Стадия третья
- III – дистрофические изменения в органах и тканях на фоне расстройств кровообращения по обоим кругам.
- IIIA – Органные расстройства поддаются лечению.
- IIIB- Дистрофические изменения необратимы.
Современная классификация хронической сердечной недостаточности учитывает переносимость физических нагрузок и перспективность терапии. Для этого используются функциональные классы, которые могут меняться при успешной терапии.
- I класс – это отсутствие ограничений при привычной физической нагрузке. Повышенная нагрузка может сопровождаться минимальными проявлениями одышки.
- II класс предполагает незначительное ограничение физической активности: в покое симптомов нет, а привычная нагрузка может сопровождаться одышкой или сердцебиением.
- III класс – это появление симптомов при минимальной нагрузке и отсутствие их в покое.
- IV функциональный класс не позволяет выдерживать даже минимальную нагрузку, симптомы есть и в покое.
Симптомы хронической сердечной недостаточности
Такой вариант сердечной недостаточности – это, зачастую, исход многих хронических сердечных заболеваний. Он протекает по право- или левожелудочковому типу, а может быть тотальным. Механизмы ее развития аналогичны острым формам, но растянуты во времени, за счет чего на первое место выступает кислородное голодание и дистрофия органов и тканей.
Недостаточность правых сердечных камер
приводит к нарушениям в малом круге кровообращения и проявляется легочной симптоматикой. На первое место среди жалоб пациентов выступает:
- одышка, которая прогрессирует и снижает качество жизни
- появляется потребность спать с приподнятой головой, занимать периодически положение ортопноэ (сидеть с опорой на руки).
- постепенно к одышке присоединяется покашливание с отделением малого количества прозрачной мокроты.
- по мере прогрессирования сердечной недостаточности могут возникать эпизоды удушья.
- для пациентов характерен серовато-синюшный цвет кожи, синюшность в области носогубного треугольника, кистей и стоп. Пальцы приобретают форму барабанных палочек. Ногти становятся чрезмерно выпуклыми и утолщенными.
Левожелудочковая слабость ведет к изменениям в большом круге
- Пациентов беспокоят сердцебиения (пароксизмальная тахикардия, мерцательная аритмия, экстрасистолии), слабость и утомляемость.
- Появляется отечный синдром. Постепенно отеки при сердечной недостаточности нарастают, распространяясь на ноги, переднюю брюшную стенку, поясницу и половые органы. Массированные отеки носят название анасарки.
- Сначала это пастозность стоп и голеней и скрытые отеки, выявляемые при взвешивании.
- Нарушения кровотока в почках становятся причиной снижения количества отделяемой мочи вплоть до анурии.
- Увеличением печени проявляется длительная застойная сердечная недостаточность. Симптомы ее — это тяжесть и боль в правом подреберье из-за натяжения отечной печенью своей капсулы.
- Проблемы с мозговым кровообращением ведут к нарушениям сна, памяти и даже расстройствам мышления и психики.
Сравнительные особенности сердечных и почечных отеков
| Сердечная недостаточность | Почечные патологии | |
| Расположение на ранних стадиях | Стопы, голени | Веки, лицо |
| Время появления | Во второй половине дня, вечером | Утром |
| Локализация на поздних стадиях | Ноги до бедер, поясница, передняя брюшная стенка, половые органы | Лицо, поясница, обширные по типу анасарки |
| Скорость нарастания | Нарастают более медленно и хуже сходят | Быстро распространяются и легче разрешаются |
| Плотность | Плотные отеки | Рыхлые, “водянистые” |
| Увеличение печени | Характерно | Нетипично |
Лечение при сердечной недостаточности
Терапия сердечной недостаточности проводится по двум направлениям. Острые формы требуют неотложной помощи. Хронические варианты подвергаются плановому лечению с коррекцией декомпенсаций и длительным приемом поддерживающих дозировок лекарств (см. новые исследования ученых о влиянии физ. нагрузки на сердце).
Первая помощь
Неотложная терапия включает догоспитальный этап, осуществляемый скорой помощью или врачом на амбулаторном приеме и стационарное лечение.
- Купирование острой левожелудочковой недостаточности в форме отека легкого начинается с придания пациенту положения с приподнятым изголовьем. Проводятся ингаляции кислорода с парами спирта. Внутривенно вводится лазикс и изосорбида динитрат на 5% глюкозе. При кислородном голодании тканей пациента переводят на искусственную вентиляцию легких (интубируют трахею, предварительно введя сульфат атропина, дормикум, реланиум и кетамин).
- Симптомы острой правожелудочковой недостаточности на фоне тромбэмболии легочной артерии включают оксигенотерапию, введение реополиглюкина и гепарина (при стабильном артериальном давлении). В случае гипотонии вводят допамин или адреналин. Если наступает клиническая смерть, проводят сердечно-легочную реанимацию.
Лечение хронической сердечной недостаточности
Хроническая сердечная недостаточность требует комплексного подхода. Лечение включает не только препараты, но предполагает диету с уменьшением жидкости (до 2,5 л в сутки) и соли (до 1 г на сутки). Терапия ведется с применением следующих групп лекарственных средств.
Они снижают венозный возврат к сердцу и позволяют справиться с отеками. Предпочтение отдается салуретикам (фуросемиду, лазиксу, торасемиду, индапамиду) и калийсберегающим (триампур, спиронолактон, верошпирон). Антагонисты альдостерона (верошпирон) — препарат выбора в лечении рефрактерных отеков.
- Ингибиторы АПФ
Они снижают преднагрузку и застой в легких, улучшают почечный кровоток и ремоделируют сердечную мышцу, увенличивая сердечный выброс:
— Используются каптоприл (капотен), эналаприл (энап), периндоприл (престариум), лизиноприл (диротон).фозиноприл (моноприл), рамиприл (тритаце). Это основная группа, которой поддается хроническая сердечная недостаточность. Лечение проводится минимальными поддерживающими дозировками.
— Сердечные гликозиды среднего и длительного действия: дигоксин (цедоксин) и дигитоксин (дигофтон). Наиболее предпочтительны сердечные гликозиды, когда на фоне мерцательной аритмии есть сердечная недостаточность. Лечение III и IV функциональных классов также требует их назначения. Препараты увеличивают силу сокращений митокарда, урежают частоту сокращений, снижают размеры расширенного сердца.
- Бета-адреноблока
торы
уменьшают тахикардию и нуждаемость миокарда в кислороде. После двух недель адаптации к препаратам сердечный выброс увеличивается. Метопролола сукцинат (беталок ЗОК), бисопролол (конкор), небиволол (небилет).
Лечение сердечной недостаточности проводится длительно под наблюдение кардиолога и терапевта. При соблюдении всех рекомендаций специалистов удается компенсировать патологию, сохранять качество жизни и не допускать развитие декомпенсаций.
Сердечно-легочная недостаточность — причины, симптомы, диагностика и лечение

Сердечно-легочная недостаточность – декомпенсированная стадия легочного сердца, протекающая с острой или хронической правожелудочковой сердечной недостаточностью. Характеризуется одышкой, тахикардией, болью в области сердца, периферическими отеками, гепатомегалией, синюшным окрашиванием кожи, набуханием вен шеи. Инструментальная диагностика основана на оценке рентгенологических, электрокардиографических и эхокардиографических данных. Лечение сердечно-легочной недостаточности включает терапию тех заболеваний, которые вызвали развитие синдрома, применение вазодилатирующих, антигипертензивных, мочегонных средств, оксигенотерапии.
Общие сведения
Сердечно-легочная недостаточность (СЛН) – клинический синдром, в основе которого лежит легочная гипертензия, гипертрофия либо дилатация правого желудочка с явлениями недостаточности кровообращения. Развивается при патологии бронхолегочной системы, легочных сосудов и торакодиафрагмальной области. В пульмонологии сердечно-легочную недостаточность, иногда обозначают термином «легочное сердце» (ЛС), однако эти понятия не являются тождественными. Под сердечно-легочной недостаточностью следует понимать лишь декомпенсированную фазу легочного сердца (III стадию легочной гипертензии). I стадия (доклиническая) и II стадия (стабильная) легочной гипертензии протекают без признаков правожелудочковой недостаточности, поэтому расцениваются как компенсированное легочное сердце.

Сердечно-легочная недостаточность
Причины
В основе формирования сердечно-легочной недостаточности лежит стойкая легочная гипертензия, на определенном этапе вызывающая срыв компенсаторных механизмов, в результате чего гипертрофированный правый желудочек перестает справляться с перекачиванием поступающей в него венозной крови. Правожелудочковая дисфункция может быть вызвана тремя группами причин: бронхолегочными, васкулярными, торакодиафрагмальными.
Первая группа причин включает более 20 известных нозологий, на ее долю приходится 80% всех случаев легочного сердца. Наиболее частые среди них – это заболевания, нарушающие воздухонаполнение альвеол: обструктивный бронхит, БЭБ, бронхиальная астма, крупозная пневмония, фиброзирующий альвеолит, туберкулез легких, пневмокониозы, пневмосклероз, саркоидоз Бека, муковисцидоз, поликистоз легких. Развитие сердечно-легочной недостаточности бронхолегочного генеза возможно при коллагенозах (системной красной волчанке, системной склеродермии, дерматомиозите и др.). В некоторых случаях причиной декомпенсации легочного сердца выступают обширные резекции легкого.
Вторая группа факторов затрагивает поражение легочного сосудистого русла. В большинстве случаев формированию сердечно-легочной недостаточности предшествует ТЭЛА, сдавление легочных вен и легочной артерии опухолевыми образованиями, легочные васкулиты, серповидно-клеточная анемия.
К третьей группе причин относятся состояния, сопровождающиеся ограничением подвижности грудной клетки и диафрагмы. В их числе – различные деформации грудной клетки и искривление позвоночника (кифоз, кифосколиоз), массивные плевриты, множественные переломы ребер, анкилозирующий спондилоартрит, синдром Пиквика (с-м ожирения-гиповентиляции). Нарушения подвижности диафрагмы характерны для хронических нервно-мышечных заболеваний (миастении, полиомиелита), ботулизма, пареза и паралича диафрагмы. Заболевания второй и третьей групп суммарно становятся причиной легочного сердца в 20% случаев.
Классификация
Сердечно-легочная недостаточность может носить острое, подострое и хроническое течение. Так, острое легочное сердце всегда имеет декомпенсированный характер, подострое и хроническое – может протекать как с наличием правожелудочковой недостаточности, так и без нее.
Развитие острой сердечно-легочной недостаточности обычно происходит на фоне массивной тромбоэмболии легочной артерии, клапанного пневмоторакса, эмфиземы средостения, астматического статуса. Острое ЛС формируется в течение нескольких часов вследствие резкого и внезапного увеличения давления в легочной артерии, сопровождается расширением полости (дилатацией) правого желудочка, истончением его стенок. Подострая и хроническая форма характерны для других васкулярных, бронхолегочных и торакодиафрагмальных поражений. В этих случаях хроническое ЛС развивается в течение нескольких месяцев и даже лет и сопровождается выраженной гипертрофией миокарда правого желудочка.
Сердечно-легочная недостаточность может протекать в различных клинических типах: по респираторному, церебральному, ангинозному, абдоминальному, коллаптоидному варианту с преобладанием тех или иных симптомов. В клинике респираторной формы декомпенсированного ЛС преобладают одышка, эпизоды удушья, кашель, хрипы, цианоз. При церебральном варианте на первый план выходят признаки энцефалопатии: возбудимость, агрессивность, эйфория, иногда – психозы или, напротив, — сонливость, вялость, апатия. Могут беспокоить головокружения и упорные головные боли; в тяжелых случаях возникают обмороки, судороги, снижение интеллекта.
Ангинозный тип сердечно-легочной недостаточности напоминает клинику грудной жабы с характерными сильными болями в области сердца без иррадиации и удушьем. Абдоминальный вариант декомпенсированного ЛС протекает с болями в эпигастрии, тошнотой и рвотой, иногда – развитием язвы желудка, обусловленными гипоксией органов ЖКТ. Для коллаптоидного варианта типичны преходящие эпизоды артериальной гипотонии, сопровождающиеся резкой слабостью, бледностью, профузным потоотделением, похолоданием конечностей, тахикардией и нитевидным пульсом.
Симптомы сердечно-легочной недостаточности
Острая сердечно-легочная недостаточность характеризуется внезапным началом и резким ухудшением состояния больного буквально за несколько минут или часов. Возникают боли в области сердца, которые сопровождаются выраженной одышкой, ощущением удушья и страхом смерти. Характерен цианоз, артериальная гипотония. Перечисленные симптомы усиливаются в положении стоя или сидя, что связано с уменьшением притока крови к правой половине сердца. Смерть может наступить в считанные минуты от фибрилляции желудочков и остановки сердца.
В других случаях картина острой сердечно-легочной недостаточности может разворачиваться не столь бурно. К одышке присоединяются боли в груди, связанные с дыханием, кровохарканье, тахикардия. При прогрессирующей правожелудочковой недостаточности возникают выраженные боли в правом подреберье, обусловленные увеличением печени и растяжением ее фиброзной оболочки. Вследствие повышения центрального венозного давления появляется набухание шейных вен.
Хроническая сердечно-легочная недостаточность развивается исподволь и является отражением застоя крови в системе вен большого круга кровообращения. Снижается толерантность к физической нагрузке, одышка носит постоянный характер. Обращает внимание синюшность носогубного треугольника, кончика носа, подбородка, ушей, кончиков пальцев. Возникают приступы загрудинных болей (легочная «грудная жаба»), не купируемые приемом нитроглицерина, но уменьшающиеся после введения эуфиллина.
Больные с хронической сердечно-легочной недостаточностью отмечают усталость, быструю утомляемость, сонливость. При физической нагрузке могут возникать обмороки. На декомпенсацию хронического ЛС также указывают тяжесть и болезненность в правом подреберье, никтурия, периферические отеки. В поздних стадиях выявляется отечный синдром, гидроторакс, асцит, сердечная кахексия.
Диагностика
Диагностический поиск при развитии сердечно-легочной недостаточности направлен на выявление основного заболевания, а также оценку степени декомпенсации. Для правильной интерпретации физикальных и инструментальных данных больной нуждается в осмотре пульмонолога и кардиолога. При объективном обследовании у больных с сердечно-легочной недостаточностью отмечается бочкообразная деформация грудной клетки, гепатомегалия, пастозность стоп и голеней. При пальпации прекардиальной области определяется сердечный толчок, при перкуссии — расширение границ относительной тупости сердца. Типично снижение АД, частый аритмичный пульс. Аускультативные данные характеризуются приглушением тонов сердца, акцентом II тона над легочной артерией, расщеплением или раздвоением II тона, появлением патологических III и IV тонов, систолическим шумом, указывающим на трикуспидальную недостаточность.
Наиболее ценными лабораторными критериями сердечно-легочной недостаточности являются показатели газового состава крови: снижение р02, повышение рС02, респираторный ацидоз. Рентгенография органов грудной клетки позволяет обнаружить не только поражение легких, но также признаки кардиомегалии и легочной гипертензии. Ангиопульмонография и вентиляционно-перфузионная сцинтиграфия легких показаны при подозрении на ТЭЛА.
Исследование ФВД при сердечно-легочной недостаточности применяется для оценки характера и выраженности нарушений вентиляции, выявления бронхоспазма. Электрокардиогарфия при остром ЛС позволяет достоверно определит признаки перегрузки правых отделов сердца, а при хроническом ЛС – выявить прямые и косвенные маркеры гипертрофии правого желудочка.
ЭхоКГ служит основным неинвазивным методом, позволяющим оценить внутрисердечную гемодинамику, определить размеры полостей сердца и стенки правого желудочка, установить степень легочной гипертензии. В отдельных случаях, при невозможности установить факт повышенного давления в легочной артерии, прибегают к катетеризации правых отделов сердца. Иногда для верификации генеза сердечно-легочной недостаточности проводится трансбронхиальная или трансторакальная биопсия легких.
Декомпенсацию ЛС следует дифференцировать с пороками сердца, кардиосклерозом, дилатационной кардиомиопатией и другой кардиологической патологией.
Лечение сердечно-легочной недостаточности
Терапия острой сердечно-легочной недостаточности, обусловленной ТЭЛА, осуществляется в условиях ОРИТ. Важнейшими составляющими лечения служат оксигенотерапия, купирование болевого приступа, проведение тромболитической терапии (урокиназа, стрептокиназа, тканевой активатор плазминогена), антикоагулянтной (гепарин, варфарин) и антиагрегантной терапии (пентоксифиллин). В некоторых случаях показана хирургическая тактика – тромбоэмболэктомия из легочной артерии.
При сердечно-легочной недостаточности, развившейся на фоне бронхолегочной патологии, принципы терапии определяются основным заболеванием. Так, в случае ХОБЛ и бронхиальной астмы применяются бронхолитические, муколитические, отхаркивающие средства; при туберкулезе легких – специфические противотуберкулезные антибиотики; при интерстициальных болезнях легких — глюкокортикоиды, цитостатики, интерферон и т. д.
На всех этапах терапии сердечно-легочной недостаточности осуществляются ингаляции кислорода. С целью снижения легочного сосудистого сопротивления и давления в легочной артерии используются вазодилататоры (теофиллин, антагонисты кальция, нитраты, ингибиторы АПФ). Пациентам с отечным синдромом назначаются диуретики под контролем водно-электролитного равновесия и КЩС. Вопрос о целесообразности назначения сердечных гликозидов при сердечно-легочной недостаточности остается спорным. В качестве паллиативной меры используются повторные кровопускания, на время улучшающие состояние больного.
Больным с рефрактерной к консервативному лечению легочной гипертензией могут выполняться оперативные вмешательства: баллонная предсердная септостомия, симпатэктомия, редукция легочной ткани, трансплантация легких или комплекса «сердце-легкие».
Прогноз и профилактика
Прогноз при развитии сердечно-легочной недостаточности очень серьезен. Острое легочное сердце представляет непосредственную угрозу жизни больного. Хроническая сердечно-легочная недостаточность носит прогрессирующий характер. Продолжительность жизни пациентов с хроническим ЛС в стадии декомпенсации не превышает 2,5–5 лет. После трансплантации легких 3-летняя выживаемость составляет 55-60%. Первичная профилактика сердечно-легочной недостаточности состоит в своевременном распознавании и лечении причинных заболеваний, отказе от курения, исключении факторов риска, способствующих обострению ХНЗЛ.
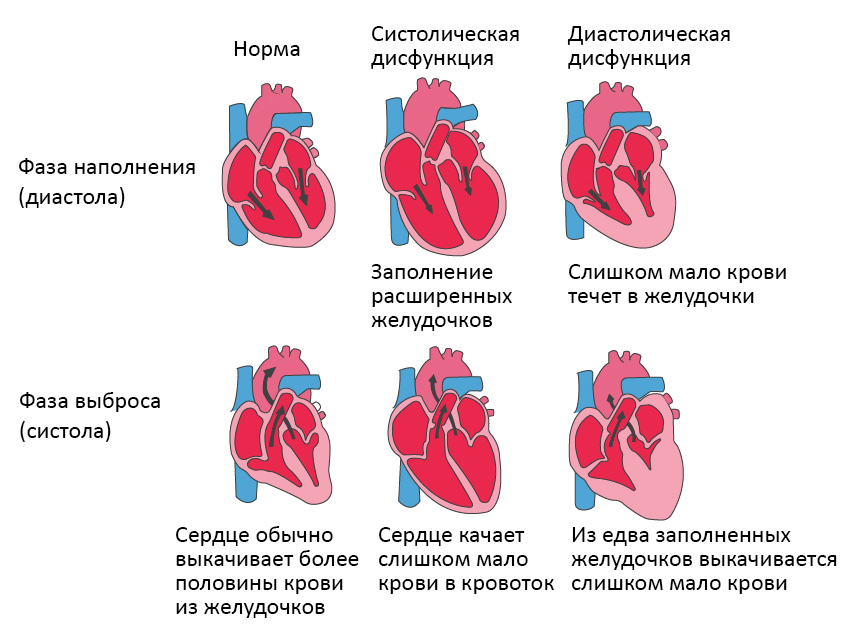 Что вызывает сердечную недостаточность?
Что вызывает сердечную недостаточность?