Половое созревание — Википедия
Полово́е созрева́ние (также пуберта́тный период или пуберта́т) — процесс изменений в организме подростка, вследствие которых он становится взрослым и способным к продолжению рода. Несмотря на индивидуальные различия, в среднем начинается в 10-12 лет, а заканчивается в 19.5 лет. Половое созревание запускается с помощью сигналов из головного мозга к половым железам: семенникам у мальчиков и яичникам у девочек. В ответ на эти сигналы половые железы вырабатывают различные гормоны, стимулирующие рост и развитие мозга, костей, мышц, кожи и репродуктивных органов. Рост тела ускоряется в первой половине пубертатного периода, а полностью заканчивается с завершением полового созревания. До начала полового созревания различия в строении тела девочки и мальчика сводятся практически только к половым органам. В течение периода полового созревания формируются значительные различия в размерах, форме, составе и функции многих структур и систем организма, наиболее очевидные из которых относят ко вторичным половым признакам.
Термины период полового созревания и пубертат (от лат. pubertas — «возмужалость, половая зрелость») отражают только те изменения, которые происходят в половой системе, но не культурные и социальные аспекты взросления, для характеристики которых более приемлем термин «подростковый период». Подростковый период не только включает в себя пубертат, но и значительно перекрывает его по продолжительности.
Половые различия в течение пубертата[править | править код]
Несмотря на значительные индивидуальные колебания, пубертат у девочек в среднем начинается в возрасте 9-12 лет, у мальчиков — 10-13, а заканчивается у девушек к 14 годам, у юношей — к 15. У мальчиков основным гормоном полового созревания является тестостерон, который отвечает за все процессы формирования мужчины, и в том числе рост костей в длину. Несмотря на преобладание тестостерона, существенная часть этого гормона в процессе метаболизма превращается в эстрогены, имеющие свойства закрывать зоны роста костей, но уровень эстрогенов у мальчиков нарастает значительно медленнее, чем у девочек, поэтому рост мальчиков идёт дольше и интенсивнее. Если перед началом пубертата мальчики в среднем на 2 см ниже девочек, то к концу этого периода юноши становятся в среднем на 13 см выше девушек.
В процессе женского пубертата доминирующим является эстрогенный гормон эстрадиол, который вызывает рост и развитие молочных желёз и женских половых органов. Эстрадиол у девочек начинает повышаться и доходит до высокого уровня раньше, чем у мальчиков, поэтому девушки достигают половой зрелости и останавливаются в росте раньше, чем юноши.
Начало пубертата связывают с высокой пульсативной выработкой гонадотропин релизинг-гормона (ГнРГ) в гипоталамусе, который стимулирует выработку лютеинизирующего и фолликулостимулирующего гормонов в гипофизе. Причина повышения уровня ГнРГ точно не установлена, но предполагается, что в этом большую роль играет лептин, уровень которого значительно возрастает с началом полового созревания и снижается с окончанием последнего.
Половые органы и фертильность
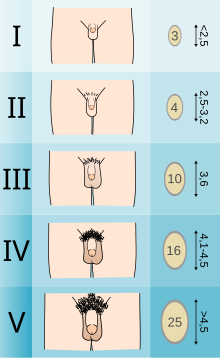
Первым признаком полового созревания у мальчиков является увеличение яичек (адренархе). Яички в промежуток от 1 года до начала пубертата почти не изменяются в размерах, длина составляет 2—3 см, а ширина 1,5—2 см. Через 6 лет после начала пубертата яички достигают объёма 18—20 см³, однако нужно учитывать индивидуальные различия размеров яичек среди мужчин. Яички имеют две основных функции: производство гормонов и выработка сперматозоидов, причём первая начинается раньше и стимулирует вторую. Уже через год после начала созревания в утренней моче мальчиков можно обнаружить сперматозоиды. Половой член (пенис) начинает расти вскоре после начала роста яичек. По мере роста полового члена возникают эрекции, а затем поллюции. В среднем, потенциальной фертильности мальчики достигают к 13-летнему возрасту, а полной — к 14—16 годам.
Рост волос (адренархе)
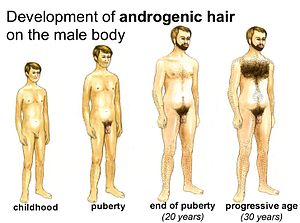 Увеличение волосяного покрова
Увеличение волосяного покроваПервыми появляются лобковые волосы, вскоре после начала роста половых органов. Появившись в небольшом количестве у основания полового члена, волосы постепенно становятся гуще и занимают весь лобковый треугольник, после чего распространяются на бедра и по белой линии живота к пупку. Следом, по истечении нескольких месяцев и даже лет, начинается рост волос в подмышечных областях, около заднего прохода, над верхней губой, около ушей, вокруг сосков и на подбородке. Последовательность и скорость роста волос подвержены индивидуальным различиям. В течение жизни волосы продолжают расти и становятся гуще на руках, ногах, груди, животе и спине. Не у всех мужчин имеется полный рост волос на лице, и не все имеют волосы на груди.
Изменение (ломка) голоса
Под влиянием андрогенов происходит рост гортани, удлинение и утолщение голосовых связок, что делает голос более низким. Изменение голоса обычно сопутствует скачку роста тела и происходит в течение довольно короткого промежутка времени. При этом может наблюдаться нестабильность голоса. Мужской голос устанавливается в среднем к 14-15 годам, и обычно предшествует росту волос на лице.
Мужское телосложение и мускулатура
К концу пубертата юноши имеют более тяжёлые кости и почти вдвое больше мышечной массы, чем девушки. Некоторые кости растут намного быстрее (плечи, челюсти), приводя к заметным различиям в мужском и женском телосложении. Прирост мышечной массы начинается в конце периода полового созревания, достигая максимума через год после скачка роста. Увеличение мышц может продолжаться по окончании пубертата, но более медленно.
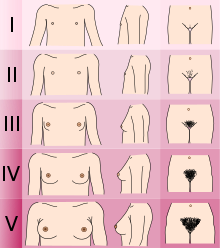
Молочные железы
Рост груди (телархе) является первым признаком полового созревания, и наблюдается в среднем в возрасте 10,5 лет. Сначала под ареолой с одной или обеих сторон (околососковым кружком) появляется небольшое, болезненное уплотнение. По прошествии 6—12 месяцев уплотнение начинает отмечаться с обеих сторон, оно увеличивается в размерах, становится более мягким и выходит за пределы ареолы. За 2 года молочные железы достигают зрелого размера и формы, соски становятся чётко выраженными. Размеры и форма молочных желёз у девушек имеют выраженные индивидуальные различия.
Лобковые волосы
Волосы на лобке появляются через несколько месяцев после начала роста молочных желёз. У 15 % девочек этот признак появляется первым. Сначала это единичные волоски на половых губах, за 6—12 месяцев распространяющиеся на лобок. В дальнейшем волосы разрастаются и покрывают весь лобковый треугольник.
Половые органы, менструация, фертильность
Под влиянием эстрогенов эпителий влагалища утолщается, и клетки начинают активно отшелушиваться с его поверхности. Шейка матки начинает выделять небольшое количество слизи. Это приводит к появлению беловатых выделений из влагалища — подростковых белей. Яичники и матка увеличиваются в размерах, в яичниках начинают расти фолликулы. При проведении ультразвукового исследования в этом периоде можно увидеть множество мелких кист — фолликул. Первая менструация (менархе) обычно наступает через 2 года после начала роста молочных желёз, и в течение первых 2 лет менструации могут носить нерегулярный характер. В большинстве менструальных циклов в течение первого года овуляция не происходит, а в течение второго года происходит только в половине циклов, поэтому фертильность в этом периоде ограничена, хотя зачатие вполне возможно. В дальнейшем девушка считается достигшей половой зрелости.
Строение тела, распределение жира
В течение пубертата под влиянием высокого уровня эстрогенов происходит рост костей таза в ширину, в результате чего бёдра становятся шире. Жировая ткань нарастает, и к концу пубертата превышает объём жировой ткани юношей в два раза. Жир откладывается, в основном, в области молочных желёз, бёдер, ягодиц, плечевого пояса, лобка.
Подмышечные волосы, запах тела и акне
Под влиянием андрогенов у обоих полов наблюдается рост волос в подмышечных областях и изменение запаха пота за счёт жирных кислот, входящих в его состав. Андрогены также увеличивают секрецию жира сальными железами кожи, что способствует повышенному росту бактерий и появлению акне.
Влияние различных факторов на начало пубертата[править | править код]
- Исторический сдвиг: средний возраст начала полового созревания значительно снизился с 1840-х годов, уменьшаясь примерно на 4 месяца в десятилетие.[1]
- Питание: характер питания имеет наибольшее влияние на начало полового созревания, особенно у девочек. Дополнительные калории, помимо требуемых для роста и активности, откладываются в виде подкожного жира, а жир необходим для вынашивания и вскармливания потомства. Поэтому определённое количество жира сигнализирует о том, что организм имеет достаточный запас энергии для полового созревания и фертильности. В вегетарианских семьях, например, отмечается более позднее начало пубертата у девочек, чем в семьях, употребляющих в пищу животные белки.
- Общество: время начала полового созревания имеет расовые, национальные и социальные различия. Средний возраст менархе у разных народов варьирует от 12 до 18 лет: наиболее раннее отмечено у представительниц негроидной расы, а наиболее позднее — у представителей азиатской расы, живущих в высокогорных районах.
Преждевременное половое развитие — наступление периода полового созревания у девочек до 8 лет и у мальчиков до 9 лет[2].
При патологических процессах в области шишковидной железы, гипоталамуса в гипоталамо-гипофизарной системе наступают изменения, напоминающие таковые при нормальном половом созревании и секреции гонадотропных гормонов гипофиза, что, в свою очередь, приводит к половому развитию, имитирующему препубертатный и пубертатный периоды (так называемое истинное преждевременное половое развитие как у мальчиков, так и у девочек, которое всегда изосексуальное). При опухолях гонад, опухолях или дисфункции коры надпочечников начинается ложное преждевременное половое развитие: секреция гонадотропинов не усиливается, а чрезмерная выработка половых гормонов корой надпочечников или опухолями гонад не соответствуют изменениям, свойственным нормальному препубертатному или пубертатному периодам, гонады остаются инфантильными.
У девочек ложное преждевременное половое развитие может быть гетеросексуальным — при адреногенитальном синдроме или изосексуальным — при опухолях яичников, у мальчиков — изосексуальным.
Симптомы[править | править код]
Ускорение роста и увеличение массы тела, опережение сверстников в половом развитии.
У девочек — увеличение молочных желез, появление оволосения на лобке, кровянистых выделений из влагалища, увеличение матки, придатков соответственно препубертатному или пубертатному периодам, в некоторых случаях появляются регулярные менструации.
У мальчиков — увеличение наружных половых органов, появление оволосения на лобке и лице, эрекции, поллюции. Выявляются усиление сосудистого рисунка, гиперпневматизация пазухи основной кости, ускоренная дифференцировка скелета. Раннее закрытие зон роста приводит в конечном итоге к низкорослости.
Может проявляться неврологическая симптоматика: головная боль, быстрая утомляемость, булимия, полидипсия, симптомы поражения глазодвигательных нервов.
Преждевременное половое созревание у детей
Рассказывает Надежда Маказан, детский эндокринолог
Преждевременное половое развитие (ППР) – это раннее начало формирования вторичных половых признаков у детей: до 8 лет у девочек и до 9 лет у мальчиков.
Симптомы преждевременного полового развития
Начало полового развития характеризуется физическими и эмоциональными изменениями, которые, как правило, не остаются незамеченными родителями. Раннее половое развитие у девочек младше 8 лет проявляется увеличением молочных желез, появлением волос на лобке и в подмышечных впадинах, возникновением угревой сыпи. У мальчиков младше 9 лет увеличиваются яички и пенис, «ломается» голос, появляется половое оволосение, также возникает угревая сыпь. Увеличение уровня половых гормонов в крови ведет к повышенным темпам развития костей, у девочек перераспределяется жировая клетчатка по женскому типу (округляются бедра, появляется талия), у мальчиков нарастает мышечная масса. Бывает, что первым симптомом, обращающим на себя внимание, является ускорение роста: ребенок, который раньше был одного роста со своими сверстниками или ниже, вдруг начинает стремительно расти, опережая других ребят.
Причины и формы преждевременного полового созревания
Есть два вида ППР. Центральное ППР – это преждевременное «включение» центральных механизмов, регулирующих пубертат (половое развитие). Другое его название – гонадотропинзависимое ППР (обусловленное действием гонадотропных гормонов гипофиза). Центральные механизмы регуляции полового развития располагаются в гипоталамусе и гипофизе, где вырабатываются гормоны, которые воздействуют на гормон-продуцирующие клетки яичников и яичек, стимулируя выработку в них половых гормонов — эстрогенов у девочек и андрогенов у мальчиков (см.рисунок).
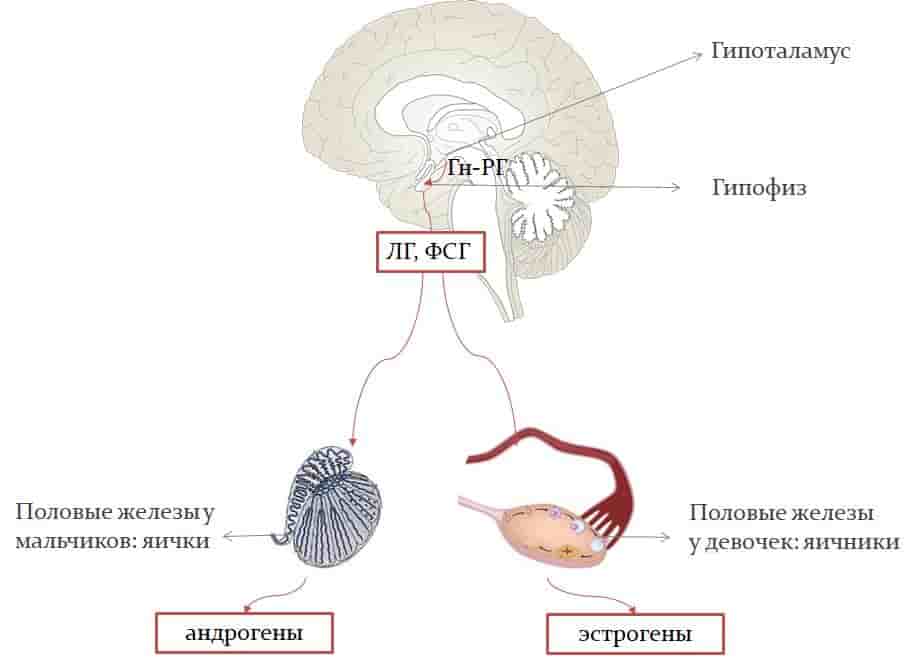
Схема регуляции полового развития. В гипоталамусе вырабатывается гонадотропин-рилизинг гормон (Гн-РГ), который запускает синтез лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) в гипофизе. ЛГ и ФСГ в свою очередь действуют на половые железы, стимулируя синтез андрогенов в яичках и эстрогенов в яичниках.
«Преждевременный старт» может быть следствием органических повреждений нервной системы, последствием травм, наличием объемного образования в головном мозге. Иногда бывает так, что обследование не выявляет серьезных органических причин, и в этом случае устанавливается так называемое идиопатическое (“беспричинное”) центральное ППР.
Второй тип ППР – это периферический. Периферическое ППР характеризуется тем, что яичники или тестикулы (яички) начинают сами продуцировать повышенное количество половых гормонов. Причиной могут быть гормонпродуцирующие кисты, объемные образования.
Также стоит отметить, что существует деление ППР на полную и неполную формы. При полной форме половые гормоны действуют на все зависящие от них органы и ткани, поэтому в таких случаях отмечается не только появление вторичных половых признаков, но и увеличение и развитие матки и яичников у девочек, пениса и яичек у мальчиков, ускоряются процессы роста.
Неполную форму преждевременного полового развития отличает либо изолированное появление молочных желез у девочек (телархе), либо изолированное появление лобкового оволосения (адренархе, пубархе) в отсутствие других признаков полового развития.
Осложнения и последствия
ППР может быть связано с большим психо-эмоциональным стрессом для ребенка: в возрасте, когда естественно стремление во всем походить на друзей, ребенок начинает резко отличаться от других ребят, что может стать источником комплексов и трудностей в общении.
Другим значимым осложнением при ППР является ухудшение ростового прогноза. Опережение в росте сверстников обусловлено ускоренным созреванием костей. У ребенка рано происходит «ростовой скачок», раньше закрываются зоны роста и поэтому конечный рост детей с ППР может быть ниже среднего.
Методы диагностики
 Появление признаков полового развития у девочек младше 8 лет и у мальчиков младше 9 лет – повод обратиться к детскому эндокринологу.
Появление признаков полового развития у девочек младше 8 лет и у мальчиков младше 9 лет – повод обратиться к детскому эндокринологу.
Для того, чтобы установить, есть или нет ППР и разобраться в причинах появившихся изменений, врач проводит осмотр с оценкой степени полового развития, измерением роста и скорости роста. Исследуется анамнез жизни ребенка с целью выявления возможных причин, повлекших за собой ППР. Далее проводится исследование, включающее в себя оценку гормонального профиля, определение костного возраста, ультразвуковое исследование половых желез, МРТ (при необходимости). Часто для оценки функциональной активности центрального звена, регулирующего функцию гонад, может потребоваться проведение специального лабораторного теста. Это связано с тем, что гонадотропные гормоны гипофиза секретируются в кровь в импульсном режиме и взятие крови просто натощак не всегда может отразить их истинный уровень. Поэтому для дифференциальной диагностики между центральной и периферической формами ППР по показаниям проводится тест с препаратом, позволяющим оценить максимальный уровень гонадотропных гормонов крови.
Лечение преждевременного полового созревания у девочек и мальчиков
Для лечения центральной формы преждевременного полового развития используются аналоги гонадотропин-рилизинг гормона (Гн-РГ). При регулярном введении этот препарат блокирует секрецию половых гормонов гипофиза (ЛГ и ФСГ). Наиболее распространенный режим введения препарата — внутримышечные инъекции 1 раз в 28 дней. Лечение аналогами Гн-РГ переносится, как правило, хорошо. В течение первого месяца лечения может быть усиление признаков полового развития, уменьшающиеся при соблюдении правильного режима введения. Побочные эффекты возникают редко и включают в себя головную боль, симптомы менопаузы, возможно развитие воспаления в месте введения препарата.
Периферические формы ППР требуют иного подхода к лечению. В этих случаях терапия аналогами Гн-РГ неэффективна, так как при этих вариантах ППР нет повышенной пубертатной секреции гонадотропных гормонов гипофиза. Выбор тактики лечения зависит от причины ППР. В некоторых случаях может потребоваться хирургическое вмешательство (удаление кисты или опухоли) либо может быть рассмотрена возможность применения препаратов, блокирующих действие половых стероидов на органы-мишени.
Центральное преждевременное половое развитие: лечить или не лечить?
 Решение вопроса о необходимости терапии центрального ППР решается индивидуально. Лечение преследует несколько целей: с одной стороны, остановить действие половых гормонов на костную ткань и улучшить ростовой прогноз, с другой стороны, убрать негативное влияние на психоэмоциональный фон ребенка. Поэтому, решая вопрос о терапии цППР, врач оценивает несколько факторов: возраст и рост ребенка на момент установления диагноза, скорость прогрессирования признаков полового развития, степень психологической готовности ребенка к половому развитию.
Решение вопроса о необходимости терапии центрального ППР решается индивидуально. Лечение преследует несколько целей: с одной стороны, остановить действие половых гормонов на костную ткань и улучшить ростовой прогноз, с другой стороны, убрать негативное влияние на психоэмоциональный фон ребенка. Поэтому, решая вопрос о терапии цППР, врач оценивает несколько факторов: возраст и рост ребенка на момент установления диагноза, скорость прогрессирования признаков полового развития, степень психологической готовности ребенка к половому развитию.
Половое развитие: разговор с ребенком
Не только лечащему врачу, но и родителям следует обсуждать с ребенком то, что происходит с его организмом. Очень важно дать понять ребенку, что он нормален и те изменения, которые претерпевает его тело, являются естественными, пусть и несколько преждевременными. В возрасте до 8 лет половое развитие может пугать детей, но если они будут чувствовать уверенность и поддержку со стороны родителей, то принять ситуацию им будет значительно проще.
Автор: Надажда Маказан, детский эндокринолог
Причины раннего полового созревания: почему это новая «норма»?
Автор: д-р Меркола
Раннее половое созревание, проявляющееся в появлении вторичных половых признаков, таких как лобковые волосы или рост груди до 8 лет, или начале менархе до 9 лет, случается по меньшей мере у 1 из 5000 детей в США, и этот показатель растет.
Даже в последние три десятилетия дети (особенно девочки) созревают все раньше и раньше (преждевременное половое созревание в 10 раз чаще встречается у девочек, чем у мальчиков).
Половое созревание, ранее нормальное в возрасте 15 лет, теперь происходит в 7, 8, 9 лет
В XIX веке начало менструации происходило в возрасте 15 лет. В настоящее время средний возраст первой менструации, или менархе, составляет около 12. Половое созревание и время, предшествующее ему, это период быстрого развития и изменений, поэтому важно даже количество месяцев когда дело доходит до первых менструаций.
Перед менструацией девочки проявляют начальные признаки развития, такие как «набухание» груди и рост лобковых волос. Тревожит то, что эти признаки теперь становятся распространенными среди 7-, 8- и 9-летних девочек, поскольку многие поставщики медицинских услуг, вместо того чтобы ставить детям диагноз, что что-то не так, просто изменили определение нормы … но действительно ли «нормально» для девочек созревать в таком юном возрасте?
Возникает больше вопросов, чем ответов в случае преждевременного полового созревания, но определенно то, что девочки развиваются раньше, чем это было даже 10, 20 или 30 лет назад. Раннее половое созревание может заложить основу для эмоциональных и поведенческих проблем и связано с пониженной самооценкой, депрессией, расстройствами питания, употреблением алкоголя, более ранней потерей девственности, большим числом сексуальных партнеров и повышенным риском заболеваний, передающихся половым путем.
Имеются также данные, свидетельствующие о том, что рано созревшие девочки подвергаются повышенному риску диабета, сердечных заболеваний и других сердечно-сосудистых заболеваний, а также рака, впоследствии.
Химические вещества окружающей среды — вероятный фактор
Ученые выдвинули ряд потенциальных объяснений растущих темпов раннего полового созревания, но особого внимания заслуживают химические вещества окружающей среды и, в частности, эстроген-имитирующие химические вещества, влияющие на пол, которые легко выщелачиваются из продуктов, содержащих их, загрязняя все, чего они касаются, включая продукты питания и напитки.
В опубликованной в New York Times статье сообщалось:
» …исследования на животных показывают, что воздействие некоторых химических веществ окружающей среды может привести к тому, что тела рано созревают. Особую озабоченность вызывают эндокринные разрушители, такие как «ксеноэстрогены» или имитации эстрогена.
Эти соединения ведут себя как стероидные гормоны и могут изменять время полового созревания. По очевидным этическим причинам ученые не могут проводить контролируемые исследования, доказывающие непосредственное влияние этих химических веществ на детей, поэтому исследователи вместо этого ищут так называемые «естественные эксперименты», один из которых произошел в 1973 году в Мичигане, когда скот был случайно накормлен зерном, зараженным эстроген-имитирующим химикатом, трудновоспламеняющимся ПБД.
Дочери, рожденные беременными женщинами, которые ели мясо с ПБД и пили молоко с ПБД, начали менструацию значительно раньше, чем их сверстницы.»
Это экстремальный случай, но, по правде говоря, мы все являемся частью «секретного эксперимента», потому что разрушающие гормоны химические вещества повсюду вокруг нас. Бисфенол A (BPA), промышленный нефтехимический продукт, который действует как синтетический эстроген, содержится в пластмассе и жестяных банках, в зубных герметиках и в кассовых чеках.
Лабораторные испытания, проведенные по заказу Экологической рабочей группы (EWG), выявили BPA в пуповинной крови 90 процентов новорожденных, прошедших тестирование, вместе с более чем 230 другими химическими веществами.
Никто не знает, что происходит, когда развивающийся плод или маленький ребенок подвергаются воздействию сотен химических веществ, многие из которых имитируют естественные гормоны организма и могут вызвать серьезные изменения в вашем теле, даже у взрослых, что уж говорить о самых быстрых и уязвимых периодах развития (в матке и в детстве).
BPA, к сожалению, не единственный пример. Также есть фталаты, группа промышленных химикатов, используемых для изготовления гибкой и эластичной пластмассы, такой как поливинилхлорид (ПВХ).
Они также являются одними из самых распространенных эндокринных разрушителей, которые можно найти во всем: от упаковки обработанной пищи и занавесок для душа до моющих средств, игрушек и косметических средств, таких как лак для ногтей, лак для волос, шампунь, дезодоранты и духи.
Другие химические вещества окружающей среды, такие как ПХД и ДДЕ (продукт разрушения ДДТ пестицидов), также могут быть связаны с ранним сексуальным развитием у девочек. Известно, что как ДДЕ, так и ПХБ имитируют или вредят половым гормонам.
Перфтороктановая кислота (PFOA), которую можно обнаружить на антипригарной посуде, также попадает в эту опасную категорию, равно как и фторид, который добавляется в большинство государственных систем водоснабжения в Соединенных Штатах.
Исследования показали, что животные, потреблявшие фторид, имели более низкий уровень циркулирующего мелатонина, что отражается в снижении уровня метаболитов мелатонина в моче. Сниженный уровень циркулирующего мелатонина сопровождался — как и следовало ожидать, — более ранним началом полового созревания у самок, потреблявших фторид.
Эти химические вещества также увеличивают риск возникновения рака и сердечных заболеваний
Если химическое вещество может влиять на скорость вашего репродуктивного развития, то логично предположить, что оно также способно влиять на другие процессы, чувствительные к гормонам, и это действительно так.
Например, в новых исследованиях было обнаружено присутствие эфиров парабена в 99 процентах образцов тканей рака молочной железы. Парабены — это химические вещества с эстрогенподобными свойствами, а эстроген является одним из гормонов, участвующих не только в половом созревании, но и в развитии рака молочной железы.
Они широко используются в бытовых изделиях, таких как:
Дезодоранты и антиперспиранты |
Шампуни и кондиционеры |
Гель для бритья |
Зубная паста |
Лосьоны и солнцезащитные средства |
Макияж / косметика |
Фармацевтические препараты |
Пищевые добавки |
Недавние исследования также подтвердили существование ранее неизвестного класса вызывающих рак эстроген-имитирующих соединений: металлов. Было показано, что широкий спектр металлов действует как «металлоэстрогены», которые могут усилить негативное влияние эстрогена на человеческое тело, тем самым увеличивая риск рака молочной железы, а также, возможно, раннее половое созревание.
Перечисленные далее металлы, которые добавляются к тысячам продуктов потребления, включая вакцины, были идентифицированы как способные связываться с рецепторами эстрогенов клеток и затем имитировать действия физиологических эстрогенов:
Алюминий |
Сурьма |
Арсенит |
Барий |
Кадмий |
Хром |
Кобальт |
Медь |
Свинец |
Ртуть |
Никель |
Селенит |
Олово |
Ванадат |
Отказ от веществ, разрушающих гормоны, имеет решающее значение для детей и взрослых
В то время как молодые девушки могут проявлять явные признаки воздействия веществ, нарушающих гормоны, через раннее половое созревание, другие сигналы более коварны и могут не проявляться до тех пор, пока болезнь не появится. Вот 11 мер, которые вы можете применить уже сейчас, чтобы защитить себя и своих детей от распространенных токсичных веществ, которые могут вызвать преждевременное половое созревание и другие долгосрочные проблемы со здоровьем:
Как можно чаще покупайте и ешьте органические продукты и мясо выращенных в естественных условиях животных, чтобы уменьшить воздействие гормонных добавок, пестицидов и удобрений. Также избегайте молока и других молочных продуктов, которые содержат генно-модифицированный гормон роста крупного рогатого скота (rBGH или rBST). |
Ешьте в основном сырые, свежие продукты. Обработанные, предварительно упакованные продукты (всех видов) являются основным источником сои и химических веществ, таких как BPA и фталаты. |
Храните продукты и напитки в стекле, а не в пластике, и избегайте использования пластиковой упаковки и консервированных продуктов (которые часто содержат BPA). |
Используйте стеклянные детские бутылочки и не содержащие BPA чашечки для маленьких детей. |
Удостоверьтесь, что игрушки вашего ребенка не содержат BPA, например, соски, прорезыватели для зубов и все, что ваш ребенок может засунуть в рот. |
Используйте только натуральные чистящие средства, чтобы избежать фталатов. |
Переключитесь на натуральные бренды туалетных принадлежностей, таких как шампунь, зубная паста, антиперспиранты и косметика. |
Избегайте использования искусственных освежителей воздуха, сушильных листов, смягчителей ткани или других синтетических ароматов, многие из которых также могут нарушить гормональный баланс. |
Замените антипригарные сковороды на керамическую или стеклянную посуду. |
Во время ремонта ищите «зеленые», не содержащие токсинов альтернативы вместо обычной краски и виниловых покрытий пола. |
Замените виниловую занавеску в ванной на тканевую. |
Избегайте неферментированной сои, особенно во время беременности и при кормлении ребенка детской смесью. |
Витамин D также связан с ранним половым созреванием
Было высказано предположение, что у девочек, которые живут ближе к экватору, половое созревание начинается в более позднем возрасте, чем у девочек, которые живут в северных регионах. Поскольку это указывает на потенциальную связь с воздействием солнца, исследователи решили выяснить, действительно ли витамин D как-то связан с ранним половым созреванием.
При измерении уровней витамина D у 242 девочек в возрасте 5-12 лет исследователи из Школы общественного здоровья Университета штата Мичиган обнаружили, что у девочек с пониженным уровнем витамина D в два раза чаще начинались менструации в течение периода исследования, чем у пациенток с более высоким уровнем.
В частности, среди девочек с дефицитом витамина D у 57 процентов началась менструация во время исследования, по сравнению с 23 процентами с нормальным уровнем витамина D. Однако исследователи определили норму витамина D как ≥ 30 нг / мл, что на самом деле все еще является дефицитом!
Для оптимального здоровья уровень витамина D должен составлять не менее 50 нг / мл, а это означает, что количество девочек с дефицитом витамина D с ранним половым созреванием было, вероятно, намного выше, чем сообщалось в исследовании.
Чем раньше у вас наступает половая зрелость, тем дольше вы подвергаетесь воздействию повышенного уровня женского гормона эстрогена, что является фактором риска для некоторых видов рака, таких как рак молочной железы.
Это основная «связь» между ранним половым созреванием и раком, которая была изучена, но важно понимать, что дефицит витамина D также является основным фактором риска развития рака, сердечных заболеваний и многих других заболеваний. Таким образом, может быть, что некоторые из повышенных рисков, которые возникают в результате раннего полового созревания, связаны с низким уровнем витамина D.
Что вы должны знать об ожирении, стрессе и физических упражнениях
Ожирение (которое подвергает девочек воздействию еще большего уровня эстрогена, поскольку эстроген хранится и производится в жировой ткани) является еще одним вероятным фактором, связанным с ранним половым созреванием.
Что касается стресса, он также связан с ранним половым созреванием. Так девочки, родители которых развелись, когда им было 3-8 лет, значительно чаще проходят раннее половое созревание.
«Эволюционная психология предлагает теорию, — сообщает New York Times. «Трудное детство побуждает тело к раннему размножению, если жизнь тяжелая, лучше всего проходить половое созревание в юном возрасте, но такую теорию трудно доказать».
Интересно, что помимо ограничения воздействия химических веществ, ожирения и стресса, и оптимизации уровня витамина D, регулярные физические упражнения, по-видимому, являются одним из самых лучших из известных на данный момент способов предотвратить раннее половое созревание.
Раннее половое созревание: симптомы, признаки, диагностика и лечение
Описание
Раннее половое созревание – это то патологическое состояние организма, которое сложно назвать болезнью, но и нормой в медицинской практике оно также не считается. Как правило, наблюдается такой процесс у мальчиков в 10-тилетнем и у девочек в 8-летнем возрасте, хотя в идеале данный период должен приходиться на 14 и 13 лет, соответственно.

Основной причиной характерного недуга становится гиперфункция половых гормонов, которой предшествует ряд патогенных факторов:
- преобладание нейроинфекций в организме;
- патологии гипоталамо-гипофизарной системы;
- органические поражения головного мозга;
- опухоли головного мозга;
- продолжительное ионизирующее излучение;
- черепно-мозговая травма;
- длительная гипоксия головного мозга;
- синдром МакКьна-Олбрайта;
- врожденная гиперплазия надпочечников;
- врожденный гипотиреоз.
Все вышеперечисленные факторы имеют непосредственное отношение к центральному раннему созреванию детей, тогда как периферической форме характерного недуга предшествует нарушенная работа яичек,надпочечников и яичников. В любом случае, данная клиническая картина имеет свои симптомы, на которые стоит обязательно обратить свое внимание, иначе преобладающее в организме заболевание только усложнится.
Среди потенциальных осложнений стоит выделить ожирение всех форм и стадий, прогрессирование сахарного диабета, сердечно-сосудистые заболевания, а также обширные поражения дыхательной системы. Если своевременно не лечить заболевание, то не исключено, что вскоре оно приобретет хроническую форму, и уже не будет подлежать окончательному излечению.
Симптомы
Симптомы данного заболевания различаются по половой принадлежности, то есть клиническая картина мальчиков и девочек с такой проблемой существенно отличается. Так, девочкам в период раннего полового созревания свойственны следующие симптомы:
- угревая сыпь на лице;
- неприятный запах тела;
- раннее оволосение лобковой зоны;
- преждевременное наступление первых месячных;
- интенсивное физическое развитие;
- ранний рост молочных желез.
Все эти симптомы должны заставить родителей задуматься над вопросом, а все ли в порядке со здоровьем их дочери? Консультация эндокринолога в данной клинической картине не будет лишней, а постановка окончательного диагноза поможет скорее начать лечение и предупредить более серьезные заболевания организма.

Если говорить о симптоматике раннего полового созревания в подростковых организмах, то мальчики имеют увеличенные яички, стремительно укрупняются во внешних габаритах, часто потеют, испытывают раннюю ломку голоса и оволосение нижней челюсти. Волосы под мышками и над верхней губой также прорезываются раньше положенного срока.
Стоит отметить, что это ложное половое созревание, поскольку на самом деле пациент развивается согласно своему возрасту, хотя по внешним признакам этого и не скажешь. Так или иначе, потенциального пациента рекомендуется отправить к врачу, а после преступить к своевременной диагностике.

Уже два из вышеперечисленных симптомов должны встревожить заботливых родителей, поскольку это уже свидетельствует о том, что проблема действительно существует.
Диагностика
Поставить предположительный диагноз можно уже при первом осмотре у специалиста, однако, чтобы определить причину и клиническую картину данного патологического процесса, требуется дополнительно выполнить полное клиническое и лабораторное исследование.
Здесь требуется пройти индивидуальный осмотр у эндокринолога, андролога и гинеколога, а основополагающим инструментальным обследованием становится рентген кисти и костей запястья. Получается своего рода «костный возраст». Узкие специалисты позволят правильно дифференцировать преобладающее заболевание, иначе назначенное впоследствии лечение будет не эффективным.

Чтобы определить гормональный дисбаланс, детям вводят внутривенно гормон гипоталамуса для выявления активности гипофиза. Если пациенту свойственно раннее половое созревание, то показатель гормонов гипофиза при характерной манипуляции не меняется.
Дополнительным методом исследования становится КТ и МРТ, а девочкам также требуется выполнить УЗИ яичников и матки; мальчикам – изучить состояние яичек. Только после этого можно преступать к интенсивной терапии, которая позволит устранить тревожные симптомы в относительно короткие сроки.
Профилактика
Предупредить раннее половое созревание возможно, но для этого следует соблюдать все правила профилактики, которые должны для подростка стать нормой жизни.
Прежде всего, речь идет о нормальной физической активности, контроле веса, а также о правильном питании, которое должно быть сбалансированным и насыщенным витаминами. То есть потенциальный пациент должен вести правильный образ жизни, а все пагубные привычки, стрессы и внутренние заболевания негативно отразятся на его здоровье.

Такие профилактические меры должен соблюдать любой подросток, склонный к ожирению, раннему половому созревания и плохой наследственности. В данном случае проблему важно не запустить, иначе потом вылечить преобладающее заболевание очень сложно.
Лечение
Если интенсивная терапия начата своевременно, то вполне возможно урегулировать гормональный фон юного пациента и избежать серьезных осложнений со здоровьем. Прежде всего, следует выяснить, в чем причина характерного недуга, а после подбирать в индивидуальном порядке схему лечения согласно показаниям.
Зачастую этиологией нарушенного гормонального фона становится травма черепа, какое-либо новообразование или менингита. Если удалить проблему хирургическим путем, то внутреннее состояние организма очень скоро нормализуется. Однако в характерной клинической картине не последнюю роль играет и заместительная терапия, которая позволяет очень быстро реанимировать ослабленный организм.

Если же причину заболевания установить весьма проблематично, то это вовсе не означает, что лечение должно отсутствовать. В таком случае рекомендуется принимать специальные синтетические вещества, оказывающие противодействие гонадотропным гормонам гипофиза, которые и проявляют особую активность. Такие препараты представлены в виде инъекций, а вводятся до тех пор, пока пациент сам не достигнет периода полового созревания.
В любом случае, данную проблему необходимо своевременно решать, иначе так и до инвалидности недалеко. Повышенная работа гормонов гипофиза негативно отражается на сердечно-сосудистой системе, обмене веществ, интеллектуальной и физической деятельности. Мало того, юный пациент испытывает существенный комплекс неполноценности, который заметно снижает самооценку и влечет за собой серьезные расстройства и нарушения в эмоциональной сфере пациента.
Так или иначе, больного ребенка лучше всего поставить на учет, а раннее половое созревание начать своевременно лечить по средствам интенсивной медикаментозной и профилактической терапии. В целом, при грамотном врачебном подходе клинический исход вполне обнадеживающий.
Ранее половое созревание у девочек – причины и последствия
Для определения признаков раннего полового созревания у девочек, необходимо ознакомиться с показателями нормы и только после обнаружения отклонений, если таковые имеются, начинать всерьез беспокоиться и вносить коррективы в развитие ребенка. Стоит учитывать генетическую предрасположенность и информацию о созревании матери и отца ребенка. Эти факторы могут объяснить многое и избавить родителей девочки от чрезмерного беспокойства.
Причины раннего полового созревания у девочек
Половое созревание у девочки подразумевает ее физическую готовность стать матерью и продолжить род, то есть — зрелость в интимном отношении. Помимо наследственности и географических факторов, принято придерживаться и определенных социальных рамок, так как физическая готовность не всегда является показателем психологической готовности к материнству и, впоследствии, у ребенка могут возникнуть серьезные проблемы не только со здоровьем, но и с самоопределением, психикой.
Причин возникновения преждевременного полового созревания две:
- центральная — предшествующие инфекционные заболевания головного мозга, травмы, опухоли, гиперплазия, гормональные нарушения, ишемия, гипотиреоз, облучения;
- периферическая — высокий выброс тестостерона и эстрогена в кровь.
Случается и так, что установить точную причину возникновения нарушений, врачам так и не удается.
Признаки раннего полового созревания
Почти половина девочек начинает созревать тогда, когда и их матери. Если имеются отклонения от нормы, информация о половом созревании бабушек девочки, врачами также учитывается. Если женская линия в семье ребенка характеризуется схожими показателями, относительно пубертата, то принято считать особенности отклонения от норм, индивидуальными.
Признаками служат:
- ускоренный рост;
- головные боли;
- склонность к обжорству;
- увеличенный вес;
- изменение запаха тела;
- появление волос на лобке и в подмышечных впадинах;
- быстрая утомляемость;
- наличие угревой сыпи;
- раннее развитие вторичных половых признаков;
- наличие менструальных выделений;
- увеличение грудных желез.
Признаки могут появляться выборочно или все вместе. Наличие частичных признаков не показатель нарушений, необходимы анализы и диагностика по направлению ряда специалистов.
Проблемы раннего полового созревания
Причиной для беспокойства родителей может являться рост груди дочери ранее восьми-девяти лет. Опасность этого показателя в том, что ребенка могут ждать впоследствии неутешительные диагнозы:
- поликистоз яичников;
- гормональные нарушения;
- дисменорея;
- риск возникновения рака груди;
- нарушение роста;
- ожирение (в зрелом возрасте).
Психологически ребенок также страдает, ему обязательно нужна помощь не только близких, но и квалифицированных психологов, а возможно даже и психиатра. Внешние отличия часто становятся поводом для насмешек в кругу ровесников, отсюда, как минимум – развитие неуверенности в себе, комплексы и низкая самооценка. У некоторых детей появляется агрессия и озлобленность на весь мир, что не может не сказаться на здоровье и появлении новых заболеваний.
Чем опасно раннее половое созревание у девочек?
Рассматривая психологические проблемы, акцент ставится на поведенческих факторах, из-за диссонанса физического и умственного развития девочки. Как следствие – раннее стремление к половым отношениям, алкоголю, курению, потреблению жирной пищи в больших количествах. Не менее опасен и факт ранних домогательств девочки со стороны взрослых мужчин.
Во избежание замкнутости, родителям детей с такими проблемами необходимо найти контакт с чадом, установить доверительные отношения и помогать преодолевать все трудности на пути.
Какие последствия раннего полового созревания?
В РФ пубертатной нормой считается период для подростков с 9 до 15 лет. Под пубертатом подразумевают момент начала роста молочных желез, а не первую менструацию. Через два года у девочки появляются первые волосы на лобковой части и должны начаться менструальные выделения, средний показатель возраста созревания по стране — от 12 до 13 лет. Первые пару лет менструальный цикл может быть не регулярным, если данного вида выделения так и не появились к 16 годам, необходимо обратиться к врачу в срочном порядке. Половое созревание девочки характеризуется растущим тазом, узкой талией и жировыми отложениями в области бедер, груди, ягодиц и лобка.
Основные неприятные последствия:
- нарушение роста;
- возникновение проблем с яичниками;
- гормональные нарушения в дальнейшей жизни девочки.
Лечение раннего полового созревания
Первый врач, которого рекомендовано посетить для определения нарушений и выбора метода их устранения, лечения – эндокринолог. Осмотрев ребенка, изучив историю и выдав направления на ряд анализов, врач сможет выявить степень нарушений. Для определения норм развития роста костей, понадобится провести рентген запястий и ладоней ребенка. После постановки первичного диагноза, врач может назначить проведение МРТ, для выявления аномалий. В некоторых ситуациях также требуется проведение УЗИ.
Единого метода лечения не существует, исходя из результатов анализов и диагностик, выявления причин нарушений, врачом разрабатывается план стабилизации здоровья девочки. Гормональные сбои могут быть вызваны разными факторами, если их причина – операбельная опухоль, потребуется хирургическое вмешательство. В некоторых случаях удается достичь нужного результата с помощью медикаментозного вмешательства. В дополнение к радикальным мерам, родителям необходимо умерить аппетит ребенка, добавить полезные физические нагрузки – например, плавание.
Раннее половое созревание
Раннее (преждевременное) половое созревание — это проявление признаков полового созревания (развитие груди, яичек, лобковой и подмышечной волос; запах тела; менструального кровотечения и ускорение роста) раньше обычного. Раннее (преждевременное) половое созревание — это половое созревание, которое начинается в возрасте до 7-8 лет (против 9-16 лет) у девочек или до 9 лет (против 9-15 лет) у мальчика. Финал раннего полового созревания — половая зрелость, когда ребенок физически, гормонально и сексуально готов к воспроизведению рода. Период от начала полового созревания до половой зрелости называется периодом полового созревания.
Если у ребенка проявляются только некоторые из ранних признаков полового созревания, то говорят о «частичном» раннем половом созревании. Например, развитие груди у девочек до 3 лет, которое позже прекращается или сохраняется без появления других физических изменений, характерных для полового созревания. Точно так же у некоторых девочек и мальчиков может быть ранний рост лобковых и / или подмышечных волос, который не связан с другими изменениями в половом развитии. Дети с «частичным» ранним половым созреванием, как правило, не нуждаются в лечении; другие признаки полового созревания появятся у них в обычном возрасте.
После завершения полового созревания рост в высоту останавливается. Так как во время половой зрелости рост костей прекращается в более раннем возрасте, чем обычно, дети с ранним половым созреванием, как правило, не достигают полной высоты потенциала взрослого. Их ранний скачок роста делает их изначально высокими по сравнению со своими сверстниками, но они перестают расти слишком рано, и в конечном итоге они ниже ростом, чем должны были бы быть.
Ранее половое созревание создаёт для ребенка трудности эмоционального и социального характера. Например, девочки с преждевременным половым созреванием стесняются своих физических изменений, таких как менструации, большая грудь, которые появились задолго до любого из их сверстников. Но самая сложная часть заключается в том, что девочку дразнят.
Даже эмоции и поведение у детей с преждевременным половым созреванием отличаются от сверстников. Девочки могут стать капризными и раздражительными. Мальчики могут стать более агрессивными, иметь половое влечение не соответствующее их возрасту.
Девочки, которые созревают рано, могут рано знакомиться с мужчинами и проявлять сексуальную активность, могут даже раньше выйти замуж, чем их одноклассники. Раннеспелые девочки имеют больше проблем с поведением и с большим риском к наркомании и суициду.
Если вы обеспокоены поведением вашего ребенка, поговорите с врачом или школьным персоналом, найдите возможность получить профессиональною консультацию, чтобы помочь ребенку пройти трудное время.
Начало полового созревания инициируется гипоталамусом (область мозга, которая контролирует гипофиз). Гипоталамус собирает и расшифровывает сигналы, поступающие из тканей организма, и извне и секретирует соответствующие гормоны для передней доли гипофиза. Гипофиз (железа размером с горошину у основания мозга) в ответ освобождает гормоны, которые стимулируют синтез половых гормонов яичниками (у девочек) или яичками (у мальчиков).
Признаки раннего полового созревания могут появиться из-за проблем с функцией надпочечников, яичников или яичек. Детский врач может назначить ряд тестов для выяснения основного заболевания.
Иногда преждевременное половое созревание происходит из-за структурной проблемы в мозге (например, опухоль), черепно-мозговая травма, инфекции (например, менингит), проблем в яичниках или щитовидной железе.
Для большинства девочек основная медицинская проблема отсутствует — они просто начинают раннее половое созревание без всякой видимой причины.
У мальчиков раннее половое созревание встречается реже, и чаще связано с основной медицинской проблемой, чем это у девочек. Примерно у 5% мальчиков преждевременное половое созревание наследуется. Раннее половое созревание мальчиков передаётся от деда по материнской линии через мать. У девочек наследование раннего полового созревания встречается в 1% случаев.
Выделяют следующие общие причины раннего полового созревания
- Ожирение: критическим весом для менархе (первая менструация) принят вес 48 кг. Предполагают, что жировая ткань, продуцируя гормон лептин, способствует раннему половому созреванию (доказано на животных). В этой гипотезе открытым остаётся вопрос о том, почему развивается ожирение, какие факторы определяют его формирование.
- Социальные факторы: девочки, растущие в неблагополучных семьях, достигают половой зрелости раньше.
- Отсутствие отца или присутствие в семье чужого взрослого мужчины, не отца девочки, способствует раннему половому созреванию.
- Можно предположить, что более открытая сексуальность в популярных средствах массовой информации может стимулировать раннее половое развитие.
- Экологические факторы
Половое развитие детей в значительной мере определяется факторами окружающей среды. Важную роль в инициировании раннего полового созревания играют так называемые экологические токсины, действию которых подвергались женщины во время беременности.
Среди них
- Метаболиты ДДТ
- ПБД (полибромированные дифенолы)
- Фталаты
- Бисфенол А
- Дихлорбензол
У ребенка инициировать раннее половое созревание могут:
- средства личной гигиены, бытовые изделия и моющие средства;
- продукты питания.
Анализ данных литературы по результатам исследований, проведенных на животных и людях, позволяют заключить, что ведущую роль в изменении сроков полового созревания играют эндокринные расстройства.
На фармацевтическом рынке есть два препарата, которые замедляют раннее половое созревание. Это нафарелин и леупролид. Назначает и проводит лечение только врач детский эндокринолог.
Родители, не теряйте связь с ребенком, дорожите его доверием.
Убедите вашего ребенка, что у всех детей будут проходить такие же изменения тела, но у него это происходит раньше, чем у других. Поощряйте ребенка принимать участие в занятиях физкультурой, в общественной работе; выделите ему время для того, чтобы обсудить с вами все волнующие его вопросы.
Преждевременное половое развитие: причины, диагностика, лечение | #11/13
Половое созревание — генетически обусловленный процесс превращения детского организма во взрослый, способный к воспроизводству. В широком смысле достижение половой зрелости включает в себя не только физиологический процесс, но и социальную адаптацию.
В настоящее время средний возраст наступления пубертата у девочек колеблется от 8 до 13 лет, а у мальчиков — от 9 до 14 лет.
Существенное влияние на сроки начала полового созревания оказывают пол ребенка, расовая принадлежность, наследственная предрасположенность, факторы окружающей среды, характер питания, социально-экономическое положение. Неблагоприятную роль могут играть, например, ожирение и экзогенное поступление гормонов [1].
Физиология полового развития
Мужские и женские гонады формируются из одного недифференцированного зачатка. Развитие половых желез у обоих полов на ранних стадиях протекает одинаково (индифферентная стадия). Ген, определяющий дифференцировку гонады по мужскому типу, локализован в Y-хромосоме.
Основой развития внутренних половых органов являются вольфовы (у мальчиков) и мюллеровы (у девочек) протоки.
Формирование наружных гениталий плода мужского пола начинается с 8-й недели внутриутробного периода и происходит под влиянием дигидротестостерона, образующегося из тестостерона фетальных яичек. Андрогены необходимы для дифференцировки эмбриональных закладок по мужскому типу. Клетки Лейдига, в которых вырабатываются андрогены, функционируют под действием хорионического гонадотропина плаценты. Из полового бугорка формируется половой член, наружные генитальные складки образуют мошонку. На 18–20 неделе внутриутробного развития заканчивается формирование наружных гениталий по мужскому типу, хотя процесс опускания тестикул в мошонку происходит значительно позже, к 8–9 месяцу гестации. После рождения выработка тестостерона стимулируется гонадотропинами гипофиза.
При формировании организма женского пола из верхней трети протоков Мюллера развиваются маточные трубы; средняя часть протоков, сливаясь, образуют тело и шейку матки. Вольфовы протоки регрессируют.
С 12-й по 20-ю неделю внутриутробного периода формируются влагалище, клитор, большие и малые половые губы, преддверие влагалища с раздельными наружным отверстием мочеиспускательного канала и входом во влагалище. У плода женского пола дифференцировка наружных гениталий происходит независимо от состояния гонад [2].
Пусковой механизм полового созревания, связанный с активацией нейроэндокринной системы, на сегодняшний момент недостаточно ясен. Однако известно, что инициирует этот процесс импульсная секреция гонадотропин-рилизинг-гормона (люлиберин, рилизинг-гормон лютеинизирующего гормона (ЛГ-РГ)) нейронами, расположенными в ядрах гипоталамуса. Развитие гипоталамо-гипофизарно-гонадной оси (гонадостат) происходит на протяжении всего периода жизни ребенка, начиная с внутриутробного [3].
У новорожденного ребенка гипоталамо-гипофизарно-гонадное регулирование полностью сформировано. У мальчиков эта система функционирует до 6–12 месяцев, у девочек до 2–3 лет жизни. Затем следует длительный период (до пубертата) ее угнетения — «ювенильная пауза». Резко снижается импульсная секреция ЛГ-РГ. Несмотря на низкое содержание в крови половых стероидов этот период является критическим для преждевременного полового развития (ППР) центрального генеза.
К концу «ювенильной паузы» — к 6–7 годам у девочек и к 8–9 у мальчиков — начинают интенсивно синтезироваться надпочечниковые андрогены, вызывая у девочек развитие вторичного оволосения (лобкового и подмышечного). У мальчиков эту роль играют главным образом андрогены тестикулярного происхождения. Этот период, предшествующий пубертату, обозначают как фазу адренархе.
Окончательное формирование гонадостата происходит в пубертатный период. Активация генератора импульсной секреции ЛГ-РГ стимулирует выработку лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) гипофиза, которые необходимы для образования гонадных стероидов — андрогенов и эстрогенов. В основе регуляции этой системы в репродуктивном возрасте лежит принцип обратной связи между этими гормонами.
У мальчиков основным гормоном полового созревания является тестестерон, который секретируется клетками Лейдига в семенниках и частично в коре надпочечников. Сам тестостерон малоактивен. В органах-мишенях с помощью фермента 5α-редуктазы он превращается в активную форму — дигидротестостерон. Нарастающая продукция андрогенов увеличенными тестикулами вызывает развитие вторичных половых признаков (понижение и огрубление голоса, рост волос на лице и теле по мужскому типу, превращение пушковых волос в терминальные, усиление секреции пота и изменение его запаха, увеличение размеров полового члена, пигментацию и развитие складчатости кожи мошонки, пигментацию сосков, формирование мужского типа лица и скелета, увеличение размеров простаты), регулирует сперматогенез и половое поведение.
В яичниках вырабатываются два основных гормона, которые оказывают наибольшее влияние на состояние и функционирование женской половой системы, — эстрадиол и прогестерон [2].
Эстрогены — общее собирательное название подкласса стероидных гормонов, производимых в основном фолликулярным аппаратом яичников у женщин. В небольших количествах эстрогены производятся также тестикулами у мужчин и корой надпочечников у обоих полов. Из различных биологических жидкостей человека выделено более 30 видов эстрогенов, основными из них считаются три: эстрон (Э1), 17-β-эстрадиол (Э2) и эстриол (Э3). Эстрадиол и некоторое количество эстрона синтезируются в яичниках. Эстрон и эстриол образуются преимущественно в печени из эстрадиола, а также в других тканях из андрогенов, главным образом из андростендиона. Синтез эстрогенов в фолликулах регулируется ФСГ.
Признаки начала полового созревания
Как сказано выше, иницирует пубертат импульсный характер секреции ЛГ-РГ. У мальчиков первым признаком начала полового созревания является увеличение тестикул. Яички в промежуток от 1 года до начала пубертата почти не изменяются в размерах, длина составляет 2–2,5 см, объем < 4 мл. Через 6 лет после начала пубертата яички достигают объема 18–20 см3, однако нужно учитывать индивидуальные различия среди мужчин.
Тестикулы имеют две основных функции: продукция гормонов и выработка сперматозоидов, причем первая начинается раньше и стимулирует вторую. Уже через год после начала полового созревания в утренней моче мальчиков можно обнаружить сперматозоиды (сперматурия). Половой член (пенис) начинает расти вскоре после начала роста тестикул. По мере роста полового члена возникают эрекции, а затем поллюции. В среднем, потенциальной фертильности мальчики достигают к 13-летнему возрасту, а полной — к 14–16 годам.
Под влиянием андрогенов происходит рост гортани, удлинение и утолщение голосовых связок, что делает голос более низким. Изменение голоса обычно сопутствует скачку роста тела.
Оволосенение (адренархе) начинается с лобка, вскоре после начала роста тестикул. Появившись в небольшом количестве у основания полового члена, волосы постепенно становятся гуще и занимают весь лобковый треугольник, после чего распространяются на бедра и по белой линии живота к пупку. Следом, по истечении нескольких месяцев и даже лет, начинается рост волос в подмышечных областях, около заднего прохода, на верхней губе, около ушей, вокруг сосков и на подбородке. Последовательность и темп роста волос подвержены индивидуальным различиям. В течение жизни волосы продолжают расти и становятся гуще на руках, ногах, груди, животе и спине.
К концу пубертата у юношей формируется мужской тип скелета: узкий таз и относительно широкий плечевой пояс.
Рост молочных желез (телархе) является первым признаком полового созревания у девочек и наблюдается в среднем в возрасте 10,5 лет. Сначала под ареолой с одной или обеих сторон появляется небольшое, болезненное уплотнение. По прошествии 6–12 месяцев уплотнение начинает отмечаться с обеих сторон, оно увеличивается в размерах, становится более мягким и выходит за пределы ореолы. За 2 года молочные железы достигают зрелого размера и формы, соски становятся четко выраженными. Размеры и форма молочных желез у девушек имеют выраженные индивидуальные различия.
Волосы на лобке появляются через несколько месяцев после начала роста молочных желез. У 15% девочек этот признак появляется первым. Сначала это единичные волоски на половых губах, за 6–12 месяцев распространяющиеся на лобок. В дальнейшем волосы разрастаются и покрывают весь лобковый треугольник. Под влиянием эстрогенов эпителий влагалища утолщается и клетки начинают активно слущиваться с его поверхности, увеличивается васкуляризация влагалища. В яичниках начинают расти фолликулы.
При проведении ультразвукового исследования в этом периоде можно увидеть множество мелких кист — фолликулов. Первая менструация (менархе) обычно наступает через 2 года после начала роста молочных желез [3].
В течение пубертата под влиянием высокого уровня эстрогенов происходит рост костей таза в ширину, в результате чего бедра становятся шире. Жировая ткань нарастает, и к концу пубертата объем жировой ткани у девушек превышает таковой у юношей в два раза. Жир откладывается, в основном, в области молочных желез, бедер, ягодиц, плечевого пояса, лобка.
Преждевременное половое развитие
Под ППР понимают появление симптомов пубертата до достижения возраста 8 лет у девочек и 9 лет — у мальчиков. Данная патология может быть обусловлена нарушением в системе гонадостата на различных уровнях. Большинство авторов придерживаются патогенетической классификации ППР.
Выделяют истинные, или церебральные, формы заболевания, патогенез которых связан с преждевременной импульсной секрецией ЛГ-РГ гипоталамусом. Повышенный синтез половых стероидов в этих случаях обусловлен избыточной продукцией гипофизарных гонадотропных гормонов. Особенностью истинного ППР является то, что оно протекает как изосексуальное, а биологические изменения организма соответствуют стадиям нормального полового развития, но в ускоренном темпе. Избыточная секреция половых стероидов увеличивает скорость роста и способствует быстрому закрытию зон роста.
Ложные (периферические) формы ППР, независимые от секреции гонадотропинов, связаны с преждевременной избыточной продукцией стероидных гормонов опухолями половых желез и надпочечников, при синдроме Мак-Кьюена–Олбрайта–Брайцева, тестотоксикозе. В этих случаях последовательность стадий полового созревания извращается. Ложные формы заболевания могут спонтанно трансформироваться в истинные, что связано с вторичной активацией гипоталамо-гипофизарной оси [4].
В особую группу относят так называемые гонадотропиннезависимые формы ППР, при которых автономная активация деятельности половых желез обусловлена генетическими нарушениями. Эти варианты ППР имеют все признаки развернутого пубертата — увеличение половых желез, ускорение роста и костного созревания, формирование вторичных половых признаков.
Встречаются больные с единственным признаком преждевременного пубертата: изолированное развитие вторичного оволосения (преждевременное пубархе) и изолированное развитие молочных желез (преждевременное телархе). Это неполные формы ППР.
Истинное преждевременное половое развитие
Причиной истинного ППР могут быть различные поражения центральной нервной системы (ЦНС) неопухолевого характера (органические, воспалительные и др.), а также воздействие неблагоприятных факторов во внутриутробном периоде (травмы, гипоксия, инфекции). У таких детей часто выявляют гидроцефальный синдром. Причиной ППР могут быть арахноидальные кисты дна 3-го желудочка и хиазмально-селлярной области головного мозга. Кисты формируются в период эмбриогенеза, реже — в результате перенесенного менингита, энцефалита, травмы головного мозга.
У части больных с истинным ППР не удается выявить причину заболевания. В таких случаях при исключении органических заболеваний ЦНС ставится диагноз идиопатической формы ППР. Однако совершенствование методов исследования (применение компьютерной и магнитно-резонансной томографии) головного мозга позволяет чаще выявлять причину церебральной формы ППР.
О конституциональном характере ППР можно предположить, если при сборе анамнеза выясняется, что у родственников пубертат начался на 2–3 года раньше.
Современные методы обследования позволяют рано визуализировать опухоли ЦНС.
Гамартома — одна из часто выявляемых опухолевых образований ЦНС у детей с истинным ППР в возрасте до 3 лет. Гамартома гипоталамуса — это доброкачественная опухоль, состоящая из скопления дифференцированных нервных клеток, образованных в период эмбриогенеза. По существу она является следствием порока развития нервной ткани. Прижизненная диагностика стала возможной лишь с внедрением в практику магнитно-резонансных томографов.
Ведущим синдромом гипоталамических гамартом является ППР, это связано с тем, что нейросекреторные клетки гамартом выделяют ЛГ-РГ, который стимулирует образование в гипофизе ЛГ с последующей избыточной продукцией в гонадах стероидных гормонов. Следует отметить, что нарушение миграции эмбриональных клеток, секретирующих ЛГ-РГ, может вести к эктопии этих клеток, т. е. они могут находиться вне гипоталамуса. Считается, что ППР в этом случае развивается через эндогенный пульсирующий выброс ЛГ-РГ самостоятельно либо совместно с ЛГ-РГ секретирующими нейронами гипоталамуса. Есть предположение, что ППР может быть вызвано с помощью непрямого действия глиальных факторов, в том числе преобразованием альфа-фактора роста, который стимулирует секрецию гонадолиберина в гипоталамусе. Удаление гамартомы не во всех случаях тормозит половое развитие. У этих больных вторичная активация астроглиальных клеток в окружающих гипоталамус тканях может вызвать повышенную секрецию ЛГ-РГ, тем самым сохраняя клинику ППР [5].
У детей с гамартомой заболевание проявляется в виде истинного ППР в раннем возрасте. Частота развития заболевания одинакова у мальчиков и девочек. Из неврологической симптоматики могут отмечаться малые эпилептические приступы в виде насильственного смеха, снижение памяти, агрессивность.
Большинство опухолей хиазмы и гипоталамуса у детей — это низкодифференцированные глиомы. В супраселлярной области чаще выявляются астроцитомы [3].
Глиомы ствола головного мозга, вызывающие ППР, часто встречаются при нейрофиброматозе 1-го типа (болезнь Реклингхаузена). Это заболевание имеет аутосомно-доминантный тип наследования и встречается с частотой 1:3500 новорожденных.
Поломка гена, ответственного за синтез белка нейрофибромина, вызывает бурный неконтролируемый рост клеток. В клинической картине характерны пигментные пятна на коже от светло- до темно-коричневого цвета. Нейрофибромы — доброкачественные небольшие новообразования — располагаются на коже, радужной оболочке глаз, центральной нервной системе. Характерны множественные костные дефекты. Патогномоничным симптомом этого заболевания является наличие пигментных пятен на коже цвета «кофе с молоком» размером более 0,5 см. Патогенез ППР при доброкачественных опухолях и кистах ЦНС не ясен, но у больных выявляли пубертатные показатели гонадостата. Особенность этого процесса заключается в том, что неврологическая симптоматика (головные боли, судороги, нарушения зрения и другие) предшествуют симптомам ППР [6].
Синдром Рассела–Сильвера характеризуется комплексом наследственных аномалий (предположительно аутосомно-рецессивный тип наследования): внутриутробной и постнатальной задержкой роста и нарушениями формирования скелета. Частота встречаемости 1:30 000 населения. Дети рождаются небольшой длины (до 45 см) и с малой массой тела (1,5–2,5 кг) при доношенной беременности. С годами отставание в росте сохраняется, в связи с чем окончательный рост у женщин составляет менее 150 см, у мужчин — немногим выше 150 см. Масса тела у взрослых нормальная или даже избыточная. Часты аномалии наружных половых органов: крипторхизм, гипоспадия, гипоплазия полового члена, мошонки. Характерна асимметрия тела (лица, туловища, длины ног). Лицо треугольной формы, псевдогидроцефалия, большой лоб и гипоплазия нижней челюсти, высокое небо, нередко с расщелиной, оттопыренные уши. Клинодактилия V пальца за счет девиации дистальной фаланги, узкая грудная клетка, короткие руки, поясничный лордоз. Часто наблюдаются аномалии строения мочевыделительной системы. Интеллект обычно нормальный. Половое развитие начинает прогрессировать в 5–6 лет и имеет гонадотропинзависимый характер. Типичен повышенный уровень ЛГ и ФСГ на фоне гипогликемии [7].
Туберозный склероз (синдром Бурневиля–Прингла) — одна из форм факоматоза — характеризуется врожденной нервно-эктомезодермальной дисплазией с наличием доброкачественных опухолей. Встречается с частотой 1:10 000 новорожденных, чаще у мальчиков. Предположительно, заболевание имеет аутосомно-доминантный тип наследования. Фиброзные бляшки — облигатный признак этого заболевания. В мозге размер этих бляшек варьирует от нескольких миллиметров до нескольких сантиметров. Они могут быть единичными и множественными. В зависимости от локализации бляшки вызывают различные клинические симптомы: головную боль, рвоту, снижения зрения, эпилепсию, судорожные пароксизмы, гидроцефалию, признаки ППР.
Причиной истинного ППР могут быть опухоли, продуцирующие хориогонический гонадотропин человека (ХГЧ) (ХГЧ-секретирующие опухоли). К ним относятся герминогенные опухоли ЦНС, гепатобластомы и другие забрюшинные опухоли. Герминогенные опухоли развиваются из плюрипотентных зародышевых клеток. Многие из таких опухолей в период эмбриогенеза могут продуцировать ХГЧ. В процессе нарушенной миграции подобные клетки могут развиваться не только в гонадах, но и в других органах и тканях. Герминогенные опухоли составляют 3–8% от всех злокачественных новообразований детского и подросткового возраста. Нередко они сочетаются с различными генетическими синдромами (синдром Клайнфельтера, атаксия-телеангиоэктазия и др.).
Злокачественные герминогенные опухоли в 2–3 раза чаще встречаются у девочек, а интракраниальные — у мальчиков. У последних синдром ППР, связанный с избыточной секрецией ХГЧ, сочетается с симптомами несахарного диабета, повышенным внутричерепным давлением, сужением полей зрения, гемипарезами и др. Герминогенные опухоли, локализующиеся в головном мозге, интенсивно васкуляризированы и поэтому легко выявляются при компьютерной томографии с контрастированием. В сыворотке крови и в спинномозговой жидкости повышены уровни альфа-фетопротеина (АФП) и бета-ХГЧ; уровень тестостерона соответствует пубертатному периоду. Обнаруживается кажущееся повышение уровня ЛГ (из-за перекрестной иммунологической реактивности между ХГЧ и ЛГ). Однако уровень ЛГ не возрастает после стимуляции гонадолиберином. Уровень ФСГ снижен.
Не опустившиеся тестикулы представляют риск развития опухолей яичка. В клинической картине следует обратить внимание на объем яичек, которые увеличиваются умеренно и не соответствуют признакам достигнутого пубертата. Причина этого феномена в том, что у детей гонадостат остается незрелым. Из двух гонадотропных гормонов (ФСГ и ЛГ) опухолевые клетки тестикул продуцируют ЛГ, который гиперплазирует клетки Лейдига. В то же время клетки Сертоли, которые требуют воздействия ФСГ, остаются интактными. У мальчиков ППР развивается по изосексуальному типу.
Герминогенные опухоли разделяют на секретирующие бета-ХГЧ и не секретирующие его. В диагностике герминогенных опухолей важную роль играет определение АФП и бета-ХГЧ. Одним из маркеров злокачественного опухолевого процесса является раковый эмбриональный антиген (РЭА).
Ведущая роль в лечении герминогенных опухолей принадлежит химиотерапии. Лучевая терапия имеет очень ограниченное применение, она эффективна при лечении дисгермином яичника. Оперативное лечение направлено на удаление первичной опухоли [8].
Гепатобластома — злокачественная опухоль печени, развивающаяся из эмбриональной плюрипотентной закладки. Опухоль обычно представлена узлом беловато-желтого цвета, который прорастает в ткань печени. Гепатобластомы встречаются у детей до достижения 3-летнего возраста, после 5 лет жизни эта форма опухоли печени встречается очень редко. Точные причины возникновения гепатобластомы не выяснены. Гепатобластома может сочетаться с другими опухолями детского возраста, например, с опухолью Вильмса (нефробластомой). Повышенный риск возникновения гепатобластомы наблюдается у детей, перенесших гепатит B в период новорожденности, глистную инвазию, имеющих полипоз толстого кишечника, метаболические нарушения — наследственную тирозинемию, гликогеновую болезнь I типа и др. В начальном периоде развитии гепатобластомы выраженной симптоматики нет, прогрессирование сопровождается симптомами общей интоксикации и (редко) симптомами ППР вследствие продукции ХГЧ опухолью. Гепатобластома представляет собой быстрорастущую опухоль с высоким риском гематогенного метастазирования в легкие, головной мозг, кости и брюшную полость. Лечение гепатобластомы — хирургическое, заключающееся в удалении опухоли путем частичной гепатэктомии. Прогноз выживаемости при 1-й стадии заболевания в течение 2,5 лет — 90% и более, при 4-й стадии — меньше 30%.
Гонадотропиннезависимое ППР
Клиническая картина синдрома Мак-Кьюна–Олбрайта–Брайцева складывается из следующих симптомов: асимметричной светло-коричневой пигментации кожи, которая напоминает географическую карту; полиоссальной фиброзной остеодисплазии; ППР и других эндокринопатий. Заболевание описано только у девочек.
Причины эндокринных нарушений при синдроме Мак-Кьюна— Олбрайта–Брайцева вызваны мутациями белка Gs-альфа. Мутантный белок активирует аденилатциклазу в рецепторах ЛГ и ФСГ на клетках яичников, тем самым стимулируя секрецию эстрогенов в отсутствие гонадотропных гормонов. Предполагают, что мутации Gs-альфа происходят на ранних стадиях эмбриогенеза. В результате образуются клоны клеток, несущих мутантные белки.
Первые признаки заболевания ассоциируются с характерными светло-коричневыми пигментными пятнами на коже, которые имеются у новорожденного или появляются в течение первого года жизни.
Фиброзно-кистозная дисплазия проявляется в виде поражения длинных трубчатых костей. Измененные кости деформируются, возникают патологические переломы.
ППР при синдроме Мак-Кьюна–Олбрайта–Брайцева чаще выявляется после первого года жизни, протекает волнообразно. Как правило, первым проявлением оказываются маточные кровотечения. Они обнаруживаются задолго до наступления телархе и адренархе. Маточные кровотечения вызваны кратковременным повышением уровня эстрогенов. Яичники имеют обычный размер, но в них можно обнаружить крупные персистирующие фолликулярные кисты. У некоторых больных повышены уровни гонадотропных гормонов. В таких случаях можно говорить об истинном ППР [9].
Из других эндокринных нарушений встречаются узловой эутиреоидный зоб, аденомы гипофиза (синдром Иценко–Кушинга, тиреотоксикоз и повышение уровня других гормонов).
Тестостероновый токсикоз обусловлен избыточной нерегулируемой секрецией тестостерона гиперплазированными клетками Лейдига. Это семейное, аутосомно-доминантное заболевание с неполной пенетрантностью, проявляющееся у лиц мужского пола. Избыточная продукция тестостерона вызвана точечной мутацией гена рецептора ЛГ. Мутантные гены вызывают внутриклеточную активацию метаболизма клеток Лейдига в отсутствии ЛГ [10].
Вторичные половые признаки обычно появляются в 3–5 лет, а первые симптомы андрогенизации могут наблюдаться уже в возрасте 2 года. Изменяется тембр голоса, характерны телосложение маскулинное, acne vulgaris, увеличение полового члена, эрекции, ускоряется рост и созревание скелета. Объем тестикул увеличен, но не соответствует степени андрогенизации. По клинической картине тестотоксикоз сходен с истинным ППР.
При исследовании гонадостата выявляются высокие уровни тестостерона при препубертатных показателях ЛГ и ФСГ. Отсутствует реакция ЛГ и ФСГ на тест с люлиберином (ЛГ-РГ), а также импульсная спонтанная секреция ЛГ, характерная для пубертатного периода.
При биопсии яичек обнаруживают хорошо развитые извитые семенные канальцы, избыток зрелых клеток Лейдига, половые клетки на разных стадиях сперматогенеза. В некоторых извитых семенных канальцах выявляются дегенерирующие половые клетки. У взрослых результаты пробы с гонадолиберином нормальные; у некоторых больных с повреждением сперматогенного эпителия повышен уровень ФСГ. У большинства мужчин с семейным тестотоксикозом фертильность не нарушена.
Окончание статьи читайте в следующем номере.
В. В. Смирнов1, доктор медицинских наук, профессор
А. А. Накула
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: [email protected]
Купить номер с этой статьей в pdf