Острая почечная недостаточность — Википедия
Острая почечная недостаточность (ОПН) — внезапное нарушение функции почек со снижением процессов фильтрации и реабсорбции, приводящий к расстройству водного, электролитного, азотистого и других видов обмена. ОПН является потенциально обратимым явлением[1].
Непосредственными причинами ОПН являются низкая объемная скорость кровотока, острая деструкция клубочка с потерей приносящих и выносящих артерий и клубочковых капилляров, повреждение канальцев нефронов или нарушение оттока мочи от почки из-за обструкции. В зависимости от этого различают три формы острой почечной недостаточности: преренальная (70 %), паренхиматозная (25 %), обструктивная (5 %).
При острой почечной недостаточности развивается олигурия (диурез менее 400 мл в сутки или 20 мл в час), анурия (отсутствие выделения мочи или снижение до 100 мл в сутки), наблюдается отсутствие или уменьшение поступления мочи в мочевой пузырь.
Выделяют 3 стадии роста тяжести почечной недостаточности (риск, повреждение, недостаточность) и 2 результата (утрата функции почек, терминальная почечная недостаточность).
В некоторых случаях почечная недостаточноcть не связана с уменьшением диуреза, но даже может сопровождаться его ростом — это неолигурическая почечная недостаточность. Данные критерии также не применяются к новорождённым в течение нескольких дней после рождения, поскольку новорождённые являются физиологически олигурическими в течение первых 24 часов жизни и их креатинин сыворотки крови первоначально отражает материнский объём креатанина.
Количество случаев острой почечной недостаточности в последние годы растет, причиной чего является увеличение числа операций в условиях искусственного кровообращения по исправлению врождённого порока сердца, увеличение числа трансплантаций цельных органов и костного мозга, использование разработанных в последнее время нефротоксичных препаратов при лечении различных заболеваний. По сравнению с другими системными заболеваниями и методами их лечения, доля первичных почечных заболеваний в росте количества случаев острой почечной недостаточности уменьшается. Острая почечная недостаточность часто наблюдается у пациентов детского отделения интенсивной терапии с сепсисом или с обширной травмой сопровождающимися тяжелым кровоточением, или у пациентов в послеоперационный период операций на сердце с долей 20-40 %
- начальная
- олигоанурическая
- полиурическая
- реконвалесценции
У тяжелобольных которые имеют риск поражения острой почечной недостаточностью (см. Эпидемиология) небольшое повышение креатинина сыворотки крови может быть первым признаком острой почечной недостаточности.
Признаки острой почечной недостаточности:
Также возможны следующие признаки:
Клинические проявления в основном определяются причиной и стадией. В начальной стадии присутствует клиника основного заболевания и появляется олигурия. Диурез снижается на 8-10 %. Появляется интоксикация (бледность, иктеричность, тошнота, боли в животе).
В олигоанурической стадии диурез снижается на 25 % и более от нормального, удельный вес мочи менее 1005, появляется тахикардия, аритмия в виде экстрасистолии, блокад, могут появляться судороги. Также могут появляться отеки, повышается артериальное давление. При осмотре глазного дна — отек диска зрительного нерва. При несвоевременном или неадекватном лечении состояние больного продолжает ухудшаться, вплоть до летального исхода.
В полиурическую стадию диурез увеличивается, происходит постепенное снижение гиперкалиемии и уремии, исчезновение симптомов интоксикации.
Выделяют три категории причин ОПН: преренальные, постренальные и врождённые заболевания почек.
Виды ОПН[править | править код]
Преренальная ОПН[править | править код]
Причины преренальной ОПН: гиповолемия (обезвоживание (например, вследствие гастроэнтерита), кровотечение (например, вследствие травмы), диуретики, рвота, диарея), низкий сердечный выброс, вазодилатация. Сердечная недостаточность или перераспределении жидкости в организме (интерстиция) может привести к уменьшению эффективного объёма циркуляции. Здоровая почка прекращает выделять мочу при систолическом артериальном давлении<90-80 мм.рт.ст, почка со склерозированными сосудами может останавливать выделение и при более высоком САД.
Преренальная недостаточность может перейти в ренальную, так как нарушение кровообращения в почках ведёт к их ишемии и некрозу. Ренальная недостаточность в среднем начинается через 20 минут при тепловой ишемии или через 2 часа холодовой ишемии.
Этиология острой почечной недостаточности:
- преренальные заболевания почек:
- Уменьшенный объём плазмы,
- Обезвоживание,
- Кровопотеря,
- Интерстиция плазмы крови при ожогах, сепсисе, кишечной непроходимости,
- другие причины почечной гипоперфузии (затрудненной перфузии),
- Шок,
- Гипоксия.
- Острая сердечная недостаточность,
- Гепаторенальный синдром,
- Билатеральный стеноз почечной артерии,
- Операция на сердце
Паренхиматозная ОПН[править | править код]
Связана с повреждением паренхимы почек. В 85 % случаев это ишемическое или токсическое поражение почек с формированием острого тубулярного некроза. В 15 % — воспаление паренхимы почек (гломерулонефрит, интерстициальный нефрит).
При остром тубулярном некрозе поражается эпителий извитых канальцев с нарушением их целостности и выходом внутриканальцевой жидкости в окружающую ткань почки.
Яды, которые могут вызвать острый тубулярный некроз и паренхиматозную ОПН — это рентгеноконтрастные вещества, аминогликозиды, противоопухолевые средства, тяжелые металлы, этиленгликоль, лекарственные средства (анальгетики, НПВС). Эндогенные токсины — рабдомиолиз, миоглобин, гиперкальциемия при гиперпаратиреозе, легкие цепи Ig при миеломе или лимфоме, ураты, оксалаты, распад ткани злокачественной опухоли и др.
Риск развития острого тубулярного некроза повышается после исследований с введением контрастирующих веществ, при диабете, в пожилом возрасте. Профилактика ОТН при рентгеноконтрастных исследованиях — введение физраствора в/в в дозе 1 мл/кг/час в течение 12 часов до и 12 часов после исследования, либо (слабее) АЦЦ 1200 мг 2 раза перорально накануне в день исследования.
Этиология острой почечной недостаточности:
- паренхиматозные заболевание почек:
- Сосудистое: тромбоз почечной артерии или вены,генерализованный тромбогеморрагический синдром
- Клубочковый: гемолитический уремический синдром, тяжелый (быстро прогрессирующий) гломерулонефрит любой этиологии,
- Интерстициальный: интерстициальный нефрит из-за аллергической реакции на лекарства (например, нестероидные противовоспалительные средства, оксациллин, метициллин), сепсис,
- Тубулярный (острый тубулярный некроз): сепсис, постоперационный период (после операций на сердце), ишемия вследствие длительной недостаточной перфузии; причины указанные в разделе преренальные заболевания почек при продолжительности могут привести к острому тубулярному некрозу,
- Нефротоксины: аминогликозидные антибиотики, индометацин, радиоконтрастные вещества, этиленгликоль, метанол, тяжелые металлы,
- Пигменты: миоглобинурия, гемоглобинурия,
- Мочевая кислота: гиперурикемия, синдром лизиса опухоли,
- Врождённые аномалии почек (особенно у новорождённых и младенцев),
- Бикистозная дисплазия почек, рефлюкс нефропатия, поликистоз почек, олигомеганефрония.
Как правило, острый тубулярный некроз является результатом развития преренальных заболеваний. Гистологические изменения характеризующие острый тубулярный некроз включает гибель ворсин щеточной каемки у клеток почечных канальцев, отслаивание клеток эпителия от базальной мембраны, выделение продуктов распада клеток и белка.
У пациентов с продолжительным шоковым состоянием вызванным сепсисом, после операций на сердце, травмы (кровопотери), обезвоживании если эффективный циркулирующий объём не восстанавливается также может развиться острый тубулярный некроз. Нестероидные противовоспалительные препараты все чаще рассматриваются как причина ОПН у детей, особенно если применяются у пациентов с уменьшенным объёмом межклеточной жидкости.
Патогенез ОПН сложно объяснить на основе единственного механизма течения заболевания ведущего к ОПН. Так, ишемическая и токсическая ОПН является результатом комплекса взаимосвязанных гемодинамических, сосудистых и тубулоинтерстициальных изменений, включающих: пониженный кровоток в гломерулярные и тубулярные капилляры приводящий к понижению уровня гломерулярной фильтрации; поражение кортикальных и медуллярных канальцев продуктами распада их клеток, что приводит к тубулярной обтурации; истечение (tubular backleak) растворов и воды из полости в интерстициальную ткань с дальнейшим понижением уровня гломерулярной фильтрации. Увеличенная выработка эндотелина и пониженная выработка закиси азота в клетках каппиляров гладкой мышцы приводит к увеличению вазоконстрикции и понижению перфузии что создает условия для поражения почки. Тубулярные клетки почки реагируют на поражения разным способом которые могут и не сопровождаться повреждением почки или сопровождаться минимальным повреждением, сублетальным повреждением, апоптозом, некрозом. В канальцах, на клеточном уровне уменьшение потребления кислорода приводит к уменьшению выработки аденозинтрифосфат, что в свою очередь ведет к повреждению клеточных мембран и цитоскелета. Повреждение клеток обуславливает полярность клеток, способствуя поступлению повышенного количества кальция в клетки и повышает внутриклеточное образование свободных радикалов, что приводит изменению клеточных функций клеточное набухание и клеточные апоптоз и некроз. Также, низкий уровень в сыворотке костного морфогенетического белка BMP7, являющегося антифиброзным, противовоспалительным и антиапоптозным фактором и принадлежащего к фактору роста надсемейства β лигандов, играет определённую роль в патогенезе ОПН в постоперационный период операций на сердце.
Обструктивная (постренальная) ОПН[править | править код]
Обусловлена ограничением пассажа мочи на любом участке мочевыводящего тракта. Почки функционируют, но моча не выделяется из-за повреждения/обтурации мочевыделительных путей. Постренальная недостаточность может перейти в ренальную (паренхиматозную), так как из-за нарушения оттока мочи лоханки почки переполняются мочой и сдавливают ткань почки, приводя к ишемии. Возможные причины постренальной ОПН: опухоль, обтурация камнем, гематома, спазм сфинктера мочевого пузыря из-за нарушения иннервации, послеоперационные осложенения операций на органах таза, травма.
Этиология острой почечной недостаточности:
- постренальные заболевания:
- Двустронняя обтурация почечной лоханки или мочеточниково-пузырного соустья,
- Клапан задней уретры,
- Травма уретры,
- Стриктура уретры,
- Нейрогенный мочевой пузырь,
- Обтурация почечной лоханки или мочеточниково-пузырного устья единственной почки
- Обтурация из-за почечных камней в шейке пузыря
Другие причины ОПН[править | править код]
- Билатеральный кортикальный некроз (ишемия) — ишемия кортикального слоя почки. Встречается при акушерской патологии, грамотрицательном сепсисе, геморрагическом и анафилактическом шоке, интоксикации гликолями.
- Папиллярный некроз при ишемии сосочкового слоя — встречается при гнойном пиелонефрите, диабетической нефропатии, хроническом алкоголизме, приеме НПВС, анальгетиков, нефропатиях.
- Системные васкулиты — гранулематоз Вегенера и др.
- Микроскопический полиангиит.
- Тромбоз почечной артерии.
На диагноз ОПН может указывать внезапное увеличение креатинина сыворотки крови или азота мочевины крови. Также важным фактором является пониженный диурез. Следует определить наличие хронических заболеваний почек.
При ОПН гораздо более эффективны методы лабораторной и рентгенологической диагностики чем история болезни и физикальное обследование.
История болезни[править | править код]
Возможность развития ОПН должно предполагаться у всех детей находящихся в критическом состоянии. Пониженный диурез, гематурия, дизурия, тошнота, рвота может сопровождать ОПН. Предродовая история и рождение могут помочь выявить причины ОПН у новорождённых, такие как олигомеганефрония у детей которые имели малый гестационный возраст при рождении (недоношенные) и др.
Физикальное обследование[править | править код]
- Нарушение выделения воды (диурез менее 10-12 мл/кг/сутки или 0,5 мл/кг/час)
- Нарастающая азотемия (азот мочевины более 7 ммоль/л, креатинин более 0,1 ммоль/л, остаточный азот более 30 ммоль/л)
- Дисбаланс электролитов (увеличение калия более 6 ммоль/л, снижение кальция менее 2 ммоль/л и натрия)
- Декомпенсированный метаболический ацидоз (ВЕ более 10 ммоль/л)
Отличие преренальной недостаточности от ренальной недостаточности:
| ОПН | Плотность мочи | концентрация Na в моче | мочевина (моча) /мочевина (плазма) | креатинин (моча) /креатинин (плазма) | осмолярность (моча) /осмолярость (плазма) | проба с маннитолом (диурез) |
|---|---|---|---|---|---|---|
| Преренальная | >1015 | <30 | >20/1 | >30/1 | >1,8 | >40 мл/час |
| Ренальная | <1015 | >30 | <10/1 | <10/1 | <1,2 | <40 мл/час |
Проба с Маннитолом — в/в 100 мл 20 % Манита за час. Нет диуреза — фуросемид 200 мг за час. Нет диуреза — ренальная недостаточность.
Показания для госпитализации в профильное отделение:
- ОПН, требующая интенсивной терапии при быстром ухудшении функции почек
- Необходимость гемодиализа
- При неуправляемой гипертензии, полиорганной недостаточности, показана госпитализация в АРО.
Преренальная ОПН[править | править код]
Нормализация общего кровообращения. Лечение преренальной ОПН и ренальной ОПН кардинально отличаются друг от друга количеством инфузионной терапии. При недостаточности кровообращения часто нужно интенсивное восстановление объёма жидкости в сосудах, при ренальной ОПН интенсивная инфузия противопоказана, так как может привести к отеку легких и мозга. Уменьшить гиповолемию и дегидратацию.
Постренальная ОПН[править | править код]
Нормализация оттока мочи по мочевыводящим путям (катетеризация мочевого пузыря, хирургическое вмешательство на мочевыводящих путях, эпицистостомия).
Паренхиматозная ОПН[править | править код]
Ограничение жидкости, натрия, калия, фосфатов.
- анурическая стадия:
- средства, повышающие кровоток и энергообмен в почках:
- средства, стимулирующие выделительную функцию почек:
- инфузионная терапия — нулевой водный баланс, максимум 30 % от физиологической потребности в жидкости, отказ от растворов калия, гипертонического натрия.
- гемодиализ
- симптоматическая терапия
- полиурическая стадия:
- инфузионная терапия — нулевой водный баланс. В полиурической стадии инфузия может достигать 5-6 л/сут.
- коррекция электролитов крови, так как в полиурической стадии почки ещё не в состоянии регулировать выделение электролитов с мочой.
- симптоматическая терапия
- стадия реконвалесценции:
Показания для экстренного гемодиализа[править | править код]
- Гиперкалиемия (калийной г выше 7ммоль/л) из-за угрозы остановки сердца
- Гиперволемия угрожающая по отеку легких или мозга.
Почечная недостаточность
Острая почечная недостаточность — причины, симптомы, диагностика и лечение
Острая почечная недостаточность – это потенциально обратимое, внезапно наступившее выраженное нарушение или прекращение функции почек. Характерно нарушение всех почечных функций (секреторной, выделительной и фильтрационной), выраженные изменения водно-электролитного баланса, быстро нарастающая азотемия. Диагностика осуществляется по данным клинических и биохимических анализов крови и мочи, а также инструментальных исследований мочевыделительной системы. Лечение зависит от стадии ОПН, включает симптоматическую терапию, методы экстракорпоральной гемокоррекции, поддержание оптимального артериального давления и диуреза.
Общие сведения
Острая почечная недостаточность – внезапно развивающееся полиэтиологическое состояние, которое характеризуется серьезными нарушениями функции почек и представляет угрозу для жизни пациента. Патология может провоцироваться заболеваниями мочевыделительной системы, нарушениями со стороны сердечно-сосудистой системы, эндогенными и экзогенными токсическими воздействиями, другими факторами. Распространенность патологии составляет 150-200 случаев на 1 млн. населения. Пожилые люди страдают в 5 раз чаще лиц молодого и среднего возраста. В половине случаев ОПН требуется гемодиализ.

Острая почечная недостаточность
Причины
Преренальная (гемодинамическая) острая почечная недостаточность возникает вследствие острого нарушения гемодинамики, может развиваться при состояниях, которые сопровождаются снижением сердечного выброса (при тромбоэмболии легочной артерии, сердечной недостаточности, аритмии, тампонаде сердца, кардиогенном шоке). Нередко причиной становится уменьшение количества внеклеточной жидкости (при диарее, дегидратации, острой кровопотере, ожогах, асците, вызванном циррозом печени). Может формироваться вследствие выраженной вазодилатации при бактериотоксическом или анафилактическом шоке.
Ренальная (паренхиматозная) ОПН провоцируется токсическим или ишемическим поражением почечной паренхимы, реже — воспалительным процессом в почках. Возникает при воздействии на почечную паренхиму удобрений, ядовитых грибов, солей меди, кадмия, урана и ртути. Развивается при бесконтрольном приеме нефротоксичных медикаментов (противоопухолевые препараты, ряд антибиотиков и сульфаниламидов). Рентгенконстрастные вещества и перечисленные препараты, назначенные в обычной дозировке, могут стать причиной ренальной ОПН у больных с нарушением функции почек.
Кроме того, данная форма ОПН наблюдается при циркуляции в крови большого количества миоглобина и гемоглобина (при выраженной макрогемаглобинурии, переливании несовместимой крови, длительном сдавлении тканей при травме, наркотической и алкогольной коме). Реже развитие ренальной ОПН обусловлено воспалительным заболеванием почек.
Постренальная (обструктивная) ОПН формируется при остро возникшей обструкции мочевыводящих путей. Наблюдается при механическом нарушении пассажа мочи при двухсторонней обтурации мочеточников камнями. Реже возникает при опухолях предстательной железы, мочевого пузыря и мочеточников, туберкулезном поражении, уретритах и периуретритах, дистрофических поражениях забрюшинной клетчатки.
При тяжелых сочетанных травмах и обширных хирургических вмешательствах патология вызывается несколькими факторами (шок, сепсис, переливание крови, лечение нефротоксичными препаратами).
Симптомы ОПН
Выделяют четыре фазы острой почечной недостаточности:начальная, олигоанурическая, диуретическая, выздоровления. На начальной стадии состояние пациента определяется основным заболеванием. Клинически эта фаза обычно не выявляется из-за отсутствия характерных симптомов. Циркуляторный коллапс имеет очень малую продолжительность, поэтому проходит незамеченным. Неспецифичные симптомы ОПН (сонливость, тошнота, отсутствие аппетита, слабость) замаскированы проявлениями основного заболевания, травмы или отравления.
На олигоанурической стадии анурия возникает редко. Количество отделяемой мочи — менее 500 мл в сутки. Характерна выраженная протеинурия, азотемия, гиперфосфатемия, гиперкалиемия, гипернатиемия, метаболический ацидоз. Отмечается понос, тошнота, рвота. При отеке легкого вследствие гипергидратации появляется одышка и влажные хрипы. Больной заторможен, сонлив, может впасть в кому. Нередко развивается перикардит, уремический гастроэнтероколит, осложняющийся кровотечениями. Пациент подвержен инфекции вследствие снижения иммунитета. Возможен панкреатит, стоматит паротит, пневмония, сепсис.
Олигоанурическая фаза ОПН развивается в течение первых трех суток после воздействия, обычно длится 10-14 дней. Позднее развитие олигоанурической фазы считается прогностически неблагоприятным признаком. Период олигурии может укорачиваться до нескольких часов или удлиняться до 6-8 недель. Продолжительная олигурия чаще возникает у пожилых пациентов с сопутствующей сосудистой патологией. При продолжительности фазы более месяца необходимо провести дифференциальную диагностику для исключения прогрессирующего гломерулонефрита, почечного васкулита, окклюзии почечной артерии, диффузного некроза коры почек.
Длительность диуретической фазы составляет около двух недель. Суточный диурез постепенно увеличивается и достигает 2-5 литров. Отмечается постепенное восстановление водно-электролитного баланса. Возможна гипокалиемия вследствие значительных потерь калия с мочой. В фазе восстановления происходит дальнейшая нормализация почечных функций, занимающая от 6 месяцев до 1 года.
Осложнения
Выраженность нарушений, характерных для почечной недостаточности (задержка жидкости, азотемия, нарушение водно-электролитного баланса) зависит от состояния катаболизма и наличия олигурии. При тяжелой олигурии отмечается снижение уровня клубочковой фильтрации, существенно уменьшается выделение электролитов, воды и продуктов азотного обмена, что приводит к более выраженным изменениям состава крови.
При олигурии увеличивается риск развития водной и солевой сверхнагрузки. Гиперкалиемия вызвана недостаточным выведением калия при сохраняющемся уровне его высвобождения из тканей. У больных, не страдающих олигурией, уровень калия составляет 0,3-0,5 ммоль/сут. Более выраженная гиперкалиемия у таких пациентов может говорить об экзогенной (переливание крови, лекарственные препараты, наличие в рационе продуктов, богатых калием) или энодгенной (гемолиз, деструкция тканей) калиевой нагрузке.
Первые симптомы гиперкалиемии появляются, когда уровень калия превышает 6,0-6,5 ммоль/л. Больные жалуются на мышечную слабость. В некоторых случаях развивается вялый тетрапарез. Отмечаются изменения ЭКГ. Снижается амплитуда зубцов P, увеличивается интервал P-R, развивается брадикардия. Значительное повышение концентрации калия может вызвать остановку сердца. На первых двух стадиях ОПН наблюдаются гипокальциемия, гиперфосфатемия, слабо выраженная гипермагниемия.
Следствием выраженной азотемии является угнетение эритропоэза. Развивается нормоцитарная нормохромная анемия. Угнетение иммунитета способствует возникновению инфекционных заболеваний у 30-70% пациентов с острой почечной недостаточностью. Присоединение инфекции утяжеляет течение заболевания и нередко становится причиной смерти больного. Выявляется воспаление в области послеоперационных ран, страдает полость рта, дыхательная система, мочевыводящие пути. Частым осложнением ОПН является сепсис.
Отмечается сонливость, спутанность сознания, дезориентация, заторможенность, чередующаяся с периодами возбуждения. Периферическая нейропатия чаще возникает у пожилых пациентов. При ОПН может развиться застойная сердечная недостаточность, аритмия, перикардит, артериальная гипертензия. Больных беспокоит ощущение дискомфорта в брюшной полости, тошнота, рвота, потеря аппетита. В тяжелых случаях наблюдается уремический гастроэнтероколит, часто осложняющийся кровотечениями.
Диагностика
Основным маркером острой почечной недостаточности является повышение калия и азотистых соединений в крови на фоне значительного уменьшения количества выделяемой организмом мочи вплоть до состояния анурии. Количество суточной мочи и концентрационную способность почек оценивают по результатам пробы Зимницкого. Важное значение имеет мониторинг таких показателей биохимии крови, как мочевина, креатинин и электролиты, что позволяет судить о тяжести ОПН и эффективности проводимых лечебных мероприятий.
Главной задачей в диагностике ОПН является определение ее формы. Для этого проводится УЗИ почек и сонография мочевого пузыря, которые дают возможность выявить или же исключить обструкцию мочевыводящих путей. В некоторых случаях выполняется двусторонняя катетеризация лоханок. Если при этом оба катетера свободно прошли в лоханки, но выделение мочи по ним не наблюдается, можно с уверенностью исключить постренальную форму ОПН. При необходимости оценить почечный кровоток проводят УЗДГ сосудов почек. Подозрение на канальцевый некроз, острый гломерулонефрит или системное заболевание является показанием для биопсии почки.
Лечение ОПН
В начальной фазе терапия направлена, прежде всего, на устранение причины, которая вызвала нарушение функции почек. При шоке необходимо восполнить объем циркулирующей крови и нормализовать артериальное давление. При отравлении нефротоксинами больным промывают желудок и кишечник. Применение в практической урологии таких современных методов лечения как экстракорпоральная гемокоррекция позволяет быстро очистить организм от токсинов, которые стали причиной развития ОПН. С этой целью проводят гемосорбцию и плазмаферез. При наличии обструкции восстанавливают нормальный пассаж мочи. Для этого осуществляют удаление камней из почек и мочеточников, оперативное устранение стриктур мочеточников и удаление опухолей.
В фазе олигурии для стимуляции диуреза больному назначают фуросемид и осмотические диуретики. Для уменьшения вазоконстрикции почечных сосудов вводят допамин. Определяя объем вводимой жидкости, кроме потерь при мочеиспускании, рвоте и опорожнении кишечника, необходимо учитывать потери при потоотделении и дыхании. Пациента переводят на безбелковую диету, ограничивают поступление калия с пищей. Проводится дренирование ран, удаление участков некроза. При выборе дозы антибиотиков следует учитывать тяжесть поражения почек.
Гемодиализ назначается при повышении уровня мочевины до 24 ммоль/л, калия – до 7 ммоль/л. Показанием к гемодиализу являются симптомы уремии, ацидоз и гипергидратация. В настоящее время для предупреждения осложнений, возникающих вследствие нарушений метаболизма, врачи-нефрологи все чаще проводят ранний и профилактический гемодиализ.
Прогноз и профилактика
Летальность в первую очередь зависит от тяжести патологического состояния, ставшего причиной развития ОПН. На исход заболевания влияет возраст больного, степень нарушения функции почек, наличие осложнений. У выживших пациентов почечные функции восстанавливаются полностью в 35-40% случаев, частично – в 10-15% случаев. 1-3% больных необходим постоянный гемодиализ. Профилактика заключается в своевременном лечении заболеваний и предупреждении состояний, которые могут спровоцировать ОПН.
причины, симптомы, диагностика и лечение
Острая почечная недостаточность (ОПН) — это быстрое, острое снижение или полное прекращение всех функций почек по причине тяжелого поражения большей части почечной ткани, в результате чего происходит накопление отходов белкового обмена в организме.
Содержание статьи:
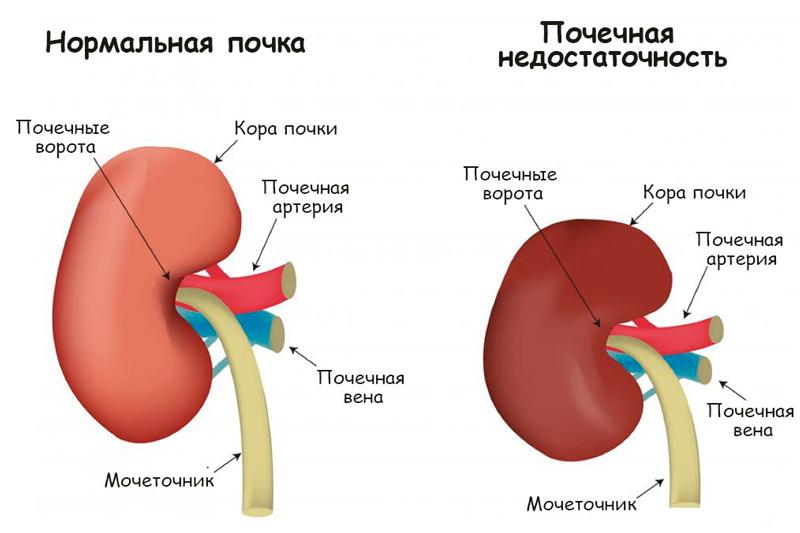
Вследствие нарушения экскреторной (выделительной) функции почек в кровь человека попадают азотистые шлаки, которые при нормальной деятельности организма удаляются вместе с мочой. Их количество увеличивается, общее состояние больного ухудшается, значительно нарушается обмен веществ. Заболевание также характеризуется резким уменьшением количества выделяемой мочи (олигурия) до полного ее отсутствия (анурия).
В большинстве случаев ОПН является обратимым процессом, но при отсутствии своевременной медицинской помощи и формирования глубокого поражения почечной ткани процесс становится необратимым и переходит в хроническую форму.
Диагностика заболевания осуществляется на основе данных клинических и биохимических анализов крови и мочи, а также инструментальных исследований мочевыделительной системы.
Лечение зависит от текущей стадии острой почечной недостаточности.
Этиология острой почечной недостаточности (ОПН)
Возникновение и состояние ОПН зависит от причин, которые можно условно разделить на три группы:
- Преренальная. Коллапс, шок, тяжелые аритмии, сепсис, сердечная недостаточность, нарушение кровообращения, значительное снижение объема циркулирующей крови (как следствие обильной потери крови), анафилактический или бактериотоксический шок, уменьшение количества внеклеточной жидкости и многие другие причины могут вызвать состояния, при которых развивается преренальная ОПН.
- Ренальная. Токсическое воздействие на почечную паренхиму ядовитых грибов, удобрений, урана, ртути, солей кадмия и меди. Развивается при бесконтрольном приеме антибиотиков, сульфаниламидов, противоопухолевых препаратов и пр. При циркуляции в крови большого количества гемоглобина и миоглобина (по причине длительного сдавливания тканей при травме, переливании несовместимой крови, алкогольной и наркотической коме и т.д.). Реже наблюдается развитие ренальной ОПН вследствие воспалительного заболевания почек.
- Постренальная. Механическое нарушение оттока мочи, вызванное двусторонней обструкцией мочевых путей камнями. Реже возникает при тяжелых травмах, обширных хирургических вмешательствах, опухолях мочевого пузыря, предстательной железы, уретритах и пр.
Неожиданная дисфункция почек при ОПН приводит к ярко выраженным нарушениям обмена веществ, в случае неоказания своевременной медицинской помощи возникают последствия, несовместимые с жизнью.
Развитие острой почечной недостаточности происходит от нескольких часов до семи дней и может длиться двадцать четыре часа. Если своевременно обратиться за помощью к врачам, то лечение закончится полным восстановлением функций обеих почек.
Симптомы почечной недостаточности (ОПН)
Различают четыре фазы острой почечной недостаточности. В начальной стадии состояние больного определяется основным заболеванием, вызывающим ОПН. Какие-либо характерные симптомы отсутствуют. Неспецифичные симптомы ОПН — ухудшение самочувствия, потеря аппетита, тошнота, рвота, диарея, отеки нижних и верхних конечностей, увеличение объема печени, заторможенность или возбужденность больного — замаскированы проявлениями основного заболевания, отравления или травмы.
При первой стадии заболевания, длящейся от нескольких часов до нескольких дней, также проявляются ярко выраженная бледность кожных покровов, характерные боли в животе, вызванные острой интоксикацией.
При второй фазе (олигоанурической) отмечается резкое уменьшение количества выделяемой мочи. В данный период в крови накапливаются конечные продукты метаболизма, основные из которых азотистые шлаки. По причине прекращения выполнения функций почками нарушаются кислотно-щелочное равновесие и водно-электролитный баланс.
В результате перечисленных процессов возникают следующие симптомы ОПН: тошнота, рвота, потеря аппетита, периферические отеки, нарушение сердечного ритма и нервно-психическое расстройство.
По причине острой задержки жидкости в организме может развиться отек головного мозга, легких, асцит или гидроторакс.
Стадия олигоанурии длится в среднем две недели, ее продолжительность зависит от объема поражения почки, адекватности проводимого лечения и скорости восстановления эпителия почечных канальцев.
Третья стадия (восстановительная) характеризуется постепенным восстановлением диуреза и проходит в два этапа. При первом суточное количество мочи не превышает 400 мл (начальный диурез), затем происходит постепенное увеличение объема мочи — до двух литров и более. Это говорит о регенерации клубочковой функции почки.
Стадия диуреза длится 10-12 дней. В этот период нормализуется деятельность сердечно-сосудистой и дыхательной системы, пищеварительных органов.
Четвертая стадия — стадия выздоровления. Полностью регенерируют функции почек. Восстановление организма после длительного лечения может длиться от нескольких месяцев до одного года и более. В этот период нормализуется объем выделяемой мочи, водно-электролитный и кислотно-щелочной баланс. В отдельных случаях ОПН может перейти в хроническую форму.
Диагностика острой почечной недостаточности (ОПН)
Как уже говорилось выше, основным показателем острой почечной недостаточности является повышение азотистых соединений и калия в крови при значительном уменьшении количества выделяемой организмом мочи вплоть до состояния анурии. Концентрационная способность почек и количество суточной мочи оцениваются по результатам пробы Зимницкого. Большое значение имеет мониторинг показателей мочевины, креатинина и электролитов. Именно они позволяют судить о тяжести ОПН и эффективности проводимого лечения.
Главной задачей в диагностике заболевания является определение ее формы. Для этого проводится УЗИ почек и мочевого пузыря, позволяющее выявить или исключить закупорку мочевыводящих путей. В некоторых случаях проводится двусторонняя катетеризация лоханок. Если оба катетера свободно прошли в лоханки, но выделения мочи по ним не наблюдается, можно с уверенностью исключить постренальную форму ОПН.
С целью определить почечный кровоток проводят УЗДГ сосудов почек. При подозрении на острый гломерулонефрит, канальцевый некроз или системное заболевание проводится процедура биопсии почки.
Осложнения острой почечной недостаточности
Опасность для здоровья и состояния больного ОПН заключается в ее осложнениях.
Нарушение водно-солевого обмена. При олигурии увеличивается риск развития водной и солевой сверхнагрузки. Недостаточное выведение калия при сохраняющемся уровне его высвобождения из тканей организма называется гиперкалиемией. У больных, не страдающих данным заболеванием, уровень калия составляет 0,3-0,5 ммоль/сут. Первые симптомы гиперкалемии возникают при показателях 6,0-6,5 ммоль/сут. Появляется боль в мышцах, отмечаются изменения ЭКГ, развивается брадикардия, а повышенное содержание калия в организме способно вызвать остановку сердца.
На первых двух стадиях ОПН наблюдаются гиперфосфатемия, гипокальцемия, слабо выраженная гипермагниемия.
Изменение крови. Угнетение эритропоэза является следствием выраженной азотемии. При этом происходит сокращение жизни эритроцитов, развивается нормоцитарная нормохромная анемия.
Иммунные нарушения. Инфекционные заболевания возникают у 30-70% пациентов с ОПН вследствие ослабления иммунитета. Присоединившаяся инфекция осложняет течение заболевания и нередко становится причиной смерти больного. Воспаляется область послеоперационных ран, страдает дыхательная система, полость рта, мочевыводящие пути. Частым осложнением острой почечной недостаточности является сепсис, который может вызываться как грамположительной, так и грамотрицательной флорой.
Неврологические нарушения. У больных ОПН фиксируются сонливость и заторможенность, чередующаяся с периодами возбуждения, наблюдается спутанность сознания, дезориентация в пространстве. Периферическая нейропатия чаще возникает у пациентов пожилого возраста.
Осложнения со стороны сердечно-сосудистой системы. При заболевании ОПН может развиться аритмия, артериальная гипертензия, перикардит, застойная сердечная недостаточность.
Нарушения деятельности ЖКТ. У пациентов с ОПН отмечается ощущение дискомфорта в брюшной полости, потеря аппетита, тошнота и рвота. В тяжелых случаях развивается уремический гастроэнтероколит, осложняющийся кровотечениями.
Лечение острой почечной недостаточности (ОПН)
Самое главное в лечении ОПН — это своевременное выявление всех симптомов, устранение причин, спровоцировавших повреждение почек.
Лечение в начальной фазе. Терапия направлена на устранение причины, вызвавшей нарушение функции почек. При шоке необходимо нормализовать артериальное давление и восполнить объем циркулирующей крови. При отравлении нефротоксинами больным промывается желудок и кишечник. В урологии применяется экстракорпоральная гемокоррекция, позволяющая быстро очистить организм от токсинов, ставшими причиной развития ОПН. С этой целью проводятся гемосорбция и плазмаферез. При наличии обструкции восстанавливают нормальный пассаж мочи. Для этой цели удаляются камни из почек и мочеточников, устраняются стриктуры мочеточников, и удаление опухолей происходит хирургическим путем.
Лечение в фазе олигурии. Больному назначаются фуросемид и осмотические диуретики для стимуляции диуреза. Для уменьшения вазоконстрикции почечных сосудов вводится допамин. Важно учитывать потери при потоотделении и дыхании (400 мл), определяя объем вводимой жидкости, кроме потерь при рвоте, опорожнении кишечника и мочеиспускании. Пациенту ограничивают поступление калия с пищей, его переводят на строгую безбелковую диету. Проводится дренирование ран и удаление участков некроза. При выборе дозы антибиотиков учитывается тяжесть поражения почек.
Показания к гемодиализу. Гемодиализ проводится пациенту с ОПН при повышении уровня мочевины до 24 ммоль/л, калия — до 7 ммоль/л. Симптомы уремии, ацидоз и гипергидратация являются показаниями к проведению гемодиализа. В настоящее время для предупреждения осложнений, возникающих вследствие нарушений метаболизма, нефрологи все чаще проводят ранний и профилактический гемодиализы.
Прогноз при острой почечной недостаточности
На исход заболевания ОПН влияет возраст пациента, степень нарушения функции почек, наличие сопутствующих осложнений. Летальный исход зависит от тяжести патологического состояния, ставшего причиной развития острой почечной недостаточности.
Если при обнаружении острой почечной недостаточности своевременно поставлен диагноз, правильно проведено лечение в стационарных условиях, то выздоровление больных гарантируется на 40%. Частичное восстановление функций почек отмечается в 10-15% случаев, в постоянном гемодиализе нуждаются 1-3% пациентов.
Профилактика острой почечной недостаточности
Проведение профилактических мероприятий во избежание заболевания острой почечной недостаточностью включает необходимость полного устранения различных этиологических факторов. Если у больного в наличии хроническое заболевание почек, то после прохождения обследования и консультации врача требуется постепенно снижать дозу ранее назначенных лекарственных препаратов.
Также для предотвращения проявления острой почечной недостаточности необходимо ежегодно проходить рентгеноконтрастное обследование, за сутки до процедуры введя гипотонический раствор натрия, чтобы развился в большом количестве полиурий.
При эффективной профилактике, своевременном и адекватном лечении такого заболевания, как острая почечная недостаточность, можно предотвратить все его тяжелые последствия, сохранить функцию почек в нормальном состоянии.
Острая почечная недостаточность: причины, симптомы, диагностика, лечение
Острая почечная недостаточность – это внезапно наступившее, но потенциально обратимое угнетение функций почек. ОПН не является заболеванием, а представляет собой синдром, развивающийся в результате нарушения процессов в органе – местного кровотока, клубочковой фильтрации, канальцевой секреции и реабсорбции. Из-за накопления в плазме крови азотистых продуктов обмена, изменений водно-солевого равновесия и кислотно-основного баланса патология характеризуется как критическая и требует экстренного вмешательства медиков.
Содержание статьи:
Подробная характеристика острой недостаточности почек
Почки являются главным фильтром организма, непрерывно пропускающим через себя кровь, очищая ее от токсинов и излишков жидкости и сохраняя полезные компоненты. Они по праву считаются органом, без которого жизнедеятельность человека становится невозможной. Но на фоне многих заболеваний и патологических процессов часто развиваются тяжелые нарушения их работы, и, чтобы предупредить развитие осложнений, врачи стараются оказать максимальную помощь пациенту. В международной классификации МКБ-10 соматическая патология имеет свой код N-17.

Причины и провоцирующие факторы
Согласно имеющейся статистике ОПН развивается примерно у 200 человек на каждый миллион населения планеты.
Важно знать! Примечательно, что в странах Африканского континента заболевание возникает на фоне вирусной или паразитарной инфекции, тогда как на территории Европейских стран причиной его развития является сахарный диабет или артериальная гипертония.
Основными причинами возникновения острой почечной недостаточности являются:
- политравмы;
- оперативное вмешательство на органах сердечно-сосудистой системы;
- акушерско-гинекологические патологии;
- отравления нефротоксичными лекарственными препаратами;
- интоксикация наркотическими веществами, метиловым спиртом, алкогольным суррогатом.
Заболевание считается полиэтиологичным, но специалисты выделяют три основные формы болезни, каждая из которых развивается под воздействием определенных причин.
Гемодинамическая – преренальная недостаточность. Ее развитие вызывается следующими состояниями.
- Уменьшение объема сердечного выброса крови:
- тромбоэмболия легочной артерии;
- кардиогенный шок;
- сердечная недостаточность с аритмией;
- кровотечения, преимущественно маточные;
- гемотампонада сердца.
 Вазодилатация системного генеза сосудов:
Вазодилатация системного генеза сосудов:- септический шок;
- тяжелые формы анафилактических реакций;
- прием вазодилататоров, резкое падение артериального давления.
- Снижение уровня внеклеточной жидкости:
- асцит на фоне цирроза печени;
- ожоговая болезнь;
- рвота и диарея;
- значительный кровопотери;
- бесконтрольный прием слабительных средств и диуретиков.
Спровоцировать развитие ОПН могут тяжелые поражения печени с утратой функциональной способности – цирроз, рак.
Паренхиматозная – ренальная недостаточность.
- Постишемическая.
Считается следствием предыдущей формы. Развивается в результате появления вышеописанных причин, если адекватная терапия была неэффективной или вообще отсутствовала. Ведущим механизмом развития является ишемия тканей.
- Экзогенная интоксикация – отравление токсинами:
- укусы ядовитых насекомых, рептилий;
- воздействие ряда медикаментозных препаратов;
- бытовые яды;
- введение диагностического контрастного вещества, употребление антибиотиков.
- Инфекционные заболевания:
- геморрагическая лихорадка;
- лептоспироз;
- вирусные гепатиты;
- ВИЧ-инфекция.
 Массивный гемолиз эритроцитов крови:
Массивный гемолиз эритроцитов крови:- интоксикации;
- подагра;
- миеломная болезнь;
- синдром длительного сдавления;
- тепловой удар;
- тяжелые физические нагрузки;
- кома алкогольного или наркотического генеза.
- Острые воспалительные процессы в парном органе:
- гломерулонефрит;
- поражения почечных сосудов;
- все виды тубулоинтерстициальных нефритов.
Ренальная форма ОПН может развиться вследствие травмирования или удаления единственной здоровой почки.
Обструктивная – постренальная недостаточность. Диагностируется не более чем в 5% всех случаев вследствие таких факторов:
- невропатия, как осложнение сахарного диабета;
- туберкулез почек, уретрит;
- дистрофические поражения забрюшинной клетчатки;
- обтурация выводящих протоков конкрементом при развитии уролитиаза;
- опухоли предстательной железы, мочевого пузыря;
- случайное лигирование (перевязка) мочеточника во время оперативного вмешательства.
Иногда возможно сочетание нескольких факторов, провоцирующих развитие ОПН. Данная форма встречается достаточно редко.
Симптомы разных стадий
Острый процесс имеет несколько стадий течения, каждая из которых проявляется по-своему. Считается очевидным, что по мере прогрессирования патологии будут различаться и симптомы острой почечной недостаточности.
Начальная фаза
 Имеет клиническую картину основного заболевания. Развитие инфекционного процесса характеризуется повышением температуры, признаками общей интоксикации. На наличие политравмы указывает стойкий болевой синдром. При отравлении появляется тошнота, рвота, диарея, слабость. У пациента отмечается сонливость, отсутствие аппетита, что считается появлениями обычного недомогания.
Имеет клиническую картину основного заболевания. Развитие инфекционного процесса характеризуется повышением температуры, признаками общей интоксикации. На наличие политравмы указывает стойкий болевой синдром. При отравлении появляется тошнота, рвота, диарея, слабость. У пациента отмечается сонливость, отсутствие аппетита, что считается появлениями обычного недомогания.
Олигоанурическая фаза
Для нее характерно уменьшение диуреза. Количество выделяемой мочи не достигает 500 мл. Постепенно нарастают симптомы отравления: тошнота, головокружение, апатия, слабость, адинамия. При отеке легкого из-за обезвоживания отмечается одышка и влажные хрипы. В моче появляется белок, повышенный уровень азотистых соединений, калия, натрия, фосфатов. На фоне ослабленного иммунитета могут развиться панкреатит, пневмония, стоматит, паротит, сепсис. Нередко возникает перикардит, уремический гастроэнтероколит. Со стороны ЖКТ у 30% больных появляются кровоточащие эрозии, отмечаются боли в животе, непроходящая тошнота.
Острые симптомы сохраняются в течение первых трех дней. Средняя продолжительность фазы составляет 10-14 дней. Затянувшаяся стадия может наблюдаться у пожилых пациентов, имеющих в анамнезе сопутствующую сосудистую патологию. Если олигоанурическая фаза длится более месяца, следует провести дифференциальную диагностику с целью исключения васкулита, гломерулонефрита, некроза коры почек и окклюзии почечной артерии.
Диуретическая фаза
Данная фаза считается третьей и характеризуется восстановлением диуреза. Увеличение мочи – полиурия происходит за счет нарушения реабсорбции поврежденными почечными канальцами. Количество жидкости достигает 2-5 литров. Если инфузионная терапия проводится в недостаточном объеме, у пациента развивается гипергидратация, отмечается снижение ионов калия, фосфора, кальция.
Фаза выздоровления
Продолжительность заключительной фазы составляет от 6 месяцев до 1 года. В идеале утраченные почечные функции в этот период полностью реанимируются. Но при необратимом повреждении нефронов возврат к первоначальному уровню не представляется возможным, и тогда работоспособность органа восстанавливается частично.
Виды патологии и их признаки
В зависимости от степени воздействия повреждающего фактора, приводящего к патологии, различают следующие стадии острой почечной недостаточности:
Гемодинамическая или преренальная. Возникает в результате острого нарушения почечного кровоснабжения, составляет более 50% случаев.
Паренхиматозная или ренальная. Главная причина кроется в поражении функциональных структур почек и почечной ткани.
Обструктивная или постренальная. Основной причиной считается сужение мочеточников с прекращением способности выведения урины.
Переход в хроническую форму и другие осложнения
Осложнения при ОПН чаще всего обусловлены развитием уремии, то есть процесса отравления организма продуктами распада, которые не способны выводиться почками в случае олигурии или низкой скорости клубочковой фильтрации. Патология может привести к таким состояниям, как:
- анемия;
- нарушения сердечной деятельности;
- диспептическим расстройствам;
- повышенному риску инфекций;
- неврологическим нарушениям;
- уремической коме.
Важно знать! Постепенное повышение концентрации токсинов и ядов в плазме крови, неспособность почек справляться с их выведением, приводят к их полному отказу. В этом случае врачи не исключают развитие хронической почечной недостаточности со всеми вытекающими опасными для здоровья и жизни пациента последствиями.
Постановка диагноза
Поскольку первичные признаки ОПН легко спутать с симптоматикой других заболеваний мочевыделительной системы, необходимым шагом является обследование. Острая почечная недостаточность может быть выявлена при правильной диагностике. Но, прежде всего, проводится опрос и осмотр пациента, составляется анамнез его жизни и заболевания.
Лабораторная диагностика
 Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.
Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.- Биохимическое исследование крови. Определяется повышенный креатинин, мочевина, калий.
- Проба Зимницкого. Осуществляется контроль суточного диуреза.
- Общий и бактериологический анализ мочи. Определяется количество белка, лейкоцитов, цилиндров.
Инструментальные исследования.
- УЗИ, МРТ, КТ назначается при подозрении на обструкцию мочевыводящих путей, аномалиях и макрогематурии. Дополнительно может быть проведена восходящая пиелография.
- Рентгеноконтрастная ангиография и УЗИ с допплером назначается при подозрении на стенозирование почечной артерии.
- Каваграфия проводится при тромбозе нижней полой вены.
Также дополнительными методами считаются:
- Рентгенография легких.
- Радиоизотопная динамическая сцинтиграфия.
- Хромоцистоскопия.
- Электрокардиография сердца.
- Биопсия почки.
Не назначается экскреторная урография, поскольку уровень креатинина и мочевины превышает пределы нормы, а выделительная функция почек нарушена. Введение контрастного вещества способно вызвать дополнительную интоксикацию, что только усугубит патологический процесс.
Лечебные мероприятия
Лечение острой почечной недостаточности начинается с оказания больному срочной доврачебной помощи, и лишь затем определяется стадия, на которой находится заболевание, и причина, спровоцировавшая острое нарушение функции почек. Успех терапии во многом зависит от взаимодействия медперсонала и пациента.

Неотложные действия
Если возникла острая почечная недостаточность, меры неотложной помощи направлены на купирование острого приступа, снятие симптомов и облегчения самочувствия больного. Они предполагают, прежде всего, вызов бригады «Скорой помощи», или самостоятельное транспортирование его в стационар. В этот период пациенту необходимо обеспечить следующее:
- постельный режим;
- согревание тела;
- выведение из гиповолемии и шокового состояния;
- устранение гипотонии, тахикардии, затруднения дыхания, анурии, обезвоживания;
- активная терапия сепсиса:
- струйное введение солевого раствора «Трисоль»;
- внутривенное капельное введение «Гепарина» и «Допамина».
Внимание! Восстановление функционирования почек возможно лишь после того, как внутрисосудистый объем жидкости достигнет прежних показателей, нормализуется артериальное давление, будет прекращен прием нефротоксичных препаратов и проведена терапия заражения крови.
Дальнейшая терапия
Поскольку ОПН считается острым состоянием, ее лечение проводится в реанимации в палате интенсивной терапии стационара, реже – в нефрологическом отделении больницы. Все мероприятия, предпринимаемые медперсоналом, условно можно разделить на два этапа.
Вначале осуществляется выявление факторов, спровоцировавших внезапное развитие патологического процесса. Далее все действия врачей направлены на устранение причины ОПН, которые заключаются в следующем.
 Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.
Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.- Восстановление пассажа мочи при наличии обструкции выполняется посредством медикаментозного литолиза или хирургического вмешательства с целью удаления конкрементов, а также стриктур мочеточников, опухолей, если они выявляются в ходе обследования.
- В случае обнаружения аутоиммунного фактора назначаются глюкокортикостероиды – «Метипред», «Преднизолон», «Пренизол», а также проводится плазмаферез.
- Если имеет место инфекционный процесс, назначаются антибактериальные препараты, но при выборе дозы учитывается тяжесть поражении почек.
Во время олигурии пациент переводится на безбелковую диету с ограниченным количеством калия и поваренной соли. Для восстановления процесса мочеиспускания назначаются диуретики, например, «Фуросемид».
Назначение гемодиализа
Гемодиализ – это процедура очищения крови от продуктов распада и удаления лишней жидкости. Показаниями к его проведению являются такие состояния, как гипергидратация, ацидоз, симптомы уремии, повышение уровня калия до 7 ммоль/л, а мочевины – до 24 ммоль/л. В настоящее время для минимизации рисков развития осложнений все чаще процедура выполняется заранее в профилактических целях. Считается, что ее частое применение приводит к полной утрате почками своих функций с момента начала использования искусственного очищения крови.
Первичная и вторичная профилактика
Острая почечная недостаточность представляет собой серьезный, но обратимый процесс нарушения функций парного органа. Чтобы не допустить формирование патологии, нужно следить за состоянием и работой почек.
Индивидуальная или первичная профилактика включает следующие задачи:
- Сохранение здоровья почек в детстве и в юности.
- Борьба с вредными привычками – курением, употреблением алкоголя.
- Правильное и сбалансированное питание.
- Защита от сквозняков, простуд и переохлаждений.
- Воздержание от приема нефротоксичных лекарственных препаратов.
- Смена тяжелых условий труда на более комфортные и щадящие.
Вторичная профилактика направлена на то, чтобы не допустить обострения болезни и появления повторного приступа. Она содержит перечень иных рекомендаций:
- соблюдать диету, прописанную врачом, ограничить потребление соли, белка;
- контролировать массу тела;
- снизить риск проникновения в организм инфекционных агентов;
- принимать все назначенные медикаменты;
- проходить профилактические осмотры;
- вовремя лечить появляющиеся заболевания.
Отношение к своему здоровью должно быть сознательным, а отказ от вредных привычек, поведенческих установок и соблюдение других правил профилактики – добровольным.
Прогноз
Смерть при ОПН обусловлена тяжестью патологии, которая стала причиной развития недостаточности. Несмотря на то, что заболевание на фоне надлежащего и своевременного лечения имеет благоприятный прогноз, на его исход влияет возраст и пол, наличие осложнений, тяжесть патологии. Как правило, полное восстановление функций почек наблюдается у 35-40% пациентов с ОПН, частичное – у 10-15%, причем отмечается различная степень недостаточности. И только 2-3% больных после перенесенной болезни нуждаются в пожизненном гемодиализе.
Заключение
Острая почечная недостаточность является опасной патологией, отражающейся на здоровье и работе других органов и систем. Главным условием полного излечения считается своевременное обращение в медицинское учреждение для консультации со специалистом узкого профиля и квалифицированной помощи врача-нефролога, а также соблюдение всех предписаний и назначений.
патогенез, клиника, лечение острой почечной недостаточности. ОПН.
Острая почечная недостаточность, сокр. ОПН — комплекс нарушений, развивающийся в результате нарушения всех функций почек.
Причины острой почечной недостаточности
Все причины, приводящие к нарушению работы почек, можно разделить на почечные и внепочечные. Из определения понятно, что в первую группу относят те причины, которые вызывают изменения почек, путем своего прямого действия на них. Суда входят различные почечные яды, некоторые лекарственные препараты, а также заболевания почек (воспалительные и невоспалительные) и их травмы.
К внепочечным причинам относятся различные патологии крови и кровобращения, шоки и некоторые системные заболевания.
Механизмы развития острой почечной недостаточности и ее последствия
Острая почечная недостаточность — это вторичное заболевание, для которого характерны проявления основной патологии, а затем почечные симптомы.
Основой патогенеза заболевания является ишемия почек. Ее причиной бывает перестройка кровотока почек: шунтирование крови в сосудах юкстагломерулярной системы при сниженном давлении в артериолах гломерул ниже шестидесяти миллиметров ртутного столба. Это приводит к ишемии коркового слоя почек.
Затем происходит выброс катехоламинов в кровь, активация ренин-альдостероновой системы, выработка антидиуретического гормона, вазоконстрикция с ишемией эпителия канальцев почек, увеличение концентрации кальция и свободных радикалов в нем.
Одновременно с ишемизацией канальцев, происходит повреждение их эндотоксинами.
Некроз эпителия канальцев приводит к выходу инфильтрата в ткани с образованием отеков. Он также усиливает ишемию почек и снижает клубочковую фильтрацию. Кальций проникает их цитоплазмы в митохондрии клетки, для этого перехода требуется много энергии — молекул амитрансферазы. Недостаток энергии, в свою очередь, также приводит к некрозу клеток канальцев, их обтурации и анурии.
Это универсальный механизм образования острой почечной недостаточности.
Но существуют и отдельные формы почечной недостаточности, характерные для той или иной патологии.
Например, ДВС-синдром вместе с некротическим повреждением кортикального слоя почек возникает при акушерской патологии, сепсисе, различных формах шока, системной красной волчанке.
При миеломе и гемолизе ишемия почек развивается при связывании белка канальцев с миоглобином и гемоглобином.
Патогенез почечной дисфункции при подагре объясняется отложением кристаллов в просвете канальцев. Передозировка сульфаниламидными препаратами и некоторыми другими лекарственными средствами имеет сходный механизм образования патологии.
Хронический некротический папиллит развивается на фоне сахарного диабета, алкоголизма, анемии, нефропатии. При этом заболевании острая почечная недостаточность возникает за счет обструкции мочеточников сгустками крови и некротизированными сосочками.
При гнойном пиелонефрите острая почечная недостаточность развивается на фоне папиллита и приводит к уремии. Часто это сопровождается отеком почек, апостематозом и бактериальным шоком.
Нередко причинами острой почечной недостаточности становятся заболевания артерий почек, сопровождающиеся их воспалением. Некротический артериит характеризуется появлением множественных аневризм, тромботической микроангиопатии сосудов почек, артериолонекрозом. Это встречается при злокачественной гипертонической болезни, склеродермической почке, тромботической тромбоцитопенической пурпуре.
Независимо от причин почечной недостаточности, сначала снижается фильтрационная способность нефронов. Это ведет к уменьшению суточного диуреза и увеличению токсинов в крови. Затем происходит дисбаланс воды и электролитов в крови. Так, нарушение функций почек оказывает влияние на состояние всего организма человека. А злокачественное течение почечной недостаточности приводит к гибели больного.
Стадии острой почечной недостаточности и клиника
Начальная стадия острой почечной недостаточности.
В эту стадию, когда изменения функций почек носят минимальный характер, о угрозе развития почечной недостаточности говорит только незначительное снижение количества диуреза (соотношение потребленной жидкости к выделенной). Этот факт необходимо учитывать, особенно, если он появляется на фоне какого-либо заболевания.
Стадия олигоанурии.
На данной стадии нарушения функций почек становятся более заметными. Общий диурез снижен не менее чем на 75%. Повышение токсичных веществ в крови вызывает увеличение частоты дыхательных движений (тахипноэ) и сердечных сокращений (тахикардия). Снижение количества мочи, а значит и увеличение жидкости в организме, приводит к появлению отеков и повышению артериального давления.
При отсутствии лечения, диурез стремительно снижается до 0 и ОПН переходит в следующую стадию, которая в очень часто может закончиться смертью.
Стадия полиурии.
Массовая гибель нефронов, в том числе канальцев, плазма крови начинает переходить в мочевые протоки (так как канальце ее не всасывают), что приводит к резкому повышению диуреза значительно выше нормы. Это называется полиурией, что и послужило поводом для наименования данной стадии.
Кроме полиурии, отмечается тахикардия более 120-150 ударов в минуту, тахипноэ 30 и более, дыхательных движений, сухость кожи и ее повышенное шелушение, угнетение сознания, вплоть до развития комы.
Симптоматика острой почечной недостаточности
В начале формирования недостаточности почек появляются симптомы основного заболевания, которое приводит к развитию острой ишемии. К ним относятся следующие:
- признаки интоксикации,
- симптомы шока,
- проявления первичного заболевания.
К вышеописанным признакам присоединяются почечные симптомы: уменьшение диуреза до четырехсот миллилитров мочи в сутки, то есть развивается олигурия. А в дальнейшем диурез доходит до пятидесяти миллилитров в сутки с развитием анурии.
Это сопровождается появлением тошноты, отсутствием аппетита, рвотой. Затем симптоматика нарастает и возникают такие клинические проявления патологии:
- сонливость,
- заторможенность,
- нарушения сознания,
- судороги,
- галлюцинации,
- сухость кожи,
- бледность с кровоизлияниями,
- отеки,
- глубокое частое дыхание,
- тахикардия,
- аритмия,
- гипертония,
- вздутие живота,
- диарея.
Читайте также: симптомы острой почечной недостаточности.
Диагностика
В клиническом анализе крови обозначается анемия, лейкоцитоз, увеличение СОЭ. Вначале заболевания анемия весьма относительна, но при развитии острого воспаления мочевых путей показатели крови становятся характерными. Острая почечная недостаточность сопровождается снижением иммунитета, что приводит к присоединению тяжелых осложнений — пневмонии, нагноению ран в месте установки катетеров.
В общем анализе мочи — белок, цилиндры, пониженная плотность. Это характерно для периода олигурии. В процессе восстановления диуреза низкая плотность мочи сохраняется, как и протеинурия, добавляется лейкоцитурия, цилиндрурия, эритроцитурия.
Для лабораторной диагностики важны следующие лабораторные показатели:
- креатинин,
- мочевина,
- электролиты крови — калий и натрий.
Также проводят биохимический контроль работы печени, свертывающей системы крови. Для острой почечной недостаточности характерно развитие синдрома диссеминированного внутрисосудистого свертывания.
Исследуют работу сердца: записывают и расшифровывают электрокардиограмму, тем самым определяют количество калия в сердечной мышце. Для больных с нарушениями функций почек характерно появление аритмий с последующей гиперрефлексией и остановкой сердца.
На ультразвуковом исследовании почек определяют размер почек, обструкцию при ее наличии, кровоснабжение органов.
Вспомогательными методами диагностики являются рентгенологическое обследование органов грудной клетки, в частности легких и сердца.
Лечение острой почечной недостаточности
Как и при любой патологии, по-возможности, лечение должно начинаться с устранения причины. Обычно, это имеет место, при так называемых постренальных причинах почечной недостаточности. Например, обструкция мочевыводящих путей. Для этого проводиться катетеризация мочевого пузыря, хирургическое восстановление проходимости и т. п.
В случае поражения самих почек, на первых этапах начинают вводить препараты, улучшающие их кровоснабжение и кровоток в нефронах. К таким лекарствам относятся: эуффилин, дофамин, смесь 10% и 20% раствора глюкозы и инсулина, дротаверин, папаверин и др. Общий объем растворов для разведения вводимых препаратов должен быть минимальным.
В случае, когда причины острой почечной недостаточности кроются в нарушении кровобращения и патологии крови, объем инфузии практически не ограничен. К тому же, для лечения почечной недостаточности, кроме вышеуказанных препаратов, применяются и диуретики. Это фуросемид, маннитол, глицерол.
Продолжительность лечения острой почечной недостаточности зависит от причин и стадии, на которой начато лечение.
Читайте также: лечение острой почечной недостаточности.
Острая почечная недостаточность — причины и симптомы, диагностика и лечение острой почечной недостаточности
Острая почечная недостаточность (ОПН) – это внезапная потеря способности почек выводить из организма избыток жидкости, калий и токсичные вещества.Когда почки теряют свою фильтрующую способность, в крови человека создается опасный уровень солей, продуктов обмена, а также задерживается вода, что вызывает отеки.
Острая почечная недостаточность развивается быстро, обычно за несколько часов или несколько суток. ОПН чаще всего возникает у пациентов в больнице, которые уже были госпитализированы с тяжелыми заболеваниями или травмами.
Острая почечная недостаточность требует немедленного интенсивного лечения. Иногда последствия заболевания необратимы, но в некоторых случаях функции почек удается восстановить. Если в остальном человек здоров, то почки у него могут восстановиться – все зависит от причины.
Причины острой почечной недостаточности
Острая почечная недостаточность возникает, когда почки внезапно теряют свою фильтрующую способность. Это происходит, если что-то повреждает сами почки или нарушается кровоток в почечных сосудах в результате болезни (сосуды нефронов действуют как фильтр – если в фильтре слабый напор, он не работает). Почечная недостаточность также возникает, если токсичные продукты, фильтруемые почками, не могут выводиться из организма с мочой.Заболевания и состояния, которые могут замедлять кровоток в почках:
• Значительная потеря крови.
• Прием лекарств от повышенного давления.
• Тяжелые заболевания сердца.
• Сердечный приступ.
• Инфекция.
• Цирроз печени.
• Прием анальгетиков (ибупрофен, напроксен, аспирин).
• Дегидратация (потеря жидкости).
• Тяжелые ожоги.
Заболевания и состояния, которые непосредственно повреждают почки:
• Отложения холестерина на почечных сосудах.
• Тромбы в сосудах почек.
• Гломерулонефрит.
• Гемолитический уремический синдром.
• Инфекция.
• Системная красная волчанка.
• Прием некоторых препаратов против рака.
• Прием золендроната (Рекласт) против остеопороза.
• Использование рентгеноконтрастных веществ.
• Множественная миелома.
• Склеродермия.
• Васкулит (воспаление сосудов).
• Тромботическая тромбоцитопеническая пурпура.
• Отравление алкоголем, кокаином, тяжелыми металлами.
Заболевания и состояния, которые нарушают нормальное выделение мочи:
• Рак мочевого пузыря.
• Рак шейки матки.
• Рак толстого кишечника.
• Гиперплазия предстательной железы.
• Мочекаменная болезнь.
• Повреждение нервов мочевого пузыря.
• Рак предстательной железы.
Факторы риска острой почечной недостаточности
Острая почечная недостаточность почти всегда возникает в связи с другим тяжелым заболеванием или травмой.Среди факторов риска:
• Пожилой возраст.
• Болезни периферических сосудов.
• Сахарный диабет.
• Гипертония.
• Сердечная недостаточность.
• Болезни почек.
• Болезни печени.
• Госпитализация с тяжелыми заболеваниями.
Симптомы острой почечной недостаточности
Наиболее характерные симптомы острой почечной недостаточности включают:• Задержка жидкости, вызывающая отеки.
• Пониженное выделение мочи.
• Сонливость, вялость.
• Спутанность сознания.
• Одышка.
• Слабость.
• Тошнота и рвота.
• Боль или давящее чувство в груди.
• Припадки и кома в тяжелых случаях.
Иногда острая почечная недостаточность не проявляет себя ярко выраженными симптомами, и ее удается выявить только при помощи лабораторных анализов.
Диагностика острой почечной недостаточности
Если у больного подозревается острая почечная недостаточность, врач может назначить следующие анализы и процедуры для подтверждения диагноза:• Определение объема мочи. Определение количества мочи, выделяемого за сутки, поможет врачу определить тяжесть заболевания и установить вероятную причину.
• Анализы мочи. Для анализов берут образцы мочи больного, чтобы исследовать их в лаборатории на наличие лейкоцитов, красных кровяных телец, белка и других частиц.
• Визуализация. Ультразвуковое исследование и компьютерная томография (КТ) могут использоваться для того, чтобы подробно рассмотреть почки.
• Взятие образца ткани. В некоторых ситуациях врач может назначить биопсию – процедуру по взятию маленького фрагмента пораженного органа, чтобы исследовать его в лаборатории. Для этого пациенту делают обезболивание, а потом вводят специальную иглу для биопсии, при помощи которой и берут образец.
Лечение острой почечной недостаточности
Лечение ОПН, как правило, требует обязательного пребывания в больнице. Большинство людей с этим диагнозом, как уже говорилось, были госпитализированы ранее с другим тяжелым заболеванием. Длительность пребывания в больнице неодинакова и зависит от конкретной причины ОПН и состояния больного. Очень важным моментом является скорейшая диагностика и лечение первоначального заболевания, которое вызвало отказ почек.По мере того как врачи будут лечить причину ОПН, почки будут постепенно восстанавливаться, насколько это возможно. Важной задачей будет предотвратить возможные осложнения отказа почек, пока больной полностью не поправится.
Для этого назначают:
• Лечение для поддержания водно-электролитного баланса. Отказ почек иногда бывает вызван недостатком жидкости в организме. Например, при потере крови. В этом случае врач может назначить внутривенное введение жидкостей. В других случаях ОПН приводит к задержке слишком большого количества жидкости в теле, поэтому врачи назначают мочегонные (диуретики), чтобы вывести жидкость.
• Лекарственные препараты для контроля уровня калия. Если почки плохо фильтруют калий из крови, то врач может назначить кальций, глюкозу или полистирена сульфонат натрия. Это предотвратит накопление калия в крови. Слишком высокий уровень калия может вызывать нарушение ритма сердца (аритмию) и другие проблемы.
• Лекарственные препараты для восстановления уровня кальция. Если концентрация кальция в крови падает слишком низко, то может быть назначено внутривенное введение кальция.
• Диализ для очищения крови от токсинов. Если токсические продукты обмена накапливаются в крови больного, то ему понадобится гемодиализ. Эта процедура заключается в механической очистке крови от токсинов, а при необходимости и от лишнего калия. Во время диализа специальный аппарат прокачивает кровь пациента через сложные фильтры, которые задерживают ненужные вещества. После этого кровь возвращается в сосуды больного.
Советы для больных
В период выздоровления после почечной недостаточности вам понадобится специальная диета, которая поможет поддержать оптимальный уровень всех необходимых нутриентов, и не будет нагружать почки. Ваш врач может направить вас к диетологу, который проанализирует нынешний рацион и внесет необходимые поправки. В зависимости от ситуации диетолог может порекомендовать следующее:
• Отдавать предпочтение продуктам с низким содержанием калия. Такие продукты как бананы, апельсины, картофель, шпинат, томаты придется ограничить. А вот продукты с низким содержанием калия – яблоки, капусту, клубнику, морковь – можно только приветствовать в рационе больного.
• Избегать соленых блюд. Потребуется снизить количество потребляемой поваренной соли. Особенно это касается любителей различных копченостей, сыров, сельди, замороженных супов и фастфуда.
За более детальными разъяснениями нужно обязательно обратиться к своему диетологу. Не следует самостоятельно подбирать себе лечебную диету или слушать советы знакомых. Речь идет о самом главном – о здоровье.
Осложнения острой почечной недостаточности
Возможные осложнения острой почечной недостаточности включают:• Необратимое повреждение почек. Иногда отказ почек заканчивается необратимой, пожизненной потерей их функции, или терминальной стадией почечной недостаточности. Люди с таким повреждением почек до конца жизни зависимы от гемодиализа – механической очистки крови. Другим вариантом лечения является сложная и дорогая пересадка почек.
• Смертельный исход. Острая почечная недостаточность без лечения приводит к смерти больного. По статистике, риск летального исхода выше у людей, которые до возникновения ОПН уже страдали почечными заболеваниями.
Профилактика острой почечной недостаточности
Это тяжелое состояние зачастую просто невозможно предсказать и предупредить. Но каждый человек может сделать несколько простых вещей, чтобы защитить свои почки и уменьшить риск:
• Строго следуйте инструкциям по применению лекарств. Покупая в аптеке любой лекарственный препарат, не забудьте перечитать инструкцию. Особенно это касается таких распространенных и «любимых» лекарств, как ацетилсалициловая кислота (Аспирин, Упсарин), парацетамол (Панадол, Эффералган, Фервекс), ибупрофен (Имет, Ибупром, Нурофен).
• Обращайтесь к врачу при первых признаках заболеваний почек. Огромное количество людей страдает хроническими заболеваниями почек в результате банального безграмотного или экономного самолечения почечных инфекций или цистита. Любая «простуда», которая сопровождается болью в области поясницы, учащенным мочеиспусканием, резями, температурой, требует обращения к врачу.
Почечную недостаточность легче предупредить, чем лечить.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Острая почечная недостаточность — причины и симптомы, диагностика и лечение острой почечной недостаточности
Острая почечная недостаточность (ОПН) – это внезапная потеря способности почек выводить из организма избыток жидкости, калий и токсичные вещества.Когда почки теряют свою фильтрующую способность, в крови человека создается опасный уровень солей, продуктов обмена, а также задерживается вода, что вызывает отеки.
Острая почечная недостаточность развивается быстро, обычно за несколько часов или несколько суток. ОПН чаще всего возникает у пациентов в больнице, которые уже были госпитализированы с тяжелыми заболеваниями или травмами.
Острая почечная недостаточность требует немедленного интенсивного лечения. Иногда последствия заболевания необратимы, но в некоторых случаях функции почек удается восстановить. Если в остальном человек здоров, то почки у него могут восстановиться – все зависит от причины.
Причины острой почечной недостаточности
Острая почечная недостаточность возникает, когда почки внезапно теряют свою фильтрующую способность. Это происходит, если что-то повреждает сами почки или нарушается кровоток в почечных сосудах в результате болезни (сосуды нефронов действуют как фильтр – если в фильтре слабый напор, он не работает). Почечная недостаточность также возникает, если токсичные продукты, фильтруемые почками, не могут выводиться из организма с мочой.Заболевания и состояния, которые могут замедлять кровоток в почках:
• Значительная потеря крови.
• Прием лекарств от повышенного давления.
• Тяжелые заболевания сердца.
• Сердечный приступ.
• Инфекция.
• Цирроз печени.
• Прием анальгетиков (ибупрофен, напроксен, аспирин).
• Дегидратация (потеря жидкости).
• Тяжелые ожоги.
Заболевания и состояния, которые непосредственно повреждают почки:
• Отложения холестерина на почечных сосудах.
• Тромбы в сосудах почек.
• Гломерулонефрит.
• Гемолитический уремический синдром.
• Инфекция.
• Системная красная волчанка.
• Прием некоторых препаратов против рака.
• Прием золендроната (Рекласт) против остеопороза.
• Использование рентгеноконтрастных веществ.
• Множественная миелома.
• Склеродермия.
• Васкулит (воспаление сосудов).
• Тромботическая тромбоцитопеническая пурпура.
• Отравление алкоголем, кокаином, тяжелыми металлами.
Заболевания и состояния, которые нарушают нормальное выделение мочи:
• Рак мочевого пузыря.
• Рак шейки матки.
• Рак толстого кишечника.
• Гиперплазия предстательной железы.
• Мочекаменная болезнь.
• Повреждение нервов мочевого пузыря.
• Рак предстательной железы.
Факторы риска острой почечной недостаточности
Острая почечная недостаточность почти всегда возникает в связи с другим тяжелым заболеванием или травмой.Среди факторов риска:
• Пожилой возраст.
• Болезни периферических сосудов.
• Сахарный диабет.
• Гипертония.
• Сердечная недостаточность.
• Болезни почек.
• Болезни печени.
• Госпитализация с тяжелыми заболеваниями.
Симптомы острой почечной недостаточности
Наиболее характерные симптомы острой почечной недостаточности включают:• Задержка жидкости, вызывающая отеки.
• Пониженное выделение мочи.
• Сонливость, вялость.
• Спутанность сознания.
• Одышка.
• Слабость.
• Тошнота и рвота.
• Боль или давящее чувство в груди.
• Припадки и кома в тяжелых случаях.
Иногда острая почечная недостаточность не проявляет себя ярко выраженными симптомами, и ее удается выявить только при помощи лабораторных анализов.
Диагностика острой почечной недостаточности
Если у больного подозревается острая почечная недостаточность, врач может назначить следующие анализы и процедуры для подтверждения диагноза:• Определение объема мочи. Определение количества мочи, выделяемого за сутки, поможет врачу определить тяжесть заболевания и установить вероятную причину.
• Анализы мочи. Для анализов берут образцы мочи больного, чтобы исследовать их в лаборатории на наличие лейкоцитов, красных кровяных телец, белка и других частиц.
• Визуализация. Ультразвуковое исследование и компьютерная томография (КТ) могут использоваться для того, чтобы подробно рассмотреть почки.
• Взятие образца ткани. В некоторых ситуациях врач может назначить биопсию – процедуру по взятию маленького фрагмента пораженного органа, чтобы исследовать его в лаборатории. Для этого пациенту делают обезболивание, а потом вводят специальную иглу для биопсии, при помощи которой и берут образец.
Лечение острой почечной недостаточности
Лечение ОПН, как правило, требует обязательного пребывания в больнице. Большинство людей с этим диагнозом, как уже говорилось, были госпитализированы ранее с другим тяжелым заболеванием. Длительность пребывания в больнице неодинакова и зависит от конкретной причины ОПН и состояния больного. Очень важным моментом является скорейшая диагностика и лечение первоначального заболевания, которое вызвало отказ почек.По мере того как врачи будут лечить причину ОПН, почки будут постепенно восстанавливаться, насколько это возможно. Важной задачей будет предотвратить возможные осложнения отказа почек, пока больной полностью не поправится.
Для этого назначают:
• Лечение для поддержания водно-электролитного баланса. Отказ почек иногда бывает вызван недостатком жидкости в организме. Например, при потере крови. В этом случае врач может назначить внутривенное введение жидкостей. В других случаях ОПН приводит к задержке слишком большого количества жидкости в теле, поэтому врачи назначают мочегонные (диуретики), чтобы вывести жидкость.
• Лекарственные препараты для контроля уровня калия. Если почки плохо фильтруют калий из крови, то врач может назначить кальций, глюкозу или полистирена сульфонат натрия. Это предотвратит накопление калия в крови. Слишком высокий уровень калия может вызывать нарушение ритма сердца (аритмию) и другие проблемы.
• Лекарственные препараты для восстановления уровня кальция. Если концентрация кальция в крови падает слишком низко, то может быть назначено внутривенное введение кальция.
• Диализ для очищения крови от токсинов. Если токсические продукты обмена накапливаются в крови больного, то ему понадобится гемодиализ. Эта процедура заключается в механической очистке крови от токсинов, а при необходимости и от лишнего калия. Во время диализа специальный аппарат прокачивает кровь пациента через сложные фильтры, которые задерживают ненужные вещества. После этого кровь возвращается в сосуды больного.
Советы для больных
В период выздоровления после почечной недостаточности вам понадобится специальная диета, которая поможет поддержать оптимальный уровень всех необходимых нутриентов, и не будет нагружать почки. Ваш врач может направить вас к диетологу, который проанализирует нынешний рацион и внесет необходимые поправки. В зависимости от ситуации диетолог может порекомендовать следующее:
• Отдавать предпочтение продуктам с низким содержанием калия. Такие продукты как бананы, апельсины, картофель, шпинат, томаты придется ограничить. А вот продукты с низким содержанием калия – яблоки, капусту, клубнику, морковь – можно только приветствовать в рационе больного.
• Избегать соленых блюд. Потребуется снизить количество потребляемой поваренной соли. Особенно это касается любителей различных копченостей, сыров, сельди, замороженных супов и фастфуда.
За более детальными разъяснениями нужно обязательно обратиться к своему диетологу. Не следует самостоятельно подбирать себе лечебную диету или слушать советы знакомых. Речь идет о самом главном – о здоровье.
Осложнения острой почечной недостаточности
Возможные осложнения острой почечной недостаточности включают:• Необратимое повреждение почек. Иногда отказ почек заканчивается необратимой, пожизненной потерей их функции, или терминальной стадией почечной недостаточности. Люди с таким повреждением почек до конца жизни зависимы от гемодиализа – механической очистки крови. Другим вариантом лечения является сложная и дорогая пересадка почек.
• Смертельный исход. Острая почечная недостаточность без лечения приводит к смерти больного. По статистике, риск летального исхода выше у людей, которые до возникновения ОПН уже страдали почечными заболеваниями.
Профилактика острой почечной недостаточности
Это тяжелое состояние зачастую просто невозможно предсказать и предупредить. Но каждый человек может сделать несколько простых вещей, чтобы защитить свои почки и уменьшить риск:
• Строго следуйте инструкциям по применению лекарств. Покупая в аптеке любой лекарственный препарат, не забудьте перечитать инструкцию. Особенно это касается таких распространенных и «любимых» лекарств, как ацетилсалициловая кислота (Аспирин, Упсарин), парацетамол (Панадол, Эффералган, Фервекс), ибупрофен (Имет, Ибупром, Нурофен).
• Обращайтесь к врачу при первых признаках заболеваний почек. Огромное количество людей страдает хроническими заболеваниями почек в результате банального безграмотного или экономного самолечения почечных инфекций или цистита. Любая «простуда», которая сопровождается болью в области поясницы, учащенным мочеиспусканием, резями, температурой, требует обращения к врачу.
Почечную недостаточность легче предупредить, чем лечить.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
 Вазодилатация системного генеза сосудов:
Вазодилатация системного генеза сосудов: Массивный гемолиз эритроцитов крови:
Массивный гемолиз эритроцитов крови: Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.
Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ. Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.
Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.