какой бывает, классификация и стадии
Плеврит – воспаление плевры органов дыхания. Заболевание носит вторичный характер. Следует за туберкулезом или пневмонией различных видов. Это защитная функция организма, реакция на возникшие чужеродные инфекции в организме и дальнейшем накоплением гнойной жидкости в полости.
Причины, признаки и стадии
Чаще всего плеврит не является самостоятельным заболеванием. Причинами возникновения заболевания могут быть:
- Развитие туберкулеза, пневмонии или инфаркта легких.
- Наличие аутоиммунных заболеваний соединительных тканей.
 Инфекционное поражение плевры (стафилококком, пневмококком).
Инфекционное поражение плевры (стафилококком, пневмококком).- Грибковое поражение (кандидоз, кокцидиоидоз).
- Травмирование грудной клетки с задеванием внутренних органов, в том числе плевры.
- Хирургическое вмешательство.
- Поражение плевры злокачественными опухолями.
Признаки заболевания возникают внезапно, и его симптомы зависят от причин возникновения. Общими являются:
- Наличие болевых ощущений в области грудной клетки, нижних ребер и животе, которые усиливаются при кашле.
- Вздутие живота.
- Возникновение боли при глотании.
- Напряжение мышц живота.
- Беспричинное повышение температуры тела.
Стадии развития заболевания:
Экссудатная. Продолжительность составляет около суток.
 На данной стадии происходит увеличение внутрилегочной жидкости, богатой фибрином, на фоне инфекционного поражения. Экссудат накапливается в полости плевры.
На данной стадии происходит увеличение внутрилегочной жидкости, богатой фибрином, на фоне инфекционного поражения. Экссудат накапливается в полости плевры.- Гнойная. На оболочке легкого накапливается гной, повышается содержание лейкоцитов. Фибрин образовывает спайки.
- Фиброзная. Скопление фибрина приводит к образованию карманов и наполнение их экссудатом. На данной стадии наблюдается возникновение свищей в легкое или грудную клетку.
Способы определения
При обращении, врач проводит ряд манипуляций, направленных на получение достоверной информации и постановку диагноза:
 Сбор и обработка истории возникновения и развития заболевания, жалоб на состояние здоровья.
Сбор и обработка истории возникновения и развития заболевания, жалоб на состояние здоровья.Осмотр больного специалистом, при котором отмечается:
- диссимметрия грудной клетки;
- незначительное выпячивание межреберных промежутков в пораженной половине груди;
- отставание дыхания воспаленного легкого.
Прослушивание нижних органов дыхания, при котором наблюдается:
- притупленный звук над экссудатом;
- ослабленные голосовые колебания;
- ослабленное дыхание.
 Анализ крови на биохимию, который фиксирует факт наличия воспаления в организме. Об этом свидетельствуют увеличение лейкоцитов и скорости оседания эритроцитов.
Анализ крови на биохимию, который фиксирует факт наличия воспаления в организме. Об этом свидетельствуют увеличение лейкоцитов и скорости оседания эритроцитов.- УЗИ-диагностика плевры или рентген-исследование легких.
- Биопсия оболочки для уточнения причины возникновения.
Классификации плевритов
Выделяют несколько классификаций плевритов:
- По природе поражения.
- По течению болезни
- По локализации
- По распространенности
- По происхождению воспаления
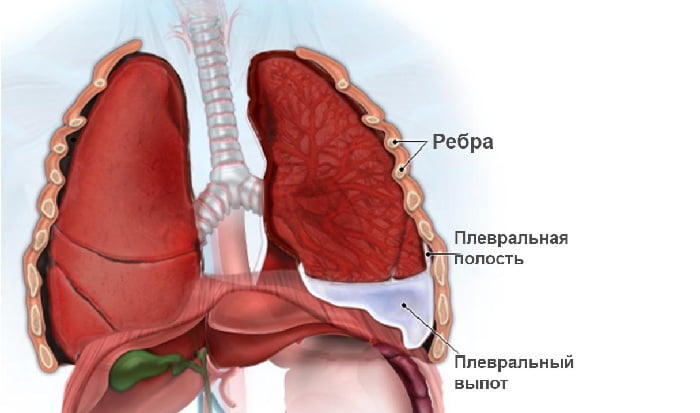
Плеврит
к оглавлению ↑По природе поражения
 Гнойный плеврит. На данном этапе на листах плевры легких скапливается плевральный выпот. Состояние больного характеризуется общей интоксикацией и составляет опасность для жизни. Данный вид плеврита является спутником других гнойных поражений внутренних органов.
Гнойный плеврит. На данном этапе на листах плевры легких скапливается плевральный выпот. Состояние больного характеризуется общей интоксикацией и составляет опасность для жизни. Данный вид плеврита является спутником других гнойных поражений внутренних органов.- Фиброзный плеврит. Имеет второе название – сухой плеврит. Возникает в начале воспалительного процесса, при отсутствии инфекции в нижних дыхательных путях. Характеризуется образованием белка, содержащегося в плазме крови (фибрин) на оболочке легкого. Окутывая оболочку легкого, фибрин затрагивает нервные окончания и кашлевые рецепторы. Возникает кашель, сопровождающийся болевыми ощущениями в грудной клетке.
- Выпотной (экссудативный) или мокрый плеврит. Характеризуется увеличением площади поражения оболочки фибрином, что свидетельствует о прогрессировании воспаления. Высокомолекулярный белок, накапливаясь, образует карманы, в которых постепенно начинает скапливаться гной. ЭХарактеризуется кашлем и ощущением тяжести в груди. Возможно возникновение отдышки.
Геморрагический плеврит. Наиболее часто встречается у больных туберкулезом и с раковым поражением легкого. Данный вид является осложнением гнойного и скоплением большого количества выпота с высоким содержанием эритроцитов. Кроме гноя на оболочке легкого возникают сгустки крови, возникающие вследствие разрыва сосудов. В большинстве случаев причиной разрыва сосудов является травматическое повреждение грудной клетки, легких, бронхов, диафрагмы.
 У больного повышается температура тела, возникают сильные давящие боли в грудной клетке, кожные покровы бледные (вызвано большой внутренней кровопотерей).
У больного повышается температура тела, возникают сильные давящие боли в грудной клетке, кожные покровы бледные (вызвано большой внутренней кровопотерей).- Хилезный плеврит. Является осложнением, которое сопутствует патологии лимфатических сосудов. При подобных нарушениях происходит излияние лимфы в область оболочки легких. Больной жалуется на отдышку, стремительное ухудшение самочувствия, нарушения в работе центральной нервной системы, истощением, нехваткой воздуха.
По течению болезни
- Острый плеврит. Характерно появление отдышки, общих недомоганий и слабости. При кашле или чихании в области грудной клетки появляются боли. Возникает после развития легочных заболеваний и является первичным плевритом. Для острого плеврита свойственно скопление гноя на плевре.
- Хронический плеврит характеризуется длительным течением или повторным возникновением.
По локализации
Левосторонний плеврит. Скопление жидкости и гноя происходит в левом легком. Часто предвещает инфаркт миокарда или свидетельствует о наличии скрытого туберкулеза. Диагностируется при ревматизме, заболеваниях, поражающих соединительные ткани, инфарктах или злокачественных опухолевых образований.

- Правосторонний плеврит. Для данного заболевания свойственно поражение плевры правого легкого. Встречается крайне редко.
- Двусторонний плеврит. Диагностируется у больных туберкулезом на основе рентгенодиагностики. Воспаление развивается как в правом, так и в левом легких. Двухсторонний плеврит становится причиной возникновения болевых ощущений во всей грудной клетке.
По распространенности
- Диффузный или тотальный плеврит, при котором наблюдается перемещение гноя по полости плевры.
- Осумкованный плеврит. Жидкость, возникшая в результате воспаления, начинает скапливаться на определенном участке плевры. Возникают спайки. Данный вид заболевания может быть полным или частичным. При первом виде жидкость, выделяемая воспаление, находится в фиброзном кармане, то есть полностью ограничена. Во втором случае передвижение жидкости не ограничено и может перетекать при изменении положения больного.
Плащевидный плеврит. Для него характерно равномерное распределение экссудата по всей поверхности легкого. Выпот насыщен фибрином. Данное заболевание часто встречается у детей.
 У грудничков наблюдается при пневмонии, у детей старшего возраста при развитии туберкулеза.
У грудничков наблюдается при пневмонии, у детей старшего возраста при развитии туберкулеза.Эозинофильный плеврит. Наблюдается при серозном плеврите, когда в выделяемой жидкости из кровеносных сосудов наблюдается наличие эозинофилов.
Эозинофилы – это разновидность лейкоцитов, которые возникают в костном мозге, где созревают на протяжении трех – четырех часов, попадают в кровь и циркулируют несколько часов.
- Реактивный плеврит. Сложно диагностировать из-за отсутствия каких-либо симптомов. Диагностируется при плановом проведении флюорографического исследования. Экссудат выделяется и накапливается в небольшом количестве. Для данного вида заболевания характерно резкое и недлительное ухудшение состояния больного и небольшая лихорадка.
- Панцирный плеврит. Выделяемый фибрин, образуя прочные нити, из которых возникают карманы, в которых накапливается гной. Постепенно эти участки костенеют и происходит обызвествление.
По происхождению воспаления
Инфекционный или бактериальный плеврит. Бактерия (стафилококк, пневмококк, кишечная палочка, туберкулезная палочка), попадая в нижние дыхательные пути, вызывает воспаление плевральной оболочки.
 Инфекция проникает в организм при непосредственном контакте через лимфу или кровь.
Инфекция проникает в организм при непосредственном контакте через лимфу или кровь.Неинфекционный или асептический плеврит. Развивается при наличии в организме вирусных заболеваний нижних дыхательных путей, соединительных тканей, мочевыделительной системы, опухолей яичников, фибромы матки.
В некоторых случаях является последствием лучевой терапии, приемом некоторых лекарственных препаратов.
Лечение и профилактика
На основе данных, полученных путем обследования больного, ставится диагноз и назначается лечение. Терапия включает борьбу с причиной появления и облегчение симптомов течения болезни:
- Терапия болезни, которая является первичной в отношении плеврита. Например, лечение пневмонии, заболеваний почек или соединительной ткани.
- При бактериальном плеврите применяются антибиотики.
- При тяжелых болях в области грудной клетки назначаются препараты со спазмолитическим действием.
- При сильном кашле применяются препараты для его устранения.
- При сильном отравлении организма вредными веществами, что привело к сбоям в работе внутренних органов, назначаются средства дезинтоксикационные.
 При мокрых плевритах, когда в полости скапливается большое количество гноя, проводится санация. С этой целью применяется специальная игла, которой осуществляется прокол плевры. Далее удаляется экссудат, проводится промывание антисептиками и в завершение вводятся антибиотики.
При мокрых плевритах, когда в полости скапливается большое количество гноя, проводится санация. С этой целью применяется специальная игла, которой осуществляется прокол плевры. Далее удаляется экссудат, проводится промывание антисептиками и в завершение вводятся антибиотики.- В случае тяжелого течения заболевания используется хирургическое вмешательство (удаление пораженных участков плевры).
- В качестве профилактических методов после лечения вводятся специальные химические препараты, с помощью которых осуществляется быстрое срастание листьев оболочки легких.
- При воспалениях бактериального происхождения, в особенности, когда возбудителем является туберкулезная палочка, в большинстве наблюдается повторное скапливание гнойных выделений. Требуется повторное вымывание.
- На протяжении курса лечения и некоторое время после важно пить лекарства, для повышения иммунитета.
- Кроме этого, на период лечения назначается постельный режим и физический покой.
- При сухом воспалении плевры для устранения болей рекомендуются горчичники, согревающие компрессы, а также тугое бинтование.
При неосложненном заболевании, скопление небольшого количества жидкости может рассасываться самостоятельно. Наиболее тяжелым является гнойное воспаление плевры и плевриты, вызванные злокачественными опухолями. Последние быстро прогрессируют и заканчиваются летально.
 Больные, вылечившиеся от плеврита, наблюдаются на протяжении трех лет, исключаются работы с вредными факторами, назначается прием витаминов, полноценное и правильное питание, исключение переохлаждения. Особое внимание уделяется профилактике заболеваний, поражающих легкие.
Больные, вылечившиеся от плеврита, наблюдаются на протяжении трех лет, исключаются работы с вредными факторами, назначается прием витаминов, полноценное и правильное питание, исключение переохлаждения. Особое внимание уделяется профилактике заболеваний, поражающих легкие.
Плеврит – вторичное заболевание, часто является осложнением после перенесенных инфекционных болезней. На первых этапах развития подлежит скорому лечению, на запущенных стадиях иногда требуется хирургическое вмешательство. Плевриты онкологического характера, к сожалению, летальны. Во избежание лечения важна профилактика, которая включает элементарные условия: полноценное и витаминизированное питание, профилактика простудных заболеваний, ежегодное флюорографическое исследование легких.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…Туберкулезный плеврит — причины, симптомы, диагностика и лечение

Туберкулезный плеврит — это воспаление плевры туберкулезной этиологии, протекающее как в сухой форме, так и с накоплением экссудата в плевральной полости. Основные симптомы туберкулезного плеврита – колющая боль в боку, сухой кашель, одышка, субфебрильная или фебрильная температура тела, недомогание. При постановке диагноза учитывается рентгенологическая картина, результаты пробы Манту, обнаружение МБТ в мокроте или плевральном экссудате, данные плевроскопии. Лечение туберкулезных плевритов осуществляется туберкулостатическими препаратами, кортикостероидами, НПВС; при массивной экссудации показана серия плевральных пункций для аспирации выпота; в фазе рассасывания назначается ЛФК, физиопроцедуры.
Общие сведения
Туберкулезный плеврит – специфическая реакция листков плевры, обусловленная воздействием микобактерий туберкулеза. Туберкулезный плеврит может развиваться как самостоятельная форма туберкулезной инфекции либо сопровождать течение других клинических вариантов туберкулеза легких. Иногда поражение плевры служит проявлением полисерозита – воспаления серозных оболочек туберкулезной этиологии. В структуре туберкулеза органов дыхания туберкулезный плеврит составляет 8-14%. Распространен преимущественно среди лиц молодого возраста (до 40 лет), несколько чаще болеют мужчины. На долю плеврита туберкулезного генеза приходится почти половина всех экссудативных плевритов, что не может не вызывать настороженности специалистов в области фтизиатрии и пульмонологии.
Туберкулезный плеврит
Причины
В большинстве случаев туберкулезный плеврит развивается на фоне активного туберкулеза легких: очагового, инфильтративного, диссеминированного, туберкулеза ВГЛУ, первичного туберкулезного комплекса и пр. Изредка возникает как самостоятельная клиническая форма в отсутствие признаков туберкулезного поражения других органов. У больного туберкулезом плевритом может осложниться спонтанный или искусственный пневмоторакс (коллапсотерапия).
Микобактерии туберкулеза проникают в плевральную полость одним их трех возможных способов: контактным путем (из легочных очагов распада субплевральной локализации), лимфогенным путем (при распространении по лимфатическим путям) и гематогенным путем (по системе кровеносных сосудов при наличии бактериемии). Источником распространения МБТ в плевру служат внутригрудные лимфатические узлы или реактивировавшиеся очаги туберкулеза в легком. Необходимым условием развития туберкулезного плеврита является специфическая сенсибилизация плевральных листков.
Благоприятствуют возникновению туберкулезного процесса в плевре следующие факторы:
Патогенез
В ответ на внедрение МБТ развивается воспалительный отек, гиперемия и утолщение плевральных листков. Вскоре на них появляются множественные милиарные бугорки, иногда – более крупные очаги с казеозным некрозом. Указанные изменения сопровождаются выраженной экссудативной реакцией – пропотеванием и накоплением жидкости в плевральной полости. Характер экссудата (фибринозный, серозный, кровянистый, гнойный) зависит от патоморфологических изменений в плевре.
Классификация
В зависимости от наличия/отсутствия и характера выпота туберкулезные плевриты бывают фибринозными (сухими) и экссудативными (выпотными). В последнем случае может встречаться серозный, геморрагический, холестериновый, гнойный экссудат.
- Фибринозный (сухой) плеврит протекает с минимальным количеством экссудата, в котором повышено содержание фибрина. Жидкая часть экссудата быстро рассасывается, а фибрин откладывается на плевральных листках. Со временем между плевральными листками образуются фиброзные тяжи, полость плевры частично или полностью облитерируется – сухой плеврит переходит в адгезивный (слипчивый) плеврит.
- Экссудативный (выпотной) плеврит. Самый частый вариант туберкулезного плеврита — экссудативный. Количество выпота обычно значительное, экссудат быстро прибывает вновь после аспирации в ходе торакоцентеза. По преобладающему клеточному составу различают следующие виды экссудата: лимфоцитарный, эозинофильный и нейтрофильный. При резком повышении проницаемости капилляров плевры и выходе большого числа эритроцитов характер экссудата становится серозно-геморрагическим или геморрагическим. Холестериновый экссудат имеет густую консистенцию, желтый цвет, в нем определяется большое количество холестерина. Серозно-гнойный и гнойный экссудат обычно образуется при обширной казеозно-некротической реакции плевры.
По локализации различают верхушечный, междолевой, костальный, наддиафрагмальный, парамедиастинальный туберкулезный плеврит. Обычно поражение одностороннее, двусторонний плеврит туберкулезной этиологии развивается редко (1,5%). В клиническим плане наиболее значимо выделение следующих видов туберкулезного плеврита: аллергического, перифокального, туберкулеза плевры и гнойного плеврита. В течении туберкулезного плеврита выделяют 3 периода:
- 1) накопления экссудата и нарастания клинических проявлений
- 2) стабилизации
- 3) рассасывания экссудата и стихания клинических признаков.
Симптомы туберкулезного плеврита
Аллергический плеврит
Аллергическая форма плеврита возникает у лиц с первичным туберкулезом, имеющих повышенную чувствительность к туберкулину и склонных к выраженной гиперергической реакции. Клиника разворачивается остро: резко повышается температура тела, фебрилитет сохраняется в течение 10-14 дней. Поскольку в это время происходит быстрое накопление серозного выпота, возникает одышка, боль в боку, тахикардия. Резорбция экссудата происходит в течение месяца, однако при большом объеме выпота этот процесс может принимать затяжное течение. Одновременно с плевритом (иногда до или после него) появляются фликтены, узловатая эритема, полиартрит.
Перифокальный плеврит
Перифокальный туберкулезный плеврит начинается подостро или исподволь. Нередко пациенты связывают появление симптомов с предшествующим переохлаждением или ОРВИ. Больных беспокоит сухой кашель, покалывание в груди, непостоянный субфебрилитет. Усиление боли в боку провоцируется глубоким дыханием, положением на больном боку, надавливанием на межреберья. Болевой синдром нередко принимается за миозит, плексит, межреберную невралгию, стенокардию, а при иррадиации в живот – за приступ острого холецистита.
Если перифокальный плеврит протекает с накоплением серозного экссудата, клиническая картина становится более выраженной: повышенная температура тела определяется постоянно, возникает тахикардия, одышка, потливость. Течение перифокального туберкулезного плеврита затяжное (4-6 недель), часто рецидивирующее.
Туберкулезный плеврит
Туберкулез плевры может протекать в форме диссеминированного, очагового процесса, казеозно-некротической реакции. Может сопровождаться накоплением серозного, серозно-гнойного или гнойного выпота. Течение туберкулеза плевры упорное и длительное. Начало заболевания подострое или малосимптомное. Преобладают симптомы интоксикации и лихорадка.
Особой разновидностью экссудативного туберкулезного плеврита служит эмпиема плевры. Клиническая картина характеризуется интоксикацией тяжелой степени: температурой тела выше 39°С, ознобами, ночными потами, выраженной слабостью. Постепенно нарастает одышка и тахикардия, появляются тянущие боли в боку, снижается масса тела. Возможно образование бронхоплеврального свища, о чем свидетельствует откашливание гнойного экссудата. Длительно существующий гнойный плеврит может осложниться флегмоной грудной стенки, образованием плевроторакального свища, амилоидозом внутренних органов.
Диагностика
Различные формы туберкулезного плеврита имеют свои характерные физикальные, аускультативные, рентгенологические и лабораторные данные. Поэтому при малейших подозрениях на туберкулезную этиологию заболевания пациент должен быть проконсультирован фтизиатром.
- На аллергический характер туберкулезного плеврита указывает выраженная эозинофилия в крови и плевральном экссудате. В ходе диагностической плевральной пункции получают серозный экссудат, однако МБТ в нем, как правило, не обнаруживаются. При проведении видеоторакоскопии может определяться гиперемия плевральных листков.
- При фибринозном плеврите пораженная сторона грудной клетки отстает при дыхании, выслушивается шум трения плевры, определяется укорочение перкуторного звука. При проведении рентгенографии легких обнаруживаются плевральные наслоения (шварты). По данным УЗИ плевральной полости экссудат не выявляется или определяется в скудном количестве.
- Иная картина типична для экссудативного туберкулезного плеврита. Физикальное обследование выявляет сглаженность (при большом объеме экссудата – выбухание) межреберий, притупление перкуторного звука над областью скопления экссудата, смещение структур средостения в здоровую сторону. В острой фазе изменения гемограммы характеризуются значительным лейкоцитозом и ускорением СОЭ, лимфо- и эозинопенией. При рентгенологическом и ультразвуковом исследовании определяется свободная жидкость в полости плевры. Детальная оценка состояния легочной ткани возможна только после эвакуации экссудата. Диагноз гнойного плеврита подтверждается при получении гнойного экссудата во время плевральной пункции.
Плеврит туберкулезной этиологии требует дифференциации с плевритами, сопровождающими пневмонию, мезотелиому плевры, рак легкого, ТЭЛА, застойную сердечную недостаточность, коллагенозы. В сомнительных случаях верификации диагноза способствует:
Лечение туберкулезного плеврита
Лечение стационарное. В период экссудации и лихорадки назначается постельный режим. Рекомендуется питание с ограничением соли и жидкости, большим количеством белка и витаминов. При любом клиническом варианте туберкулезного плеврита назначается терапия 3-4-мя противотуберкулезными препаратами (изониазид, рифампицин, этамбутол, пиразинамид, стрептомицин) не менее чем на 9 месяцев. При выраженной экссудации и гиперергии проводится курс лечения кортикостероидами (преднизолоном) – это позволяет добиться прекращения дальнейшего накопления выпота.
В случае продолжающейся экссудации проводятся повторные плевральные пункции с введением химиопрепаратов в полость плевры. Добиться скорейшего расправления легкого и облитерации плевральных листков помогает дренирование плевральной полости с наложением активной вакуумной аспирации. В период резорбции экссудата применяются НПВС, электрофорез, дыхательная гимнастика.
При наличии бронхоплеврального свища требуется его хирургическое закрытие. При туберкулезной эмпиеме плевры может выполняться интраплевральная торакопластика, плеврэктомия с декортикацией легкого.
Прогноз и профилактика
При своевременном и полноценном лечении туберкулезного плеврита прогноз благоприятный. Летальность от туберкулеза плевры (главным образом от хронической эмпиемы плевры) составляет 1-2%. У пациентов, не получавших лечение, или получавших его не в полном объеме, в ближайшие три года может развиться диссеминированный туберкулез легких. Профилактика туберкулезного плеврита такая же, как и при других клинических формах инфекции (проведение вакцинации и туберкулинодиагностики среди детей и подростков, профилактической флюорографии среди взрослого населения, исключение контактов с больными туберкулезом и т. д.).
Плевральная полость — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 августа 2019; проверки требует 1 правка. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 августа 2019; проверки требует 1 правка.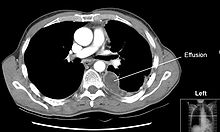 Компьютерная томограмма, демонстрирующая избыточный объём жидкости в левой плевральной полости (гидроторакс). Висцеральный и париетальный листки плевры утолщены.
Компьютерная томограмма, демонстрирующая избыточный объём жидкости в левой плевральной полости (гидроторакс). Висцеральный и париетальный листки плевры утолщены.Плевральная полость (лат. Cаvitas pleuralis; греч. πλευρά — «бок») — щелевидное пространство между париетальным и висцеральным листками плевры, окружающими каждое лёгкое. Плевра представляет собой гладкую серозную оболочку. Париетальный (наружный) листок плевры выстилает стенки грудной полости и наружные поверхности средостения, висцеральный (внутренний) покрывает лёгкое и его анатомические структуры (сосуды, бронхи и нервы). В норме плевральные полости содержат незначительное количество серозной жидкости.
В области корней лёгких париетальная плевра, прилегающая к средостению (медиастинальная плевра), переходит в висцеральную плевру. В свою очередь, соединительная ткань, формирующая висцеральную плевру, проникает в ткань лёгких, образуя интерстициальный лёгочный каркас, а также выстилает поверхности долей лёгких в междолевых щелях. Плевра, выстилающая боковые поверхности грудной полости (рёберная плевра) и медиастинальная плевра внизу переходят на поверхность диафрагмы, образуя диафрагмальную плевру. Места перехода плевры с одной поверхности лёгкого на другую называются плевральными синусами; они не заполняются лёгкими даже при глубоком вдохе. Различают рёберно-диафрагмальные, рёберно-медиастинальные и диафрагмо-медиастинальные синусы, ориентированные в различных плоскостях. В плевральных синусах, особенно самых низкорасположенных задних рёберно-диафрагмальных, в первую очередь накапливается жидкость при развитии гидроторакса (см. рисунок). Иннервируется плевра блуждающими, межрёберными и диафрагмальными нервами. В париетальной плевре располагаются болевые чувствительные рецепторы.
Плевральная полость с формирующими её плевральными листками помогают осуществлению акта дыхания. Содержащаяся в плевральных полостях жидкость способствует скольжению листков плевры друг относительно друга при вдохе и выдохе. Герметичность плевральных полостей, постоянно поддерживающая в них давление ниже атмосферного, а также поверхностное натяжение плевральной жидкости, способствуют тому, что лёгкие постоянно удерживаются в расправленном состоянии и прилежат к стенкам грудной полости. Благодаря этому, дыхательные движения грудной клетки передаются плевре и лёгким.
Плевральная жидкость имеет серозное содержимое и вырабатывается плеврой. Здоровый человек с массой 70 кг вырабатывает несколько миллилитров плевральной жидкости[1].
Плевральная жидкость продуцируется преимущественно капиллярами межрёберных артерий и эвакуируется лимфатической системой. Таким образом, осуществляется постоянная выработка и реабсорбция жидкости. В норме, способность к реабсорбции превышает реальную продукцию жидкости в 40 раз. Плевральная жидкость может накапливаться лишь при превышении объёма её продукции над объёмом обратного всасывания, что может быть обусловлено либо повышенным поступлением жидкости в плевральные полости, либо блокированием её реабсорбции. Верхняя граница избыточной свободной жидкости в плевральной полости соответствует линии Дамуазо.
У человека плевральные полости не сообщаются, в связи с чем жидкость или воздух (при гидротораксе и пневмотораксе соответственно) не поступают из одной плевральной полости в другую.
У человека висцеральная плевра имеет двойное кровоснабжение и получает кровь как из бронхиальных, так и из лёгочных вен.
- ↑ Widmaier, Eric P. Vander’s human physiology: the mechanisms of body function. 10 ed. McGraw Hill, 2006. Page 481. (англ.)
Адгезивный плеврит легких (слева и справа)
Адгезивный плеврит – это один из видов фибринозного воспаления плевры, при котором между ее листками образуются спайки.
Является формой фиброзного плеврита, и представляет собой хроническое воспалительное заболевание, которое поражает оболочку легких (плевру). Это наиболее часто диагностируемая патология легких. В процессе этой болезни происходит образование из фибринового налета в плевре спаек, которые обездвиживают ткани, в результате чего функциональные объемы легких уменьшаются. Данное состояние требует тщательной диагностики и своевременного лечения, чтобы предотвратить развитие тяжких последствий. Как протекает заболевание слева и справа, основные признаки и методы лечения, рассмотрим далее.

Об адгезивном плеврите
Адгезивным плевритом называется разновидность перешедшего в хроническую форму воспалительного процесса, имеющего место быть в ткани оболочки легких, плевре. Обычно данный вид плеврита является прямым следствием сухого или фибринозного плеврита. Однако, иногда он может развиваться и вследствие туберкулезного поражения дыхательного аппарата, пневмонии или других, сопровождающихся преимущественно экссудативной или выпотной формой плеврита, заболеваниях.
Вещество фибрин, которое «выпадает» при воспалении на плевральных листках и приводит к их так называемому «склеиванию» как при сухом, так и при выпотном плевритах, со временем подвергается организации. Это означает, что в местах «склеивания» образуется соединительная ткань, которая еще больше укрепляет соединения листков плевры, то есть практически сращивает их между собой.
В связи с последним, подвижность легкого, столь необходимая для дыхания, становится резко ограниченной. Плевральные листки также не могут уже свободно скользить и участвовать в обеспечении адекватного потребностям организма больного дыхания. У пациента развивается потенциально грозное осложнение: дыхательная недостаточность.
Причины

Основные причины, которые способствуют развитию болезни:
- Стафилококки и пневмококки.
- Грибковые микроорганизмы, например бластомикозы.
- Часто заболевание провоцируют вирусы и паразиты (хламидии).
- В редких случаях заболевания возникает на фоне проникновения туберкулезной палочки.
Что касается асептического адгезивного плеврита, то в этом случае чаще всего он развивается на фоне онкологических заболеваний:
- Рак легких.
- Рак молочной железы.
Помимо этого асептическую форму могут вызвать механическое повреждение легких, а также некоторые заболевания, при которых поражается соединительная ткань:
- Ревматизм.
- Красная волчанка.
- Ревматоидный артрит.
К дополнительным причинам возникновения адгезивного плеврита можно отнести:
- Передозировка антибиотиков или иммунодепрессантов.
- Недостаток питательных веществ в организме.
- Метастатические поражения в органах при онкологических заболеваниях.
- При длительном воздействии ионизирующего излучения.
Как видно: причин для возникновения болезни много, поэтому необходимо вовремя выявить симптомы и начать своевременное лечение.
Классификация заболевания
По протеканию заболевания, выделяют три типа: острый, подострый и хронический.
В зависимости от локализации поражения, плеврит разделяют на:
- диффузный или распространенный;
- ограниченный: базальный, пристеночный, верхушечный, парамедиастенальный и междолевой.
Симптомы
Клиника заболевания во многом схожа с проявлениями любой другой формы фибринозного воспаления.
Признаками адгезивного плеврита можно считать:
- длительный, не приносящий облегчения сухой приступообразный кашель;
- лихорадка, озноб;
- тахипное, затрудненное дыхание;
- режущая боль преимущественно в нижних отделах грудной клетки;
- экспираторная (проявляющаяся на выдохе) одышка;
- недомогание, слабость;
- ночная потливость.
Первые признаки болезни многие пациенты принимают за банальную ОРВИ
🚫 Обратите внимание! Согласно статистике, адгезивный правосторонний плеврит встречается в 1,5-2 раза чаще, чем левосторонний.
Чаще всего причиной обращения к врачу становятся болевые ощущения. Как правило, они появляются в самом начале заболевания и проходят только после успешного лечения. Боль причиняет пациенту значительный дискомфорт при каждом вдохе и выдохе, а также усиливается во время резких движений или кашля.
Боль в груди – верный признак проблем со здоровьем
При диафрагмальной локализации поражения клиника заболевания специфична: пациент может предъявлять жалобы на боли в правом или левом подреберье, метеоризм, икоту. Во время осмотра определяется значительное напряжение мышц пресса, что может ошибочно трактоваться как клиника острого живота.
Способы диагностики

Для грамотного лечения диагностирования одного адгезивного плеврита является недостаточным. Нужно еще определить причину, которая спровоцировала болезнь. Поэтому, в первую очередь больному потребуется консультация пульмонолога, фтизиатра, ревматолога, гастроэнтеролога и инфекциониста.
Диагностика плеврита основывается на таких составляющих:
- выслушиваются жалобы пациента;
- прослушивание шума от трения листов плевры и постукивание грудной клетки;
- УЗИ легких – позволяет определить наличие слоев фибрина и плевральных спаек, утолщение стенок оболочки
- клинический анализ крови при плеврите показывает повышенную скорость оседания эритроцитов;
- биохимический анализ крови показывает увеличение количества серомукоидов, фибрина, сиаловых кислот;
- туберкулезные пробы при наличии подозрения на туберкулез.
По масштабу распространения определяют плеврит односторонний (в свою очередь может быть левосторонним либо правосторонним) и двусторонний.
Также на сегодняшний день широко применяют такие современные методы диагностики, как спиральная компьютерная томография (СКТ), а также магнитно-резонансная томография (МРТ), которые способны определить основные патологические процессы, развивающиеся в плевральной области.
Как лечат адгезивный плеврит?

Лечение адгезивного плеврита обычно включает в себя как собственно терапевтический, так и хирургический компоненты. Это обусловлено тем, что для облегчения состояния больного существует необходимость в устранении причины появляющейся и неуклонно прогрессирующей дыхательной недостаточности, то есть сращений плевральных листков или спаек. Между тем, устранить последние возможно лишь хирургически.
Вместе с тем, хирургическое лечение должно сопровождать лечение основного заболевания, следствием которого явился плеврит. Кроме того, важно оказать поддержку ослабленному организму больного. Для этого в лечение включаются препараты и мероприятия, оказывающие благоприятное воздействие на организм в целом. К последним относятся горчичники, банки или компрессы, например.
Терапевтическое лечение имеет в основе своей следующие группы препаратов:
- Антибактериальные лекарственные средства ( обычно группы цефалоспоринов или пенициллинов).
- Противовоспалительные средства негормональной природы.
- Лекарственные средства, обладающие отхаркивающим эффектом.
- Препараты, активные в отношении возбудителя туберкулеза, если он явился первопричиной воспаления плевры.
- Противовоспалительные гормональные препараты или глюкокортикоиды, если в основе заболевания лежат системные нарушения в образовании соединительной ткани. Такое бывает, например, при красной волчанке или ревматизме.
Важно заметить, что хирургическое лечение адгезивного плеврита может сопровождаться образованием новых спаек через некоторое время. Подход к нему должен быть достаточно трудоемок и включать в себя не только рассечение собственно спаек, но и занятия дыхательной гимнастикой, физиотерапию, а также лечебную гимнастику в период реабилитации пациента.
ЛФК
Чтобы сохранить трудоспособность и функции дыхательного аппарата, больным с адгезивным плевритом рекомендуется лечебная гимнастика. Упражнения позволяют усилить кровообращение в области плевры, экссудат будет быстрее всасываться, следовательно, не будут образовываться спайки. Если уже есть некрепкие спайки, то под влиянием физических нагрузок они будут рассасываться.
ЛФК показана для проведения на начальном периоде выздоровления. Если даже еще сохранились болевые ощущения, это не является противопоказанием к проведению гимнастики.
Самое простое упражнение, которое можно выполнять в домашних условиях – встать, ноги на ширине плеч, на вдохе делать наклоны влево и вправо. На выдохе возвращаться в исходное положение. Можно делать классические приседания, с руками перед собой.
👩🏻⚕️ Врач может рекомендовать пройти курс лечебного массажа. Также следует помнить, что в процессе реабилитации должны совершаться ежедневные прогулки.
Народные средства
Лечение народными средствами адгезивного плеврита предполагает использование:
- отваров и настоев из лекарственных растений;
- рецептов из натуральных ингредиентов;
- ингаляции;
- компрессы.
Эффективные рецепты на основе трав и натуральных ингредиентов:
- Потребуются такие ингредиенты: 1 ложка сосновых почек, 1 ложка листьев шалфея, по 2 ложки ананасовых плодов, корней солодки и алтея. Все измельчить и перемешать. Берется 1 ложка смеси, заливается 250 мл кипятка и настаивается в термосе 5-6 часов. Больной должен принимать настой по 1 ложке 5 раз в день.
- Измельченные плоды фенхеля заливаются крутым кипятком в соотношении 2 столовые ложки на 250 мл. Поставить на водяную баню на 15-20 мнут, потом дать настояться в течение часа. Принимать по 80 мл 3 раза в день.
- Измельчить и смешать равные пропорции листьев мать-и-мачехи, цветов черной бузины и травы спорыша. 1 столовую ложку смеси залить 200 мл. кипятка и настоять пол часа. Принимать по 50 мл. 3 раза в день до еды.
- Сок лука смешивают с медом в равных количествах и принимают по 1 столовой ложке 3 раза в день. Данное средство имеет противомикробные свойства.
- Можно употреблять сок и мякоть вишен.
Лечебные компрессы:
- Приготовить 2,5 стакана воды, 2 ложки горчичного порошка и 1 ложка меда. Воду подогреть и залить ней порошок и мед, все перемешать. В полученное средство смочить полотенце и положить на грудную клетку, сверху накрыть клеенкой и укутать. Выдержать 20 мнут, потом еще час полежать пот теплым одеялом.
- Хорошо помогает снять болезненные ощущения втирание в грудную клетку оливкового масла.
- Взять камфорное и лавандовое масло в соотношении 12:1, смешать, смочить смесью марлю и приложить к больному месту, сверху обмотать тугой повязкой.
- 10 грамм эфирного масла сосны втирается в грудную клетку.
Нужно помнить, что все компрессы желательно проводить перед сном.
Профилактика
Для того чтобы уменьшить риск появления адгезивного плеврита, необходимо соблюдать определенные правила профилактики.
- Необходимо вовремя лечить острые респираторные инфекции.
- Если имеются подозрения на воспаление легких, необходимо в срочном порядке пройти флюорографию.
- Если возникают частые заболевания дыхательных путей, необходимо периодически посещать оздоровительные санаторно-курортные заведения.
Помимо этого, необходимо отказаться от вредных привычек и укреплять иммунную систему. Если соблюдать все вышеописанные правила, то можно предотвратить появление адгезивного плеврита.
ВЫПОТ ПЛЕВРАЛЬНЫЙ — это… Что такое ВЫПОТ ПЛЕВРАЛЬНЫЙ?
- ВЫПОТ ПЛЕВРАЛЬНЫЙ
- мед.
Плевральный выпот — патологическое накопление жидкости в плевральной полости. В норме плевральная жидкость по составу сходна с сывороткой крови, но содержит <1,52% белка; объём её не превышает 10-20 мл. Плевральную жидкость секретируют клетки париетальной плевры; резорбция происходит в кровеносных и лимфатических капиллярах.
• Транссудат возникает при повышенном венозном давлении или сниженном онкотическом давлении плазмы; лёгкие первично интактны.
• Экссудат возникает при повышении проницаемости капилляров в
плевре.Этиология
• Транссудат
• Сердечная недостаточность
• Гипоальбуминемия, в т.ч. нефротический синдром и цирроз печени
• Параасцитический выпот: синдром Мейга, цирроз печени, гипотиреоз, ятрогенный плевральный выпот (ошибочное попадание катетера для инфузий в плевральную полость вместо подключичной вены).
• Экссудат
• Новообразования: метастазы в плевру или лимфатические узлы средостения различных опухолей (чаще лёгких и молочной железы), первичные опухолевые поражения плевры (диффузная злокачественная мезотелиома, локализованная фиброзная мезо-телиома), лимфогранулематоз, неходжкенские лимфомы
• Инфекции: туберкулёз, микозы (бластомикоз, кокцидиоидомикоз, гистоплазмоз, криптококкоз), парапневмонические плевриты (наиболее часто вызваны Streptococcus pneumoniae, И. influenzae, Staphylococcus aureus, Mycoplasma pneumoniae, Pseudomonas aeruginosa, Klebsiella pneumoniae)
• Инфаркт лёгкого (в 80% — экссудат, в остальных случаях — транссудат)
• Диффузные заболевания соединительной ткани: ревматоидный артрит, СКВ
• Асбестоз
• Поддиафрагмальный абсцесс
• Травмы
• Острый панкреатит
• Перфорация желудка
• Гипотиреоз
• ХПН
• Приём ЛС (гидралазин (апрессин], новокаина-мид, изониазид, хлорпромазин [аминазин])
• Синдром Дрёсслера (осложнение ИМ на поздних сроках: плеврит, перикардит, эозинофи-лия, лихорадка).
• Другие виды выпота
• Гемоторакс
• Хилоторакс (скопление лимфы в плевральной полости): лимфангиоматоз; травма грудного протока; обструкция грудного протока вследствие лимфопролиферативного заболевания, метастатического поражения медиастинальных лимфатических узлов или медиастинального фиброза
• Холестериновый выпот — длительно существующие плевриты туберкулёзной, ревматоидной или другой этиологии.Клиническая картина
• Общие симптомы
• Кашель
• Ночная потливость
• Одышка
• Тахипноэ
• Ослабление голосового дрожания
• Притупление перкуторного звука
• Ослабление дыхательных шумов
• Шум трения плевры (при незначительном выпоте)
• Бронхиальное дыхание над прилежащим к выпоту участком лёгкого
• Лихорадка и озноб при эмпиеме, опухолях, диффузных заболеваниях соединительной ткани
• Кровохарканье — при опухолях, туберкулёзе, инфаркте лёгкого.
• Клинические особенности при некоторых нозологических формах.
• Туберкулёзный плеврит обычно не сочетается с инфильтративными изменениями в лёгких
• Положительная проба Мачту у 90% больных
• Лимфоцитоз в плевральной жидкости
• Бактериоскопия и бактериологическое исследование плевральной жидкости информативны только в 20%
случаев
• В биоптате плевры — неказеозные гранулёмы или скопления микобактерий.
• Параканкрозные плевриты
• Неиссякаемый плеврит
• Серозно-геморрагический экссудат
• Цитологическое
исследование либо биопсия плевры для верификации диагноза
• Гипертрофическая остеоартропатия (пальцы в форме барабанных палочек).
• Ревматоидный артрит
• Возникает чаще у мужчин
• РФ >1:320
• Кристаллы холестерина при медленном
накоплении экссудата.
• Поддиафрагмальный абсцесс
• Выпот стерилен
• Правосторонняя локализация
• Возникновение через несколько недель или месяцев после полостных операций.
• Острый панкреатит
• В 60% — левосторонний, в 30% -правосторонний, в 10% — двусторонний
• Небольшой объём выпота
• Концентрация амилазы в плевральной жидкости выше, чем в плазме
• Клеточный состав — преобладание нейтрофилов.
• ХПН — содержание креатинина в плевральной жидкости выше, чем в плазме крови.Методы исследования
• .Исследование плевральной жидкости
• Концентрация белка более 3 г%, либо отношение белка плевральной жидкости к белку сыворотки крови более 0,5 — признак экссудатов.
• Отношение уровня ЛДГ в плевральной жидкости к ЛДГ в сыворотке крови выше 0,6 — признак экссудата.
• Лейкоциты
• Концентрация менее 1,0х109/л типична для транссудата 4 Концентрация более 1,0х109/л в сочетании с преобладанием лимфоцитов характерна для туберкулёза или опухоли
• Концентрация более 100,0×109/л наряду с преобладанием полиморфно-ядерных лейкоцитов характерна для эмпиемы плевры.
• Эозинофилы обнаруживают при лекарственных плевритах, туберкулёзе, редко — опухолях.
• Эритроциты — концентрация более 100х109/л свидетельствует в пользу инфаркта лёгкого, травмы, опухоли.
• Содержание глюкозы <3,3 ммоль/л наблюдают при ревматоидном артрите и эмпиеме, редко — при туберкулёзных и парапневмони-ческих выпотах.
• рН <7,2 обычно обнаруживают при эмпиеме плевры.
• Амилаза более 500 ЕД/мл — острый панкреатит или перфорация пищевода с поступлением слюны в плевральную полость.
• Цитологическое исследование мазка по Папаниколау позволяет выявить плевральный карциноматоз.
• Бактериоскопия и бактериологическое исследование для идентификации возбудителя.
• Содержание нейтрального жира >5 г/л и окрашиванием мазка суданом III наблюдают при хилотораксе.
• Обзорная рентгенография органов грудной клетки в прямой проекции позволяет выявить жидкость в количестве не менее 300-500 мл
• Верхний край затемнения имеет форму мениска
• Смещение средостения в сторону, противоположную выпоту.
• Обзорная рентгенография органов грудной клетки в латеральной проекции — вуалеобразное затемнение поражённого лёгкого по сравнению с непоражённым. Примечание. Осумкованные плевриты рентгенологически идентичны солитарным очаговым образованиям лёгкого, но в отличие от них имеют положительную динамику (фантомные опухоли).
• КТ информативна для обнаружения абсцесса лёгкого, пневмонии или опухоли за тенью плеврального выпота.
• УЗИ грудной клетки позволяет провести дифференциальный диагноз между осумкованными плевритами и очаговыми поражениями лёгкого (плевральная жидкость эхонегативна).
• Биопсия плевры высокоинформативна для верификациии туберкулёзного плеврита.
• Диагностическая торакотомия — при невозможности постановки диагноза по результатам биопсии.
• Фибробронхоскопия — при подозрении на бронхогенную опухоль.
• Проба Мантумя исключения туберкулёзного плеврита.Лечение
• Тактика ведения
• Аспирация выпота (торакоцентез) существенно уменьшает одышку. Во избежание коллапса — объём аспирации не более 1 500 млЛечение
основного заболевания
• Регидратация, введение белковых растворов
• Контроль за лечением — рентгенография органов грудной клетки каждые 3 мес до нормализации состояния.
• Эмпиема
• Антибактериальная терапия (внутриплевральное введение антибиотиков нежелательно). До получения результатов бактериологического исследования
• Клиндамицин 600 мг в/в 3 р/сут
• Бензилпенициллина натриевая соль по 2-10 млн ЕД/сут в/в в сочетании с метронидазолом по 500-700 мг 4 р/сут.
• Дренаж плевральной полости
• При небольших скоплениях гноя — 1-2 аспирации ежедневно
• Торакостомический трубчатый сифонный дренаж — лечение выбора при больших объёмах гнойного выпота или его высокой вязкости
• Открытое дренирование после резекции ребра проводят на протяжении нескольких недель или месяцев при наличии густого фибринозного экссудата или плевральных корок.
•Хирургическое лечение
• Декортикация при осумкованной эмпиеме или сдавлении лёгкого плевральными швартами. Сроки выполнения: первые 3-6 нед болезни
• Иссечение бронхоплеврального свища.
• Злокачественный плевральный выпотЛечение
первичного злокачественного новообразования.
• Торакоцентез, реже — дренаж плевральной полости через трубку.
• Химический плевродез при повторных скоплениях экссудата после пункций
• Доксициклин 500 мг или блеомицин 60 ЕД внутриплеврально
• Противоопухолевые препараты для облитерации плевральной полости не рекомендованы.
• Хилоторакс
• Лучевая терапия при злокачественном хилотораксе
• Ушивание грудного протока при травматическом хилотораксе.
• Гемоторакс (см. Гемоторакс)Осложнения
• Хроническая эмпиема
• Бронхоплевральный свищ
• Сепсис
• Пневмоторакс при негерметичности системыплевроцентеза.
См. также Гемоторакс, ПневмотораксМКБ
• J90 Плевральный выпот, не классифицированный в других рубриках
• J91
• Плевральный выпот при состояниях, классифицированный в других рубриках
Справочник по болезням. 2012.
- ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ
- ГАНГЛИОЗИДОЗЫ
Смотреть что такое «ВЫПОТ ПЛЕВРАЛЬНЫЙ» в других словарях:
геморрагический плевральный выпот — — [http://www.dunwoodypress.com/148/PDF/Biotech Eng Rus.pdf] Тематики биотехнологии EN hemorrhagic pleural effusion … Справочник технического переводчика
ПЛЕВРИТЫ — мед. Плеврит воспалительное заболевание плевры, проявляющееся болью при дыхании и кашлем. Генетические аспекты, частота, преимущественный пол и возраст зависят от патологии, на фоне которой развился плеврит. Этиология • Распространение на плевру… … Справочник по болезням
САРКОИДОЗ — мед. Саркоидоз системное гранулематозное заболевание неизвестного происхождения, характеризующееся образованием эпителиоидных бугорков в различных тканях и органах: лёгких, лимфатических узлах, коже, печени, селезёнке, костях, околоушных слюнных… … Справочник по болезням
Иматиниб — 4 [(4 метил 1 пиперазинил)метил] N [4 метил 3 [[4 (3 пиридинил) 2 пиримидинил]амино] фенил]бензамид метансульфонат … Википедия
Плевра — I Плевра (pleura; греч. pleura ребро, бок) серозная оболочка, покрывающая легкие, внутреннюю поверхность грудной клетки, средостение и диафрагму. Анатомия. Различают висцеральную и париетальную П. Висцеральная П., покрывая со всех сторон легкие и … Медицинская энциклопедия
ПНЕВМОНИИ АТИПИЧНЫЕ — мед. Атипичная пневмония интерстициальная или сегментарная пневмония со стёртым течением, вызываемая внутриклеточными возбудителями • Микоплазменные 6 25% всех пневмоний: эпидемические подъёмы в осенне зимние периоды; пневмонии повторяются каждые … Справочник по болезням
Плеврит — I Плеврит (pleuritis; Плевра + itis) воспаление плевры, сопровождающееся образованием экссудата различного характера в плевральной полости. Как правило, П. не является самостоятельной нозологической формой, а осложняет течение патологических… … Медицинская энциклопедия
Лёгкие — I Легкие (pulmones) парный орган, расположенный в грудной полости, осуществляющий газообмен между вдыхаемым воздухом и кровью. Основной функцией Л. является дыхательная (см. Дыхание). Необходимыми компонентами для ее реализации служат вентиляция… … Медицинская энциклопедия
Методжект — Действующее вещество ›› Метотрексат* (Methotrexate*) Латинское название Metoject АТХ: ›› L01BA01 Метотрексат Фармакологическая группа: Антиметаболиты Нозологическая классификация (МКБ 10) ›› L40 Псориаз ›› M06.9 Ревматоидный артрит неуточненный… … Словарь медицинских препаратов
Тасигна — Действующее вещество ›› Нилотиниб* (Nilotinib*) Латинское название Tasigna АТХ: ›› L01XE08 Нилотиниб Фармакологическая группа: Противоопухолевые средства — ингибиторы протеинтирозинкиназы Нозологическая классификация (МКБ 10) ›› C92.1… … Словарь медицинских препаратов
двусторонний плеврит — с русского на английский
См. также в других словарях:
ПЛЕВРИТ — ПЛЕВРИТ. Содержание: Этиология………………… 357 Патогенез и пат. физиология …»……. ЗБЭ Пат. анатомия ………………. 361 Сухой П……….. . ………… 362 Эксудативный П………………. 365 Гнойный П … Большая медицинская энциклопедия
Медиастинит — I Медиастинит (mediastinitis; лат. mediastinum средостение + itis) воспаление клетчатки средостения. В соответствии с анатомическими особенностями средостения (Средостение) различают передний и задний М., каждый из них, в свою очередь, может быть … Медицинская энциклопедия
Туберкулёз о́рганов дыха́ния — Туберкулез органов дыхания. Органы дыхания при туберкулезе (Туберкулёз органов дыхания) поражаются наиболее часто. В соответствии с принятой в нашей стране клинической классификацией туберкулеза различают следующие формы Т. о. д.: первичный… … Медицинская энциклопедия
ГРИП — ГРИП, (от франц. agripper схватывать, нападать), или инфлюенца (от итал. influenza di freddo влияние холода), острая заразная б нь, проявляющаяся как общими явлениями (лихорадкой, головной болью, разбитостью, болезненностью в мышцах конечностей и … Большая медицинская энциклопедия
ПНЕВМОТОРАКС — (от греч. pneuma воздух и thorax грудь), скопление воздуха или другого газа в полости плевры. Пневмоторакс спонтанный в отличие от П. искусственного (см. ниже) наступает самопроизвольно в связи: 1) с повреждением легкого при нарушении целости… … Большая медицинская энциклопедия
Плевра (болезни ее) — 1) Воспаление П. (pleuritis) может сопровождаться образованием на поверхности П. слоя свернувшегося фибрина или же излиянием в полость П. значительных количеств жидкого воспалительного экссудата, серозного или гнойного. Случаи первого рода назыв … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Плевра (болезни ее) — 1) Воспаление П. (pleuritis) может сопровождаться образованием на поверхности П. слоя свернувшегося фибрина или же излиянием в полость П. значительных количеств жидкого воспалительного экссудата, серозного или гнойного. Случаи первого рода назыв … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Плевра — (болезни ее). 1) Воспаление П. (pleuritis) можетсопровождаться образованием на поверхности П. слоя свернувшегося фибринаили же излиянием в полость П. значительных количеств жидкоговоспалительного экссудата, серозного или гнойного. Случаи первого… … Энциклопедия Брокгауза и Ефрона
ВЫПОТ ПЛЕВРАЛЬНЫЙ — мед. Плевральный выпот патологическое накопление жидкости в плевральной полости. В норме плевральная жидкость по составу сходна с сывороткой крови, но содержит <1,52% белка; объём её не превышает 10 20 мл. Плевральную жидкость секретируют… … Справочник по болезням
СКЛЕРОДЕРМИЯ СИСТЕМНАЯ — мед. Системная склеродермия (СС) диффузное заболевание соединительной ткани, возникающее вследствие системной прогрессирующей дезорганизации соединительной ткани с преобладанием фиброзно атрофических изменений кожи и внутренних органов, а также… … Справочник по болезням
ЛЕГКИЕ — ЛЕГКИЕ. Легкие (лат. pulmones, греч. pleumon, pneumon), орган воздушного наземного дыхания (см.) позвоночных. I. Сравнительная анатомия. Легкие позвоночных имеются в качестве добавочных органов воздушного дыхания уже у нек рых рыб (у двудышащих,… … Большая медицинская энциклопедия
что это такое, виды и стадии болезни
Сегодня плеврит легких – одно из наиболее распространенных заболеваний органов дыхания. Ему одинаково подвержены женщины и мужчины любого возраста, и даже дети. Плеврит является достаточно серьезным заболеванием, поэтому его необходимо лечить без отлагательств. Если этот недуг останется без должного внимания, у больного развивается дыхательная и кислородная недостаточность, что может привести к летальному исходу.
Этиология заболевания
Плеврит легких, что же это такое? Это воспаление оболочек, покрывающих легкие и формирующие плевральную полость. Заболевание бывает самостоятельным или последствием других хронических воспалений в легких. При ранних стадиях недуг не представляет особой опасности, так как поражает всего лишь верхнюю оболочку дыхательного органа. Однако в запущенном виде плеврит несет в себе опасность для жизни.
 Вначале разберемся, что такое плеврит? Плевра – защитная оболочка легких, состоящая из двух листков:
Вначале разберемся, что такое плеврит? Плевра – защитная оболочка легких, состоящая из двух листков:
- внутренний (висцелярный) — устилает внутреннюю полость органа;
- наружный (пристеночный) — который обволакивает легкие снаружи, внешне выглядит как цельный мешок.
Обе части плевры соединены. Между листками есть небольшой зазор, который наполнен жидкостью. Сама оболочка состоит из эпителиальных клеток. При плеврите листки защитной оболочки воспаляются. Этот процесс сопровождается раздражением эпителиальных клеток и усиленной выработкой плевральной жидкости.
Существует несколько разновидностей плеврита:
- сухой;
- выпотный;
- гнойный;
- туберкулезный.
При сухом плеврите инфекционный процесс еще не является активным, на поверхность оболочки выбрасывается белок, потом он откладывается на ее стенках, образуя тягучие нити. Образования раздражают ткани плевры и кашлевые рецепторы. Наиболее часто именно эта форма является первым этапом в развитии недуга.

Сухой плеврит
При выпотной форме патогенные микробы активизируются, воспалительный процесс переходит в более выраженную стадию. Заболевание сопровождается усиленной выработкой жидкости, которая образуется между плеврами. Гнойная форма обычно не бывает первичной, а развивается как осложнение предыдущих. Она очень опасна, приводит к общей интоксикации организма и представляет угрозу жизни больного.
Туберкулезный плеврит является самостоятельной разновидностью недуга. Его выделяют в медицине в отдельную категорию ввиду значительной распространенности среди населения. Развивается постепенно, имеет хронический характер, сопровождается интоксикацией организма.
В зависимости от стадии развития недуга, разделяют три стадии:
 на первом этапе под влиянием возбудителя болезни расширяются кровеносные сосуды, повышается степень их проницаемости, усиливается процесс выработки жидкости;
на первом этапе под влиянием возбудителя болезни расширяются кровеносные сосуды, повышается степень их проницаемости, усиливается процесс выработки жидкости;- во второй стадии на стенках плевральных оболочек активно откладывается белок фибрина, из-за чего отток жидкости затрудняется, она накапливается и вместе с погибшими бактериями может образовывать гнойную смесь;
- на третьем этапе симптомы постепенно утихают, больной либо выздоравливает, либо заболевание переходит в хроническую форму.
Перерождение недуга в хроническую форму достаточно опасно. Не смотря на то, что внешние симптомы болезни утихают и перестают досаждать пациенту, внутри патологические процессы постепенно развиваются дальше.
Это со временем приводит к образованию в легких спаек, которые нарушают их работу и провоцируют развитие дыхательной недостаточности, клетки всех органов ощущают кислородное голодание, а углекислый газ выводится намного медленнее, что приводит к интоксикации организма больного. В дальнейшем легкие полностью зарастают фиброзными нитками, что грозит смертельным исходом.
 В зависимости от локализации различают такие виды плеврита:
В зависимости от локализации различают такие виды плеврита:
- диффузный;
- осумкованный;
- правосторонний;
- левосторонний;
- двусторонний.
При диффузном виде заболевания жидкость растекается по всей плоскости плевральных оболочек. Осумкованный вид диагностируют тогда, когда жидкость скапливается только в определенном месте. Зависимо от того, какая часть легкого поражена, выделяют правосторонний или левосторонний плевриты. Когда плевральный воспалительный процесс затронул оба легких – определяют двусторонний плеврит.
к оглавлению ↑Причины, симптомы и диагностика болезни
Поняв, что такое диагностированный плеврит легких, следует выяснить, какие причины ее вызывают. Факторов, которые приводят к появлению такого недуга, на самом деле достаточно много. Наиболее распространенными причинами болезни выступают:
 инфекции;
инфекции;- аллергия;
- туберкулез;
- иммунные патологии;
- травма грудной области;
- влияние химикатов, радиации;
- нарушение работы поджелудочной железы;
- опухолевое поражение оболочки.
Болезнь одинаково может настигнуть человека любого пола и в любом возрасте. Однако существует группа людей, которые особо подвержены болезни и находятся в зоне риска. К ним относятся люди, страдающие от таких недугов:
- сахарный диабет;
- наркомания;
- алкоголизм;
- артрит;
- бронхит;
- астма;
- эмфизема легких;
 пневмония;
пневмония;- заболевания желудочно-кишечного тракта.
Инфекционный плеврит вызывается такими возбудителями:
- вирусы;
- бактерии;
- грибок;
- паразиты.
Наиболее частыми возбудителями заболевания являются стрептококки, пневмококки, стафилококки, хламидии.
Инфекционный плеврит заразен, так как инфекции воздушно-капельным, бытовым или контактным путем могут передаваться другому человеку. При ослабленном иммунитете бактерии и вирусы достаточно легко поражают организм.
Туберкулезный плеврит хоть и вызывается бактерией (туберкулезная палочка), в медицине выделяется в самостоятельную группу. Причиной тому высокая степень распространенности и риска заражения, а также наличие некоторых особенностей развития. Для развития туберкулезного плеврита недостаточно одного лишь проникновения бактерии в организм.
При хорошем иммунитете непродолжительный контакт с источниками инфекции не приведет к появлению болезни. Кроме того, считается, что туберкулезная палочка может долгое время обитать в дыхательных путях не вызывая болезнь. Развитию недуга сопутствуют следующие факторы:
 ослабленный иммунитет;
ослабленный иммунитет;- высокая концентрация инфекции в дыхательных путях;
- длительный период контактирования с больными или пребывание в месте, наполненном этими микроорганизмами.
Плевра легких имеет множество иммунных клеток и сосудов. По этой причине воспаление оболочек могут спровоцировать аллергены, а также отклонения, при которых иммунитет начинает бороться со своими же клетками.
Многие химические компоненты, оказываясь в дыхательных путях при травмах или при вдыхании воздуха, нарушают анатомическую структуру тканей плевры и вызывают ее воспаление.
При острых нарушениях работы поджелудочной железы, ее ферменты попадают в кровь и разрушительно воздействуют на плевральные сосуды и клетки.
Симптоматическая картина заболевания зависит от его формы и стадии болезни. Сухой плеврит проявляется такими признаками:
- ощущение дискомфорта в грудной области;
- боль при дыхании, отдающая в шею или верхнюю часть брюшной полости;
- дыхание учащенное.
При выпотном плеврите наблюдаются следующие симптомы:
- учащенное сердцебиение;
 одышка;
одышка;- приступы кашля;
- хрипы при дыхании;
- пульсация вен на шее.
Для гнойного плеврита характерны такие признаки:
- повышение температуры;
- озноб;
- лихорадка;
- слабость;
- отсутствие аппетита;
- боль в грудной клетке;
- затрудненное дыхание;
- желто-зеленая мокрота, выделяемая при кашле.
При переходе заболевания в хроническую форму выраженность симптомов уменьшается. Однако на физиологическом уровне происходят серьезные изменения. Ткани плевры деформируются, закупориваются фиброзными тканями, в легких формируются спайки.
Для наиболее результативного излечения болезни необходимо определить причину и этап заболевания. При исследовании, кроме осмотра, применяются такие виды диагностики:
 рентген;
рентген;- анализ крови;
- анализ мокроты;
- микробиологическая диагностика.
В основном признаки заболевания ярко выражены и уже при осмотре доктор может поставить диагноз плеврита. Исследования наиболее часто назначаются для точного установления причины и возбудителя недуга.
к оглавлению ↑Методы лечения
Лечение болезни направлено на устранение воспаления, причины заболевания, симптомов, восстановление оболочек легких. Обычно плеврит легких лечится при помощи медикаментов. И только в запущенных ситуациях, при образовании спаек, осуществляется хирургическое вмешательство.
 Медикаментозное лечение, как правило, включает в себя такие препараты:
Медикаментозное лечение, как правило, включает в себя такие препараты:
- противовоспалительные;
- антибиотики;
- муколитические;
- противокашлевые;
- витамины.
Вид препарата зависит от причины заболевания. Если оно носит инфекционный характер – используются антибиотики, если аллергический – противоаллергенные препараты. Курс лечения, в зависимости от индивидуальных особенностей течения болезни, может длиться от двух недель до двух месяцев. После выздоравливания пациента ставят на диспансерный учет на 2-3 года.
К антибиотикам, которые используются при плеврите, относятся:
- Цефтриаксон.
- Офлоксацин.
 Ципрофлоксацин.
Ципрофлоксацин.- Клиндамицин.
- Ампицилин.
Для устранения воспалительного процесса и болевого синдрома назначают нестероидные противовоспалительные препараты:
- Диклофенак;
- Вольтарен;
- Ибупрофен;
- Мелоксикам.
Для облегчения отделения мокроты, уменьшения кашля, в зависимости от вида кашля назначают сиропы или таблетки. Если кашель сухой – подойдет Гербион, Стоптуссин, а при влажном – Бромгексин, Проктуссин, Лазолавн, Доктор Тайсс. Для укрепления иммунитета обязательно необходимо обогащать организм витаминами группы А, В, С, Е. К продуктам, содержащим в себе обилие этих веществ, относятся:
- печень;
- жирная рыба;
 помидоры;
помидоры;- морковь;
- тыква;
- зелень;
- черника;
- черная смородина;
- цитрусовые;
- яблоки;
- груши;
- рисовая, ячневая каши.
В некоторых случаях, при патологиях иммунной системы, очень слабом иммунитете, врач может назначить иммуностимуляторы. К ним не стоит прибегать самостоятельно, так как это может навредить здоровью. Лучше принимать витамины и полезно питаться. Противопоказано соленое, жирное мясо, копчености, консервированные продукты. От алкоголя и курения следует отказаться, заядлым курильщикам – значительно ограничить количество и частоту курения.
 При выпотном плеврите врач обязательно назначает пункцию для удаления чрезмерно скопившейся жидкости. Процедуру проводят под местной анестезией. Жидкость выводят посредством толстой иглы. Пункцию берут при одновременном наблюдении на ультразвуке.
При выпотном плеврите врач обязательно назначает пункцию для удаления чрезмерно скопившейся жидкости. Процедуру проводят под местной анестезией. Жидкость выводят посредством толстой иглы. Пункцию берут при одновременном наблюдении на ультразвуке.
При опухолевых плевритах нужно проведение химиотерапии, при ревматической природе заболевания – гормоны глюкокортикостероидного происхождения. При пневматических плевритах часто назначают иммуностимулирующие препараты.
Эффективность и длительность лечения зависит от точности диагноза, своевременности принятия соответствующих мер и состояния иммунитета больного.
 Инфекционное поражение плевры (стафилококком, пневмококком).
Инфекционное поражение плевры (стафилококком, пневмококком). На данной стадии происходит увеличение внутрилегочной жидкости, богатой фибрином, на фоне инфекционного поражения. Экссудат накапливается в полости плевры.
На данной стадии происходит увеличение внутрилегочной жидкости, богатой фибрином, на фоне инфекционного поражения. Экссудат накапливается в полости плевры. Сбор и обработка истории возникновения и развития заболевания, жалоб на состояние здоровья.
Сбор и обработка истории возникновения и развития заболевания, жалоб на состояние здоровья. Анализ крови на биохимию, который фиксирует факт наличия воспаления в организме. Об этом свидетельствуют увеличение лейкоцитов и скорости оседания эритроцитов.
Анализ крови на биохимию, который фиксирует факт наличия воспаления в организме. Об этом свидетельствуют увеличение лейкоцитов и скорости оседания эритроцитов. Гнойный плеврит. На данном этапе на листах плевры легких скапливается плевральный выпот. Состояние больного характеризуется общей интоксикацией и составляет опасность для жизни. Данный вид плеврита является спутником других гнойных поражений внутренних органов.
Гнойный плеврит. На данном этапе на листах плевры легких скапливается плевральный выпот. Состояние больного характеризуется общей интоксикацией и составляет опасность для жизни. Данный вид плеврита является спутником других гнойных поражений внутренних органов. У больного повышается температура тела, возникают сильные давящие боли в грудной клетке, кожные покровы бледные (вызвано большой внутренней кровопотерей).
У больного повышается температура тела, возникают сильные давящие боли в грудной клетке, кожные покровы бледные (вызвано большой внутренней кровопотерей).
 У грудничков наблюдается при пневмонии, у детей старшего возраста при развитии туберкулеза.
У грудничков наблюдается при пневмонии, у детей старшего возраста при развитии туберкулеза. Инфекция проникает в организм при непосредственном контакте через лимфу или кровь.
Инфекция проникает в организм при непосредственном контакте через лимфу или кровь. При мокрых плевритах, когда в полости скапливается большое количество гноя, проводится санация. С этой целью применяется специальная игла, которой осуществляется прокол плевры. Далее удаляется экссудат, проводится промывание антисептиками и в завершение вводятся антибиотики.
При мокрых плевритах, когда в полости скапливается большое количество гноя, проводится санация. С этой целью применяется специальная игла, которой осуществляется прокол плевры. Далее удаляется экссудат, проводится промывание антисептиками и в завершение вводятся антибиотики. на первом этапе под влиянием возбудителя болезни расширяются кровеносные сосуды, повышается степень их проницаемости, усиливается процесс выработки жидкости;
на первом этапе под влиянием возбудителя болезни расширяются кровеносные сосуды, повышается степень их проницаемости, усиливается процесс выработки жидкости; инфекции;
инфекции; пневмония;
пневмония; ослабленный иммунитет;
ослабленный иммунитет; одышка;
одышка; рентген;
рентген; Ципрофлоксацин.
Ципрофлоксацин. помидоры;
помидоры;