Заменное переливание крови у новорожденных
Заменное переливание назначается новорожденным детям при тяжелых формах желтушных заболеваний. Данный способ лечения на сегодняшний день достаточно распространен, так как способствует наиболее быстрому решению проблемы. В первую очередь речь идет о выведении из организма токсических продуктов. Это может быть непрямой билирубин, большое количество эритроцитов, а так же множество других антител, который негативно влияют на здоровье новорожденных детей.
Нельзя с точностью сказать, что заболевание можно сразу вылечить одним только заменным переливанием крови. В данном случае все зависит от формы заболевания и ее прогрессировании.
Показания к переливанию
Переливание крови у детей должно проводиться только после назначений врача. Для этого есть соответствующие диагнозы, на которые и стоит ориентироваться. Например, одним из наиболее важных показателей является тот факт, что заметно ранее проявление болезни и ее быстрое нарастание. У детей это может быть ранняя желтуха, увеличение печени или селезенки, а так же появление большого количества молодых эритроцитов в крови.
Основным критерием для начала заменного переливания служит все же показатель билирубина. Если при рождении в пуповинной крови он становится больше 50 мкмоль/л, то это уже первый признак возможного дальнейшего переливания. Так же в этом случае нужно достаточно точно ориентироваться на скорость его накопления, так как в некоторых случаях терапию назначают в ускоренном виде. Опасным показателем скорости накопления непрямого билирубина является более 4,5 мкмоль/л в первые часы жизни новорожденного.


Откуда берется и чем опасен билирубин в крови: https://krasnayakrov.ru/analizy-krovi/bilirubin-v-krovi.html
Как проводят заменное переливание
Данная процедура проводиться в объеме крови не больше 150-180 мл/кг. Это приблизительно 80% от общего количества всей циркулирующей крови новорожденного. Для этого используется исключительно подготовленная кровь, которая была выстояна не менее трех суток – это свежая кровь. Все показатели донорства в данном случае так же важны, как и при других процедурах. Поэтому, в любом случае должен быть подобран донор.
Даже если мать подходит в качестве донора, то ее кровь не допускается брать в течение двух месяцев после родов. Это в первую очередь говорит о том, что организм матери должен и так восстановиться после кровопотерь и быть крепким для дальнейшей лактации.
При переливании возможна замена только эритроцитов отдельно от плазмы. В данном случае используется пупочная вена новорожденного при соблюдении всех правил переливания. Предварительно нужно через катетер вывести 10-15 мл крови от ребенка, а после вводить замену в нужном количестве. Так же в этой процедуре переливания очень важно следить за скоростью, ведь она не должна превышать больше 2-3 мл/минуту.
О сохранении пуповинной крови младенца: https://krasnayakrov.ru/donorstvo/soxranenie-pupovinnoj-krovi.html
Как правило, общая продолжительность переливания крови занимает около двух часов. В течение этого времени через каждый 100 мл дополнительно в вену вводят раствор кальция хлорида. Такое заменное переливание у детей позволяет вовремя предупредить смерть или распространение дальнейшего заболевания. Как следствие этого, из организма ребенка выводиться непрямой билирубин и наступает постепенное выздоровление. Именно большое количество токсичного непрямого билирубина может быть смертельной дозой для новорожденных детей.
Из-за чего приходиться делать переливание

 Первой причиной заменного переливания, как было указано ранее, является повышенное количество непрямого билирубина. Из-за этого у детей наблюдается желтая окраска тела. Это свидетельствует об разрушении красных кровянистых клеток. Большое количество билирубина существенно и быстро распространяется по крови новорожденного и постепенно поражает печень, кишечник, а кожа соответственно приобретает желтоватый цвет. Таким образом, уже в течение двух часов после рождения детей можно определить первые симптомы повышенного содержания билирубина. Важно учитывать, что при переливании могут возникнуть осложнения.
Первой причиной заменного переливания, как было указано ранее, является повышенное количество непрямого билирубина. Из-за этого у детей наблюдается желтая окраска тела. Это свидетельствует об разрушении красных кровянистых клеток. Большое количество билирубина существенно и быстро распространяется по крови новорожденного и постепенно поражает печень, кишечник, а кожа соответственно приобретает желтоватый цвет. Таким образом, уже в течение двух часов после рождения детей можно определить первые симптомы повышенного содержания билирубина. Важно учитывать, что при переливании могут возникнуть осложнения.
Вероятность возникновения физиологической желтухи у новорожденных
К сожалению, почти у 60% доношенных детей на 3-4 день проявляется физиологическая желтуха. На сегодняшний день причин этому еще не выявлено, но с уверенностью можно перечислить основные показатели, характеризующие это заболевание:
- у новорожденных детей наблюдается разрушение эритроцитов, что обусловлено заменой плодного гемоглобина;
- в качестве следующего симптома для переливания могут послужить некоторые осложнения при родах, что дали толчок для сильного выброса непрямого билирубина;
- идет осложнение работы печени, так как это единственный орган, который в данный момент будет отвечать за выведение его из организма;
- так как печень малыша не созрела до сих пор для такой активной работы, то она может постепенно снижать свою продуктивность, что в свою очередь будет затруднять работу организма таких маленьких детей.
Всегда ли виновата только печень в повышении уровня билирубина: https://krasnayakrov.ru/analizy-krovi/povyishennyiy-bilirubin-v-krovi.html
Как правило, пик такой физиологической желтухи у новорожденных детей приходится на 7-9 сутки, а через две недели может самостоятельно исчезнуть. В это время главное держать под контролем состояние крови и проводить соответствующие анализы. Если же при рождении не было выявлено серьезных нарушений, то, возможно, такой процедуры можно будет избежать. У всех детей по-разному, как и взрослых, поэтому не стоит сразу расстраиваться и вдаваться в панику.
Как я стал врачом? Довольно-таки трудный вопрос… Если задуматься — выбора и не было. Я родился в семье врача реаниматолога, и каждый день за ужином я слышал рассказ отца о том, как же прошел его день. В детстве это всё казалось фантастичным, за гранью реальности. Оцените статью: Поделитесь с друзьями!Обменное (заменное) переливание крови при гемолитической болезни
Низкий гемоглобин у новорожденных грозит тяжелыми осложнениями. С таким состоянием, как гемолитическая болезнь новорожденных, сталкивается врач примерно в 0,6% родоразрешений. При этом характерен низкий гемоглобин у недоношенного ребенка, нежели у рожденного в срок. Справиться с состоянием поможет такая манипуляция, как заменное переливание крови у новорожденных.
Низкий гемоглобин у новорожденного
Об анемии у младенцев говорят, когда гемоглобин на 1-2 неделе жизни не превышает 140 г/л, а эритроциты 4,5*1012/л, гематокрит при этом снижается менее 40%. С 3-4 недели внеутробного развития нижней границей нормы является 120 г/л и эритроциты 4,0*1012/л.

Причины развития анемии у новорожденного объединяют в три группы:
- Постгеморрагические – в результате кровопотери при разрыве пуповины, патологии плаценты, кровоизлияний в полости тела, кефалогематомы, кровотечений из кишечника и прочее.
- Гемолитические – причина в патологическом разрушении эритроцитов при иммунных процессах, токсическом воздействии, радиации. Примером служит гемолитическая болезнь плода и новорожденного при резус-конфликте.
- Апластические, гипопластические или дефицитные – недостаточность синтеза эритроцитов. Пример – ранняя анемия у недоношенных.
- Смешанная форма – примером является снижение гемоглобина при генерализованных инфекциях. Включает железодефицитную, гемолитическую, гипопластическую и другие формы.
Ранняя анемия недоношенных детей, РАН, развивается в 1-2 месяц неонатального периода. Основной причиной этого состояния является соответствие больших темпов роста массы тела и ОЦК со способностью эритропоэза воспроизводить новые эритроциты. У недоношенных продукция эритропоэтина значительно уступает таковой у зрелых младенцев.
Анемия у недоношенных детей с массой тела до 1500 кг зачастую связана с флеботомическими потерями – в результате забора крови на анализы. Переливание эритроцитарной массы при низком гемоглобине у таких малышей в 15% случаев спровоцировано именно забором крови.
Гемолитическая болезнь новорожденных
Причины
Гемолитическая болезнь новорожденных, или ГБН – это состояние, связанное с развитием иммунологического конфликта крови матери и плода, когда антигены размещаются на эритроцитах ребенка, а антитела к ним вырабатывает материнский организм.

Заметить гемолитическую болезнь плода и предотвратить ее дальнейшее развитие можно уже на 18-24 неделе гестации. В первую неделю жизни обнаруживается анемия новорожденных, в некоторых случаях уровень гемоглобина у грудного ребенка может снижаться на первых месяцах жизни как результат гемолиза эритроцитов внутриутробно.
Основой развития иммунологического конфликта является сенсибилизация антигеном положительного резус фактора, когда он попадает в кровоток мамы. Это произойти может в результате прошлых беременностей, особенно которые закончились абортом или травматичными родами, гестозом, экстрагенитальной патологии у матери.
Во время гестации в норме эритроциты плода поступают в организм мамы в мизерных количествах – 0,1-0,2 мл, а в период родов – 3-4 мл. Но уже этого хватит, чтобы произошел первичный иммунный ответ и выработались антитела. Они относятся к иммуноглобулинам класса М, которые весьма громоздки, чтобы проникнуть через плаценту. Поэтому ребенку от первой беременности с большой вероятностью не грозит гемолитическая болезнь новорожденных.
В период повторных гестаций вырабатывается иммуноглобулин класса G, который с легкостью проникает в кровоток плода и вызывает гемолиз его эритроцитов, уровня гемоглобина плода стремительно падает, а билирубин растет.
Классификация
Существует несколько вариантов внутриутробной несовместимости мамы и ребенка:
- по резус-фактору, когда мама Rh-, а плод Rh+;
- по группе, если мать 0 (Ⅰ), у плода — А (Ⅱ), В (Ⅲ) группы;
- редкие варианты, когда возникает конфликт по системам Kell, Duffi, Kidd и др.
По клиническим симптомам ГБН классифицируют таким образом:
- отечная форма;
- желтушная;
- анемичная.
Гемолитическая болезнь плода ГБП

Желтушная форма прогрессирует незадолго до родов, гемолиз столь выражен, что в крови накапливается огромное количество непрямого билирубина. Он депонируется в ядрах головного мозга, вызывая церебральные проявления вплоть до комы.
Анемичная форма является самой безопасной, развивается в ответ на внедрение небольшого количества антигена в кровоток матери перед родами. Кроме снижения гемоглобина, младенцы не имеют осложнений.
Симптомы ГБН
При рождении с ГБН имеются симптомы согласно форме заболевания. Отечная форма характеризуется такими симптомами:
- массивные отеки от пастозности до анасарки;
- развитие у младенцев желтухи и низкого гемоглобина;
- печень и селезенка при этом увеличены;
- выраженные геморрагические проявления: нарушение свертываемости крови;
- недостаточность сердечно-легочная;
- желтуха незначительная.
Желтушная форма:
- желтуха;
- гепатоспленомегалия;
- застой желчи;
- при повышении уровня билирубина возникают неврологические симптомы;
- развитие билирубиновой энцефалопатии – 1 стадия обратимая с вялостью, нарушением сосания, апноэ, 2 стадия – опистотонус, ригидность затылочных мышц, судороги, 3 и 4 стадии с прогрессирующим ухудшением.
Анемичная форма:
- бледность кожи и слизистых;
- гемоглобин понижен у грудничка вплоть до 2 месяцев;
- вялость и адинамичность;
- тахикардия;
- гепатоспленомегалия.
Тяжелее протекает заболевание у недоношенных детей.
Заменное (обменное) переливание крови у новорожденных
Показания

Гемолитическая болезнь новорожденных может привести к тяжелым осложнениям и даже смерти ребенка. Устранить это жизнеугрожающее состояние способна заменная, или обменная, гемотрансфузия новорожденному взамен собственной, подвергнувшейся гемолизу крови.
Показаниями для операции заменного переливания крови ЗПК по Даймонду являются:
- лечение отечной формы ГБН;
- безрезультатная фототерапия при желтушной.
Выделяют раннее ЗПК и позднее. Первое осуществляется в 2 дня от рождения, а второе – с третьих суток.
Лабораторными данными, указывающими на необходимость раннего заменного переливания, являются для доношенный новорожденных:
- билирубин из пуповины – 68 мкмоль/л;
- почасовой прирост билирубина более 9 мкмоль/л.
Требования к началу заменного переливания крови при низком гемоглобине у недоношенных детей жестче – почасовой прирост билирубина должен быть не более 8 мкмоль/л. Это связано с несостоятельностью ферментативной системы недоношенного.
Позднее заменное переливание крови (с третьих суток) показано у доношенных детей, когда билирубин более или равен 342 мкмоль/л. У недоношенных же малышей прибегают к позднему ЗПК в зависимости от массы тела при рождении и возраста. Ниже представлена таблица этой зависимости.

Важно знать, что операция заменного переливания крови может проводиться и раньше, когда непрямой билирубин не достиг своих критических значений. Это возможно, если имеются предикторы билирубиновой энцефалопатии:
- на 5-ой минуте после рождения по Апгар ребенок оценен менее чем в 3 балла;
- общий белок ниже 50 г/л, а альбумин – 25 г/л;
- глюкоза < 2,2 ммоль/л;
- факт генерализации инфекции или менингита;
- парциальное давление углекислоты на выдохе до 40 мм.рт.ст длительностью более 1 часа;
- рН артериальной крови менее 7,15 более 1 часа;
- ректальная температура равна или менее 35 градусов;
- усугубление неврологической симптоматики при гипербилирубинемии.
Что переливают
Если имеется тяжелая гемолитическая болезнь новорожденного, то незамедлительно используют методику частичной операции ЗПК, когда вводят эритроциты первой группы отрицательного резус фактора до определения группы и резуса в ребенка. Доза – 45 мл/кг.
Если у младенца имеется несовместимость только по резус-фактору, то ему переливают резус-отрицательную эритроцитарную массу или отмытые эритроциты его же группы и свежезамороженную плазму, можно и Ⅳ группы. Нельзя применять резус-положительные эритроциты.
При операции ЗПК использовать только свежеприготовленные эритроциты – не позднее 72 часов от забора.
Если конфликт по группе крови, то используют эритроцитарную массу или отмытые эритроциты первой 0(Ⅰ) группы, с резусом как у эритроцитов ребенка, плазма АВ (Ⅳ) или группы крови ребенка. Нельзя переливать эритроциты той группы, что и младенца.
Если есть комбинация несовместимости по группе и Rh-фактору, а также когда внутриутробно проводила ЗПК, то вливают эритроцитарную массу 0 (Ⅰ) группы Rh-отрицательную и плазму АВ (Ⅳ) или той же группы, что и ребенок.
Если имеется несовместимость по редким факторам, то применяют для переливания донорские эритроциты, не имеющие антигена.

Как подбирать дозу
Общий объем среды для введения должен составить 2 объема циркулирующей крови новорожденного, а это 160-180 мл/кг – доношенные, 180 мл/кг – недоношенные дети. Отношение эр.массы к плазме в этом объеме будет определяться исходным уровнем гемоглобина. Общие объем ОЗПК включает в себя эритроциты, необходимые для коррекции анемии у новорожденного+эритроцитарную массу и плазму, требуемую для достижения объема ЗПК.
Высчитать количество эритроцитарной массы для компенсации анемии можно по этой формуле:
Эр. масса в мл = (160 — НЬ (г/л) фактический) х 0,4 х массу ребенка (кг).
Полученную цифру нужно отнять от общего объема для ЗПК. После этого оставшийся объем восполняется эритроцитарной массой и плазмой в соотношении 2:1.
Подготовка к ЗПК
Перед тем как проводить операцию по обменному переливанию крови, необходимо выполнить такие условия:
- устранить ацидоз, гипоксемию, гипогликемию, гипотонию, гипотермию;
- подготовить кювез с источником лучистого света;
- исключить энтеральное питание за 3 часа до процедуры;
- постановка желудочного зонда для периодического удаления содержимого;
- выполнить очистительную клизму;
- подготовка инструментов: пупочные катетеры, шприцы различного объема и прочее;
- согревание трансфузионной среды;
- организовать все необходимое для реанимационных мероприятий;
- кровь донора должна быть проверена на групповую принадлежность и совместимость с сывороткой реципиента;
- перед выполнением процедуры соблюдать асептику, обкладывать область манипуляции стерильными салфетками, провести обработку рук врача и области операции.
Методика

После подготовительного этапа врач и ассистент выполняют такие манипуляции заменного (обменного) переливания крови.
- После отсечения верхушки пуповинного остатка вводят стерильный катетер на 3-5 см (у крупных детей 6-8 см) по направлению к печени. При позднем переливании крови после 4 дней от рождения или с имеющимися противопоказаниями постановки пупочного катетера переливание выполняют через другую доступную центральную вену.
- Катетер заполняется гепаринизированным раствором 0,5-1 ЕД/мл.
- Выводят (забирают) кровь ребенка по 10-20 мл, а у недоношенных по 5-10 мл.
- Вводят эритроцитарную массу и плазму в эквиваленте забранной. После 2 шприцев эр.массы следует 1 шприц плазмы.
- После замещения 100 мл объема необходимой инфузии нужно ввести 1-2 мл раствора кальция глюконата или 0,5 мл раствора кальция хлорида в 5-10 мл раствора глюкозы 10%.
- Завершить операцию после замещения 2 объемов циркулирующей крови. Продолжительность процедуры должна составлять 1,5-2,5 часа.
- Перед завершением нужно забрать кровь для оценки билирубина.
- Перед удалением катетера ввести половину суточной дозы антибиотика.
- После завершения процедуры на ранку наложить стерильную повязку.
Об эффективности проводимой операции заменного переливания говорит более чем двукратное падение концентрации билирубина уже к концу манипуляции.
В послеоперационном периоде необходим обязательный контроль за гликемии, кальцием, калием, значением кислотности, гемодинамикой, инфекционным заражением. Дальнейшее лечение включает фототерапию. Если формируется поздняя анемия – назначают препараты эритропоэтина – Эпоэтин альфа.
Осложнения
Самыми тяжелые осложнения развиваются сразу после ОЗПК:
- аритмия;
- прекращение работы сердца;
- тромбозы;
- гиперкалиемия;
- тромбоцитопения;
- возникновение инфекции;
- гипокальциемия;
- ацидоз;
- гипотермия;
- некротический энтероколит.
Заключение
Отечная форма является самой неблагоприятной для прогноза – при ней довольно часто погибают дети. Желтушная – с успехом лечится своевременным заменным (обменным) переливанием крови, если нет поражения центральной нервной системы. Самая благоприятная по выживаемости анемичная форма. Смертность при ГБН – 2,5%, большинство приходится на отечную.
Заменное переливание крови у детей: новорожденных, показания
Этот способ лечения сейчас самый распространённый в медицине, потому что способствует быстрому решению проблемы. Заменное переливание крови у детей различают как раннее – на вторые сутки после рождения, так и позднее – после третьих суток жизни новорождённого. Показаниями к нему служит тяжёлая форма желтушного заболевания.
Заменное переливание крови делают детям, если непрямой билирубин в крови составляет 308-340 мкмоль/л – его проводят ещё в зависимости от массы тела новорождённого. Переливание проводят, прежде всего, для того, чтобы вывести из организма малыша токсические вещества такие как – билирубин, антитела и повышение эритроцитов, влияющих плохо на здоровье ребёнка. Конечно, такая операция отнюдь не гарантирует стопроцентного выздоровления. Но всё зависит от того, какое заболевание лечится, таким образом, и насколько своевременным является лечение.
Показания
Заменное переливание крови у детей проводится только после соответствующих обследований и установки диагноза. Эту операцию должен назначить только лечащий врач.
Основными показаниями к заменному переливанию по версии врачей служат:
- Повышенное содержание непрямого билирубина в крови, взятой на анализ из сосудов пуповины новорождённого.
- Быстрый рост количества билирубина в крови новорождённого в первые несколько часов жизни.
- Проявления признаков желтухи или в первые дни жизни ребёнка, или сразу после родов.
- Низкий уровень гемоглобина.
Но основным является показатель роста билирубина в крови новорождённого в первые дни его жизни, когда он находится ещё в роддоме. Также ориентируется на ту скорость, с которой он накапливается в крови, чтобы можно было как можно скорее провести необходимое лечение.
 Рост билирубина у новорожденного
Рост билирубина у новорожденногоПроведение
Кровь переливается в размере 80% от массы крови, которая циркулирует по всему телу новорождённого. Объём переливаемой крови должен быть около 150-180 мл/кг. Естественно, используют только подготовленную кровь, которой не больше трёх суток.
Перед заменным переливанием крови проводят необходимые анализы, как на количество билирубина, так и на совместимость крови донора и пациента. Здесь следует оговориться, что если даже кровь матери является подходящей для младенца, то донором ей быть не рекомендуется до истечения двух месяцев после родов, потому что организм её ещё не восстановился. Процедуру проводят либо через подключичную вену, либо через пуповину.
Заменное переливание крови начинается сначала с выведения крови, а потом введения новой – это, так называемый, «маятниковый способ». Если у ребёнка обнаружен пониженный уровень гемоглобина, то переливание начинают с его коррекции, т.е. с переливание только эритроцитарной массы. Когда уровень гемоглобина в крови достигнет нормы, то можно переливать и плазму крови, либо смешивая её с эритроцитарной массой, либо используя для этого два шприца.
Общее время гемотрансфузии составляет не более двух часов. И по мере переливания в кровь новорождённого вводится раствор кальция хлорида для предупреждения дальнейшего заболевания и летального исхода. С помощью этой процедуры непрямой билирубин выводится из кровеносной системы новорождённого и постепенно наступает дальнейшее улучшение его состояния.
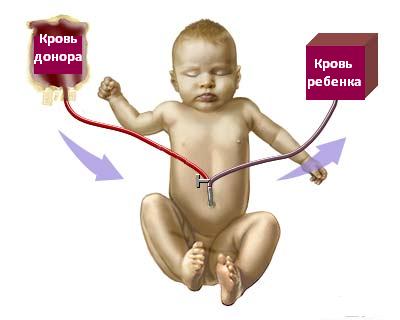 Проведение процедуры переливания крови
Проведение процедуры переливания кровиПоказания
Конечно, в первую очередь заменное переливание крови у детей проводится из-за повышенного билирубина в крови. Это может быть следствием гемолитической болезни новорождённых. Каковы признаки этого патологического состояния? Чаще всего, она вызывается несовместимостью резус-фактора крови матери и плода. Например, резус-фактор матери отрицательный, а у ребёнка – положительный, тогда происходит образование антител у матери. Они проникают через пуповину или плаценту в кровеносную систему плода и вызывают разрушение эритроцитов.
После рождения у новорожденного могут наблюдаться патологическое состояние, из которого его можно вывести, поставив правильный диагноз и вовремя произвести переливание крови. В этом случае цель гемотрансфузии – это удаление эритроцитов, которые начали распадаться под влиянием материнских антител в крови.
Конечно, полный обмен крови в этом случае не проводится. Происходит вливание двойного количества количество крови и гемотрансфузия совершается всего лишь на 80-90%, но и этого достаточно, чтобы спасти малыша.
Физиологическая желтуха
На сегодняшний день вероятность заболевания у здоровых доношенных новорождённых физиологической желтухой составляет 60%.
Этому способствуют следующие факторы:
- Замена гемоглобина в организме плода предполагает разрушение эритроцитов у новорождённых.
- Происходят такие осложнения в родах, которые предполагают попадание в кровь младенца недопустимого количества непрямого билирубина.
- Работа печени осложнена.
- У новорождённых печень не всегда справляется с нагрузкой.
Физиологическая желтуха проходит в течение двух недель после рождения и, как правило, не вызывает у младенца никаких осложнений.
Опасно ли переливание крови ребенку. Переливание плазмы новорожденному
Низкий гемоглобин у новорожденных грозит тяжелыми осложнениями. С таким состоянием, как гемолитическая болезнь новорожденных, сталкивается врач примерно в 0,6% родоразрешений. При этом характерен низкий гемоглобин у недоношенного ребенка, нежели у рожденного в срок. Справиться с состоянием поможет такая манипуляция, как заменное переливание крови у новорожденных.
Об анемии у младенцев говорят, когда гемоглобин на 1-2 неделе жизни не превышает 140 г/л, а эритроциты 4,5*10 12 /л, гематокрит при этом снижается менее 40%. С 3-4 недели внеутробного развития нижней границей нормы является 120 г/л и эритроциты 4,0*10 12 /л.
Причины развития анемии у новорожденного объединяют в три группы:
- Постгеморрагические – в результате кровопотери при разрыве пуповины, патологии плаценты, кровоизлияний в полости тела, кефалогематомы, кровотечений из кишечника и прочее.
- Гемолитические – причина в патологическом разрушении эритроцитов при иммунных процессах, токсическом воздействии, радиации. Примером служит гемолитическая болезнь плода и новорожденного при резус-конфликте.
- Апластические, гипопластические или дефицитные – недостаточность синтеза эритроцитов. Пример – ранняя анемия у недоношенных.
- Смешанная форма – примером является снижение гемоглобина при генерализованных инфекциях. Включает железодефицитную, гемолитическую, гипопластическую и другие формы.
Ранняя анемия недоношенных детей, РАН, развивается в 1-2 месяц неонатального периода. Основной причиной этого состояния является соответствие больших темпов роста массы тела и ОЦК со способностью эритропоэза воспроизводить новые эритроциты. У недоношенных продукция эритропоэтина значительно уступает таковой у зрелых младенцев.
Анемия у недоношенных детей с массой тела до 1500 кг зачастую связана с флеботомическими потерями – в результате забора крови на анализы. Переливание эритроцитарной массы при низком гемоглобине у таких малышей в 15% случаев спровоцировано именно забором крови.
Гемолитическая болезнь новорожденных
Причины
Гемолитическая болезнь новорожденных, или ГБН – это состояние, связанное с развитием иммунологического конфликта крови матери и плода, когда антигены размещаются на эритроцитах ребенка, а антитела к ним вырабатывает материнский организм.
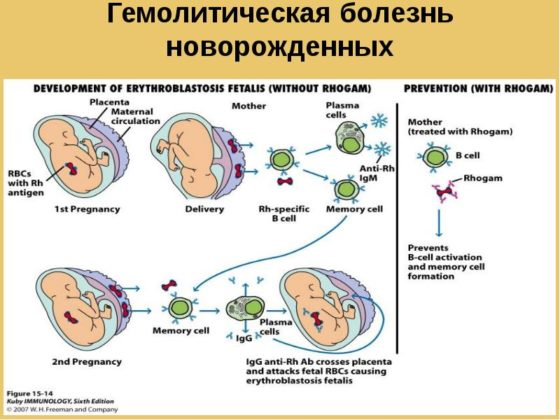
Заметить гемолитическую болезнь плода и предотвратить ее дальнейшее развитие можно уже на 18-24 неделе гестации. В первую неделю жизни обнаруживается анемия новорожденных, в некоторых случаях уровень гемоглобина у грудного ребенка может снижаться на первых месяцах жизни как результат гемолиза эритроцитов внутриутробно.
Основой развития иммунологического конфликта является сенсибилизация антигеном положительного резус фактора, когда он попадает в кровоток мамы. Это произо
Гемолитическая болезнь новорожденных, физиологическая желтуха
Гемолитическая болезнь новорожденного связана с иммунологическим конфликтом матери и плода. Возможен он тогда, когда кровь мамы и ее малыша не совпадает по некоторым параметрам.
Причины резус-конфликта и конфликта по группе крови
Беременная женщина не имеет того антигена в крови, который есть у ее плода (это может быть определенный антиген группы крови или резус-антиген D). Ребенок получает этот антиген от отца. Так, например, происходит в том случае, если резус-отрицательная беременная (не имеющая резус-антигена D) вынашивает резус-положительного ребенка (он имеет резус-антиген D, полученный от отца), или в случае рождения у мамы с I группой крови ребенка со II или III группой. Это наиболее частые варианты конфликта. Но существуют и более редкие, когда ребенок наследует от отца другие антигены эритроцитов (каждый из них имеет свое название и вызывает свои особенности течения заболевания). Организм будущей мамы начинает вырабатывать специальные белки-антитела против того антигена, который есть у плода и отсутствует у самой женщины. Антитела могут начать вырабатываться рано — еще во время беременности, а могут появиться практически в процессе родов, Эти антитела могут проникать через плаценту к ребенку. Чем меньше срок беременности, при котором начали вырабатываться антитела, тем больше их накапливается и тем вероятнее более тяжелое заболевание малыша. Поскольку групповые и резус-антигены находятся в эритроцитах, то и последствия конфликта отражаются на них же. Результат такого несовпадения — гемолиз, или разрушение эритроцитов у плода или уже родившегося малыша под действием материнских антител. Отсюда и название — гемолитическая болезнь.
Что происходит в организме плода или новорожденного?
Последствия разрушения эритроцитов (клеток «красной» крови) заключаются в развитии (чаще -медленном, постепенном, но иногда — чрезвычайно быстром) анемии у ребенка — в снижении количества гемоглобина, а также в появлении желтухи. При тяжелом течении заболевания малыш может родиться с уже желтушным цветом кожи или очень бледным, отечным, но эти случаи редки. У подавляющего большинства детей гемолитическую болезнь позволяет заподозрить слишком яркая или рано начавшаяся желтуха. Нужно оговориться, что кожа у многих совершенно здоровых новорожденных примерно на третьи сутки жизни начинает приобретать желтый оттенок. И этому есть физиологическое объяснение: печень малыша еще не совсем зрелая, она медленно перерабатывает пигмент, называемый билирубином (а именно он обусловливает желтизну кожи). Его особенность заключается в способности накапливаться в тех тканях организма, которые содержат жир. Таким образом, идеальное место накопления билирубина — подкожная жировая клетчатка. Яркость желтушного оттенка зависит от количества этого пигмента в организме новорожденного.
Физиологическая желтуха никогда не проявляется рано и проходит без лечения примерно к 8-10-м суткам жизни доношенного ребенка. Уровень билирубина при ней не превышает значения 220-250 мкмоль/л, чаще бывая даже меньше указанных цифр. Состояние ребенка при физиологической желтухе не страдает.
В случае гемолитической болезни билирубина образуется так много, что незрелая печень малыша не способна быстро его утилизировать. При гемолитической болезни происходит повышенный распад «красных» клеток, в крови накапливается продукт преобразования гемоглобина — пигмент билирубин. Отсюда и сочетание при гемолитической болезни анемии и желтухи.
Желтуха при гемолитической болезни возникает рано (возможно, даже в первые сутки жизни ребенка) и сохраняется в течение длительного времени. Характерно увеличение печени и селезенки, Цвет кожи ребенка — ярко-желтый, могут быть прокрашены склеры — белки глаз. Если есть анемия, малыш выглядит бледным, и желтуха может казаться не такой яркой.
Желтуха также может быть проявлением других заболеваний новорожденного, например врожденных пороков печени, желчевыводящих ходов или внутриутробной инфекции — гепатита. Это один из самых частых признаков неблагополучия детей. Поэтому только врач может наверняка отнести тот или иной случай желтухи новорожденного к норме или патологии.
Антигены и антитела
Наличие определенных антигенов обусловливает то, какую группу крови будет иметь человек. Так, если нет антигенов А и В в эритроцитах — у человека I группа крови. Есть антиген А — он будет иметь II группу, В — III, а при антигенах А и В одновременно — IV.
Существует равновесие между содержанием антигенов в эритроцитах и содержанием других особых белков (антител) в жидкой части крови — плазме. Обозначаются антитела буквами α и β. Одноименные антигены и антитела (например, антигены А и антитела α) не должны присутствовать в крови одного и того же человека, так как они начинают взаимодействовать друг с другом, в конечном итоге разрушая эритроциты. Вот почему у человека, например, с III группой крови в эритроцитах есть антиген В, а в плазме крови — антитела α. Тогда эритроциты устойчивы и могут выполнять свою основную функцию — переносить кислород к тканям.
Кроме упомянутых выше групповых антигенов (т.е. обусловливающих принадлежность к определенной группе крови) в эритроцитах существует еще множество других антигенов. Комбинация их для каждого индивидуума может быть уникальна. Наиболее известен резус-антиген (так называемый резус-фактор). Все люди делятся на резус-положительных (в их эритроцитах есть резус-антиген, обозначаемый как резус-антиген D) и резус-отрицательных (этого антигена не имеющих). Первых — большинство. В их крови, естественно, не должно быть антирезусных антител (по аналогии с антителами при группах крови), иначе произойдет разрушение эритроцитов.
Как оценить вероятность возникновения гемолитической болезни?
Самое важное — своевременное наблюдение беременной в женской консультации. Именно на этой стадии можно провести целый ряд исследований, подтверждающих или исключающих резус-конфликт. Самое известное исследование — обнаружение в крови беременной антител против эритроцитов плода. Их увеличение со сроком беременности или, еще хуже, волнообразное изменение уровня (то высокий, то низкий или не определяющийся совсем) позволяет подозревать более серьезный прогноз для ребенка и заставляет изменить тактику обследования и лечения будущей мамы. Кроме того, используются методы ультразвуковой диагностики состояния плода и плаценты, получение образца околоплодных вод, проведение анализа крови плода, полученной из пуповины, и т.д.
Проявления гемолитической болезни
Как правило, конфликт по группе крови протекает для малыша довольно легко.
При резус-конфликте отмечается большее количество случаев, при которых выражены проявления и требуется лечение. Кроме того, внутриутробное начало болезни, когда уже при рождении ребенок имеет определенные ее признаки, — прерогатива резус-конфликта.
Если болезнь началась еще внутри утробы матери, то малыш, как правило, недоношенный, может родиться с отеками, выраженной анемией. Если же конфликт проявляется у ребенка только после рождения (не было признаков внутриутробного страдания), то он обусловливает возникновение уже упомянутых анемии и желтухи. Желтуха все-таки является более частым признаком конфликта. Если она очень выраженная (и, соответственно, уровень билирубина патологически высокий), есть риск поражения центральной нервной системы ребенка.
Как уже было сказано выше, билирубин способен накапливаться в тканях организма, содержащих жир. Хорошо, если это подкожная клетчатка. Хуже, когда билирубина в крови так много, что он начинает проникать в определенные структуры головного мозга (в первую очередь — в так называемые «подкорковые ядра»), так как они тоже содержат жировые включения. В норме при небольшом уровне циркулирующего в крови билирубина этого не происходит.
Для каждого ребенка критический уровень билирубина, выше которого можно прогнозировать неврологические расстройства, индивидуален. В группе повышенного риска находятся те младенцы, у которых желтуха (в том числе — как проявление гемолитической болезни) развилась на неблагоприятном фоне. Например, они родились недоношенными или испытывали еще во внутриутробном периоде дефицит кислорода, не сразу самостоятельно задышали после рождения, что потребовало проведения реанимационных мероприятий, были охлаждены и т.д. Этих факторов довольно много, и педиатры учитывают их при решении вопроса о тактике лечения и прогнозировании исходов.
Возможные последствия гемолитической болезни
В результате действия билирубина на центральную нервную систему (на «подкорковые ядра») может возникнуть «ядерная желтуха» — состояние, обратимое при правильном лечении только в самом своем начале. Если все же поражение мозга произошло, то через несколько недель развиваются явные отдаленные последствия, когда отмечают отставание в психомоторном развитии ребенка, частичную или полную потерю зрения или слуха, возникновение у малыша повторных судорог или навязчивых движений. И вернуть такому ребенку полноценное здоровье нельзя.
Необходимо отметить, что такое неблагоприятное течение заболевания с явными последствиями встречается крайне редко, только при сочетании начавшегося еще внутриутробного процесса значительного разрушения эритроцитов и, как следствие, быстрого подъема уровня билирубина у новорожденного. Потенциально опасным для доношенных детей считается уровень билирубина, превышающий 340 мкмоль/л.
Менее выраженные последствия касаются риска развития анемии на первом году жизни у ребенка, перенесшего гемолитическую болезнь. Пониженное количество гемоглобина при анемии обусловливает недостаточное поступление кислорода к органам малыша, что нежелательно для растущего организма. Как следствие, ребенок может выглядеть бледным, быстро устает, подвержен большему риску заболеть, например респираторной инфекцией.
Современный уровень развития медицины, правильная диагностическая и лечебная тактика позволяют избежать выраженных последствий гемолитической болезни новорожденных. Подавляющее большинство случаев заболевания имеет благоприятное течение.
Кто входит в группу риска?
Заболевание может возникнуть у плодов и новорожденных, если их мамы резус-отрицательные или имеют I группу крови.
Рассмотрим сначала вариант конфликта по группе крови. Законы наследования предполагают возможность рождения у женщины с I группой крови ребенка со II или III группой. Как раз в этом случае может возникнуть несовместимость по групповому фактору. Но «может» не означает «должна». Вовсе не каждый случай приведенного потенциально неблагоприятного сочетания групп крови мамы и ребенка приведет к нежелательным последствиям. В принципе, стопроцентный прогноз, возникнет ли такой конфликт, дать довольно сложно. Необходимо учитывать другие факторы. Самый простой, пожалуй, — это групповая принадлежность крови отца ребенка. Если папа имеет I группу крови, то понятно, что гемолитическая болезнь новорожденного по групповому фактору их малышу не грозит. Ведь если мама и папа имеют I группу крови, то и их малыш будет с I группой. Любая другая групповая принадлежность крови отца будет таить в себе потенциальную опасность.
В случае резус-несовместимости (мама — резус-отрицательная, а ребенок — резус-положительный) заболевание может возникнуть, если данная беременность у мамы повторная и рождению этого резус-положительного малыша предшествовали роды или случаи другого исхода беременности (например, аборты, выкидыши, замершая беременность).То есть значим сам факт наличия в жизни женщины предшествующей беременности, во время которой уже могли образоваться антитела. Во время следующей беременности антител становится больше — они накапливаются. Но не надо думать, что участь иметь гемолитическую болезнь ждет каждого ребенка резус-отрицательной мамы. Слишком много факторов вносит свой вклад в возможность реализации этого заболевания. Стоит упомянуть хотя бы возможность прогнозирования резус-принадлежности будущего ребенка. Если и мама, и папа — резус-отрицательные, болезнь малышу не страшна, ведь он обязательно будет тоже резус-отрицательным. Малыш с резус-отрицательной кровью у такой же по резусу мамы может родиться и в случае резус-положительного отца. В этом случае папа, являясь резус-положительным, не передает ему по наследству резус-антиген D: по законам наследования признаков это вполне возможно.
Поэтому можно только гадать, будет ли будущий ребенок резус-положительным, получив от папы резус-антиген D, или резус-отрицательным, не получив соответствующий антиген.
В настоящее время есть возможность определить вероятность рождения резус-положительного или резус-отрицательного ребенка у семейной пары, где женщина — резус-отрицательная, а мужчина -резус-положительный. Необходимый детальный анализ по резус-фактору, как правило, проводится в специальных лабораториях (например, при станциях переливания крови).
Необходимые обследования
В случае родов у резус-отрицательной женщины или женщины с I группой крови из вены пуповины забирают небольшое количество крови на анализы. В результате определяют группу и резус крови у ребенка, а также уровень билирубина в пуповинной крови. При необходимости в дальнейшем могут быть назначены повторное исследование уровня билирубина, а также общий анализ крови (он позволяет диагностировать анемию), В процессе лечения уровень билирубина контролируется так часто, как того требуют индивидуальные особенности развития заболевания у ребенка: обычно -1 раз в сутки или в двое суток. Но бывают случаи, когда контроль требуется несколько раз в течение одного дня.
Если есть подозрение на гемолитическую болезнь, то для подтверждения диагноза назначают исследование крови ребенка и мамы на так называемую совместимость, иными словами, определяют, есть ли в крови матери антитела, способные разрушить эритроциты ребенка.
Особенности кормления ребенка с физиологической желтухой
Важно подчеркнуть, что дети с желтухой, возникшей в результате гемолитической болезни, должны получать адекватное питание, иначе уровень билирубина может повыситься. Поэтому таким детям необходимы более частые и продолжительные кормления грудью. Не следует опасаться того, что антитела, содержащиеся в молоке, усугубят ситуацию, так как под действием агрессивной среды желудка антитела, попавшие с молоком, практически сразу разрушаются, Сам по себе диагноз гемолитической болезни не является противопоказанием к грудному вскармливанию. Но возможность и способ кормления материнским молоком (сосание из груди или кормление сцеженным молоком) определяет врач, исходя из состояния ребенка. Если состояние ребенка тяжелое, он может получать питание в виде вводимых в вену растворов.

Лечение физиологической желтухи у новорожденных
Самый лучший способ лечения желтушной формы (а она является при данном заболевании наиболее частой) — светолечение (или фототерапия). Малыш при возникновении выраженной желтухи помещается под специальную лампу. Выглядят лампы для фототерапии по-разному, но большинство из них похожи на длинные лампы дневного света, Часто и родители, и медики говорят; «Ребенок загорает». На самом деле, как раз наоборот. Кожа его под действием света этих ламп обесцвечивается, желтушность ее заметно уменьшается. Происходит это потому, что из подкожного жира уходит пигмент билирубин, Он просто становится водорастворимым и в таком состоянии может быть выведен с мочой и калом ребенка.
Малыш может получать фототерапию как в отделении новорожденных, так и в материнской палате, если состояние его не тяжелое и он находится на грудном вскармливании. Такой способ, позволяющий не разлучать маму и ребенка, является предпочтительным, однако это возможно только при наличии соответствующего оборудования в послеродовых палатах.
Если требует состояние ребенка, ему может быть назначено внутривенное введение глюкозы и других растворов. Показанием для внутривенной инфузии может быть высокий уровень билирубина, а также не-способность малыша получать необходимое количество молока через рот. Недостающий до нормы физиологической потребности в жидкости объем вводят, соответственно, внутривенно.
Самые тяжелые формы заболевания, сопровождающиеся «обвальным» разрушением эритроцитов под действием материнских антител и, как следствие, выраженной желтухой и анемией, требуют переливания крови. Такое переливание называют обменным. Кровь ребенка, содержащая готовые к разрушению эритроциты, практически полностью заменяется тщательно подобранной донорской кровью, которая будет устойчива к действию материнских антител, поскольку не содержит «проблемного» антигена. Так, для обменного переливания резус-положительному ребенку берут резус-отрицательную кровь, а это означает, что в результате проведенного переливания в его организм не попадут резус-положительные эритроциты, которые могут разрушиться циркулирующими в его крови антителами. Он получит устойчивые к действию материнских антител резус-отрицательные эритроциты. Иногда особая тяжесть заболевания требует многократных обменных переливаний новорожденному.
Сроки лечения гемолитической болезни индивидуальны. Большинство нетяжелых случаев заболевания заканчиваются к 7-8-му дню жизни ребенка: именно до этого времени малыш может получать фототерапию. Если состояние его хорошее, он выписывается домой. А вот случаи с длительной интенсивной желтухой, плохо поддающейся фототерапии, или гемолитическая болезнь с осложнениями (или в сочетании с другой значимой патологией) требуют дальнейшего обследования и лечения в условиях детской больницы.
Современные технологии медицинской помощи предполагают и проведение лечения еще не родившегося малыша. Если во время беременности подтвержден диагноз гемолитической болезни плода, выявлена выраженная анемия (а это возможно и, в первую очередь, актуально для резус-несовместимости) и существует опасность для здоровья и даже жизни ребенка, то переливание крови делают плоду еще до рождения. Под контролем ультразвука длинной иглой прокалывают вену пуповины плода и вводят в нее тщательно подобранные донорские эритроциты. Безусловно, эта тактика применяется не в рядовых родильных домах.
Профилактика физиологической желтухи у новорожденных
Можно ли избежать возникновения заболевания? Сложно утвердительно ответить на этот вопрос в случае несовместимости мамы и ребенка по группе крови. А вот профилактика резус-конфликта давно известна и даже обозначена в специальных нормативных документах.
Подразделяется она на неспецифическую и специфическую. Первая подразумевает профилактику абортов, невынашивания, т.е. других, отличных от родов, исходов первой беременности у резус-отрицательных женщин. Проще говоря, для резус-отрицательной женщины важно, чтобы до рождения ребенка не было случаев прерывания беременности, так как каждый из них может увеличивать шанс образования антител и, следовательно, рождения больного ребенка. Конечно, у такой женщины может родиться и резус-отрицательный (соответственно, без гемолитической болезни) ребенок. Но профилактика абортов, ввиду их неоспоримого вреда для здоровья, никогда не будет лишней.
Специфическая профилактика заключается во введении резус-отрицательной женщине после первого аборта или выкидыша специального препарата — антирезусного иммуноглобулина. Он защитит малыша, которого мама будет вынашивать при последующей беременности, от антител, просто не позволив им образоваться, Таким образом, обеспечивается защита от антител будущего ребенка (которого она наверняка через определенное время захочет родить).
Когда первая беременность у резус-отрицательной женщины заканчивается родами, определяют резус-принадлежность ребенка. Если малыш резус-положительный, женщине также вводят иммуноглобулин. Если новорожденный резус-отрицательный, иммуноглобулин не назначается, т.к. антитела в этом случае не могут образоваться.
Современные методики предполагают введение иммуноглобулина резус-отрицательной женщине еще во время беременности. Если отец ребенка резус-положительный и в крови беременной антитела не обнаружены, то на сроке 28 и 34 недели ей может быть введен антирезусный иммуноглобулин, Для этого определять резус-принадлежность плода не нужно.
Противопоказания к заменному переливанию крови у новорожденных
Низкий гемоглобин у новорожденных грозит тяжелыми осложнениями. С таким состоянием, как гемолитическая болезнь новорожденных, сталкивается врач примерно в 0,6% родоразрешений. При этом характерен низкий гемоглобин у недоношенного ребенка, нежели у рожденного в срок. Справиться с состоянием поможет такая манипуляция, как заменное переливание крови у новорожденных.
Низкий гемоглобин у новорожденного
Об анемии у младенцев говорят, когда гемоглобин на 1-2 неделе жизни не превышает 140 г/л, а эритроциты 4,5*1012/л, гематокрит при этом снижается менее 40%. С 3-4 недели внеутробного развития нижней границей нормы является 120 г/л и эритроциты 4,0*1012/л.

Причины развития анемии у новорожденного объединяют в три группы:
- Постгеморрагические – в результате кровопотери при разрыве пуповины, патологии плаценты, кровоизлияний в полости тела, кефалогематомы, кровотечений из кишечника и прочее.
- Гемолитические – причина в патологическом разрушении эритроцитов при иммунных процессах, токсическом воздействии, радиации. Примером служит гемолитическая болезнь плода и новорожденного при резус-конфликте.
- Апластические, гипопластические или дефицитные – недостаточность синтеза эритроцитов. Пример – ранняя анемия у недоношенных.
- Смешанная форма – примером является снижение гемоглобина при генерализованных инфекциях. Включает железодефицитную, гемолитическую, гипопластическую и другие формы.
Ранняя анемия недоношенных детей, РАН, развивается в 1-2 месяц неонатального периода. Основной причиной этого состояния является соответствие больших темпов роста массы тела и ОЦК со способностью эритропоэза воспроизводить новые эритроциты. У недоношенных продукция эритропоэтина значительно уступает таковой у зрелых младенцев.
Анемия у недоношенных детей с массой тела до 1500 кг зачастую связана с флеботомическими потерями – в результате забора крови на анализы. Переливание эритроцитарной массы при низком гемоглобине у таких малышей в 15% случаев спровоцировано именно забором крови.
Гемолитическая болезнь новорожденных
Причины
Гемолитическая болезнь новорожденных, или ГБН – это состояние, связанное с развитием иммунологического конфликта крови матери и плода, когда антигены размещаются на эритроцитах ребенка, а антитела к ним вырабатывает материнский организм.

Заметить гемолитическую болезнь плода и предотвратить ее дальнейшее развитие можно уже на 18-24 неделе гестации. В первую неделю жизни обнаруживается анемия новорожденных, в некоторых случаях уровень гемоглобина у грудного ребенка может снижаться на первых месяцах жизни как результат гемолиза эритроцитов внутриутробно.
Основой развития иммунологического конфликта является сенсибилизация антигеном положительного резус фактора, когда он попадает в кровоток мамы. Это произойти может в результате прошлых беременностей, особенно которые закончились абортом или травматичными родами, гестозом, экстрагенитальной патологии у матери.
Во время гестации в норме эритроциты плода поступают в организм мамы в мизерных количествах – 0,1-0,2 мл, а в период родов – 3-4 мл. Но уже этого хватит, чтобы произошел первичный иммунный ответ и выработались антитела. Они относятся к иммуноглобулинам класса М, которые весьма громоздки, чтобы проникнуть через плаценту. Поэтому ребенку от первой беременности с большой вероятностью не грозит гемолитическая болезнь новорожденных.
В период повторных гестаций вырабатывается иммуноглобулин класса G, который с легкостью проникает в кровоток плода и вызывает гемолиз его эритроцитов, уровня гемоглобина плода стремительно падает, а билирубин растет.
Классификация
Существует несколько вариантов внутриутробной несовместимости мамы и ребенка:
- по резус-фактору, когда мама Rh-, а плод Rh+;
- по группе, если мать 0 (Ⅰ), у плода — А (Ⅱ), В (Ⅲ) группы;
- редкие варианты, когда возникает конфликт по системам Kell, Duffi, Kidd и др.
По клиническим симптомам ГБН классифицируют таким образом:
- отечная форма;
- желтушная;
- анемичная.
Гемолитическая болезнь плода ГБП

Желтушная форма прогрессирует незадолго до родов, гемолиз столь выражен, что в крови накапливается огромное количество непрямого билирубина. Он депонируется в ядрах головного мозга, вызывая церебральные проявления вплоть до комы.
Анемичная форма является самой безопасной, развивается в ответ на внедрение небольшого количества антигена в кровоток матери перед родами. Кроме снижения гемоглобина, младенцы не имеют осложнений.
Симптомы ГБН
При рождении с ГБН имеются симптомы согласно форме заболевания. Отечная форма характеризуется такими симптомами:
- массивные отеки от пастозности до анасарки;
- развитие у младенцев желтухи и низкого гемоглобина;
- печень и селезенка при этом увеличены;
- выраженные геморрагические проявления: нарушение свертываемости крови;
- недостаточность сердечно-легочная;
- желтуха незначительная.
Желтушная форма:
- желтуха;
- гепатоспленомегалия;
- застой желчи;
- при повышении уровня билирубина возникают неврологические симптомы;
- развитие билирубиновой энцефалопатии – 1 стадия обратимая с вялостью, нарушением сосания, апноэ, 2 стадия – опистотонус, ригидность затылочных мышц, судороги, 3 и 4 стадии с прогрессирующим ухудшением.
Анемичная форма:
- бледность кожи и слизистых;
- гемоглобин понижен у грудничка вплоть до 2 месяцев;
- вялость и адинамичность;
- тахикардия;
- гепатоспленомегалия.
Тяжелее протекает заболевание у недоношенных детей.
Заменное (обменное) переливание крови у новорожденных
Показания

Гемолитическая болезнь новорожденных может привести к тяжелым осложнениям и даже смерти ребенка. Устранить это жизнеугрожающее состояние способна заменная, или обменная, гемотрансфузия новорожденному взамен собственной, подвергнувшейся гемолизу крови.
Показаниями для операции заменного переливания крови ЗПК по Даймонду являются:
- лечение отечной формы ГБН;
- безрезультатная фототерапия при желтушной.
Выделяют раннее ЗПК и позднее. Первое осуществляется в 2 дня от рождения, а второе – с третьих суток.
Лабораторными данными, указывающими на необходимость раннего заменного переливания, являются для доношенный новорожденных:
- билирубин из пуповины – 68 мкмоль/л;
- почасовой прирост билирубина более 9 мкмоль/л.
Требования к началу заменного переливания крови при низком гемоглобине у недоношенных детей жестче – почасовой прирост билирубина должен быть не более 8 мкмоль/л. Это связано с несостоятельностью ферментативной системы недоношенного.
Позднее заменное переливание крови (с третьих суток) показано у доношенных детей, когда билирубин более или равен 342 мкмоль/л. У недоношенных же малышей прибегают к позднему ЗПК в зависимости от массы тела при рождении и возраста. Ниже представлена таблица этой зависимости.

Важно знать, что операция заменного переливания крови может проводиться и раньше, когда непрямой билирубин не достиг своих критических значений. Это возможно, если имеются предикторы билирубиновой энцефалопатии:
- на 5-ой минуте после рождения по Апгар ребенок оценен менее чем в 3 балла;
- общий белок ниже 50 г/л, а альбумин – 25 г/л;
- глюкоза < 2,2 ммоль/л;
- факт генерализации инфекции или менингита;
- парциальное давление углекислоты на выдохе до 40 мм.рт.ст длительностью более 1 часа;
- рН артериальной крови менее 7,15 более 1 часа;
- ректальная температура равна или менее 35 градусов;
- усугубление неврологической симптоматики при гипербилирубинемии.
Что переливают
Если имеется тяжелая гемолитическая болезнь новорожденного, то незамедлительно используют методику частичной операции ЗПК, когда вводят эритроциты первой группы отрицательного резус фактора до определения группы и резуса в ребенка. Доза – 45 мл/кг.
Если у младенца имеется несовместимость только по резус-фактору, то ему переливают резус-отрицательную эритроцитарную массу или отмытые эритроциты его же группы и свежезамороженную плазму, можно и Ⅳ группы. Нельзя применять резус-положительные эритроциты.
При операции ЗПК использовать только свежеприготовленные эритроциты – не позднее 72 часов от забора.
Если конфликт по группе крови, то используют эритроцитарную массу или отмытые эритроциты первой 0(Ⅰ) группы, с резусом как у эритроцитов ребенка, плазма АВ (Ⅳ) или группы крови ребенка. Нельзя переливать эритроциты той группы, что и младенца.
Если есть комбинация несовместимости по группе и Rh-фактору, а также когда внутриутробно проводила ЗПК, то вливают эритроцитарную массу 0 (Ⅰ) группы Rh-отрицательную и плазму АВ (Ⅳ) или той же группы, что и ребенок.
Если имеется несовместимость по редким факторам, то применяют для переливания донорские эритроциты, не имеющие антигена.

Как подбирать дозу
Общий объем среды для введения должен составить 2 объема циркулирующей крови новорожденного, а это 160-180 мл/кг – доношенные, 180 мл/кг – недоношенные дети. Отношение эр.массы к плазме в этом объеме будет определяться исходным уровнем гемоглобина. Общие объем ОЗПК включает в себя эритроциты, необходимые для коррекции анемии у новорожденного+эритроцитарную массу и плазму, требуемую для достижения объема ЗПК.
Высчитать количество эритроцитарной массы для компенсации анемии можно по этой формуле:
Эр. масса в мл = (160 — НЬ (г/л) фактический) х 0,4 х массу ребенка (кг).
Полученную цифру нужно отнять от общего объема для ЗПК. После этого оставшийся объем восполняется эритроцитарной массой и плазмой в соотношении 2:1.
Подготовка к ЗПК
Перед тем как проводить операцию по обменному переливанию крови, необходимо выполнить такие условия:
- устранить ацидоз, гипоксемию, гипогликемию, гипотонию, гипотермию;
- подготовить кювез с источником лучистого света;
- исключить энтеральное питание за 3 часа до процедуры;
- постановка желудочного зонда для периодического удаления содержимого;
- выполнить очистительную клизму;
- подготовка инструментов: пупочные катетеры, шприцы различного объема и прочее;
- согревание трансфузионной среды;
- организовать все необходимое для реанимационных мероприятий;
- кровь донора должна быть проверена на групповую принадлежность и совместимость с сывороткой реципиента;
- перед выполнением процедуры соблюдать асептику, обкладывать область манипуляции стерильными салфетками, провести обработку рук врача и области операции.
Методика

После подготовительного этапа врач и ассистент выполняют такие манипуляции заменного (обменного) переливания крови.
- После отсечения верхушки пуповинного остатка вводят стерильный катетер на 3-5 см (у крупных детей 6-8 см) по направлению к печени. При позднем переливании крови после 4 дней от рождения или с имеющимися противопоказаниями постановки пупочного катетера переливание выполняют через другую доступную центральную вену.
- Катетер заполняется гепаринизированным раствором 0,5-1 ЕД/мл.
- Выводят (забирают) кровь ребенка по 10-20 мл, а у недоношенных по 5-10 мл.
- Вводят эритроцитарную массу и плазму в эквиваленте забранной. После 2 шприцев эр.массы следует 1 шприц плазмы.
- После замещения 100 мл объема необходимой инфузии нужно ввести 1-2 мл раствора кальция глюконата или 0,5 мл раствора кальция хлорида в 5-10 мл раствора глюкозы 10%.
- Завершить операцию после замещения 2 объемов циркулирующей крови. Продолжительность процедуры должна составлять 1,5-2,5 часа.
- Перед завершением нужно забрать кровь для оценки билирубина.
- Перед удалением катетера ввести половину суточной дозы антибиотика.
- После завершения процедуры на ранку наложить стерильную повязку.
Об эффективности проводимой операции заменного переливания говорит более чем двукратное падение концентрации билирубина уже к концу манипуляции.
В послеоперационном периоде необходим обязательный контроль за гликемии, кальцием, калием, значением кислотности, гемодинамикой, инфекционным заражением. Дальнейшее лечение включает фототерапию. Если формируется поздняя анемия – назначают препараты эритропоэтина – Эпоэтин альфа.
Осложнения
Самыми тяжелые осложнения развиваются сразу после ОЗПК:
- аритмия;
- прекращение работы сердца;
- тромбозы;
- гиперкалиемия;
- тромбоцитопения;
- возникновение инфекции;
- гипокальциемия;
- ацидоз;
- гипотермия;
- некротический энтероколит.
Заключение
Отечная форма является самой неблагоприятной для прогноза – при ней довольно часто погибают дети. Желтушная – с успехом лечится своевременным заменным (обменным) переливанием крови, если нет поражения центральной нервной системы. Самая благоприятная по выживаемости анемичная форма. Смертность при ГБН – 2,5%, большинство приходится на отечную.
Заменное переливание крови новорожденному при гбн. Лечение гемолитической болезни новорожденных
Заменное переливание крови проводится в отделении интенсивной терапии, новорожденного во время терапии помещают в инкубатор или другую подобную установку, позволяющую иммобилизировать ребенка и подогревать его. После дезинфекции остатка пуповины, срезанного примерно на расстоянии 2 см от пупочного кольца, в пупочную вену вводят пластический прозрачный катетер.
Если положение катетера позволяет свободное выведение крови, присоединяют трехходовой кран и извлекают 10 — 20 мл крови для исследования уровня билирубина, гемоглобина, а также глюкозы, если этого требует состояние ребенка, и для исследования по Аструпу. Дальше следуют поочередно выведение крови ребенка и введение донорской крови порциями по 20 мл у доношенных новорожденных, а по 10 мл у недоношенных. До начала операции следует измерить венозное давление, используя для этого введенный катетер, придав ему вертикальное положение.
Если давление ниже 10 см, заменное переливание проводится таким образом, что объем извлеченной крови выше приблизительно на 10 — 20 мл объема введенной крови, чего достигается извлечением крови для исследования.
Если венозное давление выше 10 см, необходимо отрицательный баланс постепенно выравнивать до тех пор, пока давление не снизится до уровня ниже 10 см. В течение заменного переливания экспоненциально понижается количество угрожаемых фетальных эритроцитов и после выведения 160 — 170 мл/кг крови в кровотоке их остается около 10 %, дальнейшее проведение заменного переливания этот результат изменяет уже лишь незначительно.
Таким образом для эффективного заменного переливания крови достаточно общее количество около 500 мл крови, у недоношенных новорожденных количество соответствующим образом уменьшается.
При наличии признаков гипокальциемии (раздражимость, тахикардия) вводится ребенку после каждых 100 мг перелитой крови 1 мл 10 % раствора глюконата кальция в качестве антидота от цитрата; при отсутствии признаков нет необходимости в его применении.
После окончания заменного переливания отрицательный баланс объема, поддерживаемый в течение операции, не выравнивается, перегрузка представляет угрозу в особенности у анемичных новорожденных.
После взятия крови для исследований остаток пуповины перевязывают швом, или катетер можно оставить in situ, если имеются основания предположить, что переливание придется вскоре повторять.
«Физиология и патология новорожденных детей»,
К. Полачек
При клиническом обследовании расценивают жизненные проявления ребенка, окраску и вид кожного покрова, окраску первородной смазки, увеличение размеров печени и селезенки, наличие отеков и асцита, признаки геморрагического диатеза. Если нет необходимости в срочном применении терапевтических мер, ребенка переводят в отделение патологии новорожденных и наблюдают за ним. В случае нарастающей желтухи уровень билирубина исследуется с интервалами 6…
Дифференциальный диагноз гемолитической болезни, развившейся на фоне резус-несовместимости, не представляет трудностей, если имеются своевременно проведенные и достоверные серологические исследования. Hydrops fetalis имеет типичную клиническую картину, однако может развиваться, хотя и редко, в результате целого ряда других причин, например в результате внутриутробной инфекции, врожденных пороков циркуляторной и респираторной систем, нефротического синдрома. Патогенез отечного синдрома при отсутствии…
Дифференциальный диагноз желтушного синдрома подробно излагается в главе, посвященной желтухам новорожденных. Для гемолитической болезни характерно раннее появление желтухи, обычно в течение первых суток после рождения и быстрый подъем уровня неконъюгированного билирубина. В редких случаях развития гемолитической болезни на фоне несовместимости крови по другим системам чем резус- и АВО, в качестве типичного признака приводится положительная прямая…
Возможности профилактики изоиммунизации по АВО-системе неизвестны. Профилактика развития гемолитической болезни у женщины уже сенсибилизированной или хотя бы положительное воздействие на ее течение до сих пор невозможны, предлагаемые методы (гаптены, стероидные гормоны) не оправдали себя. Обнадеживающим является в последнее время удаление антител у беременных в высокой степени иммунизированных методом плазмафореза, повторно проводимого с интервалом 1 —…
Внутриутробная трансфузия крови плоду как метод антенатального лечения тяжелых форм ГБН введена в 1963 г. Liley. Сущность этого метода заключается в том, что в перитонеальную полость плода в матке под рентгенологическим контролем вводят эластичный катетер, через который впрыскивается нужное количество 0-резус-отрицательной крови, сгущенной до 80 — 90 %. Введенные кровяные тельца всасываются по лимфатическим путям….
Кровь малыша, только что появившегося на свет, по своему составу, количеству и способности выполнять основные жизненные функции сильно отличается от крови детей постарше. Ее особенности соответствуют специфике переживаемого крохой сложного периода перехода от внутриутробного существования к внеутробной жизни и бурному развитию всех тканей и систем организма.
Отличия, характерные для крови новорожденного
В течение всего периода вынашивания кроветворение плода происходит в печени и селезенке. К моменту появления крохи на свет эта функция переходит к красному костному мозгу, заполняющему большую час
Обменное переливание крови новорожденным (стационар)
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Обменное переливание — это процедура сдачи донорской крови новорожденному. Эта процедура может потребоваться вашему ребенку, если у него желтуха или заболевание крови, такое как резус-несовместимость или серповидно-клеточная анемия. Желтуха вызвана слишком большим количеством билирубина в крови.Если у вашего ребенка желтуха, обменное переливание помогает удалить билирубин из крови вашего ребенка.
КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
— это юридический документ, объясняющий, какие анализы, лечение или процедуры могут потребоваться вашему ребенку. Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, чего хотите. Вы даете свое разрешение, когда подписываете форму согласия. Вы можете попросить кого-нибудь подписать эту форму за вас, если вы не можете ее подписать.Вы имеете право понимать медицинское обслуживание вашего ребенка известными вам словами. Прежде чем подписывать форму согласия, осознайте риски и преимущества того, что будет сделано для вашего ребенка. Убедитесь, что на все ваши вопросы есть ответы.
Били фары:
Медицинские работники могут использовать светотерапию (фототерапию) или одеяло с подсветкой, чтобы уменьшить желтуху вашего ребенка. Ваш ребенок может носить повязку на глазу, когда он или она лежит под или на били. Медицинские работники могут держать световые индикаторы желчных пузырей включенными во время и после обменного переливания крови вашему ребенку.
Анализы крови:
Медицинские работники возьмут образец крови вашего ребенка для анализа до, во время и после обменного переливания. Газы крови помогают врачам узнать, сколько кислорода, кислот и углекислого газа содержится в крови вашего ребенка. Другие анализы крови показывают медицинским работникам состояние крови, сердца и других органов вашего ребенка. Если у вашего ребенка желтуха, медицинские работники будут следить за уровнем его или ее билирубина.
Кардиомонитор:
Это также называется ЭКГ или электрокардиограммой.На грудь или другие части тела ребенка кладут липкие подушечки. У каждой площадки есть провод, который подключается к монитору. Это позволяет медицинским работникам видеть запись (изображение) сердцебиения вашего ребенка. Медицинские работники будут внимательно следить за отслеживанием во время процедуры. Кардиомонитор помогает медицинским работникам убедиться, что ваш ребенок хорошо переносит процедуру.
IV:
В вену ребенку будет введена капельница. Ваш ребенок может получать лекарства или жидкости через капельницу.Ваш ребенок также будет получать питание через капельницу. Дайте ребенку соску, чтобы он пососал, если он суетлив или кажется голодным. Если вы кормите грудью, накачивайте грудь, пока ребенок использует капельницу. Это помогает вашей груди вырабатывать молоко, даже если ваш ребенок его не пьет. Спросите у медицинских работников информацию о сцеживании и хранении грудного молока. Храните грудное молоко в морозильной камере, пока медицинские работники не сообщат вам, что ваш ребенок может начать пить его.
Пульсоксиметр:
Пульсоксиметр — это прибор, который измеряет количество кислорода в крови вашего ребенка.Шнур с зажимом или липкой полоской надевается на стопу, палец ноги, руку, палец или мочку уха вашего ребенка. Другой конец шнура подсоединяется к машине. Никогда не выключайте пульсоксиметр или будильник. Если у ребенка низкий уровень кислорода или его невозможно прочитать, прозвучит сигнал тревоги.
Во время процедуры:
- Медицинские работники поместят вашего ребенка на плоскую кровать с обогревателем над ней. Они накроют живот ребенка чистой простыней с отверстием посередине. Медицинские работники могут вставить одну или несколько трубок для внутривенного введения в культю пуповины вашего ребенка.Медицинские работники будут использовать эти трубки, чтобы взять кровь вашего ребенка и ввести здоровую новую кровь.
- Медицинские работники медленно удаляют небольшое количество крови у вашего ребенка. Затем они будут медленно вводить в ребенка такое же количество теплой новой донорской крови. Они будут повторять это, пока у вашего ребенка не будет достаточно новой здоровой крови. Если у вашего ребенка полицитемия (слишком густая кровь), медицинские работники могут ввести жидкость или плазму внутривенно вместо крови. Это поможет вашему ребенку, сделав его кровь немного более жидкой.Плазма — это чистая часть крови, в которой отсутствуют эритроциты.
После процедуры:
- Медицинские работники будут делать анализы крови. Они будут наблюдать за вашим малышом, чтобы убедиться, что ему не понадобится еще одно обменное переливание крови. Затем они могут удалить некоторые из IV. Когда ваш ребенок будет готов, медицинские работники могут снова уложить его или ее в обычную кровать.
- Если у вашего ребенка желтуха, он или она будет продолжать лежать на желтухе или под ней и сдавать анализы крови.Когда уровень билирубина станет достаточно низким, медицинские работники перестанут использовать лампочки для желчного пузыря.
- Медицинские работники могут начать кормить вашего ребенка молоком или смесью, если у него или нее нет других серьезных проблем со здоровьем. Если ваш ребенок доношен, он или она могут оставаться в больнице через 1 или 2 дня после процедуры. Если у вашего ребенка другие проблемы со здоровьем или он родился преждевременно, ему, возможно, придется остаться в больнице подольше.
РИСКИ:
Пузырьки воздуха или сгустки крови могут вызвать проблемы с сердцем или дыханием.У вашего ребенка могут возникнуть проблемы с кишечником, ему может стать слишком тепло или слишком холодно. Его или ее кровь могла стать слишком густой или слишком жидкой.
ДОГОВОР ОБ УХОДЕ:
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с лечащим врачом вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
.Обменное переливание крови новорожденным (при выписке)
- CareNotes
- Обменное переливание новорожденным
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Обменное переливание — это процедура сдачи донорской крови новорожденному. Эта процедура может потребоваться вашему ребенку, если у него желтуха или заболевание крови, такое как резус-несовместимость или серповидно-клеточная анемия.Желтуха вызвана слишком большим количеством билирубина в крови. Если у вашего ребенка желтуха, обменное переливание помогает удалить билирубин из крови вашего ребенка.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Немедленно обратитесь за помощью, если:
- Ваш ребенок начинает действовать или выглядит очень больным.
Позвоните педиатру вашего ребенка, если:
- У вашего ребенка жар.
- Желтуха вашего ребенка ухудшается.
- Желтуха вашего ребенка не исчезла за 14 дней.
- Вы думаете, что ваш ребенок не пьет достаточно грудного молока или смеси каждый день.
- Стул вашего ребенка белый, бледный или серый.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Покормите ребенка, как указано:
Давайте ребенку грудное молоко или смесь. Следуйте инструкциям относительно того, сколько и как часто кормить его или ее.
Ищите желтуху:
Ежедневно смотрите на кожу ребенка, чтобы убедиться, что желтуха у него не проходит.Желтуху лучше всего заметить при естественном дневном свете или у окна. Чтобы увидеть желтуху, снимите с ребенка одежду. Слегка надавите пальцем на кожу ребенка. Уберите палец и найдите желтый цвет на коже. Осторожно надавите на 1 или 2 другие участки кожи ребенка. Хорошими местами для нажатия являются жирные области руки, ноги, щеки или лба.
Проконсультируйтесь с педиатром вашего ребенка по указанию:
Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
© Copyright IBM Corporation 2020 Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
.Переливание компонентов крови новорожденным, детям и взрослым
Компоненты крови получены из крови добровольцев-доноров. Программы донорства крови позволяют сдавать кровь по:
- Пациент для себя
- Анонимные доноры
- В некоторых случаях — лицом, указанным пациентом
Кровь может быть переработана в любой из следующих компонентов крови:
Вся кровь
Цельная кровь содержит эритроциты и плазму.Цельная кровь часто используется для операций на открытом сердце. Также может использоваться для обменных переливаний (полного замещения крови ребенка) новорожденным с гемолитической болезнью новорожденных. Использование этого продукта по другим причинам не является обычным явлением.
Упакованные эритроциты
Красные кровяные тельца переносят кислород к тканям. Упакованные красные кровяные тельца удалили большую часть плазмы из цельной крови. Упакованные клетки чаще всего вводятся в вену в течение двух-четырех часов.Это делается для замещения эритроцитов, потерянных в результате кровотечения, гемолиза (разрушения эритроцитов) или когда костный мозг производит меньше эритроцитов. Снижение производства клеток может быть связано с недостаточностью костного мозга, поражением костного мозга раком, действием химиотерапевтических препаратов, используемых для лечения рака, или анемией из-за недоношенности.
Свежезамороженная плазма
Содержит факторы свертывания крови. Свежезамороженная плазма — это плазма, которая была заморожена и хранилась вскоре после получения от донора крови.Свежезамороженная плазма содержит множество факторов свертывания крови. Он часто используется отдельно или вместе с криопреципитатом для восполнения низких уровней факторов свертывания крови. Чаще всего его вводят в вену на срок от одного до двух часов.
Тромбоциты
Фрагменты клеток крови, способствующие свертыванию крови. Тромбоциты — это фрагменты клеток, которые предотвращают или останавливают кровотечение или образование синяков, закупоривая отверстие в кровеносном сосуде. Тромбоциты чаще всего вводятся в вену в течение от нескольких минут до часа. Если костный мозг пациента не вырабатывает тромбоциты, то чаще всего требуется переливание тромбоцитов один-два раза в неделю (или даже чаще).Тромбоциты также можно назначать, когда тромбоциты пациента не работают должным образом из-за лекарств, болезни или механических повреждений (например, из-за искусственного сердечного клапана).
Криопреципитат
Криопреципитат — это часть крови, которая содержит только определенные факторы свертывания, такие как фактор VIII (дефицитный при гемофилии А), фактор фон Виллебранда и фибриноген. Криопреципитат сейчас чаще всего назначают только как источник фибриногена (необходим для образования сгустка). Некоторые пациенты с определенными типами гемофилии или пациенты, у которых отсутствует фибриноген, могут получать криопреципитат для лечения дефекта свертывания крови.Кроме того, у очень больных пациентов может развиться патологическое состояние свертывания крови, известное как ДВС-синдром (диссеминированное внутрисосудистое свертывание). Это может вызвать снижение факторов свертывания крови в организме и привести к сильному кровотечению. Криопреципитат, наряду со свежезамороженной плазмой (см. Выше), может быть использован для восполнения низких факторов свертывания крови. Криопреципитат чаще всего вводится в вену в течение от нескольких минут до часа.
Гранулоциты
Клетки, помогающие бороться с инфекциями. Гранулоциты еще называют нейтрофилами.Это клетки, которые помогают бороться с бактериальными или грибковыми инфекциями. Гранулоциты иногда назначают, чтобы помочь бороться с тяжелыми инфекциями у пациентов с очень низким количеством гранулоцитов в крови и не ответивших на лечение. Чаще всего гранулоциты вводятся ежедневно в течение пяти дней или до тех пор, пока количество гранулоцитов у пациента не вернется к уровню, который позволяет пациенту самостоятельно бороться с инфекцией. Гранулоциты чаще всего вводятся в вену в течение одного-двух часов.
.Переливание крови собакам — вылеченные состояния, процедура, эффективность, восстановление, стоимость, соображения, профилактика
Услуги
Wag! Прогулка
Обучение на дому
Цифровое обучение
Drop-In
Здоровье
Сидение
Интернат
Безопасность
Правила сообщества
Доверие и безопасность
Справочный центр
Блог
! ПрогулкаОбучение на дому
Цифровое обучение
Дроп-ин
Здоровье
Сидение
Интернат
Стань Wag! Walker
Войти
Войти
Войти
Зарегистрироваться- Дом
- Лечение собак
- Переливание крови собакам