Нейрогенный отек легких после сеанса гемодиализа
Neurogenic pulmonary oedema post-haemodialysis. Andrew Davenport (NDT Plus, Volume 1, Number 1, Feb 2008, http://ndtplus.oxfordjournals.org/cgi/content/full/1/1/41)
Введение
Существует множество причин развития отека легких (см. таблицу ниже). У пациентов с почечной недостаточностью отек легких обычно развивается в условиях повышенного давления в легочных артериях в связи с увеличением объема экстрацеллюлярной жидкости, что является следствием междиализного набора веса и невозможностью достижения «сухого веса» или «постдиализного целевого веса», часто в сочетании с нарушением функции сердца. Накопление интерстициальной жидкости в легких также может происходить и при состояниях, характеризующихся нормальным давлением в легочных артериях.
Таблица 1. Причины отека легких
| > ГД] | < ОД | > ЭП | < ЛД | < ИД | < С | |
|---|---|---|---|---|---|---|
| Полиорганная недостаточность | +++ | +++ | +++ | ++ | — | + |
| Печеночная недостаточность | ++ | +++ | +++ | — | — | — |
| Почечная недостаточность | ++ | + | +++ | — | — | — |
| Нейрогенный отек | +++ | + | +++ | — | — | — |
| Перегрузка объемом | +++ | + | — | — | — | — |
| Эмболия легочных сосудов | +++ | — | +++ | — | — | — |
| Сердечная недостаточность | +++ | + | ++ | — | — | — |
| Карциноматоз | — | ++ | ++ | +++ | — | — |
| Высокогорный отек легких |
+++ | + | +++ | — | — | — |
| Реэкспансионный отек легких | + | — | +++ | — | +++ | — |
ГД — гидростатическое давление, OД — онкотическое давление, ЭП — проницаемость эндотелия, ЛД — лимфодренаж, ИД — интерстициальное давление, С — сурфактант.
Легочные осложнения наблюдаются при острой и хронической печеночной недостаточности. Печеночно-легочный синдром (hepatopulmonary syndrome) связан с чрезмерной дилатацией легочных сосудов и повышением уровня вазопрессина, катехоламинов и усилением активности симпатической нервной системы, что приводит к шунтированию с нарушением соотношения вентиляция/перфузия (увеличение) [1]. Кроме того, накопление циркулирующих эндотоксинов и провоспалительных цитокинов приводит к активации эндотелия и усилению образования интерстициальной жидкости [2]. Усиливает эти эффекты уменьшение онкотического давления коллоидов плазмы.
В случаях нейрогенного отека легких, накопление интерстициальной жидкости происходит в результате увеличения легочного гидростатического давления и активации эндотелия [3]. В статье описан случай острого отека легких (нейрогенного), развившегося после интермиттирующего гемодиализа через 9 дней после приема парацетамола – суицидальной попытки.
Описание случая
Пациентка в возрасте 30 лет поступила в стационар через 2 дня после приема 50 г парацетамола, с нарушением функции печени, и следующими лабораторными показателями: лактат 13 ммоль/л (в норме <2,0), протромбиновое время 91,7 сек (в норме <12), МНО 8,0, АЛТ 9964 мЕд/л (в норме <42), АСТ 9581 мЕд/л (в норме <42), мочевина 13,1 ммоль/л, креатинин 235 мкмоль/л. Наблюдалась гипервентиляция, признаки энцефалопатии отсутствовали. Была начата непрерывная гемодиафильтрация, так как у пациентки развилась олигурия, и проводилась стандартная поддерживающая терапия в связи с острой печеночной недостаточностью. Состояние пациентки стабилизировалась, затем улучшилось, она была переведена в отделение гепатологии, МНО составило 1,7. Сохранялась олигурия, тахикардия, АД 100/60 мм рт. ст. В течение следующих 24 часов уровень креатинина увеличился с 148 до 275 мкмоль/л, и затем до 328 мкмоль/л на следующий день, несмотря на проводимую гемодиафильтрацию. В связи с повышением уровня креатинина и калия (см. таблицу 2), было решено начать гемодиализ (через 9 дней после отравления), с использованием среднепоточного полисульфонового диализатора (Fresenius F80, Bad Homberg, Germany), концентрация натрия в диализирующем растворе 142 ммоль/л, калия – 1,0 ммоль/л, кальция 1,35 ммоль/л, бикарбоната 35 ммоль/л, температура 35°C, скорость подачи диализата 800 мл/мин. Антикоагуляция не проводилась. Скорость кровотока – 220 мл/мин, общая ультрафильтрация 600 мл. До начала диализа артериальное давление составляло 160/94 мм рт. ст., с синусовой тахикардией 126/мин, МНО 1,6, бикарбонат сыворотки 21 ммоль/л, альбумин 28 г/л. Минимальное зафиксированное АД в течение 3-часового сеанса гемодиализа составило 155/95 мм рт. ст., насыщение кислорода поддерживалось на уровне 97–98%.
| До проведения диализа | Непосредственно после диализа | Через 6 часов после диализа | |
|---|---|---|---|
| Натрий (ммоль/л) | 132 | 139 | 135 |
| Калий (ммоль/л) | 6,0 | 4,1 | 5,2 |
| Мочевина (ммоль/л) | 17,2 | 9,6 | 11,2 |
| Креатинин (мкмоль/л) | 328 | 205 | 234 |
| Глюкоза (ммоль/л) | 6,4 | 4,2 | 5,4 |
| Осмолярность (мосм/кг) | 299,6 | 300 | 297 |
Осмолярность = (натрий + калий) * 2 + глюкоза + мочевина.
К концу сеанса гемодиализа у пациентки появилось возбуждение и жалобы на усиление одышки, с прогрессирующим ухудшением. При аускультации выслушивался третий тон сердца и распространенные хрипы в легких. При рентгеновском обследовании грудной клетки обнаружен выраженный отек легких, и развилась гипоксия: PaO2 9,3 кПа (в норме 12–14,5) [70 мм рт. ст., в норме 90–109], PaCO2 5,9 кПа (в норме 4,7–6,0) [44 мм рт. ст., в норме 35–45], pH 7,34 (в норме 7,35–7,45), с избытком оснований – 4,6 (в норме ±2), лактат 5,4 ммоль/л (норма <2,0).
Пациентка переведена в отделение интенсивной терапии помощи, проведена интубация с последующей вентиляцией легких, и рекомендована непрерывная гемодиафильтрация. Сердечный выброс составил 11,0 л/мин (показатели неинвазивного мониторинга). Больная была экстубирована через 2 дня и заместительная почечная терапия отменена через 3 дня, в связи с усилением мочеотделения. Однако сохранялось нарушение сознания, с некоординированными движениями глазных яблок, при КТ выявлена энцефалопатия (отек ствола мозга), связанная с повышением проницаемости сосудов. Через несколько дней ее состояние улучшилось, и пациентка была выписана без каких-либо неврологических остаточных явлений.
Обсуждение
В обычной нефрологической практике самой распространенной причиной отека легких у гемодиализных больных является повышение гидростатического давления в легких в связи с перегрузкой внеклеточной жидкости, часто в сочетании с дисфункцией левого желудочка. Также отек легкого может развиваться в результате воспалительного поражения легочного эндотелия, что приводит к повышению его проницаемости, при таких состояниях, как инфекции, васкулиты, действие лекарственных препаратов и компонентов крови, токсинов, лучевого поражения, нарушения функции печени или выраженной уремии [1]. В редких случаях отек легких развивается при обструкции лимфатических сосудов легких, выраженного снижения давления коллоидов плазмы и интерстициального давления альвеолярной ткани (см. таблицу 1). Нейрогенный отек развивается в результате выраженной вазоконстрикции под влиянием симпатической активации – при ишемическом повреждении ядра одиночного пути в продолговатом мозге и/или его связей с гипоталамусом. В результате системной вазоконстрикции происходит перемещение крови из системного кровотока в систему легочного кровообращения, что приводит к выраженной легочной гипертензии, которую осложняет спазм легочных вен, еще более усиливающий капиллярное гидростатическое давление в легких. Развивается гидростатический отек, затем эндотелиальное повреждение и увеличение местной проницаемости [3].
Отек мозга может развиваться при острой печеночной недостаточности, особенно при отравлении парацетамолом [4]. Так, одной из причин смерти при острой печеночной недостаточности является ущемление мозжечка, в данном случае у пациентки имелась дискоординация движений глазных яблок, связанная со сдавлением ствола мозга. Обычно повреждение печени бывает наиболее выраженным через 3-4 дня после передозировке, и затем начинается улучшение (у пациентов, которые выживают без трансплантации печени) [4]. Нарушение функции почек у данной пациентки произошло как в результате влияния острой печеночной недостаточности, так и вследствие токсического действия одного из метаболитов парацетамола – N-ацетил-p-бензохинона, который повреждает почечные канальцы и может приводить к острому повреждению почек на 7-10 день после отравления, если у пациента не развилась тяжелая печеночная недостаточность [6].
Несмотря на то, что данная пациентка приняла потенциально летальную дозу парацетамола, она поступила в стационар через несколько часов после отравления, и быстро была начата терапия n-ацетилцистеином, которая была продолжена и в отделении интенсивной терапии [4]. Ацетилцистеин уменьшает степень печеночного повреждения и увеличивает вероятность спонтанного выздоровления [4].
Известно, что обычный интермиттирующий гемодиализ может вызывать умеренный отек мозга у пациентов с хроническим заболеванием почек, которым назначается гемодиализная терапия. Интермиттирующий гемодиализ/ультрафильтрация может привести к гибели пациентов с уже имеющимся отеком мозга, например, при острой печеночной недостаточности, в связи с усилением отека мозга [7]. Существует несколько теорий, объясняющих этиологию увеличения отека мозга в таких случаях. При интермиттирующем гемодиализе быстро снижается уровень мочевины в плазме в течение первых двух часов [8]. Переход мочевины через клеточные мембраны происходит приблизительно в 20 раз медленнее, чем переход воды [9]. Таким образом, несмотря на быстрое снижение уровня мочевины в плазме, концентрация мочевины в тканях остается высокой, что создает градиент онкотического давления и приводит к диффузии воды в ткани (для выравнивания разницы осмотического давления). Кроме того, поступление бикарбоната из диализата (с высокой концентрацией бикарбоната) повышает рН плазмы [10], однако не приводит к переходу иона бикарбоната через клеточную мембрану. Это вызывает нарушение баланса между концентрациями бикарбоната и диоксида углерода, с парадоксальным развитием внутриклеточного ацидоза, что приводит к угнетению дыхательного центра и нарушению компенсаторных процессов нейтрализации внутриклеточного ацидоза [11], а также к увеличению
Так как объем субтенториального пространства весьма ограничен, клинические проявления возникают даже при небольшой степени отека мозга. Уже давно известно, что пациенты с острой печеночной недостаточностью могут погибнуть в результате ущемления мозжечка, в связи с увеличением давления в субтенориальном пространстве [13]. В описываемом случае повышение внутричерепного давления в этой области привело к сдавлению ствола мозга и последующему нейрогенному отеку легких, при выздоровлении у пациентки отмечались некоординированные движения глазных яблок. При печеночной недостаточности может иметься нарушение кровоснабжения головного мозга, и принудительная ультрафильтрация может еще более нарушать мозговой кровоток, и, как следствие, эффект отдачи в отношении внутричерепного давления, в результате резкого снижения перфузионного давления мозга [14]. Также относительно частым осложнением интермиттирующего гемодиализа является гипотония [14]. Гипотония может приводит к снижению церебрального кровотока у пациентов с острой печеночной недостаточностью.
По данным некоторых авторов, следует принимать ряд мер для поддержания сердечно-сосудистой стабильности у тяжелых пациентов при проведении интермиттирующего гемодиализа [15,16]. Этот подход в описываемом случае был реализован использованием диализата с высокой концентрацией натрия (в сравнении с плазменной), охлажденного, применением синтетических биосовместимых диализаторов и низкой скорости кровотока, ультрафильтрацией 200 мл/час, без антикоагуляции. После сеанса диализа осмолярность плазмы не изменилась. Однако, несмотря на предпринятые меры, быстро наступило ухудшение состояния пациентки, в связи с вазогенным отеком заднего мозга и развитием нейрогенного отека легких.
После приема парацетамола (суицидальная попытка) прошло 9 дней, и не имелось каких-либо признаков печеночной комы, восстановление головного мозга произошло не полностью, и сохранялась повышенная чувствительность к гемодиализ-индуцированному повреждению.
Ранее уже описывались случаи гибели пациентов при отравлении парацетамолом от отека мозга, несмотря на начальное улучшение состояния и хороший прогноз [5]. В меньшей степени на внутричерепное давление оказывает влияние низкообъемная непрерывная заместительная почечная терапия, и этим методам следует отдавать предпочтение у пациентов с высоким риском отека мозга [17].
Какие выводы следует делать из данного случая:
1) Пациенты с острой печеночной недостаточностью имеют повышенный риск развития отека мозга
2) Даже если отсутствуют клинические признаки печеночной энцефалопатии, это не означает, что функции головного мозга находятся в норме
3) Интермиттирующий гемодиализ может приводить к накоплению внутримозговой интерстициальной жидкости
4) Несмотря на то, что был использован диализат с высокой концентрацией натрия, охлажденный, установлена низкая скорость кровотока, интермиттирующий гемодиализ привел к ухудшению состояния пациентки
5) У пациентов с повышенным риском отека мозга предпочтительно применять низкообъемные непрерывные методы проведения заместительной почечной терапии, так как они в меньшей степени приводят к нарушению мозгового кровотока и внутричерепного давления
Литература
1. Varghese J, Ilias-Basha H, Dhanaseliaran R, et al. Hepatopulmonary syndrome—past to present. Ann Hepatol (2007) 6:135–142.
2. Leaver SK, Evans TW. Acute respiratory distress syndrome. Br Med J (2007) 335:389–394.
3. Baumann A, Audibert G, McDonnell J, et al. Neurogenic pulmonary oedema. Acta Anaesthesiol Scand (2007) 51:447–455.
4. Larson AM. Acetaminophen hepatotoxicity. Clin Liver Dis (2007) 11:525–548.
5. Jalan R. Intracranial hypertension in acute liver failure: pathophysiological basis of rational management. Semin Hepatol (2003) 23:271–282.
6. Davenport A, Finn R. Paracetamol (acetaminophen) poisoning resulting in acute renal failure without hepatic coma. Nephron (1988) 50:55–56.
7. Davenport A, Will EJ, Davison AM, et al. Changes in intracranial pressure during haemofiltration in oliguric patients with grade IV hepatic encephalopathy. Nephron (1989) 53:142–146.
8. Arieff AI. Dialysis disequilibrium syndrome: current concepts on pathogenesis and prevention. Kidney Int (1994) 45:629–635.
9. Trinh-Trang-Tan MM, Carton JP, Bankir L. Molecular basis for the dialysis disequilibrium syndrome: altered aquaporin and urea transporter expression in the brain. Nephrol Dial Transplant (2005) 20:1984–1988.
10. Jones JG, Bembridge JL, Sapsford DT, et al. Continuous measurement of oxygenation saturation during haemodialysis. Nephrol Dial Transplant (1992) 7:110–116.
11. Arieff AI, Guisado R, Massry SG, et al. Central nervous system pH in uremia and the effects of hemodialysis. J Clin Invest (1976) 58:306–310.
12. Ware AJ, D’Agostino A, Coombes B. Cerebral oedema: a major complication of massive hepatic necrosis. Gastroenterol (1971) 61:877–884.
13. Davenport A, Will EJ, Losowsky MS. Rebound surges of intracranial pressure as a consequence of forced ultrafiltration used to control intracranial pressure in patients with severe hepatorenal failure. Am J Kidney Dis (1989) 14:516–519.
14. Davenport A. Intradialytic complications during hemodialysis. Hemodial Int (2006) 10:162–167.
15. Schortgen F, Soubrier N, Delclaux C, et al. Haemodynamic tolerance of intermittent haemodialysis in critically ill patients. Am J Respir Crit Care Med (2000) 162:197–202.
16. Vinsonneau C, Camus C, Combes A. Hemodiafe Study Group. Continuous venovenous haemodiafiltration versus intermittent haemodialysis for acute renal failure in patients with multiple-organ dysfunction syndrome: a multicentre randomised trial. Lancet (2006) 368:379–85.
17. Davenport A. Renal replacement therapy in the patient with acute brain injury. Am J Kidney Dis (2001) 37:457–466.
Перевод: Л.Рагимова
Добавлено: 15.03.2008
Рубрика: Гемодиализ, Неврология
Причины и лечение кардиогенного отёка легких у собаки
Отек легких у собак, бывает часто. Эта болезнь возникает потому, что кровь в сосудах а также лимфа вытекают с нарушением, в результате получается неестественное скопление жидкости, которая обнаруживается в ячейках, тканях.


При таких обстоятельствах способность работы легких резко ослабевает, животное сильно страдает. Определить точность заболевания в домашних условиях очень сложно. Поэтому необходимо при малейших подозрениях немедленно обратиться к врачу.
Этиология заболевания
Болезнь приводит к полному расстройству деятельность всего организма, так как использованы к этому времени уже все силы а также жизненный потенциал. В этом случае без серьезного осмотра и обследования животного диагноз установить нелегко. Такое заболевание вызывается разнообразными причинами.
Различают следующие типы болезни: некардиогенный и кардиогенный отек легких у собак. Считается, что именно болезни сердечно-сосудистой системы легко провоцируют отеки легких. Кардиогенный отек вызывается:
- Врожденным сердечным пороком;
- Инфекциями;
- Интоксикациями;
- Гипертонией. Из-за которой увеличивается сердечная мышца;
- Коронарной болезнью сердца;
- Ревматическими заболеваниями;
- Тяжелым токсикозом, родами;
- Астмой.
Легочная артерия забивается. Из-за чего страдают сердечные клапаны или аорта, которые работают с перебоями. Из-за того, что происходят изменения в организме, истончаются капиллярные ткани, случается некардиогенный отек легких. Такой вид опухоли легкого никак не связан с сердечно-сосудистой системой. Также будет познавательным про отек Квинке.
Причины могут быть различными:
- анафилактический шок;
- вирусные заболевания;
- поражение центральной нервной системы;
- головные травмы;
- уплотнения или новообразования;
- кровоизлияние головного мозга, ожоги разной степени;
- воспаление легких или бронхит в тяжелой форме;
- огнестрельные или ножевые раны;
- отравление газами любого происхождения или дымом;
- удушливость.


Если питомец перенес операцию шейно-грудного отдела — это может быть одна из причин этого заболевания. Некардиогенный отек развивается при почечной недостаточности, а также после переливания крови. Есть еще ряд причин, которые могут спровоцировать проявление этого заболевания;
- аллергические реакции;
- определенные лекарства в большом количестве;
- проблемы с мочевым или желчным пузырем, пищеводом или желудком;
- ужаливание змеей или ядовитыми насекомыми;
- удар электрическим током;
- длительный, продолжительный бег;
- сильнейший перегрев на солнце;
- перепуг или потрясение.
Признаки отека легких у собак
Одной из основных первопричин возникновения у животных отека легких является очень большое количество крови в венах, сосудах, капиллярах. При увеличении давления или утончении стенок сосудов происходит вытечка плазмы и крови. Эта жидкость заполняет межтканевый простор, а также все пузырьковые образования в легком. Этот процесс проходит постепенно.
Свое начало берет внизу легких потом постепенно поднимается, а площадь легких становится меньше. Из-за чего кровь не наполняется как следует кислородом, что ведет к недостаточному количеству кислорода и кислородному голоданию мозга, сердца и всего тела.
Определить отек легких у собак, симптомы болезни поможет поведение самого животного. Поэтому нужно быть предельно бдительным к своему животному, чтобы не упустить время, не дать возможности развиться этой болезни.
Заболевание может быть быстрым (острым), а может протекать в хронической (медленной) форме, например, при почечной недостаточности. Признаки заболевания:
- Животное дышит очень напряженно;
- У собаки постоянно открыт рот, ей так дышится легче;
- Любимец не приобщается к игре, становится вялым;
- Дыхание становится частым;
- Появляется одышка;
- Передние лапы собака расставляет широко, чтобы наладить дыхание;
- Отверстия в носу расширяются и увеличиваются;
- Собака начинает хрипеть;
- Животное начинает кашлять;
- При выдохе из носа животного выделяется пена, она может иметь красноватый оттенок;
- Синеватый оттенок появляется на деснах, веках, языке.
Врач, прослушивая собаку, может на первых стадиях заболевания не услышать хрипы. Они проявляются тогда, когда болезнь прогрессирует. Может прослушиваться сильные перебои в работе сердца. Симптомы заболевания разные, совсем не обязательно, что они проявляются буквально все и сразу. У каждого заболевания свои особенности, признаки.
При появлении любого из симптомов необходимо немедленно, но без паники, отправиться на прием к ветеринару. Во время доставки больной собаки необходимо:
- Положить животное так, чтобы дышать ему было удобно;
- Гладить и успокаивать пса;
- Убирать вытекающую изо рта животного слюну, мокроту.
Диагностика при отеке легких у животных
Распознать болезнь, а также его симптомы поможет диагностика, проведенная вовремя. Вдумчивый и знающий врач проведет полный объем обследования больной собаки, поставит достоверный диагноз. Ведь есть заболевания, при которых признаки очень подобны.
Так при нарушениях газообмена, удушье, пневмонии наблюдаются схожие признаки, поэтому, в первую очередь, врач тщательно анализирует каждый симптом, проверяет структуру крови, обращает внимание на работу печени, на то как работают ее ферменты, смотрит насыщенность креатина, мочевины, белков в крови, наличие лейкоцитов.


С помощью эхокардиографического исследования ветеринар сможет убедиться, что у животного отсутствуют кардиологические изменения, привлекающие отек легких. И нужно сделать снимок грудной клетки, если у ветеринара возникли подозрения, касающиеся отека легких. Для этого делаются два снимка, где проекции перпендикулярны одна по отношению к другой.
Нечеткость, увеличенные корни, нечеткая прозрачность ткани — это признаки отека. Зачастую аномалия охватывает полностью легкие. Но не исключены случаи, когда поражаются отдельные участки легких. Рентген помогает не просто установить диагноз, а зафиксировать его происхождение.
Необходимо чтобы врач точно поставил диагноз так как, бронхопневмония, тромбоэмболия, контузия и новообразования могут тоже дать отечность.
Как лечится отек легких у собаки
Организм недополучает достаточное количество кислорода потому, что в легких произошел отек. И это очень опасно, ведь в любое мгновение такой отек может дать осложнения и привести к летальному исходу. Поэтому, если поставлен диагноз отек легких у собаки, лечение проводится только в стационаре под строгим наблюдением ветеринара.
Питомца помещают в специальный бокс, куда подается кислород. Вместо бокса возможно использование специальной кислородной маски. Даже хорошо проветриваемое помещение тоже подойдет. Собаке нужны кислородные ингаляции. Это необходимо, чтобы организм восстановил свои силы и наполнился кислородом.
Животному создаются условия полного покоя и отдыха. При помощи капельниц или внутривенных уколов вводят мочегонные препараты, а также лекарства, которые улучшают работу дыхательной системы и сердца. Если отек не кардиогенный, то назначают солевые растворы, которые вводятся внутривенно. При необходимости, по усмотрению врача, лечение можно продолжить в домашних условиях. При этом надо строго соблюдать курс лечения и дозировку, предписанную ветеринаром. Препараты для поддержания организма в домашних условиях могут быть следующими:
- Диуретики, такие как фуросемид;
- Для поддержания работы сердца подходит кофеин, кордиамин;
- Для кровопускания используют глюкозу или хлористый кальций. Эти уколы делаются только врачами и вводятся внутривенно;
- При тяжелом течении болезни назначают глюкокортикоиды. Такие лекарства, как преднизолон, принимать нужно с осторожностью и ни в коем случае не изменять назначенную врачом дозу;
- Для выведения кашля применяют препараты на травяной основе.
Успокоительные лекарства (димедрол, супрастин) необходимо применять только по предписанию врача, если у животного наблюдается повышенная возбудимость. Если подтверждается пневмония, то назначаются тогда антибиотики. После стационарного лечения хозяин должен создать условия для скорейшего выздоровления животного. Для этого необходимо:
- Чтобы помещение, где будет находиться собака, хорошо проветривалось, было чистым и нежарким;
- Подстилка не должна быть жесткой, но и не очень мягкой;
- Не стоит устраивать место для собаки рядом с батареей или на сквозняке;
- Полноценное и своевременное кормление и питье;
- Диету прописывает врач;
- Минимум физических нагрузок, игр;
- Никаких стрессов.


Прогноз заболевания легких
После такого серьезного заболевания собака может восстановить свои силы, выздороветь окончательно, если у нее нет проблем с сердцем. Болезнь может вернуться, если животное страдает хроническим сердечным заболеваниям.
Обратите внимание, что отек легких резко вызывает ухудшение работы сердца, сердечная недостаточность при этом развивается очень часто. При легочном отеке настает дефицит кислорода в организме, при этом страдают все внутренние органы, а это, в свою очередь, ведет к:
- спадению легкого;
- проявлению склероза;
- растяжению тканей и органов;
- пневмонии;
- заражению крови.
Если животному, с явными характерными чертами отека легких, не будет вовремя и своевременно оказана помощь, то это может привести к:
- молниеносному отеку легких;
- нарушению кровообращения;
- нарушению сокращения сердца;
- шоковому состоянию;
- закупорке дыхательных путей.
Достаточно хорошо поддается лечению токсический отек легких, но вместе с тем, большое количество летальных исходов из-за быстрого развития заболевания.
В виде профилактических действий необходимо постоянно контролировать дыхательную деятельность своего любимца, вести счет дыхательным движениям и осматривать слизистую.
Чтобы оказать первую помощь своему животному, нужно изучить а также усвоить симптомы отека легких у собак, уметь быстро и качественно, не паникуя и не теряясь, оказать помощь животному. С этой целью создайте домашнюю аптеку, где соберите все нужные препараты для оказания скорой помощи своему любимцу при необходимости. А также номер телефона ветеринарной клиники или врача.
источник
Отек легких у собаки
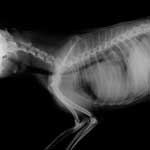
 Отек легких (Oedema pulmonum) – переполнение капилляров и вен паренхимы легкого кровью с последующим выпотом жидкой ее части в просвет дыхательных путей, альвеолы и интерстициальную ткань.
Отек легких (Oedema pulmonum) – переполнение капилляров и вен паренхимы легкого кровью с последующим выпотом жидкой ее части в просвет дыхательных путей, альвеолы и интерстициальную ткань.
Отек легких бывает активным, пассивным и гипостатическим.
Чаще всего отек легких бывает у ездовых и спортивных собак, из-за больших физических нагрузок .
Причины возникновения отека легких.
Отек легких – это очень тяжелое заболевание у собак, которое вызывается целым рядом серьезных заболеваний и нарушений в организме животного, таких как:
- Отек легких у собак развивается при тяжелой нагрузке у ездовых и спортивных собак.
- Солнечных и тепловых ударах.
- При декомпенсированных пороках сердца, эндокардитах, закупорке легочной артерии, кардиомиопатии, миокардите, дисфункции сердечной аорты или сердечного клапана, внутривенном введение некоторых лекарственных препаратов.
- Крупозная пневмонии, тяжелом бронхите.
- Закрытые и проникающие травмы грудной клетки (пневмоторакс).
- Ожоги или повреждение тканей из- за вдыхания отравляющих химических газов или дыма.
- Удушье (асфиксия).
- Почечной недостаточности.
- Травмы головы.
- Поражении животных электрическим током.
- Гипопротеинемии.
- Инфекционных болезнях (чума плотоядных).
- Анафилактический шок.
- Аллергическая реакция.
- Укусы ядовитых змей или насекомых.
Патогенез. Отек легких развивается в результате нарушения водного обмена и коллоидной системы крови. При этом происходит набухание слизистой оболочки органов дыхания, уменьшение просвета дыхательных путей, снижается эластичность альвеолярных стенок, затрудняется поступление воздуха в альвеолы и выход его из альвеол. В стенках альвеол уменьшается количество углеводов, что усугубляет нарушение газообмена, снижает резервную щелочность и частично усиливает высвобождение хлора из соединений. Хлор в момент выделения способствует увеличению порозности сосудов и задержанию жидкости. При сложившемся гидродинамическом и коллоидно- осмотическом давлении замедляется ток крови и лимфы, резорбция жидкости и белка из ткани легкого. Эндотелий набухает, расширяются капилляры и метартериолы. Возникшие отклонения возбуждают дыхательный центр, способствуют усилению секреции слюны и пота, что ведет к большому сгущению крови, перегрузке сердечно- сосудистой системы, нарушению обмена веществ в тканях, трофики головного мозга, почек, поперечнополосатой мускулатуры. Жидкость, вышедшая в дыхательные пути, вспенивается, что еще больше нарушает обмен веществ. У собаки развивается дыхательная недостаточность, что может стать причиной гибели собаки.
Патологоанатомические изменения. Легкие увеличены в объеме, темно- красного цвета; поверхность их блестящая с точечными кровоизлияниями, консистенция – тестоватая. В бронхах и трахее пенистая жидкость розового цвета; на их слизистой заметны кровоизлияния. С поверхности легких при разрезе стекает обильное количество пенистой жидкости.
Симптомы отека легких. Отек легких у собак обычно протекает бурно и быстро, однако бывает и медленное течение заболевания. Характерным клиническим признаком заболевания у собаки является напряженное и учащенное дыхание с быстро нарастающей одышкой смешанного типа. Невооруженным взглядом отмечаем признаки «брюшного» дыхания. Собаки для облегчения дыхания расставляют в стороны передние конечности, носовые отверстия при этом сильно расширены. При развитии отека в легких хорошо слышны влажные хрипы, иногда стоны. Появляется кашель. Из носовых отверстий у собаки во время выдоха выделяется пенистое истечение, чаще красноватое. Ветеринарные специалисты при аускультации в области трахеи, бронхов и легких прослушиваются влажные хрипы. В начале отека перкуссия грудной клетки в области легких дает тимпанический звук, в дальнейшем перкуторный звук становится притупленным и тупым.
Быстро развивающийся отек легких сопровождается возбуждением, буйством, страхом или агрессией со стороны собаки. У собаки быстро нарастают симптомы удушья. Видимые слизистые оболочки становятся синюшными, пульс малого наполнения, твердый, слабой волны, аритмичный. Температура тела понижена. Смерть собаки наступает от асфиксии.
Диагноз. Диагноз на отек легких у собаки ставят на основании собранного анамнеза, клинических признаков болезни (прогрессирующая смешанная одышка, влажные хрипы в бронхах и легких при аускультации, пенистое истечение из носа, симптомы асфиксии). Общий анализ крови дает лейкоцитоз, повышенную активность ферментов крови, гиперазотемию.
Дифференциальный диагноз. Исключаем крупозную пневмонию, коллапс трахеи, паралич гортани, инороднее тело в дыхательных путях, остро протекающие инфекционные заболевания.
Лечение. Собак больных отеком легких помещают в прохладное, хорошо вентилируемое помещение. Ветеринарная помощь собаке должна быть оказана в экстренном порядке
Собаке внутривенно вводят 10%-ные растворы хлористого кальция или глюконата -2-10мл и 20-40 %-й раствор глюкозы из расчета 2-20мл на одно животное. При сердечной недостаточности применяют подкожное, внутримышечное или внутривенное введение сердечных препаратов – 20% раствор кофеина, кордиамин , 10% раствор сульфокамфокаина 0,5 -1 мл 3 раза в день или 2,4% раствор эуфиллина внутривенно по 2мл в 10 мл 40%-го раствора глюкозы 2-3 раза в день
Проводится ингаляция собаки кислородом.
В том случае, когда собака сильно нервничает, ветеринарные специалист назначает успокоительные препараты – ацепромазин. Иногда приходится в экстренном порядке применять кровопускание.
При лечении отека легких назначаются диуретические средства – верошпирон, диакарб, фуросемид (лазикс), циклометиазид и другие. Их вводят внутримышечно или внутривенно в общепринятых дозах.
В качестве антигистаминных и противоотечных препаратов применяют – димедрол, тавегил, фенкарол, супрастин, кистин, пипольфен, трексил и другие.
В тяжелых случаях более эффективны глюкокортикоиды- соли- и депомедрол, преднизолон, кортизон и гидрокортизон. Данные препараты вводят внутримышечно, реже внутривенно. Дозу и курс лечения должен определить лечащий ветеринарный врач. Дополнительная информация в статьях на нашем сайте — как спасти своего любимца от теплового удара, первая помощь при тепловом ударе.
Профилактика. Профилактика отека легких заключается в правильном содержании собаки, умеренные физические нагрузки, а также не допускать перегрева животного.
источник
Отек легких у собак
Страшный диагноз отек легких у собак, при котором в легких скапливается жидкость, считается большинством хозяев смертельным. Но, это не так! Если вы справитесь с испугом и паникой, вы сможете и успеете спасти своего питомца.
Что такое отек легких, в чем его опасность, какие симптомы указывают на заболевание, что делать хозяевам больной собаки – ответы на все эти вопросы в нашей статье.
Что такое отек легких у собаки


Отек легких – это критическое осложнение средней или сильной тяжести, развивающееся на фоне других заболеваний. Характеризуется ненормальным накоплением жидкости в тканях легких, дыхательных путях или в альвеолах (воздушных мешочках).
Что происходит при отеке легких
Если собака здорова, в легких тоже есть жидкость, но она непрерывно циркулирует перемещаясь из легких в другие органы животного. Когда случился какой-то сбой в организме собаки, межсосудистая жидкость застаивается в легких. Легкие, заполненные большим количеством жидкости, неспособны выполнять свою дыхательную функцию и обеспечивать поступление кислорода в кровоток.
В результате, собаке не хватает воздуха, она начинает задыхаться, кашлять, испытывать кислородное голодание.
Чем опасно состояние
Из-за отека легких у собаки может развиться шок. У животных пропадают рефлексы, дыхание становится поверхностным, пульс – нитевидным, пропадает двигательная активность. Это состояние угрожает жизни собаки.
При сердечной недостаточности отек легких существенно усугубляет состояние сердца животного. Особенно опасно, если патология возникает у пожилых и ослабленных собак.
Стадии заболевания
Отек легких может протекать медленно (хронический) или быстро (острый).
Ветеринары выделяют две основные стадии патологического состояния:
- Интерстициальная – жидкостью наполняются соединительные ткани легкого.
- Альвеолярная – аномальное скопление жидкости в альвеолах.
Переход из интерстициальной стадии в альвеолярную происходит стремительно, на это может потребоваться всего лишь несколько минут.
Реакция хозяев собаки должна быть немедленной – только так можно спасти своего питомца.
Причины появления
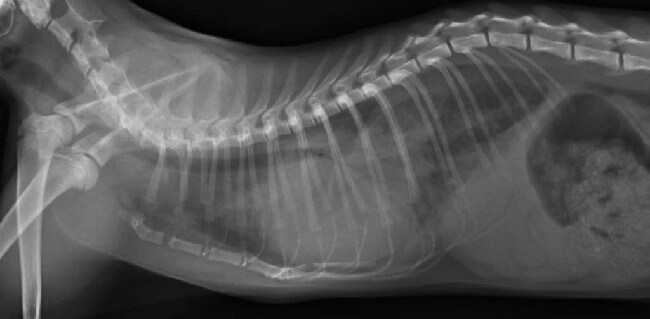

По своему характеру причины этого опасного состояния подразделяются на кардиогенные и некардиогенные. К первой группе относят те, что связаны с патологиями сердечно-сосудистой системы. Во вторую вошли все остальные.
Кардиогенные
При некоторых сердечных заболеваниях у собак замедляется кровоток в капиллярах. Это приводит к тому, что давление в малом круге кровообращения замедляется, а жидкость из кровеносных сосудов задерживается и накапливается в легких.
Причины кардиогенного характера:
- Врожденный порок сердца.
- Гипертензия.
- Дисфункция сердечного клапана.
- Кардиосклероз.
- Закупорка легочной артерии.
- Сердечная недостаточность.
- Гипертрофическая кардиомиопатия.
- Дисфункция сердечной аорты.
Некардиогенные
Эта группа причин никак не связана с работой сердечно-сосудистой системы. Излишки жидкости в легких накапливаются из-за истончения капилляров, которое происходит на фоне общих нарушений в организме собаки.
Причины некардиогенного характера:
- Пневмония.
- Травмы грудной клетки.
- Онкологические заболевания.
- Черепно-мозговые травмы.
- Змеиный укус.
- Сепсис.
- Сильный стресс.
- Поражение электрическим током.
- Асфиксия (удушье).
- Аллергия на медикаменты и наркоз.
- Хронические заболевания почек.
- Тяжелые отравления ядохимикатами.
- Ожоги.
- Анорексия.
- Тепловой удар.
- Бактериальные инфекции крови.
- Послеоперационное осложнение после хирургического вмешательства.
- Реакция на переливание крови.
- Панкреатит.
- Эпилептический удар.
- Анафилактический шок.
Во избежание развития осложнений не совместимых с жизнью, немедленно покажите собаку врачу. Незамедлительная неотложная помощь в несколько раз повышает шансы собаки на полное излечение.
Отек легких после операции стерилизации/кастрации
Патологическое состояние может развиться у животного после операции стерилизации или кастрации. Это реакция на наркоз. Однако возможно такое состояние только у животных, которые имеют хронические сердечные заболевания. Обязательно проконсультируйтесь с ветеринаром-кардиологом перед тем, как стерилизовать своего питомца. Не подвергайте животное смертельному риску!
Симптомы
Признаки, которые могут указывать на развитие отека легкого у собаки:
- Резкое снижение аппетита.
- Угнетенное состояние.
- Беспокойство.
- Затрудненное или учащенное дыхание.
- Одышка.
- Животное принимает необычную позу или постоянно лежит на боку.
- Навязчивый сухой кашель.
- Синюшные или бледные конъюнктивы глаз.
- Бледные губы.
- Пена из носа и рта.
- Аритмия.
- Коллапс.
Отек стремительно прогрессирует. При малейшем подозрении развития этого опасного состояния необходимо незамедлительно показать питомца врачу.
Диагностика
Окончательный диагноз устанавливается после изучения анамнеза и симптоматики, проведения осмотра животного и анализа лабораторных исследований. От скорости постановки диагноза зависит жизнь питомца.
- Рентген грудной клетки в нескольких проекциях.
- Стетоскопия (выслушивание легких).
- Биохимический анализ крови.
- Простукивание грудной клетки.
- Анализ газового состава и свертываемости крови.
- УЗИ сердца.
- Плевральная пункция (прокол).
- Измерение артериального давления.
Для успешного дальнейшего лечения важно выявить первопричину, вызвавшую это состояние.
Прогноз
Шанс на выздоровление есть только у тех питомцев, которым была вовремя оказана профессиональная помощь. Самолечение при этом состоянии равнозначно убийству собаки. Только в условиях клиники есть весь необходимый набор инструментов и технологий, которые помогут спасти животное.
Как лечить
Основные цели, которых должен достичь ветеринар: стабилизация состояния питомца, лечение отека и устранение его первопричины (первичного заболевания).
Первая помощь
Мы уже говорили о том, что несвоевременная реакция хозяина может убить животное. Поэтому важно быстро и грамотно оказать первую помощь собаке, чтобы увеличить ее шансы на спасение и полное выздоровление.
Первое, что должны сделать хозяева – это успокоиться и прекратить панику. Второе – ограничить подвижность питомца и обеспечить быструю доставку собаки в клинику. Во время транспортировки нужно постараться успокоить животное, обеспечивать доступ свежего воздуха в салон автомобиля, помогать животному принять удобную позу.
Дальнейшая терапия
В клинике собаке будет оказана необходимая экстренная помощь и назначено дальнейшее лечение.
Мероприятия терапии отека легкого включают в себя:
- Оксигенотерапия – кислородные ингаляции.
- Терапия мочегонными препаратами.
- Терапия против отеков. Инъекции глюкокортикоидов (Дексаметазон, Преднизолон).
- Сосудорасширяющая терапия.
- Успокоительные средства.
- Бронхолитики.
- Новокаиновая блокада.
- Кровопускания.
- Хирургические методы удаления жидкости из легких.
Интенсивная терапия проводится до стабилизации состояния животного. После этого собаку выписывают из ветклиники, назначая схему лечения.
Что должен делать хозяин после выписки питомца из клиники
- Поместить собаку в хорошо проветриваемое помещение с умеренной температурой. Следить, чтобы не было сквозняков.
- Минимизировать стресс.
- Оберегать от сильных физических нагрузок.
- Обеспечить полноценным питанием.
- Выполнять назначения ветеринара.
Лечение назначается индивидуально в зависимости от вида отека: кардиогенный или некардиогенный. Оно должно быть направлено на болезнь, вызвавшую это состояние. Здесь могут быть антибиотики, противовирусные препараты, диуретики, антигистаминные и сердечные препараты и др.
Сколько может прожить собака после отека легких
Если отек был вызван причинами некардиогенного характера, и вовремя оказана интенсивная терапия, то состояние может быть успешно купировано. На продолжительности жизни животного это не сказывается.
Кардиогенный отек может повторяться, если собаку не лечить от основного заболевания, вызвавшего состояние. Важно пожизненно наблюдать за животным и выполнять все назначения кардиолога.
Профилактика
Профилактические мероприятия включают в себя: медицинское сопровождение собак с болезнями сердца и минимизация некардиогенных причин отека.
Как снизить риск отека легких
- Будьте внимательны к своему питомцу. Особенно к собакам с болезнями сердца. Держите в аптечке все необходимые средства для оказания первой помощи.
- Храните в недоступном месте все медикаменты, яды, опасные химические вещества, средства бытовой химии.
- Не выращивайте в доме и в саду ядовитые растения.
- Обеспечьте животному защиту от поражения электрическим током.
- Минимизируйте стрессы.
- Обеспечьте животное полноценным питанием и правильным водным режимом.
- Соблюдайте график прививок.
- Будьте внимательны и осторожны во время выгула собаки. Не допускайте травм, встречи с ядовитыми змеями.
- Позаботьтесь о создании безопасной домашней среды для питомца.
- Регулярно посещайте ветеринара с целью профилактического осмотра.
Конечно, вы не можете полностью оградить собаку от возникновения этого опасного состояния, но существенно снизить риск его возникновения – это вам по силам!
источник
Способы лечения отеков ног при сердечной недостаточности
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Отеки ног при сердечной недостаточности, лечение которых должно быть обязательно комплексным, часто появляются у людей преклонного возраста, но могут возникать и у молодежи. Данное патологическое явление не принято выделять как отдельное заболевание, ведь оно является всего лишь результатом различных патологических процессов в работе сердечно-сосудистой системы.
Симптоматика
Отеки при сердечной недостаточности могут появляться как на ногах, так и на других участках тела. Но на ногах они ярче всего выражены. Часто наблюдается отек легких при сердечной недостаточности, если заболевание зашло слишком далеко. Прежде чем рассмотреть, как происходит лечение данного заболевания, следует ознакомиться, какие симптомы сигнализируют о наличии сердечной недостаточности, которая и провоцирует появление отеков:
- Главным симптомом являются периодически возникающие приступы сердечной недостаточности. При остром течении заболевания приступ может длиться всего несколько секунд или минут. Но при хронической форме такие приступы становятся более долгими и частыми.
- Сердечная недостаточность может быть лево- или правожелудочковой. Но отеки ног будут в любом случае. Отекать будет 2 ноги сразу, так как нагрузка на них останется примерно одинаковой. При этом будет чувствоваться слабость и тяжесть, особенно в жаркое время года.
- Наряду с отеками ног наблюдается заметная бледность кожи. Пациент часто находится в полуобморочном состоянии из-за того, что сердце не может транспортировать достаточное количество крови, а вместе с ней и кислорода к органам.
- Помимо отеков ног, может еще наблюдаться заметное набухание вен в области шеи. В животе со временем начинает скапливаться жидкость, так как почки не в состоянии выводить ее нормально из организма. Врачи также нередко наблюдают у пациентов при такой патологии увеличение печени.
- В особо тяжелых случаях может развиться отек легких. Это крайне опасно, так как у человека в этом случае частично перекрывается дыхание, он практически не может вдыхать воздух. И если вовремя не оказать помощь, все может закончиться летальным исходом.
Специфика лечения
Лечение отека легких должно производиться исключительно в больнице, опытными специалистами. Ни в коем случае нельзя принимать какие-то меры самостоятельно, так как малейшее неправильное действие или промедление может стать причиной непредвиденных последствий.
А вот лечение отеков ног при сердечной недостаточности может производиться как в домашних условиях, так и под присмотром врача медикаментозными препаратами.
Здесь все будет зависеть от степени тяжести заболевания и от конкретной причины, которая породила сердечную недостаточность.
Устранение в домашних условиях
Для начала разберемся в том, какими способами можно устранить несильные отеки ног в домашних условиях. Для этого следует соблюдать некоторые важные правила, которые являются первой помощью при патологии данного вида:
- В том случае, если отеки на ногах начнут о себе давать знать болью или онемением, сильной усталостью, то следует по возможности принять положение лежа. При этом ноги необходимо слегка приподнять. Лучше под них положить подушку. Так полежать нужно около 15 минут, после чего станет заметно улучшение самочувствия.
- При лечении отека ног, спровоцированного сердечной недостаточностью, должна соблюдаться здоровая диета. Следует ограничить употребление соленой, острой, жирной и сладкой пищи. От крепкого кофе и чая лучше всего вовсе отказаться, как и от употребления в больших количествах спиртных напитков. Следует налегать на каши, свежие фрукты и овощи. Но в любом случае лучше всего согласовать диету с лечащим врачом. Особенно если болезнь зашла слишком далеко.
- Очень хорошо помогают при отеках контрастные ванночки с лечебными травами. Но следует понимать, что слишком горячая вода только усилит отеки. Поэтому необходимо чередовать теплые ванночки с холодными. Также полезно делать охлаждающие компрессы на ноги.
- Нужно стараться на ночь не пить много жидкости. В силу того, что почки при сердечной недостаточности нормально функционировать не могут, вода будет скапливаться за ночь в организме. В результате наутро отеки могут быть очень сильными.
Медикаментозные средства
Что касается лечения отеков от сердечной недостаточности, которые сопровождаются другими более серьезными патологиями в организме, то здесь уже лечением должен заниматься исключительно опытный врач. Рассмотрим основные направления медикаментозного лечения.
Отличный эффект от отеков на ногах дают мочегонные препараты. Они способствуют выведению из организма лишней жидкости. Но принимать такие средства следует строго по назначению лечащего врача. Даже если речь идет о травяных отварах, в состав которых не входят вредные химические компоненты. Если же травяные мочегонные средства не помогают, могут назначаться и более сильные препараты с химическим составом.
Для восстановления работы сердца доктора назначают препараты против аритмии, которая также часто становится спутником сердечной недостаточности. Петлевые диуретики и сердечные гликозиды тоже дают неплохой эффект. Какие именно препараты этих групп следует принимать, тоже подскажет доктор.
Сердечная недостаточность неплохо поддается лечению, если обнаруживается на ранней стадии. Лучше всего не доводить до того момента, когда появится отечность ног, и как можно скорее начать лечение. Только комплексный подход в кратчайшие сроки даст хорошие результаты, наладив работу сердца и значительно уменьшив отеки на ногах. В любом случае нельзя заниматься самолечением, следует сразу же обращаться за помощью к опытному специалисту, который поставит правильный диагноз и поможет справиться с таким коварным недугом.
Все о причинах и профилактике острой сердечной недостаточности
Каковы источники возникновения заболевания
При острой недостаточности наблюдается ее связь с повреждением сердца или сбоем в процессе перекачивания крови по сосудам. Поэтому основными причинами острой сердечной недостаточности являются:
- гипертония;
- ишемия;
- пороки сердца.
У женщин первопричиной считается артериальное давление, у мужчин виновником наблюдается ишемическая болезнь.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В реальности существует множество причин развития острой сердечной недостаточности.
В этот список входят:
- диабет 1 и 2 типа;
- нарушение ритма сердца;
- кардиомиопатия;
- употребление алкогольных напитков, курение;
- миокардиты.
Влияние возраста и факторы риска
Прогноз при острой недостаточности ухудшается, если значительно нарушен сердечный ритм. Также влияет пол и возраст пациента. Женщины восстанавливаются быстрей, нежели мужчины. Кроме этого, наблюдается благоприятный прогноз у людей моложе 65 лет, если их сравнивать с больными старше этого возраста.
До 50 лет мужчина чаще подвержен болезням сердца, чем женщина. После этого рубежа вероятность выравнивается. Сердечные приступы у людей моложе 40 лет случаются редко.
Начиная с 45 лет, у мужчин ведущей причиной смерти оказывается острая сердечная недостаточность. У женщин – после 65.
Важно! Ишемическая болезнь у родителей, бабушек, дедушек – большая вероятность развития патологии у потомков.
Отмечается, что более половины смертей на фоне сердечной недостаточности обуславливается такими провокаторами, как:
- Курение. Подобное занятие увеличивает риск развития сердечного приступа вдвое. Курильщики с многолетним стажем, бросившие курить, могут существенно поправить свое здоровье;
- Пассивный образ жизни. Физическая активность нужна в любом возрасте. Упражнения подбираются индивидуально, но по стандарту, для поддержания здоровья человеку достаточно 30-ти минутной ходьбы в сутки;
- Повышенный холестерол. При незначительном увеличении уровня, риск развития патологии увеличивается в несколько раз. В этом случае рекомендуется сбалансировать питание;
- Гипертония. У 50 млн. человек наблюдается повышенное давление. Заболевание протекает без выраженных признаков, чем и представляет опасность;
- Диабет. Люди с этой болезнью рискуют покинуть этот мир чаще, чем больны без подобного диагноза. Рекомендуется поддерживать уровень сахара на оптимальной шкале, изменить образ жизни, принимать медикаменты;
- Алкоголь. Умеренное потребление горячительных напитков уменьшает развитие острой сердечной недостаточности на 40%;
- Ожирение. При лишнем весе более 20%, риск возникновения сердечных заболеваний удваивается. Самое опасное место накопления жира – живот.
Смотрите видео о симптомах и причинах хронической недостаточности:
Когда нужно обращаться за помощью: основные симптомы болезни
Острая недостаточность возникает внезапно. В большинстве случаев состояние приводит к гибели человека. Опасная патология возникает по причине застоя в определенном круге кровотока, тем самым нарушая газообмен в легких. Смертельный процесс проявляется следующими симптомами:
- резко возникшая одышка;
- частое сердцебиение;
- сухой кашель;
- внезапная слабость;
- побледнение кожных покровов;
- низкое артериальное давление.
Больной должен сесть и свесить ноги. Симптомы могут нарастать.
Первая помощь человеку при приступе
При остром приступе хватит и 3-х минут для того, чтобы желудочковая работа была нарушена. При возникновении такой ситуации нужно оказать незамедлительную помощь. Госпитализация обязательна, поэтому помощь нужно вызвать сразу после появления первых признаков.
В первую очередь, незамедлительно вызвать карету скорой помощи, успокоить больного. Самим паниковать также не стоит, поскольку тревожность лишь усугубит состояние человека. Если приступ случился в помещении, рекомендуется обеспечить свежий воздух. На одежде расстегнуть верхние пуговицы, тем самым облегчая дыхание больному.
До приезда специалистов рекомендуется уложить пострадавшего в полусидячее положение, это поможет крови перейти в ноги. Через пару минут наложить на область бедер жгут. Под язык положить нитроглицерин, прием лекарства повторять каждые 10 минут. При возможности стоит контролировать давление.
Предлагаем узнать о первой помощи при сердечном приступе:
Профилактические меры
Уменьшить вероятность развития острой сердечной недостаточности поможет профилактика и коррекция образа жизни.
Обязательное условие – посещение кардиолога дважды в год. Так можно выявить проблему на начальном этапе.
Нельзя подвергать организма интенсивным физическим нагрузкам.
В особенности это касается неподготовленных людей. Следует избегать набора жировых отложений, следить за питанием и потреблением соли.
Желательно ежедневно прогуливаться на свежем воздухе, начать заниматься плаванием. При постоянном нахождении в помещении может развиться гиподинамия.
Гипертония требует адекватного лечения, чтобы избежать гипертонического криза и других вызываемых ею осложнений. При повышенном давлении больному требуется медицинская помощь. Для этого следует обратиться к врачу для назначения лечения.
Повышенное давление могут лечить при помощи таблеток, внутримышечных и внутривенных инъекций и препаратов, вводящихся капельным путем.
Виды медикаментов для уколов
Медикаменты, снижающие артериальное давление, условно делят на виды:
- Диуретики. Это мочегонные препараты, которые выводят лишнюю жидкость из организма вместе с мочой.
- Ингибиторы ангиотензинпревращающего фермента. Блокаторы факторов, повышающих артериальное давление. Переносятся больными хорошо, давление понижается постепенно. Назначают людям более старшего возраста.
- Периферические вазодилататоры. Расслабляют мышцы сосудов. Можно применять даже беременным женщинам. Препараты вводят внутривенно.
Уколы от высокого давления в экстренных случаях (например, при гипертоническом кризе) могут спасти жизнь
Лечение гипертонии
Борьба с высоким давлением – это комплексная терапия. Заключается она в системном приеме лекарственных препаратов. Это могут быть таблетки или инъекции. Курс лечения подбирает специалист, основываясь на симптомах и тяжести заболевания. Не занимайтесь самолечением. Ведь высокое давление очень опасно.
Дозировка лекарств подбирается каждому больному индивидуально, и в процессе может меняться как лекарственное средство, так и доза.
Для длительного эффекта рекомендуют использовать препараты пролонгированного действия, так как эти лекарства мягче влияют на организм.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Можно также применять сразу несколько лекарственных средств, но в самых минимальных дозировках. Такой прием снижает появление побочных эффектов и продлевает действие препаратов, снижающих давление.
Лечение в домашних условиях
Лечение гипертонии дома без врача не обходится. Специалист подбирает курс лечения в виде таблеток. Непостоянный или неправильный прием препаратов может спровоцировать гипертонический криз. Лечение должно быть системным, лекарственные средства желательно принимать ежедневно, в одно и то же время.
Для быстрого снижения давления требуется помощь специалистов скорой помощи, которые принимают решение, какую инъекцию сделать больному для быстрого эффекта. Решение зависит от показаний давления, возраста и состояния пациента. Уколы, понижающие давление, могут делать как внутривенно, так и внутримышечно.
Если у вас есть аллергические реакции на препараты, обязательно сообщите об этом работникам скорой помощи.
Адекватное лечение поможет предупредить гипертонический криз и положительно повлияет качество жизни больного
Лечение в стационаре
При сильном гипертоническом кризе больного после оказания первой помощи могут поместить для дальнейшего лечения в больницу. Давление около 220/120 мм рт. ст. очень опасно. После гипертонического криза могут быть осложнения и повреждения внутренних органов, а также инфаркт или инсульт.
Лечение в стационаре отличается от домашней терапии и состоит в основном из уколов. Лечение ведется при постоянном контроле медицинского персонала.
Инъекции, которые применяют при стационарном лечении, это:
- «Клофелин», «Нифедилин» – выравнивают артериальное давление в течение 5–6 часов, снижая его на 20% в первые два часа;
- «Эуфилин» – восстанавливает дыхание;
- «Нитроглицерин» (0,1%) разбавляют физиологическим раствором и вводят капельным методом. Этот сосудорасширяющий препарат. Он работает на снижение кровяного притока к сердцу;
- «Метапролол» – снижает силу и частоту сокращения сердца;
- «Лазикс», «Каптоприл» – вводят капельно или одноразово. Дозы рассчитывает врач. Могут быть побочные эффекты в виде рвоты и тошноты;
- «Реланиум» – снимает мышечный спазм сердца;
- «Нитропруссид натрия» – вводится капельно при сердечной недостаточности под присмотром врачей. Этот препарат может резко понизить давление.
Во время гипертонического криза может быть отек мозга или легких, инсульт, инфаркт. Поэтому интенсивная терапия проводится до стабильных результатов, и только тогда пациента выписывают домой.
При выборе уколов надо изучить все предпосылки, которые привели к повышению АД
Какие универсальные средства используют для снижения давления
Самое популярное средство – это так называемая тройчатка. В состав этого «коктейля» входят: «Папаверин», «Димедрол», «Анальгин». Берут эти препараты по ампуле, ведь дозировка и процентное соотношение уже продумано производителями препарата.
Эти лекарства могут смешивать или вводить поочередно:
- «Папаверин» – расслабляет артерии, улучшает кровоснабжение, снимает приступ, обезболивает. При этом кровоток внутренних органов не меняется. «Папаверин» могут заменять подобным препаратом «Но-шпа», основой которого является дротаверин, но он снимает только спазм гладкой мускулатуры;
- «Анальгин». Это обезболивающий препарат быстрого действия;
- «Димедрол». Успокоительный препарат, восстанавливает давление и ритм сердца. Побочным явлением есть сонливость.
Применение этого «коктейля» не лечит гипертонию, а только временно снижает давление. Для борьбы с гипертонией вам необходимо обратиться к врачу для диагностики и назначения курса лечения.
Тройчатка очень популярна у врачей скорой помощи, ведь инъекция этих препаратов быстро понижает давление.
Препараты комбинированного действия
Спазм сосудов может быть причиной высокого давления, при этом применяют «Папаверин» (2 мл) и «Дибазол» (4 мл). Эти препараты вводят внутримышечно, и делают это максимально медленно.
Резкие перепады АД изнашивают сердце и сосуды, поэтому надеяться только на уколы нельзя
Если повышенное давление сопровождается сильными головными болями, то к этим препаратам добавляют анальгин.
Все препараты и их дозировку рассчитывает врач.
Введение горячих инъекций
Горячие инъекции применяют при угрозе гипертонического криза. Вводятся они в вену на протяжении 3–5 минут.
Горячие уколы имеют ряд достоинств:
- быстрое действие;
- сосудорасширяющее действие;
- увеличивают скорость кровотока;
- мочегонное действие.
Магнезия – инструкция по применению
Одним из самых популярных уколов можно считать сульфат магния, который называют магнезией. Вводят ее внутримышечно. Укол довольно болезнен, поэтому дополняют его новокаином.
Горячие уколы эффективны при резком повышении АД
Чтобы правильно ввести препарат, существуют правила:
- Магнезию вводят тонкой иглой, длина которой больше 4 сантиметров.
- Предварительно препарат разогревают в руках.
- Вводят мягко и медленно.
Магнезию можно колоть как внутривенно, так и внутримышечно. Это решает врач. При внутривенном применении результат появляется сразу, при внутримышечном введении примерно через час. В живот колоть магнезию запрещено.
Показания: повышенное давление, гипертонический криз, приступы эпилепсии, задержка мочи, сотрясения мозга, бронхиальная астма.
Противопоказания: почечная недостаточность, брадикардия, индивидуальная непереносимость.
«Актовегин» – как использовать гипертоникам
Активный компонент этого препарата (гемодериват) имеет нейропротекторное и метаболическое действие. Препарат «Актовегин» используют при артериальном давлении 140/90 мм рт. ст. и выше капельным методом.
Показания: высокое внутричерепное давление, трофическая язва, болезни головного мозга.
Противопоказания: отек легких, сердечная недостаточность, анурия, гиперчувствительность.
При применении этого препарата возможно учащенное сердцебиение, рвота, диарея, анафилактический шок, головокружение.
Гипертонический криз опасен вероятностью развития отека мозга или легких, инсультом или инфарктом
«Мексидол»
Активное вещество препарата – этилметилгидроксипиридин сукцината – обладает антиоксидантным, мембраностабилизирующим, ноотропным действием.
Мексидол предназначен как для внутримышечного, так и для капельного применения.
Нельзя применять при почечной и печеночной недостаточности, беременности, в период лактации, при индивидуальной непереносимости.
Побочные эффекты: сухость во рту, сонливость, аллергические реакции.
Плюсы и минусы препаратов для уколов при гипертонии
К очевидным преимуществам можно добавить:
- быстрое действие. Давление начинает снижаться в течение первых 30 минут;
- высокая эффективность.
К недостаткам можно отнести:
- побочные действия препаратов;
- в результате лечения страдают печень и почки;
- при резком снижении может быть шоковое состояние;
- вероятность травм и занесения инфекции.
Дополнительные рекомендации
Для гипертоников, главное, заниматься профилактикой заболевания, резкие скачки давления изнашивают сердечно-сосудистую систему.
Поэтому нужно соблюдать простые правила:
- регулярно следить за показаниями давления. Обязательно измерять его утром и вечером. При значительном повышении давления немедленно вызывать скорую помощь;
- не принимать горячую ванну и не ходить в баню;
- отказаться от вредных привычек;
- принимать витамины;
- соблюдать диету.
Уколы от высокого давления – это срочная помощь при гипертоническом кризе. И очень важно получить эту помощь вовремя. Болезни сердца и сосудов очень опасны, поэтому лучше профилактика заболевания, чем их последствия. Следите за своим здоровьем, и вовремя обращайтесь за медицинской помощью.
Инструкция по применению Лизиноприл, при каком давлении принимать?
Лечение гипертонии магнием
Кофицил-Плюс повышает давление?
Афобазол давление повышает или понижает?
Нитроглицерин от давления
Бисопролол от давления
Что нужно знать, перед тем, как принимать Нифедипин от давления?
Анальгин повышает давление или понижает?
Отек при почечной недостаточности фото
Почечные отеки — характеристика
Почечные отеки – это такая отечность, которая возникает при почечных заболеваниях. Наиболее часто подобный признак свидетельствует о развитии недостаточности почек. Подобные отеки сложно диагностируются, в плане того, что можно допустить ошибку в определении их причин, а, значит, и в дальнейшем лечении заболевания.Почечные патологии в медицинской практике встречаются достаточно часто, поэтому и отечность подобной этиологии тоже не редкость.
Почки являются неким фильтром организма. Если в них развивается какая-то патология, то фильтрационная функция нарушается, нарушается баланс веществ в организме, что в результате и приводит к отечности. Обычно восстановления фильтрационной деятельности и корректировка состава крови приводит к исчезновению либо значительному уменьшению отеков.
Отечность у беременных женщин
При вынашивании ребенка обычно возникают именно почечные отеки. Во время беременности резко увеличивается нагрузка на орган. Проблемы с почками могут возникнуть при гестозе, когда женщина испытывает токсикоз на протяжении всей беременности. Помимо отечности наблюдаются и сопутствующие симптомы:
- Ухудшается анализ мочи. Количество белков превышает норму.
- Наблюдается повышение уровня артериального давления.
- Женщину тошнит и проявляются признаки интоксикации.
При подобной симптоматике очень важно вовремя диагностировать заболевание. Такая реакция указывает на то, что организм женщины воспринимает плод как чужеродное тело. Данная патология чревата серьёзными последствиями, которые могут привести к выкидышу.
Причины
Почечные отеки возникают по разным причинам, которые условно подразделяются на два класса. Первый класс причин – это патологические механизмы, вызывающие выход и скопление жидкости в межклеточном пространстве. Второй класс – это причины, обусловленные почечными патологиями, при которых действуют вышеуказанные механизмы.
Среди почечных патологий, способствующих отекам, наиболее значимы те, которые поражают клубочковые структуры, вызывая нарушения фильтрационной деятельности.
Поэтому почечные отеки наиболее характерны для таких патологий:
- Амилоидоз. При патологии в почках скапливается белок – амилоид, он постепенно забивает мембраны, препятствуя нормальному кровотоку. Все это снижает фильтрационные способности почек, приводя к скоплению токсинов в крови и жидкости в тканях.
- Гломерулонефрит. Это иммунное поражение клубочкового почечного аппарата. Иммунные комплексы, провоцирующие патологию, обычно образуются в крови на фоне аутоиммунных и инфекционных патологий вроде стрептококковой ангины и пр. Клубочковый аппарат под влиянием иммунных комплексов воспаляется, нарушается фильтрация.
- Почечная недостаточность – это нарушение всех почечных функций, в т. ч. водно-электролитного равновесия и фильтрации, что и является причиной отеков.
- Опухолевые поражения. При некоторых опухолевых образованиях происходит нарушение почечной деятельности, что негативно отражается на фильтрационной способности.
- Отравления. Некоторые тяжелые металлы и токсические вещества способны скапливаться в организме. На фоне их токсического воздействия нормальные клетки гибнут, замещаясь соединительнотканными структурами. В результате формируется недостаточность почек, сопровождающаяся отеками.
Кроме того, причины отечности могут обуславливаться нефропатией на фоне диабета или беременности, системные соединительнотканные патологии и пр.
Наиболее распространенные болезни, приводящие к отечности
В обществе принято считать, что недуги, вызывающие одутловатость по всему телу из-за почек, ограничиваются лишь недостаточностью указанного органа. Но на самом деле список их намного шире, охватывая:
Именно гломерулонефрит является основным виновником поражения клубочкового аппарата. Катализатором аномалии становится повреждение фильтрационной системы из-за иммунитета, вышедшего из строя. Но не все далекие от медицины люди понимают, какие болезни способны заставить иммунитет работать против здоровья. К основным из них относят:
- инфекции;
- аутоиммунные недуги;
- ангину стрептококкового происхождения.
Не до конца излеченное заболевание способно послужить толчком для того, чтобы вместо рабочей почечной ткани орган стал постепенно замещаться простой соединительной тканью. А ведь она не сможет исполнять первоначальные задачи, возложенные на природный фильтр организма. Со временем самочувствие отекшего пострадавшего ухудшается настолько, что ему поможет только экстренная госпитализация в условия стационарного отделения больницы.
Механизм развития
Отеки – это избыточное скопление воды в межклеточных пространствах.
В целом патогенез отеков почечного происхождения выглядит таким образом:
- Повышенная фильтрация белков через мембранные структуры клубочковой системы. Кода белки проникают в мочу, они забирают часть жидкости. При этом белки не реабсорбируются, поскольку их молекулы чересчур крупные, чтобы просочиться сквозь канальцевые стенки.
- Пониженная фильтрационная деятельность почек. Возникает на фоне различных состояний, например, при гипотензии, когда происходит активация гормональной системы, которая увеличивает обратную всасываемость натрия в почечных структурах, что и приводит к задержке жидкости.
- Дефицит белковых соединений в крови. Обычно подобное состояние возникает по причине потери белка с мочой, хотя спровоцировать подобное может и нарушение белкообразования в печени.
- Повышенная капиллярная проницаемость. При подобном нарушении происходит беспрепятственный выход жидкости и компонентов крови в пространство между клеток. Повышенная сосудистая проницаемость наблюдается при гломерулонефритах, инфекционных поражениях почек, при почечной недостаточности и прочих патологиях.
- Чрезмерная концентрация ионов натрия в крови. Подобные скопления связаны не только с задержкой натрия в почках, но и при чрезмерном поступлении этого вещества извне, например, при злоупотреблении солью.
- Повышенное поступление жидкости. Многие почечные патологии приводят к замедлению фильтрации в клубочках. Если пациент при этом употребляет чрезмерное количество воды, то жидкость будет непременно скапливаться в тканях в виде отеков.
Все механизмы развития почечных отеков сводятся к функциональным нарушениям в почках.
Характеристика почечных отеков
Отек лица к какому врачу обратиться
Ответ на этот вопрос будет однозначный. Необходимо обратиться к терапевту. После общего клинического обследования, если есть подозрение на заболевание мочевыделительной системы, терапевт направит Вас к урологу.
Здесь можно перечислить огромный список заболеваний сопровождающихся отёками на лице и немалый список специалистов, которые могут избавить Вас от этого досадного косметического проявления. В любом случае, не следует долго затягивать и откладывать на будущее свой визит к врачу.
Позаботьтесь о своём здоровье, как можно раньше. Не затягивайте течение заболевания, так как это всегда ухудшает прогноз лечения. Важно отметить то, что применение всяких «народных» и «нетрадиционных» средств, может оказаться чреватым для здоровья.
До тех пор, пока неизвестно каким заболеванием вызваны отёки на лице, не следует принимать никаких медикаментозных и других средств. Причина отёков на лице может оказаться от банальной причины, до очень серьёзной причины. При этом, самый верный путь решения этой проблемы, обращение к Вашему врачу.
Причины отеков
Признаки и симптомы
Поначалу, когда фильтрационная деятельность почек нарушена незначительно, отеки почечного происхождения появляются на участках с тонкой, нежной кожей и рыхлой структурой клетчатки. Поэтому в начале патологии отечность преобладает на веках и лице. Они максимально проявляются в утренние часы, но вскоре проходят.Подобные симптомы можно считать первым сигналом, указывающим на развитие патологии.
Затем с дальнейшим развитием болезни недостаточность прогрессирует, припухлость распространяется на другие участки тела, начинают сильно отекать руки. Характерным для почечных отеков признаком являются ямки – если нажать на отекший участок, то остается вмятина, которая проходит через несколько секунд. У некоторых пациентов подобные отеки сопровождаются ощущениями болезненности, сдавленности, натянутости или скованности.
На фото почечные отеки на лице
Если и при таких симптомах пациент продолжает игнорировать болезнь, то почечные патологии прогрессируют, отечность распространяется уже на ноги. Иначе говоря, последовательность прогрессирования почечных отеков такова: сначала отекает лицо, затем руки, потом ноги. Дополнительными признаками при почечных отеках могут быть неврологические проявления (сонливость, мигрени, артралгии, миалгии и боли в костях), расстройства мочеиспускания и болезненные ощущения в области почек.
На фото отеки ног при почечной недостаточности
Симптомы отека при болезни почек
Отек почки, симптомы свои показывает чаще всего в утренние часы и в области рук и ног, которые теряют подвижность, опухают, кожа в этих местах – бледная и отмечена чрезмерной сухостью. Сюда стоит отнести и следующее:
- Болевые ощущения в поясничном отделе спины. Чаще всего такие приступы болей беспокоят пациента до появления патологической отечности – последние могут быть весьма интенсивными и спровоцировать приступы тошноты и рвоту. Могут отдавать в ногу или же область паха.
- Пациента беспокоят и проблемы с посещением туалета и мочеиспусканием – если вода задерживается в организме, то количество мочи снижается и чем этот показатель ниже, тем хуже будет состояние больного. Помимо всего прочего – меняется сам цвет мочи, которая становится темной или же светлой, а при мочеиспускании пациент ощущает боль в области поясничного отдела.
- Показывают себя и неврологические сбои и нарушения – токсины, отравляя организм, негативно действуют и на ЦНС, провоцируя развитие паралича и коматозного состояния, энцефалопатии. В самом начале интоксикация будет показывать себя высыпаниями по телу и зудом, приступами мигрени и болью, скованностью мышц.
В чем состоит отличие почечных отеков от сердечных – врачи выделяют ряд характерных симптомов и признаков. В частности – врачи выделяют следующие признаки отечности, спровоцированной проблемами с сердцем:
- Прежде всего, будут отекать нижние конечности – излишек жидкости локализуется в голени и стопах, а при принятии горизонтального положения – в области поясничного отдела.
- При проблемах с сердцем кожные покровы в зоне отека будут холодными и приобретают синеватый оттенок.
- Надавливая на место отека – пациент испытывает болевой синдром, а сама отечность – остается неподвижной.
- Беспокоят приступы боли в области грудины и сердечная отдышка, а сам состав мочи – цвет не меняет.
Диагностика
Не все почечные патологии сопровождаются отеками, как и не все отеки говорят о развитии почечного заболевания. Поэтому появление отечности требует проведения тщательной дифференциальной диагностики, при которой специалист исключает другие вероятные патологии.
Исследования
Для выявления почечных отеков и определения их причин пациентам назначают такие исследования:
- Биохимия и общие лабораторные исследования крови. При отеках общая картина крови в целом не меняется, а вот биохимический анализ сообщает о повышении холестерина и креатинина, мочевой кислоты и мочевины. Также при биохимии крови выявляется дефицит белков и электролитные нарушения.
- Выявление ревматического фактора. Часто гломерулонефрит возникает в качестве осложнения ангины стрептококкового происхождения. Чтобы подтвердить этот диагноз, нужно выявить ревматической фактор.
- Биохимия и общее исследование мочи. Характерным признаком при почечных отеках выступает протеинурия – когда в моче наблюдается повышенное содержание белков. Подобный признак характерен для множества почечных патологий. Биохимическое исследование мочи показывает, что в ней недостает мочевой кислоты, мочевины креатинина и пр.
- Допплерография почечных сосудов. Подобное исследование проводится на ультразвуковом аппарате. Специалист определяет наличие сосудистых патологий и склеротических зон, опухолей в почечных тканях, скорость кровотока и пр.
- Функциональные пробы почек. Для выявления патологии проводятся пробы вроде определения мочевой плотности, клиренса креатинина или проба на разведение. Эти пробы помогают определить качество фильтрационной деятельности.
Отличие от сердечных отеков
В таблица отличие почечного отека от отека сердечного происхождения:
| Признак | Почечные отеки | Сердечные отеки |
| Локализация | Верхняя часть тела, лицо, веки. Распространяются сверху вниз. | Голени, стопы. В лежачей позе появляются поясничные отеки. |
| Пальпация | Внешне места отеков чуть бледнее, при пальпации температура не отличается от других зон. | В месте отечности кожа синюшная и холодная. |
| Подвижность | Место отека может смещаться, т. е. он подвижный. | Отечность неподвижна, а при давлении на нее можно почувствовать боль. |
| Сопутствующие симптомы | Характерно наличие мочевыделительных нарушений вроде поясничных болей или пониженного объема мочи. | Характерны симптомы сердечно-сосудистых проблем вроде грудных болей и одышки, набухания вен шейной локализации и пр. |
| Анализы мочи | Изменения в составе мочи (содержит электролиты и белки). | Обычно изменения в моче отсутствуют. |
| Скорость исчезновения | Почечные отеки быстро пропадают и быстро появляются. | Характерно медленное образование отечности и ее рассасывание. |
Признаки отеков при нефрозе
Нужно помнить, что отек – это не самостоятельное заболевание и симптомов у него быть не может, но они имеют определенные разграничительные рамки, по которым можно отделить сердечные отеки от почечных.
Отеки по причине нефроза имеют строгую локализацию на верхней части туловища, симметричны, обнаруживаются на глазах, лице, имеют тенденцию к распространению сверху вниз, кожа на поверхности сухая.
Это можно объяснить тем, что данные области имеют более рыхлую клетчатку и поэтому облегчено скопление жидкости вследствие застойных процессов во время сна.
Отеки век — сигнал почечных проблем
Хронологически почечные отеки появляются утром и постепенно уменьшаются к вечеру.
При ощупывании отек подвижен и после сдавливания может сместиться в любую сторону. Визуально область бледнее окружающих тканей, но теплая на ощупь, можно охарактеризовать как мягкие и рыхлые.
При улучшении или восстановлении работы почечных фильтров отек быстро разрешается. У таких пациентов нет одышки.
При прогрессировании отеков часто появляется другая симптоматика поражения почек: общая слабость, боль в пояснице ноющего и равномерного характера, нарушение оттока мочи.
Все эти симптомы чаще всего появляются спустя некоторое время после перенесенной стрептококковой
Отеки при хпн 3 степени
 Острые и хронические патологии почек стали диагностироваться всё чаще. Сейчас медицина более развита и поэтому успешнее помогает пациентам.
Острые и хронические патологии почек стали диагностироваться всё чаще. Сейчас медицина более развита и поэтому успешнее помогает пациентам.
Но патологии настолько серьезные, что 40% из них осложняются хронической почечной недостаточностью.
Общая информация
 Хроническая почечная недостаточность (ХПН) – необратимое нарушение работы почек. Она возникает из-за прогрессирующего отмирания нефронов.
Хроническая почечная недостаточность (ХПН) – необратимое нарушение работы почек. Она возникает из-за прогрессирующего отмирания нефронов.
При этом нарушается работа мочевыделительной системы, развивается уремия под влиянием скопления токсинов после азотистого обмена – мочевины, креатинина и мочевой кислоты.
При хронической недостаточности происходит гибель большого количества структурных единиц органа и замещение их соединительной тканью.
Это провоцирует необратимые дисфункций почек, которые не дают крови очищаться от продуктов распада, также нарушается производство эритропоэтина, который отвечает за формирование красных кровяных элементов, за выведение лишней соли и воды.
Главное последствие почечной недостаточности – серьезные изменения водного, электролитного, кислотно-щелочного, азотистого баланса. Все это провоцирует патологии в организме человека и часто становится причиной смертельных случаев при терминальной стадии ХПН.
Диагноз ХПН ставится, когда нарушения не прекращаются три месяца и дольше. Даже при небольшом проявлении дисбаланса врач должен внимательно следить за пациентом, чтобы улучшать прогнозы заболевания и по возможности не допускать необратимых изменений.
Статистика заболевания
К группе риска возникновения ХПН относятся:
- люди с тканевым дизэмбриогенезом почек;
- при тяжелых уропатиях;
- при тубулопатиях;
- при нефрите наследственной природы;
- при склерозирующем нефрите.
Причины развития
 К основным причинам развития являются:
К основным причинам развития являются:
- хроническое течение гломерулонефрита;
- почечный поликистоз;
- хронический пиелонефрит;
- мочекаменная болезнь;
- нарушения строения органов мочевыделительной системы;
- влияние токсинов и некоторых лекарственных препаратов.
Вторичные патологии органа, которые были спровоцированы другими болезнями:
- сахарным диабетом любого типа;
- патологически высоким артериальным давлением;
- системными патологиями соединительной ткани;
- гепатитом типа В и С;
- системным васкулитом;
- подагрой;
- малярией.
Скорость активного развития ХПН зависит от скорости склерозирования тканей органа, от причин и выявленной активности нефропатии.
Самый быстрый темп проявления недостаточности наблюдается при волчаночном нефрите, при амилоидной или диабетической нефропатии.
Намного медленнее развивается ХПН при пиелонефрите, поликистозе и подагрической форме нефропатии.
Хроническая недостаточность зачастую осложняется обострениями при дегидратации, потери организмом натрия, гипотонии.
Классификация и виды
Хроническая недостаточность почек классифицируется на несколько видов в соответствии с выраженностью протекания симптоматики:
-
 Латентная ХПН – симптомы почти не развиваются. Пациент ощущает лишь небольшую усталость. Зачастую диагноз ставится при обследовании совершенно другой проблемы.
Латентная ХПН – симптомы почти не развиваются. Пациент ощущает лишь небольшую усталость. Зачастую диагноз ставится при обследовании совершенно другой проблемы. - Компенсированная ХПН – объем отделяемой мочи сильно увеличивается – превышает 2 л в сутки, с утра формируется легкая отечность.
- Интермиттирующая – развивается сильная утомляемость, она мешает вести нормальный образ жизни, появляется сухость во рту и слабость в мышцах.
- Терминальная – характеризуется резкой сменой настроения, сильно ухудшается функционирование иммунитета. Прослеживается дисфункция других внутренних органов кроме почек, больше всего легких и сердца. Из полости рта больного ощущается запах мочи – это один из основных диагностических признаков опасного течения недостаточности.
Характер клинической картины
 Многие пациенты с ХПН не жалуются на патологические симптомы, потому что в первое время в организме происходит компенсация даже сильного ухудшения работы почек.
Многие пациенты с ХПН не жалуются на патологические симптомы, потому что в первое время в организме происходит компенсация даже сильного ухудшения работы почек.
Явные проявления заболевания развиваются только на его последних стадиях.
Почки имеют огромный потенциал компенсационных нарушений, иногда они работают намного больше, чем требуется человеку для нормальной жизнедеятельности.
Бывает так, что почка продолжает работать за оба органа, поэтому долгое время симптомы не дают о себе знать.
Небольшое нарушение функционирования органа диагностируется только при сдаче анализов крови и мочи. Врач в таком случае предлагает прохождение регулярного обследования, чтобы отслеживать патологические изменения в органе.
Процесс лечения требует купирования симптоматики и предупреждения последующего ухудшения состояния. Когда даже при коррекции работа почек ухудшается, то проявляются:
- снижение веса, отсутствие аппетита;
- отечность в зоне щиколоток, кистей рук вследствие задержки жидкости;
- тяжелое дыхание;
- наличие белка в анализах мочи и крови;
- частые позывы мочеиспускания, особенно по ночам;
- зуд кожи;
- судороги в мышцах;
- повышение давления;
- тошнота;
- эректильная дисфункция у представителей мужского пола.
Похожая симптоматика характерна и для других болезней. В любом случае при обнаружении одного или нескольких признаков требуется посетить врача.
Стадии течения
Замещение клубочков соединительной тканью сопровождается сначала частичной дисфункцией органа и компенсаторными изменениями в здоровых клубочках. Таким образом, недостаточность развивается поэтапно под влиянием уменьшения скорости клубочковой фильтрации.
-
 Начальная стадия. Скорость клубочковой фильтрации (СКФ) за минуту равняется 90 мл – это норма. Но вместе с этим уже есть повреждения почек.
Начальная стадия. Скорость клубочковой фильтрации (СКФ) за минуту равняется 90 мл – это норма. Но вместе с этим уже есть повреждения почек. - Вторая стадия – предполагает наличие повреждения и небольшого уменьшения скорости до 60 – 89 мл за минуту. Для людей преклонного возраста эти показатели можно считать нормальными.
- Третья – в почках наблюдаются умеренные нарушения, а СКФ за минуту доходит до 30 – 60 мл. Но патологический процесс практически скрыт, отсутствует явная симптоматика, может отмечаться только небольшое учащение мочеиспускания, небольшое снижение концентрации в крови эритроцитов и гемоглобина. Это провоцирует слабость, ухудшение трудоспособности, побледнение кожи, слизистых, ломкость ногтей, волос, сухость кожного покрова и ухудшение аппетита. Почти в 50% случаев отмечается повышение показателей нижнего диастолического давления.
- Четвертая – терминальная. Клубочковая фильтрация в минуту уменьшается до 15 мл, также уменьшается объем мочи, до полного отсутствия. Одновременно развиваются все симптомы отравления азотистыми шлаками, поражается нервная система, миокард. Жизнедеятельность полностью зависит от своевременного проведения очищения крови на аппарате – без помощи почек. Без процедуры гемодиализа и срочной пересадки человек погибает.
- Патая стадия – консервативная, потому что ее можно сдерживать посредством приема лекарственных средств, и она пока еще не предполагает реализацию гемодиализа на аппарате. Но скорость фильтрации за минуту составляет всего 15 – 29 мл.
Также развиваются проявления недостаточности, а именно:
- сильная слабость;
- ухудшение работоспособности из-за малокровия;
- увеличение объема мочи;
- частые позывы мочеиспускания по ночам;
- подъем артериального давления.
Диагностические методы
 Процесс диагностики реализуется на основе внимательного изучения клинической картины и истории заболевания. Пациент обязательно проходит следующие обследования:
Процесс диагностики реализуется на основе внимательного изучения клинической картины и истории заболевания. Пациент обязательно проходит следующие обследования:
- УЗИ почек;
- эходопплерография сосудов органа;
- нефросцинтиграфия;
- общий и развернутый анализ крови;
- общий анализ мочи.
Все эти методы диагностики помогают врачу установить наличие и стадию ХПН, правильно подобрать лечение и значительно облегчить состояние больного.
Способы терапии
 Способы лечения полностью зависят от стадии развития ХПН и ее причин. На первых порах проводится амбулаторное лечение, то есть в больницу ложиться не требуется.
Способы лечения полностью зависят от стадии развития ХПН и ее причин. На первых порах проводится амбулаторное лечение, то есть в больницу ложиться не требуется.
Но для профилактики реализуется плановая госпитализация – не менее 1 раза за год, чтобы провести сложные обследования.
Лечение хронической почечной недостаточности всегда контролируется со стороны терапевта, который обязательно при необходимости направляет к нефрологу.
Правильное лечение предполагает обязательную коррекцию образа жизни и иногда прием специальных препаратов для нормализации показателей давления, уменьшения концентрации холестерина в крови.
Этот комплекс позволяет предупредить прогрессирование болезни и ущерб кровотоку.
Общие препараты и традиционные подходы
Лечебный процесс при ХПН на первых стадиях поражения основывается на лекарственной терапии. Она помогает:
- нормализовать высокие показатели артериального давления;
- стимулировать производство мочи;
- предупредить возникновение аутоиммунных процессов, когда организм начинает атаковать сам себя.
Таких эффектов получается добиться с помощью:
- препаратов на основе гормонов;
- эритропоэтинов – они устраняют последствия анемии;
- препаратов с кальцием и витамином D – они помогают укрепить костную систему и предупредить переломы.
При более серьезном поражении реализуются другие методы:
- Гемодиализ для очищения и фильтрации крови. Реализуется он вне организма посредством аппарата. В него подается венозная кровь с одной руки, она проходит очищение и возвращается через трубку в другой руке. Данный метод реализуется пожизненно или до пересадки органа.
- Перитонеальный диализ – процесс очищения крови при помощи нормализации водно-солевого баланса. Проводится через брюшной отдел пациента, куда сначала вводится специальный раствор, а после высасывается обратно. Трансплантация органа. В этом случае очень важно, чтобы орган прижился.
Лечение на разных стадиях
Каждая степень тяжести недостаточности почек предусматривает разные способы терапии:
- При 1 степени поражения проводится купирование острого воспаления и снижается выраженность симптомов ХПН.
- При 2 степени одновременно с лечением ХПН оценивается скорость ее прогрессирования, и используются средства для замедления патологического процесса. К ним относятся Хофитол и Леспенефрил – это растительные средства, дозу и срок приема которых назначает только доктор.
- При 3 степени реализуется дополнительное лечение осложнений, нужны медикаменты для замедления прогрессирования ХПН. Проводится коррекция показателей артериального давления, анемии, нарушений содержания кальция и фосфатов, лечение сопутствующих инфекций и сбоев в работе сердечно-сосудистой системы.
- При 4 степени пациента готовят и проводят заместительную почечную терапию.
- При 5 степени также реализуется заместительная терапия и по возможности трансплантация органа.
Народные методы
 В домашних условиях с целью облегчения состояния пользуются рецептами народной медицины.
В домашних условиях с целью облегчения состояния пользуются рецептами народной медицины.
Они помогают нормализовать функции почек, почистить кровь, снять отеки и восстановить отхождение мочи.
Прежде чем начинать лечение, обязательно нужно одобрение врача, чтобы не навредить своему состоянию еще больше.
Сборы из трав
Лекарственные травы эффективно облегчают симптоматику при недостаточности. Для получения средства следует смешать корни петрушки, шишки от можжевельника, полевой хвощ. В эту смесь добавляют 250 мл воды и кипятят в емкости с закрытой крышкой в течение 2 минут, затем настаивают еще 5 минут и процеживают.
Пить отвар необходимо 3 раза в день, не пропуская, предварительно разогревая. Такая терапия проводится в течение месяца.
Клюква
В составе клюквы есть такие компоненты, как фруктоза, дубильные вещества. Они предупреждают инфекции мочевыводящих путей при ХПН. Кроме того, ягода помогает ускорить выведение бактерий. Для ожидаемого результата следует ежедневно выпивать по 300 мл сока ягоды.
Петрушка
Это доступный продукт, но при этом очень эффективный для состояния почек. Сок растения растения помогает стимулировать выведение мочи. Известны случаи, когда петрушка помогала значительно облегчить состояния даже при запущенной ХПН. Но для достижения результата лечить ей нужно долгое время.
Диетические предписания
Питание при ХПН является важным леченым этапам независимо от тяжести заболевания. Оно предполагает:
- употребление высококалорийных продуктов, нежирных, не слишком соленых, не острых, но обогащенных углеводами, а значит, картофель, сладости и рис можно и даже нужно употреблять.
- готовить следует на пару, запекать;
- кушать небольшими порциями по 5 – 6 раз за день;
- включать в рацион меньше белков;
- не потреблять много жидкости, ее суточный объем составляет не более 2 л;
- отказаться от грибов, орехов, бобовых;
- ограничить потребление сухофруктов, винограда, шоколада и кофе.
Терапия для детей
 Для терапии почечной недостаточности хронической формы у ребенка требуются гомеостатические диетические средства.
Для терапии почечной недостаточности хронической формы у ребенка требуются гомеостатические диетические средства.
Для начала реализуется биохимия мочи и крови для быстрого установления потребности в калии, воде, белках и натрии.
Лечение предполагает замедление скорости заполнения почек продуктами азотистого распада. Одновременно требуется поддержание кислотно-щелочного баланса и равновесия электролитов.
Если для ребенка показано ограничение белков в рационе, ему дают только животные белки с невысокой концентрацией эссенциальных аминокислот.
Когда показатели клиренса слишком низкие, воду можно пить только дробно, проводится постоянный контроль содержания натрия в крови.
При гипокальцемии требуется пероральное введение кальция, прием витамина D. В запущенных случаях реализуется диализ. Гемодиализ требуется, пока не решится вопрос о пересадке органа, и она не будет проведена.
Последствия и сложности
Основная сложность диагностики и лечения ХПН в том, что на первых этапах развития патология никак не проявляется. Почти все пациенты обращаются за помощью с запущенными формами недостаточности наличием сопутствующих осложнений в организме.
Такое течение отражается на многих органах пациента, больше всего страдает мочевыделительная системы, угнетается дыхательная функция, развиваются приступы потери сознания.
К последствиям неправильного подхода в лечении или запущенности процесса ХПН относятся:
- уремия – самоотравление продуктами распада, при этом возникает риск уремической комы – потери сознания, серьезных отклонений в дыхательной системе и кровообращении;
- осложнения в работе сердца и сосудов: сердечная недостаточность, ишемия, инфаркт миокарда, учащение сердцебиения, перикардит;
- устойчивое повышение показателей артериального давления более 139/89 мм рт.ст, которое не поддается коррекции;
- острые формы гастрита;
- осложнения в результате организации диализа: гипертензия, анемия, нарушение чувствительности кистей и стоп, неправильное усвоение кальция и ломкость костей;
- снижение либидо.
Профилактические меры
Недостаточность почек часто сопровождает сахарный диабет, гломерулонефрит и гипертензию, поэтому за этими людьми врачи следят очень внимательно, они дополнительно наблюдаются у нефролога.
Все люди из групп риска, у которых есть даже минимальные проблемы с почками, должны постоянно:
- контролировать показатели артериального давления;
- делать электрокардиограмму;
- делать УЗИ органов брюшного отдела;
- сдавать общие анализы мочи и крови;
- соблюдать рекомендации доктора, касающиеся образа жизни, питания и работы.
Для профилактики поражения почек ХПН или при запущенной форме заболевания до тяжелых стадий, требуется своевременное лечение любых нарушений в работе органа, постоянный контроль состояния врачом.
Симптомы отеков при почечной недостаточности
Почечные отеки — характеристика
Почечные отеки – это такая отечность, которая возникает при почечных заболеваниях. Наиболее часто подобный признак свидетельствует о развитии недостаточности почек. Подобные отеки сложно диагностируются, в плане того, что можно допустить ошибку в определении их причин, а, значит, и в дальнейшем лечении заболевания.Почечные патологии в медицинской практике встречаются достаточно часто, поэтому и отечность подобной этиологии тоже не редкость.
Почки являются неким фильтром организма. Если в них развивается какая-то патология, то фильтрационная функция нарушается, нарушается баланс веществ в организме, что в результате и приводит к отечности. Обычно восстановления фильтрационной деятельности и корректировка состава крови приводит к исчезновению либо значительному уменьшению отеков.
Отечность у беременных женщин
При вынашивании ребенка обычно возникают именно почечные отеки. Во время беременности резко увеличивается нагрузка на орган. Проблемы с почками могут возникнуть при гестозе, когда женщина испытывает токсикоз на протяжении всей беременности. Помимо отечности наблюдаются и сопутствующие симптомы:
- Ухудшается анализ мочи. Количество белков превышает норму.
- Наблюдается повышение уровня артериального давления.
- Женщину тошнит и проявляются признаки интоксикации.
При подобной симптоматике очень важно вовремя диагностировать заболевание. Такая реакция указывает на то, что организм женщины воспринимает плод как чужеродное тело. Данная патология чревата серьёзными последствиями, которые могут привести к выкидышу.
Причины
Почечные отеки возникают по разным причинам, которые условно подразделяются на два класса. Первый класс причин – это патологические механизмы, вызывающие выход и скопление жидкости в межклеточном пространстве. Второй класс – это причины, обусловленные почечными патологиями, при которых действуют вышеуказанные механизмы.
Среди почечных патологий, способствующих отекам, наиболее значимы те, которые поражают клубочковые структуры, вызывая нарушения фильтрационной деятельности.
Поэтому почечные отеки наиболее характерны для таких патологий:
- Амилоидоз. При патологии в почках скапливается белок – амилоид, он постепенно забивает мембраны, препятствуя нормальному кровотоку. Все это снижает фильтрационные способности почек, приводя к скоплению токсинов в крови и жидкости в тканях.
- Гломерулонефрит. Это иммунное поражение клубочкового почечного аппарата. Иммунные комплексы, провоцирующие патологию, обычно образуются в крови на фоне аутоиммунных и инфекционных патологий вроде стрептококковой ангины и пр. Клубочковый аппарат под влиянием иммунных комплексов воспаляется, нарушается фильтрация.
- Почечная недостаточность – это нарушение всех почечных функций, в т. ч. водно-электролитного равновесия и фильтрации, что и является причиной отеков.
- Опухолевые поражения. При некоторых опухолевых образованиях происходит нарушение почечной деятельности, что негативно отражается на фильтрационной способности.
- Отравления. Некоторые тяжелые металлы и токсические вещества способны скапливаться в организме. На фоне их токсического воздействия нормальные клетки гибнут, замещаясь соединительнотканными структурами. В результате формируется недостаточность почек, сопровождающаяся отеками.
Кроме того, причины отечности могут обуславливаться нефропатией на фоне диабета или беременности, системные соединительнотканные патологии и пр.
Наиболее распространенные болезни, приводящие к отечности
В обществе принято считать, что недуги, вызывающие одутловатость по всему телу из-за почек, ограничиваются лишь недостаточностью указанного органа. Но на самом деле список их намного шире, охватывая:
Именно гломерулонефрит является основным виновником поражения клубочкового аппарата. Катализатором аномалии становится повреждение фильтрационной системы из-за иммунитета, вышедшего из строя. Но не все далекие от медицины люди понимают, какие болезни способны заставить иммунитет работать против здоровья. К основным из них относят:
- инфекции;
- аутоиммунные недуги;
- ангину стрептококкового происхождения.
Не до конца излеченное заболевание способно послужить толчком для того, чтобы вместо рабочей почечной ткани орган стал постепенно замещаться простой соединительной тканью. А ведь она не сможет исполнять первоначальные задачи, возложенные на природный фильтр организма. Со временем самочувствие отекшего пострадавшего ухудшается настолько, что ему поможет только экстренная госпитализация в условия стационарного отделения больницы.
Механизм развития
Отеки – это избыточное скопление воды в межклеточных пространствах.
В целом патогенез отеков почечного происхождения выглядит таким образом:
- Повышенная фильтрация белков через мембранные структуры клубочковой системы. Кода белки проникают в мочу, они забирают часть жидкости. При этом белки не реабсорбируются, поскольку их молекулы чересчур крупные, чтобы просочиться сквозь канальцевые стенки.
- Пониженная фильтрационная деятельность почек. Возникает на фоне различных состояний, например, при гипотензии, когда происходит активация гормональной системы, которая увеличивает обратную всасываемость натрия в почечных структурах, что и приводит к задержке жидкости.
- Дефицит белковых соединений в крови. Обычно подобное состояние возникает по причине потери белка с мочой, хотя спровоцировать подобное может и нарушение белкообразования в печени.
- Повышенная капиллярная проницаемость. При подобном нарушении происходит беспрепятственный выход жидкости и компонентов крови в пространство между клеток. Повышенная сосудистая проницаемость наблюдается при гломерулонефритах, инфекционных поражениях почек, при почечной недостаточности и прочих патологиях.
- Чрезмерная концентрация ионов натрия в крови. Подобные скопления связаны не только с задержкой натрия в почках, но и при чрезмерном поступлении этого вещества извне, например, при злоупотреблении солью.
- Повышенное поступление жидкости. Многие почечные патологии приводят к замедлению фильтрации в клубочках. Если пациент при этом употребляет чрезмерное количество воды, то жидкость будет непременно скапливаться в тканях в виде отеков.
Все механизмы развития почечных отеков сводятся к функциональным нарушениям в почках.
Характеристика почечных отеков
Отек лица к какому врачу обратиться
Ответ на этот вопрос будет однозначный. Необходимо обратиться к терапевту. После общего клинического обследования, если есть подозрение на заболевание мочевыделительной системы, терапевт направит Вас к урологу.
Здесь можно перечислить огромный список заболеваний сопровождающихся отёками на лице и немалый список специалистов, которые могут избавить Вас от этого досадного косметического проявления. В любом случае, не следует долго затягивать и откладывать на будущее свой визит к врачу.
Позаботьтесь о своём здоровье, как можно раньше. Не затягивайте течение заболевания, так как это всегда ухудшает прогноз лечения. Важно отметить то, что применение всяких «народных» и «нетрадиционных» средств, может оказаться чреватым для здоровья.
До тех пор, пока неизвестно каким заболеванием вызваны отёки на лице, не следует принимать никаких медикаментозных и других средств. Причина отёков на лице может оказаться от банальной причины, до очень серьёзной причины. При этом, самый верный путь решения этой проблемы, обращение к Вашему врачу.
Причины отеков
Признаки и симптомы
Поначалу, когда фильтрационная деятельность почек нарушена незначительно, отеки почечного происхождения появляются на участках с тонкой, нежной кожей и рыхлой структурой клетчатки. Поэтому в начале патологии отечность преобладает на веках и лице. Они максимально проявляются в утренние часы, но вскоре проходят.Подобные симптомы можно считать первым сигналом, указывающим на развитие патологии.
Затем с дальнейшим развитием болезни недостаточность прогрессирует, припухлость распространяется на другие участки тела, начинают сильно отекать руки. Характерным для почечных отеков признаком являются ямки – если нажать на отекший участок, то остается вмятина, которая проходит через несколько секунд. У некоторых пациентов подобные отеки сопровождаются ощущениями болезненности, сдавленности, натянутости или скованности.
На фото почечные отеки на лице
Если и при таких симптомах пациент продолжает игнорировать болезнь, то почечные патологии прогрессируют, отечность распространяется уже на ноги. Иначе говоря, последовательность прогрессирования почечных отеков такова: сначала отекает лицо, затем руки, потом ноги. Дополнительными признаками при почечных отеках могут быть неврологические проявления (сонливость, мигрени, артралгии, миалгии и боли в костях), расстройства мочеиспускания и болезненные ощущения в области почек.
На фото отеки ног при почечной недостаточности
Симптомы отека при болезни почек
Отек почки, симптомы свои показывает чаще всего в утренние часы и в области рук и ног, которые теряют подвижность, опухают, кожа в этих местах – бледная и отмечена чрезмерной сухостью. Сюда стоит отнести и следующее:
- Болевые ощущения в поясничном отделе спины. Чаще всего такие приступы болей беспокоят пациента до появления патологической отечности – последние могут быть весьма интенсивными и спровоцировать приступы тошноты и рвоту. Могут отдавать в ногу или же область паха.
- Пациента беспокоят и проблемы с посещением туалета и мочеиспусканием – если вода задерживается в организме, то количество мочи снижается и чем этот показатель ниже, тем хуже будет состояние больного. Помимо всего прочего – меняется сам цвет мочи, которая становится темной или же светлой, а при мочеиспускании пациент ощущает боль в области поясничного отдела.
- Показывают себя и неврологические сбои и нарушения – токсины, отравляя организм, негативно действуют и на ЦНС, провоцируя развитие паралича и коматозного состояния, энцефалопатии. В самом начале интоксикация будет показывать себя высыпаниями по телу и зудом, приступами мигрени и болью, скованностью мышц.
В чем состоит отличие почечных отеков от сердечных – врачи выделяют ряд характерных симптомов и признаков. В частности – врачи выделяют следующие признаки отечности, спровоцированной проблемами с сердцем:
- Прежде всего, будут отекать нижние конечности – излишек жидкости локализуется в голени и стопах, а при принятии горизонтального положения – в области поясничного отдела.
- При проблемах с сердцем кожные покровы в зоне отека будут холодными и приобретают синеватый оттенок.
- Надавливая на место отека – пациент испытывает болевой синдром, а сама отечность – остается неподвижной.
- Беспокоят приступы боли в области грудины и сердечная отдышка, а сам состав мочи – цвет не меняет.
Диагностика
Не все почечные патологии сопровождаются отеками, как и не все отеки говорят о развитии почечного заболевания. Поэтому появление отечности требует проведения тщательной дифференциальной диагностики, при которой специалист исключает другие вероятные патологии.
Исследования
Для выявления почечных отеков и определения их причин пациентам назначают такие исследования:
- Биохимия и общие лабораторные исследования крови. При отеках общая картина крови в целом не меняется, а вот биохимический анализ сообщает о повышении холестерина и креатинина, мочевой кислоты и мочевины. Также при биохимии крови выявляется дефицит белков и электролитные нарушения.
- Выявление ревматического фактора. Часто гломерулонефрит возникает в качестве осложнения ангины стрептококкового происхождения. Чтобы подтвердить этот диагноз, нужно выявить ревматической фактор.
- Биохимия и общее исследование мочи. Характерным признаком при почечных отеках выступает протеинурия – когда в моче наблюдается повышенное содержание белков. Подобный признак характерен для множества почечных патологий. Биохимическое исследование мочи показывает, что в ней недостает мочевой кислоты, мочевины креатинина и пр.
- Допплерография почечных сосудов. Подобное исследование проводится на ультразвуковом аппарате. Специалист определяет наличие сосудистых патологий и склеротических зон, опухолей в почечных тканях, скорость кровотока и пр.
- Функциональные пробы почек. Для выявления патологии проводятся пробы вроде определения мочевой плотности, клиренса креатинина или проба на разведение. Эти пробы помогают определить качество фильтрационной деятельности.
Отличие от сердечных отеков
В таблица отличие почечного отека от отека сердечного происхождения:
| Признак | Почечные отеки | Сердечные отеки |
| Локализация | Верхняя часть тела, лицо, веки. Распространяются сверху вниз. | Голени, стопы. В лежачей позе появляются поясничные отеки. |
| Пальпация | Внешне места отеков чуть бледнее, при пальпации температура не отличается от других зон. | В месте отечности кожа синюшная и холодная. |
| Подвижность | Место отека может смещаться, т. е. он подвижный. | Отечность неподвижна, а при давлении на нее можно почувствовать боль. |
| Сопутствующие симптомы | Характерно наличие мочевыделительных нарушений вроде поясничных болей или пониженного объема мочи. | Характерны симптомы сердечно-сосудистых проблем вроде грудных болей и одышки, набухания вен шейной локализации и пр. |
| Анализы мочи | Изменения в составе мочи (содержит электролиты и белки). | Обычно изменения в моче отсутствуют. |
| Скорость исчезновения | Почечные отеки быстро пропадают и быстро появляются. | Характерно медленное образование отечности и ее рассасывание. |
Признаки отеков при нефрозе
Нужно помнить, что отек – это не самостоятельное заболевание и симптомов у него быть не может, но они имеют определенные разграничительные рамки, по которым можно отделить сердечные отеки от почечных.
Отеки по причине нефроза имеют строгую локализацию на верхней части туловища, симметричны, обнаруживаются на глазах, лице, имеют тенденцию к распространению сверху вниз, кожа на поверхности сухая.
Это можно объяснить тем, что данные области имеют более рыхлую клетчатку и поэтому облегчено скопление жидкости вследствие застойных процессов во время сна.
Отеки век — сигнал почечных проблем
Хронологически почечные отеки появляются утром и постепенно уменьшаются к вечеру.
При ощупывании отек подвижен и после сдавливания может сместиться в любую сторону. Визуально область бледнее окружающих тканей, но теплая на ощупь, можно охарактеризовать как мягкие и рыхлые.
При улучшении или восстановлении работы почечных фильтров отек быстро разрешается. У таких пациентов нет одышки.
При прогрессировании отеков часто появляется другая симптоматика поражения почек: общая слабость, боль в пояснице ноющего и равномерного характера, нарушение оттока мочи.
Все эти симптомы чаще всего появляются спустя некоторое время после перенесенной стрептококковой или вирусной инфекции.
В общем анализе мочи можно обнаружить большое количество белка (массивная протеинурия) и увеличение показателей выводимых электролитов.
Биохимический анализ крови демонстрирует увеличение показателя креатинина, мочевины и других метаболитов белкового обмена.
Как оговаривалось ранее, отеки могут быть различной степени выраженности – от легкой пастозности на отдаленных участках тела и конечностях, до ярко выраженных, когда создается впечатление, будто человек напитан водой как губка.
Лечение
Как лечить можно сказать только после выяснения этиологии отечностей. Первостепенной задачей является устранение провоцирующего фактора. В целом лечение предполагает применение следующих методик:
- Лечение основной патологии. Необходимо для устранения первопричины отеков.
- Диуретические препараты. Они стимулируют выведение излишков жидкости (Фуросемид, Оксодолин, Урегит, Дихлотиазид, Триамтерен, Верошпирон и пр.
- Диетотерапия. Направлена на максимально щадящий режим для почек. В тяжелых случаях показан постельный режим, в покое почкам легче выполнять фильтрацию, что способствует устранению отечности. Рацион питания зависит от конкретного случая. Пациентам назначают бессолевую диету №7или диету №7А, ограничивающую потребление жидкости и соли.
- Средства для укрепления сосудов (Аскорутин и пр.). Их назначают не всем пациентам, а лишь тем, чьи сосуды отличаются повышенной проницаемостью.
- Средства для нормализации водно-электролитного баланса. Используются внутривенные инфузионные вливания или капельницы с растворами определенных солей.
Длительный прием мочегонных препаратов может спровоцировать побочные реакции, поэтому в комплексе с ними пациентам часто назначают Аспаркам или Панангин.
Эти средства крайне важны для поддержания нормальной сердечной деятельности и предотвращения вымывания калия. Контролирует процесс лечения почечных отеков и их первопричины нефролог. Компетентный специалист в данном случае крайне необходим, чтобы исключить разного рода осложнения.
Функции почек
Ни для кого не секрет, что почки являются одним из важнейших органов, от их работы напрямую зависит состояние здоровья человека. Помимо ряда других функций, почки в первую очередь предназначены для фильтрации крови, в среднем за минуту жизнедеятельности почки фильтруют более одного литра крови.
Еще одна важная функция, о которой стоит упомянуть — гомеостатическая. Говоря простым языком, не углубляясь в медицинские термины, это значит, что почки регулируют два важных процесса:
- Водно-солевой гомеостаз — поддержание постоянного оптимального водного и солевого баланса во внутриклеточных и внеклеточных пространствах.
- Кислотно-основное состояние — главный показатель гомеостаза, то есть поддержание нормальных значений внутренней среды человеческого организма.
О того, насколько здоровы ваши почки и как они работаю, способны ли они в полной мере осуществлять гомеостатическую функцию напрямую зависят почечные отеки, вернее их проявление. Разумеется, причин гораздо больше, но что касается происхождения отеков, именно гомеостаз лежит в истоках их образования и лечение нужно начинать с диагностики почечной недостаточности.


Патология
ПРОДОЛЖАЙТЕ УЧИТЬСЯ НАЧИНАЙ СЕЙЧАС ПРОДОЛЖАЙТЕ УЧИТЬСЯ НАЧИНАЙ СЕЙЧАС КАТЕГОРИИ
КАТЕГОРИИ 
- Медицинская онлайн-библиотека Lecturio
- Pre-Med Curriculum
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Поведенческая наука
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клинический учебный план
- Анестезиология
- Кардиология
- Дерматология
- Экстренная медицина
- Эндокринология
- Семейная медицина
- Гастроэнтерология
- Гинекология
- Гематология
- Гепатология
- Инфекционные заболевания
- Медицинская генетика
- Неврология
- Офтальмология
- Отоларингология (ЛОР)
- Онкология
- Ортопедия
- Психиатрия
- Педиатрия
- Радиология
- Ревматология
- Болезни репродуктивной системы
- Респираторная медицина
- Хирургия
- нефрология / урология
- Сосудистая медицина
- Учиться и учить медицине
Введение
Застойная сердечная недостаточность (ЗСН) — это дисбаланс в насосной функции, при котором сердце не может адекватно поддерживать циркуляцию крови. Наиболее тяжелое проявление ХСН, отек легких, развивается, когда этот дисбаланс вызывает увеличение жидкости в легких вследствие утечки из легочных капилляров в интерстиций и альвеолы легких.
CHF можно отнести к категории прямой или обратной желудочковой недостаточности.Обратная недостаточность является вторичной по отношению к повышенному системному венозному давлению, тогда как недостаточность левого желудочка является вторичной по отношению к уменьшению прямого потока в аорту и системную циркуляцию. Кроме того, сердечная недостаточность может быть разделена на систолическую и диастолическую дисфункцию. Систолическая дисфункция характеризуется расширенным левым желудочком с нарушенной сократимостью, тогда как диастолическая дисфункция возникает в нормальном или интактном левом желудочке с нарушенной способностью расслабляться и получать, а также выбрасывать кровь.
Функциональная классификация ХСН в Нью-Йоркской кардиологической ассоциации (NYHAs) является одной из наиболее полезных.Класс I описывает пациента, который не ограничен нормальной физической активностью симптомами. Класс II возникает, когда обычная физическая активность приводит к усталости, одышке или другим симптомам. Класс III характеризуется заметным ограничением нормальной физической активности. Класс IV определяется симптомами в состоянии покоя или при любой физической активности.
CHF лучше всего суммировать как дисбаланс в силах скворца или дисбаланс в степени растяжения конечного диастолического волокна, пропорциональный систолической механической работе, затраченной на последующее сокращение.Этот дисбаланс можно охарактеризовать как нарушение работы механизмов, которые поддерживают сухость интерстиция и альвеол, и противодействующих сил, которые отвечают за перенос жидкости в интерстиций.
Поддержание плазменного онкотического давления (обычно около 25 мм рт. Ст.) Выше, чем легочное капиллярное давление (около 7-12 мм рт. Ст.), Поддержание соединительной ткани и клеточных барьеров, относительно непроницаемых для белков плазмы, и поддержание обширной лимфатической системы являются механизмами, которые поддерживают интерстиций. и альвеолы сухие.
Противостоящие силы, ответственные за перенос жидкости в интерстиций, включают легочное капиллярное давление и плазменное онкотическое давление. При нормальных обстоятельствах, когда жидкость попадает в легочный интерстиций с увеличенным лимфотоком, увеличение интерстициального объема не происходит. Однако, когда емкость лимфодренажа превышена, жидкость накапливается в интерстициальных пространствах, окружающих бронхиолы и сосудистую сеть легких, создавая, таким образом, ЗСН.
Когда повышенное содержание жидкости и давления вызывает прослеживание в интерстициальном пространстве вокруг альвеол и нарушение альвеолярных мембранных соединений, жидкость наполняет альвеолы и приводит к отеку легких.Этиология отека легких может быть отнесена к следующим категориям.
- Отек легких, вторичный по отношению к измененной проницаемости капилляров — эта категория включает синдром острого респираторного дефицита (ОРДС), инфекционные причины, вдыхаемые токсины, циркулирующие экзогенные токсины, вазоактивные вещества, диссеминированную внутрисосудистую коагулопатию (ДВС-синдром), реакции иммунологических процессов, уремию, утопление, и другие стремления.
- Отек легких, вторичный по отношению к увеличению легочного капиллярного давления — это включает в себя сердечные и некардиальные причины, включая тромбоз легочных вен, стеноз или веноокклюзивное заболевание, а также перегрузку объемом.Отек легких может быть вторичным по отношению к снижению онкотического давления, обнаруживаемому при гипоальбуминемии, и может быть вторичным по отношению к лимфатической недостаточности. Это может также произойти вторично к большому отрицательному плевральному давлению с увеличенным конечным объемом выдоха.
- Отек легких, вторичный по отношению к смешанным или неизвестным механизмам, включая высотный отек легких (HAPE), нейрогенный отек легких, героин или другие передозировки, легочную эмболию, эклампсию, посткардиоверсию, постанестезию, посттекстубацию и посткардиопульмональное шунтирование.
Эпидемиология
В США более трех миллионов человек имеют CHF, и ежегодно регистрируется более 400 000 новых случаев. Распространенность ХСН составляет от 1% до 2% от общей численности населения.
Приблизительно от 30% до 40% пациентов с ХСН госпитализируются каждый год. ЗСН является ведущей группой, связанной с диагнозом (ДРГ), среди госпитализированных пациентов старше 65 лет. Пятилетняя смертность после постановки диагноза составляла 60% у мужчин и 45% у женщин в 1971 году.В 1991 году данные исследования Framingham Heart Study показали, что уровень смертности от хронической сердечной недостаточности в течение пяти лет практически не изменился: медиана выживаемости составила 3,2 года для мужчин и 5,4 года для женщин. Это может быть вторичным по отношению к стареющему населению США с уменьшающейся смертностью из-за других заболеваний.
Наиболее распространенной причиной смерти является прогрессирующая сердечная недостаточность, но внезапная смерть может составлять до 45% всех смертей. После проверки данных о 4606 пациентах, госпитализированных с ХСН в период между 1992 и 1993 гг., Общая внутрибольничная смертность составила 19%, причем 30% случаев смерти произошло по некардиальным причинам.Пациенты с сосуществующим инсулинозависимым сахарным диабетом имеют значительно повышенный уровень смертности.
афроамериканцев в 1,5 раза чаще умирают от CHF, чем белые пациенты. Тем не менее, афро-американские пациенты, похоже, имеют такие же или более низкие показатели внутрибольничной смертности, чем белые пациенты. Заболеваемость выше у мужчин, чем у женщин у пациентов в возрасте 40-75 лет. Для пациентов старше 75 лет половой пристрастия не существует. Общая заболеваемость ХСН увеличивается с увеличением возраста и затрагивает около 10% населения старше 75 лет.
Диагностические условия
История
История появления болезни имеет решающее значение в оценке пациентов с острыми обострениями ХСН и отеком легких.
Различные сердечные заболевания вызывают CHF и отек легких, и вопросы первичной оценки должны отражать эти процессы. Наиболее распространенной причиной сердечной недостаточности является заболевание коронарной артерии, которое является вторичным по отношению к потере мышц левого желудочка, продолжающейся ишемии или снижению диастолической желудочковой податливости.Другие болезненные процессы включают гипертонию, порок сердца, врожденный порок сердца, другие кардиомиопатии, миокардит и инфекционный эндокардит.
ЗСН часто вызывается ишемией или дисритмией сердца, сердечной или экстракардиальной инфекцией, легочной эмболией, физическими или экологическими стрессами, изменениями или несоблюдением медикаментозной терапии, неадекватной диетой или ятрогенной перегрузкой объемом. Системные процессы, такие как беременность и гипертиреоз в качестве факторов, вызывающих ЗСН, также должны учитываться.
Дифференциальный диагноз острого обострения ХСН и отека легких является широким и должен включать острый респираторный дистресс-синдром (ОРДС), высотную болезнь, анафалаксис, анемию, бронхит, хроническую обструктивную болезнь легких и некардиальную астму, дисбаризм, синдром гипервентиляции, перикардит и др. тампонады сердца, пневмония, пневмоторакс и пневмомедиастинум, септический шок и венозная эмболия.
Одышка при физической нагрузке оказалась наиболее чувствительной жалобой, однако специфичность при одышке составляет менее 60%.Ортопноэ и пароксизмальная ночная одышка (ПНД) являются относительно распространенными симптомами; однако чувствительность к ортопноэ и ПНД составляет всего 20-30%. Кашель, вызывающий розовую, пенистую мокроту, весьма наводит на мысль о ХСН.
Другие распространенные жалобы включают одышку в покое, отек, часто локализующийся на нижних конечностях, и беспокойство. Менее конкретные жалобы могут включать слабость, легкомысленность, боль в животе, недомогание, одышку и тошноту. Прошлая история болезни часто включает кардиомиопатию, порок сердца, употребление алкоголя, гипертонию, стенокардию, предшествующий инфаркт миокарда и семейную болезнь сердца.
Физическое обследование
Такие данные, как периферический отек, растяжение яремной вены и тахикардия, в значительной степени предиктируют ЗСН. В целом, специфичность физического обследования была зарегистрирована на 90%; однако в этом же исследовании сообщалось о чувствительности всего от 10% до 30%. Начальные физические данные могут включать в себя:
- тахипноэ;
- Утилизация вспомогательных мышц дыхания;
- гипертония; и
- pulsus alternans (чередование слабых и сильных импульсов, свидетельствующих о снижении функции левого желудочка).
Кожа может быть потогонной или холодной, серой и синюшной. Яремное расширение вен (JVD) часто присутствует. Хрипы или хрипы могут быть услышаны при аускультации легких. Апикальный импульс часто смещается в сторону. Аускультация сердца может выявить аортальные или митральные аномалии клапанов, S3 или S4. Также может отмечаться отек нижних конечностей, особенно в подостром процессе.
Лабораторные исследования
До недавнего времени дифференцировать астму и другие легочные заболевания в острых условиях было трудно, особенно из-за плохой чувствительности и специфичности большинства элементов истории и физического обследования.Стандартом лечения была терапия с использованием дробовика, а именно лечение пациентов с ХСН и острым легочным процессом, таким как астма, с использованием как диуретиков, так и бета-агонистов. Исследование «Дыхание не правильно» показало, что сывороточные уровни бета-натриетического пептида (BNP) и предшественника BNP, Pro-BNP, могут помочь идентифицировать CHF как источник острой одышки. Это исследование показало, что чувствительность составляет 90%, а специфичность — 76%. Положительная прогностическая ценность составила 79% с отрицательной прогностической ценностью 89%.
Мюллер обнаружил сокращение продолжительности пребывания в больнице на три дня при использовании уровней BNP.Тем не менее, это исследование предполагало, что средняя продолжительность пребывания составляет 11 дней. Средняя продолжительность пребывания в США при обострении ХСН составляет примерно четыре дня. Кроме того, хотя в этом исследовании время до начала терапии было сокращено с 90 до 60 минут, общая практика в США — немедленное начало терапии дробовиком.
В учреждении первичной медицинской помощи Райт выявил 305 пациентов с сердечной недостаточностью и оценил их как с результатом Pro-BNP, так и без него. Точность диагностики улучшилась с 52% до 60% без Pro-BNP и с 49% до 70% с Pro-BNP.Мейзель, идентифицированный в «Дыхании не должным образом», изучает увеличение на 20% пациентов с ХСН, у которых была одышка и астма или ХОБЛ в анамнезе, но ранее не было ХСН в анамнезе.
BNP доступен в качестве теста на месте оказания помощи, результаты которого можно получить в течение 15 минут. Однако только Pro-BNP может использоваться одновременно с Nesiritide.
Сывороточные уровни BNP <100 пг / мл вряд ли будут от CHF. В исследовании «Дыхание не правильно» BNP 50 пг / мл повысил чувствительность с 90% до 97% за счет снижения специфичности.Уровни 100-500 пг / мл могут быть CHF. Однако другие состояния, которые также повышают правильное давление наполнения, такие как эмболия легочной артерии, первичная легочная гипертензия, терминальная стадия почечной недостаточности, цирроз и заместительная гормональная терапия, также могут вызывать повышенные уровни BNP в этом диапазоне. Уровни BNP> 500 пг / мл наиболее соответствуют CHF.
Другие сывороточные лабораторные показатели могут идентифицировать преренальную азотемию или повышенную аланинаминотрансферазу (ALT), аспартатаминотрансферазу (AST) или билирубин, что свидетельствует о застойной гепатопатии.Легкая азотемия, снижение скорости оседания эритроцитов (СОЭ) и протеинурия наблюдаются при ранней и легкой до умеренной болезни. Повышенный уровень креатинина, гипербилирубинемия и дилуционная гипонатриемия наблюдаются в тяжелых случаях.
Сердечные ферменты и другие сывороточные маркеры для ишемии или инфаркта также могут быть полезны. Газ артериальной крови (ABG) может быть полезен при оценке гипоксемии, несоответствия вентиляции / перфузии (V / Q), гиперкапнии и ацидоза.
Исследования изображений
Несмотря на то, что визуальные тесты имеют ограниченную пользу при острой ХСН, рентгенография грудной клетки (CXR) является наиболее полезным инструментом.Кардиомегалия может наблюдаться с кардиоторакальным соотношением, превышающим 50%. Плевральные выпоты могут присутствовать на двусторонней основе или, если они односторонние, чаще наблюдаются справа. Ранняя ХСН может проявляться как цефализация легочных сосудов, обычно отражающая давление легочного капиллярного клина (PCWP) 12-18 мм рт. По мере накопления интерстициальной жидкости линии Керли В могут демонстрировать более выраженную ЗСН (PCWP: 18-25 мм рт. Ст.). Отек легких наблюдается в виде перигилярных инфильтратов, часто по классическому рисунку бабочки, отражающему PCWP более 25 мм рт.
Существуют некоторые ограничения в использовании рентгенографии грудной клетки при попытке диагностировать ХСН. Классическая рентгенографическая прогрессия часто не обнаруживается, и может возникнуть 12-часовое рентгенографическое отставание от появления симптомов. Кроме того, рентгенографические данные часто сохраняются в течение нескольких дней, несмотря на клиническое выздоровление.
Экстренная трансторакальная эхокардиография (ЭХО) может помочь выявить региональные аномалии движения стенки, а также глобальную депрессию или миопатическую функцию левого желудочка.ЭХО может помочь выявить тампонаду сердца, сужение перикарда и легочную эмболию. ЭХО также полезен при выявлении порока сердца, такого как митральный или аортальный стеноз или регургитация. Электрокардиограмма (ЭКГ) является неспецифическим инструментом, но может быть полезна при диагностике сопутствующей ишемии сердца, перенесенного инфаркта миокарда (ИМ), сердечной дисритмии, хронической гипертонии и других причин гипертрофии левого желудочка.
Процедуры
Не существует определенной роли для инвазивных устройств мониторинга, таких как линии центрального венозного размещения (CVP).Не было показано, что длительное размещение катетеров для легочной артерии продлевает выживаемость даже в отделении коронарной терапии и, до сих пор, не было хорошо изучено в условиях ЭД. Катетеризация сердца может быть необходима для полной оценки, лечения и оценки прогноза.
У пациентов, невосприимчивых к медикаментозной терапии или с признаками кардиогенного шока, может быть полезна катетеризация сердца, ангиопластика, коронарное шунтирование или внутриаортальный баллонный насос (IABP).
,отек легких — терапевтические цели
Острая сердечная недостаточность (AHF) — это гетерогенный клинический синдром, включающий различные фенотипы, имеющие сходные признаки и симптомы. 1 Разнообразие этиологий и факторов, вызывающих СН, и их специфические патофизиологические механизмы могут привести к определенным клиническим профилям, требующим специфических подходов к лечению.
Отек легких (ПО) — это частое проявление ОВЧ, связанное с выражением остроты зрения и значительными нарушениями гемодинамики.ПО определяется как альвеолярный или интерстициальный отек, подтвержденный рентгенографией грудной клетки и / или с насыщением артериальной крови кислородом <90% в воздухе помещения, сопровождающийся тяжелым респираторным дистрессом. 2
Эпидемиология
PO является вторым наиболее распространенным клиническим проявлением синдромов AHF (AHFS), хотя распространенность и внутрибольничная смертность могут демонстрировать значительные географические различия (, см. Таблицу 1, ). 3–10 Кроме того, частично совпадающие признаки в клинических профилях AHF и / или сопутствующее наличие некардиальных сопутствующих заболеваний могут привести к неполной или неточной классификации.Эти пациенты часто не включаются в клинические испытания из-за тяжести заболевания и неспособности дождаться начала исследования. ПО может быть смертельным клиническим проявлением СН (, см. Таблицу 1, ), и недавний опыт 11 свидетельствует о том, что подавляющее большинство смертей произошло вскоре после поступления.
Патофизиологические механизмы
Патогенез гидростатического ПО объясняется преимущественно различием в силах Старлинга 12,13 (т.е.е. экстравазация жидкости, обусловленная повышенным гидростатическим или сниженным градиентом онкотического давления через неповрежденный альвеоло-капиллярный барьер). Кроме того, способность лимфатической системы удалять жидкость из интерстициального пространства и стекать в системные вены зависит от системного венозного давления и целостности лимфатической системы. В клинической картине ПО преобладает застой в легких из-за резко возросшей постнагрузки. Увеличение постнагрузки может быть основным механизмом
Скачать оригинал
Открыть в новой вкладке
Скачать оригинал
Открыть в новой вкладке
отвечает за ПО, вызывающее острую сердечную дисфункцию и легочную гиперемию, или может быть вторичным по отношению к большой сердечной дисфункции (, см. Рисунок 1, ).
В недавнем исследовании 14 механизм ПО был описан как следствие резко повышенной постнагрузки у пациентов со сниженной систолической и диастолической способностью адаптироваться к изменениям нагрузки при наличии сохраненной функции правого желудочка. Было выдвинуто предположение, что пациенты с ПО реагируют на увеличение постнагрузки с увеличением частоты сердечных сокращений (ЧСС) и периферической вазоконстрикции, а не с острой адаптацией в измерениях сердца. 11 Это говорит о том, что у пациентов с ПО меньшие размеры сердца и более высокое ЧСС и диастолическое артериальное давление (ДАД) по сравнению с другими профилями. 11
Периферическая гиперемия и увеличение массы тела задокументированы у относительно небольшой доли пациентов с ПО, что позволяет предположить, что относительное перераспределение объема в отличие от абсолютного увеличения общей жидкости организма может играть основную роль в патофизиологии фенотипа ПО ( см. Рисунок 2). ). Концепция перераспределения жидкости при ПО также подтверждается исследованиями, в которых задокументировано, что большинство пациентов набирают небольшой вес или не набирают вес до госпитализации по поводу сердечной недостаточности, несмотря на то, что давление наполнения значительно возрастает. 15–17 Симпатически-стимулированное снижение венозной емкости способствует смещению объема из сосудистых сосудов и увеличению эффективного объема циркулирующей крови, 18 , что приводит к увеличению преднагрузки в отсутствие каких-либо изменений в общей массе тела.
Хотя связанные с давлением механизмы считались достаточными для объяснения ПО, недавние исследования показывают, что кардиогенное ПО критически регулируется активными процессами передачи сигналов (, см. Рисунок 1 ), что позволяет предположить, что эндотелиальные и альвеолярные реакции могут критически способствовать формированию гидростатического ПО.Поглощение избытка альвеолярной жидкости является активным процессом ( см. Рис. 1 ), который включает транспортировку натрия из альвеолярного воздушного пространства с водой в соответствии с осмотическим градиентом натрия. Активный трансэпителиальный транспорт натрия из воздушных пространств в легочное интерстициальное пространство является основным механизмом, обеспечивающим клиренс альвеолярной жидкости. Этот механизм зависит от поглощения натрия амилоридочувствительными натриевыми каналами на апикальной мембране альвеолярных клеток типа II с последующей экструзией натрия на базолатеральной поверхности с помощью Na-K-АТФазы. 19–22
Основная часть формирования кардиогенного ПО происходит в результате активной эпителиальной секреции хлора и вторичного флюидного потока в альвеолярное пространство. 23 Секреция трансэпителиального хлора запускается путем ингибирования поглощения эпителиального натрия и опосредуется через трансмембранный регулятор проводимости при муковисцидозе (CFTR) и ко-транспортер Na-K-2Cl-co-транспортер 1 (NKCC1). 23
Активный транспорт натрия через альвеолярный эпителий также регулируется с помощью базолатеральной Na-K-АТФазы, а резкое повышение давления в левом предсердии ингибирует активный транспорт натрия путем уменьшения количества Na-K-АТФазы в базолатеральной мембране альвеолярных эпителиальных клеток. 22 Регуляция Na-K-АТФазы вызывается стимуляцией дофаминергических, 24 β2 адренергических рецепторов, 25,26 и альдостерона и ингибируется соединениями, подобными оабаину. 22,24–26 Кроме того, последние данные свидетельствуют о том, что повреждение легких и барьерная дисфункция могут играть роль в формировании и разрешении застойных явлений и отека легких. 26
Терапевтические мишени
Поскольку ПО представляет собой неотложную медицинскую помощь, лечение должно быть индивидуально адаптировано к срочности проявления, основному патофизиологическому механизму и острым гемодинамическим характеристикам.Клиническая тяжесть должна быть идентифицирована во время представления, так как большинство смертей произошло в первый день поступления. 11 Систолическое артериальное давление (САД) при представлении является одним из наиболее цитируемых предикторов внутрибольничной смертности в этой подгруппе пациентов с СН ( см. Таблицу 2 ), и в недавних руководствах рекомендуется, чтобы пациенты с ПО могли подвергаться стратификации риска даже с момента постановки диагноза и подвергается интенсивному мониторингу и лечению в соответствии со значением САД при поступлении. 27 Помимо отстоя, быстрая идентификация осадителей и основных причин является важным шагом в управлении PO. Как сообщают регистры, клинический сценарий (острый инфаркт миокарда [ОИМ], кардиомиопатия) является прогностическим фактором краткосрочного прогноза ( см. Таблицу 2 ).
Непосредственной целью лечения ПО является улучшение симптомов, восстановление оксигенации тканей и стабилизация гемодинамического состояния пациента. Быстрое улучшение одышки является основной целью лечения и позволяет оценить эффективность лечения.Хотя одышка напрямую связана с легочным застоем в результате резкого повышения давления наполнения, его механизмы являются многофакторными. В целом, дисбаланс между нервным выходом головного мозга и выполненной работой
Скачать оригинал
Открыть в новой вкладке
дыхательных мышц может привести к одышке. 28,29 Ощущение одышки может быть усилено растяжением сосудов и интерстициальным отеком, который может непосредственно стимулировать окончания легочных сосудистых нервов. 30 Кроме того, резкое увеличение отека легких напрямую ведет к снижению податливости легких, что также способствует тахипноэ, тахикардии и гипоксемии. Хотя была предложена улучшенная стандартизация измерений одышки, сохраняется значительная область неопределенности с точки зрения факторов, связанных с облегчением одышки. 32 Несмотря на системы оценки и оценки, в современной клинической практике оценка симптоматического улучшения клинического профиля ПО в значительной степени субъективна и часто основывается на суждении врача.
В клинической картине ПО преобладают застой в легких и резко возросшая постнагрузка. Поскольку относительное перераспределение объема играет основную роль в патофизиологии ПО, 13 , терапевтические стратегии должны быть направлены на переход обратно в венозный резервуар. Эта цель может быть достигнута:
- снижение гидростатического давления в легочных капиллярах;
- увеличение лимфодренажа за счет снижения системного венозного давления; или
- удаление или вытеснение жидкости из альвеол ( см. Рисунок 1 ).
Повышение давления наполнения левого желудочка (LV) и дисбаланс сил Старлинга могут объяснить перенос жидкостей через альвеолярно-капиллярную мембрану (, см. Рис. 1 ). Кроме того, физиологическая способность альвеолярных эпителиальных клеток очищать альвеолярные пространства от избытка жидкости является активным сигнальным процессом с участием ионных каналов, механочувствительных рецепторов или адренорецепторов. 19,20,21,25 Самые последние данные свидетельствуют о том, что целевые механизмы, которые предотвращают барьерную дисфункцию 26 и усиливают трансэпителиальный транспорт натрия и усиливают клиренс альвеолярного отека, могут привести к более эффективной профилактике или лечению ПО. 25,33
Поиск осадителя и лежащей в основе этиологии должен проводиться в начале госпитализации. Важно определить те этиологии, которые не будут отвечать на обычные внутривенные (IV) методы лечения, такие как механические осложнения
Скачать оригинал
Открыть в новой вкладке
Скачать оригинал
Открыть в новой вкладке
ОИМ, клапанный эндокардит и дисфункция протеза клапана.Для этих пациентов спасение жизни может оказать механическая поддержка кровообращения или быстрая операция на сердце. Преципитирующие факторы, ответственные за гемодинамическую нестабильность и клиническую картину, также должны быть идентифицированы и устранены.
Даже если снижение постнагрузки является основной целью терапевтического вмешательства у пациентов с ПО, в некоторых случаях гипоксемия может быть слишком тяжелой или не может быть быстро улучшена фармакотерапией. Механическая вентиляция легких (МВ), как инвазивная, так и неинвазивная, при надлежащем обращении, является эффективной мерой для коррекции гипоксемии путем вытеснения жидкости из альвеол.Потребность в МВ, инвазивном или неинвазивном, должна быть предвидена, чтобы избежать слишком долгого ожидания или в месте без надлежащих средств. Неинвазивный МВ (NIMV) следует рассматривать в качестве дополнительной терапии у пациентов с ПО, у которых имеется тяжелая респираторная недостаточность, и раннее начало NIMV может потенциально исправить метаболические нарушения и снизить долю пациентов, нуждающихся в интубации. 34
В определенных обстоятельствах агрессивное лечение отека легких может изменить точный баланс между конечным диастолическим давлением и конечным диастолическим объемом, что негативно повлияет на сердечный выброс (СО), САД и перфузию конечных органов (почечная, коронарная).В результате у некоторых пациентов может возникнуть ухудшение ишемии, угрожающих жизни аритмий или снижение почечной функции во время госпитализации. Следовательно, помимо уменьшения отека легких, терапевтические стратегии должны предотвращать повреждение конечных органов и не увеличивать риск развития ишемии, склонности к нарушениям ритма сердца и / или постоянно изменять внутрипочечную гемодинамику.
Лечение
Несмотря на то, что недавние клинические реестры 3–8,11 предположили, что большинство пациентов, поступивших с ПО, быстро улучшаются в результате обычных методов внутривенного вливания, лечение ПО по-прежнему в значительной степени основано на мнении, поскольку в целом не хватает убедительных доказательств для гидотерапия. 27 Кроме того, большинство данных исследования получены из популяции AHF, которая не похожа на пациентов с ПО, и, таким образом, данные не являются полностью обобщенными для клинического профиля ПО.
Несмотря на то, что многоцентровые рандомизированные контролируемые исследования были проведены на пациентах с ОГФ, ни один из изученных препаратов не показал одновременной пользы для облегчения симптомов, улучшения гемодинамики, сохранения функции конечных органов и увеличения выживаемости. Кроме того, за исключением RELAX II35 и PRONTO, 36 , сроки вмешательств составляли более 24 часов после презентации, что ставило важные вопросы о применимости результатов для пациентов с ПО.
В клинической практике острое лечение ПО основано на опиатах внутривенно, диуретиках, вазодилататорах, инотропах и МВ. Примерно в 70–80% случаев пациенты с ПО получают лечение с помощью комбинаций внутривенной терапии. 6,11 Данные из недавних реестров 11 показали, что существует специфическая схема использования внутривенной терапии (то есть высокие дозы в течение короткого периода времени), которая может объяснить внутрибольничное течение пациентов и неблагоприятные результаты.
Морфин
Морфин обычно используется для лечения ПО, несмотря на отсутствие доказательств, подтверждающих его эффективность.Морфин назначается для того, чтобы вызвать системную вазодилатацию и уменьшить беспокойство, связанное с одышкой (то есть «воздушный голод»). Эксперименты in vivo подтвердили, что внутривенное введение морфина приводит к значительному снижению системного сосудистого сопротивления (УВО) и венозного возврата. 37,38 Морфин может вызывать угнетение дыхания. 39 , что может усугубить гипоксемию у пациента, уже имеющего гипоксическую и измененную церебральную перфузию, что приводит к интубации. Кроме того, данные из реестров острого коронарного синдрома (ACS) 40 и из регистров HF 41 свидетельствуют о том, что морфиновая терапия была связана с увеличением смертности, необходимостью госпитализации в отделении интенсивной терапии (ICU) и интубации.Использование внутривенных диуретиков и вазодилататоров может уменьшить застой в легких и избежать неблагоприятного воздействия морфина на дыхательную систему. Морфин может быть полезен для некоторых пациентов с ПО в условиях ишемии миокарда, когда требуется анальгезия, так как морфин уменьшает беспокойство и облегчает боль.
Диуретики
Внутривенные петлевые диуретики являются важным компонентом лечения ПО, и в последних руководствах 27 рассматривается внутривенное введение диуретиков в качестве терапии первой линии.Анализ последних реестров (, см. Таблицу 1, ) показывает, что внутривенные диуретики назначаются примерно 90% пациентов, которые госпитализированы по поводу ПО. Фуросемид был наиболее часто используемым мочегонным средством. Петлевые диуретики ингибируют реабсорбцию NaCl и вызывают натрийурез и диурез. Диуретический эффект наступает через 35–45 минут после внутривенного введения. Они действуют, подавляя почечный ко-транспортер Na / 2Cl / K в просветной мембране толстой восходящей конечности петли Генле, которая отвечает за реабсорбцию 35% отфильтрованного натрия.42 Следует отметить, что фуросемид ингибирует тот же самый ко-транспортер Na / 2Cl / K в альвеолярных эпителиальных клетках, изменяя секрецию трансэпителиального хлорида и увеличивая клиренс альвеолярной жидкости и разрешение отека. 23
Кроме того, фуросемид в / в вызывает прямое венодилатацию, эффект, который можно увидеть через 2–5 минут после приема. Прямая венодилатация ингибировалась местным введением индометацина, но не блокировкой синтеза оксида азота (NO), что указывает на то, что прямая венодилатация сосудов зависит от местного простагландина, но не от продукции NO. 43 Быстрое снижение венозного возврата, вызванного фуросемидом, обычно происходит перед диурезом и может иметь терапевтическое значение для достижения симптоматического улучшения при ПО. Тем не менее, общий венодилатирующий эффект фуросемида трудно оценить, так как уменьшение циркулирующего объема, производимого фуросемидом, происходит за счет нейрогормональной активации.44 Исторически прямая венодилатация была одним из аргументов в пользу внутривенного введения диуретиков при ПО, поскольку основная патофизиология PO представлен перераспределением жидкости, а не общим накоплением жидкости.Эффективность использования петлевых диуретиков также уравновешивается ограничениями диуретической резистентности, нейрогормональной активации и ухудшением функции почек (WRF).
Одной из основных проблем, связанных с применением петлевого диуретика, является феномен адаптации нефрона, который наблюдается у пациентов, ранее подвергавшихся длительному применению перорального фуросемида. Хроническое лечение фуросемидом может вызывать «адаптацию нефрона», соответственно реактивное увеличение активной способности трансклеточного транспорта натрия в трубчатых сегментах, расположенных дистально к месту действия фуросемида. 45 Это может привести к снижению натрийуретического ответа при обычных дозах диуретика IV 45,46 и, возможно, объяснить использование более высоких доз IV диуретиков у пациентов с ПО.
Существуют значительные различия в клинической практике, касающиеся дозировки, способа введения и продолжительности терапии, поскольку имеется очень мало доказательств уровня А, класса I. Проспективное исследование, в котором сравнивались четыре стратегии (высокая и низкая доза; болюсное и непрерывное введение), не показало существенных различий в отношении улучшения одышки или исходов через 60 дней. 47 Тем не менее, стратегия высоких доз была связана с тенденцией к увеличению улучшения одышки за счет переходных WRF, которые, как представляется, не имели долгосрочных последствий. В соответствии с текущими рекомендациями 27 рекомендуют в качестве первой дозы внутривенного введения фуросемида в 2,5 раза превышать существующую оральную дозу у пациентов с ПО, которые уже принимают диуретик.
вазодилататоры
В соответствии с последними рекомендациями, 27 вазодилататоров можно рассматривать как вспомогательное средство к диуретической терапии для облегчения одышки, когда САД остается> 110 мм рт.Интересно, что SBP используется как сигнал безопасности, а не как маркер эффективности. Нитроглицерин внутривенно (НТГ) — это прежде всего венодилататор, который снижает преднагрузку и уменьшает застой в легких. 48 Гемодинамическое преимущество NTG достигается активацией циклических гуанозинмонофосфат (cGMP) -зависимых протеинкиназ. 49
NTG производит перераспределение крови из центрального кровообращения в сосуды большей емкости, уменьшая легочную венозную гиперемию и уменьшая импеданс левого желудочка, что приводит к снижению давления в левом предсердии. 50 Сопутствующая терапия высокими дозами нитратов и низкими дозами фуросемида IV 51 была связана с уменьшенной потребностью в интубации и более низким риском других сердечно-сосудистых событий по сравнению с фуросемидом IV высокой дозы у пациентов с ПО. Использование нитратов IV в AHF ограничено реактивной нейрогормональной активацией и толерантностью. Толерантность к нитратам, 50 , определяемая как потеря гемодинамического эффекта, несмотря на повышение дозы, может развиться в течение нескольких часов и может способствовать модели использования нитратов внутривенно, наблюдаемой в реестрах.
Nesiritide, рекомбинантный натрийуретический пептид B-типа (BNP) с сосудорасширяющими свойствами, связан со значительным снижением давления легочного капиллярного клина (PCWP). 52,53 По сравнению с NTG, несиритид приводил к значительному снижению давления наполнения, но не было различий между несиритидом и NTG с точки зрения улучшения одышки. 54 В центральном исследовании ASCEND-HF 55 несиритид показал умеренное улучшение одышки, но нейтральный эффект на смертность и повторную госпитализацию и был связан с увеличением частоты гипотонии.
Релаксин — это гормон, который вызывает NO активацию гуанилатциклазы (GC) и вызывает гемодинамические адаптационные изменения, возникающие во время беременности. Рекомбинантная человеческая форма, серелаксин, продемонстрировала потенциальную гемодинамическую пользу для пациентов с ОГФ. В экспериментальных исследованиях 56,57 серелаксин уменьшал SVR одновременно с увеличением (CO) и почечного кровотока. В плацебо-контролируемом исследовании III фазы, в которое были включены пациенты в течение 16 часов после презентации, 58, серелаксин улучшал одышку по шкале зрительной аналоговой шкалы (VAS), но не улучшал одышку, измеренную по шкале Лайкерта.Несмотря на отсутствие пользы от внутрибольничной смертности, серелаксин значительно улучшил 180-дневную смертность от всех причин. Недавний исследовательский анализ эффективности смертности при RELAX-AHF позволил предположить, что серелаксин улучшал маркеры сердечной, почечной и печеночной функции на ранних стадиях госпитализации при AHF. 59 Следовательно, улучшенное облегчение одышки, сохраненная функция конечного органа и меньшее использование сопутствующей терапии IV могут поддержать улучшенные долгосрочные результаты с новыми агентами в AHF.
Хотя некоторые исследования показали, что активаторы растворимого гуанилилциклазы (sGC) могут предлагать органозащитные свойства, особенно для функции почек, недавнее исследование с cinaciguat не выявило явных симптоматических преимуществ этой терапии. 62 Несмотря на снижение PCWP, cinaciguat снижал САД без улучшения одышки или сердечного индекса.
Клевипидин, антагонист дигидропиридин-кальция ультракороткого действия с высокой степенью сосудистой селективности, был изучен при гипертонической AHF в открытом исследовании дизайна. 36 Clevidipine был начат очень скоро после представления (то есть среднее время 149 минут) и был связан с заметным улучшением одышки, более низкими частями госпитализации в ОИТ и сокращенным сроком пребывания по сравнению с обычным лечением, поддерживая новую модель вмешательства в течение первого несколько часов после презентации.
Инотропы
У большинства пациентов, поступивших с ПО, имеется легочная гиперемия, связанная с высоким давлением наполнения ЛЖ. Хотя большинство из них являются гипертоническими или нормотензивными при поступлении, приблизительно 10–15% пациентов с ПО имеют низкий САД в результате низкого уровня СО6, , 11 и инотропных агентов. Другие пациенты с ПО могут испытывать неожиданное и резкое снижение САД во время госпитализации в результате агрессивного лечения отека легких или разрешения реакции реактивного стресса.Это подмножество впоследствии требует IV инотропов для поддержания СО и давления перфузии. Низкий САД при проявлении или признаки гипоперфузии тканей, а также необходимость в инотропной терапии, были всеми переменными, связанными с кратковременной смертностью в регистрах, включающих пациентов с ПО ( см. Таблицу 2 ). Наиболее часто используемыми инотропами вл ютс симпатомиметические агенты (то есть добутамин и дофамин). Эти агенты были связаны с побочными эффектами, такими как ишемия, тахиаритмия и гипотония, и могут увеличивать внутрибольничную и постнагрузочную смертность. 63,64 Однако, поскольку происходит системная гипоперфузия в условиях низкого уровня СО, симпатомиметические агенты остаются основой терапии, несмотря на связанные с ними долгосрочные побочные эффекты, вероятно, опосредованные через ухудшение повреждения миокарда. Для симпатомиметических препаратов предшествующее лечение бета-блокаторами может значительно повлиять на ожидаемый клинический ответ. Другие инотропные агенты, не зависящие от AmpC, были протестированы в клинических испытаниях, но с неблагоприятными результатами. Кратковременное применение милринона, инотропа IV с вазодилатирующими свойствами, было связано с увеличением смертности после выписки. 65,66 Считается, что негативное влияние этих факторов на смертность связано с повреждением миокарда в результате снижения САД и последующей коронарной перфузии.
Левосимендан оказывает положительный инотропный эффект, усиливая чувствительность к сердцу сократительных элементов сердца, и оказывает прямое периферическое сосудорасширяющее действие, блокируя АТФ-зависимые калиевые каналы в гладкой мускулатуре сосудов. 67 Эти эффекты не ослабляются сопутствующим лечением бета-адреноблокаторами и сохраняются после истечения времени инфузии препарата, поскольку левосимендан имеет активный метаболит с длительным периодом полувыведения. 1,63,64,66,67 Левосимендан продемонстрировал благоприятный гемодинамический профиль в доклинических и клинических исследованиях63, так как он снижал PCWP и повышал СО, предполагая потенциальную пользу для пациентов с ПО с низким или нормальным САД. Однако при тестировании в строгих рандомизированных двойных слепых исследованиях 68,69 левосимендана показали лишь незначительное клиническое улучшение и были связаны с гипотензией, предсердной и желудочковой аритмией и, в одном исследовании, с тенденцией к увеличению ранней смертности. 68
Istaroxime — это новый агент с двойными инотропными и лузитропными свойствами. Истароксим ингибирует Na / K-АТФазу и стимулирует кальциевую АТФазу саркоплазматического ретикулума. 70 У пациентов, госпитализированных с сердечной недостаточностью, истароксим уменьшал PCWP и улучшал диастолическую функцию. По сравнению с симпатомиметическими агентами истароксим повышает САД и снижает ЧСС и потребность в кислороде миокарда, что указывает на возможную роль в предотвращении повреждения миокарда. 71 Хотя этот агент был изучен только при хронической сердечной недостаточности: сниженная фракция выброса (HFrEF), он, по-видимому, является идеальным средством для пациентов с ПО, имеющих низкий или нормальный САД.
Stresscopin, селективный агонист рецептора кортикотропин-рилизинг-фактора типа 2 (CRFR2), 71 обладает собственными инотропными свойствами благодаря стимуляции семейства G-белков. В недавнем исследовании, , 72, , стресскопин увеличивал СО и уменьшал УВО, не оказывая значительного влияния на ЧСС или САД, подчеркивая его потенциальное преимущество перед стандартными инотропными средствами. Однако произошло значительное снижение ДАД, что могло оказать непостижимое влияние на коронарное перфузионное давление. 72
Вентиляция
Цели МВ, как инвазивные, так и неинвазивные, заключаются в улучшении оксигенации, сокращении работы дыхания, перемещении альвеолярной и интерстициальной жидкости в капилляры, обращении респираторного ацидоза и гиперкапнии и, наконец, улучшении перфузии тканей.
Решение о начале МВ должно быть ожидаемым и должно основываться на клиническом суждении, принимая во внимание общую клиническую картину, но не должно откладываться до тех пор, пока пациент не окажется в экстремальном состоянии или не изменит свой уровень сознания.
Даже если инвазивная МВ является жизненно важной терапией в лечении критически больных пациентов, ее применение должно быть сбалансировано с потенциальными вредными сердечными эффектами. 73 У пациента с артериальной гипертонией снижение предварительной нагрузки может быть полезным. Однако у пациента с гипотензией снижение преднагрузки может привести к снижению СО и САД. Необходимо рассмотреть другие возможные осложнения, такие как баротравма и системные инфекции. 74 Несмотря на то, что использование инвазивного МВ было прогностическим для ACM ( см. Таблицу 2 ), прогноз пациентов с ПО, получавших МВ, может в большей степени зависеть от степени гемодинамического нарушения, а не от степени дыхательной недостаточности. 73
NIMV можно рассматривать в качестве дополнительной терапии у пациентов с ПО, у которых тяжелая дыхательная недостаточность или состояние которых не улучшается при фармакологической терапии. 34 В рандомизированном исследовании75 ранняя терапия NIMV для пациентов с ПО снизила потребность в инвазивной МВ и сопутствующих ей осложнениях и, по-видимому, усиливала ответ на терапию. Пациенты с ПО на ранней стадии NIMV демонстрировали значительно меньшую респираторную усталость и выражались в более низкой частоте интубации трахеи.Задержка лечения относительно времени нахождения в больнице может иметь существенные последствия для таких исходов, как смертность, необходимость последующей интубации трахеи или последующее ухудшение сердечно-сосудистой системы, требующее дальнейшей медицинской помощи. Когда NIMV не может улучшить оксигенацию и респираторный ацидоз, или энцефалопатия ухудшается, интубацию следует рассматривать без промедления.
Терапия для определения путей альвеолярного транспорта ионов и жидкости
Хотя эти агенты были изучены только в экспериментальных исследованиях, их знания могут быть клинически значимыми, так как некоторые из методов внутривенного вливания и специфические фоновые терапии HF, такие как дигоксин, антагонисты минералокортикоидных рецепторов и диуретики, могут мешать функционированию этих каналов.
Клинические исследования показывают, что нарушение альвеолярного ионного и жидкостного транспорта способствует развитию, тяжести и исходу ПО у людей.
передача сигналов β2-адренергического рецептора необходима для усиления регуляции альвеолярного эпителиального транспорта активного натрия в условиях избыточного альвеолярного отека. Положительные защитные эффекты передачи сигналов β2-адренергических рецепторов на альвеолярный активный транспорт натрия обеспечивают существенную поддержку использования β2-адренергических агонистов для ускорения клиренса альвеолярной жидкости у пациентов с ПО, а некоторые данные свидетельствуют о том, что фармакологическое лечение с помощью β2-адренергических агонистов облегчает восстановление после экспериментального ПО. 25,26
Активный транспорт натрия через альвеолярный эпителий контролируется базолатеральной Na-K-АТФазой. 19,22,25,76 Na-K-АТФаза положительно регулируется GC, альдостероном, катехоламинами (β2 и дофаминергическими) и гормонами роста и ингибируется соединениями, подобными оабаину, и механическими сигналами, индуцированными повышением давления в левом предсердии. 19,22,24,25,77 В некоторых экспериментальных исследованиях 78 альдостерон увеличивал функцию Na-KATPase и ускорял клиренс гидростатического ПО, предполагая, что альдостерон может использоваться в качестве стратегии для увеличения клиренса отека легких.
Потенциальный рецепторный потенциал ваниллоидного рецептора 4 (TRPV4) является одним из наиболее сильнодействующих агентов, которые ингибируют индуцируемое давлением альвеолярную проницаемость, и он был определен как перспективная терапевтическая стратегия для лечения ПО. 79,80–82 TRPV4 был связан с повышенным опосредованным легочным сосудистым давлением поглощением Ca2 + эндотелием легкого и последующим острым повреждением легкого. 80,83 TRPV4 участвует во множественных путях 81,82 , включая роль в вазомоторном контроле легких, воспалительную реакцию и его специфическую роль в разрешении ПО.
Выводы
Пациенты с ПО могут подвергаться стратификации риска со времени первоначального предъявления и постановки диагноза, и им требуется интенсивная терапия, которая часто продиктована их начальным САД при поступлении. Однако стратификация пациентов может улучшить распределение ресурсов и сфокусировать интенсивность ухода на пациентах, которые с наибольшей вероятностью выиграют от ранней агрессивной терапии. Дальнейшие исследования необходимы для разработки инновационных фармакотерапевтических средств, способных уменьшить гемодинамический застой при одновременном сохранении функции конечного органа.Ориентация на эпителиальные альвеолярные клетки и активный процесс передачи сигналов, который вызывает перенос ионов и выведение жидкостей из альвеолярных пространств, может ускорить разрешение ПО и / или уменьшение сопутствующей традиционной терапии IV.
,Застойная сердечная недостаточность (ЗСН) — это клиническое состояние, при котором сердце не может перекачивать достаточное количество крови для удовлетворения метаболических потребностей организма из-за патологических изменений в миокарде. Три основные причины ХСН — ишемическая болезнь сердца, сахарный диабет и гипертония. Эти состояния вызывают желудочковую дисфункцию с низким сердечным выбросом, что приводит к застою крови (обратная недостаточность) и плохой системной перфузии (прямая недостаточность).ХСН классифицируется как левая сердечная недостаточность (LHF) или правая сердечная недостаточность (RHF), хотя бивентрикулярная (общая) ХСН чаще всего наблюдается в клинической практике. LHF приводит к отеку легких и, как следствие, к одышке, в то время как RHF вызывает системный венозный застой, который вызывает такие симптомы, как язвенный отек, расширение яремных вен и гепатомегалия. Бивентрикулярная ЗСН проявляется клиническими признаками как RHF, так и LHF, а также общими симптомами, такими как тахикардия, усталость и никтурия. В редких случаях высокая выходная ХСН может возникать в результате состояний, которые увеличивают сердечный выброс и, таким образом, поражают сердце.Острая декомпенсированная сердечная недостаточность (СДВГ) может возникать как обострение ХСН или быть вызвана острым сердечным заболеванием, таким как инфаркт миокарда. ХСН диагностируется на основании клинических проявлений и требует первоначального обследования для оценки тяжести заболевания и возможных причин. Начальная обработка включает измерение уровней натрийуретического пептида в мозге, рентгенограммы грудной клетки и ЭКГ. Управление CHF включает модификации образа жизни и лечение сопутствующих состояний (например, гипертонии) и сопутствующих заболеваний (например,г., анемия) наряду с фармакологическими средствами, снижающими нагрузку на сердце. СДВГ требует госпитализации и более интенсивных мер, таких как гемодиализ.
, Латентная ХПН – симптомы почти не развиваются. Пациент ощущает лишь небольшую усталость. Зачастую диагноз ставится при обследовании совершенно другой проблемы.
Латентная ХПН – симптомы почти не развиваются. Пациент ощущает лишь небольшую усталость. Зачастую диагноз ставится при обследовании совершенно другой проблемы. Начальная стадия. Скорость клубочковой фильтрации (СКФ) за минуту равняется 90 мл – это норма. Но вместе с этим уже есть повреждения почек.
Начальная стадия. Скорость клубочковой фильтрации (СКФ) за минуту равняется 90 мл – это норма. Но вместе с этим уже есть повреждения почек.