Атопический дерматит — диагностика, симптомы и лечение в EMC
Атопический дерматит (или нейродермит) — одно из наиболее распространенных кожных заболеваний. Это воспалительное поражение кожи аллергической природы, которое вызывает множество различных факторов — аллергенов, поступающих в организм с пищей, контактным путем (при соприкосновении с кожей) или при вдыхании. Основные проявления — кожные высыпания, чаще всего в местах крупных складок, лица, шеи и главное – зуд. Начинаясь, как правило, в детском возрасте, заболевание принимает хронический характер и протекает с периодами обострений.
С момента открытия заболевание имело более ста обозначений, пока в 1923 году Coca и Cooke не предложили термин «atopia» (с греч. — странность, необычность) для определения состояния гиперчувствительности при поллинозе, астме, “атопической экземе”, которая позже в 1933 году была переименована Wize и Sulzberger в «атопический дерматит». С тех пор это название является общепринятым.
Атопический дерматит – мультифакторное воспалительное заболевание кожи.
Причины возникновения заболевания
Первичное появление симптомов заболевания происходит под влиянием различных внешних и внутренних факторов, преимущественно у детей первых лет жизни. Атопический дерматит может рецидивировать, что часто приводит к психологическим проблемам в процессе становления личности и снижению качества жизни во взрослом возрасте.
Одна из главных причин развития атопического дерматита — генетическая предрасположенность. Доказано, что в развитии аллергических заболеваний могут участвовать более 20 генов.
Согласно исследованиям, атопический дерматит развивается у 80% детей, родители которых страдают этим заболеванием. Более 50% детей наследуют эту болезнь, если болен только один родитель. При этом, если атопический дерматит диагностирован у матери, риск повышается в 1,5 раза.
Стадии развития заболевания
Чаще всего атопический дерматит проявляется в детском возрасте и имеет различные стадии течения, симптомы могут различаться в зависимости от возраста.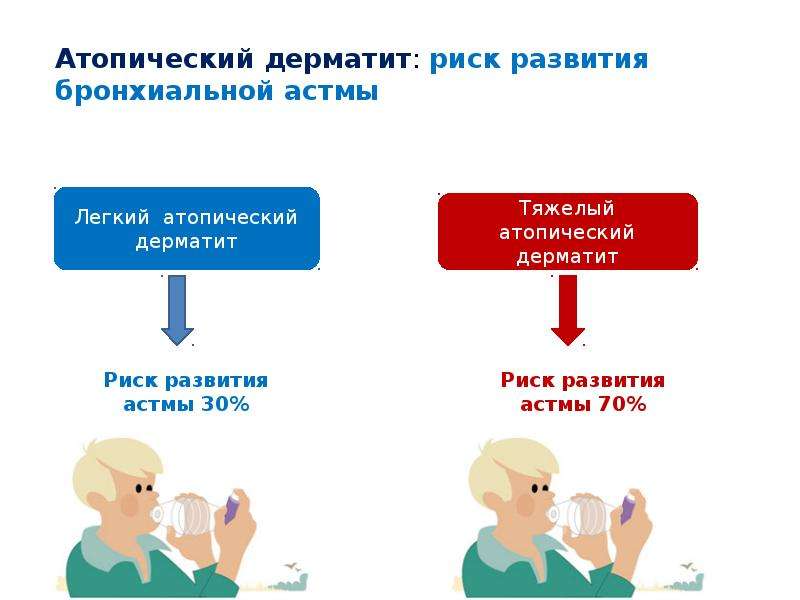
Единой общепринятой классификации атопического дерматита не существует, но есть рабочая версия, согласно которой выделяются 4 стадии заболевания.
Начальная стадия. Как правило, развивается у детей с повышенной ранимостью кожи и слизистых, неустойчивостью водно-солевого обмена, склонностью к аллергическим реакциям и снижением сопротивляемости к различным инфекциям. Отличительные симптомы стадии: гиперемия, отечность и шелушение кожи на щеках. При своевременной и правильной терапии излечивается полностью. Симптомы не проходят самостоятельно, при неправильном и несвоевременном лечении возможно обострение симптомов или переход заболевания в более тяжелую стадию.
Стадия выраженных кожных изменений, или стадия прогрессирования. Практически всегда включает две фазы: острую и хроническую.
Стадия ремиссии. Исчезновение или значительное сокращение симптомов. Длительность стадии – от нескольких недель до 5-7 лет. В сложных случаях заболевание протекает без ремиссии и сохраняется всю жизнь.
Стадия клинического выздоровления. По данным клинической диагностики проявления заболевания отсутствуют в течение 3-7 лет и более.
Формы атопического дерматита
Для каждой формы характерно наличие зуда разной интенсивности.
Младенческая форма (с рождения до 2 лет). На коже появляются покраснения и маленькие пузырьки, из которых при нажатии выделяется кровянистая жидкость. Жидкость, высыхая, превращается в желтовато-коричневые корочки. Зуд усиливается по ночам. Вследствие расчесов появляются следы и трещины на коже. Симптомы чаще всего проявляются на лице, могут быть на руках и ногах (в локтевых и подколенных сгибах), ягодицах.
Детская форма (3-7 лет). На коже появляются краснота, отек, корочки, нарушается целостность кожных покровов, кожа становится толще, сильнее проявляется кожный рисунок. Образуются узелки, бляшки и эрозии. Трещины на ладонях, пальцах и стопах причиняют сильную боль.
Подростковая форма (8 лет и старше).
Распространенность атопического дерматита
Ограниченный. Заболевание проявляется только в области шеи, запястья, локтевых и подколенных сгибов, ладоней и тыльной стороны стоп. Остальная поверхность кожи остается без изменений. Зуд умеренный.
Распространенный. Заболевание занимает более 5% поверхности тела. Высыпания распространяются на конечности, грудь и спину. Остальные кожные покровы приобретают землистый оттенок. Зуд становится интенсивнее.
Диффузный. Поражается вся поверхность кожи. Зуд выраженный и интенсивный.
Тяжесть течения
Оценивается на основе интенсивности кожных высыпаний, распространенности процесса, размеров лимфатических узлов и др.
Легкое течение. Отличается легкой гиперемией, выделением жидкости (экссудацией), шелушением, единичными высыпаниями, слабым зудом. Обострения происходят 1-2 раза в год.
Отличается легкой гиперемией, выделением жидкости (экссудацией), шелушением, единичными высыпаниями, слабым зудом. Обострения происходят 1-2 раза в год.
Течение средней тяжести. Усиливается выделение жидкости, появляются множественные очаги поражения. Зуд становится более интенсивным. Обострения происходят 3-4 раза в год.
Тяжелое течение. Появляются множественные обширные очаги поражения, глубокие трещины, эрозии. Зуд усиливается, становится непроходящим.
Симптоматика
Клинические проявления характеризуются эритематозными, экссудативными и лихенойдными высыпаниями, которые сопровождаются интенсивным зудом. Атопический дерматит часто связан с аномалиями барьерной функции кожи, сенсибилизацией к аллергенам и рецидивирующими кожными инфекциями. Дисбактериоз микробиоты кожи также может играть ключевую роль в развитии атопического дерматита. Научно доказано, что атопический дерматит является кожным симптомом системного расстройства и часто проявляется, как первый шаг в так называемом «атопическом марше», который вызывает бронхиальную астму, пищевую аллергию и аллергический ринит.
Основные симптомы атопического дерматита
- ихтиоз, ксероз, сухая кожа
- гиперлинеарность ладоней
- потемнение кожи глазниц
- признак Гертога (недостаток или отсутствие волос с наружной части бровей)
- складка Денье-Моргана (продольная складка нижнего века)
- стойкий белый дермографизм
- белый лишай, волосяной лишай
- фолликулярный кератоз
- складки на передней поверхности шеи
Дополнительные симптомы:
- низкая граница роста волос
- замедленная реакция на ацетилхолин
- линейные борозды на кончиках пальцев
- кератоконус или катаракта
Как диагностировать атопический дерматит?
Диагностика атопического дерматита начинается с обязательного посещения врача дерматолога-аллерголога. В расширенную аллергодиагностику входят лабораторные анализы крови на аллергены, диагностика пищевой непереносимости, молекулярная диагностика, а также прик-тесты.
Молекулярная диагностика — самый современный метод, позволяющий максимально точно и быстро выявить причинно-значимые факторы заболевания даже в самых сложных случаях, когда остальные виды анализов оказываются неинформативными.
Основные критерии диагностики:
- Зуд кожи
- Высыпания на коже: у детей до 2 лет – на лице и на сгибах локтей и коленей, у детей старшего возраста и взрослых – утолщение кожи, усиление рисунка, пигментация и расчёсы в области сгибов конечностей
- Хроническое течение с возможностью рецидивов
- Наличие атопических заболеваний в семейном анамнезе
- Заболевание впервые появилось в возрасте до 2 лет
Дополнительные показатели:
- Сезонность обострений (прогрессирование осенью и зимой, регрессирование летом)
- Обострение заболевания при наличии провоцирующих факторов (аллергены, пищевые продукты, стресс и т.д.)
- Повышение общего и специфических IgE в крови
- Повышение уровня эозинофилов (подвид гранулоцитарных лейкоцитов) в крови
- Гиперлинеарность ладоней (повышенное количество складок) и подошв
- Фолликулярный гиперкератоз («гусиная кожа») на плечах, предплечьях, локтях
- Появление зуда при повышенном потоотделении
- Сухость кожи (ксероз)
- Белый дермографизм
- Склонность к кожным инфекциям
- Локализация патологического процесса на кистях и стопах
- Экзема сосков
- Рецидивирующие конъюнктивиты
- Гиперпигментация кожи в области вокруг глаз
- Складки на передней поверхности шеи
- Симптом Дэнье-Моргана
- Хейлит (воспаление красной каймы и слизистой оболочки губ)
Для установления диагноза необходимо сочетание 3 основных и не менее 3 дополнительных критериев.
Диагностика эффективности терапии
Оценка степени тяжести
- EASI: индекс площади и тяжести экземы (для врача). Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности).
- POEM: опросник выраженности экземы (для пациентов). Пациент сам оценивает выраженность и интенсивность симптомов за последние 7 дней, отвечая на вопросы анкеты.
Оценка качества жизни пациента
- Дерматологический индекс качества жизни (DLQI). Пациент оценивает влияние заболевания на выраженность симптомов, ощущений, повседневную активность, досуг, трудовую/учебную производительность, личные взаимоотношения и лечение в течение короткого промежутка времени (1 неделя)
- Опросник WPAI:SHP. Оценка влияния атопического дерматита на продуктивность в течение последних 7 дней. Как течение заболевания сказывалось на возможности работать и выполнять ежедневные активности.
Осложнения болезни
Атопический дерматит часто осложняется развитием вторичной инфекции (бактериальной, грибковой или вирусной). Самое частое инфекционное осложнение – появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии. Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Самое частое инфекционное осложнение – появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии. Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Различная грибковая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто усложняет течение атопического дерматита, негативно влияет на результативность лечения. Наличие грибковой инфекции может изменить симптоматику атопического дерматита: возникают очаги с четкими фестончатыми и приподнятыми краями, часто рецидивирует хейлит, возможны поражения заушных, паховых складок, ногтевого ложа, гениталий.
Пациенты с атопическим дерматитом чаще страдают вирусной инфекцией (вирусом простого герпеса, вирусом папилломы человека). Герпетическая инфекция может провоцировать развитие редкого и тяжелого осложнения – герпетической экземы Капоши. При экземе Капоши появляются распространенные высыпания, сильный зуд, повышается температура, быстро присоединяется гнойная инфекция. В ряде случаев поражается центральная нервная система, глаза, развивается сепсис.
В ряде случаев поражается центральная нервная система, глаза, развивается сепсис.
Увеличение лимфатических узлов в шейной, подмышечной, паховой и бедренной областях может быть связано с обострением атопического дерматита. Данное состояние проходит самостоятельно, либо после адекватно проведенного лечения.
Офтальмологические осложнения атопического дерматита — рецидивирующие конъюнктивиты, сопровождающиеся зудом. Хронический конъюнктивит может прогрессировать в эктропион (выворот века) и вызывать слезотечение.
Способы лечения
Эффективное лечение атопического дерматита невозможно без системного подхода, который включает в себя:
- Элиминационные мероприятия: предотвращение контакта с раздражителями, в том числе в продуктах питания, и бытовыми аллергенами.
- Вне зависимости от тяжести течения заболевания при необходимости лечение дополняют антигистаминными препаратами, антибактериальными, противовирусными и антимикотическими средствами.

- Смягчающие и увлажняющие средства для восстановления нарушенной барьерной функции кожи. В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии.
- Топические глюкокортикостероиды являются основой противовоспалительного лечения, показывая высокую эффективность в борьбе с острым и хроническим воспалением кожи при ограниченных поражениях. Из-за опасений по поводу возможных побочных эффектов, связанных с постоянным применением, данные препараты не используются для поддерживающей терапии.
- Ингибиторы кальциневрина абсолютно безопасны при поражении кожи лица и век. Несколько исследований крема пимекролимус выявили, что применение препарата на самых ранних стадиях заболевания приводит к значительному уменьшению потребности в «спасательной» терапии глюкокортикостероидами.

- При среднетяжелом течении актуально использование фототерапии. Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус.
- При тяжелом течении атопического дерматита кроме топических средств лечение включает в себя использование системных глюкокортикостеройдов короткими курсами и циклоспорина. В 55% случаев положительный эффект наступает после 6-8 недель использования. Непрерывная терапия не рекомендована более 1-2 лет, потому что циклоспорин обладает потенциальной токсичностью.
- Биологическая терапия в лечении атопического дерматита.
Дупилумаб — первое в мире средство от атопического дерматита на основе моноклональных антител. Это класс препаратов, которые обладают высокой селективностью в отношении ключевых компонентов патологического процесса. Антитела обладают способностью точно связываться с антигеном благодаря специальным антигенсвязывающим участкам, имеющим к нему высокую специфичность. Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Антитела обладают способностью точно связываться с антигеном благодаря специальным антигенсвязывающим участкам, имеющим к нему высокую специфичность. Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Также недавно было выявлено, что омализумаб является наиболее эффективным препаратом в лечении аллергической астмы и аллергического ринита. Таким образом, он может потенциально нейтрализовать действие иммуноглобулина при атопическом дерматите.
Профилактика атопического дерматита
При атопическом дерматите кожный зуд могут спровоцировать даже вполне безобидные факторы, например, одежда и влага. Именно поэтому рекомендуется носить натуральные ткани и избегать интенсивных физических нагрузок. Стиральные порошки, даже в небольших количествах остающиеся на белье и одежде, могут раздражать кожу, поэтому рекомендуется использовать гипоаллергенные стиральные порошки на основе мыла, добавляя повторный цикл полоскания белья. Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Необходимо очищать и увлажнять кожу, т.к. при атопическом дерматите из-за нарушений в липидном обмене кожи повышается ее сухость. Нарушение защитной функции может стать причиной развития вторичных бактериальных, вирусных и грибковых инфекций. Именно поэтому кожа при атопическом дерматите требует особого ухода: очищающие средства для душа («мыло без мыла»), а также масла для ванн; после мытья не растирая кожу необходимо сразу нанести увлажняющее средство. Увлажняющие кремы и бальзамы можно наносить несколько раз в день.
Первичная профилактика
Первичная профилактика направлена на предупреждение развития атопического дерматита и должна проводиться еще во время беременности. Известно, что заболевание передается по наследству, и если оно есть у обоих родителей, вероятность заболеть у будущего ребенка 60 – 80%.
Рекомендуется исключить из рациона беременной высокоаллергенные продукты, такие, как шоколад, цитрусовые, мед, орехи и др. С другой стороны, питание должно быть разнообразным, нужно избегать одностороннего углеводного питания. Важно своевременное лечение гестозов, которые значительно повышают проницаемость барьера «плацента-плод» и способствуют аллергизации. Рекомендуется ограничить медикаментозную нагрузку, так как многие лекарственные средства могут вызывать аллергию. Исключение перегрузок на работе и профессиональной вредности во время беременности.
Не менее важна профилактика после рождения ребенка, где очень важную роль играет грудное вскармливание, так как грудное молоко максимально адаптировано под потребности новорожденного и не содержит чужеродных белков, на которые может возникать аллергия.
Ребенку с предрасположенностью к атопическому дерматиту медикаментозное лечение должно назначаться только по четко обоснованным показаниям, так как лекарства могут выступать в роли аллергенов, стимулирующих выброс иммуноглобулина.
Вторичная профилактика
Проводится, когда у ребенка диагностирован атопический дерматит и предназначена для снижения количества обострений и улучшения качества жизни.
Обострения атопического дерматита могут вызывать:
- клещи домашней пыли;
- плесень, образующаяся на земле домашних растений и в сырых помещениях;
- компоненты косметических или моющих средств;
- шерсть животных и др.
В этом случае помогут регулярная влажная уборка (в том числе – с использованием моющих пылесосов), частая смена постельного белья, обработка стен с кафельным покрытием противогрибковыми растворами, использование одежды из натуральных тканей (кроме шерсти).
Записаться на прием к дерматологу ЕМС можно по телефону: +7 (495) 933 66 55.
Атопический дерматит: лечение заболевания | Клиника Рассвет
Быстрый переходЛегкие формы может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
При атопической форме имеется связь обострений с пищей, аллергенами домашней пыли, реже пыльцы. Часто присутствуют и другие атопические заболевания: бронхиальная астма, аллергический ринит — как у самого пациента, так и у его близких родственников.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т.д.), необходимо обратиться к врачу.Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
- Высыпания на коже
- Зуд
- Сухость и шелушение кожи
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик..gif)
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
- Cмягчающие и увлажняющие кремы и мази являются основой лечения атопического дерматита. Эти средства позволяют поддерживать кожу увлажненной и мягкой.
- Стероидные кремы и мази наносятся на кожу и помогают избавиться от покраснения и зуда. В тяжелых случаях могут потребоваться стероиды в таблетках или уколах, но ваш врач сделает курс лечения максимально коротким, поскольку высокая эффективность инъекций сочетается с большим риском побочных эффектов.
- Лекарства, влияющие на иммунную систему, обладают высокой эффективностью, но имеют побочные эффекты и могут быть назначены в случае, если более безопасные методы лечения не привели к желаемому результату.
- Антигистаминные средства могут быть использованы у пациентов, отмечающих снижение зуда.
- Для повышения эффективности терапии возможно проведение влажных обертываний (Wet Dressing, Wet Wrap Therapy).

Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи. Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения. С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Преимущества методик лечения атопического дерматита
- Влажные обертывания. Проведение влажных обертываний позволяет сделать наружную терапию более эффективной за счет повышения проникновения гормональных мазей или кремов (топических стероидов) в глубокие слои кожи, лучшего покрытия поверхности кожи компонентами смягчающего средства, уменьшением потери воды и созданием механического препятствия для расчесывания. Это позволяет уменьшить продолжительность использования, использовать гормональные мази меньшей активности, быстро уменьшает сухость кожи и зуд. В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
- Используемые в лечении атопического дерматита иммуносупрессивные средства могут быть наружными (в виде мазей и кремов) и системными (в виде уколов или таблеток).
 Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
- сухая кожа, не смягченная кремами
- жара и обильное потоотделение
- очень сухой воздух
- стрессы и волнение
- резкая смена температуры воздуха
- жесткое мыло и очищающие средства
- духи
- шерстяные и синтетические ткани
Автор:
Лечение атопического дерматита у взрослых — Запись на прием онлайн в г. Сочи
Атопический дерматит — это хроническая дерматологическая болезнь, для которой характерно воспаление поверхностного слоя эпидермиса, сильный зуд, сухость и наличие специфических высыпаний. Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
Специфика течения заболевания у детей
У новорожденного в возрасте до трех месяцев дерматологическая болезнь проявляет себя, прежде всего, внешними симптомами на коже. Любые изменения состояния эпидермиса характеризуются следующими стадиями:
- экссудация — выделение природной жидкости с содержанием белка и другими клетками на поверхность кожи;
- образование «серозных колодцев» — мокнущих пораженных участков эпидермиса, которые самостоятельно вскрываются и проводят к вытеканию гнойного содержимого на поверхность.
 Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану; - появление корочек;
- отшелушивание клеток.
Они появляются в основном на коже лица (за исключением носогубной области), на локтях и коленях. Зуд кожи может быть очень сильным, что приводит к беспокойству и плаксивости малыша. А расчесывание ранок усугубляет процесс течения дерматологического заболевания, что приводит к нарушению сна и другим неврологическим проблемам.
Атопический дерматит у подростка
Для ребенка в подростковом возрасте для этой формы дерматологического заболевания характерно образование больших болезненных папул. Верхние слои эпидермиса являются толстыми, рисунок кровеносных сосудов усилен, а пигментация явно нарушена. При расчесывании и механическом воздействии на кожу появляются геморрагические корки в основном в области около глаз, уголков рта, груди, кистей, локтей и коленок. У подростка наблюдается устойчивая форма светлого дермографизма кожи. Лечение в этой стадии каждому пациенту назначается квалифицированным специалистом в индивидуальном порядке.
Атопический дерматит у зрелых пациентов
Терапия этого кожного заболевания у взрослых имеет свою специфику. Обычно оно проходит после полового созревания. Если этого не происходит, то оно остается с человеком на оставшуюся жизнь. В медицинской практике были зафиксированы случаи самоизлечения болезни у ребенка в период его активного роста. Однако повышенная чувствительность кожного покрова может сохраниться.
Болезнь у взрослого сочетает все вышеописанные симптомы. Поверхностный слой эпидермиса очень сухой, рисунок сосудистой сеточки сильно выражен, пигментация явно изменена. При сильном расчесывании кожного покрова может присоединиться инфекция, которая часто усугубляет течение заболевания. Периоды обострения и улучшения состояния больного сменяют друг друга через определенные промежутки времени.
Появление осложнений в процессе течения атопического дерматита
В основном все осложнения при этом заболевании связаны с механическим повреждением поверхностного слоя эпидермиса, в результате чего внутрь может быть занесена любая инфекция. При нарушении покрова кожи также снижается иммунная система, а это является благоприятной средой для размножения болезнетворных микроорганизмов. Все эти факторы в совокупности значительно усложняют лечение болезни.
Самыми распространенными осложнениями атопии являются бактериальные. При проникновении внутрь поврежденного участка бактерий может развиться гнойное поражение – пиодермия. Возбудителями этого дерматологического заболевания являются гноеродные кокки, в том числе стрептококки, гонококки, а также стафилококки. Популярными симптомами этой болезни являются гнойные высыпания на коже тела и лица. При подсушивании они образуют желтые корки. Другими признаками пиодермии являются сильное утомление, слабость и повышение температуры.
Помимо бактериальных осложнений к атопическому дерматиту часто присоединяются различные вирусные поражения. При них на коже появляются разнообразные высыпания, в том числе везикулы (образования с прозрачной жидкостью). В основном вирусные поражения наблюдаются в области кожи лица и слизистых оболочек.
Еще одним частым осложнением этого типа дерматита, которое характерно для детского возраста, является грибковое поражение. Очень часто у грудничков появляется молочница, возбудителем которой является грибок кандида. Дерматит у зрелых людей, к которому присоединяется грибок, проявляется различными признаками, в том числе образованием налета в кожных складочках.
Причины появления атопического дерматита
Как вылечить атопический дерматит? Для этого важно выявить его первопричину. Как показывает медицинская практика, он может быть вызван совокупностью внешних и внутренних факторов. Это дерматологическое заболевание относится к числу генетически обусловленных, поэтому у родителей, которые страдают от него, очень часто рождаются дети с аналогичными симптомами. Врачи подтвердили, что у пациентов, среди родственников которых были зафиксированы случаи атопического дерматита, практически в 50% имеется предрасположенность к различным аллергическим реакциям. В том случае, когда у ребенка оба родителя подвержены атопическому дерматиту, вероятность рождения ребенка с аналогичным дерматологическим заболеванием составляет около 80 процентов.
Выявить генетическую предрасположенность и наличие этого заболевания можно уже на первом году жизни. Обычно они проявляются в виде специфической аллергической реакции – воспаления и появления высыпаний на коже. Признаки обязательно проявляются до 5-6 летнего возраста. Если аллергии не появляется и в школьном возрасте, то родители с атопическим дерматитом могут быть спокойны относительно заболевания у своего малыша. Однако иногда симптомы этого заболевания могут появиться и в подростковом возрасте. Их могут усугубить различные факторы, к которым относятся:
- снижение иммунной системы;
- неблагоприятная экологическая обстановка;
- климат – высокая температура или влажность;
- несбалансированное питание;
- нехватка витаминов и железа;
- инфекции;
- психологические факторы и другие.
В основном этот вид дерматита сопровождают другие аллергические болезни – ринит или бронхиальная астма. Полностью его вылечить нельзя, но с помощью специфических процедур и медицинских препаратов можно значительно улучшить состояние кожного покрова и качество жизни. При систематическом их проведении можно добиться ремиссии.
Как вылечить атопический дерматит? Для ответа на этот непростой вопрос необходимо изначально разобрать классификацию. Согласно исследованиям врачей можно выделить несколько ее форм – стадию обострения, ремиссию и этап, предшествующий усугублению. Он называется неполной ремиссией. Полная ремиссия означает оздоровление организма и отсутствие симптомов. Также формы заболевания классифицируются в зависимости от возраста – можно выделить младенческую (от 1 до 3 лет), детскую (от 4 до 12 лет), юношескую (т 13 до 18 лет) и взрослую (после 19 лет).
Также в зависимости от степени выраженности симптомов этого заболевания специалисты выделяют три разные формы – легкую, среднюю и тяжелую. Такое разделение обусловлено продолжительностью периодов ухудшения, а также остротой клинических проявлений.
Признаки атопического дерматита
Первые симптомы этого заболевания у ребенка от рождения до полугода, но только в том случае, если он имеет склонность к аллергическим реакциям. Врачи определили, что груднички, которые находятся на грудном вскармливании, в меньшей степени подвержены появлению аллергии. Им вместе с материнским молоком передаются антитела, которые помогают неокрепшему организму бороться с аллергенами. Также первые признаки могут появиться при введении прикорма, который обычно начинается в возрасте полугода, или при переходе на адаптированную молочную смесь.
В период полового созревания, при котором происходит активная выработка гормонов, у более половины пациентов все симптомы атопии полностью проходят. Однако если они остались, то они будут доставлять дискомфорт до конца жизни человека. Обычно первичные формы атопии переходят во взрослую, симптомы которой являются более выраженными.
По особенностям течения болезни врачи выделяют две стадии – острую и хроническую. Для каждой из них свойственна своя симптоматика и степень выраженности клинических симптомов. В первом варианте наблюдается изменение оттенка в пораженных участках, гиперемия и сильный отек. В некоторых других случаях течение болезни могут усугубить многочисленные высыпания в форме узелков, эрозивные образования, сухость и повышенное шелушение. Самый характерный признак атопии – это выделение природной жидкости с содержанием белком и других клеток на поверхности кожи. Это приводит к образованию мокнущих ран и язвочек. При постоянном расчесывании этих образований к дерматиту может присоединиться вирусная или бактериальная инфекция, что приведет к различным осложнениям и усугублению течения заболевания. Самым опасным из них являются появление папул и пустул.
Для хронической формы течения этой болезни свойственно утолщение кожи и появление на ней заметного рисунка. Для нее также характерны следующие признаки:
- многочисленные морщины в области нижних век у ребенка;
- кожа на ступнях отечная с множественными маленькими трещинками;
- аллопеция в области затылка.
У зрелых людей можно выделить и другие симптомы течения болезни. Характерный признак этого дерматологического недуга для разных форм – это сильнейший зуд. Другие симптомы могут изменяться в зависимости от возраста человека.
Терапия атопического дерматита
Если у ребенка, подростка или взрослого человека были обнаружены признаки атопии и диагноз был подтвержден, то важно своевременно начать комплексное лечение. Оно направлено на достижение определенных задач, в том числе:
- удаление токсинов и аллергенов из организма;
- уменьшение выраженности симптомов аллергии;
- снижение повышенной чувствительности организма к определенным аллергическим веществам;
- облегчение сильного зуда;
- терапия вторично присоединенных инфекций;
- предотвращение обострения болезни.
Атопия, причины которой могут варьироваться в зависимости от возраста и состояния здоровья пациента, не может быть полностью вылечена. Но медикаментозная и немедикаментозная терапия могут значительно облегчить состояние пациента. Для этого больному важно соблюдать все рекомендации специалиста.
Сбалансированное питание при заболевании
Для предотвращения рецидива и облегчения состояния здоровья пациента в период обострения течения болезни необходимо грамотно подобрать рацион. Он не должен включать продукты питания, которые содержат большое количество аллергенов. Особенно к нему нужно внимательно отнестись при кормлении детей грудного возраста, в этом случае все ограничения накладываются на маму. Из ее рациона необходимо исключить все продукты, на которые у малыша есть повышенная чувствительность. Обычно к ним относятся молочные продукты и яйца куриц.
Также в рацион не следует включать жирную, жареную и соленую пищу, копченые колбасы, рыбу и мясо с большим содержанием жира, сильно окрашенные продукты. Также не стоит употреблять сладкие блюда, цитрусовые, орехи, а также рыбью икру и грибы, поскольку они оказывают сильное влияние на желудочно-кишечный тракт.
При приготовлении пищи пациенту следует уменьшить количество соли, также не следует употреблять маринованные и соленые консервированные блюда. Для восполнения потребности в полезных веществах, которые содержатся в некоторых запрещенных продуктах, можно принимать жир в таблетках. Для получения более подробной информации о составлении сбалансированного рациона необходимо обратиться за консультацией к диетологу. Он сможет подобрать индивидуальный план питания.
Медикаментозное лечение атопического дерматита
При терапии этого заболевания первоочередной целью являются устранение дискомфортного зуда. Он приводит к постоянному расчесыванию, которое может стать причиной инфицирования пораженного участка и привести к другим более опасным осложнениям. Для борьбы с этим неприятным симптомом атопии врачи назначают прием специальных лекарств.
Антигистаминные средства хорошо устраняют зуд кожи, но также убирают излишний отек на слизистых. Это позволяет предупредить распространенные осложнения течения дерматологической болезни. Важно принимать во внимание, что регулярный прием большинства таких препаратов может стать причиной того, что организм в дальнейшем выработает к ним отсутствие восприимчивости. Это приведет к тому, что медикамент перестанет действовать. Чтобы этого избежать, специалисты рекомендуют не принимать антигистаминные препараты более недели. Также многие подобные лекарства (Супрастин, Диазолин, а также Тавигил и другие) обладают легким расслабляющим действием, что важно учитывать тем людям, работа которых связана с высоким вниманием.
Существует несколько лекарственных средств против аллергии на гормональной основе. Их прием возможен только на протяжении короткого периода времени с плавным снижением количества. Его используют только при наличии сильнейшего зуда, а также при отсутствии эффекта от использования других лекарственных средств и медикаментов.
При наличии симптомов интоксикации врач может назначить дополнительный прием сорбирующих веществ. Они связывают аллергены и выводят их из организма. Ребенку подходят энтеросорбенты, к которым относятся уголь, полисорб, энтеросгель и другие.
Интенсивное лечение атопии осуществляется при выраженных симптомах с применением капельниц для введения некоторых медикаментов внутрь, в том числе физиологического раствора. В очень тяжелых ситуациях может быть назначено очищение крови. В зависимости от самочувствия такая процедура проводится каждый день или несколько раз в неделю.
Важное значение в терапии многих дерматологических заболеваний имеет применение специальных препаратов наружного действия – мазей, кремов, гелей и других косметических средств. Врачи-дерматологи часто подбирают для терапии кортикостероиды. Наиболее распространенным является Элидел. Главное достоинство этого медикамента заключается в возможности его использования для лечения маленьких детей от рождения до 3 месяцев.
Если на коже пациента есть мокнущие раны и язвы, то они нуждаются в просушивании. Для этого используются специальные косметические препараты. Подбор лекарственных средств зависит от расположения поражений, стадии болезни и особенностей больного.
При присоединении вторичной вирусной или бактериальной инфекции пациентам назначается антибактериальная терапия. Подбор лекарств в этом случае должен быть основан на результатах анализов, проведенных с целью определения возбудителя. С антибиотиками может быть назначен одновременно препарат для укрепления иммунной системы и предотвращения развития дисбактериоза кишечника.
Терапия атопии может быть назначена только квалифицированным специалистом после тщательной диагностики состояния больного. Для достижения максимального эффекта программа лечения подбирается индивидуально.
Профилактика появления атопического дерматита
Терапия этого заболевания у людей зрелого возраста требует соблюдения профилактических мероприятий. Сегодня это дерматологическое заболевание не поддается полному излечению, поскольку оно возникает при наличии факторов, которые не зависят от человека. Но при грамотном подходе к лечению любой пациент может облегчить течение болезни, улучшить самочувствие и снизить симптомы обострения. Для этого важно избегать определенных факторов, что позволит предупредить рецидив.
Все мероприятия, проводимые в рамках профилактики, можно разделить на первичные и вторичные. К первой группе относится в первую очередь внимательное ведение женщины во время подготовки к родам. Важно предотвращать развитие сильного токсикоза и прием сильнодействующих лекарственных препаратов. Беременная должна сбалансировано питаться и отказаться от употребления некоторых продуктов питания, которые могут привести к появлению аллергии.
Новорожденный ребенок должен на протяжении максимально возможного периода времени находиться на грудном вскармливании. Не рекомендуется рано вводить прикорм и переводить малыша на адаптированную молочную смесь. Кормящая мама тоже должна внимательно следить за своим питанием и исключать из него высокоаллергенные продукты, с осторожностью подходить к употреблению овощей и фруктов. Не следует при ГВ принимать сильнодействующие медикаментозные препараты.
Вторичные меры профилактики направлены на предотвращение воздействия внешних факторов, которые провоцируют появление аллергии. Важно внимательно подходить к уходу за кожей и не использовать косметику, которая содержит опасные химические красители, ароматические вещества и другие агрессивные компоненты.
Также стоит отказаться от ношения сильно обтягивающего нижнего белья, использования жестких мочалок, горячей воды. Важно осуществлять комплексный уход за кожей, который включает увлажнение, питание и защиту от неблагоприятных внешних факторов.
Больным с атопией внимательно следует подойти к выбору профессиональной деятельности. Она не должна быть связана с концентрацией внимания и контактом с химическими реагентами, пылью, маслами.
Атопический дерматит у детей | Краевой кожно-венерологический диспансер г. Хабаровска
Атопический дерматит — это кожное заболевание с аллергической природой и хроническим течением. Развитие патологии происходит в нескольких стадиях с появлением конкретных высыпаний. Появление высыпаний сооапровождается выраженным зудом и вызывает беспокойство у ребенка.
Отчего в детском возрасте развивается атопический дерматит?
Факторами, предрасполагающими к появлению болезни у малышей, могут быть:
· поступление в организм пищевых аллергенов;
· инфекционное поражение кожи;
· наследственная предрасположенность;
· пренебрежение правилами гигиены;
· постоянное пребывание в стрессовых ситуациях;
· непереносимость климатических или экологических условий;
· пылевые клещи (пример не специфического фактора).
Пищевые аллергены как причины возникновения атопического дерматита у детей варьируются в зависимости от возрастной категории. У самых маленьких аллергия способна развиваться на белковые компоненты, составляющие питание. Они содержатся в коровьем молоке, злаках, мёде, рыбе, сое, орехах и яйцах.
По мере взросления человек может утрачивать восприимчивость к пищевым компонентам. Но бывает и так, что характерная симптоматика на определенный продукт проявляется на протяжении всей жизни.
Аэроаллергены – вторая по важности группа факторов, провоцирующих атопию на кожных покровах. Ими являются бытовые, пыльцевые и эпидермальные раздражители, проникающие в организм через дыхательную систему. Исчадием бытовых аллергенов зачастую становится пыль, точнее – ее «население» в виде клещей. Паразиты питаются чешуйками кожи. Случаи эпидермальной аллергии у детей регистрируются после контакта с домашними животными.
Обострение атопии в весенние и летние месяцы может быть связано с распространением по воздуху пыльцы растений. Но если отбросить бытовые, природные и пищевые факторы, на первый план могут выступить нарушения нервной деятельности. Пораженные кожные покровы передают специфические сигналы в нервную систему, которые мозг возвращает в организм невротическими расстройствами. Но если они уже составляли проблему для ребенка, сбои только усугубляют течение болезни.
Микроорганизмы – отдельная группа причин, вызывающих атопическую экзему у малышей. Заболевание часто осложняется бактериальными инфекциями. К их возбудителям относятся дрожжи Malassezia и бактерии Saures. Процесс синтеза дрожжей служит благоприятным условием для развития атопии.
Численность не специфических раздражителей составляют химические вещества и моющие средства, с которыми контактировал малыш. Проблема атопии также может появиться вследствие ношения одежды из грубых тканей или вещей, выстиранных в порошке с вредными для детской кожи компонентами. Выявление не специфических факторов воздействия происходит методом исключения.
Возрастные особенности течения заболевания
Определение трех форм атопического дерматита у детей специалисты объясняют разными клиническими симптомами, имеющими зависимость от возраста больных. Рассмотрим их подробнее.
1. Младенческая форма встречается до 3 лет.
2. Детская развивается в период от 3 до 12 лет.
3. Подростковая поражает юношей и девушек 12 – 18 лет.
В каждом возрастном периоде кожные изменения имеют собственные морфологические особенности. С 3 до 6 мес. атопия проявляется эритематозными элементами на щеках. Они имеют вид молочного струпа, серозных эрозий и папул. Развивается шелушение покровов. Помимо щек болезнь также поражает:
· лоб;
· ушные раковины;
· волосистую область головы;
· разгибательные поверхности рук и ног.
Когда малыш пребывает в возрасте от 6 мес. до 1,5 лет, атопия выражается отечностью, гиперемией и истечением экссудата. Экзема затрагивает слизистые оболочки половых органов, носа, органов зрения, пищеварительного тракта, мочевыделительной и дыхательной систем.
От полутора и до 3 лет папулы сливаются и образуют единые очаги под названием строфулюс. У малышей наблюдается сухость и уплотнение кожной ткани. Усиление естественного рисунка говорит о лихенизации кожи. В основном изменения наблюдаются на сгибательных поверхностях конечностей и в редких случаях они встречаются на стопах, шее и запястьях.
Независимо от возраста малыша острая стадия атопии у него может исчезнуть также внезапно, как и появилась. Однако это не означает полной самоликвидации патологии. Она просто скрывается в организме и ожидает подходящего случая для активизации. Поэтому заболевание следует лечить сразу, пока имеются яркие признаки. Для возрастных рамок 3 – 5 лет характерно развитие стойкого нейродермита. Болезнь поражает только сгибательные участки конечностей. Как выглядит атопический дерматит у детей разного возраста, показано на фото:
Клинические признаки атопического дерматита у детей выражаются изменениями на коже, в нервной деятельности и ухудшают у них качество жизни. Заболевание всегда протекает с зудом. В связи с этим неприятным явлением дети становятся беспокойными, агрессивными и все время норовят почесать зудящие покровы. Из-за этого нарушается сон. В итоге на теле появляются расчесы, через которые могут легко проникнуть болезнетворные микробы и усложнить течение заболевания. Болезнь станет представлять опасность для здоровья ребенка только при отсутствии лечения.
Терапия нейродермита у детей не ограничивается назначением медикаментов. Лечение должно быть комплексным под наблюдением врача. Самое главное это соблюдение диеты и ограничение контакта с возможными аллергенами. Так как постоянное воздействие аллергена на организм вызывает утяжеление заболевания. После купирования обострения кожа таких детей нуждается в специальном уходе с использованием гипоаллергенных моющих средств и эмолентов . Для того чтобы лечение было успешным нужно вовремя обращаться за медицинской помощью и четко выполнять все рекомендации врача. Не стоит эксперементировать и заниматься самолечением. Только совместные усилия врача и родителей приводят к стойкому положительному результату.
Атопический дерматит | Детский Клинико Диагностический центр в Домодедово
17.01.2018
Атопический дерматит— хроническое заболевание, которое развивается у лиц с генетической предрасположенностью к атопии, имеет рецидивирующее течение, возрастные особенности клинических проявлений. Характеризуется различными видами высыпаний, в зависимости от возраста и тяжести и распространённости процесса, повышением уровня сывороточного IgE и гиперчувствительностью к специфическим (аллергенным) и неспецифическим раздражителям. Имеет чёткую сезонную зависимость: зимой — обострения или рецидивы, летом — частичные или полные ремиссии.
В течение последних десятилетий наблюдается существенный рост заболеваемости Атопическим дерматитом у детей и у взрослых, усложняется его течение, отягощается исход. В XX веке была подтверждена связь Атопическим дерматитом, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада». В моей практике, как правило, я встречаю пациентов с отягощённой наследственностью по поллинозу, бронхиальной астме, но сочетание трёх заболеваний у одного пациента встречается чрезвычайно редко.
Многие мои пациенты задают вопросы о причинах заболевания. Ведущим фактором в настоящее время является генетическая предрасположенность. До 2016-го года было известно 2 гена атопического дерматита, однако позже открыты ещё два. Через несколько лет учёные смогут проводить генетическую терапию, однако на сегодняшний момент полностью вылечить данное заболевание невозможно. В западных странах атопический дерматит рассматривается как «образ жизни», «особенность кожи».
Несомненно, на ход заболевания влияет в большой степени заболевания кишечника, которые существенно влияют на течение болезни. Это касается больше детей до 2х лет. Грамотное лечение патологии кишечника, таких как дисбактериоз кишечника, нарушение моторной функции, очень помогает в большом деле выздоровления ребёнка. Однако при самостоятельном лечении ребёнка, без консультации врача-гастроэнтеролога, кожный процесс может существенно ухудшится. Очень часто провоцирование обострения атопического дерматита у детей вызывается различными вирусными и бактериальными инфекциями, хронические заболевания ЛОР-органов поддерживают процесс. В подростковом возрасте решающим фактором, приводящим к обострению атопического дерматита, является стрессовое воздействие (эмоциональные перегрузки дома и в школе, конфликты в семье и со сверстниками).
Атопический дерматит характеризуется постоянным воспалительным процессом, протекающим в коже, однако данный процесс можно контролировать. Частые обострения, отсутствие адекватного лечения способствует ухудшению прогноза заболевания.
Если в младенческом возрасте элементы атопического дерматита чаще всего локализуются на коже щёк, локтевых суставов, колен, то в возрасте 5-13 лет очаги располагаются на локтевых, подколенных сгибах, кистях, представлены эритематозно-сквамозными очагами, папулами, корочками, экскориациями, участками лихенификации.
Большие (обязательные) критерии диагностики
-
Зуд при наличии даже минимальных проявлений на коже
-
Типичная морфология и локализация (лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, под мочками ушей)
-
Индивидуальная или семейная история атопического заболевания
-
Хроническое рецидивирующее течение
Малые (дополнительные) критерии диагностики
-
Повышенный уровень общего и специфических IgE-антител
-
Начало заболевания в раннем детском возрасте (до 2-х лет)
-
Гиперлинеарность ладоней («складчатые») и подошв
-
Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса)
-
Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей)
-
Шелушение, ксероз, ихтиоз
-
Неспецифические дерматиты рук и ног
-
Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы)
-
Белый дермографизм
-
Зуд при повышенном потоотделении
-
Складки на передней поверхности шеи
-
Темные круги вокруг глаз (аллергическое сияние)
-
Шелушение, покраснение, зуд после принятия ванн (наблюдается у детей до 2х лет).
Самым частым осложнением атопического дерматита является монетовидная (нумулярная) экзема, характеризуется очагами эритематозно-сквамозными на коже лица и тела. Прежде всего причина развития данной патологии в чрезмерном распространении и размножении грибково-бактериальной флоры по причине нарушения барьерной фукции кожи.
Лечение атопического дерматита и его осложнений сложный и индивидуальный процесс, требующий максимум усилий и терпения как и дерматолога так и родителей маленького пациента. Прежде всего следует справится с осложнениями, затем восстановить функции кожи, поддерживать увлажнённость и целостность кожных покровов. При грамотном ведении патологии гарантирован хороший результат.
Приглашаю вас ко мне на прием в Детский Диагностический Центр в Домодедово.
Возврат к списку
Болезнь ограничивает атопиков в реализации жизненных планов — Российская газета
Алине 31 год. Красивая, образованная, открытая и доброжелательная женщина, несколько раз в год она впадает в тяжелую депрессию, не выходит из дома, не может общаться даже с близкими людьми, остро переживая болезнь, которая мучает ее с рождения.
Это атопический дерматит (АтД) — тяжелое хроническое воспалительное заболевание кожи, в основе которого — нарушение иммунного ответа. Проявляется оно нестерпимым зудом во всем теле, невозможностью заснуть, скованностью движений. Из-за поражения кожи больной испытывает и тяжелые нравственные переживания, не может показаться на люди, общаться, работать в коллективе, устроить личную жизнь. В самых тяжелых случаях к кожным проявлениям заболевания добавляются и другие недуги — бронхиальная астма, аллергический ринит и др. Именно такая форма АтД и у Алины.
— Я болею с самого рождения, как рассказывает мама, еще совсем маленькой от зуда расцарапывала себе щеки и кисти рук, — рассказывает Алина. — В средних классах школы обострения болезни стали сильнее и чаще. Это было уже трудно скрывать от сверстников. У меня появилось больше сыпи на лице, глаза все время были красные и отечные, кожа сильно шелушилась. Тело чесалось постоянно, но даже если почесать, зуд не утихал. Я не могла думать ни о чем, только мечтала о перемене, чтобы уйти в туалет и сунуть руки под горячую воду или посидеть на батарее. Боль от горячего была сильнее зуда, так я и спасалась. У меня время от времени начинались истерики, потом депрессия: не хотелось никого видеть, ни с кем общаться, вообще не хотелось жить. Врачи говорили: «Перерастешь», и я ждала. Когда госпитализировать меня стали по два раза в месяц, обострения уже длились месяцы, а ремиссия — несколько дней, мне дали детскую группу инвалидности, перевели на домашнее обучение. Тогда я и начала понимать, что болезнь серьезная и «перерасти» ее не получится.
Заболеваемость АтД растет в последние годы во всем мире, особенно среди детей. По последним данным, им болеют от 15 до 30 процентов детей и от 2 до 10 процентов взрослых. Примерно у половины детей заболевание начинается в первые полгода жизни, у 85 процентов — до пяти лет. При этом у тысяч пациентов болезнь имеет тяжелую форму — это распространенные поражения кожи, длительные обострения чаще пяти раз в год, выраженный зуд, нарушение сна, резкое снижение трудоспособности. У таких пациентов нередко развиваются и сопутствующие аллергические заболевания: у 30 процентов — бронхиальная астма, у 24 — полипозный риносинусит, у 45 — аллергический насморк и т.д.
Атопический дерматит — тяжелое системное заболевание, и, несмотря на то что разработаны различные подходы к его терапии, остается неудовлетворенной потребность в долгосрочной эффективной терапии тяжелого АтД.
— Сейчас у меня поражено практически все тело. Нет ни одного участка кожи, на котором никогда не проступала бы сыпь, — продолжает Алина. — В периоды обострений кожа пересыхает так, что становится как кора дерева. В такие моменты мне кажется, что мое тело взрослого человека поместили в тело 8-летнего ребенка, и от этого кожа лопается. Больно делать любые движения — повернуть голову, взять со стола чашку, лечь на кровать. Как будто все тело — незажившая после ожога рана, которую тянут во все стороны. Я как будто заперта в одиночную камеру, в которой есть только узкое окошко — мои глаза. Я могу только смотреть на мир, но не могу жить, как другие люди…
АтД влияет на все стороны жизни пациентов: невозможно полноценно спать, работать, общаться. В состоянии ремиссии больные — обычные, часто даже успешные люди, многие с высокой социальной активностью. Но в периоды обострения, которые могут тянуться месяцами, их жизнь — однообразное, наполненное болью существование. Нередко это приводит к утрате социальных связей, депрессивным и даже суицидальным настроениям: исследования показывают, что до 40 процентов пациентов из-за своей болезни вынуждены отказываться от работы или получения высшего образования, 20 процентов склонны к суицидам. Это приводит к необходимости принимать мощные антидепрессанты по назначению психиатра. Но и в периоды ремиссии пациенты с АтД вынуждены жить по особому режиму.
Пациенты с атопическим дерматитом мечтают о том, чтобы их заболевание наконец научились лечить эффективно, безопасно и доступно
— Я соблюдаю жесткую гипоаллергенную диету, — рассказывает Алина. — В моем доме налажен гипоаллергенный быт. Я ежедневно пользуюсь эмолентами, мажу ими все тело. На высыпания наношу лечебные мази, курсами пью противогрибковые таблетки и препараты для нормального пищеварения. Стараюсь вести здоровый образ жизни: высыпаться, гулять каждый день не меньше 40 минут, пить достаточно воды, есть свежую качественную еду. Я не могу быть на открытом солнце, ношу просторную одежду из натуральных тканей, регулярно делаю влажную уборку и пользуюсь очистителем воздуха. В сезон пыления растений хожу в маске, стараюсь проводить на море хотя бы один месяц в год… К сожалению, все это не гарантирует от очередного обострения. И я со страхом жду, что вот-вот оно наступит, и тогда моя жизнь снова превратится в ад…
Все люди мечтают о разном — о реализации в профессии, хорошем образовании, новом автомобиле, о путешествиях, любви, ярких впечатлениях и интересных знакомствах. Пациенты с атопическим дерматитом мечтают об одном и том же: чтобы их заболевание наконец научились лечить эффективно, безопасно и доступно. Чтобы они могли жить обычной полноценной жизнью, без боли, зуда и страха перед неизбежным обострением.
Сегодня разработаны различные подходы к терапии АтД, применяются разные классы препаратов. Но лечение пациентов со среднетяжелой и тяжелой формами тем не менее представляет собой сложную задачу, говорят врачи. У некоторых из таких больных известные лекарства не дают достаточного эффекта или он снижается наряду с появлением серьезных побочных эффектов, которые вызываются токсическим влиянием препаратов на различные органы и системы. Это побуждает ученых во всем мире к поиску новых методов лечения, позволяющих добиться положительного результата у больных с тяжелыми, длительно протекающими формами АтД.
— Я очень надеюсь, что новые эффективные препараты вскоре будут доступны и нам, — говорит Алина. — Мечтаю о том дне, когда впервые смогу не бояться завтрашнего дня и очередного обострения болезни, смогу носить открытые платья, заниматься спортом, ездить в путешествия. То есть просто жить нормальной жизнью, как все обычные люди.
Справка
Атопический дерматит — одно из наиболее распространенных заболеваний, встречающееся во всех странах, у лиц обоего пола и в разных возрастных группах. В структуре кожных заболеваний оно занимает от 20 до 40 процентов. Распространенность атопического дерматита среди детского населения составляет до 20 процентов, среди взрослого населения — от 1 до 3 процентов. За последние 16 лет заболеваемость атопическим дерматитом возросла в 2,1 раза.
Если оба родителя страдают этим заболеванием, то атопический дерматит развивается у 80 процентов детей. Если болен один из родителей, то более чем у 50 процентов, при этом риск развития заболевания увеличивается в полтора раза, если больна мать. На сегодняшний день известны основные генетические и этиологические факторы АтД, выявлены роли иммунной системы, аллергии к клещам домашней пыли, энтеротоксинам золотистого стафилококка, плесневым грибам, а также нарушения функции эпидермального барьера. Ученые нашли ген филаггрин, мутации в котором ответственны за нарушение этой функции.
Течение атопического дерматита часто осложняется присоединением вторичной инфекции: бактериальной, микотической или вирусной. Эта особенность отражает нарушение противоинфекционной защиты, свойственное больным атопическим дерматитом. Наиболее частое инфекционное осложнение атопического дерматита — присоединение вторичной бактериальной инфекции.
Риск развития респираторной аллергии у больных, страдающих АтД, составляет от 30 до 80 процентов, до 40 процентов из них заболевают бронхиальной астмой.
Атопический дерматит может проявиться в любом возрасте, но чаще в течение первых пяти лет жизни, а у большинства больных первые признаки появляются уже на первом году жизни.
Инфографика «РГ» / Антон Переплетчиков / Татьяна Батенева
Инфографика «РГ» / Антон Переплетчиков / Татьяна Батенева
Атопический дерматит — причины, стадии, фото, лечение
Что такое атопический дерматит?
«Дерматит» означает воспаление кожи. А под термином «атопический» понимают наследственную предрасположенность к аллергии.
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.
Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
- Детская (от двух до 12 лет).
В возрасте от двух лет атопический дерматит проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
- Взрослый (старше 12 лет).
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
Вышеперечисленные симптомы относятся к периодам обострения атопического дерматита. Во время «затишья» болезнь может проявлять себя только повышенной сухостью кожи.
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям. Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
- Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.
- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.
О клинике
Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Узнать больше о клинике
Можно ли при атопическом дерматите загорать?
Можно, но кожу все же следует защищать от избытка ультрафиолета. Например, с помощью кремов с высокой степенью защиты (SPF30+ и выше). Крем наносите на кожу каждые два часа. Кроме того, лучше не проводить на открытом солнце самые «жаркие» часы. Даже людям без кожных проблем рекомендуется загорать или до 11 часов утра или после 16 часов.
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.
- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
Осложнения атопического дерматита | DermNet NZ
Автор: д-р Эми Стэнвей, отделение дерматологии, больница Вайкато, февраль 2004 г.
Психосоциальные последствия атопического дерматита
Любое хроническое заболевание может серьезно повлиять на жизнь больного, особенно это касается детской экземы, а также жизни их семей. Большинство людей с экземой продолжают вести нормальный образ жизни, но для некоторых экзема может быть источником серьезных психосоциальных расстройств.
Маленькие дети часто страдают нарушениями сна, которые тяжело воспринимаются родителями и могут вызвать поведенческие проблемы у ребенка. Дети постарше могут стать застенчивыми и замкнутыми из-за видимого состояния кожи. Такие занятия, как спорт, школьные лагеря и плавание, возможно, придется ограничить, что еще больше оттолкнет ребенка. Длительные пропуски занятий в школе могут быть следствием как самой экземы, так и социального избегания, которое развивается у некоторых детей.
Взрослые также могут испытывать застенчивость и ломку из-за появления экземы.Работа может быть сложной, и некоторым людям с тяжелой экземой придется сменить работу, чтобы справиться с экземой.
Замедление роста из-за атопического дерматита
Тяжелая экзема может замедлить темпы роста у детей. Чаще всего это связано с экземой, а не с ее лечением. Кортикостероиды, особенно оральные кортикостероиды, также могут вызывать кратковременную задержку роста, поэтому следует тщательно контролировать использование этих препаратов.
Бактериальные инфекции при атопическом дерматите
Бактериальные инфекции кожи чрезвычайно распространены при атопическом дерматите.Обычно это случается со стафилококковыми или стрептококковыми бактериями (см. Стафилококковые инфекции кожи и стрептококковые инфекции кожи). Частично инфекция возникает из-за трещин на коже из-за очень сухой, раздвоенной кожи и из-за царапин на зудящих участках. У людей с атопическим дерматитом также снижена способность бороться с этими распространенными бактериями на коже. В результате люди с атопическим дерматитом часто также страдают фурункулами, фолликулитом и импетиго. Это начинает порочный круг, поскольку инфекция вызывает обострение экземы и становится более устойчивой к обычному лечению смягчающими средствами и местными стероидами.Перед тем, как взять под контроль экзему, часто требуются антибиотики.
В редких случаях бактериальная инфекция может быть особенно серьезной, поражая большую часть поверхности кожи. Это может вызвать заражение крови (сепсис) и потребовать госпитализации. Младенцы особенно подвержены риску серьезных кожных инфекций.
Стафилококковая инфекция при атопическом дерматите
Вирусные инфекции при атопическом дерматите
Вирусные инфекции, в частности вирус простого герпеса (вирус, вызывающий герпес и генитальный герпес), чаще встречаются у пациентов с атопическим дерматитом.Инфекция простого герпеса может быстро распространяться при наличии экземы и вызывать тяжелую инфекцию, известную как герпетическая экзема. Это может проявляться как генерализованное заболевание с лихорадкой, недомоганием и широко распространенной сыпью с корками и волдырями. Он также может быть более локализованным, часто ограничиваясь областями с активной экземой. История недавнего герпеса у пострадавшего или тесного контакта полезна для постановки диагноза до того, как станут доступны результаты мазка. Из-за тяжести состояния лечение пероральными противовирусными средствами, такими как ацикловир или валацикловир, часто начинают до получения каких-либо результатов мазка.
Экзема коксаки — атипичная форма заболевания кистей и стоп, проявляющаяся в виде волдырей на участках активной атопической экземы.
Герпетическая экзема
Molluscum contagiosum — еще одна распространенная вирусная инфекция кожи, чаще всего поражающая детей. Это может быть чаще у людей с атопическим дерматитом. Инфекция моллюска часто вызывает усиление симптомов экземы, обычно сильнее всего на участках, пораженных моллюском. Поражения моллюска у людей с атопическим дерматитом часто рассасываются медленнее, и экзема может оставаться более активной до тех пор, пока моллюск не исчезнет окончательно.Разрешение может быть ускорено путем легкого травмирования одного или двух поражений моллюском за раз, чтобы вызвать воспалительную реакцию. Это можно сделать, быстро зажимая чистым пинцетом одно или два очага поражения каждую ночь в течение нескольких ночей. Обычно это переносится лучше, если делать это, пока ребенок спит.
Контагиозный моллюск
Эритродермический атопический дерматит
Эритродермия — это генерализованное покраснение кожи. Это очень серьезное заболевание кожи, которое может привести к летальному исходу.Это вызвано рядом состояний, включая экзему, псориаз, другие воспалительные состояния кожи, лекарства и злокачественные новообразования.
Эритродермическая экзема обычно возникает у пациентов с ухудшающейся или нестабильной экземой. Лечение эритродермии похоже, несмотря на множество основных причин. Стационарное лечение в больнице обычно требуется для охлаждения кожи и поддержания гидратации и контроля температуры пострадавшего человека. Кожная инфекция также является обычным явлением при эритродермической экземе, и внутривенные антибиотики обычно назначаются в течение определенного периода времени.Лечение эритродермической экземы может включать:
- Госпитализацию для поддерживающей терапии, включая внутривенное введение жидкости и регулирование температуры
- Смягчающие вещества и охлаждающие влажные повязки на основе мягких тканей
- Подставка для кровати
- Стероиды для местного применения
- Антибиотики
- Лечение осложнений (например, диуретики при отеках, нутритивная поддержка при похудании)
- Лечение влажными обертываниями, смягчающими средствами и местными стероидами, а также постельный режим приводит к быстрому улучшению состояния большинства больных.Раннее лечение ведет к лучшему результату.
Осложнения эритродермии включают:
- Обезвоживание
- Сердечная недостаточность
- Инфекция
- Гипотермия
- Потеря белка и недоедание
- Отек (припухлость)
- Смерть.
Эритродермический атопический дерматит
Патологии глаз, связанные с атопическим дерматитом
Многие изменения глаз могут наблюдаться в связи с атопическим дерматитом.
Складка Денни-Моргана — это складка кожи под нижним веком. Из-за хронического дерматита век он часто встречается при атопическом дерматите, но также может проявляться независимо от атопического дерматита и не имеет значения для общего состояния здоровья человека.
Раздражение конъюнктивы также является обычным явлением. Это может быть из-за аллергической реакции, например, при сенной лихорадке, или из-за раздражающей реакции.
Кератоконус (глазное яблоко конической формы) — редкое заболевание, которое иногда бывает связано с атопическим дерматитом.Это происходит из-за дегенерации и ослабления роговицы (передней части глаза), что приводит к выталкиванию передней части глаза наружу из-за нормального давления внутри глазного яблока. Это может привести к заметным нарушениям зрения и может быть частично исправлено контактными линзами. Кератоконус возникает после детства, и его прогрессирование обычно самоограничено.
Катаракта также может возникать в связи с тяжелым атопическим дерматитом, обычно в возрасте 15–25 лет. Они почти всегда двусторонние и могут иметь характерный вид при осмотре глаз, который помогает отличить их от других причин катаракты.
Отслоение сетчатки — это когда часть внутренней оболочки глаза отрывается от нижележащих структур. Это очень редкое осложнение, связанное с атопическим дерматитом.
Атопическая экзема — Осложнения — NHS
У людей с атопической экземой иногда могут развиваться дополнительные физические и психологические проблемы.
Бактериальные кожные инфекции
Поскольку атопическая экзема может привести к растрескиванию и повреждению кожи, существует риск заражения кожи бактериями.Риск выше, если вы почесываете экзему или неправильно применяете лечение.
Признаки бактериальной инфекции могут включать:
- Жидкость, сочащаяся из кожи
- желтая корочка на поверхности кожи
- маленьких желтовато-белых пятен, появляющихся при экземе
- Отек и болезненность кожи
- Ощущение жара и дрожи, в целом плохое самочувствие
Ваши обычные симптомы также могут быстро ухудшиться, и ваша экзема может не поддаться лечению.
Вам следует как можно скорее обратиться к врачу, если вы считаете, что ваша кожа или кожа вашего ребенка могла быть инфицирована.
Обычно они прописывают антибиотики для лечения инфекции, а также следят за тем, чтобы воспаление кожи, которое привело к инфекции, было под контролем.
Поговорите с терапевтом, если это не поможет или ваши симптомы ухудшатся.
Как только ваша инфекция пройдет, терапевт пропишет вам новые запасы любых кремов и мазей, которые вы используете, чтобы избежать заражения.Старые препараты следует утилизировать.
Вирусные инфекции кожи
Экзема также может заразиться вирусом простого герпеса, который обычно вызывает герпес. Это может перерасти в серьезное заболевание, которое называется герпетической экземой.
Симптомы герпетической экземы включают:
- участки болезненной экземы, которая быстро ухудшается
- групп пузырей, наполненных жидкостью, которые открываются и оставляют на коже небольшие неглубокие открытые язвы
- Ощущение жара и дрожи и в целом плохое самочувствие, в некоторых случаях
Кредит:
При подозрении на герпетическую экзему немедленно обратитесь к врачу.Если вы не можете связаться с терапевтом, позвоните в NHS 111 или обратитесь в ближайшую больницу.
Если вам поставили диагноз «герпетическая экзема», вам дадут противовирусное лекарство под названием ацикловир.
Психологические эффекты
Атопическая экзема влияет не только на физическое состояние, но и на психологическое.
У детей дошкольного возраста с атопической экземой может быть больше шансов иметь поведенческие проблемы, такие как гиперактивность, чем у детей, не страдающих этим заболеванием.Кроме того, они с большей вероятностью будут больше зависеть от родителей.
Издевательства
Школьники могут подвергаться издевательствам или издевательствам, если у них есть атопическая экзема. Любой вид издевательств может быть травмирующим, и ребенку будет трудно с ним справиться.
Ваш ребенок может стать тихим и замкнутым. Объясните ситуацию учителю вашего ребенка и побудите ребенка рассказать вам, что он чувствует.
Национальное общество борьбы с экземой предоставляет информацию о региональных группах поддержки, где вы можете встретиться с другими людьми, страдающими атопической экземой.
Проблемы со сном
Проблемы со сном распространены среди людей, страдающих экземой.
Недостаток сна может повлиять на настроение и поведение. Это также может затруднить концентрацию внимания в школе или на работе.
Если у вашего ребенка проблемы со сном из-за экземы, он может отставать в учебе. Возможно, будет полезно сообщить учителю об их состоянии, чтобы его можно было принять во внимание.
Во время обострения экземы вашему ребенку может потребоваться перерыв в школе.Это также может повлиять на их способность продолжать учебу.
Уверенность в себе
Атопическая экзема может повлиять на уверенность в себе как взрослых, так и детей. Детям может быть особенно трудно справиться со своим состоянием, что может привести к плохой самооценке.
Если вашему ребенку не хватает уверенности в себе, это может повлиять на его способность развивать социальные навыки. Поддержка и поощрение помогут повысить уверенность вашего ребенка в себе и заставят его более позитивно относиться к своей внешности.
Поговорите с терапевтом, если вы обеспокоены экземой вашего ребенка, которая серьезно подрывает его уверенность в себе. Им может быть полезна специализированная психологическая поддержка.
Последняя проверка страницы: 5 декабря 2019 г.
Срок следующей проверки: 5 декабря 2022 г.
Инфекционные осложнения атопического дерматита
Ann Allergy Asthma Immunol. 2021 Янв; 126 (1): 3–12.
, MD, ∗ , MD, † ‡ , MD, § ‡ and, MD ¶ # ∗Вивиан Ван
Лос-Анджелес ∗ Ветераны по делам Лос-Анджелеса Система здравоохранения, Департамент по делам ветеранов США, Лос-Анджелес, Калифорния
Юри Богуневич
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии Университета Медицинская школа Колорадо, Аврора, Колорадо
Марк Богуневич
‡ Кафедра педиатрии, Медицинская школа Университета Колорадо, Аврора, Колорадо
§ Отдел аллергии-иммунологии, Департамент педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
Пек Ю.Ong
¶ Отделение клинической иммунологии и аллергии, Отделение педиатрии Детской больницы Лос-Анджелеса, Лос-Анджелес, Калифорния
# Отделение педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ по делам ветеранов Система здравоохранения Большого Лос-Анджелеса, Департамент США по делам ветеранов, Лос-Анджелес, Калифорния
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии, Медицинский факультет Университета Колорадо, Аврора, Колорадо
§ Отделение аллергии-иммунологии, Отделение педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
¶ Отдел клинической иммунологии и аллергии, Отделение педиатрии , Детская больница Лос-Анджелеса, Лос-Анджелес, Калифорния
# Кафедра педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ Отпечатки: Peck Y.Онг, доктор медицины, отделение клинической иммунологии и аллергии, отделение педиатрии, Детская больница Лос-Анджелеса, 4650 Sunset Blvd, MS # 75, Лос-Анджелес, Калифорния
.
Получено 30 июня 2020 г .; Пересмотрено 31 июля 2020 г .; Принято 4 августа 2020 г.
С января 2020 г. компания Elsevier создала ресурсный центр по COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect.Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Реферат
Цель
Атопический дерматит (БА) — хроническое воспалительное заболевание кожи, которое осложняется повышенным риском кожных и системных инфекций. Профилактическая терапия AD основана на улучшении кожного барьера и противовоспалительном лечении, тогда как явные кожные и системные инфекции требуют антибиотиков или противовирусного лечения. В этом обзоре обновлены сведения о патофизиологии, диагностике, лечении, противоречиях в отношении использования антибиотиков и потенциальных методах лечения инфекционных осложнений БА.
Источники данных
Опубликованная литература, полученная в результате поиска в базе данных PubMed и клинических изображений.
Выборки исследований
Исследования, относящиеся к механизмам, диагностике, ведению и потенциальной терапии инфекционных осложнений БА.
Результаты
Дефекты кожного барьера, воспаление 2 типа, колонизация Staphylococcus aureus и кожный дисбактериоз являются основными предрасполагающими факторами к увеличению инфекций при БА.Хотя явные инфекции требуют антибиотиков, использование антибиотиков при обострении БА остается спорным.
Заключение
Инфекционные осложнения являются коморбидностью БА. Системные бактериальные инфекции и герпетическая экзема, хотя и не распространены, могут быть опасными для жизни. Профилактическая терапия инфекций при AD делает упор на улучшение кожного барьера и противовоспалительную терапию. Применение антибиотиков при обострении БА требует дальнейших исследований.
Ключевые сообщения
- • Факторами, которые способствуют увеличению числа инфекций при атопическом дерматите (AD), являются дефекты кожного барьера, подавление кожного врожденного иммунитета из-за воспаления 2 типа, колонизация Staphylococcus aureus и кожный дисбиоз.
- • Кожные инфекции при AD увеличивают риск опасных для жизни системных инфекций.
- • Использование антибиотиков при обострении БА остается спорным, и необходимы дальнейшие исследования, чтобы определить, какие подгруппы этих пациентов могут получить пользу от антибиотиков.
- • Цели профилактики инфекций при БА заключаются в улучшении кожного барьера, противовоспалительной терапии и минимизации использования антибиотиков.
Инструкции
Кредит теперь можно получить бесплатно в течение ограниченного времени, прочитав обзорную статью и выполнив все компоненты деятельности.Обратите внимание на инструкции, перечисленные ниже:
- • Изучите целевую аудиторию, цели обучения и все раскрытия информации.
- • Завершите предварительное испытание.
- • Прочтите статью и подумайте над всем содержанием относительно того, как это может быть применимо к вашей практике.
- • Завершите послетестирование / оценку и запросите полученный кредит. В это время врачи заработают до 1,0 баллов AMA PRA категории 1 ТМ . Минимальный проходной балл по итоговому тесту составляет 70%.
Общее назначение
Участники смогут продемонстрировать возросшие знания о клиническом лечении аллергии / астмы / иммунологии и о том, как новую информацию можно применить в их собственной практике.
Цели обучения
По завершении этого упражнения участники должны уметь:
- • Описывать механизмы, которые приводят к увеличению числа инфекций при атопическом дерматите (АД).
- • Обсудите стратегии профилактики инфекций при БА.
Дата выпуска: 1 января 2021 г.
Срок годности: 31 декабря 2022 г.
Целевая аудитория
Врачи, оказывающие помощь пациентам в области аллергии / астмы / иммунологии
Аккредитация
Американский колледж аллергии, астмы и иммунологии (ACAAI) аккредитован Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Обозначение
Американский колледж аллергии, астмы и иммунологии (ACAAI) назначает это журнальное мероприятие CME максимум на 1.0 AMA PRA Category 1 Credit ТМ . Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в деятельности.
Политика раскрытия информации
В соответствии с требованиями Совета по аккредитации непрерывного медицинского образования (ACCME) и в соответствии с политикой Американского колледжа аллергии, астмы и иммунологии (ACAAI) все специалисты по планированию, докладчикам, модераторам, авторам, рецензентам и другим лицам в позиция по контролю и / или влиянию на содержание деятельности должна раскрывать все соответствующие финансовые отношения с любыми коммерческими интересами, которые имели место в течение последних 12 месяцев.Все выявленные конфликты интересов должны быть разрешены, а содержание обучения должно быть тщательно проверено на предмет справедливого баланса, научной объективности и уместности рекомендаций по уходу за пациентами. Требуется, чтобы информация была предоставлена учащимся до начала занятия. Лица, не имеющие соответствующих финансовых отношений, также должны проинформировать учащихся о том, что соответствующих финансовых отношений не существует. Учащиеся также должны быть проинформированы, когда использование лекарств или устройств не по назначению, экспериментальное / исследовательское использование лекарств или устройств обсуждается в образовательной деятельности или включается в соответствующие материалы.Раскрытие никоим образом не означает, что представленная информация является необъективной или менее качественной. Участники курса должны знать об этих факторах при интерпретации содержания программы и оценке рекомендаций. Более того, выраженные взгляды не обязательно отражают мнение ACAAI.
Раскрытие информации о соответствующих финансовых отношениях
Все выявленные конфликты интересов разрешены. Любые обсуждаемые неутвержденные / исследовательские способы использования терапевтических агентов / устройств должны быть соответствующим образом отмечены.
Комитет по планированию
- • Ларри Бориш, доктор медицины, консультант, гонорары / исследования по контракту: AstraZeneca, Novartis, Regeneron, Teva
- • Мариана К. Кастеллс, доктор медицины, доктор философии, не имеет финансовых отношений для раскрытия информации
- • Энн К. Эллис, Доктор медицины, магистр наук, Консультативный совет / спикер, почетный приз: Alk-Abello, Aralez, AstraZeneca, Boehringer Ingelheim, Circassia Ltd., GlaxoSmithKline, Meda, Merck, Novartis, Pediapharma, Pfizer, Sanofi, Takeda; Исследования, гранты: Bayer, Circassia Ltd., Green Cross Pharmaceuticals, GlaxoSmithKline, Merck, Novartis, Pfizer, Sanofi, Sun Pharma
- • Митчелл Грейсон, доктор медицины, Консультативный совет, гонорар: AstraZeneca, Genentech, Novartis
- • Мэтью Гринхоут, доктор медицины, Консультативный совет, консультант / спикер Сборы / гонорары: Allergenis, Aquestive, DVB Technologies, Genentech, Intrommune, Kaleo, Nutricia, Sanofi / Genzyme
- • Уильям Джонсон, доктор медицины, не имеет финансовых отношений с целью раскрытия информации
- • Дональд Леунг, доктор медицины, председатель DSMC / консультант , Сборы: AbbVie, Aimmune, Regeneron, Sanofi-Aventis Pharma; Исследования, гранты: Incyte Corp, Pfizer
- • Джей Либерман, доктор медицины, Консультативный совет / автор / спикер, гонорар / исследования по контракту: Aimmune, ALK-Abello, Aquestive Therapeutics, DBV Technologies
- • Гейлен Д.Маршалл-младший, доктор медицины, доктор философии, не имеет соответствующих финансовых отношений для раскрытия информации.
- • Анна Новак-Вегжин, доктор медицины, председатель, гонорары / исследования по контракту: Alk-Abello, Merck; Консультант, гонорары: LabCorp; Соисследователь, Гонорары: Санофи Авентис; Частный сыщик, контрактные исследования / гонорары: Abbott, Astellas Pharma, Danone Nutricia, DBV Technologies, Nestle
- • Джон Дж. Оппенгеймер, доктор медицины, консультант, Гонорары: DBV Technologies, GlaxoSmithKline, Sanofi, Teva; Судебное разбирательство, гонорары: MedImmune
- • Джонатан М.Спергель, доктор медицинских наук, Консультативный совет / консультант / исследования, гонорары / исследования по контракту / гонорары: Aimmune Therapeutics, DBV Technologies, Regeneron, Pfizer; Спикер, гонорар: Abbott
Авторы
- • Вивиан Ван, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Юрий Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Марк Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Пек Й. Онг, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
Признание коммерческой поддержки: Это мероприятие не получало внешней коммерческой поддержки.
Заявление об авторских правах: © 2015-2021 ACAAI. Все права защищены.
Запросы CME: Свяжитесь с Американским колледжем аллергии, астмы и иммунологии по адресу [email protected] или 847-427-1200.
Введение
Атопический дерматит (АД) — наиболее распространенное хроническое воспалительное заболевание кожи, которое поражает как детей, так и взрослых с распространенностью до 18% и 7% соответственно.Пациенты с БА и лица, ухаживающие за ними, испытывают снижение качества жизни, включая нарушение повседневной деятельности в школе и на работе, нарушение сна, депрессию и тревогу. 1 Помимо этих осложнений, пациенты с AD имеют повышенный риск инфекций. 2 Распространенность кожных и системных инфекций у пациентов с БА значительно выше, чем у пациентов без БА. 3 Инфекционные осложнения AD включают инфекции кожи и мягких тканей (SSTI), герпетическую экзему (EH), бактериемию, остеомиелит, септический артрит и эндокардит. 4 Эти осложнения ложатся тяжелым финансовым бременем на систему здравоохранения. 5 В этом обзоре мы суммируем достижения в механизмах, клинических осложнениях и лечении инфекций при БА.
Что вызывает рост числа инфекций при БА?
Дефекты кожного барьера
AD по своей природе связаны с дефектами кожного барьера, измеренными по трансэпидермальной потере воды. 6 Пациенты с БА имеют значительно более тонкий роговой слой из-за отсутствия терминальной дифференцировки кератиноцитов.В результате нарушения кожного барьера БА ассоциируется с повышенной трансэпидермальной потерей воды, которая является наибольшей у пациентов с наиболее тяжелой формой БА. 2 Молекулярная основа дефектов кожного барьера связана с дефицитом белков и липидов с барьерными функциями, включая филаггрин, инволюкрин, клаудины, церамиды, холестерин и свободные жирные кислоты. 7 Потеря функции гена филаггрина ( FLG LoF) была первым доказательством генетической основы дефектов кожного барьера при БА. 2 FLG LoF приводит к снижению гидратации кожи и делает AD восприимчивым к воздействиям окружающей среды, включая аллергены и патогены. 2 В здоровой коже филаггрин расщепляется на гигроскопичные аминокислоты, включая урокановую кислоту и пирролидонкарбоновую кислоту, которые поддерживают кислый pH рогового слоя. Кислая среда в здоровой коже снижает экспрессию 2 поверхностных стафилококковых белков, фактора слипания B и связывающего фибронектин белка, которые связываются с белками хозяина, цитокератином 10 и фибронектином, соответственно. 2 Дефекты экспрессии филаггрина приводят к снижению уровней урокановой кислоты и пирролидонкарбоновой кислоты и повышению pH, что способствует пролиферации Staphylococcus aureus . 8 FLG LoF связан с ранним началом AD и присутствует примерно у 25–30% пациентов с AD европейского и азиатского происхождения. 9 Более недавнее исследование с использованием нового метода секвенирования (массовое параллельное секвенирование) также обнаружило относительно высокую распространенность (15.3%) из FLG LoF среди афроамериканских детей с AD. 10 Эта распространенность значительно превышает 5,8%, о которых сообщалось ранее. 10 Пациенты с AD с FLG LoF имели в 7 раз более высокий риск иметь 4 или более эпизодов кожных инфекций, требующих антибиотиков, в течение 1 года, чем пациенты с AD без FLG LoF. 2 FLG LoF также дает значительно более высокий риск ЭГ у пациентов с БА. 2 Было обнаружено, что липиды в роговом слое пациентов с БА существенно отличаются по составу от липидов здоровых людей.У пациентов с AD снижена экспрессия элонгаз жирных кислот, которые вносят вклад в наблюдаемые изменения липидов кожи и интерлейкина (IL) -4 и IL-13, оказывая ингибирующее действие на эти ферменты. 11 В дополнение к дефектам физического барьера известно, что AD имеет недостаточный химический барьер, который включает в себя врожденные защитные молекулы, включая β-дефенсин 2 и кателицидин. 2
Нарушение регуляции иммунитета
Кератиноциты — это эпителиальные клетки кожи, которые участвуют в барьерных функциях и иммунном ответе.У пациентов с БА кератиноциты продуцируют повышенное количество стромального лимфопоэтина тимуса, ИЛ-33 и ИЛ-25, 2 , которые активируют врожденные лимфоидные клетки 2 (ILC2) для производства цитокинов 2 типа, включая ИЛ-4, ИЛ-5. , и Ил-13. 12 Было показано, что IL-4 и IL-13 подавляют экспрессию кератиноцитами антимикробных пептидов и функции кожного барьера, 11 , 13 , таким образом, предрасполагая пациентов с AD к увеличению кожных инфекций. Помимо кератиноцитов, эндотелиальные клетки, макрофаги, тучные клетки и базофилы являются другими клеточными источниками IL-33. 12 , 14 IL-33 хранится в предварительно сформированном виде в ядрах этих клеток и легко продуцируется для оказания своих воспалительных эффектов. 12 Он прикрепляется к своему рецептору (ST2) на ILC2, чтобы активировать выработку IL-5 и IL-13. 2 IL-25 действует как на ILC2, так и на Т-клетки, прикрепляясь к своему рецептору, IL-17RB. 12 , 15 В сочетании с ИЛ-33 и стромальным лимфопоэтином тимуса он усиливает пролиферацию и экспрессию цитокинов с помощью ILC2. 12 И IL-33, и IL-25 высоко экспрессируются в поражениях AD. 2
Дефекты дендритных клеток также способствуют увеличению инфекций при БА. И миелоидные, и плазматические дендритные клетки у пациентов с БА продуцируют значительно меньше интерферона-α. 2 Toll-подобный рецептор-2 (TLR-2) -чувствительность S aureus клетками Лангерганса и воспалительными дендритными эпидермальными клетками также было обнаружено у пациентов с AD. 16 У пациентов с БА недавно обнаружен дефицит естественных клеток-киллеров. 17 Этот дефицит также может способствовать усилению воспаления 2 типа из-за потенциального контррегулирующего механизма между естественными клетками-киллерами и воспалением 2 типа. 17
Staphyloccocus aureus Colonization
До 90% пациентов с AD колонизированы S aureus . 2 Это преобладание S aureus уникально для AD по сравнению со здоровыми людьми и пациентами с другим хроническим воспалительным заболеванием кожи, псориазом. 18 Преобладание S aureus при БА может быть связано с факторами вирулентности этих бактерий и их способностью уклоняться от кожного иммунитета пациентов с БА. S aureus Фибронектин обладает особым сродством к воспалению 2 типа. 19 Кроме того, S aureus продуцирует энтеротоксины (суперантигены), которые, как известно, разрушают кожный барьер и усиливают воспаление 2 типа. 19 Суперантигены также подавляют кожную продукцию интерферона-γ и фактора некроза опухоли-α, которые являются важными медиаторами клеточного иммунитета против бактериальных и вирусных инфекций. 20 Метициллин-устойчивый S aureus (MRSA) вырабатывает значительно больше суперантигенов, чем метициллин-чувствительный S aureus (MSSA). 2 Как суперантигены, так и другой стафилококковый токсин, α-токсин, могут способствовать апоптозу кератиноцитов и дефектам барьера при AD. 2 , 21 Стафилококковый δ-токсин может также вносить вклад в воспаление БА, вызывая дегрануляцию тучных клеток. 19
Дисбиоз кожной флоры
Поддержание здоровья кожи также зависит от ее комменсального микробиома.Нормальная кожная флора находится за пределами поверхности эпителия, что подчеркивает защитную роль в иммунной защите и регуляции. 22 Наиболее многочисленными микробами являются Cutibacterium acnes (ранее известная как Propionibacterium acnes ) , Corynebacterium , и коагулазонегативный Staphylococcus (CoNS). 22 Пациенты с БА испытывают дефицит комменсальных бактерий, 22 , и это способствует вирулентности S aureus в пораженной коже ( ).Роли комменсальных бактерий двоякие: (1) их способность модулировать иммунную систему хозяина для минимизации воспаления и повышения защиты от микробных патогенов; (2) их способность напрямую бороться с микробными патогенами, такими как S aureus . CoNS, S epidermidis , как было обнаружено, продуцирует липоитеховую кислоту, которая способна предотвращать вызванное повреждением TLR-3-опосредованное кожное воспаление посредством взаимодействия TLR-2. 22 S epidermidis также модулирует цитотоксические и регуляторные Т-клетки хозяина при заживлении ран и иммунной толерантности, соответственно. 22 Помимо своей противовоспалительной роли, S epidermidis может также активировать продукцию антимикробных пептидов кератиноцитами для защиты от микробных патогенов. 22 CoNS, включая S epidermidis , S lugdunensis, и S hominis , способны продуцировать протеазы или антимикробные факторы, которые либо предотвращают образование биопленок S aureus , либо обладают бактерицидным действием против него. 22
Дисбактериоз и нарушение иммунной регуляции атопического дерматита.ИЛ, интерлейкин; ILC2, врожденные лимфоидные клетки 2; S aureus, Staphylococcus aureus ; T H 2, Т-хелперные клетки 2 типа; TSLP, лимфопоэтин стромы тимуса.
Бактериальные инфекции
Импетиго, целлюлит и кожные абсцессы являются распространенными ИМТП при БА. Наиболее частая причина этих инфекций — S aureus . Импетиго обычно проявляется мокнущей сывороткой, которая высохла, придавая ей вид медовой корки, окруженной эритематозной основой ( ). Импетигенные поражения могут также проявляться пузырями, заполненными жидкостью (буллезное импетиго), которые могут быть ошибочно приняты за ЭГ.К негнойным SSTI относятся рожистое воспаление и целлюлит. Эти инфекции обычно начинаются в очаговой области кожи, но могут быстро распространяться и распространяться на основные части тела, такие как руки, ноги, туловище или лицо. 23 Очаговая эритема, отек, тепло и болезненность — признаки этих инфекций. У этих пациентов может наблюдаться жар и бактериемия. Гнойные SSTI представляют собой кожные абсцессы, которые могут быть колеблющимися или неподвижными узелками или пустулами, окруженными эритематозным отеком. Поражения могут быть болезненными и теплыми.MRSA — частая причина этих поражений. Кроме того, SSTI у пациентов с AD может приводить к системным осложнениям, которые включают бактериемию, остеомиелит, септический артрит или бурсит и, реже, эндокардит и синдром ошпаривания стафилококка, который опосредуется стафилококковыми токсинами. Стойкая лихорадка и специфические признаки, в том числе плохой внешний вид, летаргия (бактериемия), болезненность очага кости (остеомиелит), отек суставов (септический артрит / бурсит), шум в сердце (эндокардит) и широко распространенное шелушение (кожа, покрытая стафилококками) синдром) — должно вызвать подозрение на эти инфекции.Стойкие повышенные маркеры воспаления, такие как С-реактивный белок или скорость оседания эритроцитов, еще больше увеличивают показатель подозрения на эти инфекции. MSSA и MRSA вызывают равную долю инфекционных осложнений (по 40% каждое) у госпитализированных детей с БА. 4 Эти уровни инфицирования соответствуют таковым в педиатрических стационарах в целом в Соединенных Штатах. 24 Второй по частоте причиной ИМТП и системных инфекций при БА является Streptococcus pyogenes . Str pyogenes может вызывать инфекции у пациентов с БА сам по себе или в сочетании с S aureus . Эти кожные инфекции обычно проявляются пустулами или импетиго. Поражения могут иметь вид перфорированных эрозий с зубчатыми краями, имитирующими EH. 25 Хотя SSTI и системные инфекции при AD имеют явные признаки, облегчающие диагностику и лечение антибиотиками, так называемое обострение AD, связанное с инфицированной экземой, не так четко определено. 26 Пациенты с тяжелым обострением БА, как правило, имеют более общие кожные признаки и симптомы.К ним относятся эритема, отек, мокнутие и болезненность, которые также могут быть признаками кожных инфекций. Однако Кокрановский анализ показывает, что антибиотики не улучшают тяжесть БА у этих пациентов. 27 Основная проблема, связанная с чрезмерным использованием антибиотиков при обострении БА, — это возможное развитие бактериальной резистентности и дисбактериоза. 28 Однако, помимо исхода тяжести БА, может существовать подгруппа пациентов с тяжелым обострением БА, которым антибиотики могут помочь с точки зрения инфекций или профилактики инфекционных осложнений. 4 , 28 , 29 Было высказано предположение, что этих пациентов можно дифференцировать по более высокой плотности S aureus и количеству повреждений тканей, вызванных взаимодействием S aureus и хозяина. 29 Было обнаружено, что у детей с тяжелым обострением БА повышен уровень оседания С-реактивного белка и эритроцитов, хотя эти уровни были значительно ниже, чем у пациентов с инфекционными осложнениями. 4 Эти воспалительные маркеры могут быть потенциально использованы для выявления пациентов с БА, которые подвержены риску тяжелых инфекционных осложнений.
Импетиго у ребенка с атопическим дерматитом.
Вирусные инфекции
EH вызывается инфекцией вирусом простого герпеса (HSV) -1, который является потенциально опасным для жизни инфекционным осложнением у пациентов с AD. Почти треть детей, госпитализированных с инфекционными осложнениями БА, были связаны с ЭГ. 4 Представители молодого возраста и представители небелой расы (афроамериканцы, азиаты и коренные американцы) подвергаются повышенному риску госпитализации с ЭГ. 30 EH может проявляться кожным зудом или болью и наличием пузырьков, перфорированных эрозий ( ) или геморрагические корки, которые могут стать более обширными. Местная кожная инфекция может прогрессировать до диссеминированных пузырьков с разрушением кожи. Системная инфекция EH может проявляться лихорадкой, недомоганием, виремией и осложнениями, включая кератоконъюнктивит, энцефалит и септический шок.
Воздействие ВПГ-1 распространено среди населения в целом и присутствует у 60% взрослых и 20% детей. 31 Иммунологические и генетические элементы, вероятно, способствуют уязвимости подгруппы пациентов с AD, учитывая, что EH поражает только 3% пациентов с AD. 31 Сообщалось о том, что у пациентов с AD и EH имеются однонуклеотидные полиморфизмы рецептора 1 интерферона-γ и сниженная продукция γ-интерферона, что может способствовать нарушению иммунного ответа на HSV-1. 2 Пациенты с AD, у которых развивается EH, как правило, имеют более тяжелую AD, более раннее начало AD, высокий общий сывороточный иммуноглобулин E / периферические эозинофилы и наличие других атопических заболеваний, таких как пищевая аллергия и астма, по сравнению с их коллегами с AD без Э. 2 Пациенты с AD, у которых в анамнезе было S aureus кожных инфекций, также имеют более высокий риск развития EH. 2 Это согласуется с клиническим наблюдением, что ГЭ часто возникает одновременно с вторичной кожной инфекцией S aureus у пациентов с БА. 2
Экзема коксаки (ЭК) должна рассматриваться как дифференциальный диагноз ГГ, поскольку она может проявляться обширными пузырьками и эрозией кожи. 2 EC — вирусная инфекция, вызываемая вирусами Коксаки из семейства энтеровирусов. У некоторых пациентов с ЭК могут также наблюдаться симптомы заболевания ладонно-ногтевой области, такие как язвы в полости рта и папулы на руках и ногах ( ). Другие возможные симптомы включают жар, боль в горле и плохой аппетит. В отличие от ЭГ, ЭК не опасно для жизни, и с ней можно справиться с помощью стандартных методов лечения БА. 2 Если диагноз между EH и EC неясен, можно провести полимеразную цепную реакцию поражения энтеровируса, чтобы дифференцировать эти 2 этиологии. ЭК, хотя чаще встречается у детей, описана и у взрослых. 32
Экзема коксакиум с поражением ладоней.
Molluscum contagiosum (MC) — это поксвирус, который принадлежит к подсемейству Molluscipoxvirus, но отличается от вирусов оспы, оспы и коровьей оспы, относящихся к роду Orthopoxvirinae. 33 Инфекция MC у пациентов с AD может быть диффузной или по распределению AD ( ). Дефекты кожного барьера предрасполагают пациентов с AD к MC, а длительное расчесывание приводит к распространению путем аутоинокуляции. Инфекция MC при AD была связана с FLG LoF. 34
Molluscum contagiosum вместе с участками изгиба пациента с атопическим дерматитом.
Вакцинальная экзема (EV) представляет собой опасную для жизни инфекцию у пациентов с БА, которая вызывается живым вирусом осповакцины в вакцинах против оспы. 2 Сообщается, что EV встречается редко после прекращения плановой вакцинации против оспы в 1971 году. В 2002 году из-за опасений, что вирус оспы может быть использован в качестве оружия для биотерроризма, национальная программа начала вакцинацию военнослужащих США, избранных лабораторий исследователи и первые респонденты с вакциной против оспы. 2 Вакцина против оспы до вспышки противопоказана лицам с историей болезни Альцгеймера или лицам, находящимся в тесном контакте с пациентами с болезнью Альцгеймера. При тщательном скрининге с 2002 года было зарегистрировано всего несколько случаев диссеминированного ЭМ или ЭВ путем аутоинокуляции. 35 Большинство пострадавших пациентов были либо военнослужащими, либо были в тесном контакте с военнослужащими, которые недавно были вакцинированы против оспы. Хотя и редко, но острое проявление везикулопустулезной / узловатой сыпи у пациента с БА, имеющего военное прошлое или имевшего тесный контакт с военнослужащими, наряду с недавней вакцинацией против оспы, должно вызвать подозрение на ЭВ.
Профилактика инфекций в нашей эры
Подход к профилактике инфекций в нашей эры основан на устранении факторов, предрасполагающих к инфекциям.Пациентам с AD рекомендуется ежедневное увлажнение и увлажнение кожи для поддержания барьерной функции кожи. 36 Пациентам с AD следует ежедневно принимать теплый душ или ванну с последующей осторожной сушкой и нанесением увлажняющего крема или назначенного местного лекарства. Выбор увлажняющего крема должен основываться на предпочтениях и опыте пациента или его родителей. Как правило, густой увлажняющий крем или крем на основе мази (например, вазелин) лучше, чем крем, удерживает влагу в коже.Было показано, что применение петролатума активирует антимикробные пептиды и индуцирует ключевые маркеры дифференцировки барьера, такие как филаггрин и инволюкрин, у пациентов с БА. 37 Сообщалось, что использование стандартных местных противовоспалительных препаратов, включая местные кортикостероиды (TCS) и местные ингибиторы кальциневрина (TCI), улучшает барьерные функции кожи на основе трансэпидермальной потери воды. 38 , 39 , 40 Кроме того, сообщалось, что TCS и TCI уменьшают колонизацию S aureus в поражениях AD. 41 , 42 , 43 , 44 Местное противовоспалительное лечение было связано с увеличением микробного разнообразия в поражениях БА. 45 , 46 Хотя в нескольких отчетах о случаях была обнаружена связь между ЭГ и использованием противовоспалительных препаратов при БА, это не было подтверждено недавним многоцентровым исследованием, в котором было рассмотрено более 200 случаев ЭГ. 47 Авторы обнаружили, что использование TCS, TCI, системных кортикостероидов или циклоспорина не было связано с началом EH.Неконтролируемое воспаление AD, вероятно, является основным фактором риска для EH (или бактериальных инфекций), а не противовоспалительное лечение. Следовательно, при отсутствии активной инфекции противовоспалительное лечение должно обеспечивать защиту от инфекций у пациентов с БА ( ). Было обнаружено, что дупилумаб, моноклональное антитело, нацеленное на рецептор IL-4 α для нейтрализации эффектов IL-4 и IL-13, снижает колонизацию S aureus и увеличивает микробное разнообразие. 48 Объединенный анализ клинических испытаний дупилумаба выявил значительное улучшение показателей SSTI и EH по сравнению с плацебо. 49 , 50 Эти наблюдения согласуются с подавляющими эффектами IL-4 и IL-13 на кожные барьерные функции и экспрессию эндогенного антимикробного пептида в поражениях AD, предрасполагая пациентов с AD к усилению инфекций. Из-за нынешней беспрецедентной глобальной пандемии, вызванной тяжелым острым респираторным синдромом коронавируса 2 (SARS-CoV-2), были некоторые опасения по поводу того, могут ли системные противовоспалительные препараты для лечения БА, включая дупилумаб, повышать риск у пациентов с БА для этого вируса инфекционное заболевание.Серия случаев, в основном из Италии, пока что не подтвердила повышенный риск инфекции SARS-CoV-2 у пациентов с БА, получающих дупилумаб. Для клиницистов создан глобальный сетевой реестр для мониторинга рисков и исходов SARS-CoV-2 у пациентов с БА, получающих системные агенты, включая дупилумаб (www.covidderm.org).
Принципы профилактики и лечения инфекций при атопическом дерматите. ИЛ, интерлейкин; S aureus, Staphylococcus aureus ; Т Н 17, Т-хелперы 17 клеток.
Попытки деколонизировать S aureus в основном экспериментальные. Недостаточно доказательств того, что разбавленная ванна с отбеливателем и антибиотики приводят к устойчивой деколонизации S aureus в нашей эры. 27 Разбавленный отбеливатель в концентрации 0,005% не подавлял рост S aureus или продукцию токсинов. 51 Уксусная кислота (яблочный уксус) использовалась в качестве противомикробной добавки для купания при AD, 52 , хотя ее эффективность в клиренсе S aureus при AD не была установлена.Другое исследование показало, что ежедневная ванна с 0,5% уксусной кислотой в течение 14 дней не улучшала барьерную функцию кожи или кислотность у пациентов с БА по сравнению с обычными водяными банями. 53 Напротив, у некоторых пациентов, получавших разбавленную уксусную кислоту, сообщалось о раздражении кожи. Хлоргексидиновая ванна использовалась для деколонизации MRSA у населения в целом, но она недостаточно изучена при AD. Потенциальным побочным эффектом этого противомикробного средства является аллергический контактный дерматит. 54 Американское общество инфекционных заболеваний опубликовало в 2011 году руководство по лечению рецидивирующих SSTI из-за MRSA. 55 Подобные принципы применимы к лечению рецидивирующих SSTI при AD. Основываясь на этих рекомендациях и результатах более поздних исследований / мнений экспертов, предлагаемый подход к деколонизации S aureus у пациентов с БА с рецидивирующими ИППП представлен в . 55 , 56 , 57
Таблица 1
Рекомендуемый режим деколонизации для искоренения S aureus Носительство среди пациентов с AD и их семейные контакты
| 1.Оптимизация основного состояния |
| Ежедневный уход за кожей |
| Основные меры по уходу за раной при тяжелых поражениях экземой (например, закрытие открытых или мокнущих ран для предотвращения распространения и вторичной инфекции). Избегание триггеров для обострения экземы. |
| 2. Обучение передовому опыту личной гигиены |
| Механизмы передачи S aureus (например, контакт кожа к коже, фомиты). Сделайте акцент на правилах личной гигиены
|
| 3. Меры по охране окружающей среды |
| Регулярно очищайте поверхности, вызывающие сильное касание (например, прилавки, дверные ручки и приборы), с помощью имеющихся в продаже дезинфицирующих средств. Используйте барьер между незащищенной кожей и поверхностями с высокой степенью касания, к которым прикасаются несколько человек (например, тренажеры). Перед повторным использованием вымойте одежду, полотенца и мочалки горячей водой с моющим средством. Вымойте постельное белье в начале и завершении режима деколонизации. Мыть руки до и после прикосновения к домашним животным. |
| 4. Персональная и бытовая деколонизация |
| Деколонизация носа с помощью интраназальной 2% мази мупироцина два раза в день в течение 5-10 дней. И местная деколонизация одним из следующих способов:
|
| 5.При повторных инфекциях, несмотря на деколонизацию |
| Оптимизация основного состояния, личной гигиены и гигиены окружающей среды. Оцените уровень соблюдения вышеуказанного режима. Повторите деколонизацию пациента и всех домашних контактов следующим образом:
|
| Может рассматриваться возможность одновременного применения пероральной антибактериальной терапии в индивидуальном порядке с рифампицином и другим пероральным препаратом, к которому изолят чувствителен, в течение 5-10 дней. |
Ведение инфекционных осложнений в AD
Примерно 20% детей с AD, госпитализированных с инфекционными осложнениями, имели инвазивные бактериальные инфекции. 4 Пациентам с AD, имеющим признаки и симптомы системного заболевания, рекомендуется госпитализация и эмпирические внутривенные антибиотики.Эмпирическая схема антибиотикотерапии должна обеспечивать защиту от S aureus , потому что это наиболее часто выявляемый бактериальный патоген при БА. Для пациентов в критическом состоянии целесообразно покрытие как MRSA, так и MSSA ванкомицином и антистафилококковым бета-лактамом, поскольку ванкомицин уступает нафциллину или цефалоспоринам первого поколения в лечении серьезных инфекций MSSA. 55 При тяжелых, но не опасных для жизни инфекциях ванкомицин может использоваться отдельно в качестве эмпирической терапии до получения результатов посева.Клиндамицин также можно рассмотреть, если нет опасений по поводу эндоваскулярной инфекции и местная распространенность устойчивости к клиндамицину составляет менее 15%. 58 Бактериемия из-за S aureus требует первоначально использования бактерицидного внутривенного агента. Для лечения MRSA препаратом выбора является ванкомицин. Для MSSA приемлемыми препаратами первой линии являются цефазолин и нафциллин, хотя нафциллин может вызывать раздражение вен и флебит при периферическом введении. Если нет опасений по поводу продолжающейся бактериемии или эндоваскулярного очага, завершение терапии пероральным препаратом, к которому чувствителен изолят, целесообразно у детей с бактериемией S aureus . 55 Продолжительность терапии должна определяться клиническим ответом, но обычно рекомендуется от 7 до 14 дней. Инфекционный эндокардит — редкое осложнение БА. 4 Рекомендуется тщательная аускультация при шуме в сердце.
Для пациентов с БА с неосложненной негнойной инфекцией кожи бета-лактамный антибиотик, охватывающий как S aureus , так и β-гемолитические стрептококки (например, цефазолин или цефалексин), может быть достаточным в ожидании клинического ответа или посева с учетом местного эпидемиология и закономерности резистентности. 4 , 55 Напротив, для пациентов с AD с кожным абсцессом, историей колонизации MRSA, тесными контактами с историей кожных инфекций или недавней госпитализацией следует учитывать покрытие MRSA. Клиндамицин, доксициклин, триметоприм-сульфаметоксазол и линезолид являются приемлемыми пероральными вариантами для лечения кожных инфекций MRSA как у детей, так и у взрослых, если предположить, что изолят чувствителен in vitro. 55 Следует отметить, что уровень устойчивости к клиндамицину растет как среди MRSA, так и среди MSSA на национальном уровне, хотя существуют региональные различия. 59 Пациентов с AD с незначительными локализованными кожными инфекциями, такими как импетиго, можно лечить с помощью мази мупироцина для местного применения. Продолжительность терапии обычно составляет от 5 до 10 дней в зависимости от клинического ответа. 55
Пораженная полимеразная цепная реакция HSV должна быть отправлена при подозрении на EH. Однако не следует отказываться от лечения системными противовирусными препаратами до получения результатов тестирования на ВПГ. Коинфекция EH с S aureus также является обычным явлением, и следует рассмотреть возможность одновременного лечения антибиотиком против S aureus .предоставляет варианты противовирусного лечения EH и рекомендуемые дозы для взрослых и детей. Нет официальных рекомендаций относительно предпочтительного пути введения противовирусных препаратов или показаний для госпитализации пациентов с ЭГ. Пациентам с обширным поражением кожи, признаками системного заболевания и пациентам младше 1 года вначале следует рассмотреть возможность парентерального введения ацикловира. Лихорадка и легкие системные симптомы часто сопровождают кожно-слизистые инфекции HSV, особенно при начальном приступе.После сообщения о клиническом улучшении целесообразно перейти на пероральный препарат для завершения курса терапии. В легких случаях можно рассмотреть возможность перорального приема ацикловира, который был связан с более быстрым заживлением и исчезновением боли в рандомизированном плацебо-контролируемом исследовании с участием 60 взрослых и подростков с ЭГ. 60 Валацикловир, пролекарство L-валилового эфира ацикловира, имеет в 3-5 раз большую биодоступность, чем пероральный ацикловир, который можно вводить реже, а его концентрации в плазме сравнимы с парентеральным ацикловиром. 58 Противовирусные препараты для местного применения не оказывают заметного воздействия на кожно-слизистые, вызванные вирусом простого герпеса, и не играют роли в лечении EH. 58 Пациенты с герпетическими поражениями на глазу или вокруг него должны быть срочно осмотрены офтальмологом. 33 В редких случаях ГГ может быть осложнена менингоэнцефалитом, вызванным вирусом простого герпеса, который следует лечить с помощью длительного курса внутривенного введения ацикловира и лечить вместе с неврологом и инфекционистом.
Таблица 2
Противовирусные препараты для лечения герпетической экземы, вызванной HSV
| Препарат | Рекомендуемая доза для взрослых / подростков | Рекомендуемая доза для детей | Комментарии | Острое лечение |
|---|---|---|---|
| Ацикловир | Внутривенно: 5-10 мг / кг / доза каждые 8 ч Перорально: 200-400 мг / доза 5 раз в день | Внутривенно: 5-10 мг / кг / доза каждые 8 ч ≥ 2 года: перорально 20 мг / кг / доза 4 раза в день (макс. 800 мг / доза) |
|
| Валацикловир | Пероральный (типичный): 1 г два раза в день Пероральный (альтернативный): 500 мг 3 раза в день | ≥3 мес .: Пероральный: 20 мг / кг / доза два раза в день (макс.1000 мг / доза) | 9 0049 |
| Фамцикловир | Перорально: 500 мг / доза дважды в день | Недостаточно данных для рекомендации дозирования |
|
| Foscarnet | Внутривенно: 80-120 мг / кг / день в разделенных дозах каждые 8-12 часов | Внутривенно (ограниченные данные): 120 мг / кг / день в разделенных дозах каждые 8-12 часов |
|
| Долгосрочная супрессивная терапия | |||
| Ацикловир | ≥12 лет: Перорально: 400 мг / доза два раза в день | Перорально: 20 мг / кг / доза два раза в день (максимум 400 мг / доза) |
|
| Валацикловир | Перорально: 1 г один раз в день | Недостаточно данных, чтобы рекомендовать дозировку |
|
Пациентам с AD с рецидивирующей EH может быть полезна длительная супрессивная терапия, хотя это не изучалось.Предлагаемые пероральные супрессивные дозы перечислены в. Потребность в продолжающейся терапии следует пересмотреть через 6–12 месяцев. Развитие устойчивости к ацикловиру при ЭГ встречается редко, но можно заподозрить в случае упорной ЭГ или частых рецидивов ЭГ, несмотря на супрессивную терапию и хорошую приверженность к длительной терапии. 33 , 61 Форскарнет рекомендуется для лечения устойчивых к ацикловиру ВПГ инфекций, поскольку устойчивые к ацикловиру изоляты ВПГ также устойчивы к валацикловиру.
Лечение ЭК поддерживает продолжение обычного ухода за кожей и лечения АД, включая TCS. MC доброкачественный, и в большинстве случаев рекомендуется наблюдение. Следует попытаться свести к минимуму царапины, которые распространяют поражения. Это включает ежедневный уход за кожей и местные противовоспалительные процедуры. Седативные антигистаминные препараты быстрого действия могут помочь уменьшить царапины во время сна. Такие методы лечения, как кюретаж, криотерапия, салициловая кислота, имиквимод и кантаридин (сок жука), связаны либо с болью, либо с риском рубцевания, либо с неоднозначными результатами эффективности. 62 Однако более недавнее рандомизированное плацебо-контролируемое исследование показало эффективность использования кантаридина для лечения МК у детей. 63 При оценке пустулезно-везикулярной сыпи у пациентов с БА, имеющих военное прошлое или в анамнезе тесный контакт с военнослужащими, недавно прошедшими вакцинацию, следует повысить индекс подозрения на ЭВ. О предполагаемых случаях следует сообщать в Центр по контролю и профилактике заболеваний в чрезвычайных ситуациях для получения помощи в диагностике и лечении.Пациентам с ЭВ с системными симптомами может потребоваться лечение иммуноглобулином осповакцины.
Возможная терапия в разработке
Ряд агентов, которые в настоящее время находятся в разработке, которые могут помочь в профилактике инфекций при БА, включают противовоспалительные методы лечения, нацеленные на воспаление 2-го типа. 64 К ним относятся моноклональные антитела, нацеленные на IL-13, IL-33, стромальный лимфопоэтин тимуса и OX40. Также было показано, что ингибирование киназы янус уменьшает воспаление и улучшает кожный барьер при БА.Как местные, так и пероральные ингибиторы янус-киназы проходят различные фазы клинических испытаний. Дельгоцитиниб для местного применения был одобрен для лечения БА в Японии. 65 Зуд и связанное с ним расчесывание при БА могут способствовать значительному повреждению кожного барьера, и необходимы новые терапевтические возможности. В долгосрочном испытании немолизумаба (моноклональное антитело против рецептора А к IL-31) сообщалось об уменьшении зуда и тяжести БА. 64 Другие исследуемые препараты против зуда включают преходящие рецепторные потенциальные агонисты меластатина и антагонисты ваниллоидов. 66 Улучшение барьерной функции кожи и кожного врожденного иммунитета при БА представляет интерес, поскольку может предотвратить внешние триггеры и кожные инфекции. 67 Хотя попытка предотвратить БА у здоровых младенцев с помощью ежедневного применения смягчающего средства не оправдала надежд, 68 можно ли изменить кожные барьерные функции при установленном БА, еще предстоит исследовать. В предварительных исследованиях было обнаружено, что агонисты арилуглеводородных рецепторов, которые увеличивают экспрессию филаггрина, улучшают AD и выработку эндогенных антимикробных препаратов. 69 , 70 Непосредственное нацеливание на S aureus также является активной областью расследования. Эти методы лечения включают натуральные продукты с активностью против S aureus , 71 синтетических антимикробных пептидов, 72 и литических агентов S aureus . 73 В настоящее время нет утвержденной вакцины S aureus . Однако подходы, нацеленные на токсины S aureus , находятся в стадии разработки. 74 Появляется все больше доказательств того, что местно применяемые пробиотики могут быть жизнеспособным подходом против S aureus при AD.В небольшом исследовании было обнаружено, что грамотрицательные бактерии, Roseomonas mucosa , улучшают AD и уменьшают бремя S aureus у взрослых и детей с AD. Было обнаружено, что штаммы 75 S hominis продуцируют аутоиндуцирующий пептид, который способен ингибировать систему регулятивного кворума вспомогательного гена S aureus и предотвращать образование биопленок с помощью S aureus . 76
Заключение
AD представляет собой сложное заболевание, связанное с дефектами кожного барьера, которые приводят к инвазии аллергенов или патогенов и дисфункциональным иммунным ответам, вызывая порочный круг воспаления.Из-за этого нарушения регуляции микробиом кожи изменяется, и патогенные организмы, такие как S aureus , с большей вероятностью колонизируют кожу. Сочетание дефектов кожного барьера, иммунной дисрегуляции и изменения микробиома кожи приводит к повышенному риску кожных инфекций.
Профилактика инфекции при AD должна подчеркивать восстановление кожного барьера и поддержание противовоспалительных препаратов без использования антибиотиков. Вопрос о необходимости назначения антибиотиков пациентам с тяжелыми обострениями БА остается спорным.Это связано с тем, что некоторые признаки и симптомы, связанные с тяжелым обострением БА, напоминают симптомы бактериальных кожных инфекций. Возможно, существует порог, при котором уровни S aureus и степень повреждения ткани хозяина перерастают в инфекцию. Необходимы исследования для изучения биомаркеров, которые помогают определить этот порог. Маркеры острой фазы ответа, такие как С-реактивный белок и скорость оседания эритроцитов, могут быть полезны при определении потребности в антибиотиках у пациентов с тяжелым обострением БА, у которых есть подозрение на наличие инфекций.В будущих исследованиях следует также выяснить, могут ли противовоспалительные методы лечения, особенно те, которые специально направлены на воспаление 2 типа, принести пользу пациентам с БА с активной инфекцией. Это основано на предположении, что подавление воспаления 2 типа может привести к повышению иммунитета против микробных патогенов.
Сноски
Раскрытие информации: У авторов нет конфликта интересов, о котором следует сообщить.
Финансирование : У авторов нет источников финансирования, о которых можно было бы сообщить.
Список литературы
1. Капоцца К., Гадд Х., Келли К., Рассел С., Ши В., Шварц А. Выводы воспитателей о влиянии детского атопического дерматита на семьи: «Я устал, подавлен, и чувствую, что я терплю неудачу как мать ». Дерматит. 2020; 31 (3): 223–227. [PubMed] [Google Scholar] 2. Онг П.Ю., Люн Д.Ю. Бактериальные и вирусные инфекции при атопическом дерматите: всесторонний обзор. Clin Rev Allergy Immunol. 2016; 51 (3): 329–337. [PubMed] [Google Scholar] 3. Нарла С., Сильверберг Дж.I. Связь между атопическим дерматитом и серьезными кожными, полиорганными и системными инфекциями у взрослых в США. Ann Allergy Asthma Immunol. 2018; 120 (1): 66–72.e11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Ван В., Кифер М., Онг П.Ю. Выбор антибиотика и частота метициллин-резистентного золотистого стафилококка у детей, госпитализированных по поводу атопического дерматита. Ann Allergy Asthma Immunol. 2019; 122 (3): 314–317. [PubMed] [Google Scholar] 5. Sandhu J.K., Salame N., Ehsani-Chimeh N., Armstrong A.W. Экономическое бремя кожных инфекций у детей и взрослых с атопическим дерматитом.Pediatr Dermatol. 2019; 36 (3): 303–310. [PubMed] [Google Scholar] 6. Грайс К., Саттар Х., Бейкер Х., Шарратт М. Связь трансэпидермальной потери воды с температурой кожи при псориазе и экземе. J Invest Dermatol. 1975. 64 (5): 313–315. [PubMed] [Google Scholar] 7. Элиас П.М., Шугарман Дж. Приравнивается ли увлажнение кожи к терапии восстановления барьера? Ann Allergy Asthma Immunol. 2018; 121 (6) 653–656.e2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Риппке Ф., Шрайнер В., Деринг Т., Майбах Х.I. pH рогового слоя при атопическом дерматите: влияние на барьерную функцию кожи и колонизация Staphylococcus aureus. Am J Clin Dermatol. 2004. 5 (4): 217–223. [PubMed] [Google Scholar] 9. Smieszek S.P., Welsh S., Xiao C. Корреляция возраста начала атопического дерматита с статусом варианта потери функции филаггрина. Научный доклад 2020; 10 (1): 2721. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Марголис Д.Дж., Митра Н., Вуббенхорст Б. Связь вариантов потери функции филаггрина с расой у детей с атопическим дерматитом.JAMA Dermatol. 2019; 155 (11): 1269–1276. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Онг П.Ю., Отаке Т., Брандт С. Эндогенные антимикробные пептиды и кожные инфекции при атопическом дерматите. N Engl J Med. 2002. 347 (15): 1151–1160. [PubMed] [Google Scholar] 14. Ryffel B., Alves-Filho J.C. ILC2 и базофилы объединяются, чтобы управлять атопическим дерматитом, индуцированным IL-33. J Invest Dermatol. 2019; 139 (10): 2077–2079. [PubMed] [Google Scholar] 15. Leyva-Castillo J.M., Galand C., Mashiko S. Активация ILC2 с помощью IL-25, полученного из кератиноцитов, стимулирует выработку IL-13 в местах аллергического воспаления кожи.J Allergy Clin Immunol. 2020; 145 (6): 1606–1614.e4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Ивамото К., Нюмм Т.Дж., Кох С., Херрманн Н., Лейб Н., Бибер Т. Лангерганс и воспалительные дендритные эпидермальные клетки при атопическом дерматите толерантны к активации TLR2. Аллергия. 2018. 73 (11): 2205–2213. [PubMed] [Google Scholar] 17. Mack M.R., Brestoff J.R., Berrien-Elliott M.M. Дефицит естественных клеток-киллеров в крови указывает на стратегию иммунотерапии атопического дерматита. Sci Transl Med. 2020; 12 (532) [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Фирквист Н., Мюрхед Г., Праст-Нильсен С. Взаимодействие микробов и хозяев при атопическом дерматите и псориазе. Nat Commun. 2019; 10 (1): 4703. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Ким Дж., Ким Б.Э., Ан К., Люн Д.Й.М. Взаимодействие между атопическим дерматитом и инфекцией Staphylococcus aureus : клинические последствия. Allergy Asthma Immunol Res. 2019; 11 (5): 593–603. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Орфали Р.Л., Йошикава Ф.С.Й., Оливейра Л.М.Д.С. Стафилококковые энтеротоксины модулируют эффекторный ответ Т-лимфоцитов CD4 + , изменяя профиль экспрессии генов у взрослых с атопическим дерматитом.Научный доклад 2019; 9 (1): 13082. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Орфали Р.Л., да Силва Оливейра Л.М., де Лима Дж.Ф. Энтеротоксины золотистого стафилококка модулируют клетки, секретирующие ИЛ-22, у взрослых с атопическим дерматитом. Научный доклад 2018; 8 (1): 6665. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis.2014; 59 (2): e10 – e52. [PubMed] [Google Scholar] 24. Гербер Дж. С., Гроб С. Е., Сматерс С. А., Заутис Т. Э. Тенденции заболеваемости устойчивым к метициллину Staphylococcus aureus в детских больницах США. Clin Infect Dis. 2009. 49 (1): 65–71. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Шаеган Л.Х., Ричардс Л.Э., Морел К.Д., Левин Л.Е. Перфорированные эрозии с зубчатыми краями: стрептококковый пустулез группы А. Pediatr Dermatol. 2019; 36 (6): 995–996. [PubMed] [Google Scholar] 26.Фрэнсис Н.А., Ридд М.Дж., Томас-Джонс Э. Устные и местные антибиотики при клинически инфицированной экземе у детей: прагматичное рандомизированное контролируемое исследование в амбулаторной помощи. Ann Fam Med. 2017; 15 (2): 124–130. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Джордж С.М., Каранович С., Харрисон Д.А. Вмешательства по уменьшению золотистого стафилококка при лечении экземы. Кокрановская база данных Syst Rev.2019; 2019 (10): CD003871. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Харкинс К.П., Холден М.Т.Г., Ирвин А.D. Устойчивость к противомикробным препаратам при атопическом дерматите: необходимо срочно переосмыслить. Ann Allergy Asthma Immunol. 2019; 122 (3): 236–240. [PubMed] [Google Scholar] 29. Александр Х., Паллер А.С., Трейдл-Хоффманн С. Роль бактериальных кожных инфекций при атопическом дерматите: заключение экспертов и обзор Группы по кожным инфекциям Международного совета по экземе. Br J Dermatol. 2020; 182 (6): 1331–1342. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Сюй Д.Ю., Шинкай К., Сильверберг Дж. И. Эпидемиология герпетической экземы у госпитализированного У.С. Дети: анализ общенациональной когорты. J Invest Dermatol. 2018; 138 (2): 265–272. [PubMed] [Google Scholar] 32. Harris P.N.A., Wang A.D., Yin M., Lee C.K., Archuleta S. Атипичное заболевание рук, ног и рта: экзема тазобедренного сустава также может возникать у взрослых. Lancet Infect Dis. 2014; 14 (11): 1043. [PubMed] [Google Scholar] 33. Wollenberg A., Wetzel S., Burgdorf W.H., Haas J. Вирусные инфекции при атопическом дерматите: патогенетические аспекты и клиническое ведение. J Allergy Clin Immunol. 2003. 112 (4): 667–674. [PubMed] [Google Scholar] 34.Манти С., Аморини М., Куппари С. Мутации филаггрина и кожная инфекция контагиозного моллюска у пациентов с атопическим дерматитом. Ann Allergy Asthma Immunol. 2017; 119 (5): 446–451. [PubMed] [Google Scholar] 35. Said M.A., Haile C., Palabindala V. Передача вируса коровьей оспы, возможно, половым путем, женщине с высоким риском неблагоприятных осложнений. Mil Med. 2013; 178 (12): e1375 – e1378. [PubMed] [Google Scholar] 36. Boguniewicz M., Fonacier L., Guttman-Yassky E., Ong P.Y., Silverberg J., Farrar J.R. Критерий атопического дерматита: практические рекомендации для меняющегося терапевтического ландшафта. Ann Allergy Asthma Immunol. 2018; 120 (1): 10–22.e2. [PubMed] [Google Scholar] 37. Чарновицки Т., Маладжян Д., Хаттри С. Петролатум: восстановление барьера и антимикробные реакции, лежащие в основе этого «инертного» увлажнителя. J Allergy Clin Immunol. 2016; 137 (4): 1091–1102.e7. [PubMed] [Google Scholar] 38. Вудс М.Т., Браун П.А., Бейг-Льюис С.Ф., Симпсон Э.Л. Влияние нового состава 0,1% крема флуоцинонида на барьерную функцию кожи при атопическом дерматите.J Drugs Dermatol. 2011; 10 (2): 171–176. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Dähnhardt-Pfeiffer S., Dähnhardt D., Buchner M., Walter K., Proksch E., Fölster-Holst R. Сравнение эффектов мази такролимуса и крема мометазона фуроата на эпидермальный барьер пациентов с атопическим дерматитом. J Dtsch Dermatol Ges. 2013. 11 (5): 437–443. [PubMed] [Google Scholar] 40. Дженсен Дж. М., Веппнер М., Данхардт-Пфайфер С. Эффекты пимекролимуса по сравнению с кремом триамцинолона ацетонид на структуру кожного барьера при атопическом дерматите: рандомизированное двойное слепое исследование правой и левой руки.Acta Derm Venereol. 2013; 93 (5): 515–519. [PubMed] [Google Scholar] 41. Нильссон Э.Дж., Хеннинг К.Г., Магнуссон Дж. Актуальные кортикостероиды и золотистый стафилококк при атопическом дерматите. J Am Acad Dermatol. 1992. 27 (1): 29–34. [PubMed] [Google Scholar] 42. Pournaras C.C., Lübbe J., Saurat J.H. Колонизация стафилококков при лечении атопического дерматита такролимусом для местного применения (Fk506) J Invest Dermatol. 2001. 116 (3): 480–481. [PubMed] [Google Scholar] 43. Хунг С.Х., Лин Ю.Т., Чу С.Ю. Колонизация стафилококками при атопическом дерматите, леченном флутиказоном или такролимусом с антибиотиками или без них.Ann Allergy Asthma Immunol. 2007. 98 (1): 51–56. [PubMed] [Google Scholar] 44. Gong J.Q., Lin L., Lin T. Колонизация кожи Staphylococcus aureus у пациентов с экземой и атопическим дерматитом и соответствующая комбинированная местная терапия: двойное слепое многоцентровое рандомизированное контролируемое исследование. Br J Dermatol. 2006. 155 (4): 680–687. [PubMed] [Google Scholar] 45. Kong H.H., Oh J., Deming C. Временные сдвиги в микробиоме кожи, связанные с обострениями болезни и лечением у детей с атопическим дерматитом. Genome Res.2012. 22 (5): 850–859. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Гонсалес М.Э., Шаффер Дж. В., Орлов С.Дж. Эффекты кожного микробиома крема флутиказона пропионата и дополнительных отбеливающих ванн при детском атопическом дерматите. J Am Acad Dermatol. 2016; 75 (3) 481–493.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Seegräber M., Worm M., Werfel T. Recurrent eczema herpeticum — ретроспективное европейское многоцентровое исследование, оценивающее клинические характеристики случаев герпетической экземы у пациентов с атопическим дерматитом.J Eur Acad Dermatol Venereol. 2020; 34 (5): 1074–1079. [PubMed] [Google Scholar] 48. Callewaert C., Nakatsuji T., Knight R. Блокада IL-4Rα дупилумабом снижает колонизацию золотистого стафилококка и увеличивает микробное разнообразие при атопическом дерматите. J Invest Dermatol. 2020; 140 (1) 191–202.e7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 49. Эйхенфилд Л.Ф., Бибер Т., Бек Л.А. Инфекции в клинических испытаниях дупилумаба при атопическом дерматите: комплексный объединенный анализ. Am J Clin Dermatol. 2019; 20 (3): 443–456.[Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Флеминг П., Друкер А. Риск инфекции у пациентов с атопическим дерматитом, получавших дупилумаб: метаанализ рандомизированных контролируемых исследований. J Am Acad Dermatol. 2018; 78 (1) 62–69.e1. [PubMed] [Google Scholar] 51. Савада Ю., Тонг Ю., Баранги М. Ванны с разбавленным отбеливателем, используемые для лечения атопического дерматита, не обладают антимикробным действием in vitro. J Allergy Clin Immunol. 2019; 143 (5): 1946–1948. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Аш С., Ворк Д.Л., Джозеф Дж., Майор-Эечи Б., Толлефсон М.М. Сравнение отбеливателя, уксусной кислоты и других местных противоинфекционных препаратов при детском атопическом дерматите: ретроспективное когортное исследование воздействия антибиотиков. Pediatr Dermatol. 2019; 36 (1): 115–120. [PubMed] [Google Scholar] 53. Луу Л.А., Флауэрс Р.Х., Келламс А.Л. Замачивание 0,5% яблочного уксуса при лечении атопического дерматита не улучшает целостность кожного барьера. Pediatr Dermatol. 2019; 36 (5): 634–639. [PubMed] [Google Scholar] 54. Магдалено-Тапиал Дж., Мартинес-Доменек А., Валенсуэла-Оньяте С., Феррер-Гильен Б., Эстев-Мартинес А., Сарагоса-Нине В. Аллергический контактный дерматит на хлоргексидин у педиатрических пациентов. Pediatr Dermatol. 2019; 36 (4): 540–541. [PubMed] [Google Scholar] 55. Лю К., Байер А., Косгроув С.Э. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое изложение. Clin Infect Dis. 2011. 52 (3): 285–292. [PubMed] [Google Scholar] 56.Хоган П.Г., Морк Р.Л., Томпсон Р.М. Загрязнение устойчивым к метициллину Staphylococcus aureus из окружающей среды, стойкая колонизация и последующая инфекция кожи и мягких тканей. JAMA Pediatr. 2020; 174 (6): 1–11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 57. McNeil J.C., Fritz S.A. Стратегии профилактики рецидивирующих инфекций кожи и мягких тканей, связанных с сообществом Staphylococcus aureus. Curr Infect Dis Rep.2019; 21 (4): 12. [PubMed] [Google Scholar] 58. Кимберлин Д., Брэди М., Джексон М., Лонг С., редакторы. Красная книга: Отчет Комитета по инфекционным болезням за 2018 год. Американская академия педиатрии; Итаска, Иллинойс: 2018. [Google Scholar] 59. Саттер Д.Е., Милберн Э., Чуквума У., Дзяловы Н., Маранич А.М., Хоспенталь Д.Р. Изменение восприимчивости к золотистому стафилококку в педиатрической популяции США. Педиатрия. 2016; 137 (4) [PubMed] [Google Scholar] 60. Ниймура М., Нисикава Т. Лечение герпетической экземы пероральным ацикловиром. Am J Med. 1988. 85 (2A): 49–52. [PubMed] [Google Scholar] 61. Фриш С., Зигфрид Э.К.Клинический спектр и терапевтические проблемы герпетической экземы. Pediatr Dermatol. 2011; 28 (1): 46–52. [PubMed] [Google Scholar] 62. Мой В., Кэткарт С., Беркхарт С.Н., Моррелл Д.С. Сок жука: руководство по использованию кантаридина при лечении контагиозного моллюска. Dermatol Ther. 2013. 26 (6): 445–451. [PubMed] [Google Scholar] 63. Гусман А.К., Шайрер Д.О., Гарелик Дж.Л., Коэн С.Р. Безопасность и эффективность местного кантаридина для лечения контагиозного моллюска у детей: проспективное рандомизированное двойное слепое плацебо-контролируемое пилотное исследование.Int J Dermatol. 2018; 57 (8): 1001–1006. [PubMed] [Google Scholar] 64. Renert-Yuval Y., Guttman-Yassky E. Новые методы лечения атопического дерматита, нацеленные не только на цитокины IL-4 / IL-13. Ann Allergy Asthma Immunol. 2020; 124 (1): 28–35. [PubMed] [Google Scholar] 66. Lee Y.W., Won C.H., Jung K. Эффективность и безопасность крема PAC-14028 — нового местного нестероидного селективного антагониста TRPV1 у пациентов с атопическим дерматитом легкой и средней степени тяжести: рандомизированное исследование фазы IIb. Br J Dermatol. 2019; 180 (5): 1030–1038.[Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Сугита К., Сойка М.Б., Вавжиняк П. Пересмотр внешней гипотезы: роль микробных, эпителиальных и иммунных взаимодействий. Ann Allergy Asthma Immunol. 2020; 125: 517–527. [PubMed] [Google Scholar] 68. Перретт К.П., Питерс Р.Л. Смягчающие средства для профилактики атопического дерматита в младенчестве. Ланцет. 2020; 395 (10228): 923–924. [PubMed] [Google Scholar] 69. Пепперс Дж., Паллер А.С., Маеда-Чубачи Т. Фаза 2, рандомизированное исследование по подбору доз тапинарофа (крем GSK28) для лечения атопического дерматита.J Am Acad Dermatol. 2019; 80 (1): 89–98.e3. [PubMed] [Google Scholar] 70. Смитс Дж.П.Х., Эдервен Т.Х.А., Риккен Г. Нацеливание на кожную микробиоту при атопическом дерматите каменноугольной смолой посредством AHR-зависимой индукции антимикробных пептидов. J Invest Dermatol. 2020; 140 (2): 415–424.e10. [PubMed] [Google Scholar] 71. Накагава С., Хиллебранд Г.Г., Нуньес Г. Экстракты Rosmarinus officinalis L. (розмарин), содержащие карнозиновую кислоту и карнозол, являются мощными ингибиторами вирулентности Staphylococcus aureus , определяющими кворум.Антибиотики (Базель) 2020; 9 (4): 149. [Бесплатная статья PMC] [PubMed] [Google Scholar] 72. Нимейер-ван дер Колк Т., ван дер Валл Х., Хогендорн Г.К. Фармакодинамические эффекты местного омиганана у пациентов с атопическим дерматитом от легкой до умеренной степени тяжести в рандомизированном плацебо-контролируемом исследовании фазы II [электронная публикация перед публикацией]. Клинический перевод науки . https://doi.org/10.1111/cts.12792 [Бесплатная статья PMC] [PubMed] 73. Фаулер В.Г., младший, Дас А.Ф., Липка-Даймонд Дж. Экзебаказа для пациентов с инфекцией кровотока Staphylococcus aureus и эндокардитом.J Clin Invest. 2020; 130 (7): 3750–3760. [Бесплатная статья PMC] [PubMed] [Google Scholar] 74. Миллер Л.С., Фаулер В.Г., Шукла С.К., Роуз У.Э., Проктор Р.А. Разработка вакцины против инвазивных инфекций Staphylococcus aureus: доказательства, основанные на человеческом иммунитете, генетике и механизмах уклонения от бактерий. FEMS Microbiol Rev.2020; 44 (1): 123–153. [Бесплатная статья PMC] [PubMed] [Google Scholar] 75. Майлз И.А., Эрленд Н.Дж., Андерсон Э.Д. Первая местная трансплантация микробиома человека со слизистой оболочки Roseomonas при атопическом дерматите.JCI Insight. 2018; 3 (9) [Бесплатная статья PMC] [PubMed] [Google Scholar] 76. Уильямс М.Р., Коста С.К., Зарамела Л.С. Определение кворума между видами бактерий на коже защищает от повреждения эпидермиса при атопическом дерматите. Sci Transl Med. 2019; 11 (490) [Бесплатная статья PMC] [PubMed] [Google Scholar]Инфекционные осложнения атопического дерматита
Ann Allergy Asthma Immunol. 2021 Янв; 126 (1): 3–12.
, MD, ∗ , MD, † ‡ , MD, § ‡ and, MD ¶ # ∗Вивиан Ван
Лос-Анджелес ∗ Ветераны по делам Лос-Анджелеса Система здравоохранения, Департамент по делам ветеранов США, Лос-Анджелес, Калифорния
Юри Богуневич
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии Университета Медицинская школа Колорадо, Аврора, Колорадо
Марк Богуневич
‡ Кафедра педиатрии, Медицинская школа Университета Колорадо, Аврора, Колорадо
§ Отдел аллергии-иммунологии, Департамент педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
Пек Ю.Ong
¶ Отделение клинической иммунологии и аллергии, Отделение педиатрии Детской больницы Лос-Анджелеса, Лос-Анджелес, Калифорния
# Отделение педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ по делам ветеранов Система здравоохранения Большого Лос-Анджелеса, Департамент США по делам ветеранов, Лос-Анджелес, Калифорния
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии, Медицинский факультет Университета Колорадо, Аврора, Колорадо
§ Отделение аллергии-иммунологии, Отделение педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
¶ Отдел клинической иммунологии и аллергии, Отделение педиатрии , Детская больница Лос-Анджелеса, Лос-Анджелес, Калифорния
# Кафедра педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ Отпечатки: Peck Y.Онг, доктор медицины, отделение клинической иммунологии и аллергии, отделение педиатрии, Детская больница Лос-Анджелеса, 4650 Sunset Blvd, MS # 75, Лос-Анджелес, Калифорния
.
Получено 30 июня 2020 г .; Пересмотрено 31 июля 2020 г .; Принято 4 августа 2020 г.
С января 2020 г. компания Elsevier создала ресурсный центр по COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect.Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Реферат
Цель
Атопический дерматит (БА) — хроническое воспалительное заболевание кожи, которое осложняется повышенным риском кожных и системных инфекций. Профилактическая терапия AD основана на улучшении кожного барьера и противовоспалительном лечении, тогда как явные кожные и системные инфекции требуют антибиотиков или противовирусного лечения. В этом обзоре обновлены сведения о патофизиологии, диагностике, лечении, противоречиях в отношении использования антибиотиков и потенциальных методах лечения инфекционных осложнений БА.
Источники данных
Опубликованная литература, полученная в результате поиска в базе данных PubMed и клинических изображений.
Выборки исследований
Исследования, относящиеся к механизмам, диагностике, ведению и потенциальной терапии инфекционных осложнений БА.
Результаты
Дефекты кожного барьера, воспаление 2 типа, колонизация Staphylococcus aureus и кожный дисбактериоз являются основными предрасполагающими факторами к увеличению инфекций при БА.Хотя явные инфекции требуют антибиотиков, использование антибиотиков при обострении БА остается спорным.
Заключение
Инфекционные осложнения являются коморбидностью БА. Системные бактериальные инфекции и герпетическая экзема, хотя и не распространены, могут быть опасными для жизни. Профилактическая терапия инфекций при AD делает упор на улучшение кожного барьера и противовоспалительную терапию. Применение антибиотиков при обострении БА требует дальнейших исследований.
Ключевые сообщения
- • Факторами, которые способствуют увеличению числа инфекций при атопическом дерматите (AD), являются дефекты кожного барьера, подавление кожного врожденного иммунитета из-за воспаления 2 типа, колонизация Staphylococcus aureus и кожный дисбиоз.
- • Кожные инфекции при AD увеличивают риск опасных для жизни системных инфекций.
- • Использование антибиотиков при обострении БА остается спорным, и необходимы дальнейшие исследования, чтобы определить, какие подгруппы этих пациентов могут получить пользу от антибиотиков.
- • Цели профилактики инфекций при БА заключаются в улучшении кожного барьера, противовоспалительной терапии и минимизации использования антибиотиков.
Инструкции
Кредит теперь можно получить бесплатно в течение ограниченного времени, прочитав обзорную статью и выполнив все компоненты деятельности.Обратите внимание на инструкции, перечисленные ниже:
- • Изучите целевую аудиторию, цели обучения и все раскрытия информации.
- • Завершите предварительное испытание.
- • Прочтите статью и подумайте над всем содержанием относительно того, как это может быть применимо к вашей практике.
- • Завершите послетестирование / оценку и запросите полученный кредит. В это время врачи заработают до 1,0 баллов AMA PRA категории 1 ТМ . Минимальный проходной балл по итоговому тесту составляет 70%.
Общее назначение
Участники смогут продемонстрировать возросшие знания о клиническом лечении аллергии / астмы / иммунологии и о том, как новую информацию можно применить в их собственной практике.
Цели обучения
По завершении этого упражнения участники должны уметь:
- • Описывать механизмы, которые приводят к увеличению числа инфекций при атопическом дерматите (АД).
- • Обсудите стратегии профилактики инфекций при БА.
Дата выпуска: 1 января 2021 г.
Срок годности: 31 декабря 2022 г.
Целевая аудитория
Врачи, оказывающие помощь пациентам в области аллергии / астмы / иммунологии
Аккредитация
Американский колледж аллергии, астмы и иммунологии (ACAAI) аккредитован Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Обозначение
Американский колледж аллергии, астмы и иммунологии (ACAAI) назначает это журнальное мероприятие CME максимум на 1.0 AMA PRA Category 1 Credit ТМ . Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в деятельности.
Политика раскрытия информации
В соответствии с требованиями Совета по аккредитации непрерывного медицинского образования (ACCME) и в соответствии с политикой Американского колледжа аллергии, астмы и иммунологии (ACAAI) все специалисты по планированию, докладчикам, модераторам, авторам, рецензентам и другим лицам в позиция по контролю и / или влиянию на содержание деятельности должна раскрывать все соответствующие финансовые отношения с любыми коммерческими интересами, которые имели место в течение последних 12 месяцев.Все выявленные конфликты интересов должны быть разрешены, а содержание обучения должно быть тщательно проверено на предмет справедливого баланса, научной объективности и уместности рекомендаций по уходу за пациентами. Требуется, чтобы информация была предоставлена учащимся до начала занятия. Лица, не имеющие соответствующих финансовых отношений, также должны проинформировать учащихся о том, что соответствующих финансовых отношений не существует. Учащиеся также должны быть проинформированы, когда использование лекарств или устройств не по назначению, экспериментальное / исследовательское использование лекарств или устройств обсуждается в образовательной деятельности или включается в соответствующие материалы.Раскрытие никоим образом не означает, что представленная информация является необъективной или менее качественной. Участники курса должны знать об этих факторах при интерпретации содержания программы и оценке рекомендаций. Более того, выраженные взгляды не обязательно отражают мнение ACAAI.
Раскрытие информации о соответствующих финансовых отношениях
Все выявленные конфликты интересов разрешены. Любые обсуждаемые неутвержденные / исследовательские способы использования терапевтических агентов / устройств должны быть соответствующим образом отмечены.
Комитет по планированию
- • Ларри Бориш, доктор медицины, консультант, гонорары / исследования по контракту: AstraZeneca, Novartis, Regeneron, Teva
- • Мариана К. Кастеллс, доктор медицины, доктор философии, не имеет финансовых отношений для раскрытия информации
- • Энн К. Эллис, Доктор медицины, магистр наук, Консультативный совет / спикер, почетный приз: Alk-Abello, Aralez, AstraZeneca, Boehringer Ingelheim, Circassia Ltd., GlaxoSmithKline, Meda, Merck, Novartis, Pediapharma, Pfizer, Sanofi, Takeda; Исследования, гранты: Bayer, Circassia Ltd., Green Cross Pharmaceuticals, GlaxoSmithKline, Merck, Novartis, Pfizer, Sanofi, Sun Pharma
- • Митчелл Грейсон, доктор медицины, Консультативный совет, гонорар: AstraZeneca, Genentech, Novartis
- • Мэтью Гринхоут, доктор медицины, Консультативный совет, консультант / спикер Сборы / гонорары: Allergenis, Aquestive, DVB Technologies, Genentech, Intrommune, Kaleo, Nutricia, Sanofi / Genzyme
- • Уильям Джонсон, доктор медицины, не имеет финансовых отношений с целью раскрытия информации
- • Дональд Леунг, доктор медицины, председатель DSMC / консультант , Сборы: AbbVie, Aimmune, Regeneron, Sanofi-Aventis Pharma; Исследования, гранты: Incyte Corp, Pfizer
- • Джей Либерман, доктор медицины, Консультативный совет / автор / спикер, гонорар / исследования по контракту: Aimmune, ALK-Abello, Aquestive Therapeutics, DBV Technologies
- • Гейлен Д.Маршалл-младший, доктор медицины, доктор философии, не имеет соответствующих финансовых отношений для раскрытия информации.
- • Анна Новак-Вегжин, доктор медицины, председатель, гонорары / исследования по контракту: Alk-Abello, Merck; Консультант, гонорары: LabCorp; Соисследователь, Гонорары: Санофи Авентис; Частный сыщик, контрактные исследования / гонорары: Abbott, Astellas Pharma, Danone Nutricia, DBV Technologies, Nestle
- • Джон Дж. Оппенгеймер, доктор медицины, консультант, Гонорары: DBV Technologies, GlaxoSmithKline, Sanofi, Teva; Судебное разбирательство, гонорары: MedImmune
- • Джонатан М.Спергель, доктор медицинских наук, Консультативный совет / консультант / исследования, гонорары / исследования по контракту / гонорары: Aimmune Therapeutics, DBV Technologies, Regeneron, Pfizer; Спикер, гонорар: Abbott
Авторы
- • Вивиан Ван, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Юрий Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Марк Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Пек Й. Онг, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
Признание коммерческой поддержки: Это мероприятие не получало внешней коммерческой поддержки.
Заявление об авторских правах: © 2015-2021 ACAAI. Все права защищены.
Запросы CME: Свяжитесь с Американским колледжем аллергии, астмы и иммунологии по адресу [email protected] или 847-427-1200.
Введение
Атопический дерматит (АД) — наиболее распространенное хроническое воспалительное заболевание кожи, которое поражает как детей, так и взрослых с распространенностью до 18% и 7% соответственно.Пациенты с БА и лица, ухаживающие за ними, испытывают снижение качества жизни, включая нарушение повседневной деятельности в школе и на работе, нарушение сна, депрессию и тревогу. 1 Помимо этих осложнений, пациенты с AD имеют повышенный риск инфекций. 2 Распространенность кожных и системных инфекций у пациентов с БА значительно выше, чем у пациентов без БА. 3 Инфекционные осложнения AD включают инфекции кожи и мягких тканей (SSTI), герпетическую экзему (EH), бактериемию, остеомиелит, септический артрит и эндокардит. 4 Эти осложнения ложатся тяжелым финансовым бременем на систему здравоохранения. 5 В этом обзоре мы суммируем достижения в механизмах, клинических осложнениях и лечении инфекций при БА.
Что вызывает рост числа инфекций при БА?
Дефекты кожного барьера
AD по своей природе связаны с дефектами кожного барьера, измеренными по трансэпидермальной потере воды. 6 Пациенты с БА имеют значительно более тонкий роговой слой из-за отсутствия терминальной дифференцировки кератиноцитов.В результате нарушения кожного барьера БА ассоциируется с повышенной трансэпидермальной потерей воды, которая является наибольшей у пациентов с наиболее тяжелой формой БА. 2 Молекулярная основа дефектов кожного барьера связана с дефицитом белков и липидов с барьерными функциями, включая филаггрин, инволюкрин, клаудины, церамиды, холестерин и свободные жирные кислоты. 7 Потеря функции гена филаггрина ( FLG LoF) была первым доказательством генетической основы дефектов кожного барьера при БА. 2 FLG LoF приводит к снижению гидратации кожи и делает AD восприимчивым к воздействиям окружающей среды, включая аллергены и патогены. 2 В здоровой коже филаггрин расщепляется на гигроскопичные аминокислоты, включая урокановую кислоту и пирролидонкарбоновую кислоту, которые поддерживают кислый pH рогового слоя. Кислая среда в здоровой коже снижает экспрессию 2 поверхностных стафилококковых белков, фактора слипания B и связывающего фибронектин белка, которые связываются с белками хозяина, цитокератином 10 и фибронектином, соответственно. 2 Дефекты экспрессии филаггрина приводят к снижению уровней урокановой кислоты и пирролидонкарбоновой кислоты и повышению pH, что способствует пролиферации Staphylococcus aureus . 8 FLG LoF связан с ранним началом AD и присутствует примерно у 25–30% пациентов с AD европейского и азиатского происхождения. 9 Более недавнее исследование с использованием нового метода секвенирования (массовое параллельное секвенирование) также обнаружило относительно высокую распространенность (15.3%) из FLG LoF среди афроамериканских детей с AD. 10 Эта распространенность значительно превышает 5,8%, о которых сообщалось ранее. 10 Пациенты с AD с FLG LoF имели в 7 раз более высокий риск иметь 4 или более эпизодов кожных инфекций, требующих антибиотиков, в течение 1 года, чем пациенты с AD без FLG LoF. 2 FLG LoF также дает значительно более высокий риск ЭГ у пациентов с БА. 2 Было обнаружено, что липиды в роговом слое пациентов с БА существенно отличаются по составу от липидов здоровых людей.У пациентов с AD снижена экспрессия элонгаз жирных кислот, которые вносят вклад в наблюдаемые изменения липидов кожи и интерлейкина (IL) -4 и IL-13, оказывая ингибирующее действие на эти ферменты. 11 В дополнение к дефектам физического барьера известно, что AD имеет недостаточный химический барьер, который включает в себя врожденные защитные молекулы, включая β-дефенсин 2 и кателицидин. 2
Нарушение регуляции иммунитета
Кератиноциты — это эпителиальные клетки кожи, которые участвуют в барьерных функциях и иммунном ответе.У пациентов с БА кератиноциты продуцируют повышенное количество стромального лимфопоэтина тимуса, ИЛ-33 и ИЛ-25, 2 , которые активируют врожденные лимфоидные клетки 2 (ILC2) для производства цитокинов 2 типа, включая ИЛ-4, ИЛ-5. , и Ил-13. 12 Было показано, что IL-4 и IL-13 подавляют экспрессию кератиноцитами антимикробных пептидов и функции кожного барьера, 11 , 13 , таким образом, предрасполагая пациентов с AD к увеличению кожных инфекций. Помимо кератиноцитов, эндотелиальные клетки, макрофаги, тучные клетки и базофилы являются другими клеточными источниками IL-33. 12 , 14 IL-33 хранится в предварительно сформированном виде в ядрах этих клеток и легко продуцируется для оказания своих воспалительных эффектов. 12 Он прикрепляется к своему рецептору (ST2) на ILC2, чтобы активировать выработку IL-5 и IL-13. 2 IL-25 действует как на ILC2, так и на Т-клетки, прикрепляясь к своему рецептору, IL-17RB. 12 , 15 В сочетании с ИЛ-33 и стромальным лимфопоэтином тимуса он усиливает пролиферацию и экспрессию цитокинов с помощью ILC2. 12 И IL-33, и IL-25 высоко экспрессируются в поражениях AD. 2
Дефекты дендритных клеток также способствуют увеличению инфекций при БА. И миелоидные, и плазматические дендритные клетки у пациентов с БА продуцируют значительно меньше интерферона-α. 2 Toll-подобный рецептор-2 (TLR-2) -чувствительность S aureus клетками Лангерганса и воспалительными дендритными эпидермальными клетками также было обнаружено у пациентов с AD. 16 У пациентов с БА недавно обнаружен дефицит естественных клеток-киллеров. 17 Этот дефицит также может способствовать усилению воспаления 2 типа из-за потенциального контррегулирующего механизма между естественными клетками-киллерами и воспалением 2 типа. 17
Staphyloccocus aureus Colonization
До 90% пациентов с AD колонизированы S aureus . 2 Это преобладание S aureus уникально для AD по сравнению со здоровыми людьми и пациентами с другим хроническим воспалительным заболеванием кожи, псориазом. 18 Преобладание S aureus при БА может быть связано с факторами вирулентности этих бактерий и их способностью уклоняться от кожного иммунитета пациентов с БА. S aureus Фибронектин обладает особым сродством к воспалению 2 типа. 19 Кроме того, S aureus продуцирует энтеротоксины (суперантигены), которые, как известно, разрушают кожный барьер и усиливают воспаление 2 типа. 19 Суперантигены также подавляют кожную продукцию интерферона-γ и фактора некроза опухоли-α, которые являются важными медиаторами клеточного иммунитета против бактериальных и вирусных инфекций. 20 Метициллин-устойчивый S aureus (MRSA) вырабатывает значительно больше суперантигенов, чем метициллин-чувствительный S aureus (MSSA). 2 Как суперантигены, так и другой стафилококковый токсин, α-токсин, могут способствовать апоптозу кератиноцитов и дефектам барьера при AD. 2 , 21 Стафилококковый δ-токсин может также вносить вклад в воспаление БА, вызывая дегрануляцию тучных клеток. 19
Дисбиоз кожной флоры
Поддержание здоровья кожи также зависит от ее комменсального микробиома.Нормальная кожная флора находится за пределами поверхности эпителия, что подчеркивает защитную роль в иммунной защите и регуляции. 22 Наиболее многочисленными микробами являются Cutibacterium acnes (ранее известная как Propionibacterium acnes ) , Corynebacterium , и коагулазонегативный Staphylococcus (CoNS). 22 Пациенты с БА испытывают дефицит комменсальных бактерий, 22 , и это способствует вирулентности S aureus в пораженной коже ( ).Роли комменсальных бактерий двоякие: (1) их способность модулировать иммунную систему хозяина для минимизации воспаления и повышения защиты от микробных патогенов; (2) их способность напрямую бороться с микробными патогенами, такими как S aureus . CoNS, S epidermidis , как было обнаружено, продуцирует липоитеховую кислоту, которая способна предотвращать вызванное повреждением TLR-3-опосредованное кожное воспаление посредством взаимодействия TLR-2. 22 S epidermidis также модулирует цитотоксические и регуляторные Т-клетки хозяина при заживлении ран и иммунной толерантности, соответственно. 22 Помимо своей противовоспалительной роли, S epidermidis может также активировать продукцию антимикробных пептидов кератиноцитами для защиты от микробных патогенов. 22 CoNS, включая S epidermidis , S lugdunensis, и S hominis , способны продуцировать протеазы или антимикробные факторы, которые либо предотвращают образование биопленок S aureus , либо обладают бактерицидным действием против него. 22
Дисбактериоз и нарушение иммунной регуляции атопического дерматита.ИЛ, интерлейкин; ILC2, врожденные лимфоидные клетки 2; S aureus, Staphylococcus aureus ; T H 2, Т-хелперные клетки 2 типа; TSLP, лимфопоэтин стромы тимуса.
Бактериальные инфекции
Импетиго, целлюлит и кожные абсцессы являются распространенными ИМТП при БА. Наиболее частая причина этих инфекций — S aureus . Импетиго обычно проявляется мокнущей сывороткой, которая высохла, придавая ей вид медовой корки, окруженной эритематозной основой ( ). Импетигенные поражения могут также проявляться пузырями, заполненными жидкостью (буллезное импетиго), которые могут быть ошибочно приняты за ЭГ.К негнойным SSTI относятся рожистое воспаление и целлюлит. Эти инфекции обычно начинаются в очаговой области кожи, но могут быстро распространяться и распространяться на основные части тела, такие как руки, ноги, туловище или лицо. 23 Очаговая эритема, отек, тепло и болезненность — признаки этих инфекций. У этих пациентов может наблюдаться жар и бактериемия. Гнойные SSTI представляют собой кожные абсцессы, которые могут быть колеблющимися или неподвижными узелками или пустулами, окруженными эритематозным отеком. Поражения могут быть болезненными и теплыми.MRSA — частая причина этих поражений. Кроме того, SSTI у пациентов с AD может приводить к системным осложнениям, которые включают бактериемию, остеомиелит, септический артрит или бурсит и, реже, эндокардит и синдром ошпаривания стафилококка, который опосредуется стафилококковыми токсинами. Стойкая лихорадка и специфические признаки, в том числе плохой внешний вид, летаргия (бактериемия), болезненность очага кости (остеомиелит), отек суставов (септический артрит / бурсит), шум в сердце (эндокардит) и широко распространенное шелушение (кожа, покрытая стафилококками) синдром) — должно вызвать подозрение на эти инфекции.Стойкие повышенные маркеры воспаления, такие как С-реактивный белок или скорость оседания эритроцитов, еще больше увеличивают показатель подозрения на эти инфекции. MSSA и MRSA вызывают равную долю инфекционных осложнений (по 40% каждое) у госпитализированных детей с БА. 4 Эти уровни инфицирования соответствуют таковым в педиатрических стационарах в целом в Соединенных Штатах. 24 Второй по частоте причиной ИМТП и системных инфекций при БА является Streptococcus pyogenes . Str pyogenes может вызывать инфекции у пациентов с БА сам по себе или в сочетании с S aureus . Эти кожные инфекции обычно проявляются пустулами или импетиго. Поражения могут иметь вид перфорированных эрозий с зубчатыми краями, имитирующими EH. 25 Хотя SSTI и системные инфекции при AD имеют явные признаки, облегчающие диагностику и лечение антибиотиками, так называемое обострение AD, связанное с инфицированной экземой, не так четко определено. 26 Пациенты с тяжелым обострением БА, как правило, имеют более общие кожные признаки и симптомы.К ним относятся эритема, отек, мокнутие и болезненность, которые также могут быть признаками кожных инфекций. Однако Кокрановский анализ показывает, что антибиотики не улучшают тяжесть БА у этих пациентов. 27 Основная проблема, связанная с чрезмерным использованием антибиотиков при обострении БА, — это возможное развитие бактериальной резистентности и дисбактериоза. 28 Однако, помимо исхода тяжести БА, может существовать подгруппа пациентов с тяжелым обострением БА, которым антибиотики могут помочь с точки зрения инфекций или профилактики инфекционных осложнений. 4 , 28 , 29 Было высказано предположение, что этих пациентов можно дифференцировать по более высокой плотности S aureus и количеству повреждений тканей, вызванных взаимодействием S aureus и хозяина. 29 Было обнаружено, что у детей с тяжелым обострением БА повышен уровень оседания С-реактивного белка и эритроцитов, хотя эти уровни были значительно ниже, чем у пациентов с инфекционными осложнениями. 4 Эти воспалительные маркеры могут быть потенциально использованы для выявления пациентов с БА, которые подвержены риску тяжелых инфекционных осложнений.
Импетиго у ребенка с атопическим дерматитом.
Вирусные инфекции
EH вызывается инфекцией вирусом простого герпеса (HSV) -1, который является потенциально опасным для жизни инфекционным осложнением у пациентов с AD. Почти треть детей, госпитализированных с инфекционными осложнениями БА, были связаны с ЭГ. 4 Представители молодого возраста и представители небелой расы (афроамериканцы, азиаты и коренные американцы) подвергаются повышенному риску госпитализации с ЭГ. 30 EH может проявляться кожным зудом или болью и наличием пузырьков, перфорированных эрозий ( ) или геморрагические корки, которые могут стать более обширными. Местная кожная инфекция может прогрессировать до диссеминированных пузырьков с разрушением кожи. Системная инфекция EH может проявляться лихорадкой, недомоганием, виремией и осложнениями, включая кератоконъюнктивит, энцефалит и септический шок.
Воздействие ВПГ-1 распространено среди населения в целом и присутствует у 60% взрослых и 20% детей. 31 Иммунологические и генетические элементы, вероятно, способствуют уязвимости подгруппы пациентов с AD, учитывая, что EH поражает только 3% пациентов с AD. 31 Сообщалось о том, что у пациентов с AD и EH имеются однонуклеотидные полиморфизмы рецептора 1 интерферона-γ и сниженная продукция γ-интерферона, что может способствовать нарушению иммунного ответа на HSV-1. 2 Пациенты с AD, у которых развивается EH, как правило, имеют более тяжелую AD, более раннее начало AD, высокий общий сывороточный иммуноглобулин E / периферические эозинофилы и наличие других атопических заболеваний, таких как пищевая аллергия и астма, по сравнению с их коллегами с AD без Э. 2 Пациенты с AD, у которых в анамнезе было S aureus кожных инфекций, также имеют более высокий риск развития EH. 2 Это согласуется с клиническим наблюдением, что ГЭ часто возникает одновременно с вторичной кожной инфекцией S aureus у пациентов с БА. 2
Экзема коксаки (ЭК) должна рассматриваться как дифференциальный диагноз ГГ, поскольку она может проявляться обширными пузырьками и эрозией кожи. 2 EC — вирусная инфекция, вызываемая вирусами Коксаки из семейства энтеровирусов. У некоторых пациентов с ЭК могут также наблюдаться симптомы заболевания ладонно-ногтевой области, такие как язвы в полости рта и папулы на руках и ногах ( ). Другие возможные симптомы включают жар, боль в горле и плохой аппетит. В отличие от ЭГ, ЭК не опасно для жизни, и с ней можно справиться с помощью стандартных методов лечения БА. 2 Если диагноз между EH и EC неясен, можно провести полимеразную цепную реакцию поражения энтеровируса, чтобы дифференцировать эти 2 этиологии. ЭК, хотя чаще встречается у детей, описана и у взрослых. 32
Экзема коксакиум с поражением ладоней.
Molluscum contagiosum (MC) — это поксвирус, который принадлежит к подсемейству Molluscipoxvirus, но отличается от вирусов оспы, оспы и коровьей оспы, относящихся к роду Orthopoxvirinae. 33 Инфекция MC у пациентов с AD может быть диффузной или по распределению AD ( ). Дефекты кожного барьера предрасполагают пациентов с AD к MC, а длительное расчесывание приводит к распространению путем аутоинокуляции. Инфекция MC при AD была связана с FLG LoF. 34
Molluscum contagiosum вместе с участками изгиба пациента с атопическим дерматитом.
Вакцинальная экзема (EV) представляет собой опасную для жизни инфекцию у пациентов с БА, которая вызывается живым вирусом осповакцины в вакцинах против оспы. 2 Сообщается, что EV встречается редко после прекращения плановой вакцинации против оспы в 1971 году. В 2002 году из-за опасений, что вирус оспы может быть использован в качестве оружия для биотерроризма, национальная программа начала вакцинацию военнослужащих США, избранных лабораторий исследователи и первые респонденты с вакциной против оспы. 2 Вакцина против оспы до вспышки противопоказана лицам с историей болезни Альцгеймера или лицам, находящимся в тесном контакте с пациентами с болезнью Альцгеймера. При тщательном скрининге с 2002 года было зарегистрировано всего несколько случаев диссеминированного ЭМ или ЭВ путем аутоинокуляции. 35 Большинство пострадавших пациентов были либо военнослужащими, либо были в тесном контакте с военнослужащими, которые недавно были вакцинированы против оспы. Хотя и редко, но острое проявление везикулопустулезной / узловатой сыпи у пациента с БА, имеющего военное прошлое или имевшего тесный контакт с военнослужащими, наряду с недавней вакцинацией против оспы, должно вызвать подозрение на ЭВ.
Профилактика инфекций в нашей эры
Подход к профилактике инфекций в нашей эры основан на устранении факторов, предрасполагающих к инфекциям.Пациентам с AD рекомендуется ежедневное увлажнение и увлажнение кожи для поддержания барьерной функции кожи. 36 Пациентам с AD следует ежедневно принимать теплый душ или ванну с последующей осторожной сушкой и нанесением увлажняющего крема или назначенного местного лекарства. Выбор увлажняющего крема должен основываться на предпочтениях и опыте пациента или его родителей. Как правило, густой увлажняющий крем или крем на основе мази (например, вазелин) лучше, чем крем, удерживает влагу в коже.Было показано, что применение петролатума активирует антимикробные пептиды и индуцирует ключевые маркеры дифференцировки барьера, такие как филаггрин и инволюкрин, у пациентов с БА. 37 Сообщалось, что использование стандартных местных противовоспалительных препаратов, включая местные кортикостероиды (TCS) и местные ингибиторы кальциневрина (TCI), улучшает барьерные функции кожи на основе трансэпидермальной потери воды. 38 , 39 , 40 Кроме того, сообщалось, что TCS и TCI уменьшают колонизацию S aureus в поражениях AD. 41 , 42 , 43 , 44 Местное противовоспалительное лечение было связано с увеличением микробного разнообразия в поражениях БА. 45 , 46 Хотя в нескольких отчетах о случаях была обнаружена связь между ЭГ и использованием противовоспалительных препаратов при БА, это не было подтверждено недавним многоцентровым исследованием, в котором было рассмотрено более 200 случаев ЭГ. 47 Авторы обнаружили, что использование TCS, TCI, системных кортикостероидов или циклоспорина не было связано с началом EH.Неконтролируемое воспаление AD, вероятно, является основным фактором риска для EH (или бактериальных инфекций), а не противовоспалительное лечение. Следовательно, при отсутствии активной инфекции противовоспалительное лечение должно обеспечивать защиту от инфекций у пациентов с БА ( ). Было обнаружено, что дупилумаб, моноклональное антитело, нацеленное на рецептор IL-4 α для нейтрализации эффектов IL-4 и IL-13, снижает колонизацию S aureus и увеличивает микробное разнообразие. 48 Объединенный анализ клинических испытаний дупилумаба выявил значительное улучшение показателей SSTI и EH по сравнению с плацебо. 49 , 50 Эти наблюдения согласуются с подавляющими эффектами IL-4 и IL-13 на кожные барьерные функции и экспрессию эндогенного антимикробного пептида в поражениях AD, предрасполагая пациентов с AD к усилению инфекций. Из-за нынешней беспрецедентной глобальной пандемии, вызванной тяжелым острым респираторным синдромом коронавируса 2 (SARS-CoV-2), были некоторые опасения по поводу того, могут ли системные противовоспалительные препараты для лечения БА, включая дупилумаб, повышать риск у пациентов с БА для этого вируса инфекционное заболевание.Серия случаев, в основном из Италии, пока что не подтвердила повышенный риск инфекции SARS-CoV-2 у пациентов с БА, получающих дупилумаб. Для клиницистов создан глобальный сетевой реестр для мониторинга рисков и исходов SARS-CoV-2 у пациентов с БА, получающих системные агенты, включая дупилумаб (www.covidderm.org).
Принципы профилактики и лечения инфекций при атопическом дерматите. ИЛ, интерлейкин; S aureus, Staphylococcus aureus ; Т Н 17, Т-хелперы 17 клеток.
Попытки деколонизировать S aureus в основном экспериментальные. Недостаточно доказательств того, что разбавленная ванна с отбеливателем и антибиотики приводят к устойчивой деколонизации S aureus в нашей эры. 27 Разбавленный отбеливатель в концентрации 0,005% не подавлял рост S aureus или продукцию токсинов. 51 Уксусная кислота (яблочный уксус) использовалась в качестве противомикробной добавки для купания при AD, 52 , хотя ее эффективность в клиренсе S aureus при AD не была установлена.Другое исследование показало, что ежедневная ванна с 0,5% уксусной кислотой в течение 14 дней не улучшала барьерную функцию кожи или кислотность у пациентов с БА по сравнению с обычными водяными банями. 53 Напротив, у некоторых пациентов, получавших разбавленную уксусную кислоту, сообщалось о раздражении кожи. Хлоргексидиновая ванна использовалась для деколонизации MRSA у населения в целом, но она недостаточно изучена при AD. Потенциальным побочным эффектом этого противомикробного средства является аллергический контактный дерматит. 54 Американское общество инфекционных заболеваний опубликовало в 2011 году руководство по лечению рецидивирующих SSTI из-за MRSA. 55 Подобные принципы применимы к лечению рецидивирующих SSTI при AD. Основываясь на этих рекомендациях и результатах более поздних исследований / мнений экспертов, предлагаемый подход к деколонизации S aureus у пациентов с БА с рецидивирующими ИППП представлен в . 55 , 56 , 57
Таблица 1
Рекомендуемый режим деколонизации для искоренения S aureus Носительство среди пациентов с AD и их семейные контакты
| 1.Оптимизация основного состояния |
| Ежедневный уход за кожей |
| Основные меры по уходу за раной при тяжелых поражениях экземой (например, закрытие открытых или мокнущих ран для предотвращения распространения и вторичной инфекции). Избегание триггеров для обострения экземы. |
| 2. Обучение передовому опыту личной гигиены |
| Механизмы передачи S aureus (например, контакт кожа к коже, фомиты). Сделайте акцент на правилах личной гигиены
|
| 3. Меры по охране окружающей среды |
| Регулярно очищайте поверхности, вызывающие сильное касание (например, прилавки, дверные ручки и приборы), с помощью имеющихся в продаже дезинфицирующих средств. Используйте барьер между незащищенной кожей и поверхностями с высокой степенью касания, к которым прикасаются несколько человек (например, тренажеры). Перед повторным использованием вымойте одежду, полотенца и мочалки горячей водой с моющим средством. Вымойте постельное белье в начале и завершении режима деколонизации. Мыть руки до и после прикосновения к домашним животным. |
| 4. Персональная и бытовая деколонизация |
| Деколонизация носа с помощью интраназальной 2% мази мупироцина два раза в день в течение 5-10 дней. И местная деколонизация одним из следующих способов:
|
| 5.При повторных инфекциях, несмотря на деколонизацию |
| Оптимизация основного состояния, личной гигиены и гигиены окружающей среды. Оцените уровень соблюдения вышеуказанного режима. Повторите деколонизацию пациента и всех домашних контактов следующим образом:
|
| Может рассматриваться возможность одновременного применения пероральной антибактериальной терапии в индивидуальном порядке с рифампицином и другим пероральным препаратом, к которому изолят чувствителен, в течение 5-10 дней. |
Ведение инфекционных осложнений в AD
Примерно 20% детей с AD, госпитализированных с инфекционными осложнениями, имели инвазивные бактериальные инфекции. 4 Пациентам с AD, имеющим признаки и симптомы системного заболевания, рекомендуется госпитализация и эмпирические внутривенные антибиотики.Эмпирическая схема антибиотикотерапии должна обеспечивать защиту от S aureus , потому что это наиболее часто выявляемый бактериальный патоген при БА. Для пациентов в критическом состоянии целесообразно покрытие как MRSA, так и MSSA ванкомицином и антистафилококковым бета-лактамом, поскольку ванкомицин уступает нафциллину или цефалоспоринам первого поколения в лечении серьезных инфекций MSSA. 55 При тяжелых, но не опасных для жизни инфекциях ванкомицин может использоваться отдельно в качестве эмпирической терапии до получения результатов посева.Клиндамицин также можно рассмотреть, если нет опасений по поводу эндоваскулярной инфекции и местная распространенность устойчивости к клиндамицину составляет менее 15%. 58 Бактериемия из-за S aureus требует первоначально использования бактерицидного внутривенного агента. Для лечения MRSA препаратом выбора является ванкомицин. Для MSSA приемлемыми препаратами первой линии являются цефазолин и нафциллин, хотя нафциллин может вызывать раздражение вен и флебит при периферическом введении. Если нет опасений по поводу продолжающейся бактериемии или эндоваскулярного очага, завершение терапии пероральным препаратом, к которому чувствителен изолят, целесообразно у детей с бактериемией S aureus . 55 Продолжительность терапии должна определяться клиническим ответом, но обычно рекомендуется от 7 до 14 дней. Инфекционный эндокардит — редкое осложнение БА. 4 Рекомендуется тщательная аускультация при шуме в сердце.
Для пациентов с БА с неосложненной негнойной инфекцией кожи бета-лактамный антибиотик, охватывающий как S aureus , так и β-гемолитические стрептококки (например, цефазолин или цефалексин), может быть достаточным в ожидании клинического ответа или посева с учетом местного эпидемиология и закономерности резистентности. 4 , 55 Напротив, для пациентов с AD с кожным абсцессом, историей колонизации MRSA, тесными контактами с историей кожных инфекций или недавней госпитализацией следует учитывать покрытие MRSA. Клиндамицин, доксициклин, триметоприм-сульфаметоксазол и линезолид являются приемлемыми пероральными вариантами для лечения кожных инфекций MRSA как у детей, так и у взрослых, если предположить, что изолят чувствителен in vitro. 55 Следует отметить, что уровень устойчивости к клиндамицину растет как среди MRSA, так и среди MSSA на национальном уровне, хотя существуют региональные различия. 59 Пациентов с AD с незначительными локализованными кожными инфекциями, такими как импетиго, можно лечить с помощью мази мупироцина для местного применения. Продолжительность терапии обычно составляет от 5 до 10 дней в зависимости от клинического ответа. 55
Пораженная полимеразная цепная реакция HSV должна быть отправлена при подозрении на EH. Однако не следует отказываться от лечения системными противовирусными препаратами до получения результатов тестирования на ВПГ. Коинфекция EH с S aureus также является обычным явлением, и следует рассмотреть возможность одновременного лечения антибиотиком против S aureus .предоставляет варианты противовирусного лечения EH и рекомендуемые дозы для взрослых и детей. Нет официальных рекомендаций относительно предпочтительного пути введения противовирусных препаратов или показаний для госпитализации пациентов с ЭГ. Пациентам с обширным поражением кожи, признаками системного заболевания и пациентам младше 1 года вначале следует рассмотреть возможность парентерального введения ацикловира. Лихорадка и легкие системные симптомы часто сопровождают кожно-слизистые инфекции HSV, особенно при начальном приступе.После сообщения о клиническом улучшении целесообразно перейти на пероральный препарат для завершения курса терапии. В легких случаях можно рассмотреть возможность перорального приема ацикловира, который был связан с более быстрым заживлением и исчезновением боли в рандомизированном плацебо-контролируемом исследовании с участием 60 взрослых и подростков с ЭГ. 60 Валацикловир, пролекарство L-валилового эфира ацикловира, имеет в 3-5 раз большую биодоступность, чем пероральный ацикловир, который можно вводить реже, а его концентрации в плазме сравнимы с парентеральным ацикловиром. 58 Противовирусные препараты для местного применения не оказывают заметного воздействия на кожно-слизистые, вызванные вирусом простого герпеса, и не играют роли в лечении EH. 58 Пациенты с герпетическими поражениями на глазу или вокруг него должны быть срочно осмотрены офтальмологом. 33 В редких случаях ГГ может быть осложнена менингоэнцефалитом, вызванным вирусом простого герпеса, который следует лечить с помощью длительного курса внутривенного введения ацикловира и лечить вместе с неврологом и инфекционистом.
Таблица 2
Противовирусные препараты для лечения герпетической экземы, вызванной HSV
| Препарат | Рекомендуемая доза для взрослых / подростков | Рекомендуемая доза для детей | Комментарии | Острое лечение |
|---|---|---|---|
| Ацикловир | Внутривенно: 5-10 мг / кг / доза каждые 8 ч Перорально: 200-400 мг / доза 5 раз в день | Внутривенно: 5-10 мг / кг / доза каждые 8 ч ≥ 2 года: перорально 20 мг / кг / доза 4 раза в день (макс. 800 мг / доза) |
|
| Валацикловир | Пероральный (типичный): 1 г два раза в день Пероральный (альтернативный): 500 мг 3 раза в день | ≥3 мес .: Пероральный: 20 мг / кг / доза два раза в день (макс.1000 мг / доза) | 9 0049 |
| Фамцикловир | Перорально: 500 мг / доза дважды в день | Недостаточно данных для рекомендации дозирования |
|
| Foscarnet | Внутривенно: 80-120 мг / кг / день в разделенных дозах каждые 8-12 часов | Внутривенно (ограниченные данные): 120 мг / кг / день в разделенных дозах каждые 8-12 часов |
|
| Долгосрочная супрессивная терапия | |||
| Ацикловир | ≥12 лет: Перорально: 400 мг / доза два раза в день | Перорально: 20 мг / кг / доза два раза в день (максимум 400 мг / доза) |
|
| Валацикловир | Перорально: 1 г один раз в день | Недостаточно данных, чтобы рекомендовать дозировку |
|
Пациентам с AD с рецидивирующей EH может быть полезна длительная супрессивная терапия, хотя это не изучалось.Предлагаемые пероральные супрессивные дозы перечислены в. Потребность в продолжающейся терапии следует пересмотреть через 6–12 месяцев. Развитие устойчивости к ацикловиру при ЭГ встречается редко, но можно заподозрить в случае упорной ЭГ или частых рецидивов ЭГ, несмотря на супрессивную терапию и хорошую приверженность к длительной терапии. 33 , 61 Форскарнет рекомендуется для лечения устойчивых к ацикловиру ВПГ инфекций, поскольку устойчивые к ацикловиру изоляты ВПГ также устойчивы к валацикловиру.
Лечение ЭК поддерживает продолжение обычного ухода за кожей и лечения АД, включая TCS. MC доброкачественный, и в большинстве случаев рекомендуется наблюдение. Следует попытаться свести к минимуму царапины, которые распространяют поражения. Это включает ежедневный уход за кожей и местные противовоспалительные процедуры. Седативные антигистаминные препараты быстрого действия могут помочь уменьшить царапины во время сна. Такие методы лечения, как кюретаж, криотерапия, салициловая кислота, имиквимод и кантаридин (сок жука), связаны либо с болью, либо с риском рубцевания, либо с неоднозначными результатами эффективности. 62 Однако более недавнее рандомизированное плацебо-контролируемое исследование показало эффективность использования кантаридина для лечения МК у детей. 63 При оценке пустулезно-везикулярной сыпи у пациентов с БА, имеющих военное прошлое или в анамнезе тесный контакт с военнослужащими, недавно прошедшими вакцинацию, следует повысить индекс подозрения на ЭВ. О предполагаемых случаях следует сообщать в Центр по контролю и профилактике заболеваний в чрезвычайных ситуациях для получения помощи в диагностике и лечении.Пациентам с ЭВ с системными симптомами может потребоваться лечение иммуноглобулином осповакцины.
Возможная терапия в разработке
Ряд агентов, которые в настоящее время находятся в разработке, которые могут помочь в профилактике инфекций при БА, включают противовоспалительные методы лечения, нацеленные на воспаление 2-го типа. 64 К ним относятся моноклональные антитела, нацеленные на IL-13, IL-33, стромальный лимфопоэтин тимуса и OX40. Также было показано, что ингибирование киназы янус уменьшает воспаление и улучшает кожный барьер при БА.Как местные, так и пероральные ингибиторы янус-киназы проходят различные фазы клинических испытаний. Дельгоцитиниб для местного применения был одобрен для лечения БА в Японии. 65 Зуд и связанное с ним расчесывание при БА могут способствовать значительному повреждению кожного барьера, и необходимы новые терапевтические возможности. В долгосрочном испытании немолизумаба (моноклональное антитело против рецептора А к IL-31) сообщалось об уменьшении зуда и тяжести БА. 64 Другие исследуемые препараты против зуда включают преходящие рецепторные потенциальные агонисты меластатина и антагонисты ваниллоидов. 66 Улучшение барьерной функции кожи и кожного врожденного иммунитета при БА представляет интерес, поскольку может предотвратить внешние триггеры и кожные инфекции. 67 Хотя попытка предотвратить БА у здоровых младенцев с помощью ежедневного применения смягчающего средства не оправдала надежд, 68 можно ли изменить кожные барьерные функции при установленном БА, еще предстоит исследовать. В предварительных исследованиях было обнаружено, что агонисты арилуглеводородных рецепторов, которые увеличивают экспрессию филаггрина, улучшают AD и выработку эндогенных антимикробных препаратов. 69 , 70 Непосредственное нацеливание на S aureus также является активной областью расследования. Эти методы лечения включают натуральные продукты с активностью против S aureus , 71 синтетических антимикробных пептидов, 72 и литических агентов S aureus . 73 В настоящее время нет утвержденной вакцины S aureus . Однако подходы, нацеленные на токсины S aureus , находятся в стадии разработки. 74 Появляется все больше доказательств того, что местно применяемые пробиотики могут быть жизнеспособным подходом против S aureus при AD.В небольшом исследовании было обнаружено, что грамотрицательные бактерии, Roseomonas mucosa , улучшают AD и уменьшают бремя S aureus у взрослых и детей с AD. Было обнаружено, что штаммы 75 S hominis продуцируют аутоиндуцирующий пептид, который способен ингибировать систему регулятивного кворума вспомогательного гена S aureus и предотвращать образование биопленок с помощью S aureus . 76
Заключение
AD представляет собой сложное заболевание, связанное с дефектами кожного барьера, которые приводят к инвазии аллергенов или патогенов и дисфункциональным иммунным ответам, вызывая порочный круг воспаления.Из-за этого нарушения регуляции микробиом кожи изменяется, и патогенные организмы, такие как S aureus , с большей вероятностью колонизируют кожу. Сочетание дефектов кожного барьера, иммунной дисрегуляции и изменения микробиома кожи приводит к повышенному риску кожных инфекций.
Профилактика инфекции при AD должна подчеркивать восстановление кожного барьера и поддержание противовоспалительных препаратов без использования антибиотиков. Вопрос о необходимости назначения антибиотиков пациентам с тяжелыми обострениями БА остается спорным.Это связано с тем, что некоторые признаки и симптомы, связанные с тяжелым обострением БА, напоминают симптомы бактериальных кожных инфекций. Возможно, существует порог, при котором уровни S aureus и степень повреждения ткани хозяина перерастают в инфекцию. Необходимы исследования для изучения биомаркеров, которые помогают определить этот порог. Маркеры острой фазы ответа, такие как С-реактивный белок и скорость оседания эритроцитов, могут быть полезны при определении потребности в антибиотиках у пациентов с тяжелым обострением БА, у которых есть подозрение на наличие инфекций.В будущих исследованиях следует также выяснить, могут ли противовоспалительные методы лечения, особенно те, которые специально направлены на воспаление 2 типа, принести пользу пациентам с БА с активной инфекцией. Это основано на предположении, что подавление воспаления 2 типа может привести к повышению иммунитета против микробных патогенов.
Сноски
Раскрытие информации: У авторов нет конфликта интересов, о котором следует сообщить.
Финансирование : У авторов нет источников финансирования, о которых можно было бы сообщить.
Список литературы
1. Капоцца К., Гадд Х., Келли К., Рассел С., Ши В., Шварц А. Выводы воспитателей о влиянии детского атопического дерматита на семьи: «Я устал, подавлен, и чувствую, что я терплю неудачу как мать ». Дерматит. 2020; 31 (3): 223–227. [PubMed] [Google Scholar] 2. Онг П.Ю., Люн Д.Ю. Бактериальные и вирусные инфекции при атопическом дерматите: всесторонний обзор. Clin Rev Allergy Immunol. 2016; 51 (3): 329–337. [PubMed] [Google Scholar] 3. Нарла С., Сильверберг Дж.I. Связь между атопическим дерматитом и серьезными кожными, полиорганными и системными инфекциями у взрослых в США. Ann Allergy Asthma Immunol. 2018; 120 (1): 66–72.e11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Ван В., Кифер М., Онг П.Ю. Выбор антибиотика и частота метициллин-резистентного золотистого стафилококка у детей, госпитализированных по поводу атопического дерматита. Ann Allergy Asthma Immunol. 2019; 122 (3): 314–317. [PubMed] [Google Scholar] 5. Sandhu J.K., Salame N., Ehsani-Chimeh N., Armstrong A.W. Экономическое бремя кожных инфекций у детей и взрослых с атопическим дерматитом.Pediatr Dermatol. 2019; 36 (3): 303–310. [PubMed] [Google Scholar] 6. Грайс К., Саттар Х., Бейкер Х., Шарратт М. Связь трансэпидермальной потери воды с температурой кожи при псориазе и экземе. J Invest Dermatol. 1975. 64 (5): 313–315. [PubMed] [Google Scholar] 7. Элиас П.М., Шугарман Дж. Приравнивается ли увлажнение кожи к терапии восстановления барьера? Ann Allergy Asthma Immunol. 2018; 121 (6) 653–656.e2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Риппке Ф., Шрайнер В., Деринг Т., Майбах Х.I. pH рогового слоя при атопическом дерматите: влияние на барьерную функцию кожи и колонизация Staphylococcus aureus. Am J Clin Dermatol. 2004. 5 (4): 217–223. [PubMed] [Google Scholar] 9. Smieszek S.P., Welsh S., Xiao C. Корреляция возраста начала атопического дерматита с статусом варианта потери функции филаггрина. Научный доклад 2020; 10 (1): 2721. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Марголис Д.Дж., Митра Н., Вуббенхорст Б. Связь вариантов потери функции филаггрина с расой у детей с атопическим дерматитом.JAMA Dermatol. 2019; 155 (11): 1269–1276. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Онг П.Ю., Отаке Т., Брандт С. Эндогенные антимикробные пептиды и кожные инфекции при атопическом дерматите. N Engl J Med. 2002. 347 (15): 1151–1160. [PubMed] [Google Scholar] 14. Ryffel B., Alves-Filho J.C. ILC2 и базофилы объединяются, чтобы управлять атопическим дерматитом, индуцированным IL-33. J Invest Dermatol. 2019; 139 (10): 2077–2079. [PubMed] [Google Scholar] 15. Leyva-Castillo J.M., Galand C., Mashiko S. Активация ILC2 с помощью IL-25, полученного из кератиноцитов, стимулирует выработку IL-13 в местах аллергического воспаления кожи.J Allergy Clin Immunol. 2020; 145 (6): 1606–1614.e4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Ивамото К., Нюмм Т.Дж., Кох С., Херрманн Н., Лейб Н., Бибер Т. Лангерганс и воспалительные дендритные эпидермальные клетки при атопическом дерматите толерантны к активации TLR2. Аллергия. 2018. 73 (11): 2205–2213. [PubMed] [Google Scholar] 17. Mack M.R., Brestoff J.R., Berrien-Elliott M.M. Дефицит естественных клеток-киллеров в крови указывает на стратегию иммунотерапии атопического дерматита. Sci Transl Med. 2020; 12 (532) [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Фирквист Н., Мюрхед Г., Праст-Нильсен С. Взаимодействие микробов и хозяев при атопическом дерматите и псориазе. Nat Commun. 2019; 10 (1): 4703. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Ким Дж., Ким Б.Э., Ан К., Люн Д.Й.М. Взаимодействие между атопическим дерматитом и инфекцией Staphylococcus aureus : клинические последствия. Allergy Asthma Immunol Res. 2019; 11 (5): 593–603. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Орфали Р.Л., Йошикава Ф.С.Й., Оливейра Л.М.Д.С. Стафилококковые энтеротоксины модулируют эффекторный ответ Т-лимфоцитов CD4 + , изменяя профиль экспрессии генов у взрослых с атопическим дерматитом.Научный доклад 2019; 9 (1): 13082. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Орфали Р.Л., да Силва Оливейра Л.М., де Лима Дж.Ф. Энтеротоксины золотистого стафилококка модулируют клетки, секретирующие ИЛ-22, у взрослых с атопическим дерматитом. Научный доклад 2018; 8 (1): 6665. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis.2014; 59 (2): e10 – e52. [PubMed] [Google Scholar] 24. Гербер Дж. С., Гроб С. Е., Сматерс С. А., Заутис Т. Э. Тенденции заболеваемости устойчивым к метициллину Staphylococcus aureus в детских больницах США. Clin Infect Dis. 2009. 49 (1): 65–71. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Шаеган Л.Х., Ричардс Л.Э., Морел К.Д., Левин Л.Е. Перфорированные эрозии с зубчатыми краями: стрептококковый пустулез группы А. Pediatr Dermatol. 2019; 36 (6): 995–996. [PubMed] [Google Scholar] 26.Фрэнсис Н.А., Ридд М.Дж., Томас-Джонс Э. Устные и местные антибиотики при клинически инфицированной экземе у детей: прагматичное рандомизированное контролируемое исследование в амбулаторной помощи. Ann Fam Med. 2017; 15 (2): 124–130. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Джордж С.М., Каранович С., Харрисон Д.А. Вмешательства по уменьшению золотистого стафилококка при лечении экземы. Кокрановская база данных Syst Rev.2019; 2019 (10): CD003871. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Харкинс К.П., Холден М.Т.Г., Ирвин А.D. Устойчивость к противомикробным препаратам при атопическом дерматите: необходимо срочно переосмыслить. Ann Allergy Asthma Immunol. 2019; 122 (3): 236–240. [PubMed] [Google Scholar] 29. Александр Х., Паллер А.С., Трейдл-Хоффманн С. Роль бактериальных кожных инфекций при атопическом дерматите: заключение экспертов и обзор Группы по кожным инфекциям Международного совета по экземе. Br J Dermatol. 2020; 182 (6): 1331–1342. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Сюй Д.Ю., Шинкай К., Сильверберг Дж. И. Эпидемиология герпетической экземы у госпитализированного У.С. Дети: анализ общенациональной когорты. J Invest Dermatol. 2018; 138 (2): 265–272. [PubMed] [Google Scholar] 32. Harris P.N.A., Wang A.D., Yin M., Lee C.K., Archuleta S. Атипичное заболевание рук, ног и рта: экзема тазобедренного сустава также может возникать у взрослых. Lancet Infect Dis. 2014; 14 (11): 1043. [PubMed] [Google Scholar] 33. Wollenberg A., Wetzel S., Burgdorf W.H., Haas J. Вирусные инфекции при атопическом дерматите: патогенетические аспекты и клиническое ведение. J Allergy Clin Immunol. 2003. 112 (4): 667–674. [PubMed] [Google Scholar] 34.Манти С., Аморини М., Куппари С. Мутации филаггрина и кожная инфекция контагиозного моллюска у пациентов с атопическим дерматитом. Ann Allergy Asthma Immunol. 2017; 119 (5): 446–451. [PubMed] [Google Scholar] 35. Said M.A., Haile C., Palabindala V. Передача вируса коровьей оспы, возможно, половым путем, женщине с высоким риском неблагоприятных осложнений. Mil Med. 2013; 178 (12): e1375 – e1378. [PubMed] [Google Scholar] 36. Boguniewicz M., Fonacier L., Guttman-Yassky E., Ong P.Y., Silverberg J., Farrar J.R. Критерий атопического дерматита: практические рекомендации для меняющегося терапевтического ландшафта. Ann Allergy Asthma Immunol. 2018; 120 (1): 10–22.e2. [PubMed] [Google Scholar] 37. Чарновицки Т., Маладжян Д., Хаттри С. Петролатум: восстановление барьера и антимикробные реакции, лежащие в основе этого «инертного» увлажнителя. J Allergy Clin Immunol. 2016; 137 (4): 1091–1102.e7. [PubMed] [Google Scholar] 38. Вудс М.Т., Браун П.А., Бейг-Льюис С.Ф., Симпсон Э.Л. Влияние нового состава 0,1% крема флуоцинонида на барьерную функцию кожи при атопическом дерматите.J Drugs Dermatol. 2011; 10 (2): 171–176. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Dähnhardt-Pfeiffer S., Dähnhardt D., Buchner M., Walter K., Proksch E., Fölster-Holst R. Сравнение эффектов мази такролимуса и крема мометазона фуроата на эпидермальный барьер пациентов с атопическим дерматитом. J Dtsch Dermatol Ges. 2013. 11 (5): 437–443. [PubMed] [Google Scholar] 40. Дженсен Дж. М., Веппнер М., Данхардт-Пфайфер С. Эффекты пимекролимуса по сравнению с кремом триамцинолона ацетонид на структуру кожного барьера при атопическом дерматите: рандомизированное двойное слепое исследование правой и левой руки.Acta Derm Venereol. 2013; 93 (5): 515–519. [PubMed] [Google Scholar] 41. Нильссон Э.Дж., Хеннинг К.Г., Магнуссон Дж. Актуальные кортикостероиды и золотистый стафилококк при атопическом дерматите. J Am Acad Dermatol. 1992. 27 (1): 29–34. [PubMed] [Google Scholar] 42. Pournaras C.C., Lübbe J., Saurat J.H. Колонизация стафилококков при лечении атопического дерматита такролимусом для местного применения (Fk506) J Invest Dermatol. 2001. 116 (3): 480–481. [PubMed] [Google Scholar] 43. Хунг С.Х., Лин Ю.Т., Чу С.Ю. Колонизация стафилококками при атопическом дерматите, леченном флутиказоном или такролимусом с антибиотиками или без них.Ann Allergy Asthma Immunol. 2007. 98 (1): 51–56. [PubMed] [Google Scholar] 44. Gong J.Q., Lin L., Lin T. Колонизация кожи Staphylococcus aureus у пациентов с экземой и атопическим дерматитом и соответствующая комбинированная местная терапия: двойное слепое многоцентровое рандомизированное контролируемое исследование. Br J Dermatol. 2006. 155 (4): 680–687. [PubMed] [Google Scholar] 45. Kong H.H., Oh J., Deming C. Временные сдвиги в микробиоме кожи, связанные с обострениями болезни и лечением у детей с атопическим дерматитом. Genome Res.2012. 22 (5): 850–859. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Гонсалес М.Э., Шаффер Дж. В., Орлов С.Дж. Эффекты кожного микробиома крема флутиказона пропионата и дополнительных отбеливающих ванн при детском атопическом дерматите. J Am Acad Dermatol. 2016; 75 (3) 481–493.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Seegräber M., Worm M., Werfel T. Recurrent eczema herpeticum — ретроспективное европейское многоцентровое исследование, оценивающее клинические характеристики случаев герпетической экземы у пациентов с атопическим дерматитом.J Eur Acad Dermatol Venereol. 2020; 34 (5): 1074–1079. [PubMed] [Google Scholar] 48. Callewaert C., Nakatsuji T., Knight R. Блокада IL-4Rα дупилумабом снижает колонизацию золотистого стафилококка и увеличивает микробное разнообразие при атопическом дерматите. J Invest Dermatol. 2020; 140 (1) 191–202.e7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 49. Эйхенфилд Л.Ф., Бибер Т., Бек Л.А. Инфекции в клинических испытаниях дупилумаба при атопическом дерматите: комплексный объединенный анализ. Am J Clin Dermatol. 2019; 20 (3): 443–456.[Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Флеминг П., Друкер А. Риск инфекции у пациентов с атопическим дерматитом, получавших дупилумаб: метаанализ рандомизированных контролируемых исследований. J Am Acad Dermatol. 2018; 78 (1) 62–69.e1. [PubMed] [Google Scholar] 51. Савада Ю., Тонг Ю., Баранги М. Ванны с разбавленным отбеливателем, используемые для лечения атопического дерматита, не обладают антимикробным действием in vitro. J Allergy Clin Immunol. 2019; 143 (5): 1946–1948. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Аш С., Ворк Д.Л., Джозеф Дж., Майор-Эечи Б., Толлефсон М.М. Сравнение отбеливателя, уксусной кислоты и других местных противоинфекционных препаратов при детском атопическом дерматите: ретроспективное когортное исследование воздействия антибиотиков. Pediatr Dermatol. 2019; 36 (1): 115–120. [PubMed] [Google Scholar] 53. Луу Л.А., Флауэрс Р.Х., Келламс А.Л. Замачивание 0,5% яблочного уксуса при лечении атопического дерматита не улучшает целостность кожного барьера. Pediatr Dermatol. 2019; 36 (5): 634–639. [PubMed] [Google Scholar] 54. Магдалено-Тапиал Дж., Мартинес-Доменек А., Валенсуэла-Оньяте С., Феррер-Гильен Б., Эстев-Мартинес А., Сарагоса-Нине В. Аллергический контактный дерматит на хлоргексидин у педиатрических пациентов. Pediatr Dermatol. 2019; 36 (4): 540–541. [PubMed] [Google Scholar] 55. Лю К., Байер А., Косгроув С.Э. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое изложение. Clin Infect Dis. 2011. 52 (3): 285–292. [PubMed] [Google Scholar] 56.Хоган П.Г., Морк Р.Л., Томпсон Р.М. Загрязнение устойчивым к метициллину Staphylococcus aureus из окружающей среды, стойкая колонизация и последующая инфекция кожи и мягких тканей. JAMA Pediatr. 2020; 174 (6): 1–11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 57. McNeil J.C., Fritz S.A. Стратегии профилактики рецидивирующих инфекций кожи и мягких тканей, связанных с сообществом Staphylococcus aureus. Curr Infect Dis Rep.2019; 21 (4): 12. [PubMed] [Google Scholar] 58. Кимберлин Д., Брэди М., Джексон М., Лонг С., редакторы. Красная книга: Отчет Комитета по инфекционным болезням за 2018 год. Американская академия педиатрии; Итаска, Иллинойс: 2018. [Google Scholar] 59. Саттер Д.Е., Милберн Э., Чуквума У., Дзяловы Н., Маранич А.М., Хоспенталь Д.Р. Изменение восприимчивости к золотистому стафилококку в педиатрической популяции США. Педиатрия. 2016; 137 (4) [PubMed] [Google Scholar] 60. Ниймура М., Нисикава Т. Лечение герпетической экземы пероральным ацикловиром. Am J Med. 1988. 85 (2A): 49–52. [PubMed] [Google Scholar] 61. Фриш С., Зигфрид Э.К.Клинический спектр и терапевтические проблемы герпетической экземы. Pediatr Dermatol. 2011; 28 (1): 46–52. [PubMed] [Google Scholar] 62. Мой В., Кэткарт С., Беркхарт С.Н., Моррелл Д.С. Сок жука: руководство по использованию кантаридина при лечении контагиозного моллюска. Dermatol Ther. 2013. 26 (6): 445–451. [PubMed] [Google Scholar] 63. Гусман А.К., Шайрер Д.О., Гарелик Дж.Л., Коэн С.Р. Безопасность и эффективность местного кантаридина для лечения контагиозного моллюска у детей: проспективное рандомизированное двойное слепое плацебо-контролируемое пилотное исследование.Int J Dermatol. 2018; 57 (8): 1001–1006. [PubMed] [Google Scholar] 64. Renert-Yuval Y., Guttman-Yassky E. Новые методы лечения атопического дерматита, нацеленные не только на цитокины IL-4 / IL-13. Ann Allergy Asthma Immunol. 2020; 124 (1): 28–35. [PubMed] [Google Scholar] 66. Lee Y.W., Won C.H., Jung K. Эффективность и безопасность крема PAC-14028 — нового местного нестероидного селективного антагониста TRPV1 у пациентов с атопическим дерматитом легкой и средней степени тяжести: рандомизированное исследование фазы IIb. Br J Dermatol. 2019; 180 (5): 1030–1038.[Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Сугита К., Сойка М.Б., Вавжиняк П. Пересмотр внешней гипотезы: роль микробных, эпителиальных и иммунных взаимодействий. Ann Allergy Asthma Immunol. 2020; 125: 517–527. [PubMed] [Google Scholar] 68. Перретт К.П., Питерс Р.Л. Смягчающие средства для профилактики атопического дерматита в младенчестве. Ланцет. 2020; 395 (10228): 923–924. [PubMed] [Google Scholar] 69. Пепперс Дж., Паллер А.С., Маеда-Чубачи Т. Фаза 2, рандомизированное исследование по подбору доз тапинарофа (крем GSK28) для лечения атопического дерматита.J Am Acad Dermatol. 2019; 80 (1): 89–98.e3. [PubMed] [Google Scholar] 70. Смитс Дж.П.Х., Эдервен Т.Х.А., Риккен Г. Нацеливание на кожную микробиоту при атопическом дерматите каменноугольной смолой посредством AHR-зависимой индукции антимикробных пептидов. J Invest Dermatol. 2020; 140 (2): 415–424.e10. [PubMed] [Google Scholar] 71. Накагава С., Хиллебранд Г.Г., Нуньес Г. Экстракты Rosmarinus officinalis L. (розмарин), содержащие карнозиновую кислоту и карнозол, являются мощными ингибиторами вирулентности Staphylococcus aureus , определяющими кворум.Антибиотики (Базель) 2020; 9 (4): 149. [Бесплатная статья PMC] [PubMed] [Google Scholar] 72. Нимейер-ван дер Колк Т., ван дер Валл Х., Хогендорн Г.К. Фармакодинамические эффекты местного омиганана у пациентов с атопическим дерматитом от легкой до умеренной степени тяжести в рандомизированном плацебо-контролируемом исследовании фазы II [электронная публикация перед публикацией]. Клинический перевод науки . https://doi.org/10.1111/cts.12792 [Бесплатная статья PMC] [PubMed] 73. Фаулер В.Г., младший, Дас А.Ф., Липка-Даймонд Дж. Экзебаказа для пациентов с инфекцией кровотока Staphylococcus aureus и эндокардитом.J Clin Invest. 2020; 130 (7): 3750–3760. [Бесплатная статья PMC] [PubMed] [Google Scholar] 74. Миллер Л.С., Фаулер В.Г., Шукла С.К., Роуз У.Э., Проктор Р.А. Разработка вакцины против инвазивных инфекций Staphylococcus aureus: доказательства, основанные на человеческом иммунитете, генетике и механизмах уклонения от бактерий. FEMS Microbiol Rev.2020; 44 (1): 123–153. [Бесплатная статья PMC] [PubMed] [Google Scholar] 75. Майлз И.А., Эрленд Н.Дж., Андерсон Э.Д. Первая местная трансплантация микробиома человека со слизистой оболочки Roseomonas при атопическом дерматите.JCI Insight. 2018; 3 (9) [Бесплатная статья PMC] [PubMed] [Google Scholar] 76. Уильямс М.Р., Коста С.К., Зарамела Л.С. Определение кворума между видами бактерий на коже защищает от повреждения эпидермиса при атопическом дерматите. Sci Transl Med. 2019; 11 (490) [Бесплатная статья PMC] [PubMed] [Google Scholar]Инфекционные осложнения атопического дерматита
Ann Allergy Asthma Immunol. 2021 Янв; 126 (1): 3–12.
, MD, ∗ , MD, † ‡ , MD, § ‡ and, MD ¶ # ∗Вивиан Ван
Лос-Анджелес ∗ Ветераны по делам Лос-Анджелеса Система здравоохранения, Департамент по делам ветеранов США, Лос-Анджелес, Калифорния
Юри Богуневич
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии Университета Медицинская школа Колорадо, Аврора, Колорадо
Марк Богуневич
‡ Кафедра педиатрии, Медицинская школа Университета Колорадо, Аврора, Колорадо
§ Отдел аллергии-иммунологии, Департамент педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
Пек Ю.Ong
¶ Отделение клинической иммунологии и аллергии, Отделение педиатрии Детской больницы Лос-Анджелеса, Лос-Анджелес, Калифорния
# Отделение педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ по делам ветеранов Система здравоохранения Большого Лос-Анджелеса, Департамент США по делам ветеранов, Лос-Анджелес, Калифорния
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии, Медицинский факультет Университета Колорадо, Аврора, Колорадо
§ Отделение аллергии-иммунологии, Отделение педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
¶ Отдел клинической иммунологии и аллергии, Отделение педиатрии , Детская больница Лос-Анджелеса, Лос-Анджелес, Калифорния
# Кафедра педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ Отпечатки: Peck Y.Онг, доктор медицины, отделение клинической иммунологии и аллергии, отделение педиатрии, Детская больница Лос-Анджелеса, 4650 Sunset Blvd, MS # 75, Лос-Анджелес, Калифорния
.
Получено 30 июня 2020 г .; Пересмотрено 31 июля 2020 г .; Принято 4 августа 2020 г.
С января 2020 г. компания Elsevier создала ресурсный центр по COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect.Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Реферат
Цель
Атопический дерматит (БА) — хроническое воспалительное заболевание кожи, которое осложняется повышенным риском кожных и системных инфекций. Профилактическая терапия AD основана на улучшении кожного барьера и противовоспалительном лечении, тогда как явные кожные и системные инфекции требуют антибиотиков или противовирусного лечения. В этом обзоре обновлены сведения о патофизиологии, диагностике, лечении, противоречиях в отношении использования антибиотиков и потенциальных методах лечения инфекционных осложнений БА.
Источники данных
Опубликованная литература, полученная в результате поиска в базе данных PubMed и клинических изображений.
Выборки исследований
Исследования, относящиеся к механизмам, диагностике, ведению и потенциальной терапии инфекционных осложнений БА.
Результаты
Дефекты кожного барьера, воспаление 2 типа, колонизация Staphylococcus aureus и кожный дисбактериоз являются основными предрасполагающими факторами к увеличению инфекций при БА.Хотя явные инфекции требуют антибиотиков, использование антибиотиков при обострении БА остается спорным.
Заключение
Инфекционные осложнения являются коморбидностью БА. Системные бактериальные инфекции и герпетическая экзема, хотя и не распространены, могут быть опасными для жизни. Профилактическая терапия инфекций при AD делает упор на улучшение кожного барьера и противовоспалительную терапию. Применение антибиотиков при обострении БА требует дальнейших исследований.
Ключевые сообщения
- • Факторами, которые способствуют увеличению числа инфекций при атопическом дерматите (AD), являются дефекты кожного барьера, подавление кожного врожденного иммунитета из-за воспаления 2 типа, колонизация Staphylococcus aureus и кожный дисбиоз.
- • Кожные инфекции при AD увеличивают риск опасных для жизни системных инфекций.
- • Использование антибиотиков при обострении БА остается спорным, и необходимы дальнейшие исследования, чтобы определить, какие подгруппы этих пациентов могут получить пользу от антибиотиков.
- • Цели профилактики инфекций при БА заключаются в улучшении кожного барьера, противовоспалительной терапии и минимизации использования антибиотиков.
Инструкции
Кредит теперь можно получить бесплатно в течение ограниченного времени, прочитав обзорную статью и выполнив все компоненты деятельности.Обратите внимание на инструкции, перечисленные ниже:
- • Изучите целевую аудиторию, цели обучения и все раскрытия информации.
- • Завершите предварительное испытание.
- • Прочтите статью и подумайте над всем содержанием относительно того, как это может быть применимо к вашей практике.
- • Завершите послетестирование / оценку и запросите полученный кредит. В это время врачи заработают до 1,0 баллов AMA PRA категории 1 ТМ . Минимальный проходной балл по итоговому тесту составляет 70%.
Общее назначение
Участники смогут продемонстрировать возросшие знания о клиническом лечении аллергии / астмы / иммунологии и о том, как новую информацию можно применить в их собственной практике.
Цели обучения
По завершении этого упражнения участники должны уметь:
- • Описывать механизмы, которые приводят к увеличению числа инфекций при атопическом дерматите (АД).
- • Обсудите стратегии профилактики инфекций при БА.
Дата выпуска: 1 января 2021 г.
Срок годности: 31 декабря 2022 г.
Целевая аудитория
Врачи, оказывающие помощь пациентам в области аллергии / астмы / иммунологии
Аккредитация
Американский колледж аллергии, астмы и иммунологии (ACAAI) аккредитован Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Обозначение
Американский колледж аллергии, астмы и иммунологии (ACAAI) назначает это журнальное мероприятие CME максимум на 1.0 AMA PRA Category 1 Credit ТМ . Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в деятельности.
Политика раскрытия информации
В соответствии с требованиями Совета по аккредитации непрерывного медицинского образования (ACCME) и в соответствии с политикой Американского колледжа аллергии, астмы и иммунологии (ACAAI) все специалисты по планированию, докладчикам, модераторам, авторам, рецензентам и другим лицам в позиция по контролю и / или влиянию на содержание деятельности должна раскрывать все соответствующие финансовые отношения с любыми коммерческими интересами, которые имели место в течение последних 12 месяцев.Все выявленные конфликты интересов должны быть разрешены, а содержание обучения должно быть тщательно проверено на предмет справедливого баланса, научной объективности и уместности рекомендаций по уходу за пациентами. Требуется, чтобы информация была предоставлена учащимся до начала занятия. Лица, не имеющие соответствующих финансовых отношений, также должны проинформировать учащихся о том, что соответствующих финансовых отношений не существует. Учащиеся также должны быть проинформированы, когда использование лекарств или устройств не по назначению, экспериментальное / исследовательское использование лекарств или устройств обсуждается в образовательной деятельности или включается в соответствующие материалы.Раскрытие никоим образом не означает, что представленная информация является необъективной или менее качественной. Участники курса должны знать об этих факторах при интерпретации содержания программы и оценке рекомендаций. Более того, выраженные взгляды не обязательно отражают мнение ACAAI.
Раскрытие информации о соответствующих финансовых отношениях
Все выявленные конфликты интересов разрешены. Любые обсуждаемые неутвержденные / исследовательские способы использования терапевтических агентов / устройств должны быть соответствующим образом отмечены.
Комитет по планированию
- • Ларри Бориш, доктор медицины, консультант, гонорары / исследования по контракту: AstraZeneca, Novartis, Regeneron, Teva
- • Мариана К. Кастеллс, доктор медицины, доктор философии, не имеет финансовых отношений для раскрытия информации
- • Энн К. Эллис, Доктор медицины, магистр наук, Консультативный совет / спикер, почетный приз: Alk-Abello, Aralez, AstraZeneca, Boehringer Ingelheim, Circassia Ltd., GlaxoSmithKline, Meda, Merck, Novartis, Pediapharma, Pfizer, Sanofi, Takeda; Исследования, гранты: Bayer, Circassia Ltd., Green Cross Pharmaceuticals, GlaxoSmithKline, Merck, Novartis, Pfizer, Sanofi, Sun Pharma
- • Митчелл Грейсон, доктор медицины, Консультативный совет, гонорар: AstraZeneca, Genentech, Novartis
- • Мэтью Гринхоут, доктор медицины, Консультативный совет, консультант / спикер Сборы / гонорары: Allergenis, Aquestive, DVB Technologies, Genentech, Intrommune, Kaleo, Nutricia, Sanofi / Genzyme
- • Уильям Джонсон, доктор медицины, не имеет финансовых отношений с целью раскрытия информации
- • Дональд Леунг, доктор медицины, председатель DSMC / консультант , Сборы: AbbVie, Aimmune, Regeneron, Sanofi-Aventis Pharma; Исследования, гранты: Incyte Corp, Pfizer
- • Джей Либерман, доктор медицины, Консультативный совет / автор / спикер, гонорар / исследования по контракту: Aimmune, ALK-Abello, Aquestive Therapeutics, DBV Technologies
- • Гейлен Д.Маршалл-младший, доктор медицины, доктор философии, не имеет соответствующих финансовых отношений для раскрытия информации.
- • Анна Новак-Вегжин, доктор медицины, председатель, гонорары / исследования по контракту: Alk-Abello, Merck; Консультант, гонорары: LabCorp; Соисследователь, Гонорары: Санофи Авентис; Частный сыщик, контрактные исследования / гонорары: Abbott, Astellas Pharma, Danone Nutricia, DBV Technologies, Nestle
- • Джон Дж. Оппенгеймер, доктор медицины, консультант, Гонорары: DBV Technologies, GlaxoSmithKline, Sanofi, Teva; Судебное разбирательство, гонорары: MedImmune
- • Джонатан М.Спергель, доктор медицинских наук, Консультативный совет / консультант / исследования, гонорары / исследования по контракту / гонорары: Aimmune Therapeutics, DBV Technologies, Regeneron, Pfizer; Спикер, гонорар: Abbott
Авторы
- • Вивиан Ван, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Юрий Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Марк Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Пек Й. Онг, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
Признание коммерческой поддержки: Это мероприятие не получало внешней коммерческой поддержки.
Заявление об авторских правах: © 2015-2021 ACAAI. Все права защищены.
Запросы CME: Свяжитесь с Американским колледжем аллергии, астмы и иммунологии по адресу [email protected] или 847-427-1200.
Введение
Атопический дерматит (АД) — наиболее распространенное хроническое воспалительное заболевание кожи, которое поражает как детей, так и взрослых с распространенностью до 18% и 7% соответственно.Пациенты с БА и лица, ухаживающие за ними, испытывают снижение качества жизни, включая нарушение повседневной деятельности в школе и на работе, нарушение сна, депрессию и тревогу. 1 Помимо этих осложнений, пациенты с AD имеют повышенный риск инфекций. 2 Распространенность кожных и системных инфекций у пациентов с БА значительно выше, чем у пациентов без БА. 3 Инфекционные осложнения AD включают инфекции кожи и мягких тканей (SSTI), герпетическую экзему (EH), бактериемию, остеомиелит, септический артрит и эндокардит. 4 Эти осложнения ложатся тяжелым финансовым бременем на систему здравоохранения. 5 В этом обзоре мы суммируем достижения в механизмах, клинических осложнениях и лечении инфекций при БА.
Что вызывает рост числа инфекций при БА?
Дефекты кожного барьера
AD по своей природе связаны с дефектами кожного барьера, измеренными по трансэпидермальной потере воды. 6 Пациенты с БА имеют значительно более тонкий роговой слой из-за отсутствия терминальной дифференцировки кератиноцитов.В результате нарушения кожного барьера БА ассоциируется с повышенной трансэпидермальной потерей воды, которая является наибольшей у пациентов с наиболее тяжелой формой БА. 2 Молекулярная основа дефектов кожного барьера связана с дефицитом белков и липидов с барьерными функциями, включая филаггрин, инволюкрин, клаудины, церамиды, холестерин и свободные жирные кислоты. 7 Потеря функции гена филаггрина ( FLG LoF) была первым доказательством генетической основы дефектов кожного барьера при БА. 2 FLG LoF приводит к снижению гидратации кожи и делает AD восприимчивым к воздействиям окружающей среды, включая аллергены и патогены. 2 В здоровой коже филаггрин расщепляется на гигроскопичные аминокислоты, включая урокановую кислоту и пирролидонкарбоновую кислоту, которые поддерживают кислый pH рогового слоя. Кислая среда в здоровой коже снижает экспрессию 2 поверхностных стафилококковых белков, фактора слипания B и связывающего фибронектин белка, которые связываются с белками хозяина, цитокератином 10 и фибронектином, соответственно. 2 Дефекты экспрессии филаггрина приводят к снижению уровней урокановой кислоты и пирролидонкарбоновой кислоты и повышению pH, что способствует пролиферации Staphylococcus aureus . 8 FLG LoF связан с ранним началом AD и присутствует примерно у 25–30% пациентов с AD европейского и азиатского происхождения. 9 Более недавнее исследование с использованием нового метода секвенирования (массовое параллельное секвенирование) также обнаружило относительно высокую распространенность (15.3%) из FLG LoF среди афроамериканских детей с AD. 10 Эта распространенность значительно превышает 5,8%, о которых сообщалось ранее. 10 Пациенты с AD с FLG LoF имели в 7 раз более высокий риск иметь 4 или более эпизодов кожных инфекций, требующих антибиотиков, в течение 1 года, чем пациенты с AD без FLG LoF. 2 FLG LoF также дает значительно более высокий риск ЭГ у пациентов с БА. 2 Было обнаружено, что липиды в роговом слое пациентов с БА существенно отличаются по составу от липидов здоровых людей.У пациентов с AD снижена экспрессия элонгаз жирных кислот, которые вносят вклад в наблюдаемые изменения липидов кожи и интерлейкина (IL) -4 и IL-13, оказывая ингибирующее действие на эти ферменты. 11 В дополнение к дефектам физического барьера известно, что AD имеет недостаточный химический барьер, который включает в себя врожденные защитные молекулы, включая β-дефенсин 2 и кателицидин. 2
Нарушение регуляции иммунитета
Кератиноциты — это эпителиальные клетки кожи, которые участвуют в барьерных функциях и иммунном ответе.У пациентов с БА кератиноциты продуцируют повышенное количество стромального лимфопоэтина тимуса, ИЛ-33 и ИЛ-25, 2 , которые активируют врожденные лимфоидные клетки 2 (ILC2) для производства цитокинов 2 типа, включая ИЛ-4, ИЛ-5. , и Ил-13. 12 Было показано, что IL-4 и IL-13 подавляют экспрессию кератиноцитами антимикробных пептидов и функции кожного барьера, 11 , 13 , таким образом, предрасполагая пациентов с AD к увеличению кожных инфекций. Помимо кератиноцитов, эндотелиальные клетки, макрофаги, тучные клетки и базофилы являются другими клеточными источниками IL-33. 12 , 14 IL-33 хранится в предварительно сформированном виде в ядрах этих клеток и легко продуцируется для оказания своих воспалительных эффектов. 12 Он прикрепляется к своему рецептору (ST2) на ILC2, чтобы активировать выработку IL-5 и IL-13. 2 IL-25 действует как на ILC2, так и на Т-клетки, прикрепляясь к своему рецептору, IL-17RB. 12 , 15 В сочетании с ИЛ-33 и стромальным лимфопоэтином тимуса он усиливает пролиферацию и экспрессию цитокинов с помощью ILC2. 12 И IL-33, и IL-25 высоко экспрессируются в поражениях AD. 2
Дефекты дендритных клеток также способствуют увеличению инфекций при БА. И миелоидные, и плазматические дендритные клетки у пациентов с БА продуцируют значительно меньше интерферона-α. 2 Toll-подобный рецептор-2 (TLR-2) -чувствительность S aureus клетками Лангерганса и воспалительными дендритными эпидермальными клетками также было обнаружено у пациентов с AD. 16 У пациентов с БА недавно обнаружен дефицит естественных клеток-киллеров. 17 Этот дефицит также может способствовать усилению воспаления 2 типа из-за потенциального контррегулирующего механизма между естественными клетками-киллерами и воспалением 2 типа. 17
Staphyloccocus aureus Colonization
До 90% пациентов с AD колонизированы S aureus . 2 Это преобладание S aureus уникально для AD по сравнению со здоровыми людьми и пациентами с другим хроническим воспалительным заболеванием кожи, псориазом. 18 Преобладание S aureus при БА может быть связано с факторами вирулентности этих бактерий и их способностью уклоняться от кожного иммунитета пациентов с БА. S aureus Фибронектин обладает особым сродством к воспалению 2 типа. 19 Кроме того, S aureus продуцирует энтеротоксины (суперантигены), которые, как известно, разрушают кожный барьер и усиливают воспаление 2 типа. 19 Суперантигены также подавляют кожную продукцию интерферона-γ и фактора некроза опухоли-α, которые являются важными медиаторами клеточного иммунитета против бактериальных и вирусных инфекций. 20 Метициллин-устойчивый S aureus (MRSA) вырабатывает значительно больше суперантигенов, чем метициллин-чувствительный S aureus (MSSA). 2 Как суперантигены, так и другой стафилококковый токсин, α-токсин, могут способствовать апоптозу кератиноцитов и дефектам барьера при AD. 2 , 21 Стафилококковый δ-токсин может также вносить вклад в воспаление БА, вызывая дегрануляцию тучных клеток. 19
Дисбиоз кожной флоры
Поддержание здоровья кожи также зависит от ее комменсального микробиома.Нормальная кожная флора находится за пределами поверхности эпителия, что подчеркивает защитную роль в иммунной защите и регуляции. 22 Наиболее многочисленными микробами являются Cutibacterium acnes (ранее известная как Propionibacterium acnes ) , Corynebacterium , и коагулазонегативный Staphylococcus (CoNS). 22 Пациенты с БА испытывают дефицит комменсальных бактерий, 22 , и это способствует вирулентности S aureus в пораженной коже ( ).Роли комменсальных бактерий двоякие: (1) их способность модулировать иммунную систему хозяина для минимизации воспаления и повышения защиты от микробных патогенов; (2) их способность напрямую бороться с микробными патогенами, такими как S aureus . CoNS, S epidermidis , как было обнаружено, продуцирует липоитеховую кислоту, которая способна предотвращать вызванное повреждением TLR-3-опосредованное кожное воспаление посредством взаимодействия TLR-2. 22 S epidermidis также модулирует цитотоксические и регуляторные Т-клетки хозяина при заживлении ран и иммунной толерантности, соответственно. 22 Помимо своей противовоспалительной роли, S epidermidis может также активировать продукцию антимикробных пептидов кератиноцитами для защиты от микробных патогенов. 22 CoNS, включая S epidermidis , S lugdunensis, и S hominis , способны продуцировать протеазы или антимикробные факторы, которые либо предотвращают образование биопленок S aureus , либо обладают бактерицидным действием против него. 22
Дисбактериоз и нарушение иммунной регуляции атопического дерматита.ИЛ, интерлейкин; ILC2, врожденные лимфоидные клетки 2; S aureus, Staphylococcus aureus ; T H 2, Т-хелперные клетки 2 типа; TSLP, лимфопоэтин стромы тимуса.
Бактериальные инфекции
Импетиго, целлюлит и кожные абсцессы являются распространенными ИМТП при БА. Наиболее частая причина этих инфекций — S aureus . Импетиго обычно проявляется мокнущей сывороткой, которая высохла, придавая ей вид медовой корки, окруженной эритематозной основой ( ). Импетигенные поражения могут также проявляться пузырями, заполненными жидкостью (буллезное импетиго), которые могут быть ошибочно приняты за ЭГ.К негнойным SSTI относятся рожистое воспаление и целлюлит. Эти инфекции обычно начинаются в очаговой области кожи, но могут быстро распространяться и распространяться на основные части тела, такие как руки, ноги, туловище или лицо. 23 Очаговая эритема, отек, тепло и болезненность — признаки этих инфекций. У этих пациентов может наблюдаться жар и бактериемия. Гнойные SSTI представляют собой кожные абсцессы, которые могут быть колеблющимися или неподвижными узелками или пустулами, окруженными эритематозным отеком. Поражения могут быть болезненными и теплыми.MRSA — частая причина этих поражений. Кроме того, SSTI у пациентов с AD может приводить к системным осложнениям, которые включают бактериемию, остеомиелит, септический артрит или бурсит и, реже, эндокардит и синдром ошпаривания стафилококка, который опосредуется стафилококковыми токсинами. Стойкая лихорадка и специфические признаки, в том числе плохой внешний вид, летаргия (бактериемия), болезненность очага кости (остеомиелит), отек суставов (септический артрит / бурсит), шум в сердце (эндокардит) и широко распространенное шелушение (кожа, покрытая стафилококками) синдром) — должно вызвать подозрение на эти инфекции.Стойкие повышенные маркеры воспаления, такие как С-реактивный белок или скорость оседания эритроцитов, еще больше увеличивают показатель подозрения на эти инфекции. MSSA и MRSA вызывают равную долю инфекционных осложнений (по 40% каждое) у госпитализированных детей с БА. 4 Эти уровни инфицирования соответствуют таковым в педиатрических стационарах в целом в Соединенных Штатах. 24 Второй по частоте причиной ИМТП и системных инфекций при БА является Streptococcus pyogenes . Str pyogenes может вызывать инфекции у пациентов с БА сам по себе или в сочетании с S aureus . Эти кожные инфекции обычно проявляются пустулами или импетиго. Поражения могут иметь вид перфорированных эрозий с зубчатыми краями, имитирующими EH. 25 Хотя SSTI и системные инфекции при AD имеют явные признаки, облегчающие диагностику и лечение антибиотиками, так называемое обострение AD, связанное с инфицированной экземой, не так четко определено. 26 Пациенты с тяжелым обострением БА, как правило, имеют более общие кожные признаки и симптомы.К ним относятся эритема, отек, мокнутие и болезненность, которые также могут быть признаками кожных инфекций. Однако Кокрановский анализ показывает, что антибиотики не улучшают тяжесть БА у этих пациентов. 27 Основная проблема, связанная с чрезмерным использованием антибиотиков при обострении БА, — это возможное развитие бактериальной резистентности и дисбактериоза. 28 Однако, помимо исхода тяжести БА, может существовать подгруппа пациентов с тяжелым обострением БА, которым антибиотики могут помочь с точки зрения инфекций или профилактики инфекционных осложнений. 4 , 28 , 29 Было высказано предположение, что этих пациентов можно дифференцировать по более высокой плотности S aureus и количеству повреждений тканей, вызванных взаимодействием S aureus и хозяина. 29 Было обнаружено, что у детей с тяжелым обострением БА повышен уровень оседания С-реактивного белка и эритроцитов, хотя эти уровни были значительно ниже, чем у пациентов с инфекционными осложнениями. 4 Эти воспалительные маркеры могут быть потенциально использованы для выявления пациентов с БА, которые подвержены риску тяжелых инфекционных осложнений.
Импетиго у ребенка с атопическим дерматитом.
Вирусные инфекции
EH вызывается инфекцией вирусом простого герпеса (HSV) -1, который является потенциально опасным для жизни инфекционным осложнением у пациентов с AD. Почти треть детей, госпитализированных с инфекционными осложнениями БА, были связаны с ЭГ. 4 Представители молодого возраста и представители небелой расы (афроамериканцы, азиаты и коренные американцы) подвергаются повышенному риску госпитализации с ЭГ. 30 EH может проявляться кожным зудом или болью и наличием пузырьков, перфорированных эрозий ( ) или геморрагические корки, которые могут стать более обширными. Местная кожная инфекция может прогрессировать до диссеминированных пузырьков с разрушением кожи. Системная инфекция EH может проявляться лихорадкой, недомоганием, виремией и осложнениями, включая кератоконъюнктивит, энцефалит и септический шок.
Воздействие ВПГ-1 распространено среди населения в целом и присутствует у 60% взрослых и 20% детей. 31 Иммунологические и генетические элементы, вероятно, способствуют уязвимости подгруппы пациентов с AD, учитывая, что EH поражает только 3% пациентов с AD. 31 Сообщалось о том, что у пациентов с AD и EH имеются однонуклеотидные полиморфизмы рецептора 1 интерферона-γ и сниженная продукция γ-интерферона, что может способствовать нарушению иммунного ответа на HSV-1. 2 Пациенты с AD, у которых развивается EH, как правило, имеют более тяжелую AD, более раннее начало AD, высокий общий сывороточный иммуноглобулин E / периферические эозинофилы и наличие других атопических заболеваний, таких как пищевая аллергия и астма, по сравнению с их коллегами с AD без Э. 2 Пациенты с AD, у которых в анамнезе было S aureus кожных инфекций, также имеют более высокий риск развития EH. 2 Это согласуется с клиническим наблюдением, что ГЭ часто возникает одновременно с вторичной кожной инфекцией S aureus у пациентов с БА. 2
Экзема коксаки (ЭК) должна рассматриваться как дифференциальный диагноз ГГ, поскольку она может проявляться обширными пузырьками и эрозией кожи. 2 EC — вирусная инфекция, вызываемая вирусами Коксаки из семейства энтеровирусов. У некоторых пациентов с ЭК могут также наблюдаться симптомы заболевания ладонно-ногтевой области, такие как язвы в полости рта и папулы на руках и ногах ( ). Другие возможные симптомы включают жар, боль в горле и плохой аппетит. В отличие от ЭГ, ЭК не опасно для жизни, и с ней можно справиться с помощью стандартных методов лечения БА. 2 Если диагноз между EH и EC неясен, можно провести полимеразную цепную реакцию поражения энтеровируса, чтобы дифференцировать эти 2 этиологии. ЭК, хотя чаще встречается у детей, описана и у взрослых. 32
Экзема коксакиум с поражением ладоней.
Molluscum contagiosum (MC) — это поксвирус, который принадлежит к подсемейству Molluscipoxvirus, но отличается от вирусов оспы, оспы и коровьей оспы, относящихся к роду Orthopoxvirinae. 33 Инфекция MC у пациентов с AD может быть диффузной или по распределению AD ( ). Дефекты кожного барьера предрасполагают пациентов с AD к MC, а длительное расчесывание приводит к распространению путем аутоинокуляции. Инфекция MC при AD была связана с FLG LoF. 34
Molluscum contagiosum вместе с участками изгиба пациента с атопическим дерматитом.
Вакцинальная экзема (EV) представляет собой опасную для жизни инфекцию у пациентов с БА, которая вызывается живым вирусом осповакцины в вакцинах против оспы. 2 Сообщается, что EV встречается редко после прекращения плановой вакцинации против оспы в 1971 году. В 2002 году из-за опасений, что вирус оспы может быть использован в качестве оружия для биотерроризма, национальная программа начала вакцинацию военнослужащих США, избранных лабораторий исследователи и первые респонденты с вакциной против оспы. 2 Вакцина против оспы до вспышки противопоказана лицам с историей болезни Альцгеймера или лицам, находящимся в тесном контакте с пациентами с болезнью Альцгеймера. При тщательном скрининге с 2002 года было зарегистрировано всего несколько случаев диссеминированного ЭМ или ЭВ путем аутоинокуляции. 35 Большинство пострадавших пациентов были либо военнослужащими, либо были в тесном контакте с военнослужащими, которые недавно были вакцинированы против оспы. Хотя и редко, но острое проявление везикулопустулезной / узловатой сыпи у пациента с БА, имеющего военное прошлое или имевшего тесный контакт с военнослужащими, наряду с недавней вакцинацией против оспы, должно вызвать подозрение на ЭВ.
Профилактика инфекций в нашей эры
Подход к профилактике инфекций в нашей эры основан на устранении факторов, предрасполагающих к инфекциям.Пациентам с AD рекомендуется ежедневное увлажнение и увлажнение кожи для поддержания барьерной функции кожи. 36 Пациентам с AD следует ежедневно принимать теплый душ или ванну с последующей осторожной сушкой и нанесением увлажняющего крема или назначенного местного лекарства. Выбор увлажняющего крема должен основываться на предпочтениях и опыте пациента или его родителей. Как правило, густой увлажняющий крем или крем на основе мази (например, вазелин) лучше, чем крем, удерживает влагу в коже.Было показано, что применение петролатума активирует антимикробные пептиды и индуцирует ключевые маркеры дифференцировки барьера, такие как филаггрин и инволюкрин, у пациентов с БА. 37 Сообщалось, что использование стандартных местных противовоспалительных препаратов, включая местные кортикостероиды (TCS) и местные ингибиторы кальциневрина (TCI), улучшает барьерные функции кожи на основе трансэпидермальной потери воды. 38 , 39 , 40 Кроме того, сообщалось, что TCS и TCI уменьшают колонизацию S aureus в поражениях AD. 41 , 42 , 43 , 44 Местное противовоспалительное лечение было связано с увеличением микробного разнообразия в поражениях БА. 45 , 46 Хотя в нескольких отчетах о случаях была обнаружена связь между ЭГ и использованием противовоспалительных препаратов при БА, это не было подтверждено недавним многоцентровым исследованием, в котором было рассмотрено более 200 случаев ЭГ. 47 Авторы обнаружили, что использование TCS, TCI, системных кортикостероидов или циклоспорина не было связано с началом EH.Неконтролируемое воспаление AD, вероятно, является основным фактором риска для EH (или бактериальных инфекций), а не противовоспалительное лечение. Следовательно, при отсутствии активной инфекции противовоспалительное лечение должно обеспечивать защиту от инфекций у пациентов с БА ( ). Было обнаружено, что дупилумаб, моноклональное антитело, нацеленное на рецептор IL-4 α для нейтрализации эффектов IL-4 и IL-13, снижает колонизацию S aureus и увеличивает микробное разнообразие. 48 Объединенный анализ клинических испытаний дупилумаба выявил значительное улучшение показателей SSTI и EH по сравнению с плацебо. 49 , 50 Эти наблюдения согласуются с подавляющими эффектами IL-4 и IL-13 на кожные барьерные функции и экспрессию эндогенного антимикробного пептида в поражениях AD, предрасполагая пациентов с AD к усилению инфекций. Из-за нынешней беспрецедентной глобальной пандемии, вызванной тяжелым острым респираторным синдромом коронавируса 2 (SARS-CoV-2), были некоторые опасения по поводу того, могут ли системные противовоспалительные препараты для лечения БА, включая дупилумаб, повышать риск у пациентов с БА для этого вируса инфекционное заболевание.Серия случаев, в основном из Италии, пока что не подтвердила повышенный риск инфекции SARS-CoV-2 у пациентов с БА, получающих дупилумаб. Для клиницистов создан глобальный сетевой реестр для мониторинга рисков и исходов SARS-CoV-2 у пациентов с БА, получающих системные агенты, включая дупилумаб (www.covidderm.org).
Принципы профилактики и лечения инфекций при атопическом дерматите. ИЛ, интерлейкин; S aureus, Staphylococcus aureus ; Т Н 17, Т-хелперы 17 клеток.
Попытки деколонизировать S aureus в основном экспериментальные. Недостаточно доказательств того, что разбавленная ванна с отбеливателем и антибиотики приводят к устойчивой деколонизации S aureus в нашей эры. 27 Разбавленный отбеливатель в концентрации 0,005% не подавлял рост S aureus или продукцию токсинов. 51 Уксусная кислота (яблочный уксус) использовалась в качестве противомикробной добавки для купания при AD, 52 , хотя ее эффективность в клиренсе S aureus при AD не была установлена.Другое исследование показало, что ежедневная ванна с 0,5% уксусной кислотой в течение 14 дней не улучшала барьерную функцию кожи или кислотность у пациентов с БА по сравнению с обычными водяными банями. 53 Напротив, у некоторых пациентов, получавших разбавленную уксусную кислоту, сообщалось о раздражении кожи. Хлоргексидиновая ванна использовалась для деколонизации MRSA у населения в целом, но она недостаточно изучена при AD. Потенциальным побочным эффектом этого противомикробного средства является аллергический контактный дерматит. 54 Американское общество инфекционных заболеваний опубликовало в 2011 году руководство по лечению рецидивирующих SSTI из-за MRSA. 55 Подобные принципы применимы к лечению рецидивирующих SSTI при AD. Основываясь на этих рекомендациях и результатах более поздних исследований / мнений экспертов, предлагаемый подход к деколонизации S aureus у пациентов с БА с рецидивирующими ИППП представлен в . 55 , 56 , 57
Таблица 1
Рекомендуемый режим деколонизации для искоренения S aureus Носительство среди пациентов с AD и их семейные контакты
| 1.Оптимизация основного состояния |
| Ежедневный уход за кожей |
| Основные меры по уходу за раной при тяжелых поражениях экземой (например, закрытие открытых или мокнущих ран для предотвращения распространения и вторичной инфекции). Избегание триггеров для обострения экземы. |
| 2. Обучение передовому опыту личной гигиены |
| Механизмы передачи S aureus (например, контакт кожа к коже, фомиты). Сделайте акцент на правилах личной гигиены
|
| 3. Меры по охране окружающей среды |
| Регулярно очищайте поверхности, вызывающие сильное касание (например, прилавки, дверные ручки и приборы), с помощью имеющихся в продаже дезинфицирующих средств. Используйте барьер между незащищенной кожей и поверхностями с высокой степенью касания, к которым прикасаются несколько человек (например, тренажеры). Перед повторным использованием вымойте одежду, полотенца и мочалки горячей водой с моющим средством. Вымойте постельное белье в начале и завершении режима деколонизации. Мыть руки до и после прикосновения к домашним животным. |
| 4. Персональная и бытовая деколонизация |
| Деколонизация носа с помощью интраназальной 2% мази мупироцина два раза в день в течение 5-10 дней. И местная деколонизация одним из следующих способов:
|
| 5.При повторных инфекциях, несмотря на деколонизацию |
| Оптимизация основного состояния, личной гигиены и гигиены окружающей среды. Оцените уровень соблюдения вышеуказанного режима. Повторите деколонизацию пациента и всех домашних контактов следующим образом:
|
| Может рассматриваться возможность одновременного применения пероральной антибактериальной терапии в индивидуальном порядке с рифампицином и другим пероральным препаратом, к которому изолят чувствителен, в течение 5-10 дней. |
Ведение инфекционных осложнений в AD
Примерно 20% детей с AD, госпитализированных с инфекционными осложнениями, имели инвазивные бактериальные инфекции. 4 Пациентам с AD, имеющим признаки и симптомы системного заболевания, рекомендуется госпитализация и эмпирические внутривенные антибиотики.Эмпирическая схема антибиотикотерапии должна обеспечивать защиту от S aureus , потому что это наиболее часто выявляемый бактериальный патоген при БА. Для пациентов в критическом состоянии целесообразно покрытие как MRSA, так и MSSA ванкомицином и антистафилококковым бета-лактамом, поскольку ванкомицин уступает нафциллину или цефалоспоринам первого поколения в лечении серьезных инфекций MSSA. 55 При тяжелых, но не опасных для жизни инфекциях ванкомицин может использоваться отдельно в качестве эмпирической терапии до получения результатов посева.Клиндамицин также можно рассмотреть, если нет опасений по поводу эндоваскулярной инфекции и местная распространенность устойчивости к клиндамицину составляет менее 15%. 58 Бактериемия из-за S aureus требует первоначально использования бактерицидного внутривенного агента. Для лечения MRSA препаратом выбора является ванкомицин. Для MSSA приемлемыми препаратами первой линии являются цефазолин и нафциллин, хотя нафциллин может вызывать раздражение вен и флебит при периферическом введении. Если нет опасений по поводу продолжающейся бактериемии или эндоваскулярного очага, завершение терапии пероральным препаратом, к которому чувствителен изолят, целесообразно у детей с бактериемией S aureus . 55 Продолжительность терапии должна определяться клиническим ответом, но обычно рекомендуется от 7 до 14 дней. Инфекционный эндокардит — редкое осложнение БА. 4 Рекомендуется тщательная аускультация при шуме в сердце.
Для пациентов с БА с неосложненной негнойной инфекцией кожи бета-лактамный антибиотик, охватывающий как S aureus , так и β-гемолитические стрептококки (например, цефазолин или цефалексин), может быть достаточным в ожидании клинического ответа или посева с учетом местного эпидемиология и закономерности резистентности. 4 , 55 Напротив, для пациентов с AD с кожным абсцессом, историей колонизации MRSA, тесными контактами с историей кожных инфекций или недавней госпитализацией следует учитывать покрытие MRSA. Клиндамицин, доксициклин, триметоприм-сульфаметоксазол и линезолид являются приемлемыми пероральными вариантами для лечения кожных инфекций MRSA как у детей, так и у взрослых, если предположить, что изолят чувствителен in vitro. 55 Следует отметить, что уровень устойчивости к клиндамицину растет как среди MRSA, так и среди MSSA на национальном уровне, хотя существуют региональные различия. 59 Пациентов с AD с незначительными локализованными кожными инфекциями, такими как импетиго, можно лечить с помощью мази мупироцина для местного применения. Продолжительность терапии обычно составляет от 5 до 10 дней в зависимости от клинического ответа. 55
Пораженная полимеразная цепная реакция HSV должна быть отправлена при подозрении на EH. Однако не следует отказываться от лечения системными противовирусными препаратами до получения результатов тестирования на ВПГ. Коинфекция EH с S aureus также является обычным явлением, и следует рассмотреть возможность одновременного лечения антибиотиком против S aureus .предоставляет варианты противовирусного лечения EH и рекомендуемые дозы для взрослых и детей. Нет официальных рекомендаций относительно предпочтительного пути введения противовирусных препаратов или показаний для госпитализации пациентов с ЭГ. Пациентам с обширным поражением кожи, признаками системного заболевания и пациентам младше 1 года вначале следует рассмотреть возможность парентерального введения ацикловира. Лихорадка и легкие системные симптомы часто сопровождают кожно-слизистые инфекции HSV, особенно при начальном приступе.После сообщения о клиническом улучшении целесообразно перейти на пероральный препарат для завершения курса терапии. В легких случаях можно рассмотреть возможность перорального приема ацикловира, который был связан с более быстрым заживлением и исчезновением боли в рандомизированном плацебо-контролируемом исследовании с участием 60 взрослых и подростков с ЭГ. 60 Валацикловир, пролекарство L-валилового эфира ацикловира, имеет в 3-5 раз большую биодоступность, чем пероральный ацикловир, который можно вводить реже, а его концентрации в плазме сравнимы с парентеральным ацикловиром. 58 Противовирусные препараты для местного применения не оказывают заметного воздействия на кожно-слизистые, вызванные вирусом простого герпеса, и не играют роли в лечении EH. 58 Пациенты с герпетическими поражениями на глазу или вокруг него должны быть срочно осмотрены офтальмологом. 33 В редких случаях ГГ может быть осложнена менингоэнцефалитом, вызванным вирусом простого герпеса, который следует лечить с помощью длительного курса внутривенного введения ацикловира и лечить вместе с неврологом и инфекционистом.
Таблица 2
Противовирусные препараты для лечения герпетической экземы, вызванной HSV
| Препарат | Рекомендуемая доза для взрослых / подростков | Рекомендуемая доза для детей | Комментарии | Острое лечение |
|---|---|---|---|
| Ацикловир | Внутривенно: 5-10 мг / кг / доза каждые 8 ч Перорально: 200-400 мг / доза 5 раз в день | Внутривенно: 5-10 мг / кг / доза каждые 8 ч ≥ 2 года: перорально 20 мг / кг / доза 4 раза в день (макс. 800 мг / доза) |
|
| Валацикловир | Пероральный (типичный): 1 г два раза в день Пероральный (альтернативный): 500 мг 3 раза в день | ≥3 мес .: Пероральный: 20 мг / кг / доза два раза в день (макс.1000 мг / доза) | 9 0049 |
| Фамцикловир | Перорально: 500 мг / доза дважды в день | Недостаточно данных для рекомендации дозирования |
|
| Foscarnet | Внутривенно: 80-120 мг / кг / день в разделенных дозах каждые 8-12 часов | Внутривенно (ограниченные данные): 120 мг / кг / день в разделенных дозах каждые 8-12 часов |
|
| Долгосрочная супрессивная терапия | |||
| Ацикловир | ≥12 лет: Перорально: 400 мг / доза два раза в день | Перорально: 20 мг / кг / доза два раза в день (максимум 400 мг / доза) |
|
| Валацикловир | Перорально: 1 г один раз в день | Недостаточно данных, чтобы рекомендовать дозировку |
|
Пациентам с AD с рецидивирующей EH может быть полезна длительная супрессивная терапия, хотя это не изучалось.Предлагаемые пероральные супрессивные дозы перечислены в. Потребность в продолжающейся терапии следует пересмотреть через 6–12 месяцев. Развитие устойчивости к ацикловиру при ЭГ встречается редко, но можно заподозрить в случае упорной ЭГ или частых рецидивов ЭГ, несмотря на супрессивную терапию и хорошую приверженность к длительной терапии. 33 , 61 Форскарнет рекомендуется для лечения устойчивых к ацикловиру ВПГ инфекций, поскольку устойчивые к ацикловиру изоляты ВПГ также устойчивы к валацикловиру.
Лечение ЭК поддерживает продолжение обычного ухода за кожей и лечения АД, включая TCS. MC доброкачественный, и в большинстве случаев рекомендуется наблюдение. Следует попытаться свести к минимуму царапины, которые распространяют поражения. Это включает ежедневный уход за кожей и местные противовоспалительные процедуры. Седативные антигистаминные препараты быстрого действия могут помочь уменьшить царапины во время сна. Такие методы лечения, как кюретаж, криотерапия, салициловая кислота, имиквимод и кантаридин (сок жука), связаны либо с болью, либо с риском рубцевания, либо с неоднозначными результатами эффективности. 62 Однако более недавнее рандомизированное плацебо-контролируемое исследование показало эффективность использования кантаридина для лечения МК у детей. 63 При оценке пустулезно-везикулярной сыпи у пациентов с БА, имеющих военное прошлое или в анамнезе тесный контакт с военнослужащими, недавно прошедшими вакцинацию, следует повысить индекс подозрения на ЭВ. О предполагаемых случаях следует сообщать в Центр по контролю и профилактике заболеваний в чрезвычайных ситуациях для получения помощи в диагностике и лечении.Пациентам с ЭВ с системными симптомами может потребоваться лечение иммуноглобулином осповакцины.
Возможная терапия в разработке
Ряд агентов, которые в настоящее время находятся в разработке, которые могут помочь в профилактике инфекций при БА, включают противовоспалительные методы лечения, нацеленные на воспаление 2-го типа. 64 К ним относятся моноклональные антитела, нацеленные на IL-13, IL-33, стромальный лимфопоэтин тимуса и OX40. Также было показано, что ингибирование киназы янус уменьшает воспаление и улучшает кожный барьер при БА.Как местные, так и пероральные ингибиторы янус-киназы проходят различные фазы клинических испытаний. Дельгоцитиниб для местного применения был одобрен для лечения БА в Японии. 65 Зуд и связанное с ним расчесывание при БА могут способствовать значительному повреждению кожного барьера, и необходимы новые терапевтические возможности. В долгосрочном испытании немолизумаба (моноклональное антитело против рецептора А к IL-31) сообщалось об уменьшении зуда и тяжести БА. 64 Другие исследуемые препараты против зуда включают преходящие рецепторные потенциальные агонисты меластатина и антагонисты ваниллоидов. 66 Улучшение барьерной функции кожи и кожного врожденного иммунитета при БА представляет интерес, поскольку может предотвратить внешние триггеры и кожные инфекции. 67 Хотя попытка предотвратить БА у здоровых младенцев с помощью ежедневного применения смягчающего средства не оправдала надежд, 68 можно ли изменить кожные барьерные функции при установленном БА, еще предстоит исследовать. В предварительных исследованиях было обнаружено, что агонисты арилуглеводородных рецепторов, которые увеличивают экспрессию филаггрина, улучшают AD и выработку эндогенных антимикробных препаратов. 69 , 70 Непосредственное нацеливание на S aureus также является активной областью расследования. Эти методы лечения включают натуральные продукты с активностью против S aureus , 71 синтетических антимикробных пептидов, 72 и литических агентов S aureus . 73 В настоящее время нет утвержденной вакцины S aureus . Однако подходы, нацеленные на токсины S aureus , находятся в стадии разработки. 74 Появляется все больше доказательств того, что местно применяемые пробиотики могут быть жизнеспособным подходом против S aureus при AD.В небольшом исследовании было обнаружено, что грамотрицательные бактерии, Roseomonas mucosa , улучшают AD и уменьшают бремя S aureus у взрослых и детей с AD. Было обнаружено, что штаммы 75 S hominis продуцируют аутоиндуцирующий пептид, который способен ингибировать систему регулятивного кворума вспомогательного гена S aureus и предотвращать образование биопленок с помощью S aureus . 76
Заключение
AD представляет собой сложное заболевание, связанное с дефектами кожного барьера, которые приводят к инвазии аллергенов или патогенов и дисфункциональным иммунным ответам, вызывая порочный круг воспаления.Из-за этого нарушения регуляции микробиом кожи изменяется, и патогенные организмы, такие как S aureus , с большей вероятностью колонизируют кожу. Сочетание дефектов кожного барьера, иммунной дисрегуляции и изменения микробиома кожи приводит к повышенному риску кожных инфекций.
Профилактика инфекции при AD должна подчеркивать восстановление кожного барьера и поддержание противовоспалительных препаратов без использования антибиотиков. Вопрос о необходимости назначения антибиотиков пациентам с тяжелыми обострениями БА остается спорным.Это связано с тем, что некоторые признаки и симптомы, связанные с тяжелым обострением БА, напоминают симптомы бактериальных кожных инфекций. Возможно, существует порог, при котором уровни S aureus и степень повреждения ткани хозяина перерастают в инфекцию. Необходимы исследования для изучения биомаркеров, которые помогают определить этот порог. Маркеры острой фазы ответа, такие как С-реактивный белок и скорость оседания эритроцитов, могут быть полезны при определении потребности в антибиотиках у пациентов с тяжелым обострением БА, у которых есть подозрение на наличие инфекций.В будущих исследованиях следует также выяснить, могут ли противовоспалительные методы лечения, особенно те, которые специально направлены на воспаление 2 типа, принести пользу пациентам с БА с активной инфекцией. Это основано на предположении, что подавление воспаления 2 типа может привести к повышению иммунитета против микробных патогенов.
Сноски
Раскрытие информации: У авторов нет конфликта интересов, о котором следует сообщить.
Финансирование : У авторов нет источников финансирования, о которых можно было бы сообщить.
Список литературы
1. Капоцца К., Гадд Х., Келли К., Рассел С., Ши В., Шварц А. Выводы воспитателей о влиянии детского атопического дерматита на семьи: «Я устал, подавлен, и чувствую, что я терплю неудачу как мать ». Дерматит. 2020; 31 (3): 223–227. [PubMed] [Google Scholar] 2. Онг П.Ю., Люн Д.Ю. Бактериальные и вирусные инфекции при атопическом дерматите: всесторонний обзор. Clin Rev Allergy Immunol. 2016; 51 (3): 329–337. [PubMed] [Google Scholar] 3. Нарла С., Сильверберг Дж.I. Связь между атопическим дерматитом и серьезными кожными, полиорганными и системными инфекциями у взрослых в США. Ann Allergy Asthma Immunol. 2018; 120 (1): 66–72.e11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Ван В., Кифер М., Онг П.Ю. Выбор антибиотика и частота метициллин-резистентного золотистого стафилококка у детей, госпитализированных по поводу атопического дерматита. Ann Allergy Asthma Immunol. 2019; 122 (3): 314–317. [PubMed] [Google Scholar] 5. Sandhu J.K., Salame N., Ehsani-Chimeh N., Armstrong A.W. Экономическое бремя кожных инфекций у детей и взрослых с атопическим дерматитом.Pediatr Dermatol. 2019; 36 (3): 303–310. [PubMed] [Google Scholar] 6. Грайс К., Саттар Х., Бейкер Х., Шарратт М. Связь трансэпидермальной потери воды с температурой кожи при псориазе и экземе. J Invest Dermatol. 1975. 64 (5): 313–315. [PubMed] [Google Scholar] 7. Элиас П.М., Шугарман Дж. Приравнивается ли увлажнение кожи к терапии восстановления барьера? Ann Allergy Asthma Immunol. 2018; 121 (6) 653–656.e2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Риппке Ф., Шрайнер В., Деринг Т., Майбах Х.I. pH рогового слоя при атопическом дерматите: влияние на барьерную функцию кожи и колонизация Staphylococcus aureus. Am J Clin Dermatol. 2004. 5 (4): 217–223. [PubMed] [Google Scholar] 9. Smieszek S.P., Welsh S., Xiao C. Корреляция возраста начала атопического дерматита с статусом варианта потери функции филаггрина. Научный доклад 2020; 10 (1): 2721. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Марголис Д.Дж., Митра Н., Вуббенхорст Б. Связь вариантов потери функции филаггрина с расой у детей с атопическим дерматитом.JAMA Dermatol. 2019; 155 (11): 1269–1276. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Онг П.Ю., Отаке Т., Брандт С. Эндогенные антимикробные пептиды и кожные инфекции при атопическом дерматите. N Engl J Med. 2002. 347 (15): 1151–1160. [PubMed] [Google Scholar] 14. Ryffel B., Alves-Filho J.C. ILC2 и базофилы объединяются, чтобы управлять атопическим дерматитом, индуцированным IL-33. J Invest Dermatol. 2019; 139 (10): 2077–2079. [PubMed] [Google Scholar] 15. Leyva-Castillo J.M., Galand C., Mashiko S. Активация ILC2 с помощью IL-25, полученного из кератиноцитов, стимулирует выработку IL-13 в местах аллергического воспаления кожи.J Allergy Clin Immunol. 2020; 145 (6): 1606–1614.e4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Ивамото К., Нюмм Т.Дж., Кох С., Херрманн Н., Лейб Н., Бибер Т. Лангерганс и воспалительные дендритные эпидермальные клетки при атопическом дерматите толерантны к активации TLR2. Аллергия. 2018. 73 (11): 2205–2213. [PubMed] [Google Scholar] 17. Mack M.R., Brestoff J.R., Berrien-Elliott M.M. Дефицит естественных клеток-киллеров в крови указывает на стратегию иммунотерапии атопического дерматита. Sci Transl Med. 2020; 12 (532) [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Фирквист Н., Мюрхед Г., Праст-Нильсен С. Взаимодействие микробов и хозяев при атопическом дерматите и псориазе. Nat Commun. 2019; 10 (1): 4703. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Ким Дж., Ким Б.Э., Ан К., Люн Д.Й.М. Взаимодействие между атопическим дерматитом и инфекцией Staphylococcus aureus : клинические последствия. Allergy Asthma Immunol Res. 2019; 11 (5): 593–603. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Орфали Р.Л., Йошикава Ф.С.Й., Оливейра Л.М.Д.С. Стафилококковые энтеротоксины модулируют эффекторный ответ Т-лимфоцитов CD4 + , изменяя профиль экспрессии генов у взрослых с атопическим дерматитом.Научный доклад 2019; 9 (1): 13082. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Орфали Р.Л., да Силва Оливейра Л.М., де Лима Дж.Ф. Энтеротоксины золотистого стафилококка модулируют клетки, секретирующие ИЛ-22, у взрослых с атопическим дерматитом. Научный доклад 2018; 8 (1): 6665. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis.2014; 59 (2): e10 – e52. [PubMed] [Google Scholar] 24. Гербер Дж. С., Гроб С. Е., Сматерс С. А., Заутис Т. Э. Тенденции заболеваемости устойчивым к метициллину Staphylococcus aureus в детских больницах США. Clin Infect Dis. 2009. 49 (1): 65–71. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Шаеган Л.Х., Ричардс Л.Э., Морел К.Д., Левин Л.Е. Перфорированные эрозии с зубчатыми краями: стрептококковый пустулез группы А. Pediatr Dermatol. 2019; 36 (6): 995–996. [PubMed] [Google Scholar] 26.Фрэнсис Н.А., Ридд М.Дж., Томас-Джонс Э. Устные и местные антибиотики при клинически инфицированной экземе у детей: прагматичное рандомизированное контролируемое исследование в амбулаторной помощи. Ann Fam Med. 2017; 15 (2): 124–130. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Джордж С.М., Каранович С., Харрисон Д.А. Вмешательства по уменьшению золотистого стафилококка при лечении экземы. Кокрановская база данных Syst Rev.2019; 2019 (10): CD003871. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Харкинс К.П., Холден М.Т.Г., Ирвин А.D. Устойчивость к противомикробным препаратам при атопическом дерматите: необходимо срочно переосмыслить. Ann Allergy Asthma Immunol. 2019; 122 (3): 236–240. [PubMed] [Google Scholar] 29. Александр Х., Паллер А.С., Трейдл-Хоффманн С. Роль бактериальных кожных инфекций при атопическом дерматите: заключение экспертов и обзор Группы по кожным инфекциям Международного совета по экземе. Br J Dermatol. 2020; 182 (6): 1331–1342. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Сюй Д.Ю., Шинкай К., Сильверберг Дж. И. Эпидемиология герпетической экземы у госпитализированного У.С. Дети: анализ общенациональной когорты. J Invest Dermatol. 2018; 138 (2): 265–272. [PubMed] [Google Scholar] 32. Harris P.N.A., Wang A.D., Yin M., Lee C.K., Archuleta S. Атипичное заболевание рук, ног и рта: экзема тазобедренного сустава также может возникать у взрослых. Lancet Infect Dis. 2014; 14 (11): 1043. [PubMed] [Google Scholar] 33. Wollenberg A., Wetzel S., Burgdorf W.H., Haas J. Вирусные инфекции при атопическом дерматите: патогенетические аспекты и клиническое ведение. J Allergy Clin Immunol. 2003. 112 (4): 667–674. [PubMed] [Google Scholar] 34.Манти С., Аморини М., Куппари С. Мутации филаггрина и кожная инфекция контагиозного моллюска у пациентов с атопическим дерматитом. Ann Allergy Asthma Immunol. 2017; 119 (5): 446–451. [PubMed] [Google Scholar] 35. Said M.A., Haile C., Palabindala V. Передача вируса коровьей оспы, возможно, половым путем, женщине с высоким риском неблагоприятных осложнений. Mil Med. 2013; 178 (12): e1375 – e1378. [PubMed] [Google Scholar] 36. Boguniewicz M., Fonacier L., Guttman-Yassky E., Ong P.Y., Silverberg J., Farrar J.R. Критерий атопического дерматита: практические рекомендации для меняющегося терапевтического ландшафта. Ann Allergy Asthma Immunol. 2018; 120 (1): 10–22.e2. [PubMed] [Google Scholar] 37. Чарновицки Т., Маладжян Д., Хаттри С. Петролатум: восстановление барьера и антимикробные реакции, лежащие в основе этого «инертного» увлажнителя. J Allergy Clin Immunol. 2016; 137 (4): 1091–1102.e7. [PubMed] [Google Scholar] 38. Вудс М.Т., Браун П.А., Бейг-Льюис С.Ф., Симпсон Э.Л. Влияние нового состава 0,1% крема флуоцинонида на барьерную функцию кожи при атопическом дерматите.J Drugs Dermatol. 2011; 10 (2): 171–176. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Dähnhardt-Pfeiffer S., Dähnhardt D., Buchner M., Walter K., Proksch E., Fölster-Holst R. Сравнение эффектов мази такролимуса и крема мометазона фуроата на эпидермальный барьер пациентов с атопическим дерматитом. J Dtsch Dermatol Ges. 2013. 11 (5): 437–443. [PubMed] [Google Scholar] 40. Дженсен Дж. М., Веппнер М., Данхардт-Пфайфер С. Эффекты пимекролимуса по сравнению с кремом триамцинолона ацетонид на структуру кожного барьера при атопическом дерматите: рандомизированное двойное слепое исследование правой и левой руки.Acta Derm Venereol. 2013; 93 (5): 515–519. [PubMed] [Google Scholar] 41. Нильссон Э.Дж., Хеннинг К.Г., Магнуссон Дж. Актуальные кортикостероиды и золотистый стафилококк при атопическом дерматите. J Am Acad Dermatol. 1992. 27 (1): 29–34. [PubMed] [Google Scholar] 42. Pournaras C.C., Lübbe J., Saurat J.H. Колонизация стафилококков при лечении атопического дерматита такролимусом для местного применения (Fk506) J Invest Dermatol. 2001. 116 (3): 480–481. [PubMed] [Google Scholar] 43. Хунг С.Х., Лин Ю.Т., Чу С.Ю. Колонизация стафилококками при атопическом дерматите, леченном флутиказоном или такролимусом с антибиотиками или без них.Ann Allergy Asthma Immunol. 2007. 98 (1): 51–56. [PubMed] [Google Scholar] 44. Gong J.Q., Lin L., Lin T. Колонизация кожи Staphylococcus aureus у пациентов с экземой и атопическим дерматитом и соответствующая комбинированная местная терапия: двойное слепое многоцентровое рандомизированное контролируемое исследование. Br J Dermatol. 2006. 155 (4): 680–687. [PubMed] [Google Scholar] 45. Kong H.H., Oh J., Deming C. Временные сдвиги в микробиоме кожи, связанные с обострениями болезни и лечением у детей с атопическим дерматитом. Genome Res.2012. 22 (5): 850–859. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Гонсалес М.Э., Шаффер Дж. В., Орлов С.Дж. Эффекты кожного микробиома крема флутиказона пропионата и дополнительных отбеливающих ванн при детском атопическом дерматите. J Am Acad Dermatol. 2016; 75 (3) 481–493.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Seegräber M., Worm M., Werfel T. Recurrent eczema herpeticum — ретроспективное европейское многоцентровое исследование, оценивающее клинические характеристики случаев герпетической экземы у пациентов с атопическим дерматитом.J Eur Acad Dermatol Venereol. 2020; 34 (5): 1074–1079. [PubMed] [Google Scholar] 48. Callewaert C., Nakatsuji T., Knight R. Блокада IL-4Rα дупилумабом снижает колонизацию золотистого стафилококка и увеличивает микробное разнообразие при атопическом дерматите. J Invest Dermatol. 2020; 140 (1) 191–202.e7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 49. Эйхенфилд Л.Ф., Бибер Т., Бек Л.А. Инфекции в клинических испытаниях дупилумаба при атопическом дерматите: комплексный объединенный анализ. Am J Clin Dermatol. 2019; 20 (3): 443–456.[Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Флеминг П., Друкер А. Риск инфекции у пациентов с атопическим дерматитом, получавших дупилумаб: метаанализ рандомизированных контролируемых исследований. J Am Acad Dermatol. 2018; 78 (1) 62–69.e1. [PubMed] [Google Scholar] 51. Савада Ю., Тонг Ю., Баранги М. Ванны с разбавленным отбеливателем, используемые для лечения атопического дерматита, не обладают антимикробным действием in vitro. J Allergy Clin Immunol. 2019; 143 (5): 1946–1948. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Аш С., Ворк Д.Л., Джозеф Дж., Майор-Эечи Б., Толлефсон М.М. Сравнение отбеливателя, уксусной кислоты и других местных противоинфекционных препаратов при детском атопическом дерматите: ретроспективное когортное исследование воздействия антибиотиков. Pediatr Dermatol. 2019; 36 (1): 115–120. [PubMed] [Google Scholar] 53. Луу Л.А., Флауэрс Р.Х., Келламс А.Л. Замачивание 0,5% яблочного уксуса при лечении атопического дерматита не улучшает целостность кожного барьера. Pediatr Dermatol. 2019; 36 (5): 634–639. [PubMed] [Google Scholar] 54. Магдалено-Тапиал Дж., Мартинес-Доменек А., Валенсуэла-Оньяте С., Феррер-Гильен Б., Эстев-Мартинес А., Сарагоса-Нине В. Аллергический контактный дерматит на хлоргексидин у педиатрических пациентов. Pediatr Dermatol. 2019; 36 (4): 540–541. [PubMed] [Google Scholar] 55. Лю К., Байер А., Косгроув С.Э. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое изложение. Clin Infect Dis. 2011. 52 (3): 285–292. [PubMed] [Google Scholar] 56.Хоган П.Г., Морк Р.Л., Томпсон Р.М. Загрязнение устойчивым к метициллину Staphylococcus aureus из окружающей среды, стойкая колонизация и последующая инфекция кожи и мягких тканей. JAMA Pediatr. 2020; 174 (6): 1–11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 57. McNeil J.C., Fritz S.A. Стратегии профилактики рецидивирующих инфекций кожи и мягких тканей, связанных с сообществом Staphylococcus aureus. Curr Infect Dis Rep.2019; 21 (4): 12. [PubMed] [Google Scholar] 58. Кимберлин Д., Брэди М., Джексон М., Лонг С., редакторы. Красная книга: Отчет Комитета по инфекционным болезням за 2018 год. Американская академия педиатрии; Итаска, Иллинойс: 2018. [Google Scholar] 59. Саттер Д.Е., Милберн Э., Чуквума У., Дзяловы Н., Маранич А.М., Хоспенталь Д.Р. Изменение восприимчивости к золотистому стафилококку в педиатрической популяции США. Педиатрия. 2016; 137 (4) [PubMed] [Google Scholar] 60. Ниймура М., Нисикава Т. Лечение герпетической экземы пероральным ацикловиром. Am J Med. 1988. 85 (2A): 49–52. [PubMed] [Google Scholar] 61. Фриш С., Зигфрид Э.К.Клинический спектр и терапевтические проблемы герпетической экземы. Pediatr Dermatol. 2011; 28 (1): 46–52. [PubMed] [Google Scholar] 62. Мой В., Кэткарт С., Беркхарт С.Н., Моррелл Д.С. Сок жука: руководство по использованию кантаридина при лечении контагиозного моллюска. Dermatol Ther. 2013. 26 (6): 445–451. [PubMed] [Google Scholar] 63. Гусман А.К., Шайрер Д.О., Гарелик Дж.Л., Коэн С.Р. Безопасность и эффективность местного кантаридина для лечения контагиозного моллюска у детей: проспективное рандомизированное двойное слепое плацебо-контролируемое пилотное исследование.Int J Dermatol. 2018; 57 (8): 1001–1006. [PubMed] [Google Scholar] 64. Renert-Yuval Y., Guttman-Yassky E. Новые методы лечения атопического дерматита, нацеленные не только на цитокины IL-4 / IL-13. Ann Allergy Asthma Immunol. 2020; 124 (1): 28–35. [PubMed] [Google Scholar] 66. Lee Y.W., Won C.H., Jung K. Эффективность и безопасность крема PAC-14028 — нового местного нестероидного селективного антагониста TRPV1 у пациентов с атопическим дерматитом легкой и средней степени тяжести: рандомизированное исследование фазы IIb. Br J Dermatol. 2019; 180 (5): 1030–1038.[Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Сугита К., Сойка М.Б., Вавжиняк П. Пересмотр внешней гипотезы: роль микробных, эпителиальных и иммунных взаимодействий. Ann Allergy Asthma Immunol. 2020; 125: 517–527. [PubMed] [Google Scholar] 68. Перретт К.П., Питерс Р.Л. Смягчающие средства для профилактики атопического дерматита в младенчестве. Ланцет. 2020; 395 (10228): 923–924. [PubMed] [Google Scholar] 69. Пепперс Дж., Паллер А.С., Маеда-Чубачи Т. Фаза 2, рандомизированное исследование по подбору доз тапинарофа (крем GSK28) для лечения атопического дерматита.J Am Acad Dermatol. 2019; 80 (1): 89–98.e3. [PubMed] [Google Scholar] 70. Смитс Дж.П.Х., Эдервен Т.Х.А., Риккен Г. Нацеливание на кожную микробиоту при атопическом дерматите каменноугольной смолой посредством AHR-зависимой индукции антимикробных пептидов. J Invest Dermatol. 2020; 140 (2): 415–424.e10. [PubMed] [Google Scholar] 71. Накагава С., Хиллебранд Г.Г., Нуньес Г. Экстракты Rosmarinus officinalis L. (розмарин), содержащие карнозиновую кислоту и карнозол, являются мощными ингибиторами вирулентности Staphylococcus aureus , определяющими кворум.Антибиотики (Базель) 2020; 9 (4): 149. [Бесплатная статья PMC] [PubMed] [Google Scholar] 72. Нимейер-ван дер Колк Т., ван дер Валл Х., Хогендорн Г.К. Фармакодинамические эффекты местного омиганана у пациентов с атопическим дерматитом от легкой до умеренной степени тяжести в рандомизированном плацебо-контролируемом исследовании фазы II [электронная публикация перед публикацией]. Клинический перевод науки . https://doi.org/10.1111/cts.12792 [Бесплатная статья PMC] [PubMed] 73. Фаулер В.Г., младший, Дас А.Ф., Липка-Даймонд Дж. Экзебаказа для пациентов с инфекцией кровотока Staphylococcus aureus и эндокардитом.J Clin Invest. 2020; 130 (7): 3750–3760. [Бесплатная статья PMC] [PubMed] [Google Scholar] 74. Миллер Л.С., Фаулер В.Г., Шукла С.К., Роуз У.Э., Проктор Р.А. Разработка вакцины против инвазивных инфекций Staphylococcus aureus: доказательства, основанные на человеческом иммунитете, генетике и механизмах уклонения от бактерий. FEMS Microbiol Rev.2020; 44 (1): 123–153. [Бесплатная статья PMC] [PubMed] [Google Scholar] 75. Майлз И.А., Эрленд Н.Дж., Андерсон Э.Д. Первая местная трансплантация микробиома человека со слизистой оболочки Roseomonas при атопическом дерматите.JCI Insight. 2018; 3 (9) [Бесплатная статья PMC] [PubMed] [Google Scholar] 76. Уильямс М.Р., Коста С.К., Зарамела Л.С. Определение кворума между видами бактерий на коже защищает от повреждения эпидермиса при атопическом дерматите. Sci Transl Med. 2019; 11 (490) [Бесплатная статья PMC] [PubMed] [Google Scholar]Инфекционные осложнения атопического дерматита
Ann Allergy Asthma Immunol. 2021 Янв; 126 (1): 3–12.
, MD, ∗ , MD, † ‡ , MD, § ‡ and, MD ¶ # ∗Вивиан Ван
Лос-Анджелес ∗ Ветераны по делам Лос-Анджелеса Система здравоохранения, Департамент по делам ветеранов США, Лос-Анджелес, Калифорния
Юри Богуневич
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии Университета Медицинская школа Колорадо, Аврора, Колорадо
Марк Богуневич
‡ Кафедра педиатрии, Медицинская школа Университета Колорадо, Аврора, Колорадо
§ Отдел аллергии-иммунологии, Департамент педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
Пек Ю.Ong
¶ Отделение клинической иммунологии и аллергии, Отделение педиатрии Детской больницы Лос-Анджелеса, Лос-Анджелес, Калифорния
# Отделение педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ по делам ветеранов Система здравоохранения Большого Лос-Анджелеса, Департамент США по делам ветеранов, Лос-Анджелес, Калифорния
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии, Медицинский факультет Университета Колорадо, Аврора, Колорадо
§ Отделение аллергии-иммунологии, Отделение педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
¶ Отдел клинической иммунологии и аллергии, Отделение педиатрии , Детская больница Лос-Анджелеса, Лос-Анджелес, Калифорния
# Кафедра педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ Отпечатки: Peck Y.Онг, доктор медицины, отделение клинической иммунологии и аллергии, отделение педиатрии, Детская больница Лос-Анджелеса, 4650 Sunset Blvd, MS # 75, Лос-Анджелес, Калифорния
.
Получено 30 июня 2020 г .; Пересмотрено 31 июля 2020 г .; Принято 4 августа 2020 г.
С января 2020 г. компания Elsevier создала ресурсный центр по COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect.Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Реферат
Цель
Атопический дерматит (БА) — хроническое воспалительное заболевание кожи, которое осложняется повышенным риском кожных и системных инфекций. Профилактическая терапия AD основана на улучшении кожного барьера и противовоспалительном лечении, тогда как явные кожные и системные инфекции требуют антибиотиков или противовирусного лечения. В этом обзоре обновлены сведения о патофизиологии, диагностике, лечении, противоречиях в отношении использования антибиотиков и потенциальных методах лечения инфекционных осложнений БА.
Источники данных
Опубликованная литература, полученная в результате поиска в базе данных PubMed и клинических изображений.
Выборки исследований
Исследования, относящиеся к механизмам, диагностике, ведению и потенциальной терапии инфекционных осложнений БА.
Результаты
Дефекты кожного барьера, воспаление 2 типа, колонизация Staphylococcus aureus и кожный дисбактериоз являются основными предрасполагающими факторами к увеличению инфекций при БА.Хотя явные инфекции требуют антибиотиков, использование антибиотиков при обострении БА остается спорным.
Заключение
Инфекционные осложнения являются коморбидностью БА. Системные бактериальные инфекции и герпетическая экзема, хотя и не распространены, могут быть опасными для жизни. Профилактическая терапия инфекций при AD делает упор на улучшение кожного барьера и противовоспалительную терапию. Применение антибиотиков при обострении БА требует дальнейших исследований.
Ключевые сообщения
- • Факторами, которые способствуют увеличению числа инфекций при атопическом дерматите (AD), являются дефекты кожного барьера, подавление кожного врожденного иммунитета из-за воспаления 2 типа, колонизация Staphylococcus aureus и кожный дисбиоз.
- • Кожные инфекции при AD увеличивают риск опасных для жизни системных инфекций.
- • Использование антибиотиков при обострении БА остается спорным, и необходимы дальнейшие исследования, чтобы определить, какие подгруппы этих пациентов могут получить пользу от антибиотиков.
- • Цели профилактики инфекций при БА заключаются в улучшении кожного барьера, противовоспалительной терапии и минимизации использования антибиотиков.
Инструкции
Кредит теперь можно получить бесплатно в течение ограниченного времени, прочитав обзорную статью и выполнив все компоненты деятельности.Обратите внимание на инструкции, перечисленные ниже:
- • Изучите целевую аудиторию, цели обучения и все раскрытия информации.
- • Завершите предварительное испытание.
- • Прочтите статью и подумайте над всем содержанием относительно того, как это может быть применимо к вашей практике.
- • Завершите послетестирование / оценку и запросите полученный кредит. В это время врачи заработают до 1,0 баллов AMA PRA категории 1 ТМ . Минимальный проходной балл по итоговому тесту составляет 70%.
Общее назначение
Участники смогут продемонстрировать возросшие знания о клиническом лечении аллергии / астмы / иммунологии и о том, как новую информацию можно применить в их собственной практике.
Цели обучения
По завершении этого упражнения участники должны уметь:
- • Описывать механизмы, которые приводят к увеличению числа инфекций при атопическом дерматите (АД).
- • Обсудите стратегии профилактики инфекций при БА.
Дата выпуска: 1 января 2021 г.
Срок годности: 31 декабря 2022 г.
Целевая аудитория
Врачи, оказывающие помощь пациентам в области аллергии / астмы / иммунологии
Аккредитация
Американский колледж аллергии, астмы и иммунологии (ACAAI) аккредитован Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Обозначение
Американский колледж аллергии, астмы и иммунологии (ACAAI) назначает это журнальное мероприятие CME максимум на 1.0 AMA PRA Category 1 Credit ТМ . Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в деятельности.
Политика раскрытия информации
В соответствии с требованиями Совета по аккредитации непрерывного медицинского образования (ACCME) и в соответствии с политикой Американского колледжа аллергии, астмы и иммунологии (ACAAI) все специалисты по планированию, докладчикам, модераторам, авторам, рецензентам и другим лицам в позиция по контролю и / или влиянию на содержание деятельности должна раскрывать все соответствующие финансовые отношения с любыми коммерческими интересами, которые имели место в течение последних 12 месяцев.Все выявленные конфликты интересов должны быть разрешены, а содержание обучения должно быть тщательно проверено на предмет справедливого баланса, научной объективности и уместности рекомендаций по уходу за пациентами. Требуется, чтобы информация была предоставлена учащимся до начала занятия. Лица, не имеющие соответствующих финансовых отношений, также должны проинформировать учащихся о том, что соответствующих финансовых отношений не существует. Учащиеся также должны быть проинформированы, когда использование лекарств или устройств не по назначению, экспериментальное / исследовательское использование лекарств или устройств обсуждается в образовательной деятельности или включается в соответствующие материалы.Раскрытие никоим образом не означает, что представленная информация является необъективной или менее качественной. Участники курса должны знать об этих факторах при интерпретации содержания программы и оценке рекомендаций. Более того, выраженные взгляды не обязательно отражают мнение ACAAI.
Раскрытие информации о соответствующих финансовых отношениях
Все выявленные конфликты интересов разрешены. Любые обсуждаемые неутвержденные / исследовательские способы использования терапевтических агентов / устройств должны быть соответствующим образом отмечены.
Комитет по планированию
- • Ларри Бориш, доктор медицины, консультант, гонорары / исследования по контракту: AstraZeneca, Novartis, Regeneron, Teva
- • Мариана К. Кастеллс, доктор медицины, доктор философии, не имеет финансовых отношений для раскрытия информации
- • Энн К. Эллис, Доктор медицины, магистр наук, Консультативный совет / спикер, почетный приз: Alk-Abello, Aralez, AstraZeneca, Boehringer Ingelheim, Circassia Ltd., GlaxoSmithKline, Meda, Merck, Novartis, Pediapharma, Pfizer, Sanofi, Takeda; Исследования, гранты: Bayer, Circassia Ltd., Green Cross Pharmaceuticals, GlaxoSmithKline, Merck, Novartis, Pfizer, Sanofi, Sun Pharma
- • Митчелл Грейсон, доктор медицины, Консультативный совет, гонорар: AstraZeneca, Genentech, Novartis
- • Мэтью Гринхоут, доктор медицины, Консультативный совет, консультант / спикер Сборы / гонорары: Allergenis, Aquestive, DVB Technologies, Genentech, Intrommune, Kaleo, Nutricia, Sanofi / Genzyme
- • Уильям Джонсон, доктор медицины, не имеет финансовых отношений с целью раскрытия информации
- • Дональд Леунг, доктор медицины, председатель DSMC / консультант , Сборы: AbbVie, Aimmune, Regeneron, Sanofi-Aventis Pharma; Исследования, гранты: Incyte Corp, Pfizer
- • Джей Либерман, доктор медицины, Консультативный совет / автор / спикер, гонорар / исследования по контракту: Aimmune, ALK-Abello, Aquestive Therapeutics, DBV Technologies
- • Гейлен Д.Маршалл-младший, доктор медицины, доктор философии, не имеет соответствующих финансовых отношений для раскрытия информации.
- • Анна Новак-Вегжин, доктор медицины, председатель, гонорары / исследования по контракту: Alk-Abello, Merck; Консультант, гонорары: LabCorp; Соисследователь, Гонорары: Санофи Авентис; Частный сыщик, контрактные исследования / гонорары: Abbott, Astellas Pharma, Danone Nutricia, DBV Technologies, Nestle
- • Джон Дж. Оппенгеймер, доктор медицины, консультант, Гонорары: DBV Technologies, GlaxoSmithKline, Sanofi, Teva; Судебное разбирательство, гонорары: MedImmune
- • Джонатан М.Спергель, доктор медицинских наук, Консультативный совет / консультант / исследования, гонорары / исследования по контракту / гонорары: Aimmune Therapeutics, DBV Technologies, Regeneron, Pfizer; Спикер, гонорар: Abbott
Авторы
- • Вивиан Ван, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Юрий Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Марк Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Пек Й. Онг, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
Признание коммерческой поддержки: Это мероприятие не получало внешней коммерческой поддержки.
Заявление об авторских правах: © 2015-2021 ACAAI. Все права защищены.
Запросы CME: Свяжитесь с Американским колледжем аллергии, астмы и иммунологии по адресу [email protected] или 847-427-1200.
Введение
Атопический дерматит (АД) — наиболее распространенное хроническое воспалительное заболевание кожи, которое поражает как детей, так и взрослых с распространенностью до 18% и 7% соответственно.Пациенты с БА и лица, ухаживающие за ними, испытывают снижение качества жизни, включая нарушение повседневной деятельности в школе и на работе, нарушение сна, депрессию и тревогу. 1 Помимо этих осложнений, пациенты с AD имеют повышенный риск инфекций. 2 Распространенность кожных и системных инфекций у пациентов с БА значительно выше, чем у пациентов без БА. 3 Инфекционные осложнения AD включают инфекции кожи и мягких тканей (SSTI), герпетическую экзему (EH), бактериемию, остеомиелит, септический артрит и эндокардит. 4 Эти осложнения ложатся тяжелым финансовым бременем на систему здравоохранения. 5 В этом обзоре мы суммируем достижения в механизмах, клинических осложнениях и лечении инфекций при БА.
Что вызывает рост числа инфекций при БА?
Дефекты кожного барьера
AD по своей природе связаны с дефектами кожного барьера, измеренными по трансэпидермальной потере воды. 6 Пациенты с БА имеют значительно более тонкий роговой слой из-за отсутствия терминальной дифференцировки кератиноцитов.В результате нарушения кожного барьера БА ассоциируется с повышенной трансэпидермальной потерей воды, которая является наибольшей у пациентов с наиболее тяжелой формой БА. 2 Молекулярная основа дефектов кожного барьера связана с дефицитом белков и липидов с барьерными функциями, включая филаггрин, инволюкрин, клаудины, церамиды, холестерин и свободные жирные кислоты. 7 Потеря функции гена филаггрина ( FLG LoF) была первым доказательством генетической основы дефектов кожного барьера при БА. 2 FLG LoF приводит к снижению гидратации кожи и делает AD восприимчивым к воздействиям окружающей среды, включая аллергены и патогены. 2 В здоровой коже филаггрин расщепляется на гигроскопичные аминокислоты, включая урокановую кислоту и пирролидонкарбоновую кислоту, которые поддерживают кислый pH рогового слоя. Кислая среда в здоровой коже снижает экспрессию 2 поверхностных стафилококковых белков, фактора слипания B и связывающего фибронектин белка, которые связываются с белками хозяина, цитокератином 10 и фибронектином, соответственно. 2 Дефекты экспрессии филаггрина приводят к снижению уровней урокановой кислоты и пирролидонкарбоновой кислоты и повышению pH, что способствует пролиферации Staphylococcus aureus . 8 FLG LoF связан с ранним началом AD и присутствует примерно у 25–30% пациентов с AD европейского и азиатского происхождения. 9 Более недавнее исследование с использованием нового метода секвенирования (массовое параллельное секвенирование) также обнаружило относительно высокую распространенность (15.3%) из FLG LoF среди афроамериканских детей с AD. 10 Эта распространенность значительно превышает 5,8%, о которых сообщалось ранее. 10 Пациенты с AD с FLG LoF имели в 7 раз более высокий риск иметь 4 или более эпизодов кожных инфекций, требующих антибиотиков, в течение 1 года, чем пациенты с AD без FLG LoF. 2 FLG LoF также дает значительно более высокий риск ЭГ у пациентов с БА. 2 Было обнаружено, что липиды в роговом слое пациентов с БА существенно отличаются по составу от липидов здоровых людей.У пациентов с AD снижена экспрессия элонгаз жирных кислот, которые вносят вклад в наблюдаемые изменения липидов кожи и интерлейкина (IL) -4 и IL-13, оказывая ингибирующее действие на эти ферменты. 11 В дополнение к дефектам физического барьера известно, что AD имеет недостаточный химический барьер, который включает в себя врожденные защитные молекулы, включая β-дефенсин 2 и кателицидин. 2
Нарушение регуляции иммунитета
Кератиноциты — это эпителиальные клетки кожи, которые участвуют в барьерных функциях и иммунном ответе.У пациентов с БА кератиноциты продуцируют повышенное количество стромального лимфопоэтина тимуса, ИЛ-33 и ИЛ-25, 2 , которые активируют врожденные лимфоидные клетки 2 (ILC2) для производства цитокинов 2 типа, включая ИЛ-4, ИЛ-5. , и Ил-13. 12 Было показано, что IL-4 и IL-13 подавляют экспрессию кератиноцитами антимикробных пептидов и функции кожного барьера, 11 , 13 , таким образом, предрасполагая пациентов с AD к увеличению кожных инфекций. Помимо кератиноцитов, эндотелиальные клетки, макрофаги, тучные клетки и базофилы являются другими клеточными источниками IL-33. 12 , 14 IL-33 хранится в предварительно сформированном виде в ядрах этих клеток и легко продуцируется для оказания своих воспалительных эффектов. 12 Он прикрепляется к своему рецептору (ST2) на ILC2, чтобы активировать выработку IL-5 и IL-13. 2 IL-25 действует как на ILC2, так и на Т-клетки, прикрепляясь к своему рецептору, IL-17RB. 12 , 15 В сочетании с ИЛ-33 и стромальным лимфопоэтином тимуса он усиливает пролиферацию и экспрессию цитокинов с помощью ILC2. 12 И IL-33, и IL-25 высоко экспрессируются в поражениях AD. 2
Дефекты дендритных клеток также способствуют увеличению инфекций при БА. И миелоидные, и плазматические дендритные клетки у пациентов с БА продуцируют значительно меньше интерферона-α. 2 Toll-подобный рецептор-2 (TLR-2) -чувствительность S aureus клетками Лангерганса и воспалительными дендритными эпидермальными клетками также было обнаружено у пациентов с AD. 16 У пациентов с БА недавно обнаружен дефицит естественных клеток-киллеров. 17 Этот дефицит также может способствовать усилению воспаления 2 типа из-за потенциального контррегулирующего механизма между естественными клетками-киллерами и воспалением 2 типа. 17
Staphyloccocus aureus Colonization
До 90% пациентов с AD колонизированы S aureus . 2 Это преобладание S aureus уникально для AD по сравнению со здоровыми людьми и пациентами с другим хроническим воспалительным заболеванием кожи, псориазом. 18 Преобладание S aureus при БА может быть связано с факторами вирулентности этих бактерий и их способностью уклоняться от кожного иммунитета пациентов с БА. S aureus Фибронектин обладает особым сродством к воспалению 2 типа. 19 Кроме того, S aureus продуцирует энтеротоксины (суперантигены), которые, как известно, разрушают кожный барьер и усиливают воспаление 2 типа. 19 Суперантигены также подавляют кожную продукцию интерферона-γ и фактора некроза опухоли-α, которые являются важными медиаторами клеточного иммунитета против бактериальных и вирусных инфекций. 20 Метициллин-устойчивый S aureus (MRSA) вырабатывает значительно больше суперантигенов, чем метициллин-чувствительный S aureus (MSSA). 2 Как суперантигены, так и другой стафилококковый токсин, α-токсин, могут способствовать апоптозу кератиноцитов и дефектам барьера при AD. 2 , 21 Стафилококковый δ-токсин может также вносить вклад в воспаление БА, вызывая дегрануляцию тучных клеток. 19
Дисбиоз кожной флоры
Поддержание здоровья кожи также зависит от ее комменсального микробиома.Нормальная кожная флора находится за пределами поверхности эпителия, что подчеркивает защитную роль в иммунной защите и регуляции. 22 Наиболее многочисленными микробами являются Cutibacterium acnes (ранее известная как Propionibacterium acnes ) , Corynebacterium , и коагулазонегативный Staphylococcus (CoNS). 22 Пациенты с БА испытывают дефицит комменсальных бактерий, 22 , и это способствует вирулентности S aureus в пораженной коже ( ).Роли комменсальных бактерий двоякие: (1) их способность модулировать иммунную систему хозяина для минимизации воспаления и повышения защиты от микробных патогенов; (2) их способность напрямую бороться с микробными патогенами, такими как S aureus . CoNS, S epidermidis , как было обнаружено, продуцирует липоитеховую кислоту, которая способна предотвращать вызванное повреждением TLR-3-опосредованное кожное воспаление посредством взаимодействия TLR-2. 22 S epidermidis также модулирует цитотоксические и регуляторные Т-клетки хозяина при заживлении ран и иммунной толерантности, соответственно. 22 Помимо своей противовоспалительной роли, S epidermidis может также активировать продукцию антимикробных пептидов кератиноцитами для защиты от микробных патогенов. 22 CoNS, включая S epidermidis , S lugdunensis, и S hominis , способны продуцировать протеазы или антимикробные факторы, которые либо предотвращают образование биопленок S aureus , либо обладают бактерицидным действием против него. 22
Дисбактериоз и нарушение иммунной регуляции атопического дерматита.ИЛ, интерлейкин; ILC2, врожденные лимфоидные клетки 2; S aureus, Staphylococcus aureus ; T H 2, Т-хелперные клетки 2 типа; TSLP, лимфопоэтин стромы тимуса.
Бактериальные инфекции
Импетиго, целлюлит и кожные абсцессы являются распространенными ИМТП при БА. Наиболее частая причина этих инфекций — S aureus . Импетиго обычно проявляется мокнущей сывороткой, которая высохла, придавая ей вид медовой корки, окруженной эритематозной основой ( ). Импетигенные поражения могут также проявляться пузырями, заполненными жидкостью (буллезное импетиго), которые могут быть ошибочно приняты за ЭГ.К негнойным SSTI относятся рожистое воспаление и целлюлит. Эти инфекции обычно начинаются в очаговой области кожи, но могут быстро распространяться и распространяться на основные части тела, такие как руки, ноги, туловище или лицо. 23 Очаговая эритема, отек, тепло и болезненность — признаки этих инфекций. У этих пациентов может наблюдаться жар и бактериемия. Гнойные SSTI представляют собой кожные абсцессы, которые могут быть колеблющимися или неподвижными узелками или пустулами, окруженными эритематозным отеком. Поражения могут быть болезненными и теплыми.MRSA — частая причина этих поражений. Кроме того, SSTI у пациентов с AD может приводить к системным осложнениям, которые включают бактериемию, остеомиелит, септический артрит или бурсит и, реже, эндокардит и синдром ошпаривания стафилококка, который опосредуется стафилококковыми токсинами. Стойкая лихорадка и специфические признаки, в том числе плохой внешний вид, летаргия (бактериемия), болезненность очага кости (остеомиелит), отек суставов (септический артрит / бурсит), шум в сердце (эндокардит) и широко распространенное шелушение (кожа, покрытая стафилококками) синдром) — должно вызвать подозрение на эти инфекции.Стойкие повышенные маркеры воспаления, такие как С-реактивный белок или скорость оседания эритроцитов, еще больше увеличивают показатель подозрения на эти инфекции. MSSA и MRSA вызывают равную долю инфекционных осложнений (по 40% каждое) у госпитализированных детей с БА. 4 Эти уровни инфицирования соответствуют таковым в педиатрических стационарах в целом в Соединенных Штатах. 24 Второй по частоте причиной ИМТП и системных инфекций при БА является Streptococcus pyogenes . Str pyogenes может вызывать инфекции у пациентов с БА сам по себе или в сочетании с S aureus . Эти кожные инфекции обычно проявляются пустулами или импетиго. Поражения могут иметь вид перфорированных эрозий с зубчатыми краями, имитирующими EH. 25 Хотя SSTI и системные инфекции при AD имеют явные признаки, облегчающие диагностику и лечение антибиотиками, так называемое обострение AD, связанное с инфицированной экземой, не так четко определено. 26 Пациенты с тяжелым обострением БА, как правило, имеют более общие кожные признаки и симптомы.К ним относятся эритема, отек, мокнутие и болезненность, которые также могут быть признаками кожных инфекций. Однако Кокрановский анализ показывает, что антибиотики не улучшают тяжесть БА у этих пациентов. 27 Основная проблема, связанная с чрезмерным использованием антибиотиков при обострении БА, — это возможное развитие бактериальной резистентности и дисбактериоза. 28 Однако, помимо исхода тяжести БА, может существовать подгруппа пациентов с тяжелым обострением БА, которым антибиотики могут помочь с точки зрения инфекций или профилактики инфекционных осложнений. 4 , 28 , 29 Было высказано предположение, что этих пациентов можно дифференцировать по более высокой плотности S aureus и количеству повреждений тканей, вызванных взаимодействием S aureus и хозяина. 29 Было обнаружено, что у детей с тяжелым обострением БА повышен уровень оседания С-реактивного белка и эритроцитов, хотя эти уровни были значительно ниже, чем у пациентов с инфекционными осложнениями. 4 Эти воспалительные маркеры могут быть потенциально использованы для выявления пациентов с БА, которые подвержены риску тяжелых инфекционных осложнений.
Импетиго у ребенка с атопическим дерматитом.
Вирусные инфекции
EH вызывается инфекцией вирусом простого герпеса (HSV) -1, который является потенциально опасным для жизни инфекционным осложнением у пациентов с AD. Почти треть детей, госпитализированных с инфекционными осложнениями БА, были связаны с ЭГ. 4 Представители молодого возраста и представители небелой расы (афроамериканцы, азиаты и коренные американцы) подвергаются повышенному риску госпитализации с ЭГ. 30 EH может проявляться кожным зудом или болью и наличием пузырьков, перфорированных эрозий ( ) или геморрагические корки, которые могут стать более обширными. Местная кожная инфекция может прогрессировать до диссеминированных пузырьков с разрушением кожи. Системная инфекция EH может проявляться лихорадкой, недомоганием, виремией и осложнениями, включая кератоконъюнктивит, энцефалит и септический шок.
Воздействие ВПГ-1 распространено среди населения в целом и присутствует у 60% взрослых и 20% детей. 31 Иммунологические и генетические элементы, вероятно, способствуют уязвимости подгруппы пациентов с AD, учитывая, что EH поражает только 3% пациентов с AD. 31 Сообщалось о том, что у пациентов с AD и EH имеются однонуклеотидные полиморфизмы рецептора 1 интерферона-γ и сниженная продукция γ-интерферона, что может способствовать нарушению иммунного ответа на HSV-1. 2 Пациенты с AD, у которых развивается EH, как правило, имеют более тяжелую AD, более раннее начало AD, высокий общий сывороточный иммуноглобулин E / периферические эозинофилы и наличие других атопических заболеваний, таких как пищевая аллергия и астма, по сравнению с их коллегами с AD без Э. 2 Пациенты с AD, у которых в анамнезе было S aureus кожных инфекций, также имеют более высокий риск развития EH. 2 Это согласуется с клиническим наблюдением, что ГЭ часто возникает одновременно с вторичной кожной инфекцией S aureus у пациентов с БА. 2
Экзема коксаки (ЭК) должна рассматриваться как дифференциальный диагноз ГГ, поскольку она может проявляться обширными пузырьками и эрозией кожи. 2 EC — вирусная инфекция, вызываемая вирусами Коксаки из семейства энтеровирусов. У некоторых пациентов с ЭК могут также наблюдаться симптомы заболевания ладонно-ногтевой области, такие как язвы в полости рта и папулы на руках и ногах ( ). Другие возможные симптомы включают жар, боль в горле и плохой аппетит. В отличие от ЭГ, ЭК не опасно для жизни, и с ней можно справиться с помощью стандартных методов лечения БА. 2 Если диагноз между EH и EC неясен, можно провести полимеразную цепную реакцию поражения энтеровируса, чтобы дифференцировать эти 2 этиологии. ЭК, хотя чаще встречается у детей, описана и у взрослых. 32
Экзема коксакиум с поражением ладоней.
Molluscum contagiosum (MC) — это поксвирус, который принадлежит к подсемейству Molluscipoxvirus, но отличается от вирусов оспы, оспы и коровьей оспы, относящихся к роду Orthopoxvirinae. 33 Инфекция MC у пациентов с AD может быть диффузной или по распределению AD ( ). Дефекты кожного барьера предрасполагают пациентов с AD к MC, а длительное расчесывание приводит к распространению путем аутоинокуляции. Инфекция MC при AD была связана с FLG LoF. 34
Molluscum contagiosum вместе с участками изгиба пациента с атопическим дерматитом.
Вакцинальная экзема (EV) представляет собой опасную для жизни инфекцию у пациентов с БА, которая вызывается живым вирусом осповакцины в вакцинах против оспы. 2 Сообщается, что EV встречается редко после прекращения плановой вакцинации против оспы в 1971 году. В 2002 году из-за опасений, что вирус оспы может быть использован в качестве оружия для биотерроризма, национальная программа начала вакцинацию военнослужащих США, избранных лабораторий исследователи и первые респонденты с вакциной против оспы. 2 Вакцина против оспы до вспышки противопоказана лицам с историей болезни Альцгеймера или лицам, находящимся в тесном контакте с пациентами с болезнью Альцгеймера. При тщательном скрининге с 2002 года было зарегистрировано всего несколько случаев диссеминированного ЭМ или ЭВ путем аутоинокуляции. 35 Большинство пострадавших пациентов были либо военнослужащими, либо были в тесном контакте с военнослужащими, которые недавно были вакцинированы против оспы. Хотя и редко, но острое проявление везикулопустулезной / узловатой сыпи у пациента с БА, имеющего военное прошлое или имевшего тесный контакт с военнослужащими, наряду с недавней вакцинацией против оспы, должно вызвать подозрение на ЭВ.
Профилактика инфекций в нашей эры
Подход к профилактике инфекций в нашей эры основан на устранении факторов, предрасполагающих к инфекциям.Пациентам с AD рекомендуется ежедневное увлажнение и увлажнение кожи для поддержания барьерной функции кожи. 36 Пациентам с AD следует ежедневно принимать теплый душ или ванну с последующей осторожной сушкой и нанесением увлажняющего крема или назначенного местного лекарства. Выбор увлажняющего крема должен основываться на предпочтениях и опыте пациента или его родителей. Как правило, густой увлажняющий крем или крем на основе мази (например, вазелин) лучше, чем крем, удерживает влагу в коже.Было показано, что применение петролатума активирует антимикробные пептиды и индуцирует ключевые маркеры дифференцировки барьера, такие как филаггрин и инволюкрин, у пациентов с БА. 37 Сообщалось, что использование стандартных местных противовоспалительных препаратов, включая местные кортикостероиды (TCS) и местные ингибиторы кальциневрина (TCI), улучшает барьерные функции кожи на основе трансэпидермальной потери воды. 38 , 39 , 40 Кроме того, сообщалось, что TCS и TCI уменьшают колонизацию S aureus в поражениях AD. 41 , 42 , 43 , 44 Местное противовоспалительное лечение было связано с увеличением микробного разнообразия в поражениях БА. 45 , 46 Хотя в нескольких отчетах о случаях была обнаружена связь между ЭГ и использованием противовоспалительных препаратов при БА, это не было подтверждено недавним многоцентровым исследованием, в котором было рассмотрено более 200 случаев ЭГ. 47 Авторы обнаружили, что использование TCS, TCI, системных кортикостероидов или циклоспорина не было связано с началом EH.Неконтролируемое воспаление AD, вероятно, является основным фактором риска для EH (или бактериальных инфекций), а не противовоспалительное лечение. Следовательно, при отсутствии активной инфекции противовоспалительное лечение должно обеспечивать защиту от инфекций у пациентов с БА ( ). Было обнаружено, что дупилумаб, моноклональное антитело, нацеленное на рецептор IL-4 α для нейтрализации эффектов IL-4 и IL-13, снижает колонизацию S aureus и увеличивает микробное разнообразие. 48 Объединенный анализ клинических испытаний дупилумаба выявил значительное улучшение показателей SSTI и EH по сравнению с плацебо. 49 , 50 Эти наблюдения согласуются с подавляющими эффектами IL-4 и IL-13 на кожные барьерные функции и экспрессию эндогенного антимикробного пептида в поражениях AD, предрасполагая пациентов с AD к усилению инфекций. Из-за нынешней беспрецедентной глобальной пандемии, вызванной тяжелым острым респираторным синдромом коронавируса 2 (SARS-CoV-2), были некоторые опасения по поводу того, могут ли системные противовоспалительные препараты для лечения БА, включая дупилумаб, повышать риск у пациентов с БА для этого вируса инфекционное заболевание.Серия случаев, в основном из Италии, пока что не подтвердила повышенный риск инфекции SARS-CoV-2 у пациентов с БА, получающих дупилумаб. Для клиницистов создан глобальный сетевой реестр для мониторинга рисков и исходов SARS-CoV-2 у пациентов с БА, получающих системные агенты, включая дупилумаб (www.covidderm.org).
Принципы профилактики и лечения инфекций при атопическом дерматите. ИЛ, интерлейкин; S aureus, Staphylococcus aureus ; Т Н 17, Т-хелперы 17 клеток.
Попытки деколонизировать S aureus в основном экспериментальные. Недостаточно доказательств того, что разбавленная ванна с отбеливателем и антибиотики приводят к устойчивой деколонизации S aureus в нашей эры. 27 Разбавленный отбеливатель в концентрации 0,005% не подавлял рост S aureus или продукцию токсинов. 51 Уксусная кислота (яблочный уксус) использовалась в качестве противомикробной добавки для купания при AD, 52 , хотя ее эффективность в клиренсе S aureus при AD не была установлена.Другое исследование показало, что ежедневная ванна с 0,5% уксусной кислотой в течение 14 дней не улучшала барьерную функцию кожи или кислотность у пациентов с БА по сравнению с обычными водяными банями. 53 Напротив, у некоторых пациентов, получавших разбавленную уксусную кислоту, сообщалось о раздражении кожи. Хлоргексидиновая ванна использовалась для деколонизации MRSA у населения в целом, но она недостаточно изучена при AD. Потенциальным побочным эффектом этого противомикробного средства является аллергический контактный дерматит. 54 Американское общество инфекционных заболеваний опубликовало в 2011 году руководство по лечению рецидивирующих SSTI из-за MRSA. 55 Подобные принципы применимы к лечению рецидивирующих SSTI при AD. Основываясь на этих рекомендациях и результатах более поздних исследований / мнений экспертов, предлагаемый подход к деколонизации S aureus у пациентов с БА с рецидивирующими ИППП представлен в . 55 , 56 , 57
Таблица 1
Рекомендуемый режим деколонизации для искоренения S aureus Носительство среди пациентов с AD и их семейные контакты
| 1.Оптимизация основного состояния |
| Ежедневный уход за кожей |
| Основные меры по уходу за раной при тяжелых поражениях экземой (например, закрытие открытых или мокнущих ран для предотвращения распространения и вторичной инфекции). Избегание триггеров для обострения экземы. |
| 2. Обучение передовому опыту личной гигиены |
| Механизмы передачи S aureus (например, контакт кожа к коже, фомиты). Сделайте акцент на правилах личной гигиены
|
| 3. Меры по охране окружающей среды |
| Регулярно очищайте поверхности, вызывающие сильное касание (например, прилавки, дверные ручки и приборы), с помощью имеющихся в продаже дезинфицирующих средств. Используйте барьер между незащищенной кожей и поверхностями с высокой степенью касания, к которым прикасаются несколько человек (например, тренажеры). Перед повторным использованием вымойте одежду, полотенца и мочалки горячей водой с моющим средством. Вымойте постельное белье в начале и завершении режима деколонизации. Мыть руки до и после прикосновения к домашним животным. |
| 4. Персональная и бытовая деколонизация |
| Деколонизация носа с помощью интраназальной 2% мази мупироцина два раза в день в течение 5-10 дней. И местная деколонизация одним из следующих способов:
|
| 5.При повторных инфекциях, несмотря на деколонизацию |
| Оптимизация основного состояния, личной гигиены и гигиены окружающей среды. Оцените уровень соблюдения вышеуказанного режима. Повторите деколонизацию пациента и всех домашних контактов следующим образом:
|
| Может рассматриваться возможность одновременного применения пероральной антибактериальной терапии в индивидуальном порядке с рифампицином и другим пероральным препаратом, к которому изолят чувствителен, в течение 5-10 дней. |
Ведение инфекционных осложнений в AD
Примерно 20% детей с AD, госпитализированных с инфекционными осложнениями, имели инвазивные бактериальные инфекции. 4 Пациентам с AD, имеющим признаки и симптомы системного заболевания, рекомендуется госпитализация и эмпирические внутривенные антибиотики.Эмпирическая схема антибиотикотерапии должна обеспечивать защиту от S aureus , потому что это наиболее часто выявляемый бактериальный патоген при БА. Для пациентов в критическом состоянии целесообразно покрытие как MRSA, так и MSSA ванкомицином и антистафилококковым бета-лактамом, поскольку ванкомицин уступает нафциллину или цефалоспоринам первого поколения в лечении серьезных инфекций MSSA. 55 При тяжелых, но не опасных для жизни инфекциях ванкомицин может использоваться отдельно в качестве эмпирической терапии до получения результатов посева.Клиндамицин также можно рассмотреть, если нет опасений по поводу эндоваскулярной инфекции и местная распространенность устойчивости к клиндамицину составляет менее 15%. 58 Бактериемия из-за S aureus требует первоначально использования бактерицидного внутривенного агента. Для лечения MRSA препаратом выбора является ванкомицин. Для MSSA приемлемыми препаратами первой линии являются цефазолин и нафциллин, хотя нафциллин может вызывать раздражение вен и флебит при периферическом введении. Если нет опасений по поводу продолжающейся бактериемии или эндоваскулярного очага, завершение терапии пероральным препаратом, к которому чувствителен изолят, целесообразно у детей с бактериемией S aureus . 55 Продолжительность терапии должна определяться клиническим ответом, но обычно рекомендуется от 7 до 14 дней. Инфекционный эндокардит — редкое осложнение БА. 4 Рекомендуется тщательная аускультация при шуме в сердце.
Для пациентов с БА с неосложненной негнойной инфекцией кожи бета-лактамный антибиотик, охватывающий как S aureus , так и β-гемолитические стрептококки (например, цефазолин или цефалексин), может быть достаточным в ожидании клинического ответа или посева с учетом местного эпидемиология и закономерности резистентности. 4 , 55 Напротив, для пациентов с AD с кожным абсцессом, историей колонизации MRSA, тесными контактами с историей кожных инфекций или недавней госпитализацией следует учитывать покрытие MRSA. Клиндамицин, доксициклин, триметоприм-сульфаметоксазол и линезолид являются приемлемыми пероральными вариантами для лечения кожных инфекций MRSA как у детей, так и у взрослых, если предположить, что изолят чувствителен in vitro. 55 Следует отметить, что уровень устойчивости к клиндамицину растет как среди MRSA, так и среди MSSA на национальном уровне, хотя существуют региональные различия. 59 Пациентов с AD с незначительными локализованными кожными инфекциями, такими как импетиго, можно лечить с помощью мази мупироцина для местного применения. Продолжительность терапии обычно составляет от 5 до 10 дней в зависимости от клинического ответа. 55
Пораженная полимеразная цепная реакция HSV должна быть отправлена при подозрении на EH. Однако не следует отказываться от лечения системными противовирусными препаратами до получения результатов тестирования на ВПГ. Коинфекция EH с S aureus также является обычным явлением, и следует рассмотреть возможность одновременного лечения антибиотиком против S aureus .предоставляет варианты противовирусного лечения EH и рекомендуемые дозы для взрослых и детей. Нет официальных рекомендаций относительно предпочтительного пути введения противовирусных препаратов или показаний для госпитализации пациентов с ЭГ. Пациентам с обширным поражением кожи, признаками системного заболевания и пациентам младше 1 года вначале следует рассмотреть возможность парентерального введения ацикловира. Лихорадка и легкие системные симптомы часто сопровождают кожно-слизистые инфекции HSV, особенно при начальном приступе.После сообщения о клиническом улучшении целесообразно перейти на пероральный препарат для завершения курса терапии. В легких случаях можно рассмотреть возможность перорального приема ацикловира, который был связан с более быстрым заживлением и исчезновением боли в рандомизированном плацебо-контролируемом исследовании с участием 60 взрослых и подростков с ЭГ. 60 Валацикловир, пролекарство L-валилового эфира ацикловира, имеет в 3-5 раз большую биодоступность, чем пероральный ацикловир, который можно вводить реже, а его концентрации в плазме сравнимы с парентеральным ацикловиром. 58 Противовирусные препараты для местного применения не оказывают заметного воздействия на кожно-слизистые, вызванные вирусом простого герпеса, и не играют роли в лечении EH. 58 Пациенты с герпетическими поражениями на глазу или вокруг него должны быть срочно осмотрены офтальмологом. 33 В редких случаях ГГ может быть осложнена менингоэнцефалитом, вызванным вирусом простого герпеса, который следует лечить с помощью длительного курса внутривенного введения ацикловира и лечить вместе с неврологом и инфекционистом.
Таблица 2
Противовирусные препараты для лечения герпетической экземы, вызванной HSV
| Препарат | Рекомендуемая доза для взрослых / подростков | Рекомендуемая доза для детей | Комментарии | Острое лечение |
|---|---|---|---|
| Ацикловир | Внутривенно: 5-10 мг / кг / доза каждые 8 ч Перорально: 200-400 мг / доза 5 раз в день | Внутривенно: 5-10 мг / кг / доза каждые 8 ч ≥ 2 года: перорально 20 мг / кг / доза 4 раза в день (макс. 800 мг / доза) |
|
| Валацикловир | Пероральный (типичный): 1 г два раза в день Пероральный (альтернативный): 500 мг 3 раза в день | ≥3 мес .: Пероральный: 20 мг / кг / доза два раза в день (макс.1000 мг / доза) | 9 0049 |
| Фамцикловир | Перорально: 500 мг / доза дважды в день | Недостаточно данных для рекомендации дозирования |
|
| Foscarnet | Внутривенно: 80-120 мг / кг / день в разделенных дозах каждые 8-12 часов | Внутривенно (ограниченные данные): 120 мг / кг / день в разделенных дозах каждые 8-12 часов |
|
| Долгосрочная супрессивная терапия | |||
| Ацикловир | ≥12 лет: Перорально: 400 мг / доза два раза в день | Перорально: 20 мг / кг / доза два раза в день (максимум 400 мг / доза) |
|
| Валацикловир | Перорально: 1 г один раз в день | Недостаточно данных, чтобы рекомендовать дозировку |
|
Пациентам с AD с рецидивирующей EH может быть полезна длительная супрессивная терапия, хотя это не изучалось.Предлагаемые пероральные супрессивные дозы перечислены в. Потребность в продолжающейся терапии следует пересмотреть через 6–12 месяцев. Развитие устойчивости к ацикловиру при ЭГ встречается редко, но можно заподозрить в случае упорной ЭГ или частых рецидивов ЭГ, несмотря на супрессивную терапию и хорошую приверженность к длительной терапии. 33 , 61 Форскарнет рекомендуется для лечения устойчивых к ацикловиру ВПГ инфекций, поскольку устойчивые к ацикловиру изоляты ВПГ также устойчивы к валацикловиру.
Лечение ЭК поддерживает продолжение обычного ухода за кожей и лечения АД, включая TCS. MC доброкачественный, и в большинстве случаев рекомендуется наблюдение. Следует попытаться свести к минимуму царапины, которые распространяют поражения. Это включает ежедневный уход за кожей и местные противовоспалительные процедуры. Седативные антигистаминные препараты быстрого действия могут помочь уменьшить царапины во время сна. Такие методы лечения, как кюретаж, криотерапия, салициловая кислота, имиквимод и кантаридин (сок жука), связаны либо с болью, либо с риском рубцевания, либо с неоднозначными результатами эффективности. 62 Однако более недавнее рандомизированное плацебо-контролируемое исследование показало эффективность использования кантаридина для лечения МК у детей. 63 При оценке пустулезно-везикулярной сыпи у пациентов с БА, имеющих военное прошлое или в анамнезе тесный контакт с военнослужащими, недавно прошедшими вакцинацию, следует повысить индекс подозрения на ЭВ. О предполагаемых случаях следует сообщать в Центр по контролю и профилактике заболеваний в чрезвычайных ситуациях для получения помощи в диагностике и лечении.Пациентам с ЭВ с системными симптомами может потребоваться лечение иммуноглобулином осповакцины.
Возможная терапия в разработке
Ряд агентов, которые в настоящее время находятся в разработке, которые могут помочь в профилактике инфекций при БА, включают противовоспалительные методы лечения, нацеленные на воспаление 2-го типа. 64 К ним относятся моноклональные антитела, нацеленные на IL-13, IL-33, стромальный лимфопоэтин тимуса и OX40. Также было показано, что ингибирование киназы янус уменьшает воспаление и улучшает кожный барьер при БА.Как местные, так и пероральные ингибиторы янус-киназы проходят различные фазы клинических испытаний. Дельгоцитиниб для местного применения был одобрен для лечения БА в Японии. 65 Зуд и связанное с ним расчесывание при БА могут способствовать значительному повреждению кожного барьера, и необходимы новые терапевтические возможности. В долгосрочном испытании немолизумаба (моноклональное антитело против рецептора А к IL-31) сообщалось об уменьшении зуда и тяжести БА. 64 Другие исследуемые препараты против зуда включают преходящие рецепторные потенциальные агонисты меластатина и антагонисты ваниллоидов. 66 Улучшение барьерной функции кожи и кожного врожденного иммунитета при БА представляет интерес, поскольку может предотвратить внешние триггеры и кожные инфекции. 67 Хотя попытка предотвратить БА у здоровых младенцев с помощью ежедневного применения смягчающего средства не оправдала надежд, 68 можно ли изменить кожные барьерные функции при установленном БА, еще предстоит исследовать. В предварительных исследованиях было обнаружено, что агонисты арилуглеводородных рецепторов, которые увеличивают экспрессию филаггрина, улучшают AD и выработку эндогенных антимикробных препаратов. 69 , 70 Непосредственное нацеливание на S aureus также является активной областью расследования. Эти методы лечения включают натуральные продукты с активностью против S aureus , 71 синтетических антимикробных пептидов, 72 и литических агентов S aureus . 73 В настоящее время нет утвержденной вакцины S aureus . Однако подходы, нацеленные на токсины S aureus , находятся в стадии разработки. 74 Появляется все больше доказательств того, что местно применяемые пробиотики могут быть жизнеспособным подходом против S aureus при AD.В небольшом исследовании было обнаружено, что грамотрицательные бактерии, Roseomonas mucosa , улучшают AD и уменьшают бремя S aureus у взрослых и детей с AD. Было обнаружено, что штаммы 75 S hominis продуцируют аутоиндуцирующий пептид, который способен ингибировать систему регулятивного кворума вспомогательного гена S aureus и предотвращать образование биопленок с помощью S aureus . 76
Заключение
AD представляет собой сложное заболевание, связанное с дефектами кожного барьера, которые приводят к инвазии аллергенов или патогенов и дисфункциональным иммунным ответам, вызывая порочный круг воспаления.Из-за этого нарушения регуляции микробиом кожи изменяется, и патогенные организмы, такие как S aureus , с большей вероятностью колонизируют кожу. Сочетание дефектов кожного барьера, иммунной дисрегуляции и изменения микробиома кожи приводит к повышенному риску кожных инфекций.
Профилактика инфекции при AD должна подчеркивать восстановление кожного барьера и поддержание противовоспалительных препаратов без использования антибиотиков. Вопрос о необходимости назначения антибиотиков пациентам с тяжелыми обострениями БА остается спорным.Это связано с тем, что некоторые признаки и симптомы, связанные с тяжелым обострением БА, напоминают симптомы бактериальных кожных инфекций. Возможно, существует порог, при котором уровни S aureus и степень повреждения ткани хозяина перерастают в инфекцию. Необходимы исследования для изучения биомаркеров, которые помогают определить этот порог. Маркеры острой фазы ответа, такие как С-реактивный белок и скорость оседания эритроцитов, могут быть полезны при определении потребности в антибиотиках у пациентов с тяжелым обострением БА, у которых есть подозрение на наличие инфекций.В будущих исследованиях следует также выяснить, могут ли противовоспалительные методы лечения, особенно те, которые специально направлены на воспаление 2 типа, принести пользу пациентам с БА с активной инфекцией. Это основано на предположении, что подавление воспаления 2 типа может привести к повышению иммунитета против микробных патогенов.
Сноски
Раскрытие информации: У авторов нет конфликта интересов, о котором следует сообщить.
Финансирование : У авторов нет источников финансирования, о которых можно было бы сообщить.
Список литературы
1. Капоцца К., Гадд Х., Келли К., Рассел С., Ши В., Шварц А. Выводы воспитателей о влиянии детского атопического дерматита на семьи: «Я устал, подавлен, и чувствую, что я терплю неудачу как мать ». Дерматит. 2020; 31 (3): 223–227. [PubMed] [Google Scholar] 2. Онг П.Ю., Люн Д.Ю. Бактериальные и вирусные инфекции при атопическом дерматите: всесторонний обзор. Clin Rev Allergy Immunol. 2016; 51 (3): 329–337. [PubMed] [Google Scholar] 3. Нарла С., Сильверберг Дж.I. Связь между атопическим дерматитом и серьезными кожными, полиорганными и системными инфекциями у взрослых в США. Ann Allergy Asthma Immunol. 2018; 120 (1): 66–72.e11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Ван В., Кифер М., Онг П.Ю. Выбор антибиотика и частота метициллин-резистентного золотистого стафилококка у детей, госпитализированных по поводу атопического дерматита. Ann Allergy Asthma Immunol. 2019; 122 (3): 314–317. [PubMed] [Google Scholar] 5. Sandhu J.K., Salame N., Ehsani-Chimeh N., Armstrong A.W. Экономическое бремя кожных инфекций у детей и взрослых с атопическим дерматитом.Pediatr Dermatol. 2019; 36 (3): 303–310. [PubMed] [Google Scholar] 6. Грайс К., Саттар Х., Бейкер Х., Шарратт М. Связь трансэпидермальной потери воды с температурой кожи при псориазе и экземе. J Invest Dermatol. 1975. 64 (5): 313–315. [PubMed] [Google Scholar] 7. Элиас П.М., Шугарман Дж. Приравнивается ли увлажнение кожи к терапии восстановления барьера? Ann Allergy Asthma Immunol. 2018; 121 (6) 653–656.e2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Риппке Ф., Шрайнер В., Деринг Т., Майбах Х.I. pH рогового слоя при атопическом дерматите: влияние на барьерную функцию кожи и колонизация Staphylococcus aureus. Am J Clin Dermatol. 2004. 5 (4): 217–223. [PubMed] [Google Scholar] 9. Smieszek S.P., Welsh S., Xiao C. Корреляция возраста начала атопического дерматита с статусом варианта потери функции филаггрина. Научный доклад 2020; 10 (1): 2721. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Марголис Д.Дж., Митра Н., Вуббенхорст Б. Связь вариантов потери функции филаггрина с расой у детей с атопическим дерматитом.JAMA Dermatol. 2019; 155 (11): 1269–1276. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Онг П.Ю., Отаке Т., Брандт С. Эндогенные антимикробные пептиды и кожные инфекции при атопическом дерматите. N Engl J Med. 2002. 347 (15): 1151–1160. [PubMed] [Google Scholar] 14. Ryffel B., Alves-Filho J.C. ILC2 и базофилы объединяются, чтобы управлять атопическим дерматитом, индуцированным IL-33. J Invest Dermatol. 2019; 139 (10): 2077–2079. [PubMed] [Google Scholar] 15. Leyva-Castillo J.M., Galand C., Mashiko S. Активация ILC2 с помощью IL-25, полученного из кератиноцитов, стимулирует выработку IL-13 в местах аллергического воспаления кожи.J Allergy Clin Immunol. 2020; 145 (6): 1606–1614.e4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Ивамото К., Нюмм Т.Дж., Кох С., Херрманн Н., Лейб Н., Бибер Т. Лангерганс и воспалительные дендритные эпидермальные клетки при атопическом дерматите толерантны к активации TLR2. Аллергия. 2018. 73 (11): 2205–2213. [PubMed] [Google Scholar] 17. Mack M.R., Brestoff J.R., Berrien-Elliott M.M. Дефицит естественных клеток-киллеров в крови указывает на стратегию иммунотерапии атопического дерматита. Sci Transl Med. 2020; 12 (532) [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Фирквист Н., Мюрхед Г., Праст-Нильсен С. Взаимодействие микробов и хозяев при атопическом дерматите и псориазе. Nat Commun. 2019; 10 (1): 4703. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Ким Дж., Ким Б.Э., Ан К., Люн Д.Й.М. Взаимодействие между атопическим дерматитом и инфекцией Staphylococcus aureus : клинические последствия. Allergy Asthma Immunol Res. 2019; 11 (5): 593–603. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Орфали Р.Л., Йошикава Ф.С.Й., Оливейра Л.М.Д.С. Стафилококковые энтеротоксины модулируют эффекторный ответ Т-лимфоцитов CD4 + , изменяя профиль экспрессии генов у взрослых с атопическим дерматитом.Научный доклад 2019; 9 (1): 13082. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Орфали Р.Л., да Силва Оливейра Л.М., де Лима Дж.Ф. Энтеротоксины золотистого стафилококка модулируют клетки, секретирующие ИЛ-22, у взрослых с атопическим дерматитом. Научный доклад 2018; 8 (1): 6665. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis.2014; 59 (2): e10 – e52. [PubMed] [Google Scholar] 24. Гербер Дж. С., Гроб С. Е., Сматерс С. А., Заутис Т. Э. Тенденции заболеваемости устойчивым к метициллину Staphylococcus aureus в детских больницах США. Clin Infect Dis. 2009. 49 (1): 65–71. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Шаеган Л.Х., Ричардс Л.Э., Морел К.Д., Левин Л.Е. Перфорированные эрозии с зубчатыми краями: стрептококковый пустулез группы А. Pediatr Dermatol. 2019; 36 (6): 995–996. [PubMed] [Google Scholar] 26.Фрэнсис Н.А., Ридд М.Дж., Томас-Джонс Э. Устные и местные антибиотики при клинически инфицированной экземе у детей: прагматичное рандомизированное контролируемое исследование в амбулаторной помощи. Ann Fam Med. 2017; 15 (2): 124–130. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Джордж С.М., Каранович С., Харрисон Д.А. Вмешательства по уменьшению золотистого стафилококка при лечении экземы. Кокрановская база данных Syst Rev.2019; 2019 (10): CD003871. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Харкинс К.П., Холден М.Т.Г., Ирвин А.D. Устойчивость к противомикробным препаратам при атопическом дерматите: необходимо срочно переосмыслить. Ann Allergy Asthma Immunol. 2019; 122 (3): 236–240. [PubMed] [Google Scholar] 29. Александр Х., Паллер А.С., Трейдл-Хоффманн С. Роль бактериальных кожных инфекций при атопическом дерматите: заключение экспертов и обзор Группы по кожным инфекциям Международного совета по экземе. Br J Dermatol. 2020; 182 (6): 1331–1342. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Сюй Д.Ю., Шинкай К., Сильверберг Дж. И. Эпидемиология герпетической экземы у госпитализированного У.С. Дети: анализ общенациональной когорты. J Invest Dermatol. 2018; 138 (2): 265–272. [PubMed] [Google Scholar] 32. Harris P.N.A., Wang A.D., Yin M., Lee C.K., Archuleta S. Атипичное заболевание рук, ног и рта: экзема тазобедренного сустава также может возникать у взрослых. Lancet Infect Dis. 2014; 14 (11): 1043. [PubMed] [Google Scholar] 33. Wollenberg A., Wetzel S., Burgdorf W.H., Haas J. Вирусные инфекции при атопическом дерматите: патогенетические аспекты и клиническое ведение. J Allergy Clin Immunol. 2003. 112 (4): 667–674. [PubMed] [Google Scholar] 34.Манти С., Аморини М., Куппари С. Мутации филаггрина и кожная инфекция контагиозного моллюска у пациентов с атопическим дерматитом. Ann Allergy Asthma Immunol. 2017; 119 (5): 446–451. [PubMed] [Google Scholar] 35. Said M.A., Haile C., Palabindala V. Передача вируса коровьей оспы, возможно, половым путем, женщине с высоким риском неблагоприятных осложнений. Mil Med. 2013; 178 (12): e1375 – e1378. [PubMed] [Google Scholar] 36. Boguniewicz M., Fonacier L., Guttman-Yassky E., Ong P.Y., Silverberg J., Farrar J.R. Критерий атопического дерматита: практические рекомендации для меняющегося терапевтического ландшафта. Ann Allergy Asthma Immunol. 2018; 120 (1): 10–22.e2. [PubMed] [Google Scholar] 37. Чарновицки Т., Маладжян Д., Хаттри С. Петролатум: восстановление барьера и антимикробные реакции, лежащие в основе этого «инертного» увлажнителя. J Allergy Clin Immunol. 2016; 137 (4): 1091–1102.e7. [PubMed] [Google Scholar] 38. Вудс М.Т., Браун П.А., Бейг-Льюис С.Ф., Симпсон Э.Л. Влияние нового состава 0,1% крема флуоцинонида на барьерную функцию кожи при атопическом дерматите.J Drugs Dermatol. 2011; 10 (2): 171–176. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Dähnhardt-Pfeiffer S., Dähnhardt D., Buchner M., Walter K., Proksch E., Fölster-Holst R. Сравнение эффектов мази такролимуса и крема мометазона фуроата на эпидермальный барьер пациентов с атопическим дерматитом. J Dtsch Dermatol Ges. 2013. 11 (5): 437–443. [PubMed] [Google Scholar] 40. Дженсен Дж. М., Веппнер М., Данхардт-Пфайфер С. Эффекты пимекролимуса по сравнению с кремом триамцинолона ацетонид на структуру кожного барьера при атопическом дерматите: рандомизированное двойное слепое исследование правой и левой руки.Acta Derm Venereol. 2013; 93 (5): 515–519. [PubMed] [Google Scholar] 41. Нильссон Э.Дж., Хеннинг К.Г., Магнуссон Дж. Актуальные кортикостероиды и золотистый стафилококк при атопическом дерматите. J Am Acad Dermatol. 1992. 27 (1): 29–34. [PubMed] [Google Scholar] 42. Pournaras C.C., Lübbe J., Saurat J.H. Колонизация стафилококков при лечении атопического дерматита такролимусом для местного применения (Fk506) J Invest Dermatol. 2001. 116 (3): 480–481. [PubMed] [Google Scholar] 43. Хунг С.Х., Лин Ю.Т., Чу С.Ю. Колонизация стафилококками при атопическом дерматите, леченном флутиказоном или такролимусом с антибиотиками или без них.Ann Allergy Asthma Immunol. 2007. 98 (1): 51–56. [PubMed] [Google Scholar] 44. Gong J.Q., Lin L., Lin T. Колонизация кожи Staphylococcus aureus у пациентов с экземой и атопическим дерматитом и соответствующая комбинированная местная терапия: двойное слепое многоцентровое рандомизированное контролируемое исследование. Br J Dermatol. 2006. 155 (4): 680–687. [PubMed] [Google Scholar] 45. Kong H.H., Oh J., Deming C. Временные сдвиги в микробиоме кожи, связанные с обострениями болезни и лечением у детей с атопическим дерматитом. Genome Res.2012. 22 (5): 850–859. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Гонсалес М.Э., Шаффер Дж. В., Орлов С.Дж. Эффекты кожного микробиома крема флутиказона пропионата и дополнительных отбеливающих ванн при детском атопическом дерматите. J Am Acad Dermatol. 2016; 75 (3) 481–493.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Seegräber M., Worm M., Werfel T. Recurrent eczema herpeticum — ретроспективное европейское многоцентровое исследование, оценивающее клинические характеристики случаев герпетической экземы у пациентов с атопическим дерматитом.J Eur Acad Dermatol Venereol. 2020; 34 (5): 1074–1079. [PubMed] [Google Scholar] 48. Callewaert C., Nakatsuji T., Knight R. Блокада IL-4Rα дупилумабом снижает колонизацию золотистого стафилококка и увеличивает микробное разнообразие при атопическом дерматите. J Invest Dermatol. 2020; 140 (1) 191–202.e7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 49. Эйхенфилд Л.Ф., Бибер Т., Бек Л.А. Инфекции в клинических испытаниях дупилумаба при атопическом дерматите: комплексный объединенный анализ. Am J Clin Dermatol. 2019; 20 (3): 443–456.[Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Флеминг П., Друкер А. Риск инфекции у пациентов с атопическим дерматитом, получавших дупилумаб: метаанализ рандомизированных контролируемых исследований. J Am Acad Dermatol. 2018; 78 (1) 62–69.e1. [PubMed] [Google Scholar] 51. Савада Ю., Тонг Ю., Баранги М. Ванны с разбавленным отбеливателем, используемые для лечения атопического дерматита, не обладают антимикробным действием in vitro. J Allergy Clin Immunol. 2019; 143 (5): 1946–1948. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Аш С., Ворк Д.Л., Джозеф Дж., Майор-Эечи Б., Толлефсон М.М. Сравнение отбеливателя, уксусной кислоты и других местных противоинфекционных препаратов при детском атопическом дерматите: ретроспективное когортное исследование воздействия антибиотиков. Pediatr Dermatol. 2019; 36 (1): 115–120. [PubMed] [Google Scholar] 53. Луу Л.А., Флауэрс Р.Х., Келламс А.Л. Замачивание 0,5% яблочного уксуса при лечении атопического дерматита не улучшает целостность кожного барьера. Pediatr Dermatol. 2019; 36 (5): 634–639. [PubMed] [Google Scholar] 54. Магдалено-Тапиал Дж., Мартинес-Доменек А., Валенсуэла-Оньяте С., Феррер-Гильен Б., Эстев-Мартинес А., Сарагоса-Нине В. Аллергический контактный дерматит на хлоргексидин у педиатрических пациентов. Pediatr Dermatol. 2019; 36 (4): 540–541. [PubMed] [Google Scholar] 55. Лю К., Байер А., Косгроув С.Э. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое изложение. Clin Infect Dis. 2011. 52 (3): 285–292. [PubMed] [Google Scholar] 56.Хоган П.Г., Морк Р.Л., Томпсон Р.М. Загрязнение устойчивым к метициллину Staphylococcus aureus из окружающей среды, стойкая колонизация и последующая инфекция кожи и мягких тканей. JAMA Pediatr. 2020; 174 (6): 1–11. [Бесплатная статья PMC] [PubMed] [Google Scholar] 57. McNeil J.C., Fritz S.A. Стратегии профилактики рецидивирующих инфекций кожи и мягких тканей, связанных с сообществом Staphylococcus aureus. Curr Infect Dis Rep.2019; 21 (4): 12. [PubMed] [Google Scholar] 58. Кимберлин Д., Брэди М., Джексон М., Лонг С., редакторы. Красная книга: Отчет Комитета по инфекционным болезням за 2018 год. Американская академия педиатрии; Итаска, Иллинойс: 2018. [Google Scholar] 59. Саттер Д.Е., Милберн Э., Чуквума У., Дзяловы Н., Маранич А.М., Хоспенталь Д.Р. Изменение восприимчивости к золотистому стафилококку в педиатрической популяции США. Педиатрия. 2016; 137 (4) [PubMed] [Google Scholar] 60. Ниймура М., Нисикава Т. Лечение герпетической экземы пероральным ацикловиром. Am J Med. 1988. 85 (2A): 49–52. [PubMed] [Google Scholar] 61. Фриш С., Зигфрид Э.К.Клинический спектр и терапевтические проблемы герпетической экземы. Pediatr Dermatol. 2011; 28 (1): 46–52. [PubMed] [Google Scholar] 62. Мой В., Кэткарт С., Беркхарт С.Н., Моррелл Д.С. Сок жука: руководство по использованию кантаридина при лечении контагиозного моллюска. Dermatol Ther. 2013. 26 (6): 445–451. [PubMed] [Google Scholar] 63. Гусман А.К., Шайрер Д.О., Гарелик Дж.Л., Коэн С.Р. Безопасность и эффективность местного кантаридина для лечения контагиозного моллюска у детей: проспективное рандомизированное двойное слепое плацебо-контролируемое пилотное исследование.Int J Dermatol. 2018; 57 (8): 1001–1006. [PubMed] [Google Scholar] 64. Renert-Yuval Y., Guttman-Yassky E. Новые методы лечения атопического дерматита, нацеленные не только на цитокины IL-4 / IL-13. Ann Allergy Asthma Immunol. 2020; 124 (1): 28–35. [PubMed] [Google Scholar] 66. Lee Y.W., Won C.H., Jung K. Эффективность и безопасность крема PAC-14028 — нового местного нестероидного селективного антагониста TRPV1 у пациентов с атопическим дерматитом легкой и средней степени тяжести: рандомизированное исследование фазы IIb. Br J Dermatol. 2019; 180 (5): 1030–1038.[Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Сугита К., Сойка М.Б., Вавжиняк П. Пересмотр внешней гипотезы: роль микробных, эпителиальных и иммунных взаимодействий. Ann Allergy Asthma Immunol. 2020; 125: 517–527. [PubMed] [Google Scholar] 68. Перретт К.П., Питерс Р.Л. Смягчающие средства для профилактики атопического дерматита в младенчестве. Ланцет. 2020; 395 (10228): 923–924. [PubMed] [Google Scholar] 69. Пепперс Дж., Паллер А.С., Маеда-Чубачи Т. Фаза 2, рандомизированное исследование по подбору доз тапинарофа (крем GSK28) для лечения атопического дерматита.J Am Acad Dermatol. 2019; 80 (1): 89–98.e3. [PubMed] [Google Scholar] 70. Смитс Дж.П.Х., Эдервен Т.Х.А., Риккен Г. Нацеливание на кожную микробиоту при атопическом дерматите каменноугольной смолой посредством AHR-зависимой индукции антимикробных пептидов. J Invest Dermatol. 2020; 140 (2): 415–424.e10. [PubMed] [Google Scholar] 71. Накагава С., Хиллебранд Г.Г., Нуньес Г. Экстракты Rosmarinus officinalis L. (розмарин), содержащие карнозиновую кислоту и карнозол, являются мощными ингибиторами вирулентности Staphylococcus aureus , определяющими кворум.Антибиотики (Базель) 2020; 9 (4): 149. [Бесплатная статья PMC] [PubMed] [Google Scholar] 72. Нимейер-ван дер Колк Т., ван дер Валл Х., Хогендорн Г.К. Фармакодинамические эффекты местного омиганана у пациентов с атопическим дерматитом от легкой до умеренной степени тяжести в рандомизированном плацебо-контролируемом исследовании фазы II [электронная публикация перед публикацией]. Клинический перевод науки . https://doi.org/10.1111/cts.12792 [Бесплатная статья PMC] [PubMed] 73. Фаулер В.Г., младший, Дас А.Ф., Липка-Даймонд Дж. Экзебаказа для пациентов с инфекцией кровотока Staphylococcus aureus и эндокардитом.J Clin Invest. 2020; 130 (7): 3750–3760. [Бесплатная статья PMC] [PubMed] [Google Scholar] 74. Миллер Л.С., Фаулер В.Г., Шукла С.К., Роуз У.Э., Проктор Р.А. Разработка вакцины против инвазивных инфекций Staphylococcus aureus: доказательства, основанные на человеческом иммунитете, генетике и механизмах уклонения от бактерий. FEMS Microbiol Rev.2020; 44 (1): 123–153. [Бесплатная статья PMC] [PubMed] [Google Scholar] 75. Майлз И.А., Эрленд Н.Дж., Андерсон Э.Д. Первая местная трансплантация микробиома человека со слизистой оболочки Roseomonas при атопическом дерматите.JCI Insight. 2018; 3 (9) [Бесплатная статья PMC] [PubMed] [Google Scholar] 76. Уильямс М.Р., Коста С.К., Зарамела Л.С. Определение кворума между видами бактерий на коже защищает от повреждения эпидермиса при атопическом дерматите. Sci Transl Med. 2019; 11 (490) [Бесплатная статья PMC] [PubMed] [Google Scholar]Инфекционные осложнения атопического дерматита
Ann Allergy Asthma Immunol. 2021 Янв; 126 (1): 3–12.
, MD, ∗ , MD, † ‡ , MD, § ‡ and, MD ¶ # ∗Вивиан Ван
Лос-Анджелес ∗ Ветераны по делам Лос-Анджелеса Система здравоохранения, Департамент по делам ветеранов США, Лос-Анджелес, Калифорния
Юри Богуневич
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии Университета Медицинская школа Колорадо, Аврора, Колорадо
Марк Богуневич
‡ Кафедра педиатрии, Медицинская школа Университета Колорадо, Аврора, Колорадо
§ Отдел аллергии-иммунологии, Департамент педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
Пек Ю.Ong
¶ Отделение клинической иммунологии и аллергии, Отделение педиатрии Детской больницы Лос-Анджелеса, Лос-Анджелес, Калифорния
# Отделение педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ по делам ветеранов Система здравоохранения Большого Лос-Анджелеса, Департамент США по делам ветеранов, Лос-Анджелес, Калифорния
† Отделение инфекционных заболеваний, Департамент педиатрии, Детская больница Колорадо, Аврора, Колорадо
‡ Департамент педиатрии, Медицинский факультет Университета Колорадо, Аврора, Колорадо
§ Отделение аллергии-иммунологии, Отделение педиатрии, Национальное еврейское здравоохранение, Денвер, Колорадо
¶ Отдел клинической иммунологии и аллергии, Отделение педиатрии , Детская больница Лос-Анджелеса, Лос-Анджелес, Калифорния
# Кафедра педиатрии Медицинской школы Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
∗ Отпечатки: Peck Y.Онг, доктор медицины, отделение клинической иммунологии и аллергии, отделение педиатрии, Детская больница Лос-Анджелеса, 4650 Sunset Blvd, MS # 75, Лос-Анджелес, Калифорния
.
Получено 30 июня 2020 г .; Пересмотрено 31 июля 2020 г .; Принято 4 августа 2020 г.
С января 2020 г. компания Elsevier создала ресурсный центр по COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect.Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника. Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Реферат
Цель
Атопический дерматит (БА) — хроническое воспалительное заболевание кожи, которое осложняется повышенным риском кожных и системных инфекций. Профилактическая терапия AD основана на улучшении кожного барьера и противовоспалительном лечении, тогда как явные кожные и системные инфекции требуют антибиотиков или противовирусного лечения. В этом обзоре обновлены сведения о патофизиологии, диагностике, лечении, противоречиях в отношении использования антибиотиков и потенциальных методах лечения инфекционных осложнений БА.
Источники данных
Опубликованная литература, полученная в результате поиска в базе данных PubMed и клинических изображений.
Выборки исследований
Исследования, относящиеся к механизмам, диагностике, ведению и потенциальной терапии инфекционных осложнений БА.
Результаты
Дефекты кожного барьера, воспаление 2 типа, колонизация Staphylococcus aureus и кожный дисбактериоз являются основными предрасполагающими факторами к увеличению инфекций при БА.Хотя явные инфекции требуют антибиотиков, использование антибиотиков при обострении БА остается спорным.
Заключение
Инфекционные осложнения являются коморбидностью БА. Системные бактериальные инфекции и герпетическая экзема, хотя и не распространены, могут быть опасными для жизни. Профилактическая терапия инфекций при AD делает упор на улучшение кожного барьера и противовоспалительную терапию. Применение антибиотиков при обострении БА требует дальнейших исследований.
Ключевые сообщения
- • Факторами, которые способствуют увеличению числа инфекций при атопическом дерматите (AD), являются дефекты кожного барьера, подавление кожного врожденного иммунитета из-за воспаления 2 типа, колонизация Staphylococcus aureus и кожный дисбиоз.
- • Кожные инфекции при AD увеличивают риск опасных для жизни системных инфекций.
- • Использование антибиотиков при обострении БА остается спорным, и необходимы дальнейшие исследования, чтобы определить, какие подгруппы этих пациентов могут получить пользу от антибиотиков.
- • Цели профилактики инфекций при БА заключаются в улучшении кожного барьера, противовоспалительной терапии и минимизации использования антибиотиков.
Инструкции
Кредит теперь можно получить бесплатно в течение ограниченного времени, прочитав обзорную статью и выполнив все компоненты деятельности.Обратите внимание на инструкции, перечисленные ниже:
- • Изучите целевую аудиторию, цели обучения и все раскрытия информации.
- • Завершите предварительное испытание.
- • Прочтите статью и подумайте над всем содержанием относительно того, как это может быть применимо к вашей практике.
- • Завершите послетестирование / оценку и запросите полученный кредит. В это время врачи заработают до 1,0 баллов AMA PRA категории 1 ТМ . Минимальный проходной балл по итоговому тесту составляет 70%.
Общее назначение
Участники смогут продемонстрировать возросшие знания о клиническом лечении аллергии / астмы / иммунологии и о том, как новую информацию можно применить в их собственной практике.
Цели обучения
По завершении этого упражнения участники должны уметь:
- • Описывать механизмы, которые приводят к увеличению числа инфекций при атопическом дерматите (АД).
- • Обсудите стратегии профилактики инфекций при БА.
Дата выпуска: 1 января 2021 г.
Срок годности: 31 декабря 2022 г.
Целевая аудитория
Врачи, оказывающие помощь пациентам в области аллергии / астмы / иммунологии
Аккредитация
Американский колледж аллергии, астмы и иммунологии (ACAAI) аккредитован Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Обозначение
Американский колледж аллергии, астмы и иммунологии (ACAAI) назначает это журнальное мероприятие CME максимум на 1.0 AMA PRA Category 1 Credit ТМ . Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в деятельности.
Политика раскрытия информации
В соответствии с требованиями Совета по аккредитации непрерывного медицинского образования (ACCME) и в соответствии с политикой Американского колледжа аллергии, астмы и иммунологии (ACAAI) все специалисты по планированию, докладчикам, модераторам, авторам, рецензентам и другим лицам в позиция по контролю и / или влиянию на содержание деятельности должна раскрывать все соответствующие финансовые отношения с любыми коммерческими интересами, которые имели место в течение последних 12 месяцев.Все выявленные конфликты интересов должны быть разрешены, а содержание обучения должно быть тщательно проверено на предмет справедливого баланса, научной объективности и уместности рекомендаций по уходу за пациентами. Требуется, чтобы информация была предоставлена учащимся до начала занятия. Лица, не имеющие соответствующих финансовых отношений, также должны проинформировать учащихся о том, что соответствующих финансовых отношений не существует. Учащиеся также должны быть проинформированы, когда использование лекарств или устройств не по назначению, экспериментальное / исследовательское использование лекарств или устройств обсуждается в образовательной деятельности или включается в соответствующие материалы.Раскрытие никоим образом не означает, что представленная информация является необъективной или менее качественной. Участники курса должны знать об этих факторах при интерпретации содержания программы и оценке рекомендаций. Более того, выраженные взгляды не обязательно отражают мнение ACAAI.
Раскрытие информации о соответствующих финансовых отношениях
Все выявленные конфликты интересов разрешены. Любые обсуждаемые неутвержденные / исследовательские способы использования терапевтических агентов / устройств должны быть соответствующим образом отмечены.
Комитет по планированию
- • Ларри Бориш, доктор медицины, консультант, гонорары / исследования по контракту: AstraZeneca, Novartis, Regeneron, Teva
- • Мариана К. Кастеллс, доктор медицины, доктор философии, не имеет финансовых отношений для раскрытия информации
- • Энн К. Эллис, Доктор медицины, магистр наук, Консультативный совет / спикер, почетный приз: Alk-Abello, Aralez, AstraZeneca, Boehringer Ingelheim, Circassia Ltd., GlaxoSmithKline, Meda, Merck, Novartis, Pediapharma, Pfizer, Sanofi, Takeda; Исследования, гранты: Bayer, Circassia Ltd., Green Cross Pharmaceuticals, GlaxoSmithKline, Merck, Novartis, Pfizer, Sanofi, Sun Pharma
- • Митчелл Грейсон, доктор медицины, Консультативный совет, гонорар: AstraZeneca, Genentech, Novartis
- • Мэтью Гринхоут, доктор медицины, Консультативный совет, консультант / спикер Сборы / гонорары: Allergenis, Aquestive, DVB Technologies, Genentech, Intrommune, Kaleo, Nutricia, Sanofi / Genzyme
- • Уильям Джонсон, доктор медицины, не имеет финансовых отношений с целью раскрытия информации
- • Дональд Леунг, доктор медицины, председатель DSMC / консультант , Сборы: AbbVie, Aimmune, Regeneron, Sanofi-Aventis Pharma; Исследования, гранты: Incyte Corp, Pfizer
- • Джей Либерман, доктор медицины, Консультативный совет / автор / спикер, гонорар / исследования по контракту: Aimmune, ALK-Abello, Aquestive Therapeutics, DBV Technologies
- • Гейлен Д.Маршалл-младший, доктор медицины, доктор философии, не имеет соответствующих финансовых отношений для раскрытия информации.
- • Анна Новак-Вегжин, доктор медицины, председатель, гонорары / исследования по контракту: Alk-Abello, Merck; Консультант, гонорары: LabCorp; Соисследователь, Гонорары: Санофи Авентис; Частный сыщик, контрактные исследования / гонорары: Abbott, Astellas Pharma, Danone Nutricia, DBV Technologies, Nestle
- • Джон Дж. Оппенгеймер, доктор медицины, консультант, Гонорары: DBV Technologies, GlaxoSmithKline, Sanofi, Teva; Судебное разбирательство, гонорары: MedImmune
- • Джонатан М.Спергель, доктор медицинских наук, Консультативный совет / консультант / исследования, гонорары / исследования по контракту / гонорары: Aimmune Therapeutics, DBV Technologies, Regeneron, Pfizer; Спикер, гонорар: Abbott
Авторы
- • Вивиан Ван, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Юрий Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Марк Богуневич, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
- • Пек Й. Онг, доктор медицины, не имеет финансовых отношений, о которых следует раскрывать.
Признание коммерческой поддержки: Это мероприятие не получало внешней коммерческой поддержки.
Заявление об авторских правах: © 2015-2021 ACAAI. Все права защищены.
Запросы CME: Свяжитесь с Американским колледжем аллергии, астмы и иммунологии по адресу [email protected] или 847-427-1200.
Введение
Атопический дерматит (АД) — наиболее распространенное хроническое воспалительное заболевание кожи, которое поражает как детей, так и взрослых с распространенностью до 18% и 7% соответственно.Пациенты с БА и лица, ухаживающие за ними, испытывают снижение качества жизни, включая нарушение повседневной деятельности в школе и на работе, нарушение сна, депрессию и тревогу. 1 Помимо этих осложнений, пациенты с AD имеют повышенный риск инфекций. 2 Распространенность кожных и системных инфекций у пациентов с БА значительно выше, чем у пациентов без БА. 3 Инфекционные осложнения AD включают инфекции кожи и мягких тканей (SSTI), герпетическую экзему (EH), бактериемию, остеомиелит, септический артрит и эндокардит. 4 Эти осложнения ложатся тяжелым финансовым бременем на систему здравоохранения. 5 В этом обзоре мы суммируем достижения в механизмах, клинических осложнениях и лечении инфекций при БА.
Что вызывает рост числа инфекций при БА?
Дефекты кожного барьера
AD по своей природе связаны с дефектами кожного барьера, измеренными по трансэпидермальной потере воды. 6 Пациенты с БА имеют значительно более тонкий роговой слой из-за отсутствия терминальной дифференцировки кератиноцитов.В результате нарушения кожного барьера БА ассоциируется с повышенной трансэпидермальной потерей воды, которая является наибольшей у пациентов с наиболее тяжелой формой БА. 2 Молекулярная основа дефектов кожного барьера связана с дефицитом белков и липидов с барьерными функциями, включая филаггрин, инволюкрин, клаудины, церамиды, холестерин и свободные жирные кислоты. 7 Потеря функции гена филаггрина ( FLG LoF) была первым доказательством генетической основы дефектов кожного барьера при БА. 2 FLG LoF приводит к снижению гидратации кожи и делает AD восприимчивым к воздействиям окружающей среды, включая аллергены и патогены. 2 В здоровой коже филаггрин расщепляется на гигроскопичные аминокислоты, включая урокановую кислоту и пирролидонкарбоновую кислоту, которые поддерживают кислый pH рогового слоя. Кислая среда в здоровой коже снижает экспрессию 2 поверхностных стафилококковых белков, фактора слипания B и связывающего фибронектин белка, которые связываются с белками хозяина, цитокератином 10 и фибронектином, соответственно. 2 Дефекты экспрессии филаггрина приводят к снижению уровней урокановой кислоты и пирролидонкарбоновой кислоты и повышению pH, что способствует пролиферации Staphylococcus aureus . 8 FLG LoF связан с ранним началом AD и присутствует примерно у 25–30% пациентов с AD европейского и азиатского происхождения. 9 Более недавнее исследование с использованием нового метода секвенирования (массовое параллельное секвенирование) также обнаружило относительно высокую распространенность (15.3%) из FLG LoF среди афроамериканских детей с AD. 10 Эта распространенность значительно превышает 5,8%, о которых сообщалось ранее. 10 Пациенты с AD с FLG LoF имели в 7 раз более высокий риск иметь 4 или более эпизодов кожных инфекций, требующих антибиотиков, в течение 1 года, чем пациенты с AD без FLG LoF. 2 FLG LoF также дает значительно более высокий риск ЭГ у пациентов с БА. 2 Было обнаружено, что липиды в роговом слое пациентов с БА существенно отличаются по составу от липидов здоровых людей.У пациентов с AD снижена экспрессия элонгаз жирных кислот, которые вносят вклад в наблюдаемые изменения липидов кожи и интерлейкина (IL) -4 и IL-13, оказывая ингибирующее действие на эти ферменты. 11 В дополнение к дефектам физического барьера известно, что AD имеет недостаточный химический барьер, который включает в себя врожденные защитные молекулы, включая β-дефенсин 2 и кателицидин. 2
Нарушение регуляции иммунитета
Кератиноциты — это эпителиальные клетки кожи, которые участвуют в барьерных функциях и иммунном ответе.У пациентов с БА кератиноциты продуцируют повышенное количество стромального лимфопоэтина тимуса, ИЛ-33 и ИЛ-25, 2 , которые активируют врожденные лимфоидные клетки 2 (ILC2) для производства цитокинов 2 типа, включая ИЛ-4, ИЛ-5. , и Ил-13. 12 Было показано, что IL-4 и IL-13 подавляют экспрессию кератиноцитами антимикробных пептидов и функции кожного барьера, 11 , 13 , таким образом, предрасполагая пациентов с AD к увеличению кожных инфекций. Помимо кератиноцитов, эндотелиальные клетки, макрофаги, тучные клетки и базофилы являются другими клеточными источниками IL-33. 12 , 14 IL-33 хранится в предварительно сформированном виде в ядрах этих клеток и легко продуцируется для оказания своих воспалительных эффектов. 12 Он прикрепляется к своему рецептору (ST2) на ILC2, чтобы активировать выработку IL-5 и IL-13. 2 IL-25 действует как на ILC2, так и на Т-клетки, прикрепляясь к своему рецептору, IL-17RB. 12 , 15 В сочетании с ИЛ-33 и стромальным лимфопоэтином тимуса он усиливает пролиферацию и экспрессию цитокинов с помощью ILC2. 12 И IL-33, и IL-25 высоко экспрессируются в поражениях AD. 2
Дефекты дендритных клеток также способствуют увеличению инфекций при БА. И миелоидные, и плазматические дендритные клетки у пациентов с БА продуцируют значительно меньше интерферона-α. 2 Toll-подобный рецептор-2 (TLR-2) -чувствительность S aureus клетками Лангерганса и воспалительными дендритными эпидермальными клетками также было обнаружено у пациентов с AD. 16 У пациентов с БА недавно обнаружен дефицит естественных клеток-киллеров. 17 Этот дефицит также может способствовать усилению воспаления 2 типа из-за потенциального контррегулирующего механизма между естественными клетками-киллерами и воспалением 2 типа. 17
Staphyloccocus aureus Colonization
До 90% пациентов с AD колонизированы S aureus . 2 Это преобладание S aureus уникально для AD по сравнению со здоровыми людьми и пациентами с другим хроническим воспалительным заболеванием кожи, псориазом. 18 Преобладание S aureus при БА может быть связано с факторами вирулентности этих бактерий и их способностью уклоняться от кожного иммунитета пациентов с БА. S aureus Фибронектин обладает особым сродством к воспалению 2 типа. 19 Кроме того, S aureus продуцирует энтеротоксины (суперантигены), которые, как известно, разрушают кожный барьер и усиливают воспаление 2 типа. 19 Суперантигены также подавляют кожную продукцию интерферона-γ и фактора некроза опухоли-α, которые являются важными медиаторами клеточного иммунитета против бактериальных и вирусных инфекций. 20 Метициллин-устойчивый S aureus (MRSA) вырабатывает значительно больше суперантигенов, чем метициллин-чувствительный S aureus (MSSA). 2 Как суперантигены, так и другой стафилококковый токсин, α-токсин, могут способствовать апоптозу кератиноцитов и дефектам барьера при AD. 2 , 21 Стафилококковый δ-токсин может также вносить вклад в воспаление БА, вызывая дегрануляцию тучных клеток. 19
Дисбиоз кожной флоры
Поддержание здоровья кожи также зависит от ее комменсального микробиома.Нормальная кожная флора находится за пределами поверхности эпителия, что подчеркивает защитную роль в иммунной защите и регуляции. 22 Наиболее многочисленными микробами являются Cutibacterium acnes (ранее известная как Propionibacterium acnes ) , Corynebacterium , и коагулазонегативный Staphylococcus (CoNS). 22 Пациенты с БА испытывают дефицит комменсальных бактерий, 22 , и это способствует вирулентности S aureus в пораженной коже ( ).Роли комменсальных бактерий двоякие: (1) их способность модулировать иммунную систему хозяина для минимизации воспаления и повышения защиты от микробных патогенов; (2) их способность напрямую бороться с микробными патогенами, такими как S aureus . CoNS, S epidermidis , как было обнаружено, продуцирует липоитеховую кислоту, которая способна предотвращать вызванное повреждением TLR-3-опосредованное кожное воспаление посредством взаимодействия TLR-2. 22 S epidermidis также модулирует цитотоксические и регуляторные Т-клетки хозяина при заживлении ран и иммунной толерантности, соответственно. 22 Помимо своей противовоспалительной роли, S epidermidis может также активировать продукцию антимикробных пептидов кератиноцитами для защиты от микробных патогенов. 22 CoNS, включая S epidermidis , S lugdunensis, и S hominis , способны продуцировать протеазы или антимикробные факторы, которые либо предотвращают образование биопленок S aureus , либо обладают бактерицидным действием против него. 22
Дисбактериоз и нарушение иммунной регуляции атопического дерматита.ИЛ, интерлейкин; ILC2, врожденные лимфоидные клетки 2; S aureus, Staphylococcus aureus ; T H 2, Т-хелперные клетки 2 типа; TSLP, лимфопоэтин стромы тимуса.
Бактериальные инфекции
Импетиго, целлюлит и кожные абсцессы являются распространенными ИМТП при БА. Наиболее частая причина этих инфекций — S aureus . Импетиго обычно проявляется мокнущей сывороткой, которая высохла, придавая ей вид медовой корки, окруженной эритематозной основой ( ). Импетигенные поражения могут также проявляться пузырями, заполненными жидкостью (буллезное импетиго), которые могут быть ошибочно приняты за ЭГ.К негнойным SSTI относятся рожистое воспаление и целлюлит. Эти инфекции обычно начинаются в очаговой области кожи, но могут быстро распространяться и распространяться на основные части тела, такие как руки, ноги, туловище или лицо. 23 Очаговая эритема, отек, тепло и болезненность — признаки этих инфекций. У этих пациентов может наблюдаться жар и бактериемия. Гнойные SSTI представляют собой кожные абсцессы, которые могут быть колеблющимися или неподвижными узелками или пустулами, окруженными эритематозным отеком. Поражения могут быть болезненными и теплыми.MRSA — частая причина этих поражений. Кроме того, SSTI у пациентов с AD может приводить к системным осложнениям, которые включают бактериемию, остеомиелит, септический артрит или бурсит и, реже, эндокардит и синдром ошпаривания стафилококка, который опосредуется стафилококковыми токсинами. Стойкая лихорадка и специфические признаки, в том числе плохой внешний вид, летаргия (бактериемия), болезненность очага кости (остеомиелит), отек суставов (септический артрит / бурсит), шум в сердце (эндокардит) и широко распространенное шелушение (кожа, покрытая стафилококками) синдром) — должно вызвать подозрение на эти инфекции.Стойкие повышенные маркеры воспаления, такие как С-реактивный белок или скорость оседания эритроцитов, еще больше увеличивают показатель подозрения на эти инфекции. MSSA и MRSA вызывают равную долю инфекционных осложнений (по 40% каждое) у госпитализированных детей с БА. 4 Эти уровни инфицирования соответствуют таковым в педиатрических стационарах в целом в Соединенных Штатах. 24 Второй по частоте причиной ИМТП и системных инфекций при БА является Streptococcus pyogenes . Str pyogenes может вызывать инфекции у пациентов с БА сам по себе или в сочетании с S aureus . Эти кожные инфекции обычно проявляются пустулами или импетиго. Поражения могут иметь вид перфорированных эрозий с зубчатыми краями, имитирующими EH. 25 Хотя SSTI и системные инфекции при AD имеют явные признаки, облегчающие диагностику и лечение антибиотиками, так называемое обострение AD, связанное с инфицированной экземой, не так четко определено. 26 Пациенты с тяжелым обострением БА, как правило, имеют более общие кожные признаки и симптомы.К ним относятся эритема, отек, мокнутие и болезненность, которые также могут быть признаками кожных инфекций. Однако Кокрановский анализ показывает, что антибиотики не улучшают тяжесть БА у этих пациентов. 27 Основная проблема, связанная с чрезмерным использованием антибиотиков при обострении БА, — это возможное развитие бактериальной резистентности и дисбактериоза. 28 Однако, помимо исхода тяжести БА, может существовать подгруппа пациентов с тяжелым обострением БА, которым антибиотики могут помочь с точки зрения инфекций или профилактики инфекционных осложнений. 4 , 28 , 29 Было высказано предположение, что этих пациентов можно дифференцировать по более высокой плотности S aureus и количеству повреждений тканей, вызванных взаимодействием S aureus и хозяина. 29 Было обнаружено, что у детей с тяжелым обострением БА повышен уровень оседания С-реактивного белка и эритроцитов, хотя эти уровни были значительно ниже, чем у пациентов с инфекционными осложнениями. 4 Эти воспалительные маркеры могут быть потенциально использованы для выявления пациентов с БА, которые подвержены риску тяжелых инфекционных осложнений.
Импетиго у ребенка с атопическим дерматитом.
Вирусные инфекции
EH вызывается инфекцией вирусом простого герпеса (HSV) -1, который является потенциально опасным для жизни инфекционным осложнением у пациентов с AD. Почти треть детей, госпитализированных с инфекционными осложнениями БА, были связаны с ЭГ. 4 Представители молодого возраста и представители небелой расы (афроамериканцы, азиаты и коренные американцы) подвергаются повышенному риску госпитализации с ЭГ. 30 EH может проявляться кожным зудом или болью и наличием пузырьков, перфорированных эрозий ( ) или геморрагические корки, которые могут стать более обширными. Местная кожная инфекция может прогрессировать до диссеминированных пузырьков с разрушением кожи. Системная инфекция EH может проявляться лихорадкой, недомоганием, виремией и осложнениями, включая кератоконъюнктивит, энцефалит и септический шок.
Воздействие ВПГ-1 распространено среди населения в целом и присутствует у 60% взрослых и 20% детей. 31 Иммунологические и генетические элементы, вероятно, способствуют уязвимости подгруппы пациентов с AD, учитывая, что EH поражает только 3% пациентов с AD. 31 Сообщалось о том, что у пациентов с AD и EH имеются однонуклеотидные полиморфизмы рецептора 1 интерферона-γ и сниженная продукция γ-интерферона, что может способствовать нарушению иммунного ответа на HSV-1. 2 Пациенты с AD, у которых развивается EH, как правило, имеют более тяжелую AD, более раннее начало AD, высокий общий сывороточный иммуноглобулин E / периферические эозинофилы и наличие других атопических заболеваний, таких как пищевая аллергия и астма, по сравнению с их коллегами с AD без Э. 2 Пациенты с AD, у которых в анамнезе было S aureus кожных инфекций, также имеют более высокий риск развития EH. 2 Это согласуется с клиническим наблюдением, что ГЭ часто возникает одновременно с вторичной кожной инфекцией S aureus у пациентов с БА. 2
Экзема коксаки (ЭК) должна рассматриваться как дифференциальный диагноз ГГ, поскольку она может проявляться обширными пузырьками и эрозией кожи. 2 EC — вирусная инфекция, вызываемая вирусами Коксаки из семейства энтеровирусов. У некоторых пациентов с ЭК могут также наблюдаться симптомы заболевания ладонно-ногтевой области, такие как язвы в полости рта и папулы на руках и ногах ( ). Другие возможные симптомы включают жар, боль в горле и плохой аппетит. В отличие от ЭГ, ЭК не опасно для жизни, и с ней можно справиться с помощью стандартных методов лечения БА. 2 Если диагноз между EH и EC неясен, можно провести полимеразную цепную реакцию поражения энтеровируса, чтобы дифференцировать эти 2 этиологии. ЭК, хотя чаще встречается у детей, описана и у взрослых. 32
Экзема коксакиум с поражением ладоней.
Molluscum contagiosum (MC) — это поксвирус, который принадлежит к подсемейству Molluscipoxvirus, но отличается от вирусов оспы, оспы и коровьей оспы, относящихся к роду Orthopoxvirinae. 33 Инфекция MC у пациентов с AD может быть диффузной или по распределению AD ( ). Дефекты кожного барьера предрасполагают пациентов с AD к MC, а длительное расчесывание приводит к распространению путем аутоинокуляции. Инфекция MC при AD была связана с FLG LoF. 34
Molluscum contagiosum вместе с участками изгиба пациента с атопическим дерматитом.
Вакцинальная экзема (EV) представляет собой опасную для жизни инфекцию у пациентов с БА, которая вызывается живым вирусом осповакцины в вакцинах против оспы. 2 Сообщается, что EV встречается редко после прекращения плановой вакцинации против оспы в 1971 году. В 2002 году из-за опасений, что вирус оспы может быть использован в качестве оружия для биотерроризма, национальная программа начала вакцинацию военнослужащих США, избранных лабораторий исследователи и первые респонденты с вакциной против оспы. 2 Вакцина против оспы до вспышки противопоказана лицам с историей болезни Альцгеймера или лицам, находящимся в тесном контакте с пациентами с болезнью Альцгеймера. При тщательном скрининге с 2002 года было зарегистрировано всего несколько случаев диссеминированного ЭМ или ЭВ путем аутоинокуляции. 35 Большинство пострадавших пациентов были либо военнослужащими, либо были в тесном контакте с военнослужащими, которые недавно были вакцинированы против оспы. Хотя и редко, но острое проявление везикулопустулезной / узловатой сыпи у пациента с БА, имеющего военное прошлое или имевшего тесный контакт с военнослужащими, наряду с недавней вакцинацией против оспы, должно вызвать подозрение на ЭВ.
Профилактика инфекций в нашей эры
Подход к профилактике инфекций в нашей эры основан на устранении факторов, предрасполагающих к инфекциям.Пациентам с AD рекомендуется ежедневное увлажнение и увлажнение кожи для поддержания барьерной функции кожи. 36 Пациентам с AD следует ежедневно принимать теплый душ или ванну с последующей осторожной сушкой и нанесением увлажняющего крема или назначенного местного лекарства. Выбор увлажняющего крема должен основываться на предпочтениях и опыте пациента или его родителей. Как правило, густой увлажняющий крем или крем на основе мази (например, вазелин) лучше, чем крем, удерживает влагу в коже.Было показано, что применение петролатума активирует антимикробные пептиды и индуцирует ключевые маркеры дифференцировки барьера, такие как филаггрин и инволюкрин, у пациентов с БА. 37 Сообщалось, что использование стандартных местных противовоспалительных препаратов, включая местные кортикостероиды (TCS) и местные ингибиторы кальциневрина (TCI), улучшает барьерные функции кожи на основе трансэпидермальной потери воды. 38 , 39 , 40 Кроме того, сообщалось, что TCS и TCI уменьшают колонизацию S aureus в поражениях AD. 41 , 42 , 43 , 44 Местное противовоспалительное лечение было связано с увеличением микробного разнообразия в поражениях БА. 45 , 46 Хотя в нескольких отчетах о случаях была обнаружена связь между ЭГ и использованием противовоспалительных препаратов при БА, это не было подтверждено недавним многоцентровым исследованием, в котором было рассмотрено более 200 случаев ЭГ. 47 Авторы обнаружили, что использование TCS, TCI, системных кортикостероидов или циклоспорина не было связано с началом EH.Неконтролируемое воспаление AD, вероятно, является основным фактором риска для EH (или бактериальных инфекций), а не противовоспалительное лечение. Следовательно, при отсутствии активной инфекции противовоспалительное лечение должно обеспечивать защиту от инфекций у пациентов с БА ( ). Было обнаружено, что дупилумаб, моноклональное антитело, нацеленное на рецептор IL-4 α для нейтрализации эффектов IL-4 и IL-13, снижает колонизацию S aureus и увеличивает микробное разнообразие. 48 Объединенный анализ клинических испытаний дупилумаба выявил значительное улучшение показателей SSTI и EH по сравнению с плацебо. 49 , 50 Эти наблюдения согласуются с подавляющими эффектами IL-4 и IL-13 на кожные барьерные функции и экспрессию эндогенного антимикробного пептида в поражениях AD, предрасполагая пациентов с AD к усилению инфекций. Из-за нынешней беспрецедентной глобальной пандемии, вызванной тяжелым острым респираторным синдромом коронавируса 2 (SARS-CoV-2), были некоторые опасения по поводу того, могут ли системные противовоспалительные препараты для лечения БА, включая дупилумаб, повышать риск у пациентов с БА для этого вируса инфекционное заболевание.Серия случаев, в основном из Италии, пока что не подтвердила повышенный риск инфекции SARS-CoV-2 у пациентов с БА, получающих дупилумаб. Для клиницистов создан глобальный сетевой реестр для мониторинга рисков и исходов SARS-CoV-2 у пациентов с БА, получающих системные агенты, включая дупилумаб (www.covidderm.org).
Принципы профилактики и лечения инфекций при атопическом дерматите. ИЛ, интерлейкин; S aureus, Staphylococcus aureus ; Т Н 17, Т-хелперы 17 клеток.
Попытки деколонизировать S aureus в основном экспериментальные. Недостаточно доказательств того, что разбавленная ванна с отбеливателем и антибиотики приводят к устойчивой деколонизации S aureus в нашей эры. 27 Разбавленный отбеливатель в концентрации 0,005% не подавлял рост S aureus или продукцию токсинов. 51 Уксусная кислота (яблочный уксус) использовалась в качестве противомикробной добавки для купания при AD, 52 , хотя ее эффективность в клиренсе S aureus при AD не была установлена.Другое исследование показало, что ежедневная ванна с 0,5% уксусной кислотой в течение 14 дней не улучшала барьерную функцию кожи или кислотность у пациентов с БА по сравнению с обычными водяными банями. 53 Напротив, у некоторых пациентов, получавших разбавленную уксусную кислоту, сообщалось о раздражении кожи. Хлоргексидиновая ванна использовалась для деколонизации MRSA у населения в целом, но она недостаточно изучена при AD. Потенциальным побочным эффектом этого противомикробного средства является аллергический контактный дерматит. 54 Американское общество инфекционных заболеваний опубликовало в 2011 году руководство по лечению рецидивирующих SSTI из-за MRSA. 55 Подобные принципы применимы к лечению рецидивирующих SSTI при AD. Основываясь на этих рекомендациях и результатах более поздних исследований / мнений экспертов, предлагаемый подход к деколонизации S aureus у пациентов с БА с рецидивирующими ИППП представлен в . 55 , 56 , 57
Таблица 1
Рекомендуемый режим деколонизации для искоренения S aureus Носительство среди пациентов с AD и их семейные контакты
| 1.Оптимизация основного состояния |
| Ежедневный уход за кожей |
| Основные меры по уходу за раной при тяжелых поражениях экземой (например, закрытие открытых или мокнущих ран для предотвращения распространения и вторичной инфекции). Избегание триггеров для обострения экземы. |
| 2. Обучение передовому опыту личной гигиены |
| Механизмы передачи S aureus (например, контакт кожа к коже, фомиты). Сделайте акцент на правилах личной гигиены
|
| 3. Меры по охране окружающей среды |
| Регулярно очищайте поверхности, вызывающие сильное касание (например, прилавки, дверные ручки и приборы), с помощью имеющихся в продаже дезинфицирующих средств. Используйте барьер между незащищенной кожей и поверхностями с высокой степенью касания, к которым прикасаются несколько человек (например, тренажеры). Перед повторным использованием вымойте одежду, полотенца и мочалки горячей водой с моющим средством. Вымойте постельное белье в начале и завершении режима деколонизации. Мыть руки до и после прикосновения к домашним животным. |
| 4. Персональная и бытовая деколонизация |
| Деколонизация носа с помощью интраназальной 2% мази мупироцина два раза в день в течение 5-10 дней. И местная деколонизация одним из следующих способов:
|
| 5.При повторных инфекциях, несмотря на деколонизацию |
| Оптимизация основного состояния, личной гигиены и гигиены окружающей среды. Оцените уровень соблюдения вышеуказанного режима. Повторите деколонизацию пациента и всех домашних контактов следующим образом:
|
| Может рассматриваться возможность одновременного применения пероральной антибактериальной терапии в индивидуальном порядке с рифампицином и другим пероральным препаратом, к которому изолят чувствителен, в течение 5-10 дней. |
Ведение инфекционных осложнений в AD
Примерно 20% детей с AD, госпитализированных с инфекционными осложнениями, имели инвазивные бактериальные инфекции. 4 Пациентам с AD, имеющим признаки и симптомы системного заболевания, рекомендуется госпитализация и эмпирические внутривенные антибиотики.Эмпирическая схема антибиотикотерапии должна обеспечивать защиту от S aureus , потому что это наиболее часто выявляемый бактериальный патоген при БА. Для пациентов в критическом состоянии целесообразно покрытие как MRSA, так и MSSA ванкомицином и антистафилококковым бета-лактамом, поскольку ванкомицин уступает нафциллину или цефалоспоринам первого поколения в лечении серьезных инфекций MSSA. 55 При тяжелых, но не опасных для жизни инфекциях ванкомицин может использоваться отдельно в качестве эмпирической терапии до получения результатов посева.Клиндамицин также можно рассмотреть, если нет опасений по поводу эндоваскулярной инфекции и местная распространенность устойчивости к клиндамицину составляет менее 15%. 58 Бактериемия из-за S aureus требует первоначально использования бактерицидного внутривенного агента. Для лечения MRSA препаратом выбора является ванкомицин. Для MSSA приемлемыми препаратами первой линии являются цефазолин и нафциллин, хотя нафциллин может вызывать раздражение вен и флебит при периферическом введении. Если нет опасений по поводу продолжающейся бактериемии или эндоваскулярного очага, завершение терапии пероральным препаратом, к которому чувствителен изолят, целесообразно у детей с бактериемией S aureus . 55 Продолжительность терапии должна определяться клиническим ответом, но обычно рекомендуется от 7 до 14 дней. Инфекционный эндокардит — редкое осложнение БА. 4 Рекомендуется тщательная аускультация при шуме в сердце.
Для пациентов с БА с неосложненной негнойной инфекцией кожи бета-лактамный антибиотик, охватывающий как S aureus , так и β-гемолитические стрептококки (например, цефазолин или цефалексин), может быть достаточным в ожидании клинического ответа или посева с учетом местного эпидемиология и закономерности резистентности. 4 , 55 Напротив, для пациентов с AD с кожным абсцессом, историей колонизации MRSA, тесными контактами с историей кожных инфекций или недавней госпитализацией следует учитывать покрытие MRSA. Клиндамицин, доксициклин, триметоприм-сульфаметоксазол и линезолид являются приемлемыми пероральными вариантами для лечения кожных инфекций MRSA как у детей, так и у взрослых, если предположить, что изолят чувствителен in vitro. 55 Следует отметить, что уровень устойчивости к клиндамицину растет как среди MRSA, так и среди MSSA на национальном уровне, хотя существуют региональные различия. 59 Пациентов с AD с незначительными локализованными кожными инфекциями, такими как импетиго, можно лечить с помощью мази мупироцина для местного применения. Продолжительность терапии обычно составляет от 5 до 10 дней в зависимости от клинического ответа. 55
Пораженная полимеразная цепная реакция HSV должна быть отправлена при подозрении на EH. Однако не следует отказываться от лечения системными противовирусными препаратами до получения результатов тестирования на ВПГ. Коинфекция EH с S aureus также является обычным явлением, и следует рассмотреть возможность одновременного лечения антибиотиком против S aureus .предоставляет варианты противовирусного лечения EH и рекомендуемые дозы для взрослых и детей. Нет официальных рекомендаций относительно предпочтительного пути введения противовирусных препаратов или показаний для госпитализации пациентов с ЭГ. Пациентам с обширным поражением кожи, признаками системного заболевания и пациентам младше 1 года вначале следует рассмотреть возможность парентерального введения ацикловира. Лихорадка и легкие системные симптомы часто сопровождают кожно-слизистые инфекции HSV, особенно при начальном приступе.После сообщения о клиническом улучшении целесообразно перейти на пероральный препарат для завершения курса терапии. В легких случаях можно рассмотреть возможность перорального приема ацикловира, который был связан с более быстрым заживлением и исчезновением боли в рандомизированном плацебо-контролируемом исследовании с участием 60 взрослых и подростков с ЭГ. 60 Валацикловир, пролекарство L-валилового эфира ацикловира, имеет в 3-5 раз большую биодоступность, чем пероральный ацикловир, который можно вводить реже, а его концентрации в плазме сравнимы с парентеральным ацикловиром. 58 Противовирусные препараты для местного применения не оказывают заметного воздействия на кожно-слизистые, вызванные вирусом простого герпеса, и не играют роли в лечении EH. 58 Пациенты с герпетическими поражениями на глазу или вокруг него должны быть срочно осмотрены офтальмологом. 33 В редких случаях ГГ может быть осложнена менингоэнцефалитом, вызванным вирусом простого герпеса, который следует лечить с помощью длительного курса внутривенного введения ацикловира и лечить вместе с неврологом и инфекционистом.
Таблица 2
Противовирусные препараты для лечения герпетической экземы, вызванной HSV
| Препарат | Рекомендуемая доза для взрослых / подростков | Рекомендуемая доза для детей | Комментарии | Острое лечение |
|---|---|---|---|
| Ацикловир | Внутривенно: 5-10 мг / кг / доза каждые 8 ч Перорально: 200-400 мг / доза 5 раз в день | Внутривенно: 5-10 мг / кг / доза каждые 8 ч ≥ 2 года: перорально 20 мг / кг / доза 4 раза в день (макс. 800 мг / доза) |
|
| Валацикловир | Пероральный (типичный): 1 г два раза в день Пероральный (альтернативный): 500 мг 3 раза в день | ≥3 мес .: Пероральный: 20 мг / кг / доза два раза в день (макс.1000 мг / доза) | 9 0049 |
| Фамцикловир | Перорально: 500 мг / доза дважды в день | Недостаточно данных для рекомендации дозирования |
|
| Foscarnet | Внутривенно: 80-120 мг / кг / день в разделенных дозах каждые 8-12 часов | Внутривенно (ограниченные данные): 120 мг / кг / день в разделенных дозах каждые 8-12 часов |
|
| Долгосрочная супрессивная терапия | |||
| Ацикловир | ≥12 лет: Перорально: 400 мг / доза два раза в день | Перорально: 20 мг / кг / доза два раза в день (максимум 400 мг / доза) |
|
| Валацикловир | Перорально: 1 г один раз в день | Недостаточно данных, чтобы рекомендовать дозировку |
|
Пациентам с AD с рецидивирующей EH может быть полезна длительная супрессивная терапия, хотя это не изучалось.Предлагаемые пероральные супрессивные дозы перечислены в. Потребность в продолжающейся терапии следует пересмотреть через 6–12 месяцев. Развитие устойчивости к ацикловиру при ЭГ встречается редко, но можно заподозрить в случае упорной ЭГ или частых рецидивов ЭГ, несмотря на супрессивную терапию и хорошую приверженность к длительной терапии. 33 , 61 Форскарнет рекомендуется для лечения устойчивых к ацикловиру ВПГ инфекций, поскольку устойчивые к ацикловиру изоляты ВПГ также устойчивы к валацикловиру.
Лечение ЭК поддерживает продолжение обычного ухода за кожей и лечения АД, включая TCS. MC доброкачественный, и в большинстве случаев рекомендуется наблюдение. Следует попытаться свести к минимуму царапины, которые распространяют поражения. Это включает ежедневный уход за кожей и местные противовоспалительные процедуры. Седативные антигистаминные препараты быстрого действия могут помочь уменьшить царапины во время сна. Такие методы лечения, как кюретаж, криотерапия, салициловая кислота, имиквимод и кантаридин (сок жука), связаны либо с болью, либо с риском рубцевания, либо с неоднозначными результатами эффективности. 62 Однако более недавнее рандомизированное плацебо-контролируемое исследование показало эффективность использования кантаридина для лечения МК у детей. 63 При оценке пустулезно-везикулярной сыпи у пациентов с БА, имеющих военное прошлое или в анамнезе тесный контакт с военнослужащими, недавно прошедшими вакцинацию, следует повысить индекс подозрения на ЭВ. О предполагаемых случаях следует сообщать в Центр по контролю и профилактике заболеваний в чрезвычайных ситуациях для получения помощи в диагностике и лечении.Пациентам с ЭВ с системными симптомами может потребоваться лечение иммуноглобулином осповакцины.
Возможная терапия в разработке
Ряд агентов, которые в настоящее время находятся в разработке, которые могут помочь в профилактике инфекций при БА, включают противовоспалительные методы лечения, нацеленные на воспаление 2-го типа. 64 К ним относятся моноклональные антитела, нацеленные на IL-13, IL-33, стромальный лимфопоэтин тимуса и OX40. Также было показано, что ингибирование киназы янус уменьшает воспаление и улучшает кожный барьер при БА.Как местные, так и пероральные ингибиторы янус-киназы проходят различные фазы клинических испытаний. Дельгоцитиниб для местного применения был одобрен для лечения БА в Японии. 65 Зуд и связанное с ним расчесывание при БА могут способствовать значительному повреждению кожного барьера, и необходимы новые терапевтические возможности. В долгосрочном испытании немолизумаба (моноклональное антитело против рецептора А к IL-31) сообщалось об уменьшении зуда и тяжести БА. 64 Другие исследуемые препараты против зуда включают преходящие рецепторные потенциальные агонисты меластатина и антагонисты ваниллоидов. 66 Улучшение барьерной функции кожи и кожного врожденного иммунитета при БА представляет интерес, поскольку может предотвратить внешние триггеры и кожные инфекции. 67 Хотя попытка предотвратить БА у здоровых младенцев с помощью ежедневного применения смягчающего средства не оправдала надежд, 68 можно ли изменить кожные барьерные функции при установленном БА, еще предстоит исследовать. В предварительных исследованиях было обнаружено, что агонисты арилуглеводородных рецепторов, которые увеличивают экспрессию филаггрина, улучшают AD и выработку эндогенных антимикробных препаратов. 69 , 70 Непосредственное нацеливание на S aureus также является активной областью расследования. Эти методы лечения включают натуральные продукты с активностью против S aureus , 71 синтетических антимикробных пептидов, 72 и литических агентов S aureus . 73 В настоящее время нет утвержденной вакцины S aureus . Однако подходы, нацеленные на токсины S aureus , находятся в стадии разработки. 74 Появляется все больше доказательств того, что местно применяемые пробиотики могут быть жизнеспособным подходом против S aureus при AD.В небольшом исследовании было обнаружено, что грамотрицательные бактерии, Roseomonas mucosa , улучшают AD и уменьшают бремя S aureus у взрослых и детей с AD. Было обнаружено, что штаммы 75 S hominis продуцируют аутоиндуцирующий пептид, который способен ингибировать систему регулятивного кворума вспомогательного гена S aureus и предотвращать образование биопленок с помощью S aureus . 76
Заключение
AD представляет собой сложное заболевание, связанное с дефектами кожного барьера, которые приводят к инвазии аллергенов или патогенов и дисфункциональным иммунным ответам, вызывая порочный круг воспаления.Из-за этого нарушения регуляции микробиом кожи изменяется, и патогенные организмы, такие как S aureus , с большей вероятностью колонизируют кожу. Сочетание дефектов кожного барьера, иммунной дисрегуляции и изменения микробиома кожи приводит к повышенному риску кожных инфекций.
Профилактика инфекции при AD должна подчеркивать восстановление кожного барьера и поддержание противовоспалительных препаратов без использования антибиотиков. Вопрос о необходимости назначения антибиотиков пациентам с тяжелыми обострениями БА остается спорным.Это связано с тем, что некоторые признаки и симптомы, связанные с тяжелым обострением БА, напоминают симптомы бактериальных кожных инфекций. Возможно, существует порог, при котором уровни S aureus и степень повреждения ткани хозяина перерастают в инфекцию. Необходимы исследования для изучения биомаркеров, которые помогают определить этот порог. Маркеры острой фазы ответа, такие как С-реактивный белок и скорость оседания эритроцитов, могут быть полезны при определении потребности в антибиотиках у пациентов с тяжелым обострением БА, у которых есть подозрение на наличие инфекций.В будущих исследованиях следует также выяснить, могут ли противовоспалительные методы лечения, особенно те, которые специально направлены на воспаление 2 типа, принести пользу пациентам с БА с активной инфекцией. Это основано на предположении, что подавление воспаления 2 типа может привести к повышению иммунитета против микробных патогенов.
Сноски
Раскрытие информации: У авторов нет конфликта интересов, о котором следует сообщить.
Финансирование : У авторов нет источников финансирования, о которых можно было бы сообщить.



 Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время. Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;