Рак кости грудной клетки: лечение и прогноз
К группе злокачественных новообразований организма человека относится рак кости грудной клетки. Различают первичную и вторичную онкологию. Первичное заболевание бывает при развитии ракового процесса непосредственно в области ребер и грудины. Вторичная раковая опухоль — это результат метастазирования злокачественных новообразований из других органов. Довольно часто эта патология поражает людей молодого возраста.
Грудная клетка человека состоит из 12 пар ребер, которые спереди соединяются грудиной, а сзади — примыкают к грудному позвонку. Вместе они образуют каркас для легких и сердца, а также благодаря окружающему мышечному слою, могут двигаться и участвовать в дыхании.
Первичные опухоли могут развиваться в:
- хрящевой части ребер;
- костной части;
- красном костном мозге грудины.
Также часто встречаются метастатические поражения грудной клетки. В этом случае первичная опухоль может находится в соседних или отдаленных органах и тканях. Попадают метастазы в кости по кровотоку или напрямую, когда опухоль прорастает мягкие ткани.
Рак грудной клетки растет довольно быстро и незаметно. По мере роста новообразование, которое, например, развилось в одном ребре, распространяется на другие ребра или грудину. Также в процесс может вовлекаться позвоночник, что сопровождается дополнительными осложнениями. Наиболее опасными считаются метастазы в лимфоузлы и ткани средостения.
Кроме того, рак костей грудной клетки может затронуть нервы и кровеносные сосуды, которые расположены в большом количестве в бороздах ребер. При метастазировании, в первую очередь, страдают легкие.
Причины рака кости грудной клетки
С точностью нельзя определить причины этого заболевания. Но учеными доказано, что:
- травма в анамнезе больного может быть предшественником начала образования опухолевого процесса;
- наследственность является предрасполагающим фактором в развитии данной болезни;
- мутации ДНК под влиянием воздействия радиоактивного излучения и канцерогенов могут стать причиной рака;
- нарушения в период эмбрионального развития грудины влияют на формирование опухолей в этом месте во взрослом возрасте;
- есть болезни не злокачественного характера, на фоне которых может появиться рак. К ним относится болезнь Педжета, эозинофильная гранулема, фиброзная дисплазия.
Виды новообразований
В костях грудной клетки могут появиться несколько типов новообразований:
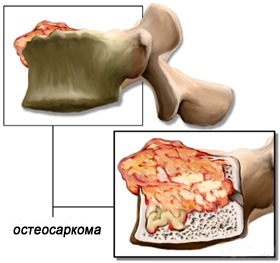
- остеосаркома – развивается непосредственно в костных клетках. Это агрессивный вид раковой опухоли, может метастазировать в другие органы (легкие и т.д.). Немного чаще это заболевание встречается у мужчин;
- хондросаркома – поражает клетки хрящевой ткани. Чаще болеют мужчины. Заболевание может давать метастазы во внутренние органы (лимфоузлы, легкие и т.д.). Среди злокачественных новообразований грудины хондросаркома стоит на первом месте и занимает 85%.
Редко встречаются:
- фибросаркома;
- паростальная саркома;
- саркома Юинга;
- ретикулосаркома.
Кроме сарком, в костном мозге грудины могут возникать лимфомы, в частности, множественная миелома.
Симптомы рака кости грудной клетки (клиника)
Поначалу клинические симптомы заболевания рака кости могут быть слабовыраженными. Основным признаком заболевания является боль, которая часто иррадиирует в межреберье. Она может быть разной интенсивности. На начальных стадиях рака кости болевой синдром выражен слабо, сравнимый с ушибом. Он наблюдается в основном ночью или после больших нагрузок. На более поздних стадиях боль усиливается и становится постоянной.
Время первого обращения к врачу зависит от тяжести симптомов заболевания и может варьировать от пары недель до многих лет. Развитие новообразования ведет к ослаблению костей. Участок тела в области развития опухоли может деформироваться со временем. Мягкие ткани вокруг отекают и меняют свой цвет, кровеносные сосуды выпячиваются. Хотя, в случае, если опухоль растет от периферии внутрь, то видимых проявлений может не быть.
Новообразование можно определить с помощью пальпации. Опухоль представляет собой болезненное образование, спаянное с соседними тканями. О наличии воспалительного процесса свидетельствует горячая кожа над больным участком.
На ранних стадиях некоторые опухоли растут очень интенсивно, впоследствии же может наблюдаться замедление или прекращение роста ракового образования.
Такие симптомы, как повышение температуры, озноб, слабость, ночное потение, могут развиваться после метастазирования болезни в другие органы и ткани.
Диагностика рака кости грудной клетки
Из-за того, что порой единственным симптомом поражения грудной клетки является боль, врачам тяжело диагностировать онкологию. Такой признак характерен для многих других недугов. По этим причинам правильный диагноз зачастую ставят поздно, когда процесс развит настолько, что возникают осложнения.
Пациентов, у которых подозревают развитие ракового процесса, необходимо полностью обследовать. В первую очередь назначают рентгенологическое обследование. Часто оно помогает диагностировать рак кости, но иногда требуется применять более точные методы, чтобы обнаружить опухоль. К таким относятся компьютерная томография и сцинтиграфия скелета.
После их прохождения у врача будет вся необходимая информация об опухоли: ее размер, локализация, степень распространенности. Также будет видно состояние кости: возможны очаги деструкции, оссификация, истончение. В некоторых случаях удается установить тип образования. Злокачественная опухоль, как правило, не имеет четких границ и проникает в соседние мягкие ткани, а иногда — и в органы. Доброкачественная имеет четко очерченные границы.
Дополнительно человеку нужно сдать анализы крови и мочи, чтобы определить наличие онкомаркеров, если такие имеются, а также проверить состав крови. Отклонения в анализе мочи могут свидетельствовать о проблемах с почками. По анализу крови можно выявить лимфому.
При подозрении на метастазы применяется ультразвуковое исследование органов средостения и брюшной полости, могут назначить МРТ или ПЭТ.
Обязательным пунктом диагностики рака является биопсия (взятие материала опухоли для микроскопического исследования). Ее проводят с помощью пункционной иглы, которую вводят пациенту под кожу, или во время открытой операции. Биопсия дает возможность поставить точный диагноз, с указанием гистологичексого типа опухоли, а также наметить план лечения.
Лечение рака кости грудной клетки
Хирургическое вмешательство — основной метод лечения рак кости. С помощью этого метода удаляют участок кости, пораженный раком, или всю кость целиком. Потом на место удаленного промежутка вставляют имплантаты, которые могут быть исскуственными или натуральными.
Перед хирургами стоит непростая задача — восстановить каркас грудной клетки таким образом, чтобы она смогла выполнять свои прежние функции. Это тем более тяжело, если были удаленны несколько ребер или вся грудина. Опухоли, которые успели сильно распространиться не оперируют вообще по причине больших трудностей в реконструировании грудной клетки и опасности легочных и сердечных осложнений.
Если опухоль дала одиночные метастазы во внутренние органы, их тоже подвергают хирургическому удалению. Если операция была проведена на начальных этапах развития болезни, то прогноз довольно благоприятный.
Лучевая терапия также с успехом применяется при лечении рака кости грудной клетки. Иногда этот метод является главным. Он может применяться перед проведением операций или после хирургического вмешательства. Основой этого метода является облучение, в результате которого раковые клетки разрушаются.
Химиотерапия также применяется для лечения этого тяжелого заболевания. Пациенту вводят внутривенно или перорально химиопрепараты, которые способствуют замедлению роста раковых клеток и их уничтожению. Часто химиотерапия проводится после хирургической операции с целью удаления оставшихся метастазов. В настоящее время врачи применяют химиотерапию и в предоперационном периоде для того, чтобы способствовать уменьшению опухоли.
Химиотерапия и облучения могут применяться в паллиативных целях для неоперабельных больных.
Информативное видео:
Будьте здоровы!
Опухоли грудины
Проблема очень важная, которая, к сожалению, не привлекает к себе должного внимания и интереса специалистов. Это приводит к недостаточным знаниям диагностики и возможностей лечения.К нам обращалось большое число больных, которым не был поставлен диагноз или было отказано в лечении в институтах хирургии, онкологии и травматологии и ортопедии. Мы считаем, что необходимо создать несколько специализированных отделений, где таким больным оказывалось бы лечение. Совершенно ясно, что процесс лечения начинается с диагностики, поэтому мы приводим таблицу, отражающую заболевания, с которыми в первую очередь приходится проводить дифференциальный диагноз (табл. 38.1).
С.Т.Зацепиным была предложена игла для трепанобиопсии с ограничителем (рис. 38.6).
Хрящевые опухоли грудины — это, как правило, хондросаркомы различной степени зрелости (злокачественности) или хондромы, которые через определенный промежуток времени озлокачествляются. Часть больных, к сожалению, не получают своевременной хирургической помощи (рис. 38.7). Методика операции должна быть такой же, как и при хондросаркоме других локализаций: радикальная резекция пораженного участка грудины, произведенная абластично.
Таблица 38.1. Дифференциальный диагноз у больных с опухолью грудины (наши данные)
| №п/п | Заболевания | Число больных |
| 1
2 3 4 5 6 7 8 9 10 11
13 14
| Опухоли I ребра
Обызвествление хряща I ребра Опухоль грудинного конца ключицы Артроз грудиноключичного сустава Артроз или артрит между рукояткой и телом грудины Варианты развития грудины Ксифодиния Миеломная болезнь с поражением грудины Опухоли переднего средостения: липома, тератома, неврилеммома и др. Недиагностированный рак молочной железы с метастазом в грудину Метастазы рака (отдаленные) Мягкотканные опухоли грудной стенки — десмоид-фиброма, липома Эхинококкоз грудины Сифилитическая гумма грудины
| 12
6 6 40 и более 9 3 21 12 7 5 13
Литературные
|
Ее выполняют, не вскрывая хрящевого очага и отступя от него на 1—2 см, предпочтительнее с другой стороны сустава между рукояткой и грудиной, т.е. при поражении рукоятки сечение следует производить через тело грудины, а при поражении тела — в нижнем отделе рукоятки грудины. Поскольку четкой границы у хондросаркомы, гипернефромы или другой злокачественной опухоли в спонгиозе рукоятки или теле грудины нет, необходимо при поражении рукоятки грудины пересекать тело грудины т.е. в другом сегменте отделенного от пораженного сегмента суставным хрящом.

Рис. 38.6. Игла для трепанобиопсии с ограничителем С.Т.Зацепина.
Следовательно, при поражении тела грудины надо пересекать рукоятку выше этого сустава. При большой длине тела грудины, ограниченном небольшом опухолевом поражении верхнего отдела и спокойном течении опухолевого процесса можно оставлять небольшой дистальный участок тела грудины, в остальных случаях лучше производить вычленение в суставе, оставляя лишь мечевидный отросток.
Оперативные доступы для резекции или полного удаления грудины зависят от локализации опухоли и ее размеров.
Продольные доступы, которые могут начинаться на шее в области вырезки грудины и кончаться в верхней части белой линии живота, ниже мечевидного отростка.
Бокаловидный доступ, состоящий из горизонтальной части, проведенной от средней трети одной из ключиц через грудиноключичные суставы и до средней трети второй ключицы. От середины этого разреза выполняют второй разрез — продольный (вертикальный).
Поперечный доступ, проводимый по направлению к II, III или IV ребру слева направо, проходит поперек под грудиной. Для закрытия дефекта грудной стенки после резекций грудины и ребер хирурги использовали различные аутоткани, аллогенные консервированные ткани и эндопротезы.
Ранее хирурги наиболее часто применяли:
аутотрансплантаты из широкой фасции бедра с частью мышцы;
перемещение большой грудной мышцы;
перемещение широчайшей мышцы бедра;
перемещение грудной железы у женщин;
кожные лоскуты, помещаемые один под другим в два слоя, при сравнительно небольших дефектах;
аугопластическое замещение ребрами или путем их стягивания под дефектом специальными швами и др.
После широкого распространения консервации тканей стали применять:
• аллогенную широкую фасцию бедра;
• твердую мозговую оболочку;
• консервированную кожу;
• консервированную аллогенную грудину. Мы считаем, однако, что этого делать не стоит, так как грудина, содержащая большое количество костного мозга, скорее всего через несколько месяцев рассосется без достаточного развития на своем месте как костного, так и соединительнотканного регенерата;
• Effeler и Blads (1946) применяли пластины из тантала, но не были удовлетворены результатами, так как пластины через некоторое время становились подвижными;
• A.G.Morrow в 1950 г. в эксперименте на собаках получил хороший результат при использовании танталовой сетки, но клинический опыт показал, что любые металлические сетки через некоторое время под влиянием дыхательных движений перетираются, ломаются, фрагментируются;
• Graham и соавт. (1960) применили специально приготовленную для закрытия дефектов ткань из полиэтиленовых нитей marlex mesh, которая не имеет достаточной ригидности непосредственно после операции и по мере прорастания соединительной тканью приобретает все большую устойчивость. Судя по опубликованным работам, она нашла широкое распространение;
• Le Roux Edinburg в 1964 г. сообщил об успешном применении эндопротеза из акриловой резины; такие эндопротезы применялись и другими авторами.
Для закрытия больших дефектов после резекции или полного удаления грудины мы использовали три вида пластических материалов: аутотрансплантаты из крыла подвздошной кости, пластины из нержавеющей стали или титана, пластины из фторопласта.
Отличием нашей методики от методик других авторов является то, что мы для закрытия дефекта вставляем костный аутотрансплантат, пластины из титана или фторопласта в пропил, образованный циркулярной фрезой в остатке рукоятки или тела грудины, ребер, реберных хрящей, а не просто прикладываем к ним.
Нами была тщательно разработана техническая сторона операции замещения дефекта грудины и использована специальная фреза, толщина которой совпадала с толщиной части костного трансплантата, внедряемого в распил, или толщиной титановой (фторопластовой) пластины. Эти механические «мелочи» позволяют надежно фиксировать эндопротезы для закрытия дефекта грудной стенки и обеспечивать неподвижность эндопротеза (рис. 38.8).
После первого этапа операции удаления опухоли следует второй этап — воссоздание нормальной каркасности грудной стенки, ибо основная проблема — это восстановление дыхания. Наши методики позволяют после зашивания раны удалять интубационную трубку и оставлять больного на самостоятельном дыхании. После правильного, тщательно выполненного оперативного вмешательства и удаления наркотизатором трубки должно восстановиться адекватное самостоятельное дыхание, больные даже откашливают слизь, скапливающуюся в трахее, а на 4—5-й день начинают ходить. У некоторых из них появляется реакция на эндопротезы (образование реактивной жидкости), продолжающаяся 10—20 дней. Жидкость удаляют пункцией.

Рис. 38.8. Схема операций замещения резецированного тела грудины и части рукоятки грудины.
Дефект замещен: а — крылом подвздошной кости; б — пластинкой фторопласта; в — пластинка фторопласта вставлена в пропилы в рукоятке грудины и мечевидном отростке, подшита прочными швами, что обеспечивает стабильность.
Необходимо хорошо дренировать рану, вводя минимально две трубки — одну под эндопротез в переднее средостение, вторую — между эндопротезом и мягкими тканями. Скопление крови в переднем средостении резко затрудняет деятельность сердца.
Мы советуем тщательно выполнять все детали разработанной нами оперативной методики при применении как костных, так и металлических и пластмассовых эндопротезов.
Наш материал.
Опухоли грудины: первичные — 31 больной, метастазы рака в грудину — 15, плазмоцитома с опухолевым ростом — 7, озлокачествление тератомы переднего средостения — 1, гемангиоэндотелиома — 1 больной (всего 55 случаев).
Первичные опухоли грудины: хондросаркома — 23 больных и по 1 случаю озлокачествление хондробластомы, злокачественная лимфома, остеобластома (гигантская остеоид-остеома), кавернозная гемангиома. Всего 27 больных.
Хондросаркомы грудины: изолированные поражения рукоятки грудины — 4 больных, изолированные поражения тела грудины — 13, поражения рукоятки и тела грудины — 8 (всего 25 случаев).
Операция произведена у 22 больных с хондросаркомой, у 1 пациента — со озлокачествлением тератомы переднего средостения, у 1 — с озлокачествлением хондробластомы, у 1 — с остеобластомой, у 1 — с паростальной саркомой, у 1 — с кавернозной гемангиомой, у 1 — с метастазом гипернефромы в тело грудины у 1 больного — с гемангиоэндотелиомой, всего оперировано 29 больных. В послеоперационном периоде 2 больных умерли от эмболии легочной артерии и от сердечно-сосудистой недостаточности; возраст больных — 74 и 70 лет. Одна больная с хондросаркомой тела грудины оперирована повторно из-за рецидива процесса через 5 лет после первой операции; здорова в течение 14 лет.
Описание оперативного вмешательства по нашей методике. Выполняют разрез по средней линии от яремной вырезки до мечевидного отростка. Послойно рассекают ткани, особенно осторожно над опухолью. Надкостницу грудины не рассекают. Постепенно кожу с подлежащими мягкими тканями, в которые постепенно включается большая грудная мышца правой и левой стороны, отсекают от опухоли грудины, хрящевых отделов ребер и разводят в стороны до тех пор, пока не будут видны полностью реберные хрящи с обеих сторон от грудины, не вовлеченные в опухолевый процесс.
Кровотечение останавливают электрокоагуляцией, можно также после рассечения кожи и подкожной клетчатки пользоваться электроножом. Определяют границы опухоли и решают, каким будет объем операции. В межреберные промежутки с обеих сторон от грудины в ткани переднего средостения вводят по 50—70 мл 0,5 % раствора новокаина (необходима осторожность, чтобы не попасть в a.mammaria interna или плевральные полости). Рассекают надхрящницу на всех ребрах, прикрепляющихся к резецируемой зоне грудины. Затем ее осторожно отделяют распатором, хрящи ребер обычно пересекают скальпелем, после чего распатором, пальцем, тупферами отделяют мягкие ткани переднего средостения от задней поверхности рукоятки грудины.
В промежуток между хрящами I и II ребер под рукояткой грудины зажимом С.Н.Федорова проводят пилу Жигли и рукоятку перепиливают. Осторожно приподнимая острым крючком или рукой дистальную часть рукоятки грудины, тупым и острым путем отделяют ткани средостения от задней поверхности грудины, затем тело грудины пересекают в нижнем отделе или удаляют целиком после отсечения мечевидного отростка.
Тщательно останавливают кровотечение. Круглой фрезой толщиной 1,5— 2,5 мм соответственно толщине пластины фторопласта выполняют пропил в оставшейся части рукоятки грудины и реберных хрящах. Для удобства после измерения размеров дефекта зеленкой на куске фторопласта рисуют форму необходимого эндопротеза; его делают на 8—10 мм больше образовавшегося дефекта, а затем вырезают скальпелем и подгоняют после примерки по периметру дефекта. Дрелью просверливают отверстия для его подшивания: по два отверстия — для фиксации к оставшейся части рукоятки грудины и нижнему концу тела или мечевидному отростку и по одному — для каждого ребра. Эндопротез вводят в пропилы в рукоятке грудины, дистальном отделе тела и ребер. Нельзя помещать эндопротез под рукоятку и ребра, нельзя накладывать его на ребра и рукоятку грудины.
После обширных резекций тела грудины по поводу хондросарком высокой степени зрелости или при переходе в среднюю степень зрелости, когда операцию выполняют первично, лучшего материала для трансплантата, чем крыло подвздошной кости, пока найти невозможно. Единственное, что может сдерживать хирурга и больного, — это возможность появления симптома Тренделенбурга — легкого прихрамывания, если берется слишком большой трансплантат. В этом случае теряют свое прикрепление к кости средняя и малая ягодичная мышцы, поэтому при зашивании раны нужно особенно тщательно сшивать между собой мышцы, идущие от крыла подвздошной кости дистально, и мышцы, прикрепляющиеся к нему сверху. Нами выполнено 6 операций с использованием аутокости крыла подвздошной кости по разработанной нами методике, при этом у всех больных получен хороший результат (у одной пациентки наблюдалась легкая хромота).
При очень больших поражениях грудины и реберных хрящей, когда дефект превышает размеры крыла подвздошной кости, или если нет уверенности, что у больных, которые раньше уже были нерадикально оперированы, нет парабластоматозных или отдаленных метастазов, применять аутопластическое замещение нерационально, и мы с 1972 г. начали замещать дефекты пластинами из нержавеющей стали, а затем из титана, поскольку они значительно легче.
Отрицательным моментом является невозможность изменить форму и размеры эндопротеза из стали или титана во время операции. Перед операцией хирург определяет возможные размеры и форму дефекта и на основании своих предположений изготавливает 2—3 эндопротеза различных формы и размера; хорошо, если один из них идеально подойдет для замещения дефекта во время операции. Мы наблюдали больную, у которой через 8 лет после замещения дефекта грудины эндопротез из нержавеющей стали сместился и стал мешать ей. Мы решили удалить эндопротез и во время операции обнаружили, что с обеих сторон от него образовались такие плотные фиброзные листки, полностью исключавшие парадоксальные движения грудной стенки. Несомненно, это является положительным свойством эндопротезов из нержавеющей стали.
Последние 18 лет мы закрываем дефекты грудины и большие дефекты грудной стенки листовым фторопластом — это совершенно инертный материал, который при толщине от 1 до 2 мм достаточно прочен, чтобы при замещении дефекта исключить парадоксальные движения грудной стенки как после резекции грудины, так и после резекции нескольких ребер, т.е. восстановить каркасность грудной стенки (рис. 38.9, а; 38.10; 38.11,6).

Рис. 38.9. Хондросаркома рукоятки грудины.
а — выполнена резекция вместе с грудинными концами ключиц; б— больная с хондросаркомой левой половины рукоятки грудины, левого грудиноключично-сосцевидного сочленения Во время операции одним конгломератом иссечены рукоятка грудины, ключица, I левое ребро, перевязана и иссечена подключичная вена.
Резекция всей грудины — целиком рукоятки и тела — производится сравнительно редко, поскольку у большинства больных не бывает показаний к такому вмешательству. Поэтому понятно, что и описаний подобных операций в литературе мало. При полном удалении грудины бывают трудными как первый этап удаления опухоли больших или гигантских размеров, так и особенно второй этап — закрытия дефекта, создания достаточной каркасности грудной стенки для нормального дыхания.

Рис. 38.10. Резекция грудины.
Одному больному, у которого мы удалили всю грудину, мы не смогли создать достаточно стабильной каркасности грудной стенки, при этом дыхание сопровождалось парадоксальными движениями грудной стенки, что тяжело переносилось больным.
Трудности заключаются в следующем:
• обычно приходится резецировать и грудинные концы ключицы;
• резекция значительных участков реберных хрящей 2—3 ребер, а иногда и самих ребер и не с одной, а с двух сторон, что создает очень большой дефект;
• удаленный участок грудной стенки обычно имеет дугообразную форму, а материал для замещения дефекта — обычно прямую плоскую форму и по прямой линии он соединяет края пересеченных ребер, оказывая при этом давление на сердце и легкие.
Какие правила нужно соблюдать в случае удаления всей грудины?
1. До удаления опухоли грудины и ребер обязательно измеряют размер дефекта в поперечном направлении. Это очень важно, так как после окончательного пересечения и удаления препарата ребра правой и левой половины грудной стенки расходятся и размер поперечного дефекта увеличивается. При замещении такого дефекта дыхательная функция будет нарушена, как и в случае, когда слишком сильное стягивание ребер правой и левой стороны нарушает нормальное расправление легких.
2. В свободных концах ключиц просверливают отверстия и ключицы стягивают лавсановой лентой, к которой подшивают затем мышцы шеи.
3. Края пластического материала для закрытия дефекта нельзя помещать под края резецированных ребер, предпочтительнее толстой фрезой пропилить ребра или их хрящевые отделы и вставить пластик в эти пропилы.
4. Подшивать пластик к реберным хрящам не рекомендуется, так как это ненадежно — хрящ обычно прорезается, поэтому нужно подшивать пластик к костной части ребра.
5. В исключительных случаях можно тонкий пластический материал, не очень ригидный (например, пластину фторопласта толщиной около 1 мм), наложить на ребра, но очень надежно его фиксировать проволочными швами, поскольку лавсановые могут перетереться. Помещать пластик на ребра, реберную стенку можно только у людей с хорошо развитой подкожной клетчаткой или у женщин, у которых пластик прикрывается молочными железами.

ис. 38.11. Паростальная саркома грудины.
а — больной с саркомой; б — момент операции: дефект грудины и грудной стенки замещен пластинкой фторопласта; в — больной после операции.
F.Alouso-Lej и F.A. de Linera (1971) сообщили о больном с хондромиксоидной фибромой гигантских размеров, которая росла у больного в течение 12 лет, достигла очень больших размеров, разрушив всю грудину, но росла не в грудную полость, а наружу. Путем удаления всей грудины — основания — вся опухоль была полностью удалена, а дефект успешно замещен.
Вопрос о пластическом закрытии дефекта грудной стенки и последующем аппаратном дыхании у интубированного больного имеет сложность, о которой нужно знать.
Нам пришлось оперировать больного с рецидивом хондросаркомы тела грудины и межреберных промежутков III—IV ребер справа (возможно, это был продолженный рост после неполного удаления опухоли) в другом лечебном учреждении. Мы произвели срединное рассечение грудины вдоль и резецировали грудную стенку, III и IV ребра вместе с тремя межреберными промежутками до передней подмышечной линии. Дефект очень надежно закрыли двумя слоями лавсановой ткани, пришитой к грудине, II и V ребрам, а сверху прикрыли большой грудной мышцей.
Можно было считать, что каркасность грудной стенки восстановлена, а больного после операции можно экстубировать и оставить на самостоятельном дыхании. Однако очень опытный анестезиолог, длительное время работавший с кардиохирургами, настоял на том, что больной останется на аппаратном дыхании. В 12 ч ночи я был вызван в больницу к этому больному, оперированному утром, поскольку в правой плевральной полости (которую вскрывали во время операции) накапливалась кровянистая жидкость с достаточно высоким показателем гемоглобина.
Больной был доставлен в операционную, рана послойно расшита. Между большой грудной мышцей и лавсановой тканью обнаружена гематома, состоящая из одних эритроцитов, а в грудной полости — плазма крови с небольшим количеством эритроцитов.

Рис. 38.13. Гигантская опухоль нижнего конца грудины.
а — больной с опухолью, прорастающей сердечную сорочку, диафрагму, переднюю брюшную стенку;
б — момент удаления опухоли;
в — до и г — после удаления опухоли, освобождена плевральная полость, хорошо виден газовый пузырь в желудке.
д — схема: нижняя половина сердечной сорочки иссечена, диафрагма, дефект грудины и передней брюшной стенки восстановлены из лавсановой ткани.
Стало ясно, что при каждом вдохе, осуществляемом пассивно вслед за мехами аппарата, в грудной полости развивается отрицательное давление, что и поддерживало после окончания операции кровотечение из сосудов мобилизованной большой грудной мышцы. Она была возвращена на свое место, но под ней располагалась уже не фасция и париетальная плевра, а капроновая ткань, которая служила своеобразным ситом, — пропускала плазму, но задерживала основную массу эритроцитов.
Поэтому, во-первых, на капроновую ткань желательно накладывать ауто- или аллогенную консервированную фасцию и, во-вторых, при хорошем восстановлении каркасности грудной стенки не нужно в послеоперационном периоде держать больных на искусственном аппаратном дыхании, оно не только не нужно, но и опасно для больного.
Хондросаркома рукоятки грудины небольшой величины, растущая между ключицей и хрящом I ребра, когда нет показаний к удалению всей рукоятки грудины — редкая локализация хондросаркомы рукоятки грудины, оперативное удаление которой представляет известные трудности.
Используют кусачки, пилу Жигли или осцилляторную пилу, и только после этого — как последний этап мобилизации — пересекают I ребро, так как при отделении задней поверхности опухоли может возникнуть кровотечение из сосудов (скорее всего венозных) переднего средостения.
Кровотечение нужно остановить, прижав сосуд пальцем; если это вена крупного калибра, то при возможности зашивают поврежденную стенку атравматичной иглой, а при дефекте стенки закрывают дефект «заплатой» из аутофасции. Подобная операция была произведена нами в 1976 г. Операционный доступ — углообразный по верхнему краю ключицы, в яремную вырезку и далее вниз по средней линии над грудиной.
Эти трудности обусловлены несколькими причинами:
• в той области, где необходимо пересекать ключицу, а главное — I ребро, над которым проходит подключичная вена;
• представляет известные трудности отделение от рукоятки грудины и задней поверхности опухоли образования переднего средостения и особенно вены;
• необходимо поочередно пересечь ключицу, I ребро, рукоятку грудины, и только после этого костные образования и опухоль приобретают подвижность.
Невозможно дать совет, в какой последовательности у такого больного осуществлять подход и пересекать костные образования, однако, как показывает наш опыт, следует подготовить к пересечению и пересечь ключицу, затем ниже опухолевого образования пересечь хрящ II ребра, осуществить доступ к верхнему краю грудины, тупо отделить ткани средостения от задней поверхности рукоятки грудины вне опухоли, где и пересечь рукоятку.
Нами был радикально оперирован больной с метастазом гипернефромы в грудину (рис. 38.12; 38 13).
Эксквизитный случай.
К нам обратился больной С. 43 лет с большой опухолью, охватывавшей нижний конец тела грудины. Мечевидный отросток занимал всю эпигастральную область, нижняя граница проходила на уровне пупка. Молодой доктор сказал, что опухоль исходит из мечевидного отростка, в литературе она не описана — это первый случай. Однако на рентгеновском снимке контуры опухоли сливаются с нижней частью сердца, занимают нижние отделы плевральных полостей, газовый пузырь желудка отсутствует. Биопсия не внесла ясности.
Произведена операция — удаление гигантской опухоли путем резекции нижней трети грудины вместе с нижней половиной сердечной сорочки, передних 43 диафрагмы с двух сторон, части реберной дуги и брюшной стенки вместе с брюшиной на площади всего эпигастрия. Попытки заместить сердечную сорочку не предпринималось, нижняя половина сердца осталась обнаженной. Для восстановления дефекта — резецированной грудины, реберных дуг, нижних ребер, диафрагмы и брюшной стенки — взята лавсановая ткань, край которой подшили сначала к краю заднего отдела диафрагмы, к боковым отделам брюшной стенки, которая согнута без натяжения под прямым углом и подшита к концу резецированной грудины и ребрам, затем спущена вниз и подшита к белой линии живота, влагалищам прямых и косых мышц. Наложены швы на кожу. На контрольной рентгенограмме хорошо видны тень сердца, плевральные синусы и желудочный газовый пузырь. Морфологически опухоль оказалась гемангемангиомой. Для дальнейшего лечения больной направлен в онкологическое учреждение.
Для дифференциальной диагностики приводим редкий случай расщелины грудной стенки (рис. 38.14).
С.Т. Зацепин
Костная патология взрослых
Опубликовал Константин Моканов
первые признаки и симптомы, рак молочной железы 2 стадии, причины и стадии женского рака груди
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.

Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
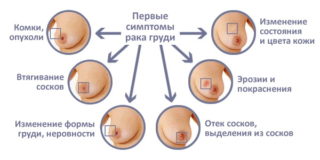
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
- «Площадка» — происходит уплощение кожи над опухолью, образовать в данном месте кожную складку невозможно.
- «Умбиликация» — кожа над местом поражения сморщена и втянута.
- «Лимонная корка» — характерный вид грудной железы вследствие лимфостаза.
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
В зависимости от проявлений заболевания, выделяют разные клинические формы рака молочной железы. В 75–80% случаев встречается узловая форма. На ранних стадиях единственным симптомом, как правило, является безболезненное уплотнение в молочной железе. Если разделить грудь на четыре части горизонтальной и вертикальной линиями, то в половине случаев опухоль будет находиться в верхненаружной части.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Сбор анамнеза
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Осмотр
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
Диагностика злокачественной опухоли
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография | УЗИ молочных желез |
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов. При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию. Высокая чувствительность — точная диагностика до 90% случаев рака. Возможность обнаружить микрокальцинаты до 0,5 мм. | Безопасность — нет воздействия на организм рентгеновскими лучами. Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет). Позволяет отличать кисты (полости с жидкостью) от плотных опухолей. Позволяет оценить состояние регионарных лимфатических узлов. Хорошо подходит для контроля положения иглы во время биопсии. |
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
Окончательный диагноз устанавливают по результатам биопсии. Получить опухолевую ткань можно разными способами:
- Нужно обязательно исследовать выделения из соска — в них могут быть обнаружены опухолевые клетки.
- При тонкоигольной биопсии в опухоль вводят иглу под контролем УЗИ или маммографии.
- Во время трепанобиопсии (CORE-биопсии) используют специальный инструмент, напоминающий толстую полую иглу. Он позволяет получить больше количество ткани и более детально ее исследовать.
- При биопсии «пистолет-игла» иглу вводят точно в нужное место с помощью специального пистолета.
- Стереотаксическая вакуум-биопсия практически так же точна, как биопсия опухоли во время хирургического вмешательства, но ее можно выполнить под местной анестезией, не прибегая к общему наркозу. Процедуру проводят с помощью пистолета Bard Magnum и вакуум-аппарата.
- Эксцизионная биопсия проводится во время хирургического вмешательства. На исследование отправляют всю опухоль.
- Сентинель-биопсия — исследование сторожевого лимфатического узла во время операции. Оно помогает разобраться, распространилась ли опухоль в регионарные лимфатические узлы, и стоит ли их удалять.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
Оценка степени распространения рака в организме
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:
- УЗИ и биопсию лимфатических узлов.
- Компьютерную томографию и МРТ — они помогают оценить размеры, расположение опухоли, очаги в других органах.
- Метастазы в печени диагностируют с помощью УЗИ.
- Очаги в легких и костях помогает выявить рентгенография.
- ПЭТ-сканирование — современный «золотой стандарт» диагностики метастазов злокачественных опухолей.

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
- Tis — «рак на месте», который находится в клетках, выстилающих молочные протоки или дольки, и не вторгается в соседние ткани. Это может быть дольковая, протоковая карцинома или рак Педжета.
- T1 — диаметр опухоли в наибольшем измерении составляет менее 2 см.
- T2 — 2–5 см.
- T3 — более 5 см.
- T4 — опухоль, которая проросла в стенку грудной клетки, кожу, или воспалительный рак.
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.

Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.

Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения больной, для продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае лечить рак груди следует с использованием гормональной терапии. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление к новообразованию. На сегодняшний день все шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения.
Прогноз при раке молочной железы
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами и учитывает индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
Запись на консультацию круглосуточно
фото, первые симптомы и признаки, виды, причины, стадии, лечение, диагностика
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак молочных желез — обобщенное название группы недоброкачественных опухолей, которые локализируются в молочных железах и отличаются особенностями течения. Данная патология стоит на втором месте после рака легких и является самым распространенным онкозаболеванием у женщин. Согласно мировой статистике ежегодно регистрируют около 1,5 миллиона случаев рака молочной железы (РМЖ). При этом в России каждый год фиксируют до 54 тысяч новых случаев онкообразований в груди.

С возрастом риск возникновения рака увеличивается. В 75 % случаев болезнь выявляют у женщин старше 60 лет, у девушек до 30 лет диагностируют злокачественное образование в 150 раз реже. У мужчин также встречается рак груди в 1 % случаев от общего показателя заболеваемости. Ежегодно приблизительно у 400 тысяч онкопациентов заболевание приводит к летальному исходу. Последние годы наблюдается рост показателя смертности.
На самом деле, рак — не приговор. При раке груди вполне реально излечиться, главное со всей ответственностью подойти к выбору лечащего врача и онкологической клиники, а также не пренебрегать профилактической диагностикой.
Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Что такое рак груди
Механизм ракового процесса основан на мутации и скоплении аномальных клеток, что приводит к быстрому росту опухоли и ее распространению в лимфоузлы, близлежащие органы. При этом некоторые онкоклетки отрываются от ракового очага и распространяются по кровотоку и лимфосистеме, вследствие чего образовываются отдаленные метастазы в головном мозге, печени и других органах. В таких случаях лечение рака груди характеризуется длительным и более сложным процессом.
Онкопоражение разделяют на несколько десятков форм, среди которых наиболее распространенными являются диффузные и узловые формы рака.

Симптомы рака груди
На ранней стадии течения онкообразование в молочной железе не причиняет женщинам дискомфорта или боли. Вначале развития болезни ее можно выявить только с помощью самодиагностики или во время маммографии. Первые клинические признаки зачастую проявляются ближе к 3-4 стадии развития злокачественного образования.
Заподозрить онкологию груди можно по следующим признакам:
- Уплотнения. В подавляющем большинстве случаев, РМЖ обнаруживается после того, как женщина или ее партнер заметит уплотнение в молочной железе, что способствует скорейшему обращению к специалисту.
- Втягивание соска. О патологическом процессе часто свидетельствует возникшее изменение природной формы соска. Если опухоль локализируется вблизи соска и прорастает в кожу, это вызывает втяжение внутрь ареолы или деформацию соска.
- Выделения из соска. При беременности или во время грудного вскармливания выделения являются нормальным явлением. В других случаях наличие жидкости из сосков указывает на патопроцесс. В зависимости от течения болезни выделения могут быть желтыми, гнойными, кровянистыми.
- Увеличение лимфоузлов. Регионарные лимфоузлы увеличиваются при патологическом процессе. При этом ощущается болезненность, дискомфорт.
- Асимметрия молочных желез. Поскольку онкообразование притягивает здоровые ткани, при подъеме руки вверх на онкопораженных участках груди образовывается впадина.
На онкопатологию может указывать возникновение покраснения, шелушения кожи на груди, боли в подмышечной впадине, а также видимая асимметрия и беспричинная болезненность молочных желез. Некоторые клинические признаки могут указывать на доброкачественные новообразования, мастопатию, мастит, мастодинию. В любом случае, каждый из перечисленных симптомов — серьезный повод обратиться к маммологу для дифференцированной диагностики.
Диагностика рака груди
Первые признаки рака груди можно выявить самостоятельно на ранней стадии, значительно улучшив прогноз. Самообследование следует проводить ежемесячно на 10 день менструального цикла. Для этого необходимо приготовить зеркало и в первую очередь оценить визуальные изменения груди: состояние сосков, кожных покровов, симметричность и форму молочных желез. Затем нужно провести пальпационный осмотр, прощупать грудь подушечками пальцев при помощи круговых движений на наличие узелков, уплотнений, впадин. Также следует обратить внимание на состояние лимфатических узлов.
Если при самодиагностике были выявлены подозрительные изменения груди или сосков, это служит сигналом тревоги, после которого необходим срочный визит к специалисту.

В клинике после сбора анамнеза и физикального осмотра врачи назначают комплекс диагностических процедур:
- Анализ крови на онкомаркеры.
- Анализ мочи.
- Рентгенологическое исследование (маммография), позволяющее с высокой точностью выявить атипичные новообразования при помощи рентгеновских лучей в двух проекциях.
- УЗИ молочных желез — детальная оценка выявленных образований, позволяет дифференцировать опухоль от кист.
- Биопсия — забор пораженной ткани для цитологического и гистологического анализа.
- ПЭТ-КТ — проводится с целью определения опухолевых характеристик (расположение, размеры, степень распространения).
При подозрении на метастазирование назначают МРТ, рентген легких, сценографию костей, радиоизотопное исследование. Для составления схемы лечения и решения вопроса о целесообразности химиотерапии, проводят генетический анализ на онкоген, провоцирующий рецидив онкопатологии.
Причины рака груди
Развитие онкологического процесса обусловлено нарушением процесса деления и смерти клеток молочной железы. Однозначной причины возникновения рака груди не существует, но специалисты выдвигают ряд эндогенных и экзогенных факторов, которые увеличивают риск развития злокачественной опухоли.
Эндогенные (внутренние) причины развития рака груди:
- генетические причины: для рака груди характерны мутации в генах BRCA1 и BRCA2;
- долгий прием противозачаточных препаратов;
- раннее менархе или поздняя менопауза;
- гинекологические болезни хронического характера;
- невынашивание беременностей, аборты;
- гормональные и метаболические нарушения;
- поздние роды или их отсутствие;
- нерегулярная половая жизнь.
Кроме того, увеличивают риск развития патологии мастопатия и фиброаденома, а также наличие в анамнезе кровных родственников подобного заболевания. Экзогенные (внешние) причины до сих пор являются предметом споров. По мнению специалистов, внешние факторы могут стимулировать развитие онкоочага совместно с другими возможными катализаторами рака.
К внешним факторам риска относят:
- злоупотребление алкоголем, табакокурение;
- воздействие химических веществ;
- травмы груди с повреждением железистых тканей.
Спусковым механизмом канцерогенеза может быть действие ионизирующего излучения, после которого разрушаются молекулярные структуры клеток.
Классификация рака груди
По гистологическому типу разделяют следующие виды РМЖ:
- Протоковая инвазивная карцинома — наиболее распространенная форма рака, которая составляет около 80 % всех онкологических случаев опухолей молочных желез. Патоочаг развивается внутри молочных протоков, вовлекая в онкопроцесс здоровые ткани. Прогноз на первой-второй стадии — благоприятный у 80 % пациенток.
- Дольковая инфильтрирующая карцинома — развивается в дольках, вырабатывающих молоко, встречается в 5-10 % случаев. Эффективно поддается гормонотерапии, характеризуется медленным ростом.
- Воспалительный (маститоподобный) рак — схож с клиническими проявлениями на мастит. Редко встречающийся вид РМЖ, который отличается быстрым прогрессированием.
Также онкопатологию классифицируют по системе TNM, определяющей опухолевые размеры, степень прорастания патоочага и наличие/отсутствие метастазирования.
Стадии рака груди

Тяжесть онкопатологии можно установить по объему злокачественной опухоли и степени поражения. Для определения используют классификацию по 4 стадиям:
- I стадия — онкообразование размером не превышает 2-х см, поражения лимфатических узлов отсутствуют.
- II стадия — опухолевый размер не более от 2,5 до 5 см, в онкопроцесс вовлечены лимфатические узлы, окружающие молочную железу, возможны отдаленные метастазы;
- III стадия — размер злокачественного очага +/- 5 см, обнаруживается прорастание в лимфоузлы подмышечных впадин, близлежащие ткани.
- IV стадия — любые размеры атипичного образования, наличие узелков, изъязвлений на коже, присутствуют множественные вторичные онкоочаги в отдаленных органа, тканях.
Профилактика рака груди
Чтобы предупредить рак молочных желез, специалисты рекомендуют обязательно соблюдать следующие профилактические меры:
- При отягощенном анамнезе и генетической предрасположенности проходить регулярные обследования, включая процедуру маммографии не менее 1 раза в год. Женщинам 35-55 лет рентгенологическое исследование показано 2 раза в год. Также рекомендуется проводить самодиагностику, которая способствует раннему выявлению патологии и благоприятному прогнозу.
- Контролировать вес тела. Согласно статистике, ожирение является одним из основных предрасполагающих факторов к данной онкологии (до 40 %). Поэтому следует чаще заниматься спортом, а также придерживаться сбалансированного питания, больше питаться натуральными продуктами.
- Отказаться от курения и не злоупотреблять алкоголем. Именно в табаке и составляющих алкогольных напитков содержится масса канцерогенов и вредных веществ, провоцирующих клеточные мутации.
Кроме того, в целях профилактики раковых поражений груди, врачи рекомендуют употреблять кофе в ограниченных количествах, избегать стрессовых ситуаций, не отказываться от грудного вскармливания, а также регулярно принимать витамин D, который активно подавляет рост онкоклеток.
Методы лечения рака груди
Ведущий метод лечения РМЖ — хирургическое вмешательство. В любом случае тактика лечения зависит от общего состояния пациентки, стадийности болезни.
Онколечение включает использование следующих методов:
- Оперативное вмешательство. Подразумевает применение трех методик: мастэктомию — удаление железы с лимфоузлами, жировой тканью, квадрантэктомию — резекцию четверти груди и лампэктомию — органосохраняющую операцию, при которой иссекают лишь онкопораженный участок груди, не превышающий в размерах 4см. После мастэктомии можно восстановить объем груди при помощи пластической операции.
- Химиотерапия. Подавляет онкоочаг химиопрепаратами. Способствует профилактике рецидивов, а также позволяет уменьшить размеры опухоли до оперативного вмешательства. Иногда применяется вместо хирургии.
- Радиотерапия. Также снижет вероятность рецидива. Используется для эффективного уничтожения остаточных онкоклеток после лампэктомии или мастэктомии.
- Таргетная терапия. Часто применяется комбинировано с химиотерапией или после оперативного вмешательства. Метод заключается в использовании препаратов моноклональных антител, которые эффективно блокируют онкоген и замедляют рост патоочага.
Также назначают иммунотерапию, в процессе которой вводят препараты, активизирующие иммунную систему для эффективного уничтожения быстрорастущих онкоклеток.
Лечение рака груди народными средствами
Народная медицина не является альтернативой официально признанному лечению в онкологической клинике. Отказ от квалифицированной медпомощи ради использования народных средств, как правило, приводит к летальному исходу. Поэтому нельзя терять время на «волшебные» целительные настои и отвары. Ведь именно своевременное выявление и адекватное лечение злокачественного образования способствует благоприятному прогнозу.
Сегодня лечение рака груди в Москве проводится известными по всему миру онкологами и маммологами, которые за счет огромного опыта и применения ультрасовременного лечебно-диагностического оборудования добиваются лучших результатов онкотерапии даже в тяжелых случаях.
Сколько живут после лечения рака груди?
Выживаемость зависит в большей степени от стадийности болезни и комплексного, эффективного лечения. Десятилетняя выживаемость на 1-2 стадии составляет 50-80%. После проведенного онколечения на 3 стадии патологии после постановки диагноза 10 лет живут до 30 % пациентов, на 4 стадии — не более 5 %. Рецидивы возникают в 22 % случаев после радикального иссечения молочной железы.
Рак грудины: симптомы и первые признаки
Содержание статьи:
Рак грудной клетки у мужчин и женщин включает формирование злокачественных новообразований в различных структурах. Наиболее часто поражаются костные основы, к которым относятся ребра и грудина, мягкие ткани и органы – легкие и молочные железы.
Симптомы рака грудины
 Особенностью течения любого онкологического процесса является отсутствие симптоматики на ранних стадиях развития. По мере роста злокачественного новообразования может начинаться клиника, общая для всех опухолей независимо от тканевого происхождения и локализации в организме:
Особенностью течения любого онкологического процесса является отсутствие симптоматики на ранних стадиях развития. По мере роста злокачественного новообразования может начинаться клиника, общая для всех опухолей независимо от тканевого происхождения и локализации в организме:
- Боль – рост опухоли всегда агрессивный, происходит механическое повреждение и разрушение близлежащих неизмененных тканей, нервных окончаний и волокон.
- Механическое смещение близлежащих тканей и органов растущей опухолью, что приводит к неприятным ощущениям сдавливания, распирания. Для злокачественного новообразования характерно формирование метастазов, которые представляют собой «дочерние» опухоли, локализующиеся в других участках тела. При этом боль распространяется и усиливается.
- Патологический перелом пораженной кости.

Рак кости
- Деформация участка тела, в котором сформировалась опухоль. Наиболее часто изменения видны при развитии новообразования молочной железы, грудины. Рак в рукоятке приводит к деформации кости.
- Нарушение функционального состояния пораженного органа – злокачественное новообразование, локализующееся в легких, приводит к одышке, кашлю. Также страдают другие органы и системы на фоне гипоксии.
На поздних стадиях развития злокачественного новообразования молочных желез, рака ребер, симптомы и проявления включают общую интоксикацию. Это связано с тем, что метаболизм раковых клеток имеет существенные отличия. Они в ходе жизнедеятельности вырабатывают токсические соединения. Раковая интоксикация включает резкое похудение человека на фоне нормального питания, общую слабость, повышение температуры тела. Это является одним из факторов, провоцирующих летальный исход.
Для злокачественных новообразований костной системы характерно появление выраженной боли в ребрах. Если развился рак грудины, симптомы включают деформацию передней стенки грудной клетки.
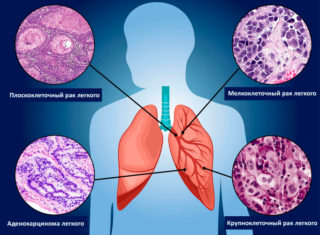
Виды рака легких
При раке легких болевые ощущения часто не развиваются, что связано с отсутствием чувствительных нервных окончаний в альвеолах. На поздних стадиях в клинической картине доминируют признаки тяжелой раковой интоксикации. Относится к мужской патологии, так как среди мужчин больше курильщиков.
Рак молочной железы у женщин часто сопровождается появлением небольших узелков, которые можно выявить только при пальпации. По мере прогрессирования онкологического процесса происходит увеличение новообразования. Это приводит к деформации груди, втягиванию соска. Могут проявляться патологические выделения в виде прожилок крови. На рост опухоли реагируют подмышечные лимфатические узлы. Они увеличиваются в размерах, становятся болезненными.
Рак на коже груди проявляется снаружи болезненным уплотнением, которое имеет тенденцию к увеличению. На поверхности образуется незаживающая язва, которая может выглядеть, как ранка.
Причины онкозаболевания
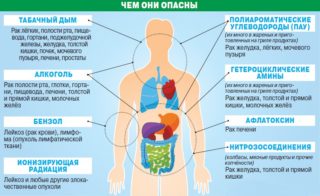
Причины онкологических заболеваний
Достоверная причина развития онкологической патологии остается неизученной. Патогенез заключается в изменении генетического материала клеток, вследствие чего они начинают бесконтрольно делится, образуя опухоль. Для формирования злокачественного новообразования необходимо наличие мутации и ослабление иммунитета, который не уничтожает чужеродные клетки. Выделяется несколько факторов, они с различной долей вероятности могут провоцировать мутации в клетках:
- ионизирующее излучение;
- химические соединения канцерогены: бензол, ароматические углеводороды;
- некоторые вирусы: Эпштейна-Барр, папилломы человека.

Злоупотребление алкоголем провоцирует развитие онкологических заболеваний
Также выделяется ряд провоцирующих факторов, воздействие которых повышает вероятность развития онкологического процесса в грудной клетке:
- Нарушение метаболизма с развитием ожирения или сахарного диабета.
- Курение – один из основных факторов, при воздействии которого может возникать рак легких.
- Злоупотребление алкоголем.
- Наследственная предрасположенность.
- Гипертоническая болезнь с систематическим повышением уровня системного артериального давления в течение длительного времени.
- Длительное лечение заболеваний с использованием гормонов и их синтетических аналогов. У мужчин рак молочных желез и яичек может провоцировать применение стероидных анаболиков.
- Изменение гормонального фона, которое бывает у девочек подростков.
- Воздействие неблагоприятных факторов окружающей среды.
Высокая вероятность злокачественных или доброкачественных новообразований имеет место у людей в возрасте старше 45 лет. Ребенок болеет онкологией только на фоне врожденных генетических мутаций. Детский рак является очень редким явлением.
Методы диагностики
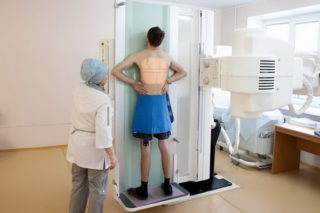
Флюорография проводится с профилактической целью 1 раз в год
Диагностика направлена на выявление рака, определение локализации новообразования, а также его тканевого происхождения. Для этого онкология использует несколько современных методов объективного исследования.
- Обзорная рентгенография грудной клетки – метод дает возможность распознавать и ориентировочно оценивать видные грубые изменения. Флюорография – это вариант рентгендиагностики заболеваний органов грудной клетки, который проводится всем взрослым людям с профилактической целью 1 раз в 1-2 года. При подозрении развития опухолевого процесса в молочной железе назначается маммография.
- Компьютерная томография – современная методика инструментального исследования, суть которой заключается в послойном сканировании тканей определенной области тела. Визуализация осуществляется при помощи рентгеновских лучей. Метод обладает высокой разрешающей способностью и дает возможность выявить минимальные изменения в тканях, а также определить их локализацию.

Компьютерная томография грудной клетки позволяет выявить малейшие изменения в тканях и их локализацию
- Магнитно-резонансная томография – послойное сканирование тканей, при котором визуализация осуществляется за счет физического эффекта резонанса ядер в сильном магнитном поле. Методика дает возможность диагностировать изменения больших участков тела, что важно для выявления метастазов.
- УЗИ молочных желез – исследование используется для выявления полостных образований, которые могут свидетельствовать о развитии предракового заболевания. Исследование обычно проводит женский врач узист.
- Биопсия – прижизненное взятие небольшого участка тканей из опухоли для последующего определения гистологического происхождения под микроскопом.
На основании проведенной диагностики врач онколог устанавливает диагноз в соответствии с современной классификацией, что дает возможность подобрать наиболее эффективное лечение.
Лечение рака грудной клетки
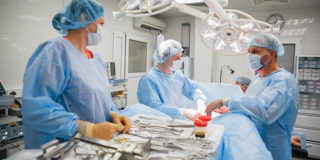
Все виды рака грудной клетки лечатся оперативным путем
Вылечивать рак возможно только на ранних стадиях развития онкологического процесса. Основная цель – удаление новообразования. Операция практически всегда объемная, так как вместе с опухолью необходимо удалять много здоровых тканей и регионарные лимфатические узлы, часто одним блоком. Послеоперационный период длится не менее 14 дней. Для профилактики метастазирования одновременно назначается химиотерапия или лучевая терапия. Чтобы эффективно лечить патологию, приходиться консолидировать нескольких специалистов. Они определяют сколько, когда и как проводить мероприятия. Народные методы неэффективны.
Длительность терапевтических мероприятий врач должен определять индивидуально. Прогноз зависит от своевременного начала лечений, также влияет степень изменений. Чем раньше человек начал лечиться, тем лучше результат и ниже вероятность рецидива, менее тяжелые последствия рака груди, осложнения.
Новообразования грудной клетки: симптомы, как лечить
Бывают доброкачественные и злокачественные новообразования в груди. Доброкачественные — те образования, в которых нет раковых клеток, поэтому они не опасны для жизни человека. Несмотря на это, риск перерождения из доброкачественного в злокачественное существует. Поэтому при появлении каких-либо опухолей в грудной клетке важно посетить доктора и провести требуемую диагностику.
Даже доброкачественные новообразования на грудине имеют свойство переходить в онкологию.Новообразования молочной железы
Типы опухолей
Доброкачественные образования
- мастопатия;
- липома;
- фиброаденома;
- киста;
- аденома;
- внутрипротоковая папиллома.
Злокачественные образования
- инфильтратное новообразование;
- охватывающая опухоль;
- аденокарцинома;
- воспалительная опухоль;
- лобулярная карцинома.
Симптомы новообразований
Изначально новообразования грудины у женщин не имеют симптомов. Проявляют они себя после того, как начинают увеличиваться. Распространенная симптоматика:
- боли в груди перед критическими днями;
- прощупывание опухоли;
- набухание груди;
- увеличение в размерах лимфоузлов;
- изменения в контуре молочных желез;
- изменение расположения соска;
- нарушения кожи на груди;
- выделения жидкости из сосков (иногда с примесями крови).
Диагностика
Чаще всего обследования для установления новообразований молочной железы проводятся с помощью ультразвукового исследования, биопсии и маммографии. Но иногда прибегают к помощи следующих способов:
Без аппаратного обследования назначить адекватную терапию новообразованию на грудине невозможно.| Название | Описание |
| Онкомаркер | Показывает рост раковых клеток даже на начальных стадиях заболевания. Анализируется кровь. |
| Дуктография | Показывает протоковые каналы, после того, как в них вводится контрастное вещество. |
| Инфракрасное обследование | Показывает полную картину болезни. |
| Электромагнитное излучение | Дает возможность увидеть границы опухоли. Проводится перед хирургическим вмешательством. |
Лечебные мероприятия
После проведения анализов доктора назначают терапию лекарственными средствами. К помощи хирургического вмешательства прибегают только в крайних случаях доброкачественного образования. Операция обязательна для удаления новообразований злокачественного характера. Хирургическое вмешательство для удаления раковой опухоли проводится следующими способами:
Некоторые неагрессивные новообразования на грудине можно полностью вылечить медикаментами.- Мастэктомия. Используется, когда образование маленького размера и рост раковых клеток незначительный. В процессе операции хирург удаляет мышцы груди, на которой образовалась опухоль, и соседствующие лимфоузлы.
- Секторальная резекция. Проводится устранение грудных мышц, пораженных онкологией, целостность органа сохраняется. После проведения хирургического вмешательства прибегают к химиотерапии, которая позволяет снизить риск рецидива.
- Полное удаление молочной железы. Используется редко, так как последние стадии раковой болезни не оперируются.
Медикаментозная терапия базируется на применении гормональных и иммуностимулирующих препаратов. Кроме того, прибегают к помощи и народной медицины и гомеопатии. В процессе лечения женщина должна блюсти специальную диету и здоровый образ жизни. Это в комплексе позволит улучшить состояние здоровья.
Вернуться к оглавлениюОпухоли средостения
Классификация новообразований
Раковые новообразования, возникающие в зоне средостения, делят на первичные и вторичные. Первичные образования классифицируются следующим образом:
- лимфоидные;
- неврогенные;
- образования вилочковой железы;
- мезенхимальные;
- дизэмбриогенетические.
Симптомы новообразований средостения
Практически все новообразования, которые возникают в области средостения, продолжительный период не имеют симптомов. Проявляются они, когда опухоль начинает разрастаться. Первая симптоматика — болевые ощущения в груди. В процессе увеличения опухоли она давит на кровеносные сосуды, впоследствии чего проявляются следующие симптомы:
- шум в ушах;
- боли в голове;
- цианоз кожи;
- одышка;
- болевые ощущения в грудине;
- увеличение вен на шее;
- повышение давления.
Невзирая на то, какой именно вид новообразования развивается в области средостения, все они сопровождаются такими состояниями:
- повышенная утомляемость;
- потеря массы тела;
- аритмия;
- плеврит;
- артралгия.
Диагностика
Опрос и осмотр пациента не дают возможности установить причину возникновения такой симптоматики. Поэтому пациента отправляют на обследования, которые включают:
- рентгеноскопию грудины;
- рентгенографию желудочно-кишечного тракта;
- магнитно-резонансную томографию;
- компьютерную томографию;
- торакоскопию;
- бронхоскопию;
- трасторакальную и трансбронхиальную биопсию.
Лечение образований средостения
Методы терапии напрямую связаны с тем, какого типа новообразование возникло у пациента. Однако все формы опухолей средостения требуют хирургического удаления. После избавления от опухоли больному назначается химиотерапия, которая позволяет остановить распространение метастаз, если они присутствуют. Форма химиотерапии определяется исходя из того, какую опухоль удалили.
Доброкачественные новообразований в области сердца могут существенно влиять на работу кардио системы человека.Вернуться к оглавлениюНовообразования в области сердца
Виды опухолей
Доброкачественные
Доброкачественные образования сердца классифицируют следующим образом:
| Вид | Описание |
| Рабдомиома | Возникает преимущественно у детей. В большинстве случаев рассасывается самостоятельно. |
| Липоматоз | Образуется в межпредсердной перегородке из-за отложений жира. |
| Миксома | Встречается чаще всего. Преимущественно расположена в левом предсердии. |
| Тератома | Появляется в полости перикарда. Иногда бывает внутрисердечной. |
| Папиллярная фиброэластома | Возникает на аортальном и митральном клапане. Представляет собой маленькую опухоль, находящуюся на ножке. |
Злокачественные
Злокачественные опухоли сердца делят на такие типы:
| Название | Описание |
| Рабдомиосаркома | Образования располагаются в поперечно-полосатых мышцах. Образуются в любом возрасте. |
| Фибросаркома | Мягкое новообразование, которое наполняет атриум и может оказывать в перикарде. |
| Ангиосаркома | Встречается наиболее часто. Опухоль состоит из пролиферации раковых клеток, которые образуют сосудистые каналы. |
| Мезотелиома | Развиваются в стенке, которая окружает сердце. |
Симптомы новообразований в зоне сердца
Симптоматика связана с тем, какой размер имеет новообразование. Выделяют следующие признаки:
- нарушение внутрисердечного кровотока;
- болевые ощущения в зоне сердца;
- повышение артериального давления;
- повышенная утомляемость;
- обмороки;
- одышка;
- стихание сердечных звуков;
- продолжительная недостаточность сердца.
Диагностические процедуры
Симптоматика опухолей в области сердца схожа с другими сердечными заболеваниями, поэтому диагностировать ее непросто. Используют такие методы:
- Эхокардиограмма. Показывает точный размер и месторасположение опухоли. Процедура выполняется с помощью звуковых волн.
- Электрокардиограмма. Исследование записывает электрическую активность сердца и показывает его повреждения.
- Магнитно-резонансная и компьютерная томограммы. Показывают изображение сердца, на котором видны все характеристики новообразования.
- Катетеризация. В артерию вводят контрастную жидкость.
Лечебные мероприятия
Лечить опухоль сердца можно с помощью следующих хирургических методов:
| Название | Описание |
| Обычная резекция | Применяется для удаления доброкачественных образований в сердце. При манипуляции открываются оба предсердия и проверяются все сердечные камеры, чтобы выявить наличие иных опухолей. |
| Комплексная резекция | Используется, чтобы устранить новообразование, которое не затронуло соседствующие ткани. |
| Иссечение | Прибегают к нему, когда образование затронуло заднюю стенку левого предсердия. |
| Имплантация искусственного органа | Проводят исключительно в случаях, когда пациент молодой, и если опухоль не дала метастазы. |
| Пересадка | Редко используется. Применяется, когда нет отдаленных метастаз. |
Вернуться к оглавлению
Новообразования в тимусе
Классификация раковых образований
Опухоли в тимусе разделяют на такие виды:
- карцинома;
- тимолипома;
- тимома;
- киста вилочковой железы;
- гиперплазия.
Симптоматика образований
На начальном этапе развития опухолей пациент не ощущает никакой симптоматики. После того как новообразование начинает увеличиваться, оно оказывает давление на близлежащие органы, впоследствии чего проявляются такие признаки:
- нехватка воздуха;
- учащенное сердцебиение;
- одышка;
- повышенное внутричерепное давление;
- кашель;
- трудности при глотании;
- отеки лица;
- увеличение вен на шее;
- утомляемость;
- повышенная потливость;
- снижение массы тела.
Диагностика
Поскольку на ранних стадиях новообразование не имеет симптомов, диагностировать его практически невозможно. Зачастую выявляются опухоль при рентгенологическом исследовании или уже после того, как образование достигло крупных размеров, сдавливая сердце и другие внутренние органы. В таком случае используют следующие методы диагностики:
- компьютерная томография;
- рентгенография;
- томография;
- контрастное обследование пищевода;
- биопсия.
Терапия новообразований
Лечение образований в тимусе предполагает комплексную терапию. Опухоль потребуется удалить с помощью хирургического вмешательства. Чем раньше операция будет проведена, тем больше шансов у пациента на благоприятный исход. Поскольку опухоли в тимусе быстро растут и распространяются на соседствующие органы, промедление с хирургическим вмешательством может сделать рак неоперабельным. В процессе операции устраняют не только новообразование, но и всю железу. Когда есть возможность удаления жировой клетчатки переднего средостения, удаляют и ее, что позволяет уменьшить риск рецидива.
Новообразования ребер и груди способны поражать соединительную и костную ткань.Вернуться к оглавлениюНовообразования ребер и грудной клетки
Классификация опухолей
Опухоли делятся на следующие типы:
- Хондросаркома. Возникает в хрящевых составляющих ребер.
- Ретикулосаркома. Локализуется в сосудистых составляющих.
- Остеосаркома. Находится в костной ткани.
- Фибросакрома. Располагается в сухожильно-связочном аппарате грудины.
Симптоматика
Ранние стадии опухоли зачастую не имеют признаков. В процессе роста новообразования больные ощущают боли под грудью и в области грудной клетки, периодические повышения температуры тела. Иногда при дыхании появляется дискомфорт. Со временем боли становятся сильнее и проявляют себя даже ночью. Если образование разрастается во внешнюю сторону, то при визуальном осмотре около ребра заметно уплотнение.
На последних стадиях ракового заболевания наблюдаются острые боли, которые не помогают унять обезболивающие лекарственные препараты. Новообразование начинает выделять злокачественные клетки, попадающие в кровеносную систему. Метастазы попадают в пищевод, легкие и лимфатические узлы. В это время пациент жалуется на раковую интоксикацию в виде повышенной утомляемости, общего ухудшения состояния здоровья, снижения аппетита и похудения.
После визуального осмотре врач назначает определённое аппаратное обследование на предмет исследования новообразования ребер или груди.Диагностика
Для начала доктор проводит визуальный осмотр, после чего отправляет пациента на следующие обследования:
- рентгенология органов грудины;
- компьютерная томография;
- магнитно-резонансная томография;
- биопсия.
Как лечить?
Для начала проводится хирургическое вмешательство, в процессе которого удаляется опухоль. При операции хирурги стараются сохранить как можно больший объем здоровых тканей вокруг злокачественного новообразования. Удаляется само образование и лимфатические узлы, расположенные рядом, дабы снизить риск рецидива. Затем больному проводится лучевая терапия, в ходе которой на область опухоли воздействуют радиологическим излучением, которое способствует гибели злокачественных клеток. Применяют лучевую терапию как дополнительный способ лечения после операции. Основным методом лечения она выступает на поздних стадиях ракового заболевания, когда опухоль неоперабельная. Используют и химиотерапию, в ходе которой больной принимает специальные цитостатические средства, обезвреживающие злокачественные клетки.
Как определить первые признаки рака грудной клетки
Рак грудной клетки выявляется у мужчин и женщин с одинаковой частотой. Чтобы предотвратить его прогрессирование и летальный исход, следует делать операциию на ранних стадиях заболевания.
Опасная не только злокачественная, но и доброкачественная опухоль грудной клетки. При росте узла сдавливаются окружающие ткани, что нарушает работу сердца и легких. При исследовании органов грудной клетки врачам часто удается определить липому (доброкачественную опухоль из жировой ткани) и наблюдать за ней в течение нескольких лет.

Несмотря на то что липома относится к ряду доброкачественных опухолей, в некоторых случаях она способна привести к раку при перерождении ее клеток в злокачественные.
Онкологическую патологию грудной клетки определить можно лишь при выполнении рентгенографии. Поэтому не избегайте ежегодной скрининговой флюорографии!
Первые признаки у мужчин
Рак груди на ранних стадиях у мужчин выявляется в редких случаях. Только когда опухла грудная клетка в области ореол сосков и появились кровянистые выделения из соска, человек обращается к врачу, так как самостоятельно справиться с прогрессирующим изъязвлением кожи не может.
Каковы ранние признаки рака груди у мужчин:
- боль в грудной стенке;
- появление припухлостей, бугорков, уплотнений на поверхности кожи;
- увеличение подмышечных лимфоузлов;
- появление дополнительных теней на рентгенограмме легких;
- кашель;
- необоснованное повышение температуры;
- увеличение скорости оседания эритроцитов;
- затруднение дыхания;
- боль в сосках;
- потеря веса;
- увеличение частоты сердечных сокращений.
Вышеописанные признаки неспецифичны, поэтому люди на них не обращают особого внимания. Только тогда, когда патология не проходит после приема лекарств, они обращаются к врачу.
Тем не менее заметить первые признаки опухоли человек может самостоятельно. Необходимо внимательно относиться к своему здоровью. Только ранняя диагностика злокачественного перерождения клеток и радикальное оперативное лечение позволят исключить метастазирование патологии.

Рак грудной полости у мужчин определяется позднее, чем у женщин. Это обусловлено тем, что у них молочные железы не выражены, поэтому врачи не осматривают грудь тщательно с целью обнаружения опухоли.
Существуют провоцирующие факторы, которые склонны приводить к раковым образованиям в верхней части груди.
Среди них выделяют следующие:
- старение – один из самых значимых провоцирующих факторов. С годами снижаются защитные возможности организма, наблюдается слабость иммунной системы. Средний возраст, в котором выявляют рак груди у мужчин, – 60-70 лет;
- повышение концентрации женских половых гормонов. У представителей сильной половины эстрогены увеличиваются при ожирении и приеме гормональных средств, снижении функции печени и при злоупотреблении алкоголем;
- наследственный синдром Клайнфельтера характеризуется увеличением количества Х-хромосом в геноме клетки. Таких пациентов врач может определить по внешнему виду. У мужчин с синдромом Клайнфельтера женский голос, длинные ноги и редкий волосяной покров, уменьшен размер яичек;
- семейная предрасположенность к злокачественным опухолям;
- влияние радиации.
Пациентов из группы риска врачи всегда подвергают следующим скрининговым исследованиям:
- ультразвуковое исследование;
- рентгенография легких;
- магнитно-резонансная томография;
- взятие участка ткани на гистологию из язвенных дефектов на коже.
Отдельно следует выделить такое заболевание, как гинекомастия. При патологии увеличивается размер молочных желез. Болезнь является доброкачественной, но считается предраковым состоянием.
Симптомы у женщин
Первые симптомы злокачественных опухолей наблюдаются при распространенном заболевании – мастопатии. Болезнь связана с наличием в ткани молочной железы патологических узловых образований. Возникает патология на фоне нарушения гормонального фона и считается предраковым состоянием.
При выявлении мастопатии женщины становятся на диспансерный учет у онколога и проходят периодические обследования. При обнаружении злокачественного узла требуется срочное оперативное лечение.
Вторым по частоте встречаемости заболеванием молочных желез у женщин является фиброма. Она представляет собой доброкачественную опухоль волокнистой ткани. Локализуется она в глубоком слое кожи. При ощупывании этого патологического участка можно отметить образование округлой формы, которое смещается.
Фиброма – это такое доброкачественное образование, которое часто появляется на фоне хронических воспалительных реакций. Гистология этого образования представляет собой скопление коллагеновых и фиброзных волокон.

Как определить фиброму
Виды фибром:
- десмоидная;
- неоссифицирующая;
- кистозная;
- неостеогенная.
Симптомы десмоидной формы появляются при сдавлении окружающих мягких тканей. Опухоль растет чаще всего в грудной клетке и брюшной полости. Образование способно к перерождению в рак.
Десмоидная фиброма встречается чаще у женщин. Считается, что причины ее появления заключаются в хроническом повреждении тканей.
Симптомы неоссифицирующей фибромы наблюдаются у детей в старшем школьном возрасте. Клинические признаки болезни не обнаруживаются, а определить их можно только при выполнении рентгенографии костей. На снимке обнаруживается краевой дефект надкостницы продолговатой формы с реактивным воспалительным процессом.
Неостеогенная фиброма локализуется чаще всего в области бедренной и большеберцовой кости. Патология характеризуется разрушением кортикального костного слоя. При этом кортикальный слой трубчатой кости заменяется на фиброзный. При выявлении симптомов данной патологии врачи оценивают ее опасность для здоровья. Оперативное лечение проводится только в случае наличия угрозы для жизни человека.
Типичные симптомы кистозного вида – наличия в ребрах и грудине полостей с жидким содержимым (кист). Лечение заболевания требует оценки вероятности воздействия опухоли на окружающие ткани. Если угрозы для дыхания и кровоснабжения не существует, за образованием проводится диспансерное наблюдение. Операция проводится при росте опухоли или подозрении на ее злокачественное преобразование.
Таким образом, рак грудной клетки чаще всего протекает скрыто. Его обнаруживают на поздних стадиях, когда появляются изъязвления кожи или узлы на рентгенограмме.