Неврит лучевого нерва. Симптомы и лечение.
Лучевой нерв (ЛН) — сложное сплетение нервных волокон и окончаний. Он начинается от шейных корешков нервов спинного мозга и заканчивается на кисти. Соответственно, неврит лучевого нерва, это воспаление или защемление лучевого нерва. Давайте посмотрим, к чему это может привести.
Неврит лучевого нерва — описание заболевания
В отличие от других нервов, лучевой нерв располагается не прямолинейно, а спиралевидно. На всем своем протяжении он проводит нервные импульсы к мышцам плеча, предплечья, кисти, является их сгибателем. Располагается довольно близко к поверхности, чем и объясняется его довольное частое вовлечение в воспалительный процесс, называемый невритом лучевого нерва (НЛН).

Причины неврита лучевого нерва
Причинами воспаления лучевого нерва могут быть:
- Инфекции, атакующие нерв после перенесенных заболеваний (гриппа, пневмонии)
- Травмирующее воздействие, например, перелом плечевой кости.
- Развитие в межмышечном пространстве келоидной ткани (рубцов) после ударов.
- Нарушение кровоснабжения в результате компрессии (сдавливания), во время сна, при затягивании руки жгутом, длительное компрессионное воздействие костылем (костыльный паралич). Такой неврит называют ещё ишемическим.
- Интоксикация (в том числе отравление алкоголем, солями тяжелых металлов ртути и свинца).
Неврит лучевого нерва — симптомы
Симптомы заболевания будут зависеть от местоположения воспаления.
При высоком поражении лучевого нерва в подмышечной впадине или верхней части плеча развивается паралич мышц — разгибателей предплечья, кисти, фаланг пальцев.
При воспалении нервных волокон на уровне средней части плеча функция разгибания предплечья сохраняется. При воспалении в нижней части плеча и на уровне предплечья сохраняется функция мышцы, сгибающей и разгибающей предплечье, поражаются разгибатели кисти и пальцев.
При поражении нижней части нерва, симптомы будут уже несколько иные. Разгибание кисти сохраняется, но страдает разгибательная функция фаланг пальцев. Обычно у больных отмечается характерная «свисающая» кисть. Пациент не может разогнуть пальцы, не может пожать протянутую ему руку.
Воспаление лучевого нерва в большинстве случаев сопровождаются утратой основных функций руки. Затруднена как тонкая работа, такая как рисование, вязание, так и более простая. Больной ощущает снижение или потерю чувствительности на определенных участках руки. Боли при неврите лучевого нерва отмечаются крайне редко, за исключением инфекционного и травматического характера течения заболевания. Чаще всего встречается воспаление нерва правой руки.
Предварительный диагноз врач может поставить исходя из описанных больным симптомов. Но для того, что бы уточнить насколько поврежден лучевой нерв, следует пройти некоторые диагностические тесты и выполнить ряд несложных (для здорового человека) упражнений. Окончательный диагноз можно ставить только после прохождения пациентом сеанса электронейромиографии (именно эта процедура и покажет как и насколько сильно поврежден лучевой нерв).
Неврит лучевого нерва — лечение
Лечение неврита лучевого нерва зависит от причины воспаления и этапа протекания процесса, который можно разделить на:
- острый период;
- подострый период;
- восстановительный период.
Острый период неврита лучевого нерва
В острый период неврита лучевого нерва, при наличии инфекционного процесса назначают противовирусные (интерферон, гамма-глобулин и их производные) или антибактериальные препараты, включая антибиотики широкого спектра, сульфаниламиды. При травматической и компрессионной причинах возникновения неврита, назначают противовоспалительные препараты (ибупрофен, диклофенак). При компрессионных невритах применяют препараты, восстанавливающие и улучшающие кровоснабжение, расширяющие сосуды (папаверин, ксантинола никотинат, эуфиллин). Одновременно для восстановления стенок сосудов и капилляров применяют витамины группы В (В6 — пиридоксин, В7 — биотин), рутин (витамин Р), никотиновую кислоту, витамин Е и аскорбиновую кислоту. Для снятия отеков назначают мочегонные (фуросемид и другие) и антигистаминные препараты.
Подострый период неврита лучевого нерва.
физиопроцедуры при лечении невритаВ подострый период невропатии лучевого нерва в комплекс лечебных препаратов включают антихолинэстеразные средства (неостигмин) и биостимуляторы (алоэ, гиалуронидазу).
Кроме лекарственных средств, для лечения неврита лучевого нерва назначают физиопроцедуры:
- Ультрафонофорез — введение противовоспалительных средств и глюкокортикоидов в организм пациента с помощью ультразвука, который увеличивает впитываемость отдельных лекарственных препаратов поверхностью кожи.
- Лекарственный электрофорез — введение лекарственных средств через кожу или слизистую с применением электрического тока. Преимущество электрофореза в том, что при таком способе требуется намного меньше лекарственных средств. Таким образов вводится гиалуронидаза, новокаин и неостигмин.
- Импульсные токи — применяются что бы уменьшить или полностью снять болевые ощущения.
Восстановительный период неврита лучевого нерва
В восстановительный период при воспалении лучевого нерва назначают:
Лечебную физкультуру, направленную на уменьшение парезов, восстановление кровообращения и наращивания мышечной силы.
Электростимуляцию — лечебное воздействие на мышечные ткани и нервные волокна импульсными токами. Проходя через ткани, ток вызывает возбуждение нервных и мышечных клеток, что способствует сокращению мышц.
 Лечебный массаж поможет вылечить заболевание
Лечебный массаж поможет вылечить заболеваниеМассаж при невралгии — может быть как полностью ручным, так и с помощью различных массажеров. Массаж захватывает кожу, нервные волокна и окончания, мышцы, сосуды и капилляры. Благодаря массажу улучшаются обменные процессы, восстанавливается кровоснабжение и питание нервных тканей и мышц.
В случаях, когда невралгия лучевого нерва вызвана длительным сдавливанием нерва, показано хирургическое вмешательство для проведения декомпрессии. Оперативное лечение проводится также в случаях, когда в процессе лечения отсутствует положительная динамика и признаки восстановления. Если в процессе операции не происходит чрезмерное натягивание нервного ствола, то накладывают шов на травмированный участок, в противном случае проводят пластику аутотрансплантатом поверхностных нервов.
Лечение неврита у детей и беременных
Лечение неврита у детей и беременных имеет свои особенности. Антибиотики беременным назначают с осторожностью, и только в запущенных и тяжелых случаях. Их заменяют сульфаниламидами и кортикостероидами.
При лечении невропатии у детей, не назначают антибиотики стрептомицинового и тетрациклинового рядов вследствие их влияния на слуховой, зрительные нервы, формирование костей.
Физиотерапевтические процедуры, в основе которых лежит воздействие током, детям и беременным противопоказаны.
Хорошие результаты в борьбе с невритом дает иглоукалывание и лечебная гимнастика.
Прогноз лечения неврита лучевого нерва
Прогноз при поражениях лучевого нерва зависит от степени тяжести болезни и причин ее возникновения. Невриты от сдавливания («костыльные», «сонные») чаще всего проходят через несколько дней самостоятельно. В целом заболевание может длиться от четырех недель до шести. Восстановление при тяжелых формах неврита лучевого нерва затягивается до полугода.
Лечение неврита лучевого нерва народными средствами
 Неврит лучевого нерва — болезнь эта далеко не новая, и пусть наши далекие предки и не знали ее современного названия, но определенные способы лечения у них были. В данной статье мы вряд ли сможем описать все средства, которые советует народная медицина при неврите лучевого нерва, но общую информацию все же дадим. Одним из основных, а как по нашему мнению, и единственным плюсом лечения неврита средствами народной медицины является то, что примерять их можно в домашних условиях без особых проблем.
Неврит лучевого нерва — болезнь эта далеко не новая, и пусть наши далекие предки и не знали ее современного названия, но определенные способы лечения у них были. В данной статье мы вряд ли сможем описать все средства, которые советует народная медицина при неврите лучевого нерва, но общую информацию все же дадим. Одним из основных, а как по нашему мнению, и единственным плюсом лечения неврита средствами народной медицины является то, что примерять их можно в домашних условиях без особых проблем.
Компрессы из прополиса, настоянного на спирту и смешанного с любым растительным маслом. Настой прикладывается к пораженной зоне на несколько часов.
Компрессы из красной гончарной глины, смешанной с трехпроцентным столовым уксусом. Прикладывается к пораженному участку на ночь. Длительность процедуры — три дня.
Натирание проблемного участка медвежьим салом ежедневно в течение четырех недель.
Возможные последствия неврита лучевого нерва
Течение заболевания определяется возрастом и общим состоянием организма. У молодых людей неврит обычно проходит без последствий. У пациентов старшего возраста протекание невралгии лучевого нерва может осложняться сопутствующими осложнениями. При отсутствии лечения процесс может закончиться параличом верхней конечности. Кроме того, могут образовываться контрактуры (ограничение подвижности сустава).
В любом случае, старайтесь не затягивать с лечением болезни, а еще лучше, вовсе никогда не болейте!
Невропатия лучевого нерва
Невропатия лучевого нерва обнаруживается часто, и об этом заболевании хорошо знают неврологи. Основная причина, это сдавливание нерва под различными влияниями.
Нервное окончание проходит через всю конечность. Нерв отвечает за повороты и разгибания рук. Проявляется заболевание в виде болевых ощущений различной интенсивности. Лечение необходимо проводить обязательно.
Специалист для начала проведет диагностику и только после этого назначит медикаментозную терапию.
Причины
Причина развития невропатии лучевого нерва является защемление нервного корешка, из-за этого возникает воспаление. Происходить это может на фоне различных травм и физических перенапряжений. Привести к заболеванию может неправильно введенный укол.
Существуют другие причины развития патологии:
- Инфекционные болезни, которые развиваются из-за различных бактерий: сыпной тиф, грипп, туберкулез, пневмония. Происходит воспаление из-за этого поражается нервное окончание. Как правило, спровоцировать неврит лучевого нерва могут вирусы и бактерии.
- Повреждение нервного окончания травматическим путем. Переломы плечевой и лучевой кости, ушибы предплечья, травмы суставов верхней конечности и неправильно ведёный укол.
- Интоксикация организма из-за различных отравляющих веществ. Спиртные напитки, наркотические средства, ртуть, мышьяк, свинец.
- Сдавливание нервного окончания, это самая частая причина заболевания. Обычно это происходит при неправильном положении во сне, а также из-за наложения жгута для остановки кровотечения. Может происходить сдавливание из-за различных опухолей. Если больной пользуется костылями, то также часто возникает компрессия нервного корешка в области подмышки.
- Сильные физические перенапряжения мышц, может спровоцировать защемление лучевого нерва.

Всё зависит от причины заболевания и существует несколько видов неврита руки. Если поражается локтевой пучок, то происходит утрата чувствительности нескольких пальцев. Они перестают работать и кисть начинает быть похожа на лапу животного. Нужно будет посетить врача, иначе будут серьезные последствия.
Как развивается невропатия лучевого нерва и виды заболевания
Невропатия лучевого нерва возникает из-за различных воспалений, которые поражают нервные окончания. Возникает заболевание из-за того, что происходит защемление нервного узла, и это несет за собой болевые ощущения. Может быть утрата чувствительности, а в тяжелых случаях парализация рук.
Центральная нервная система связывает пучки локтевого, лучевого и срединного нервного окончания. Патология может задевать сразу несколько нервов и называется это полиневрит. Болезнь нарушает мышечные ткани и воспаление приводит к утрате чувствительности сухожилий. Всё зависит от того какое нервное окончание было задето, тогда нарушается определённый участок конечности.

Неврит лучевого нерва имеет три разновидности. Первая это подмышечный, переводится как: «костыльный паралич». Такой диагноз ставят редко и при нем происходит слабое сгибание предплечья.
Может даже быть полная потеря сгибательной функции. Дальше идет синдром теннисиста, при нем поражается нервное окончание в районе локтя. Чаще всего это происходит из-за сильных физических перенапряжений.
Происходит сильная физическая нагрузка в области локтя может это быть из-за игры в теннис. Заболевание имеет свойство переходить в хроническую форму. Постоянно беспокоит болевой синдром при движении или шевелении конечности.
Третий вид, это повреждение нервного окончания в районе срединной трети плеча. Заболевание наблюдается часто и причиной этому становятся переломы и сон в неправильном положении. Также это может быть из-за неаккуратного введения укола. Неврит руки возникает еще из-за различных перенесенных инфекций и неправильного лечения. Для того чтобы не возникали такие заболевания, необходимо своевременно обращаться к врачу.

Симптомы
Симптомы зависит от того какой вид неврита лучевого нерва. При костыльном параличе тяжело разгибать кисть, и она может свисать при попытке поднять. Нарушение в области разгибания локтя слева или справа, а также могут плохо чувствоваться некоторые пальцы. Беспокоит часто онемение и мурашки по всему телу.
Если произошло нарушение срединной трети плеча, то могут наблюдаться небольшие сложности в разгибании предплечья. Может быть такое, что больной не имеет возможности даже разогнуть пальцы и кисть. Небольшая потеря чувствительности в области плеча. При невропатии лучевого нерва локтя присутствует боль и районе разгибания предплечья. Болевой синдром может беспокоить также при сгибании кисти. При движении пальцев может возникать боль.

Интенсивный болевой синдром в области локтя и в предплечья. Такие проявления могут беспокоить любого человека не зависимо от возраста. Если наблюдаются вышеперечисленные признаки, то необходимо обратиться в медицинское учреждение, как можно быстрее.
Диагностика
Первым делом проводится неврологический осмотр. Но для того чтобы поставить точный диагноз назначается комплексное обследование. Врач хорошо изучает историю болезни это нужно, чтобы узнать какие заболевания беспокоили больного раньше. Пациент должен рассказать о жалобах для подтверждения диагноза.
Невролог проведет визуальный осмотр больного и проверит подвижность конечностей. Пациенту нужно будет прижать ладони и раздвинуть пальцы. Если у больного невропатия лучевого нерва, то поврежденная рука будет скользить по здоровой. Дальше необходимо будет положить ладонь на стол. Если имеется заболевание, то пациент не сможет поместить средний палец на указательный.

Специалист может также направить на лабораторные обследования. Гормональные тесты, общий анализ крови и мочи. Часто назначают электромиографию, компьютерную томографию, МРТ. Невролог может отправить на консультацию к травматологу и эндокринологу. Лучше всего посетить врача при первых симптомах, иначе без нужного лечения могут развиваться осложнения.
Лечение
Воспалительный процесс или повреждение лучевого нерва проявляется в виде определенных признаков. Специалисту становится не сложно поставить диагноз и назначить эффективное лечение. Многое зависит от того насколько сильно запущена болезнь, и какая именно причина. Если же неврит лучевого нерва, это осложнения какой-либо болезни, то применяют комплексную терапию.
Допустим, при инфекции и отравлении назначают лекарственные препараты. При ушибах и переломах проводят иммобилизацию руки и различные процедуры для лечения травмы. Если происходит разрыв нервного окончания, то тогда нужна операция для сшивания.
Если же заболевание происходит из-за неудобного сна, физических нагрузках или костылей, то на время необходимо от этого отказаться. Чаще всего при данном заболевание больные могут проходить терапию в домашних условиях. Госпитализация нужна только в том случае, когда пациент испытывает сильные болевые ощущения.
Медикаментозное лечение включает следующие лекарства:
- Противовоспалительные средства Нимесил, Нимулид нужны для того чтобы убрать болевой синдром и снять воспаление. Препараты могут унять боль в течение пятнадцати минут. Употреблять их необходимо от трех и до семи дней. Принимать такие средства нужно будет аккуратно, так как они имеют ряд противопоказаний и побочных действий.

- Противоотечные медикаменты применяются для снятия отека, применять их необходимо осторожно и только по назначению врача. Некоторые препараты имеют свойство снижать калий в организме и это может негативно отражаться на сердечной системе.
- Сосудорасширяющие средства помогают нормализовать кровообращение в головном мозге.
- Атихолинэстеразные препараты улучшают проведения импульса по нервному окончанию.
- Витамины В помогают ускорить восстановление нерва.

Прежде чем употреблять медикаменты нужно, чтобы их назначил врач. Все препараты имеют ряд побочных эффектов и противопоказаний. Если заниматься самолечением, то это может только ухудшить состояние больного. Медикаментозное лечение невропатии лучевого нерва должно быть вместе с различными физиотерапевтическими процедурами.
Лечебная гимнастика и массажные процедуры
Врач должен назначить лечебную гимнастику, это поможет быстрее вылечить неврит руки. Необходимо конечность согнуть в локте и опереться об стол. При этом нужно большой палец опускать и вместе с ним указательный поднимать. Такие упражнения необходимо делать около десяти раз.
Следующие нужно будет делать в наполненной ванне. Около пятнадцати раз надавливать по середине пальцев до того момента пока они не будут ровными. Дальше необходимо будет отпускать и поднимать каждый палец здоровой конечностью не меньше десяти раз. Лечебная гимнастика дает возможность разработать подвижность рук.
Лечащий врач должен подбирать для каждого больного определенные упражнения. Могут быть физические нагрузки с мячиком для тенниса или другими предметами. После того, как у человека появится возможность держать элементы, то упражнения переводят на шведскую стенку. Больной должен приходить в кабинет ЛФК практически каждый день. Некоторые вышеперечисленные упражнения выполняются в домашних условиях.

Массажные процедуры может делать специалист и специальные массажеры. Вовремя этого происходит захватывание кожи, нервов, сосудов, поэтому улучшается кровоток и обмен веществ. Массаж в среднем проходит около пятнадцати минут. Если никакие способы не помогают вылечить неврит лучевого нерва, то назначают хирургическое вмешательство.
Народные способы лечения
Лечение невропатии лучевого нерва можно проводить при помощи народных способов. Но стоит не забывать, что полностью вылечить заболевание такие методы не помогут. Лучше всего перед употреблением посоветоваться с лечащим врачом. Хорошо помогает корень элеутерококка он восстанавливает обмен веществ. Для приготовления необходимо взять рубленного растения и залить пол-литра воды и довести до кипения. Варить нужно будет около тридцати минут и дальше дать время отвару остынуть. Процедить его и добавить сок лимона и меда, употреблять в течение дня небольшими глотками.
Голубая глина имеет в составе полезные микроэлементы. В первую очередь необходимо сделать шарики из глины и просушить их на солнечных лучах. Дальше нужно развести её в теплой жидкости, намазать на бинт и нанести на больной участок. Продержать до полного высыхание глины и делать такую процедуру можно несколько раз в день.

Взять термос насыпать туда гвоздики и залить горячей водой. Настаивать средство около двух часов, употреблять необходимо по стакану три раза в день. Продолжительность лечения составляет примерно две недели.
Дает хороший результат в терапии козье молоко. Нужно взять ткань смочить в молоке и приложить к пораженному участку на несколько минут. Проводить такие методы необходимо не меньше пяти раз в день. Можно натирать проблемный участок медвежьим салом ежедневно около месяца. Все эти способы эффективны в том, случае, если их применять с другими методами лечения.

Профилактика
Первым делом чтобы избежать невропатию лучевого нерва нужно будет вести активный образ жизни. Отказаться от алкогольных напитков и табачной продукции. Не забывать правильно питаться, ведь это поможет избежать и других заболеваний. Избегать различных ушибов и травм рук и ног. Спать нужно в удобном положении и не меньше восьми часов. Не допускать ситуаций, где может быть пережата конечность.
Своевременно лечить различные инфекционные и вирусные заболевания. Нужно регулярно подкреплять иммунную систему и заниматься спортом.

Совмещать работу с отдыхом, ведь переутомление ни к чему хорошему не приводит. Запрещается заниматься сильными физическими нагрузками. Не допускать стрессовых ситуаций, ведь из-за этого происходит 90% заболеваний. Если соблюдать все правила, то это поможет избежать неприятной болезни.
Также читайте о невропатии среднего и бедренного нерва. А так же чем грозит невропатия локтевого нерва.
Невропатия лучевого нерва возникает чаще всего из-за различных травм и физических перенагрузок. Лечение лучше всего начинать своевременно, так как это поможет в дальнейшем избежать осложнений. Для сна нужно подбирать удобное положение. При первых же симптомах, необходимо посетить медицинское учреждение.
Неврит руки — лечение лучевого нерва руки и кисти
Неврит руки – заболевание, возникающее в результате защемления нервных окончаний. Первым симптомом является боль, имеющая различную область локализации в зависимости от поражения и интенсивность. Лечение проводится при помощи лекарственных препаратов и физиотерапевтических процедур.
Причины неврита
 Проявление нарушений гормонального фона
Проявление нарушений гормонального фонаОсновной причиной неврита руки является защемление нервных окончаний, на фоне которого начинается воспалительный процесс. Происходит в результате травм конечностей, больших физических нагрузок, неправильной техники введения инъекций. Также спровоцировать развитие неврита руки могут следующие факторы:
- Нарушения гормонального фона.
- Инфекционные заболевания.
- Нарушения работы сердечно-сосудистой системы.
- Туберкулез.
- Пневмония.
- Воздействие токсических веществ.
- Интоксикация алкогольными напитками.
- Нарушения работы щитовидной железы.
В зависимости от причины различают и несколько типов неврита руки. Это обусловлено тем, что именно работа срединного нерва, пучков локтевого и лучевого обеспечивают не только двигательную активность, но и чувствительность.
При поражении локтевого пучка утрачивается чувствительность некоторых пальцев. Фаланги перестают разгибаться, а кисти больше похожи на лапу животного.
Как развивается болезнь
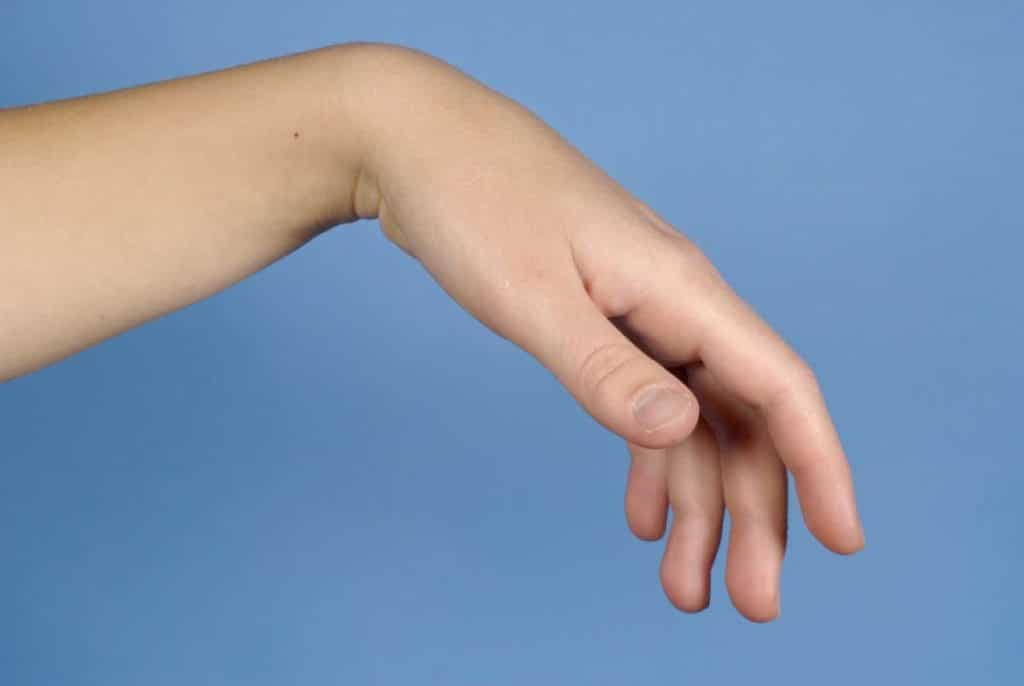
Неврит – воспалительный процесс, развивающийся в периферической нервной системе. Поражение рук чаще всего означает невропатию лучевого нерва. Заболевание развивается на фоне сдавливания нервных окончаний, что сопровождается болезненными ощущениями, утратой чувствительности и некоторыми другими симптомами. В некоторых случаях, при сильном защемлении возможен паралич рук.
Руки с центральной нервной системой связывают пучки лучевого, локтевого и срединного нерва. Заболевание, когда патологический процесс распространяется на несколько пучков нервных окончаний сразу, в медицине носит название полиневрит.
Патология становится причиной нарушения функционирования мышечной ткани, и воспалительный процесс сопровождается утратой рефлексов сухожилий. В зависимости от того, какой нерв подвергся повреждению, нарушается работа определенного участка кисти или руки.
Типы неврита лучевого нерва
Все невриты лучевого нерва руки принято разделять на три типа в зависимости и травматического влияния. К ним относятся:
- Подмышечный. Также называется «костыльный паралич». Диагностируется в редких случаях. Отличительной особенностью является слабость сгибательной функции предплечья. Кроме этого наблюдается утрата подвижности разгибателей.
- «Синдром теннисиста». Характеризуется травмированием заднего ответвления нерва в области локтя. Причинами развития становятся большие физические нагрузки, когда давление приходилось на локоть. Именно это и можно наблюдать при игре в теннис, за что данный тип и получил свое название. Все изменения, которые происходят при неврите лучевого нерва, приводят к хроническому заболеванию нервного пучка. Проявляется болезненными ощущениями во время движения руки или шевеления пальцами.
- Повреждение нерва в области срединной трети плеча, а также на наружной задней поверхности. Встречается достаточно часто. Причинами возникновения становятся переломы, сон в неудобной позе и неправильно введенной инъекции.
Неврит лучевого нерва в некоторых случаях может быть результатом ранее перенесенных инфекционных заболеваний, когда человек получал недостаточное лечение или оно отсутствовало. Чаще всего на фоне инфекции развивается повреждение срединной трети плеча.
Симптомы неврита руки
 Онемение руки
Онемение рукиСимптомы заболевания напрямую зависят от степени и области повреждения. К общим признакам относятся:
- Утрата чувствительности. Пациенты часто жалуются на онемение и покалывание в верхних конечностях.
- Частичное снижение силы или паралич мышечной ткани. Может развиваться атрофия.
- Отечность кожных покровов.
- Посинение верхнего слоя эпидермиса.
- Истончение кожи и сухость.
- Появление язв на поверхности кожного покрова.
В случаях травмирования подмышечной впадины или верхней трети плеча для патологии характерны следующие симптомы:
- Частичная или полная утрата чувствительности.
- Отсутствие возможности двигать указательным и средним пальцами.
- Нарушение сгибательной и разгибательной функции.
- Невозможность разогнуть руку в области кисти.
При поражении средней трети плеча наблюдаются те же признаки. При этом сохраняются двигательная активность и чувствительность плеча. Отличительной особенностью является «падающая» кисть. Пациенту невозможно разогнуть пальцы в пястно-фаланговых суставах.
Диагностика
Невропатолог устанавливает в первую очередь симптомы, проводит осмотр. Также для выявления степени нарушения двигательной активности необходимо выполнение нескольких тестов:
- Пациент должен прижать друг к другу ладони и развести в стороны пальцы. При неврите лучевого нерва на пальцы поврежденной конечности будут скользить по ладони здоровой.
- Травмированную руку больному необходимо положить на стол ладонью вниз. Пи развитии заболевания он не сможет положить средний палец на указательный или безымянный.
- Пациент должен встать и опустить руки вдоль туловища. При неврите невозможно будет кисть поврежденной руки повернуть вперед ладонью и поднять вверх большой палец.
Неврит лучевого нерва устанавливается на основе результатов тестов. После установления степени и области локализации воспаления врач определяет схем лечения.
Лечение неврита руки
 Антибиотики
АнтибиотикиКурс терапии зависит от причины развития заболевания. Антибиотики применяются в тех случаях, когда неврит является осложнением инфекционного или бактериального заболевания.
Задачей лечения является восстановление кровообращения в конечности. Для этого назначаются лекарственные средства и витаминные комплексы, которые помогают нормализовать работу периферической нервной системы. Также показан прием противовоспалительных средств таких как «Ибупрофен». Оно помогает не только купировать патологический процесс, но и снять болезненные ощущения.
После устранения симптомов пациентам назначается курс лечебного массажа и физиотерапии. Методы лечения позволяют восстановить функции руки. Показаны электрофорез и магнитотерапия.
В тяжелых случаях, когда требуется сшивание травмированных нервных волокон, проводится оперативное вмешательство.
Лечение народными средствами категорически запрещено, так как это может привести к необратимым процессам, а вернуть двигательную активность и чувствительность будет невозможно.
Профилактика
В качестве профилактических мер следует избегать различных травм рук и переохлаждения. Также рекомендовано своевременно лечить все инфекционные заболевания и проводить вакцинацию. С целью поддержания иммунитета нужно правильно питаться, заниматься спортом, соблюдать режим труда и отдыха, а также вести здоровый образ жизни.
Неврит руки проявляется ярко выраженными симптомами, но поддается лечению без затруднений. Главной задачей терапии является восстановление нарушенного кровообращения. При своевременном обращении к специалисту заболевание проходит бесследно, отсутствуют последствия. Но следует помнить, что заниматься самолечением категорически запрещено.
код по МКБ-10, причины, симптомы и лечение воспаления

Лучевой нерв представляет собой структуру из смешанных волокон. Он начинается от шейного сплетения и идет по направлению к кисти.
Отвечает за иннервацию руки, сгибательные движения кисти и кожную чувствительность.
При его поражении и отсутствии лечения человек лишается возможности действовать этой конечностью, совершать тонкие движения кистью и пальцами. Это приводит к инвалидности.
В статье рассматривается, что такое неврит лучевого нерва, чем он проявляется, и как его лечат.
Что это и код по МКБ-10
 Неврит лучевого нерва представляет собой воспалительную патологию, поражающую само нервное волокно и его оболочки. Его код по МКБ-10 — (G56.3).
Неврит лучевого нерва представляет собой воспалительную патологию, поражающую само нервное волокно и его оболочки. Его код по МКБ-10 — (G56.3).Поражению нерва часто способствует защемление. Это сопровождается болью, утратой двигательной функции руки в области предплечья, плеча и кисти со снижением кожной чувствительности.
Рука перестает сгибаться в лучезапястном и локтевом суставах. Частому развитию его способствуют анатомические особенности расположения этой нервной структуры.
К ним относят:
- спиралевидный ход нервного ствола;
- близкое расположение к поверхности кожи.
Благодаря этому он легко и быстро поражается при любых неблагоприятных воздействиях.
Причины воспаления
Причин поражения лучевого нерва несколько для правой и левой руки.
К ним относят:
- осложнения после перенесенного инфекционного заболевания, бактериального или вирусного;
- травмирующее воздействие на нервное волокно – это может быть длительное сдавливание и нарушение кровоснабжения вследствие неудобной позы во сне, костылем или жгутом при остановке кровотечения;
- непосредственная травма нерва при ранении или ушибе, инъекции в наружную поверхность плеча;
- сдавливание нерва образующимся после травмы келоидным рубцом в пространстве между мышцами;
- токсическое воздействие на нервные волокна бытовыми и промышленными токсическими веществами, окислами углерода, солями тяжелых металлов (свинец, ртуть).

Эти причины приводят к нарушению проведения импульсов по нервному волокну лучевого нерва.
Симптомы и проявления поражения
При поражении лучевого нерва у больного выпадает тонкая моторика кистей, и нарушаются движения в руке. Он не может выполнять как сложные, так и элементарные действия ею. Отмечается потеря чувствительности или ее снижение в характерных зонах.
Боль по ходу нервного ствола у пациентов отмечается крайне редко. Это бывает только при инфекционном и травматическом поражениях. Поражению подвержена больше правая верхняя конечность.Проявления неврита лучевого нерва правой и левой руки зависят от места локализации воспаления.
В зависимости от этого возникают следующие симптомы на разных уровнях:
- При высоком поражении нерва в области подмышки отмечается парализация мышц разгибательной группы пальцев, кисти и предплечья.
- Для поражения в средней трети нервного ствола (на уровне средней трети плеча) характерно страдает разгибание предплечья и кисти. Движения в плече сохранены.
- Поражение нерва в нижней трети плеча проявляется нарушением сгибания пальцев и кисти. Все остальные движения в руке (сгибание плача и предплечья) сохранены.
- При поражении нерва не уровне нижней части предплечья исчезает или снижается возможность разгибания пальцев. Все остальные функции сохранены. У больных формируется типичная для этого поражения нерва «свисающая кисть». Отмечается прижатие большого пальца к указательному. Пациент не в состоянии пожать руку и полностью разогнут пальцы.

Возможные жалобы пациентов
Пациенты предъявляют разнообразные жалобы на слабость в руке, пальцах и кисти, снижение амплитуды движений. Боль у них отдает или даже стреляет в третий второй и первый пальцы руки.
Жалуются на онемение в пораженной руке бегание мурашек в пальцах кисти, кроме четвертого и пятого, наружной стороны плеча и внутренней стороны предплечья.
Отмечается нарушение глубокой и поверхностной чувствительности в зоне кисти пальцев( I-III) и предплечья с внутренней стороны. Кисть отекает, приобретает синюшно-багровый цвет.Больной отмечает нарушение сгибания лучезапястного сустава, пальцы не разгибаются. Изредка возможно онемение по ходу нервного ствола.
Способы диагностики
Лечением неврита лучевого нерва занимается врач невролог. Сначала он расспрашивает больного о жалобах и анамнезе заболевания.
Выясняет, при каких обстоятельствах и когда появились признаки. Затем врач приступает непосредственно к осмотру больного. На его основании он выставляет предварительный диагноз.
При неврологическом осмотре выявляется:
- Во время осмотра руки пациента выявляется характерная свисающая кисть при вытягивании руки вперед.
- Выявляются трудности при сгибании суставов. Больной не разгибает кисть, предплечье, у него не разгибается рука в локтевом суставе.
- При осмотре неврологическим молотком врач обнаруживает снижение карпорадиального и разгибательного рефлексов.
- Отмечается нарушение кожной чувствительности в области I,II,III пальцев.
- Выполняют ряд тестов для определения уровня поражения лучевого нерва. Он не может отвести большой палец в сторону. Больной не в состоянии одновременно всеми пальцами коснутся тыльной части рук. Он не может положить ладони на стол и скрестить средний и второй пальцы. Пациент при поражении нервного ствола не в состоянии развести в стороны пальцы.

Проведение тестов и данных неврологического осмотра позволяют заподозрить поражение лучевого нерва. Подтвердить его можно, выполнив серию инструментальных исследований.
Ведущую роль в постановке диагноза играет электронейромиография. Она позволяет определить нарушение проведения нервного импульса по нервному волокну и дефект иннервации определенных групп мышц. Отмечается снижение амплитуды ответа мышц на раздражение электрическим током.А также проводят электронейрографию, которая выявляет замедление проведения по нервному стволу.
Кроме этих исследований проводят дополнительные тестирования. Их проводят для выявления причины поражения лучевого нерва.
К ним относят:
- консультации травматолога, ортопеда и эндокринолога;
- биохимия крови;
- определяют уровень сахара в крови;
- общий анализ крови;
- рентгенография костей плеча, предплечья, кисти;
- КТ локтевого и лучезапястного суставов.
От каких болезней следует отличать?
 Дифференциальную диагностику при неврите лучевого нерва проводят с невропатией. Для нее характерны все те же симптомы, но болевой синдром отсутствует.
Дифференциальную диагностику при неврите лучевого нерва проводят с невропатией. Для нее характерны все те же симптомы, но болевой синдром отсутствует.
Еще неврит следует отличать от посттравматического сдавливания лучевого нерва. Для этого проводят гидрокортизон-новокаиновую блокаду в зону его оболочек.
При сдавливании нервного волокна наблюдается облегчение симптомов, которое отсутствует при неврите.
Особенности лечения
Лечением лучевого нерва занимаются только врач невролог, реабилитолог. Самолечение недопустимо. Конечность обязательно обездвиживают на время лечения.
У терапии есть две задачи. Первая – лечение основного заболевания или повреждения, которое привело к поражению нерва. Вторая – снятие проявлений: боли, отечности, нарушений чувствительности и снижение мышечной силы. Ее тактика определяется причиной заболевания и уровнем поражения.Применяются следующие лекарственные средства:
- Нестероидные противовоспалительные препараты (Ибупрофен, Нимесулид) снижают отечность руки и воспаление нерва.
 Ангиопротекторы используют для улучшения регионарного кровообращения и кровоснабжения нервного ствола. Применяются: Актовегин, Пентоксифиллин, Трентал.
Ангиопротекторы используют для улучшения регионарного кровообращения и кровоснабжения нервного ствола. Применяются: Актовегин, Пентоксифиллин, Трентал.- Антихолинэстеразные препараты (Прозерин) усиливают проведение импульса по нерву.
- Витамины группы В улучшают обмен веществ в нервном волокне. Для лечения используют препараты с высоким содержанием витаминов В1, В6 и В12.
Применяют витаминные комплексы: Нейромультивит, Нейродикловит и другие.
- Для лечения выраженных болей и отечности применяю глюкокортикоиды, они обладают противовотечными и противовоспалительными свойствами.
- Антиоксиданты (Витамин Е, Витамин С) уменьшают выраженность повреждений в нервном волокне.
В восстановительном периоде при неврите назначают физиолечение, электромиостимуляцию, иглорефлексотерапию, массаж, ЛФК.
Важную роль в лечении неврита этой локализации играет лечебная физкультура. Комплекс упражнений разрабатывается реабилитологом для каждого больного.Применяют следующие упражнения:
- Больного усаживают за стол. Он сгибает в локтевом суставе и упирается о поверхность стола. В этом положении он указательный палец поднимает вверх, а большой опускает вниз. Упражнение выполняют десять раз.
- В этом же положении большой палец поднимать вверх, а указательный опускает вниз. Упражнение выполняют десять раз.
- Разгибание пальцами здоровой руки пальцы больной руки десять раз. После захватить пальцы больной руки в кулак здоровой рукой и сжимать десять раз.
В редких случаях при отсутствии эффекта от консервативного лечения проводят операции. При них освобождается нерв от сдавливания.
Последствия и осложнения
При отсутствии системного и комплексного лечения развиваются стойкие парезы и параличи верхней конечности и нарушения чувствительности. Нарушение иннервации ведет к атрофии мышц и контрактурам суставов.
Прогноз и профилактика
 Лечению невриты лучевого нерва хорошо поддаются у молодых людей. У пожилых – невриты, при наличии сопутствующих заболеваний, плохо поддаются терапии. Быстро развиваются осложнения.
Лечению невриты лучевого нерва хорошо поддаются у молодых людей. У пожилых – невриты, при наличии сопутствующих заболеваний, плохо поддаются терапии. Быстро развиваются осложнения.
Для профилактики заболевания надо своевременно лечить вызывающие их патологии. Лучевой неврит вызывается комплексом причин.
При минимальных проявлениях болезни, онемения, слабости в конечности надо обращаться к врачу и выполнять все его назначения и рекомендации.
В противном случае, наступают параличи и парезы, развивается инвалидность. Это существенно снижает трудоспособность и качество жизни больного.
Видео по теме
О симптоматике и лечении неврита лучевого нерва расскажет видео:
Невропатия лучевого нерва: причины, симптомы, лечение
Невропатия лучевого нерва (син. неврит лучевого нерва) – это поражение подобного сегмента, а именно: метаболическое, посттравматическое, ишемическое или компрессионное, локализующееся на любом его участке. Заболевание считается самым распространенным среди всех периферических мононевропатий.
Онлайн консультация по заболеванию «Невропатия лучевого нерва».
Задайте бесплатно вопрос специалистам: Невролог, Травматолог.В подавляющем большинстве случаев в качестве предрасполагающего фактора выступают патологические причины. Однако есть ряд физиологических источников, например, неправильная поза руки во время сна.
Клиническая картина включает в себя специфические проявления, а именно: симптом «висячей кисти», понижение или полное отсутствие чувствительности области от плеча до тыльной поверхности среднего и безымянного пальца, а также мизинца.
Для установления правильного диагноза зачастую бывает достаточно проведения неврологического осмотра. Однако может потребоваться широкий спектр инструментальных диагностических процедур.
Лечение очень часто ограничивается применением консервативных терапевтических методик, среди которых: прием лекарственных препаратов и выполнение упражнений лечебной гимнастики.
Опираясь на международную классификацию заболеваний десятого пересмотра, подобная патология обладает отдельным шифром – код по МКБ-10: G56.3.
Главная причина, на фоне которой наиболее часто развивается невропатия лучевого нерва – его длительное сдавливание, а это происходит из-за влияния следующих факторов:
- неправильная или неудобная поза для сна;
- длительное сдавливание руки жгутом;
- сдавливание верхних конечностей костылями;
- проведение инъекций в наружную часть плеча – это возможно лишь при аномальной локализации нерва;
- многократное или длительное резкое сгибание верхних конечностей в локте во время бега;
- ношение наручников.
Однако такое заболевание также может развиваться из-за патологических источников, а именно:
Из этого следует, что диагностировать и лечить невропатию может не только невролог, но также травматолог, ортопед и спортивный медик.
В зависимости от места локализации, невропатия лучевого нерва руки может повреждать такие области нейроволокон, как:
- Подмышечная впадина – такой разновидности свойственно появление паралича разгибательных мышц предплечья, а также ослабление их сгибания и атрофия трехглавой мышцы.
- Средняя треть плеча – считается наиболее распространенной формой недуга.
- Область локтевого суставного сочленения – поражение в описываемой зоне называется «синдром теннисного локтя». По причине дистрофических изменений в области крепления связок в локтевом суставе, разгибательных мышцах кисти и пальцев, заболевание приобретает хроническое течение.
- Запястье.
От места компрессии нерва зависит клиническая картина подобной патологии.
Основываясь на вышеуказанных этиологических факторах, существует несколько типов заболевания, отличающихся по происхождению:
- посттравматическая форма;
- ишемическая невропатия;
- метаболическая разновидность;
- компрессионно-туннельная форма;
- токсический тип.

Лучевой нерв
Как было сказано выше, симптоматика такого расстройства во многом определяется местом локализации компрессии нерва. Поражение в зоне подмышечной впадины развивается достаточно редко и имеет второе название – «костыльный паралич».
Для такой формы характерны следующие признаки:
- трудности с разгибанием кисти;
- симптом «висячей кисти» – кисть свисает при попытке поднять руку вверх;
- нарушение разгибательного локтевого рефлекса;
- снижение чувствительности большого и указательного пальца;
- онемение и парестезия;
- чувство «мурашек» на коже.
Если повреждена средняя треть плеча, то симптоматика будет представлена:
- незначительным нарушением разгибания предплечья;
- сохранением разгибательного рефлекса;
- отсутствием разгибательных движений кисти и пальцев больной руки;
- легким нарушением чувствительности в области плеча;
- полной утратой чувствительности с тыльной стороны кисти.
Повреждение лучевого нерва в зоне локтя способствует появлению таких внешних признаков, как:
- болевой синдром в зоне разгибательных мышц предплечья;
- возникновение болевых ощущений во время сгибания или вращения кистью;
- боли при активном разгибании фаланг пальцев;
- ярко выраженные боли в зоне верхней части предплечья и в локте;
- ослабление и понижение тонуса разгибательных мышц предплечья.
Невропатия лучевого нерва в области запястья обладает следующей клинической картиной:
- синдром Зудека-Турнера;
- радикальный туннельный синдром;
- онемение тыльной части кисти;
- жгучие боли в большом пальце – болезненность очень часто распространяется на предплечье или плечо больной конечности.
Подобные внешние проявления при протекании такого недуга могут возникнуть у абсолютно каждого человека,независимо от половой принадлежности и возрастной категории.

Висячая кисть
Основным методом диагностирования выступает неврологический осмотр. Тем не менее с точностью подтвердить диагноз, а также установить его причины поможет только комплексное обследование организма.
Прежде всего, клиницисту следует самостоятельно выполнить несколько манипуляций:
- изучить историю болезни – для поиска главного патологического этиологического источника;
- собрать и проанализировать жизненный анамнез – для выявления факта влияния более безобидных причин;
- провести физикальный и неврологический осмотр, включающий в себя наблюдение за пациентом при выполнении им простейших движений руками;
- детально опросить пациента для составления врачом полной симптоматической картины и выяснения степени выраженности характерных клинических проявлений.
Что касается лабораторных исследований, то они ограничиваются осуществлением:
- гормональных тестов;
- общеклинического анализа крови;
- биохимии крови;
- общего анализа урины.
Инструментальные диагностические мероприятия включают в себя:
- элекромиографию;
- электронейрографию;
- КТ и МРТ;
- рентгенографию больной конечности.
Дополнительными мерами диагностирования являются консультации у ортопеда, эндокринолога и травматолога.
Невропатию лучевого нерва в обязательном порядке следует дифференцировать от:
- корешкового синдрома;
- невропатии локтевого нерва;
- неврита срединного нерва.
Терапия такого заболевания проводится преимущественно консервативными методиками, среди которых:
- прием лекарственных препаратов;
- физиотерапия;
- ЛФК.
Медикаментозное лечение предполагает применение:
- противовоспалительных нестероидных средств;
- противоотечных веществ;
- сосудорасширяющих лекарств;
- биостимуляторов;
- антихолинэстеразных препаратов;
- витаминных комплексов.
Также могут потребоваться новокаиновые и кортизоновые блокады.
Среди физиотерапевтических процедур стоит выделить:
- иглорефлексотерапию;
- лекарственный электрофорез;
- электромиостимуляцию;
- магнитотерапию;
- озокерит;
- грязевые аппликации.

Иглорефлексотерапия
Хорошие результаты в комплексной терапии показывает лечебный массаж. При этом важно учитывать, что на все время лечения необходимо ограничить функциональность больной верхней конечности.
При нормализации состояния больного, клиницисты рекомендуют проводить мероприятия лечебной гимнастики.
Самые эффективные упражнения:
- Согнуть руку в локте, при этом лучше всего упереть ее о стол. Большой палец опускать, одновременно указательный поднимать. Выполнять подобные движения следует поочередно по 10 раз.
- Руку располагают так же, как и для вышеуказанного занятия. Указательный палец опускают, а средний поднимают. Количество выполнений – не менее 10 раз.
- Основные фаланги четырех пальцев захватить пальцами здоровой конечности, затем их сгибать и разгибать здоровой рукой 10 раз. Потом повторить те же движения для другой руки тоже 10 раз.
- Собирать в кулак пальцы поврежденной конечности и выпрямлять их – повторять это нужно 10 раз.
Не менее эффективной является гимнастика, проводимая в воде, при которой все движения повторяются по 10 раз.
Основные упражнения:
- Каждый сегмент больной руки поднимают и опускают здоровой рукой.
- Отдельно взятый палец поврежденной конечности отводят назад здоровой рукой. Движение лучше всего начинать с большого пальца.
- Каждым пальцем выполняют круговые движения в разные стороны.
- Поднимают и опускают 4 пальца, кроме большого, при этом выпрямляют их в зоне основных фаланг.
- Кисть поднимают здоровой рукой и опускают на ребро ладони так, чтобы мизинец оказался снизу. После этого выполняют по и против часовой стрелки круговые движения лучезапястных суставов, придерживая кисть за кончики 3-5 пальцев.
- Кисть ставят вертикально на согнутые в воде основные фаланги пальцев. Здоровой рукой сгибают и выпрямляют пальцы в каждой фаланге.
- Ставят кисть, как указано выше, затем сгибают пальцы. Выпрямлять их следует пружинящими движениями.
- На дно ванны кладут полотенце, которое необходимо захватить и сжать в руке.
- Захватывают больной конечностью резиновые предметы разного размера и сжимают их.
К хирургическому вмешательству обращаются только тогда, когда причиной недуга послужила какая-либо травма или же по иным индивидуальным показаниям. При этом выполняют невролиз или пластику нерва.
При своевременно начатой терапии восстановить функционирование лучевого нерва в полной мере удается за 1-2 месяца.
Сроки выздоровления диктуются следующими факторами:
- глубина поражения описываемого сегмента;
- степень тяжести протекания заболевания на момент начала лечения;
- возрастная категория больного и индивидуальные особенности организма.
Крайне редко патология приобретает хронический характер.
Чтобы не возникла невропатия лучевого нерва, необходимо придерживаться нескольких несложных рекомендаций.
Профилактические мероприятия включают в себя:
- избегание каких-либо травм и переломов верхних конечностей;
- занятие удобной позы для сна;
- отказ от вредных привеска, в частности, от распития алкогольных напитков;
- недопущение ситуации, при которой понадобится долго сжимать руку жгутом, наручниками или костылями;
- раннее диагностирование и устранение заболеваний, которые могут спровоцировать возникновение подобного нарушения;
- регулярное прохождение (не реже 2 раз в год ) всестороннего обследования в клинике.
Прогноз описываемой патологии преимущественно благоприятный, в особенности при проведении комплексной терапии и соблюдении всех рекомендаций лечащего врача. Недуг не приводит к осложнениям, однако, это не означает, что не возникнут последствия болезни-провокатора.
Неврит лучевого нерва: симптомы и причины, лечение
Неврит лучевого нерва: определение и особенности заболевания.
Неврит лучевого нерва представляет собой заболевание, при котором у больного проявляются признаки сбоя функции данного нерва в виде нарушения чувствительности на тыльной поверхности кисти в области от большого до среднего пальцев.
Это заболевание может проявлять себя в виде затруднении работы кисти, боли в области кисти.
Болезнь может появляться независимо от возраста человека, в том числе и у детей. Причиной могут стать, например переохлаждение, инфекция.
Лечение любой болезни не стоит откладывать в долгий ящик. Если что-то в вашем организме пошло не так, значит, на то есть причина. Какие звоночки организма могут подсказать вам о том, что у вас развивается неврит лучевого нерва, рассмотрим далее.
Неврит лучевого нерва: первые симптомы, на которые следует обратить внимание.
Обратить внимание следует вот на что. Как было сказано выше, если у вас проявляютсязатруднение работы кисти, боли в области кисти, значит, не исключен вариант того, что у вас развивается неврит лучевого нерва. Более полный список симптомов выглядит следующим образом:
Затруднение работы кисти
Боли в области кисти
Легкое покалывание и онемение определенной части кисти
Ощущение ослабленности мышц в зоне поражения
Легкие отеки на кисте
Таким образом, если часть или все, присутствующие в списки симптомы, проявляются у вас, значит, пора заняться своим здоровьем.
Помните, болезнь проще и быстрее лечить на ранних этапах, когда она еще не пустила корни глубоко в ваш организм.
Не запускайте ее и не оставляйте на волю случая или на «авось само пройдет». Бесспорно, ресурсы организма велики. И тибетская медицина за то, чтобы организм сам справился с болезнью.
Однако в условиях нашей современной жизни и, не зная истинных причин болезни, следует обратиться к специалисту и пройти бесплатную диагностику в нашей клинике. По крайней мере, вы будете знать свой точный диагноз, причину болезни и рекомендации по быстрому восстановлению.
Продолжим исследование, и для начала давайте выясним, откуда берутся корни всех заболеваний, в частности и неврита лучевого нерва.
Неврит лучевого нерва: очаги образования заболевания.
Наш мир многообразен и сложен для одних, но прост и велик для других. Умение вести себя, подчинять мысли своей воле, управлять своим состоянием в разных ситуациях, запускать правильные биохимические процессы, позволяют человеку иметь сильную энергетику и крепкий иммунитет, а значит и устойчивость к любым заболеваниям.
Целостность организма начинает разрушаться с психоэмоциональных факторов, ежедневно воздействующих на нас. Если человек умеет справляться с ними, перерабатывая любые эмоциональные скачки в сторону положительного для себя сдвига вперед, он сможет на любую дискомфортную ситуацию реагировать легко, оставаться в добром здравии и, более того, развивать свой энергетический потенциал.
В противном же случае, под воздействием сумасшедших темпов жизни, стрессовых ситуаций на работе, дома или в дороге негативный энергетический заряд начинает накапливаться, постепенно разрушая энергетическую оболочку человека.
Сначала это сказывается на психологическом здоровье человека, в дальнейшем, разрушение переходит на физический уровень, где начинают страдать внутренние органы и вылазить разные болячки.
Перейдем непосредственно к причинам и факторам, которые способствуют появлению поражения лучевого нерва.
«Тот, кто хочет быть здоровым, отчасти уже выздоравливает».
Джованни Боккаччо
Неврит лучевого нерва: главные причины образования заболевания.
Выше мы говорили о том, что заболевание могут спровоцировать переохлаждение, инфекция. Расширим его.
К основным причинам возникновения неврита лучевого нерва относятся следующие:
- Физические нагрузки
- Переохлаждение
- Инфекция
- Результат сдавления ствола периферического нерва
- Онемение руки
Почему болезнь может не поддаваться лечению, а когда, казалось, все прошло, возникает рецидив? Потому что на этапе диагностики врач не определил причину болезни.
Лечить симптоматику значит загонять болезнь еще глубже внутрь, где она будет поражать все новые и новые области, развивая целую «сеть» попутных заболеваний.
И, в один «прекрасный» день, они дадут о себе знать всем своим букетом, к которым присоединятся еще и побочные действия от лекарств. Стоит ли оно того? Конечно, нет. Выбор есть всегда
Дальше рассмотрим подход тибетской медицины к вопросу лечения неврита лучевого нерва.
Неврит лучевого нерва: лечение и восстановление при помощи тибетской медицины.
Быстрое восстановление организма тибетскими способами происходит благодаря методам внешнего и внутреннего воздействия. Во внимание принимаются все, что может содействовать быстрому оздоровлению. Образ жизни и питание здесь также играют важную роль.
На бесплатной пульсовой диагностики, вам ставят точный диагноз, определяют вашу преобладающую конституцию, что является одним из важнейших моментов, для постановки правильного лечения, определяю причины заболевания, сопутствующие болезни, и уже, исходя из этих данных, назначают лечение.
Повторюсь, что питание и образ жизни играют немаловажную роль в процессе исцеления. Поэтому важно знать вашу природную конституцию и положения дел в целом. И уже на основе этих данных определять необходимую диету, с присутствием обильного питья и исключением или ограничением продуктов, не подходящих вам по природе.
К основным внешним воздействиям относятся следующие процедуры:
Иглотерапия
Моксотерапия
Стоун-терапия
Тибетский массаж
Вакуум-терапия
Гирудотерапия
И другие.
В комплексе с фитотерапией эти процедуры дают колоссальный целебный эффект и позволяют быстро снять боль и облегчить состояние.
Правильно подобранные фитопрепараты оказывают иммуномодулирующее, антибактериальное и противовоспалительное действие, гармонизируя состояние внутренних системы организма.
Комплексный подход – основа тибетской медицины. Внешнее воздействие, указанными выше процедурами, приводит к тому, что:
- Восстанавливается лучевой нерв
- Улучшается его функциональность
- Устраняются застойные явления
- Повышается иммунитет
- Снимаются болевые и дискомфортные ощущения
- Уходят сопутствующие заболевания
- Улучшается общее состояние организма
- Улучшается физическое и эмоциональное состояние
- И другие проявления болезни.
Тибетская медицина помогла многим пациентам восстановить утраченное здоровье. Даже в тех случаях, когда обычные врачи отказывались от пациента, говоря, что ему уже нельзя помочь, тибетская медицина помогала.
Не потому, что у нее есть какая-то волшебная таблетка, а потому что у нее есть колоссальные знания о природе человека и его взаимодействии с этим миром. Этот опыт копился тысячелетиями и сейчас очень быстро получает популярность благодаря своим потрясающим результатам.
Без химии, антибиотиков, болезненных процедур и операций, нам удается поднять и поставить людей на ноги, значительно улучшив их состояние.
К нам приходят и для профилактики заболеваний. Отдохнуть, разгрузить свое эмоциональное состояние, поднять свой жизненный тонус и восстановить энергетику.
После комплексных процедур человек надолго приобретает гармонию с собой и внешним миром. Он просто светится любовью, энергией и жизнью.
Поэтому, если у вас возникли проблемы со здоровьем, приходите, мы вам поможем.
Здоровье Вам и Вашим Близким!
Список литературы:
Жулев Н. М. Невропатии : руководство для врачей. – СПб. : Изд-кий дом СПбМАПО, 2005. – 320 с.
Кипервас И. П. Туннельные синдромы. – 3-е изд., перераб. и доп. – М. :НЬЮДИАМЕД, 2010. – 520 с.
Попелянский Я. Ю. Ортопедическая неврология // Вертеброневрология : руководство для врачей. – М. : МЕДпресс-информ, 2003. – 672 с.
Фергюсон Л. У., Гервин Р. Лечение миофасциальной боли : клиническое руководство. – М. : МЕДпресс-информ, 2008. – 544 с.
Barral J.-P., Croibier A. Manual Therapy for the Peripheral Nerves. – N. Y., 2007, Churchill Livingstone. – 270 p.
Coppieters M.W., Hough A.D., Dilley A. Different nerve-gliding exercises induce different magnitudes of median nerve longitudinal excursion: an in vivo study using dynamic ultrasound imaging // J. Orthop Sports Phys Ther. – 2009. – 39 (3).– P. 164-171.
Greenman P. E. Principles of Manual Medicine. – William&Wilkins, 2003. –700 р.
Luchetti R., Amadio P. Carpal Tunnel Syndrome // Springer-Verlag, Berlin, Heidelberg. – N. Y., 2007. – 70 р.
Shacklock M. Clinical Neurodynamics. A new system of musculoskeletal treatment. – Elsevier, 2005. – 258 р.
Tüzüner S., Inceoğlu S., Bilen F.E. Median nerve excursion in response to wrist movement after endoscopic and open carpal tunnel release. – J. Hand Surg Am. 2008. – 33 (7). – P. 1063-1068
Нейропатия лучевого нерва: травматическая, симптомы и лечение
 Нейропатия лучевого нерва – распространенное заболевание, которое обычно возникает из-за сдавливания нерва.
Нейропатия лучевого нерва – распространенное заболевание, которое обычно возникает из-за сдавливания нерва.
Проблема может возникнуть и по другой причине. Обязательно проводится лечение.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Симптомы патологии
 Симптомы напрямую зависят от типа поражения. Всего существует 3 типа.
Симптомы напрямую зависят от типа поражения. Всего существует 3 типа.
При первом типе повреждается подмышечная впадина. Врачи называют это заболевание “костыльный паралич”.
При этом типе у больного наблюдаются симптомы:
- Потеря чувствительности пальцев;
- Слабость в мышцах: при попытке поднять руку у больного будет “свисать” кисть;
- Атрофия трехглавой мышцы плеча.
- Тяжело разгибать, сгибать кисть, предплечье;
- Сильные боли, покалывания в пальцах.
При втором типе повреждается нерв в области средней части плеча. Пациент может спокойно разгибать предплечье, но присутствуют онемение кисти, сложность в разгибании фаланг.
При третьем типе возникает компрессия в области локтевого сустава.
Часто пациенты сталкиваются с проблемами:
- Отечность в месте поражения нерва;
- Спазмы, судороги;
- Трудности при совершении любых действий руками;
- Сильные боли в областях локтевого, лучезапястного суставов;
- Проблема с координацией движений верхних конечностей.
Есть и общие признаки патологии:
- Отечность;
- Судороги, спазмы, непроизвольные мышечные сокращения;
- Ощущение “мурашек”;
- Возникновение боли при сгибании, вращении кисти;
- Нарушение координации движений;
- Проблемы при совершении движений руками.
Травматическая невропатия лучевого нерва
Нейропатия может возникать при травмах. Нерв поражается при:
- Переломе кости плеча;
- Травмах плечевого, локтевого суставов руки;
- Вывихе предплечья;
- Изолированном переломе верхней части лучевой кости.
Лечение заболевания
Перед назначением схемы лечения врач проводит диагностику заболевания с помощью:
- Электромиографии;
- Электронейрографии;
- Рентгенографии;
- МРТ.
Иногда может потребоваться лабораторное обследование: специалист проведет гормональные тесты, биохимию, общий анализ крови, общий анализ урины.
После установления причины неврита специалист назначит комплексное лечение, при котором пациент должен принимать лекарственные средства, вовремя посещать физиотерапевтические процедуры.
Пациенту выписывают:
- Препараты, расширяющие сосуды;
- Противовоспалительные лекарственные средства;
- Витамины группы B;
- Средства против отеков;
- Антихолинэстеразные лекарства.
К физиотерапевтическим процедурам относятся:
- Лечебная гимнастика, которая подбирается для каждого пациента индивидуально;
- Массаж;
- Иглорефлексотерапия;
- Лечение с помощью грязи;
- Озокерит;
- Магнитная терапия.
Если консервативное лечение синдрома не дает результатов, то прибегают к хирургическому вмешательству.
Как поможет криолечение при нейропатии
Криотерапия – один из методов физиотерапии, при котором на организм пациента влияют низкой температурой (от -70 до -130 градусов). Есть 2 вида криотерапии:
- Общая, которая оказывает действие на весь организм. При данном типе используют пар жидкого азота.
- Локальная, действующая на конкретный участок организма. Используется лед, холодный воздух или жидкий азот.
Благодаря холоду в начале процедуры сосуды сужаются, а в конце терапии они снова расширяются, насыщая ткани организма питательными веществами и кислородом. Холод нормализует работу нервной системы, что позволяет улучшить состояние пациента.
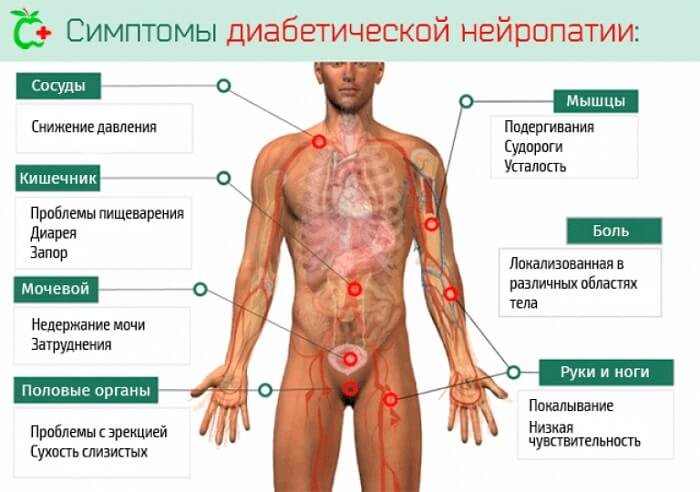
Нейропатия – что это, причины появления, формы и симптомы
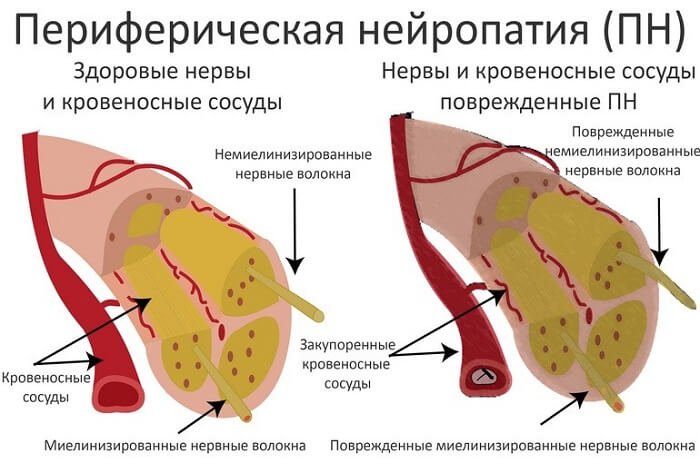
Нейропатия – поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина – пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная – для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная – форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа – формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая – вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная – одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная – это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма – тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная – редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая – встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная – развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии – сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях – отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови – если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Травматические нейропатии – последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат – монофиламент.
Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы – сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные – объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
Самые известные лекарства, мази, таблетки для лечения
Лечение нейропатии должно быть комплексным, оно предполагает точную постановку диагноза и работу с заболеванием, которое стало первопричиной патологических изменений в организме.
Примеры:
- Терапия сахарного диабета;
- Отказ от алкоголя;
- Выведение остатков токсинов, которые вызвали поражение нерва;
- Лечение травмы.
Непосредственное воздействие на пораженный нерв, ткани, которые окружают его, возможно благодаря массажам, акупунктуре, ЛФК, физиотерапии.
Дополнительно могут применяться препараты для восстановления функции, структуры нерва. Это витамины В группы и некоторые другие вещества. Часто врачи назначают таблетки “Мильгамма” с пиридоксином, бенфотиамином, купирующие боль и позволяющие снижать дозировки нестероидов.
Нужно придерживаться правильной диеты, сбалансировать содержание витаминов в рационе. При диабете больной следит за уровнем глюкозы в крови.
Метаболики, регулирующие кровоток препараты
Первая группа препаратов, используемых в лечении полинейропатии- метаболики. Они улучшают питание нервных тканей и волокон, эффективно борются со свободными радикалами, ускоряют кровоток. Но при нейропатии нижних конечностей эффективны не все препараты.
Принимать нужно такие:
- Тиоктовая кислота – мощный антиоксидант, используется медиками в мире. Сроки приема – 1-6 месяцев. Сначала кислота вводится внутривенно, потом больного переводят на терапию таблетками. Эффект накопительный, в первые дни приема его ожидать рано.
- Инстенон – комплексный трехкомпонентный препарат. Формула расширяет сосуды, активирует работу нейронов, улучшает передачу импульсов, запускает активные процессы кровотока. Питание нервов улучшается, и они начинают активно выздоравливать. Средство применяют курсами, форма выпуска – инъекции и таблетки.
- Церебролизин – белковое лекарство, получаемое из головного мозга свиней. Мощный нейрометаболик, останавливающий разрушение нервных клеточных структур, ускоряющий белковый синтез. Церебролизин сохраняет нервные клетки живыми или как минимум повышает шансы на это. Формы введения препарата: внутривенная и внутримышечная.
- Пантотенат кальция – препарат, стимулирующий регенерационные процессы, восстанавливающий периферические нервные волокна.
- Мексидол – мощнейший антиоксидант, который действует на мембранном уровне. Он восстанавливает клеточные структуры и обеспечивает нормальное прохождение импульсов. Мексидол повышает стойкость волокон к отрицательным стрессовым воздействиям среды.
- Цитофлавин – комплексный антиоксидант, восстанавливает энергетический нейронный обмен, нейтрализует негативное действие свободных радикалов, помогает клеткам выстаивать при дефиците питательных веществ.
Чаще из указанного списка назначают Тиоктовую кислоту, Актовегин.
Витамины
Витамины в лечении полинейропатии применяют. – это препараты В группы (В1, В6, В12). Их дефицит сам вызывает поражение периферических нервов. Желательно применять комбинированные, а не однокомпонентные формы.
Инъекции и таблетки одинаково эффективны, идеальный в вашем случае вариант порекомендует врач. В уколах витамин В может идти в чистом виде и с лидокаином. Для достижения стойких результатов нужен минимум месячный курс.
Популярный препарат этой категории – Келтикан. Он, помимо витамина В12, содержит фолиевую кислоту, уридинмонофосфат.
Средства, улучшающие качество проведения нервного импульса
При выраженных нарушениях чувствительности или ее полной утрате, мышечной слабости назначаются антихолинэстеразные средства, которые повышают проводимость нервно-мышечных волокон.
В случае дефектов, локализованных в нервных оболочках, препараты улучшают прохождение импульса по оставшимся, не затронутым ранее участкам. Дополнительно назначаются препараты, ускоряющие регенерацию нервов. За счет этого мышечная сила с чувствительностью сохранятся.
Препараты группы:
- Аксамон;
- Нейромидин;
- Амиридин;
- Ипигрикс.
Они имеют идентичный состав, одно активное вещества. Формы выпуска – таблетки, ампулы для инъекций. Курс лечения – 1-2 месяца.
Перечисленные препараты применяются в лечении полинейропатий разной этиологии, всех форм. Лучше они работают в комплексе, курс терапии длительный, нужен постоянный контроль.
Особенности питания при патологии
При обнаружении этого заболевания необходимо начать его лечение и скорректировать рацион питания, в зависимости от причины функционального нарушения ног.
Питание больного должно быть правильным, сбалансированным. Содержать необходимые микроэлементы, витамины, полезные жиры, углеводы и белки для поддержания всего организма в рабочем состоянии, и способность сопротивления этому заболеванию.
Стараться исключить из своего рациона еду, которая может нанести вред, и усугубить состояние этого заболевания. Например, это сильно острые, копчено-соленые или соленые блюда, разные консервы, майонез, кетчуп, магазинные соусы.
Ограничить до минимума потребление колбасных и кондитерских изделий. Не употреблять алкоголь, газированные напитки, не курить сигареты. Любая еда с красителями тоже должна быть исключена из питания.
Если причиной развития такой патологии стал сахарный диабет, то нужно подобрать специальную диету, снижающую уровень сахара в крови, и поддерживать его на нормальном уровне. При такой диете необходимо питаться часто и мелкими порциями. Рекомендовано не употреблять сладости и мучные продукты. Стараться не допускать чувство голода. Для его утоления лучше сделать перекус из легких продуктов.
Если причиной этого заболевания стало отравление организма токсичными веществами, лекарственными препаратами, алкоголем, то больному рекомендовано больше употреблять жидкости и молочных продуктов, выступающих в роли сорбентов. Употреблять продукты, богатые клетчаткой. Строго запрещено употребление спиртосодержащих напитков.
Рацион питания при нейропатии играет важную роль. При употреблении здоровой пищи и проведении лечения, возможность выздоровления увеличивается.
5 / 5 ( 7 голосов )
 Ангиопротекторы используют для улучшения регионарного кровообращения и кровоснабжения нервного ствола. Применяются: Актовегин, Пентоксифиллин, Трентал.
Ангиопротекторы используют для улучшения регионарного кровообращения и кровоснабжения нервного ствола. Применяются: Актовегин, Пентоксифиллин, Трентал.