Иннервация ног (нервов конечностей нижних)
Под термином иннервация понимают совокупность нервов, соединяющих конечности или определенные органы с ЦНС. Иннервация нижних конечностей осуществляется с помощью поясничного и крестцового сплетения.
При определенных нарушениях в деятельности нервов нижних конечностей могут развиться серьезные заболевания. Давайте рассмотрим самые распространенные из них.
Бедренный нерв
Расположен в поясничном сплетении и несет ответственность за иннервацию мышц бедра и чувствительности кожи на бедре, голени и стопе.
Боль в нижних конечностях
Поражение этого нерва происходит в забрюшинном пространстве (место соединения с паховой повязкой). В основном диагностируются заболевания после 40 лет у женщин, в связи с особенностями физиологии. В некоторых случаях наблюдается износ мышц бедра, что и приводит к поражению нерва.
Невропатия
Невропатия формируется на поясничном уровне. Заболевание вызвано защемлением бедренного нерва из-за спазма мышцы или гематомы. Причины возникновения:
- Повреждение волокна.
- Чрезмерные нагрузки.
- Кровотечение.
- Доброкачественные или злокачественные образования.
- Заболевания кровеносной системы.
- Отравление.
Процесс протекает скрытно, но при осложнении отмечается боль, кожные покровы в месте поражения приобретают фиолетовый оттенок, наблюдается отек. Диагностируется невропатия при пальпации и визуальном осмотре.
Терапия включает такие этапы:
Неврит
Воспаление периферического нерва. Повреждение нервных волокон тазобедренного сустава может быть спровоцировано рядом факторов:
- Ущемление фибры.
- Скопление крови после травмы.
- Осложнение после операции.
Воспаление бедренного нерва
Заболевание имеет такую симптоматику:
- Опухоль темно-розового цвета.
- Двигать конечностью проблематично.
- Возникновение боли при движении.
Неврит бедренного нерва часто перерастает в хроническое заболевание. Для диагностики необходимо сдать функциональную пробу, чтобы определить степень болезни и характер повреждения нервного волокна. Невролог разрабатывает комплексную терапию, которая направлена на устранение причины заболевания, а не на купирование боли.
Невралгия
Патологическое заболевание периферического бедренного нерва, при этом человек жалуется на резкую и сильную боль. Данное состояние вызвано раздражением нервных окончаний в определенной области. Вызывает невралгию межпозвоночная грыжа, которая разрастается и давит на нервные окончания, в результате происходит защемление фибры.
- Дискомфортные ощущения в районе бедра.
- Боль.
- Жжение.
- Повышение температуры тела.
- Болезненные ощущения отдают в пах и другие части тела.
Для диагностики проводится первичный осмотр и назначается КТ. В качестве терапии применяются противовоспалительные средства, витамины и специальные упражнения.
Запирательный нерв
Этот нерв обеспечивает чувствительность внутренней поверхности бедра. К патологическим состояниям относится нейропатия.
- Во время переломов костей таза и бедра, при повреждении запирательного нерва.
- Доброкачественные и злокачественные образования.
- Восстановление после хирургического вмешательства.
Анамнез:
- Слабость в ногах.
- Проблематичное передвижение.
- Снижение чувствительности.
Для диагностики проводится тщательное обследование органов малого таза и кишечника. Также исследование с помощью КТ и МРТ. Лечение проводится на основании полученных результатов обследования.
Седалищный нерв
Самый длинный и крупный смешанный нерв, состоящий из двигательных, чувствительных и вегетативных волокон.
Патологии седалищного нерва можно разделить на:
- Ишиас – воспаление (неврит).
- Ишиалгия – болезненные ощущения на протяжении всего нерва.
Для диагностики требуется обследование у травматолога, невролога, в некоторых случаях нейрохирурга. Терапия подбирается в зависимости от результатов обследования и направлена на устранение причины болезни.
Ишиас
Неврит могут спровоцировать такие причины:
- Болезни инфекционного характера.
- Переохлаждение.
- Чрезмерные нагрузки.
- Межпозвоночная грыжа.
- Спондилез.
- Остеохондроз позвоночника.
- Сахарный диабет.
- Артрит.
- Деформация или повреждение позвоночника.
- Гнойные болезни.
- Болезнь Рейно или Лайма.
Ишиас
Проявляется заболевание в виде жгучей боли по задней поверхности бедра, в связи с этим активные движения невозможно совершать. При прогрессировании ишиас может привести к полному обездвиживанию, поскольку человеку каждое движение причиняет острую боль.
Ишиалгия
Подразделяется на несколько видов:
- Мышечно-скелетная – поражения в позвоночнике и ногах.
- Невропатическая – образуется на фоне сдавливания нервных сплетений.
- Ангиопатическая – проблемы с кровообращением в нервных волокнах.
- Смешанная – влияет сразу на несколько факторов.
Клиническая симптоматика воспаления и ишиалгии схожи.
Профилактика
С целью предотвращения заболеваний следует соблюдать такие рекомендации специалистов:
При малейших проблемах с нижними конечностями следует срочно обратиться в медицинское учреждение.
Что делать (видео)
Поделиться:
Об авторе: Дьяченко Елена Владимировна
Один из основателей сайта. Медицинская сестра и специалист физической реабилитации. Ко мне вы можете обратиться с любым вопросом касательно здоровья в целом или работы сайта. Диплом 2004 год Диплом 2010 год Skype: elena-dyachenko-zm E-mail: [email protected] FacebookНарушение иннервации нижних конечностей — первые признаки, причины, стадии, что это такое
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Многие люди страдают неврологическими заболеваниями, и в большей степени затрудняет лечение не до конца выполненная и порой неправильная диагностика. Задача врача-невролога — подойти комплексно к выявлению болезней неврологического характера и опорно-двигательного аппарата. Информативный метод исследования по нервным волокнам состояния мышц и нервов – это электромиография.
Процедура электромиографии по нервным волокнам назначается для того, чтобы оценить функциональное состояние периферической нервной системы. Выполняется компьютерным способом, при котором изучаются нервные импульсы в определенных частях тела. Изданы специальный практикум и пособия, описывающие основы миографии, чтобы с точностью знать методику проведения и описание результатов.
Популярно назначение миографии для верхних и нижних конечностей. Оценивается эклектическая активность нервов и мышц ног или рук. Также существуют показания для исследования по нервным волокнам таких частей тела, как позвоночник, части тазового дна.
Показания и цели
В первую очередь электромиография проводится с целью изучения состояния нервных волокон при дегенеративных, сосудистых, идиопатических заболеваниях. Когда возникают осложненные травмы или болезни аллергического происхождения, как дополнительный метод выполняется миография. Без ее проведения диагностирование часто бывает затрудненным, поэтому метод пользуется популярностью при многих болезнях. Основная цель – это выявление причины, повлекшей повреждение отростка нервной клетки (аксона), передающего импульс в двигательный центр верхних или нижних конечностей, то есть изучение активности импульса по двигательным нервным волокнам.
Выделяют несколько целей в диагностике, позволяющей выявить расстройства.
Первая из целей дает возможность диагностировать заболевания мышц конечностей, позвоночника на ранних стадиях. Важно вовремя выявить патологию для дальнейшего лечения, ведь чем раньше оно начнется, тем быстрее наступит эффект выздоровления.
Вторая цель электромиографии – это определение стадии денервационно-реиннервационного процесса в мышечном аппарате. С учетом результатов исследования методика позволит подобрать правильную терапию в дальнейшем. Ну и третья цель обследования заключается в изучении самих аксонов, какие части их нарушены: корни, сплетения или определенные нервы. Также, по каким волокнам нарушена активность.
Если рассматривать клинический эффект от такой процедуры, то она дает возможность выявить точное место нарушенной иннервации и повреждения мышц верхних или нижних конечностей, а также узнать о типе процесса. Сам патологический процесс по типу бывает локальный и генерализованный.
Если присутствуют такие симптомы, как тяжесть, боли в верхних или нижних конечностях, периодические онемения и жжения, то показана миография.
Основные показания, при которых назначается процедура:
- невриты разной этиологии;
- полинейропатии верхних или нижних конечностей;
- радикулопатии;
- протрузии дисков позвоночника;
- дерматомиозит, полиомиозит.
Выделяются и другие диагнозы при разных клинических состояниях. Важное значение имеет обследование при травмах позвоночника, костей тазового дна, ног, рук, когда есть подозрение на поврежденные периферические нервы. Еще один важный момент, когда есть показания для того, чтобы пройти процедуру – это контроль лечения при заболеваниях с поражением нервной системы.
Подготовка и виды процедур
Для проведения электромиографии особых мероприятий проводить нет необходимости. Тщательно изучаются возможные противопоказания и хронические заболевания в организме человека. Кроме этого, не стоит забывать, что стимуляционная процедура для ног, рук, позвоночника, костей тазового дна может быть болезненной, поэтому пациента нужно подготовить психологически.
В течение 12 часов (а в идеале — суток) до начала обследования запрещается прием определенных лекарственных препаратов.
Это миорелаксанты, блокираторы ацетилхолинергики и другие средства, влияющие на нервную и мышечную систему.
Чаще всего миография делается с утра, до приема пищи. В других случаях ограничивается прием пищи не менее, чем за два часа.
понятие, топография, функции, кровоснабжение, возможные нарушения и их последствия
Стопа — это самый дистальный отдел нижней конечности человека. Это значит, что она наиболее удалена от центра тела. Именно на стопы приходится вся нагрузка массы организма. Поэтому такая, на первый взгляд маленькая часть тела имеет очень продуманное строение. Подробно об анатомии, кровоснабжении и иннервации стопы — далее в статье.
Топографическая анатомия
Строение любой структуры человеческого организма следует рассматривать постепенно. Поэтому прежде чем перейти к анатомии иннервации стопы, следует разобрать другие ее отделы. Стопа, как и любое другое костно-мышечное образование в теле человека, состоит из таких частей:
- костный каркас;
- суставы;
- поперечно-полосатая мускулатура;
- сосудистые образования: вены, артерии, капилляры;
- нервы.
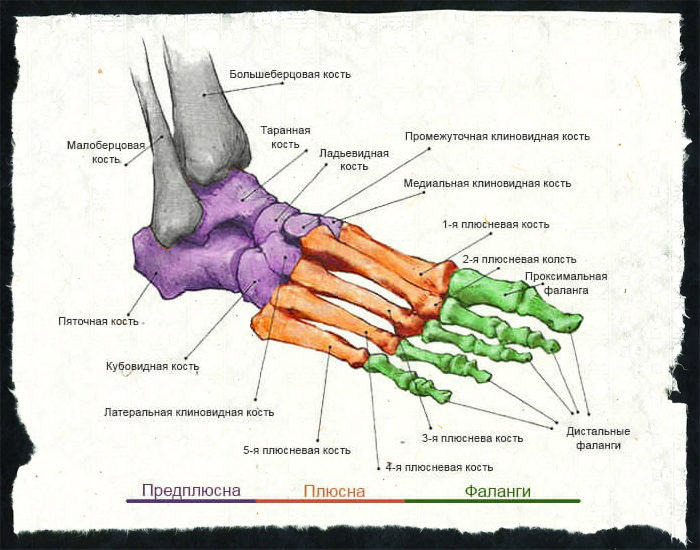
Костный каркас
Чтобы полностью понять иннервацию и кровоснабжение стопы, следует представлять, из каких основных костных структур она состоит. Ведь крупные нервные и сосуды преимущественно расположены вдоль костей и имеют подобные названия.
На стопе выделяют три участка:
- предплюсну;
- плюсну;
- фаланги пальцев.
Область предплюсны расположена наиболее проксимально, то есть непосредственно под голеностопным суставом. Линия, которая разграничивает эти два образования, является одновременно верхним краем человеческой ступни. Эта линия проходит по заднему краю пяточной кости.
Предплюсна имеет в своем составе два ряда маленьких косточек. Первый ряд, который расположен ближе к краю стопы, состоит из таранной и пяточной костей. Они более крупные. Во втором ряду, который находится ближе к плюсне, есть сразу пять костей, размещенных в еще в два ряда. Первый представлен четырьмя косточками: тремя клиновидными и одной ладьевидной. Во втором ряду находится только одна кубовидная кость.
Плюсневая часть стопы находится посередине между двумя другими отделами. Она состоит из пяти косточек примерно одинаковых форм и размеров. Каждая из них включает в себя три части: головку, тело и основание.
Фаланги пальцев состоят из наиболее мелких косточек. Каждая фаланга включает в себя три кости. Исключением является лишь большой палец стопы, который состоит только из двух косточек. Этот палец еще называется первым и обозначается римской цифрой I. Мизинец, соответственно, обозначается цифрой V.
Основные мышцы
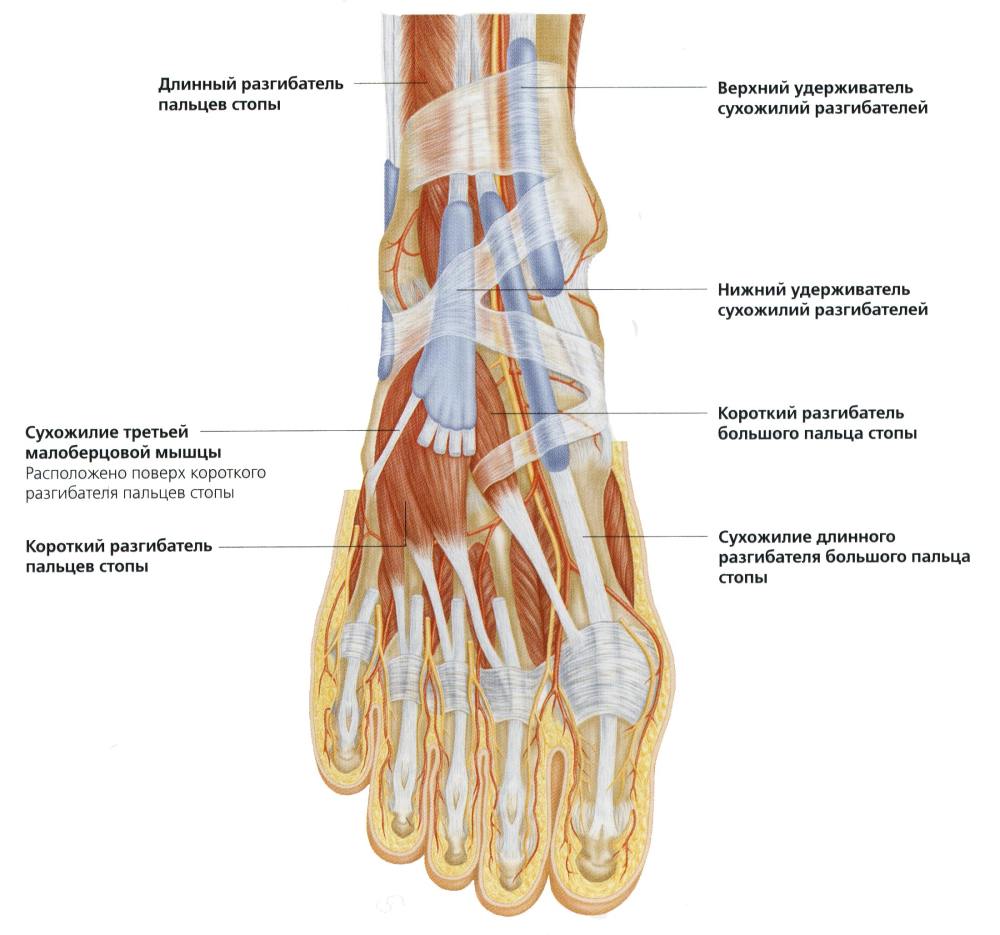
Основная задача нервов, участвующих в иннервации стопы направлена именно на передачу импульсов к мышечному каркасу. Ведь именно за счет поступления нервных импульсов возможно сокращение мускулатуры, а следовательно, и ходьба человека.
Выделяют пять групп мышц на стопе:
- латеральная;
- задняя;
- передняя;
- поверхностный слой;
- глубокий слой.
К латеральной группе относятся длинная и короткая малоберцовые мышцы. Их сокращение обеспечивает отведение, поворот наружу (пронацию) и сгибание ступни.
Передняя группа состоит из следующих мышц:
- длинный разгибатель большого пальца, за счет которого возможно разгибание как первого пальца ступни, так и стопы в целом за счет приподнимания верхнего ее края;
- передняя большеберцовая, которая обеспечивает разгибание ступни;
- длинный разгибатель пальцев, за счет которого возможно разгибание пальцев стопы со второго по четвертый, а также поднимание внешнего края и отведение в сторону.
Мышцы поверхностного слоя участвуют в формировании ахиллова сухожилия, за счет чего обеспечиваются движения в голеностопном суставе.
Глубокий слой мышц состоит из длинного сгибателя пальцев (обеспечивает поворот стопы наружу и ее сгибание), длинного сгибателя первого пальца (выполняет функцию в соответствии с названием), заднего большеберцового мускула (сгибание стопы и приведение кнутри).
Особенности кровоснабжения
Иннервация стопы и ход артерий в ней неразрывно связаны, так как в большинстве случаев артерия, вена и нерв идут в одном направлении. Поэтому следует знать основные сосуды дистального отдела конечностей. К ним относятся:
- задняя большеберцовая артерия;
- передняя большеберцовая артерия;
- латеральная подошвенная артерия;
- медиальная подошвенная артерия;
- тыльная артерия стопы.
Задняя и передняя большеберцовые артерии являются продолжением подколенной артерии.
Латеральная и медиальная подошвенные артерии, соответственно своему названию, несут кровь к подошвенной части стопы. Медиальный сосуд имеет две ветви: глубокую и поверхностную. Глубокая несет кровь к мышце, которая отводит большой палец стопы, и короткому сгибателю пальцев. Поверхностная ветвь снабжает кровью только мускул, отводящий большой палец.
Латеральная подошвенная артерия снабжает кровью большую часть подошвы. На уровне основания плюсны она образует подошвенную дугу, от которой отходит множество мелких ветвей к различным структурам стопы. От этой дуги ответвляются подошвенные плюсневые артерии, которые, в свою очередь, отдают ветви под названием «прободающие».
Из подошвенной плюсневой артерии на уровне фаланг пальцев образуется подошвенная пальцевая артерия, каждая из которых потом подразделяется на две собственные артерии.
Тыльная артерия стопы несет кровь к тыльной поверхности. В итоге она подразделяется на две ветви: первую тыльную плюсневую артерию и глубокую подошвенную ветвь. Также от нее отходят предплюсневые сосуды: латеральный и медиальный. Они несут кровь соответственно к боковой и срединной поверхностям стопы.
Еще одна ветвь тыльного сосуда стопы — дугообразная артерия. От нее, по аналогии с подошвенными сосудами, отходят тыльные плюсневые артерии, которые разделяются на пальцевые артерии.
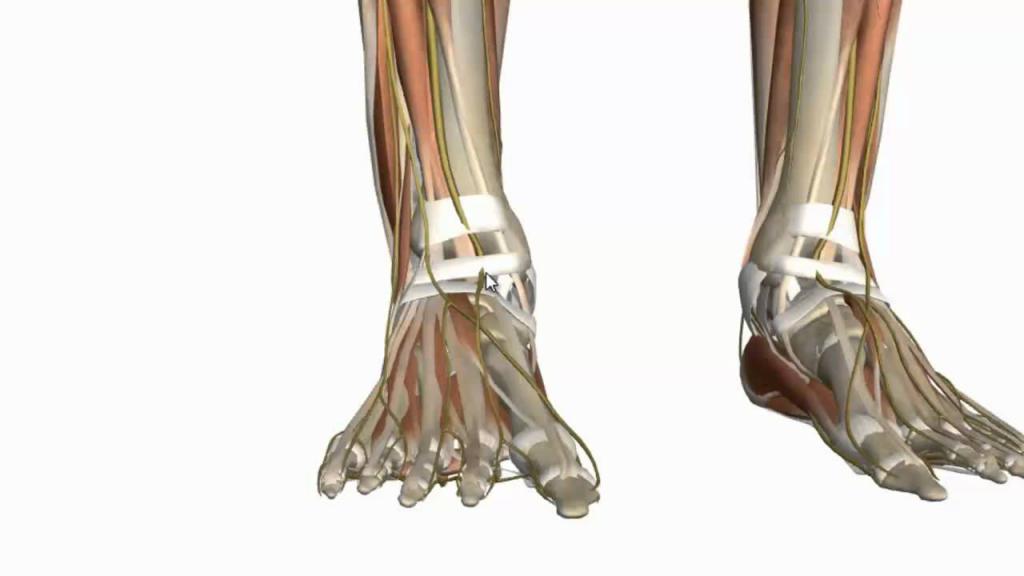
Нервы тыла стопы
Начнем рассмотрение нервов самого дистального отдела конечности с иннервации тыла стопы. Но сначала следует разобраться, каковы внешние ориентиры этого участка. Внутренний край ограничен бугристостью ладьевидной стопы, ее легко пропальпировать, особенно у худощавых людей. На внешней границе легко увидеть бугристость пятой плюсневой кости.
Иннервация кожи стопы, а именно тыльных ее отделов, осуществляется за счет следующих нервов:
- подкожный нерв;
- медиальный кожный тыльный нерв;
- промежуточный кожный тыльный нерв;
- латеральный тыльный кожный нерв.
Первые три являются ветвями поверхностного малоберцового нерва, последний отходит от большеберцового нерва. От подкожного нерва импульсы идут к срединной части лодыжки и медиальному участку предплюсны. У некоторых людей этот нерв более длинный и заканчивается аж у основания первого пальца.
Медиальный кожный тыльный нерв проходит по срединной области стопы делится на своем протяжении на ветви, которые идут к коже тыльной поверхности большого пальца и частично ко второму и третьему пальцам.
Промежуточный кожный тыльный нерв подразделяется на пальцевые ветви, которые тянутся обращенным друг к другу участкам третьего и четвертого, а также четвертого и пятого пальцев стопы.
Латеральный тыльный кожный нерв несет импульс к боковой поверхности пятого пальца.
Особенностью иннервации стопы человека, а именно ее тыла, является ее значительная изменчивость. Например, у некоторых людей отсутствует дорсальный кожный нерв.
Нервы подошвы стопы
Иннервация мышц стопы подошвенной части обеспечивается подошвенными нервами: медиальным и латеральным. Оба этих нервных ствола отходят от большеберцового нерва.
Медиальный нерв идет по срединному подошвенному каналу и образует небольшую дугу. Начало этой дуги соответствует основанию первой плюсневой кости, а ее окончание — середине четвертой плюсневой кости. На протяжении срединного нерва от него отходят медиальные пяточные ветви. Они обеспечивают передачу нервных импульсов к срединной подошвенной части пятки.
Медиальный нерв несет импульсы к мышце, которая отводит большой палец, а также к короткому сгибателю пальцев. Интересно то, что у детей младшего возраста к поверхностному сгибателю отходит сразу несколько ветвей. Потом от медиального подошвенного нерва отходят веточки, которые иннервируют обращенные друг к другу поверхности от первого до четвертого пальцев. Эти веточки получили название первого, второго и третьего общих пальцевых подошвенных нервов. Иннервация пальцев подошвы стопы осуществляется в большей степени именно за счет этих ветвей.
Латеральный нерв располагается между квадратной мышцей и коротким сгибателем пальцев. Он также имеет две ветви: поверхностную и глубокую. Они отходят от нерва на основании плюсневой кости. Поверхностный нерв отдает несколько ветвей: пальцевой нерв латерального края V пальца, общий пальцевой нерв. Они иннервируют кожу на поверхностях четвертого и пятого пальцев, обращенных друг к другу.
Что такое нейропатия?
Нейропатия нижних конечностей — это не диагноз, а собирательное понятие для заболеваний, при которых повреждается периферическая нервная система. В первую очередь страдают дистальные отделы конечностей — иннервация голени и стопы.
Причин возникновения этой проблемы действительно много, вариабельна и клиническая симптоматика. Нейропатии проявляются расстройствами движения, чувствительной сферы, трофики кожи и мышц.
Возможно развитие мононейропатии (повреждение одного нерва) или полинейропатии (множественное поражение сразу нескольких нервных волокон).
Причины нейропатии
Причин, которые приводят к нарушению иннервации стопы, может быть очень много. Основные из них перечислены ниже:
- злоупотребление спиртными напитками;
- употребление наркотиков;
- длительное воздействие токсических веществ, особенно солей тяжелых металлов: свинца, ртути, мышьяка;
- эндокринологические болезни: сахарный диабет, патологии щитовидной железы;
- тяжелые заболевания печени;
- продолжительный дефицит витаминов и питательных веществ;
- побочное действие некоторых лекарственных средств: «Амиодарон», «Изониазид», цитостатики;
- тяжелые инфекционные заболевания: дифтерия, ВИЧ-инфекция, эпидемический паротит;
- аутоиммунные заболевания, при которых вырабатываются антитела против собственных клеток в организме: системная красная волчанка, дерматомиозит, ревматоидный артрит;
- генетическая предрасположенность.
Симптомы нейропатии
Клинические проявления нейропатии зависят от того, какая именно функция нерва нарушена: чувствительная, двигательная или трофическая (питательная). Примечательно то, что первыми страдают наиболее дистальные отделы. Поэтому иннервация пальцев стопы будет страдать в первую очередь. При дальнейшем развитии болезни симптомы будут распространяться выше.
Чувствительные расстройства проявляются следующим образом:
- Болезненные ощущения тянущего или ноющего характера, которые соответствуют зоне иннервации пораженного нерва.
- Так называемые парестезии — ощущение ползания мурашек по коже, стягивание, выкручивание стопы. Иногда эти ощущения настолько неприятны, что больные предпочли бы им боль в ноге.
- Нарушение чувствительности. Причем происходит одновременное выпадение всех видов чувствительности в зоне иннервации пораженного нерва: болевой, температурной, тактильной.
- Иногда развивается сенсорная атаксия. Это состояние, при котором человека беспокоит шаткость при ходьбе из-за того, что он не чувствует положения своих стоп. Это происходит вследствие нарушения глубокого чувства ориентации частей тела в пространстве.
Для двигательных расстройств характерны следующие проявления:
- тремор и спазмы в мышцах, иннервация которых нарушена;
- при длительно текущем процессе развивается слабость мышц;
- вялый паралич — больной теряет способность двигать стопой;
- снижение рефлексов, которое выявляется при неврологическом осмотре.
Вследствие нарушения иннервации мышц развивается деформация стопы вследствие мышечной атрофии. Атрофия наступает как из-за бездействия мышцы при параличе, так и из-за повреждения трофической функции соответствующего нерва.
Последствия нарушения иннервации
Длительное расстройство иннервации пальцев стопы и других отделов нижних конечностей может привести к необратимым последствиям. Восстановление функции нерва — это достаточно сложный и не всегда осуществимый процесс, особенно при несвоевременном и неправильном лечении.
Атрофические изменения в области ступней сначала приводят к сухости кожных покровов. Потом появляются язвы и трещины, которые очень тяжело заживают. Если не придерживаться правил личной гигиены, туда может попасть инфекция.
При длительном бездействии стопы восстановление ее функции затруднено. Так, паралич нижних отделов конечностей может остаться до конца жизни. Поэтому при лечении нейропатии уделяют внимание не только медикаментозным способам лечения, но и лечебной физкультуре.
Боли и неприятные парестезии могут привести к психологическим проблемам у больного. Поэтому иногда есть необходимость в приеме антидепрессантов.
Заключение
Стопы — действительно важная часть организма человека. Поэтому не только медицинский работник, но и обыватель должен знать общие принципы анатомии стопы, особенности ее кровоснабжения и иннервации. Также необходимо иметь представление о том, что такое нейропатия и как она проявляется, чтобы вовремя обратиться за медицинской помощью.
Лечение невропатии нижних конечностей
Невропатия нижних конечностей относиться к неврологическим заболеваниям. Когда развивается патология происходит воспалительный процесс в нервных узлах. Часто воспаление возникает в зоне бедра и колена.
Пациент при неврите ощущает интенсивный болевой синдром, онемение, мурашки и потерю чувствительности. Для того чтобы не запустить заболевание нужно своевременно обратиться в медицинское учреждение.
Специалист назначит пройти диагностику и проведет полное лечение. Патология провоцирует развитие серьезных последствий нижних конечностей.
Причины
Причин развития неврита ног огромное количество и для того чтобы их выявить, необходимо пройти исследование. Происходит воспаление нервных окончаний и это приводит к защемлению нерва.
Невропатия нижних конечностей имеет следующие причины развития:
- Заболевание может передаваться по наследству.
- При беременности были перенесены инфекционные и вирусные заболевания у девушки. Отравление организма различными химическими вещества.
- Проблемы при родах из-за этого может возникнуть младенческая асфиксия, это приводит к развитию неврита.
- Частые простудные заболевания в детском возрасте.
- Ушибы головного мозга у ребенка.
- Различные серьезные патологии, которыми пациент переболел раньше.
- Употребление спиртных напитков на постоянной основе.
- Побочные действия медикаментов таких как: антибиотиков, противоопухолевых препаратов.
- Сахарный диабет приводит к развитию невропатии, поэтому происходит поражение нервных окончаний.
- Инфекционные болезни такие как: ВИЧ или дифтерия.
- Различные ушибы и травмы.
- Новообразования.
- Переохлаждение.
- Нехватка витаминов и минералов.
- Патологии, которые связаны с позвоночником.

Чаще всего невропатия нижних конечностей развивается в верхней части ноги на бедре. Воспалительный процесс может начинаться со стоп и признаки могут быть не заметны, так как болевых ощущений нет. Нарушение кровотока и работоспособности конечностей возникает не сразу, а со временем.
Для того чтобы не запустить заболевание, необходимо регулярно проходить профилактические осмотры. Если беспокоят хоть небольшие болевые ощущения, то нужно сразу же идти к врачу. Если заболевание запустить, то осложнений не получится избежать.
Симптомы
Воспалительный процесс при невропатии нижних конечностей происходит не сразу. Сначала не возникает болевой синдром и нарушение кровообращения. Заболевание может затрагивать любую зону ног. Может быть, как в тазобедренном, коленном суставе, так и в стопе, пальце, голени. Проявляться признаки могут в виде онемения, боли, мышечной слабости.

При неврите ног возникают следующие симптомы:
- Если патология затронула пояснично-крестцовый отдел, то происходит болевой синдром, который отдает в нижние конечности, поясницу. Может беспокоить мышечная слабость в зоне таза и нарушение движений. Часто наблюдается скованность и слабая чувствительность ног.
- Если поражен седалищный нерв, то болевые ощущения будут тупого и стреляющего характера. Боль может отдавать в ягодицу, голень, бедро. Пациент может ощущать, как кожа стала менее чувствительнее. Болевой синдром может усиливаться при попытке присесть или лежа в кровати приподнять конечность.
- При поражении бедренного нерва может быть трудно сгибать и разгибать ногу. Часто происходит мышечная атрофия и потеря подвижности коленей.
- Если поражен малоберцовый нерв, то больному трудно наступать на пятку. Пациент начинает хромать и у него нарушается походка.
- При поражении большеберцового нерва больному тяжело вставать на цыпочки и отсутствует рефлекс в ахилловом сухожилии. Чаще всего может наблюдаться скованность движений пальцев и стопы.

Первые проявления неврита ног зависят от того, какой нервный узел пострадал. Если произошло повреждение, то чаще всего пациент может ощущать нарушение чувствительности и чувство сдавливания.
Терапия проводится только врачом, так как самостоятельно лечить патологию не рекомендуется. Если запустить болезнь, то будут развиваться необратимые последствия. Для того чтобы не возникало осложнений, необходимо своевременно обращаться к врачу и не ставить себе самостоятельно диагноз.
Диагностика
Если невропатия нижних конечностей будет вовремя выявлена, то это поможет быстро и без последствий вылечить неврит ног. В первую очередь проводится комплексное обследование и только потом назначается лечение. Специалист для начала проводит вешний осмотр и уточняет, какие симптомы беспокоят больного. Проводит проверку на рефлексы коленного сустава и направляет на диагностику.
Может назначаться анализ цереброспинальной жидкости это дает возможность узнать антитела, которые проявляются при невропатии. Узкоспециализированные исследования нужны для того чтобы выявить различные злокачественные опухоли, заболевания крови, сердце и сосудистой системы.
Для подтверждения точного диагноза специалист может назначить компьютерную томографию. Такая процедура поможет врачу получить информацию о состоянии внутренних органов, мышц и костей. Магнитно-резонансную томографию применяют для того чтобы определить размеры мышечной ткани, а также что именно может давить на нервные окончания.

Электромиография проводится при помощи иглы её вводят в мышцу, чтобы замерить электрическую активность мышечных волокон. Данный метод дает возможность узнать состояния нервных узлов и причину поражение мышцы. Проводится также биопсия нерва для этого у пациента берется нервная ткань. Процедуру назначают редко, так как она может еще больше ухудшить состояние больного.

Если обратиться вовремя к врачу, то это поможет избежать ряд серьезных последствий. Если игнорировать симптомы, то это может привести к нарушениям разгибания и сгибания коленного сустава. Заболевание может перейти в хронические болевые ощущения. Часто происходит так, что пациент частично теряет чувствительность голени и стопы.
Поэтому при первых незначительных болевых ощущениях в нижних конечностях нужно посетить медицинское учреждение. Специалист проведет тщательный осмотр и направит на комплексное исследование.
Лечение
- Лечение невропатии нижних конечностей в первую очередь проводится для того чтобы побороть симптомы. Если заболевание было спровоцировано из-за сахарного диабета, то для лечения необходимо будет привести в норму уровень сахара в крови. Неврит ног может быть из-за употребления медикаментов. Как правило, нужно прекратить прием препаратов и симптомы заболевания исчезнут.

- При невропатии необходимо внести в свой рацион продукты, в которых содержится витамин В. Лучше всего пропить курс препаратов, которые содержат в себе витаминные добавки В12. Физиотерапия поможет улучшить эластичность мышц и гибкость суставов. Если необходимо защитить ногу и для правильной её работы, то специалист может назначить специальную шину.

- Ортопедические приспособления дадут возможность натренировать атрофированные мышцы для того чтобы избежать нарушений в движении. Лечение должно быть направлено на то, чтобы научиться расслабляться. Делать определенные физические нагрузки, ходить чаще на прогулки, заниматься йогой. Массажные процедуры и иглоукалывание хорошо помогут устранить симптомы невропатии.
Если произошло обострение патологии, то пациенту необходимо лечиться в больнице. Может даже нужно будет привести в норму дыхание и глотание. Для этого применяется кислородная маска и внутривенное питание. Врач также для лечения невропатии ног может назначить обезболивающие средства. Если препараты не приносят никакого результат, то скорее всего будут применяться антидепрессанты.
- Обязательно должна присутствовать физическая нагрузка даже, если пациент не может ходить без помощи костылей. Лучше всего, чтобы дома были установлены специальные поручни в ванной или лестнице, это поможет предотвратить падение. Если происходит сдавливание нервного окончания, то нужно проводить хирургическое вмешательство. В этом случае только операция поможет устранить заболевание.

- Дают положительный результат в лечении регулярные прогулки пешком. Нужно постараться выходить почаще на улицу и выполнять необходимые упражнения. Лучше всего, чтобы лечащий врач знал какие именно физические нагрузки, будут делаться. Это поможет улучшить кровоснабжение и питание повреждённых нервных волокон. Регулярные пешие прогулки нормализуют уровень глюкозы в крови.
- Теплые ванночки для ног помогают расслабить мышцы и снять болевой синдром. Для этого необходимо налить в таз горячую воду и добавить туда морской соли. Жидкость должна быть не больше сорока градусов. Опустить ноги в таз и продержать до того момента пока не будет чувствоваться, что вода остывает.

- Нужно полностью отказаться от алкогольных напитков, ведь спиртное оказывает токсичность на нервные окончания. Как правило, невропатия может развиваться из-за алкоголизма.
- Для этого и нужно будет полностью исключить алкоголь, и сразу же состояние пациента улучшиться. В любом случае, лучше всего будет ограничить спиртное, это поможет избежать не только невропатию, но и другие заболевания.
- Хорошо помогает для терапии натуральное масло примулы вечерней. Приобрести его можно в виде таблеток, но прежде всего необходимо проконсультироваться с врачом.

- Доказано, что в состав лекарства входят жирные кислоты, которые улучшат состояние больного. Если соблюдать все рекомендации специалиста, то это ускорит процесс выздоравливания. Если стали заметны небольшие проявления невропатии ног, то нужно сразу же обращаться к врачу.
Так же читайте о невропатии малоберцового или лучевого нерва. А так же опасности возникновения невролгии среднего нерва.
Чаще всего патология развивается из-за сахарного диабета и различных травм. Для того чтобы избежать последствий, необходимо своевременно посетить медицинское учреждение. Врач в первую очередь направит пройти комплексное обследование. Дальше поставит точный диагноз и назначит лечение. Нужно не забывать, что чем раньше будет начата терапия, тем меньше будет осложнений.
Нейропатия: симптомы лечения нейропатии нижних конечностей, малоберцового нерва, локтевого нерва
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
Иннервация нижней конечности и лечение нерва
Иннервация – это совокупность нервов, связующих тот или иной орган с ЦНС. Согласно анатомии, иннервация ног (в том числе иннервация кожи нижней конечности) происходит у человека посредством нервов седалищного и бедренного стволов. Они происходят соответственно из крестцового и поясничного сплетений. Анатомия также свидетельствует, что кожа на ноге иннервируется пучками нервов из крестцового и поясничного сплетений, а также непосредственно нервами кожи.
Анатомия человека свидетельствует, и это видно, если рассмотреть схему нервного сообщения нижних конечностей подробнее, что пояснично-крестцовое сплетение представлено такими нервами, как:
- бедренный;
- запирательный;
- латеральный кожный нерв бедра;
- седалищный нерв.
Иннервация нижних конечностей по различным причинам дает сбой. Это и объясняет тот факт, что в последнее десятилетие очень сильно возросло количество заболеваний нижних конечностей, связанных с данными процессами.
Ущемление седалищного нерва
Наиболее распространенная патология нижних конечностей, происходящая «на нервной почве» – воспаление седалищного нерва. Когда воспаляется (ущемляется) седалищный нерв, человек ощущает очень сильную боль в области тазобедренного сустава на пояснично-крестцовом участке, на задней поверхности бедра и даже голеней. Больной теряет возможность передвигаться.
Состоит седалищный нерв из спинномозговых нервов, которые отходят от позвоночника, поэтому причина патологии берет начало именно в проблемах с позвоночником. Это может быть грыжа межпозвоночных дисков, остеохондроз, сильные спазмы мышц. Также стать причиной того, что седалищный нерв воспалился, могут травмы нижних конечностей, инфекционные невриты.
Седалищный нерв часто воспаляется по причине защемления нервных корешков, формирующих основной ствол.
Человеку с ущемлением седалищного нерва нужна срочная медицинская помощь. Лечение заключается, прежде всего, в обезболивании (внутримышечно вводятся анестетики – диклофенак, найз, ибупрофен – возможно, применяется новокаиновая блокада) и возвращении подвижности пораженной конечности. Современное лечение предполагает комплекс мануальных методик, лечебной физкультуры, физиопроцедур (прежде всего, прогреваний). Эффективным лечение будет только в случае устранения причины ущемления. В противном случае уже в ближайшее время картина может повториться.
Ущемление наружного нерва бедра
Нередко встречается и ущемление наружного кожного нерва бедра (невропатия наружного нерва бедра). Невропатия нерва бедра – это заболевание, в результате которого воспаляется наружный кожный нерв бедра. Чаще всего нервы бедра поражаются в паховой зоне у людей преклонного возраста либо страдающих болезнями опорно-двигательного аппарата.
Важнейший симптом невропатии наружного кожного нерва бедра – это сильная боль и потеря чувствительности боковой части бедра, нарушения двигательной активности. Нередки случаи, когда у пострадавшего болят не только внешние, но и внутренние стороны бедра, могут также болеть голени. Наряду с этим самостоятельно выявить, что защемлен именно наружный кожный нерв, а не какой-либо другой, очень сложно. Точно выставить диагноз сможет только врач по данным рентгенологического, КТ и неврологического исследований.
Лечение заболевания должно быть комплексным. Лечение обязательно должно включать как прием медикаментов (таблетки, внутримышечные и внутривенные инъекции), так и физиотерапию и массаж. Однако вылечить защемление нерва посредством массажа может только очень опытный массажист (желательно, чтобы он имел медицинское образование).
Как показывает практика, лечение невралгии наружного нерва бедра происходит быстрее при системном применении массажа.
Болезни тазобедренного сустава
Многие люди жалуются на то, что ноги у них болят (либо болит одна нога) из-за патологий тазобедренного сустава. Чтобы понять, что представляют собой заболевания тазобедренного сустава, следует вновь обратиться к такой науке, как анатомия. Итак, анатомия гласит, что важнейшие функции тазобедренного сустава – скрепление туловища и ног человека, обеспечение двигательной активности. Последнее осуществляется благодаря подвижности сустава и возможности его поворачиваться по нескольким направлениям.
Анатомия человека утверждает, что крепление бедренной и тазовой костей происходит именно посредством тазобедренного сустава, точнее, соединение двух важнейших костей происходит при помощи связок и хрящей сустава. Так, головку кости бедра практически целиком покрывает гиалиновый хрящ (исключение составляет место, где расположены связки). Поверхность же тазовой кости в области сустава заполнена мягкой суставной тканью. Фиксирует головку сустава, как определяет анатомия, хрящевая губа и волокна коллагена. Нервы и сосуды тазобедренного сустава проходят под хрящевой вертлужной губой в суставной ткани. Анатомия гласит, что иннервацию сустава бедра обеспечивают, прежде всего, бедренный, седалищный, запирательный и ягодичный нервы.
Часто болезни тазобедренного сустава развиваются (сильно болят нижние конечности) вследствие механических повреждений – травм. Из-за сильного удара в области сочленения тазовой и бедренной костей возможно скопление крови (гематома). В этом случае человек будет говорить, что нижняя конечность в области бедра у него болит и движение ограничено, но лишь частично. Если же речь идет о вывихе либо переломе, болевой синдром будет очень сильным, и двигать ногой человек не сможет.
Также возможны заболевания тазобедренного сустава, не связанные с повреждениями. Это, прежде всего, остеохондроз. Недуг характеризуется тем, что нарушается структура костных тканей и хрящей, деформируются кости. Из-за этого человек испытывает сильные боли в паху и бедре, особенно после нагрузок. Также боли в тазобедренных суставах люди часто испытывают из-за спазмов прилегающих мышц.
Важнейшую роль в лечении тазобедренного сустава играют ЛФК, физиотерапия, мануальная терапия.
Что касается медикаментозного воздействия, то внутримышечные инъекции и прием лекарств перорально предпочтительнее мазей и кремов. Последние могут быть использованы лишь в качестве вспомогательной терапии. В любом случае соответствующие назначения должен сделать врач.
Болезни ног из-за нервов
Ответ на вопрос, могут ли ноги сильно болеть на нервной почве, однозначный – могут. Более того, нижние конечности чаще всего поэтому и болят. Дело в том, что когда человек волнуется, это «ощущают» все его органы. Прежде всего, реагируют сосуды (расширяясь или сужаясь), в том числе сосуды головного мозга. Если человек очень часто испытывает эмоциональные потрясения, на этой почве у него может развиться артрит. Ведь мозг моментально передает сигнал о проблеме посредством нервов всем органам и тканям, а значит мышцам и суставам. По этой же причине сужаются сосуды, и к органам (в данном случае, к нижним конечностям) поступает уже меньше нужных питательных веществ, кислорода.
Так развиваются такие недуги, как тромбофлебит, варикоз и атеросклероз. Все они характеризуются тем, что нижние конечности очень сильно болят (особенно сильно ноги болят после физических нагрузок), отекают, сосуды видоизменяются и деформируются. Лечение ног в этой ситуации необходимо начать как можно раньше. Если болит нога, стоит поскорее обратиться к специалисту. Именно врач поставит правильный диагноз и назначит лечение. Анатомия человека свидетельствует, что нервное сообщение тазобедренного сустава происходит при помощи нервов надкостницы, бедренного, седалищного, запирательного, верхнего ягодичного, нижнего ягодичного, срамного нервов. В ней также задействованы околосуставные сосуды и нервы.
Такие болезни, как артрит и артроз, при которых очень сильно болят суставы, развиваются тоже на эмоциональной почве. На начальных этапах этих заболеваний пациенты отмечают, что суставы болят в основном после физических нагрузок, но когда болезнь прогрессирует, пораженный сустав болит и в состоянии покоя, реагирует на перемену погоды. Лечение больного сустава, как правило, длительное, и также требует комплексного подхода, профессиональной помощи.
Наряду с этим позаботиться о профилактике болезней нижних конечностей можно и самостоятельно.
| Советы | Профилактика |
| Необходимо повысить физическую активность. | Ежедневно делать зарядку, заниматься гимнастикой, йогой (особенно полезно для ног делать перевернутые асаны). |
| Сбалансировано питаться. | Употреблять свежие овощи и фрукты, мясо, рыбу, кисломолочные продукты, злаки. Отказаться от вредной пищи. |
| Вести здоровый образ жизни. | Как показывает практика, алкоголь и табакокурение негативно отражаются на всех системах и органах человека. |
| Поменьше нервничать. | Делать все возможное, чтобы находиться в состоянии душевного равновесия и гармонии. |
Самостоятельно проводить лечение и делать какие-либо манипуляции с нижними конечностями не рекомендуется.
проявления неврологического заболевания, алгоритм лечения
Синдром беспокойных ног — это стойкое или преходящее неврологическое нарушение, сопряженное с ощущением дискомфорта в нижних конечностях. Преимущественно развивается в ночное время, после того, как больной ложится спать. Симптоматика специфична, потому не обратить внимание на патологический процесс трудно. Ощущается давление в ногах, бегание мурашек, движение под кожей. Возникает мучительное желание двигать стопами, пальцами ног, чтобы облегчить интенсивный дискомфорт. Итогом становится бессонница, проблемы с ночным отдыхом и множественные астенические явления, а также поведенческие и эмоциональные расстройства.
Синдром беспокойных ног развивается, преимущественно, у людей старшего поколения, после 45-50 лет. Вторая категория, часто встречающаяся с проблемой — дети. Точный механизм становления отклонения не известен. Врачи и теоретики медицины к единому мнению не пришли. По всей видимости, проблема заключается в нарушении выработки некоторых нейромедиаторов.

Симптоматика типична, синдром беспокойных ног проявляется сильным дискомфортом, повышенной двигательной активностью нижних конечностей. Крайне мучительное ощущение вынуждает пациента принимать определенное положение тела, чтобы облегчить состояние. Примерно та же клиническая картина типична и для акатизии, ряда других заболеваний. Потому не обойтись без дифференциальной диагностики.
Терапия по показаниям. Заключается в устранении первичной патологии, спровоцировавшей дискомфортные проявления. Успех напрямую зависит от качества терапии и первопричины расстройства.
Причины и механизм становления синдрома беспокойных ног
Точная этиология нарушения не известна до сих пор, несмотря на то, что заболевание было открыто едва ли не полтысячелетия назад и тогда же впервые описано несколькими учеными. Согласно группе теорий, происхождение патологического процесса определяется нижеследующими факторами.
Нарушение выработки дофамина
СБН развивается в результате критического резкого снижения концентрации дофамина, который отвечает за передачу нервных импульсов. Организм таким странным образом отзывается на падение уровня нейромедиатора. Поскольку наименьшей концентрации соединение достигает как раз в ночное время суток, это объясняет происхождение патологического процесса. Все соответствует биоритмам человека. Есть у теории и существенный изъян. Согласно профильным исследованиям, далеко не все люди с пониженной концентрацией дофамина страдают синдромом беспокойных ног. Потому, скорее всего, имеет место группа причин, а не один конкретный фактор или же дофаминовый механизм совсем иной, нежели представляют себе специалисты.
Проблемы с иннервацией нижних конечностей
В результате применения некоторых препаратов, перенесенных травм спинного мозга или собственно самих ног. Возникает в качестве осложнения. Наблюдается спонтанное возбуждение и повышение двигательной активности вне воли самого пациента. При поражении нижних конечностей или спинного мозга патология имеет более непредсказуемый характер. Чаще переходит в ремиссии и чаще обостряется. Течение нестабильное, препараты не дают полного эффекта. Необходимо проведение тщательного обследования.
Гормональные нарушения
Сказывается нестабильность уровня специфических веществ надпочечников, щитовидной железы, гипофиза. Также обращает на себя внимание частое развитие расстройства у женщин в период беременности, что опять же связано с резкими перепадами половых гормонов: прогестерона, эстрогена, а за ними расстройством всего фона специфических веществ. Косвенно эту теорию подтверждает и эффективность проводимой гормональной коррекционной терапии. При восстановлении работы эндокринной системы, синдром беспокойных ног стихает или сходит на нет.
Повышенная возбудимость ЦНС, патологии головного мозга
В результате травм, перенесенных нейроинфекций, также опухолевых процессов. Центральная нервная система дает аномальные сигналы, часто задействован и спинной мозг. Интенсивный сигнал провоцирует спонтанные мышечные сокращения или неприятные ощущения, которые пациент стремится разрешить моторной активностью, с разным успехом. Заболевание требует устранения поражения головного мозга, однако возможно сохранение патологического состояния на протяжении еще какого-то времени, пока организм не адаптируется к нормальным условиям и не восстановит адекватную электрическую активность головного мозга.
По всей видимости, каждый названный механизм играет роль в становлении синдрома беспокойных ног. Текущая точка зрения врачей основана на том же, патология признана полифакторной. Точное же происхождение не известно, терапия строится на чисто эмпирическом фундаменте (говоря утрированно: этот препарат помогает, а другой — нет, значит лечить нужно первым).

Если же говорить о конкретных причинах болезни, таковых насчитывается более десяти. Самые распространенные.
- Генетические отклонения
Исследования показывают, что почти все пациенты с синдромом беспокойных ног имеют определенные хромосомные дефекты, которые проявляют себя таким вялым образом без генерализованных нарушений. Потому многие специалисты указывают на генетический, наследственно обусловленный характер патологического процесса.
- Дефицит некоторых витаминов и полезных веществ
Сюда относят фолиевую кислоту, витамины группы B и прочие. Связано это с нарушением проводимости нервного импульса (интенсивность процесса снижается при недостатке этих веществ). Восстановление предполагает устранение дефицита. Такая разновидность синдрома беспокойных ног сравнительно просто поддается коррекции. Сюда же относится недостаток микроэлементов: магния, калия, реже натрия.
Отложение особого белкового комплекса в тканях — амилоида. Он блокирует проведение нервного импульса, вынуждает интенсифицировать сигнал, чтобы добиться передачи команды нижним конечностям. Встречается в основном у пожилых людей, в разных формах.
Лица, злоупотребляющие спиртным, почти в 60% случаев встречаются с синдромом беспокойных ног. При длительном потреблении алкоголя вероятность растет почти до 98%. Связано это с постоянным повреждением центральной нервной системы с одной стороны, а с другой — с поражением сосудов нижних конечностей, находящихся в состоянии постоянного стеноза (сужения) из-за влияния этанола на организм. Отказ от спиртного проблему не решает, восстановление возможно только после лечения.
- Сахарный диабет
Хроническое эндокринное заболевание, связанное с недостаточной выработкой инсулина или малой чувствительностью тканей к таковому. Вызывает двойственные изменения: генерализованный гормональный сбой и стойкий атеросклероз сосудов нижних конечностей. Однако синдром беспокойных ног на фоне диабета встречается всего у 10-11% пациентов.
- Проведение гемодиализа
До конца не известно, становится ли патологический процесс результатом и побочным эффектом от проведения гемодиализа или последствием уремии (отравления организма) на фоне почечной недостаточности. По всей видимости, имеет место недостаточная выработка прегормона-ренина и изменение свойств крови. Точная же причина и механизм отклонения при гемодиализе не понятны.
- Опухоли головного или спинного мозга
Опухоли провоцируют хаотизацию всего процесса передачи нервных импульсов. Возникает спонтанная повышенная электрическая активность. Тело само себе, без контроля со стороны человека дает сигналы на сокращения мускулатуры, вызывает непреодолимое желание двигать ногами или провоцирует парестезии, парезы по той же причине. После удаления опухоли нормальные процессы восстанавливаются, все приходит в норму. Возможен инерционный эффект, когда организм продолжает создавать импульсы той же силы, пока не адаптируется к нормальным условиям без патологической стимуляции со стороны новообразования.
- Атеросклероз нижних конечностей
Иначе — стойкое сужение сосудов или же закупорка их холестериновыми бляшками. Неприятные ощущения становятся результатом недостаточного кровотока. Неврологический же фактор отсутствует. До конца не понятно, можно ли считать такую форму расстройства вариантом синдрома беспокойных ног, потому как в этом случае фактор чисто органический и вызывает только часть симптомов названной болезни. Вопрос дискуссионный.
- Венозная недостаточность, варикоз
То же самое касается и этих диагнозов. Имеет место нарушение работы венозных клапанов, застой крови и лимфы, отечность и отсюда проблемы с чувствительностью ног, местные множественные симптомы.
Врожденные или приобретенные поражения нервных окончаний, как правило, развивается генерализованная форма, когда страдает сразу несколько областей.
При беременности синдром беспокойных ног развивается почти в половине случаев. Проблема имеет множественное происхождение: гормональный дисбаланс, повышенная нагрузка на ноги, расстройства гемодинамики. Восстановление спонтанное после окончания гестации. Однако возможно формирование стойкого отклонения, беременность иногда становится триггером. Тогда потребуется специфическое лечение.
- Применение некоторых препаратов
Особенно в этом плане опасны нейролептики, антипсихотические препараты, также антидепрессанты, чуть меньше — транквилизаторы, но при избыточном потреблении эффект прямо противоположен седативному. Синдром беспокойных ног считается частым побочным эффектом при применении тяжелых типичных нейролептиков (Галоперидол) и некоторых атипиков (рекордсменом считается Арипризол, чуть в меньшей степени опасен Респиридон). Проявления могут обнаружиться спустя несколько месяцев, а то и лет, уже после окончания применения препаратов, это поздние побочные эффекты.
Есть и так называемый идиопатический синдром беспокойных ног. Когда причины развития синдрома беспокойных ног выявить невозможно. Превалирует он у детей и подростков пубертатного периода, намного реже у взрослых людей. В таком случае устранить исходный фактор невозможно, лечение симптоматическое.
Знание причин и примерного патогенеза требуется для назначения грамотной терапии.
Симптоматика
Клиническая картина представлена рядом проявлений:
- Ощущение зуда в ногах. При этом нарушений со стороны кожного покрова нет. Пациенты описывают неприятное чувство как зуд где-то в толще кожи или глубоко в тканях. Это результат чрезмерного возбуждения нервных окончаний.
- Парестезии. Разновидность тактильных галлюцинаторных ощущений. Сопровождается ощущением бегания мурашек, при этом рефлекторного напряжения волосяных фолликулов нет. Возможно развитие сенестопатий. Они еще более мучительно переносятся пациентами и представляют собой чувство, будто под кожей что-то движется, скребется.
- Парезы. Снижение местной чувствительности. Также возможно падение контроля над нижними конечностями. Но неполное исчезновение, что отличает парез от паралича.
- Чувство давления, жара, наливания ног («свинцовая тяжесть»).
Чтобы облегчить эти проявления пациент начинает двигаться. Частично это позволяет ослабить симптоматику.
В ночное время повышается спонтанная моторная активность. Она не зависит от желания пациента и имеет вынужденный характер. В большинстве случаев это краткие эпизоды движений пальцами ног, стопами, реже голенями. Также и сам пациент пытается движением «сбить» силу симптомов, что удается далеко не всегда. Типично мышечное напряжение, гипертонус мускулатуры.
Наиболее активно клиническая картина проявляет себя в ночной период, примерно с полуночи и до пяти часов утра. В интервале с 6 до 10 и далее стихает. В течение дня даже при принятии положения лежа отсутствует в большинстве случаев. Может развивается и в положении сидя.
Начало негативных ощущений приходится на первые полчаса после того, как больной ложится в постель и пытается заснуть. Интенсивность местных проявлений столь велика, что нередко пациенты просыпаются, и длительное время не могут заснуть. После засыпания вновь возникают симптомы синдрома беспокойных ног и так по кругу. Это приводит к становлению симптомов эмоционально-психического плана:
- Раздражительность. Срывы по малейшему поводу, невозможность контролировать порывы гнева, резкие вспышки ярости, сменяющиеся сильной усталостью. Это не нормальное явление, оно указывает на истощение нервной системы.
- Сонливость, усталость, разбитость, чувство «ватности» тела. Астенические явления — результат отсутствия нормального отдыха, мучительного течения дискомфорта, ожидания повторения симптомов синдрома беспокойных ног. Возможно формирование доминанты в сознании человека, а затем невроза навязчивых состояний (обсессивно-компульсивного расстройства), тревожных синдромов, фобий. Такая ситуация уже потребует участия психотерапевта и, скорее всего, длительной терапии.
- Агрессивность, плаксивость. Части одного целого. Психастенический синдром возникает практически сразу с момента развития клинической картины синдрома беспокойных ног.
- Эмоциональная нестабильность. В один момент пациент находится в депрессивном настрое, фон настроения существенно понижен, в другой впадает в апатичное состояние и не желает реагировать на внешние стимулы, а затем наблюдается необъяснимое повышение настроения, эмоциональный подъем. И так по кругу.
- Депрессивные тенденции. Страдающие склонны впадать в полноценные депрессии, хотя и без суицидальных попыток в большинстве случаев. Вывести из этого состояния можно только сочетанием психотерапии и медикаментозного лечения. Устранение первопричины психического расстройства — это основа эффективного восстановления, потому как именно болезнь становится фундаментов депрессии.
С течением времени заболевание может переходить выше. Если сначала страдают голени, вовлекаются бедра, паховая область и промежность, постепенно процесс охватывает все тело. Это сравнительно редкая, но возможная ситуация. Особенно без специфической терапии.
Симптомы синдрома беспокойных ног имеют неврологическую плоскость, также почти всегда присутствует психический компонент.
Помимо, присутствуют клинические проявления основного заболевания, они подлежат пристальной оценке, потому как позволяют дифференцировать различные состояния. У беременных симптоматика почти всегда агрессивна, если есть прочие заболевания, способные спровоцировать синдром беспокойных ног, они не видны за признаками самой гестации и могут списываться на беременность. Это диагностическая сложность.
У ребенка патологический процесс выражен слабо. Сказать точно, симптом это или же результат естественной двигательной активности, можно после тщательной диагностики, и то не всегда и не сразу. Синдром беспокойных ног у детей в 97% случаев идиопатический, потому и прочих проявлений нет, что серьезно осложняет диагностику. При выраженной проблеме идеальным вариантом станет госпитализация в неврологический стационар и полное обследование.
Диагностика расстройства
Диагностика проводится под контролем невролога в первую очередь, потому как проблема в большинстве своем в сбоях работы ЦНС. По необходимости привлекаются сторонние специалисты.
При предположительном поражении почек и уремии, интоксикации как причины — нефролог. Сахарный диабет, нарушения гормонального фона — эндокринолог. Патологии системы кровообращения — гематолог, флеболог, сосудистый хирург.

Возможно, потребуется участие группы докторов в тандеме. Констатация факта наличия синдрома беспокойных ног не представляет больших сложностей, не считая обследования детей и беременных. Куда сложнее обнаружить первопричину расстройства. Потребуется проведение группы мероприятий:
- Устный опрос больного. Важно выявить все жалобы, ставить единую клиническую картину. Это позволит выдвинуть гипотезы относительно состояния, диагноза. Затем по ходу дальнейшего обследования исключать варианты по одному.
- Сбор анамнеза. Вредные привычки, образ жизни, семейная история болезней, текущие и перенесенные ранее заболевания, момент начала неприятных ощущений и прочие моменты. Также учитываются объективные характеристики: пол, возраст и др. Сбор анамнеза позволяет примерно оценить первопричину негативного состояния.
- УЗДГ сосудов нижних конечностей. Исследование скорости и качества кровотока в сосудах ног используется для исключения атеросклероза и прочих патологий системы кровообращения, потому как часто именно они становится реальной причиной проблемы. Исключение подобных диагнозов требуется в первую очередь.
- Обязательно проводится полисомнография, исследование состояния пациента в момент сна. Фиксирует все двигательные акты, также возможна оценка электрической активности мозга. На основании полученных результатов уже можно делать выводы о характере и вероятном происхождении отклонения.
- МРТ головного мозга, спинного мозга. Обычно с контрастным усилением препаратами гадолиния. Центральная нервная система подлежит визуальной оценке, томография используется для диагностики опухолей, объемных образований (кисты), последствий нейроинфекций. В сравнительно редких случаях синдром беспокойных ног может быть результатом рассеянного склероза.
- Электронейромиография назначается в рамках исследования сократимости мускулатуры. В изолированном виде диагностический метод не имеет большого практического смысла. В комплексе же позволяет понять суть процесса лучше. Применяется не всегда, на усмотрение специалиста.
- Анализ крови общий, биохимия, также исследование на гормоны гипофиза, щитовидной железы, надпочечников. Оценка ревматоидного фактора.
- Анализы мочи для выявления возможной почечной недостаточности.
Синдром беспокойных ног нужно отграничивать от акатизии (некоторые специалисты считают СБН частью акатизии или ее разновидностью), артрита, гиперактивности у детей. Методы дифференциальной диагностики идентичны.
Лечение
Терапия строится на нескольких принципах. В первую очередь нужно бороться с основным заболеванием, провоцирующим дискомфортные ощущения в нижних конечностях. Вариантов здесь множество. При дефиците микроэлементов, витаминов, практикуется их искусственное введение в организм. Если нарушена усвояемость, нужно найти причину и устранить ее.
Эндокринные патологии корректируются заместительной терапией. Опухоли подлежат удалению, атеросклероз предполагает восстановление нормального кровотока в нижних конечностях, при необходимости назначаются оперативные методы устранения состояния (стентирование, баллонирование: искусственное расширение просвета артерий или применение препаратов-статинов и др.).
Необходимо изменение образа жизни. Показаны следующие мероприятия:
- Отказ от курения. Смолы, никотин, кадмий, метан и прочие продукты, выделяющиеся при горении табачных изделий, провоцируют стойкое сужение сосудов нижних конечностей.
- Также отказ от алкоголя.
- Адекватная физическая нагрузка в дневное время суток. Пешие прогулки, при желании — пробежки. Ходьба при синдроме беспокойных ног позволяет восстановить нормальный кровоток, остановить окисление клеток, стабилизировать местную активность нервных окончаний. Важно не переусердствовать. Избыточная активность приведет к усугублению расстройства. Симптоматика станет более выраженной. Гиподинамия оказывает тот же негативный эффект. Если нет возможности каждый день ходить, бегать, заниматься любительским спортом, назначается лечебная физкультура. Упражнения подбираются специалистом по ЛФК.
- Ножные ванны перед сном. С теплой водой. В течение 20-30 минут. Оказывают расслабляющее действие, позволяют снять мышечное напряжение.
- Примерно за час до ночного отдыха рекомендуется легкий круговой массаж голеней и стоп. Перед ванной или сразу после нее, чтобы добиться большей релаксации.
Клинические рекомендации говорят об эффективности физиотерапевтических процедур и массажа. Профессиональные процедуры назначаются по усмотрению специалиста.
Какой врач лечит синдром беспокойных ног?
В основном — невролог. По необходимости привлекаются прочие специалисты: флеболог, сосудистый хирург, гематолог, эндокринолог, нефролог.
В большинстве случаев консервативных не медикаментозных методик достаточно для того, чтобы добиться качественного результата.
При развитой симптоматике, невозможности справиться с расстройством кинезитерапевтически, требуется применение препаратов.
Назначают препараты нескольких групп:
- Дофаминергические средства – Леводопа, Проноран. Возможно лечение Мирапексом. Медикаменты этой группы восстанавливают концентрацию дофамина.
- Средства для восстановления мозгового кровообращения, питания центральной нервной системы. Лечение Актовегином, Пирацетамом.
- Бензодиазепины (Клоназепам).
- Возможно применение седативных средств. Начинают с препаратов растительного происхождения: Валериана или Пустырник в таблетках. Спиртовые настойки не используются, поскольку этанол вызывает усугубление течения синдрома беспокойных ног. При неэффективности показано применение транквилизаторов, вроде Диазепама и аналогичных.
Любое лекарство назначается специалистом, без исключений. Самостоятельное применение столь тяжелых препаратов опасно.
Избавиться от синдрома беспокойных ног при беременности проблематично, поскольку препараты практически не назначаются, не считая крайних случаев и то в минимальных дозировках. Что делать в таком случае? Практикуются кинезитерапевтические методики (массаж, физиопроцедуры, лечебная физкультура). В большинстве же случаев отклонение сходит на нет само спустя несколько дней или недель от разрешения гестации.
У детей применение препаратов возможно, но с осторожностью. Важно учитывать возрастные ограничения.
Важная составная часть терапии — пересмотр терапевтического курса, если причиной расстройства стало использование тех или иных медикаментов. Особенно актуально это при лечении шизофрении, органических психозов и тяжелых форм невроза.
Народные методы, гомеопатия и прочие сомнительные практики не рекомендуются. Поскольку они не обладают доказанной эффективностью.
Прогнозы, перспективы восстановления
Синдром беспокойных ног не несет опасности для жизни или здоровья, но крайне мучительно переносится пациентами. Снижает качество жизни, создает проблемы психического плана, провоцирует неврозы, эмоциональную лабильность, депрессивные состояния. Как вылечить синдром беспокойных ног — вопрос вторичный, важно справиться с основной причиной нарушения. От качества лечения зависит вероятный прогноз на полное восстановление.
Несмотря на дискомфорт, прогноз всегда благоприятен. Кроме того, патология имеет склонность к спонтанному затуханию, переходу в ремиссию. Такие периоды могут длиться годами, неопределенно долго. Возможны и частые смены периодов ремиссии и обострения.
Перспективы сохранения трудоспособности также позитивные. В дневное время проблема не дает о себе знать.
В любом случае, улучшить прогнозы позволит терапия основного заболевания и симптоматическая коррекция.