Меланома — Википедия
Мелано́ма (лат. melanoma, melanoma malignum от др.-греч. μέλας — «чёрный» + -ομα «опухоль», уст. меланобластома) — злокачественная опухоль, развивающаяся из меланоцитов — пигментных клеток, продуцирующих меланины. Наряду с плоскоклеточным и базальноклеточным раком кожи относится к злокачественным опухолям кожи. Преимущественно локализуется в коже, реже — сетчатке глаза, слизистых оболочках (полость рта, влагалище, прямая кишка). Одна из наиболее опасных злокачественных опухолей человека, часто рецидивирующая и метастазирующая лимфогенным и гематогенным путём почти во все органы. Особенностью является слабая ответная реакция организма или её отсутствие[источник не указан 1763 дня], из-за чего меланома зачастую стремительно прогрессирует.
Хотя меланома не является новым заболеванием, сведения о её описании в античные времена крайне скудны.
Американский врач Р. Такингтон (Dr. Roger Turkington) в 1965 году обнаружил ген меланомы человека
По данным ВОЗ, в 2000 г. во всем мире было диагностировано более 200 000 случаев заболевания меланомой и произошло 65 000 связанных с меланомой случаев смерти[2].
В период с 1998 г. по 2008 г. прирост заболеваемости меланомой в РФ составил 38,17 %, а стандартизированный показатель заболеваемости вырос с 4,04 до 5,46 на 100 тыс. населения[3]. В 2008 г. в РФ количество новых случаев меланомы кожи составило 7744 человека[3]. Смертность от меланомы В РФ в 2008 г. составила 3159 человек, а стандартизированный показатель смертности 2,23 человека на 100 тыс. населения[3]. Средний возраст больных меланомой с впервые жизни установленным диагнозом в 2008 г. в РФ составил 58,7 лет
В 2005 году США зарегистрированы 59580 новых случаев меланомы и 7700 смертельных случаев, обусловленных этой опухолью. В программе SEER (The Surveillance, Epidemiology, and End Results) отмечается, что заболеваемость меланомой возросла на 600 % с 1950 по 2000 гг.
Согласно этим данным, входит в список редких заболеваний.
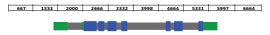 Графическое изображение гена CDK4
Графическое изображение гена CDK4- Ультрафиолетовое излучение: естественное (солнечное) и из искусственных источников (оборудование для загара). Является ведущим фактором риска.
- Фенотип — белая кожа, светлые (голубые) глаза, светлые волосы и розовые веснушки.
- Наличие в анамнезе солнечных ожогов. При этом даже те из них (ожоги), которые были получены в детском, подростковом и юношеском возрасте могут сыграть роковую роль в развитии опухоли в последующие годы.
- Меланоформный невус (синонимы: диспластический меланоцитарный невус, синдром атипического невуса). Относится к доброкачественным новообразованиям кожи.
- Наследственность — семейный анамнез меланомы. В 1987—1989 годах[4][5] первый локус восприимчивости к семейной кожной меланоме (CMM1) был картирован в 36-м бэнде 1-й хромосомы человека (1p36), однако в 1994 году уверенность в связи локуса 1p36 с семейной меланомой поставлена под сомнение
 Графическое изображение гена CDKN2A
Графическое изображение гена CDKN2AФототипы кожи человека (По Фитцпатрику)[править | править код]
Относительный риск развития меланомы связан с фототипом кожи. При этом наиболее подвержены к развитию опухоли лица с I и II фототипом и наименее с V и VI, что однако не исключает у них полностью вероятность болезни.
| Фототип кожи | Реакция на облучение |
|---|---|
| I | Солнечный ожог всегда возникает после кратковременного (30 мин.) пребывания на солнце; загар никогда не приобретается. |
| II | Солнечные ожоги возникают легко; загар возможен, хотя и с трудом. |
| III | Возможны незначительные ожоги; развивается хороший ровный загар. |
| IV | Никогда не бывает солнечных ожогов; легко возникает загар. |
| V | Смуглая от природы кожа. |
| VI | Чёрная кожа представителей негроидной расы |
Меланома кожи[править | править код]
Клинические формы:
- Поверхностно-распространяющаяся меланома, 70 % случаев: как правило развивается у женщин, характеризуется горизонтальным ростом и в общем имеет благоприятный прогноз.
- Узловая меланома (нодулярная), 15 %: чаще у мужчин, характеризуется ростом в толщу кожи, считается самым неблагоприятным в плане прогноза типом.
- Акролентигинозная меланома (лат. Acral Lentigo Maligna) 10 %: известна и как подногтевая меланома. Растёт также на кончиках пальцев, ладонях. Встречается чаще всего у темнокожих лиц.
- Лентигинозная меланома, (лат. Lentigo Maligna, злокачественная веснушка Хатчинсона, меланоз Дюбрейля) 5 %: развивается на фоне пигментного пятна (родинки), как правило на лице, главным образом у женщин. Характеризуется горизонтальным, медленным ростом и имеет наиболее благоприятный прогноз.
- Ахроматическая меланома (беспигментная) очень редко.
Другие меланомы[править | править код]
Меланома сетчатки глаза- Меланома сетчатки глаза
- Лентигинозная меланома слизистых оболочек — 1 % от общего числа меланом. Встречается в полости носа, рта, перианальной и вульвовагинальной областях. Характеризуется выраженной, неравномерной пигментацией.
- Малигнизированная меланома мягких тканей
В большинстве случаев невозможно определить макроскопически тип невуса (родинки). Важно, однако, вовремя заметить изменения которые могут характеризовать озлокачествление. Такими изменениями могут быть:
- Чувство зуда в области невуса.
- Выпадение волос с его поверхности.
- Изменение цвета.
- Изъязвление.
- Увеличение размера.
- Изменение очертаний родинки.
- Исчезновение исчерченности кожи в области невуса.
- Кровотечение с его поверхности.
- Узлообразование.
- Дерматоскопия — самая ранняя диагностика меланомы. Проводится как с помощью простой лупы, так и с помощью дерматоскопа (эпилюминисцентного микроскопа) делающего прозрачным роговой слой эпидермиса. При этом можно с высокой вероятностью определить, является ли невус опасным или нет на основании системы ABCDE, предложенную Friedman в 1985 году.
- A — asymmetry, асимметричность родинки
- B — border irregularity, неровный край
- C — color, неодинаковый цвет разных частей родинки
- D — diameter, диаметр родинки более 6 миллиметров
- E — evolving, изменчивость родинки
На сегодняшний день разработанные компьютерные системы микродермоскопии повышают уровень ранней диагностики меланомы с 60 % до 90 %, но часто только в экспериментальных условиях.
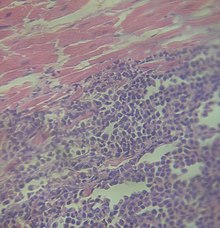 Метастаз меланомы в сердце
Метастаз меланомы в сердце 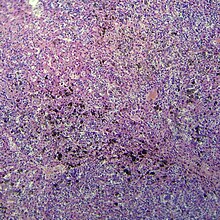 Метастаз меланомы в печени
Метастаз меланомы в печениОпухоль метастазирует лимфогенным и гематогенным путём. Клетки опухоли, распространяясь по лимфатическим сосудам, образуют первые метастазы в регионарных лимфатических узлах. Гематогенным путём (по кровеносным сосудам) происходит метастазирование в печень, лёгкие, кости, головной мозг.
Специалисты медицинской школы имени Саклера Тель-Авивского университета, которая является научной базой Первого медицинского центра Тель-Авива, совместно с немецкими учеными из института изучения рака (DKFZ) открыли ключевое звено в механизме распространения метастазов меланомы.
Израильские ученые смогли установить, что в механизме распространения клеток меланомы существует особое звено. Речь идет о микро молекулах рибонуклеиновой кислоты (РНК), с помощью которых происходит метастазирование.[7]
Теория распространения меланомы[править | править код]
Новое исследование, результаты которого опубликованы в журнале Cell, обнаружило механизм, который позволяет агрессивным формам рака кожи быстро распространяться. В эксперименте ученые проанализировали структуру клеток меланомы и факторы, которые помогают ей в распространении. Они обнаружили, что клетки кожного рака высвобождают определенные молекулы, которые взаимодействуют с иммунной системой, посылая сигналы, способствующие росту и распространению опухоли. Исследование показало, что агрессивность рака кожи в значительной степени обусловлена присутствием в клетках белка миозина II в больших количествах. Миозин II способствует подвижности клеток, что означает, что он помогает клеткам двигаться. Таким образом, высокий уровень этого белка позволяет раковым клеткам становиться более мобильными и быстрее распространяться по всему организму. Однако, исследователи также обнаружили, что миозин II стимулирует секрецию веществ, которые посылают сигналы в иммунную систему, «сообщая» ей не «обращать внимания» на раковые клетки.
Микростадии по Clark 1967 г.[править | править код]
- Уровень I: все опухолевые клетки находятся в эпидермисе, до базальной мембраны
- Уровень II: клетки опухоли инфильтрируют сосочковый слой дермы
- Уровень III: опухоль достигает границы между сосочковым и сетчатым слоями дермы
- Уровень IV: опухолевые клетки обнаруживаются в сетчатом слое дермы
- Уровень V: опухоль прорастает в жировую клетчатку
Стадии по Breslow 1970 г.[править | править код]
- Тонкая: глубина инвазии меньше 0,75 миллиметров
- Промежуточная: глубина инвазии 0,76 — 3,99 миллиметров
- Толстая (глубокая): глубина инвазии больше 4 миллиметров
Классификация по системе TNM[править | править код]
- Первичная опухоль (Т)
- Tis — меланома in situ
- T1a — меланома толщиной ≤ 1 миллиметр, уровень Clark II—III, без изъязвления
- T1b — меланома толщиной ≤ 1 миллиметр, уровень Clark IV—V или с изъязвлением
- T2a — меланома толщиной 1,01 — 2,0 миллиметра без изъязвления
- T2b — меланома толщиной 1,01 — 2,0 миллиметра с изъязвлением
- T3a — меланома толщиной 2,01 — 4,0 миллиметра без изъязвления
- T3b — меланома толщиной 2,01 — 4,0 миллиметра с изъязвлением
- T4a — меланома толщиной > 4,0 миллиметров без изъязвления
- T4b — меланома толщиной > 4,0 миллиметров с изъязвлением
- Регионарные лимфоузлы (N)
- N0 — метастазы в регионарные лимфатические узлы отсутствуют
- N1 — метастаз в 1 лимфоузел
- N1а — определяется только микроскопически
- N1b — виден невооружённым взглядом
- N2 — метастазы в 2 — 3 лимфоузла
- N2a — определяется только микроскопически
- N2b — видны невооружённым взглядом
- N2c — спутниковые (*) или транзиторные метастазы
- N3 — метастазы в 4 лимфоузла, транзиторные или спутниковые метастазы
- Отдалённые метастазы
- M0 — отдалённые метастазы отсутствуют
- M1a — метастазы в кожу, окружающие ткани или отдалённые лимфоузлы
- M1b — метастазы меланомы в лёгкие
- M1c — отдалённые метастазы с подъёмом ЛДГ (Лактатдегидрогеназа)
- Рецидив меланомы (R)
- R0 — отсутствие рецидива
- R1 — микроскопический рецидив
- R2 — макроскопический рецидив
(*) Мелкие 0,05 мм в диаметре очаги, образующиеся в дерме вокруг главной опухоли.
Стадии по TNM и AJCC[править | править код]
- IA — T1a
- IB — T1b, T2a
- IIA — T2b, T3a
- IIB — T3b, T4a
- IIC — T4b
- IIIA — N1a, N2a
- IIIB — N1b, N1b
- IIIC — N3
- IV — M1a, M1b, M1c
В ходе недавнего исследования 2016 года, в котором принимали участие ученые Тель-Авивского университета, врачи больниц «Вольфсон» и «Шиба», а также немецкие ученые из исследовательского центра в Гейдельберге, был раскрыт механизм распространения меланомы и найден способ замедлить её перерождение из неагрессивного новообразования в агрессивную и неизлечимую форму. Это исследование впервые предоставило врачам инструмент диагностики на ранней стадии, которого до этого не было. Для создания лекарства от меланомы ученым может потребоваться несколько лет[9].
В 2018 году ученые Лидского Университета и Института исследования рака в Лондоне обнаружили механизм, позволяющий использовать препарат, созданный на основе вирусов, в лечении меланомы. Препараты на основе живых вирусов T-vec вводится непосредственно в область ткани, пораженной неоперабельной меланомой, и вызывает местный иммунный ответ, который повышает эффективность борьбы с опухолевыми клетками. Однако, при невозможности укола препарата непосредственно в область злокачественного образования, введение T-vec в кровоток больного приводит к формированию антител и последующему уничтожению вирусов, в связи с чем эффективность действия препарата падает. В ходе ранних исследований считалось, что последующие дозы препарата являлись недействующими. Реактивировать T-vec ученым удалось после добавления в вакцину моноцитов, которые захватывают вирусные частицы и переносят их к месту опухоли, где те вызывают гибель раковых клеток изнутри. Таким образом, препарат стало возможно вводить в кровеносную систему пациента[10].
Начальная меланома (без регионарных и отдаленных метастазов)[править | править код]
Основной метод лечения начальной меланомы — хирургическое удаление. Как для первичной опухоли, так и для лечения рецидивов выполняется футлярно-фасциальное иссечение опухоли. Опухоль удаляют вместе с прилежащим участком внешне неизмененной кожи — в зависимости от стадии на расстоянии от 1 см до 2-3 см. Вместе с опухолью удаляют подкожную клетчатку до апоневроза или фасции подлежащей мышцы с последующей пластикой. Удаление самой фасции — спорный момент и не признаётся некоторыми авторами. При поражении лимфоузлов проводится их резекция.
Показания к регионарной лимфаденэктомии при первичной меланоме кожи:
| Локализация первичной опухоли | Факторы риска метастазирования | Необходимое число для выполнения | Частота ожидаемого метастазирования |
|---|---|---|---|
| Голова и шея | Мужской пол Возраст 50-69 Локализация в височной доле Толщина 3,0 мм и более IV-V Clark | 2 и более | 59,3% |
| Верхние конечности | Изъязвление Толщина опухоли 4,0 мм и более V Clark | Все 3 | 50,0% |
| Туловище | Мужской пол Меланома de novo Изъязвление Толщина 2,0 мм и более III-IV Clark | 3 и более | 58,2% |
| Нижние конечности | Мужской пол Возраст 40-59 лет Локализация на стопе Толщина 3,0 и более Уровень IV-V Clark | 3 и более | 52,7% |
Вариантом хирургического лечения может быть Mohs-хирургия (Frederick Mohs) — хирургические вмешательства под контролем микроскопа, а также лазерное футлярное иссечение. Криодеструкция меланомы не применяется ввиду того, что нельзя точно определить уровень инвазии в подлежащие ткани.
Местнораспространенная меланома, метастазирующая[править | править код]
Основными методами лечения метастазирующей меланомы являются полихимиотерапия, иммунотерапия и лучевая терапия, которые применяются, как правило, в комбинации.
- Интерферон-альфа (IFN-A), интерлейкин 2 (IL-2) и гранулоцитарно-макрофагальный колониестимулирующего фактор (GM-CSF). Исследование, выполненное Восточной кооперативной онкологической группой (ECOG), показало, что применение интерферона-альфа-2b в максимально переносимых дозах обеспечивает значительное удлинение безрецидивного периода и общей выживаемости по сравнению с отсутствием адъювантной терапии.
- Моноклональные антитела. Назначая пациентам с меланомой на III и IV стадиях препараты для иммунотерапии — ипилимумаб (ipilimumab) и ниволумаб (nivolumab), удалось в 58 % случаев достичь уменьшения опухоли, более, чем на треть, в остальных — на год остановить рост меланомы. Результаты исследования были представлены на ежегодном съезде Американского общества клинической онкологии в 2015 году[11].
В стадии исследования находится генная терапия меланомы, направленная на внедрение супрессоров опухоли p53 гена, p16INK4a, инактивация сигнального онкогенного пути — ras, — c-myc и т. д.
В доклинической стадии находятся исследования под руководством Михаила Никифорова из Онкологического института в Росвелл Парк (Roswell Park Cancer Institute), которые показывают, что фермент гуанозинмонофосфат-синтаза (GMPS) способен запускать рост меланомы и может стать мишенью для новых лекарственных препаратов против неё[12]. На данный момент изучена роль GMPS в развитии и метастазировании меланомы. Этот фермент может быть заблокирован при помощи давно известного антибиотика ангустимицина A (angustmycin А), известного также под названием декоинин (decoyinine). Оказалось, что в образцах метастазов меланомы повышен уровень GMPS. Предполагается, что ангустимицин A имеет потенциал в качестве средства для таргетинговой терапии опухолей, при которых имеется мутация гена NRASQ61R или BRAFV600E.
Очередные клинические исследования проходит новый препарат Кейтруда, который в прошлом году был одобрен FDA для лечения метастатического рака легких[13]. На данном этапе в государственной больнице «Шиба» в Израиле проводится набор пациентов для принятия участия в клиническом исследовании препарата в лечении меланомы[14]. Участие в исследованиях могут принять также и иностранные пациенты.
Ученые из Университета Осло провели исследование на тему влияния солнцезащитного крема на риск заболеть меланомой. Кроме прочих выводов, было выявлено, что женщины, использовавшие солнцезащитные кремы с SPF 15 и выше, имели риск заболеть на 33 % меньше. Свою работу, исследователи опубликовали в журнале Journal of Clinical Oncology[15].
Клеточный состав меланомы не влияет на клиническое течение опухолевого процесса, однако такие признаки, как митотический индекс, уровень инвазии в дерму, изъязвление и некоторые другие, имеют прогностическое значение. Глубина инвазии меланомы остаётся лучшим прогностическим показателем. На этом основан расчёт пятилетней выживаемости больных с этим новообразованием (англ. Five Year Survival FYS).
Немаловажную роль играют также возраст и пол больного (женщины имеют лучший прогноз), локализация опухоли, поражение лимфатических узлов, а также наличие опухолевых генов супрессоров (CDKN2A, CDK4) и пролиферативных маркеров (PCNA, Ki-67).
|
|
(*) — AJCC — American Joint Committee on Cancer (**) — 45 % если 1 лимфоузел и 20 % если 2 лимфоузла.
Прогноз пятилетней выживаемости в зависимости от изъязвления, глубины и метастазов в лимфоузлы. По данным AJCC
| Глубина инвазии (mm)* | С изъязвлением | Без изъязвления |
|---|---|---|
| меньше или равно 1,0 | 91% | 95% |
| 1,01 – 2,0 | 77% | 89% |
| 2,01 – 4,0 | 63% | 79% |
| больше 4,0 | 45% | 67% |
| Число задействованных лимфоузлов | ||
| 1 | 52% | 69% |
| 2 — 3 | 50% | 63% |
| 4 или больше ** | 37% | 27% |
(*) Без поражения лимфатических узлов. (**) С изъязвлением или без него.
- ↑ Turkington RW. FAmilial factor in malignant melanoma // JAMA. — 1965-04-12. — Т. 192, вып. 2. — С. 77–82. — ISSN 0098-7484. — doi:10.1001/jama.1965.03080150007001.
- ↑ ВОЗ, Информационный бюллетень № 305 декабрь 2009 г. «Ультрафиолетовое излучение и здоровье детей» (неопр.) (недоступная ссылка). Дата обращения 15 февраля 2013. Архивировано 15 июля 2013 года.
- ↑ 1 2 3 4 Чиссов В. И., Старинский В. В., Петрова Г. В. (редколлегия). Злокачественные новообразования в России в 2008 г. (заболеваемость и смертность), 256 с. — М.: ФГУ «МНИОИ им. П. А. Герцена Росмедтехнологий», 2010. — ISBN 5-85502-024-X.
- ↑ Bale, S. J., Dracopoli, N. C., Greene, M. H., Gerhard, D. S., Housman, D. E. Linkage analysis of melanoma and dysplastic nevus syndrome with polymorphic loci on human chromosome 1p. (Abstract) Cytogenet. Cell Genet. 46: 575, 1987.
- ↑ Bale S. J., Dracopoli N. C., Tucker M. A., Clark W. H. Jr., Fraser M. C., Stanger B. Z., Green P., Donis-Keller H., Housman D. E., Greene M. H. Mapping the gene for hereditary cutaneous malignant melanoma-dysplastic nevus to chromosome 1p. (англ.) // The New England journal of medicine. — 1989. — Vol. 320, no. 21. — P. 1367—1372. — doi:10.1056/NEJM198905253202102. — PMID 2716782.
- ↑ Hussussian C. J., Struewing J. P., Goldstein A. M., Higgins P. A., Ally D. S., Sheahan M. D., Clark W. H. Jr., Tucker M. A., Dracopoli N. C. Germline p16 mutations in familial melanoma. (англ.) // Nature genetics. — 1994. — Vol. 8, no. 1. — P. 15—21. — doi:10.1038/ng0994-15. — PMID 7987387.
- ↑ Онкологи из Тель-Авивского университета находятся на пороге революционного открытия в лечении меланомы (неопр.). Первый медицинский центр Тель-Авива. telaviv-clinic.ru (27 января 2017).
- ↑ How skin cancer becomes invasive (англ.). Medical News Today. Дата обращения 6 февраля 2019.
- ↑ Израильские ученые приблизились к созданию лекарства от меланомы (неопр.) (August 23, 2016).
- ↑ Viruses show new promise in treating cancer Medical Xpress. September 13, 2018
- ↑ ИММУНОТЕРАПИЯ — НАЧАЛО «НОВОЙ ЭРЫ» В ЛЕЧЕНИИ РАКА (неопр.). euroonco.ru. Дата обращения 16 июня 2015.
- ↑ Scientists uncover new pharmaceutical strategy for treating melanoma (англ.) (May 6, 2015). Дата обращения 13 мая 2015.
- ↑ «Кейдруда» — теперь и для лечения рака легких (неопр.). www.isramedportal.ru. Дата обращения 3 февраля 2016.
- ↑ Клинические исследования препарата «Кейтруда» (неопр.). www.isramedportal.ru. Дата обращения 3 февраля 2016.
- ↑ Reza Ghiasvand, Elisabete Weiderpass, Adele C. Green, Eiliv Lund, Marit B. Veierød. Sunscreen Use and Subsequent Melanoma Risk: A Population-Based Cohort Study // Journal of Clinical Oncology. — 2016-09-30. — Т. 34, вып. 33. — С. 3976–3983. — ISSN 0732-183X. — doi:10.1200/JCO.2016.67.5934.
«Не менее опасна, чем рак мозга». Как вовремя заметить меланому
МОСКВА, 16 дек — РИА Новости, Альфия Еникеева. Ежегодно в России диагностируется до девяти тысяч заболеваний меланомой — наиболее распространенной злокачественной опухолью кожи. На начальной стадии она излечима в 90 процентах случаев, поэтому сегодня основной упор делается на профилактику и раннюю диагностику заболевания. Как распознать рак кожи и можно ли от него защититься, РИА Новости рассказал Николай Потекаев, главный внештатный специалист по дерматовенерологии и косметологии Минздрава, директор Московского научно-практического центра дерматовенерологии и косметологии, профессор РНИМУ имени Н. И. Пирогова.
— Во всем мире растет заболеваемость раком кожи, но при этом все больше пациентов вылечиваются и долго живут без рецидивов. Это история про новые препараты и методы лечения или хорошую диагностику?
— Это в первую очередь диагностика и работа с населением. К сожалению, рост заболеваемости меланомой и другими злокачественными новообразованиями кожи увеличивается из года в год. Это происходит во всем мире, не только в России. Но этой негативной тенденции сопутствует одно важное обстоятельство: снижение смертности от меланомы.
Меланома — один из наиболее коварных видов злокачественных новообразований кожи и раковых опухолей вообще. Она не менее опасна, чем глиобластома — опухоль мозга, так же быстро метастазирует.
У меланомы четыре стадии. На первых двух опухоль находится только в коже, она похожа на небольшую черную родинку, которая вообще может не беспокоить. Организм с ней практически не борется. Если меланому обнаружить на этом этапе и удалить хирургическим путем, то мы избавим человека и от самой опухоли, и от возможных метастазов. Но часто бывает, что пациенты приходят к онкологам уже с поражениями внутренних органов. Специалисты понимают, что это метастаз, начинают искать первичный очаг и обнаруживают на коже меланому. А метастазы во внутренних органах — это уже четвертая стадия, когда, к сожалению, помочь больному очень тяжело. Вот чем опасна меланома. Даже если при осмотре пациента ее увидит терапевт или врач другой специальности, не сразу становится ясно, что это злокачественное новообразование. Для этого нужен специалист — дерматолог или онколог.
За последние десять лет в Москве за счет серьезной профилактической работы все больше случаев рака кожи диагностируется на первой и второй стадиях. Если в 2007 году меланому выявляли на ранних этапах в 69 процентах случаев, то сейчас этот показатель — 83 процента. В результате смертность снизилась с 10,7 процента в 2012 году до 4,6 процента в 2018-м. Это данные по смертности в первый год после постановки диагноза.
— Родинки есть практически у всех. Как понять, что это не просто родинка, а, возможно, меланома?
— Первое: если на коже появилось какое-то новое образование, которое вызывает подозрения у самого пациента. Оно ему непонятно. Второе: если у человека была родинка, и вдруг она начала расти. Третье: родинка изменила цвет. Четвертое: она стала чесаться, зудеть, болеть. Вообще любые субъективные ощущения в области родинок должны внушать опасения. Потому что родинки «немые», мы их не чувствуем. Если же пациент ощущает родинку, то это серьезный повод обратиться к врачу.
Пятое: надо бить тревогу, если вокруг родинки появился воспалительный венчик, покраснение. И наконец, если на родинке росли волосы (это чаще всего врожденные невусы) и вдруг выпали.
 28 июня 2019, 09:00РИА НаукаМазь против рака: ученые хотят лечить меланому частицами искусственной ДНК
28 июня 2019, 09:00РИА НаукаМазь против рака: ученые хотят лечить меланому частицами искусственной ДНКТакие вещи надо знать всем. Мы об этом постоянно рассказываем пациентам, а также нашим коллегам, терапевтам и врачам общей практики: проводим у себя в центре лектории для населения, специальные школы, разрабатываем учебные и методические пособия для врачей. В результате рак кожи все чаще диагностируют на ранних стадиях.
— К какому специалисту лучше обратиться, если родинка начинает беспокоить, — к дерматологу или сразу к онкологу?
— Пожалуй, сначала — к дерматологу. Если он заподозрит раковую опухоль, пациента направят к онкологу, который уточнит диагноз и подберет адекватное лечение. Если же дерматолог диагностирует себорейные кератомы, папилломы, акрохордоны, меланоцитарные невусы и другие безопасные новообразования кожи, пациенту предложат динамическое наблюдение образования или его удаление в условиях учреждения дерматологического профиля. В общем, с любой родинкой, вызывающей подозрение, желательно сразу идти дерматологу.
 31 октября 2019, 09:00РИА НаукаУченые улучшили бесконтактную диагностику рака кожи
31 октября 2019, 09:00РИА НаукаУченые улучшили бесконтактную диагностику рака кожиТем более в Москве во всех филиалах нашего центра с января этого года действуют кабинеты по диагностике злокачественных новообразований кожи. Работающие там специалисты прошли переподготовку по вопросам дерматоонкологии. Поэтому они разбираются в этой проблеме лучше большинства коллег. При малейшем подозрении пациента отправляют в экспертную структуру — Центр инвазивной диагностики кожи, который оснащен уникальным оборудованием, позволяющим провести цифровую фотометрию, люминесцентное дермасканирование, а также составить так называемый паспорт или карту кожи.
Кабинеты филиалов также связаны с Центром неинвазивной диагностики с помощью технологий телемедицины. Кстати, два диагностических аппарата, находящиеся в центре, спроектированы нашими сотрудниками и уже запатентованы. Таких больше нигде нет. Мы даже получили за эту разработку премию правительства Москвы за достижения в области науки и инноваций.
За восемь месяцев текущего года в кабинеты по диагностике злокачественных новообразований кожи обратились почти 85 тысяч человек. Пять тысяч были направлены к нам с подозрением на раковые опухоли. У 2088 человек диагноз подтвердился. И это не только меланома. Часто выявляли базалиому — злокачественную опухоль, которая не дает метастазы, но, увеличиваясь в размерах, разрушает кожу и подлежащие ткани. У многих пациентов также диагностировали плоскоклеточный рак кожи.
Это очень хорошие результаты, и сейчас мы планируем распространить московский опыт в других субъектах России.
— У кого чаще встречался рак кожи, кто в группе риска?
— В структуре онкологических заболеваний у мужчин злокачественные опухоли кожи на третьем месте после новообразований бронхо-легочной системы и предстательной железы. У женщин на втором, сразу за раком молочной железы.
В группе риска — любители позагорать, но есть и наследственные факторы. Человек может быть либо носителем гена, связанного с развитием меланомы, либо у него может быть много родинок особого типа — диспластических невусов. Когда у человека всего одна такая родинка, шансы заболеть меланомой есть, но не такие высокие. При десяти и более невусах риски увеличиваются в 12 раз.
 4 января 2019, 21:48РИА НаукаУченые нашли способ остановить развитие рака кожи
4 января 2019, 21:48РИА НаукаУченые нашли способ остановить развитие рака кожи— Каковы основные методы профилактики рака кожи?
— Меланома развивается из меланоцитов — клеток, которые вырабатывают пигмент меланин, защищающий нашу кожу от внешнего воздействия солнечных лучей. Он поглощает ультрафиолет, чтобы создать защитный экран кожи и не дать ультрафиолетовым лучам проникнуть глубже и повлиять на другие структуры кожи и подкожной клетчатки. Если злоупотреблять солнцем, то удар, который на себя принимает кожа, не смягчается выработкой меланина. Поэтому специально загорать я бы никому не рекомендовал.
Кроме того, обязательно надо использовать фотозащитные средства, причем, с фильтром 50+. Наносить их надо за 20 минут до выхода на солнце, чтобы крем успел впитаться. И конечно, стоит внимательно следить за состоянием кожи, за всеми своими родинками. Я бы даже рекомендовал сделать паспорт кожи, который позволяет подсчитать абсолютно все родинки на коже и наблюдать за ними в динамике.
3 июля 2017, 10:26
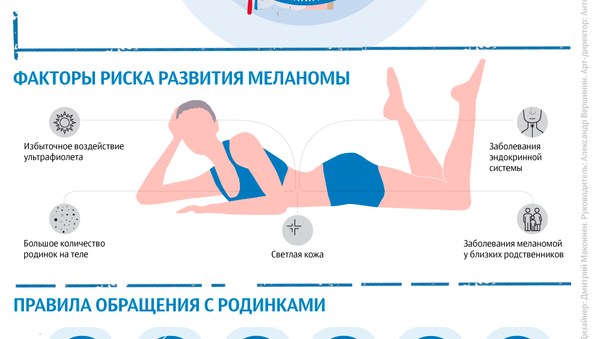
Родинка или онкология? Мифы и факты о кожных новообразованияхКак правильно обращаться с родинками, как распознать меланому и какие меры необходимо предпринимать для защиты от этого вида рака кожи – в новой инфографике проекта «Медицина красоты».«Что такое меланома?» – Яндекс.Кью
Меланома – это злокачественная опухоль, один из видов рака кожи. Злокачественной её считают потому, что она может быть опасна для жизни.
Меланома развивается в меланоцитах, клетках, которые вырабатывают и содержат меланин. Меланин – это пигмент. От его количества зависят цвет кожи и глаз. Ещё меланин содержится в нервной ткани.
Как и любой другой рак, меланома возникает из-за «поломки» в клетках, которые начинают неправильно расти и размножаться.
Где бывает меланома
Меланома чаще всего образуется на коже, но бывает и на слизистой во рту, в желудочно-кишечном тракте, на увеальной оболочке глаза (средний слой в глазу, его ещё называют сосудистой оболочкой).
Чаще всего меланома выглядит как не совсем обычная родинка: она может отличаться от других по цвету, форме, очертаниям, изменяться в размере или кровоточить. Иногда меланомы бывают розового, красного, фиолетового цвета или вообще не имеют окраски.
Отчего появляется меланома
Как в случае с большинством опухолей, точную причину возникновения меланомы учёные пока не знают. Однако точно известно, что риск развития меланомы увеличивает ультрафиолетовое излучение. Именно поэтому врачи не рекомендуют активно загорать и пользоваться солярием, особенно тем, кто находится в группе повышенного риска.
А в этой группе:
- люди со светлой кожей, светлыми или рыжими волосами, голубыми глазами и веснушками и те, кто легко обгорает на солнце;
- обладатели многочисленных родинок, потому что меланома может длительное время маскироваться под обычную родинку;
- те, у кого были солнечные ожоги;
- те, у кого в семье у кого-то уже была меланома.
Ещё риск развития меланомы могут повышать мутации в некоторых генах (CDKN2A, CDK4 и некоторых других). Эти мутации могут передаваться по наследству. Всем подряд не нужно проверяться на эти мутации, но стоит это сделать, если у кого-то из прямых родственников уже была меланома или некоторые другие раки (например, рак поджелудочной железы). При этом даже если мутацию найдут, это не означает, что меланома гарантированно возникнет. Однако риски будут намного выше, чем у других людей, и потребуется более тщательное наблюдение.
Как вовремя «поймать» меланому
Всем, а особенно – людям в группе риска – важно следить за количеством и формой своих родинок. Если какие-то вызывают подозрения – нужно показать их онкологу, который проведет дерматоскопию (осмотрит родинки с помощью специального прибора). Если какие-то будут выглядеть подозрительно, вам порекомендуют их удалить. Основная цель удаления (или биопсии, то есть взятия ткани для анализа) – посмотреть, как новообразование выглядит под микроскопом. Это единственный способ достоверно понять, с чем мы имеем дело: с обычным невусом, например, который не представляет угрозы, или с меланомой, которую нужно активно лечить.
Как лечат меланому
Пока меланома не распространилась далеко, вылечить её легко: нужно просто правильно удалить. Правильно – это значит ее отрезает врач. Он делает это с помощью хирургического инструмента с захватом здоровой кожи вокруг, а потом родинку отправляют на гистологический анализ (исследование под микроскопом, которое определит тип новообразования).
Делать это нужно не откладывая, потому что меланомы часто быстро распространяются и дают метастазы в другие органы. В этом случае заболевание становится очень опасным.
Меланома | Лечение рака


Меланома: В каком возрасте чаще всего появляется? Чем отличается от рака кожи? Что приводит к злокачественному процессу? Как проходит процесс перерождения родинки? Как выглядит? Можно ли диагностировать без пункции? Какое новообразование считается ранним, а когда распространённым?
Меланому относят к одной из самых агрессивных по течению злокачественных опухолей, поражающих, как принято считать, исключительно молодых. На самом деле новообразование чаще всего развивается у людей зрелого возраста — после 50 лет жизни, когда человек успел провести достаточно времени на солнце — ведущем канцерогенном факторе.
Отличие меланомы от рака кожи
Меланома — это не рак кожи, потому что развивается не из эпителия, что обязательно для новообразований, относящихся к раку. Злокачественному перерождению подвергаются меланоциты — клетки, содержащие пигмент и обеспечивающие нам «формирование» индивидуального оттенка кожи и, конечно, загар.
Меланоциты расположены в эпителии, где в результате злокачественного перерождения эпителиальной клетки может развиться и рак кожи. В очень редких случаях меланомное поражение развивается в глазу или в слизистой оболочке молочной железы, желудочно-кишечного тракта, дыхательных путей или половых органов, то есть в типичном для рака месте. Рак кожи и меланома возникают в одной анатомической среде, но из разных клеток, что и обуславливает особенности их течения.
Факторы риска заболевания
PМеланома только в четверти всех случаев возникает на фоне невуса — родинки, не исключено, что иногда за обычную родинку принимается изначально злокачественное образование, до определённого периода развивающееся очень медленно. У трёх из четверых пациентов опухоль возникает на «чистом месте» в результате спонтанной — непреднамеренной и случайной мутации. Наследственная предрасположенность может поспособствовать трансформации, но только каждый десятый случай заболевания вызван передачей особых семейных «меланомных» генов CDKN2A и CDK.
Главный канцерогенный фактор — солнечная инсоляция, побуждающая клетку к онкогенным мутациям, поэтому у большинства пациентов прослеживается длительное пребывание на солнце и даже серьёзные солнечные ожоги, а процесс локализуется на участках, не закрываемых одеждой или специально подставляемых для загара. В таких образованиях, как правило, не находят мутации генов BRAF или NRAS, на которые нацелены противомеланомные таргетные лекарства.
Замечено, что одной мутацией управляется развитие заболевания и наличие рыжих волос у бледнокожих и голубоглазых, поэтому рыжие включаются в группу высокого риска злокачественного процесса. Как правило, рыжие плохо загорают и часто обгорают.
Диагностика меланомы


Выделяют пять типичных признаков, свидетельствующих о меланомной трансформации в родинке. Метод диагностики «ABCDE» назван по первым буквам происходящих изменений: асимметричность, без чёткой границы (border) с непигментированной кожей, неровное окрашивание (color) с образованием трещинок, увеличение размеров (diameter) и изменение (evolution). Если что-то из указанного уже произошло с родимым пятном, пора идти на обследование.
Новообразование сегодня можно диагностировать без нарушения его целостности с помощью поверхностной микроскопии изменённого участка кожи. Используются лазерные методики, ультразвук, спектроскопия и окраска специальными составами. Наиболее простой и достаточно достоверный метод видеодерматоскопия, при которой компьютер анализирует отражённый от образования свет.
Точный диагноз ставится уже после иссечения опухоли, когда проводится детальная микроскопия с определением толщины по методике Бреслоу и пяти степеней проникновения злокачественных клеток внутрь кожи и подлежащих тканей, высчитываемых по Кларку.
Стадии меланомы
Стадирование меланомы довольно сложное, оно учитывает не видимый размер образования, а его толщину в миллиметрах, наличие изъязвления, количество делящихся клеток и другие изменения, выявляемые только при исследовании под микроскопом удалённого участка кожи.
Для удобства выделяют раннюю стадию или локализованную меланому, к которой относят процесс 1 и 2 стадии, то есть без метастазов в лимфатических узлах и толщиной до 4 мм. Стадия 1 означает толщину не более миллиметра, 2 — до 2 мм.
Метастазы в ближайший к образованию лимфоузлах при любой толщине первичной опухоли свидетельствуют о 3 стадии процесса, и это уже распространённое заболевание.
Метастатическое поражение органов — 4 стадия при любых характеристиках материнской меланомы.
Клинические проявления заболевания
Выделяют несколько типов опухолевых образований, из которых самый частый — узловой, начинающийся с тёмного пятнышка, постепенно превращающегося в грязную бугристую нашлёпку на коже. Цвет от синего до чёрного, хотя может быть бледно-розовым и не отличимым от нормальной кожи — беспигментный вариант. Заболевания преимущественно развивается после 40 лет.


Для очень пожилых, живущих под ярким солнцем, характерна лентиго-меланома, локализующуюся на открытых участках, как правило, довольно доброкачественного течения. Такую опухоль обнаруживают чаще уже при метастазировании, потому что её визуальные проявления довольно скромные и неяркие.
Акральная лентигинозная возникает под ногтем, на ладошке или подошве чернокожих и почти не встречается у белых. В самом начале напоминает гематому от удара молотком — такая же круглая и тёмно-синяя.
По мере развития опухоль разрушает кожу и даёт метастазы, визуально схожие с материнским очагом, но более агрессивные. Она может давать отсевы в окружении первичного очага, их называют спутниками или сателлитами, и отдалённые в других органах — транзиторные метастазы, и даже во время генерализации заболевания первичное новообразование может оставаться крошечным и малозаметным.
Подобрать лечение
Меланома потенциально предотвратима, для этого необходимо отказаться от загара и защищать кожу от солнца. Процесс вполне по силам выявить на ранней стадии, что избавит от трудного и не всегда успешного лечения распространённого заболевания, достаточно ежегодно проходить обследование, которое сегодня выявляет буквально микроскопические изменения. Для бесплатной консультации обращайтесь по телефону: +7 (495) 104-70-55
Пять мифов о меланоме — агрессивной форме рака кожи
21 мая — День профилактики меланомы. Naviny.by попытались развенчать некоторые мифы об этой, безусловно, опасной и неприятной болезни.
Меланома — злокачественная опухоль кожи, образующаяся при перерождении клеток меланоцитов, которые под действием ультрафиолетового излучения вырабатывают окрашивающее вещество — пигмент меланин.

Миф № 1 Меланома — очень распространенное заболевание
Нет. Меланома встречается примерно в 10 раз реже, чем рак кожи и составляет 1-4% в общей структуре злокачественных новообразований. В 2018 году в Беларуси было зафиксировано около 52 тысяч новых случаев рака, число которых увеличивается примерно на тысячу ежегодно. При этом в Беларуси количество случаев меланомы за последние десять лет увеличилось в полтора раза. В 2018 году меланома была диагностирована у порядка тысячи человек, в 2017-м — у 922.
Миф № 2 Меланома — смертельное заболевание
Меланома агрессивна, быстро растет и дает метастазы. Однако она не смертельна по определению, онкологи настаивают, что меланома — не приговор. И приводят цифры — пятилетняя выживаемость составляет около 90%.
Здесь работает тот же принцип, как и при любом другом раке — раньше нашли, больше шансов на успешное лечение. Около 80% меланомы выявляется в 1-й и 2-й стадиях, однако и вторая стадия заболевания очень агрессивна, поскольку уже при ней могут появляться метастазы.
По данным РНПЦ онкологии и медицинской радиологии имени Александрова, при ранней стадии (тонкие и плоские опухоли) хирургическое иссечение позволяет избавиться от опухоли на срок 5-10 лет более чем у 90% заболевших. Напротив, при опухолях толщиной более 4 мм и особенно изъязвленных пятилетняя выживаемость без возврата заболевания составляет не более 50%.
Резко снижаются шансы на излечение при попытке самостоятельного удаления опухоли (срезание, перевязывание ножки опухоли, выжигание различными химическими веществами и т.д.).
В Беларуси умирает менее трети заболевших меланомой. В странах Западной Европы соотношение заболевших и умерших значительно лучше. Это связано с особенностями осмотра, в частности, с многолетним использованием в странах ЕС дермаскопии — метода исследования поверхностных структур кожи с помощью специального инструмента, дермаскопа.
Миф № 3 Меланому должны находить онкологи
Онкологи лечат рак, профилактикой и ранним выявлением занимается первичное звено, то есть поликлиники и кожно-венерические диспансеры. Именно в этих учреждениях иногда используют дермаскопы. Они позволяет не только выявить заболевание на ранней стадии, но и на 30% уменьшить количество необоснованных хирургических вмешательств.
Речь идет о том, что в случае подозрения на рак кожи обычно образование удаляется и отправляется на онкоморфологическое исследование, а в случае проведения дермаскопии в ряде случаев операции можно избежать. В Беларуси дермаскопы есть не во всех в учреждениях здравоохранения, а только в крупных.
Миф № 4 Самому невозможно выявить меланому
Возможно. Очень многие как раз так и делают. С одной стороны, в поликлиниках должны осматривать кожные покровы раз в год, во время плановой диспансеризации, однако с другой, опыт показывает, что этого там не делают.
Поэтому для своевременного выявления заболевания медики рекомендуют каждому самому ежеквартально осматривать кожные покровы, включая волосистую часть головы, промежность, а также слизистые оболочки на предмет появления новых родинок, а также изменения формы и размера старых.
Меланома может развиваться на коже любой области тела, у женщин чаще меланома появляется на голени, у мужчин — на спине. У пожилых людей опухоль несколько чаще локализуется на коже лица.
Как нехороший признак следует рассматривать асимметричность родинок, неровность краев, диаметр родинок более 6 мм, изменение цвета, появление воспалительного ареола вокруг родинки, зуд, жжение, покалывание в области родинки, появление трещин, изъязвлений в области родинки, кровоточивости, выпадение имевшихся на родинке волосков, внезапное исчезновение родинки (особенно после загара на солнце).
В случае выявления этих признаков следует обратиться к врачу.
Около половины случаев развития меланомы приходится на лиц в возрасте 30-50 лет. Крайне редко опухоль может развиваться у детей.
Миф № 5 Меланома бывает только у тех, кто много загорает
Действительно открытое солнце для многих является источником облучения, которое приводит к меланоме. Медики считают лучшим способом защиты использование одежды. Солнцезащитные кремы тоже хороши, но их использование не панацея. Врачи призывают не верить в то, что крем не смывается водой, и рекомендуют наносить его за 20 минут до выхода на солнце и каждые два часа.
Медицинская наука признала, что ребенок, который перенес один раз солнечный ожог до пубертатного периода, находится в группе риска заболеть меланомой.
Однако не стоит винить только солнце — в некоторых Скандинавских странах наблюдается высокий уровень заболеваемости меланомой, и в этом винят солярии и различные системы, с помощью которых люди компенсируют недостаток солнечного света.
Есть еще генетический фактор — предрасположены к заболеванию меланомой люди, у близких родственников которых был рак кожи или меланома.
Врачи также обращают внимание на такие факторы риска, как родинки в постоянно травмирующейся части тела, например, в области воротничка, на кистях рук, стопах. Из таких новообразований меланома часто и вырастает. Лучше их вовремя, то есть до перерождения, удалить.
Есть еще особенные периоды в жизни, когда меняется гормональный фон, и тогда меланома чаще всего и возникает. Особенно внимательными следует быть в отношении родинок мужчинам и женщинам в переходном возрасте, женщинам в период беременности, лактации, климакса.
Как отличить рак кожи от меланомы — фото с примерами и рекомендации онколога | 29.ru
— У бабушек и дедушек в этом плане популярен чистотел, хотя врачи, конечно, против этого. Современное поколение покупает всякие криодеструкторы в магазинах, пшикают ими и все, родинка отваливается. Это плохо. Такое образование должно быть удалено только доктором, а так человек сам наносит вред организму. Пациент думает: вот, обычная родинка, но на фоне травмы меланома может агрессивно себя вести, быстро развиваться. Часто бывает, что в периоды покоя она не беспокоит и не развивается, но стоит как-то ее задеть, она растет и часто внутрь. Тогда уже начинает давать метастазы.
Если вы попытаетесь сами себя лечить и навредите себе, кого будете винить в будущем? Обратитесь к доктору, пусть он все оценит и предпримет соответствующие шаги.
— А что скажете про удаление лазером?
— Для родинок удаление лазером не применимо, ведь лазер — это пучок света, скомпонованный в одной точке. Если вы его выжигаете, нельзя сказать, что вы убрали рак, также нельзя сказать, на какую глубину проросло образование. Родинку нужно удалять только хирургически и исследовать.
— Какова профилактика рака кожи?
— Важно умеренно находиться на солнце, ну все знают: не загорать в пик после 12:00, лучше делать это до 10:00, а потом уже после 16:00, когда солнце заходит. Все мы люди, бывает, хочется отдохнуть, и если нет возможности уберечься от солнечной инсоляции расстоянием, можно найти другие способы защиты — панамки, белая хлопковая одежда натуральных тканей, она спокойно отражает солнечные лучи. Ну и стоит помнить, что чем больше родинок, тем больше шанс развития, в случае с раком кожи вообще все сводится к солнечным лучам.
Стоит помнить про травматизацию. Ни один из видов рака не развивается, если нет триггера. Чтоб опухоль начала развиваться, она должна получить стимул. Это солнце или травмоопасные места, я уже говорил, те места, где родинку можно зацепить ремнем, воротником, цепочкой и т. д.
— А солнцезащитные кремы?
— Как фактор профилактики можно рассмотреть, но если уже есть пигментное образование, где запущены какие-то процессы, то не важно, помажете вы его или нет, все равно получите туда ту же дозировку солнечного света.
— Какой худший прогноз для меланомы?
— Худший вариант — это метастазы, когда нехорошие клетки появляются в других органах. Если пациент пришел, и рак уже развился, у нас в онкоцентре используют все методы лечения: хирургические, рентгенотерапию, химиопрепараты.
Но еще раз напомню: чем раньше пришел пациент, тем лучше проходит лечение. На ранних стадиях вылечиться можно полностью, но если есть клетки в лимфоузлах, легких или животе, то убрать раковые клетки проблематично, и вопрос исцеления становится очень сложным.
Меланома-рак кожи-симптомы. — Здоровый образ жизни
Меланома-рак кожи, признаки и симптомы.
Меланома-это необычные родинки, язвы, комки, пятна, маркировки, странные, подозрительные изменения в области кожи.
Меланома и нормальные родинки.
Нормальная родинка, как правило, равномерно окрашена в коричневый цвет, или черное пятно на коже. Она может быть либо плоской либо припухлой, круглой или овальной. Родинки, как правило имеют размер меньше, чем 6 миллиметров. Некоторые родинки могут присутствовать при рождении, но большинство появляются в детстве или молодом, взрослом возрасте. Новые родинки, которые появляются позже в жизни, должны быть проверены врачом.
 Меланома-в отличии от нормальной родинки меняется в размере.
Меланома-в отличии от нормальной родинки меняется в размере.После того, как родинка развилась, она, как правило, останется того же размера, формы и цвета в течение многих лет. Некоторые родинки могут со временем исчезнуть.
Большинство людей имеют родинки, и почти все родинки безвредны. Но важно распознавать изменения в родинке-например, в ее размере, форме или цвете – которые могут предполагать развитие меланомы.
Как выглядит меланома
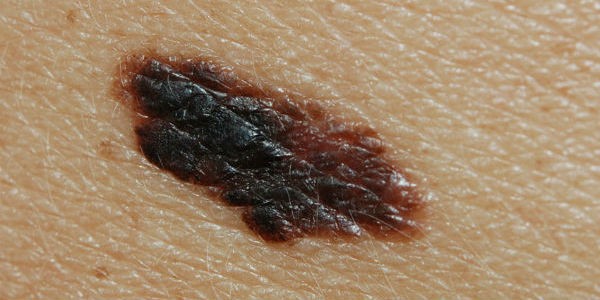 Меланома-похожа на обычную родинку.
Меланома-похожа на обычную родинку.Меланома-признаки и симптомы
Самый важный предупреждающий признак меланомы-это новое пятно на коже или пятно которое изменяется в размере, форме, или цвете. Если у вас есть один из этих предупреждающих признаков, проверьте вашу кожу у дерматолога. Будьте начеку и расскажите своему врачу о пятнах, которые имеют любую из следующих особенностей:
- А- симметрии: одна половина родинки или родимого пятна не совпадает с другими.
- Б- границы: края неровные, рваные, фигурный, или размыты.
- C- цвета: цвет не совпадает и может содержать различные оттенки коричневого или черного, или иногда с пятнами розового, красного, белого, или синего цвета.
- D-это Диаметр пятна больше 6 миллиметров (около ¼ дюйма – Размер карандашной резинки), хотя меланомы могут иногда быть и меньше по размеру.
- Е- развития: родинка меняется в размере, форме или в цвете.
Некоторые меланомы не соответствуют этим правилам. Важно рассказать своему врачу о любых изменениях или новых пятнах на коже, или наростах, которые отличаются от остальных ваших родинок.
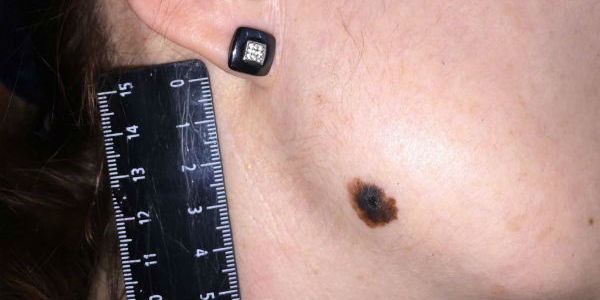 Меланома-имеет размер, чаще всего более 6мм
Меланома-имеет размер, чаще всего более 6ммДругие предупреждающие знаки:
- Боль, которая не заживает
- Распространение пигмента от границы пятна на окружающую кожу
- Покраснение или новая припухлость за пределами родинки
- Изменение в ощущении, такие как зуд, влажность, или боль
- Изменение поверхности кожи-чешуйчатость, она сочится, кровоточит, или появление шишки
Не забудьте показать своему врачу любые области, которые вас волнуют, и попросите вашего врача посмотреть на области, которые могут быть вам трудно увидеть. Иногда трудно определить разницу между меланомой и обычной родинкой, даже для врачей, поэтому важно показать своему врачу любую родинку, в которой вы не уверены.