Растет косточка на ноге – что делать?
6 октября 2019
Вальгусная деформация стопы (Hallux valgus) — одна из самых распространенных ортопедических патологий. Она проявляется ростом «косточки» на стопе у основания большого пальца. Этот дефект встречается у 60% взрослых, реже — у детей. Женщины страдают от вальгусной деформации в 10 раз чаще, чем мужчины. В чем причины Hallux valgus и что делать с шишкой на стопе? Рассказывают наши специалисты.
Вальгусная деформация — особая форма поперечного плоскостопия, для которой характерно искривление большого пальца ноги. Искривление приводит к изменению формы передней части стопы: она расширяется и разворачивается наружу. Рост костного нароста провоцируется отклонением большого пальца от других.
Причины образования косточки на стопе
Вальгусный дефект развивается медленно. Минусов в этом больше, чем плюсов: болезнь сложно поймать на ранних стадиях.
Самый значительный процент среди больных вальгусной деформацией составляют женщины старше 30 лет. Еще не догадались почему? Верно, все дело в обуви. Если вы день за днем носите обувь на высоком каблуке и/или с узким носком, то шансы на образование косточки у вас высоки.
Кроме того, причинами заболевания может быть:
- врожденная слабость соединительной ткани;
- лишний вес — он увеличивает нагрузку на стопы;
- наследственная предрасположенность;
- плоскостопие;
- травмы суставов стопы;
- занятия балетом и спортивными танцами — из-за частого передвижения на носочках.
Что делать, если растет косточка на стопе?
Проблемы у обладателей злосчастной косточки не только косметические.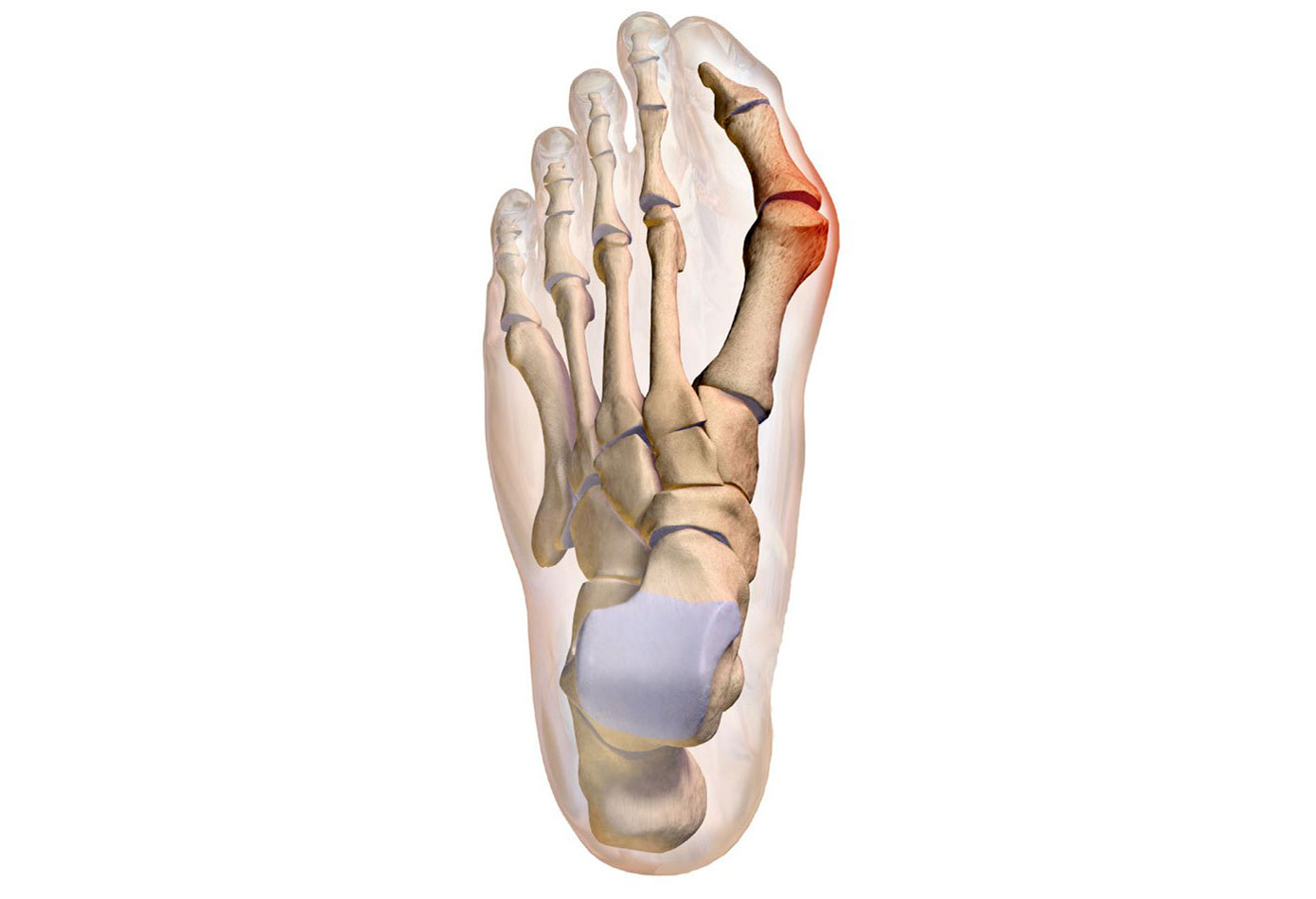 Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Сразу скажем, ответ на вопрос вроде «Можно ли вылечить косточку на ноге йодом?» отрицательный. Это касается и других домашних средств, они могут только на время уменьшить болезненные ощущения.
Первый шаг — визит к врачу-ортопеду. Он проведет необходимую диагностику и назначит лечение, которое может быть консервативным или оперативным. Сегодня в арсенале медиков есть достаточно средств, которые позволяют обойтись без операции. Хирургическое вмешательство необходимо только в совсем запущенных случаях.
Лечение вальгусного дефекта длительное и непростое. Заключается оно в подборе правильных ортопедических стелек, назначении физиотерапии, противовоспалительных и обезболивающих препаратов, сеансах массажа.
Что может сделать сам пациент?
От пациента тоже многое зависит. Хорошей поддержкой лечению станет:
- ношение удобной, не узкой обуви на невысоком каблуке;
- постоянное использование ортопедических стелек;
- чередование активности и отдыха — особенно актуально для тех, кто работает на ногах;
- при необходимости снижение веса.
Эти меры хороши и для профилактики вальгусной деформации. Еще одна полезность напоследок: на состоянии стоп хорошо сказывается хождение босиком по гальке, песку, неровным поверхностям.
Получить профессиональную помощь при вальгусной деформации стопы можно в нашем медицинском центре. Приходите, в диагностике и лечении косточки на ноге мы используем современные методы с доказанной эффективностью!
Косточка» на ступне.
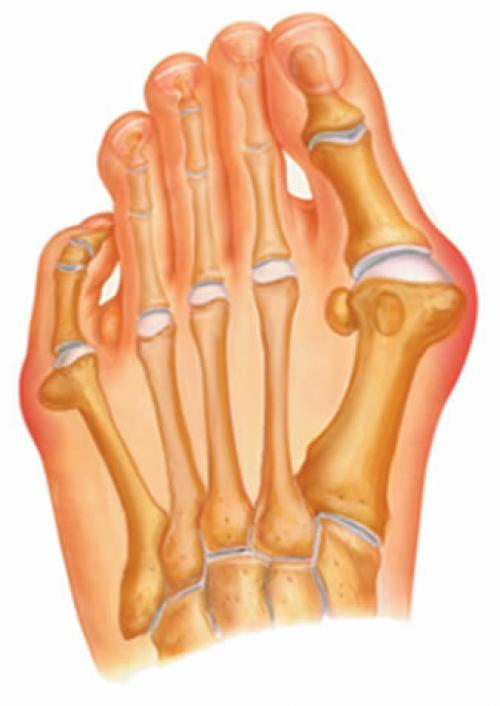 Причины, профилактика и лечение
Причины, профилактика и лечениеКосточки на ногах – одна из самых распространенных деформаций стоп с ярко выраженным косметическим дефектом….
По статистике, 98% страдающих этим заболеванием – женщины и только 2% мужчины. Можно ли замедлить рост косточки, как снять боль и возможно ли избавиться от шишки раз и навсегда?
Медицинское название «косточек» звучит угрожающе: вальгусная деформация первого пальца стопы, или Hallux Valgus. Заболевание развивается из-за нарушения сухожильно-мышечного баланса при плоскостопии. Шишки на ногах часто путают с подагрой. Однако подагра – это заболевание, связанное с нарушением обмена мочевой кислоты, соли которой откладываются в разных суставах (в том числе в суставах стоп). В основном эта болезнь встречается у мужчин.
Почему происходит деформация?
Сначала немного теории: в стопе два свода – продольный и поперечный. Предназначение обоих – амортизация и удержание равновесия во время ходьбы. Головки плюсневых костей находятся в поперечном своде, образуя форму арки.
Факторы риска | |
Вальгусной деформации большого пальца почти всегда сопутствует поперечное плоскостопие, которое может быть как врожденным, так и приобретенным. Шишки могут появиться также вследствие наследственной предрасположенности, избыточного веса, остеопороза, травмы стопы и, увы, ношения неправильной обуви. Так, в Японии традиционно использовалась широкая открытая обувь, однако после Второй мировой войны японцы стали носить обувь европейского образца – и тут же у них на 67% увеличилось количество деформаций стопы. Дело в том, что из-за узкой обуви и высоких каблуков увеличивается нагрузка на передний отдел стопы, а значит, нарушается биомеханика большого пальца. Поэтому продолжительная ходьба в модельных туфлях или сапожках очень и очень не рекомендуется. | |
Деформация возникает вследствие отклонения головки первой плюсневой кости вовнутрь, а фаланг большого пальца – наружу. При этом происходит перераспределение нагрузки стопы. Головки средних плюсневых костей перегружаются и постепенно опускаются, фиксируясь в неправильном положении. В этом плане появление мозолей на подошве ног – тревожный звоночек, потому как «натоптыши» – внешний признак длительного давления опущенных головок плюсневых костей на мягкие ткани, в результате чего уменьшается слой подкожной жировой клетчатки, снижаются амортизационные свойства стопы.
При этом происходит перераспределение нагрузки стопы. Головки средних плюсневых костей перегружаются и постепенно опускаются, фиксируясь в неправильном положении. В этом плане появление мозолей на подошве ног – тревожный звоночек, потому как «натоптыши» – внешний признак длительного давления опущенных головок плюсневых костей на мягкие ткани, в результате чего уменьшается слой подкожной жировой клетчатки, снижаются амортизационные свойства стопы.
Таким образом, отклонение большого пальца – это последствие отклонений плюсневой кости.
Физиотерапия и снятие боли
Обзор народных средств и решений по этой теме пестрит изобилием: это и всевозможные компрессы, и прикладывание капустных листьев, и обматывание лопухом, и йодные сеточки. Разумеется, с помощью этих процедур нельзя устранить деформацию пальца стопы. Грубо говоря, примочки на костные структуры не действуют.
Важно! | |
Операция по восстановлению анатомического строения стопы дает более стойкий эффект, как правило, избавляя пациента от шишек навсегда. | |
Физиотерапия рекомендуется на ранней стадии Hallux Valgus. В качестве комплексного лечения для снятия воспалительных процессов и болевых ощущений назначают курсы магнита, лазера и другие процедуры. В домашних условиях для это цели подойдут ванночки с морской солью (с расчетом на 1 литр воды 1 ст. ложка морской соли), при этом важно соблюдать температурный режим – не более 36–36,8 градуса. Первые 20 дней ванночки делаются каждый день, а потом – 3 раза в неделю. Больным с первой и второй степенью вальгусной деформации большого пальца стопы также рекомендованы ЛФК, специальные упражнения для стопы (элементарное хождение на носочках, на пятках, на внешней и на внутренней стороне стопы), массаж.
Оперативное лечение
При третьей и четвертой степени деформации стопы есть необходимость в хирургическом лечении.
Варусное отклонение стопы, вальгусное отклонение стопы, броноционное (супинационное) – термины разные, суть заболевания одна: «косточки». Это очень сложное заболевание, включающее в себя множество понятий. Стопа имеет 3 отдела: передний, средний и задний. Деформации могут быть в любом из отделов, а, как правило, встречаются во всех. Поэтому стопу надо воспринимать вообще как единое целое. Кроме того, надо понимать, что стопа – это опора организма. При деформации стопы увеличивается нагрузка на коленные и тазобедренные суставы, на позвоночник.
При подозрении на вальгусную деформацию стопы необходимо как можно раньше обратиться к врачу-ортопеду, который продиагностирует стадию заболевания и в зависимости от этого назначит лечение.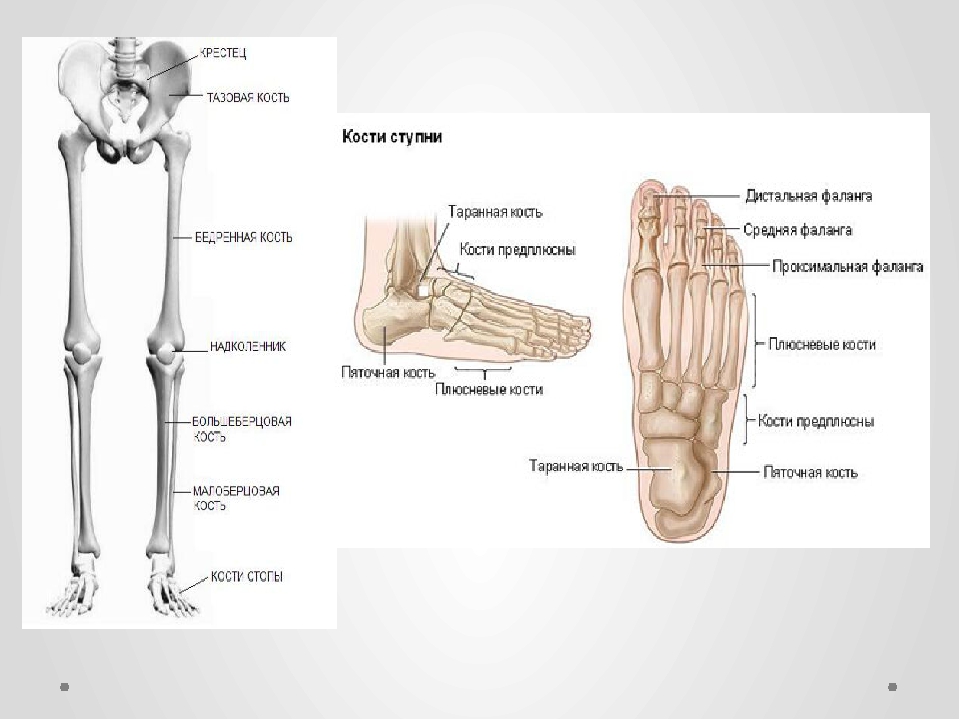 Когда появляется мозоль на стопе, не надо бежать к косметологу и начинать чистить мозоли, а надо понимать причину появления этих мозолей.
Когда появляется мозоль на стопе, не надо бежать к косметологу и начинать чистить мозоли, а надо понимать причину появления этих мозолей.
Заболевания опорно-двигательного аппарата без хирургического вмешательства не вылечиваются, но лечить их можно и нужно. В среднем раз в полгода надо приходить к ортопеду и проверять состояние болезни. Физиотерапия назначается не на какой-то период, а на всю жизнь.
Панацеей от вальгусной деформации стопы является хирургия. Подобные операции проводят давно. Разновидностей их около 300, но, разумеется, не все из них эффективны и у многих имеется букет осложнений. В стопе есть большое количество суставов, при операции изменение в одном луче тянет за собой изменения во всех остальных лучах (всего их 5). Тем не менее при обращении к адекватному специалисту – не к хирургу, а именно к ортопеду – вы не только избавитесь от шишек, но и от плоскостопия как основной причины их появления. У вас поменяется осанка, походка.
Наука развивается очень быстро, и бояться операции не надо. Сегодня иммобилизация в гипсе применяется не всегда, используется специальная ортопедическая обувь (ботинок Барука) которая создает условия для ходьбы без нагрузки на передний отдел стоп. Восстановительный период – 6-8 недель.
Сегодня иммобилизация в гипсе применяется не всегда, используется специальная ортопедическая обувь (ботинок Барука) которая создает условия для ходьбы без нагрузки на передний отдел стоп. Восстановительный период – 6-8 недель.
Удобная обувь – лучшая профилактика
Если у вас появляются мозоли и натоптыши, это первый тревожный звоночек. Значит, пора браться за свой гардероб, чтобы в нем осталась только та обувь, которая приятна и полезна для стопы. Чтобы выбрать такую, надо следовать определенным правилам:
Обувь должна быть широкой с носками округлой формы, чтобы не затруднять нормальный перекат стопы во время ходьбы.
С каблуком или без? Врач-ортопед про правильную обувь и лечение плоскостопия
Каблук – желательно до 4 см. В то же время обувь без каблука тоже может стать причиной опущения сводов стопы и нарушения их амортизационной функции. Так что ищите баланс!
Признак хорошей обуви – супинаторы для продольного плоскостопия. Благодаря компенсации этого свода нога меньше устает.
Благодаря компенсации этого свода нога меньше устает.
Проблему компенсации поперечного свода позволяют решить индивидуальные ортопедические стельки, которые изготавливаются по слепку стопы.
Если носить индивидуальные супинаторы регулярно, мозоли уйдут, скорость ухудшения уменьшится. Срок службы – около года, затем необходимо сделать новые.
В травматологических отделениях нашего стационара проводят оперативное лечение по современным методикам: дистальные остеотомии ( остеотомия shevron), диафизарные остеотомии ( остеотомия scarf ), проксимальные остеотомии ( остеотомия по Logroscino, клиновидные остеотомии) и другие операции, которые выбираются индивидуально в зависимости от имеющейся деформации стопы и направлены на максимальную коррекцию изменений переднего отдела стопы.
почему они появляются на больших пальцах ноги, и как их удалить?
Фото: shopclues.com
Искривленные большие пальцы ног или, как принято их называть, «косточки» или «шишки», не только портят внешний вид, но и мешают ходить, вызывают постоянные боли.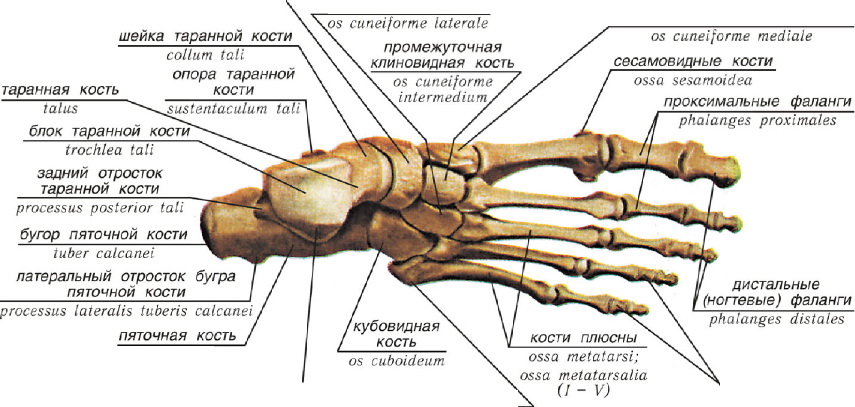 Эта проблема в основном встречается у женщин, но иногда от этого страдают и мужчины.
Эта проблема в основном встречается у женщин, но иногда от этого страдают и мужчины.
Избавиться от проблем в стопе можно в Медицинском центре диагностики и лечения, который находится в Вильнюсе, по ул. В.Грибо.
Что такое «косточка»?
То, что в обиходе называется «косточкой» на большом пальце ноги, на научном языке звучит как вальгусная деформация пальца стопы или hallux valgus. При искривлении большого пальца во внутреннюю сторону, по направлению к другим пальцам стопы образуется угол с первой плюсневой костью. На самом деле, никакой «косточки» или «шишки» нет — это только так кажется. Если сразу не обратить внимание на проблему, то ситуация со временем только ухудшится и «косточка» все больше будет выпирать. К сожалению, «косточка» является не только косметическим дефектом и создает невероятные трудности при выборе обуви, но и приносит множество неприятных ощущений и ограничений.
На ранних стадиях развития «косточки» в области основания большого пальца появляется покраснение и отек. Эти симптомы не проходят самостоятельно и именно на этом этапе болезни необходимо обращаться к врачу. При отсутствии должной терапии и профилактики, заболевание прогрессирует, и у человека появляется боль ноющего характера, которая становится совершенно невыносимой при ходьбе, а в совсем запушенных случаях даже в состоянии покоя.
Эти симптомы не проходят самостоятельно и именно на этом этапе болезни необходимо обращаться к врачу. При отсутствии должной терапии и профилактики, заболевание прогрессирует, и у человека появляется боль ноющего характера, которая становится совершенно невыносимой при ходьбе, а в совсем запушенных случаях даже в состоянии покоя.
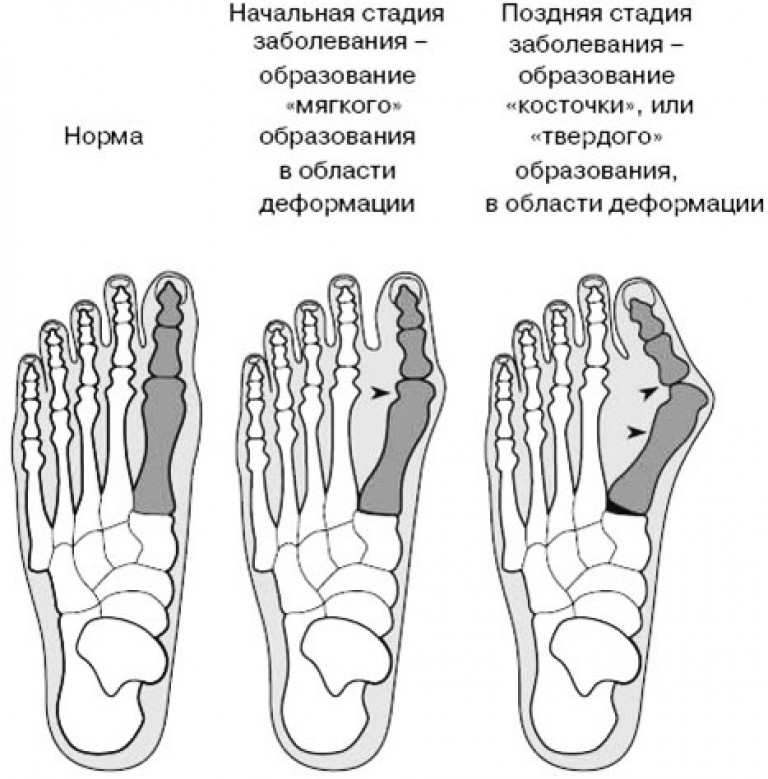
Стадии вальгусной деформации:
- I — большой палец смещается на 10-20 градусов, у больного проблемы только эстетического плана;
- II — большой палец смещается на 20-30 градусов, шишка болит только после длительной ходьбы;
- III — большой палец смещается на 30-50 градусов, шишка мешает ходьбе и может болеть и в состоянии покоя, выбирать обувь становится все сложнее;
- IV — большой палец смещается более чем на 50 градусов, боль и воспаление становятся постоянными, искривление наблюдается и на других пальцах.
Когда искривляются большие пальцы ног?
«Косточки» на ногах могут развиваться вследствие многих причин и предрасполагающих факторов.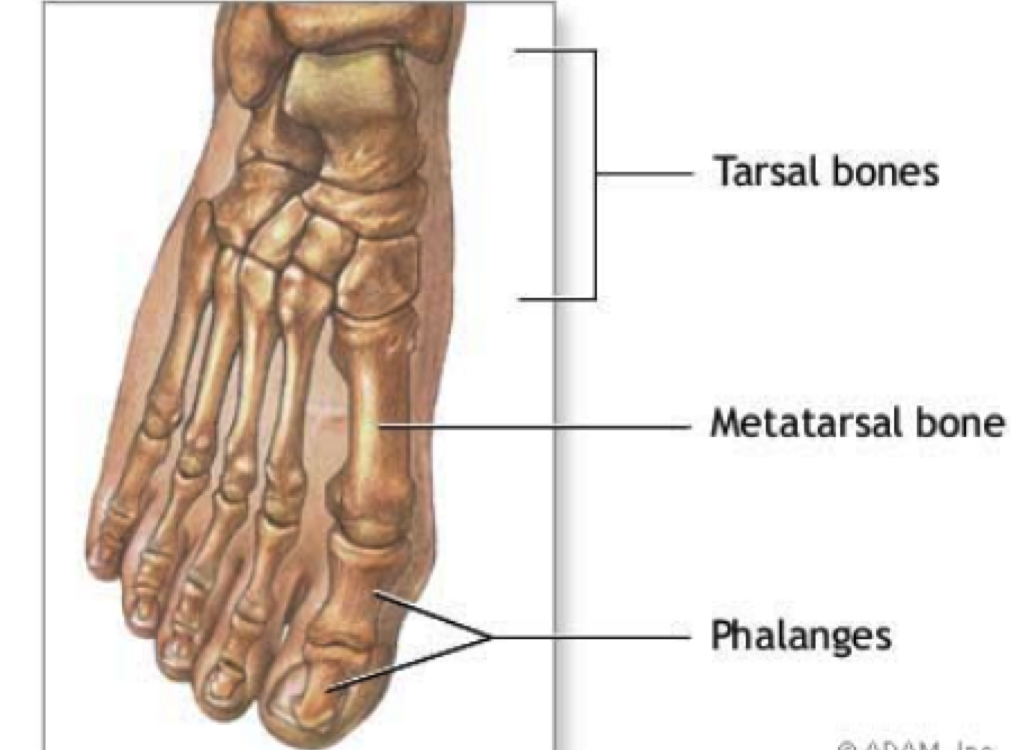 Самая частая причина возникновения такой проблемы — неправильно подобранная обувь: туфли на высоком каблуке с узким носком, которая особенно травмирует сустав стопы, т.к. при ходьбе весь вес тела приходится на носок, а пальцы сдавливаются.
Самая частая причина возникновения такой проблемы — неправильно подобранная обувь: туфли на высоком каблуке с узким носком, которая особенно травмирует сустав стопы, т.к. при ходьбе весь вес тела приходится на носок, а пальцы сдавливаются.
Не последняя роль отводится и наследственности. Люди с плоскостопием, с широкой стопой или низким сводом стопы чаще склонны к проблемам с «косточками».
К появлению «косточек» могут приводить травмы стопы, избыточный вес, гормональные нарушения (в период полового созревания, беременности, лактации и менопаузы).
В основном от «косточек» страдают люди старшего возраста, так как сустав их большого пальца и защитный хрящ больше, чем у молодых людей, подвержены артриту.
Консервативное лечение
Лечение болезни зависит от тяжести деформации и интенсивности боли. Косточки на ногах могут быть сопутствующими заболеваниями артрита, подагры и других заболеваний суставов. Поэтому при появлении первых признаков деформации не стоит заниматься самолечением, а как можно скорее обратиться к врачу-ортопеду, чтобы избежать прогрессирования болезни.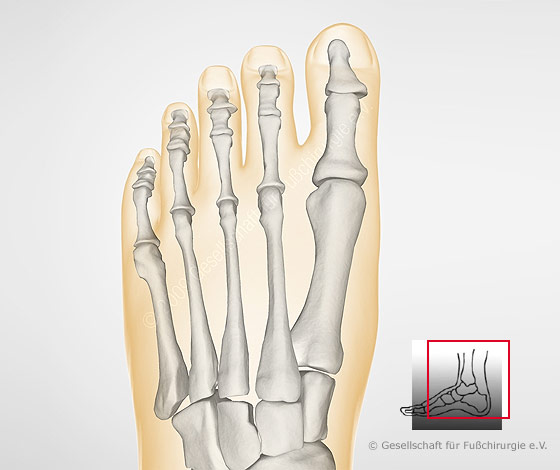 «Косточки», которые вовремя не лечатся, вызывают еще большую боль, деформацию других пальцев и даже всей стопы.
«Косточки», которые вовремя не лечатся, вызывают еще большую боль, деформацию других пальцев и даже всей стопы.
Для снятия незначительной боли и воспаления назначают нестероидные противовоспалительные лекарства, физиотерапевтические процедуры, гимнастику, используют специальные обувные стельки, корректирующие движения стопы и снимающие боль.
Как удалить «уродливый» нарост
Операция рекомендуется, если лечение медикаментами и процедурами не приносит желаемого эффекта или если деформация зашла уже слишком далеко. У большинства пациентов после операции деформация, а вместе с ней боль исчезают.
Перед операцией проводят осмотр стопы, делают рентгенограмму, измеряют угол, который формируют кости стопы, определяют степень деформации. На основании этих исследований выбирается тип операции.
- При легкой деформации hallux valgus ортопед удаляет наросты кости, а также выполняет пластику сухожилий и связок вокруг сустава.
- При лечении средней деформации hallux valgus врач удаляет костный нарост, возвращает кость в правильное положение, вокруг сустава выполняет пластику сухожилий и связок.

- При тяжелой деформации требуется радикальное вмешательство — хирург удаляет костные наросты и часть кости, возвращает кость в правильное положение и фиксирует металлическими конструкциями, выполняет пластику сухожилий и связок.
- При сильном повреждении сустава может применяться дополнительная пластика мягких тканей или эндопротезирование сустава.
Как правило, операцию проводят на одной стопе, вторую рекомендуют оперировать через 4-6 месяцев. После операции на ногу накладывается повязка, на 3-6 недель пациенту подбирают специальную обувь. Физическая активность ограничивается еще в течение 8-12 недель.
В случаях средней и особой тяжести после операции на 4-6 недель накладывается гипсовая лангетка. Рекомендуется пользоваться при ходьбе костылями, чтобы не опираться на оперированную ногу. В послеоперационный период очень важно соблюдать предписанный врачом режим и разрабатывать большой палец. Через 10-12 дней после операции, когда заживет разрез, нужно начинать делать упражнения.
Эффективность хирургических методов
Около 85% пациентов остаются довольны результатом, лишь небольшая часть жалуется на то, что после операции уменьшается подвижность большого пальца. Бывают случаи, что палец возвращается в прежнее положение «косточки», тогда, увы, необходима повторная операция.
При правильно проведенной операции, правильном ведении послеоперационного периода и строгом соблюдении пациентом всех назначений и рекомендаций врача никаких осложнений не бывает и вероятность рецидива минимальна. Лучше, чтобы пациента осматривал, оперировал и консультировал в постоперационном периоде один и тот же врач, как это происходит в Медицинском центре диагностики и лечения. Строго выполняя все рекомендации хирурга после операции, пациент может радоваться красоте своих ног, забыв о страданиях, которые им приносили «косточки».
Консультации и операции проводят руководитель Центра ортопедии и травматологии врач Д.Римас и врач В.Навикас.
Ссылки по теме:
- Боль и онемение пальцев руки – симптомы серьезных заболеваний
Лечение «косточек» на ногах — услуги подолога, цены в отделении клиники в Санкт-Петербурге
Вальгусная деформация большого пальца стопы («косточка» на ноге) — это одно из самых распространенных заболеваний стоп. Проявляется оно в виде деформации в области медиального сустава ступни, которая приводит к отклонению большого (первого) пальца ноги. В основном от этого страдают женщины, у мужчин заболевание встречается довольно редко.
Проявляется оно в виде деформации в области медиального сустава ступни, которая приводит к отклонению большого (первого) пальца ноги. В основном от этого страдают женщины, у мужчин заболевание встречается довольно редко.
В зависимости от угла наклона пальца выделяют четыре стадии заболевания:
- I стадия – наклон не превышает 15°
- II стадия – отклонение от нормы до 20°
- III стадия – угол отклонения 20-30 °
- IV стадия – угол наклона более 30°
Чем сильнее запущено заболевание, тем больше неприятных симптомов и проявлений оно имеет.
Причины развития заболевания
Причин, по которым может вырасти «косточка» на ноге, немало. Многие люди привыкли думать, что ношение неудобной обуви является основной, и чуть ли не единственной, причиной развития заболевания. Но это не так. К основным причинам также относятся:
- поперечное плоскостопие;
- различные заболевания суставов;
- генетическая предрасположенность;
- нарушение работы эндокринной системы;
- различные травмы;
- ожирение;
- долгое нахождение «на ногах».

Ношение неудобной обуви значительно усугубляет все эти причины, и «косточка» развивается намного быстрее.
Симптомы
«Косточка» на ноге — это не только эстетическая проблема. Как уже было сказано, с развитием заболевания появляется множество неприятных симптомов, которые доставляют человеку дискомфорт. В зависимости от стадии проявляются следующие симптомы:
- I стадия — кость начинает выступать, а кожа в этой области становится более грубой и плотной. Никаких болевых ощущений практически не ощущается.
- II стадия — возникает ноющая боль в суставе. Шишка становится заметнее, а палец начинает сдвигаться в сторону соседних.
- III стадия — боль становится ярко выраженной и доставляет человеку серьезный дискомфорт при ходьбе. Большой палец при этом плотно прилегает ко второму.
- IV стадия — боль начинает проявляться даже в состоянии покоя, в том числе ночью. Начинается воспаление сустава. Большой палец практически перекрывает второй.

Диагностика
Для диагностики данного заболевания и определения стадии, на которой оно находится, не требуется много усилий. Обычно для этого достаточно визуального осмотра врачом и рентгена стопы.
Методов лечения достаточно много. Они подбираются в индивидуальном порядке в зависимости от стадии развития заболевания. Выделяют консервативные и хирургические методы.
Лечение в «СМ-Клиника»
В «СМ-Клиника» лечение «косточек» на ногах проводится как консервативными, так и оперативными методами. Мы используем современное хирургическое оборудование, которое позволяет проводить операции малоинвазивными, бескровными методами. Наши хирурги обладают большим практическим опытом и постоянно совершенствуют свои знания.
Консервативное лечение
Консервативное лечение эффективно только на первых двух стадиях развития заболевания и направлено в основном на то, чтобы убрать симптомы болезни и остановить ее дальнейшее развитие.
К консервативным методам относится:
- медикаментозная терапия;
- специальные массажи;
- ношение индивидуальных ортопедических стелек;
- физиотерапевтические процедуры;
- лечебная физкультура.

Хирургическое лечение
Хирургическое лечение «косточки» на ноге обычно назначается при III и IV стадии заболевания. Операции такого типа носят название «корригирующие остеотомии». Они проводятся как традиционным хирургическим методом, так и малоинвазивным.
- Малоинвазивный метод — операция проводится с помощью мини-разрезов размером не более 3 мм. Через них хирург микроскальпелем проводит необходимые манипуляции. Такой метод эффективен при незначительных деформациях. Отличается низкой травматичностью и быстрой реабилитацией.
- Традиционный метод — операция проводится через разрез длиной 2-4 см. После устранения деформации и изменения оси большого пальца кости фиксируются миниимплантами.
Если говорить о самих операциях по лечению «косточек» на ногах, то тут возможно множество вариантов, вплоть до замены больного сустава имплантатом. Какая именно операция подойдет пациенту, может определить только врач. Хирурги «СМ-Клиника» владеют всеми современные методами лечения, поэтому мы способны помочь даже в самых сложных случаях.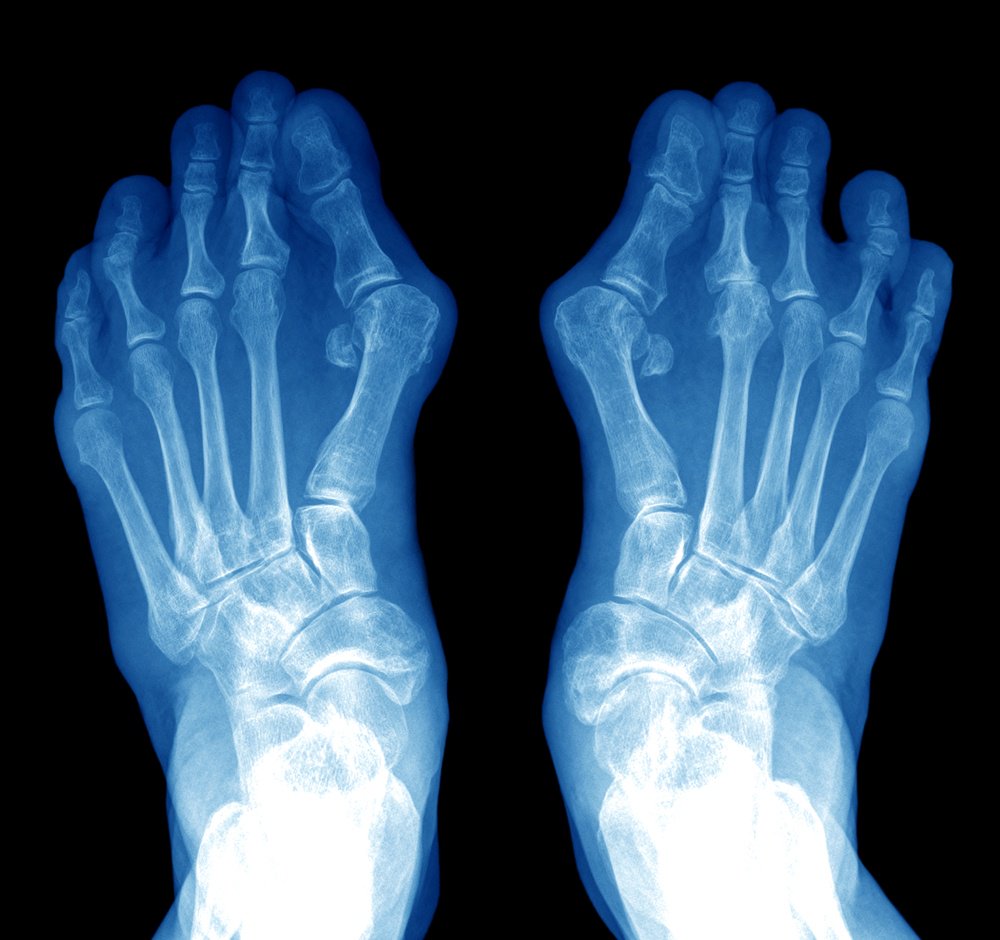
Устали терпеть боль и дискомфорт от «косточки» на ноге? Запишитесь на прием в «СМ-Клиника». Мы обязательно Вам поможем!
Приём подолога в наших клиниках
Дунайский проспект, д. 47 (м. Дунайская)
Часы работы:
Ежедневно
с 9.00 до 22.00
Проспект Ударников, д. 19 корп. 1 (м. Ладожская)
Часы работы:
Ежедневно
с 9.00 до 22.00
Выборгское ш.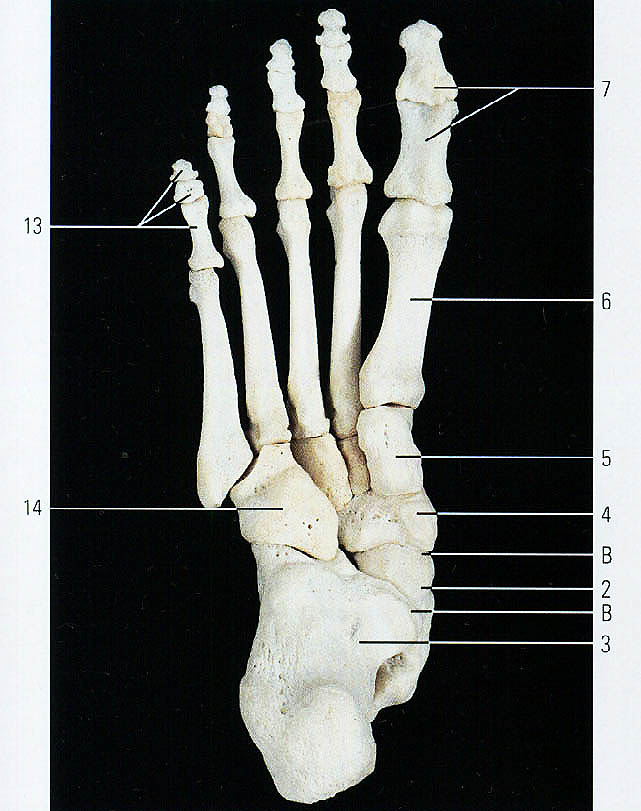 , д. 17 корп. 1 (м. Пр-т Просвещения)
, д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Ежедневно
с 9.00 до 22.00
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Ежедневно
с 9.00 до 22.00
Малая Балканская, д. 23 (м. Купчино)
Часы работы:
Ежедневно
с 9.00 до 22.00
Больная косточка на ноге | Публикации
Красота женских во все времена имела большое значение.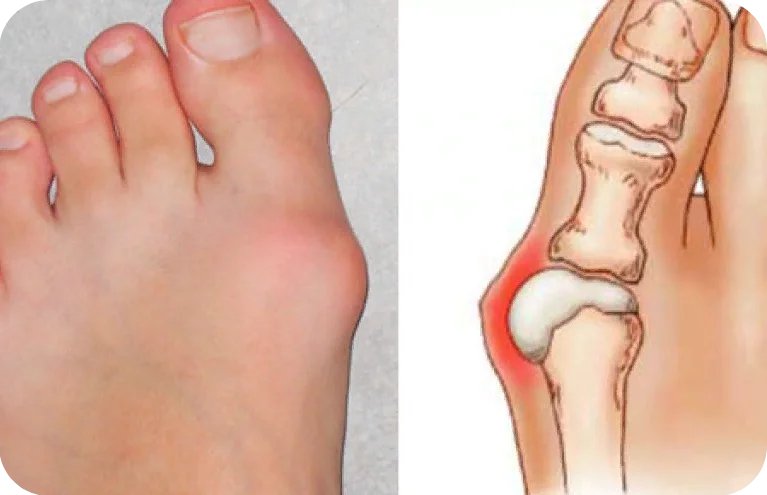 Пожалуй, все современные мужчины с этим согласятся, да что там, об этом упоминали даже классики отечественной литературы. Однако, бывает так, что ноги, а точнее ступни, теряют свою красоту из-за выступающей у основания большого пальца «косточки». Важно понять, как разобраться с косточкой большого пальца, чтобы не мучить себя болью всю жизнь.
Пожалуй, все современные мужчины с этим согласятся, да что там, об этом упоминали даже классики отечественной литературы. Однако, бывает так, что ноги, а точнее ступни, теряют свою красоту из-за выступающей у основания большого пальца «косточки». Важно понять, как разобраться с косточкой большого пальца, чтобы не мучить себя болью всю жизнь.
Больная «косточка» (так часто называют деформацию на больших пальцах ног) – едва ли не самая популярная из ортопедических проблем, и подвергаются ей, в основном, женщины. Статистика говорит, что мужчины подвержены ей в четыре раза меньше. Причина боли в косточке кроется в несостоятельность связочного аппарата – врожденной проблемой передающейся, в основном по женской линии.
Почему же болит косточка на ноге?
Нужно разобраться, что является первопричиной возникновения больной «косточки». Это, как не удивительно, плоскостопие. У здорового человека стопа вогнута. Всего вогнутости две: продольная вогнутость расположена внутри подошвы, поперечная располагается вблизи основания пальцев ног.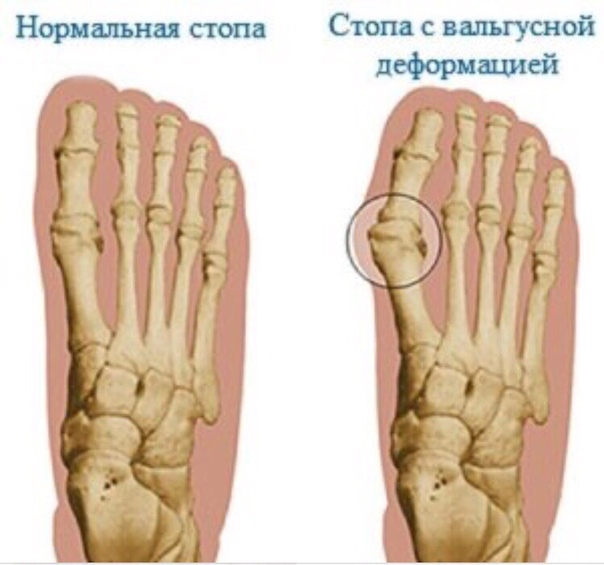 Когда связки и сухожилия не выдерживают нагрузку, стопа ноги становится плоской.
Когда связки и сухожилия не выдерживают нагрузку, стопа ноги становится плоской.
В случае поперечного плоскостопия, плюсневые кости, вместо того чтобы идти параллельно друг к другу, начинают расходиться «веером», а пальцы ног расходятся вслед за ними. Что в этом плохого, спросите Вы? Это и становится причиной появления выступающей косточки: большой палец ноги не смещается наружу, а в отличие от своей плюсневой кости, разворачивается внутрь. В результате, головка плюсневой кости большого пальца ноги начинает выходить из сустава, и мы видим “шишку” у самого основания большого пальца ноги – это визуальное проявление «косточки».
Далее деформация косточки прогрессирует. Почему же косточка на ноге начинает болеть? Контакт выступающей суставной шишки с обувью провоцирует натертость, которая в конечном итоге воспаляется, и человек чувствует боль в той самой косточке на пальце. Далее появляется костно-хрящевое разрастание, и косточка выпирает ещё сильнее. Через какое-то время от давления деформированного большого пальца начинают страдать его соседи.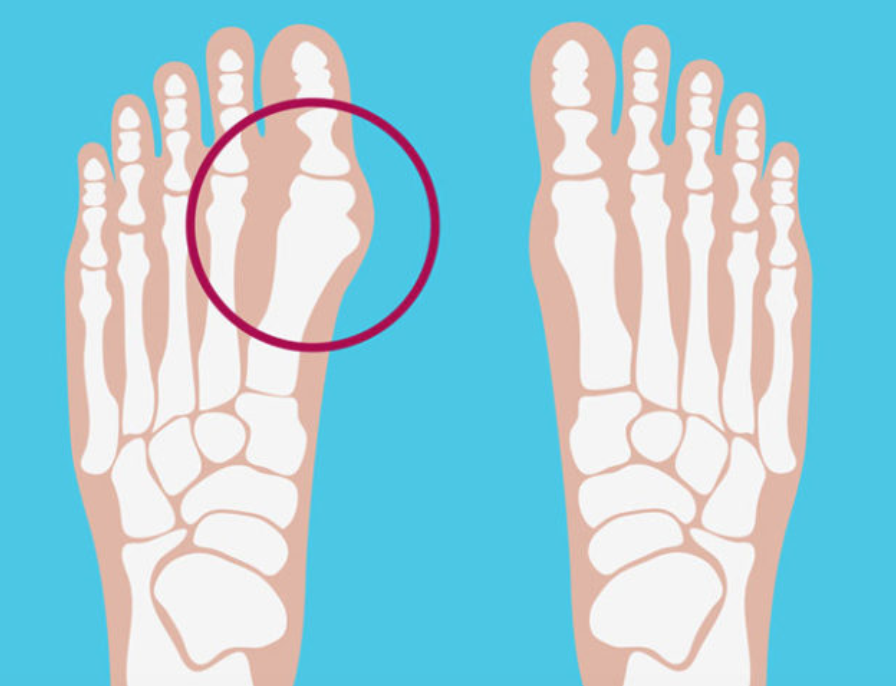 Они сгибаются в неправильном положении, фиксируются в нём, в конце концов приобретая неестественную искривлённую формую, боль появляется и в них.
Они сгибаются в неправильном положении, фиксируются в нём, в конце концов приобретая неестественную искривлённую формую, боль появляется и в них.
Эта болезнь ноги – серьёзная проблема, для женщин особенно. Постоянно ощущается тяжесть и боль в стопах, пропадает возможность носить туфли и другую изящную обувь.
В чём же заключается лечение косточки ноги?
Что делать, если болят косточки на пальцах ног?
Многие задавались этим вопросом. Давайте с ним разберёмся.
Существует множество методов борьбы с деформацией большого пальца, включая народные:
- компрессы,
- йодовые сеточки,
- массаж стоп
- теплые ванночки для ног с отварами трав и морской солью.
и другие.
Эти средства могут помочь снять боль и уменьшить воспаление, но они не могут излечить саму болезнь. Сустав так и остаётся деформированным, боль в стопе в итоге возвращается. По-настоящему вылечить это заболевание могут лишь квалифицированные хирурги-ортопеды, причём кардинальное лечение – это операция на косточке.
По-настоящему вылечить это заболевание могут лишь квалифицированные хирурги-ортопеды, причём кардинальное лечение – это операция на косточке.
Первые практики хирургического лечения больной косточке ноги
В начале операции, лечащие больную косточку, были ужасны. Хирург-ортопед просто-напросто удалял выступающую часть кости. Спустя время болезнь появлялась снова, причем в более обостренной форме, а боль становилась ещё сильнее.
Следующим шагом в лечении стала операция по Вредену, которую назвали в честь человека, который ее создал – известного русского хирурга Р.Р. Вредена. В ходе этой операции пациент испытывал меньшую боль. Метод заключается в полном удалении воспаленной плюсневой кости на большом пальце ноги. В итоге, большой палец ноги перестает быть связанным со стопой и держится лишь на мягких тканях. Как ни странно, когда все заживает, люди чувствуют себя относительно хорошо, боль проходит, возвращается возможность ходить и вести обычную жизнь.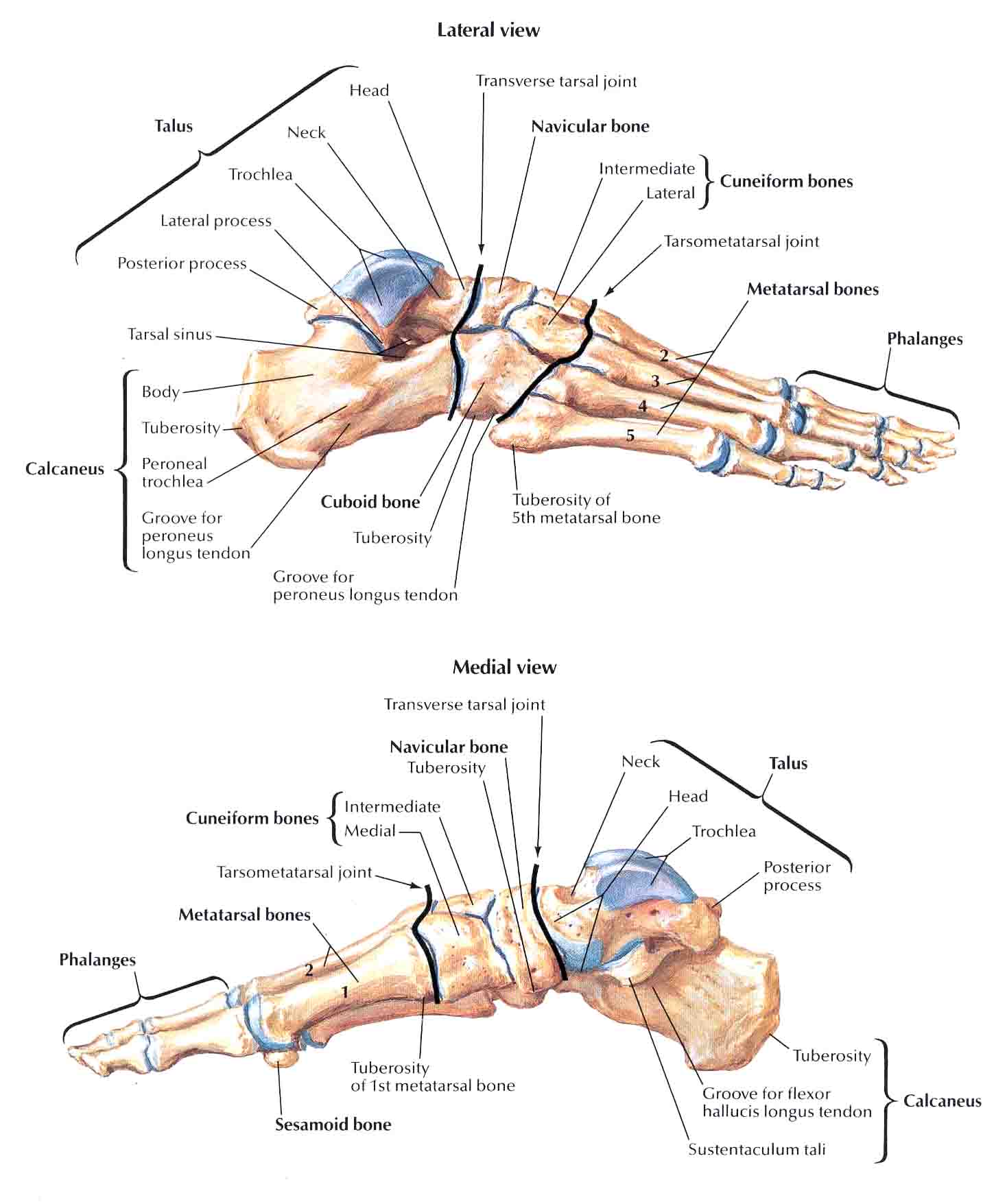 Такая практика существует до сих пор. Казалось бы, что дальше развивать лечение больной косточки не нужно, но медицина продолжила прогрессировать.
Такая практика существует до сих пор. Казалось бы, что дальше развивать лечение больной косточки не нужно, но медицина продолжила прогрессировать.
Современные методы устранения больной косточки стопы
При современных ортопедических операциях выпиливают и перемещают костные фрагменты для устранения больной косточки и придания правильного положения большому пальцу ноги. Палец фиксируется медицинскими винтами или спицами до окончательного срастания.
Существует ещё один вариант лечения – «замыкание» деформированного сустава. Хирурги-ортопеды удаляют хрящ совсем и приращивают плюсневую кость к первой фаланге большого пальца в правильном положении. В итоге косточка и боль исчезают.
Учитывая описанное выше, можно сказать, что произошла хирургическая революция в лечении больной косточки. Самое важное, что поменялись отношение к проблеме и сама суть лечения. Если в прошлом деформация большого пальца считалась дефектом одного сустава и входящих в него костей, то сегодня в борьбе с косточкой используется комплексный подход.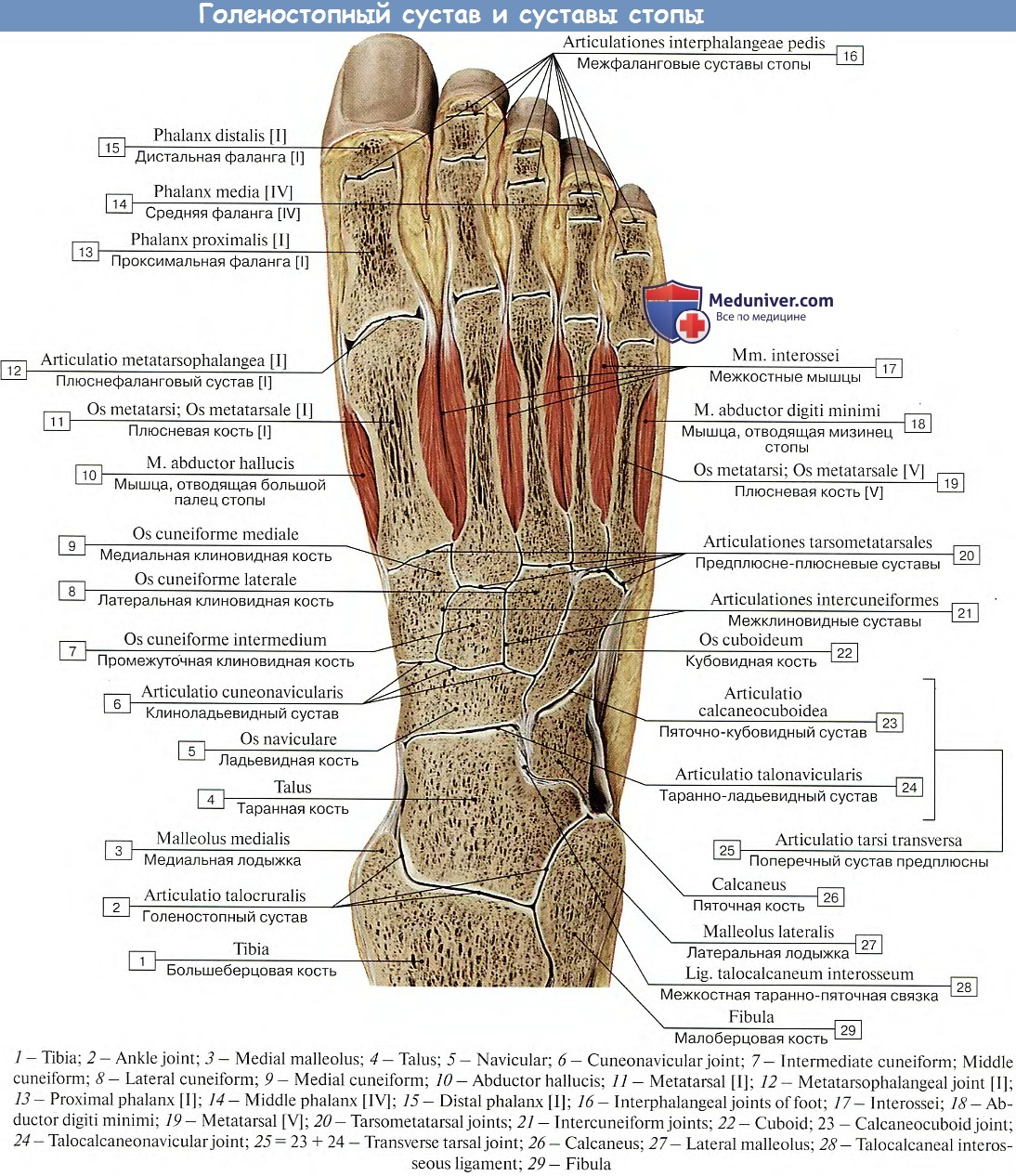
В наше время хирурги-ортопеды, даже с учётом операции, могут реабилитировать больного за один день. На следующий день люди уже начинают ходить самостоятельно, правда с большей опорой на пятку и внешний край стопы, зато без гипса и костылей. Спустя две недели снимаются швы, а уже через 1-1,5 месяца пациент возвращается к привычному образу жизни, но уже без боли в стопе.
Можно сказать, что недостатков у современных операций фактически нет. К сожалению, делают их не везде. Существует нехватка высококвалифицированных хирургов и специального, качественного, а следовательно, дорогого, оборудования. Та же ситуация и в других странах, но при гораздо большей стоимости операции на косточке ноги.
Существуют ли альтернативы операции
при больной косточке большого пальца ноги?
Не все люди на вопрос «что делать, если болят косточки на ногах возле большого пальца» хотят услышать о необходимость операции.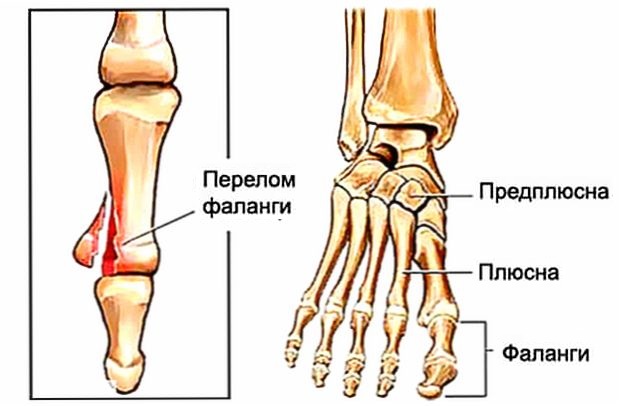 Есть методы для облегчения боли в стопе. Правда, если проблему не решать заболевание стопы будет прогрессировать. Помогут уменьшить боль и улучшить общее состояние
Есть методы для облегчения боли в стопе. Правда, если проблему не решать заболевание стопы будет прогрессировать. Помогут уменьшить боль и улучшить общее состояние
- препараты, снимающие боль,
- силиконовые вкладыши для стопы и пальцев ног,
- индивидуальные ортопедические стельки,
- ночные ортезы для фиксации одного или нескольких пальцев в правильном положении,
- подбор комфортной обуви с помощью ортопеда.
Следует помнить, что при этом деформация остается и боль в косточке снимается лишь временно.
Что представляет из себя операция на косточке большого пальца стопы?
Еще не совсем понятно, что же делать, если болят косточки на ногах возле большого пальца? Рассмотрим подробнее операцию по устранению больной косточки. Хирургическое вмешательство на косточке большого пальца выражается в коррекции угла между плюсневыми костями и фалангами пальцев. Это позволяет вернуть большой палец в нормальное положение, исправить поперечное плоскостопие, в конечном итоге, снять боль и вернуть стопе её полную функцию.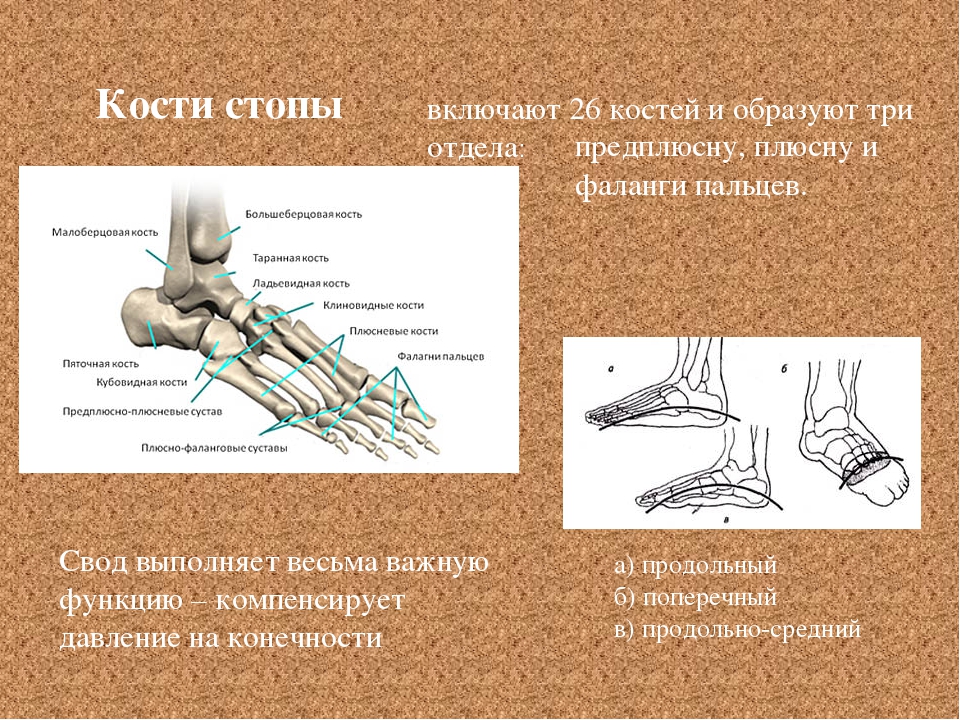
В каждом конкретном случае операционный план может варьировать в зависимости от степени деформации ноги и сопутствующих изменений в других пальцах стопы.
Подготовка к операции на косточке
На первичной консультации доктор объяснит вам операционный план и расскажет каким образом нужно подготовить ногу к хирургическому вмешательству.
В случае если больная косточка на ноге не слишком большая, и нет изменений других пальцев стопы, которые требуют вмешательства, вся госпитализация займёт всего один день.
Будет хорошей идеей подготовить ваш дом к последующему за операцией реабилитационному периоду. Возможно, вам захочется переставить мебель, чтобы было удобнее ходить. Также желательно запастись едой, чтобы не пришлось ходить по магазинам, это будет дискомфортно с учётом болей в пальце.
Операция по удалению косточки для устранения боли в большом пальце может проводиться как под местной, так и под общей анестезией. Если операция выполняется под местной анестезией после нескольких уколов на уровне голеностопного сустава вы перестанете чувствовать стопы. Также операция может выполняться под спинальной анестезией, при которой чувствительность будет полностью отсутствовать в обеих нижних конечностях, а значит пациент не будет чувствовать боль.
Если операция выполняется под местной анестезией после нескольких уколов на уровне голеностопного сустава вы перестанете чувствовать стопы. Также операция может выполняться под спинальной анестезией, при которой чувствительность будет полностью отсутствовать в обеих нижних конечностях, а значит пациент не будет чувствовать боль.
Перед любой из этих анестезий не рекомендуется принимать пищу в течение 6 часов до планируемой операции.
Ваш хирург расскажет вам, что будет происходить перед, во время и после операции. Если вам будет что-то не понятно, не стесняйтесь спрашивать. После того как вы зададите все интересующие вопросы и получите на них ответ, Вам дадут подписать согласие на проведение операции на Вашей ноге.
Что происходит во время операции по устранению косточки?
Операция на больной ноге редко длится более 1 часа, но всё-таки продолжительность зависит от степени деформации. Есть разные варианты операционного лечения косточки на стопе, с применением как открытых, так и чрезкожных хирургических методик. При использовании закрытого метода выполняются искусственные «переломы», называемые «остеотомия», которые позволяют восстановить нормальное положение костей стопы. При открытом способе по внутренней поверхности стопы делается разрез длиной около 5-7 см, что позволяет точно определить необходимый угол, под которым нужно оперировать и степень смещения фрагментов кости. Если хирург опытный, можно выполнять остеотомию закрытым способом. При таких вмешательствах не остаётся больших рубцов, и послеоперационная боль, как правило, меньше. Но иногда в таких случаях может быть неполная коррекция деформации, замедленная консолидация остеотомий. Также можно сочетать закрытые и открытые методы, например операция на 1 плюсневой кости выполняется открыто, а на малых лучах и фалангах закрыто.
При использовании закрытого метода выполняются искусственные «переломы», называемые «остеотомия», которые позволяют восстановить нормальное положение костей стопы. При открытом способе по внутренней поверхности стопы делается разрез длиной около 5-7 см, что позволяет точно определить необходимый угол, под которым нужно оперировать и степень смещения фрагментов кости. Если хирург опытный, можно выполнять остеотомию закрытым способом. При таких вмешательствах не остаётся больших рубцов, и послеоперационная боль, как правило, меньше. Но иногда в таких случаях может быть неполная коррекция деформации, замедленная консолидация остеотомий. Также можно сочетать закрытые и открытые методы, например операция на 1 плюсневой кости выполняется открыто, а на малых лучах и фалангах закрыто.
Что следует за операцией по удалению косточки?
Сразу после операции на косточке стопы Вы будете находиться в палате пока анестезии полностью не пройдет. Далее в течение двух недель будет необходимо производить перевязки стопы. В случае проведения остеотомии, вам будет необходимо носить специальную обувь с разгрузкой переднего отдела стопы в течении 6 недель, до тех пор, пока фрагменты кости полностью срастутся. Такая обувь называется “обувь Барука”.
В случае проведения остеотомии, вам будет необходимо носить специальную обувь с разгрузкой переднего отдела стопы в течении 6 недель, до тех пор, пока фрагменты кости полностью срастутся. Такая обувь называется “обувь Барука”.
Вальгусная стопа (косточки на стопах)
Стопа человека является важнейшим органом опорно-двигательного аппарата.
Наличие любой патологии стопы не смертельно опасно, но значительно снижает качество жизни. Одним из самых распространенных заболеваний стопы является вальгусная деформация большого пальца стопы
(hallux valgus), называемая в народе «шишками» или «косточками», которое клинически выглядит как отклонение большого пальца внутрь стопы и чаще наблюдается у женщин 35-40 лет и старше. Проявляется болями, препятствует ношению нормальной обуви из-за образовавшейся «косточки» у основания большого пальца, на подошвенной поверхности образуются натоптыши, омозолелости, затрудняющие ходьбу из-за резкой болезненности.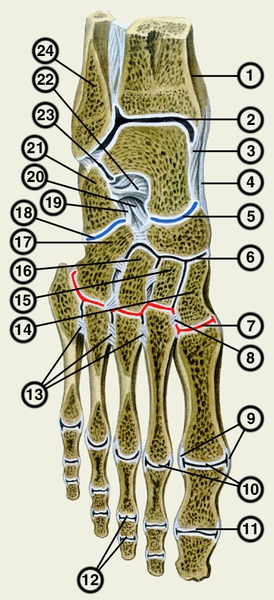
Данная патология представляет собой не только косметическую проблему (визуально уродливая стопа), но и ортопедическую. Кроме отклонения большого пальца заболевание включает целый ряд патологических изменений во всех структурах стопы (сухожилиях, связках, костях и суставах), которые приводят к данной деформации:
- деформирующий артроз плюснефаланговых суставов,
- хронический бурсит,
- экзостозы головок плюсневых костей,
- комбинированное или поперечное плоскостопие,
- внутреннее (варусное) отклонение I плюсневой кости.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ hallux valgus до конца не ясны, однако замечено, что большую роль в развитии деформации играют плоскостопие, генетика, эндокринные нарушения, остеопороз.
Развитию деформации первого пальца стопы способствует неправильно подобранная обувь. Особенно это касается высоких каблуков и обуви с узким носком. Такая обувь ведет к неравномерному распределению нагрузки, которая больше падает на передний отдел стопы, в результате чего возникает деформация этой зоны и развивается артроз сустава большого пальца.
Такая обувь ведет к неравномерному распределению нагрузки, которая больше падает на передний отдел стопы, в результате чего возникает деформация этой зоны и развивается артроз сустава большого пальца.
При наличии вальгусной деформации стопы очень важно как можно раньше обратиться к ортопеду.
Диагностика
Для правильного лечения и для предотвращения прогрессирования болезни необходимо полное и правильное обследование пациента, чтобы выявить истинные причины развития заболевания, определить стадию процесса и решить, вмешательство на каких анатомических структурах стопы позволит исправить деформацию и избавить пациента от данного заболевания.
Для уточнения диагноза мы проводим рентгенологическое исследование стопы в цифровом формате с измерением угловых характеристик костей стопы, также при необходимости компьютерно-томографическое исследование с мультипланарной и трехмерной реконструкцией для определения степени деформации и выбора метода оперативного лечения.
Лечение вальгусной деформации большого пальца стопы
При начальных признаках деформации большого пальца возможно использование ортопедических приспособлений (стельки, супинаторы, силиконовые межпальцевые валики, пальцевые корректоры, стяжки и др.), теплых ванночек для ног, массажа и физиотерапевтических процедур и т.д.
Но эти методики, также как и средства «народной» медицины (компрессы, капустные листья, йодовые сеточки) дают лишь временный эффект — уменьшение болевого синдрома и воспаления в области косточки, но не являются радикальным решением главной проблемы — исправления деформации сустава.
Методом выбора является оперативное лечение, позволяющее произвести коррекцию имеющейся деформации и получить хороший эстетический результат.
Коррекция стопы: Раньше «шишки» на ногах
просто вырезали. Но после таких операций зачастую женщины мучались еще больше, так как «шишки» появлялись вновь. И требовалась повторная операция. На самом деле при обычном удалении шишки не решается основная проблема деформация. Пальцы стопы лишь еще больше «распластываются».
И требовалась повторная операция. На самом деле при обычном удалении шишки не решается основная проблема деформация. Пальцы стопы лишь еще больше «распластываются».
Хирургическое лечение «косточек» стопы: В нашей Клинике мы применяем малотравматичные коррегирующие операции в зависимости от степени деформации с применением миниатюрных устройств наружной фиксации, что позволяет за короткие сроки добиться восстановления функции конечности, не ограничивая ходьбу даже в первые сутки после операции, без применения дополнительных средств фиксации, как гипс, специальная обувь.После операции восстанавливается не только нормальная анатомия стопы, но исчезают мозоли и натоптыши. И человек забывает о страданиях навсегда.
Преимущества данного метода лечения вальгусной деформации:
- возможность передвигаться самостоятельно уже через несколько часов после операции
- быстрый восстановительный период — на 5-12 день можно выходить на работу
- возможность оперировать сразу обе стопы
- вероятность рецидива (возобновления «роста косточек») близка к нулю
- отличный косметический и функциональный эффект — восстанавливается нормальная анатомическая форма стопы и полностью исчезают боли в стопе
- малая травматичность вмешательства
- отсутствует необходимость гипсовой иммобилизации в послеоперационном периоде
Каждый прооперированный пациент имеет возможность при малейшем сомнении или дискомфорте, вне зависимости от сроков давности проведения операции, обратиться к оперировавшему хирургу за бесплатной помощью (либо по телефону, либо на прием в Клинику).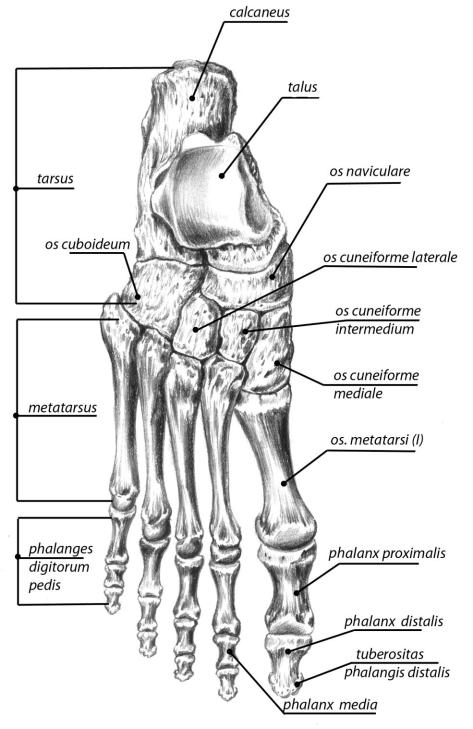
Косточка на ноге: почему появляется, можно ли предотвратить и как лечить :: Здоровье :: РБК Стиль
Автор статьи Евгения Зайцева — ортопед-хирург с 20-летним опытом лечения заболеваний опорно-двигательного аппарата, действительный член Общества Ордена врачей Италии.
Что такое вальгусная деформация стопы?
Как выглядит такая деформация, знают все — плюсневая кость выступает наружу за счет изменения положения большого пальца стопы. Эти изменения могут как оставаться лишь эстетическим несовершенством, так и стать причиной развития артроза и серьезных болей в суставах.
Медицинское название заболевания звучит как «алюс вальгус» (лат. hallux — большой палец ноги, valgus — искривленный).
Деформация плюсневой кости происходит по мере усугубления плоскостопия. На переднюю часть стопы приходится большее давление из-за неравномерной нагрузки, в результате происходят изменения в самом суставном аппарате.
Форма стопы, связочный аппарат нам передаются по наследству, поэтому можно говорить, что на 90% это наследственная патология. Можно посмотреть на своих мам, бабушек и понять, склонны ли вы к появлению такой шишки.
По статистике НМИЦХ им. А.В. Вишневского, из общего количества пациентов с шишкой на стопе всего 30% — мужчины, остальные 70% — женщины [1].
Какие перемены происходят в суставах при вальгусной деформации?
Косточка на ноге появляется из-за неравномерно распределенной нагрузки на стопы. У людей с такой проблемой центр тяжести обычно смещен на переднюю часть стопы, в результате чего происходит деформация сустава, и большой палец, а вслед за ним и соседние уходят в сторону. Степень серьезности заболевания ортопеды диагностируют по рентгену, подсчитывая, на сколько градусов отклонился большой палец.
Из-за возникшего искривления подошва уплощается, а на выпирающей косточке образуются мозоли и намины. Все эти изменения становятся причиной возникновения болевых ощущений и нарушения кровообращения.
Человек адаптируется к плоскостопию, нарушаются опорная и амортизационная функции стопы, а нагрузка перебрасывается на другие суставы, из-за чего может возникнуть боль в коленном, тазобедренном суставах, в поясничном отделе позвоночника и даже в шее.
Если вдруг у вас появились боли в коленном или тазобедренном суставах, стоит поспешить к ортопеду. Он пропишет лечебные стельки, которые сбалансируют нагрузку.
Причины возникновения косточки на ноге
Косточка появляется как «осложнение» плоскостопия. Кто находится в зоне риска и что провоцирует развитие проблемы?
- Наследственность. Это главная и самая распространенная причина, подчеркивают специалисты Клиники высоких медицинских технологий им. Н.И. Пирогова СПбГУ [2]. Если у ваших ближайших родственников есть проблемы с суставами и стопами, то вы в зоне риска и вам необходимо уделять повышенное внимание здоровью ног.
- Гормональные изменения. С возрастом происходят гормональные перестройки, человек теряет коллаген, уменьшается количество амортизирующей жидкости. Речь идет уже о вторичном плоскостопии, которое возникает в процессе жизни.
- Большая нагрузка на стопы. Некоторые профессии — учитель, спортсмен, строитель, продавец и многие другие — подразумевают длительное нахождение на ногах. В результате профессиональной деятельности ноги испытывают чрезмерную нагрузку, и если не заниматься профилактикой (носить правильную обувь, делать массажи и прочее), то риск развития вальгусной деформации увеличится, даже если наследственные показатели отсутствуют.
- Лишний вес. Если у человека есть лишний вес, и особенно если он появился за короткое время, например во время беременности, то стопы будут испытывать чрезмерную нагрузку. Поэтому беременным всегда рекомендуют носить удобную обувь и ограничить или исключить ношение каблуков и обуви на совсем плоском ходу.
Профилактика и нехирургическое лечение косточки
В случае если проблема только появилась или высок риск ее заполучить, то определенные профилактические меры помогут замедлить начавшиеся изменения или отсрочить их появление.
Наблюдение
В первую очередь, нужно внимательно следить, происходят ли изменения, и периодически делать рентген.
Изменение обуви
Речь идет не о том, чтобы совсем отказаться от модельной обуви на каблуках или обуви на плоском ходу вроде сникерсов, а минимизировать ее ношение и отдать предпочтение, например, удобным кроссовкам или биркенштокам. А модельную обувь носить с индивидуальными стельками.
Подбор стелек
Деформация в стопе возникает из-за неравномерно распределенной нагрузки, и решить эту проблему могут стельки. Ортопед в зависимости от формы стопы подбирает стельки для туфель на каблуке, для плоской подошвы, для спортивной обуви — в таком случае все будет сбалансировано и удастся значительно замедлить рост косточки.
Коррекция активности
Если вальгусная деформация вызывает боли, стоит пересмотреть режим активности (как минимум спортивной) и давать ногам достаточное количество отдыха.
Ледяные компрессы
Если косточка после длительной нагрузки набухает и болит, то снять болевые симптомы поможет прикладывание пакета со льдом, как рекомендуют специалисты одной из ведущих клиник США [3].
Инъекции
Этот метод подходит в борьбе с болевыми ощущениями, но научные специалисты Гарвардской медицинской школы акцентируют внимание на том, что инъекции кортизона хоть и облегчают боль и временно уменьшают воспаление, но имеют довольно много побочных эффектов при частом применении [4]. Поэтому к их использованию лучше прибегать в исключительных случаях.
Массаж
После активного дня снять усталость ног поможет массаж стоп или перекатывание стопы на роллере. Помимо снятия усталости, оба метода способствуют нормализации тонуса мышц и восстановлению кровообращения.
Силиконовые вкладки
Некоторые ортопеды для коррекции искривления большого пальца сразу предлагают носить шину, которая отводит палец в другую сторону. Однако большинство врачей сходится во мнении, что это ничего не дает. Разделитель провоцирует гиперкоррекцию пальца, но не лечит сам сустав. То есть мы просто отводим палец в другую сторону, и на какой-то момент эстетический эффект может быть заметным, но по факту мы насильно растягиваем сустав, и возникают боли. В борьбе с дискомфортом гораздо лучше помогают силиконовые прокладки между пальцами, но не жесткие ортезы.
Какую обувь выбрать, если уже есть или только появляется шишка на ноге?
По мнению специалистов Гарвардской медицинской школы, пациентам с вальгусной деформацией следует носить обувь с широкой гибкой подошвой для поддержки стопы. Мысок должен быть свободный, чтобы ничего не давило на косточку. Отлично подойдет, например, обувь из мягкой кожи. Стелька должна окружать пятку, тем самым фиксируя ее. Главное при выборе специальной обуви: стопа должна быть зафиксирована для корректного распределения нагрузки.
Однако специальные ортопедические ботинки или туфли не панацея — вполне можно изготовить индивидуальные стельки и носить их в сочетании с вашей привычной обувью.
Хирургические методы лечения косточки на ноге
Есть уже давно знакомый и довольно травматичный метод коррекции косточки, также существует более современный метод без болезненной реабилитации.
Довольно часто предлагается классическая операция со смещением искривленной кости и последующим закреплением ее правильной позиции с помощью пластин, винтов и других фиксаторов. После такой операции пациент обычно ограничен в движении на протяжении нескольких недель. Также важно понимать, что после подобного вмешательства на стопе останется рубец.
Один из современных методов — микроинвазивная коррекция. Такая операция производится сквозь точечные надрезы (после них не остается рубцов и швов). Затем пациенту накладывается фиксирующая повязка, которая закрепляет стопу в правильном положении. Одно из важнейших отличий этого метода — человек может ходить самостоятельно с первого дня.
Для предотвращения рецидива нужно носить правильную обувь и следить за нагрузкой на стопы.
Коротко о вальгусной деформации, или косточке на стопе
Чаще всего основной причиной появления косточки становятся наследственность и развитие плоскостопия.
На развитие деформации влияют неправильная обувь, чрезмерная нагрузка на стопы и физиологические изменения в организме (гормоны, лишний вес).
Вальгусная деформация может повлечь осложнения в виде артроза и других болезней суставов, поэтому необходимо внимательно следить за стопами.
Массаж, ледяные компрессы, подбор стелек и корректирующих силиконовых вкладышей могут замедлить процесс роста косточки.
Существуют современные менее травматичные оперативные способы коррекции шишки на ноге.
Кости, сухожилия, связки и многое другое
© 2014 WebMD, LLC. Все права защищены.
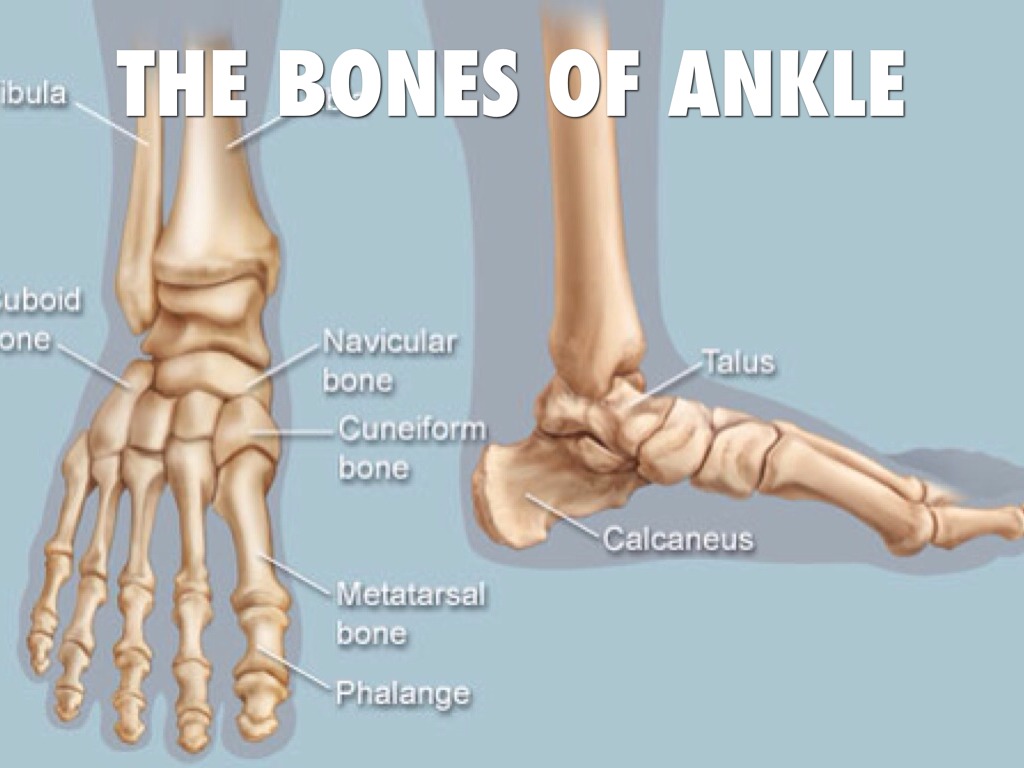
Ступни — это гибкие структуры костей, суставов, мышц и мягких тканей, которые позволяют нам стоять в вертикальном положении и выполнять такие действия, как ходьба, бег и прыжки. Стопы разделены на три части:
- Передняя часть стопы состоит из пяти пальцев (фаланги) и пяти более длинных костей (плюсневых костей).
- Средняя часть стопы представляет собой пирамидальную совокупность костей, образующих свод стопы.К ним относятся три клиновидные кости, кубовидная кость и ладьевидная кость.
- Задняя часть стопы образует пятку и лодыжку. Таранная кость поддерживает кости ног (большеберцовая и малоберцовая кость), образуя лодыжку. Пяточная кость — самая большая кость стопы.
Мышцы, сухожилия и связки проходят по поверхности стопы, позволяя выполнять сложные движения, необходимые для движения и равновесия. Ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стоянии на пальцах ног.
Состояние стопы
- Подошвенный фасциит: Воспаление связки подошвенной фасции вдоль нижней части стопы. Симптомы — боль в пятке и своде стопы, усиливающаяся по утрам.
- Артроз стопы: возраст и износ вызывают износ хрящей стопы. Боль, отек и деформация стопы являются симптомами остеоартрита.
- Подагра: воспалительное состояние, при котором кристаллы периодически откладываются в суставах, вызывая сильную боль и отек.Большой палец стопы часто поражается подагрой.
- Стопа атлета: грибковая инфекция стоп, вызывающая сухость, шелушение, покраснение и раздражение кожи. Ежедневное мытье ног и поддержание их в сухости может предотвратить образование стопы спортсмена.
- Ревматоидный артрит: аутоиммунная форма артрита, вызывающая воспаление и повреждение суставов. Суставы стоп, лодыжек и пальцев ног могут быть поражены ревматоидным артритом.
- Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы): костный выступ рядом с основанием большого пальца ноги, из-за которого большой палец ноги может поворачиваться внутрь.Бурситы могут появиться у кого угодно, но часто возникают из-за наследственности или неподходящей обуви.
- Травма ахиллова сухожилия: Боль в задней части пятки может указывать на проблему с ахилловым сухожилием. Травма может быть внезапной или ежедневной ноющей болью (тендинит).
- Инфекция диабетической стопы: Люди с диабетом уязвимы к инфекциям стопы, которые могут быть более серьезными, чем кажется. Людям, страдающим диабетом, следует ежедневно проверять свои ступни на предмет любых травм или признаков развивающейся инфекции, таких как покраснение, тепло, отек и боль.
- Опухшие ступни (отек): Небольшая опухоль на ступнях может быть нормальным явлением после длительного стояния на ногах и часто встречается у людей с варикозным расширением вен. Отеки ног также могут быть признаком проблем с сердцем, почками или печенью.
- Мозоли: скопление жесткой кожи в области частого трения или давления на ступни. Мозоли обычно образуются на подушечках стоп или пяток и могут вызывать дискомфорт или боль.
- Натоптыши: Подобно мозолям, натоптыши состоят из чрезмерного скопления жесткой кожи в областях чрезмерного давления на стопы.Мозоли обычно имеют форму конуса с острием и могут вызывать болезненные ощущения.
- Пяточная шпора: аномальный рост кости в пятке, который может вызывать сильную боль при ходьбе или стоянии. Пяточная шпора более высока у людей с подошвенным фасциитом, плоскостопием или высоким сводом стопы.
- Вросший ноготь на ноге: одна или обе стороны ногтя могут врастать в кожу. Вросшие ногти на ногах могут вызывать болезненные ощущения или приводить к инфекциям.
- Упавшие стопы (плоскостопие): своды стоп уплощаются во время стояния или ходьбы, что может вызвать проблемы с другими стопами.При необходимости плоскостопие можно исправить обувными стельками (стельками).
- Грибковая инфекция ногтей (онихомикоз): Грибок вызывает обесцвечивание или расслаивание ногтей на руках или ногах. Инфекции ногтей бывает трудно лечить.
- Молоток пальца: сустав в середине пальца ноги может стать неспособным выпрямиться, в результате чего палец будет направлен вниз. Раздражение и другие проблемы со стопами могут развиться без специальной обуви, в которой можно разместить колотушку.
- Метатарзалгия: боль и воспаление в подушечке стопы.Обычные причины — физическая активность или неподходящая обувь.
- Пальцы с когтями: ненормальное сокращение суставов пальцев ног, вызывающее появление когтей. Когтистые пальцы могут быть болезненными и обычно требуют смены обуви.
- Перелом: плюсневые кости — это наиболее часто переломы стопы в результате травм или многократного использования. Боль, отек, покраснение и синяки могут быть признаками перелома.
- Подошвенная бородавка: вирусная инфекция подошвы стопы, которая может образовывать мозоль с темным пятном в центре.Подошвенные бородавки могут быть болезненными и трудно поддающимися лечению.
- Неврома Мортона: образование, состоящее из нервной ткани, часто между третьим и четвертым пальцами стопы. Неврома может вызывать боль, онемение и жжение, и ее состояние часто улучшается при смене обуви.
Кости стопы: анатомия, состояния и многое другое
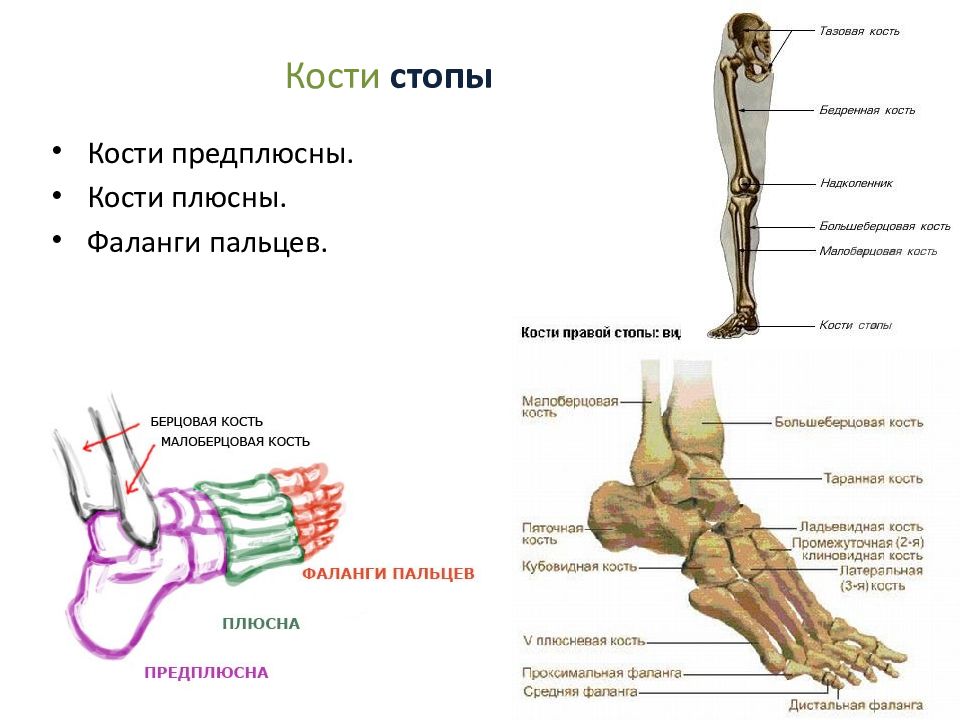
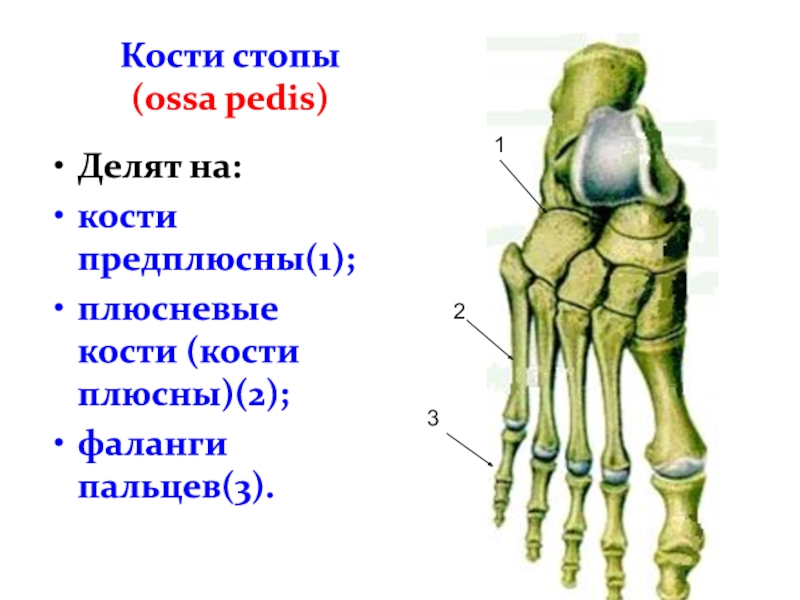
Стопа человека состоит из 26 костей. Эти кости делятся на три группы: предплюсневые кости, плюсневые кости и фаланги.
Изображение предоставлено: Стивен Келли, 2019 г.
Кости предплюсны
Кости предплюсны — это группа из семи костей, которые составляют заднюю часть стопы.
Кости предплюсны включают:
- Таранная кость или кость лодыжки : Таранная кость — это кость в верхней части стопы. Он соединяется с большеберцовой и малоберцовой костями голени.
- Пяточная кость или пяточная кость : пяточная кость является самой большой из костей предплюсны. Он расположен ниже таранной кости и играет важную роль в поддержании веса тела.
- Тарсалы : Эти пять костей образуют свод средней части стопы. Это медиальная, промежуточная и латеральная клинописи, кубовидная и ладьевидная кости.
Плюсневые кости
Плюсневые кости представляют собой группу из пяти трубчатых костей в середине стопы. Они соединяются с костями предплюсны и фалангами.
Плюсневые кости располагаются в ряд, и врачи нумеруют их от одного до пяти. Первый сидит ближе всего к своду стопы, а номер пять — у внешнего края стопы.
Фаланги
Фаланги — это кости пальцев ног. Со второго по пятый пальцы ног содержат по три фаланги.
Врачи называют их проксимальной, средней и дистальной фалангами от задней части стопы до передней.
Большой палец стопы или большого пальца стопы содержит только две фаланги, проксимальную и дистальную.
Плюсневые фаланговые суставы — это суставы между плюсневыми костей и проксимальной фалангой каждого пальца стопы. Эти суставы образуют подушечку стопы.
Первый плюсневой фаланговый сустав находится на уровне большого пальца стопы. Это обычная область для болей в ногах и других проблем.
Общие состояния, поражающие кости стопы, включают:
Артрит большого пальца ноги
Артрит может поражать множество различных костей стопы, но чаще всего вызывает проблемы с суставами у основания большого пальца ноги.
Этот тип артрита известен как артрит большого пальца ноги. Врачи могут называть это заболеванием «ограничение большого пальца стопы» или «твердое тело большого пальца».
Артрит большого пальца стопы возникает, когда хрящ в суставе большого пальца ноги начинает изнашиваться. Это может произойти в результате многолетнего повторяющегося движения сустава вверх.
Определенные виды деятельности, такие как продолжительный бег и ходьба, могут повысить риск развития артрита в этой области.
Симптомы артрита большого пальца стопы включают:
Бурсит большого пальца стопы
Бурсит большого пальца стопы — это выступающая шишка на внутренней стороне стопы, около основания большого пальца.
Бурсит большого пальца стопы развивается, когда кость у основания пальца — первая плюсневая кость — начинает отделяться от кости у основания второго пальца стопы — второй плюсневой кости.
Когда первая плюсневая кость смещается наружу, большой палец ноги смещается к другим пальцам. Эти процессы приводят к тому, что косточка большого пальца становится более заметной.
Человек с косточкой на косточке может испытывать боль и дискомфорт в месте косточки или под подушечкой стопы. Эти симптомы могут усиливаться при ходьбе или стоянии.
Люди, у которых развиваются бурситы, как правило, компенсируют это за счет переноса большего веса на второй палец ноги, что может вызвать образование мозолей.
Подагра
Подагра — это разновидность воспалительного артрита. Хотя он может поразить практически любой сустав тела, чаще всего он поражает сустав у основания большого пальца ноги.
Подагра обычно возникает из-за высокой концентрации мочевой кислоты в крови.
Мочевая кислота — это химическое вещество, которое обычно растворяется в крови и покидает организм с мочой.У людей с подагрой излишки мочевой кислоты начинают накапливаться и образовывать кристаллы в суставах.
Отложения кристаллов мочевой кислоты могут вызвать сильную воспалительную реакцию, которая вызывает боль и отек в пораженной области.
Молоток пальца ноги
Молоток — это заболевание, которое обычно поражает не большой палец, а другие пальцы. Вместо того, чтобы указывать прямо вперед, эти пальцы ног направлены вниз, образуя форму когтя.
В большинстве случаев заболевание развивается с возрастом. Обычно это результат мышечного дисбаланса, когда длинные мышцы голени превосходят более мелкие мышцы стопы.Этот дисбаланс заставляет пальцы ног сгибаться внутрь.
Молоток на пальце ноги может вызвать следующие симптомы:
- боль и мозоли на кончиках пальцев стопы из-за трения об обувь
- боль в кончиках пальцев ног из-за вдавливания пальцев ног в подошву обуви
- плюсневая боль или боль в суставах у основания пальцев ног
- ощущение, будто ходьба по мрамору
Пяточная шпора и подошвенный фасциит
Пяточная шпора — это костный нарост, который развивается на пяточной кости или пяточной кости.Хотя они могут вызывать некоторый дискомфорт, они редко бывают болезненными.
Однако пяточные шпоры часто возникают в результате состояния, называемого подошвенным фасциитом, которое может вызывать боль.
Подошвенный фасциит — это воспаление и утолщение подошвенной фасции, которая является связкой, поддерживающей свод стопы.
Следующие факторы могут увеличить риск развития подошвенного фасциита:
- напряженные мышцы голени, которые снижают способность стопы сгибаться вверх
- очень высокий свод стопы
- повторяющиеся удары некоторыми видами спорта
- ожирение
Подошвенный фасциит может вызывать боль в пятке или подошве стопы при стоянии или ходьбе.
Люди, у которых пяточная шпора развивается без подошвенного фасциита, вряд ли испытают болезненные симптомы.
Пяточная шпора поражает до одного из 10 человек. Из них только половина испытает боль.
Сесамоидит
Сесамоидит — это воспаление одной или обеих сесамовидных костей у основания большого пальца ноги. Состояние может вызвать сильную боль в этой области.
Избыточный и повторяющийся вес на большом пальце ноги является основной причиной сесамоидита. Факторы, повышающие риск развития сесамоидита, включают внезапное повышение уровня активности или смену обуви.
Люди с сесамоидитом могут испытывать следующие симптомы:
- острая и часто сильная боль у основания большого пальца ноги
- боль и дискомфорт при ходьбе босиком или по твердым поверхностям
- хромая ходьба
стрессовый перелом
Стресс-переломы случаются, когда участок кости подвергается чрезмерной и повторяющейся нагрузке.
Определенные повторяющиеся действия, такие как ходьба и бег, могут вызвать микроскопические трещины или микротрещины в кости.Обычно эти микротрещины восстанавливаются в организме.
Однако иногда организм не может поддерживать скорость восстановления, необходимую для того, чтобы справляться с нагрузкой на стопу. Когда это происходит, микротрещины могут перерасти в стрессовый перелом.
Определенные состояния, такие как недостаток гормона щитовидной железы или дефицит кальция или витамина D, также могут подорвать способность организма заживлять микротрещины.
Стресс-переломы обычно поражают следующие кости:
- основание пятой плюсневой кости
- сесамовидная кость большого пальца стопы
- ладьевидная кость
Основным симптомом стрессового перелома является ноющая боль в пораженной области ступня.
Бурситы | Саммит Ортопедия
Анатомия
Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) — это аномальный угол наклона большого пальца стопы относительно стопы, вызванный несколькими факторами. Мы не знаем точно, что вызывает бурсит, но подозреваем, что этому способствует генетика, выбор обуви и другие факторы. Обувь с маленьким носком приводит к ненормальной нагрузке на плюснево-фаланговый сустав. Если не лечить, это напряжение может привести к необратимой костной деформации.
Что такое косточка большого пальца стопы? А почему так называется?
Когда кость или ткань в суставе большого пальца ноги сдвигается с места, это заставляет ваш большой палец ноги сгибаться в направлении других пальцев стопы, вызывая большой, часто болезненный кусок кости на внешней стороне стопы. Эта шишка называется бурсит от латинского слова «bunio», что означает увеличение.
Каковы общие симптомы?
Бурситы обычно появляются постепенно и изначально не вызывают боли или дискомфорта.Со временем они могут стать болезненными, опухшими и красными. На стороне
большого пальца ноги часто образуется значительная шишка, что приводит к усилению раздражения.
Как диагностируется бурсит большого пальца стопы?
Чтобы определить степень тяжести бурсита, ваш специалист может сделать рентген, задать вам вопросы и провести медицинский осмотр. Рентген полезен при просмотре костной анатомии стопы и может помочь диагностировать тип деформации бурсита.
Консервативное лечение
Распознавание косточки на ранней стадии может позволить изменить обувь и получить консультацию по устранению симптомов.Ваш специалист может прописать специальный тип прокладки и показать вам, как закрепить палец в правильном положении. Правильная обувь также важна для решения этой проблемы. Продолжение ношения плохо сидящей обуви, туфель на высоком каблуке или обуви с узким носком может усугубить проблему. Этих простых изменений может быть достаточно, чтобы справиться с симптомами деформации бурсита большого пальца стопы. Но в некоторых случаях требуется операция.
Оперативное лечение
Тип выполняемой операции зависит от основной причины бурсита.Несмотря на то, что бурситы похожи по своей природе, на самом деле существуют разные типы бурситов с множеством хирургических исправлений и инструкциями по восстановлению.
При необходимости, ваш специалист подробно опишет с вами процедуру и обсудит свои ожидания в отношении вашего выздоровления. Процесс восстановления может значительно различаться в зависимости от тяжести бурсита и типа хирургического вмешательства, необходимого для его исправления.
Руководство для пациента по анатомии стопы
Важные структуры стопы можно разделить на несколько категорий.К ним относятся кости и суставы, связки и сухожилия, мышцы, нервы и кровеносные сосуды.
Кости и суставы
Скелет стопы начинается с таранной кости или лодыжки, которая является частью голеностопного сустава. Две кости голени, большая большеберцовая кость и малая малоберцовая кость соединяются в голеностопном суставе.
Две кости, составляющие заднюю часть стопы (иногда называемую задней частью стопы), — это таранная кость и пяточная кость или пяточная кость.Таранная кость соединяется с пяточной костью в подтаранном суставе. Голеностопный сустав позволяет стопе сгибаться вверх и вниз. Подтаранный сустав позволяет ступне раскачиваться из стороны в сторону.
Ниже стопы от лодыжки находится набор из пяти костей, называемых костями предплюсны, которые работают вместе как группа. Между костями предплюсны множество суставов. Когда ступня скручивается в одном направлении мышцами ступни и ноги, эти кости сцепляются вместе и образуют очень жесткую структуру. Когда они поворачиваются в противоположном направлении, они разблокируются и позволяют ноге приспосабливаться к любой поверхности, с которой ступня контактирует.
Кости предплюсны соединены с пятью длинными костями стопы, называемыми плюсневыми костями. Эти две группы довольно жестко связаны, без особых движений в суставах.
Наконец, есть кости пальцев ног, фаланги. Сустав между плюсневыми костями и первой фалангой называется плюсневым фаланговым суставом (MTP). Эти суставы образуют подушечку стопы, и движение в этих суставах очень важно для нормальной ходьбы.
В суставах между костями пальцев стопы не наблюдается большого движения.Большой палец стопы, или большой палец стопы, является наиболее важным пальцем при ходьбе, а первый сустав MTP — обычная область для проблем со стопой.
Связки и сухожилия
Связки — это мягкие ткани, прикрепляющие кости к костям. Связки очень похожи на сухожилия. Разница в том, что сухожилия прикрепляют мышцы к костям. Обе эти структуры состоят из небольших волокон материала, называемого коллагеном. Волокна коллагена связаны вместе, образуя веревочную структуру.Связки и сухожилия бывают разных размеров и, как и веревка, состоят из множества более мелких волокон. Чем толще связка (или сухожилие), тем она прочнее.
Большое ахиллово сухожилие — самое важное сухожилие для ходьбы, бега и прыжков. Он прикрепляет икроножные мышцы к пяточной кости, чтобы мы могли подняться на носки. Сухожилие задней большеберцовой кости прикрепляет одну из меньших мышц голени к нижней стороне стопы. Это сухожилие помогает поддерживать свод стопы и позволяет нам поворачивать стопу внутрь.К пальцам ног прикреплены сухожилия, которые сгибают пальцы ног вниз, и прикрепляются к верхней части пальцев, которые выпрямляют пальцы ног. Сухожилие передней большеберцовой кости позволяет поднять ступню. Два сухожилия проходят за наружным выступом лодыжки (латеральной лодыжкой) и прикрепляются к внешнему краю стопы. Эти два сухожилия помогают развернуть стопу наружу.
Кости стопы скреплены множеством мелких связок. Большинство этих связок составляют часть суставной капсулы вокруг каждого сустава стопы.Суставная капсула — это водонепроницаемый мешок, который образует все суставы. Он состоит из связок вокруг сустава и мягких тканей между связками, которые заполняют промежутки и образуют мешок.
Мышцы
Большая часть движений стопы вызывается более сильными мышцами голени, сухожилия которых соединяются в стопе. Сокращение мышц ног — это основной способ передвижения ног при стоянии, ходьбе, беге и прыжках.
В стопе множество мелких мышц.Большинство мышц стопы расположены слоями на подошве стопы. Эти мышцы перемещают пальцы ног и обеспечивают подкладку под подошвой стопы.
Нервы
Главный нерв стопы, задний большеберцовый нерв, входит в подошву стопы, проходя за внутреннюю шишку на лодыжке (медиальная лодыжка). Этот нерв обеспечивает чувствительность пальцев ног и подошвы стопы и контролирует мышцы подошвы стопы. Несколько других нервов входят в стопу с внешней стороны стопы и вниз по верхней части стопы.Эти нервы в первую очередь обеспечивают чувствительность различных областей на верхнем и внешнем крае стопы.
Суда
Основное кровоснабжение стопы, задняя большеберцовая артерия, проходит рядом с одноименным нервом. Другие, менее важные артерии входят в стопу с других сторон. Одна из этих артерий — тыльная мышца стопы, которая проходит по верхушке стопы. Вы можете почувствовать свой пульс в том месте, где эта артерия проходит посередине верхней части стопы.
Сводка
Анатомия стопы очень сложная.Когда все работает вместе, стопа работает правильно. Когда одна часть оказывается поврежденной, это может повлиять на все остальные части стопы и привести к проблемам.
Кости стопы — плюсны — плюсны — фаланги
костей стопы обеспечивают механическую поддержку мягких тканей; помогая ноге выдерживать вес тела как в положении стоя, так и в движении.
Их можно разделить на три группы:
- Тарсалы — набор из семи костей неправильной формы.Они расположены проксимально в стопе в области щиколотки.
- Плюсны — соединяют фаланги с предплюсневыми костями. Их пять — по одной на каждую цифру.
- Фаланги — кости пальцев ног. На каждом пальце ноги есть три фаланги — проксимальная, промежуточная и дистальная (кроме большого пальца стопы, у которого всего две фаланги).
Стопу можно также разделить на три области : (i) задняя часть стопы — таранная и пяточная кость; (ii) средняя часть стопы — ладьевидная, кубовидная и клинопись; и (iii) передняя часть стопы — плюсневые кости и фаланги.
В этой статье мы рассмотрим анатомию костей стопы — их костные ориентиры, суставы и клинические корреляции.
Рис. 1.0 — Обзор костей человеческой стопы. [/ caption]Тарсалс
Плюсневые кости стопы организованы в три ряда: проксимальный, промежуточный и дистальный.
Проксимальная группа (задняя часть стопы)Проксимальные кости предплюсны — таранная кость и пяточная кость.Они составляют заднюю часть стопы, образуя костный каркас вокруг проксимальных отделов лодыжки и пятки.
Талус
осыпная кость — самая верхняя из костей предплюсны. Он передает на стопу вес всего тела. Имеет три сочленения:
- Наверху — голеностопный сустав — между таранной костью и костями голени (большеберцовая и малоберцовая).
- Внизу — подтаранный сустав — между таранной костью и пяточной костью.
- Спереди — таранно-ладьевидный сустав — между таранной костью и ладьевидной костью.
Основная функция таранной кости — передавать усилие от большеберцовой кости на пяточную кость (известную как пяточная кость). Он шире спереди по сравнению с сзади, что обеспечивает дополнительную стабильность голеностопного сустава.
Хотя к таранной кости прикрепляются многочисленные связки, мышцы не берут начало и не прикрепляются к ней. Это означает, что существует высокий риск аваскулярного некроза , поскольку кровоснабжение сосудов зависит от фасциальных структур.
Calcaneus
пяточная кость — самая большая кость предплюсны, а лежит под таранной костью, где она составляет пятку. Имеет два сочленения:
- Вверху — подтаранный (таранно-пяточный) сустав — между пяточной костью и таранной костью.
- Спереди — пяточно-кубовидный сустав — между пяточной костью и кубовидом.
Он выступает назад и принимает на себя вес тела, когда пятка ударяется о землю при ходьбе.Задний аспект пяточной кости отмечен бугорком пяточной кости , к которому прикрепляется ахиллово сухожилие.
Рис. 2. Кости предплюсны стопы. [/ caption] Промежуточная группа (Середина стопы)Промежуточный ряд костей предплюсны содержит одну кость, ладьевидную кость (названную так потому, что имеет форму лодки) .
Расположенный медиально, он сочленяется с таранной костью сзади, со всеми тремя клиновидными костями спереди и кубовидной костью сбоку.На подошвенной поверхности ладьевидной кости имеется бугорок для прикрепления части сухожилия задней большеберцовой мышцы .
Дистальная группа (средняя часть стопы)В дистальном ряду четыре предплюсневые кости — кубовидная и три клинописи. Эти кости сочленяются с плюсневыми костей стопы
.Кубовид является наиболее дальним латеральным, лежит впереди пяточной кости и позади четвертой и пятой плюсневых костей. Как следует из названия, он имеет форму куба.На нижней (подошвенной) поверхности кубовидной кости имеется бороздка для сухожилия длинной малоберцовой мышцы.
Три клинописи (латеральная, промежуточная (или средняя) и медиальная) являются клиновидными костями. Они сочленяются ладьевидной костью кзади и плюсневыми костей кпереди. Форма костей помогает сформировать поперечный свод стопы. Они также являются точкой крепления нескольких мышц:
- Медиальная клиновидная форма — передняя большеберцовая мышца, (часть) задняя большеберцовая мышца и длинная малоберцовая мышца
- Боковая клиновидная форма — короткий сгибатель большого пальца стопы
[начало клинической практики]
Клиническая значимость: переломы таранной и пяточной кости
Таранная кость и пяточная кость расположены в проксимальной части стопы и голеностопного сустава и участвуют в передаче сил от тела к земле.Это наиболее часто встречающиеся переломы костей предплюсны.
Талус
Переломы таранной кости чаще всего возникают в шейке таранной кости (50%), но могут возникать в теле таранной кости или латеральном отростке, причем переломы в головке таранной кости встречаются реже.
- Переломы шеи — обычно травмы высокой энергии, вызванные чрезмерным тыльным сгибанием стопы. Шейка таранной кости прижимается к большеберцовой кости. При этом типе перелома может нарушиться кровоснабжение таранной кости, что приводит к бессосудистому некрозу кости.
- Переломы тела — обычно возникают при прыжках с высоты.
Calcaneus
Пяточная кость часто ломается в результате осевой нагрузки , обычно в результате падения с высоты. Эти пациенты должны быть обследованы на предмет сопутствующих травм, таких как переломы поясничного отдела позвоночника или нижней конечности.
Кость может сломаться на несколько частей — оскольчатый перелом . На рентгеновском снимке пяточная кость будет казаться короче и шире.
Даже после лечения перелом пяточной кости может вызвать дополнительные проблемы. Подколенный сустав обычно разрушается, в результате чего сустав становится артритом . Пациент будет испытывать боль при перевороте и вывороте, что может сделать ходьбу по неровной поверхности особенно болезненной. Также может быть поражен пяточно-кубовидный сустав.
Рис. 3. Рентгеновский снимок перелома пяточной кости. [/ caption][окончание клинической]
ПлюсныПлюсневые кости расположены в передней части стопы , между предплюсневыми костями и фалангами.Они пронумерованы I-V (от медиального к латеральному).
Каждая плюсневая кость имеет похожее строение. Они выпуклые на дорсальной стороне и состоят из головы, шеи, стержня и основания (от дистального к проксимальному).
У них три или четыре сочленения:
- Проксимально — предплюсневые суставы — между основаниями плюсневых и предплюсневых костей.
- Латерально — межплюсневой сустав (суставы) — между плюсневой и прилегающей к ней плюсневой костью.
- Дистально — плюснефаланговый сустав — между головкой плюсневой кости и проксимальной фалангой.
[старт-клиническая]
Клиническая значимость: переломы плюсневых костей
Переломы плюсны могут возникать по трем основным причинам.
Самый распространенный метод перелома — прямой удар по стопе — обычно от тяжелого предмета, падающего на стопу.
Другой тип травмы плюсневой кости — это стрессовый перелом , неполный перелом, вызванный повторяющимся напряжением кости. Это часто встречается у спортсменов и чаще всего возникает на шее второй и третьей плюсневой кости и проксимальной части пятой плюсневой кости.
Плюсневые кости также могут быть сломаны из-за чрезмерного выворота стопы. Если ступня сильно перевернута, короткая малоберцовая мышца может оторвать («оторвать») основание пятой плюсневой кости.
[окончание клинической]
Фаланги
фаланги — это кости пальцев ног. Со второго по пятый пальцы ног имеют проксимальную, среднюю и дистальную фаланги. У большого пальца всего 2 пальца; проксимальная и дистальная фаланги.
По строению они похожи на плюсневые кости, каждая фаланга состоит из основания, стержня и головы.
Стопа и лодыжка — SportsMed
Ступни являются основой нашего тела и играют важную роль в счастливом и здоровом образе жизни. Стопа представляет собой сложную структуру, состоящую из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок. Его уникальный дизайн позволяет ноге ежедневно выдерживать сотни тонн силы. В среднем взрослый человек делает от 4000 до 6000 шагов в день. Этого достаточно, чтобы обойти Землю четыре раза в течение жизни. Если учесть вес и нагрузку, которые мы испытываем на ногах каждый день, легко увидеть, как примерно 80% людей в какой-то момент своей жизни столкнутся с проблемами, связанными со стопами.
АНАТОМИЯ
Каждая ступня состоит из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок, которые работают вместе, обеспечивая поддержку, равновесие и подвижность. Стопу можно разделить на три категории: передняя часть стопы (плюсневые кости и фаланги), средняя часть стопы (кубовидная, ладьевидная и три клинописи) и задняя стопа (таранная и пяточная кости). Вот посмотрите на основные строения стопы.
КОСТИ
Примерно 25% костей нашего тела находятся в ногах.Эти кости можно разделить на три части:
- Кости предплюсны: набор из семи костей неправильной формы средней части стопы, образующих свод стопы. Костей предплюсны относятся пяточная, таранная, кубовидная, ладьевидная кости, а также медиальная, средняя и латеральная клинопись.
- Пяточная кость: пяточная кость и самая большая кость стопы.
- Таранная кость: также называемая лодыжкой, расположена над пяточной костью (пяточной костью) и составляет нижнюю часть голеностопного сустава, соединяя большеберцовую и малоберцовую кости со стопой.
- Кубовид: кость кубической формы, которая соединяет стопу с лодыжкой и помогает обеспечить устойчивость стопы.
- Ладьевидная кость: кость в форме лодки, которая помогает соединить таранную кость (лодыжку) с клинописными костями.
- 3 Клиноподобные кости: включает медиальную, промежуточную и латеральную клиновидные кости, расположенные между ладьевидной костью и первыми тремя плюсневыми костями.
- Плюсны: пять длинных костей переднего отдела стопы, которые соединяют кости предплюсны с костями пальцев (фаланг).Плюсны обозначаются номерами от одного до пяти, начиная с большого пальца ноги.
- Фаланги: 14 костей, из которых состоят пальцы ног. Каждый палец состоит из трех фаланг, которые состоят из проксимального основания, среднего стержня и дистальной головки. Однако у большого пальца стопы (большого пальца стопы) всего две фаланги: дистальная и проксимальная.
- Сесамовидные кости: две маленькие гороховидные кости, встроенные в сухожилие под большим пальцем ноги и обеспечивающие гладкую поверхность для скольжения сухожилий.
СОЕДИНЕНИЯ
Суставы стопы образуются там, где встречаются две или более этих костей.Слой хряща покрывает суставные поверхности, где две кости встречаются, образуя сустав. Это позволяет костям плавно скользить друг относительно друга при движении. Основные суставы стопы включают:
- Голеностопный сустав или голеностопный сустав образуется между большеберцовой и малоберцовой костей (кости голени) и таранной костью стопы. Он действует как шарнирный сустав и позволяет выполнять тыльное сгибание (движение вверх) и подошвенное сгибание (движение вниз).
- Подтаранный сустав: также известен как подвижный сустав, этот сустав образуется между таранной костью и пяточной костью.
- Поперечный сустав предплюсны: комбинация таранно-пяточно-ладьевидного сустава и пяточно-кубовидного сустава.
- Таранно-пяточно-ладьевидный сустав: образуется между таранной, пяточной и ладьевидной костями.
- Пяточно-кубовидный сустав: образуется между передней частью пяточной кости и задней поверхностью кубовидной кости.
- Кунео-ладьевидный сустав: образуется между ладьевидной костью и тремя клиновидными костями.
- Кубоиде-ладьевидный сустав: образуется между кубовидной и ладьевидной костями.
- Заплюнно-плюсневые суставы: образуются между костями предплюсны и основаниями плюсневых костей.
- Межплюсневые суставы: включают основания плюсневых костей.
- Межфаланговые суставы: Эти суставы соединяют фаланги. Это синовиальные суставы, укрепленные боковыми и подошвенными связками, они позволяют сгибать и разгибать пальцы ног.
- Плюсно-фаланговый сустав (MCP): сустав у основания пальца.
- Проксимальный межфаланговый сустав (PIP): сустав в середине пальца ноги.
- Дистальный фаланговый сустав (DP): сустав, ближайший к кончику пальца ноги.
МЫШЦ
Двадцать мышц придают стопе форму, опору и способность двигаться. Основные мышцы стопы:
- Задние голени поддерживают свод стопы.
- Передняя большеберцовая мышца позволяет ступне двигаться вверх.
- Большеберцовые кости малоберцовой кости контролируют движения на внешней стороне голеностопного сустава.
- Разгибатели поднимают пальцы ног, давая возможность сделать шаг.
- Сгибатели стабилизируют пальцы ног.
ТЕНДОНЫ И СВЯЗИ
Сухожилия прикрепляют мышцы к костям, а связки прикрепляют кости к другим костям. Сухожилия и связки работают вместе, обеспечивая движение, стабилизируя суставы и поддерживая анатомические структуры наших стоп. К основным сухожилиям стопы относятся:
- Ахиллово сухожилие: прикрепляет икроножную мышцу к пяточной кости. Ахиллово сухожилие позволяет бегать, прыгать, подниматься по лестнице и стоять на носках.
- Сухожилие задней большеберцовой кости: прикрепляет одну из меньших мышц голени к нижней стороне стопы. Это сухожилие помогает поддерживать свод стопы и позволяет нам повернуть стопу внутрь.
- Сухожилие передней большеберцовой кости: позволяет поднять ступню.
- Боковая лодыжка: два сухожилия, которые проходят за выступом лодыжки и помогают нам вывернуть ступню.
Основные связки стопы
- Подошвенная фасция: самая длинная связка стопы.Связка, которая проходит вдоль подошвы стопы от пятки до пальцев ног, образует арку. Растягиваясь и сокращаясь, подошвенная фасция помогает нам сохранять равновесие и дает ноге силу для ходьбы.
- Подошвенная пяточно-ладьевидная связка — связка подошвы стопы, которая соединяет пяточную и ладьевидную кости и поддерживает головку таранной кости.
- Пяточно-кубовидная связка — связка, которая соединяет пяточную кость и кости предплюсны и помогает подошвенной фасции поддерживать свод стопы.
СОСТОЯНИЕ И ТРАВМЫ КОЛОДКИ И СТУПЕНИ
Анатомия, физиология и общие состояния стопы
Ваши ступни созданы для ходьбы — бега, прыжков, балансировки, лазания и многого другого. Поэтому неудивительно, что человеческая ступня сложна. Вы не поверите, но в вашем шестом размере (или девятом, или двенадцатом) содержится 28 костей — почти четверть всех костей во всем вашем теле — плюс 30 суставов и более сотни мышц, связок и сухожилий.
Все эти конструкции работают вместе, как отлаженные механизмы, выполняя две важные функции: несение веса и движение.Эти функции требуют высокой степени стабильности. Кроме того, ступня должна быть гибкой, чтобы она могла адаптироваться к неровным поверхностям. Это одна из причин, по которой на каждой ступне так много костей и суставов.
Вот краткий обзор структур стопы и того, как они работают вместе, а также некоторые общие подиатрические проблемы, которые иногда возникают в результате нормального износа, чрезмерного использования или травм стопы.
Конструкция стопы
Стопу можно разделить на три части: переднюю, среднюю и заднюю.В каждой секции есть кости, суставы, мышцы, сухожилия и связки.
Кости
Кости стопы можно разделить на три категории в зависимости от того, где они расположены.
Передняя часть стопы
Это самая передняя часть стопы, включая пальцы ног или фаланги. Всего имеется 14 костей пальцев стопы (по две на большой палец и по три на каждую из четырех других) плюс пять плюсневых костей.
Первая плюсневая кость является самой короткой и толстой и играет важную роль во время движения (движения вперед).Он также обеспечивает прикрепление к нескольким сухожилиям. Вторая, третья и четвертая плюсневые кости являются наиболее стабильными из плюсневых костей. Они хорошо защищены и имеют лишь незначительные прикрепления сухожилий.
Помимо фаланг и плюсневых костей, передняя часть стопы содержит две маленькие сесамовидные кости овальной формы прямо под головкой первой плюсневой кости на подошвенной или нижней стороне стопы, которая удерживается на месте сухожилиями и связками. Передняя часть стопы соединяется со средней частью стопы в пяти предплюсневых суставах.
Середина стопы
Эта часть стопы состоит из пяти костей неправильной формы, называемых предплюсневыми костями. Клинические названия этих костей — ладьевидная, кубовидная, медиальная, промежуточная и латеральная клинописи. Вместе они образуют свод стопы. Свод стопы играет ключевую роль в устойчивости и устойчивости. Взаимодействие с другими людьми
Задняя лапа
В этом отделе стопы всего две большие кости: таранная и пяточная.Самая большая из них, пяточная кость, образует пятку стопы. Таранная кость опирается на пяточную кость и образует шарнирный сустав голеностопного сустава.
Соединения
Сустав образуется на стыке двух или более костей. У каждого большого пальца ноги есть два сустава: плюснефаланговый сустав и межфаланговый сустав. Остальные четыре пальца на каждой стопе имеют по три сустава: плюснефаланговый сустав у основания пальца, проксимальный межфаланговый сустав в середине пальца и дистальный фаланговый сустав — сустав, ближайший к кончику пальца.
Мышцы
Мышцы, контролирующие движения стопы, берут начало в голени и прикрепляются к костям стопы с помощью сухожилий. Это основные мышцы, облегчающие движение стопы:
- Большеберцовая мышца задний (поддерживает свод стопы)
- Tibialis anterior (позволяет стопе двигаться вверх)
- Peroneus longus and brevis (контролирует движение снаружи голеностопного сустава)
- Разгибатели (поднимите пальцы ног, чтобы можно было сделать шаг)
- Сгибатели (стабилизируют пальцы ног и сгибают их под)
Сухожилия и связки
Наиболее заметным сухожилием стопы является ахиллово сухожилие, которое проходит от икроножной мышцы к пятке.Это самая сильная и крупная сухожильная структура в теле. Ахиллово сухожилие позволяет бегать, прыгать, подниматься по лестнице и стоять на носках.
Другие важные сухожилия стопы включают заднюю большеберцовую мышцу (сухожилие задней большеберцовой мышцы), которая прикрепляет икроножную мышцу к костям на внутренней стороне стопы и поддерживает свод стопы, и переднюю большеберцовую мышцу (сухожилие передней большеберцовой кости), которая проходит от внешней большеберцовой кости до первой плюсневой кости и поверхности средней клиновидной предплюсны, что позволяет выполнять тыльное сгибание — перемещение пальцев стопы к голени.
Это основные связки стопы:
- Подошвенная фасция —Самая длинная связка стопы, подошвенная фасция, проходит вдоль подошвы стопы от пятки до пальцев, образуя свод стопы, обеспечивая силу при ходьбе и помогая сохранять равновесие.
- Подошвенная пяточно-ладьевидная связка — Это связка подошвы стопы, которая соединяет пяточную и ладьевидную кости и поддерживает головку таранной кости.
- Пяточно-кубовидная связка — Это связка, которая соединяет пяточную и предплюсневую кости и помогает подошвенной фасции поддерживать свод стопы.
Распространенные проблемы со стопами
Учитывая, сколько движущихся частей имеет человеческая ступня и сколько тысяч миль проходит эта удивительная часть тела за всю жизнь — по данным Американской ассоциации ортопедов, средний человек проезжает 75000 миль к 50 годам — это не так. удивительно, что структуры внутри него могут быть повреждены или чрезмерно использованы.
Иллюстрация Александры Гордон, VerywellИ, как любая часть тела, состоящая из костей, мышц и соединительной ткани, ступни подвержены определенным условиям, которые могут повлиять на любую другую конечность, конечность или позвоночник, в том числе:
- Растяжения, растяжения и тяги, затрагивающие мышцы или связки
- Тендинит (когда сухожилие чрезмерно растягивается или разрывается)
- Переломы и переломы костей
- Остеоартрит (который особенно часто встречается в стопах, особенно в суставах, соединяющих пальцы ног со средней частью стопы)
- Ревматоидный артрит
На ноги также могут влиять не специфические для них заболевания, например:
- Диабет
- Подагра (при которой в суставе образуются кристаллы мочевой кислоты)
- Инфекции, такие как микоз стопы и онихомикоз (грибковая инфекция ногтей)
И, конечно же, есть проблемы, характерные только для самой стопы:
Пяточные шпоры
Как самая большая кость стопы, пяточная кость особенно подвержена травмам из-за неправильной биомеханики — например, ходьбы неоптимальными способами.Распространенным является развитие костных наростов на нижней стороне пяточной кости, называемых пяточными шпорами, которые вызывают сильную боль при стоянии или ходьбе. Дисфункции стопы, такие как пяточная шпора, чаще всего встречаются у людей с подошвенным фасциитом (воспаление фасции на подошве стопы; см. Ниже), плоскостопием или высокими сводами стопы.
Подошвенный фасциит
Это состояние возникает в результате микротрещин в толстой фиброзной ткани на нижней стороне стопы, простирающейся от пятки до ягодиц, вызванной чрезмерным растяжением.Симптомы включают боль в пятке и своде стопы, которая часто усиливается по утрам. Подошвенный фасциит представляет особую опасность для бегунов на длинные дистанции и бегунов.
Бурсит большого пальца стопы
Косточка — это костный выступ чуть ниже пальца на внутреннем крае стопы или на стороне мизинца. (Последнее иногда называют буньонеткой.) Бурситы образуются, когда кости стопы смещаются, часто из-за давления, вызванного ношением обуви, которая не подходит по размеру или которая плотно сжимает пальцы ног в течение длительного периода времени.Большой палец ноги может наклоняться так далеко внутрь, что фактически пересекает соседний второй палец или над ним, вызывая вторичное смещение, называемое молотком. Обычно на верхней части второго пальца стопы образуется болезненная мозоль.
Падшие арки
Иногда это называется pes planus или плоскостопие, это деформация, при которой дуга нижней части стопы выпрямляется, часто настолько полностью, что вся ступня соприкасается с полом. Результатом может быть боль в области средней части стопы, отек лодыжки и свода стопы и даже боль в бедре, колене или пояснице.Падение сводов стопы может быть врожденным (это означает, что человек рождается с этим заболеванием), но чаще плоская стопа развивается в результате возраста или травмы. От 20% до 30% людей в той или иной степени страдают плоскостопием.
Носок молотка
В этом состоянии сустав в середине пальца ноги становится постоянно изогнутым до такой степени, что он направлен вниз. Он развивается из-за дисбаланса мышц, сухожилий или связок, удерживающих прямые кости пальца ноги. Как и в случае с бурситом и молотковым пальцем ноги, молоток часто формируется в результате ношения неподходящей обуви, хотя это также может быть вызвано травмой или некоторыми заболеваниями.
Метатарзалгия
Это медицинское название боли под подушечкой стопы. Это часто вызвано повышенным давлением на эту область из-за определенных типов обуви или таких состояний, как артрит, сдавление нерва (так называемая неврома; см. Ниже) или переломы или разрывы связок.
Носок когтя
Это деформация, при которой пальцы ног сгибаются вниз от средних суставов или даже загибаются под стопой. Мозоли или натоптыши — участки утолщенной воспаленной кожи — часто образуются на поверхности пораженных пальцев ног.Иногда мозоль может оказывать давление на нервы стопы, вызывая боль.
Неврома Мортона
Это распространенная проблема, при которой сдавление нерва на подушечке стопы вызывает жжение, покалывание и боль в районе третьего и четвертого пальцев стопы. Часто виноваты высокие каблуки.
Диагностика проблем
Чтобы диагностировать общие проблемы, связанные с анатомическими структурами стопы, врач — обычно специалист-ортопед — осматривает внешнюю часть стопы, чтобы найти такие симптомы, как отек в определенных областях и деформации в форме стопы и другие. внешние признаки.
Однако для постановки конкретного диагноза обычно необходимо заглянуть внутрь стопы с помощью какого-либо визуализирующего теста. Стандартный рентгеновский снимок может подтвердить перелом кости или повреждение артритом. Однако, если требуется больше деталей, врач-ортопед, вероятно, захочет провести магнитно-резонансную томографию (МРТ) — метод, в котором используется мощный магнит и компьютер, — или сканирование компьютерной томографии (КТ), которое создает изображения путем объединения нескольких X -лучей.
Лечение
Как и при любом заболевании, лечение проблемы со стопой будет зависеть от того, что это такое.Очевидно, что инфекция, вызванная бактериями или грибком, потребует, например, антибиотиков или противогрибковых препаратов. Боль в ногах от любой причины часто можно уменьшить с помощью безрецептурных лекарств, таких как Тайленол (ацетаминофен), Адвил, Мотрин (ибупрофен), Алев (напроксен) или, в случае сильного дискомфорта, рецептурные обезболивающие.
При проблемах со стопой, вызванных анатомическими деформациями, такими как выпадение свода стопы, часто помогают ортопедические вставки, которые надеваются внутри обуви для амортизации и создания оптимальной поддержки стопы.Стандартные версии их доступны в аптеках и других магазинах, продающих товары для здоровья, но часто врач заказывает ортопедические стельки на заказ.
В некоторых случаях может помочь физиотерапия для улучшения силы и гибкости стоп и лодыжек. Иногда переломы и другие травмы требуют хирургического вмешательства, которое в конечном итоге может привести к тому, что ступни останутся в хорошем состоянии и будут готовы проехать больше миль.
. Однако, если плоскостопие будет прогрессировать, косточки могут вернуться. Так что после операции очень важны описанные методы профилактики.
Однако, если плоскостопие будет прогрессировать, косточки могут вернуться. Так что после операции очень важны описанные методы профилактики.