лечение глухоты и профилактика нарушения слуха
Глухота может быть врожденной или приобретенной после рождения.
Разница между ними состоит в том, что при врожденных формах глухоты и тугоухости происходит внутриутробное нарушение формирования органов слуха у плода, а приобретенные формы являются последствием повреждения или воздействия различных неблагоприятных факторов на нормально сформированные органы слуха.
Различают следующие виды врожденной глухоты:
— ненаследственная
— наследственная.
Причины ненаследственной врожденной глухоты и тугоухости
Причины, которые могут привести к врожденнной ненаследственной патологии слуховых органов, весьма разнообразны. В зависимости от того, какой отдел органа слуха подвергся патологическому воздействию, может возникать кондуктивная, сенсоневральная или смешанная форма глухоты или тугоухости. Степень нарушения слуха также может быть различной, от легкого снижения до полной глухоты, в зависимости от силы и продолжительности действия патогенного фактора, а также от сочетания различных повреждающих факторов. Ненаследственная врожденная глухота может развиться по следующим причинам:
· при патологическом течении беременности — тяжелом токсикозе, нефропатии, резус-сенсибилизации, анемии, угрозе прерывания и т.д.;
· вследствие перенесенных во время беременности вирусных и бактериальных инфекционных заболеваний — герпетической и цитомегаловирусной инфекции, гриппа, краснухи, токсоплазмоза;
· при курении, употреблении алкоголя и наркотиков в время беременности, а также при воздействии радиации и различных токсических промышленных и сельскохозяйственных веществ;
· вследствие лечения матери во время беременности препаратами, оказывающими ототоксическое действие — антибиотиками аминогликозидового ряда, салицилатами и диуретиками;
· при воздействии различных неблагоприятных факторов в процессе родов, приводящих к внутричерепной родовой травме или асфиксии новорожденного:
-преждевременных, стремительных или затяжных родах;
— тазовом, ягодичном или лицевом предлежании плода;
— хирургических пособиях в родах с помощью акушерских щипцов и вакуум-экстрактора;
— отслойке плаценты, кровотечении в родах и т.д.
Повреждение органов слуха по различным причинам в раннем постнатальном периоде также относят к врожденной глухоте.
Причины наследственной врожденной глухоты
Наследственная форма врожденной глухоты обусловлена генетическими аномалиями, передающимися от родителей к детям и далее, из поколения в поколение. Дети наследуют от родителей устойчивые поломки в генетическом аппарате, из-за чего происходит неправильное формирование органов слуха еще во внутриутробном периоде. Степени глухоты при наследственных ее формах также могут быть различными — с наличием остаточного слуха до тотальной глухоты.
Лечение врожденной глухоты
К большому сожалению, эффективных способов предотвращения врожденных форм глухоты, в настоящее время нет. Поэтому так важна профилактика нарушения слуха в период внутриутробного развития. Для этого будущая мама должна выполнять рекомендации врача и заботиться о своем здоровье и здоровье будущего малыша.
Обязательные в российских роддомах скрининговые исследования новорожденных помогают выявить нарушения слуха и начать лечение глухоты на ранних этапах.
В комплексной реабилитации детей с врожденной глухотой и тугоухостью применяются методы электроакустической коррекции слуха с помощью слуховых аппаратов и кохлеарных имплантов, а также сурдопедагогическая, дефектологическая помощь, развитие коммуникативных функций и социальной ориентации.
Причины врожденной глухоты у детей, диагностика, лечение и адаптация
У каждого тысячного ребенка в мире выявляют врожденные нарушения слуха. Данное состояние впоследствии приводит к проблемам с речью и отставанию в развитии. Чем раньше удастся выявить аномалию, тем выше шансы адаптировать малыша к жизни в обществе. Потому так важно при первых же подозрениях на глухоту обращаться к врачу.
Этиология заболевания
Слуховой орган человека включает три составляющих, каждая из которых выполняют определенную функцию. Так, наружное ухо состоит из наружного прохода и ушной раковины. Оно отвечает за улавливание звуков и их передачу на барабанную перепонку.
В среднем ухе данные колебания нарастают и передаются дальше – в лабиринт внутреннего уха. Именно здесь происходит трансформация звуков в импульсы, которые попадают в мозг. При повреждении любой части анализатора слуха возникают проблемы.
Считается, что глухота представляет собой состояние, при котором пациент не может различать звуки громкостью больше 90 дБ. Такая степень поражения приводит к тому, что пациент не воспринимает громкую речь, которая произносится возле уха.
В зависимости от локализации патологического процесса выделяют такие виды глухоты:
- Кондуктивная – связана с нарушениями анатомии наружного либо среднего уха.
На фото цветом обозначены зоны поражения при кондуктивной и нейросенсорной глухоте
Причины врожденной глухоты
В большинстве случаев к развитию этого вида глухоты приводит генетическая предрасположенность. Если у прямых родственников есть нарушения слуха, риск появления проблем у малыша составляет 30-50 %. Тяжелые формы врожденной глухоты, связанные с поражением гена GJB2, передаются по аутосомно-рецессивному типу.
Помимо этого, причиной подобных проблем может стать следующее:
- Инфекционные патологии матери в период вынашивания ребенка. Глухота может быть следствием гриппа, герпетической инфекции, токсоплазмоза. Также к ней приводит краснуха, цитомегаловирусная инфекция. Особенную опасность данные болезни представляют в первом триместре. Именно в этот период развивается слуховой орган плода.
- Применение ототоксичных средств в период беременности. К ним относят фуросемид, аспирин, антибактериальные средства из группы аминогликозидов.
- Токсикоз в 1-2 триместре беременности.
- Хронические патологии матери. Причиной глухоты у ребенка может стать сахарный диабет, недостаточность почек, болезни сердца и сосудов.
- Употребление спиртных напитков, курение, прием наркотиков при беременности.
Диагностика
Слух у новорожденного малыша проверяют еще в роддоме. Это нужно делать на 3-4 день жизни.
Также иногда данную процедуру выполняют при первом посещении поликлиники. Для этой цели используют аудилогические устройства.
Обследование выполняют, пока ребенок спит. Обычно оно занимает не более четверти часа. В ухо малыша вставляют специальный зонд, издающий высокочастотные звуки.
Отраженные колебания фиксирует специальный датчик. Результаты исследования можно увидеть на мониторе прибора.
Если появляются подозрения на развитие аномалии, проводятся другие исследования в специализированном учреждении. Врачи оценивают реакции ребенка на различные стимулы, используя специальные методики. Источниками звуков являются тоны аудиометра, игрушки, голос или шепот.
В некоторых случаях требуется проведение более сложных процедур. К ним относят импедансометрию, компьютерную аудиометрию. Диагноз ставят по результатам целого ряда исследований.
Лечение
Врожденная глухота не поддается медикаментозным методам лечения. В большинстве случаев проводится эндопротезирование или слухопротезирование. Одним из методов коррекции патологии у детей является применение специальных приборов для усиления звука.
При тяжелых патологиях используют слуховой аппарат. Если же данный метод не дает результатов, осуществляется вживление кохлеарного импланта. Пациентам с кондуктивной формой аномалии показана операция, которая проводит звуки по височной кости. Для этого больному вживляют титановые импланты, а приемник звука прикрепляют к уху. Благодаря этому удается улучшить восприятие звука.
Как распознать признаки глухоты смотрите в нашем видео:
Адаптация детей, особенности социализации
Поскольку лечение врожденной глухоты не представляется возможным, терапия должна быть направлена на социализацию ребенка. Для этого по особым методикам проводят обучение. Малыша и его родственников учат языку жестов.
Многие дети впоследствии могут читать речь по губам. Также есть данные, что при нарушении слуха потерянные функции берут на себя другие органы. У людей с таким диагнозом часто обостряется зрение и усиливается наблюдательность. Нередко пациенты сталкиваются с улучшением обоняния и осязания. Таким образом мозг старается компенсировать нехватку информации.
Люди, которые обучились чтению по губам, имеют хорошее зрение и прекрасную наблюдательность. Они имеют возможность развивать речь, задействую ту зону мозговой коры, которая несет ответственность за слух.
Врожденная глухота – это очень серьезное состояние, которое чаще всего имеет наследственный характер. В некоторых ситуациях заболевание развивается по причине воздействия негативных факторов в период беременности. В любом случае первые же признаки недуга должны стать поводом для проведения детальной диагностики.
ВРОЖДЕННАЯ И ПРИОБРЕТЕННАЯ ГЛУХОТА | УЧЕБНЫЙ ЦЕНТР ЛОГОПЕД МАСТЕР
Глухота — полное отсутствие слуха или такая форма его понижения, при которой разговорная речь воспринимается лишь частично, с помощью слуховых аппаратов.
Тугоухость — снижение слуха на оба уха, при котором возникают затруднения в восприятии речи, однако при усилении голоса это восприятие становится возможным.
Существуют различные взгляды на определение причин нарушений слуха. Наиболее часто выделяют 3 группы причин и факторов, которые вызывают патологию слуха (Д.И. Тарасов и др.)
Первая группа причин и факторов носит наследственный характер. Данные причины приводят к нарушениям в структуре слухового анализатора и развитию наследственной тугоухости.
На долю наследственных факторов детской глухоты приходится от 30 до 50% всех случаев. Наследственная глухота или тугоухость могут сочетаться с другими аномалиями органов и систем организма (заболевания органов зрения, патология костно-мышечной системы, нервной, эндокринной и т.д.). Генетики, которые занимаются вопросами наследования глухоты, отмечают, что в гаметах человека может быть до 50 различных генов, влияющих на остроту слуха. Вероятность рождения глухого или слабослышащего ребенка резко возрастает, если один из родителей страдает наследственной формой глухоты. Если наследственная форма глухоты обнаруживается у обоих родителей, то вероятность рождения ребенка с неполноценным слухом превышает 50%.
Ко второй группе причин и факторов относят факторы эндогенного и экзогенного воздействия на орган слуха плода (без наследственного отягощения), ведущие к появлению врожденной тугоухости.
Большое значение имеют болезни матери в период беременности. К подобным заболеваниям относят краснуху, грипп, паротит. Оказывает влияние также прием во время беременности ототоксических лекарств, резус-несовместимостью плода и будущей матери.
На появление патологии развития слуха у ребенка влияет прием беременной женщиной алкоголя, наркотиков, а также работа на предприятиях с повышенной пыльностью и другими профессиональными вредностями (особенно в первые месяцы беременности).
Факторы третьей группы воздействуют на орган слуха здорового ребенка на разных стадиях его развития и приводят к возникновению приобретенной тугоухости.
Наиболее часто причиной появления приобретенной тугоухости являются последствия перенесенного острого среднего отита. Степень снижения слуха при заболеваниях среднего уха различная. Но чаще всего встречаются легкая и средняя степень снижения слуха. Возникают они вследствие перехода воспалительного процесса на внутреннее ухо. Одной из причин возникновения тугоухости является воспаление ствола слухового нерва. Роль инфекционных заболеваний в этиологии нарушений слуха велика. Наиболее опасны такие заболевания, как эпидемический менингит, туберкулезный менингит, скарлатина и др.
Поражается слух под воздействием ототоксических антибиотиков (канамицин, стрептомицин, неомицин и др.) Около 50% случаев приобретенной тугоухости у детей наблюдаются после приема ототоксических атибиотиков (Д.И. Тарасов). Фактор риска при лечении этими препаратами — недоношенность, общая соматическая ослабленность ребенка.
К причинам, приводящим к нарушениям слуха, относят родовые травмы, наложение щипцов на головку плода при родоразрешении, оперативные вмешательства на среднем ухе (осложнение после операции), разрыв цепи слуховых косточек при травмах, аденоидные вегетации и др.
Порой бывает сложно выявить первопричину возникновения слухового дефекта. Возможно сочетание сразу нескольких причин, приводящих к снижению слуха. В то же время, одна и та же причина может вызвать разные формы тугоухости или глухоты. По различным источникам, от 4 до 6% населения нашей планеты страдают теми или иными расстройствами слуха. Однако подавляющее большинство людей с дефектами слуха относятся к категории слабослышащих.
Классификация глухих и слабослышащих детей.
Существует несколько классификаций детей с нарушениями слуха. Одной из распространенных классификаций глухих детей является классификация, разработанная Л.В. Нейманом. Для выяснения степени поражения слуховой функции, Л.В. Нейманом проводились исследования слуха глухих и слабослышащих детей методом тональной аудиометрии и с помощью речи.
Л.В. Нейман выделяет 4 группы глухих в зависимости от объема воспринимаемых частот:
1-я группа — глухие дети, воспринимающие самые низкие частоты (125-150 Гц). Эти дети не различают каких-либо звуков речи и реагируют либо на очень громкий голос у самого уха, либо на интенсивные звуки на близком расстоянии (крик и т.д.).
2-я группа — глухие дети, воспринимающие частоты 150-500 Гц. Дети этой группы реагируют на громкий голос у уха, различают гласные «о», «у», способны воспринять другие очень громкие звуки на небольшом расстоянии.
3-я группа — дети, воспринимающие звуки в диапазоне низких и средних частот, от 125 до 1000 Гц.
4-я группа — дети, воспринимающие частоты от 125 до 2000 Гц. Дети, относящиеся к 3-й и 4-й группе, различают менее интенсивные и разнообразные по частоте звуки на близком расстоянии (звуки музыкальных инструментов, бытовые звуки — звонок в дверь, звонок телефона и т.д.). Дети 4-й группы различают почти все гласные, отдельные фразы и слова, звучащие возле уха и на небольшом расстоянии.
Все глухие дети имеют большие или меньшие остатки слуха. Остаточный слух в процессе специальной работы по развитию слухового восприятия играет важную роль в формировании устной речи.
Тугоухость выражается тоже в различной степени. Л.В. Нейман выделяет 3 группы слабослышащих детей по степени понижения слуха в области речевого диапазона частот (от 500 до 4000 Гц).
В зависимости от потери слуха выделяют 3 степени тугоухости:
1-я степень — снижение слуха в речевом диапазоне не превышает 50 дБ; восприятие частот в пределах 125-8000 Гц. Речевое общение вполне доступно. Возможно разборчивое восприятие речи разговорной громкости на расстоянии более 1 м.
2-я степень — снижен слух в речевом диапазоне до 70 дБ. Речевое общение затруднено. Разговорная речь воспринимается на расстоянии менее 1 м.
3-я степень — снижен слух в речевом диапазоне до 70 дБ. Речь разговорной громкости становится неразборчива даже у самого уха. Общение осуществляется с помощью громкого голоса на близком от уха расстоянии.
Самостоятельно овладеть речью с трудом могут дети, обладающие снижением слуха на 15-20 дБ. Л.В. Нейман предлагает принять эту степень потери слуха в качестве условной границы между нормальным слухом и тугоухостью. По классификации Л.В. Неймана, условная граница между тугоухостью и глухотой находится на уровне 85 дБ.
В медицине в настоящее время при оценке состояния слуха детей используется Международная классификация нарушений слуха. Средняя потеря слуха определяется в области частот 500, 1000, 2000 Гц.
1-я степень тугоухости — снижение слуха не превышает 40 дБ;
2-я степень тугоухости — снижение слуха от 40 до 55 дБ;
3-я степень тугоухости — снижение слуха от 55 до 70 дБ;
4-я степень тугоухости — снижение слуха от 70 до 90 дБ.
Снижение слуха более чем на 90 дБ определяется как глухота.
Врожденная глухота
Примерно каждый тысячный ребенок в мире рождается с нарушениями слуха. Лишенные возможности слышать взрослую речь, глухие дети рискуют остаться немыми и отстать в развитии от своих сверстников. Поэтому чем раньше удастся обнаружить патологию, тем выше шансы на адаптацию малыша в здоровом обществе.
Что такое врожденная глухота и почему она возникает?
Слуховой аппарат человека состоит из трех отделов, каждый из которых выполняет свою функцию. Наружное ухо, которое включает в себя ушную раковину и наружный слуховой проход, улавливает звуки и передает их на барабанную перепонку. Среднее ухо эти колебания усиливает и передает дальше – в улитковый лабиринт внутреннего уха. В «улитке» несколько тысяч слуховых рецепторов преобразуют звуки в электрические импульсы, которые и воспринимаются головным мозгом. Повреждение любой части слухового анализатора ведет к нарушению слуха.
Принято считать, что глухота – это состояние, при котором пациент не различает звуки громкостью более 90 дБ. При такой степени поражений пациент не слышит громкую речь, произнесенную даже рядом с ушной раковиной.
В зависимости от того, в каком месте нарушено звукопроведение, глухота бывает:
- Кондуктивной. Обусловлена дефектами в анатомическом строении среднего или наружного уха.
- Сенсоневральной (или перцептивной). Возникает из-за повреждений внутреннего уха или коры головного мозга. Диагностируется в 90 % случаев.
Чаще всего причиной врожденного порока слуховых органов становится наследственный фактор. Если у одного из прямых родственников наблюдаются проблемы со слухом, то вероятность появления глухоты или тугоухости у ребенка составляет от 30 до 50 %.
К недоразвитию уха у малыша также могут привести:
- Инфекционные болезни матери во время беременности. В их числе – краснуха, грипп, цитомегаловирусная инфекция, токсоплазмоз, герпес. Опасно, когда период болезни приходится на первые три месяца вынашивания. Именно в это время происходит закладка органов слуха у плода.
- Прием ототоксичных лекарственных препаратов на фоне беременности: антибиотиков аминогликозидового ряда, фуросемида, ацетилсалициловой кислоты (аспирина).
- Токсикозы в первом и втором триместре вынашивания.
- Некоторые хронические болезни матери (почечная недостаточность, сахарный диабет, сердечно-сосудистые патологии).
- Прием алкоголя, наркотиков, курение в период беременности.
- Мутации генов, ответственных за развитие слухового аппарата.
Современный уровень развития медицины позволяет выявить нарушения слуха практически сразу после рождения.
Как проводится диагностика?
 Проверка слуха безболезненна, она не доставит новорожденному дискомфорта.
Проверка слуха безболезненна, она не доставит новорожденному дискомфорта. Проверку слуха у новорожденного выполняют в родильном доме на 3–4-й день жизни или при первом посещении детской поликлиники. С этой целью применяют аудилогические скрининг-аппараты.
Обследование проводится во время сна малыша и занимает не более 15 минут. В ухо ребенка помещают зонд прибора, который издает сигналы высокой частоты. Отраженные колебания регистрируются датчиком. Результаты скрининга отображаются на мониторе устройства.
При подозрении на патологию ребенка с матерью отправляют на дальнейшее обследование в специализированное медицинское учреждение. По особым методикам специалисты выявляют реакцию малыша на различные звуковые стимулы. В качестве источников звука используют тоны аудиометра, шепот, голос, детские игрушки. Применяются и более сложные способы инструментального анализа: компьютерная аудиометрия, импедансометрия. Диагноз «глухота» ставят по результатам нескольких методов исследования слуха.
Методы лечения
На сегодняшний день наиболее эффективным методом лечения детей с врожденной глухотой является вживление «электронного уха». В медицинской практике такая операция носит название «кохлеарная имплантация». Об этой операции мы подробно рассказывали в статье «Приобретенная глухота».
В ходе процедуры во внутреннее ухо устанавливают имплант, который преображает звуковые колебания в нервные импульсы. На ушную раковину надевают транслятор, который усиливает звуковые сигналы. Таким образом, кохлеарный протез берет на себя все функции слухового аппарата. Срок службы прибора составляет около 70 лет.
Хирургическое вмешательство проходит под общим наркозом. Вся процедура занимает не более 2 часов. После операции аппарат несколько раз настраивают на комфортный уровень громкости. В течение первого полугода настройку повторяют через каждые 2–4 недели, в дальнейшем – с периодичностью в несколько месяцев. Оптимальные значения громкости определяют по внешним реакциям ребенка.
Послеоперационная реабилитация подразумевает активную работу с сурдологом, логопедом и фонологом, которые учат малыша правильно интерпретировать и воспроизводить звуки. В подавляющем большинстве случаев установка импланта позволяет детям обучаться в массовых учреждениях и вести обычный образ жизни. Операцию желательно успеть сделать до наступления 3 лет, иначе шансов на полное восстановление слуха у ребенка немного.
Смотрите популярные статьи
детская, старческая, частичная, врожденная, внезапная глухота. Степени глухоты у детей и пожилых
Нарушения слуха различаются по виду, степени тяжести и причинам возникновения.
Глухотой принято называть полную потерю слуховых ощущений, а различные по тяжести уровни снижения слуха — тугоухостью.
По степени выраженности слуховых нарушений, частичную глухоту или тугоухость классифицируют в зависимости от воспринимаемого пациентом диапазона звуковых частот:
1 степень — легкая, воспринимаемые звуковые частоты в пределах 26-40 дБ;
2 степень — средней тяжести — 41-55 дБ;
3 степень — тяжелая — 56-70 дБ;
4 степень — очень тяжелая — 71-90 дБ.
Если пациент не слышит звуки, сила которых превышает 90 дБ, ему ставится диагноз «глухота».
Нарушение слуха разделяют по видам глухоты и тугоухости на:
- кондуктивное;
- нейросенсорное;
- смешанное, сочетающее оба вида глухоты.
Кондуктивная глухота
Этот вид слуховой патологии вызывается препятствиями на пути звуковой волны, когда звук не доходит до звуковоспринимающих структур. Причиной нарушений в звукопроводящей системе могут быть различные заболевания наружного или среднего уха, от аномалий развития до воспалительных процессов, опухолей и травм. Консервативное или хирургическое лечение этого вида глухоты и тугоухости может быть успешным, если удается восстановить звукопроведение.
Нейросенсорная глухота
Нейросенсорная (сенсоневральная) глухота или тугоухость возникает при поражении звуковоспринимающего аппарата слухового анализатора. Этот вид слухового поражения возникает из-за целого ряда различных патологических состояний, приводящих к нарушению функционирования внутреннего уха, слухового нерва или участка коры головного мозга, отвечающего за слух. Большинство случаев нейросенсорной глухоты связано с нарушением функций волосковых клеток улитки, врожденным или приобретенным. Причинами патологии волоскового аппарата могут быть генетическая предрасположенность, шумовая травма, инфекция или интоксикация. Нейросенсорное нарушение слуха лечению практически не поддается и может быть компенсировано только слухопротезированием.
Наследственная глухота
Наследственную глухоту вызывают генетические мутации. На сегодняшний день известно 16 видов нейросенсорной глухоты, вызванной отягощенной наследственностью. Обычно это связано с аномалиями развития внутреннего уха — недоразвитием улитки, полукружных каналов, кортиева органа и проявляется уже у новорожденных. Иногда наследственная потеря слуха может быть отсроченной и развиваться в более позднем детском возрасте или у зрелого человека может внезапно и беспричинно снизиться слух. Очень часто наследственная глухота является одним из симптомов генетических заболеваний, проявляющихся целым комплексом признаков.
Врожденная глухота
Причинами врожденной глухоты могут быть перенесенные матерью во время беременности инфекционные заболевания, прием антибиотиков, алкоголя, токсикоз, анемия, нефропатия и соматические болезни матери, негативно влияющие на формирование слухового аппарата плода. К врожденной глухоте могут приводить и полученные во время родов травмы новорожденного, асфиксия, резус-сенсибилизация, гемолитическая болезнь и т.д., приводящие к нарушению кровообращения во внутреннем ухе. При врожденной глухоте речь не развивается и, без слуховой аппаратной коррекции, развивается немота.
Детская глухота
Причиной развития тугоухости и глухоты у детей раннего возраста чаще всего становятся воспалительные процессы в среднем ухе — острые и хронические отиты, инфекционные заболевания — краснуха, скарлатина, корь, менингит, свинка, прием ототоксичных медикаментов. При ранней потере слуха, речь ребенка будет отличаться рядом дефектов, поэтому очень важна своевременная диагностика и коррекция слуховых нарушений в раннем возрасте.
Приобретенная глухота
Причиной резкого внезапного понижения слуха и глухоты может быть стресс, сильное физическое напряжение, переохлаждение и перегревание. Потере слуха часто сопутствует шум в ушах, головокружение. Приобретенная глухота может быть как односторонней, так и двухсторонней и возникать на фоне сахарного диабета, сосудистых нарушений, опухолевых процессов, работы на шумных производствах, злоупотреблении алкоголем.
Возрастная (старческая) глухота
Снижение слуха у пожилых людей чаще всего связаны с нарушением кровоснабжения слуховых органов и дегенеративными процессами в нервных клетках, а причиной является сам процесс старения.
Новые перспективы в лечении глухоты
Проблемы лечения глухоты постоянно находятся под пристальным вниманием ученых. Во Франции, в университете Монпелье, группой ученых разрабатывается проект по использованию нанотехнологий для восстановления слуха. Проект «НаноУхо» направлен на поиск безоперационных эффективных методов лечения наследственной и старческой глухоты, замедления процессов старения в клетках улитки. Разработка проекта «НаноУхо» откроет новые возможности в слухопротезировании при полной глухоте и глубокой тугоухости.
причины и развитие, диагностирование, лечение и методы

Нарушение слуха может быть представлено двумя группами заболеваний: глухотой и тугоухостью. По данным Всемирной организации здравоохранения (ВОЗ) ими страдает 5% населения земли. Это 328 миллионов взрослых и 32 миллиона детей. Приводят к глухоте несколько причин, начиная от наследственности и заканчивая воспалительными процессами.
Глухота может быть врожденной и приобретенной. Некоторые ее виды излечимы, прочие, к сожалению, нет. Реабилитационные программы бывают наиболее успешными при своевременном выявлении глухоты и раннем обращении к специалисту.
Глухота и тугоухость: в чем разница?
Разные специалисты могут по-разному классифицировать потерю слуха. В современной российской практике принято разделять ее в зависимости от диапазона воспринимаемых децибел на:
- Легкую;
- Среднюю
- Глубокую (тяжелую).
При первых двух формах говорят о тугоухости, при последней степени – о глухоте. Также потеря слуха может быть односторонней и двусторонней. При двусторонней тяжелой глухоте больному присваивается III или II группа инвалидности.
Практически эти два заболевания различаются по тому, способен человек различать обращенную к нему речь или нет. Если пациент не слышит, когда ему буквально кричат на ухо, это глубокая потеря слуха. Критичный порог интенсивности воспринимаемого звука для тугоухости – 25 дБ, для глухоты – 80 дБ. Отдельно выделяют такое заболевание, как врожденная глухонемота, при котором человек не в состоянии воспринимать звуки в принципе.
Причины глухоты
Глухота может быть связана с двумя основными видами причин:
- Нарушение проведения звука, т.е. проблемы в том участке нервной системы, который отвечает за передачу сигнала от уха к головному мозгу. Такая глухота имеет название кондуктивной.
- Нарушение восприятия звука. За этими патологиями стоят проблемы, непосредственно связанные со слуховым анализатором (ухом и расположенными в нем нервами). В этом случае заболевание называют сенсоневральной или нейросенсорной тугоухостью.

Также причины глухоты могут быть:
- Врожденными;
- Приобретенными.
К первой группе относятся:
- Гипоксия плода во время беременности и при рождении.
- Желтуха в неонатальный период.
- Некоторые перенесенные матерью во время беременности заболевания, в частности сифилис, краснуха.
- Наследственные заболевания являются причиной нарушений слуха приблизительно в 30% случаев. На данный момент открыто около ста генов глухоты, которые могут быть расположены в любой из неполовых хромосом.
- Прием матерью во время беременности препаратов с ототоксическим действием.
 Приобретенная глухота может развиться в результате следующих факторов:
Приобретенная глухота может развиться в результате следующих факторов:
- Воспалительные заболевания уха – отиты.
- Прием препаратов с ототоксическим действием.
- Травмы, наличие в ушном проходе инородных предметов.
- Длительное воздействие шумов. Порог такого звукового излучения составляет 70-75 Дб и 4000 Гц.
- Нарушение работы нервных клеток слуховых каналов в связи с возрастными изменениями.
Диагностические методы, применяемые в аудиологии
Первым шагом врача является сбор анамнеза больного. Поэтому даже если специалист не задает всех необходимых вопросов, на приеме важно обратить внимание на следующие признаки глухоты:
- Воспалительные заболевания, предшествующие снижению слуха;
- Перенесенные травмы уха и головы;
- Наличие шума в ушах и его характер;
- Присутствие таких временных или постоянных симптомов, как головокружение и тошнота;
- Улучшение слуха при определенных факторах, например, в шумной обстановке.
Далее обычно проводится исследование восприятия пациентом шепотной и громкой разговорной речи. В ходе него доктор просит повторять слова, которые он называет с разных сторон и на разном удалении от больного.
Более точно диагностировать степень нарушения слуха помогают камертональные тесты. Врач перемещает звучащий камертон вдоль ушной раковины и уточняет у пациента, в каком положении он слышит лучше, а также время, в течение которого он воспринимает звук. Тесты позволяют отделить кондуктивную и сенсоневральную патологии.

Звукопроведение исследуют методами аудиометрии. Для этого применяют специальные приборы – аудиометры. Тесты проводят в помещениях с шумоизоляцией. Пациенты слышат звуки разной частоты и громкости и констатируют свое восприятие. Это дает возможность установить степень патологии, а также участок, на котором нарушено проведение.
В детском возрасте рекомендуется использование диагностических тестов в игровой форме. До года звуки должны быть интересными для ребенка (его имя, кошачье мяуканье, собачий лай, детские песни, знакомые маленькому пациенту).
Лечение и реабилитационные программы
Большинство терапевтических методов по лечению глухоты для российских граждан на данный момент или сложно доступно или малоэффективно. Поэтому основным способом борьбы с заболеванием являются меры по реабилитации пациентов.  Они сводятся к двум основным методам:
Они сводятся к двум основным методам:
- Слухопротезирование;
- Обучение больного чтению по губам.
На данный момент ведутся активные исследования в области коррекции врожденных заболеваний у младенцев, вызванных гипоксией плода. MedPortal пишет: “Положительные результаты лечения нейросенсорной глухоты стволовыми клетками у мышей привели к тому, что Управление по продуктам и лекарствам США (FDA) разрешило начать исследования безопасности (I фаза) и эффективности (II фаза) такого лечения у небольшой группы детей”. Это в будущем может дать шанс малышам, страдающим глухотой, вести полноценную жизнь.
Консервативные методы лечения
При незначительной глухоте могут помочь следующие терапевтические стратегии:
- Электростимуляция. Механизм ее воздействия на пораженные структуры уха и нервные волокна пока окончательно не выяснен. Известно только, что электрический ток может улучшить работу стременной мышцы, V, VII и X нервов, а также внутреннего уха. Кроме того, некоторые аппараты, вырабатывающие ток в терапевтических целях (Этранс, Трансаир, Нейротранс), способны стимулировать выработку эндорфинов, воздействуя на соответствующий отдел головного мозга. Эти вещества усиливают процессы репарации, регенерации во всем организме, в том числе применительно к нервной системе и уху.
- Прием опиоидных пептидов, а также нейросенсорных пептидов сыворотки крови человека. Исследования, посвященные изучению их активности при нейросенсорной тугоухости, проводились в России в конце 90-ых годов прошлого века. В эти годы было показано их положительное влияние на функцию слуха, но механизм их действия до сих пор не выявлен.
- Прием биостимулирующих сывороток и антиоксидантных препаратов (Биоселен, Аудиоинвит). Эти лекарственные средства способствуют восстановлению поврежденных структур уха. Их действие на данный момент активно изучается. Было показано, что Аудиоинвит способен улучшать слух пациентов при обратимых изменениях в 61% случаев, также он повышает успех слухопротезирования. На данный момент препарат сложно найти в открытой продаже, но некоторые клиники практикуют его применение.
Важно! Лечить глухоту лекарственными препаратами или при помощи физиометодов имеет смысл при одностороннем поражении.
Еще одним показанием является приобретенный характер заболевания. Например, клетки внутреннего и среднего уха, поврежденные после отита, частично могут быть восстановлены.
Установка слуховых аппаратов
Аппарат в большинстве случаев действует, усиливая звучащую речь. Качественные изделия практически не искажают ее, при использовании иных аудиопротезов звук может претерпевать достаточно сильные изменения. Современные модели способны автоматически регулировать громкость, чтобы избежать болевых ощущений у пациента.

Профессор Пальчун В.Т. пишет в одном из разделов своей книги, посвященном этому вопросу: “Наибольший положительный эффект от слухопротезирования бывает у лиц с поражением звукопроводящего аппарата, меньший – при нейросенсорной тугоухости”. Однако больные из обеих этих групп могут существенно улучшить качество своей жизни, используя слуховые аппараты. Протезирование обычно не проводят при глухоте на одно ухо, поскольку способность воспринимать звуки при этом практически не страдает.
Необходимость коррекции глухоты следует не только из удобства пациента.
Важно! Со временем у страдающих этим заболеванием существенно ухудшается речь, поскольку они теряют способность слышать себя.
Глухие дети отстают в развитии, позже начинают говорить.
Обучение чтению с губ
Данный метод широко применялся еще в древности, судя по всему, им пользовались во времена античности, причем не для обучения глухих людей, а для совершения мистических ритуалов. Современные сурдологи применяют разные техники в зависимости от возраста и интеллекта больного. Два основных используемых метода – это аналитический (Шмальца-Фишера) и динамический (Мюллера). В первом случае люди, страдающие глухотой, сначала изучают последовательные позиции губ при произнесении гласных, а потом – согласных звуков. Упор в методе делается на развитие и тренировку внимания и зрения. В динамическом варианте Мюллера наиболее важным является смена позиции губ при переходе от одного звука к другому.
Одной из самых больших проблем является обучение чтению с губ детей, глухих с рождения. Развитие речи и коммуникационных навыков важны,  поскольку они определяют во многом работу коры головного мозга и, конечно, социализацию ребенка. В Советском Союзе практиковался метод Рау, который сводится к демонстрации глухим детям картинок и проговаривании изображенных на них предметов. Этот же автор разработал принципы обучения речи при чтении с губ с применением логопедической коррекции.
поскольку они определяют во многом работу коры головного мозга и, конечно, социализацию ребенка. В Советском Союзе практиковался метод Рау, который сводится к демонстрации глухим детям картинок и проговаривании изображенных на них предметов. Этот же автор разработал принципы обучения речи при чтении с губ с применением логопедической коррекции.
Сегодня наряду с методами Рау широко используется сенсорное развитие с максимальным задействованием доступных ребенку органов чувств. Практика показала, что такие занятия способствуют стимуляции коры головного мозга глухих детей. Таких ребят также рекомендуется как можно раньше обучать чтению для формирования у них полноценного словарного запаса.
Профилактика глухоты
Основной профилактической мерой является массовое обследование пациентов в рамках стандартных осмотров. В России они проводятся ежегодно на большинстве предприятий и в государственных организациях. Лица, работающие в условиях постоянного шума, могут проходить медосмотр чаще. Дети обследуются отоларингологом в определенные возрастные периоды, еще в роддоме или в поликлинике в течение первого месяца проводится аудиоскриннинг, позволяющий выявить риск развития глухоты у каждого конкретного ребенка.
Необходимо избегать ототоксических препаратов во время болезни, если есть возможность воспользоваться другими лекарственными средствами. В
Важно! Вызывают ухудшение слуха при длительном приеме антибиотики-аминогликозиды: стрептомицин, неомицин, канамицин, гентомицин.
Также необходимо стремиться к снижению шумовой нагрузки на ухо. По возможности стоит избегать портативных прослушивающих устройств (плеер, iPad), ограничивать посещение громких концертов, при работе в цеху использовать бируши.
Еще одной неспецифической мерой профилактики является своевременное излечение воспалительных заболеваний уха – отитов, лабиринтитов и пр. Хронические инфекции могут серьезно повреждать способность к слуху, со временем приводя к полной глухоте.
Видео: нарушение слуха, в программе “Жить здорово”
Мнения, советы и обсуждение:
Врожденная глухота |
Невозможность восприятия речи и звуков объясняет врожденная глухота, причиной которой бывает интоксикация организма матери при беременности, наследственный фактор, вирусные инфекции, травмы плода и многие другие факторы, влекущие дефекты в нормальной работе слухового нерва. Современные методы аудиометрии позволяют специалистам найти причины врожденной глухоты и решить эту проблему.
Оборудование Advanced Bionics для устранения врождённой глухоты
ООО «ТК «Медицинская техника» предлагает несколько моделей речевых процессоров и кохлеарных имплантов – неотъемлемой части системы кохлеарной имплантации. Оборудование Advanced Bionics доказало свою эффективность и обладает рядом уникальных инновационных решений.
Кохлеарные импланты:
Кохлеарная имплантация – возможность избавиться от проблемы врожденной глухоты.
С нарушением слуха в мире рождается примерно каждый тысячный ребенок. Неспособность слышать в дальнейшем приводит к проблемам с социальной адаптацией. Поэтому борьбу с таким недугом как врожденная глухота необходимо начать в раннем детстве, при обнаружении первых признаков заболевания. Самым эффективным на сегодняшний день методом является кохлеарная имплантация. Непростая операция по вживлению импланта и установке речевого процессора позволяет скорректировать работу слуховых органов, восполнив некоторые их недостатки. Длится она около двух часов, после чего следует длительный период реабилитации, в процессе которого пациент адаптируется к системе, проводится настройка комфортных параметров (периодически), ведется активная работа с сурдологом и логопедом, прочий комплекс мероприятий.
Кохлеарная имплантация – это реальная возможность избавиться от врожденной глухоты, став полноценным членом общества. Возможно это при условии правильной диагностики, своевременно предпринятого лечения (операции желательно проводить до 3-х лет) и прохождения реабилитации под наблюдением группы специалистов.
Как распознать признаки врожденной глухоты?
Статистика врожденных пороков слуха неутешительна – в мире с такой проблемой рождается каждый тысячный ребенок. Наиболее частой причиной становится генетическая предрасположенность. Врожденная глухота может возникнуть во время внутриутробного развития при воздействии интоксикации (как следствие употребления матерью алкоголя и некоторых лекарственных препаратов), вирусной инфекции или травмы плода. Наиболее опасный период в первые месяцы беременности, когда формируются органы слуха. Детки с врожденной глухотой лишены не только возможности слышать взрослую речь, но и научиться говорить. Использование кохлеарной имплантации в раннем возрасте позволяет таким детям полноценно развиваться наравне со сверстниками.
Врожденная глухота
Тимоти К. Хейн, доктор медицины • Прослушивание страницы • Последнее изменение страницы: 31 августа 2020 г.
При приобретенной глухоте, связанной с возрастом или шумовым воздействием примерно на 2 порядка чаще, чем генетическая глухота, врожденная глухота (присутствует с рождения) встречается у 1 на каждые 1000-2000 рождений с аутосомно-рецессивным наследованием самая распространенная форма (более 75%).Примерно 50% этой потери слуха является генетическим, 25% — приобретенным и 25% — по неизвестной причине.
Аномалии внутреннего уха, такие как уродство Мондини, с различными моделями наследования, составляют примерно 20% врожденная сенсоневральная глухота. Основная часть оставшейся генетической глухоты является несиндромальным, то есть не имеет каких-либо очевидных отличительных черт.
Большинство этих нарушений задокументировано с помощью генетического картирования.Чтобы это сработало, в семье должно быть более 10 пострадавших членов. Маркерный анализ позволяет идентифицировать область генома, в которой находится ген заболевания.
Среди детей с нейросенсорной тугоухостью любого типа от 11 до 41% из них имеют внутренние аномалии, видимые на КТ. Среди детей, у которых предполагается наличие аномалии внутреннего уха и которых направляют на МРТ, около 40% имеют аномалии (McClay et al, 2008). Конечно, это не означает, что 40% всех глухих детей будут иметь аномалии МРТ, а скорее 40% тех, кто, по мнению их врачей, имеет аномалию МРТ и которых отправляют на МРТ, имеют аномалии МРТ.Другими словами, это означает, что частота отклонений от нормы для врачей в том месте, где проводилось это исследование (Даллас), составляет около 40%.
Врожденная врожденная глухота
Прежде чем мы начнем говорить об отдельных синдромах, наследственная глухота обычно бывает симметричной и двусторонней, почти всегда нейросенсорной и обычно более тяжелой на высоких частотах. Однако особый паттерн потери слуха, называемый «укусом печенья», обычно предполагает генетический паттерн — другими словами, это довольно специфический признак генетического паттерна глухоты.Приблизительно 2/3 людей с привычкой кусать печенье имели наследственную потерю слуха в исследовании одной академической практики (Shah and Blevins, 2005). Кажется вероятным, что за пределами академических кругов стереотипы слуха, связанные с укусом печенья, с большей вероятностью связаны с наследственной потерей слуха.
Несиндромальный (80% генетической глухоты):
Около 80% генетической потери слуха не является синдромом. Другими словами, хотя существует гораздо больше статей о генетических синдромах, чем несиндромальная глухота, и на этой странице гораздо больше текста, эти состояния, которые являются предметом стольких дискуссий, являются лишь небольшой частью большой генетической загадка потери слуха.
С 1992 по 2001 гг. Картировано 38 локусов аутосомно-доминантной несиндромальной глухоты и 11 гены были клонированы. Аутосомно-доминантные локусы называются DFNA, аутосомными. рецессивный как DFNB и X-связанный как DFN. Обновленную информацию о текущем местоположении можно найти о наследственной тугоухости домашняя страница, размещенная в Университете Айовы. Несиндромальная глухота очень гетерогенный, но мутации в молекуле коннексина-26 (щелевое соединение белок, ген GJB2) составляют около 49% пациентов с несиндромальной глухотой и около 37% спорадических случаев.
Анализы на коннексин-26 коммерчески доступны. в нескольких лабораториях. Примерно 1 из 31 человека европейской добычи являются вероятными носителями. Однако популяционный анализ предполагает что существует более 100 генов, участвующих в несиндромальном нарушении слуха (Morton, 1991). Одна мутация особенно распространена, а именно 30delG.
Существует номенклатура несиндромальной глухоты:
Аутосомно-доминантный (DFNA)
Аутосомно-доминантная глухота передается напрямую из поколения в поколение.Это часто можно определить аутосомно-доминантный образец с помощью простого осмотра генеалогического древа. Примерами аутосомно-доминантной глухоты являются миссенс-мутации. в COL11A2 (DFNA13) (Leenheer et al, 2001). COL11A2 кодирует цепочку типа XI коллаген. В качестве примера фенотипа глухоты в DFNA10 наблюдается постлингвальный, изначально прогрессирующий и возникающий без влияния пресбиакузиса, в значительной степени стабильной, плоской нейросенсорной глухоты (De Leenheer et al, 2001).
DFNA9 / COCH может изначально напоминать Меньера заболевание, но оно прогрессирует и заканчивается тяжелой глухотой и двусторонним вестибулярным убыток (Lemaire et al. 2003)
DFNA11 также может вызывать вестибулярные проблемы (Jen, 2009)
Мутация DFNA6 / 14-WFS1 проявляется как прогрессирующая низкочастотная нейросенсорная нарушение слуха (LFSNHL), вызванное гетерозиготной мутацией WFS1. (Пеннингс и др., 2003).Мутации в гене WFS1 являются наиболее распространенной формой доминантного низкочастотная нейросенсорная тугоухость. Дифференциальный диагноз низкого частоты SNHL включают внезапную потерю слуха, FDNA1, DFNA6 / 14, LFSNHL, ассоциированная с болезнью Меньера, и спорадический LFNSHL.
- De Линхеер Э.М., Хюйген П.Л., Уэйн С., Смит Р.Дж., Кремерс С.В. Фенотип DFNA10. Отол Ринол Ларингол 2001 Сентябрь; 110 (9): 861-6
- Pennings RJE и другие.Прогрессирование низкочастотного нейросенсорного слуха потеря (DFNA6 / 14-WFS1). Arch OtoHNS 2003: 129; 421-42
.- Лесперанс М.М. и другие. Мутации в гене синдрома Вольфрама типа I (WFS1) определяют клиническую сущность доминантного низкочастотного нейросенсорного слуха. потеря. Arch Oto HNS 2003: 129: 411-420
Аутосомно-рецессивный (DFNB)
Аутосомно-рецессивным расстройствам требуется ген как от матери, так и от отца.
DFNB1 (коннексин 26) — наиболее распространенная форма генетической потери слуха. Проявляется предъязыковой глухотой, иногда с потерей слуха от легкой до умеренной. Вестибулярных или рентгенологических отклонений нет. Это вызвано мутацией в белке щелевого соединения. В США тариф перевозчика составляет 3%.
Связанные мутации с DFNA6 / 14-WFS1 вызывают рецессивный синдром, известный как Синдром Вольфрама с несахарным диабетом, сахарным диабетом, атрофией зрительного нерва и глухота (Lesperance et al, 2003).
Биаллельный
Этот необычный тип генетической проблемы означает, что существует мутация (не обязательно одинаковая) в обеих копиях определенного гена (отцовской и отцовской).
Синдром MEGDEL (3-метилглутаконовая ацидурия, дистония-глухота, энцефалопатия, Leigh-like) возникает из-за изменений в гене SERAC1, который кодирует белок с серин-липазным доменом. Маас и др. (2017) сообщили об этом редком синдроме в 2017 году. Его следует рассматривать как синдром прогрессирующей глухоты-дистонии с частым поражением печени.Часто наблюдаются спастичность и дистония. МРТ показывает патогномонический «скорлупный глаз». Дожить до взрослой жизни — обычное дело.
Синдромная глухота (оставшиеся 20% врожденной глухоты)
Это чрезвычайно сложный взаимосвязанный комплекс расстройств. Описания здесь только для того, чтобы дать общее представление о заболеваниях и не предназначены для включать все признаки расстройства. В большинстве случаев ссылка на базу данных OMIM указан основной тип генетического нарушения.
Альпорт синдром — это фактически прогрессирующая двусторонняя потеря слуха, а не врожденная потеря слуха.
Синдром Альпорта вызывается мутациями в COL4A3, COL4A4 или COL4A5. Это гены, влияющие на коллаген. Классический фенотип — почечная недостаточность и прогрессирующая нейросенсорная глухота. Нарушение слуха двустороннее и коррелирует с возрастом (Moon et al, 2009). Ассоциации альпорта и головокружения нет.
Синдром Бараката (текст любезно предоставлен Dr.Баракат).
Синдром Бараката, также известный как синдром HDR, является наследственным заболеванием, характеризующимся гипопаратиреозом, нейросенсорной глухотой и заболеванием почек (Barakat et al, 1977). У пациентов в любом возрасте обычно наблюдаются гипокальциемия, тетания или афебрильные судороги. Потеря слуха обычно двусторонняя и может варьироваться от легкой до серьезной. Заболевания почек включают нефротический синдром, дисплазию почек, гипоплазию или аплазию, хроническую почечную недостаточность, гематурию, протеинурию и другие.Частота неизвестна, но заболевание считается очень редким.
Дефект находится на хромосоме 10p (локус генной карты: 10p15, 10p15.1-p14), основной причиной является гаплонедостаточность или мутация гена GATA3. Наследование, вероятно, аутосомно-доминантное. Ведение состоит из лечения клинических отклонений на момент обращения. Прогноз зависит от тяжести заболевания почек.
Branchio-Oto-Renal Синдром
Браншио-ото-почечный синдром вызывается мутациями в EYA1, гене 16 экзонов. в пределах геномного интервала 156 кБ.Для этого синдрома характерны слуховые нарушениях и катаракте, жаберных свищах и преаурикулярных ямках. Могут возникнуть пороки развития Мондини и связанные с ними дисплазии.
Шарко Мари Зуб (CMT) с соединением X-образной связкой
Доминантно наследуемая форма Х-сцепленного ШМТ вызывается мутацией в Ген коннексина 32, картированный в локусе Xq13. Обычные клинические признаки состоят из периферическая невропатия в сочетании с проблемами стопы и «бутылкой шампанского» телят.У некоторых возникает нейросенсорная глухота. (Стойкович и др., 1999). У некоторых из этих пациентов есть слуховая невропатия.
Как отмечалось выше, ген коннексина также связан с большим процентом случаев несиндромальной глухоты. Есть несколько других связанных невропатий и синдромы глухоты. Аутосомно-рецессивная демиелинизирующая нейропатия, аутосомная доминантные наследственные невропатии I и II типа и Х-сцепленные наследственные аксональные невропатии с умственной отсталостью связаны с глухотой (Стойкович и др., 1999).
Болезнь Фабри
Болезнь Фабри (БФ) — это Х-сцепленное рецессивное наследственное лизосомное нарушение накопления, которое приводит к накоплению глоботриаозилцерамида (Gb3) в тканях почек и сердца, а также в центральной и периферической нервной системе. По данным Koping et al (2017), «сенсоневральная потеря слуха была обнаружена в 58,8% когорты, которая обычно возникала во внезапных приступах и затрагивала особенно высокие частоты. Потеря слуха асимметрична, начинается с одностороннего действия и позже затрагивает контралатеральное ухо.О тиннитусе сообщили 41,2% «.
- Köping M1, Shehata-Dieler W1, Cebulla M1, Rak K1, Oder D2, Müntze J2, Nordbeck P2, Wanner C2, Hagen R1, Schraven S1 Дисфункция сердца и почек связана с прогрессирующей потерей слуха у пациентов с болезнью Фабри. .PLoS One. 2017 21 ноября; 12 (11): e0188103. DOI: 10.1371 / journal.pone.0188103. eCollection 2017.
Синдром Гольденхара.
Окулоаурикуловертебральная дисплазия (OAVD) или синдром Гольденхара первоначально была описан в 1881 г.Он включает в себя комплекс признаков, включая гемифациальную микротию, отомандибарный дизостоз, эпибульбарные липодермоиды, колобома и позвоночные аномалии которые происходят из-за сосудистых и генетических аберраций развития. Оно имеет разнообразная этиология и не относится к одному генетическому локусу. Заболеваемость составляет примерно 1 из 45 000. (Scholtz et al, 2001).
Джервелл и синдром Ланге-Нильсена
Этот синдром слуха связан с сердечной аритмией.Есть продление интервала QT, аритмии torsade de pointe (поворот точек, в ссылка на очевидное чередование положительных и отрицательных комплексов QRS), внезапные обмороки и тяжелая или глубокая сенсоневральная потеря слуха.
Klippel-Feil.
Klippel-Feil (KFS) — врожденная аномалия шейных (шейных) позвонков. Это проявляется в короткой шее, заниженной линии волос и ограниченной подвижности шеи.Это связано с врожденными аномалиями всех трех частей уха (наружного, среднего и внутреннего уха), а также IAC и вестибулярного водопровода (см. Ниже). По данным Yildirim et al (2008), около 60% пациентов с KFS имеют аномалии уха. Не было никакой корреляции между патологией уха и аномалиями скелета или вне скелета.
- Йилдирим Н., Арсланоглу А., Махирогуллари М., Сахан М., Озкан Х. Синдром Клиппель-Фейля и связанные с ним аномалии уха. Ам Дж. Отоларингол. 2008 сентябрь-октябрь; 29 (5): 319-25.
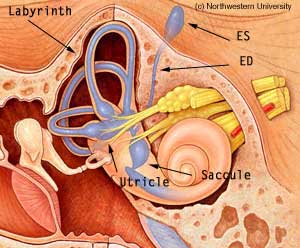
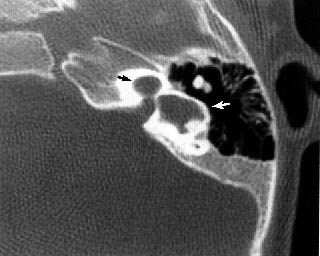
Синдром большого вестибулярного акведука (LVAS), также известный как EVA (увеличенный вестибулярный акведук). Хотя это присутствует с рождения, оно также прогрессирует.
При «синдроме большого вестибулярного акведука» наблюдается увеличение эндолимфатического протока (ED на рисунке выше), который соединяет эндолимфатический отсек (синий вверху) с эндолимфатическим мешком (который лежит сразу под твердой мозговой оболочкой задней черепной ямки, ES вверху) .См. Страницу EVA об этом условии.
Mohr-Tranebjaerg синдром (DFN-1)
Синдром Мора-Транебьерга (DFN-1) — это Х-сцепленный рецессивный синдромный слух. потеря, характеризующаяся постлингвальной сенсоневральной глухотой в детстве, за которой последовала прогрессирующей дистонией, спастичностью, дисфагией и атрофией зрительного нерва. Синдром вызвано мутацией, которая, как считается, приводит к дисфункции митохондрий. Это напоминает спиноцеребеллярная дегенерация, называемая Фредрейховой атаксия, которая также может проявляться нейросенсорной тугоухостью, атаксией и оптическим атрофия.Кардиомиопатия, характерная для Freidreichs, не наблюдается в Mohr-Tranebjaerg.
Норри Болезнь.
Классические признаки включают специфические глазные симптомы (псевдоопухоль сетчатки, гиперплазия сетчатки, гипоплазия и некроз внутреннего слоя сетчатки, катаракта, луковичный туберкулез), прогрессирующая нейросенсорная тугоухость и психическая нарушения слуха, хотя менее половины пациентов имеют нарушения слуха или умственно отсталый.
Синдром Окихиро
Классические признаки включают синдром Дуэйна (напоминает паралич 6-го нерва), врожденную гипоплазию зрительного нерва, двустороннюю глухоту и пороки развития лучевого луча. Это связано с другими нарушениями SALL4, включая акро-почечно-глазной синдром и синдром Холта-Орама. Согласно Chun et al., Нейросенсорная глухота встречалась только у 17% из 41 пациента (2001).
Пендред Синдром
Синдром Пендреда — одна из наиболее частых синдромальных форм глухоты.По сути, это глухота в сочетании с заболеванием щитовидной железы (эутиреоидный зоб) (Wemeau, Kopp, 2017). Вестибулярный тестирование, особенно ротационное тестирование, если доступно, должно проводиться в случаи с известными мутациями. Это происходит из-за мутации переносчика сульфат-иона 7q31. Это аутосомно-рецессивное заболевание. По состоянию на 2006 год было зарегистрировано 90 мутаций в этом гене (Cho et al, 2006). Пендред связан с синдромом большого вестибулярного акведука (см. Выше), а также с синдромом Мондини (см. Ниже).Обратите внимание, что многие люди с проблемами щитовидной железы страдают болезнью Меньера (Brenner et al, 2004), и, таким образом, LVAS, синдром Меньера и синдром Пендреда могут быть взаимосвязаны.
Около 60% мутаций в гене SLC26A4, которые, как известно, вызывают синдром Пендреда, можно обнаружить с помощью генетического тестирования. Это вариант для людей с соответствующими симптомами или рентгенологическими заболеваниями.
Мы наблюдали очень мало пациентов с синдромом Пендреда в Чикаго. Головокружение и слух, что позволяет предположить, что это нечастая причина головокружения в целом.Мы столкнулись с одной семьей с Пендредом у одного человека и со многими другими людьми без проблем со слухом, имеющими головокружение типа ДППГ, что позволяет предположить, что у носителей головокружения может быть определенный риск. В литературе это не обсуждается.
Спинальная мышечная атрофия (СМА) и симптомы слуха.
Хотя SMA обычно не связаны с симптомами слуха, недавний отчет предполагает, что нарушение, вызванное мутацией в TRPV4, может вызывать невропатию, а также потерю слуха (Oonk et al, 2014).
Наклейка синдром.
Мутации в COL11 являются причиной синдрома Стиклера.
Синдром Стиклера наследуется по аутосомно-доминантному типу. Клинические признаки включают врожденную катаракту, тяжелую миопию, черепно-лицевые особенности, включая гипоплазию средней зоны лица, раздвоение язычка, волчью пасть и последовательность Пьера Робена. Нейросенсорная тугоухость, гипермобильные суставы и преждевременный остеоартрит также являются общими признаками. Для этого синдрома характерно прогрессирующей миопией в первый год жизни и артропатии.
Предатель Синдром Коллинза (OMIM Entry TCOF1)
Синдром Тричера Коллинза характеризуется колобомой нижнего века. (при синдроме Гольденхара задействовано верхнее веко), микрогнатия, микротия, гипоплазия скуловых дуг, макростомия и нижнее смещение латеральные уголки глаз по отношению к медиальным уголкам глаз.
Синдром Тернера.
Синдром Тернера встречается примерно у 1/2000 родов женского пола.Большинство людей с синдромом Тернера имеют только одну копию Х-хромосомы и не имеют Y. Примерно две трети населения Тернера страдают потерей слуха, что примерно поровну разделено между нейросенсорным и проводящим типами (Ingeborg et al, 2005).
Waardenburg синдромы типа I и II
Синдром Ваарденбурга (WS) — это в основном аутосомно-доминантное заболевание, характеризующееся пигментными аномалиями кожи, волос, глаз и различными дефектами других тканей нервного гребня (Read and Newton, 1997).На его долю приходится более 2% врожденных нарушений слуха. На основании клинических и генетических критериев распознаются как минимум четыре типа. (Апайдин и др., 2004). Расстройство не очень однородное, даже в пределах одной семьи. Около 1/30 человек в школах для глухих страдают синдромом Ваарденбурга.
Существует четыре подтипа WS. WS1 в основном вызывается мутациями PAX3, а мутации MITF, SNAI2 и SOX10 связаны с WS2. Сообщается о более чем 100 различных мутациях, вызывающих болезнь, во многих этнических группах (Chen et al, 2010).Мутация SOX10 также участвует в синдроме Каллмана с глухотой (Pingault et al, 2015). MITF (фактор транскрипции микрофтальмии) связан с процессом меланогенеза (то есть пигментом), и мутации также могут приводить к синдрому Тиц (Otreba et al, 2012).
Клинические признаки синдрома Ваарденбурга (WS) включают боковое смещение внутреннего угла глазной щели каждого глаза, пигментные аномалии волос, радужной оболочки и кожа (часто белый чуб и гетерохромия радужки — см. выше; или светло-голубые глаза) и нейросенсорная глухота.У некоторых пациентов также наблюдается головокружение (Black et al, 2001). Смещение угла глазной щели, dystropia cantorum, является отличительной чертой между WS1 (она есть) и WS2 (ее нет). Сочетание характеристик WS I типа с аномалиями верхних конечностей имеет был назван синдромом Клейна-Ваарденбурга или WS типа III. Сочетание рецессивно унаследованные характеристики WS типа II с болезнью Гиршпрунга получили название Синдром Ваарденбурга-Шаха или WS IV типа.Мутации генов EDNRB, EDN3 и SOX10 ответственны за синдром Ваарденбурга типа IV (Otreba et al, 2013).
Ushers синдром. — наиболее частая причина одновременной глухоты и слепоты
Синдром Ушера характеризуется нарушением слуха и пигментным ретинитом (Young, Mets and Hain; 1996). Синдром Ушера можно разделить на 3 различных типа на основе клинических проявлений. Выводы.
В последние годы было обнаружено, что гены Ашера довольно распространены — около 1/70 человек имеют единственную мутацию.
При первом типе наблюдается нарушение слуха и вестибулярного аппарата.
При типе II имеется нарушение слуха без вестибулярного нарушения. Однако есть некоторые разногласия по этому поводу, поскольку некоторые хорошо задокументированные пациенты USH-2 имеют ненормальное тестирование, включая VHIT, и уменьшенное или отсутствующее тестирование VEMP (Magliulo et al, 2017). Мы немного сомневаемся в этом, поскольку тесты, в которых были выявлены отклонения от нормы, часто являются отклонениями от нормы в нормальной популяции. Тем не менее, похоже, что это стоит дальнейшего изучения.
В типе в-третьих, имеется различная степень вестибулярного нарушения. Пациенты Ushers могут пользу от кохлеарного имплантата. Электроретинограмма обычно требуется для получения четкого диагноза (Loundon et al, 2003). Вестибулярный Если возможно, тестирование следует провести в Usher’s.
Митохондриальные нарушения.
См. Эту страницу для отдельного обсуждения.
Вариабельная наследственность Врожденная глухота
Синдром Вольфрама, впервые описанный в 1938 году, также известен как DIDMOAD (несахарный диабет, сахарный диабет, атрофия зрительного нерва, глухота).Согласно Плантинге и др. (2008), все пациенты имели сходную нейросенсорную тугоухость с плавно понижающейся структурой. С возрастом не прогрессирует.
Плантинга и др. (2008). Нарушение слуха у патентов с генотипированным синдромом Вольфрама. Ann ORL 117 (7) 474-500
Не наследуемая врожденная глухота
На эти типы аномалий приходится примерно 20% врожденной глухоты, остальные имеют генетическое происхождение. В целом эти расстройства могут быть связаны с генетическими нарушениями, но чаще возникают самостоятельно.
Вирусные синдромы
Врожденную потерю слуха часто связывают с пренатальными инфекциями с нейротрофическим вирусы, такие как корь или цитомегаловирус (ЦМВ). Недавнее исследование показало, что «более 40% глухих по неизвестной причине, нуждающихся в реабилитации» относится к ЦМВ. (Барби и др., 2003). ЦМВ — самая распространенная внутриутробная инфекция в США. Младенцы могут контактировать с грудным молоком. Другие жидкости организма также могут передавать ЦМВ (например,грамм. моча, слюна). В развитых странах пожилые люди подвергаются воздействию вторичных механизмов.
Отсроченное начало потери слуха является обычным явлением — младенцы с ЦМВ и нормальным слухом при рождении должны находиться под наблюдением в течение 6 лет. Новорожденных с ЦМВ можно лечить ганцикловиром. Это лечение необходимо очень тщательно контролировать, поскольку у 2/3 младенцев развивается нейтропения.
| С деформированной улиткой | Потеря слуха |
| глубокий |
| Тяжелая | |
| глубокий |
| Умеренная, переменная | |
| От умеренной до тяжелой (сохраняются более высокие частоты) |
| с нормальной улиткой | |
| мягкий |
| От умеренной до тяжелой (ступенчато) |
| (модифицировано из Jackler et al.) | |
Врожденные пороки развития цепи слуховых косточек.
Эти пороки развития вызывают кондуктивную тугоухость. Пороки развития класса III по Тойниссену и Кремерсу являются примерами подвижной ступни стремени. Как и в случае с большинством заболеваний среднего уха, их часто можно лечить хирургическим путем. (Винсент и др., 2016)
Пороки развития латерального полукружного канала
Согласно Venkatasamy et al (2019), «пороки развития LSCC обычно связаны с потерей слуха (61%), особенно SHNL (39%).«Можно было бы ожидать, что у этих пациентов также будет вестибулярная дисфункция.
Дисплазия Мондини и Мишеля (дополнительную информацию см. На странице Мондини) 
КТ височной кости обычно проводится людям с нейросенсорной потеря слуха. Около 25% пациентов с врожденной тугоухостью имеют костный пороки развития внутреннего уха (Mafong et al, 2002).
Нормальная улитка имеет два с половиной оборота. Улитковая аномалия состоит из мембранозной аномалии, костной аномалии или их комбинации два.Если развитие улитки у эмбриона остановлено, общая полость может встречаются вместо улитки, как улитка. Полный лабиринт и улитка аплазия называется деформацией Мишеля (см. рисунок справа от Строма).
Неполный раздел называется Дисплазия или уродство Мондини. Кроме того, он состоит из кистозной вершины, расширенный вестибюль и большой вестибулярный водопровод.
Пациенты с общим синдромом Дауна (трисомия 21) часто имеют пороки развития внутреннего уха.
Деформации перепончатого лабиринта — Шибе и Александр
Есть также некоторые деформации перепончатого лабиринта — например, очень распространенная деформация Шибе (pars inferior — улитка и мешочек).
Аплазия Александра характеризуется аплазией протока улитки. Наиболее заметно поражается кортиев орган, особенно базальный поворот улитки и прилегающие ганглиозные клетки. Потеря слуха наиболее заметна на высоких частотах, в то время как низкочастотный слух относительно сохраняется.
Частота этих заболеваний в основном обусловлена вскрытием височной кости. Причина в том, что эти деформации не могут быть диагностированы с помощью компьютерной томографии, поскольку компьютерная томография не может определить аномалии перепончатого лабиринта. Для визуализации этих структур использовалась МРТ высокого разрешения. Практически однако обычные МРТ-сканеры 1,5 тесла не предоставить достаточно подробностей, чтобы иметь большую клиническую ценность. Более новые сканеры 3.0 тесла могут быть более ценными.
Можно подумать, что тест VEMP будет хорошим методом обнаружения деформации Шибе, поскольку VEMP чувствителен к нарушениям мешочка.
Пороки развития внутреннего слухового прохода.
Отверстия необычного размера между внутренним ухом и мозгом (внутренний слуховой проход) обычно связаны с другими костными аномалиями (сюрприз!). Ли и др. (2014).
Артикулы:
- Апайдин, Ф., и другие. (2004). «[Синдром Ваарденбурга. Гетерогенное заболевание с переменной пенетрантностью]». HNO 52 (6): 533-537.
- Barakat, AY, D’Albora, JB, Martin, MM, Jose, PA. Семейный нефроз, нервная глухота и гипопаратиреоз. J. Pediat 1977; 91: 61-4. Онлайн-Менделирующее наследование в человеке, Университет Джона Хопкинса № 146255.
- Barbi M, Binda S, Caroppo S, Ambrosetti U, Corbetta C, Sergi P. Более широкий роль врожденной цитомегаловирусной инфекции в нейросенсорной тугоухости.Pediatr Infect Dis J, 2003, январь; 22 (1): 39-42
- Блэк, Ф. О. и др. (2001). «Вестибулярный фенотип синдрома Ваарденбурга?» Отол Нейротол 22 (2): 188-194.
- Brenner M, Hoistad D, Hain TC. Распространенность дисфункции щитовидной железы при болезни Меньера. Архив Oto HNS, 130/2 226-228 (2004)
- Cho, M.A., et al. (2006). «Мутация H723R в гене PDS / SLC26A4 связана с типичным синдромом Пендреда у корейских пациентов». Эндокринная 30 (2): 237-243.
- Chun, B. B., et al. (2001). «Характеристики синдрома Окихиро». J Pediatr Ophthalmol Strabismus 38 (4): 235-239.
- Chen, H., et al. (2010). «Новые мутации генов PAX3, MITF и SOX10 у китайских пациентов с синдромом Ваарденбурга I или II типа». Biochem Biophys Res Commun 397 (1): 70-74.
- Chen K, Wang X, Sun L, Jiang H. Скрининг SLC26A4, FOXI1, KCNJ10 и GJB2 у пациентов с двусторонней глухотой с пороками внутреннего уха. Отоларингол Head Neck Surg.2012 г. 12 марта [Epub перед печатью]
- Эль-Шахави М. и др. Две большие испанские родословные с несиндромными нейросенсорная глухота и мутация мтДНК в нуклеотиде 1555 в гене 12S рРНК. Признаки гетероплазмии. Неврология 1997; 48: 453- .
- Ингеборг Ю.М. и другие. Отологические заболевания при синдроме Тернера. Отология и невротология 26: 145-150, 2005
- Джен, Дж. К. (2009). «Двусторонняя вестибулопатия: клинические, диагностические и генетические соображения.»Semin Neurol 29 (5): 528-533.
- Leenheer и другие. Аутосомно-доминантное наследственное нарушение слуха, вызванное миссенс-мутацией в COLA11A2 (DFNA13).
- Lemaire FX, Feenstra L, Huygen PL, Fransen E, Devriendt K, Van Camp G, Vantrappen Дж., Кремер С. В., Ваким П. А. и Косс Дж. К. (2003). «Прогрессивная нейросенсорная потеря слуха и вестибулярное нарушение с головокружением (DFNA9 / COCH): продольное анализы в бельгийской семье.«Отол Нейротол 24 (5): 743-8.
- Li Y1, Yang J, Liu J, Wu H. Повторное исследование пороков развития внутреннего слухового прохода, канала улиткового нерва и улиткового нерва. Eur Arch Otorhinolaryngol. 2014 6 марта [Epub до печати]
- Loundon N и другие. Синдром Ушера и кохлеарная имплантация. Отол Нейротол 24: 216-221, 2003
- Maas. Прогрессирующая глухота-дистония из-за мутаций SERAC1: исследование 67 случаев. Энн Нейрол 2017: 82: 1004-1015
- Mafong DD и другие.Использование лабораторной оценки и радиологической визуализации в диагностической оценке детей с нейросенсорной тугоухостью. Ларингоскоп 2002: 112: 1-7
- Magliulo G, Iannella G, Gagliardi S, Iozzo N, Plateroti R, Mariottini A, Torricelli F. Синдром Ашера типа II: сравнительное исследование генетических мутаций и оценка вестибулярной системы. .Отоларингол Head Neck Surg. 2017 ноя; 157 (5): 853-860. DOI: 10,1177 / 0194599817715235. Epub 2017 27 июня.
- McClay JE и другие.Оценка нейросенсорной тугоухости у детей с помощью магнитно-резонансной томографии. Arch ORL 2008: 134 (9) 945-952
- Merchant SN и другие. Гистопатологические и генетические исследования височной кости при синдроме Мора-Транебьярта (DFN-1). Отол Нейротол 22: 506-511, 2001
- Moon, I. S., et al. (2009). «От тяжелой до глубокой потери слуха у пациентов с прогрессирующим синдромом Альпорта». Acta Otolaryngol 129 (9): 982-987.
- Morton NE. 1991. Генетическая эпидемиология нарушения слуха.Энн NYAS 630; 16-31.
- Накамура Ю. и другие. Аномальные вызванные потенциалы синдрома Кернса-Сейра. Electromyogr Clin Neurophysiol 1995: 35: 365-370
- Oonk AM1, Ekker MS2, Huygen PL3, Kunst HP3, Kremer h5, Schelhaas JJ5, Pennings RJ3.] Внутрисемейная переменная потеря слуха при спинальной мышечной атрофии, индуцированной TRPV4. Анн Отол Ринол Ларингол. 2014, 24 июня. Pii: 0003489414539130.
- Otreba, M., et al. (2012). «[Регуляция меланогенеза: роль цАМФ и MITF].»Postepy Hig Med Dosw (Online) 66: 33-40.
- Otreba, M., et al. (2013). «[Наследственные гипомеланоцитозы: роль генов PAX3, SOX10, MITF, SNAI2, KIT, EDN3 и EDNRB]». Postepy Hig Med Dosw (Online) 67: 1109-1118.
- Pingault, V., et al. (2015). «Мутации SOX10 имитируют изолированную потерю слуха». Clin Genet 88 (4): 352-359.
- Рид, А. П. и В. Э. Ньютон (1997). «Синдром Ваарденбурга». J Med Genet 34 (8): 656-665.
- Scholtz et al.Синдром Голдендара: врожденная кондуктивная недостаточность слуха. или нейросенсорного происхождения? Отология Neurotol 22: 501-505, 2001
- Sennaroglu L, Saatci I. Новая классификация кохлеовестибулярных пороков развития. Ларингоскоп 112: 2230-2241, 2002
- Шах, Р. К., Н. Х. Блевинс и др. (2005). «Среднечастотная нейросенсорная тугоухость: этиология и прогноз». Дж Ларингол Отол 119 (7): 529-33.
- Сталь КП. Новая эра в генетике глухоты.NEJM 1998
- Стойкович и другие. Сенсорно-невральная дефанция при Х-сцепленном состоянии Шарко-Мари-Зуба болезнь с мутацией коннексина 32 (R142Q). Неврология 1999: 52: 1010-1014
- Strome SE, Baker KB, Langman AW. Визуальный случай месяца: порок развития внутреннего уха. American J. Otology, 19: 396-397, 1998
- Винсент Р., Вегенер И., Деркс Л.С., Грольман В. Врожденные пороки развития слуховых косточек в подвижных стремени у детей: результаты в 17 случаях. Ларингоскоп.2016 Март; 126 (3): 682-8. DOI: 10.1002 / lary.25351. Epub 2015 23 декабря
- Янг НМ, Мец МБ, Хайн ТС. Ранняя диагностика синдрома Ашера у младенцев и детей. Am J Otol. 1996; 17 (1): 30-4.
- Wiener-Vacher SR, Denise P, Narcey P, Manach Y. Вестибулярная функция у детей с ассоциацией ЗАРЯД. Арка Отоларингол HNS 1999: 125: 342-34
- Вемо, Дж. Л. и П. Копп (2017). «Синдром Пендреда». Передовая практика, Res Clin Endocrinol Metab 31 (2): 213-224.
- Venkatasamy A, Foll DL, Eyermann C, Vuong H, Rohmer D, Charpiot A, Veillon F. Деформации бокового полукружного канала коррелировали с данными аудиограммы. . Eur Arch Otorhinolaryngol. 2019 Апрель; 276 (4): 1029-1034. DOI: 10.1007 / s00405-019-05294-у. Epub 2019 6 февраля
- Ямасоба и др. Кохлеарная гистопатология, связанная с митохондриями мутация гена переносящей РНК (leu-UUR). Неврология 1999: 52; 1705-1707
См. Также: воспитание глухих детей.org
.
Процедуры лечения и диагностики врожденной глухоты
Неспособность воспринимать звуки и речь из-за внутриутробного дефекта образования слуховых органов называется врожденной глухотой. Неонатальный скрининг — это первый этап диагностики врожденной глухоты. Лечение врожденной глухоты заключается в хирургической коррекции внутриутробных аномалий. Ответим на такие вопросы, как в чем разница между врожденной и приобретенной глухотой, почему возникает это состояние, а также подробно поговорим о вариантах лечения врожденной глухоты ниже.
Врожденное нарушение слуха — это потеря слуха, которая присутствует с рождения или развивается позже в результате генетических или внешних воздействий, которые повлияли на плод, находящийся в утробе матери.
РАЗНИЦА МЕЖДУ ВРОЖДЕННОЙ И ПРИОБРЕТЕННОЙ ГЛУХОТОЙ
Разница между этими двумя периодами заключается в периоде, когда возникает глухота, врожденная — от рождения, а приобретенная — через некоторое время после рождения. Однако не уточняется, является ли причина генетической.
ЧТО ВЫЗЫВАЕТ ВРОЖДЕННУЮ ГЛУХОСТЬ?
Врожденная глухота возникает в результате внешнего воздействия на беременную женщину, например, заражения вирусом краснухи.Это может быть или не быть генетическим, например, это может быть связано с чубом и разноцветными глазами, вызванными генетическим заболеванием, называемым синдромом Ваарденбурга.
СИМПТОМЫ Врожденной глухоты
Симптомы врожденной глухоты зависят от ее причины, поэтому возможные причины врожденной тугоухости включают:
- Прием ототоксических лекарств во время беременности
- Инфекции во время беременности (например, токсоплазмоз, немецкий кори и цитомегаловируса)
- Заболевание головного мозга или нервной системы
- Осложнения при родах (например: серьезная инфекция, вызванная токсоплазмозом, герпесом, краснухой или цитомегаловирусом при рождении; ребенок, нуждающийся в интенсивной терапии новорожденных; вес при рождении меньше 3 фунта.; необычный вид головы, лица или ушей малыша; ребенок, нуждающийся в переливании крови; или даже лекарства, которые используются для поддержания дыхательной системы у недоношенных детей)
- Семейный анамнез потери слуха
- Генетические синдромы, такие как синдромы Ашера, Дауна и Ваарденбурга
ВАРИАНТЫ ЛЕЧЕНИЯ ВРОЖДЕННОЙ ГЛУХОСТИ
ХИРУРГИЯ ДЛЯ ВОССТАНОВЛЕНИЯ Врожденные аномалии ушей
Врожденные аномалии возникают в результате пороков развития, которые развиваются в результате роста эмбриона или внутриутробных событий, влияющих на рост эмбриона и плода.Хирургическое лечение аномалий может решить проблему, вызванную деформацией слияния эктодермы, энтодермы и мезодермы, что имеет жизненно важное значение для функции уха.
КОХЛЕАРНАЯ ХИРУРГИЯ ИМПЛАНТАТОВ
В случае серьезной проблемы с потерей слуха можно использовать кохлеарные имплантаты. Кохлеарный имплант работает, компенсируя поврежденные или неработающие части внутреннего уха, в отличие от слухового аппарата, который усиливает и направляет звук в слуховой проход. Если этот метод является выбранным методом лечения, следует обсудить риски и преимущества с врачом и аудиологом.
ДИАГНОСТИКА ВРОЖДЕННОЙ ГЛУХОСТИ
- Универсальный скрининг слуха новорожденных: Это скрининговый тест, проводимый в течение первых нескольких дней после рождения; это делается до того, как ребенка отнесут домой. Проверка длится 15–30 минут и безвредна для ребенка.
Врожденная глухота — определение врожденной глухоты The Free Dictionary
Поскольку при рождении проверка слуха не проводится, многие случаи врожденной глухоты оставались недиагностированными6, а позже приводили либо к отсутствию, либо к задержке развития речи. Более половины случаев несиндромальной глубокой врожденной глухоты имеют генетическую причину, и большинство (~ 80%) из этих случаев связаны с аутосомно-рецессивными формами глухоты (DFNB). «Мы хотели бы посоветовать семьям с нарушениями слуха стараться избегать кровнородственных браков, чтобы снизить риск дальнейшей глухоты в семье.«Когда ребенок рождается с врожденной глухотой, его рассматривают для установки кохлеарного имплантата, поскольку никакие лекарства не восстановят его слух. Несмотря на это большое количество выявленных мутаций, примерно половина всех случаев несиндромальной врожденной глухоты в определенных группах населения может быть прослеживается до одного гена: GJB2. В США многие не считают глухоту серьезным заболеванием, и были пары, которые использовали ПГД для выбора врожденной глухоты для сохранения культуры глухоты (1). , у пациента наблюдались клинические проявления тяжелой врожденной глухоты в семье J09, тогда как у пациента наблюдались проявления чрезвычайно тяжелой врожденной глухоты в семье J11.Пробанду было 17 лет, он страдал врожденной глухотой. Как показано на Рисунке 1 (b), все пациенты страдали двусторонней глубокой глухотой с плоской аудиограммой, выявленной с помощью PTA. Синдром Алезандрини проявляется односторонним лицевым витилиго, односторонней дегенерацией сетчатки, седыми волосами и врожденной глухотой. Но при этом синдроме отсутствуют морфологические особенности, связанные с глазами, что делает диагноз WS более вероятным. Это особенно верно в случае врожденной глухоты, поскольку грамотность для лиц с приобретенной глухотой (после школьного возраста), вероятно, будет недостаточной.Мутации генов GJB2 и SLC26A4 являются основными причинами врожденной глухоты. Cell Biochem Biophys 2015; 73: 41-4. Врожденная глухота распространена у белых собак и обычно выявляется вскоре после рождения. Инфекция вирусом Зика во время беременности связана с неблагоприятными врожденными исходами, включая микроцефалию, дефекты нервной трубки, ранние пороки развития мозга, структурные аномалии глаз и т. Д. врожденная глухота и контрактуры конечностей (1). .врожденная глухота — это … Что такое врожденная глухота?
Врожденная глухота — Потеря слуха при рождении. Врожденная глухота контрастирует с приобретенной глухотой после рождения. Различие между врожденной и приобретенной глухотой определяет только время появления глухоты. Не уточняется,… Медицинский словарь
Врожденная глухота и пигментный ретинит — (Также называется синдромом Ушера.) Генетическое заболевание, характеризующееся ухудшением слуха и глазным заболеванием, называемым пигментным ретинитом, при котором зрение со временем ухудшается. У некоторых людей с синдромом Ашера также есть проблемы с балансом. Это самый…… Медицинский словарь
Пигментный ретинит и врожденная глухота — (Также называется синдромом Ушера). Генетическое заболевание, характеризующееся ухудшением слуха и заболеванием глаз, называемым пигментным ретинитом, при котором зрение со временем ухудшается. У некоторых людей с синдромом Ашера также есть проблемы с балансом.Это самый…… Медицинский словарь
Глухота с зобом — Глухота с зобом, которая представляет собой синдром Пендреда, является наследственной ассоциацией врожденной глухоты (глухота во время рождения) и зоба (увеличение щитовидной железы в передней части шеи) из-за дефект в изготовлении щитовидной железы…… Медицинский словарь
Врожденная аномалия — Классификация врожденных аномалий и внешние ресурсы МКБ 10 Глава Q MeSH D000013… Википедия
Врожденная глухота — Потеря слуха при рождении.Врожденная глухота контрастирует с приобретенной глухотой после рождения. Различие между врожденной и приобретенной глухотой определяет только время появления глухоты. Не уточняется,… Медицинский словарь
Глухота, приобретенная — Потеря слуха, которая возникает или развивается в течение некоторого времени в течение жизни человека, но отсутствовала при рождении. Приобретенная глухота контрастирует с врожденной глухотой, которая присутствует при рождении. Различие между приобретенной и врожденной глухотой…… Медицинский словарь
Врожденный — Присутствует при рождении.Врожденное состояние — это состояние, которое присутствует при рождении. В медицине существует множество применений врожденного порока. Есть, например, врожденные аномалии. (Дополнительные примеры см. Ниже.) Против генетического: Один словарь… Медицинский словарь
глухота — н. приобрел; врожденная глухота * * * [defnɪs] приобретенная врожденная глухота… Комбинированный словарь
врожденный — прилагательное Этимология: латинское congenitus, от com + genitus, причастия прошедшего времени gignere, чтобы произвести больше в родстве Дата: 1796 г. 1.а. существующие при рождении или начиная с рождения b. составляя существенный… New Collegiate Dictionary
Врожденный сифилис — Классификация и внешние ресурсы Зубчатые резцы, известные как зубы Хатчинсона, характерные для врожденного сифилиса МКБ… Wikipedia