Гипоспадия у детей: фото до и после
Детский хирург клиники «МедикаМенте» Никитский М.Н. проводит операции при гипоспадии детям и младенцам с 6 месяцев. Оперативное лечение гипоспадии, проведенное в раннем возрасте, помогает предотвратить у ребенка, помимо проблем мочеиспускания, проблемы психологического и сексуального характера в будущем.
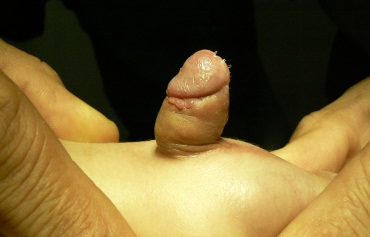
Гипоспадия у мальчика, фото
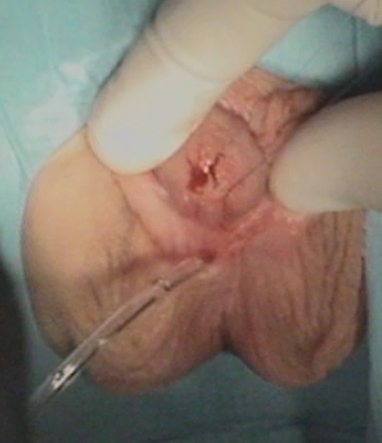
На фото: гипоспадия у ребенка, искривление члена при гипоспадии. Состояние полового члена после операции, стентирование отверстия уретры.
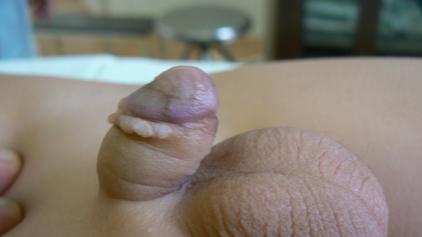
Гипоспадия у ребенка венечной формы
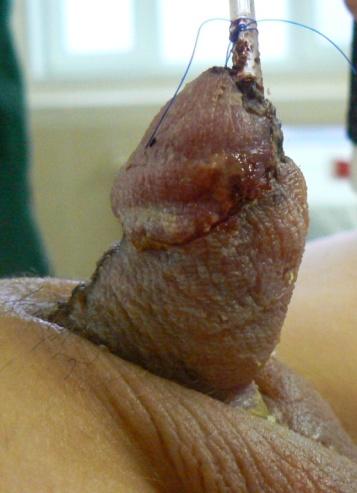
На фотографии: как выглядит гипоспадия у ребенка венечной формы. Состояние полового члена после операции.
Мама обратилась в клинику Медика Менте с ребенком по поводу диагноза: гипоспадия венечная форма (первое фото до операции). В центральной городской больнице маме в лечении отказали. У ребенка была сопутствующая патология. В наш центр мама обратилась с вопросом о возможности проведения ребенку операции по коррекции данной врожденной патологии. После осмотра анестезиологом принято консилиумное решение о возможности проведения оперативного лечения под наркозом у ребенка с сопутствующей патологией. Для удобства ребенка была выделена отдельная палата. Проведено оперативное лечение. Выполнено иссечение рубцовых тканей вдоль уретры полового члена и выполнена одномоментная коррекция уретры по методике Snodgrass и гланулопластика. Мальчику был установлен катетер на 7 суток (второе фото — вид полового члена после операции). На 7-е сутки катетер извлечен. После спонтанного самостоятельного мочеиспускания ребенок покинул стационар. Повторный осмотр, калибровка уретры были на 30 и 60-е сутки. Через 6 месяцев у мальчика патологии не выявлено.
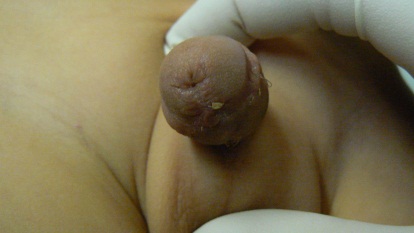
Венечная гипоспадия у ребенка 6 лет (фото)
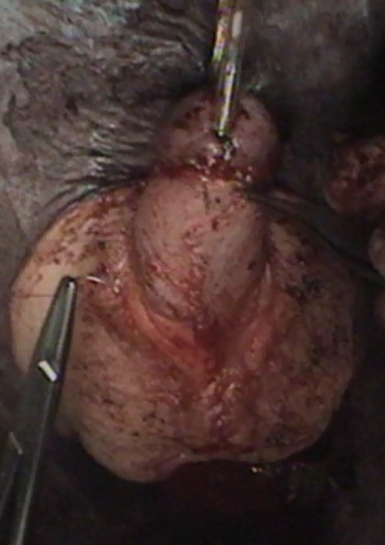
На фото: венечная гипоспадия у ребенка 6 лет, искривление полового члена. Состояние полового члена после операции, установка уретрального катетера.
Обратились родители из города Ростов-на-Дону. С их слов по месту жительства ребенка госпитализировали в больницу одного (без родителей). Срок госпитализации должен был составить 14 дней. В хирургическое отделение «Медика Менте» ребенок был госпитализирован сразу после плановой сдачи анализов. В стационаре проведено обследование: УЗИ органов мошонки, почек и мочевого пузыря; выполнена цистография. После обследования, на следующий день, мальчик взят в операционную. Под общим наркозом выполнена серьезная пластическая операция: выпрямление полового члена, иссечение рубцовых тканей параллельно уретре, надстройка уретры до типичного места на головке полового члена. Ребенок в послеоперационном периоде провел 7 суток на уретральном катетере. Получал необходимую антибактериальную и седативную терапию. Послеоперационный период протекал без осложнений. Мальчику удален катетер на 7-е сутки. На 8-е сутки семья покинула стационар. В итоге, родители были с малышом постоянно и провели на 6 дней меньше в стационаре.
фото, причины и как лечить
Гипоспадия у мальчиков характеризуется врожденной кривизной полового члена. При этом отверстие мочеиспускательного канала располагается в патологическом месте, например в середине пениса или в области мошонки.
Обследование включает в себя визуальный осмотр, ультразвуковое исследование и изучения оттока мочи по уретре. Для устранения патологии показаны хирургические вмешательства с пластикой мочеиспускательного канала.

Возникновение болезни
Родителям о гипоспадии важно знать, что это такое и почему она возникает. Это врожденная аномалия, характеризующаяся нарушениями развития уретры и пениса в результате чего мочеиспускательный канал располагается в неправильном месте. Частота патологии – 1 случай на 500 новорожденных.
Выделить конкретные причины развития заболевания невозможно. Гипоспадия формируется на 7-14 недели беременности, когда происходит формирования уретры.
Болезнь встречается чаще после ЭКО, что связано с высокой частотой осложнений при данном методе оплодотворения. Нарушения расположения мочеиспускательного канала сопровождают хромосомные заболевания: синдром Патау, Эдвардса и др.
Варианты патологии
Степень недоразвития уретры различается. На основании этого выделяют несколько типов гипоспадии у новорожденных мальчиков:
- венечная форма при которой наружное отверстие мочеиспускательного канала образуется в области венечной борозды, расположенной на головке полового члена;
- головчатый вариант – уретра на основании головки;
- стволовая форма – отверстие мочеиспускательного канала на стволе пениса;
- мошоночный вариант с открытием уретры на любом участке мошонки;
- если наружное отверстие мочеиспускательного канала расположено в области промежности, то выставляют промежностную форму гипоспадии.
Реже встречается «гипоспадия без гипоспадии». Это вариант заболевания, когда уретра открывается в анатомически правильном месте, однако кавернозные тела пениса деформированы.
Клинические проявления

Наиболее распространенный вариант патологии – головчатый. Его выявляют у 70-80% больных. Заболевание характеризуется болезненными мочеиспусканиями из-за стеноза уретры и отсутствия уздечки. В период полового созревания усиливается деформация пениса. Раннее проведение хирургической операции предупреждает развитие осложнений.
При стволовом варианте болезни нормальное мочеиспускание невозможно. Половой член деформирован. Эрекция сопровождается сильной болью. Венечная форма встречается крайне редко и проявляется аналогичными признаками.
Мошоночная и промежностная форма гипоспадии имеют тяжелое течение. Патологическое расположение уретры приводит к невозможности нормального мочеиспускания и болевому синдрому.
Негативные последствия

Заболевание без лечения может стать причиной развития осложнений. У мальчиков с гипоспадией возникают воспалительные изменения в области выхода уретры, что приводит к инфекциям органов мочеполовой системы и снижению фертильности в будущем.
Хирургическое лечение также имеет ряд осложнений, связанных с патологией:
- формирование единичных или множественных свищей уретры;
- стеноз мочеиспускательного канала или развитие дивертикулов;
- уменьшение или полное отсутствие чувствительности головки полового члена.
Указанные состояния снижают уровень качества жизни мужчины и могут стать причиной психических расстройств: депрессии и др.
Диагностические мероприятия

Диагностика болезни не представляет трудности. Педиатр или неонатолог может выявить неправильное расположение уретры сразу после рождения. Для подтверждения диагноза проводится УЗИ органов малого таза.
При подозрениях на хромосомную патологию – кариотипирование. Ребенок при гипоспадии консультируется у генетика. Специалист выявляет признаки наследственных заболеваний, а также беседует по их поводу с родителями.
Заболевание часто сопровождается патологиями органов мочевыделительной системы, например гидронефрозом, забросом мочи из мочевого пузыря в мочеточники и др.
Для их выявления проводит ультразвуковое исследование мочевого пузыря и почек. Дополнительно осуществляют МРТ-диагностику, уретроскопию, уретрографию, урофлоуметрию и другие процедуры. При необходимости ребенок консультируется у уролога или хирурга.
Лечение болезни

Основной метод устранения гипоспадии у ребенка – хирургическое вмешательство. Операция направлена на восстановление формы пениса и правильное расположение уретры. Существуют различные варианты вмешательств, подбираемые для каждого мальчика индивидуально.
Говоря о том, сколько длится операция, врачи называют сроки от 1 до 3 часов. Это зависит от формы патологии и наличия сопутствующих аномалий развития. Хирургические вмешательства с пластикой приводят к восстановлению формы полового члена. Это видно на фото до и после операции. Дети переносят оперативные процедуры без осложнений.
Родители волнуются о том, сколько стоит операция. Хирургическое вмешательство проводят бесплатно, так как это рекомендованный метод лечения болезни.
Профилактические мероприятия

В связи с тем, что причины патологии не до конца установлены, специфическая профилактика не разработана.
Врачи рекомендуют беременной женщины придерживаться следующих общих рекомендаций:
- исключить вредные привычки: употребление спиртного, курение и наркоманию;
- лечить инфекционные заболевания, в первую очередь инфекции, передающиеся половым путем;
- избегать тяжелых физических нагрузок и стресса;
- не использовать самостоятельно лекарственные средства. Медикаменты могут быть противопоказаны в период беременности, так как способны вызвать аномалии развития у ребенка.
При появлении симптомов болезней в период беременности необходимо проконсультироваться с гинекологом. Специалист проведет обследование и назначит терапию.
Заключение
Прогноз при гипоспадии у мальчиков положительный. Выявление патологии после рождения и хирургическая коррекция дефекта позволяют нормализовать развитие наружных половых органов и предупредить осложнения болезни.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Отзывы родителей о лечении положительные. Операции не требуют длительной госпитализации детей и безопасны для них.
Читайте также:
Проблемы у мужчиноперация на головчатую патологию, венечная форма, фото у мальчиков
Гипоспадию относят к врожденной аномалии, образующуюся в результате нарушения развития полового члена. Характеризуется недоразвитием передней стенки мочеиспускательного канала. В следствие чего, наружное отверстие уретры оказывается смещенным проксимальнее.
Таким образом, коррекция аномалии включает в себя: выпрямление полового члена, уретропластику и кожную пластику, чтобы в результате получить нормальный функциональный и косметический результат.
За последние 15 лет отмечается увеличение частоты рождаемости детей с этой проблемой. На данный момент с этой патологией рождается 1 из 250 новорожденных мальчиков.
Эмбриология
Формирование половых органов внутриутробно идет по женскому типу, если не происходит активного воздействия андрогенов во время критического периода гестации от 8 до 12 недель. Резко увеличивается уровень 5-альфа-редуктазы и происходит концентрация андрогенных рецепторов в эпителии уретральной площадки. Дигидротестостерон, образующийся из тестостерона, под воздействием 5-альфа-редуктазы является ключевым фактором в формировании полового члена. Под воздействием которого происходит удлинение генитального бугорка и слияние уретральных складок, формирующих половой орган.
Этиология
Основная причина, приводящая к возникновению изолированной гипоспадии неизвестна.
Семейное наследование отмечается от 4 до 10% случаев гипоспадии, при этом данный порок развития встречался в нескольких поколениях.
Эндокринопатиям отводится немаловажная роль-это те факторы, которые влияют на продукцию гормонов, в особенности во внутриутробном периоде, что приводит к нарушению развития полового члена.
Мутации в генах, отвечающих за развитие наружных половых органов, так же могут приводить к данной патологии.
Различные химические соединения, присутствующие в нашей повседневной жизни, оказывают антиандрогенный или эстроген подобный эффект. Поэтому в промышленных странах отмечается увеличение количества детей, у которых диагностируют гипоспадию.
Так же увеличение риска возможно у мальчиков, рожденных после экстракорпорального оплодотворения.
К увеличению риска может привести дисфункция плаценты на ранних сроках беременности, ожирение, диабет и гипертензия у матери. Прием гормональных препаратов матерью до и во время беременности увеличивает вероятность развития патологии.
Анатомические особенности:
- головка полового члена не замкнута и расщеплена по средней линии;
- наружное отверстие мочеиспускательного канала эктопировано и располагается проксимальнее головки полового члена между двумя кавернозными телами;
- гипоплазированная уретра не окружена спонгиозным телом, а покрыта тонким слоем кожи; расщепление губчатого тела начинается проксимальнее эктопированного меатуса, дистальнее губчатое тело уретры разделяется на два образования, идущих веерообразно к головке полового члена по обе стороны от средней линии. Часто дисплазированное спонгиозное тело просвечивает через кожу полового члена на вентральной поверхности;
- проксимальнее расщепленного губчатого тела все структуры анатомический правильно сформированы;
- артерия уздечки полового члена отсутствует;
- дорзальная поверхность полового члена нормальная.
Классификация

Гипоспадия подразделяется на дистальные, средние и проксимальные типы или передняя, средняя и задняя.
Дистальные типы
Наружное отверстие мочеиспускательного канала располагается либо на несколько миллиметров ниже верхушки головки полового члена, либо в области венечной борозды. Тогда говорят о том, что развилась головчатая патология или венечная форма болезни. Достаточно часто наружное отверстие может быть сужено (меатостеноз), что приводит к мочеиспусканию тонкой струей и натуживанию при микции. Крайняя плоть располагается дорзально, хотя может быть и нормально развита. Искривление полового члена отсутствует, либо выражено незначительно.
Средние типы
Стволовая гипоспадия — при данных формах наружное отверстие располагается ниже венечной борозды при дистально стволовой форме, либо в области середины ствола полового члена при средне стволовой. Отмечается более выраженное искривление кавернозных тел вентрально при стволовой, чем при венечной форме патологии. Крайняя плоть дисплазирована и располагается на дорзальной поверхности.
Проксимальные формы

Мошоночная гипоспадия — наружное отверстие мочеиспускательного канала открывается в области члено-мошоночного перехода, либо еще проксимальнее при промежностной. Кавернозные тела полового члена искривлены вентрально. Губчатое тело уретры гипоплазировано. Мочеиспускание, чаще всего, происходит сидя в более старшем возрасте.
Так же отдельно выделяется гипоплазия губчатого тела уретры. При данной форме порока наружное отверстие мочеиспускательного канала открывается на головке полового члена, но отмечается выраженное искривление пениса под воздействием гипоплазированного спонгиозного тела уретры. Мошонка при этом расщеплена на две половины, напоминая большие половые губы, а половой член располагается между ними в виде клитора (транспозиция полового члена).
Сочетанная патология
Часто аномалия может сочетаться с крипторхизмом, паховой грыжей, водянкой оболочек яичка, гидронефрозом, пузырно-мочеточниковым рефлюксом и др. Поэтому пациентам до вмешательства целесообразно проведение УЗИ почек и мочевого пузыря.
Проксимальные формы гипоспадии сочетание с крипторхизмом должны быть консультированы эндокринологами с определением кариотипа для исключения нарушения формирования пола.
Оперативное лечение
Учитывая психологические факторы, анестезиологическое пособие и технические аспекты оперативного лечения, оптимальный возраст для коррекции от 6 до 18 месяцев. При маленьких размерах полового члена и головки целесообразно проведение предоперационной гормональной терапии.
Подготовительные мероприятия
Для уменьшения стресса ребенка во время лечения, мы применяем предоперационные седативные средства, минимальный период нахождение ребенка без матери, каудальную анестезию, при которой обеспечивается пролонгированное обезболивание после вмешательства на сроки до 6-8 часов.
Ход вмешательства
Так же при коррекции в нашем отделении используется рассасывающийся шовный материал, не требующий снятия швов. Весь послеоперационный период ребенок находится в двух памперсах, что позволяет максимально снизить дискомфорт маленького пациента, тем самым обеспечивая полную активность. Все вышесказанное способствует максимальному устранению возможно стресса у ребенка до вмешательства, вовремя и в послеоперационном периоде.
Оперативное лечение в нашей клинике проводится по самым современным методикам. Используется микрохирургический инструментарий, оптическое увеличение и рассасывающийся шовный материал.
Таким образом, мы делаем все возможное, чтобы максимально снизить стресс у маленького пациента и получить лучший функциональный и косметический результат.
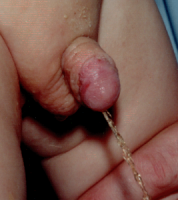
Гипоспадия до и постоперационные фото
На фото представлены внешний вид до и после операции. Внешний вид полового члена после операции не отличим от нормального, и выглядит как после обрезания.



Течение послеоперационного периода после гипоспадии у мальчиков и заживление раны: рекомендации врача
После того, как операция из-за гипоспадии осталась позади, мальчика рекомендуется наблюдать еще в течение 24 месяцев. Это необходимо, чтобы исключить осложнения.
Швы снимают в среднем на 5-7 день после того, как операция останется позади, либо не требуют снятия, если используется рассасывающийся шовный материал. Мальчику назначают антибактериальную терапию, а также рекомендуют смазывать зону вмешательства мазью с противовоспалительным действием. Форма гипоспадии, по поводу которой проводилась операция, при этом значения не имеет.
Также требуется частая смена памперса, регулярное «проветривание» места операции, чтобы избежать нагноительных процессов.
Из осложнений операцию сопровождает болевой синдром, который купируется использованием таблеток НПВС-ряда. Также в первые дни может выделяться небольшое количество крови вместе с мочой.
После вмешательства на гипоспадию наиболее опасно инфицирование раны, так как половой член – место нестерильное. Чтобы избежать этого, соблюдают правила асептики и антисептики, применяют антибиотики.
Источники:
1. Лопаткин Н. А. « Учебник по урологии»
2. Гипоспадия у детей « Клинические рекомендации РФ»
3. Тексты научных статей по специальности «Урология»
• «КЛИНИКО-МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА АНДРОГЕННОГО СТАТУСА У ДЕТЕЙ С ГИПОСПАДИЕЙ И ЕГО ВЛИЯНИЕ НА РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ»
Жарков Данил Анатольевич Райгородская Н.Ю.
Напольников Ф.К. Цмокалюк Е.Н.
• «ЛЕЧЕНИЕ ДЕТЕЙ С ГИПОСПАДИЕЙ»
Марченко А.С. Смирнов И.Е. Зоркин С.Н.
Апакина А.В. Суходольский А.А. Шахновский Дмитрий Сергеевич
• «ПЕРИОПЕРАЦИОННОЕ ЛЕЧЕНИЕ МАЛЬЧИКОВ С ГИПОСПАДИЕЙ УРЕТРЫ»
Текст научной статьи по специальности «Медицина и здравоохранение»
Акрамов Н.Р. Тахаутдинов Ш.К. Шарабидзе Г.Г.
• «ХИРУРГИЧЕСКАЯ КОРРЕКЦИЯ ТЯЖЁЛЫХ ФОРМ ГИПОСПАДИИ У ДЕТЕЙ»
Каганцов Илья Маркович
что это такое, фото у новорожденных, головчатая, венечная и другие формы
Гипоспадия у мальчиков – это аномалия развития уретры, правильного роста полового члена. Выявляется смещение мочевыводящего отверстия от головки к мошонке или средней части ствола пениса. Оно становится причиной кривизны органа, что в дальнейшем ведет к серьезным урологическим проблемам и нарушению половых функций. Недуг имеет врожденную природу. Опытный неонатолог может определить его в роддоме в ходе осмотра новорожденного.


Общая информация о патологии
Гипоспадия характеризуется анатомически неправильным размещением уретры (мочевыводящего канала) и крайней плоти пениса. Нормально, когда уретра расположена на головке члена. При выявлении гипоспадии отверстие смещено к мошонке или локализуется на стволе. К такому положению приводит отсутствие или неправильное развитие задней стенки дистальных отделов. Сопутствующий признак аномалии – дисплазия крайней плоти.
Причины развития гипоспадии у мальчиков


Выявить точную причину смещения уретры довольно сложно. Установлена ее связь с внутриутробным ростом детей. Половые органы у плода формируются на 7-15 неделе вынашивания.
В этот период возможен сбой их развития по таким причинам:
- хромосомные мутации;
- генетический фактор;
- стресс будущей мамы;
- курение;
- алкоголизм;
- прием гормонов;
- перенесенная мамочкой инфекция;
- неправильное питание мамы;
- многоплодное вынашивание;
- инфицирование плода.
Виды и симптомы заболевания
Признаки патологии различаются в зависимости от ее вида. Диагностируют такие типы гипоспадии:


Головчатая. На фото видно, что уретра у ребенка в этом случае расположена в нижней части головки. При мочеиспускании струя может быть направлена в сторону. Пенис не искривлен.
- Мошоночная. Уретра размещена в зоне мошонки. Размеры члена скромные, наблюдается его недоразвитие. Мочеиспускание происходит лишь сидя.
- Венечная. Мочеиспускательный канал выходит отверстием на границе головки и ствола пениса. Сам он часто искривлен, моча выходит струей вниз.
- Стволовая. Половой орган может быть искривлен в любую сторону. Отверстие для мочеиспускания находится в нижнем участке ствола члена.
- Промежностная. Мочеиспускательный канал выходит в область промежности. Член почти не развит, искривлен.
- Хордовая (гипоспадия без гипоспадии). Размещение уретры анатомически правильное. Однако канал для мочеиспускания короткий, неразвитый. Это ведет к атрофии ткани головки, возможному искривлению органа в любую сторону. С ростом малыша деформация пениса становится более заметной.
Клинический симптом патологии – неправильное положение уретры, сопряженное с этим нарушение мочеиспускания и искривление полового члена. На фоне недуга малыши, подростки, взрослые мужчины страдают от таких явлений:
- частые и болезненные мочеиспускания;
- сниженные сексуальные потребности;
- нарушение эрекции в периоде взросления;
- бесплодие в браке.
Осложнения и опасность для ребенка


Аномалия сопровождается раздражением кожи на конце уретры. При отсутствии квалифицированной медпомощи она ведет к:
- водянке яичек;
- нарушению развития крайней плоти;
- грыже в паху;
- постоянным мочеполовым инфекциям.
Наряду с этим в пораженном участке могут формироваться свищи, сужается просвет уретры. В старшем возрасте нередко наблюдаются комплексы в сексуальной сфере и сильные неврозы по этому поводу.
Методы диагностики гипоспадии


Диагностика заключается в визуальном осмотре половых органов мальчика, оценке расположения уретры и направления струи при выходе мочи.
Дополнительно показаны инструментальные и клинические обследования:
- оценка состояния органов мочеполовой системы с помощью ультразвукового сканирования;
- выявление аномалий развития мочевого пузыря и протоков, которые идут к нему от почек;
- анализ мочи для обнаружения воспалительного процесса;
- оценка генетической расположенности после сдачи соответствующих анализов (на половой хроматин).
Способы лечения
От правильного лечения сложной патологии гипоспадии зависит мужское здоровье мальчика в будущем. Лечение ребенка важно доверить докторам солидной клиники, с хорошей репутацией. Устранить физическую аномалию и обеспечить правильное развитие полового аппарата способна современная хирургическая операция. В мировой хирургии разработано более 200 методик проведения вмешательства. При головчатой форме недуга операции нередко удается избежать. Небольшое искривление полового органа и слегка смещенная уретра не влияют на мужские функции, дальнейшее качество жизни.
Операция и послеоперационный уход за ребенком


Операции не проводятся новорожденным мальчикам. Оптимальный возраст ребенка для нее – от 3 месяцев до 1,5 лет, когда есть все шансы восстановить нормальную работу органа. Случается, что к хирургическому вмешательству прибегают и в подростковом периоде. Все зависит от стадии и сложности патологии.
Хирургическая коррекция при аномалии позволяет:
- выпрямить пенис мальчика с помощью ортопластики;
- сформировать недостающую область уретры и вывести отверстие мочеиспускательного канала в анатомически правильном месте.
Пластику при головчатой форме (если она показана) выполняют за счет собственных тканей полового органа мальчика. В правильном месте слизистой оболочки выполняют отверстие и в него выводят некорректно размещенный мочеиспускательный канал. При сложных формах аномалии, когда уретра выходит в мошонку или располагается на стволе пениса, своих тканей органа недостаточно. Применяют специальные протезы.


Хирургическая процедура длится до трех часов. Она состоит из ряда профессионально выполняемых этапов. Специалисты выпрямляют пенис, проводят коррекцию положения уретры, располагают мочеиспускательный канал в правильно обозначенном месте, удаляют крайнюю плоть. Вмешательство требуется один раз, дает эффект в 95% клинических ситуаций. Как выровняется пенис, легко заметить на фото до и после коррекции.
Восстановление в итоге операции идет тяжело. Чтобы устранить боль и дискомфорт и ускорить регенерацию тканей, малышам показан курс медикаментозной терапии. Для облегчения мочеиспускания вводится катетер. В реабилитационном периоде назначается постельный режим, малыш должен лежать несколько дней. Сколько обычно длится восстановление, зависит от возраста и конституции мальчика. Чем малыш меньше, чем он крепче, тем быстрее вернется к нормальной жизни.
Профилактические мероприятия
Появление венечной и других форм гипоспадии у новорожденного практически невозможно предугадать, да и знают о недуге не все люди без медицинского образования. Многое зависит от образа жизни будущей мамы. Чтобы снизить риск этой и прочих врожденных аномалий плода во время вынашивания, следует:
- вести правильный образ жизни;
- подобрать сбалансированный и богатый витаминами рацион;
- избегать стрессов;
- исключить токсичное воздействие красок, химических агентов;
- отказаться от алкоголя, курения;
- узнать у врача, какие медикаменты можно принимать (если в них есть необходимость), не заниматься самолечением;
- регулярно посещать гинеколога, сдавать анализы и УЗИ.
Независимо от формы патологии, прогноз при гипоспадии довольно благоприятный. Она не укорачивает срок жизни, не грозит опасным ухудшением здоровья. Однако существуют формы патологии, которые сложно откорректировать даже современным хирургическим путем. Раннее выявление аномалии и своевременное вмешательство дает маленькому пациенту больше шансов на успех лечения.

 Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »Поделитесь с друьями!
Гипоспадия в виде хорды . Гипоспадия без гипоспадии. Хорда без гипоспадии | Рудин Юрий Эдвартович
Редкая форма гипоспадии (составляет не более 5-8%) , характеризуется искривлением кавернозных тел полового члена при отсутствии эктопии (смещения) наружного отверстия уретры на ствол или мошонку. При гипоспадии в виде хорды наружное отверстие уретры остается на вершине головке в обычном месте, либо на венечной борозде. Крайняя плоть может быть расположена сзади по дорсальной поверхности, в виде характерного для больных с гипоспадией «капюшона», однако у 40 % детей с гипоспадией в виде хорды крайняя плоть может быть нормальной формы и полностью закрывает головку. Диагноз устанавливается во время полноценной эрекции c тугим заполнением кавернозных тел. Поскольку врачу сложно осмотреть ребенка в момент полноценной эрекции своевременно поставить диагноз не всегда представляется возможным. Родители ребенка должны сделать снимки в момент эрекции. Это физиологическое состояние (эрекция) наиболее часто возникает у детей утром сразу после пробуждения в момент переполнения мочевого пузыря, перед актом мочеиспускания. Снимок необходимо выполнить в строго боковой проекции для определения градуса отклонения члена от нормального положения, для определения степени деформации кавернозных тел.
Существует несколько основных причинами искривления члена.
- Это соединительнотканные тяжи на передней (вентральной) и боковой поверхности полового члена.
- Рубцовая соединительная ткань между кавернозными телами ( хорда) – это патологически измененная спонгиозная ткань уретры.
- Сама уретра у 40% детей с гипоспадией в форме хорды порочна в месте деформации ( в дистальном отделе) и представлена тонкой плотной пленкой. В норме уретра хорошо растяжима и вдоль и поперек, имеет мясистую стенку с развитой (особенно у взрослых мужчин) парауретральной спонгиозной тканью. Именно эта порочно сформированная часть уретры может быть причиной деформации.
Существует несколько способов коррекции врожденной деформации кавернозных тел при гипоспадии в форме хорды. Один метод предусматривает рассечение всех рубцовых тяжей и протяженную мобилизацию всего висячего отдела мочеиспускательного канала.
В случае грубой деформации и значительного укорочения уретры используют метод расправления кавернозных тел путем пластики вентральной поверхности кавернозных тел. Для этого в зоне максимального искривления выполняют Н-образный разрез, мобилизуют кавернозные тела достигая полного выпрямления члена. Дефект поверхности кавернозного тела укрывают свободным лоскутом внутреннего листка крайней плоти (grafting). Во время операции требуется так же удлинить уретру . Это удается сделать формируя вставку из тубуляризированного лоскута кожи крайней плоти на сосудистой ножке. Устраненный дефицит длины уретры позволяет ей свободно растягиваться при эрекции.В тех случаях когда нет пластического материала (крайняя плоть иссечена) увеличение длины уретры можно достигнуть этапными операциями. Первым этапом для увеличения длины уретральной площадки имплантируют свободный лоскут слизистой щеки или губы. При этом рана остается открытой на 8-12 мес . ( подобно операциям Бракка при проксимальной гипоспадии) . Следующим этапом уретральную площадку без признаков рубцевания превращают в трубку и погружают внутрь.
Рис.1 Ребенок с гипоспадией в форме хорды с легкой деформацией полового члена. Деформация устранена мобилизацией уретры.
Рис.2 Гипоспадия в форме хорды(1) . Дисплазия (истончение ) стенки уретры по вентральной поверхности (2,3). Мобилизация уретры на протяжении(4). Вид члена после операции (5)
Рис. 3 Ребенок с гипоспадией в форме хорды (1). Расправление кавернозных тел путем иссечения рубцовых тяжей(2). Вид полового члена после операции (3).
Рис. 4 Гипоспадия в виде хорды с грубой угловой деформацией и укорочением уретры.
1.)Вид больного до операции. Член при эрекции с выраженной угловой деформацией. 2.) Линия Н-образного разреза белочной оболочки кавернозных тел. 3.4) Замещение дефекта кавернозных тел свободным лоскутом крайней плоти(grafting). + пластика уретры – удлинение за счет вставки тубуляризированного лоскута крайней плоти . 5.) Вид полового члена при эрекции после операции.
Ю.Э.Рудин www.drrudin.ru,
Гипоспадия это: фото, симптомы, операция


Гипоспадия признается специалистами распространенным нарушением мочеиспускательного канала, обычно наблюдается у новорожденных мужского пола, в редких случаях – у девочек. По статистике патология наблюдается у 2-3 детей из 125. Что это за аномалия? При заболевании отмечается сдвиг наружного отверстия уретры по направлению к венечной борозде, мошонке, области промежности, стволу органа, как на фото. Гипоспадия полового члена характеризуется следующими явлениями:
- Деформация органа;
- Затруднение процесса мочеиспускания;
- Раздражение кожных покровов промежностной зоны;
- Наличие психологических дискомфортных ощущений;
- Нарушение функционала половой структуры.
Данная аномалия у детей подразумевает наличие перечня определенных признаков, основным из которых считается нетрадиционное местонахождение отверстия. Также могут отмечаться частые позывы к мочеиспусканию, затруднительные моменты при осуществлении данного процесса. У взрослых лиц мужского пола вследствие развития данной патологии способна наступить сексуальная апатия, заметна деформация пениса.

Классификация патологии
Специалисты выделяют следующие формы данной болезни, обусловленные месторасположением отверстия уретры:
- Головчатая разновидность – на участке основания головки органа;
- Венечная – располагается в зоне венечной борозды;
- Стволовая гипоспадия – наблюдается на стволе органа;
- Мошоночная – открытие на мошонке;
- Промежностная гипоспадия – на участке промежности.
Кроме вышеперечисленных видов болезни возможна гипоспадия без гипоспадии (тип хорды) – в этой ситуации у пациентов наблюдается изменение кавернозных тел органа в присутствии нормального месторасположения выхода уретры.
Головчатую, венечную разновидности врачи относят к передней патологии, стволовая гипоспадия – как правило, средняя, промежностную, мошоночную – определяют к заднему виду. Разные виды болезни способны сочетаться с обструктивной формой процесса мочеиспускания, деформацией органа:
- Вентральный;
- Латеральный;
- Дорсальный;
- Ротационный тип.
Признаки нарушения
Каждая форма болезни обладает рядом характерных для нее признаков:
- Головчатая форма аномалии отмечается в 75% клинических ситуациях, считается распространенным вариантом этого заболевания – находится отверстие уретры ниже, оно сужено, вследствие чего затрудняется процесс мочеиспускания. Способно сочетаться с деформацией пениса, усиливающейся со стартом сексуальных отношений;
- Венечная разновидность заболевания – нарушается мочеиспускание, заметна деформация органа. Выделение мочи происходит в виде тонкой струи, требует усилий;
- Гипоспадия стволовая – обладает вариативностью своего развития в зависимости от нахождения меатуса (разные уровни задней поверхности пениса). Также затруднено мочеиспускание, наблюдается деформация органа, отмечаются болезненные ощущения в эректильном процессе. Гипоспадия стволовая не препятствует половым контактам, но в процессе эякуляции сперма не проникает во влагалищную зону;
- Гипоспадия мошоночная – признается серьезным вариантом данной аномалии. Открытие отверстия уретры происходит в зоне мошонки, деля ее на две половины. Отмечается недоразвитое состояние органа – пенис деформирован, подобен гипертрофированному клитору, сама мошонка как половые губы. Новорожденные лица мужского пола с этой патологией часто принимаются за девочек с адреногенитальным нарушением. Процесс мочеиспускания обычно происходит в сидячем положении, осуществление сексуальных актов с этой разновидностью болезни не возможно вследствие искривления органа. Также наблюдается раздражение кожных покровов мошонки;
- Промежностная гипоспадия – меатус располагается сзади мошонки. Заметен у пациента малый орган, раздвоение мошонки. Затруднительным процессом делается установление половой принадлежности новорожденного. Данная разновидность болезни способна совмещаться с протеканием крипторхизма, развитием паховой грыжи, присутствием водянки оболочек яичка;
- Патология по типу хорды – наблюдается короткая неразвитая уретра, провоцирующая деформацию пениса к низу. Отмечается правильное расположение меатуса. В эректильном процессе пенис напоминает вид лука, возможны болезненные ощущения, которые мешают нормальному осуществлению полового акта.

ЧТО ГОВОРЯТ ВРАЧИ ПРО УВЕЛИЧЕНИЕ ПЕНИСА
Профессор, врач уролог-андролог Тачко А.В.:
Лечебная практика: более 30 лет.

Большинство врачей убеждены в том, что увеличить фаллос можно лишь оперативным путем. Однако данный метод очень опасный. К тому же он дает временный эффект.
Поэтому мужчины все-таки стараются найти для себя более простой и дешевый способ решения проблемы с величиной органа.
Любой метод увеличения члена, который проводят дома, действительно может прибавить несколько сантиметров недостаточно крупному органу. Но мужчины должны понимать, что подобные процедуры нередко приводят к развитию неприятных последствий для здоровья.
Если они все же хотят сделать свой фаллос немного больше, то им стоит обратиться за помощью к специалисту. Тот подскажет наиболее действенный и безопасный вариант увеличения члена, который избавит мужчину от его комплекса.. На сегодняшний день самым популярным кремом для увеличения члена является VIP Titan Gel
Причины болезни
Развитие данной патологии могут спровоцировать следующие явления:
- Неправильный процесс развития плода (от 7 до 15 недель) – этот период характеризуется началом создания половой структуры человека;
- Генетические, хромосомные сбои;
- Наличие осложнений, спровоцированных вирусными болезнями, протекающими во время беременности – краснуха, грипп;
- Неграмотное употребление гормональных веществ;
- Инфекции внутриутробного свойства;
- Наличие стрессовых ситуаций;
- Недостаточный прием пищи;
- Злоупотребление спиртными напитками во время беременности.
Диагностика заболевания
Тщательный осмотр новорожденного врачом позволит выявить данное нарушение почти сразу после родов. Для детей с аномалиями в зоне половой системы необходимо выполнение УЗИ органов малого таза, иногда – установление кариотипа. Также в этой ситуации нужна помощь генетика.
При осмотре больного с данной патологией специалисты смотрят на месторасположение наружного отверстия уретры, размер, форма, определяется степень нарушения процесса мочеиспускания, деформация пениса.
Диагностика болезни может включать следующие мероприятия:
- УЗИ почек, мочевого пузыря;
- Уретроскопию;
- Уретрографию;
- Урофлоуметрию;
- МРТ органов малого таза.

Варианты лечения патологии
При подозрении на данное нарушение необходимо проконсультироваться с врачом. Стандартным вариантом лечения в этой ситуации не обойтись – устраняет эту болезнь операция. Рекомендуется хирургическое вмешательство в определенном возрастном периоде – детей рекомендуется оперировать с полугода до 1,5 лет, некоторые специалисты отодвигают этот срок до 3 лет. В этот временной отрезок любые физические процедуры наиболее эффективны, они легко переносятся малышом.
Если гипоспадия не была устранена в детском возрасте, то ее возможно убрать и во взрослом периоде жизни представителя мужского пола.
Наличие признаков болезни не всегда свидетельствует о том, что больному необходимо оперативное вмешательство – выполняется этот процесс только в ситуации наблюдения сильной деформации органа, также, если отмечается суженое отверстие.
Лечение данной аномалии является сложной задачей для урологии, пластической хирургии, ведь их задача – восстановление функциональной полноценности органа, исправление косметического дефекта у представителей сильной половины человечества. Сегодня применяется большое количество разных одноэтапных, поэтапных оперативных способов коррекции аномалии.
Небольшая дистопия меатуса с меатостенозом – в данном случае следует воспользоваться меатотомией, в остальных ситуациях – выполняется пластическое исправление уретры.
Стадии оперативного варианта:
- Корректировка искривления пениса;
- Уретропластика – создание участка уретры, которого нет;
- Меатоплатиска – восстановление обычного расположения меатуса.

Также, если в наличии крипторхизм, то осуществляется процесс опущения яичка зону мошонки. Операционный процесс занимает 1-3 часа.
Послеоперационный период характеризуется отводом мочи – выполняется катетеризация мочевого пузыря, также после операции происходит накладка цистостомы (1-2 недели). По назначению врача делается бужирование уретры.
Оперативная методика достигает эффективности в 75-95% ситуаций. Ранний корректирующий способ устранения патологии обеспечивает восстановление процесса мочеиспускания, хорошее развитие органа, не допускает психическое травмирование ребенка.
Наши читатели пишут
Тема: Потенция как в 18 лет!
От кого: Михаил П. ([email protected])
Кому: Администрации https://muzhdoc.ru

Здравствуйте! Меня зовут
Михаил, хочу высказать свою благодарность Вам и вашему сайту.
Наконец-таки я смог наладить потенцию. Веду активную половую жизнь, отношения с супругой вышли на новый уровень!
А вот и моя история
С 35 лет из-за сидячего и малоподвижного образа жизни начались первые проблемы с потенцией, «меня стало хватать всего на 1 раз», продолжительность и качество секса сильно снизились. Когда стукнуло 38 лет, начались реальные проблемы, я начал паниковать и чтобы хоть как-то наладить сексуальную жизнь начал прибегать к виагре и ее аналогам. И вроде бы таблетки «работали», но в последствии я понял, что без таблеток эрекция пропала совсем! А виагра достаточно дорогая, да и к тому же имеет огромное количество побочных действий, которые крайне негативно сказываются на весь организм. Все это привело к постоянным ссорам с женой, я был на грани нервного срыва, все было очень плохо…
Все изменилось, когда товарищ на работе посоветовал мне одно средство. Не представляете на сколько я ему за это благодарен. Я выпивал всего по 2 таблетки в день и занимался сексом по 2-3 часа каждый день! Кроме того, пропив всего один курс, своя потенция полностью восстановилась, и стала мощнее чем в 18 лет без каких либо таблеток! Результат держится уже 2 года! Самое главное наладились отношения в семье. Мы с женой просто счастливы.
Неважно, появились у вас первые симптомы или уже давно страдаете от плохой потенции, советую пропить курс данного средства, гарантирую, вы не пожалеете.
Перейти к статье>>>В качестве осложнений оперативного метода могут выступать:
- Свищ уретры;
- Дивертикул мочеиспускательного канала;
- Стриктуры уретры;
- Потеря чувствительности головки органа.
Обычно отрицательные последствия образуются при проксимальных разновидностях нарушения – промежностному, мошоночному типу.
Ребенок, перенесший оперативное вмешательство для устранения данной аномалии, находится под наблюдением врача до окончания процесса развития органов половой структуры.
ДЕЛАЕМ ВЫВОДЫ
У вас произошла осечка? Судя по тому, что вы читаете эту статью — победа не на вашей стороне. И конечно вы не по наслышке знаете, что нарушение потенции это:- Низкая самооценка
- Женщины помнят каждую вашу неудачу, рассказывают своим подругам и вашим друзьям
- Заболевание простаты
- Развитие депрессии, которая негативно сказывается на вашем здоровье
Также рекомендуем прочитать:
Показать еще…
Гипоспадия
Лечение гипоспадии в морозовской больнице
Авторы: Врублевский С.Г., Файзулин А.К., Шмыров О.С., Мурчина А.Н.
Гипоспадия – самый частый врожденный порок развития полового члена, характеризующийся смещением наружного отверстия уретры проксимально в сторону промежности, вентральным искривлением ствола полового члена, расщеплением крайней плоти, которая располагается сверху полового члена, нависая в виде «капюшона».
За последнее время частота рождения мальчиков с данной патологией возросла. На данный момент частота гипоспадии составляет 1:125-150 новорожденных мальчиков. Зачастую гипоспадия сочетается с другими аномалиями развития: паховые грыжи, крипторхизм, водянка оболочек яичек, гидронефроз, пузырно-мочеточниковый рефлюкс и др.
Гипоспадия – полиэтиологическое заболевание и вызывается различными внешними и внутренними факторами, влияющими на эмбриогенез уретры. Так, практически 5-кратный рост случаев гипоспадии связывают с увеличением числа беременностей после искусственного (экстракорпорального) оплодотворения, участившимся приемом гормонов при угрозе выкидыша и преждевременных родов, воздействием неблагоприятных экологических факторов, особенно в ранний период развития беременности (7–15-я недели гестации). Многие авторы отмечают увеличение числа случаев гипоспадии в районах с неблагоприятной экологической ситуацией. В настоящее время доказан наследственный фактор в развитии гипоспадии у детей. По наблюдениям урологов частота семейной гипоспадии варьирует в пределах 10% — 20%.
Классификация гипоспадии по Barcat (в зависимости от расположения наружного отверстия мочеиспускательного канала):
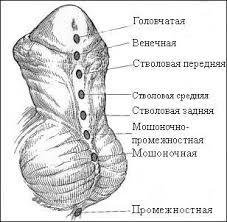
I. Передняя гипоспадия:
а) головчатая;
б) венечная;
в) передне-стволовая.
II. Средняя гипоспадия:
а) средне-стволовая.
III. Задняя гипоспадия:
а) задне-стволовая;
б) стволо-мошоночная;
в) мошоночная;
г) промежностная
Также выделяют особую форму – «гипоспадия без гипоспадии» («гипоспадия типа хорды»), при которой наружное отверстие мочеиспускательного канала открывается на головке полового члена, однако имеется вентральная девиация ствола полового члена.
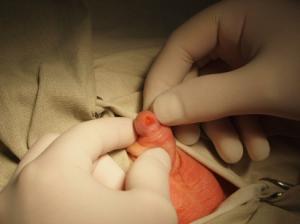 1. головчатая форма гипоспадии | 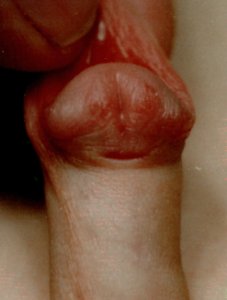 2. венечная форма гипоспадии |
 3. гипоспадия без гипоспадии | 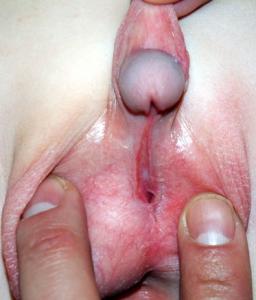 4. мошоночная форма гипоспадии |
Лечение гипоспадии
Осуществляется исключительно хирургическим способом. Перед оперативным вмешательством необходимо провести комплексное обследование пациента, позволяющее дифференцировать гипоспадию с другими нарушениями формирования пола. С этой целью кроме общего осмотра пациента выполняют кариотипирование (особенно в случаях проксимальных форм гипоспадий и в сочетании гипоспадии с крипторхизмом), УЗИ органов малого таза и мочевыводящих путей, в некоторых случаях требуется консультация эндокринолога и генетика. В случае сочетания гипоспадии с пороками почек и мочевыводящих путей пациент нуждается в глубоком клиническом обследовании с применением рентгеноурологических, радиоизотопных и эндоскопических методов диагностики.
Цели хирургического лечения пациентов с гипоспадией:
1) полное расправление искривленных кавернозных тел, обеспечивающих эрекцию, достаточную для совершения полового акта;
2) создание артифициальной уретры достаточного диаметра и длины без свищей и стриктур из тканей, лишенных волосяных фолликулов;
3) уретропластика с использованием собственной ткани пациента с адекватным кровоснабжением, обеспечивающим рост созданной уретры по мере физиологического роста кавернозных тел;
4) максимальное устранение косметических дефектов полового члена с целью психоэмоциональной адаптации пациента в обществе.
Оптимальный возраст для оперативного лечения
С момента внедрения последних достижений науки в современную медицину открылись широкие возможности пересмотреть целый ряд концепций в пластической хирургии полового члена. Наличие микрохирургического инструментария, оптического увеличения и применение инертного шовного материала позволили минимизировать операционную травму и выполнять успешные операции у детей в возрасте от 6 месяцев. Оптимальным возрастом лечения гипоспадии считается от 6 до 18 (24) мес жизни ребенка, поскольку в этом возрасте соотношение размеров кавернозных тел и запаса пластического материала (собственно кожа полового члена) оптимальны для выполнения оперативного вмешательства (Snyder 2000г.). Кроме того, в данном возрасте выполнение корригирующих операций минимально сказывается на психике ребенка. Как правило, ребенок быстро забывает негативные моменты послеоперационного лечения, что в дальнейшем не отражается на его личностном развитии. У пациентов, перенесших множественные оперативные вмешательства по поводу гипоспадии нередко формируется комплекс неполноценности.
В настоящее время известно более 200 методик оперативного лечения гипоспадии. Выбор хирургического лечения напрямую зависит от количества методов, которыми в совершенстве владеет оперирующий хирург, поскольку при одной и той же форме порока с одинаковым успехом можно использовать целый ряд предложенных ранее методик.
Все виды разработанных технологий можно условно разделить на 3 группы:
1. методы коррекции гипоспадии с использованием собственных тканей полового члена;
2. хирургическое лечение гипоспадии с использованием тканей пациента, расположенных вне полового члена;
3. коррекция порока с использованием достижений тканевой инженерии.
Выбор метода нередко зависит от технического оснащения клиники, опыта хирурга, возраста пациента, эффективности предоперационной подготовки и анатомических особенностей гениталий.

Гипоспадия венечная форма
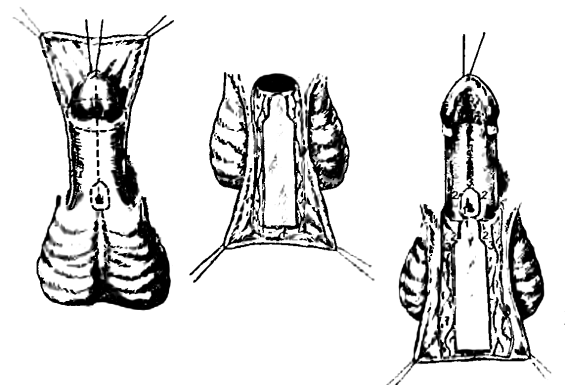
Оперативное лечение дистальных форм гипоспадии осуществляется за один этап. Вероятность получения отличного функционального и косметического результата составляет более 95 процентов. При дистальных формах гипоспадии при сохранении уретральной площадки наиболее часто используется уретропластика по Snodgrass (TIP пластика (tubularized incized plate). Принцип операции основан на создании тубуляризированного лоскута на вентральной поверхности полового члена. Операцию начинают с U-образного разреза по вентральной поверхности полового члена с окаймлением гипоспадического меатуса по проксимальному краю. Затем производится мобилизация краев раны на головке. Затем центральный лоскут сшивается в трубку на катетере №8-10 СН непрерывным прецизионным швом, а края головки сшиваются между собой узловыми швами над сформированной уретрой. Операция завершается наложением компрессионной асептической повязки с глицерином.
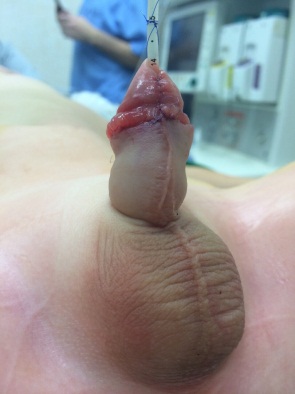
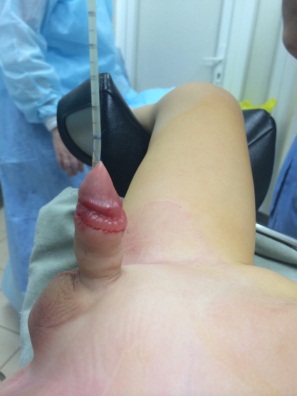

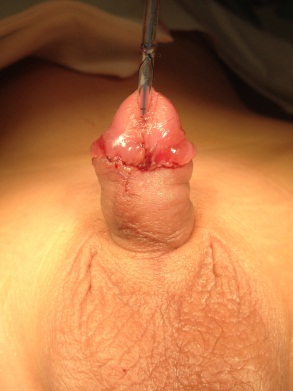
Гипоспадия венечная форма, вид сразу после операции по методике Snodgrass
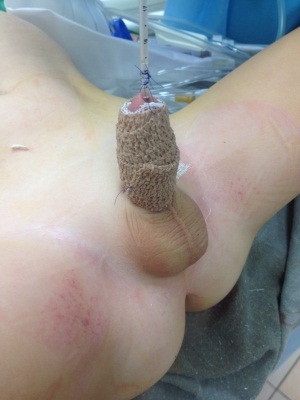
Повязка на половом члене
после операции Еще одним способом пластики уретры при дистальных формах гипоспадии является уретропластика по Mathieu(Мэтью). Классическая методика, в нашей клинике дополняется пластикой головки полового члена, что придаёт ему максимально эстетический вид. Операция выполняется в один этап. Производится два параллельных продольных разреза по боковым краям ладьевидной ямки латеральнее гипоспадического меатуса и проксимальнее последнего на длину дефицита уретральной трубки. Затем проксимальный конец кожного лоскута мобилизовывается до гипоспадического меатуса и ротируется дистально, накладываясь на базовый лоскут, таким образом, что углы вершины выделенного лоскута сшиваются с вершинами разрезов на базовом лоскуте по типу «flip-flap». Лоскуты сшиваются между собой боковым непрерывным внутрикожным прецизионным швом от вершины головки до основания лоскута на уретральном катетере. Операция завершается наложением компрессионной асептической повязки с глицерином.
Иногда, при рубцовой деформации уретральной площадки или пороке развития вентральной стенки гипоспадической уретры, требующей её иссечения уретры используется пластика уретры Ф-2 (основана на принципе уретропластики Hodgson-II(Ходсон) с гланулопластикой, в авторской модификации). На вентральной поверхности полового члена производится U- образный разрез с окаймлением меатуса по проксимальному краю. Ширина лоскута должна быть чуть больше половины диаметра создаваемой уретры. Затем на дорзальной поверхности препуция выкраивается лоскут, аналогичный вентральному. У основания лоскута создается «окошко» и половой член перемещается по Nesbit. Лоскуты сшиваются между собой непрерывным субкутикулярным швом по типу «flip-flap» на уретральном катетере. Далее производится пластика головки полового члена.
Внешний вид полового члена после методики Ф-2 (модификация принципа Ходсон-2 с гланулопластикой)
Методика «onlay-tube»
При проксимальных формах гипоспадии в нашей клинике также отдается предпочтение одноэтапным методикам. Наиболее часто при данных формах патологии выполняется уретропластика по методике «onlay-tube»: выполняется циркулярный разрез кожи вокруг головки полового члена с окаймлением гипоспадического меата, после чего полностью мобилизуется кожа полового члена. На дорзальной поверхности выкраивается кожный лоскут в виде «двуручной скалки» на сосудистой ножке, из которого формируется уретральная трубка. Преимуществом данной технологии является использование лоскута на сосудистой ножке, имеющего перспективу роста в динамике по мере развития кавернозных тел, а также отсутствие концевых анастомозов, что является профилактикой стенозов уретры.
Внешний вид полового члена с мошоночной формой гипоспадии до (слева) и после одноэтапной операции «onlay-tube».
 Мошоночная гипоспадия | 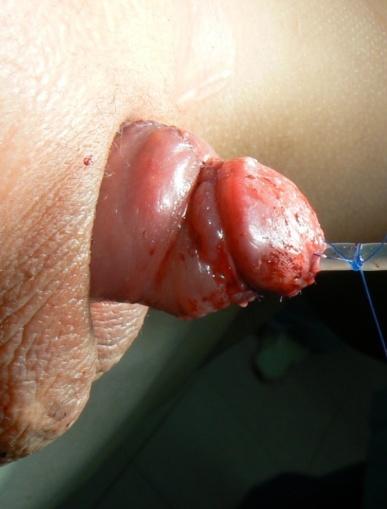 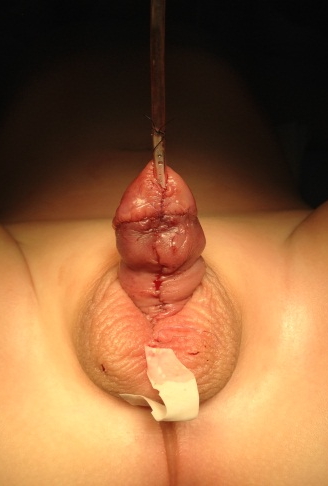 Вид сразу после одноэтапной операции «onlay-tube» |

Через 3 мес после операции
У детей с мошоночной и промежностной формами гипоспадии при пластике уретры местными тканями высок процент отдаленных послеоперационных осложнений: рост волос в уретре и формирование конкрементов в просвете созданного мочеиспускательного канала.
В настоящее время все большее распространение в области пластической хирургии получают технологии, основанные на достижениях тканевой инженерии. Основываясь на принципах лечения ожоговых больных с использованием аллогенных кератиноцитов и фибробластов, возникла идея применения аутологичных клеток кожи для коррекции гипоспадии (Файзулин А.К., Васильев А.В. 2003г.)
С этой целью у пациента производят забор участка кожи в скрытой от видимости области площадью 1-3 см2, погружают его в консервант и доставляют в биологическую лабораторию. В итоге, через несколько недель получают трехмерную клеточную конструкцию на биодеградирующем матриксе. Дермальный эквивалент доставляют в клинику и формируют его в уретру, сшивая в трубку или используя принцип «onlay» для уретропластики. Чаще всего по данной технологи замещают промежностный и мошоночный отделы артифициальной уретры, где угроза роста волос наиболее велика. Уретральный катетер удаляют на 7-10 день. Спустя 3-6 месяцев выполняют дистальную уретропластику.
 Важным аспектом пластики мочеиспускательного канала при гипоспадии является использование специального набора хирургических инструментов при оптическом увеличении, позволяющих провести оперативное пособие с минимальной травмой мягких тканей в зоне вмешательства. Возможности оптического увеличения неоценимы для проведения субкутанного шва уретры, особенно, у грудных детей. Точный расчет при пластике мочеиспускательного канала при гипоспадии в условиях дефицита тканей является одним из основополагающих факторов в достижении успешных результатов хирургического лечения, поскольку малейшее натяжение ткани в процессе формирования уретральной трубки или закрытия кожного дефекта приводит к ишемическому краевому некрозу по линии шва с вытекающими отсюда осложнениями.
Важным аспектом пластики мочеиспускательного канала при гипоспадии является использование специального набора хирургических инструментов при оптическом увеличении, позволяющих провести оперативное пособие с минимальной травмой мягких тканей в зоне вмешательства. Возможности оптического увеличения неоценимы для проведения субкутанного шва уретры, особенно, у грудных детей. Точный расчет при пластике мочеиспускательного канала при гипоспадии в условиях дефицита тканей является одним из основополагающих факторов в достижении успешных результатов хирургического лечения, поскольку малейшее натяжение ткани в процессе формирования уретральной трубки или закрытия кожного дефекта приводит к ишемическому краевому некрозу по линии шва с вытекающими отсюда осложнениями.
Использование лоскута с полноценным кровоснабжением позволяет значительно ускорить процесс регенерации тканей и уменьшить количество послеоперационных осложнений. Техника наложения уретрального шва при коррекции гипоспадии предусматривает обеспечение условий тщательной герметизации, что достигается применением непрерывного внутрикожного шва.
В нашем отделении для хирургической коррекции гипоспадии урологи используют бинокулярную лупу с 2,5-3,5-кратным увеличением, а также микрохирургический инструментарий. В качестве шовного материала используются тонкие рассасывающиеся синтетические нити (7\0) на атравматических иглах.
По завершении оперативного вмешательства на половой член накладывают асептическую повязку. Для адекватного отведения мочи в послеоперационном периоде, с целью профилактики возможных осложнений, в мочевой пузырь устанавливается уретральный катетер возрастного диаметра. Обычно уретральный катетер удаляют в интервале от 7 до 14 дней, обращая внимание на характер струи. В ряде случаев возникает необходимость бужирования артифициальной уретры. После выписки пациента из стационара необходимо производить контрольный осмотр через 1, 2 недели, через 1, 3 и 6 месяцев, а далее один раз в год до завершения роста полового члена, акцентируя внимание родителей на характер струи и эрекцию.
Отделение плановой хирургии и урологии андрологии
Морозовская детская клиническая больница
Москва, 2014.
