Экзема — Википедия
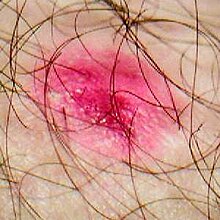
Экзема (др.-греч. ἔκζεμα — высыпание на коже, от ἐκζέω — вскипаю) — острое или хроническое (рецидивирующее) незаразное заболевание кожи, обусловленное серозным воспалением преимущественно сосочкового слоя дермы и очаговым спонгиозом шиповатого эпидермиса, проявляющаяся полиморфно зудящей сыпью.
Термин «экзема» применяли давно (за два века до нашей эры), но для обозначения различных остро возникающих дерматозов. Лишь в первой половине XIX века Уиллен (1808), Бейтмен (1813), Рейс (1823) и другие учёные выделили экзему в отдельную нозологическую форму.
Возникновению экземы способствуют разнообразные внешние (механические, химические, термические и др.) и внутренние (заболевания печени, почек, желудочно-кишечного тракта, эндокринной, нервной системы и др.) факторы. По этиологии (то есть в зависимости от причины), локализации (расположению) и характеру кожных проявлений различают несколько форм экземы.
На разных этапах развития учения об экземе главенствующее значение в этиологии и патогенезе заболевания придавали нервной системе, эндокринно-метаболическим нарушениям, инфекционно-аллергическим факторам, генетической отягощённости и иммунной недостаточности. Поскольку решающее значение тех или иных эндогенных и экзогенных влияний остаётся спорным, а чаще они выступают в сложных взаимоотношениях, принято считать экзему полиэтиологическим заболеванием. В настоящее время аллергические процессы трактуются как патологическая иммунная реакция, сопровождающаяся повреждением и воспалением тканей организма, поэтому в патогенезе экзематозного процесса основное значение уделяют различным иммунным сдвигам. Установлено, что у больных экземой выражена дисгаммаглобулинемия (избыток IgG, IgE и дефицит IgM), уменьшено число функционально активных Т-лимфоцитов, снижено общее число Т-клеток, изменено соотношение хелперных и супрессорных субпопуляций, в связи с чем количество В-лимфоцитов увеличено. Наиболее выраженная иммунопатология была выявлена у больных, носителей изоантигенов А, М, N и резуса D+. Слабость иммунитета при наличии инфекционных антигенных раздражителей проявляется персистенцией микробных и бактериальных антигенов с формированием хронического рецидивирующего воспаления в эпидермисе и дерме. При этом возникают патологические циркулирующие иммунные комплексы, повреждающие собственные микроструктуры с образованием серии аутоантигенов, инициирующих формирование аутоагрессивных антител. Вместе с тем длительное время существует понимание экземы как нейрогенного заболевания. Наиболее убедительным фактором, свидетельствующим о роли нервной системы в патогенезе экземы, является возможность её возникновения вследствие повреждения периферических нервов. Примером является так называемая посттравматическая экзема, возникающая вокруг раневой поверхности. В свете современных представлений о взаимосвязи иммунной системы с функциональным состоянием ЦНС, вегетососудистых процессов следует признать, что патогенетический процесс формирования экземы включает комплекс не конкурирующих, а дополняющих друг друга нейроиммуновегетодистонических, инфекционно-аллергических и метаболических механизмов.
Формирование экземы на основе генетической предрасположенности, зависящей от присутствия в хромосомах гена иммунного ответа, создаёт предпосылки для наследования её в последующих поколениях. При этом имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов.
Клинические и патогенетические особенности экземы послужили основанием для классификации экземы в клинических вариантах. Различают истинную, себорейную, дисгидротическую, микробную, профессиональную и тилотическую (роговую, мозолевидную) разновидности экземы.
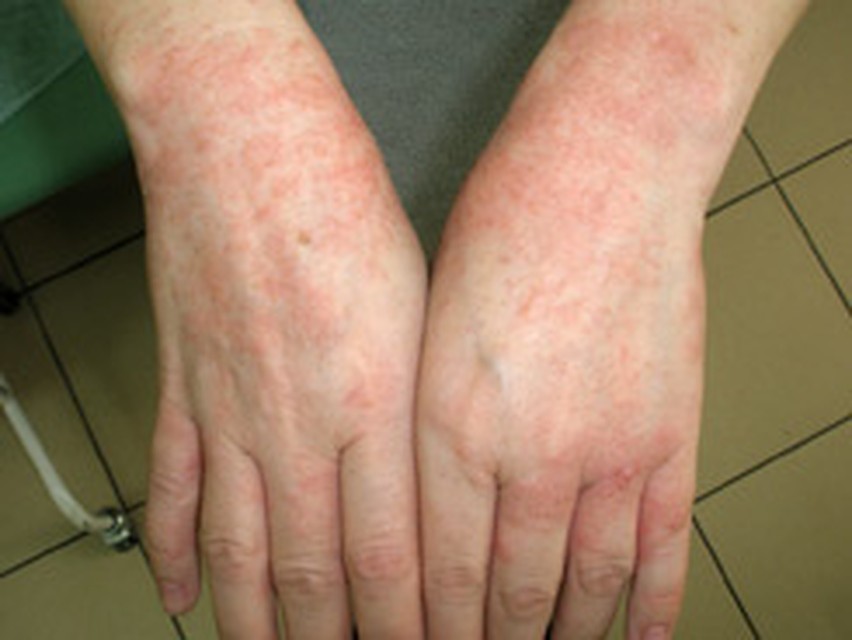
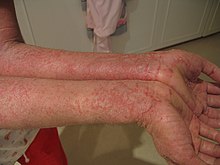 Экзема на руках
Экзема на рукахИстинная, или идиопатическая, форма экземы характеризуется островоспалительной отечной эритемой с последующим высыпанием группы мельчайших серопапул или пузырьков — микровезикул, которые быстро вскрываются, не успев прочно оформиться. На месте быстро вскрывшихся серопапул и везикул обнажаются точечные эрозии, так называемые серозные колодцы, из глубины которых выделяется серозный экссудат, образуя обильно мокнущую поверхность. Постепенно серозная жидкость подсыхает, образуя серовато-жёлтые корки, под которыми наступает эпителизация. Таким образом, в течении экземы чётко выступают стадии — эритематозная, папуловезикулезная, мокнущая и корковая. Вследствие волнообразного развития процесса все первичные элементы — эритема, серопапулы и везикулы — выступают одновременно, создавая один из наиболее характерных признаков экземы — эволюционный полиморфизм. Переход острого течения в хроническое совершается постепенно и выражается в нарастающей инфильтрации, уплотнении поражённого участка кожи и усилении кожного рисунка, что называется лихенификацией. Окраска кожи принимает более застойный характер, на поверхности, помимо корок, появляется значительное шелушение. Наряду с этими неостровоспалительными симптомами продолжается появление свежих серопапул и везикул с образованием мокнущих «серозных колодцев» и серозных корочек. Такое чередование островоспалительных и инфильтрированных проявлений характерно для течения истинной экземы, которую всегда сопровождает выраженный зуд, усиливающийся при обострении процесса. Очаги экземы не имеют чётких границ. Сравнительно редко процесс ограничивается одним участком. Процесс начинается большей частью с лица, кистей и может распространяться по всему кожному покрову.
Высыпания имеют симметричный характер со склонностью к распространению на кожу верхних, нижних конечностей и туловища. Больных беспокоит зуд различной интенсивности, способствующий развитию невротических расстройств с явлениями нарушения сна вплоть до бессонницы. По мере уменьшения воспалительных явлений, свойственных экзематозному процессу, мокнутие сменяется образованием корочек, чешуек, появлением шелушения (eczema crustosum, eczema squamosum), вторичных пигментно-сосудистых или депигментированных пятен, которые постепенно разрешаются. Могут возникнуть очаги сухости и шелушения кожи с образованием трещин рогового слоя (eczema craquele). При длительном хроническом течении экземы на ладонях и подошвах иногда появляются мозолистые гиперкератотические образования с трещинами (eczema tyloticum). Нередко течение экземы осложняется присоединением пиогенной инфекции: появляются пустулы и гнойные корки (eczema impetiginosum).
Остро начавшийся процесс постепенно переходит в хроническое течение, которое может продолжаться годами.
Микробная экзема развивается на месте хронических очагов пиодермии: вокруг инфицированных ран, трофических язв, свищей, ссадин, царапин. Образуются островоспалительные, резко отграниченные, крупные и крупнофестончатые очаги с хорошо оформленным отторгающимся роговым слоем по периферии, представляющим собой остатки стрептококковых фликтен. Помимо серопапул и папуловезикул, мокнущих эрозий, на поверхности очагов образуется массивное наслоение гнойных корок. Расположение элементов сплошное, без прослоек здоровой кожи. Очаги склонны к периферическому росту. Вокруг них на внешне здоровой коже часто видны отсевы — отдельные мелкие пустулы, сухие шелушащиеся очаги типа pityriasis simplex. Количество и распространённость отсевов варьируют в широких пределах. Процесс сопровождается зудом. Развившийся очаг микробной экземы вначале бывает асимметричным и часто располагается в области нижних конечностей.
Разновидностью микробной экземы является так называемая монетовидная (нуммулярная), или бляшечная, экзема. Она характеризуется образованием резко отграниченных очагов поражения округлых очертаний величиной 1-3 см. На их отёчно-гиперемированной поверхности отмечается обильное мокнутие, наслоение серозно-гнойных корок. Чаще всего нуммулярная экзема локализуется на верхних конечностях, но в отдельных случаях процесс может принимать распространённый характер. Нерациональное лечение микробной экземы или травматизация её очагов сопровождается возникновением вторичных аллергических высыпаний — микробидов или аллергидов. Они полиморфны, так как их эффлоресценции могут быть представлены отечно-эритематозными пятнами, серопапулами, везикулами, пустулами. В период прогрессирующего течения вторичные высыпания сливаются, диссеминируются с формированием значительного количества мокнущих эрозивных участков. В таких случаях происходит трансформация микробной экземы в истинную. Разновидностями микробной экземы являются также паратравматическая (околораневая) и варикозная экзема.
Микотическая экзема — форма экземы, возникающая в результате аллергии к грибковым инфекциям.[1] В иностранной литературе стригущий лишай, кандидоз и другие микозы считаются частой причиной заболевания,
Себорейная экзема развивается у больных себореей на так называемых себорейных местах. Они локализуются преимущественно на участках кожи, богатых сальными железами: волосистой части головы, ушных раковинах, в области грудины, между лопатками, в носощёчных и носогубных складках. Очаги поражения представляют собой бляшки, образованные из эритематозно-шелушащихся пятен со сливными милиарными папулами желтовато-бурого цвета. Эти высыпания сливаются между собой и образуют кольцевидные, гирляндообразные очертания.
Профессиональная экзема возникает в результате воздействия профессиональных патогенных факторов у рабочих и служащих отдельных производств.
Дисгидротическая экзема отличается локализацией на ладонях и подошвах, где из-за толщины рогового слоя эпидермиса эритематозная стадия выражена слабо, но преобладают хорошо сформированные «зерна саго». Пузырьки или вскрываются, превращаясь в эрозии, или подсыхают в слоистые серозно-гнойные корки, иногда сливаются в крупные многокамерные пузыри. Постепенно увеличиваясь, очаг дисгидротической экземы может распространиться на тыл кистей, стоп и другие части верхних и нижних конечностей. В таких случаях происходит трансформация в идиопатическую экзему с образованием микровезикул, мокнутия, «серозных колодцев». У многих больных дисгидротическая экзема сопровождается трофическими изменениями ногтей.
Тилотическая (роговая, мозолевидная) экзема, так же как и дисгидротическая, ограничивается областью ладоней и подошв. Эритематозная стадия выражена незначительно из-за утолщённого рогового слоя, который особенно гиперплазируется с образованием участков гиперкератоза в виде омозолелостей на месте пузырьковых элементов. Поскольку экзематозный процесс в любой его клинической разновидности является системным заболеванием, нередко одновременно с высыпаниями на коже.
Детская экзема отличается выраженностью экссудативного компонента; возникает часто при наличии аллергической реактивности у родителей. У большинства родителей или близких родственников больных экземой детей в прошлом наблюдались проявления аллергии со стороны кожи, слизистых оболочек или внутренних органов. Имеются сведения о том, что при аллергическом заболевании (бронхиальная астма, аллергический ринит, экзема, нейродермит и др.) одного из родителей (главным образом матери) шанс заболеть у ребёнка равен примерно 40 %, а при поражении обоих родителей степень риска возрастает до 50-60 %. У детей с экссудативным диатезом часто наблюдаются и торпидно протекают очаги фокальной хронической инфекции, бронхиальная астма, сенная лихорадка, острые респираторные заболевания, конъюнктивиты, кератиты, желудочно-кишечные расстройства. В раннем детском возрасте и особенно у детей грудного возраста вместо термина «экзема» применяется термин «экссудативный диатез». Хотя со времён работ М. С. Маслова (1960) известно, что экссудативный диатез представляет собой не болезнь, а предрасположение к болезни вследствие имеющейся аномалии конституции. В этих случаях имеют место повышенная раздражительность кожи и слизистых оболочек, пониженная сопротивляемость к инфекциям, склонность к формированию воспалительных патологических процессов в любом органе. Поэтому экссудативный диатез может существовать в любой патологической форме без поражения кожи. Вместе с тем некоторые дерматозы (пиодермиты, аллергические дерматиты, строфулюс) могут возникать у детей, не имеющих экссудативного диатеза. Следовательно, экссудативный диатез и экзема представляют различные нозологические состояния, хотя между ними может существовать взаимозависимое отношение. Так, в настоящее время принято считать, что экссудативный диатез может представлять собой своеобразный патогенетический фон, на котором развиваются многие воспалительные дерматозы типа экземы, псориаза, атопического дерматита. Экзема у детей грудного и младшего детского возраста является одним из самых распространённых дерматозов. Способствует развитию экземы у детей грудного возраста сложное течение беременности у матери, наличие у неё сопутствующих заболеваний (нефропатий, сахарного диабета, сердечно-сосудистой недостаточности, хронического геиатохолецистита, очагов хронической инфекции и др.). Важными факторами в возникновении детской экземы являются искусственное вскармливание, наличие ферментопатий желудочно-кишечного тракта и возникновение в связи с этим повышенной чувствительности к различным продуктам питания, частые ОРВИ, ангины, отиты, нарушение санитарно-гигиенических норм ухода.
Клинически наиболее частыми разновидностями экземы у детей являются истинная, микробная и себорейная. Морфологические проявления идентичны высыпаниям у взрослых. Следует лишь подчеркнуть большую степень экссудативных симптомов и значительную выраженность аллергической реактивности с обилием высыпаний, склонность их к слиянию и осложнению импетигинизацией. Особенности течения экземы у детей связаны с локализацией, наслоением вирусной инфекции и возможностью развития внезапной «экземной» смерти у детей раннего возраста.
Варикозная экзема. Возникновению болезни способствует варикозный симптомокомплекс в области нижних конечностей. Она локализуется в области расширенных вен, на окружности варикозных язв, участков склерозирования кожи. Факторами, благоприятствующими развитию болезни, являются травмы, повышенная чувствительность к медикаментам, применяемым для лечения варикозных язв, мацерация кожи при наложении повязок. Характерны полиморфизм элементов, резкие, чёткие границы очагов, умеренный зуд, что делает варикозную экзему в клиническом аспекте сходной с микробной и паратравматической.
Сикозиформная экзема. Может наблюдаться у лиц, страдающих сикозом, осложнённым экзематизацией. У этих больных возникают фолликулярные пустулы, пронизанные в центре волосом, рецидивирующие и находящиеся на воспалённой коже, — симптомы сикоза. Сикозиформная экзема характеризуется выходом процесса за пределы оволосения, наличием экзематозных колодцев, мокнутием и сильным зудом. Кожа становится лихенифицированной; фолликулы появляются беспрерывно. Излюбленная локализация процесса — верхняя губа, борода, подмышки, лобок.
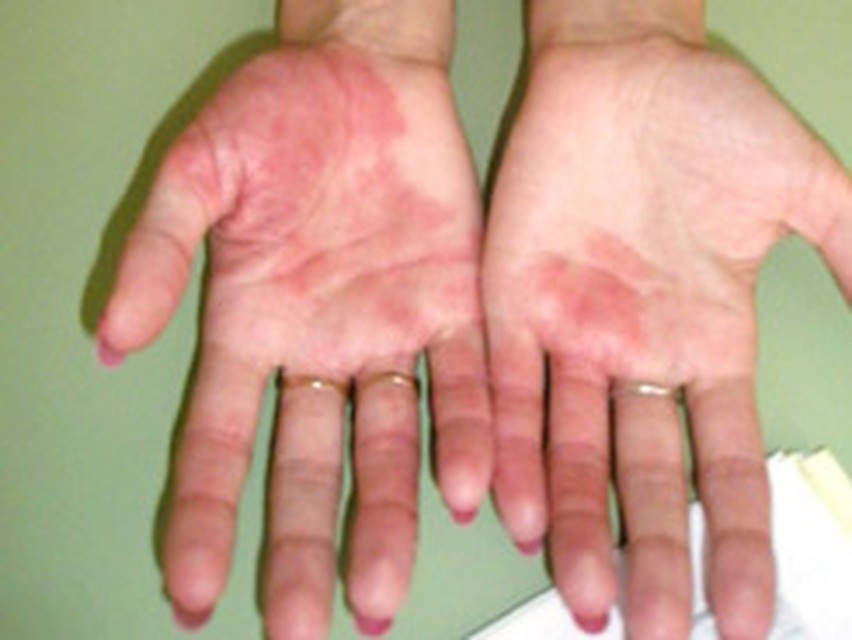
Экзема сосков и пигментного кружка у женщин. Характеризуется очагами пунцового цвета, местами покрытыми наслоением корок и корко-чешуйками, сопровождается мокнутием, трещинами. Процесс имеет резко контурированные очертания и весьма упорное течение. Нередко экзема грудных сосков является следствием травмы при вскармливании ребёнка или результатом осложнения чесотки.
Гистопатология. При остром течении экземы в эпидермисе обнаруживают паракератоз, очаговый спонгиоз и отёк сосочкового слоя дермы с расширением сосудов и преимущественным лимфоцитарным инфильтратом вокруг них. Позднее в эпидермисе выявляются акантоз, паракератоз, спонгиоз, сочетающиеся с выраженными скоплениями лимфоцитов в межспонгиозных пространствах. В дерме — выраженная инфильтрация сосочков, преимущественно лимфоцитами и гистиоцитами.
В последнее время экзема иногда рассматривается не как диагноз заболевания, а как синдром. Наиболее известен за рубежом термин «атопическая экзема», синоним атопического дерматита.
Лечение зависит от причины и формы экземы, для чего рекомендуется обращение к врачу-дерматологу, и в ряде случаев, обследование. В настоящее время, в терапии экземы широко употребляются наружные формы кортикостероидных гормонов, например гидрокортизоновая мазь.[7] Также иногда назначают успокаивающие средства (препараты валерианы, транквилизаторы), витамины (B1, B6, C и др.), десенсибилизирующие препараты и др., диету, курортотерапию; местно примочки, пасты, мази, противозудные средства. При микробной экземе временно применяются антибиотиковые мази, пока инфекция не будет удалена как раздражитель, однако эти мази противопоказаны при грибковых инфекциях.[8] Для временного снятия зуда также используют антигистаминные препараты.[9] Часто экзема сопутствует грибковым инфекциям (особенно кандидозу), в таких случаях одновременно назначают противогрибковое лечение.[2][3][4][5]
В профилактике экземы у детей существенное значение имеет рациональный режим жизни и питания беременных. В другом возрасте — режим ухода, питания, закаливание. Для детей, страдающих экземой, опасно инфицирование вирусами (от родителей или ухаживающего медицинского персонала, больных герпетической инфекцией). В таких случаях может развиться герпетиформная экзема Капоши с тяжёлым течением и возможным летальным исходом. В предупреждении рецидивов экземы у взрослых и детей, помимо рационального режима жизни и питания, имеет существенное значение систематическое диспансерное наблюдение и использование санаторно-курортного лечения в период ремиссии.
Соблюдение гигиены имеет важное значение при всех формах экземы. Кроме всего прочего, это способствует профилактике присоединения вторичной инфекции, которая усугубляет течение основного процесса. Мелкие фолликулиты следует смазывать жидкостью Кастеллани или 1—2 % водным или спиртовым растворами анилиновых красителей. Ванны и души при обширных поражениях кожи надо временно отменить. Однако у некоторых больных ванны, например с отваром ромашки, а в детской практике с отваром отрубей, дубовой коры и т. п., оказывают целебное действие. Нельзя допускать перегревания тела.
Необходимо использовать особую косметику для сухой и зудящей кожи (например, гель для душа, средство для умывания, шампунь, крем, то есть все косметические средства для ежедневного ухода).
Больным экземой рекомендуют молочно-растительную диету, отварное мясо, яблочный сок, компоты, овощи, фрукты. Цитрусовые у некоторых больных могут вызвать бурную реакцию обострения. Следует ограничивать приём жидкости и легкоусваиваемых углеводов, избегать экстрактивных веществ, запрещать приём алкогольных напитков, солёных и острых продуктов, консервов и маринадов. У детей нельзя допускать как перекорма, так и недокорма.
Большое значение придают нормальной работе желудочно-кишечного тракта, лечению интеркуррентных заболеваний.
При варикозном симптомокомплексе ношение резиновых чулок или бинтование голеней лечебными бинтами является профилактикой развития варикозной экземы. С целью профилактики следует лечить варикозное расширение вен (совместно с хирургом), язвы, трещины, свищи, раны. Неправильное лечение ожогов или отморожений может также приводить к развитию экземы. Провоцирующим фактором является смазывание ран линиментом синтомицина.
Кормящие матери, болеющие экземой сосков, должны сцеживать молоко. При локализации процесса в области кистей не следует мочить руки слишком горячей или холодной водой, применять при стирке синтетические порошки. Необходимо по возможности исключать всякий контакт с предполагаемыми аллергенами в быту и на производстве.
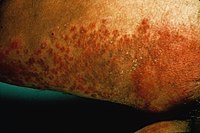
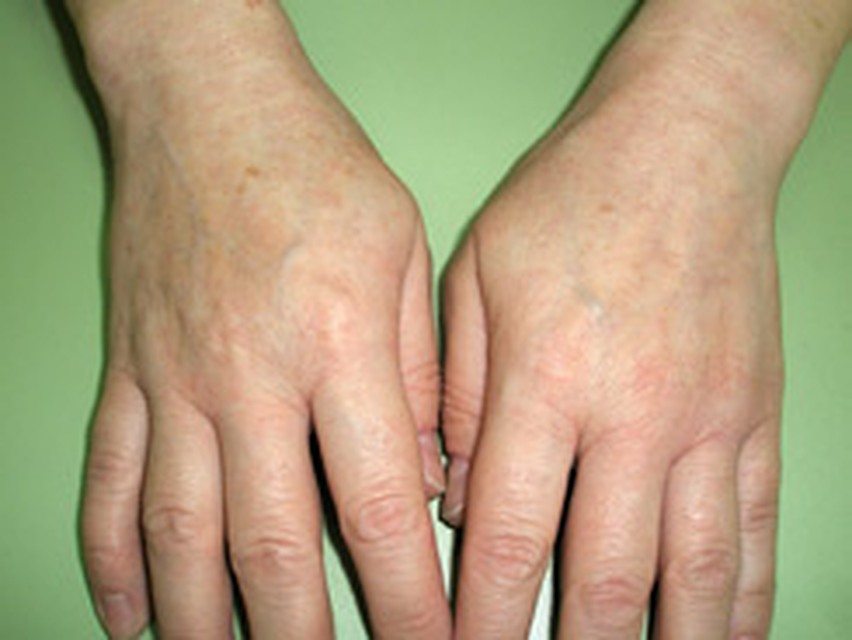
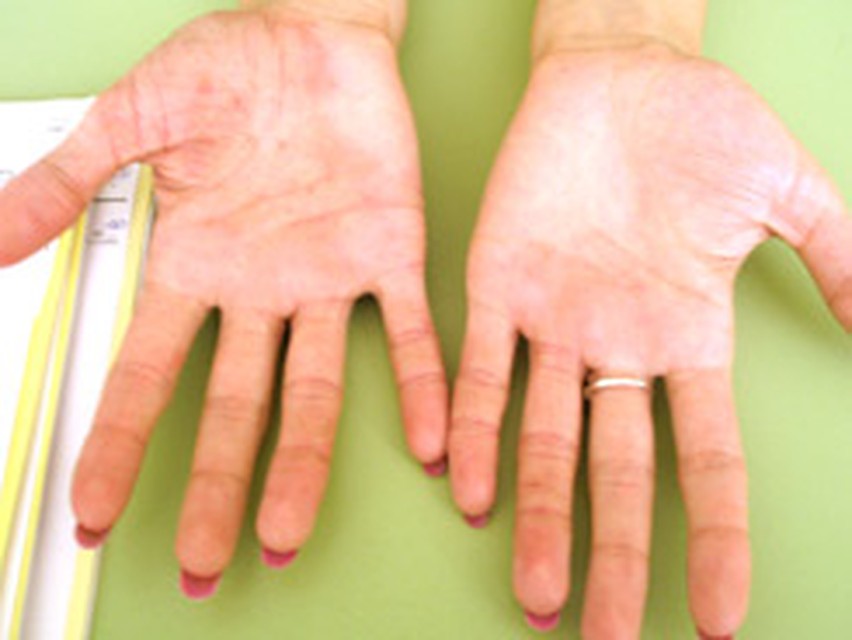
 Рука 47-летней женщины, пострадавшей от побочных эффектов длительного применения наружных кортикостероидов.
Рука 47-летней женщины, пострадавшей от побочных эффектов длительного применения наружных кортикостероидов.В профилактике экземы у детей существенное значение имеют дегельминтизация и санация очагов хронической или острой фокальной инфекции у беременных, рациональный режим питания, так как аллергены, циркулирующие в крови женщин, проникая через плаценту, сенсибилизируют ребёнка ещё в период внутриутробного развития. В этих случаях после рождения ребёнка экзогенные аллергены с молоком матери попадают уже на подготовленную почву. Беременным женщинам, особенно тем, у которых в роду отмечались аллергические заболевания, не следует употреблять большое количество молока, яиц, сладостей. Их пища должна быть богатой витаминами и включать разнообразные овощные блюда, отварное мясо, молочнокислые продукты, фрукты, но следует ограничить употребление апельсинов, мандаринов, абрикосов, персиков, клубники, малины, земляники. Некоторые витамины целесообразно назначать дополнительно (в виде капель — концентрат витамина А, драже — комплекс витаминов В, таблеток — аскорутин).
Страдающим экземой не рекомендуют носить синтетическое, фланелевое или шерстяное бельё. Больные экземой должны находиться на диспансерном учёте с периодической явкой к дерматологу. Следует также учитывать что слишком длительное применение наружных кортикостероидных гормонов может вызвать серьёзные побочные эффекты: тахифилаксию, атрофию кожи, стрии, развитие грибковых и бактериальных инфекций, аллергии и глаукому[10] — поэтому больным экземой нужно регулярно посещать дерматолога во время лечения и нельзя самостоятельно продлевать рекомендованный курс лекарств.
В большинстве случаев лица призывного возраста, подтвердившие при прохождении призывных мероприятий наличие экземы, освобождаются от призыва на военную службу. Непризывная категория годности выставляется на основании 62 статьи Расписания болезней. В зависимости от особенностей проявления заболевания призывная комиссия может утвердить следующие категории годности[11]:
- Категория Д: трудно поддающиеся формы хронической экземы.
- Категория В: распространённая экзема, ограниченная и часторецидивирующая, ограниченная и редкорецидивирующая.
Призывная категория годности «Б-3» может быть выставлена при наличии ограниченной формы экземы в стадии стойкой ремиссии, а также при наличии экземы наружного слухового прохода и ушной раковины.
Экзема: причины возникновения, виды заболевания и методы лечения | Лекарственный справочник | Здоровье
Слово «экзема» в переводе с греческого обозначает «высыпание» (или «вскипание»). Это острое или рецидивирующее (чаще – хроническое) воспалительное заболевание кожи неинфекционного характера. Типичное проявление экземы – красные пятна и сыпь на коже, которые вызывают жжение и зуд.
Заболевание имеет много форм в зависимости от разновидностей возбудителя, места локализации, возраста пациента.
Важно
Возникновению экземы способствуют самые разные факторы:
- снижение иммунитета;
- склонность к аллергическим реакциям;
- эндокринные нарушения: неполадки в работе гипофиза, надпочечников, половых желез;
- воздействие стресса и, как следствие, нарушения со стороны нервной системы;
- наличие очагов хронической инфекции: частые ангины, отиты, пиелонефрит, незалеченный кариес.
- заболевания желудочно-кишечного тракта: гастриты, энтериты, колиты, язва желудка и двенадцатиперстной кишки, дисбактериоз, болезни печени, поджелудочной железы.
Экзему могут вызывать и внешние факторы: температурное воздействие (например, переохлаждение), механическое (трение), различные химические вещества (в том числе и косметика), пищевые продукты.
Заболевание может наследоваться: если один из родителей страдает экземой, риск, что ребенок заболеет, составляет 25%, если оба родителя – вероятность заболевания возрастает до 50%.
Проверьте себя
Истинная (идиопатическая) экзема. В острой форме появляется множество мельчайших пузырьков (микровезикул), заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются корками. Болезнь может длиться годами. Острая воспалительная реакция кожи часто начинается на лице и кистях, впоследствии распространяется по всему телу. Поражения вызывают сильный зуд. В хронической стадии появляются инфильтраты и усиливается кожный рисунок поражений, которые обычно располагаются на теле симметрично.
 Разновидностью истинной экземы считают дисгидротическую экзему. Она локализуется преимущественно на ладонях рук, подошвах ног, на боковых поверхностях пальцев рук и ног. Для нее характерно образование множества мелких пузырьков, которые расположены группами. Также к ней относят профессиональную экзему, которая имеет те же симптомы, что и истинная, но возникает на открытых участках кожи, у людей, контактирующих на производстве с вредными химическими веществами.
Разновидностью истинной экземы считают дисгидротическую экзему. Она локализуется преимущественно на ладонях рук, подошвах ног, на боковых поверхностях пальцев рук и ног. Для нее характерно образование множества мелких пузырьков, которые расположены группами. Также к ней относят профессиональную экзему, которая имеет те же симптомы, что и истинная, но возникает на открытых участках кожи, у людей, контактирующих на производстве с вредными химическими веществами.Микробная экзема. Развивается под влиянием микробных раздражителей вокруг инфицированных ран, свищей, царапин, ссадин. Очаги поражения имеют четкие границы и расположены асимметрично. Разновидность микробной экземы является монетовидная (бляшечная) экзема, при которой поражения имеют четкую округлую форму и располагаются чаще всего на руках и ногах. Другой вариант микробной экземы – варикозная экзема. Она располагается на месте трофических язв чаще всего на голени в месте нарушения питания кожи. Возникновению микробной экземы способствуют также трение, местные нарушения кровообращения, нервно-трофические нарушения, бактериальное загрязнение кожи.
Себорейная экзема. Развивается чаще всего на волосистой части головы, за ушами, на шее, а также на участках тела, где много сальных желез: в области декольте, на плечах, между лопатками. Для нее характерны выраженный зуд, образование себорейных желтоватых и грязновато-серых корочек, мокнутие. Разновидность себорейной экземы – сикозиформная экзема. Она развивается на тех местах, где много волосяных фолликулов: на верхней губе, на подбородке, в области подмышек, лобка. Высыпания в виде мелких гнойничков, сопровождаемых сильным зудом, постоянно возникают на утолщенной покрасневшей коже.
Экзема у детей. Возникает у грудничков и детей дошкольного и младшего школьного возраста, является одним из распространенных видов дерматоза. Протекает достаточно сложно. Для нее характерны повышенная чувствительность кожи и слизистых оболочек, низкая сопротивляемость к инфекциям. Очаги воспаления часто нагнаиваются. У грудничков экзема часто развивается как реакция на введение прикорма.
Атопической экземой долгое время называли и порой называют сейчас другое заболевание – атопический дерматит. Это хроническое, рецидивирующее воспаление кожи, важную роль в развитии которого играет наследственная предрасположенность. Заболеть рискуют люди, родители которых страдают тем или иным аллергическим заболеванием – не только кожным, но и, например, астмой или аллергическим ринитом. Как правило, аллергический дерматит появляется уже на первом году жизни ребенка, с возрастом его проявления могут сходить на нет, однако это происходит не всегда. Важную роль в терапии имеет исключение контакта с аллергеном, но нужно также заботиться о коже, потому что на фоне аллергического воспаления нередко возникает ее микробное или грибковое поражение.
Тилотическая (роговая, мозолевидная) экзема развивается на ладонях и подошвах. Начинается с покраснения кожи, незначительного утолщения рогового слоя, который на месте пузырьков со временем приобретает вид мозолей.
Памятка пациенту
Лечение заболевания требует комплексного подхода, который включает в себя и коррекцию питания, и изменение образа жизни.
Страдающим экземой не стоит носить синтетическое и шерстяное белье, чтобы избежать трения.
 При обширных поражениях кожи временно отменяются традиционная ванна и душ. При некоторых формах экземы и особенно детям их заменяют на ванны с отваром ромашки, дубовой коры, отрубей.
При обширных поражениях кожи временно отменяются традиционная ванна и душ. При некоторых формах экземы и особенно детям их заменяют на ванны с отваром ромашки, дубовой коры, отрубей.Мелкие фолликулы надо смазывать жидкостью Кастеллани или 1–2%-ным водным или спиртовым растворами анилиновых красителей.
В острой мокнущей стадии экземы применяются примочки, снимающие зуд и воспаление. Иногда – наружные антибактериальные препараты. Когда сыпь подсыхает, используют масляные, водные или водно-спиртовые болтушки, затем пасты.
При хроническом течении заболевания рекомендуется использовать смягчающие, заживляющие и рассасывающие мази с ихтиолом, дегтем, цинком, кортикостероидными гормонами. При необходимости к лечению добавляют системные антигистаминные и сосудистые препараты, наружные отшелушивающие средства.
Интересно
Термин «экзема» приняли древнегреческие эскулапы еще во II веке до н. э. для обозначения остро возникающих дерматозов. В средневековой Европе заболевание долгое время называли «мокрым лишаем». Лишь в начале ХIХ в. была сделана более-менее четкая классификация форм болезни.
SOS
При возникновении экземы не стоит заниматься самолечением, а надо обращаться к дерматологу, поскольку болезнь может перейти в хроническую стадию, которую победить практически невозможно.
Цифры и факты
По статистике, экземой страдает 10% населения земного шара.
Она поражает все возрастные группы, но чаще всего встречается у женщин в возрасте от 20 до 45 лет.
По некоторым данным, обращения по поводу экземы составляют 20–30% от всех обращений к дерматологу.
На заметку
Различают три стадии экземы.
| Форма экземы | Признаки | Прогноз |
| Острая | Интенсивное покраснение кожи, отечность пораженного участка (на ощупь горячий), образование мокнущих пузырьков | Если через полтора-два месяца не наступает выздоровления, экзема переходит в подострую фазу |
| Подострая | Все признаки острой экземы сглаживаются, но в месте поражения кожа утолщается | Если выздоровление не наступает, примерно через полгода процесс переходит в хроническую стадию |
| Хроническая | Кожа в области поражения утолщена и покрыта чешуйками. На ощупь сухая, окраска – не такая яркая | Как ясно из названия, без лечения эта форма экземы может протекать неопределенно долго |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495) 646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
виды, стадии, фото признаков, причины и симптомы, лечение и профилактика заболевания
Экзема – это болезнь кожи аллергической природы, характеризующаяся наличием воспалительного процесса и способностью к частым рецидивам.
Упоминания о недуге датируются еще 2 веком до н. э. В переводе с греческого термин «экзема» означает «высыпания на коже» или «вскипание». Как правило, поражения кожных покровов затрагивают поверхность рук, стоп или лица, но возможно распространение по всему телу.
В группе риска возникновения заболевания – как взрослые, так и дети. Согласно статистике, у мужчин и женщин данный недуг диагностируется примерно в 30-35% случаев, и тенденция распространения болезни растет с каждым годом. Заражение в раннем детском возрасте может стремительно привести к смерти.
Причины появления экземы у детей и взрослых
Главной причиной появления болезни экзема у детей и взрослых является гиперчувствительность организма к воздействиям аллергенов.
Во время попадания в него антигенов, антитела образуют в ответ целые комплексы «антиген – антитело», которые при взаимодействии вызывают выделение биологически активных веществ, способствующих развитию воспалительного процесса.
Причиной возникновения симптомов экземы может стать воздействие таких аллергенов, как:
- Различные виды пищевых красителей и биодобавок
- Химические вещества и средства личной гигиены
- Продукты питания
- Лекарственные препараты («Пенициллин», «Новокаин» и т.п.)
- Косметика
- Глисты
- Бактериальные и грибковые инфекции
- Укусы насекомых
- Шерсть животных
- Пыль и плесневые споры
- Растительная пыльца
- Солнечный свет
- Бижутерия и некоторые металлы
- Переохлаждение
Не исключен риск заболевания под воздействием внутренних нарушений:
Причиной развития заболевания экземы и ее развития может послужить целый ряд факторов:
- Слабый иммунитет
- Склонность к аллергиям
- Заболевания эндокринной системы
- Стресс
- Хронические воспалительные инфекции
Согласно статистике, патология чаще всего развивается при расстройствах нервной и эндокринной систем, хронической инфекции и при заболевании желудочно-кишечного тракта.
Из продуктов питания аллергическое воздействие оказывают:
- Сладости
- Копчености
- Газированные напитки
- Орехи
- Яйца
- Шоколад
- Соления
- Острые продукты
- Цитрусовые фрукты
Главной причиной возникновения заболевания экземы в детском возрасте медики считают генетическую склонность. Зачастую при наличии заражения у родителей риск возникновения болезни у потомков возрастает на 40%.
Однако для развития симптомов недуга необходимы способствующие факторы:
- Стрессовые ситуации
- Аллергические реакции на средства по уходу за кожей
- Пищевые аллергии
- Заболевания внутренних органов
- Нарушение обмена веществ
- Недостаток полезных микроэлементов
- Подростковые гормональные изменения
В возрасте до 6 месяцев частой причиной экземы являются слабый несформировавшийся иммунитет и нежная кожа малыша. С наступлением подросткового возраста в организме наступает гормональная перестройка, которая может спровоцировать возникновение заболевания как у девочек, так и у мальчиков.
Причиной развития экземы у детей грудного возраста может послужить прием медикаментов или специфических продуктов матерью малыша. Ведь воздействие аллергенов с легкостью передается через молоко кормящей.
Как выглядит экзема у детей и взрослых: симптомы и их фото
Основными признаками возникновения экземы являются:
- Покраснение кожи
- Образование пузырьков с жидкостью
- Мокнутие
- Когда пузырьки лопаются, из них вытекает жидкость
- Шелушение и восстановление пораженного слоя кожи
При заболевании данным недугом на поверхности кожного покрова можно наблюдать уплотнение красного или синеватого цвета. Подобные участки являются локализованными местами воспалительных очагов.
Далее следует возникновение сыпи, тип которой зависит от вида заболевания. При этом пораженные участки кожи могут периодически или постоянно чесаться. Сами прыщики заполнены прозрачной или желтоватой жидкостью, при вытекании которой образуются небольшие ранки и трещинки.
Повреждения могут кровоточить и являются болезненными. Частым сопровождающим симптомом является повышенная температура тела. В период обострения наблюдается усиление и усугубление вышеперечисленных признаков, а на стадии ремиссии – их стихание и сухость кожи.
Посмотрите на фото признаков болезни экзема, предоставленные ниже для подробного ознакомления:

Основными симптомами заражения экземой у ребенка являются:
- Появление красных пятен на поверхности кожных покровов
- Сыпь
- Зуд
- Возникновение пузырьков или «узлов»
- Шелушение кожи
- Образование корок на пораженных участках кожи
- Усталость, недомогание
- Беспокойный сон
- Плач и капризы
- Раздражительность
- Потеря аппетита
Обратите внимание на то, как выглядит экзема у детей и взрослых, на фото ниже:

Какие бывают виды экземы кожи: классификация болезни у детей и взрослых
Согласно медицинской классификации, деление заболевания экзема на виды осуществляется следующим образом:
- Истинная
- Профессиональная
- Микробная
- Себорейная
- Детская
Фото видов экземы и результаты лечения представлены ниже – посмотрите для подробного ознакомления:

Истинный вид недуга (или идиопатический) характеризуется возникновением экссудативных высыпаний на руках, ногах и туловище. Такая форма имеет свойство стремительно перерастать в хроническое заболевание.
Сыпь представлена в виде небольших (до 0,5 см) везикул слегка округлой формы. При их разрыве наблюдается вытекание гнойных масс, при застывании которых возникает образование сухих корок на поверхности кожного покрова.
Некоторые виды недуга имеют свои разновидности. Итак, подвиды истинной экземы:
- Дисгидротическая
- Роговая
- Пруригинозная


Дисгидротическая разновидность истинного вида характеризуется преимущественным местом локализации кожных поражений в районе тыльной стороны кистей, внутренней части фаланг пальцев и стоп. Сыпь может быть как с одинарными, так и со спаренными прыщиками.
Роговая истинная экзема также известна как тилотическая или мозолевидная болезнь. Место локализации кожных поражений – поверхность ладоней и ступней. Характерной особенностью является образование мозольного слоя в местах поражения покровов кожи. Как правило, при заражении наблюдается сильный зуд и жжение.
Пруригинозная экзема – это кожное заболевание, которое является разновидностью истинного вида недуга. Характеризуется появлением папул и везикул на уплотненных участках кожи. Чаще всего кожные поражения появляются в областях сгиба рук и ног, лице и паховых складках.
Особенностью подвида является то, что прыщики не лопаются и не образуют ран, а просто создают участки загрубевшей сухой кожи. Зуд имеет периодический характер, обостряясь, как правило, в теплое время года. Данная разновидность заболевания наиболее часто протекает в хронической форме.
Профессиональная экзема возникает у людей, работающих при контакте с аллергенами. В качестве провокаторов могут выступать соли никеля, хром, формальдегиды, красители и так далее. В группе риска заражения находятся работники химического, фармацевтического и машиностроительного производств.
Усугубляет симптоматику недуга чрезмерная влажность или сухость воздуха, пыль, профессиональные травмы. Поражение кожных покровов в первую очередь возникают на местах непосредственного контакта с аллергеном, а далее распространяется по всей поверхности тела.
Данный вид заболевания характеризуется появлением покраснения на коже, зудом, мокнутием и образованием уплотненных участков кожного покрова с трещинами. Как правило, недуг имеет хронический характер.
Микробная экзема чаще всего возникает в местах развития трофических язв, ран, свищей, ссадин и царапин. На зараженных участках кожных покровов наблюдается покраснение, возникновение пузырей и папул. При дальнейшем развитии болезни на местах вскрытия прыщиков образуются эрозии, желто-зеленые или кровавые корки.
Для данного вида недуга характерно возникновение кожных поражений ассиметричной формы, с четкими очертаниями границ очагов, небольшого «бортика» по краю воспаленных участков, развитие пиодермических процессов.
Какие бывают виды микробной экземы:
- Нумулярная
- Микотическая
- Интертригинозная
- Паратравматическая
- Сикозиформная
- Варикозная
- Околососковая
Нумулярная (монетовидная, бляшечная) микробная экзема характеризуется появлением округлых очагов воспаления на конечностях рук и ног, отечности, покраснения, образованием папул, везикул и корок. В диаметре кожные поражения могут достигать 2-3 см.
Микотическая микробная экзема развивается на фоне заражения грибковыми инфекциями (микоз, лишай, кандидоз и тому подобное). Помимо экземных проявлений недуга, параллельно развиваются признаки микотического процесса.
Интертригинозная микробная экзема – это болезнь кожи у детей и взрослых, поражающая складки на теле (паховые, подмышечные и тому подобные). Для данного вида характерно образование папул и везикул, трещин, мокнущих участков, покраснений, чувство зуда и боли. Развивается в результате повышенной чувствительности.
Паратравматическая микробная экзема возникает в местах соприкосновения слоев кожи (подмышечные впадины, паховые складки и тому подобное).
Для данного вида характерно появление папул и везикул, покраснений, трещин, мокнущих участков, корок, ощущение зуда и боли. Развивается на фоне чрезмерной чувствительности организма к пиококкам или дрожжевым грибкам.
Сикозиформная разновидность микробного вида заболевания развивается у людей, страдающих хроническим воспалением волосяного фолликула (сикозом).
Данная разновидность характеризуется появлением пустул, пронизанных волосом на воспаленных участках кожных покровов, пузырей, при разрыве которых образуется эрозия. Очаги поражения, как правило, локализуются в области бороды, лобка, верхней губы, подмышек и тому подобное.
Варикозная микробная экзема развивается на фоне распространения варикозного расширения вен. Очаги воспалительного процесса локализованы в местах венозного заболевания, имеют четкие границы и на покрасневших участках наблюдается образование папул, везикул, пустул, корок и тому подобного.
Околососковый микробный вид заболевания развивается у кормящих мам в результате повреждения кожных покровов груди. Для данного вида характерно появления покраснения, шелушения, образование корок и трещин, процесса мокнутия.
Характерные для себорейной экземы признаки и симптомы проявляются в области за ушными раковинами, на лице, груди, лопатках и волосяной части головы.
Очаги воспаления представлены в виде красных пятен, покрытых желтыми корками. При развитии недуга на голове волосы выглядят слипшимися и жирными, а на поверхности кожи можно наблюдать большое количество отслоившихся частичек эпителия.
Детский вид заболевания характеризуется ярко выраженным экссудативным поражением кожных покровов. Как правило, развивается при наличии болезни у родителей. Заражение в грудном возрасте чаще всего называется термином «диатез».
Это одно из самых распространенных кожных поражений, встречающихся у маленьких детей. Очаги воспаления локализуются на руках, волосяной части головы, лице и ногах. Возможно возникновение смешанного вида болезни.
Самые часто встречающиеся виды экземы, возникающие у детей, представлены следующим списком:
- Истинная
- Себорейная
- Микробная
Согласно тяжести протекания заболевания, выделяют ряд стадий. Стадии развития экземы:
- Эритематозная
- Папулезная
- Везикулезная
- Мокнущая
- Крустозная
- Сквамозная
- Эритематозная (начальная) стадия болезни характеризуется появлением покраснения, зуда и отека на некоторых участках кожных покровов
- Папулезная стадия или узелковая характеризуется образованием розоватых наростов на покрасневших участках кожи
- Везикулезная стадия начинается с момента образования прозрачного (или желтого) жидкого содержимого в наростах
- Мокнущая стадия характеризуется вытеканием серозного содержимого и образованием эрозий, трещин и ранок
- Крустозная стадия характеризуется образованием сухих корок и чешуек на поврежденных участках кожных покровов
- Сквамозная стадия заболевания наступает в момент отпадания сухих корок и заживления шелушащихся участков
Посмотрите на фото стадий развития экземы, представленные ниже:

Полный цикл развития болезни может охватывать от 2 дней до нескольких месяцев.
Для определения причин возникновения экземы и назначения лечения проводят ряд простых анализов:
- Общий анализ крови
- Проба ороговевшего слоя
- Тест на определение атопической формы болезни
- Гистологическое исследование биоптата
Ороговевшие чешуйки берут на пробу ради исключения возможности возникновения грибкового или инфекционного заражения.
Тест на определение атопической формы заболевания проводится с помощью использования различного рода аллергенов, что дает возможность установить провокатора аллергической реакции. Исследование биоптата проводится редко с целью исключения факторов аутоиммунного характера.
Неотложное лечение экземы кожи
При первых признаках поражения экземой лечение назначает врач-дерматолог или в случае заболевания ребенка – педиатр. Главная задача терапии – это устранение причины, провоцирующей появление недуга. Для этого ограничивают контакт человека с провокатором.
В случае возникновения острой стадии заболевания пострадавшему необходимо оказание первой медицинской помощи.
Неотложное лечение при экземе кожи:
- В качестве местной терапии в острой стадии применяют холодные примочки из 0,25% свинцовой воды, 2% раствора борной кислоты, 2-5% жидкости Бурова
- По мере стихания воспалительно-экссудативной реакции применяют мази – 0,5% «Гидрокортизон», «Гидрокортизон-ПОС» 1 и 2,5%, 2% борно-цинковую мазь
- 10% раствор хлорида кальция внутрь или внутривенно
- Прием внутрь в таблетках – «Димедрол», «Супрастин», «Диазолин», «Фенкарол», «Кетотифен»
- Под кожу вводят гистоглобулин, начиная с 1 до 3 мл, внутрь – 3–5% раствор бромида натрия по 1 ст. л. в день.
- Витаминотерапия
- Введение хлористого кальция
- Рациональная диета, очищение кишечника, мероприятия против глистной инвазии
Эффективные методы лечения кожной экземы: группы препаратов
Методы лечения заболевания экзема можно поделить на две группы:
- Медикаментозные
- Немедикаментозные
В качестве медикаментозных препаратов могут использоваться лекарства как для наружного, так и для внутреннего применения. Немедикаментозные методы включают в себя диету, соблюдение режима дня и мероприятия, направленные на поддержание общего состояния здоровья.
Группы препаратов, применяемых для лечения экземы:
- Антигистаминные средства
- Глюкокортикостероиды
- Дезинтоксикационные средства
- Диуретические средства
- Транквилизаторы
- Энтеросорбенты
- Антибиотики
- Витамины группы В
Лечение острой кожной экземы не обходится без антигистаминных препаратов первого поколения, например,таких как «Клемастин», «Активастин», «Хлоропирамин» и так далее. В дальнейшем при угасании острой симптоматики переходят на применение подобных препаратов второго поколения (например «Лоратадин»).
 Из медикаментов группы глюкокортикостероидов чаше всего применяют «Бетаметазон» и «Преднизолон». К третьей группе препаратов для терапии недуга относятся различные растворы (кальций глюконата, натрия тиосульфата и т.д.).
Из медикаментов группы глюкокортикостероидов чаше всего применяют «Бетаметазон» и «Преднизолон». К третьей группе препаратов для терапии недуга относятся различные растворы (кальций глюконата, натрия тиосульфата и т.д.).
Диуретические средства применяются для снятия отечности. Это могут быть «Фуросемид» или «Диакарб».
При первых симптомах и признаках кожного заболевания экземы лечение транквилизаторами необходимо для устранения ощущения зуда, для нормализации сна и для борьбы с бессонницей. К тому же препараты данной группы способствуют борьбе со стрессом и нервным напряжением.
К медикаментам этой категории относятся «Оксазепам» и «Нитразепам».
Широко применяемы энтеросорбенты типа «Лигнин гидролизный» или «Метилкремниевой кислоты гидрогель».
Для эффективного лечения микробной экземы обязателен прием антибиотиков вроде «Азитромицина», «Ампициллина».
 Витамины группы В необходимы для подержания стабильного состояния нервной системы, улучшения пищеварения, восстановления энергетических запасов, повышения устойчивости к стрессам и поддержания баланса сахаров в крови.
Витамины группы В необходимы для подержания стабильного состояния нервной системы, улучшения пищеварения, восстановления энергетических запасов, повышения устойчивости к стрессам и поддержания баланса сахаров в крови.
Медикаментозное лечение при кожном заболевании экзема направлено на противовоспалительное, дезинфицирующее, кератолитическое действие и снятие зудящих ощущений.
В качестве противовоспалительных средств используют 1% раствор ризорцина или 1% раствор танина, 2% раствор борной кислоты, 0,25% раствор серебра нитрата. Для их применения необходим отрез марли, сложенный в 4-5 слоев и смоченный в один из вышеперечисленных средств.
Компресс прикладывают к пораженным участкам через каждые 10 минут в течение одного часа.
Направлено такое лечение экземы на устранение симптомов и причин возникновения заболевания. Противовоспалительные медикаменты уменьшают экссудативный процесс и покрывают пораженные места тонкой защитной пленкой, которая защищает кожу от повторных заражений.
К этой группе препаратов также относятся глюкортикостероиды в виде аэрозолей («Оксициклозоль», «Триамцинолон») или эмульсий, кремов и мазей («Гидрокортизон», «Бетаметазон», «Дексаметазон», «Триамцинолон»).
Для уменьшения очагов воспаления врач может назначить применение мазей и паст, например: ихтиоловой, дегтярной, серной, дегтярно-нафталиновой и других.
Для лечения экземы микробного вида, изображенного на фото, широко используются антибактериальные мази для наружного применения:

«Неомицин»

«Клиндамицин»

«Тетрациклин»
Кожа после восстановления истончена, легко вновь повреждается, воспаляется, что может приводить к возникновению трещин, иногда и к гнойничковому поражению. Может беспокоить кожный зуд.
Поэтому для образования защитных корок и дальнейшего их отторжения применяют растворы анилиновых красителей (бриллиантовый зеленый, фукарцин, метиленовый синий и тому подобное). Под защитой такого слоя кожа будет полностью восстановлена и снизится риск занесения инфекций.
Также используются препараты на основе висмута и цинка, мази – «Дерматол», «Сибикорт», «Дермозолон», «Лоринден С».
При мокнущей экземе – примочки из холодного крепкого чая, после просыхания – смазывание гидрокортизоновым кремом.
Лечение экземы у детей при первых симптомах заболевания
При первых симптомах экземы у детей лечение назначает лечащий педиатр или дерматолог на основании медицинского осмотра и результатов проведенных анализов. Для терапии используются кортикостероидные гормоны в форме для наружного применения. Самый часто используемый препарат – гидрокортизоновая мазь.
 Для успокоения малыша целесообразно употребление экстракта валерианы. В качестве витаминотерапии прописывается применение витаминов группы В и С.
Для успокоения малыша целесообразно употребление экстракта валерианы. В качестве витаминотерапии прописывается применение витаминов группы В и С.
При заболевании микробным видом заболевания обязательно включать в курс лечения антибиотики («Лоринден», «Локакортен-Н» и тому подобное).
Для лечения зудящей экземы у детей применяют антигистаминные медикаменты («Задитен», «Тавегил», «Дипразин», «Супрастин», «Перитол»).
Для восстановления работы пищеварительного тракта врач может назначить использование препарата «Лактобактерин» или «Колибактерин».
Для наружной обработки пораженных участков применяют «Кастеллани», 1% раствор спиртовых анилиновых красителей, «Дермозолон», «Геокортон».
Вторая группа методов лечения основывается на применении диетического питания пациента.
Гипоаллергенная диета, используемая при лечении экземы
Гипоаллергенная диета, используемая при экземе, направлена на исключение из рациона питания всех продуктов, способных вызвать аллергическую реакцию.
К ряду запрещенной еды относятся:
- Любые цитрусовые
- Все красные фрукты и овощи
- Яйца
- Мучные и кондитерские изделия
- Шоколад
- Кофе
- Крепкий чай
- Копчености, колбасы и тому подобное
- Острые и жареные блюда
- Консервация
- Молоко
- Алкоголь
- Морепродукты
- Рыба
 Диета при лечении экземы у детей и взрослых должна назначаться медицинским специалистом и четко соблюдаться пациентом. В рационе питания преобладают продукты с высоким содержанием каротина и витаминов группы В.
Диета при лечении экземы у детей и взрослых должна назначаться медицинским специалистом и четко соблюдаться пациентом. В рационе питания преобладают продукты с высоким содержанием каротина и витаминов группы В.
Эти элементы в есть в моркови, капусте, горохе и фасоли. Употребление данных продуктов способствует заживлению кожных покровов. Допускается прием фруктовых соков, но только в разбавленном виде в пропорции 1:2.
Диета, используемая при экземе, включает в себя употребление каш (гречка, овсянка). Они способствуют очищению кишечника и нормализации его работы. Таким же свойством обладают кефир, ряженка и творог. Не стоит пренебрегать употреблением зелени, в частности петрушки, сельдерея, укропа.
Как навсегда избавиться от экземы: лечение в домашних условиях народными средствами и профилактика
Популярностью пользуются и нетрадиционные методы терапии. Для лечения болезни экземы в домашних условиях часто применяют сырой картофель, натертый на терке и смешанный с медом. Такой компресс необходимо завернуть в марлю и прикладывать к пораженным участкам кожи.
 Благотворно влияют на состояние кожных покровов травяные отвары. Для их приготовления используют цветы ромашки, шалфея, мать-и-мачехи, календулы, коры дуба, тысячелистника и череды. Марлевый отрез, смоченный в приготовленном отваре, прикладывают к экзематозным участкам по нескольку раз в день.
Благотворно влияют на состояние кожных покровов травяные отвары. Для их приготовления используют цветы ромашки, шалфея, мать-и-мачехи, календулы, коры дуба, тысячелистника и череды. Марлевый отрез, смоченный в приготовленном отваре, прикладывают к экзематозным участкам по нескольку раз в день.
При лечении зудящей экземы народными средствами в домашних условиях широко применяются чесночная мазь и настой перечной мяты. Для изготовления мази необходимо отварить чеснок и протереть его, смешав с медом в пропорции 1:1. Наносить на пораженные места до полного выздоровления. Такая смесь отлично снимает зуд и прекращает воспалительный процесс.
Перед тем как решить избавиться от экземы в домашних условиях, проконсультируйтесь с лечащим врачом.
Экзема – это заболевание, способное к рецидивам. Поэтому после курса лечения и детям, и взрослым важно соблюдать меры профилактики повторного заражения. По поводу того, как навсегда избавиться от проявлений экземы, врачи единогласно утверждают о том, что главное – соблюдать правила личной гигиены.
Мочалка, зубная щетка, полотенце и тому подобное – сугубо личные предметы быта, которые необходимо регулярно менять (один раз в месяц). Ежедневный прием душа – обязательная процедура.
Все мелкие царапины и ранки необходимо обрабатывать антисептиком или дезинфицирующим средством. После каждого посещения улицы или туалетной комнаты в обязательном порядке нужно мыть руки с применением мыла.
Экзема во всех ее «лицах»
Она различна в своих проявлениях, а причины, вызывающие ее очень разнообразны. Если не принять правильных мер на начальной стадии, то заболевание может перейти в хроническую форму и продолжаться всю жизнь.
Экзема (греч. ekzema – высыпание на коже, от ekzeo – вскипаю), острое или хроническое незаразное воспалительное заболевание поверхностных слоев кожи, имеющее нервно-аллергическую природу, характеризующееся разнообразной сыпью (прежде всего пузырьками), мокнутием, чувством жжения, зудом и склонностью к рецидивам.
Механизм развития экземы
При экземе нарушается реактивность организма. На обычные воздействия чужеродных агентов (антигенов) кожа реагирует образованием антител. В результате взаимодействия антигенов и антител на поверхности кожи клетки-лимфоциты выделяют в окружающие ткани биологически активные вещества, что приводит к различным химическим реакциям, вызывающим воспаление. Заболевание развивается из-за повышенной чувствительности к аллергенам, а также собственным клеткам организма. Интенсивность обострений зависит от продолжительности контакта с аллергеном, а также от индивидуальной чувствительности.
Причины развития экземы
Возникновению экземы, способствуют разнообразные внешние и внутренние факторы.
Внешние факторы:
Внутренние факторы:
Клиническая картина
Для экземы характерно обилие форм и вариантов. В большинстве случаев экзематозный процесс протекает в виде последовательных стадий. Эритематозная стадия характеризуется разлитым, не имеющим четких границ зудящим покраснением кожи. Папулезная стадия: на фоне эритемы отмечаются мелкие отечные узелки и очаг поражения трансформируется в отечную бляшку. Везикулезная стадия: в связи с продолжающимся нарастанием отека узелки превращаются в мелкие пузырьки. Мокнущая стадия: пузырьки лопаются и на их месте появляются мелкие (точечные) эрозии, из которых постоянно вытекает серозная жидкость. Отсюда устаревшее название экземы — мокнущий лишай. Крустозная (корочковая) стадия характеризуется ссыхающимся на поверхности очага серозным мокнущими и отечными образованиями наслоения корок. Сквамозная стадия: после отпадения корок на фоне застойной эритемы в течение длительного времени сохраняется умеренное шелушение в виде небольших беловатых чешуек, затем кожа приобретает нормальный вид. Для экземы характерен полиморфизм высыпных элементов, то есть одновременно в очаге поражения представлены разные стадии процесса. Цикл развития экзематозного процесса длится от нескольких дней до нескольких месяцев. От начала поражения и примерно до двух месяцев экзема называется острой, для нее типично состояние мокнутия. В случае затяжного течения (от 2 до 6 месяцев), когда отечность и мокнутие менее выражены, говорят о подострой экземе. Основные формы экземы отличаются склонностью к упорному многолетнему рецидивирующему течению в виде последовательных периодов обострений и стиханий процесса, что характеризует хроническую экзему. При всех видах экземы наблюдается зуд кожи.
Виды экземы
В зависимости от причины, расположения и характера кожных проявлений различают несколько форм экзем.
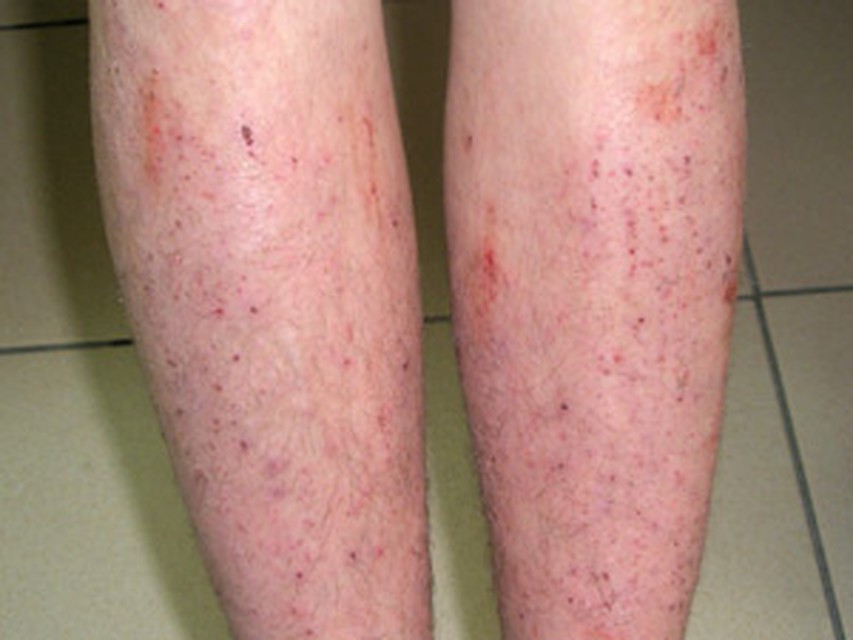
Истинная экзема
Истинная экзема развивается вследствие повышенной чувствительности к разным аллергенам. Для нее характерно острое начало и разнообразная локализация процесса. Болезнь чаще всего поражает конечности и лицо, однако может возникнуть и на других участках кожи. Симметрично расположенные очаги не имеют четких границ. На фоне отека и покраснения кожи образуется множество мелких, склонных к группировке пузырьков, которые затем частично превращаются в гнойнички или мокнущие участки, сменяющиеся образованием узелков, корочек и чешуек. При продолжительном процессе (более полугода) на пораженном участке кожа уплотняется и утолщается, усиливается кожный рисунок. Воспаление, как правило, сопровождается сильным зудом и жжением. У части больных зуд бывает настолько мучительным, что приводит к многочисленным расчесам и может сопровождаться бессонницей, невротическими расстройствами (частая смена настроения, раздражительность), потерей аппетита. Течение хронической экземы имеет сезонный характер. Как правило, обострения наступают осенью и зимой.
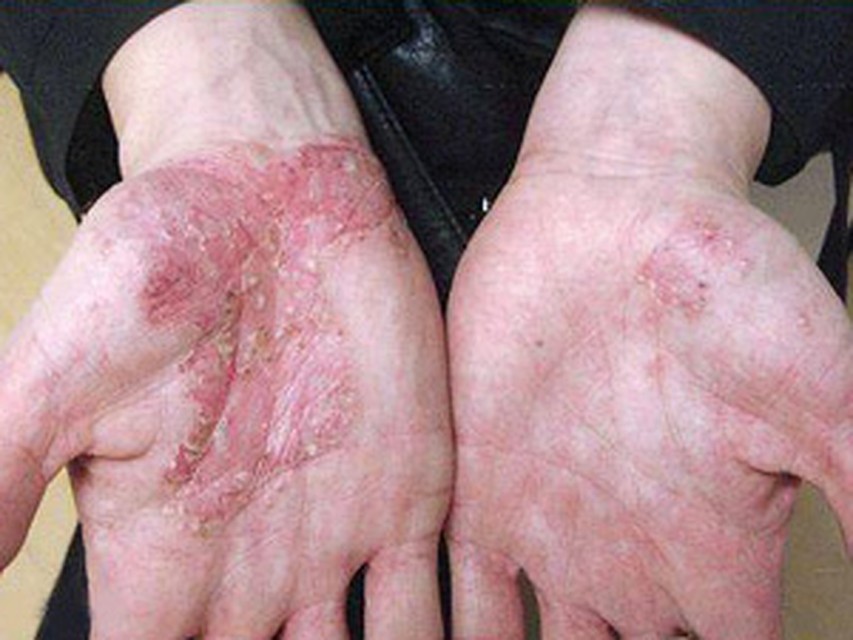
Дисгидратическая экзема
Разновидностью истинной экземы является дисгидротическая с преимущественным расположением сыпи на коже ладоней, боковых поверхностей пальцев и подошв. Она проявляется мелкими одно- и многокамерными пузырьками на фоне незначительного покраснения и шелушения, сопровождается сильным зудом и жжением, имеет упорное хроническое течение.
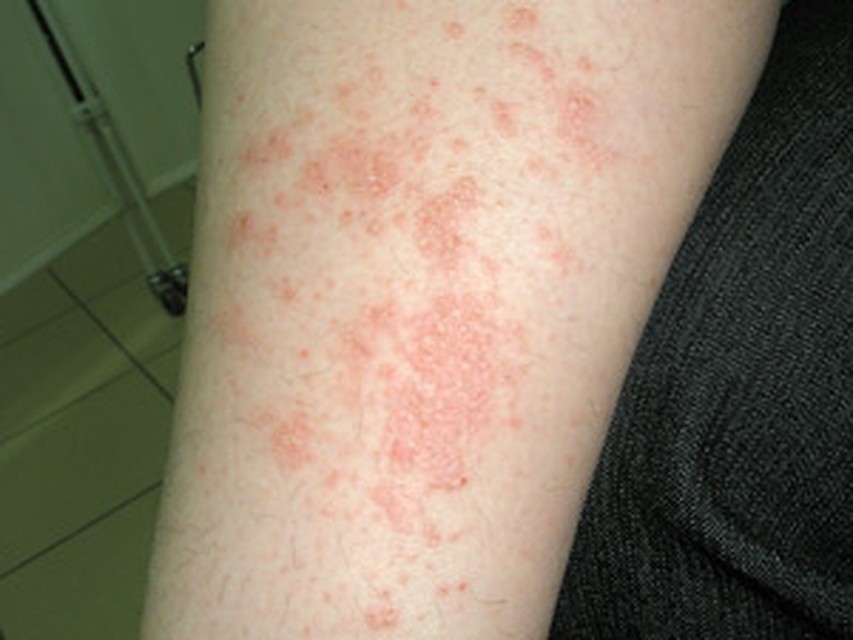
Микробная экзема
Микробная экзема вызывается определенным инфекционным агентом (стафиликокки, стрептококки и др.) и поражает в основном верхние и нижние конечности. Воспалительная реакция при микробной экземе и отек выражены более значительно. Очаги расположены ассиметрично, имеют резкие неровные границы. Кожа в области поражения синюшно-красного цвета, уплотнена, на ней отчетливо видны пузырьки, узелки, кровянистые корочки и гнойничковые высыпания, после удаления которых, образуется мокнущая эрозивная поверхность. Зуд при микробной экземе более интенсивный. Разновидностями микробной экземы являются варикозная (развивается на фоне хронической венозной недостаточности нижних конечностей), микотическая (протекает на фоне грибкового поражения кожи и ногтевых пластин) и паратравматическая (на месте травмы).
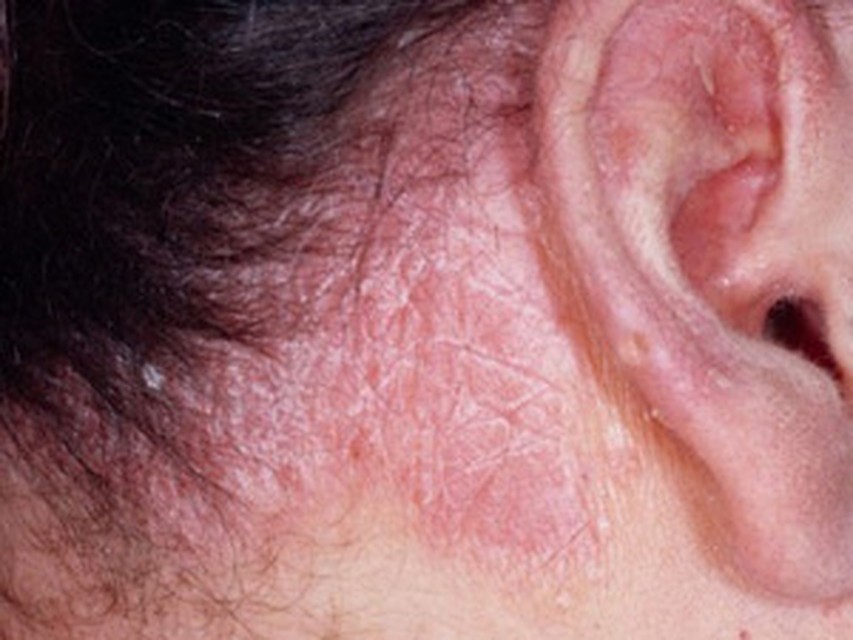
Себорейная экзема
Себорейная экзема более чем в 50–80% случаев связана с наличием в очагах поражения грибка Pityrosporum ovale, реже – грибка рода кандида и стафилококков. Еще одной из главных причин развития заболевания является себорея (расстройство салообразования) и связанные с ней нейроэндокринные расстройства. Себорейная экзема имеет четкие границы очагов и локализуется в основном на коже волосистой части головы, лба, груди, за ушными раковинами, в зоне роста бровей и ресниц, в носогубных, подмышечных, паховых складках, вокруг пупка. На волосистой части головы наблюдается покраснение, сухость кожи, обилие сероватых чешуек и серозно-гнойных корочек, под которыми мокнущая поверхность. Волосы при этом жирные, тусклые, склеиваются, появляется перхоть. В области складок более выражены покраснение, отёк, возможно появление болезненных трещин. На туловище образуются желтовато-розовые четко очерченные шелушащиеся пятна, в центре на некоторых из них – мелкоузелковые элементы. Зуд и воспалительная реакция при себорейной экземе незначительные.
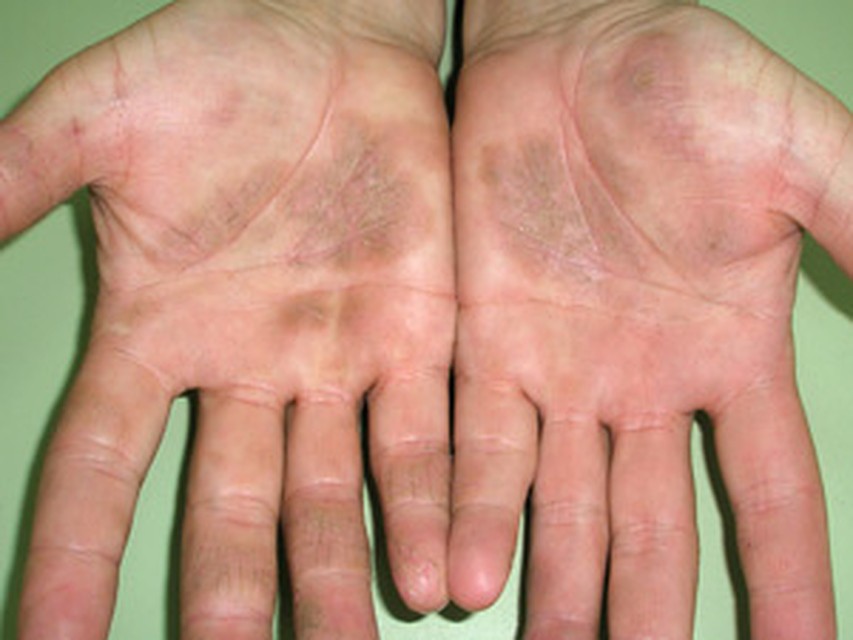
Профессиональная экзема
Профессиональная экзема возникает вследствие контакта кожи с раздражающими ее веществами в условиях производства, например у рабочих строительных специальностей и на химическом производстве, медицинских сестер, парикмахеров и пр. Вначале поражаются открытые участки, доступные для контакта с аллергеном: тыл кистей, предплечья, лицо, шея, реже голени и стопы. Профессиональная экзема имеет четкие границы очагов, кожа красная, отечная, с пузырьками, узелками и мокнутием, зуд значительный. Со временем появляются признаки, характерные для истинной экземы и болезнь распространяется на закрытые участки, границы поражения становятся нечеткими. Каждое новое обострение протекает тяжелее предыдущего. Однако заболевание полностью проходит после устранения контакта с производственным аллергеном.
Диагностика Диагноз устанавливается на основании характерной клинической картины, тщательного сбора анамнеза жизни и заболевания.
Лечение экземы
Во всех филиалах Международной медицинской сети «Medical On Group» для лечения экземы применяют индивидуальный, комплексный подход, включающий общую и местную терапии. Назначение препаратов и рекомендации врача зависят от причины болезни и ее формы.
При лечении экземы очень важны диетические рекомендации, так как любой продукт может вызвать аллергическую реакцию. Однако не существует единой универсальной диеты. Любая диета должна быть строго индивидуальной.
Рекомендуется контролировать или по возможности устранять внешние факторы, способствующие возникновению или ухудшению течения заболевания. Пациенту необходимо находиться в хорошо вентилируемых помещениях, устранять источники скопления пыли, избегать контакта с растениями, образующими пыльцу, домашними животными, стирать одежду гипоаллергенными средствами. Обязательным условием лечения является полноценный отдых, достаточный сон и спокойное эмоциональное состояние. Больным экземой одновременно назначают не более 3-5 лекарственных препаратов с учетом их побочного действия и совместимости.
Иммуногенно-активные препараты: белковые, сывороточные и др. – рекомендуют только при наличии строгих показаний к применению, избегая частых и длительных курсов. В лечении экземы также используются неспецифические десенсибилизирующие средства – лекарства, понижающие чувствительность к аллергенам, вызывающим заболевания.
Антимедиаторные средства действуют преимущественно как конкуренты гистамина – биологически активного вещества, провоцирующего воспаление, и серотонина, блокируя гистаминные рецепторы на мембранах клеток, уменьшают проницаемость сосудистой стенки, оказывают противовоспалительное действие. Препараты Кальция, Тиосульфат натрия, Сернокислая магнезия являются непременной составляющей комплекса медикаментозной терапии и назначаются в виде инъекций – эти препараты также препятствуют попаданию биологически активных веществ в сосудистое русло, снижают чувствительность организма к аллергенам. Выведение аллергенов и продуктов нарушенного обмена проводят, начиная с начальных этапов лечения аллергических заболеваний. Внутрь назначают энтеросорбенты, мочегонные и слабительные средства, проводится витаминотерапия (витамины группы В, А, Е, С), рекомендуется обильное питье негазированной минеральной воды.
Для устранения невротических расстройств и зуда назначают успокаивающие средства. Для улучшения циркуляции крови в сосудах кожи применяют сосудистые препараты. Параллельно проводится лечение очагов хронических инфекций, а при необходимости – противоглистное и противопаразитарное лечение. С учетом выявленных нарушений функций пищеварительного тракта назначаются ферменты, желчегонные препараты и препараты, улучшающие работу печени. Необходимым условием является лечение дисбактериоза кишечника. Для восстановления нормальной микрофлоры применяют биопрепараты. Нормальная микробная флора выступает в качестве фактора защиты, а нарушение ее способствует проникновению аллергенов через желудочно-кишечный тракт. Но 50% успеха – это наружное лечение заболевания.
При выраженном воспалении и зуде в ряде медицинских учреждений больным назначают сильнодействующие кортикостероидные мази, содержащие гормоны. Эти препараты наиболее быстро, активно уменьшают воспаление и зуд, однако их применение не рекомендуется, потому что может причинить вред здоровью: привести к образованию угревой сыпи, истончению, сухости, преждевременному старению кожи, новообразованию сосудов (проявляется сеть сосудистых звездочек) и покраснению кожи. В Международной медицинской сети «Medical On Group» в качестве местного лечения экземы, псориаза и других зудящих дерматозов используются смягчающие, уменьшающие воспаление, заживляющие, рассасывающие и отшелушивающие гели и мази, изготовленные в Израиле. Данные препараты содержат только натуральные компоненты: масла, минералы, компоненты солей и грязей Мертвого моря. В их составе нет гормонов, стероидов, иммунодепрессантов, цитостатиков, способных нанести вред здоровью и привести к привыканию. Благодаря комплексному подходу в лечении экземы, буквально с первых дней у больных наблюдается значительное улучшение состояния кожи, исчезают зуд и жжение. Необходимо отметить, что важнейшим фактором успешного лечения является строгое соблюдение всех рекомендаций лечащего врача.
Записаться на прием к врачу-дерматологу Сергею Валерьевичу Шавельскому, чтобы задать свой деликатный вопрос, Вы сможете по телефону (831) 277-66-88 (круглосуточно) или на сайте www.medongroup.ru.
Если вам поставили диагноз «псориаз», «нейродермит», «экзема», «красный плоский лишай», «себорея», «угревая болезнь», «очаговое или диффузное облысение» – пройдите курс лечения в Международной медицинской сети «Medical On Group»! А что касается результатов, судите сами…
Для просмотра увеличенной картинки кликните по изображению
Внимание! Международная медицинская Корпорация «On Clinic International» расширяет свое присутствие в России и объединяет региональные филиалы под новым именем – «Medical On Group».
История компании началась в 1987 году в Израиле – именно тогда была создана Корпорация «On Clinic International», ставшая первой в мире медицинской сетью, специализирующейся на лечении сексуальных дисфункций у мужчин. Использование уникальных научных разработок, новейшего медицинского оборудования, постоянное совершенствование методик лечения, соблюдение единых стандартов обучения врачей позволили Корпорации «On Clinic International» занять лидирующие позиции в области медицинских услуг по таким направлениям, как урология, проктология, гинекология и дерматология.
Сегодня Корпорация «On Clinic International» – это 142 филиала в 30 странах мира! Клиники сети работают в Польше, Чехии, Украине, Румынии, Болгарии, Австралии и других странах, и за практически четвертьвековую историю многократно доказали эффективность и успешность своей деятельности. За 24 года работы врачи Корпорации «On Clinic International» помогли более 1 700 000 пациентам избавиться от проблем, о которых не принято говорить вслух.
«Medical On Group» – новое имя Корпорации «On Clinic»!
«Medical On Group» – это качественная медицина, которая звучит по-новому!
Международный медицинский центр Медикал Он Груп – Нижний Новгород
Адрес: г. Нижний Новгород, ул. Бетанкура, 2. Телефон: (831) 277-66-88 (круглосуточно). Сайт: www.medongroup.ru.
Имеются противопоказания. Необходима консультация специалиста.
Как выглядят различные виды экземы (фото)
Многообразие кожных элементов при экземе часто ставит в тупик не только простых обывателей, но и некоторых врачей. Попробуем разобраться, как выглядят разные формы экземы, и в чем состоит отличие между разными стадиями одного и того же процесса.
Содержание статьи:
Мокнущая и зудящая кожа на лице и руках
Появление на коже множественных высыпаний в виде пузырьков и бугорков на фоне покрасневшей кожи может быть проявлением истинной экземы. Характерно последующее вскрытие микровезикул с выделением серозной жидкости. Постепенно происходит замещение пузырьков неглубокими точечными эрозиями (язвочками). Выделяющаяся жидкость подсыхает, формируя мягкие корочки.
Контент может оказаться неприятным для просмотра

Постоянное подсыпание в области патологического очага приводит к тому, что одновременно на коже видны и везикулы, и язвочки, и корочки — это так называемый полиморфизм элементов. Все высыпания на коже сопровождаются выраженным кожным зудом. Иногда зуд носит настолько сильное ощущения раздражения, что человек страдает от бессонницы.
Истинной экземе присуща симметричность, отсутствие у очагов четких границ. Выражена склонность к распространению на остальные части тела: грудь, туловище, живот и спину.
Чешуйчатый слой на границе волосяного покрова головы
В области волосяного покрова на голове достаточно часто появляется так называемая себорейная экзема. Выглядит она на начальной стадии как единичные желтоватые узелки. Количество этих узелков стремительно увеличивается, они сливаются в пятна, на поверхности которых образуются белесые чешуйки.
Слияние отдельных очагов себорейной экземы зачастую приводит к тому, что на границе волос образуется “себорейная корона” — сплошное чешуйчатое кольцо, по краю которого видны участки гиперемированной кожи. В отсутствии лечения в запущенном случае эта форма экземы с боков головы распространяется на заушные складки, а сзади — на шею.
Себорейную экзему очень сложно отличить от истинной себореи, и некоторые специалисты рассматривают себорейную экзему лишь как разновидность себореи с некоторыми нюансами течения патологического процесса.
Округлые высыпания на коже рук
Зудящие и чешущиеся высыпания на верхних конечностях могут быть симптомами большого количества заболеваний. Одно из них — экзема на руках, в 80% случаев данная локализация присуща истинной экземе, еще 15% приходится на профессиональную экзему и оставшиеся 5% — на другие разновидности.
Округлые очертания присущи экземе на начальной стадии, по мере прогрессирования заболевания они утрачивают правильность формы. Округлость очертаний также свойственно микотической экземе, при которой первичный очаг обладает крупно фестончатыми краями.
Достаточно редко на руках появляется микробная экзема, но стоит обратить внимание на характер мокнутия — если на поверхности образуются гнойные корочки, то с высокой вероятностью это именно микробная экзема.
Высыпания с четкими краями на ногах
На ногах чаще всего появляется посттравматическая, варикозная или микробная экзема. Связано это с более высокой частотой травмирования кожи на ногах, а также с хронической венозной недостаточностью, в 75% случаев выявляемых пациентов с экземой, женщины.
Экзематозные высыпания на ногах чаще всего локализуются в области варикозно расширенных вен. Они имеют округлую форму и четкие границы, на которых кожа особенно сильно шелушится. Иногда отмечается отсев нескольких очагов по периферии более крупных и старых, что является характерным признаком микробной экземы.
Достаточно часто микробная экзема проявляется множеством не сливающихся друг с другом округлых очагов размером до 3-х сантиметров. Из-за сходства с россыпью монет, такая форма получила название монетовидной или нуммулярной.
Симметричные шелушащиеся высыпания на теле
Симметричность поражения больше присуща истинной экземе. Несмотря на то, что чаще всего манифестирует заболевание с появления сыпи на конечностях, в некоторых случаях очаги изначально появляются на теле.
На начальных стадиях эти очаги имеют типичный вид “закипающей кожи”. При длительном рецидивирующем (повторяющемся) течении мокнущие очаги сменяются участками уплотненной кожи с лихенификацией (усилением кожного рисунка). При длительно существующей экземе очаги на этапе заживления покрываются шелушащейся кожей, значительно уменьшается их мокнутие — в этом случае говорят о сухой экземе.
Мелкозернистые высыпания на ладонях и подошвах
Экзема может поразить не только мягкую кожу тела, ее очаги возникают и на грубой коже ладоней и стоп. Из-за особенностей структуры кожи на этих местах экзематозные очаги принимают вид небольших белёсых бугорков.
Прогрессирование заболевания приводит к тому, что бугорки объединяются, образуя пузыри, которые могут вскрываться. В результате вскрытия на ладонях и подошвах образуются достаточно обширные язвочки, постоянно выделяющие серозную жидкость. Описанные явления получили название дисгидротической экземы.
Контент может оказаться неприятным для просмотра

Мозолевидные высыпания на ладонях
Появление на ладонных поверхностях рук мозолевидных высыпаний в местах, где появление мозолей нехарактерно, является признаком тилотической экземы. При этом гиперемия из-за толщины рогового слоя не очень заметна, но вот везикулы продолжают появляться, при этом они могут и не вскрыться из-за толщины кожи.
При появлении подобных очагов нужно обратить внимание и на другие участки кожи, так как тилотическая экзема чаще всего сопровождает появление истинной экземы на других местах.
На подмышках множественные пузырьки с волоском в центре
Появление в подмышечной области пузырьков с пронзающим их по центру волоском является признаком сикоза — специфического поражения волосяных фолликулов. Распространение этого процесса за пределы обильного волосяного покрова получило название сикозиформной экземы.
Для сикоза зуд является нетипичным симптомом, поэтому появление его говорит о том, что процесс трансформировался в экзему. Кроме подмышек сикозиформная экзема может появляться на лобке, верхней губе и подбородке.
Уплотнения кожи на руках и теле
На начальных стадиях любой экземы кожные покровы отечны и гиперемированы, но по консистенции они слабо отличаются от здоровой кожи. Появление очагов уплотнения может свидетельствовать о трансформации заболевания в хроническую форму.
Этому процессу присуще уменьшение процесса мокнутия, появление обширных участков уплотненной и шелушащейся кожи. В процессе заживления происходит регресс всех проявлений — очаги экземы исчезают полностью.
Следует помнить еще и о том, что некоторые аутоиммунные заболевания, другая кожная патология проявляются изменением характера кожных покровов, поэтому требуется осмотр врача для проведения дифференциальной диагностики.
Участки депигментации после шелушения на коже
Шелушащаяся кожа при экземе — признак либо выздоровления, либо хронизации процесса. Выздоровление обычно сопровождается полным исчезновением кожных проявлений экземы. На месте очагов остается кожа, более светлая относительно неповрежденного кожного покрова. Это нормальное явление, получившее название депигментации, то есть уменьшение количества пигмента. Обычно такие депигментированные пятна самостоятельно проходят в течение 3-5 недель.
Очаги депигментации после шелушения образуются при большинстве видов экзем, но больше присущи истинной и микробной. При себорейной, тилотической и дисгидротической они не так заметны из-за локализации этих форм патологии.
Множественные бугорки на лице и руках без мокнутия и корочек
Изредка при истинной экземе вскрытия везикул не происходит, в этом случае очаги мокнут достаточно слабо, проявляясь лишь множественными бугорками и папулами. В этом случае некоторые специалисты говорят о пруригинозной экземе, выделяя ее как разновидность истинной.
Типичные места локализации пруригинозной экземы: разгибательные поверхности рук и лицо. Пруригинозную экзему называют также сухой, что не совсем верно, так как единичные вскрытия везикул все же бывают.
Зудящие гиперемированные участки кожи на ногах и руках
Наиболее сильно кожный зуд при экземе проявляется на начальной стадии или в период дополнительных подсыпаний, когда идет активное образование свежих папул и везикул. Зуд также усиливается при присоединении бактериальной флоры, то есть гиперемированный и зудящий участок кожи с множеством высыпаний — это признак либо истинной, либо микробной экземы.
У детей подобными симптомами проявляется атопический дерматит, и для установления точного диагноза требуется консультация педиатра, а лучше дерматолога.
При варикозной и посттравматической экземе подобные симптомы появляются преимущественно на ногах. При профессиональной разновидности заболевания зуд и гиперемия являются типичным признаком. Выраженность их усиливается после повторного контакта кожи с провоцирующим агентом. Важно, что после устранения воздействия провоцирующего фактора, явления профессиональной экземы исчезают самостоятельно даже без лечения.
Гноится и чешется кожа вокруг ранок на ногах и руках
Покраснение кожи и появление гнойных корок по краям говорит о развитии микробной экземы. Она появляется в местах, где происходит травмирование кожных покровов более часто.
Обычно на фоне уже имеющейся гиперемии с типичными экзематозными элементами покраснение кожи значительно усиливается, прозрачное серозное выделяемое на поверхности очагов сменяется желтоватым, гнойным. Гной при высыхании формирует достаточно грубые корки, которые легко снимаются, обнажая продолжающую мокнуть кожу.
Покраснение ареолы и сыпь вокруг соска
Преимущественно у женщин, крайне редко у мужчин, экзема может поражать кожу вокруг соска. У женщин этот процесс достаточно часто связан с травмированием сосков из-за неправильного грудного вскармливания ребенка. У мужчин экзема сосков может формироваться на фоне чесотки.
Типичные проявления — возникновение около соска пунцовых очагов, зачастую покрытых корками или крупными чешуйками. Отмечается мокнутие, нередко появляются довольно глубокие трещины. При появлении трещин в дополнение к зуду присоединяется и выраженная болезненность.
Контент может оказаться неприятным для просмотра

Присоединение бактериальной инфекции зачастую приводит к тому, что экзема сосков носит микробный характер. Трудности лечения экземы данной локализации у женщин связаны с процессом лактации, на фоне которого воспаление носит избыточный характер.
Видео про экзему
На видео врач дерматолог разбирается в формах и видах экземы.
Прогноз
Пациентам лишь в общих чертах следует знать, чем отличаются разные виды экземы друг от друга. В любом случае для точной диагностики придется обратиться к врачу, так как есть и другие кожные заболевания, сходные с экземой. Раннее обращение к врачу повышает шансы полностью избавиться от заболевания, если оно возникло впервые, и значительно удлиняет периоды ремиссии, если заболевание носит хроническую форму.
Экзема: фото, симптомы и лечение

Экзема – это мультифакторная хроническая кожная патология, протекающая с характерными эритематозно-везикулезными высыпаниями и серозным воспалением сосочкового слоя соединительнотканной части кожи, зудом и очаговым межклеточным отеком в шиповатом слое дермы.
Причины возникновения экземы
По мнению специалистов, экзема возникает у людей с отягощенной наследственностью, а также у пациентов со сложными функциональными нарушениями различных систем и органов организма. Однако ведущим патогенетическим звеном на современном этапе считают нарушения, происходящие в иммунной системе.
К основным причинам возникновения экземы относят различные внутренние и внешние раздражители.
Экзогенными (внутренними) факторами, провоцирующими развитие патологического процесса, являются заболевания внутренних органов. Это патологии пищеварительного тракта, обменные нарушения, а также болезни выделительной системы.
К экзогенным обстоятельствам относят контакты пациентов с различными химическими веществами, красками и растворителями, цементом, нефтепродуктами, косметическими и моющими средствами и пр. Вместе с тем спровоцировать развитие заболевания могут сезонные факторы: перегревание, переохлаждение организма и чрезмерная инсоляция. Немаловажную роль в развитии патологического процесса играют инфекционные возбудители (стафилококк, стрептококк, различные грибки и пр.). Также экзема может возникнуть из-за нервно-психических перенапряжений и травм, стресса и переутомления. Могут спровоцировать развитие заболевания кожные повреждения (механические и термические) и некоторые лекарственные препараты.
При развитии патологического процесса в организме вместо иммунитета развивается сенсибилизация, то есть, он приобретает повышенную специфическую чувствительность к чужеродным агентам (аллергенам). Вначале она моновалентная (к одному аллергену), а затем, вместе с изменением реактивности организма, становится поливалентной (к нескольким аллергенам).
По мнению специалистов, развитие аллергических реакций возникает из-за изменения клеточных мембран.
Механизма развития экземы
Большинство специалистов склоняется к тому, что изменения реактивности кожных покровов, то есть повышение их чувствительности к тем или иным раздражителям (состояние, предшествующее экземе), обусловлено не только нейрогенными, но и аллергическими механизмами. Вероятнее всего, в развитии истинной экземы главная роль отводится рефлекторным влияниям, исходящим из внутренних органов, кожных покровов и центральной нервной системы. А при развитии микробной или профессиональной экземы – чувствительности к болезнетворным бактериям, провоцирующим развитие хронических инфекционных кожных заболеваний, или к химическим веществам.
Симптомы экземы
Острая форма экземы

Для острой формы патологии характерны высыпания мельчайших пузырьков на покрасневшем, слегка отечном фоне. В клинической практике такие высыпания называются микровезикулами. Они напоминают пузырьки воздуха, возникающие при закипании воды (в переводе с греческого ekzeo означает вскипать).
Микровезикулы очень быстро вскрываются, превращаясь в точечные эрозии. Их них, наподобие капель росы, выделяется серозный экссудат. С течением времени процесс постепенно стихает, пузырьков становится меньше, а на пораженной поверхности возникает чешуйчатое отрубевидное шелушение. Часть микровезикул подсыхает, не вскрываясь, оставляя после себя корочки.
Следует подчеркнуть, что экзема – это заболевание, для которого характерно волнообразное течение. Поэтому на пораженном кожном участке могут одновременно появляться микровезикулы, экзематозные колодцы (эрозии с капельным мокнутием), корочки и чешуйки. Такое состояние, в клинической практике называется эволюционным полиморфизмом. Оно считается самым характерным признаком экземы.
Вместе с тем при выраженном полиморфизме один из морфологических элементов может превалировать над другими, в связи с чем, клиницисты выделяют отдельные стадии заболевания: мокнущую экзему, сквамозную и корочковую.
Хроническая форма экземы
Переход острой формы патологического процесса в хроническую происходит постепенно. Он сопровождается нарастанием инфильтрации (аномального просачивания веществ внутрь клетки), уплотнением пораженного кожного участка и лихенификацией (усилением кожного рисунка). Также на данном этапе заболевания активная гиперемия переходит в пассивную, то есть кожные покровы приобретают выраженный застойный оттенок. Пораженный участок кожи шелушится, но, вместе с тем, на нем могут возникать в незначительных количествах микровезикулы, точечные эрозии и корочки.
Для хронической формы заболевания характерны периоды обострений, протекающие с активной гиперемией, высыпаниями и капельным мокнутием.
Экзема – это заболевание, которое всегда сопровождается зудом, усиливающимся при обострении патологического процесса. Экзематозные очаги могут быть различными по величине, а их контуры либо бывают резко очерченными, либо не имеют четких границ.
Одиночные очаги поражения кожных покровов при экземе в клинической практике встречается очень редко. Как правило, кожные высыпания, возникнув на одном участке, быстро распространяются на другие (иногда поражается весь кожный покров).
Самые первые высыпания при экземе возникают на тыльной стороне кистей и на лице. Следует подчеркнуть, что переход из острой формы в хроническую зачастую длиться годами, и даже в процессе лечения у пациента могут появляться новые экзематозные очаги.
Классификация экземы
Идиопатическая (истинная) экзема
Это патологический процесс, для которого характерна вышеописанная симптоматика. Он может локализоваться на любом участке кожи, постепенно приобретая хроническое течение, и сопровождаться постоянным кожным зудом.
Дисгидротическая экзема
Клиническая картина экземы при различных локализациях патологического процесса остается неизменной. Однако, как и везде, здесь имеются исключения. На ладонях и на подошвах роговой слой эпидермиса намного толще, чем на других участках кожи, а поэтому на этих участках экзема проявляется в дисгидротической форме.

Для данной формы заболевания характерно возникновение плотных пузырьков, величиной с небольшую горошину, похожих на разваренные зернышки саго. Из-за толщины эпидермального слоя на ладонях и на подошвах воспалительная окраска кожного покрова слабо выражена. Вскрывшиеся пузырьки могут превращаться в эрозии, или подсыхают, образуя плоские желтоватые корочки, которые могут сливаться в крупные многокамерные формирования.
При возникновении дальнейших высыпаний на коже образуются резко ограниченные очаги поражения, имеющие отчетливо выраженную воспалительную окраску. На её фоне появляются новые, более мелкие микровезикулы, мокнущие эрозии, корочки и чешуйки.
Очаг поражения при дисгидротической экземе четко отделен от здоровой кожи, а также зачастую его окружает так называемый «воротничок», представляющий собой отслаивающийся роговой слой. В период обострения за его пределами возникают новые, напоминающие зернышки саго, пузырьки. Очаг поражения, постепенно увеличиваясь, может охватить тыльные стороны кистей или стоп. В такой ситуации развивается характерная для экземы клиническая картина (высыпания микровезикул).
Иногда у пациентов, страдающих дисгидротической формой заболевания, на ногтях появляются поперечные борозды.
У больных с хронической формой экземы подошв и ладоней развивается гиперкератоз (мозолевидная экзема).
Мозолевидная (тилотическая или роговая) экзема
Мозолевидная экзема, или гиперкератоз является хронической формой дисгидротической экземы, так как ограничивается только областью ладоней и подошв. Из-за утолщенного рогового слоя эритематозная стадия заболевания выражена незначительно, а вместо микровезикул на коже появляются омозолелости и участки гиперкератоза.
Микробная экзема
Данная форма патологического процесса, как правило, локализуется вокруг инфицированных ран, трофических язв, свищей, ссадин или царапин. Для неё характерно формирование островоспалительных, крупных и крупнофестончатых резко очерченных очагов, имеющих хорошо оформленный отторгающийся по краям роговой слой, состоящий из остатков стрептококковых фликтен (небольших пузырьков с серозным содержимым). На поверхности экзематозных очагов помимо микровезикул и мокнущих эрозий, наблюдается массивное наслоение гнойных корок. Патологический процесс сопровождается сильным зудом. Как правило, очаги микробной экземы располагаются на нижних конечностях.
Бляшечная (монетовидная или ниммулярная) экзема
Ниммулярную экзему принято считать разновидностью микробной экземы. В этом случае на теле у пациента формируются резко очерченные очаги поражения, имеющие округлую форму, достигающие в диаметре 1.5-3.0 см и слегка возвышающиеся над здоровой кожей. Их поверхность синюшно-красного цвета, с обильным капельным мокнутием. Бляшечная экзема очень трудно лечится и склонна к рецидивам.
Себорейная экзема
Практически в 80% случаев данная форма экземы развивается у пациентов, у которых в очагах поражения обнаруживается липофильный дрожжевой грибок Pityrosporum ovale. Также спровоцировать развитие заболевания может себорея и связанные с ней нейроэндокринные расстройства.
Зуд и воспаление при себорейной экземе незначительны, границы экзематозных очагов четкие. Зачастую патологический процесс распространяется на волосистую часть головы и сопровождается возникновением перхоти. Волосы у пациентов с себорейной экземой жирные, тусклые и склеивающиеся.
Варикозная экзема
Очаги поражения при развитии данной формы патологии локализуются на нижних конечностях. Варикозная экзема – это состояние, которое возникает у пациентов с варикозным симптомокомплексом (дерматозом, развивающимся на фоне варикозного расширения вен нижних конечностей). В этом случае экзематозные очаги локализуются вокруг варикозных язв и на участках склерозирования подкожных вен. Спровоцировать данное состояние могут травмы, а также повышенная чувствительность пациента к назначаемым медикаментам. Клиническая картина варикозной экземы очень схожа с микробной и околораневой экземой.
Профессиональная экзема
Такая форма патологического процесса возникает по причине контакта кожи с различными производственными раздражителями. Чаще всего она развивается у людей, работающих на химических производствах, у строителей, парикмахеров, медицинских сестер и ткачих.
На ранних стадиях заболевания экзематозные очаги возникают на открытых участках тела (ладони, предплечья, лицо и шея, реже – голени и стопы). Их границы достаточно четкие, кожа на пораженных участках отечна и гиперемирована, а на её фоне возникают микровезикулы и узелки с капельным мокнутием. Пациенты жалуются на очень сильный зуд. Через некоторое время развиваются признаки, характерные для идиопатической экземы, и патологический процесс распространяется на закрытые кожные участки. Следует отметить, что после прекращения контакта с аллергеном профессиональная экзема полностью проходит.
Сикозиформная экзема
Данная форма патологии диагностируется у пациентов, страдающих сикозом (хроническим рецидивирующим воспалением волосяных фолликулов), осложненных экзематизацией. При развитии сикозиформной экземы патологический процесс распространяется за пределы оволосения и сопровождается формированием экзематозных колодцев, сильным зудом и мокнутием. На пораженных участках кожа утолщается, и на ней беспрерывно возникают фолликулы. Чаще всего экзематозные очаги локализуются в лобковой области, под мышками, на верхней губе и на подбородке.
Экзема сосков и пигментного кружка у женщин
Это заболевание принято считать разновидностью микробной экземы. Как правило, оно развивается при вскармливании ребенка грудью из-за травмы, а также может стать осложнением чесотки. Экзематозные очаги при данной форме патологии имеют пунцовый цвет, местами они покрыты чешуйками и наслоением корок, которые постоянно трескаются и мокнут.
Детская экзема
Детская экзема — это заболевание аллергического характера, которое развивается чаще всего у новорожденных детей с нарушенным питанием, при экссудативном диатезе и нарушениях обмена веществ. Как правило, такая форма патологии носит наследственный характер, причем, она может проявляться с различной интенсивностью.
Зачастую близкие родственники ребенка страдают от экземы, крапивницы, аллергических реакций на медикаментозные препараты или на пищевые продукты, а также от бронхиальной астмы.

Зачастую переход от нормальной к повышенной чувствительности к аллергенам происходит еще во внутриутробном периоде, во время их проникновения через плацентарный барьер из материнского организма.
Вместе с тем экзема у детей может развиться на фоне очаговой хронической инфекции, бронхиальной астмы, сенной лихорадки, желудочно-кишечных расстройств, кератитов и конъюнктивитов, а также острых респираторных заболеваний.
Примечание: при развитии экземы в раннем детском возрасте это термин заменяется «экссудативным диатезом».
По мнению специалистов, экссудативный диатез – это не заболевание, а только склонность к болезни по причине той или иной аномалии. Это может быть пониженная сопротивляемость к инфекциям, повышенная раздражимость кожных и слизистых покровов, предрасположенность к развитию того или иного патологического процесса. Именно поэтому очень часто экссудативный диатез может протекать без кожных поражений.
Диагностика экземы
В основе постановки диагноза при экземе лежит клиническая картина заболевания. Каждый пациент с характерными симптомами должен быть тщательно и всесторонне обследован. Особое внимание при этом уделяется состоянию нервной и эндокринной системы, а также характеру обмена веществ.
Вместе с тем немаловажное значение при диагностике экземы имеет выявление аллергенов, спровоцировавших развитие патологического процесса. Микробиологические методы исследования, позволяющие выявить возбудителя и определить его чувствительность к антибиотикам, назначаются пациентам с подозрением на развитие микробной экземы.
В любом случае, прежде чем приступать к лечению экземы, необходимо выяснить истинную причину её возникновения. После визита к дерматологу, вероятнее всего, пациенту понадобится дополнительная консультация иммунолога-аллерголога и диетолога.
Зачастую при выяснении природы экземы назначается комплексное аллергологическое и иммунологическое обследование.
Экзема: лечение

Лечение заболевания производится в комплексе. Оно предусматривает применение дезинтоксикационных и гипосенсибилизирующих препаратов, понижающих чувствительность организма к аллергену, седативных средств и лекарств, корректирующих изменения со стороны пищеварительного тракта. Также в обязательном порядке пациенту проводится витамино- и иммуномодулирующая терапия, а при необходимости назначаются кортикостероиды и антибиотики
Вместе с тем при лечении экземы используются физиотерапевтические методики и средства для наружной терапии.
Всем пациентам, страдающим экземой, показано дробное питание. В пищевой рацион должны входить продукты с нормальным содержанием жиров и повышенным количеством белка. В данной ситуации углеводы, так же, как и поваренная соль, ограничиваются до минимума. Необходимыми продуктами питания являются свежие овощи и фрукты, молочные продуты. Очень полезен настой шиповника.
В остром периоде заболевания больным назначаются противовоспалительные, кератолитические средства и наружные препараты с противозудным эффектом.
Пациентам, страдающим от невротических расстройств, рекомендуются бромсодержащие и седативные средства, а также, в небольших дозах транквилизаторы или нейролептики.
В обязательном порядке лицам, страдающим острой и с хронической формой экземы, назначаются энтеросорбенты, снижающие синдром эндогенной интоксикации, а также гипосенсибилизирующие препараты кальция и натрия (внутривенно и внутримышечно).
Хорошо себя зарекомендовали при лечении экземы антигистаминные средства, блокирующие рецепторы гистамина в организме. При развитии выраженных отеков пациентам назначаются осмотические диуретики, а при наличии выраженного воспаления – кортикостероиды, короткими курсами. В некоторых случаях рекомендуется внутримышечное введение кортикостероидов пролонгированного действия, в сочетании с препаратами кальция или калия.
Больным с тяжелыми формами экземы, проводится плазмофорез и гемосорбция (удаление из крови токсических продуктов).
При стихании обострения неплохой эффект дают физиотерапевтические процедуры (ультрафонофорез лекарственных препаратов, эндоназальный электрофорез, диодинамик, УВЧ-терапия, УФО или аппликации лечебных грязей, парафина или озокерита). Вместе с тем пациентам с приобретенным (вторичным) иммунодефицитом, под контролем иммунограммы проводится иммуностимулирующая терапия.
При обострении дерматозов назначаются витаминные препараты, обладающие выраженной иммунотропной активностью.
В том случае, когда экзема сочетается с нарушениями в работе пищеварительного тракта (панкреатитом или гастродуоденитом), показан прием ферментативных средств, а при дисбактериозе кишечника назначаются пробиотики (препараты, восстанавливающие кишечный биоценоз).
При нарушении периферического кровообращения (как правило, это наблюдается у пациентов, страдающих атеросклерозом, сахарным диабетом или варикозной экземой), показан прием ангиопротекторов, улучшающих микроциркуляцию крови.
При диагностике варикозной, паратравматической или микотической экземы в обязательном порядке проводится санация очагов грибковой инфекции, параллельно назначается лечение варикоза, а также, при необходимости – свищей. В том случае, когда у пациента экзематозные очаги формируются на половых органах, им показано лечение хронических патологий урогенитального тракта, глистных инвазий или колита, которые могут спровоцировать развитие дерматоза.
Микробная экзема – это заболевание, которое требует обязательного проведения антибактериальной терапии (предварительно необходимо сделать посев на микрофлору и её чувствительность к антибиотикам).
При себорейной экземе внутрь назначаются препараты серы.
В том случае, когда у пациента развивается отек, эритема, а также возникают эрозии с капельным мокнутием, требуется наружное лечение. Оно предусматривает использование различных примочек, отваров ромашки и зверобоя, анилиновых красителей и специальных аэрозолей.
В стадии ремиссии и в подостром периоде назначаются пасты и болтушки, в которые добавляются кератолитические, пластические, противозудные или антисептические препараты. Пациентам, у которых диагностируется хроническая экзема, показаны индифферентные мази, в которые могут быть добавлены вышеперечисленные средства, или наружные кортикостероидные препараты.
В период реабилитации хорошо себя зарекомендовало курортное лечение, бальнеотерапия (лечебные ванны и целебные минеральные воды) и талассотерапия (лечение «морем»).
Профилактика экземы

Пациентам, страдающим одной из форм экземы, рекомендуется ограничить водные процедуры, неукоснительно соблюдать правила личной гигиены, избегать нервно-эмоциональных перенапряжений. Вместе с тем им показана гипоаллергенная витаминизированная молочно-растительная диета, полноценный сон и адекватные физические нагрузки. В обязательном порядке в целях профилактики дальнейшего развития патологического процесса требуется полностью исключить контакт с аллергенами, нормализовать работу пищеварительной системы и проводить лечение попутной патологии.
Все пациенты, страдающие от экземы, должны находиться на диспансерном учете и периодически проходить клинико-диагностические обследования. В целях профилактики профессиональной экземы следует обеспечивать персонал средствами индивидуальной защиты кожных покровов, а также постоянно следить за санитарно-техническими и санитарно-гигиеническими условиями труда на производстве.
фото, лечение, причины и симптомы
Истинная экзема относится к разновидности кожного заболевания, которое, как правило, носит хронический характер. Такой вид экземы часто именуют идиопатическим. Этот вид заболевания отличается от других форм экземы тем, что поражает не отдельные участки, а всё тело. Истинная экзема имеет свои нюансы в лечении и профилактике. Отличительной чертой такого вида болезни является то, что поражение истинной экземой начинается с кожи лица и кистей рук, а само воспаление не обладает четкими границами.
Содержание статьи:
Причины возникновения
К наиболее частым причинам возникновения истинного вида поражения экземой можно отнести:
- нейрогенные болезни;
- генетическая предрасположенность;
- психическая составляющая, в частности перенапряжение, депрессии и травмы;
- инфекционные поражения;
- нарушения эндокринной системы и метаболистических процессов;
- аллергические реакции;
- иммунные заболевания и уязвимая иммунная система.
Симптомы
Поражения истинной экземой очень яркие, поэтому при первом же их появлении нужно обратиться к дерматологу. Как правило, начальная стадия является острой фазой, характеризуется отечными зонами багрового или синюшного цвета, на которых со временем начинают проявляться пузырьки — везикулы и папулы. По истечению некоторого времени такие образования вскрываются и на их месте образуются эрозии, трещины и раны. Острая воспалительная фаза сопровождается температурой и невыносимым зудом.
Когда обострение начинает спадать, раны затягиваются, болезнь может совсем отступить. Если улучшения не последовало, болезнь переходит в подострую фазу. Кожа на пораженных участках утолщается и сглаживается. Если же на этом этапе болезнь не поддается лечению, она переходит в последующую хроническую форму, которая может длиться неопределенное время.
Хроническая стадия характеризуется утолщением кожи, а места уязвлений начинают покрываться чешуей, начинается активное отмирание уязвленной ткани.
Фото истинной экземы: как выглядит
Папулы при истинной экземе, острая форма болезни.
Истинная экзема: заживление мокнущей поверхности вскрытых пузырьков и образование корок, хроническая форма.
Контент может оказаться неприятным для просмотра

Основная статья: Как выглядит экзема
Диагностика
Диагностировать данное заболевание может врач-дерматолог с помощью осмотра и анализа мочи и крови. После, изучаются факторы, провоцирующие болезнь. При истинной экземе проводится исследование на аллергены, а также иммунологическая диагностика. При наличии инфекции вторичного характера, проводится исследование на совместимость с различными видами антибиотиков. Случаи запущенные и затрудненные в диагностике требуют проведение биопсии с использованием пораженных тканей.
Лечение истинной экземы
Борьба с истинной экземой требует привлечения несколько методов лечения. В программу обязательно входит использование мазей, таблеток и физиотерапия. Важно соблюдать необходимую диету и придерживаться правил гигиены. Так как заболевание является хроническим, вылечить полностью его очень сложно, но вполне реально вывести в фазу ремиссии, убрав причины её появления, если это аллергены, проблемы с иммунной или эндокринной системой. Также, необходимо устранить обострение, напрямую воздействуя на пораженные участки.
В зависимости от факторов-возбудителей и стадии экземы, назначают сопутствующее лечение.
Физиотерапия
Метод лечения, как физиотерапия, часто входит в лечащий комплекс при заболевании истинной экземой. Применение данного метода очень важно, так как он позволяет вывести экзему в неактивную форму и позволяет завершить лечение в хронической фазе болезни.
Зачастую, наружного медикаментозного лечения недостаточно, и тогда в систему лечения включают физиотерапию, которая помогает:
- наладить работу ЦНС, так как психические нарушения часто способствуют обострению;
- устранить боль в пораженных участках на длительное время;
- снизить интенсивность зуда и жжения;
- восстановить нормальную деятельность эндокринных процессов;
- купировать воспаление;
- снизить выраженность экземы.
Физиотерапия эффективна и в том случае, когда заболевание распространилось на всё тело, особенно, когда в одной области сочетаются разные фазы заболевания — от обострения до хронической. На начальной стадии такой метод помогает предотвратить хроническую форму болезни.
К рекомендуемым видам физиотерапии при истинной экземе можно отнести:
- Франклинизация — такой метод воздействия на организм, который подходит только для лечения истинной экземы у взрослых. Хорошо устраняет зуд, убирает жжение и оказывает легкий седативный эффект на организм.
- Электросон — процедуру задействуют от 40 минут до двух часов, улучшается функционирование нервной системы, восстанавливаются обменные процессы ЦНС. Подходит для взрослых, а также для детей, но только старше трех лет.
На подострой фазе заболевания эффективными показали себя следующие методы:
- Магнитотерапия — снижает интенсивность распространения болезни, в разы ускоряет рассасывание экссудата и уменьшает степень его выработки. Является иммуностимулятором.
- Ультрафиолетовое облучение — назначается для восстановления кровотока и пораженных тканей и, помогает устранить патогенные микроорганизмы в очагах воспаления.
При сильном и очень обширном воспалении, проводят процедуры для восстановления кожи.
Чтобы нормализовать сон, работу нервной системы и гораздо уменьшить экзематозные очаги, принимают ванны, включающие в состав воды седативные и антигистаминные средства:
- сульфидные ванны снимают отечность и борются с воспалением, обезболивают;
- радоновые ванны стимулируют регенерацию эпидермиса;
- дегтярные ванны активизирует циркуляцию крови в уязвленных участках.
Также, стоит отметить специальные физиотерапевтические методы при истинной экземе, которые хорошо устраняют зуд и уменьшают очаги поражения:
- криотерапия,
- электрофорез,
- парафиновые аппликации,
- ультратонотерапия.
Мази
Чаще всего для лечения такого заболевания применяют мази и крема с достаточным содержанием гормонов — кортикостероидов. Такие гормоны отлично заживляют экзематозные очаги и уменьшают зуд. Препараты должны применяться только короткими курсами и строго следуя инструкции.
Гормональные мази:
- Слабого действия — применяются для лечения детей, а также для беременных. К таким можно отнести «Преднизолоновую» мазь, «Локоид», «Элидел», и «Гидрокортизоновую» мазь.
- Умеренного действия — используются при выраженных экзематозных очагах, где мази слабого действия уже неэффективны. К таким можно отнести «Цинакорт», «Элоком», «Афлодерм», «Тридерм» и «Лоринден».
- Сильного действия — применимы при острых фазах экземы, при сильной симптоматике и боли. К таким мазям относятся: «Адвантан», «Синалар» и «Синафлан».
- Наивысшего действия — применяются только по назначению врача и очень строгими дозами, которые постепенно уменьшаются. Мази такого назначения используются только в тех случаях, когда другие мази не оказывают должного действия. К таким можно отнести крем «Содерм» и «Дермовейт».
Но у средств есть и свои минусы, к которым можно отнести пигментацию и угревую болезнь.
Существует система лечения, включающая в себя не гормональные мази, а топические ингибиторы кальциневрина — «Протопик» и «Пимекролимус». Хоть такие препараты и не содержат гормональной составляющей, но прекрасно убирают жжение, отечность и зуд, а также могут применяться длительный период времени.
Также, гормональные препараты можно заменить негормональными мазями заживляющего и антимикробного действия. Они более доступны и эффективны на всех стадиях болезни.
Негормональные мази:
- цинковая мазь,
- цинковая мазь,
- «Эплан»,
- борно-нафталанная мазь,
- «Ауробин»,
- мазь Мещерского,
- «Скин-кап»,
- мазь с нитратом серебра,
- салициловая мазь.
Эффективную систему лечения начинают с гормональных мазей, со временем снижая концентрацию гормонов. Мази наносятся пару раз в день на очищенные участки в течение 7-14 дней.
Основная статья: Мази и крема от экземы
Таблетки
Первые лекарственные препараты, которые включают в систему лечения, являются антигистаминные таблетки. Они эффективно устраняют зуд, снимают красноту и отёчность. К вспомогательным антигистаминным средствам при экземе можно отнести:»Кларитин», «Зиртек» и «Телфаст». Также, очень эффективны препараты «Тавегил», «Супрастин» и «Диазолин», но они могут вызывать привыкание. Поэтому, стоит принимать их строго по инструкции или же сделать выбор в пользу «Эриус» или «Телфаст».
При тяжелых поражениях кожи назначают цитостатики, которые сдерживают работу иммунной системы. К таким можно отнести препарат «Циклоспорин».
При гормональных нарушениях и нарушениях эндокринной системы назначаются гормонольные препараты. Чаще всего, это именно «Дексаметазон» и «Дипроспан».
Не обходится лечение и без седативных препаратов для нормализации функций ЦНС. Особенно эффективны такие препараты в том случае, если одной из причин возникновения экземы является психическая составляющая. Хорошо зарекомендовали себя: «Ново-Пассит», «Персен» и натуральные экстракты валерианы и пустырника в таблетках.
При запущенных стадиях экземного поражения назначают мочегонные лекарства и диуретики. Такие препараты помогают качественно очистить организм от аллергических агентов.
Для общего укрепления всего организма назначаются витамины и микроэлементы, иммуномодуляторы, гепатопротекторы.
Основная статья: Таблетки от экземы
Диета
Очень часто экзематозные воспаления спровоцированы именно аллергическим фактором. Важно изменить своё питание, исключив наиболее аллергенные продукты, чтобы не обострять экзему. Наиболее рекомендованной считается молочно-растительная диета, сочетаемая с крупами, фруктами и овощами. Важно соблюдать диету независимо от того, какой аллерген спровоцировал появление болезни.
Рекомендуется избегать в питании:
- овощей оранжевого и красного цветов;
- шоколада;
- копченостей;
- кетчупа и майонеза;
- алкоголя;
- меда;
- кофе;
- цитрусовых;
- какао.
Основная статья: Диета и питание при экземе
Лечение народными средствами в домашних условиях
Народные средства также имеют свои примечательные достоинства. Они доступные и, в некоторых случаях, являются более эффективными, нежели аптечные.
К наиболее популярным и действенным способам можно отнести:
- Солидол и мази на его основе. Это средство является крайне эффективным, хорошо заживляет раны и препятствует слиянию очагов болезни. Чистый солидол наносят на поражения, оставляют на десять минут, а затем смывают. Мази также очень действенны, они имеют в своем составе множество органических компонентов, которые в разы усиливают его действие.
- Масла черного тмина и зверобоя. Такое масло легко можно приобрести в аптеке или же сделать самостоятельно. Для профилактики истинной экземы стоит добавить такое масло в средства по уходу, а при лечении смазывать им уязвленные участки дважды в день, накладывая масляный компресс на 10 минут.
- Сосновое масло. Средство снимает не только отеки и воспаление, но и устраняет зуд. Применяется в качестве масляного компресса трижды в день. Держать такой компресс стоит не менее 10 минут.
- Ванночки с креолином или морской солью. Рекомендуется принимать такие ванные до трех раз в неделю для заживления и дезинфекции ран с расчетом 25 мг вещества на один литр воды.
- Примочки настоями зверобоя или календулы. Настой из таких трав поможет снять зуд, а также ускорит регенерацию тканей. Приготовление настоя происходит в пропорции 1:3 трав и чистой воды. Чуть теплым настоем смочить марлю и приложить к воспаленному участку на 10 минут.
- Домашняя мазь. Для приготовления такой мази в равных частях соединяют воду, уксус и сырое яйцо. Мазью необходимо смазывать кожу дважды в день.
Основная статья: Лечение экземы народными средствами
Рекомендации
- при истинной экземе рекомендуется избегать контактов с любыми сильными аллергенами;
- нужно беречь кожу в морозы и сильную жару, избегая морозного ветра и солнечных ожогов;
- качественно изменить не только питание, но и образ жизни на более здоровый и активный;
- рекомендовано заняться йогой и в целом привести в порядок эмоциональное состояние, так как оно напрямую связано с возникновением такого заболевания;
- следует обращать внимание на материалы, из которых состоит одежда, избегая синтетических и шерстяных тканей;
- обязательно следует включить в рацион молочные продукты;
- рекомендовано протирать кожу в период ремиссии настойкой календулы;
- стоит избегать контакта с моющими средствами, выбирать натуральные и безопасные средства для стирки.
Основная статья: Лечение экземы
Профилактика
Для профилактики истинной формы экземы очень важно придерживаться правил гигиены и регулярного очищения кожи. Нужно использовать натуральные моющие средства и не контактировать с химикатами. Проводить регулярные физиотерапевтические мероприятия, а также принимать противоаллергические препараты.
Осложнения и последствия
Наиболее серьезным осложнением при истинной экземе является появление абсцесса. Такое осложнение сопровождается появлением гнойных пузырей, недомоганием и очень высокой температурой. В таких случаях, лечение проходит в условиях больницы под наблюдением врача.
При ненадлежащем лечении или в очень запущенной форме может начаться эритродермия, как критическое осложнение экземы. В таком случае, заболевание поражает всё тело, без исключения, и требует срочной госпитализации.
Заразна ли и как передаётся
Экзема ни в коем случае не является заразной и никак не может передаться окружающим. Единственным исключением может стать наследственность, так как наличие заболевания у взрослых может стать причиной проявления экземы у детей, особенно младенцев.
Основная статья: Заразна ли экзема
Особенности у детей
Такое кожное заболевание часто проявляется у маленьких детей, а также у грудничков. Лечение детей старше 3-х лет не отличается от лечения экземы у взрослых, а вот дети младшего возраста требуют не только специальных препаратов, но и постоянного наблюдения дерматолога. У грудничков экзема может проявиться в качестве реакции на прикорм, из-за средств для ухода или вследствие сильного стресса. Протекает заболевание крайне сложно, нередко сопровождается нагноением и численными абсцессами.
Основная статья: Экзема у детей
При беременности
В период беременности лечение данной болезни очень затрудняется, так как существует строгое ограничение в приеме многих средств. Нужно правильно подбирать препараты, в частности мази и таблетки, которые подходят для беременных и не принесут вреда плоду. Так как беременность напрямую влияет на гормональную сферу женщины, экзема часто обостряется в этот период.
Болезнь никак не влияет на плод, но доставляет немалый дискомфорт матери, поэтому нужно лечить экзему качественно, а главное безопасно для плода. При беременности можно использовать противозудные мази на основе пантенола, различные примочки и средства народной медицины для наружного применения. При очень сильном обострении, часто назначают цинковую пасту.
Видео про экзему
Лечение и профилактика заболевания в домашних условиях, ценные советы и рекомендации.
Прогноз
Вылечить истинную экзему сложно, но при надлежащем лечении и соблюдении всех рекомендаций можно вывести её в неактивную фазу ремиссии. Придерживаясь правильной системы лечения, назначенной дерматологом, и сочетая её с другими эффективными методами лечения, можно избавиться от истинной экземы, восстановив здоровую и красивую кожу.