причины, симптомы, лечение препаратами и народными средствами

Другие болезни матки
Эндоцервицит — воспалительный процесс на слизистой эпителия в цервикальном канале, соединяющем влагалищный участок шейки матки и полость органа. Возбудителями заболевания выступают инфекционные агенты или активизировавшаяся условно-патогенная флора, заселяющая влагалище и кишечник. Патологией страдают в основном женщины фертильного возраста, но она отмечается и в период менопаузы. Этиотропная терапия включает прием препаратов, к которым проявляет чувствительность патогенный микроорганизм. Вспомогательное лечение направлено на поддержку местного и общего иммунитета и микрофлоры влагалища. При хронизации процесса требуется комплексная терапия, иногда для устранения причины или последствий заболевания необходимо оперативное вмешательство.
1
Особенности заболевания

Цервикальный канал располагается внутри шейки матки и соединяет полость матки и влагалища, его поверхность выстлана слоем цилиндрического эпителия, состоящего из гландулоцитов (железистых клеток), которые синтезируют и выделяют слизистый секрет. В структуру слизи здоровой женщины входят иммуноглобулины и лизоцим, система защиты угнетает активность микроорганизмов, не позволяя им размножаться.
При ослаблении иммунитета или инфекционной инвазии в шеечный канал секрет не справляется с патогенами и образуется воспаление — эндоцервицит. Как развивается заболевание:
- При попадании инфекции в цервикальный канал микроорганизмы по межклеточным пространствам проникают глубоко в эпителий и подэпителиальный слой.
- Развивается покраснение и отек, в ответ на это выделение секрета значительно повышается.
- Под воздействием слизи слизистая разрыхляется, облегчая распространение инфекции. Часть верхнего слоя повреждается токсинами, происходит отслоение эпителия, что ведет к альтерации (повреждению клеток и их гибели).
- При длительном течении болезни вследствие регенерации увеличивается количество желез, наблюдается разрастание железистого эпителия, если выводящие протоки сдавливаются или закупориваются, в слоях слизистой формируются наботовы (ретенционные) кисты.
Воспаление в шеечном канале редко происходит изолированно, чаще эндоцервицит сопровождается экзо нарушениями, когда процесс присутствует на влагалищной части шейки матки, а также во влагалище.
Заболевание входит в группу распространенных патологий половой сферы женского организма, в основном наблюдается у пациенток возрастной категории 20-40 лет. По статистике, оно выявляется у половины женщин раз в жизни, в 65% случаев диагностируется его неспецифическая форма. Частота развития воспаления в цервикальном канале связана с ростом гормональных и иммунных расстройств в репродуктивном возрасте, увеличением инфекционных патологий во влагалище.

Что такое гидросальпинкс: причины возникновения, симптомы и лечение
2
Причины
Причиной воспаления в цервикальном канале выступают патогенные микроорганизмы, проникающие внутрь из влагалища или полости матки, иногда заносимые с током крови. Заболевание вызывают инфекционные агенты, передаваемые половым путем: гонококки, вирус герпеса, трихомонады, хламидии, реже — бледная трепонема. Также возбудителями выступают условно-патогенные организмы, заселяющие слизистую влагалища и прямую кишку: стрептококки, стафилококки, коринобактерии, бактероиды, кишечная палочка, грибы кандида.
Для развития воспалительного процесса важную роль играет снижение общего и местного иммунитета, спровоцировать которое способны следующие факторы:
- разрывы и повреждения вследствие диагностических процедур, родов и абортов;
- опущение матки и ее смещение;
- заболевания мочеполовых органов — эндометрит, аднексит, сальпингит, вагинит, цистит;
- механическое нарушение целостности слизистой внутриматочной спиралью;
- раздражение слизистой вагинальными контрацептивами, концентрированными растворами, которые применяют с лечебной или диагностической целью;
- ситуации, которые способствуют кровенаполнению органа: интенсивные занятия спортом, активная мастурбация;
- частая смена партнеров и низкий уровень гигиены.
Гормональные расстройства нарушают структуру слизистого эпителия и баланс влагалищной флоры, приводя к дисбиозу с последующим воспалением. У женщин в период менопаузы выявляется атрофический эндоцервицит, когда из-за дефицита эстрогенов истончается железистый слой и снижается количество облигатных лактобактерий.

Что такое гематометра: причины, симптомы, лечение
3
Классификация
В гинекологии дифференциация эндоцервицита основана на степени распространения болезни, выраженности симптоматики, виде возбудителя, который инициирует воспалительный процесс в канале шейки матки:
| По виду инфекции | |
| Специфический | Заболевание вызвано инфицированием микроорганизмами, входящими в группу ИППП (инфекций, передаваемых половым путем) |
| Неспецифический | Развивается при внедрении в цервикальный канал условно-патогенной флоры, выявляется в 65% случаев заболевания |
| По особенностям проявлений | |
| Острый | Появляется внезапно, симптомы выражены ярко |
| Хронический | Характеризуется вялотекущим течением и периодическими рецидивами |
| По распространению воспаления | |
| Очаговый | В цервикальном канале отмечаются отдельные участки воспаления |
| Диффузный | В процесс вовлекается вся поверхность цилиндрического эпителия |

Что такое киста молочной железы у женщин: симптомы, причины, лечение
4
Симптомы

Обильные выделения из цервикального канала — основной симптом эндоцервицита
Клиническая картина эндоцервицита зависит от типа возбудителя и стадии процесса, но специфических симптомов заболевание не проявляет, его можно спутать с кольпитом, кандидозом, эндометриозом. Основными признаками острого воспаления выступают:
- Выделения — главный симптом эндоцервицита. Сначала бели мутнеют, потом становятся обильными зеленоватыми или желтоватыми, носят слизисто-гнойный или гнойный характер, иногда приводят к слипанию половых губ, в некоторых случаях сопровождаются неприятным запахом.
- Болезненные ощущения беспокоят внизу живота и в области крестца, бывают ноющими или тупыми. Диспареуния (боли при половом контакте) возникает из-за отека и воспаления рубцов после разрывов.
- Дискомфорт, жжение, зуд во влагалище и промежности беспокоит вследствие раздражения слизистой выделениями.
Ярко протекает специфическая форма болезни, особенно при инфицировании гонококками и трихомонадами, практически в каждой железе отмечаются перигландулярные инфильтраты, напоминающие микроскопические абсцессы. В некоторых случаях больные жалуются на учащенное и болезненное мочеиспускание.
4.1
Хроническая форма

Переход воспаления на шейку матки
При отсутствии лечения или неправильно подобранной терапии инфекция опускается в глубокие слои к соединительной и мышечной ткани. При этом поверхность эпителия регенерируется, ощутимые симптомы исчезают, проявляясь периодическими обострениями.
При хронизации воспаления возможна частичная замена цилиндрических клеток эпителиальной ткани на плоские. В процесс вовлекается мышечная и соединительная ткань шейки матки. Ее влагалищный участок отекает, потом уплотняется и гипертрофируется из-за формирования кист, образующихся вследствие регенерации эпителия, появляются псевдоэрозии (эктопии) по причине патологических выделений из отверстия канала.
5
Осложнения

Осложнения специфической формы эндоцервицита — воспаление в матке и придатках, приводящее к спаечному процессу
Хроническое течение эндоцервицита сопровождается снижением выраженности симптомов, но длительный процесс поражает глубокие слои слизистой, создавая предпосылки для развития псевдоэрозий на шейке матки. В структуре кист сохраняется возбудитель, вызывая повторное воспаление, вплоть до закупорки канала.
Присутствие патогенных агентов, особенно при специфическом типе инфекции, становится причиной их распространения в матку, переходит на фаллопиевы трубы и яичники. Это приводит к формированию спаечного процесса, что влияет на репродуктивные функции: затрудняет зачатие и повышает опасность внематочной беременности. Повреждения шейки матки увеличивают риск развития онкологии.
У беременных женщин эндоцервицит — причина повышенного тонуса матки и внутриутробных инфекций при специфическом типе возбудителя. Это несет опасность выкидыша, вызывает патологии развития у плода. Если причина заболевания — условно-патогенные организмы, то воспаление обычно не распространяется глубоко, но повышает вероятность родовых и пуэрперальных (послеродовых) осложнений. Поэтому женщине при планировании беременности важно пройти обследование на наличие патогенной флоры.
6
Диагностика
Для постановки правильного диагноза недостаточно клинической симптоматики заболевания, поэтому проводится комплекс мероприятий, направленных на обследование пораженного участка, выявление возбудителя воспаления:
| Вид обследования | Признаки болезни |
|---|---|
| Гинекологический осмотр | Процедура проводится гинекологом на первичном приме, осмотр влагалища осуществляется при помощи зеркал. При заболевании наблюдаются отек и гиперемия слизистой отверстия канала, присутствие петехий (мелких кровоизлияний) на эпителии шейки матки, обильных выделений. В запущенных ситуациях на плоском эпителии шейки матки выявляются эрозии, на которых обнаруживаются ретенционные кисты, иногда — разрастания железистого эпителия |
| Мазок на флору | Под микроскопом исследуется содержимое влагалищной слизи и секрета цервикального канала для выявления воспаления и возбудителя, определения количества облигатных бактерий |
| Бактериальный посев | Выращивание микроорганизма в питательной среде позволяет определить не только патогенного агента, но и его резистентность к препаратам |
| Кольпоскопия | Влагалище и шейку матки осматривают через оптическую систему, позволяющую выявить присутствие воспаления на шейке матки и входе в цервикальный канал, высыпания герпесвируса, сосудистые повреждения и микроскопические кровоизлияния, патологические изменения клеток. Состояние слизистой оценивается визуально и с использованием растворов: уксусной кислоты, йода или марганцовки. Процедура назначается при изменениях на поверхности шейки матки, не рекомендована в острый период и при атрофии слизистого эпителия |
| Биопсия | Забор и гистологическое исследование биоптата с шейки матки проводится при кольпоскопии для определения структуры клеток и их перерождения в злокачественные. Анализ показан при изменениях на участке поражения |
| ПЦР и ИФА | Расшифровка анализа крови позволяет выявить при ПЦР ДНК патогенного агента, метод ИФА показывает присутствие антител к возбудителю. Назначается при атипичном течении и хронической форме болезни, при сложности определения причин воспаления |
| УЗИ | При эндоцервиците обследование показывает эхопризнаки воспаления: утолщение эндоцервикса, повышенную эхогенность участка, что свидетельствует о наличии наботовых кист. Дополнительно уточняются деформированные области и сопутствующие болезни внутренних половых органов |
Необязательно применяются все методы диагностики. Расширенное обследование необходимо, если не удается установить причину воспаления. По мере его проведения эндоцервицит дифференцируют от других шеечных патологий: эктопии, онкологии, поражения сифилисом и туберкулезом. Иногда для консультации требуется помощь онколога, венеролога, фтизиатра.
7
Лечение

Лекарства при эндоцервиците зависят от типа инфекции
Цель лечения эндоцервицита — снятие воспалительного процесса, устранение предрасполагающих факторов и сопутствующих проблем половой сферы. Схема терапии зависит от типа возбудителя и длительности заболевания, в гинекологии применяются следующие методы:
| Вид лечения | Направление терапии |
|---|---|
| Системная (этиотропная) терапия | Предполагает прием таблеток, внутримышечное или внутривенное введение растворов для уничтожения возбудителя в организме. При инфекции бактериальной природы назначаются антибиотики, вирусы устраняют противовирусными средствами, грибок — антимикотиками, для паразитарной инвазии требуются противопротозойные препараты. Иногда лекарства применяются в комплексе. При недостатке эстрогена дефицит восполняют синтетическими гормонами |
| Местное лечение | Для воздействия на воспаление в верхних слоях эпителия используются вагинальные свечи, тампоны с лечебными растворами, дезинфицирующие орошения и спринцевания. Процедуру не проводят в первые дни острой фазы заболевания, чтобы не допустить проникновения инфекции внутрь |
| Восстановление флоры влагалища | Использование антибактериальных препаратов, сопутствующие вагиниты требуют восстановления облигатной флоры во влагалище, поэтому назначаются эубиотики в виде суппозиторий и растворов, содержащие молочно-кислые бактерии |
| Иммунотерапия | Назначается при снижении иммунитета и длительном течении заболевания для повышения сопротивляемости инфекции и воспалению |
| Физиотерапия | Метод показан для комплексного воздействия на воспалительный процесс и с целью ускорения регенерации эпителия. При острой форме заболевания в восстановительный период рекомендуется УФО-лучи и УВЧ. При хроническом процессе применяется воздействие ДМВ и СМВ-терапии, КУФ-облучения |
| Диатермопунктура | Процедура по удалению измененного эпителия радиоволнами показана при наботовых кистах, псевдоэрозии, поражении генитальным герпесом. По показаниям возможно использование других методов: лазерное воздействие или криодеструкция |
| Пластика | Хирургическое лечение осуществляется при возникновении эндоцервицита вследствие рубцов, элонгации шейки матки, при выявлении атипичных клеток и онкологии |
При раннем выявлении эндоцервицита заболевание при комплексной терапии проходит быстро, в среднем за 10 дней. Хронический процесс лечить придется дольше. Женщине, перенесшей воспаление в цервикальном канале, важно проходить обследование у гинеколога регулярно, так как она входит в категорию, для которой опасность развития рака на шейке матки повышена.
7.1
Народная медицина
При эндоцервиците допускается применение народных средств для лечения болезни, но только в комплексе с медикаментозными препаратами и после консультации с гинекологом, так как существуют противопоказания, а эффективность домашних составов невысока. Природные компоненты используются местно и внутрь, их действие направлено на снятие воспаления и поддержку иммунитета. Рекомендуемые рецепты:
| Компоненты | Как приготовить | Как использовать |
|---|---|---|
| Для приема внутрь | ||
| Отвар из зверобоя, ромашки, корня барбариса, листьев калины | Ингредиенты смешивают, ложку состава заливают стаканом кипятка, выдерживают на медленном огне 15 минут. Отвар процеживают и добавляют воду, чтобы получилось 250 мл | Дозу рассчитывают на сутки, принимают внутрь 10 дней |
| Мумие | 8 г смолы размешивают в воде до получения сметанообразной массы, добавляют в 0,5 меда. Состав хранят в холодильнике | За день состав употребляют трижды по ложке до еды |
| Марьин корень | В 0,5 л водки добавляют 5 ложек измельченного сырья, настаивают в темноте месяц | Принимают 40 дней по 1 ст. л. трижды за день |
| Местное лечение: тампоны и спринцевания | ||
| Сок алоэ | Нижние листья взрослого растения обрезают, помещают в холодильник на 5 дней. Отжимают сок и пропитывают им тампон | Тампон скручивают из ваты или марли, предварительно вставив и закрепив нить, чтобы его было проще извлечь из влагалища, затем вставляют на ночь |
| Облепиховое масло | Используют чистый продукт. Его предпочтительнее приобрести в аптеке | Тампоны вставляют перед сном |
| Зверобой | 4 ложки сухого сырья заливают кипятком и томят на медленном огне 10 минут, остужают и процеживают | Для вечернего спринцевания используют теплый раствор |
| По одной ложке измельченного сухого шалфея, полыни, коры дуба, календулы, сушеницы, березовых листьев и 2 ложки аптечной ромашки | Смесь высыпают в термос, запаривают кипятком и закрывают, выдерживают 3 часа | Спринцевания проводят дважды в неделю |
Предотвратить развитие эндоцервицита удается не всегда, но снизить вероятность проникновения инфекции в цервикальный канал можно, если соблюдать гигиену, использовать барьерную контрацепцию, не допускать половых актов во время менструаций, избегать абортов.
что такое, причины, симптомы, лечение, эхо-признаки
Время чтения: 6 мин.

Эндоцервицит широко распространен в гинекологии и на приеме у гинеколога встречается у 4-5 из 10 пациенток.
Зачастую он длительное время протекает незаметно для самих женщин, поэтому диагноз устанавливается преимущественно во время планового осмотра.
1. Что такое эндоцервицит?
Шейка (Cervix) – это нижний отдел матки. Она имеет цилиндрическую или коническую форму, а ее конец выходит во влагалище, образуя влагалищную часть шейки матки (сокращенно ШМ).
В центре расположен цервикальный канал (сокращенно ЦК), представляющий собой полую трубку со складчатой внутренней поверхностью. Внутреннее отверстие канала открывается в полость матки, а наружное – во влагалище.
Внутренняя поверхность ЦК имеет многочисленные железы, продуцирующие шеечную слизь.
Характер этой слизи подчиняется действию гормонов, вырабатываемых в яичниках, и имеет разные характеристики в разные фазы менструального цикла. Ее основная функция – предупреждение проникновения инфекции из влагалища в полость матки.
Эндоцервицит – это инфекционно-воспалительное заболевание слизистой оболочки цервикального канала. Он часто сочетается с воспалением вульвы, влагалища (вульвовагинитом, экзоцервицитом) и редко встречается сам по себе.
В зависимости от причины, вызвавшей воспаление, эндоцервициты бывают:
- 1Специфическими – возникают при заражении специфической флорой, например, хламидиями, гонококками, герпетической инфекцией.
- 2Неспецифическими – вызываются обычной патогенной флорой.
- 3Атрофическими – развиваются вследствие дегенеративных процессов (это одна из форм неспецифического эндоцервицита, который возникает на фоне сбоя гормональной регуляции).
По характеру течения эндоцервицит может быть острым и хроническим.
При остром воспалении микроорганизмы находятся на поверхности эпителия, они повреждают преимущественно наружные слои слизистой оболочки.
При хроническом — инфекция проникает глубоко внутрь, затрагивая даже подслизистый слой стенки цервикального канала. Это сопровождается перерождением тканей, фиброзом, возникновением предраковых состояний.
2. Причины возникновения
Возбудителями острого неспецифического эндоцервицита обычно становятся представители условно-патогенной флоры, в норме присутствующие во влагалище в минимальных количествах, – гарднереллы, кишечная палочка, клостридии, бактероиды, различные кокки (стафило-, энтеро-, стрептококки), энтеробактерии, клебсиеллы, протей и др.
Специфическое воспаление обычно вызывают дрожжевые грибки (кандиды), хламидии, уреаплазмы, трихомонады, возбудители гонореи, сифилиса, вирусы папилломы человека и герпеса.
Ведущими факторами риска являются:
- 1Беспорядочные половые связи и незащищенный секс.
- 2Травмы в процессе родов.
- 3Аборты и другие внутриматочные вмешательства.
- 4Нарушение правил гигиены при использовании тампонов, интравагинальных контрацептивов.
- 5Острые инфекционные заболевания матки и ее придатков.
- 6Дисбиоз влагалища, возникший на фоне лечения антибиотиками или препаратами, угнетающими иммунную систему.
- 7Половые контакты во время менструации.
Большинство случаев хронического эндоцервицита начинается с острой фазы, а затем хронизируется на фоне следующих факторов:
- 1Наличие постоянного источника инфекции – хронических гинекологических заболеваний (эндометрита, вагинита и т.п.).
- 2Длительно протекающий дисбиоз влагалища.
- 3Снижение местного иммунитета вследствие гормональных нарушений, в том числе при климаксе или дисфункции яичников.
- 4Частое травмирование шейки матки: грубый секс, неверное использование приспособлений для дополнительной стимуляции.
- 5Пролапс.
- 6Тяжелые болезни, приводящие к снижению иммунитета – сахарный диабет, заболевания крови и др.
- 7Отсутствие адекватного лечения острой формы.
3. Симптомы и диагностика
В связи с тем, что заболевание в изолированном виде практически не встречается, женщина приходит на консультацию к гинекологу с жалобами по иному поводу, а уже во время осмотра диагностируется эндоцервицит.
3.1. Признаки воспаления
Жалобы, которые могут привести к гинекологу при воспалении цервикального канала в сочетании с вульвовагинитом, эндометритом, аднекситом:
- 1Обильные выделения из половых органов, при этом они могут неприятно пахнуть, сопровождаться зудом и раздражением кожи и паховых складок.
- 2Жжение и зуд в области промежности, влагалища, вульвы.
- 3Боли и дискомфорт внизу живота.
- 4Сбои менструального цикла.
- 5Болезненность, дискомфорт, кровотечения и кровомазание при половом акте.
- 6Сухость влагалища.
При визуальном осмотре признаками эндоцервицита являются:
- 1Острый – наличие эрозий, покраснение шейки матки возле ее зева, отечность слизистой, наличие точечных кровоизлияний, выделений гнойного и слизисто-гнойного характера из канала.
- 2Хронический – выделения из канала скудные или отсутствуют, псевдоэрозии, повышенная кровоточивость слизистой, возможны полипы и предраковые состояния.
Помимо этих симптомов при ЗППП и кандидозе будут наблюдаться соответствующие признаки.
Например, при молочнице – творожистые выделения, при герпетической инфекции – типичные пузырьки и эрозии.
4. Методы диагностики
После гинекологического осмотра для подтверждения диагноза эндоцервицит назначаются:
- 1Расширенная кольпоскопия.
- 2Анализы на ИППП.
- 3УЗИ органов малого таза.
- 4Микроскопия мазка на флору и бактериологическое исследование микрофлоры.
- 5Мазок на онкоцитологию.
4.1. Кольпоскопия
Шейка матки в области наружного зева отечна, гиперемирована, может кровоточить.
При обработке раствором Люголя выявляются участки слизистой оболочки с расплывчатыми краями, имеют место гноевидные выделения, эрозии.
4.2. Трансвагинальное УЗИ
То, что увидит доктор во время проведения УЗИ, зависит от степени распространенности воспалительного процесса и длительности его существования.
При хроническом воспалении наблюдаются явления гиперплазии и дистрофии.
УЗИ-признаками острого эндоцервицита являются:
- 1Зияние цервикального канала (расширение его просвета).
- 2Наличие в центре анэхогенной дорожки (жидкого содержимого).
- 3Мелкие кисты и инфильтраты по ходу канала.
- 4Утолщение его стенок.
- 5Наличие уплотнений шейки матки, ее повышенная эхогенная плотность.
ЭХО-признаки хронического эндоцервицита:
- 1Кистозно-деформирующий – расширение канала (вид анэхогенной полоски), наличие кист, кистозная деформация шейки матки.
- 2Рубцово-деформирующий – склерозирование, рубцовые деформации, полипы и ложные кисты цервикального канала.
4.3. Мазок на флору
В мазке можно обнаружить эпителиальные клетки без явлений атипии, лейкоциты (более 15 в поле зрения), при хроническом процессе – клетки, расположенные около базальной мембраны.
При специфическом воспалении возможно обнаружение мицелия грибков, нетипичной микрофлоры: гонококков, трихомонад и т. д.
При бактериологическом исследовании выделяется патогенная и условно-патогенная флора в высоких титрах (10 в пятой — 10 в восьмой степени КОЕ/мл).
4.4. Анализы на ИППП
Выполняются ПЦР, ИФА и другие исследования для идентификации возбудителей инфекций, передающихся половым путем.
Такой комплекс обследования помогает выявить возможные причины болезни, подтвердить диагноз, а также исключить половые инфекции, предраковые состояния, эндометрит и другие осложнения.
При получении результатов важно не заниматься расшифровкой самостоятельно и не волноваться напрасно.
5. Особенности лечения
Лечение эндоцервицита комплексное, включает разные мероприятия, направленные на ликвидацию воспаления, нормализацию микрофлоры влагалища и коррекцию сопутствующей патологии.
5.1. Антибиотики и антисептики
В зависимости от конкретной ситуации могут использоваться местные и системные антибиотики и антисептики. При обнаружении ЗППП проводят ее лечение – сифилиса, гонореи, трихомониаза, хламидиоза и т. д.
Таблица 1 — Препараты для лечения эндоцервицитаПри беременности многие препараты противопоказаны, поэтому их подбирать должен только лечащий врач.
| Инфекция | Местно, во влагалище | Таблетки для приема внутрь | Инъекции |
|---|---|---|---|
| Трихомониаз | Метронидазол (Клион-Д, Метровагин), Клиндамицин, Генферон, Циклоферон в сочетании с антибиотиками в виде таблеток | Метронидазол, Тинидазол, Орнидазол | — |
| Хламидиоз | Комплексные свечи: Тержинан, Полижинакс, Нео-пенотран в сочетании с таблетками | Доксициклин (Юнидокс Солютаб), Азитромицин (Сумамед, Хемомицин), Офлоксацин (Заноцин) | — |
| Микоплазмоз (M. genitalium) | Джозамицин, Моксифлоксацин, Доксициклин | — | |
| Неспецифическая (кокки,бактероиды, гарднереллы, энтеробактерии) | Нистатин/нифурантел (Макмирор Комплекс), тернидазол/преднизолон/нистатин/неомицин (Тержинан)и другие комплексные свечи, хлоргексидин (Гексикон), деквалиния хлорид (Флуомизин) | Азитромицин (Сумамед), доксициклин (Юнидокс Солютаб), офлоксацин (Заноцин), левофлоксацин (Таваник), Метронидазол (Трихопол), Орнидазол | Гентамицин (в/м), метронидазол, клиндамицин (в/в), цефтриаксон (в/м), цефиксим (в/м) |
| Грибковая (кандидоз) | Натамицин (Пимафуцин), Бутоконазол (Гинофорт), Эконазол (Гино-Певарил), Клотримазол и др. | Флуконазол (Дифлюкан, Микосист), при тяжелых формах: Кетоконазол, Итраконазол | — |
5.2. Нормализация флоры
С этой целью при эндоцервиците используются преимущественно местные средства, например, свечи с бифидо- или лактобактериями (Бифидобактерин, Лактобактерин, Гинофлор).
При необходимости терапия дополняется приемом препаратов, содержащих такие же бактерии, внутрь (Лактобактерин, Линекс, Бифиформ, Аципол и др.).
5.3. Дополнительные методы
Они включают:
- 1Укрепление иммунитета – инъекции интерферона, свечи во влагалище, содержащие интерферон (Кипферон), воздержание от беспорядочных половых связей, незащищенного секса, отказ от алкоголя, курения, полноценная диета.
- 2Физиотерапия – при остром эндоцервиците показаны УВЧ, УФО, при хроническом назначаются магнитотерапия, электрофорез, диадинамические токи, вагинальная лазеротерапия, дарсонвализация.
- 3При гормональном дисбалансе – коррекция гормонального фона.
5.4. Операции
Показаны удаление крупных кист, представляющих собой пузырьки со слизистым секретом желез при закупорке их выводных протоков (они при эндоцервиците часто содержат микробы), а также резекция полипов.
Остальные виды хирургического лечения используются при сочетании воспаления цервикального канала с рубцовой деформацией, эрозией, эктопией и дисплазией. Это:
- 1Диатермокоагуляция.
- 2Радиоволновая петля.
- 3Криодеструкция.
- 4Лазер.
- 5Электрокоагуляция.
- 6Пластика.
Лечить эндоцервицит народными средствами без консультации врача не имеет смысла.
5.5. Как оценить эффект терапии?
Лечение эндоцервицита считается эффективным, если:
- 1В мазках значительно уменьшается количество лейкоцитов, исчезают измененные клетки, степени чистоты влагалища соответствуют 1-2.
- 2При гинекологическом осмотре и кольпоскопии исчезают признаки воспаления (отечность тканей, гиперемия), выделения приобретают естественный, физиологический вид.
6. Профилактика
Необходимо регулярно проходить гинекологические профилактические осмотры с обязательным взятием мазков на микрофлору и атипичные клетки.
Пренебрежение этой рекомендацией приводит к тому, что болезнь не лечится своевременно, а пускается на самотек и переходит в хроническую форму.
Важно соблюдать гигиену, отказаться от беспорядочных половых связей и незащищенного секса, воздержаться от интимной близости во время месячных.
С целью укрепления иммунной системы следует сбалансированно питаться, отказаться от алкоголя, курения.
что это такое, симптомы у женщин, диагностические анализы и лекарственные препараты
Если в шейке матки и цервикальном канале преобладает воспаление, такое неприятное заболевание называется эндоцервицит – что это такое, подробнее расскажет участковый гинеколог. Болезнь возникает по причине повышенной активности патогенной флоры, беспокоит пациентку тревожными симптомами, внутренним дискомфортом. Если появились первые признаки эндоцервицита, женщине с характерными жалобами следует обратиться к специалисту. Иначе среди осложнений врачи выделяют хронические диагнозы гинекологии, среди таковых — бесплодие.
Статьи по темеЧто такое эндоцервицит
По сути, это воспаление шейки матки разной этиологии, которое нарушает функциональность мочеполовой сферы, репродуктивной системы. В патологический процесс вовлекается слизистая оболочка цервикального канала, влагалища. Первое время указанное заболевание преобладает в бессимптомной форме, а узнает о его существовании пациентка неожиданно – при плановом визите в женскую консультацию. После выявления эндоцервицита лечение должно быть незамедлительным, иначе болезнь приобретает хроническую форму.
Симптомы
Лечащий врач отвечает на вопросы не только, что такое эндоцервицит, и как его лечить, но и как проявляется характерный недуг в женском организме. На начальной стадии активность патогенной флоры умеренная, но со временем неприятная симптоматика только усиливается, пугает свой интенсивностью. Эндоцервицит протекает в острой и хронической форме, причем вторая стадия развивается при отсутствии мер своевременного реагирования на симптомы первой.
Острый эндоцервицит
Заболевание беспокоит неожиданно, пациентка может перепутать эндоцервицит с признаками классической молочницы. Все начинается с внутреннего дискомфорта, чувства жжения и зуда в области влагалища. Не исключены специфические выделения из половых органов, которые имеют неприятный запах, слизистую консистенцию, примеси гноя. Другие характерные признаки острого эндоцервицита представлены ниже:
- вагинальное жжение;
- выделение гнойных масс;
- нестабильность эмоциональной сферы.


Хронический
Если проигнорировать острую стадию воспаления, болезнь приобретает хроническую модификацию с менее выраженной симптоматикой. Эндоцервицит шейки матки можно обнаружить при тщательном обследовании, комплексном исследовании жидкости в цервикальном канале на флору. Характерные симптомы болезни настигают периодическими рецидивами и периодами ремиссии, когда женщина ошибочно полагает, что патология отступила навсегда. Очагами становятся глубинные слои слизистой оболочки цервикального канала.
Эхопризнаки эндоцервицита
Если женщина после аборта или длительного приема антибиотиков испытывает внутренний дискомфорт, жалуется на проявление молочницы, не исключено, что это эхопризнаки эндоцервицита, которые при отсутствии своевременного реагирования пациентки только прогрессируют. Начинается процесс воспаления при ослаблении защитных сил, под влиянием других провоцирующих факторов в некогда здоровом организме. Заболевание не является венерическим, но носит инфекционно-воспалительный характер, передается половым путем.
Причины
Перед тем как лечить эндоцервицит, требуется достоверно определить этиологию патологического процесса, оценить реальное состояние пациентки. Диагноз чаще преобладает во взрослом возрасте, а предшествует ему проникновение и наличие болезнетворной инфекции в органах малого таза. Это могут быть стрептококки, стафилококки, коринобактерии, кишечная палочка, грибковая инфекция или бактероиды. Другие причины и предпосылки к развитию эндоцервицита подробно представлены ниже:
- хроническая форма хламидиоза, гонореи, трихомониаза, других венерических заболеваний;
- грибковые поражения мочеполовой сферы женщины;
- травмы шейки матки после аборта, патологических родов;
- наличие внутриматочной спирали;
- воспаление придатков;
- эндометриоз;
- вагинальный дисбактериоз;
- беспорядочная половая жизнь;
- воспаление органов малого таза;
- периоды климакса, менопаузы;
- половой контакт при менструации;
- ослабленный иммунитет;
- опущение матки.


Виды
Чтобы успешно вылечить эндоцервицит матки консервативными методами, первым делом важно определить характер, специфику патологического процесса, выявить основной патогенный фактор. Аномальные изменения структуры шейки матки или цервикального канала имеют следующую условную классификацию в зависимости от природы вредоносного возбудителя заболевания:
- Специфический эндоцервицит. Симптомы характерного недуга возникают при патогенной активности возбудителей болезней, передающихся преимущественно половым путем.
- Неспецифический эндоцервицит. Патология прогрессирует по причине повышенной активности кишечной палочки, стрептококков, стафилококков, коринебактерий и других анаэробов, аэробов.
Диагностика
Прежде чем будет назначаться эффективное лечение эндоцервицита, необходимо определить зависимость патогенной флоры, характер возбудителя. Для этого одного гинекологического осмотра пациентки не хватает, дополнительно требуется выполнить ряд лабораторных исследований, клинических обследований. Поскольку эндоцервицит может передаваться половым путем, проводится диагностика обоих сексуальных партнеров. Итак, необходимо пройти следующие обследования:
- бак посев из цервикального канала;
- мазок на атипические клетки с эндоцервикса и экзоцервикса;
- расширенная кольпоскопия;
- обследование на наличие возбудителей инфекций;
- УЗИ органов малого таза;
- анализы крови и мочи для выявления воспалительного процесса;
- метод ПЦР для определения патогенной флоры.
Цитограмма
Это основное обследование воспалительного эпителия, проводимое в условиях стационара, которое определяет форму эндоцервицита, степень запущенности характерной патологии. Если ткани цервикального канала или шейки матки патологически уплотнены, болезнь преобладает в хронической форме. Цитограмма при остром эндоцервиците может подтвердить тот факт, что область наружного зева патологически воспалена, покрыта мелкими эрозиями.


Лечение эндоцервицита
Восстановление после инфицирования длительное, а хронический эндоцервицит вообще считается неизлечимым диагнозом. Использование консервативных методов интенсивной терапии обеспечивает устойчивую положительную динамику, продлевает период ремиссии. Требуется комплексный подход к лечению, который индивидуально назначает гинеколог. Основная цель – истребить патогенную флору, устранить воспалительный процесс, нормализовать гормональный фон, укрепить ослабленный болезнью иммунитет полезными витаминами.
Препараты
Если эндоцервицит преобладает в острой стадии, врач первым делом рекомендует антибиотики широкого спектра действия для применения перорально. Выбор конкретного медикамента зависит от характера патогенной флоры, а продолжительность антибактериальной терапии – от запущенности патологического процесса. В среднем, лечиться антибиотическими средствами и не только женщине предстоит на протяжении 2 недель. Положительный результат однозначно будет, если при назначении лечения врач обратит внимание на представителей следующих фармакологических групп:
- При хламидийной инфекции показаны макролиды (Сумамед), антибиотики тетрациклинового ряда (Доксициклин).
- При грибковой инфекции рекомендованы противогрибковые препараты (Низорал, Флюконазол, Дифлюкан, Флюциз).
- При инфицировании трихомонадой показаны антипротозойные препараты (Трихопол, Метронидазол).
- При активности стафилококков, стрептококков назначают антибиотики пенициллинового ряда четвертого поколения (Амоксиклав, Аугментин, Ампициллин).
Помимо вышеописанных антибиотиков пациентке при эндоцервиците рекомендованы и другие лечащие средства для перорального и местного применения в домашней обстановке. Это:
- Лактобактерии для восстановления нарушенной микрофлоры влагалища (Ацидофилин, Бифидобактерин.
- Иммуностимуляторы для повышения защитных сил организма (Ликопид, Генферон, Интерферон, Циклоферон, Тимолин).
- Натуральные препараты для продуктивного восстановления микрофлоры влагалища (Линекс, Ацилакт, Вагинорм).
- Противовирусные средства для истребления болезнетворных вирусов (Валавир, Вайрова, Валтрекс).
- Поливитаминные комплексы для безопасного укрепления иммунитета (Элевит, АлфаВит, Дуовит, Пиковит).
Свечи
При одновременном применении суппозиториев с антибиотиками лечебное действие только усиливается. Свечи для использования вагинально действуют локально, снимают воспаление и неприятные признаки эндоцервицита, ускоряют процесс выздоровления. К тому же, таким консервативным методом можно устранить другие заболевания мочеполовой сферы женщины, которые сопутствуют эндоцервициту. Необходимо выделить следующие вагинальные свечи, которые можно купить в аптеке без рецепта, но использовать строго по врачебным рекомендациям до 10 суток:
- Бетадин;
- Тержинан;
- Галангин;
- Микрамор;
- Генферон.


Методы народной медицины
Рецепты альтернативной медицины дают положительную реакцию при лечении эндоцервицита, являются вспомогательным методом консервативной терапии. Чтобы избежать опасные последствия для организма, требуется предварительно проконсультироваться с гинекологом, совместно определить самые эффективные народные средства. Ниже представлено несколько рецептов, которые помогают вылечить эндоцервицит:
- Соединить половину пузырька настойки прополиса и календулы, добавить 60 г ланолина. Состав перемешать, использовать вагинально в качестве самодельных тампонов на ночь. Курс – 10 дней.
- Выполнять самодельные тампоны, смачивать их облепиховым маслом, вставлять перед сном во влагалище. Курс – 7-10 дней.
- 4 ст. л. высушенной травы зверобоя запарить и настоять в 2 л кипятка. Остудить, настоять, процедить, а использовать в качестве вечернего спринцевания.
Болезнь во время беременности
При планировании беременности женщина должна выполнить мазок из влагалища, чтобы исключить характерный патологический процесс. Если эндоцервицит обнаружен, необходим ряд дополнительных обследований и особенно цитограмма для исключения онкологических заболеваний по-женски. Чтобы избежать серьезных осложнений при вынашивании плода и «шрамов на сердце» по причине выкидыша или патологических родов, лечение эндоцервицита должно состояться раньше успешного зачатия. Инфицирование при беременности опасно, поэтому женщина остается под врачебным контролем.
Профилактика
Фото пациентов и осложненных клинических картин можно найти в сети. Чтобы избежать таких проблем со здоровьем, требуется своевременно позаботиться о профилактике эндоцервицита. Профилактические мероприятия следующие:
- вовремя лечить заболевания женской репродуктивной системы;
- относиться избирательно к выбору половых партнеров;
- регулярно посещать гинеколога;
- укреплять иммунитет;
- избегать абортов.
Видео
Хронический цервицит.Фонофорез(НЧУЗ) Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Хронический эндоцервицит — причины, симптомы, диагностика и лечение
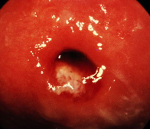
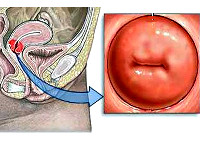
Хронический эндоцервицит — инфекционное воспалительное заболевание слизистой цервикального канала, длящееся от двух месяцев и более. Отличается скудной клинической симптоматикой: увеличением количества слизистых влагалищных выделений с появлением в них примеси гноя и тянущими болями внизу живота. Для диагностики эндоцервицита применяют осмотр в зеркалах, расширенную кольпоскопию, трансвагинальное УЗИ, лабораторные исследования. При лечении назначают этиотропные противомикробные средства, эубиотики, иммунокорректоры, физиотерапию. По показаниям проводят малоинвазивные хирургические вмешательства, трахелопластику и радиоконизацию.
Общие сведения
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы. Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе. Важность своевременной диагностики и лечения хронической воспалительной болезни шейки матки обусловлена повышенным риском распространения воспаления на матку с придатками и злокачественного перерождения пораженного эндоцервикса.
Хронический эндоцервицит
Причины хронического эндоцервицита
Заболевание развивается на фоне недолеченного или недиагностированного острого воспалительного процесса и вызывается различными микроорганизмами или их ассоциациями. Воспаление в эндоцервиксе возникает при участии следующих инфекционных агентов:
- Возбудители ИППП. По результатам исследований, хронический воспалительный процесс в цервикальном канале у половины пациенток вызван возбудителями хламидиоза. Причиной болезни также могут быть вирусы простого герпеса, папилломы человека (ВПЧ), гонококки, уреаплазмы, микоплазмы, бледные спирохеты.
- Условно-патогенная флора. Неспецифическое воспаление чаще возникает при патологической активации грамотрицательных аэробов (энтерококков, эшерихий, клебсиелл, протея) и неклостридильных анаэробов (бактероидов и пептококков). Из очага инфекции также высеивают стафилококков, стрептококков, клостридий, гарднерелл.
Важную роль в переходе заболевания из острой в хроническую фазу играют предрасполагающие факторы. Хронизацию процесса провоцирует ослабление иммунитета при длительных физических нагрузках, стрессах, переохлаждениях, различных заболеваниях и приеме иммуносупрессоров. Поддержанию воспаления способствуют гипоэстрогенемия, травмы шейки матки при инвазивных процедурах, постоянное раздражение внутриматочной спиралью, контрацептивными колпачками и диафрагмами, химическими агентами (кислыми растворами для спринцевания, спермицидами, некачественным латексом). Группу риска составляют женщины с опущением шейки матки и влагалища, а также пациентки, ведущие беспорядочную сексуальную жизнь без барьерной контрацепции.
Патогенез
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы. Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани. Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист. Отмечается ускоренное обновление эпителиоцитов с замедлением их дифференцировки, прогрессивным снижением апоптоза и нарастанием атипии. У некоторых пациенток процесс носит рецидивирующий характер с периодическим обострением.
Классификация
Формы хронического эндоцервицита являются такими же, как и при остром воспалительном процессе. Основными критериями классификации являются:
- Тип инфекционного агента. Воспалительный процесс может быть специфическим, возникшим в результате заражения ИППП, и неспецифическим, вызванным естественной микрофлорой при ее патологической активации.
- Распространенность воспаления. При очаговом (макулезном) эндоцервиците поражаются отдельные участки эндоцервикса, при диффузном — в процесс вовлекается весь эпителий. Хронический эндоцервицит обычно является диффузным.
Симптомы хронического эндоцервицита
Клиническая картина заболевания отличается крайне скудной симптоматикой. В большинстве случаев хронически протекающий эндоцервицит становится случайной находкой при плановом или внеплановом гинекологическом обследовании. Обычно пациентки отмечают незначительное увеличение объема влагалищных выделений и изменение их характера. Бели становятся мутными, густыми, иногда они имеют неприятный запах или в них появляются прожилки крови. При обострении воспаления женщину могут беспокоить тупые, тянущие, ноющие боли в нижней части живота, зуд и жжение в области наружных половых органов. Иногда единственным признаком длительно существующего воспаления в шеечном канале становится бесплодие или привычный выкидыш.
Осложнения
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки. По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Диагностика
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
- Осмотр на кресле. При исследовании в зеркалах наружный зев цервикального канала гиперемирован, шейка матки отечна. Могут выявляться участки повышенной кровоточивости, слизистые и гнойно-слизистые выделения.
- Расширенная кольпоскопия. Сосуды эпителиального слоя шейки матки расширены, выявляются очаги с сосудистыми петлями. Слизистая оболочка выглядит отечной. Могут определяться другие патологические процессы (псевдоэрозия, эрозия и др.).
- Лабораторные исследования. Для определения возбудителя заболевания проводят микроскопию и посев мазка (с антибиотикограммой), ПЦР-диагностику, специальные серологические методы (РИФ, ИФА).
- Цитология мазка из цервикального канала. Позволяет оценить степень вовлеченности в воспаление клеток эндоцервикса. Анализ эффективен для раннего выявления дистрофических, диспластических процессов, атипии и возможного озлокачествления.
- УЗИ шейки матки. Шейка матки увеличена в размерах, утолщена. В ее структуре присутствуют гипоэхогенные включения (наботовы кисты). Метод позволяет исключить или своевременно выявить сочетанный рак шейки матки.
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Лечение хронического эндоцервицита
При подтвержденном диагнозе хронического воспаления эндоцервикса рекомендован комплексный этиопатогенетический подход. Предпочтительна консервативная терапия, основными задачами которой являются:
- Ликвидация очага инфекции. С учетом чувствительности возбудителя заболевания назначают антибиотики, противогрибковые, противотрихомонадные, противохламидийные и другие средства. Обычно пероральный прием препаратов и их парентеральное введение дополняют местным воздействием (вагинальными свечами и т. п.).
- Восстановление влагалищного биоценоза. Вследствие хронического воспаления и использования антимикробных средств в вагине нарушается нормальный баланс микроорганизмов. Своевременное назначение эубиотических препаратов позволяет предупредить рецидивы эндоцервицита и активацию условно-патогенной флоры.
- Иммуннокоригирующая терапия. Поскольку фоном для развития заболевания часто становится иммунодефицит, пациенткам показаны витамино-минеральные комплексы и стимуляторы иммунитета. Их применение позволяет повысить общую и местную сопротивляемость инфекционным агентам, а также нормализовать иммунный ответ.
При лечении хронического эндоцервицита эффективно сочетание медикаментозной и физиотерапии. Физиотерапевтические методики усиливают противовоспалительный эффект антибактериальных средств и ускоряют процессы репарации. Пациенткам назначают низкочастотную и высокочастотную магнитотерапию, электрофорез магния в маточной зоне, диадинамические токи, ДМВ, вагинальную лазеротерапию, дарсонвализацию через влагалищный электрод, грязевые тампоны. В некоторых случаях консервативное лечение эндоцервицита дополняют хирургическими методами. При обнаружении большого количества наботовых кист, в которых может персистировать возбудитель, выполняют диатермопунктуру. При упорном течении показаны криодеструкция, лазерная вапоризация, радиокоагуляция. Если хроническое воспаление сочетается с деформацией шейки, дисплазией эпителия или элонгацией, возможно проведение радиоконизации и трахелопластики.
Прогноз и профилактика
Несмотря на необходимость длительного лечения, прогноз при хроническом эндоцервиците благоприятный. Рецидив заболевания возможен только при стойком снижении иммунитета и наличии воспаления в других отделах женской половой сферы. Для профилактики рекомендованы своевременное адекватное лечение острого эндоцервицита, регулярные осмотры у гинеколога, упорядоченная сексуальная жизнь, барьерные методы контрацепции (особенно при частой смене половых партнеров). Целями вторичной профилактики является предупреждение осложнений заболевания, в первую очередь — развития злокачественных неоплазий и бесплодия.
Экто эндоцервицит умеренно выраженный. Эндоцервицит. Как вылечить заболевание. Ведущие специалисты по лечению цервицита, эндоцервицита в Южном Федеральном Округе
Если в шейке матки и цервикальном канале преобладает воспаление, такое неприятное заболевание называется эндоцервицит – что это такое, подробнее расскажет участковый гинеколог. Болезнь возникает по причине повышенной активности патогенной флоры, беспокоит пациентку тревожными симптомами, внутренним дискомфортом. Если появились первые признаки эндоцервицита, женщине с характерными жалобами следует обратиться к специалисту. Иначе среди осложнений врачи выделяют хронические диагнозы гинекологии, среди таковых — бесплодие.
Что такое эндоцервицит
По сути, это воспаление шейки матки разной этиологии, которое нарушает функциональность мочеполовой сферы, репродуктивной системы. В патологический процесс вовлекается слизистая оболочка цервикального канала, влагалища. Первое время указанное заболевание преобладает в бессимптомной форме, а узнает о его существовании пациентка неожиданно – при плановом визите в женскую консультацию. После выявления эндоцервицита лечение должно быть незамедлительным, иначе болезнь приобретает хроническую форму.
Симптомы
Лечащий врач отвечает на вопросы не только, что такое эндоцервицит, и как его лечить, но и как проявляется характерный недуг в женском организме. На начальной стадии активность патогенной флоры умеренная, но со временем неприятная симптоматика только усиливается, пугает свой интенсивностью. Эндоцервицит протекает в острой и хронической форме, причем вторая стадия развивается при отсутствии мер своевременного реагирования на симптомы первой.
Острый эндоцервицит
Заболевание беспокоит неожиданно, пациентка может перепутать эндоцервицит с признаками классической молочницы. Все начинается с внутреннего дискомфорта, чувства жжения и зуда в области влагалища. Не исключены специфические выделения из половых органов, которые имеют неприятный запах, слизистую консистенцию, примеси гноя. Другие характерные признаки острого эндоцервицита представлены ниже:
- вагинальное жжение;
- выделение гнойных масс;
- нестабильность эмоциональной сферы.
Хронический
Если проигнорировать острую стадию воспаления, болезнь приобретает хроническую модификацию с менее выраженной симптоматикой. Эндоцервицит шейки матки можно обнаружить при тщательном обследовании, комплексном исследовании жидкости в цервикальном канале на флору. Характерные симптомы болезни настигают периодическими рецидивами и периодами ремиссии, когда женщина ошибочно полагает, что патология отступила навсегда. Очагами становятся глубинные слои слизистой оболочки цервикального канала.
Эхопризнаки эндоцервицита
Если женщина после аборта или длительного приема антибиотиков испытывает внутренний дискомфорт, жалуется на проявление молочницы, не исключено, что это эхопризнаки эндоцервицита, которые при отсутствии своевременного реагирования пациентки только прогрессируют. Начинается процесс воспаления при ослаблении защитных сил, под влиянием других провоцирующих факторов в некогда здоровом организме. Заболевание не является венерическим, но носит инфекционно-воспалительный характер, передается половым путем.
Причины
Перед тем как лечить эндоцервицит, требуется достоверно определить этиологию патологического процесса, оценить реальное состояние пациентки. Диагноз чаще преобладает во взрослом возрасте, а предшествует ему проникновение и наличие болезнетворной инфекции в органах малого таза. Это могут быть стрептококки, стафилококки, коринобактерии, кишечная палочка, грибковая инфекция или бактероиды. Другие причины и предпосылки к развитию эндоцервицита подробно представлены ниже:
- хроническая форма хламидиоза, гонореи, трихомониаза, других венерических заболеваний;
- грибковые поражения мочеполовой сферы женщины;
- травмы шейки матки после аборта, патологических родов;
- наличие внутриматочной спирали;
- воспаление придатков;
- эндометриоз;
- вагинальный дисбактериоз;
- беспорядочная половая жизнь;
- воспаление органов малого таза;
- периоды климакса, менопаузы;
- половой контакт при менструации;
- ослабленный иммунитет;
- опущение матки.

Виды
Чтобы успешно вылечить эндоцервицит матки консервативными методами, первым делом важно определить характер, специфику патологического процесса, выявить основной патогенный фактор. Аномальные изменения структуры шейки матки или цервикального канала имеют следующую условную классификацию в зависимости от природы вредоносного возбудителя заболевания:
- Специфический эндоцервицит. Симптомы характерного недуга возникают при патогенной активности возбудителей болезней, передающихся преимущественно половым путем.
- Неспецифический эндоцервицит. Патология прогрессирует по причине повышенной активности кишечной палочки, стрептококков, стафилококков, коринебактерий и других анаэробов, аэробов.
Диагностика
Прежде чем будет назначаться эффективное лечение эндоцервицита, необходимо определить зависимость патогенной флоры, характер возбудителя. Для этого одного гинекологического осмотра пациентки не хватает, дополнительно требуется выполнить ряд лабораторных исследований, клинических обследований. Поскольку эндоцервицит может передаваться половым путем, проводится диагностика обоих сексуальных партнеров. Итак, необходимо пройти следующие обследования:
- бак посев из цервикального канала;
- мазок на атипические клетки с эндоцервикса и экзоцервикса;
- расширенная кольпоскопия;
- обследование на наличие возбудителей инфекций;
- УЗИ органов малого таза;
- анализы крови и мочи для выявления воспалительн
Эндоцервицит — что это такое в гинекологии
Exact matches only
Exact matches only
Search in title
Search in title
Search in content
Search in content
Search in excerpt
Search in posts
Search in posts
Search in pages
Search in pages

Menu
- Главная
- Питание
- Витамины
- Вредные продукты
- Гормоны в продуктах
- Минералы
- Пищевые добавки
- Полезные продукты
- Рацион
- Режимы питания
- Рецепты
- Советы
- Спортивное питание
- Здоровье
- Вредные привычки
- Долголетие
- Женское здоровье
- Методы очищения организма
- Очищение организма от шлаков
- Лекарственные растения
- Семейный доктор
- Красота
- Массажи для омоложения
- Музыка и мантры для омоложения
- Мода и Стиль
- Натуральная косметика
- Омоложение лица и тела
- Рецепты омоложения
- Уход за телом
- Спорт
- Активный отдых
- Йога
- Упражнения для групп мышц
- Психология
- Депрессия
- Душевное здоровье
- Отношения
- Страхи
- Стрессы
- Диеты
- Быстрые диеты
- Голодание
- Обзоры диет
- Похудение
- Быстрое похудение
- Похудение без диет
- Способы сбросить вес
Эндоцервицит шейки матки
Эндоцервицит шейки матки представляет собой воспалительное заболевание, которое поражает слизистую оболочку цервикального канала. Как правило, данному заболеванию подвержены женщины репродуктивного возраста (от 20 до 40 лет). Развитие данного патологического процесса происходит по причине размножения в половых путях патогенной и условно-патогенной микрофлоры, которая способствует развитию специфических воспалительных реакций.
Этиология заболевания


Согласно действующей международной классификации болезней, принято разделять три группы этиологических факторов, влияющих на развитие эндоцервицита:
- воспаление шейки матки;
- гонококковый цервицит;
- хламидиозный цервицит.
Как правило, первый тип заболевания развитие на фоне проведенных акушерских манипуляций (диагностическое выскабливание, медицинский аборт, зондирование шейки матки, разрыв ее стенок и т.д.). Однако эндоцервицит также может развиться не фоне других заболеваний половой системы женщины. К примеру, кольпит, эндометрит и эктопия шейки матки.
Клиническая картина заболевания
Эндоцервицит можно разделить на две формы: острую и хроническую. Первая развивается единожды и исчезает после правильно и своевременного лечения, а вторая характеризуется наличием постоянных обострений.
При остром эндоцервиците женщина может высказывать жалобы на:
- выделения из влагалища слизистого или гнойного характера;
- дискомфорт, зуд и жжение в области наружных половых органов и влагалища.
В редких случаях могут возникать боли тянущего или тупого характера. Наличие другой симптоматики может обуславливаться сопутствующими заболеваниями (уретрит, эндометрит и т.д.).
При хронической форме патологии симптоматика воспалительной реакции отсутствует, что связано с регенерацией поврежденных очагов. Неспецифический эндоцервицит шейки матки характеризуется вышеописанными проявлениями, однако его возбудителем является условно-патогенная флора.
Клинические проявления эндоцервицита всецело зависят от возбудителя и индивидуальных особенностях организма женщины, которые проявляются реактивностью ее иммунной системы. Нередко симптоматика заболевания стерта даже в острый период эндоцервицита. Напротив, выраженная клиническая картина присуща заболеванию с гонорейной этиологией. Главное, что должна помнить каждая женщина, – не выявленный или своевременно не выделенный эндоцервицит переходит в хроническую форму. Продолжительное течение заболевания обуславливается повторным заражением (реинфекцией) организма при ослаблении иммунной реакции (к примеру, при сопутствующих патологиях мочеполовой системы или развитии ОРВИ).
При проведении осмотра в зеркалах с использованием кольпоскопа можно выявить гиперемию (покраснение слизистой) вокруг зева канала шейки матки, наличие обильных слизисто-гнойных выделений и эрозированную поверхность (у меньшинства пациенток).
Хронический эндоцервицит шейки матки проявляется в виде мутно-слизистых или слизисто-гнойных выделений. Достаточно часто наблюдается псевдоэрозия.
Осложнения заболевания


На протяжении длительного времени цервицит может не проявляться в виде негативной симптоматики. Однако наличие хронической формы патологии неуклонно приводит к нарушению дифференцировки и состоятельности эпителия шеечного канала. Именно эти нарушения являются своеобразной предпосылкой к развитию эрозии шейки матки и дисплазии в будущем.
Наличие продолжительного воспалительного процесса в области цервикального канала приводит к качественному и количественному нарушению состава шеечной слизи, что может стать причиной бесплодия. Также при эндоцервиците может развиваться сужение канала шейки матки и его непроходимость. При отсутствии необходимой тактики лечения эндоцервицит может распространиться на вышележащие структуры и привести к развитию эндометрита и аднексита. Наиболее грозными осложнениями являются эрозии, невозможность женщины выносить ребенка или попросту дать старт беременности.
Диагностика
После сбора жалоб и анамнеза выполняется бимануальное обследование женщины. При осмотре в зеркалах можно выявить нарушения в слизистой оболочке влагалища и состоянии наружного зева шеечного канала. Отделяемое из наружного зева берется для выполнения дальнейшей диагностики.
После проведенного обследования выполняется микроскопия мазка, которая может предоставить информацию о наличии воспалительной реакции (по количеству лейкоцитов, которые обнаруживаются в поле зрения) и наличию патогенной флоры. При осмотре мазка в световом микроскопе можно увидеть различных возбудителей эндоцервицита.
Для проведения более тщательной диагностики используется бактериологический посев для выявления других бактерий и оценки чувствительности к антибактериальной терапии.
Особенности лечения


Курс терапевтического лечения подбирается непосредственно во время диагностики и составляется строго гинекологом в индивидуальном порядке. Именно такой подход поможет одновременно воздействовать на очаг поражения и выявлять возбудителя. После проведения бактериологического исследования женщине назначается наиболее эффективный антибактериальный препарат.
Помимо этого женщинам, страдающим от эндоцервицита, назначаются средства с местным действием. К примеру, суппозитории и таблетированные средства, которые вводятся внутрь влагалища. Лекарственные препараты, обладающие широким спектром действия, используются чаще всего. К этой группе лекарственных средств можно отнести Гиналгин, Тержинан, Бетадин и т.д. После завершения курса лекарственной терапии женщина на протяжении определенного периода должна будет использовать противогрибковые средства, и способствовать заселению влагалищной флоры, т.к. ее уничтожение является побочным действием антибиотиков.
ВАЖНО! Большинство женщин после курсового приема антибактериальных суппозиториев попросту не считают должным предотвращать развитие кандидоза. Последствием такой безответственности является недолеченный эндоцервицит и фоновые грибковые патологии.
Последним этапом терапии является подбор иммуномодулирующих средств. Именно эффект этих лекарственных средств борется за предотвращение рецидивов заболевания. К наиболее действенным относятся Левамизол, Тимолин, Интерферон и т.д.
Профилактика
Исходя из того, что основной причиной развития эндоцервицита являются заболевания, передающиеся половым путем, то для профилактики нужно позаботиться о безопасном сексе. Это достаточно просто, стоит лишь соблюдать несколько простых правил:
- постоянно использовать барьерные контрацептивы при случайных половых актах;
- отказываться от презерватива лишь при связи с постоянным партнером;
- избегать полового акта с мужчинами, у которых имеются какие-либо покраснения или выделения из уретры.
При идеальном стечении обстоятельств, женщина, которая решается заняться сексом с новым партнером, должна пройти гинекологическое исследование и поспособствовать прохождению тестирования своего партнера на ЗППП.
Главное – помнить, что своевременное обращение за медицинской помощью способно скорректировать ситуации при спонтанном незащищенном сексе. В течение 1-2 суток можно использовать специальные методы лечения, которые предотвращают заражение женщины.
Для динамического наблюдения за состоянием репродуктивной системы женщины она должна посещать кабинет гинеколога не реже, чем раз в 6 месяцев. При отсутствии постоянного полового партнера обследоваться нужно не реже 1 раза в 2 месяца. Важным аспектом предотвращения эндоцервицита является своевременное лечение молочницы!
Эндоцервицит представляет собой достаточно грозное заболевание, основной особенностью которого является латентность течения и возможность развития грозных осложнений. Воспалительный процесс может распространяться за пределы своего первичного очага восходящим путем и поражать брюшину, эндометрий и придатки матки. Именно для предотвращения распространения патологического процесса нужно своевременно проходить профилактический осмотр у гинеколога и придерживаться плана назначенной терапии.