Токсикодермия > Клинические рекомендации РФ (Россия) > MedElement
По этиологическому принципу выделяют медикаментозные, алиментарные (пищевые) и профессиональные токсидермии.
Также при описании токсидермий используют морфологические признаки (пятнистая, папулезная, макулопапулезная, везикулезная, буллезная, узловатая, пигментная, пурпурозная, буллезно-геморрагическия токсидермия) или сравнение с клиническими проявлениями других дерматозов (по типу аллергического васкулита, по типу многоформной экссудативной эритемы).
Клинические проявления лекарственной аллергии очень разнообразны и представлены почти всеми первичными морфологическими элементами: пятнистыми, папулезными, уртикарными, везикулезными, буллезными, пустулезными, узловатыми. Высыпания чаще мономорфные, реже – полиморфные: пятнисто-папулезные, пятнисто-везикулезные, везикуло-буллезные и др.
Пятнистая токсидермия в виде эритематозных, пигментных или геморрагических (пурпурозных) элементов встречается чаще других и обычно локализуется на туловище, лице, конечностях. В крупных кожных складках (паховых, подмышечных, под молочными железами) сыпь нередко сливается. Распространенность высыпаний варьирует от единичных элементов до эритродермии. Поверхность элементов гладкая, позднее может отмечаться шелушение. Иногда центр растущего пятна становится бледнее периферии, тогда элементы приобретают вид колец. Характерен кожный зуд различной интенсивности. Одновременно можно наблюдать инъекцию склер, слезотечение, нарушения со стороны желудочно-кишечного тракта и повышение температуры тела до умеренных показателей. Высыпания появляются через различное время после приема лекарства, иногда очень короткое, если к данному фармакологическому средству ранее развилась гиперчувствительность. Элементы появляются сразу или постепенно, толчками, достигая максимального развития в течение 2–3 дней, и через несколько дней исчезают, не оставляя следов. При поражении ладоней и подошв наступает полное отторжение рогового слоя.
Пигментная токсидермия начинается с появления слабо выраженных эритематозных пятен преимущественно на коже лица, шеи, разгибательных поверхностей верхних конечностей. Затем на фоне эритемы появляются отрубевидное шелушение, сетчатая пигментация и фолликулярный кератоз. Пятна приобретают более насыщенный цвет, клинически напоминая картину меланоза Риля.
Фиксированная эритема проявляется одним или несколькими крупными ярко-красными пятнами, достигающими в диаметре 10 см. В процессе инволюции цвет становится синюшно-багровым, возможно формирование бляшки и пузыря, после стихания воспалительных явлений остается гиперпигментация, коричневое пятно с аспидным или фиолетовым оттенком. В таком виде пятно или пятна сохраняются долго, постепенно бледнея, но после приема лекарственного препарата, вызвавшего аллергическую реакцию, элементы рецидивируют на прежнем месте. Типичная локализация — половые органы, слизистая оболочка рта.
Папулезные высыпания, как проявление токсидермии, регистрируются нечасто. Обычно сопровождаются кожным зудом.
Более редкими являются буллезная, везикулезная, пустулезная и узловатая токсидермии.
Буллезная токсидермия характеризуется появлением крупных пузырей, локализующихся преимущественно в складках кожи и на шее. Образующиеся после вскрытия пузырей вегетирующие эрозии клинически сходны с элементами при вегетирующей пузырчатке.
Везикулезная токсидермия может характеризоваться поражением только ладоней и подошв, имитируя дисгидроз, но высыпания также способны занимать значительные пространства кожного покрова, вплоть до эритродермии с обильным мокнутием и последующим крупнопластинчатым шелушением.
Пустулезная токсидермия обычно наблюдается при использовании галогенных препаратов (йод, бром, фтор, хлор). Так как важным путем выделения галогенов из организма являются сальные железы, то и локализация высыпаний имеет тропизм к участкам кожного покрова, богатым этими железами: лицо, грудь, межлопаточная область. Йодистые угри – мелкие и обильные, бромистые – крупнее.
Крапивница и отек Квинке относятся к аллергическим реакциям немедленного типа. Крапивница проявляется быстро возникающими и быстро исчезающими волдырями, отек Квинке — отеком кожи, подкожной клетчатки, значительным увеличением губ, языка. Больные ощущают зуд или жжение ладоней и подошв, онемение языка, давящую боль за грудиной, сердцебиение, слабость. При угрозе развития анафилактического шока наблюдаются бронхоспазм, тошнота, рвота, понос, артралгии.
Токсидермия по типу многоформной экссудативной эритемы, в том числе буллезной, может быть клиническим проявлением непереносимости различных лекарственных средств, в том числе антигистаминных. Такие проявления наблюдаются при отравлении угарным газом и бензином, при алиментарных расстройствах. Самыми тяжелыми осложнениями токсидермии по типу многоформной экссудативной эритемы являются синдром Стивенса-Джонсона и синдромом Лайелла.
Алиментарные (пищевые) токсидермии могут быть обусловлены аллергическими и неаллергическими механизмами. К последним относятся: прием продуктов с высоким содержанием гистамина и гистаминоподобных веществ (томаты, баклажаны, авокадо, сыры, рыба свежая и замороженная, салями, сосиски, красное вино, консервированная пища, пиво, квашеная капуста, бананы) или продуктов, способствующих высвобождению гистамина (алкоголь, какао, шоколад, белок яйца, хлебные злаки (особенно пшеница), ананас, свиная печень, креветки, клубника)
причины, симптомы, диагностика и лечение

Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.
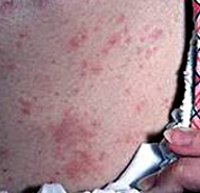
Токсикодермия
Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» — мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Дифференциальный диагноз токсикодермии проводят с сопровождающимися сыпью инфекционными заболеваниями (скарлатина, краснуха, корь), розовым лишаем Жибера, вторичным сифилисом, красным плоским лишаем, крапивницей, системной красной волчанкой, многоформной экссудативной эритемой, аллергическим васкулитом.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
Токсикодермия: симптомы, причины, диагностика, лечение
Диагностика
Дополнительные методы диагностики:
- Анализ крови. В процедурном кабинете медсестра производит забор венозной крови и направляет материал в лабораторию. Иммунолога заинтересует соотношение и количество форменных элементов крови. Биохимический состав плазмы также позволяет уточнить форму заболевания. При необходимости проводится серологическая диагностика на инфекцию: специалисты ищут в крови специфические антитела, вырабатываемые иммунитетом для борьбы с болезнетворными микроорганизмами.
- Соскоб кожи или забор экссудата. Полученный материал изучают в лаборатории. Использование специальных питательных сред позволяет специалисту идентифицировать возбудителя болезни или, напротив, исключить инфекционную природу недуга. Зачастую дерматологу требуется исключить венерические инфекции, такие как сифилис.
- Кожные пробы. Дерматолог помещает на поверхность кожи пациента небольшое количество аллергена и наблюдает за реакцией тканей. Появление характерных признаков аллергии указывает на чувствительность организма к определенному веществу. При токсикодермии кожные пробы часто не выявляют патологию.
- Провокационные пробы – введение предполагаемого провокатора болезни внутрь организма. Врач использует минимальную дозировку. При появлении симптомов токсикодермии пациенту сразу же дают лекарство. Такой метод диагностики не проводят при риске тяжелой аллергической реакции.
- Аллергические пробы вне организма пациента. Для этого производится забор крови. Проведение теста на дегрануляцию базофилов при воздействии определенного вещества позволяет подтвердить диагноз.
- Биопсия кожных образований. Дерматолог производит удаление небольшого участка поврежденной кожи. Гистологическое исследование материала позволяет обнаружить в ткани большое количество лимфоцитов и эозинофилов.
- Обследование внутренних органов. При наличии показаний врач назначает электрокардиографию, ультразвуковое обследование и компьютерную томографию. В большинстве случаев необходимо оценить состояние сердечно-сосудистой системы, почек и печени.
Диагностика токсикодермии может быть достаточно сложным мероприятием, требующим исключения множества других заболеваний с похожими симптомами. При необходимости врач назначает пациенту консультацию кардиолога, нефролога или инфекциониста. Важно вовремя предположить дифференциальный диагноз.
Лечение
Первичной задачей при лечении является прекращение контакта аллергена с организмом пациента. При тяжелом состоянии также требуется устранение симптомов болезни путем подавления аллергической реакции. Зачастую требуются дополнительные терапевтические процедуры, направленные на очищение организма от токсинов. Поддержание функций жизненно важных органов позволяет устранять последствия наиболее опасных форм заболевания.
Основные методы лечения:
- Очищение организма от токсинов. В зависимости от показаний врач назначает пациенту диуретики и десенсибилизирующие лекарственные средства. Эти препараты, вводимые с помощью инъекции, способствуют облегчению симптомов недуга. При необходимости пациенту назначается очистительная клизма. Важно учитывать причину возникновения болезни, поскольку при лекарственной токсикодермии десенсибилизирующие растворы могут быть противопоказаны.
- Подавление аллергической реакции. Дерматолог назначает пациенту антигистаминные средства, предотвращающие воздействие медиатора воспаления на ткани.
- Эфферентная терапия при тяжелой интоксикации организма. Кровеносную систему пациента подсоединяют к специальному устройству, удаляющему нежелательные химические вещества. Одновременно больному внутривенно вводят растворы кортикостероидов, декстрана и белков плазмы крови. При необходимости назначаются антибиотики.
- Местные лекарственные средства для обработки поврежденной кожи. В зависимости от показаний дерматолог может назначить топические препараты на основе кортикостероидов и других противовоспалительных медикаментов. Гели и мази улучшают состояние кожного покрова, но не воздействуют на первопричину недуга.
При тяжелом состоянии лечение обязательно проводится в стационаре. Опасные формы патологии, вроде синдрома Лайелла, могут потребовать реанимационных мероприятий. После стабилизации состояния врач назначает пациенту гипоаллергенную диету, антигистаминные средства и другие медикаменты для постоянного применения.
Осложнения
Гематогенный механизм распространения аллергенов опасен тяжелой интоксикацией организма и нарушением функций внутренних органов. При несвоевременном лечении могут возникнуть осложнения. В большинстве случаев негативные последствия связаны с сердечно-сосудистой и выделительной системой.
Возможные осложнения:
- Воспаление мышечной оболочки сердца, проявляющееся одышкой, учащенным сердцебиением, слабостью и общим недомоганием.
- Нарушение функций почек.
- Поражение печеночной ткани.
- Отслаивание кожи, а также выпадение волос и ногтей.
- Нарушение кровоснабжения внутренних органов.
- Возникновение инфекционного заболевания.
- Токсико-септический шок.
Купирование аллергической реакции в первые часы после возникновения недуга обычно предотвращает развитие опасных осложнений.
Профилактика
Любые заболевания кожи и внутренних органов, возникающие из-за сенсибилизации иммунной системы, могут быть успешно предотвращены. Врачебные рекомендации иммунолога обычно касаются образа жизни и рациона пациента.
Основные профилактические рекомендации:
- употребление гипоаллергенных продуктов питания;
- прием лекарственных препаратов только под врачебным контролем;
- своевременное лечение хронических заболеваний, включая инфекцию;
- обеспечение быстрого доступа к антигистаминным препаратам при диагностированной аллергии;
- обследование у аллерголога и иммунолога при наличии патологий иммунной системы.
Соблюдение всех перечисленных рекомендаций значительно уменьшает риск первичного возникновения болезни и рецидива. Важно знать симптомы аллергической реакции и всегда иметь при себе препараты для экстренного купирования недуга. При сезонном характере аллергии пациенту следует быть особенно осторожным.
Токсикоаллергические поражения полости рта — симптомы болезни, профилактика и лечение Токсикоаллергических поражений полости рта, причины заболевания и его диагностика на EUROLAB
Что такое Токсикоаллергические поражения полости рта —
Токсикодермии — поражение кожи и слизистых оболочек, возникающие в результате воздействия на них различных химических веществ, поступивших в организм.
Термин «токсикодермия» является условным, поскольку эти поражения имеют не только токсическую, но и аллергическую природу. В связи с этим наряду с термином «токсикодермия» используют и его синонимы: токсикоаллергические эритемы, токсикоаллергические экзантемы.
Механизм развития токсикодермии чаще всего бывает аллергический, реже токсический, иногда сочетанный.
- Острый эпидермальный некролиз
Острый эпидермальный некролиз (necroepidermolysis acuta combustiformes toxiallergica; син. — некролиз эпидермальный токсический, синдром Лайелла) — остро развивающееся состояние, характеризующееся генерализованным некрозом эпидермиса и слизистой оболочки рта и последующим их отслоением.
Заболевание, описанное Lyell в 1956 г. как токсический эпидермальный некролиз, является одной из наиболее тяжелых форм медикаментозной токсикоаллергической реакции. Сопровождается тяжелым поражением кожи и слизистой оболочки рта на фоне выраженного ухудшения общего состояния. Болезнь Лайелла чаще всего возникает после приема лекарств (сульфаниламидных препаратов, солей брома, йода, антибиотиков, ненаркотических анальгетиков), столбнячного анатоксина и др. По этой причине заболевание рассматривается как синдром токсикоаллергического характера и является гиперергической реакцией организма на фоне предшествующей сенсибилизации.
В некоторых случаях эпидермальный некролиз является следствием токсикоаллергического действия недоброкачественных пищевых продуктов или стафилококковой инфекции (преимущественно у детей).
Что провоцирует / Причины Токсикоаллергических поражений полости рта:
Причинами развития токсикодермии могут быть лекарственные препараты, пищевые продукты, производственные и бытовые химические вещества, обладающие аллергенными или токсическими свойствами. Из лекарственных препаратов токсикодермии могут вызвать антибиотики, сульфаниламиды, анальгетики, барбитураты, витамины группы В и др.
Значительно реже лекарственных встречаются пищевые токсикодермии, причиной развития которых являются либо сам пищевой продукт или вещества, в нем образующиеся при длительном хранении, кулинарной обработке, а также консерванты, красители и другие пищевые добавки.
Токсикодермии начинаются, как правило, остро, через несколько часов или через 2-3 дня после воздействия этиологического фактора.
Патогенез (что происходит?) во время Токсикоаллергических поражений полости рта:
Клинические проявления токсикодермии разнообразны. Это могут быть пятнистопапулезные или пятнисто везикулезные высыпания .
Пятнистая токсикодермия характеризуется возникновением гиперемических пятен на слизистой оболочке рта и кожи. Значительно реже могут возникать геморрагические пятна (пурпуры) или пигментные.
Гиперемические пятна при токсикодермии бывают точечными, розеолезными, кольцевидными, иногда отечны. Они могут располагаться изолированно друг от друга или сливаться в обширные эритемы вплоть до диффузной. К развитию токсикодермии, характеризующейся появлением пигментных пятен, может привести прием препаратов ртути, мышьяка, золота, серебра, ацетилсалициловой кислоты, сульфаниламиды и др.
При папулезной токсикодермии, развившейся вследствие приема тетрациклина, стрептомицина, препаратов йода, ртути, висмута, золота, мышьяка, на слизистой оболочке рта и коже возникают плоские полигональные папулы, напоминающие красный плоский лишай. Иногда папулы сливаются, образуя бляшки.
Токсикодермия может проявляться высыпанием множественных везикул, окаймленных венчиком гиперемии, которые в полости рта быстро вскрываются, образуя обширные эрозированные поверхности.
Иногда в полости рта возникает буллезная форма токсикодермии, сопровождающаяся появлением пузырей, после вскрытия которых обнажаются вегетирующие эрозии, напоминающие элементы вегетирующей пузырчатки. Развивается буллезная токсикодермия от приема антибиотиков, сульфаниламидов, препаратов ртути, брома и йода, барбитуратов.
На слизистой оболочке рта иногда бывает так называемая фиксированная токсикодермия, или фиксированная эритема, причиной развития которой являются лекарственные препараты пиразолонового ряда (анальгин, амидопирин, антипирин), а также сульфаниламиды, барбитураты, салицилаты, антибиотики, йод, мышьяк, висмут и др. Заболевание проявляется, как правило, одним, реже несколькими округлыми или овальными гиперемированными крупными пятнами (диаметр 2-5 см), которые впоследствии приобретают синюшный оттенок. Высыпание сопровождается чувством жжения. Иногда в центре эритематозного пятна формируется тонкостенный пузырь с серозным содержимым, который быстро вскрывается, образуя эрозию. После исчезновения пятна нередко остается стойкая пигментация. Прекращение приема лекарственного препарата приводит к разрешению процесса в течение 7-10 дней. Повторный прием этого же препарата вызывает рецидив заболевания с обязательной локализацией поражения на прежнем месте, однако элементы поражения могут возникнуть, кроме того, и в других областях. Причем с каждым обострением заболевания, как правило, усугубляется тяжесть его течения и усиливается пигментация.
Иногда клиническая картина токсикодермии сходна с многоформной экссудативной эритемой — синдром Стивенса-Джонсона.
Синдром Стивенса-Джонсона (острый слизистокожноглазной синдром, ectodermosis erosiva plurioficialis) представляет собой тяжелый вариант многоформной экссудативной эритемы с характерными специфическими симптомами. Заболевание начинается внезапно с высокой температуры и боли в суставах. На фоне тяжелого общего состояния на губах, слизистой оболочке щек, языка, мягкого неба, задней стенки зева, дужках, гортани и на коже появляются пузыри, после вскрытия которых образуются кровоточащие эрозии. Сливаясь, они превращаются в сплошную кровоточащую резко болезненную поверхность. Часть эрозий покрывается фибринозным налетом. Поражается также слизистая оболочка глаз (двусторонний конъюнктивит и кератит), носа (ринит, носовые кровотечения), половых органов. Вследствие генерализованного поражения полости рта и губ больные не могут разговаривать, принимать пищу, что приводит к их истощению. Описаны случаи смертельного исхода при этом заболевании.
- Острый эпидермальный некролиз
Эпидермальный токсический некролиз начинается остро, с подъема температуры тела до 38-41 °С, резкого ухудшения самочувствия. Затем на коже появляются крупные эритемы (размером с ладонь), а на слизистой оболочке рта — также гиперемированные пятна разных размеров, локализующиеся преимущественно на языке, деснах, губах. Иногда поражение имеет диффузный разлитой характер. Через 2-3 дня в центре эритемы образуются пузыри, отслаиваются и отторгаются эпидермис и эпителий, что напоминает клиническую картину ожога II степени. На слизистой оболочке рта и на коже появляются болезненные обширные, кровоточащие при дотрагивании эрозии. Симптом Никольского положительный. При цитологическом исследовании акантолитических клеток не обнаруживают. Состояние больных крайне тяжелое: высокая температура тела, сонливость, головная боль, симптомы обезвоживания организма. По клиническим проявлениям синдром Лайелла напоминает тяжелую форму многоформной экссудативной эритемы и пузырчатку.
В основе развития заболевания лежат некроз поверхностных слоев эпидермиса и эпителия, отек росткового (мальпигиева) слоя, нарушение межклеточных связей с образованием пузырей, располагающихся как интра, так и субэпителиально.
Диагностика Токсикоаллергических поражений полости рта:
Дифференциальная диагностика токсикодермии основывается на тщательно собранном анамнезе и, как правило, не представляет больших трудностей.
Токсикодермии лекарственного происхождения следует дифференцировать от:
- многоформной экссудативной эритемы;
- пузырчатки;
- сифилиса.
Наиболее сложно дифференцировать токсикодермию от многоформной экссудативной эритемы, поскольку клинические проявления этих заболеваний очень похожи. Следует обращать внимание на типичные для многоформной экссудативной эритемы «кокарды» — пятна воспалительного происхождения с формирующимся в центре западением или пузырем, располагающиеся преимущественно на тыльной поверхности кистей и стоп, голени. Кроме того, многоформная экссудативная эритема характеризуется сезонностью рецидивов (весна и осень) и отсутствием в анамнезе предшествующего приема лекарственных препаратов.
При проведении дифференциальной диагностики токсикодермии с розеолезным сифилисом следует обращать внимание на то, что при сифилисе отсутствуют типичные для токсикодермии зуд, шелушение, сливные эрозивные поверхности на слизистой оболочке рта.
- Острый эпидермальный некролиз
Заболевание дифференцируют от:
- многоформной экссудативной эритемы;
- пузырчатки.
Лечение Токсикоаллергических поражений полости рта:
Лечение должно проводиться в стационаре. Обязательным условием является прекращение приема лекарственного препарата, послужившего причиной этого заболевания. Лечение в первую очередь должно быть направлено на поддержание водного, электролитного и белкового баланса организма больного. Для этого вводят внутривенно капельно до 2 л жидкости в сутки: реополиглюкин или гемодез; плазму и(или) альбумин; изотонический раствор хлорида натрия; контрикал; 10 % раствор кальция хлорида по 5-10 мл, который перед введением разбавляют в 100-200 мл изотонического раствора натрия хлорида или 5 % растворе глюкозы.
Назначают десенсибилизирующие препараты (димедрол, супрастин, тавегил и др.), кортикостероиды, детоксицирующую терапию (внутривенно 30 % раствор тиосульфата натрия).
При гипокалиемии вводят дополнительно панангин или хлорид калия.
Глюкокортикостероиды вводят парентерально. Оптимальная начальная доза — 150 мг преднизолона, с последующим постепенным уменьшением до 60 мг/сут.
Наряду с перечисленными препаратами назначают аскорбиновую кислоту в больших дозах (до 1 г/сут), сердечные препараты, пантотенат кальция, дипразин. Необходим тщательный уход за больным, прием высококалорийной нераздражающей пищи с исключением аллергенных продуктов (кофе, шоколад, яйца, икра, копчености и др.). В случае эпидермального некролиза «пищевой» этиологии следует соблюдать молочнорастительную диету.
Местное лечение предусматривает обезболивание, антисептическую обработку, удаление некротизированных тканей протеолитическими ферментами, выполнение кератопластики.
Прогноз зависит от срока начала лечения, как правило, благоприятный, но возможен и летальный исход.
Профилактика Токсикоаллергических поражений полости рта:
Профилактика заключается в тщательном сборе анамнеза о непереносимости лекарств, особенно сульфаниламидных препаратов и антибиотиков. Следует соблюдать осторожность при назначении лекарственных средств лицам, склонным к аллергическим реакциям.
К каким докторам следует обращаться если у Вас Токсикоаллергические поражения полости рта:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Токсикоаллергических поражений полости рта, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни зубов и полости рта:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Когда постановка диагноза токсикодермии оправдана?
В предыдущих статьях мы рассматривали причины токсикодермии, особенности лекарственной токсикодермии, а также основные симптомы токсикодермии. В диагностике и лечении токсикодермии также немало важных моментов и подходов, о которых доктору следует знать.
Диагноз токсикодермия следует дифференцировать от многоформной экссудативной эритемы, бляшечного парапсориаза, розового лишая, розеолезного сифилида, синдрома псевдолимфомы, эксфолиативного дерматита Риттера, премикотической стадии грибовидного микоза. Подробнее о диагностике читайте далее на estet-portal.com.
С какими заболеваниями важно дифференцировать диагноз токсикодермия?
От многоформной экссудативной эритемы инфекционно-аллергического генеза лекарственная эритема отличается отсутствием типичных кольцевидных элементов с западением в центре, формирующихся при быстром центробежном росте воспалительного пятна или папулы при многоформной эритеме и локализующихся преимущественно на конечностях, а также возникновением рецидивов в осенне-зимний период.
Токсико-аллергическая форма многоформной экссудативной эритемы является разновидностью токсикодермии. Бляшечный парапсориаз отличается от проявлений токсикодермии наличием слабо выраженной инфильтрации в основании эритематозных элементов, которые являются не пятнами, а бляшками. Для парапсориаза характерны скрытое шелушение, а также исключительно торпидное течение (иногда в течение многих лет), при этом обострения болезни не зависят от приема лекарственных средств.
Розовый лишай, в отличие от типичных проявлений токсикодермии, характеризуется эритематозно-сквамозными пятнисто-папулезными элементами несколько вытянутой формы, располагающимися на коже туловища вдоль линий Лангера, с шелушением в виде смятой папиросной бумаги. Высыпания при розовом лишае сохраняются в течение 6–8 недель, после чего бесследно исчезают, сообщает estet-portal.com.. Их появление не связано с приемом лекарственных препаратов. Розеолезная сыпь при сифилисе обычно не шелушится, не имеет тенденции к слиянию, не сопровождается зудом.
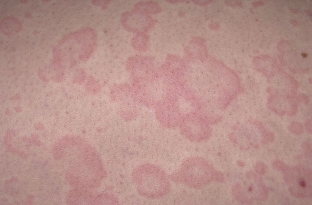
Трудности в постановке диагноза токсикодермии
Установить причину диагноза токсикодермии нелегко, а зачастую – невозможно. Дифференциально-диагностическое значение имеет наличие симптомов поражения внутренних органов, нервной системы, сосудов при лекарственной токсикодермии. Дифференцировать буллезную токсикодермию на половых органах (в эрозивной стадии) следует от твердого шанкра, генитального герпеса, эрозивного баланопостита; розеолезную, папулезную, пустулезную токсикодермии – нужно отличать от соответствующих сифилидов вторичного периода сифилиса.
Розеолезные проявления необходимо также дифференцировать от высыпаний при краснухе, кори, скарлатине; буллезную форму – от ветряной оспы, пустулезную – от пиодермии.
При постановке диагноза токсикодермии исключают все другие причины высыпаний, в частности инфекционные. Сделать это не всегда просто: высыпания при вирусной инфекции бывают неотличимы от таковых, вызванных каким-либо препаратом, назначенным до лечения этой инфекции. Оценивают время от начала лечения препаратом до появления симптомов и эффект отмены препарата (есть ли улучшение). Выясняют, отмечались ли ранее подобные реакции на данный препарат.
Для подтверждения причинной роли подозреваемого фактора применяют различные диагностические пробы, в том числе кожные.
Более убедительные результаты дают провокационные пробы, при которых этиологический фактор вводят тем же способом, каким применяют препарат, вызвавший токсикодермию. Так, если токсикодермия возникла при приеме препарата внутрь, то и пробу следует проводить перорально, назначая его минимальную терапевтическую дозу. Проба считается положительной при развитии рецидива токсикодермии.
Провокационные пробы требуют соблюдения особой осторожности, их не следует проводить у пациентов, перенесших тяжелую форму токсикодермии. Только после проведения дифференциальной диагностики и лабораторных исследований постановка диагноза токсикодермии целесообразна и оправдана.
Существуют лабораторные диагностические пробы, также позволяющие подтвердить диагноз токсикодермии:
- реакция агломерации лейкоцитов по Флеку;
- тест дегрануляции базофилов по Шелли;
- реакция бласттрансформации лимфоцитов;
- тромбоцитарные реакции;
- гемолитические тесты.
Основные принципы лечения после установки диагноза токсикодермия
Важнейшее условие лечения токсикодермии – прерывание воздействия этиологического фактора (отменяют назначенные препараты, освобождают от работы, связанной с воздействием профессиональных вредностей, исключают контакт с бытовой химией, назначают гипоаллергенную диету).
Для ускоренного выведения токсических веществ из организма назначают мочегонные средства, слабительные; восстанавливают функцию пищеварительного тракта, печени, почек при токсикодермии эндогенного происхождения.
Необходимо проводить энтеросорбцию. Обязательно назначение антигистаминных средств. При тяжелой токсикодермии применяют кортикостероидные препараты внутрь и внутривенно (преднизолон, дексаметазон, гидрокортизон). Для улучшения работы пищеварительного тракта назначают ферменты и эубиотики. Возможно внутривенное введение поливидона, а также проведение плазмафереза, гемосорбции. Наружное лечение после установки диагноза токсикодермия обычно проводят противозудными болтушками, кортикостероидными мазями, кремами и аэрозолями.
— ГБУ «КОКБ» Курганская областная клиническая больница — Официальный сайт
20 тысяч пациентов
ежегодно доверяют нам заботу о своем здоровье и проходят лечение в стационаре
10 тысяч операций
ежегодно выполняется в КОКБ, многие из которых уникальны
600 пациентов в день
обращаются в областную консультативную поликлинику, прием
проводится по 25 специальностям
1251 сотрудников
сегодня работает в КОКБ, в том числе 188 врачей и 534 средних медицинских работников
6
докторов
медицинских наук
18 кандидатов медицинских наук, 8 заслуженных врачей РФ трудятся сегодня к КОКБ
72,9% врачей
имеют высшую и первую категорию
6 корпусов
больничный городок состоит из 6 корпусов, хозяйственных служб
19
специализированных
отделений
в состав больницы входят 19 отделений на 516 коек
4
сертифицированные
лаборатории
Все виды анализов с использованием современного оборудования
1865
электронных
листков нетрудоспособности
выдано за 2019 год
3 врача
ГБУ «КОКБ» в 2019 году удостоились награды «Лучший врач года»
24 врача
ГБУ «КОКБ» являются главными внештатными специалистами Департамента здравоохранения Курганской области
ТОКСИКОДЕРМИЯ — Справочник по болезням
мед.
Токсикодермия — высыпания на коже и/или слизистых оболочках, возникающие после приёма лекарственных препаратов (приём внутрь, парентерально, при вдыхании). Риск развития токсикодермии при назначении ЛС — 0,3%. Патогенез
● В большинстве случаев токсикодермия обусловлена аллергией. Развитие сенсибилизации к ЛС сопровождается образованием AT или сенсибилизированных лимфоцитов. При повторном контакте с аллергеном развивается аллергическая реакция (чаще по III или IV типу), сопровождаемая кожными высыпаниями
● Неиммунологические реакции могут быть вызваны действием препарата (например, стрии при применении глюкокортикоидов, петехиальные высыпаня при передозировке антикоагулянтов) и др.
.
❐ Клиническая картина
● Общие проявления
● Появление на 5-12 сут после начала приёма препарата
● Поражение как кожи, так и слизистых оболочек
● Как правило, реакция на повторный приём препарата.
● Наиболее частые проявления.
● Крапивница.
● Кореподобные (пятнисто-папулёзные) высыпания (наиболее часто возникают после применения барбитуратов, сульфаниламидов, тетрациклина) напоминают коревую сыпь, часто со склонностью к слиянию. Возможно появление больших папул и бляшек, характерных для розового лишая.
● Фиксированная лекарственная сыпь (часто вызвана приёмом пероральных контрацептивов, барбитуратов, салицилатов, тетрациклина, сульфаниламидов)
● Изолированные, чётко отграниченные, округлые тёмно-красные высыпания
● Возникает вскоре после приёма препарата (обычно через 2 ч) и при повторном употреблении препарата, причём локализуется в одних и тех же местах. Частая локализация у мужчин — головка полового члена.
● Лихеноидные высыпания (препараты золота, противомалярийные препараты, тетрациклин) — полигональные фиолетовые папулы, сливающиеся в шелушащиеся пятна.
● Волчаночноподобные эритематозные реакции — появление на лице образований, сходных с таковыми при СКВ.
● Высыпания, связанные с фотосенсибилизацией.
● Пурпурные высыпания (тиазиды, препараты золота, сульфаниламиды, НПВС, тетрациклин) — высыпания в виде лиловых или красноватых пятен разной величины, не исчезающие при надавливании и обычно локализующиеся на нижних конечностях.
Угреподобные высыпания (пероральные контрацептивы, глюкокортикоиды, препараты йода, производные гидантоина, препараты лития) — пустулярные образования, в отличие от угревой сыпи отсутствуют комедоны.
● Экзематозные высыпания характеризуются появлением пузырьков, красноты, отёка, шелушением и выраженным зудом, расположены обычно на сгибательных поверхностях верхних или нижних конечностей.
● Наиболее тяжёлые проявления
● Узловатая эритема
● Много-формная экссудативная эритема
● Эритродермия
● Синдром Лайелла.
.
❐ Диагностика
● Тщательный сбор анамнеза (прежде всего, аллерго-логического) в большинстве случаев позволяет выявить причинный фактор токсикодермии
● Лабораторные исследования, как правило, малоинформативны. При токсикодермии аллергического генеза обязательно проведение полного развёрнутого анализа крови для исключения развития наряду с токсикодермией иммунных цитопений (анемии, агранулоцитоза, тромбоцитопении)
● Специальные исследования
● Кожное тестирование и радиоаллергосорбентный тест на специфические IgE-AT (например, к пенициллину, инсулину, химо-папаину) при IgE-опосредованных реакциях
● Кожное тестирование клеточно-опосредованных реакций гиперчувствительности замедленного типа (например, к парааминобензойной кислоте, никелю) -пластырный тест.
.
❐ Дифференциальный диагноз
● Пятнисто-папулёзные высыпания, наиболее часто наблюдаемые среди других форм токсикодермии, трудно отличить от вирусных экзантем. При проведении дифференциальной диагностики учитывают наличие лихорадки, лимфоцитоза и других системных проявлений вирусной инфекции
● Формы проявлений токсикодермии и различных первичных дерматитов практически аналогичны. В дифференциальной диагностике помогает анамнез (связь дерматита с приёмом ЛС).
✎ Лекарственная терапия:
● Специфическая терапия в большинстве случаев отсутствует
● При зуде — антигистаминные препараты, например дифенгидрамин (димедрол) по 25-50 мг каждые 6 ч или гидроксизин (атаракс) по 10-25 мг каждые 6-8 ч
● Смягчающие средства при экзематозных реакциях
● Глюкокортикоиды местно — при ограниченных экзематозных или лихеноидных реакциях.
.
❐ Течение и прогноз
● При лёгких формах высыпания начинают исчезать через день после отмены ЛС, вызвавшего токсикодермию
● Тяжёлые формы токсикодермии могут привести к летальному исходу. Профилактика
● Исключение приёма препаратов, вызвавших токсикодермию
● При назначении препаратов обязательно учитывать возможность перекрёстных реакций.
.
❐ Синонимы
● Лекарственная сыпь
● Медикаментозный дерматит См. также Волчанка системная красная, Крапивница, Синдром Лайема, Эритема многоформная экссудативная, Эритема узловатая, Эритродермия
✎ МКБ: 188.7 Патологическая реакция на ЛС или медикаменты неуточнённая
Источник: Справочник-путеводитель практикующего врача на Gufo.me
Значения в других словарях
- токсикодермия — Токсикодермия — высыпания на коже и/или слизистых оболочках, возникающие после приёма лекарственных препаратов (приём внутрь, парентерально, при вдыхании). Риск развития токсикодермии при назначении ЛС — 0,3%. Медицинский словарь
- Токсикодермия — (toxicodermia; Токсико- + греч. derma кожа) см. Токсидермия. Медицинская энциклопедия
- токсикодермия — токсикодермия ж. см. токсидермия Толковый словарь Ефремовой
