Болезнь Осгуда-Шляттера — лечение, симптомы, причины, диагностика
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания. Болезнь Осгуда-Шлаттера возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика.
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет.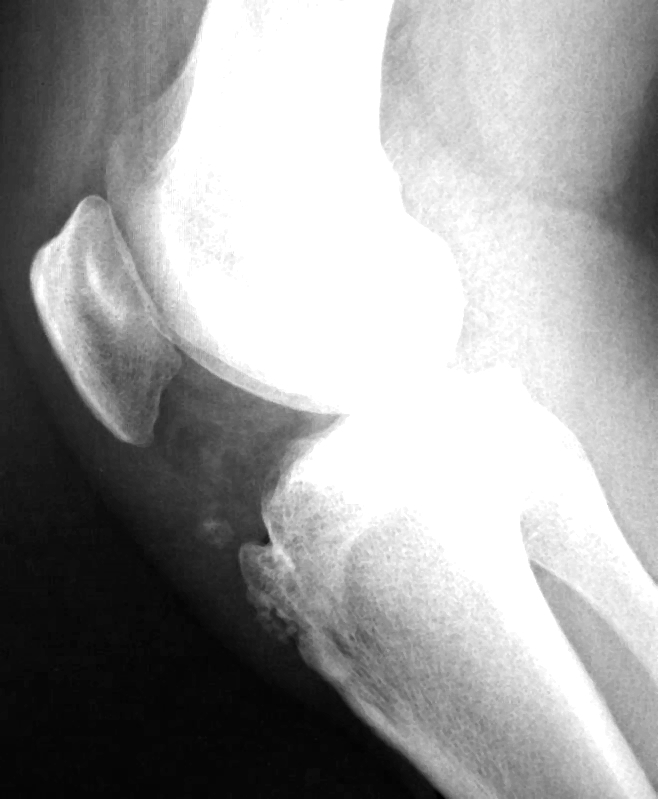
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
В каждой трубчатой кости ребенка (в руке или ноге) есть зоны роста, на конце костей состоящие их хряща. Хрящевая ткань не такая прочная, как костная и поэтому больше подвержена повреждению и избыточные нагрузки на зоны роста может привести к отеканию и болезненности этой зоны. Во время физической активности, где много бега, прыжков и наклонов (футбол, баскетбол, волейбол и балет) мышцы бедра у ребенка растягивают сухожилие — четырехглавой мышцы, соединяющей коленную чашечку к большеберцовой кости.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.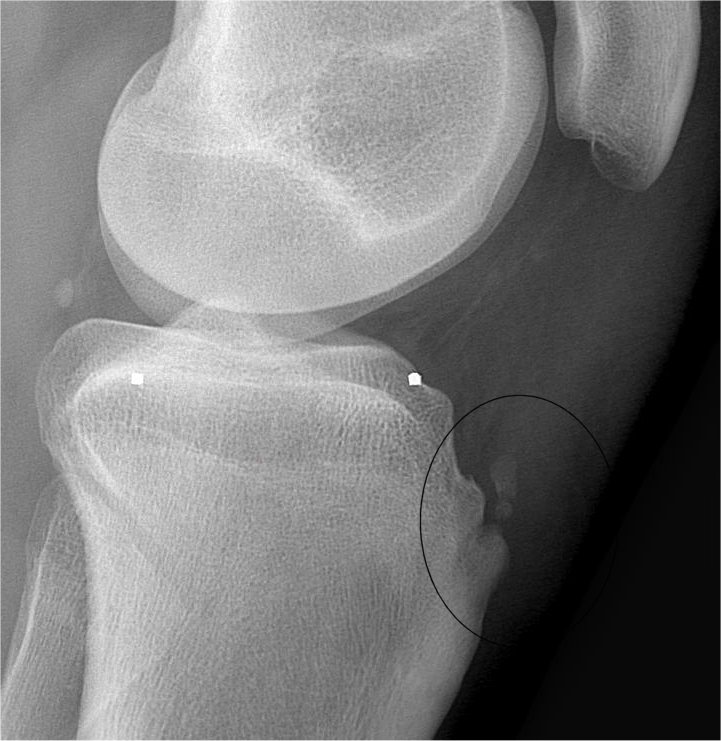
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко.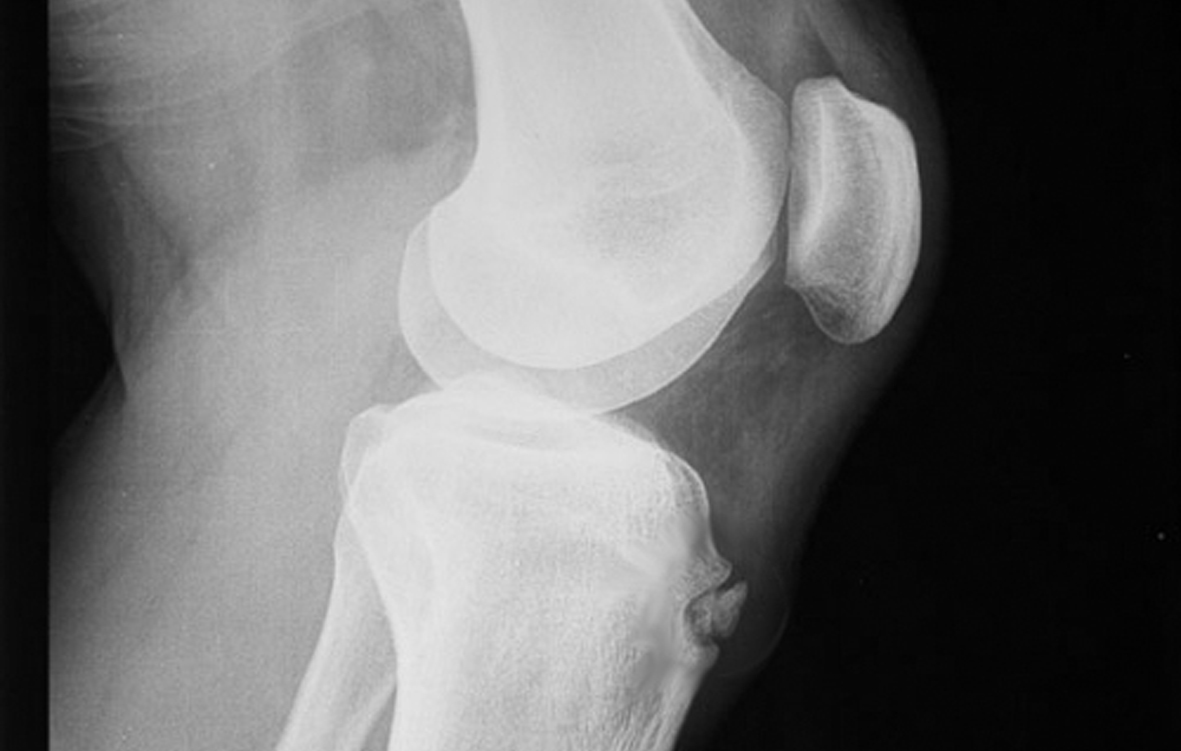 Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения.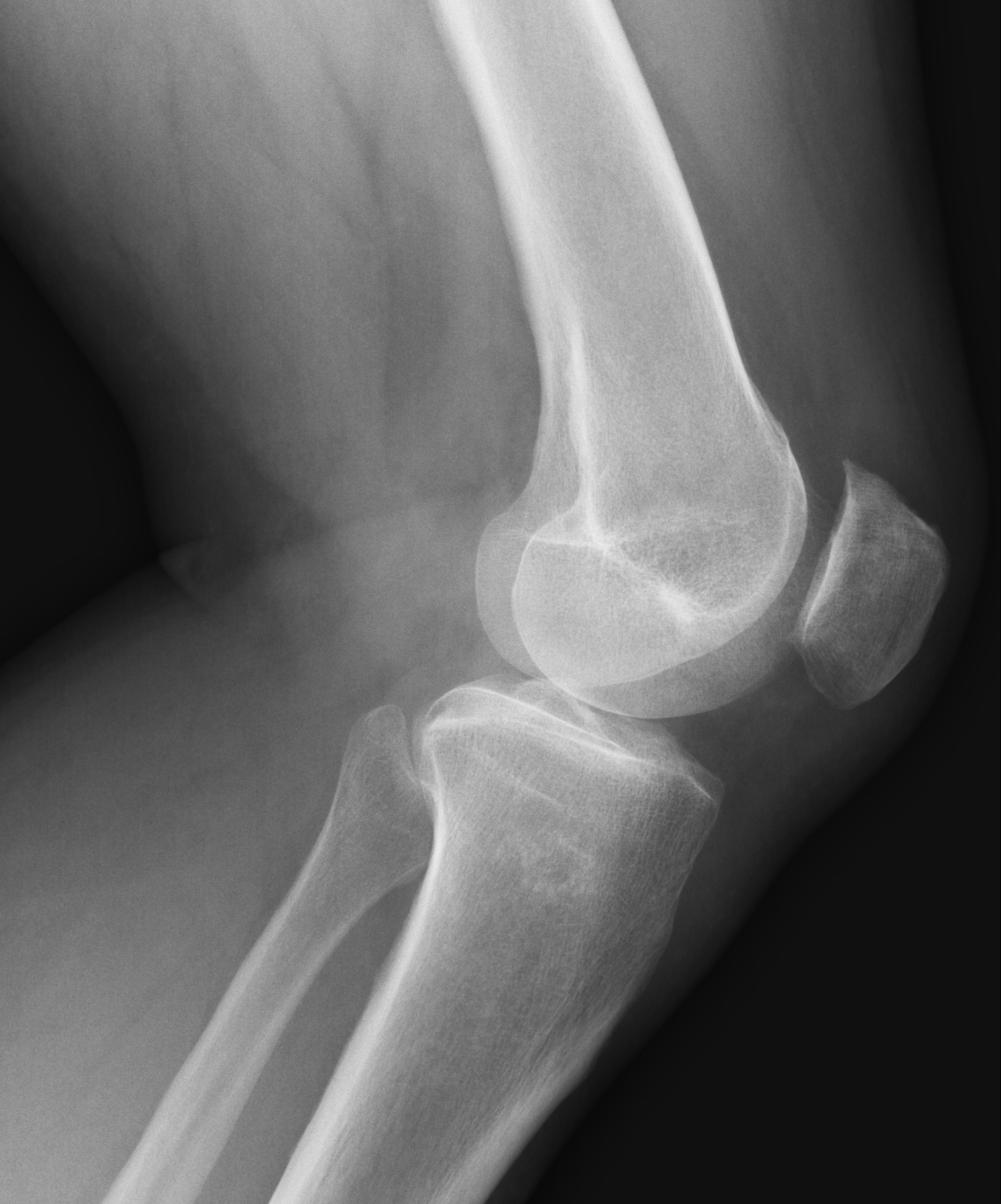 Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).

- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Причины болезни Шляттера, факторы риска, клинические проявления
Симптомы и лечение болезни Шляттера
Болезнь Шляттера (Осгуда-Шляттера) – патология опорно-двигательного аппарата, характеризующаяся разрушением ядра большеберцовой кости. Чаще всего заболевание диагностируется у подростков, активно занимающихся спортом. Футбол, волейбол, баскетбол, тяжелая атлетика, спортивная гимнастика, легкая атлетика, балет и фигурное катание – виды спорта, способные спровоцировать болезнь коленного сустава у подростков. У юношей болезнь встречается в три раза чаще, нежели у девушек. Причины болезни Шляттера:- интенсивные физнагрузки;
- травмы колена;
- «хронические» микротравмы коленного сустава.

Болезнь Шляттера у взрослых
Заболевание у взрослых диагностируется крайне редко. Клинические проявления: выраженная болезненность и отек под коленным суставом, незначительное повышение температуры, ограничение подвижности. Без надлежащего лечения может развиться костное разрастание на передней поверхности ноги. Болезнь не имеет острого начала и ярко выраженной симптоматики. Основной причиной заболевания у взрослых ученые считают наследственность. Предполагается, что болезнь передается по аутосомно-доминантному типу. Однако это лишь гипотеза.Симптомы болезни Шляттера
Ранним симптомом патологии является боль в колене. На начальном этапе она не ярко выражена и, как правило, появляется после интенсивных длительных нагрузок. Однако со временем боль усиливается, появляется отек и человеку становится тяжело совершать даже привычные движения.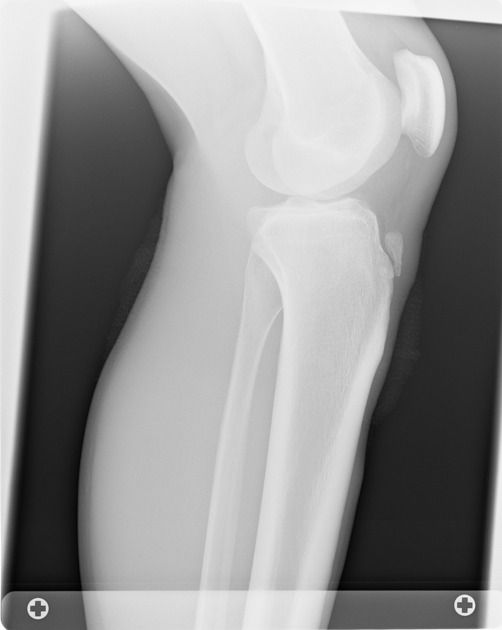
- постоянные отеки;
- припухлость в области коленного сустава;
- резкая боль при незначительных физнагрузках;
- невозможность полностью согнуть-разогнуть колено.
Диагностика
Основную роль в диагностике имеет рентгенография коленного сустава, которую врач назначит после осмотра пациента и сбора анамнеза. Для максимальной полноты клинической картины рентгенография выполняется в разных проекциях. Дополнительные обследования – компьютерная томография, магнитно-резонансная томография, УЗИ коленного сустава, денситометрия, позволяющая оценить плотность костной ткани. Лабораторные исследования – общий анализ крови, анализ крови на ревматоидный фактор, анализ крови на C-реактивный белок. Дифференциальную диагностику данного заболевания необходимо провести с сифилисом, туберкулезом, с переломом большеберцовой кости и остеомиелитом.
Лечение болезни Шляттера
Терапия проводится под контролем ортопеда и травматолога. Как правило, патология хорошо поддается лечению. Лечение болезни Шляттера проводится по следующей схеме:- обеспечение больному полного покоя;
- назначение медикаментозных препаратов;
- подбор физиотерапевтических процедур;
- рекомендации по массажу и лечебной физкультуры.
 Массаж и лечебная физкультура. Рекомендован массаж с противовоспалительными и согревающими мазями. Курс ЛФК состоит из упражнений, помогающих укрепить коленный сустав. Лечебная физкультура поможет снизить нагрузку на воспаленный участок и избежать многих последствий болезни Шлаттера. В тяжелых случаях при выраженной деструкции врачи рекомендуют оперативное вмешательство. Показания к операции — наличие осложнений и длительное течение болезни.
Массаж и лечебная физкультура. Рекомендован массаж с противовоспалительными и согревающими мазями. Курс ЛФК состоит из упражнений, помогающих укрепить коленный сустав. Лечебная физкультура поможет снизить нагрузку на воспаленный участок и избежать многих последствий болезни Шлаттера. В тяжелых случаях при выраженной деструкции врачи рекомендуют оперативное вмешательство. Показания к операции — наличие осложнений и длительное течение болезни.Профилактика заболевания, прогноз
Выполнение несложных рекомендаций специалистов поможет предупредить болезнь и надолго сохранить подвижность суставов. Профилактика заболевания:- избегать травм;
- использовать защитные наколенники;
- постепенно увеличивать физические нагрузки;
- в целях профилактики в осенне-весенний период принимать витаминно-минеральные комплексы.
 В тяжелых случаях после курса консервативного лечения у пациентов может остаться костный нарост под коленной чашечкой.
В тяжелых случаях после курса консервативного лечения у пациентов может остаться костный нарост под коленной чашечкой.Эндоскопическое лечение болезни Остгута-Шляттера у взрослых
Об авторе:
Имя: Артак
Фамилия: Мацакян
E-mail: [email protected]
Биография: Врач травматолог-ортопед, кандидат медицинских наук. Сфера профессиональных интересов: артроскопия коленного, плечевого, голеностопного суставов, патологии суставов, деформации стопы, ложные суставы, последствия травм, переломы конечностей.
Телефон для записи: +7(926) 634 4783.
В теоретической части ничего нового наверное не открою, однако давайте немножко разберем.
Болезнь Остгута-Шляттера относится к остеохондропатиям, и вызывает асептический некроз бугристости большеберцовой кости.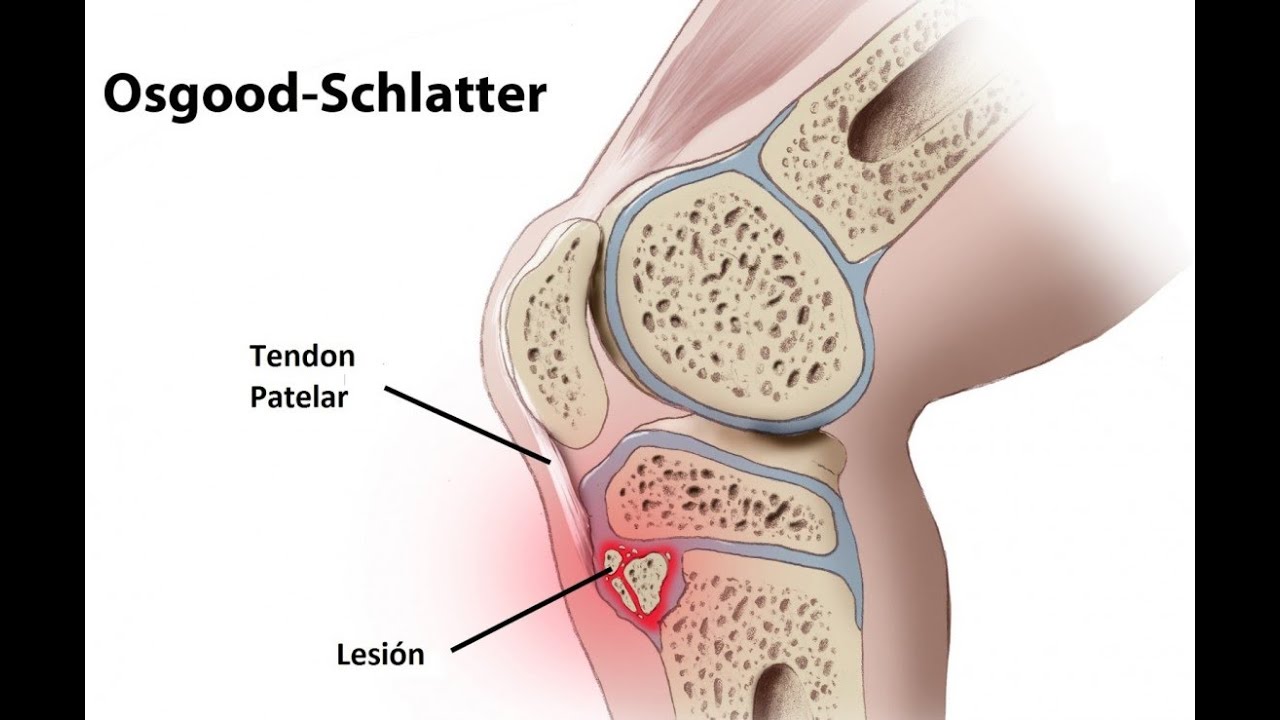 Встречается чаще всего в подростковом возрасте, также часто все симптомы проходят с остановкой роста.
Встречается чаще всего в подростковом возрасте, также часто все симптомы проходят с остановкой роста.
Из провоцирующий факторов можно отметить хроническое травмирование этой области, особенно у спортсменов.
Симптомы: боль, выраженная бугристость большеберцовой кости, частые бурситы, воспаление.
Механизм развития мне представляется таковым: в результате несращения зоны роста происходит асептический некроз бугристости, фрагментация кости. При хроническом травмировании возникает импиджмент между связкой надколенника и бугристостью большеберцовой костью, этому способствует также отдельные костные фрагменты в толщине сухожилия. Все это приводит к развитию бурсита, который еще сильнее усугубляет процесс и развивается порочный круг.
Так как заболевание часто встречается в подростковом возрасте, этим в основном занимаются детские ортопеды. Лечение, по данным западных авторов, в 95% случаев консервативное, что включает НПВС, ограничение нагрузок, можно гипсовая иммобилизация, ФЗТ.
При запущенных случаях можно лечить оперативно: из оперативных техник, которые я нашел, это туннелизация этой области, а также костная ауто- или аллопластика с удалением свободного костного фрагмента.
Однако, отмечают также, что результаты консервативного и оперативного лечения не сильно отличаются, и часто встречаются рецидивы.
Теперь вернемся к лечению этого заболевания у взрослых.
Сразу отмечу, если у кого есть опыт, то напишите пожалуйста, у меня самого опыт не очень большой, и поэтому с удовольствием обсужу все нюансы.
За последние 4 года в нашем отделении оперировали 6 таких пациентов, в возрасте от 23-36 лет. Первые 2 операции провели открыто, заключалось это в удалении свободных костных фрагментов, небольшая резекция бугристости и бурсэктомия. Результаты получились крайне плохие- это рецидив в еще более извращенном виде через 6-12 мес: очень грубые рубцы, выраженный бурсит, сильные боли, порой до такой степени, что ходить не могут.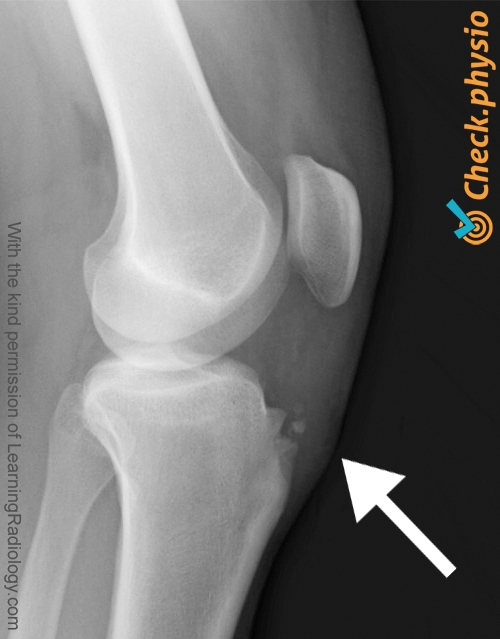 Пришлось в стационарных условиях провести консервативное лечение, чтобы как-то облегчить состояние.
Пришлось в стационарных условиях провести консервативное лечение, чтобы как-то облегчить состояние.
После этого попробовал оперировать артроскопически. Техника очень похожа при лечении синдрома Хаглунда, да и заболевания из одной серии. Оперировали уже 6 пациентов, в том числе тех, которых до этого оперировали открыто. Сроки наблюдения от 1 до 4-х лет. Результаты хорошие, рецидивов пока не было. Двое из них были женщины, пришли на операцию из косметических соображений.
Комментарии для эндоскопической операции: сначала делается бурсэктомия, далее буром и шейвером производится резекция бугристости. При этом из толщины сухожилия удаляется свободный костный фрагмент.
Видео операции:
Внешний вид после операции
Через месяц после операции
В послеоперационном периоде ногу не фиксировали, нагрузку давали на следующий день.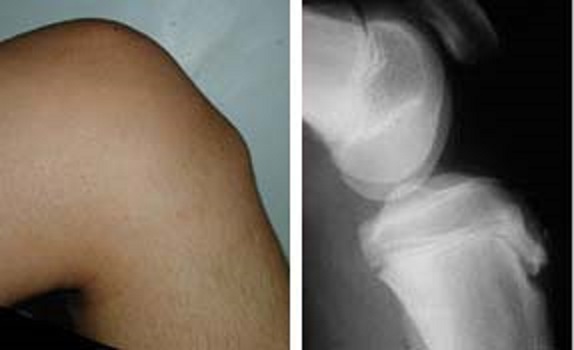
Продолжение темы «Эндоскопическое лечение болезни Шляттера»
Как и обещал, приведу клинические случаи результатов лечения открытой и эндоскопической техники.
Пациент, 35 лет, оперирован у нас 4 года назад, открыто, произведена отрытая частичная резекция бугристости б/берцовой кости, удаление свободных костно-хрящевых фрагментов, бурсэктомия. Оперировали сразу обе конечности с разницей в 2 нед. Через год после операции получили рецидив в более выраженной форме. На данный момент примерно 2 раза в год бывает обострение бурсита, с выраженными болями, трудно поддается консервативному лечению. В последний раз лечение получал в стационарных условиях, с гипсовой иммобилизацией, так как боли не купировлись.
Ниже приведены фотографии левой ноги, результат лечения открытым способом.
Результат правой ноги был точно таким же, и через 2 года после этой операции, то есть 2 года назад взяли на повторную операцию эндоскопическим методом.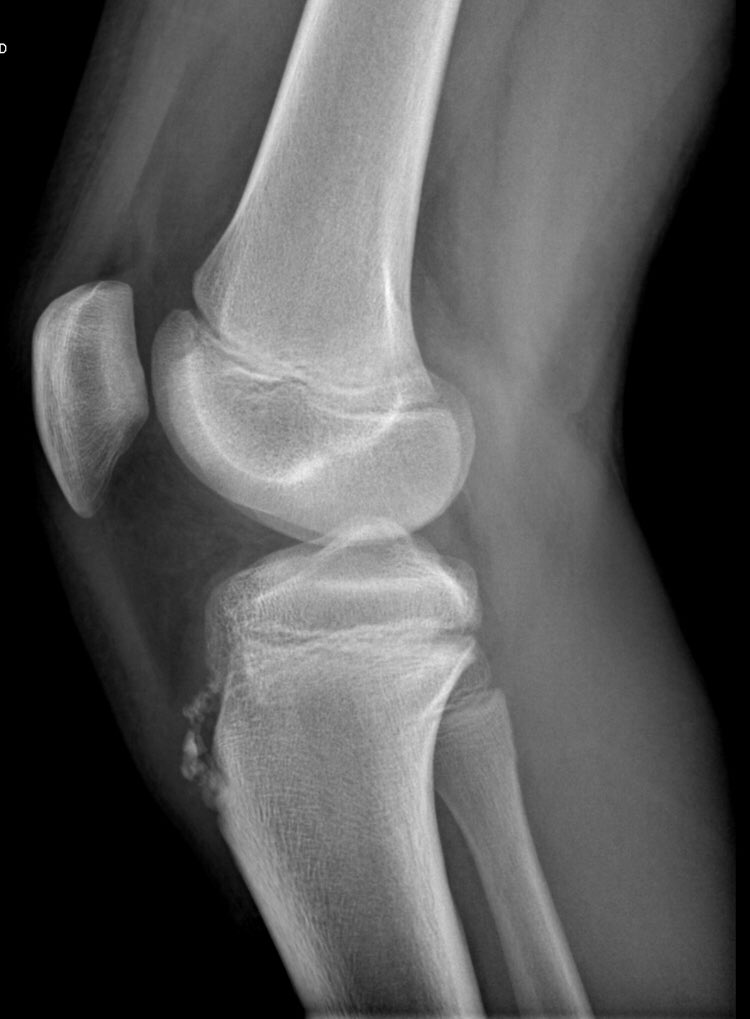 После этого ни разу не было обострение бурсита, боли не беспокоят, нога функционирует полностью.
После этого ни разу не было обострение бурсита, боли не беспокоят, нога функционирует полностью.
Пациент 27 лет, занимается футболом, оперировали 2 нед. назад, также беспокоили выраженные боли, периодические бурситы снижение силы конечности.
Рентген и МРТ до операции
На МРТ видны признаки выраженного бурсита.
А это фотографии и рентген после операции
Тут вопрос косметики не стоял, и нужно было, чтобы быстрее вернулся к спорту, поэтому бугристость удалили строго по необходимости, чтобы устранить только импиджмент и не ослабить связку надколенника.
Болезнь Осгуда Шляттера: у детей, взрослых, подростов, методика лечения
Болезни суставов встречаются не только у взрослых и пожилых людей, но и у детей разного возраста. Болезнь Осгуда Шляттера является патологией коленного сустава. Чаще встречается у подростков в период роста и развития скелетно-мышечной системы.
Данное заболевание не является заразным.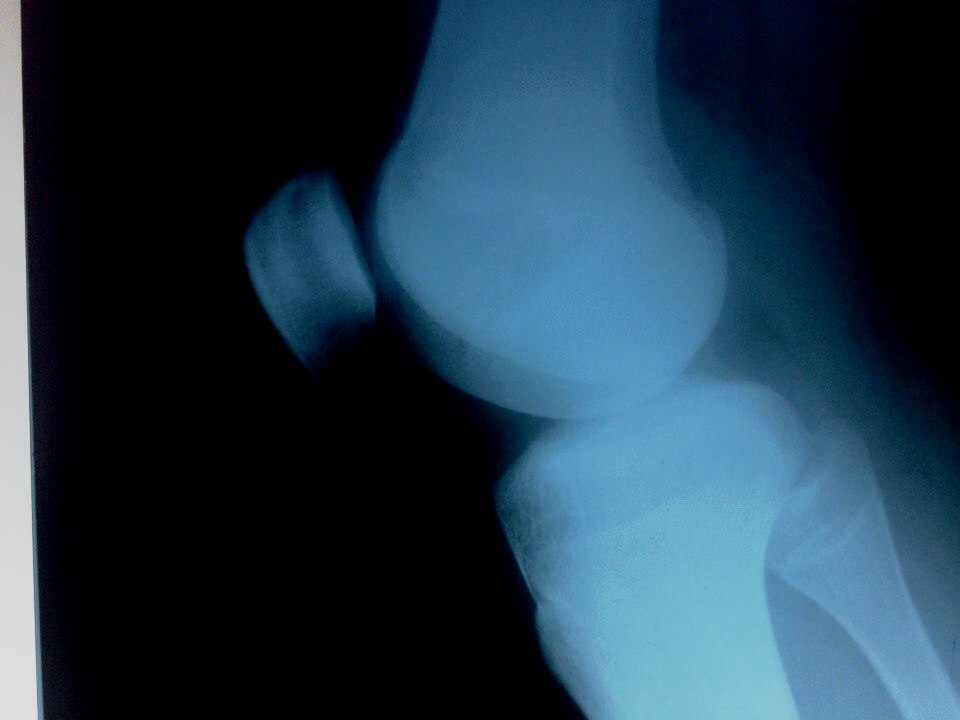 Подразумевает нарушением формирования кости. При этом происходит повреждение берцовой кости, из-за отмирания бугристого участка. Поэтому человек испытывает боль, которая сопровождается отечностью колена. Данное заболевание может привести к разрыву связок.
Подразумевает нарушением формирования кости. При этом происходит повреждение берцовой кости, из-за отмирания бугристого участка. Поэтому человек испытывает боль, которая сопровождается отечностью колена. Данное заболевание может привести к разрыву связок.
Взрослые крайне редко сталкиваются с этим заболеванием. В большинстве случаев поражает детей в возрасте 10-18 лет. Чаще страдают профессиональные спортсмены. Правильное лечение способствует успешному лечению.
Причины появления
Определяют такие причины болезни Шляттера:
● чрезмерные, регулярные физические нагрузки на ноги;
● ослабление связок, которые приводят к сильной подвижности;
● воспаление костных тканей;
● инфекционные заболевания суставов.
Дети и подростки переносят заболевание достаточно легко. Лечение не требует оперативного вмешательства. Несмотря на это могут возникнуть разные осложнения:
✓ хроническая стадия, которая сопровождается постоянной болью;
✓ образование небольшой шишки на колене, которая приносит сильный дискомфорт;
✓ опухлость соединительных тканей.
Обычно заболевание проходит с возрастом. Но в некоторых случаях может понадобиться лечение.
Симптомы заболевания
Болезнь Шляттера проявляется по-разному. В основном выделяют такие симптомы:
- Отечность колена.
- Боль разной степени в области берцовой кости.
- Во время ходьбы боль усиливается.
- Спазмы мышц в суставе пораженного колена.
- Гипотрофия мышц.
Данное заболевание легко можно диагностировать по внешним признакам. Кроме этого врачи используют дополнительные обследования:
✓ учитываются жалобы пациента;
✓ просмотр истории болезни пациента на перенесение инфекционных заболеваний;
✓ рентгеновский снимок колена;
✓ использование компьютерной томографии.
Учитывая результаты диагностики, врач может определить лечебную терапию.
Методы лечения
Лечебная терапия в основном рассчитывается на фиксацию коленного сустава.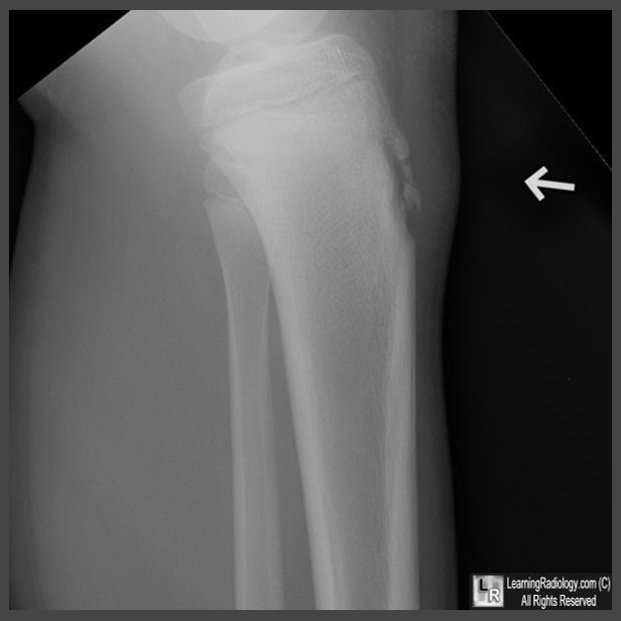 Для этого можно использовать специальный бандаж или эластический бинт. Кроме этого, пациент должен длительное время находиться в состоянии покоя. Полностью исключить любые нагрузки на колено.
Для этого можно использовать специальный бандаж или эластический бинт. Кроме этого, пациент должен длительное время находиться в состоянии покоя. Полностью исключить любые нагрузки на колено.
Облегчить состояние можно с помощью обезболивающих и противовоспалительных мазей. В этом случае врач назначает анальгетики, учитывая возраст пациента. При сильных болях могут назначать уколы.
Нередко используют физиотерапию. Но перед этим обязательно надо сделать рентгеновский снимок колена, чтобы исключить возможные противопоказания. Они хорошо помогают снять воспаление, боль и предотвратить осложнение болезни.
все статьи
причины, лечение. Какой бандаж выбрать?
В статье:
- Ранняя диагностика
- Болезнь Шляттера: причины
- Болезнь Шляттера: что делать?
- Болезнь Шляттера: лечение
- Болезнь Шляттера: осложнения
- Болезнь Шляттера: противопоказания
- Болезнь Шляттера: до и после
- Болезнь Шляттера: бандаж
- Как правильно носить бандаж
- Какой бандаж лучше?
- Главные пункты лечения
Традиционно, спорт ассоциируется со здоровым образом жизни, самим здоровьем. К сожалению так бывает далеко не всегда. Такие виды спорта, как хоккей, фехтование, карате, футбол, лыжи могут привести к развитию заболевания под названием болезнь Шляттера. Это заболевание поражает в основном мальчиков возрасте от 10 до 18 лет и почти не касается девочек.
К сожалению так бывает далеко не всегда. Такие виды спорта, как хоккей, фехтование, карате, футбол, лыжи могут привести к развитию заболевания под названием болезнь Шляттера. Это заболевание поражает в основном мальчиков возрасте от 10 до 18 лет и почти не касается девочек.
Ранняя диагностика
К сожалению не всегда удается вовремя обнаружить начало болезни. Дело в том, что родители жалобы детей на недомогания, плохое самочувствие часто списывают на нежелание заниматься и обычную лень. Поэтому, в половине случаев болезнь обнаруживается достаточно поздно.
В качестве рекомендации, стоит все же прислушаться к жалобам ребенка. Симптомы болезни следующие:
- боль во время бега, приседаний;
- больно разогнуть и согнуть колено;
- появляется боль, если долго стоять на ногах;
- отечность в области колен.
Ранняя диагностика осложняется тем, что болезнь начинается бессимптомно — как правило, нет воспаления, повышения температуры тела. Более того, совсем не обязательно, чтобы началу способствовала травма, ушибы.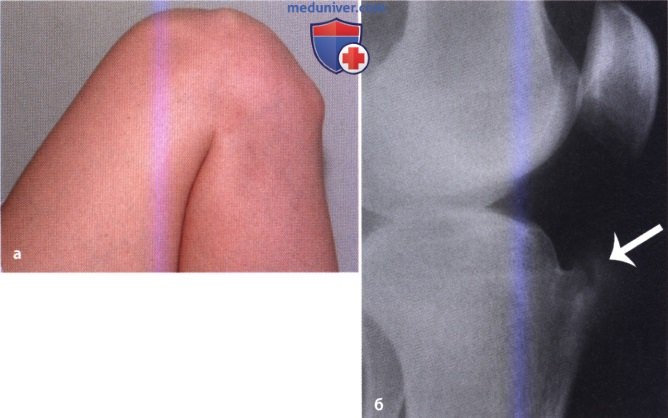 Чаще всего симптомы появляются без всяких объяснимых причин.
Чаще всего симптомы появляются без всяких объяснимых причин.
На берцовой кости формируется характерная припухлость, которая указывает на развитие болезни. Чтобы подтвердить диагноз, необходимо обратиться в больницу для развернутого обследования. Помните о том, что чем раньше начать лечение, тем легче оно пройдет и выше шанс полной реабилитации. В запущенных случаях, человек может остаться инвалидом — ему будет сложно передвигаться самостоятельно и долго стоять на ногах.
Если есть подозрение, необходимо пройти обследование. Существует ряд исследований, которые помогают подтвердить диагноз. К их числу относятся:
- ультразвуковая диагностика:
- рентген;
- томография коленного сустава.
В случаях, когда назначают рентгенографию, снимки делают в боковых проекциях, чтобы определить количество и местоположение «хоботков» — костных отростков, которые формируются в области больших берцовых костей.
Болезнь Осгуд-Шляттера, диагностика которой достаточно простая и точная, при всех неприятных симптомах поддается лечению.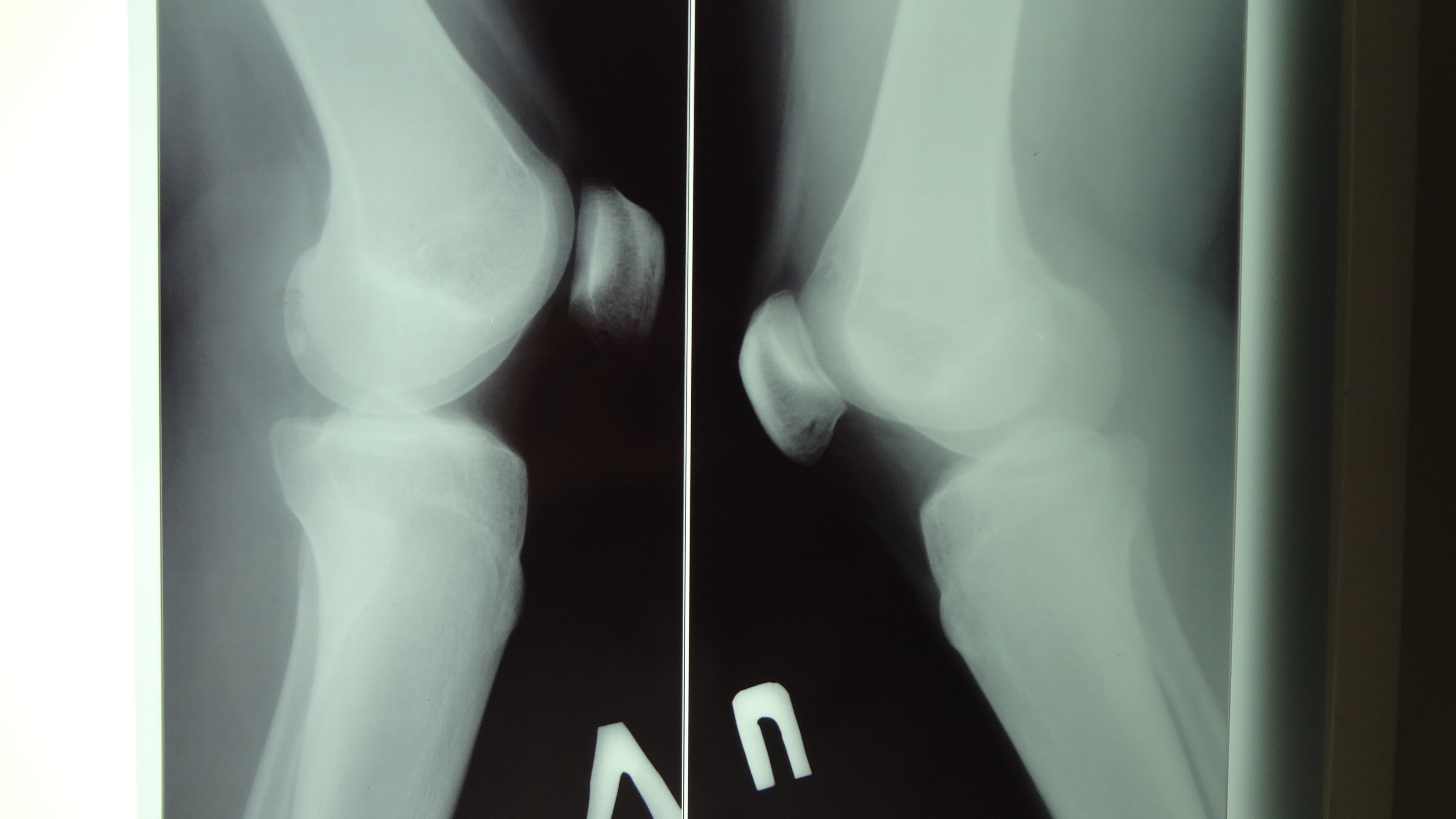 Главное — не откладывать визит к врачу и обратиться за помощью как можно раньше.
Главное — не откладывать визит к врачу и обратиться за помощью как можно раньше.
Болезнь Шляттера: причины
Главные причины медики связывают с двумя факторами, которые тесно связаны между собой:
- высокая нагрузка на коленные суставы;
- период интенсивного роста.
Именно в подростковом возрасте кости подвергаются особой нагрузке из-за роста. Поэтому разумно контролировать физические упражнения — они не должны перегружать коленные суставы и берцовые кости. Ошибочно полагать, что она начинает развиваться из-за травм. Скорее, благодаря им часто получается обнаружить заболевание.
Болезнь Шляттера: что делать?
Как правило, родители теряются, поскольку не понимают как правильно вести себя в такой ситуации. Первый вопрос: если это болезнь Шляттера, к какому врачу идти? Помним о том, что окончательный диагноз можно поставить только после полного обследования. Поэтому могут направить сразу к нескольким специалистам:
- ортопеду;
- травматологу;
- хирургу.

Также предложат сдать ряд анализов.Это необходимо, чтобы исключить возможность других, схожих по симптомам заболеваний. Например, достаточно часто аналогично проявляется артрит, инфекционные воспалительные заболевания коленного сустава, ревматизм.
Болезнь Шляттера: лечение
Естественно, что непонятные диагнозы пугают. В большинстве случаев боятся операции, длительной реабилитации, дорогостоящих медикаментов. На самом деле, обычно рекомендуют ограничить нагрузку на ногу, прекратить тренировки. Как можно больше держать ногу в состоянии покоя. Обычно, хватает плановых визитов к лечащему врачу. Также стоит обратиться за помощью вне графика посещений, если усилилась боль, увеличились в размере эпифизарных отростков.
Лекарства и мази назначаю крайне редко, поскольку болезнь Шляттера воспаление сопровождает крайне редко и встречается только в запущенных случаях, когда отростки сильно разрослись и оказывают сильное давление на мышечную ткань.
Как правило, при соблюдении всех рекомендаций болезнь проходит в течение года. В большинстве случаев, юношам врачи разрешают вернуться к занятиям спортом после окончательного восстановления. Важно, не начать их раньше, чем это будет разрешено. Даже если вам кажется, что больше ничего не беспокоит.
В большинстве случаев, юношам врачи разрешают вернуться к занятиям спортом после окончательного восстановления. Важно, не начать их раньше, чем это будет разрешено. Даже если вам кажется, что больше ничего не беспокоит.
Болезнь Шляттера: осложнения
Возможны ли осложнения? Конечно, как и в случаях с любой другой болезнью.
- Если игнорируются рекомендации, коленные суставы сильно перегружаются.
- Если за лечением обратились поздно и болезнь дошла до критической точки.
Именно поэтому необходимо родителям, тренерам прислушиваться к подросткам, которые жалуются на боль в ногах, коленях. Обращайте внимание на состояние — если вокруг коленных чашечек появились бугорки, то это серьезный повод посетить врача. Помним о том, что запущенная болезнь, неоправданные нагрузки приводят к инвалидности.
Болезнь Шляттера: противопоказания
Обычно, особых противопоказаний нет, если не считать снижения нагрузки на ноги. Врачи советуют как можно чаще давать ногам разгрузку, находить возможность несколько раз в день полежать.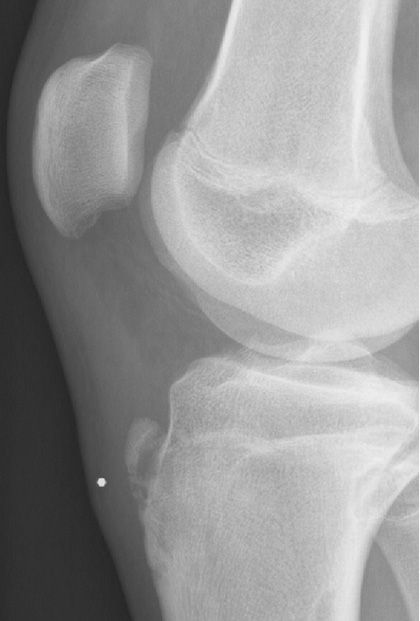 Следует сократить количество прогулок пешком, и отдавать предпочтение «посиделкам» на лавочке на свежем воздухе. Это необходимо, чтобы костная ткань постепенно восстанавливалась.
Следует сократить количество прогулок пешком, и отдавать предпочтение «посиделкам» на лавочке на свежем воздухе. Это необходимо, чтобы костная ткань постепенно восстанавливалась.
Болезнь Шляттера: до и после
По окончании курса лечения, постепенно можно будет вернуться к привычному образу жизни. Постепенно, поскольку мышцам понадобится немного времени чтобы нормально воспринимать и переносить нагрузки. Другое дело, что эпифизарные отростки не исчезают. Они остаются с человеком на всю жизнь, но уже не доставляют никаких болезненных ощущений, других неудобств.
Болезнь Шляттера: бандаж
Частично проблему нагрузки решает специальный бандаж. Некоторые врачи называют его «основным пунктом» лечения. Назначают его носить в 90% случаев. Даже на начальной стадии болевой синдром достаточно выражен. Эластичный бандаж с мягкой фиксацией в значительной степени его снижает. Он также выполняет поддерживающую функцию и облегчает передвижения.
Также может быть назначен бандаж с полужесткой фиксацией с ребрами жесткости. Такие модели, кроме перечисленных возможностей, также фиксируют сустав в определенном положении, что, в свою очередь, исключает риск неосторожных движений и резких болей. Сами пациенты отмечают, что благодаря бандажу легче переносят период реабилитации.
Такие модели, кроме перечисленных возможностей, также фиксируют сустав в определенном положении, что, в свою очередь, исключает риск неосторожных движений и резких болей. Сами пациенты отмечают, что благодаря бандажу легче переносят период реабилитации.
Обратите внимание, что конкретную модель подбирает врач, после того как проводится полное обследование. Его решение обуславливается несколькими факторами:
- стадия болезни;
- местами расположения и количеством эпифизарных отростков;
- анатомическими особенностями пациента.
Учитывая, что болезнь Шляттера на коленях длится от нескольких месяцев до двух лет, в течение этого времени может понадобиться одна или две замены, поскольку ребенок растет. Перед покупкой нового бандажа стоит посоветоваться с докторам — стоит купить такую же модель или понадобится другая, с более мягкой фиксацией, например.
Как правильно носить бандаж
Бандаж — это не гипс, поэтому носить его круглыми сутками не обязательно. Болезнь суставов Шляттера все же предполагает определенную свободу передвижения. Поэтому, на период отдыха или непродолжительной ходьбы можно обойтись без него.
Болезнь суставов Шляттера все же предполагает определенную свободу передвижения. Поэтому, на период отдыха или непродолжительной ходьбы можно обойтись без него.
Бандаж необходимо периодически стирать. Традиционно, их изготавливают из гипоаллергенных материалов. Однако, под ним скапливаются частицы эпителия, которые могут вызвать раздражение, аллергическую реакцию. Периодическая стирка с использованием мягких моющих средств легко решают эту проблему. Правила стирки и сушки, обычно, если в инструкции по использовании в или на упаковке с изделием.
Какой бандаж лучше?
Вполне нормальное желание родителей купить самый лучший бандаж для ребенка. Не стоит покупать ту или иную модель, опираясь только на советы из сети, своих знакомых. Вам нужна именно та, которую рекомендовал врач. Другое дело, что искать следует среди проверенных производителей. Они долго служат, сохраняют свойства при правильном уходе на несколько лет.
Поэтому вряд ли стоит соглашаться на заманчивые по цене бандажи и фиксаторы сомнительного происхождения.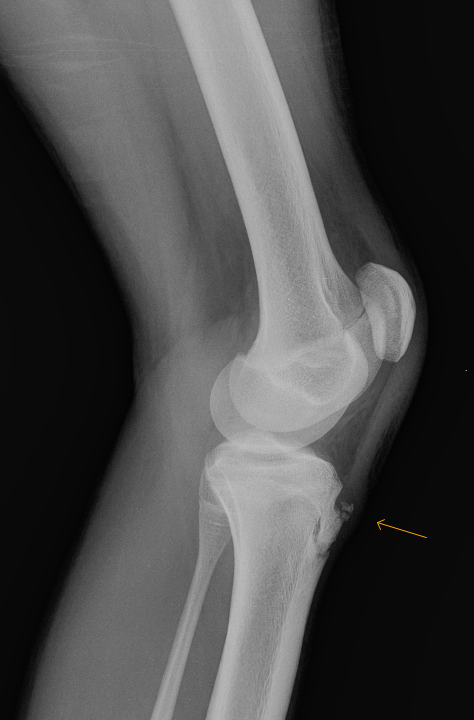 Они не только меньше служат. Но также далеко не всегда выполняют в полной мере поддерживающие функции, которые крайне важны во время лечения болезни Шляттера. Из чего делаем логичный вывод: лучший бандаж тот, который соответствует предписаниям доктора и отвечает самым высоким стандартам качества.
Они не только меньше служат. Но также далеко не всегда выполняют в полной мере поддерживающие функции, которые крайне важны во время лечения болезни Шляттера. Из чего делаем логичный вывод: лучший бандаж тот, который соответствует предписаниям доктора и отвечает самым высоким стандартам качества.
Главные пункты лечения
Болезнь суставов Шляттера — это не приговор. Для успешного лечения следует строго придерживаться предписаний, покупать хорошие бандажи и запастись терпением. Врачи говорят, что болезнь Шляттера нельзя вылечить, но можно перерасти. После того, как закончится фаза интенсивного роста, костная ткань станет более крепкой, о болевом синдроме не останется даже воспоминаний. Поэтому главными пунктами лечения можно по праву назвать:
- качественный бандаж;
- дисциплина;
- терпение.
Помните о том, что детям важно любовь, поддержка и забота родителей, поскольку активному, спортивному подростку не так просто устоять перед соблазном побегать с друзьями во дворе, заняться любимым спортом.
В свою очередь, интернет магазин «Здоровенькі Були» позаботился о широком ассортименте бандажей на колено от ведущих отечественных и мировых производителей. Здесь вы без труда найдете все то, что нужно, получите компетентные консультации и, конечно, лучшие цены на все представленные в каталоге товары.
Болезнь Осгуда-Шлаттера в футболе
Сегодня вместе с коллегой по медицинскому комитету РФС Владимиром Юрьевичем Хайтиным (врач основного состава ФК «Зенит») хотим рассказать о болезни Осгуда-Шлаттера и, скорее всего, развеять многочисленные мифы, окружающие это заболевание…
Итак, начнём…
В настоящее время болезнью Осгуда-Шлаттера (БОШ), называют апофизит бугорка большеберцовой кости. Часто в воспалительный процесс вовлекается собственная связка надколенника в области дистального прикрепления к большеберцовой кости.
Манифестирует в области 8-15 лет (чаще в 12-14 лет) у подростков, занимающихся спортом с большим количеством прыжков и ускорений.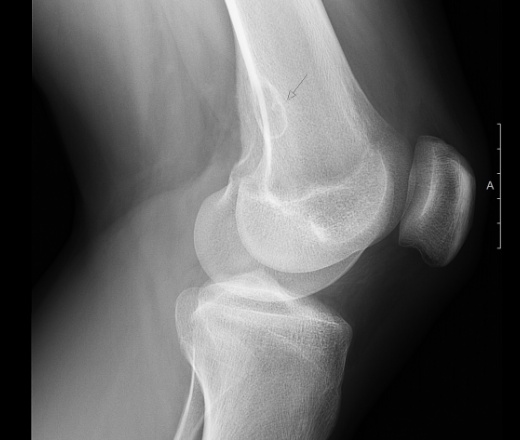
Длительность симптомов может составлять 6-18 месяцев. Впервые описана в 1903 году [Osgood RB. Lesions of the tubercle occurring during adolelescence Boston Med Surg J. 1903; 148:114, Schlatter C., Verletzungen des schnabelforminogen fortsatzes der oberen tibiaepiphyse Beitre Klin Chir Tubing. 1903; 38:874.]
БОШ достаточно частое заболевание и встречается среди подростков, занимающихся спортом в 20%. Среди подростков — неспортсменов частота ниже, но тоже достаточно высока -5%.
Мальчики страдают чаще девочек, а средним возраст развития симптомов составляет 13,5 лет.
В основе патогенеза лежат множественные микроавульсии в области передней поверхности развивающегося центра окостенения бугорка большеберцовой кости во время повторяющихся разгибаний бедра.
К основным предрасполагающим факторам относятся:
-регулярные занятия спортом в пубертатном периоде
-укорочение прямой мышцы бедра (проверяется тестом Ely)
-особенности прикрепления сухожилия собственной связки надколенника к большеберцовой кости: более широко и более проксимально
В клинической картине превалируют боль и отек в области бугристости большеберцовой кости, усиливающаяся при давлении и физической нагрузке.
В 25-50% случаев болевой синдром двусторонний, однако более характерно одностороннее поражение.
В основе адекватной диагностики лежит сбор анамнеза (вид спорта, возраст, пол, длительность симптомов, связь болевого синдрома с нагрузкой, односторонность поражения и т.д.), данные клинических тестов (болезненная пальпация бугристости, усиление боли при выпрямлении коленного сустава с сопротивлением), а также инструментальные методы исследования и прежде всего рентгенография, при выполнении которой необходимо иметь различные варианты нормального окостенения апофиза.
Компьютерная томография никаких преимуществ по сравнению с рентгенографией не имеет, а доза облучения больше.
При УЗИ можно выявить неоваскуляризацию тканей, что имеет прогностическое важное значение для выбора лечения, но как мы все знаем эффективность УЗИ зависит от опыта оператора и качества самого оборудования.
МРТ незаменимо для выявления костного отека и его выраженности, а также для оценки состояния собственной связки надколенника.
Дифференциальная диагностика БОШ проводится со следующими состояниями:
-стрессовый перелом (анамнез, клиника)
-повреждение собственной связки надколенника (механизм)
-авульсионные переломы бугристости (анамнез, механизм)
-тендинопатия собственной связки надколенника (анамнез)
-синдром Синдлинга- Ларсена
-синдром медиопателярной складки
-отек тела Гоффа
-новообразования (клиника)
-остеомиелит (анамнез, клиника).
Как лечат БОШ в 21-м веке?
Прежде всего исключают нагрузку, вызывающую боль.
Для обезболивания и снятия отека можно использовать НПВС (например, ибупрофен коротким курсом или по требованию), активно применяется криотерапия 20-30 минут 2-3 раза в день в период обострения.
Основой лечения является выполнение упражнений для удлинения и укрепления четырехглавой мышцы бедра и мышц группы хамстринг.
Можно использовать специальный бандаж на пораженную область, но только как меру профилактики усугубления воспаления при возможной прямой травме.
Необходимо запомнить, что полный покой при болезни Осгуда-Шляттера не показан!!!!
Заниматься спортом можно и с болью, при условии если она не лимитрует и самостоятельно проходит в течение 24 часов [Wall EJ., Osgood-schlatter disease: practical treatment for a self-limiting condition. Phys Sportsmed. 1998;26(3):29].
Что будет если БОШ не лечить?
На это в своей работе ответили английские учёные.
Они изучили 69 коленных суставов 50 пациентов, не получавших в своё время никакого лечения.
•76% пациентов считали, что у них нет никаких ограничений, но 60% из них не могли вставать на колени из-за дискомфорта. Частота осложнений в виде нестабильности надколенника или болей в переднем отделе наблюдались редко. [Krause BL, Williams JP, Catterall ANatural history of Osgood-Schlatter disease.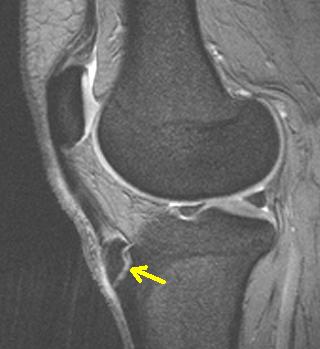 J Pediatr Orthop. 1990;10(1):65.].
J Pediatr Orthop. 1990;10(1):65.].
Какие бывают у БОШ осложнения?
К ним прежде всего относят сохраняющуюся выпуклость и болевой синдром, а также genu recurvatum, который развивается чрезвычайно редко и чаще всего связан с целым комплексом факторов, среди которых БОШ идёт далеко не на первом месте.
Надо помнить что переломы большеберцовой кости редко осложняют БОШ и после оперативного лечения практически все возвращаются к регулярной физической активности через 1,5- 2 месяца (если, конечно, операция выполнена технически грамотно и по показаниям).
И напоследок: как лечат БОШ в ведущих российских футбольных академиях? Расскажу на примерах за последние три года в академии «Локомотива»В год в каждой в академии бывает 15-20 таких случаев. Всех лечили консервативно. Срок лечения составлял до 2-3месяцев.
В общем, все играют в футбол и болевых симптомов не испытывают.
Болезнь Осгуда — Шляттера
Болезнь Осгуда — Шляттера — это остеохондропатия, возникающая за счет многократного микротравмирования связки надколенника в области ее прикрепления к бугристости большеберцовой кости, обычно развивается в возрасте 10-15 лет.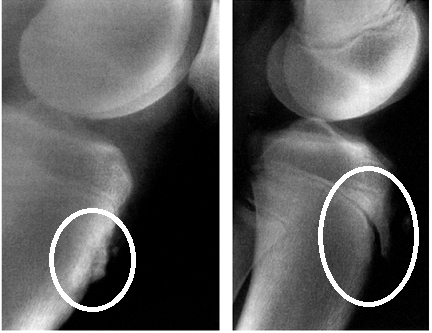
Эпидемиология
Болезнь Осгуда — Шляттера встречается в подростковом периоде, чаще у мальчиков, двустороннее поражение встречается у 1/4 пациентов [1-3]. Возрастная группа зависит от пола, поскольку центр (ы) оссификации сливаются между собой в разном возрасте, у мальчиков пик приходится на 10-15 лет, у девочек — на 8-12 лет [4].
Патолгия
Механизм до конца не изучен, но считается тракция что в основе лежит тракционный остеохондрит, вторичный по отношению к многократному микротравмированию бугристости большеберцовой кости. Сокращения четырехглавой мышцы, передающиеся связке надколенника, вызывают частичное авульсионное воздействие на переднюю поверхность бугристости большеберцовой кости.
Клиническая картина
Клинически заболевание проявляется болью и отеком в области бугристости большеберцовой кости, усиливающимися при физической активности.
Диагностика
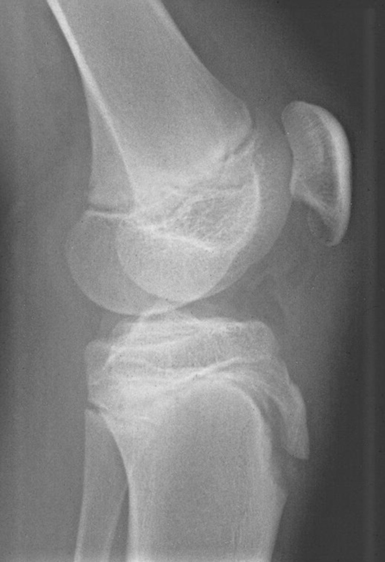
Рентгенография
В ранней острой фазе отек мягких тканей проявляется потерей четких границ связки надколенника.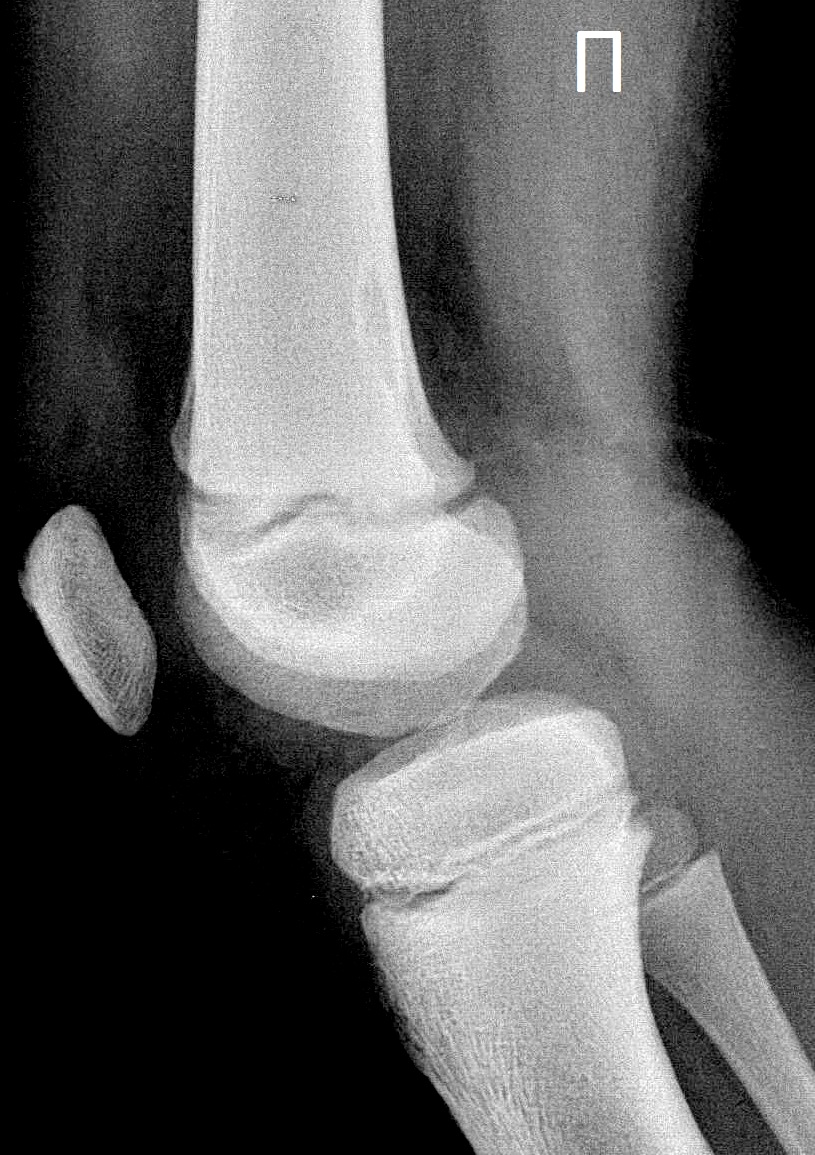 Для постановки диагноза в этом периоде необходим соответствующий анамнез и клиническая картина.
Для постановки диагноза в этом периоде необходим соответствующий анамнез и клиническая картина.
Через 3-4 недели от начала заболевания формируется фрагментация в области бугористости большеберцовой кости.
Изолированная «фрагментация» апофиза не является болезнью Осгуда — Шляттера, так как вполне могут быть вызвана наличием вторичного центра окостенения.
УЗИ
Ультразвуковое исследование связки надколенника позволяет визуализировать изменения аналогичные находкам при рентгенографии, компьютерной или магнитно-резонансной томографии. УЗИ проявления болезни Осгуда-Шлаттера включают [3]:
- отечность неоссифицированного хряща и окружающих мягких тканей
- фрагментация и неравномерность центра оссификации с пониженной внутренней эхогенностью
- утолщение дистальных отделов связки надколенника
- инфрапателлярный бурсит
Магнитно-резонансная томогрифия
МРТ является более чувствительным и специфичным методом обследования и позволяет визуализировать:
- отек мягких тканей в области бугристости большеберцовой кости
- увеличение угла инфрапателлярной жировой подушки Хоффа
- утолщение и отек нижних отделов связки надколенника в виде повышения интенсивности МР сигнала на Т1 и Т2 изображениях — тендинит
- инфрапателлярный бурсит
- растяжение глубокой инфрапателлярной сумки [5]
- отек костного мозга в области бугристости большеберцовой кости
Лечение и прогноз
Лечение, как правило, консервативное и включает в себя покой или снижение активности, упражнения на четырехглавую мышцу и укрепление подколенного сухожилия. Спонтанно разрешается при закрытии пластинки роста. В редких случаях, хирургическое иссечение кости и / или хряща.
Спонтанно разрешается при закрытии пластинки роста. В редких случаях, хирургическое иссечение кости и / или хряща.
История и этимология
Впервые описана бостонским хирургом-ортопедом Robert B. Osgood (1873-1956) и швейцарским хирургом Carl Schlatter (1864-1934)
Дифференциальный диагноз
- синдром Синдинга-Ларсена-Иогансона: аналогичное состояние, поражающее нижний полюс надколенника
- колено прыгуна (тендинит надколенника): поражение связки надколенника, а не кости, по сути является тендинопатией с очаговой болезненностью
- инфрапателлярный бурсит
изображений в…: болезнь Осгуда-Шлаттера
BMJ Case Rep. 2013; 2013: bcr2012007614.
Изображения в…
Отделение неотложной медицины, Вашингтонский университет, Сиэтл, Вашингтон, США
Эта статья цитировалась в других статьях в PMC.Описание
14-летний мужчина поступил в наше отделение неотложной помощи с 3-дневным прогрессивным ухудшением боли в правом колене, которая усиливалась от движения. Пациент играл в баскетбол и страдал астмой, но отрицал недавнюю травму или предшествующую боль в колене.Системные симптомы, включая лихорадку, изменение веса и утомляемость, отсутствовали. При осмотре у него была болезненность в области бугристости большеберцовой кости и небольшой выпот, но не покрывающая эритема или ограниченный диапазон движений. Снимки коленного сустава продемонстрировали отек сухожилия надколенника (и, маленькая стрелка) и лоскутную костную плотность перед апофизом большеберцовой кости (большая стрелка), подтверждая диагноз болезни Осгуда-Шлаттера.
Пациент играл в баскетбол и страдал астмой, но отрицал недавнюю травму или предшествующую боль в колене.Системные симптомы, включая лихорадку, изменение веса и утомляемость, отсутствовали. При осмотре у него была болезненность в области бугристости большеберцовой кости и небольшой выпот, но не покрывающая эритема или ограниченный диапазон движений. Снимки коленного сустава продемонстрировали отек сухожилия надколенника (и, маленькая стрелка) и лоскутную костную плотность перед апофизом большеберцовой кости (большая стрелка), подтверждая диагноз болезни Осгуда-Шлаттера.
Боковой вид колена, демонстрирующий отек сухожилия надколенника (маленькая стрелка) и полосообразная плотность костной ткани перед апофизом бугристости большеберцовой кости (большая стрелка).
Колено передне-задний вид.
Роберт Осгуд и Карл Шлаттер независимо друг от друга описали это болезненное чрезмерное состояние бугристости большеберцовой кости в 1903 г. проксимальный апофиз большеберцовой кости. 2 Заболевание связано со скачками роста и может быть двусторонним в 30% случаев. 3
2 Заболевание связано со скачками роста и может быть двусторонним в 30% случаев. 3
Пациенты обычно поступают с постепенным появлением боли, отека и болезненности бугристости большеберцовой кости, которые усугубляются действиями, при которых колено растягивается, преодолевая сопротивление. 1 Лечение болезни Осгуда-Шлаттера состоит из снижения физической активности, обезболивания и физиотерапии. 1 3 Симптомы обычно проходят самостоятельно, и пациенты могут быть проинструктированы постепенно возвращаться к активности после того, как боль уменьшится. Полное выздоровление ожидается, когда пластинка роста большеберцовой кости закрывается, хотя некоторым пациентам, у которых наблюдаются повторяющиеся симптомы во взрослом возрасте, может потребоваться хирургическое лечение. 1
Очки обучения
Болезнь Осгуда-Шлаттера часто встречается у активных подростков, которые обычно проявляются болью в коленях, локализованной в бугорке большеберцовой кости, которая усиливается при разгибании колена.

Лечение состоит из снижения физической активности, обезболивания и физиотерапии.
Симптомы обычно проходят самостоятельно, но некоторым пациентам с рецидивирующими симптомами в зрелом возрасте может потребоваться направление к ортопеду для хирургического лечения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Ссылки
1. Вейлер Р., Инграм М., Вулман Р. 10-минутная консультация. Болезнь Осгуда-Шлаттера. BMJ 2011; 343: d4534. [PubMed] [Google Scholar] 2. de Lucena GL, dos Santos Gomes C, Guerra RO. Распространенность и ассоциированные факторы синдрома Осгуда-Шлаттера в популяционной выборке бразильских подростков. Am J Sports Med 2011; 39: 415–20 [PubMed] [Google Scholar] 3.Гольве П.А., Шер Д.М., Хахария С. и др. Синдром Осгуда-Шлаттера. Curr Opin Pediatr 2007; 19: 44–50 [PubMed] [Google Scholar]Болезнь Осгуда-Шлаттера | Johns Hopkins Medicine
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — это заболевание, вызывающее боль и отек ниже коленного сустава, где сухожилие надколенника прикрепляется к верхней части большеберцовой кости (большеберцовой кости), точке, называемой бугристостью большеберцовой кости. Также может быть воспаление сухожилия надколенника, которое простирается над коленной чашечкой.
Также может быть воспаление сухожилия надколенника, которое простирается над коленной чашечкой.
Болезнь Осгуда-Шлаттера чаще всего встречается у молодых спортсменов, занимающихся видами спорта, требующими много прыжков и / или бега.
Что вызывает болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера вызывается раздражением пластинки роста костей. Кости растут не посередине, а на концах около сустава, в области, называемой пластиной роста. Пока ребенок растет, эти зоны роста состоят из хрящей, а не костей. Хрящ никогда не бывает таким прочным, как кость, поэтому высокий уровень нагрузки может привести к тому, что пластина роста начнет болеть и опухать.
Сухожилие от коленной чашечки (надколенника) прикрепляется к пластине роста в передней части кости ноги (большеберцовая кость). Мышцы бедра (четырехглавые мышцы) прикрепляются к надколеннику, и когда они тянут за надколенник, это вызывает напряжение в сухожилии надколенника. Затем сухожилие надколенника тянет за большеберцовую кость в области пластинки роста. Любые движения, вызывающие повторное разгибание ноги, могут вызвать болезненность в месте прикрепления сухожилия надколенника к верхней части большеберцовой кости. Действия, вызывающие нагрузку на колено, особенно приседание, наклоны или бег в гору (или ступеньки по стадиону), вызывают боль и опухание тканей вокруг пластинки роста.Также больно ударить или ударить нежную область. Стоять на коленях может быть очень болезненно.
Любые движения, вызывающие повторное разгибание ноги, могут вызвать болезненность в месте прикрепления сухожилия надколенника к верхней части большеберцовой кости. Действия, вызывающие нагрузку на колено, особенно приседание, наклоны или бег в гору (или ступеньки по стадиону), вызывают боль и опухание тканей вокруг пластинки роста.Также больно ударить или ударить нежную область. Стоять на коленях может быть очень болезненно.
Как лечится болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера обычно проходит со временем и отдыхом. Следует ограничить занятия спортом, требующие бега, прыжков или другого глубокого сгибания колен, до тех пор, пока болезненность и опухоль не исчезнут. Наколенники могут использоваться спортсменами, которые занимаются спортом, когда колено может соприкасаться с игровой поверхностью, или другими игроками. Некоторые спортсмены считают, что ношение ремня для сухожилия надколенника ниже коленной чашечки может помочь уменьшить натяжение бугорка большеберцовой кости. Пакеты со льдом после активности полезны, и при необходимости лед можно прикладывать два-три раза в день по 20-30 минут за раз. Подходящее время для возвращения к спорту будет зависеть от переносимости боли спортсменом. Спортсмен не будет «повредить» свое колено, играя с некоторой болью.
Пакеты со льдом после активности полезны, и при необходимости лед можно прикладывать два-три раза в день по 20-30 минут за раз. Подходящее время для возвращения к спорту будет зависеть от переносимости боли спортсменом. Спортсмен не будет «повредить» свое колено, играя с некоторой болью.
Ваш врач может также порекомендовать упражнения на растяжку для увеличения гибкости передней и задней части бедра (четырехглавой мышцы и мышц задней поверхности бедра). Этого можно достичь с помощью домашних упражнений или формальной физиотерапии.
Лекарства, такие как парацетамол (тайленол) или нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (алев и адвил), могут использоваться для облегчения боли. Если вашему ребенку необходимо принимать несколько доз лекарств ежедневно, а боль мешает его повседневной деятельности, следует обсудить возможность отдыха от занятий спортом.
Требуется ли когда-либо хирургическое вмешательство при болезни Осгуда-Шлаттера?
Практически во всех случаях хирургическое вмешательство не требуется. Это связано с тем, что пластинка роста хряща в конечном итоге останавливает свой рост и заполняется костью, когда ребенок перестает расти.Кость прочнее хряща и менее подвержена раздражению. Боль и отек проходят, потому что нет новой пластины роста, которую можно было бы травмировать. Боль, связанная с болезнью Осгуда-Шлаттера, почти всегда заканчивается, когда подросток перестает расти.
Это связано с тем, что пластинка роста хряща в конечном итоге останавливает свой рост и заполняется костью, когда ребенок перестает расти.Кость прочнее хряща и менее подвержена раздражению. Боль и отек проходят, потому что нет новой пластины роста, которую можно было бы травмировать. Боль, связанная с болезнью Осгуда-Шлаттера, почти всегда заканчивается, когда подросток перестает расти.
В редких случаях боль сохраняется после того, как кости перестали расти. Хирургическое вмешательство рекомендуется только в том случае, если есть костные фрагменты, которые не зажили. Растущему спортсмену никогда не делают хирургическое вмешательство, так как пластинка роста может быть повреждена.
Если боль и отек не исчезнут, несмотря на лечение, спортсмен должен регулярно проходить повторный осмотр у врача.Если опухоль продолжает увеличиваться, пациента следует повторно обследовать.
Болезнь Осгуда-Шлаттера — Симптомы и причины
Обзор
Болезнь Осгуда-Шлаттера может вызвать болезненную костную шишку на большеберцовой кости чуть ниже колена.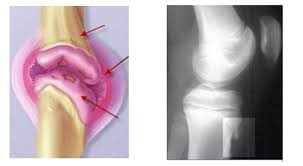 Обычно это происходит у детей и подростков, испытывающих скачки роста в период полового созревания.
Обычно это происходит у детей и подростков, испытывающих скачки роста в период полового созревания.
Болезнь Осгуда-Шлаттера чаще всего встречается у детей, которые занимаются спортом, который включает бег, прыжки и быструю смену направления, например футбол, баскетбол, фигурное катание и балет.
Хотя это заболевание снова было распространено среди мальчиков, гендерный разрыв сократился, поскольку все больше девочек стали заниматься спортом.
Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 12 до 14 лет и у девочек в возрасте от 10 до 13 лет. Разница в том, что девочки вступают в половую зрелость раньше, чем мальчики. Состояние обычно проходит само, как только кости ребенка перестают расти.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Боль в колене и припухлость чуть ниже коленной чашечки являются основными индикаторами болезни Осгуда-Шлаттера. Боль обычно усиливается во время определенных действий, таких как бег, вставание на колени и прыжки, и облегчается при отдыхе.
Боль обычно усиливается во время определенных действий, таких как бег, вставание на колени и прыжки, и облегчается при отдыхе.
Заболевание обычно возникает только в одном колене, но может поражать оба колена. Дискомфорт может длиться от нескольких недель до месяцев и может повторяться, пока ваш ребенок не перестанет расти.
Когда обращаться к врачу
Позвоните своему детскому врачу, если боль в коленях мешает вашему ребенку выполнять повседневные дела. Обратитесь за медицинской помощью, если колено опухло и покраснело, или если боль в колене связана с лихорадкой, блокировкой или нестабильностью коленного сустава.
Причины
Во время занятий, связанных с бегом, прыжками и сгибаниями, таких как футбол, баскетбол, волейбол и балет, мышцы бедра вашего ребенка (четырехглавые мышцы) тянут за сухожилие, соединяющее коленную чашечку с пластиной роста в верхней части большеберцовой кости.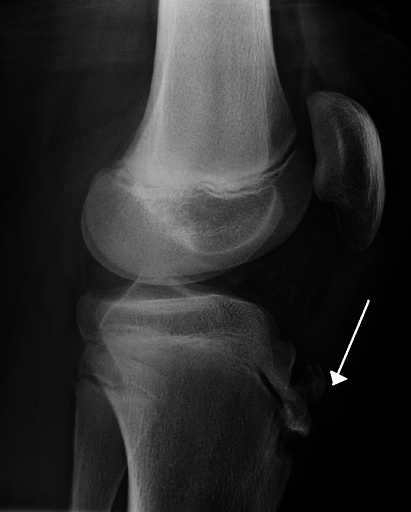 .
.
Это повторяющееся напряжение может привести к тому, что сухожилие будет тянуть пластину роста в том месте, где сухожилие входит в большеберцовую кость, что приводит к боли и отеку, связанным с болезнью Осгуда-Шлаттера.Организм некоторых детей пытается закрыть этот промежуток за счет роста новой кости, что может привести к образованию костной шишки на этом месте.
Факторы риска
Основными факторами риска болезни Осгуда-Шлаттера являются:
- Возраст. Болезнь Осгуда-Шлаттера возникает во время периодов полового созревания. Возрастные диапазоны различаются в зависимости от пола, потому что девочки вступают в половую зрелость раньше, чем мальчики. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 12 до 14 лет и у девочек в возрасте от 10 до 13 лет.
- Секс. Болезнь Осгуда-Шлаттера чаще встречается у мальчиков, но гендерный разрыв сокращается по мере того, как все больше девочек начинают заниматься спортом.

- Спорт. Заболевание чаще всего встречается при занятиях спортом, которые включают бег, прыжки и быструю смену направления.
- Гибкость. Напряжение в четырехглавой мышце может усилить натяжение сухожилия коленной чашечки на пластину роста в верхней части большеберцовой кости.
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко.Если они возникают, они могут включать хроническую боль или локализованный отек.
Даже после того, как симптомы исчезнут, на большеберцовой кости чуть ниже коленной чашечки может остаться костная шишка. Эта шишка может сохраняться до некоторой степени на протяжении всей жизни вашего ребенка, но обычно не влияет на работу колен.
В редких случаях болезнь Осгуда-Шлаттера может привести к отрыву пластинки роста от большеберцовой кости.
Октябрь09, 2019
OrthoKids — Болезнь Осгуда-Шлаттера
12-летний мужчина с болью в колене в области бугорка большеберцовой кости (желтые линии) и рассекающим остеохондритом (ОКР) бедра (черные линии). Дети с болезнью Осгуда-Шлаттера подвержены риску других состояний, таких как ОКР, потому что они обычно очень активны.
Дети с болезнью Осгуда-Шлаттера подвержены риску других состояний, таких как ОКР, потому что они обычно очень активны.
 Дети, которые занимаются бегом и прыжками в воду, подвержены повышенному риску этого состояния. Однако с этой проблемой могут столкнуться и менее активные подростки
Дети, которые занимаются бегом и прыжками в воду, подвержены повышенному риску этого состояния. Однако с этой проблемой могут столкнуться и менее активные подростки Когда ребенок выпрямляет колено, четырехглавые мышцы тянут за сухожилие надколенника, которое тянет за бугорок большеберцовой кости. Это повторяющееся натяжение бугорка может привести к воспалению пластинки роста. Сухожилие надколенника остается сильным, но прикрепление к пластине роста может быть слабым и медленно разъединяться.Когда пластинка роста пытается зажить, образуется дополнительная кость. Это можно заметить как шишку на передней части колена и увидеть на рентгеновских снимках.
Симптомы Симптомы включают боль и отек. Боль обычно усиливается при физической активности и уменьшается при отдыхе. Болезненное место находится над костью в верхней части большеберцовой кости, которая является местом прикрепления сухожилия надколенника.
Осмотр При осмотре врач ощупает выступающую (торчащую) область кости.
 Ваш врач также осмотрит остальную часть вашего колена, чтобы убедиться, что нет других проблем, которые могут вызвать вашу боль.
Ваш врач также осмотрит остальную часть вашего колена, чтобы убедиться, что нет других проблем, которые могут вызвать вашу боль.МРТ пациента, показывающая большое количество воспаления (белая область) на бугорке большеберцовой кости из-за силы тракции (МРТ была получена для оценки ОКР бедренной кости).
Рентген и тесты Ваш врач может сделать рентген вашего колена, чтобы осмотреть болезненную шишку. Синяя стрелка указывает на выступающую кость (бугорок большеберцовой кости).МРТ обычно не требуется для диагностики болезни Осгуда-Шлаттера. Лечение Когда пациент перестает расти, примерно в возрасте 14 лет для девочек и 16 лет для мальчиков, эта проблема почти всегда улучшается. Между тем, отдых, обледенение, растяжка и укрепление колена — все это подходящие варианты для облегчения боли в коленях. Некоторые пациенты получат некоторое облегчение с помощью простых коленных рукавов или ремней для сухожилий надколенника. Вас должен осмотреть детский хирург-ортопед. Если боль усиливается или вы хромаете при ходьбе
Вас должен осмотреть детский хирург-ортопед. Если боль усиливается или вы хромаете при ходьбе Результаты (прогноз / ожидания) Боль в коленях почти всегда прекращается, когда пациент прекращает рост, но шишка на колене может быть постоянной.. Удаление косточки (косточки) требуется редко. В редких случаях боль и воспаление усиливаются, а пластина роста может уступить место в результате прыжковой травмы. Может произойти серьезный перелом, для восстановления которого может потребоваться хирургическое вмешательство.
Дополнительная информация
В: Что вызывает синдром Осгуда-Шлаттера? Болезнь Осгуда-Шлаттера возникает из-за повторяющегося натяжения сухожилия надколенника за кусок кости, называемый бугорком большеберцовой кости.Это прикрепление коленной чашечки к большеберцовой кости.
В: Опасен ли Осгуд-Шлаттер? Нет, это не опасное состояние. Это форма нарастающей боли в передней части колена. Бугорок большеберцовой кости иногда может ослабевать и поддаваться прыжкам.
В: Может ли мой ребенок продолжать бегать и заниматься спортом с Osgood-Schlatter’s? Да, пока боль не вызывает хромоту. Если ваш ребенок хромает, это указывает на необходимость обращения за медицинской помощью, чтобы предотвратить дальнейшие травмы.Боль должна быть их проводником к необходимости ограничивать активность
Q: Мой врач сделает рентгеновские снимки или закажет МРТ? Рентген полезен, и некоторые врачи назначают его, чтобы увидеть выступающую кость над верхней частью голени. МРТ не требуется для постановки этого диагноза или для определения курса лечения болезни Осгуда-Шлаттера.
В .: Потребуется ли операция Осгуда-Шлаттера? Операция почти никогда не требуется.
Q: Потребуется ли физиотерапия? Лечебная физкультура — это вариант изучения упражнений на растяжку и укрепление, но обычно в этом нет необходимости.
В: Уйдет ли когда-нибудь Осгуд-Шлаттер? Да. Как только пациент закончил расти, боль при этом состоянии почти всегда прекращается, но шишка на колене может быть постоянной.
Болезнь Осгуда-Шлаттера — Проф. Никола Портинаро
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — это заболевание, которое чаще всего поражает молодых спортсменов, которые занимаются видами спорта, которые включают бег, прыжки и быструю смену направления, например футболистов, баскетболистов или гимнастов.Это результат воспаления в месте прикрепления сухожилия надколенника на переднем бугре большеберцовой кости .
Это частая причина боли в коленях у растущих детей и подростков .
Он принадлежит к семейству остеохондроза , как синдром Синдинга Ларсена-Йоханссона , болезнь Легга-Кальве-Пертеса
и болезнь Колера .
Болезнь Осгуда-Шлаттера вызывает
Болезнь Осгуда-Шлаттера Рентгеновский снимок бугристости большеберцовой костиНепрерывное вытяжение сухожилия надколенника на пластине роста вызывает воспаление, которое может фрагментировать растущую кость
Может возникнуть боль:
- при разгибании колена
- при пальпации переднего бугорка большеберцовой кости
Физические нагрузки могут усиливать боль, но не влияют на окончательное выздоровление.
Как диагностируется болезнь Осгуда-Шлаттера?
Врач проведет осмотр колена, чтобы определить причину боли.
Наличие опухоли на бугорке большеберцовой кости, чуть ниже коленной чашечки, может подтвердить заболевание.
С помощью рентгеновского снимка можно также обнаружить фрагментацию бугристости большеберцовой кости.
Лечение болезни Осгуда-Шлаттера
Лечение всегда консервативное. Родители должны быть уверены в доброкачественности заболевания, которое самоограничивается и имеет тенденцию исчезать к концу роста.
Типичные виды лечения:
- предел или отдых от активности
- Растяжка упражнения
- Лед и противовоспалительные препараты
Операция при болезни Осгуда-Шлаттера
Операции очень редки и могут быть необходимо удалить костный нарост, который может возникнуть в детском организме.
Лечение болезни Осгуда-Шлаттера New Lenox
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера относится к травмам от чрезмерной нагрузки, которые возникают в коленях у растущих детей и подростков. Это вызвано воспалением сухожилия, расположенного ниже коленной чашечки (сухожилия надколенника). Дети и подростки, которые занимаются такими видами спорта, как футбол, гимнастика, баскетбол и бег на длинные дистанции, подвержены более высокому риску этого заболевания.
Причины болезни Осгуда-Шлаттера
Занятия спортом на открытом воздухе, связанные с большим количеством бега и прыжков, могут вызвать нагрузку на мышцы бедра, которые, в свою очередь, тянут сухожилие надколенника, соединяющее коленную чашечку с большеберцовой костью. Повторяющееся напряжение может привести к тому, что сухожилие отойдет от большеберцовой кости, что вызовет боль и отек пораженного колена. В некоторых случаях ваше тело может попытаться закрыть разрыв за счет роста новой кости, что приведет к образованию костной шишки в этой области.
Симптомы болезни Осгуда-Шлаттера
Основные симптомы болезни Осгуда-Шлаттера включают:
- Боль в колене
- Набухание
- Болезненность ниже коленной чашечки
Диагностика болезни Осгуда-Шлаттера
Диагностика болезни Осгуда-Шлаттера включает анализ ваших симптомов и истории болезни.Будет проведен медицинский осмотр, при котором ваш врач осмотрит колено вашего ребенка на предмет боли, отека и воспаления. Может быть назначен рентген или МРТ для исследования костей колена и пораженных сухожилий и большеберцовой кости.
Лечение болезни Осгуда-Шлаттера
Цель лечения — уменьшить боль и отек. Лечение включает нестероидные противовоспалительные препараты и физиотерапию. Физиотерапия может включать в себя укрепляющие упражнения для мышц бедра, которые помогают стабилизировать коленный сустав.Большинство симптомов, связанных с болезнью Осгуда-Шлаттера, полностью исчезают после резкого скачка роста вашего ребенка, который является периодом быстрого роста.
Болезнь Осгуда-Шлаттера | Кингсли Физио
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — распространенное заболевание, поражающее пластину роста в верхней части голени (чуть ниже колена) у девочек-подростков и мальчиков.Он назван в честь американского хирурга Роберта Осгуда и швейцарского хирурга Карла Шлаттера, описавших это состояние в начале прошлого века. Хотя это чаще всего называют «болезнью Осгуда-Шлаттера», это не болезнь в «инфекционном» смысле, а скорее травма, вызванная повторяющимися действиями в раннем подростковом возрасте.
Болезнь Осгуда-Шлаттера может поражать оба колена и гораздо чаще встречается у мужчин. Пациенты обычно очень активны и часто занимаются различными видами спорта.Нередко появление боли совпадает с периодами быстрого роста пациента в подростковом возрасте или может возникнуть после периода интенсивной физической активности и занятий спортом.
Что вызывает болезнь Осгуда-Шлаттера?
Четырехглавые мышцы охватывают надколенник (коленную чашечку), прежде чем они вставляются в виде единственного сухожилия (сухожилия надколенника) в верхнюю часть большеберцовой кости (большеберцовая кость
бугристость »). В растущих телах эта точка прикрепления «отделена» небольшой хрящевой пластинкой, которая обеспечивает рост кости и в конечном итоге полностью срастается с большеберцовой костью по достижении зрелости скелета.У активных подростков нагрузка, оказываемая на эту точку прикрепления из-за повторяющихся сокращений четырехглавой мышцы (в частности, бег и прыжки), вызывает воспаление вокруг этой пластинки роста и может привести к отделению небольшого кончика кости от большеберцовой кости (см. Рисунок напротив ). Результатом стали боли в этой области и один очень огорченный подросток.
Боль при болезни Осгуда-Шлаттера ощущается в передней части колена вокруг опухоли в верхней части голени — примерно на дюйм ниже кончика надколенника.Этот кусок кости может быть опухшим, болезненным и даже слегка покрасневшим. Боль усугубляется занятиями спортом, включающими повторяющиеся или быстрые сокращения квадрицепсов, особенно ногами (футбол, футбол), прыжками (нетбол, баскетбол, футбол) и бегом (практически все виды спорта, кроме плавания, бокса, стрельбы из лука и гольфа).
Как физиотерапия лечит болезнь Осгуда-Шлаттера?
Обычно диагноз болезни Осгуда-Шлаттера ставится без рентгена.Состояния, которые могут имитировать симптомы болезни Осгуда-Шлаттера, включают: тендинит надколенника, пателло-бедренный синдром, поражение жировой подушечки под надколенником и другие поражения большеберцовой кости (стрессовые переломы, остеомиелит и т. Д.). Эти патологии легко исключит ваш физиотерапевт. В большинстве случаев корсет Осгуда-Шлаттера — надежный и дешевый способ облегчить боль при этом состоянии. Пациентов можно научить фиксировать колено, но это обычно дороже (в долгосрочной перспективе) и менее эффективно, чем бандаж.Реабилитация обычно идет по одному из двух путей: «Активная реабилитация» или «Пассивная реабилитация».
Активная реабилитация означает, что пациент может продолжать заниматься своим обычным спортом, не снимая коленного бандажа. Это рекомендуется в тех случаях, когда корсет обеспечивает полное облегчение симптомов. Часто пациенту рекомендуют носить бандаж постоянно (не во время сна), чтобы непреднамеренно не усугубить проблему спонтанными занятиями на игровой площадке, которыми известны мальчики-подростки.Этот период постоянного ношения корсета обычно длится от 4 до 6 недель. По истечении этого времени бандаж нужно будет носить только во время занятий спортом в течение следующих 6 недель.
Пассивная реабилитация рекомендуется, когда корсет не обеспечивает полного снятия симптомов. Это может иметь место в таких видах спорта, как тройной прыжок или баскетбол, где требуются значительные прыжки (и приземление). Пассивная реабилитация также может потребоваться, если боль не проходит более месяца или двух или когда вокруг бугристости большеберцовой кости имеется значительный отек.Пациенты должны будут воздерживаться от ВСЕХ занятий спортом на срок от 4 до 6 недель, и рекомендуется постоянно носить бандаж в течение этого времени. Разрешены только ходьба, езда на велосипеде и плавание. После этого периода отдыха большинство пациентов могут вернуться к программе «активной реабилитации», описанной выше. Как при активной, так и при пассивной реабилитации физиотерапевт наметит различные упражнения на растяжку и укрепление, чтобы помочь выздоровлению.
Соблюдение подростками как принудительного отдыха, так и предписанных упражнений в лучшем случае сомнительно.По этой причине сложность лечения болезни Осгуда-Шлаттера может быть преодолена путем обеспечения полного понимания пациентом и родителями состояния, а также потенциальных долгосрочных проблем, которые могут возникнуть при неправильном лечении — энтезопатии сухожилия надколенника. и коленно-бедренный синдром.
Хотя состояние Осгуда-Шлаттера исправить просто и дешево, «быстрого решения» не существует. Это происходит в то время в жизни подростка, когда «отдых» — ругательное слово.Это может сделать его очень неприятным для лечения. Понимающий родитель может изменить мир к лучшему.
Если у вас есть дополнительные вопросы по этой теме или вы хотите связаться с физиотерапевтом, который лучше всего подходит для решения вашей проблемы, позвоните или напишите нам.
© Эндрю Томпсон
.