Аденокарциномы слюнных желез
Аденокарциномы представляют большую группу опухолей с разнообразной морфологической структурой, большинство которых имеют протоковую природу. Различают высокодифференцированные аденокарциномы с низкой степенью злокачественности и низкодифференцированные аденокарциномы с высокой степенью злокачественности.Высокодифференцированные аденокарциномы
Высокодифференцированные аденокарциномы представлены опухолевыми клетками с различной направленностью структурно-функциональной дифференцировки. Различают полиморфную низкой степени злокачественности аденокарциному, базальноклеточную аденокарциному, папиллярную цистаденокарциному, муцинозную аденокарциному, миоэпителиальную и другие редкие виды аденокарцином.Низкодифференцированные аденокарциномы
Низкодифференцированные аденокарциномы характеризуются отсутствием четких признаков специфической дифференцировки и являются новообразованиями с высокой степенью злокачественности.Все редкие виды аденокарцином мы выделили в отдельную группу. Из большой группы этих злокачественных опухолей слюнных желез нами представлены только те, которые имеются в нашем материале. Частота этих карцином в общей структуре злокачественных опухолей
Полиморфная аденокарцинома низкой степени злокачественности
Полиморфная аденокарцинома низкой степени злокачественности (аденокарцинома терминального протока) представляет собой новообразование с медленным течением. Согласно данным литературы, она занимает второе место по частоте встречаемости среди злокачественных опухолей слюнных желез полости рта (26%). Большие СЖ являются редкой локализацией этой формы аденокарциномы. Опухоль чаще наблюдается у женщин, возраст которых составляет в среднем 61 год. Соотношение женщин и мужчин — 2:1. Описаны заболевания в возрасте от 16 до 94 лет и два наблюдения опухоли у детей. Длительность долечебного анамнеза у наших пациентов составила 10-15 лет.В течение наблюдаемого периода опухоль достигает 4 см, имеет вид экзофитного компонента округлой формы, распространяющегося до середины твердого нёба и переходящего на альвеолярный отросток верхней челюсти. Поверхность опухоли — розового цвета, рыхлая, легко кровоточит при контакте, слизистая оболочка фиксирована к поверхности опухоли. Изучение костной структуры твердого нёба свидетельствует о деструктивном опухолевом процессе в кости, что говорит об инфильтративном характере новообразования.
Локализуясь в области щеки, мягком нёбе, опухоль имеет более четкие контуры только при небольших размерах, до 1 см, а затем по мере роста опухоли, теряется четкость контуров, инфильтрируется слизистая оболочка, которая легко травмируется, изъязвляется. Дальнейшее течение опухолевого процесса характеризуется прогрессивным распространением в подлежащие ткани и экзофитным ростом кнаружи. Опухолевые разрастания имеют крупно- и мелкобугристый характер, ткани хрупкие, легко травмируются. Появляются болезненные ощущения в опухоли с иррадиирующими болями в направлении опухолевого роста.
Базальноклеточная аденокарцинома
Базальноклеточная аденокарцинома развивается преимущественно (более 90% случаев) в околоушной СЖ в течение 4-6 лет без выраженных клинических симптомов. Другие локализации опухоли редки и включают в себя малые СЖ полости рта. Заболевание чаще развивается у женщин, средний возраст составляет 47 лет (по данным литературы — 60 лет). Развития опухоли у детей не наблюдалось.Бессимптомное течение приводит к тому, что пациент зачастую обращается к врачу, уже имея распространенную опухоль. Опухоль обнаруживается пациентами тогда, когда ее размеры достигают 2-2,5 см. Более активный рост опухоли заставляет обратиться к врачу. Необходимо отметить, что на активность опухолевого роста оказывают влияние различные факторы, в частности вирусная инфекция. Больные предъявляют жалобы на боль или напряжение; в большинстве случаев процесс протекает бессимптомно, за исключением припухлости тканей в зоне опухоли. Продолжительность заболевания до операции варьирует от нескольких недель до нескольких лет. Так же как и у больных с базальноклеточной аденомой, у пациентов с базальноклеточной аденокарциномой могут быть множественные опухоли придатков кожи или околоушной слюнной железы.
Клиническая картина представлена бугристой опухолью неоднородной структуры, размерами от 5 х 6 до 8 х 8 см, плотноэластической консистенции, несмещаемой, однако фиксация кожи к поверхности опухоли отсутствует. При больших размерах опухоль занимает околоушно-жевательную, позадичелюстную области, верхнюю треть шеи. Инфильтрация распространяется на мышцы, подкожную клетчатку. Лицевой нерв не вовлекается в процесс. Рецидивирование происходит в течение первого года после лечения, в среднем через 5 мес.
Макроскопическая картина представлена опухолевым узлом овоидной формы в тонкой розового цвета капсуле. Ткань опухоли однородная, серо-желтого цвета, плотноэластической консистенции. Клетки опухоли инвазируют тонкую капсулу и распространяются в паренхиму СЖ.
Клиническое наблюдение
Мы наблюдали агрессивное течение базальноклеточной аденокарциномы слезной железы у 57-летней женщины. На фоне полного здоровья появился быстро прогрессирующий экзофтальм справа, а при обследовании через 3 мес. выявлена больших размеров опухоль слезной железы в правой орбите. Выполнена поднадкостничная орбитотомия с сохранением глаза и проведена последующая дистанционная гамма-терапия. Через 2,5 мес. появилась быстро растущая опухоль в области верхнего века.Все видимые узлы опухоли были удалены, стенки орбиты коагулированы. Через неделю после операции появились бугристые опухолевые инфильтраты, сливающиеся между собой. Гистологическое исследование показало наличие базальноклеточной аденокарциномы с нейроэндокринной дифференцировкой. Проводимое лекарственное лечение оказалось неэффективным. Через 8 мес. констатирован летальный исход. Клинический период болезни составил 2 года.
Папиллярная цистаденокарцинома
Папиллярная цистаденокарцинома встречается чаще у женщин в возрасте 70 лет. Локализуется цистаденокарцинома преимущественно в больших СЖ (65%), в основном, в околоушной слюнной железы. Поражение подъязычной СЖ пропорционально выше, чем другими доброкачественными или злокачественными опухолями слюнных желез. Из малых слюнных желез чаще в процесс вовлекаются слизистая оболочка щек, губ и нёба. Клинически цистаденокарцинома обычно манифестирует в виде медленно растущей опухолевой массы. Локализуясь на твердом нёбе, опухоль может вызвать эрозию подлежащей кости. Рост опухоли происходит бессимптомно в течение нескольких лет. Пациенты обращаются к врачу по достижении опухолью размеров не менее 2 см.Опухоль чаще локализуется в нижнем полюсе околоушной СЖ размеры ее — в среднем 2,5 х 2 см, консистенция плотная, лицевой нерв в процесс не вовлекается. Мы наблюдали папиллярную цистаденокарциному языка в виде опухолевого инфильтрата в кончике языка без нарушения целостности покрывающей его слизистой оболочки (рис. 7.71). Крупные клетки, выстилающие полость трубочек, образуют папиллярные структуры. Клетки полные, с гиперхромными ядрами и тонкой, иногда вакуолизированной цитоплазмой. Имеются митозы.

Рис. 7.71. Папиллярная цистаденокарцинома языка. Опухоль имеет вид инфильтрата в переднем отделе языка с достаточно четкими границами
Иногда в просвете трубки имеется серозный или PAS-положительный секрет. Опухоль имеет фиброзную, иногда гиалиновую строму. Изучение морфологической структуры показывает инвазивный характер роста опухоли. По строению опухоль может напоминать АКК, переходящую в папиллярную аденокарциному. Мы наблюдали врастание опухоли в прилежащий к ней внутриорганный лимфатический узел, что имитировало картину метастаза.
Муцинозная аденокарцинома
Муцинозная аденокарцинома является своеобразной формой опухоли, состоящей из желез, выстланных папиллярными и кистозными структурами. Клетки, выстилающие железистые полости, кубические, полные, или цилиндрические, секретом которых является слизь. В просвете кист клеточные остатки разрушенных эпителиальных клеток соединяются со слизистой субстанцией.Наиболее частыми локализациями муцинозной аденокарциномы являются мягкое нёбо и подъязычная СЖ, за ними следует слизистая оболочка губ и поднижнечелюстная слюнная железа. В околоушной СЖ данная опухоль встречается очень редко. Клиническая картина представлена плотным, выступающим образованием с медленным ростом. Опухоль, как правило, безболезненная, однако в некоторых случаях пациентов беспокоит тупая боль.
Светлоклеточная аденокарцинома
Светлоклеточная аденокарцинома была выделена из группы аденокарцином и описана Spiro с соавт. в 1973 г. Железистые структуры состоят из цилиндрических клеток, подобные которым встречаются в карциноме толстой кишки (кишечный тип аденокарциномы). Преимущественной локализацией являются малые СЖ полости рта: нёба, щек, языка, дна полости рта, губ. В литературе приводится наблюдение такой аденокарциномы в области ротоглотки (миндалины). Описано наблюдение опухоли у ребенка 9 лет с поражением околоушной слюнной железы и вовлечением в процесс регионарных лимфатических узлов. Наибольшая заболеваемость отмечена среди лиц 40-70 лет. Длительность анамнеза до установления диагноза колеблется в широких пределах — от нескольких месяцев до 15 лет. Основным клиническим симптомом является опухоль не более 3 см. Боль и изъязвление слизистой оболочки наблюдаются гораздо реже.Светлоклеточная аденокарцинома является редким типом аденокарциномы, представляющим иногда значительные трудности в дифференциальной диагностике с другими светлоклеточными опухолями (АК и МК) вследствие их морфологической схожести. Иногда их структура сходна со светлоклеточным раком молочной железы. Светлоклеточная аденокарцинома обычно развивается в околоушной СЖ как плотный, несмещаемый одиночный узел (редко как множественные узлы).
Клинические наблюдения подтверждают пролиферативные свойства. Клетки опухоли светлоклеточной карциномы средних размеров, с круглым или овальным ядром. Бедная, цвета воды цитоплазма не содержит слизь и липиды. Клетки образуют солидные гнезда, трабекулярные или солидно-трубчатые структуры с небольшими просветами в центре. Отдельные гнезда и трабекулы окружены узкими полосками фиброзной и гиалиновой стромы. Опухолевые клетки или их небольшие солидные гнезда инфильтрируют окружающую их ткань, которая подвергается фиброзной и гиалиновой дегенерации.
Подразделение аденокарцином на типы имеет описательное значение. Некоторые типы — высокозлокачественные, с высокой пролиферативной и деструктивной активностью. Другие типы относят к опухолям с низкой степенью злокачественности.
Миоэпителиальная карцинома
Миоэпителиальная карцинома выделена как отдельная морфологическая форма в последние десятилетия. Ранее ее рассматривали как плеоморфную аденому. Клиническое течение таких плеоморфных аденом характеризовалось рецидивированием, выраженными инфильтративными свойствами в виде местного распространения с разрушением мягких тканей и костных структур.Согласно опубликованным данным, миоэпителиальная карцинома составляет около 2% всех раков СЖ в возрастном диапазоне от 14 до 86 лет; средний возраст — 55 лет. Сообщения о небольшой частоте этой опухоли объясняются сравнительно недавним распознаванием и выделением ее в качестве самостоятельного патологического процесса. Преимущественная локализация — околоушная слюнная железа (75%). Опухоль развивается также в поднижнечелюстной и малых СЖ.
В наших наблюдениях миоэпителиальная карцинома диагностирована у пациентов в возрасте от 17 до 67 лет в околоушной СЖ, средний возраст пациентов — 35,6 лет. Отмечается незначительное преобладание мужчин. Длительность долечебного периода составляет в среднем 1,5 года.
Клиническая картина миоэпителиальной карциномы характеризуется наличием плотного, ограниченно смещаемого опухолевого узла, чаще локализующегося в задненижнем крае железы. В период обращения пациента к врачу размеры опухоли составляют от 1,5 х 2 х 1,5 до 3,5 х 2,7 х 4 см. Функция лицевого нерва не нарушена.
Мы наблюдали миоэпителиальную карциному, исходящую из протока околоушной слюнной железы. Опухолевый узел с бугристой поверхностью и псевдокапсулой инфильтрировал железу и жевательную мышцу. Рецидивирование и регионарное метастазирование весьма характерны для этой опухоли. Рецидивы миоэпителиальной карциномы после хирургического лечения часты и имеют вид плотных, несмещаемых опухолевых узлов, одиночных или множественных, объединенных в конгломерат, инфильтрирующих подлежащие мышцы. Клиническая картина может выглядеть как узлы опухоли инфильтративного характера по ходу операционного рубца, размерами 1,5-1,7 см. Рецидивирование происходит в сроки от 3 мес. до 1,5 лет.
Регионарные метастазы наблюдались у всех наших пациентов в лимфатических узлах, расположенных у нижнего полюса околоушной СЖ, в поднижнечелюстных, яремных (всех трех групп), надключичных. Микроскопическое, гистохимическое исследования метастазов подтверждают идентичность строения метастаза и первичной опухоли. Участки пролиферации и редкие фигуры митоза в опухоли и метастазах свидетельствуют о промежуточной степени дифференцировки или низкой степени злокачественности миоэпителиальной карциномы. Опухоль состоит из клеток с выраженными признаками миоэпителиальной дифференцировки.
Железистые трубки образованы слегка эозинофильными клетками с выраженной цитоплазмой, апикально расположенным ядром с секреторными гранулами серозного типа Между железистыми трубками беспорядочно расположены клетки без четких границ, со светлыми округлыми ядрами и выраженными нуклеолами. В цитоплазме клеток содержатся миофибриллы. Таким образом, гистологическая структура имеет вид солидных полей железисто-криброзного строения с правильно сформированными железистыми трубками.
Карцинома слюнного протока
Карцинома слюнного протока развивается в протоковой системе, которая заполняется пролиферирующими клетками. Среди очагов пролиферации возникают комплексы из протоковоподобных структур и участки из клеток протокового типа. В выстилке протоковоподобных структур содержатся продуцирующие слизь элементы, секрет которых изливается между клетками. Редко встречаются клетки, напоминающие клетки эпителия слюнных трубок. Встречаются клетки эпидермоидного типа.Карцинома слюнного протока не является редкой формой рака СЖ. Она возникает как de novo, так и из плеоморфной аденомы, составляя 9% всех раков слюнной железы. Среди заболевших преобладают мужчины, соотношение мужчин и женщин — 4:1. Большинство пациентов старше 50 лет. Чаще всего поражается околоушная СЖ, за ней следуют поднижнечелюстная, подъязычная и малые СЖ. Описывают опухоль в гортани. Среди этиологических факторов значение имеет длительно существующий хронический обструктивный сиалоаденит.
Клинические проявления характеризуются быстрым, подчас внезапным возникновением и увеличением опухоли, которая может изменяться в размерах: то увеличивается, то уменьшается. Иногда анамнез заболевания длительный. В некоторых случаях возникает боль в опухоли и нарушение функции лицевого нерва. Приводим одно из наших наблюдений карциномы слюнного протока — у мужчины в возрасте 41 года.
Опухоль в околоушной слюнной железе существовала на протяжении 25 лет, не причиняя беспокойства больному. В последнее время опухоль стала увеличиваться, появилась ноющая боль, онемение верхней части ушной раковины, консистенция опухоли стала более плотной. За 25 лет опухоль достигла размеров 5,5 х 4 см, занимала весь нижний полюс околоушной СЖ, распространяясь в позадичелюстную ямку. Функция лицевого нерва не нарушена. Лимфатические узлы шеи не увеличены. Макроскопическая картина представлена структурами инфильтративного протокового рака с полным замещением ткани СЖ с картиной выраженного гиалиноза.
Опухоль врастает в прилежащие скелетные мышцы, жировую клетчатку, имеются участки периневрального роста, инвазия дермы. Отмечается поражение лимфатических сосудов в виде раковых эмболов в них. Через 10 мес. выявлен рецидив протоковой аденокарциномы в тканях околоушно-жевательной области. Рецидивная опухоль имела вид плотноэластической консистенции узла размерами 1 х 1 см, фиксированного к коже, но смещаемого по отношению к подлежащим тканям. Микроскопическое исследование показало врастание опухоли в глубокие слои дермы без прорастания подлежащей мышечной ткани.
Онкоцитарная карцинома
Онкоцитарная карцинома представляет собой опухоль, состоящую из мономорфных клеток с онкоцитарной дифференцировкой. Онкоцитарная карцинома впервые была описана W. Bauer и J. Bauer в 1953 г. Мужчины заболевают чаще женщин — 2/3 пациентов мужского пола. Для опухоли характерен широкий диапазон по возрасту — от 25 до 92 лет, при среднем возрасте на момент диагноза 62,5 года. Онкоцитарная карцинома занимает лишь 5% от онкоцитарных опухолей слюнной железы и менее 1 % от всех опухолей СЖ. Локализация онкоцитарной карциномы в 80% случаев связана с околоушной СЖ порядка 8-9% — с поднижнечелюстной слюнной железой, а остальные наблюдения относятся к малым СЖ. Возраст наших пациентов, как мужчин, так и женщин, был в пределах 43,5 лет.Клинически онкоцитарная карцинома выглядит как безболезненное, с трудом определяемое увеличение околоушной или поднижнечелюстной СЖ. В случаях злокачественной трансформации онкоцитомы отмечают ускорение темпов роста опухоли за короткий период времени. При поражении ветвей лицевого нерва появляется боль, нейропатия и парез. Новообразование имеет вид мягкотканой опухоли с бессимптомным течением. Когда опухоль достигает размеров, заметных для глаза при локализации в поверхностной части околоушной слюнной железы или причиняет неудобство при глотании, локализуясь в глубокой части железы, тогда пациент обращается к врачу.
В наших наблюдениях размеры опухоли составляли 4 х 5 см в наибольшем измерении, длительность долечебного периода варьировала от 2 до 5 лет. Если рост опухоли происходил в сторону ротоглотки, то в дальнейшем проявлялась симптоматика, характерная для этой локализации опухоли. Слизистая оболочка над опухолью была не изменена, но фиксирована к поверхности опухоли. Пареза или паралича мимических мышц не наблюдалось, регионарные лимфатические узлы оставались без патологических изменений.
Морфологически структура опухоли представляет вид узла с преимущественно солидными разрастаниями мономорфных клеток с онкоцитарной дифференцировкой, очагами некроза и очагами миксоматоза, которые могут быть расценены как принадлежащие плеоморфной аденоме. Морфологические данные свидетельствуют о возможности развития данного вида карциномы на фоне плеоморфной аденомы.
Клиническая картина онкоцитарной карциномы в поднижнечелюстной СЖ, которую мы наблюдали у 18-летнего пациента, соответствовала клиническому диагнозу кисты. Мягкотканое, округлое, безболезненное, не спаянное с окружающими тканями новообразование имело размеры 3 х 3 х 4 см. Опухоль существовала на протяжении года с медленным увеличением. Кистозная полость с тонкими стенками была заполнена жидким содержимым, после эвакуации которого быстро заполнялась вновь. Предоперационная диагностика представила трудности, так как исследование содержимого кистозной полости не выявило данных, которые говорили бы о наличии опухолевого процесса. Гистологическое исследование удаленных тканей поднижнечелюстной области показало наличие онкоцитарной карциномы без инфильтрации окружающих тканей и поражения лимфатических узлов. Пациент наблюдается без признаков опухоли более 5 лет.
Онкоцитарная карцинома малых СЖ проявляется более агрессивно. Опухоль локализуется в области твердого нёба, имеет мягкоэластическую консистенцию, без изменений слизистой оболочки. Размеры опухоли варьируют от 0,8 до 2 см. Течение опухолевого процесса характеризуется рецидивированием и регионарным метастазированием. Рецидивная опухоль развивается в течение 3-6 лет с одновременным метастазированием.
Бессимптомное течение приводит к значительным разрушениям костных структур верхней челюсти и распространению опухолевого процесса, но пациенты обращаются к врачу в случае, когда уже имеют место изъязвление опухоли, некроз и распад тканей, деструкция костных структур. Опухоль распространяется на верхнюю челюсть, переходит за среднюю линию на другую верхнюю челюсть, мягкое нёбо. Изъязвленный экзофитный компонент достигает размеров 6-8 см, разрушая костные структуры верхней челюсти, заполняет верхнечелюстную пазуху, распространяясь в хоаны и полость рта.
При таком значительном местном распространении метастатические узлы в регионарных лимфатических узлах поднижнечелюстной области и средней яремной группы носят инфильтративный характер. Выходя за пределы капсулы узла в мышечные ткани, инфильтрируя внутреннюю яремную вену, с распадом в центре узла, метастатические узлы выглядят как несмещаемые инфильтраты без четких границ, размерами 3-4 см.
Невозможность радикального лечения приводит к бурному прогрессированию процесса с летальным исходом в течение 1,5-2 лет.
Наши исследования в отношении аденокарцином показали, что, несмотря на влияние степени дифференцировки на клиническую картину и течение опухолевого процесса, наиболее важный фактор прогноза — локализация и распространенность опухоли.
А.И. Пачес, Т.Д. Таболиновская
Опубликовал Константин Моканов
Аденокарциномы слюнных желез
Аденокарциномы представляют большую группу опухолей с разнообразной морфологической структурой, большинство которых имеют протоковую природу. Различают высокодифференцированные аденокарциномы с низкой степенью злокачественности и низкодифференцированные аденокарциномы с высокой степенью злокачественности.Высокодифференцированные аденокарциномы
Высокодифференцированные аденокарциномы представлены опухолевыми клетками с различной направленностью структурно-функциональной дифференцировки. Различают полиморфную низкой степени злокачественности аденокарциному, базальноклеточную аденокарциному, папиллярную цистаденокарциному, муцинозную аденокарциному, миоэпителиальную и другие редкие виды аденокарцином.Низкодифференцированные аденокарциномы
Низкодифференцированные аденокарциномы характеризуются отсутствием четких признаков специфической дифференцировки и являются новообразованиями с высокой степенью злокачественности.Все редкие виды аденокарцином мы выделили в отдельную группу. Из большой группы этих злокачественных опухолей слюнных желез нами представлены только те, которые имеются в нашем материале. Частота этих карцином в общей структуре злокачественных опухолей слюнных желез (СЖ) составила 2,8%, среди карцином — 3%, среди карцином больших СЖ — 3%. Соотношение аденокарциномы без дополнительного уточнения и редких аденокарцином составило 4,3:1. Поскольку накопление клинического материала по редким видам аденокарцином продолжается, то изучение клинико-морфологических параллелей будет продолжено.
Полиморфная аденокарцинома низкой степени злокачественности
Полиморфная аденокарцинома низкой степени злокачественности (аденокарцинома терминального протока) представляет собой новообразование с медленным течением. Согласно данным литературы, она занимает второе место по частоте встречаемости среди злокачественных опухолей слюнных желез полости рта (26%). Большие СЖ являются редкой локализацией этой формы аденокарциномы. Опухоль чаще наблюдается у женщин, возраст которых составляет в среднем 61 год. Соотношение женщин и мужчин — 2:1. Описаны заболевания в возрасте от 16 до 94 лет и два наблюдения опухоли у детей. Длительность долечебного анамнеза у наших пациентов составила 10-15 лет.Основным клиническим симптомом для околоушной СЖ является опухоль плотноэластической консистенции, размерами 2,5 х 2 см, смещаемая, располагающаяся чаще в нижнем полюсе железы. Кожа над опухолью не изменена Функция лицевого нерва не нарушена Наиболее частая локализация этой формы опухоли в малых слюнных железах — твердое нёбо (около 60%), затем слизистая оболочка щеки, ретромолярной области, верхней губы и корня языка. Редкими локализациями являются большие слюнные и слезные железы, носоглотка и полость носа. Пациенты отмечают появление и развитие опухоли в области твердого нёба в течение 2-3 месяцев.
В течение наблюдаемого периода опухоль достигает 4 см, имеет вид экзофитного компонента округлой формы, распространяющегося до середины твердого нёба и переходящего на альвеолярный отросток верхней челюсти. Поверхность опухоли — розового цвета, рыхлая, легко кровоточит при контакте, слизистая оболочка фиксирована к поверхности опухоли. Изучение костной структуры твердого нёба свидетельствует о деструктивном опухолевом процессе в кости, что говорит об инфильтративном характере новообразования.
Локализуясь в области щеки, мягком нёбе, опухоль имеет более четкие контуры только при небольших размерах, до 1 см, а затем по мере роста опухоли, теряется четкость контуров, инфильтрируется слизистая оболочка, которая легко травмируется, изъязвляется. Дальнейшее течение опухолевого процесса характеризуется прогрессивным распространением в подлежащие ткани и экзофитным ростом кнаружи. Опухолевые разрастания имеют крупно- и мелкобугристый характер, ткани хрупкие, легко травмируются. Появляются болезненные ощущения в опухоли с иррадиирующими болями в направлении опухолевого роста.
Базальноклеточная аденокарцинома
Базальноклеточная аденокарцинома развивается преимущественно (более 90% случаев) в околоушной СЖ в течение 4-6 лет без выраженных клинических симптомов. Другие локализации опухоли редки и включают в себя малые СЖ полости рта. Заболевание чаще развивается у женщин, средний возраст составляет 47 лет (по данным литературы — 60 лет). Развития опухоли у детей не наблюдалось.Бессимптомное течение приводит к тому, что пациент зачастую обращается к врачу, уже имея распространенную опухоль. Опухоль обнаруживается пациентами тогда, когда ее размеры достигают 2-2,5 см. Более активный рост опухоли заставляет обратиться к врачу. Необходимо отметить, что на активность опухолевого роста оказывают влияние различные факторы, в частности вирусная инфекция. Больные предъявляют жалобы на боль или напряжение; в большинстве случаев процесс протекает бессимптомно, за исключением припухлости тканей в зоне опухоли. Продолжительность заболевания до операции варьирует от нескольких недель до нескольких лет. Так же как и у больных с базальноклеточной аденомой, у пациентов с базальноклеточной аденокарциномой могут быть множественные опухоли придатков кожи или околоушной слюнной железы.
Клиническая картина представлена бугристой опухолью неоднородной структуры, размерами от 5 х 6 до 8 х 8 см, плотноэластической консистенции, несмещаемой, однако фиксация кожи к поверхности опухоли отсутствует. При больших размерах опухоль занимает околоушно-жевательную, позадичелюстную области, верхнюю треть шеи. Инфильтрация распространяется на мышцы, подкожную клетчатку. Лицевой нерв не вовлекается в процесс. Рецидивирование происходит в течение первого года после лечения, в среднем через 5 мес.
Макроскопическая картина представлена опухолевым узлом овоидной формы в тонкой розового цвета капсуле. Ткань опухоли однородная, серо-желтого цвета, плотноэластической консистенции. Клетки опухоли инвазируют тонкую капсулу и распространяются в паренхиму СЖ.
Клиническое наблюдение
Мы наблюдали агрессивное течение базальноклеточной аденокарциномы слезной железы у 57-летней женщины. На фоне полного здоровья появился быстро прогрессирующий экзофтальм справа, а при обследовании через 3 мес. выявлена больших размеров опухоль слезной железы в правой орбите. Выполнена поднадкостничная орбитотомия с сохранением глаза и проведена последующая дистанционная гамма-терапия. Через 2,5 мес. появилась быстро растущая опухоль в области верхнего века.Проведенная повторно операция с экзентерацией орбиты не избавила пациентку от продолженного роста опухоли в виде подкожных бугристых инфильтратов под перемещенными кожными лоскутами в орбите и экзофитной серо-розового цвета тканью опухоли на верхненаружной стенке орбиты, а также отдельных опухолевых, смещаемых узлов плотноэластической консистенции по верхнему орбитальному краю. Во время операции обнаружены отдельные множественные опухолевые узелки в мягких тканях по краю орбиты размерами от 2 до 8 мм. Процесс распространялся на костные структуры орбиты, по верхнеглазничной щели в полость средней черепной ямки.
Все видимые узлы опухоли были удалены, стенки орбиты коагулированы. Через неделю после операции появились бугристые опухолевые инфильтраты, сливающиеся между собой. Гистологическое исследование показало наличие базальноклеточной аденокарциномы с нейроэндокринной дифференцировкой. Проводимое лекарственное лечение оказалось неэффективным. Через 8 мес. констатирован летальный исход. Клинический период болезни составил 2 года.
Папиллярная цистаденокарцинома
Папиллярная цистаденокарцинома встречается чаще у женщин в возрасте 70 лет. Локализуется цистаденокарцинома преимущественно в больших СЖ (65%), в основном, в околоушной слюнной железы. Поражение подъязычной СЖ пропорционально выше, чем другими доброкачественными или злокачественными опухолями слюнных желез. Из малых слюнных желез чаще в процесс вовлекаются слизистая оболочка щек, губ и нёба. Клинически цистаденокарцинома обычно манифестирует в виде медленно растущей опухолевой массы. Локализуясь на твердом нёбе, опухоль может вызвать эрозию подлежащей кости. Рост опухоли происходит бессимптомно в течение нескольких лет. Пациенты обращаются к врачу по достижении опухолью размеров не менее 2 см.Клиническая картина напоминает таковую плеоморфной аденомы, и заподозрить злокачественную опухоль трудно. Сложности возникают в интерпретации цитограмм: наличие миксоидного и хондроидного компонентов при бедности клеточного состава не исключает злокачественности процесса и вероятности плеоморфной аденомы с преобладанием миоэпителиального компонента. Исследование с применением проточной цитофотометрии указывает на низкую митотическую активность опухолевых клеток.
Опухоль чаще локализуется в нижнем полюсе околоушной СЖ размеры ее — в среднем 2,5 х 2 см, консистенция плотная, лицевой нерв в процесс не вовлекается. Мы наблюдали папиллярную цистаденокарциному языка в виде опухолевого инфильтрата в кончике языка без нарушения целостности покрывающей его слизистой оболочки (рис. 7.71). Крупные клетки, выстилающие полость трубочек, образуют папиллярные структуры. Клетки полные, с гиперхромными ядрами и тонкой, иногда вакуолизированной цитоплазмой. Имеются митозы.

Рис. 7.71. Папиллярная цистаденокарцинома языка. Опухоль имеет вид инфильтрата в переднем отделе языка с достаточно четкими границами
Иногда в просвете трубки имеется серозный или PAS-положительный секрет. Опухоль имеет фиброзную, иногда гиалиновую строму. Изучение морфологической структуры показывает инвазивный характер роста опухоли. По строению опухоль может напоминать АКК, переходящую в папиллярную аденокарциному. Мы наблюдали врастание опухоли в прилежащий к ней внутриорганный лимфатический узел, что имитировало картину метастаза.
Муцинозная аденокарцинома
Муцинозная аденокарцинома является своеобразной формой опухоли, состоящей из желез, выстланных папиллярными и кистозными структурами. Клетки, выстилающие железистые полости, кубические, полные, или цилиндрические, секретом которых является слизь. В просвете кист клеточные остатки разрушенных эпителиальных клеток соединяются со слизистой субстанцией.Наиболее частыми локализациями муцинозной аденокарциномы являются мягкое нёбо и подъязычная СЖ, за ними следует слизистая оболочка губ и поднижнечелюстная слюнная железа. В околоушной СЖ данная опухоль встречается очень редко. Клиническая картина представлена плотным, выступающим образованием с медленным ростом. Опухоль, как правило, безболезненная, однако в некоторых случаях пациентов беспокоит тупая боль.
Светлоклеточная аденокарцинома
Светлоклеточная аденокарцинома была выделена из группы аденокарцином и описана Spiro с соавт. в 1973 г. Железистые структуры состоят из цилиндрических клеток, подобные которым встречаются в карциноме толстой кишки (кишечный тип аденокарциномы). Преимущественной локализацией являются малые СЖ полости рта: нёба, щек, языка, дна полости рта, губ. В литературе приводится наблюдение такой аденокарциномы в области ротоглотки (миндалины). Описано наблюдение опухоли у ребенка 9 лет с поражением околоушной слюнной железы и вовлечением в процесс регионарных лимфатических узлов. Наибольшая заболеваемость отмечена среди лиц 40-70 лет. Длительность анамнеза до установления диагноза колеблется в широких пределах — от нескольких месяцев до 15 лет. Основным клиническим симптомом является опухоль не более 3 см. Боль и изъязвление слизистой оболочки наблюдаются гораздо реже.Светлоклеточная аденокарцинома является редким типом аденокарциномы, представляющим иногда значительные трудности в дифференциальной диагностике с другими светлоклеточными опухолями (АК и МК) вследствие их морфологической схожести. Иногда их структура сходна со светлоклеточным раком молочной железы. Светлоклеточная аденокарцинома обычно развивается в околоушной СЖ как плотный, несмещаемый одиночный узел (редко как множественные узлы).
Клинические наблюдения подтверждают пролиферативные свойства. Клетки опухоли светлоклеточной карциномы средних размеров, с круглым или овальным ядром. Бедная, цвета воды цитоплазма не содержит слизь и липиды. Клетки образуют солидные гнезда, трабекулярные или солидно-трубчатые структуры с небольшими просветами в центре. Отдельные гнезда и трабекулы окружены узкими полосками фиброзной и гиалиновой стромы. Опухолевые клетки или их небольшие солидные гнезда инфильтрируют окружающую их ткань, которая подвергается фиброзной и гиалиновой дегенерации.
Подразделение аденокарцином на типы имеет описательное значение. Некоторые типы — высокозлокачественные, с высокой пролиферативной и деструктивной активностью. Другие типы относят к опухолям с низкой степенью злокачественности.
Миоэпителиальная карцинома
Миоэпителиальная карцинома выделена как отдельная морфологическая форма в последние десятилетия. Ранее ее рассматривали как плеоморфную аденому. Клиническое течение таких плеоморфных аденом характеризовалось рецидивированием, выраженными инфильтративными свойствами в виде местного распространения с разрушением мягких тканей и костных структур.Согласно опубликованным данным, миоэпителиальная карцинома составляет около 2% всех раков СЖ в возрастном диапазоне от 14 до 86 лет; средний возраст — 55 лет. Сообщения о небольшой частоте этой опухоли объясняются сравнительно недавним распознаванием и выделением ее в качестве самостоятельного патологического процесса. Преимущественная локализация — околоушная слюнная железа (75%). Опухоль развивается также в поднижнечелюстной и малых СЖ.
В наших наблюдениях миоэпителиальная карцинома диагностирована у пациентов в возрасте от 17 до 67 лет в околоушной СЖ, средний возраст пациентов — 35,6 лет. Отмечается незначительное преобладание мужчин. Длительность долечебного периода составляет в среднем 1,5 года.
Клиническая картина миоэпителиальной карциномы характеризуется наличием плотного, ограниченно смещаемого опухолевого узла, чаще локализующегося в задненижнем крае железы. В период обращения пациента к врачу размеры опухоли составляют от 1,5 х 2 х 1,5 до 3,5 х 2,7 х 4 см. Функция лицевого нерва не нарушена.
Мы наблюдали миоэпителиальную карциному, исходящую из протока околоушной слюнной железы. Опухолевый узел с бугристой поверхностью и псевдокапсулой инфильтрировал железу и жевательную мышцу. Рецидивирование и регионарное метастазирование весьма характерны для этой опухоли. Рецидивы миоэпителиальной карциномы после хирургического лечения часты и имеют вид плотных, несмещаемых опухолевых узлов, одиночных или множественных, объединенных в конгломерат, инфильтрирующих подлежащие мышцы. Клиническая картина может выглядеть как узлы опухоли инфильтративного характера по ходу операционного рубца, размерами 1,5-1,7 см. Рецидивирование происходит в сроки от 3 мес. до 1,5 лет.
Регионарные метастазы наблюдались у всех наших пациентов в лимфатических узлах, расположенных у нижнего полюса околоушной СЖ, в поднижнечелюстных, яремных (всех трех групп), надключичных. Микроскопическое, гистохимическое исследования метастазов подтверждают идентичность строения метастаза и первичной опухоли. Участки пролиферации и редкие фигуры митоза в опухоли и метастазах свидетельствуют о промежуточной степени дифференцировки или низкой степени злокачественности миоэпителиальной карциномы. Опухоль состоит из клеток с выраженными признаками миоэпителиальной дифференцировки.
Железистые трубки образованы слегка эозинофильными клетками с выраженной цитоплазмой, апикально расположенным ядром с секреторными гранулами серозного типа Между железистыми трубками беспорядочно расположены клетки без четких границ, со светлыми округлыми ядрами и выраженными нуклеолами. В цитоплазме клеток содержатся миофибриллы. Таким образом, гистологическая структура имеет вид солидных полей железисто-криброзного строения с правильно сформированными железистыми трубками.
Карцинома слюнного протока
Карцинома слюнного протока развивается в протоковой системе, которая заполняется пролиферирующими клетками. Среди очагов пролиферации возникают комплексы из протоковоподобных структур и участки из клеток протокового типа. В выстилке протоковоподобных структур содержатся продуцирующие слизь элементы, секрет которых изливается между клетками. Редко встречаются клетки, напоминающие клетки эпителия слюнных трубок. Встречаются клетки эпидермоидного типа.Карцинома слюнного протока не является редкой формой рака СЖ. Она возникает как de novo, так и из плеоморфной аденомы, составляя 9% всех раков слюнной железы. Среди заболевших преобладают мужчины, соотношение мужчин и женщин — 4:1. Большинство пациентов старше 50 лет. Чаще всего поражается околоушная СЖ, за ней следуют поднижнечелюстная, подъязычная и малые СЖ. Описывают опухоль в гортани. Среди этиологических факторов значение имеет длительно существующий хронический обструктивный сиалоаденит.
Клинические проявления характеризуются быстрым, подчас внезапным возникновением и увеличением опухоли, которая может изменяться в размерах: то увеличивается, то уменьшается. Иногда анамнез заболевания длительный. В некоторых случаях возникает боль в опухоли и нарушение функции лицевого нерва. Приводим одно из наших наблюдений карциномы слюнного протока — у мужчины в возрасте 41 года.
Опухоль в околоушной слюнной железе существовала на протяжении 25 лет, не причиняя беспокойства больному. В последнее время опухоль стала увеличиваться, появилась ноющая боль, онемение верхней части ушной раковины, консистенция опухоли стала более плотной. За 25 лет опухоль достигла размеров 5,5 х 4 см, занимала весь нижний полюс околоушной СЖ, распространяясь в позадичелюстную ямку. Функция лицевого нерва не нарушена. Лимфатические узлы шеи не увеличены. Макроскопическая картина представлена структурами инфильтративного протокового рака с полным замещением ткани СЖ с картиной выраженного гиалиноза.
Опухоль врастает в прилежащие скелетные мышцы, жировую клетчатку, имеются участки периневрального роста, инвазия дермы. Отмечается поражение лимфатических сосудов в виде раковых эмболов в них. Через 10 мес. выявлен рецидив протоковой аденокарциномы в тканях околоушно-жевательной области. Рецидивная опухоль имела вид плотноэластической консистенции узла размерами 1 х 1 см, фиксированного к коже, но смещаемого по отношению к подлежащим тканям. Микроскопическое исследование показало врастание опухоли в глубокие слои дермы без прорастания подлежащей мышечной ткани.
Онкоцитарная карцинома
Онкоцитарная карцинома представляет собой опухоль, состоящую из мономорфных клеток с онкоцитарной дифференцировкой. Онкоцитарная карцинома впервые была описана W. Bauer и J. Bauer в 1953 г. Мужчины заболевают чаще женщин — 2/3 пациентов мужского пола. Для опухоли характерен широкий диапазон по возрасту — от 25 до 92 лет, при среднем возрасте на момент диагноза 62,5 года. Онкоцитарная карцинома занимает лишь 5% от онкоцитарных опухолей слюнной железы и менее 1 % от всех опухолей СЖ. Локализация онкоцитарной карциномы в 80% случаев связана с околоушной СЖ порядка 8-9% — с поднижнечелюстной слюнной железой, а остальные наблюдения относятся к малым СЖ. Возраст наших пациентов, как мужчин, так и женщин, был в пределах 43,5 лет.Клинически онкоцитарная карцинома выглядит как безболезненное, с трудом определяемое увеличение околоушной или поднижнечелюстной СЖ. В случаях злокачественной трансформации онкоцитомы отмечают ускорение темпов роста опухоли за короткий период времени. При поражении ветвей лицевого нерва появляется боль, нейропатия и парез. Новообразование имеет вид мягкотканой опухоли с бессимптомным течением. Когда опухоль достигает размеров, заметных для глаза при локализации в поверхностной части околоушной слюнной железы или причиняет неудобство при глотании, локализуясь в глубокой части железы, тогда пациент обращается к врачу.
В наших наблюдениях размеры опухоли составляли 4 х 5 см в наибольшем измерении, длительность долечебного периода варьировала от 2 до 5 лет. Если рост опухоли происходил в сторону ротоглотки, то в дальнейшем проявлялась симптоматика, характерная для этой локализации опухоли. Слизистая оболочка над опухолью была не изменена, но фиксирована к поверхности опухоли. Пареза или паралича мимических мышц не наблюдалось, регионарные лимфатические узлы оставались без патологических изменений.
Морфологически структура опухоли представляет вид узла с преимущественно солидными разрастаниями мономорфных клеток с онкоцитарной дифференцировкой, очагами некроза и очагами миксоматоза, которые могут быть расценены как принадлежащие плеоморфной аденоме. Морфологические данные свидетельствуют о возможности развития данного вида карциномы на фоне плеоморфной аденомы.
Клиническая картина онкоцитарной карциномы в поднижнечелюстной СЖ, которую мы наблюдали у 18-летнего пациента, соответствовала клиническому диагнозу кисты. Мягкотканое, округлое, безболезненное, не спаянное с окружающими тканями новообразование имело размеры 3 х 3 х 4 см. Опухоль существовала на протяжении года с медленным увеличением. Кистозная полость с тонкими стенками была заполнена жидким содержимым, после эвакуации которого быстро заполнялась вновь. Предоперационная диагностика представила трудности, так как исследование содержимого кистозной полости не выявило данных, которые говорили бы о наличии опухолевого процесса. Гистологическое исследование удаленных тканей поднижнечелюстной области показало наличие онкоцитарной карциномы без инфильтрации окружающих тканей и поражения лимфатических узлов. Пациент наблюдается без признаков опухоли более 5 лет.
Онкоцитарная карцинома малых СЖ проявляется более агрессивно. Опухоль локализуется в области твердого нёба, имеет мягкоэластическую консистенцию, без изменений слизистой оболочки. Размеры опухоли варьируют от 0,8 до 2 см. Течение опухолевого процесса характеризуется рецидивированием и регионарным метастазированием. Рецидивная опухоль развивается в течение 3-6 лет с одновременным метастазированием.
Бессимптомное течение приводит к значительным разрушениям костных структур верхней челюсти и распространению опухолевого процесса, но пациенты обращаются к врачу в случае, когда уже имеют место изъязвление опухоли, некроз и распад тканей, деструкция костных структур. Опухоль распространяется на верхнюю челюсть, переходит за среднюю линию на другую верхнюю челюсть, мягкое нёбо. Изъязвленный экзофитный компонент достигает размеров 6-8 см, разрушая костные структуры верхней челюсти, заполняет верхнечелюстную пазуху, распространяясь в хоаны и полость рта.
При таком значительном местном распространении метастатические узлы в регионарных лимфатических узлах поднижнечелюстной области и средней яремной группы носят инфильтративный характер. Выходя за пределы капсулы узла в мышечные ткани, инфильтрируя внутреннюю яремную вену, с распадом в центре узла, метастатические узлы выглядят как несмещаемые инфильтраты без четких границ, размерами 3-4 см.
Невозможность радикального лечения приводит к бурному прогрессированию процесса с летальным исходом в течение 1,5-2 лет.
Наши исследования в отношении аденокарцином показали, что, несмотря на влияние степени дифференцировки на клиническую картину и течение опухолевого процесса, наиболее важный фактор прогноза — локализация и распространенность опухоли.
А.И. Пачес, Т.Д. Таболиновская
Опубликовал Константин Моканов
что это такое, симптомы и лечение
20 октября 2018 , 0:11
1738
 Расположение слюнных желез. Фото предоставлено flickr.com
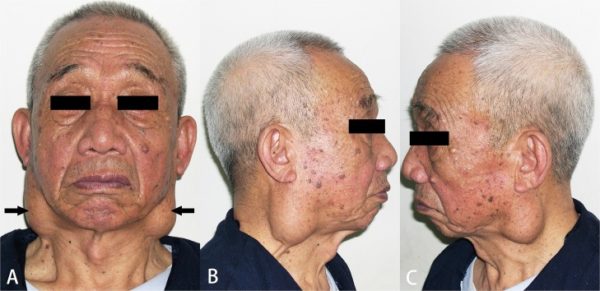
Расположение слюнных желез. Фото предоставлено flickr.comРассматривая в общем разрезе онкологические патологии, можно сказать, что аденокарцинома околоушной слюнной железы в этом ряду занимает практически последнее место. Из всех случаев заболевания раком болезнь составляет всего лишь 1-2%. В статье узнаем, как можно выявить аденокарциному, можно ли ее вылечить и прочие важные моменты.
Что такое аденокарцинома слюнных желез
Чаще всего это патологическое заболевание выявляют у людей старше 60 лет, очень редко – среди новорожденных. Аденокарцинома представляет собой уплотнение различного размера, очень болезненное при пальпации. Может располагаться вблизи уха, под подбородком. Имеет свойство прогрессировать и активно увеличиваться.
Болезнь может поразить лицевой нерв. В этом случае у пациента будет наблюдаться нарушение в работе лицевых мимических мышц. Например:
- У человека может быть сильно перекошен рот, уголок будет опущен вниз;
- Слюни бесконтрольно вытекают;
- У пожилого человека практически полностью на лице разглаживаются морщинки;
- Пища при жевании выпадает изо рта;
- Может измениться речь и голос, выражение лица;
- Нарушается слух.
Чем может быть опасен этот недуг?
Аденокарцинома вроде бы и простое заболевание по своей сути, а с другой стороны – это самая коварная онкологическая форма. В некоторых случаях ее можно в короткие сроки излечить, а в иных ее выявляют лишь на запущенных стадиях развития, так как болезнь чаще всего может протекать бессимптомно. В этих случаях лечебная терапия может быть не эффективной.
Важно! Из-за того, что болезнь длительное время развивается без наличия симптомов, трудно определить степень развития рака.
При этом заболевании у человека в слюнных железах возникает злокачественное образование. Опухоль располагается в железистых структурах, где впоследствии и произрастает. Она способна образовывать локализированные метастазы.
При аденокарциноме опасно, что болезнь возникает внезапно и также быстро начинает прогрессировать. Чаще всего образования носят злокачественный характер, что чревато для жизни человека.
Основные разновидности болезни
При мутации видоизменяются железистые клетки, вследствие этого наблюдается их дифференцировка. При этом у клеток меняется размер и приобретается характерная для рака форма. Из-за степени дифференцировки заболевание подразделяется на несколько форм. Рассмотрим их.
Форма | Описание |
Высокодифференцированный тип | Клетки одинакового размера, плотно присоединены друг к другу. При этом виде аденокарциномы железы, пораженные злокачественной опухолью, медленно разрастаются, метастазы появляются поздно. Лечебной терапии поддается хорошо. |
Умеренно дифференцированный тип | Клетки отличаются размером, структура не очень четкая. При этом виде болезни железы быстро увеличиваются, метастазы могут распространяться по всему организму. Шанс на излечение имеется, если аденокарцинома слюнных желез была своевременно выявлена. |
Низкодифференцированный тип | Самый опасный вид рака, поражающий слюнные железы. Клетки способны молниеносно делиться и размножаться, между собой не связаны. Способны мигрировать. |
Особоенности заболевания околоушных желез
Рассмотрим некоторые разновидности онкологического заболевания, которое может поражать околоушные железы.
- Полиморфная аденокарцинома с малой степенью онкологии. Встречается в 26% из всех случаев. Чаще всего болезнь поражает женщин старше 60 лет. Опухоль располагается вблизи ушной раковины, на твердом нёбе, языковом корне, может смещаться. Консистенция плотная.
- Базальноклеточная аденокарцинома. Развитие бессимптомное. Пациент обнаруживает в запущенной стадии. Могут наблюдаться множественные образования.
- Папиллярная цистаденокарцинома. Опухолевая масса может локализоваться около уха, на твердом нёбе. Растет в течение пары лет. Консистенция плотная.
Особоенности забоелвания подчелюстных желез
Познакомимся ближе с видами подчелюстной аденокарциномы.
- Муцинозная аденокарцинома. Клетки железы наполняются противной слизью. Опухоль располагается под челюстью, под языком, практически не беспокоит болью. Структура кистозная.
- Светлоклеточный тип. Тяжело диагностируется. Может также располагаться и в околоушной области, затрагивая лимфатические узлы.
- Карцинома слюнного протока может располагаться в любой области6 под челюстью, около уха и даже в гортани.
Как классифицируется недуг
Основная оставляющая этого диагноза это то, что аденокарцинома слюнной железы является злокачественным образованием. От локализации опухолевого нароста зависит прогноз лечебной терапии, а также лечение и развитие самого заболевания.
Рассмотрим классификацию стадий болезни.
1 стадия
Новообразование достигает размера 1,8-2см. Раковые клетки пока не активны, они не наблюдается в железистой капсуле, не происходит поражения лицевого нерва.
2 стадия
Злокачественное образование превышает размер 2см. Начинают повреждаться мимические мышцы лицевой поверхности из-за повреждения лицевого нерва.
3 стадия
Большая часть слюнной железы уже поражена раковыми клетками. Они начинают мигрировать в близлежащие анатомические структуры. Происходит поражение нижней челюсти, языкового корня, жевательных мышц, из-за повреждения ухудшается слух.
4 стадия
Наблюдается полный паралич лицевой поверхности.
 Строение слюнных желез. Фото предоставлено flickr.com
Строение слюнных желез. Фото предоставлено flickr.comЧто такое базальноклеточная аденокарцинома
Чаще всего поражение слюнных желез происходит без наличия особых симптом. Как только у пациента образование достигает размера 2-2,5см, его начинает беспокоить болезненность в области уха и нижней челюсти. После обследования у пациента диагностируется аденокарцинома базальноклеточная.
Важно! Патологический процесс не обладает существенной симптоматикой. Здесь все зависит от того, какой орган был поражен онкологией.
Новообразование начинает активнее увеличиваться из-за наличия в организме возбудителя инфекции. Перед тем, как больному будет произведена резекция околоушной слюнной железы, она может развиваться от нескольких месяцев и до пары лет. Могут наблюдаться множественные опухолевые придатки.
Что такое папиллярная цистаденокарцинома
Чаще всего рак поражает подъязычную часть слюнных желез. Страдают этим видом болезни женщины старше 70 лет. Онкологию здесь выявить очень трудно. При расшифровке цитограмм могут возникать путаницы с преоморфной аденомой.
Клетки становятся большими, ими устлана полость трубочек, которые совместно образуют папиллярные структуры. Эрозией могут поражаться кости.
Муцинозная аденокарцинома и ее особенности
Это своеобразный вид опухоли, которая состоит из слюнных желез, и устилает кистозные и папиллярные структуры. Полости могут быть в виде квадрата, куба, цилиндра. Выделяющийся секрет – слизь.
Чаще всего локализируется под языком и на мягком нёбе. Консистенция плотная. Опухоль медленнорастущая, без проявления боли.
Что являет собой светлоклеточная аденокарцинома
Железистая структура этого вида болезни представляет собой клетки с формой цилиндра. Локализируется опухоль обычно в ротовой полости, на нёбе, на щеке, губе. Заболеванию подвержены люди возрастной категории 40-60 лет. Аденокарцинома этого вида может развиваться 10-15 лет.
Опухоль образована единичным узлом. Клетки способны объединяться в семьи. Ткань вокруг них подвергается фиброзной дегенерации.
Миоэпителиальная карцинома и ее особенности
Этот вид болезни относят к отдельной морфологической форме. Может поражать как подростков, так и людей преклонного возраста. Развивается преимущественно од челюстью и в малых слюнных железах. Лечебная терапия может длиться более года.
Консистенция опухоли плотная, может смещаться и поражать жевательные мышцы. Образования могут быть как одиночные, так и множественные.
Карцинома слюнного протока
Именно в протоковой части происходит развитие этого вида злокачественной болезни. Она заполнена пролиферирующими клетками. В выстилке клетки имеются элементы, вырабатывающие слизь, которая растекается между клетками.
Карцинома преобладает у мужчин, встречается в 8-9% случаев. Образование способно стремительно увеличиваться, а затем самостоятельно уменьшаться. Может поражаться лицевой нерв.
Что такое онкоцитарная карцинома
Злокачественное образование включает в себя мономорфные клетки. Возрастная категория поражения болезнью этого типа от 30 и до 90 лет. Опухоль мягкотканая, может образовываться и вблизи ушной раковины, и под челюстью. Трудно определяется, болей не наблюдается.
При онкологическом развитии событий образование быстро увеличивается. Могут поражаться нервные корешки лицевой поверхности, вследствие чего возникает парез, нейропатия, паралич лица.
Редкий вид недуга — муцинозная аденокарцинома
Это редкий вид образования злокачественного характера включает в себя экстрациллюлярный муцин. Границы опухоли слабо выражены, поверхность сероватого оттенка. Могут иметься многочисленные кисты, субстанция железистая.
Неопластические клетки находятся в плавающем состоянии из-за наличия муциновой слизи. Они имеют различную форму, в центре у клеток находится гиперхромное ядро. Прогноз терапии малоприятный.
Основные причины появления болезни
В зависимости от месторасположения новообразования причины возникновения болезни могут быть двух типов. Рассмотрим их.
Причины общего плана:
- Наследственный характер.
- Неправильный прием пищи.
- Длительные заболевания.
- Наличие вируса папилломы.
- Высокое рентгенорадиоактивное излучение.
Причины специфические:
- Воспалительный процесс в мочеточнике, мочевая жидкость застаивается.
- Цирроз, гепатит.
- В кишечнике имеется наличие полипов, свища.
- Заболевания почек.
Симптомы
На ранних стадиях пациент не может обнаружить образований, так как заболевание развивается без признаков и ярко выраженных симптомов. Позже пациент может обнаружить у себя следующие изменения:
- Новообразование становится более плотным по консистенции;
- Границы нечеткие;
- При дальнейшем увеличении опухоль начинает болеть;
- Наблюдается поражение жевательных и мимических мышц;
- Кожа лица гиперемирована.
Важно! Чаще всего аденокарциноме подвержены пациенты, которые работают на химических предприятиях. Могут соприкасаться с никелем, свинцом, хромом, цементом.
Из-за быстрого разрастания тканей у пациента наблюдается нарушение подвижности челюсти. Пораженная поверхность отекает, ощущается дискомфорт и боль.
Какие есть диагностические мероприятия
Специалист может при пальпации диагностировать наличие у больного аденокарциномы слюнных желез, так как опухоль чаще всего располагается вблизи уха, под челюстью.
Также для полного обследования необходимо сдать биологический материал для проведения цитологического анализа. Для этого у пациента берется пункция некоторая доля частичек новообразования, расположенного в железе.
Не лишним будет пройти рентгенографию черепного основания и слюнных желез, чтобы врач смог определиться с месторасположением опухоли. Пациенту будет назначено соответствующее лечение, а в случае необходимости будет проведена резекция слюнной железы для устранения образовавшегося очага.
Как может производиться лечение
Для результативного лечения аденокарциномы слюнной железы должна применяться комплексная терапия, сочетающая в себе применение химически препаратов, радиотерапию и оперативное вмешательство.
- При проведении хирургической операции в слюнных железах иссекается образование и пораженные участки ближайшей ткани. Иногда слюнная железа может быть удалена вместе с капсулой.
- Если болезнью был поражен лицевой нерв или слуховой аппарат, то здесь показана резекция пораженного участка. Слух и мимика могут не восстановиться.
- Если аденокарцинома поражает кость нижней челюсти, то ее также необходимо удалить. В дальнейшем это усложнит жизнь пациента.
Важно! Информация, описана в статье, это не руководство к действию, она изложена для ознакомления с болезнью.
Какой прогноз на выздоровление
Как правило, результативность лечебной терапии будет зависеть от степени поражения участка, на какой стадии развития находится болезнь. Результативность лечения рака составляет 60-75%. Хуже всего терапии поддается плоскоклеточный рак.
Рак слюнных желез, видео
Опухоли слюнных желёз — Википедия
Опухоли слюнных желёз — доброкачественные, злокачественные и промежуточные опухоли, происходящие из тканей слюнных желёз.
Новообразования слюнных желёз возникают примерно в 1-2% случаев опухолей человека. Доброкачественные опухоли слюнных желёз встречаются несколько чаще — в 60% наблюдений. Опухолей околоушной и подчелюстной слюнных желез встречаются в соотношении (6-15):1.
Наиболее часто новообразования слюнных желез возникают у людей в возрасте от 50-60 лет, хотя могут наблюдаться у престарелых людей и у новорождённых. Мужчины и женщины страдают этими заболеваниями примерно в равном соотношении.
Чаще всего поражаются околоушные желёзы с одной стороны лица, новообразования подъязычных слюнных желез возникают весьма редко. Из мелких слюнных желёз опухоли чаще всего поражают железы слизистой оболочки твердого, реже мягкого неба.
Злокачественные новообразования околоушных слюнных желез в процессе инвазивного роста могут прорастать лицевой нерв, вызывая парез или паралич его ветвей. Опухоли прорастают в нижнюю челюсть, прежде всего ветвь и угол, сосцевидный отросток височной кости, распространяясь под основанием черепа, в ротовую полость. В запущенных случаях в опухолевый процесс вовлекается кожа боковых отделов лица.
Местное метастазирование злокачественных опухолей слюнных желез происходит в регионарные поверхностные и глубокие лимфатические узлы шеи, но может протекать и гематогенным способом.
Морфологическая классификация опухолей слюнных желёз[править | править код]
Опухоли слюнных желёз подразделяются на следующие виды:
1. Доброкачественные опухоли:
2. Местнодеструирующие опухоли
- ацинозно-клеточная опухоль
3. Злокачественные опухоли
- эпителиальные: аденокарцинома, эпидермоидная карцинома, недифференцированная карцинома, аденокистозная карцинома, мукоэпидермоидная опухоль
- злокачественные опухоли, развившиеся в полиморфной аденоме
- неэпителиальные опухоли (саркома)
- вторичные (метастатические) опухоли
Классификация опухолей по стадиям развития[править | править код]
Развитие злокачественных опухолей слюнных желёз делится на следующие стадии:
- I стадия (Т1) — опухоль не превышает 2,0 см в наибольшем измерении, расположена в паренхиме железы и не распространяется на капсулу железы. Кожа и лицевой нерв не затронуты
- II стадия (Т2) — опухоль величиной 2—3 см, наблюдается парез мимических мышц
- III стадия (ТЗ) — опухоль распространяется на большую часть железы, прорастает одну из ближайших анатомических структур (кожа, нижняя челюсть, слуховой проход, жевательные мышцы и т.д.).
- IV стадия (Т4) — опухоль прорастает несколько анатомических структур. Паралич мимических мышц на пораженной стороне
Аденома слюнных желёз[править | править код]
Встречается редко. Обычно локализуется в околоушных желёзах и состоит из эпителиальных структур, напоминающих саму железу. Безболезненный гладкий и мягкий узел опухоли растёт медленно, отграничиваясь от соседних тканей капсулой. МКБ D 11.0
Аденолимфома слюнных желёз[править | править код]
Редко встречающаяся опухоль, состоит из эпителиальных железистоподобных структур со скоплениями лимфоидной ткани и чаще всего располагается в толще околоушной железы. Опухолевый узел мягкий и безболезненный, растёт медленно, от окружающих тканей отграничивается капсулой. Опухоль сопровождается воспалительными процессами и на разрезе имеет вид ломких бледно-жёлтых тканей с мелкими кистами.
Полиморфная аденома[править | править код]
Встречается часто — в 60 % случаев и чаще всего располагается в околоушных слюнных желёзах. Растут обычно безболезненно, медленно, могут достигать значительных размеров. Опухоль плотная и бугристая.
У полиморфных аденом есть ряд особенностей:
- Часто возникают в виде множественных узлов
- Капсула опухоли не полностью покрывает опухоль
- Ткань опухоли имеет сложную структуру, состоящую из эпителиальных, миксохондроподобных и костных клеток
- В 5 % случаев малигнизируются, приобретая все свойства злокачественного роста, что проявляется парезом лицевого нерва
Ацинозно-клеточная опухоль[править | править код]
Хорошо отграничена от окружающих тканей, но нередко проявляются признаки инфильтративного роста. Опухоли состоят из базофильных клеток, сходных с серозными клетками ацинусов нормальной слюнной железы.
С 1992 года относится к истинно злокачественным опухолям
Мукоэпидермоидная опухоль[править | править код]
Встречается в 10% случаев, чаще всего у женщин 40-60 лет, поражает в основном околоушные слюнные желёзы. В половине случаев протекает доброкачественно, клинически похожа на полиморфную аденому.
Злокачественная разновидность опухоли представляет собой болезненный плотный узел без чёткой границы, в 25% случаев дающий метастазы. Новообразование сопровождается изъязвлением, нагноением образованием свищей с выделением гноевидного содержимого. Чувствительна к лучевой терапии.
Цилиндрома[править | править код]
Новообразование встречается в 9-13% случаев. На разрезе ткань опухоли напоминает саркому. Представляет собой плотный бугристый узел с псевдокапсулой, сопровождается болью, парезом или параличом лицевого нерва. Цилиндрома растёт инфильтративным ростом, часто рецидивирует, в 8-9% случаев даёт метастазы. Отдалённые метастазы поражают лёгкие и кости.
Карциномы[править | править код]
Карциномы слюнных желёз встречаются в 12-17% наблюдений. Морфологически представляют собой плоскоклеточный рак, аденокарциному и недифференцированный рак. В 21% случаев образуются в результате малигнизации доброкачественной опухоли. Чаще страдают женщины старше 40 лет. Около 2/3 карцином развиваются в больших слюнных железах.
Опухоль возникает как плотный безболезненный узел с нечёткими границами. Впоследствии присоединяются боли, явления пареза лицевого нерва. Новообразование прорастает мышцы и кости вплоть до контрактуры жевательных мышц. Метастазы поражают регионарные лимфатические узлы, отдалённые метастазы развиваются в лёгких и костях.
Саркомы[править | править код]
Саркомы встречаются очень редко и возникают из гладких и поперечно-полосатых мышц, элементов стромы слюнных желез, сосудов. К этим видам опухолей относятся рабдомиосаркомы, ретикулосаркомы, лимфосаркомы, хондросаркомы, гемангиоперицитомы, веретеноклеточные саркомы.
Хондро-, рабдо- и веретеноклеточные саркомы представляют собой плотные узлы, четко отграниченные от соседних тканей. Быстро растут в размерах, изъязвляются и разрушают соседние органы, особенно кости, дают обширные гематогенные метастазы.
Ретикуло- и лимфосаркомы имеют эластическую консистенцию, нечеткие границы. Очень быстро растут в размерах, на соседние области распространяются иногда в виде нескольких узлов. Более склонны к регионарному метастазированию, отдаленные метастазы сравнительно редки. Соседние кости не поражаются.
Гемангиоперицитома встречается крайне редко как доброкачественном, так и в злокачественном виде.
Установление диагноза опухолевого процесса в слюнных железах может быть получено с помощью различных методов исследования:
- изучение клиники заболевания (жалобы, история заболевания, осмотр, определение формы, консистенции, локализации, болезненности, размеров опухоли, четкости и ровности контуров, характер поверхности и др.)
- Цитологическое исследование
- Биопсия и гистологическое исследование
- Рентгенологические методы исследования (рентгенография черепа, нижней челюсти, сиалоаденография)
- Радиоизотопное исследование
При лечении доброкачественных новообразований слюнных желёз опухолевый узел осторожно удаляется вместе с капсулой с последующим гистологическим исследованием удалённых тканей.
Выбор метода лечения злокачественных опухолей зависит от распространенности опухолевого процесса, морфологической разновидности опухоли, возраста больного и наличия сопутствующих заболеваний. В большинстве случаев вначале проводится предоперационная телегамма-терапия с последующим радикальным оперативным вмешательством. При подозрении на метастазы облучению подвергаются зоны регионарного лимфооттока.
В запущенных случаях (далеко зашедший опухолевый процесс, распад опухоли и др.) проводится симптоматическое лечение.
Химиотерапия неэффективна, однако метотрексат и сарколизин иногда приводят к некоторому уменьшению размера опухоли.
Доброкачественные опухоли обычно успешно поддаются излечению, однако полиморфная аденома способна рецидивировать. Прогноз при лечении злокачественных новообразований слюнных желёз хуже — излечение при карциномах достигается у 20—25% больных, рецидивы возникают у 4—44% больных, метастазы в регионарные лимфоузлы — у 47—50%. Прогноз у злокачественных опухолей подчелюстных слюнных желез хуже, чем околоушных.
- Федяев И. М., Байриков И. М., Белова Л. П., Шувалова Т. В. Злокачественные опухоли челюстно-лицевой области. — М., Н. Новгород: Медицинская книга, Изд-во НГМД, 2000. — 160 с. — 5 000 экз. — ISBN 5-86093-036-4.
симптомы, прогноз, лечение и стадии
Рак слюнной железы – это редкое онкологическое заболевание. Второе название – карцинома. Заболевание подразделяется на виды по гистологическим признакам. Процесс развития состоит из четырёх стадий. Метастазы возникают на последней, четвёртой стадии. Чтобы подобрать индивидуальную программу лечения, врачи исследуют новообразование с помощью компьютерной диагностики и биопсии.
Рак слюнной железы – это заболевание, протекающее в трёх формах: доброкачественной, злокачественной и местно-деструирующей. Опухоль бывает первичной – сформировавшейся из клеток слюнной железы, вторичной – сформированной из метастазов другой опухоли. Данный тип рака включает патологии:
- Доброкачественные – аденому;
- Злокачественные – карциному, саркому;
- Местно-деструирующие – патология развивается из клеток, похожих на нормальные клетки слюнной железы, и признана истинно злокачественной.
Слюнные железы расположены в околоушной и челюстной зонах. Международная классификация МКБ-10 выделяет следующие типы заболевания:
- Околоушных желёз;
- Нижнечелюстных;
- Подъязычных.
Также может встречаться рак малых желёз в ротовой полости. Указанная патология переходит в рак губы. Заболевание имеет код С07, С08.


Классификация
По степени злокачественности выделяют три типа:
- Высокодифференцированный – по структуре похож на клетки железистого эпителия железы, характеризуется медленным ростом, прогноз благоприятный.
- Среднедифференцированный – объединяет признаки высоко и низкодифференцированных типов.
- Низкодифференцированный – инородная структура быстро развивается и даёт метастазы.
Рак околоушных слюнных желёз диагностируют в 80% случаев. Врач пальпацией определяет заболевание по мягкому или эластично-плотному образованию в позадичелюстной ямке. Расплывчатая неоплазия захватывает часть шеи, зону за ухом. Прогрессирующая опухоль разрушает сосцевидный отросток височной кости.
Гистология
Виды первичной опухоли классифицируют по гистологическим признакам:
- Мукоэпидермоидный – распространённый вид карциномы слюнной железы, часто формируется в околоушной зоне, относится к высокодифференцированному типу с положительным прогнозом.
- Аденокистозный – высокодифференцированный тип склонен к медленному росту, но быстрому распространению. Рецидивирует через несколько лет.
- Ацинарно-клеточный – зарождается в околоушной железе, прогноз зависит от степени инвазии, склонен поражать слюнные железы молодых людей.
- Полиморфная низкосортная аденокарцинома – формируется в малых железах в полости рта.
- Плоскоклеточная карцинома – рост провоцирует лучевая терапия, возникает у мужчин в пожилом возрасте, неблагоприятный прогноз.
- Эпителиально-миоэпителиальная карцинома – редкий тип, даёт метастазы, неблагоприятный прогноз.
- Анапластическая мелкоклеточная карцинома – клетки похожи на нервные, возникает в малых органах.
Мукоэпидермоидный вид – это плотная, статичная, болезненная опухоль. Повреждения приводят к кровоточивости, язвам и гнойным свищам.

Раковая опухоль у мужчины
Вторичный рак
Заболевания, метастазы которых могут относиться ко вторичной форме рака слюнных желёз:
- Неходжкинская лимфома – поражение лимфатических узлов.
- Саркомы – неоплазии переходят в соседние ткани из стенок кровеносных сосудов железистых структур.
Вероятность рецидива велика при аденокистозной форме – в 73% случаев. Повторное развитие болезни поражает слюнные железы вдоль нервных стволов.
Рак подчелюстных слюнных желёз встречается намного реже – в 4% случаев. Симптомы такие же, как и у околоушного типа. Типичный пациент – мужчина. Мужской пол и пожилой возраст – характеристики группы, страдающей от заболевания в два раза чаще. Запущенная опухоль выглядит как бугристый нарост неправильной формы. При пальпации прощупываются плотные отростки, похожие на шнуры. Дно полости рта остается чистым. Образование растёт наружу к шее.
Аденокарцинома – злокачественная опухоль, развивается без симптомов на начальной стадии, на следующих этапах неоплазия поражает жевательные мышцы, лицевые нервы, вызывая боль. Метастазы заражают регионарные лимфоузлы, через кровоток попадают в лёгкие и кости.
Причины
Точная причина развития злокачественного процесса в слюнных железах не установлена. Основная гипотеза учёных основана на генетическом нарушении равновесия между онкогенами, запускающими деление клеток, и супрессорами, которые его подавляют. Второй причиной называют радиационное облучение и отравление химическими веществами. По третьей причине – рак слюнных желёз происходит из доброкачественных образований.
Другие причины:
- Лимфома Ходжкина;
- Наследственность;
- Алкоголизм, курение.
Лимфома Ходжкина – это злокачественное поражение лимфатических узлов. На её фоне рак слюнной железы выступает как вторичное заболевание.

Лимфома Ходжкина
Женский пол менее предрасположен к раку слюнных желёз, но нередки случаи, когда пациент – женщина. Вдобавок патология развивается чаще в пожилом возрасте, но встречаются исключения. Питание животными жирами без овощей также относят к факторам риска.
Симптомы
Злокачественные опухоли похожи на доброкачественные образования, поэтому диагноз подтверждают биопсией.
Симптомы рака слюнной железы похожи на симптомы других заболеваний. Пациент проходит лечение у ЛОР-врача, невропатолога перед постановкой зловещего диагноза. В результате неверного лечения к онкологу больной попадает с большой опухолью, которую необходимо удалять хирургическим путём. Ранняя стадия характеризуется ощутимым уплотнением. Неосведомленность пациентов и редкие случаи заболевания не позволяют заподозрить рак по описываемым ими симптомам.
Признаки, побуждающие обратиться к онкологу:
- Давление инородного тела в шее, под челюстью, в щеках, под языком;
- Боль в патологическом образовании;
- Щёки разного размера;
- Онемение некоторых участков на голове;
- Больно широко открывать рот;
- Трудно глотать.
Симптомы околоушной неоплазии, сдавливающей лицевой нерв:
- Усиливается асимметрия лица, когда человек говорит, улыбается;
- Не закрывается глаз на повреждённой половине лица, постоянно течёт слеза;
- Пациент не способен надуть щеки;
- Прикусывание внутренней стороны щеки во время еды.
Впервые пациент обращается к ЛОР-врачу, стоматологу. Если опрос, пальпация околоушной, подчелюстной зоны и лимфоузлов выявит онкологический симптом, необходимо провести комплексную диагностику.

Обследование лимфатических узлов
Диагностические методы:
- Анализ крови на уровень лейкоцитов;
- Биохимический анализ крови;
- Рентген – снимок покажет пораженные лимфоузлы и метастазы; области исследования – нижняя челюсть, грудная клетка;
- УЗИ – исследуют шейный отдел, лимфоузлы, а также печень на метастазы;
- СКТ – спиральная томография в поперечном разрезе с контрастом показывает размеры и структуру опухолей;
- МРТ – контраст покажет область распространения опухоли и метастазов;
- ПЭТ – отображает активность злокачественных клеток, позволяет точно определить расположение опухоли и поражённые лимфоузлы.
Результаты исследований подтверждает биопсия. Используют три метода:
- Тонкоигольный – в новообразование вводится тонкая игла, через которую втягивают биоматериал.
- Инцизионный – удаление части опухоли и лимфоузла.
- Эксцизионный – в сложных случаях опухоль удаляют полностью.
Программа диагностики разрабатывается индивидуально для каждого пациента.
Лечение
Терапия заключается в комплексном применении хирургической операции, химиотерапии и радиооблучения. Программа согласовывается специалистами – онкологом, хирургом, химиотерапевтом и лучевым терапевтом. Типичная схема – удаление, облучение, химиотерапия медикаментами:

- Хирургическая операция. Номинальная цель – иссечение поражённого участка. Тактика зависит от размера, места и распространения метастазов опухолью. Околоушный рак затрудняет операцию близким расположением лицевого нерва, но так как опухоль чаще растёт наружу, её удаётся частично или полностью удалить. Если опухоль охватывает нерв, его часть иссекают. В результате теряется вкус, двигательная функция языка. Также по необходимости удаляется часть челюсти. Рак малых желёз подразумевает удаление поражённых тканей с частью здоровых. Чтобы предотвратить рецидив, удаляют лимфоузлы.
- Радиотерапия – проводится как монотерапия, когда хирургическое вмешательство невозможно, а также применяется как постоперационное лечение оставшихся злокачественных клеток. В первом случае облучение уменьшает очаг, боль, кровотечение и улучшает глотание.
- Химиотерапия – применяется против метастазов. Так как препараты лишь уменьшают очаг, метод применяется только в комплексе с другими.
Курс радиотерапии – 5 дней в неделю до двух месяцев. Облучению подвергается место возникновения опухоли. Курс химиотерапии разрабатывается индивидуально, включает комбинации препаратов.
Осложнения
Возможные риски при операции:
- Аллергия на анестезию;
- Постоперационное кровотечение;
- Тромбы на месте удаленной железы;
- Инфекция.
Эти осложнения обнаруживают в послеоперационный период, когда пациент ещё находится в клинике, и быстро разрешаются.
Синдром Фрея – типичное осложнение после удаления слюнных желёз. Его особенность в том, что прооперированная часть лица краснеет и потеет при жевании, глотании. Парасимпатические волокна, которые иннервировали слюнные железы, присоединяются к потовым каналам, заставляя их реагировать на приём пищи.
Серьезные осложнения после химиотерапии – нарушение работы щитовидной железы и стоматологические заболевания из-за разрушения зубов. Побочные эффекты – отсутствие вкуса, хрипота, выпадение волос.
Паралич мышц лица в результате повреждения нерва – неизлечимое последствие. Если во время операции хирург задел часть нервных волокон, чувствительность восстановится. Удаление лимфоузлов вызывает нечувствительность нижней губы, уха, руки на прооперированной стороне.
Болевой синдром после операции снимают с помощью анальгетиков.
Полное восстановление займёт около года.
Прогноз
Пятилетняя выживаемость пациентов, которые получили комплексное стандартное лечение:
- 1 стадия – 90%;
- 2 стадия – 74%;
- 3 стадия – 66%;
- 4 стадия – 40%.
Прогноз зависит от индивидуальной сопротивляемости организма, возраста, метода лечения и гистологической характеристики опухоли.
Составляющие факторы прогноза:
- Происхождение заболевания;
- На какой стадии оно обнаружено;
- Насколько агрессивно лечение;
- Количество рецидивов.
Время, которое проживёт пациент после лечения, зависит не только от интенсивности курса, но также от того, на какой стадии специалисты вмешались в злокачественный процесс. Если удалось предотвратить появление метастазов, это повышает шансы на благоприятный прогноз. Но течение болезни непредсказуемо, поэтому задача врачей – провести лечение так, чтобы снизить вероятность рецидива и повысить продолжительность жизни.
Реабилитация
Химиотерапия угнетает продуцирование красных кровяных телец в костном мозге. Чтобы восстановить кроветворение, пациенту прописывают витамин В, препараты с железом. В критических случаях проводят переливание крови.
Восстановиться после лечения поможет сбалансированная диета. После облучения и химиопрепаратов человек ощущает сухость во рту, ему трудно глотать и пережёвывать пищу, особенно если часть лица не двигается из-за повреждения нерва. Поэтому первые три недели необходимо питаться жидкой тёплой пищей. Рекомендации по питанию на следующем этапе восстановления:
- Снизить количество мяса;
- Есть фрукты и овощи;
- Обильно пить воду, 1,5-2 литра в сутки;
- Не есть за два часа до сна;
- Пить зелёный чай;
- Употреблять льняное, оливковое масло.
На время реабилитации необходимо отказаться от алкоголя и курения.
После операции раз в полгода необходимо проходить профилактический осмотр, который включает рентген грудной клетки, УЗИ шеи и лимфоузлов, анализ крови. Такого плана следует придерживаться два года. В будущем осмотр проводят раз в год.
Аденокарцинома слюнных желез без дополнительного уточнения
Аденокарциномы являются злокачественными эпителиальными опухолями слюнных желез (СЖ), состоящими из трубчатых или папиллярных железистых образований. Эти опухоли не содержат структур, характерных для других морфологических форм рака СЖ и плеоморфной аденомы. Ряд патоморфологов считает, что некоторые аденокарциномы могут развиваться в длительно существующих плеоморфных аденомах и очень небольшое число — в аденоидно-кистозных карциномах. Материалы нашей клиники также подтверждают эти представления.Аденокарцинома без дополнительного уточнения (БДУ)
Представляет собой опухоль без морфологических черт, свойственных другим типам аденокарцином. По различным литературным источникам, аденокарцинома составляет от 2 до 3,5% среди всех опухолей СЖ и от 2,3 до 6% среди эпителиальных опухолей слюнных желез. Встречаются сообщения о 17% этих опухолей среди всех карцином СЖ. Опухоль примерно одинаково часто развивается в больших и малых СЖ у лиц обоего пола, с некоторым преимуществом женщин, и в большинстве случаев в пожилом возрасте. Известны редкие наблюдения аденокарцином у детей.В нашем материале доля аденокарцином в группе злокачественных новообразований слюнных желез небольшая — 12,2%, в группе эпителиальных карцином — 13%. Частота поражения в группе эпителиальных карцином больших СЖ — 12,8%, малых СЖ незначительно больше — 13,3%. Из 130 больных у 89 (68,4%) пациентов опухоль локализовалась в больших слюнных железах, у 41(31,6%) — в малых СЖ.
Излюбленной локализацией аденокарциномы БДУ среди больших СЖ является околоушная слюнная железа (86,5%). В поднижнечелюстной и подъязычной СЖ частота аденокарциномы составила 10,1 и 3,4% соответственно. Среди злокачественных эпителиальных опухолей малых СЖ аденокарцинома занимает третье место. У 26,8% больных опухоль локализовалась в области твердого нёба, у 22% — в области корня языка, у 14% — в области щеки.

Рис. 7.57. Аденокарцинома левой околоушной слюнной железы: а — опухоль имеет вид инфильтрата; б — выраженный паралич мимических мышц
Аденокарциномы малых слюнных желез других локализаций распределись примерно в равных количествах. По 5,5% опухолей диагностированы среди следующих локализаций: боковая стенка ротоглотки, верхнечелюстная пазуха, носоглотка, альвеолярный отросток верхней челюсти, альвеолярный край нижней челюсти. В 2,4% случаев опухоль возникла в полости носа и у 3 пациенток (7,3% случаев) диагностирована аденокарцинома слезной железы. Преимущественной локализацией аденокарцином малых СЖ является полость рта (52,8%), на втором месте — ротоглотка (33,3%), на третьем — полость носа, верхнечелюстная пазуха и носоглотка (13,9%).
Аденокарциномы обладают выраженным злокачественным течением, проявляющимся инфильтративным ростом, высокой частотой рецидивирования после хирургического лечения, регионарным и гематогенным метастазированием.
Для клинической картины опухоли околоушной СЖ характерна солитарная, бессимптомная опухоль, у части пациентов (20%) вызывающая боль и поражение лицевого нерва (рис. 7.57).
Для клинической картины опухолей малых слюнных желез характерна смешанная форма роста с наличием экзофитного компонента и изъязвлением, инвазия подлежащих тканей с деструкцией кости у 25% пациентов, высокая склонность к рецидивам, лимфогенному и гематогенному метастазированию. Регионарные метастазы выявлены у 17 (41,4%) пациентов, гематогенные метастазы — у 2 (4,8%) пациентов.

Рис. 7.58. Лимфогенные метастазы аденокарциномы. Метастазы локализуются в околоушных и яремных лимфатических узлах: а — вид анфас; б — вид в профиль
Лимфогенные метастазы проявляют инфильтративные свойства и локализуются преимущественно в лимфатических узлах верхней и средней яремных групп, акцессорной зоны и поднижнечелюстной области (рис. 7.58). Преимущественной локализацией гематогенных метастазов являются легкие, головной мозг, печень.
Длительность клинического периода болезни варьирует от 1 года до 7 лет, причем в 78% случаев заболевание протекает в течение 3 лет. Крайне редко наблюдается длительное течение болезни (3,7% случаев), что, вероятнее всего, связано с озлокачествлением длительно существовавшей доброкачественной опухоли.
Типичную картину клинического течения аденокарциномы с локализацией опухоли в области щеки мы представляем в нашем наблюдении.
Наблюдение
Опухоль мягкоэластической консистенции в толще щеки существовала более 20 лет, не вызывая у больной никаких отрицательных симптомов. После травмы опухоль начала быстро расти. Процесс принял агрессивный характер. Удаление опухоли не остановило злокачественного течения болезни. Дважды в течение 2 лет процесс рецидивировал, захватывая все новые области: щеку, альвеолярный отросток верхней челюсти, верхнечелюстную пазуху, мягкие ткани и костные структуры скуловой области, с обширным гематогенным метастазированием в легкие, летальным исходом через 2,4 года от начала активного роста опухоли после травмы. Гистологическое исследование свидетельствовало о низкодифференцированном варианте аденокарциномы БДУ.Форма роста опухоли находится в определенной связи с длительностью опухолевого процесса. Опухоли с выраженным экзофитным компонентом существовали более длительно, чем опухоли с коротким анамнезом. Аденокарциномы с коротким анамнезом имели более выраженный инфильтративно-язвенный характер роста.
Для аденокарцином полости рта характерны склонность к экзофитному росту, многоузловой характер, мягкоэластическая консистенция, болезненность по мере роста и инфильтрации подлежащих тканей, изъязвление. Присоединение тех или иных симптомов зависит от локализации опухоли в полости рта и направления ее роста.Для аденокарциномы ротоглотки преобладающим является инфильтративно-язвенный характер опухоли, более быстрое течение опухолевого процесса, выраженное лимфогенное и гематогенное метастазирование, которое может быть первым проявлением заболевания.
Аденокарциномы полости носа, носоглотки, верхнечелюстной пазухи не имеют патогномоничных симптомов, характерных только для этой формы опухоли. Основным клиническим симптомом для аденокарциномы полости носа являются заложенность соответствующей половины носа и выделения кровянистого характера. Опухоль представлена бугристым, изъязвленным, легко кровоточащим инфильтратом.
Локализуясь в верхнечелюстной пазухе, опухоль может вызывать болевой симптом; по мере роста опухоли и заполнения пазухи появляется деформация лица, твердого нёба, альвеолярного отростка верхней челюсти. Развиваясь в носоглотке, опухоль по мере роста вызывает заложенность носа, затруднение носового дыхания, боль и нарушение слуха на соответствующей стороне.
Анатомо-топографические особенности этих локализаций способствуют раннему распространению опухоли в костные структуры с их деструкцией и, в зависимости от направления роста, появлению таких симптомов, как экзофтальм, слезотечение, тризм, а при вовлечении в опухолевый процесс основания черепа — нарушению функций черепных нервов.
Морфология
По морфологической структуре карциномы бывают высокой и низкой степени злокачественности. В нашем материале аденокарцинома высокой степени злокачественности наблюдалась у 75% больных с локализацией процесса в околоушной СЖ. Заболевание с одинаковой частотой встречается у женщин и мужчин; средний возраст женщин — 50 лет, мужчин — 44,5 лет.Клинические проявления опухоли низкой степени злокачественности характеризуются наличием медленно развивающегося, безболезненного узла опухоли в железе, чаще в ее задненижнем крае (рис. 7.59). Функция лицевого нерва не страдает, и пациент в течение 4-5 лет к врачу не обращается.

Рис. 7.59. Высокодифференцированная аденокарцинома левой околоушной слюнной железы. Быстрый рост опухоли после перенесенного гриппа: а — опухоль безболезненная, несмещаемая, без признаков паралича мимических мышц и увеличенных лимфатических узлов; б — вид анфас
Явное увеличение объема тканей околоушно-жевательной области или деформация мочки ушной раковины опухолью заставляют пациента обратиться к врачу. Рост опухоли может быть спровоцирован вирусной инфекцией, беременностью или другими причинами. В тканях околоушной СЖ пальпируется плотный, ограниченно смещаемый узел опухоли, чаще одиночный, не спаянный с кожей, размерами 2,5-3 см. Регионарные лимфатические узлы не увеличены.
В случае высокозлокачественного варианта аденокарциномы клиническая картина несколько иная. В тканях околоушной слюнной железе имеется опухолевый инфильтрат диффузного характера, который быстро захватывает всю железу. Длительность долечебного анамнеза составляет 1 год. Размеры инфильтрата составляют в среднем 2,5 х 3 х 4 см, контуры неровные, структура неоднородная (рис. 7.60). Иногда опухоль представляется в виде нескольких узлов в околоушной СЖ, не связанных друг с другом, без четких контуров, с микрокальцинатами, как в опухолевых, так и в метастатических узлах. Функция лицевого нерва обычно сохранена, но в ряде наблюдений отмечен легкий парез мимических мышц на пораженной стороне.

Рис. 7.60. Аденокарцинома инфильтративного характера. В течение нескольких месяцев проводилось лечение по поводу паротита: а — опухоль занимает околоушную слюнную железу; б — функция лицевого нерва сохранена. Во время операции выявлены метастазы в лимфатических узлах шеи
Тризм в клинической картине свидетельствует о прорастании опухолью мышц жевательной группы. Этот вариант опухоли проявляется раньше, так как возникают тяжесть и болезненные ощущения в железе. Зачастую такой процесс расценивается как острый или хронический сиалоаденит, по поводу которого проводится противовоспалительное лечение без эффекта. Микроскопические исследования удаленных тканей в некоторых случаях указывают на развитие опухоли на фоне хронического сиалоаденита.
Наряду с опухолью, в околоушной СЖ при обращении пациента к врачу уже имеются метастазы в регионарных лимфатических узлах. Метастатические узлы локализуются в средней и нижней яремных группах, размеры метастатических узлов варьируют от 1,1 х 0,9 до 1,2 х 1,5 см. Метастазами также поражаются внутриорганные околоушные лимфатические узлы. При распространенном регионарном метастазировании метастатические узлы выявляются во всех регионарных зонах, размерами от 0,6 до 2,6 см, плотные, ограниченно смещаемые и несменяемые.
Несмотря на радикальную операцию, часто процесс рецидивирует, причем многократно. Рецидив выявляется через 1-1,5 года у 50% пациентов. Рецидивные опухолевые узлы имеют множественный характер, располагаются под кожей, прорастают подлежащие ткани в околоушной, позадичелюстной, скуловой области, в тканях шеи, не имеют четких границ. Размеры опухоли варьируют от 1 до 2-3 см. Мелкие внутри-кожные узлы (0,6-0,8 см) располагаются по ходу операционного рубца. Ткань опухоли — серого цвета.
Опухоль может прорастать весь инфильтрат, или разрушать ткани в какой-то части операционного рубца и выступать над поверхностью кожи в виде многоузлового конгломерата (рис. 7.61). При обращении в клинику регионарные метастазы выявляются у 27% пациентов, гематогенные — у 2,5%. В дальнейшем течение опухолевого процесса осложняется не только возникновением очередного рецидива, но и развитием регионарных и гематогенных метастазов. Регионарные метастазы диагностируются у 62,5% пациентов, гематогенные — у 37,5%.
Если ранее производилась операция по поводу регионарных метастазов, то в последующем метастазы реализуются в группах лимфатических узлов, ранее не удаленных. Метастазы имеют инфильтративный характер. Синхронно происходит гематогенное метастазирование, которое мы наблюдали в головной мозг и печень после третьего рецидива первичной опухоли и повторного рецидива регионарных метастазов. Отдаленные метастазы обнаруживаются в основном через 1,5 года от начала заболевания; в некоторых случаях метастазирование выявлено через 9 лет от начала клинических проявлений опухоли.
При морфологическом исследовании обнаружена способность низкодифференцированной солидной аденокарциномы к периневральному росту. Летальный исход наступает в среднем через 2-4 года, реже — через 7-9 лет от прогрессирования опухолевого процесса в зависимости от распространенности опухоли на момент обращения к врачу.
Аденокарцинома с локализацией в поднижнечелюстной слюнной железе встретилась у пациентов пожилого возраста, средний возраст заболевших — 66 лет. Опухоль плотная, размерами 2,5 х 3 см. Инфильтративный характер выражался в ограничении смещаемости опухоли, фиксации железы к нижней челюсти и коже. В отсутствие лечения инфильтрат распространяется на окружающие ткани, прорастает мышцы дна полости рта, нижнюю челюсть, кожу. Некротические процессы в опухоли вызывают выраженное воспаление в пораженных тканях. Процесс вступает в завершающую стадию, метастазирует в лимфатические узлы и отдаленные органы (рис. 7.62). Длительность долечебного анамнеза колеблется от 2 мес. до 1 года.

Рис. 7.62. Низкодифференцированная аденокарцинома поднижнечелюстной слюнной железы. Опухоль инфильтративного характера с выраженным воспалением, прорастает окружающие ткани. Метастазы в лимфатических узлах шеи имеют структуру первичной опухоли
Отмечена высокая склонность аденокарциномы к рецидиву после комбинированного лечения в сроки 6-8 мес. Процесс быстро распространяется на окружающие мягкие ткани поднижнечелюстной области, прорастает костную структуру нижней челюсти, грудино-ключично-сосцевидную мышцу, распространяется в позади челюстную область, в околоушную СЖ с вовлечением в процесс ствола лицевого нерва, крыловидных мышц (рис. 7.63).
Клиническая симптоматика в данный период проявляется болями в соответствующих опухоли областях, ограничением открывания рта, параличом мимических мышц, имитируя картину первичной опухоли околоушной СЖ. Морфологическое исследование свидетельствует о разрастании умеренно- и низкодифференцированной аденокарциномы слюнной железы прорастающей дерму, мышечную и костную ткань. В остатках СЖ отмечается выраженная атрофия железистой ткани.
Мы наблюдали процесс метахронной опухоли поднижнечелюстной СЖ у пациентки, которая успешно лечилась по поводу аденоидно-кистозного рака другой поднижнечелюстной слюнной железы и поступила в клинику без рецидива и метастазов.
Аденокарцинома подъязычной СЖ клинически диагностируется на поздних стадиях, когда в процесс уже вовлечены ткани дна полости рта и поднижнечелюстной области. Утолщается подъязычный валик, слизистая оболочка гиперемирована. При пальпации, определяется инфильтрат, в ряде случаев бугристого характера. Опухолевые узелки имеют широкое основание. Через несколько месяцев, увеличиваясь в размерах, они сливаются в единый опухолевый процесс, который изъязвляется, одновременно инфильтрируя ткани дна полости рта, поднижнечелюстной и подбородочной областей. Слюноотделение снижено или отсутствует с «больной» стороны. Развиваются воспалительные явления в результате присоединения вторичной инфекции. Появляются метастазы в регионарных лимфатических узлах. Долечебный период составляет 1-1,5 года.
Аденокарцинома малых СЖ развивается преимущественно у пожилых женщин, в возрасте 60-76 лет. Средний возраст заболевших составляет 68 лет. Излюбленной локализацией являются твердое нёбо, корень языка, щека, альвеолярные отростки верхних челюстей и альвеолярный край нижней челюсти. Начальный период развития опухоли протекает бессимптомно. При локализации аденокарциномы в области корня языка в течение года может наблюдаться дискомфорт во время приема пищи.
Опухоль высокой степени злокачественности носит инфильтративный и деструирующий характер. Клинически проявляется в виде изъязвленного инфильтрата без четких границ с распространением на гортаноглотку, ткани дна полости рта и языка. Преобладание деструктивных процессов в тканях ведет к аррозии сосудов и кровотечениям из опухоли, требующим срочного хирургического вмешательства — перевязки наружных сонных артерий с двух сторон.
Одновременно с местным прогрессированием отмечается активное регионарное распространение опухоли, которое может быть первым симптомом, с которым пациент обращается к врачу. Регионарные метастазы часто двусторонние, ограниченно смещаемые и несмещаемые, локализуются в клетчатке акцессорной зоны и в верхних, средних и нижних яремных лимфатических узлах. Метастатические узлы плотные, размерами от 1-1,5 до 2,5-4 см. Подобная картина носит быстро прогрессирующий характер, летальный исход наступает в течение нескольких месяцев.
Умереннодифференцированная аденокарцинома корня языка клинически может выглядеть как киста корня языка, в связи с чем в течение длительного времени (2-3 года) больной наблюдается оториноларингологом. Гораздо хуже то, что при этом может проводиться физиотерапевтическое лечение. Безуспешное лечение приводит пациента к онкологу, где морфологически устанавливается правильный диагноз: аденокарцинома.
Клинические проявления аденокарциномы к моменту обращения к онкологу характеризуются наличием бугристой экзофитной опухоли без изъязвления с размерами экзофита 3,5 х 4,5 см и инфильтрацией мышц языка, переходящей на боковую стенку ротоглотки и в направлении надгортанника.
Процесс может быть обнаружен случайно на приеме у стоматолога. При высокозлокачественной аденокарциноме альвеолярного края нижней челюсти опухоль имеет вид изъязвленного инфильтрата с деструкцией нижней челюсти и распространением инфильтрата на ткани щеки уже в момент обращения в клинику. Патологическая подвижность зубов в зоне опухолевого роста приводит пациента к стоматологу. Если опухоль распространяется на крыловидные мышцы, то развивается тризм.
Регионарные метастазы возникают реже, чем при локализации процесса в корне языка.
А.И. Пачес, Т.Д. Таболиновская
Опубликовал Константин Моканов
Рак слюнных желез — причины, симптомы, диагностика и лечение, прогноз

Рак слюнных желез – редкое злокачественное новообразование, происходящее из клеток слюнной железы. Может поражать как большие, так и малые слюнные железы. Чаще всего располагается в зоне околоушной железы. Проявляется болями, припухлостью, чувством распирания, затруднениями при глотании и попытке широко открыть рот. Возможны онемение и мышечная слабость в области лица на стороне поражения. Характерно относительно медленное течение и преимущественно гематогенное метастазирование. Для подтверждения диагноза используют данные осмотра, результаты КТ, МРТ, ПЭТ-КТ и биопсии. Лечение – резекция либо удаление слюнной железы, химиотерапия, радиотерапия.
Общие сведения
Рак слюнных желез – редкое онкологическое заболевание, поражающее большие (околоушные, подчелюстные, подъязычные) либо малые (небные, язычные, молярные, губные, щечные) слюнные железы. Данные о распространенности среди больных разных возрастов неоднозначны. Одни исследователи утверждают, что рак слюнных желез обычно выявляется у людей старше 50 лет. Другие специалисты сообщают, что болезнь одинаково часто диагностируется в возрасте от 20 до 70 лет. Рак слюнных желез у пациентов младше 20 лет составляет 4% от общего количества случаев заболевания. Отмечается незначительное преобладание больных женского пола. В 80% случаев поражается околоушная железа, в 1-7% — одна из малых слюнных желез, в 4% — подчелюстная железа и в 1% — подъязычная железа. Лечение проводят специалисты в сфере онкологии и челюстно-лицевой хирургии.

Рак слюнных желез
Причины развития рака слюнных желез
Причины возникновения рака слюнных желез точно не выяснены. Ученые предполагают, что основными факторами риска являются неблагоприятное влияние внешней среды, воспалительные заболевания слюнных желез, курение и некоторые пищевые привычки. К вредным влияниям окружающей среды относят лучевые воздействия: лучевую терапию и многократные рентгенологические исследования, проживание в зонах с повышенным уровнем радиации. Многие исследователи считают, что заболевание может провоцироваться избыточной инсоляцией.
Прослеживается связь с профессиональными вредностями. Отмечается, что рак слюнных желез чаще выявляется у сотрудников деревообрабатывающих, автомобильных и металлургических предприятий, парикмахерских и асбестовых шахт. В качестве возможных канцерогенов указывают цементную пыль, асбест, соединения хрома, кремния, свинца и никеля. Исследователи сообщают, что риск возникновения рака слюнных желез увеличивается при инфицировании некоторыми вирусами. Например, установлена корреляция между распространенностью неоплазий слюнных желез и частотой инфицирования вирусом Эпштейна-Барр. Существуют данные о повышении вероятности развития рака слюнных желез у пациентов, в прошлом перенесших эпидемический паротит.
Вопрос о влиянии курения пока остается открытым. Согласно результатам исследований, проведенных западными учеными, некоторые виды рака слюнных желез чаще выявляются у курящих. Тем не менее, большинство специалистов пока не включают курение в число факторов риска развития рака слюнных желез. К алиментарным особенностям относят употребление пищи с высоким содержанием холестерола, недостаток растительной клетчатки, желтых овощей и фруктов. Наследственная предрасположенность не выявлена.
Классификация рака слюнных желез
С учетом локализации выделяют следующие виды рака слюнных желез:
- Опухоли околоушных желез.
- Неоплазии подчелюстных желез.
- Новообразования подъязычных желез.
- Поражения малых (щечных, губных, молярных, небных, язычных) желез.
С учетом особенностей гистологического строения различают следующие типы рака слюнных желез: ацинозно-клеточная аденокарцинома, цилиндрома (аденокистозный рак), мукоэпидермоидный рак, аденокарцинома, базальноклеточная аденокарцинома, папиллярная аденокарцинома, плоскоклеточный рак, онкоцитарный рак, рак слюнного протока, рак в плеоформной аденоме, другие виды рака.
Согласно классификации TNM выделяют следующие стадии рака слюнных желез:
- Т1 – определяется опухоль размером менее 2 см, не выходящая за пределы железы.
- Т2 – обнаруживается узел диаметром 2-4 см, не выходящий за пределы железы.
- Т3 – размер новообразования превышает 4 см либо неоплазия выходит за пределы железы.
- Т4а – рак слюнных желез прорастает лицевой нерв, наружный слуховой проход, нижнюю челюсть либо кожу лица и головы.
- Т4b – новообразование распространяется на клиновидную кость и кости основания черепа либо вызывает сдавление сонной артерии.
Буквой N обозначают лимфогенные метастазы рака слюнной железы, при этом:
- N0 – метастазы отсутствуют.
- N1 – выявляется метастаз размером менее 3 см на стороне расположения рака слюнных желез.
- N2 – обнаруживается метастаз размером 3-6 см / несколько метастазов на стороне поражения / двухсторонние / метастазы с противоположной стороны.
- N3 – выявляются метастазы размером более 6 см.
Букву М используют для обозначения отдаленных метастазов рака слюнных желез, при этом М0 – метастазы отсутствуют, М1 – есть признаки отдаленного метастазирования.
Симптомы рака слюнных желез
На ранних стадиях рак слюнных желез может протекать бессимптомно. Из-за медленного роста неоплазии, неспецифичности и неяркой выраженности симптоматики больные нередко подолгу (в течение нескольких месяцев или даже лет) не обращаются к врачу. Ведущими клиническими проявлениями рака слюнных желез обычно являются боль, паралич мимических мышц и наличие опухолевидного образования в области поражения. При этом интенсивность перечисленных симптомов может различаться.
У некоторых пациентов первым значимым признаком рака слюнных желез становятся онемение и слабость мышц лица. Больные обращаются к неврологу и получают лечение по поводу неврита лицевого нерва. Прогревания и физиолечение стимулируют рост новообразования, через некоторое время узел становится заметным, после чего пациента направляют к онкологу. В других случаях первым проявлением рака слюнных желез являются локальные боли с иррадиацией в область лица либо уха. В последующем растущая опухоль распространяется на соседние анатомические образования, к болевому синдрому присоединяются спазмы жевательных мышц, а также воспаление и обтурация слухового прохода, сопровождающиеся снижением либо потерей слуха.
При поражении околоушной железы в позадичелюстной ямке пальпируется мягкое или плотноэластическое опухолевидное образование с нечеткими контурами, которое может распространяться на шею или за ухо. Возможно прорастание и разрушение сосцевидного отростка. Для рака слюнных желез характерно гематогенное метастазирование. Чаще всего страдают легкие. О появлении отдаленных метастазов свидетельствуют одышка, кашель с кровью и повышение температуры тела до субфебрильных цифр. При расположении вторичных очагов в периферических отделах легких отмечается бессимптомное или малосимптомное течение.
Метастазы рака слюнных желез также могут выявляться в костях, коже, печени и головном мозге. При метастазах в кости возникают боли, при поражении кожи в области туловища и конечностей обнаруживаются множественные опухолевидные образования, при вторичных очагах в головном мозге наблюдаются головные боли, тошнота, рвота и неврологические нарушения. С момента появления первых симптомов до начала отдаленного метастазирования проходит от нескольких месяцев до нескольких лет. Летальный исход при раке слюнных желез обычно наступает в течение полугода после возникновения метастазов. Метастазирование чаще выявляется при рецидивном раке слюнных желез, обусловленном недостаточной радикальностью хирургического вмешательства.
Диагностика рака слюнных желез
Диагноз выставляют с учетом анамнеза, жалоб, данных внешнего осмотра, пальпации области поражения, результатов лабораторных и инструментальных исследований. Существенную роль в диагностике рака слюнных желез играют различные методы визуализации, в том числе – КТ, МРТ и ПЭТ-КТ. Перечисленные методики позволяют определить локализацию, структуру и размеры рака слюнных желез, а также оценить степень вовлеченности близлежащих анатомических структур.
Окончательный диагноз устанавливают на основании данных аспирационной биопсии и цитологического исследования полученного материала. Достоверно определить тип рака слюнных желез удается у 90% больных. Для выявления лимфогенных и отдаленных метастазов назначают рентгенографию органов грудной клетки, КТ органов грудной клетки, сцинтиграфию всего скелета, УЗИ печени, УЗИ лимфоузлов шеи, КТ и МРТ головного мозга и другие диагностические процедуры. Дифференциальную диагностику осуществляют с доброкачественными опухолями слюнных желез.
Лечение и прогноз при раке слюнных желез
Лечебную тактику определяют с учетом типа, диаметра и стадии новообразования, возраста и общего состояния пациента. Методом выбора при раке слюнных желез является комбинированная терапия, включающая в себя оперативные вмешательства и радиотерапию. При небольших локальных новообразованиях возможна резекция железы. При раке слюнных желез большого размера необходимо полное удаление органа, иногда – в сочетании с иссечением окружающих тканей (кожи, костей, лицевого нерва, подкожной клетчатки шеи). При подозрении на лимфогенное метастазирование рака слюнных желез удаление первичного очага дополняют лимфаденэктомией.
Пациентам, перенесшим расширенные вмешательства, в последующем могут потребоваться реконструктивные операции, включающие в себя кожную пластику, замещение участков удаленной кости гомо- или аутотрансплантатами и т. д. Лучевую терапию назначают перед проведением радикальных хирургических вмешательств или используют в ходе паллиативного лечения распространенных онкологических процессов. Химиотерапию обычно применяют при неоперабельном раке слюнной железы. Используют цитостатики из группы антрациклинов. Эффективность этого метода пока остается недостаточно изученной.
Прогноз зависит от расположения, типа и стадии новообразования. Средняя десятилетняя выживаемость для всех стадий и всех типов рака слюнных желез у женщин составляет 75%, у мужчин – 60%. Наилучшие показатели выживаемости отмечаются при ацинозно-клеточных аденокарциномах и высокодифференцированных мукоэпидермоидных неоплазиях, наихудшие – при плоскоклеточных опухолях. Из-за редкости поражений малых слюнных желез статистика по этой группе неоплазий менее достоверна. Исследователи сообщают, что до 5 лет с момента постановки диагноза удается дожить 80% пациентов с первой стадией, 70% — со второй стадией, 60% — с третьей стадией и 30% — с четвертой стадией рака слюнных желез.