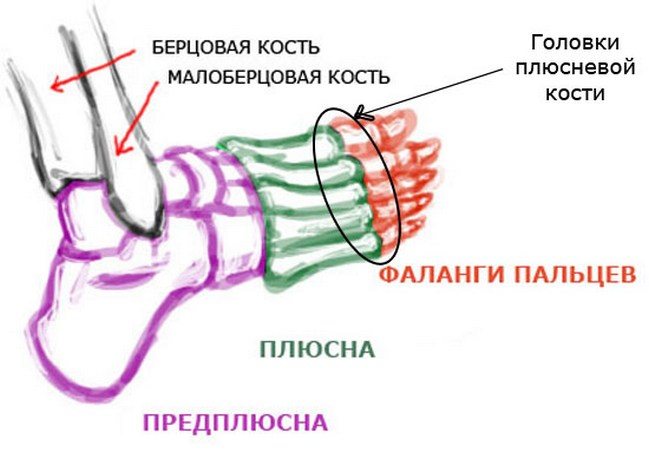
Болезни стопы ног. Запоминаем их симптомы и подбираем лечение
Согласно статистике, за всю свою долгую жизнь человеку приходиться проходить около ста тысяч километров. Естественно, более точное расстояние, конечно же, зависит от большого числа различных факторов (пола человека, его образа жизни, физической подготовки, личного темперамента). Мы точно можно сказать одно: стопы человека в буквальном смысле слова, постоянно испытывают большие нагрузки, способные отрицательно сказаться на их общем состоянии. В нашей сегодняшней статье мы поговорим о тех болезнях стоп, к которым человек чаще всего подвергается.
Тендинит ахиллова сухожилия
Почему болят стопы у человека? Каковы причины данных заболеваний? Если вы страдаете таким дискомфортом, то возможно у вас имеется какое-то заболевание стопы. В общем, с нижеприведенной информацией стоит познакомиться подробнее.
Ахиллово сухожилие своей нижней частью прикреплено к задней части пяточной кости, а верхней – к икроножной мышце. Данное сухожилие обеспечивает движение голеностопа, который связан с перемещением и ходьбой по наклонной поверхности. В случае возникновения микротравмы волокон сухожилия начинает развиваться воспалительный процесс, который носит название — тендинит. Данное заболевание характеризуется острой болью, сильными ощущениями жжения в пораженном участке, и отечностью икры стопы , а также натянутостью кожного покрова. В результате этого у человека происходит ограничение в подвижности голеностопного сустава. В итоге- больной начинает прихрамывать. Несмотря на тот факт, что ахиллово сухожилие является одним из самых прочных связок, оно, все же, берет на себя такое количество нагрузок, что зачастую повреждается. В основной группе риска находятся: спортсмены . У них сухожилие очень часто начинают травмироваться в процессе усиленных тренировок; люди, у которых нарушен обмен веществ, при котором в организме человека начинают накапливаться ураты( соли мочевой кислоты). Ураты начинают кристаллизоваться в самих тканях ( а также в волокнах связочного аппарата). Это повышает риски возникновения микротравмы из-за уменьшения эластичности связок; люди, имеющие лишний вес.
Вероятность заболеть тендинитом очень высока для тех, кто страдает плоскостопием и косолапием. Кроме этого, болезнь с возрастом увеличивается .
В случае возникновения симптомов воспаления ахиллова сухожилия нужно в срочном порядке обратиться к доктору. На самом начальном этапе заболевания голеностопный сустав, как правило, фиксируют. А консервативное лечение заключается в использовании различных обезболивающих и противовоспалительных средств, как правило, в форме наружных препаратов ( растирок, мазей), а также и проведении физиотерапии. Если же человек получил тяжелую травму, то больному будет показано хирургическое вмешательство.

Бурсит большого пальца
Болезни стопы ног имеют определенные симптомы. В нашей публикации можно будет также найти и лечение для данных заболеваний. В случае постоянного ношения обуви, которая имеет очень узкие мыски, у человека начинает развиваться определенное искривление больших пальцев ног. В данном случае, первые фаланги пальцев начинают, как бы выворачиваться, отделяясь, таким образом, от остальных. А что касается вторых фаланг пальцев, то они начинают отклоняться в другую, противоположную сторону. В результате этого, тот сустав, который располагается между фалангами, смещается. А его нормальное функционирование нарушатся. Из-за этого появляется воспаление суставной сумки ( бурсит). Оно характеризуется сильной отечностью и болезненными ощущениями. Сустав начинает распухать, а у больного появляется сильная боль в момент ходьбы. Такое же самое повреждение мизинец стопы ( ее называют еще косточкой портного) возникает у тех людей, который каждый день долго гуляют, держат ноги в скрещенном состоянии в области голеней. Данное заболевание тоже сопровождается сильной болью и отчетностью, которое затрудняет подбор обуви. Две этих болезни лечатся, как правило, при помощи хирургического вмешательства.

Натоптыши и мозоли
Натоптыши ( область ороговевшей кожи), в основном, начинают появляться по причине ношения обуви на очень высоком каблуке, тесной либо излишне свободной обуви. Данные образования появляются на тех зонах стоп, которые больше всего подвержены сильным нагрузкам ( к примеру, на мизинцах, или боковых поверхностях больших пальцев). Между пальцами и на подушках стоп по тем же самым причинам могут появиться мягкие мозоли, которые спустя некоторое время начинают уплотняться и твердеть. Натоптыши являются не только косметическим дефектом стопы. Они зачастую попросту мешают нормально ходить, вызывая у человека сильную боль, а также моет повыситься утомляемость ног. В продаже в аптеке имеются всевозможные препараты, при помощи которых больной может избавиться от мозолей и натоптышей, но вот использовать их без консультации доктора все же не следует. Особенно очень опасно пытаться самому срезать ороговевшую кожу мозоля. Если натоптыши и мозоли для человека начинают становиться огромной проблемой, то необходимо обраться за помощью к врачу.
Молотообразный палец
Существуют также болезни костей стопы. И они тоже будут перечислены здесь. Данная деформация является специфической. При ее возникновении, пальцы ног фиксируются и сгибаются, принимая форму когтей. Зачастую, начинают страдать вторые пальцы ног. А основной причиной этого выступает ослабление мышц, которое очень часто появляется на фоне такой болезни, как бурсит большого пальца. Ситуация начинает усугубляться, в случае, если заболевший носит очень тесную и неудобную обувь. На самой начальной стали болезни , она как правило, поддается коррекция, благодаря специальным вкладышам и межпальцевых подушечкам, выбирать которые обязательно должен врач-ортопед. Если же ситуация запущена, то больному придется обратиться к хирургу.

Пяточная шпора
Пяточной шпорой называется разрастание тканей на том участке, где к пяточной кости прикрепляется подошвенное сухожилие. Как правило, он появляется в результате нарушения обмена веществ ( к примеру, подагры). Основной фактор риска – это артрит, расстройство кровообращения, лишний вес. Шпора может существовать очень долго, при этом, не принося человеку никаких неудобств. Но все же, у некоторых больных людей периодически воспаляется разрастание, вызывая при этом сильную боль, которая становится еще сильнее в момент ходьбы. Иногда воспаление проходит у человека само собой, но в основном, для того, чтобы полностью избавиться от него, необходимо лечение. В очень тяжелых случаях, используются инъекции стероидных препаратов. Помимо всего этого, при появлении пяточной шпоры многие врачи советуют носить специальные супинаторы и каждый день выполнять гимнастику, которая поможет убрать нагрузку на связочный аппарат.

Вросший ноготь
У многих людей иногда углы ногтевых пластинок начинают врастать в кожу пальцев стоп. В результате этого, появляются участки, которые создают болезненные ощущения при ходьбе и при надавливании на них. Данная проблема требует обаятельного и незамедлительного решения, поскольку участки врастания могут сильно воспалиться. Самой распространенной причиной данной болезни является неправильный уход на ногтями ног. Но все же, болезнь может проявиться и после получения травмы ногтя, и также в результате грибкового поражения кожи стоп. В большой зоне риска находится те, кто носит очень тесную обувь ( по статистике, именно женщины подвержены больше мужчин этой болезни). Заниматься лечением данной болезни самому не стоит.
Это нужно доверить хирургу. А самостоятельные попытки лечения вросшего ногтя могут привести человека к травмирования кожного покрова и к занесению инфекции в рану.
Неврома
Иногда причина болезни стоп кроется в некоторых внешних факторах. К примеру, в случае ношения неправильно подобранной обуви ( свободной либо тесной) , или же, при сильных нагрузках появляется разрастание тканевого нерва, который расположен между четвертым и третьим пальцами стопы. Данное нарушение может вовсе не причинять человеку никакого дискомфорта, но все же может привести к появлению онемения, небольшого жжения и покалывания. Реже всего, неврома начинает проявляться болями в подошве и пальцев ног.
Тогда врачи советуют применять медикаментозное лечение, ношение специальной ортопедической обуви и различных приспособлений.

Подошвенный фасциит
Данная болезнь является воспалением соединительных тканей подошв. Как правило, приводит к не большим, но навязчивым болям. А провести диагностику этой болезни может лишь врач. Лечение займет у больного не меньше полугода. Пациент будут назначены: физиотерапевтические процедуры, медикаментозная терапия, фиксация стопы (как правило, в ночное время).

Подошвенная бородавка
Данная болезнь представляет собой образование, развивающееся на мягком участке подошвы. Бородавка чем- то схожа с мозолью, но все же, в отличие от него, может прорастать внутрь тканей. Постепенно она начинает уплотняться, тем самым, вызывая сильную боль в момент ходьбы. Основной причиной появления подошвенной бородавки выступает вирусная инфекция. Стоит отметить, что быстро избавиться от данной болезни довольно сложно. Сперва следует проконсультироваться с врачом, который поможет пациенту выбрать подходящий метод лечения ( прижигание азотом, медикаментозную терапию).

Сесамоидит
Сесамовидными называю две небольшие хрупкие косточки, которые располагаются в самой толще сухожилий, обеспечивающих сгибание большого пальца стопы. Высокая нагрузка на стопу и ослабление тканей сухожилий может привести к перелому данных косточек и последующему развитию воспалительного процесса в близлежащих тканях (сесамоидита). Данная болезнь вызывает у больного отечность подошвы и боли вблизи большого пальца. Для проведения более точной диагностики заболевания потребуется рентгеновское исследование. Лечение заключается в нанесении различных противовоспалительных и обезболивающих средств. Пострадавшую ногу следует держать в постоянном покое, прикладывая к ней периодически компресс со льдом.
На заметку! В реабилитационный период больному нужно носить супинатор.

Усталостный перелом
Здесь болезни стопы ног представлены также на фото. При долгих нагрузках появляются усталостные переломы костей ног. Это, как правило, небольшие трещинки ( в основном, костей плюсны). Как правило, риску больше всего подвержены те люди, которые ежедневно вынуждены очень долгое время находиться на ногах, а также те, кто носит свободную обувь. Усталостный перелом довольно быстро может зажить в состоянии покоя. А опасность повреждения заключается в первую очередь, в невозможности диагностировать болезнь самостоятельно. При продолжительных нагрузках трещинка может стать шире, образуя при этом настоящий перелом, требующий долгого обездвиживания и реабилитации.
Микозы
Грибковое поражение кожи ног и ногтей является очень распространенной проблемой. А подхватить данную инфекцию человек может довольно легко:
Для этого, просто нужно надеть тапки больного, либо воспользоваться его личным полотенцем , предназначенным для ног. Также есть риск подцепить болезнь в момент посещения общественного бассейна, пляжа или сауны. Грибок ногтей начинает в первую очередь нарушать структуру ногтевой пластины. Пластина становиться мутной, меняет цвет. В редких случаях больному требуется полное удаление ногтя хирургическим способом.
Как правило, эпидермафия вызвана грибком, который повреждает кожу ног (в основном, в межпальцевой зоне). Она начинает становиться очень рыхлой, начинают появляться мокнущие зоны, который издают неприятный запах. Данные поражения следует лечить различными наружными средствами ( лосьонами и спреями). Но если ситуация очень тяжелая, то нужно прибегать к общей терапии. Никто, увы, из людей не застрахован от болезни стоп, но все же снизить риски ее появления может любой. В данном случае следует очень внимательно стараться соблюдать все правила личной гигиены: пользоваться кремом для смягчения кожи ног, держать их в чистоте, пользоваться различными лосьонами и присыпками, которые уменьшают потоотделение. Нужно правильно выбирать обувь , особенно ту, которую вы носите каждый день и обязательно выполнять все советы врачей , касающиеся ношения различных ортопедических приспособлений. Любая возникающая проблема со стопами ног требует обязательной квалифицированной помощи. А что касается самолечения, то, как правило, оно только усугубит ситуацию. А это в свою очередь, чревато снижением уровня жизни и длительной реабилитацией.
Подводим итоги
Теперь вы смогли узнать многие болезни стопы человека. Конечно же, важно прислушиваться к состоянию своего организма. И своевременно начинать лечение любых недугов, которые вас беспокоят.
Болезни стопы. Самые популярные заболевания стоп
- Вальгусная деформация стоп
- Гиперкератоз стоп
- Синдром диабетической стопы
- Искривления пальцев ног
- Косточки на ногах
- Натоптыши в передней части стопы
- Перекос пятки
- Подошвенный фасциит
- Пяточная шпора
Вальгусная деформация стоп

Такая проблема, как вальгусная деформация стоп является не только внешним дефектом, но и серьезной патологией, которая доставляет множество неудобств и болезненных ощущений. При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
Вальгусная деформация — это искривление оси стопы с опущением среднего отдела стопы, разворотом пятки наружу и опущеним ее края. Патология является следствием врожденного или приобретенного нарушения функций, формы или размера отдельных костей, связок или мышц, которое влияет на все остальные части стопы. Это нарушает соотношение анатомических образований, что приводит к перераспределению нагрузки. Ситуацию усугубляет развитие плоскостопия, из-за которого происходит смещение костей стопы по отношению друг к другу, формирующее вальгусную деформацию.
Обычно болезнь возникает в детском возрасте по причине врожденной дисплазии соединительной ткани. Также причиной может быть остеопороз, перенесеный рахит, полиомиелит, травма, спастика, парез, паралич, внутриутробные нарушения развития конечностей, нарушения осанки, эндокринные заболевания или избыточный вес ребенка. У взрослых развитие патологии может стать следствием травм, паралича или плоскостопия, особенно после резкого набора веса.
При вальгусной деформации появляется боль в ногах после ходьбы и статических нагрузок, особенно при ношении неудобной обуви. К этим симптомам может присоединиться напряжение или боль в мышцах голеней и нарушение походки. Борьба с болезнью на начальных стадиях включает в себя ношение ортопедической обуви, специальную гимнастику, массажи, физиотерапию, применение лечебных грязей, озокерита и парафина. При выраженной деформации выполняется хирургическая коррекция.
При подозрении на вальгусную деформацию стоп нужно как можно раньше обратиться за помощью к специалисту, чтобы избежать осложнений болезни и оперативного вмешательства.
Гиперкератоз стоп

Загрубение кожи стоп — это патология, которая считается косметическим дефектом, не смотря на довольно-таки неприятные ее последствия. Загрубевшая кожа является результатом гиперкератоза — заболевания, при котором происходит чрезмерно быстрое деление клеток эпидермиса и нарушается их слущивание, что приводит к утолщению рогового слоя кожи.
Гиперкератоз может привести к появлению глубоких кровоточащих трещин, точечных кровоизлияний, язвочек, межпальцевых и жестких корневых мозолей, которые будут доставлять много болезненных ощущений при ходьбе. Для здоровых людей такие осложнения не представляют опасности, но для больных сахарным диабетом они грозят развитием гангрены.
Причины появления гиперкератоза разделяются на две группы: внешние и внутренние. К внутренним причинам относятся нарушение кровообращения в сосудах ног, варикоз, атетосклероз, сахарный диабет, псориаз, ихтиоз, гипо- или авитаминоз. Но чаще всего причиной являются внешние факторы: неудобная, тесная или большая по размеру обувь, длительные или избыточные нагрузки на ноги, лишний вес, деформации стоп и нарушения правил личной гигиены. Повышенные нагрузки на стопу и натирание кожи обувью провоцируют усиленное деление роговых клеток, которые не успевают также активно слущиваться, формируя утолщение кожи.
Для успешного лечения гиперкератоза нужно в первую очередь установить причину появления патологии и устранить ее. Для ликвидации внешних проявлений болезни требуется размягчение загрубевшей кожи ступней, удаление жесткого слоя эпидермиса, шлифовка кожи и медицинский педикюр. Для смягчения и увлажнения эффективны ванночки для ног, применение сока алоэ, для лечения трещин — аппликации с синтомициновой мазью. Очень важно правильно подобрать ортопедическую обувь, которая поможет исправить деформацию стопы, равномерно распределит нагрузку при ходьбе и предотвратит натирание.
Во избежание длительного и малоприятного лечения, важно как можно раньше обнаружить начальные проявления болезни, пока они являются незначительным косметическим дефектом и сразу принять необходимые меры.
Синдром диабетической стопы

Каждый человек, который болеет сахарным диабетом, рискует столкнуться с осложнением болезни, грозящим ампутацией нижней конечности. Чтобы избежать такого исхода, нужно внимательно следить за изменениями самочувствия, приделяя особое внимание состоянию кожи ступней.
Опасность ампутации нижней конечности возникает по причине развития синдрома диабетической стопы, при котором повышается травматизация кожи стоп. Высокий уровень сахара в крови нарушает кровообращение в сосудах ног, что влечет за собой ухудшение питания кожи и подвергает ее частым повреждениям. Также повышенный сахар снижает чувствительность нервных окончаний, из-за чего травматизация кожи может остаться незамеченной. Любое повреждение легко может привести к образованию язв и гнойников, переходящих в гангрену.
Синдром диабетической стопы можно распознать по таким признакам, как сухость кожи стоп, распухание, покраснение ног, повышение температуры, вросшиеся ногти, заостренные пальцы, бурсит, боль или онемение в ногах, появление грибка, волдырей, мозолей, бородавок или язв на ступнях. Для успешного предотвращения болезни важно как можно раньше обнаружить у себя наличие любого из этих признаков и сразу обратиться к специалисту. Также очень важно важно контролировать уровень сахара в крови, соблюдать диету и личную гигиену, носить ортопедическую обувь или стельки.
Ортопедическая обувь имеет минимальное количество швов и «дышащую» структуру, обладает антибактериальным, противогрибковым и противоаллергическим свойством. Польза ортопедических стелек заключается в том, что они создают разгрузку в месте нахождения язвы и предотвращают появление повреждений. Стельки имеют антибактериальную пропитку нижнего шара и позволяют ногам «дышать».
Несложные меры профилактики, проведенные вовремя, в большинстве случаев помогают предотвратить появление диабетических язв, избавляя тем самым от риска ампутации конечности.
Искривления пальцев ног

Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп. Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.
Косточки на ногах

Образование «косточки» или «шишки» на ногах в области большого пальца беспокоит не только, как внешний дефект, но и как причина постоянных болезненных ощущений при ходьбе. Для того, чтобы борьба с этой проблемой не была напрасной, сначала нужно установить, следствием какой болезни она является.
Чаще всего «шишка» появляется из-за развития вальгусной деформации первого пальца стопы. При этой болезни происходит ослабевание связочно-мышечного аппарата стоп, из-за чего изменяются суставы и кости. Развивается поперечное плоскостопие с отклонением первого пальца наружу, вследствие чего и образовуется «шишка».
Еще одной причиной появления «шишки» на ноге является бурсит — воспаление суставной сумки, вследствие которого в ней образовуется много жидкости. Скопление жидкости приводит к увеличению суставной сумки, что имеет вид «шишки». Болезнь отличается характерной симптоматикой: боль и жжение в области сустава, кожа красного цвета, отечность и увеличенная подвижность сустава.
Также «шишка» может появиться при подагре — отложении солей мочевой кислоты в суставе большого пальца. Образование кристаллов соли провоцирует воспаление, сопровождающееся сильной болью. Развитие болезни характеризуется приступом острой боли, которым часто сопутствует головная боль, повышение температуры, чувство усталости, местное покраснение и отечность.
Основными причинами возникновения всех этих патологий чаще всего является наследственность, остеопороз, ношение неудобной и тесной обуви, излишние нагрузки на ноги или лишний вес.
Поэтому в целях профилактики нужно соблюдать режим труда и отдыха, носить ортопедическую обувь или стельки, при подозрении на болезнь обязательно обращаться к специалисту.
Натоптыши в передней части стопы

Довольно часто людям приходится сталкиваться с образованием натоптышей в передней части стопы, которые могут стать причиной появления жжения или боли при ходьбе. Натоптыши представляют собой огрубение и утолщение рогового слоя кожи стоп вследствие длительной нагрузки на нее.
Чаще всего натоптыши образуются у оснований пальцев и на подушечках ног. Их образование — это по сути защитная реакция организма на давление или натирание, повреждающее кожу. В месте повреждения нарушается кровообращение, вследствие чего клетки кожи начинают вырабатывать большое количество кератина, что приводит к ороговению кожи. Основными причинами, провоцирующими ороговение кожи являются излишние или длительные нагрузки на ноги и ношение неудобной, тесной или большой по размеру обуви. Также причиной может быть плоскостопие, бурсит, лишний вес, сахарный диабет или грибковая инфекция.
Борьба с натоптышами сводится к установлению и устранению причины их появления. Если причиной является деформация стоп, нагрузки на ноги, давление или натирание обувью, лучшим выходом будет ношение ортопедической обуви или стелек. Они помогут исправить деформацию стоп, правильно распределт нагрузку на ноги, избавят кожу от давления или натирания и облегчат болевые ощущения при ходьбе.
После ликвидации причины появления натоптышей, остается лишь избавиться от ее местных проявлений. Если проблема не запущена, для этого достаточно будет размягчить кожу и удалить ее ороговевший слой пемзой. Размягчить кожу поможет ваннчка для ног и компресс с кремом на основе салициловой кислоты на 6-8 часов. Уменьшить жжение в пораженном месте можно при помощи кремов, которые содержат ментол.
В запущенных случаях (наличие глубоких или корневых мозолей) борьба с проблемой домашними способами неэффективна, а при сахарном диабете — еще и опасна. Поэтому, чтобы не создавать себе дополнительных проблем, нужно обратиться за помощью к специалисту.
Перекос пятки

Перекос пятки нельзя считать всего лишь внешним дефектом, так как он развивается не сам по себе, а является следствием серьезных нарушений функций стоп. Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней.
Полноценный процесс ходьбы человеку обеспечивает слаженная работа всех суставов, связок и мышц опорно-двигательного аппарата. При этом стопам отводится опорная, рессорная и балансировочная функции. Успешному осуществлению этих функций способствует правильное строение и расположение костей стоп, которое регулируют связки и мышцы. При помощи работы связок и мышц стопа приобретает свою форму и возможность двигаться.
Шаговый цикл осуществляется при сочетании двух противоположных по направлению естественных движений стоп: супинации и пронации. В процессе ходьбы они позволяют стопе упруго распластаться под действием массы тела с последующим возвратом в первоначальную форму. При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
В силу патологических изменений в строении стоп может развиться гиперсупинация или гиперпронация, которая особенно чревата последствиями. Гиперсупинация сопровождается излишним наклоном стоп наружу, вследствие чего точка опоры пяток смещается в ту же сторону и подымаются своды стоп. В случае гиперпронации тыльные поверхности стоп разворачиваются внутрь, а подошвы – наружу, из-за чего центр опоры пяток перемещается на их наружную часть. Такие изменения влекут за собой образование стойкой деформации костей стоп и имеют негативное влияние на функционирование всего опорно-двигательного аппарата.
При наличии таких нарушений ухудшается походка, появляется боль в стопах, пятках, лодыжках и, даже, в коленях и пояснице. Лучший способ борьбы с патологией — это ношение ортопедической обуви или стелек с целью коррекции дефекта и предупреждения его прогрессирования. Также их использование поможет уменьшить боль и исправить походку. Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
С целью профилактики развития патологии нужно тренеровать мышцы ног и исключить травмирующие факторы: избыточные нагрузки на ноги и ношение неправильной обуви.
Подошвенный фасциит

Приблизительно каждый десятый человек сталкивается с появлением постоянных сильных болей в области пятки, которые не проходят даже после длительного отдыха. Боли, которые обостряются утром, при попытке делать первые шаги, при ходьбе по лестнице или после интенсивной физической нагрузки чаще всего обусловлены образованием подошвенного фасциита — болезни, при которой происходят воспалительно-дегенеративные изменения подошвенной фасции.
Подошвенная фасция — это связки, которые соединяет пяточную кость с костями плюсны, поддерживая продольный свод стопы. Они выполняют амортизационную функцию, защищают костную структуру и обеспечивают ее стабильность. В положении стоя ослабленная подошвенная фасция испытывает особенно сильную нагрузку в месте ее прикрепления к пяточной кости. В случае перегрузки фасции в этом месте происходит микронадрыв и, как следствие, местное воспаление ее волокон, что и является причиной боли.
Подошвенный фасциит часто является причиной плоскостопия, развивается из-за повторяющихся небольших травм фасции, лишнего веса, ревматических заболеваний, нарушения кровообращения в ногах или неправильного обмена веществ. Все меры по лечению направляются на ликвидацию воспалительного процесса. Действенными средствами будут физиопроцедуры, массажи стоп, упражнения ногами и пассивная ортопедическая разгрузка. Среди эффективных средств — пружинящие подпяточники или комбинированные ортопедические стельки. Последние распределяют нагрузку на стопу, снижают ударную волну при ходьбе и уменьшают боль. С целью профилактики болезни нужно делать зарядку, не перегружать мышцы стоп длительными нагрузками и подбирать удобную обувь.
Никогда не забывайте о том, что предотвратить болезнь гораздо легче и менее затратно, чем бороться с ней.
Пяточная шпора

Нередко люди сталкиваются с такой проблемой, как появление острой боли в области пятки при опоре на нее. Такая боль является главным симптомом пяточной шпоры — болезни, при которой происходит формирование костного нароста в нижней части пяточной кости вследствие отложения солей кальция. Однако болевые ощущения обусловлены не наличием шпоры, а воспалением тканей, окружающих пяточную кость.
Костный нарост образовуется в качестве компенсаторной реакции на повреждение связок или мышц в месте их прикрепления к пяточной кости. Основной причиной появления пяточной шпоры является подошвенный фасциит (воспаление подошвенной фасции), но не исключены и другие: плоскостопие, заболевания позвоночника и суставов, травмы пятки, бег по твердой поверхности, избыточные нагрузки, лишний вес, нарушение походки и ношение неудобной обуви.
Все меры по борьбе с болезнью направляются на устранение ее причины — снятие воспаления. Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
С целью профилактики пяточной шпоры, нужно предотвратить развитие предшествующих болезней, не перегружать связки и мышцы стоп длительными нагрузками, подбирать удобную обувь и желательно носить ортопедические стельки или подпяточники.
Как видите, процесс лечения этой болезни занимает немало труда и времени, поэтому старайтесь не забывать об элементарных мерах ее предупрждения.
12 распространенных заболеваний стоп
По статистике, за всю жизнь обычный человек проходит более 100 тысяч километров. Разумеется, точное расстояние зависит от множества факторов (образа жизни, пола, профессии, физической подготовки, темперамента и т. д.). Ясно одно: стопы наших ног постоянно испытывают нагрузки, которые способны негативно отразиться на их состоянии. Сегодня мы расскажем о тех заболеваниях стоп, которым люди подвержены больше всего.
 Источник: depositphotos.com
Источник: depositphotos.comТендинит ахиллова сухожилия
Ахиллово сухожилие нижним концом прикреплено к задней поверхности пяточной кости, а верхним – к икроножной мышце. Оно обеспечивает движения голеностопного сустава, связанные с ходьбой и перемещением по наклонной поверхности.
При появлении микротравм волокон сухожилия развивается воспалительный процесс, который называется тендинитом. Патология характеризуется сильной болью, ощущением жжения в пораженном месте, а также отечностью икры ноги и натянутостью кожи. Возникает ограничение подвижности голеностопа, человек начинает хромать.
Несмотря на то, что ахиллово сухожилие – одна из самых прочных связок, оно испытывает настолько серьезные нагрузки, что нередко повреждается. В группе риска:
- спортсмены – сухожилие часто травмируется в процессе усиленных тренировок;
- пациенты с нарушением обмена веществ, при котором в организме накапливаются ураты (соли мочевой кислоты). Ураты кристаллизуются в тканях (в том числе в волокнах связочного аппарата), что уменьшает их эластичность и повышает риск появления микротравм;
- люди с лишним весом.
Вероятность заболевания тендинитом высока для людей с плоскостопием и косолапостью, к тому же она увеличивается с возрастом.
При появлении симптомов воспаления ахиллова сухожилия необходимо срочно обратиться к врачу. На начальном этапе болезни голеностоп обычно фиксируют. Консервативное лечение состоит в применении противовоспалительных и обезболивающих препаратов, обычно в форме наружных средств (мазей, растирок) и физиотерапевтических процедур. В случае тяжелой травмы показано хирургическое вмешательство.
Бурсит большого пальца
При постоянном ношении обуви, имеющей слишком узкие мыски, развивается специфическое искривление больших пальцев стоп. При этом первые фаланги как бы выворачиваются, отдаляясь от остальных пальцев, в то время как вторые фаланги отклоняются в противоположную сторону. В результате сустав, расположенный между фалангами, смещается, его нормальное функционирование нарушается. Возникает воспаление суставной сумки (бурсит), которое характеризуется болезненностью и отечностью. Сустав распухает, появляется боль при ходьбе.
Аналогичное повреждение мизинцев стоп (так называемая косточка портного) наблюдается у людей, которые ежедневно подолгу сидят, держа ноги скрещенными в области голеней. Оно также сопровождается болью и отечностью, которая затрудняет подбор обуви. Обе патологии лечатся почти исключительно хирургическим путем.
Натоптыши и мозоли
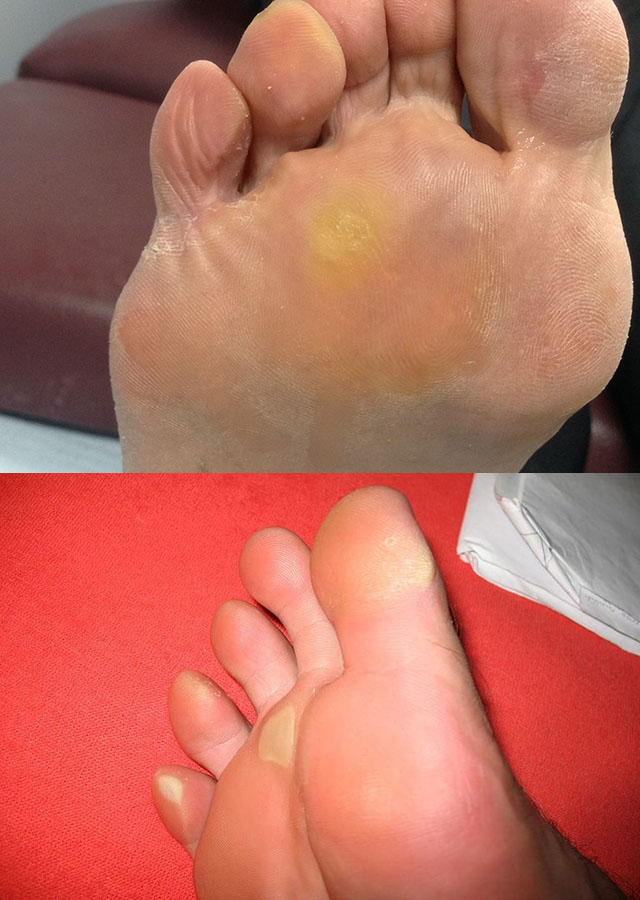
Натоптыши (зоны ороговевшей кожи), как правило, появляются в результате ношения туфель на слишком высоких каблуках, очень тесной или излишне свободной обуви. Такие образования возникают на тех участках стоп, которые подвергаются самым сильным нагрузкам (например, на боковых поверхностях больших пальцев или мизинцев). На подушечках стоп и между пальцами по аналогичным причинам могут возникать мягкие мозоли, которые со временем уплотняются и твердеют. Натоптыши – это не только косметический дефект. Они нередко мешают при ходьбе, вызывают боль и повышенную утомляемость ног.
Существуют аптечные препараты, с помощью которых можно избавиться от натоптышей и мозолей, но применять их без консультации врача не стоит. Особенно опасно пытаться самостоятельно срезать ороговевшую кожу. Если мозоли или натоптыши становятся проблемой, следует обратиться за специализированной помощью.
Молоткообразный палец
Это специфическая деформация, при которой пальцы ног сгибаются и фиксируются, принимая форму когтей. Чаще всего страдают вторые пальцы. Причиной является ослабление мышц, которое нередко возникает на фоне бурсита больших пальцев. Ситуация усугубляется, если человек носит тесную обувь или слишком стягивающие носки.
На начальных стадиях патология поддается коррекции с помощью специальных вкладышей и межпальцевых подушечек, подбирать которые должен врач-ортопед. В запущенных случаях приходится обращаться к помощи хирурга.
Пяточная шпора
Пяточная шпора – это разрастание тканей в том месте, где подошвенное сухожилие прикрепляется к пяточной кости. Обычно оно возникает на фоне нарушения обмена веществ (например, подагры). Факторы риска – расстройства кровообращения, артрит и лишний вес. Шпора может долго существовать, не причиняя никаких неудобств. Но у некоторых пациентов разрастание периодически воспаляется, вызывая боль, которая усиливается при ходьбе. Воспаление иногда проходит само, но чаще всего для его устранения требуется лечение. В тяжелых случаях применяют инъекции стероидных препаратов. Кроме того, при пяточной шпоре врачи рекомендуют носить супинаторы и делать специальную гимнастику, которая помогает снизить нагрузку на связочный аппарат.
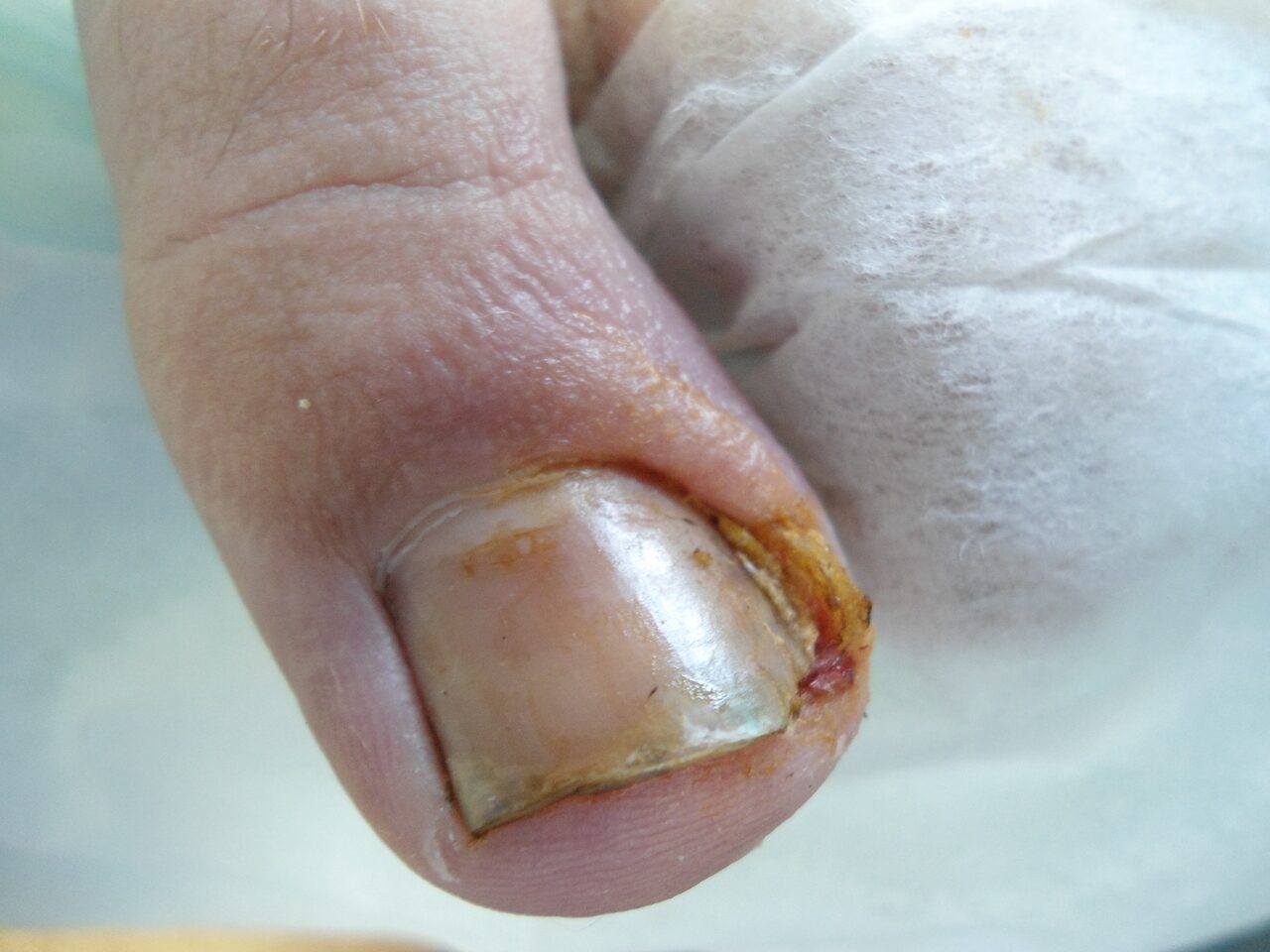
Вросший ноготь
Иногда углы ногтевых пластинок врастают в кожу пальцев ног. В результате образуются участки, болезненные при надавливании и создающие неприятные ощущения при ходьбе. Проблема требует немедленного решения, так как зоны врастания склонны к воспалению.
Наиболее распространенной причиной заболевания считается неправильный уход за ногтями, но оно может возникнуть и после травмы ногтя, и на фоне грибкового поражения кожи стоп. В зоне риска находятся люди, выбирающие тесную обувь (недаром женщины страдают от врастания ногтей в полтора раза чаще, чем мужчины).
Лечить вросший ноготь должен хирург. Попытки самостоятельно решить проблему могут привести к травмированию кожного покрова и инфицированию раны.
Неврома
При ношении неправильно подобранной (тесной или свободной) обуви или чрезмерных нагрузках возникает разрастание тканей нерва, расположенного между третьим и четвертым пальцами стопы. Нарушение может не причинять пациенту дискомфорт, но иногда приводит к возникновению онемения, покалывания или легкого жжения. Реже неврома проявляется болью в подошве и пальцах ноги. В таких случаях рекомендуют медикаментозное лечение, а также ношение ортопедических приспособлений.
Подошвенный фасциит
Заболевание представляет собой воспаление соединительной ткани подошв и обычно проявляется не слишком интенсивной, но навязчивой болью. Диагностировать подошвенный фасциит может только врач. Лечение занимает не менее полугода. Назначаются медикаментозная терапия, физиотерапевтические процедуры и регулярная фиксация стопы (обычно на ночь).
Подошвенная бородавка
Это образование, которое развивается на мягкой части подошвы. Бородавка похожа на мозоль, но, в отличие от нее, способна прорастать внутрь тканей. Постепенно она уплотняется и начинает вызывать резкую боль при ходьбе. Причиной возникновения подошвенной бородавки является вирусная инфекция. Избавиться от проблемы непросто. Необходима консультация врача, который выберет способ лечения (медикаментозную терапию, прижигание азотом и т. д.).
Сесамоидит
Сесамовидными называются две маленькие хрупкие косточки, расположенные в толще сухожилий, которые обеспечивают сгибание большого пальца ноги. Ослабление тканей сухожилий и чрезмерная нагрузка на стопу могут приводить к перелому этих косточек и развитию воспалительного процесса в окружающих тканях (сесамоидита). Патология проявляется болью и отечностью подошвы вблизи большого пальца. Для точной диагностики необходимо рентгеновское исследование. Лечение состоит в нанесении противовоспалительных и обезболивающих средств. Пострадавшую ногу нужно держать в покое, периодически прикладывая компрессы со льдом. В реабилитационном периоде показано ношение супинатора.
Усталостный перелом
При длительных нагрузках возникают так называемые усталостные переломы костей стоп. Они представляют собой небольшие трещины (чаще костей плюсны). Больше всего рискуют получить подобные повреждения люди, вынужденные каждый день подолгу находиться на ногах и носящие при этом слишком свободную обувь.
Усталостный перелом быстро заживает в состоянии покоя. Опасность повреждения состоит, прежде всего, в невозможности самостоятельной диагностики. При продолжении нагрузок трещина может расшириться, образуя настоящий перелом, который потребует длительного обездвиживания и последующей реабилитации.
Микозы
Грибковые поражения ногтей и кожи стоп – весьма распространенная проблема. Подхватить инфекцию очень легко: достаточно надеть тапочки больного человека или воспользоваться его полотенцем для ног. Имеется риск заражения и при посещении общедоступного бассейна, бани или пляжа.
Грибок ногтей нарушает структуру ногтевой пластинки. Она меняет цвет, делается мутной, толстой и ломкой. Иногда ноготь отслаивается от своего ложа. Пораженный палец болит, создает помехи при ходьбе. Заболевание лечится сложно и долго (до полугода). Иногда требуется удаление ногтя хирургическим путем.
Эпидермофитию вызывает грибок, повреждающий кожу стоп (чаще всего – в межпальцевой области). Она становится рыхлой; появляются мокнущие участки, издающие неприятный запах. Поражения лечат наружными средствами (спреями и лосьонами), но в тяжелых случаях прибегают к общей терапии.
Никто не застрахован от заболеваний стоп, но снизить риск их возникновения может каждый. В этом смысле важно тщательно соблюдать правила личной гигиены: содержать ноги в чистоте, пользоваться кремом для смягчения кожи, а также присыпками и лосьонами, уменьшающими потоотделение. Необходимо правильно выбирать обувь (особенно повседневную) и выполнять рекомендации врачей по поводу ношения ортопедических приспособлений в случае необходимости.
Любая проблема со стопами требует квалифицированной помощи. Попытки самолечения обычно только усугубляют ситуацию, что чревато длительной потерей трудоспособности и снижением качества жизни.
Видео с YouTube по теме статьи:
Болезни стопы ног симптомы и лечение
Болезни стопы
Боль в стопах знакома практически каждому человеку. Часто она беспокоит после значительной и длительной физической нагрузки. Здоровые люди могут ощущать боль и дискомфорт в стопах на фоне длительного пребывания на ногах. Дискомфорт в стопах вызывается и патологией тканей. Чтобы выяснить причины и получить квалифицированную помощь, рекомендуется обратиться в специализированный центр лечения стопы.

Болезни, поражающие взрослых и детей, можно условно подразделить на ряд больших групп. Классификация заболеваний зависит от характера поражения и локализации процесса.
- Сосудистые болезни – варикоз вен на ногах, атеросклероз сосудов стоп.
- Патология костной ткани – разрастание остеофитов пяток либо пяточные шпоры, остеопороз и последствия остеомиелита.
- Патология суставов — артриты, бурситы, ДОА. Остеохондроз и остеопороз суставов ноги, подвывих.
- Дегенеративные поражения суставов – артроз, плоскостопие, остеохондроз. Разрастания остеофитов пяток, ДОА.
- Заболевания мышц и связочного аппарата – лигаментит, тендинит, лигаментоз, фасциит. Часто болезни влекут подвывих суставов у детей.
- Гнойные поражения костных и мягких тканей – некроз, флегмона, последствия остеомиелита либо нагноившаяся гигрома.
- Грибковые поражения кожи – дерматофития. Эпидермофития и руброфития стоп.
- Травма ног – вывих, подвывих суставов стопы или голеностопа, перелом костей и разрыв связок и сухожилий. Подвывих может развиваться в результате слабости связочного аппарата, часто встречается у детей и пожилых пациентов.
- Врожденная деформация у детей – эквиноварусная деформация или конская стопа, метатарзалгия.
- Новообразования — неврома либо гигрома. Наибольшее распространение гигрома получила у женщин молодого возраста. У детей встречается реже.
Сосудистые заболевания стопы
В указанную группу входят патологии, связанные с нарушением кровотока и целостности стенок сосудов. В результате способны развиваться трофические язвы и некроз либо флегмона мягких тканей. Часто заболевание начинает беспокоить молодых людей. В нижних конечностях к концу дня возникает боль, метатарзалгия, гипергидроз и тяжесть, проходящая после отдыха. Причина вызвана избытком массы тела, вредными привычками, гиподинамией.
В перечень сосудистых болезней стоп входят:
- Атеросклероз сосудов стоп. При патологии в сосудах образуются бляшки из холестерина. Образования увеличиваются в размерах, вызывая обтурацию просвета сосуда. Симптоматически выявляется тяжестью в ногах и болью при ходьбе, зябкостью стоп. Иногда отмечается гипергидроз и гиперкератоз кожи и метатарзалгия.
- Эндартериит. Заболевание поражает артерии на ногах, развивается постепенно. Характеризуется сосудистым спазмом и закупоркой, нарушением трофики тканей. Это вызывает некроз тканей и развитие трофических язв, гиперкератоз кожи, возможна флегмона на ногах. Эндартериит проявляется болью и тяжестью в конечностях, судорогами, перемежающейся хромотой. В отдельных случаях больные жалуются на гипергидроз на ногах, развивается метатарзалгия.
- Тромбоз поверхностных сосудов стопы развивается при воспалительных процессах, сопровождающих варикозное расширение вен нижних конечностей. Заболевание проявляется повышением местной температуры, болью, затруднениями при ходьбе, отеком и цианозом. Закупорка просвета вызывает некроз тканей стопы. Если присоединяется инфекция, развивается флегмона мягких тканей и лигаментит, дерматофития или руброфития и эпидермофития стоп. На коже образуется участок гиперемии, шелушение эпителия.
При хронических длительно текущих поражениях сосудов присоединяются инфекционные факторы – развивается дерматофития стоп, руброфития. Возможно развитие хронического остеомиелита ноги.
Любое из заболеваний лечит сосудистый хирург либо флеболог. Назначаются ангиопротекторы, противовоспалительные препараты, дезагреганты, обезболивающие препараты.

Помимо медикаментозной терапии назначают ношение компрессионного белья либо эластичного бинта. Пациенту показано выполнять специальную гимнастику, придерживаться диеты.
Если у пациента развивается некроз или флегмона мягких тканей, лечение проводят исключительно хирургическим путем.
Заболевания суставов
Патология суставов часто поражает район стоп. Эти заболевания носят воспалительный либо дистрофический характер.
Воспаления суставов
Воспалительный процесс в суставе часто сопровождается локальной гиперемией, жжением, повышением местной и общей температуры тела. Сустав теряет нормальную первоначальную форму и подвижность.
В качестве причины хронического воспаления сустава выступает вирусная инфекция, нарушение обменных процессов организме и изменение стенок сосудов.
Дегенеративно-дистрофические заболевания
Разновидность заболеваний развивается на фоне выраженных нарушений обменных процессов. Спровоцировать болезнь могут нарушенное нерациональное питание, травмы стоп. При заболеваниях появляется боль, метатарзалгия и изменение формы сустава, происходит ограничение его подвижности. Запущенная форма заболевания сустава приводит к деформации хрящевой ткани, влечет привычный подвывих. Некроз хрящевой ткани способен привести к полной неподвижности сустава.
Приведенные наиболее часто встречающиеся заболевания суставов преследуют людей в любом возрасте.
- Артриты стопы. Заболевание может быть вызвано инфекционными и неинфекционными процессами. Артрит поражает суставы любого размера. Реактивный артрит может развиться при патологии, называемой конская стопа. Лечение подобных заболеваний проводится с помощью противовоспалительных препаратов, гормональных, нестероидных, антибактериальных средств.


Заболевания кожных покровов
Наиболее распространёнными заболеваниями кожи стоп считаются мозоли или натоптыши, кератоз и гипергидроз. В качестве причины патологии кожи выступает тесная неудобная обувь. Гипергидроз кожи способствует возникновению инфекции. При образовании мозолей на поверхности кожи развивается уплотнение – кератоз. Сухие мозоли и кератоз вызывают боль и дискомфорт в стопах. На коже развивается уплотнение. В отдельных случаях возможно шелушение кожи. Лечить кератоз показано с помощью специальных мазей или кремов, содержащих кератолитическое компоненты. Для лечения глубоких мозолей применяются специальные хирургические методы воздействия – лазерная терапия, криодеструкция. Эти методы вызывают некроз и отторжение тканей мозоли с последующим заживлением.
Как самостоятельное заболевание кератоз вызывается дефицитом витаминов или обменными нарушениями в клетках кожи. Проявляется кератоз сухостью и уплотнением кожи. Возникает зуд и шелушение, гиперкератоз на выступающих участках.
Вторым частым заболеванием становится грибковое поражение – эпидермофития либо дерматофития стоп. Проявляется дерматофития и эпидермофития как сильный зуд, гиперкератоз, покраснение и шелушение пальцев ноги. В качестве возбудителя болезни выступают болезнетворные грибки – дерматофиты.
Лечится дерматофития и эпидермофития ног, а также руброфития с помощью специальных противогрибковых мазей для обработки кожи и препаратов для приема внутрь. На фоне лечения уменьшается шелушение и зуд кожи.
Во избежание дерматофитии, эпидермофитии или руброфитии требуется уделять внимание достаточной гигиене кожи ног и обуви. Не следует ходить босиком в бассейнах, саунах и банях общего пользования.

Патологические состояния мышечной ткани и связочного аппарата
Часто у пациентов развиваются болезни мышц и связочного аппарата стопы и голени. Заболевание беспокоит детей и взрослых. Причиной миалгии и миозитов становится переутомление, переохлаждение, хронические воспалительные процессы в организме.
Бурсит большого пальца ноги может быть вызван смешением и патологическим приведением суставов большого пальца. Он определяется генетическими причинами у детей, ношением тесной неудобной обуви. Часто причиной бывает травма сустава (когда выполняется его приведение).
Симптомы проявляются болезненностью и отёчностью пораженного сустава. Палец при болезни увеличивается в размерах, приведение вызывает боль. Коррекция бурсита проводится методом хирургического вмешательства.
Тендиниты и лигаментиты
Заболевание тендинит проявляется воспалительным процессом в области ахиллова сухожилия. Обусловлен патологический процесс при болезни ног воздействием травмы и неправильно данной физической нагрузки при спортивных тренировках. Лигаментит или лигаментоз представляет поражение связочного аппарата стопы и голени. Проявляется лигаментит и лигаментоз болью в стопе, усиливающейся при движении, затруднением при ходьбе, отечностью в области поражения.
Лечится тендинит, а также лигаментит и лигаментоз с помощью противовоспалительных препаратов, группы производных салициловой кислоты, холодных компрессов. В остром периоде пациенту предписано обеспечивать полный покой и неподвижную фиксацию сустава.
Заболевание сопровождается воспалительным процессом фасции подошвенной области. Симптомы болезни проявляются несильной болью в области подошвы. Возможно развитие таких образований, как гигрома под фасцией на ногах.
Лечение болезни проводят с помощью глюкокортикоидов. Назначается физиотерапия. В остром периоде пациенту накладывается ортопедическая шина на приведенные пальцы стопы.
Заболевание представляет разлитое гнойное воспаление мягких тканей на ногах. Морфологически флегмона представляет некроз и расплавление мягких тканей стоп. Причины, по которым развивается флегмона на ногах, имеют микробное происхождение. Реже бывает грибковое поражение – дерматофития, эпидермофития либо руброфития ног.
Лечится флегмона нижней конечности оперативным путем с последующим назначением антибактериальной и дезинтоксикационной терапии.
Доброкачественные опухоли
Наиболее часто на стопах образуется гигрома или водянка. Это доброкачественная опухоль, которая локализуется на суставе. Небольшая гигрома может быть долгое время незаметной. Если образование достигает больших размеров, она сдавливает сосуды и нервы нижней конечности и причиняет дискомфорт, когда происходит приведение пальцев. В целом гигрома относится к доброкачественным новообразованиям. Устраняется оперативным путём.
Лечить приведенные болезни необходимо с помощью оперативного вмешательства. Облегчить состояние ног при болезни возможно с помощью разнообразных ортопедических устройств.
Болезни ног. Симптомы, лечение и профилактика
У многих людей болят ноги. Причины у всех разные. У кого-то это артрит, у кого-то постоянные отеки и т. д. Чтобы самому хоть как-то ориентироваться в этих проблемах, необходимо знать, какая это болезнь ног. Симптомы и причины появления у каждой патологии свои.

Атеросклероз
Одной из самых распространенных болезней, которая касается сосудов нижних конечностей, является атеросклероз.
Практически все знают, что очень важно питаться правильно, так как из-за употребления жирной пищи в организме начинаются сбои. Так, из-за откладывания на стенках сосудов холестериновых бляшек может развиться такая болезнь, как атеросклероз, основными симптомами которой будут:
- Болезненные ощущения в икроножных мышцах как во время ходьбы, так и в спокойном состоянии.
- Усиление болевых ощущений при увеличении нагрузки на ноги (например, бег, подъем по лестнице).
- Хромота, которая имеет периодический характер.
- Появление сухой гангрены в тех участках, где сосуды поражены больше всего.
Считается, что атеросклероз – это предвестник ишемической болезни сердца.

Сильные отеки ног – это всего лишь один из симптомов начинающегося варикоза. Варикозное расширение вен, а именно так по-научному называется болезнь, представляет собой сильное растяжение и утрату гибкости вен, из-за чего начинают появляться следующие симптомы:
- Расширение вен, причем это можно увидеть невооруженным глазом.
- Постоянное ощущение тяжести в ногах, которое усиливается при физических нагрузках.
- Судороги, которые преимущественно происходят ночью и не дают человеку нормально спать.
Само по себе заболевание не представляет особой опасности, но вот если его не лечить, то это может привести к венозной недостаточности, что чревато тромбофлебитом.

Закупорка глубоких вен
Еще одним заболеванием, во время которого появляются сильные отеки ног, является закупорка глубоких вен. Эта болезнь очень опасна, так как основной причиной ее появления является образование тромбов. У человека появляются следующие симптомы:
- Отеки, причем с каждым днем они становятся все больше и больше.
- Повышенная температура именно в том месте, где появился тромб.
- Болезненные ощущения в ногах.
Болезни ног зачастую могут заставить человека поменять свой образ жизни, так как выполнять уже то, что давалась легко раньше, просто невозможно.
Одним из самых неприятных заболеваний ног является артроз. Процесс развития болезни очень сложно контролировать, так как на начальной стадии человек может просто не придавать боли особого значения.

Появляется артроз вследствие следующих факторов:
- Большая нагрузка на ноги, причем когда она носит постоянный характер. Это может быть лишний вес, поднятие тяжестей и т. д.
- Травмы суставов, причем иногда это может быть микротравма, которую человек даже не заметил.
- Проблемы с обменом веществ, которые приводят к отложению солей.
- Возраст. С каждым годом происходит стирание хрящей и ослабевание костной ткани.
- Наследственность. Если у кого-то в семье есть артроз, то повышается вероятность появления его и у других членов семьи, находящихся в кровном родстве.
- Хронические болезни суставов.
- Болезни соединительной ткани, которые могут дать осложнения.
Если же говорить о симптомах, то они будут следующими:
- Сильная боль в суставах. Чаще всего это коленные суставы и голеностоп.
- Деформация ног, которая происходит на более поздних стадиях.
- Атрофия мышц.

Что касается профилактики заболевания, то как таковой ее нет, главное — правильно питаться, стараться держать свой вес в норме, а также избегать высоких физических нагрузок.
Артрит – это болезнь стопы ног. Именно там чаще всего происходит локализация. Конечно, это не значит, что артрит проявляется только на суставах стоп. Также он поражает колени.
Артрит может быть как инфекционным, так и неинфекционным. Иногда он развивается из-за имеющейся и запущенной мозоли на ноге, через которую проникла инфекция в кровь. К другим же причинам развития болезни можно отнести:
- Переохлаждение ног, которое случается обычно в холодное время года, особенно при неправильно подобранной обуви.
- Инфекция в организме.
- Слабый иммунитет, который не способен бороться с бактериями и инфекциями, а также подавлять воспалительный процесс.
- Раны на ногах.
К основным симптомам артрита можно отнести сильную боль, отечность ног, а также интоксикацию и лихорадку в том случае, если болезнь имеет инфекционное происхождение.
Болезни ног часто заставляют человека помучиться. Особенно так случается с артритом.

Плоскостопие
Плоскостопие есть практически у 80 процентов жителей земного шара. Только у каждого оно развито в разной степени. Иногда из-за плоскостопия человек не может нормально ходить, ему становится больно уже через несколько минут.
С самого детства врачи рекомендуют делать детям профилактический массаж, который снизит вероятность развития плоскостопия. Для этого также необходимо приобретать правильную обувь с ортопедической стелькой и высокой пяткой, чтобы нога хорошо фиксировалась.
К основным симптомам плоскостопия можно отнести:
- Практически ровная поверхность стопы. Если попросить человека с плоскостопием встать на лист бумаги, то отпечаток будет абсолютно ровным.
- Болезненные ощущения в ногах, которые локализуются в области стопы и чуть выше. Причем боль не носит острый характер. Она больше ноющая и тупая.
- Быстрое утомление во время ходьбы.
- Постоянная усталость ног, даже после ночного сна или долгого сидения.
- У людей, которые страдают плоскостопием, обувь обычно стаптывается на одну сторону.
Болезни ног не всегда имеют наследственный характер, и не всегда причина кроется в высоких физических нагрузках. Такое заболевание, как ревматизм, появляется из-за проникновения в организм инфекции.
При такой болезни симптомы будут следующими:
- Боли в области суставов, причем локализация будет в коленях и стопах.
- Опухоль в пораженных местах.
Причина болезни ног зачастую кроется в неправильном лечении инфекционных заболеваний.
Болезни пальцев ног
Есть несколько заболеваний, которые могут привести к деформации пальцев ног. Сюда обычно относят следующие:
- Вальгусная деформация стопы, во время которой косточка, располагающая рядом с большим пальцем ноги, начинает постепенно расти и выпирать, тем самым вызывая болезненные ощущения. К тому же такая деформация заставляет человека носить более свободную обувь, которая иногда даже на размер больше.
- Опухание суставов пальцев ног, которое происходит вследствие накопления жидкости в них. Чаще всего это происходит из-за высоких нагрузок на ноги.
- Травма. Часто человек не замечает, что его палец на ноге травмирован. Иногда такие травмы получаются во время тренировок или просто при обычном спотыкании.
Болезни ног на сегодняшний день занимают одно из первых мест по числу обращений пациентов с жалобами к врачу. Происходит это потому, что сегодняшний ритм жизни не позволяет людям нормально отдыхать и большую часть дня им приходится переносить на ногах. А из-за такой огромной нагрузки суставы иногда не выдерживают, поэтому и появляются такие симптомы, как боль, отеки и т. д.
Если же говорить о профилактических мерах, то лучше всего в конце дня сделать легкий массаж ног и принять теплую ванну, чтобы расслабить мышцы. А для поддержания костей нужно два раза в год пить кальций и другие витаминные комплексы.
Болезни стопы ног у взрослых и детей — симптомы и лечение
 Болезни сами по себе неприятное явление, а заболевание важнейших органов и частей тела — это самая настоящая катастрофа. Ноги, а именно стопы, носят на себе весь вес. Чтобы всегда быть здоровым и на своих ногах, обязательно необходимо тщательно следить за состоянием здоровья.
Болезни сами по себе неприятное явление, а заболевание важнейших органов и частей тела — это самая настоящая катастрофа. Ноги, а именно стопы, носят на себе весь вес. Чтобы всегда быть здоровым и на своих ногах, обязательно необходимо тщательно следить за состоянием здоровья.
У человека стопа — это самый низкий отдел ноги, который соприкасается с поверхностью земли. Стопа человека условно делится на несколько частей — свод, тыльная часть, пятка, подъём и подошва. Составляющие стопы — это мышцы, связки и кости. Двигается стопа благодаря суставам. Мышцы, крепящиеся с помощью сухожилий к костям, обеспечивают возможность сгибания и разгибания пальцев на ноге. Кости между собой соединяют связки. Они также поддерживают мышцы. Кости с мышцами соединяются сухожилиями.
 Болезненные ощущения в стопе ноги может говорить о множестве заболеваний, которые лечатся отличными друг от друга методами. И также боли в ступне при определённых обстоятельствах сопровождают внутренние заболевания. Поэтому перед тем как применить ту или иной способ излечения боли, обязательно следует выявить причину болезненных ощущений.
Болезненные ощущения в стопе ноги может говорить о множестве заболеваний, которые лечатся отличными друг от друга методами. И также боли в ступне при определённых обстоятельствах сопровождают внутренние заболевания. Поэтому перед тем как применить ту или иной способ излечения боли, обязательно следует выявить причину болезненных ощущений.
Болевые ощущения в стопе ноги делятся на острые и хронические. Острая боль появляется резко и беспокоит недолгое время, а хронические боли — длятся в течение нескольких дней, недель, а если не лечится, то и месяцев с годами. Сопровождаются боли в стопе:
- Зуд.
- Жжение.
- Опухоль.
- Отёк.
- Онемением.
- Изменением цвета кожи на ноге.
В случае появления болевых ощущений нужно обратиться к травматологу, ортопеду, неврологу, хирургу, ревматологу или терапевту. Ведь только специалист сможет истинно правильно диагностировать появившуюся болезнь.
Болезни стоп у взрослых
У взрослых появление заболеваний стоп связано с неправильным уходом, обувью, которая неудобна в носке, подъём и перенос тяжеловесных предметов. За ногами необходимо тщательно следить, ведь именно они дают возможность человеку ходить.
Косточка большого пальца
 Изменение и отклонение большого пальца на ноге от нормы роста называют косточкой. При этой деформации большой палец имеет уклон во внутреннюю часть ступни. По этой причине кривятся суставы на внешней стороне образуется своеобразная шишка. Активаторами этого заболевания ступни является тесная неудобная обувь, болезни ног (например, артроз, артрит).
Изменение и отклонение большого пальца на ноге от нормы роста называют косточкой. При этой деформации большой палец имеет уклон во внутреннюю часть ступни. По этой причине кривятся суставы на внешней стороне образуется своеобразная шишка. Активаторами этого заболевания ступни является тесная неудобная обувь, болезни ног (например, артроз, артрит).
Начальную и среднюю стадию болезни лечат при помощи ношения правильной обуви. Хорошая, правильная обувь имеет широкий носок. Именно широкий носок сокращает давление на пальцы, что позволяет устранить неудобства во время ходьбы. А также совместно со специалистом специализированные ортопедические средства, которые также способствуют снижению напряжения и трения.
В лечении косточки большого пальца используются: супинаторы, межпальчиковые валики, ортопедические стельки и корректоры. С помощью всех этих вспомогательных средств устраняются боли, замедляется процесс развития болезни, исправляется походка.
Медикаментозное лечение, применяемое для устранения косточки — физиотерапия и противовоспалительные препараты.
В случае когда заболевание перешло в стадию запущенности исправить это возможно лишь при помощи хирургического вмешательства. Процесс удаления косточки большого пальца следующий:
- Хирург удаляет появившийся нарост.
- Деформированные кости подвергаются реконструкции.
- Хирургическим путём околосуставные мышцы уравновешиваются.
- Изменяется угол между костями стопы.
- Выполняется артродез, во время которого фиксируется сустав стопы.
- Трансплантация сухожилий.
Человек, заметивший на стопе в районе большого пальца нарост, должен обратится к специалисту. Врач на осмотре изучит симптомы, процесс протекания и сообщит о необходимом лечении, которое позволит в будущем сохранить возможность передвигаться самостоятельно.
Лечение мозолей и натоптышей
 Мозоли и натоптыши частое явление на ступнях человека. Это своего рода защита от повреждений. Причиной их появления зачастую является ношение тесной обуви. Чтобы избежать появление мозолей и натоптышей необходимо отказаться от покупки тесной, неудобной обуви, а в случае, если вы всё же её приобрели, то во время первого ношения воспользоваться пластырем.
Мозоли и натоптыши частое явление на ступнях человека. Это своего рода защита от повреждений. Причиной их появления зачастую является ношение тесной обуви. Чтобы избежать появление мозолей и натоптышей необходимо отказаться от покупки тесной, неудобной обуви, а в случае, если вы всё же её приобрели, то во время первого ношения воспользоваться пластырем.
Методы лечения натоптышей и мозолей:
- На протяжении двух недель делать горячие ванночки с яблочным уксусом. Лучше всего проводить эту процедуру перед сном. После завершения ноги смазать салициловой мазью.
- Для мозоли использовать специальные пластыри. Вечером, для того чтобы мозоль размягчить, вечером можно приложить печёный лук.
- Компресс из мёда и редьки на мозоль оставить на всю ночь. Сделать смесь из мёда и редьки, натёртой на мелкую тёрку. Массу положить на мозоль закрыть плёнкой, а сверху забинтовать или надеть плотный носок.
- По вечерам делать тёплые ванночки, в которые добавляется несколько капель масла чайного дерева. После окончания процедур обязательно вытереть ноги насухо.
- В случае когда на ступнях большое количество мозолей, необходимо делать тёплые ванночки с яблочным уксусом. Затем взять чистые носочки, которые не жалко. Их смочить в смеси лимонного сока и растительного масла в равном соотношении. Надеть носочки, обернуть ноги плёнкой, а сверху обернуть бинтом. Утром вымыть ноги с пензой.
Бородавки на подошве
Причиной появления является вирус. Проникает в подошву ног через микротрещины во влажной среде (к примеру, в общественных банях или саунах).
С подошвенными бородавками хорошо справляется салициловая кислота. В случае тяжёлой стадии заболевания лечение проводит специалист, прибегая к помощи замораживания, прижигания и так далее.
Симптомы и лечение подагры

Подагра — это своеобразный вид артрита. К симптомам относятся сильные болевые ощущения, кожа может покраснеть, появится отёк или отвердение.
Причины возникновения подагры — отложение солей в суставах и повышенное содержание мочевой кислоты в крови. Для облегчения состояния и снижения болевых ощущений доктор назначает противовоспалительные и препараты, снижающие уровень мочевой кислоты. После того как острая боль снята, специалист продолжает лечение следующим образом:
- пропить курс препаратов, снижающих уровень соли и мочевой кислоты.
- терапевтические процедуры — лечебный массаж и физкультура, физиотерапия, употребление минеральных вод.
- Ежедневное употребление щелочной воды от двух до трёх литров.
- Составление правильного рациона. Исключаются полностью: кофе, чай, какао, шоколад, алкогольные напитки. И также придётся отказаться от жареных и чересчур жирных блюд. А отдать предпочтение растительной и молочной пище.
При неуклонном выполнении всех наставлений врача подагра поддаётся лечению, а стопа восстановлению здоровья.
Устранение вросшего ногтя
 Кто сталкивался с этим неприятным заболеванием, тот знает, какую невыносимую боль доставляет этот самый ноготь. Дополнительными симптомами являются отёк стопы, покраснение, инфекция.
Кто сталкивался с этим неприятным заболеванием, тот знает, какую невыносимую боль доставляет этот самый ноготь. Дополнительными симптомами являются отёк стопы, покраснение, инфекция.
К причинам появления вросшего ногтя относится тесная обувь и неправильное обстригание ногтей.
При нестерпимой боли врач с помощью хирургического вмешательства удаляет вросший ноготь. В остальных случаях лечение происходит при помощи распаривания ступни и подкладывания ватного диска под ноготь. Ватный диск следует аккуратно подложить так, чтобы ноготь не прикасался к коже ноги.
Борьба с плоскостопием
Причины плоскостопия: наследственность, травмы или ревматоидного артрита.
Симптомы: боль в ногах, после продолжительной ходьбы или стояния. При большом весе острая боль в ступнях.
Лечение: обязательное ношение ортопедических стелек с супинаторами и выполнение физических упражнений, направленных на укрепление мышц ног.
Болезни стоп у детей
 За здоровьем детей обязательно нужно пристально следить. Если малыш начал жаловаться на боль в ножке и вы знаете точно что это не какой-либо ушиб или растяжение, то следует незамедлительно к врачу. Ведь чем раньше будет обнаружена проблема или заболевание, тем больше вероятность того, что в последующем у вашего ребёнка не будет проблем с ножками. Только специалист может провести правильные и нужные обследования и сообщит о причине и методах лечения заболевания.
За здоровьем детей обязательно нужно пристально следить. Если малыш начал жаловаться на боль в ножке и вы знаете точно что это не какой-либо ушиб или растяжение, то следует незамедлительно к врачу. Ведь чем раньше будет обнаружена проблема или заболевание, тем больше вероятность того, что в последующем у вашего ребёнка не будет проблем с ножками. Только специалист может провести правильные и нужные обследования и сообщит о причине и методах лечения заболевания.
Лечение пяточной установки стоп
Распространённое заболевание у детей, которое развивается в связи с особенным расположением стопы во время внутриутробного развития. Лечение такого вида деформации происходит при помощи лечебной физкультуры и установлением на стопы специальные лонгеты.
Пяточная установка ног иногда появляется при неврологическом нарушении ног. При этом обязательно должна пройти диагностика позвоночника на наличие костных деформаций. В этом случае проводится лечение не только с помощью ортопедических средств, но и терапия, которая корректирует работу спинного мозга.
Приведённые стопы
Данная патологию, возможно диагностировать уже в месячном возрасте у малыша. Выглядит это следующим образом — передняя часть ступни завёрнута внутрь, а наружная как бы закруглена. Расстояние между пальцами ноги увеличены, а большой палец смотрит внутрь. На ранних стадиях обнаружения заболевания, а это приблизительно до трёх лет, деформация вылечивается без хирургического вмешательства.
Ступню корректируют руками, а затем фиксируют гипсовыми лонгетами. Такая коррекция выполняется один раз в семь дней. Проводится обязательно специалистом. Через два-три месяца патология устраняется.
Симптомы и лечение врождённой косолапости
 Чаще всего врождённая косолапость напасть представителей мужского пола. При косолапости в целом изменяется положение и даже форма костей ног, также укорачиваются мягкие ткани голени.
Чаще всего врождённая косолапость напасть представителей мужского пола. При косолапости в целом изменяется положение и даже форма костей ног, также укорачиваются мягкие ткани голени.
Косолапость — это наследственное заболевание, однако, оно вполне может развиться и из-за неправильного развития спинного мозга. К семи годам у ребёнка ноги становятся разной длины, разница колеблется от одного до двух сантиметров.
Лечение врождённой косолапости необходимо проводить с первого месяца жизни малыша. Специалист производит все те же манипуляции что и при приведённых ступнях. А также дополнительной мерой для улучшения кровоснабжения ног дают назначение на прохождение физиотерапевтического лечения поясничного отдела позвоночника.
В три месяца выполняется фиксирование стоп при помощи гипсовых повязок. На полное вылечивание врождённое косолапости требуется пять лет непрерывной терапии.
Детское плоскостопие
Широко распространённое заболевание деток. Правильно диагностировать плоскостопие подвластно только врачу. Лечение детского плоскостопия заключается в выполнении определённых физических упражнений и использовании в обуви ортопедических стелек.
Я удаляла выпирающую косточку. Первое, что хотелось бы отметить — это больно. Операция проводилась на Западе. Всей операции я, конечно, не видела, так как был применён наркоз. Но последующие два дня я принимала сильные обезболивающие препараты. Затем две недели на костылях. Обувь на оперированную ногу никакая не налезает, что, несомненно, является существенным неудобством. Нога полностью зажила только через два месяца, но как мне кажется опухшей она была около полугода. И, несмотря на всю боль и неудобства, которые мне пришлось пройти, я рада, что сделала эту операцию и избавилась от приносящей боль выпирающей косточки на ноге.
Два года назад моему малышу доктор поставил диагноз плоско-вальгусная установка стоп. Я как молодая мама не расстроилась сначала, но пришла домой и прочла об этой заболевании в интернете. После прочтения информации поняла, что просто обязана заняться лечение ног своего ребёнка.
По совету друзей и родственников нашла в нашем городе отличного специалиста по массажу. Да, конечно, это не самое дешёвое удовольствие. Однако я уверена в том, что моему ребёнку делает правильный массаж человек заинтересованный.
После десяти сеансов массажа у моего малыша ровные ножки и почти исчезнувшее плоскостопие. Ребёнок первое время капризничал. Ему не особо нравилось лежать и ничем не заниматься, поэтому я забавляла его игрушками или мультиками.
Заканчивая свой отзыв, хочу отметить, что в борьбе с детским плоскостопием массаж — это главный помощник. И немаловажно найти действительно профессионала, такого, который поможет, а не навредит.
Источники:
http://otnogi.ru/profilaktika/bolezni-stopy.html
http://www.syl.ru/article/198208/new_bolezni-nog-simptomyi-lechenie-i-profilaktika
http://artrit.guru/bolezni-spiny-i-sustavov/bolezni-stopy-nog-u-vzroslyh-i-detey-simptomy-i-lechenie.html
симптомы и лечение, фото, причины развития болезни

Артроз стопы – достаточно распространенное дегенеративное заболевание суставов ног, которое локализуется не только в хрящевой ткани, но и в костях и даже мышцах. Наиболее часто патология проявляется в области плюснефалангового сустава — диагностируется артроз большого пальца ноги. Заболевание имеет деформирующий характер, поэтому его прогрессирование приведет к нарушению нормального строения ступни.
Вся сложность патологии заключается в том, что стопа состоит из огромного количества мелких суставов, нервных окончаний и сосудов. Поражение большого пальца ноги происходит после 45 лет. Артроз других мелких суставов чаще проявляется у женщин, достигших 35 лет и старше 50-ти лет.
Причины развития заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
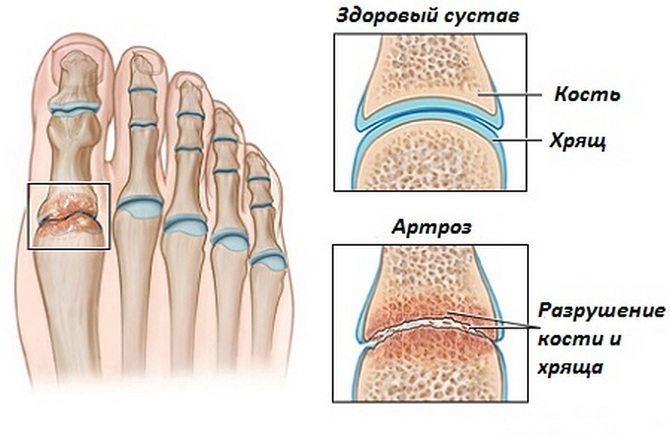
В большинстве случаев артроз стопы возникает вследствие нарушения кровоснабжения суставов, механическим износом хрящевой и костной ткани в силу возраста, травмы. Существуют такие возможные причины развития артроза:
- Специфическое строение ступни: слишком широкая стопа, искривление пальцев, плоскостопие. Спровоцировать патологию способна также разная длина ног.
- Слишком большие физические нагрузки на стопу, особенно у спортсменов или людей, занимающихся тяжелым трудом.
- Травмы, ушибы, переломы, удары, разрывы связок, повреждение мышц.
- Частые переохлаждения стоп.
- Чересчур большая масса тела, которая увеличивает нагрузку на ноги.
- Механический износ хрящевой и костной ткани вследствие преклонного возраста.
- Наследственная предрасположенность.
- Ношение слишком узкой или большой обуви, туфель на высоком каблуке.

Спровоцировать артроз стопы могут и такие факторы:
- гормональные сбои, нарушение функциональности эндокринной системы;
- недостаточное поступление микро- и макроэлементов в организм;
- хронические инфекционные поражения суставов ног;
- аллергическая реакция, аутоиммунные заболевания;
- врожденный вывих или дисплазия тазобедренного сустава.
Вылечить артроз полностью нельзя, однако, существенно улучшить состояние пациента, а также предотвратить полную деформацию суставов можно. Поэтому лечение нужно начинать после появления первых же признаков.
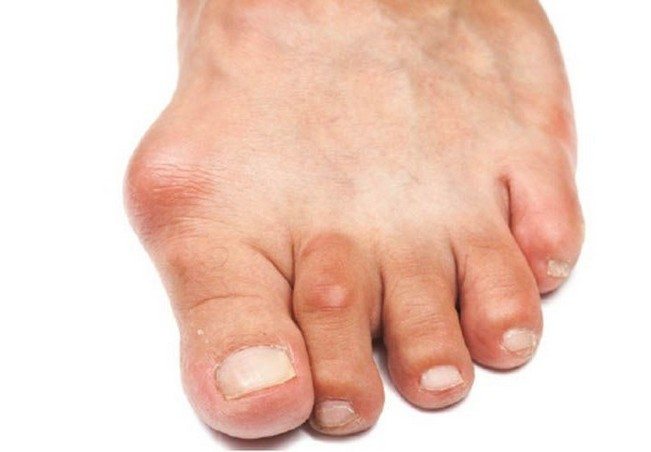
Симптомы артроза стопы
Патология проявляется посредством таких симптомов:
- Боль в стопе после длительной ходьбы или стояния, а также неприятные ощущения дискомфорта после физической нагрузки.
- Отек, а также покраснение кожи в области поражения. Тут же может повышаться местная температура.
- Болезненная реакция в месте развития артроза на погодные изменения или контакт с холодной водой.
- Хруст в суставах стопы и голеностопа (он появляется при развитии уже второй степени патологии).
- Слишком быстрая утомляемость ног.
- Ограничение подвижности конечности, напряженность и скованность мышц, особенно в утреннее время.
- Появление мозолей в области подошвы стопы.
- Так как заболевание имеет деформирующий характер, со временем у больного может наблюдаться нарушение походки.
Артроз стопы также имеет следующие признаки:
- Боль в суставах ног имеет ноющий, ломающий или жгучий характер.
- Появляются остеофиты (костные разрастания суставов).
- Костяшки пальцев становятся более толстыми.
Так как артроз суставов затрагивает не только костные и хрящевые ткани, но и мышцы, то признаком патологии может стать появление мышечных кист.
Разновидности и степени патологии
Как уже говорилось ранее, стопа состоит из очень большого количества мелких суставов, поэтому и дегенеративный процесс может локализоваться где угодно. В зависимости от этого артроз можно классифицировать следующим образом:
- Поражение подтаранного сочленения.
- Артроз пяточно-кубовидного сустава.
- Поражение плюснеклиновидных сочленений.
- Заболевание плюснефалангового сустава.
- Поражение пальцев стопы.
Можно классифицировать патологию и по причине появления:
- Первичная. Причина развития в этом случае кроется в воспалительном заболевании самой стопы или ее травме.
- Вторичная. Эта форма болезни вызывается причинами, не связанными непосредственно с поражением стопы. То есть в этом случае «виноват» может быть гормональный сбой или другие факторы.
- Полиартроз. Такая форма предполагает поражение сразу нескольких мелких суставов.
Степени развития патологии и особенности ее диагностики
Перед тем как лечить артроз стопы, его необходимо правильно диагностировать. От степени развития зависит назначение терапии. Их всего три:
- Первая. Она характеризуется быстрой утомляемостью ног, а также возникновением болевых ощущений после длительной ходьбы или тяжелой работы. Зачастую на первой степени человек еще не чувствует скованности или ограничения движений, поэтому не обращается к врачу, чем усложняет последующий процесс лечения.
- Вторая степень болезни характеризуется более выраженным проявлением симптомов: боль становится продолжительной, более сильной. На костяшках пальцев уже заметно небольшое утолщение. На пятках начинают часто появляться мозоли.
- Третья степень. Для нее уже характерна существенная деформация суставов стопы, что выражается в заметной хромоте больного, серьезной ограниченности движения или ее полном отсутствии. Если в этот период сделать рентгеновский снимок конечности, то на нем можно увидеть отсутствие или существенное сужение суставных щелей.
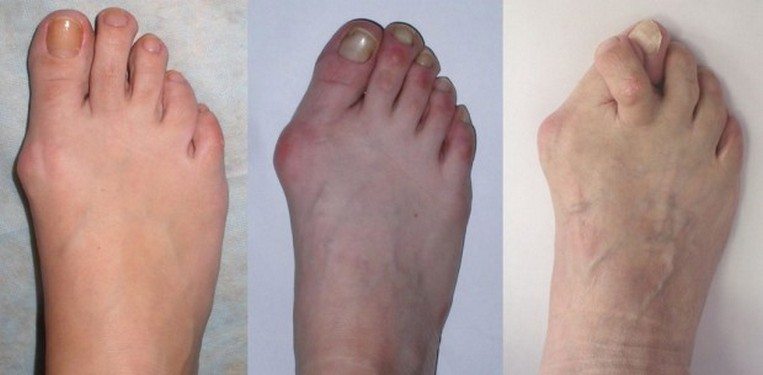
Слева — первая, посередине — вторая и справа — третья степень артроза стопы.
Что касается диагностики, то она предусматривает осуществление следующих манипуляций:
- Сбор анамнеза пациента с учетом подробного анализа его жалоб.
- Рентгенография. Она необходима для определения состояния сустава, степени развития патологии.
- КТ или МРТ. Это исследование позволяет рассмотреть не только костные и хрящевые ткани, но и состояние мышц.
- Лабораторные анализы. Они дают возможность определить наличие воспалительного процесса в организме.
- Измерение параметров стопы.
Лечение артроза стопы
Вылечить такое заболевание полностью невозможно. Однако проводить терапию необходимо, чтобы, в конце концов, конечность полностью не утратила свою подвижность.
Традиционное
Итак, медикаментозное лечение предусматривает использование таких препаратов:
- нестероидных противовоспалительных лекарств, которые не только успешно борются с воспалительным процессом, но и помогают устранить болевые ощущения: Ибупрофен, Индометацин, Кетонал. Принимать такие препараты необходимо курсами. Какая должна быть дозировка, и как долго длится курс терапии, расскажет лечащий доктор;
- обезболивающих. Они применяются в случае очень сильных болей: Спазмалгон, Баралгин, а также анальгетики. Если же вытерпеть боль невозможно, то пациенту может быть сделана инъекция кортикостероидов Гидрокортизона, Дипроспана. Часто делать такие инъекции нельзя. Они применяются не чаще раза в неделю и всего несколько раз в год;
Для лечения можно также использовать примочки с Димексидом.
Кроме использования медикаментов, можно также применять немедикаментозные способы лечения:
- гипсовый «сапожок». Он используется только в тяжелых случаях, когда требуется полное обездвиживание стопы;
- ношение супинаторов и специальных ортопедических стелек, которые улучшают микроциркуляцию крови в суставе, обмен веществ в тканях;
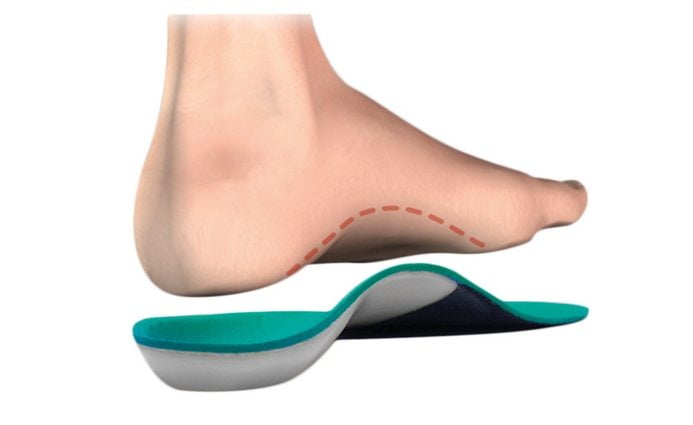
- скобы для фиксации конечности;
- массаж стопы. Делать его следует очень осторожно и только тогда, когда прошла фаза обострения. Применять мануальную терапию можно при любой степени артроза;
- УВЧ, фонофорез, магнитная и лазерная терапия. Эти манипуляции усиливают эффект медикаментозных препаратов.
- грязевые ванны и водолечение. Эти процедуры дают возможность подпитать суставы необходимыми «строительными» элементами, а также снять напряжение и скованность.
ЛФК и оперативное лечение
Если деформирующий артроз стопы достиг последней степени развития и уже не поддается медикаментозному лечению, врач может назначить оперативное вмешательство. Операция предусматривает либо полное сращивание сустава, либо замену некоторых его элементов. В первом случае стопа остается обездвиженной. Во втором суставы сохраняют свою подвижность, однако, форма стопы может несколько измениться.
Лечение артроза стопы при помощи лечебной физкультуры также полезно на любой стадии развития заболевания. Она помогает развить или сохранить подвижность конечностей. Самые распространенные упражнения:
- Необходимо встать на небольшом удалении от стены (50 см), поставить руки на стену, на уровне груди. При этом одна нога вытягивается назад и выпрямляется (пятка должна оставаться прижатой к полу). Над второй ногой размещается максимальный вес тела, поэтому она в немного согнутом положении должна находиться ближе к стене. Человек должен наклониться к стене, причем связки и мышечный аппарат ступни необходимо напрячь. В таком положении следует задержаться на несколько секунд. Повторять такое упражнение необходимо по 3 раза каждой ногой.
- Во избежание деформирующего артроза больших пальцев их тоже необходимо тренировать. Для этого вокруг них следует обернуть резиновую ленту и оттянуть ее на некоторое расстояние. Далее, большой палец нужно постараться подтянуть к остальным. Таким же образом тренируются и другие пальцы.
Народное лечение
Во время терапии можно использовать не только аптечные мази. Их можно готовить из натуральных компонентов и лечить артроз в домашних условиях. При этом такие мази являются не менее эффективными, хотя применять их необходимо только в комплексной терапии. Существуют такие полезные рецепты народной медицины:
- Камфорно-солевые ванночки. Для приготовления необходимо смешать столовую ложку соли, 10 г камфорного и 80 мл нашатырного спирта с литром воды. Такое средство может быстро снять даже сильные болевые ощущения.
- Полезной будет и такая мазь: смешать равные доли сухой горчицы, соли, меда и соды. Полученную мазь необходимо втирать в пораженное место не менее 3-х раз в день. Процедура облегчит боль.
- Эвкалиптовый настой. Потребуется 50 г сухого сырья и пол-литра водки. Ингредиенты надо смешать и дать им настояться в течение 2 недель. Средство втирается в пораженные суставы в период обострения.
- Березовая мазь. Нужно 1-2 кг сухих или свежих листьев запарить кипятком. После того как сырье хорошо обмякнет, следует растолочь его, превратив в кашицу. Полученную мазь желательно нанести на пораженную область толстым слоем, а потом обмотать целлофаном и оставить в таком состоянии на час. Средство хорошо снимает боль, покраснение, а также отеки.
- Листья папоротника. Их необходимо хорошенько размять и на всю ночь приложить к больному суставу.

Образ жизни и профилактические меры
Артроз мелких суставов стопы – это сложное заболевание, к которому нужно отнестись очень серьезно. Лечение патологии требует некоторого изменения образа жизни. Придется отказаться от вредной пищи, курения и алкогольных напитков. Питаться нужно небольшими порциями не менее 5-ти раз в день. Количество потребляемой жидкости не должно быть меньше 1,5 литров в сутки.
Ежедневная несложная гимнастика позволит избежать представленного заболевания и укрепить суставы.
Кроме того, существуют и другие профилактические меры, которые помогут избежать развития болезни:
- Уменьшение массы тела. Вместе с этим снизится нагрузка на суставы.
- Общее укрепление защитных сил организма, которые не допустят возникновения воспалительных процессов и очагов инфекции.
- Уменьшение количества соли.
- Своевременное лечение хронических патологий.
- Избегание травм, ушибов, а также хорошая реабилитация в послеоперационный период.
- Ношение только удобной обуви. Нужно уделить особое внимание качеству подъема, материалу изготовления, соответствию размера, а также полноты параметрам стопы. Обращается внимание и на высоту каблука: чем он выше, тем большую нагрузку испытывает стопа.
- Ежедневная разминка и самомассаж конечностей.
- Хождение без обуви по песку или траве.
Заболевание может серьезно осложнить жизнь человеку, даже сделать его инвалидом. Однако своевременная профилактика, а также лечение может улучшить положение больного. Вот и все особенности патологии. Будьте здоровы!
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
как лечить и с чем это связано, что делать
Боль в подошве стопы способны вызывать разные причины, которые могут быть как физиологическими, так и патологическими. В первом случае болезненность быстро проходит после кратковременного отдыха, во втором – продолжается долго или возникает регулярно. Иногда ноги болят после долгой ходьбы, стояния, особенно в жаркую погоду.
Подошва представляет собой нижнюю часть стопы, непосредственно соприкасающуюся с поверхностью земли. Она исполняет роль опоры и амортизатора, когда человек находится в вертикальном положении.
Подошва, или ступня, распределяет нагрузку, которая приходится на нижние конечности, тазовые кости и позвоночный столб. По состоянию подошвенной части ног можно судить о здоровье всего организма, поскольку первые признаки большинства патологий проявляются именно на ступнях.
Плантарный фасциит (пяточная шпора)
Если болит подошва стопы, причиной может быть плантарный, или подошвенный, фасциит. Болевые ощущения при этом заболевании концентрируются в области пятки и обусловлены воспалением подошвенной фасции, соединяющей пальцы с пяточной костью. Иногда боль вызывают костные разрастания, которые травмируют окружающие мягкие ткани и известны как «пяточные шпоры».
Для плантарного фасциита характерно усиление болей при ходьбе и движениях. Особенно сильно подошвы болят по утрам, когда человек становится на ноги после ночного отдыха. Причиной патологии является врожденное или приобретенное плоскостопие, лишний вес, заболевания опорно-двигательного аппарата (остеохондроз, артрит, подагра), нарушение кровообращения в нижних конечностях.
Что делать
Терапия пяточных шпор при воспалении подошвенной фасции включает физиопроцедуры, лечебную гимнастику для стоп и применение ортопедических стелек, подпяточников. Хороший эффект дают грязевые обертывания, минеральные ванны, массажные сеансы и согревающие компрессы.
Если болезнь связана с врожденной жесткостью фасций и сухожилий или с их укорочением, основной упор делают на массаж и ЛФК. Выполнение упражнений по утрам предотвращает микроразрывы плантарной фасции, возникающие при ходьбе.
При выраженных болях назначают физиолечение ультразвуком, лазером, внутримышечные инъекции гормональных средств и радиолечение гамма-волнами. Отсутствие эффекта от консервативных методик является показанием для хирургического удаления костного шипа или иссечения измененных структур.
Метатарзалгия (неврома Мортона)
Метатарзалгией называют болевой синдром, возникающий в подошвенной части переднего отдела стопы. Чаще всего его провоцирует поражение нервов, проходящих между пальцами. В большинстве случаев страдает нерв, расположенный рядом с 3 и 4 пальцами. Поражение обычно одностороннее, но болеть могут и обе ноги.
Непосредственной причиной развития невромы является компрессия (сжатие) нерва головками плюсневых костей, к чему приводит ряд факторов:
- плоскостопие;
- перелом или наличие гематомы в районе подошвенного нерва;
- облитерирующий атеросклероз сосудов нижних конечностей;
- постоянные и существенные нагрузки на переднюю часть стоп – длительная ходьба, лишний вес;
- ношение тесной и жесткой обуви, особенно с узким носом и высоким каблуком.
Симптомы метатарзалгии развиваются постепенно. Сначала возникает онемение и дискомфорт после долгой ходьбы или стояния. При хождении в неудобной обуви патологический процесс прогрессирует быстрее, и вскоре боль усиливается и приобретает пульсирующий, дергающий характер.
На ранних стадиях болезненность появляется только под воздействием внешних факторов, но затем подошвы начинают болеть постоянно, независимо от нагрузок. Боль становится резче, если сдавить стопу руками с боков, что обусловлено еще большим давлением на нерв.
Как лечить неврому
Лечение метатарзалгии может быть консервативным и хирургическим. Консервативные мероприятия направлены на снижение компрессии нерва и обязательно включают использование ортопедических изделий – стелек, супинаторов и специальной обуви. Важным условием является отказ от «неправильной» обуви, которую нужно заменить свободными туфлями с широким носом и устойчивой колодкой.
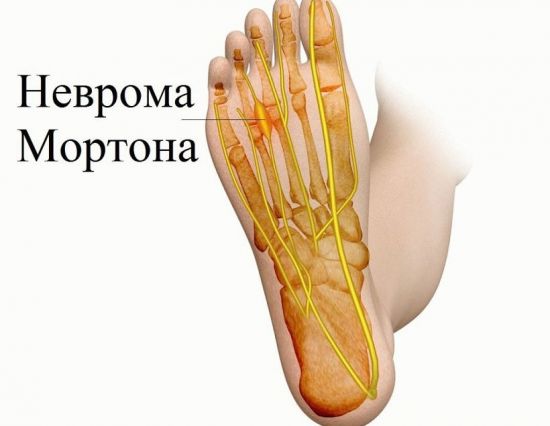
Если принять меры сразу же после установки диагноза и сделать стельки по индивидуальным размерам, риск операции существенно снижается
Для снятия воспаления и боли назначаются нестероидные противовоспалительные препараты (НПВП) на основе Ибупрофена, Диклофенака и Индометацина. Выраженные боли устраняют комбинированными средствами, содержащими обезболивающий компонент и гормоны (Дипроспан, Дексаметазон, Гидрокортизон, Кеналог). Их вводят непосредственно в очаг поражения – неврому.
Консервативная терапия приводит к положительной динамике в подавляющем большинстве случаев. Если эффекта нет в течение нескольких месяцев, проводится хирургическое удаление части нерва либо расширение околоневрального пространства. Чтобы снизить давление на нерв, межплюсневую связку рассекают.
Справка: после удаления части нерва на прооперированном участке пропадает чувствительность.
Плоскостопие
Плоскостопие – это еще один из возможных ответов на вопрос о том, почему болят подошвы ног. Данная деформация характеризуется уплощением сводов стопы, вследствие чего нарушается биомеханика ходьбы и развиваются осложнения со стороны крупных суставов и позвоночника.
Плоскостопием страдают около половины жителей Земли, причем женщины болеют в 4 раза чаще мужчин. Заболевание бывает врожденным и приобретенным, возникающим под влиянием внешних и внутренних факторов.
Сильнейшим провокатором изменения формы стопы является обувь – узкая, жесткая, тесная и имеющая каблук выше 4 см. Именно этот фактор доминирует в качестве причины появления плоскостопия, что наглядно показывает статистика. Однако нужно отметить, что хождение в обуви на плоской подошве тоже вредно, поэтому плоскостопие встречается и у детей.
Типичными признаками плоскостопия являются следующие:
- быстрая усталость ног при ходьбе и стоянии;
- ноющая боль посередине стопы;
- болезненность в бедрах, голенях, пояснице, возникающая после нагрузки;
- отечность стоп, особенно к вечеру;
- возникновение участков огрубевшей кожи на подошвах – образование натоптышей;
- визуальное увеличение ширины стопы;
- ухудшение осанки.
Как лечить плоскостопие
Лечение плоскостопия предполагает активное участие самого больного, поскольку главным условием является подбор «правильной» обуви, а также использование ортопедических вкладышей. Гимнастика наиболее эффективна на первой стадии, с помощью лечебных упражнений укрепляется свод стопы, мышцы и связки, корректируется положение костей и исправляется походка.
На любой стадии плоскостопия полезен массаж, для которого используются специальные коврики и валики. Для восстановления подвижности суставов, улучшения кровообращения и обменных процессов в тканях назначаются физиопроцедуры – ударно-волновая терапия, электрофорез, аппликации с парафином и озокеритом.
Исправление деформации возможно и с помощью хирургической операции, которая может проводиться как на мягких тканях (мышцах и связках), так и на костных структурах. Показанием к оперативному вмешательству является неэффективность консервативного лечения и тяжелое течение плоскостопия.
Читайте также:
Эритромелалгия
Это редкое заболевание, впервые описанное в 1872 году. Эритромелалгия представляет собой поражение сосудов, которое проявляется болью в стопах или кистях рук. В подавляющем большинстве случаев болят именно стопы – они отекают, краснеют, сильно потеют и становятся горячими на ощупь.
Чем вызвана эритромелалгия, до сих пор неизвестно, однако она часто сопутствует другим патологиям. Стоит отметить, что симптомы первичной эритромелалгии выражены сильнее, чем вторичной. Течение болезни приступообразное, причем обострения отмечаются преимущественно в жаркую погоду или во время пребывания в натопленном помещении.
Легкая форма эритромелалгии может наблюдаться при эндартериите, воспалении вен (флебите), сахарном диабете
Приступ заболевания сопровождается заметным покраснением кожи, отечностью и резким болевым синдромом. Боль настолько сильная, что пациент практически неспособен ходить. Чаще всего характерные признаки появляются ближе к большому пальцу, по мере прогрессирования болезни они распространяются на всю ступню.
Эритромелалгический приступ длится от двух минут до нескольких часов, при этом может болеть одна нога или обе. Облегчить состояние помогает приподнятое положение и охлаждение конечности.
Методы лечения
Терапия эритромелалгии комплексная и включает препараты нескольких групп:
- сосудосуживающие – Эфедрин, Адреналин, Мезатон;
- антигистаминные – Тавегил, Супрастин, Клемастин, Хлоропирамин;
- нестероидные противовоспалительные – Ибупрофен, Диклофенак;
- лечебные блокады с Новокаином;
- средства для укрепления сосудистой стенки – Рутин, Аскорбиновая кислота;
- минеральные комплексы с кальцием – Кальция Хлорид, Глюконат Кальция.
В межприступный период рекомендуется принимать ванны с аспирином, радоном и углекислотой (бельнеотерапия), закаливать организм и посещать сеансы иглоукалывания.
При стойком болевом синдроме, не поддающемся лекарственному купированию, нервные симпатические узлы удаляют хирургически. Операция называется симпатэктомией и радикально устраняет боль, однако не избавляет от приступов эритромелалгии. После вмешательства они проходят безболезненно, но покраснение и отечность остаются.
Тендинит
Тендинитом называют воспалительный процесс в сухожилии. Чаще всего поражаются коленные, пяточные, бедренные, плечевые и локтевые сухожилия. Болями в подошве проявляется тендинит задней большеберцовой мышцы, возникающий вследствие перегрузки и микротравматизации.
Наиболее распространенной причиной заболевания является интенсивная физическая нагрузка, вызывающая чрезмерное натяжение сухожилия. Особенно опасны резкие движения неподготовленных, неразогретых мышц.
Задняя большеберцовая мышца располагается позади голени, а ее сухожилие начинается в задней части внутренней лодыжки и «уходит» под свод стопы. Данное сухожилие выполняет поддерживающую функцию, придавая своду правильное положение во время ходьбы.
Стоит отметить, что симптоматика тендинита появляется не сразу. Сначала воспаляется внешняя оболочка, что может вызывать дискомфорт, боль и хруст при движениях ноги. Если интенсивные нагрузки продолжаются, воспаление прогрессирует и меняется структура тканей. Итогом процесса становится рубцевание и возникновение утолщений по ходу сухожилия.
Типичными симптомами тендинита являются боли в подъеме стопы и опущение свода.
Лечение
Терапия тендинита зависит от его происхождения, поскольку болезнь может быть первичной и вторичной, возникающей на фоне системных патологий. Вторичный тендинит лечат с помощью антибиотиков, гормональных препаратов и противоподагрических лекарств. Их назначают в соответствии с заболеванием, вызвавшим воспаление сухожилия.
При любой форме тендинита базовое лечение включает:
- прикладывание холодных компрессов;
- ограничение подвижности ноги – иммобилизацию;
- прием противовоспалительных средств;
- посещение физиопроцедур.
Основным направлением терапии является снятие воспаления, поэтому обязательно используются такие средства, как Кетопрофен, Индометацин, Пироксикам. Кроме таблеток, применяется местное лечение с помощью мазей и гелей – Випросала, Долобене, Вольтарена и пр.
Для нормализации обменных процессов в пораженных структурах назначается электрофорез с Лидазой, ультразвуковые и лазерные процедуры, облучение ультрафиолетом.
Артрит
При артрите воспаляются суставы предплюсны, плюсны или пальцев стоп. В данной области чаще всего встречается ревматоидный артрит и подагра, поражающая первый сустав большого пальца. На фоне травм и сильных ушибов может развиваться травматический артрит.
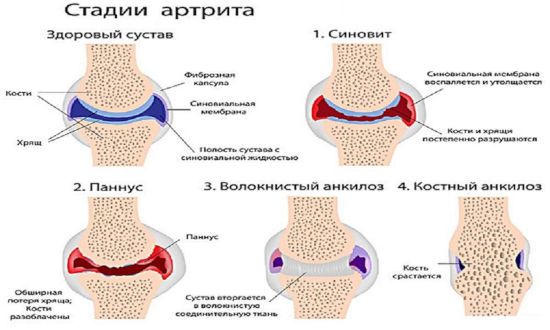
Спровоцировать воспалительный процесс в суставах способны нарушение обмена веществ, хроническая травматизация и высокие физические нагрузки на ноги.
Все артриты объединяет несколько общих признаков, к которым относится:
- постоянная боль, нарастающая при движениях и стихающая после отдыха;
- скованность и ограниченная подвижность по утрам;
- отечность и покраснение кожных покровов над пораженными суставами;
- когтеобразная и молоткообразная деформация пальцев (на поздних стадиях).
Лечение
При своевременном начале лечения и выполнении всех врачебных рекомендаций можно остановить или существенно замедлить патологический процесс. Для этого необходим комплексный подход с применением медикаментозных, ортопедических и физиотерапевтических методов.
При болевом синдроме назначаются средства из группы НПВП для парентерального, перорального и местного применения. Обязательно снижение любых нагрузок на ноги, при обострении рекомендуется соблюдать постельный или полупостельный режим.
Сильные боли снимают с помощью внутрисуставных инъекций глюкокортикостероидов. При необходимости выписываются хондропротекторы для восстановления хрящевой ткани. После снятия острой симптоматики проводится физиолечение. Наиболее эффективны при артрите магнитная и амплимпульстерапия, диадинамические токи и озокеритовые аппликации.
Хорошие результаты показывают занятия лечебной гимнастикой и массаж стоп. Особое внимание следует уделить выбору обуви, которая должна соответствовать размеру и иметь низкий каблук. Лучше всего ходить в ортопедической обуви или вкладывать в обычные туфли специальные поддерживающие стельки.
Таким образом, большинство проблем со стопами возникают из-за неправильно подобранной обуви и превышения физических возможностей организма. Боли в подошве в значительной степени провоцируются лишним весом, особенностями профессиональной деятельности (стоячая работа), а также различными травмами конечностей.
Однако в ряде случаев боль появляется без видимых причин и обусловлена системными нарушениями. Выявить заболевание в этом случае поможет медицинское обследование и консультация специалиста. Будьте здоровы!
Суставы стопы — схема строения, как лечить ступни при симптомах воспаления и боли, названия болезней
Нижние конечности принимают на себя вес всего тела, поэтому страдают от травм, различных нарушений они чаще прочих участков опорно-двигательного аппарата. Особенно это актуально для стоп, ежедневно получающих ударную нагрузку при ходьбе: они уязвимы, а потому появляющиеся в них болевые ощущения могут говорить о целом перечне заболеваний или патологий. Какие суставы страдают чаще остальных и как им помочь?
Статьи по темеСтроение стопы
Кости в этой зоне человеческого тела протянуты от пятки до самых кончиков пальцев и их насчитывается 52 шт., что составляет ровно 25% от всего количества костей скелета человека. Традиционно стопу делят на 2 отдела: передний, состоящий из зон плюсны и пальцев (включая фаланги скелета стопы), и задний, сформированный костями предплюсны. По форме передний отдел стопы похож на пясти (трубчатые кости кисти) и фаланги пальцев рук, но он менее подвижен. Общая же схема выглядит так:
- Фаланги – набор из 14-ти трубчатых коротких костей, 2 из которых относятся к большому пальцу. Остальные собраны по 3 шт. для каждого из пальцев.
- Плюсна – короткие трубчатые кости в количестве 5-ти шт., которые находятся между фалангами и предплюсной.
- Предплюсна – оставшиеся 7 костей, из которых самой крупной является пяточная. Остальные (таранная, ладьевидная, кубовидная, клиновидные промежуточная, латеральная, медиальная) значительно меньше.
Что такое суставы стопы
Подвижные сочленения – соединенная пара звеньев, обеспечивающих движение костей скелета, которые разделены щелью, на поверхности имеют синовиальную оболочку и заключены в капсулу или сумку: такое определение дают суставам в официальной медицине. Благодаря им стопа человека подвижна, поскольку они располагаются на участках сгибания и разгибания, вращения, отведения, супинации (вращения кнаружи). Движения совершаются при помощи скрепляющих эти сочленения мышц.


Особенности суставов
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
Заболевания суставов стопы ног
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
- Растяжение – травмирование не суставов, а связок, которое происходит ввиду повышенной нагрузки на них. Преимущественно от этой проблемы страдают спортсмены. Боль в стопе наблюдается у голеностопного сустава, усиливается во время ходьбы, ограничение движения среднее. При слабом растяжении присутствует только дискомфорт с болезненностью при попытках переноса веса на ногу. Поврежденная зона может отечь, нередко на ней наблюдается обширная гематома.
- Вывих – нарушение конфигурации сустава посредством выхода содержимого суставной капсулы наружу. Болевой синдром острый, препятствует движению полностью. Управлять суставом невозможно, стопа остается зафиксирована в том положении, которое получила на момент повреждения. Без помощи специалиста проблему не решить.
- Перелом – нарушение целостности кости, преимущественно ввиду воздействия на нее ударной силы. Боль острая, резкая, приводит к полной невозможности движения. Стопа деформируется, отекает. Могут наблюдаться гематомы, покраснение кожи (гиперемия). Определить перелом и его характер (открытый, закрытый, со смещением) можно только посредством рентгена.
- Артроз – дегенеративный процесс в хрящевой ткани суставов, постепенно затрагивающий соседние мягкие ткани и кости. На фоне постепенного уплотнения капсулы сочленения происходит уменьшение амплитуды движения сустава. Боль при артрозе стоп ноющая, в состоянии покоя ослабевает. При ходьбе ощущается хруст суставов.
- Артрит – воспалительный процесс суставов, который не поддается полной остановке. Спровоцировать артрит могут травмы, инфекции, диабет, подагра, сифилис. Не исключена аллергическая природа. Болевой синдром присутствует только в периоды обострения, но проявляет себя с такой силой, что человек неспособен двигаться.
- Бурсит – воспаление суставов стопы в области околосуставных сумок, преимущественно возникающее ввиду избыточных нагрузок на ноги (с высокой частотой диагностируется у спортсменов). Затрагивает преимущественно голеностоп, при вращении которого боль усиливается.
- Лигаментит – воспалительный процесс в связках стопы, который спровоцирован травмой (может развиться на фоне перелома, вывиха или растяжения), либо инфекционным заболеванием.
- Лигаментоз – редкая (относительно перечисленных выше проблем) патология, затрагивающая связочный аппарат стоп и носящая дегенеративно-дистрофический характер. Характеризуется разрастанием волокнистой хрящевой ткани, из которой состоят связки, и последующим ее кальцифицированием.
- Остеопороз – распространенная системная патология, затрагивающая весь опорно-двигательный аппарат. Характеризуется повышением ломкости костей за счет изменений в костной ткани, частым травмированием суставов (вплоть до переломов от минимальной нагрузки).


Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Симптомы
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений. По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек.
Бурсит
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
Остеопороз
На фоне увеличения ломкости костей, обусловленной снижением массы костной ткани и изменениями ее химического состава, главным симптомом остеопороза становится повышенная уязвимость сочленений и нижних конечностей в целом. Характер боли приступообразный, острый, усиление ее происходит при пальпации. Дополнительно присутствуют:
- перманентная боль ноющего характера;
- быстро наступающая усталость при нагрузке;
- затруднения при выполнении привычной двигательной активности.
Артрит
Воспалительный процесс затрагивает все сочленения, находящиеся в стопе, и он может носить первичный или вторичный характер. При наличии дополнительных заболеваний, на фоне которых развился артрит, симптоматика будет шире. Примерный перечень признаков, по которым можно определить эту болезнь, следующий:
- отек зоны пораженного сочленения или больной стопы полностью;
- гиперемия кожных покровов в области воспаления;
- боль постоянная, имеет ноющий характер, накатывает приступами до полной блокировки движения;
- деформация стопы на поздних стадиях болезни;
- утрата функций пораженных суставов;
- общее недомогание – повышение температуры, головные боли, нарушения сна.
Артроз
Медленное течение дегенеративных процессов в хрящевой ткани на начальной стадии человеком почти не замечается: болевые ощущения слабые, ноющие, вызывают только легкий дискомфорт. По мере усиления разрушения тканей и увеличения области поражения (с вовлечением костной ткани) появляются следующие симптомы:
- хруст в суставах при их активности;
- острая боль при физических нагрузках, стихающая в состоянии покоя;
- деформация пораженного участка;
- увеличение сочленения на фоне отека мягких тканей.
Лигаментит
При воспалительном процессе, протекающем в связочном аппарате, болевые ощущения умеренные, преимущественно обостряются при переносе веса на поврежденную ногу и движении. Заболевание выявляется исключительно при проведении УЗИ или МРТ, поскольку по симптоматике лигаментит схож с травматическим повреждением связок. Признаки такие:
- ограничение двигательной активности стопы;
- появление отека в области поражения;
- ощущение онемения пальцев пораженной ноги;
- повышение чувствительности (при прикосновениях) области воспаления;
- невозможность полностью согнуть или разогнуть конечность в больном суставе (контрактура).


Лечение
Единой терапевтической схемы для всех причин болевого синдрома в стопах не существует: некоторые ситуации требуют немедленной госпитализации или обращения в травмопункт, а с рядом проблем можно справиться амбулаторно (на дому). Главной врачебной рекомендацией является обеспечение покоя пострадавшему участку, максимальное снижение нагрузки на него и уменьшение двигательной активности. Остальные моменты решаются согласно конкретной проблеме:
- В случае остеопороза важно укрепить костную ткань, для чего в рацион питания вводятся источники фосфора и кальция (не исключен дополнительный прием минеральных комплексов), витамина Д. Дополнительно могут назначаться кальцитонин (замедляет резорбцию – разрушение костей), соматотропин (активатор костеобразования).
- При травмировании (перелом, вывих, растяжение) обязательна иммобилизация сочленения эластичным бинтом – преимущественно ее выполняют на голеностоп. При переломе после по необходимости хирург возвращает кости на место, а после применяется наложение гипсовой ленты.
- При наличии гематом, отеков (растяжения, ушибы) местно используют нестероидные противовоспалительные препараты (Диклофенак, Найз, Кетонал), прикладывают охлаждающие компрессы.
- Вывихнутый сустав на место вправляет травматолог или хирург (под анестезией), после пациентам преклонного возраста назначают функциональное лечение: ЛФК, массаж.
- При сильном воспалении с денегеративно-дистрофическими процессами (свойственно артриту, артрозу, остеопорозу) врач назначает анальгетики местно инъекционно, нестероидные противовоспалительные препараты наружно и внутрь, миорелаксанты.
- При артрозе на последней стадии, когда движение становится заблокировано, единственным выходом является установка эндопротеза, поскольку денегеративные нарушения необратимы.
Отдельной разновидностью терапевтического воздействия являются физиопроцедуры: ударно-волновая терапия, электрофорез, УФО-терапия, аппликации парафином. Данные методики назначаются на ранних стадиях артроза, при лигаментозе, лигаментите, бурсите, могут применяться по отношению к травматическим поражениям, но, в любой ситуации, это только дополнение к основной схеме лечения.
Видео
 Симптомы и лечение болезней суставов ног
Смотреть видео
Симптомы и лечение болезней суставов ног
Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям: