причины, симптомы и лечение в статье уролога Закуцкий А. Н.
Дата публикации 11 октября 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит».[3]
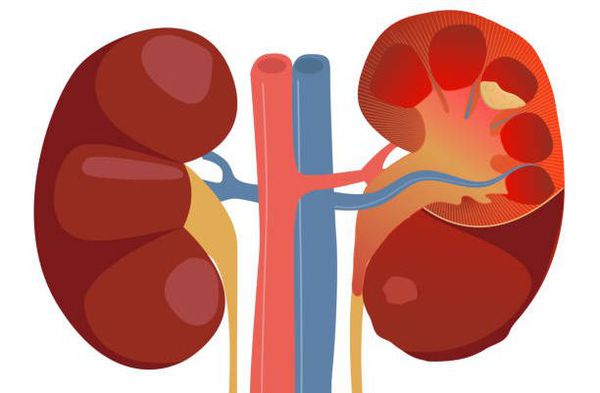
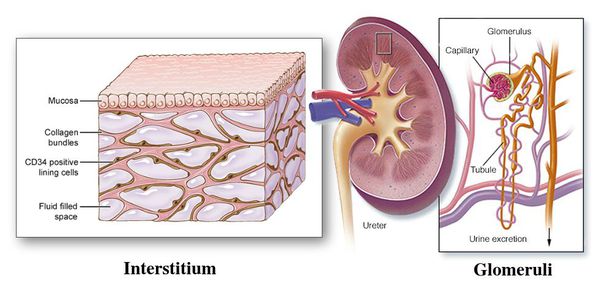
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек.[2]
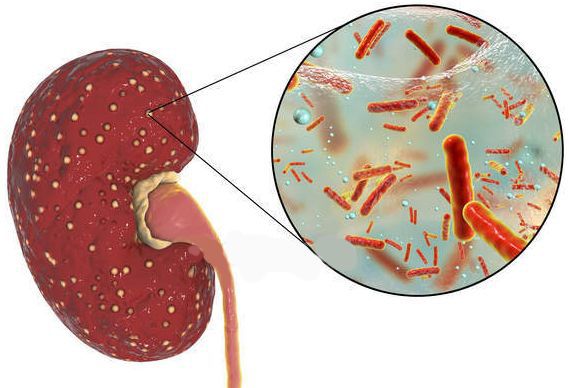
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк.[4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение.[8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
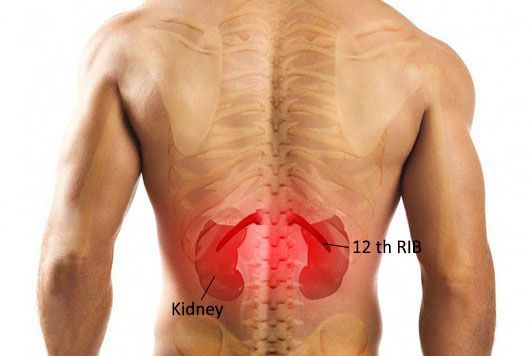
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря.[1][4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
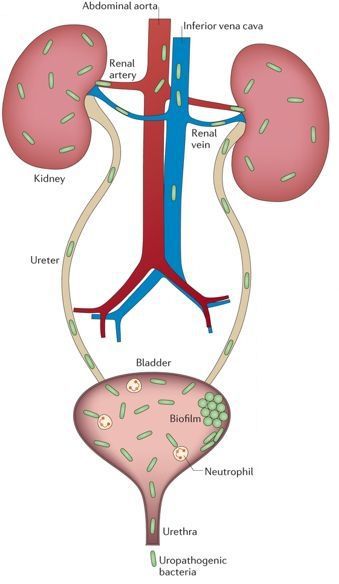
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
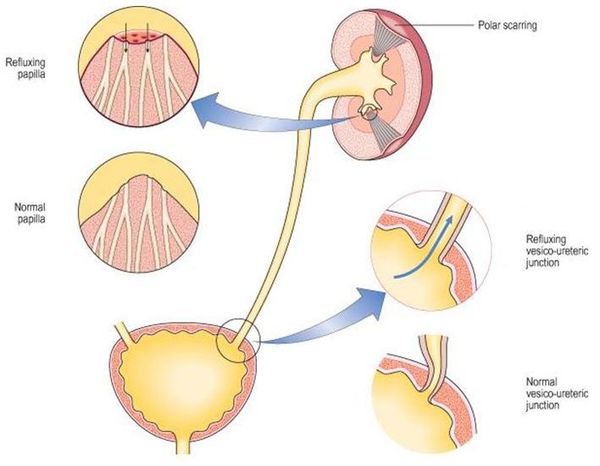
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь.[8]
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
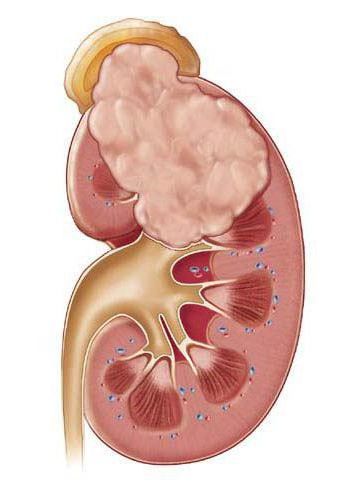
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек.[4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический».[3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита.[10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки.[7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита.[4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
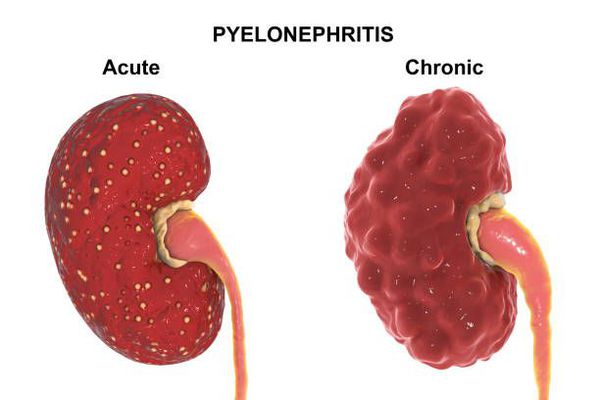
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
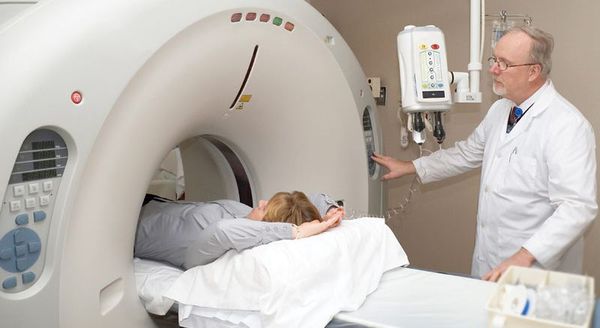
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом.[2][4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
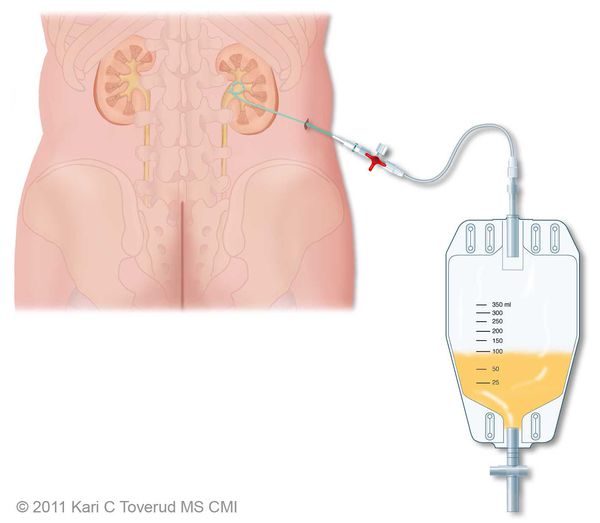
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета.[5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения.[4]
Острый пиелонефрит — причины, симптомы, диагностика и лечение
Острый пиелонефрит – это неспецифическое воспалительное поражение паренхимы почек. Для патологии характерна высокая лихорадка с ознобами и потоотделением, головная боль, миалгии, артралгии, общее недомогание, боль в пояснице, изменения в моче по типу лейкоцитурии и пиурии. Диагностика включает микроскопическое и бактериологическое исследование мочи, УЗИ почек; при необходимости – проведение экскреторной урографии, радиоизотопных исследований, томографии. Назначается диета, обильное питье, антибиотики, нитрофураны, спазмолитики. При обструктивном пиелонефрите показана установка мочеточникового катетера-стента или пункционная нефростомия; при гнойно-деструктивных процессах – декапсуляция почки или нефрэктомия.
Общие сведения
Острый пиелонефрит является наиболее частым заболеванием почек в современной урологии. Патология нередко возникает в детском возрасте, когда нагрузка на почки очень интенсивна, а их морфо-функциональное развитие еще не завершено. Девочки страдают в 10 раз чаще мальчиков. В возрасте до 40 лет среди больных преобладают женщины, в старшей возрастной группе отмечается превалирование пациентов мужского пола. Возможно поражение одной или обеих почек.
Острый пиелонефрит
Причины
Острый пиелонефрит развивается при эндогенном или экзогенном проникновении патогенных микроорганизмов в почку. Обычно патология вызывается кишечной палочкой (в 50% случаев), протеем, синегнойной палочкой, реже – стафилококками или стрептококками. При первичном процессе инфекция может попадать в почку гематогенным путем из первичных очагов воспаления в мочеполовых органах (при аднексите, цистите, простатите и др.) или из отдаленных органов. Реже инфицирование происходит по восходящему механизму, по стенке или просвету мочеточника (при пузырно-мочеточниковом рефлюксе).
Вторичный острый пиелонефрит связан с нарушением пассажа мочи на фоне стриктур мочеточника, обструкции мочеточника камнем, стриктур и клапанов уретры, аденомы предстательной железы, рака простаты, фимоза, нейрогенного мочевого пузыря. Предрасполагающими моментами к развитию данной формы заболевания служат переохлаждение, обезвоживание, гиповитаминоз, переутомление, респираторные инфекции, беременность, сахарный диабет.
Патогенез
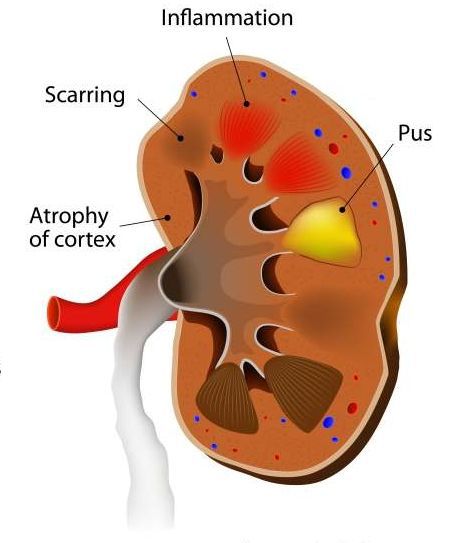
Воспаление связано не только с микробной инвазией, но и попаданием содержимого лоханки в интерстициальную ткань, что обусловлено обратным током мочи, т. е. форникальным рефлюксом. Почки полнокровны, несколько увеличены. Слизистая почечных лоханок отечна, воспалена, изъязвлена; в лоханках может находиться воспалительный экссудат. В дальнейшем в мозговом и корковом слое почки могут формироваться многочисленные гнойники или абсцессы; иногда отмечается гнойно-деструктивное расплавление почечной паренхимы. Стадии острого пиелонефрита отвечают морфологическим изменениям, происходящим в почке.
Начальная фаза серозного воспаления характеризуется увеличением и напряжением почки, отеком околопочечной клетчатки, периваскулярной инфильтрацией межуточной ткани. При своевременном соответствующем лечении данная стадия подвергается обратному развитию; в противном случае – переходит в стадию гнойно-деструктивного воспаления. В стадии гнойного воспаления выделяют фазы апостематозного пиелонефрита, карбункула и абсцесса почки. Апостематозный (гнойничковый) пиелонефрит протекает с образованием в корковом слое почки множественных мелких гнойничков размером 1-2 мм.
В случае слияния гнойничков может образовываться локальный нагноительный очаг — карбункул почки, не имеющий наклонности к прогрессирующему абсцедированию. Карбункулы имеют размер от 0,3 до 2 см, могут быть одиночными или множественными. При гнойном расплавлении паренхимы формируется почечный абсцесс. Опасность абсцесса почки заключается в возможности опорожнения сформировавшегося гнойника в паранефральную клетчатку с развитием гнойного паранефрита или забрюшинной флегмоны.
При благоприятном исходе инфильтративные очаги постепенно рассасываются, замещаясь соединительной тканью, что сопровождается образованием рубцовых втяжений на поверхности почки. Рубцы вначале имеют темно-красный, затем — бело-серый цвет и клиновидную форму, на разрезе доходящую до лоханки.
Классификация
Острый пиелонефрит может быть первичным (необструктивным) и вторичным (обструктивным). Первичный вариант заболевания протекает на фоне нормального оттока мочи из почек; вторичный связан с нарушением проходимости верхних мочевых путей вследствие их внешнего сдавления или обструкции. По характеру воспалительных изменений патология может носить серозный или гнойно-деструктивный характер (пиелонефрит апостематозный, абсцесс или карбункул почки).
Симптомы острого пиелонефрита
Течение характеризуется местной симптоматикой и признаками выраженного общего инфекционного процесса, которые различаются в зависимости от стадии и формы заболевания. Серозный пиелонефрит протекает более спокойно; при гнойном воспалении развиваются ярко выраженные клинические проявления. При остром необструктивном процессе преобладают общие симптомы инфекции; при обструктивном – местная симптоматика.
Клиника острого необструктивного пиелонефрита развивается молниеносно (от нескольких часов до одних суток). Появляется недомогание, слабость, потрясающие ознобы со значительным повышением температуры до 39-40 °С, обильное потоотделение. Значительно ухудшает самочувствие головная боль, тахикардия, артралгия, миалгия, тошнота, запор или понос, метеоризм.
Из местных симптомов отмечается боль в пояснице, распространяющаяся по ходу мочеточника в область бедра, иногда – в живот и спину. По характеру боль может быть постоянной тупой или интенсивной. Мочеиспускание, как правило, не нарушено; суточный диурез уменьшается за счет обильной потери жидкости с потом. Пациенты могут обращать внимание на помутнение мочи и ее необычный запах.
Вторичный пиелонефрит, вызванный обструкцией мочевых путей, обычно манифестирует с почечной колики. На высоте болевого приступа возникает лихорадка с ознобом, головная боль, рвота, жажда. После обильного потоотделения температура критически снижается до субнормальных или нормальных цифр, что сопровождается некоторым улучшением самочувствия. Однако если фактор обструкции мочевых путей не будет ликвидирован в ближайшие часы, то приступ колики и подъема температуры повторится вновь.
Гнойные формы патологии протекают с упорной болью в пояснице, лихорадкой гектического типа, ознобами, резким напряжением мышц брюшной стенки и поясничной области. На фоне выраженной интоксикации может отмечаться спутанность сознания и бред.
Диагностика
В процессе распознавания острого пиелонефрита важны данные физикального обследования. При пальпации поясничной области и подреберья оценивают размеры почки, консистенцию, структуру поверхности, подвижность, болезненность. Почка обычно увеличена, мышцы поясницы и живота напряжены, поколачивание ребром ладони по XII ребру – болезненно, симптом Пастернацкого положителен. У мужчин необходимо проведение ректального осмотра простаты и пальпации мошонки, у женщин — вагинального исследования. Дифференциальная диагностика проводится с аппендицитом, холециститом, холангитом, аднекситом.
- Лабораторная диагностика. В моче отмечается тотальная бактериурия, незначительная протеинурия, лейкоцитурия, при вторичном поражении – эритроцитурия. Бактериальный посев мочи позволяет определиться с видом возбудителя и его чувствительностью к противомикробным препаратам. Показатели крови характеризуются анемией, лейкоцитозом, повышением СОЭ, токсической зернистостью нейтрофилов.
- УЗИ почек. Используется не только при диагностике, но и для динамического контроля процесса лечения. Ценность данных эхоскопии заключается в возможности визуализации деструктивных очагов в паренхиме, состояния паранефральной клетчатки, выявления причины обструкции верхних мочевых путей.
- Рентгеновские методики. При обзорной урографии обращает внимание увеличение размеров почек, выбухание контура при абсцессе или карбункуле, нечеткость очертаний паранефральной клетчатки. С помощью экскреторной урографии определяется ограничение подвижности почки при дыхании, что является характерным признаком острого воспалительного процесса. Точное выявление деструктивных очагов, причин и уровня обструкции при остром гнойном пиелонефрите возможно при помощи КТ почек.
Лечение острого пиелонефрита
Проводится госпитализация пациента; лечение осуществляется под контролем врача-уролога. Терапевтическая тактика при необструктивном и обструктивном остром пиелонефрите, серозной и гнойно-деструктивной форме различается. К общим мероприятиям относится назначение постельного режима, обильного питья (до 2–2,5 л в сутки), фруктово-молочной диеты, легкоусвояемого белкового питания.
При первичном варианте воспаления сразу начинается патогенетическая терапия, основу которой составляют антибиотики, активные в отношении грамотрицательной флоры, — цефалоспорины, аминогликозиды, фторхинолоны. При выборе противомикробного препарата также учитываются результаты антибиотикограммы. Дополнительно назначаются НПВС, нитрофураны, иммунокорректоры, дезинтоксикационная терапия.
При выявлении обструкции первоочередной мерой служит декомпрессия — восстановление уродинамики в пораженной почке. С этой целью предпринимается катетеризация лоханки мочеточниковым катетером или катетером-стентом, в некоторых случаях – пункционное наложение чрескожной нефростомы.
При наличии гнойно-деструктивных очагов прибегают к декапсуляции почки и наложению нефростомы, с помощью чего достигается уменьшение внутрипочечного давления. При обнаружении сформировавшихся гнойников производится их вскрытие. В случае тотального поражения почечной паренхимы и невозможности органосохраняющей тактики выполняется нефрэктомия.
Прогноз и профилактика
Своевременная адекватная терапия позволяет достичь излечения острого пиелонефрита у большинства пациентов в течение 2-3 недель. В трети случаев отмечается переход в хроническую форму (хронический пиелонефрит) с последующим склерозированием почки и развитием нефрогенной артериальной гипертензии. Среди осложнений может встречаться паранефрит, ретроперитонит, уросепсис, почечная недостаточность, бактериотоксический шок, интерстициальная пневмония, менингит. Тяжелые септические осложнения ухудшают прогноз и нередко становятся причиной летального исхода.
Профилактикой является санация очагов хронического воспаления, которые могут служить источниками потенциального гематогенного заноса возбудителей в почки; устранение причин возможной обструкции мочевых путей; соблюдение гигиены мочеполовых органов для недопущения восходящего распространения инфекции; соблюдение условий асептики и антисептики при проведении урологических манипуляций.
Пиелонефрит – симптомы, причины, виды и лечение пиелонефрита
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!В сегодняшней статье мы рассмотрим с вами такое заболевание мочевыделительной системы, как – пиелонефрит, а также все, что с ним связано. Итак…
Что такое пиелонефрит?
Пиелонефрит – воспалительное заболевание почек, при котором поражаются преимущественно их чашечно-лоханочная система (чашечки, лоханки, канальцы и паренхима почек, чаще ее интерстициальные ткани).

Синонимы пиелонефрита – пиелит (воспалительно-инфекционный процесс ограничивается только лоханкой почки).
Пиелонефрит характеризуется тяжелым течением и такими симптомами, как – сильные боли в области пораженной почки и повышенная, часто до высоких значений температура тела.
Если говорить о распределении по половому признаку, то пиелонефрит у женщин встречается почти в 6 раз чаще, нежели у мужчин, причем, это неравенство наблюдается даже среди детей.
Развитие пиелонефрита
Появление и развитие пиелонефрита, как мы и говорили, обусловлено инфекцией. Достижение чашечно-лоханочной системы болезнетворной микрофлорой происходит восходящим путем – от половой системы к мочевому пузырю и выше, к почкам. Такое явление обычно производит плохая проходимость мочи, например, при аденоме простаты (гиперплазия предстательной железы), простатите, снижению эластичности тканей из-за старения организма. Допускается также попадание инфекции нисходящим путем, когда человек заболевает тяжелым инфекционным заболеванием, и инфекция, попадая в кровеносное русло или лимфатическую систему разносится по всему организму.
Начало болезни преимущественно тяжелое – острый пиелонефрит. Почка при этом увеличивается в размерах, ее капсула становится утолщенной. После, поверхность почки может кровоточить, могут проявляться признаки перинефрита. В самой почке, во время острого пиелонефрита, к межуточной ткани наблюдается большое количество периваскулярных инфильтратов, а также тенденция к их абсцедирования (формирование абсцессов).
Гнойные образования в сочетании с бактериальной микрофлорой продвигается дальше и захватывают просвет канальцев и начинают образовывать гнойнички в мозговом веществе почки, которые уже в свою очередь образовывают серозно-желтоватые гнойные полоски, достигающие сосочков. Если процесс не остановить, в почке нарушается кровообращение и отрезанные от кровоснабжения, а соответственно и питания части органа начинают отмирать (некроз).

Если оставить все как есть, не обращаться к врачу, или же принимать без консультации какой-либо антибиотик, который полностью не купировал распространение инфекции, заболевание часто переходит в хроническую форму.
Острый пиелонефрит сопровождается высокой температурой тела, ознобом, острой болью, бактериурией, лейкоцитурией.
Хронический пиелонефрит характеризуется менее выраженной симптоматикой, однако периодически могут проявляться обострения болезни, особенно при воздействии на организм различных патологических факторов (переохлаждение организма и другие).
Пиелонефрит может быть первичным и вторичным.
Первичный пиелонефрит развивается как самостоятельное заболевание – при прямом инфицировании почек.
Вторичный развивается на фоне различных заболеваний, например, при мочекаменной болезни.
Распространение пиелонефрита
Заболевание пиелонефрит ежегодно диагностируется у 1% населения Земли (около 65 000 000 человек).
Большую часть занимает пиелонефрит у женщин, в соотношении 6 к 1 по сравнению с мужчинами.
Перевес замечен и между детьми, в сторону женского организма. Однако, в престарелом возрасте, пиелонефрит у мужчин встречается чаще, что связано с некоторыми мужскими заболеваниями, характеризующимися нарушениями уродинамики.
На пиелонефрит припадает 14% всех заболеваний почек.
Пиелонефрит у беременных в среднем, встречается у 8% женщин, причем тенденция увеличивается – за последние 20 лет количество случаев увеличилось в 5 раз.
Данное заболевание почек считается трудно диагностируемым. Так, вскрытия показывают, что пиелонефритом болел каждый 10-12 умерший.
При адекватной терапии, симптоматика минимизируется почти у 95% пациентов уже в первые дни от начала лечения.
Пиелонефрит – МКБ
МКБ-10: N10-N12, N20.9;
МКБ-9: 590, 592.9.
Пиелонефрит – симптомы
Среди основных признаков болезни можно выделить…
Симптомы острого пиелонефрита
- Сильные боли при пиелонефрите являются одним из основных признаков болезни, локализация которых зависит от пораженной почки. Боли могут нести в себе и опоясывающий характер, отдавая в нижнюю часть спины. Усиление боли наблюдается при пальпации или глубоком дыхании;
- Симптомы интоксикации организма, которые сопровождаются отсутствием аппетита, тошнотой, рвотой, общей слабостью и недомоганием;
- Высокая температура тела, которая в течение суток может то опускаться до 37 °С, то снова подниматься, озноб;
- Головная боль, боль в мышцах;
- Увеличенная частота мочеиспускания;
- Умеренная отечность больного;
- Присутствие в моче и крови больного бактерий и лейкоцитов;
- Примерно у 10% больных может развиться бактеримический шок;
- Среди не специфических симптомов могут наблюдаться – обезвоживание организма, тахикардия.
 Симптомы хронического пиелонефрита
Симптомы хронического пиелонефрита
- Частые позывы к мочеиспусканию;
- Боли во время мочеиспускания с ощущением рези;
- Повышенное артериальное давление;
- Моча окрашена в темные тона, часто мутная, иногда с примесью крови, при этом может издавать запах рыбы.
В анализах мочи и крови воспалительный процесс может не давать о себе знать – лишь в моче может наблюдаться некоторое количество лейкоцитов, а период ремиссии, показатели преимущественно в норме.
Осложнения пиелонефрита
Среди осложнений болезни можно выделить:
- Почечная недостаточность;
- Абсцесс почки;
- Заражение крови (сепсис);
- Септический шок;
- Карбункул почки;
- Некроз почки;
- Паранефрит;
- Уронефрит;
- Некротический папиллит;
- Летальный исход (в основном из-за сепсиса).
Пиелонефрит – причины
 Основная причина пиелонефрита – попадание в почки инфекции, преимущественно бактерий — кишечной палочки (Escherichia coli), энтерококков (Enterococcus), стафилококков (Staphylococcus) и других (протеи, клесибеллы, псевдомонады, энтеробактер, микотические микроорганизмы).
Основная причина пиелонефрита – попадание в почки инфекции, преимущественно бактерий — кишечной палочки (Escherichia coli), энтерококков (Enterococcus), стафилококков (Staphylococcus) и других (протеи, клесибеллы, псевдомонады, энтеробактер, микотические микроорганизмы).
Второстепенной причиной является снижение реактивности иммунной системы, из-за чего организм не способен отразить атаку болезнетворных микроорганизмов, купируя инфекцию, предотвращая ее оседание и дальн
что это, чем опасен, симптомы и лечение пиелонефрита
Что такое пиелонефрит?
Пиелонефрит – это неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки. В виду структурных особенностей женского организма пиелонефрит в 6 раз чаще встречается у женщин, чем у мужчин.Наиболее частыми возбудителями воспалительного процесса в почке являются кишечная палочка (E.coli), протей (Proteus), энтерококки (Enterococcus), синегнойная палочка (Pseudomonas aeruginosa) и стафилококки (Staphylococcus).
Проникновение возбудителя в почку чаще всего связано с забросом мочи в почки (Пузырно-Мочеточниковый Рефлюкс — ПМР) вследствие затрудненного оттока мочи, переполнения мочевого пузыря, повышенного внутрипузырного давления по причине гипертонуса, структурной аномалии, камней или увеличения предстательной железы.
Чем опасен пиелонефрит?
Каждое новое обострение пиелонефрита вовлекает в воспалительный процесс все новые участки ткани почек. С течением времени на этом месте нормальная ткань почки погибает и образуется рубец. В результате длительного течения хронического пиелонефрита происходит постепенное уменьшение функциональной ткани (паренхимы) почки. В конце концов, почка сморщивается и прекращает функционировать. При двухстороннем поражении почек это приводит к возникновению хронической почечной недостаточности. В этом случае, чтобы поддерживать жизнедеятельность организма функцию почек необходимо замещать аппаратом «искусственная почка», то есть регулярно осуществлять гемодиализ — искусственное очищение крови посредством пропускания через фильтр.Формы пиелонефрита


Диагностика пиелонефрита
Пиелонефрит проявляется тупыми болями в пояснице, ноющего характера низкой или средней интенсивности, повышением температуры тела до 38-40°С, ознобами, общей слабостью, снижением аппетита и тошнотой (могут иметь место как все симптомы сразу, так и лишь часть из них). Обычно при рефлюксе происходит расширение чашечно-лоханочной системы (ЧЛС), которое наблюдается на УЗИ.Для пиелонефрита характерно повышение лейкоцитов, наличие бактерий, белка, эритроцитов, солей и эпителия в моче, ее непрозрачность, мутность и осадок. Наличие белка свидетельствует о воспалительном процессе в почках и нарушении механизма фильтрации крови. То же самое можно сказать и о наличии солей: кровь — соленая, не так ли? Потребление соленой пищи увеличивает нагрузку на почки, но не является причиной наличия солей в моче. Когда почки недостаточно хорошо фильтруют — в моче появляются соли, но вместо того, чтобы искать причину пиелонефрита наши любимые урологи на букву Х (не подумайте, что хорошие) рекомендуют снижать количество потребляемой с пищей соли — нормально?
Еще урологи любят говорить, что при пиелонефрите нужно потреблять как можно больше жидкости, 2-3 литра в сутки, уросептики, клюкву, бруснику и т.д. Так-то оно так, да не совсем. Если не устранена причина возникновения пиелонефрита, то при увеличении количества потребляемой жидкости рефлюкс становится еще интенсивнее, следовательно, и почки воспаляются еще больше. Сначала нужно обеспечить нормальный пассаж мочи, исключить возможность переполнения (не более 250-350 мл в зависимости от размеров мочевого пузыря), а уже потом потреблять много жидкости, только в этом случае потребление жидкости будет идти на пользу, но почему-то очень часто об этом забывают.

Лечение пиелонефрита
Лечение пиелонефрита должно быть комплексным, и должно включать в себя не просто антибактериальную терапию, но и, что более важно, мероприятия, направленные на устранения самой причины возникновения пиелонефрита.С помощью антибиотиков воспаление снимается в минимальные сроки, но, если не устранить саму причину, то через некоторое время, после отмены антибиотиков, пиелонефрит обострится вновь и после некоторого количества таких рецидивов бактерии приобретут устойчивость (резистентность) к этому антибактериальному препарату. В связи, с чем последующее подавление роста бактерий этим препаратом будет затруднительным или вовсе невозможным.
Антибактериальная терапия
Желательно, чтобы антибиотик подбирался на основе результатов бактериологического посева мочи с определением чувствительности возбудителя к различным препаратам. В случае острого пиелонефрита, сразу после сдачи посева, может назначаться антибиотик широкого спектра действия из группы фторохинолов, например, Ципролет, и корректироваться по результатам посева. Антибактериальная терапия должна продолжаться не менее 2-3 недель.Причины возникновения пиелонефрита
К наиболее вероятным причинам развития пиелонефрита можно отнести рефлюкс, вызванный затруднениями при мочеиспускании, переполнением мочевого пузыря, повышенным внутрипузырным давлением, осложнение цистита, а так же анатомические аномалиями строения мочеточников, нарушение работы сфинктеров.Нарушения мочеиспускания могут быть вызваны гипертонусом сфинктера мочевого пузыря и самого мочевого пузыря, затрудненным оттоком мочи вследствие воспалительного заболевания предстательной железы (простатит), спазмами, причиной которых может быть цистит, структурными изменениями сфинктеров мочеточников и аномалиями, нарушением нервно-мышечной проводимости и в самой меньшей степени — слабостью гладкой мускулатуры мочевого пузыря. Несмотря на это большинство урологов, начинают лечение со стимуляции силы сокращений детрузора, чем еще больше усугубляют ситуацию, хотя в совокупности с антибактериальной терапией, в большинстве случаев, это дает видимые, но кратковременные улучшения. При затрудненном пассаже (оттоке) мочи, с целью недопущения рефлексов, необходимо прибегать к периодической катетеризации мочевого пузыря, либо установке катетера Фолея со сменой раз в 4-5 дней.
В случае гипертонуса сфинктера мочевого пузыря или его самого нужно искать причину возникновения гипертонуса или спазмов и устранять ее, восстанавливая тем самым нормальный отток мочи. Если вам ставят цистит, то нужно лечить его, так как пиелонефрит может быть осложнением цистита.
При воспалительных заболеваниях предстательной железы нужно проходить курс лечения простатита (читайте статью о простатите).
Если имеют место структурные аномалии мочевого пузыря, уретры, мочеточников, нужно консультироваться с врачами и принимать меры по устранению дефектов, возможно хирургическим путем.
Для лечения нарушений нервно-мышечной проводимости существует множество препаратов и методик, подбирать тактику должны квалифицированные врачи.
Прежде чем «тупо» стимулировать силу сокращений мышц мочевого пузыря нужно исключить наличие всех вышеописанных нарушений, будьте бдительны и сами контролируйте назначаемое вам лечение.
Обострения пиелонефрита неизбежно приводят к утончению функциональной части почки и гибели нефронов, поэтому, для сохранения как можно большей части почки в рабочем состоянии, крайне важно устранить причину возникновения пиелонефрита в минимальные сроки. Просите измерять толщину паренхимы почек во время прохождения УЗИ. Толщина паренхимы здоровых почек в среднем составляет 18 мм.
Связанные с пиелонефритом заболевания

Елена Малышева рассказывает о заболевании пиелонефрит
причины, симптомы, диагностика и лечение
Пиелонефрит – это неспецифическое инфекционное заболевание почек, вызываемое различными бактериями. Острая форма заболевания проявляется повышением температуры, симптомами интоксикации и болями в поясничной области. Хронический пиелонефрит может протекать бессимптомно или сопровождаться слабостью, нарушением аппетита, учащением мочеиспускания и неинтенсивными болями в пояснице. Диагноз выставляется на основании результатов лабораторных анализов (общий и биохимический анализы мочи, бакпосев), урографии и УЗИ почек. Лечение — антибактериальная терапия, иммуностимуляторы.
Общие сведения
Пиелонефрит – широко распространенная патология. Пациенты, страдающие острым и хроническим пиелонефритом, составляют около 2/3 всех урологических больных. Болезнь может протекать в острой или хронической форме, поражать одну или обе почки. Диагностику и лечение осуществляет специалист в сфере клинической урологии и нефрологии. В случае отсутствия своевременной терапии пиелонефрит может привести к таким тяжелым осложнениям как почечная недостаточность, карбункулу или абсцессу почки, сепсису и бактериальному шоку.
Пиелонефрит
Причины пиелонефрита
Заболевание может возникнуть в любом возрасте. Чаще пиелонефрит развивается:
- У детей в возрасте до 7 лет (вероятность появления пиелонефрита возрастает из-за особенностей анатомического развития.
- У молодых женщин в возрасте 18-30 лет (возникновение пиелонефрита связано с началом половой жизни, беременностью и родами).
- У пожилых мужчин (при обструкции мочевыводящих путей вследствие развития аденомы предстательной железы).
Любые органические или функциональные причины, препятствующие нормальному оттоку мочи, увеличивают вероятность развития патологии. Нередко пиелонефрит появляется у больных мочекаменной болезнью. К неблагоприятным факторам, способствующим возникновению пиелонефрита, относится сахарный диабет, иммунные нарушения, хронические воспалительные болезни и частые переохлаждения. В ряде случаев (обычно у женщин) пиелонефрит развивается после перенесенного острого цистита.
Бессимптомное течение нередко является причиной несвоевременной диагностики хронического пиелонефрита. Больные начинают получать лечение, когда функция почек уже нарушена. Поскольку патология очень часто возникает у пациентов, страдающих мочекаменной болезнью, таким больным необходимо специальная терапия даже при отсутствии симптоматики пиелонефрита.
Симптомы пиелонефрита
Острый пиелонефрит
Для острого процесса характерно внезапное начало с резким повышением температуры до 39-40°С. Гипертермия сопровождается обильным потоотделением, потерей аппетита, выраженной слабостью, головной болью, иногда – тошнотой и рвотой. Тупые боли в поясничной области различной интенсивности, чаще односторонние, появляются одновременно с повышением температуры. Физикальное обследование выявляет болезненность при поколачивании в области поясницы (положительный симптом Пастернацкого).
Неосложненная форма острого пиелонефрита не вызывает нарушений мочеиспускания. Моча становится мутной или приобретает красноватый оттенок. При лабораторном исследовании мочи выявляется бактериурия, незначительная протеинурия и микрогематурия. Для общего анализа крови характерен лейкоцитоз и повышение СОЭ. Примерно в 30% случаев в биохимическом анализе крови отмечается повышение азотистых шлаков.
Хронический пиелонефрит
Хронический пиелонефрит нередко становится исходом недолеченной острой формы. Возможно развитие первичного хронического процесса. Иногда патология обнаруживается случайно при исследовании мочи. Больные предъявляют жалобы на слабость, снижение аппетита, головные боли и учащенное мочеиспускание. Некоторых пациентов беспокоят тупые ноющие боли в поясничной области, усиливающиеся в холодную сырую погоду. Симптомы, свидетельствующие об обострении, совпадают с клинической картиной острого процесса.
Осложнения
Двухсторонний острый пиелонефрит может стать причиной острой почечной недостаточности. К числу наиболее грозных осложнений следует отнести сепсис и бактериальный шок. В некоторых случаях острая форма заболевания осложняется паранефритом. Возможно развитие апостеноматозного пиелонефрита (формирование множественных мелких гнойничков на поверхности почки и в ее корковом веществе), карбункула почки (нередко возникает вследствие слияния гнойничков, характеризуется наличием гнойно-воспалительного, некротического и ишемического процессов) абсцесса почки (расплавление почечной паренхимы) и некроза почечных сосочков.
Если лечение не проводится, наступает терминальная стадия гнойно-деструктивного острого процесса. Развивается пионефроз, при котором почка полностью подвергается гнойному расплавлению и представляет собой очаг, состоящий из полостей, заполненных мочой, гноем и продуктами тканевого распада. При прогрессировании хронического двухстороннего пиелонефрита функция почек постепенно нарушается, что приводит к снижению удельного веса мочи, артериальной гипертензии и развитию хронической почечной недостаточности.
Диагностика
Постановка диагноза обычно не представляет затруднений для врача-уролога из-за наличия ярко выраженных клинических симптомов. В анамнезе часто отмечается наличие хронических заболеваний или недавно перенесенные острые гнойные процессы. Клиническую картину формирует характерное сочетание выраженной гипертермии с болью в пояснице (чаще односторонней), болезненными мочеиспусканиями и изменениями мочи. Моча мутная или с красноватым оттенком, имеет выраженный зловонный запах. В рамках диагностических мероприятий выполняются:
- Лабораторные исследования. Лабораторным подтверждением диагноза служит обнаружение в моче бактерий и небольших количеств белка. Для определения возбудителя проводят бакпосев мочи. О наличии острого воспаления свидетельствует лейкоцитоз и увеличение СОЭ в общем анализе крови. При помощи специальных тест-наборов проводится идентификация вызвавшей воспаление микрофлоры. Концентрационную способность почек оценивают при помощи пробы Зимницкого.
- Лучевая диагностика. В ходе обзорной урографии выявляется увеличение объема одной почки. Экскреторная урография свидетельствует о резком ограничении подвижности почки при проведении ортопробы. При апостематозном пиелонефрите отмечается снижение выделительной функции на стороне поражения (тень мочевыводящих путей появляется с запозданием или отсутствует). При карбункуле или абсцессе на экскреторной урограмме определяется выбухание контура почки, сдавление и деформация чашечек и лоханки. Диагностику структурных изменений почечной ткани при пиелонефрите проводят при помощи УЗИ почек. Для исключения мочекаменной болезни и анатомических аномалий выполняют КТ почек.
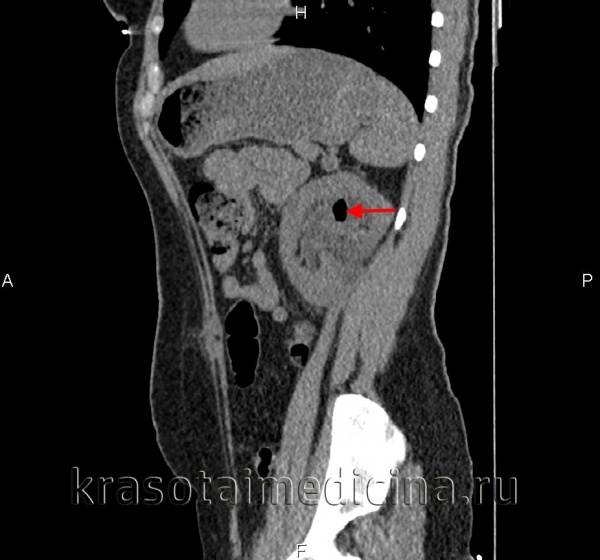
КТ ОБП и забрюшинного пространства. Эмфизематозный пиелонефрит, включения газа в чашечках.
Лечение пиелонефрита
Лечение острого пиелонефрита
Неосложненный острый процесс лечится консервативно в условиях стационара. Проводится антибактериальная терапия. Медикаменты подбираются с учетом чувствительности обнаруженных в моче бактерий. Для того, чтобы максимально быстро ликвидировать воспалительные явления, не допустив перехода пиелонефрита в гнойно-деструктивную форму, лечение начинают с самого эффективного препарата.
Проводится дезинтоксикационная терапия, коррекция иммунитета. При лихорадке назначается диета с пониженным содержанием белков, после нормализации температуры пациента переводят на полноценное питание с повышенным содержанием жидкости. На первом этапе терапии вторичного острого пиелонефрита следует устранить препятствия, затрудняющие нормальный отток мочи: как правило, для этого производится установка мочеточникового катетера-стента. Назначение антибактериальных препаратов при нарушенном пассаже мочи не дает желаемого эффекта и может привести к развитию серьезных осложнений.
Лечение хронического пиелонефрита
Осуществляется по тем же принципам, что и терапия острого процесса, но отличается большей длительностью и трудоемкостью. Терапевтическая программа предусматривает устранение причин, которые привели к затруднению оттока мочи или вызвали нарушения почечного кровообращения, антибактериальную терапию и нормализацию общего иммунитета.
При наличии препятствий необходимо восстановить нормальный пассаж мочи. Восстановление оттока мочи производится оперативно (нефропексия при нефроптозе, удаление камней из почек и мочевыводящих путей, удаление аденомы предстательной железы и т. д.). Устранение препятствий, мешающих пассажу мочи, во многих случаях позволяет достичь стойкой длительной ремиссии. Антибактериальные препараты назначаются с учетом данных антибиотикограммы. До определения чувствительности микроорганизмов проводится терапия антибактериальными препаратами широкого спектра действия.
Пациентам с хроническим пиелонефритом требуется длительная систематическая терапия сроком не менее года. Лечение начинают с непрерывного курса антибактериальной терапии продолжительностью 6-8 недель. Такая методика позволяет устранить гнойный процесс в почке без развития осложнений и образования рубцовой ткани. Если функция почек нарушена, требуется постоянный контроль фармакокинетики нефротоксичных антибактериальных препаратов. Для коррекции иммунитета при необходимости применяют иммуностимуляторы и иммуномодуляторы. После достижения ремиссии назначают прерывистые курсы антибактериальной терапии.
В период ремиссии больным показано санаторно-курортное лечение (Джермук, Железноводск, Трускавец и др.). Следует помнить об обязательной преемственности терапии. Начатое в стационаре антибактериальное лечение необходимо продолжать амбулаторно. Назначаемая врачом санатория схема лечения должна включать в себя прием антибактериальных препаратов, рекомендуемых врачом, постоянно наблюдающим пациента. В качестве дополнительного метода лечения применяется фитотерапия.
Острый пиелонефрит: симптомы, диагностика и лечение
 Неспецифическое воспалительное поражение почек, известное как острый пиелонефрит, развивается стремительно и имеет выраженную симптоматику. Адекватная терапия позволит избежать перехода заболевания в гнойную или хроническую форму. Осложнения при пиелонефрите встречаются довольно часто.
Неспецифическое воспалительное поражение почек, известное как острый пиелонефрит, развивается стремительно и имеет выраженную симптоматику. Адекватная терапия позволит избежать перехода заболевания в гнойную или хроническую форму. Осложнения при пиелонефрите встречаются довольно часто.
Многие из них являются следствием неправильно подобранной схемы лечения или отступлений от рекомендованной терапии самого пациента. Особенно сложно поддается лечению пиелонефрит при беременности, поскольку главным оружием против недуга является антибактериальная терапия, использовать которую в данном случае нельзя. Перечень лечебных мероприятий определяется, исходя из общего состояния пациента и сопутствующих факторов. Острый пиелонефрит обычно требует госпитализации и лечения под наблюдением врача.
Причины болезни
Недуг чаще развивается у женщин. Особенно подвержены заболеванию женщины в пожилом возрасте, а также во время и после беременности из-за высокой нагрузки на почки. Острый пиелонефрит всегда является следствием инфекции. Воспалительный процесс может охватывать как одну, так и обе почки. Основным возбудителем является кишечная палочка. Ее можно обнаружить в 50% случаев. Нередко воспаление происходит под действием нескольких патогенных микроорганизмов, к ним можно отнести стафилококков, стрептококков, протеев и синегнойную палочку.

Стафилококки и стрептококки являются частыми возбудителями заболевания
Заболевание может развиваться по восходящему механизму, что связано с забросом мочи в почки и застойными явлениями в мочевом пузыре, и гематогенным путем, при котором инфекция попадает в почки из отдаленного органа. Острый пиелонефрит может вызвать обычная ангина или кариес зубов, но чаще всего заражение происходит через близлежащие органы. У мужчин воспаление почек развивается при аденоме простаты, нарушении работы мочевого пузыря, обструкции мочеточника. У женщин к воспалению нередко приводят осложнения во время родов, гинекологические заболевания, цистит.
Вызвать острый пиелонефрит могут и затяжные простудные заболевания, которые дают осложнения на почки. К ним можно отнести отит, бронхит, гайморит и другие. К причинам, способствующим развитию воспаления, относят:
- переохлаждение;
- ослабление иммунитета после предшествующей болезни;
- беременность;
- обезвоживание;
- истощение;
- авитаминоз;
- наличие сахарного диабета.
При скоплении гноя в почечных тканях могу иметь место язвенные поражения и даже деструкция почечной паренхимы. Своевременное лечение является главным условием быстрого выздоровления. Болезнь прогрессирует стремительно и легко переходит в гнойную форму.
Недолеченный острый пиелонефрит с такой же легкостью переходит в хронический. Если заболевание развивается на фоне мочекаменной болезни, то больному потребуется симптоматическая терапия, где главный акцент делается на снятии боли и острого воспаления.
К провоцирующим факторам также можно отнести нарушение пассажа мочи, что приводит к развитию воспаления по восходящему принципу. Инфицирование снизу вверх происходит значительно реже и обычно наблюдается у мужчин, что связано с особенностями мочевыделительной системы и возрастными изменениями. Опухолевые процессы препятствуют естественному оттоку мочи. Застойные явления и рефлюкс мочи могут иметь место при аденоме предстательной железы, фимозе, раке простаты, воспалении уретры.
Важные симптомы пиелонефрита
Заболевание имеет ярко выраженную симптоматику. Высокая температура при пиелонефрите – привычное явление, которое указывает на острое воспаление. Специфические симптомы могут варьироваться, что связано с причиной заболевания. Так, если острый пиелонефрит стал следствием воспалительного процесса в бронхах или легких, то могут иметь место боли в области сердца, сильный кашель, тахикардия.

Наиболее тяжело переносится гнойный пиелонефрит, при котором требуется немедленная госпитализация. Симптомы могут также отличаться, в зависимости от стадии заболевания. Острый пиелонефрит развивается стремительно: в течение суток может возникнуть гнойно-деструктивное воспаление, что связано с общим ослаблением организма, резким снижением иммунитета и наличием иных заболеваний воспалительного характера.
Основные признаки пиелонефрита включают:
- лихорадочное состояние,
- тупые боли в пояснице,
- повышенное потоотделение,
- затрудненное мочеиспускание,
- жажду,
- высокую утомляемость,
- общее недомогание.
Спутать симптомы пиелонефрита с другим заболеванием довольно сложно, но при наличии сопутствующих недугов может потребоваться дополнительная диагностика, в ходе которой можно будет установить степень поражения почек и уровень интоксикации организма.
К местным признакам пиелонефрита обычно относят:
- напряжение брюшины,
- боль при простукивании поясничной области,
- проблемы со стороны ЖКТ.
Тошнота, головная боль и головокружение свидетельствуют о значительной интоксикации организма. К этим признакам может присоединиться тахикардия, боли в суставах, миалгия. При воспалении мочевого пузыря появляются дискомфорт при мочеиспускании, невозможность полностью опорожнить мочевой пузырь, возникают жжение и болезненность. При парном поражении почек боль может иметь опоясывающий характер.
Пациенты обычно обращают внимание на изменения мочи. У нее появляется неприятный запах, она темнеет, становится мутной. Суточный объем мочи значительно уменьшается из-за обильного потоотделения. Симптомы могут быть расширены за счет присоединения вторичной инфекции.
Именно поэтому важно принять меры в течение суток после возникновения первых признаков заболевания, поскольку острый пиелонефрит развивается стремительно и в короткие сроки принимает гнойную форму.
На фоне сильной интоксикации у больного могут иметь место потеря ориентации, галлюцинации, спутанность сознания. Рвота, диарея и обильное потоотделение становятся причиной обезвоживания, которое может вызвать серьезные осложнения. Если не ликвидировать фактор обструкции мочевых путей в короткие сроки, может сформироваться абсцесс и состояние пациента резко ухудшится.
Как правильно проводят диагностику заболевания
Несмотря на выраженную симптоматику, может потребоваться дополнительная диагностика острого пиелонефрита. Пациенту предлагается сдать общие анализы крови и мочи. В моче обычно присутствуют бактерии, уровень лейкоцитов повышен. Дополнительно назначаются анализы на выявление возбудителя, что позволят назначить адекватное лечение и подобрать оптимальный антибактериальный препарат. По общему анализу крови видно повышение СОЭ, может иметь место нейтрофильный лейкоцитоз.

Если симптомы указывают на гнойное воспаление, то особое значение в диагностике имеют инс
причины, симптомы, формы и лечение.
Пиелонефрит – воспаление почечной ткани (различных ее участков). Острый пиелонефрит считается неспецифическим заболеванием, поскольку он не имеет определенного возбудителя. По сути, любое инфекционное воспаление ткани почки может называться пиелонефритом, – это обширное понятие, которое включает все возможные формы и виды воспалительного процесса в почке.
Острый пиелонефрит – одно из самых распространенных болезней почек и основная причина госпитализации в нефрологические отделения. Заболеваемость пиелонефритом четко коррелирует с полом больного: женщины страдают острым пиелонефритом в 5-6 раз чаще, чем мужчины.
Вопрос распространенности пиелонефрита стабильно актуален: Острый пиелонефрит может стать прямой причиной развития хронической болезни почек, острой или хронической почечной недостаточности. Эти состояния расцениваются как угроза жизни больного, поэтому проблема своевременной диагностики и лечения пиелонефрита активно разрабатывается, обогащается новыми средствами и методами.
Причины развития острого пиелонефрита
Мы уже выяснили, что пиелонефрит – это воспалительное заболевание, которое всегда имеет инфекционную природу. В отличие от, положим, гломерулонефрита, острый пиелонефрит представляет собой классическое, «каноничное» воспаление, которому свойственны все его признаки (отек, боль, покраснение, повышение температуры и нарушение функции).
В процессе развития заболевания не задействованы иммунные механизмы или внешние влияния. Основа патогенеза острый пиелонефрит – это различные варианты взаимодействия между возбудителем и организмом хозяина.
Этим легко объясняется тот факт, что одно и то же заболевание, вызванное одним и тем же возбудителем, у каждого больного протекает по-разному. Почему так происходит?
Наиболее частая причина развития пиелонефрита – это граммотрицательная флора, в частности, – кишечная палочка. Эти микроорганизмы живут в организме каждого человека, не вызывая при этом заболевания. Чтобы патологический процесс мог развиться, необходимо определенное количество агрессивных бактерий с высокой патогенностью. Это одна сторона вопроса.
Второе условие, необходимое для свободного размножения бактерии – это благоприятная для нее среда. Организм полностью здорового человека не позволит развиться подобной патологии: иммунная система и местные механизмы защиты вовремя справятся с инфекцией. Некоторые состояния значительно облегчают жизнь бактериальных агентов. В первую очередь, это:
- Обструкция мочевыводящих путей на разных уровнях. Это может быть, допустим, аденома предстательной железы или простатит, – в таком случае увеличенная железа затрудняет отток мочи, вызывает повышение давления в мочевыводящих путях и застойные явления. Не менее частая причина нарушения оттока мочи – это закупорка протоков камнями при мочекаменной болезни. Камни, кроме всего прочего, способны повреждать эпителий протоков, делая его более восприимчивым к бактериальным инфекциям. К сужению мочевыводящих путей может привести также формирование стриктур после хронических воспалительных процессов или урологических операций.
- Снижение иммунитета, вне зависимости от его причины.
- Частые переохлаждения (например, если человек носит одежду, не соответствующую времени года), нерациональное питание.
- Тяжелые хронические заболевания, которые становятся фоном для острого процесса. Это может быть патология любой системы: сердечно-сосудистой, пищеварительной, нервной или какой-либо другой. Во всех случаях речь идет о длительном, «изматывающем» состоянии.
Наиболее важный фактор в этиологии ОП – это наличие или отсутствие обструкции мочевых путей. На основании этого показателя построена основная классификация пиелонефрита:
- первичный необструктивный;
- вторичный обструктивный.
Важный вопрос: каким образом инфекция попадает в почки, если ток мочи происходит сверху вниз? Есть три варианта:
- Проникновение инфекции в почки из крови (гематогенный) путь. Если инфекцией поражены соседние органы, микроорганизмы, попадая в кровь, могут отсеиваться из первичного очага в другие области. Это не самый частый путь распространения инфекций: во-первых, не все бактерии способны проникнуть в кровеносное русло и выжить там; а во-вторых, даже ослабленный иммунитет «до последнего» будет бороться с микроорганизмами, попавшими прямо в кровь. Однако и гематогенный путь распространения встречается, и списывать его со счетов нельзя.
- Бактерии могут проникать в почки с мочой. Это значительно проще, чем может показаться, но для уриногенного распространения инфекции обязательно должны соблюдаться два фактора: моча должна быть зараженной и забрасываться вверх. Это понятие обозначается как «рефлюкс», заброс. Разумеется, это патологическое состояние (равно как и наличие возбудителя в моче, которая в норме абсолютно стерильна).
- Третий путь проникновения возбудителей в ткань почки тоже восходящий, но с током мочи он ни коим образом не связан. Если микроорганизм обладает способностью «прилипать» к клеткам, которые выстилают мочевыводящие пути, то, постепенно «перебираясь» по стенкам, он может попасть в почечную ткань.
Симптомы болезни в разные периоды
Клиническая картина острого пиелонефрита может варьировать от едва заметных симптомов до тяжелых, опасных проявлений. Такие различия обусловлены клинической формой болезни и ее стадией.
Симптомы пиелонефрита нужно рассматривать изолировано для негнойных и гнойных форм: это обеспечит оценку «запущенности» болезни. Если вы обнаруживаете у себя признаки тяжелых форм пиелонефрита, то вы должны осознавать всю опасность ситуации.
Все стадии острого пиелонефрита могут перетекать одна в другую только в «восходящем» направлении: от легких к тяжелым. Это не обязательно, – заболевание может оставаться на одной стадии вплоть до выздоровления (в худшем случае – до хронизации). Влияющие на это факторы все те же – иммунитет, хронические болезни, гиповитаминоз, недостаточное питание и т.д
к оглавлению ↑Серозный пиелонефрит
Острый серозный пиелонефрит справедливо можно считать начальной стадией болезни: острый пиелонефрит всегда начинается с серозного воспаления. Другой вопрос, что этот период может оказаться бессимптомным, а клиника болезни проявится только с развитием гнойного воспаления в почке.
Как правило, эта стадия проходит достаточно быстро, за 1,5-2 суток.
В случае обструкции мочевых путей, болезнь манифестирует с почечной колики, во всех прочих ситуациях – с острого, бурного воспаления со всеми перечисленными симптомами.
Могут появиться системные признаки воспаления: повышение температуры тела, недомогание, утомляемость, головная боль и т.д. «Почечных» симптомов на этом этапе может не быть: серозное воспаление редко нарушает функционирование органа настолько, чтобы это можно было заметить. Во многом это можно объяснить важностью выделительной функции для человеческого организма: пока воспаление не станет гнойным и не начнет разрушать ткани, почки будут исправно работать.
Однако, как только воспаление охватывает большой объем ткани, появляются выраженные симптомы: озноб, потливость, рвота, боли в мышцах и костях. Появляются боли в пояснице – грозный признак, свидетельствующий о тяжелом поражении почечной ткани.
к оглавлению ↑Гнойные формы
Если острый пиелонефрит приобретает гнойную природу, то его развитие всегда укладывается в строгую последовательность стадий. В почке появляются небольшие гнойнички (которых может быть очень много). С течением болезни они сливаются, образуя так называемый «карбункул» почки. Последняя стадия гнойного пиелонефрита (до которой ни в коем случае нельзя доводить) – это абсцесс почки.
В отношении почечной ткани абсцесс равноценен понятию «смерть почки»: она расплавляется и отмирает, в конечном счете, превращаясь в капсулу, заполненную гноем. Естественно, этот орган никогда не сможет восстановиться и подлежит исключительно полному удалению.
Клинические проявления гнойных форм острого пиелонефрита, в большей части случаев, отвечают тяжести воспалительного процесса. Вот основные из них:
- Очень сильная, постоянная боль в пояснице, которая редко распространяется за область поражения.
- Лихорадка с резкими сменами температуры: от 38 до 41˚С в течение суток.
- Мучительный потрясающий озноб (сопровождающийся мышечной дрожью), который может сменяться жаром.
- Может отмечаться напряжение мышц живота – это защитная реакция брюшины на воспалительный процесс. Этот симптом может создавать некоторые трудности в процессе диагностики ОП, поскольку защитное напряжение мышц характерно для большей части хирургических заболеваний органов брюшной полости.
- Пораженная воспалением почка увеличивается в размере (хотя, конечно, далеко не всегда), – в таком случае ее достаточно легко пропальпировать. Пальпация в этой области становится резко болезненной и вызывает еще более значительное напряжение мышц живота.
Паранефрит
В наиболее «запущенных» случаях воспаление может «перекидываться» на окружающие ткани (капсулу органа или клетчатку, окружающую почки со всех сторон). Такое состояние называется паранефритом и требует срочного и серьезного лечения: опасность, которую оно представляет для жизни человека, сложно переоценить.
Симптоматика паранефрита достаточно разнообразна и зависит от степени, глубины и давности поражения. Разумеется, значительная роль отводится состоянию иммунной системы и внешним факторам.
К классическим симптомам воспаления присоединяются местные проявления: болевой синдром, признаки поражения соседних органов и т.д.
к оглавлению ↑Диагностика острого пиелонефрита
Если говорить исключительно о дополнительных методах диагностики (т.е. о лабораторных и инструментальных исследованиях), то они достаточно неспецифичны и подходят практически всем нефрологическим болезням.
Диагностический минимум для острого пиелонефрита включает такие исследования:
- Клинический анализ крови, в котором отмечаются воспалительные изменения: лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов (СОЭ). Иногда может отмечаться «почечная» анемия.
- В биохимическом анализе крови (это исследование чрезвычайно важно для диагностики почечной патологии, и его выполнение обязательно!) отмечается нарушение баланса между различными белковыми фракциями, повышение уровня «шлаков» – креатинина и мочевины.
- В клиническом анализе мочи всегда отмечается пиурия. Дословно это значит «гной в моче», то есть, все поле зрения при микроскопическом исследовании будет занято мертвыми лейкоцитами и бактериями (бактерийурия). При этом в моче обнаруживается повышенное содержание белка (правда, функция почек здесь совершенно не причем: белок появляется из-за массивной гибели бактериальных клеток).
- УЗИ почек – самый простой, быстрый и дешевый инструментальный метод исследования. При этом в отношении болезней почек он очень информативен и дает представление о степени и характере повреждения.
- КТ и МРТ используются в качестве уточняющих методов, если УЗИ по какой-то причине оказывается неинформативным.
- «Крайний случай» – рентгеновское исследование с использованием контраста. Используется экскреторная урография или хромоцистоскопия.
Лечение острого пиелонефрита
Самое важное, который следует запомнить каждому: пиелонефрит нельзя лечить дома, – это нужно делать только в стационаре! Это может спасти вам жизнь или, как минимум, обеспечить достаточное ее качество.
Итак, вас госпитализировали в стационар. Какое лечение вам назначат?
Если заболевание возникло на фоне закупорки мочевыводящих путей, первым делом вам установят катетер, который восстановит достаточный отток мочи.
Следующий этап лечения – это назначение антибактериальных средств. Поскольку природа возбудителя изначально неизвестна, назначаются антибиотики широкого спектра действия, которые способны воздействовать на большую часть патогенных бактерий. Обычно это фторхинолоны и цефалоспорины (скорее всего, антибиотики будут вводиться внутривенно или внутримышечно, – этого требует тяжесть и опасность заболевания).
Параллельно с основным лечением, используются и другие препараты, призванные облегчить состояние больного:
- мощные противовоспалительные средства;
- инфузионная терапия растворами для уменьшения симптомов интоксикации;
- «сосудистая» терапия.
В случае, если на момент обращения к врачу заболевание оказывается на одной из последних стадий (а так же при неэффективности консервативной терапии), рекомендуется оперативное лечение. Чаще всего это полное удаление почки, реже — частичное.
к оглавлению ↑Прогноз: чего можно ожидать?
Если вы обратились за медицинской помощью вовремя (например, на стадии серозного воспаления или в период образования мелких гнойничков), то прогноз благоприятен. Грамотно подобранное лечение приводит к полному выздоровлению почти во всех случаях, при отсутствии отягощающих факторов.
Все прочие гнойные формы заболевания имеют неутешительный прогноз: лечение закончится либо хронизацией процесса с развитием почечной недостаточности, либо удалением почки.
Абсцесс почки и паранерфит нередко приводят к летальному исходу. В таких ситуациях даже удаление пораженной почки далеко не всегда гарантирует выздоровление.
Острый пиелонефрит – это, без сомнения, опасное заболевание. Если вы обратитесь к врачу вовремя, то вам, скорее всего, удастся избавиться от него целиком и полностью, но малейшее промедление может стать фатальным.
 Симптомы хронического пиелонефрита
Симптомы хронического пиелонефрита