Костная система человека: заболевания и лечение
Организм человека представляет собой целостную систему, в состав которой входят клетки, ткани и органы. Последние объединяются между собой для выполнения важных функций. Одной из основных является костная система человека, с которой мы и ознакомимся более подробно. Рассмотрим патологии и их лечение.
Что входит в костную систему?
Костная система человека представляет собой каркас или опору для всего тела. Сложно представить себе, как бы выглядел человек, не имея ее. Она, в свою очередь, состоит из отдельных составляющих компонентов, которые работают как единое целое. К элементам костно-мышечной системы относятся:
- Кости.
- Суставы.
- Хрящи и сухожилия.
- Мышцы.

Все эти органы костной системы являются своего рода кирпичиками, из которых она построена
Функции костно-мышечной системы
Все органы, которые к ней относятся, в совокупности выполняют следующие функции:
- Это опора нашего тела.
- Обеспечивают прочность и жесткость.
- Функция движения.
- Кроветворение и накапливание минералов.
- Защита жизненно важных органов.
Именно костная система в совокупности с мышцами придает человеческому телу внешний облик. К сожалению, бывают ситуации, когда она не может на все 100 % справляться со своими функциями. Развиваются некоторые патологические состояния, которые и нарушают ее работу. Болезни костно-мышечной системы в настоящее время встречаются довольно часто. Причин можно назвать достаточно много.
В настоящее время врачи не могут назвать точную причину развития того или иного заболевания. Можно только предполагать, что чаще всего причиной таких патологий являются:
- Наследственная предрасположенность, обычно если у близких родственников имеются проблемы с костно-мышечной системой, то риск развития патологии повышается.
- Аутоиммунные нарушения.
- Проблемы в работе эндокринной системы.
- Нарушение метаболизма.
- Хронические травмы суставов.

- Чрезмерная чувствительность организма к некоторым препаратам и пищевым продуктам.
- Перенесенные инфекционные заболевания, особенно бактериальные и стрептококковые.
- Наличие хронических очагов инфекции в организме, сюда относится кариес, тонзиллит.
- Переохлаждение.
Одно и то же заболевание у разных пациентов может быть вызвано различными причинами, которые устанавливаются в ходе обследования пациента.
Как проявляются заболевания костной системы
У всех организм разный и не одинаково реагирует на те или иные неполадки, поэтому симптоматика таких патологий довольно разнообразная. Чаще всего болезни костной и мышечной систем проявляются следующими симптомами:
- Болевые ощущения.
- Скованность в движениях, особенно в утренние часы сразу после пробуждения.
- Усиление болей при смене погодных условий.
- Боль при физической нагрузке.

- Мышечные боли.
- Некоторые пациенты обращают внимание на побледнение кожных покровов пальцев под воздействием холода, переживаний.
- Снижается температурная чувствительность.
- Поражение суставов или позвоночника может привести к полной неподвижности больного.
- Отечность и покраснение вокруг пораженного участка.
Большое влияние на симптоматику оказывает протекание заболевания. Есть болезни костной системы, которые протекают практически незаметно и прогрессируют довольно медленно, значит, и симптоматика будет слабо выраженной. А острое начало заболевания сразу даст о себе знать явными признаками.
Группы заболевания костной системы
Все болезни опорно-двигательного аппарата человека можно разделить на несколько групп:
- Травматические патологии. Эта группа самая понятная, так как возникает под механическим воздействием внешних факторов. При своевременном обращении к врачу терапия проходит успешно и осложнений не возникает.
- Заболевания воспалительного характера. Они могут развиваться как следствие травмы или инфекционного процесса. Подразделяются на гнойные и туберкулезные.
- Болезни дистрофические. Они чаще всего провоцируются нарушениями в обменных процессах, но могут вызываться погрешностями в питании и влиянием внешних факторов. Ярким примером является рахит.
- Диспластические заболевания проявляются нарушениями формы костей, что приводит к изменению скелета человека. Причиной таких патологий часто являются родовые травмы или наследственная предрасположенность.
Надо отметить, что костная система страдает и такими патологиями, которые можно отнести сразу к нескольким группам. Можно наблюдать сочетание различных симптомов.
Патологии костной системы
Несмотря на всю свою прочность, костная система достаточно уязвима к различного рода воздействиям. Можно назвать множество причин, которые могут спровоцировать заболевания. Некоторые пациенты вынуждены бороться с такими патологиями из-за наследственных нарушений, а другие приобретают их в течение своей жизни.
Рассмотрим некоторые наиболее распространенные болезни:
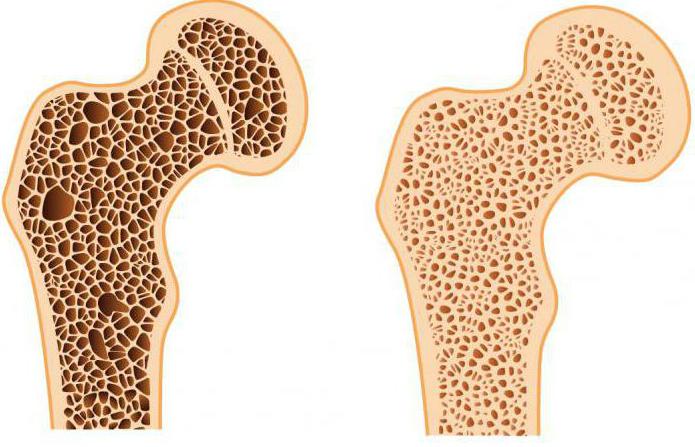
- Остеопороз. Данная патология развивается в результате потери плотности костной ткани. С возрастом нарушается минерализация ткани, что приводит к тому, что кости становятся ломкими и хрупкими. Легкие травмы могут привести к перелому.

- Остеоартрит. Характеризуется дегенерацией сустава, происходит изнашивание хрящевой ткани, которая покрывает концы костей. В результате трение между костями приводит к развитию костных выростов, появляется скованность в суставах и боль при движении.
- Рахит провоцируется дефицитом витамина D. Кости становятся более мягкими и легко подвергаются переломам. У грудных детей дефицит этого витамина приводит к неправильному формированию скелета.
- Остеопетроз известен еще как мраморная болезнь. Встречается гораздо реже и проявляется затвердением костей. Данная патология относится к наследственным заболеваниям костной системы.
- Несовершенный остеогенез вызывается мутацией в определенных генах, которая оказывает влияние на процесс синтеза коллагена. Кости в результате становятся довольно хрупкими.
- Рак костей. К такой патологии приводит развитие злокачественной опухоли. Она проявляется болью в костях, отеками, ломотой.
Это только небольшой перечень болезней костной системы. Но необходимо знать, что даже наследственные патологии в настоящее время поддаются корректировке и есть возможность улучшить качество жизни пациента.
Заболевания мышечной системы
Мышцы являются неотъемлемой частью опорно-двигательной системы, поэтому их заболевания также приводят к различным нарушениям во всем организме. Вот перечень наиболее часто встречающихся патологий:
- Мышечная дистрофия. Характеризуется симметричной атрофией мышц, которая сопровождается прогрессирующей слабостью. Закончиться все может полной обездвиженностью.

- Миастения – это хроническое заболевание, которое проявляется слабостью и утомляемостью скелетных мышц. Страдать от патологии могут любые мышцы тела, довольно часто это бывают мышцы лица, бедра, плеча. Поражение дыхательных мышц часто заканчивается смертельным исходом.
Патологии суставов
Костная система обеспечивает нам активные движения, благодаря наличию суставов, то есть подвижных соединений костей. Заболевания данных образований могут быть связаны с различными процессами:
Оболочка сустава, а также хрящевая ткань могут стать источником опухоли.
Заболевания костно-мышечной системы бывают различные, но среди них остеоартроз встречается чаще других. Он может иметь идиопатическую природу или развиваться на фоне других болезней, например, при нарушениях в работе эндокринных желез.
Чаще всего поражаются суставы нижних конечностей, реже верхних. Патологический процесс может охватывать сразу несколько суставов. Чем раньше обнаружено заболевание, тем эффективнее процесс лечения.
Направления терапии заболеваний костной системы
Как известно, лечение любой болезни требует комплексного подхода. Только так можно быстро и эффективно справиться с патологией. Это же, несомненно, можно отнести к опорно-двигательному аппарату человека.
Лечение костной системы чаще всего ведется в нескольких направлениях:
- Медикаментозная терапия.
- Адекватная физическая активность.
- Физиотерапевтические процедуры.
- Народные способы лечения.
- Корректировка рациона питания.
Немаловажную роль в лечении заболеваний костно-мышечной системы играет отношение пациента к своему здоровью. Если больной уповает только на лекарства и не желает менять рацион и свой образ жизни, то эффективного лечения не получится.
Лекарственная терапия
Как правило, практически всегда костная система организма о своих заболеваниях сигнализирует болевыми ощущениями. Так как причиной могут быть воспалительные процессы, то терапия обычно начинается с назначения лекарственных препаратов:
- «Диклофенак».
- «Ибупрофен».
- «Кеторолак».
- «Напроксен».
- «Целококсиб».
При патологиях костно-мышечной системы врачи рекомендуют принимать препараты, содержащие глюкозамин и хондроитин, которые хорошо воздействуют на хрящевую ткань, способствуют ее восстановлению.
Если имеет место инфекционная природа болезни, то не обойтись без антибактериальных препаратов и кортикостероидов.
Лечебный массаж против заболеваний костей и мышц
Если дала сбой костно-мышечная система, лечение потребуется длительное и комплексное. Не последнее место в терапии занимает лечебный массаж. Еще с глубокой древности лекари знают его целебную силу.
Массаж воздействует не только на некоторую область, но и на весь организм в целом. Нормализуется взаимодействие между системами и органами, что ведет к исчезновению патологий и общему оздоровлению.
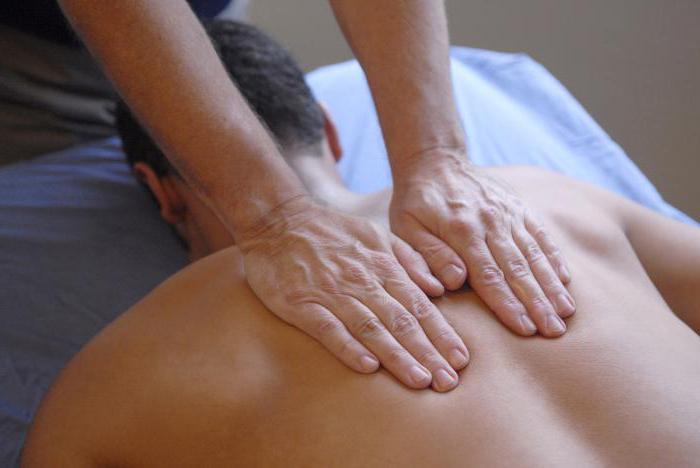
Польза массажа при заболеваниях костно-мышечной системы в следующем:
- Нормализуется мышечный тонус.
- Улучшается питание тканей, благодаря нормализации кровообращения.
- Восстанавливаются двигательные функции.
- Снижается болезненность поврежденных участков.
- Улучшается лимфоток, что стимулирует процессы метаболизма в тканях.
- Массаж не позволяет атрофироваться мышцам.
- Только с помощью массажа можно избавиться от гематом, которые часто появляются в травмированном месте.
Несмотря на такое чудодейственное воздействие массажа, к проведению такой процедуры имеются и свои противопоказания, поэтому перед посещением массажиста желательно этот вопрос обсудить с лечащим врачом.
Народные методы терапии заболеваний костной системы
В закромах народных целителей имеется достаточно много рецептов для лечения болезней суставов и мышц. Вот некоторые из них, которые можно использовать в домашних условиях:
- При болях в суставах и спине прекрасно помогает луковая мазь. Для ее приготовления надо измельчить в блендере 5 головок лука, добавить 8 ст. л. растительного масла, три ложки пчелиного воска. Всю эту смесь пассировать до приобретения луком золотистого цвета, примерно, минут 45. После этого отжать жидкость и можно использовать, втирая в суставы и поясницу. Хранить в холодильнике.
- Народные лекари утверждают, что лавровый лист прекрасно справляется с остеохондрозом. Необходимо полторы пачки залить стаканом воды и кипятить 5 минут. Настоять три часа и в течение дня небольшими порциями принимать. Каждый день готовится новый состав. Принимать 3 дня, а потом 7 дней отдых и повторить.
- С помощью имбиря можно уменьшить воспаление в суставах или вовсе его не допустить при артритах. Пить, как обычный чай или можно добавлять имбирь в салаты и супы.
Народные рецепты могут использоваться только как дополнение к основному курсу лечения. Не стоит принимать их без консультации с врачом, так как некоторые лекарственные препараты могут быть несовместимы с травами.
Как предотвратить развитие заболеваний костно-мышечной системы
Конечно, понятно, если имеет место наследственная патология, то тут уже ничего не поделаешь, но приобретенные заболевания предотвратить возможно, если соблюдать некоторые рекомендации:
- Вести активный образ жизни, должны быть ежедневные нагрузки на кости и мышцы.
- Чередование труда и отдыха.
- Каждый день ходьба и прогулки на свежем воздухе.
- В рацион вводить больше продуктов, содержащих кальций и кремний.
- Употребление достаточного количества воды.
Если сделать резюме, то нашей костной системе необходимо движение, здоровый образ жизни, правильное и рациональное питание и достаточное количество воды. Стоит всегда помнить, что приобрести заболевание гораздо проще, чем потом от него избавиться, поэтому с молодости необходимо беречь свое здоровье.
Заболевания костно мышечной системы человека
В человеческом организме костно-мышечная система формируется одной из первых, она состоит из суставов, хрящей, сухожилий и связок. Именно на этом каркасе вырастает безупречная конструкция тела, которая позволяет нам двигаться, заниматься спортом и познавать окружающий мир. Основная задача системы — обеспечить опору, движение и защиту внутренних органов от внешнего воздействия.

Сустав — это подвижное соединение, состоящее из двух костей, с помощью которых и осуществляется движение. Область соприкосновения костей покрыта плотной суставной сумкой, чтобы уменьшить трение при движении, такую же функцию выполняет увлажнённая синовиальной жидкостью хрящевая ткань, покрывающая суставы. Мышечная система отвечает за поддержание равновесия тела, дыхательные движения, кроветворение и транспортировку пищи.
Мышечную функцию скелета контролирует импульсация ?-мотонейронов, идущая из коры головного мозга в ЦНС и сенсорная обратная связь к спинному мозгу. Сенсорная информация даёт характеристику о напряжении в мышцах и её длине, что обеспечивает устойчивость положения тела.
В скелет человека, который является сложной биохимической системой, входит 222 кости и 206 сустава. Мышцы (их около 600 пар) составляют примерно 40% веса тела человека, в зависимости от расположения они делятся на несколько больших групп: мышцы головы и шеи, туловища и мышцы конечностей. Они соединяются с костями через сухожилия и при сокращении заставляют кости двигаться: разгибаться, сгибаться, вращаться.
Форма и длина кости определяется её назначением:
- Длинные трубчатые кости конечностей, заполнены костным мозгом, который принимает участие в создании кровяных клеток;
- Короткие (пяточная кость, позвонки) — покрыты твёрдым веществом только снаружи, изнутри губчатой тканью;
- Плоские (лопатки, рёбра, кости таза), состоят из губчатого вещества и укрыты снаружи твёрдой оболочкой.
Остеобласты (клетки надкостницы) образуют костную ткань во время роста и заживления после переломов.
Чаще других органы костно-мышечной системы подвержены неоправданным нагрузкам, патологическим изменениям, воспалительным процессам, смещениям и искривлениям. Воздействие на неё негативного характера приводит к развитию многих заболеваний, в том числе и опухолевых. Часто возникают травмы из-за разных силовых влияний: переломы, трещины, ушибы суставов, растяжение, надрыв связок, вывихи.
Описание основных болезней костно-мышечной системы
Артрит
Заболевание, связанное с воспалительными процессами всего организма, суставы — это «прикрытия» за которыми скрываются другие болезни. Наблюдается припухание, покраснение и сильные боли, которые могут усиливаться ночью. При воспалении одного сустава, болезнь называется моноартритом, нескольких — полиартритом.
 Развитию чаще всего способствует инфекция или нарушения в обмене веществ и, если патологию не лечить, поражённым окажется весь скелет. Часто при артрите страдает сердце, печень и почки, поэтому важно понимать какую серьёзную угрозу для жизни может представлять бездействие со стороны больного.
Развитию чаще всего способствует инфекция или нарушения в обмене веществ и, если патологию не лечить, поражённым окажется весь скелет. Часто при артрите страдает сердце, печень и почки, поэтому важно понимать какую серьёзную угрозу для жизни может представлять бездействие со стороны больного.
Как правило, артрит — это болезнь старшего поколения, людей пенсионного возраста, но поразить она может даже ребёнка, всё зависит от причины её развития. Чаще всего страдают женщины, болезнь передаётся по наследству. Грузчики, и строители подвергаются артриту позвоночника, парикмахеры, массажисты, швеи — артриту пальцев рук.
Артроз
Не стоит путать с артритом, это совершенно разные заболевания. При артрозе страдают непосредственно сами суставы, остальная часть организма в процесс, если можно так сказать, не вовлекается. Это хроническое дегенеративно-дистрофическое изменение, приводящее неизбежно к деформации костной ткани. Артроз является самым распространённым заболеванием суставов, которым страдает больше половины населения около 70%.

Без должного лечения перспективы у болезни совсем неприятные: сильная суставная боль, ограничивающая движения и даже инвалидность. Хрящевая ткань медленно разрушается, и ресурсы сустава исчерпываются. Если этого не учитывать и не перестать нагружать сустав, патология будет быстро прогрессировать.
Грыжа межпозвоночная
Тяжёлое и довольно распространённое заболевание опорно-двигательного аппарата. Позвоночный диск состоит из двух отдельных частей: пульпозного ядра и фиброзного кольца. При межпозвоночной грыже фиброзное кольцо выпячивается и разрывается, а его содержимое оказывается в канале позвоночника и начинает сдавливать нервные корешки.

Чаще всего грыжа располагается в поясничном отделе, потому что именно на него приходится основная нагрузка. Изменения встречаются, как правило, в возрасте 20-50 лет, при этом долгое время наличие патологии у себя многие больные не наблюдают из-за отсутствия или слабовыраженных симптомов. Самыми частыми причинами, развития грыжи являются повреждения позвоночника, нарушение обменных процессов, перенесённые заболевания и проблемы с осанкой.
Боль в пояснице может носить периодический или постоянный характер, всё зависит от стадии заболевания. К другим симптомам относят:
- ишалгию — стреляющие сильные боли;
- ограниченную подвижность поясничного отдела;
- слабость, ощущение покалывания в конечностях;
- нарушение стула и мочеиспускания;
- быструю утомляемость.
Если мышцы, окружающие диск недостаточно сильные и плохо защищают его от повреждений во время нагрузки, это неизменно приводит к появлению межпозвоночной грыжи.
Остеомиелит
 Это гнойный воспалительный процесс инфекционного характера, поражающий все элементы от костного мозга до надкостницы. Крайне редко причиной развития патологии является не инфекция, а активация иммунной системы. В 80% случаев остеомиелит встречается в большеберцовой кости, но если он возник в одном месте, то неизбежно поражаются соседние суставы.
Это гнойный воспалительный процесс инфекционного характера, поражающий все элементы от костного мозга до надкостницы. Крайне редко причиной развития патологии является не инфекция, а активация иммунной системы. В 80% случаев остеомиелит встречается в большеберцовой кости, но если он возник в одном месте, то неизбежно поражаются соседние суставы.
Появившийся в первый раз остеомиелит называется острым, в хроническую форму заболевание переходит, когда его течение наблюдается длительное время. Симптомы патологии могут быть незаметными или яркими, начинаться с резкого повышения температуры до 39°C. Всегда происходит поражение коленного реже голеностопного сустава. Лечение подразумевается исключительно стационарное. Часто требуется экстренная госпитализация в отделение гнойной хирургии или травматологии.
Остеопороз
Из-за нарушения обменных процессов и нехватки кальция в организме происходит ослабление структуры и прочности костной ткани. Остеопороз — патология, характеризующаяся повышенной ломкостью костей, вызванной возрастными изменениями. Люди с таким диагнозам каждый раз подвергаются опасности — любое неосторожное движение удар или спотыкание может спровоцировать перелом кости, как правило, предплечья, тазобедренного сустава и позвоночника.

Чаще всего остеопороз диагностируется у женщин особенно в момент гормонального сбоя или климактерического периода. Спровоцировать развитие патологии могут регулярные нарушения в питании, курение и алкоголь. В преклонном возрасте происходит естественное старение организма и кости становятся хрупкими, но некоторые подвергаются таким изменениям и в молодости.
Остеохондроз
Остеохондроз — дистрофический процесс, при котором поражаются межпозвонковые диски. Позвоночник сжимается, сдавливая диски, что со временем приводит к потере их эластичности и гибкости, возникает боль и отёчность.

Диагноз чаще всего ставится у молодых людей в возрасте от 15 до 30 лет, потому что развитие патологии происходит в социально активном возрасте. Лечение остеохондроза — длительный процесс, требующий много времени и силы воли человека.
Плоскостопие
Конструкция человеческой стопы уникальна: она имеет поперечный и продольный своды, которые поддерживают систему мышц и связок. Именно поэтому стопа человека пружинит и помогает удерживать равновесие при ходьбе.

При ослабевании мышечно-связочного механизма стопа перестаёт амортизировать нагрузку и становится плоской. При плоскостопии человек ощущает быструю утомляемость во время ходьбы, дискомфорт в стопах, бёдрах и пояснице.
Подагра
 Подагра — болезнь, вызванная нарушением обмена веществ, при котором происходит отложение кристаллов мочевой кислоты в суставах. Это становится причиной частичного или полного разрушения сустава, поражаются пальцы, стопы, кисти, локти и колени. Чаще всего патология развивается в пальцах ног.
Подагра — болезнь, вызванная нарушением обмена веществ, при котором происходит отложение кристаллов мочевой кислоты в суставах. Это становится причиной частичного или полного разрушения сустава, поражаются пальцы, стопы, кисти, локти и колени. Чаще всего патология развивается в пальцах ног.
У мужчин встречается заболевание в возрасте 30-40 лет у женщин в постклимактерическом периоде. Несвоевременное лечение подагры приводит к проблемам с мочевым пузырём и почками, поражаются новые суставы, и наступает хроническая форма заболевания.
Рахит
Патологический процесс, при котором нарушается обмен веществ (кальция и фосфора), поражение нервной, костной и мышечной системы организма. При рахите наблюдается нарушение развития и правильного роста костей, но это симптомы, которые можно определить визуально.
Болезни костно-мышечной системы и соединительной ткани

Эта группа заболеваний очень разнообразна. Следует знать, что в одних случаях поражения костно-суставного аппарата, мышц, соединительной ткани являются первичными, их симптомы занимают основное место в клинической картине заболевания, а в других случаях поражения костей, мышц, соединительной ткани являются вторичными и возникают на фоне каких-то других заболеваний (обменных, эндокринных и других) и их симптомы дополняют клиническую картину основной болезни.
Особую группу системных поражений соединительной ткани, костей, суставов, мышц представляют коллагенозы – группа болезней с иммуновоспалительным поражением соединительной ткани. Выделяют следующие коллагенозы: системную красную волчанку, системную склеродермию, узелковый периартериит, дерматомиозит и очень близкие к ним по своему механизму развития ревматизм и ревматоидный артрит.
Среди патологии костно-суставного аппарата, мышечной ткани различают воспалительные заболевания различной этиологии (артриты, миозиты), обменно-дистрофические (артрозы, миопатии), опухоли, врожденные аномалии развития.
Причины заболеваний опорно-двигательного аппарата.
До конца причины этих заболеваний не выяснены. Считается, что основной фактор, вызывающий развитие этих заболеваний, генетический (наличие этих заболеваний у близких родственников) и аутоиммунные нарушения (иммунная система вырабатывает антитела к клеткам и тканям своего организма). Из других факторов, провоцирующих заболевания опорно-двигательного аппарата выделяют эндокринные нарушения, нарушения нормальных метаболических процессов, хроническая микротравма суставов, повышенная чувствительность к некоторым пищевым продуктам и лекарствам, ещё также немаловажным является инфекционный фактор (перенесенная вирусная, бактериальная, особенно стрептококковая, инфекции) и наличие хронических очагов инфекции (кариес, тонзиллит, синуситы), переохлаждение организма.
Симптомы заболеваний опорно-двигательного аппарата.
Пациенты с заболеваниями костно-мышечной системы и системными поражениями соединительной ткани могут предъявлять разнообразные жалобы.
Чаще всего это жалобы на боли в суставах, позвоночнике или мышцах, на утреннюю скованность в движениях, иногда мышечную слабость, лихорадочное состояние. Симметричное поражение мелких суставов кистей и стоп с их болезненностью при движениях характерно для ревматоидного артрита, крупные суставы (лучезапястные, коленные, локтевые, тазобедренные) при нем поражаются гораздо реже. Ещё при нем усиливаются боли в ночное время, при сырой погоде, холоде.
Поражение крупных суставов характерна для ревматизма и деформирующего артроза, при деформирующем артрозе боль чаще возникает при физических нагрузках и усиливается к вечеру. Если боли локализуются в позвоночнике и крестцово-подвздошных сочленениях и появляются при длительном неподвижном пребывании, чаще ночью, то можно предположить о наличии анкилозирующего спондилоартрита.
Если болят поочередно различные крупные суставы, то можно предположить о наличии ревматического полиартрита. Если боли преимущественно локализуются в плюснефаланговых суставах и возникают чаще в ночное время, то это могут быть проявления подагры.
Таким образом, если пациент предъявляет жалобы на боли, затруднения движения в суставах, необходимо тщательнейшим образом выяснить особенности болей (локализацию, интенсивность, длительность, влияние нагрузки и другие факторы, которые могут провоцировать боль).
Мышечные боли также могут очень разнообразными. Они могут быть диссеминированными (рассеянными), а могут быть местными, как при миозите. Мышечные боли могут возникать и при других заболеваниях инфекционных, паразитарных (трихинеллез, цистицеркоз), также могут быть сосудистыми (при атеросклерозе), травматическими, вследствие воздействия профессиональных вредностей (постоянные воздействия низких температур, вибрации).
Лихорадка, разнообразные кожные высыпания также могут быть проявлением коллагенозов.
Мышечная слабость наблюдается при длительном неподвижном пребывании больного в постели (по поводу какого-то заболевания), при некоторых неврологических заболеваниях: миастении, миатонии, прогрессирующей мышечной дистрофии и других.
Иногда больные предъявляют жалобы на приступы похолодания и побледнения пальцев верхней конечности, возникающие под воздействием внешнего холода, иногда травмы, психических переживаний, этим ощущением сопутствуют боль, снижение кожной болевой и температурной чувствительности. Такие приступы характерны для синдрома Рейно, встречающегося при различных заболеваниях сосудов и нервной системы. Однако эти приступы нередко встречаются при таком тяжелом заболевании соединительной ткани, как системная склеродермия.
Также имеет значение для диагностики, как началось и протекало заболевание. Многие хронические заболевания костно-мышечные системы возникают незаметно и медленно прогрессируют. Острое и бурное начало болезни наблюдается при ревматизме, некоторых формах ревматоидного артрита, инфекционных артритах: бруцеллезном, дизентерийном, гонорейным и другие. Острое поражение мышц отмечается при миозитах, остро возникающих параличах, в том числе и не связанных с травмами.
При осмотре можно выявить особенности осанки больного, в частности выраженный грудной кифоз (искривление позвоночника) в сочетании со сглаженным поясничным лордозом и ограниченной подвижностью позвоночника позволяют поставить диагноз анкилозирующего спондилоартрита. Поражения позвоночника, суставов, острые заболевания мышц воспалительного происхождения (миозиты) ограничивают и сковывают движения вплоть до полной неподвижности пациентов. Деформация дистальных фаланг пальцев со склеротическими изменениями прилегающей кожи, наличие своеобразных складок кожи, стягивающих ее, в области рта (симптом кисета), особенно если эти изменения обнаружились у женщин преимущественно молодого возраста, позволяют поставить диагноз системной склеродермии.
Иногда при осмотре выявляется спастическое укорочение мышц, чаще сгибателей (мышечная контрактура).
При пальпации суставов можно выявить местное повышение температуры и отек кожи вокруг них (при острых заболеваниях), их болезненность, деформацию. При пальпации исследуют также пассивную подвижность различных суставов: ее ограничение может быть следствием суставных болей (при артритах, артрозах), а также анкилозов (т.е. неподвижности сочленений). Следует помнить, что ограничение движения в суставах может быть следствием также рубцовых изменений мышц и их сухожилий в результате перенесенных в прошлом миозитов, воспалений сухожилий и их влагалищ, ранений. Ощупывание сустава может выявить флюктуацию, которая появляется при острых воспалениях с большим воспалительным выпотом в сустав, наличии гнойного выпота.
Лабораторные и инструментальные методы исследования.
Лабораторная диагностика системных поражений соединительной ткани направлена главным образом на определение активности в ней воспалительного и деструктивного процессов. Активность патологического процесса при этих системных заболеваниях приводит к изменениям содержания и качественного состава белков сыворотки крови.
Определение гликопротеидов. Гликопротеиды (гликопротеины) — биополимеры, состоящие из белкового и углеводного компонентов. Гликопротеиды входят в состав клеточной оболочки, циркулируют в крови как транспортные молекулы (трансферрин, церулоплазмин), к гликопротеидам относятся некоторые гормоны, ферменты, а также иммуноглобулины.
Показательным (хотя далеко не специфичным) для активной фазы ревматического процесса является определение содержания белка серомукоида в крови, в состав которого входят несколько мукопротеидов. Общее содержание серомукоида определяют по белковому компоненту (биуретовый метод), у здоровых оно составляет 0,75 г/л.
Определенное диагностическое значение имеет выявление в крови больных с ревматическими заболеваниями медьсодержащего гликопротеида крови — церулоплазмина. Церулоплазмин — транспортный белок, связывающий в крови медь и относящийся к α2-глобулинам. Определяют церулоплазмин в депротеинизированной сыворотке с помощью парафенилдиамина. В норме его содержание составляет 0,2—0,05 г/л, в активную фазу воспалительного процесса уровень его в сыворотке крови увеличивается.
Определение содержания гексоз. Наиболее точным считается метод, в котором используют цветную реакцию с орцином или резорцином с последующей колориметрией цветного раствора и расчетом по калибровочной кривой. Особенно резко увеличивается концентрация гексоз при максимальной активности воспалительного процесса.
Определение содержания фруктозы. Для этого применяется реакция, при которой к продукту взаимодействия гликопротеида с серной кислотой прибавляют гидрохлорид цистеина (метод Дише). Нормальное содержание фруктозы 0,09 г/л.
Определение содержания сиаловых кислот. В период максимальной активности воспалительного процесса у больных с ревматическими заболеваниями в крови нарастает содержание сиаловых кислот, которые чаще всего определяют методом (реакцией) Гесса. Нормальное содержание сиаловых кислот 0,6 г/л. Определение содержания фибриногена.
При максимальной активности воспалительного процесса у больных с ревматическими заболеваниями может возрастать содержание фибриногена в крови, которое у здоровых людей обычно не превышает 4,0 г/л.
Определение С-реактивного белка. При ревматических заболеваниях в сыворотке крови больных появляется С-реактивный белок, который в крови у здоровых людей отсутствует.
Также используют определение ревматоидного фактора.
В анализе крови у больных с системными заболеваниями соединительной ткани обнаруживают увеличение СОЭ, иногда нейтрофильный лейкоцитоз.
Рентгенологическое исследование позволяет обнаружить кальцификаты в мягких тканях, появляющиеся, в частности, при системной склеродермии, но наиболее ценные данные оно дает для диагностики поражений костно-суставного аппарата. Как правило, производят рентгенограммы костей и суставов.
Биопсия имеет большое значение в диагностике ревматологических заболеваний. Биопсия показана при подозрении на опухолевую природу заболеваний, при системных миопатиях, для определения характера поражения мышц, особенно при коллагеновых заболеваниях.
Профилактика заболеваний опорно-двигательной системы.
Заключается в том, чтобы своевременно предотвратить воздействие факторов, которые могут стать причинами этих заболеваний. Это и своевременное лечение заболеваний инфекционной и неинфекционной природы, предотвращение воздействия низких и высоких температур, исключить травматизирующие факторы.
При возникновении симптомов заболеваний костей или мышц, так как в большинстве своем они имеют серьезные последствия и осложнения, необходимо обращаться к врачу, для того, чтобы было назначено правильное лечение.
Болезни костно-мышечной системы и соединительной ткани в данном разделе:
Инфекционные артропатии
Воспалительные полиартропатии
Артрозы
Другие поражения суставов
Системные поражения соединительной ткани
Деформирующие дорсопатии
Спондилопатии
Другие дорсопатии
Болезни мышц
Поражения синовиальных оболочек и сухожилий
Другие болезни мягких тканей
Нарушения плотности и структуры кости
Другие остеопатии
Хондропатии
Другие нарушения костно-мышечной системы и соединительной ткани
Травмы рассмотрены в разделе «Неотложные состояния»
Лечение болезней костно-мышечной системы (опорно-двигательного аппарата) в Пиештянах
С целью уменьшения или исчезновения болевого синдрома, уменьшения деформации суставов, скованности, уменьшения гипертонуса мышц и нарастания силы мышц, улучшения психического состояния пациентов с остеартрозом (ОА), подагрой направляют на санаторно курортное лечение Противопоказанием является стадия обострения ОА, острая и хроническая подагра, при наличии подагрической почки, выраженного подагрического поражения суставов со средней и высокой активностью процесса, а также при сопровождении этих заболеваний выраженным эксудативным воспалением в суставах с поражением внутренних органов, проведение гормональной терапии. Больных ревматоидным артритом (РА) при отсутствии выраженных изменений внутренних органов, преимущественно суставной и комбинированной формами в неактивной фазе, с минимальной и средней степнью активности при возможности обслуживания и самостоятельного передвижения направляют на бальнеологические курорты. Противопоказанием являются септические формы РА, тяжелые деформации суставов сос вторичным синовиитом при потере возможности самостоятельно передвигаться, РА с системным поражениями (висцеритами). Пациентов с анкилозирующим спондилоартритом (болезнь Бехтерева) с активностью не выше II степени, остеохондрозом и остеохондропатиями с вторичными и неврологическими расстройствами без них при условии самостоятельного передвижения направляются на бальнео- и грязелечебные курорты с радоновыми и сероводородными водами, а также на грязевые курорты. Противопоказано санаторно-курортное лечение пациентам со вторичным синовиитом при потере самостоятельного передвижения.
Видео о болезней костно-мышечной системы (опорно-двигательного аппарата)
Лучшие санатории в Пиештянах по качеству лечения
Спа-отель Maj 4*
От 65 € за 1 ночь 3-х разовое питание с лечением
9,2/10 Посмотреть видеоСанаторий Thermia Palace 5*
От 162 € за 1 ночь 3-х разовое питание с лечением
9,1/10 Посмотреть видеоСанаторий Balnea Splendid 3*
От 100 € за 1 ночь 3-х разовое питание с лечением
8,7/10 Посмотреть видеоСанаторий Balnea Esplanade 4*
От 119 € за 1 ночь 3-х разовое питание с лечением
8,8/10 Посмотреть видеоСанаторий Balnea Splendid Grand 3*
От 74 € за 1 ночь 3-х разовое питание с лечением
8,5/10Отель Granit 3*
От 111 € за 1 ночь 3-х разовое питание с лечением
8,3/10 Показать все санатории на курорте ПиештяныСлужба поддержки
Консультация врача
Бесплатная помощь врача-курортолога
Если при самостоятельном подборе курорта, санатория оптимально подходящего для лечения ваших заболений у вас возникли сложности — воспользуйтесь бесплатной консультацией врача-курортолога Елены Хорошевой.
Отправьте свой вопрос здесьЗаболевания костно-мышечной системы и соединительной ткани, лечение
Приветствуем всех читателей на блоге «Медицина и здоровье». Сегодня мы с вами узнаем, как проявляются, какие виды бывают и как лечить заболевания костно-мышечной системы.
Около 17 миллионов человек разного возраста страдают в нашей стране заболеваниями костно-мышечной системы, которые находятся на третьем месте после болезней сердечно-сосудистой системы и органов дыхания.
Введение
Боль в колене или спине наверняка испытывал каждый. Причины, как правило, следующие: перетрудился на даче, ударился о косяк, продуло в транспорте. А раз так — само пройдет! Если «не проходило», диагноз тоже ставился легко: обычный артрит. Или артроз, может, остеохондроз?.. Да какая разница, вон, по телевизору мазь постоянно рекламируют, вылечусь.
Когда бедолага наконец появлялся перед врачом, оказывалось, что вместо «обычного» артрита — какой-то непонятный миозит. Поэтому мы решили сделать обзор основных, наиболее распространенных заболеваний костно-мышечной системы.
Расскажем о причинах недугов, различиях и особенностях их проявлений, подходах к лечению, в частности, когда действительно можно обойтись домашними средствами, а когда надо, не мешкая, обращаться к врачу.
Полагаю, эти знания помогут читателям, почувствовав боль в суставах, правильно сориентироваться, в крайнем случае, вовремя насторожиться, чтобы избежать неприятных последствий. Ведь действительно, колено болит не только при артрозе.
Сумка с недугами
Для начала напомню, что представляет собой сустав. Как правило, это сложный орган, сочленение двух и более суставов. Они могут быть практически неподвижные, как череп например.
Однако основную долю скелета составляют суставы подвижные. Наиболее простые из них — пальцы кисти или стопы, в которых сочленяются две кости. Пример сложного сустава — голеностоп (лодыжка), в движении которого участвуют три кости.
Костная поверхность сустава покрыта хрящом и синовиальной оболочкой. Ее клетки вырабатывают особую жидкость, выполняющую функцию смазки, поэтому при движении человек не испытывает боли.
Клетки синовиальной оболочки также защищают сустав от инфекций, других чужеродных веществ. Кроме того, она обеспечивает питание хряща, который не имеет кровоснабжения и не обладает свойством восстановления.
Механизм развития недуга
При воспалении происходит избыточная выработка синовиальной жидкости, и сустав увеличивается в объеме, припухает. Может увеличиться и отдельная его часть, образуя так называемые «карманы» — кисты. Чаще подобная припухлость возникает в подколенной области, она известна как киста Бейкера.
Сустав окружен капсулой, суставной сумкой. Ее внутренний слой покрыт синовиальной оболочкой, а наружный состоит из плотной соединительной ткани, которая поддерживает стабильность сустава. К капсуле прикрепляются связки и мышцы.
Связки представляют собой плотные тяжи, укрепляющие сустав и ограничивающие определенные его движения. Находясь внутри, они как бы скрепляют сочленяющиеся кости, обладая одновременно способностью к растяжению. Однако эластические волокна возвращают их в прежнее состояние.
Другая группа связок ограничивает движение, располагаясь в местах, подвергающихся максимальному растяжению. По бокам сустава и между мышцами находятся связки, которые влияют на все движения в суставе.
Важная часть сустава — сухожилия, они практически нерастяжимы. С их помощью мышцы прикрепляются к костям, фасциям, суставным сумкам. Таким образом, сустав — сложный, многофункциональный орган.
Следовательно, и причин возникновения боли немало. А значит, образно говоря, суставная сумка полна разных недугов. Например, воспаление синовиальной оболочки вызывает синовит, воспалительные процессы в области прикрепления связки к кости — энтезит, а патология мышц приводит к миозиту.
Костно-мышечная боль появляется также при растяжении или разрыве связок, мышц, переломах, бытовых и спортивных травмах. Нарушение функций случается ив других компонентах сустава.
Что «отражается» в плече?
Локализация болевого синдрома чаще всего соответствует пораженному суставу, но может быть «отраженной». Например, при поражении тазобедренного сустава боль не исключена в колене, пояснице или паховой области.
Плоскостопие вызывает болевой синдром в голеностопном и даже тазобедренном суставах. Иногда суставная боль связана с заболеванием внутренних органов, например, при стенокардии, инфаркте миокарда она локализуется в области плеча.
Важно правильно оценивать характер боли. Острое начало характерно для подагрического и инфекционного артритов, хроническое течение — для остеоартрита, ревматоидного артрита, спондилоартрита (болезни Бехтерева).
Прежде чем начинать лечение болезненного припухшего сустава домашними средствами, необходимо понять причину боли. Если она возникла после травмы, не лишней будет консультация у хирурга, травматолога — надо выяснить, нет ли перелома кости, разрыва сухожилия, других повреждений.
Если же после травмы повышается температура, а сустав на ощупь горячий, тут обращение к врачу должно быть незамедлительным, так как это может быть причиной нагноения и сепсиса и потребует срочной госпитализации.
Падение особенно опасно для пожилых людей, поскольку с возрастом меняется структура костей, они становятся хрупкими, снижается их минеральная плотность. Это определяет специальное исследование — денситометрия.
Такое состояние характерно для остеопороза. После 50 лет практически всем — и женщинам, и мужчинам — надо хотя бы раз в год проходить это обследование, при необходимости принимать витамин D и препараты кальция.
Должна заметить, бытующий в народе метод лечения остеопороза измельченной яичной скорлупой совершенно бесполезен, так как не приводит к всасыванию кальция в кишечнике. Остеопороз часто осложняется переломами шейки бедра и ведет к инвалидности, если вовремя не проведено хирургическое вмешательство.
Могут также возникать не травматические переломы позвонков, которые отзываются резкими болями и практически не купируются болеутоляющими средствами. Наконец, внезапные боли в позвоночнике у пожилых людей порой связаны не только с остеопорозом, но и с онкологическими заболеваниями. В этом случае обследование обязательно.
Сбросьте лишний вес и высокие каблуки
Боль в суставах на фоне ревматических (аутоиммунных) заболеваний является одним из первых признаков болезни. При ревматоидном артрите прежде всего припухают суставы запястья (между кистью и предплечьем) и мелкие суставы кисти, кроме первого пальца, мизинца и дистальных (близких к ногтевой пластинке).
Характерна также боль, возникающая при сжатии кисти или стопы. В последующем присоединяются и другие суставы, кроме позвоночных. Остеоартрит, как правило, поражает крупные суставы — коленные, тазобедренные, а также первый палец кисти и суставы позвоночника.
Реактивный артрит, который развивается после перенесенной кишечной или мочеполовой инфекции, затрагивает область лодыжки, стопы, ахиллового сухожилия, то есть нижние конечности.
При болезни Бехтерева страдает позвоночник, начиная с поясничного отдела, с последующим вовлечением грудного и шейного отделов, а также суставов — коленных, тазобедренных, и стопы.
Другая патология — воспаление синовиальной сумки, бурсит. Его основной признак — припухлость в области плеча, локтя, колена, лодыжки с покраснением кожи, горячей на ощупь. Наиболее часто бурсит развивается в области локтевого сустава, Под коленом (киста Бейкера), в надпяточной области (ахиллобурсит).
Чаще страдают им спортсмены, а также кровельщики, паркетчики, плиточники, другие специалисты, для работы которых характерно перенапряжение определенных суставов, длительное нахождение в одном положении, выполнение однотипных движений. Механическое перенапряжение вызывают также избыточный вес, узкая обувь и высокие каблуки.
Длительно не леченый недуг может привести к серьезным осложнениям, в частности, разрыву сухожилий, образованию контрактуры (неподвижности) сустава, а при попадании инфекций — образованию свища, сепсису.
Для предупреждения бурсита используйте различные приспособления, которые уменьшают травматизацию, например, специальные ортезы для локтевого, коленного суставов, первого пальца стопы. Работая на даче, в огороде, подкладывайте под колени мягкие прокладки, пользуйтесь небольшими скамеечками, делайте перерывы для отдыха.
В домашних условиях снять воспаление помогут компресс из листьев каланхоэ или алоэ, медицинская желчь, хвойные ванны.
При инфицировании бурсита срочно обратитесь к врачу!
Воспаление мышц
Еще одна проблема, связанная с опорно-двигательным аппаратом, — воспаление мышц, миозит. Заболевание появляется в результате ушиба, после ангины, вирусной инфекции, при паразитарных болезнях, например, эхинококкозах, трихинеллезах.
Миозит вызывают также ревматические заболевания, среди которых — дерматомиозит, системная красная волчанка, ревматоидный артрит, болезнь Бехтерева.
Обычно боль носит локальный характер, усиливается при надавливании на пораженный участок или в процессе определенных движений. Возникает припухание, повышается локальная температура, мышцы уплотняются. Если боль ограничивает движение и долго не проходит, может развиться атрофия.
Миозит различают по локализации болевого синдрома. В Области шеи недуг чаще бывает односторонним, ограничивая поворот головы, отдавая в плечо, лопатку, затылок. Боль в спине обусловлена длительным напряжением мышц, усиливается при наклонах или поворотах туловища.
Она характерна для остеохондроза, искривления позвоночника, бывает после тяжелого физического труда, неправильного поднятия тяжестей. В конечностях мышечная боль часто возникает при продолжительном вынужденном положении. У молодых людей, как правило, это длительная работа за компьютером.
При инфицировании мышцы очаг распространяется вниз по межмышечному пространству, развивается отек подкожной клетчатки, повышается температура тела. Это требует срочного обращения к врачу.
Боль может быть распространенной, когда вовлекаются несколько групп мышц, обычно всего плечевого и тазового пояса. И тогда человеку трудно встать с кровати, стула, поднять руки, причесаться. Так бывает при полимиозите.
Если боль и слабость мышц сопровождаются повышенной температурой, не исключены ревматическая полимиалгия, дерматомиозит. Здесь уже требуется консультация ревматолога и серьезное лечение кортикостероидными и цитостатическими препаратами.
В остальных случаях используйте домашние средства — сухое тепло, согревающие мази с перцем, змеиным ядом, противовоспалительные гели и кремы, например, воль- тарен, дол гит, а также расслабляющий массаж, легкие упражнения.
Главное, не переохлаждайтесь, делайте перерывы в однообразной, монотонной работе, носите и поднимайте тяжести, не забывая о своем возрасте, состоянии здоровья, физической подготовке. И, разумеется, обязательно укрепляйте мышцы, занимаясь физкультурой, спортом.
Не попадайте в замкнутый круг
Другой, пожалуй, наиболее частый повод обращения к врачу — боль в нижней части спины (БНС), в области между последней парой ребер и ягодичными складками. Недуг появляется после 50 лет, но может быть и у молодых людей.
Причины разные — продолжительная работа в неудобных позах, с воздействием вибрации, чрезмерные физические нагрузки, особенно если человек ведет малоподвижный образ жизни и к ним не привык. Среди других факторов — нарушение осанки, искривление позвоночника, избыточный вес, грыжи межпозвонковых дисков, сужение (стеной позвоночного канала.
Однако самая распространенная причина такой боли — остеохондроз как результат возрастных дегенеративно-дистрофических процессов в межпозвонковых дисках, мышечно-связочном аппарате позвоночника.
В детском и юношеском возрасте БНС связана чаще всего с дефектами развития соединительной ткани — избыточной подвижностью суставов, так называемый гипермобильный синдром, искривлением позвоночника, разностью в длине ног, по некоторым другим причинам.
Причины и течение заболеваний
У молодых пациентов заболевание появляется вследствие неправильного, аномального формирования скелета, травм или повышенной нагрузки на позвоночник. У пожилых людей БНС вызывают дегенеративные процессы, в результате которых происходят раздражение нервных корешков, мышечное напряжение с изменением осанки, нарушение кровообращения.
Диски, расположенные между позвонками и обеспечивающие их безболезненное движение, могут утрачивать нормальное положение. Появляются грыжи, которые сдавливают нервные корешки, отходящие от спинного мозга. Это приводит к их микротравматизации.
Затем развиваются отеки, воспаление, появляются боли в пояснице с распространением на ягодичную область, бедро и далее по задней поверхности ноги, приводя к радикулопатии, проще говоря — к радикулиту. В ответ на боль возникает спазм мышц и образуется замкнутый круг: боль — мышечный спазм — боль.
БНС бывает и после длительной ходьбы в результате сужения позвоночного канала. В положении лежа боль уменьшается, но при движении возобновляется, может сопровождаться слабостью в ногах, нарушением чувствительности.
Надо знать, что радикулярная боль — обычно острая, с распространением от поясницы вниз. Любое движение, даже кашель или чихание ее усиливают.
Если БНС длится более двух месяцев, надо исключить вторичный характер боли, который, возможно, связан с инфекцией, опухолевым процессом, метастазированием, болезнями внутренних органов. У женщин причиной могут быть заболевания малого таза — опущение матки, миомы, эндометрит, аднексит, опухоль,
Лечение болей ниже спины
Лечение БНС — соблюдение покоя в течение нескольких дней, ношение корсета или фиксация поясничной области в острый период, далее — по необходимости. В острый период боль и напряжение снимают внутримышечными инъекциями диклофенака, кетонала, других нестероидных противовоспалительных препаратов в течение 3-5 дней и приемом миорелаксантов — мидокалма, сирдалуда, курс — 10-15 дней.
Обязательно используйте мази, кремы, гели с нестероидными противовоспалительными средствами, которые хорошо проникают в подкожно-жировую клетчатку, мышцы, связки, обладают обезболивающим, противоотечным эффектом.
Когда боль стихнет, переходите на мази и кремы с раздражающим, сосудорасширяющим действием, это, например, капсаицин, финалгон, а затем начинайте реабилитационную программу — лечебную физкультуру, массаж, физиотерапию.
Жалобы есть, а показаний нет
Расскажу еще об одном хроническом заболевании мышц — фибромиалгии (ФМ). Болезнь встречается преимущественно у женщин среднего возраста. Пациентки жалуются на общую усталость, плохой, поверхностный сон с частыми пробуждениями, из-за чего просыпаются не отдохнувшими.
Особенность фибромиалгии — изменения психологического состояния, которые проявляются депрессией, ипохондрией, тревогой, утратой интересов в жизни, снижением аппетита. При сильных психоэмоциональных стрессах женщины неспособны контролировать свое поведение, в их семьях часто происходят конфликты с детьми, супружеские разногласия, разводы.
Основное проявление ФМ — диффузная симметричная мышечно-скелетная боль хронического монотонного характера в определенных анатомических точках шеи, плеч, спины, поясницы в местах прикрепления мышц й сухожилий.
Знание этих точек позволяет диагностировать недуг — они очень чувствительны к надавливанию. Признаков воспаления мышц, каких-либо неврологических нарушений при этом нет, все лабораторные показатели в норме.
У таких пациенток, как правило, холодные конечности, сухость во рту и глазах, повышенная потливость, появление красных полос на коже после надавливания пальцем, особенно в области декольте. Тяжесть жалоб обычно не соответствует действительности и зачастую зависит от психосоциальной обстановки в семье, на работе.
Очень важно объяснить пациенткам, что фибромиалгия у них обусловлена психологически и никак не связана с ревматическими, аутоиммунными и онкологическими заболеваниями.
Лечение фибромиалгии
Лечение ФМ направлено на улучшение психоэмоционального состояния женщины. Болевые ощущения хорошо снимаются теплыми ваннами, легким расслабляющим массажем и такими же легкими физическими упражнениями.
Обращаю внимание, нестероидные противовоспалительные препараты и глюкокортикоиды при лечении фибромиалгии неэффективны! Ведь воспаления, как такового, нет. В большей степени помогают трициклические антидепрессанты, в частности, амитриптилин, прием которых начинают с малых доз.
Эти препараты уменьшают выраженность боли, улучшают сон. Лекарства назначает невролог или психотерапевт, продают их строго по рецепту.
Значительная группа заболеваний костно-мышечной системы является иммуно-опосредованной, с воздействием на определенные кожные элементы. Это системная красная волчанка, ревматоидный артрит, псориатический артрит, спондилоартрит, дерматомиозит, системный склероз, синдром Шегрена, системные васкулиты.
Об этих заболеваниях, учитывая сложность их диагностики, разнообразии клинических проявлений и новых подходах к лечению речь пойдет в будущих публикациях.
Римма Балабанова, профессор, доктор медицинских наук
Лечение болезней костно-мышечной системы (опорно-двигательного аппарата) в Юрмале
С целью уменьшения или исчезновения болевого синдрома, уменьшения деформации суставов, скованности, уменьшения гипертонуса мышц и нарастания силы мышц, улучшения психического состояния пациентов с остеартрозом (ОА), подагрой направляют на санаторно курортное лечение Противопоказанием является стадия обострения ОА, острая и хроническая подагра, при наличии подагрической почки, выраженного подагрического поражения суставов со средней и высокой активностью процесса, а также при сопровождении этих заболеваний выраженным эксудативным воспалением в суставах с поражением внутренних органов, проведение гормональной терапии. Больных ревматоидным артритом (РА) при отсутствии выраженных изменений внутренних органов, преимущественно суставной и комбинированной формами в неактивной фазе, с минимальной и средней степнью активности при возможности обслуживания и самостоятельного передвижения направляют на бальнеологические курорты. Противопоказанием являются септические формы РА, тяжелые деформации суставов сос вторичным синовиитом при потере возможности самостоятельно передвигаться, РА с системным поражениями (висцеритами). Пациентов с анкилозирующим спондилоартритом (болезнь Бехтерева) с активностью не выше II степени, остеохондрозом и остеохондропатиями с вторичными и неврологическими расстройствами без них при условии самостоятельного передвижения направляются на бальнео- и грязелечебные курорты с радоновыми и сероводородными водами, а также на грязевые курорты. Противопоказано санаторно-курортное лечение пациентам со вторичным синовиитом при потере самостоятельного передвижения.
Видео о болезней костно-мышечной системы (опорно-двигательного аппарата)
Лучшие санатории в Юрмале по качеству лечения
Посмотреть видеоРеабилитационный центр Jaunkemeri 3*
От 48 € за 1 ночь 3-х разовое питание с лечением
8,6/10 Посмотреть видеоСанаторий Belorusija 3*
От 50 € за 1 ночь 3-х разовое питание с лечением
9,1/10 Посмотреть видеоСанаторий Jantarnij Bereg 3*
От 36 € за 1 ночь 3-х разовое питание с лечением
8,3/10 Посмотреть видеоСпа-отель Pegasa Pils 4*
От 76 € за 1 ночь 3-х разовое питание с лечением
8,3/10 Показать все санатории на курорте ЮрмалаСлужба поддержки
Консультация врача
Бесплатная помощь врача-курортолога
Если при самостоятельном подборе курорта, санатория оптимально подходящего для лечения ваших заболений у вас возникли сложности — воспользуйтесь бесплатной консультацией врача-курортолога Елены Хорошевой.
Отправьте свой вопрос здесьПоиск
Заболевания ЛОР-органовБолезни органов дыханияБолезни эндокринной системы, расстройства питания и нарушение обмена веществБолезни системы кровообращения (сердечно-сосудистые заболевания)Санаторно-курортное лечение и оздоровление детейБолезни нервной системыБолезни костно-мышечной системы (опорно-двигательного аппарата)Болезни органов пищеварения (желудочно-кишечного тракта)Болезни кожи и подкожной клетчаткиБолезни почек, мочевыводящих путейАдгезивный средний отитАденоидитНаружный отитСостояние после хирургического лечения болезней носоглоткиТубоотит (евстахиит)Хронический ларингитХронический ринитХронический синуситХронический тонзиллитХронический фарингитАстма (в фазе ремиссии с легкими, нечастыми приступами удушья, дыхательной недостаточностью не выше 2 стадии)Астма с преобладанием аллергического компонентаБронхиальная астмаБронхоэктатическая болезньВазомоторный и аллергический ринит (поллинозы) Неаллергическая астма Плевральные спайкиПневмокониозыПневмонии (период выздоровления) Пневмония затяжного теченияСостояния после операций нижних дыхательных путейТрахеобронхиальная дискинезияХроническая легочная недостаточность вследствие операцииХроническая обструктивная болезнь легких (ХОБЛ)Хроническая пневмония Хронический бронхитЧастые острые респираторные заболевания (ОРВИ) у детейЭмфизема лёгкихАутоиммунный тиреоидит (болезнь Хашимото)ГиперлипопротеинемияГипотиреоз без выраженных осложненийДиабетическая ангиопатияИзбыточный вес и ожирениеНарушение обмена липопротеидов и другие липидемииНарушения липидного обменаНарушения обмена веществНетоксический диффузный зобОксалурияПодаграПрофилактика образования камнейСахарный диабет 1 и 2 типаСубклинический гипотиреоз вследствие йодной недостаточностиТиреоидитАртериальная гипертензия (гипертония)Атеросклероз артерий конечностейАтеросклероз сосудов сердцаВарикозное расширение вен (варикоз)Врожденные пороки сердцаИнфаркт миокарда перенесенныйИшемическая болезнь сердца (ИБС)Пороки сердца (без признаков декомпенсации)Постинфарктный кардиосклерозСтенокардия (грудная жаба)Вегетативная дисфункцияВибрационная болезньВоспалительная полиневропатияДистонияДорсалгия (радикулопатия, цервикалгия, ишиас, люмбаго)Корешковый синдромМенингитМигреньМиелит (энцефаломиелит, полиомиелит)МиопатииМононевропатии верхней, нижней конечностиНаследственная и идиопатическая невропатияНевралгия Неврастения (астено-невротический синдром)НевритыНеврозы и неврозоподобные состоянияНочной энурезОстаточные явления после травм головного мозгаПолинейропатияПолирадикулоневритыПоражения лицевого нерваПоражения (невралгия) тройничного нерваПоследствия воспалительных болезней центральной нервной системыПоследствия полиомиелитаПоследствия травм нервных корешков и сплетений, спинномозговых нервовПоследствия травмы спинного мозгаПоследствия цереброваскулярных болезней (кровоизлияний, инфаркта, инсульта)Рассеянный склерозСдавления нервных корешков и сплетений при нарушениях межпозвоночных дисковСиндром РейноСиндром хронической усталостиТранзиторные ишемические церебральные атакиЦеребральный арахноидитЦеребральный паралич (ДЦП)Цереброваскулярные болезни (дисциркуляторная энцефалопатия)ЭнцефалитЭнцефалопатия неуточненнаяАртриты (вне стадии обострения)Артрозы (остеоартрозы)Болезнь Бехтерева (анкилозирующий спондилит, спондилоартрит)Болезнь ПертесаБолезнь (синдром) РейтераБурситы (бурсопатии)Врожденные деформации бедраГонартроз (артроз коленного сустава)Деформирующие дорсопатии (остеохондроз позвоночника)ДорсопатииЗамедленное сращение переломаИдиопатическая подаграИнфекционный артритКифозыКоксартроз (артроз тазобедренного сустава)КонтрактурыКруглая спина ЛиндеманаЛопаточно-реберный синдром (мышцы, поднимающей лопатку)МиалгияМиозитНедифференцированный артритОстеомиелитОстеомиелит хронический гематогенныйОстеопорозПлечелопаточный периартрозПлоскостопиеПодагрический артритПолиартритПолиартрозПолиостеоартрозыПоражения межпозвоночных дисковПоследствия ожоговПоследствия переломовПоследствия перенесенных травмПостинфекционные и реактивные артропатииПсориатический артрит (артропатия)Пяточная шпораРевматоидный артритСиндром лестничной мышцы (скаленус-синдром)Синдром плечо-кистьСиновиты и теносиновитыСколиозСостояния после операции на опорно-двигательном аппаратеСостояния после ортопедических операций (с использованием суставного протеза)СпондилезСпондилоартрозФибромиалгияХондропатии (остеохондропатии)ЦервикобрахиалгияЦервикокраниалгияШейно-плечевые болевые синдромыЛечение болезней костно-мышечной системы (опорно-двигательного аппарата) в Друскининкае
С целью уменьшения или исчезновения болевого синдрома, уменьшения деформации суставов, скованности, уменьшения гипертонуса мышц и нарастания силы мышц, улучшения психического состояния пациентов с остеартрозом (ОА), подагрой направляют на санаторно курортное лечение Противопоказанием является стадия обострения ОА, острая и хроническая подагра, при наличии подагрической почки, выраженного подагрического поражения суставов со средней и высокой активностью процесса, а также при сопровождении этих заболеваний выраженным эксудативным воспалением в суставах с поражением внутренних органов, проведение гормональной терапии. Больных ревматоидным артритом (РА) при отсутствии выраженных изменений внутренних органов, преимущественно суставной и комбинированной формами в неактивной фазе, с минимальной и средней степнью активности при возможности обслуживания и самостоятельного передвижения направляют на бальнеологические курорты. Противопоказанием являются септические формы РА, тяжелые деформации суставов сос вторичным синовиитом при потере возможности самостоятельно передвигаться, РА с системным поражениями (висцеритами). Пациентов с анкилозирующим спондилоартритом (болезнь Бехтерева) с активностью не выше II степени, остеохондрозом и остеохондропатиями с вторичными и неврологическими расстройствами без них при условии самостоятельного передвижения направляются на бальнео- и грязелечебные курорты с радоновыми и сероводородными водами, а также на грязевые курорты. Противопоказано санаторно-курортное лечение пациентам со вторичным синовиитом при потере самостоятельного передвижения.
Видео о болезней костно-мышечной системы (опорно-двигательного аппарата)
Лучшие санатории в Друскининкае по качеству лечения
Посмотреть видеоРеабилитационный спа-отель UPA 4*
От 68 € за 1 ночь 3-х разовое питание с лечением
9,5/10 Посмотреть видеоСанаторий Spa Vilnius 4*
От 105 € за 1 ночь 3-х разовое питание с лечением
9,6/10 Посмотреть видеоСпа-отель Europa Royale 4*
От 77 € за 1 ночь 3-х разовое питание с лечением
8,8/10 Посмотреть видеоСанаторий Druskininkai – комплекс Grand SPA Lietuva 4*
От 67 € за 1 ночь 3-х разовое питание с лечением
9,3/10 Посмотреть видеоАпарт-отель Dzukija – комплекс Grand SPA Lietuva 4*
От 92 € за 1 ночь 3-х разовое питание с лечением
9,2/10 Посмотреть видеоСанаторий Egle Standard 3*
От 65 € за 1 ночь 3-х разовое питание с лечением
9,2/10 Показать все санатории на курорте ДрускининкайСлужба поддержки
Консультация врача
Бесплатная помощь врача-курортолога
Если при самостоятельном подборе курорта, санатория оптимально подходящего для лечения ваших заболений у вас возникли сложности — воспользуйтесь бесплатной консультацией врача-курортолога Елены Хорошевой.
Отправьте свой вопрос здесь