чем лечить, причины, симптомы / Mama66.ru
По данным статистики, кандидоз во время беременности бывает у 9 из 10 женщин. Чаще всего это заболевание проявляется в последнем триместре. Но, несмотря на «безобидные» симптомы, инфекция может привести к серьезным последствиям как для будущей матери, так и для ребенка.

 Кандидоз или молочница развивается из-за чрезмерного размножения дрожжеподобного грибка Candida albicans. В небольшом количестве его штаммы присутствуют в нормальной микрофлоре влагалища.
Кандидоз или молочница развивается из-за чрезмерного размножения дрожжеподобного грибка Candida albicans. В небольшом количестве его штаммы присутствуют в нормальной микрофлоре влагалища.Причины кандидоза у беременных
Кандидоз при беременности встречается все чаще, несмотря на развитие диагностических и лечебных направлений в медицине. Основными причинами являются неблагоприятные воздействия внешних факторов в сочетании со сниженным иммунитетом.
В период ожидания ребенка происходит перестройка организма женщины. Изменяется микрофлора кишечника, появляется дефицит витаминов и минералов.
Дисбактериоз приводит к усиленному размножению патогенных микроорганизмов, в том числе и грибков Candida. Из кишечника они могут распространиться на слизистую влагалища.
Изменяется гормональный фон. Этот фактор действует сразу в нескольких направлениях.
Во-первых, повышенный уровень прогестерона угнетает активность иммунной системы, поэтому неблагоприятные внешние воздействия, такие как переохлаждение, переутомление, несбалансированное питание легко могут привести к развитию кандидоза.
Во-вторых, действие гормонов изменяет слизистую влагалища, делая ее более восприимчивой к инфекциям.
В-третьих, изменения гормонального фона приводят к эмоциональным нарушениям, уменьшают сопротивляемость стрессу, что провоцирует снижение защитных функций организма и развитие молочницы.
Кроме этих специфических особенностей, кандидоз у беременных может развиться по общим для всех женщин причинам:
- хронические инфекционные заболевания, в том числе половые;
- наличие патологии щитовидной железы, сахарного диабета, ожирения;
- хронические заболевания кишечника (кольпит, дисбактериоз), печени или почек;
- прием антибиотиков или гормональных препаратов;
- несбалансированный рацион с преобладанием сладкой пищи.
Кандидоз – это признак неблагополучия в женском организме, снижения общего иммунитета. Поэтому лечение заболевания должно быть направлено не только на уничтожение грибка, но и на укрепление иммунитета.
Симптомы и диагностика кандидоза
Вагинальный кандидоз при беременности не имеет симптомов, отличных от таковых в любой другой период в жизни женщины. Как правило, пациентки предъявляют жалобы на зудящие ощущения, белые творожистые (хлопьями) выделения с кисловатым неприятным запахом.
Зуд и боль усиливаются во время половых контактов и на некоторое время исчезают после гигиенических процедур. При осмотре отмечается раздражение, покраснение наружных половых органов.

Но все эти симптомы могут указывать не только на кандидоз, но и на ряд других заболеваний (в том числе ЗППП).
Для уточнения диагноза врач выписывает направления на диагностические обследования:
- Мазок на микрофлору. В ходе процедуры во влагалище вводят тампон и собирают на него содержимое (слизь, выделения). Потом материал высушивается на смотровом стекле и исследуется под микроскопом. Лаборант подсчитывает количество бактерий, грибков и лейкоцитов. При вагинальном кандидозе в мазке обнаруживаются грибки, большое количество лейкоцитов, характерное для воспалительных реакций, преобладание патогенных бактерий над полезными. Подробнее: что показывает гинекологический мазок→
- Бактериальный посев. Проводится не всегда, позволяет выявить какие именно бактерии и грибки населяют влагалище, а также определить эффективные препараты для лечения.
Так как на получение диагностических данных обычно требуется несколько дней, терапию врач назначает уже после первого осмотра и далее, по необходимости, дополняет ее и корректирует.
Лечение кандидоза при беременности
Кандидоз – грибковое заболевание, связанное со снижением активности иммунной системы. Поэтому его лечение включает в себя использование антимикотических и иммуностимулирующих средств.
Противогрибковые препараты, в свою очередь, подразделяются на системные (таблетки, капсулы для приема внутрь) и местные (крема, свечи и т. п.).
Лечение кандидоза при беременности должно быть комплексным. Таблетки и капсулы уничтожают грибок в кишечнике, там, где расположен его основной очаг, а местные препараты действуют на поверхности слизистой влагалища, быстро устраняя неприятные симптомы.
Чаще всего, для лечения молочницы у беременных назначают:
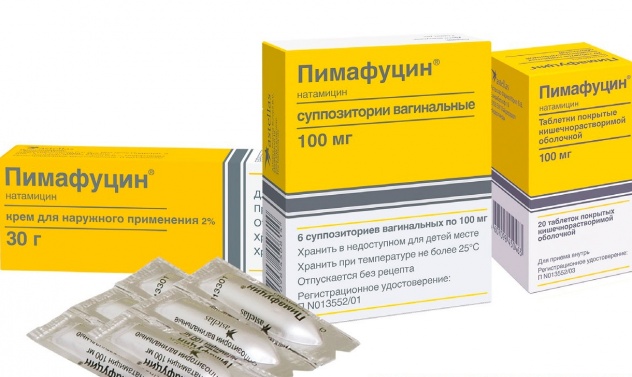
- Системные противогрибковые препараты: «Нистатин», «Пимафуцин». Они разрешены как в период вынашивания ребенка, так и при грудном вскармливании, эффективны и при этом нетоксичны. Более популярные противогрибковые средства, например, «Дифлюкан» и «Флуконазол», противопоказаны беременным.
- Местные препараты: «Эпиген Интим» (спрей), «Пимафуцин» (крем, свечи), «Нистатин» (свечи). Спрей применяется в сочетании с «Нистатином» или «Пимафуцином», быстро снимает воспаление и восстанавливает нормальную микрофлору влагалища. Подбором препаратов в каждом конкретном случае должен заниматься гинеколог, поскольку есть средства, противопоказанные в первом триместре, но допустимые на поздних сроках.
- Местные противовоспалительные и антисептические препараты. При беременности разрешено использование раствора буры в глицерине (тетрабората натрия в глицерине) и зеленки (бриллиантового зеленого). Эти средства наносят на марлевый тампон и механическим путем очищают стенки влагалища от грибка. Это препятствуют его росту, снимает воспаление. К тому же, средства разрешены к применению в первые три месяца беременности, когда другие препараты противопоказаны.
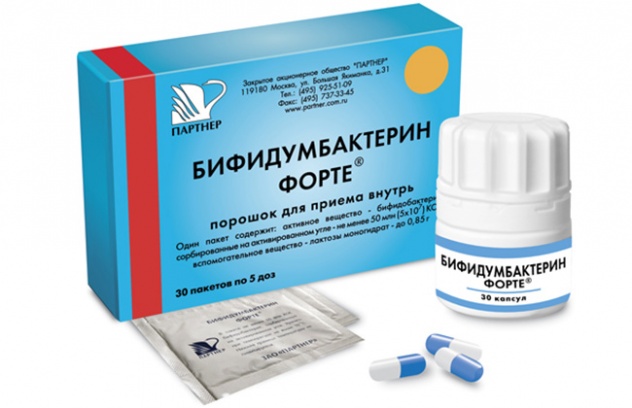
- Иммуномодулирующие и общеукрепляющие препараты. Чрезмерное размножение патогенной микрофлоры в кишечнике и влагалище начинается при снижении иммунитета, либо при наличии хронического заболевания. Для лечения молочницы при беременности возможно назначение поливитаминов, свечей «Виферон», а также пробиотиков с бифидобактериями («Бифидин», «Бифидумбактерин»).

Решая, чем лечить кандидоз при беременности, предварительно стоит проконсультироваться с гинекологом.
Все группы препаратов должны назначаться специалистом, так как они имеют свои противопоказания. Нужно учесть общее состояние здоровья женщины, склонность к аллергии и прочие факторы.
Важно проходить терапию совместно с половым партнером. В противном случае, инфекция вновь проявит себя. Мужчины могут использовать любой антимикотический препарат: «Флуконазол», «Нистатин», «Дифлюкан», «Низорал» и др.
Народные средства
В сочетании с медикаментозными средствами, при беременности кандидоз можно лечить народными методами:
- Ванночки с йодом и содой. Для первой процедуры в литре кипяченой теплой воды нужно растворить 1 ч. л. соды и посидеть в тазу около получаса. Для второй и последующих процедур к содовому раствору необходимо добавить 1 ч. л. йода. Ванночки делать один раз в день до окончательного выздоровления.
- Спринцевания с солью, содой и йодом. В одном литре кипятка необходимо размешать 2 ст. л. соли, прокипятить раствор, остудить до теплого состояния. Затем, добавить 1 ст. л. соды и 0,5 ч. л. йода. Процедуру спринцевания проводить дважды в сутки в течение 5 дней.
- Орошения травяным настоем. Для приготовления настоя необходимо смешать по 3 ст. л. ромашки, тысячелистника, календулы и шалфея. 2 ст. л. полученной смеси залить литром кипящей воды, настоять несколько часов, процедить. Орошения проводить при помощи груши-спринцовки. Процедуру повторяют два раза в день в течение двух недель.
Нельзя надеяться только на народные средства, все они являются местными и не устраняют инфекцию полностью.
Нюансы лечения
Во время лечения молочницы при беременности противопоказано большинство противогрибковых препаратов. Они могут привести к различным нарушениям развития плода, в том числе к сердечным порокам и патологиям формирования черепа.
Нельзя применять часто используемый вне беременности препарат «Бетадин», он влияет на закладку и работу щитовидной железы будущего ребенка.
Иногда, услышав, что при кандидозе рекомендован прием пробиотиков, женщины начинают употреблять препараты с лактобактериями, которые создают благоприятную среду для развития грибковой инфекции. Важно запомнить, что при молочнице необходимы именно бифидобактерии.

При правильно организованном лечении улучшения становятся заметны уже на второй–третий день. В некоторых случаях, к этому времени симптомы полностью исчезают, создавая видимость выздоровления.
На самом деле значительное количество грибка все еще присутствует в организме, а положительный эффект объясняется местным устранением возбудителя болезни.
Необходимо продолжать курс лечения до конца, в независимости от самочувствия. Это поможет избежать рецидивов и перехода кандидоза в хроническую форму.
Меры профилактики
Лечение молочницы во время беременности – непростая задача, поэтому нужно постараться предотвратить распространение грибка.
Для профилактики кандидоза необходимо придерживаться следующих рекомендаций:
- Носить одежду, а особенно нижнее белье, из натуральных тканей, пропускающих воздух и препятствующих созданию влажной и теплой среды.
- Правильно подбирать средства для интимной гигиены. Они не должны быть агрессивными и нарушать естественную кислую среду влагалища (оптимальный вариант – с нейтральным уровнем pH).
- Избегать запоров и дисбактериоза, употребляя достаточное количество свежих фруктов, овощей, по необходимости – препаратов с бифидобактериями. При обнаружении проблем с кишечником – сразу обращаться к врачу.
- При склонности к грибковой инфекции – регулярно проводить тесты, на определение pH и, в случае отклонений, обращаться к специалисту.
- Поддерживать иммунитет: сбалансировано питаться, принимать поливитамины, регулярно гулять на свежем воздухе, заниматься физической активностью (гимнастика, плаванье, ходьба), если тому нет противопоказаний.


Последствия кандидоза для матери и ребенка
Молочница – заболевание, которое при отсутствии своевременного лечения приводит к неприятным последствиям для будущей матери и малыша.
У некоторых женщин, особенно с хронической формой недуга, возникает вопрос, можно ли забеременеть при кандидозе? Конечно, физически это возможно. Но заранее пролечив заболевание, женщина избежит многих осложнений.
Грибковая инфекция делает влагалище менее эластичным, из-за чего во время родов образуются трещины, внешние и внутренние разрывы.
По этой причине в конце беременности гинеколог проводит тщательный осмотр женщины на кресле и, обнаружив признаки нарушения микрофлоры, назначает лечение.
Молочница осложняет процесс заживления швов после родов: чаще возникают нагноения и воспаления, требующие приема антибиотиков.
Последствия для ребенка более серьезны. Грибок проникает во внутренние органы новорожденного, поражает глаза, нос, рот, кожу и слизистую дыхательной системы. Это приводит к проблемам со здоровьем, в редких случаях – к летальному исходу.
Из-за особенностей женского организма, в период беременности молочница – распространенная проблема. Естественные изменения гормонального фона и снижение иммунитета у будущей мамы приводят к развитию инфекции.
Лечение осложняется тем, что при беременности многие препараты противопоказаны, поэтому с первого триместра стоит особое внимание уделить профилактическим мерам.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Полезное видео: причины и последствия молочницы при беременности
Советуем почитать: Стимуляция беременности
Молочница при беременности (1, 2, 3 триместр): лечение, симптомы, причины
Во время внутриутробного развития ребенка у женщины существенно понижаются защитные силы организма. Пациентки становятся беззащитными перед многими заболеваниями, контролирующимися иммунной системой организма. Молочница при беременности является патологией, возникающей при падении иммунитета.
Причины
Основная причина патологии в первый триместр – гормональный всплеск в организме. Грибок разновидности альбиканс, провоцирующий дисбактериоз в промежности, содержится в микробиоте половых органов и до зачатия, но существенного дискомфорта девушке не приносит.


Когда происходит овуляция и наступает оплодотворение яйцеклетки сперматозоидом, в организме происходит гормональный скачок, отражающийся на микробиоте интимы. Растущий прогестерон играет ключевую роль, изменяя кислотность среды.
При нарушении дисбаланса и повышении кислотности наступает самое благодатное время – начинается активное их размножение и увеличение количества по отношению к условно-патогенным микроорганизмам. Внешне это проявляется симптомами вагинальной инфекции.
Признаки и симптомы молочницы у беременных
Молочница во время беременности проявляется типичными маркерами, но иногда симптомы патологии даже усиливаются. Основной признак – появление отделяемого белого цвета творожной или кремообразной консистенции, а также зуд, чувство жжения в области гениталий, раздражение у преддверия влагалища и малых половых губ. Отделяемое характеризуется неприятным кислым запахом.
Тяжелая форма патологии ухудшает общее самочувствие, появляется вялость, усталость. Признаки вагинального дисбактериоза появляются в любом периоде, в последнем же болезнь особенно опасна – осложнения при родах могут появиться и у малыша.
Особенности терапии: препараты и средства
Главная проблема для медиков – лечить молочницу в период беременности можно не всеми лекарствами, назначаемыми для терапии.


Основной принцип лечения микотической инфекции у «специфического» контингента – выбор медикамента, наиболее щадящего для здоровья матери и ребенка.
Какие таблетки можно использовать?
При необходимости системной помощи, если диагностирована тяжелая стадия, показано применение таблеток. Гинекологи преимущественно прописывают вагинальные таблетки Тержинан. В инструкции указано – их можно принимать при вынашивании плода, они не оказывают тератогенного влияния, хорошо переносятся будущими мамами. В основе Тержинана содержится активный компонент тернидазол, а также сульфат неомицина, нистатин и преднизолон.
Благодаря уникальному составу Тержинан оказывает сильное антимикотическое воздействие, способствует восстановлению поверхности слизистого покрова. Примечательно, что Тержинаном можно вылечить и гарднереллез, часто обостряющийся на фоне гормонального сбоя.
Пользоваться Тержинаном не сложно – одну таблетку препарата нужно смочить в воде и ввести во влагалище, затем рекомендовано полежать примерно 15 минут, пока таблетка растворится. Длительность приема Тержинана определит доктор, наблюдая за динамикой ситуации, но в среднем он составляет 10 дней.
Также иногда рекомендовано принимать следующие таблетки – Нистатин, Пимафуцин.
Свечи
Медики при легком течении прописывают свечи Клотримазол 500 мг единоразово – в большинстве случаев медикамент в такой дозировке успешно справляется с целыми колониями альбиканс.
Эффективными являются Пимафуцин. Активное химическое соединение – натамицин. Пимафуцин обладает выраженным противогрибковым действием, препарат способен поражать клеточные стенки возбудителей, что приводит к их гибели. Примечательно, что до сегодняшнего времени альбиканс еще не выработали резистентность к Пимафуцину, и он является актуальным для помощи пациенткам, ожидающим пополнение в семье. Лечатся суппозиториями от 3 до 6 дней (по 1 на ночь).
Также специалисты рекомендуют Ливарол. Активное вещество препарата – кетоконазол. Ливарол активно изменяет липидную структуру клеточной мембраны альбиканс, после чего происходит гибель. Суппозитории применяют и при острой форме, и при рецидивирующей. Используют по одной штуке на ночь, ставить Ливарол рекомендовано от трех до пяти дней. Если инфекция в запущенной форме, свечи продляют на пять дней. Аналогичный эффект оказывает Залаин, поэтому его также назначают для устранения дискомфорта на поверхности слизистой.
После того, как недуг удалось вылечить противогрибковыми медикаментами, рекомендуются для профилактики суппозитории Гексикон. Они не влияют на возбудителей дисбактериоза, но способны обеспечить чистоту слизистой оболочки гениталий на долгое время, вплоть до рождения крохи.
Мази и гели
Кремоподобные формы при кандидозе очень популярны – эти недорогие аналоги дают ничуть не меньший положительный эффект, а пользоваться ими намного удобнее.
Производители многих торговых марок выпускают лекарство не в одном виде, а в нескольких – в виде мази или геля. Перед приобретением прописанного медикамента, можно спросить в аптеке – есть ли он в кремообразном виде. Лекарство Мирамистин, например, выпускается в форме мази, и спрея – выбор остается за пациенткой.
В аптеке активно приобретают следующие названия – Пимафуцин, Далацин-крем, Полижинакс, Нео-Пенотран, Кетоконазол, Клотримазол, Нистатин и другие антимикотические суппозитории и мази.
Народные методы
Медицина трепетно относится к лечению женщин в положении, и для этого контингента подбираются самые полезные и эффективные народные средства.
Хороший способ избавиться от причины дисбиоза в любом периоде – тампоны с медом. Для приготовления необходимо приобрести настоящий свежий мед, не засахаренный. Из марли скручивается небольшой тампон, но можно воспользоваться и гигиеническими тампонами самого маленького размера. Тампон обмакивается в мед и вводится во влагалище в лежачем положении, но не глубоко. Полежать с медом нужно несколько часов. Процедуру повторяют на следующий день и так 5-7 дней в зависимости от тяжести недуга. Сильная молочница проходит за 10 дней.
Хорошие отзывы оставляют после применения гидрокарбоната натрия. Сода абсолютно не повредит плоду, поэтому она разрешена в качестве раствора для местной обработки гениталий. Приготовить содовый раствор просто – на литр теплой кипяченой воды необходимо добавить 20 г соды, а для смягчения жидкости можно растворить в воде еще и немного морской соли. Полученное лекарство рекомендуют использовать в качестве ванночек. Это возможно в первые 6 месяцев «интересного положения», когда живот еще не велик. Пребывание в ванночках – до 20-25 минут, курс – не более 7-10 дней.
В конце второго и третьем периоде, когда женщине тяжело сделать ванночки, будет полезно подмывание содой.
Как лечить молочницу при беременности: по триместрам
Лечение молочницы во время беременности во многом зависит от того, на каком сроке находится женщина. Разберем по триместрам методы и специфику терапии.
1
Молочница при беременности в 1 триместре лечится ограниченным количеством медикаментов, поскольку не все лекарства разрешено принимать в этот период. Доктора предпочитают проводить лечение наиболее безопасным средством Пимафуцин.
Оно не обладает тератогенным действием на плод. На период использования Пимафуцина назначаются витаминные препараты, помогающие поднять иммунитет, чтобы в дальнейшем проблема не вернулась вновь.
При обнаружении инфекции в первые 3 месяца, помощь не стоит затягивать. Лечиться нужно неделю, максимум – десять дней. За этот промежуток можно устранить зуд и неприятные ощущения, обезопасить кроху от распространения болезни. После полного излечения партнерам разрешен секс.
2
Активизируется инфекция во втором триместре гораздо реже, чем в первый, ведь гормоны уже стабилизировались, хотя иммунитет еще остается недостаточно высоким.
Развивающийся плод перестает диктовать условия врачам – при влагалищном дисбиозе дается рецепт даже на лекарства, запрещенные в первые три месяца. Молочница при беременности во 2 триместре лечится препаратами Нистатин, Тержинан, Бетадин, Клотримазол, Ливарол, популярным остается Пимафуцин.
3
3 триместр беременности особенный и для мамы, и для малыша. Грибок на последней неделе несет высокий риск рождения плода с поражением инфекцией. Пациентки в третий триместр рискуют остаться с разрывами после родов, поскольку области родовых путей, пораженные инфекцией, не растягиваются при прохождении плода и именно в тех местах у рожениц образуются повреждения интимной зоны.
Зашивание разрывов – ощущения не из приятных, поэтому лучше всячески обезопасить себя от такой неприятности. Лечить недуг, как и раньше, можно в домашних условиях – используются Клотримазол, Пимафуцин или мазь Кетоконазол, чтобы избавиться от неприятных признаков.
Что делать, если не проходит?
Если грибковая патология все это время не проходит, гинекологи предпочитают консервировать проявления на время родов и грудного вскармливания.


В дальнейшем, когда женщине будут разрешены все медикаменты, доктора настаивают на применении более сильных средств, а в некоторых случаях применяют аппаратные методы терапии недуга. Женщинам в ожидании малыша этого делать нельзя, а вот после родов все способы борьбы с патологией станут доступными.
Профилактика
С целью профилактики медики проводят беседы с женщинами, особый упор делают на здоровье обоих половых партнеров. Дисбактериоз слизистой больше не проявится, если нормализовать питание, повысить иммунитет, принимать витамины.
Чтобы вылечилась молочница при беременности, лечение должно быть проведено полностью и до конца, без самостоятельной отмены медикаментов. Очень важно устранить все болезни на начальной стадии, чтобы не пришлось пользоваться антибиотиками – именно после них недуг обостряется как никогда.
Если воздействовать на влагалищный дисбактериоз правильно, он быстро проходит. Тем не менее, грибок кандида альбиканс продолжает жить в организме пациентки, а это грозит новым обострением. Самое главное в этом случае – тщательная профилактика грибковых поражений.
Молочница при беременности — симптомы и лечение

Вряд ли найдется в мире хоть одна женщина, которая не слышала о молочнице. К сожалению, это заболевание настолько распространено, что каждая третья представительница прекрасного пола хотя бы раз в жизни лично ощутила, что это такое. Существует категория женщин, для которых молочница — постоянный спутник. Некоторые женщины впервые могут столкнуться с молочницей как раз во время беременности, когда организм, из-за сниженного иммунитета, становится более уязвим.
Симптомы молочницы при беременности
«Виновником» возникновения или обострения данного заболевания является особый грибок рода кандида. Если быть точными, то заболевание вызывается не столько самим грибком, сколько его излишним количеством.
Если у женщины появились выделения белого цвета (как правило, по консистенции они творожистые, с комочками), которые имеют кисловатый запах и сопровождаются зудом, то 90%, что врач поставит диагноз «молочница». Почему не 100%? Потому что похожие симптомы имеют некоторые другие инфекционные заболевания, требующие абсолютно другого подхода и схем лечения. Вот почему так важно верно установить диагноз.
Чем опасна молочница при беременности?
Существует мнение, что молочница при беременности не несет вреда будущему ребенку и его матери. Во-первых, даже если это было бы так, то это вовсе не означало бы, что болезнь не нужно лечить. Во-вторых, на самом деле, молочница, как и любая другая инфекция, представляет собой потенциальную опасность. Это заболевание, кроме ощутимого дискомфорта, осложняет протекание самой беременности и может негативно сказаться на процессе собственно родов. Так, молочница способна стать «катализатором» эрозии матки, что провоцирует потерю эластичности влагалищем. В связи с этим, значительно повышается риск внутренних и внешних разрывов при родах.
Молочница при беременности опасна еще и тем, что вполне может передаться малышу: отсутствие должного лечения повышает риск инфицирования плода и новорожденного. Например, мама может заразить новорожденного, в результате чего молочница может «поселиться» в ротике малыша, что в дальнейшем усложнит кормление. Если молочница передастся от мамы крохе, уже на второй неделе после родов врачи, как правило, диагностируют у новорожденного так называемый кандидозный стоматит.
Но самый страшный исход, который может повлечь молочница при беременности – это смерть малыша: трагический итог возможен, если жизненно-важные органы и системы плода будут поражены инфекцией. Вот почему лечение молочницы при беременности крайне необходимо, и игнорировать проблему нельзя ни в коем случае.
Специфика молочницы во время беременности
Беременность — особое состояние, и применение большинства лекарственных средств для лечения тех или иных заболеваний просто не допустимо. Актуально это и для молочницы. Поэтому не стоит слушать рекламу, утверждающую, что через несколько дней использования того или иного препарата все вернется в норму, поскольку не факт, что он разрешен для лечения молочницы в «интересном положении». Первым делом необходимо отправиться к врачу, который установит точный диагноз и назначит такое лечение, которое не повредит течению беременности и самому малышу.
Чем лечить молочницу при беременности?
Первое, что требуется для успешного лечения молочницы, — соблюдение правил личной гигиены. На самом деле, об этом даже не приходится говорить женщинам, поскольку, с наступлением заболевания, каждая стремится облегчить свое состояние, а принятие душа этому способствует как нельзя лучше. Сразу же после водных процедур наступает временное облегчение: зуд прекращается. Но, к сожалению, уже через некоторое время наблюдается прямопротивоположный эффект: зуд усиливается. Поэтому только гигиенических действий не достаточно, из-за чего очень важно объединить разные методы лечения.
Лечение во время беременности также включает в себя диету. Например, женщина должна ограничить или исключить из своего рациона сладкие, острые и маринованные блюда, пряности. Все эти продукты способствуют размножению грибков и повышают кислотность влагалища. Кисломолочные продукты, напротив, будут полезными. Также необходимо разнообразить свой ежедневный рацион свежими фруктами и овощами.
Иногда бывает достаточно соблюдения правил личной гигиены и диеты, чтобы молочница отступила. Это возможно, когда заболевание только начало развиваться и появились первые признаки. Такой вариант лечения наиболее благоприятен для беременной женщины, поскольку не приходится употреблять медикаментозные препараты, которые могут негативно повлиять на будущего ребенка.
Беременной женщине следует пользоваться гигиеническими прокладками. В то же время лучше исключить долгие физические нагрузки и пребывание на жаре, поскольку это способствует усилению потоотделения и приводит к опрелостям и раздражению кожи. Не менее важен во время лечения половой покой.
Поскольку существует мнение, что одной из возможных причин возникновения молочницы является стресс, необходимо привести в норму свое психическое состояние, решить внутренний конфликт.
При лечении молочницы у беременных недопустимо использование пероральных медикаментов, обладающих противогрибковым действием.
Местное лечение заключается во введении во влагалище таблеток, кремов и свечей. Среди множества существующих препаратов выбирают те, которые приемлемы для терапии беременных женщин, поскольку являются безопасными. Наиболее часто используемые — «Клотримазол» и «Миконазол». Менее эффективен, но абсолютно безопасен для беременной «Пимафуцин», который даже в больших дозировках не оказывает токсичного воздействия на плод.
Народные средства
Во время беременности для лечения молочницы часто применяют народные средства. Самые популярные из них – это подмывание половых органов содовым раствором, отваром из коры дуба или календулы, раствором тетрабората натрия в глицерине.
Опишем наиболее простой «народный» метод лечения. Возьмите 1 литр воды, добавьте в него 1 столовую ложку соды и 1 чайную ложку йода. Получившийся раствор вылейте в тазик и посидите в нем 20 минут. Выполнять процедуру необходимо 1 раз в день.
Хорошими «помощниками» в лечении молочницы могут стать лук и чеснок, которые являются природными антисептиками и обладают противогрибковыми свойствами. Один из рецептов лечения молочницы заключается в следующем: в литр кипятка кладется 1 головка чеснока и столовая ложка ромашки, и все это варится на медленном огне в течение 5 минут. Отваром следует спринцеваться один раз в день – перед сном.
При отсутствии противопоказаний можно практиковать лечение отварами трав, но согласовать возможность «травяной терапии» предварительно следует с врачом. Одной из полезных при молочнице трав является крапива глухая (белая яснотка): трава всыпается в кипящую воду (20 г крапивы на 200 мл кипятка) и кипятится на медленном огне 5-10 минут. Полученный отвар можно принимать как вовнутрь (по 1 стакану 3 раза в день), так и использовать для спринцеваний.
Лечение молочницы производится у обоих партнеров, чтобы избежать повторного заражения, поскольку она легко передается половым путем.
Как избежать молочницы при беременности?
Если женщина из личного опыта знает, что такое молочница, то с наступлением беременности она с особым вниманием должна относиться к этому вопросу. Во-первых, планировать зачатие необходимо после проведения лечения молочницы. Во-вторых, время от времени необходимо посещать гинеколога и сдавать соответствующие анализы. В-третьих, необходимо наладить правильное, рациональное питание, ведь нехватка жизненно необходимых витаминов и микроэлементов приводит к обострению любых хронических заболеваний и, в том числе, молочницы. В-четвертых, во время интимной близости используйте презерватив. В-пятых, с осторожностью относитесь к приему разнообразных лекарственных средств, поскольку они, в первую очередь антибиотики, могут спровоцировать обострение молочницы. В-шестых, не стоит носить обтягивающее белье из синтетических тканей, замените его на свободное хлопчатобумажное. И, напоследок, напомним, что паховую область необходимо содержать в чистоте и сухости. При соблюдении этих нехитрых правил можно надолго забыть о таком коварном заболевании как молочница.
Специально для
Молочница при беременности: отзывы
Молочница при беременности, способы лечения, методы диагностики
«Молочница» или вагинальный кандидоз – заболевание, встречающееся у 95 % беременных. У одних явление имеет острые и единичный характер, других же мучает хроническая форма патологии.
Возбудителем молочницы является дрожжеподобный грибок рода Кандида. Он не является представителем условно-патогенной микрофлоры и встречается только при ослаблении иммунного статуса.
Кандидоз поражает слизистые оболочки рта, горла, прямой кишки. Встречается на кожных покровах и обсеменяет внутренние органы. У беременных излюбленным местом локализации является слизистые оболочки влагалища.
Причины
Основными причинами появления и распространения грибковой вагинальной инфекции являются:
- ослабление иммунитета – самая распространенная причина патологии;
- наличие вируса иммунодефицита человека у беременной;
- прием антибактериальных препаратов;
- гормональный дисбаланс – причина, характерная на начальных сроках беременности;
- местная гиперемия – состояние, при котором повышается базальная температура из-за усиленного кровоснабжения;
- развитие сахарного диабета или нарушение усвояемости глюкозы в крови;
- несоблюдение правил гигиены и пренебрежение применения мыльных растворов для интимного ухода.
Представители грибков присутствуют в ничтожно малом количестве в организме беременной, но при появлении благоприятных условий для их развития, усиливается спорообразование и кандида «прорастает».
Внешне грибок имеет длинные нити, за счет которых распространяется по всему организму.
Для беременных женщин кандидоз опасное явление. Он поражает не только внешние половые органы, но и прорастает вовнутрь маточного перешейка, а также в мочевой канал и анальное отверстие.
Симптомы
Спутать молочницу с другими гинекологическими заболеваниями невозможно:
- обильные творожистые выделения из влагалища;
- зуд вагинального и анального отверстия;
- специфический «рыбный» запах;
- гиперемия и отечность;
- болезненность при половой близости;
- дискомфорт.
Изменяется кислотность вагинальных выделений.
Кроме Кандиды обнаруживаются увеличенное количество лейкоцитов, флора имеет кокковый характер.
Сильная молочница при беременности на ранних сроках может привести к инфицированию эмбриона и стать причиной прерывания беременности.
Чем опасна молочница для плода
Опасность молочницы для беременной женщины (в отличие от небеременной), заключается в возможности внутриутробного инфицирования плода.
Кандида дрожжевой грибок, и за счет длинных нитей проникает в окружающие органы и системы.
Кроме неприятных симптомов она несет в себе массу опасных патологических процессов.
Заражение малыша может быть несколькими путями:
- При прохождении по родовым путям. В таком случае инфицируются кожные покровы и слизистые глаз.
- Хроническое и длительное развитие заболевание приводит к инфицированию пуповины и амниотической жидкости. Во втором-третьем триместре инфекции подвергаются кожные покровы и околоплодный пузырь. Сочетание этих признаков может привести к преждевременным родам.
- Отсутствие лечения молочницы позволяет проникнуть грибку во внутренние органы нерожденного ребенка. Малыш рождается с тяжелыми нарушениями мозговой и дыхательной деятельности, либо погибает. Явление редкое, но, однако, встречается.
Дети, рожденные от мам с грибковой инфекцией, нуждаются в дополнительном лечении. Нередко у них гноятся глаза и уши. Во рту образуются мелкие язвы, что препятствует нормальному кормлению.
Грудью кормить детей не разрешено до полного излечения.
Лечение
Кандидоз явление неприятное, но хорошо поддающееся лечению. У беременных заболевание лечат несколькими путями. Важным условием при терапии является применение лекарственных средств у обоих партнеров.
Лечебные мероприятия проводят после выявления грибковой патологии. Основным видом диагностики является микроскопическое исследование влагалищного мазка.
Лишь на основании заключения врача-лаборанта проводится специализированная противокандидозная терапия.
Препараты, разрешенные беременным
Лечение молочницы осуществляется местно. Применяются вагинальные свечи, таблетки, мази и гели:
- «Гексикон» в вагинальных таблетках и свечах. В его составе присутствует хлоргексидин, который направлен на устранения микробной обсемененности;
- «Кандид Б» — антимикотик с вагинальным дозатором, однако применение дозатора при беременности недопустимо;
- Противогрибковые свечи «Нистатин», а также мазь для партнера.
При вагинозе в гестационном периоде показаны растворы Малавита и Мирамистина для местного обеззараживания. После устранения Кандиды лечение продолжат специальными лактосодержащими медикамента для восстановления влагалищной микрофлоры и среды.
Наиболее применяемыми являются:
- Вагилак – гель;
- Вагинорм С;
- Бифидумбактерин;
- Аципол или Линекс.
Кроме традиционных методов лечения существует гомеопатия и народные способы.
Гомеопатия
В качестве гомеопатических средств применяются препараты, повышающие иммунитет беременных. К таковым относятся сиропы из Эхинацеи, отвары из Туи и можжевельника.
Повышение защитных сил способствует усиленной борьбе организма с имеющимися спорами грибков.
Гомеопрепараты могут применяться в виде свечей или мазей с календулой и другими лекарственными растениями.
Гомеопатия будет иметь эффективность в комплексе с фармацевтическими препаратами традиционной медицины.
Прием гомеопатических средств должен быть согласован с лечащим врачом и вестись согласно установленной схеме.
Народные средства
Народными способами вылечить молочницу невозможно, но повысить местный иммунитет и снять внешние дискомфортные ощущения под силу. Перед применением следует проконсультироваться с врачом:
- ванночки на ранних сроках беременности: сода в равных частях с отваром из аптечной ромашки. Применяется после гигиенических процедур, при температуре не выше 25 0С;
- кора дуба, календула и пару капель йода применяется в виде компресса или орошающего раствора трижды в неделю;
- для повышения иммунитета используются отвары и настои из шиповника и нескольких капель меда.
При лечении молочницы во время беременности нетрадиционными способами запрещено:
- париться или принимать горячие ванны;
- спринцеваться;
- вводить тампоны, смоченные отварами или настойками.
Разрешено: орошать слизистые, применять компрессы или негорячие ванночки, а также корректировать рацион питания.
Строго запрещенные препараты
В период вынашивания малыша лечение вагинального кандидоза не проводится пероральными препаратами с антимикотическим действием, например Флуконазол, Нистатин в таблетках и прочее.
Кандида – грибковая инфекция, и антибактериальные средства не только не вылечат инфекцию, но и усугубят патологический процесс.
Профилактика молочницы во время беременности
Профилактические мероприятия направлены на устранение причин заболевания:
- Необходимо принимать поливитаминные комплексы для поддержания иммунитета.
- Прием антибиотиков сочетать с лактобактериями и пробиотиками.
- Соблюдать правила личной гигиены.
- Исключить ношение неудобного нижнего белья из синтетических материалов.
- Снизить потребление сахара и скорректировать рацион питания.
Врачи рекомендуют избегать стрессовых ситуаций, употреблять в пищу кисломолочные продукты, и отказаться от хлебобулочных изделий.
Полезное видео: о вреде молочницы у беременных
как лечить на ранних сроках?
Урогенитальный кандидоз – чаще всего острое инфекционное заболевание органов половой системы, этиологическим фактором которого выступает дрожжевой грибок, являющийся сапрофитом в организме человека. Нередко возникает молочница на первых неделях беременности, что влечет за собой некоторые трудности в лечении ввиду небольшого списка разрешенных препаратов. Болезнь также протекает с наличием характерных клинических проявлений, нарушающих физическое состояние женщины.
От чего возникает молочница на первых неделях беременности?

 Для большого количества женщин беременность отягощается развитием осложнений, обострением хронической патологии и присоединением новой, что может крайне негативно сказаться на развитии и состоянии плода.
Для большого количества женщин беременность отягощается развитием осложнений, обострением хронической патологии и присоединением новой, что может крайне негативно сказаться на развитии и состоянии плода.Кандидоз на первой недели беременности возникает по таким причинам:
- Снижение иммунологической реактивности организма. Беременность сопровождается физиологическими перестройками внутренних органов и систем, что на начальных этапах проявляется недостаточностью защитных функций. Именно в таких условиях грибок начинает активно расти и размножаться.
- Обострение хронических заболеваний и активация очагов воспаления. Пиелонефрит, тонзиллит, панкреатит, холецистит, системная патология и многое другое требуют назначения антимикробных лекарственных средств, системных глюкокортикоидов или НПВП. Эти препараты часто приводят к дисбиозу влагалища или кишечника, что влечет за собой развитие кандидоза.
- Во время беременности повышается синтез эстрогена и прогестерона, которые меняют качественный состав и кислотно-основное равновесие влагалищного секрета, способствуют трансформации стенок матки и влагалища. Поддержание кислой среды благоприятно сказывается на росте грибковой флоры.
- Молочница в начале беременности может появиться на фоне эндокринопатии. Сахарный диабет сам по себе угнетает иммунитет за счет снижения продукции гамма-глобулинов (антител). Беременность на фоне этого заболевания еще больше усиливает иммунодефицит и способствует появлению различного рода инфекций.
- Нередко беременная женщина находится в состоянии гипо- или авитаминоза, что также может спровоцировать развитие генитального кандидоза.
- Организм беременной женщины больше всего подвержен инфицированию, поэтому половой контакт с мужчиной, который является кандидозоносотилем, почти со 100% вероятностью осложнится молочницей.
Как лечить кандидоз на ранних сроках?
В большинстве своем, 1-й триместр беременности является абсолютным противопоказанием к применению лекарственных препаратов. Однако фармакологические компании, заботясь о беременных женщинах, выпускают малотоксичные и практически не опасные для плода медикаменты.


Препараты
Лечение молочницы на ранних сроках беременности возможно только местными антимикотическими лекарственными средствами, так как они не всасываются в системный кровоток и через плаценту не попадают к ребенку.
Распространенные интравагинальные свечи, назначаемые во время беременности для лечения урогенитального кандидоза:
- Гинофлор.
- Полижинакс.
- Залаин.
Гинофлор
Свечи Гинофлор в основном применяются в терапии легкой и среднетяжелой молочницы. Действующее вещество препарата представлено лактобактериями, которые необходимы для нормальной микрофлоры влагалища. Под их влиянием происходит восстановление влагалищного биоценоза и угнетение роста дрожжеподобных грибков. Кроме того, лактобактерии выделяют молочную кислоту, которая нормализует кислотно-основное равновесие.
В состав свечей также входит эстриол – производное от женского полового гормона эстрадиола. Его функция заключается в активации регенерации эпителиальных клеток влагалища, так как здоровая и целая слизистая оболочка – мощный барьер для различного рода микроорганизмов.
Согласно инструкции, свечу необходимо окунуть в воду на 10 секунд для ее размягчения. Применяют по 1-2 свечи в вечернее время раз в день. Среднетерапевтический курс составляет 6-12 суток. Побочные реакции малочисленны: жжение и чувство дискомфорта в месте введения, реже – аллергические реакции.
Гинофлор запрещен к назначению женщинам с гиперчувствительностью к составу, имеющим маточные кровотечения и эстрогенпродуцирующие опухоли.
Полижинакс
Вагинальные таблетки Полижинакс подобно Гинофлору являются комплексным препаратом, в состав которого входит сульфаниламидный антибиотик, глюкокортикоид и антимикотик.
Спектр воздействия у препарата достаточно широк – его используют в лечении кандидоза, специфических и неспецифических кольпитов, в процессе профилактики гнойно-воспалительных осложнений в акушерстве и гинекологии.
В течение 6-12 дней следует вводить во влагалищную полость по одной свече перед сном. При необходимости длительность терапии увеличивается по рекомендации лечащего врача. Лекарственное средство противопоказано при аллергии на действующие компоненты.
Залаин
В основе препарата лежит фунгицидное и фунгистатическое вещество – сертаконазол. Разрушение грибковой клетки происходит за счет ингибирования синтеза эргостеролов, которые являются незаменимой структурой в стенке возбудителя.
Для купирования острой формы молочницы и неприятных признаков болезни достаточного однократного введения одной свечи. Если же женщина страдает хроническим кандидозом, то курс лечения удлиняется до 7 суток.
Единственный побочный эффект, который наблюдался у женщин использующих Залаин – реактивная гиперемия кожных покровов, исчезающая самостоятельно после окончания курса.
Спринцевание и подмывание
Некоторые врачи-гинекологи считают, что процедура спринцевания во время беременности приносит больший вред по сравнению с пользой, поэтому она может быть противопоказана по следующим причинам:
- Применение в первом триместре повышает риск самопроизвольного аборта.
- Антисептический раствор вымывает из полости влагалища не только патологические выделения, но и нормальную микрофлору, что снижает местные защитные функции.
- Велика вероятность попадания в полость влагалища и матки воздуха.
- При несоблюдении техники возможно травмирование слизистой оболочки и занесения инфекции во внутренние половые органы.
С другой стороны, не всегда вагинальные противогрибковые свечи справляются с молочницей, возникшей на фоне беременности, а обмывание половых органов растворами антисептиков по рекомендации врача будет уменьшать клинические проявления и элиминировать возбудителя.
Народные рецепты для спринцевания и подмывания:
- Содовой раствор: 2 ч. ложки разводят в одном стакане чистой теплой воды и спринцуются дважды в день на протяжении 5 суток. О том, как использовать соду для лечения молочницы – в отдельной статье.
- С чистотелом: столовую ложку растения заливают стаканом воды и варят в течение 15 минут. Полученным отваром можно как проводить спринцевание раз в день, так и подмываться. Курс – 5-7 суток.
- Ромашковый отвар: 4 ст. ложки сушеных цветков заливают стаканом воды и проваривают на водной бане полчаса. После этого отвар должен настояться десять минут. Спринцевание проводят раз в день вечером, а подмывание ромашкой дважды в сутки – в утреннее и вечернее время. Курс – 5 дней.
- Можно смешать обычный 70% медицинский спирт 1:1 с маслом чайного дерева. Из полученной смеси берут 10 капель и разводят в стакане воды, которой выполняют спринцевание раз в день в течение 3-5 суток.
- Раствор с хлорофиллиптом: 1 ст. ложку вещества разводят в литре кипяченой воды. Можно применять как для подмываний, так и для спринцеваний раз в стуки. Длительность терапии не более одной недели.
Стоит ли вообще заниматься лечением в начале беременности?

 Не стоит забывать, что кандидозный вульвовагинит – это инфекция, поражающая будущие родовые пути, поэтому отпускать ее на самотек крайне не рекомендуется. При отсутствии лечения молочницы могут возникнуть серьезные осложнения и последствия. Велик риск присоединения бактериальной инфекции, которая в обязательном порядке требует назначения антибиотиков – токсичных препаратов для эмбриона.
Не стоит забывать, что кандидозный вульвовагинит – это инфекция, поражающая будущие родовые пути, поэтому отпускать ее на самотек крайне не рекомендуется. При отсутствии лечения молочницы могут возникнуть серьезные осложнения и последствия. Велик риск присоединения бактериальной инфекции, которая в обязательном порядке требует назначения антибиотиков – токсичных препаратов для эмбриона.В редких случаях возникновение тяжелых форм генитального кандидоза на ранних сроках беременности может спровоцировать выкидыш. К тому же продукты жизнедеятельности дрожжевых грибов – сильные аллергены, которые воздействуя на организм женщины, могут привести к развитию анафилаксии – тяжелого неотложного состояния, угрожающего жизни будущей матери и плода. Самое главное: инфицированные грибками стенки влагалища являются родовыми путями, прохождение которых у ребенка может осложниться внутриутробной инфекцией.
Зная, как лечить молочницу на ранних сроках беременности, можно быстро и без особого вреда ребенку устранить неприятные симптомы и очистить влагалище от патогенных микроорганизмов.
как избавиться от кандидоза и методы лечения
09.02.2017
 Ожидание малыша – прекрасный период в жизни каждой женщины. Желательно, чтобы в этот период будущая мама испытывала меньше стрессов, негативно влияющих на её здоровье. Распространенность влагалищных инфекций не дает возможности расслабиться.
Ожидание малыша – прекрасный период в жизни каждой женщины. Желательно, чтобы в этот период будущая мама испытывала меньше стрессов, негативно влияющих на её здоровье. Распространенность влагалищных инфекций не дает возможности расслабиться.
Молочница и беременность – понятия, которые друг без друга почти не встречаются. Кандидоз может быть признаком беременности, что сигнализирует об изменении гормонального фона.
Но проявление молочницы у женщин в положении связано с внешними факторами. Инфекция сама не пройдет, с ней обязательно нужно бороться средствами, которые назначит лечащий врач в этот период.
Симптомы молочницы
Особых знаний в медицине, чтобы распознать симптомы молочницы у беременных женщин не нужно. Первые признаки – творожистые выделения с кислым запахом из влагалища. Что касается ощущений, то ярко проявляются такие признаки молочницы у беременных, как жжение, зуд в области половых органов.
Важно понимать, что зуд возникает не только при молочнице, он может сигнализировать о наличии инфекций. Девушка должна пройти обследование у врача, сдать анализы. Врач во время осмотра может увидеть отечность, покраснение половых губ. Слизистые оболочки раздражены, поэтому симптомы молочницы при беременности – болевые ощущения во время мочеиспускания, подмывания, полового акта.
Врачи рекомендуют воздержаться от половых контактов до момента, как все признаки молочницы при беременности не пройдут. Желательно, чтобы одновременно лечился партнер, чтобы избежать повторного инфицирования. Если же диагностирована начальная стадия заболевания, а партнер не болеет, и молочница как признак беременности протекает в легкой форме, достаточно использовать местные препараты чтобы быстро вылечиться.
Вечером и ночью заболевание сильнее беспокоит женщин, это вызывает раздражительность и усталость. Чтобы снизить неприятные симптомы молочницы у беременных врачи рекомендуют отказаться от синтетического и тесного белья.
Причины грибка у беременных
 В здоровом организме молочница может существовать, не доставляя хлопот. Грибки кандида есть в норме у каждого человека. Но если в организме идет борьба с инфекцией, ослабляющая иммунитет, или был незащищенный половой акт – основные причины возникновения молочницы, когда грибок начинает размножаться.
В здоровом организме молочница может существовать, не доставляя хлопот. Грибки кандида есть в норме у каждого человека. Но если в организме идет борьба с инфекцией, ослабляющая иммунитет, или был незащищенный половой акт – основные причины возникновения молочницы, когда грибок начинает размножаться.
Откуда берется молочница у женщин в положении, если они не болеют инфекциями и не вступают в беспорядочные половые связи? Дело в том, что в организме беременной идет перестройка гормонов, вот почему бывает сбой в составе микрофлоры. Растет число эстрогенов, иммунитет слабеет. Меняется уровень кислотности во влагалище, число полезных бактерий снижается. Это основные причины молочницы.
Молочница у беременных возможна при лечении антибиотиками. Помимо патогенных бактерий, они убивают и полезные, которые борются с грибками. Антибиотики беременным не назначают, только в особых ситуациях, когда без них не обойтись. Молочница во время беременности возникает на фоне болезней щитовидной железы, ЖКТ, приема гормонов, болезней почек и печени, злоупотребления сладостями и выпечкой.
При неправильном соблюдении гигиены молочница при беременности возникает часто, как у обычных женщин. Нужно менять белье, выбирать натуральные ткани, избегать спринцевания и использования ароматической косметики для подмывания. Молочница у беременной возникает на фоне стрессов, негативных эмоций, неполадок нервной системы.
Чем вредна молочница для ребенка?
Женщин интересует вопрос, можно ли беременеть при молочнице, не навредит ли это плоду. Лучше, если борющийся с молочницей организм будет все силы отдавать на выздоровление, а не на вынашивание плода. Во время планирования зачатия при наличии инфекции можно узнать у врача, разрешается ли забеременеть с кандидозом в конкретной стадии. Врач предложит пролечиться, а потом планировать зачатие.
Но что делать беременным, которые заболели? Не паниковать. Молочница в начале беременности часто возникает сама по себе и легко лечится при своевременном обращении к врачу. Если запустить болезнь, то молочница при беременности может стать причиной инфицирования плода во время родов. Проходя по родовым путям, малыш может подцепить на кожу и слизистые вредные грибки, вследствие чего могут развиться: кандидоз во рту и в желудке, молочница кишечника, органов дыхания.
С вопросом о том, можно ли беременеть при молочнице, все понятно. А вот можно ли кормить грудью? Можно, если поддерживать гигиену, промывая грудь перед каждым кормление содовым раствором.
Чем лечить молочницу у беременных?

Самостоятельно выяснять у подруг и соседок, как избавиться от молочницы во время беременности, не следует. В каждом конкретном случае нужен совет врача. Он определит вид возбудителя, расскажет, как лечить молочницу при беременности безопасными препаратами и народными средствами.
Лечение кандидоза при беременности заключается в применении локальных средств. Они не всасываются в кровь, значит, не влияют на плод.
Системные медикаменты, проникающие в кровь, применяют, когда лечение молочницы во время беременности протекает очень долго и сложно. Лечение молочницы у беременных заключается в применении кремов, мазей, вагинальных таблеток.
Свечи тержинан от грибка
Лечение молочницы при беременности такими свечами проводится при острой и хронической форме заболевания. Действующим веществом в препарате является нистатин. Беременным его можно применять со 2 триместра.
Курс лечения – 2 недели. Среди противопоказаний — индивидуальная непереносимость. Когда диагностирована молочница при беременности симптомы и лечение должен контролировать врач. Если лекарство не подходит, его заменяют другим. Поэтому нужно внимательно прислушиваться к собственным ощущениям.
Свечи ливарол при беременности
Препарат, который позволяет быстро избавляться от симптомов грибка – свечи ливарол, в составе которых основным веществом является кетоконазол. Чтобы мочь использовать его, нужно иметь не менее 4 месяцев срока беременности.
Вещество действует локально на пораженную слизистую влагалища, практически не поступая в кровь. При хронической форме курс терапии доходит до 10 дней, в острой – до 3-4 дней. Должна браться 1 свеча на ночь, рекомендуется подмывание с содой или травами.
Свечи пимафуцин от молочницы
Лечить пимафуцином вагинальный кандидоз при беременности можно на любом сроке. В том числе это разрешенный препарат и при лактации, и после родов. В составе пимафуцина главным веществом является натамицин. Он не всасывается в кровоток, значит, не вредит плоду.
Свечи лечат вагинальный кандидоз у беременных комплексно: восстанавливают микрофлору во влагалище, убивают дрожжеподобные грибки. Курс лечения составляет 3-6 дней. Если молочницу у беременных диагностировали в 3 триместре, врачи рекомендуют пройти «контрольный» курс лечения перед родами.
Лечение молочницы клотримазолом
Чтобы уничтожить молочницу во время беременности нужно проводить комплексное лечение. Например, использовать свечи клотримазол и подмывания травами, содой. Дозировка свечей бывает по 100, 200, 500 мг. Конкретный препарат назначит врач, он же подскажет, может ли быть молочница повторно после курса лечения и как этого избежать.
Противопоказанием к применению препарата является первый триместр беременности. Если во время лечения перестала беспокоить молочница признак этого не должен останавливать от завершения лечения. Иначе вся терапия пойдет насмарку.
Народные средства от молочницы

 Не важно, началась молочница после овуляции или на последнем триместре беременности, в любом случае, женщине нужно пройти лечение и избавиться от этой болезни. Помимо медикаментов, врачи часто рекомендуют действенные народные средства, дают советы по поводу гигиены, ношения белья.
Не важно, началась молочница после овуляции или на последнем триместре беременности, в любом случае, женщине нужно пройти лечение и избавиться от этой болезни. Помимо медикаментов, врачи часто рекомендуют действенные народные средства, дают советы по поводу гигиены, ношения белья.Также должна соблюдаться диета при молочнице во время лечения — грибок «любит» сладкое, дрожжевую выпечку. Нужно от них отказаться.
Ниже представлены рецепты народной медицины, которые можно применять самостоятельно либо в комплексе с традиционной терапией. В данном растворе смачивается ткань либо марля, прикладывается компрессом к половым органом. Это быстро снимет зуд, воспаление.
Ромашка от кандидоза
Ромашка известна прабабушкам, как противовоспалительное средство. Она снимет отечность, убьет вредные микроорганизмы. Из ромашки делают отвары, которые применяют внутрь и наружно. Чтобы приготовить раствор для подмывания, берут 1 ст. л. ромашки, заливают стаканом кипятка, греют 15 минут и процеживают. Можно применять в виде компрессов или для подмывания. Спринцеваться беременным не рекомендуется.
Для большего эффекта к ромашке добавляют календулу. Для приготовления раствора берут 1 л воды, засыпают по 1 ст. л. ромашки и календулы, нагревают в течение 15 минут, остужают и процеживают. Это отличное средство для подмывания.
Профилактика молочницы
Учитывая, какое влияние молочницы на беременность может произойти в случае запущенного заболевания, нужно предпринять все меры, чтобы этого не допустить. Никто не застрахован от неприятных инфекций, но профилактика молочницы при беременности способна снизить риск её возникновения практически до минимума.
Кандидоз во время беременности не возник, нужно поддерживать иммунитет (правильный режим дня, прогулки, полноценное питание, отсутствие стрессов), восполнять дефицит витаминов по рекомендации врача, не заниматься самолечением антибиотиками.
Отказаться от синтетического белья в пользу натурального. Постараться залечить хронические заболевания до зачатия, чтобы не столкнуться с неприятными осложнениями.
Что делать для лечения молочницы у беременных?
«Молочницей» называют заболевание, вызываемое микроскопическими грибками Кандида. Проблема этой инфекции в период ожидания ребенка способна омрачить радость будущего материнства. Лечение молочницы у беременных затрудняют нестабильный гормональный фон и запреты на применение многих эффективных лекарственных средств. Противогрибковые и антибактериальные препараты влияют не только на патогенную микрофлору, но и полезную. Гибель молочнокислых бактерий нарушает процессы пищеварения и всасывания в кишечнике.
Свернуть
Содержание
Лечение кандидоза во время беременности
Лекарственные средства для терапии дрожжевой инфекции проходят клинические испытания, но обычно в таких исследованиях беременные женщины не участвуют. Производители указывают в инструкции, что влияние препарата на протекание беременности и состояние плода недостаточно изучено. Лечащие врачи, гинекологи принимают решение о применении того либо другого средства на основании сопоставления пользы и вреда. То есть, первое должно быть более ощутимым и значимым по сравнению со вторым.
Современная фармакология предлагает достаточный выбор лекарственных средств, которые обеспечивают лечение молочницы у беременных, используются против грибка Кандида у кормящих грудью женщин. Однако наиболее сильные препараты не назначают, потому что они наносят вред плоду и противопоказаны грудничку.
Если молочница диагностирована на ранней стадии, то излечивается заболевание за 5–7 дней.
Популярное, наиболее часто используемое и эффективное средство для лечения молочницы у женщин — флуконазол (капсулы для приема внутрь «Дифлюкан», «Флюкостат» и другие). При кандидозе у беременных женщин и кормящих матерей флуконазол практически не назначают. Лечение молочницы у беременных в первом триместре и в более поздние сроки проводят в основном местно. Врач подбирает кремы и суппозитории, не имеющие серьезных негативных последствий.
Подходят для устранения симптомов молочницы у беременных в первом триместре:
Схемы лечения перечисленными препаратами почти идентичные. Одну свечу или вагинальную таблетку применяют однократно на ночь. Терапевтический курс — 6 или 7 дней. Мазь наносят на ватный тампон и вводят во влагалище. Процедуру рекомендуется проводить в вечернее время или на ночь.
Преимущества такой терапии важны и для последующих периодов вынашивания ребенка. Лечение молочницы у беременных во втором триместре также проводят с помощью вагинальных суппозиториев и капсул для введения во влагалище (список средств приведен выше). Очень важно позаботиться о восстановлении микрофлоры урогенитальной сферы и кишечника, принимать пре- и пробиотики.
Лечение хронического кандидоза у беременных
Низкий риск побочных эффектов, незначительный вред для ребенка — главные критерии при выборе лекарственного средства для будущей мамы и кормящей грудью женщины. Однако продолжающиеся гормональные и метаболические изменения в организме отнюдь не способствуют избавлению от молочницы. Вероятны рецидивы, переход заболевания в хроническую форму.
Лечение молочницы у беременных в третьем триместре местными противогрибковыми средствами не наносит существенный ущерб будущему ребенку. Органы и системы органов практически сформированы, меньше ощущается тератогенное влияние различных веществ.
Врачи могут назначить в третьем триместре беременности более эффективные и сильнодействующие лекарства от молочницы, например свечи «Ливарол».
Суппозитории содержат противогрибковое вещество кетоконазол. Препарат незначительно адсорбируется при интравагинальном применении. Лечение молочницы у беременных средством «Ливарол» допускается при острой и хронической форме микоза. Производитель рекомендует с осторожностью применять лекарство при беременности и грудном вскармливании из-за недостаточной изученности влияния активного вещества на плод и организм грудничка. Лечение острого кандидоза занимает около 5 дней, хронической формы — 10 дней.
Растительные средства
Фитотерапия применяется во время беременности для улучшения функций организма и укрепления местного иммунитета. Проводят спринцевания настоями и отварами листьев, цветков. Подходят для борьбы с молочницей женская трава душица, универсальные лекари ромашка, чистотел, календула, зверобой. Настой готовят стандартным способом, из расчета 4 столовые ложки высушенного сырья на две чашки кипятка. Настаивание проводят не менее 40 минут, затем процеживают.
Травы используют как индивидуально, так и в сборах (смесях). Хорошо сочетаются лист шалфея и малины. Другой вариант сбора для спринцевания — корзинки ромашки, кора дуба, корень крапивы, трава лаванды. Каждый компонент смесей — это десятки фитохимических соединений, среди которых много веществ с противомикробными и противовоспалительными свойствами.
Загрузка…
Просмотры: 702
Лечение грибка