Гипертония и беременность: лечение, клинические рекомендации
Содержание статьи
Симптомы
Квалифицированный медик с легкостью подберет необходимую терапию, отталкиваясь от индивидуальных показателей. Очень важно в этот период не заниматься самолечением, так как это может действительно навредить маме и плоду.
 Симптоматическая картина артериальной гипертонии, в первую очередь, начинается с увеличения показателей на тонометре. Следует учитывать, что для первого триместра характерно понижение давления на 10-15 единиц, как систолического, так и диастолического. Если до беременности норма составляла 130/80 мм рт. ст., то в первые три месяца показатели снизятся до 115/70 мм рт. ст. В период второго триместра давление остается максимально низким. И только в третьем триместре давление повышается, а после родов вновь возвращается к прежним нормальным показателям. Поэтому, делая замеры давления, нужно знать о таких физиологических изменениях.
Симптоматическая картина артериальной гипертонии, в первую очередь, начинается с увеличения показателей на тонометре. Следует учитывать, что для первого триместра характерно понижение давления на 10-15 единиц, как систолического, так и диастолического. Если до беременности норма составляла 130/80 мм рт. ст., то в первые три месяца показатели снизятся до 115/70 мм рт. ст. В период второго триместра давление остается максимально низким. И только в третьем триместре давление повышается, а после родов вновь возвращается к прежним нормальным показателям. Поэтому, делая замеры давления, нужно знать о таких физиологических изменениях.
Гипертония при беременности сопровождается отчетливыми симптомами:
- давящая головная боль в области затылка;
- частые головокружения при физической или эмоциональной нагрузке;
- тошнота, с возможными рвотными позывами;
- «мушки» перед глазами;
- выраженный шум в ушах;
- кратковременные приступы стенокардии или тахикардии.
Из-за изменений невротического характера, при возникновении артериальной гипертензии у беременных (стойкое повышение давления с показателями 180/100 мм рт. ст. и выше), могут появляться округлые красные пятна, которые локализируются на лице и груди. К общим симптомам добавляется гиперемия кожи лица, повышенная потливость и возбудимость.
При позднем диагностировании патологии, что случается очень редко, изменяются сосуды глазного дна (вены расширяются, артериолы сужаются). При таких нарушениях наблюдаются симптомы Гвиста и Салюса, атеросклероз сосудов сетчатки.
Традиционное лечение
При сочетании таких состояний организма, как гипертония и беременность, следует очень серьезно отнестись к лечению патологии. Повышение давления при вынашивании ребенка может ухудшить состояние роженицы и вызвать ряд осложнений у плода:
- нарушения кровообращения головного мозга у беременной женщины;
- смертельно опасные судороги;
- отслойка плаценты, которая вызывает обильные кровотечения;
- замедление развития плода;
- низкая оценка ребенка по шкале Апгар;
- удушение и гибель плода.
Сбивать повышенное давление у беременной обычными антигипертензивными препаратами категорически запрещается. Для будущих мам существуют специально разработанные схемы лечения гипертонии, которые являются безопасными как для них, так и для малышей. К традиционным методам борьбы с диагнозом «гипертония» у беременных относятся:
- Правильная организация отдыха и труда.
Показаны активные прогулки на свежем воздухе (в парке, в лесу). Рекомендуется спать днем. В период вынашивания ребенка очень благоприятными являются водные процедуры, особенно плаванье.
- Рациональное питание (наполненное всеми необходимыми витаминами и микроэлементами).
Беременной женщине необходимо питаться дробно (5-6 раз в день), маленькими порциями. Рацион должен быть обогащен максимальным количеством витамином, в особенности кальцием, магнием, калием, витаминами В.
Эта группа микроэлементов способствует лучшему развитию плода, а также предотвращению возникновения гипертонической болезни у роженицы.
- Периодическая консультация с психологом.
 Такой специалист сможет выявить и поспособствовать устранению возможных психоэмоциональных расстройств, которые могут быть причиной частого подъема артериального давления. Рекомендуется обезопасить беременную женщину от негативных эмоций в домашних условиях.
Такой специалист сможет выявить и поспособствовать устранению возможных психоэмоциональных расстройств, которые могут быть причиной частого подъема артериального давления. Рекомендуется обезопасить беременную женщину от негативных эмоций в домашних условиях.
Для успокоения и нормализации психологического состояния нужно заниматься йогой или медитацией.
Фитотерапия является одним из самых безопасных методов купирования гипертонии. Это лечение настоями и отварами из лечебных трав и растений. Их существует огромное количество, они оказывают гипертензивное, противовоспалительное, сосудосуживающее и успокоительное воздействие на организм. Необходимые сборы для приготовления настоев следует оговаривать с лечащим врачом. Чаще всего назначаются отвары валерианы, пустырника, пиона, персена.
- При наличии невротических реакций организма назначаются седативные средства, специальные гипотензивные препараты.
Каждая методика лечения назначается лечащим врачом. Категорически запрещается самовольно принимать медикаментозные препараты.
Список запрещенных препаратов
Лечение артериальной гипертензии у беременных усложняется тем, что многие средства нельзя принимать в период беременности и лактации. Многие медики отмечают, что во время вынашивания ребенка нельзя пить антагонисты ангиотензиновых рецепторов, так как они обладают тератогенным действием (нарушение эмбрионального развития с возникновением морфологических аномалий и пороков развития плода). К таким препаратам относятся «Вальсартан», «Ибельсартан». По той же причине, в первом триместре запрещается принимать ингибиторы ангиотензинпревращающего фермента («Квинаприл», «Эналоприл»).
По истечении восьмой недели беременности запрещаются препараты с возможным эмбриотоксическим действием. Оказать такое влияние могут антибиотики, антидиабетические и противовоспалительные средства. Лекарства, которые ухудшают гемодинамику матери, ухудшают кровообращение плода. Средства, понижающие свертываемость крови у роженицы, аналогично действуют на плод. Поэтому, при выборе следует внимательно ознакомится с действием препарата и его влиянием на ребенка.
Список разрешенных средств
Лечение артериальной гипертонии у беременных включает прием гипотензивных препаратов. Самыми эффективными во время вынашивания плода и в послеродовой период являются антагонисты кальция или блокаторы кальциевых каналов, бета-адреноблокаторы и препараты группы метилдофа. Для избавления от диагноза «гипертония» у беременных используются антагонисты первых поколений, так как третье поколение данной группы не изучено, поэтому, назначаться не будет.
«Магний-В6» является первым препаратом, который назначается при гипертонии у беременных. Это обусловлено первопричиной патологического состояния. Самым распространённым предлогом для развития гипертонической болезни является инсулинорезистентность (понижение чувствительности тканей к инсулину), а следом за ней развивается недостаток магния, который не позволяет расслабиться сосудам. Таким образом, в период беременности возникает гипертония, которую купирует магний-В6. Несмотря на относительную безопасность препарата, перед применением необходимо проконсультироваться с медиком.
«Допегит» («Метилдопа») оказывает гипотензивное воздействие, которое обусловлено его способностью понижать частоту сердечных сокращений и минутный объем крови, что приводит к снижению сопротивления периферических сосудов.
 Отличительным негативным явлением препарата является его провоцирование задержки жидкости и натрия в организме, что приводит к сужению сосудов, а в следствии, к повышению давления. Поэтому данный препарат следует применять в комплексе с салуретиками или диуретиками.
Отличительным негативным явлением препарата является его провоцирование задержки жидкости и натрия в организме, что приводит к сужению сосудов, а в следствии, к повышению давления. Поэтому данный препарат следует применять в комплексе с салуретиками или диуретиками.
Гипертония на фоне беременности не страшна при возможности приема «Допегита», так как данный препарат является одним из немногих средств, который можно принимать на раннем сроке вынашивания (начиная с первых дней до 28 недели). Препарат назначается при легкой и средней стадии тяжести у беременных.
«Лабеталол» является препаратом группы неселективных альфа и бета-адреноблокаторов. Гипотензивный эффект обусловлен блокированием альфа и бета адренорецепторов в сочетании с периферическим расширением сосудов. Действие препарата не меняет количество сердечных выбросов и частоту сердечных сокращений. Препарат оказывает сильное и быстрое воздействие на уровень артериального давления, поэтому важно соблюдать назначенное врачом количество применяемого препарата для предотвращения передозировки и вызова гипотонии. Исследованиями доказано, что действие препарата в период беременности не вредит ни матери, ни будущему малышу.
Препарат «Нифедипин», группы антагонистов ионов кальция, расширяет коронарные и периферические сосуды, в частности – артериальные, что способствует благоприятному снижению уровня артериального давления. Также действие препарата снижает потребность сердца в кислороде, что профилактирует развитие тяжелых сердечных заболеваний (ишемия миокарда, аритмия, инфаркт миокарда). Отличительным благоприятным свойством «Нифедипина» является отсутствие угнетающего влияния на проводящую систему сердца.
«Верапамил» является препаратом группы блокаторов кальциевых каналов. Его антигипертензивное действие обусловлено возможностью снятия постнагрузки с сердца и его потребности в кислороде. Вследствие этого увеличивается коронарный (сердечный) кровоток и расширяются коронарные сосуды. «Верапамил» выделяется с грудным молоком, поэтому его применение во время лактации не актуально.
Препараты метилдофы оказывают благоприятный эффект на нервную регуляцию тонуса сосудов, что способствует нормализации уровня кровяного давления при артериальной гипертензии у беременных. Действие средства сопровождается снятием постнагрузки с миокарда и уменьшением количества его сокращений. Вследствие этого снижается сердечный выброс в момент систолы и периферическое сосудистое сопротивление, что в комплексе вызывает гипотензию (понижение давления).
Действующее вещество может проникать в молоко матери, поэтому его прием во время лактации не рекомендуется. Принятие препарата должно выполняться только по назначению лечащего врача.
 Существуют дополнительные группы препаратов для дополнительного лечения гипертонии у беременных, которые могут использовать медики.
Существуют дополнительные группы препаратов для дополнительного лечения гипертонии у беременных, которые могут использовать медики.
- Препараты клонидина («Клофелин», «Гемитон», «Катапресан») способствуют уменьшению приступов тахикардии (усиленного сердцебиения) и понижению уровня артериального давления.
- Салауретики («Гипотиазид», «Бринальдикс», «Гигротон») понижают эффект гипотензивных препаратов.
- Спазмолитики («Но-шпа», «Дибазол», «Эуфиллин») вводятся только парентерально, так как используются для купирования гипертонических кризов. К группе спазмолитических препаратов относится магния сульфат, который оказывает сильный противосудорожный эффект.
- Симпатолитические препараты («Октадин», «Исмелин», «Гуанетидин») оказывают очень сильный гипотонический эффект. Их применение возможно только в случае, если польза для беременной женщины превышает возможный риск для плода.
Все вышеперечисленные препараты назначаются и дозируются исключительно лечащим врачом. Любое самолечение может вызвать ряд серьезных осложнений.
Нетрадиционная терапия
Помимо стандартных методов лечения гипертонии, клинические рекомендации получили нетрадиционная и народная медицина, направленные на снижение артериального давления.
Народная медицина предлагает огромное количество способов снизить повышенное давление в период вынашивания ребенка.
- Самым простым способом понизить давление можно с помощью чеснока. Достаточно употреблять в день 2-3 зубка. Под его воздействием давление понижается на 5-7%.
- Свежевыжатый свекольный сок оказывает благоприятное воздействие на тонус сосудов, что несет ответную реакцию на уровень давления. В сутки необходимо выпивать стакан сока.
- Очень полезным в период беременности является арбуз. Благодаря своей возможности провоцировать вывод жидкости с организма, он не только понижает давление, но и устраняет другие губительные симптомы, спровоцированные задержкой воды.
 Рецептов народной медицины очень много, и большинство являются не только хорошим гипотензивным средством, но и абсолютно безопасным для беременной женщины. Чего не скажешь о нетрадиционной медицине. Некоторые квалифицированные медики категорически опровергают большинство альтернативных способов снижения артериального давления, другие, наоборот, одобряют. Поэтому, прежде чем прибегнуть к лечению гипертонии с помощью нетрадиционной терапии, следует обязательно проконсультироваться с лечащим врачом.
Рецептов народной медицины очень много, и большинство являются не только хорошим гипотензивным средством, но и абсолютно безопасным для беременной женщины. Чего не скажешь о нетрадиционной медицине. Некоторые квалифицированные медики категорически опровергают большинство альтернативных способов снижения артериального давления, другие, наоборот, одобряют. Поэтому, прежде чем прибегнуть к лечению гипертонии с помощью нетрадиционной терапии, следует обязательно проконсультироваться с лечащим врачом.
К нетрадиционным методам лечения гипертонии у беременных относятся:
- Уксусные примочки на пятки. К ним прибегают в моменты обострения патологии. Нужно промочить куски марли в 9% уксусе, приложить к ступням и прилечь на кровать в удобное положение. Для лучшего эффекта рекомендуется через пол часа выпить настой валерианы. Такой способ помогает безопасно снизить уровень артериального давления.
- Благоприятное воздействие оказывает массаж головы, затылка и шеи, а также точечный массаж. Воздействие на внешние периферические рецепторы на коже посылают импульс в нервную систему, что способствует понижению давления. Методику массажа и нахождение нужных точек необходимо оговаривать с профильным специалистом.
- Положительные результаты в лечении гипертонии дает ежедневное употребление кисломолочных продуктов. Самым эффективным считается кефир в сочетании с корицей, выпитый натощак. Нетрадиционная медицина предлагает втирать его в кожу головы и лица массажными движениями. Однако медицине доподлинно не известно: что именно провоцирует снижение артериального давления – массаж или кефир.
- При резких скачках давления поможет обычный «Корвалол». Следует накапать 20 капель в полстакана воды и выпить. Такая методика часто практикуется медсестрами скорой помощи. Корвалол оказывает успокоительное действие на миокард, что нормализует частоту его сокращений и кровообращение в целом. Это способствует нормализации артериального давления.
 Популярным средством от гипертонии у беременных стало применение лечебных ванн. Это могут быть жемчужные, хвойные, углекислые и т. п. Многие утверждают, что самой эффективной от давления является чесночная ванная. Для этого необходимо истолочь 30-40 зубков чеснока, залить ведром кипятка и оставить настоятся несколько часов. Затем жидкость немного разогреть и вылить в ванную, добавить теплой воды и принимать в течение получаса. Такой способ можно с легкостью выполнять в домашних условиях.
Популярным средством от гипертонии у беременных стало применение лечебных ванн. Это могут быть жемчужные, хвойные, углекислые и т. п. Многие утверждают, что самой эффективной от давления является чесночная ванная. Для этого необходимо истолочь 30-40 зубков чеснока, залить ведром кипятка и оставить настоятся несколько часов. Затем жидкость немного разогреть и вылить в ванную, добавить теплой воды и принимать в течение получаса. Такой способ можно с легкостью выполнять в домашних условиях.- Уважение и одобрение квалифицированных медиков получила авторская методика Стрельниковой. Она заключается в комплексе дыхательной гимнастики. Для понижения давления в период беременности подойдут первые 5 упражнений, убрать нужно лишь наклоны.
- Гомеопатическая терапия предполагает применение маленьких доз гипотензивных препаратов, растворенных в воде. Гомеопатия является популярной среди альтернативной медицины.
- Существует методика избавления от гипертонии с помощью пищевой соды. Заключается она в приеме 1 ч. л. порошка натощак. Медики предлагают дополнить такой способ приемом слабодействующих гипотензивных препаратов. В комплексе метод усидит вывод жидкости из организма, а в следствии понизит артериальное давление.
- Индийская методика купирования гипертонии предполагает нанесение синего йода на определенные участки тела в определенные дни. Эффективность данной методики не подтверждается медиками.
- Гирудотерапия является самым древним способом от многих болезней, включая гипертонию. Данный метод предполагает лечение пиявками, которые высасывают кровь, а внутрь выпускают активный фермент, нормализирующий артериальное давление. Следует отметить, что врачи не приветствуют данный метод с целью лечения от любых болезней, особенно в период беременности.
Каждая из вышеперечисленных методик способствует понижению артериального давления. Но мало альтернативных способов подкрепляются медицинским одобрением. Особенно внимательным следует быть в период беременности. Возникновение гипертонической болезни в период вынашивания ребенка – это тяжелое состояние, которое может нанести весомый ущерб молодой маме и ее будущему ребенку, поэтому очень важно определить рациональное лечение. Если вы по какой-то причине не доверяете своему врачу, смените его. Главная цель – это здоровое состояние роженицы и плода.
причины, симптомы, лечение и профилактика
Гипертония – это распространенное название хронического заболевания, характеризующегося постоянно повышенным артериальным давлением.
Артериальная гипертензия у беременных — это состояние, когда тонометр, измеряющий артериальное давление, показывает значения выше 140/90 мм рт. ст.
| Особенности во время беременности | |
|---|---|
| Норма давления | У женщин в положении нормальным считается верхнее АД меньше или равно 140 мм рт.ст. и/или диастолического меньше или равно 90 мм рт.ст. Опасным считается состояние САД ≥ 160 мм рт.ст. и/или ДАД ≥ 110 мм рт.ст. |
| Осложнения | Сильные головне боли, кровотечения, нарушение мозгового кровообращения, тахикардия. |
| Чем опасна гипертония | Выкидыш, синдром задержки плода, осложнения при родах, рождение ребенка с патологией сердца и сосудов, смерть при родах. |
| Можно ли пить таблетки | Большинство препаратов под запретом! Требуется консультация врача. |
Причины возникновения высокого давления

 Нормальное артериальное давление зависит от состояния стенок сосудов, от состава крови и ее обращения. У девушек в положении кровообращение усиливается, оказывая давление на сердце. Кроме того, масса тела постоянно увеличивается, оказывая нагрузку на вены и сосуды. Это приводит к повышению давления.
Нормальное артериальное давление зависит от состояния стенок сосудов, от состава крови и ее обращения. У девушек в положении кровообращение усиливается, оказывая давление на сердце. Кроме того, масса тела постоянно увеличивается, оказывая нагрузку на вены и сосуды. Это приводит к повышению давления.Возрастная ригидность сосудов повышает их сопротивление кровотоку, из-за чего поднимаются показатели АД. Поэтому артериальная гипертензия свойственная людям старшего возраста.
Гипертония у беременных часто является поводом вредных привычек. Курение, превышении нормы потребления алкоголя, чрезмерное увлечение острой или жирной пищей неблагоприятно сказываются на здоровье сосудов.
Заболевания почек и пороки сердца – хронические недуги, которые часто осложняются гипертензией. Психотравмирующие и стрессовые ситуации также нарушают работу сердечно-сосудистой системы. Все эти причины могут вызывать повышение артериального давления у женщин в преддверии родов.
Помимо этого, выделяют стойкую гипертензию беременных! Это патология, которая возникает у женщин после 20 недели вынашивания плода. В тяжелых случаях – до 20 недели. Поздние токсикозы, осложненное течение родоразрешения также вызывают повышение артериального давления у женщин и развитие сосудистых заболеваний.
Беременность при гипертонии 2 степени — требует незамедлительного лечения!
Классификация патологии
Выделяют следующие виды заболевания у беременных женщин:
- Гипертензия – стабильные показатели артериального давления свыше 140/90 мм рт. ст.;
- Преэклампсия (отечность) – гипертония с показателями свыше 160/110 мм рт. ст. С осложнением в виде протеинурии (повышенным содержанием белка в моче).


Если не принимать мер по стабилизации состояния до родов, может развиться эклампсия, сопровождаемая судорогами. Дальнейшее развитие может привести к гибели и выкидышу плода, коме и смерти пациентки; - Хроническая гипертония, диагностированная до наступления беременности.
Патология может иметь такие тяжелые последствия, как:
- Инсульт,
- Инфаркт,
- Расстройства зрения,
- Сердечная или почечная недостаточность, в том числе острая.
Симптомы повышения артериального давления
Иногда симптомы гипертонии не сопровождаются неприятными ощущениями. Особенно, если давление стабильно повышено и не меняется скачкообразно. Но чаще всего гипертоник ощущает сильную, давящую или пульсирующую головную боль. Особенно в области висков и затылка. Реже потемнение и «мушки» в глазах. Иногда головокружение, чувство жара, привкус или запах металла.
Таблица: Клинические проявления гипертонии у беременных
| Состояние | Симптомы |
|---|---|
| Артериальное давление (АД) | Верхнее АД — выше 160-180 мм рт.ст, нижнее — выше 110 мм рт.ст. |
| Протеинурия | выше 5 г/сутки (нормальная — меньше 300 мг/сутки) |
| Креатинин в сыворотке крови | Повышение |
| Эклампсия | Эпилептические припадки |
| Легкие | Отек |
| Олигурия | меньше 500 мл/сутки |
| Поражение органов | Головная боль, частичная потеря зрения, боль в животе, обморок, тошнота и рвота, тромбоцитопения, гемолиз в мелких кровеносных сосудах |
Эффективное лечение патологии
Лечение гипертонии у беременных осуществляется строго под контролем врача!
Снижать кровяное давление нужно плавно, без резких скачков.
Артериальная гипертензия всегда лечится медикаментозно. Но беременность и роды отдельный случай! Назначение лекарственных средств должно откладываться на самый последний случай.


Гипертензивные препараты могут дать кратковременный эффект или не дадут никакого действия, если пациентка не изменит образ жизни, приведший к заболеванию.

 Консервативные немедикаментозные средства:
Консервативные немедикаментозные средства:- Прежде всего нужно убрать привычку курить. К сожалению, даже девушки в положении не бросают вредную привычку, несмотря на колоссальный риск возникновения пороков развития плода.
- Нормализовать вес при гипертонии 1 степени бывает достаточно. При беременности женщина набирает массу тела за счет растущего плода, увеличения матки, плаценты, околоплодных вод и повышения объема крови в организме. Это уже создает значительную нагрузку на сосуды. Если при этом женщина по расхожей нелепой рекомендации «ест за двоих», то у нее возникает риск ожирения. Как следствие, появление симптомов гипертонии, проблем с суставами и позвоночником и проч.
- Снизить потребление жирной, острой, соленой пищи, сахара и выпечки.
- Употреблять меньше жареного, копченого, промышленных консервов. Они содержат холестерин и канцерогены, провоцирующие образование холестериновых бляшек и сгустков крови. Такая пища чревата и образованием тромбов с атеросклерозом.
- Повысить физическую активность. Женщине в положении показаны ходьба, плавание, йога, аквааэробика. Лучше посетить специальные курсы, адаптированные для будущих матерей. Физнагрузки помимо профилактики гипертензии способствуют выработке правильного дыхания, важного при родах. Насыщают организм женщины и ребенка кислородом, поддерживают тело в тонусе.
- Принимать препараты магния и калия. Они укрепляют сосуды и повышают их эластичность. Благотворно влияют на сердечную мышцу и снимают судорожный синдром. Такие препараты часто показаны беременным при повышении тонуса матки, спазмах мышц и проблемах кровообращения.
- Гипертоникам, как и будущим мамочкам, противопоказан алкоголь.
Важно! Любые изменения привычного образа жизни беременной должны проходить под контролем гинеколога!
При назначении врачом медицинских препаратов их нужно пить в рекомендованной дозировке. В одни и те же часы, запивая водой и не совмещая все лекарства в одном приеме.
Самостоятельно отменять препарат или заменять его на более «сильный» или «слабый» нельзя. Тем более при беременности, когда может пострадать здоровье не только пациента, но и будущего ребенка.
До родов женщинам при гипертонии чаще назначают :
- Сердечно-сосудистые препараты: папазол, дибазол, андипал;
- Мочегонные средства: настой листьев брусники, толокнянки; канефрон, фуросемид.
Девушкам, у кого уже были проблемы с давлением при первых родах, с сахарным диабетом и хронической гипертензией, часто рекомендуют прием аспирина. Прием препарата должен назначить врач, не раньше 13 недели беременности.
Стойкое артериальное давление у беременной выше 170/110 мм рт.ст. является поводом для госпитализации.
Противопоказано назначение
Пациенткам в положении не назначают препараты хлоротиазида, индапамида, рилменидина, кандесартана и других. Препараты ИАПФ, блокатор рецепторов прямые ингибиторы ренина могут вызвать уродство и гибель плода.
Профилактика болезни
Профилактировать гипертензию можно такими же методами, какие рекомендованы для ведения здорового образа жизни. Это здоровое питание, избавление от вредных привычек, умеренная физическая активность, ношение компрессионного белья, отсутсвие стрессов и прием сосудоподдерживающих препаратов.


Не рекомендуется вести пассивный образ жизни. Увлекаться крепким кофе, черным чаем и шоколадом. Полезно употреблять в пищу больше свежих фруктов, ягод (клюква) и сырых овощей (свекла).
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА

Вконтакте
Одноклассники
Мой мир
Google+
Гипертония при беременности — причины, симптомы, диагностика и лечение
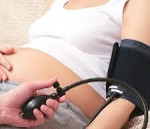
Гипертония при беременности — это патологическое повышение артериального давления (АД) выше стандартных нормальных или характерных для пациентки показателей, возникшее до зачатия или связанное с гестацией. Обычно проявляется головными болями, головокружением, шумом в ушах, одышкой, сердцебиениями, быстрой утомляемостью. Диагностируется с помощью измерения АД, ЭКГ, ЭхоКГ, УЗИ надпочечников и почек, лабораторных анализов крови и мочи. Стандартное лечение предполагает назначение гипотензивных препаратов (селективных β1-адреноблокаторов, α2-адреномиметиков, антагонистов кальция, вазодилататоров) в комбинации со средствами, улучшающими работу фетоплацентарного комплекса.
Общие сведения
Артериальная гипертензия (АГ, артериальная гипертония) является наиболее частым сердечно-сосудистым расстройством, выявляемым в гестационном периоде. По данным ВОЗ, гипертония диагностируются в 4-8% гестаций, в России гипертензивные состояния обнаруживаются у 7-29% беременных. Почти в двух третях случаев гипертензия обусловлена беременностью, показатели давления стабилизируются на протяжении 6 недель после родов. Хотя физиологические изменения в 1 триместре обычно способствуют снижению АД, гипертония, развившаяся до гестации, без достаточного контроля давления зачастую ухудшает прогноз беременности и ее исходов, поэтому такие пациентки нуждаются в повышенном внимании со стороны медицинского персонала.

Гипертония при беременности
Причины
У 80% беременных с высоким АД хроническая артериальная гипертензия, которая возникла до зачатия либо манифестировала в первые 20 недель гестационного срока, связана с развитием гипертонической болезни (эссенциальной гипертонии). У 20% женщин артериальное давление повышается до беременности под влиянием других причин (симптоматическая гипертензия). Пусковым моментом для обострения или дебюта заболевания у беременных зачастую является увеличение объема циркулирующей крови, необходимой для удовлетворения потребностей в питательных веществах и кислороде как матери, так и плода. Основными предпосылками для возникновения хронической артериальной гипертензии являются:
- Нейрогенные нарушения. По мнению большинства исследователей, эссенциальная гипертония на начальных этапах представляет собой невроз, вызванный истощением механизмов высшей нервной регуляции на фоне постоянных стрессов, психоэмоционального перенапряжения. Предрасполагающими факторами считаются наследственная отягощенность, ранее перенесенные заболевания почек и головного мозга, избыточное потребление соли, курение, злоупотребление алкогольными напитками.
- Симптоматическое повышение сосудистого сопротивления. Существует ряд заболеваний, при которых изменение гемодинамических показателей связано с нарушением структуры стенки сосудов или секреции гормонов, регулирующих гемодинамику. Симптоматическая гипертензия у беременных чаще возникает на фоне хронического пиелонефрита, гломерулонефрита, поликистоза почек, диабетической нефропатии, ренин-продуцирующих опухолей, тиреотоксикоза, гипотиреоза, лихорадочных состояний.
Гипертония, выявленная после 20-й недели беременности (обычно за 3-4 недели до родов), является функциональным расстройством. Она обусловлена специфическими изменениями гемодинамики и реологии крови, связанными с вынашиванием плода и подготовкой к родам. Как правило, уровень артериального давления в таких случаях нормализуется к концу 6-й недели послеродового периода.
Патогенез
Начальным звеном развития эссенциальной гипертонии является нарушение динамического равновесия между прессорными и депрессорными системами кортиковисцеральной регуляции, которые поддерживают нормальный тонус сосудистых стенок. Повышение активности прессорных симпатико-адреналовой и ренин-ангиотензин-альдостероновой систем оказывает сосудосуживающий эффект, что вызывает компенсаторную активацию депрессорной системы — усиленную секрецию вазодилататорных простагландинов и компонентов калликреин-кининового комплекса белков. В результате истощения депрессорных агентов нарастает лабильность АД с тенденцией к его стойкому повышению.
Первичные нарушения на кортикальном уровне, реализованные через вторичные нейроэндокринные механизмы, приводят к возникновению вазомоторных расстройств — тоническому сокращению артерий, что проявляется повышением давления и вызывает ишемизацию тканей. Одновременно под влиянием симпатоадреналовой системы усиливается сердечный выброс. Для улучшения кровоснабжения органов компенсаторно увеличивается объем циркулирующей крови, что сопровождается дальнейшим ростом АД. На уровне артериол нарастает периферическое сосудистое сопротивление, в их стенках нарушается соотношение между электролитами, гладкомышечные волокна становятся более чувствительными к гуморальным прессорным агентам.
Через набухшую утолщенную, а затем и склерозированную стенку сосудов питательные вещества и кислород хуже проникают в паренхиму внутренних органов, вследствие чего развиваются различные полиорганные нарушения. Для преодоления высокого периферического сопротивления сердце гипертрофируется, что приводит к дальнейшему повышению систолического давления. В последующем истощение ресурсов миокарда способствует кардиодилатации и развитию сердечной недостаточности. При симптоматических гипертензиях пусковые моменты заболевания могут быть другими, но впоследствии включаются единые механизмы патогенеза.
Дополнительными патогенетическими факторами гипертонии при гестации у наследственно предрасположенных женщин могут стать недостаточный синтез 17-оксипрогестерона плацентарной тканью, высокая чувствительность сосудов к действию ангиотензинов, усиленная продукция ренина, ангиотензина II, вазопрессина на фоне функциональной ишемии почек, эндотелиальная дисфункция. Определенную роль играет перенапряжение кортиковисцеральных систем регуляции вследствие гормональной перестройки организма, эмоциональных переживаний, вызванных беременностью.
Классификация
Традиционное деление гипертензивных состояний на первичные и симптоматические, систолические и диастолические, легкие, средние и тяжелые при беременности рационально дополнить классификацией на основе критериев времени возникновения заболевания и его связи с гестацией. В соответствии с рекомендациями Европейского общества по изучению артериальной гипертензии выделяют следующие формы артериальной гипертонии, определяемой у беременных:
- Хроническая АГ. Патологическое повышение давления было диагностировано до гестации или на протяжении ее первой половины. Отмечается в 1-5% случаев беременностей. Обычно заболевание приобретает персистирующий характер и сохраняется после родов.
- Гестационная АГ. Гипертензивный синдром выявляется во второй половине беременности (чаще — после 37-й недели) у 5-10% пациенток с ранее нормальным артериальным давлением. АД полностью нормализуется к 43-му дню послеродового периода.
- Преэклампсия. Кроме признаков артериальной гипертензии наблюдается протеинурия. Уровень белка в моче превышает 300 мг/л (500 мг/сутки) либо при качественном анализе разовой порции содержание протеина соответствует критерию «++».
- Осложненная ранее существовавшая гипертензия. У беременной, страдавшей гипертонией до родов, после 20 недели гестации обнаруживается утяжеление артериальной гипертензии. В моче начинает определяться белок в концентрациях, соответствующих преэклампсии.
- Неклассифицированная АГ. Пациентка с повышенными показателями АД поступила под наблюдение акушера-гинеколога на сроках, не позволяющих классифицировать заболевание. Информация о предшествующем течении болезни является недостаточной.
Симптомы гипертонии при беременности
Выраженность клинической симптоматики зависит от уровня артериального давления, функционального состояния сердечно-сосудистой системы и паренхиматозных органов, гемодинамических особенностей, реологических характеристик крови. Легкое течение заболевания может быть бессимптомным, хотя чаще беременные жалуются на периодическое возникновение головных болей, головокружения, шума или звона в ушах, повышенной утомляемости, одышки, болей в груди, приступов сердцебиений. Пациентка может ощущать жажду, парестезии, похолодание конечностей, отмечать нарушения зрения, учащение мочеиспускания ночью. Нередко ухудшается ночной сон, появляются немотивированные приступы тревоги. Возможно выявление в моче небольших примесей крови. Иногда наблюдаются носовые кровотечения.
Осложнения
Артериальная гипертензия во время беременности может осложняться гестозами, фетоплацентарной недостаточностью, самопроизвольными абортами, преждевременными родами, преждевременной отслойкой нормально расположенной плаценты, массивными коагулопатическими кровотечениями, антенатальной гибелью плода. Высокая частота гестозов у беременных с гипертонией (от 28,0 до 89,2%) обусловлена общими патогенетическими механизмами нарушений регуляции тонуса сосудов и работы почек. Течение гестоза, возникшего на фоне артериальной гипертензии, является крайне тяжелым. Обычно он формируется на 24-26-й неделях, отличается высокой терапевтической резистентностью и склонностью к повторному развитию при следующих беременностях.
Риск преждевременного прерывания гестации увеличивается по мере утяжеления гипертонии и в среднем составляет 10-12%. При беременности и в период родов у женщин с повышенным давлением чаще нарушается мозговое кровообращение, отслаивается сетчатка, диагностируется отек легких, полиорганная и почечная недостаточность, HELLP-синдром. Гипертония до сих пор остается второй по частоте после эмболии причиной материнской смертности, которая, согласно данным ВОЗ, достигает 40%. Чаще всего непосредственной причиной смерти женщины становится ДВС-синдром, вызванный кровотечением при преждевременной отслойке плаценты.
Диагностика
Выявление у беременной характерных для гипертензии жалоб и повышения АД при разовой тонометрии является достаточным основанием для назначения комплексного обследования, позволяющего уточнить клиническую форму патологии, определить функциональную состоятельность различных органов и систем, выявить возможные причины и осложнения заболевания. Наиболее информативными методами для диагностики гипертонии при беременности являются:
- Измерение артериального давления. Определение показателей АД с помощью тонометра и фонендоскопа или комбинированного электронного аппарата достоверно обнаруживает гипертензию. Для подтверждения диагноза и выявления циркадных ритмов колебания давления при необходимости выполняется его суточный мониторинг. Диагностическое значение имеет повышение систолического давления до ≥140 мм рт. ст., диастолического — до ≥90 мм рт. ст.
- Электрокардиография и эхокардиография. Инструментальное обследование сердца направлено на оценку его функциональных возможностей (ЭКГ), анатомо-морфологических особенностей и давления в полостях (ЭхоКГ). С помощью этих методов тяжесть гипертонии оценивается на основе данных о гипертрофии миокарда, очаговых патологических изменениях, возникающих при перегрузках, возможных нарушениях проводимости и ритма сердечных сокращений.
- УЗИ почек и надпочечников. Значительная часть случаев симптоматической гипертензии связана с нарушением секреции компонентов вазопрессорной и депрессорной систем в почках и надпочечниках. Ультразвуковое исследование позволяет обнаружить гиперплазию тканей, очаговые воспалительные и неопластические процессы. Дополнительное проведение УЗДГ сосудов почек выявляет возможные нарушения кровотока в органе.
- Лабораторные анализы. В общем анализе мочи могут определяться эритроциты и белок. Наличие лейкоцитов и бактерий свидетельствует о возможном воспалительном характере изменений в почечной ткани. Для оценки функциональных возможностей почек выполняют пробы Реберга и Зимницкого. Диагностически значимыми показателями являются калий, триглицериды, общий холестерин, креатинин, ренин, альдостерон в плазме крови, 17-кетостероиды в моче.
- Прямая офтальмоскопия. В ходе исследования глазного дна выявляются характерные гипертонические изменения. Просвет артерий сужен, вен — расширен. При длительном течении гипертонии возможно склерозирование сосудов (симптомы «медной» и «серебряной проволоки»). Патогномоничным для заболевания считается артериовенозный перекрест (симптом Салюса-Гунна). Нарушается нормальное ветвление сосудов (симптом «бычьих рогов»).
С учетом высокой вероятности развития фетоплацентарной недостаточности рекомендовано проведение исследований, позволяющих контролировать функциональные возможности плаценты и развитие плода, — УЗДГ маточно-плацентарного кровотока, фетометрии, кардиотокографии. При беременности дифференциальная диагностика гипертонии проводится с заболеваниями почек (хроническим пиелонефритом, диффузным диабетическим гломерулосклерозом, поликистозом, аномалиями развития), энцефалитом, опухолями головного мозга, коарктацией аорты, узелковым периартериитом, эндокринными заболеваниями (синдромом Иценко-Кушинга, тиреотоксикозом). Пациентке рекомендованы консультации кардиолога, невропатолога, уролога, эндокринолога, окулиста, по показаниям — нейрохирурга, онколога.
Лечение гипертонии при беременности
Основной терапевтической задачей при ведении беременных с АГ является эффективное снижение АД. Антигипертензивные препараты назначают при показателях АД ≥130/90-100 мм рт. ст., превышении нормального для конкретной пациентки систолического давления на 30 единиц, диастолического — на 15, выявлении признаков фетоплацентарной недостаточности или гестоза. Терапия гипертонии по возможности проводится монопрепаратом в минимальной дозировке с хронотерапевтическим подходом к приему медикаментов. Предпочтительны лекарственные средства с пролонгированным эффектом. Для уменьшения АД в период гестации рекомендуют использовать следующие группы гипотензивных препаратов:
- α2-адреномиметики. Средства этой группы соединяются с α2-рецепторами симпатических волокон, предотвращая высвобождение катехоламинов (адреналина, норадреналина) — медиаторов, обладающих вазопрессорным эффектом. В результате снижается общее периферическое сопротивление сосудистого русла, урежаются сокращения сердца, что в результате приводит к снижению давления.
- Селективные β1-адреноблокаторы. Препараты воздействуют на β-адренорецепторы миокарда и гладкомышечных волокон сосудов. Под их влиянием преимущественно уменьшаются сила и частота сердечных сокращений, угнетается электропроводимость в сердце. Особенностью селективных блокаторов β-адренорецепторов является снижение потребления кислорода сердечной мышцей.
- Блокаторы медленных кальциевых каналов. Антагонисты кальция оказывают блокирующий эффект на медленные каналы L-типа. В результате тормозится проникновение ионов кальция из межклеточных пространств в гладкомышечные клетки сердца и сосудов. Расширение артериол, коронарных и периферических артерий сопровождается уменьшением сосудистого сопротивления и снижением АД.
- Миотропные вазодилататоры. Основными эффектами спазмолитических средств являются уменьшение тонуса и снижение сократительной активности гладкомышечных волокон. Расширение периферических сосудов клинически проявляется падением АД. Вазодилататоры эффективны для купирования кризов. Обычно сосудорасширяющие препараты комбинируют с медикаментами других групп.
Диуретики, антагонисты ангиотензиновых рецепторов, блокаторы АПФ для лечения гипертонии гестационного периода применять не рекомендуется. Комплексная медикаментозная терапия повышенного давления при беременности предполагает назначение периферических вазодилататоров, улучшающих микроциркуляцию в фетоплацентарной системе, метаболизм и биоэнергетику плаценты, биосинтез белка.
Предпочтительным способом родоразрешения являются естественные роды. При хорошем контроле АД, благоприятном акушерском анамнезе, удовлетворительном состоянии ребенка гестацию пролонгируют до доношенных сроков. Во время родов продолжается гипотензивная терапия, обеспечиваются адекватная аналгезия и профилактика гипоксии плода. Для сокращения периода изгнания по показаниям выполняется перинеотомия или накладываются акушерские щипцы. При высокой терапевтической рефрактерности, наличии серьезных органных осложнений (инфаркта, инсульта, отслойки сетчатки), тяжелых и осложненных гестозах, ухудшении состояния ребенка роды проводятся досрочно.
Прогноз и профилактика
Исход гестации зависит от выраженности гипертензивного синдрома, функционального состояния фетоплацентарного комплекса и органов-мишеней, эффективности гипотензивного лечения. С учетом степени тяжести заболевания специалисты в сфере акушерства выделяют 3 степени риска беременности и родов. При мягкой гипертонии с признаками гипотензивного влияния гестации в I триместре (I группа риска) прогноз благоприятный. У беременных женщин с мягкой и умеренной гипертензией без физиологичного гипотензивного эффекта на ранних сроках (II группа риска) осложненными являются более 20% гестаций. При умеренной и тяжелой гипертензии со злокачественным течением (III группа риска) больше чем у половины беременных выявляются осложнения, вероятность рождения доношенного ребенка резко снижается, повышается риск перинатальной и материнской смертности.
Для профилактики гипертонии женщинам, планирующим беременность, рекомендуется снизить избыточный вес, пролечить обнаруженную соматическую и эндокринную патологию, избегать стрессовых ситуаций. Беременных пациенток с АГ относят к группе повышенного риска для диспансерного наблюдения и профильного лечения у терапевта с не менее чем 2-3 осмотрами в течение гестационного срока.
Таблетки от давления и гипертонии при беременности: список лекарств
Беременность и роды самый важный и ответственный период в жизни женщин. Зачастую во время вынашивания ребенка происходит сбой в работе сердечно-сосудистой системы. Появляется недомогание, головные боли и повышается артериальное давление.
Длительный характер таких симптомов может вызвать стойкую артериальную гипертензию. Справиться с патологией удается только при помощи медикаментозной терапии под наблюдением врача.
Когда нужно принимать лекарство
Таблетки от давления во время беременности может назначить только врач-кардиолог. Специалист ставит диагноз и назначает схему лечения.


Норма АД для беременных ниже или равно 140/90 мм рт.ст.
Эпизоды, когда систолическое (верхнее) АД длительное время превышает данных показателей, могут послужить основанием для обследования и применения медикаментозных препаратов.
Любые самостоятельные попытки подобрать лекарственный препарат от гипертонии может принести вред плоду и матери.
Лекарственный препарат назначается в индивидуальном порядке. Врач оценивает ситуацию после тщательного обследования. Специалист принимает решение в пользу медикаментозного лечения только в случае угрозы осложнений со стороны плода или матери.
Цель медикаментозной терапии:
- Снижение нагрузки на сердце, глаза и почки;
- Нормализация правильной работы сердечно-сосудистой системы;
- Сохранение беременности;
- Сохранение правильного развития плода;
- Отсутствие осложнений при родах.


| Возможные диагнозы | Определение |
|---|---|
| Гипертония у беременных | Заболевание, которое проявляется в виде неприятных симптомов (головная боль, сердцебиение, одышка, усталость) наряду с повышенным артериальным давлением. |
| Гестационная гипертензия | Патология, которая впервые проявляется высоким уровнем АД после 5 месяца беременности. Белок в моче при этом отсутствует. |
| Преэклампсия | Высокое АД впервые диагностируется после 20 недели беременности. При этом присутствует повышенный белок в моче. |
Какие таблетки от давления рекомендуют беременным
Арсенал медикаментозных средств существенно ограничен. Лекарствами первой помощи считаются метилдопа, дигидропиридиновые антагонисты кальция и кардиоселективные β-адреноблокаторы.


В качестве дополнительных средств для комбинированного лечения используют диуретики и α-адреноблокаторы.
Список препаратов первой помощи для беременных
| Лекарственные средства | Доза применения |
|---|---|
| Метилдопа — лекарственный препарат первой линии, который может бить использован для лечения гипертонии у беременных. | Средняя доза в сутки: 1500 мг. Применение разделяют на 2-3 приема. |
| Нифедипин – препарат пролонгированного действия, который часто фугирует в лечении гипертонии перед родами. | Доза в сутки: 40-90 мг. Суточная терапия разделена 1-2 приема. |
| Метопролол – препарат, который применяют для снижения артериального давления у беременных. | Дозировка: 25-100мг, за 1-2 приема в сутки. |
Гипертоникам, которые принимали лекарства до беременности могут их оставить. За исключением ингибиторов ангиотензинпревращающего фермента (ИАПФ) и блокаторов рецепторов ангиотензина (БРА).
Список резервных лекарственных средств для лечения гипертонии перед родами
| Название | Дозировка |
| Амлодипин | Могут назначить для замены нифедипина. Дозировка 5-10 мг один раз в день. |
| Верапамил | Используется как антиаритмический препарат. Дозировка 40-480мг в день. |
| Бисопролол | Могут назначить для замены метопролола. Дозировка 5-10мг в сутки. |
| Фуросемид | Применяют при почечной или сердечной недостаточности. Дозировка: 20-80мг/сут |
| Празозин | Назначают при феохромацитоме. Стартовая доза 0,5мг. |
Запрещенные препараты
Многие химические препараты опасны для матери и ее плода.


Противопоказаны средства для снижения давления в период беременности:
- ИАПФ – ингибиторы ангиотензинпревращающего фермента;
- БРА – лекарства, блокирующие рецепторы ангиотензина;
- Антагонисты рецепторов ангиотензина II;
- Препараты раувольфии.
С особой осторожностью следует относиться к малоизвестным рекламируемым лекарственным препаратам. Множество антигипертензивных средств при длительном приеме могут вызвать уродство плода.
Лекарства помощи при гипертоническом кризе
Состояния когда верхнее АД выше 170 и нижнее равно 110 мм рт.ст являются основанием для госпитализации беременных. В этот период врач должен снижать кровяное давление постепенно, но не более 20% от исходного.
Список препаратов для быстрого снижения артериального давления в период беременности
| Название | Доза |
| Нифедипин | 10 мг – внутрь, повтор через 45 минут. Не рекомендуют принимать совместно с сульфатом магния. |
| Клонидин | 0,075 –0,15 мг –внутрь 3 раза в сутки, Максимальная суточная доза 0,6 мг |
| Нитроглицерин | Применяют при повышенном давлении на фоне отека легких. в/в капельно, начиная с 10 мг. |
| Нитропруссид натрия | Используют редко! В случае отсутствия положительной эффекта от других препаратов. Внутривенно/капельно. Начинают с 0,25 мкг/кг/мин до 5мкг/кг/мин. |
При неосложненном гипертоническом кризе могут назначить перорально метилдопу или нифедипин. При тяжелом состоянии могут производить кратковременное лечение нитропруссидом или гидралазином.
Если АД повышает на фоне отека легких и преэклампсии, назначают нитроглицерин.
Что будет, если не принимать лекарство
Отсутствие лечебной терапии всегда приводит к тяжелым последствиям. Для самой пациентки это: поражение почек, потеря зрения, инфаркт, инсульт и даже смерть.
Осложнение могут повлиять и на формирование плода.
Как снизить давление без таблеток
В первую очередь нужна консультация с врачом-терапевтом или кардиологом. Доктор может рекомендовать консервативное лечение, которое направленно на профилактику гипертензии.


В рекомендациях может быть:
- Изменение образа жизни;
- Полноценный сон и отдых в дневное время;
- Изменение в рационе питания,
- Полезная фитотерапия;
- Специальные занятия ЛФК;
- Массаж и релаксационные сеансы.
Профилактика гипертензии
Профилактика гипертонии должна стать главным условием успешных родов.
Основные рекомендации для беременных:
- Контроль АД каждый день;
- Отказ от вредных привычек;
- Плановые посещения врача-кардиолога и акушера-гинеколога;
- Предотвращение преэклампсии;
- Ежедневное ношение компрессионного трикотажа;
- Правильное и сбалансированное питание;
- Активный образ жизни и свежий воздух;
- ЛФК после согласования с ведущим врачом;
- Если назначен лекарственный препарат, то следует принимать его строго рекомендации врача.
Прием препаратов, снижающих артериальное давление во время беременности должен контролировать ведущий пациентку акушер-гинеколог.
Беременность – состояние при котором нет месту экспериментам. Не стоит использовать лечение народными средствами, как средство спасения. Да и лекарство самостоятельно назначить себе опасно для жизни ребенка. Перед применением любого средства стоит посетить участкового терапевта или кардиолога.
Список литературы:
________________________________
1) Диагностика и лечение артериальной гипертензии Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов
Рабочая группа по подготовке текста рекомендаций: Председатель – Чазова И.Е. (Москва) Члены рабочей группы – Бойцов С.А. (Москва), Небиеридзе Д.В. (Москва) Ответственный секретарь – Ратова Л.Г. (Москва)
2) Клинические рекомендации Артериальная гипертония у беременных МКБ 10: O10/O11/O13/O14/O15/O16 Российская ассоциация акушеров-гинекологов и ·Российская ассоциация кардиологов Москва.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА

Вконтакте
Одноклассники
Мой мир
Google+
Принципы лечения артериальной гипертонии при беременности | Кирсанова Т.В., Михайлова О.И.
Артериальная гипертония (АГ) у беременных в настоящее время является одной из наиболее распространенных форм патологии во время гестации и во многих экономически развитых странах по–прежнему остается основной причиной как материнской, так и перинатальной заболеваемости и летальности, а также ряда акушерских осложнений. В России АГ встречается у 5–30% беременных, и на протяжении последних десятилетий отмечается тенденция к увеличению этого показателя. По данным ВОЗ, в структуре материнской смертности доля гипертензивного синдрома составляет 20–30%, ежегодно во всем мире более 50 тыс. женщин погибают в период беременности из–за осложнений, связанных с АГ [1,4,6].
АГ увеличивает риск отслойки нормально расположенной плаценты, массивных коагулопатических кровотечений в результате отслойки плаценты, а также может быть причиной эклампсии, нарушения мозгового кровообращения, отслойки сетчатки [1,12].В последнее время отмечено увеличение распространенности АГ во время беременности за счет ее хронических форм на фоне роста числа пациенток с ожирением, сахарным диабетом и в связи с увеличением возраста беременных. И наоборот – женщины, у которых развиваются гипертензивные расстройства в период беременности, в дальнейшем относятся к группе риска по развитию ожирения, сахарного диабета, сердечно–сосудистых заболеваний. Дети этих женщин имеют повышенный риск развития различных метаболических и гормональных нарушений, сердечно–сосудистой патологии [1,4].
Критериями для диагностики АГ при беременности, по данным ВОЗ, являются уровень систолического АД (САД) 140 мм рт.ст. и более или диастолического АД (ДАД) 90 мм рт.ст. и более либо увеличение САД на 25 мм рт.ст. и более или ДАД на 15 мм рт. ст. по сравнению с уровнями АД до беременности или в I триместре беременности. Следует отметить, что при физиологически протекающей беременности в I и II триместрах возникает физиологическое снижение АД, обусловленное гормональной вазодилатацией, в III триместре АД возвращается к обычному индивидуальному уровню или может немного превышать его [1,6,8].
Выделяют следующие 4 формы АГ у беременных.
• Хроническая АГ (это гипертоническая болезнь или вторичная (симптоматическая) гипертония, диагностированная до наступления беременности или до 20 нед.).
• Гестационная АГ (повышение уровня АД, впервые зафиксированное после 20 нед. беременности и не сопровождающееся протеинурией). В большинстве рекомендаций для уточнения формы АГ и представления о дальнейшем прогнозе предлагается наблюдение как минимум в течение 12 нед. после родов.
• Преэклампсия/эклампсия (ПЭ) (специфичный для беременности синдром, который возникает после 20–й нед. беременности, определяется по наличию АГ и протеинурии (более 300 мг белка в суточной моче). При этом наличие отеков не является диагностическим критерием ПЭ, т.к. при физиологически протекающей беременности их частота достигает 60%.
Эклампсию диагностируют в случае возникновения у женщин с ПЭ судорог, которые не могут быть объяснены другими причинами.
• Преэклампсия/эклампсия на фоне хронической АГ:
а) появление после 20 нед. беременности протеинурии впервые (0,3 г белка и более в суточной моче) или заметное увеличение ранее имевшейся протеинурии;
б) прогрессирование АГ у тех женщин, у которых до 20 нед. беременности АД легко контролировалось;
в) появление после 20 нед. признаков полиорганной недостаточности.
По степени повышения уровня АД у беременных различают умеренную АГ (при САД 140–159 мм рт.ст. и/или ДАД 90–109 мм рт.ст.) и тяжелую АГ (при САД >160 и/или ДАД>110 мм рт.ст.). Выделение двух степеней АГ при беременности имеет принципиальное значение для оценки прогноза и выбора тактики ведения пациенток. Тяжелая АГ беременных ассоциируется с высоким риском развития инсульта. Инсульты у женщин одинаково часто развиваются как во время родов, так и в раннем послеродовом периоде и в 90% случаев являются геморрагическими, ишемические инсульты встречаются крайне редко. Повышение САД имеет большее по сравнению с ДАД значение в развитии инсульта. Отмечено, что у тех женщин, у которых в период беременности, родов или вскоре после родоразрешения развился инсульт, в 100% случаев значения САД составляли 155 мм рт.ст. и выше, в 95,8% случаев – 160 мм рт.ст. и выше. Повышение ДАД до 110 мм рт.ст. и выше наблюдалось только у 12,5% пациенток, перенесших инсульт [4,8,9].
Оптимальным уровнем АД являются цифры ниже 150/95 мм рт.ст. В послеродовом периоде пациентка нуждается в дополнительном обследовании с целью выявления этиологии АГ и оценки состояния органов–мишеней. По истечении 12 нед. после родов диагноз гестационной АГ при сохраняющейся АГ должен быть изменен на «гипертоническая болезнь» или один из возможных вариантов диагноза вторичной (симптоматической) АГ. В случаях самопроизвольной нормализации уровня АД в срок до 12 нед. после родов ретроспективно устанавливается диагноз транзиторной АГ. Существуют данные о том, что восстановительный период после родов у большинства женщин, перенесших гестационную АГ и ПЭ, независимо от тяжести АГ, протекает достаточно длительно. Через 1 мес. после родов только 43% из числа этих пациенток имеют нормальный уровень АД, и даже через 6 мес. у половины женщин уровень АД остается повышенным. Через 3 мес. (12 нед.) наблюдения после родов 25% женщин, перенесших ПЭ, еще имеют АГ, через 2 года у 40% пациенток из их числа отмечается нормализация уровня АД [1,4,9].
После выявления АГ у беременной следует обследовать пациентку с целью уточнения происхождения гипертензивного синдрома, определения тяжести АГ, выявления сопутствующих органных нарушений, включая состояние органов–мишеней, плаценты и плода.
В план обследования при АГ входят:
– консультации: терапевта (кардиолога), невролога, офтальмолога, эндокринолога;
– инструментальные исследования: электрокардиография, эхокардиография, суточное мониторирование АД, ультразвуковое исследование почек, ультразвуковая допплерометрия сосудов почек;
– лабораторные исследования: общий анализ крови, общий анализ мочи, биохимический анализ крови (с липидным спектром), микроальбуминурия (МАУ).
Если диагноз не был уточнен на этапе планирования беременности, необходимо проведение дополнительных обследований с целью исключения вторичного характера АГ. Если полученные данные достаточны для уточнения диагноза, исключения вторичных АГ, и на их основании возможно четко определить группу риска пациентки в соответствии с критериями стратификации, применяемыми при хронической АГ, а следовательно, и тактику ведения беременной, то на этом обследование может быть закончено.
Второй этап предполагает использование дополнительных методов обследования для уточнения формы вторичной АГ при наличии таковой либо для выявления возможных сопутствующих заболеваний [6,8].
Одной из наиболее сложных задач при терапии АГ является выбор фармакологического препарата. При лечении АГ у беременных часто рассматриваются антигипертензивные средства, практически утратившие свое клиническое значение у других категорий пациентов с АГ. По этическим причинам проведение рандомизированных клинических исследований лекарственных средств у беременных ограничено, сведения об эффективности и безопасности большинства новых препаратов для лечения АГ практически отсутствуют. Основными лекарственными средствами, оправдавшими свое использование для лечения АГ в период беременности, являются центральные α2–агонисты, β–адреноблокаторы (β–АБ), α–β–адреноблокатор лабеталол, антагонисты кальция (АК) и некоторые вазодилататоры миотропного действия [3,5,7,11].
Ингибиторы ангиотензинпревращающего фермента (АПФ) и антагонисты рецепторов к ангиотензину II противопоказаны при беременности в связи с высоким риском развития задержки внутриутробного развития плода, костных дисплазий с нарушением оссификации свода черепа, укорочением конечностей, олигогидрамниона, неонатальной почечной несостоятельности (дисгенезия почек, острая почечная недостаточность у плода или новорожденного), возможна гибель плода [11,14].
Большинство международных и отечественных рекомендаций признают препаратом первой линии метилдопа, который успешно доказал свою эффективность и безопасность для матери и плода, его применяют в дозе 500–2000 мг/сут. в 2–3 приема. Несмотря на проникновение через плацентарный барьер, в многочисленных исследованиях было подтверждено отсутствие серьезных нежелательных эффектов у детей. В ходе лечения препаратом остаются стабильными маточно–плацентарный кровоток и гемодинамика плода, снижается перинатальная смертность. Отмечено, что метилдопа не влияет на величину сердечного выброса и кровоснабжение почек у матери.
Однако метилдопа имеет ряд существенных недостатков, связанных в основном с его относительной «несовременностью» – по сравнению с современными антигипертензивными средствами он имеет гораздо меньшую эффективность, короткий период действия, достаточно большое число побочных реакций при длительном применении (депрессия, сонливость, сухость во рту и ортостатическая гипотензия), для него характерно отсутствие органопротективного действия. Метилдопа может усугублять диспропорциональную задержку жидкости в организме, и без того свойственную беременности. Кроме того, метилдопа может вызывать анемию из–за токсического влияния на красный костный мозг или на сами эритроциты, следствием чего является гемолиз. При приеме метилдопа антитела к эритроцитам обнаруживаются примерно у 20% больных АГ, клинически гемолитическая анемия развивается у 2% пациентов, включая детей, внутриутробно подвергшихся воздействию препарата. Кроме того, у детей, рожденных от матерей, принимавших метилдопа, в первые сутки жизни возможно развитие гипотонии [10,13,15].
Другим препаратом первого ряда при лечении АГ у беременных в большинстве зарубежных руководств считается неселективный β– и α–адреноблокатор лабеталол, однако в РФ лабеталол не зарегистрирован, поэтому опыт его применения в нашей стране отсутствует. По данным многочисленных исследований, он рекомендован для лечения АГ разной степени тяжести, представляется достаточно безопасным для матери и плода [9,11].
По поводу применения АК существует настороженность из–за потенциального риска развития тератогенных эффектов, т.к. кальций активно участвует в процессах органогенеза. Наиболее изученным препаратом группы АК является представитель дигидропиридиновой группы – нифедипин. Короткодействующий нифедипин рекомендован в качестве средства для быстрого снижения АД. Таблетки пролонгированного действия, а также таблетки с контролируемым высвобождением используются для продолжительной плановой базисной терапии АГ в период гестации. Гипотензивный эффект нифедипина достаточно устойчив, в клинических исследованиях не отмечено серьезных нежелательных явлений, в частности развития тяжелой гипотензии у матери [9,11].
Нифедипин короткого действия при сублингвальном использовании в ряде случаев может провоцировать резкое неконтролируемое падение уровня АД, что приводит к снижению плацентарного кровотока. В связи с этим даже при оказании неотложной помощи препарат не стоит принимать внутрь. Пролонгированные формы нифедипина не вызывают патологического снижения уровня АД, рефлекторной активации симпатической нервной системы, обеспечивают эффективный контроль за уровнем АД на протяжении суток без значимого повышения его вариабельности. Кроме того, АК моделируют гемодинамику, свойственную физиологически протекающей беременности [3,11].
В качестве препаратов второго ряда используются β–адреноблокаторы. Их применение в период беременности изучено хуже, чем применение лабеталола. Однако большинство из них по классификации безопасности применения во время беременности FDA относятся, так же, как лабеталол, к категории С («риск нельзя исключить»). Одно из самых значимых преимуществ препаратов этой группы – это высокая гипотензивная эффективность, которая была подтверждена даже при сравнении их с лабеталолом. Так, атенолол в сравнительном исследовании с лабеталолом вызывал сопоставимый гипотензивный эффект и не вызывал тератогенных эффектов, бронхоспазма или брадикардии. Однако у детей, рожденных от матерей, принимавших атенолол, была более низкая масса тела (2750±630 г) по сравнению с группой детей, матери которых получали лабеталол (3280±555 г). Позднее в ряде других исследований было показано, что антенатальное применение атенолола ассоциировалось с замедлением внутриутробного роста и более низкой массой при рождении. Следует отметить, что имеются данные о снижении частоты развития ПЭ у пациенток, принимавших атенолол. В исследовании 56 беременных было показано, что атенолол может снижать частоту развития ПЭ у женщин с высоким сердечным выбросом (более 7,4 л/мин. до 24 нед. гестации) c 18 до 3,8%. В 2009 г. было выявлено, что у этих женщин снижается концентрация fms–подобной тирозинкиназы 1 типа (sFlt–1) – признанного ведущим этиологического фактора ПЭ [2,7].
При применении пропранолола во время беременности описаны множественные нежелательные эффекты у плода и новорожденного (внутриутробная задержка роста, гипогликемия, брадикардия, угнетение дыхания, полицитемия, гипербилирубинемия и др.), поэтому препарат не рекомендован для использования во время беременности.
Во многих национальных рекомендациях метопролол рассматривается в качестве препарата выбора среди β–адреноблокаторов у беременных, т.к. он доказал свою высокую эффективность, отсутствие влияния на вес плода и имеет минимальное количество нежелательных эффектов. Несмотря на это, данные литературы позволяют обсуждать возможность применения в качестве препаратов выбора β–блокаторов с вазодилатирующими свойствами [1,9].
Данные нескольких рандомизированных клинических исследований в целом свидетельствуют, что β–адреноблокаторы (β–АБ) эффективны и безопасны в качестве антигипертензивной терапии у беременных. Существует мнение, что назначенные на ранних сроках беременности β–АБ, в особенности атенолол и пропранолол, могут вызывать задержку развития плода в связи с повышением общего сосудистого сопротивления. В то же время в плацебо–контролируемом исследовании с применением метопролола не получено данных, указывающих на отрицательное влияние препарата на развитие плода. Р. von Dadelszen в 2002 г. [16] провел метаанализ клинических исследований по β–блокаторам и сделал вывод, что задержка развития плода обусловлена не эффектом β–блокаторов, а снижением АД в результате гипотензивной терапии любым препаратом, при этом все гипотензивные препараты одинаково снижали риск развития тяжелой гипертензии в 2 раза по сравнению с плацебо. При сравнении различных гипотензивных средств между собой каких–либо преимуществ, касающихся влияния на конечные точки (развитие тяжелой АГ, материнская и перинатальная летальность), не было выявлено.
В связи с указанным выше с целью минимизации побочных эффектов в период гестации предпочтение целесообразно отдавать кардиоселективным β–АБ с вазодилатирующими свойствами, т.к. это в первую очередь позволяет избежать повышения общего периферического сосудистого сопротивления и тонуса миометрия. Наиболее перспективным для успешного использования в терапии АГ беременных является высокоселективный β1–АБ с вазодилатирующими и вазопротективными свойствами – бисопролол (Бисогамма). Блокируя β1–адренорецепторы сердца, уменьшая стимулированное катехоламинами образование цАМФ из АТФ, бисопролол снижает внутриклеточный ток ионов кальция, урежает частоту сердечных сокращений, угнетает проводимость, снижает сократимость миокарда. При увеличении дозы оказывает β2–адреноблокирующее действие. В первые 24 ч после назначения уменьшает сердечный выброс, повышает общее периферическое сосудистое сопротивление, которое максимум через 3 сут. возвращается к исходному уровню.
Гипотензивный эффект связан с уменьшением минутного объема крови, симпатической стимуляцией периферических сосудов, восстановлением чувствительности в ответ на снижение артериального давления и влиянием на центральную нервную систему. Кроме того, гипотензивное действие обусловлено уменьшением активности ренин–ангиотензиновой системы. В терапевтических дозах применение Бисогаммы не оказывает кардиодепрессивного действия, не влияет на обмен глюкозы и не вызывает задержки ионов натрия в организме. Бисогамма не оказывает прямого цитотоксического, мутагенного и тератогенного действия. Ее преимуществами при лечении АГ в период беременности являются: постепенное начало гипотензивного действия, отсутствие влияния на объем циркулирующей крови, отсутствие ортостатической гипотензии, уменьшение частоты развития респираторного дистресс– синдрома у новорожденного. Данный препарат имеет устойчивую антигипертензивную активность, оказывает мягкое хронотропное влияние.
Бисопролол (Бисогамма) характеризуется высокой биодоступностью, низкой индивидуальной вариабельностью концентрации в плазме, умеренной липофильностью и стереоспецифической структурой, продолжительным периодом полувыведения, что в совокупности дает возможность его длительного применения. Препарат отличается низкой частотой прекращения приема, отсутствием побочных эффектов со стороны биохимических, метаболических, почечных и гематологических показателей во время долгосрочных наблюдений.
Важными преимуществами этого препарата, особенно если говорить об АГ беременных, являются высокая эффективность в коррекции дисфункции эндотелия и нефропротективное действие. Не отмечено неблагоприятных влияний бисопролола (Бисогамма) на плод, а также на состояние здоровья, рост и развитие детей в течение их первых 18 мес. жизни. К побочным эффектам β–АБ относятся брадикардия, бронхоспазм, слабость, сонливость, головокружение, редко – депрессия, тревога, кроме того следует помнить о возможности развития «синдрома отмены» [1,2].
Данные обсервационных исследований бисопролола (Бисогамма) позволяют предположить эффективность и достаточную безопасность при применении во II–III триместрах беременности. В российской литературе есть данные об эффективности и отсутствии побочных эффектов применения бисопролола, в том числе в составе низкодозовой комбинированной терапии, для лечения АГ и нарушений сердечного ритма у беременных. Неблагоприятного влияния на плод не отмечено [3].
С целью оценки влияния бисопролола (Бисогамма) на уровень суточного АД, частоту развития ПЭ мы обследовали 25 женщин в возрасте 21–40 лет со сроком беременности 20–30 нед. и гестационной АГ. В качестве гипотензивных препаратов использовали бисопролол (Бисогамма) в дозировке 2,5–5 мг/сут. (13 женщин) – группа 1 или атенолол в дозировке 25–50 мг/сут. (12 женщин) – группа 2. До и после 4–недельного курса гипотензивной терапии выполняли стандартное клиническое и лабораторно–диагностическое обследование матери и плода, суточное АД–мониторирование.
Гипотензивные эффекты атенолола и бисопролола (Бисогамма) были сопоставимы. Среднее САД при приеме атенолола уменьшилось с 158 до 121 мм рт.ст., ДАД – с 102 до 80 мм рт.ст. Под влиянием бисопролола (Бисогамма) среднее САД уменьшилось со 159 до 120 мм рт.ст. (р0,01). ПЭ в III триместре развилась у 5 женщин группы 2 и только у 1 пациентки группы 1. В результате проведенного исследования был сделан вывод, что бисопролол (Бисогамма) при гестационной АГ эффективно снижает АД и предупреждает развитие ПЭ.
Таким образом, проблема АГ у беременных еще далека от разрешения и требует объединения усилий акушеров и терапевтов для подбора оптимального метода лечения.
Литература
1. Верткин А.Л., Ткачева О.Н., Мурашко Л.Е. и др. Артериальная гипертония беременных: диагностика, тактика ведения и подходы к лечению. // Лечащий врач. – 2006. – № 3. – С. 25–8.
2. Осадчий К.К. βАдреноблокаторы при артериальной гипертензии: фокус на бисопролол // Кардиология. – 2010. – №1. – С 84–89.
3. Стрюк Р.И., Брыткова Я.В., Бухонкина Ю.М. и др. Клиническая эффективность антигипертензивной терапии пролонгированным нифедипином и бисопрололом беременных с артериальной гипертонией // Кардиология. – 2008. – № 4. – С. 29–33.
4. Манухин И.Б., Маркова Е.В., Маркова Л.И., Стрюк Р.И. Комбинированная низкодозовая антигипертензивная терапия у беременных с артериальной гипертонией и гестозом // Кардиология. – 2012. – № 1. – С.32–38.
5. Cifkova R. Why is the treatment of hypertension in pregnancy still so difficult? // Expert Rev. Cardiovasc. Ther. 2011. Vol. 9 (6). P. 647–649.
6. Clivaz Mariotti L., Saudan P., Landau Cahana R., Pechere–Bertschi A. Hypertension in pregnancy // Rev. Med. Suisse. 2007. Vol. 3(124). P. 2015–2016.
7. Hebert M.F., Carr D.B., Anderson G.D. et al. Pharmacokinetics and pharmacodynamics of atenolol during pregnancy and postpartum // J. Clin. Pharmacol. 2005. Vol. 45(1). P. 25–33.
8. Leeman M. Arterial hypertension in pregnancy // Rev. Med. Brux. 2008. Vol. 29 (4). P. 340–345.
9. Lindheimer M.D., Taler S.J., Cunningham F.G. American Society of Hypertension. ASH position paper: hypertension in pregnancy // J. Clin. Hypertens. 2009. Vol. 11 (4). P. 214–225.
10. Mahmud H., Foller M., Lang F. Stimulation of erythrocyte cell membrane scrambling by methyldopa // Kidney Blood Press Res. 2008. Vol. 31 (5). P. 299–306.
11. Montan S. Drugs used in hypertensive diseases in pregnancy // Curr. Opin. Obstet. Gynecol. 2004. Vol. 16 (2). P. 111–115.
12. Mustafa R., Ahmed S., Gupta A., Venuto R.C. A comprehensive review of hypertension in pregnancy // J. Pregnancy. 2012. Vol. 5 (3). P. 534–538.
13. Ozdemir O.M., Ergin H., Ince T. A newborn with positive antiglobulin test whose mother took methyldopa in pregnancy // Turk. J. Pediatr. 2008. Vol. 50 (6). P. 592–594.
14. Podymow T., August P. Update on the use of antihypertensive drugs in pregnancy // Hypertension. 2008. Vol. 51 (4). P. 960–969.
15. Seremak–Mrozikiewicz A., Drews K. Methyldopa in therapy of hypertension in pregnant women // Ginekol. Pol. 2004. Vol. 75 (2). P. 160–165.
16. von Dadelszen P., Magee L.A. Fall in mean arterial pressure and fetal growth restriction in pregnancy hypertension: an updated metaregression analysis // J. Obstet. Gynaecol. Can. 2002. Vol. 24 (12). P. 941–945.
Лечение гипертонии при беременности (роды при гипертонии)
Проводить лечение заболевания, особенно в период беременности, следует во избежание появления осложнений в развитии плода и здоровье матери. Решение о ведении беременности при гипертонической болезни принимается с учетом тяжести заболевания пациентки. Для её определения в соответствии с клиническими рекомендациям женщину важно госпитализировать. Гипертония третьей стадии у беременной проявляется в ухудшении работы сердца, почек, головного мозга (органы-мишени). В таком случае необходимо прерывание беременности.
Терапию гипертонической болезни (ГБ) проводят с помощью соблюдения диеты и принятия специальных лекарственных препаратов. В рацион необходимо включить молочные продукты с низким содержанием жира, фрукты и овощи, зелень, орехи, чернослив, а также достаточное количество калия, кальция и магния.

При выборе медикаментозного лечения применяют лекарственные средства, отвечающие критериям фармакотерапии при вынашивании плода.
Лечение ГБ с помощью диет и лекарственных средств
При возникновении проблем на протяжении всей беременности начать лечение стоит с восстановления режима питания. Диета основана на употреблении поваренной соли, жидкости и витаминов. Исключить из питания нужно жирное мясо и рыбу, копчености, шоколад и крепкий чай. Резкое снижение массы тела будущей мамы может повлечь рождение детей с недостаточным весом и последующим замедлением их роста. На пользу пойдут дыхательные и физические упражнения, которые ускорят обмен веществ, помогут коже сохранить свою эластичность, нормализуют сон, улучшат кровоток и помогут снизить АД.
Пациентку с третьей стадией ГБ в условиях клиники предлагают лечить медикаментами.
Назначаемые препараты:
- Метилдопа.
- Нифедипин (антагонист кальция).
- Кардиоселективные β-адреноблокаторы (β-АБ, метопролол, бисопролол).
- Периферические вазодилататоры (клофелин).

Применение метилдопа обусловлено отсутствием рисков (не вызывает у плода преждевременную отслойку плаценты, не влияет негативно на здоровье и интеллект новорожденного, а также на маточный кровоток), однако, в практике встречается непереносимость препарата пациентками, проявляемая в форме депрессии. Метилдопу назначают к применению на 20 неделе гестации, чтобы избежать влияния на допамин нервной системы плода.
Применение нифедипина связано с проявлением побочных эффектов. Используются формы пролонгированного и краткосрочного действия. Для равномерного высвобождения активной субстанции препарата и преобладания его стабильной концентрации назначают формы пролонгированного действия, а для продолжительного лечения — краткосрочного.
Третью группу препаратов назначают женщинам с врожденными патологиями (синдром Марфана) для снижения сердечных выбросов и предотвращения фатальных исходов. Такие средства, как клофелин используются при неэффективности метилдопы, назначается к использованию с третьего триместра, сейчас в западных странах не назначается.
Специалист должен назначить комбинированную терапию медикаментами в случае безрезультатного лечения одним лекарственным средством в максимальной дозе. Лекарства сочетают с кардиоселективными β-адреноблокаторами. Самый важный критерий при выборе медикаментозной терапии – безопасность и действенность.

Помимо гипотензивных средств лечения — когда другие методы неэффективны, рассматривают другие категории лекарственных средств: магнийсодержащие препараты, седативные препараты растительного происхождения (лекарственные формы валериана и пустырника, назначаемые в первом триместре), препараты для микроциркуляции (аспирин в малых дозах, 40 — 150 мг/сутки, большие дозы могут вызывать кровотечение и пролонгировать гестацию; дипиридамол — назначается к применению 25 — 57 мг 3 раза в сутки с 14—16 недели), препараты кальция для восстановления костной и нервной ткани.
Гипертонический кризис и терапия беременных
При воздействии стресса, неправильной коррекции гипотензивного лечения происходит нарушение регуляции мелких артерий (отношение сопротивления стенок элементов кровеносной системы к величине сердечного выброса), повышается частота сердечных сокращений, АД является высоким, возникает риск развития гипертонического кризиса.
Согласно результатам исследований «для купирования гипертонического криза или быстрого снижения значительно повышенного АД у беременных с гипертонической болезнью показано сублингвальное применение клофелина (0,075 — 0,15 мг), а затем коринфара (10 мг)». Беременных с подобной патологией выделяют в группу высокого риска развития ухудшений у матери и плода.

Течение беременности обязательно контролируют акушер-гинеколог и терапевт, в тяжелых случаях – прибегают к помощи анестезиолога и других узких специалистов.
Профилактика осложнений беременности при гипертонии и родов включает постоянный контроль над беременной в условиях женской консультации.
Пациенткам следует избегать психоэмоциональных перегрузок, которые могут послужить причиной обострения и развития гипертонического криза. Важную роль играет четкое соблюдение режима труда и отдыха, а также периодическое посещение специалиста для проведения ультразвукового контроля роста плода и околоплодных вод. В случаях протекания хронической формы эффективнее и безопаснее медикаментозная терапия оральными и внутривенными антигипертензивными препаратами.
Что такое гипертония и чем она опасна
Гипертония беременных (также называют гипертензией) — патология, одно из проявлений гипертензивных заболеваний во время гестации (гестоз). Согласно статистике, половина случаев ГБ развиваются во время беременности. Сопровождается показателями АД≥140/90 мм рт. ст. Риски связаны с угрозой самопроизвольного выкидыша на протяжении уже первого триместра.

Согласно рекомендациям Европейского кардиологического общества в период вынашивания гипертония у беременной имеет формы:
- Хроническая с сохранением АД≥140/90 мм рт. ст. во время первых 20 недель или до самой беременности.
- Гестационная, вызванная беременностью (без протеинурии).
- Гестационная с протеинурией (преэклампсия).
Диагностированная до беременности с гестационной формой гипертонии и протеинурией с сохранением повышенного АД и экстракцией белка с мочой (>0,3 г/сутки) после 20 недели беременности.
В российской медицинской практике гестационные формы объединяют общим понятием — гестоз. Это синдром, развивающийся после 20-й недели и характеризующийся наличием АГ и протеинурии.
В случае, когда состояние будущей мамы характеризуется дополнительными симптомами, такими как резкое увеличение протеинурии, усиление движение кровотока, изменение уровня креатинина, говорят о сочетанном гестозе. Опасная и критическая формой гестоза – преэклампсия и эклампсия. Причиной может служить лишний вес, хроническая почечная недостаточность, неправильная работа эндокринной железы. Преэклампсия, протекающая в тяжелой стадии, переходит в эклампсию — припадки судорог. Такие припадки длятся до 2 минут и заканчиваются восстановлением сознания или комой.

Признаками приступа эклампсии являются: внезапные недомогания, резкое ухудшение самочувствия, подергивание мышц лица с распространением на верхние и нижние конечности, сокращение скелетной мускулатуры. Известна ранняя и поздняя послеродовая эклампсия.
Если у пациентки была эклампсия, то ее экстренно реанимируют и вводят препарат, угнетающий нервную систему.
Согласно ВОЗ, ГБ классифицируется по трем стадиям: первая и вторая наименее опасны, на третьей стадии диагностируется повышение АД с поражением почек, печени и имеет три степени уровня АД — 1 (мягкая ГБ), 2 (умеренная ГБ) и 3 (выраженная ГБ) степени. Некоторые врачи считают, что на третьей стадии у беременной лекарственные средства кардиоселективного направления должны назначаться с осторожностью.
Родоразрешение
В основном роды при гипертонии происходят через естественные родовые пути, если беременность при гипертонии протекала без затруднений. Потуги необходимо исключить, так как родовой акт проходит с колебаниями АД. На практике прибегают к проведению кесарева сечения.
Решение о проведении родов зависит от срока беременности и показано по завершении 37 недели. Однако родоразрешение допустимо по окончании 34 недели – в случаях преэклампсии; 12 недели – когда возникают инсульт, сердечная недостаточность, отмечается злокачественное течение болезни (АД>180/120 мм рт. ст. изменение стенок кроветворных элементов, ведущие к кровоизлиянию и отеку диска зрительного нерва, недостаточному снабжению кровью сердца, головного мозга, почек).
К скорому вызыванию родов способствуют и почечная недостаточность матери, отек легких, внутрисосудистая недостаточность, эклампсия. Чтобы избежать проблем при родах, часто будущую маму госпитализируют несколько раз: до 12 недель гестации, в промежуток от 28 до 32 недель (характерна повышенная нагрузка на все системы) и за 2 — 3 недели до родов. Течение родового процесса сопровождается проведением мероприятий по предотвращению гипоксии плода.

Наблюдение после родов
Синдром ведения послеродового периода может сопровождаться применением лекарственных средств, так как в этот период наблюдается высокое давление. При кормлении грудью возможен отказ от проведения медикаментозной терапии (для беременных с первой степенью ГБ) с обязательным наблюдением за состоянием здоровья матери и новорожденного (для матерей со второй и третьей степенью заболевания). Специалисты назначают низкими дозами принимать лекарства, так как беспокоятся о возможности выделения препаратов в грудное молоко.
После родов от недуга пробуют избавиться народными средствами и другими безопасными способами, рекомендованными народной медициной. Также свежий воздух оказывает на мам благоприятный эффект. В период вынашивания может назначаться милдронат для стабильного обеспечения плода кислородом, если это необходимо в условиях осложненной беременности. После родов милдронат влияет на восприятие кислорода клетками новорожденного.

Гипертония у беременных является предметом, требующим непрерывного контроля и лечения. Необходимо тщательно подходить к выбору медикаментов, особенно в период кормления. Проблема усугубляется отсутствием четкой классификации безопасности и эффективности назначаемых препаратов в нашей стране. Гипертония и беременность является острым и важным вопросом, требующим грамотного и немедленного разрешения.
Гипертония у беременных
Повышенное артериальное давление при беременности
Изменение артериального давления (АД) у женщин в период беременности наблюдается достаточно часто, что может неблагоприятно влиять на мать и плод. Артериальное давление — один из важнейших показателей работы кровеносной системы в организме. Во время беременности все органы и системы матери работают с повышенной нагрузкой, особенно сердечно-сосудистая система. Поэтому необходимо регулярно измерять АД, чтобы предотвратить развитие тяжелых осложнений. В начале беременности АД, как правило, немного снижается, что связано с действием гормонов. На более поздних сроках беременности по мере роста плода и увеличения кровотока, необходимого для его питания, АД может увеличиваться, относительно физиологических показателей до беременности. Об артериальной гипертензии говорят, если у беременной показатель АД превышает уровень 140/90 мм.рт.ст. Однако у женщин с пониженным АД до беременности артериальная гипертензия может быть при показателях АД, которые обычно считаются нормой. Поэтому важно знать свое нормальное АД.
Почему опасно повышенное давление во время беременности?
Повышенное АД во время беременности представляет большую опасность для матери и плода. На таком фоне возникает сужение сосудов и нарушается кровоснабжение всех жизненно важных органов, в том числе и плаценты. Из-за недостатка необходимых питательных веществ и кислорода замедляется процесс роста и развития плода. Возникает серьезная опасность отслойки плаценты, что сопровождается кровотечением и угрожает жизни матери и плода. Высокое АД во время беременности может быть причиной развития опасного осложнения беременности — преэклампсии. Проявлением преэклампсии могут быть также отеки, большая прибавка в весе, наличие белка в моче. Очень опасными симптомами преэклампсии являются: головная боль, нарушение зрения («мушки», «пелена» перед глазами), боль в верхних отделах живота. Ухудшение общего состояния может сопровождаться головокружением, шумом в ушах, тошнотой, рвотой. Преэклампсия может спровоцировать грозное осложнение — эклампсию. При этом состоянии у беременной происходит потеря сознания и возникают судороги.
Встать на учет по беременности в женскую консультацию как можно раньше!
Очень важной особенностью артериальной гипертензии при беременности является то, что нередко даже при высоких цифрах АД пациентка чувствует себя нормально. Высокое АД выявляется случайно, при очередной явке в женскую консультацию. Отсутствие клинических проявлений повышенного АД не исключает развитие опасных осложнений.
Чтобы вовремя выявить нежелательные отклонения в течение беременности и предотвратить развитие осложнений у матери и плода, беременным необходимо регулярно контролировать свое АД. Очень важно своевременно встать на учет по беременности в женскую консультацию. Врач своевременно выявит изменения АД и назначит оптимальную терапию для поддержания АД в норме. Если высокое АД было у женщины до беременности, и она принимает препараты, необходимо скорректировать лечение и индивидуально подобрать препараты, которые можно принимать во время беременности. Для профилактики высокого АД беременная должна правильно и сбалансированно питаться, соблюдать питьевой режим, следить за прибавкой в весе. Правильные рекомендации по этим вопросам также даст врач женской консультации. Беременной необходимо соблюдать рекомендации и не нарушать назначенную терапию.
Что делать, если у беременной повысилось артериальное давление?
Если беременная самостоятельно регулярно контролирует АД и отмечает даже незначительное его повышение при хорошем самочувствии, она, как можно быстрее, должна посетить врача женской консультации (раньше назначенной очередной явки). Самостоятельный прием лекарственных средств в таком случае строго запрещен. До посещения врача снизить АД можно, приняв мягкое успокоительное на основе пустырника или валерианы.
При необходимости можно проконсультироваться с врачом акушером-гинекологом дистанционного врачебно-консультативного пульта Станции скорой и неотложной медицинской помощи им. А.С. Пучкова г. Москвы по телефону: (495) 620-42-44.
Когда вызов «Скорой помощи» обязателен?
Если АД повысилось внезапно, появилось плохое самочувствие необходима срочная госпитализация, и пациентке целесообразно незамедлительно вызвать бригаду скорой медицинской помощи. Насторожить должны такие признаки, как: головная боль, ощущение мелькающих точек или «мушек», пелена перед глазами, боль в верхней половине живота, тошнота, рвота, возбуждение или угнетенное состояние, наряду с этим — повышение АД. Может иметь место высокая судорожная готовность которая проявляется подергиванием мышц лица, шеи, верхних конечностей, возможна потеря сознания, судороги.
Что делать до приезда «скорой»?
Прежде всего, лечь в постель, по возможности устранить все нежелательные раздражители (выключить все источники шума, задернуть шторы), не оставлять беременную одну, так как могут возникнуть судороги и потребуется помощь. Придать ей положение с приподнятым головным концом. Возможен прием понижающих давление средств, назначенных врачом. Если ранее женщина не принимала гипотензивных средств, то принимать препараты по совету окружающих не следует.
При возникновении приступа судорог беременную нужно уложить на ровную поверхность, повернуть голову в сторону (для предотвращения аспирации рвотных масс), защитить от повреждений (обложить одеялом), не удерживать физически. После приступа очистить салфеткой ротовую полость от рвотных масс, крови и слизи. Ожидать приезда бригады скорой помощи!
«Скорая» приедет быстро и окажет необходимую помощь. Госпитализация при таком состоянии обязательна. Только в стационаре возможен полный контроль за состоянием матери и ребенка, полноценная терапия и определение плана родоразрешения.
Желаем здоровья и счастливого материнства!
Главный специалист
по акушерству и гинекологии Архипова Н.Л.
 Популярным средством от гипертонии у беременных стало применение лечебных ванн. Это могут быть жемчужные, хвойные, углекислые и т. п. Многие утверждают, что самой эффективной от давления является чесночная ванная. Для этого необходимо истолочь 30-40 зубков чеснока, залить ведром кипятка и оставить настоятся несколько часов. Затем жидкость немного разогреть и вылить в ванную, добавить теплой воды и принимать в течение получаса. Такой способ можно с легкостью выполнять в домашних условиях.
Популярным средством от гипертонии у беременных стало применение лечебных ванн. Это могут быть жемчужные, хвойные, углекислые и т. п. Многие утверждают, что самой эффективной от давления является чесночная ванная. Для этого необходимо истолочь 30-40 зубков чеснока, залить ведром кипятка и оставить настоятся несколько часов. Затем жидкость немного разогреть и вылить в ванную, добавить теплой воды и принимать в течение получаса. Такой способ можно с легкостью выполнять в домашних условиях.