Синдром раздраженного кишечника: симптомы, лечение
Вас мучает боль в животе, спазмы и постоянные нарушения стула? Неприятные ощущения в области кишечника могут испортить все планы, поэтому для купирования дискомфорта в животе мы используем различные препараты. Но эти меры позволяют лишь временно избавиться от симптомов серьезного заболевания, которые возвращаются снова и снова. А что если эти симптомы имеют единую причину – синдром раздраженного кишечника? Что представляет из себя данное заболевание, каковы его признаки и как его вылечить, расскажем в этой статье.
Что такое синдром раздраженного кишечника?
Это расстройство работы кишечника и дискомфорт в животе во время дефекации. Сам по себе синдром – это не болезнь, а скорее набор симптомов, которые часто возникают по неизвестной причине. К сожалению, такое расстройство может значительно снизить качество жизни человека, заставляя его пребывать в неудобном состоянии: нарушается пищеварение, ухудшаются обменные процессы в организме, снижается насыщение организма человека питательными веществами.
Синдром раздраженного кишечника – очень частое явление среди людей возрастом от 25 до 40 лет. Статистика показывает, что хотя бы один раз в жизни каждый третий человек испытывал на себе неприятные симптомы синдрома раздраженного кишечника.
Заниматься самолечением в данном случае может быть весьма опасно для здоровья. Дело в том, что синдром лечится комплексно и под пристальным вниманием лечащего врача. Последствием самолечения может стать кишечная непроходимость и многочисленные хронические заболевания ЖКТ. С первыми признаками синдрома раздраженного кишечника стоит обратиться к терапевту, который направит к более узкому специалисту – гастроэнтерологу. Диагноз обычно выставляется только после исключения опухолей, воспалительных изменений в кишечнике.
В кишечнике происходит процесс переваривания пищи и получение питательных веществ организмом. Когда пища поступает в кишечник, она продвигается вдоль кишечника. Этот процесс продвижения достигается за счет работы гладкомышечных клеток в составе стенок кишечника. Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Симптомы синдром раздраженного кишечника
- тошнота и наличие рвотного рефлекса;
- метеоризм с обильным выделением газов;
- боли или спазмы в животе;
- постоянное вздутие живота;
- нарушения стула – запоры или понос;
- рези внизу живота;
- нарушение сна;
- усиленное сердцебаение;
- повышенная усталость;
- долгое переваривание пищи;
- появление слизи в кале;
- ложные позывы к дефекации;
- потеря аппетита.
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Причины развития патологического явления
- Питание. Негативно сказывается на пищеварении употребление жареных, соленых, сладких и жирных продуктов, а также алкоголь содержащие напитки. К тому же, современный человек постоянно перекусывает «на бегу». Что также отрицательно сказывается на работе кишечника.
- Гормональный сбой. Чаще такая причина свойственна женщинам во время таких периодов жизни, как вынашивание ребенка, кормление грудью, менопауза, менструальный цикл. Что касается менструального цикла – во время этого периода происходит изменение количества химических веществ, и проблема начинает проявлять себя более ярко.
- Нарушение моторики кишечника. Если моторика работает в ускоренном режиме, это приводит к расстройству желудка и диарее.
 Напротив, замедленная моторика кишечника может вызвать запор. В результате болевые ощущения приводят к резкому сокращению мышц.
Напротив, замедленная моторика кишечника может вызвать запор. В результате болевые ощущения приводят к резкому сокращению мышц. - Эмоциональное перенапряжение: стресс, депрессия, тревога, усталость.
- Перенесенные заболевания желудочно-кишечного тракта. Инфекции, вызывающие заболевания ЖКТ, в последствии могут повлиять на работу всего кишечника.
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
- Общий анализ крови.
 Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию.
Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию. - Общий анализ мочи. Определяет наличие или отсутствие крови и паразитов в организме пациента, что позволяет говорить о развитие ряда кишечных заболеваний, отличных от синдрома раздраженного кишечника.
- Колоноскопия. Это обследование толстой кишки изнутри с помощью специального аппарата (колоноскопа).
- Магнитно-резонансная томография области малого таза и живота. Это не инвазивный метод обследования, который позволяет изучить строение и состояние органов и ткани малого таза у мужчин и женщин с помощью магнитных волн.
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Лечение синдром раздраженного кишечника
Терапия СРК должна выполняться комплексно в несколько этапов. Схема лечения зависит от индивидуальных особенностей организма, степени и времени протекания патологии. Чаще всего назначается медикаментозная терапия, которая дополняется специальной диетой. При отсутствии комплексного лечения, симптомы будут снова проявлять себя время от времени.
Лекарственные средства, которые врач выписывает для терапии СРК, не просто устраняют болезненные симптомы, но и улучшают состояние пищеварительной системы, а также предотвращают рецидивы и осложнения. При лечении синдрома с диареей назначаются медикаменты с противомикробными свойствами. Они снимают раздражение тканей кишечника, купируют избыточный метеоризм и восстанавливают нормальную работу кишечника.
При лечении СРК с запорами показано применение натуральных лекарственных средств, которые устраняют трудности с дефекацией, щадяще воздействуют на воспаленные ткани кишечника и освобождают его от каловых масс. Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Если же появление СРК связано с неврологическими расстройствами, назначают антидепрессанты – нормализуют работу нервной системы, улучшают психоэмоциональное состояние.
Для купирования боли используются обезболивающие средства и спазмолитики – расслабляют мышечные волокна и ткани, которые находятся в гипертонусе.
Диета при синдроме раздраженного кишечника
Диета при СРК зависит от того, какие симптомы сопутствуют патологии. При частых запорах нужно исключить из питания сухие, соленые блюда. При диарее исключаются жидкие блюда, овощи, фрукты.
Если же вас мучает метеоризм, стоит ограничить молочные продукты, орехи, бобы. При сильной боли в кишечнике не допускается жирная, соленая, тяжелая пища.
В клинике «Медюнион» вы сможете пройти полное обследование и лечение синдрома раздраженного кишечника. У нас работают практикующие врачи со стажем работы от 10 лет. В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
Позаботьтесь о своем здоровье и запишитесь на прием в многопрофильный медицинский центр «Медюнион» прямо на нашем сайте.
Лечение и профилактика синдрома раздраженного кишечника
Лечение синдрома раздражённого кишечника (СРК) зависит от симптомов. Ваш врач должен разработать для вас индивидуальное лечение. Если вас беспокоит жидкий стул, то лечение для вас не будет совпадать с лечением для пациентов с запорами.
Если ваш врач скажет, что проблема «у вас в голове», или что ничего нельзя сделать, обратитесь к другому врачу. Многие пациенты успешно избавляются от СРК. Вам нужен доктор, который может объяснить СРК и заинтересован в том, чтобы помочь вам определить причины, вызвавшие ваши симптомы.
Ваше лечение может быть основано на имеющихся физических или психологических причинах болезни. Это может быть изменение образа жизни, фармакологическое или психологическое лечение. Верное для вас лечение СРК, возможно, будет найдено методом проб и ошибок, но в итоге оно всё равно будет установлено. Ниже приведены некоторые аспекты лечения синдрома раздраженного кишечника.
Питание при синдроме раздраженного кишечника
Некоторые продукты питания могут спровоцировать обострение / приступ. Желательно вести журнал всех продуктов, чтобы вычислить потом, какие из них привели к расстройству. Чтобы определить продукты, которые вызывают ваши симптомы, питайтесь регулярно и записывайте продукты, которые вы ели до возникновения симптомов. Ищите закономерности. Часто симптомы не зависят от какой-то особой еды, а от её количества за один раз. Чтобы установить продукты, вызывающие симптомы и назначить план лечения, можно проконсультироваться с диетологом. Диетолог определит, как ваш организм реагирует на ту или иную пищу. Иногда выявляется непереносимость чего-то (например, непереносимость лактозы).
Иногда выявляется непереносимость чего-то (например, непереносимость лактозы).
Например, у кого-то симптомы вызывает кофеин, молоко, шоколад, никотин, алкоголь и обилие жирной пищи. Однако, у некоторых людей с СРК это продукты не вызывают симптомов.
Согласно традиционному лечению СРК, особенно при запорах, в пищу необходимо употреблять продукты, содержащие клетчатку. Клетчатка снижает время прохождения по толстому кишечнику и уменьшает давление на него. Нужно есть больше свежих овощей и фруктов, употреблять зерновые и отруби. Врач также может порекомендовать растворимые добавки с клетчаткой.
Для некоторых пациентов с СРК употребление клетчатки ухудшает симптомы, потому что она может разложиться в толстом кишечнике под воздействием бактерий; при этом выделится газ, что вызовет вздутие живота. Употребление клетчатки нужно обсуждать со своим врачом. Возможно, вам нужно воздержаться от употребления некоторых типов клетчатки, в частности, продуктов, вызывающих газообразование, таких как белокочанная и цветная капута, капуста брокколи и бобовые. Но точно не установлено, что воздержание от определённых продуктов питания устранит симптомы.
Но точно не установлено, что воздержание от определённых продуктов питания устранит симптомы.
Медикаментозное лечение синдрома раздраженного кишечника
Для устранения симптомов СРК врач может назначить вам некоторые препараты. Лекарственная терапия, которую порекомендует врач, может включать:
- Спазмолитические антихолинергические средства. Эти препараты уменьшают кишечные спазмы и могут облегчить боль, вздутие и дискомфорт, связанные с СРК. Примеры таких препаратов — это Дицикломин (Бентил) и Гиосциамин (Левсин). Исследования показывают, что эти препараты обладают ограниченной эффективностью и их лучше принимать, если симптомы возникают после приёма пищи. Среди побочных эффектов сухость во рту / носу / горле, учащённое сердцебиение, запор, расстройство аккомодации (нечеткое видение предметов) и проблемы с мочеиспусканием.
- Антидиарейные средства, например, Лоперамид (Имодиум). Эти препараты довольно эффективны против диареи и применяются при частом жидком стуле или неотложных позывах на дефекацию.

- Слабительные (такие как клетчатка). Их принимают, если основным симптомом является запор. К слабительным относятся псиллиум (Метамуцил), метилцеллюлоза (Цитруцел) и поликарбофил кальция (Эквалактин).
- Алоцетрон (лотронекс) используется для лечения таких симптомов как острая диарея или боли в животе. Алоцетрон является блокатором серотониновых 5-HT3 рецепторов и сдерживает действие серотонина в кишечнике. Вскоре после того, как Лотронекс появился на рынке, его убрали из продажи, так как он не был стопроцентно безопасным, но потом его снова выпустили в продажу и сейчас это доступный препарат. Однако, из-за своих потенциальных побочных эффектов Лотронекс рекомендуют использовать только пациентам с сильно-выражеными симптомами по предписанию гастроэнтеролога, который должен снабдить пациента должными указаниями по применению.
- Трициклические антидепрессанты, такие как амитриптилин (Элавил, Эндеп, Ванатрип), дезипрамин (Норпрамин) и нортриптилин (Памелор, Авентил) часто используются при таких симптомах, как боль или диарея.
 При СРК они употребляются в меньших дозах, чем при депрессии, и снижают болевые сигналы между кишечником и мозгом. Эти препараты могут также помочь при нарушении сна и фибромиалгии, последняя часто встречается среди симптомов СРК.
При СРК они употребляются в меньших дозах, чем при депрессии, и снижают болевые сигналы между кишечником и мозгом. Эти препараты могут также помочь при нарушении сна и фибромиалгии, последняя часто встречается среди симптомов СРК.
- Также чтобы уменьшить депрессию и беспокойство, сопровождающие СРК у некоторых пациентов, врач может назначить селективные ингибиторы обратного захвата серотонина (СИОЗС). Препараты СИОЗСы включают флюоксетин (Прозак), сертралин (Золофт), пароксетин (Паксил). Также врач может порекомендовать и другие типы антидепрессантов, например, миртазапин (Ремерон), венлафаксин (Эффексор) и дулоксетин (Симбалта).
- Седативные препараты помогут снизить беспокойство, которое может усилить симптомы СРК. Иногда людям с краткосрочными приступами беспокойства, ухудшающими симптомы СРК, врачи выписывают такие седативные, как диазепам (Валиум), лоразепам (Ативан) и клоназепам (Клонопин). Эти препараты нужно принимать только под наблюдением врача, так как они вызывают привыкание.

- Для усиления кишечной секреции используется препарат лубипростон (Амитиза). Его выписывают для лечения выраженных запоров женщинам старше 18 лет, которым не помогает другое лечение.
- СРК можно лечить и антибиотиками, но какую именно пользу они приносят, до конца не ясно. Антибиотики могут помочь тем, у кого СРК вызван чрезмерно быстрым ростом бактерий в кишечнике, но для устранения бактерий в настоящее время можно обойтись и без антибиотиков.
Как устранить или свести к минимуму симптомы СРК
При СРК кишечник чувствителен к раздражителям. Симптомы можно свести к минимуму или устранить, если установить, какие причины обуславливают неправильную работу кишечника. Здесь приведены некоторые рекомендации, которые могут помочь:
— Питайтесь регулярно по часам, пережёвывайте пищу медленно и тщательно, не употребляйте жирную пищу и слишком много кофеина.
— Регулярно занимайтесь физической активностью. Это может помочь ослабить симптомы и чувство беспокойства, чем улучшит работу кишечника.
Это может помочь ослабить симптомы и чувство беспокойства, чем улучшит работу кишечника.
— Не откладывайте и не ускоряйте дефекацию.
— Не напрягайтесь во время дефекации, постарайтесь расслабиться и не торопиться.
Поскольку толстый кишечник при СРК становится очень чувствительным, то симптомы могут спровоцировать обычные события, такие как приём пищи или растяжение под воздействием газа или содержимого кишечника. Выполнение следующих рекомендаций помогут вам предотвратить приступы:
Составьте график приёма пиши. Приём пищи вызывает сокращения толстого кишечника. Обычно, в течение от 30 до 60 минут после еды появляется позыв к дефекации. При СРК позывы могут наблюдаться чаще, вызывая спазмы или диарею.
Питайтесь небольшими порциями. Реакция организма на пищу часто зависит от калорий и особенно от количества содержащегося в ней жира. Также, причиной спазмов и диареи у людей с СРК могут послужить большое количество пищи. Симптомы ослабевают если питаться меньшим количеством пищи, но более часто, или просто питаться небольшими порциями. В любом случае постарайтесь придерживаться регулярного графика приёма пищи.
Симптомы ослабевают если питаться меньшим количеством пищи, но более часто, или просто питаться небольшими порциями. В любом случае постарайтесь придерживаться регулярного графика приёма пищи.
Измените рацион. Некоторым людям может помочь диета из нежирных продуктов с высоким содержанием клетчатки. Для кого-то нужна диета из продуктов, богатых протеином и углеводами. Жир в большой степени стимулирует сокращения толстого кишечника после еды. Употребление кофеина у многих людей, и особенно у людей с СРК, приводит к частому жидкому стулу. Важно — диета должна быть составлена для каждого индивидуально.
Во многих случаях, употребление продуктов, содержащих клетчатку, может избавить от запоров, но не от боли. Источниками клетчатки являются, крупяные продукты, горох, бобы, фрукты и овощи и цельнозерновой хлеб. Также клетчатку можно употреблять в виде пищевых добавок с клетчаткой, которые можно найти в свободной продаже, однако перед приёмом необходимо посоветоваться с врачом.
У некоторых людей приступы СРК могут вызывать некоторые лекарства (в том числе и антибиотики). Необходимо рассказать врачу всё о своей проблеме, чтобы он порекомендовал другие препараты для лечения симптомов СРК, которые не будут вызывать приступы.
Вызвать или ухудшить симптомы может также физический, эмоциональный или экологический стресс. Борьба со стрессом и релаксация могут уменьшить или предотвратить появление симптомов. Также уменьшить проявления симптомов СРК могут когнитивно-поведенческая терапия, профилактика стрессов, гипноз и релаксация. Такое лечение также уменьшает беспокойство и другие психологические симптомы. Вы можете записывать, какие действия вызывают у вас симптомы. Многие пациенты смогут лучше контролировать своё состояние, если обнаружится, что симптомы СРК связаны с жестоким обращением или травмой в детстве.
Профилактика синдрома раздраженного кишечника
Синдром раздражённого кишечника (СРК) относится к таким заболеваниям, которые нельзя «предупредить». Это не та болезнь, которой можно избежать, выполняя определенные рекомендации. Однако, симптомы СРК — хронические спастические боли в животе, дискомфорт, вздутие живота и изменение ритма дефекации — можно профилактировать, уменьшить и иногда свести на нет, устранив его причины.
Это не та болезнь, которой можно избежать, выполняя определенные рекомендации. Однако, симптомы СРК — хронические спастические боли в животе, дискомфорт, вздутие живота и изменение ритма дефекации — можно профилактировать, уменьшить и иногда свести на нет, устранив его причины.
У людей с СРК более чувствительный толстый кишечник и он очень остро реагирует и на питание (даже на нормальную желудочно-кишечную деятельность), и на факторы окружающей среды, например, стресс.
Хотя врачи точно не знают, почему некоторые люди страдают от СРК, а некоторые никогда не сталкиваются с ним, СРК является серьёзным функциональным нарушением. Не верьте, если кто-то говорит вам, что симптомы «у вас в голове».
Рекомендации по образу жизни
1. Узнайте у врача, есть ли у вас СРК.
Хотя более 20 процентов населения страдают от СРК, за медицинской помощью обращаются только 15 процентов людей с этим заболеванием. Если у вас сильно болит живот или наблюдаются проблемы с кишечником, обратитесь к врачу. Он сможет поставить точный диагноз и начать лечение для облегчения симптомов.
Он сможет поставить точный диагноз и начать лечение для облегчения симптомов.
2. Ведите журнал для выявления продуктов, провоцирующих СРК
Людям с СРК рекомендуется отслеживать продукты питания, обостряющие заболевание. Для этого нужно записывать весь рацион и отмечать время появления или ухудшения симптомов СРК. Заметки с информацией о типе и количестве съеденных продуктов, а также времени приёма пищи, нужно делать на протяжении двух — четырёх недель. Необходимо записывать и время появления симптомов — расстройства, боли, дискомфорта и др.
3. Составьте персональную диету
Для облегчения симптомов СРК можно составить персональный рацион питания. Существует определённая группа продуктов, которая усугубляет симптомы СРК. Это жирная пища, молочные продукты, шоколад, алкоголь, напитки, содержащие кофеин (например, кофе, чай, кола и энергетики), сорбитные подсластители (содержащийся в некоторых жевательных резинках) и продукты, вызывающие газообразование (например, бобы и некоторые другие овощи). Однако, не всем людям с СРК необходимо исключать эти продукты. У многих из них также наблюдается непереносимость лактозы, которая и вызывает проблемы с кишечником и боль в животе, что схоже с симптомами СРК. Людям с непереносимостью лактозы, чтобы улучшить состояние, достаточно удалить из своего рациона большинство молочных продуктов. Женщинам с СРК, которые страдают от запоров, необходимо пить больше воды и употреблять продукты, содержащие клетчатку. Если вы решили обратиться к диетологу, рекомендуем обращаться к квалифицированному диетологу, способному объяснить связь между приёмом пищи и проблемами с кишечником, а также составить диету для вас, именно, которая минимизирует нарушения работы кишечника.
Однако, не всем людям с СРК необходимо исключать эти продукты. У многих из них также наблюдается непереносимость лактозы, которая и вызывает проблемы с кишечником и боль в животе, что схоже с симптомами СРК. Людям с непереносимостью лактозы, чтобы улучшить состояние, достаточно удалить из своего рациона большинство молочных продуктов. Женщинам с СРК, которые страдают от запоров, необходимо пить больше воды и употреблять продукты, содержащие клетчатку. Если вы решили обратиться к диетологу, рекомендуем обращаться к квалифицированному диетологу, способному объяснить связь между приёмом пищи и проблемами с кишечником, а также составить диету для вас, именно, которая минимизирует нарушения работы кишечника.
4. Избегайте необоснованного хирургического вмешательства, если у вас СРК
Перед операцией обязательно уведомите врача, что вы страдаете СРК. По данным исследований, пациенты с СРК больше других подвержены риску неоправданного удаления аппендикса или желчного пузыря. Согласно опросу, проведённому среди 90 000 человек, гистерэктомия и операции на спине также наиболее часто распространены среди пациентов с СРК. Исследования выявили, что удаление желчного пузыря производится в два раза чаще людям с СРК, чем пациентам без этого заболевания. Однако, как показали исследования, операции на коронарных артериях и по поводу язвы желудка и двенадцатиперстной кишки встречаются почти в равном количестве и у пациентов с СРК и у пациентов без.
Согласно опросу, проведённому среди 90 000 человек, гистерэктомия и операции на спине также наиболее часто распространены среди пациентов с СРК. Исследования выявили, что удаление желчного пузыря производится в два раза чаще людям с СРК, чем пациентам без этого заболевания. Однако, как показали исследования, операции на коронарных артериях и по поводу язвы желудка и двенадцатиперстной кишки встречаются почти в равном количестве и у пациентов с СРК и у пациентов без.
5. Вам может помочь терапия по управлению стрессом
Поскольку стресс является одним из причин симптомов СРК, некоторые технологии управления стрессом, такие как гипноз и когнитивно-поведенческая терапия, могут помочь. Они могут уменьшить чувство беспокойства, улучшить здоровье, повысить настроение, увеличить чувство ответственности пациента, связанное с лечением. Со времен публикации в лондонском журнале «Ланцет» эпохального исследования в 1984 году, доказывающего эффективность гипнотерапии в лечении СРК, было проведено множество других исследований, демонстрирующих эффективность этого лечения. Однако, необходимо убедиться, что врач, использующий гипноз, имеет для этого достаточную квалификацию.
Однако, необходимо убедиться, что врач, использующий гипноз, имеет для этого достаточную квалификацию.
Связанные статьи:
Боль в животе
УЗИ брюшной полости
Гастроскопия (ФГС)
Колоноскопия
Ректороманоскопия
Основные заблуждения по поводу капсульной эндоскопии, ФГС и колоноскопии
Подготовка к эндоскопическому исследованию
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Язва желудка
Гастрит
Панкреатит
Поджелудочная железа
Неспецифический язвенный колит
Холецистит
Болезнь Крона
Гастроэнтерит
Синдром раздраженного кишечника — диагностика, симптомы и лечение от EMC
Рассказывает гастроэнтеролог Никита Новожилов
Синдром раздраженного кишечника (СРК) – это функциональное заболевание, которое сопровождается хронической болью в животе, дискомфортом, вздутием живота и нарушениями в работе кишечника. При этом органические причины для этих нарушений отсутствуют.
Симптомы
СРК выявляется у людей разного возраста, пола, расы, образа жизни и места проживания. В основном пациентов беспокоят неприятные ощущения (дискомфорт) и боли в животе, чередование запоров и поносов. При тщательном обследовании органическая патология не выявляется, но несмотря на рекомендованное лечение препаратами разных классов, пациента по-прежнему беспокоят нарушения в работе кишечника. Типичный симптом – интенсивный позыв в туалет вскоре после приема пищи, а также облегчение симптомов после похода в туалет.
Согласно последним данным, симптомы могут иметь отношение как к нарушениям в тонкой кишке, так и к не диагностированной инфекционной и иммунной патологии.
Причины
Согласно недавним, но уже устаревающим представлениям, в основе любого СРК лежала психосоматика – нарушение регуляции деятельности центральной и вегетативной нервных систем и связанное с этим нарушение деятельности желудочно-кишечного тракта. Считалось, что под влиянием стрессов, психоэмоционального напряжения происходит неадекватная выработка химических веществ, которые регулируют моторную и эвакуаторную функцию кишечника. Кроме того, изменяется порог чувствительности рецепторов, и человек ощущает сильную боль в животе, например, при избыточном газообразовании, хотя в обычном, здоровом, состоянии он ее, скорее всего, не почувствовал бы. Эти причины действительно могут вызывать СРК, но существуют и другие.
Кроме того, изменяется порог чувствительности рецепторов, и человек ощущает сильную боль в животе, например, при избыточном газообразовании, хотя в обычном, здоровом, состоянии он ее, скорее всего, не почувствовал бы. Эти причины действительно могут вызывать СРК, но существуют и другие.
Концепция медицины 20 века заключалась в поиске одного фактора, единой причины и одного механизма, чтобы дать одно лечение, одну таблетку — так называемая концепция «золотой пули», или теория единого патогена. Сегодня стало ясно, что это не работает для большинства болезней, особенно хронических.
По сегодняшним представлениям на долю собственно психосоматики остается не так много случаев СРК. Важно другое: почти любое хроническое заболевание пищеварительного тракта вызывает расстройство эмоциональной сферы. Для этого есть анатомические предпосылки, связанные с расположением и работой блуждающего нерва, и функциональные, связанные с тем, что центр эмоций и центр управления ЖКТ функционируют в тесной связи.
Сегодня мы являемся свидетелями формирования концепции многофакторных заболеваний. В многомерной системе координат по разным осям мы откладываем и факторы среды, и факторы питания, и инфекционные факторы, и генетические факторы, и конституциональные и эмоциональные особенности – и, подобно розе ветров, формируем профиль пациента, который позволяет определить, какие факторы у пациента главные, а какие второстепенные. В этом и заключается индивидуальный подход и индивидуализированная медицина. Вот что важно при работе с пациентами с СРК.
Диагностика
До сих пор в диагностических критериях СРК записано, что диагноз СРК можно поставить, если при колоноскопии (исследование толстого кишечника) не выявлено структурной патологии и если нет инфекции. К этому пора добавить несколько позиций.
-
Ферменты тонкой кишки и их недостаточность. Ферменты находятся на стенке тонкой кишки и расщепляют малые углеводы до таких молекул, которые способны усвоиться тонким кишечником.
 Если эпителий тонкой кишки работает плохо, то непереваренные продукты «сваливаются» в толстый кишечник, и там начинают бродить под действием обычной микрофлоры, вызывая тем самым симптомы СРК.
Если эпителий тонкой кишки работает плохо, то непереваренные продукты «сваливаются» в толстый кишечник, и там начинают бродить под действием обычной микрофлоры, вызывая тем самым симптомы СРК. -
Иммунные болезни тонкой кишки, которые не видны на колоноскопии, а именно, микроскопический колит, который можно диагностировать только с помощью биопсии.
Как это выглядит в реальной жизни? Пациент жалуется на хроническую диарею. Диагностика кишечных инфекций, особенно их затяжного и хронического течения, в действительности не всегда проводится должным образом. Кроме того, по клиническим характеристикам трудно заподозрить микроскопический колит. И если больной с предварительным диагнозом СРК направляется на колоноскопию, то при подозрении на патологию тонкой кишки необходимо назначить биопсию кишки на целую группу болезней. Однако до настоящего времени рутинная множественная биопсия не входит в стандартный протокол колоноскопии ни в одной стране.
С помощью биопсии можно оценить всё, что «на глаз» выглядит хорошо, но микроскопически выглядит неправильно. Исключить эозинофильный энтерит и колит, микроскопический колит и другие, более редкие заболевания.
Существует так же анализ на пищевую непереносимость «Иммунохелс». Если у пациента с симптомами СРК мы исключили всю возможную патологию (микроскопический колит, инфекции, паразиты, лактазная недостаточность и проч.), пролечили то, что «лежит на поверхности», а симптомы всё равно остаются, то в такой группе пациентов можно применять Иммунохелс. Иногда это может помочь, при этом, с точки зрения доказательной медицины, истинная роль панелей антител IgG4 к пищевым продуктам не определена.
Итак, для диагностики СРК мы используем колоноскопию, биопсию кишечника, анализ рациона, так как некоторые продукты так же могут вызвать СРК. Но все же точный перечень обследований назначается индивидуально для каждого пациента.
Таким образом, всё больше позиций включается в дифференциальную диагностику СРК, и задача врача не в том, чтобы написать в диагнозе «СРК» и отпустить пациента с шаблонными рекомендациями, а в том, чтобы исключить и вылечить другие возможные состояния, а также объяснить пациенту, что, вероятнее всего, происходит у пациента в животе.
Лечение
Пациенты с СРК нуждаются в лечении, которое назначается совместно гастроэнтерологом, колопроктологом, психоневрологом.
В процессе лечения пациентов с СРК может использоваться целый комплекс мероприятий, направленных на снятие боли, нормализацию стула, коррекцию психоэмоционального состояния. Пациенту могут предложить пройти курс медикаментозного лечения, помогающего нормализовать сократительную функцию кишечника, восстановить нервную регуляцию работы желудочно-кишечного тракта и повлиять на нарушение микрофлоры толстой кишки. Рекомендации по лечению СРК включают также изменения в образе жизни и неукоснительное соблюдение диеты (выбор пищевых продуктов зависит от типа СРК и направлен на устранение гиповитаминоза, нормализацию электролитного баланса, устранение дефицита микро- и макроэлементов). Правильная диета при СРК — важное условие улучшения самочувствия и дальнейшего предупреждения развития болезни. Изменения в рационе питания — это первое, на что мы стараемся обратить внимание пациента. Здоровый образ жизни — диета с низким содержанием жира, физические упражнения и отказ от употребления алкоголя и сигарет — вносят ощутимый вклад в успех лечения. Пациентам, которые нуждаются в специальной диете, соблюдение Low-FODMAP-диеты принесет значительное облегчение.
Здоровый образ жизни — диета с низким содержанием жира, физические упражнения и отказ от употребления алкоголя и сигарет — вносят ощутимый вклад в успех лечения. Пациентам, которые нуждаются в специальной диете, соблюдение Low-FODMAP-диеты принесет значительное облегчение.
Индивидуальный подбор рациона проводится либо соответственно расстройствам механики пищеварения, либо согласно иммунологическому профилю. Low-FoodMap диета по своему механизму действует не на толстую, а на тонкую кишку: она исключает продукты, которые заведомо плохо перевариваются и, следовательно, бродят в толстой кишке.
Часто симптомокомплекс раздраженного кишечника не является болезнью кишечника как таковой. Пациент приходит с кишечными симптомами, а объективно при осмотре или ретроспективном анализе мы выявляем моторные нарушения желудка или желчного пузыря, которые субъективно не беспокоят пациента, но нарушают алгоритм переваривания пищи. Получается, что пациенту с проблемами кишечника мы должны назначить терапию для желудка. Это не укладывается в клинические рекомендации, но точки зрения физиологии ЖКТ и механики пищеварения этот подход успешно работает.
Это не укладывается в клинические рекомендации, но точки зрения физиологии ЖКТ и механики пищеварения этот подход успешно работает.
Таким образом, лечение СРК – это не лечение СРК, а лечение пациента, долгосрочное и стратегическое, где, как на войне, стратегия преобладает над тактикой. Разумеется, мы решаем краткосрочные задачи пациента, но, в сущности, цель заключается в том, чтобы поменять нарушенные стереотипы работы ЖКТ, «натренировать» его вести себя по-другому. При этом, как и в любой тренировке, важную роль играет фактор времени: на создание «условного рефлекса» по И.П.Павлову необходим срок не менее 2х месяцев.
В прежние годы врачебные представления об СРК заключались в том, что «всё идёт из головы», пациенты с СРК сами всё себе «придумали», соматизировали свои нетелесные проблемы. Так оно, или нет, объективно доказать пока затруднительно, потому что нет выверенной методики. Но уже есть понимание, что меняется плотность рецепторов, увеличивается поток нервных импульсов, как нисходящих, так и восходящих, по оси «кишечник-мозг». Фокус внутреннего внимания перенесен на рецепторы кишечника, иными словами, если долго думать о том, что происходит в животе, то, вслед за усилением потока нисходящих импульсов, увеличится поток восходящих импульсов, в итоге сформируется так называемый синдром висцеральной гиперчувствительности – когда обычные события в кишечнике воспринимаются центральными отделами нервной системы как боль или патология.
Фокус внутреннего внимания перенесен на рецепторы кишечника, иными словами, если долго думать о том, что происходит в животе, то, вслед за усилением потока нисходящих импульсов, увеличится поток восходящих импульсов, в итоге сформируется так называемый синдром висцеральной гиперчувствительности – когда обычные события в кишечнике воспринимаются центральными отделами нервной системы как боль или патология.
В этой ситуации задача врача-психиатра состоит, с одной стороны, в том, чтобы с помощью фармакологических препаратов разорвать патологически избыточный поток нервных импульсов, чтобы живот некоторое время функционировал сам по себе, а голова — сама по себе. Эти препараты имеют побочные эффекты и не всегда легко переносятся. С другой стороны, разработана поведенческая психотерапия, когда врач-психотерапевт определяет стереотипы поведения пациента и помогает пациенту взглянуть на это со стороны. После серии встреч пациент понимает, что то, с чем он приходил, уже не тревожит. Меняется фокус внимания пациента, а за ним и поток нервных импульсов, какая-то проблема становится неактуальной, какая-то, напротив, актуализируется. Работает принцип доминанты — поведение определяется одной главенствующей мотивацией. Если у человека фокус внимания в животе, он все свои действия будет обращать на живот. И круг замыкается: «Мне плохо из-за того, что у меня болит живот, и у меня болит живот из-за того, что мне плохо». Поведенческая психотерапия позволяет разорвать этот порочный круг на уровне фокуса внимания пациента и смены поведенческих стереотипов.
Работает принцип доминанты — поведение определяется одной главенствующей мотивацией. Если у человека фокус внимания в животе, он все свои действия будет обращать на живот. И круг замыкается: «Мне плохо из-за того, что у меня болит живот, и у меня болит живот из-за того, что мне плохо». Поведенческая психотерапия позволяет разорвать этот порочный круг на уровне фокуса внимания пациента и смены поведенческих стереотипов.
У диеты FODMAP есть доказательная база, у когнитивно-поведенческой терапии есть доказательная база, у прокинетиков тоже есть доказательная база. Умело комбинируя эти инструменты для лечения, врач собирает индивидуальную мозаику – составляет лечебную программу, уникальную для каждого пациента.
Препараты
В лечении функциональных заболеваний ЖКТ применяются прокинетики, ферментные препараты, спазмолитики. Но в сущности, главное – стратегия лечения. Задача команды врачей – разработать индивидуальную для каждого случая лечебную стратегию. Как это происходит? Берем препарат, который имеет определенный лечебный эффект, например, стимулирует какие-то рецепторы. Собственно фармакологический эффект очень короткий. Дальше создаем временную связь между эффектом и сценарием переваривания пищи. Также есть тренировки, например, создание сценария похода в туалет. Эффект закрепляется во времени. Назначаются сопутствующие препараты, которые улучшают самочувствие. У пациента вырабатывается что-то вроде условного рефлекса и положительного подкрепления: выпил таблетку — получил хорошее пищеварение – почувствовал себя хорошо.
Собственно фармакологический эффект очень короткий. Дальше создаем временную связь между эффектом и сценарием переваривания пищи. Также есть тренировки, например, создание сценария похода в туалет. Эффект закрепляется во времени. Назначаются сопутствующие препараты, которые улучшают самочувствие. У пациента вырабатывается что-то вроде условного рефлекса и положительного подкрепления: выпил таблетку — получил хорошее пищеварение – почувствовал себя хорошо.
Магия гастроэнтерологии состоит в том, что препараты для лечения у всех примерно одни и те же, но от того, как их собрать, зависит успех лечения.
Возможные последствия
Согласно статистике, функциональные заболевания кишечника не приводят к серьезным последствиям и жизнеугрожающим состояниям. Одна из задач врача – объяснить, что происходит, и почему не происходит ничего страшного, снять у пациента тревожность (рациональная психотерапия).
Если физиология пищеварения нарушена, то даже самый правильный рацион не будет должным образом усвоен в кишечнике. Это может привести к дефициту каких-либо нутриентов.
Это может привести к дефициту каких-либо нутриентов.
Тем не менее, у СРК есть социальные последствия. Симптомокомплекс СРК может настолько довлеть над социальной жизнью, что люди бросают работу, у них портятся семейные отношения. Молодые пациенты (а пациенты с СРК, как правило, молодые) не могут наладить социальные контакты, страдает коммуникация, — социальные последствия гораздо тяжелее, чем медицинские.
Прогноз СРК – это, прежде всего, прогноз того заболевания, которое кроется за СРК. Вот почему в ЕМС мы тщательно подходим к постановке диагноза у каждого пациента.
Профилактика
1 — Грамотное и скрупулезное лечение кишечных инфекций. 25% пациентов начинают страдать от СРК после кишечных инфекций, даже в долгосрочной перспективе.
2 — Рациональная антибиотикотерапия. Тщательный пересмотр показаний к антибиотикотерапии. Например, если планируется антибиотикотерапия при какой-то стоматологической патологии, и мы знаем, что у пациента одновременно есть ЛОР-патология, и еще, например, Хеликобактер пилори, то вместо трех курсов антибиотиков мы собираем единую схему антибиотикотерапии.
Есть доказательная база по применению пробиотиков после перенесенных кишечных инфекций или курса антибиотиков. Доказано, что пробиотики снижают риск повторной атаки кишечной инфекции и антибиотико-ассоциированного колита. По статистике, более 25% случаев СРК начинается после перенесенной инфекции. Это может быть связано не столько с проблемами самой кишки, сколько с расстройством микробного пейзажа. Соответственно, чтобы микробиота страдала меньше, нужно после таких разовых событий применять пробиотики. Вылечить же СРК пробиотики не могут – таких доказательных данных пока нет.
Пребиотики «подкармливают» нашу нормальную флору и обеспечивают ей стабильный рост в долгосрочной перспективе.
3 — Гигиена питания. Это значит, что во время приема пищи не стоит отвлекаться на гаджеты, не стоит решать важные вопросы за едой, чтобы это не нарушало стереотип пищеварения.
4 — Режим труда и отдыха. Важно, чтобы не были изменены адаптационные возможности организма и реакция на стресс.
Синдром раздраженного кишечника – причины и лечение СРК, препараты, диета, профилактика
Оглавление
Заболевание синдром раздраженного кишечника (СРК) включено в МКБ и имеет чрезвычайно широкое распространение: по средним оценкам недугом страдает пятая часть населения Земли.
Специфических симптомов, позволяющих безошибочно диагностировать данное заболевание, не существует, поэтому большинство больных либо пытаются найти причины дискомфорта в органических дефектах, либо не считают себя больными.
Заболевание носит системный характер и доставляет немало неприятных ощущений тем, кто с ним столкнулся: различные расстройства пищевого поведения, диспептические явления, функциональные отклонения в работе желудочно-конечного тракта обязательные спутники данной болезни.
Современная медицина полагает, что в основе развития функциональной патологии играют роль не столько органические аномалии, сколько факторы образа жизни: нарушения режима, стрессы, неправильное питание.
Соответственно, при назначении лечения будут учитываться в первую очередь режимные моменты, диета и образ жизни.
Что такое СРК?
Причина синдрома раздраженного кишечника у взрослых – функциональное расстройство пищеварительной системы, проявляющееся в болевых ощущениях, метеоризме, диареях или, наоборот, запорах и возникающее без предшествующих органических патологий (аномалий развития, опухолевых поражений и т. д.).
Так как органические поражения при данном состоянии отсутствуют, оно носит обратимый характер и бесследно исчезает, если устранена первопричина.
В то же время расстройства нормальных функций ЖКТ (прежде всего – моторики) – не существуют изолировано: синдром сопровождается дискинезиями на протяжении всего тракта, в процесс вовлекается толстый и тонкий кишечник, двенадцатиперстная кишка, все отделы желудка и пищевод. На фоне СРК развивается дуоденальный рефлюкс – заброс желчи из двенадцатиперстной кишки в пилорический отдел желудка, и ГЭБР (гастроэзофагеальная рефлюксная болезнь) – заброс жидкости из желудка в пищевод. Оба заболевания способны приводить к серьезным последствиям: в результате раздражающих действий пищеварительных соков слизистая ЖКТ воспаляется и травмируется, что провоцирует постепенное развитие гастритов, эзофагитов и, наконец, язв.
СРК подвержены и дети, и взрослые, однако чаще болезнь диагностируется у лиц старше 20 лет, у женщин чаще, чем у мужчин.
Причины
Среди наиболее вероятных причин, вызывающих такого рода нарушения, гастроэнтерологи называют:
- Неврологические: депрессия, стрессы, тревожность, бессонница
- Социальные: недостаточное или несбалансированное питание (жирные блюда, нехватка пищевых волокон, крепкие чаи, кофе, бульоны), переедание, отсутствие нормального режима дня, достаточной физической активности (слабые мышцы передней брюшной стенки), хроническая усталость
- Биологические: нарушение баланса бактериальной флоры кишечника – недостаток лактобактерий, избыток гнилостной микрофлоры, частые инфекции. Иногда процесс запускает перенесенная ОКИ (острая кишечная инфекция)
- Гормональные нарушения у женщин являются одной из причин заболевания – была отмечена связь обострений СРК с фазами менструального цикла
- Наследственные: СРК у родителей увеличивает вероятность его проявления у ребенка
Симптомы раздраженного кишечника
Выделяют три основных формы заболевания, для которых характерны следующие комплексы симптомов:
- СРК с преобладанием диареи – проявляется частыми позывами в туалет, особенно после или во время еды, болями по ходу кишечника, жидким стулом несколько раз за день, который может чередоваться с запорами. Часто патологии сопутствует ощущение неполного опорожнения, тенезмы
- СРК с запорами – стул появляется у больного нерегулярно, с задержками до недели. Регулярный стул может носить характер «овечьего кала», содержать примеси слизи и даже капельки свежей крови (при повреждении слизистой толстой кишки острыми каловыми камнями). Также может сопровождаться болью в дистальных отделах кишечника
- СРК с метеоризмом – больного беспокоит, в основном, вздутие, тяжесть и распирание, частое отхождение газов. Одышка и тахикардия становятся результатом постоянно приподнятого состояния купола диафрагмы, которая оказывает давление на вышележащие органы. У таких больных чаще, чем при других формах, развивается рефлюкс. Стул может сохранять нормальную консистенцию и регулярность
Признаки, которые должны насторожить
Синдром раздраженного кишечника (СРК) и его лечение требуют не больших затрат или чрезмерных усилий, а дисциплинированности пациента и регулярности. Если вовремя заметить симптомы и обратиться к врачу, можно избежать серьезных последствий, которые развиваются при переходе СРК в хроническую форму.
Врач диагностирует синдром раздраженного кишечника и начинает его лечение при наличии хотя бы двух из перечисленных симптомов:
- Стойкое изменение характера стула и акта дефекации (императивные позывы, неполное опорожнение)
- Постоянное вздутие живота
- Наличие слизи в кале
- Усиление симптомов во время или сразу после принятия пищи или жидкости
Но так как данные симптомы характерны для ряда патологических процессов, важно не пропустить серьезное заболевание. Для синдрома раздраженной кишки не характерно:
- Стремительная потеря веса
- Кровотечения из прямой кишки
- Сильные боли при дефекации
- Повышение температуры тела до высоких значений
- Возникновение симптомов у пожилого человека
При присоединении хотя бы одного из этих симптомов, необходимо как можно скорее проконсультироваться у специалиста.
Диагностика
Так как под СРК часто маскируются более серьезные патологии, эффективное лечение синдрома раздраженного кишечника возможно только после полного обследования. Оно будет включать следующие лабораторные и инструментальные методы:
- Клинический анализ крови – поможет установить наличие аллергических реакций (для дифференциальной диагностики с непереносимостью лактозы или целиакией можно провести дополнительные специфические тесты), воспалительных процессов (о чем можно косвенно судить по повышению СОЭ и лейкоцитарной формуле), анемии (при сниженном уровне гемоглобина и/или эритроцитов)
- Копрологический анализ (состав кала) – поможет определить степень переваренности пищи, наличие жира при стеаторее или крови при повреждении ЖКТ
- Бактериологический анализ кала – покажет количественное соотношение бактерий в кишечнике, наличие патогенной микрофлоры
- Эндоскопические исследования – ФГДС (фиброгастродуоденоскопию) и колоноскопию (эндоскопию слизистой оболочки толстой кишки) – даст представление о состоянии слизистой ЖКТ, поможет исключить новообразования, язвы, трещины
- Рентгеноскопия кишечника – осмотр кишечной трубки снаружи на предмет анатомических дефектов и функциональной недостаточности
Лечение синдрома раздражённого кишечника у взрослых
Как и при всех болезнях образа жизни, причины и лечение синдрома раздраженного кишечника будут неразрывно связаны: основу терапии составят коррекция режима питания, работы и отдыха, достижение психологического равновесия. Следует помнить, что медикаментозные препараты являются только вспомогательным звеном в период обострения и без другой составляющей терапии их эффекта надолго не хватит.
Медикаментозная терапия:
- Синдром раздраженного кишечника с диареей. Лечение будет состоять в нормализации перистальтики с помощью вяжущих и обволакивающих препаратов, а также медикаментов, снижающих активность кишечной моторики
- Синдром раздраженного кишечника с запорами. Лечение запора проводится в зависимости от его тяжести мягкими растительными препаратами, слабительными на основы лактулозы или солевыми растворами осмотического действия. Цель терапии – усилить перистальтику, чтобы ускорить продвижение каловых масс
- Синдром раздраженного кишечника с метеоризмом. Лечение включает ветрогонные средства и препараты, нормализующие перистальтику – спазмолитики, прокинетики. При наличии дисбаланса микрофлоры или патогенных бактерий назначают бактериальные препараты и антибиотики
- При выраженной депрессии, неврастении, повышенной возбудимости и тревожности назначаются успокоительные или антидепрессанты
Диета при синдроме раздраженного кишечника будет мощным подспорьем для лекарственной терапии:
- Включение большого количества овощей в отварном, пропаренном или печеном виде обогатит рацион недостающими пищевыми волокнами, что очень важно при СРК с запорами
- При диарее употребление слизистого риса, исключение грубых овощей, круп и цельного молока помогут замедлить опорожнение
- Исключение из рациона сдобы, сахара, винограда и свежих овощей поможет решить проблему с метеоризмом
Подробную диету с учетом индивидуальных потребностей и особенностей заболевания назначит врач-гастроэнтеролог или диетолог.
Прогноз
При переходе процесса в хроническую форму со временем могут развиться такие заболевания и состояния:
- Гастрит, эзофагит, ГЭБР
- Дуоденит, гастродуоденальный рефлюкс
- Холецистит
- Панкреатит
- Энтероколит, спастическая непроходимость кишечника, геморрой
- Изъязвление слизистой оболочки ЖКТ любой локализации
При постоянном функциональном раздражении слизистой ЖКТ в процесс постепенно вовлекаются все органы пищеварения.
Однако своевременная диагностика и лечение синдрома раздраженного кишечника с последующим соблюдением режимных рекомендаций и назначенной диеты позволяет избежать таких осложнений.
Профилактика
Лечение и питание при синдроме раздраженного кишечника тесно связаны. Предотвратить болезнь помогут своевременный прием умеренной пищи (не копченой, не острой, не жареной), отказ от курения, разумный подход к употреблению алкоголя. Строгий режим дня и обязательные физические нагрузки не менее двух раз в неделю (особенно на зону пресса), а также ежедневные пешие прогулки и позитивный настрой существенно снизят риск заболеть.
Преимущества проведения процедуры в МЕДСИ:
- Прием ведущих гастроэнтерологов и диетологов Москвы
- Всестороннее обследование в клинике: все виды исследований, необходимых для постановки диагноза СРК
- Инновационные аппараты рентгеноскопии с низкодозированным излучением
- Собственная лаборатория
- Обратная связь со специалистом во время лечения, своевременная коррекция назначений
Записаться на консультацию просто – достаточно позвонить по телефону 8 (495) 7-800-500 (звонки принимаются круглосуточно).
Симптомы заболевания тонкой и толстой кишки
Специалисты нашей клиники эффективно и качественно справляются с различными болезнями тонкой и толстой кишки. К вашим услугам квалифицированные врачи, современное диагностическое оборудование, новейшие методики лечения. Если вас беспокоят подобные патологии, мы ждем вас вклинике.
Болезни тонкой кишки
В тонкой кишке происходит заключительный процесс переваривания пищи, затем всасывание веществ переваривания, витаминов и минералов. Различные болезни тонкой кишки проявляются однообразно. Чаще всего наш врач в таком случае ставит диагноз «синдром нарушенного всасывания».
Проявления болезни, которые вы можете у себя заметить
Заболевания тонкой кишки, как правило, проявляются:
- нарушениями стула
- урчанием, а также вздутием живота
- болями.
Самым частым проявлением выступает диарея 3-6 раз за день. Боли возникают в области пупка, порой в подложечной области либо правой половине живота. Они чаще всего тянущие, ноющие, распирающие и снижаются после отхождения газов. Может быть кишечная колика: очень сильные боли при спазмах кишечника.
Тонкая кишка: коротко о болезнях
Хронический энтерит – воспаление тонкой кишки. Возбудители острых кишечных болезней играют первостепенную роль в его возникновении. Сам энтерит чаще представляет собой постинфекционный процесс.
Сосудистые болезни: боли в животе, случающиеся после еды, нарушения стула. Своевременное обращение к профессионалу очень важно, поскольку может случиться полная закупорка сосудов.
Аллергия, проявляющаяся кишечными расстройствами.
Глютеновая энтеропатия: дефицит фермента пептидазы, которая расщепляет глютен, ингредиент белка зерновых растений; заболевание проявляется тяжелыми поносами, снижается вес.
Редкая болезнь Уиппла, характеризующаяся тяжелыми поносами, повышением температуры, схваткообразными болями в животе, похуданием, увеличением лимфоузлов.
Опухоли, в основном, доброкачественные.
Болезни толстой кишки
Болезнями толстой кишки являются:
- язвенный колит
- ишемический колит
- болезнь Крона
- раздраженная толстая кишка
- долихосигма, мегаколон
- дивертикулез
- опухоли толстой кишки.
Симптомы, которые вы можете заметить
- нарушения стула
- боли в животе
- патологические выделения
- урчание и вздутия.
Нарушения стула: чаще встречаются запоры. Боль в заднем проходе, боковых отделах живота, над пупком либо в подложечной области. Боли схваткообразные либо ноющие, распирающие и не связаны обычно с приемом пищи. Ослабевают после опорожнения кишечника и отхождения газов.
Толстая кишка: коротко о болезнях
Язвенный колит поражает слизистую. Опасен возможным развитием полипов и опухолей.
Раздраженная толстая кишка – комплекс кишечных расстройств из-за сбоев двигательной функции кишечника.
Болезнь Крона: поражена вся кишка, пищевод, желудок.
При ишемическом колите имеет место воспаление, обусловленное сужением сосудов, которые питают стенки кишки.
Дивертикулез означает присутствие множественных дивертикулов (оканчивающихся слепо мешковидных выпячиваний ограниченных областей кишки) и ведет к запорам.
Долихосигма – удлинение сигмовидной кишки; мегаколон – расширение отдельных зон либо всей толстой кишки. Обе болезни бывают причиной непрекращающихся запоров.
Из доброкачественных и злокачественных новообразований вторые встречаются чаще. Сейчас рак толстой и прямой кишки по частоте лидирует среди злокачественных опухолей.
Диагностика
Трудности диагностики болезней тонкой кишки объясняются особенностями ее расположения. Решающее значение имеет анализ клинической картины, гистологические, эндоскопические, иммунологические методы.
Практически все болезни толстой кишки распознаются при фиброколоноскопии (применяют гибкие фиброколоноскопы с волоконной оптикой). Также обследование включает:
- исследование с помощью контрастных веществ
- ангиографию
- фистулографию
- лимфографию
- париетографию
- ультразвук
- исследование с помощью радиоактивных изотопов.
Лечение болезней
Наши врачи пропишут вам эффективные лекарства, витамины, минералы, разработают для вас диету. В некоторых случаях необходимо оперативное вмешательство.
Вы должны помнить, что всегда следует вовремя обращаться к врачам клиники, когда еще можно успешно вылечить вышеназванные болезни. На приеме у гастроэнтеролога вам окажут самую квалифицированную помощь, избавив вас от дискомфорта и болей.
Синдром раздраженного кишечника / Заболевания / Клиника ЭКСПЕРТ
Лечение синдрома раздраженного кишечника
Лечение СРК представляет собой своеобразную «программу» по коррекции образа жизни и питания, физической активности, подбору лекарственных препаратов и нелекарственных методов воздействия.
Изменение режима работы и отдыха, нормализация ночного сна, борьба со стрессовыми факторами является важным моментом в лечении СРК.
Усиление симптомов после приема пищи свидетельствует о важной роли изменения режима питания. Рекомендуется ограничение напитков с кофеином (они являются стимуляторами кишечной моторики), газированных напитков, свежих фруктов (не запрещены, но количество их ограничено). Дополнительно по назначению врача можно использовать диету с ограничением некоторых плохо всасываемых углеводов, которые могут способствовать вздутию живота и послаблению стула (диета low FODMAP). Важно помнить, что усиление симптомов СРК при приеме пищи не всегда говорит о непереносимости продуктов, обычно это следствие повышенной чувствительности рецепторов кишки к раздражению. Не стоит сильно ограничивать рацион, это очень часто ведет к потере массы тела и появлению дефицита питательных веществ.
Умеренная физическая активность (ходьба, фитнесс, медленный бег, езда на велосипеде, плавание) достоверно улучшает общее самочувствие пациентов с СРК, а при преобладании запоров может быть дополнительным фактором для стимуляции стула.
Медикаментозная терапия включает в себя назначение препаратов, уменьшающих спазм (спазмолитики), слабительных препаратов у пациентов с запорами, лоперамида и других лекарств для уменьшения диареи, а также вспомогательных средств (невсасывающиеся антибиотики, пробиотики).
Неэффективность вышеописанных препаратов обычно является показанием для назначения антидепрессантов врачом-психотерапевтом. Препараты этой группы высоко эффективны в лечении пациентов с СРК, поскольку они влияют напрямую на основной механизм развития заболевания – повышенную чувствительность рецепторов кишки к растяжению. Нередко назначение антидепрессантов сочетается с немедикаментозной психотерапией, что повышает эффективность лечения.
Колит — и колет, и болит
Образ жизни современного городского человека неразрывно связан с влиянием целого ряда неблагоприятных факторов — однообразным питанием, избыточным потреблением мучной и животной пищи, низкой двигательной активностью, стрессом, недосыпанием, злоупотреблением острой пищей и алкоголем. Разумеется, столь обширный перечень вредных привычек самым негативным образом сказывается на здоровье человека, и в частности на нормальном функционировании толстой кишки.
Острое или хроническое воспаление слизистой оболочки толстой кишки именуется обобщающим термином «колит», который в зависимости от причинных факторов бывает нескольких разновидностей. Инфекционный колит вызывают кишечные паразиты, бактерии (сальмонеллы, шигеллы) или патогенные грибы, проникающие в организм человека при употреблении загрязненной воды и плохо вымытых овощей и фруктов, несоблюдении правил личной гигиены. Ишемический колит является следствием нарушения кровоснабжения кишечника, когда на фоне атеросклероза у пожилых людей происходит сужение брыжеечных артерий. Наиболее опасна острая закупорка сосудов кишечника, поскольку в этой ситуации очень быстро развивается некроз кишечной стенки, что в большинстве случаев приводит к летальному исходу. Длительный прием некоторых лекарственных средств, включая слабительные, антибиотики, салицилаты, тоже может стать причиной так называемого лекарственного колита, а токсическая его форма наблюдается при попадании в организм различных ядовитых веществ — мышьяка, ртути, свинца, фосфора. К аутоиммунным заболеваниям относится язвенный колит, возникающий вследствие выработки антител к собственной слизистой оболочке толстой кишки.
Основными симптомами заболевания являются вздутие живота, неустойчивость стула (чередование запора с диареей), боль в животе схваткообразного, тупого или ноющего характера, наличие в каловых массах крови и слизи, потеря аппетита, общая слабость, снижение массы тела. Интенсивность боли в животе обычно усиливается после приема пищи или перед дефекацией и может ослабевать после стула, отхождения газов или очистительной клизмы. Пациента также может беспокоить чувство неполного опорожнения кишечника, когда во время дефекации выделяется небольшое количество кашицеобразных каловых масс. Обострение воспалительного процесса сопровождается появлением ложных позывов на дефекацию, сопровождающихся отхождением газов с отдельными комочками каловых масс или слизи с прожилками крови.
Характер лечебных мероприятий зависит от конкретной причины, вызвавшей колит. Например, в случае инфекционного колита применяются антибактериальные или противопаразитарные препараты, при токсическом колите — солевые слабительные средства, а при ишемическом — как правило, не обойтись без хирургического вмешательства. После курса антибактериальной терапии необходимо провести лечение, направленное на восстановление нормальной кишечной микрофлоры, препаратами, содержащими бифидо– и лактобактерии. Разумеется, что правильное лечение может назначить только специалист, проведя целый ряд лабораторных и инструментальных исследований. Однако в основе лечения колита лежит в первую очередь соблюдение правильно подобранной диеты, которая должна быть не только щадящей, но и содержащей все необходимые нутриенты для полноценного функционирования организма.
Прежде всего, необходимо исключить острые, кислые, соленые блюда, алкогольные напитки, растительную пищу. При обострении заболевания питание должно быть дробным (6 — 7 раз в сутки), рекомендуется тщательно пережевывать или предварительно измельчать пищу. В рационе питания предпочтение следует отдавать слизистым супам, мясу, птице и рыбе нежирных сортов, фрикаделькам, паровым котлетам, отварным овощам в виде пюре. Из напитков рекомендуются чаи, некрепкий кофе без добавления молока, фруктовые и ягодные соки (кроме виноградного, сливового и абрикосового), кисели, отвары шиповника и черной смородины. Нельзя употреблять в пищу свежие овощи и фрукты, сладости, газированные напитки. Если колит сопровождается запорами, необходимо увеличить в рационе количество продуктов, богатых растительной клетчаткой (протертые овощи и фрукты). Весьма полезными будут лечебная физкультура, массаж живота, растительные слабительные средства. Далеко не последнее место в лечении хронического колита занимают физиотерапия (диатермия, грязевые аппликации) и санаторно–курортное лечение.
Избавьтесь от вредных привычек и сохраните свой кишечник здоровым!
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Советская Белоруссия № 177 (25059). Четверг, 15 сентября 2016
Синдром раздраженного кишечника — Диагностика и лечение
Диагностика
Не существует теста для окончательной диагностики IBS . Ваш врач, вероятно, начнет с полной истории болезни, медицинского осмотра и тестов, чтобы исключить другие состояния, такие как целиакия.
После исключения других состояний ваш врач, вероятно, будет использовать один из этих наборов диагностических критериев для IBS :
- Римские критерии. Эти критерии включают боль в животе и дискомфорт, продолжающийся в среднем не менее одного дня в неделю в течение последних трех месяцев, связанные как минимум с двумя из этих факторов: боль и дискомфорт связаны с дефекацией, частота дефекации изменена или консистенция стула. изменен.
- Тип IBS . С целью лечения IBS можно разделить на три типа в зависимости от ваших симптомов: с преобладанием запора, с преобладанием диареи или смешанного типа.
Ваш врач также, вероятно, оценит, есть ли у вас другие признаки или симптомы, которые могут указывать на другое, более серьезное состояние. Эти признаки и симптомы включают:
- Появление признаков и симптомов после 50 лет
- Похудание
- Ректальное кровотечение
- Лихорадка
- Тошнота или периодическая рвота
- Боль в животе, особенно если она не связана с дефекацией или возникает ночью
- Постоянная диарея или пробуждающая вас ото сна
- Анемия, связанная с низким содержанием железа
Если у вас есть эти признаки или симптомы, или если начальное лечение IBS не работает, вам, вероятно, потребуются дополнительные тесты.
Дополнительные анализы
Ваш врач может порекомендовать несколько анализов, в том числе исследования стула, чтобы проверить наличие инфекции или проблем со способностью вашего кишечника усваивать питательные вещества из пищи (мальабсорбция). Вы также можете пройти ряд других тестов, чтобы исключить другие причины ваших симптомов.
Диагностические процедуры могут включать:
- Колоноскопия. Ваш врач использует небольшую гибкую трубку для исследования толстой кишки по всей длине.
- Рентген или компьютерная томография. Эти тесты позволяют получить изображения вашего живота и таза, которые могут позволить вашему врачу исключить другие причины ваших симптомов, особенно если у вас боль в животе. Ваш врач может заполнить ваш толстый кишечник жидкостью (барием), чтобы любые проблемы были более заметны на рентгеновском снимке. Этот тест на барий иногда называют серией нижнего ГИ.
- Верхняя эндоскопия. Длинная гибкая трубка вводится в горло и в трубку, соединяющую рот и желудок (пищевод).Камера на конце трубки позволяет врачу осмотреть верхние отделы пищеварительного тракта и получить образец ткани (биопсию) из тонкой кишки и жидкости, чтобы найти чрезмерный рост бактерий. Ваш врач может порекомендовать эндоскопию при подозрении на целиакию.
Лабораторные исследования могут включать:
- Тесты на непереносимость лактозы. Лактаза — это фермент, необходимый для переваривания сахара, содержащегося в молочных продуктах. Если вы не производите лактозу, у вас могут быть проблемы, аналогичные тем, которые вызывает IBS , включая боль в животе, газы и диарею.Ваш врач может назначить проверку дыхания или попросить вас исключить молоко и молочные продукты из своего рациона на несколько недель.
- Дыхательный тест на бактериальный рост. Дыхательный тест также может определить, есть ли у вас избыточный бактериальный рост в тонком кишечнике. Избыточный бактериальный рост чаще встречается у людей, перенесших операцию на кишечнике, страдающих диабетом или другим заболеванием, замедляющим пищеварение.
- Испытания стула. Ваш стул может быть исследован на наличие бактерий или паразитов или пищеварительной жидкости, вырабатываемой в вашей печени (желчной кислоты), если у вас хроническая диарея.
Дополнительная информация
Показать дополнительную связанную информациюЛечение
Лечение IBS направлено на облегчение симптомов, чтобы вы могли жить как можно более нормально.
Легкие признаки и симптомы часто можно контролировать, управляя стрессом и внося изменения в свой рацион и образ жизни. Попробуйте:
- Избегайте продуктов, вызывающих симптомы
- Ешьте продукты с высоким содержанием клетчатки
- Пейте много жидкости
- Регулярные тренировки
- Высыпайтесь
Ваш врач может посоветовать вам исключить из своего рациона:
- Продукты с высоким содержанием газа. Если вы испытываете вздутие живота или газы, вы можете избегать таких продуктов, как газированные и алкогольные напитки, а также определенных продуктов, которые могут вызвать повышенное газообразование.
- Глютен. Исследования показывают, что некоторые люди с IBS сообщают об улучшении симптомов диареи, если они перестают есть глютен (пшеницу, ячмень и рожь), даже если у них нет целиакии.
- FODMAP. Некоторые люди чувствительны к определенным углеводам, таким как фруктоза, фруктаны, лактоза и другим, известным как FODMAP — ферментируемые олигосахариды, дисахариды, моносахариды и полиолы.FODMAP содержатся в некоторых зерновых, овощах, фруктах и молочных продуктах.
Диетолог может помочь вам изменить диету.
Если ваши проблемы умеренные или серьезные, ваш врач может порекомендовать консультацию, особенно если у вас депрессия или если стресс имеет тенденцию ухудшать ваши симптомы.
Кроме того, в зависимости от ваших симптомов врач может порекомендовать такие лекарства, как:
- Пищевые добавки. Прием добавок, таких как псиллиум (метамуцил) с жидкостями, может помочь контролировать запор.
- Слабительные. Если клетчатка не помогает при запоре, ваш врач может порекомендовать безрецептурные слабительные, такие как гидроксид магния для приема внутрь (Phillips ‘Milk of Magnesia) или полиэтиленгликоль (Miralax).
- Противодиарейные препараты. Лекарства, отпускаемые без рецепта, такие как лоперамид (Имодиум A-D), могут помочь контролировать диарею. Ваш врач может также назначить связующее с желчными кислотами, например холестирамин (Prevalite), колестипол (Colestid) или колесевелам (Welchol).Связующие желчные кислоты могут вызвать вздутие живота.
- Антихолинергические препараты. Лекарства, такие как дицикломин (бентил), могут помочь облегчить болезненные спазмы кишечника. Иногда их назначают людям, у которых случаются приступы диареи. Эти лекарства, как правило, безопасны, но могут вызывать запор, сухость во рту и помутнение зрения.
- Трициклические антидепрессанты. Этот тип лекарства может помочь облегчить депрессию, а также подавить активность нейронов, контролирующих кишечник, чтобы уменьшить боль.Если у вас диарея и боль в животе без депрессии, ваш врач может порекомендовать более низкую, чем обычно, дозу имипрамина (тофранил), дезипрамина (норпрамин) или нортриптилина (памелор). Побочные эффекты, которые могут быть уменьшены, если вы принимаете лекарство перед сном, могут включать сонливость, помутнение зрения, головокружение и сухость во рту.
- Антидепрессанты СИОЗС. Селективные ингибиторы обратного захвата серотонина (СИОЗС), такие как флуоксетин (Прозак, Сарафем) или пароксетин (Паксил), могут помочь, если у вас депрессия, боль и запор.
- Обезболивающие. Прегабалин (Lyrica) или габапентин (Neurontin) могут облегчить сильную боль или вздутие живота.
Лекарства, специально предназначенные для лечения СРК
Лекарства, одобренные для определенных людей с СРК , включают:
- Алозетрон (Лотронекс). Алозетрон разработан для расслабления толстой кишки и замедления движения шлаков через нижнюю часть кишечника. Алосетрон может назначаться только врачами, участвующими в специальной программе, предназначен для тяжелых случаев диареи с преобладанием IBS у женщин, которые не ответили на другие методы лечения, и не одобрен для использования мужчинами.Это связано с редкими, но важными побочными эффектами, поэтому его следует рассматривать только в том случае, если другие методы лечения не работают.
- Элюксадолин (Виберзи). Элюксадолин может облегчить диарею за счет уменьшения мышечных сокращений и секреции жидкости в кишечнике, а также повышения мышечного тонуса в прямой кишке. Побочные эффекты могут включать тошноту, боль в животе и легкий запор. Элюксадолин также был связан с панкреатитом, который может быть серьезным и более частым у некоторых людей.
- Рифаксимин (Ксифаксан). Этот антибиотик может уменьшить бактериальный рост и диарею.
- Любипростон (Амитиза). Любипростон может увеличить секрецию жидкости в тонком кишечнике, чтобы помочь с отхождением стула. Он одобрен для женщин, у которых IBS с запором, и обычно назначается только женщинам с тяжелыми симптомами, которые не ответили на другие методы лечения.
- Линаклотид (Линзесс). Линаклотид также может увеличить секрецию жидкости в тонком кишечнике, чтобы помочь вам пройти стул.Линаклотид может вызвать диарею, но может помочь прием лекарства за 30-60 минут до еды.
Возможные методы лечения в будущем
Исследователи изучают новые методы лечения IBS , такие как трансплантация фекальной микробиоты (FMT). В настоящее время считается исследовательским, FMT восстанавливает здоровые кишечные бактерии, помещая обработанный стул другого человека в толстую кишку человека, пораженного IBS . Клинические испытания по изучению фекальных трансплантатов в настоящее время продолжаются.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Простые изменения в диете и образе жизни часто помогают избавиться от IBS . Вашему организму потребуется время, чтобы отреагировать на эти изменения.Попробуйте:
- Эксперимент с волокном. Волокно помогает уменьшить запоры, но также может усилить газы и спазмы. Постарайтесь постепенно увеличивать количество клетчатки в своем рационе в течение нескольких недель с помощью таких продуктов, как цельнозерновые, фрукты, овощи и бобы. Добавка с клетчаткой может вызвать меньше газов и вздутие живота, чем продукты, богатые клетчаткой.
- Избегайте проблемных продуктов. Исключите продукты, вызывающие у вас симптомы.
- Ешьте в обычное время. Не пропускайте приемы пищи и старайтесь есть примерно в одно и то же время каждый день, чтобы регулировать работу кишечника.Если у вас диарея, вы можете почувствовать себя лучше, если будете есть небольшие частые приемы пищи. Но если у вас запор, употребление большего количества продуктов с высоким содержанием клетчатки может помочь продвижению пищи по кишечнику.
- Регулярно занимайтесь спортом. Упражнения помогают избавиться от депрессии и стресса, стимулируют нормальные сокращения кишечника и помогают улучшить самочувствие. Спросите своего врача о программе упражнений.
Альтернативная медицина
Роль альтернативных методов лечения в облегчении симптомов СРК неясна.Спросите своего врача, прежде чем начинать любое из этих процедур. Альтернативные методы лечения включают:
- Гипноз. Обученный профессионал научит вас входить в расслабленное состояние, а затем поможет расслабить мышцы живота. Гипноз может уменьшить боль в животе и вздутие живота. Несколько исследований подтверждают долгосрочную эффективность гипноза при IBS .
- Мята перечная. Исследования показывают, что у людей с IBS и диареей таблетка со специальным покрытием, которая медленно выделяет масло перечной мяты в тонком кишечнике (масло мяты перечной с энтеросолюбильным покрытием), облегчает вздутие живота, позывы на позывы, боли в животе и боль при дефекации.
- Пробиотики. Пробиотики — это «хорошие» бактерии, которые обычно живут в кишечнике и содержатся в определенных продуктах питания, таких как йогурт, и в пищевых добавках. Недавние исследования показывают, что определенные пробиотики могут облегчить симптомы СРК , такие как боль в животе, вздутие живота и диарея.
- Снижение напряжений. Йога или медитация могут помочь снять стресс. Вы можете посещать уроки или практиковаться дома, используя книги или видео.
Подготовка к приему
Вас могут направить к врачу, специализирующемуся на пищеварительной системе (гастроэнтерологу).
Что вы можете сделать
- Помните о любых ограничениях перед приемом, например, ограничение диеты перед приемом.
- Запишите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите все триггеры ваших симптомов, например, определенные продукты.
- Составьте список всех ваших лекарств, витаминов и пищевых добавок.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые недавние изменения или факторы стресса в вашей жизни.
- Запишите вопросы, которые задайте своему врачу.
- Попросите родственника или друга сопровождать вас, , чтобы помочь вам вспомнить, что говорит врач.
Вопросы, которые следует задать врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли к ним особая подготовка?
- Какой подход к лечению вы рекомендуете? Есть ли побочные эффекты, связанные с этим лечением?
- Следует ли мне изменить диету?
- Вы порекомендуете другие изменения в образе жизни?
- Вы рекомендуете поговорить с психологом?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Если у меня IBS , сколько времени мне понадобится, чтобы увидеть улучшение от терапии, которую вы прописали?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов.Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Вас могут спросить:
- Какие у вас симптомы и когда они появились?
- Насколько серьезны ваши симптомы? Они постоянные или случайные?
- Кажется, что-нибудь вызывает ваши симптомы, например, еда, стресс или — у женщин — менструальный цикл?
- Вы похудели без всяких попыток?
- Были ли у вас жар, рвота или кровь в стуле?
- Испытывали ли вы в последнее время значительный стресс, эмоциональные трудности или потерю?
- Какой у вас типичный ежедневный рацион?
- У вас когда-нибудь диагностировалась пищевая аллергия или непереносимость лактозы?
- Есть ли у вас в семье какие-либо заболевания кишечника или рак толстой кишки в семейном анамнезе?
- Насколько, по вашему мнению, ваши симптомы влияют на качество вашей жизни, включая ваши личные отношения и вашу способность функционировать в школе или на работе?
Чем вы можете заняться в данный момент
Пока вы ждете встречи:
- Спросите членов семьи, не диагностировали ли у кого-либо из родственников воспалительное заболевание кишечника или рак толстой кишки.
- Начните отмечать, как часто возникают ваши симптомы, и какие факторы могут их вызывать.
15 октября 2020 г.
Синдром раздраженного кишечника — Уход в клинике Мэйо
Лечение синдрома раздраженного кишечника в клинике Мэйо
Ваша бригада по уходу в клинике Мэйо
Врачи, прошедшие подготовку по заболеваниям пищеварительной системы (гастроэнтерологи), проводят обследование и лечение людей с СРК в клинике Мэйо. Специалисты клиники моторики часто принимают участие в лечении.Эти врачи проходят специальную подготовку в области расстройств, связанных с перемещением пищи по пищеварительной системе (моторикой).
СпециалистыMayo Clinic в области физической медицины и реабилитации предоставляют подробные программы биологической обратной связи для лечения запора и диареи. Клиника Motility Clinic также тесно сотрудничает с психологами Mayo Clinic для оценки и лечения людей с IBS , которым могут быть полезны консультации и помощь при хронической боли.
Медсестры, прошедшие специальную подготовку в IBS , проводят ежедневные занятия для людей с этим заболеванием с участием зарегистрированных диетологов, поведенческих психологов и физиотерапевтов.
Наличие всего этого специализированного опыта в одном месте, ориентированного на вас, означает, что вы не просто получаете одно мнение — забота обсуждается внутри команды, встречи назначаются согласованно, и все высокоспециализированные эксперты IBS работают вместе, чтобы определить, что лучше для вас.
Расширенная диагностика и лечение
Специалисты Mayo Clinic используют несколько тестов, некоторые из которых разработаны в Mayo Clinic, для оценки работы вашей пищеварительной системы.
В зависимости от ваших симптомов специалист клиники Мэйо может порекомендовать:
- Исследование желудочно-кишечного транзита (сцинтиграфия) для оценки движения пищи через пищеварительный тракт
- Тестирование аноректальной функции для измерения координации мышц, которые вы используете для опорожнения кишечника
- Дефекография для получения изображений мышц, задействованных при дефекации
- Динамическая МРТ тазового дна для выявления аномалий мышц тазового дна
- Скрининг на целиакию, чувствительность к глютену без целиакии, избыточный бактериальный рост, непереносимость лактозы и сахара и мальабсорбцию желчных кислот
Опыт и рейтинги
Опыт
Ежегодно врачи клиники Мэйо диагностируют и лечат более 4000 человек с IBS .Специалисты клиники моторики умеют отличать IBS от других заболеваний и рекомендовать целенаправленные терапевтические подходы для удовлетворения ваших потребностей.
Руководитель исследований
В течение многих лет исследователи клиники Мэйо проводили клинические испытания с участием IBS и заболеваний пищеварительной системы. Люди, проходящие лечение в Mayo, одними из первых получили пользу от новых результатов, сделанных в Mayo Clinic.
Клиника Мэйо в Рочестере, Миннесота., занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц при расстройствах пищеварения.
Узнайте больше об опыте и рейтингах отделения гастроэнтерологии и гепатологии Mayo Clinic.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
15 октября 2020 г.
Гипноз — клиника Мэйо
Обзор
Гипноз, также называемый гипнотерапией или гипнотическим внушением, — это подобное трансу состояние, в котором вы обостряете внимание и концентрацию.Гипноз обычно выполняется с помощью терапевта с использованием словесного повторения и мысленных образов. Когда вы находитесь под гипнозом, вы обычно чувствуете себя спокойно и расслабленно и более открыты для внушений.
Гипноз можно использовать, чтобы помочь вам контролировать нежелательное поведение или лучше справляться с тревогой или болью. Важно знать, что, хотя вы более открыты для внушения во время гипноза, вы не теряете контроль над своим поведением.
Почему это делается
Гипнотерапия может быть эффективным методом борьбы со стрессом и тревогой.В частности, гипноз может уменьшить стресс и беспокойство перед медицинской процедурой, такой как биопсия груди.
Гипноз изучался для других состояний, в том числе:
- Обезболивание. Гипноз может помочь при боли, вызванной ожогами, раком, родами, синдромом раздраженного кишечника, фибромиалгией, проблемами височно-нижнечелюстного сустава, стоматологическими процедурами и головными болями.
- Приливы. Гипноз может облегчить симптомы приливов, связанных с менопаузой.
- Изменение поведения. Гипноз успешно применялся при лечении бессонницы, ночного недержания мочи, курения и переедания.
- Побочные эффекты лечения рака. Гипноз используется для облегчения побочных эффектов, связанных с химиотерапией или лучевой терапией.
- Психические расстройства. Гипноз может помочь в лечении симптомов тревоги, фобий и посттравматического стресса.
Риски
Гипноз, проводимый обученным терапевтом или медицинским работником, считается безопасным, дополнительным и альтернативным лечением.Однако гипноз может быть неприемлемым для людей с тяжелыми психическими заболеваниями.
Побочные реакции на гипноз редки, но могут включать:
- Головная боль
- Сонливость
- Головокружение
- Беспокойство или беспокойство
- Создание ложных воспоминаний
Будьте осторожны, когда гипноз предлагается в качестве метода преодоления стрессовых событий, имевших место в более раннем возрасте. Эта практика может вызвать сильные эмоции и создать риск ложных воспоминаний.
Как вы готовитесь
Для гипноза не требуется специальной подготовки. Но лучше надеть удобную одежду, которая поможет вам расслабиться. Кроме того, убедитесь, что вы хорошо отдохнули, чтобы не засыпать во время тренировки.
Выберите терапевта или медицинского работника, сертифицированного для проведения гипноза. Ищите рекомендации у того, кому вы доверяете. Узнайте о любом терапевте, которого вы рассматриваете. Начните с вопросов:
- У вас есть подготовка в таких областях, как психология, медицина, социальная работа или стоматология?
- Имеете ли вы лицензию по специальности в этом штате?
- Где вы учились в школе и где обучались в аспирантуре?
- Сколько вы прошли гипнотерапию и в каких школах?
- К каким профессиональным организациям вы принадлежите?
- Как долго вы на практике?
- Каковы ваши гонорары и покрывает ли страховка ваши услуги?
Что вы можете ожидать
Ваш терапевт объяснит вам процесс гипноза и пересмотрит ваши цели лечения.Затем терапевт обычно говорит мягким, успокаивающим тоном и описывает образы, которые создают ощущение расслабления, безопасности и благополучия.
Когда вы находитесь в восприимчивом состоянии, терапевт предложит вам способы достижения ваших целей, такие как уменьшение боли или устранение тяги к курению. Психотерапевт также может помочь вам визуализировать яркие, значимые мысленные образы того, как вы добиваетесь своих целей.
По окончании сеанса либо вы можете вывести себя из гипноза, либо ваш терапевт поможет вам выйти из состояния расслабления.
В отличие от того, как гипноз иногда изображают в фильмах или на телевидении, вы не теряете контроль над своим поведением, находясь под гипнозом. Кроме того, вы обычно остаетесь в курсе и помните, что происходит во время гипноза.
Возможно, со временем вы сможете практиковать самогипноз, при котором вы вызываете в себе состояние гипноза. Вы можете использовать этот навык по мере необходимости — например, после сеанса химиотерапии.
Результаты
Хотя гипноз может быть эффективным в помощи людям справляться с болью, стрессом и тревогой, когнитивно-поведенческая терапия считается лечением первой линии для этих состояний.Гипноз также можно использовать как часть комплексной программы отказа от курения или похудания.
ОднакоГипноз подходит не всем. Например, вы не сможете полностью войти в состояние гипноза, чтобы оно стало эффективным. Некоторые терапевты считают, что чем больше вероятность того, что вы будете загипнотизированы, тем больше вероятность того, что гипноз принесет вам пользу.
Клинические испытания
Изучите исследования клиники Mayo, посвященные тестам и процедурам, которые помогают предотвратить, выявлять, лечить или контролировать состояния.
14 ноября 2020 г.
Синдром раздраженного кишечника (СРК) Симптомы, причины, лечение, лекарства
Что такое синдром раздраженного кишечника (СРК)?
СРК — это сочетание дискомфорта в животе или боли и проблем с кишечником: либо более или менее частое, чем обычно (диарея или запор), либо стул другого типа (жидкий, твердый или мягкий и жидкий). Врачи называли СРК другими названиями, в том числе:
- СРК колит
- Слизистый колит
- Спастическая толстая кишка
- Нервная кишка
- Спастическая кишка
Есть четыре типа состояния:
- СРК с запором (СРК- C)
- СРК с диареей (СРК-D)
- СРК смешанного типа (СРК-М) чередуется между запором и диареей
- СРК без подтипа (СРК-У) для людей, которые не подходят к вышеперечисленным типам
СРК не опасен для жизни и не увеличивает вероятность развития других заболеваний толстой кишки, таких как язвенный колит, болезнь Крона или рак толстой кишки.Но это может быть длительная проблема, которая меняет то, как вы живете. Люди с СРК могут чаще пропускать работу или учебу и могут чувствовать себя менее способными принимать участие в повседневных делах. Некоторым людям может потребоваться изменить условия работы: перейти на работу дома, изменить часы работы или даже вообще не работать.
Симптомы СРК
У людей с СРК есть симптомы, которые могут включать:
- Диарея (часто описываемая как сильные приступы диареи)
- Запор
- Запор, чередующийся с диареей
- Боли или спазмы в животе, обычно в нижней половине живот, который ухудшается после еды и чувствует себя лучше после дефекации
- Много газов или вздутие живота
- Стул более жесткий или жидкий, чем обычно (гранулы или плоский стул)
- Живот, который выступает вперед
- какашки
- Ощущение, что вам все еще нужно какать после того, как вы только что сделали
- Пищевая непереносимость
- Усталость
- Беспокойство
- Депрессия
- Изжога и несварение желудка
- Головные боли
- Необходимость много мочиться
Другие вещи могут вызывать эти иногда симптомы.Если это СРК, у вас, вероятно, будут эти симптомы еженедельно в течение 3 месяцев или реже в течение как минимум 6 месяцев. У женщин с СРК может быть больше симптомов во время менструации. У некоторых людей также есть симптомы мочеиспускания или сексуальные проблемы. Стресс может усугубить симптомы.
Причины и факторы риска СРК
Хотя известно, что несколько факторов вызывают симптомы СРК, эксперты не знают, что вызывает это состояние. СРК поражает от 25 до 45 миллионов американцев. Большинство из них — женщины. Люди, скорее всего, заболеют этим заболеванием в возрасте от позднего подросткового возраста до начала 40-х годов.
Продолжение
Исследования показывают, что толстая кишка становится гиперчувствительной, слишком остро реагируя на легкую стимуляцию. Вместо медленных ритмичных движений мышц спазм мышц кишечника. Это может вызвать диарею или запор.
Некоторые думают, что СРК возникает, когда мышцы кишечника не сжимаются нормально, что влияет на движение стула. Но исследования, похоже, не подтверждают это.
Другая теория предполагает, что это могут быть химические вещества, производимые организмом, такие как серотонин и гастрин, которые контролируют нервные сигналы между мозгом и пищеварительным трактом.
Другие исследователи изучают, могут ли определенные бактерии в кишечнике вызвать это заболевание.
Поскольку СРК встречается у женщин гораздо чаще, чем у мужчин, некоторые полагают, что гормоны могут играть определенную роль. Пока исследования этого не подтверждают.
Небольшое исследование, опубликованное в январе 2021 года, предполагает, что инфекция желудочно-кишечного тракта, такая как пищевое отравление, может изменить иммунную систему, чтобы она реагировала на определенные продукты, как если бы они представляли угрозу, например микробы или вирусы. Исследователи изучают эти первые результаты.
Диагностика СРК
Не существует специальных лабораторных тестов, которые могли бы диагностировать СРК. Ваш врач проверит, соответствуют ли ваши симптомы определению СРК, и может провести тесты, чтобы исключить такие состояния, как:
Ваш врач может провести некоторые из следующих тестов, чтобы определить, есть ли у вас СРК:
Лечение СРК и дома Уход
Почти все люди с СРК могут получить помощь, но ни одно лечение не подходит для всех. Вам и вашему врачу нужно будет работать вместе, чтобы найти правильный план лечения для лечения ваших симптомов.
Многие вещи могут вызвать симптомы СРК, включая определенные продукты питания, лекарства, газы или стул, а также эмоциональный стресс. Вам нужно будет узнать, каковы ваши триггеры. Возможно, вам придется изменить образ жизни и принять лекарства.
Изменения в диете и образе жизни
Обычно, после нескольких основных изменений в диете и видах деятельности, СРК со временем улучшается. Вот несколько советов, которые помогут облегчить симптомы:
- Избегайте кофеина (в кофе, чае и газированных напитках).
- Добавьте клетчатку в свой рацион с такими продуктами, как фрукты, овощи, цельнозерновые и орехи.
- Выпивайте не менее трех-четырех стаканов воды в день.
- Не курите.
- Научитесь расслабляться, делая больше упражнений или уменьшая стресс в своей жизни.
- Ограничьте количество потребляемого молока или сыра.
- Ешьте чаще небольшими порциями вместо больших.
- Записывайте продукты, которые вы едите, чтобы можно было выяснить, какие продукты вызывают приступы СРК.
Продолжение
Обычные пищевые «триггеры» — красный перец, зеленый лук, красное вино, пшеница и коровье молоко. Если вас беспокоит получение достаточного количества кальция, вы можете попробовать получить его из других продуктов, таких как брокколи, шпинат, зелень репы, тофу, йогурт, сардины, лосось с костями, обогащенный кальцием апельсиновый сок и хлеб, или добавки кальция.
Лекарства
Для лечения СРК используются следующие типы лекарств:
- Наполнители, , такие как псиллиум, пшеничные отруби и кукурузное волокно, помогают замедлить движение пищи через пищеварительную систему, а также могут помочь облегчить симптомы.
- Антибиотики , такие как рифаксимин (ксифаксан), могут изменять количество бактерий в кишечнике. Вы принимаете таблетки 2 недели. Он может контролировать симптомы на срок до 6 месяцев. Если они вернутся, вас снова можно будет лечить.
Другие методы лечения могут помочь при симптомах СРК:
Боль в животе и вздутие живота
- Спазмолитики могут контролировать мышечные спазмы толстой кишки, но эксперты не уверены, что эти препараты помогают. У них также есть побочные эффекты, такие как сонливость и запор, что делает их плохим выбором для некоторых людей.
- Антидепрессанты также могут облегчить симптомы у некоторых людей.
- Пробиотики, — живые бактерии и дрожжи, полезные для вашего здоровья, особенно для пищеварительной системы; врачи часто предлагают им помощь при проблемах с пищеварением.
Продолжение
Запор
- Линаклотид (Линзесс) — это капсула, которую вы принимаете один раз в день натощак, по крайней мере, за 30 минут до первого приема пищи в день.Это помогает облегчить запор, способствуя более частому опорожнению кишечника. Это не для тех, кто моложе 17 лет. Наиболее частым побочным действием препарата является диарея.
- Любипростон (Амитиза) может лечить СРК с запором у женщин, когда другие методы лечения не помогли. Исследования не полностью показали, что он хорошо работает у мужчин. Общие побочные эффекты включают тошноту, диарею и боль в животе. Более серьезные побочные эффекты могут включать обморок, отек рук и ног, проблемы с дыханием и учащенное сердцебиение.
- Plecanatide (Trulance) было показано для лечения запора без обычных побочных эффектов, таких как спазмы и боли в животе. Таблетку для приема один раз в день можно принимать с едой или без нее. Он увеличивает количество жидкости в кишечнике и способствует регулярному опорожнению кишечника.
- Полиэтиленгликоль (ПЭГ) — это осмотическое слабительное средство, которое заставляет воду оставаться в стуле, что приводит к более мягкому стулу. Этот препарат лучше всего подойдет тем, кто не переносит пищевые добавки с клетчаткой.
- Тегасерод — препарат для женщин. Он работает, ускоряя движения кишечника. Этот эффект сокращает время, в течение которого стул остается в кишечнике, и помогает уменьшить такие симптомы, как боль в животе и запор.
- Tenapanor (IBSRELA) усиливает дефекацию и уменьшает боли в животе.
Продолжение
Диарея
- Алосетрон (Lotronex) может помочь облегчить боль в желудке и замедлить работу кишечника, чтобы облегчить диарею, но могут иметь серьезные побочные эффекты, поэтому его следует использовать только женщинам с тяжелым СРК -D, симптомы которого не устраняются другими методами лечения.
- Секвестранты желчных кислот — это лекарства, снижающие уровень холестерина. При пероральном приеме они действуют в кишечнике, связывая желчные кислоты и уменьшая выработку стула.
- Eluxadoline (Viberzi) прописан для уменьшения сокращений кишечника, спазмов живота и диареи.
- Лоперамид (Имодиум) замедляет движения кишечника. Это уменьшает количество дефекаций и делает стул менее водянистым.
Обязательно следуйте инструкциям врача при приеме лекарств от СРК, в том числе слабительных, которые могут вызвать привыкание, если вы не будете их применять осторожно.
Боль в животе у взрослых — Better Health Channel
Боль в животе ощущается в любом месте от ребер до таза. Это также известно как боль в животе или боль в животе. В брюшной полости находится множество органов, включая желудок, печень, поджелудочную железу, тонкий и толстый кишечник, а также репродуктивные органы. В брюшной полости также есть крупные кровеносные сосуды.К серьезным причинам боли в животе относятся аппендицит и проблемы с беременностью. Однако в большинстве случаев боли в животе безвредны и проходят без хирургического вмешательства.
Большинству людей нужно только облегчение симптомов. Иногда боль в животе может прекратиться, и причина никогда не будет известна, или может быть, что причина становится более очевидной со временем.
Когда обращаться к врачу по поводу боли в животе
Обратитесь к врачу или в отделение неотложной помощи ближайшей больницы, если у вас есть:- сильная боль
- боль, продолжающаяся несколько часов
- боль и / или вагинальное кровотечение если вы беременны
- боль в мошонке для мужчин
- боль и рвота или одышка
- боль и рвота кровью
- кровь в кишечнике или моче
- боль, которая распространяется на ваш грудь, шея или плечо
- лихорадка и пот
- бледность и липкость
- невозможность мочеиспускания
- невозможность опорожнения кишечника или отхождение газов
- любые другие проблемы.
Симптомы боли в животе у взрослых
Тип боли может сильно различаться. Когда возникает боль в животе, она может:- быть острой, тупой, колющей, похожей на судороги, скручиванием или подходить ко многим другим характеристикам
- быть краткой, приходить и уходить волнами, или она может быть постоянной
- вызывать тошноту ( рвота)
- вызывают желание оставаться на месте или вызывают такое беспокойство, что вы ходите вокруг, пытаясь найти «правильное положение».
- варьируются от незначительной проблемы до проблемы, требующей срочной операции.
Причины боли в животе у взрослых
Есть много причин, по которым у вас могут быть боли в животе. Людей часто беспокоят аппендицит, камни в желчном пузыре, язвы, инфекции и проблемы с беременностью. Врачи также беспокоятся об этих, а также многих других состояниях. Боль в животе может исходить не от живота. Некоторые неожиданные причины включают сердечные приступы и пневмонию, состояния в области таза или паха, некоторые кожные высыпания, такие как опоясывающий лишай, и проблемы с мышцами желудка, такие как растяжение.Боль может возникать вместе с проблемами мочеиспускания, дефекации или менструальными проблемами. При таком большом количестве органов и структур в брюшной полости врачу может быть сложно точно определить причину вашей проблемы. Врач задаст вам несколько вопросов, а затем внимательно вас осмотрит. Врач не может проводить дальнейшие анализы. Причина вашей боли может быть совершенно несерьезной. Другой сценарий может заключаться в том, что врач не может найти причину, но боль проходит в течение нескольких часов или дней.Все, что может сделать врач, — это убедиться, что боль не требует хирургического вмешательства или госпитализации.
Диагностика боли в животе у взрослых
Если необходимы обследования и анализы, они могут включать:- ректальное обследование на предмет скрытой крови или других проблем
- если вы мужчина, врач может проверить ваш пенис и мошонку
- Если вы женщина, врач может провести осмотр органов малого таза, чтобы проверить наличие проблем в вашей матке (матке), фаллопиевых трубах и яичниках, а также провести тест на беременность.
- Анализ крови на наличие инфекции (которая вызывает повышенную количество лейкоцитов) или кровотечение (которое вызывает низкий показатель крови или гемоглобина)
- другие анализы крови могут определять ферменты в печени, поджелудочной железе и сердце, чтобы определить, какой орган может быть вовлечен
- анализ мочи для поиска мочи инфекция или кровь (если есть камень в почках)
- ЭКГ (электрическое сканирование сердца) для исключения сердечного приступа
- другие анализы, включая рентген, ультразвук или компьютерную томографию
- иногда вас могут направить к другому врач, чтобы помочь найти причину проблемы.
- Эндоскопия — это обследование, при котором гибкая трубка со светом и видеокамерой на конце используется для исследования некоторых внутренних органов без хирургического вмешательства. В зависимости от того, какой орган просматривается, используются разные названия.
Лечение боли в животе у взрослых
Ваше лечение зависит от того, что вызывает вашу боль, но может включать:- Обезболивание — ваша боль может не исчезнуть полностью с помощью обезболивающих, но она должна уменьшиться.
- Жидкости — вам могут вводить жидкости в вену для коррекции потери жидкости и отдыха кишечника.
- Лекарства — например, вам могут дать что-то, чтобы остановить рвоту.
- Пост — врач может попросить вас ничего не есть и не пить, пока не будет выяснена причина вашей боли.
Забота о себе дома
Большинство болей в животе проходит без специального лечения. Обратитесь к врачу, но вы можете сделать несколько вещей, чтобы облегчить боль, в том числе:- Положите на живот грелку или нагретый мешок с пшеницей.
- Примите теплую ванну. Будьте осторожны, чтобы не обжечься.
- Пейте много прозрачных жидкостей, например воды.
- Уменьшите потребление кофе, чая и алкоголя, так как они могут усилить боль.
- Когда вам снова разрешат есть, начните с прозрачных жидкостей, а затем переходите к более мягким продуктам, таким как крекеры, рис, бананы или тосты. Ваш врач может посоветовать вам избегать определенных продуктов.
- Больше отдыхайте.
- Попробуйте антациды, отпускаемые без рецепта, чтобы уменьшить некоторые виды боли.
- Примите слабые обезболивающие, например парацетамол. Проверьте правильную дозу на упаковке. Избегайте приема аспирина или противовоспалительных препаратов, если только врач не посоветовал их принимать. Эти препараты могут усилить некоторые виды боли в животе.
Куда обратиться за помощью
Лечение синдрома раздраженного кишечника | Johns Hopkins Medicine
Цель лечения СРК — облегчить симптомы. Ваш точный курс лечения будет зависеть от типа и тяжести ваших симптомов.
Успех лечения часто зависит от хорошего понимания того, что такое СРК и как его лечить. К счастью, существуют диетические, фармакологические и поведенческие подходы, которые могут помочь, и они должны быть индивидуализированы для вас. Так что задавайте своему врачу много вопросов и помогите своему врачу узнать, что для вас важно. Пациенты с лучшими отношениями со своим врачом часто сообщают, что у них лучше контролируется симптоматика.
Многие пациенты беспокоятся о своих симптомах и о том, что с ними случится в будущем.СРК доставляет беспокойство и доставляет дискомфорт, но само это состояние не увеличивает риск каких-либо проблем со здоровьем в будущем.
Лечение СРК и связанных с ним симптомов может включать:
- Изменения диеты
- Лекарства
- Психотерапия
- Альтернативные методы лечения
Изменения питания
Вздутие живота, боли в животе и диарея могут реагировать на изменение диеты. Например, кофеин или жирная пища стимулируют сокращение толстой кишки, поэтому у людей с СРК и диареей можно добиться улучшения, уменьшив ежедневное потребление напитков с кофеином и богатой пищи.
Тем, кто страдает вздутием живота и дискомфортом в животе, может быть полезно есть меньше пищи, содержащей углеводы, которые плохо перевариваются в тонком кишечнике. Например, употребление в пищу продуктов, содержащих большое количество лактозы, фруктозы и сорбита, может увеличить газообразование в кишечнике, вызывая вздутие живота, диарею и / или дискомфорт в животе у людей с СРК.
Многие здоровые продукты, в том числе некоторые фрукты и овощи, содержат эти типы ферментируемых углеводов в дополнение к клетчатке, еще одному источнику газообразования в кишечнике.Найти правильный баланс здоровой пищи может быть непросто, если у вас СРК. Спросите своего врача, может ли вам помочь пробная диета с низким содержанием FODMAP (ферментируемых олигосахаридов, дисахаридов, моносахаридов и полиолов), которая, как показали исследования, помогает уменьшить газообразование, боль в животе и вздутие живота у пациентов с СРК.
Всегда рекомендуется работать с диетологом, чтобы убедиться, что вы по-прежнему получаете все необходимые питательные вещества, независимо от того, на какой диете вы сидите.
Лекарства
Есть несколько лекарств, которые можно использовать для лечения СРК.
- Релаксанты гладких мышц : они лучше всего подходят для снятия или предотвращения спазмов кишечника.
- Противодиарейные препараты : Лекарства для людей с диареей замедляют прохождение через кишечник и уменьшают частоту испражнений, улучшая консистенцию стула.
- Слабительные : Для пациентов, у которых запор является преобладающим симптомом.
- Антибиотики : попытаться изменить состав кишечной флоры, которая может быть ответственна за ферментацию плохо перевариваемых углеводов.
- Низкие дозы антидепрессантов : Если боль и диарея являются вашими преобладающими симптомами, вы можете найти облегчение с помощью этих лекарств, которые воздействуют на нервную систему кишечника, снижая ее реакцию на пищу, которую вы едите, или на эмоциональный стресс.
Психотерапия
Существует сильная связь между нервной системой и функцией толстой кишки.Стресс играет важную роль в частоте и тяжести симптомов у пациентов с СРК. История стрессовых жизненных событий или текущая стрессовая ситуация часто могут предшествовать СРК. Некоторые пациенты, потерявшие близких, сообщают о появлении симптомов вскоре после потери. Другие люди с депрессией в анамнезе замечают, что, когда депрессия возвращается, их симптомы ухудшаются. Иногда тревога или депрессия возникают с появлением симптомов СРК.
Если эмоциональный стресс является триггером ваших симптомов, можно использовать несколько психологических вмешательств.Наиболее изученной является когнитивно-поведенческая терапия, которая доказала свою эффективность при СРК. Этот вид терапии предоставляется квалифицированным специалистом в области психического здоровья. Также было показано, что гипнотерапия помогает контролировать симптомы СРК.
Альтернативные методы лечения
- Было показано, что некоторые пробиотики помогают контролировать некоторые симптомы СРК.
- Иглоукалывание может быть полезным при лечении тревожности, фибромиалгии, мигрени и бессонницы, связанных с СРК.Иглоукалывание также может оказывать прямое воздействие на желудочно-кишечный тракт, изменяя моторику желудочно-кишечного тракта и восприятие боли.
- Лечебный массаж помогает уменьшить беспокойство и снять стресс.
Часто лучше всего работает комплексный подход, сочетающий эти методы лечения. В Центре интегративной медицины и пищеварительной системы Джонса Хопкинса многие из этих процедур доступны у опытных и заботливых специалистов. В нашей команде, одной из немногих клиник интегративной медицины, специализирующейся на лечении желудочно-кишечных заболеваний, входят гастроэнтерологи, диетологи, акупунктуристы, массажисты и психотерапевты.
Синдром раздраженного кишечника (СРК): симптомы, лечение и многое другое
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Синдром раздраженного кишечника (СРК) — это хроническое желудочно-кишечное расстройство, которое может вызывать постоянный дискомфорт. Однако у большинства людей не возникает серьезных осложнений.
Люди также называют СРК спастическим колитом, слизистым колитом и нервной оболочкой толстой кишки.Это хроническое заболевание. Однако его симптомы со временем меняются. Симптомы часто улучшаются, когда люди учатся управлять этим заболеванием.
До недавнего времени ученые не были уверены в том, что вызвало СРК, но появляется все больше свидетельств того, что микробы, присутствующие во время инфекционного гастроэнтерита, могут вызывать долгосрочную реакцию.
В этой статье мы обсуждаем симптомы, причины и лечение, а также то, как диета может повлиять на СРК.
Наиболее частые симптомы СРК включают:
- изменения в привычках кишечника
- боли в животе и спазмы, которые часто уменьшаются после дефекации
- ощущение, что кишечник не опорожняется после дефекации
- выходит излишки газов
- выделение слизи из прямой кишки
- внезапная, срочная необходимость в ванной
- опухоль или вздутие живота
Симптомы часто ухудшаются после еды.Обострение может длиться несколько дней, а затем симптомы либо улучшаются, либо полностью исчезают.
Признаки и симптомы у разных людей различаются. Они часто напоминают симптомы других заболеваний и состояний, а также могут поражать разные части тела.
К ним могут относиться:
Тревога и депрессия также могут возникать, часто из-за дискомфорта и смущения, которые могут сопровождать это состояние.
Факторы питания могут играть роль в возникновении симптомов СРК.
Симптомы часто усиливаются после употребления определенных продуктов, таких как шоколад, молоко или алкоголь.Они могут вызвать запор или диарею.
Некоторые фрукты, овощи и газированные напитки могут вызвать вздутие живота и дискомфорт. Неясно, какую роль играет пищевая аллергия или непереносимость.
Общие диетические триггеры спазмов или вздутия живота включают продукты, вызывающие метеоризм, например:
- фасоль
- сельдерей
- лук
- морковь
- изюм
- бананы
- абрикосы
- чернослив
- брюссельская капуста
- рогалики
Другие продукты, которые могут вызвать обострение, включают:
- молочные продукты
- жевательную резинку без сахара
- некоторые конфеты
- продукты с кофеином в них, что может быть связано с непереносимостью сахара, сорбита или кофеина, а не IBS
Диетические шаги, которые могут помочь человеку снизить риск обострения, включают:
- Регулирование потребления клетчатки: Некоторым людям с СРК необходимо увеличить потребление клетчатки, в то время как другим следует потреблять меньше.Сбалансированный уровень клетчатки в рационе может способствовать здоровому пищеварению.
- Пробиотические добавки: Прием пробиотиков может помочь некоторым людям. Это полезные бактерии, поддерживающие здоровье кишечника. Человек может не сразу почувствовать их воздействие, поэтому ему следует потратить несколько недель, чтобы оценить их влияние на здоровье кишечника в течение более длительного периода.
- Дневник питания: Ведение записей о конкретных пищевых продуктах в рационе и их физических эффектах поможет человеку определить основные продукты, вызывающие раздражение.
Изменения в привычках питания могут помочь контролировать симптомы. Ни одна диета от СРК не подходит каждому. Следовательно, человеку, возможно, придется пройти через процесс проб и ошибок, чтобы найти постоянную и удобную диету.
Узнайте больше о продуктах, которых следует избегать людям с СРК.
Неясно, что вызывает СРК, но эксперты считают, что ключевую роль могут играть микробные факторы.
Ученые связывают это с пищевым отравлением. Фактически, у 1 из 9 человек, переживших пищевое отравление, позднее развивается СРК.Кажется, что микробы, участвующие в инфекционном гастроэнтерите, могут оказывать влияние на иммунную систему, что приводит к долгосрочным изменениям в кишечнике.
Другие факторы, которые могут играть роль, включают:
- диета
- факторы окружающей среды, такие как стресс
- генетические факторы
- гормоны
- органы пищеварения с высокой чувствительностью к боли
- необычный ответ на инфекцию
- a сбой в мышцах, которые перемещают пищу по телу
- неспособность центральной нервной системы (ЦНС) контролировать пищеварительную систему
- Психическое и эмоциональное состояние человека может способствовать развитию СРК.Люди с посттравматическим стрессовым расстройством (ПТСР) имеют более высокий риск развития СРК.
Это не заразно и не связано с раком.
Гормональные изменения могут ухудшить симптомы. Например, симптомы часто бывают более серьезными у женщин во время менструации.
Инфекции, такие как гастроэнтерит, могут вызвать постинфекционный СРК (PI-IBS).
От СРК нет лекарства. Однако, если человек с СРК избегает триггеров, корректирует диету и следует советам врача, он может значительно снизить риск обострения и дискомфорта.
Варианты лечения СРК направлены на облегчение симптомов и улучшение качества жизни.
Лечение СРК обычно включает в себя некоторые изменения в питании и образе жизни, а также обучение тому, как справляться со стрессом.
Диетический менеджмент
Следующие шаги могут помочь облегчить симптомы:
- Избегать заменителей сахара в некоторых жевательных резинках, диетических продуктах и сладостях без сахара, поскольку они могут вызвать диарею
- Употребление большего количества продуктов на основе овса для уменьшения газов или вздутия живота
- не пропускать приемы пищи
- есть каждый день в одно и то же время
- есть медленно
- ограничивать потребление алкоголя
- избегать газированных, сладких напитков, таких как газированные напитки
- ограничивать потребление определенных фруктов и овощей
- пить не менее 8 чашек жидкости в день, для большинства людей
Отказ от глютена также может снизить риск обострения.В настоящее время широко доступны пищевые продукты без глютена и их альтернативы.
Узнайте больше о глютене.
Беспокойство и стресс
Следующее может помочь уменьшить или облегчить симптомы:
- техники релаксации, включая упражнения или медитацию
- занятия, такие как тайцзи или йога
- регулярные физические упражнения
- консультации по стрессу или когнитивно-поведенческая терапия ( CBT)
Лекарства
Следующие лекарства могут помочь при симптомах СРК:
- Спазмолитики: Они уменьшают спазмы и боль в животе, расслабляя мышцы кишечника.
- Слабительные, образующие объем: Они могут помочь человеку избавиться от запора. Люди должны использовать их с осторожностью.
- Лекарства против моторики: Они могут уменьшить симптомы диареи. Варианты включают лоперамид, замедляющий сокращение мышц кишечника.
- Трициклические антидепрессанты (ТЦА): Они часто помогают уменьшить боль в животе и спазмы.
Лекарства, предназначенные для лечения СРК, включают:
- алосетрон (Lotronex) для лечения тяжелого СРК с преобладанием диареи у женщин
- Любипростон (Amitiza) для лечения СРК с преобладанием запора у женщин
- рифаксимин, антибиотик, который может помочь уменьшить диарею. люди с СРК
- элюксадолин
Обычно это последняя линия лечения, когда другой образ жизни или терапевтические вмешательства оказались неэффективными, а симптомы остаются тяжелыми.
Слабительные средства можно приобрести без рецепта (OTC) или в Интернете.
Лоперамид также можно приобрести в Интернете.
Психологическая терапия
Некоторые люди могут счесть психологическую терапию полезной для уменьшения обострений СРК и уменьшения влияния симптомов: Методы включают;
- Гипнотерапия: Это может помочь изменить то, как подсознание реагирует на физические симптомы.
- Когнитивно-поведенческая терапия (КПТ): Это помогает людям разработать стратегии по-разному реагировать на состояние с помощью техник расслабления и позитивного отношения.
Упражнения также помогают уменьшить симптомы у некоторых людей.
По мере того, как эксперты узнают больше о возможных связях между СРК и микробной активностью, появляется надежда, что однажды появятся новые методы лечения, которые эффективно воздействуют на этот фактор.
До недавнего времени не существовало специальных методов визуализации или лабораторных исследований для подтверждения диагноза СРК. Однако теперь эксперты разработали анализ крови, который может точно определить, есть ли у человека СРК с диареей (СРК-Д) или заболевание раздраженного кишечника (ВЗК).
Во время диагностики врач постарается исключить состояния, которые вызывают симптомы, похожие на СРК. Они также будут следовать процедуре классификации симптомов.
Существует три основных типа СРК:
- СРК с запором (СРК-З): Человек испытывает боль в желудке, дискомфорт, вздутие живота, нечастую или задержку испражнения, твердый или комковатый стул.
- СРК с диареей (СРК-Д): Боль в животе, дискомфорт, необходимость срочно сходить в туалет, очень частые испражнения, водянистый или жидкий стул.
- СРК с чередованием стула (СРК-А): Человек испытывает и запор, и диарею.
Многие люди со временем испытывают различные типы СРК. Врач часто может диагностировать СРК, спрашивая о симптомах, например:
- Были ли какие-либо изменения в привычках кишечника, такие как диарея или запор?
- Есть ли боль или дискомфорт в животе?
- Как часто человек ощущает вздутие живота?
Анализ крови может помочь исключить другие возможные состояния, в том числе:
Если определенные признаки или симптомы указывают на другое состояние, может потребоваться дальнейшее тестирование.К ним относятся:
- анемия
- локализованный отек в прямой кишке и животе
- необъяснимая потеря веса
- боль в животе ночью
- прогрессирующее ухудшение симптомов
- значительное количество крови в стуле
- семейный анамнез воспалительного заболевания кишечника ( ВЗК), колоректальный рак или глютеновая болезнь
Людям с раком яичников в анамнезе может потребоваться дополнительное обследование, равно как и людям старше 60 лет с измененными привычками кишечника.
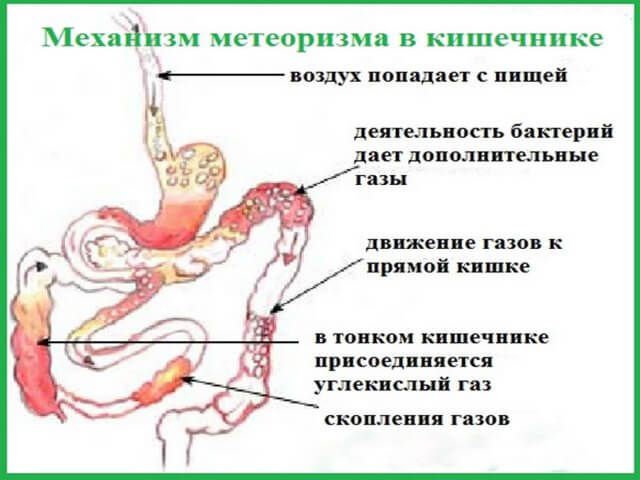 Напротив, замедленная моторика кишечника может вызвать запор. В результате болевые ощущения приводят к резкому сокращению мышц.
Напротив, замедленная моторика кишечника может вызвать запор. В результате болевые ощущения приводят к резкому сокращению мышц.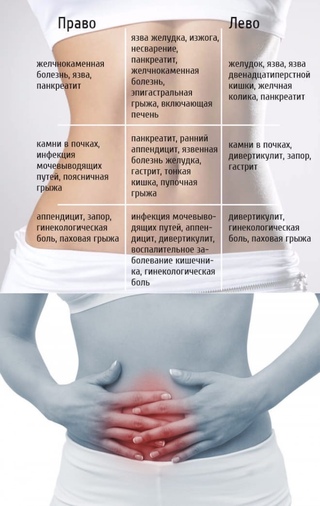 Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию.
Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию.
 При СРК они употребляются в меньших дозах, чем при депрессии, и снижают болевые сигналы между кишечником и мозгом. Эти препараты могут также помочь при нарушении сна и фибромиалгии, последняя часто встречается среди симптомов СРК.
При СРК они употребляются в меньших дозах, чем при депрессии, и снижают болевые сигналы между кишечником и мозгом. Эти препараты могут также помочь при нарушении сна и фибромиалгии, последняя часто встречается среди симптомов СРК.
 Если эпителий тонкой кишки работает плохо, то непереваренные продукты «сваливаются» в толстый кишечник, и там начинают бродить под действием обычной микрофлоры, вызывая тем самым симптомы СРК.
Если эпителий тонкой кишки работает плохо, то непереваренные продукты «сваливаются» в толстый кишечник, и там начинают бродить под действием обычной микрофлоры, вызывая тем самым симптомы СРК.