Менингококковая инфекция
Менингококковая инфекция (лат. Meningococcal morbus) – антропонозное заболевание, передающееся воздушно-капельным путем и характеризующееся широким диапазоном клинических проявлений – от менингококконосительства до менингита и тяжелейшего менингококкового сепсиса.
Менингококковая инфекция – причны (этиология)
Менингококковая инфекция объединяет различные клинические формы болезни – от острого назофарингита до молниеносно протекающих менингококцемин и гнойного менингоэнцефалита.
Возбудителем болезни является менингококк, открытый в 1887 г. Вексельбаумом. Во внешней среде бактерии очень нестойкие, быстро погибают при высыхании, низкой температуре.
Источником менингококковой инфекции является только человек:
- больные менингитом или менингококцемией;
- лица, инфицированные менингококком, и больные острым назофарингитом;
- «здоровые» носители.
Наиболее опасным источником является больной менингитом в продромальном периоде. Как правило, инфекция передается воздушно-капельным путем.
Наибольшее число заболевших падает на возраст до 14 лет. Периодические подъемы заболеваемости происходят 1 раз в 10-15 лет. Для этой инфекции характерны вспышки, возникающие в условиях переуплотнения, высокой влажности воздуха помещения, которые чаще наблюдаются в организованных коллективах (ясли-сад, школа). Наибольшее число заболевших регистрируется в зимне-весенний период (февраль-май).
Менингококковая инфекция – механизм возникновения и развития (патогенез)
Инфекция попадает через слизистые оболочки носоглотки и реже зева, где менингогокки находят благоприятные условия для размножения. У большинства инфицированных пребывание менингококка на слизистой оболочке верхних дыхательных путей не сопровождается клиническими проявлениями, формируется так называемое здоровое носительство менингококка.
Естественно, подобное носительство здоровым можно назвать лишь условно, поскольку у этих лиц отмечается иммунологическая перестройка, в результате которой у них формируются иммунитет и резистентность к менингококковой инфекции. Однако у 10-30% инфицированных детей [Покровский В.И., Покровская Н.Я., 1972] слизистые оболочки вовлекаются в патологический процесс и развивается менингококковый назофарингит.
Назофарингит – наиболее частое проявление менингококковой инфекции. Лишь в отдельных случаях (около 1 %) менингококки преодолевают местные барьеры и лимфогенным путем попадают в большом количестве в кровь, возникает состояние бактериемии, что клинически проявляется менингококцемией. По данным M.S. Artenstein (1967), 1 случай менингококцемии приходится на 1000 детей, инфицированных менингококком.
Высказывается мнение, что генерализации менингококковой инфекции способствует генетически обусловленный дефицит IgM. Это положение согласуется с клиническими наблюдениями В.А.Власова (1950), отметившего особую расположенность к манифестным генерализованным формам менингококковой инфекции у членов некоторых семей. Однако в настоящее время вопрос о причинах, способствующих генерализации менингококковой инфекции, не может быть решен однозначно. Необходимо продолжать исследования в этом направлении.
Менингококковая инфекция – патологическая анатомия
При микроскопическом исследовании слизистой оболочки носоглотки и околоносовых (придаточных) пазух у больных минингококковой инфекцией, выявляется картина острого воспаления. Морфологические изменения при менингококкемии соответствуют инфекционно-токсическому шоку с выраженным тромбогеморрагическим синдромом. В микроциркуляторном русле наблюдаются плазморрагия, гиперемия, стаз, обнаруживаются фибриновые тромбы и фибриноидный некроз стенок сосудов. Для менингококкемии особенно характерны множественные кровоизлияния в кожу (геморрагическая пурпура), двусторонние массивные кровоизлияния в надпочечники с развитием острой надпочечниковой недостаточности и острый отек головного мозга. В почках отмечают дистрофические и некротические изменения эпителия канальцев, нередко тромбоз клубочковых кровеносных капилляров. В оболочках мозга менингококки вызывают вначале серозно-гнойное, реже серозное, воспаление, однако через несколько часов или к концу суток экссудат становится гнойным. Поражаются мягкая и паутинная оболочки головного и, несколько позже, спинного мозга, а также эпендима желудочков мозга. Воспалительный процесс из оболочек мозга периваскулярно распространяется на вещество мозга, образуются периваскулярные инфильтраты. Гнойный экссудат располагается преимущественно на базальной поверхности головного мозга. Помимо воспалительных изменений в оболочках и веществе мозга наблюдаются выраженные сосудистые расстройства, полнокровие, стазы, тромбозы, кровоизлияния. Вещество головного мозга отечно, желудочки расширены и заполнены мутной жидкостью. К 5-6-му дню болезни гнойный экссудат организуется, но при благоприятном течении болезни он в дальнейшем подвергается ферментативному растворению и рассасыванию, однако возможны адгезивные и склеротические изменения, приводящие к нарушению циркуляции цереброспинальной жидкости и гидроцефалии.
Иммунитет формируется после перенесения любой формы менингококковой инфекции, включая носительство. Наиболее важную роль в формировании иммунитета играют бактерицидные антитела. Повторные случаи генерализованной менингококковой инфекции возникают в редких случаях, в основном у лиц с врожденным дефицитом некоторых компонентов системы комплемента, обычно С
Менингококковая инфекция – симптомы (клиническая картина)
Инкубационный период от 2 до 10 дней, чаще 4-6 дней. Наиболее частыми формами менингококковой инфекции являются следующие:
Менингит
Начало болезни обычно внезапное: озноб, высокий подъем температуры, сильные головные боли, у маленьких детей – резкий крик, беспокойство. Периодически отмечается рвота, не приносящая облегчения; сознание в начальном периоде сохранено. Лицо гиперемировано. Отмечается светобоязнь, резкая гипестезия. Появляются и быстро нарастают менингеальные симптомы: ригидность затылочных мышц, симптомы Кернига, Бруздинского. У грудных детей основным менингеальным симптомом является выбухание и напряжение большого родничка, ригидность затылочных мышц и симптом Кернига у них часто отсутствуют. Характерная менингеальная поза обычно появляется позднее: больные лежат на боку с запрокинутой головой и согнутыми в коленных и тазобедренных суставах ногами. Почти всегда налицо беспокойство, возбуждение, бессонница или сонливость, затемнение или потеря сознания, бред, судороги, тремор рук. В ряде случаев отмечаются поражение черепных нервов (III, VI, VII, VIII, XII и др.), геми- и монопарезы.
Пульс в начале болезни учащен, при нарастании симптомов набухания мозга выявляются относительная брадикардия и артериальная гипертония. Нередко наблюдаются приглушение сердечных тонов, потеря аппетита, запор или понос. Лихорадка не имеет определенного типа; в редких случаях заболевание может протекать без лихорадки или с небольшим повышением температуры. На 3-4-й день болезни у многих детей могут появиться герпетические высыпания на самых различных участках кожи, слизистых оболочек полости рта, губ.
В крови обычно наблюдается значительный лейкоцитоз нейтрофильного характера, СОЭ увеличена. В моче иногда обнаруживаются белок, единичные цилиндры.
Течение заболевания у большинства больных благоприятное, при своевременной диагностике и правильном лечении выздоровление наступает на 12-14-й день лечения.
В редких случаях встречается сверхострое, или молниеносное, течение болезни, при этом в клинической картине преобладают проявления общей интоксикации; характерные симптомы поражения мозговых оболочек могут отсутствовать или быть умеренно выраженными. Смертность при этих формах менингита остается высокой.
Менингококковый менингоэнцефалит
При этом заболевании преобладают энцефалитические явления: потеря сознания, судороги, рано появившиеся параличи и парезы. Менингеальные симптомы могут быть выражены слабо. Это редкая форма заболевания и прогноз при ней неблагоприятный. При выздоровлении могут остаться параличи и парезы конечностей, черепных нервов, снижение интеллекта, эпилепсия и др.
Менингококцемия
Эта форма менингококковой инфекции протекает в большинстве случаев с поражением оболочек мозга. Встречается она в виде двух клинических форм: типичная менингококцемия и сверхострая, протекающая по типу бактериального шока с кровоизлияниями в надпочечники (синдром Уотерхауса – Фридериксена).
В типичных случаях менингококцемия тоже начинается остро и протекает бурно. Наиболее характерным клиническим признаком является геморрагическая сыпь в виде неправильной формы звездочек, появляющаяся через 5-15 ч от начала заболевания. Нередко геморрагическая сыпь сочетается с розеолезной или розеолезно-папулезной. Излюбленная локализация сыпи – ягодицы, бедра, голени, веки, склеры, верхние конечности, редко – лицо. Количество элементов сыпи самое различное. Вторым характерным симптомом является поражение суставов (коленные, лучезапястные, голеностопные, межфаланговые суставы) в виде моно- и полиартритов, быстро проходящих с полным восстановлением функции. При менингококцемии изредка отмечается воспаление сосудистой оболочки глаза – меняется цвет радужной оболочки. Лихорадка при менингококцемии обычно значительно выражена, имеются проявления интоксикации (тахикардия, одышка, цианоз, повышенная жажда, снижение аппетита, гипотония, задержка мочи). У грудных детей нередко бывают явления парентеральной диспепсии. Изменения в составе крови аналогичны таковым при менингите.
Для случаев, протекающих с картиной бактериального шока, характерно острейшее начало заболевания с повышением температуры, ознобом; появляется резкая бледность, адинамия и обильная геморрагическая сыпь с некротическими участками. Менингеальные симптомы, как правило, бывают выражены. Состояние больного быстро ухудшается, артериальное давление прогрессивно падает.
Менингококцемия может протекать как в сочетании с менингитом, так и без поражения мозговых оболочек.
Необходимо отметить, что предварительное применение антибиотиков меняет картину заболевания: оболочечные симптомы появляются позднее, температура субфебрильная, а иногда нормальная. Особенно трудна диагностика у новорожденных и детей грудного возраста.
Решающая роль в постановке диагноза принадлежит спинномозговой пункции. При этом вытекает под давлением мутная жидкость, количество клеточных элементов резко увеличено за счет нейтрофилов, содержание белка повышается до 1-3 г/л и более. Глобулиновые реакции (Панди, Нонне – Апельта) всегда резко положительны.
Люмбальную пункцию производят в положении больного лежа. Его укладывают на бок, ноги сгибают в коленных суставах, бедра максимально приводят к животу, голову сгибают кпереди. Пункцию производят иглой с мандреном. Иглу вводят в промежуток между остистыми отростками II-III или III-IV поясничных позвонков, медленно, строго в сагиттальной плоскости. После проведения пункции больного укладывают в горизонтальном положении (без подушки).
Для обнаружения менингококков исследуют спинномозговую жидкость, слизь из носоглотки, соскоб из геморрагических элементов сыпи. Следует подчеркнуть, что отрицательные результаты бактериологического и бактериоскопического исследования не исключают менингококковой этиологии заболевания.
Менингококковая инфекция – лечение
При менингококковой инфекции лечение больных всегда должно быть комплексным. Наряду со средствами, действующими этиотропно (пенициллин, сульфаниламиды), должна широко применяться патогенетическая терапия, которая во многих случаях может носить характер неотложной помощи.
Основным методом лечения менингококковой инфекции является интенсивная пенициллинотерапия. Пенициллин назначают из расчета 200-300 тыс. ЕД/кг в сутки, детям до 3 мес – 300-400 тыс. ЕД/кг, а в запущенных случаях – до 1 млн. ЕД/кг. Препарат вводят внутримышечно 6 раз в сутки. В случае необходимости вводят натриевую соль бензилпенициллина внутривенно, при этом трансфузия должна быть непрерывной. Уменьшать дозы пенициллина в процессе лечения нельзя, так как это приводит к обострению болезни. Продолжительность лечения большинства больных обычно 5-8 сут. Люмбальную пункцию производят только для контроля за полнотой выздоровления на 5-6-й день лечения. Основным критерием для отмены пенициллина является снижение плеоцитоза в ликворе ниже 100 клеток в 1 мкл с явным преобладанием лимфоцитов, свидетельствующее об успешности терапии.
При наличии повышенной чувствительности больного к пенициллину лечение проводят левомицетином сукцинатом натрия (60-100 мг/кг в сутки внутримышечно каждые 8 ч). Новорожденным назначать левомицетин не рекомендуется.
Для лечения можно применять полусинтетические формы пенициллина: ампициллин (внутримышечно в дозе 150-200 мг/кг в сутки с интервалом 6 ч), оксациллин и метициллин (200-300 мг/кг в сутки внутримышечно каждые 3-4 ч).
Кроме антибиотиков, для лечения среднетяжелых форм менингококкового менингита можно применять (лучше после 2-3 дней лечения пенициллином) пролонгированный сульфаниламид-сульфамонометоксин из расчета 40-50 мг/кг внутрь в 2 приема в течение 2 дней; последующие 4-5 дней препарат дают в половинной дозе, т. е. по 20-25 мг/кг однократно.
Наряду с антибиотикотерапией для борьбы с токсикозом необходимо введение достаточного количества жидкости (обильное питье, введение глюкозы, изотонического раствора хлорида натрия, гемодеза, реополиглюкина, переливание плазмы и др.). Одновременно проводят дегидратацию: 20% маннитол из расчета 1-3 г сухого вещества на 1 кг массы ребенка, внутримышечное введение 25% раствора сульфата магния, внутривенное введение 20% плацентарного альбумина, гипертонических растворов глюкозы, хлорида натрия или кальция, применение диуретиков (диакарб, лазикс, урегит и др.). Для борьбы с ацидозом внутривенно капельно вводят 4% раствор гидрокарбоната натрия (50-75 мл).
Важное значение в лечении тяжелых форм менингококковой инфекции принадлежит преднизолону (детям до 1 года – 2 мг/кг, старшим – 1 мг/кг), который назначают коротким курсом (5-7 дней).
При судорогах применяют аминазин, фенобарбитал, дифенин, хлоралгидрат в клизмах. При отсутствии эффекта вводят диазепам внутримышечно или внутривенно (10-40 мг/сут в зависимости от возраста) и оксибутират натрия (ГОМК). По показаниям назначают сердечно-сосудистые средства, снотворные и др.
Из стационара больных выписывают не раньше конца 4-5-й недели болезни (после двукратного бактериологического исследования с отрицательным результатом) под наблюдение районного психоневролога и участкового врача. При благоприятном исходе заболевания обследование проводят в течение 1-го года 1 раз в 3 мес, в последующие 2 года 1 раз в 6 мес. При наличии осложнений назначают соответствующую терапию.
Детей, перенесших менингококковую инфекцию, допускают в дошкольные детские учреждения, школы-интернаты, ПТУ без дополнительных бактериологических исследований не ранее чем через 10 дней после выписки из стационара.
Менингококковая инфекция – профилактика
Основные мероприятия по борьбе с менингококковой инфекцией направлены на раннее выявление больных и максимальное ограничение возможностей распространения инфекции из очага.
Больные менингитом и менингококцемией подлежат немедленной изоляции в специализированные отделения или в боксы.
В очаге, где был обнаружен случай менингококковой инфекции, проводят двукратное бактериологическое обследование на носительство всех, кто находился в контакте с заболевшим. Новых лиц в дошкольные детские учреждения и школы-интернаты не принимают на протяжении 10 дней после выявления последнего случая менингококковой инфекции. В очаге инфекции устанавливают активное наблюдение (осмотр кожных покровов и носоглотки у детей), проводят термометрию 2 раза в сутки, в течение 10 дней с момента регистрации последнего случая заболевания.
Выявленные носители, прежде всего в закрытых коллективах, подлежат санации (можно производить с изоляцией детей на дому) левомицетином или эритромицином в дозах, соответствующих возрасту, 4 раза в день в течение 4 дней. В детское учреждение носителей допускают после двукратного бактериологического исследования, проводимого с интервалами 1-2 дня и начатого не ранее чем через 3 дня после окончания санации.
В детских учреждениях при появлении менингококковой инфекции все профилактические прививки прекращают на 1 мес после регистрации последнего случая заболевания.
В очаге инфекции следует проводить влажную уборку помещения с хлорсодержащими растворами, частое проветривание, ультрафиолетовое облучение воздуха, кипячение посуды.
Наиболее действенной мерой пресечения эпидемического процесса в очагах инфекции в детских коллективах является разуплотнение детей вплоть до роспуска их на 7-10 дней.
Менингит — Википедия
Менинги́т (от др.-греч. μῆνιγξ → лат. meninx, родит.п. лат. meningis «мозговая оболочка» + суффикс -itis «воспаление») — воспаление оболочек головного мозга и спинного мозга. Различают лептоменингит — воспаление мягкой и паутинной мозговых оболочек, и пахименингит — воспаление твёрдой мозговой оболочки[3]. В клинической практике под термином «менингит» обычно подразумевают воспаление мягкой мозговой оболочки. Менингит возникает как самостоятельное заболевание или как осложнение другого процесса. Наиболее часто встречающиеся симптомы менингита — головная боль, ригидность затылочных мышц одновременно с лихорадкой, изменённым состоянием сознания и чувствительностью к свету (фотофобией) или звуку. Иногда, особенно у детей, могут быть только неспецифические симптомы, такие как раздражительность и сонливость.
Для диагностики менингита используется люмбальная пункция. Она заключается в заборе спинномозговой жидкости из позвоночного канала с помощью шприца и её исследования на наличие возбудителя заболевания[4]. Лечение менингита проводится с помощью антибиотиков, противовирусных или противогрибковых средств. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
Менингит, особенно при задержке с лечением, может вызывать серьёзные осложнения: глухоту, эпилепсию, гидроцефалию и проблемы с умственным развитием у детей. Возможен летальный исход. Некоторые формы менингита (вызываемые менингококками, гемофильной палочкой типа b, пневмококками или вирусом паротита) могут быть предотвращены прививками[5].
Различают несколько видов менингитов: серозный, гнойный. При серозных менингитах в цереброспинальной жидкости преобладают лимфоциты, при гнойных — преимущественно нейтрофильный плеоцитоз. Гнойный менингит бывает первичным или вторичным, когда инфекция попадает в мозговые оболочки из очагов инфекции в самом организме или при травме черепа.
Наиболее часто встречаются менингококковый и вторичные гнойные менингиты, на третьем месте вирусный менингит[6]. Также существует грибковый менингит, который наиболее часто встречается у людей со значительно сниженным иммунитетом (СПИД[7][8], длительная лекарственная иммуносупрессия после пересадки органа[9] или для лечения аутоиммунного воспалительного заболевания соединительной ткани[10][11][12][13][14][15], химиотерапия), однако он бывает и у людей с нормальным иммунитетом[16][17], в том числе во время беременности[18].
Если во время болезни есть сыпь, она может указывать на вероятную причину болезни, к примеру, при менингите, вызванном менингококками, имеются характерные кожные высыпания[19].
 Обуховская больница
Обуховская больницаНекоторые учёные полагают, что Гиппократу было известно существование менингита. Другие врачи до эпохи Возрождения, например, Авиценна, скорее всего, знали об этой болезни[20]. Сообщение о случае туберкулёзного менингита было сделано в 1768 году шотландским врачом Робертом Виттом (англ. Robert Whytt) в описании смерти больного, хотя связь между менингитом, туберкулёзом и его возбудителем не была выявлена до XIX века[21]. Эпидемический менингит — относительно недавнее явление[22]. Первая документированная эпидемия произошла в Женеве в 1805 году[22][23]. В течение последующих лет несколько эпидемий произошли в Европе и в США, первая эпидемия в Африке — в 1840. Африканские эпидемии участились в XX веке, начиная с эпидемий в Нигерии и Гане в 1905—1908 годах.
Первая статья о бактериальной инфекции как причине менингита была написана австрийским бактериологом Антоном Вайксельбаумом (нем. Anton Weichselbaum), который в 1887 описал менингококк[24]. В конце XIX века были также описаны многие клинические признаки менингита. В России наиболее достоверный признак болезни был описан в 1884 году врачом Обуховской больницы В. М. Кернигом. Он указал, что «симптом контрактуры коленных суставов» является ранним признаком воспаления мозговых оболочек. Владимир Михайлович Бехтерев в 1899 году описал оболочечный скуловой симптом (болевая гримаса при постукивании молоточком по скуловой дуге). Позже польским врачом Юзефом Брудзинским были описаны четыре менингеальных симптома[25].
Во второй половине XX века была установлена этиологическая связь заболеваний с вирусами гриппа А и В, аденовирусами, а также с выделенным в 1942 году агентом, первоначально считавшимся вирусом, а затем отнесённым к бактериям группы микоплазм[25].
Одной из первых форм вирусных менингитов является лимфоцитарный хориоменингит. Армстронг и Лилли в 1934 году в эксперименте на обезьянах показали, что эта форма менингита вызывается автономным фильтрующим вирусом. Вскоре вирус Армстронга и Лилли был выделен и из спинномозговой жидкости больных[25].
В 1953 году С. Н. Давиденков описал двухволновой серозный менингит, вызванный клещами. Синдром острого серозного менингита, обусловленный заражением вирусом клещевого энцефалита, выделял ещё первооткрыватель болезни А. Г. Панов, описавший весенне-летний таёжный энцефалит в 1935 году[25].
До XX века смертность от менингита достигала 90 % . В 1906 с помощью иммунизации лошадей, были получены антитела против возбудителей менингита, развитие идеи иммунизации американским учёным Саймоном Флекснером (Simon Flexner) позволило значительно сократить смертность от менингита[26][27]. В 1944 было показано, что пенициллин может быть использован для лечения этой болезни[28]. В конце XX века использование вакцин против гемофильной палочки привело к уменьшению числа заболеваний, связанных с этим патогеном. В 2002 году было предложено использовать стероиды для улучшения течения болезни при бактериальном менингите.
1. По характеру воспалительного процесса
2. По происхождению
3. По этиологии
4. По течению
| 5. По преимущественной локализации
6. По степени тяжести
7. По наличию осложнений
| По клиническим формам менингококковая инфекция делится 1) Локализованные формы:
2) Генерализованные формы:
3) Редкие формы:
|
Гнойный менингит могут вызывать менингококки, пневмококки, гемофильная палочка, стафилококки, а также стрептококки, сальмонеллы, синегнойная палочка, клебсиеллы[29].
Основные патоморфологические изменения при гнойном менингите затрагивают мягкую и паутинную оболочки с частичным вовлечением в процесс вещества головного мозга. Наиболее часто встречается менингит менингококковой природы[30].
Менингококковый эпидемический цереброспинальный менингит является первичным гнойным воспалением оболочек головного и спинного мозга и относится к острым инфекционным заболеваниям, имеющим тенденцию к эпидемическому распространению, и поражает, в основном, детей до 5 лет. В настоящее время это заболевание встречается в виде отдельных случаев, тогда как ранее оно принимало характер больших эпидемий, чему способствовали скученность населения и неблагоприятные санитарно-гигиенические условия[29].
Возбудителем эпидемического цереброспинального менингита является менингококк — грамотрицательный диплококк, который проникает в ЦНС по кровеносной, либо лимфатической системе[31].
Источником менингококковой инфекции является только человек, то есть больные менингококковым менингитом, больные с катаральными явлениями (назофарингитами) и здоровые носители[32]. Механизм передачи — воздушно-капельный[31].
Чаще болеют дети раннего возраста и мужчины. Наибольшее число заболеваний приходится на зимне-весенний период (февраль-апрель). В период эпидемического подъёма уже с ноября-декабря наблюдается рост заболеваемости. Факторами, влияющими на сезонную заболеваемость, являются климатические условия (резкие колебания температуры, повышенная влажность), изменение характера общения между людьми в зимнее время (длительное пребывание в закрытых помещениях, недостаточная вентиляция и т. д.). Периодически, через 10—15 лет, отмечаются эпидемические подъёмы частоты данной инфекции[32].
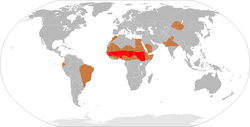
Менингит распространён во всех странах мира. Особенно высока заболеваемость в некоторых странах Африки (Чад, Нигер, Нигерия, Судан) — в 40—50 раз выше, чем в странах Европы[32].
Точные показатели заболеваемости менингитом неизвестны, несмотря на то, что во многих странах государственные органы здравоохранения должны быть уведомлены по каждому случаю[33]. Исследования показали, что в западных странах бактериальный менингит встречается примерно у 3 человек на 100000 жителей. Вирусный менингит является более распространённым, он встречается (в среднем) у 10,9 человек на 100000 жителей. В Бразилии показатель заболеваемости бактериального менингита выше (45,8 случаев на 100000 жителей). В Африке, к югу от Сахары, в так называемом «поясе менингита» случаются крупные эпидемии менингококкового менингита (до 500 случаев на 100000 жителей). Они возникают в областях с низкой эффективностью оказания медицинской помощи[34].
Заболеваемость менингитом циклически изменяется, существуют различные теории, объясняющие подъёмы и спады заболеваемости.
Впервые вспышка менингита в России произошла в 1930—1940-е годы, и никто не мог предугадать путь её развития. Количество заболевавших было равно 50 человек на 100 тысяч. Эпидемиологи предполагали, что менингит связан с миграцией населения, которая отмечалась в те годы. Тем не менее, в конце 1940-х годов вспышка закончилась. Но уже в 1969—1973 годы эпидемия менингита была вновь зафиксирована в СССР. Причину вспышки эпидемиологам удалось определить только в 1997 году, когда учёные уже всерьёз заинтересовались всеми разновидностями менингококков. Оказалось, что причиной заболевания стал менингококк, впервые появившийся в Китае в середине 1960-х годов и случайно занесённый в СССР. Этот возбудитель был совершенно новым для жителей России, и к нему практически ни у кого не было иммунитета[35].
Чаще всего менингит возникает в результате проникновения в мягкие мозговые оболочки различных чужеродных микроорганизмов, начиная от вирусов и заканчивая простейшими. В таблице представлены наиболее распространённые возбудители менингита бактериальной природы.
| Предрасполагающий фактор: Возраст | Вероятные возбудители |
|---|---|
| 0—4 нед. | S. agalactiae (стрептококки группы В), E. coli K1, L. monocytogenes |
| 4—12 нед. | S. agalactiae, E. coli, H. influenzae, S. pneumoniae, N. meningitidis |
| 3 мес. — 18 лет | N. meningitidis, S .pneumoniae, H. influenzae |
| 18—50 лет | S. pneumoniae, N. meningitidis, H. influenzae |
| > 50 лет | S. pneumoniae, N. meningitidis, L. monocytogenes, аэробные грамотрицательные палочки |
| Иммуносупрессия | S. pneumoniae, N. meningitidis, L. monocytogenes, аэробные грамотрицательные палочки |
| Перелом основания черепа | S. pneumoniae, H. influenzae, стрептококки группы А |
| Травмы головы, нейрохирургические операции и краниотомия | Staphylococcus aureus, аэробные грамотрицательные палочки, в том числе Pseudomonas aeruginosa |
| Цереброспинальное шунтирование | S. aureus, аэробные грамотрицательные палочки, Propionibacterium acnes |
| Сепсис | S. aureus, Enterocococcus spp., Enterobacteriaceae, P. aeruginosa, S. pneumoniae |
В патогенезе имеет значение токсемия, особенно выраженная при тяжёлых септических формах заболевания. В этих случаях развивается инфекционно-токсический шок, обусловленный токсемией в результате массивного распада большого количества менингококков. Эндотоксин нарушает микроциркуляцию, вызывает внутрисосудистое свёртывание крови, нарушение обмена веществ. Результатом токсикоза может быть отёк мозга с синдромом внутричерепного повышенного давления и летальным исходом от паралича дыхательного центра в среднем мозге. В результате перенесённой инфекции в крови выздоравливающих нарастает число специфических антител. Перенесённая инфекция приводит к развитию типоспецифического иммунитета[32].
Менингококковый менингит[править | править код]
Единственным источником возбудителя инфекции является человек. У большинства лиц, заразившихся менингококком, практически отсутствуют клинические проявления, примерно у 1/10—1/8 возникает картина острого назофарингита и лишь у отдельных лиц наблюдается генерализованная форма болезни. На одного заболевшего генерализованной формой приходится от 100 до 20 000 бактерионосителей[37].
В большинстве случаев менингококк, попав на слизистую оболочку носоглотки, не вызывает её местного воспаления или заметных нарушений состояния здоровья. Лишь в 10—15 % случаев попадание менингококка на слизистую оболочку носоглотки, а возможно, и бронхов приводит к развитию воспаления[37].
В организме возбудитель распространяется гематогенным путём[37].
Бактериемия сопровождается токсемией, играющей большую роль в патогенезе болезни. Важное значение имеют предшествовавшие вирусные заболевания, резкая смена климатических условий, травмы и другие факторы[37].
В патогенезе менингококковой инфекции играет роль сочетание процессов септического и токсического характера с аллергическими реакциями. Большинство поражений, возникающих в начале болезни, обусловлено первично-септическим процессом. В результате гибели менингококков выделяются токсины, поражающие сосуды микроциркуляторного русла[37].
Следствием этого является тяжёлое поражение жизненно важных органов, прежде всего головного мозга, почек, надпочечников, печени. У больных менингококкемией недостаточность кровообращения связана также с падением сократительной способности миокарда и нарушением сосудистого тонуса. Геморрагические сыпи, кровоизлияния и кровотечения при менингококковом менингите обусловлены развитием тромбогеморрагического синдрома и повреждением сосудов[37].
Вторичный гнойный менингит[править | править код]
Гнойный менингит — гнойное воспаление мозговых оболочек. Основные возбудители у новорождённых и детей — стрептококки группы В или D, кишечная палочка, Listeria monocytogenes, гемофильная палочка, у взрослых — пневмококки, стафилококки и другие возбудители. Факторами риска являются иммунодефицитные состояния, черепно-мозговая травма, оперативные вмешательства на голове и шее. Микроорганизмы могут проникать непосредственно в нервную систему через раневое или операционное отверстие (контактно). Для возникновения поражения головного мозга в большинстве случаев необходимо наличие очага хронической инфекции, из которого различными путями происходит диссеминация возбудителя в оболочки головного мозга. В большинстве случаев входными воротами является слизистая оболочка носоглотки. Генерализация инфекции происходит гематогенным, лимфогенным, контактным путями, периневральным путём, а также при травмах. Во всех случаях, подозрительных на менингит, для микробиологического исследования кроме ликвора берут из предполагаемого первичного очага инфекции: мазки из носоглотки, среднего уха, ран после нейрохирургических и других оперативных вмешательств, кровь[38].
Серозный менингит[править | править код]
Серозные менингиты вирусного происхождения вызываются энтеровирусами — Коксаки и ECHO, вирусами полиомиелита, эпидемического паротита, а также некоторыми другими видами вирусов[39].
Источником инфекции является больной человек и «здоровый» вирусоноситель. Вирус передается через воду, овощи, фрукты, пищевые продукты, грязные руки. Может передаваться и воздушно-капельным путём при большом скоплении людей. Заражение чаще происходит при купании в водоёмах и плавательных бассейнах. Наиболее часто болеют серозным менингитом дети от 3 до 6 лет, дети школьного возраста болеют чуть реже, а взрослые заражаются очень редко. Наиболее выражена летне-сезонная заболеваемость. Также переносчиками вируса могут служить различные членистоногие, например клещи, для возбудителя клещевого энцефалита[40].
Туберкулёзный менингит[править | править код]
Туберкулёзный менингит развивается при наличии в организме туберкулёзного очага. Инфекция проникает в оболочки мозга гематогенным путём. При этом виде менингита происходит обсеменение оболочек, главным образом основания мозга, туберкулёзными узелками величиной от булавочной головки до просяного зерна. В подпаутинном пространстве скапливается серовато-жёлтый студенистый экссудат. Количество ликвора увеличивается. При люмбальной пункции он вытекает струёй, прозрачен. При лабораторном исследовании всегда обнаруживается большое количество белка и форменных элементов, преимущественно лимфоцитов. В спинномозговой жидкости часто отмечается повышение, но иногда может быть и снижение количества глюкозы — до 0,825—1,650 ммоль/л. Иногда отмечается лейкопения или незначительный лейкоцитоз с небольшим сдвигом влево и лимфопенией[41].
Вирусный менингит[править | править код]
Возбудитель — вирусы Коксаки и ЕСНО относятся к семейству Picornaviridae, роду Enterovirus. Это РНК-содержащие вирусы небольшого размера. Все 6 типов вирусов Коксаки В патогенны для человека. Идентифицированы 34 серотипа вирусов ЕСНО, 2/3 из которых патогенны для человека[42].
Вирусы устойчивы к замораживанию, действию эфира, 70 % спирта, 5 % лизола, сохраняют активность при комнатной температуре в течение нескольких дней и инактивируются под действием формалина, хлорсодержащих средств, при нагревании, высушивании, ультрафиолетовом облучении[42].
Протозойные менингиты[править | править код]
Одним из возбудителей является Toxoplasma gondii, которая относится к типу Protozoa (внутриклеточный паразит). Бессимптомными носителями могут являться кошки.
Также данный микроорганизм может находиться в мясе и мясных продуктах, может сохранять жизнеспособность при температуре от 2 до 5° С до месяца. Гибнет при температуре до — 20° С. Формирование иммунитета приводит к исчезновению возбудителя из крови, прекращается его размножение в клетках. Образуются истинные тканевые цисты, которые могут длительно, десятилетиями, в интактном состоянии сохраняться в организме[43].
Менингококковый менингит[править | править код]
Патологические изменения обнаруживаются в оболочках выпуклой и базальной поверхностей головного мозга. Гнойный и фибринозно-гнойный экссудат покрывает головной мозг сине-зелёной шапкой. Полинуклеарные инфильтраты вдоль сосудов проникают в вещество головного мозга. Развивается отёк и гиперемия мозгового вещества. Аналогичные изменения отмечаются и в спинном мозге. При своевременном начатом лечении воспалительный процесс в оболочках стихает, экссудат подвергается полной резорбции. В запущенных случаях и при нерациональном лечении может развиться склероз мозговых оболочек, заращение парного межжелудочкового отверстия и парных латеральных отверстий четвёртого желудочка, соединяющих четвёртый желудочек с большой цистерной мозга, — что ведет к нарушению ликвородинамики и развитию водянки головного мозга[44].
Морфологические изменения при менингококкемии соответствуют инфекционно-токсическому шоку с выраженным тромбогеморрагическим синдромом. В микроциркуляторном русле наблюдаются плазморрагия, гиперемия, стаз, обнаруживаются фибриновые тромбы и фибриноидный некроз стенок сосудов. Для менингококцемии особенно характерны множественные кровоизлияния в кожу, двусторонние массивные кровоизлияния в надпочечники с развитием острой надпочечниковой недостаточности (синдром Уотерхаузена-Фридериксена) и острый отёк головного мозга. В почках отмечают дистрофические и некротические изменения эпителия канальцев. В оболочках мозга менингококки вызывают вначале серозно-гнойное воспаление, но уже к концу суток экссудат становится гнойным. Гнойный экссудат располагается преимущественно на базальной поверхности головного мозга. Помимо воспалительных изменений в оболочках и веществе мозга наблюдаются выраженные сосудистые расстройства, полнокровие, стазы, тромбозы, кровоизлияния. К 5—6-му дню болезни гнойный экссудат организуется, но при благоприятном течении болезни он в дальнейшем подвергается ферментативному растворению и рассасыванию[37].
Вторичный гнойный менингит[править | править код]
Мозговые оболочки преимущественно на выпуклой поверхности больших полушарий гиперемированы, отёчны, мутны. Субарахноидальное пространство заполнено гнойным экссудатом. В мозговом веществе на фоне отёка периваскулярно располагаются инфильтраты, состоящие преимущественно из нейтрофилов[44].
Серозный менингит[править | править код]
Патологические изменения обнаруживаются преимущественно на нижней поверхности мозга и характеризуются образованием милиарных бугорков на фоне серозно-фибринозного экссудата в мягкой мозговой оболочке. До применения специфических средств больные обычно умирали во время экссудативной фазы заболевания. В настоящее время под влиянием лечения процесс переходит в следующую, продуктивную фазу. В оболочках отмечается развитие грануляционной ткани с последующим склерозом. В сосудах головного мозга отмечаются неспецифические аллергические изменения типа периартериита и облитерирующего эндартериита[44].
Туберкулёзный менингит
В острых случаях туберкулёзного менингита головной мозг обычно бледен и извилины несколько уплощены. В начале болезни поражаются оболочки преимущественно основания мозга, эпендима III и IV желудочков и сосудистые сплетения. Наблюдаются как экссудативные, так и пролиферативные изменения. Экссудат покрывает мягкие мозговые оболочки обычно в основании черепа. В оболочках видны милиарные бугорки. Наиболее явные они вдоль сосудов, особенно по ходу средней мозговой артерии. Микроскопически эти бугорки состоят из скоплений круглых клеток, в основном мононуклеаров, в центре часто имеется казеоз. Гигантские клетки встречаются редко. В веществе головного мозга имеется небольшая воспалительная реакция, выражена токсическая дегенерация нейронов. При лечении антибиотиками базальный экссудат становится плотным, а в проходящих через него крупных артериях может развиться артериит с последующим формированием инфаркта мозга. Рубцово-спаечный процесс вызывает гидроцефалию или блок спинального субарахноидального пространства[45].
Вирусный менингит. Лимфатическая инфильтрация мягкой мозговой оболочки и желудочков[46].
Протозойный менингит[править | править код]
Патоморфологические изменения изучены в экспериментах на животных. Установлено, что в центральной нервной системе развиваются явления некротического перивентрикулита, мелкие очаги некроза в субкортикальном белом веществе. В сосудах головного мозга, мягкой мозговой оболочки и хориоидальных сплетениях отмечаются признаки серозно-пролиферативного воспаления. Обнаруживаются также глазные патологоанатомические изменения (типа ретинита, хориоидита, иридоциклита) и изменения во внутренних органах (сердце, лёгкие, печень, селезенка)[44].
Менингококковый менингит[править | править код]
Менингококковый менингит чаще начинается внезапно, с резкого подъёма температуры, многократной рвоты, не приносящей облегчения (рвота центрального происхождения), головная боль в результате повышения внутричерепного давления[47]. Больной находится в характерной позе: затылочные мышцы напряжены, голова запрокинута назад, спина выгнута, живот втянут, ноги согнуты и приведены к животу[41].
У ряда больных в первый день заболевания на коже появляется полиморфная эритематозная или кореподобная сыпь, исчезающая в течение 1—2 ч. Нередко отмечается гиперемия задней стенки глотки с гиперплазией фолликулов. У некоторых пациентов за несколько дней до заболевания диагностируется острое респираторное заболевание. У грудных детей заболевание может развиваться постепенно; постепенное начало болезни у детей более старшего возраста наблюдается очень редко[47].
В зависимости от тяжести заболевания у больного могут наблюдаться затемнение сознания, бессознательное состояние, бред, судороги в мышцах конечностей и туловища. При неблагоприятном течении болезни в конце первой недели наступает коматозное состояние, на первый план выступают параличи глазных мышц, лицевого нерва, моно- или гемиплегии; приступы судорог учащаются, и во время одного из них наступает смерть. В тех случаях, когда течение болезни принимает благоприятный характер, температура снижается, у больного появляется аппетит, и он вступает в стадию выздоровления[41].
Длительность менингококкового менингита в среднем 2—6 недель[48]. Однако известны случаи молниеносного течения, когда больной погибает в течение нескольких часов от начала заболевания, и случаи затяжные, когда у больного после периода улучшения опять повышается температура и устанавливается надолго. Эта затяжная форма представляет собой или гидроцефалическую стадию, или ту стадию, когда у больного наступает менингококковый сепсис с проникновением менингококка в кровь (менингококкцемия). Её характерной особенностью является возникновение на коже геморрагической сыпи. Повышается температура, развивается тахикардия, снижается артериальное давление, возникает одышка[41].
Наиболее тяжёлым проявлением менингококкового менингита является возникновение бактериального шока. Заболевание развивается остро. Внезапно повышается температура, возникает сыпь. Пульс становится частым, слабого наполнения. Дыхание неравномерное. Возможны судороги. Больной впадает в коматозное состояние. Очень часто больной погибает, не приходя в сознание[41].
Некрозы кожи. При тяжёлой менингококковой инфекции в сосудах кожи могут развиться воспаление и тромбоз. Это ведет к ишемии, обширным кровоизлияниям и некрозам кожи (особенно в участках, подверженных сдавлению). Затем некротизированная кожа и подкожная клетчатка отторгаются, оставляя глубокие язвы. Заживление язв обычно протекает медленно, может потребоваться пересадка кожи. Нередко образуются келоидные рубцы[49].
Косоглазие. В острой стадии менингита иногда поражаются черепные нервы. Наиболее уязвим отводящий нерв, поскольку значительная его часть проходит по основанию головного мозга; поражение этого нерва ведет к параличу латеральных прямых мышц глаза. Обычно через несколько недель косоглазие исчезает. Распространение инфекции на внутреннее ухо может привести к частичной или полной глухоте[49].
Увеит. Конъюнктивит при менингите встречается часто, однако на фоне лечения он быстро проходит. Увеит — более серьёзное осложнение, он может привести к панофтальмиту и к слепоте. Благодаря антимикробной терапии столь тяжёлые последствия сейчас почти не встречаются[49].
Вторичный гнойный менингит[править | править код]
Заболевание начинается с резкого ухудшения общего состояния, повышения температуры, чувства озноба[41]. При тяжелых формах могут быть потеря сознания, бред, судороги, многократная рвота. Резко выражены менингеальные симптомы: ригидность затылочных мышц, симптомы Кернига и Брудзинского[44] Развивается тахикардия, брадикардия. Ликвор мутный, вытекает под большим давлением. Резко повышен нейтрофильный цитоз, достигающий нескольких тысяч, повышено содержание белка.[41].
Течение менингита острое. Но возможны случаи как молниеносного, так и хронического течения заболевания. В некоторых случаях типичная клиническая картина менингита маскируется выраженными явлениями общего септического состояния[41].
Серозный менингит[править | править код]
Серозный менингит чаще всего поражает детей в возрасте 2—7 лет.[41] Серозный менингит начинается постепенно, после выраженного продромального периода, который может длиться 2—3 недели. Продромальные явления выражаются общим недомоганием, потерей аппетита, появляется субфебрильная температура[44]. После периода предвестников наступают признаки менингита — появляется рвота, головная боль, запор, повышается температура, отмечается напряжение затылка, симптомы Кернига и Брудзинского. В выраженных случаях типично положение больного: голова запрокинута назад, ноги согнуты в коленных суставах, живот втянут[41].
Туберкулёзный менингит[править | править код]
Туберкулёзный менингит начинается постепенно, может длиться 2—3 недели. Выражен общим недомоганием, потерей аппетита. Ребёнок становится скучным, теряет интерес к играм, жалуется на непостоянную умеренную головную боль. Появляется субфебрильная температура. Болезненные явления постепенно нарастают. Головная боль усиливается, становится постоянной. Проявляется рвота на фоне нарастающих менингеальных симптомов. Возникают признаки поражения черепных нервов, чаще III, IV и VI пар. Температура тела достигает 38°— 39 °C. При тяжёлом течении заболевания постепенно нарушается сознание, появляются периодические судороги. Спинномозговая жидкость вытекает под повышенным давлением, прозрачная или слегка опалесцирующая. При микроскопическом исследовании обнаруживается лимфоцитарный плеоцитоз. Характерно понижение в спинномозговой жидкости количества глюкозы, что отличает туберкулёзный менингит от менингитов другой этиологии. Не существует специфических для туберкулёзного менингита изменений в общем анализе крови. Обнаруживается повышение СОЭ до 15—20 мм/ч и умеренный лейкоцитоз (10-13 * 10^9 в 1 л)[44].
Вирусный менингит[править | править код]
Вирусный менингит начинается остро, с высокой лихорадки и общей интоксикации. На 1-2-й день болезни появляется отчетливо выраженный менингеальный синдром — сильная упорная головная боль, повторная рвота, нередко отмечается вялость и сонливость, иногда возбуждение и беспокойство. Возможны жалобы на кашель, насморк, боли в горле и боли в животе. Часто у больных появляется кожная гиперестезия, повышенная чувствительность к раздражителям. При осмотре выявляются положительные симптомы Кернига, Брудзинского, ригидность затылочных мышц, признаки выраженного гипертензионного синдрома. При спинномозговой пункции прозрачная бесцветная цереброспинальная жидкость вытекает под давлением. Цитоз повышен, преобладают лимфоциты, содержание белка, глюкозы и хлоридов нормальное. Температура тела нормализируется через 3-5 дней, иногда появляется вторая волна лихорадки. Инкубационный период длится обычно 2-4 дня[42].
Протозойный менингит[править | править код]
Протекает как общее заболевание с мышечной и суставной болью, пятнисто-папулезной сыпью, увеличением лимфатических желез, непостоянной лихорадкой. Появляется головная боль, рвота, менингеальный синдром. В спинномозговой жидкости невысокий лимфоцитарный плеоцитоз, в осадке иногда обнаруживаются токсоплазмы[44].
Клещевой энцефалит[править | править код]
Менингеальная форма клещевого энцефалита проявляется в виде острого серозного менингита с выраженными общемозговыми и менингеальными симптомами. В цереброспинальной жидкости отмечаются характерное повышение давления (до 500 мм вод.ст.), смешанный лимфоцитарно-нейтрофильный плеоцитоз (до 300 клеток в 1 мкл)[50]. Больные жалуются на сильную головную боль, усиливающуюся при малейшем движении головы, головокружение, тошноту, однократную или многократную рвоту, боли в глазах, светобоязнь. Больные вялы и заторможены. Определяется ригидность мышц затылка, симптомы Кернига и Брудзинского. Менингеальные симптомы держатся на протяжении всего лихорадочного периода. Длительность лихорадки — 7—14 дней. Прогноз благоприятный[51].
Ранняя синдромная диагностика менингита[править | править код]
У грудных детей основным менингеальным симптомом является стойкое выбухание и напряжение большого родничка, однако у ослабленных детей страдающих диспепсией, гипотрофией, и при наличии густого гноя на конвекситальной поверхности мозга этого симптома не обнаруживается[25].
Первичный или этиологически недифференцированный диагноз менингита устанавливается на основании сочетания триады синдромов:
- оболочечного (менингеального) симптомокомплекса;
- синдрома интоксикации;
- синдрома воспалительных изменений цереброспинальной жидкости.
В триаде синдромов, позволяющих распознавать менингит, надо подчеркнуть решающее значение воспалительных изменений в цереброспинальной жидкости. Отсутствие воспалительных изменений в ликворе всегда исключает диагноз менингита[25].
Оболочечный симптомокомплекс (менингеальный синдром) складывается из общемозговых и собственно оболочечных (менингеальных) симптомов. Возникает резкая головная боль распирающего характера, нередко настолько мучительная, что больные, даже находящиеся в бессознательном состоянии, держатся руками за голову, стонут или громко вскрикивают («гидроцефальный крик»). Возникает обильная, фонтаном, рвота («мозговая рвота»). При тяжелом течении менингита наблюдаются судороги или психомоторное возбуждение, периодически сменяющаяся вялостью, нарушения сознания. Возможны психические расстройства в виде бреда и галлюцинаций[25].
Собственно оболочечные (менингеальные) симптомы можно разделить на 2 группы, в зависимости от их патофизиологических механизмов и особенностей исследования[25].
К первой группе относятся симптомы общей гиперестезии или гиперестезии органов чувств. Если больной в сознании, то у него обнаруживается непереносимость шума или повышенная чувствительность к нему, громкому разговору (гиперакузия). Головные боли усиливаются от сильных звуков и яркого света. Больные предпочитают лежать с закрытыми глазами[25].
Ко второй группе относятся реактивные болевые феномены. Если больной в сознании, то надавлива
Менингококковая инфекция. Заболевания.
Новости по теме
Дополнительные материалы
Общие сведения
Менингококковая инфекция потенциально смертельна и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Вызывает менингококковый менингит — это бактериальная форма менингита – и это серьезная гнойная инфекция оболочек, окружающих головной и спинной мозг.
Возбудителями менингита является целый ряд разных бактерий. Одна из таких бактерий, способная вызывать эпидемии – Neisseria meningitidis. Выявлено 12 серогрупп N.meningitidis, шесть из которых (A, D, C, W135 и X) могут вызывать эпидемии.
Бактерия передается от человека человеку через капли выделений из дыхательных путей или горла носителя. Тесный и продолжительный контакт, такой как поцелуй, чихание, кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем (например, в общей спальне или при совместном пользовании посудой), способствует распространению болезни. Бактерии могут переноситься в горле, и иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция распространяется через поток крови в мозг.
Несмотря на остающиеся пробелы в наших знаниях, считается, что 10-20% населения являются носителями N.meningitidis в любой момент времени. Однако в эпидемических ситуациях число носителей может быть выше. В эпидемиологическом смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей.
Вероятность заболеть
В группу риска входят дети до 5 лет. Особенность инфекции в том, что по причине наличия у менингококка защитной капсулы (равно как и у гемофильной палочки, и у пневмококков) маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции. Результатом этого является то, что пик менингитов приходится на младших детей. В нашей стране заболеваемость составляет в среднем 5 на 100 тыс. населения в год, что является довольно высоким показателем по сравнению с развитыми странами.
Симптомы и характер протекания заболевания
Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
Менингококковая инфекция протекает в нескольких формах:
- назофарингит – болезнь проявляется в виде насморка;
- менингит – воспаление мозговых оболочек при проникновении бактерии в головной мозг. По оценкам российских ученых, менингококк ответствен за 50% всех бактериальных менингитов у детей в возрасте до 5 лет;
- менингококковый сепсис – при проникновении бактерии в кровь.
Другие формы – воспаление легких, воспаление внутренней оболочки сердца (эндокардит), воспаление суставов (артрит), воспаление радужки глаза (иридоциклит).
Менингококковый менингит начинается как простой насморк, затем появляются грозные предвестники – сильные головные боли, скованность шейных и других мышц, потеря сознания, чувствительность к свету, рвота, повышение температуры. В меньшем числе случаев заболевание протекает молниеносно и быстро заканчивается смертью пациента. Типичный случай характеризуется значительным повышением температуры в течение 1-3 дней, кровотечениями (внутренние кровотечения, геморрагическая сыпь), нарушениями сознания и психики (сопор, кома, бред, возбуждение). Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного.
Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
В патогенезе генерализованных форм менингококковой инфекции основную играет эндотоксин (сильнейший сосудистый яд), который высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). Развивается отек вещества головного мозга.
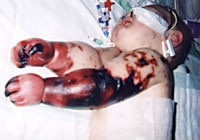
Особое внимание должно быть уделено сыпи при менингококковой инфекции: она появляется в конце 1-го, или начале 2-го дня заболевания — сначала розеолёзная или розеолёзно-папулёзная, различного диаметра, исчезающая при надавливании, располагающиеся по всему телу. Уже через несколько часов появляются первые геморрагические элементы: багрово-красного цвета с синюшным оттенком, не исчезающие при надавливании, различной формы и размера, возвышающиеся над кожей. Локализуются на нижней части тела: пятки, голени, бёдра, ягодицы. Розеолёзно-папулёзные элементы угасают бесследно через 1-2 дня, а геморрагические пигментируются. В центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком.
Осложнения после перенесенного заболевания
Даже в случае диагностирования и надлежащего лечения на ранних стадиях болезни высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин.
Смертность
При отсутствии лечения менингококковая инфекция в 50% случаев заканчивается смертельным исходом. Но даже в случаях раннего диагностирования и надлежащего лечения до 16% пациентов умирают, как правило, через 24-48 часов после появления симптомов.
Особенности лечения
Первоначальный диагноз менингококкового менингита может быть поставлен при клиническом осмотре с последующим проведением спинномозговой пункции для выделения возбудителя из пунктата. Менингококковая инфекция потенциально смертельна, и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Пациента необходимо госпитализировать в больницу, но изолировать его необязательно.
Соответствующее лечение антибиотиками необходимо начинать как можно раньше, в идеале – сразу же после проведения спинномозговой пункции в случае, если такая пункция может быть выполнена незамедлительно. В случае лечения, начатого до проведения спинномозговой пункции, выращивание бактерий из спинномозговой жидкости и подтверждение диагноза могут быть затруднены.
Инфекцию можно лечить с помощью целого ряда антибиотиков, включая пенициллин, ампициллин, хлорамфеникол и цефтриаксон. В условиях эпидемий в районах Африки с ограниченными инфраструктурой и ресурсами здравоохранения предпочтительными препаратами являются масляный раствор хлорамфеникола или цефтриаксон, одна доза которых оказывается эффективной в лечении менингококкового менингита.
Эффективность вакцинации
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет.
В декабре 2010 года новая конъюгированная вакцина против менингококка группы А была введена на всей территории Буркина-Фасо и в отдельных районах Мали и Нигера, где, в общей сложности, было вакцинировано 20 миллионов человек в возрасте 1-29 лет. Впоследствии, в 2011 году, в этих странах было зарегистрировано самое низкое за всю историю число подтвержденных случаев менингита А во время эпидемического сезона.
К концу 2013 года, через два года после введения вакцины MenAfriVac, разработанной ВОЗ и ПНТЗ, 150 миллионов человек из африканских стран, охваченных менингитом А, прошли вакцинацию. Есть надежда, что все 25 стран Африканского менингитного пояса введут в действие эту вакцину к 2016 году. Ожидается, что, благодаря широкому охвату целевой группы в возрасте 1-29 лет, эпидемии менингококковой инфекции А в этом регионе Африки будут ликвидированы.
Вакцины
Для борьбы с менингококковой инфекцией имеется три типа вакцин.
- Более 30 лет для профилактики этой болезни доступны полисахаридные вакцины. Предназначенные для борьбы с заболеванием менингококковые полисахаридные вакцины бывают двухвалентными (группы А и С), трехвалентными (группы А, С и W) или четырехвалентными (группы А, С, Y и W135).
- Разработать полисахаридные вакцины против бактерии группы В невозможно из-за антигенной мимикрии с полисахаридами в неврологических тканях человека. Поэтому вакцины против группы В, используемые, в частности, на Кубе, в Новой Зеландии и Норвегии, представляли собой наружный белок мембраны (НБМ) и предназначались для борьбы с эпидемиями, вызванными конкретными штаммами. Другие универсальные протеиновые вакцины группы В находятся на завершающих стадиях разработки.
- С 1999 года доступны и широко используются менингококковые конъюгированные вакцины против группы С. С 2005 года четырехвалентная конъюгированная вакцина против групп А, C, Y и W135 конъюгированные вакцины были лицензированы для использования среди детей и взрослых людей в Европе, Канаде и Соединенных Штатах Америки. Новая конъюгированная вакцина против менингококка группы А, введенная в 2010 году, имеет целый ряд преимуществ по сравнению с существующими полисахаридными вакцинами: она вызывает более сильную и более устойчивую иммунную реакцию на менингококк группы А; уменьшает носительство бактерий в горле. Ожидается, что она будет обеспечивать длительную защиту не только вакцинированных людей, но и членов семьи, и других людей, которые в противном случае подверглись бы воздействию менингококка. Вакцина доступна по более низкой цене по сравнению с другими менингококковыми вакцинами; ожидается, что она будет особенно эффективна в защите детей в возрасте до двух лет, которые не реагируют на обычные полисахаридные вакцины.
Подробнее о вакцинах
Последние эпидемии
По оценкам, 80-85% всех случаев заболевания в менингитном поясе вызваны менингококком группы А, а эпидемии происходят через каждые 7-14 лет. Самые высокие показатели этой болезни отмечаются в менингитном поясе в Африке к югу от Сахары, протянувшемся от Сенегала на западе до Эфиопии на востоке.
За эпидемический сезон 2009 года в 14 африканских странах, проводящих усиленный эпиднадзор, было зарегистрировано, в общей сложности, 88 199 предполагаемых случаев заболевания, 5 352 из которых закончились смертельным исходом. Это самое большое число пострадавших со времени эпидемии 1996 года.
Исторические сведения и интересные факты
Менингококковая инфекция (старое название – эпидемический цереброспинальный менингит) известна с древних времен. Описания инфекции даны Цельсом (I век до н.э.), Аретеем (II век до н.э.), Павлом Эгинским (VII век до н.э.). Первое описание было дано Виллисом в 1661 г. Возбудитель – менингококк (Neisseria meningitidis) – был выделен в 1887 г. А. Вейксельбаумом.
Менингококковый менингит — причины, симптомы, диагностика и лечение
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
Общие сведения
Менингококковую природу имеют 80% первичных бактериальных менингитов. В виде спорадических случаев или небольших вспышек патология регистрируется повсеместно. Наибольшая распространенность отмечается в странах Африки и Азии – только в «менингитном поясе» (от Сенегала до Эфиопии) ежегодно выявляют около 30 000 заболевших. В западных странах жители страдают с частотой 0,9-1,5 случаев на 100 тыс. населения, общемировая статистика свидетельствует о 0,5 млн. пораженных. Пик заболеваемости обычно приходится на зимне-весенний период. Менингит может развиваться в любом возрасте, но большинство случаев диагностируются у детей и подростков (80%), молодых людей – без существенных гендерных отличий.
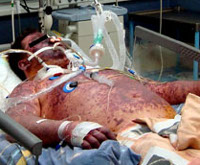
Менингококковый менингит
Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
Передача возбудителя происходит воздушно-капельным путем от больных менингококковой инфекцией или бессимптомных носителей. Входными воротами становится слизистая носоглотки, где развивается первичный воспалительный процесс. В 10-20% случаев микробы, преодолев защитные механизмы, проникают в кровоток, где размножаются, инициируя кратковременную бактериемическую фазу. В субарахноидальные пространства головного мозга нейссерии заносятся гематогенным путем, реже – лимфогенно, периваскулярно и периневрально через пластинку решетчатой кости.
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Рвота при менингококковом менингите возникает без предшествующей тошноты, «фонтаном», не приносит облегчения. Клиническая картина дополняется кожной гиперестезией, повышением чувствительности к звуковым, световым и болевым стимулам, запахам. Иногда уже в первые часы болезни возникают тонико-клонические судороги. Важное место в структуре общемозговых симптомов занимает психомоторное возбуждение и нарастающие расстройства сознания – от оглушения до комы.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
Иммунопрофилактика менингококковой инфекции у детей
ЭПИДЕМИОЛОГИЯ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
Основные источники инфекции – бактерионосители, лица с клиническими проявлениями острого назофарингита и больные МИ. Носительство кратковременно, что делает нецелесообразным лечение. Больной заразен в продроме и 24 часа от начала лечения. Возможными путями передачи МИ могут быть как воздушно-капельный, так и контактно-бытовой. Для МИ характерна зимне-весенняя сезонность, а также определенная периодичность с интервалами между подъемами заболеваемости в 8-10 лет. Иммунитет после перенесенной менингококковой инфекции специфичен в отношении серогруппы возбудителя [4]. Бремя МИ обусловлено широкой распространённостью (на 1 больного приходится 2-3 тыс. носителей), возможностью эпидемических подъёмов (через 10-30 лет), масштабностью поражения детского населения (до 80% заболевших), полиморфизмом клинических проявлений (локализованные, генерализованные, редкие формы), тяжестью течения (в 1/4 случаев пациенты госпитализируются в отделение реанимации и интенсивной терапии), ущербом от тяжелых осложнений (20-50% больных ГФМИ) и высокой летальностью (15,3% вследствие большой частоты развития гипертоксического шока и других осложнений, не совместимых с жизнью) [1, 3]. Кроме этого, пристальное внимание на ГФМИ направлено вследствие значимого медико-социальной ущерба, который приносит данная инфекция, связанного с возникновением тяжелых осложнений и развитием необратимых последствий.
Крупные эпидемии МИ ХХ века, охватывавшие одновременно несколько стран мира, были вызваны менингококком серогруппы A. Локальные эпидемические подъемы на территории одной страны чаще всего обусловлены менингококком серогрупп B и C. Спорадическая заболеваемость межэпидемического периода формируется разными серогруппами, из которых основными являются A, B, C, Y, W135 [2]. N. meningitis вызывает инвазивные менингококковые заболевания (ИМЗ), в российской терминологии — генерализованные формы менингококковой инфекции (ГФМИ). Заболеваемость ГФМИ бывает спорадической (< 2 на 100 тыс. населения) в странах Европы, США и Канаде, а в государствах Африканского менингитного пояса достигает эндемического уровня — 1000 случаев на 100 тыс. населения [1].
По данным официальной статистики, за последнее десятилетие регистрируемая заболеваемость ГФМИ в Российской Федерации прогрессивно снижается и не превышает 1,0 на 100 тыс. населения (в 2013 году составила 0,79 на 100 тыс., в 2014 – 0,6) [3]. Вместе с тем, в 2013 г. на отдельных территориях (г. Москва, Ярославская, Ульяновская, Амурская, Пензенская, Амурская области, республики Мордовия, Алтай и Марий Эл) уровень заболеваемости превысил средний показатель по стране в 2 и более раз [4].
Для педиатров реальная угроза МИ сохраняется всегда, поскольку показатель детской заболеваемости ГФМИ на территории РФ, например, в 2013 г. составил 2,99 на 100 тыс. детей до 17 лет, что почти в 4 раза превышает уровень заболеваемости совокупного населения (0,79 на 100 тыс.). Показатель заболеваемости детей 0-4 лет в 2014 году – 7,4 на 100 000, заболеваемость детей этой возрастной группы превышает таковую у взрослых в 25 раз. Наиболее высокий показатель заболеваемости — 13,9 на 100 тыс., приходится на детей до 1 года; среди заболевших ГФМИ более 83% составляют дети младше 5 лет. Среди умерших от ГФМИ около 76 % приходится на долю детей в возрасте до 17 лет, показатель летальности среди которых составил в среднем 16,4% [4, 5]. В 2014 г. летальность среди детей до года достигала 25%, среди младенцев 3-5 месяцев жизни – 30%.
Эпидемиология менингококовой инфекции
Менингококковая болезнь острая инфекционная болезнь, которая вызывается менингококком, передается воздушно-капельным путем, характеризуется назофарингитом, менингококцемии, менингококковый (гнойным) менингитом, которые протекают последовательно или одновременно; инфицирования менингококком зачастую приводит к бактерионосительству.
Исторические данные менингококковой инфекции
Менингококковая болезнь в наиболее яркой форме эпидемического цереброспинальной менингита известна с древних времен. Как самостоятельная болезнь эпидемический цереброспинальный менингит был выделен и подробно описан в 1805 p. G. Vieusseux после большой вспышки в Женеве. Новый этап в изучении менингококковой инфекции начался в 1887 p., когда A. Weichselbaum обнаружил возбудителя в СМЖ и детально его описал. В 1899 г. V. Osier выделил менингококк из крови.
Этиология менингококовой инфекции
Возбудитель менингококковой инфекции — Neisseria meningitidis — принадлежит к роду Neisseria, семьи Neisseriaceae. Существует девять различных серотипов менингококка: А, В, С, D, 29-Е, X, Y, Z, W-135. Это грамотрицательный диплококк со средним диаметром 0,6-0,8-мкм. Имеет форму кофейного зерна, в типичных случаях размещается попарно внутри нейтрофилов. Культивируется в аэробных условиях на средах, содержащих сыворотку крови человека или животного. Менингококк продуцирует токсические вещества, обладающие свойствами экзо-и эндотоксинов; при разрушении бактерий освобождается сильный эндотоксин. Менингококк малоустойчив относительно факторов внешней среды, погибает через несколько часов при комнатной температуре, при 60 ° С-через 10 мин, при 70 ° С — через 5 мин. При охлаждении погибает, поэтому доставлять материал для исследования надо в оптимальных температурных условиях — в водяной бане при температуре 37 ° С. Дезинфицирующие растворы являются высокоэффективными.
Источником инфекции является только больные и бактерионосители. Наиболее опасными в эпидемиологическом отношении являются больные менингококковый назофарингит. У носителей менингококка, которых считают «практически здоровыми», нередко выявляют хронические воспалительные изменения в носоглотке. Носители не только является источником инфекции, но и при определенных условиях сами могут болеть тяжелыми формами менингококковой инфекции. Механизм передачи менингококковой инфекции — воздушно-капельный. Поскольку менингококки малоустойчивы по факторам внешней среды, то они передаются через воздух на небольшое расстояние. Восприимчивость людей к менингококков значительная, однако ее особенность заключается в том, что характерная клиническая картина болезни наблюдается лишь у 0,5% инфицированных, чаще у детей до 5 лет. Особенность эпидемического процесса при менингококковой болезни заключается в наличии периодов повышения и снижения заболеваемости, Продолжительность периода высокой заболеваемости — 2-4 года, иногда дольше (5-10 лет). Для менингококковой инфекции характерна зимне-весенняя сезонность с наибольшим повышением заболеваемости в феврале — апреле. После перенесенной болезни формируется иммунитет, но возможны повторные случаи заболевания у одного и того же лица, иногда — несколько раз.
Классификация: 1. Локализованные формы: а) менингококконосительство, б) острый назофарингит. 2. Генерализованные формы: а) менингококцемия (типичная, молниеносная, хроническая), б) менингит, в) менингоэнцефалит, г) смешанная форма (менингит + менингококцемия) 3. Жидкие формы: а) эндокардит, б) артрит (полиартрит), в) пневмония, г) иридоциклит подобное.
Патогенез и патоморфология менингококовой инфекции
Носоглотка — место первичной локализации (ворота инфекции) и размножение менингококков. В типичных случаях развитие инфекции имеет три стадии: назофарингит — менингококцемии — менингит. На любой стадии развития патологического процесса может остановиться. В большинстве случаев (85-90%) пребывание возбудителя на слизистой оболочке носоглотки не сопровождается заметными местными и общими изменениями и заканчивается транзиторным или более длительным здоровым носительством.
При назофарингите наблюдается гиперемия задней стенки глотки, со 2-3-го дня — гиперплазия лимфоидных фолликулов, у части больных — наложения слизи, т.е. картина острого фолликулярного фарингита. Воспалительные изменения более выражены в носоглотке и распространяются на слизистую оболочку хоан и носовых раковин, что и обусловливает затруднение носового дыхания. У детей до 3 лет катаральные изменения распространяются на миндалины, небные дужки, слизистую оболочку мягкого неба, а гиперплазия фолликулов менее выражена. Менингококковый назофарингит может быть самостоятельной формой менингококковой инфекции, то есть единственным ее проявлением. У 30-50% больных назофарингит предшествует развитию генерализованной формы болезни.
Основной путь распространения менингококка в организме — гематогенный. Бактериемия сопровождается массивным распадом менингококков — токсемией. Бактериемия с токсемией приводят к поражению эндотелия сосудов. При бактериемии (менингококцемии) менингококка с кровью могут попадать в сосудистое сплетение, эпендиму желудочков мозга и в подпаутинную полость.
Самый значительный, постоянный признак менингококцемии — экзантема. Сыпь на коже появляется через 5-15 ч, иногда — на 2-й день от начала болезни. По характеру, размеру элементов, локализация сыпь может быть разной. Наиболее типичный — геморрагический, неправильной формы, плотный на ощупь, с четкими контурами звездчатый сыпь, иногда повышается над уровнем кожи. Нередки случаи некроза ушных раковин, кончика носа, концевых фаланг пальцев. Наиболее типичные места локализации сыпи — ягодицы, задние поверхности бедер, веки, склеры, ушные раковины, реже – лицо. Гистологически экзантема является лейкоцитарно-фибринозной тромбоэмболией (тромбы или эмболы содержат менингококк) и перифокальным поражением сосудов. Кожная сыпь при менингококцемии — это метастатические очаги инфекции.
Второе место по локализации метастазов при менингококцемии занимают суставы. В последнее время артрит и полиартрит наблюдаются редко — у 5% больных при спорадических выпадах и в 8-13% — в период эпидемических вспышек.
На третьем месте по локализации — вторичные метастатические очаги в сосудистой оболочке глаза — ирит, иридоциклит, увеит. Это приводит иногда к развитию при менингококцемии характерной триады: геморрагическая сыпь, артрит, ирит (иридоциклит). Значительно реже метастатические очаги возникают в миокарде, эндокарде, легких и т.д. При исследовании крови обнаруживают умеренный или значительный нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево до юных и миелоцитов, увеличение СОЭ, часто тромбоцитопению. При менингококцемии обнаруживают типичные изменения в сосудах, тромбозы, кровоизлияния в различных органах, нередко — в надпочечниках. Септические формы менингококковой инфекции характеризуются сосудистыми и дегенеративными изменениями паренхиматозных органов – «септическая селезенка «, гломерулонефрит, эндокардит; признаков поражения головного и спинного мозга и их оболочек может не быть.
В патогенезе менингита важную роль играет гематоэнцефалический барьер (ГЭБ). Биологически активные вещества — гистамин, серотонин, гепарин, кинины и система комплемента — существенно повышают проницаемость ГЭБ. Патогенез менингококкового менингита:
Проникновение возбудителя через ГЭБ, раздражение рецепторов мягкой мозговой оболочки.
Секреция цереброспинальной жидкости с увеличением ее клеточных и белковых составных частей.
Нарушение циркуляции крови в мозговых и оболочечных сосудов, задержка резорбции ЦСЖ.
Отек и набухание мозга, гидроцефалия оболочек мозга и корешков черепных и спинномозговых нервов.
В мозговых оболочках происходят расширение сосудов, стаз, экссудация, клеточная пролиферация по ходу сосудов, выход лейкоцитов в СМЖ, образования околососудистых инфильтратов, гнойное расплавление. Воспалительный процесс распространяется околососудистыми (периваскулярными) пространствами в вещество головного мозга (менингоэнцефалит). Мягкая мозговая оболочка не растягивается, поэтому увеличение объема мозга вследствие его отека, а также увеличение количества спинномозговой жидкости приводят к мозговой гипертензии. В конечном итоге декомпенсация мозговой гипертензии может привести к смещению головного мозга вдоль церебральной оси, вклинение миндалин мозжечка в большое (затылочное) отверстие и ущемления продолговатого мозга с быстрым развитием паралича центра дыхания, а затем — сосудистого центра.
Мягкая мозговая оболочка и мозг при менингите набухшие, гиперемированы, напряженные, мозговые закрутки сглажены. На мягкой мозговой оболочке обнаруживают скопления гнойной или серозно-гнойной массы желтого, желто-серого или зеленовато-серого цвета. Скопление гноя на поверхности полушарий большого мозга иногда образует своеобразный гнойный чепец или шапочку. С оболочек головного мозга воспалительный процесс может распространяться на оболочки спинного мозга, черепные нервы. Если течение болезни длительное, вследствие чрезмерного скопления экссудата в мозговых желудочках и гиперсекреции цереброспинальной жидкости развивается острая воспалительная водянка головного мозга, особенно значительное у младенцев.
В патогенезе особо тяжелых форм менингококковой инфекции, особенно менингококцемии, ведущую роль играет инфекционно-токсический шок (молниеносная менингококкцения). Он проявляется как острый сосудистый коллапс на фоне тяжелой интоксикации. Токсемия приводит к гемодинамическим расстройствам и нарушениям микроциркуляции в органах и тканях, к диссеминированному внутрисосудистому свертыванию крови (ДВС-синдрома), резкому нарушению метаболических процессов, водно-электролитного равновесия функции эндокринных желез. Прогрессирующий инфекционно-токсический шок может стать причиной тяжелого поражения надпочечников, почек (шоковая почка) с последующим развитием острой их недостаточности.
Хроническая менингококкцемия — очень редкая форма менингококковой инфекции. Продолжительность ее — от нескольких недель до нескольких лет. Возможно чередование периодов развернутой клиники и ремиссий. Часто наблюдается артрит, полиартрит, нередко — спленомегалия. Прогноз относительно благоприятный.