Повышенные тромбоциты у детей до года
Автор: Доктор Никольский | 13 февраля 2019 г.
Повышенное содержание тромбоцитов (тромбоцитоз) — это еще одна, чаще всего нормальная, особенность клинического анализа крови у детей грудного возраста.
Помню, когда я первый раз, лет 20 назад, столкнулся с этой проблемой, то сам испугался.Тромбоцитов в анализе крови было 700 х 109 /л, при норме до 440. Прочитав в справочнике, что такие анализы бывают при сепсисе и вообще тяжелом состоянии пациента, я, несмотря на то, что пациент был с виду здоров, отправил его на консультацию гематолога. Обследовали этого мальчика вдоль и поперек, и ничего не нашли… Повторные анализы крови демонстрировали незначительные колебания повышенных уровней тромбоцитов. Никаких проблем со здоровьем у ребенка не было. Тромбоциты ближе к году сами по себе нормализовались…
После этого случая я видел сотни анализов крови с повышенными тромбоцитами у здоровых детей до года.
На самом деле существует много причин повышения тромбоцитов. Давайте перечислим основные.
Наиболее часто встречается реактивный тромбоцитоз. Он возникает на фоне или после практически любого инфекционного заболевания. Если у пациента после перенесенной пневмонии повышены тромбоциты, в этом нет ничего удивительного. Через месяца полтора все приходит в норму. Но если ребенок успел опять что-то подцепить за эти полтора месяца, значит тромбоцитоз не закончится еще долго.
Тромбоцитоз может возникнуть после кровотечения или при дефиците железа. При этом в крови также снижен гемоглобин, эритроциты, низкий уровень железа в биохимическом анализе. После назначения препаратов железа тромбоциты нормализуются через пару недель.
Реактивный тромбоцитоз встречается также после операций, травм, ожогов, на фоне сильной аллергии и даже после интенсивной физической нагрузки.
Существуют опасные заболевания при которых тоже встречается тромбоцитоз.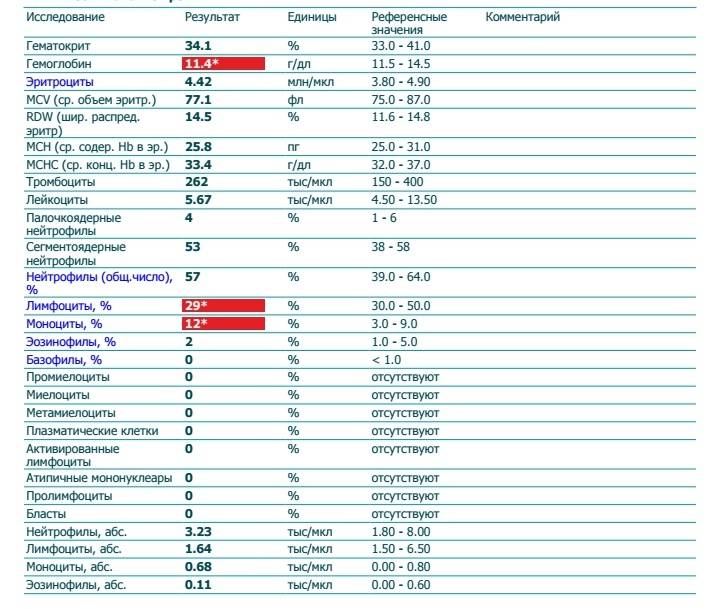 Например, это различные онкогематологические заболевания (лейкоз, лимфома, тромбоцитемия). Здесь наблюдаются такие симптомы как лихорадка, снижение веса, другие патологические изменения в анализе крови (бласты, анемия, высокое СОЭ).
Например, это различные онкогематологические заболевания (лейкоз, лимфома, тромбоцитемия). Здесь наблюдаются такие симптомы как лихорадка, снижение веса, другие патологические изменения в анализе крови (бласты, анемия, высокое СОЭ).
Описан также наследственный семейный тромбоцитов (проанализировать информацию о родственниках с подобной проблемой, кровотечения, тромбозы в анамнезе).
Еще тромбоцитоз встречается при заболеваниях с системным воспалением: ревматоидном артрите, целиакии, болезни Кавасаки, нефротическом синдроме, воспалительных заболеваниях кишечника.
Тромбоциты часто повышаются после удаления селезенки.
***
Но вернемся к детям до года. Итак, перед нами здоровый малыш, за последний месяц он ничем не болел, у него нет железодефицитный анемии. Перед плановой вакцинацией ему взяли клинический анализ крови и обнаружили 500 тромбоцитов. Предположим, что все вышеперечисленные причины тромбоцитоза у него исключены, гематолог ребенка осмотрел и ничего страшного не нашел.
Я неоднократно искал ответ на этот вопрос в западной литературе, надеясь найти информацию, что повышенные тромбоциты до года это норма, но не нашел вообще упоминания о том, что такая проблема существует.
И вот в чем видимо причина — западные врачи не требуют сдачи анализов крови здоровыми детьми, в том числе перед вакцинацией. А мы требуем), хотя никакого смысла в этом наверное нет.
В любом случае, реактивный тромбоцитоз у детей не требует лечения, проходит сам по себе и не дает осложнений. А значит можно на него особого внимания не обращать при отсутствии явных проблем со здоровьем.
Т.е надо признать, что при нормальном самочувствии и отсутствии других жалоб и симптомов, повышенные тромбоциты у детей грудного возраста являются вариантом нормы, лечения не требует, противопоказанием к вакцинации не являются.
Вопросы врачу гематологу
— отвечают Костюрина Тамара Леонидовна, врач высшей категории, главный внештатный детский гематолог департамента здравоохранения области и Хабаров Виктор Александрович, заведующий отделением детской онкологии, гематологии и химиотерапии.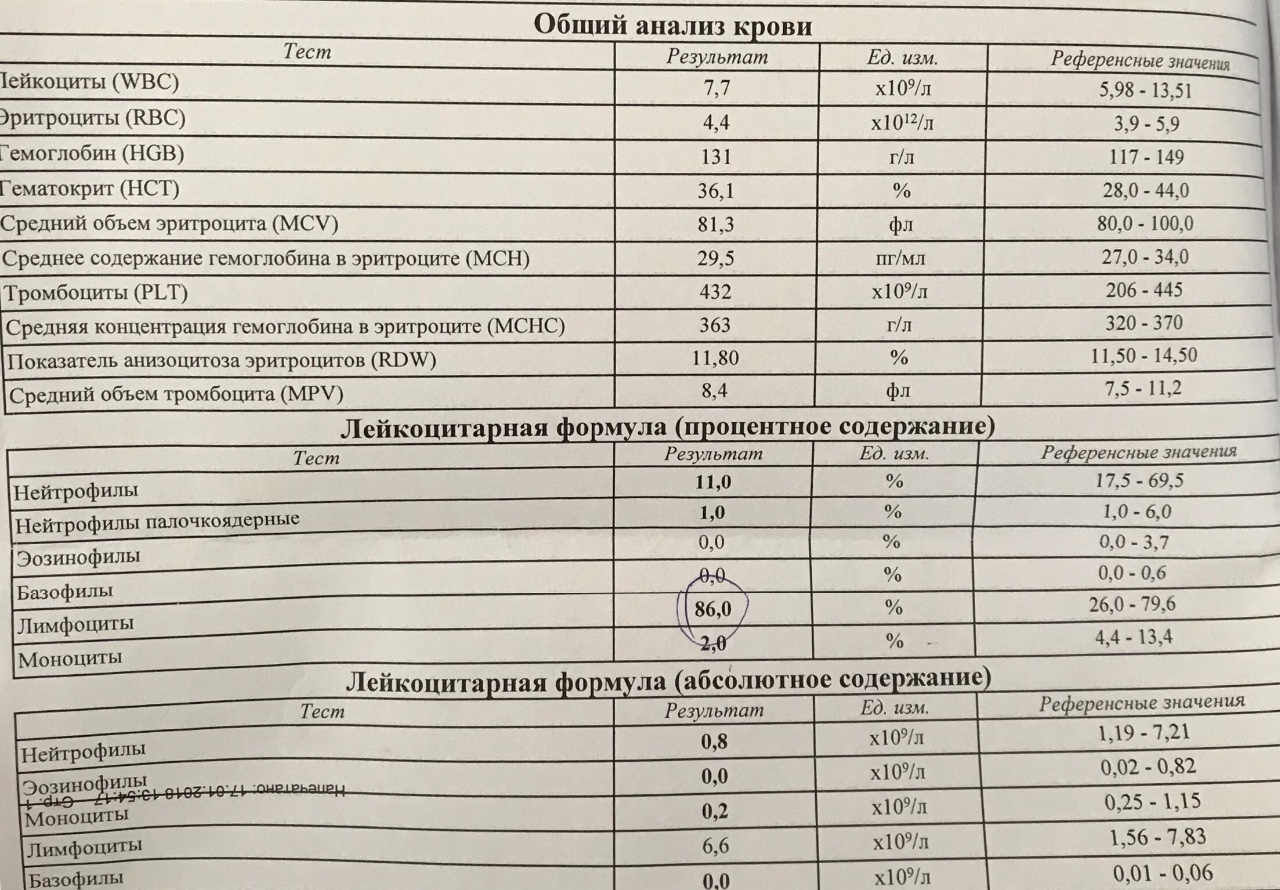
7 марта 2019г., Ксения написала: Пожалуйста, помогите разобраться в анализе крови ребенку 4 года, повышены MICRO-R-6,6;PDV-8,5;MPV-8.9;MONO#-1,74;MONO%-13,2;BASO#-0,08;IG%-1,3;IG#-0,17СОЭ-13. Остальное все в норме. Иногда повышается температура до 38, плохой аппетит.
Ответ Т.Л. Костюриной: Уважаемая Ксения, чтоб дать компетентный ответ, необходимы показатели всего анализа крови и осмотр ребенка. Рекомендую записаться на прием к гематологу.
28 ноября 2018г., Евгения написала: Здравствуйте! моей дочери 1.8 мес. С 8.11. в период бодрствования держится температура 37.4, мах 37.8. После ночного и дневного сна температура в норме. Ребенок активный, аппетит хороший, другие симптомы отсутствуют. В ОАК от 14.11.18 ……….. Дважды сдали анализ мочи в одном из них повышены лейкоциты 8-10. Легкие чистые, почки в норме, немного увеличена печень, лимфоузлы не увеличены, сыпи нет, доктор заметил небольшую сухость за морской. консультируемся у двух педиатров один настаивает на приеме антибиотика, и если он не поможет то хочет направить к гематологу, другой предлагает сдать анализы на вирусы ВЭБ, ЦМВ, ВПГ.
Ответ Т.Л. Костюриной: Уважаемая Евгения, ребенку нужна консультация гематолога с общим анализом крови на геманализаторе (должна быть распечатка с MCV, MCH, MCHC, RDN-CV, HCT и т.д.) + тромбоциты и ретикулоциты, амбулаторная карта из детской поликлиники (или все анализы крови за последние годы).
28 ноября 2018г., Юлия написала: Добрый вечер! У нас такая ситуация, ребёнку полтора года, резко стали падать тромбоциты в крови (Нв 127г/л, эритр. 4,23, ретик. 4%, лейк. 11,2, тромб. 8 п. 0%, с/я. 14%, э. 7%, лимф. 73%, м 5%. длит. кров. 4,48, сверт. 6,56). Ребёнок был весь в синяках и петехиальной сыпи. В стационаре прошли все обследования, по узи всех органов и биохимии все хорошо. Лечение было: преднизолон 22,5 мг/ сутки; Гемунекс 10% р-р 100 мл в/в кап однократно. После сдавали кровь: 26.10 — тромб 8; 27.10 — 112; 29.10 — 294; 03.11 — 386. После выписки продолжили принимать курс преднизолона и через 2 дня после окончания сдали кровь, тромбоциты упали до 146.
Ответ Т.Л. Костюриной: Уважаемая Юлия, ребенок перенес, вероятно, острую иммунную тромбоцитопению. На фоне лечения преднизолоном и гамунексом произошла быстрая положительная динамика. Ребенок нуждается в наблюдении гематолога и контроле за общим анализом крови + тромбоциты + ретикулоциты. Нормальное количество тромбоцитов по критериям ВОЗ (Всемирная организация здравоохранения) 150х109/л -400х109/л — 450х109/л. Тромбоциты 146 х109/л при ОТП, хороший показатель, паниковать не стоит. На консультацию к гематологу нужно приехать с общим анализом крови + тромбоциты + ретикулоциты и ребенком обязательно.
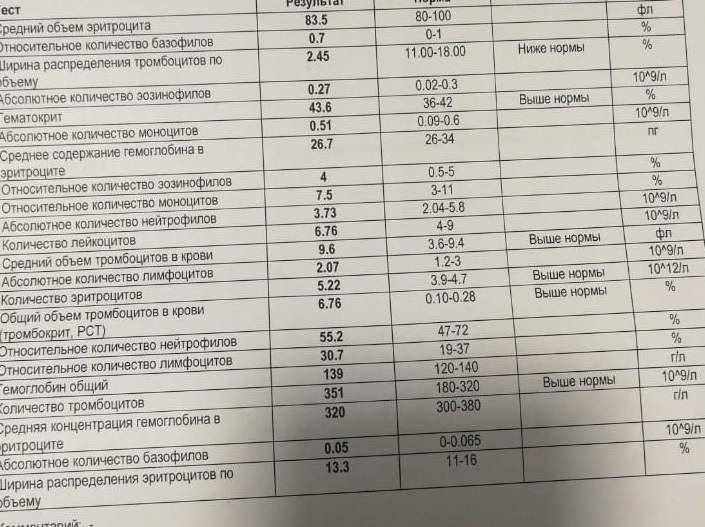
22 ноября 2018г., Лейла написала: Добрый вечер, у меня вопрос к гематологу, ребенку 6 месяцев, в анализе крови лейкоцитов 148, бластных клеток 97, пожалуйста, скажите есть шансы на выздоровление в этой ситуации, если есть какие-то методы, то где и куда обращаться?
Ответ Т.Л. Костюриной: Уважаемая Лейла, ситуация сложная, но шанс для выздоровления есть. Обязательно нужно лечиться. Более правильно будет адресовать Ваши вопросы лечащему врачу, который полностью владеет всей информацией по больному.
20 ноября 2018г., Алена написала: Здравствуйте! Ребенку сейчас 4 месяца, когда в 2 месяца сдали анализы, то тромбоциты были 705! Мы не болели лимфоциты были 54.2 а гемоглобин 107, через месяц пересдали тромбоциты-585, лимфоциты-67.6,гемоглобин- 112, передали снова через 3 недели тромбоциты-517(на аппарате,575по фонино 575), гемоглобин-124,сдали опять через 3 недели тромбоциты- 555по аппарату, гемоглобин-130, лимфоциты-67.9! педиатр не знает, что это значит, ждем направление к гематологу, но меня очень пугает наш педиатр, что анализы не очень и гемоглобин так быстро растет! Я уже вся извелась, подскажите Ваше мнение!
Ответ В.
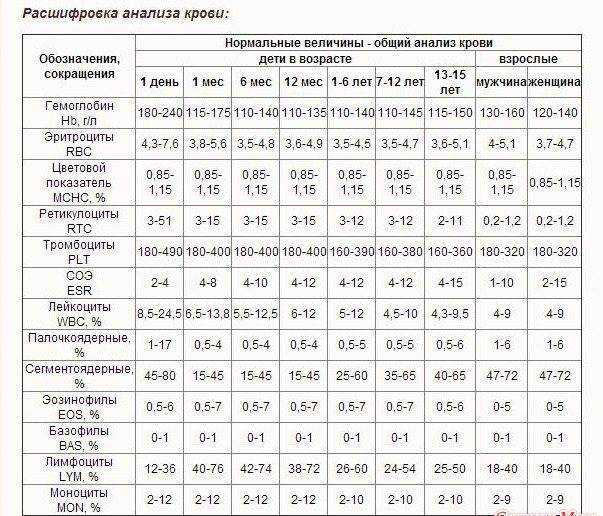
19 ноября 2018г., Марина написала: Здравствуйте! Ребёнку 2 года 1 месяц. Часто болеющий ребёнок. Пошёл в садик, адаптируется тяжело. Анализ крови: гемоглобин 117, лейкоцитов 4,7, СОЭ 3, эозинофилов 2, моноцитов 7, палочк. 1, сегмент. 41, лимфоцитов 49. При этом есть температура до 38. Педиатр утверждает, что по анализу ребёнок здоров, и это все из-за стресса. А разве 4,7 лейкоцитов это норма? И может ли это действительно быть из-за стресса?
Ответ В.А. Хабарова: Уважаемая Марина, норма лейкоцитов в крови здорового человека 4-9. Абсолютное число нейтрофилов и лимфоцитов в анализе вашего ребенка также в норме. Причина лихорадки, вероятно, связана с инфекцией, и Вам следует пройти обследование у педиатра или инфекциониста с целью ее выявления. По тем данным, которые Вы предоставили, данных за заболевание крови у ребенка нет.
По тем данным, которые Вы предоставили, данных за заболевание крови у ребенка нет.
10 октября 2018г., Ольга написала: Здравствуйте, ребёнку 2 года 2 месяца , в ОАК : лейк. 15,6 % лимфоциты 60%сегменты 31 % моноциты 6%, эр 4,5 гем. 129 соэ 7 (сдавали через три дня в другой клинике 15,9) В анамнезе — герпес 6 типа в 1,5 года заболели, лечились ацикловир, виферон (Цмв и ВЭБ отр.) Увеличены лимфоузлы и печень, врачи говорят незначительно. Прошло уже столько времени, а лейкоциты 16 стали. Внешне ребёнок здоров, развивается, кушает, играет. Но всегда при сдаче крови кричит, начиная ещё с порога клиники. Скажите, пожалуйста, с чем может быть связан такой подъем лейкоцитов?
Ответ Т.Л. Костюриной: Уважаемая Ольга, лейкоцитоз (увеличение количества лейкоцитов) в общем анализе крови может наблюдаться на фоне стресса (эмоционального, физического), после еды, на фоне инфекции.
27 августа 2018г., Оксана написала: Здравствуйте, подскажите, пожалуйста, ребенку 6 лет, перенес мононуклеоз, целый год лечились с перерывами, делаем регулярно клинической анализ крови, лимфоциты прыгают то норма, то 58 — это так и должно быть? Сдали анализ на Вирус Эпштейна-Барр слюны, показало такой результат 1. 3, что это значит, помогите разобраться, пожалуйста.
3, что это значит, помогите разобраться, пожалуйста.
Ответ В.А. Хабарова: Уважаемая Оксана, трактовка анализа крови подразумевает оценку всех его показателей в совокупности. Обследование на ВЭБ (вирус Эпштейна-Барра) складывается, прежде всего, из анализов крови на данный вирус (ПЦР, ИФА) и клинических симптомов, наблюдаемых у пациента. Таким образом, рекомендуем Вам выполнить все необходимые анализы и посетить очные консультации врачей гематолога и инфекциониста-иммунолога.
25 августа 2018г., Марина написала: Добрый день, у нас проблема, связанная с уровнем лимфоцитов и нейрофилов в формуле. У ребенка в первые пять месяцев лечили гемолитическую желтуху, сейчас показатели печени в норме, а вот ОАК с трех месяцев нет. В данный момент показатели таковы: …………… И вот такие анализы более года, зубы внизу режутся еще, подчелюстные лимфоузлы увеличены, наш гематолог не понимает в чем дело, настаивал на ошибке лаборатории, важно услышать важное мнение?
Ответ В. А. Хабарова: Уважаемая Марина, если Ваш ребенок нормально развивается, нет хронических заболеваний, и не было тяжелых инфекций, то, скорее всего, ничего страшного не происходит, и мы говорим о детской доброкачественной нейтропении. Для оценки перечисленных Вами симптомов и для наиболее полной трактовки анализов ребенка, рекомендуем Вам записаться на прием врача гематолога консультативно-диагностической поликлиники нашей больницы.
А. Хабарова: Уважаемая Марина, если Ваш ребенок нормально развивается, нет хронических заболеваний, и не было тяжелых инфекций, то, скорее всего, ничего страшного не происходит, и мы говорим о детской доброкачественной нейтропении. Для оценки перечисленных Вами симптомов и для наиболее полной трактовки анализов ребенка, рекомендуем Вам записаться на прием врача гематолога консультативно-диагностической поликлиники нашей больницы.
7 июня 2018г., Илья написал: Здравствуйте. Ребенку девочке год и три месяца. Сдали кровь на анализ, и показало тромбоциты 620. Недели две назад температура поднималась до 39,5, может на зубы. Сбивали разными препаратами. И сейчас пустышки грызет, еще режутся зубы. И когда сдавали анализ, она сильно психовала, так как боится врачей. До этого два месяца назад сдавали анализы первый был с тромбоцитами 510, через несколько дней пересдали, стал 340. Подскажите, пожалуйста, с чем может быть связано такое повышение?
Ответ: Уважаемый Илья, причины тромбоцитоза у детей многочисленны, в том числе и острое воспаление. При тромбоцитах менее 800х103/л (реактивный тромбоцитоз) лечение не назначается.
При тромбоцитах менее 800х103/л (реактивный тромбоцитоз) лечение не назначается.
19 апреля 2018г., Ирина написала: Добрый день! Дочка родилась 25 декабря, на второй день пошел конфликт крови (у меня 1+, у мужа 2+, у ребенка 2+). Диагноз — ГБ новорожденного: АВ0 — изоиммунизация плода новорожденного, желтушно-анемическая форма средней степени тяжести. Наши анализы:………. Из лечения нам назначены: фолиевая кислота, витамины А, Е и В12 в таблетках (но в таком виде их не выпускают), хочется адекватного лечения. Подскажите, что делать и к кому обратиться?
Ответ: Уважаемая Ирина, Вашему ребенку 3мес.3нед. – Hb 102г/л, эритроциты, MCV, MCH, MCHC, ретикулоциты — не указаны, но, вероятно, это физиологическая анемия, которая не требует лечения. Учитывая, что ферритин 23, а ребенок в группе риска по дефициту железа, ему показана профилактика дефицита «Fe» мальтофером 4-5 кап. (1-2 флакона).
16 апреля 2018г., Наталья написала: Добрый день.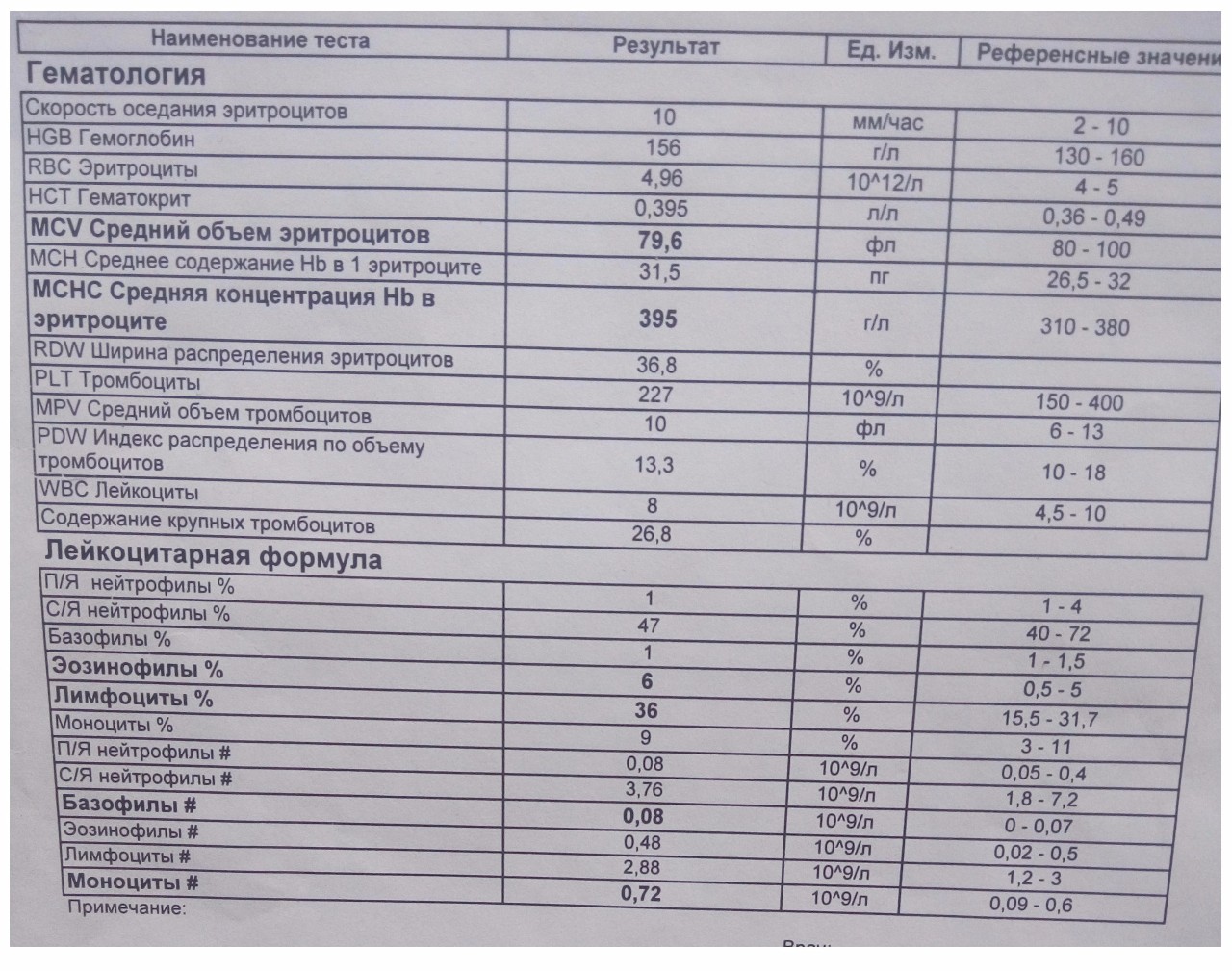 У девочки 12 лет есть изменения в анализе крови. Лимфоциты 21.8 % и нейтрофилы 68.8%, все остальные показатели в норме. Что это может быть? К какому врачу обращаться?
У девочки 12 лет есть изменения в анализе крови. Лимфоциты 21.8 % и нейтрофилы 68.8%, все остальные показатели в норме. Что это может быть? К какому врачу обращаться?
Ответ: Уважаемая Наталья, в общем анализе крови все показатели оцениваются в комплексе. Вы указываете относительно числа — %, а необходимы абсолютные числа этих показателей. Ориентируйтесь на самочувствие ребенка, на наличие жалоб. Если Вы решите посетить врача, то следует обратиться к специалисту – гематологу по месту жительства. При отсутствии гематолога в Вашей поликлинике и наличии показаний, участковый врач педиатр направит Вас на прием областного специалиста (с определенными анализами).
11 апреля 2018г., Ирина написала: Здравствуйте, мы с ребенком 7 месяцев на наблюдении у гематолога, 16-17 апреля нужно на прием, но у нас температура 38 держится третий день (режутся зубки), стоит ли сдавать анализ крови и ехать на приём или лучше переждать и сдавать кровь спустя определенное время после температуры? Заранее спасибо за ответ!
Ответ: Уважаемая Ирина, если вы наблюдаетесь у гематолога с железодефицитной анемией, то можно не спешить на прием. Но, если у ребенка в общем анализе крови было мало лейкоцитов и нейтрофилов, то необходимо сдать кровь на общий анализ и оценить их количество.
Но, если у ребенка в общем анализе крови было мало лейкоцитов и нейтрофилов, то необходимо сдать кровь на общий анализ и оценить их количество.
2 марта 2018г., Елена написала: Здравствуйте… помогите, прошу вас разобраться. две недели назад сдавали анализы клин.ан.крови. лимфоциты по жизни у нас повышены(ребенку 6,5 лет). а сегодня сдали эозинофилы вообще отсутствуют. лейкоциты 38 …хотя неделю назад были 57..В моче обнаружен белок 0,2. А лейкоциты 12.8. Никогда не было такого количества лейкоцитов, хотя ребенок перенес несколько операций и был со стомой кишечной 3,5 года. Подскажите, что это может значить. Самое главное забыла увеличены подчелюстной, шейные, подмышечные, паховые лимфоузлы. Я может быть что-то и не дописала..
Ответ: Уважаемая Елена. В общем анализе крови показатели лейкоцитов, лейкоцитарной формулы, тромбоцитов не могут быть постоянными, так как эти клетки участвуют в иммунном ответе, то есть постоянно трудятся и количество и соотношение их может измениться не только в течение нескольких часов, но и минут (например, стресс эмоциональный, физический).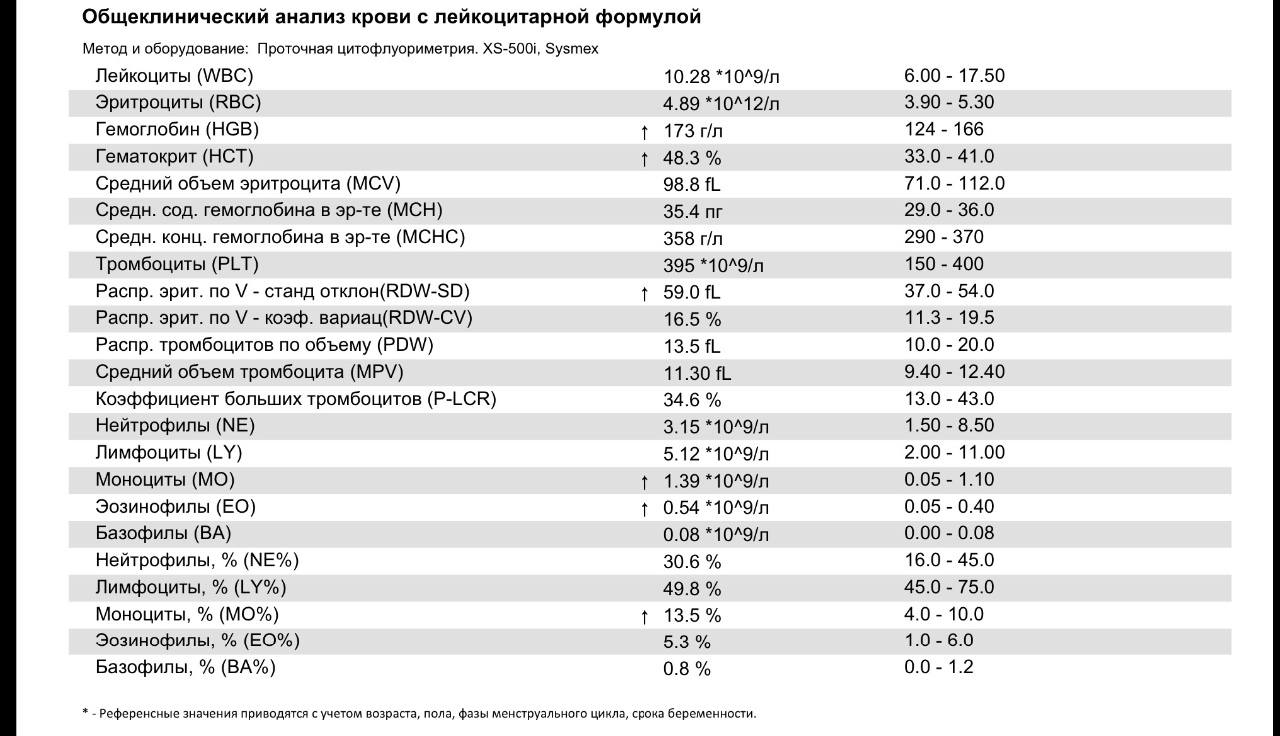 Показатели крови ребенка необходимо соотносить с его возрастом, а не ориентироваться на норму для взрослого человека. Если хотите разобраться, здоров ли гематологически Ваш ребенок, то обратитесь к врачу гематологу за очной консультацией.
Показатели крови ребенка необходимо соотносить с его возрастом, а не ориентироваться на норму для взрослого человека. Если хотите разобраться, здоров ли гематологически Ваш ребенок, то обратитесь к врачу гематологу за очной консультацией.
23 февраля 2018г., Илона написала: Здравствуйте! Ребенку 2 года, в июле 2017г. анализы показали лимфоциты 80 все остальное в пределах нормы. Снижались до 65 сейчас опять 80.У ребенка за все время нет высыпаний, простуд, насморка. Есть нервозность, плохо засыпает. Сдавали на герпесные инфекции, выявили цитомегавирус и герпес 6 типа, на данный момент уже не в активной фазе. При осмотре врача ничего плохого не прощупывается. Гельминты не обнаружено. Печень УЗИ норма. Подскажите, на что ещё можно обследоваться, чтобы выявить причину?
Ответ: Уважаемая Илона, на лимфоцитах есть рецепторы к соматотропному гормону, поэтому лимфоцитоз в общем анализе крови бывает в период ростового сдвига (первые 3 года жизни, подростковый возраст). Если у ребенка температура нормальная, он активен и нет жалоб, растёт, в хорошем настроении, то Ваш ребенок, вероятно, здоров.
Если у ребенка температура нормальная, он активен и нет жалоб, растёт, в хорошем настроении, то Ваш ребенок, вероятно, здоров.
13 февраля 2018г., Людмила написала: Добрый день! У моей дочери пониженный гемоглобин. Пили мальтофер, ничего не поднялся. Приезжали к вам на приём. Нам назначили актифферин, мы пропили его и гемоглобин поднялся до 112. Нам сказали больше к вам не приезжать. Сдали в 2 года — 98, сейчас пересдали — 92 и ретикулоциты 0,8. Что нам делать?
Ответ: Уважаемая Людмила, учитывая положительный эффект от препаратов железа, вероятно, у Вашего ребенка дефицит железа, который уже проявил себя в виде железодефицитной анемии (снижено гемоглобинообразование). При лечении железодефицитной анемии важно не только поднять Hb до нормы, но ликвидировать скрытый дефицит железа (дефицит в других тканях). Вероятно, вы не долечились, поэтому анемия Fe – дефицитная рецидивировала. Необходимо прийти на прием к гематологу с результатами общего анализа крови и амбулаторной картой.
10 февраля 2018г., Елена написала: Здравствуйте. Ребенку 6 лет. Примерно с двух лет страдаем хроническим аденоидитом, с этого же времени в общих анализах крови всегда повышены лейкоциты. Может ли быть это взаимосвязано? Педиатр говорит, что ДА. Почти два года назад перенес мононуклеоз, с тех пор часто восполняются и увеличиваются лимфоузлы за ушами, на шее. В прошлом месяце перенес сальмонеллез, было обезвоживание. Диету соблюдаем. Но часто стала подниматься температура до 37,5 без видимых причин. Вопрос: какие свежие анализы нужны на прием кроме ОАК с формулой? заранее спасибо за ответ. И возможно ли пройти какое-то полное обследование?
Ответ: Уважаемая Елена, более чем в 95,5% случаев подъемы температуры у детей связаны с инфекцией. Учитывая аденоидит, инфекционный мононуклеоз в анамнезе, реактивный лимфаденит, вероятно у ребенка персистирующая инфекция (могут быть — ВГ6тип, ЦМВ, ВЭБ). Для консультации гематолога необходим общий анализ крови с ретикулоцитами и тромбоцитами в динамике, а так же, обязательно, амбулаторная карта.
1 февраля 2018г., Людмила написала: Добрый день! помогите пожалуйста разобраться с анализами… наш педиатр говорит что анализы в норме..но мне так не кажется (ребенку 9 месяцев, 2 мес. назад на шее чуть ниже уха обнаружила воспаленный лимфоузел. Хирург и лор говорят что не по их части, возможно зубки… наблюдать… так вот, сегодня третий день держится темп 37. десны спокойные. сдали анализы. до этого сдавали в декабре, отличаются не сильно (заранее спасибо за ответ). (результаты анализов……)
Ответ: Уважаемая Людмила. Лимфатические узлы у детей младшего возраста (почти у всех) прощупываются (пальпируются) и это вариант нормы. Если лимфоузел у вашего ребенка был безболезненным, значит, воспаления не было. Показатели крови у детей младшего возраста имеют физиологическую особенность – меняться с течением возраста и ориентироваться на нормативные показатели крови взрослого человека, которые указаны в бланке общего анализа крови, нельзя! Необходимо знать физиологическую возрастную норму общего анализа крови детей! Кроме того, показатели крови реагируют (меняются) на фоне любых заболеваний, после принятия пищи, на фоне физического и эмоционального стресса и т.д. Температура тела 37о для ребенка является нормальной.
29 декабря 2017 г. Инна написала: Здравствуйте, дочери 11 лет поставили эритроцитоз. Гемоглобин 169, гематокрит 47, Эритроциты 5,64, моноциты 14.1, ретикулоциты 3,5, железо 33,3 . Все остальные показатели в норме (биохимия, коагулограма, эритропоэтин). Назначили пить курантил 3 месяца. Сдали анализы сразу после окончания приема курантила, гемоглобин стал 176! Подскажите, это нормально? Обратиться нам некуда. Врачи пожимают плечами. В области не осталось детского гематолога, последняя врач ушла в декрет (…. обл.). Заранее спасибо!
Ответ: Уважаемая Инна, Вашу дочь необходимо дообследовать: Rg-органов грудной полости, МРТ (Rg) головного мозга, осмотр окулиста, гинеколога, УЗИ органов брюшной полости, почек, забрюшинного пространства, ЭХО-КГ. Увеличить количество жидкости в диете и определить метгемоглобин крови. Так же требуется исключить все причины, приводящие к недостатку кислорода в организме (пассивное курение, угарный газ). У людей, которые живут в высокогорье и на крайнем севере уровень гемоглобин бывает выше.
15 ноября 2017г., Наталья написала: Добрый день! Подскажите, пожалуйста, можно ли делать прививку АДСМ (только от дифтерии и столбняка, т.к. она делается неживыми бактериями) ребенку (8 лет), болевшему с 2012 по 2014 год ОЛЛ, если да, то должна быть какая-либо подготовка перед этим или нет?
Ответ: Уважаемая Наталья, профилактические прививки разрешены через 1 год после отмены поддерживающей химиотерапии. Прививочной работой занимаются врачи педиатр и иммунолог, рекомендуем Вам получить еще и их консультации.
14 сентября 2017г., Юлия написала: Здравствуйте! Пожалуйста, помогите расшифровать анализы! Куда можно выслать фото? Дочь стала быстро с утра уставать. И уже несколько месяцев коричневые синяки по ножкам. Педиатры направление к гематологу не дают.
Ответ: Уважаемая Юлия, на прием к гематологу консультативно-диагностической поликлиники нашей больницы можно прийти (приехать) и по собственной инициативе. Расписание его работы и телефоны для записи есть на нашем сайте.
20 июля 2017г. Таисия написала: Здравствуйте, помогите, пожалуйста, расшифровать анализ ребенка! Неужели это онкология? Разве могут за неделю так изменится показатели? У ребенка месяц назад после прорезывания зубов увеличился лимфоузел за ухом. В связи с этим сдали ОАК, оба анализа после увеличения. …….
Ответ: Уважаемая Таисия, показатели анализа крови могут измениться за несколько минут (стресс и др.). Анализ крови всегда оценивается соответственно возрасту ребенка (дни, месяцы, года). По лейкоцитарной формуле в анализе крови от 19.07. – вероятно, реакция на вирус, данных за лейкоз нет.
14 июля 2017г. Наталья написала: Здравствуйте! Аутичный ребенок 9 лет, по ОАК у нас нейтрофилы 35, моноциты 11, лимфоциты 48, на основании этих анализов врач назначила сдать кровь на антитела цитомегаовируса и эпштейна барра. Результаты: Антитела к цитомегаловирусу, IgG 1.2, Антитела к цитомегаловирусу, IgM 0.20, Антитела к вирусу Эпштейна-Барр (VCA), IgG 0.34, Антитела к вирусу Эпштейна-Барр (VCA), IgM не обнаружено. Скажите, пожалуйста, о чем говорят наши анализы, заранее спасибо.
Ответ врача гематолога Хабарова В.А.: Уважаемая Наталья, чтобы правильно оценить общий анализ крови, необходимы все показатели: эритроциты, гемоглобин, тромбоциты, лейкоциты, лейкоцитарная формула, СОЭ и др. Наличие в крови JgМ свидетельствует о «свежей», текущей инфекции, а JgG — о встрече организма с вирусом ранее (иммунологическая память).
23 апреля 2017г., Александр написал: Здравствуйте, подростку 13 лет, занимается самбо, дзюдо — 4 тренировки в неделю. Гемоглобин 167, эритроциты 5.60, HKT 44.2, WBC 9.1, PLT 233, MCH 29.8, MCHC 378, LYM 2.5, LYM%27.6, MCV 78.9, RDW 12.6. Хронический тонзиллит компенсированная форма, увеличен шейный лимфоузел, говорит, не болит, ни на что не жалуется. Заметили случайно и сдали ОАК. Все ли в норме, подскажите, пожалуйста.
Ответ врача гематолога Хабарова В.А.: Уважаемый Александр, в целом анализ крови без существенных отклонений (умеренное повышение Hb, вероятно, обусловлено занятиями спортом). Но, прежде всего, необходимо уделить внимание увеличенному лимфатическому узлу. Для этого Вам необходимо посетить прием врача гематолога или детского онколога.
19 апреля 2017г., Людмила написала: Здравствуйте! Пьём актиферрин. Сегодня есть температура. Можно пить препарат при температуре, или нет?
Ответ врача гематолога Хабарова В.А.: Уважаемая Людмила, в инструкции к препарату, в разделе противопоказаний, нет информации об острых заболеваниях, как причины для отмены препарата. Тем не менее, можно сделать небольшой перерыв в приеме, чтобы избежать каких-либо перекрестных реакций и ухудшения переносимости лечения. Возобновить можно, когда справитесь с острой инфекцией.
6 апреля 2017г., Ольга написала: Добрый день! Моему сыну 3 года 8 месяцев. Осенью 2016 года при сдаче общего анализа крови после ОРВИ обнаружили повышенные тромбоциты. Участковый педиатр дал направление к врачу-гематологу. Заведующий отделением посоветовала не обращаться к гематологу, а побольше попоить ребенка и пересдать анализ. Не с первого раза, но анализ крови пришел в норму. Инфекционист обнаружила так же цитомегаловирусную инфекцию (пролечили гроприносином и имунофаном). В марте снова заболели — острый отит. Капали антибиотик местно, свечи виферон. Лор сказал, что здоров. Сдали общий анализ крови — снова повышены тромбоциты (при верхней границе 320 — у нас 437). Пугает повышение тромбоцитов во второй раз. Скажите, пожалуйста, есть ли необходимость обратиться к гематологу и могут ли данные случаи свидетельствовать о заболеваниях крови?
Ответ врача гематолога Хабарова В.А.: Уважаемая Ольга, современные нормы уровня тромбоцитов 140-500, так что 437 – нормальный показатель. Умеренное повышение уровня тромбоцитов после любой перенесенной инфекции – частая ситуация и, при условии нормы по остальным показателям, не является подозрительным на предмет заболевания крови.
27 марта 2017г., Елена написала: Здравствуйте, ребёнку 9 мес. ставят увеличенную селезенку. УЗИ других органов в норме, кровь в порядке. Говорят, нужно сдать анализы на инфекции и консультация гематолога. Какова причина увеличения селезенки?
Ответ: Уважаемая Елена, причин для увеличения селезенки много. Вам нужно выполнить назначения участкового педиатра — необходимо сдать кровь на общий анализ + ретикулоциты и проконсультироваться у гематолога.
14 февраля 2017г., Ирина написала: доброе утро!! подскажите пожалуйста!! куда обратиться и что на самом деле означают такие анализы??!! у моего сына 5лет, постоянно в анализе крови, лимфоциты превышают норму в 2-3 раза. бывает 60-75. врачи говорят все нормально. ребенок стал часто болеющим. меня это очень беспокоит!!!! тем более есть родственники, больные онкологией. спасибо!))
Ответ: Уважаемая Ирина. Лейкоцитарная формула (соотношение нейтрофилов, лимфоцитов, моноцитов, эозинофилов и т.д. в % или абсолютном выражении) изменяется с возрастом ребенка и нормы взрослого человека достигаются лишь к возрасту 15-16 лет. Количество лейкоцитов и соответственно лейкоцитарная формула даже в течение 1 суток непостоянна и зависит от принятой пищи, физической нагрузки, стресса и т.д. Клетки крови – это клетки иммунной системы, на фоне инфекций (ОРЗ, ОРВИ и т.д.) они обязаны работать – меняется их соотношение. Много лимфоцитов – это неплохо, но очень важно количество нейтрофилов в абсолютных цифрах.
3 февраля 2017г., Вероника написала: здравствуйте. помогите пожалуйста. в три месяца у ребёнка появился первый увеличенный лимфоузел на шее, после прививки акдс. сейчас нам два года и у малыша вся шея и за ушами и маленькие лимфоузлы, они у нас не проходят. у малыша субфебрильная температура. сильно потеет во время сна. и всегда красноватое горло. мы взяли все частные клиники и поликлиники, были в краевой и никто нам за два года ничего не может сказать. у нас по прививкам мед. отвод. анализы мы какие только не сдавали, отрицательно. имеется цитомегаловирус G8,4 M-отриц. пцр цитамегаловирус в слюне и моче положительно, кровь пцр отрицательно. пункцию брали из лимфоузла в августе 2016 было отрицательно. что нам делать? помогите, я себе два года места не нахожу. почему не могут врачи пока не поздно вылечить?
Ответ: Уважаемая Вероника. Лимфоузлы – это главные органы иммунной системы. У каждого человека ~ 700-800 л/узлов. Здоровый ребенок рождается с сильной иммунной системой, но не тренированной. С течением жизни дети встречаются с большим количеством всего чужеродного, в том числе и с инфекцией (вирусы, бактерии, грибы и т.д.). Иммунная система «всё чужеродное» распознает, вырабатывает ответ, запоминает, как бороться в будущем. В связи с этим лимфоузлы гипертрофируются (увеличиваются), так как работают. Размеры лимфоузлов индивидуальны. Учитывая данные Ваших анализов, ребенок, вероятно, переносит ЦМВИ, необходима консультация иммунолога. Данных за забор крови в настоящее время, вероятно, нет. Потеть во время сна может и из-за рахита — необходим прием витамина D3 или рыбьего жира.
Тромбоцитоз
Тромбоцитоз – это значительное увеличение количества тромбоцитов в крови, что нарушает свойства крови и повышает вероятность тромбоза (закупорки) сосудов. Тромбоциты – клетки, которые отвечают за свертывание крови.
Тромбоцитоз может быть как самостоятельным заболеванием, так и следствием ряда болезней крови или каких-либо органов.
Первичная тромбоцитемия встречается чаще всего у людей старше 60 лет. Прогноз при этом благоприятный – продолжительность жизни пациентов первичным тромбоцитозом при правильном наблюдении и лечении практически не отличается от таковой у здоровых людей.
Вторичному тромбоцитозу больше подвержены дети младшего возраста. Количество тромбоцитов обычно нормализуется после выздоровления от основного заболевания.
Синонимы русские
Эссенциальная тромбоцитемия, первичная тромбоцитемия, вторичная тромбоцитемия, тромбоцитофилия, хроническая тромбоцитемия, хронический мегакариоцитарный лейкоз, идиопатическиая тромбоцитемия.
Синонимы английские
Primary thrombocythemia, essential thrombocythemia, idiopathic thrombocythemia, primary thrombocytosis, essential thrombocytosis, secondary thrombocytosis, reactive thrombocytosis, secondary thrombocythemia.
Симптомы
Симптомы обычно развиваются постепенно и на начальных стадиях заболевания могут отсутствовать. Основные проявления тромбоцитоза обусловлены двумя факторами: образованием тромбов в кровеносных сосудах и увеличением кровоточивости. При вторичной тромбоцитемии вероятность этих нарушений ниже, так как количество тромбоцитов меньше, чем при первичной тромбоцитемии.
Основные симптомы тромбоцитоза:
- головная боль,
- боль в кистях и стопах, их онемение,
- слабость, раздражительность,
- нарушение зрения,
- кровоточивость десен,
- носовые кровотечения,
- кровь в стуле.
Общая информация о заболевании
Тромбоциты представляют собой мелкие бесцветные пластинки, не содержащие ядра. Они образуются в костном мозге и являются «осколками» мегакариоцитов – гигантских многоядерных клеток. Из костного мозга тромбоциты поступают в кровь, а часть из них задерживается в селезенке. Они существуют около 7-10 дней, а затем уничтожаются клетками печени и селезенки. Тромбоциты отвечают за свертываемость крови и остановку кровотечений. Их нормальное количество в крови составляет 150-450×109/л.
Выделяют два варианта тромбоцитоза.
1. Первичный тромбоцитоз. В этом случае в костном мозге образуется повышенное количество мегакариоцитов, что увеличивает количество тромбоцитов, имеющих нормальную продолжительность жизни, но неправильное строение и нарушенные функции. Тромбоциты крупные, усиливается тенденция к образованию сгустков, закупоривающих кровеносные сосуды, и к кровотечениям. Кровотечения возникают за счет нарушения слипания тромбоцитов, а также из-за того, что большая их часть может использоваться для образования кровяных сгустков. Это может приводить к тяжелым осложнениям: инсульту, инфаркту миокарда, желудочно-кишечным кровотечениям. Причины нарушения деления мегакариоцитов в костном мозге до конца неизвестны, однако есть информация о наличии у пациентов мутации в гене V617F. Первичный тромбоцитоз относится к миелопролиферативным заболеваниям, при которых нарушается кроветворная функция костного мозга, что стимулирует образование клеток крови.
2. Вторичный (реактивный) тромбоцитоз. При нем тромбоциты функционируют нормально, а причиной самого заболевания является какое-то другое отклонение, одно из нижеприведенных.
- Онкологические заболевания, чаще всего рак желудка, легких, яичников. Опухолевые клетки выделяют биологически активные вещества, которые активируют выработку тромбоцитов.
- Ответ на раздражение костного мозга веществами, которые выделяются поврежденными тканями при:
- инфекционных заболеваниях, чаще всего бактериальных, реже паразитарных, грибковых и вирусных,
- переломах крупных костей (бедренной, плечевой, костей таза),
- обширных хирургических операциях.
Такой тромбоцитоз всегда длится недолго и исчезает при нормализации состояния пациента.
- Спленэктомия – удаление селезенки. При этом тромбоцитоз связан с попаданием в кровь тех тромбоцитов, которые в норме находятся в селезенке, а также с уменьшением количества веществ, синтезируемых селезенкой и тормозящих образование тромбоцитов в костном мозге.
- Острое или хроническое кровотечение. Острое возникает внезапно и бывает вызвано травмой, хирургическим вмешательством, хроническое длится долго и может сопровождать язву желудка или двенадцатиперстной кишки, рак кишечника. В результате кровопотери возникает железодефицитная анемия, то есть снижение количества гемоглобина, эритроцитов и железа, входящего в их состав. Механизм развития тромбоцитоза в ответ на дефицит железа окончательно не изучен. Значение в данном случае имеет еще один фактор: при кровопотере активируется выработка эритроцитов в костном мозге. Процесс более активного деления захватывает и мегакариоциты, то есть увеличивается количество тромбоцитов в крови. К тому же тромбоцитоз является естественной ответной реакцией организма, которому необходимы дополнительные тромбоциты для остановки кровотечения.
- Хроническое воспаление (колит – воспаление толстого кишечника, васкулит – воспаление стенок сосудов, ревматоидный артрит – воспалительное заболевание с поражением суставов), при котором выделяется интерлейкин-6 – активное вещество, стимулирующее образование тромбопоэтина, способствующего делению мегакариоцитов и образованию тромбоцитов.
- Прием лекарственных препаратов: глюкокортикостероидов (синтетических аналогов гормонов надпочечников), химиопрепаратов (винкристина).
- Выздоровление после тромбоцитопении, вызванной дефицитом витамина В12, алкоголем. Тромбоцитоз в этом случае возникает как ответная реакция на терапию тромбоцитопении.
Вероятность образования сгустков и кровотечений при вторичном тромбоцитозе ниже, чем при первичном.
Кто в группе риска?
- Люди старше 60 лет (для первичного тромбоцитоза).
- Дети (для вторичного тромбоцитоза).
- Пациенты с железодефицитной анемией.
- Перенесшие операции, тяжелые травмы.
- Страдающие онкологическим заболеванием.
Диагностика
Часто тромбоцитоз протекает бессимптомно. Врач может заподозрить его во время стандартного профилактического осмотра. Важным моментом диагностики является определение вида тромбоцитоза – первичный или вторичный. В случае вторичного тромбоцитоза врач может назначить ряд дополнительных исследований, необходимых для выяснения его причины.
Лабораторная диагностика
- Общий анализ крови с лейкоцитарной формулой. При тромбоцитозе уровень тромбоцитов повышен. При первичном тромбоцитозе он даже может превышать один миллион на микролитр (1000×109/л), что нехарактерно для вторичного. Кроме того, при первичном тромбоцитозе иногда увеличено количество других элементов крови: лейкоцитов, лимфоцитов, эритроцитов. При вторичном тромбоцитозе характеристики крови зависят от основного заболевания, например, при инфекции уровень лейкоцитов может быть повышен. При первичном тромбоцитозе в мазке крови определяются крупные, неправильной формы тромбоциты, изредка могут встречаться фрагменты мегакариоцитов, а также единичные незрелые лейкоциты, при вторичном тромбоциты обычно не изменены.
- СОЭ – скорость оседания эритроцитов. Может быть повышена при воспалении, которое вызвало реактивный тромбоцитоз.
- Ферритин – белок, связывающий железо. Его уровень свидетельствует о количестве железа в организме. При вторичном тромбоцитозе, вызванном железодефицитной анемией, он бывает сниженным.
- Молекулярно-генетические исследования – определение возможных генетических нарушений. При первичном тромбоцитозе возможно нарушение структуры гена (участка ДНК) JAK2V617F.
Дополнительные исследования
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы. Проводится после предварительной анестезии. При первичном тромбоцитозе в костном мозге может быть обнаружено повышенное количество мегакариоцитов. Биопсия костного мозга необходима также для исключения злокачественных заболеваний крови, первым признаком которых может быть тромбоцитоз.
- УЗИ органов брюшной полости для выявления возможных внутренних кровотечений.
Лечение
Лечение первичного тромбоцитоза зависит от риска возникновения осложнений – тромбозов и кровотечений. Это определяется возрастом, наличием сопутствующих заболеваний (например, сахарного диабета, сердечно-сосудистых заболеваний), уровнем тромбоцитов. Если вероятность осложнений велика, то используют:
- препараты, которые подавляют продукцию клеток в костном мозге,
- аспирин – он разжижает кровь, что уменьшает вероятность образования тромбов,
- лечебный тромбоферез – при этом с помощью специального аппарата проводится фильтрация крови пациента с удалением избыточного количества тромбоцитов.
Лечение вторичного тромбоцитоза определяется его непосредственной причиной. Как правило, при выздоровлении пациента от основного заболевания уровень тромбоцитов нормализуется. Кроме того, длительный вторичный тромбоцитоз может развиться после спленэктомии, тогда пациенту назначают небольшие дозы аспирина или лекарств, его содержащих, для предотвращения осложнений.
Профилактика
Профилактики первичного тромбоцитоза нет.
Профилактика вторичного тромбоцитоза заключается в профилактических осмотрах и своевременном выявлении болезней, способных привести к вторичному увеличению количества тромбоцитов.
Рекомендуемые анализы
норма у мужчин женщин и детей, причины повышенного и пониженного уровня тромбоцитов
Тромбоциты — маленькие кровяные пластинки — отвечают за одно из важнейших свойств крови — ее свертываемость. Для нормальной работы кровеносной системы необходимо, чтобы эти элементы справлялись со своими «обязанностями». Для чего еще нужны тромбоциты в крови и что произойдет в случае изменения их количества?
Что значат тромбоциты в крови
Тромбоциты — это форменные элементы крови — образуются в красном костном мозге, материалом служит плазма его клеток (мегакариоцитов). В тромбоцитах отсутствует ядро, зато присутствует большое количество гранул (до 200). Эти клетки в нормальном состоянии имеют круглую или овальную форму, а их размер зависит от возраста (юные, взрослые, зрелые) и в среднем составляет 2–5 мкм[1]. Однако если тромбоцит соприкасается с поверхностью, отличающейся от эндотелия (внутренняя поверхность сосудов и сердечных полостей), он активизируется — у него появляется до 10 отростков[2], которые в 5–10 раз превышают размер самого тромбоцита. Таким образом клетки при необходимости «закрывают» раны и останавливают кровотечение. В гранулах тромбоцитов содержатся так называемые тромбоцитарные факторы: аденозиндифосфорат, тромбин, тромбоксан и другие[3]. Они необходимы для образования особых соединений — лизоцина и b-лизина — которые способны разрушать мембраны некоторых бактерий, тем самым защищая организм от попадания в него болезнетворных микроорганизмов.
Благодаря ложноножкам тромбоциты передвигаются в кровяном потоке. Они могут прилипать к поверхности чужеродных объектов, захватывая и «переваривая» их, склеиваться друг с другом, образуя тромб — защиту от кровотечения. Эти пластинки принимают активное участие в гемостазе (свертывании крови), а также доставляют к эндотелию питательные вещества. Тромбоцит живет от пяти до восьми суток[4].
После ознакомления с основными функциями тромбоцитов становится понятно, почему их нехватка или перебор в организме могут иметь крайне негативные последствия.
Какая норма содержания тромбоцитов
Количество кровяных пластинок измеряется в тысячах на 1 микролитр крови. Нормой считают 200–400 тысяч Ед/мкл[5]. В период менструации уровень может упасть — это нормально. Снижается показатель и во время беременности — до 130 тысяч Ед/мкл[6].
У детей нормальный показатель содержания тромбоцитов в крови зависит от возраста. Например, у новорожденных он составляет 208–410 тысяч Ед/мкл, а у малышей от месяца до года насчитывается 199–395 тысяч Ед/мкл. У детей от года до пяти лет нормальным считается количество — 196–362 тысяч Ед/мкл, а от пяти до семи лет — 205–360 тысяч Ед/мкл[7]. Нужно раз в год сдавать кровь на анализ, чтобы определять количество тромбоцитов в биоматериале и вовремя заметить отклонения от нормы. Ведь изменение количества этих бесцветных кровяных телец может повысить риск тромбообразования или, наоборот, кровотечения. При существующих отклонениях рекомендуется проводить исследование чаще раза в год.
Подсчет пластинок производится в лабораторных условиях тремя способами: в счетной камере с использованием фазово-контрастного устройства, в окрашенных мазках крови по Фонио и с помощью гематологических анализаторов. В бланке результата анализа показатель обозначен как PLT или Platelets.
Повышенные тромбоциты в крови: причины
Повышение числа тромбоцитов (тромбоцитоз) может свидетельствовать о туберкулезе, лейкозе, лимфогранулематозе, раке печени и почек. Он сопровождает такие болезни, как эритроцитоз, артрит, хронический миелолейкоз, энтерит, а также острые инфекции, анемии, гемолиз. При общем отравлении, сильном стрессе, кровопотерях тоже увеличивается количество этих клеток. Количество тромбоцитов возрастает также в результате нарушений функций стволовых клеток костного мозга.
Обратите внимание!
Как ни странно, при значительных кровопотерях количество тромбоцитов не уменьшается, а увеличивается. Это связано с тем, что организм старается максимально компенсировать потери. Снижение показателя отмечается только в первые часы после начала кровотечения, но уже через сутки уровень содержания тромбоцитов поднимается заметно выше нормы.
Если имеет место травма, хирургическое вмешательство, избыточный вес или чрезмерное употребление алкоголя, то возникший тромбоцитоз называют вторичным. Он характеризуется усиленной выработкой тромбопоэтина, отвечающего за деление и созревание клетки в костном мозге.
Независимо от причины, выход за границы нормы показателя требует консультации с врачом и назначения соответствующей терапии.
Только после проведения дополнительных обследований лечащий врач может назвать истинную причину повышения уровня тромбоцитов в крови.
Пониженное содержание тромбоцитов
Частой причиной понижения кровяных клеток (тромбоцитопения) является бесконтрольный прием лекарственных препаратов[8]. Также тромбоцитопения может наблюдаться при гепатите, циррозе, поражении костного мозга, гипертиреозе, гипотиреозе, при некоторых видах лейкоза, мегалобластной анемии, алкоголизме и других болезнях. В результате понижения количества тромбоцитов сосуды теряют эластичность, становятся хрупкими. На низкий уровень бесцветных кровяных телец могут повлиять носовое кровотечение, кровоточивость десен, затяжные менструации, незначительный порез или вырванный зуб.
Снижение количества тромбоцитов обычно лечится фармакологическими препаратами. Речь может идти также о переливании тромбоцитарной массы.
Как нормализовать уровень бесцветных кровяных телец в крови?
Чтобы привести в норму уровень тромбоцитов, необходимо сначала устранить причины отклонений. В период восстановления нежелательны физические, эмоциональные и психологические нагрузки.
Как повысить тромбоциты в крови?- Правильно питаться. Нужно исключить из своего рациона острую пищу, маринады, алкоголь, огурцы, красный виноград, клюкву, морскую капусту. И вместо них добавить зеленые яблоки, болгарский перец, морковь, зеленый виноград, сельдерей, бруснику. Кроме этого советуют употреблять печень, свежую рыбу, миндаль, арахис, капусту, гречневую крупу, мясо, зелень, бананы.
- Принимать препараты, помогающие восстановить нужное число кровяных пластинок. Использовать их можно только строго по назначению врача.
- Исключить те лекарственные средства, которые снижают уровень тромбоцитов, в том числе антибиотики и антидепрессанты.
- Принимать витамины A, B12 и C.
Для пациентов с пониженным уровнем тромбоцитов в крови важен здоровый образ жизни: стоит отказаться от вредных привычек, свести к минимуму вероятность возникновения стрессов, нормализовать режим сна и отдыха, вести размеренный образ жизни. Запрещено заниматься активными видами спорта, где присутствует большая вероятность травмирования.
Для понижения показателя тромбоцитов стоит:
- принимать аспирин или иной другой препарат, в состав которого входит ацетилсалициловая кислота;
- отказаться от бананов, плодов шиповника, чечевицы, манго, орехов, граната;
- в рационе должны появиться зеленый чай, лимоны, облепиха, имбирь, свекла, томаты, чеснок и лук, рыбий жир, виноград, клюква, черника, оливковое и льняное масло, то есть продукты, которые хорошо разжижают кровь;
- употреблять продукты с содержанием магния, лимонной, аскорбиновой и яблочной кислоты;
- соблюдать питьевой режим. Если в день выпито недостаточное количество воды, то в результате обезвоживания могут сужаться сосуды и сгущаться кровь.
Если уровень содержания тромбоцитов в крови не соответствует норме, следует обратиться к гематологу. Ни в коем случае не нужно заниматься самолечением. Неверно определенная причина повышения или понижения нормы может привести к некорректному лечению. А это чревато тяжелыми последствиями, такими как внутренние кровоизлияния.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Почему у ребенка повышены тромбоциты?
26 ноября 2020 18:00Повышенные тромбоциты у ребенка: причины, что делать
istockphoto.com
Вы сделали анализ крови ребенку, а врач говорит, что у него повышены тромбоциты. Что в таком случае делать?
Дети часто сдают анализ крови, причин для этого может быть много. Повышенные тромбоциты – одна из патологий, с которой терапевты сталкиваются постоянно. Но почему она возникает и что делать родителям в этом случае?
Что такое тромбоциты
Читайте такжеИдеальный распорядок дня для здоровья ребенка – мнение ученых Тромбоциты – пластинки в составе крови человека, которые не содержат ядер. По сути, они фрагменты клеток побольше – мегакариоцитов (расположены в костном мозге).Один тромбоцит живет около 7-14 дней, а скорость их образования во многом зависит от гормональной обстановки в организме ребенка.
Тромбоциты нужны человеку, чтобы поддерживать вязкость крови и предотвращать опасные для жизни кровотечения.
Тромбоциты курсируют по организму человека и мгновенно закрывают собой любые повреждения, так образуется тромб, устраняющий кровотечение. Кроме того, тромбоциты необходимы для предотвращения воспалительных процессов.
Что такое тромбоцитоз
Читайте также5 проблем со здоровьем, на которые указывают ногти В норме в крови ребенка тромбоцитов должно находиться от от 150·109/л до 450·109/л. Если тромбоцитов больше, то ребенку ставят диагноз тромбоцитоз. Давайте разберемся, что его провоцирует.Тромбоцитоз бывает первичным и вторичным.
Первичный – не является симптомом другой болезни, а вторичный, его еще называют реактивным, сигнализирует о патологии в организме.
Повышенные тромбоциты у ребенка: причины, что делать / istockphoto.com
Причины вторичного тромбоцитоза у детей
Отметим сразу, что причин для тромбоцитоза у детей очень много, и расскажем о тех, что встречаются чаще всего.
1. Перенесенные инфекции
Читайте такжеМеган Маркл и принц Гарри потеряли второго ребенка: у герцогини случился выкидыш Если ребенок недавно переболел каким-то инфекционным заболеванием, то о тромбоцитозе, который проявился в результатах анализа, переживать не стоит, вскоре ситуация нормализуется.2. Дефицит железа
Значительный дефицит данного вещества приводит к анемии. Диагноз ставится, если у ребенка снижен гемоглобин, снижены эритроциты и гемоглобин в эритроцитах при повышенном содержании тромбоцитов.
3. Вирусные инфекции
… А также бактериальные, грибковые и даже паразитарные.
Но подозревать эту причину можно лишь в том случае, если у ребенка присутствуют симптомы такого заболевания.
4. Воспалительный процесс
Требуется дополнительное обследование, чтобы его обнаружить.
5. Травмы, хирургические вмешательства
6. Прием определенных лекарственных средств
Что такое первичный тромбоцитоз у ребенка?
Читайте такжеКуда обратиться, если ребенок стал жертвой травли или насилия в Интернете Первичный тромбоцитоз – самостоятельное заболевание, которое возникает из-за мутации определенных генов. Передается по наследству, но иногда и приобретается в раннем возрасте. Встречается очень редко, у одного ребенка на 10 млн.Заподозрить первичный тромбоцитоз можно, если у ребенка диагностируется повышенное количество тромбоцитов длительное время без причины, а также при наличии дополнительных негативных факторов:
- У близкого родственника есть первичный тромбоз,
- В анамнезе у ребенка есть необъяснимые кровотечения,
- Печень и селезенка у ребенка увеличены.
Ребенку назначаются дополнительные лабораторные исследования.
Повышенные тромбоциты у ребенка: причины, что делать / istockphoto.com
Напомним,
Повышенные тромбоциты у ребенка: причины и лечение
Тромбоциты или кровяные пластинки — неклеточные компоненты крови, обеспечивающие питание стенки сосудов и остановку кровотечений. Их количество зависит от различных факторов. Повышенные тромбоциты у ребенка (тромбоцитоз) могут свидетельствовать о заболеваниях кроветворной системы и внутренних органов. Выявление причины патологических изменений позволяет подобрать эффективную терапию.
Норма тромбоцитов у детей
Повышенные тромбоциты у ребенка: симптомы и лечение
Количество тромбоцитов в крови зависит от большого количества факторов. В первую очередь этот показатель связан с возрастом ребенка. Анализ крови в различных возрастных группах имеет следующие особенности:
- у новорожденных количество кровяных пластинок колеблется от 100 до 420 тысяч единиц;
- в возрасте от 10 дней до 12 месяцев разброс нормы уменьшается — 150-350 тыс. ед.;
- дети старше года имеют показатель нормы, близкий к взрослому — от 180 до 320 тыс. ед.
Нормальный уровень тромбоцитов в крови следует учитывать при интерпретации результатов клинического анализа крови.
Причины повышения
Любого родителя интересует, что значит повшенный уровень тромбоцитов в крови ребенка. Врачи выделяют несколько возможных факторов, приводящих к патологическим результатам анализа:
- опухолевый процесс в красном костном мозге, приводящий к ускоренному образованию кровяных пластинок. Они выходят в кровеносные сосуды и приводят к симптомам патологии;
- хирургическое удаление селезенки, которая ответственна за физиологическое разрушение тромбоцитов;
- острые воспалительные процессы, связанные с инфекционными заболеваниями или злокачественными новообразованиями;
- анемия любого характера: железодефицитная, гемолитическая, после кровотечений и др.
Выявление конкретной причины повышения кровяных пластинок необходимо для назначения безопасной и эффективной терапии.
Клинические проявления
Тромбоцитоз характеризуется возникновением у детей следующих симптомов:
- Тромбоз сосудов внутренних органов и головного мозга. Он приводит к кислородному голоданию органа и его повреждению. При поражении артерий нижних конечностей дети жалуются на кожный зуд, болевые ощущения в стопе. Возможен некроз в виде гангрены и другие гнойные осложнения.
- Кровотечения из носа
- Кровоточивость десен.
- При незначительных травмах возникают синяки. Это связано с тем, что тромбоциты функционально не способны обеспечить остановку кровоизлияний.
Помимо признаков тромбоцитоза выявляются симптомы основного заболевания: быстрая утомляемость, общая слабость и др.
Лекарственные средства назначаются только врачом. Они имеют противопоказания, которые необходимо соблюдать при применении препаратов у детей.
Как лечить?
Лечение должно быть направлено на устранение основного заболевания. Для того чтобы уменьшить количество тромбоцитов в крови, используют цитостатические препараты. Улучшение циркуляции крови в органах и профилактику некроза клеток проводят с помощью медикаментов, нормализующих микроциркуляцию.
Если у ребенка выраженный тромбоцитоз, приводящий к множественным тромбам в артериях, проводится тромбоцитоферез. Процедура заключается в аппаратном удалении из крови кровяных пластинок.
Повышенные тромбоциты у ребенка — не самостоятельное заболевание, а проявление различных патологических состояний. Тромбоцитоз может долгое время не проявляться симптомами, но при росте числа кровяных пластинок приводит к нарушению кровоснабжения внутренних органов и мягких тканей. Лечение больному назначают после выявления основной болезни. Это позволяет скорректировать уровень тромбоцитов и предупредить рецидивы в дальнейшем.
Также рекомендуем почитать: базофилы повышены у ребенка
Почему тромбоциты повышены у ребенка: основные причины
Дети всегда находятся под более пристальным вниманием медиков, поскольку в детском возрасте люди наиболее подвержены различным инфекциям в связи с несформировавшейся до конца иммунной защитой. Любой плановый осмотр обязательно включает общий анализ крови, который позволяет педиатрам оценить состояние ребенка и заподозрить развитие патологии на ранней стадии. Одним из основных показателей крови является уровень тромбоцитов. Эти мелкие пластинки неправильной формы отвечают за свертывание крови, остановку кровотечения и восстановление сосудистой стенки. Если в анализе крови повышены тромбоциты, требуется дополнительное обследование для выяснения причины и дальнейшего лечения.
Норма тромбоцитов у детей
Количество тромбоцитов в крови у ребенка постоянно изменяется в зависимости от возраста. О нормах тромбоцитов для взрослых можно узнать тут. Нормы выглядят следующим образом:
- для новорожденного ребенка – от 100 до 400Х109/л;
- в возрасте 14-ти дней — 150-400Х10⁹;
- с 14-ти дней и до года — 160-390Х10⁹;
- с 1-го года и до 5-ти лет — 150-400Х10⁹;
- с 5-ти до 10-ти — 180-450Х10⁹;
- с 10-ти до 15-ти — 150-450Х10⁹;
- с 15-ти до 18-ти — 180-420Х10⁹;
- у девочек с началом менструации считается нормальным, если тромбоциты снижаются до 75-220Х109 во время месячных.
Показания
Данный анализ крови назначают, если у ребенка есть следующие жалобы:
- кровоточат десны;
- часто идет кровь из носа;
- при порезах и царапинах кровь долго не останавливается;
- быстро образуются синяки на теле.
Все вышеперечисленные состояния говорят о низком содержании кровяных пластинок.
Заподозрить, что тромбоциты повышены, практически невозможно. Как правило, тромбоцитоз обнаруживают при плановом обследовании. Ребенок может жаловаться:
- на отеки конечностей;
- на усталость;
- на периодическое появление боли в ногах и руках.
Обязательно нужно отслеживать уровень тромбоцитов при таких заболеваниях у ребенка:
- железодефицитная и В12-дефицитная анемия;
- системная красная волчанка;
- увеличение селезенки;
- инфекционные болезни вирусного происхождения;
- лимфогранулематоз;
- лейкозы;
- лейкемия.
Чтобы установить, какая причина тромбоцитоза у ребенка, требуется пройти ряд обследований, среди которых:
- трехкратное проведение анализа крови с интервалом в несколько дней;
- анализ крови на C-реактивный белок;
- анализ мочи;
- исследование крови на содержание железа;
- ультразвуковое исследование внутренних органов.
Как берут кровь у детей на тромбоциты?
Кровь берут из пальца (иногда из вены) на голодный желудок в утреннее время. У грудного ребенка производят забор из пятки или пальцев ног. Особой подготовки перед сдачей крови не требуется. Главное, не кормить ребенка перед процедурой, разрешается только пить простую воду. На результат могут повлиять некоторые факторы. Это прием пищи с утра перед анализом, прием лекарственных препаратов, сильный стресс, физические нагрузки накануне, сильное переохлаждение. В этом случае результат может быть искажен.
Причины повышенных тромбоцитов
Состояние, при котором содержание кровяных пластинок выше нормы, называют тромбоцитозом. Чаще ему подвержены взрослые люди, но может наблюдаться и у детей, и даже приводить к тромобобразованию и закупорке сосудов. Как правило, специфических признаков у тромбоцитоза нет. Обычно дети жалуются на головные боли и общую слабость, но такие симптомы характерны для многих других болезней. Тромбоцитоз может иметь разное происхождение:
- Первичный развивается при врожденных или приобретенных заболеваниях крови, таких как тромбоцитемия, миелолейкоз, эритремия и другие.
- Вторичный тромбоцитоз вызван инфекционными заболеваниями, среди которых пневмония, токсоплазмоз, гепатит, менингит. При этом в организме происходит усиленная выработка кровяных пластинок для быстрейшего подавления инфекции. Обычно одновременно наблюдается повышение уровня лейкоцитов.
Тромбоцитоз у детей нередко связан с инфекционными болезнями
Вторичный тромбоцитоз может возникать при сильном стрессе, после перенесенных инфекционных болезней, после приема лекарственных препаратов, после хирургических операций, особенно после удаления селезенки, одной из функций которой является разрушение отработавших кровяных пластинок.
Таким образом, причины тромбоцитоза могут быть разными, но, как правило, это признак патологии. Если анализ показал, что тромбоциты повышены, это может говорить о некоторых заболеваниях и состояниях, среди которых:
- анемия железодефицитная;
- туберкулез легких;
- острая ревматическая лихорадка;
- язвенный колит;
- злокачественные опухоли на стадии образования вторичных очагов;
- состояние после удаления селезенки;
- прием некоторых медпрепаратов;
- состояние после длительного кровотечения;
- состояние после хирургических вмешательств.
Как понизить тромбоциты?
Лечение тромбоцитоза зависит от причины его развития. Если он вызван другим заболеванием, то его и требуется лечить. После устранения болезни тромбоциты придут в норму.
Если они повышены в связи с нарушениями кроветворения, назначают препараты, которые снижают выработку кровяных пластинок и способствуют разжижению крови.
При тромбоцитозе кровь становится вязкой, существует опасность образования тромбов даже у маленьких детей. Если уровень тромбоцитов значительно повышен, скорее всего, не обойтись без медикаментозного лечения. В этом случае необходимо принимать противосвертывающие препараты. Кроме того, рекомендуется изменить рацион питания. Врачи советуют включать в меню следующие продукты питания:
- гранаты,
- лимоны,
- свеклу,
- чеснок,
- облепиху,
- калину,
- клюкву.
При высоких тромбоцитах у ребенка в рационе должно быть как можно больше полезных продуктов, овощей, ягод, фруктов, чеснока, лука и др.
Если уровень тромбоцитов повышен незначительно, при этом никаких заболеваний диагностировано не было, как правило, лекарственных препаратов не назначают. Большое значение в этом случае имеет специальная диета. Необходимо исключить все продукты, способные ухудшить состояние, и употреблять только полезную пищу. Медики советуют придерживаться следующих правил:
- Увеличить количество выпиваемой жидкости, но не газированных напитков, а зеленого чая, соков из ягод (лучше кислых), фруктов, овощей. Питьевой режим при тромбоцитозе очень важен, поскольку недостаточное количество жидкости приводит к обезвоживанию, сосуды при этом сужаются, кровь еще больше сгущается, что приводит к ухудшению состояния ребенка.
- Отказаться от острых, жирных, жареных и копченых блюд.
- Исключить продукты, которые повышают свертываемость крови. К ним относятся грецкие орехи, бананы, чечевица, черноплодная рябина, гранат, манго.
- На столе всегда должны присутствовать овощи и фрукты, предпочтение отдается плодам синего и красного цвета.
- Давать ребенку продукты, способствующие разжижению крови: кислые ягоды, лук, оливковое и льняное масло, рыбий жир. При высоких тромбоцитах особенно эффективен чеснок, который и кровь разжижает, и имеющиеся тромбы растворяет.
- Необходимо с осторожностью применять лекарственные препараты, которые могут сделать кровь более густой. Если требуется лечение такими медикаментами, необходимо советоваться с врачом.
- Временно отказаться от животной пищи (исключение составляют молочные продукты).
Заключение
Такой показатель крови, как уровень тромбоцитов у ребенка, имеет большое значение при обследовании и диагностике. По нему врач оценивает состояние системы гемостаза, то есть способность организма противостоять кровотечениям. Высокие тромбоциты говорят о том, что кровь густая и есть склонность к тромбообразованию, что может быть очень опасно для жизни.
Заболеваний тромбоцитов (Детская) | ColumbiaDoctors
Что такое тромбоциты?
Тромбоциты — это часть крови, основная задача которой — останавливать кровотечение путем слипания и закупоривания повреждений кровеносных сосудов, например, от порезов. Чрезмерное кровотечение, которое начинается без какой-либо известной причины и не прекращается в течение обычного периода времени, может указывать на то, что с тромбоцитами в организме что-то не так.
Аномальное кровотечение из-за нарушений тромбоцитов может быть вызвано недостаточным количеством тромбоцитов, тромбоцитами, которые не функционируют должным образом, или наличием слишком большого количества тромбоцитов.Нормальное количество тромбоцитов в крови составляет от 150 000 до 400 000 на кубический миллиметр.
- Низкое количество тромбоцитов называется тромбоцитопенией и вызвано либо недостаточным производством тромбоцитов в организме, либо нарушением, при котором большое количество тромбоцитов разрушается иммунной системой организма. Тромбоцитопения также может быть вызвана некоторыми лекарствами или несоответствием тромбоцитов новорожденного и тромбоцитов его матери.
- Высокое количество тромбоцитов — это тромбоцитоз , который либо передается с рождения, либо вызван каким-либо заболеванием, например раком, которое не позволяет организму контролировать количество производимых тромбоцитов.
- Если тромбоциты просто не работают должным образом, это называется тромбоцитопатией . Нарушение функции тромбоцитов иногда может существовать с рождения, но часто вызвано приемом лекарств, таких как аспирин и противовоспалительные препараты.
Кровотечение тромбоцитов определяется кровотечением в кожу, которое вызывает пурпурное пятно, которое определяется его размером: петехии (маленькие красные или пурпурные точки на коже), пурпура (пятна среднего размера на коже), экхимозы (большие участки кожи). изменение цвета или синяки).Кровотечение может произойти в других частях тела, таких как слизистые оболочки, десны, кровотечение из носа и желудочно-кишечного тракта.
Наш подход к заболеваниям тромбоцитов
Наиболее частым заболеванием тромбоцитов у детей и подростков является иммунная тромбоцитопения (ИТП, также называемая идиопатической тромбоцитопенией). ИТП — это состояние, при котором иммунная система атакует тромбоциты. Симптомы включают пятна небольшого или среднего размера (петехии и пурпура), указывающие на место кровотечения.
В легких случаях ИТП не требуется никакого лечения, кроме тщательного наблюдения со стороны врача.Однако, если количество тромбоцитов становится очень низким или кровотечение является значительным, ваш лечащий врач может начать немедленное лечение кортикостероидами, внутривенным иммуноглобулином или анти-D иммуноглобулином (оба из которых влияют на иммунную систему и их взаимодействие с тромбоцитами) или иммунодепрессантами. которые снижают вероятность атаки иммунной системы.
Если эти методы лечения не позволяют контролировать ИТП, врач может порекомендовать спленэктомию, то есть хирургическое удаление селезенки.
Экстремальный реактивный тромбоцитоз у здорового 6-летнего ребенка
ВведениеТромбоцитоз определяется как количество тромбоцитов более чем на два стандартных отклонения выше верхней границы нормальных значений (0,5 × 109 / л) .1,2 Это часто бывает случайно обнаружен в педиатрии. Мы представляем случай сильного тромбоцитоза у здорового ребенка. Мы описываем лечение, дифференциальный диагноз и осложнения, возникшие в процессе его развития.
Пример из практикиПоступление в больницу: 6-летний мальчик обратился в отделение неотложной помощи с температурой в течение 12 дней, кашлем, болями в левом боку и астенией.У него не было никаких личных или семейных интересов. Его общее состояние было удовлетворительным, сатурация кислорода 92–93%, тахипноэ и левосторонняя базальная гиповентиляция. Кислородная терапия была начата через назальную канюлю, и было запрошено следующее: (a) общий анализ крови (CBC): гемоглобин 9,1 г / дл, лейкоциты 32 850 / мм3 (70% нейтрофилов) и тромбоциты 5 301 000 / мм3; (б) тест на коагуляцию: в норме; (c) биохимия: нормальная, С-реактивный белок 9,1 мг / дл и прокальцитонин 0,36 нг / мл; (d) рентгенограмма грудной клетки: левый базилярный инфильтрат и небольшой сопутствующий выпот, и (e) посев крови.
С предположительным диагнозом пневмония он был госпитализирован с кислородной терапией и внутривенным введением амоксициллина / клавулановой кислоты (100 мг / кг / день). Тромбоцитоз был подтвержден и считался возможно реактивным.
Второй день госпитализации: в связи с увеличением плеврального выпота переведен. В принимающей больнице после еще одного сканирования грудной клетки сохранялось бдительное выжидание, и амоксициллин / клавулановая кислота были заменены внутривенным цефотаксимом (200 мг / кг / день).Кроме того, был проведен новый общий анализ крови и наблюдался повышенный тромбоцитоз. Сотрудники гематологической службы проконсультировались и рекомендовали провести дополнительные диагностические тесты, которые были нормальными: (а) морфология красных кровяных телец; (b) исследование коагуляции с протеином C и антитромбином iii; (c) аутоиммунитет: антинуклеарные антитела, антинейтрофильные цитоплазматические антитела и перинуклеарные антинейтрофильные антитела, ревматоидный фактор, сывороточные иммуноглобины, восстановление иммунной системы и (d) паранеопластические явления: альфа-фоэтопротеин и хорионический гонадотропин.
Третий день госпитализации: при повторном ультразвуковом сканировании обнаружено новое уплотнение с плевральным выпотом в основании правого легкого. Было решено не изменять лечение и подождать, чтобы увидеть, как развивается пациент.
Пятый день госпитализации: у больной появилась головная боль, более сильная боль в животе, усиление правого плеврального выпота и усиление тромбоцитоза. Было начато лечение аспирином (5 мг / кг / день), поскольку головная боль и боль в животе считались вазомоторными явлениями.Кларитромицин (10 мг / кг / день) был добавлен для лечения атипичных патогенов. Были также проведены дополнительные дополнительные тесты, которые также были отрицательными: (а) анализы крови на Chlamydophila pneumoniae, Chlamydophila psittaci, Chlamydia trachomatis, Coxiella burnetii, вирус гриппа A и вирус гриппа; (b) полимеразная цепная реакция (ПЦР) для аденовируса, Mycoplasma pneumoniae и респираторно-синцитиального вируса; (c) антитела к Francisella tularensis, Legionella pneumophila серогруппы 1, иммуноглобин M (IgM) к Legionella pneumophila серогруппы 1 и цитомегаловирусу; (d) посев кала на аденовирус, ротавирус и фекальных паразитов; (д) скрытая кровь в стуле, калпротектин фекалий; (е) эхокардиограмма; (ж) компьютерная томография черепа (КТ) (в норме) и (з) КТ грудной клетки и брюшной полости (плевральный выпот и уплотнение без связанных образований).
Шестой день госпитализации: выпот дренирован, выделено 820 мл плевральной жидкости. Была обнаружена аденозиндезаминаза, не указывающая на туберкулез, анализ капсульного антигена пневмококка (BinaxNOW®) был отрицательным, без микроорганизмов в окраске по Граму и отрицательной окраске по Зильху-Нильсену. Анализ плевральной жидкости также включал посев на микобактерии, грибки и бактерии, ПЦР на микобактерии и исследование анатомической патологии.
Одновременно с дренажем плевры, аспирацией и биопсией костного мозга проводились вместе с гибкой волоконно-оптической бронхоскопией и бронхоальвеолярным лаважем.В анализе костного мозга была запрошена культура микобактерий, грибов и бактерий вместе с ПЦР на цитомегаловирус и вирус Эпштейна-Барра, в дополнение к генетическому тестированию гибридов JAK II и BCR-ABL. Анализ бронхоальвеолярного лаважа включал исследование анатомической патологии и культивирование микобактерий, грибов и бактерий, восстановление иммунитета, ПЦР на энтеровирус, риновирус, коронавирус, вирус парагриппа и вирусы гриппа A, B и C. Все эти тесты были нормальными или отрицательными.
Седьмой и восьмой дни госпитализации: плевральный выпот, лихорадка и боли в животе уменьшились, лабораторные показатели нормализовались.
Девятый день госпитализации: в лабораторных исследованиях, проведенных перед удалением дренажа, было подтверждено повышенное количество тромбоцитов (7 283 000 / мм3). Было решено провести аферез тромбоцитов, чтобы избежать возможного тромбоза. С этой целью была канюлирована правая бедренная вена, и количество тромбоцитов было успешно уменьшено (2 252 000 / мм3).
Десятый день госпитализации: отек правой нижней конечности. Обнаружен частичный тромбоз правой наружной подвздошной вены, и был назначен низкомолекулярный гепарин (НМГ) (20 мг / 12 ч).
Двенадцатый день госпитализации до выписки: без лихорадки, головной боли и болей в животе. Он показал постепенное снижение количества тромбоцитов и нормализацию кровотока в тромбированной зоне. Через 22 дня он был выписан на лечение аспирином (5 мг / кг / день) и профилактической дозой НМГ. Все проведенные тесты были отрицательными или нормальными. Первопричина тромбоцитоза была исключена, и считалось, что он связан с респираторной инфекцией без этиологического диагноза, из-за которой он был госпитализирован.
В настоящее время он находится на наблюдении в гематологической службе, и его количество тромбоцитов в норме без лечения.
ОбсуждениеСлучайное обнаружение тромбоцитоза — обычное дело в педиатрии. Это всегда должно подтверждаться дополнительным клиническим анализом крови, поскольку существуют ситуации, которые могут вызвать ложное увеличение количества тромбоцитов (смешанная криоглобулинемия или клеточный лизис) .1,4,5
Описаны четыре степени тромбоцитоза: легкая ( 500 000–700 000 / мм3), умеренные (700 000–900 000 / мм3), тяжелые (> 900 000 / мм3) и экстремальные или массивные (> 1 000 000 / мм3).2,6 Целью должно быть стабилизация и лечение пациента, чтобы впоследствии определить, является ли тромбоцитоз вторичным (таблица 1) или первичным или клональным. В этом отношении целенаправленный сбор анамнеза (таблица 2), правильная интерпретация диагностических тестов (таблица 3) и тщательное физическое обследование (исключающее наличие висцеромегалии или аденопатии) сразу после поступления пациента в больницу помогают направлять диагностика.1,3,4
Дифференциальный диагноз необходимо ставить поэтапно, основываясь на признаках и симптомах пациента.3 Указанные диагностические тесты — это те, которые предоставляют полезную информацию с соответствующим соотношением риска и пользы. Принимая во внимание наиболее распространенные причины тромбоцитоза в детстве, можно рассмотреть следующие тесты: (а) посев стерильных биологических жидкостей, анализы крови и методы молекулярной биологии на вирусы, бактерии и паразиты; (b) исключить анемию любой причины, изменения морфологии эритроцитов и нарушения свертывания крови; (c) учитывать аутоиммунные заболевания; (d) выполнить визуализационные тесты, направленные на исключение новообразований, висцеромегалии, аденопатии и болезни Кавасаки (эхокардиограмма), и (e) оценить необходимость проведения аспирации и биопсии костного мозга.1–4,6
У большинства пациентов симптомы отсутствуют. Независимо от причины тромбоцитоза высокое количество тромбоцитов может быть связано с вазомоторными явлениями (головная боль, визуальные симптомы, тошнота, боль в груди, дизестезия, афазия, дизартрия, головокружение, нестабильность, дрожь или эритромелалгия), тромботическими явлениями или геморрагическими осложнениями (таблица 4) .1,5 Вазомоторные явления возникают в результате внутрисосудистой активации тромбоцитов. Обычно реактивный тромбоцитоз не влечет за собой повышенного риска тромбоэмболических событий или геморрагических осложнений.7 С другой стороны, при первичных формах эта активация симптоматична у 25–40% пациентов. 2,5 У нашего пациента эпизоды головной боли и боли в животе могли быть связаны с сильным тромбоцитозом.
Начало любого лечения спорно. Аспирин кажется наиболее подходящим лекарством. Он подавляет выработку тромбоксана А2, уменьшая активацию тромбоцитов, но без снижения риска тромбоза. Также не ясно, показан ли профилактический антикоагулянт (НМГ) даже при сильном тромбоцитозе у бессимптомных детей.1,2,6 Его следует рассматривать в индивидуальном порядке у пациентов с другими ассоциированными протромботическими факторами, такими как талассемия, снижение уровня протеина C или антитромбина iii или наличие центрального венозного катетера.1 Циторедуктивная терапия любого вида (лекарства или аферез тромбоцитов) не рекомендуется пациентам с низким риском тромбоза, но может рассматриваться, когда симптомы оказываются невосприимчивыми, несмотря на соответствующее лечение (Таблица 3) .1,3 В нашем случае лечение аспирином привело к умеренному улучшению клинического состояния пациента. состояние, а аферез тромбоцитов, учитывая большое количество тромбоцитов и их состояние активации, мог привести к тромбозу наружной подвздошной вены.
Подводя итог, мы здесь представляем случай массивного тромбоцитоза, вторичного по отношению к вероятной респираторной инфекции.6 Целью должно быть лечение основной инфекции и исключение основной причины тромбоцитоза.3,4,7 Помимо противомикробных препаратов, По сути, лечение будет состоять из поддерживающих мероприятий. Для начала лечения аспирином необходимо контролировать появление вазомоторных явлений. В случае таких осложнений, как кровотечение или тромбоз, будет проведен острый аферез тромбоцитов, чтобы добиться быстрого уменьшения количества тромбоцитов.1
Конфликт интересовАвторы не заявляют о конфликте интересов.
Тромбоцитоз у новорожденных и младенцев: отчет о 25 пациентах с числом тромбоцитов ≥1 000 000 мкл -1
Тромбоцитоз можно разделить на эссенциальный (первичный) или реактивный (вторичный). Эссенциальный (первичный) тромбоцитоз — это клональное миелопролиферативное заболевание с предполагаемой ежегодной заболеваемостью около 2 на миллион взрослых и 0,09 на миллион детей. 13, 14, 15, 16, 18, 19, 20 Пациенты с эссенциальным тромбоцитозом подвержены риску тромбоэмболических и / или геморрагических осложнений, и многие из них получают антитромбоцитарную или циторедуктивную терапию, чтобы снизить количество тромбоцитов и тем самым снизить эти риски. 9, 13, 14, 15, 16, 18, 20 Напротив, реактивный (вторичный) тромбоцитоз является более распространенным и обычно доброкачественным состоянием ограниченной продолжительности. 17 Термин «реактивный» используется для обозначения того, что продукция тромбоцитов увеличилась как реакция на основное состояние, обычно инфекционное или воспалительное заболевание. 2, 3, 4, 5, 6, 7, 9, 20 Тромбоэмболические и геморрагические осложнения редки у пациентов с реактивным тромбоцитозом, и антитромбоцитарное или циторедуктивное лечение обычно не требуется, если не определены другие риски. 20, 21
Тромбоцитоз также можно классифицировать по степени тяжести, судя по пиковому количеству тромбоцитов. Для обеспечения согласованности отчетности Sutor предложил следующую классификацию степени тяжести: легкий тромбоцитоз = количество пиков между 500 000 и 700 000 мкл -1 ; умеренный томбоцитоз = от 700 000 до 900 000 мкл -1 ; тяжелый тромбоцитоз = от 900 000 до 1 000 000 мкл -1 ; и крайний тромбоцитоз ≥1000000 мкл -1 . 5 Для этого исследования мы использовали классификацию Sutor крайнего тромбоцитоза, и после выявления всех подобных случаев среди младенцев в наших электронных записях за последние 6 лет мы попытались судить, был ли каждый случай существенным или реактивным. Мы также искали неблагоприятные исходы, в особенности ища тромботические или геморрагические события в истории болезни. Мы также попытались определить время до разрешения тромбоцитоза.
Наши выводы согласуются с выводами других исследователей, посвященных пожилым предметам.Например, Buss et al. 9 выявили 280 пациентов с крайним тромбоцитозом в возрасте от 12 дней до 100 лет и сообщили, что более 80% из них имели реактивный тромбоцитоз. Schilling 22 идентифицировал 102 пациента с крайним тромбоцитозом и пришел к выводу, что 73% были реактивными. Denton and Davis 23 сообщили, что у 1,1% (31/2749) детей, поступивших в отделение детской интенсивной терапии Королевской детской больницы Бристоля, развился экстремальный тромбоцитоз, и все случаи были признаны реактивными.В этом исследовании 40 471 ребенок имел один или несколько показателей количества тромбоцитов, из которых 25 имели количество ≥1000000 мкл -1 . Мы полагаем, что все они, вероятно, были реактивными, на основании того, что каждое из них сопровождалось состоянием, которое, как известно, связано с реактивным тромбоцитозом, ни у одного из них не было клинически признанного тромботического или геморрагического события, и все они разрешились.
Механизмом, ответственным за реактивный тромбоцитоз, почти наверняка является усиление мегакариопоэза. Тромбопоэтин является первичным гуморальным регулятором мегакариопоэза, 24 , но другие цитокины и гематопоэтические факторы роста, такие как интерлейкин-3 (IL-3), IL-6 и IL-11, также могут играть важную роль. 25 Повышенная выработка этих факторов в период инфекции или воспаления, вероятно, стимулирует продукцию мегакариоцитов, что приводит к увеличению количества тромбоцитов. Продольный анализ Ishiguro et al. 26 концентраций циркулирующего тромбопоэтина и ИЛ-6 во время эпизодов инфекции подтверждают эту теорию.
Большинство детей с реактивным тромбоцитозом имеют инфекционное заболевание, 21 , и многие из них поражают дыхательные пути. 2, 4, 5, 27 Точно так же в нашем отчете инфекции были связаны с 46% эпизодов, около половины из которых были респираторными. Послеоперационный реактивный тромбоцитоз также хорошо известен, с пиком количества тромбоцитов через 7-20 дней после операции. 2, 3, 4, 5, 6, 7, 9, 10, 28 Мы обнаружили крайний тромбоцитоз в среднем через 13 дней после операции. У взрослых послеоперационный тромбоцитоз иногда считается фактором риска тромботических осложнений, 10 , но у наших пациентов не было обнаружено вазоокклюзионных или геморрагических событий.Механизмы, ответственные за послеоперационный тромбоцитоз, не описаны, но работа Folman et al. 29 указывает на то, что это похоже на инфекционный тромбоцитоз с повышенной выработкой IL-6 и тромбопоэтина, сопровождающим воспаление.
В текущих исследованиях анемия была третьим по частоте заболеванием, связанным с сильным тромбоцитозом. Сообщалось о тромбоцитозе у пациентов с гемолитической анемией или дефицитом железа. 2, 3, 4, 5, 6, 7, 12, 20, 21, 27, 30, 31 Ни один из наших четырех пациентов с анемией не распознал гемолиз, и все считались недоношенными. Хотя повышенное количество тромбоцитов наблюдалось у пациентов с анемией, получавших человеческий рекомбинантный эритропоэтин, 32 ни один из участников нашего текущего исследования не получал этот препарат.
У одного из наших пациентов был ХАГ. Сообщалось о связи между ХАГ и тромбоцитозом. 2, 33 Гаспарини и др. 33 обнаружили повышенное количество тромбоцитов у 21 младенца с ХАГ и сообщили о корреляции между уровнями 17-ОН прогестерона и степенью подъема тромбоцитов. Количество тромбоцитов у всех 21 ребенка нормализовалось в течение 4 недель после диагностики и лечения. Механизм, приводящий к тромбоцитозу у пациентов с ХАГ, неясен.
В нескольких исследованиях сообщалось о тромбоцитозе у младенцев, рожденных от матерей, получающих метадон, при полинаркомании или без него. 34, 35, 36, 37 Burstein et al. 34 определили, что после первой недели жизни количество тромбоцитов у 33 новорожденных, родившихся от матерей, принимавших метадон, было выше, чем в контрольной группе. Новорожденного с тромбоцитозом, наблюдаемого нами после признаков отмены наркотических средств, лечили метадоном, начиная с третьего дня жизни. В модели на мышах у потомства мышей, получавших метадон ежедневно во время беременности, было более высокое количество тромбоцитов и увеличилось количество мегакариоцитов костного мозга. 38 Механизм этого увеличения неизвестен.
Экстремальный тромбоцитоз редко встречается в практике неонатологии, но когда такие случаи наблюдаются, они могут вызывать недоумение и тревогу. Основываясь на данных о 25 пораженных пациентах в многопрофильной системе здравоохранения, мы предполагаем, что подавляющее большинство новорожденных и младенцев, у которых развивается экстремальный тромбоцитоз, имеют реактивный (вторичный) тромбоцитоз, а не эссенциальный (первичный) тромбоцитоз. Курсы и результаты наших 25 пациентов позволяют нам сделать вывод, что это, как правило, доброкачественное и самоограничивающееся состояние, и что антитромбоцитарные или циторедуктивные методы лечения обычно не требуются.
Тромбоцитоз. Информация о тромбоцитемии. | Пациент
Синоним: тромбоцитемия
Тромбоцитоз определяется как количество тромбоцитов выше верхней границы нормального диапазона (450 x 10 9 / л у взрослых) [1] .
Цель этой статьи — описать диагностику, обследование и ведение пациентов с тромбоцитозом, а также выделить возможные осложнения. Важно различать истинное гематологическое заболевание, вызывающее тромбоцитоз, и вторичный или реактивный тромбоцитоз, вызванный чрезмерной физиологической реакцией на первичную проблему.
Существует ряд гематологических заболеваний, вызывающих тромбоцитоз. Первичный тромбоцитоз — хроническое миелопролиферативное заболевание. Однако существуют и другие гематологические заболевания, которые могут вызывать тромбоцитоз, включая другие миелопролиферативные новообразования (MPN), миелодиспластические синдромы (MDS) и синдромы перекрытия. MPN, такие как первичный тромбоцитоз (эссенциальная тромбоцитемия), истинная полицитемия и миелофиброз, являются филадельфийно-отрицательными клональными нарушениями костного мозга [2] .
Исследование, опубликованное в Британском журнале общей практики, подчеркнуло потенциальное значение тромбоцитоза. У людей с повышенным количеством тромбоцитов наблюдалось повышение заболеваемости раком. Увеличение заболеваемости раком увеличивалось с возрастом и повышалось количество тромбоцитов. Рак легких и колоректальный рак были наиболее часто диагностируемыми видами рака в когорте тромбоцитоза. Примерно у 1/3 тех, у кого впоследствии были диагностированы эти два типа рака, не было симптомов, указывающих на рак [3] .
Этиология
Существует два основных типа тромбоцитоза:
Гематологическое заболевание, включая первичный тромбоцитоз
Первичный тромбоцитоз (также называемый эссенциальным тромбоцитозом, эссенциальная тромбоцитемия и первичная тромбоцитемия, вызванная недостаточностью регуляции тромбоцитемии) автономное производство) и является признаком ряда миелопролиферативных заболеваний. Особенности включают количество тромбоцитов более 600 x 10 9 / л, гиперплазию мегакариоцитов, спленомегалию и склонность как к тромбозам, так и к кровотечениям.Выживаемость тромбоцитов нормальная, но функция — нет.
Другие гематологические заболевания, вызывающие тромбоцитоз, являются миелопролиферативными, миелодиспластическими или их комбинацией. Он включает некоторые лейкемии.
Вторичный или реактивный тромбоцитоз
Это может быть вторичным по отношению к ряду состояний. Это преувеличенная физиологическая реакция на такую первичную проблему, как инфекция. Триггерный фактор (например, инфекция) приводит к высвобождению цитокинов, которые опосредуют увеличение продукции тромбоцитов.Часто это временное явление, которое исчезает после устранения основной причины.
Genetics
[4]Мутации в ключевых регуляторах тромбопоэтина, рецепторах тромбопоэтина MPL и JAK2, обнаруживаются у 50-60% пациентов с эссенциальной тромбоцитемией или первичным миелофиброзом и в 10-20% случаев наследственного тромбоцитоза. Когда мутация JAK2-V617F присутствует в гетерозиготном состоянии, она преимущественно стимулирует мегакариопоэз и в большинстве случаев проявляется в виде эссенциальной тромбоцитемии.Гомозиготный JAK2-V617F снижает мегакариопоэз в пользу усиленного эритропоэза, что приводит к истинной полицитемии и / или миелофиброзу.
Эпидемиология
Первичный тромбоцитоз
[5]- Эссенциальный тромбоцитоз — наиболее распространенный тип миелопролиферативного новообразования.
- Сообщалось о распространенности от 38 до 57 на 100 000, причем чаще поражались женщины.
- Частота эссенциального тромбоцитоза увеличивается с возрастом, при этом у большинства пациентов возраст составляет от 50 до 60 лет.
Вторичный тромбоцитоз
Заболеваемость наиболее высока в течение первых трех месяцев жизни, и недоношенные дети более подвержены этому заболеванию, чем доношенные.
Презентация
Первичный тромбоцитоз
Клинические признаки могут быть связаны с повышенной склонностью к кровотечениям и, как ни странно, с повышенной склонностью к тромбозам. Механизмы, вызывающие эти два явления, плохо изучены, но считается, что они связаны с уменьшением агрегации, гиперагрегации и присутствием высокомолекулярных мультимеров фактора фон Виллебранда (веществ, выделяемых тканью, когда требуется коагуляция).
- Около трети пациентов на момент постановки диагноза не имеют симптомов.
- У большинства пациентов с симптомами имеются вазомоторные симптомы или симптомы, связанные с тромбозом мелких или крупных сосудов. Некоторые поступают с кровотечением.
- От 20% до 30% пациентов имеют конституциональные симптомы, которые обычно включают потливость, субфебрильную температуру и зуд. Похудение происходит необычно.
- При осмотре 40-50% пациентов имеют спленомегалию при поступлении и 20% — гепатомегалию.В остальном клинические результаты ничем не примечательны.
- Клинические признаки могут включать:
- Неврологические симптомы:
- Головная боль (наиболее частый неврологический симптом).
- Жгучая боль и помутнение конечностей (эритромелалгия).
- Преходящие ишемические эпизоды и парестезии.
- Другие преходящие симптомы (включая головокружение, дизартрию, обморок, мигрень, судороги и т. Д.).
- Артериальный тромбоз:
- Сердечные, почечные и нижние артерии (возможно).
- Боль или гангрена пальцев рук и ног.
- Венозный тромбоз:
- Могут быть поражены вены селезенки, печени или нижних конечностей и таза.
- Приапизм встречается редко.
- Легочная гипертензия (может быть следствием тромбоэмболии).
- Кровотечение:
- В первую очередь желудочно-кишечного тракта (ЖКТ) — часто имитирует язву двенадцатиперстной кишки после тромбоза дуоденальной аркады.
- Может также поражать глаза, десны, кожу, мочевыводящие пути, суставы и мозг.
- Кровотечение обычно не тяжелое (переливание требуется в редких случаях).
- Кровотечение необычно, если количество тромбоцитов не превышает 1000 x 10 9 / л.
- Осложнения беременности:
- Самопроизвольные аборты (обычно в первом триместре).
- Инфаркт плаценты (вызывающий задержку внутриутробного развития и гибель плода).
- Обильное кровотечение во время родов — это редко.
- Неврологические симптомы:
Вторичный тромбоцитоз
- В анамнезе может быть выявлено первичное состояние (например, инфекция), но иногда причинный фактор не очевиден.
- Симптомы, преобладающие при первичном тромбоцитозе, заметно отсутствуют.
- Специфических клинических данных при осмотре нет.
Дифференциальный диагноз
[6]- Первичный гематологический:
- Первичный тромбоцитоз (эссенциальный тромбоцитоз).
- Истинная полицитемия (также повышен гематокрит).
- Первичный миелофиброз.
- Миелодисплазия с del (5q).
- Рефрактерная анемия (с кольцевыми сидеробластами, связанными с выраженным тромбоцитозом).
- Хронический миелоидный лейкоз.
- Хронический миеломоноцитарный лейкоз.
- Атипичный хронический миелолейкоз.
- МДС / миелопролиферативное новообразование, неклассифицируемое (MDS / MPN-U).
- Вторичный или реактивный тромбоцитоз:
- Инфекция (распространенными инфекционными причинами являются менингит, инфекции верхних и нижних дыхательных путей, инфекции мочевыводящих путей, гастроэнтерит, септический артрит, остеомиелит и генерализованный сепсис).
- Воспаление (например, ревматоидный артрит, болезнь Кавасаки, пурпура Геноха-Шенлейна, воспалительное заболевание кишечника).
- Повреждение тканей (например, ожоги, травмы, переломы).
- Гипоспленизм.
- Послеоперационный.
- Кровотечение.
- Дефицит железа.
- Злокачественные новообразования (особенно саркома мягких тканей, остеосаркома).
- Гемолиз.
- Медикаментозная терапия — например, кортикостероиды; адреналин (адреналин).
- Введение цитокинов (например, тромбопоэтина).
- Отскок после миелосупрессивной химиотерапии.
- Отскок от других причин — например, при железодефицитной анемии, фазе восстановления идиопатической тромбоцитопенической пурпуры (ИТП).
- Постспленэктомия.
- Нарушения со стороны почек (например, нефротический синдром, нефрит).
- Младенцы с низкой массой тела при рождении / недоношенные дети.
Их следует дополнительно дифференцировать от ложного тромбоцитоза [6] .
Исследования
Как исследовать повышенное количество тромбоцитов- Установить, действительно ли количество тромбоцитов повышено:
- Обратитесь в лабораторию, чтобы исключить артефактные показания.
- Повторите для подтверждения.
- Проведите различие между первичным тромбоцитозом и вторичным тромбоцитозом.
- Возьмите анамнез:
- Установите, есть ли симптомы первичного тромбоцитоза.
- Отметьте, имеется ли в анамнезе состояние, которое может вызвать вторичный тромбоцитоз.
- Осмотрите пациента:
- Отметьте, есть ли гепатоспленомегалия (указывающая на первичный тромбоцитоз).
- Отметьте, есть ли признаки какого-либо заболевания, которое может вызвать вторичный тромбоцитоз.
- Составьте дифференциальный диагноз:
- Часто можно определить из анамнеза и обследования, является ли тромбоцитоз первичным или вторичным.
- Если первичный — подтвердите и определите точный диагноз. Это процесс исключения, который может включать некоторые или все расследования, перечисленные ниже.
- Если вторичный — подтвердить и определить возбудителя заболевания.При вторичном тромбоцитозе вероятно повышение следующих показателей:
- Скорость оседания эритроцитов (СОЭ).
- С-реактивный белок (CRP).
- Уровень фибриногена.
- Прокоагулянтная активность фактора VIII.
- Уровень антигена фон Виллебранда.
Диагноз первичного тромбоцитоза по существу является диагнозом исключения. Могут потребоваться некоторые или все из следующих исследований:
FBC
- Отличительным признаком эссенциального тромбоцитоза является устойчивый тромбоцитоз.Обычно это больше 600 x 10 9 / л.
- Другие находки могут включать лейкоцитоз, эритроцитоз и легкую анемию.
- Иногда можно увидеть незрелые клетки-предшественники (например, миелоциты, метамиелоциты).
- Крупные тромбоциты (тромбоциты) также могут быть идентифицированы в обычном мазке периферической крови.
- Иногда встречаются легкая базофилия и эозинофилия.
Аспирация костного мозга
- Гиперцеллюлярность в 90% случаев.
- Мегакариоцитарная гиперплазия встречается часто.
- Видны гигантские мегакариоциты.
- Может наблюдаться гиперплазия предшественников гранулоцитов и ретикулоцитов.
- Обнаружено повышение ретикулина костного мозга.
- Обращает на себя внимание отсутствие миелофиброза (это может вызвать подозрение на агногенную миелоидную метаплазию).
- Склады железа могут отсутствовать.
Исследования свертывания и агрегации тромбоцитов
- Исследования протромбинового времени и активированного частичного тромбопластинового времени обычно нормальны.
- Время кровотечения иногда увеличивается.
- Исследования агрегации тромбоцитов ненормальны и показывают нарушение агрегации тромбоцитов (до адреналина (адреналина), аденозиндифосфата (АДФ) и коллагена, но не до ристоцетина и арахидоновой кислоты).
- У некоторых пациентов может наблюдаться спонтанная агрегация тромбоцитов.
Масса эритроцитов
- Это нормально при первичном тромбоцитозе.
- Возникает при истинной полицитемии.
Биохимия
- Повышенный уровень мочевой кислоты и витамина B12 обнаруживается у 25% пациентов.
- Иногда наблюдается повышенный уровень калия, фосфата и кислой фосфатазы.
- Антифосфолипидные антитела повышают риск тромбоза.
Генетические исследования
Филадельфийская хромосома отсутствует (присутствует при хроническом миелолейкозе).
Imaging
- CXR и УЗИ брюшной полости могут быть показаны для исключения необнаруженных источников инфекции или злокачественных новообразований. Ультразвук также может быть полезен для оценки селезенки, особенно когда она не пальпируется.Чтобы ее можно было пальпировать, она должна быть как минимум в два раза больше нормального размера.
Ведение
Первичный тромбоцитоз
Ведение требует оценки индивидуального риска и, по возможности, принятия корректирующих мер.
Пациенты с эссенциальной тромбоцитемией относятся к группе высокого риска тромбоза, если они старше 60 лет или имеют в анамнезе тромбозы, и к высокому риску кровотечения, если количество тромбоцитов превышает 1 500 x 10 9 / л. Пациенты с эссенциальной тромбоцитемией низкого риска обычно лечатся низкими дозами аспирина, тогда как лечение эссенциальной тромбоцитемии высокого риска основано на использовании циторедуктивной терапии с гидроксимочевиной в качестве препарата выбора и зарезервированным интерфероном альфа (IFN-α). для молодых пациентов или беременных [7] .
Оценка факторов риска
- Лица старше 60 лет подвергаются большему риску, чем пациенты более молодого возраста, и поэтому заслуживают более агрессивного лечения. У более молодых пациентов при принятии решения о лечении следует принимать во внимание наличие или отсутствие других факторов риска. Предыдущий тромбоз и повышенный уровень холестерина представляют собой значительный риск.
- История тромбозов требует внимания к профилактике.
- Количество тромбоцитов, превышающее 1500 x 10 9 / л, парадоксальным образом связано с повышенным риском кровотечения из желудочно-кишечного тракта у молодых женщин.
- Пациентам с ожирением следует рекомендовать похудеть.
- Следует устранить факторы риска сердечно-сосудистых заболеваний, такие как курение, гипертония и гиперхолестеринемия.
- Маркеры гиперкоагуляции, такие как лейденский фактор V и антифосфолипидные антитела, требуют более агрессивного лечения.
Рассмотрите варианты лечения
- У пациентов с низким риском может быть оправдано простое наблюдение. Как правило, они не подвержены высокому риску осложнений после операции или беременности.
- При наличии таких симптомов окклюзии микрососудов, как эритромелалгия, низкие дозы аспирина могут быть очень эффективными. Стоимость и риск такого лечения могут сделать его подходящим для всех пациентов с низким и средним риском.
- У пациентов из группы высокого риска, в том числе с очень высоким количеством тромбоцитов, количество тромбоцитов должно быть уменьшено.
- Возможные методы лечения включают гидроксимочевину, анагрелид или IFN-α.
- При возникновении острых осложнений с помощью тромбоцитфереза можно добиться быстрого уменьшения количества тромбоцитов.
- Если пациенты нуждаются в плановом хирургическом вмешательстве и не имеют очень низкого риска, следует использовать циторедуктивную терапию для снижения риска как тромбоза, так и кровотечения. Спленэктомия увеличивает риск как тромбоза, так и кровотечения.
Лечение
- Гидроксимочевина — это антиметаболит, который действует как ложный предшественник и является очень эффективным средством лечения.
- Анагрелид — это имидазохиназолиновый препарат, который подавляет агрегацию тромбоцитов, но также снижает выработку тромбоцитов.
- IFN-α является модификатором биологической реакции. Он не проникает через плаценту, что делает его безопасным для использования во время беременности, и его тератогенность неизвестна. Однако количество тромбоцитов после прекращения лечения имеет тенденцию к восстановлению.
- Бусульфан, алкилирующий агент, упоминается в ряде сообщений о случаях для контроля количества тромбоцитов. [6] .
- Фосфор-32 облучает костный мозг.
- Пипоброман представляет собой бромидное производное пиперазина и действует как метаболический конкурент пиримидиновых оснований.Это алкилирующий агент. Он недоступен в Великобритании, но может быть получен на основании имени пациента. Он использовался в лечении первичного тромбоцитоза более 30 лет [6] .
- Количество тромбоцитов снижается до менее 600 x 10 9 / л в 90% случаев после трех месяцев лечения. Доза корректируется для достижения количества тромбоцитов в пределах целевого диапазона менее 450 x 10 9 / л.
Вторичный тромбоцитоз
Количество тромбоцитов значительно превышает 1000 x 10 9 / л может возникать при реактивном тромбоцитозе [6] .Несмотря на высокое количество тромбоцитов, у пациентов редко возникают симптомы. Обычно тромбоцитоз проходит после лечения основного заболевания. Однако иногда тромбоцитоз не возникает одновременно с основным заболеванием.
Существуют разногласия по поводу лечения тромбоцитоза [6] . Реактивный тромбоцитоз считается преходящим и самоограничивающимся, и зачастую лечение не требуется. Безусловно, следует рассмотреть возможность использования 75 мг аспирина, хотя нет никаких доказательств, подтверждающих эту практику.
Однако требуется тщательное обследование этих пациентов, поскольку тромбоцитоз может подвергать пациентов риску осложнений и может нуждаться в лечении наряду с лечением причинного состояния. Требуется комплексная оценка, включающая клинические и лабораторные исследования. [6] .
Осложнения
Первичный тромбоцитоз
- Тромбоз может быть серьезным и смертельным. Тромбоз внутренних вен трудно диагностировать.
- Кровотечение обычно из желудочно-кишечного тракта и обычно гораздо менее серьезно.
- Трансформация в острый миелоидный лейкоз (ОМЛ) встречается у 0,5-5% пациентов. В серии из 2316 случаев, ретроспективно собранных в Италии, скорость трансформации в ОМЛ или МДС составила 1% у пациентов, оставшихся без лечения. Использование IFN-α и гидроксимочевины дало аналогичные результаты, но трансформация произошла у 4% пациентов, получавших алкилирующие агенты. Фосфор-32 также имеет более высокую скорость превращения.
Вторичный тромбоцитоз
Осложнения могут возникать из-за аномалии тромбоцитов, но чаще являются следствием первичного заболевания.
Прогноз
Первичный тромбоцитоз
Ожидаемая продолжительность жизни у пациентов с эссенциальной тромбоцитемией значительно хуже, чем в контрольной популяции. Лейкоцитоз — неблагоприятный фактор риска [8] .
Вторичный тромбоцитоз
Прогноз обычно определяется первичным заболеванием. Тромбоцитоз является неблагоприятным прогностическим фактором при многих типах рака, включая рак груди, рак яичников и другие гинекологические виды рака, почечно-клеточную карциному и рак легких [9] .
Тромбоцитоз — обзор | Темы ScienceDirect
Реактивный тромбоцитоз
ОТ вызывается повышенным производством тромбоцитов мегакариоцитами, опосредованным физиологически нормальным ответом мегакариоцитов на повышенные уровни тромбопоэтических и воспалительных цитокинов в крови. Повышенные уровни интерлейкина-1 (ИЛ-1), ИЛ-3, ИЛ-4, ИЛ-6 и фактора некроза опухоли-α (TNF-α) в сыворотке крови были обнаружены у пациентов с ЛТ, и эти цитокины были обнаружены. как обычно у лиц с автономным клональным тромбоцитозом (например,получать). 2-4 Эти множественные цитокины, скорее всего, отражают разнообразие основных болезненных состояний, связанных с RT (см. Таблицу 19.1), потому что преобладающим и наиболее постоянно повышенным цитокином является IL-6. ИЛ-6 не повышается при клональном тромбоцитозе. Модели рака яичников на животных показали, что ИЛ-6 увеличивает синтез тромбопоэтина (ТПО) в печени, и это может служить основой для паракринного сигнального механизма, ответственного за ОТ. 5 Существуют разногласия относительно того, можно ли использовать степень повышения эндогенных уровней ТПО в сыворотке, чтобы отличить клональный процесс от ОТ.Сообщается, что уровни ТПО в обеих категориях тромбоцитоза повышены или ненормально нормальны. В тех исследованиях, в которых было обнаружено, что уровни ТПО были значительно выше у пациентов с ЭТ, чем у пациентов с ЛТ (уровни которых были по существу равны уровням нормальных здоровых людей), разница объяснялась дефектным клиренсом ТПО, зависимым от тромбоцитов и мегакариоцитов. вызвано уменьшением количества рецепторов ТПО на тромбоцитах ET. Вариабельность уровней ТРО при ОТ может быть связана со сроками измерения в анализе, поскольку повышение уровня ТПО предшествует увеличению числа тромбоцитов с немедленным возвращением к норме в паттерне физиологической обратной связи по мере возникновения тромбоцитоза. 6,7
В целом, RT является гораздо более частой причиной повышенного количества тромбоцитов, чем ET или тромбоцитемия из-за других MPN (рис. 19.1). ЛТ — частый эпифеномен воспалительных (например, ревматоидный артрит, воспалительное заболевание кишечника) и опухолевых состояний, дефицита железа и острой кровопотери (см. Таблицу 19.1). 4,8 В одном исследовании 280 пациентов с крайним тромбоцитозом (количество тромбоцитов ≥1000000 / мкл), 82% были обнаружены вторичными причинами тромбоцитоза, и только 14% имели MPN, вызывающие повышенное количество тромбоцитов. 4 ЛТ возникла в результате повреждения тканей, инфекции, злокачественного новообразования и других редких или различных заболеваний (см. Рис. 19.1). На возникновение ЛТ могут частично влиять этнические или географические факторы, о чем свидетельствует тот факт, что пищевые диморфные анемии были относительно частой причиной ЛТ в исследовании, проведенном в Индии, тогда как гемолитические анемии, особенно талассемия, были важной причиной у детей. с RT в Саудовской Аравии. 9,10 Поэтому необходимо провести тщательный сбор анамнеза и физикальное обследование, а также получить соответствующие лабораторные данные, чтобы исключить причины ЛТ.
Повышенные уровни С-реактивного белка и ИЛ-6 в сыворотке, повышенная скорость оседания эритроцитов и гиперфибриногенемия плазмы — все это подтверждает диагноз ЛТ, независимо от причины. 3 Хотя эти параметры могут составлять потенциально полезный лабораторный профиль, они не всегда дают представление о патофизиологии тромбоцитоза, связанного с некоторыми невоспалительными заболеваниями, связанными с лучевой терапией. Например, RT, наблюдаемый при железодефицитной анемии, объясняется неясным взаимодействием между эритропоэтином (EPO) и TPO.В этом сценарии одна гипотеза предполагает, что небольшая гомология между EPO и TPO может быть синергетической с тромбопоэзом, даже если EPO не взаимодействует с рецептором TPO на мегакариоцитах: клонированный миелопролиферативный лейкоз (c-MPL). 11 Интересно, что уровни ЭПО повышаются при железодефицитной анемии независимо от наличия тромбоцитоза. 12
ЕТ считается самостоятельным субъектом, и его диагноз основан на исключении реактивных причин повышенного количества тромбоцитов или на демонстрации повышенного количества больших диспластических мегакариоцитов в образцах биопсии костного мозга 13,14 и также о наличии генетических биомаркеров, указывающих на клональные MPN.В таблице 19.2 перечислены важные клинические и лабораторные особенности, которые могут помочь клиницисту различать диагнозы ЭТ и ЛТ. ЛТ обычно протекает бессимптомно и обычно не связана с тромбогеморрагическими осложнениями, наблюдаемыми у многих пациентов с ЭТ. Лечение любого вторичного тромбоцитоза в основном включает лечение основного состояния, ответственного за повышенное количество тромбоцитов, потому что это состояние обычно обратимо с течением времени. Тем не менее, в литературе предполагается, что может существовать тромботический риск, связанный с экстремальной ЛТ (количество тромбоцитов> 1 000 000 / мкл), хотя он минимален и находится в диапазоне 5% заболеваемости. 15 Как ни странно, эти наблюдаемые тромботические события преимущественно имеют венозную локализацию (в отличие от преобладания артериальных микротромботических осложнений, наблюдаемых при тромбоцитозе, ассоциированном с MPN) и, по-видимому, возникают у пациентов с сопутствующими ранее существовавшими факторами тромботического риска. 8 Антитромботическая терапия и стратегии снижения уровня тромбоцитов (например, анагрелид, гидроксимочевина, тромбоцитоферез) иногда могут быть оправданы в этой клинической группе. Использование аспирина и / или антиагрегантов, таких как клопидогрель, при крайней ЛТ может быть оправдано, когда риск тромбоза оценивается как высокий, или в уникальных клинических ситуациях, таких как предотвращение окклюзии трансплантата на ранней стадии после операции коронарного шунтирования. 16
Нарушения тромбоцитов | Госпиталь на Грейт-Ормонд-стрит
Поскольку нарушения тромбоцитов встречаются редко, лечение лучше всего проводить в специализированном центре при участии других специалистов, а также гематологов.
Лечение может потребоваться как часть планирования операции или лечения травмы. Наиболее распространенным лечением является десмопрессин (также известный как DDAVP®), который увеличивает уровень тромбоцитов в крови, высвобождая их из хранилища. Его вводят в виде инъекции под кожу или в вену или в виде «вдохновения» через нос.В качестве альтернативы можно дать лекарство, называемое транексамовой кислотой, для временного повышения уровня белков, которые стабилизируют тромбы. Его вводят внутрь, внутривенно или местно (наносят на кожу).
Переливание тромбоцитов требуется редко, поскольку организм может вырабатывать антитела к тромбоцитам, так что они перестают работать. Если кровотечение достаточно серьезное и требует лечения, можно использовать искусственный фактор свертывания крови, называемый фактором VIIa.
Важно, чтобы люди с заболеванием тромбоцитов не принимали нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен), поскольку это значительно увеличивает риск кровотечения, поскольку НПВП снижают слипание тромбоцитов.Вместо этого следует использовать другие методы обезболивания.
Следует соблюдать осторожность и при инъекциях — например, иммунизацию следует проводить подкожно (под кожей), а не внутримышечно (в мышцу), чтобы снизить риск развития болезненного синяка (гематомы).
Женщинам, возможно, придется принять дополнительные меры, чтобы сделать свой месячный период управляемым. Варианты могут включать прием транексамовой кислоты или DDAVP® до и во время менструации, прием противозачаточных таблеток или введение внутриматочной спирали (ВМС).Если анемия развивается из-за обильных менструаций, может потребоваться добавка железа. Во многих случаях беременность следует планировать, а мониторинг на протяжении всего периода должен включать центр комплексного ухода, а также акушерок.
Единственным «лечебным» методом лечения некоторых заболеваний тромбоцитов является трансплантация стволовых клеток или костного мозга; это предлагается только для самых тяжелых условий.
Иммунная тромбоцитопения (ИТП) | Бостонская детская больница
Что такое иммунная тромбоцитопения?
Иммунная тромбоцитопения (ИТП), иногда называемая иммунной тромбоцитопенической пурпурой или идиопатической тромбоцитопенической пурпурой, представляет собой аутоиммунное заболевание, которое возникает, когда организм вашего ребенка атакует собственные тромбоциты и слишком быстро их разрушает.Тромбоциты — это часть крови, которая помогает контролировать кровотечение. ITP ежегодно поражает не менее 3000 детей в возрасте до 16 лет в Соединенных Штатах.
У здоровых детей организм вырабатывает белки, называемые антителами, которые защищают от инфекции. ИТП заставляет организм ребенка вырабатывать аномальные антитела, которые прилипают к тромбоцитам, которые селезенка (орган, который помогает фильтровать инфекции в крови) распознает признаки инфекции и уничтожает их. У ребенка с ИТП организм вырабатывает тромбоциты нормально, но также и слишком быстро их разрушает, при этом тромбоциты выживают всего несколько часов вместо обычных семи-десяти дней.Конечным результатом является низкий уровень тромбоцитов в крови.
Как мы заботимся об ITP
Дети и молодые люди с иммунной тромбоцитопенией лечатся в Центре болезней крови в Дана-Фарбер / Бостон Детс, где дети и подростки получают помощь от одних из самых опытных гематологов мира, имеющих большой опыт лечения заболеваний, которые они лечат.
Наши направления исследований ITP
Дана-Фарбер / Бостон Детский. В настоящее время мы проводим ряд исследований для улучшения диагностики и лечения ИТП и других заболеваний тромбоцитов.
- Консорциум ITP в Северной Америке (ICON): Boston Children’s возглавляет Североамериканский консорциум педиатрических врачей и исследователей ITP. Мы проводим многоцентровое исследование, чтобы понять, как выбираются методы лечения ИТП второй линии и какие методы лечения второй линии лучше всего работают для улучшения кровотечения, качества жизни и количества тромбоцитов при рефрактерной ИТП у детей.
- Международный регистр спленэктомии: Исследователи в международном масштабе собирают информацию о спленэктомии (хирургическом удалении селезенки) у молодых людей с ИТП.Это исследование может помочь лучше понять влияние спленэктомии на детей и молодых людей с ИТП.
- Межконтинентальный регистр ИТП у детей: Мы участвуем в большом международном исследовании, чтобы помочь лучше определить долгосрочное течение у детей, у которых впервые был поставлен диагноз ИТП. После тщательного анализа этой информации можно будет разработать новые рекомендации по лечению, которые улучшат уход за детьми с ИТП.
- ITP Bleeding Study : Мы участвуем в исследовании, чтобы понять, почему у некоторых детей с низким уровнем тромбоцитов симптомы кровотечения больше, чем у других детей с таким же низким количеством тромбоцитов.
Клинические испытания ИТП
Для многих детей с редкими или трудноизлечимыми состояниями клинические испытания открывают новые возможности. Поищите в наших открытых клинических испытаниях ITP или свяжитесь с нами, если вы не уверены, какие клинические испытания подходят вашему ребенку. Мы можем помочь вам сориентироваться в ваших возможностях.
.