Гинекологические болезни и симптомы выделения: чем лечить, фото
Практически каждая современная женщина в своей жизни сталкивается с гинекологическими патологиями и заболеваниями. Причины могут быть разными: плохая экология и окружающие условия, большие нагрузки, гормональный сбой, хронические болезни, наследственность, неправильный образ жизни и прочее. Такие заболевания могут жить в организме всю жизнь, даже не давая о себе знать, а могут и заявлять о своем существовании регулярно. Женские недуги зачастую сказываются такими симптомами, как боли внизу живота, в пояснице, дискомфорт при половом акте. Но, пожалуй, патологический характер вагинальных выделений — основной симптом гинекологических заболеваний.

Выделения в гинекологии
Выделения — это нормальный физиологический процесс женского организма. Например, бесцветные — обусловлены работой слизистых половых секретов и правильной работой женских гормонов, таких как эстроген и прогестерон.
В норме выделения должны быть бесцветными, слегка липкими. Иногда им характерен кисловатый, не противный запах, который вызван наличием кисломолочных неболезнетворных бактерий.
 Бели слизистые
Бели слизистые Прозрачные
Прозрачные Как сопли
Как соплиСекреция не должна сопровождаться болями, зудом и прочими дискомфортными ощущениями. Обильность небольшая, но в дни овуляции количество слизи может увеличиваться, а консистенция — сгущаться.
Такие явления начинают появляться у женщин перед началом репродуктивного периода, и длятся они до окончания климактерического этапа.
Характер секреции может меняться в период беременности в связи с изменением гормонального фона. Они могут приобрести слегка белесый оттенок, стать более жидкими. На первых неделях беременности могут появиться как прозрачные, так и плотные белые выделения без запаха вместо месячных. Оба варианта относят к норме.
Любое отклонение от нормы должно сопровождаться походом к специалисту и диагностикой.
Вагинальная секреция при гинекологических патологиях
Женские гинекологические патологии развиваются вследствие многих факторов. Это может быть наследственный фактор, внешние причины, такие как ослабленный иммунитет, нарушение гормонального баланса, в том числе из-за приема контрацептивов, стрессы, чрезмерные нагрузки, аборты и некомпетентные хирургические вмешательства.
Опасность таковых состоит в том, что в отличие от воспалений и инфекций они могут протекать незаметно, развиваться, не давая о себе знать вообще или же проявляя симптомы, схожие с повседневными проблемами, такие как задержка менструации на фоне стресса или гормонального дисбаланса, или же повышение температуры, что легко можно спутать с обычной простудой.
Это и некоторые врожденные или приобретенные аномалии женских половых органов, такие как загиб матки, непроходимость маточных труб, опущение влагалища или матки.
Гормональный дисбаланс может привести к развитию новообразований. К таким следует отнести гормонопродуцирующие опухоли, поликистоз яичников, миома, фиброма, эндометриоз, эрозия шейки матки, кисты, полипы и даже рак.
Поскольку в этих случаях нарушения происходят в различных тканях органов, то проявление этого обозначаются выделениями. Зачастую это коричневые выделения или выраженно красные, что дают о себе знать между менструациями или же усиливают их в виде чрезмерно обильных кровотечений.

 Алые
АлыеТакие явления часто сопровождаются болями в нижней части живота, которые могут переходить даже в поясницу. Например, при миоме матки может повышаться температура, чувствоваться беспричинная усталость и апатия. Чаще всего, выделения являются основным признаком той или иной гинекологической патологии.
Выделения при воспалительных процессах
Самые распространенные гинекологические заболевания — это разнообразные воспалительные процессы в половых органах. Они развиваются по причине поражения слизистых покровов как внешних, так и внутренних половых органов, вызванного бактериальными или вирусными микроорганизмами. Причинами таких есть неправильный образ жизни, ослабленный организм и иммунитет, нарушенный метаболизм, эндокринологические нарушения, переохлаждения, запущенные патологии полового характера и прочее. Сюда можно отнести кольпит влагалища, вульвит, цервицит шейки матки, эндометрит слизистой матки, миометрит стенок матки, аднексит придатков и многие другие.
Выделения такой группы заболеваний гинекологии характеризуются чрезмерно обильными выделениями, которые могут быть от мажущей слизи до густых, порой даже темно-коричневых выделений.
 Патологические
Патологические
Они обычно сопровождаются температурой, ознобом, острой болью внизу живота, может чувствоваться боль при мочеиспускании, и в большинстве случаев присутствует чувство «распирания» в интимной области.
Секреция при инфекционных заболеваниях
Инфекционные заболевания — самые распространенные женские болезни, которые передаются при половом контакте. В основном они закрепляются во влагалище, но со временем, если их не лечить, распространяются на близлежащие органы, иногда принося вред всему организму, и даже могут приводить к летальному исходу.
Патологические выделения — обязательный симптом инфекционных болезней.
Желтые или темно-серые густые и вязкие выделения говорят о наличии хламидиоза.
 С гноем
С гноемТакже ощущается жжение и зуд в области влагалища, дискомфорт во время интимной близости. Если же выделяемый секрет светло-серый и отдает запахом протухшей рыбы, то речь идет о бактериальном вагинозе. При нем симптомы набирают оборотов после сексуального контакта.
Желтая слизь водянистой консистенции подскажет о заражении гонореей. Она может сопровождаться болезненным мочеиспусканием и тянущими болями, охватывающими низ живота.

 Желтые слизистые
Желтые слизистыеЕсли же секрет желтый или желто-зеленый, имеющий пенистую консистенцию и мутный окрас, это трихомониаз. Он приносит с собой резь и жжение в интимной области, и также дает боль при мочеиспускании.
Желтоватые творожистые выделения или белые такой же консистенции с неприятным запахом — признак грибковой инфекции — кандидоза. В быту также имеет названием молочница. К симптоматике относится зуд, жжение, отек наружных половых органов.

Данный недуг может быть не только приобретенным от сексуального партнера, но и возникшим на фоне ослабленного иммунитета, стрессов и следствием приема антибиотиков у женщин.
Если секрет стал явно мутным, а походы в туалет участились и стали болезненными, то скорее всего, это уреаплазмоз.
Любые непривычные выделения, сопровождающиеся неприятным запахом и дискомфортными ощущениями в половой области, в 98% являются патологическим отклонением.
Лечение и профилактика выделений
Какими бы не были выделения, малейшее отклонение от нормы говорит о нарушении или заболевании. В зависимости от того, к какой группе патологий относится выявленное нарушение, применяются различные способы лечения. Выделяют среди таковых медикаментозные, физиотерапевтические и оперативные.
Медикаменты
При инфекционных атаках воспаления снимаются противовоспалительными и обезболивающими препаратами в виде свечей и таблеток. Они могут быть как общего действия, так и локального. Предпочтение отдается вторым.
Для купирования болезни на корню применяют средства, которые уничтожают непосредственно ее возбудителя. Сюда относятся антибиотики, антисептики, противовирусные и антигрибковые медикаменты. Они также могут оказывать свой результат через общее действие, а могут и влиять местно с помощью мазей и суппозиториев.
Гормональные средства применяются при нарушениях, вызванных гормональным дисбалансом.
Физиотерапия
При патологических нарушениях, воспалении с успехом применяется физиотерапия. В основном ее назначают в комплексе с медикаментами.
- Электротерапия стимулирует нормальное кровообращение в органах малого таза, снижает болевые ощущения и спазмы.
- Ультразвук усиливает микроциркуляцию, стимулирует гормональную деятельность яичников, размягчает рубцы и спайки.
- Магнитотерапия приходит на помощь в случае отеков и воспалений.
- Лазерная, радиоволновая, химическая терапии являются эффективной альтернативой хирургическому вмешательству. Хирургическое вмешательство применяется в случаях доброкачественных опухолей, онкологических заболеваний и запущенных патологий.
Профилактика
Задумавшись вовремя о профилактических мерах, можно обезопасить себя от развития многих заболеваний гинекологии и нежелательных выделений.
- Следует отказаться от вредных привычек, которые воздействуют на организм женщины с особой силой, и практически в первую очередь атакуют половую систему.
- Пересмотреть систему и рацион питания. Сократить употребление фаст-фуда, острого, жареного. Увеличить потребление свежих фруктов и овощей.
- По возможности избегать больших физических нагрузок.
- Не злоупотреблять гормональными контрацептивами и антибиотиками.
- Предохраняться в случае отсутствия постоянного полового партнера.
- Не заниматься самолечением.
- Соблюдать правила интимной гигиены. Использовать только качественные и натуральные средства.
- Регулярно, хотя бы раз в 6 месяцев посещать гинеколога.
- Не переохлаждаться.
Отзывы женщин
Выделения и гинекология — два неразделимых понятия в жизни каждой женщины. В повседневной жизни каждая представительница слабого пола замечает у себя умеренные прозрачные, не вызывающие дискомфорта выделения. Как только меняется их цвет, запах, консистенция, к этому добавляются болезненные и другие неприятные ощущения, — речь идет о патологии или заболевании. Это могут быть инфекционные, воспалительные, гормональные или опухолевые патологии. Все они имеют ряд симптомов, одним из которых и есть специфические выделения.
 Алина, 32 года: “В молодости я перенесла несколько абортов, и должным образом не следила за своим организмом после. Как-то стала замечать у себя между менструациями кровянистые выделения, которые спустя несколько месяцев превратились в белые, при этом я чувствовала тянущую боль в боку. Пройдя диагностику, я узнала от доктора, что это явление миомы матки, которая затронула маточные трубы. Лекарства не помогли, лечили с помощью миомэктомии. Теперь внимательно отношусь к любым изменениям, происходящим со мной.”
Алина, 32 года: “В молодости я перенесла несколько абортов, и должным образом не следила за своим организмом после. Как-то стала замечать у себя между менструациями кровянистые выделения, которые спустя несколько месяцев превратились в белые, при этом я чувствовала тянущую боль в боку. Пройдя диагностику, я узнала от доктора, что это явление миомы матки, которая затронула маточные трубы. Лекарства не помогли, лечили с помощью миомэктомии. Теперь внимательно отношусь к любым изменениям, происходящим со мной.”
 Ольга, 43 года: “В прошлом году после курортного романа начала наблюдать у себя желтоватые выделения с запахом. Спустя две недели присоединилась боль при мочеиспускании и резь внизу живота. Не знала, чем лечить, искала фото подобных симптомов в интернете, и в итоге обратилась к своему врачу. Выявили трихомониаз. Долго лечилась свечами и жалела о том, что заранее не подумала о предохранении”.
Ольга, 43 года: “В прошлом году после курортного романа начала наблюдать у себя желтоватые выделения с запахом. Спустя две недели присоединилась боль при мочеиспускании и резь внизу живота. Не знала, чем лечить, искала фото подобных симптомов в интернете, и в итоге обратилась к своему врачу. Выявили трихомониаз. Долго лечилась свечами и жалела о том, что заранее не подумала о предохранении”.
 Марина, 46 лет: “В моей жизни был пренеприятнейший опыт. Перенесла грипп на ногах, отказывалась от всякого лечения. Позже пожалела, поскольку это дало осложнение на придатки в виде воспаления. Эту хворь я тоже проигнорировала. Спустя месяц начались непонятные кровотечения, озноб, повысилась температура и в итоге я потеряла сознание. Меня госпитализировали с тяжелейшей формой сальпингоофорита — воспалением яичника и маточной трубы. Лечилась очень долго и дорого. Раз и навсегда решила, что буду следить за собой и сигналами, которые подает мой организм.”
Марина, 46 лет: “В моей жизни был пренеприятнейший опыт. Перенесла грипп на ногах, отказывалась от всякого лечения. Позже пожалела, поскольку это дало осложнение на придатки в виде воспаления. Эту хворь я тоже проигнорировала. Спустя месяц начались непонятные кровотечения, озноб, повысилась температура и в итоге я потеряла сознание. Меня госпитализировали с тяжелейшей формой сальпингоофорита — воспалением яичника и маточной трубы. Лечилась очень долго и дорого. Раз и навсегда решила, что буду следить за собой и сигналами, которые подает мой организм.”
Подводя итог, хотелось бы отметить, что женские заболевания в 80% случаях можно предотвратить, соблюдая меры профилактики и внимательно относясь к своему организму и любым изменениям, происходящим с ним. Будьте здоровы!
Инфекции в гинекологии — причины, симптомы и лечение
Гинекологические инфекции — это комплекс заболеваний, которые провоцирует микроорганизмы. Их роднят схожие симптомы и способы диагностики. Согласно данным медицинской статистики, инфицирована каждая третья женщина. Но не всегда болезни дают знать о себе явно, поскольку иммунитет не дает флоре бесконтрольно размножаться.
Потому представительница слабого пола может и не подозревать, что больна. Осложняет ситуацию и тот факт, что многие потенциально опасные микроорганизмы относятся к условно-патогенному типу и длительное время находятся в латентной фазе.
Причины
Факторы формирования гинекологических инфекций у женщин многочисленны. Можно выделить три группы факторов.
Первая группа касается проникновения болезнетворных агентов во влагалище представительницы слабого пола. Туда патогенные структуры могут попасть несколькими путями:
- Половой путь. Генильные и оральные контакты без презерватива крайне опасны. Не зря многие гинекологические патологии называются заболеваниями, передающимися половым путем. Для справедливости нужно отметить: ими страдают и мужчины.
- Восходящий способ проникновения агентов. Возможна транспортировка патогенных микроорганизмов из уретры во влагалище.
- Нисходящий путь. Если имеет место внутриматочная инфекция или поражение яичников, бактерии и вирусы могут транспортироваться в нижележащие отделы репродуктивной системы.
- Контактный способ. При прикосновении к слизистым оболочкам органов грязными руками.
- Также возможно передвижение агентов с током крови и лимфы. Порой определить источник заражения не так просто. Речь может идти об отдаленном источнике поражения (в том числе больное горло, кариозные зубы и т.д.).
Вторая группа факторов касается развития иммунодефицита. Здесь кроется ответ на вопрос: почему заражены многие, но болеют далеко не все. Все дело как раз в иммунитете. Если защитная система ослаблена, вирусы и бактерии поднимаются в полный рост и наращивают активность. Среди причин иммунодефицита выделяют:
- Частый бесконтрольный прием антибактериальных фармацевтических средств. Антибиотики назначают только по строгим показаниям. Самостоятельный прием таких лекарств нужно исключить.
- Бесконтрольное употребление препаратов на основе эстрогена. Оральные контрацептивы принимаются без назначения врача, порой и без соблюдения дозировки. Это опасная практика, которая ведет прямиком к проблемам с репродуктивной системой. Ослабевает местный и общий иммунитет, наступают гормональные нарушения. Это прямая дорога к стабильному иммунодефициту, который трудно скорректировать.
- Злоупотребление алкоголем. Алкогольные напитки в больших количествах угнетают выработку Т-лимфоцитов и лейкоцитов (белых кровяных телец). Это доказанный факт. Максимально допустимое количество алкоголя в сутки составляет не более 30-50 мл. Только качественное красное вино.
- Табакокурение. Также доказано, что организм представительниц слабого пола реагирует на табак и вредные смолы в разы острее, чем организм мужской. «Бонусом» к ослабленному иммунитету идет раннее нарушение фертильности: у курящих женщин менопауза наступает на 3-6 лет раньше физиологического срока.
- Частые острые респираторные заболевания любого типа и характера. Как вирусные, так и бактериальные. Это огромный пласт воспалительных патологий. Сюда входят воспаления верхних дыхательных путей, нижних дыхательных путей, банальные простуды и т.д. Но если они повторяются систематически или текут в хронической фазе — это фактор развития дефицита иммунитета.
- Наличие в анамнезе источников хронического поражения вирусами и бактериями. Особенно опасны кариозные полости, больное горло (тонзиллит) и другие. Как уже было сказано, лимфогенным и гематогенным путями возможна транспортировка болезнетворных агентов.
Наконец, третья группа причин развития инфекций половых органов у женщин — это триггерные факторы. Они непосредственно обуславливают начало болезни:
- Сексуальный контакт. Основной путь проникновения бактерий и вирусов в органы репродуктивной системы. Опасны не только незащищенный, но и защищенные сексуальные контакты, потому нужно соблюдать предельную осторожность.
- Травмы органов. Опасность может нести даже небольшая царапина. Поскольку анатомические структуры богато кровоснабжаются, поражение развивается стремительно.
- Возможно начало заболевания в случае проведения диагностических мероприятий при недостаточной обработке инструментария или травмировании анатомических структур.
Обычно инфекционные болезни формируются при сочетании нескольких групп причин, что делает их полиэтиологическими.
Симптомы
Гинекологические инфекции у женщин список и симптомы:
- Кандидоз. Поражение грибками рода Кандида развивается часто. Имеет и другое название — молочница.
- Гонорея. Провоцируется гонококками, особыми бактериями. Гонорея протекает тяжело, часто вызывает спаечные процессы в малом тазу. Это чревато снижением фертильности и проблемами с репродуктивной системой вообще.
- Хламидиоз. Вызывается хламидиями.
- Микоплазмоз. Микоплазмы — гетерогенная группа патогенных микроорганизмов. Включают в себя в том числе уреаплазмы.
- Герднереллез. Гарднереллы обитают во влагалище практически каждой женщины. Поражение этими организмами также называется дисбактериозом влагалища.
- Трихомониаз.
- Герпес генитальный. Провоцируется штаммом второго типа. Лечится крайне сложно.
- Папилломатоз. Всего насчитывается более 500 штаммов вируса папилломы человека. Однако лечение однотипное.
Симптоматика также весьма схожа при разных болезнях. Выделяют следующие общие проявления:
- Боли внизу живота. Отдают в лобковую зону, пах, бедра, почки и ягодицы. Боль усиливается при мочеиспускании, физических нагрузках, перемене положения тела, при сексуальном контакте. Интенсивность болевого синдрома разнится от случая к случаю: чем интенсивнее процесс, тем сильнее ощущения.
- Жжение и зуд при мочеиспускании.
- Нарушения менструального цикла. Он становится чрезмерно длинным или коротким, возможны задержки. Имеет стремительный характер: выделения обильны, присутствует сильная боль, что нехарактерно для нормального течения процесса.
- Выделения из половых ходов. Классический симптом инфекционных заболеваний гинекологического профиля. Выделения разнятся от случая к случаю. При гонорее, поражениях герпетического характера, поражениях стафилококками и стрептококками они бурые, с неприятным гнилостным запахом, обильны. При гарднереллезе прозрачные или серые с характерным рыбным запахом. Остальные описанные заболевания проявляются светлыми выделениями без запаха.
- Нарушения мочеиспускания. Наиболее часто — поллакиурия. Частые непродуктивные позывы к посещению туалетной комнаты.
- При вторичном вовлечении в процесс мочеотделительной системы развиваются симптомы со стороны почек или мочевого пузыря (возможен цистит, уретрит, либо пиелонефрит).
Куда активнее проявляется папилломатоз. Помимо уже указанных симптомов формируются видимые образования на стенках влагалища и вульвы. При глубоком их залегании могут быть не видны без специализированного исследования. Различны по формам. Часто свисают на длинной ножке. Кондиломы (разновидность папиллом) формируют целые очаги розоватых остроконечных новообразований. Удаляются они только хирургическим путем.
Инфекционные заболевания по гинекологии множественны. Представлены лишь наиболее распространенные.
Диагностика
Диагностировать болезни не так сложно, куда сложнее их вылечить. Проблемами указанного профиля занимаются гинекологи в тандеме с дерматовенерологами. На первичном приме проводится устный опрос пациенток на предмет жалоб, их давности и характера. Обязательно врач собирает анамнез.
Основная роль отводится лабораторным диагностическим мероприятиям. Требуется проведение следующих обследований:
- ПЦР-диагностика. Позволяет выявить типичного вирусного возбудителя в структурах органов репродуктивной системы. Используется мазок из влагалища и цервикального канала.
- ИФА. Схожая методика обнаружения вирусных структур. Биоматериал исследуется на предмет наличия специфических иммуноглобулинов разных типов.
- Серологические исследования. Используются для дифференциальной диагностики бактериальных поражений.
- Общий анализ крови. Дает классическую картину воспалительного процесса с повышением концентрации лейкоцитов, высокой скоростью оседания эритроцитов.
- Бактериологический посев мазка на питательные среды. Дает возможность определиться с чувствительностью к антибиотикам.
- УЗИ.
Визуальная оценка также может сообщить врачу многое. Обязателен общий анализ мочи и мазок из уретры.
Лечение
Применяются препараты разных фармацевтических групп:
- Антибиотики, в том числе противогрибковые, противопротозойные и противовирусные средства, в зависимости от типа возбудителя.
- Противовоспалительные нестероидного происхождения.
- Кортикостероиды.
- Спазмолитики.
- Диуретики при поражении почек и циститах.
- Антисептические растворы для обработки влагалища (спринцевания).
Конкретные наименования лекарств подбираются специалистом. Самолечение категорически запрещено. Все лекарства могут быть использованы в форме растворов, суппозиторием (свечей), а также таблеток для перорального приема.
Папилломы лечатся криодеструкцией. Остроконечные кондиломы иссекаются хирургическим путем.
Гинекологические вирусные и бактериальные болезни множественны по своему характеру, но все они, так или иначе, похожи. Самостоятельно сделать нельзя ничего. Велик риск усугубить состояние и осложнить дальнейшую терапию. Требуется помощь грамотного специалиста по гинекологии или дерматовенерологии.
Поделиться:
Женские половые инфекции: симптомы, причины и лечение.
Женские половые инфекции относят к группе заболеваний, путь передачи которых – половой. Это патологии, которые могут быть вызваны бактериальной инфекцией, простейшими или вирусами. К таким патологиям относят: папилломавирусную, герпетическую, микоплазменную, уреаплазменную, гонококковую, хламидийную инфекции, трихомониаз и др.
Особенность ИППП состоит в том, что они могут передаваться и другими способами (например, контактным путем). Способны поражать как половую, так и остальные системы органов, вызывая в них патологические процессы. Инфекция женских половых органов может проявляться различными клиническими проявлениями. Они зависят не только от вида возбудителя, но и его места локализации.
Виды половых инфекций у женщин
К числу возбудителей воспалительного процесса гениталий относят не только патогенную, но также и условно-патогенную микрофлору. Как правило, в составе нормального вагинального биоценоза патогенная флора всегда отсутствует.
В случае проникновения в вагинальную микрофлору начинает размножаться и вызывает воспаление, свойственное данной разновидности возбудителя.
У женщин инфекции половых путей вызывают следующие виды патогенных микроорганизмов:
- ВПЧ (папилломавирус, вирус папилломы человека) вызывает появление новообразований на коже и слизистых, провоцирует развитие эрозивного процесса шейки матки. При отсутствии своевременной терапии, процесс может привести к раку.
- Вирус герпеса
- Возбудитель хламидиоза (хламидии)
- Трихомонада, приводящая к трихомониазу
- Гонококки – возбудители гонореи
- Возбудитель сифилиса (бледная трепонема)
Условно-патогенная флора, активизировавшись, может вызывать воспаление. Но вызываемые ими болезни не являются венерическими.
Условно-патогенные микроорганизмы являются естественными обитателями вагинальной флоры.
При сдвиге кислотно-щелочного баланса вагинальной среды эти микроорганизмы способствуют развитию воспалительного процесса в мочеполовой системе.
К группе условно-патогенной флоры, которая провоцирует развитие кольпита, уретрита неспецифической природы, бактериального вагиноза относят:
- гарднереллу
- стрептококковую инфекцию
- стафилококков
- дрожжеподобные грибки и др.
Причины инфицирования у женщин
Возникновение половых инфекций у женщин связано с проникновением в организм возбудителя заболевания.
К факторам риска, способствующим инфицированию, относятся:
- сексуальный контакт с партнерами, ведущими асоциальный образ жизни и неразборчивую половую связь
- недостаточная или отсутствие личной гигиены
- использование некачественных противозачаточных средств
- гемотрансфузии во время операций
- трансплантация органов
- донорство
Провоцирующими факторами являются ослабление иммунной защиты и злоупотребление вредными привычками.
Также нарушения в питании (недостаток витаминов и микроэлементов), физические переутомления, частое пребывание в состоянии стресса. Инфицирование организма ИППП способствуют плохому самочувствию. Даже могут привести к серьезным последствиям, таким, как бесплодие и даже летальный исход.
Как проявляются инфекции женских половых органов
В преобладающем большинстве случаев у женщин наблюдаются следующие симптомы присутствия половой инфекции:
- болезненные ощущения во время акта мочеиспускания
- достаточно частый поход в туалет, при этом суточный диурез не изменяется
- наличие зловонно пахнущих белей, выделяющихся из половых путей
- болезненность и дискомфорт во время полового акта
Симптомы инфекции проявляются характерно для определенного вида возбудителя заболевания половых органов. К примеру:
- для папилломавирусной патологии характерно образование бородавчатых наростов и кондилом в аногенитальной зоне
- для грибковой инфекции (кандидоза) – наличие творожистых выделений белого цвета с запахом кислого молока и сильного зуда
- для сифилиса – образование язвенных поражений (твердого шанкра) на гениталиях и увеличение паховых лимфатических узлов
- для гонореи характерны гнойные выделения и гиперемия слизистой вульвы
- для трихомонадного кольпита – наличие пенистых выделений с запахом тухлого мяса
- для генитального герпеса характерно наличие пузырьков с прозрачным содержимым и сильное жжение в зоне поражения. Нередко наблюдается повышение температуры тела.
В большинстве случаев, симптомы проявления инфицирования у женщин зависят от того, где произошло поражение.
- Если инфекция локализована в мочеиспускательном канале, то будут присутствовать жалобы на частое посещение туалета, а также боль и дискомфорт при мочеиспускании.
- Симптомы инфекции половых губ будут проявляться гиперемией и отеком слизистой, а также болью при прикосновении.
- При поражении цервикального канала (цервиците) женщина будет предъявлять жалобы на наличие кровянистых выделений вовремя или после полового акта.
- воспаленный эндометрий (эндометрит) даст о себе знать патологическими проявлениями нарушения менструального цикла в виде болезненных ощущений внизу живота.
Сроки появления первых признаков заразности колеблются в зависимости от разновидности патологии.
Инкубационный период ИППП для разных заболеваний индивидуален. Может составить несколько дней или растягиваться во времени до нескольких месяцев и даже лет. В некоторых случаях заболевание может протекать без каких-либо характерных симптомов. Как правило, примерно в 20-40% случаев и даже чаще признаки инфицирования не проявляются.
Диагностика женских половых инфекций
На основании только характерных признаков заболевания лечение не будет назначено.
До тех пор, пока не станет ясно, какой вид возбудителя спровоцировал воспалительный процесс. Поэтому, какая бы ни была половая инфекция, одни только симптомы не могут служить основанием для постановки диагноза. Лечение должно быть назначено только по результатам лабораторной диагностики.
Для уточнения диагноза проводят следующие виды анализов:
- Бактериоскопическое исследование эффективно, если инфекция локализована во влагалище и мочеиспускательном канале.
- Бакпосев выделений из вагины и уретры.
- Проведение ПЦР диагностики с целью обнаружения генетического материала возбудителя, независимо от того, где локализована инфекция.
- Исследование крови на наличие антител к возбудителю, который мог служить причиной развития у женщины инфекции половых органов.
Откуда берут анализы на женские половые инфекции
Бактериальная инфекция доступна для обнаружения в мазках, которые берут из половых путей. Она также может присутствовать во рту и в заднем проходе, если женщина занимается оральным или анальным сексом. В таком случае у женщин инфекции, передающиеся половым путем, могут проявляться признаками воспаления полости рта. Например, в виде стоматита, ангины, фарингита. А также прямой кишки (симптомами проктита). Поэтому при наличии данной симптоматики врач должен взять мазок не только изо рта, но и из ануса.
Откуда будет доктор брать биоматериал на исследование зависит от:
- данных собранного врачом анамнеза, т. е. от того, в какой вид полового контакта могла вступать пациентка с половым партнером, инфицированным заразной болезнью;
- полученных данных в результате осмотра и предъявляемых жалоб женщины (наличие высыпаний, гиперемии, отека и боли в горле, а также характера выделений из ануса).
Какой врач лечит женские половые инфекции
Лечение инфекционных поражений половой системы у женщин, проводит не один специалист, а разные. Объясняется такой подход к лечению способностью возбудителей поражать, как гениталии, так и другие системы органов.
Лечение патологических процессов, вызванных инфицированием женской половой системы, как правило, проводится следующими специалистами:
- дерматовенерологом
- гинекологом
- инфекционистом
- гепатологом
- гастроэнтерологом
- ревматологом
Дерматовенеролог – это специалист, который может провести обследование и назначить соответствующий курс лечения.
К данному специалисту женщина может обратиться в следующих случаях:
- если случился секс с заразным половым партнером;
- при наличии контакта без использования средств защиты с мужчиной, по поводу здоровья которого имеются сомнения;
- при появлении высыпаний или язвенных образований на слизистой гениталий или кожных покровах различных участков тела;
- возникновение кожных новообразований;
- если на слизистых появились кондиломы.
Кроме обследования с дерматовенерологом можно обсудить оптимальные способы контрацепции. Также попросить помочь подобрать превентивное лечение (медикаментозную профилактику) вензаболеваний.
Но, как правило, любая женщина первоначально старается посетить гинекологический кабинет.
Причинами, которые способствуют обращению женщины к доктору, чаще всего, являются:
- появление патологических белей
- болезненность в зоне гениталий
- наличие неприятного запаха из половых путей
- дискомфорт во время полового контакта
- ненормально протекающая беременность
- невозможность зачатия (бесплодие)
Врач-гинеколог также решает вопросы, связанные с осложнениями инфекционного процесса и патологией репродуктивной функции женщины.
Инфекционист проводит лечение ВИЧ-инфицированных, зараженных гепатитом В и С, герпетической и цитомегаловирусной инфекцией.
Гастроэнтеролог и гепатолог – это специалисты, которые проводят лечение заболеваний желудочно-кишечного тракта, в том числе печени.
Их основная роль – это лечение и наблюдение за больными, пораженными вирусным гепатитом В и С.
Врач ревматолог – это доктор, пациентами которого являются больные с аутоиммунными патологиями.
Также с болезнями, способствующими разрушению соединительной ткани. Так, например, хламидийная инфекция может послужить причиной проявления синдрома Рейтера. Это заболевание, которое проявляется поражением суставов, конъюнктивы глаз и слизистой гениталий.
Как и чем лечить женские половые инфекции
Способ терапии зависит от вида инфекции, вызвавшей патологический процесс.
Инфекция женских половых органов вызывается различными группами микроорганизмов.
Поэтому в зависимости от заболевания назначаются определенные препараты.
- Болезни, которые вызываются бактериями (хламидиоз, сифилис, гонорея) лечат антибактериальными препаратами. Какие надо пить антибиотики скажет врач после полного обследования. В связи с тем, что с каждым годом половые инфекции вырабатывают все большую устойчивость к антибиотикам, болезни становится труднее лечить, так возбудители приобретают устойчивость к антибиотикам, которые ранее с ними отлично справлялись. Благодаря ей справляться с инфекцией становится с каждым разом все трудней и вариантов терапевтического воздействия практически не остается. Они могут применяться в разных формах: в виде инъекций или таблеток. Для лечения циститов используют Монурал. При сифилисе назначают антибиотики пенициллинового ряда. Их вводят внутримышечно. Для лечения триппера используют Цефтриаксон, который назначают внутривенно или внутримышечно
- При генитальном герпесе и ВИЧ-инфицировании применяют препараты с антиретровирусным действием. Они способны ослабить воздействие вируса, но не могут полностью избавить человека от инфекции. Вирус остается в организме навсегда.
- При трихомониазе назначают протозойные препараты. Например, Тинидазол или Орнидазол.
- Для лечения гепатита назначают прием иммуномодуляторов и антиретровирусных средств. Иммуномодуляторы помогают защитить печень от токсического воздействия антивирусных средств.
- Для лечения грибковых патологий применяются препараты с фунгицидным действием. Назначаются препараты системного и местного действия. Применение средств для местного лечения является основным при кандидозе. Назначаются вагинальные свечи или таблетки. Назначаются препараты для внутреннего применения с флуконазолом или Клиндамицин. Их эффективность отмечается в 90% случаев. При отсутствии эффекта после лечения берут анализы для посева биоматериала на чувствительность к антимикотическим препаратам. На основе полученных результатов проводится дальнейшая терапия.
- Терапия заболеваний, вызванных вирусами, зависит от разновидности возбудителя. При ВПЧ производят удаление новообразований с дальнейшим назначением иммуномодуляторов.
Инстилляции уретры при женских половых инфекциях
Для лечения некоторых половых инфекций (например, при гонорее) показано промывание влагалища или мочевого пузыря антисептическими растворами. Их впрыскивают во влагалище или уретру. Промывание растворами антисептиков способствует быстрому уничтожению патогенной флоры.Провести инстилляцию необходимо в течение первых двух часов после незащищенного полового контакта, таким способом можно предупредить инфицирование.
В качестве антисептиков профилактическим действием обладают Мирамистин, Хлоргексидин, препараты, содержащие серебро.
Растворы вводят в мочеиспускательный канал ежедневно или через день.
Инстилляции в мочевой пузырь проводят только в условиях процедурного кабинета, так требуют использования катетера.
Терапия инфекций половых путей во время беременности
Лечение инфекций при беременности представляет для гинеколога некоторые трудности. Так как в этом состоянии не все возможные средства могут применяться. Многие из препаратов обладают для плода токсичным действием.
При беременности введен запрет на применение фторхинолонов и тетрациклинов. Противовирусное лечение может проводиться только Ацикловиром.
Из макролидов наименьшей опасностью обладает Азитромицин.
При гонококковой инфекции предпочтение отдается Цефтриаксону.
К счастью, большая часть препаратов пенициллинового ряда не являются токсичными.
Т.к. даже не способны проникнуть в амниотическую жидкость.
В связи с этим терапия сифилиса антибиотиками показана на любом сроке беременности.
Женские половые инфекции и народная медицина
Медицина за последние годы шагнула далеко вперед. А методы лечения с помощью народных средств не уходят в прошлое и остаются актуальными.
Существует немало способов лечения «бабушкиными методами». По утверждению народных врачевателей, в мире нет таких растений, которые не смогли бы вылечить половую инфекцию у женщины. С помощью лекарственных растений травники рекомендуют готовить травяные отвары. Их используют не только для приема внутрь, но и для спринцеваний.
Пожалуй, травяные отвары способны просто насытить организм минералами и витаминами. Таким образом повлияют на улучшение иммунной защиты, но не смогут уничтожить в организме возбудителей. То есть данный метод стопроцентно несостоятелен.
К тому же самолечение может вызвать определенные осложнения:
- распространение инфекции по восходящему пути
- привести к бесплодию
- способствовать переходу заболевания в хроническое состояние
- негативно воздействовать на внутренние органы и системы органов
В результате таких последствий пациентке рано или поздно придется сходить к врачу.
Но запущенное состояние будет лечиться гораздо дольше и труднее. В сложных случаях может даже потребоваться госпитализация.
Можно ли заниматься сексом во время лечения инфекций у женщины
Во время лечебного процесса приписывается половое воздержание.
Объясняется это следующими причинами:
- чтобы заболевший человек не мог стать источником заражения для других людей
- с целью предупреждения распространения инфекции восходящим путем по организму
- предупреждение дальнейшего травмирования слизистых оболочек, которые уже и так повреждены
Кроме того, во время болезни для многих женщин сексуальные отношения только в тягость.
Так как доставляют чувство дискомфорта:
- Пациентки ощущают болезненность при прикосновении к слизистой гениталий.
- Может отмечаться кровоточивость слизистого эпителия.
- Выделения имеют неприятный запах, который может отталкивать полового партнера.
Если женщина готова к таким ощущениям, то вправе ослушаться доктора и заниматься сексом.
Но, в любом случае, необходимо пользоваться презервативом.
Профилактика женских половых инфекций
Чтобы предупредить возможность инфицирования ЗППП, в настоящее время можно привиться от таких опасных заболеваний, как ВПЧ и гепатит В.
Кроме того, обезопасить себя от половых инфекций можно, если:
- избегать половых контактов с малознакомыми людьми, здоровье которых вызывает сомнения
- использование презерватива
- свести к минимуму нетрадиционные формы секса, особенно с непроверенными партнерами
- использование специальных средств защиты, особенно при половой связи с новым партнером
Куда обратиться, чтобы пройти лечение половых инфекций
При проявлении признаков заражения какой-либо из половых инфекцией надо незамедлительно обратиться к доктору. Это может быть участковый врач гинеколог, либо венеролог, ведущий прием в поликлинике или кожвендиспансере. Специалист даст направление на анализы, результаты которых позволят врачу назначить правильное лечение.
Лечение в Москве можно пройти не только по месту жительства, но и в одной из частных клиник.
Среди преимуществ такого выбора следует назвать:
- наличие возможности углубленной диагностики, позволяющей выявлять скрытые инфекции
- высокий уровень квалификации специалистов
- вежливое отношение медперсонала
- сохранение анонимности
При подозрении на женские половые инфекции обращайтесь к опытным гинекологам и венерологам нашего медицинского центра.
симптомы, список, профилактика, диагностика, выделения, свечи и антибиотики, особенности, лфк, лечение
 Фото: valuavitaly/depositphotos.com
Фото: valuavitaly/depositphotos.comГинекологические заболевания могут не проявлять себя долго и обнаружиться уже в запущенной стадии. Однако есть наиболее распространенные симптомы, наблюдающиеся при большинстве проблем женской половой сферы.
Причины гинекологических заболеваний
Все причины гинекологических заболеваний делятся на внешние и внутренние.
К внешним факторам относят:
- Стрессы, неврозы, депрессивные состояния.
- Ухудшающаяся экологическая обстановка, которая наблюдается в больших городах.
- Раннее начало половой жизни.
- Частая смена половых партнеров.
- Несоблюдение правил гигиены и развитие инфекционных заболеваний.
- Бесконтрольный частый прием антибиотиков.
К внутренним факторам относят:
- Патологии развития женских внутренних органов, например, удвоение влагалища или двурогая матка.
- Атипичное расположение половых органов.
- Гормональные заболевания.
- Самопроизвольные выкидыши или аборты, при которых были произведены медицинские вмешательства, в частности, выскабливание матки.
Основные симптомы
Все болезни гинекологического профиля делятся на 3 группы. К первой группе относятся заболевания, связанные с развитием инфекции в организме женщины. Вторая группа включает в себя патологию эндокринной системы и нарушение гормонального фона. К третьей группе относятся заболевания с развитием гиперпластических или дистрофических изменений, опухолевым процессом.
Встречаются симптомы, которые встречаются при любой болезни из каждой группы. Это:
- Бели — патологические выделения белесоватого цвета, их количество зависит от активности процесса.
- Кровотечения, возникающие вне менструаций. Они могут возникать как в середине менструального цикла, так и в другое время. Кровотечения бывают очень сильными, а бывают мажущими или совершенно незначительными. Порой появляются сразу после полового акта.
- Зуд или жжение в районе половых органов. Жжение бывает незначительным, доставляющим только небольшой дискомфорт. А бывает нестерпимым и мучительным.
- Неприятные ощущения при половом акте, вплоть до боли и невозможности из-за этого заниматься сексом.
- Возникновение дискомфорта или болей во время мочеиспускания.
- В некоторых случаях на половых органах можно обнаружить эрозии или язвы, что свидетельствует о наличии гинекологической проблемы.
- Еще одним симптомом являются боли низа живота, они бывают разного характера: распирающие, тянущие или давящие.
В результате гинекологических болезней могут возникнуть: невынашивание беременности, вторничное бесплодие, выкидыши.
Женские заболевания (по трем группам)
Первая группа, болезни, вызванные инфекциями, чаще диагностируется в результате следующих причин:
- ИППП — инфекции, передающиеся половым путем. Особое место среди них отводится гонореи, трихомониазу, кандидозу, или молочнице, хламидиозу.
- Заболевания вирусной этиологии, которые может вызывать вирус генитального герпеса, ВИЧ, цитомегаловирус или вирус папилломы человека.
- Заболевания гнойно-воспалительного характера: кольпиты, эндометриты, аднекситы, цервициты, пельвиоперитониты, вульвиты и другие.
Симптомы заболеваний первой группы — наличие белых, гнойных выделений, болезненность при половом акте и мочеиспускании, зуд и жжение в области гениталий, а также эрозии и язвы. Развитию воспалительных процессов способствуют любые инфекции, аборты, роды, переохлаждение, манипуляции оперативного и диагностического характера (выскабливание матки, зондирование полости матки, гистероскопия, гидротубации, гистеросальпингография и др.), несоблюдение личной гигиены, неумеренный прием антибиотиков.
Распространению инфекции может также способствовать наличие внутриматочной спирали (ВМС). При ее использовании риск развития воспалительных процессов увеличивается в 4–5 раз. Часто виной оказывается неправильное применение внутривлагалищных тампонов.
Вторая группа гинекологических заболеваний, которые возникли в результате нарушений гормонального фона или эндокринной системы. Симптомы:
- Нарушение менструального цикла.
- Отсутствие месячных или аменорея.
- Уменьшение или увеличение менструального цикла, месячные могут стать скудными или обильными, могут появляться кровянистые выделения вне месячных.
В результате гормональных нарушений могут возникнуть дисфункциональные маточные кровотечения, то есть месячные у женщины становятся ациклическими и нерегулярными. Развивается вторичное бесплодие.
К третьей группе относят опухолевые процессы. Необязательно, чтобы эти процессы были злокачественными. Сюда же относятся и кистозные образования в яичниках, миома матки, изменения шейки матки, такие как псевдоэрозии, эрозии и язвенные изменения. Среди признаков в третьей группе заболеваний женщины чаще отмечают болезненность во время полового акта, кровотечения из половых путей после интимной близости, кровотечения, не связанные с менструациями.
Несмотря на специфические симптомы гинекологических заболеваний, встречаются болезни, которые либо никак себя не проявляют, либо признаки настолько неспецифические, что женщину могут лечить от чего-то другого.
Именно такие болезни чаще всего вызывают осложнения, поскольку обычно их начинают лечить, когда они уже находятся в запущенном состоянии. Вот почему так важно минимум дважды в год проходить профилактический осмотр у гинеколога.
Воспалительные процессы
Воспалительный процесс у женщин может развиваться в наружных и внутренних половых органах. К воспалительным процессам в наружных половых органах относят бартолинит, вагинит и вульвит. Воспаления внутренних половых органов: эндометрит, цервицит, сальпингит, оофорит, аднексит, пельвиоперитонит.
Причины и симптомы
Причиной воспалительных процессов у женщин являются инфекции. Симптомов воспалений немного: боль внизу живота, патологические выделения из влагалища, которые имеют нехарактерную текстуру, цвет и неприятный запах, отечность тканей. Если вы заметили у себя какой-то из симптомов, необходимо обратиться к врачу.
Воспалительные процессы женских половых органов могут носить хронический и острый характер. Если болезнь в острой стадии, симптомы будут ярко выражены: может наблюдаться сильная боль внизу живота, повыситься температура. Однако болезнь может и миновать острую стадию и развиться сразу с хронической. Тогда симптомы будут преходящими, то есть будут меняться по силе: сильные боли будут сменяться временным затишьем, затем вновь возвращаться и т. д. Заболевание может перейти в хроническую стадию и если не вылечить воспаление полностью или не начать лечение.
Бартолинит
Бартолинит — это воспаление бартолиновой железы (это большая железа преддверия влагалища). Возникает в результате несоблюдения гигиены, инфекций, которые передаются половым путем. Заболевание протекает бессимптомно.
Вагинит
Вагинит (кольпит) — воспалительный процесс слизистой оболочки влагалища. Заболевание сопровождается обильными гнойными, слизистыми или гнойно-слизистыми выделениями из влагалища, жжением, зудом, болью и гиперемией слизистой оболочки влагалища. Вагинит может иметь разную природу, от этого зависят и симптомы. Так, при трихомонадном вагините наблюдаются обильные пенистые и гнойные выделения, жжение, зуд. При грибковом (кандидозном) кольпите — белые, творожистые выделения, жжение и зуд в области влагалища. Это характерно для женщин детородного возраста.
У девочек заболевание сопровождается воспалением наружных половых органов. Если кольпит вызван попаданием во влагалище инородного предмета, то выделения могут содержать примесь крови. При бактериальном вагините у девочек наблюдаются скудные выделения, зуд.
Вульвит
Вульвит — воспаление вульвы, наружных половых органов: лобка, малых и больших половых губ, преддверия влагалища, клитора и девственной плевы. Обычно заболевание характерно для девочек и пожилых женщин. Причиной могут послужить расчесы, травмы или трещины эпителиального покрова вульвы, у девочек — острицы. Он может носить острый и хронический характер. При остром вульвите отмечаются жжение, сильный зуд, боль, гиперемия и отек половых органов, налет на них. При хронической стадии симптомы обычно исчезают, но возвращаются периодически и неярко выражены. Однако хроническая стадия может вновь перейти в острую, причем обострения будут учащаться и хуже поддаваться лечению.
Вульвовагинит
Вульвовагинит — это одновременный воспалительный процесс вульвы (вульвит) и влагалища (вагинит). Очень часто встречается именно эта форма заболевания.
Аднексит
Это воспалительный процесс в придатках матки, то есть яичников (оофорит) или маточных труб (сальпингит). Воспалительный процесс могут вызывать стафилококки, микоплазмы, гонококки, хламидии и другие патогенные микроорганизмы. Возбудитель инфекции может попасть в яичники или в маточные трубы вместе с кровью из половых органов, где изначально развился воспалительный процесс. Аднексит может развиться вследствие родов, аборта, инфекций, которые передаются половым путем, несоблюдения правил личной гигиены и из-за ослабленного иммунитета. Заболевание протекает бессимптомно.
Эндоцервицит (цервицит)
Воспалительный процесс слизистой шейки матки. Причинами возникновения являются кишечная палочка, гонококки, стафилококки, стрептококки, инфекции, которые передаются половым путем, разрывы при родах, эрозия шейки матки, некорректный прием противозачаточных таблеток.
Даже при острой стадии заболевания симптомы могут быть выражены очень слабо. Обычно это выделения (бели), зуд, увеличение выделений из влагалища, гиперемия слизистой матки, редко может возникнуть боль в нижней части живота. Болезнь может принять хроническую форму, если не лечить ее. Симптомы хронического заболевания бывают почти незаметны.
Эндометрит
Это воспалительный процесс слизистой оболочки матки. Причиной могут послужить грибковая, бактериальная или вирусная инфекции. Первые симптомы возникают обычно на 3–4 день после заражения. Заболевание может протекать в острой и в хронической форме.
При острой форме воспаления отмечаются: слабость, повышенная температура, показатель СОЭ (скорость оседания эритроцитов) повышен, боли внизу живота, гноевидные жидкие выделения (иногда с сукровицей), при пальпации матка оказывается увеличенной и плотной, а также возникают болезненные ощущения. Острая стадия длится 10 дней. Если вовремя начать лечение, то быстро наступает полное выздоровление. Если лечение проведено неправильно, эндометрит переходит в хроническую форму. Главная опасность этого заключается в том, что может привести к нарушению менструального цикла, развитию кровотечений, к невынашиванию беременности, ноющим болям внизу живота, внутриматочным спайкам.
Спайки — причина бесплодия
В гинекологии этому заболеванию отводят отдельное место.
Спайки (спаечная болезнь) — перетяжки на маточной трубе, возникшие в результате хирургического вмешательства либо воспалительного процесса. Изначальная функция спаек — не дать воспалительному процессу распространиться по организму. Однако, выполнив свою положительную функцию, они наносят организму женщины огромный вред: не дают органам малого таза работать корректно, а также могут привести к бесплодию. Различают три стадии болезни:
- 1-я стадия: спайки располагаются вокруг яичника, маточной трубы или другой области, не мешая захвату яйцеклетки.
- 2-я стадия: спайки находятся между яичником и маточной трубой или другими органами и могут мешать захвату яйцеклетки.
- 3-я стадия: происходит перекрут маточной трубы, нарушение проходимости либо полностью блокируется захват яйцеклетки.
Протекает заболевание бессимптомно. Единственным проявлением болезни является невозможность женщины забеременеть. С этой проблемой пациенты обращаются к гинекологам, в результате обнаруживается спаечная болезнь.
Эрозия шейки матки
Второе по частоте заболевание, с которым приходится сталкиваться гинекологам — это эрозия шейки матки. В результате слизистая оболочка шейки матки начинает постепенно изъязвляется, а здоровые клетки постепенно перерождаться в предраковые. Это заболевание встречается у одной из трех женщин. Часто оно протекает практически бессимптомно либо дает о себе знать едва ощутимыми болевыми ощущениями и мажущимися сукровичными выделениями после полового акта.
Миома матки
Это заболевание досаждает женщинам после 45-летнего возраста. Характеризуется состояние тем, что мышечные клетки начинают патологически разрастаться в стенку матки. Ни влагалищных выделений, ни каких-либо болевых ощущений не бывает. А вот обильные менструальные выделения при этой патологии — обычное явление.
Киста или опухоль яичников
Также часто гинекологи диагностируют либо опухоли, либо кисты. На болевые ощущения женщины также не жалуются, а вот обильные менструальные кровотечения присутствуют практически всегда. Очень часто это заболевание обнаруживается абсолютно случайно, во время обыкновенного профилактического осмотра. Чем раньше будет выявлен опухолевый процесс или киста, тем проще от них будет избавиться. Причем в раковые опухоли может трансформироваться даже самый обыкновенный вирус папилломы человека.
Устойчивое нарушение менструального цикла
Менструальный цикл может либо значительно сократиться, либо значительно увеличиться, нередко также имеет место вторичная аменорея. Это осложнение часто является следствием воспалительного процесса, затрагивающего яичники. Само собой разумеется, все эти осложнения самым негативным образом влияют на способность женщины к зачатию и вынашиванию ребенка.
Профилактика гинекологических заболеваний
Важно регулярно посещать гинеколога, чтобы своевременно обнаружить болезнь.
болезни и симптомы, лечение и отзывы
Автор Мария Семенова На чтение 19 мин. Опубликовано
Воспаление женских половых органов — это обширная и очень распространённая группа заболеваний в гинекологии. Она включает в себя целый комплекс патологий, которые затрагивают все отделы женской репродуктивной системы. Идёт их деление на воспаление наружных и внутренних половых органов.

Так к наружным принято относить вульву, большие и малые половые губы, влагалище и шейку матки. А к внутренним относится матка, маточные трубы, яичники, а также их связки, которые являются неотъемлемой частью женской половой системы.
Чаще всего с проблемой воспаления органов репродуктивной системы сталкиваются женщины репродуктивного возраста.
Поскольку основным способом передачи уже длительное время считают незащищённый половой акт, то воспаление возникает преимущественно у сексуально активной части женского населения. Средний возраст это 20 — 40 лет.
При этом необходимо отметить, что группу риска по воспалениям занимают девушки и женщины имеющие более 3 половых партнеров, в таком случае частота развития патологии возрастает в несколько раз. Из наиболее распространённых воспалений выделяют вагинит, цервицит, эндометрит, эрозию шейки матки и реже аднексит.
Такие воспалительные процессы, как бартолинит встречаются достаточно редко. Очень часто воспаление сопряжено с наличием инфекции, передающееся половым путём.Поэтому при диагностике и наличии патологии следует не забывать о данном виде поражения. Среди инфекций передающихся половым путём в настоящее время лидируют трихомониаз, хламидиоз и гонорея.
Причины воспаления женских половых органов
Что касается таких заболеваний как вульвит, вагинит, цервицит, эндометрит, то это достаточно много возбудителей. Не всегда это специфические микроорганизмы.
При снижении защитных сил организма проявлять свою патогенность могут также условно-патогенные микроорганизмы, которые в норме находятся в женском организме, но иммунные силы не дают им проявить свои воздействия.
К ним относят преимущественно стафилококка, стрептококка, грибы рода Кандида, некоторые вирусные частицы. Из патогенных оказывают своё отрицательное воздействие гонококки, хламидии, трихомонады, и другие.
Факторы, способствующие воспалению
Зависеть они будут от формы процесса:
 В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.- Нарушение правил личной гигиены. Неправильное использование гигиенических средств.
- Наличие сопутствующих заболеваний, как воспалительного, так и не воспалительного происхождения.
- Использование некачественного нижнего белья, не соответствующего размеру или из синтетического материала. Некоторые модели белья могут спровоцировать появление заболеваний.
- Снижение иммунных сил организма. Одним из самых частых провоцирующих факторов могут быть очаги хронической инфекции или переохлаждения.
- Недостаточно полноценное питание. Особенно в данном случае провоцирующим выступает употребление большого количества простых углеводов и сахара.
- Сахарный диабет является одним из провоцирующих факторов в развитии кандидоза.
Симптомы заболевания
Они могут быть абсолютно различными:
 Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.- Также это выделения из половых путей, характер при разном воспалении различный, но всегда патологический.
- Кроме того, это может быть зуд и жжение в области половых органов. В некоторых случаях подобный признаке воспаления настолько выражен, что нарушает образ жизни женщины и приводит к повышению нервной возбудимости.
- Может возникать и нарушение общего состояния, оно выражается в проявлении интоксикации, связанной с воспалительным процессом, повышением температуры тела и в некоторых случаях изменением работы органов и систем.
Формы заболевания
Во первых, разделяю все воспаления женских половых органов по причине, способствующей ее формированию:
- Бактериальная
- Грибковая
- Вирусная.
Также это стадии развития воспаления:
- Острая
- Подострая
- Хроническая
- Латентная.
Виды воспалительных заболеваний женских половых органов
Вульвит
Это воспаление наружного отдела вульвы. Встречается у представительниц женского пола, девочки наиболее подвержены данному воспалительному процессу.
При этом частота данного воспаления связана с тем, что вульва имеет доступное в анатомическое плане расположение для проникновения инфекционного фактора.
В настоящее время выделено несколько вариантов развития воспаления,среди них инфекционный вульвит неспецифической причины, а также специфическое воспаление и строфическое поражение, связанное с недостаточностью гормонального фона.
Симптомы вульвита:
 Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.- Некоторые женщины даже не замечают каких-либо симптомов, а выявляется воспаление лишь при осмотре у специалиста.
- А также это наличие покраснения наружных половых органов, присоединение зуда, жжения.
- Выделения имеют патологический воспалительный характер, зависеть они будут от того, кем спровоцирован процесс. Количество их также зависит от развития и степени воспаления. В некоторых случаях может присоединяться выраженный дискомфорт, появляются позывы к мочеиспусканию, дизурия и рези.
- Во время полового акта имеется сильное болевое раздражение, в последствии женщины видят появление кровянистых выделений, связанных с повреждением слизистой. Она становится во время воспаления вульвы отечной, рыхлой и уязвимой.
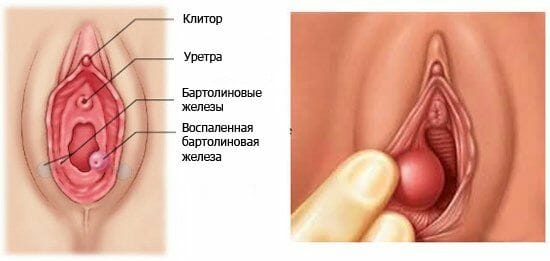
Бартолинит
Это воспалительное поражение наружного отдела половых путей — бартолиновых желёз. В норме они выполняют очень важные функции, направлены на выработку слизи в область влагалища, а также смазки для обеспечения полноценного акта.
Рассмотрим данное заболевание подробнее:
- Механизм заражения связан с анатомическими особенностями расположением железы. Это связано с тем, что выводной проток расположен в области преддверия влагалища, поэтому имеется широкий доступ поступления микроорганизмов.
- Могут быть возбудители из влагалищной среды или из окружающего пространства, из-за тесной анатомической связи с прямой кишкой.
- Кроме того, для того, чтобы возбудитель проявил свои патогенные свойства необходимо воздействовать провоцирующим факторам, способствующим снижению иммунитета, в основном местного. К ним относят бритьё чужими инструментами или старыми лезвиями, несоблюдение правил личной гигиены, ношение тесного белья, особенно из синтетических материалов.
- Воспаление достаточно редко встречающееся, преимущественно возникает в возрасте 25 — 35 лет, очень часто может сочетаться с другими воспалительными патологиями половых органов. Начинает первоначально, как правило, остро.
Женщина отмечает:
- Появление сильного болевого раздражения в области входа во влагалище.
- Она не может нормально работать, с трудом садиться и половой контакт невозможен.
- На половой губе можно пропальпировать образование, размеры могут быть различными, от 2-3 см до 10 см, консистенция на начальном этапе мягковатая.
- Кожа имеет повышенную температуру, по сравнению с другими участками.
Если воспаление не вылечить на данном этапе, то в последствии оно переходит в хроническое течение или развитие таких осложнений как кисты или абсцессы.
Когда заболевание переходит в абсцесс, то опухоль имеет плотную консистенцию, размеры в большинстве случаев большие, форма округлая или овальная, а в некоторых случаях появляется флуктуация. Общее состояние нарушается, поднимается температура, появляются признаки интоксикации, иногда она перетекает в лихорадку. Воспаление бартолиновой железы требует обязательного лечения.
Цервицит
Это воспаление шейки матки. Она является промежуточным участком между внутренними и наружными половыми органами. При этом идёт вовлечение в патологический процесс слизистой оболочки. Поскольку шейка матки имеет разделение на два основных участка— экзоцервикс и эндоцервикс.
На наружных отделах преимущественно расположен многослойный плоский эпителий, в то время как внутри ее выстилает цилиндрический. Именно воспаление цилиндрического эпителия наиболее опасно, так как повышается риск перехода его на матку.
Вызывать цервицит могут различные факторы, среди них бактерии, вирусы или грибы. Большое значение играет наличие провоцирующих факторов, способствующих развитию воспаления.
Для цервицита это:
 Частая смена половых партнеров без использования презервативов.
Частая смена половых партнеров без использования презервативов.- Наличие инфекций передающихся половым путём, а также нарушение микробиоценоза влагалища.
- Частые переохлаждения, воспаления во влагалище или матке, а также снижение иммунитета. Этому может способствовать вирус иммунодефицита человека.
- Наличие вируса папилломы человека, именно тех типов, которые являются тропарями к шейке матки.
В большинстве случаев воспаление шейки матки протекает бессимптомно. Поэтому выявляется оно часто лишь при осмотре женщины специалистом.
Лишь в некоторых случаях это наличие выделений из половых путей. Во время влагалищного осмотра выявляется покраснение слизистой оболочки, наличие усиленного сосудистого рисунка, а также очаговых дефектов слизистой оболочки. Из наружного зева появляется отделяемое преимущественно патологического характера, от сливкообразного до гнойного.
Эрозия шейки матки
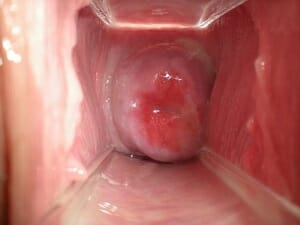 Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки.
Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки.
Возникать данный процесс может у женщин в любом возрасте, но частота повышается у сексуально-активных женщин.
Средний возраст данной группы это 18 — 35 лет. Это связано с частой сменой половых партнеров.
Особую опасность данная патология вызывает при сочетании папилломавирусной инфекции с дефектом слизистой оболочки.
Наиболее опасными типами считают 16 и 18, они могут способствовать развитию онкологического процесса. В большинстве случаев эрозия шейки матки сочетается с воспалением в шейке и влагалище, может становиться следствием этого процесса.
Протекает она, как правило, бессимптомно. Женщина не будет чувствовать боли из-за того, что шейка матки лишена болевых рецепторов, а значит воспаление будет проявляться только морфологически. Может лишь проявляться появлением кровянистых или коричневых выделений, особенно после полового акта.
Выявляется она преимущественно при осмотре в зеркалах гинекологом. Можно увидеть дефекты на слизистой оболочке экзоцервикса шейки матки, в данном случае шейка не будет равномерно гладкой и розовой. На ней появляется гиперемия, кровоизлияния, дефекты слизистой оболочки, а так же признаки старого воспалительного процесса.
Эндометрит
Это воспалительный процесс, который характеризуется поражением слизистой оболочке полости матки.
Патологическое состояние затрагивает функциональные клетки, которые отторгаются при менструации.
Процесс может иметь различное течение, это либо острое или хроническое .
Острый процесс имеет яркую клинику:
 Женщина отмечает выраженную болезненность, в области нижних отделов живота.
Женщина отмечает выраженную болезненность, в области нижних отделов живота.- Половой акт становится резко болезненным. Боль имеет острый характер, в последствии она становится тянувшейся и ноющей. Она нарушает нормальную жизнь женщины, ухудшает работоспособность и переносимость физической нагрузки.
- Может повышаться температура тела, она достигает фебрильных и субфебрильных цифр.
- Из половых путей могут быть выделения патологического характера, на начальных этапах этотсерозные, в последствии это сукровичные и реже гнойные.
При хроническом течении процесса симптоматика, как правило, стёрта. Болевой синдром в данном случае имеет стертое течение, боль ноющая незначительно выраженная. Она усиливается при физической нагрузке, половом акте и т.д.
В осенне-весенний период может происходить обострение процесса. Температура при хроническом процессе обычно не поднимается, лишь в редких случаях бывает субфебрильной.
Может отмечаться также и латентная, при которой клиника бывает очень стертой, но она как правило самая коварная, так как идёт нарушение в органе, и очень часто развиваются осложнения, а лечения, как правило, не назначается.
Аднексит
Это распространённое воспаление яичников у женщины. Является очень опасной патологией, так как не вовремя вылеченный процесс приводит к развитию осложнений. Группу риска по воспалению придатков составляют женщины молодого возраста, это 20 — 30 лет.
Острый процесс начинает развиваться как правило быстро:
 У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области.
У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области.- Может нарушаться мочеиспускание, оно становится болезненным, кроме того, учащенным.
- Ухудшается общее состояние, повышается температура тела, возрастает интоксикация.
- Женщина испытывает боль во время полового акта.
Воспаление яичников может распространяться на близлежащие ткани, что в некоторых случаях осложняется сальпингоофоритом, пеливиоперитонитом, разлитым перитонитом.
При переходе острого процесса в хронический, болевой синдром становится менее выраженным. Беспокоить он начинает женщину при обострении воспаления или в осенне-весенний период. Данное течение воспаления может приводить к спаечному процессу в органах малого таза.
Может нарушаться менструальный цикл, он склонен к задержкам и отсутствию наступления овуляции. Латентное течение воспаления приводит к бесплодию.
Кандидоз
Это воспалительное заболевание органов половой системы. Может возникать на любых этапах наружных половых органов. Причиной данного воспаления является гриб рода Candida .
Это условно-патогенный возбудитель, который в норме находится на кожных покровах и слизистых оболочках и при нормальном состоянии иммунитета не возникает воспаления.
Характеристика кандидоза:
- Для развития патологического процесса необходимо воздействие провоцирующих факторов. Среди них тяжелые эндокринные и соматические заболевания, нарушение образа жизни, гигиены и питания, а также половой путь передачи.
- Характеризуется кандидозное воспаление появлением сильного зуда и жжения, способствующего раздражению слизистых оболочек и кожных покровов. На месте поражения появляется в различной степени выраженности отек, который так же сопровождается покраснением слизистой оболочки.
- Для женщины подобный симптом способствует нарушению общего состояния, появляется ухудшение самочувствия, изменяется качество сна, а также повышается нервозность и переносимость к стрессу. Мочеиспускание проявляется императивными позывами, резями и в некоторых случаях выраженной болью.
- Температура тела, как правило, остаётся нормальной. Обычно она повышается после присоединения бактериальной или вирусной инфекции.
- Основным проявлением кандидоза половых органов являются обильные творожистые выделения из половых путей. Обычно цвет их белый или слегка желтоватый. Консистенция густая, имеющая плотные вкрапления. Именно за счёт этого их называют творожистыми, а заболевание молочницей.

Инфекционные воспаления
Гонорея
Гонорея — это воспалительное поражение, относящееся к классу специфических. Вызвано оно специфическим микроорганизмом, относящимся к грамотрицательным группам.
Характеристика заболевания:
- Данный возбудитель относится к специфическим, поражает преимущественно слизистые оболочки мочеполового тракта. В результате идёт воспалительный процесс, который может затрагивать все отделы половой системы.
- Возбудитель является чувствительным, поэтому в окружающей среде быстро погибает.
Воспаление вызывается в большей степени среди лиц женского пола.
Симптомы:
 Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.- Выделения имеют гнойный характер, достаточно обильные с желто-зелёным оттенком и неприятным запахом.
- При переходе процесса на верхние отделы мочеполового тракта нарушается общее состояние, повышается температура тела до фебрильных цифр, реже она субфебрильная.
- Появляется боль в нижних отделах живота, она может стать интенсивной. При несвоевременном лечении процесса происходит переход гонококковой инфекции на другие участки, что ведёт к развитию перитонита или объемного образования.
Хламидиоз
Это одно из специфических воспалительных заболеваний мочеполового тракта. В настоящее время данная патология является очень распространённой. Это связано с тем, что возбудитель это хламидий — внутриклеточный микроорганизм, который является тропным к органам мочеполовой системы.
Он устойчив к факторам окружающей среды, легко передаётся при контакте, а также слабо восприимчив к лекарственным средствам. Именно поэтому это воспалительное заболевание у многих женщин приводит к развитию осложнений. Среди них самыми распространёнными являются бесплодие и спаечный процесс.
Наиболее часто выявляется хламидиоз у женщин в возрасте 25 — 40 лет. При этом данные характеристики связаны с тем, что женщины относятся к группе риска по воспалительным заболеваниям из-за высокой сексуальной активности, планирования беременности, а также частого посещения специалистов с возможным диагностическим исследованием.
Симптомы:
- Очень часто хламидиоз никак себя не проявляет или симптоматика слабо выражена. В большинстве случаев выявляется это воспаление лишь при случайном исследовании по поводу периодических тазовых болей или бесплодия.
- Иногда женщину беспокоит зуд и выделения из половых путей. Появляются выделения имеющие патологический характер, они становятся жидкими, почти прозрачными, сопровождающиеся иногда зудом. Отделение происходит обычно в утренние часы, спустя 20 — 30 минут после пробуждения.
- При длительном течении выявляется болевой синдром, имеющий слабо выраженное течение, усиливается при физической нагрузке или половом акте. В последствии приводит к таким осложнениям как внематочная беременность или бесплодие, связанное с хроническим воспалением в полости матки.
Герпес
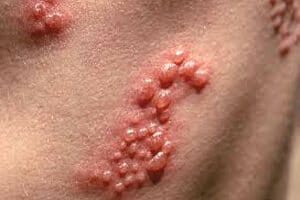 Это вирусное поражение органов репродуктивной системы. Вызывается заболевание вирусом простого герпеса.
Это вирусное поражение органов репродуктивной системы. Вызывается заболевание вирусом простого герпеса.
Существует несколько его разновидностей, каждый из которых вызывает поражение того или иного отдела в организме.
В данном случае идёт преимущественное поражение органов репродуктивной системы, в частности, наружных отделов.
При этом встречается герпес как у мужчин, так и женщин, но представительницы прекрасного пола более подвержены данной патологии.
Возрастные группы, которые имеют воспаление половых органов, вызванное герпесом также различны, но большая часть это 20 — 40 лет. Подобный коридор обусловлен тем, что именно в данном периоде человек может иметь наибольшее количество партнеров и сексуальная жизнь является очень разнообразной.
Симптомы:
- Характеризуется заболевание вовлечением в патологический процесс слизистых оболочек половых органов, а также кожных покровов.
- При этом отмечается появление пузырьков, которые наполнены жидким содержимым, имеющие слегка желтоватый цвет. Размеры данных образований различны, от нескольких миллиметров до сантиметров, это связано с тем, что они могут сливаться. При этом проявляется выраженная болезненность, постоянный зуд, а при нарушении целостности и жжение.
- В последствии элементы, лишенные защитной плёнки покрываются корками и к ним может присоединиться бактериальный процесс. Изменяется общее состояние, может повышаться температура тела и нарастать интоксикация.
Последствия воспалительных заболеваний
- Одним из самых распространённых осложнений является переход воспаления в хроническое течение.
- Кроме того, могут развиваться рецидивы процесса.
- При воспалении шейки матки может развиваться хронический процесс с дальнейшим формированием злокачественного процесса.
- Верхние половые органы склонны к развитию бесплодия у женщин репродуктивного возраста, а так же невынашивания и самопроизвольных выкидышей.
- У женщин на фоне воспалительных процессов может нарушаться менструальный цикл и менструация становится более болезненной и продолжительной.
- При массивном воспалении может возникать гнойный очаг, который требует оперативного лечения.
- При распространении воспаления на соседних органах есть риск угрозы жизни.
Лечение
Вульвит
Лечить воспаление вульвы рекомендуется преимущественно местными средствами. Выбор препаратов будет зависеть от этиологического фактора.
- У девочек, а также при неспецифическом поражении можно воспользоваться назначением подмываний. К ним следует отнести хорошие растворы с противовоспалительным эффектом, такими как Фурацилин, Хлоргексидин и отвар ромашки или календулы.
- При выраженном воспалении могут быть использованы антибактериальные или противовирусные, а также противогрибковые средства в виде кремов и гелей.
Цервицит
Данный вид воспалён я требует, как правило, назначения комплексного лечения.
- В развитии процесса требуется исключить вирусное поражение шейки матки. Применяются таблетированные средства и местные формы лекарственных препаратов.
- При точном уточнении причины воспаления средства подбираются с учетом чувствительности, а при неспецифическом процессе данное воспаление обычно устраняется при правильно подобранном лечении без проблем.
- Женщине не требуется госпитализация в стационар, а так же прерывания рабочего процесса.
Эндометрит и аднексит
Эти воспаления требуют обязательного и своевременного лечения из-за высокого риска развития осложнений.
Режим будет подбираться исходя из стадии течения процесса:
- При тяжелых состояниях требуется госпитализация в стационар. Этиопатогенетической терапией считается антибактериальное или противовирусное лечение. Путь введения подбирается исключительно парентеральный, лишь по окончании лечения можно выбирать лекарства в таблетированной форме.
- Кроме этого, нужно проводить дезинтоксикационную терапию. Для этого используются кровозамещающие и изотонические растворы в сочетании с витаминами.
- После основного курса требуется проведение противорецидивных курсов, направленных на предотвращение развитие осложнений или повторных воспалений.
- При формировании объёмного образования или переходе воспаления на другие органы с развитием гнойного процесса требуется хирургическое вмешательство с возможным промыванием, удалением образований и дренированием с введением антибактериальных средств.
Бартолинит
Тактика в данном случае будет зависеть от стадии воспалительного процесса:
- На начальных этапах это может быть назначение противовоспалительных препаратов и антибиотиков, а также местных антисептиков.
- При развитии гнойного процесса и развития отграниченного образования или переходе в абсцесс необходимо хирургическое вмешательство с последующим дренированием воспалённой полости.
- Назначение тепловых или физиопроцедур до вскрытия полости строго противопоказано, так как это может привести к генерализации процесса.
Кандидоз
Воспаление половых органов требует назначения этиотропной терапии, это противогрибковые средства. Форма лекарственных средств подбирается исходя из уровня поражения:
- При вульвитах это могут быть крема или растворы, обладающие противогрибковой активностью. К ним относится раствор пищевой соды, который наносится на кожные покровы и снимает воспаление.
- При воспалениях полости влагалища можно использовать не только форму крема и мази, но наиболее эффективной и распространённой являются вагинальные свечи или таблетки. Это могут быть препараты только с противогрибковым механизмом или же комплексным действием (недорогой Флуконазол или Флюкостат). Кроме этого в комплексе с местной терапией назначаются системные таблетированные формы.
Очень часто кандидоз склонен к рецидивированию. В данном случае даже при отсутствии признаков воспаления требуется систематическое назначение средств.
Другие заболевания
- Лечение воспалений, вызванных инфекциями передающимися половым путём, требуется после точного подтверждения причины. Для этого необходимо подбирать средства после определения чувствительности. После проведения лечения необходимо проводить дополнительный контроль лечения.
- Эрозия шейки матки. Это особая группа заболеваний женских половых органов. При сочетании с вирусной инфекцией требуется обязательное лечение воспаления с назначением противовирусных препаратов. Большой популярностью пользуется хирургическое лечение воспалительного процесса. Среди них это диатермокоагуляция или криодеструция.
Лечение народными средствами
Именно народная терапия широко применяется, чтобы вылечить болезнь половых органов:
 Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 — 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.
Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 — 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.- Подобным действием обладает и раствор календулы. Данное растение обладает большим преимуществом в связи с протиаллергическими компонентами, у людей, склонных к таким проявлениям.
- Также при грибковом воспалении в домашних условиях применяется содовый раствор, который способен расщеплять мицеллий.
- С воспалением верхних отделов половых путей эффективно справляется боровая матка. Назначается она в виде отвара или настоя. При этом курс терапии длительный, в некоторых случаях это может быть курсовое профилактическое назначение в периоды ремиссий.
Профилактика
Это достаточно широкое понятие, которое касается гинекологической патологии.
Для профилактики воспаления следует соблюдать несколько правил:
 В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.- Нельзя часто спринцеваться, а также применять введения во влагалище лекарственных или растительных средств.
- Нельзя бесконтрольно принимать препараты без назначения врача.
- Следить за своим образом жизни. Это правила полового отношения, рекомендуется избегать частой смены половых партнеров, а так же секса без использования защитных средств. Единственным средством, который предотвратит заражение от воспалительных заболеваний, передающихся половым путём, является презерватив. Не стоит думать, что спермициды или оральные контрацептивы защищают от воспалительных патологий.
- Подбирать режим труда и отдыха, избегать тяжелой физической работы, а также переохлаждений.
- Следить за питанием. Оно должно быть регулярным, полноценным и сбалансированным.
- Контролировать состояние иммунитета, требуется избегать его снижения.
- Спровоцировать это могут тяжелые и хронические эндокринные и соматические заболевания, а также вирусные патологии, снижающие иммунные факторы.
- Для профилактики осложнений, требуется своевременно лечить воспаления придатков и регулярно посещать специалистов соответствующего профиля.
- Тщательно подбирать средства контрацепции, для того, чтобы предотвратить последующие прерывания беременности и возможные выскабливания полости матки.
Отзывы женщин
Гинекологические заболевания — краткий список
Список женских заболеваний, затрагивающих сферу гинекологии, настолько велик, что разобраться в них может только квалифицированный доктор. Порой, оглашенный диагноз вызывает у пациентки страх, хотя не представляет особой опасности, как болезнь.
Гинекологические заболевания, как и большинство других, именуются на латинице. В состав входит терминологическое имя пораженного органа (или же его части) плюс указание на характер патологии. Давайте рассмотрим подробнее.
- Если название заболевания оканчивается на «-ома», то это говорит о наличии опухоли (к примеру: миома матки).
- Наличие суффикса «-оз» практические всегда указывает на развитие хронического деструктивного процесса, никак не связанного с инфекцией (пример: эндометриоз).
- Большинство болезней, оканчивающихся на «-ит», являются воспалительными (так: эндометрит, кольпит, вагинит и пр.). Часто в название добавляют наименование возбудителя, типа кандидозныйвульвовагинит, он же кольпит.
- А вот воспалительные заболевания,вызванные специфической флорой, отличаются собственными наименованиями, типа гонореи, хламидиоза и др.
Как протекают гинекологические заболевания у женщин?
Что касается инфекционных заболеваний, особенно в запущенной стадии, то она могут провоцировать острые гинекологические патологии. Если симптоматика стерта и не была вовремя замечена, такие болезни часто переходят в запущенную хроническую форму.
Опухолевые патологии и болезни, связанные с эндокринной системой,отличаются длительностью течения и полным отсутствием прямых признаков. Выявить их можно только при осмотре гинеколога и сдаче анализов.
Женщинам, не зависимо от сферы работы, состояния здоровья и социального статуса, рекомендуется проходить профилактический осмотр каждые полгода.
Медицинские услуги центра Конфиденс помогут забыть о недугах и проблемах со здоровьем, вернув вам полноценную жизнь.
К причинам появления патологий можно отнести гормональные нарушения, какие-либо аномалии развития мочеполовой системы, а также внешние факторы. Причем последняя группа одна из наиболее многочисленных:
- ведение ранней половой жизни
- несоблюдение норм интимной гигиены
- частая смена половых партнеров при незащищенном сексе
- инфекционные очаги
- стрессы, нервные перевозбуждения, переутомление, бессонница
- бесконтрольный и не назначенный прием антибиотиков
- ослабленный иммунитет
- нерегулярное, несбалансированное питание
- частые расстройства пищевода, бесконтрольные диеты и дефицит (избыток) веса
- неправильно подобранные гормональные контрацептивы
- частые аборты
- различные гинекологические манипуляции, в том числе хирургические вмешательства.
Наиболее просто заметить инфекционные болезни. Появляется чувство дискомфорта, усиливаются выделения, приобретая нехарактерный запах и цвет. Это может быть связано не только со сменой половой партнера, но и с переохлаждением, использованием нового средства для интимной гигиены.
Распознать другие заболевания сложнее. К примеру, сбой в менструальном цикле женщины могут связать со стрессом или отсутствием постоянного партнера, хотя это симптом может указывать на серьезный гормональный сбой. При появлении непостоянных и не обильный кровяных выделений возможно диагностирование полипов или эктопии шейки матки.
Названия гинекологических заболеваний могут быть разные — симптомы одни
Посещение гинеколога ОБЯЗАТЕЛЬНО при возникновении таких симптомов, как:
- Зуд и жжение во влагалище и в наружных половых органах, которые усиливаются
- Нехарактерные выделения: больше, чем обычно; с приобретенным розоватым или желто-зеленым оттенком; творожной консистенции; с запахом рыбы или кислоты.
- Постоянный или периодический дискомфорт и болевые ощущения во время полового акта и мочеиспускании.
- Сбой менструального цикла и объемов крови.
- Появление мажущих и контактных кровянистых выделений между менструациями.
- При обнаружении язв, эрозий и пузырьков, а также сыпи и налет на коже и слизистых половых органов.
- Частые тянущие боли внизу живота, часто отдают в таз и бедра.
- Невозможность зачатия ребенка, когда попытки забеременеть не удаются в период — более года.
- Частые выкидыши, невынашивание беременности.
Как только обнаружились один или несколько перечисленных симптомов, незамедлительно записывайтесь к гинекологу в медицинский центр Конфиденс.
ЛЕКЦИЯ Общая симптоматика гинекологических заболеваний
ЛЕКЦИЯ ПО ГИНЕКОЛОГИИ №1.
ТЕМА: ОБЩАЯ СИМПТОМАТИКА ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ. МЕТОДЫ ОБСЛЕДОВАНИЯ ГИНЕКОЛОГИЧЕСКИХ БОЛЬНЫХ.
Гинекология — это наука о женщине, изучающая нормальную деятельность женского организма, заболевания, связанные с особенностями женского организма в различные периоды жизни женщины. Наука занимается профилактикой заболеваний, для того чтобы женщина во всех периодах своей жизни была здорова.
Любая гинекологическая патология имеет очень сходную симптоматику, поэтому независимо от того с какой патологией придет женщина жалобы у нее довольны часто будут идентичными.
ЖАЛОБЫ: на бели, боли, кровотечение, нарушение функции смежных органов, нарушения половой функции, зуд наружных половых органов.
Есть много и других жалоб, но эти жалобы являются основными.
БЕЛИ. Возникают в результате качественного и количественного нарушения секреторной функции желез. Это наиболее частый из симптомов среди гинекологических заболеваний. Этиологические причины белей разнообразны:
1. Генитального происхождения:
в результате инфекционных процессов в области гениталий
неправильное положение половых органов (зияние половой щели) создают условия для патологического выделения из желез находящихся в несвойственных условиях (например, выпячивание слизистой влагалища в половую щель).
Новообразования
гиперпластические процессы слизистой матки, шейки матки.
Механические раздражения (инородные тела). Например, кольцо вставляемое во влагалище, чтобы предупредить опущение выпадения матки у пожилых женщин.
Химические, термические воздействия (спринцевание, горячей водой, очень концентрированным раствором марганцовки.
Паразитарные причины: трихомониаз, глистные инвазии и.д.
грибковые заболевания (кандидоз).
2.Бели экстрегенитального происхождения связаны с нарушением функции половых гонад (яичников) в результате таких заболеваний как: туберкулез легких, тяжелые инфекционные болезни: тифы, гепатит; сахарный диабет и др. Эти заболевания снижают гормональную функцию и вследствие этого снижается процесс гликогенообразования слизистой оболочки влагалища и в связи с этим снижается продукция молочной кислоты, а молочная кислота в норме способствует росту палочки Дедерлейна (палочка молочнокислого брожения). Палочка Дедерлейна поддерживает кислую среду влагалища (в норме рН 4.0 — 5.0) Кислая Среда препятствует заселению влагалища патогенными микробами (это естественная защитная реакция организма, которая обеспечивает процесс самоочищения влагалища). Когда нарушается этот процесс влагалище заселяется другой флорой что и приводит к образованию белей.
Бели бывают:
трубные — связаны с секрецией труб
катаральные — связаны с секрецией эпителия матки
шеечные бели — связаны с секрецией железистого эпителия цервикального канала и шейки матки
влагалищные
вестибулярные (бели из преддверия влагалища).
Трубные бели — являются результатом секреции и транссудации из сосудов железистого эпителия выстилающего маточные трубы. Любой воспалительный процесс приводит чаще всего к реакции со стороны труб — патологической секреции. В начале воспалительная реакция — это отек, гиперемия, боль, температура и секрет в начале, поэтому водянистый, но затем он может принимать гнойный характер. В морфологическом плане возникает слипчивый процесс: прежде всего, в фимбриях (слипаются, происходит облитерация ампулярного отдела маточной трубы и весь секрет истекает в нижележащие отделы). Секрет из маточных труб в начале бывает серозным, прозрачным, довольно обильным, а затем когда присоединяется гноеродная флора, они могут приобретать гнойный характер и даже превращать маточную трубу в пиосальпинкс.
Катаральные бели носят самый разнообразный характер, что связано с возбудителем и той средой в которую внедряется флора. А норме матка стерильная за счет ряда очень важных анатомических отделов: два сфинктера шейки матки (внутренний и наружный зев). В цервикальном канале скапливается слизь — в норме обладает бактерицидными свойствами, которая препятствует проникновению микробов. Когда начинается менструация канал приоткрывается. Эта кровь является очень благоприятной для распространения и размножения микробов (поэтому нельзя жить половой жизнью сразу после родов, аборта и во время менструации).
Для воспалительного процесса в матке характерны бели: гноевидны или с примесью крови (после родов, аборта, при опухоли в полости матки).
Шеечные бели — являются результатом секреции из желез цервикального канала шейки матки. Иногда эти железы превращаются в наботовы железки, кисты. При эрозиях шейки матки бели в большом количестве, изменяют влагалищную среду.
Выворот слизистой шейки матки (эктропион): например, в родах возник двусторонний разрыв шейки матки и шейка матки как бы вывернулась в сторону влагалища. Эта слизистая цервикального канал находится в совершенно в несвойственной для нее месте и секреция желез усиливается, так как идет влияние кислой Среды. Этот момент (раздражение) является очень важным в возникновении онкологических заболеваний. Бели носят слизисто-гноевидный характер, в зависимости от возбудителя: если гонококк то бели гнойные, зеленоватые, если возбудитель кандида то бели творожистые, белого цвета.
Влагалищные бели. Довольно частая жалоба (мало, много, слизистые и т.д.). Связаны с микробными возбудителями, которые заселяются при половых контактах: гонококк, трихомонады, прежде всего. Гонококк тропен к влагалищному эпителию, эпителию канал шейки (поэтому мазки на гонококк берут из наружного зева, влагалища, уретры). Бели вызванные гонококком желто-зеленые, обильные, беспокоящие женщину, могут сопровождаться учащенным мочеиспусканием, резями при мочеиспускании.
Очень часто гонококк сочетается с трихомонадой, бели при этом обильные, желтые, пенистые, сопровождающиеся сильным зудом.
Бели при кандидозе (кандидоз очень часто возникает при лечении антибиотиками, дисбактериозе, аллергизации и т.д.) — створоженные бели в виде крупинок белого цвета. Сопровождаются жжением и зудов, неприятные ощущения во влагалище и признаки воспаления (отек, гиперемия, местная температурная реакция, нарушение функции).
Вестибулярные бели связаны с дисфункцией желез преддверия влагалища: потовые, сальные, железы преддверия. Бартолиниевы железы, парауретральные железы: проток этих желез всегда открыты, так как они постоянно функционируют, чтобы увлажнять вход во влагалище. Секрет этих желез в норме прозрачный, необильный, слизистый. Увлажнение наружных гениталий очень важно: при половых контактах, предупреждает сухость слизистой. При патологии секрет приобретает гноевидный характер. Возбудители могут приводить к закупорке протоков (например, бартолинит, абсцесс бартолиниевой железы, абсцесс или киста парауретральной желез). Очень часто воспалительные явления наружных гениталий бывают у девочек, например, при глистных инвазиях паразиты могут заселять преддверия вызывая зуд, появление белей. В норме бели слизистые, необильные без неприятного запаха, слегка белесоватые.
БОЛИ обусловлены воздействием как эндогенных, так и экзогенных факторов. Боли следует рассматривать как корковый процесс, который представляет собой ответную реакцию на раздражение на периферии. Чаще всего боли ноющие, внизу живота, в пояснице (при воспалительных процессах). Острые, приступообразные боли могут быть при перекруте кисты яичника, разрыве трубы, при внематочной беременности. При разрыве яичника, при перфорации матки во время аборта, при разрыве пиосальпинксе, пиовара.
Боли могут носить схваткообразный характер, что чаще всего связано с беременностью: выкидыш начавшийся, неполный, в ходу и т.д. Также схваткообразные боли могут быть при рождающемся фиброматозном узле находящемся в полости матки (рождение узла происходит вследствие того что матка пытается вытолкнуть фиброматозный узел).
Боли бывают ночными, грызущими (довольно часто бывает при раке шейки матки, генитальном эндометриозе и др.). К болевому синдрому далее присоединяются расстройства других систем: неврастения, различные психосоматические заболевания).
КРОВОТЕЧЕНИЕ. Кровотечение может быть вследствие действия генитальных и экстрагенитальных факторов.
Генитальные причины:
1. все расстройства менструальной функции. Эти кровотечения могут быть циклическими (соответствовать циклу) и ациклическими.
2. воспалительные заболевания
3. новообразования: например, при миоме матки кровотечение является главным симптомом. Характер кровотечений при этом различен от скудных до угрожающих жизни.
5. травмы гениталий: как правило, серьезные кровотечения и, как правило, повреждения сочетанные: вместе с забрюшинной гематомой, переломом костей и т.д.
Экстрагенитальные причины:
1. при тяжелой гипертонии, например, кровотечения из матки у женщин в менопаузе.
2.тяжелые инфекции: гепатит (тяжелая интоксикация приводит к нарушению свертываемости, ломкости кровеносных сосудов.
3. тяжелые интоксикации различными ядами
НАРУШЕНИЕ ФУНКЦИИ СМЕЖНЫХ ОРГАНОВ
1. Со стороны мочевого пузыря. К таким нарушениям приводят опухоли препятствующие мочеиспусканию. Воспалительные опухоли прорываются в мочевой пузырь и вызывают дизурические явления. Большие опухоли могут сдавливать мочеточники — что ведет к гидроуретеру, гидронефрозу.
2. Со стороны прямой кишки: запоры, к которым приводят большие опухоли, рубцово-спаечные процессы, гнойные процессы (абсцесс между прямой кишкой и маткой).
ЗУД ВУЛЬВЫ возникает чаще у женщин в менопаузе, при сахарном диабете, остроконечных кондиломах, любая инфекция, интоксикация.
МЕТОДЫ ИССЛЕДОВАНИЯ
1.Сбор анамнеза. Ему уделяют огромное внимание, так как, например, ошибки при внематочной беременности часто связаны с плохо собранным анамнезом. При сборе выясняются основные функции:
— менструальная
— генеративная
— половая (сексуальная)
и сопоставляются с состоянием органов и систем женщины.
Анамнез делится на общий и специальный. При сборе анамнеза параллельно отмечаются: бледность, ожирение, герсутизм, что уже может давать основания для какого-либо диагноза.
2. Специальные исследования
осмотр
осмотр в зеркалах
бимануальное влагалищное, ректальное исследование. При этом гинеколог должен ответить на пять вопросов: величина, форма, консистенция, подвижность, болезненность матки, придатков.
3. Специальные методы:
мазки из влагалищного свода, цервикального канал, уретры на гонококк и флору. Можно сделать посев, исследования на инфекции передающиеся половым путей. По характеру флоры выделяются 3 степени чистоты влагалища: при 1-2 степени можно выполнять различные диагностические мероприятия, операции, при третьей — нельзя.
1 степень: присутствие палочек Дедерлейна, Гр- и Гр+ кокковая флора в небольшом количестве, отсутствие лейкоцитов.
2 степень: небольшое количество палочек Дедерлейна, Гр- и Гр+ кокковая флора, лейкоциты.
3 степень: отсутствие палочек Дедерлейна, лейкоциты в большом количестве, кокковая флора может быть патологические специфические возбудители.
Осмотр шейки матки с помощь кольпоскопа (оптическое увеличение до 28 раз). Можно взять прицельно биопсию.
Пункция брюшной полости через задний влагалищный свод. При пункции можно получить гной, кровь, асцитическую жидкость. Кровь при перфорации матки, апоплексии яичника, внематочной беременности, при кровотечении из других органов — разрыв селезенки, печени, перфорация язвы двенадцатиперстной кишки, желудка. Асцитическая жидкость, как правило, маленький рак яичника дает большой асцит. Если сделать цитологическое исследование осадка, то можно получить клетки карцинома. При сердечной и печеночной недостаточности цитология асцитической жидкости ничего не дает.
УЗ диагностика. Осмотр матки, придатков. Можно использовать влагалищный датчик. Можно определять опухоли, пороки развития матки, изменения в области придатков, опухоли. Можно следить за динамикой развития фолликула (при экстракорпоральном оплодотворении), опухолей.
Зондирование матки, биопсия из полости матки.
Рентгенологическое исследование: контрастное — гистеросальпинграфия, пневмнопельвиография (введение контраста — кислорода — в брюшинную полость).
 В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов. Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей. Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.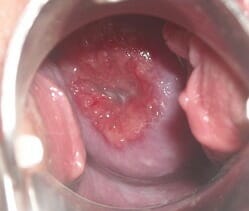 Частая смена половых партнеров без использования презервативов.
Частая смена половых партнеров без использования презервативов.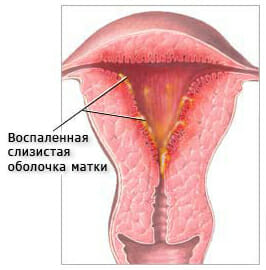 Женщина отмечает выраженную болезненность, в области нижних отделов живота.
Женщина отмечает выраженную болезненность, в области нижних отделов живота.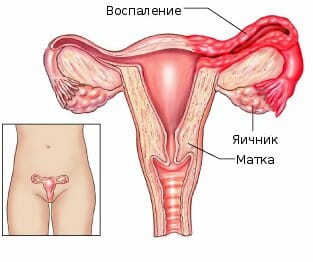 У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области.
У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области. Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
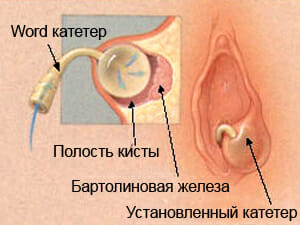

 Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 — 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.
Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 — 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие. В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.