Виды злокачественных опухолей средостения – причины и симптомы рака средостения
Рассматриваемая онкопатология не является распространенной болезнью. Однако зачастую она поражает людей в возрасте от 20 до 40 лет, что делает данную проблему актуальной в наши дни.
В средостении расположено большое количество кровеносных и лимфатических сосудов, что увеличивает риск развития вторичного рака путем метастазирования из других органов. Намного реже встречается первичное поражение органов средостения. Коварство недуга заключается в его бессимптомном течении на начальных стадиях развития, когда шансы на полное излечение достаточно высоки.
Что такое рак средостения – локализация и механизм возникновения
Средостением является пространство, которое спереди ограничено грудной клеткой, сзади – позвонковым столбом, а по краям – легкими.
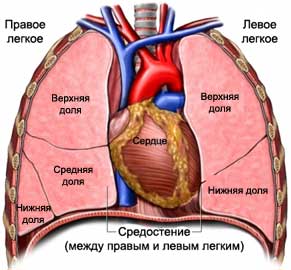
Кроме того, в средостении расположены следующие анатомические структуры:
- Тимус.
- Нижние секции щитовидной железы при ее увеличении. Подобная патология именуется зобом и нередко трансформируется в раковые недуги.
- Плевра. При поражении данной структуры раковыми клетками прогноз не благоприятный, — подобная опухоль плохо реагирует на терапевтические мероприятия. Хирургическое удаление такого злокачественного новообразования не всегда возможно.
- Диафрагма. Благодаря данной группе мышц, брюшная полость отделяется от грудной, обеспечивая тем самым герметичность органов грудины. Диафрагма принимает участие в дыхательных процессах, и при сбоях в ее работе люди жалуются на нехватку воздуха, одышку и пр. На практике непосредственное опухолевое поражение диафрагмы встречается очень редко. Зачастую в нее прорастают опухоли с близлежащих органов.
- Кости грудной клетки. Сюда относят ребра, ключицы. Образовавшиеся здесь злокачественные новообразования лечить проблематично. Они быстро прогрессируют и метастазируют.
- Сердце. Зачастую данный орган поражается раковыми клетками из близлежащих структур. Первичное онкозаболевание сердца встречается крайне редко.
- Бронхи.
- Пищевод. Опухолевидные новообразования в данном органе существенно сужают его просвет, что негативно сказывается на качестве прохождения пищи и жидкости. В силу близкого расположения пищевода к позвоночнику, сердцу и иным органам грудной клетки возможно быстрое их вовлечение в онкопроцесс.
- Лимфатическая ткань и лимфоузлы. Согласно статистическим данным, среди всех опухолей средостения лимфомы и лимфосаркомы – наиболее популярны. Зачастую они поражают молодых людей в возрасте от 20 до 40 лет не зависимо от половой принадлежности.
- Трахея. Первичный рак трахеи диагностируется крайне редко. Чаще раковый процесс распространяется из близлежащих органов либо лимфогенным путем.
- Жировая ткань.
- Нервная ткань.
В целом же, в области средостения нередко возникают патологические новообразования, немалый процент которых являются злокачественными.
Основные причины рака средостения – какие факторы его провоцируют, кто в группе риска?
Существует 3 основных пути образования злокачественных опухолей средостения:
1. Первичный рак
Точная причина появления рассматриваемого недуга на сегодняшний день не известна. Ученные выдвигают теорию о наследственной природе данного заболевания.
Еще одна версия развития рака средостения – вирусная инфекция, которая провоцирует мутацию генов. В роли возбудителя может выступать герпес, папиллома, либо СПИД.
С другой же стороны, указанным онкозаболеванием нельзя заразиться каким бы то ни было способом.
2. Результат метастазирования
При подобной картине прогноз на выживание является неблагоприятным, т.к. метастазы свидетельствуют о распространении раковых клеток по всему организму.
3. Малингизация (трансформация) доброкачественного патологического новообразования в злокачественное
- Злоупотребление алкогольными напитками и/или табакокурение. Риск получения рака средостения увеличивается, если эти два пристрастия совмещены: в этом случае сразу несколько анатомических структур средостения находятся под вредным воздействием.
- Возраст. Во время старения защитные реакции организма ослабевают, что создает благоприятную среду для размножения мутированных клеток.
- Аутоиммунные болезни.
- Получение определенной дозы радиации. В эту группу также входят лица, которые в прошлом проходили лучевую терапию по поводу лечения иных онкозаболеваний.
- Плохая экологическая обстановка. В частности, дело касается канцерогенных веществ, с которыми человек может контактировать в ходе выполнения сельскохозяйственных работ, а также в быту и на производстве.
- Частое пребывание в стрессовых ситуациях, чрезмерная впечатлительность.
- Неправильное питание, при котором в организм не поступает достаточное количество витаминов и минералов.
Виды злокачественных опухолей средостения – стадии развития онкологии
Единственно признанной классификации рассматриваемого недуга на сегодняшний день не существует. В различных источниках можно встретить самое разнообразное деление злокачественных новообразования средостения на виды.
В обобщенном виде, указанные раковые опухоли могут быть представлены следующим образом:
- Нейрогенная. Как правило, располагается в верхней секции грудной клетки и никак не проявляет себя. Симптомы неврологического характера могут иметь место при вовлечении в патологический процесс спинного мозга.
- Тимома. Одно из самых распространенных видов первичной раковой опухоли средостения. Центром разрушительных явлений выступает вилочковая железа. Тимома крайне редко метастазирует посредством лимфы и крови. Для распространения на соседние структуры недуг использует плевру.
- Герминоклеточная опухоль. Очагом патологических процессов выступает тимус. Данный вид опухоли чаще диагностируют у представителей мужского пола, и развивается он из первичных зародышевых клеток.
- Мезенхимальная. Подобные опухоли способны локализироваться практически в любой области средостения, но чаще выявляются в передней его части. Исходя из того, какой конкретно вид ткани поражен, различают:
— Фибросаркому – дегенеративные явления фиксируются в соединительной ткани.
— Липосаркому – раковые клетки поражают жировую ткань.
— Ангиосаркому – разрушению подвергается сосудистая ткань средостения.
— Лимфому/лимфосаркому – опухолевидные процессы наблюдаются соответственно в лимфатической ткани либо в лимфоузлах.
В своем развитии рассматриваемая онкопатология проходит 4 стадии:
- I – Образовывается опухолевый узел, который не распространяется на медиастинальную клетчатку. Данная стадия зачастую протекает бессимптомно. Своевременно начатые лечебные мероприятия зачастую ведут к полному выздоровлению.
- II – Патологические процессы фиксируются в жировой клетчатке. Типичным является наличие болевого синдрома и сбои в работе органов грудной клетки. Шансы на излечение на данной стадии все еще высоки.
- III – Злокачественное новообразование достаточно быстро увеличивается в размерах, прорастая в соседние анатомические структуры средостения. Развиваются метастазы.
- IV – Фиксируются отдаленные метастазы.
Прогноз будет зависеть от общего состояния пациента, а также от гистологии опухоли: низкодифференцированные опухоли растут быстрее и метастазируют активнее, нежели высокодифференцированные.
Признаки и симптомы злокачественных новообразований средостения – как вовремя заметить опасность у себя или близких?
Симптоматическая картина рассматриваемого недуга условно делится на бессимптомную стадию, и стадию ярко-выраженных проявлений.
Когда начинать поиски рака?
Продолжительность бессимптомного периода будет определяться гистологией опухоли, ее параметрами, локализацией, взаимосвязями с остальными органами средостения. На данном этапе опухоль зачастую выявляют случайно: при плановой флюорографии, либо в случае обследования по поводу иной патологии.
Диагностика рака средостения
Весь комплекс симптомов рака средостения состоит из 3 групп:
1. Общие проявления, характерны для всех онкозаболеваний:
- Упадок сил.
- Сбои в сердечном ритме.
- Повышение температуры тела при отсутствии видимого воспаления.
- Истощение. В течение месяца онкобольной теряет до 10 кг.
- Ломота в костях, суставах.
2. Специфические симптомы, присущи для конкретных раковых опухолей
Зависят от разновидности злокачественного новообразования.
- Лимфома проявляет себя кожным зудом и сильной потливостью во время сна.
- Внутригрудной зоб сопровождается повышением гормональной активности щитовидной железы.
- У половины пациентов с тимомой имеются жалобы на мышечную слабость.
- Ганглионевромы, нейробластомы провоцируют повышение артериального давления, а в некоторых случаях – диарею.
- Фибросаркома может стать причиной частого и резкого снижения уровня глюкозы в крови.
3. Признаки прорастания органов средостения
Самой распространенной жалобой являются боли в загрудинной зоне, что отдают в шею и плечо.
Если патологическое новообразование находится в левой части средостения, будет иметь место имитация стенокардии.
При компрессии пограничного симпатического ствола развивается птоз век, а также западание глазных яблок.
Компрессия бронхиального дерева чревата такими патологическими явлениями:
- Сложности при совершении дыхательного акта.
- Шум и свист в процессе дыхания.
- Кашель.
Сдавливание полых вен негативно сказывается на мозговом кровообращении, и сопровождается следующими негативными состояниями:
- Цианоз носогубного треугольника и грудной клетки.
- Одутловатость лица.
- Головная боль и боль в грудине.
- Увеличение диаметра вен на шее.
- Одышка.
При вовлечении в раковый процесс гортанного нерва, голос становится осиплым.
Лимфома средостения: симптомы, лечение и прогноз
Лимфома средостения – это злокачественный рак, связанный с поражением медиастинальных лимфатических узлов, расположенных в середине грудной клетки. Её код по МКБ-10 – С38.3 (Злокачественное новообразование неуточнённой части). Злокачественной опухоли средостения подвержены взрослые (от 20 до 60 лет), но больше дети и подростки. У детей она лечится быстрее и проще, но непременно протекает агрессивнее, чем у взрослых, предопределяя тактику предстоящего лечения. Опухоль возникает из ряда видов лимфоидных клеток, среди них выделяется В-, NK (редко) и T-клеточные лимфомы. Процесс включает набухание лимфоузлов и сдавливание соседних органов грудной клетки. Кашель, ночная потливость, кожный зуд, затруднённое глотание преследуют человека.
Конкретного фактора, утверждающего причину возникновения опухоли, нет. Но в историях болезни страдающих лимфомой присутствуют совпадения обстоятельств её начала. Выделяют ряд факторов, не провоцирующих опухоль, но создающих подходящее место для роста и формирования.
Классификация
Онкологические заболевания средостения делятся на первичные и вторичные. Образованные из разных тканей считаются первичными. Опухоли средостения включают:
- Дисэмбриогенетические опухоли;
- Злокачественные и доброкачественные невриномы, нейрофибромы;
- Новообразования в вилочковой железе;
- Лимфоидные и мезенхимальные опухоли.
Вдобавок в средостении могут образоваться ложные опухоли (при аневризме сосудов), плюс истинные кисты (энтерогенные и бронхогенные кисты).
Мезенхимальные опухоли образуются в переднем средостении, энтерогенные кисты и невриномы в заднем. Нишу верхнего и среднего средостения заняли титомы и лимфомы (в верхней части), энтерогенные и бронхогенные кисты (в средней).
Лимфомой заболевает 5% людей из числа раковых больных мира. Численность больных составляет примерно 1,2 миллиона.
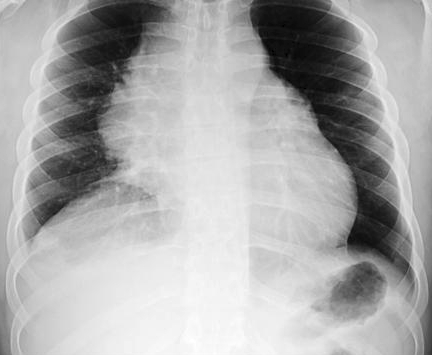

Лимфома средостения
Симптомы
Носители заболевания часто не догадываются о его наличии. При лимфоме первой стадии опухоль лишена симптомов. В основном обнаруживается на медицинской комиссии либо при флюорографии, направленной на поиск другого недуга.
Начальная стадия демонстрируется слабыми симптомами:
- Слабость;
- Раздражение кожи;
- Ночное потоотделение;
- Беспричинное повышение температуры;
- Нервозность;
- Апатия;
- Сниженный иммунитет;
- Похудение;
- Бессонница.
Развивающийся рак усугубляет ранние признаки, в зависимости от поражённых зон сюда присоединяются:
- Грудина болит при дыхании, отдышка, неконтролируемый кашель, вкрапления крови в мокроте, затрудненное дыхание (с поражением дыхательной системы).
- Онемение в верхних и нижних конечностях, паралич, затруднение в ходьбе (спинного мозга).
- Сиплость (нерва гортани).
- Блефароптоз, глазное яблоко располагается глубже обычного, местная температура, расширение зрачка, сбои потоотделения (симпатического ствола).
- Дискомфорт глотания из-за сужения пищевода (редкий симптом).
- Новообразование создает давление на грудную клетку, вызывает боль, схожую с сердечной (отдающая в плечо, руку, спину; дислокация – слева грудины).
- Мигрень, опухшее лицо, синюшность кожи, одышка, головокружение (сдавление вен и артерий).


Группы риска
К факторам, подталкивающим к образованию лимфомы заднего, переднего средостения и других типов, относятся перечисленные ниже.
Инфекции, вызванные бактериями
Бактерии играют важную роль. Если больные лимфомой желудка ранее страдали хеликобактерпилори, микроорганизм нарушает работу желудочно-кишечного тракта, обитает на слизистой оболочке желудка. При бактерии наблюдается тошнота, диарея, запор.
Рацион
Если человек скудно питается, отдаёт предпочтение продуктам с подавляющим количеством химических добавок, не ест полезную пищу.
Вирусные заболевания
Вирус Эпштейна-Барра часто находят у людей с поражением лимфоузлов. Передается при поцелуях (воздушно-капельным путём) или при тактильных контактах (бытовым), впоследствии оседает в лёгких. Рассеянный склероз, мононуклеоз и гепатит – тяжёлые недуги, которые способна спровоцировать болезнь Эпштейна-Барр. Вначале симптомы носят общий характер (недомогание, человек быстро утомляется, повышается температура тела). По истечении недели со дня инфицирования у заболевшего появляется сыпь в виде пузырьков или точек, увеличиваются лимфоузлы. Гепатит С, герпес и ВИЧ также располагают к болезни.
Загар
При лимфоме вредно частое посещение солярия, регулярное и долгое пребывание на солнце.


Приём любых иммунодепрессантов
Иммунодепрессанты относятся к категории тормозящих иммунную систему. Применяются при аутоиммунных заболеваниях (когда иммунитет направлен на уничтожение собственного организма). По подобному принципу действуют красная волчанка и ревматоидный артрит.
Прошлый опыт
Ранее уже диагностирована злокачественная или доброкачественная опухоли.
Отравляющие вещества
В быту или на работе человек часто сталкивается с веществами, которыми можно отравиться. Дачники и фермеры подвергаются действию пестицидов, в лабораториях и других сферах, связанных с отравляющими химикатами, наблюдается большее количество людей больных лимфомой.
Возраст и пол
С наступлением старости органы изнашиваются, теряют свою функциональность. Такие условия безупречно подходят для возникновения онкологии этого типа. В группу риска входят как люди 55-60 лет, так и лица более молодого возраста и даже дети. Процент детской и юношеской заболеваемости гораздо меньше, чем среди больных пожилого возраста. Мужчины демонстрируют больший риск заболеть, нежели женщины.
Плохая экология
Загрязнённый воздух в месте проживания.
Животные белки
Когда их суточное употребление во много раз превышает норму.
Типы
Если появились подозрения на наличие недуга, необходимо пройти обследование. С его помощью получится узнать, какой характер носит патология.


Медиастинальная лимфома видна в лицевой части средостения и имеет 2 типа:
- Лимфома Ходжкина. Первый тип встречается у молодых людей 20-30 лет и у пожилых 55-60. В поражённой ей ткани встречаются гигантские клетки, видимые под микроскопом.
- Неходжкинская лимфома. Второй демонстрирует все виды лимфом, которые не имеют отношения к первому виду.
Также неходжкинская лимфома включает в себя Т- и В-клеточные формы, где:
- Т-клетки поддерживают иммунитет слизистых и кожи. Во время рака они неконтролируемо растут.
- В-клетки вырабатывают антитела. Участвуют в гормональном и иммунном ответе.
Недуг нашли век назад, открыл его Томас Ходжкин. Тогда многочисленные больные, все без исключения, погибали, а врачи оказывались не в силах справиться с жестоким заболеванием.
Стадии
| Стадии патологии | Описание |
| 1-начальная стадия
| Визуализируется в зоне лимфоузла или в одном органе за его пределами. |
2-локальная | Раковые клетки охватывают несколько лимфатических узлов, располагающихся с одной стороны диафрагмы, или окружают органы и ткани в области одного лимфоузла. |
3-запущенная | Онкология атакует ряд лимфоузлов сразу либо орган+лимфатический узел по разным сторонам от диафрагмы. Стадия 3 подразумевает подстадии, приведённые ниже. |
3E подстадия | Клетки отображаются в группе лимфоузлов вверху и снизу диафрагмы, за их пределами в тканях или внутреннем органе. |
3S подстадия | К лимфоузлам, расположенным в нижней и верхней частей, присоединяется селезёнка. |
3E + S подстадия | Инфицированные клетки размещаются аналогично подстадиям 3E и 3S (в лимфоузлах), а также в тканях, селезёнке и ближайшем органе. |
4 | Поражает органы и узлы, ближайшие к ним. Фрагменты онкологии могут поселиться в разных органах и системах одновременно. |
Прогноз
Полное излечение напрямую зависит от видов риска, своевременной терапии и опыта онколога, иммунитета человека.
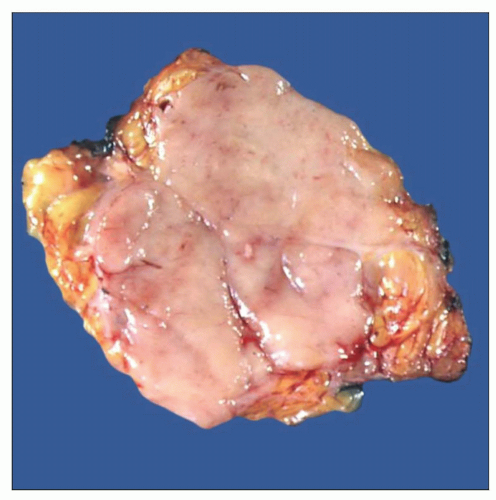

Удалённая лимфома
Прогноз болезни положительный, если при первой и второй стадии:
- Анализ крови подтверждает высокий уровень СОЭ.
- Лимфома отличается специфическими симптомами.
- Размер образования более 10 сантиметров.
- Клетки рака заселяют один из органов.
- Опухоль охватывает более трёх лимфоузлов.
Прогноз болезни принято считать положительным, если при двух последних стадиях присутствуют следующие факторы:
- Повышение лейкоцитов в крови.
- Пациент мужчина.
- Анемия.
- Пониженный альбумин или лимфоциты.
После лечения первой и второй стадии опухоли в средостении неагрессивного течения выживают 90% пациентов.
Четвёртая стадия даёт куда меньшие надежды, только 20% людей проживает около пяти лет.
Диагностика лимфомы средостения
Диагностика заболевания – это стандартные процедуры лабораторного и инструментального типа:
- Цитология – выявляется клеточная апатия.
- Спинномозговая пункция – проверяет спинной мозг на наличие патогена.
- Рентген и узи – созданы для точного выявления клеточных отложений в органах средостения, к ним относятся лёгкие, селезёнка, желудок и прочие, которые видно на рентгене.
- Эндоскопия – процедура нужна для исследования на присутствие болезни бронхов и гортани.
- МРТ И КТ – эти методы однозначно эффективнее чем рентген, с их помощью можно определить точное расположение узла и метастазов.

- Анализ крови – делается лабораторное исследование крови на наличие воспалительных процессов. Также в крови имеется маркер лактатдегидрогеназа, чьи показатели резко растут на фоне злокачественной опухоли.
- Плевральная пункция (плевроцентез) – исследование проводится с целью выявить раковые клетки в плевральном выпоте.
По сей день биопсия является наиболее точным показателем. Она даёт возможность увидеть вид новообразования и его стадию.
Лечение
Когда о лимфоме узнают на начальных стадиях, у пациента повышаются шансы на успешное излечение и выживание. Иногда терапии поддаются и самые агрессивные формы рака.
На исцеление влияет возрастной фактор, иммунное состояние и стадия заболевания пациента. Когда пройдены процедуры, по результатам которых поставлен диагноз, больному назначается стандартное или комбинированное лечение.
Химиотерапия
Прием Винбластина, Дакарбазина, Доксорубицина. Медикаментозное лечение влияет в целом на весь организм, в процессе терапии теоретически погибнут и те очаги рака, которые не были диагностированы. На 4 стадии опухолевый процесс стремительно убивает организм. Только химиотерапия способна продлить жизнь человеку.
Лучевая терапия
Применяется с химиотерапией. Направлена на уничтожение патогенных клеток при помощи специального рентгеновского излучения. Лучи не причиняют вреда здоровым тканям. Конкретный вид терапии применим на разных стадиях онкологии, регулируется лишь её длительность.
Пересадка здорового биоматериала
Оперативным способом производится замена поврежденного костного мозга и клеток. Донором может выступить сам пациент либо родственник, чей костный мозг демонстрирует похожее строение. В крайнем случае, можно найти донора со стороны.
К пересадке пациента готовят около недели, подготовка состоит из химиотерапии и приёма противовоспалительных средств. Посредством конденсирования зараженный костный мозг выгоняется из организма. Кроме этого на больного наваливается лучевая и химическая терапии, его состояние становится стабильно тяжёлым. В кровоток донора вгоняют стволовые клетки, что тоже подразумевает приём неприятных препаратов. Далее их изымают и обрабатывают перед пересадкой. При пересадке новые клетки запускаются в системный кровоток, они расплываются по телу человека, оседают в костях и приживаются.
Однако цель может не осуществиться, при провале заболевание не перестанет проявляться, человек погибнет и это уже необратимо. В случае удачи постпроцессинг занимает четыре недели и больше.
Операция
Оперативное лечение актуально на первой стадии опухоли, тогда удаляется только зараженный узел. На поздних стадиях поражаются внутренние органы, при проведении операции есть риск повредить их.
Лечение народными способами
Нередко встречаются пациенты, пытающиеся внести собственные коррективы в традиционное лечение лимфатического рака посредством введения схем народного лечения. Методы практиковались в старину за отсутствием развитой медицины. Они просто не осознают незаменимость официальной терапии и рискуют навредить себе, выбирая малоизученную тактику. Когда лечение полностью пройдено, допустимо ввести какие-либо народные способы, но исключительно после консультации у врача-онколога.
Онкологические заболевания склонны к рецидивам, поэтому после терапии важно вовремя сдавать необходимые анализы, посещать специалиста. В лучшем случае победивший рак проживет ещё 15 лет, в самом худшем – от полугода до пяти лет.
Опухоли средостения – классификация и прогноз при наличии заболевания
Новообразованиями называют ненормальные наросты ткани, которые могут возникнуть практически в любом участке тела. Средостение – область в середине грудной клетки между грудиной и позвоночником, в которой находятся жизненно важные органы — сердце, пищевод, трахея. Опухоли, которые развиваются в этой области, называются опухолями средостения.
Эта разновидность опухолей встречается очень редко.
Содержание статьи:Классификация и расположение опухолей средостения
Опухоли средостения могут развиваться в одной из трех областей: в передней, средней или задней.
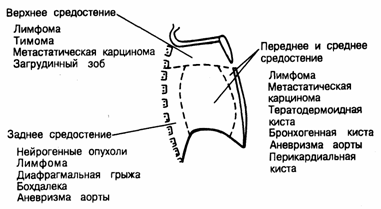
Положение опухоли в средостении, как правило, зависит от возраста пациента.
Дети более склонны к развитию опухолей в задней части средостения.
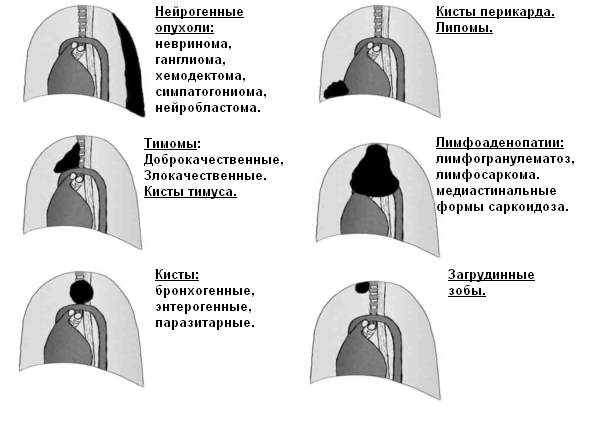
Новообразования часто доброкачественные (не раковые). У взрослых патологический рост ткани, наблюдается в передней части и опухоли, как правило, злокачественные (раковые). Взрослые пациенты с подобного рода патологией чаще всего в возрасте от 30 до 50 лет.
Причины опухолей и симптомы, указывающие на опасное заболевание
Существует целый ряд различных типов опухолей средостения. Причина этих новообразований непосредственно связана с тем местом локализации, где они образуются.
В передней части средостения:
- Лимфомы, включая болезнь Ходжкина и неходжкинские лимфомы.
- Тимома и киста-опухоль тимуса.
- Онкологические патологии щитовидной железы, как правило, показывают доброкачественный рост, но иногда могут быть раковыми.
В среднем средостении опухоли чаще развиваются по причине:
- Бронхогенного кистозно-доброкачественного роста, который начинается в дыхательной системе.
- Увеличения лимфатических узлов средостения.
- Доброкачественной кисты миокарда.
- Щитовидной массы средостения.
- Опухолей трахеи, обычно — доброкачественных.
- Сосудистых осложнения — таких, как отек аорты.
В задней части средостения:
- Экстрамедуллярные редкие наросты, которые начинаются в костном мозге и связаны с тяжелой анемией.
- Патология лимфатических узлов средостения.
- Нейроэнтерическая киста средостения – очень редкий рост с участием, как нервов, так и клеток желудочно-кишечного тракта.
- Нейрогенная опухоль средостения – самый распространенный случай среди задних опухолей средостения. В этом случае основу опухоли составляют раковые клетки нервов. Стоит отметить, что около 70 процентов из них являются доброкачественными.
Опухоли, которые образуются в средостении, известны, как первичные новообразования. Иногда они развиваются по причине метастазов раковых клеток из другой части тела. Распространение рака из одной части тела в другую – один из показателей злокачественности процесса, поэтому, в этом случае, опухоли средостения всегда имеют сходную структуру. Стоит отметить, что злокачественные новообразования средостения чаще образуются, как срединные.
Опухоль средостения может не иметь никаких симптомов.
Новообразования, как правило, обнаруживают во время рентгена грудной клетки, выполняемого для диагностики других болезней.
Если симптомы развиваются, это является классическим показателем того, что опухоль начала свое распространение на окружающие органы, чаще всего – на легкие, со всеми сходными признаками соответствующей патологии.
Симптомы опухоли средостения:
- Кашель
- Сбивчивое дыхание
- Грудная боль
- Лихорадка / озноб
- Ночной пот
- Кашель с кровью
- Необъяснимая потеря веса
- Увеличение лимфатических узлов
- Дыхательная блокировка
- Ночное апноэ
- Охриплость
Методы диагностики опухолей средостения
К наиболее часто используемым методам диагностики опухолей средостения относят:
- Рентгенограмма грудной клетки.
- Компьютерная томография (КТ) грудной клетки.
- КТ-управляемая биопсия.
- Магнитно-резонансная томография (МРТ) грудной клетки.
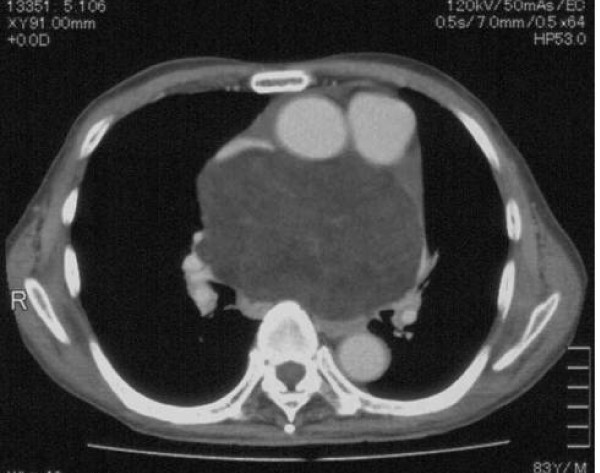
- Медиастиноскопия с биопсией. Достаточно трудоемкий метод, который проводится под общим наркозом. Это исследование грудной полости используется специальную трубку, вставленную через небольшой разрез под грудной костью. Микроскопия образца полученной ткани способна определить наличие раковых клеток. Медиастиноскопия с биопсией позволяет врачам точно диагностировать от 80% до 90% всех опухолей средостения, из них – 95% до 100% передних опухолей.
Способы лечения и прогноз при наличии новообразований в средостении
Лечение, применяемое против опухолей средостения, зависит от типа новообразования и его расположения.
- Раковые опухоли тимуса требуют обязательного хирургического вмешательства, с последующим облучением или химиотерапией. Типы хирургии включают торакоскопию (малоинвазивный подход), медиастиноскопию (минимально инвазивный) и торакотомию (процедура осуществляется через открытый разрез в грудной стенке.
- Лимфомы рекомендуется лечить с помощью химиотерапии и последующим облучением.
- Нейрогенные опухоли, найденные в задней области средостения, лечатся только хирургическим путем.
По сравнению с традиционной хирургией, пациенты, которых лечат минимально инвазивными способами — такими, как торакоскопия или медиастиноскопия — испытывают меньше страдания при проведении операции.
Преимущества малоинвазивных операций в лечении опухоли средостения:
- Снижение послеоперационной боли.
- Короткое пребывание в больнице после операции.
- Более быстрое восстановление и возвращение к нормальному качеству жизни.
- Другие возможные преимущества включают снижение риска инфекции и меньшее постоперационное кровотечение.
Риски малоинвазивных способов включают осложнения излучения и химиотерапии. Стоит отметить, что любое хирургическое вмешательство предварительно обсуждается с пациентом и проводится ряд дополнительных обследований с целью выбора лучшего метода лечения.
Возможные осложнения малоинвазивного хирургического лечения включают в себя:
- Повреждение окружающих тканей и органов, например — сердца, перикарда или спинного мозга. Плевральной выпот – накопление жидкости между тонкими слоями плевры – частое явление при слишком сильном физическом воздействии на наружные стенки органов дыхательной системы, расположенных в средостении.
- Послеоперационный дренаж.
- Послеоперационная инфекция или кровотечение.
Злокачественные новообразования переднего средостения — симптомы болезни, профилактика и лечение Злокачественных новообразований переднего средостения, причины заболевания и его диагностика на EUROLAB
Что такое Злокачественные новообразования переднего средостения —
Злокачественные новообразования переднего средостения в структуре всех онкологических заболеваний составляют 3-7%. Чаще всего злокачественные новообразования переднего средостения выявляются у лиц 20-40 лет, т. е. у наиболее активной в социальном плане части населения.Средостением называется часть грудной полости, ограниченная спереди — грудиной, частично реберными хрящами и позадигрудинной фасцией, сзади — передней поверхностью грудного отдела позвоночника, шейками ребер и предпозвоночной фасцией, с боков — листками средостенной плевры. Снизу средостение ограничено диафрагмой, а сверху — условной горизонтальной плоскостью, проведенной через верхний край рукоятки грудины.
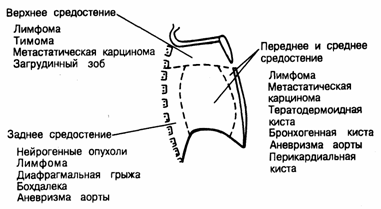
Наиболее удобна схема деления средостения, предложенная в 1938 году Твайнингом — двумя горизонтальными (выше и ниже корней легких) и двумя вертикальными плоскостями (спереди и сзади корней легких). В средостении, таким образом, можно выделить три отдела (передний, средний и задний) и три этажа (верхний, средний и нижний).
В переднем отделе верхнего средостения находятся: вилочковая железа, верхний отдел верхней полой вены, плечеголовные вены, дуга аорты и отходящие от нее ветви, плечеголовной ствол, левая общая сонная артерия, левая подключичная артерия.
В заднем отделе верхнего средостения расположены: пищевод, грудной лимфатический проток, стволы симпатических нервов, блуждающие нервы, нервные сплетения органов и сосудов грудной полости, фасции и клетчаточные пространства.
В переднем средостении располагаются: клетчатка, отроги внутригрудной фасции, в листках которой заключены внутренние грудные сосуды, загрудинные лимфатические узлы, передние средостенные узлы.
В среднем отделе средостения находятся: перикард с заключенным в нем сердцем и внутриперикардиальными отделами крупных сосудов, бифуркация трахеи и главные бронхи, легочные артерии и вены, диафрагмальные нервы с сопровождающими их диафрагмальноперикардиальными сосудами, фасциальноклетчаточные образования, лимфатические узлы.
В заднем отделе средостения расположены: нисходящая аорта, непарная и полунепарная вены, стволы симпатических нервов, блуждающие нервы, пищевод, грудной лимфатический проток, лимфатические узлы, клетчатка с отрогами внутригрудной фасции, окружающая органы средостения.
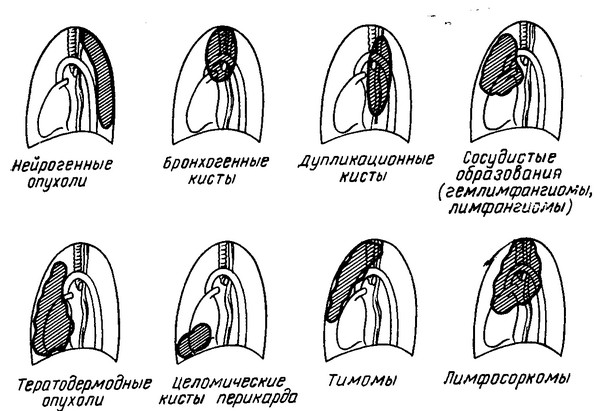
Соответственно отделам и этажам средостения можно отметить определенные преимущественные локализации большей части его новообразований. Так, замечено, например, что внутригрудной зоб чаще располагается в верхнем этаже средостения, особенно в переднем его отделе. Тимомы обнаруживаются, как правило, в среднем переднем средостении, перикардиальные кисты и липомы — в нижнем переднем. Верхний этаж среднего отдела средостения является наиболее частой локализацией тератодермоидов. В среднем этаже среднего отдела средостения чаще всего обнаруживаются бронхогенные кисты, в то время как гастроэнтерогенные кисты выявляются в нижнем этаже среднего и заднего отделов. Наиболее частыми новообразованиями заднего отдела средостения на всем его протяжении являются нейрогенные опухоли.
Патогенез (что происходит?) во время Злокачественных новообразований переднего средостения:
Злокачественные новообразования средостения происходят из разнородных тканей и объединяются лишь одними анатомическими границами. К ним относятся не только истинные опухоли, но и различные по локализации, происхождению и течению кисты и опухолевидные образования. Все новообразования средостения по источнику их происхождения можно разделить на следующие группы:
1. Первичные злокачественные новообразования средостения.
2. Вторичные злокачественные опухоли средостения (метастазы злокачественных опухолей органов, расположенных вне средостения, в лимфатические узлы средостения).
3. Злокачественные опухоли органов средостения (пищевод, трахея, перикард, грудной лимфатический проток).
4. Злокачественные опухоли из тканей, ограничивающих средостение (плевры, грудины, диафрагмы).
Симптомы Злокачественных новообразований переднего средостения:
Злокачественные новообразования средостения обнаруживаются преимущественно в молодом и среднем возрасте (20 — 40 лет), одинаково часто как у мужчин, так и у женщин. В течении болезни при злокачественных новообразованиях средостения можно выделить бессимптомный период и период выраженных клинических проявлений. Длительность бессимптомного периода зависит от локализации и размеров злокачественного новообразования, скорости роста, взаимоотношений с органами и образованиями средостения. Очень часто новообразования средостения длительное время протекают бессимптомно, и их случайно обнаруживают при профилактическом рентгенологическом исследовании грудной клетки.Клинические признаки злокачественных новообразований средостения состоят из:
— симптомов сдавления или прорастания опухоли в соседние органы и ткани;
— общих проявлений заболевания ;
— специфических симптомов, характерных для различных новообразований;
Наиболее частыми симптомами являются боли, возникающие вследствие сдавления или прорастания опухоли в нервные стволы или нервные сплетения, что возможно как при доброкачественных, так и при злокачественных новообразованиях средостения. Боли, как правило, неинтенсивные, локализующиеся на стороне поражения, и нередко иррадиируют в плечо, шею, межлопаточную область. Боли с левосторонней локализацией часто похожи на боли при стенокардии. При возникновении болей в костях следует предполагать наличие метастазов. Сдавление или прорастание опухолью пограничного симпатического ствола обуславливает возникновение синдрома, характеризующегося опущением верхнего века, расширением зрачка и западением глазного яблока на стороне поражения, нарушение потоотделения, изменение местной температуры и дермографизма. Поражение возвратного гортанного нерва проявляется осиплостью голоса, диафрагмального нерва — высоким стоянием купола диафрагмы. Сдавление спинного мозга ведет к расстройствам функции спинного мозга.
Проявлением компрессионного синдрома является и сдавление крупных венозных стволов и, в первую очередь, верхней полой вены (синдром верхней полой вены). Он проявляется нарушением оттока венозной крови от головы и верхней половины туловища: у больных появляются шум и тяжесть в голове, усиливающиеся в наклонном положении, боли в груди, одышка, отечность и синюшность лица, верхней половины туловища, набухание вен шеи и грудной клетки. Центральное венозное давление повышается до 300-400 мм вод. ст. При сдавлении трахеи и крупных бронхов возникает кашель и одышка. Сдавление пищевода может вызвать дисфагию — нарушение прохождения пищи.
На поздних стадиях развития новообразований возникают: общая слабость, повышение температуры тела, потливость, похудание, которые характерны для злокачественных опухолей. У некоторых больных наблюдаются проявления нарушений, связанных с интоксикацией организма продуктами, выделяемыми растущими опухолями. К ним относится артралгический синдром, напоминающий ревматоидный полиартрит; боли и припухлость суставов, отеки мягких тканей конечностей, нарастание частоты сердечных сокращений, нарушение сердечного ритма.
Некоторым опухолям средостения присущи специфические симптомы. Так, кожный зуд, ночная потливость характерны для злокачественных лимфом (лимфогранулематоз, лимфоретикулосаркома). Спонтанное снижение уровня сахара в крови развивается при фибросаркомах средостения. Симптомы тиреотоксикоза характерны, для внутригрудного тиреотоксического зоба.
Таким образом, клинические признаки новообразований, средостения весьма многообразны, однако они проявляются в поздних стадиях развития заболевания и не всегда позволяют установить точный этиологический и топографоанатомический диагноз. Важным для диагностики являются данные рентгенологических и инструментальных методов, особенно для распознавания ранних стадий заболевания.
Неврогенные опухоли переднего средостения являются наиболее частыми и составляют около 30% от всех первичных новообразований средостения. Они возникают из оболочек нервов (невриномы, неврофибромы, неврогенные саркомы), нервных клеток (симпатогониомы, ганглионевромы, параганглиомы, хемодектомы). Наиболее часто неврогенные опухоли развиваются из элементов пограничного ствола и межреберных нервов, редко из блуждающего и диафрагмального нервов. Обычной локализацией этих опухолей является заднее средостение. Значительно реже неврогенные опухоли располагаются в переднем и среднем средостении.
Ретикулосаркому, диффузную и нодулярную лимфосаркому (гигантофолликулярную лимфому) называют также «злокачественными лимфомами». Эти новообразования представляют собой злокачественные опухоли из лимфоретикулярной ткани, поражают чаще лиц молодого и среднего возраста. Первоначально опухоль развивается в одном или нескольких лимфатических узлах с последующим распространением на соседние узлы. Генерализация наступает рано. В метастатический опухолевый процесс, помимо лимфатических узлов, вовлекаются печень, костный мозг, селезенка, кожа, легкие и другие органы. Более медленно протекает заболевание при медуллярной форме лимфосаркомы (гигантофолликулярной лимфоме).
Лимфогранулематоз (болезнь Ходжкина) обычно имеет более доброкачественное течение, чем злокачественные лимфомы. В 15-30% случаев в I стадии развития заболевания может наблюдаться первичное локальное поражение лимфатических узлов средостения. Заболевание чаще встречается в возрасте 20-45 лет. Клиническая картина характеризуется неправильным волнообразным течением. Появляется слабость, потливость, периодические подъемы температуры тела, боли в грудной клетке. Но характерные для лимфогранулематоза кожный зуд, увеличение печени и селезенки, изменения в крови и костном мозге на этой стадии часто отсутствуют. Первичный лимфогранулематоз средостения может длительно протекать бессимптомно, при этом увеличение медиастинальных лимфатических узлов долгое время может оставаться единственным проявлением процесса.
При медиастинальных лимфомах наиболее часто поражаются лимфатические узлы переднего и переднего верхнего отделов средостения, корней легких.
Дифференциальная диагностика проводится с первичным туберкулезом, саркоидозом и вторичными злокачественными опухолями средостения. Подспорьем в диагностике может быть проведение пробного облучения, так как злокачественные лимфомы в большинстве случаев чувствительны к лучевой терапии (симптом «тающего снега»). Окончательный диагноз устанавливается при морфологическом исследовании материала, полученного при биопсии новообразования.
Диагностика Злокачественных новообразований переднего средостения:
Основным методом диагностики злокачественных новообразований средостения является рентгенологический. Применение комплексного рентгенологического исследования позволяет в большинстве случаев определить локализацию патологического образования — средостение или соседние органы и ткани (легкие, диафрагма, грудная стенка) и распространенность процесса.К обязательным рентгенологическим методам обследования больного с новообразованием средостения относятся: — рентгеноскопия, рентгенография и томография грудной клетки, контрастное исследование пищевода.
Рентгеноскопия дает возможность выявить «патологическую тень», составить представление о ее локализации, форме, размерах, подвижности, интенсивности, контурах, установить отсутствие или наличие пульсации ее стенок. В ряде случаев можно судить о связи выявленной тени с расположенными рядом органами (сердцем, аортой, диафрагмой). Уточнение локализации новообразования в значительной степени позволяет предопределить его характер.
Для уточнения полученных при рентгеноскопии данных производят рентгенографию. При этом уточняют структуру затемнения, его контуры, отношение новообразования к соседним органам и тканям. Контрастирование пищевода помогает оценить его состояние, определить степень смещения или прорастания новообразованием средостения.
В диагностике новообразований средостения широко применяются эндоскопические методы исследования. Бронхоскопия применяется для исключения бронхогенной локализации опухоли или кисты, а также для определения прорастания злокачественной опухолью средостения трахеи и крупных бронхов. Во время этого исследования возможно проведение трансбронхиальной или транстрахеальной пункционной биопсии образований средостения, локализующихся в области бифуркации трахеи. Весьма информативным в ряде случаев оказывается проведение медиастиноскопии и видеоторакоскопии, при которых биопсия осуществляется под контролем зрения. Взятие материала для гистологического или цитологического исследования возможно и при трансторакальной пункционной или аспирационной биопсии, проводимой под рентгенологическим контролем.
При наличии увеличенных лимфатических узлов надключичных областей проводят их биопсию, что позволяет определить их метастатическое поражение или установить системное заболевание (саркоидоз, лимфогранулематоз и др.). При подозрении на медиастинальный зоб используют сканирование области шеи и грудной клетки после введения радиоактивного йода. При наличии компрессионного синдрома производят измерение центрального венозного давления.
Больным с новообразованиями средостения выполняют общий и биохимический анализ крови, реакцию Вассермана (для исключения сифилитической природы образования), реакцию с туберкулиновым антигеном. При подозрении на эхинококкоз показано определение реакции латексагглютинации с эхинококковым антигеном. Изменения морфологического состава периферической крови обнаруживаются главным образом при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная СОЭ), воспалительных и системных заболеваниях. При подозрении на системные заболевания (лейкоз, лимфогранулематоз, ретикулосаркоматоз и др.), а также на незрелые неврогенные опухоли выполняют костномозговую пункцию с изучением миелограммы.
Лечение Злокачественных новообразований переднего средостения:
Лечение злокачественных новообразований средостения — оперативное. Удаление опухолей и кист средостения необходимо производить как можно раньше, так как это является профилактикой их малигнизации или развития компрессионного синдрома. Исключением могут быть лишь небольшие липомы и целомические кисты перикарда при отсутствии клинических проявлений и тенденции к их увеличению. Лечение злокачественных опухолей средостения в каждом конкретном случае требует индивидуального подхода. Обычно в основе его лежит оперативное вмешательство.Применение лучевой и химиотерапии показано при большинстве злокачественных опухолей средостения, но в каждом конкретном случае их характер и содержание определяются биологической и морфологической особенностями опухолевого процесса, его распространенностью. Лучевая и химиотерапия применяются как в комбинации с оперативным лечением, так и самостоятельно. Как правило, консервативные методы составляют основу терапии при далеко зашедших стадиях опухолевого процесса, когда выполнение радикальной операции невозможно, а также при лимфомах средостения. Хирургическое лечение при этих опухолях может быть оправдано лишь на ранних стадиях заболевания, когда процесс локально поражает определенную группу лимфатических узлов, что в практике встречается не так уж часто. В последние годы предложена и успешно используется методика видеоторакоскопии. Этот метод позволяет не только визуализировать и документировать новообразования средостения, но и удалить их с помощью торакоскопических инструментов, нанося минимальную операционную травму пациентам. Полученные результаты свидетельствуют о высокой эффективности этого метода лечения и возможности проведения вмешательства даже у пациентов с тяжелыми сопутствующими заболеваниями и низкими функциональными резервами.
К каким докторам следует обращаться если у Вас Злокачественные новообразования переднего средостения:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Злокачественных новообразований переднего средостения, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Онкологические заболевания:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.симптомы у взрослых, что это такое, прогноз
Опухоль средостения представляет собой новообразование, развивающееся в области грудной клетки. Очаг поражения может быть разным по морфологическому строению. Среди патологий встречаются доброкачественные и злокачественные заболевания. Каковы способы лечения и прогноз болезней?
Причины
Опухоль заднего и переднего средостения развивается в тканях данной области вследствие аномального размножения клеток. Почему происходит чрезмерное разрастание, ученые не знают. Но точно известно, что негативное влияние на них оказывают следующие факторы:

- Увлечение вредными привычками.
- Ослабление иммунной системы.
- Контакт с ядами, химикатами и токсинами.
- Воздействие радиации и ультрафиолета на организм.
- Неправильное питание.
- Наследственность.
Опухоль средостения одинаково встречается у мужчин и женщин. Чаще всего выявляют болезнь у пациентов в возрасте от 20 до 40 лет, редко образования возникают у детей.
Клиническая картина
Симптомы опухоли в средостении имеют разную интенсивность в зависимости от течения заболевания. Но все равно первым признаком патологии является болезненность в области грудной клетки. Боль возникает вследствие того, что рост новообразования приводит к компрессии соседних тканей.
Обычно болевой синдром отличается умеренностью. Иногда болезненность отдает в зону лопаток, плечевого и шейного отдела. Помимо боли наблюдаются следующие проявления опухоли средостения:

- Стремительная утомляемость.
- Кашель.
- Выделение мокроты с кровянистыми примесями.
- Неровность дыхания.
- Нехватка воздуха.
- Чрезмерная потливость.
- Повышение температуры тела.
- Головные боли.
- Похудение.
- Одышка.
- Повышение артериального давления.
- Снижение аппетита.
- Трудности с проглатыванием пищи.
Часто новообразования вызывают мышечную слабость. Из-за этого пациент теряет способность поднимать руку, ногу, открывать глаза, поворачивать голову.
Типы патологии
Все опухоли переднего и заднего средостения делят на две основные группы:
- Доброкачественные, отличающиеся благоприятным течением, медленным ростом, отсутствием способности к метастазированию.
- Злокачественные, характеризующиеся агрессивностью, возможностью прорастать в другие органы и давать метастазы.
Также образования в средостении бывают первичными, то есть развивающимися изначально в этом отделе, и вторичными, то есть являются следствием метастазирования от другой опухоли.
Первичные патологии в свою очередь бывают разных типов. Это нейрогенные, герминогенные, мезенхимальные, лимфоидные, образования вилочковой железы. Каждый из этих видов опухолевого заболевания имеет свое строение и особенности развития.
Диагностика
Выявить опухоль средостения у детей и взрослых не представляет особого труда благодаря множеству современных методов обследования. В ходе диагностики врачам удается не только обнаружить новообразование, но и точно определить ее размер, характер течения, выявить прорастание в другие ткани и многое другое.
При обследовании врач сначала проводит визуальный осмотр больного, прослушивает сердца, измеряет давление. Пациенту требуется подробно описать свои жалобы, не скрывать от доктора имеющиеся болезни, плохую наследственность.
После врачебного осмотра больному назначают лабораторное исследование крови и мочи, что позволяет оценить общее состояние организма, выявить воспалительные процессы в нем. Непосредственно для диагностирования опухоли в средостении применяют рентгенологическое исследование. Оно помогает получить данные о размере и точной локализации очага, его прорастании в соседние ткани.
 Обязательно выполняется биопсия. Полученные в ходе процедуры клетки опухоли отправляют на гистологию в лабораторию, где специалисты определяют злокачественный или доброкачественный характер патологии, вид атипичных клеток.
Обязательно выполняется биопсия. Полученные в ходе процедуры клетки опухоли отправляют на гистологию в лабораторию, где специалисты определяют злокачественный или доброкачественный характер патологии, вид атипичных клеток.
При обнаружении злокачественного новообразования требуется выявление возможных метастазов. Для этого назначают такие способы обследования как ультразвуковое исследование, магнитно-резонансная томография, компьютерная томография.
Лечение
Если обнаружена доброкачественная патология у взрослых или детей, проводят оперативное вмешательство, чтобы предупредить злокачественное перерождение очага. При онкологической опухоли средостения лечение хирургическим путем осуществляют на стадиях, не сопровождающихся метастазированием.
Также при раковом поражении обязательно применяют химическую терапию. Врач подбирает ряд химических препаратов, способных уничтожать злокачественные клетки. Такой метод используют в следующих случаях:
- До оперативного вмешательства для уменьшения размера новообразования.
- После операции для предотвращения рецидива.
- Вместо хирургии при признании опухоли неоперабельной. В этом случае терапия не сможет спасти человека от смерти, но продлит жизнь и устранит мучительную симптоматику онкологии.
Лучевая терапия используется также при раковых патологиях и по тем же показаниям, что и химиотерапия. Только ее не применяют как самостоятельный метод лечения, если образование неоперабельное.
Надеяться на благоприятный исход при опухоли средостения могут пациенты, страдающие доброкачественным или злокачественным заболеванием. Своевременность лечения – главный залог положительного прогноза при новообразованиях и раке.
Способы лечения рака средостения | Полезные статьи
Средостение — область грудной полости между легкими, грудиной, позвоночником и ребрами. Органы и структуры этого анатомического отдела — трахея, пищевод, вилочковая и щитовидная железы, сердце, аорта. Опухоли средостения — новообразования различного гистологического происхождения, объединенные в одну группу, благодаря расположению в одной анатомической области.
Развитие опухолей среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, тканей между ними и эктопированными тканями. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Патоморфологические формы характеризуются чрезвычайным многообразием. Наиболее распространенные — лимфомы, тимомы, ангиосаркомы, нейробластомы.
Особенностями опухолей средостенияявляются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
В структуре онкологических заболеваний опухоли средостения составляют 3–7 %, из них 80 % доброкачественные, 20 % — злокачественные. Озлокачествление отмечается в 17–41 % случаев.
Причины заболеваний опухолями средостения многообразны: ионизирующее излучение, контакт с канцерогенами, вирусы ВИЧ и Эпштейна — Барр, ряд других этиологических факторов.
Клинические симптомы заболевания:
- общая и мышечная слабость, потеря веса до 15 кг;
- нарушение сердечного ритма;
- одышка, головные боли;
- повышение температуры тела до 37 °С;
- кашель, кровохарканье;
- боль в грудной клетке и суставах;
- отечность, расширенные вены лица и шеи, синюшность губ.
Осложнения патологии связны с последствиями компрессионного синдрома — сдавления опухолью соседних жизненно важных органов и нарушения их функций.
Диагностика и хирургическая тактика
В клинической картине опухолей средостениявыделяют два периода: скрытый бессимптомный — когда заболевание выявляется при случайном рентгене грудной клетки или компьютерной томографии и с выраженными клиническими явлениями — боль, затруднение дыхания, кашель, субфебрилитет, признаки компрессии органов (верхней полой вены, пищевода, трахеи, нервов и спинного мозга, сердца).
При тимомах часто возникает миастения, при лимфомах — анемия.
Диагноз ставят по результатам компьютерной томографии, лабораторных анализов. Информативны также МРТ, УЗИ и ПЭТ-КТ. Для диагностики используется эндоскопия (видеобронхоскопия, медиастиноскопия) и биопсия (забор образцов тканей) с последующим гистологическим исследованием.
Тактика лечения зависит от типа опухоли, ее локализации и распространенности. Наиболее эффективный метод лечения большинства видов опухолей средостения — радикальное хирургическое иссечение в пределах здоровых тканей с окружающей клетчаткой и лимфоузлами. Исключение — лимфомы, при них тактику лечения подбирают индивидуально, приоритет отдают химиолучевым методам.
Радикальное удаление опухолей по возможности проводят минимально инвазивным способом (видеоторакоскопия). Хирургическое лечение опухолей средостения также бывает паллиативным с целью декомпрессии внутренних органов. Сочетание хирургического лечения с лучевой и химиотерапией улучшает прогноз.
Консервативное лечение опухолей средостения, реабилитация и прогноз
Если опухоль средостения нерезектабельна, показаны лекарственная, лучевая и химиотерапия. С их помощью замедляют рост метастазов, уменьшают выраженность симптомов, улучшают общее состояние больного.
Дополнительно применяют:
- гормонотерапию — для лечения гормонозависимых опухолей;
- иммунотерапию — используются специфические антитела;
- таргетную терапию — блокирует механизмы развития опухоли.
Индивидуальную лечебную схему подбирает лечащий врач с учетом размеров опухоли и степени поражения органов средостения. В периоде реабилитации показан сбалансированный рацион, отказ от вредных привычек, посильная двигательная и социальная активность, психотерапия, диспансерное наблюдение врача-онколога.
Пятилетняя выживаемость при злокачественных опухолях средостения не превышает 50 %. При появлении метастазов прогноз резко ухудшается, но даже в самых запущенных случаях можно улучшить состояние больного и добиться клинической ремиссии. При выявлении опухоли на бессимптомном этапе вероятность полного выздоровления — до 100 %, поэтому так важны регулярные профилактические осмотры. Чем раньше начато лечение, тем лучше прогноз для пациента.
назад…
Злокачественные новообразования переднего средостения — симптомы болезни, профилактика и лечение Злокачественных новообразований переднего средостения, причины заболевания и его диагностика на EUROLAB
Что такое Злокачественные новообразования переднего средостения —
Злокачественные новообразования переднего средостения в структуре всех онкологических заболеваний составляют 3-7%. Чаще всего злокачественные новообразования переднего средостения выявляются у лиц 20-40 лет, т. е. у наиболее активной в социальном плане части населения.Средостением называется часть грудной полости, ограниченная спереди — грудиной, частично реберными хрящами и позадигрудинной фасцией, сзади — передней поверхностью грудного отдела позвоночника, шейками ребер и предпозвоночной фасцией, с боков — листками средостенной плевры. Снизу средостение ограничено диафрагмой, а сверху — условной горизонтальной плоскостью, проведенной через верхний край рукоятки грудины.
Наиболее удобна схема деления средостения, предложенная в 1938 году Твайнингом — двумя горизонтальными (выше и ниже корней легких) и двумя вертикальными плоскостями (спереди и сзади корней легких). В средостении, таким образом, можно выделить три отдела (передний, средний и задний) и три этажа (верхний, средний и нижний).
В переднем отделе верхнего средостения находятся: вилочковая железа, верхний отдел верхней полой вены, плечеголовные вены, дуга аорты и отходящие от нее ветви, плечеголовной ствол, левая общая сонная артерия, левая подключичная артерия.
В заднем отделе верхнего средостения расположены: пищевод, грудной лимфатический проток, стволы симпатических нервов, блуждающие нервы, нервные сплетения органов и сосудов грудной полости, фасции и клетчаточные пространства.
В переднем средостении располагаются: клетчатка, отроги внутригрудной фасции, в листках которой заключены внутренние грудные сосуды, загрудинные лимфатические узлы, передние средостенные узлы.
В среднем отделе средостения находятся: перикард с заключенным в нем сердцем и внутриперикардиальными отделами крупных сосудов, бифуркация трахеи и главные бронхи, легочные артерии и вены, диафрагмальные нервы с сопровождающими их диафрагмальноперикардиальными сосудами, фасциальноклетчаточные образования, лимфатические узлы.
В заднем отделе средостения расположены: нисходящая аорта, непарная и полунепарная вены, стволы симпатических нервов, блуждающие нервы, пищевод, грудной лимфатический проток, лимфатические узлы, клетчатка с отрогами внутригрудной фасции, окружающая органы средостения.
Соответственно отделам и этажам средостения можно отметить определенные преимущественные локализации большей части его новообразований. Так, замечено, например, что внутригрудной зоб чаще располагается в верхнем этаже средостения, особенно в переднем его отделе. Тимомы обнаруживаются, как правило, в среднем переднем средостении, перикардиальные кисты и липомы — в нижнем переднем. Верхний этаж среднего отдела средостения является наиболее частой локализацией тератодермоидов. В среднем этаже среднего отдела средостения чаще всего обнаруживаются бронхогенные кисты, в то время как гастроэнтерогенные кисты выявляются в нижнем этаже среднего и заднего отделов. Наиболее частыми новообразованиями заднего отдела средостения на всем его протяжении являются нейрогенные опухоли.
Патогенез (что происходит?) во время Злокачественных новообразований переднего средостения:
Злокачественные новообразования средостения происходят из разнородных тканей и объединяются лишь одними анатомическими границами. К ним относятся не только истинные опухоли, но и различные по локализации, происхождению и течению кисты и опухолевидные образования. Все новообразования средостения по источнику их происхождения можно разделить на следующие группы:
1. Первичные злокачественные новообразования средостения.
2. Вторичные злокачественные опухоли средостения (метастазы злокачественных опухолей органов, расположенных вне средостения, в лимфатические узлы средостения).
3. Злокачественные опухоли органов средостения (пищевод, трахея, перикард, грудной лимфатический проток).
4. Злокачественные опухоли из тканей, ограничивающих средостение (плевры, грудины, диафрагмы).
Симптомы Злокачественных новообразований переднего средостения:
Злокачественные новообразования средостения обнаруживаются преимущественно в молодом и среднем возрасте (20 — 40 лет), одинаково часто как у мужчин, так и у женщин. В течении болезни при злокачественных новообразованиях средостения можно выделить бессимптомный период и период выраженных клинических проявлений. Длительность бессимптомного периода зависит от локализации и размеров злокачественного новообразования, скорости роста, взаимоотношений с органами и образованиями средостения. Очень часто новообразования средостения длительное время протекают бессимптомно, и их случайно обнаруживают при профилактическом рентгенологическом исследовании грудной клетки.Клинические признаки злокачественных новообразований средостения состоят из:
— симптомов сдавления или прорастания опухоли в соседние органы и ткани;
— общих проявлений заболевания ;
— специфических симптомов, характерных для различных новообразований;
Наиболее частыми симптомами являются боли, возникающие вследствие сдавления или прорастания опухоли в нервные стволы или нервные сплетения, что возможно как при доброкачественных, так и при злокачественных новообразованиях средостения. Боли, как правило, неинтенсивные, локализующиеся на стороне поражения, и нередко иррадиируют в плечо, шею, межлопаточную область. Боли с левосторонней локализацией часто похожи на боли при стенокардии. При возникновении болей в костях следует предполагать наличие метастазов. Сдавление или прорастание опухолью пограничного симпатического ствола обуславливает возникновение синдрома, характеризующегося опущением верхнего века, расширением зрачка и западением глазного яблока на стороне поражения, нарушение потоотделения, изменение местной температуры и дермографизма. Поражение возвратного гортанного нерва проявляется осиплостью голоса, диафрагмального нерва — высоким стоянием купола диафрагмы. Сдавление спинного мозга ведет к расстройствам функции спинного мозга.
Проявлением компрессионного синдрома является и сдавление крупных венозных стволов и, в первую очередь, верхней полой вены (синдром верхней полой вены). Он проявляется нарушением оттока венозной крови от головы и верхней половины туловища: у больных появляются шум и тяжесть в голове, усиливающиеся в наклонном положении, боли в груди, одышка, отечность и синюшность лица, верхней половины туловища, набухание вен шеи и грудной клетки. Центральное венозное давление повышается до 300-400 мм вод. ст. При сдавлении трахеи и крупных бронхов возникает кашель и одышка. Сдавление пищевода может вызвать дисфагию — нарушение прохождения пищи.
На поздних стадиях развития новообразований возникают: общая слабость, повышение температуры тела, потливость, похудание, которые характерны для злокачественных опухолей. У некоторых больных наблюдаются проявления нарушений, связанных с интоксикацией организма продуктами, выделяемыми растущими опухолями. К ним относится артралгический синдром, напоминающий ревматоидный полиартрит; боли и припухлость суставов, отеки мягких тканей конечностей, нарастание частоты сердечных сокращений, нарушение сердечного ритма.
Некоторым опухолям средостения присущи специфические симптомы. Так, кожный зуд, ночная потливость характерны для злокачественных лимфом (лимфогранулематоз, лимфоретикулосаркома). Спонтанное снижение уровня сахара в крови развивается при фибросаркомах средостения. Симптомы тиреотоксикоза характерны, для внутригрудного тиреотоксического зоба.
Таким образом, клинические признаки новообразований, средостения весьма многообразны, однако они проявляются в поздних стадиях развития заболевания и не всегда позволяют установить точный этиологический и топографоанатомический диагноз. Важным для диагностики являются данные рентгенологических и инструментальных методов, особенно для распознавания ранних стадий заболевания.
Неврогенные опухоли переднего средостения являются наиболее частыми и составляют около 30% от всех первичных новообразований средостения. Они возникают из оболочек нервов (невриномы, неврофибромы, неврогенные саркомы), нервных клеток (симпатогониомы, ганглионевромы, параганглиомы, хемодектомы). Наиболее часто неврогенные опухоли развиваются из элементов пограничного ствола и межреберных нервов, редко из блуждающего и диафрагмального нервов. Обычной локализацией этих опухолей является заднее средостение. Значительно реже неврогенные опухоли располагаются в переднем и среднем средостении.
Ретикулосаркому, диффузную и нодулярную лимфосаркому (гигантофолликулярную лимфому) называют также «злокачественными лимфомами». Эти новообразования представляют собой злокачественные опухоли из лимфоретикулярной ткани, поражают чаще лиц молодого и среднего возраста. Первоначально опухоль развивается в одном или нескольких лимфатических узлах с последующим распространением на соседние узлы. Генерализация наступает рано. В метастатический опухолевый процесс, помимо лимфатических узлов, вовлекаются печень, костный мозг, селезенка, кожа, легкие и другие органы. Более медленно протекает заболевание при медуллярной форме лимфосаркомы (гигантофолликулярной лимфоме).
Лимфогранулематоз (болезнь Ходжкина) обычно имеет более доброкачественное течение, чем злокачественные лимфомы. В 15-30% случаев в I стадии развития заболевания может наблюдаться первичное локальное поражение лимфатических узлов средостения. Заболевание чаще встречается в возрасте 20-45 лет. Клиническая картина характеризуется неправильным волнообразным течением. Появляется слабость, потливость, периодические подъемы температуры тела, боли в грудной клетке. Но характерные для лимфогранулематоза кожный зуд, увеличение печени и селезенки, изменения в крови и костном мозге на этой стадии часто отсутствуют. Первичный лимфогранулематоз средостения может длительно протекать бессимптомно, при этом увеличение медиастинальных лимфатических узлов долгое время может оставаться единственным проявлением процесса.
При медиастинальных лимфомах наиболее часто поражаются лимфатические узлы переднего и переднего верхнего отделов средостения, корней легких.
Дифференциальная диагностика проводится с первичным туберкулезом, саркоидозом и вторичными злокачественными опухолями средостения. Подспорьем в диагностике может быть проведение пробного облучения, так как злокачественные лимфомы в большинстве случаев чувствительны к лучевой терапии (симптом «тающего снега»). Окончательный диагноз устанавливается при морфологическом исследовании материала, полученного при биопсии новообразования.
Диагностика Злокачественных новообразований переднего средостения:
Основным методом диагностики злокачественных новообразований средостения является рентгенологический. Применение комплексного рентгенологического исследования позволяет в большинстве случаев определить локализацию патологического образования — средостение или соседние органы и ткани (легкие, диафрагма, грудная стенка) и распространенность процесса.К обязательным рентгенологическим методам обследования больного с новообразованием средостения относятся: — рентгеноскопия, рентгенография и томография грудной клетки, контрастное исследование пищевода.
Рентгеноскопия дает возможность выявить «патологическую тень», составить представление о ее локализации, форме, размерах, подвижности, интенсивности, контурах, установить отсутствие или наличие пульсации ее стенок. В ряде случаев можно судить о связи выявленной тени с расположенными рядом органами (сердцем, аортой, диафрагмой). Уточнение локализации новообразования в значительной степени позволяет предопределить его характер.
Для уточнения полученных при рентгеноскопии данных производят рентгенографию. При этом уточняют структуру затемнения, его контуры, отношение новообразования к соседним органам и тканям. Контрастирование пищевода помогает оценить его состояние, определить степень смещения или прорастания новообразованием средостения.
В диагностике новообразований средостения широко применяются эндоскопические методы исследования. Бронхоскопия применяется для исключения бронхогенной локализации опухоли или кисты, а также для определения прорастания злокачественной опухолью средостения трахеи и крупных бронхов. Во время этого исследования возможно проведение трансбронхиальной или транстрахеальной пункционной биопсии образований средостения, локализующихся в области бифуркации трахеи. Весьма информативным в ряде случаев оказывается проведение медиастиноскопии и видеоторакоскопии, при которых биопсия осуществляется под контролем зрения. Взятие материала для гистологического или цитологического исследования возможно и при трансторакальной пункционной или аспирационной биопсии, проводимой под рентгенологическим контролем.
При наличии увеличенных лимфатических узлов надключичных областей проводят их биопсию, что позволяет определить их метастатическое поражение или установить системное заболевание (саркоидоз, лимфогранулематоз и др.). При подозрении на медиастинальный зоб используют сканирование области шеи и грудной клетки после введения радиоактивного йода. При наличии компрессионного синдрома производят измерение центрального венозного давления.
Больным с новообразованиями средостения выполняют общий и биохимический анализ крови, реакцию Вассермана (для исключения сифилитической природы образования), реакцию с туберкулиновым антигеном. При подозрении на эхинококкоз показано определение реакции латексагглютинации с эхинококковым антигеном. Изменения морфологического состава периферической крови обнаруживаются главным образом при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная СОЭ), воспалительных и системных заболеваниях. При подозрении на системные заболевания (лейкоз, лимфогранулематоз, ретикулосаркоматоз и др.), а также на незрелые неврогенные опухоли выполняют костномозговую пункцию с изучением миелограммы.
Лечение Злокачественных новообразований переднего средостения:
Лечение злокачественных новообразований средостения — оперативное. Удаление опухолей и кист средостения необходимо производить как можно раньше, так как это является профилактикой их малигнизации или развития компрессионного синдрома. Исключением могут быть лишь небольшие липомы и целомические кисты перикарда при отсутствии клинических проявлений и тенденции к их увеличению. Лечение злокачественных опухолей средостения в каждом конкретном случае требует индивидуального подхода. Обычно в основе его лежит оперативное вмешательство.Применение лучевой и химиотерапии показано при большинстве злокачественных опухолей средостения, но в каждом конкретном случае их характер и содержание определяются биологической и морфологической особенностями опухолевого процесса, его распространенностью. Лучевая и химиотерапия применяются как в комбинации с оперативным лечением, так и самостоятельно. Как правило, консервативные методы составляют основу терапии при далеко зашедших стадиях опухолевого процесса, когда выполнение радикальной операции невозможно, а также при лимфомах средостения. Хирургическое лечение при этих опухолях может быть оправдано лишь на ранних стадиях заболевания, когда процесс локально поражает определенную группу лимфатических узлов, что в практике встречается не так уж часто. В последние годы предложена и успешно используется методика видеоторакоскопии. Этот метод позволяет не только визуализировать и документировать новообразования средостения, но и удалить их с помощью торакоскопических инструментов, нанося минимальную операционную травму пациентам. Полученные результаты свидетельствуют о высокой эффективности этого метода лечения и возможности проведения вмешательства даже у пациентов с тяжелыми сопутствующими заболеваниями и низкими функциональными резервами.
К каким докторам следует обращаться если у Вас Злокачественные новообразования переднего средостения:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Злокачественных новообразований переднего средостения, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.