Синдром истощения яичников: что это, симптомы, причины, диагностика, лечение, осложнения
Согласно данным медицинской литературы, для менопаузы нормальным считается возраст от 45 до 55 лет.
Более ранее прекращение месячных, или преждевременный климакс, говорит о проблемах с органами репродуктивной системы. Истощение яичников сопровождается прекращением детородной функции. При патологическом течении раннего климакса возможны нарушения со стороны желез внутренней секреции, вегетативной нервной системы.
Первый симптом, который должен вызвать тревогу — сбои в менструальном цикле. Любые проявления нерегулярности месячных должны стать поводом для обращения к доктору. В то же время, правильное и своевременное лечение поможет преодолеть проблему и даже вернуть детородную функцию.
Причины истощения яичников
На сегодняшний день выделяют три теории развития синдрома истощенных яичников:
- хромосомных аномалий;
- аутоиммунных заболеваний;
- ятрогенных факторов.
Под воздействием каждого из факторов формируются яичники с недостаточным количеством фолликулов, нарушается регуляция циклических процессов в гипоаламусе, гибнут зародышеввые клетки.
Почти у каждой второй больной синдромом отмечается нарушение менструального цикла у близких родственников.
Прослеживается задержка полового развития, полное или частичное отсутствие менструаций, ранняя менопауза у матери.
Также часто синдром истощения яичников связан с аутоиммунным гипотиреозом и другими аутоиммунными заболеваниями, что позволяет предположить роль иммунной системы в развитии патологии.
Кроме того, имеют значение гестоз, экстрагенитальная патология матери, применение некоторых лекарств во время беременности. Действуя в период внутриутробного развития плода, эти факторы повреждают фолликулярный аппарат. После рождения синдром истощения яичников может быть вызван возбудителем вирусных заболеваний — краснухи, гриппа, паротита, стрептококком, чрезмерными психоэмоциональными нагрузками, голоданием, дефицитом витаминов.
Нередко заболевание развивается после оперативных вмешательств на яичниках, консервативного лечения миомы или операции по поводу внематочной беременности.
Таким образом, главную роль в развитии синдрома истощенных яичников играют такие моменты:
- Наследственная предрасположенность по женской линии (ранняя или преждевременная менопауза у бабки, матери или сестер).
- Аутоиммунные заболевания (например, аутоиммунный гипотиреоз).
- Инфекционные, ятрогенные факторы (то есть воздействия на яичники во время лечения какого-либо заболевания), которые могут повлиять на орган в различные периоды жизни (например, еще внутриутробно яичниковая ткань плода может пострадать, если беременная принимала препараты с тератогенным действием, или перенесенная краснуха в детстве, химиопрепараты в зрелом возрасте).
- Неблагоприятное воздействие окружающих факторов – голод, авитаминозы, стрессы.
- Оперативное удаление части яичника в анамнезе (например, при резекции кисты или опухоли).
Симптомы истощения яичников
- Нарушение менструального цикла (сначале олигоменорея, в итоге аменорея вторичная гипергонадотропная).
- Бесплодие (из-за отсутствия овуляции).
- Симптомы климакса – потливость, приливы, сухость слизистых, остеопороз, раздражительность, нарушения сна (вначале появляются периодически и нарастают со временем).
Синдром истощения яичников проявляется довольно характерно. Первая менструация у девочки начинается в подростковом возрасте. В дальнейшем на фоне полного здоровья месячные становятся менее обильными, увеличиваются промежутки между менструациями, развивается вторичная аменорея.
Устойчивое прекращение менструальной функции проявляется симптомами со стороны вегетативной нервной системы.
Женщины жалуются на приливы жара, потливость, слабость. Привычная работа вызывает быструю утомляемость. Стрессовые ситуации вызывают приступы гнева и агрессии, пациенткам трудно сдерживать эмоции. Появляются приступы головной боли, боли в области сердца. Нарушается сон.
Низкое количество эстрогенов сказывается на состоянии органов репродуктивной системы. Молочные железы уменьшаются в размерах. Атрофируются железы слизистой оболочки — развивается атрофический кольпит. Снижается плотность костной ткани — остеопороз, повышается вероятность переломов. Возникают проблемы с удержанием мочи.
![]() Узнайте экспертное мнение
Узнайте экспертное мнение
Оставьте свой e-mail и мы расскажем, как правильно обследоваться и приступить к лечению
Диагностика истощения яичников
Диагностика болезни базируется на данных анамнеза а также внешних проявлениях. Как правило, первая менструация наступает в срок, и первые 10 – 20 лет женщина может самостоятельно забеременеть, выносить и родить ребенка.
Затем уровень эстрогенов снижается, по результатам функциональных тестов овуляция отсутствует. Отсутствие овуляции подтверждается и при лабораторном обследовании. Повышается уровень гонадотропных гормонов — фолликулостимулирующего и лютеинизирующего, снижается концентрация пролактина.
При гинекологическом осмотре матка и яичники уменьшены в размерах.
Из инструментальных методов применяют УЗИ, лапароскопию и гистологическое исследование биоптата яичников.
При ультразвуковом осмотре выявляют:
- уменьшение размеров матки;
- истончение внутренней оболочки матки, эндометрия.
В ходе лапароскопии обнаруживают изменения в яичниках. Орган становится маленьким, морщинистым, приобретает желтоватый оттенок. Желтое тело и доминантный фолликул отсутствует. Для более точной диагностики лапароскопию дополняют биопсией. Полученный материал отправляют в патоморфологическую лабораторию для дальнейшего изучения.
Основным лабораторным методом диагностики являются пробы с гормонами.
Создание условного цикла с помощью эстрогенов и прогестерона приводит к улучшению самочувствия. Через 3 – 5 дней после завершения приема лекарств начинается менструальноподобное кровотечение. Аналогичная реакция на введение прогестерона отсутствует. Возможно, это объясняется необратимыми изменениями в слизистой оболочке матки.
Примечательно, что обратная связь между яичниками и гипоталамо-гипофизарной системой не нарушается. Это подтверждается снижением уровня гонадотропных гормонов в ответ на введение эстрогенов и еще большее повышение показателя в ответ на введение рилизинг-факторов.
То есть, главными диагностическими критериями истощенных яичников являются:
- Признаки дефицита эстрогенов при гинекологическом осмотре (сухие, бледные слизистые, гипоплазия).
- УЗИ малого таза – снижение фолликулярного аппарата яичников, их уменьшение, отсутствие признаков овуляции.
- Гормонограмма – дефицит эстрогенов на фоне повышенного количества гонадотропинов.
- Гормональные тесты с прогестероном и комбинированными препаратами.
Синдром истощения следует дифференцировать с другими патологиями, которые имеют подобную симптоматику (синдром резистентных яичников, гипогонадизм, опухоли гипофиза).
Лечение истощения яичников
Задача терапии при синдроме — устранение и предупреждение негативных последствий недостатка эстрогенов.
Основным методом лечения синдрома истощенных яичников является заместительная гормональная терапия, которая проводится до наступления возраста естественной менопаузы.
Основная группа препаратов — естественные эстрогены и гестагены. Дозировки и регулярность приема корректируют таким образом, чтобы максимально точно повторить естественный менструальный цикл. Дополнительно могут быть назначены витаминотерапия и физиотерапевтические методы. Также с целью улучшения общего состояния пациентки проводится коррекция возможных патологических отклонений.
Как правило, единственной возможностью родить ребенка женщине с СИЯ является ЭКО с донорской яйцеклеткой.
Стимуляция суперовуляции при истощенном фолликулярном аппарате нецелесообразна. Более того, процедура может крайне негативно отразиться на здоровье женщины.
Возможные осложнения
К основным негативным последствиям болезни относятся:
- преждевременное старение организма;
- невозможность самостоятельно зачать и выносить ребенка;
- снижение плотности костной ткани, патологические переломы;
- повышение вероятности развития ишемической болезни сердца, инфаркта миокарда;
- снижение работоспособности;
- ухудшение качества интимной жизни.
Кроме того, следствием синдрома истощенных яичников может стать депрессивное расстройство. Женщины чувствуют себя неполноценными, некоторые ловят себя на суицидальных мыслях. Таким пациенткам нужна квалифицированная психиатрическая и психотерапевтическая помощь.
Прогноз и профилактика патологии
К сожалению, специфических профилактических мер по предупреждению синдрома не разработано.
Основными профилактическими мероприятиями являются:
- правильное питание;
- своевременное лечение вирусных инфекций;
- исключение контакта с вредными веществами;
- устранение психоэмоциональных и физических нагрузок;
- лечение только под контролем врача;
- правильный подбор протокола ЭКО;
- регулярные профилактическоие осмотры.
Рацион женщины должен быть сбалансированным как по калориям, так и по питательным веществам. Настоятельно не рекомендуется применять строгие диеты с целью быстрого снижения веса. При необходимости диету должен разрабатывать врач.
Вирусные инфекции нужно лечить своевременно, тщательно придерживаясь рекомендаций врача. Это касается и приема лекарств, и режима.
Контакт с вредными веществами на производстве следует свести к минимуму. Обязательно нужно использовать индивидуальные средства защиты.
Для исключения чрезмерных физических нагрузок следует пересмотреть режим дня и род занятий. Если полностью исключить перегрузки невозможно, нужно правильно планировать режим труда и отдыха. Также советуют пересмотреть отношение к стрессовым ситуациям.
Прием гормональных средств нужно начинать только по рекомендации врача. Перед началом терапии следует пройти полное лабораторное и инструментальное обследование.
Протокол экстракорпорального оплодотворения нужно подбирать только с учетом индивидуальных особенностей организма.
Профилактические осмотры у гинеколога женщины должны проходить не реже раза в год, а пациентки из группы риска — раз в шесть месяцев.
В клинике «Альтравита» успешно проводится лечение женщин, больных синдромом истощенных яичников. При желании забеременеть и родить ребенка применяются вспомогательные репродуктивные технологии с использованием донорских яйцеклеток.
причины, диагностика, симптомы и лечение
Детородный период женщины постепенно сменяется медленным угасанием. В организме происходит гормональная перестройка, отражающаяся на всех органах и системах. Данное состояние называется менопаузой (климаксом) и закономерно проявляется в возрасте от 45-ти до 55-ти лет. Но под влиянием определённых причин оно может развиться в более молодом возрасте. В этом случае речь идёт о синдроме истощения яичников (СИЯ), или преждевременной менопаузе (климаксе). Ранний инволюционный процесс наступает у одной из 75-100 женщин. Среди заболеваний, приводящих к угасанию функций яичника, доля СИЯ составляет около 10%.
Оглавление: Причины развития синдрома истощения яичников Виды СИЯ Методы диагностики синдрома истощения яичников Симптомы синдрома истощения яичников Методы лечения при синдроме истощения яичников Диета и народные методы лечения при СИЯ Возможна ли беременность при синдроме истощения яичников Профилактика
Обратите внимание
Происходящие процессы необратимые, поэтому с помощью лечения можно лишь приостановить развитие этого синдрома при помощи заместительных видов терапии.
Причины развития синдрома истощения яичников
Научно определены и практически подтверждены некоторые причинные формы преждевременного угасания функций женских половых желёз. Чаще всего речь идёт о патологическом комплексе, приводящем к этому недомоганию. Немаловажное значение играет наследственность. У 46% женщин, страдающих ранней яичниковой недостаточностью, имелись родственницы с нарушением менструальных функций, сопровождающихся клиникой раннего климакса.
Основные факторы, вызывающие СИЯ:
 Наследственная аномалия (синдром трёх Х-хромосом). К ней приводят мутации генного аппарата, начало которых определяется ещё в периоде внутриутробного развития. Женщины с этой патологией при исследовании имели яичники меньших размеров по отношению к норме. В роду данная патология передаётся в 25% случаев.
Наследственная аномалия (синдром трёх Х-хромосом). К ней приводят мутации генного аппарата, начало которых определяется ещё в периоде внутриутробного развития. Женщины с этой патологией при исследовании имели яичники меньших размеров по отношению к норме. В роду данная патология передаётся в 25% случаев.- Эндокринная патология (заболевания щитовидной железы) и нарушение обмена веществ.
- Аутоиммунные болезни (например, системная красная волчанка, генерализованный аутоиммунный диатез). При этой проблеме собственные иммунные комплексы приводят к угнетению функционирования ткани яичников.
- Длительнотекущие хронические инфекции с выраженной интоксикацией.
- Постоянная подверженность радиационным видам излучения.
- Перенесённые детские инфекции – коревая краснуха, свинка (эпидемический паротит), тяжёлые формы вирусных болезней;
- Психическая патология с выраженными эмоциональными расстройствами.
- Частое нахождение в состоянии стресса.
- Несбалансированное питание с недостатком витаминов, белков.
- Ранее проведённые
- Авитаминозы.
- Гинекологическая патология и последствия перенесённых тяжёлых форм гестозов (токсикозов беременности).
На фоне угасающих функций яичника нарастает выделение гонадотропинов, создающих предпосылки для прекращения месячных.
Виды СИЯ
Классификация синдрома достаточно простая и состоит всего из двух основных причинных (этиологических) групп:
- Первичный. Основой патологии выступает врождённая (идиопатическая) аномалия генома. В этом случае развитие преждевременного старения яичников наступит неизбежно в раннем возрасте (в среднем от 33 до 38 лет).
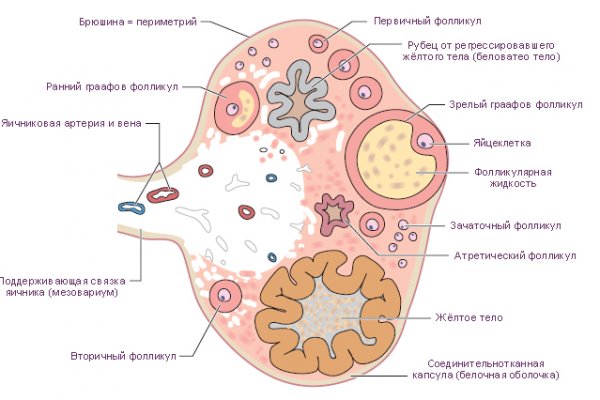
Методы диагностики синдрома истощения яичников
Установление диагноза начинается со сбора жалоб и осмотра, затем проводятся дополнительные методы лабораторной и инструментальной диагностики.
Схема обследования включает:

- Осмотр. Внешний вид пациенток обычный. При влагалищном обследовании отмечается чрезмерная сухость слизистых оболочек. Матка несколько уменьшена. За счёт снижения концентрации гормонов яичника у женщин не открывается зев матки – «синдром зрачка». Оценка яичниковой недостаточности проводится также специфическими пробами папоротника, натяжения слизи. Определяется цервикальный индекс. По значениям показателей оценивается овариальная степень истощения. Все пациентки в течение 2-3 месяцев проводят измерение базальной (внутривлагалищной) температуры. Для графика при СИЯ характерна монофазная линия.
- УЗИ диагностика. При этом исследовании врач-узист наблюдает уменьшенную в размерах матку, яичники, без определения функциональных флликулов, однородной структуры.
- Диагностическая лапароскопия. Позволяет определить сморщенную структуру яичников, с размерами, явно меньше нормы. Фолликулы и жёлтое тело не определяются. При структурном анализе обнаруживается замещение коркового слоя на соединительнотканные волокна.
- Гистология. Патоморфологический анализ яичниковой ткани соответствует степени истощения фолликулов.
- Исследование гормонального фона. Гонадотропные гормоны (вырабатываемые гипофизом) при СИЯ увеличиваются. В противоположность им эстрогены яичника резко уменьшены. Для их определения проводят специальные пробы. Например, при прогестероновой пробе не наступает менструальноподобное кровотечение. При эстроген-гестагеновой пробе, наоборот, наблюдается кровевыделение, которое в норме должно отсутствовать. Оба результата говорят о наличии яичниковой недостаточности.
- Рентгендиагностика (метросальпинография). Фиксируется уменьшение размеров матки и придатков.
Диагностика дополняется клиническими и биохимическими анализами крови, в которых могут нарастать значения холестерина, липопротеидов. С помощью денситометрии удаётся установить нарушение плотности костей, характерное для яичниковой недостаточности.
Симптомы синдрома истощения яичников
Первые жалобы характерны для женщин детородного возраста, достигших 35-38 лет.
На фоне полного гинекологического здоровья появляются:
- Длительность месячных менее 3-х дней (олигоменорея).
- Прекращение месячных на длительные периоды (аменорея).
- Климактерические расстройства – приливы жара к лицу, груди, приступы внезапной потливости, сопровождающиеся слабостью. Нарушения сна, головные боли, неприятные ощущения и боли в области сердца, эмоциональная неустойчивость с раздражительностью.
- Атрофические изменения слизистой влагалища, сухость других слизистых оболочек (рта, глаз).
- Нарушение структуры костной ткани (остеопороз).
Методы лечения при синдроме истощения яичников
 Лечебная тактика синдрома включает заместительную гормональную терапию (ЗГТ), для предупреждения развития и прогресса состояний дефицита эстрогеновых гормонов. У больных наблюдаются приливы жара, развитие кардиопатий, остеопороза, нарушений функций органов мочевыводящей и половой сферы.
Лечебная тактика синдрома включает заместительную гормональную терапию (ЗГТ), для предупреждения развития и прогресса состояний дефицита эстрогеновых гормонов. У больных наблюдаются приливы жара, развитие кардиопатий, остеопороза, нарушений функций органов мочевыводящей и половой сферы.
Лекарства назначаются в таблетированных вариантах, инъекционно, в виде накожных пластырей (Климара). Некоторым пациенткам, при соответствующих жалобах следует применять местную терапию мазями, свечами (Овестин), кремами, содержащими необходимые гормоны.
В возрасте, приближающемся к естественному климактерическому, следует рекомендовать к приёму специальные гормоны, которые принимаются уже беспрерывно длительными циклами.
Обратите внимание
Терапия проходит под постоянным контролем состояния матки, яичников, молочных желёз и щитовидной железы (с целью выявления возможных побочных эффектов и патологий).
Для этих целей разработаны и активно внедряются в терапию комбинированные гормональные лекарства: Фемостон, Климодиен, Ливиал, Дивина, Орион и т.д.
Негормональное лечение. Для этого варианта терапии пациенткам рекомендуется в диету включать обязательное количества кальция (не менее 1000-1200 мг). В данном вопросе важно не переусердствовать, так как пищевые добавки с кальцием способны вызвать отклонения в работе сердца. Благоприятные эффекты оказывает приём витамина D. Его дозы должны находиться в пределах 800-1000 МЕд в сутки.
В качестве лекарств, предупреждающих резорбцию костной ткани, и для профилактики остеопороза, переломов назначаются бисфосфонаты.
Имеющиеся в продаже фитоэстрогены (Альтера Плюс) помогают справиться лишь с некоторыми эмоциональными расстройствами. Для этих же целей подходят седативные препараты (Персен, Алора, Ново-Пассит).
Обратите внимание
Раз в полгода пациентки нуждаются в консультации других специалистов (эндокринолога, уролога, психиатра).
Диета и народные методы лечения при СИЯ
В пище пользу приносят морепродукты, соя, имбирные чаи, проросшие ростки злаков, грецкие орехи, фундук. Среди круп предпочтение следует отдавать рису, бобовым. Из овощей как можно чаще надо готовить цветную капусту, брокколи.
Раз в день имеет смысл заваривать фиточай из смеси корней валерианы, мяты, ромашки. Настой можно принимать вечером, за 1-2 часа до сна. Препараты из лекарственных растений необходимо менять раз в месяц на аналогичные, чтобы избегать привыкания.
Возможна ли беременность при синдроме истощения яичников
В детородном возрасте, при терапии в очень небольшом проценте случаев (до 5-10%) возможно временное восстановление детородной способности. Остальным, при желании рождения ребёнка можно рекомендовать только метод экстракорпорального оплодотворения. Все способы стимулирования роста и развития фолликула у больной женщины к положительному эффекту не приводят, и могут оказать негативное влияние на здоровье.
Профилактика
С целью предотвращения возможного развития синдрома истощения яичников нужно проводить предупреждение повреждающих воздействий (тератогенных факторов) на внутриутробно развивающегося ребёнка (девочку).
Родившегося малыша женского пола следует особо ограждать от инфекционных заболеваний и психических травм.
Для сохранения функциональной способности яичника при необходимости резекции врач должен стараться оставить по максимуму корковый слой этого органа, так как именно он является естественным резервом фолликулов.
Лотин Александр, врач, медицинский обозреватель
9,285 просмотров всего, 2 просмотров сегодня
 Загрузка…
Загрузка… Симптомы и лечение синдрома истощения яичников
Синдромом истощения яичников принято называть преждевременное прекращение функционирования яичников у женщин детородного возраста. Такое состояние может развиться у женщин младше сорока лет, имевших ранее нормальный менструальный цикл и способность к зачатию. Синдром истощения яичников также называют преждевременным климаксом.
Если вас коснулась данная проблема, вы можете заметить, что снизилось ваше сексуальное влечение, возникают приливы жара как при климаксе, настроение стало нестабильным. Все это происходит на фоне отсутствия менструации из-за того, что в вашем организме стало вырабатываться меньшее количество женских половых гормонов.
Синдром истощения яичников характеризуется тем, что снижается количество фолликулов, а значит, перестает происходить овуляция.
Механизм и причины развития синдрома истощения яичников

Стоит отметить, что точные причины развития у женщин синдрома истощения яичников пока не выявлены, но ученые медики предполагают, что этому могут способствовать:
- некоторые врожденные хромосомные аномалии;
- аутоиммунные процессы;
- поражения ЦНС.
Помимо этих физиологических факторов, существует ряд других воздействий, которые могут спровоцировать развитие первичного и вторичного синдрома истощения яичников. У вас может иметься повышенный риск возникновения первичной формы синдрома истощения яичников, если ваша мама в период беременности:
- подвергалась воздействию радиоактивного излучения;
- переболела краснухой, гриппом, паротитом;
- принимала медикаменты или имела контакт с химическими веществами, способными навредить плоду.
На развитие вторичной формы синдрома истощения яичников могут повлиять такие факторы:
- воздействие на ваш организм радиации или вредных химических веществ;
- изнурительные диеты, голодание;
- проведенная ранее химиотерапия;
- наличие в анамнезе внематочной беременности;
- множественные самостоятельные стимуляции яичников.
Важно сказать, что одним из основных факторов, влияющих на развитие синдрома истощения яичников, является наследственность. Проведенные исследования помогли установить, что подобное патологическое состояние гораздо чаще возникает у тех женщин, чьи близкие родственницы имели аналогичные симптомы истощения яичников.
Признаки истощения яичников
Основным симптомом данного патологического состояния является прекращение менструации. В ряде случаев полному прекращению месячных может предшествовать период олигоменореи, при котором менструации становятся скудными и нерегулярными. Однако, если менструация прекратится у вас внезапно, это также может свидетельствовать о синдроме истощения яичников. При этом у вас, скорее всего, будут присутствовать клинические проявления, характерные для климакса:
- приливы жара в совокупности с повышенной потливостью, а также покраснением кожи в области груди и шеи;
- сухость в зоне наружных половых органов, возможно появление дискомфорта и даже боли при половом акте;
- снижение либидо;
- раздражительность, частые смены настроения, депрессия;
- ухудшение памяти, общее снижение работоспособности.
Все вышеперечисленные симптомы в значительной степени способствуют снижению качества жизни женщины. Однако на основании одной клинической картины диагноз истощение яичников не ставится. Если вы заметили у себя признаки, описанные выше, обратитесь в нашу клинику – опытные врачи проведут все необходимые диагностические исследования и помогут справиться с неприятными симптомами.
Диагностика в нашей клинике
При подозрении на синдром истощения яичников наши врачи предложат вам пройти комплексное обследование, которое будет включать в себя:
- сбор подробного анамнеза – вам необходимо детально рассказать врачу о том, что вас беспокоит (отсутствие месячных, приливы жара и т.д.), а также о перенесенных ранее заболеваниях;
- исследование гормонального статуса – наш специалист с помощью этого анализа сможет выявить, что уровень гонадотропных гормонов увеличился в 3 раза от базальной нормы, антимюллеров гормон критически низкий;
- исследование метаболизма, биохимии крови, биоимпедансный анализ ;
- кариотипирование;
- эхосальпингография;
- УЗИ органов малого таза – метод трансвагинального ультразвукового исследования позволит врачу оценить состояние и размеры матки, яичников, а также заметить отсутствие примордиальных фолликулов;
В ходе этих исследований наши специалисты смогут выявить признаки, указывающие на синдром истощения яичников. К таким признакам непременно относятся : отсутствие менструации, уменьшение матки и яичников в размерах, отсутствие в яичниках фолликулов и симптомы, характерные для менопаузы.
Возможные осложнения
Если вам поставили диагноз «синдром истощения яичников», обязательно обратитесь к нашим специалистам, чтобы они назначили вам грамотную заместительную терапию. Если этого не сделать и пустить заболевание на самотек, это может быть чревато следующими последствиями:
- преждевременным старением всего организма;
- увеличением рисков развития тяжелых заболеваний сердечнососудистой системы;
- остеопорозом, при котором снижается уровень кальция и возникает повышенная ломкость костей;
- серьезными психологическими проблемами вплоть до тяжелейшей депрессии;
- снижением общего качества жизни, в том числе и интимной.
Методы лечения
На сегодняшний день единственным методом лечения синдрома истощения яичников является грамотно подобранная замещающая гормональная терапия. Врач может назначить вам натуральные эстрогены и гестагены, также могут быть использованы высокие дозы оральных контрацептивов. Наряду с гормональным лечением вам могут быть назначены физиотерапевтические процедуры, витаминотерапия, метаболическая терапия, лечебная физкультура.
Если вы желаете иметь детей, но вам поставили диагноз «синдром истощения яичников» – решением проблемы смогут стать вспомогательные репродуктивные технологии. В нашей клинике возможно проведение ЭКО при данной патологии с использованием донорских ооцитов.
Профилактические меры
Если вы входите в группу риска развития синдрома истощения яичников, очень важно скорректировать образ жизни уже сейчас до появления первых признаков патологии. В этом вам помогут следующие советы:
- полноценно и рационально питайтесь, избегая всевозможных изнурительных диет;
- любые вирусные инфекции лечите вовремя;
- постарайтесь исключить воздействие на ваш организм химических и радиоактивных веществ;
- любые лекарства принимайте под контролем опытного врача;
- не прибегайте к стимуляции овуляции без серьезных показаний;
- проверьте свой уровень антимюллерова гормона;
- посещайте врача-гинеколога для проведения профилактического осмотра каждые полгода.
Соблюдение этих рекомендаций позволит вам свести к минимуму риски развития синдрома истощения яичников.
Наши врачи:
 Рулева Ирина Азатовна
Рулева Ирина АзатовнаАкушер-гинеколог, эндокринолог, врач высшей категории, специалист по антивозрастной медицине и УЗИ-диагностике
Дополнительная информация
Микрофлора женских половых органов
В этой статье речь пойдет о женских проблемах в репродуктивном возрасте ( 18- 45 лет), т.к. в подростковом и перименопаузальном периоде, появляются свои особенности, которые необходимо учитывать в лечении.
Лечение бесплодия у мужчин
Поставить диагноз мужчине наиболее просто. После 2-3 дней воздержания сдают сперму на исследование и через час уже готов анализ и исследована репродуктивная функция.
Лечение бесплодия у женщин
В семье первой «бьет тревогу» женщина. И часто без мужа приходит на прием к врачу репродуктологу. При доступности всемирной паутины, форумов и сайтов на прием приходят уже с анализами и самостоятельно поставленными диагнозами.
Будущий папа
Перед планируемым зачатием нужно подумать о здоровом образе жизни.
Контрацепция
В клинике «Новая Жизнь» вы можете получить консультацию высококлассных врачей гинекологов-эндокринологов по наиболее подходящему для вас методу контрацепции.
причины преждевременной патологии, симптомы, возможные осложнения и лечение
Репродуктивная функция в женском организме реализуется за счет трудного взаимодействия различных процессов. Основная работа ложится на центральную нервную систему и яичники, которые продуцируют половые гормоны. Именно эти соединения обеспечивают возможность зачатия и дальнейшего развития плода в матке, а также контролируют течение родовой деятельности. При воздействии различных неблагоприятных факторов внешней среды и при возникновении сбоев в работе внутренних органов может происходить утрата женщиной способности к продолжению рода. Возникают нарушения полового цикла, менструации становятся нерегулярными, не происходит овуляция. Одной из причин подобных симптомов является синдром истощения яичников. Именно с этой проблемой врачи зачастую связывают преждевременную менопаузу, поскольку расстройство диагностируется у женщин моложе 40 лет.
Патология приводит не только к утрате пациентками детородного возраста возможности забеременеть, но и к развитию в организме процессов, свойственных климаксу. Происходят серьезные изменения гормонального фона, которые приводят к развитию психических перестроек и вегетативных нарушений. Угасание функции яичников сопровождается целым каскадом обменных реакций, приводящих к формированию заболевания. Данный процесс необратим, поэтому лечение носит заместительный характер. Беременность у пациенток наступает только после проведения экстракорпорального оплодотворения.
Причины возникновения патологии
Важную роль в формировании истощения яичников играет генетический фактор. Во многих случаях выявления заболевания женщины имеют наследственную предрасположенность к его развитию, то есть их семейный анамнез отягощен подобным диагнозом. Генетические мутации, происходящие в организме еще на этапе развития зародыша, также могут провоцировать преждевременное наступление менопаузы. Подобные сбои происходят чаще всего при воздействии на беременную женщину ионизирующего излучения, а также в результате употребления матерью алкоголя. Плод чрезвычайно восприимчив к подобному токсическому влиянию, что может сопровождаться трансформацией нормального строения хромосом и снижением функции гонад в дальнейшем.

Патогенез формирования синдрома истощения яичников включает в себя несколько стадий:
- Первоначально развивается скрытая дисфункция половых желез. Она характеризуется необъяснимым бесплодием у пациенток с физиологическим уровнем гонадотропных гормонов в крови. При этом яичники неспособны нормально реагировать на стимулирующее воздействие центральной нервной системы.
- Позднее развивается каскад биохимических реакций, который сопровождается повышением уровня фолликулостимулирующего гормона. Однако ответа на подобное воздействие гипофиза, а также на использование искусственных аналогов соединения, нет. При этом даже при проведении обследования очевидных причин бесплодия не выявляется.
- В дальнейшем происходит клиническое проявление проблемы, то есть формируется нерегулярность половых циклов и преждевременная менопауза. Она сопровождается либо полным отсутствием менструаций, либо значительным снижением их кратности.
При этом на сегодняшний день не существует ни одного метода, который мог бы подтвердить отсутствие в яичниках женщины премордиальных фолликулов. Поэтому фактически диагноз никак не может быть доказан. Он ставится только после исключения всех других возможных причин бесплодия.
Выделяют также несколько факторов, способствующих развитию патологии, которые не связаны с генетическим аппаратом. Причины истощения яичников включают в себя:
- Хронические интоксикации и отравления ядами различного происхождения провоцируют изменения нормального развития фолликулов и рабочей ткани гонад. Это приводит к гормональным нарушениям, а также способствует сбоям овуляторных процессов.
- Тяжелые инфекционные заболевания способны вызывать различные осложнения. Некоторые патологии, поражающие непосредственно половые органы, например, туберкулез, могут в дальнейшем вызвать нарушение их функции. Такие же последствия имеет краснуха и тяжелое течение гриппа.
- Операции на репродуктивной системе, особенно резекция тканей яичников. Показанием к проведению подобных хирургических вмешательств, как правило, является формирование в органах новообразований.
- Ослабление функции гонад, вызванное снижением аппетита или осознанным значительным ограничением употребления пищи. Преждевременное истощение яичников зачастую диагностируется у женщин, страдающих анорексией или перенесших ее.
Основные симптомы
Клиническая картина данного нарушения функции гонад сходна с проявлениями менопаузы. При этом отличительной особенностью является регистрация подобных признаков у женщин детородного возраста, то есть моложе 40 лет. К основным симптомам синдрома истощения яичников относят:
- Олигоменорея – это снижение частоты появления менструации. Данный процесс имеет физиологический характер и свидетельствует о слаженности работы репродуктивной и нервной системы. В ряде случаев при нарушении функции яичников выявляется и вторичная аменорея – полное отсутствие выделений в течение длительного периода времени.
- «Приливы» жара к лицу, шее и груди – классические симптомы гормональных перестроек у женщин в пременопаузе и в период климакса. Подобные же жалобы выявляются у пациенток, страдающих от угасания функции яичников. Этот симптом связан с гормональными перестройками.
- Вегетативные проявления – значительная проблема при заболеваниях репродуктивных органов. Они представляют собой изменения со стороны сердечно-сосудистой системы и желудочно-кишечного тракта. Женщины жалуются на приступы тахикардии и резкие перепады артериального давления. Частым симптомом являются и диспепсические расстройства, то есть тошнота, рвота и диарея.
- Постоянные перемены настроения, повышенная раздражительность и сильная усталость также часто выявляются у пациенток при угасании функции яичников. Подобные клинические признаки обеспечиваются тесной связью между работой центральной нервной системы и патологией половых желез.
- Атрофические изменения, происходящие с репродуктивными органами, обусловлены перестройками гормонального фона. У женщин выявляется сухость слизистых оболочек половых путей. Часты жалобы на зуд во влагалище и даже болезненные ощущения.
Распространено сочетание различных симптомов истощения яичников. При этом в каждом отдельном случае клиническая картина носит индивидуальный характер. Интенсивность проявлений зависит от наличия у женщины сопутствующих хронических системных заболеваний.
Диагностические мероприятия
Выявление и подтверждение синдрома истощения яичников требует проведения комплексного обследования. Важное значение имеют симптомы появления менопаузы у женщины детородного возраста. Наличие у пациентки в семейном анамнезе случаев выявления подобной проблемы также помогает в постановке диагноза. Для уточнения проводится УЗИ органов малого таза, в процессе которого выявляется уменьшение размеров яичников и матки. В половых железах не визуализируются крупные созревающие фолликулы, что говорит об отсутствии овуляции. Диагностика включает в себя и гематологические тесты, которые показывают повышение уровня гонадотропных гормонов. Это происходит из-за воздействия гипофиза, который пытается стимулировать нормальную функцию яичников. При этом регистрируется также одновременное снижение уровня эстрогена, прогестерона и простагландина E2. В ряде случаев доктора прибегают к проведению лапароскопии. Это вид хирургического вмешательства, который производится при помощи специального оборудования, делающего операцию малоинвазивной. Врач может точно визуализировать яичники, а также произвести забор материала на гистологическое исследование. Такие анализы позволяют с высокой точностью подтвердить наличие заболевания.
Методы лечения
При преждевременном истощении функции половых желез восстановить нормальную работу гонад не удается. Поэтому борьба с проблемой сводится к восстановлению гормонального фона. Это позволяет контролировать вегетативные проявления недуга, доставляющие женщине серьезные неудобства. Лечение истощения яичников основано на применении заместительной терапии при помощи оральных контрацептивов. Они повышают уровень эстрогенов в организме, что значительно улучшает общее состояние пациентки. Практикуется также использование поливитаминных комплексов, которые позволяют скорректировать метаболические процессы.
Наряду с традиционными методами, назначают и гомеопатические средства. Широко распространен такой препарат, как «Овариум композитум». Он выпускается как в таблетированной форме, так и в виде раствора для инъекций и активно применяется в составе комплексной терапии недостаточности функции яичников.
Такие методы, как электрофорез, иглоукалывание и специальные массажные техники, также способствуют улучшению самочувствия пациенток. Они напрямую не воздействуют на причину проблемы и не позволяют вылечить ее. Однако проведение процедур обладает тонизирующим и обезболивающим эффектом.
Существуют и народные методы лечения синдрома истощения яичников. Хорошие отзывы имеют рецепты на основе боровой матки. Растение обладает анальгетическим и противовоспалительным действием, а также улучшает обменные процессы в организме и выводит из него лишнюю жидкость. Растительные отвары и настои хорошо сочетаются с заместительной гормональной терапией.
Возможные осложнения
Основной проблемой при синдроме истощения яичников является отсутствие способности забеременеть. Восстановление детородной функции происходит лишь в 5–8% случаев. Иметь ребенка пациентка может только после проведения экстракорпорального оплодотворения (ЭКО). При этом если у женщины еще происходит овуляция, то для процедуры используют ее собственную яйцеклетку. В случае когда заболевание выявлено на той стадии, когда фолликулы не созревают, то потребуется донор. Прибегают также к замораживанию яйцеклеток женщины для дальнейшего их использования. При отсутствии лечения развиваются серьезные вегетативные нарушения, которые становятся причиной заболеваний сердечно-сосудистой системы. Нередки и случаи психологических проблем, обусловленных значительными гормональными перестройками и стрессом на фоне заболевания.
Профилактические рекомендации
Для предотвращения неприятных последствий преждевременной менопаузы требуется обращение к врачу при появлении симптомов и четкое соблюдение назначений. Самолечение в таких случаях опасно и может приводить к усугублению клинической картины. Настороженность особенно оправдана у пациенток, семейный анамнез которых отягощен случаями наступления преждевременной менопаузы. Профилактические рекомендации сводятся к соблюдению правил здорового образа жизни. Они включают в себя сбалансированное питание, умеренные физические нагрузки, а также снижение воздействия неблагоприятных факторов внешней среды и стрессов.
Отзывы о лечении
Лариса, 36 лет, г. Владивосток
Половый цикл был нерегулярным с юности. Со временем менструации становились все более редкими. После родов ситуация усугубилась. В результате прохождения обследования врачи поставили диагноз «синдром истощения яичников». Назначили оральные контрацептивы. На фоне их приема самочувствие отличное, никаких жалоб нет.
Елизавета, 29 лет, г. Санкт-Петербург
С мужем долго старались забеременеть. После безуспешных попыток решили обследоваться. У меня выявили преждевременное истощение яичников. Врачи сказали, что это наследственная проблема, назначили гормональные препараты. После полугода лечения мы с мужем решились на ЭКО. Ребеночек родился здоровым. А оральные контрацептивы я пью до сих пор.
 Загрузка…
Загрузка…Яичниковая недостаточность — причины, симптомы, диагностика и лечение

Яичниковая недостаточность — это функциональная несостоятельность фолликулярного аппарата, обусловленная его неразвитостью, необратимым повреждением или нечувствительностью к гонадотропинам. Проявляется бесплодием, нерегулярными менструациями или их отсутствием, признаками гипоэстрогении. Диагностируется с помощью гинекологического осмотра, анализа уровней половых гормонов, УЗИ органов малого таза, диагностической лапароскопии, цитогенетического исследования. Для лечения бесплодия применяют метод донации. В остальных случаях назначают заместительную гормонотерапию.
Общие сведения
Яичниковая недостаточность является следствием нескольких заболеваний, имеющих сходную клиническую картину, но разные этиопатогенетические механизмы. Форма расстройства, связанная с дисгенезией гонад, диагностируется у 1 девочки на 10-12 тысяч новорожденных. Истощение фолликулярного аппарата и синдром его резистентности к фолликулостимулирующему гормону отмечаются у 10% пациенток, страдающих аменореей. В подростковом возрасте овариальная недостаточность обычно обусловлена генетическими факторами. У женщин репродуктивного возраста нарушение менструальной функции и фертильности может носить первичный характер или возникать вторично на фоне ранее нормальных менструальной и генеративной функций.

Яичниковая недостаточность
Причины
Секреция половых гормонов нарушается при изначально недостаточном количестве примордиальных фолликулов, их ускоренной атрезии или функциональной несостоятельности. Специалисты в сфере гинекологии выделяют несколько групп причин, которые вызывают первичное повреждение фолликулярного аппарата либо изменяют чувствительность овариальной ткани к стимулирующему действию гонадотропинов:
- Генетические дефекты. Гипергонадотропный гипогонадизм возникает при первичной дисгенезии гонад (синдроме Шерешевского-Тернера), идиопатической ускоренной атрезии фолликулов, сниженном количестве зародышевых клеток, Х-трисомии. При мутации гена, кодирующего структуру рецептора к ФСГ, фолликулярный аппарат становится резистентным к действию гонадотропного гормона. Секреция гормонов яичниками нарушается при некоторых врожденных энзимопатиях — галактоземии, дефиците 17,20-лиазы, 17-α-гидроксилазы.
- Иммунообусловленные расстройства. Антиовариальные тела, оказывающие повреждающий эффект на примордиальные фолликулы, образуются при тиреоидите Хашимото, тромбоцитопенической пурпуре, аутоиммунной гемолитической анемии, ревматоидном артрите, некоторых формах миастении. Под действием антител происходит повреждение и разрушение фолликулов, в результате уменьшения их количества снижается способность гонад к секреции половых гормонов, что проявляется овариальной эстрогенной недостаточностью.
- Экзогенные воздействия и экстрагенитальная патология. Разрушение овариальной ткани может быть вызвано различными внешними агентами — ионизирующей радиацией, химиотерапевтическими средствами, некоторыми химическими реагентами, никотином. Токсически влияют на фолликулы вирусы гриппа, краснухи, паротита. Несостоятельность или деструкция герминативных клеток возможны при сахарном диабете, саркоидозе, болезни Аддисона.
При трубной беременности, разрыве кисты, злокачественных опухолях яичники удаляют хирургически. Функциональная недостаточность овариального аппарата наблюдается у некоторых пациенток с хроническими воспалительными заболеваниями придатков матки — оофоритом, аднекситом. Вероятность преждевременной атрезии примордиальных фолликулов особенно высока при специфическом инфекционном процессе, вызванном микобактериями туберкулеза.
Патогенез
В основе формирования яичниковой недостаточности обычно лежит пре- и постпубертатная деструкция герминативной ткани. Механизм развития заболевания зависит от причин, вызвавших расстройство. При большинстве генетических дефектов количество фолликулов изначально низкое, обычно их хватает не более чем на 5-15 лет репродуктивной жизни. Экзогенные воздействия, аутоиммунные расстройства, инфекционно-воспалительные заболевания вызывают ускоренную атрезию клеток коркового слоя. В редких случаях из-за нарушения чувствительности рецепторного аппарата снижается или отсутствует реакция яичников на действие гонадотропных гормонов.
Вне зависимости от этиологии конечное звено заболевания является общим — прекращается овуляция, развивается гипоэстрогения. Истощенные яичники выглядят гипопластичными, имеют небольшие размеры (1,5-2,0 см х 0,5 см х 1,0-1,5 см) и массу (до 1,0-2,0 г каждый). После прекращения секреторной активности в стерильной коре отсутствуют примордиальные фолликулы, межуточная ткань атрофирована. На фоне низкой секреторной активности гонад гипофиз по принципу обратной связи образует повышенное количество гонадотропинов, поэтому такая форма овариальной недостаточности носит название гипергонадотропного гипогонадизма.
Классификация
Систематизация форм яичниковой недостаточности осуществляется с учетом причин, приведших к развитию заболевания, и степени его выраженности. Этиопатогенетический подход позволяет более точно оценить репродуктивные способности пациентки и выбрать оптимальную тактику лечения. По мнению современных акушеров-гинекологов, существует три основных клинических варианта недостаточности яичников:
- Дисгенезия гонад. Заболевание связано с изначально небольшим запасом примордиальных фолликулов в яичниковой ткани. Обычно такие состояния являются следствием генетических дефектов или дизэмбриогенеза. Чем меньше количество фолликулов, тем более сомнительна естественная реализация репродуктивной функции.
- Синдром истощения яичников. Причиной секреторной недостаточности становится преждевременная атрезия фолликулов, вызванная различными внешними или экстрагенитальными факторами. Выявление и коррекция расстройства на ранних стадиях повышают вероятность зачатия и вынашивания беременности.
- Синдром резистентных яичников. Врожденная или вторичная несостоятельность яичниковой ткани обусловлена отсутствием ее реакции на гонадотропины. Из-за недостаточной изученности расстройства его терапия является крайне затруднительной, восстановление генеративной функции возможно лишь в единичных случаях.
При оценке выраженности овариальной недостаточности ориентируются на наличие клинических симптомов и уровень ФСГ в сыворотке крови. На скрытой стадии заболевания содержание ФСГ в норме, но женщина не может забеременеть без видимых причин. Для биохимической стадии характерно повышение базальной концентрации ФСГ при необъяснимом бесплодии. Явная недостаточность сопровождается бесплодием, нерегулярными месячными и повышенным базальным уровнем ФСГ. О раннем истощении гонад свидетельствуют аменорея, высокая концентрация ФСГ и необратимое бесплодие вследствие полной атрезии фолликулярного аппарата.
Симптомы яичниковой недостаточности
На скрытом и биохимическом этапе заболевания единственным признаком зачастую является бесплодие, необъяснимое какими-либо органическими причинами. О переходе расстройства в явную фазу свидетельствует нарушение овариально-менструального цикла – месячные становятся редкими, нерегулярными, со временем прекращаются полностью. Зачастую возникают признаки эстрогенной недостаточности — приливы, снижение полового влечения, сухость и атрофия слизистых влагалища и вульвы, остеопороз. При врожденной дисгенезии у женщин могут выявляться характерные внешние признаки наследственной патологии (дисморфическое телосложение, крыловидные шейные складки, аркообразное небо, недоразвитие вторичных половых признаков, недостаточное оволосение на лобке, в подмышках).
Осложнения
Наиболее серьезным последствием яичниковой недостаточности является бесплодие. Преждевременное угасание секреторной функции фолликулярной ткани провоцирует раннее старение организма с повышенным риском развития кардиопатологии (ишемической болезни сердца, инфаркта миокарда), болезни Паркинсона, деменции. Остеопороз, возникший вследствие эстрогенной недостаточности, сопровождается увеличением вероятности переломов. У пациенток снижается работоспособность, ухудшается качество жизни, нарушаются сексуальные отношения, могут возникать депрессивные и даже суицидальные мысли.
Диагностика
Комплексное обследование для исключения яичниковой недостаточности назначают всем больным с бесплодием неясного генеза. Основными задачами диагностического поиска являются определение функциональных возможностей яичников, оценка морфологической структуры их тканей. Наиболее ценными для постановки диагноза считаются такие методы, как:
- Осмотр на кресле. При бимануальной пальпации может отмечаться уменьшение размеров матки и придатков. Тщательный осмотр, исследование в зеркалах и кольпоскопия позволяют выявить внешние симптомы эстрогенной недостаточности в виде атрофических изменений слизистых оболочек репродуктивных органов.
- Определение уровня половых гормонов. Маркерами овариальной недостаточности служат снижение концентрации эстрадиола ниже 20 пг/мл и увеличение уровня ФСГ выше 20-30 мМЕ/мл. Анализы проводят еженедельно в течение 2-4 недель. Гестагеновая проба отрицательна, а циклическая гормональная положительна.
- УЗИ тазовых органов. Матка несколько уменьшена, эндометрий истончен. При истощении герминативного аппарата яичники уменьшены в размерах, уплотнены, при дисгенезии представлены тяжами. Фолликулов мало или они отсутствуют. У женщин с яичниковой резистентностью фолликулярная ткань сохранена.
- Диагностическая лапароскопия. Эндоскопическое исследование позволяет наглядно подтвердить уменьшение яичников, отсутствие в корковом слое созревающих фолликулов и выявить их замещение соединительнотканными волокнами. В ходе лапароскопии можно получить биоптат для гистологического подтверждения диагноза.
При подозрении на дисгенезию гонад показаны консультация генетика, цитогенетические методы (кариотипирование и др.). Для определения возможных последствий эстрогенной недостаточности дополнительно назначают денситометрию, исследование липидного обмена. Первичную и вторичную овариальную недостаточность дифференцируют с гипогонадотропным гипогонадизмом, поликистозом и синдромом склерокистозных яичников, другими заболеваниями, нарушающими менструальную и репродуктивную функции. По показаниям пациентку консультируют эндокринолог, онколог, невропатолог, нейрохирург, кардиолог.
Лечение яичниковой недостаточности
Методов, позволяющих восстановить фолликулярный аппарат овариальной ткани, на сегодняшний день не предложено. Использование стимуляторов овуляции обычно неэффективно. Выбор тактики ведения пациентки определяется в первую очередь ее возрастом и репродуктивными планами. Рекомендованными схемами лечения овариальной недостаточности являются:
- При наличии планов по деторождению: ЭКО с донорской яйцеклеткой. Ооцит донора оплодотворяется in vitro, после чего переносится в матку больной. Предварительно для подготовки эндометрия к имплантации назначают эстроген-гестагенную стимуляцию. Гормонотерапию продолжают до 15 недели диагностированной беременности, после чего дозы гормонов снижают до полной отмены.
- При отсутствии репродуктивных планов: заместительная терапия эстрогенами/прогестином. При отсутствии противопоказаний и согласии женщины комбинированные гормональные средства назначают до 51 года. Их использование смягчает проявления эстрогенной недостаточности — симптомов преждевременного климакса, остеопороза, инволюции репродуктивных органов.
Хирургические методы лечения рекомендованы пациенткам, у которых патология яичниковой ткани сопряжена с генетическим дефектом в виде наличия Y-хромосомы. Проведение двухсторонней оофорэктомии позволяет снизить риск развития герминогенного рака яичников, который у таких женщин возникает чаще, чем в среднем по популяции. Операция обычно выполняется лапароскопически.
Прогноз и профилактика
В большинстве случаев возможность естественного оплодотворения у пациенток, страдающих яичниковой недостаточностью, восстановить невозможно, хотя некоторые из таких женщин беременеют даже без активного лечения. Эффективность одной попытки донации в настоящее время достигает 30%. Применение заместительной гормонотерапии позволяет существенно улучшить качество жизни при преждевременном истощении яичников, их дисгенезии и резистентности. Профилактика предполагает сведение к минимуму токсических воздействий на яичниковую ткань, своевременное лечение хронической генитальной и экстрагенитальной патологии, выбор органосохраняющих вмешательств при необходимости оперативного лечения.
причины появления синдрома, симптомы угасания репродуктивной функции, эффективные методы лечения
В медицинской практике встречается такое заболевание как истощение яичников. Оно представляет собой патологическое состояние, при котором у женщин нарушается репродуктивная функция. Что это за заболевание и как его вылечить? Понять это можно, более детально изучив патологию и способы ее лечения.
Причины развития болезни
Синдром истощения яичников – это патология, при которой у женщины климакс приходит намного раньше, чем положено. Обычно такая болезнь наблюдается у пациенток, не достигших 40 лет при остающейся нормальной работе репродуктивных органов.
В результате проведенных исследований ученые сделали вывод, что такое заболевание чаще всего провоцирует наследственная предрасположенность. Об этом говорит большой процент пациенток, у которых родственники также страдали истощением репродуктивных органов.
Другой причиной специалисты считают врожденную аномалию, которая происходит из-за генных мутаций.  Такое возможно, если во время вынашивания девочки женщина пила спиртные напитки, употребляла наркотические вещества, подвергалась частым стрессовым ситуациям, переболела тяжелыми патологиями, получала серьезные травмы. Тогда у ее ребенка возрастает вероятность того, что в будущем произойдет уменьшение активности репродуктивных органов.
Такое возможно, если во время вынашивания девочки женщина пила спиртные напитки, употребляла наркотические вещества, подвергалась частым стрессовым ситуациям, переболела тяжелыми патологиями, получала серьезные травмы. Тогда у ее ребенка возрастает вероятность того, что в будущем произойдет уменьшение активности репродуктивных органов.
В некоторых случаях синдром раннего истощения яичников возникает из-за развития аутоиммунных процессов в организме. Это значит, что у женщины вырабатываются антитела, которые оказывают негативное влияние на ткани органов. Обычно такое наблюдается, когда женщина страдает аутоиммунными патологиями органов, производящих гормоны.
Основными причинами истощения яичников являются:
- Интоксикация химическими веществами.
- Радиационное облучение.
- Маленькие яичники.
- Инфекционные патологии, протекающие в тяжелой форме.
- Частые стрессовые ситуации.
- Сбой метаболизма в организме.
- Малый вес тела.
- Оперативное вмешательство на яичниках и прочих органах, расположенных в малом тазу.
Клиническая картина
Симптоматика синдрома истощения яичников такая же, как и при самом климаксе. С самого начала пациентки обращают внимание на то, что их менструальный цикл стал нерегулярным. Менструации приходят не каждый месяц, отличаются скудностью, а затем пропадают совсем.
Синдром истощенных яичников и симптомы его проявления могут заключаться в следующем:
- Приливы жара, повышенное потоотделение. Обычно такое проявляется неожиданно, в ночное время суток, после стрессовой ситуации, приема большого количества пищи, перепадов температуры во внешней среде. Пациентка чувствует свое сердцебиение, ощущает болезненность в области грудной клетки.
- Изменения психоэмоционального состояния. Из-за ленивых яичников больную беспокоит раздражительность, плаксивость, склонность к депрессиям. Если у нее имеются какие-либо психические отклонения, то они могут обостриться. Также возникают проблемы со сном и половой жизнью.
- Нарушения в урогенной зоне. Из-за истощённых яичников в организме появляются изменения слизистой оболочки влагалища и вульвы. Пациентки отмечают сухость, зуд в интимной области и канале мочеиспускания. Сексуальная жизнь женщины приносит неприятные ощущения из-за того, что в процессе акта во влагалище сухо и ощущается жжение.
- Старение. У больной кожа перестает быть упругой, становится тонкой, на ней появляется множество морщинок. Меняются и волосы, они отличаются тусклостью, ломкостью, сухостью, чрезмерным выпадением. Также плохо сказывается болезнь и на ногтях. Они начинают слоиться, приобретают бороздки, неровности, пятнышки белого цвета.
- Сбой метаболизма в организме. Ленивые яичники вызывают у женщины изменения в производстве других гормонов. Часто наблюдается нарушение работы щитовидной железы, которое приводит к тиреотоксикозу. В итоге у пациентки дрожат руки, повышается давление, сердцебиение и температура тела, возникают вспышки гнева.
Если больные не занимаются лечением, угасание функции яичников будет только прогрессировать, что сильно ухудшит качество жизни женщин.
Осложнения болезни
Синдром истощения яичников вызывает трудности с зачатием ребенка.  Также пациентки могут страдать проблемами с сердцем, например, ишемией, инфарктом, аритмией. Врачи отмечают еще такое последствие как ломкость костной ткани.
Также пациентки могут страдать проблемами с сердцем, например, ишемией, инфарктом, аритмией. Врачи отмечают еще такое последствие как ломкость костной ткани.
Она возникает из-за того, что в организме содержится малое количество кальция. Из-за такой патологии яичников женщина теряет интерес к сексу, ее часто сопровождают депрессии, снижается трудоспособность. Поэтому лечение синдрома истощения яичников нужно производить незамедлительно.
Патология и беременность
Истощение яичников и беременность практически несовместимы из-за раннего расхода запасов яйцеклеток. Когда у женщины развивается подобная болезнь, попытки забеременеть часто являются тщетными. Но если устранить синдром преждевременного истощения яичников, то шанс зачать ребенка возрастает.
Для того чтобы восстановить детородную функцию пациенткам назначают заместительную гормонотерапию. Такое лечение помогает восстановить овуляцию и произвести зачатие. Не всем больным это удается. Но современная медицина предлагает еще способы, позволяющие стать матерью при нарушении работы яичников. Самой популярной процедурой является проведение ЭКО.
Криоконсервация яйцеклеток
Зачастую синдром истощения яичников наблюдается у женщин молодого возраста. В такой ситуации они начинают беспокоиться из-за того, что у них поздно начинается и долгое время устанавливается менструальный цикл. Поэтому пациентки идут к врачу, проходят обследование.
Если у доктора возникает подозрение, что у девушки развивается или может появиться в дальнейшем синдром истощения яичников, то он предлагает провести криоконсервацию яйцеклеток. Это позволит в будущем стать матерью генетически родного малыша.
Медицина предлагает разные способы заморозки и размораживания яйцеклеток, с помощью которых они могут храниться на протяжении длительного времени. Процедура консервации никак не отражается на структуре ооцитов, не оказывает негативного влияния на их функционирование.
Дети, которые появляются на свет с помощью данного метода, ничем не отличаются от малышей, рожденных естественным путем. Поэтому переживать по поводу развития врожденных пороков не следует.
Способы лечения патологии
Можно ли избавиться от патологии? Устранить болезнь можно. Необходимая для яичников диагностика назначается гинекологом. На основе результатов обследования составляется план терапии. Лечение синдрома истощения нацелено на то, чтобы восстановить гормональный баланс в организме. Для этого врачи рекомендуют пить оральные контрацептивы, которые содержат в себе эстроген и прогестерон. На протяжении всей терапии женщинам нужно регулярно наблюдаться у доктора, сдавать анализы крови на содержание половых гормонов.
Лечение синдрома истощения нацелено на то, чтобы восстановить гормональный баланс в организме. Для этого врачи рекомендуют пить оральные контрацептивы, которые содержат в себе эстроген и прогестерон. На протяжении всей терапии женщинам нужно регулярно наблюдаться у доктора, сдавать анализы крови на содержание половых гормонов.
Данное лечение проводится до тех пор, пока не наступит исцеление или угасание функции яичников естественным путем, то есть примерно до 45-50 лет. В качестве дополнения к гормонотерапии лечащим врачом назначается прием витаминов, БАДов, седативных средств.
Доктор может посоветовать принимать Овариамин. Он относится к биологически активным добавкам и способен наладить репродуктивную функцию женщины. Как принимать данное средство расскажет лечащий врач, дозировка рассчитывается индивидуально.
Истощение яичников у женщин лечится успешно стволовыми клетками.  Делается это посредством введения инъекций, в которых они содержатся. Данные клетки берут из собственного организма больной. Обычно материал изымают в зоне вокруг бедренной кости.
Делается это посредством введения инъекций, в которых они содержатся. Данные клетки берут из собственного организма больной. Обычно материал изымают в зоне вокруг бедренной кости.
Далее они выращиваются в специальной лаборатории. На это уходит примерно 2-3 недели. После этого инъекции со стволовыми клетками вводятся обратно в тело женщины, где они помогают половым клеткам восстановиться.
Лечение народными методами
В качестве дополнения к основному способу терапии женщины часто проводят лечение народными средствами. Также такая методика возможна в качестве профилактики возникновения патологии репродуктивных органов.
Вместе с лечением стволовыми клетками или какими-либо медикаментами нужно принимать витамин Е. Врачи советуют употреблять в пищу орехи, семечки, яичные желтки и рыбу. Данный витамин благотворно воздействует на состояние здоровья женщин, оказывает сильное антиоксидантное действие.

Хорошо помогает лечение лецитином. Обычно у пациенток не хватает в организме данного вещества, поэтому необходимо его принимать. Для этого лучше всего отдать предпочтение натуральным продуктам. К примеру, можно включить в свой рацион цветную капусту, чечевицу, фасоль.
Для терапии патологии можно использовать следующие отвары и настои:
- Взять столовую ложку боровой матки, залить 300 мл воды и кипятить 10 минут. Затем оставить настаиваться на один час. После этого можно принимать по столовой ложке 5 раз в сутки за час до приема пищи. Курс лечения составляет 3 недели с перерывом на 7 дней, по окончании которых терапия продолжается до тех пор, пока недуг не отступит.
- 10 г грушанки залить 100 мл водки, настоять 10 дней, потом пить по половине чайной ложки трижды в сутки. Лечиться необходимо и после прихода менструаций в течение 1,5 месяца.
В медицине существует достаточное количество методов лечения заболеваний женских половых органов. И преждевременное истощение яичников вполне успешно лечится, если своевременно обратиться к гинекологу. После проведения обследования он расскажет, как лечить этот недуг. Ведь для каждой пациентки план терапии разрабатывается в индивидуальном порядке.
Скажите, что могло спровоцировать истощения яичников ?
Рады приветствовать Вас, Любовь Федоровна, на страницах нашего сайта. Мы попробуем более детально ответить на все Ваши вопросы и разобраться в них. Итак, синдром истощения яичников – это патология, которая в последнее время все чаще и чаще встречается среди женщин репродуктивного возраста. Истинной причины ее появления до сих пор не выявлено, но установлено, что воздействие некоторых факторов не только на организм девочки, но и на этапе ее внутриутробного развития, способствует развитию данного синдрома. Остановимся на основных факторах, которые способны провоцировать развитие синдрома. Среди них выделяют:
- генетический фактор связан с наследственной предрасположенностью к развитию данного синдрома и передается из поколения в поколение
- воздействие на внутриутробное развитие организма девочки таких факторов, как заболевания во время беременности, воздействие стрессовых ситуаций, отравления, травма
- оперативные вмешательства на яичниках являются причиной снижения фолликул и ткани яичника, что также может вызвать развитие данного синдрома
- воздействие неблагоприятных факторов окружающей среды: вирусы, токсины, медикаменты, алкоголь и наркотики, способны воздействовать на ткань яичника и ее резерв, замещая нормально функционирующую ткань соединительной тканью.
Для того, чтобы понять, как развивается и почему данный синдром, очень важно понимать сам механизм закладки и созревания фолликул, которые отвечают за репродуктивное здоровье в первую очередь. Итак, еще в утробе матери в организме девочки происходит закладка примордиальных фолликул, количество которых составляет около 400000, находящиеся в неактивном состоянии и до периода полового созревания их количество снижается до тех пор, пока гормоны гипофиза и гипоталамуса не дадут команду. В период полового созревания они продуцируют гонадолиберины, которые являются пусковым механизмом к продукции ФСГ и ЛГ. Они и являются ответственными за рост и созревание фолликулярного аппарата яичников. Каждый менструальный цикл в организме женщины, в норме, созревает от 5 до 15 фолликул и только один из них созревает полностью и сопровождается разрывом во время овуляции и выходом из него зрелой яйцеклетки, способной к оплодотворению. Разрыв фолликула ведет к тому, что яйцеклетка попадает в маточные трубы, а на ее месте формируется желтое тело, продуцирующее прогестерон для наступления и развития беременности. В норме запас фолликулов, заложенных в утробе матери, истощается и наступает климакс. К сожаленью, но так бывает, что это происходит раньше и вероятность наступления беременности может вообще отсутствовать.
Выбор метода рождения ребенка нужно обсудить с лечащим врачом, ведь если антимюллеров гормон минимальный, то это указывает на отсутствие овариального резерва и возможности естественного наступления беременности. Иногда есть смысл подумать о стимуляции яичников и проведении ЭКО. Если месячные у Вас или Ваших дочерей отсутствуют более года, то говорить о восстановлении их невозможно, а также о наступлении беременности. В случае, если это достигает более маленькое время, то есть шанс попробовать родить еще ребенка. Здесь на помощь приходит методика экстракорпорального оплодотворения с использованием донорской яйцеклетки или же суррогатное материнство. Это в каждом индивидуальном случае решается строго индивидуально.
Мы всегда готовы помочь ответить на вопросы наших участников, поэтому не стесняйтесь – пишите нам, и мы будем отвечать в самые кротчайшие сроки.
С уважением редакция сайта.
 Наследственная аномалия (синдром трёх Х-хромосом). К ней приводят мутации генного аппарата, начало которых определяется ещё в периоде внутриутробного развития. Женщины с этой патологией при исследовании имели яичники меньших размеров по отношению к норме. В роду данная патология передаётся в 25% случаев.
Наследственная аномалия (синдром трёх Х-хромосом). К ней приводят мутации генного аппарата, начало которых определяется ещё в периоде внутриутробного развития. Женщины с этой патологией при исследовании имели яичники меньших размеров по отношению к норме. В роду данная патология передаётся в 25% случаев.
