причины, симптомы, диагностика и лечение

Инсульт — острое нарушение мозгового кровообращения, приводящее к стойкому очаговому поражению головного мозга. Может носить ишемический или геморрагический характер. Наиболее часто инсульт проявляется внезапной слабостью в конечностях по гемитипу, асимметрией лица, расстройством сознания, нарушением речи и зрения, головокружением, атаксией. Диагностировать инсульт можно по совокупности данных клинических, лабораторных, томографических и сосудистых исследований. Лечение состоит в поддержании жизнедеятельности организма, коррекции сердечных, дыхательных и метаболических нарушений, борьбе с церебральным отеком, специфической патогенетической, нейропротекторной и симптоматической терапии, предупреждении осложнений.
Общие сведения
Инсульт — острая сосудистая катастрофа, возникающая вследствие сосудистых заболеваний или аномалий сосудов головного мозга. В России заболеваемость достигает 3 случая на 1 тыс. населения. На долю инсультов приходится 23,5% общей смертности населения России и почти 40% смертности от заболеваний системы кровообращения. До 80% перенесших инсульт пациентов имеют стойкие неврологические нарушения, обуславливающих инвалидность. Около четверти из этих случаев составляет глубокая инвалидность с потерей возможности самообслуживания. В связи с этим своевременное оказание адекватной экстренной медицинской помощи при инсульте и полноценная реабилитация относятся к важнейшим задачам системы здравоохранения, клинической неврологии и нейрохирургии.
Существует 2 основных вида инсульта: ишемический и геморрагический. Они имеют принципиально разный механизм развития и нуждаются в кардинально отличающихся подходах к лечению. Ишемический и геморрагический инсульт занимают соответственно 80% и 20% от общей совокупности инсультов. Ишемический инсульт (инфаркт мозга) обусловлен нарушением проходимости церебральных артерий, приводящим к длительной ишемии и необратимым изменениям мозговых тканей в зоне кровоснабжения пораженной артерии. Геморрагический инсульт вызван патологическим (атравматическим) разрывом мозгового сосуда с кровоизлиянием в церебральные ткани. Ишемический инсульт чаще наблюдается у лиц старше 55-60-летнего возраста, а геморрагический характерен для более молодой категории населения (чаще 45-55 лет).

Инсульт
Причины инсульта
Наиболее весомыми факторами возникновения инсульта выступают артериальная гипертензия, ИБС и атеросклероз. Способствуют развитию обоих типов инсульта неправильное питание, дислипидемия, никотиновая зависимость, алкоголизм, острый стресс, адинамия, прием пероральных контрацептивов. При этом нарушение питания, дислипидемия, артериальная гипертензия и адинамия не имеют гендерных различий. Фактором риска, встречающемся преимущественно у женщин, выступает ожирение, у мужчин — алкоголизм. Повышен риск развития инсульта у тех лиц, родственники которых перенесли в прошлом сосудистую катастрофу.
Ишемический инсульт развивается вследствие нарушения прохождения крови по одному из кровоснабжающих мозг кровеносных сосудов. Причем речь идет не только о интракраниальных, но также и об экстракраниальных сосудах. Например, окклюзия сонных артерий обуславливает около 30% случаев ишемического инсульта. Причиной резкого ухудшения церебрального кровоснабжения может выступать сосудистый спазм или тромбоэмболия. Образование тромбоэмболов происходит при сердечной патологии: после перенесенного инфаркта миокарда, при мерцательной аритмии, клапанных приобретенных пороках сердца (например, при ревматизме). Сформировавшиеся в полости сердца тромбы с током крови перемещаются в церебральные сосуды, вызывая их закупорку. Эмболом может являться оторвавшаяся от сосудистой стенки часть атеросклеротической бляшки, которая попадая в более мелкий церебральный сосуд, приводит к его полной окклюзии.
Возникновение геморрагического инсульта связано в основном с диффузной или изолированной церебральной патологией сосудов, вследствие которой сосудистая стенка утрачивает свою эластичность и истончается. Подобными сосудистыми заболеваниями являются: атеросклероз сосудов головного мозга, системные васкулиты и коллагенозы (гранулематоз Вегенера, СКВ, узелковый периартериит, геморрагический васкулит), амилоидоз сосудов, ангиит при кокаиномании и др. видах наркомании. Кровоизлияние может быть обусловлено аномалией развития с наличием артериовенозной мальформации головного мозга. Изменение участка сосудистой стенки с потерей эластичности зачастую приводит к образованию аневризмы — выпячивания стенки артерии. В области аневризмы стенка сосуда очень истончена и легко разрывается. Разрыву способствует подъем артериального давления. В редких случаях геморрагический инсульт связан с нарушением свертывания крови при гематологических заболеваниях (гемофилии, тромбоцитопении) или неадекватной терапии антикоагулянтами и фибринолитиками.
Классификация инсульта
Инсульты делятся на 2 большие группы: ишемические и геморрагические. В зависимости от этиологии первые могут быть кардиоэмболическими (окклюзия обусловлена образовавшимся в сердце тромбом), атеротромботическими (окклюзия вызвана элементами атеросклеротической бляшки) и гемодинамическими (вызванными сосудистым спазмом). Кроме того, выделяют лакунарный инфаркт мозга, вызванный закупоркой церебральной артерии небольшого калибра, и малый инсульт с полным регрессом возникшей неврологической симптоматики в период до 21 дня с момента сосудистой катастрофы.
Геморрагический инсульт классифицируют на паренхиматозное кровоизлияние (кровотечение в вещество головного мозга), субарахноидальное кровоизлияние (кровотечение в подпаутинное пространство церебральных оболочек), кровоизлияние в желудочки головного мозга и смешанное (паренхиматозно-вентрикулярное, субарахноидально-паренхиматозное). Наиболее тяжелое течение имеет геморрагический инсульт с прорывом крови в желудочки.
В течении инсульта выделяют несколько этапов: острейший период (первые 3-5 сут.), острый период (первый месяц), восстановительный период: ранний — до 6 мес. и поздний — от 6 до 24 мес. Неврологические симптомы, не подвергшиеся регрессу в течение 24 мес. с начала инсульта являются резидуальными (стойко сохранившимися). Если симптомы инсульта полностью исчезают в период до 24 ч с момента начала его клинических проявлений, то речь идет не об инсульте, а о преходящем нарушении мозгового кровообращения (транзиторной ишемической атаке или гипертензивном церебральном кризе).
Симптомы инсульта
Клиника инсульта складывается из общемозговых, менингеальных (оболочечных) и очаговых симптомов. Характерна острая манифестация и быстрое прогрессирование клиники. Обычно ишемический инсульт имеет более медленное развитие, чем геморрагический. На первый план с начала заболевания выходят очаговые проявления, общемозговые симптомы, как правило, слабо или умеренно выражены, менингеальные — зачастую отсутствуют. Геморрагический инсульт развивается более стремительно, дебютирует общемозговыми проявлениями, на фоне которых появляется и прогрессивно нарастает очаговая симптоматика. В случае субарахноидального кровоизлияния типичен менингеальный синдром.
Общемозговые симптомы представлены головной болью, рвотой и тошнотой, расстройством сознания (оглушенность, сопор, кома). Примерно у 1 из 10 пациентов с геморрагическим инсультом наблюдается эпиприступ. Нарастание отека головного мозга или объема излившейся при геморрагическом инсульте крови приводит к резкой внутричерепной гипертензии, масс-эффекту и угрожает развитием дислокационного синдрома со сдавлением мозгового ствола.
Очаговые проявления зависят от местоположения инсульта. При инсульте в бассейне сонных артерий возникает центральный гемипарез/гемиплегия — снижение/полная утрата мышечной силы конечностей одной стороны тела, сопровождающееся повышением мышечного тонуса и появлением патологических стопных знаков. В ипсилатеральной конечностям половине лица развивается парез мимических мышц, что проявляется перекосом лица, опущением уголка рта, сглаживанием носогубной складки, логофтальмом; при попытке улыбнуться или поднять брови пораженная сторона лица отстает от здоровой или вовсе остается неподвижной. Указанные двигательные изменения происходят в конечностях и половине лица контрлатеральной очагу поражения стороны. В этих же конечностях снижается/выпадает чувствительность. Возможна гомонимная гемианопсия — выпадение одноименных половин зрительных полей обоих глаз. В ряде случаев отмечаются фотопсии и зрительные галлюцинации. Зачастую наблюдается афазия, апраксия, снижение критики, зрительно-пространственная агнозия.
При инсульте в вертебробазилярном бассейне отмечается головокружение, вестибулярная атаксия, диплопия, дефекты зрительных полей, дизартрия, мозжечковая атаксия, расстройства слуха, глазодвигательные нарушения, дисфагия. Достаточно часто появляются альтернирующие синдромы — сочетание ипсилатерального инсульту периферического пареза черепно-мозговых нервов и контрлатерального центрального гемипареза. При лакунарном инсульте гемипарез или гемигипестезия могут наблюдаться изолированно.
Диагностика инсульта
Дифференциальная диагностика инсульта
Первоочередной задачей диагностики является дифференцировка инсульта от других заболеваний, которые могут иметь сходную симптоматику. Исключить закрытую черепно-мозговую травму позволяет отсутствие травматического анамнеза и внешних повреждений. Инфаркт миокарда с потерей сознания возникает также внезапно, как инсульт, но при этом отсутствуют очаговые и общемозговые симптомы, характерна артериальная гипотония. Инсульт, манифестирующий утратой сознания и эпиприступом, можно ошибочно принять за эпилепсию. В пользу инсульта говорит наличие неврологического дефицита, нарастающего после пароксизма, отсутствие эпиприступов в анамнезе.
На первый взгляд схожи с инсультом токсические энцефалопатии при острых интоксикациях (отравлении угарным газом, печеночной недостаточности, гипер- и гипогликемической коме, уремии). Их отличительной особенностью является отсутствие или слабое проявление очаговой симптоматики, зачастую наличие полиневропатии, соответствующее характеру интоксикации изменение биохимического состава крови. Инсультоподобными проявлениями может характеризоваться кровоизлияние в опухоль головного мозга. Без наличия онкологического анамнеза отличить его от геморрагического инсульта клинически не представляется возможным. Интенсивная головная боль, менингеальные симптомы, тошнота и рвота при менингите могут напоминать картину субарахноидального кровоизлияния. В пользу последнего может свидетельствовать отсутствие выраженной гипертермии. Схожую с субарахноидальным кровоизлиянием картину может иметь пароксизм мигрени, однако он протекает без оболочечных симптомов.
Дифдиагноз ишемического и геморрагического инсульта
Следующим этапом дифференциальной диагностики после установления диагноза является определение вида инсульта, что имеет первостепенное значение для проведения дифференцированной терапии. В классическом варианте ишемический инсульт отличается постепенным прогрессированием без нарушений сознания в дебюте, а геморрагический — апоплектиформным развитием с ранним возникновением расстройства сознания. Однако в ряде случаев ишемический инсульт может иметь нетипичное начало. Поэтому в ходе диагностики следует опираться на совокупность различных признаков, свидетельствующих в пользу того или иного вида инсульта.

На аксиальной КТ в левой теменной доле (в бассейне средней мозговой артерии слева, М4) определяется гиподенсный участок с нарушенной дифференцировкой серого и белого вещества, типичный для ишемического инсульта в острой фазе
Так, для геморрагического инсульта более типично наличие в анамнезе гипертонической болезни с гипертоническими кризами, а для ишемического — аритмии, клапанного порока, инфаркта миокарда. Имеет значение также возраст пациента. В пользу ишемического инсульта говорит манифестация клиники в период сна или отдыха, в пользу геморрагического — начало в период активной деятельности. Ишемический вид инсульта в большинстве случаев возникает на фоне нормального АД, на первый план выходит очаговый неврологический дефицит, нередко отмечается аритмия, глухость сердечных тонов. Геморрагический инсульт, как правило, дебютирует при повышенном АД с общемозговых симптомов, часто выражен оболочечный синдром и вегетативные проявления, в последующем характерно присоединение стволовых симптомов.

На аксиальной КТ в правой височной доле определяется обширный геморрагический инсульт, окруженный зоной отека по периферии, оказывающий выраженное объемное воздействие на прилежащие структуры мозга
Инструментальная диагностика инсульта
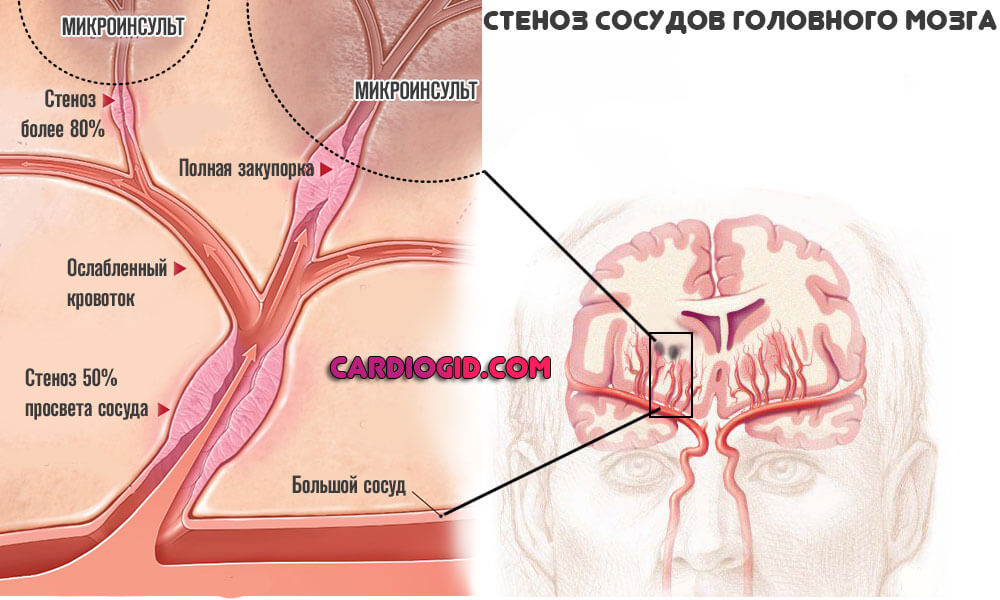
Клиническая диагностика позволяет неврологу определить бассейн, в котором произошла сосудистая катастрофа, локализовать очаг церебрального инсульта, определить его характер (ишемический/геморрагический). Однако клиническая дифференциация типа инсульта в 15-20% случаев является ошибочной. Установить более точный диагноз позволяют инструментальные обследования. Оптимальным является ургентное проведение МРТ или КТ головного мозга. Томография позволяет точно установить вид инсульта, уточнить локализацию и размеры гематомы или очага ишемии, оценить степень отека мозга и смещения его структур, выявить субарахноидальное кровоизлияние или прорыв крови в желудочки, диагностировать стеноз, окклюзию и аневризму сосудов головного мозга.
Поскольку не всегда имеется возможность неотложного проведения нейровизуализации, прибегают к выполнению люмбальной пункции. Предварительно проводят Эхо-ЭГ для определения/исключения смещения срединных структур. Наличие смещения является противопоказанием для люмбальной пункции, угрожающей в таких случаях развитием дислокационного синдрома. Пункция может потребоваться, когда клинические данные говорят о субарахноидальном кровоизлиянии, а томографические методы не обнаруживают скопления крови в подпаутинном пространстве. При ишемическом инсульте давление ликвора нормальное или незначительно повышено, исследование цереброспинальной жидкости не выявляет существенных изменений, может определяться незначительное повышение белка и лимфоцитоз, в отдельных случаях — небольшая примесь крови. При геморрагическом инсульте наблюдается повышение ликворного давления, кровянистый цвет ликвора, значительное увеличение концентрации белка; в начальном периоде определяются неизмененные эритроциты, позже — ксантохромные.
УЗДГ экстракраниальных сосудов и транскраниальная УЗДГ дают возможность диагностировать ангиоспазм и окклюзию, определить степень стеноза и оценить коллатеральное кровообращение. Экстренная ангиография головного мозга необходима для решения вопроса о целесообразности тромболитической терапии, а также для диагностики аневризм. Предпочтение отдается МРТ ангиографии или КТ сосудов головного мозга. С целью выявления причины инсульта проводится ЭКГ, ЭхоКГ, клинический анализ крови с определением количества тромбоцитов, коагулограмма, биохимический анализ крови (в т. ч. сахар крови), анализ мочи, анализ газового состава крови.
Лечение инсульта
Оптимальными сроками госпитализации и начала терапии считаются первые 3 ч от дебюта клинических проявлений. Лечение в острейшем периоде проводится в палатах интенсивной терапии специализированных неврологических отделений, затем пациент переводится в блок ранней реабилитации. До установления вида инсульта осуществляется базисная недифференцированная терапия, после постановки точного диагноза — специализированное лечение, а затем длительная реабилитация.
Недифференцированное лечение инсульта включает коррекцию дыхательной функции с пульсоксиметрическим мониторингом, нормализацию АД и сердечной деятельности с суточным мониторингом ЭКГ и АД (совместно с кардиологом), регуляцию гомеостатических показателей (электролиты и рН крови, уровень глюкозы), борьбу с церебральным отеком (осмодиуретики, кортикостероиды, гипервентиляция, барбитуратная кома, церебральная гипотермия, декомпрессивная трепанация черепа, наружное вентрикулярное дренирование).
Параллельно осуществляется симптоматическая терапия, которая может состоять из гипотермических средств (парацетамол, напроксен, диклофенак), антиконвульсантов (диазепам, лоразепам, вальпроаты, тиопентал натрия, гексенал), противорвотных препаратов (метоклопрамид, перфеназин). При психомоторном возбуждении показаны сульфат магния, галоперидол, барбитураты. Базисная терапия инсульта также включает нейропротекторную терапию (тиотриазолин, пирацетам, холина альфосцерат, глицин) и профилактику осложнений: аспирационной пневмонии, респираторного дистресс-синдрома, пролежней, уроинфекции (цистита, пиелонефрита), ТЭЛА, тромбофлебита, стрессовых язв.
Дифференцированное лечение инсульта соответствует его патогенетическим механизмам. При ишемическом инсульте основным является скорейшее восстановление кровотока ишемизированной зоны. С этой целью применяется медикаментозный и внутриартериальный тромболизис при помощи тканевого активатора плазминогена (rt-PA), механическая тромболитическая терапия (ультразвуковая деструкция тромба, аспирация тромба под томографическим контролем). При доказанном кардиоэмболическом генезе инсульта проводится антикоагулянтная терапия гепарином или надропарином. Если не показан или не может быть осуществлен тромболизис, то назначаются антиагрегантные препараты (ацетилсалициловая к-та). Параллельно применяются вазоактивные средства (винпоцетин, ницерголин).
Приоритетным в терапии геморрагического инсульта является остановка кровотечения. Гемостатическое лечение может проводиться препаратами кальция, викасолом, аминокапроновой к-той, этамзилатом, апротинином. Совместно с нейрохирургом принимается решение о целесообразности хирургического лечения. Выбор хирургической тактики зависит от локализации и размеров гематомы, а также от состояния пациента. Возможна стереотаксическая аспирация гематомы или ее открытое удаление путем трепанации черепа.
Реабилитация осуществляется при помощи регулярных курсов ноотропной терапии (ницерголин, пиритинол, пирацетам, гинкго билоба и пр.), ЛФК и механотерапии, рефлексотерапии, электромиостимуляции, массажа, физиотерапии. Зачастую пациентам приходится заново восстанавливать двигательные навыки и учиться самообслуживанию. При необходимости специалистами в области психиатрии и психологами проводится психокоррекция. Коррекция нарушений речи осуществляется логопедом.
Прогноз и профилактика инсульта
Летальный исход в 1-й месяц при ишемическом инсульте варьирует от 15 до 25%, при геморрагическом инсульте — от 40 до 60%. Его основными причинами выступают отек и дислокация мозга, развитие осложнений (ТЭЛА, острой сердечной недостаточности, пневмонии). Наибольший регресс неврологического дефицита происходит в первые 3 мес. инсульта. Зачастую наблюдается худшее восстановление движений в руке, чем в ноге. Степень восстановления утраченных функций зависит от вида и тяжести инсульта, своевременности и адекватности оказания медпомощи, возраста, сопутствующих заболеваний. Спустя год от момента инсульта вероятность дальнейшего восстановления минимальна, через такой длительный период обычно регрессу поддается лишь афазия.
Первичной профилактикой инсульта является здоровое питание с минимальным количеством животных жиров и соли, подвижный образ жизни, уравновешенный и спокойный характер, позволяющий избегать острых стрессовых ситуаций, отсутствие вредных привычек. Предупреждению как первичного, так и повторного инсульта способствует эффективное лечение сердечно-сосудистой патологии (коррекция АД, терапия ИБС и т. п.), дислипидемии (прием статинов), уменьшение избыточной массы тела. В некоторых случаях профилактикой инсульта выступают хирургические вмешательства — каротидная эндартерэктомия, реконструкция позвоночной артерии, формирование экстра-интракраниального анастомоза, оперативное лечение АВМ.
признаки, какие бывают виды, реабилитация человека, как проходит лечение.
Внимание! Самолечение может быть опасным для вашего здоровья.
Ежегодно инсульт уносит жизни 6 млн. человек во всем мире. Большинство людей после этого остаются инвалидами. Прогноз напрямую зависит от скорости оказания медицинской помощи. Поэтому так важно знать, как проявляет себя болезнь и как правильно вести себя в сложившейся ситуации.

Что такое инсульт, его виды
Инсульт – это нарушение церебрального кровообращения, приводящее к поражению головного мозга.
Патология широко распространена. Только в РФ на 1000 жителей приходится 3 случая инсульта. В посмертной выписке он значится как причина летального исхода у 23,5% людей.
Даже если пациенты не погибают после перенесенной сосудистой катастрофы, более 80% из них остаются инвалидами. Часто неврологические нарушения настолько тяжелы, что больной не в состоянии самостоятельно себя обслуживать. Инсульт является третьей по значимости причиной смертности.
Различают 2 вида инсульта: ишемический и геморрагический. Механизм их развития и особенности лечения не имеют ничего общего друг с другом. Также существует особая разновидность геморрагического поражения сосудов – это субарахноидальное кровоизлияние.

Ишемический
Ишемический инсульт – это нарушение кровообращения головного мозга, сопровождающееся острым началом. Развивается патология из-за нарушения или полного прекращения поставки крови к отделу мозга. Это приводит к размягчению его тканей и инфаркту пораженного участка. Именно ишемия сосудов мозга является одной из основных причин смертности людей во всем мире. Встречается такой инсульт в 6 раз чаще, чем геморрагическое поражение.
Он может быть 2 типов:
- Тромботический. Развивается из-за закупорки сосудов головного мозга тромбом.
- Эмболический. Возникает при перекрытии сосудов, располагающихся вдали от головного мозга. Самый частый источник эмболии – это сердечная мышца (кардиоэмболический инсульт).
В 80% случаев патологический очаг локализуется в средней мозговой артерии. На другие сосуды приходятся оставшиеся 20%.
Причины, которые способны спровоцировать ишемическое поражение церебральных артерий и вен:
- Инфаркт миокарда.
- Высокое или низкое артериальное давление.
- Мерцательная аритмия.
- Сахарный диабет.
- Нарушения липидного обмена.
К факторам риска относятся: старческий возраст, наследственная предрасположенность к сосудистым катастрофам, а также особенности образа жизни.
Симптомы ишемического инсульта нарастают не так быстро, как симптомы геморрагического поражения головного мозга.
Его проявления:
- Сонливость, оглушенность.
- Кратковременный обморок.
- Головная боль, головокружение.
- Тошнота и рвота.
- Боль в глазах, которая усиливается при движении.
- Судороги.
- Потливость, приливы жара, сухость во рту.
В зависимости от того, какой участок головного мозга пострадал, различаются неврологические проявления ишемии. В большей или меньшей степени страдают нижние и верхние конечности, наблюдается парез языка, лица, ухудшается зрительная и/или слуховая функция.
Геморрагический
Геморрагический инсульт – это кровоизлияние в полость черепа. Самая частая причина разрыва сосуда – это высокое артериальное давление.
К другим провоцирующим факторам относятся:
- Аневризма.
- Мальформация сосудов головного мозга.
- Васкулит.
- Системные заболевания соединительной ткани.
- Прием некоторых лекарственных средств.
- Амилоидная ангиопатия.
Начало у патологии острое, чаще всего манифест случается на фоне высокого артериального давления. У человека возникают сильные головные боли, головокружение, сопровождающееся рвотой или тошнотой. Это состояние быстро сменяется оглушенностью, потерей сознания, вплоть до развития комы. Возможны судороги.
Неврологические симптомы проявляются в виде потери памяти, ухудшения чувствительности и речевой функции. Одна сторона тела, которая находится с противоположной стороны поражения, утрачивает способность к нормальному функционированию. Это касается не только мышц туловища, но и лица.
Тяжело переносится инсульт с прорывом крови в желудочки головного мозга. У пострадавшего развиваются симптомы менингита, возникают судороги. Он быстро теряет сознание.
Следующие 3 недели после перенесенного инсульта считаются наиболее сложными. В это время прогрессирует отек головного мозга. Именно он является главной причиной гибели больных. Начиная с четвертой недели, у выживших людей симптомы поражения приобретают обратное течение. С этого времени можно оценить тяжесть поражения головного мозга. По ним определяют, какую степень инвалидности присвоить пострадавшему.
Субарахноидальное кровоизлияние
Под субарахноидальным кровоизлиянием понимают состояние, которое развивается в результате прорыва сосудов в подпаутинное пространство головного мозга. Эта патология является разновидностью геморрагического инсульта.
В субарахноидальном пространстве находится спинномозговая жидкость, объемы которой увеличиваются за счет притока крови. У больного повышается внутричерепное давление, развивается менингит асептической природы. Усугубляется ситуация реакцией сосудов головного мозга. Они спазмируются, что приводит к ишемии пострадавших участков. У пациента развивается ишемический инсульт или транзиторные ишемические атаки.
К кровоизлиянию в субарахноидальное пространство приводят следующие причины:
- Черепно-мозговые травмы с повреждением целостности сосудов.
- Разрыв аневризмы.
- Расслоение сонной или позвоночной артерии.
- Миксома сердца.
- Опухоль головного мозга.
- Амилоидоз.
- Заболевания, связанные с нарушением свертываемости крови.
- Неконтролируемый прием антикоагулянтов.
Проявляется патология сильной головной болью. Возможна потеря сознания. Параллельно развиваются симптомы менингита, с ригидностью затылочных мышц, рвотой, светобоязнью. Отличительным признаком является повышение температуры тела. В тяжелых случаях наблюдается расстройство дыхательной функции и сердечной деятельности. При длительном обмороке и коме можно подозревать, что кровь попала в желудочки головного мозга. Это происходит при ее массивном излиянии и грозит серьезными последствиями.
Признаки и симптомы инсульта
Инсульт манифестирует неожиданно для человека, хотя иногда ему предшествуют определенные симптомы. Если правильно интерпретировать их, то можно избежать грозной сосудистой катастрофы.
К предвестникам надвигающегося инсульта относятся:
- Продолжительные головные боли. Они не имеют четкой локализации. Справиться с ними с помощью анальгетиков не удается.
- Головокружение. Оно возникает в состоянии покоя и может усиливаться при выполнении каких-либо действий.
- Гул в ушах.
- Внезапный приступ мерцательной аритмии.
- Трудности с проглатыванием пищи.
- Ухудшение памяти.
- Онемение рук и ног.
- Нарушение координации.
- Бессонница.
- Повышенная утомляемость.
- Снижение общей работоспособности.
- Учащенное сердцебиение и постоянная жажда.
Перечисленные признаки могут иметь различную интенсивность. Игнорировать их не следует, нужно обращаться к доктору.
Симптомы ишемического инсульта нарастают медленно. При геморрагическом поражении мозга клиническая картина разворачивается стремительно.
Заподозрить случившуюся мозговую катастрофу можно по следующим проявлениям:
Общемозговая симптоматика. У больного возникают нестерпимые головные боли. Тошнота заканчивается рвотой. Сознание нарушается, может возникнуть как оглушенность, так и кома.
Очаговые симптомы. Они напрямую зависят от того, где именно локализуется поражение. У больного может снизиться, либо полностью пропасть мышечная сила с одной стороны тела. Половина лица парализуется, из-за чего оно становится перекошенным. Уголок рта опускается, носогубная складка сглаживается. С этой же стороны снижается чувствительность рук и ног. У пострадавшего ухудшается речь, он с трудом ориентируется в пространстве.
Эпилептиформные симптомы. Иногда инсульт провоцирует эпилептический приступ. Больной теряет сознание, у него возникают судороги, изо рта появляется пена. Зрачок не реагирует на луч света, со стороны поражения он расширен. Глаза двигаются то вправо, то влево.
Другие симптомы. У больного учащается дыхание, уменьшается глубина вдоха. Возможно значительное снижение артериального давления, учащение сердцебиения. Часто инсульт сопровождается неконтролируемым мочеиспусканием и дефекацией.
При появлении первых признаков инсульта медлить с вызовом скорой помощи не следует.

Методы диагностики
Важно быстро отличить инсульт от других болезней, которые способны приводить к развитию аналогичных симптомов. Самостоятельно сделать это практически невозможно, так же как и определить вид сосудистой катастрофы.
Главным отличием ишемического инсульта является плавное нарастание симптомов, которые не приводят к потере сознания. При геморрагическом кровоизлиянии больной отключается быстро. Однако не всегда инсульт имеет классическое течение. Болезнь может начаться и протекать атипично.
Диагностика начинается с осмотра пациента. Врач собирает анамнез, выясняет наличие хронических заболеваний. Чаще всего получить информацию можно не от самого пострадавшего, а от его родственников. Доктор выполняет ЭКГ, определяет частоту сердечных сокращений, берет анализ крови, измеряет артериальное давление.
Выставить верный диагноз и получить максимум информации о состоянии больного, можно благодаря инструментальным методам диагностики. Оптимальным вариантом считается проведение КТ головного мозга. Выполнение МРТ затруднительно, так как процедура растянута во времени. Она занимает около часа. Затратить такое количество времени на диагностику острого инсульта невозможно.
Компьютерная томография позволяет уточнить вид патологии, место ее сосредоточения, понять насколько сильно пострадал головной мозг, затронуты ли желудочки и пр. Главная проблема заключается в том, что выполнить КТ в кратчайшие сроки не всегда возможно. В этом случае врачам приходится ориентироваться на симптомы болезни.
Для определения очага инсульта используют метод диффузно-взвешенной томографии (ДВТ). Информация будет получена уже через несколько минут.
К прочим методам обследования относят:
- Люмбальная пункция.
- Церебральная ангиография.
- Магнитно-резонансная ангиография. Проводится она без введения контрастного вещества.
- Ультразвуковая допплерография.
После того, как диагноз будет выставлен, врач сразу же приступит к лечению.
Кто находится в группе риска
Есть люди, которым нужно проявлять особую настороженность в плане развития инсульта, так как они относятся в группу риска.
Среди них:
- Лица с гипертонической болезнью.
- Пациенты с сахарным диабетом.
- Мужчины и женщины старше 65 лет.
- Люди с абдоминальным типом ожирения.
- Лица с наследственной предрасположенностью к сосудистым патологиям.
- Больные, ранее перенесшие инсульт или инфаркт.
- Пациенты с диагностированным атеросклерозом.
- Женщины в возрасте старше 35 лет, принимающие оральные контрацептивы.
- Курильщики.
- Люди, страдающие нарушением сердечного ритма.
- Люди с повышенным уровнем холестерина.
Чаще всего, пациенты с перечисленными диагнозами, находятся на диспансерном учете. Отдельно нужно отметить людей, живущих в состоянии хронического стресса. Эмоциональное перенапряжение негативным образом отражается на всех системах организма и может стать причиной инсульта.
Как оказать первую помощь при инсульте
Имеется четкий алгоритм оказания первой помощи человеку, пострадавшему от инсульта:
- Вызвать бригаду медиков. Для этого со стационарного телефона нужно набрать номер 103. Если под рукой оказался смартфон, то вызов делают на единый номер 112. Врачу нужно сразу сообщить о том, что человеку плохо и имеется подозрение на инсульт.
- Пострадавшего нужно уложить на ровную поверхность таким образом, чтобы его голова находилась выше тела. С него снимают очки, убирают линзы. При возможности, нужно помочь ему достать съемные зубные протезы.
- Если сознание отсутствует, то нужно приоткрыть рот больного, а голову повернуть набок. Это делается для того, чтобы не случилось аспирации рвотными массами. Обязательно нужно прислушиваться к дыханию больного.
- Для лучшего доступа свежего воздуха рекомендуется открыть окно или форточку.
- К приезду бригады медиков необходимо подготовить документы, если они имеются.
Врачам нужно сообщить о заболеваниях человека, а также о том, какие препараты он принимает. Запрещено давать пострадавшему какие-либо лекарственные средства. Медикаментозную коррекцию должны проводить врачи скорой помощи. Не следует пытаться напоить или накормить человека. Это может усугубить ситуацию.
Если больной упал и у него случился эпилептический приступ, не нужно разжимать ему зубы или пытаться удержать его. Необходимо обезопасить пострадавшего от получения травм. Для этого ему под голову подкладывают мягкий предмет, например, подушку. Если инсульт с эпиприступом случился на улице, то можно воспользоваться курткой или другой подходящей вещью. Пену, текущую изо рта, вытирают тканью. Голова все время должна находиться на возвышении.
Не нужно пытаться привести человека в чувство с помощью нашатырного спирта. До окончания приступа его не следует перемещать с места на место.
При остановке дыхания приступать к реанимационным мероприятиям нужно немедленно. Для этого выполняют массаж сердца и делают дыхание рот в рот или рот в нос.

Лечение и реабилитация
Лечение пациент получает в стационаре. Всех больных с подозрением на инсульт госпитализируют в экстренном порядке. Оптимальным сроком для оказания медицинской помощи являются первые 3 часа после случившейся мозговой катастрофы. Человека помещают в реанимационное отделение неврологического стационара. После того как острый период будет преодолен, его переводят в блок ранней реабилитации.
До момента установки диагноза проводится базисная терапия. Больному корректируют артериальное давление, нормализуют сердечный ритм, поддерживают необходимый уровень pH крови. Для уменьшения отека головного мозга назначают диуретики, кортикостероиды. Возможна трепанация черепа, позволяющая уменьшить степень компрессии. При необходимости пациента подключают к аппарату искусственного дыхания.
Обязательно направляют усилия на устранение симптомов инсульта и на облегчение состояния больного. Ему назначают препараты для снижения температуры тела, антиконвульсанты, противорвотные средства. Используют лекарственные средства, обладающие нейропротекторным действием.
Патогенетическая терапия основывается на виде инсульта. При ишемическом поражении головного мозга необходимо как можно быстрее восстановить питание пораженной области. Для этого больному назначают препараты, рассасывающие тромбы. Возможно их удаление механическим путем. Когда тромболизис реализовать не удается, пациенту назначают Ацетилсалициловую кислоту и вазоактивные препараты.
Если у больного развивается геморрагический инсульт, то важно остановить кровотечение. Для этого пациенту назначают препараты, сгущающие кровь, например, Викасол. Возможно проведение операции для удаления образовавшейся гематомы. Ее аспирируют с применением специальной аппаратуры, либо открытым доступом, выполнив трепанацию черепа.
Реабилитация предполагает прием ноотропов. Курсы нужно будет проходить регулярно. Обязательно нужно заниматься лечебной физкультурой, проходить физиотерапию, посещать массажиста. Многим больным после перенесенного инсульта приходится в течение долгого времени восстанавливать двигательные навыки, учиться самостоятельно себя обслуживать.
Родные и близкие должны оказывать больному поддержку, не оставлять его один на один с проблемой. К работе подключают психологов. Часто требуются занятия с логопедом.
Возможные последствия, осложнения
Главной опасностью инсульта является летальный исход. Если человек выжил, то болезнь все равно даст о себе знать определенными осложнениями.
К ранним последствиям относятся:
- Отек головного мозга.
- Кома.
- Пневмония.
- Парализация. Она может быть частичной или полной. Чаще всего страдает одна половина тела.
- Повторный инсульт.
- Пролежни.
- Нарушения психики. Они могут проявляться в капризах, раздражительности, агрессии, тревожности. Иногда развивается слабоумие.
- Нарушения сна.
- Инфаркт миокарда, язва желудка. Эти нарушения развиваются на фоне повышенного уровня гормонов стресса.
После перенесенного ишемического инсульта летальный исход наблюдается в 15-25% случаев. Геморрагическое поражение сосудов головного мозга приводит к гибели 50-60% больных. Причиной смерти становятся именно тяжелые осложнения, например, пневмония или острая сердечная недостаточность. Самыми опасными считаются первые 3 месяца после перенесенного инсульта.
Руки восстанавливаются у больных хуже, чем ноги. Будущее здоровье человека определяется тяжестью поражения головного мозга, скоростью оказания медицинской помощи, его возрастом и наличием хронических заболеваний.
К отдаленным последствиям относятся:
- Формирование тромбов в различных участках тела.
- Депрессия.
- Проблемы с речью.
- Ослабление памяти.
- Ухудшение интеллектуальных способностей.
После перенесенного инсульта бороться с последствиями приходится в течение многих месяцев. Иногда полностью восстановиться человеку так и не удается. Чтобы реабилитация прошла максимально успешно, нужно четко следовать всем указаниям доктора.
Инсульт относится к тяжелым патологиям, так как поражает головной мозг. Поэтому даже малейшее подозрение на развивающуюся сосудистую катастрофу является поводом для экстренного обращения за медицинской помощью.
Видео по теме
Не пропустите первые признаки инсульта
В цивилизованных странах ежегодно регистрируются сотни тысяч случаев инсульта. К сожалению, если «пропустить» первые минуты и часы этого грозного заболевания, процесс становится необратимым… Вот почему так важно знать правила первой помощи при инсульте
Когда происходит инсульт?
Инсульт происходит, когда перекрывается просвет или разрывается стенка какого-либо сосуда, расположенного в головном мозге. Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Из-за чего случается инсульт
Какой-то одной причины возникновения инсульта не существует, поэтому принято говорить о комплексе факторов риска, которые могут привести к инсульту. В первую очередь это, конечно, наследственность. Если у человека «слабые» сосуды (то есть наблюдается генетически обусловленная слабость соединительной ткани), у него может развиться аневризма (расширение или расслоение стенки сосуда, питающего головной мозг), которая, достигнув определенного размера, может «порваться» и произойдет геморрагический инсульт. Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Учим правила инсульта
«Да зачем они мне, — скажете вы, — я же вполне здоровый человек, да и в круг моих родных и знакомых входят молодые, полные жизненных сил, люди». К сожалению, инсульт редко интересуется возрастом того, к кому приходит. Безусловно, в группе риска находятся мужчины старше 45 лет и женщины старше 55 лет, но сегодня нередки случаи инсульта и у 30-летних, и у тех, кому только исполнилось 25. Причем, чем моложе человек, тем менее ожидаемыми у него могут быть признаки, характерные для инсульта, а следовательно — тем дольше он будет оставаться без помощи, и тем более печальными могут оказаться последствия мозговой катастрофы.
8 простых правил профилактики инсульта
Только в США каждые 40 секунд у кого-то случается инсульт. В РФ статистика тоже впечатляющая: жертвами удара (так переводится insultus с латыни) становятся свыше 450 тысяч человек каждый год.
Что такое инсульт
Инсультом называют серьёзную (острую) проблему с кровообращением в мозге. Причиной может быть разрыв какого-нибудь, не обязательно крупного сосуда — такой вид инсульта называется геморрагическим. Или тромб, перекрывающий поток крови, — инсульт, соответственно, ишемический.
В обоих случаях ничем хорошим инсульт не заканчивается. В первом скопившаяся кровь давит на нервную ткань и не даёт ей функционировать. Во втором клетки мозга перестают получать питание и кислород и погибают.
В зависимости от того, какой из участков мозга был повреждён, страдают те неврологические функции, за которые он отвечал. Кто-то теряет речь. Кого-то парализует — частично или полностью. У кого-то возникают проблемы с дыханием. Кто-то и вовсе погибает.
В общем, статистика неутешительна: 31% пациентов, перенёсших инсульт, нуждаются в специальном уходе, 20% не могут самостоятельно ходить и лишь 8% после долгой реабилитации возвращаются к нормальной жизни.
Но хуже всего то, что инсульт сложно предсказать. Не зря его назвали ударом: острое мозговое нарушение развивается внезапно и быстро. Зачастую буквально на пустом месте: вот только что человек смеялся, шутил и вообще выглядел огурцом, а сейчас ему вызывают скорую.
Кто в группе риска
Некоторые люди более уязвимы к развитию инсульта, чем остальные. И чаще всего это те, кто:
- Страдает от гипертонии. Это наиболее частая причина инсультов.
- Имеет то или иное заболевание сердца (например, сердечную недостаточность или аритмию).
- Болеет сахарным диабетом. Диабет повреждает сосуды, в том числе головного мозга, увеличивая риск кровоизлияний.
- Имеет лишний вес.
- Принимает определённые препараты. В число опасных лекарств входят те, что меняют уровень эстрогена. Например, противозачаточные таблетки.
- Ведёт малоподвижный образ жизни.
- Имеет высокий уровень холестерина в крови.
- Курит.
- Страдает от апноэ во сне.
- Старше 55 лет. По статистике , каждое десятилетие после 55 лет риск получить инсульт удваивается.
- Имеет семейную историю инсультов: жертвами удара становился кто-то из близких родственников.
- Является мужчиной. У женщин риск инсульта значительно ниже.
Если хотя бы несколько пунктов можно отнести к вам, необходимо заняться собой. Желательно прямо сегодня.
Что делать для профилактики инсульта
Профилактика инсульта сводится прежде всего к коррекции образа жизни. Вот что, по мнению экспертов авторитетной исследовательской организации Mayo Clinic , надо предпринять в первую очередь:
1. Следите за весом
Лишний вес тянет за собой сразу несколько факторов, повышающих риск инсульта. Это и рост артериального давления, и сердечно-сосудистые заболевания, и возможное развитие диабета… Потеря даже 4–5 лишних килограммов значительно улучшит ваши шансы избежать знакомства с инсультом.
2. Ешьте больше овощей и фруктов
Как минимум 4–5 порций (яблоко, капустный салат, овощи на гриле и так далее) в день. Растительная пища снижает артериальное давление и улучшает эластичность сосудов. А это, в свою очередь, является отличной профилактикой инсульта.
3. Завяжите с курением
И с посещением курилок за компанию тоже. Пассивное курение, как и активное, разрушительно действует на сосуды.
4. Регулярно тренируйтесь
Физическая активность снижает риск развития всех типов инсульта. Особенно хороши аэробные тренировки: ходьба, бег, плавание, катание на велосипеде, фитнес с невысокой нагрузкой…
Упражнения действуют комплексно. Они помогают снизить вес, улучшают общее состояние кровеносных сосудов и сердца, уменьшают стресс. Постарайтесь довести длительность ежедневных тренировок хотя бы до 30 минут.
5. Меньше пейте
Здесь любопытный момент: медики не призывают бросить пить вовсе. Нет, пьянки однозначно опасны хотя бы тем, что повышают артериальное давление. Но вот одна порция спиртного в день может быть даже полезна: по некоторым данным , умеренное употребление алкоголя снижает риск образования тромбов и может предотвращать ишемический инсульт.
Да, одна порция, по мнению медиков, — это 17 мл чистого спирта или:
- 350 мл пива;
- 147 мл вина;
- 44 мл чего-нибудь крепкого — водки, коньяка, виски и так далее.
Но учтите: это ещё не даёт карт-бланш на умеренное употребление алкоголя. Можно вам пить или нельзя, лучше обсудить с терапевтом.
6. Ешьте меньше трансжиров
Трансжиры уменьшают просвет сосудов. А значит, образование тромба станет вероятнее. Поэтому долой фастфуд, покупную выпечку, чипсы, крекеры и маргарин.
7. Контролируйте уровень артериального давления
Не допускайте, чтобы оно было больше 130/80. Если такие ситуации случаются, обязательно обратитесь к терапевту за консультацией.
8. Постарайтесь не проморгать диабет
Существуют признаки, по которым можно отловить это заболевание на ранней стадии. Прислушивайтесь к себе.
К сожалению, уменьшить риск инсульта до ноля невозможно. Поэтому, помимо профилактических мер, важно знать, как выглядит инсульт и что делать, если он произошёл с вами или кем-то из вашего окружения.
симптомы и первые признаки, как его определить и оказать помощь
Острое нарушение мозгового кровообращения или цереброваскулярная недостаточность представляет собой распространенное состояние с типичными признаками.
Пик приходится на годы от 40 и старше, страдают в основном мужчины, примерно в 4 раза чаще женщин.
Крайней формой нарушения трофики церебральных тканей выступает инсульт — острое отмирание клеток головного мозга. Процесс необратимый, восстановить пораженные области уже невозможно.
Помощь пострадавшему включает в себя группу стадий:
- Выявление нарушения. Это основной момент. От того, насколько быстро будет заподозрен инсульт по симптомам, зависит вероятный результат госпитальной терапии, выживание, а в дальнейшем перспективы восстановления.
- Транспортировка больного в стационар, поддержание оптимального состояния всех систем. Мероприятие проводится силами врачей скорой помощи.
- Стабилизация положения пострадавшего. Восстановлению подлежат основные жизненно важные функции: дыхание, сердечная деятельность и прочие.
- Дальнейшее лечение и динамическое наблюдение до наступления гомеостаза (стабильного, уравновешенного состояния).
- Реабилитация.
Путь долгий и непростой. Нужно повториться: ключевой момент — выявление нарушения и оказание первой помощи.
Предвестники
Речь идет о предшествующем острому положению комплексе признаков и явлений.
У представителей сильного пола продромальный период составляет от 3 до 7 суток. У женщин может достигать месяца, редко меньше, клиническая картина также более выражена, чем у сильной половины человечества.
Потому диагностировать приближение угрозы и предотвратить негативное, возможно фатальное явление проще в разы. Симптомы прединсульта у женщин подробно описаны здесь.
Предвестники инсульта в обобщенном виде представляются так:
- Головная боль. Незначительная по силе или средняя, локализуется в височной, теменной областях. Возможен разлитой характер дискомфорта, когда точное расположение неприятного ощущения назвать пациент не может. Симптом непостоянный, возникает спонтанно, продолжается не более пары часов и также внезапно исчезает.
- Головокружение. Развивается стремительно. Незначительное по силе. Пациент сохраняет возможность ориентации в пространстве, ходит практически без отклонений вправо или лево, шаткости не наблюдается. Дискомфорт, однако, выраженный, что заставляет человека принять положение лежа.
- Тошнота и рвота. Продолжаются незначительный период времени. Специфическими признаками патологического процесса не считаются. Имеют рефлекторный характер, потому после опорожнения желудка облегчения нет вообще.
- Слабость, общая астения. Человек не может выполнять трудовые обязанности и работу по дому, потому как даже незначительная умственная, физическая активность приводят к истощению. Наблюдается самочувствие, как описывают пациенты, «выжатого лимона». Это результат нарушения питания церебральных структур. Ложно люди и даже некоторые врачи принимают грозный предшествующий симптом за синдром хронической усталости.
- Раздражительность, апатичность, психические расстройства. По типу депрессии, легкой дистимии или нестабильности эмоционального фона с резкими скачками.
- Тахикардия. Увеличение частоты сердечных сокращений. По синусовому типу, то есть формально сохраняется правильный ритм. Интервалы между ударами четкие, одинаковые. Страдает только ЧСС.
Ощущения приливов жара к лицу и груди. Также гиперемия или покраснение этих областей. Результат аномального расширения капиллярной сети. - Бессонница. Наиболее мучительное проявление. Человек «выключается», но буквально через 10-30 минут наступает пробуждение с приступом бодрости. Через небольшой промежуток времени накатывает сонливость и так далее в течение всей ночи. Препараты дают частичный эффект. Ни о каком отдыхе в такой ситуации речи не идет. Потому самочувствие еще больше ухудшается.
- Нарушения менструального цикла у женщин. По типу резкого прерывания. Или задержки, если продромальный период пришелся на начало месячных изменений в репродуктивной системе.
- Падение качества потенции, эректильная дисфункция у мужчин. Внезапное. Причем тест ночных пенильных тумесценций также дает явное указание на органическое нарушение. Явление временное, до момента восстановления нормального положения. Причина в перераспределении гемодинамического фактора. То есть организм стремится усилить кровоток в центральной нервной системе, чтобы компенсировать нарастающие ишемические явления.
- Снижение либидо. Половое влечение страдает по той же самой причине.
Невозможно выделить наиболее типичный признак надвигающегося инсульта. Рассматривается описанная группа проявлений. Они составляют основу продромального периода.
У женщин признаки более яркие, длительные. У представителей сильного пола все скоротечно. В некоторых случаях предвестники отсутствуют вообще.
Также возможно и даже вероятно развитие бесплодия, но в столь короткий временной интервал определить проблемы с фертильностью трудно, если не проводить специфического исследования.
Внимание:Выявляется рост артериального давления. Не всегда, но в 80% случаев объективный симптом присутствует. У пациентов с гипертонической болезнью цифры больше обычного, что также специфично и позволяет заподозрить надвигающуюся беду.
Общемозговые симптомы
Первые признаки инсульта — как раз общемозговые. Они возникают резко, наслаиваются друг на друга в течение считанных мгновений. Представлены генерализованными неврологическими явлениями.
Затем подключаются очаговые симптомы, характерные уже для поражения конкретного участка головного мозга (см. ниже).
- Инсульт начинается с головная боли. Она внезапная и резкая. Как удар молотком. Локализуется в затылке, переходит на темя. Может отдавать в виски. В зависимости от расположения области, возможны и другие варианты.
Сильная, настолько интенсивная, что вынуждает человека занять одно положение и не шевелиться.
В то же время, простые препараты-анальгетики, на основе метамизола натрия (Пенталгин и прочие подобные) не производят эффекта. Требуются наркотические средства.
Внимание:Обширный инсульт дает сильную, но кратковременную боль. Почти 80% теряют сознание в течение нескольких минут.
- Головокружение. Вертиго. Нарушение ориентации в пространстве. Человек не может пройти по прямой линии. Сказывается хаотизация работы вестибулярного аппарата, частично и мышечная слабость, атаксия (нарушение координации).
- Тошнота и рвота. Как и в случае с продромом, кратковременная. Возникает внезапно и столь же быстро сходит на нет. Облегчения не приносит.
- Моторное возбуждение или апатичность. Зависит от акцентуации характера, индивидуальных особенностей нервной системы, скорости торможения и возбуждения.
Первый случай представлен так называемой панической атакой. Человек тревожный, несмотря на плохое самочувствие, мечется или же активно двигается в рамках возможного.
Во втором же — наблюдается тотальное снижение реакций на внешние возбудители. Пациенту ничего не интересно, ответов на вопросы не следует. Это прямой результат текущего патологического процесса.
Заторможенность, снижение когнитивных функций также входит в группу очаговых признаков. В таком случае разграничение общемозговой и местной симптоматики представляет большие сложности, да и смысла большого не имеет.
- Туманность зрения. Нечеткость видения, расплывчатость образов, возможно двоение. Если поражены глубокие структуры мозга, также развивается невыносимое ощущение распирания где-то в глубине головы.
- Шаткость походки. Невозможность двигаться по ровной линии.
- Потеря сознания. Наступает в большинстве случаев. Если нарушение мелкоочаговое, не затрагивает важных центров, ответственных за высшие нервные функции или вовлекает их в минимальной степени, обычно сознание сохранно. Обширные формы, глубоко залегающие типы заканчиваются обмороком, сопором или полноценной комой.
Очаговые проявления
Неврологический дефицит зависит от локализации поражения. Говоря упрощенно, можно выделить несколько областей и соответствующих им симптомов.
Лобная доля
Отвечает за массу важных функций: когнитивную активность, мышление и память, способности к познанию, творческое начало, так называемую «креативность», возможность синтезировать новое из известного, поведенческую составляющую, мышечный тонус.
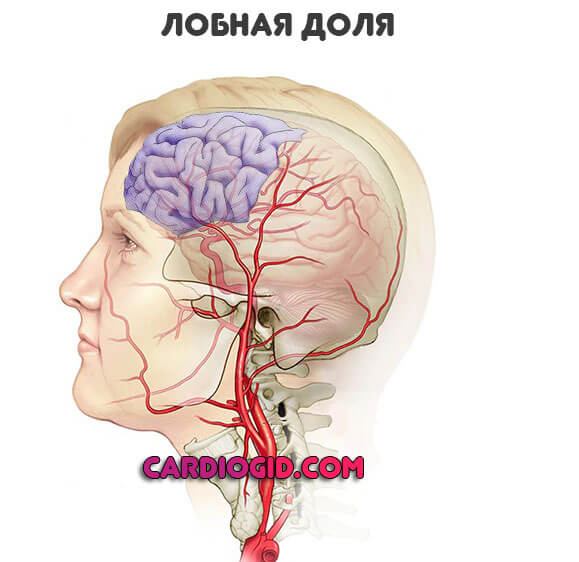
- Нарушения работы мускулатуры. По типу атаксии. То есть невозможности скоординировать действия. Пациент все так же не способен двигаться по прямой линии. На сей раз это связано с нарушением мышечного тонуса.
- Парезы и параличи. Односторонние. Противоположные локализации очага некроза. В первом случае чувствительность падает, двигательная активность нарушается только частично. Во втором управлять конечностями, мимической мускулатурой невозможно вообще. Моторные функции восстанавливаются с большим трудом.
- Нарушения мышления. Замедление темпа. При мелких очагах способность нормально решать логические задачи, выполнять простейшие действия все еще сохранна, хотя скорость активности и снижается. При геморрагической разновидности или обширной ишемии наступает тотальное слабоумие.
- Поведенческие отклонения. Неуместные реакции на окружающие стимулы. Дурашливость, манерность, повышенный эмоциональный фон. Возможна немотивированная агрессия, плаксивость, раздражительность. Симптомы подобного плана не заметны в острый период, потому как самочувствие плохое. Затем неврологический дефицит четко виден.
- Эпилептические припадки. С потерей сознания, тонико-клоническими (распространяющимися по всему телу) судорогами. При тяжелом поражении головного мозга повторяются неоднократно.
- Инфантильность. Впадение в психологическое детство. Восстанавливаются первичные врожденные рефлексы: сосательный, хватательный. Речь полностью редуцируется, как и прочие функции.
Инсульт лобной доли считается одним из самых неблагоприятных в прогностическом плане и сложных для восстановления адекватной нервной деятельности в реабилитационный период.
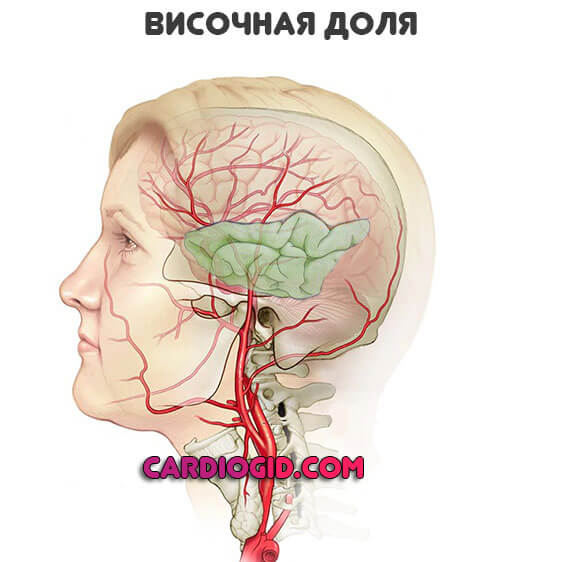
Височная доля
Отвечает за оценку звуковой информации, речи, память.
- Глухота. Слух теряется полностью. При этом анализатор на начальных уровнях сохранен.
Невозможность воспринимать устную речь. Человек понимает, что присутствует звуковой раздражитель, но не может уловить суть. Это напоминает иностранную речь. - Амнезия. Нарушения памяти. Здесь возможны разные варианты: глобальные провалы или селективные, выборочные. Антероградные, охватывающие промежуток от начала инсульта и до его окончания или момента «выхода» из состояния или же ретроградные, когда теряются воспоминания относительно прошлого.
- Эпилептический припадок. С судорогами. В отличие от такового на фоне поражения лобной доли обнаруживается меньшая продолжительность эпизода.
- Псевдогаллюцинации вербального плана. Пресловутые голоса. Обычно комментирующие. Императивных не бывает, это типичная черта шизофренического процесса или психоза другого рода. Пациент сохраняет критику к своему состоянию.
- Афазия. Неспособность нормально говорить. Обеднение лексического строя, использование простейших понятий, общая несогласованность высказываний.
Симптомы инсульта височной области представлены преимущественно слуховыми расстройствами.
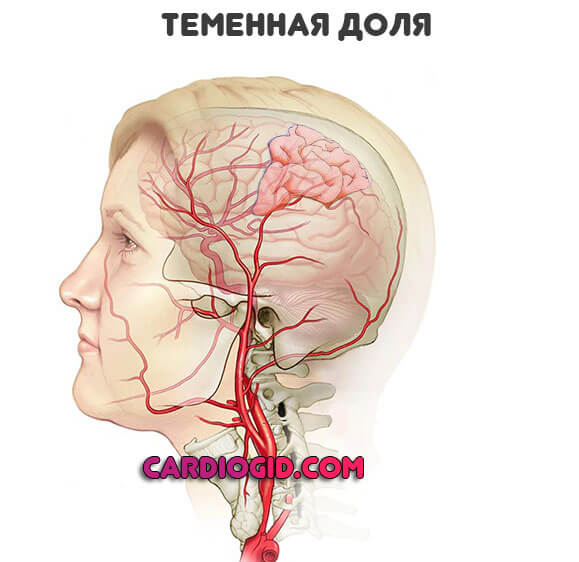
Теменная доля
Отвечает за тактильные ощущения, частично обоняние. Некоторые интеллектуальные автоматические функции.
- Неспособность узнавать предметы на ощупь. Человек при касании объекта с закрытыми глазами не в силах его идентифицировать.
- Осязательные иллюзии. Сенестопатии. Ощущение копошения под кожей, прикосновений. Которых на самом деле нет.
- Сложные галлюцинаторные состояния. Напоминает онейройдное помрачение сознания, когда задействованы все органы чувств разом.
- Потеря обоняния с одной стороны.
- Исчезновение ощущения целостности своего тела. Человек может указывать на отсутствие у него руки, ноги.
- Невозможность читать, писать, выполнять даже простейшие арифметические действия.
Инсульт проявляется тактильными, осязательными нарушениями. Также возникают когнитивные дисфункции.
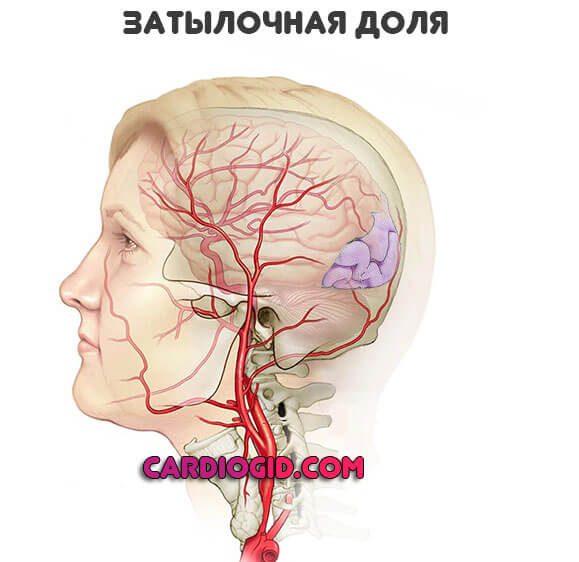
Затылочная доля
Отвечает за анализ визуальной информации. Среди проявлений:
- Туман в поле видимости. Дымка. После вытирания глаз она не исчезает.
- Скотомы, выпадения участков. Выглядят как черные пятна.
- Полная слепота на оба глаза. Бинокулярная, корковая. Имеет временный или, реже, постоянный характер.
Как правило, после тщательной реабилитации в течение нескольких дней или недель функция восстанавливается, затем нормализуется до возможных величин.
Нетипичный признак инсульта, встречается в основном на фоне обширного поражения.
- Невозможность оценить расстояния до предмета или размеры объекта. Классическое неврологическое проявление. Не имеет ничего общего с работой зрительного анализатора в начальных отделах. Это результат нарушения высшей нервной деятельности.
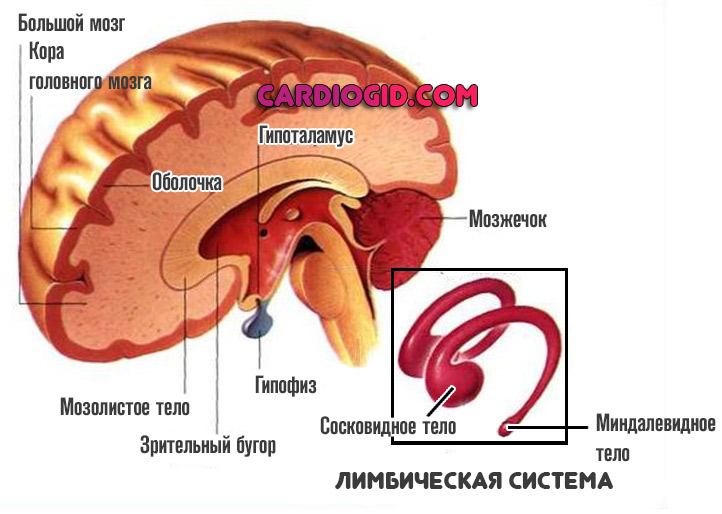
Лимбическая система
Симптомы проявляются невозможностью обучения чему-то новому. Обнаруживается уже постфактум. Также полностью отсутствует обоняние.
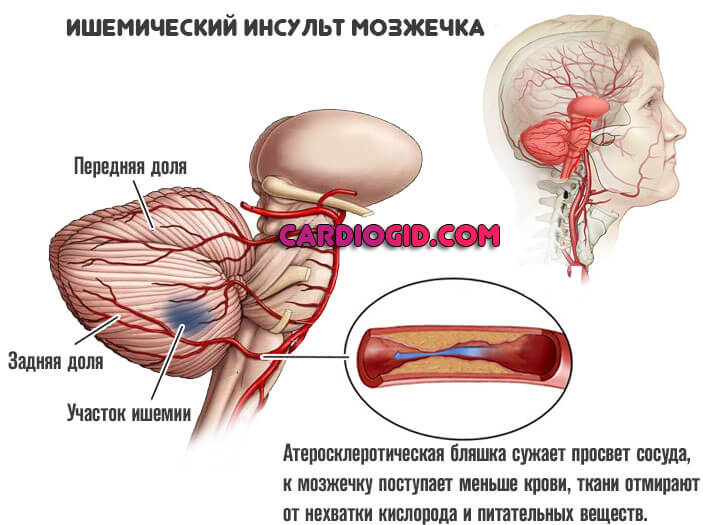
Экстрапирамидная система (мозжечок)
Головокружение, тошнота, потеря координации. Нистагм (горизонтальные непроизвольные движения глазных яблок). Подробнее об инсульте мозжечка.
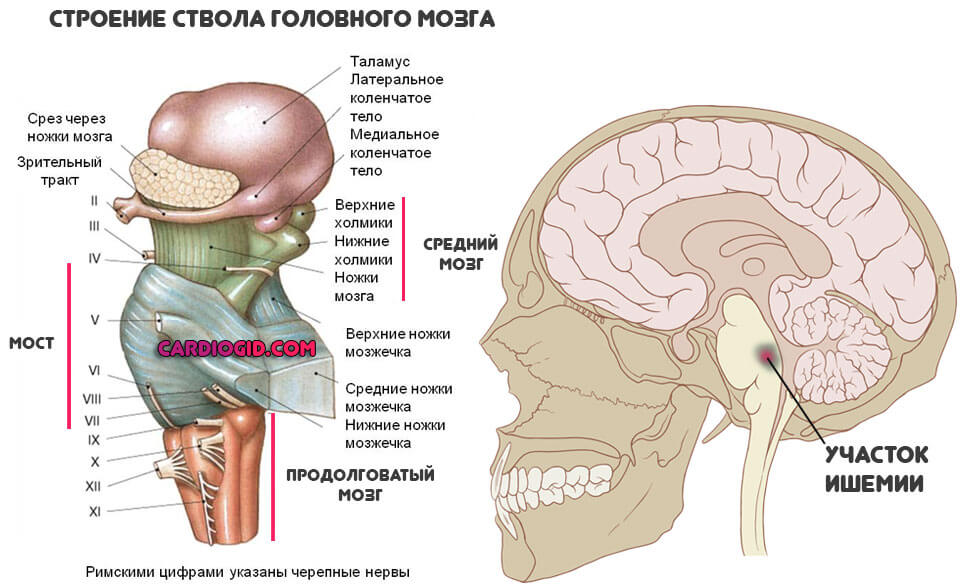
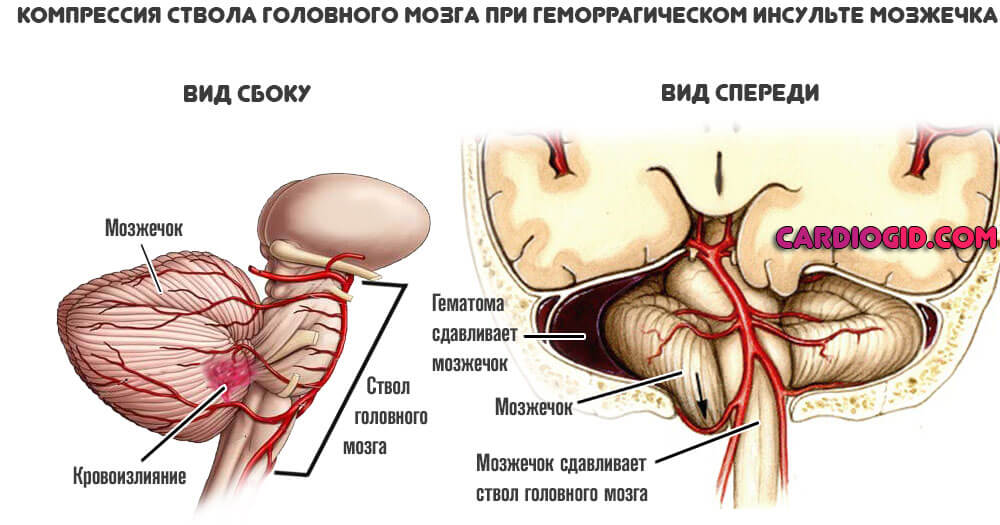
Ствол мозга
Наиболее опасная локализация. Возникает группа патологических признаков. От нарушения сердечной деятельности, дыхания (урежается, становится поверхностным и не ритмичным), до роста температуры до критических отметок, полного паралича всего тела и отсутствия речи.
Возникает так называемый синдром запертого или закрытого человека.
Наиболее вероятным исходом подобного состояния оказывается смерть больного. Потеря сознания наступает в считанные минуты. Подробнее о стволовом инсульте читайте в этой статье.
Отличие в симптоматике между ишемическим и геморрагическим видом
Принципиальный момент, дифференцирующий оба состояния.
- При первом описанном процессе возникает некроз без повреждения целостности кровеносного сосуда.
- Во втором же артерия разрывается, что приводит к кровоизлиянию и формированию гематомы.
Соответственно куда выше риски тяжелой инвалидности и смерти. Потому как задействован дополнительный поражающий фактор: скопление крови, сдавливающее головной мозг.
Симптомы не отличаются количеством. Речь о качественных признаках.
Неврологический дефицит оказывается более выраженным при геморрагии, протекает много тяжелее и хуже поддается устранению. А реабилитация, в дальнейшем, куда труднее.
Интенсивность головной боли выше, потому как наблюдается нарушение целостности сосуда, который богато иннервирован. Подробнее о геморрагическом инсульте читайте в этой статье.
С точки зрения клинической картины принципиальной разницы нет, за исключением интенсивности проявлений и вероятного исхода.
Сказать точно, что стало причиной нарушения можно по результатам объективной диагностики, самостоятельно отличить состояния невозможно.
Как распознать инсульт и что делать
Определить инсульт по одним симптомам не выйдет. Требуется госпитализация и тщательное обследование. Потому первое действие — вызов скорой помощи с точным описанием ситуации.
Распознать инсульт в домашних условиях поможет стандартная методика FAST. Это мнемотехнический прием для запоминания порядка действий при подозрениях на инсульт.
- F. Face или лицо. Поражение сопровождается перекосом, параличом или парезом мимической мускулатуры. Выраженность растет по мере прогрессирования патологического процесса. Особенно явно проявляется при попытке улыбнуться.
- A. Arm или рука. При попытке поднять обе верхних конечности над головой пациент быстро возвращается в исходное положение, потому как нарушается координация или возникает слабость мускулатуры.
- S. Speech или речь. Способность говорить утрачивается частично или полностью. Артикуляция ухудшается. Это результат нарушения работы мимической мускулатуры и мышц языка.
- T. Time или время. Указание на необходимость в срочном порядке вызывать скорую помощь при обнаружении хотя бы одного признака.
До прибытия врачей алгоритм простой:
- Создать безопасные условия пострадавшему.
- Обеспечить приток свежего воздуха. Открыть форточку или окно.
- Ослабить воротник. Снять галстук или нательные украшения.
- Усадить человека. Не укладывать.
- Дать препараты экстренного действия, если больной что-либо принимает. Если назначений врача нет, то давать нельзя ничего.
- Следить, чтобы было как можно меньше движений.
- При потере сознания голову повернуть набок.
- После приезда специалистов сообщить им о состоянии пострадавшего. По возможности сопроводить человека в стационар.
Инсульт сопровождается массой разнородных симптомов. Без тщательной оценки определить, что стало виной состоянию невозможно. Любое предположение — основание для вызова скорой помощи. Требуется госпитализация и помощь специалистов.
Как начинается и проходит лечение читайте здесь, весь процесс реабилитации описан тут, прогноз и какие факторы на него влияют — в этой статье.
причины, лечение, осложнения и профилактика инсульта
Инсульт возникает в том случае, если кровоснабжение участка головного мозга резко прерывается, приводя к голоданию и гибели нервных клеток.При полном прекращении кровоснабжения необратимые изменения в нервных клетках происходят уже через несколько минут.
Инсульт – это неотложное состояние. Быстрое и правильное лечение чрезвычайно важно, иначе больной может остаться инвалидом или вообще умереть.
Хорошей новостью является то, что инсульт можно предотвратить. Это подтверждается опытом Соединенных Штатов – за последние 15 лет в этой стране значительно сократилось количество смертей в результате инсульта. Немалую роль в этом сыграла пропаганда здорового образа жизни – контроль артериального давления, отказ от курения и снижение холестерина.
Причины инсульта
Нарушение кровоснабжения мозга может происходить из-за разных заболеваний. Инсульт может быть вызван закупоркой артерии (ишемический инсульт) или разрывом сосуда с кровоизлиянием (геморрагический инсульт). Некоторые люди иногда испытывают временное нарушение циркуляции крови (транзиторная ишемическая атака).1. Ишемический инсульт.
Около 85% всех случаев приходится именно на ишемические инсульты. Они возникают, когда мозговые артерии сужаются или блокируются тромбом. Формированию тромбов и закупорке артерии способствует атеросклероз сосудов, болезни сердца и воспалительные заболевания артерий.2. Геморрагический инсульт.
Геморрагический инсульт возникает при разрыве мозгового сосуда. Этот тип инсульта очень тяжело протекает и часто приводит к инвалидности и смерти. Кровоизлиянию в мозг способствует гипертоническая болезнь и аневризмы (аномальные расширения) артерий. Причиной может быть также артерио-венозная мальформация – врожденная патология сосудов мозга.Кровотечение может быть внутримозговым или субарахноидальным.
При внутримозговом кровотечении разрываются сосуды в глубине мозга. При субарахноидальном кровотечении лопается артерия возле поверхности мозга, кровь изливается под мозговую оболочку.
3. Транзиторная ишемическая атака (ТИА).
ТИА, также называемая микроинсультом, возникает при временном, обратимом нарушении кровоснабжения мозга. Симптомы ТИА похожи на симптомы инсульта. Длительность ТИА обычно не превышает 5 минут, после чего состояние больного постепенно приходит в норму.ТИА не оставляет после себя долговременных нарушений, поскольку это лишь временное ограничение питания клеток, не приводящее к их массовой гибели. В противном случае, если у больного надолго остаются неврологические нарушения, то можно говорить о настоящем инсульте.
К ТИА нельзя относиться беспечно. При любых признаках нарушения мозгового кровообращения следует срочно вызвать врача!
Факторы риска инсульта
Очень многие факторы влияют на риск инсульта и ТИА. Их можно условно разделить на две группы — потенциально изменяемые (заболевания, привычки) и неизменяемые (возраст, пол) факторы:Потенциально изменяемые факторы риска:
• Высокое давление – риск возрастает при АД 130/80 и выше.
• Высокий уровень холестерина – более 200 мг/дл или 5,2 ммоль/л.
• Курение, в том числе пассивное курение.
• Сахарный диабет, особенно плохо контролируемый.
• Ожирение, включая абдоминальное (жир на животе).
• Недостаток физической активности.
• Обструктивное апноэ сна (нарушение дыхания во сне).
• Заболевания сердца, включая аритмии, инфекции сердца, сердечную недостаточность и пороки.
• Применение гормональных контрацептивов или других препаратов, которые содержат эстрогены.
• Злоупотребление спиртными напитками.
• Наркотики со стимулирующим действием, такие как метамфетамин и кокаин.
Неизменяемые факторы риска:
• Возраст старше 55 лет.
• Инсульты, перенесенные в прошлом.
• Отягощенная семейная история.
• Расовая принадлежность – темнокожие выходцы из Африки более подвержены инсультам, чем белые и представители других рас.
• Пол – мужчины по статистике чаще становятся жертвами инсульта, чем женщины. У женщин инсульт возникает обычно в старшем возрасте, поэтому умирают они от инсульта чаще.
Симптомы инсульта
Нужно внимательно отнестись к признакам возможного инсульта. Если у кого-нибудь вы заметили такие признаки, следует немедленно вызвать скорую помощь. Нужно запомнить, когда и как возникли нарушения, потому что длительность и характер симптомов важны для лечения.Помните, для максимальной эффективности лечения человек должен быть доставлен в больницу в течение первых минут после появления признаков инсульта. Промедление может привести к необратимым повреждениям мозга, и даже к смерти!
Симптомы инсульта включают:
• Нарушение ходьбы.
Человек может «спотыкаться» или испытывать головокружение и потерю координации.
• Нарушение речи и понимания.
Больной может потерять способность понимать слова и отвечать на них. Речь может быть медленной, спутанной, неразборчивой.
• Паралич или онемение лица, рук и ног.
Больной может лишиться чувствительности и способности управлять своим телом.
• Проблемы со зрением.
У жертвы инсульта может внезапно развиться двоение в глазах, нечеткость или полная потеря зрения.
• Головная боль.
Внезапная, очень сильная головная боль, которая может сопровождаться тошнотой, рвотой, головокружением и нарушением сознания.
• Другие нарушения.
При инсульте могут внезапно нарушиться самые разные функции организма. К примеру, больной может непроизвольно обмочиться.
Диагностика инсульта
Для правильного лечения врачи должны определить место и размеры затронутого участка головного мозга. Они также должны исключить другие возможные причины неврологических симптомов, такие как опухоль мозга или реакция на некоторые лекарства.При диагностике инсульта используют такие методы:
• Физический осмотр.
Врач должен осмотреть больного, проверить давление и работу сердца, оценить неврологический статус.
• Анализы крови.
Анализы крови дадут врачам важную информацию, такую как время свертываемости крови, уровень глюкозы, наличие инфекции и др.
• Компьютерная томография (КТ).
Получение четкого изображения головного мозга необходимо, чтобы оценить, какая часть его и насколько серьезно повреждена. Врач может ввести в сосуды контрастное вещество и провести КТ-ангиографию, чтобы получить детальное изображение всех сосудов мозга.
• Магнитно-резонансная томография (МРТ).
При МРТ используются мощные магниты, которые дают детальное изображение мозга. С помощью МРТ можно увидеть некоторые вещи, которые не заметны на КТ. При этом также может использоваться контрастное вещество, чтобы лучше рассмотреть кровеносные сосуды – метод МР-ангиографии.
• Ультразвуковое исследование сонной артерии.
УЗИ показывает наличие жировых отложений на стенках артерии и ток крови по сосудам.
• Церебральная ангиография.
При этой процедуре врач вводит в отдаленный сосуд (например, в бедре) тонкий катетер через небольшой разрез. Затем по сосудистому руслу он достигает мозговых артерий и впрыскивает в них краситель. Это вещество подсвечивает сосуды на рентгеновском снимке.
• Эхокардиограмма.
ЭхоКГ использует звуковые волны, чтобы создать детальное изображение сердца больного. ЭхоКГ помогает найти источник тромбов в сердце. Врач может провести чреспищеводную ЭхоКГ, при которой больному вводят в пищевод трубку с небольшим аппаратом. Поскольку пищевод прилегает близко к сердцу, при помощи этого метода удается получить чистую картинку.
Лечение ишемического инсульта
Для лечения ишемического инсульта врачи должны сделать все возможное, чтобы восстановить нормальное кровообращение в мозге и свести к минимуму повреждение клеток из-за кислородного голодания.1. Срочное медикаментозное лечение:
• Аспирин (ацетилсалициловая кислота). Это лекарство предотвращает образование тромбов в сосудах и снижает риск еще одного инсульта. Больной мог уже принимать Аспирин с другой целью, поэтому врач должен знать об этом.
• Другие разжижающие кровь препараты. Врач может назначить гепарин, клопидогрель (Плавикс), варфарин (Варфарекс) или Аспирин в сочетании с дипиридамолом (Курантил).
• Тканевой активатор плазминогена (ТРА). Это высокоактивный белок, который растворяет тромбы и быстро восстанавливает кровообращение. Рекомбинантный тканевой автиватор плазминогена, называемый альтеплазой, должен быть введен в первые 4-4,5 часа после ишемического инсульта. Врач должен учесть риски, такие как мозговое кровотечение.
2. Срочные процедуры:
• Доставка лекарственных препаратов непосредственно в мозг. При введении ТРА может использоваться катетер, который подводят к мозговому сосуду и впрыскивают препарат непосредственно в очаг.
• Механическое удаление тромба. Врачи могут использовать катетер со специальным устройством, которое механическим путем уберет тромб и восстановит кровоток.
3. Процедуры для профилактики инсульта.
• Каротидная эндартерэктомия. Это хирургическая операция, при которой врач удаляет с внутренней поверхности артерии атеросклеротические бляшки (отложения жиров). Внутренняя поверхность артерии восстанавливается при помощи искусственного материала.
• Ангиопластика и шунтирование. Эти методы заключаются в механическом восстановлении кровообращения при суженных и поврежденных сосудах головного мозга.
Лечение геморрагического инсульта
Лечение геморрагического инсульта сосредоточено на остановке кровотечения и уменьшении давления, которое оказывает излившаяся кровь на ткани мозга.1. Срочные мероприятия.
• Если больной находился на варфарине или клопидогреле, которые провоцирую кровотечения, то врач может назначить переливание («замену») крови, чтобы устранить эффекты этих лекарств.
• Могут быть назначены препараты для уменьшения внутричерепного давления, понижения артериального давления и профилактики припадков.
• После остановки мозгового кровотечения лечение включает полный покой и поддерживающие препараты, которые способствуют восстановлению работы мозга, мышления и двигательной активности.
• При обширном кровоизлиянии может потребоваться хирургическая операция, при которой врач уменьшит давление гематомы на окружающие ткани.
2. Методы восстановления поврежденных сосудов.
• Операции на аневризме. Хирург может аккуратно установить зажим на основании аневризмы, чтобы остановить поток крови. Это предотвращает разрыв аневризмы или повторное кровотечение. Возможна также эндоваскулярная эмболизация. При этом хирург вводит специальную проволоку в аневризму, которая способствует образованию тромба и остановке кровотечения.
• Хирургическое удаление артерио-венозных мальформаций. Такие операции направлены на исправление аномалий в мозговых сосудах. Они существенно снижают риск кровоизлияния в будущем.
После перенесенного инсульта больным может потребоваться длительная и сложная реабилитация. Последствия инсульта и требуемое лечение зависят от того, какая область мозга и насколько сильно повреждена.
После инсульта больному будет нужна консультация невропатолога, специалиста по реабилитации, психиатра, логопеда, диетолога и других врачей.
Реабилитация жертв инсульта требует много времени и денег, а также большого терпения со стороны родственников больного. Только с их помощью человек сможет преодолеть последствия болезни и вернуться к нормальной жизни, насколько это возможно.
Осложнения инсульта
• Параличи и нарушение чувствительности.• Затрудненная речь и глотание.
• Ухудшение умственных способностей.
• Полная или частичная потеря памяти.
• Эмоциональные нарушения.
• Изменения в поведении.
• Боли и другие неприятные ощущения.
Профилактика инсульта
Зная основные факторы риска этой страшной болезни, человек может многое сделать, чтобы обезопасить себя. Стратегии профилактики инсультов и транзиторных ишемических атак похожи.Они включают:
• Эффективный контроль артериального давления.
• Понижение уровня холестерина в крови.
• Избегание курения, в том числе пассивного.
• Лечение сахарного диабета.
• Поддержание здоровой массы тела.
• Употребление большого количества фруктов и овощей.
• Регулярные физические упражнения.
• Отказ или умеренность в употреблении алкоголя.
• Лечение обструктивного апноэ сна.
• Отказ от любых наркотических веществ.
• Прием профилактических препаратов, таких как Аспирин, клопидогрель (Плавикс, Фламогрель), дипиридамол (Курантил) или варфарин (Кумадин, Варфарекс).
Эти препараты нужно принимать строго по назначению врача!
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Профилактика инсульта головного мозга у женщин и мужчин
Острое нарушение церебрального кровотока развивается в неврологической практике 3 5-12% случаев, что составляет весомую долю в общей картине расстройств данного типа.
Подавляющее большинство ситуаций приходится как раз на инсульт, то есть некроз тканей головного мозга в результате ослабленного их питания. Состояние потенциально летальное. В зависимости от формы, погибает каждый третий пациент, если не большее число людей.
Лечение инсульта представляет значительные трудности. К тому же имеет место определенная доля везения, случая.
Прогнозы и вероятный результат терапии зависят от массы факторов: от возраста и общего состояния здоровья до привычек, локализации острого нарушения кровотока и прочих моментов. Таких можно насчитать больше 10-15.
Дополнительно нужно учитывать, что расстройство чревато развитием неврологического дефицита. Он есть у всех пациентов в разной мере.
Предотвратить инсульт — основная задача, потому как лечение этого состояния и устранение его последствий имеет туманные перспективы.
Первичная профилактика
В данном случае речь идет о предотвращении острого нарушения кровообращения в головном мозге у людей, которые еще не перенести описанное опасное состояние. Таковых большинство.
У врачей в подобной ситуации много пространства для «маневра», потому как жестких ограничений пока что нет, не считая возможных соматических заболеваний у пациента.
Предпринимается несколько действий. В конечном итоге они призваны свести риски к минимуму. Что именно советуют специалисты:
Отказ от курения
Сигареты как наиболее популярный товар и прочая табачная продукция считаются едва ли не основным виновником развития сердечнососудистых патологий у мужчин до 50 лет. У женщин несколько реже ввиду большей сопротивляемости вредным веществам, но только до определенного момента.
Сигареты содержат массу опасных соединений: метан, никотин, кадмий, прочие. Они вызывают процессы нарушения клеточного дыхания. Блокируют поступление O2 к структурам головного мозга.
Далее все зависит от индивидуальных особенностей организма. Если, что называется, позволяет здоровье, последствий может не быть длительное время. Человек курит годами, не имея никаких проблем. Но запас прочности не бесконечный. В определенный момент наступит декомпенсация.
Как именно она проявится — сказать трудно: стенокардия, инфаркт, инсульт, стойкое сужение сосудов нижних конечностей или коронарных артерий, тромбоз, гангрена ног из-за острого нарушения питания тканей и прочие возможные «прелести».
Отказ от курения снижает риск сердечнососудистых неотложных состояний почти на 20%.
При длительном стаже профилактика инсульта не сводится к тому, чтобы бросить эту привычку. Требуется продолжительное лечение последствий, таких как атеросклероз.
Дополнительно необходима психотерапевтическая помощь. Зависимость трудно поддается самостоятельному искоренению.
Отказ от приема спиртного
Нет единого мнения среди медицинского сообщества относительно пользы и вреда алкогольных напитков.
Одни доктора настаивают на том, что количество качественного красного вина до 30 мл в сутки не только не вредно, но и полезно. Потому как входящие в состав вещества обладают сосудорасширяющим, антиоксидантным эффектом, растворяют холестериновые бляшки и выводят липиды из организма.
Другие, напротив, указывают на полную недопустимость приема спиртного. На деле же — правда как всегда посредине.
Если проблем со здоровьем нет, этанол не окажет сугубо негативного влияния. Но при наличии гипертензии, прочих патологических процессов, рекомендуется минимизировать употребление или отказаться от него полностью.
Потому как эффект от приема спиртного парадоксальный: в первый момент — расширение сосудов, затем — резкое сужение. Не каждый организм выдержит такое. Алкоголь может стать триггером стремительного развития инсульта.
Отказ от наркотиков
В данном случае мнение однозначное. Психоактивные вещества создают сугубо отрицательное влияние на состояние здоровья человека. Острое нарушение мозгового кровообращения — всего лишь один из возможных вариантов.
Больший эффект производится на сердце. Как правило, все заканчивается острым нарушением кровотока. Инфарктом. Часто смертью, потому как процесс обширный.
Отказ от самовольного приема лекарственных средств
Самотерапия — бич России и всего постсоветского пространства. Проблема в безрецептурной продаже большинства препаратов, в том числе и опасных. Также сказывается высокая доступность медицинской помощи при крайне низком уровне таковой и недостаточная соответствующая культура людей.
Кажущиеся безобидными препараты могут существенно повысить риски невроза нервных тканей головного мозга. Таковыми выступают противовоспалительные нестероидного происхождения, тем более гормональные средства, нейролептики, транквилизаторы, антидепрессанты и многие другие.
Среди женщин особую популярность имеют оральные контрацептивы (противозачаточные таблетки). В большинстве случаев их принимают без рецепта и рекомендации специалиста. Без оглядки на инструкцию.
Нередко вообще не по назначению — для коррекции массы тела. Что, однако, крайне неразумно.
Внимание:Отказ от самостоятельного приема препаратов снижает риски инсульта на 5-10%, зависит от исходных данных.
Если же пациент получает какое-то лечение, имеет смысл проконсультироваться по вопросу профилактики со специалистом для возможной коррекции курса.
Адекватная физическая активность
Существует две крайности.
- Гиподинамия. Недостаточная двигательная нагрузка. Встречается у лежачих больных, работников интеллектуальной сферы.
- Избыточный уровень — гипердинамия. Бич спортсменов и людей, внимательно следящих за собственным физическим развитием.
Обе крайности опасны. В первом случае начинаются застойные явления в организме, в том числе атеросклероз, что приводит к росту артериального давления.
Что же касается второго варианта — наблюдается критический рост АД и органические изменения в сердце.
Людям из группы риска и всем, желающим минимизировать риски, рекомендуется найти золотую середину.
- Полностью здоровым лицам рекомендованы пробежки, велосипедный спорт, на любительском уровне. Изводить себя не стоит.
- Пациентам с некоторыми проблемами, например, гипертонией, подойдут плавание, пешие прогулки на свежем воздухе.
Избежать инсульта можно посредством сочетания физических нагрузок с прочими профилактическими мероприятиями. По отдельности указанные моменты не возымеют эффекта и скорее станут пустой тратой времени и сил.
Питание
Краеугольный камень превенции патологического процесса. На самом деле строгих правил в этом случае нет. Достаточно разумно подойти к вопросу.
Нет смысла изводить себе жесткими диетами и ограничениями. Эффект будет скорее обратным в результате метаболической дисфункции и гиповитаминоза или дефицита микроэлементов.
Самостоятельно рекомендуется минимизировать количество соли в рационе (не более 7 граммов, полный отказ недопустим), жиров животного происхождения, жареной пищи, копченостей.
Внимание:Необходимо полностью исключить консервы и полуфабрикаты. Они содержат колоссальное количество бензоата натрия, часто уксусной кислоты, и лошадиные дозы соли.
Имеет смысл проконсультироваться по вопросу составления рациона с диетологом. Он поможет составить правильное и сбалансированное меню с учетом не только пользы.
Вопреки устоявшемуся мнению, диета должна быть правильной и приятной. Потому учитывают предпочтения человека.
Если по каким-либо причинам проконсультироваться с доктором не получается, допускается приспособить под себя стандартный лечебный стол №10.
Но настоятельно рекомендуется изыскать возможность беседы с диетологом.
Пересмотр режима сна и бодрствования
Фактор играет большую роль: при недостаточном количестве ночного отдыха вырабатывается избыток кортизола, адреналина. Гормонов коры надпочечников и нейромедиаторов, которые провоцируют стабильный рост артериального давления. Это прямой путь к геморрагическому инсульту.
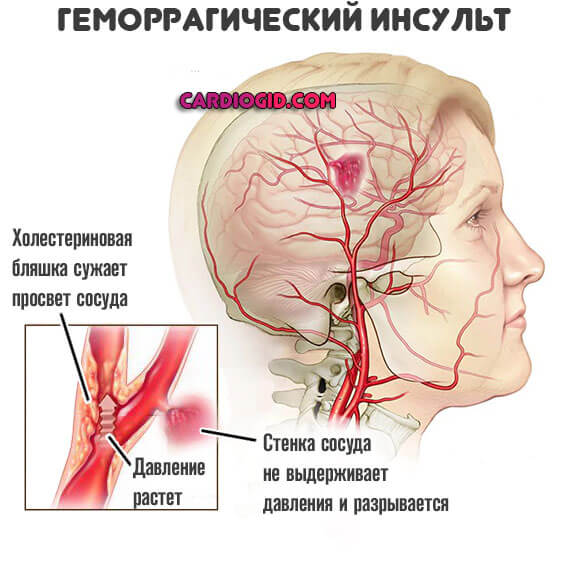
Спать нужно не менее 7 часов. Для взрослого человека это рекомендуемая минимальная норма. Примерно треть этого времени должна приходиться на период до 22-23.00.
В момент работы также рекомендуется устраивать перерывы на отдых. 10-15 минут каждые час-два.
Избегание стрессов или освоение техник борьбы с ними
В условиях современности полностью устранить перегрузки невозможно, потому второй момент актуальнее.
Самостоятельно стоит изучить стандартные методы расслабления: глубокое ритмичное дыхание, счет до 10-20. Чтобы преуспеть в большей мере имеет смысл обратиться к психотерапевту.
Помимо помощи в плане освоения техник релаксации, этот специалист сориентирует по методам превенции стрессовых ситуаций.
Также возможно применение эриксоновского гипноза. Это не полноценное погружение в трансовое состояние, оно весьма поверхностное с внедрением полезных установок.
Пациентам из группы риска рекомендуется пересмотреть профессиональную активность. По показаниям, если имеется такая необходимость.
Прием витаминно-минеральных комплексов
Бездумно пить препараты подобного рода также не стоит. Избыточное количество условно полезных веществ сказывается зеркально. Инсульт спровоцировать оно вряд ли сможет, но отразится на состоянии крови, костей, тканей, органов.
Рекомендуется проконсультироваться как минимум с терапевтом и эндокринологом. Далее решать вопрос в индивидуальном порядке. Важно оценить показатели биохимии крови.
Лечение соматических заболеваний (при наличии таковых)
Речь идет о всех патологиях. Особую роль играет гипертония, сахарный диабет, гипотиреоз или избыточное количество гормонов щитовидной железы в кровеносном русле, тромбоз и склонность к таковому, ожирение, аритмии, сердечная недостаточность в любой фазе, дисфункции почек, пени и многие другие.
Требуется раннее реагирование и проведение терапии, только так можно эффективно обезопасить себя от инсульта.
Это абсолютно необходимые меры, потому как без коррекции основной причины смысла в профилактике нет. Риски инсульта останутся на прежнем уровне или снизятся незначительно, в пределах долей процента.
Профильных специалистов несколько. Имеет смысл сначала обратиться к терапевту. Он поможет сориентироваться в ситуации и даст необходимые направления.
Нормализация массы тела
Ожирение само по себе редко провоцирует инсульт и вообще сердечнососудистые нарушения. Пациенты и даже врачи почти всегда путают причину и следствие.
Повышение массы тела — результат нарушения липидного обмена. Жирные соединения откладываются на и стенках сосудов. Это так называемый атеросклероз с образованием холестериновых бляшек. Потому ожирение не связано с риском инсульта прямым образом в этом случае.
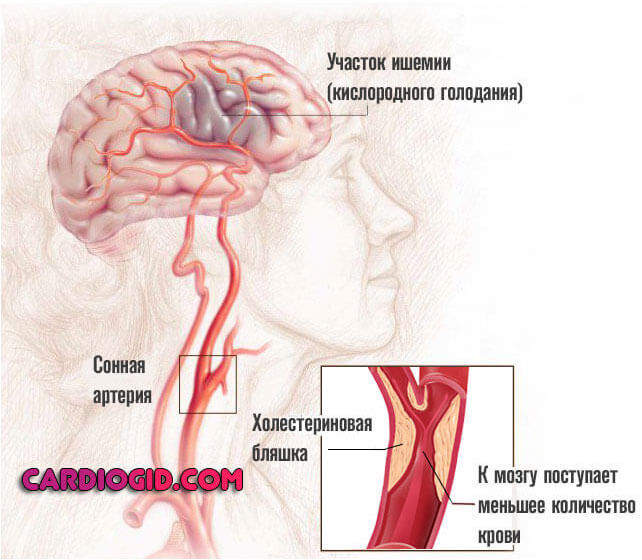
Есть некоторое повышение вероятности на фоне увеличенной нагрузки на организм: по понятным причинам лицам и высокой массой тела приходится прикладывать больше усилий даже для ходьбы. Но проблема сильно преувеличена.
Контроль уровня артериального давления
Регулярно проверять его должны не только пациенты с гипертензией, но с здоровые люди, потому как на ранних этапах развития болезней симптомов может и не быть. Обнаруживаются объективные признаки в виде показателей.
Не лишним будет приобрести тонометр автоматического типа. Проверка проводится 1-2 раза в день.
Лицам с установленным диагнозом рекомендуется мерить артериальное давление трижды в сутки и заносить результаты в дневник (подойдет простая размеченная тетрадка), чтобы врач мог оценить динамику процесса в течение суток на протяжении длительного фиксированного периода.
Регулярное посещение кардиолога
Особенно актуальная эта рекомендация для больных гипертонией, сердечной недостаточностью и прочими. Требуется качественное и раннее воздействие, чтобы уберечься от инсульта.
Применяются ингибиторы АПФ, бета-блокаторы, антагонисты кальция, кардиопротекторы, диуретики по показаниям и прочие медикаменты.
Помимо, имеет смысл обратиться к неврологу для исследования качества церебрального кровотока. Специально назначается допплерография сосудов шеи, дуплескное сканирование.
Частота посещения докторов для здоровых пациентов — 1-2 раза в год, чтобы обезопасить себя на раннем этапе, когда болезнь вылечить относительно просто.
Если имеется какой-либо «тяжелый» диагноз — вопрос решается с самим специалистом. Количество посещений не меньше 3-х в течении 12 месяцев. Нередко больше.
Гормональная коррекция в климактерический период
Затухание репродуктивной функции — это нормальное и физиологичное явление. Наблюдается как у женщин, так и у мужчин (мено- и андропауза соответственно).
У представителей сильного пола коррекция достигается проще, но в обоих случаях рекомендуется прием гормональных препаратов.
Заместительная терапия устраняет дисбаланс в эндокринной системе. Эластичность сосудов, сократительная способность сердца, тонус артерий, все возвращается в норму.
Потому рекомендуется при развитии первых признаков климакса (таковых множество: эмоциональная неустойчивость, тахикардия, необъяснимые скачки артериального давления, приливы, ощущение жара, потливость, слабость и усталость, прочие) обращаться к эндокринологу.
Вторичная профилактика
Речь идет о том, чтобы предупредить инсульт у пациентов с уже перенесенной цереброваскулярной недостаточностью. То есть — это превенция повторного неотложного состояния.
Мероприятия примерно те же, с некоторыми коррективами:
- Физическая активность. Разрешены только простые пешие прогулки. Переизбыток недопустим, потому как может быть крайне опасен для пациента.
- Питание с минимумом жиров и соли. В остальных случаях все идентично.
- Консультации у кардиолога и специалиста по проблемам нервной системы 3-4 раза в год. В ранний период, когда идет реабилитация — чаще. Насколько — решает сам доктор.
- Полный отказ от всех вредных привычек. Курение недопустим. Спиртное тоже. О наркотиках говорить вообще не приходится.
- Избегание стрессов, резких температурных перепадов также актуализируется.
Поскольку речь идет о необходимости кардинальным образом скорректировать бытовые моменты, имеет смысл подумать об изменении характера профессиональной деятельности.
Если она идет в разрез с новыми установками или же может быть опасна. Вопрос также решается с учетом мнения лечащего специалиста на усмотрение самого человека.
Основу составляет медикаментозная коррекция. Это центральная методика, но остальные также важны. Одними таблетками делу не помочь.
Какие лекарства назначаются:
- Противогипертензивные (ингибиторы АПФ, бета-блокаторы, антагонисты кальция, диуретики, средства центрального действия).
- Антиагреганты по показаниям. Разжижают кровь, нормализуют ее текучесть. Аспирин Кардио, Гепарин и аналоги.
- Статины. Для выведения избытка холестерина и растворения холестериновых бляшек. Аторис.
- Антиаритмические таблетки по показаниям для восстановления нормальной частоты сокращений сердца. Хинидин, Амиодарон и прочие.
- Цереброваскулярные средства. Пирацетам, Актовегин. Для нормализации кровотока в головном мозге.
- Ноотропы. Нормализуют метаболизм в церебральных тканях. Глицин как самый простой и доступный.
Конкретные наименования определяет специалист после тщательной оценки ситуации. Полный процесс восстановления после острого некроза тканей головного мозга описан в этой статье.
В заключение
Профилактика инсульта головного мозга — сложный комплекс мероприятий медикаментозного и бытового, повседневного характера. Вопрос решается с учетом рекомендаций лечащего специалиста.
На пациента ложится большая ответственность за собственное здоровье, потому как нужно соблюдать массу ограничений.
При должном внимании, удается добиться превенции и снизить риски на 50-70% даже в самых, казалось бы, сложных случаях.