Стрептодермия заразна или нет, инкубационный период, способы лечения
Заболевание под названием стрептодермия может возникать как у взрослых, так и у детей. Но чаще всего данным недугом страдают в детском возрасте. Поэтому очень важно знать, какими способами передается данная болезнь. Попробуем разобраться, заразна ли стрептодермия. Ведь немного проще предотвратить появление этой неприятности, чем лечить ее.
Стрептодермии подвержены в основном дети
Пути заражения
Многих волнует вопрос, стрептодермия заразна или нет. Ведь дети, играя на улице, часто соприкасаются друг с другом, меняются игрушками, чихают и кашляют.
Действительно, стрептодермия относится к заразным заболеваниям. И среди детей распространение происходит очень быстро. Поэтому рекомендуется тщательно осматривать ребенка и обрабатывать любые образовавшиеся ранки. Это может быть просто укус насекомого или любое другое повреждение кожного покрова. Нельзя допускать, чтобы ребенок расчесывал рану.
Стрептодермия передается от человека к человеку при следующих условиях:
- при тесном и регулярном взаимодействии с больным,
- при использовании любых предметов, которые недавно брал зараженный человек,
- инфекция может передаваться через пыль и насекомые.
Наибольший пик заболевания приходится на летний период. Именно в это время у людей повышается потоотделение. В результате на коже появляется потница, которая провоцирует появление сухой корочки.

Насекомые разносят стрептодермию
Инкубационный период
Теперь рассмотрим, как начинается и развивается стрептодермия. Инкубационный период для данного заболевания является условным понятием. Ведь очень сложно определить начало его зарождения. Обычно за начальный период берут момент, в который произошла любая травма кожи. Возникновение основных симптомов на коже проявляется через 3–7 дней.
Как происходит инфекционное распространение по всему организму:
- Вначале может появиться небольшая интоксикация, которая возникает из-за процесса воспаления.
- Потом можно заметить нарушение целостности кожи. Кожные покровы становятся сухими и заметные различные травмы, опрелости, растоптанные места, ожоги или сыпи.
- Из-за шелушения через пару дней начинают проявляться красные пятна. Они могут быть различной формы и размеров.
- Далее может появиться один или несколько крупных пузырьков.
- После этого поврежденное место начинает чесаться, возникают болевые ощущения, и повышается температура тела.
- Около воспаленных участков могут увеличиваться лимфатические узлы.
Маленькие детки становятся беспокойными, капризными, плаксивыми и отказываются от еды. Могут присутствовать постоянные головные боли и слабость.

Больной ребенок становится капризным и часто плачет
Основное лечение
Лечение зараженных участков тела возможно в домашних условиях, но назначаться медикаменты должны только специалистом. Если пользоваться средствами по рекомендациям знакомых, то могут возникнуть еще более серьезные неприятности, которые способны привести к госпитализации.
Основные средства от стрептодермия:
- Так как передается это заболевание при помощи любых контактов, то все личные вещи должны меняться ежедневно и обрабатываться антибактериальными веществами. К тому же лежать они должны отдельно от других вещей. Желательно убрать из дома все мягкие игрушки.
- После стирки постельного белья его рекомендуется хорошенько отгладить с горячим паром.
- Самыми эффективными средствами считаются антибактериальные мази и подсушивающие растворы. А также на воспаленную кожу можно наложить антисептическую повязку.
- При тяжелой форме заболевания прописывается курс антибиотиков. Может назначаться как в таблетках, так и в инъекциях. Если от данных препаратов не происходят улучшения, то прописываются стероидные гормоны.
- Зараженный человек нуждается в укреплении иммунитета. Для этого рекомендуется приобрести препарат, в котором содержатся все витамины. А также стоит исключить из рациона жирную, острую и копченую еду.
При правильном подходе к лечению, то болезни можно избавиться за несколько недель. Главное не расчесывать пузырьки и не убирать корочки, они должны самостоятельно отпадать.
На начальной стадии заражения не рекомендуется купаться, ведь вода может перенести инфекцию по всему организму. Допускается аккуратное обтирание полотенцем, которое намочено в отваре из трав. Все растения обязательно должны обладать антисептическим действием.
Еще желательно одеваться свободно, чтобы кожа хорошо дышала, не натирала и не сдавливала тело. Очень хорошо, если одежда будет из натуральных тканей.
Чтобы не заразиться стрептодермией, необходимо придерживаться основных правил соблюдения личной гигиены. При появлении любых мелких повреждений кожи, все очаги надо обрабатывать антисептическим средством. А также инфекция может передаваться в воде, поэтому посещать бани, бассейны и различные водоемы следует с осторожностью.
 Загрузка…
Загрузка…Стрептодермия заразна ли для окружающих, пути передачи заболевания
Покраснение и зуд кожи — серьезный повод для волнения. Ведь часто это может оказаться инфекционным заболеванием — стрептодермией. Ее симптомы мучительны, особенно для детей. Ответ на вопрос «Заразна стрептодермия или нет?» однозначно положительный. Как и каждая инфекция, стрептодермия передается от больного человека здоровому. Причем степень поражения кожи зависит от уровня иммунитета. Поэтому дети в этом случае становятся особой группой риска. Как распознать, вылечить и проводить профилактику стрептодермии можно узнать из данной статьи.
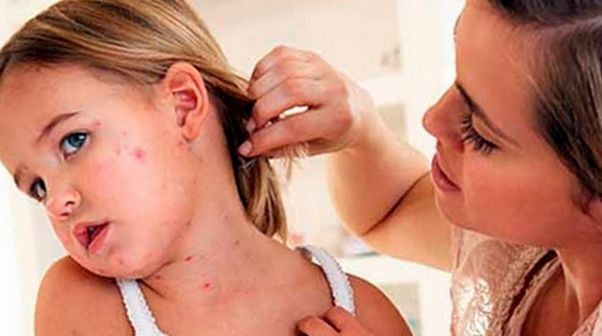

Причины заражения
Стрептодермические покраснения на коже появляются, когда в открытые ранки внедряется патогенные возбудители — стрептококки. Чаще всего лабораторный анализ выявляет бета-гемолитический стрептококк группы А. Он опасен не только для кожи, но последствия отражаются и на сердце, и на почках. Часто появляются аутоиммунные заболевания и аллергические дерматиты.
Стрептодермия передается от больного к здоровому при прикосновении, пользовании общими предметами гигиены, столовыми приборами. Чаще всего инфекция остается на полотенцах, простынях, одежде, мягкой мебели, игрушках.
Причинами стрептодермии становятся незамеченные и вовремя не обработанные дезинфекцией ранки, несоблюдение правил гигиены у малышей и загрязнение кожного покрова у взрослых, травмирующее бритье, взаимодействие с зараженными детьми и женщинами.
Чаще всего болезнь приносят дети из детского сада. Причем заболевают в дошкольных учреждениях, как правило, массово, ведь иммунитет только проходит стадии становления. Также группой риска становятся женщины с ослабленным иммунитетом, чаще всего принося инфекцию из больниц.
Благоприятные для заболевания факторы — резкое переохлаждение, нарушение процессов метаболизма, хронические заболевания, потертости, укусы и ссадины, интоксикация, переутомление и гиповитаминоз.
Симптомы стрептодермии и этапы заболевания
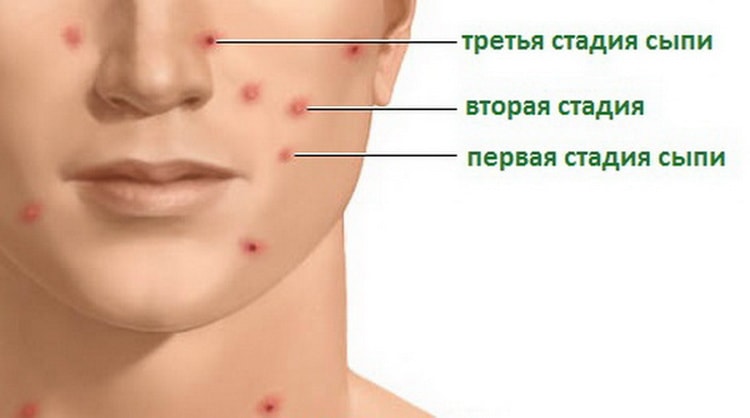

Началом заболевания считается момент попадания возбудителя в ранку. Далее болезнь развивается в такой последовательности:
- Возможное повышение температуры на короткий срок и ощущение легкой лихорадки, что связано с распространением инфекции по организму и реакцией лимфатической системы.
- Появление на коже пузырьков объемом один сантиметр с желтоватым содержимым.
- Ощущение зуда.
- При расчесывании пузырьки лопаются и превращаются в ранки, увеличивается их количество.
- Шелушение кожи в пораженных местах и подсыхание краев лопнувших пузырьков.
- Обнажение эрозивной поверхности внутри пузырьков и появление желтых корок на месте ран.
Симптомы появляются в среднем через 3-7 дней. Это покраснение кожи и шелушение, невыносимый зуд.
Расчесывание является основной причиной дальнейшего заражения кожи, увеличения участков покраснения. И это большая проблема при стрептодермии у детей, потому что зуд просто невыносим, но при этом необходимо следить, чтобы малыш не расчесывал ранки.
Иногда стрептодермия проявляется в виде мелкой пузырчатой сыпи с гнойным содержимым на поверхности кожи. Также бывают глубокие гнойники на участках эпидермиса без волос. При отторжении данной корки поражается ростковый слой кожи, поэтому после выздоровления остаются рубцы.
Но неизменными симптомами являются сильнейший зуд и сухость пораженной кожи.
Виды стрептодермии
Наиболее часто встречаются такие виды заболевания, как стрептококковое импетиго, в виде мелких пузырьков с отечным основанием. После него не остается следов и пятен. Одной из его разновидностей — буллезном импетиго — в силу вступают еще и стафилококковые возбудители, поэтому волдыри могут достигать 5 сантиметров, чаще появляются на тыльной стороне кистей, стопах и голенях, мутное содержимое воспалений может включать примесь крови.
Разновидностями стрептодермии считаются также поверхностный панариций, простой лишай, импетиго ногтевых валиков (турниоль), стрептококковая опрелость и щелевидное импетиго, появляющееся в уголках губ.
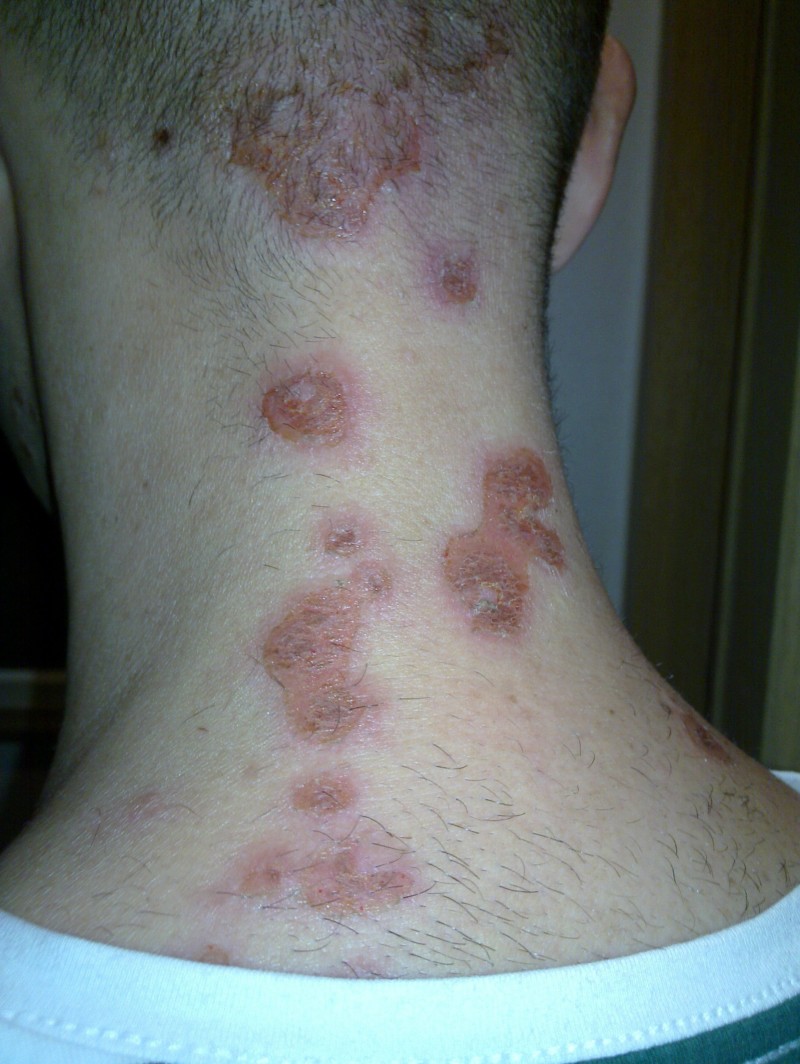

Стрептококковая эктима поражает глубокие слои кожи, появляется гнойничок с серозно-гнойным содержимым, который быстро разрастается. Внутреннее содержимое через некоторое время высыхает в корку зеленовато-желтого цвета. После выздоровления и отторжения корки остается заметный рубец. Часто гнойнички эктимы появляются на ногах.
Любой из видов стрептодермии является гнойничковым поражение кожной ткани и выглядит как череда влажных струпьев.
Способы борьбы и лечения с высыпаниями
При первом же подозрении на стрептодермию необходимо обеспечить осмотр у специалиста. Вовремя незамеченная грязная ссадина или укус, повышение температуры и появление красноты на коже должны стать сигналом к действию. От скорости принятия решения и правильно назначенного лечения зависит быстрое выздоровление.
Главная опасность при стрептодермии – заражение окружающих. Поэтому обязательна изоляция больного и строгое соблюдение правил гигиены, выделение индивидуальных предметов, необходимых в быту — полотенце, чашка, одежда. Важна сортировка белья и раздельная стирка вещей.
В больнице врач обязательно осмотрит пораженные участки кожи, назначает исследования. В стандартный набор для постановки диагноза входит дерматоскопия, анализ щелочного баланса кожи и бак посев выделяемого вещества из ранок. Дополнительно специалисты могут провести микологическое исследование чешуек кожи.
Всем любителям самолечения придется смириться с необходимостью консультации у специалистов, потому что в данном случае при применении бактерицидных мазей диагноз может не подтвердиться.
Лечение стрептодермии может быть разным в зависимости от вида заболевания. Если вовремя начать внешние процедуры, то можно предупредить дальнейшее распространение инфекции.
- Чтобы уменьшить риск дальнейшего распространения, ни в коем случае нельзя расчесывать гнойное высыпание. Кожу вокруг гнойничков обязательно протирают антисептиком — салициловым или борным спиртом. Повязку меняют не менее двух раз в день. Тогда ранки будут быстрее очищаться, и гноя будет образовываться намного меньше.
- Большое облегчение у больных наблюдается при использовании влажных повязок с резорцином и нитратом серебра. Важна правильность их накладывания. Марля, сложенная в 6-8 слов, вымачивается в лечебном растворе комнатной температуры, отжимается и накладывается на поврежденную кожу на полтора часа. Через 15 минут процедура повторяется. В первые дни болезни накладывание повязок проводится два-три раза в сутки.
- Заеды в уголках рта смазывают азотнокислым серебром два раза в день.
- Гнойные пузыри вскрываются в стерильных условиях. Лучше это делать в больничных условиях. На вскрытые пузыри накладываются повязки с бактерицидными мазями — тетрациклиновой или стрептоцидовой. Действие лекарства — 12 часов.
- Корку вокруг подсыхающего гнойника можно постепенно убрать такими антисептическими мазями, как Риванол, Эритромициновая.
- Чтобы предупредить быстрое распространение инфекции, используются антигистаминные препараты. В число назначений входят Кларитин, Телфаст. Иногда врачи на краткое время назначают гормональные препараты — крем Тридерм, Лоринден А. Гормональные лекарства не используются без контроля доктора, потому что могут привести к необратимым повреждениям кожи, к примеру, истончению.
- При ногтевой стрептодермии детям смазывают пластинку ногтя раствором йода.
- Если в острой стадии наблюдается повышение температуры тела и увеличение лимфоузлов, тогда врач назначает внутрь пенициллины или цефалоспорины.
- Во время длительного лечения специалисты подключают витаминотерапию и иммуностимулирующие лекарства.
- Хороший эффект дает ультрафиолетовое облучение пораженной кожи. Подсушивающее действие оказывают отвары трав в виде влажных повязок. Чаще всего заваривают кору дуба или ромашку.
Во время лечения стрептодермии запрещены душ и ванна. Их лучше заменить обтираниями с травами.
Быстрому выздоровлению и подсыханию кожи способствует диета с исключением специй и жиров. Так снижается склонность к аллергии, и уменьшается влажность в ранках.
Если вовремя не поставить правильный диагноз и не начать адекватное лечение, то увеличивается чувствительность к вирусам, появляется риск осложнений. Есть опасность заболеть микробной экземой.
Как проводить профилактику стрептодермии
В школах и детских садах заболевших детей обязательно изолируют. Потому что инфекция в детском коллективе очень быстро разносится. Также обязательно назначается карантин на 10 дней с переходом на домашнее обучение.
Чтобы оградить ребенка от риска заболеть стрептодермией, обязательно соблюдать правила личной гигиены. После игр на улице и с другими детьми необходимо тщательно осматривать кожные покровы, отмывать загрязненные места с мылом. Обязательны личные предметы для ухода за собой — полотенце для лица, полотенце для душа. Оставаться здоровыми поможет сортировка загрязненного белья и одежды перед стиркой.


Обязательными условиями для успешной профилактики стрептодермии являются сбалансированное питание и здоровый образ жизни. Именно они помогут сохранить высокий иммунитет и успешно дать отпор любой инфекции.
Стрептодермия у взрослых как передается? Лечение стрептодермии у взрослых
Стрептодермия – это заболевание, вызванное попаданием в организм стрептококковой инфекции. Проявляется болезнь в виде поражений кожи, иногда отмечаются и иные симптомы. Заболевание достаточно неприятное, и качественно вылечить его можно только после консультации у компетентного дерматолога. Как часто встречается стрептодермия у взрослых? Как передается, и по каким признакам можно вычислить недуг?
Общие признаки заболевания
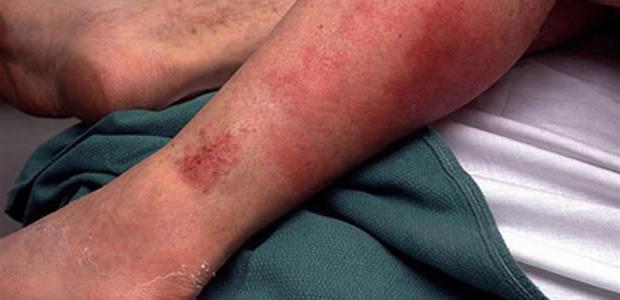
Стрептококки после проникновения в организм человека провоцируют кожную реакцию. Возникновение покраснений, на месте которых совсем скоро образуются волдыри, наполненные мутной жидкостью, – это стрептодермия у взрослых. Как передается данное заболевание, мы подробно рассмотрим в следующем пункте.
Потом образования лопаются, а на их месте открываются эрозивные участки пораженной кожи, которые тут же покрываются корочкой. Размеры этих новообразований могут быть самыми разными: от нескольких миллиметров до десятков сантиметров. У детей кожные повреждения практически всегда сопровождаются сильным зудом, у взрослых этот симптом отмечается редко. Но даже если не расчесывать пятна стрептодермии, без соответствующего лечения они не заживут. Иногда отмечаются и некоторые другие симптомы.
Стрептодермия у взрослых: как передается и лечится?
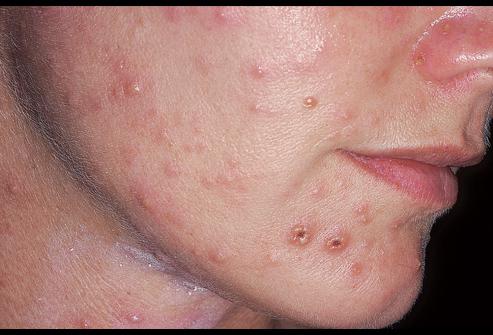
Чаще всего стрептодермия диагностируется в виде эпидемий там, где большое количество людей существуют бок о бок друг с другом, и высока вероятность нарушения санитарно-гигиенических норм. Речь идет о тюрьмах и армии, возможно заражение и на некоторых видах предприятий. Часто вспышки этой инфекции отмечаются в детских садах, школах и иных образовательных учреждениях. Первые признаки заболевания проявляются примерно через 7-10 дней после контакта с носителем. Возможно заражение при личных тесных контактах с больным или использовании его вещей.
Симптомы и признаки
Кожная сыпь и воспалительные процессы – это признак различных опасных заболеваний. Любые раздражения и необычные высыпания – это повод обратиться к специалисту. Популярная ошибка многих пациентов – попытки самолечения при первых проявлениях стрептодермии.
Использование заживляющих мазей и антибиотиков наружного применения не способно полностью победить вирус, вызвавший болезнь, но зачастую очень сильно искажает клиническую картину. Соответственно, обратиться к врачу рано или поздно придется, но из-за видоизмененных проявлений диагноз может быть поставлен неверно. Существует несколько форм этого заболевания. Поражения кожи не всегда напоминают волдыри. Пятна, похожие на укусы насекомых – это тоже стрептодермия у взрослых. Как передается болезнь, вы уже знаете, рассмотрим подробней ее формы.
Разновидности
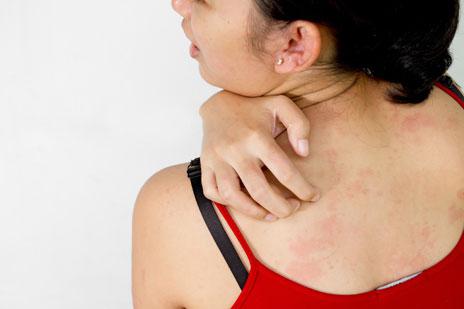 Наиболее распространенный случай стрептодермии – поверхностная форма, для которой характерно появление импетиго. Данным термином обозначаются пятна, превращающиеся в пузыри, наполненные жидкостью, которые лопаются через несколько дней.
Наиболее распространенный случай стрептодермии – поверхностная форма, для которой характерно появление импетиго. Данным термином обозначаются пятна, превращающиеся в пузыри, наполненные жидкостью, которые лопаются через несколько дней.Самый неприятный период – первые дни после вскрытия волдырей – они образуют желтоватые («медовые») корочки, под которыми находится пораженная инфекцией кожа. При правильном лечении данный верхний слой слезает через несколько дней, обнажая кожу, готовую к восстановлению.
Обычно даже большие импетиго заживают без образования рубцов и шрамов. Сухая стрептодермия у взрослых и детей симптомы, лечение, причины имеет такие же, как поверхностная форма с образованием волдырей. Основное отличие – первичный симптом: образование покраснений правильной округлой формы, без пузырей, наполненных жидкостью. Альтернативное название этой разновидности – эктима. У детей стрептодермия может проявляться в виде поражений уголков рта, главное отличие от обычных «заедов» — образование корочки желтоватого оттенка.
Стрептодермия: как передается, лечение антибиотиками, мазями и иными средствами
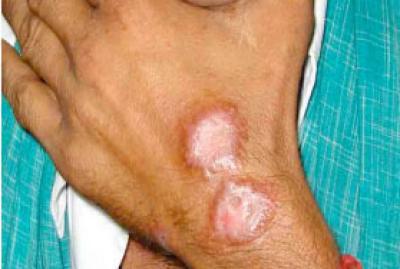 Подобрать правильный вариант терапии способен только врач, так как это коварное и опасное заболевание — стрептодермия у взрослых. Как передается оно? Бытовым путем, следовательно, основная задача — соблюдать все санитарно-гигиенические правила.
Подобрать правильный вариант терапии способен только врач, так как это коварное и опасное заболевание — стрептодермия у взрослых. Как передается оно? Бытовым путем, следовательно, основная задача — соблюдать все санитарно-гигиенические правила.Воспаленные участки нельзя мочить водой, но иногда их следует протирать дезинфицирующими растворами или отварами трав, тут же подсушивая. При обнаружении заболевания на начальных стадиях вполне возможно, что достаточно будет локального лечения при помощи мазей.
Важно предотвратить распространение инфекции по телу, для этого следует ежедневно менять постельное белье и одежду. За здоровыми участками тела можно ухаживать в привычном режиме. Постоянный зуд, увеличение лимфатических узлов и повышение температуры – так тоже может проявляться стрептодермия у взрослых. Лечение стрептодермии у взрослых в этом случае не обходится без приема антибиотиков внутрь, иногда назначают также инъекции.
Существуют и физиотерапевтические методы терапии, которые применяются в качестве дополнительных. Помимо этого важно соблюдать диету (для уменьшения вероятности появления аллергической реакции) и проводить мероприятия по укреплению иммунитета.
Народные средства
 В базе народных премудростей достаточно советов по борьбе с любой болезнью. И все же важно понимать, что лечение стрептодермии у взрослых с помощью традиционной и народной медицины должно выполняться в комплексе. Даже самые лучшие домашние рецепты не заменят современных фармакологических средств.
В базе народных премудростей достаточно советов по борьбе с любой болезнью. И все же важно понимать, что лечение стрептодермии у взрослых с помощью традиционной и народной медицины должно выполняться в комплексе. Даже самые лучшие домашние рецепты не заменят современных фармакологических средств.По возможности согласуйте применение народных средств с наблюдающим врачом. Один из самых популярных советов при стрептодермии – прикладывание к пораженным местам влажных компрессов. Для их создания нужно подготовить отвар из равных частей аптечной ромашки и коры дуба, поставить его настаиваться на пару часов. В процеженной жидкости смачивается кусок чистой хлопчатобумажной ткани и отжимается. Материя прикладывается к пораженному участку и держится около 15 минут. Затем этот же кусок ткани смачивается повторно и так же прикладывается. Общая протяженность процедуры может составлять до полутора часов, можно повторить несколько раз в день.
Профилактика стрептодермии
 Сложней всего препятствовать распространению инфекции, если заразился кто-то из членов семьи. В этом случае больного следует поселить в отдельную комнату, а все здоровые родственники должны соблюдать правила гигиенического ухода. Желательно минимизировать количество «общих» предметов, которыми будет пользоваться в том числе и больной.
Сложней всего препятствовать распространению инфекции, если заразился кто-то из членов семьи. В этом случае больного следует поселить в отдельную комнату, а все здоровые родственники должны соблюдать правила гигиенического ухода. Желательно минимизировать количество «общих» предметов, которыми будет пользоваться в том числе и больной.Вирус стрептококка боится высоких температур, текстиль рекомендуется стирать с выбором программы «антибактерия» в стиральной машинке или вручную, предварительно прокипятив. Один из популярных вопросов: «Детская стрептодермия передается ли взрослым?» Ответ положительный, этот вирус не делает различий между людьми разного пола и возраста. Для предотвращения заражения важно уделять большое внимание обработке любых повреждений кожи. Даже незначительные порезы и ссадины следует мазать антисептическими растворами. Здоровый образ жизни и правильное питание – это, по сути, хорошие профилактические меры против стрептодермии. Желательно также периодически пропивать курсы витаминов и иммуностимуляторов.
Сколько времени нужно на лечение?
При своевременно начатой терапии вылечить проявления стрептодермии можно примерно за неделю. Если же за этот промежуток времени улучшений нет, следует назначить дополнительное лечение, провести более серьезную диагностику при необходимости. Если же вирус не долечить, вполне возможен рецидив.
Стрептодермией можно болеть неограниченное количество раз, существует даже хроническая форма этого заболевания. Помните о том, что эта болезнь не пройдет сама собой, а при отсутствии лечения может дать серьезные осложнения. По этой причине без лечения под контролем специалистов не обойтись и обратиться за помощью лучше как можно раньше.
Стрептодермия как передается и заразна ли у детей
Автор На чтение 13 мин. Опубликовано
Диагностика
Опытный дерматолог зачастую визуально дифференцирует стрептодермию, «на глаз» отличая ее от ветряной оспы и других болезней, связанных с кожными высыпаниями. Для достоверной постановки диагноза (выявление инфекционного агента стрептококка) проводится микроскопическое исследование соскоба. При этом перед анализом не рекомендуется использовать антибактериальные мази.
Диагностические процедуры
Прежде чем лечить стрептококковую инфекцию, необходимо взять анализы у больного. Для диагностирования заболевания необходимо сдать мазки с мест воспалительного характера. При наличии симптом ангины мазок снимают с миндалин. При различных заболеваниях у женщин берут мазок влагалища. Урологические заболевания диагностируют через исследования мазка из уретры.
Как выглядит стрептодермия?
Чтобы эффективно вылечить стрептодермию, следует отличать ее от других кожных болезней. При этом нужно учитывать, что стрептококковое инфицирование нередко развивается на фоне другого заболевания кожи. Инкубационный период (время от заражения до появления первых симптомов) составляет в среднем 1 неделю.
Изначально появляются небольшие розоватые пятнышки, на фоне которых впоследствии формируются водянистые пузырьки. Вскрываясь, пузырьки образуют корочки, вскрытие которых может привести к распространению инфекции. Излюбленные места поражения кожи стрептококком – это лицо, спина и грудь. Без лечения шелушащиеся очаги сливаются, образуя большие очаги покраснения и шелушения.
Как отличить герпес от стрептодермии
При самостоятельной диагностике очень важно понять, как выглядит стрептодермия: эти знания и навыки помогут вовремя обратиться к врачу и начать лечение. Основную сложность болезнь представляет тем, что по симптомам бывает крайне схожа с другими распространенными и менее опасными инфекциями, к примеру, обычным герпесом или простудными высыпаниями.
Отличить герпес от стрептодермии можно по характерным признакам:
- Так же, как и при герпесе, на коже у взрослого появляются пузырьки, наполненные мутноватой жидкостью. Однако при стрептодермии, когда водянки лопаются, на коже остаются трещинки. Герпевирусный волдырь таких дефектов не дает даже после самовольного вскрытия.
- Первый признак наступающего герпеса – сильный зуд в месте поражения. Стрептодермия сопровождается сначала небольшим покраснением, а зуд возникает гораздо позднее и совсем незначительный.
Как проводится диагностика?
Симптомы стрептодермии могут иногда напоминать проявления других кожных болезней — микробной экземы, псориаза, лишая. Поэтому для диагностики применяются специальные методы:
- дерматоскопия;
- бактериологическое исследование отделяемого, мазков, соскобов;
- гистологическое исследование корочек, участков ткани.
Кроме выявления возбудителя болезни, проводят лабораторные пробы на чувствительность его к антибиотикам. Это очень важно для назначения правильного лечения стрептодермии у взрослых, подбора антибиотика и его дозы.
Какой врач лечит стрептодермию?
Лечением всех видов стрептодермии занимается врач-дерматолог. При отсутствии возможности посещения этого специалиста диагноз может быть поставлен компетентным педиатром или терапевтом.
Методы лечения
Для облегчения симптомов заболевания, а соответственно, скорейшего исчезновения неприятных явлений, применяется несложная схема лечения. Так, основное направление действий состоит в применении противомикробных и противовоспалительных препаратов в сочетании с антисептиками. Как правило, врач назначает мазь, в состав которой входит антибиотик. В качестве примера таких мазей можно упомянуть эритромициновую или гелиомициновую мазь.
Появляющиеся волдыри не рекомендуется вскрывать, накладывать на их место тампоны, пропитанные дезинфицирующим раствором и закреплять такие примочки повязками. В конце лечения назначают серно-дегтярные разновидности мазей, чтобы вернуть коже нормальное состояние и здоровый внешний вид.
Дополнительные физиотерапевтические методы могут включать в себя сеансы ультрафиолетового облучения, УВЧ или лазеротерапии.
Важно помнить, что при этом заболевании категорически противопоказано мочить кожу. Очищать кожу вокруг очага инфекции можно, протирая влажными салфетками на спиртовой основе или тканью, смоченной им же. Дополнительно к медикаментозному лечению или же, в случае, когда его невозможно применить, народная медицина может еще предложить несколько рецептов.
Так, достаточно эффективной считается мазь, приготовленная из меда и сока неспелого граната. Наносят ее как минимум 3 раза ежедневно.
Чтобы сделать мазь для лечения ран и гнойников, необходимо смешать цвет тысячелистника, крапиву и щавелевые листья в пропорции 1:3:3, растерев эти компоненты до порошкообразного состояния. Эта смесь заливается литром молока и кипятится на среднем огне в течение двадцати пяти минут, после чего в нее добавляют четыре столовых ложки меда и варят еще десять минут.
Кроме мазей, народные методы предлагают использовать компрессы. Так, например, эффективным средством для примочек считается концентрированный отвар шалфея. Готовится он из расчета стакан шалфея на пол литра воды. Помимо шалфея для этих целей подходит череда, а еще дубовая кора.
Еще один из способов лечения предполагает использование фасоли. Десяток — полтора бобов фасоли нужно поджарить на сковороде, пока не обуглятся. Сгоревшие бобы измельчить в кофемолке и прикладывать к воспалениям. Такие компрессы снимают зуд, а заодно подсушивают пострадавшие участки кожи. Таким же способом можно обрабатывать ранки порошком, приготовленным из листьев или коры дуба.
Помимо уже перечисленного, уменьшить воспаление и неприятное чувство жжения можно с помощью отвара из шишек ольхи. Этим отваром нужно смазывать пораженные места не менее двух раз в день.
Ногтевой панариций
Воспалительный процесс вокруг ногтей начинается при проникновении возбудителя в ранки. Обычно это происходит при травмах кутикулы и заусеницах. Болезнь выражается в воспалении, отечности, покраснении. Нередко наблюдаются флегмоны и эрозивные процессы.
Инфицирование кожи около ногтя может произойти стрептококком с поверхности кожи или при импетиго. Без лечения недуг может привести к потере ногтевой пластины. Также инфекция может попасть в кровь и привести к поражению иных органов и менингиту.
Осложнения
Стрептококк пиогенес опасен тем, что заразен. У детей и взрослых провоцирует развитие фарингита, ларингита, ангины.Парасангуинис вызывает стрептококковую ангину, которую можно выявить при проведении анализа мазка на бакпосев.
Важно назначить своевременное лечение, чтобы заболевание не приняло тяжелую клиническую форму.Констеллатус провоцирует обострение легочной артерии, вызывает абсцесс в верхних дыхательных путях.
Также при несвоевременном лечении у больного диагностируют следующие заболевания, которые может спровоцировать стрептококк в горле:
- Синуситы;
- Пневмонию;
- Лимфаденит;
- Отит;
- Эндокардит;
- Менингит;
- Ревматизм.
Важно незамедлительно, чтобы избавиться от стрептококка в организме провести лечение антибиотиками.
Пиодермия у детей: как передаётся
Вследствие особенностей развития и работы иммунной системы ребёнка, пиодермия может возникнуть с большой вероятностью при контакте с микроорганизмами. Наиболее подвержены этому заболеванию дети первого года жизни. У них гнойничковые заболевания кожи протекают особенно тяжело и представляют серьёзную угрозу.
Сегодня обратим ваше внимание на обстоятельства, способствующие развитию заболевания:
- Источником для новорождённых чаще служат скрытые носители микроба, малыш не имеет иммунитета и для него все микробы достаточно опасны. Зачастую заразиться ребёнок может:
- антенатально (в период вынашивания), если у матери есть хронические очаги инфекции;
- интранатально (в родах), особенно, если проводилось хирургическое вмешательство;
- после появления на свет, пиококки могут передаваться от матери (например, если у женщины в этот период гнойный мастит или фурункулёз), от медицинского персонала, при нарушении работниками санитарно-гигиенических норм.
Усугублять заболевание и способствовать его скорейшему прогрессу может перегрев, потница, опрелости, неполноценная гигиена.
- Заразиться пиодермией ребёнок может на любом этапе жизни. Риск значительно увеличивается с момента социализации — когда малыш начинает посещать детский сад и школу. Этому способствует знакомство с новой средой, стресс при адаптации к изменениям в жизни и непосредственный контакт с источником инфекции (другой заражённый ребёнок или работник учреждения).
- Такие формы пиодермии как пузырчатка новорождённых, импетиго пузырное очень легко передаются среди малышей, если они находятся в одной палате. Это наиболее контагиозные формы стафилодермии. Среди глубоких стрептодермий: рожистое воспаление. Это не только тяжёлое расстройство, оно ещё весьма заразно.
- Наиболее часто пиодермия у младенцев возникает по причине недостаточного ухода, микробы могут передаваться через одежду, игрушки, с кожи и слизистых других членов семьи.
- Если малыш периодически вынужден проходить стационарное лечение, заражение стойкими внутрибольничными штаммами и снижение иммунитета значительно увеличивают риск пиодермии.
- В подростковом возрасте нестабильность гормонов, точнее это явление можно охарактеризовать, как гормональный всплеск, и перестройка функций кожи (значительное усиление отделения кожного сала) могут провоцировать не только появление угревой сыпи, но и появление глубоких форм поражения волосяных луковиц стафилококком: фолликулит, гидраденит, фурункул, карбункул. Это не особо заразные болезни, но они опасны в плане самозаражения, когда гнойное содержимое изливается наружу. Также в этом возрасте пиодермия носит хронический характер с периодическими обострениями.
- Достаточно часто при пиодермии у детей присоединяется грибковая инфекция, что значительно осложняет лечение.
- Категорически запрещено пытаться лечить болезнь народными средствами без обращения к врачу. В раннем возрасте пиодермия грозит сепсисом, в более позднем переходит в хроническое течение, а также может быть причиной нисходящего воспаления почек.
- Ребёнок с диагнозом «пиодермия» не должен контактировать с другими детьми, освобождается от посещения детского сада или школы. Риск распространения болезни очень велик.
Способы борьбы и лечения с высыпаниями
При первом же подозрении на стрептодермию необходимо обеспечить осмотр у специалиста. Вовремя незамеченная грязная ссадина или укус, повышение температуры и появление красноты на коже должны стать сигналом к действию. От скорости принятия решения и правильно назначенного лечения зависит быстрое выздоровление.
Главная опасность при стрептодермии – заражение окружающих. Поэтому обязательна изоляция больного и строгое соблюдение правил гигиены, выделение индивидуальных предметов, необходимых в быту — полотенце, чашка, одежда. Важна сортировка белья и раздельная стирка вещей.
В больнице врач обязательно осмотрит пораженные участки кожи, назначает исследования. В стандартный набор для постановки диагноза входит дерматоскопия, анализ щелочного баланса кожи и бак посев выделяемого вещества из ранок. Дополнительно специалисты могут провести микологическое исследование чешуек кожи.
Всем любителям самолечения придется смириться с необходимостью консультации у специалистов, потому что в данном случае при применении бактерицидных мазей диагноз может не подтвердиться.
Лечение стрептодермии может быть разным в зависимости от вида заболевания. Если вовремя начать внешние процедуры, то можно предупредить дальнейшее распространение инфекции.
- Чтобы уменьшить риск дальнейшего распространения, ни в коем случае нельзя расчесывать гнойное высыпание. Кожу вокруг гнойничков обязательно протирают антисептиком — салициловым или борным спиртом. Повязку меняют не менее двух раз в день. Тогда ранки будут быстрее очищаться, и гноя будет образовываться намного меньше.
- Большое облегчение у больных наблюдается при использовании влажных повязок с резорцином и нитратом серебра. Важна правильность их накладывания. Марля, сложенная в 6-8 слов, вымачивается в лечебном растворе комнатной температуры, отжимается и накладывается на поврежденную кожу на полтора часа. Через 15 минут процедура повторяется. В первые дни болезни накладывание повязок проводится два-три раза в сутки.
- Заеды в уголках рта смазывают азотнокислым серебром два раза в день.
- Гнойные пузыри вскрываются в стерильных условиях. Лучше это делать в больничных условиях. На вскрытые пузыри накладываются повязки с бактерицидными мазями — тетрациклиновой или стрептоцидовой. Действие лекарства — 12 часов.
- Корку вокруг подсыхающего гнойника можно постепенно убрать такими антисептическими мазями, как Риванол, Эритромициновая.
- Чтобы предупредить быстрое распространение инфекции, используются антигистаминные препараты. В число назначений входят Кларитин, Телфаст. Иногда врачи на краткое время назначают гормональные препараты — крем Тридерм, Лоринден А. Гормональные лекарства не используются без контроля доктора, потому что могут привести к необратимым повреждениям кожи, к примеру, истончению.
- При ногтевой стрептодермии детям смазывают пластинку ногтя раствором йода.
- Если в острой стадии наблюдается повышение температуры тела и увеличение лимфоузлов, тогда врач назначает внутрь пенициллины или цефалоспорины.
- Во время длительного лечения специалисты подключают витаминотерапию и иммуностимулирующие лекарства.
- Хороший эффект дает ультрафиолетовое облучение пораженной кожи. Подсушивающее действие оказывают отвары трав в виде влажных повязок. Чаще всего заваривают кору дуба или ромашку.
Во время лечения стрептодермии запрещены душ и ванна. Их лучше заменить обтираниями с травами.
Быстрому выздоровлению и подсыханию кожи способствует диета с исключением специй и жиров. Так снижается склонность к аллергии, и уменьшается влажность в ранках.
Если вовремя не поставить правильный диагноз и не начать адекватное лечение, то увеличивается чувствительность к вирусам, появляется риск осложнений. Есть опасность заболеть микробной экземой.
Стрептодермия: как передается
Воспаленные участки нельзя мочить водой, но иногда их следует протирать дезинфицирующими растворами или отварами трав, тут же подсушивая. При обнаружении заболевания на начальных стадиях вполне возможно, что достаточно будет локального лечения при помощи мазей.
Важно предотвратить распространение инфекции по телу, для этого следует ежедневно менять постельное белье и одежду. За здоровыми участками тела можно ухаживать в привычном режиме. Постоянный зуд, увеличение лимфатических узлов и повышение температуры – так тоже может проявляться стрептодермия у взрослых.
Существуют и физиотерапевтические методы терапии, которые применяются в качестве дополнительных. Помимо этого важно соблюдать диету (для уменьшения вероятности появления аллергической реакции) и проводить мероприятия по укреплению иммунитета.
Стрептодермия: эффективные способы лечения
Содержание страницы
Стрептодермией у взрослых принято называть инфекционное заболевание, которое поражает верхний слой кожного покрова. Как правило, взрослые заражаются стрептодермией в результате близкого контакта с носителями данного заболевания, которое вызвано стрептококком.
Стрептодермия у зараженного человека может проявиться только спустя неделю после заражения. Заболевание сопровождается сильным зудом, покраснением кожного покрова, а также образованиями округлой формы, диаметр которых может достигать 5 см.
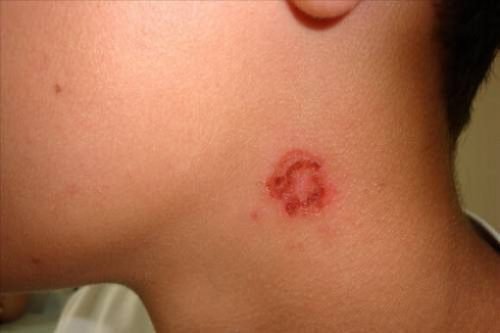
Стрептодермии подвержены в основном дети
Стрептококковое импетиго
Это наиболее распространенная форма. Сюда относят стрептодермию носовых ходов и локальные кожные поражения на лице, стопах, руках и других открытых частях тела. Стрептококк в этом случае поражает поверхностные кожные покровы. Выделяют несколько стадий этой формы болезни:
- Вначале появляется пузырек диаметром не более 3-х мм с мутным или прозрачным содержимым. Вокруг него отмечается покраснение кожи.
- Затем пузырек вскрывается с образованием желтоватой сухой или мокнущей корочки.
- После отпадания корочки на этом месте остаются розоватые пятна, проходящие со временем.
На отдельном участке процесс продолжается до семи дней. Если вовремя начать лечение, то высыпания не распространяются. При отсутствии лечения возбудитель разносится по телу, отмечаются множественные поражения. В этом случае болезнь может длиться более месяца, способствуя заражению окружающих.
У женщин
У этой категории пациентов основной причиной развития стептодермии является сильное переохлаждение или перегрев, проблемы с работой кровеносных сосудов (варикозное расширение вен), ослабленный иммунитет. Очень часто заболеванию поддаются женщин с лишним весом. Из-за большого количества складок на теле кожа сильно потеет, поддается раздражению, на ней развивается стрептококковая инфекция.
Щелевидное импетиго
Этот недуг в народе называют заедой. Стрептококк обычно поражает уголки губ, реже складки у крыльев носа или у век. В начале болезни появляется пузырек, который вызывает зуд, дискомфорт, болезненность.
Эта форма обычно отличается единичным поражением и быстро проходит при незначительной терапии. Но если рядом с местом поражения есть воспалительный процесс (кариес, кандидоз ротовой полости, гингивит, ринит, конъюнктивит), то недуг принимает хроническое течение.
Эктима вульгарная
Это самая тяжелая разновидность стрептодермии, при которой поражаются глубокие прослойки эпидермиса. Болезнь сопровождается некрозом тканей и формированием глубоких язв. Обычно эктима вульгарная локализуется на ягодицах и нижних конечностях.
Чаще недуг развивается после ОРВИ, ветрянки, гриппа, кишечных инфекций, кори, гиповитаминозов и некоторых системных заболеваний, на фоне которых присутствует снижение иммунитета. Болезнь требует комплексного лечения.
Стрептодермия: лечение у детей и взрослых
Стрептодермия относится к одной из разновидностей пиодермии. Болезнь проявляется в виде инфекционного поражения кожи. Возбудителем заболевания являются стрептококки. Эти болезнетворные микроорганизмы поражают кожу как у взрослых, так и у детей. Если своевременно не провести лечение, стрептококковая пиодермия может вызвать опасные осложнения.
Причины появления стрептодермии
Микробы, бактерии всегда обитают на коже человека, стрептококки не исключение. Их размножению и активации противостоит иммунитет здорового человека. Как только иммунная система ослабевает вследствие перенесенных заболеваний или других неблагоприятных факторов, число возбудителей инфекции стремительно увеличивается. Они становятся причиной развития поражений на коже.
Стрептодермия – заразное заболевание, которое легко передается контактно-бытовым путем. Поэтому человека, инфицированного стрептококками, необходимо изолировать от окружающих.
Болезнь может возникнуть на фоне:
- ослабленного иммунитета,
- хронических кожных заболеваний,
- влияния на организм резких перепадов температуры,
- повышенного потоотделения,
- не соблюдения правил личной гигиены,
- микротравм на коже,
- недостатков в организме витаминов и микроэлементов.
Также заболевание может прогрессировать после тесного контакта с больным человеком или при пользовании его личными вещами. Бывают случаи, когда стрептодермия возникает вследствие укусов насекомых. Особенно необходимо быть бдительным в общественных местах, можно заразиться даже через пыль в тренажерном зале.

Виды стрептодермии
Различают острую и хроническую форму течения заболевания. По степени поражения кожи стрептококковая пиодермия бывает поверхностной и глубокой. Болезнь проявляется в виде разных инфекционных заболеваний.
Стрептодермия может протекать в виде:
- стрептококкового импетиго,
- буллезного импетиго,
- простого лишая,
- импетиго ногтевых валиков,
- щелевидного импетиго,
- стрептококковой опрелости.
Симптомы и признаки инфекции
Каждый вид инфекции имеет свои определенные признаки. Точное лечение можно будет подобрать только при правильной диагностике заболевания.
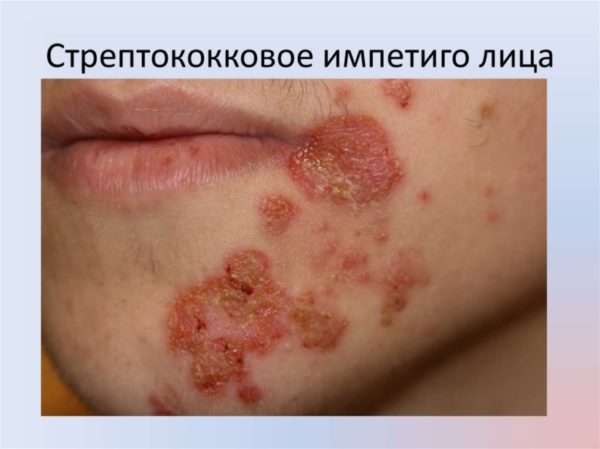
Стрептококковый импетиго
Импетиго является самой распространенной формой заболевания среди населения. Болезни характерно проявляться внезапно. Последовательность появления симптомов выглядит таким образом:
- возникает гиперемия кожи в области носогубного треугольника,
- образуется небольшой пузырек с мутной жидкостью в местах покраснения,
- пузырь увеличивается примерно до двух сантиметров, при вскрытии вытекает жидкость, образуя мокнущую эрозию,
- эрозия, высыхая, покрывает кожу желтыми корками.
Весь процесс формирования болезни сопровождается нестерпимым зудом. Расчесывая места поражения, человек невольно распространяет инфекцию по всему лицу. Поэтому у взрослых часто образуются новые очаги стрептококковой инфекции. В большинстве случаев болезнь приобретает хроническую форму.
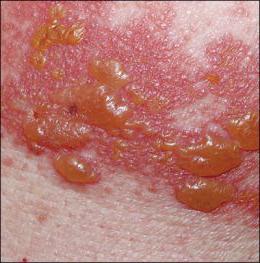
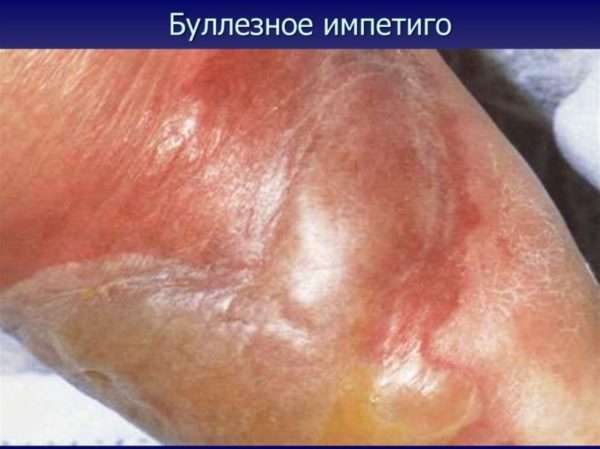
Буллезное импетиго
Буллезная форма характеризуется появлением мелких высыпаний в виде пузырьков, которые поражают тело и конечности. В пузырьках содержится гной. В пораженных местах человек ощущает зуд, повышенную сухость. Когда имеются сопутствующие заболевания, у больного могут выявить увеличение лимфоузлов, повышение температуры тела.
Простой лишай
Сухая стрептодермия у взрослых проявляется на коже в виде белых, иногда розовых пятен овальной формы. Пятна сверху покрываются сухими чешуйками. Очаг инфекции локализуется на лице, охватывая нос, подбородок, ушные раковины, щеки. Затем болезнь распространяется по телу. Характерным симптомом сухой стрептодермии является то, что на теле образуются язвенные поражения, покрытые плотной сухой коркой.
Импетиго ногтевых валиков
Признаки этой формы болезни схожи с буллезным импетиго. Только в этом случае пузырьки с гноем появляются вокруг ногтевых фаланг. Место поражения отмечается зудом, сухостью кожи. После того как лопаются пузырьки, мелкие эрозивные пятна покрываются сухими корками.
Щелевидный импетиго
Инфекция начинает развиваться на фоне хронических инфекций, таких как кариес, ринит и в результате нехватки в организме витаминов из группы В. Пузырьки образуются в уголках рта. При вскрытии и их исчезновении возникает болезненная небольшая трещинка, на которой позже появляется желтоватая корочка.
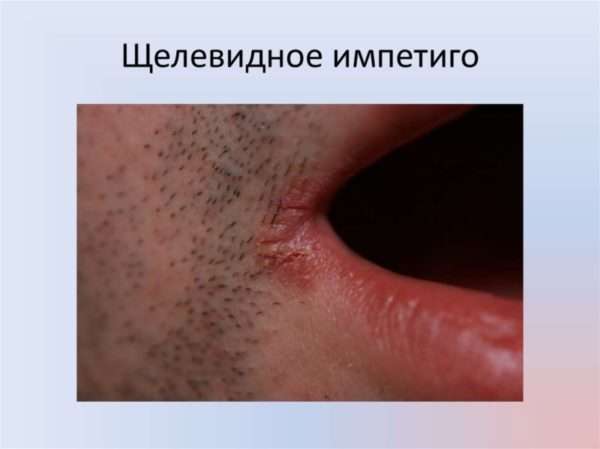
Стрептококковая опрелость
Данному виду инфекции больше подвержены люди, страдающие ожирением. Очагом поражения является область подмышек, пах, ягодицы, живот. Пузырьки локализуются в складках, после того, как они лопаются, остается мокнущая поверхность. Если болезнь не лечить вовремя она может перейти в хроническую форму.
Диагностика
Болезнь диагностируется по симптомам методом осмотра и лабораторных исследований. Обязательно врач должен направить больного на взятие бактериологического анализа отделяемого из пузырей. Такие анализы уточняют вид инфекции и определяют чувствительность к антибактериальным средствам. Анализы необходимо брать до начала курса лечения антибиотиками.
Хроническое течение заболевания требует дополнительного обследования больного. Врач может назначить:
- УЗИ брюшной полости,
- кал на копрограмму,
- кровь на сахар,
- гормоны щитовидной железы.
На основании данных анализов врач определяет точный диагноз и подбирает наиболее оптимальный метод лечения.
Местное лечение
Лечение больного стрептодермией должно выглядеть таким образом:
- проведение местной обработки ран антисептическими растворами,
- применение мазей с содержанием антибиотиков и антисептиков,
- прием антибактериальных средств внутрь,
- прием антигистаминных препаратов,
- назначение общеукрепляющих процедур,
- витаминотерапия,
- прием иммуномодуляторов,
- физиотерапевтические процедуры,
- обязательное лечение сопутствующих болезней.
Одно из наиболее важных процедур во время лечения стрептодермии является регулярная обработка кожи антисептическими средствами.

Антисептики выполняют несколько функций:
- препятствуют размножению болезнетворных микроорганизмов,
- эффективно снимают воспаление,
- способствуют быстрому заживлению эрозивных ран,
- предотвращают дальнейшее распространение инфекции.
Антисептик должен применяться до и после прокола пузырьков. Прокол осуществляется стерильной иглой. Процедура облегчает выход гнойного содержимого. Образовавшиеся плотные корки удалять не рекомендуется. Такие действия травмируют кожу, препятствуют заживлению. Чтобы удалить корку, ее необходимо отмочить раствором перекиси водорода, удалить, а потом обработать другим антисептическим раствором.
Антисептики подбираются с учетом места локализации инфекции, возраста пациента и сопутствующих дерматологических заболеваний. Обработке должно подвергаться не только место поражения, но и здоровая кожа.
Антисептические средства, которые используются для лечения стрептодермии, делятся на две группы: спиртовые и водные.

Спиртовые антисептические растворы представлены в виде:
- зеленки,
- фукорцина,
- борной кислоты,
- йода,
- салициловой кислоты,
- метиленовой синьки.
Спиртосодержащие антисептические растворы оказывают эффективное действие при лечении стрептодермии. Но они имеют некоторые недостатки. Их нельзя использовать в области губ, глаз, слизистых. Противопоказано применение детям до года и людям, страдающим аллергической реакцией.
Обработка ран должна осуществляться не менее трех раз в сутки. Люди, которым противопоказаны спиртосодержащие антисептические средства, могут использовать растворы на водной основе.
Водные антисептические растворы представлены в виде:
- перекиси водорода,
- Хлоргексидина,
- перманганата калия,
- Мирамистина.

Важно запомнить, что применение Мирамистина и Хлоргексидина детям до трех лет нужно осуществлять с особой осторожностью. Эти растворы могут вызвать аллергические реакции.
Мази
Мази способны проникать глубже в слои кожи. При стрептодермии используются мази двух видов: с содержанием антибиотиков и гормонов.
Мазь с антибиотиком снимает воспаление, угнетает жизнедеятельность микроорганизмов.
Это может быть:
- Тридерм,
- Банеоцин,
- Гентамицин,
- Эритромицин.
Мази необходимо наносить на раны три раза в день тонким слоем после обработки антисептическим раствором. Продолжительность лечения определяет врач.
Бывают случаи, когда врач назначает мази с гормонами.

Такие препараты показаны при:
- стрептодермии, протекающей в сочетании с аллергическим дерматитом или экземой,
- развитии аллергической реакции у больного на антисептические средства,
- хроническом течении стрептодермии,
- стрептококковой эктимой.
К наиболее эффективным гормоносодержащим мазям относят:
- Акридерм,
- Лоринден С,
- Пимафукорт.
Гормональные препараты нельзя наносить на кожу лица и на область половых органов. Без рекомендации врача использовать такие мази не рекомендуется.
Системное лечение
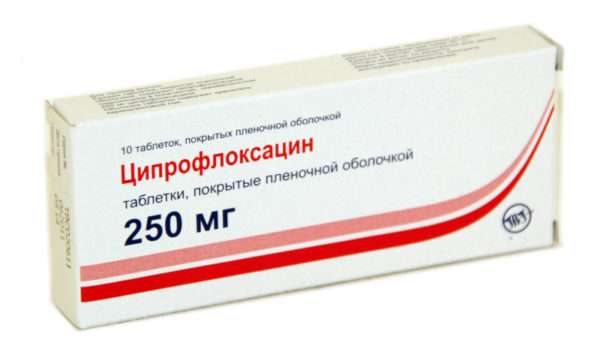
При тяжелом течении заболевания назначаются антибиотики для приема внутрь. Врачи отдают предпочтение:
- Ципрофлоксацину,
- Флемоксину,
- Кларитромицину,
- Азитромицину.
Для повышения иммунитета и укрепления защитных свойств организма рекомендуются иммуномодулирующие препараты. К ним относятся:
- Пирогенал,
- Неовир,
- Левамизол.
Препараты не только усиливают сопротивляемость организма, но также обладают десенсибилизирующим и противовоспалительным свойством.
Физиотерапевтические процедуры
Физиопроцедуры относят к вспомогательным методам лечения в сочетании с антибактериальной терапией. При стрептодермии назначается проведение:
- ультрафиолетового облучения пораженных участков эпителия,
- ультрафиолетового облучения крови.
Важно знать, что физиопроцедуры противопоказаны людям с тяжелыми психическими заболеваниями, эпилепсией, инсультом.
Рецепты народной медицины
Народная медицина предлагает широкий выбор лекарственных трав, которые могут дополнить лечение стрептодермии и поспособствовать быстрому выздоровлению больного.
- Настойка из орехов повышает защитные функции, помогает справиться организму с инфекцией. Чтобы приготовить настой, необходимо взять сухие листья орешника и измельчить. С общей массы отсыпать две ложки и залить стаканом кипятка. Через час смесь процедить, а настойку следует принимать по 1/3 стакана 3 раза в сутки.
- Можно применить примочки, компрессы из отваров ромашки или коры дуба. Они оказывают антисептический и противовоспалительный эффект.
- Череда ускоряет процесс заживление ран. Трава снимает воспаление, эффективно борется с болезнетворными микроорганизмами, которые вызывают гнойные процессы. Для приготовления настоя необходимо взять две ложки травы, залить пол литром кипятка. Смесь настоять около часа. В дальнейшем использовать в виде примочек.

При беременности лечение стрептодермии должно проходить под строгим контролем врача-дерматолога. Неосложненное течение заболевания никак не отображается на беременности. Главное – своевременно начать лечение.
Лечение стрептодермии у детей
Кожа у детей нежнее, чем у взрослых. Особенно в школах, детских садах риск развития стрептококковой инфекции увеличивается. Болезнетворные микроорганизмы с легкостью проникают через царапины и ссадины. Заболевание может распространиться среди здоровых детей.
При стрептодермии у детей наблюдается повышение температуры тела и общая слабость. Диагностируется заболевание так же, как и у взрослых, с помощью бактериологического анализа содержимого пузырьков.
Нельзя подбирать лечение для своего ребенка самостоятельно. Вероятен риск развития осложнений. Только врач может назначить правильное лечение, которое будет способствовать быстрому выздоровлению ребенка. Курс лечения необходимо проводить только под контролем врача.
Рекомендации родителям:
- Необходимо изолировать ребенка от здоровых сверстников.
- Нужно придерживаться постельного режима.
- Нельзя купать ребенка и осуществлять какие-либо водные процедуры. Такие действия могут спровоцировать распространение инфекции на другие участки кожи.
- В целях профилактики постоянно следить за чистотой рук.
- Ежедневно менять постельное и нательное белье.
- Следует отвлекать ребенка, чтобы он не расчесывал язвочки.
- Соблюдать диету.
- Часто проветривать помещение.
При тяжелом состоянии ребенка, лечение проводят в стационарных условиях. Дети до трех лет с диагнозом стрептодермия нуждаются в постоянном наблюдении медицинского персонала.
Заразна ли стрептодермия или нет у взрослых и детей.
8, Сен 2014
Большое количество инфекционных заболеваний заразно, независимо от микробов и вирусов, вызывающих их (что бы то ни было — ОРВИ, герпетическое или грибковое воспаление). Стрептодермия — это поражение, вызываемое стрептококками; является одним из распространенных и заразных недугов.
Наиболее вероятно передать болезнь другим людям на момент времени, когда человек еще сам не предполагает, что болеет. Инкубационный период проходит в считанное время. Взрослый человек живет обычной жизнью и, сам того не подозревая, заражает окружающих, а ребенок в то время распространяет болезнь в детских организациях.
После диагностирования стрептодермии ребенок на время болезни не ходит в школу или детский сад, а взрослый вполне может воспользоваться больничным. После проявления первых признаков заболевание легко передается, поэтому с легкостью заболевают окружающие и контактирующие с больным люди.
Вопрос о том, заразна или нет стрептококковая инфекция, спорный. Но как показали исследования, наиболее часто заболевание развивается у раков (знак зодиака), причины данного феномена до сих пор не могут объяснить ученые и врачи. Микроорганизмы, порождающие недуг, присутствуют на эпидермисе человека, а уже непосредственной причиной стрептодермии служит низкий иммунитет и повреждения кожи, сквозь них бактерии и проникают внутрь.
Предотвращение распространения заражения стрептодермией
Не нужно быть уверенным в здоровье окружающих – в случае обнаружения у вашего ребенка стрептодермии, чтобы исключить заражение других детей, лучше подержать его дома до момента выздоровления. Дети более подвержены этому заболеванию – болезнь и сама по себе слишком заразна, а не совсем окрепший детский иммунитет не способен противостоять патогенным микробам. Исключено ребенку на всем протяжении лечения посещать бассейн, баню, потому что вода — прекрасный распространитель заболевания по всему периметру кожи.
Подводя итог, можно с уверенностью дать ответ на вопрос, заразна ли стрептодермия? Да, заразна.
Как правило, бактериальные инфекции — это «болезни немытых рук», и яркий тому пример: наиболее подверженным этому недугу является человек, не соблюдающий правила гигиены. Для того, чтобы не заразиться, достаточно соблюдать элементарные правила гигиены. Следует объяснить ребенку, что нужно мыть руки перед приемом пищи, соблюдение этого требования поможет предохранить от многих болезней. Также наблюдайте за изменениями кожи, и при любом мелком нарушении целостности следует обработать участок антисептиком, спиртом.
Другие интересные случаи
Причины и патогенез стрептодермии
Стрептодермия — болезнь, с которой сталкивался почти каждый из нас, хотя не все подозревали о ней. Причины и патогенез стрептодермии во многом схожи с этиологией и механизмом развития других инфекционных заболеваний, но все же имеют свои особенности. Не может не настораживать высокая распространенность инфекции. [1], [2] Принадлежащая к категории кожных заболеваний, данная патология имеет большое разнообразие проявлений и далеко не безобидна, чаще всего поражая детей и людей со слабым иммунитетом.
Это инфекция?
Сколько из нас, обнаружив рану в носу или раздражение в уголках губ, в народе называемое «задёй», подозревают инфекционное заболевание? Собственно, это могут быть проявления стрептодермии — заболевания, вызываемого кокковой микрофлорой, в которую входят стрептококк, пневмококковый стафилококк и некоторые другие представители бактериальной микрофлоры, обитающей рядом с нами. При этом контакт с бактериями может быть настолько тесным и долгим, что возникает вопрос, как этот человек так долго остается здоровым.,
Рассматривая причины и патогенез стрептодермии, мы сталкиваемся с тем, что хотя кокковая микрофлора имеет довольно большое разнообразие, эта патология, как и любое другое инфекционное заболевание, имеет свои характерные возбудители. Считается, что симптомы стрептодермии возникают под влиянием стрептококков, поражая преимущественно кожу, с которой и связано название болезни.
Стрептококки — это глобулярные бактерии, история которых насчитывает более одного тысячелетия.Как и другие микроскопические организмы, они существовали еще до появления растений, животных и людей. Неудивительно, что за долгое время своего развития бактерии научились хорошо приспосабливаться к различным условиям окружающей среды и сохранять свой внешний вид даже в условиях активной борьбы с ними людей.
Стрептококки считаются «коренными» обитателями нашей кожи и слизистых оболочек, то есть они пока сосуществуют с нами, не напоминая о себе.По этой причине их относят к условно-патогенной микрофлоре, представители которой провоцируют заболевания только при определенных условиях, а именно при ослаблении защитных сил организма, что позволяет микробам активно развиваться и проникать в более глубокие слои кожи и слизистых оболочек.
Следует понимать, что стрептококки — это родовое название для различных типов и штаммов бактерий, сходных по структуре. Однако их действие может существенно различаться.Некоторые виды стрептококков не несут опасности, мирно сосуществуя с человеком на протяжении всей его жизни. Другие могут даже быть полезны для поддержания нормальной микрофлоры организма. Но есть такие, с которыми связано большинство инфекционных заболеваний (и не только кожи).
Эти скрытые паразиты включают бета-гемолитический стрептококк группы А (Streptococcus pyogenes), который способен разрушать красные кровяные тельца (эритроциты) и принадлежит к гноеродным бактериям наряду с золотистым стафилококком.Именно гнойный стрептококк считается основным возбудителем стрептодермии и других инфекционных патологий, характеризующихся довольно тяжелым течением (тонзиллит, скарлатина, эндокардит, гломерулонефрит и др.).
Но в чем особенность этого паразита и как он влияет на ткани организма, вызывая их разрушение? Изучая патогенез стрептодермии и других заболеваний, виновником которых становится Streptococcus pyogenes, ученые обнаружили, что бета-гемолитический стрептококк — это бактерия, которая за время своего существования выделяет несколько ядов и токсинов, опасных для человеческого организма.К ним относятся специфический яд стрептолизин, способный разрушать эритроциты, а также особый фермент лейкоцидин, разрушающий клетки иммунной системы. [3]
Кроме того, Streptococcus pyogenes синтезирует ферменты стрептокиназу, гиалуронидазу, амилазу, протеиназу, которые помогают поддерживать активность микроорганизма и разрушать здоровые ткани на пути инфекции. [4]
Борьба с таким нарушителем здоровья ведется только с помощью противомикробных препаратов (антисептиков и антибиотиков).Но устойчивые к радиоактивному излучению, Streptococcus группы A также постепенно учатся сопротивляться антимикробным препаратам. Польза от штаммов гноеродного стрептококка с устойчивостью к антибиотикам намного меньше, чем у стафилококков и пневмококков.
Факторы риска стрептодермии
Кожные инфекции — одна из самых многочисленных групп кожных патологий. Это связано с большим количеством их возбудителей (бактерий, вирусов, грибов, простейших), проникающих в верхние слои кожи извне или обитающих на поверхности кожи, приобретая патогенный эффект только при активном размножении, что характерно кокковой микрофлоры.
Обычно иммунитет человека тормозит активное размножение кокков, и некоторые малоактивные особи не представляют особой опасности. Но есть определенная часть микроорганизмов, способных ослабить защитные силы организма. Это характерно и для гемолитического стрептококка, который считается виновником стрептодермии и других инфекционных патологий. Оказывается, даже хороший иммунитет не всегда помогает избежать развития болезни, хотя значительно снижает ее вероятность.
Рассмотрение причин и патогенеза стрептодермии позволяет определить факторы риска, которые делают одних людей более восприимчивыми к воздействию инфекции, в то время как другие не испытывают проблем от соседства с микробами:
- Одной из основных и наиболее частых причин стрептодермии является наличие на поверхности кожи небольших или крупных образований, которые нарушают естественный защитный барьер и позволяют микробам проникать в организм.
- Вторая причина — недостаточная гигиена кожи и слизистых оболочек, ведь нарушение целостности кожных покровов еще не является гарантом инфицирования раны.Но с другой стороны, чрезмерная гигиена может сыграть злую шутку, нарушив pH кожи и тем самым снизив ее защиту от микроорганизмов.
- Хотя стрептококки научились несколько снижать местный иммунитет, у них все же меньше шансов на беспрепятственное размножение при скоординированной работе иммунной системы, а слабый общий иммунитет вряд ли сдержит этот процесс.
- Неадекватная работа иммунной системы вызывает у человека аллергию.Если последнее имеет вид (сыпь и зуд на коже), есть риск поцарапать ткань с нарушением целостности кожных покровов. Но микроскопические организмы способны проникать даже в самые маленькие ранки, невидимые невооруженным глазом. [5]
Но остановимся на иммунной системе, поскольку она является основным защитником от всевозможных инфекций, и рассмотрим, какие факторы могут сделать ее работу недостаточной для выполнения основной функции:
- Как известно, самый большой удар по иммунной системе наносят хронические заболевания, регулярно ослабляющие наш организм.Вот почему у людей с длительными заболеваниями выше риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее подвержены инфицированию те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых образуются ранки на коже (например, сахарный диабет). При этом стрептодермия, протекающая на фоне таких заболеваний, также будет хронической.
- Полноценная сбалансированная диета, оптимально распределенная по времени, чтобы организм регулярно получал необходимые питательные вещества для поддержки работы всех систем, включая иммунную систему, снижает риск инфекционных заболеваний.Если питание нерегулярное, обедненное витаминами и микроэлементами, не нужно рассчитывать на сильный иммунитет, а значит, повышается риск заражения.
- Разные интоксикации ослабляют не только нервную систему, но и другие системы организма, которые она контролирует. Неудивительно, что после отравления заметно ослабляется иммунитет и человек легко может подхватить инфекцию.
- Особое внимание следует уделять нашему психическому здоровью.То, что стрессовые факторы отрицательно сказываются на работе иммунной системы, известно многим. Но не все знают, что частое нервное перенапряжение также может вызывать внешние реакции, так называемые аутоиммунные заболевания кожи (например, псориаз или экзему), при которых нарушается барьерная функция кожи, что дает инфекции широкий простор для развития.
- Возможно снижение иммунитета в период респираторных инфекционных заболеваний. Особо опасными в этом плане считаются вирусные инфекции, сильно ослабляющие иммунную систему.Если во время и после болезни не принять мер по ее восстановлению после контакта с больным стрептодермией, кожные проявления болезни можно увидеть уже через несколько дней.
Более того, стрептодермию можно незаметно заработать во время болезни. Например, обычным явлением считается стрептодермия после ветряной оспы, острого вирусного заболевания с множественными высыпаниями по всему телу, которым большинство людей болеет в раннем детстве.
Язвы и язвочки, образующиеся на месте папул и пузырьков, являются простым способом проникновения инфекции, и, поскольку они появляются в большом количестве, коренным жителям кожи и слизистых оболочек не стоит проникать в их глубину в организме в в нескольких местах, тем самым проявляя развитие тяжелой формы болезни.При этом уже может стихнуть ветрянка (высыпания появляются в течение 2-9 дней), при этом неожиданно появляются первые симптомы стрептодермии.
Дефицит витаминов (авитаминоз), гельминтозное заражение, воздействие негативных факторов окружающей среды (радиация, химические и термические повреждения, высушивающее воздействие ветра на кожу) вместе с вышеперечисленными факторами влияют на защитные свойства нашего организма и могут рассматриваться как риск факторы стрептодермии. Таким образом, спастись от болезни можно только при одновременном выполнении обоих основных условий:
- профилактика острых и хронических заболеваний,
- укрепление иммунитета, что способствует правильному питанию и активному образу жизни без вредных привычек,
- гигиена кожи.
Правда, такие меры профилактики более актуальны для взрослых и подростков, чем для малышей, иммунная система которых еще находится в стадии формирования, поэтому самостоятельно справиться с инфекцией не может.
Кто чаще всего болеет?
Причины и патогенез стрептодермии помогают понять, кто из людей находится в группе риска. Несмотря на то, что статистика утверждает о наличии стрептококков на коже и слизистых оболочках почти 100% населения нашей планеты, заболевание вообще не развивается.
Чаще всего стрептодермия диагностируется у детей дошкольного возраста в связи с недостаточным иммунитетом и особенностями кожи ребенка. Детская кожа нежная и тонкая, поэтому на ней очень легко образуются всевозможные микроповреждения. А если учесть, что барьерная функция кожи у ребенка еще слабая, риск стрептодермии, как одной из инфекций, будет особенно высоким.
Кроме того, маленькие дети не всегда тщательно соблюдают гигиену рук и лица, не говоря уже о других участках кожи.Те, кто еще не может позаботиться о себе, зависят от своих родителей, а мамы и папы часто стремятся навредить своим детям, которые нарушили рН кожи и не сформировали сильную иммунную систему, в погоне за чрезмерной чистотой и бесплодие.
Женщины тоже подвержены риску, потому что их кожа более нежная, чем у мужчин. Это вызывает частое повреждение кожи, и стрептококку ничего не стоит попасть в организм через раны. Риск заражения у взрослых женщин и девочек повышается во время беременности, когда в организме будущей мамы происходят гормональные изменения, и защита организма ослабевает.
Не стоит расслабляться и мужчинам, чья профессиональная деятельность или увлечения связаны с большим риском травм кожи, особенно рук, где всегда достаточно бактерий.
Укусы животных и насекомых, царапины, потница и опрелости, раны, царапины и ожоги, трещины, образующиеся на чрезмерно сухой коже, способствуют проникновению инфекции в организм и повышают риск стрептодермии независимо от пола и возраста.
Понятно, что высок риск заражения у людей с иммунодефицитом, хроническим бери-бери, хроническими заболеваниями, кожными заболеваниями любого характера, особенно в период обострения и появления внешних симптомов.
Стрептодермия заразна или нет?
Инфекционных болезней сегодня очень много, и большинство из них считаются опасными для окружающих. Неудивительно, что, услышав о такой инфекции, как стрептодермия, у нас возникнет закономерный вопрос о том, передается ли болезнь от человека к человеку и каковы пути заражения?
Говоря о патогенезе и причинах стрептодермии, мы упоминали, что стрептококк — это бактерия, которая обитает на поверхности кожи и слизистых оболочек человека, а значит, ей не стоит менять хозяина, переместившись на тело человека. другой человек.У пациента бактерии на коже больше не в одном количестве, поэтому при контакте с другим человеком или объектом они могут оставаться на коже и поверхностях большими группами, готовыми к действию в соответствующих условиях.
Учитывая микроскопические размеры паразитов, мы не можем этого увидеть, но необходимо только прикоснуться к этому скоплению поврежденной кожи, поскольку бактерии используют возможность паразитировать в условиях человеческого тела, подходящих для их жизни и размножения.
Говоря о путях заражения Streptococcus pyogenes, следует отметить, что в большинстве случаев речь идет о контактном пути передачи, а это означает, что не только кожа пациента, но и постельное белье, игрушки, одежда, т.е. предметы обихода, с которыми контактировал пациент. Этим объясняется высокая распространенность инфекции в детских коллективах (детские сады, ясли).
Воздушно-капельный путь, при котором инфекция может оседать на слизистых оболочках носа и рта (особенно в уголках губ), также не исключен, но такие случаи встречаются реже.
Кто представляет опасность для окружающих? Во-первых, пациенты непосредственно со стрептодермией, поскольку их кожа является рассадником инфекции, особенно в области локальных поражений. Во-вторых, источником стрептококковой инфекции можно считать пациентов с респираторными инфекциями, например, боль в горле, часто вызываемую Streptococcus pyogenes. Аналогичная ситуация наблюдается со скарлатиной, которая также является серьезным заразным заболеванием. [6]
Источником заражения можно считать не только тех людей, у которых есть кожные проявления стрептодермии, а также тех, кто заразился, но еще не знает о своем заболевании.Человек может считаться заразным с момента заражения, а первые симптомы могут появиться только через 7-10 дней. В то же время у людей, которые однажды переболели стрептококковой инфекцией, может развиться иммунитет к ней, и если они заразятся снова, они станут бессимптомными носителями инфекции. [7], [8]
То же самое касается людей с сильным иммунитетом и отсутствием повреждений кожи. При контакте с больным человеком они могут стать переносчиками инфекции и представлять опасность для окружающих, чей иммунитет не так силен, например, людей из группы риска.
Любой дерматолог скажет, что стрептодермия, хотя и вызывается условно-патогенной микрофлорой, является очень заразным заболеванием. А учитывая, что сильный иммунитет для многих — это скорее мечта, чем реальность, остается большой риск заражения, если пациент не изолирован. И тут начинаются проблемы, ведь от начала заражения до появления первых признаков заболевания обычно проходит около недели, значит, в этот период носитель мог заразить других людей, у которых также не будет симптомов в течение 7-9 дней.
По этой причине в больших детских коллективах при обнаружении стрептодермии назначают карантин, который длится около 10 дней. В этот период у всех инфицированных уже есть симптомы заболевания, а дети не посещают учебные заведения и бассейн до полного выздоровления. Желательно ограничить пребывание пациента, а также тех, кто за ним ухаживает, в любых общественных местах, чтобы не способствовать распространению инфекции.
Сколько стрептодермий заразны? Исходя из того, что инфекция имеет внешние проявления, имея возможность передачи контактным и бытовым контактом, врачи считают, что человек остается заразным с момента заражения до исчезновения характерных признаков заболевания (во время лечения симптомы уйдет через 3-14 дней).Исчезновение внешних симптомов говорит о купировании инфекции, т.е. о заметном снижении ее активности и гибели большинства микробных частиц. Выжившие неактивные особи остаются относительно безопасными обитателями кожи и слизистых оболочек и не несут опасности для окружающих.
Но мы уже отмечали, что у людей со слабым иммунитетом и хроническими заболеваниями стрептодермия может длиться длительно с периодами ремиссии и обострения болезни. При латентном течении такие пациенты считаются незаразными, но при появлении острых симптомов они снова становятся опасными для окружающих.Такой человек становится постоянным источником инфекции для близких.
Изучив патогенез и причины стрептодермии, можно сделать вывод, что даже обычные условно-патогенные микроорганизмы, которые нам знакомы, наши близкие и, казалось бы, вполне безопасные «соседи» при определенных условиях могут оказаться злейшими врагами, способными вызвать более или менее серьезные нарушения. здоровья человека. Человечество пока не знает способов мирного сосуществования с бактериями, кроме поддержания стойкого иммунитета, не позволяющего микробам размножаться на поверхности и внутри тела.Итак, еще не время расслабляться и перестать следить за своим здоровьем.
.Стрептодермия у детей: причины и симптомы
Инкубационный период стрептодермии у детей определяется многими факторами. В среднем это от 1 до 10 дней. Так, если иммунная система и естественная сопротивляемость организма в норме или на высоком уровне, болезнь может развиться через 7-10 дней, а то и больше после контакта с человеком, больным стрептодермией.
Часто встречаются случаи, когда иммунная система подавляет инфекцию, не позволяя ей развиваться. В таких случаях болезнь вообще не развивается.При слабом иммунитете, высокой восприимчивости болезнь может развиваться намного быстрее. Известны случаи, когда инкубационный период стрептодермии у часто болеющих детей составлял 1-2 дня (заболевание развивалось быстро, практически мгновенно после контакта с инфекцией).
Основной симптом — развитие гнойно-воспалительного процесса на поверхности кожи. Сначала это может быть легкое покраснение, раздражение, которое постепенно перерастает в мокнущий красный (воспаленный) участок. Прикасаться к этой области невозможно из-за повышенной боли.Часто процесс сопровождается повышением температуры тела, развитием местной реакции в виде зуда, покраснения, образования абсцесса или уплотнения. Могут образовываться отдельные пузыри, заполненные гнойным содержимым (включая бактерии, омертвевшие клетки кожи, лейкоциты и лимфоциты, другие клетки крови, которые мигрировали в очаг воспаления).
В более запущенной форме (хронической) развиваются в виде влажных незаживающих язв, которые характеризуются усилением боли.Склонность к кровотечениям, длительное незаживление, прогрессирующий рост. В очаги воспаления могут вовлекаться все новые и новые кожные покровы. Часто язвы сливаются друг с другом. На дне язвы наблюдаются гнойно-некротические участки, заполненные гнойными массами. По бокам образовались участки грануляции. Как правило, такие язвы возвышаются над поверхностью здоровой кожи, есть признаки инфильтрации.
Первые признаки возникновения стрептодермии у детей
Если ребенок контактировал с инфекционным больным, в инкубационный период у него может развиться стрептодермия.Поэтому обязательно поинтересуйтесь, как начинается стрептодермия у детей. За первыми признаками нужно внимательно следить, ведь именно от того, насколько рано они будут обнаружены, зависит успех дальнейшего лечения заболевания. Не секрет, что успех любого лечения зависит от своевременно начатого лечения.
Если ребенок контактировал с больным, нужно относиться к нему гораздо внимательнее. Необходимо ежедневно обследовать организм на предмет появления первых признаков поражения кожи бактериальной инфекцией.Итак, стрептококк, как правило, в основном поражает поверхностные слои, поэтому первые реакции коснутся поверхностных слоев. Во-первых, это покраснение, которое может сильно чесаться, а может и нет. Но позже он перерастает в небольшой фурункул или язвочку. [14]
Образуется гной, усиливается серозная экссудативная реакция. Область вокруг пораженного участка уплотняется, воспаляется и болезненна. Часто развивается сильная опухоль. На поверхности может образоваться дряблый пузырь (конфликт). Разрыв этого пузыря, как правило, влечет за собой образование новых очагов воспалительного процесса.
Температура при стрептодермии у детей
У детей со стрептодермией может повыситься температура, поскольку стрептодермия — инфекционное заболевание, вызываемое бактериальной микрофлорой. Температура до 37,2 (субфебрильная температура) обычно свидетельствует о наличии в организме инфекции, а также о том, что в организме задействованы все ресурсы для борьбы с инфекцией. Это указывает на то, что иммунная система, система неспецифической резистентности, находится в активном состоянии и обеспечивает надежную защиту от прогрессирования инфекции.В некоторых случаях субфебрильная температура может быть признаком регенеративных процессов в организме. Как правило, при такой температуре предпринимать какие-либо действия не нужно, но нужно внимательно следить за ребенком и следить за температурным графиком — измерять температуру не реже 2 раз в день, одновременно, и записывать показатели в специальный температурный лист. Это может быть очень информативно и полезно для лечащего врача, позволит отслеживать состояние ребенка в динамике. Но это не исключает необходимости консультации с врачом.[15]
Если температура поднимается выше 37,2 (фебрильная температура) — обычно это повод для беспокойства. Это означает, что организм находится в напряженном состоянии, и ему не хватает ресурсов для борьбы с инфекцией. В этом случае необходимо в качестве симптоматической терапии дать ребенку жаропонижающее. Лучше давать простые средства, в которых есть действующие вещества — анальгин, аспирин, парацетамол. Детские смеси, суспензии и другие жаропонижающие препараты для детей лучше всего исключить, так как они могут вызвать дополнительные нежелательные реакции, попадая в напряженный организм, а это, в свою очередь, может усугубить состояние, провоцируя прогрессирование и распространение стрептодермии.
Если температура у ребенка поднимается выше 38 градусов, необходимо срочно принять меры по снижению температуры. Подойдет любое жаропонижающее средство. Также их можно сочетать с классическими противовоспалительными препаратами. Не рекомендуется позволять ребенку повышать температуру выше 38 градусов, потому что выше этой температуры ребенок, в отличие от взрослого, уже начинает денатурировать белки крови. Также стоит отметить, что при температуре выше 38 градусов, отягощенных бактериальной инфекцией, может потребоваться неотложная медицинская помощь.При ухудшении состояния ребенка откладывать вызов службы экстренной помощи невозможно. Если в течение 3 дней температура не снижается, может потребоваться госпитализация. О случаях любого, даже небольшого повышения температуры у детей на фоне стрептодермии, следует немедленно сообщать врачу.
Стрептодермия у грудного ребенка
Появление признаков стрептодермии у грудничка довольно опасно, так как стрептодермия — это бактериальное заболевание. У грудного ребенка естественный микробиоценоз еще не сформирован.У грудных детей полностью отсутствует колонизационная резистентность слизистых оболочек и кожи, также не формируется иммунитет. До трех лет микрофлора и иммунитет ребенка идентичны иммунитету и микрофлоре матери. Собственной микрофлоры пока нет, она находится в стадии формирования, поэтому организм наиболее уязвим и подвержен любому типу инфекции, в том числе стрептококковой. [16]
Характерной чертой стрептодермии у младенцев является то, что она протекает тяжело, часто сопровождается лихорадкой, и быстро прогрессирует, охватывая все новые и новые участки кожи.В некоторых случаях стрептококковая инфекция также может поражать слизистые оболочки. Довольно часто присоединяется грибковая инфекция, которая усугубляет ситуацию и ухудшает состояние ребенка. Стрептодермия у ребенка может вызвать дисбактериоз кишечника как осложнение, которое приводит к серьезным нарушениям пищеварения, стула. Заболевание характеризуется склонностью к хронизации и рецидивирующим течением.
При появлении первых признаков заболевания необходимо как можно скорее обратиться к врачу и с первых дней провести соответствующее лечение.При появлении осложнений или прогрессирования заболевания может потребоваться госпитализация. Самолечением заниматься нельзя, все назначения должен делать только врач.
.эта болезнь заразна или нет?
Кожные инфекции часто причиняют людям много страданий — зуд, жжение, воспаление сопровождают почти все эти недуги. Что ж, если их проявления видны окружающим, больной часто становится почти изгоем. Даже если это такое распространенное заболевание, как стрептодермия. Это заразно? Или причины этого заболевания в другом?
Болезнь
Для начала выясним, что это такое -стрептодермия? «Это болезнь инвазивна или нет?» — вопрос в следующем.Итак, из названия понятно, что возбудителем данной инфекции является микроб, например стрептококк.
Характеризуется поверхностным повреждением эпидермиса, в результате чего на коже образуются абсцессы или пузырьки, заполненные жидкостью. Заболевание относится к инфекционным, а значит, оно, скорее всего, заразное. Однако необходимо знать особенности развития этого заболевания.
Стрептодермия: заразно это заболевание или нет?
Во-первых, это заболевание поражает в основном молодых людей.В Европе им страдает каждый пятый ребенок. Есть ли стрептодермия у детей? Скорее да, потому что сам по себе его возбудитель относится к представителям условно-патогенной микрофлоры, то есть реагирует на состояние иммунитета. У детей он более шаткий, а это значит, что они рискуют намного быстрее, чем взрослые.
Кроме того, следует различать виды стрептодермии, и бывает она в двух формах. Первый — буллезное импетиго, при котором образуются пузыри. Вторая форма называется туманной, при этом образуются пустулы, после которых остаются коричневатые корочки.Типы
Также первичная и вторичная стрептодермия. Является ли одна из этих форм инвазивной или нет? В случае первичной стрептодермии следует предположить, что да. Возникает из-за порезов, травм, ссадин на коже и может передаваться от человека к человеку. Именно эта форма чаще всего заражает детей, ведь заразить игры в играх очень легко. Другое дело — вторичная стрептодермия. Независимо от того, заразна эта форма или нет, можно объяснить ее этиологию. Дело в том, что такое воспаление с участием стрептококковых микробов возникает в результате развития другого заболевания.Это может быть следствием атопической экземы — еще одного распространенного кожного заболевания.
Консультация
Следует отметить, что специального лечения стрептодермии не требуется. Это может легко пройти само по себе в течение нескольких недель. Однако в случае тяжелого течения болезни, если кожа нездорова, а пузырьки достаточно широко распространены, чтобы вызывать зуд и дискомфорт, могут быть приняты некоторые меры для облегчения состояния пациента.
Для этого используются дезинфицирующие лосьоны и мази (без антибиотиков), которые призваны снимать воспаление на коже.Кроме того, в последние годы для лечения широко используется ретапамулин. Это антибиотик, который на сегодняшний день является практически единственным эффективным средством терапии стрептодермии.
.Стрептококковая инфекция горла заразна? Лечение, 7 советов по профилактике и многое другое
Стрептококковая ангина — это инфекция горла и миндалин. Это вызвано бактериями группы A Streptococcus (GAS).
Это очень заразная бактериальная инфекция, из-за которой в горле может сильно болеть и чесаться.
Прочтите, чтобы узнать больше о том, как распространяется стрептококковая ангина, как долго она заразна и что вы можете сделать, чтобы снизить риск этого заболевания.
ГАЗОВЫЕ бактерии могут передаваться от человека к человеку при контакте с респираторными каплями от человека, страдающего ангины.Эти капли могут распространяться при кашле или чихании человека с ангины.
Если вы подвергнетесь воздействию этих капель, а затем коснетесь своего рта, носа или глаз, вы можете заразиться стрептококковой ангиой. Вы также можете заразиться, если:
- делитесь едой или напитком с кем-то, у кого стрептококковая ангина
- контактировали с зараженным предметом, например, краном или дверной ручкой
Если вы были инфицированы стрептококком , для развития симптомов может потребоваться от двух до пяти дней.
Если вы подверглись воздействию бактерий, вы можете заразиться за несколько дней до появления симптомов.
Если вы лечитесь антибиотиками, вы останетесь заразным, пока не будете принимать антибиотики в течение как минимум 24 часов. Если вы не обратитесь за лечением, вы останетесь заразным в течение 2–3 недель после заражения инфекцией.
Стрептококковая ангина чаще всего встречается у детей школьного возраста. По данным Центров по контролю и профилактике заболеваний (CDC), до 30 процентов детей, страдающих ангиной, страдают стрептококковой ангиной.Только 10 процентов взрослых, страдающих ангиной, страдают фарингитом.
Взрослые, которые часто встречаются с детьми школьного возраста, имеют более высокий риск заболеть стрептококковой ангиной. Поскольку стрептококковая ангина очень заразна, пребывание в людных местах, таких как школы или детские сады, может увеличить риск заболевания.
Заболеть стрептококком можно в любое время года, но, как правило, он чаще встречается поздней осенью или ранней весной.
Повторяющиеся инфекции
Даже если у вас раньше была ангина, вы можете снова заболеть.У некоторых детей рецидивирующий стрептококк в горле возникает несколько раз в год.
В случае повторяющихся инфекций врач может порекомендовать удаление миндалин, чтобы снизить частоту инфекций, вызванных стрептококками. Эта процедура называется тонзиллэктомией. Однако даже после удаления миндалин вы можете заболеть стрептококком.
Симптомы ангины включают:
У людей, страдающих ангины, также может развиться сыпь, называемая скарлатиной.Сыпь вызвана токсином, вырабатываемым бактериями ГАЗ. Скарлатина обычно протекает в легкой форме. Тем не менее, его необходимо лечить антибиотиками, чтобы предотвратить такие осложнения, как ревматическая лихорадка или повреждение почек.
Если вы подозреваете, что у вас ангина, вам следует обратиться к врачу, чтобы пройти обследование и начать лечение. Пенициллин или амоксициллин обычно используются для лечения ангины. Если у вас аллергия на пенициллин, можно использовать другие антибиотики.
Антибиотики могут помочь вам быстрее почувствовать себя лучше.Они также могут сократить время, в течение которого вы заразны.
Большинство людей перестают быть заразными после того, как они принимают антибиотики в течение как минимум 24 часов. Тем не менее, обязательно завершите весь курс антибиотиков (если ваш врач не скажет вам иначе).
В дополнение к антибиотикам ваш врач может порекомендовать безрецептурные (OTC) лекарства, такие как ибупрофен (Адвил, Мотрин) или ацетаминофен (Тайленол), чтобы облегчить ваши симптомы.
Если вы получаете лечение антибиотиками от ангины, ваше заболевание может длиться не более одного-трех дней.
Если не лечить, выздоровление займет больше времени, а риск развития осложнений возрастет. Кроме того, без лечения вы все равно можете быть заразным в течение нескольких недель, даже после того, как перестанете чувствовать себя больным.
Следуйте этим советам, чтобы предотвратить распространение ангины:
- Тщательно и регулярно мойте руки. Обязательно используйте дезинфицирующее средство для рук на спиртовой основе или мыло и теплую воду.
- Очистите поверхности в вашем доме, если у вас или у кого-то в вашем доме фарингит.Бактерии могут непродолжительное время существовать на предметах домашнего обихода, таких как дверные ручки и столешницы.
- Если вы живете с кем-то, страдающим стрептококковой ангиной, или ухаживаете за ним, обязательно часто мойте руки. Также не прикасайтесь к лицу, носу и рту.
- Избегайте контакта с людьми, у которых ангина, до тех пор, пока они не будут принимать антибиотики в течение как минимум 24 часов.
- Не делитесь едой, напитками или столовыми приборами с другими. Кроме того, избегайте совместного использования личных вещей, например зубных щеток.
- Если у вас стрептококк, обязательно прикрывайте рот, когда кашляете или чихаете. Носите с собой одноразовые салфетки. Если у вас нет салфетки, чихайте на сгиб локтя, а не в руку.
- Если у вас ангина, имейте в виду, что вы заразны, пока у вас есть симптомы, и вам следует не ходить на работу или учебу дома. После того, как вы начнете принимать антибиотики, вам следует оставаться дома, пока вы не будете принимать их не менее 24 часов.