Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
03 декабря 2019
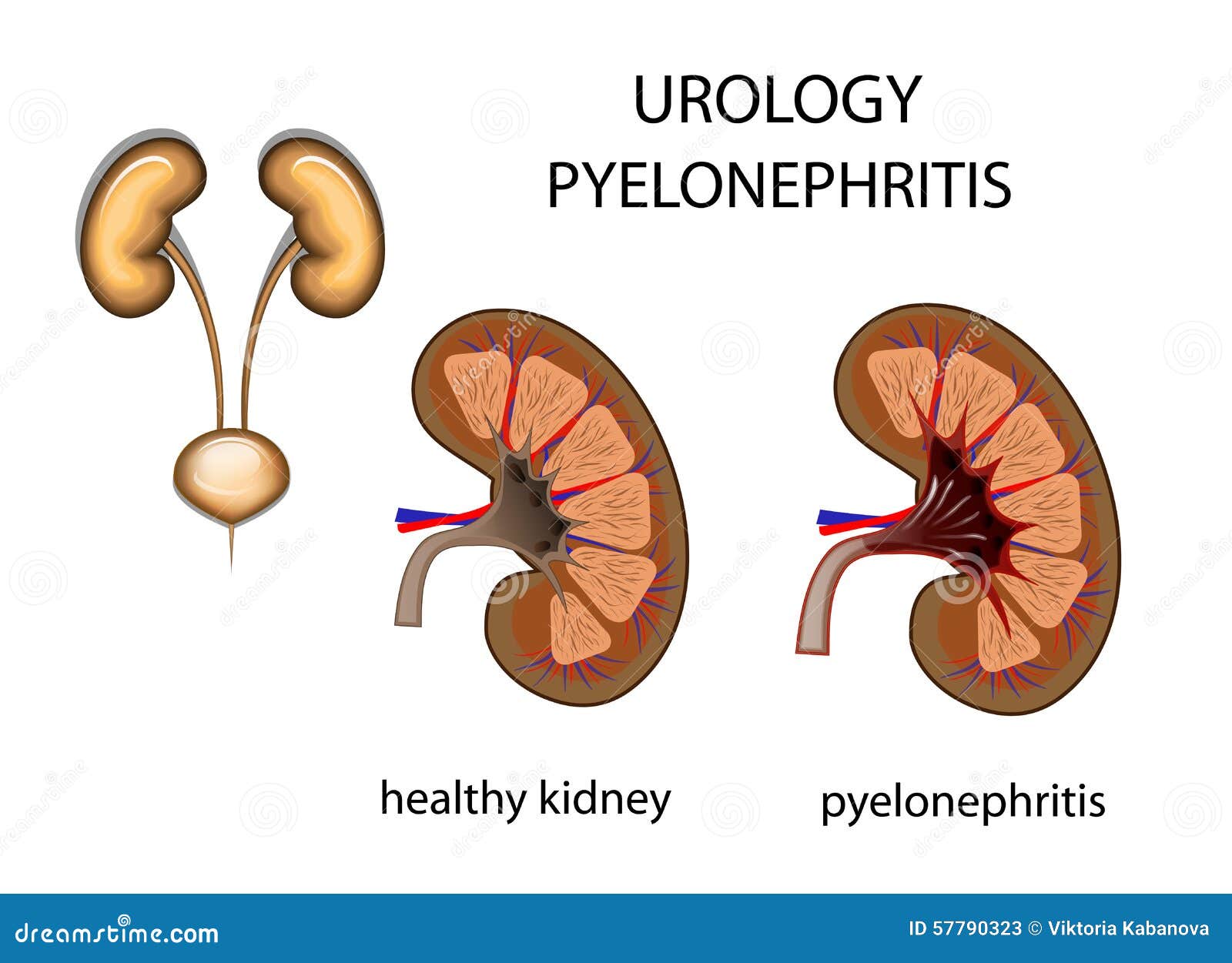
Журнал «Здоровье семьи»Пиелонефрит – это воспалительный процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с греческого «пиелос» – лоханка, «нефрос» – почка). Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения пиелонефрита у беременных:
Механическая причина: связана с характерной чертой беременности – ростом
матки. По мере увеличения матки меняется и соотношение всех внутренних органов
брюшной полости; матка начинает теснить
и кишечник, и диафрагму, и другие органы.
Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие
мочу от почек к мочевому пузырю.

- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е.
лабораторной диагностики) до начала антибактериальной терапии.
Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным
и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей
(расширение чашечно-лоханной системы),
то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в
мочевых путях до родов, во время родов и
после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока.
Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток).



- Если его не лечить!
Последствия пущенного на самотёк или
плохо вылеченного пиелонефрита известны. Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.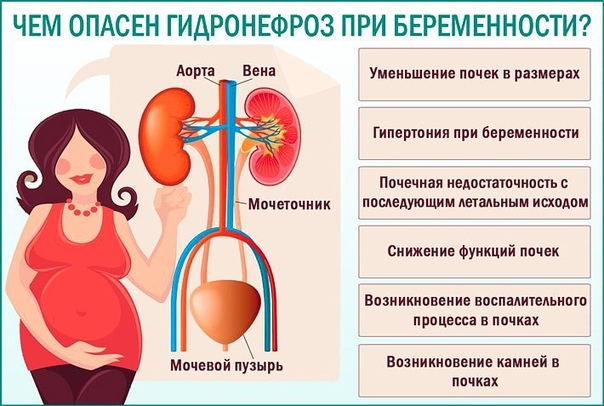 Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Поделиться в соц.сетях
Беременность и заболевания почек – Академический медицинский центр (AMC)
Заболевания почек и мочевыводящих путей у беременных занимают второе место по распространенности после сердечно-сосудистых патологий. Во время беременности в организме женщины происходит ряд физиологических изменений, из-за которых увеличивается нагрузка на все органы и системы, в том числе почки и мочевой пузырь. При увеличении размера матки происходит сдавливание мочеточников и затрудняется отток мочи из почек. Все это повышает вероятность распространения бактерий и развития заболевания. Чаще всего осложнения возникают, когда в организме женщины были инфекции или воспалительные заболевания, не вылеченные до наступления беременности.
Осложнения со стороны почек во время беременности может нести опасность как для женщины, так и для плода. В некоторых случаях перенесенные ранее или хронические заболевания почек могут быть противопоказанием к беременности.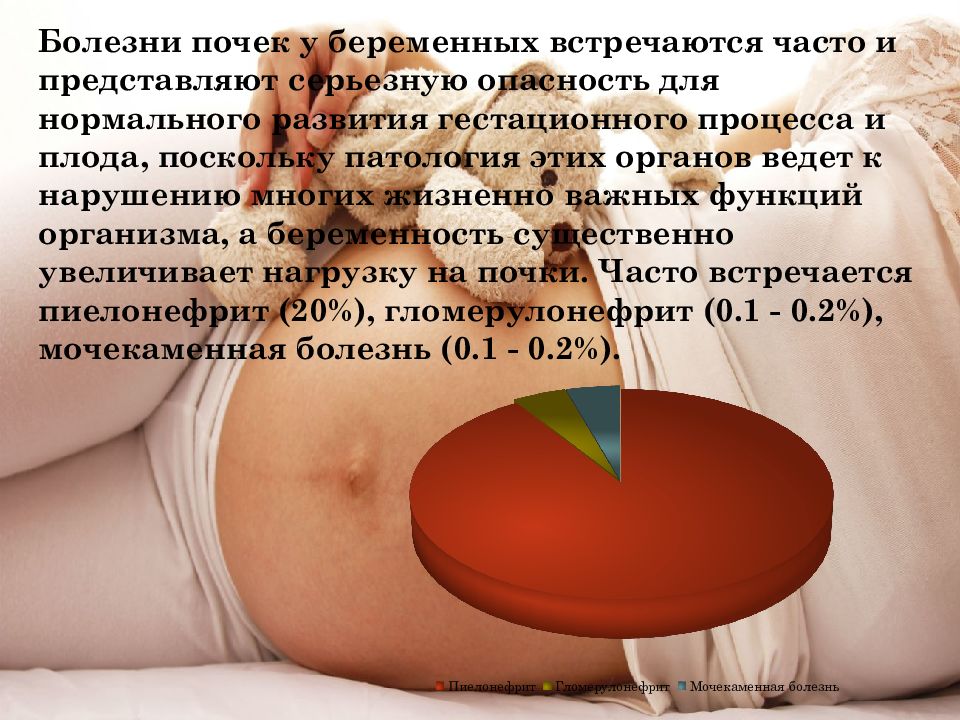 Как подготовиться к беременности, если были заболевания почек, и какие осложнения могут развиться у здоровой женщины, рассказал врач высшей категории, уролог Академического Медицинского Центра Сергей Андреевич Грушко.
Как подготовиться к беременности, если были заболевания почек, и какие осложнения могут развиться у здоровой женщины, рассказал врач высшей категории, уролог Академического Медицинского Центра Сергей Андреевич Грушко.
Сергей Андреевич, скажите, как подготовиться к беременности женщине, перенесшей заболевания почек?
— Все женщины, которые перенесли пиелонефрит, находятся на диспансерном учете. Перед беременностью они должны пройти все необходимые обследования, и после получения их результатов решить с врачом, готова ли сейчас женщина вынашивать беременность. Если есть какие-то воспалительные процессы в организме, их обязательно нужно пролечить. Во второй половине беременности, как правило, нарушается отток мочи из почек, особенно из правой. Если еще до беременности у женщины была инфекция, в этот момент может развиться обструктивный пиелонефрит. Это, как правило, заканчивается стентированием почки или проведением перкутанной нефростомии. В тяжелых случаях может возникнуть риск прерывания беременности.
В каких случаях беременность может быть противопоказана?
— Беременность противопоказана при хронических пиелонефритах, которые сопровождаются почечной недостаточностью.
Какова вероятность развития осложнений со стороны почек у здоровой женщины?
— Всем женщинам рекомендуется готовиться к беременности, так как во время вынашивания плода на организм возлагается двойная нагрузка. Наличие инфекций в организме или аномалий развития почек на фоне беременности может приводить к развитию пиелонефрита и других осложнений.
Наиболее часто у беременных развивается цистит, пиелонефрит или бессимптомная бактериурия. Если цистит имеет ярко выраженные симптомы, и женщина не может пропустить начало заболевания, то другие патологии на ранних стадиях можно выявить только с помощью лабораторной диагностики. Именно поэтому во время беременности женщина должна регулярно сдавать общий анализ мочи и сообщать врачу обо всех изменениях состояния. При возникновении боли в области спины, живота или сбоку, появлении тошноты и рвоты, повышении температуры, частых и болезненных мочеиспусканиях нужно незамедлительно обратиться за медицинской помощью.
Приглашаем Вас выбрать самый подходящий пакет сопровождения беременности клиники АМС по ссылке
ОСЛОЖНЕНИЯ И ИСХОДЫ БЕРЕМЕННОСТИ ПРИ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ | Никольская
1. Никольская ИГ, Новикова СВ, Баринова ИВ, Федотова АВ, Будыкина ТС, Долгиева ЛУ, Крупская МС. Хроническая болезнь почек и беременность: этиология, патогенез, классификация, клиническая картина, перинатальные осложнения. Российский вестник акушера-гинеколога. 2012;12(5):21–30. (Nikol’skaya IG, Novikova SV, Barinova IV, Fedotova AV, Budykina TS, Dolgieva LU, Krupskaya MS. [Chronic kidney disease and pregnancy: etiology, pathophysiology, classification, clinical picture and perinatal complications]. Rossiyskiy vestnik akushera-ginekologa. 2012;12(5):21–30. Russian).
2. Никольская ИГ, Новикова СВ, Будыкина ТС, Цивцивадзе ЕБ, Микаелян АВ, Егорова НВ. Беременность при хронической почечной недостаточности: тактика ведения и родоразрешения при консервативно-курабельной стадии. Российский вестник акушера-гинеколога. 2012;12(6):21–8. (Nikol’skaya IG, Novikova SV, Budykina TS, Tsivtsivadze EB, Mikaelyan AV, Egorova NV. [Pregnancy in chronic renal failure: strategies of management and delivery at its conservatively curable stage]. Rossiyskiy vestnik akushera-ginekologa. 2012;12(6):21–8. Russian).
Беременность при хронической почечной недостаточности: тактика ведения и родоразрешения при консервативно-курабельной стадии. Российский вестник акушера-гинеколога. 2012;12(6):21–8. (Nikol’skaya IG, Novikova SV, Budykina TS, Tsivtsivadze EB, Mikaelyan AV, Egorova NV. [Pregnancy in chronic renal failure: strategies of management and delivery at its conservatively curable stage]. Rossiyskiy vestnik akushera-ginekologa. 2012;12(6):21–8. Russian).
3. Прокопенко ЕИ, Никольская ИГ. Беременность у женщин с хронической почечной недостаточностью. Врач. 2013;(8):9–17.
4. (Prokopenko EI, Nikol’skaya IG. [Pregnancy in women with chronic renal failure]. Vrach. 2013;(8):9–17. Russian).
5. Прокопенко ЕИ, Никольская ИГ, Ватазин АВ. Хроническая болезнь почек и беременность: учебное пособие. М.: У Никитских ворот; 2013. 31 c. (Prokopenko EI, Nikol’skaya IG, Vatazin AV. Chronic kidney disease and pregnancy: a textbook. Moscow: U Nikitskikh vorot; 2013. 31 p. Russian).
М.: У Никитских ворот; 2013. 31 c. (Prokopenko EI, Nikol’skaya IG, Vatazin AV. Chronic kidney disease and pregnancy: a textbook. Moscow: U Nikitskikh vorot; 2013. 31 p. Russian).
6. Шрайер РВ, ред. Руководство по нефрологии. Пер. с англ. М.: ГЭОТАР-Медиа; 2009. 560 с. (Schrier RW, editor. Manual of nephrology. Moscow: GEOTAR-Media; 2009. 560 p. Russian).
7. National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis. 2002;39(2 Suppl 1):S1–266.
8. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl. 2012;2(1): 1–126.
9. Kidney Disease Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int. 2012;2(1 Suppl):1–26.
KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int. 2012;2(1 Suppl):1–26.
10. Levey AS, Eckardt KU, Tsukamoto Y, Levin A, Coresh J, Rossert J, De Zeeuw D, Hostetter TH, Lameire N, Eknoyan G. Definition and classification of chronic kidney disease: a position statement from Kidney Disease: Improving Global Outcomes (KDIGO). Kidney Int. 2005;67(6):2089–100.
11. Edipidis K. Pregnancy in women with renal disease. Yes or no? Hippokratia. 2011;15(Suppl 1):8–12.
12. Pipili C, Grapsa E, Koutsobasili A, Sorvinou P, Poirazlar E, Kiosses D, Xatzigeorgiou G. Pregnancy in dialysis-dependent women – the importance of frequent dialysis and collaborative care: a case report. Hemodial Int.2011;15(3):306–11.
13. Бибиков БТ, Томилина НА. Состояние заместительной терапии больных с хронической почечной недостаточностью в Российской Федерации в 1998–2009 гг. (Отчет по данным Российского регистра заместительной почечной терапии). Нефрология и диализ. 2011;(3):151–248. (Bibikov BT, Tomilina NA. [Status of renal replacement therapy in patients with chronic renal failure in the Russian Federation in 1998– 2009 (the report based on data from the Russian Registry of Renal Replacement Therapy)]. Nefrologiya i dializ. 2011;(3):151–248. Russian).
Бибиков БТ, Томилина НА. Состояние заместительной терапии больных с хронической почечной недостаточностью в Российской Федерации в 1998–2009 гг. (Отчет по данным Российского регистра заместительной почечной терапии). Нефрология и диализ. 2011;(3):151–248. (Bibikov BT, Tomilina NA. [Status of renal replacement therapy in patients with chronic renal failure in the Russian Federation in 1998– 2009 (the report based on data from the Russian Registry of Renal Replacement Therapy)]. Nefrologiya i dializ. 2011;(3):151–248. Russian).
14. Нагайцева СС, Швецов МЮ, Герасимов АН, Журавлева ЕА, Шилов ЕМ. Исследование альбуминурии как маркера хронической болезни почек у взрослого трудоспособного населения. Альманах клинической медицины. 2014;30:37–45. (Nagaytseva SS, Shvetsov MYu, Gerasimov AN, Zhuravleva EA, Shilov EM. [Assessment of albumin uria as a marker of chronic kidney disease in adult capable population]. Al’manakh klinicheskoy meditsiny. 2014;30:37–45. Russian).
2014;30:37–45. Russian).
15. Шилов ЕМ, Козловская НЛ, Бобкова ИН, Швецов МЮ, Ватазин АВ. Хроническая болезнь почек и программа народосбережения Российской Федерации. Клиническая нефрология. 2010;(3):29–38. (Shilov EM, Kozlovskaya NL, Bobkova IN, Shvetsov MYu, Vatazin AV. [Chronic kidney disease and the program of maintenance of the population of the Russian Federation]. Klinicheskaya nefrologiya. 2010;(3):29–38. Russian).
16. Imbasciati E, Gregorini G, Cabiddu G, Gammaro L, Ambroso G, Del Giudice A, Ravani P. Pregnancy in CKD stages 3 to 5: fetal
17. and maternal outcomes. Am J Kidney Dis. 2007;49(6):753–62.
18. Piccoli GB, Attini R, Vasario E, Conijn A, Biolcati M, D’Amico F, Consiglio V, Bontempo S, Todros T. Pregnancy and chronic kidney disease: a challenge in all CKD stages. Clin J Am Soc Nephrol. 2010;5(5):844–55.
Pregnancy and chronic kidney disease: a challenge in all CKD stages. Clin J Am Soc Nephrol. 2010;5(5):844–55.
19. Гурьева ВМ, Петрухин ВА, Бурумкулова ФФ, Холдина МА. Планирование беременности и профилактика фетоплацентарной недостаточности у женщин группы высокого риска. Вопросы гинекологии, акушерства и перинатологии. 2012;(3):77–9. (Gur’eva VM, Petrukhin VA, Burumkulova FF, Kholdina MA. [Pregnancy planning and prevention of feto-placental insufficiency in high risk women]. Voprosy ginekologii, akusherstva i perinatologii. 2012;(3):77–9. Russian).
20. Davison JM, Lindheimer MD. Chronic renal disease. Clin Obstet Gynecol. 1984;27(4): 891–901.
21. Fischer MJ, Lehnerz SD, Hebert JR, Parikh CR. Kidney disease is an independent risk factor for adverse fetal and maternal outcomes in pregnancy. Am J Kidney Dis. 2004;43(3): 415–23.
Am J Kidney Dis. 2004;43(3): 415–23.
22. Nevis IF, Reitsma A, Dominic A, McDonald S, Thabane L, Akl EA, Hladunewich M, Akbari A, Joseph G, Sia W, Iansavichus AV, Garg AX. Pregnancy outcomes in women with chronic kidney disease: a systematic review. Clin J Am Soc Nephrol. 2011;6(11):2587–98.
23. Piccoli GB, Fassio F, Attini R, Parisi S, Biolcati M, Ferraresi M, Pagano A, Daidola G, Deagostini MC, Gaglioti P, Todros T. Pregnancy in CKD: whom should we follow and why? Nephrol Dial Transplant. 2012;27 Suppl 3:iii111–8.
24. Trevisan G, Ramos JG, Martins-Costa S, Barros EJ. Pregnancy in patients with chronic renal insufficiency at Hospital de Clinicas of Porto Alegre, Brazil. Ren Fail. 2004;26(1):29–34.
25. Williams D, Davison J. Chronic kidney disease in pregnancy. BMJ. 2008;336(7637):211–5.
Williams D, Davison J. Chronic kidney disease in pregnancy. BMJ. 2008;336(7637):211–5.
26. Савельева ГМ. Справочник по акушерству, гинекологии и перинатологии. М.: МИА; 2006. 720 с. (Savel’eva GM. A guide on obstetrics, gynaecology and perinatology. Moscow: MIA; 2006.720 p. Russian).
27. Логутова ЛС, ред. Экстрагенитальная патология и беременность: практическое руководство. М.: Литтерра; 2012. (Logutova LS, editor. Extragenital disorders and pregnancy: a practical guide. Moscow: Litterra; 2012. Russian).
28. Sergio F, Maria Clara D, Gabriella F, Giorgia S, Sara De Carolis, Giancarlo P, Alessandro C. Prophylaxis of recurrent preeclampsia: low-molecular-weight heparin plus lowdose aspirin versus low-dose aspirin alone. Hypertens Pregnancy. 2006;25(2):115–27.
29. Гайтон АК, Холл ДЭ. Медицинская физиология. Пер. с англ. М.: Логосфера; 2008. 1296 p. (Guyton AK, Hall DE. Medical physiology. Moscow: Logosfera; 2008. 1296 p. Russian).
30. Гомазков ОА. Молекулярные и физиологические аспекты эндотелиальной дисфункции. Роль эндогенных химических регуляторов. Успехи физиологических наук. 2004;31(4):48–62. (Gomazkov OA. [Molecular and physiologic aspects of endothelial dysfunction.The role of endogenous chemical mediators]. Uspekhi fiziologicheskikh nauk. 2004;31(4):48–62. Russian).
31. Смирнов АВ, Жлоба АА, Барабанова ВВ, Чефу СГ, Береснева ОН, Сиповский ВГ, Добронравов ВА. Гипергомоцистеинемия как фактор повреждения почек. Нефрология. 2004;8(Прилож. 2):284. (Smirnov AV, Zhloba AA, Barabanova VV, Chefu SG, Beresneva ON, Sipovskiy VG, Dobronravov VA. [Hyperhomocysteinemia as a risk factor for obstetric complications]. Nefrologiya. 2004;8(Suppl 2):284. Russian).
[Hyperhomocysteinemia as a risk factor for obstetric complications]. Nefrologiya. 2004;8(Suppl 2):284. Russian).
32. Nurk E, Tell GS, Refsum H, Ueland PM, Vollset SE. Factor V Leiden, pregnancy complications and adverse outcomes: the Hordaland Homocysteine Study. QJM. 2006;99(5):289–98.
33. Owen EP, Human L, Carolissen AA, Harley EH, Odendaal HJ. Hyperhomocysteinemia – a risk factor for abruptio placentae. J Inherit Metab Dis. 1997;20(3):359–62.
34. Боброва ЛА. Поражение почек при наследственных и приобретенных тромбофилиях: Автореф. дис. … канд. мед. наук. М.; 2010. 24 с. (Bobrova LA. Renal damage in hereditary and acquired thrombophilias. Abstract of the dissertation on the degree of candidate of medical sciences. Moscow; 2010. 24 p. Russian).
35. Knight M, Duley L, Henderson-Smart DJ, King JF. WITHDRAWN: Antiplatelet agents for preventing and treating preeclampsia.
Knight M, Duley L, Henderson-Smart DJ, King JF. WITHDRAWN: Antiplatelet agents for preventing and treating preeclampsia.
36. Cochrane Database Syst Rev. 2007;(2):CD000492.
37. Gris JC, Chauleur C, Molinari N, Mares P, Fabbro-Peray P, Quere I, Lefrant JY, Haddad B, Dauzat M. Addition of enoxaparin to aspirin for the secondary prevention of placental vascular complications in women with severe pre-eclampsia. The pilot randomized controlled NOH-PE trial. Thromb Haemost. 2011;106(6):1053–61.
38. Urban G, Vergani P, Tironi R, Ceruti P, Vertemati E, Sala F, Pogliani E, Triche EW, Lockwood CJ, Paidas MJ. Antithrombotic prophylaxis in multiparous women with preeclampsia or intrauterine growth retardation in an antecedent pregnancy. Int J Fertil Womens Med. 2007;52(2–3):59–67.
39. Guler T, Polat ZA, Yayci E, Atacag T, Cetin A. Effects of low molecular weight heparins and unfractionated heparin on viability of human umbilical vein endothelial cells. Arch Gynecol Obstet. 2013;287(2):217–22.
40. Sobel ML, Kingdom J, Drewlo S. Angiogenic response of placental villi to heparin. Obstet Gynecol. 2011;117(6):1375–83.
41. Fischer MJ. Chronic kidney disease and pregnancy: maternal and fetal outcomes. Adv Chronic Kidney Dis. 2007;14(2):132–45.
42. Vikse BE, Irgens LM, Leivestad T, Skjaerven R, Iversen BM. Preeclampsia and the risk of end-stage renal disease. N Engl J Med. 2008;359(8):800–9.
43. Мондоева СС, Суханова ГА, Подзолкова НМ, Левина АА, Васильев СА. Влияние гипергомоцистеинемии на репродуктивные потери и ее коррекция во время беременности. Гематология и трансфузиология. 2009;54(6):34–7. (Mondoeva SS, Sukhanova GA, Podzolkova NM, Levina AA, Vasil’ev SA. [The influence of hyperhomocysteinemia on reproductive losses and its correction during pregnancy]. Gematologiya i transfuziologiya. 2009;54(6):34–7. Russian).
Мондоева СС, Суханова ГА, Подзолкова НМ, Левина АА, Васильев СА. Влияние гипергомоцистеинемии на репродуктивные потери и ее коррекция во время беременности. Гематология и трансфузиология. 2009;54(6):34–7. (Mondoeva SS, Sukhanova GA, Podzolkova NM, Levina AA, Vasil’ev SA. [The influence of hyperhomocysteinemia on reproductive losses and its correction during pregnancy]. Gematologiya i transfuziologiya. 2009;54(6):34–7. Russian).
44. Шалина РИ, Ефимов ВС, Гришин ВЛ, Москвина СП. Коррекция гемокоагуляции как способ предупреждения преэклампсии беременных. В: Тромбозы и геморрагии, ДВС-синдром. Проблемы лечения. М.; 1997. с. 167–8. (Shalina RI, Efimov VS, Grishin VL, Moskvina SP. Correction of blood coagulation as a way to prevent pre-eclampsia in pregnancy. In: Thromboses and hemorrhages, DIC syndrome. Problems of treatment. Moscow; 1997. p. 167–8. Russian).
45. Dodd JM, McLeod A, Windrim RC, Kingdom J. Antithrombotic therapy for improving maternal or infant health outcomes in women considered at risk of placental dysfunction. Cochrane Database Syst Rev. 2013;7:CD006780.
Dodd JM, McLeod A, Windrim RC, Kingdom J. Antithrombotic therapy for improving maternal or infant health outcomes in women considered at risk of placental dysfunction. Cochrane Database Syst Rev. 2013;7:CD006780.
46. Fielder K, Wurfel W. Effectivity of heparin in assisted reproduction. Kidney Int Suppl. 2012;2(1):1–126.
47. Mackenzie R, Walker M, Armson A, Hannah ME. Progesterone for the prevention of preterm birth among women at increased risk: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol. 2006;194(5):1234–42.
48. Никольская ИГ, Будыкина ТС, Бочарова ИИ, Новикова СВ, Ефанов АА, Ширман ЛИ, Крупская МС. Бактериурия у беременных с хронической болезнью почек и осложнения в перинатальном периоде. Российский вестник акушера-гинеколога. 2014;14(1): 44–50. (Nikol’skaya IG, Budykina TS, Bocharova II, Novikova SV, Efanov AA, Shirman LI, Krupskaya MS. [Bacteriuriain pregnant women with chronic kidney disease and complications of the perinatal period]. Rossiyskiy vestnik akusherainekologa. 2014;14(1):44–50. Russian).
2014;14(1): 44–50. (Nikol’skaya IG, Budykina TS, Bocharova II, Novikova SV, Efanov AA, Shirman LI, Krupskaya MS. [Bacteriuriain pregnant women with chronic kidney disease and complications of the perinatal period]. Rossiyskiy vestnik akusherainekologa. 2014;14(1):44–50. Russian).
49. Koleganova N, Piecha G, Ritz E, Becker LE, Muller A, Weckbach M, Nyengaard JR, Schirmacher P, Gross-Weissmann ML. Both high and low maternal salt intake in pregnancy alter kidney development in the offspring. Am J Physiol Renal Physiol. 2011;301(2):F344–54.
50. Roy-Clavel E, Picard S, St-Louis J, Brochu M. Induction of intrauterine growth restriction with a low-sodium diet fed to pregnant rats. Am J Obstet Gynecol. 1999;180(3 Pt 1):608–13.
51. Sathishkumar K, Elkins R, Yallampalli U, Yallampalli C. Protein restriction during pregnancy induces hypertension and impairs endothelium-dependent vascular function in adult female offspring. J Vasc Res. 2009;46(3):229–39.
Protein restriction during pregnancy induces hypertension and impairs endothelium-dependent vascular function in adult female offspring. J Vasc Res. 2009;46(3):229–39.
52. Woods LL, Weeks DA, Rasch R. Programming of adult blood pressure by maternal protein restriction: role of nephrogenesis. Kidney Int. 2004;65(4):1339–48.
53. Европейские рекомендации по оптимальной практике гемодиализа (часть 1). Нефрология и диализ. 2005;(Прилож.):65–74. (European Best Practice Guidelines for Haemodialysis (Part 1). Nefrologiya i dializ. 2005; (Suppl):65–74. Russian).
54. Даугирдас ДжТ, Блейк ПДж, Инг ТС, ред. Руководство по диализу. Пер. с англ. 3-е изд. Тверь: Триада; 2003. 744 c. (Daugirdas JT, Blake PG, Ing TS, editors. Handbook of dialysis. 3rd ed. Tver’: Triada; 2003. 744 p. Russian).
744 p. Russian).
55. Хатшуков АХ, Османов АХ, Мамхегова ТР. Ведение беременности у пациенток на гемодиализе. Нефрология и диализ.
56. ;7(2):177–80. (Khatshukov AKh, Osmanov AKh, Mamkhegova TR. [Management of pregnancy in patients on hemodialisys]. Nefrologiya i dializ. 2005;7(2):177–80. Russian).
57. Cornelis T, Odutayo A, Keunen J, Hladunewich M. The kidney in normal pregnancy and preeclampsia. Semin Nephrol. 2011;31(1): 4–14.
58. Dogan OT, Polat ZA, Karahan O, Epozturk K, Altun A, Akkurt I, Cetin A. Antiangiogenic activities of bemiparin sodium, enoxaparin sodium, nadroparin calcium and tinzaparin sodium. Thromb Res. 2011;128(4):e29–32.
59. Sanchez-Ferrer CF. Bemiparin: pharmacological profile. Drugs. 2010;70 Suppl 2:19–23.
Sanchez-Ferrer CF. Bemiparin: pharmacological profile. Drugs. 2010;70 Suppl 2:19–23.
60. Белобородова ЕВ, Баймурадова СМ. Гипергомоцистеинемия как фактор риска развития акушерских осложнений. В: Материалы VI Российского форума «Мать и дитя»; Москва, 12–15 октября 2004 г. М.; 2004. с. 26–8. (Beloborodova EV, Baymuradova SM. Hyperhomocysteinemia as a factor of kidney damage. In: Proceedings of 6th Russian Forum “Mother and Child”; Moscow, 2004 Oct 12–15. Moscow; 2004. p. 26–8. Russian).
61. Добронравов ВА, Жлоба АА, Трофименко ИИ. Гипергомоцистеинемия как системная проблема с точки зрения нефролога. Нефрология. 2006;10(2):7–15. (Dobronravov VA, Zhloba AA, Trofimenko II. [Hyperhomocysteinemia as a systemic problem from a nephrologist’s point of view]. Nefrologiya. 2006;10(2):7–15. Russian).
62. Hofmann MA, Lalla E, Lu Y, Gleason MR, Wolf BM, Tanji N, Ferran LJ Jr, Kohl B, Rao V, Kisiel W, Stern DM, Schmidt AM. Hyperhomocysteinemia enhances vascular inflammation and accelerates atherosclerosis in a murine model. J Clin Invest. 2001;107(6):675–83.
Hofmann MA, Lalla E, Lu Y, Gleason MR, Wolf BM, Tanji N, Ferran LJ Jr, Kohl B, Rao V, Kisiel W, Stern DM, Schmidt AM. Hyperhomocysteinemia enhances vascular inflammation and accelerates atherosclerosis in a murine model. J Clin Invest. 2001;107(6):675–83.
Влияние заболеваний почек на беременность
Женщины, у которых удалена почка, могут рожать. Но только в том случае, если существующая почка здорова, если она полностью возмещает работу удаленной почки, и если уже прошло два года после операции.
У тех, кто имеет врожденные пороки почек, первоначально надо исправить их операционным путем. И только затем можно планировать беременность.
Необходимо четко знать, что если в период беременности обнаружатся противопоказания, то это приведет к аборту или искусственным родам. Мало того, это обострит и само заболевание почек.
Обострения при почечнокаменной болезни, пиелонефрита у беременной женщины могут возникнуть на самых ранних сроках беременности. Появляются боли в пояснице, моча задерживается и уменьшается ее количество, а также само мочеиспускание становится болезненным. Начинают отекать ноги и руки. В этом случае необходима госпитализация женщины. Но более всего обострения развиваются в период быстрого роста матки, когда она начинает оказывать сильное давление на мочеточник. В итоге отток мочи нарушается и в почках повышается активность инфекций. В это время беременную женщину кладут в больницу для обследования и профилактики заболевания.
Появляются боли в пояснице, моча задерживается и уменьшается ее количество, а также само мочеиспускание становится болезненным. Начинают отекать ноги и руки. В этом случае необходима госпитализация женщины. Но более всего обострения развиваются в период быстрого роста матки, когда она начинает оказывать сильное давление на мочеточник. В итоге отток мочи нарушается и в почках повышается активность инфекций. В это время беременную женщину кладут в больницу для обследования и профилактики заболевания.
На более поздних сроках беременности может возникнуть опасность токсикоза, который влечет за собой торможение формирование плода. Беременная женщина направляется в этом случае в стационар. Если обнаружится, что плод находится под воздействием асфиксии и отстает в развитии, то проводятся досрочные роды
Когда беременность возможна?
Если обследование показало, что почки выводят продукты обмена веществ из организма женщины не полностью, то есть имеет место почечная недостаточность, то беременность и роды противопоказаны. Заболевания почек способствуют накоплению вредных веществ в организме, что чревато возникновением необратимых изменений во всех тканях и органах, а в некоторых, особенно тяжелых случаях — даже гибелью матери и плода.
Заболевания почек способствуют накоплению вредных веществ в организме, что чревато возникновением необратимых изменений во всех тканях и органах, а в некоторых, особенно тяжелых случаях — даже гибелью матери и плода.
Тщательно обследоваться должна женщина, болеющая гломерулонефритом. Даже если функции почек сохранены, беременеть можно только при стойко компенсированном заболевании — когда артериальное давление не повышается, а сама болезнь не обостряется.
Доказано, что если гломерулонефрит до беременности провоцировал повышение (пусть даже периодическое) артериального давления, то течение беременности происходит значительно тяжелее (с крайне высоким АД) и зачастую требуется прерывание беременности (часто после 20-22 недели).
Если у пациентки, собирающейся беременеть, была удалена одна почка, тогда медики учитывают очень много обстоятельств, прежде, чем разрешить ей рожать. Позитивное решение принимается тогда, когда с момента операции прошло минимум 1-2 года, а оставшаяся почка функционирует полностью нормально, компенсируя работу удаленного органа. Женщины, имеющие врожденные пороки почечных сосудов/почек получают разрешение на роды лишь тогда, когда они исправлены оперативным лечением.
Женщины, имеющие врожденные пороки почечных сосудов/почек получают разрешение на роды лишь тогда, когда они исправлены оперативным лечением.
При пиелонефрите разрешается беременеть, только при отсутствии обострений и сохраненной функции почек. Если существуют противопоказания, беременеть, не слушая врачебных рекомендаций не стоит. Позже это может привести к значительному ухудшению состояния беременной, что может создать значительную угрозу для жизни женщины и еще нерожденного ребенка. В ряде случаев беременность приходится прерывать досрочно в интересах сохранения жизни женщины. В случае отсутствия противопоказаний для беременности, сразу после её наступления нужно обратиться в женскую консультацию. Нефролог и акушер-гинеколог должны контролировать почечную функцию с самого начала процесса вынашивания ребенка, чтобы позже правильно судить о происходящих на протяжении 9 месяцев изменениях. Женщина будет постоянно пребывать под врачебным контролем, также периодически она будет находиться в стационаре, чтобы обследоваться и получать профилактическое лечение.
Влияние беременности на почечные заболевания
Во время беременности такие заболевания, как гломерулонефрит, пиелонефрит, а также мочекаменная болезнь могут обостряться, причем обострение может возникнуть на достаточно ранних сроках (преимущественно на 15-16 неделе). Симптоматика обострения может быть такова: болезненность при мочеиспускании, уменьшение количества выделяемой мочи, а также её задержка, отеки на ногах/руках, боли в пояснице. Такие тревожные симптомы требуют немедленной госпитализации. Тем не менее, наиболее часто почечные болезни обостряются во временном промежутке между 26-30нед, когда активно растущая матка сдавливает мочеточники. Результатом этого становятся инфекции мочевых путей (почек) и нарушение оттока мочи.
Заключение
Таким образом, на фоне заболевания почек, беременность довольно часто осложняется поздним гестозом (токсикозом второй половины), тяжело протекающим и плохо поддающимся терапии. Этапатология также носит названия «нефропатия беременных» или «преэклампсия».
Довольно часто у беременных с почечными недугами наблюдается нарушение функций плаценты и анемия. Данные явления могут спровоцировать нарушения развития плода.
Беременная, имеющая почечные болезни, должна госпитализироваться в родильный дом уже на сроке 36-37 недель. В стационаре проводится профилактическая терапия, цель которой — улучшить состояние плода и предупредить у матери осложнения послеродового периода, а также вырабатывается оптимальная тактика родоразрешения.
Роды, как правило, проводятся через естественные родовые пути. В течение родового процесса при необходимости вводятся спазмолитики, средства, снижающие АД, обезболивающие препараты. Также может проводиться кесарево сечение, если имеют место сопутствующие акушерские осложнения.
ТОГБУЗ «Рассказовская ЦРБ» женская консультация
Акушер-гинеколог Бурашникова А.С.
Почки «распускаются» при беременности | 74.ru
Как в целях профилактики, так и лечения нефрологи советуют беременным «позиционную терапию». Будущую маму укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении. Ножный конец кровати приподнимают. Такая позиция помогает отклонить беременную матку и давление на мочеточники уменьшается.
Будущую маму укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении. Ножный конец кровати приподнимают. Такая позиция помогает отклонить беременную матку и давление на мочеточники уменьшается.
Тяжкое «послевкусие»
Гломерулонефрит – еще одно воспалительное заболевание почек, вызываемое болезнетворными бактериями – стрептококками. Что примечательно, чаще всего этот недуг возникает после ангины или гриппа. Основная опасность воспалительного процесса в том, что, когда прекращается нормальное выделение мочи, начинается заражение крови или часто повторяются приступы почечной колики.
«Гломерулонефрит беременных проявляется болью в почках и пояснице, головными болями, снижением работоспособности, – рассказывает нефролог Татьяна Нефедова. – Основной симптом при беременности – отеки на лице под глазами, на нижних конечностях, передней брюшной стенке, повышение артериального давления. Роды у мам с почечными заболеваниями проходят естественным путем, необходимость в кесаревом сечении возникает лишь при опущении почки в область таза, при сращениях почек («подковообразная почка»), после пластической операции по восстановлению отсутствующей стенки мочевого пузыря, при отслойке плаценты из-за высокого артериального давления, гипоксии плода и в некоторых других случаях».
Один в поле – воин?
«Очень много обстоятельств учитывают врачи, прежде чем разрешить рожать женщине, у которой удалена одна почка, – задумывается акушер-гинеколог Инна Левина. – Этот вопрос решается положительно, если оставшаяся почка абсолютно здорова и компенсирует работу удаленной и если после операции прошло не менее двух лет».
Только пять лет назад российские исследователи показали, что это возможно – выносить и родить малыша с одной почкой. Прогноз для женщины и плода в большинстве случаев благоприятен, конечно, при условии регулярного наблюдения у врача.
«Единственная почка может быть следствием врожденного дефекта развития или остаться после удаления второй почки по поводу какого-либо заболевания: пиелонефрита, почечнокаменной болезни, опухоли, травмы и т.п. – рассказывает врач-нефролог Татьяна Нефедова. – Резервные возможности почки достаточно велики. В норме одновременно функционирует лишь четверть почечной ткани. После удаления почки кровоснабжение оставшейся увеличивается почти вдвое, постепенно начинает функционировать почти вся почечная ткань, и функциональная способность ее приближается к нормальному уровню, существовавшему при двух почках. Процесс компенсации функций утраченной почки длительный. Он завершается лишь через полтора-два года после операции».
Процесс компенсации функций утраченной почки длительный. Он завершается лишь через полтора-два года после операции».
После операции оставшаяся почка работает с двойной нагрузкой, ее напряженная деятельность постепенно приводит к некоторому истощению. Поэтому нельзя считать мам, перенесших когда-то нефрэктомию (удаление почки), абсолютно здоровыми даже в том случае, если второй орган кажется вполне здоровым. Поскольку возможности одной почки ограничены, она чутко реагирует на различные воздействия, такие как беременность, инфекция и прочее.
Наиболее благоприятное для возникновения беременности время – от двух до четырех лет после нефрэктомии, когда завершена функциональная перестройка органа. Физиологические функции оставшейся почки во время беременности обычно нормальны, мочевыделение не нарушается. Белок в моче у беременных после нефрэктомии такой же незначительный, как и у здоровых.
«Хочется предупредить, что у женщин, перенесших нефрэктомию, во время беременности часто возникает инфекция мочевыводящих путей (например, цистит), – рассказывает врач-нефролог Татьяна Нефедова. – Это осложнение встречается более чем у половины беременных. Однако работа почки при этом страдает мало: она не ухудшается существенно ни во время беременности, ни после родов».
– Это осложнение встречается более чем у половины беременных. Однако работа почки при этом страдает мало: она не ухудшается существенно ни во время беременности, ни после родов».
«Хочу успокоить будущих мамочек, перенесших ранее эту непростую операцию, – успокаивает акушер-гинеколог Инна Левина. – Отсутствие одной почки не влияет на продолжительность беременности, не является причиной преждевременных родов или невынашивания. Послеродовой период в большинстве случаев протекает вполне благополучно: акушерские осложнения и ухудшение состояния органов мочевыделения наблюдаются редко и, как правило, не связаны с предшествовавшим вмешательством».
Сила стереотипов
«К сожалению, часто встречаются ситуации, когда, увидев в карточке серьезный «почечный» диагноз, женщинам часто предлагают прервать беременность. Такой совет нередко можно услышать от акушера-гинеколога, наблюдающего «проблемную» мамочку, – сожалеет акушер-гинеколог Анна Скоробогатова. – Это довольно стереотипный и неправильный подход. Как будто воспроизводить потомство могут лишь здоровые женщины, которых, кстати, становится все меньше. Только сама беременная и еще, может быть, ее ближайшие родственники, вправе решать, быть ли ей матерью. А вот насколько это возможно, должен определить консилиум специалистов, состоящий, кроме гинеколога, как минимум из опытного терапевта и, когда речь идет о почках, нефролога».
Как будто воспроизводить потомство могут лишь здоровые женщины, которых, кстати, становится все меньше. Только сама беременная и еще, может быть, ее ближайшие родственники, вправе решать, быть ли ей матерью. А вот насколько это возможно, должен определить консилиум специалистов, состоящий, кроме гинеколога, как минимум из опытного терапевта и, когда речь идет о почках, нефролога».
Прерывание беременности показано при:
- сочетании пиелонефрита с тяжелыми формами гестоза;
- отсутствие эффекта от проводимого лечения;
- острой почечной недостаточности;
- гипоксии (нехватке кислорода) у плода.
«Самый оптимальный вариант, в случае, если вас направляют на прерывание, посетить еще одного, или нескольких специалистов и еще раз тщательно обсудить ситуацию, – призывает специалист. – Не отчаивайтесь раньше времени, помните, вам нельзя волноваться. Обязательно сходите к нефрологу. Сейчас уровень медицины позволяет решать весьма сложные проблемы. Вырабатывается тактика наблюдения за беременностью, и подбираются необходимые способы лечения. Они нередко позволяют улучшить положение и свести к минимуму последствия от заболеваний почек как для самой матери, так и для ребенка».
Они нередко позволяют улучшить положение и свести к минимуму последствия от заболеваний почек как для самой матери, так и для ребенка».
Доктора рекомендуют
«Будущая мама с любой патологией почек должна быть окружена вниманием не только гинеколога, но и нефролога, – настаивает врач-нефролог Татьяна Нефедова.–- Беременность, конечно, не болезнь, но беречься в этой ситуации придется особенно тщательно. Вот несколько моментов: много ходить не возбраняется, но делать это нужно не торопясь. Ни в коем случае не участвовать в марафонских забегах (заплывах и прочих спортивных соревнованиях – шучу!). А если серьезно, образ жизни такой женщины должен быть во всем более спокойным. Не пренебрегайте дневным отдыхом, самое время осуществить мечту отоспаться вдоволь! Старайтесь максимально оградить себя от нервных перегрузок, как бы это ни было трудно порой. Чтобы поменьше волноваться, можно воспользоваться успокаивающими средствами, разрешенными при беременности (валериана, например)».
Если не удалось избежать отеков и белка в моче, вам придется перейти на низкосолевую диету: она не требует полного отказа от соли, но если вкусовые качества любимого блюда не слишком пострадают, то лучше обойтись без нее. И, конечно, о типично «беременных» вкусностях, таких, как солености, копчености и маринады, мамам с болезнями почек на время ожидания рекомендуется вспоминать пореже.
«Однако не стоит, стремясь во что бы то ни стало родить ребенка, пренебрегать опасностью для здоровья и жизни его и своей, – настоятельно рекомендует акушер-гинеколог Инна Левина. – Ведь если весомые противопоказания для вынашивания малыша обнаружатся уже во время беременности, придется ее прерывать. Если беременность не противопоказана, сразу же после ее обнаружения обратитесь в женскую консультацию. Так как акушеру-гинекологу, нефрологу и урологу важно знать, кокой функция почек была в начале первого триместра, чтобы правильно судить о ее изменении по мере развития беременности. Будущая мама должна постоянно находиться под контролем, неоднократно ложиться в стационар для обследования и лечения. Помните, госпитализация обязательна, и ни в коем случае не занимайтесь самолечением!».
Помните, госпитализация обязательна, и ни в коем случае не занимайтесь самолечением!».
В медицинской практике, к сожалению, встречаются настолько серьезные изменения функции почек, что беременность становится для них непосильной нагрузкой. Невозможность выносить и родить здорового ребенка – один из самых страшных приговоров для большинства женщин. Однако последствия беременности при некоторых (далеко не всех, заметьте!) болезнях почек столь грозны, что при зрелом размышлении любая женщина поймет: медицинские противопоказания – не каприз врачей и не «перестраховка»! Знание, даже горькое, всегда лучше неведения, которое способно привести к самым печальным последствиям.
От себя добавлю только, что любой здравый смысл я бы настоятельно рекомендовала разбавить изрядной долей оптимизма: все-таки возможности медицины сейчас очень велики.
Беременность при заболеваниях почек. Урология
- Врачи
- Лечение
- Диагностика
- Статья обновлена: 18 июня 2020
Как правило, при условии сохранения функции почек беременность допустима только тогда, когда заболевание находится в стадии стойкой компенсации, то есть длительное время протекает без обострений и не сопровождается повышением артериального давления.
Можно ли беременеть?
Женщина, страдающая хроническим заболеванием почек, должна проконсультироваться со специалистом-нефрологом. Известно, что если при гломерулонефрите артериальное давление до беременности периодически повышалось, то беременность протекает значительно тяжелее (с очень высоким артериальным давлением) и ее зачастую приходится прерывать после 20-22 недель.
Что учесть?
- Очень много обстоятельств учитывают врачи, прежде чем разрешить рожать женщине, у которой удалена одна почка. Этот вопрос решается положительно, если оставшаяся почка совершенно здорова и компенсирует работу удаленной, и если после операции прошло не менее 1-2 лет.
- Женщинам, имеющим врожденные пороки развития почек или почечных сосудов, разрешается вынашивать беременность только после операции, исправляющей эти пороки.
- При пиелонефрите можно беременеть только в случае отсутствия обострений.
В чем опасность?
Когда при подобных заболеваниях возникает желание родить ребенка, не пренебрегайте собственным здоровьем и жизнью. Потому как, если противопоказание обнаружатся уже во время беременности, ее придется прервать, что в свою очередь может привести к обострению заболевания с тяжелыми последствиями.
Потому как, если противопоказание обнаружатся уже во время беременности, ее придется прервать, что в свою очередь может привести к обострению заболевания с тяжелыми последствиями.
Если беременность не противопоказана, сразу же после ее наступления обратитесь в женскую консультацию. Акушер-гинеколог и нефролог должны знать, какова была функция почек в начале беременности, чтобы правильно судить о ее изменении в течение девяти месяцев. Женщина должна постоянно находиться под контролем врачей, периодически ее будут госпитализировать в стационар для обследования и лечения.
Как влияет беременность на заболевания почек?
Во время беременности могут возникать обострения хронического пиелонефрита, гломерулонефрита, мочекаменной болезни. Обострение может случиться уже на ранних сроках беременности, чаще всего — в 15-16 недель. Если у вас появилась боль в пояснице, отеки на руках и ногах, отмечается задержка и уменьшение количества выделяемой мочи, болезненность во время мочеиспускания — немедленно обратитесь к врачу. В таких случаях необходима срочная госпитализация.
В таких случаях необходима срочная госпитализация.
Однако наиболее часто обострение возникает между 26 и 30 неделями, когда интенсивно растущая матка начинает сдавливать мочеточники. В результате нарушается отток мочи, активизируется инфекция в почках.
Как влияют заболевания почек на течение беременности?
Беременность на фоне заболеваний почек часто осложняется кесарева сечения производится при сопутствующих акушерских осложнениях.
Источники
- Dobrovanov OY. EFFICACY AND SENSITIVITY OF PRENATAL AND POSTNATAL ULTRASOUND SCREENING OF CONGENITAL DEVELOPMENTAL ANOMALIES OF KIDNEYS IN SLOVAKIA. // Wiad Lek — 2021 — Vol74 — N3 cz 1 — p.450-454; PMID:33813448
- Beharier O., Kajiwara K., Sadovsky Y. Ferroptosis, trophoblast lipotoxic damage, and adverse pregnancy outcome. // Placenta — 2021 — Vol108 — NNULL — p.32-38; PMID:33812183
- Takeda R., Demura M., Sugimura Y., Miyamori I., Konoshita T., Yamamoto H. Pregnancy-associated diabetes insipidus in Japan-a review based on quoting from the literatures reported during the period from 1982 to 2019.
 // Endocr J — 2021 — Vol — NNULL — p.; PMID:33775975
// Endocr J — 2021 — Vol — NNULL — p.; PMID:33775975 - Greenberg S., Jana KR., Janga KC., Kumar K. Minimal Change Disease After Elective Surgical Abortion: A Case Report. // Am J Case Rep — 2021 — Vol22 — NNULL — p.e930292; PMID:33771965
- Neal ES., Hofstee P., Askew MR., Kent NL., Bartho LA., Perkins AV., Cuffe JSM. Maternal selenium deficiency in mice promotes sex-specific changes to urine flow and renal expression of mitochondrial proteins in adult offspring. // Physiol Rep — 2021 — Vol9 — N6 — p.e14785; PMID:33769708
- Molteni E., Astley CM., Ma W., Sudre CH., Magee LA., Murray B., Fall T., Gomez MF., Tsereteli N., Franks PW., Brownstein JS., Davies R., Wolf J., Spector TD., Ourselin S., Steves CJ., Chan AT., Modat M. Symptoms and syndromes associated with SARS-CoV-2 infection and severity in pregnant women from two community cohorts. // Sci Rep — 2021 — Vol11 — N1 — p.6928; PMID:33767292
- Galuška D., Pácal L., Kaňková K. Pathophysiological Implication of Vitamin D in Diabetic Kidney Disease.
 // Kidney Blood Press Res — 2021 — Vol46 — N2 — p.152-161; PMID:33756482
// Kidney Blood Press Res — 2021 — Vol46 — N2 — p.152-161; PMID:33756482 - Tan WF., Lee HG. Concurrent Influenza A and Pulmonary Melioidosis in pregnancy. // Med J Malaysia — 2021 — Vol76 — N2 — p.245-247; PMID:33742637
- Chandravanshi L., Shiv K., Kumar S. Developmental toxicity of cadmium in infants and children: a review. // Environ Anal Health Toxicol — 2021 — Vol36 — N1 — p.e2021003-0; PMID:33730790
- Kumari N., Kathirvel S., Arora A., Jain V., Sikka P. Pattern of non-communicable diseases during pregnancy and their effect on feto-maternal outcome: A prospective observational study. // Int J Gynaecol Obstet — 2021 — Vol — NNULL — p.; PMID:33730403
ЗАБОЛЕВАНИЯ ПОЧЕК И БЕРЕМЕННОСТЬ. Особенности функции почек во время беременности.
Болезни почек оказывают неблагоприятное влияние на течение беременности и состояние плода. Это выражается в частом присоединении позднего токсикоза,самопроизвольном прерывании беременности,развитии гипотрофии плода перинатальной смертности. Беременность провоцирует обострение ряда заболеваний почек.
Беременность провоцирует обострение ряда заболеваний почек.
Физиологической беременности свойственны функциональные изменения мочевыводящих путей,помимо которых происходит нарушение тонуса и сократительной способности чашечек,лоханок и мочеточников. Сократительная деятельность мочеточников нарушается. Дилятация мочевыводящих путей начинается в 1-ом триместре,достигает максимума на 5-8 мес. и к сроку родов несколько уменьшаетя.
Эти функциональные изменения предрасполагают к возникновению пиелонефрита,облегчая проникновение инфекции.
Во время беременности существенно изменяется и кровоснабжение почек с увеличение его в 1-ом триместре и постепенном уменьшение в дальнейшем.Кровоснабжение почек тесно связано с их функцией. Направленность изменений почечного кровотока и клубочковой фильтрации во время беременности одинакова,но строгого параллелизма в выраженности этих изменений не отмечается. Гормональные сдвиги в организме беременной также играют большую роль в регуляции клубочковой фильтрации. ,а канальцевая реабсорбция на всем протяжении остается без видимых изменений,что обусловливает уменьшение диуреза и возможность небольших отеков на ногах,особенно в конце беременности.
,а канальцевая реабсорбция на всем протяжении остается без видимых изменений,что обусловливает уменьшение диуреза и возможность небольших отеков на ногах,особенно в конце беременности.
Во время физиологической беременности изменяется водно-солевой обмен,у некоторых женщин наблюдается глюкозурия (сахар в моче),что не является симптомом сахарного диабета(содержание сахара в крови нормально).
Почки участвуют в поддержании кислотно-щелочного баланса организма .Наиболее частым и ранним проявлением нарушения этого состояния при болезнях почек является ацидоз,особенно он выражен у больных хрон.пиелонефритом,поскольку это заболевание связано преимущественно с поражением канальцев почек.
Пиелонефрит- самое частое и опасное заболевание почек у беременных,требующие пристального внимания акушера-гинеколога и нефролога.
Беременность и болезни почек | Национальный фонд почек
Рождение ребенка — радость для любой семьи. Но беременность может стать большим стрессом для вашего тела. Если у вас заболевание почек или почечная недостаточность, это может поставить под угрозу ваше здоровье и здоровье вашего будущего ребенка.
Если у вас заболевание почек или почечная недостаточность, это может поставить под угрозу ваше здоровье и здоровье вашего будущего ребенка.
Вы думаете о беременности? Если да, вам следует заранее обсудить это со своим врачом или другим поставщиком медицинских услуг. Они знают вас и могут помочь вам принять решение, основанное на вашем личном здоровье.Есть много вещей, которые следует учитывать. Вы и ваш врач должны очень внимательно их все обсудить. Вот некоторые вещи, которые могут повлиять на здоровую беременность:
- Ваша стадия заболевания почек
- Ваше общее состояние здоровья
- Ваш возраст
- Имея высокое кровяное давление, диабет или болезнь сердца
- Наличие других серьезных заболеваний
- Белок в моче
Вот несколько кратких ответов на некоторые общие вопросы о заболеваниях почек и беременности.
Может ли женщина с «легкой» болезнью почек родить ребенка?
Это зависит от обстоятельств. Есть веские доказательства того, что женщины с очень легкой формой заболевания почек (стадии 1-2), нормальным кровяным давлением и низким содержанием белка в моче (так называемая протеинурия) или его отсутствием (так называемая протеинурия) могут иметь здоровую беременность. Что такое протеинурия? Это признак поражения почек. Вашему организму нужен белок. Но это должно быть в вашей крови, а не в моче. Наличие белка в моче обычно означает, что почки не могут хорошо фильтровать кровь, и белок вытекает.
Есть веские доказательства того, что женщины с очень легкой формой заболевания почек (стадии 1-2), нормальным кровяным давлением и низким содержанием белка в моче (так называемая протеинурия) или его отсутствием (так называемая протеинурия) могут иметь здоровую беременность. Что такое протеинурия? Это признак поражения почек. Вашему организму нужен белок. Но это должно быть в вашей крови, а не в моче. Наличие белка в моче обычно означает, что почки не могут хорошо фильтровать кровь, и белок вытекает.
У женщин со средней и тяжелой болезнью почек (3-5 стадии) риск осложнений намного выше. Для некоторых женщин риск для матери и ребенка достаточно высок, и им следует подумать о том, чтобы избежать беременности.
Если вы думаете о беременности, спросите своего врача или другого поставщика медицинских услуг о вашей стадии заболевания почек, вашем риске осложнений, степени протеинурии и любых других состояниях здоровья, которые у вас могут быть.
Может ли женщина, находящаяся на диализе, родить ребенка?
Некоторые изменения в вашем теле затрудняют беременность. Например, у большинства женщин, находящихся на диализе, наблюдается анемия (низкое количество эритроцитов) и гормональные изменения. Это может помешать им иметь регулярные менструации.
Например, у большинства женщин, находящихся на диализе, наблюдается анемия (низкое количество эритроцитов) и гормональные изменения. Это может помешать им иметь регулярные менструации.
Женщинам с почечной недостаточностью обычно не рекомендуется беременеть. Частота осложнений очень высока. Риски как для матери, так и для развивающегося ребенка высоки. Если вы думаете о беременности, поговорите со своим врачом. Если вы забеременеете, вам потребуется тщательный медицинский контроль, изменения в медицине и больше диализа, чтобы родить здорового ребенка.
Может ли женщина, перенесшая пересадку почки, родить ребенка?
Да. Если вам сделали пересадку почки, у вас, скорее всего, будут регулярные менструации и хорошее общее состояние здоровья. Поэтому забеременеть и родить ребенка возможно. Но не следует беременеть в течение как минимум одного года после трансплантации, даже при стабильной функции почек. Некоторые лекарства, которые вы принимаете после трансплантации почки, могут вызвать проблемы у развивающегося ребенка. В некоторых случаях беременность может быть не рекомендована, потому что существует высокий риск для вас или ребенка.Еще одна причина — есть риск потерять трансплантат.
В некоторых случаях беременность может быть не рекомендована, потому что существует высокий риск для вас или ребенка.Еще одна причина — есть риск потерять трансплантат.
Поговорите со своим врачом, если вам сделали трансплантацию и вы думаете о беременности. Вашему врачу может потребоваться изменить лекарства, чтобы вы могли безопасно забеременеть. Очень важно использовать противозачаточные средства до тех пор, пока вы и ваш лечащий врач не согласитесь, что для вас безопасно забеременеть.
Как лекарства, принимаемые пациентами после трансплантации, могут повлиять на будущего ребенка?
Многие лекарства против отторжения в целом безопасны для беременной женщины и ее ребенка.Однако есть некоторые типы, которые могут повлиять на беременность и ребенка. Этих типов следует избегать во время беременности и прекратить по крайней мере за шесть недель (или более) до беременности. Ваш врач, скорее всего, будет наблюдать за вами после того, как вы прекратили, и сообщит, когда можно попытаться забеременеть.
Если вам сделали пересадку почки и вы планируете беременность, вам следует тщательно обсудить это со своей бригадой по трансплантации и вашим лечащим врачом. Ваш врач может попросить вас перейти на другое лекарство от отторжения.
Может ли мужчина, находящийся на диализе или перенесший трансплантацию почки, стать отцом ребенка?
Да. Мужчины, находящиеся на диализе или перенесшие трансплантацию почки, могут иметь детей. Если вы безуспешно пытались зачать ребенка в течение года или более, поговорите со своим врачом. Мужчине с заболеванием почек или почечной недостаточностью может помочь плановое обследование на фертильность. Кроме того, некоторые лекарства, которые используются после трансплантации, могут снизить способность мужчины заводить детей. Если вам сделали трансплантацию и вы хотите стать отцом ребенка, поговорите со своим врачом о своих медикаментах.
Какие противозачаточные средства рекомендуются для пациентов с почками?
Диализным и трансплантированным пациентам, ведущим половую жизнь и не пережившим менопаузу, следует использовать противозачаточные средства для предотвращения беременности. Ваш лечащий врач может порекомендовать тип контрацепции, который следует использовать. Многим женщинам с высоким кровяным давлением не следует использовать «таблетки» (оральные контрацептивы), поскольку этот тип лекарств может повышать кровяное давление и увеличивать вероятность образования тромбов. Диафрагма, губка и презерватив обычно являются приемлемыми средствами контроля рождаемости, особенно при использовании со спермицидными кремами, пенками или желе.Также возможна установка более новой ВМС.
Чтобы связаться с в Национальном регистре трансплантационных беременностей (NTPR) , позвоните по бесплатному телефону 1-877-955-6877 или напишите по электронной почте [email protected]. Национальный регистр трансплантационной беременности (NTPR) изучает беременность у реципиентов трансплантата с 1991 года. Вы можете заполнить одностраничный вопросник о вашей беременности после трансплантации. Собранная информация помогла бесчисленному количеству реципиентов трансплантата принять решение о планировании семьи.
Заболевание почек и беременность: это сложно, но возможно | Ваша беременность имеет значение
Рекомендации по беременности с болезнь почек
Почки болезнь до беременности
Если у вас уже есть заболевание почек, мы бы в идеале хотел бы увидеть вас до того, как забеременеть, чтобы помочь вам оптимизировать здоровье.Состояния, влияющие на почки, связаны с повышенным риск осложнений для плода, таких как преждевременные роды и прерывание беременности. Некоторый у женщин с умеренным или тяжелым заболеванием почек развивается терминальная стадия почечной недостаточности. после беременности.
Пациенты также находятся в повышенный риск обострения существующей железодефицитной анемии, снижение уровня витамина D и высокое кровяное давление. Ваш нефролог и MFM может помочь снизить уровень эритроцитов, витамина D, артериального давления и сахара в крови. допустимые уровни до беременности, чтобы снизить риски для вас и ребенка.
Во время диализа беременные сталкиваются с дополнительные задачи. Низкая функция почек означает, что в организме пациентов накапливается больше продукты жизнедеятельности, которые могут нанести вред растущему ребенку. Диализ также способствует изменению фертильности. Некоторые из них являются биологическими, например, изменения в овуляция и действие лекарств, изменяющих менструальный цикл. Другие эмоциональные, такие как отсутствие желания заниматься сексом или чувство менее привлекательной, чем когда вы были здоровы. Тем не менее, Национальный фонд почек сообщает, что сексуальная функция и желание возвращаются у большинства людей. пациенты после диализа или трансплантации.
Хотя это может быть сложно, беременность на возможен диализ. Недавнее исследование фертильности во время диализа показало, что 18 из 1000 женщин в исследовании забеременели во время диализа. Говорить с вашей медицинской бригаде, чтобы определить, безопасна ли беременность для вас, а также ваше варианты увеличения шансов на положительные результаты.
Связанные чтение: «Невозможно забеременеть» или «Не следует забеременеть»: Знайте разница
Поступило пересадка почки
После трансплантации почки мы обычно рекомендуют женщинам подождать один-два года после трансплантации, чтобы зачать ребенка.Пациенты могут смело рассматривать беременность после того, как их риск отторжения органа был уменьшен. установлена низкая и стабильная функция почек.
Беременности после трансплантации почки обычно имеют лучшие результаты чем беременность во время диализа. Продолжайте контролировать свое кровяное давление и поговорите со своим нефрологом о принимаемых вами лекарствах. Многие из этих лекарства безопасны во время беременности, но некоторые могут вызвать роды дефекты или осложнения беременности. Ваша команда по уходу может помочь вам найти более безопасное альтернатива, в идеале до зачатия.
Диагностировано при почечных осложнениях при беременности
Помимо болезней почек, другие заболевания состояния могут вызвать проблемы с почками во время беременности:
- Инфекции: Бессимптомная бактериурия — это бессимптомная инфекция мочевыводящих путей. Оставил без лечения он может перерасти в инфекцию почек (пиелонефрит). Почка инфекции обычно требуют госпитализации и внутривенной антибактериальной терапии. Осложнения более серьезны у беременных женщин и могут включать респираторные заболевания. вопросы для мамы и преждевременных родов.
- Камни в почках: Беременность не увеличивает риск образования камней в почках. Однако расширение мочеточника во время беременности может облегчить камни при беременности. Лечение обычно состоит из гидратации и безрецептурное обезболивающее.
- Преэклампсия: В связи с беременностью высокое кровяное давление связано со снижением функции почек и может привести к преждевременным родам. Большое количество белка в моче может вызывать предупреждающий признак преэклампсии, поэтому мы часто его проверяем.Вот почему мы просим так много образцов мочи на дородовых приемах к концу беременности.
Пациенты с кровотечением или плацентарными отслойка может привести к острому повреждению почек (ОПП) или внезапной почечной недостаточности. К счастью, лечение этих состояний улучшилось, и AKI не лечится. общий.
Хроническая болезнь почек при беременности
BMJ. 2008 26 января; 336 (7637): 211–215.
Pregnancy Plus
, акушер-консультант 1 и заслуженный профессор акушерства 2Дэвид Уильямс
1 Институт женского здоровья, Акушерская больница EGA, Университетский колледж Лондона Больницы, Лондон WC1E 6DH
Джон Дэвисон
2 Больница Королевской Виктории и Университет Ньюкасла, Ньюкасл-апон-Тайн
1 Институт женского здоровья, Акушерская больница EGA, Больницы Университетского колледжа Лондона, Лондон WC1E 6DH
2 Больница Королевской Виктории и Университет Ньюкасла, Ньюкасл-апон-Тайн
Эта статья цитируется в других статьях в PMC.- Дополнительные материалы
[дополнительно: веб-ссылки]
GUID: C2D1F3D8-A6A8-4BCA-8633-2D21FDE59489
GUID: FD606039-8BA5-4A2C-A99B-1AA8D1EB4C23
Беременные с хроническим заболеванием почек плохо адаптируются к увеличению срока беременности в почечном кровотоке. Это может ускорить снижение функции почек и приводят к неблагоприятному исходу беременности
Хроническая болезнь почек часто протекает клинически и биохимически бессимптомно, пока не почечная обесценение развито.Симптомы необычны, пока не снизится скорость клубочковой фильтрации. снижается до <25% от нормы, может быть потеряно более 50% почечной функции прежде, чем креатинин сыворотки поднимется выше 120 мкмоль / л. Женщины, которые забеременели с помощью сыворотки значения креатинина выше 124 мкмоль / л имеют повышенный риск ускоренного снижения функция почек и неблагоприятный исход беременности (см. рамку «Сценарий»). 1 , 2 , 3 , 4 w1 При ведении беременных с хроническое заболевание почек, чтобы свести к минимуму неблагоприятное воздействие беременности на почки матери функция и последующее воздействие на плод.
Методы
Доказательства для этого обзора были получены в результате поиска в базах данных Medline и Cochrane, поскольку а также справочные архивы авторов.
Насколько распространено хроническое заболевание почек при беременности?
Хроническая болезнь почек в настоящее время широко классифицируется на пять стадий в соответствии с уровень функции почек (таблица 1). w2 Стадии 1 и 2 (нормальная или легкая почечная недостаточность со стойкой альбуминурией) влияют на до 3% женщин детородного возраста (20-39 лет). w3 Этапы 3-5 (скорость клубочковой фильтрации <60 мл / мин) поражает примерно одну из 150 женщин детородный возраст, w3 , но из-за снижения фертильности и увеличения Показатель преждевременного выкидыша, беременность у этих женщин встречается реже. Исследования хронические заболевания почек во время беременности чаще всего классифицируют женщин на основании значения креатинина в сыворотке крови, но по нашим оценкам, примерно одна из 750 беременностей осложняется этапами 3-5. w4 У некоторых женщин обнаруживается хроническая болезнь почек. заболевание впервые при беременности. Около 20% женщин, у которых рано развивается преэклампсия (срок беременности ≤30 недель), особенно с тяжелой протеинурией, имеют ранее нераспознанное хроническое заболевание почек. w5
Таблица 1
Стадии хронической болезни почек w2
| Стадия | Описание | Расчетная СКФ (мл / мин / л.73 м 2 ) |
|---|---|---|
| 1 | Поражение почек с нормальная или повышенная СКФ | ≥90 |
| 2 | Поражение почек с умеренно низкая СКФ | 60-89 |
| 3 | Умеренно низкая СКФ | 30-59 |
| 4 | Очень низкая СКФ | 15-29 |
Как физиологические изменения во время беременности влияют на почки?
Почки претерпевают выраженные изменения гемодинамики, почечных канальцев и эндокринной системы. при беременности (рисунок; таблица 2). 5 w6 Во время здоровой беременности почки увеличивают выработку эритропоэтин, активный витамин D и ренин. 6
Физиологические изменения почек при здоровой беременности
Таблица 2
Физиологические изменения общих показателей почечной функции у здоровых беременность. Значения являются средними (СО) 5 w6
| Мера | Стадия беременность | |||
|---|---|---|---|---|
| До беременность | первая триместр | Второй триместр | Третий триместр | |
| Эффективный почечный поток плазмы (мл / мин) | 480 (72) | 841 (144) | 891 (279) | 771 (175) |
| Гломерулярный скорость фильтрации (мл / мин), измеренная по клиренсу инулина | 105 (24) | 162 (19) | 174 (24) | 165 (22) |
| Гломерулярный скорость фильтрации (мл / мин), измеренная по суточному клиренсу креатинина | 98 (8) | 151 (11) | 154 (15) | 129 (10) |
| Креатинин сыворотки (мкмоль / л) | 73 (10) | 60 (8) | 54 (10) | 64 (9) |
| Мочевина плазмы (ммоль / л) | 4.3 (0,8) | 3,5 (0,7) | 3,3 (0,8) | 3,1 (0,7 |
| Плазменные ураты (мкмоль / л) | 246 (59) | 189 (48) | 214 (71) | 269 (56) |
| Осмоляльность плазмы (мосмоль / кг) | 290 (2) | 280 (3) | 279 (3) | 279 (5) |
| Пост холестерин (ммоль / л) | 5.0 (0,3) | 5,5 (0,4) | 6,9 (0,4) | 7,8 (0,4) |
На ранних сроках беременности усиление почечного кровотока приводит к увеличению клубочков степень фильтрации более 50% (рисунок). Гестационная гиперфильтрация сопровождается относительным снижением концентраций креатинина и мочевины сыворотки, поэтому значения считаются нормальными для небеременных людей может быть ненормальным при беременности (таблица 2).В полнокровные почки кажутся крупнее на УЗИ и — в сочетании с почечной лоханкой и дилатация мочеточника — эти нормальные изменения, наблюдаемые при беременности, имитируют отток препятствие. w7 Падение альбумина плазмы на 5-10 г / л, повышение сывороточного холестерин и отек на поздних сроках беременности также могут возникать при нормальной беременности, и иногда имитируют нефротический синдром.
Могут ли больные почки переносить нормальные физиологические изменения беременности?
Женщины с хроническим заболеванием почек менее способны производить необходимую адаптацию почек для здоровой беременности.Их неспособность повышать уровень гормонов почек часто приводит к нормохромная нормоцитарная анемия, уменьшение увеличения объема плазмы и витамин D дефицит. 6 Гестационный подъем Скорость клубочковой фильтрации снижается у женщин с умеренной почечной недостаточностью и обычно отсутствует у лиц с уровнем креатинина сыворотки выше 200 мкмоль / л. 4 7 8 Если преэклампсия развивается, почек матери функция часто еще больше ухудшается, но добавление преренального инсульта, которое уменьшить почечный кровоток, например, послеродовое кровотечение или регулярное использование нестероидный противовоспалительный препарат, может серьезно угрожать почкам матери функция.В таких обстоятельствах следует избегать приема нефротоксических препаратов и беременных женщин. кровообращение восстанавливается при тщательном контроле жидкости, как у женщин с преэклампсией склонны к отеку легких.
Как беременность влияет на функцию почек матери?
Легкая почечная недостаточность (1-2 стадии)
У большинства женщин с хроническим заболеванием почек, которые забеременели, почечная недостаточность легкая. дисфункция и беременность обычно не влияют на прогноз почек (таблица 3).Исследование случай-контроль 360 женщин с первичный гломерулонефрит и легкое нарушение функции почек (креатинин сыворотки <110 мкмоль / л), минимальная протеинурия (<1 г / 24 ч) и отсутствует или хорошо контролируемая артериальная гипертензия до беременности показала, что беременность практически не протекала неблагоприятное влияние на долгосрочную (до 25 лет) функцию почек у матери. 9 Иная ситуация с женщинами при умеренной и тяжелой почечной недостаточности.
Таблица 3
Предполагаемое влияние функции почек перед беременностью на исход беременности и материнская функция почек. Значения представляют собой примерный процент от женщины или новорожденные
| Среднее (стандартное отклонение) Уровень креатинина в сыворотке перед беременностью (мкмоль / л) | Влияние на исход беременности | Потеря > 25% почечная функция | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Рост плода ограничение | недоношенные роды | Преэклампсия | Перинатальный погибших | Во время беременность | сохраняется послеродовой | Конечная стадия почечная недостаточность через 1 год | ||||||||||
| <125 | 25 | 30 | 22 | 1 | 2 | 0 | 0 | |||||||||
| 40 | 5 | 40 | 20 | 2 | ||||||||||||
| > 180 | 65 | > 90 | 60 | 10 | 9020 9020 | 9020 9020 На диализе | > 90 | > 90 | 75 | 50 * | Н / Д | Н / Д | Н / Д | |||
Почечная недостаточность от умеренной до тяжелой (стадии 3-5)
Небольшие, в основном неконтролируемые ретроспективные исследования показали, что женщины с наихудшая функция почек до беременности подвергаются наибольшему риску ускоренного снижение функции почек при беременности (таблица 3).Существующая ранее протеинурия и гипертония увеличивают это риск. 2 4 8 w17 w18 Ретроспективный ряд женщин с хронической болезнью почек (87 беременностей) обнаружили, что у тех, у кого изначально была умеренная почечная недостаточность (креатинин сыворотки 124-168 ммоль / л) имел 40% риск снижения функции почек. во время беременности, которая сохранялась после родов примерно у половины из них затронутый. 3 Однако 13 из 20 женщин при тяжелой почечной недостаточности (креатинин сыворотки> 177 ммоль / л) наблюдалось снижение функции почек в третьем триместре беременности, что сохранялось у большинства женщин и ухудшилась до терминальной стадии почечной недостаточности у семи. 3 w1
Проспективное исследование, оценивающее скорость снижения функции почек у матери во время беременности у 49 женщин с хронической болезнью почек 3-5 ст. беременность подтвердила эти более ранние наблюдения. 2 Женщины с оценочной скоростью клубочковой фильтрации <40 мл / мин / 1,73 м 2 и протеинурия> 1 г / 24 ч до беременности показали ускоренное снижение функции почек во время беременности. 2 Хроническая гипертензия предрасполагает женщин преэклампсии — это может объяснить, почему некоторые женщины с более легкой почечной дисфункцией также есть гестационное снижение почечной функции. 2 3 Риск такого снижения снижен при контролируемой гипертонии.
Как хроническая болезнь почек влияет на исход беременности?
Гипертензия у матери, протеинурия и рецидивирующая инфекция мочевыводящих путей часто сосуществуют у женщин с хроническим заболеванием почек, и трудно сказать, сколько каждый из этих факторов способствует неблагоприятному исходу беременности. Однако кажется что каждый фактор индивидуально и в совокупности пагубно влияет на исход плода. 2 , 3 , 4 6 , 7 , 8 w1
Женщины с тяжелой почечной недостаточностью испытывают наибольшие трудности с зачатием, самый высокий уровень выкидышей и самый плохой исход беременности. 1 , 2 , 3 , 4 7 , 8 Степень нарушения функции почек коррелирует с риском неблагоприятного исхода беременности. (таблица 3).
Как следует лечить хроническое заболевание почек во время беременности?
Всех женщин с хроническим заболеванием почек на ранних сроках беременности следует направлять в акушер и другие специалисты, если это необходимо, для планирования последующего дородового ухода. Однако, за некоторыми исключениями, наиболее важные аспекты ведения хронического Заболевания почек во время беременности связаны с лечением связанных с ними клинических проявлений, а скорее чем тип заболевания почек.Регулярное наблюдение за функцией почек у матери (креатинин сыворотки и мочевина сыворотки), артериальное давление, моча в середине потока (при инфекции), протеинурия, а при необходимости — УЗИ (для выявления урологической непроходимости) должны выявить патологические изменения и позволить своевременное вмешательство для оптимизации перинатальный исход и исход почек у матери (таблица 4).
Таблица 4
Уход за женщинами с хронической болезнью почек во время беременности
| Мероприятие | Подробная информация о мониторинг |
|---|---|
| Моча | Каждые 4-6 недель проверьте на (1) инфекцию — сохраняйте мочу стерильной с помощью профилактических антибиотики после одной инфекции мочевыводящих путей w19 ; (2) протеинурия — используйте тромбопрофилактику низкомолекулярным гепарином если протеинурия> 1 г / 24 ч; (3) гематурия — если присутствует, выполните микроскопия цилиндров эритроцитов, которые предполагают активную почечную паренхиматозное заболевание.Нормальная морфология эритроцитов предполагает урологические патология — обратитесь за консультацией к урологу |
| Артериальное давление | Проверьте кровь давление регулярно, в зависимости от того, насколько хорошее артериальное давление контролируется. Стремитесь поддерживать его в пределах от 120/70 мм рт. Ст. До 140/90 мм рт. Ст. при гипотензивном лечении. Неадекватно низкое кровяное давление связано с задержкой роста плода, высокое кровяное давление связаны с повреждением реноваскулярной системы |
| Функция почек | Проверить сыворотку креатинин и мочевина в зависимости от стадии заболевания.* Чаще при 3-5 стадиях и во второй половине беременности |
| Общий анализ крови | Проверить гемоглобин и признать потребность в железе (сывороточный ферритин) и эритропоэтине для поддержания гемоглобина на уровне 100-110 г / л w20 |
| УЗИ почечный тракт | Выполнить исходный уровень УЗИ почек при бронировании (примерно 12 недель беременности) для тазово-лоханочные размеры.Повторите, если симптомы предполагают непроходимость |
До беременности
В идеале все женщины с хроническим заболеванием почек должны быть осведомлены о рисках на их долгосрочную функцию почек и на плод до зачатия (таблица 3). Женщины с хроническим заболеванием почек часто страдают аменореей, но все еще могут иногда овулируют и таким образом зачат. Противозачаточные меры, учитывающие клинические сопутствующие заболевания следует принимать тем, кто не хочет становиться беременная.
Фолиевую кислоту 400 мкг в день следует вводить как обычно до зачатия до 12 лет. неделя беременности. Аспирин в низких дозах (50-150 мг / день) следует начинать рано. беременность для снижения риска преэклампсии и улучшения перинатального исход. 10 Обычные препараты должны быть рассмотрено. Фетотоксические препараты, такие как ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина II — следует отменить до беременности, если они одинаково эффективные препараты доступны или как только подтверждается беременность, если они считается важным для защиты почек матери функция. w22
Во время беременности
Хроническая болезнь почек включает широкий спектр различных состояний и наблюдение во время беременности должно быть адаптировано к тяжести заболевания и его осложнения (таблицы 4, 5). В общем, все клинические и биохимические особенности следует проверять чаще, так как беременность прогрессирует или если изменения указывают на ухудшение функции почек. Специализированная помощь следует начинать на ранних сроках беременности, но большая часть наблюдения за женщинами со стадией 1-2 заболевания могут сделать врачи первичной медико-санитарной помощи.
Таблица 5
Сводка важных моментов, касающихся конкретных заболеваний почек во время беременность
| Состояние | Возможно осложнения, требующие наблюдения | Ключ точки управления |
|---|---|---|
| Первичный гломерулонефрит | Гипертония; протеинурия; рецидивирующая инфекция | Лечить связанные клинические особенности; результат относится к контролю над Клинические особенности и тяжесть почечной недостаточности |
| Аутосомно доминирующая поликистозная болезнь почек | Почечная недостаточность функция; гипертония | Сделать родителей осознавая, что у ребенка риск унаследовать 50% состояние w23 |
| Врожденный обструкция мочевыводящих путей | Повышенный риск обструкции мочевыводящих путей, даже если ранее было проведено хирургическое вмешательство исправлено w24 | Выполнение почек УЗИ на ранних сроках беременности; серийная оценка почек функция, посев мочи и артериальное давление; повторить УЗИ при нарушениях контролируемых параметров |
| Пузырно-мочеточниковый рефлюксная нефропатия | Рецидивирующая инфекции мочевыводящих путей w24 ; обструкция мочеточника; ранее существовавшая почечная недостаточность; гипертоническая болезнь | Профилактическое могут понадобиться антибиотики; дренаж непроходимости также может быть необходимо |
| Нефролитиаз | Почечный колики w25 ; обструкция мочеточника | Магнитный резонансная урография может использоваться в диагностике, чтобы избежать воздействия к излучению w26 |
| диабетик нефропатия | Снижается функция почек у женщин с ранее существовавшим диабетическим нефропатия w27 ; гипертония и протеинурия | Попробуйте поддерживать хороший гликемический контроль до, во время и после беременность |
| Нефрит вызвано системной красной волчанкой | Может присутствовать как преэклампсия, поэтому исследуйте, чтобы отличить клинические и иммунологические особенности w28 | Медикаментозное лечение под руководством ревматолога и акушера |
| Диализ | Adjust диализ, чтобы имитировать физиологические изменения беременность w29 | Гемодиализ более эффективен, чем перитонеальный диализ при имитации физиологическое изменение |
| Почечный трансплантат | Преэклампсия; ограничение роста плода; ухудшающийся трансплантат функция w30 | Задержка беременность, пока функция трансплантата и иммуносупрессия не исчезнут стабилизированный w31 |
Когда следует привлекать специалистов?
Оптимальное ведение беременных с хроническим заболеванием почек часто включает комбинированная экспертиза специалистов в области акушерства, нефрологии, урологии, фетологии медицина и неонатология.Впечатляющие улучшения перинатального исхода по сравнению с недавними Десятилетия были продиктованы достижениями во всех этих специальностях. 2 , 3 , 4 w1 Сонографическая оценка кровотока в маточной артерии через 20-24 недели » беременность может снизить риск более поздней преэклампсии и роста плода ограничение. w32 Сложные решения о сроках доставки и управление функцией почек у женщин с трансплантацией почки и системными заболеваниями, такими как поскольку системная красная волчанка и другие васкулиты требуют наличия специалиста управление. 6 Урологическая экспертиза необходим для лечения обструктивных нарушений, связанных с почечными камнями, врожденные лоханочно-мочеточниковые аномалии или редкие гестационные обструктивные расстройства. 6 Заболевания почек у матери с генетической основой, иногда требуются специалисты по фетальной медицине или генетическая консультация. Наиболее частое наследственное заболевание почек: аутосомно-доминантный поликистоз почки. болезнь передается 50% потомства.
Послеродовой уход
Физиологические изменения беременность исчезнуть. В течение этого времени следует внимательно следить за балансом жидкости, почек. функции, артериального давления и дальнейшего пересмотра медикаментозного лечения. Женщинам, у которых впервые возникла протеинурия, связанная с преэклампсией, следует до исчезновения протеинурии или до постановки диагноза почечной недостаточности. сделал.
Следует поощрять грудное вскармливание у женщин с хроническим заболеванием почек. Информация сбивает с толку, в какой степени некоторые иммунодепрессанты, такие как циклоспорин и такролимус — обнаруживаются в грудном молоке, w33 , но преднизолон, азатиоприн и ингибиторы ангиотензинпревращающего фермента практически не обнаруживаются в грудное молоко. До сих пор неясно, являются ли преимущества грудного вскармливания Противодействует абсорбции иммунодепрессантов у новорожденных.Мы обычно поощряем матери, которые хотят кормить грудью, но принимают иммунодепрессанты, чтобы пока ребенок процветает.
Выводы
У беременных женщин с хроническим заболеванием почек обычно отмечается легкая форма почечной недостаточности. дисфункция (1-2 стадии), протекающая без осложнений беременность и хороший почечный исход. Клинические особенности, в частности неконтролируемая артериальная гипертензия, тяжелая протеинурия. (> 1 г / 24 ч), а рецидивирующие инфекции мочевыводящих путей имеют независимый и совокупное негативное влияние на исход беременности.Женщины с умеренным и тяжелые заболевания (3-5 стадии) подвержены наибольшему риску осложнений во время беременности и об ускоренном снижении функции почек. Успешное ведение женщин с хроническое заболевание почек во время беременности требует совместной работы сотрудников первичного звена клиницисты, акушерки, специалисты и пациент. Частый мониторинг простых клинические и биохимические особенности будут определять своевременное вмешательство специалиста для достижения оптимальный исход беременности и сохранение функции почек матери.
Сценарий
Женщина 37 лет с историей рефлюксной нефропатии и рецидивом инфекции мочевыводящих путей, представленные для консультации перед беременностью с сывороткой креатинин 153 мкмоль / л, артериальная гипертензия контролируется рамиприлом 5 мг в день, и протеинурия 1,4 г / 24 ч. Влияние беременности на функцию почек. были объяснены повышенный риск осложнений во время беременности.Она ей посоветовали принимать 400 мкг фолиевой кислоты в день, и как только она узнала, что беременным прекратить прием рамиприла и начать прием аспирина в низких дозах (75 мг в день) для уменьшения риск преэклампсии.
Она обратилась снова через 18 месяцев на 10 неделе беременности. Ее кровь давление 144/92 мм рт. ст. без антигипертензивных средств, креатинин сыворотки был 136 мкмоль / л, и у нее была бессимптомная инфекция мочевыводящих путей с Кишечная палочка .Инфекция лечилась цефалексин 500 мг три раза в день в течение семи дней и профилактическое средство прием цефалексина 125 мг на ночь продолжали до конца беременности. Тромбопрофилактика низкомолекулярным гепарином (эноксапарин 40 мг ежедневно) был начат из-за протромботического эффекта протеинурии (> 1 г / 24 ч) и беременность. На 28 неделе ее артериальное давление было 152/98. мм рт. ст., и она получала нифедипин SR 10 мг два раза в день.В 29 недель ее артериальное давление поднялось до 166/104 мм рт. ст., несмотря на повышенный уровень нифедипина SR 20 мг два раза в день, и ее почечная функция начала ухудшаться (сыворотка креатинин 188 мкмоль / л). Преэклампсия диагностирована по повышению крови. давление, повышение уровня трансаминаз печени (аланинтрансаминаза 147 МЕ / л, аспартаттрансаминазы 96 МЕ / л), и падение количества тромбоцитов (до 82 × 10 9 / л) Рост плода был на пятом центиле и был проверяется с помощью УЗИ каждые две недели после 24 недель беременности.А кесарево сечение было проведено на 30 + 2 неделе из-за признаков внутриутробного развития плода. дистресс и ухудшение материнской преэклампсии и функции почек (сыворотка креатинин 209 мкмоль / л), и родился мальчик весом 1,1 кг.
Шесть месяцев спустя функция почек матери не восстановилась до беременности. уровни (креатинин сыворотки 193 мкмоль / л). Артериальная гипертензия лечилась рамиприлом и нифедипин SR.У ребенка все было хорошо, хотя он был еще мал для возраст.
Примечания
Это одна из серии статей о том, как управлять ранее существовавшее заболевание во время беременности.
Примечания
Авторы: DW и JD внесли свой вклад в исследование и написание этого рукопись.
Финансирование: DW работает в UCLH / UCL и получает часть своей зарплаты от финансирование Центров биомедицинских исследований NIHR Министерства здравоохранения схема.
Конкурирующие интересы: не заявлены.
Провенанс и экспертная оценка: Введен в эксплуатацию; внешняя экспертная оценка.
Ссылки
1. Фишер М.Дж., Ленерц С.Д., Хеберт Дж.Р., Парих ЧР. Заболевание почек является независимым фактором риска неблагоприятных для плода и матери. исходы при беременности. Am J Kidney Диск 2004; 43: 415-23. [PubMed] [Google Scholar] 2. Имбациати Э., Грегоринин Г., Кабидду Г., Гаммаро Л., Амброзо Дж., Дель Джудис А. и др.Беременность при ХБП 3-5 стадии: внутриутробная и материнские исходы. Am J Kidney Дис. 2007; 49: 753-62. [PubMed] [Google Scholar] 3. Джонс, округ Колумбия, Хейслетт, JP. Исход беременности в женщины с почечной недостаточностью средней или тяжелой степени. N Engl J Мед 1996; 335: 226-32. [PubMed] [Google Scholar] 4. Юнгерс П., Шово Д., Шукрун Г., Мойно А., Схири Х., Уиллиер П. и др. Беременность у женщин с нарушением функции почек.Clin Нефрол 1997; 47: 281-8. [PubMed] [Google Scholar]5. Дэвисон Дж., Бейлис К. Заболевание почек. В: De Swiet M, изд. Медицинские нарушения в акушерской практике. 3-е изд. Оксфорд: Blackwell Science, 1995: 226-305.
6. Уильямс Д. Почечные расстройства. В: Джеймс Д.К., Стир П.Дж., Weiner CP, Gonik B, eds. Беременность высокого риска. Управление параметры. 3-е изд. Филадельфия: Эльзевьер Сондерс, 2006: 1098-124.
7. Каннингем Ф.Г., Кокс С.М., Харстад Т.В., Мейсон Р.А., Pritchard JA. Хроническая болезнь почек и исход беременности. Am J Obstet Гинеколь 1990; 163: 453-9. [PubMed] [Google Scholar] 8. Юнгерс П., Уиллье П., Шово Д., Шукрун Г., Мойнот А., Схири Х. и др. Беременность у женщин с рефлюксной нефропатией. Почка Инт 1996; 50: 593-9. [PubMed] [Google Scholar] 9. Юнгерс П., Уиллье П., Забудьте Д., Лабруни М., Схири Х., Гиатрас И. и др.Влияние беременности на течение первичного хронический гломерулонефрит. Ланцет 1995; 346: 1122-4. [PubMed] [Google Scholar] 10. Coomarasamy A, Honest H, Papaioannou S, Gee H, Хан К.С. Аспирин для профилактики преэклампсии у женщин с историческим риском факторы: систематический обзор. Акушерство Gynecol 2003; 101: 1319-32. [PubMed] [Google Scholar]Хроническая болезнь почек при беременности
BMJ.2008 26 января; 336 (7637): 211–215.
Pregnancy Plus
, акушер-консультант 1 и заслуженный профессор акушерства 2Дэвид Уильямс
1 Институт женского здоровья, Акушерская больница EGA, Университетский колледж Лондона Больницы, Лондон WC1E 6DH
Джон Дэвисон
2 Больница Королевской Виктории и Университет Ньюкасла, Ньюкасл-апон-Тайн
1 Институт женского здоровья, Акушерская больница EGA, Больницы Университетского колледжа Лондона, Лондон WC1E 6DH
2 Больница Королевской Виктории и Университет Ньюкасла, Ньюкасл-апон-Тайн
Эта статья цитируется в других статьях в PMC.- Дополнительные материалы
[дополнительно: веб-ссылки]
GUID: C2D1F3D8-A6A8-4BCA-8633-2D21FDE59489
GUID: FD606039-8BA5-4A2C-A99B-1AA8D1EB4C23
Беременные с хроническим заболеванием почек плохо адаптируются к увеличению срока беременности в почечном кровотоке. Это может ускорить снижение функции почек и приводят к неблагоприятному исходу беременности
Хроническая болезнь почек часто протекает клинически и биохимически бессимптомно, пока не почечная обесценение развито.Симптомы необычны, пока не снизится скорость клубочковой фильтрации. снижается до <25% от нормы, может быть потеряно более 50% почечной функции прежде, чем креатинин сыворотки поднимется выше 120 мкмоль / л. Женщины, которые забеременели с помощью сыворотки значения креатинина выше 124 мкмоль / л имеют повышенный риск ускоренного снижения функция почек и неблагоприятный исход беременности (см. рамку «Сценарий»). 1 , 2 , 3 , 4 w1 При ведении беременных с хроническое заболевание почек, чтобы свести к минимуму неблагоприятное воздействие беременности на почки матери функция и последующее воздействие на плод.
Методы
Доказательства для этого обзора были получены в результате поиска в базах данных Medline и Cochrane, поскольку а также справочные архивы авторов.
Насколько распространено хроническое заболевание почек при беременности?
Хроническая болезнь почек в настоящее время широко классифицируется на пять стадий в соответствии с уровень функции почек (таблица 1). w2 Стадии 1 и 2 (нормальная или легкая почечная недостаточность со стойкой альбуминурией) влияют на до 3% женщин детородного возраста (20-39 лет). w3 Этапы 3-5 (скорость клубочковой фильтрации <60 мл / мин) поражает примерно одну из 150 женщин детородный возраст, w3 , но из-за снижения фертильности и увеличения Показатель преждевременного выкидыша, беременность у этих женщин встречается реже. Исследования хронические заболевания почек во время беременности чаще всего классифицируют женщин на основании значения креатинина в сыворотке крови, но по нашим оценкам, примерно одна из 750 беременностей осложняется этапами 3-5. w4 У некоторых женщин обнаруживается хроническая болезнь почек. заболевание впервые при беременности. Около 20% женщин, у которых рано развивается преэклампсия (срок беременности ≤30 недель), особенно с тяжелой протеинурией, имеют ранее нераспознанное хроническое заболевание почек. w5
Таблица 1
Стадии хронической болезни почек w2
| Стадия | Описание | Расчетная СКФ (мл / мин / л.73 м 2 ) |
|---|---|---|
| 1 | Поражение почек с нормальная или повышенная СКФ | ≥90 |
| 2 | Поражение почек с умеренно низкая СКФ | 60-89 |
| 3 | Умеренно низкая СКФ | 30-59 |
| 4 | Очень низкая СКФ | 15-29 |
Как физиологические изменения во время беременности влияют на почки?
Почки претерпевают выраженные изменения гемодинамики, почечных канальцев и эндокринной системы. при беременности (рисунок; таблица 2). 5 w6 Во время здоровой беременности почки увеличивают выработку эритропоэтин, активный витамин D и ренин. 6
Физиологические изменения почек при здоровой беременности
Таблица 2
Физиологические изменения общих показателей почечной функции у здоровых беременность. Значения являются средними (СО) 5 w6
| Мера | Стадия беременность | |||
|---|---|---|---|---|
| До беременность | первая триместр | Второй триместр | Третий триместр | |
| Эффективный почечный поток плазмы (мл / мин) | 480 (72) | 841 (144) | 891 (279) | 771 (175) |
| Гломерулярный скорость фильтрации (мл / мин), измеренная по клиренсу инулина | 105 (24) | 162 (19) | 174 (24) | 165 (22) |
| Гломерулярный скорость фильтрации (мл / мин), измеренная по суточному клиренсу креатинина | 98 (8) | 151 (11) | 154 (15) | 129 (10) |
| Креатинин сыворотки (мкмоль / л) | 73 (10) | 60 (8) | 54 (10) | 64 (9) |
| Мочевина плазмы (ммоль / л) | 4.3 (0,8) | 3,5 (0,7) | 3,3 (0,8) | 3,1 (0,7 |
| Плазменные ураты (мкмоль / л) | 246 (59) | 189 (48) | 214 (71) | 269 (56) |
| Осмоляльность плазмы (мосмоль / кг) | 290 (2) | 280 (3) | 279 (3) | 279 (5) |
| Пост холестерин (ммоль / л) | 5.0 (0,3) | 5,5 (0,4) | 6,9 (0,4) | 7,8 (0,4) |
На ранних сроках беременности усиление почечного кровотока приводит к увеличению клубочков степень фильтрации более 50% (рисунок). Гестационная гиперфильтрация сопровождается относительным снижением концентраций креатинина и мочевины сыворотки, поэтому значения считаются нормальными для небеременных людей может быть ненормальным при беременности (таблица 2).В полнокровные почки кажутся крупнее на УЗИ и — в сочетании с почечной лоханкой и дилатация мочеточника — эти нормальные изменения, наблюдаемые при беременности, имитируют отток препятствие. w7 Падение альбумина плазмы на 5-10 г / л, повышение сывороточного холестерин и отек на поздних сроках беременности также могут возникать при нормальной беременности, и иногда имитируют нефротический синдром.
Могут ли больные почки переносить нормальные физиологические изменения беременности?
Женщины с хроническим заболеванием почек менее способны производить необходимую адаптацию почек для здоровой беременности.Их неспособность повышать уровень гормонов почек часто приводит к нормохромная нормоцитарная анемия, уменьшение увеличения объема плазмы и витамин D дефицит. 6 Гестационный подъем Скорость клубочковой фильтрации снижается у женщин с умеренной почечной недостаточностью и обычно отсутствует у лиц с уровнем креатинина сыворотки выше 200 мкмоль / л. 4 7 8 Если преэклампсия развивается, почек матери функция часто еще больше ухудшается, но добавление преренального инсульта, которое уменьшить почечный кровоток, например, послеродовое кровотечение или регулярное использование нестероидный противовоспалительный препарат, может серьезно угрожать почкам матери функция.В таких обстоятельствах следует избегать приема нефротоксических препаратов и беременных женщин. кровообращение восстанавливается при тщательном контроле жидкости, как у женщин с преэклампсией склонны к отеку легких.
Как беременность влияет на функцию почек матери?
Легкая почечная недостаточность (1-2 стадии)
У большинства женщин с хроническим заболеванием почек, которые забеременели, почечная недостаточность легкая. дисфункция и беременность обычно не влияют на прогноз почек (таблица 3).Исследование случай-контроль 360 женщин с первичный гломерулонефрит и легкое нарушение функции почек (креатинин сыворотки <110 мкмоль / л), минимальная протеинурия (<1 г / 24 ч) и отсутствует или хорошо контролируемая артериальная гипертензия до беременности показала, что беременность практически не протекала неблагоприятное влияние на долгосрочную (до 25 лет) функцию почек у матери. 9 Иная ситуация с женщинами при умеренной и тяжелой почечной недостаточности.
Таблица 3
Предполагаемое влияние функции почек перед беременностью на исход беременности и материнская функция почек. Значения представляют собой примерный процент от женщины или новорожденные
| Среднее (стандартное отклонение) Уровень креатинина в сыворотке перед беременностью (мкмоль / л) | Влияние на исход беременности | Потеря > 25% почечная функция | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Рост плода ограничение | недоношенные роды | Преэклампсия | Перинатальный погибших | Во время беременность | сохраняется послеродовой | Конечная стадия почечная недостаточность через 1 год | ||||||||||
| <125 | 25 | 30 | 22 | 1 | 2 | 0 | 0 | |||||||||
| 40 | 5 | 40 | 20 | 2 | ||||||||||||
| > 180 | 65 | > 90 | 60 | 10 | 9020 9020 | 9020 9020 На диализе | > 90 | > 90 | 75 | 50 * | Н / Д | Н / Д | Н / Д | |||
Почечная недостаточность от умеренной до тяжелой (стадии 3-5)
Небольшие, в основном неконтролируемые ретроспективные исследования показали, что женщины с наихудшая функция почек до беременности подвергаются наибольшему риску ускоренного снижение функции почек при беременности (таблица 3).Существующая ранее протеинурия и гипертония увеличивают это риск. 2 4 8 w17 w18 Ретроспективный ряд женщин с хронической болезнью почек (87 беременностей) обнаружили, что у тех, у кого изначально была умеренная почечная недостаточность (креатинин сыворотки 124-168 ммоль / л) имел 40% риск снижения функции почек. во время беременности, которая сохранялась после родов примерно у половины из них затронутый. 3 Однако 13 из 20 женщин при тяжелой почечной недостаточности (креатинин сыворотки> 177 ммоль / л) наблюдалось снижение функции почек в третьем триместре беременности, что сохранялось у большинства женщин и ухудшилась до терминальной стадии почечной недостаточности у семи. 3 w1
Проспективное исследование, оценивающее скорость снижения функции почек у матери во время беременности у 49 женщин с хронической болезнью почек 3-5 ст. беременность подтвердила эти более ранние наблюдения. 2 Женщины с оценочной скоростью клубочковой фильтрации <40 мл / мин / 1,73 м 2 и протеинурия> 1 г / 24 ч до беременности показали ускоренное снижение функции почек во время беременности. 2 Хроническая гипертензия предрасполагает женщин преэклампсии — это может объяснить, почему некоторые женщины с более легкой почечной дисфункцией также есть гестационное снижение почечной функции. 2 3 Риск такого снижения снижен при контролируемой гипертонии.
Как хроническая болезнь почек влияет на исход беременности?
Гипертензия у матери, протеинурия и рецидивирующая инфекция мочевыводящих путей часто сосуществуют у женщин с хроническим заболеванием почек, и трудно сказать, сколько каждый из этих факторов способствует неблагоприятному исходу беременности. Однако кажется что каждый фактор индивидуально и в совокупности пагубно влияет на исход плода. 2 , 3 , 4 6 , 7 , 8 w1
Женщины с тяжелой почечной недостаточностью испытывают наибольшие трудности с зачатием, самый высокий уровень выкидышей и самый плохой исход беременности. 1 , 2 , 3 , 4 7 , 8 Степень нарушения функции почек коррелирует с риском неблагоприятного исхода беременности. (таблица 3).
Как следует лечить хроническое заболевание почек во время беременности?
Всех женщин с хроническим заболеванием почек на ранних сроках беременности следует направлять в акушер и другие специалисты, если это необходимо, для планирования последующего дородового ухода. Однако, за некоторыми исключениями, наиболее важные аспекты ведения хронического Заболевания почек во время беременности связаны с лечением связанных с ними клинических проявлений, а скорее чем тип заболевания почек.Регулярное наблюдение за функцией почек у матери (креатинин сыворотки и мочевина сыворотки), артериальное давление, моча в середине потока (при инфекции), протеинурия, а при необходимости — УЗИ (для выявления урологической непроходимости) должны выявить патологические изменения и позволить своевременное вмешательство для оптимизации перинатальный исход и исход почек у матери (таблица 4).
Таблица 4
Уход за женщинами с хронической болезнью почек во время беременности
| Мероприятие | Подробная информация о мониторинг |
|---|---|
| Моча | Каждые 4-6 недель проверьте на (1) инфекцию — сохраняйте мочу стерильной с помощью профилактических антибиотики после одной инфекции мочевыводящих путей w19 ; (2) протеинурия — используйте тромбопрофилактику низкомолекулярным гепарином если протеинурия> 1 г / 24 ч; (3) гематурия — если присутствует, выполните микроскопия цилиндров эритроцитов, которые предполагают активную почечную паренхиматозное заболевание.Нормальная морфология эритроцитов предполагает урологические патология — обратитесь за консультацией к урологу |
| Артериальное давление | Проверьте кровь давление регулярно, в зависимости от того, насколько хорошее артериальное давление контролируется. Стремитесь поддерживать его в пределах от 120/70 мм рт. Ст. До 140/90 мм рт. Ст. при гипотензивном лечении. Неадекватно низкое кровяное давление связано с задержкой роста плода, высокое кровяное давление связаны с повреждением реноваскулярной системы |
| Функция почек | Проверить сыворотку креатинин и мочевина в зависимости от стадии заболевания.* Чаще при 3-5 стадиях и во второй половине беременности |
| Общий анализ крови | Проверить гемоглобин и признать потребность в железе (сывороточный ферритин) и эритропоэтине для поддержания гемоглобина на уровне 100-110 г / л w20 |
| УЗИ почечный тракт | Выполнить исходный уровень УЗИ почек при бронировании (примерно 12 недель беременности) для тазово-лоханочные размеры.Повторите, если симптомы предполагают непроходимость |
До беременности
В идеале все женщины с хроническим заболеванием почек должны быть осведомлены о рисках на их долгосрочную функцию почек и на плод до зачатия (таблица 3). Женщины с хроническим заболеванием почек часто страдают аменореей, но все еще могут иногда овулируют и таким образом зачат. Противозачаточные меры, учитывающие клинические сопутствующие заболевания следует принимать тем, кто не хочет становиться беременная.
Фолиевую кислоту 400 мкг в день следует вводить как обычно до зачатия до 12 лет. неделя беременности. Аспирин в низких дозах (50-150 мг / день) следует начинать рано. беременность для снижения риска преэклампсии и улучшения перинатального исход. 10 Обычные препараты должны быть рассмотрено. Фетотоксические препараты, такие как ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина II — следует отменить до беременности, если они одинаково эффективные препараты доступны или как только подтверждается беременность, если они считается важным для защиты почек матери функция. w22
Во время беременности
Хроническая болезнь почек включает широкий спектр различных состояний и наблюдение во время беременности должно быть адаптировано к тяжести заболевания и его осложнения (таблицы 4, 5). В общем, все клинические и биохимические особенности следует проверять чаще, так как беременность прогрессирует или если изменения указывают на ухудшение функции почек. Специализированная помощь следует начинать на ранних сроках беременности, но большая часть наблюдения за женщинами со стадией 1-2 заболевания могут сделать врачи первичной медико-санитарной помощи.
Таблица 5
Сводка важных моментов, касающихся конкретных заболеваний почек во время беременность
| Состояние | Возможно осложнения, требующие наблюдения | Ключ точки управления |
|---|---|---|
| Первичный гломерулонефрит | Гипертония; протеинурия; рецидивирующая инфекция | Лечить связанные клинические особенности; результат относится к контролю над Клинические особенности и тяжесть почечной недостаточности |
| Аутосомно доминирующая поликистозная болезнь почек | Почечная недостаточность функция; гипертония | Сделать родителей осознавая, что у ребенка риск унаследовать 50% состояние w23 |
| Врожденный обструкция мочевыводящих путей | Повышенный риск обструкции мочевыводящих путей, даже если ранее было проведено хирургическое вмешательство исправлено w24 | Выполнение почек УЗИ на ранних сроках беременности; серийная оценка почек функция, посев мочи и артериальное давление; повторить УЗИ при нарушениях контролируемых параметров |
| Пузырно-мочеточниковый рефлюксная нефропатия | Рецидивирующая инфекции мочевыводящих путей w24 ; обструкция мочеточника; ранее существовавшая почечная недостаточность; гипертоническая болезнь | Профилактическое могут понадобиться антибиотики; дренаж непроходимости также может быть необходимо |
| Нефролитиаз | Почечный колики w25 ; обструкция мочеточника | Магнитный резонансная урография может использоваться в диагностике, чтобы избежать воздействия к излучению w26 |
| диабетик нефропатия | Снижается функция почек у женщин с ранее существовавшим диабетическим нефропатия w27 ; гипертония и протеинурия | Попробуйте поддерживать хороший гликемический контроль до, во время и после беременность |
| Нефрит вызвано системной красной волчанкой | Может присутствовать как преэклампсия, поэтому исследуйте, чтобы отличить клинические и иммунологические особенности w28 | Медикаментозное лечение под руководством ревматолога и акушера |
| Диализ | Adjust диализ, чтобы имитировать физиологические изменения беременность w29 | Гемодиализ более эффективен, чем перитонеальный диализ при имитации физиологическое изменение |
| Почечный трансплантат | Преэклампсия; ограничение роста плода; ухудшающийся трансплантат функция w30 | Задержка беременность, пока функция трансплантата и иммуносупрессия не исчезнут стабилизированный w31 |
Когда следует привлекать специалистов?
Оптимальное ведение беременных с хроническим заболеванием почек часто включает комбинированная экспертиза специалистов в области акушерства, нефрологии, урологии, фетологии медицина и неонатология.Впечатляющие улучшения перинатального исхода по сравнению с недавними Десятилетия были продиктованы достижениями во всех этих специальностях. 2 , 3 , 4 w1 Сонографическая оценка кровотока в маточной артерии через 20-24 недели » беременность может снизить риск более поздней преэклампсии и роста плода ограничение. w32 Сложные решения о сроках доставки и управление функцией почек у женщин с трансплантацией почки и системными заболеваниями, такими как поскольку системная красная волчанка и другие васкулиты требуют наличия специалиста управление. 6 Урологическая экспертиза необходим для лечения обструктивных нарушений, связанных с почечными камнями, врожденные лоханочно-мочеточниковые аномалии или редкие гестационные обструктивные расстройства. 6 Заболевания почек у матери с генетической основой, иногда требуются специалисты по фетальной медицине или генетическая консультация. Наиболее частое наследственное заболевание почек: аутосомно-доминантный поликистоз почки. болезнь передается 50% потомства.
Послеродовой уход
Физиологические изменения беременность исчезнуть. В течение этого времени следует внимательно следить за балансом жидкости, почек. функции, артериального давления и дальнейшего пересмотра медикаментозного лечения. Женщинам, у которых впервые возникла протеинурия, связанная с преэклампсией, следует до исчезновения протеинурии или до постановки диагноза почечной недостаточности. сделал.
Следует поощрять грудное вскармливание у женщин с хроническим заболеванием почек. Информация сбивает с толку, в какой степени некоторые иммунодепрессанты, такие как циклоспорин и такролимус — обнаруживаются в грудном молоке, w33 , но преднизолон, азатиоприн и ингибиторы ангиотензинпревращающего фермента практически не обнаруживаются в грудное молоко. До сих пор неясно, являются ли преимущества грудного вскармливания Противодействует абсорбции иммунодепрессантов у новорожденных.Мы обычно поощряем матери, которые хотят кормить грудью, но принимают иммунодепрессанты, чтобы пока ребенок процветает.
Выводы
У беременных женщин с хроническим заболеванием почек обычно отмечается легкая форма почечной недостаточности. дисфункция (1-2 стадии), протекающая без осложнений беременность и хороший почечный исход. Клинические особенности, в частности неконтролируемая артериальная гипертензия, тяжелая протеинурия. (> 1 г / 24 ч), а рецидивирующие инфекции мочевыводящих путей имеют независимый и совокупное негативное влияние на исход беременности.Женщины с умеренным и тяжелые заболевания (3-5 стадии) подвержены наибольшему риску осложнений во время беременности и об ускоренном снижении функции почек. Успешное ведение женщин с хроническое заболевание почек во время беременности требует совместной работы сотрудников первичного звена клиницисты, акушерки, специалисты и пациент. Частый мониторинг простых клинические и биохимические особенности будут определять своевременное вмешательство специалиста для достижения оптимальный исход беременности и сохранение функции почек матери.
Сценарий
Женщина 37 лет с историей рефлюксной нефропатии и рецидивом инфекции мочевыводящих путей, представленные для консультации перед беременностью с сывороткой креатинин 153 мкмоль / л, артериальная гипертензия контролируется рамиприлом 5 мг в день, и протеинурия 1,4 г / 24 ч. Влияние беременности на функцию почек. были объяснены повышенный риск осложнений во время беременности.Она ей посоветовали принимать 400 мкг фолиевой кислоты в день, и как только она узнала, что беременным прекратить прием рамиприла и начать прием аспирина в низких дозах (75 мг в день) для уменьшения риск преэклампсии.
Она обратилась снова через 18 месяцев на 10 неделе беременности. Ее кровь давление 144/92 мм рт. ст. без антигипертензивных средств, креатинин сыворотки был 136 мкмоль / л, и у нее была бессимптомная инфекция мочевыводящих путей с Кишечная палочка .Инфекция лечилась цефалексин 500 мг три раза в день в течение семи дней и профилактическое средство прием цефалексина 125 мг на ночь продолжали до конца беременности. Тромбопрофилактика низкомолекулярным гепарином (эноксапарин 40 мг ежедневно) был начат из-за протромботического эффекта протеинурии (> 1 г / 24 ч) и беременность. На 28 неделе ее артериальное давление было 152/98. мм рт. ст., и она получала нифедипин SR 10 мг два раза в день.В 29 недель ее артериальное давление поднялось до 166/104 мм рт. ст., несмотря на повышенный уровень нифедипина SR 20 мг два раза в день, и ее почечная функция начала ухудшаться (сыворотка креатинин 188 мкмоль / л). Преэклампсия диагностирована по повышению крови. давление, повышение уровня трансаминаз печени (аланинтрансаминаза 147 МЕ / л, аспартаттрансаминазы 96 МЕ / л), и падение количества тромбоцитов (до 82 × 10 9 / л) Рост плода был на пятом центиле и был проверяется с помощью УЗИ каждые две недели после 24 недель беременности.А кесарево сечение было проведено на 30 + 2 неделе из-за признаков внутриутробного развития плода. дистресс и ухудшение материнской преэклампсии и функции почек (сыворотка креатинин 209 мкмоль / л), и родился мальчик весом 1,1 кг.
Шесть месяцев спустя функция почек матери не восстановилась до беременности. уровни (креатинин сыворотки 193 мкмоль / л). Артериальная гипертензия лечилась рамиприлом и нифедипин SR.У ребенка все было хорошо, хотя он был еще мал для возраст.
Примечания
Это одна из серии статей о том, как управлять ранее существовавшее заболевание во время беременности.
Примечания
Авторы: DW и JD внесли свой вклад в исследование и написание этого рукопись.
Финансирование: DW работает в UCLH / UCL и получает часть своей зарплаты от финансирование Центров биомедицинских исследований NIHR Министерства здравоохранения схема.
Конкурирующие интересы: не заявлены.
Провенанс и экспертная оценка: Введен в эксплуатацию; внешняя экспертная оценка.
Ссылки
1. Фишер М.Дж., Ленерц С.Д., Хеберт Дж.Р., Парих ЧР. Заболевание почек является независимым фактором риска неблагоприятных для плода и матери. исходы при беременности. Am J Kidney Диск 2004; 43: 415-23. [PubMed] [Google Scholar] 2. Имбациати Э., Грегоринин Г., Кабидду Г., Гаммаро Л., Амброзо Дж., Дель Джудис А. и др.Беременность при ХБП 3-5 стадии: внутриутробная и материнские исходы. Am J Kidney Дис. 2007; 49: 753-62. [PubMed] [Google Scholar] 3. Джонс, округ Колумбия, Хейслетт, JP. Исход беременности в женщины с почечной недостаточностью средней или тяжелой степени. N Engl J Мед 1996; 335: 226-32. [PubMed] [Google Scholar] 4. Юнгерс П., Шово Д., Шукрун Г., Мойно А., Схири Х., Уиллиер П. и др. Беременность у женщин с нарушением функции почек.Clin Нефрол 1997; 47: 281-8. [PubMed] [Google Scholar]5. Дэвисон Дж., Бейлис К. Заболевание почек. В: De Swiet M, изд. Медицинские нарушения в акушерской практике. 3-е изд. Оксфорд: Blackwell Science, 1995: 226-305.
6. Уильямс Д. Почечные расстройства. В: Джеймс Д.К., Стир П.Дж., Weiner CP, Gonik B, eds. Беременность высокого риска. Управление параметры. 3-е изд. Филадельфия: Эльзевьер Сондерс, 2006: 1098-124.
7. Каннингем Ф.Г., Кокс С.М., Харстад Т.В., Мейсон Р.А., Pritchard JA. Хроническая болезнь почек и исход беременности. Am J Obstet Гинеколь 1990; 163: 453-9. [PubMed] [Google Scholar] 8. Юнгерс П., Уиллье П., Шово Д., Шукрун Г., Мойнот А., Схири Х. и др. Беременность у женщин с рефлюксной нефропатией. Почка Инт 1996; 50: 593-9. [PubMed] [Google Scholar] 9. Юнгерс П., Уиллье П., Забудьте Д., Лабруни М., Схири Х., Гиатрас И. и др.Влияние беременности на течение первичного хронический гломерулонефрит. Ланцет 1995; 346: 1122-4. [PubMed] [Google Scholar] 10. Coomarasamy A, Honest H, Papaioannou S, Gee H, Хан К.С. Аспирин для профилактики преэклампсии у женщин с историческим риском факторы: систематический обзор. Акушерство Gynecol 2003; 101: 1319-32. [PubMed] [Google Scholar]Беременность у женщин с почечной недостаточностью. Да или нет?
Гиппократия.2011 Янв; 15 (Дополнение 1): 8–12.
Медицинский центр Hygeia, Афины, Греция
Edipidis K, 7b Korai str, 14561 Kifissia, Афины, Греция, тел .: +302108084641, факс: +302106209198 rg.teneto@codidekCopyright 2011, Больница общего профиля Hippokratio в СалоникахAbstract
Женщины с почечной недостаточностью, зачать и продолжить беременность, подвергаются значительному риску неблагоприятных исходов для матери и плода. Хотя достижения в дородовой и неонатальной помощи продолжают улучшать эти результаты, риски остаются пропорциональными степени основной почечной дисфункции.
Целью данной статьи является изучение влияния различной степени почечной недостаточности на исход беременности у женщин с хроническим заболеванием почек и предоставление, если возможно, полезных выводов о том, когда и когда женщина страдает хронической болезнью почек (ХБП). , следует решить забеременеть.
В этой статье дается краткий обзор нормальных физиологических изменений функции почек во время беременности и делается попытка прояснить природу и серьезность рисков в условиях хронической почечной недостаточности и терминальной стадии почечной недостаточности, включая пациентов на диализе и реципиентов трансплантатов. .
Ключевые слова: беременность, хроническая болезнь почек, преэклампсия, срок беременности, мертворождение
Беременность и заболевание почек
Заболевания почек во время беременности относительно редки. Изучая доступную литературу, сложно определить точную частоту хронической почечной недостаточности у беременных. В популяционном исследовании беременных женщин с заболеванием почек диагноз заболевания почек до беременности составлял всего 0,03% 1
Следовательно, кажется разумным сделать вывод, что хроническое заболевание почек во время беременности встречается редко.Например, в 18-летнем обзоре, проведенном больницей Parkland Memorial, было всего 37 женщин, беременность которых осложнялась почечной недостаточностью от умеренной до тяжелой, что составляет приблизительную частоту 2 на 10000 женщин 2 .
В более позднем обзоре, проведенном Trevisan и коллегами в 2004 г., распространенность умеренной хронической почечной недостаточности составляла 6 на 10 000 родов в их больнице с 1989 по 1999 г. 3 .
Фишер и его коллеги при обзоре свидетельств о рождении и смерти в Колорадо с 1989 по 2001 год обнаружили 911 рождений от женщин с диагнозом заболевания почек из 747.368 родов при частоте 0,12% (12 на 10.000) 4 .
Существует несколько возможных причин, по которым почечная недостаточность редко связана с беременностью. Первым и наиболее распространенным является тот факт, что многие женщины со значительной почечной недостаточностью или почечной недостаточностью либо вышли из детородного возраста, либо бесплодны 5 , 6 .
Другой важной причиной может быть неполная отчетность или сбор данных, а также тот факт, что частота легких почечных заболеваний часто не включается во многие из опубликованных рядов.
Указанные показатели могут быть более точно оправданы при использовании классификации хронических заболеваний почек на пять стадий по уровню функции почек (). Стадии 1 и 2 (нормальная или легкая почечная недостаточность со стойкой альбуминурией) затрагивают до 3% женщин детородного возраста (20-39 лет). Стадии 3-5 (скорость клубочковой фильтрации <60 мл / мин) затрагивают около 1% женщин детородного возраста (20-39 лет). 150 женщин детородного возраста, но из-за снижения фертильности и увеличения частоты выкидышей на ранних сроках беременность у этих женщин встречается реже 7 .
Таблица 1
Стадии хронического заболевания почек
У большинства беременных женщин с хроническим заболеванием почек наблюдается легкое нарушение функции почек, и беременность обычно не влияет на прогноз почек ().
Таблица 2
Предполагаемое влияние функции почек при беременности на исход беременности и функцию почек матери. Значения представляют собой предполагаемый процент пораженных женщин или новорожденных.
В обзоре Bar et al., Среди 46 беременностей у 38 женщин с хронической почечной недостаточностью 22% имели преэклампсию, 22% преждевременные роды и 13% ограничение роста, тогда как Частота кесарева сечения составила 24% 5 .
Низкая частота осложнений в этом обзоре объясняется тем фактом, что почти 90% женщин имели лишь легкую почечную недостаточность. Только 2 (4,4%) новорожденных нуждались в госпитализации в отделение интенсивной терапии новорожденных (ОИТН).
Джонс и Хейслетт обнаружили, что среди 82 беременностей 67 женщин с третьей по пятой стадией функции почек 59% были преждевременными, 37% имели задержку роста плода, 59% перенесли кесарево сечение и выживаемость младенцев составила 93%. 9 Юнгерс и его коллеги в своем обзоре 43 беременностей у 30 женщин сообщили о 82% успешности живорождений после исключения абортов в первом триместре 10 .
Holley и его коллеги в своем исследовании 43 беременностей у 40 женщин сообщили об общей потере беременности 32,6% 11 .
Причина различий в результатах в литературе связана с разной степенью почечной недостаточности и, возможно, различными типами первичного заболевания почек у исследуемых беременных женщин. Наличие гипертонии — важный фактор, указывающий на плохой прогноз исхода беременности. Как указали Линдхеймер и Кац, беременные женщины с минимальным нарушением функции почек и нормальным артериальным давлением имеют более 90% шансов на успешный исход.Более того, маловероятно, что беременность в этой группе повлияет на прогрессирование почечной недостаточности 12 .
Популяционное исследование, проведенное в Норвегии и включившее 3405 женщин, родивших 5655 одиночек после 11 лет наблюдения, пришло к выводу, что женщины с СКФ 60-89 мл / мин / 1,73 м2 не имеют повышенного риска преэклампсии, малого срока беременности или преждевременных родов. роды, если они не были также гипертониками 13 . Существовавшая ранее протеинурия и гипертония увеличивают этот риск. Settler и Cunnigham в обзоре 65 беременностей у 53 бессимптомных женщин со значительной протеинурией (> 500 мг / день) и без известных ранее существовавших заболеваний почек или диабета сообщили, что у 62% наблюдалась почечная дисфункция, а у 40% — хроническая гипертензия 14 .Они также сообщили, что 93% из 53 беременностей закончились рождением живого новорожденного (исключая аборты), но почти половина родила преждевременно, а четверть имела задержку роста. Важно отметить, что у 205 из 53 женщин, прошедших наблюдение, в среднем через 5 лет почечная недостаточность прогрессировала до терминальной стадии.
Небольшие, в основном неконтролируемые ретроспективные исследования показали, что женщины с наихудшей функцией почек до беременности подвергаются наибольшему риску ускоренного снижения функции почек во время беременности ().
Хроническая гипертензия, преэкламсия, анемия, задержка роста плода и недоношенность являются частыми осложнениями у беременных женщин с умеренной и тяжелой почечной недостаточностью. Ретроспективная серия женщин с хроническим заболеванием почек (87 беременностей) показала, что у тех, у кого изначально была умеренная почечная недостаточность (сывороточный креатинин 1,5-2,5 мг%), был риск снижения функции почек во время беременности, который сохранялся после рождение примерно у половины пострадавших 7 .
В исследовании Каннингема и его коллег было зарегистрировано 37 беременностей, осложненных хроническим заболеванием почек от умеренной (уровень креатинина сыворотки 1,5-2,5 мг%) до тяжелой (уровень креатинина сыворотки более 2,5 мг%). ).Из 26 женщин с умеренным заболеванием почек у 62% была хроническая гипертензия, у 58% была преэклампсия и у 73% была анемия. Более того, у 80% женщин с артериальной гипертензией и умеренным заболеванием почек развилась наложенная преэклампсия, по сравнению с 30% пациентов без гипертонии и умеренной почечной недостаточности 2 .
Коэффициент живорождения у этих 26 женщин составил 88%, коэффициент задержки роста плода — 35%, а коэффициент преждевременных родов — 30%. Среди 11 женщин с тяжелой почечной недостаточностью 82% страдали гипертонией, 64% страдали преэклампсией и все (100%) страдали анемией.У этих женщин с тяжелой почечной недостаточностью было 64% живорождений, 43% случаев задержки роста плода и 86% преждевременных родов. Не было зарегистрировано мертворождений у 11 женщин с тяжелой почечной недостаточностью. У шести пациенток с почечной недостаточностью от умеренной до тяжелой степени почечная функция во время беременности ухудшилась на 50%.
Проспективное исследование, оценивающее скорость снижения материнской функции почек у 49 женщин с 3–5 стадиями хронической болезни почек до беременности, подтвердило эти более ранние наблюдения 10 .У женщин с оценочной скоростью клубочковой фильтрации <40 мл / мин / 1,73 м 2 и протеинурией> 1 г / 24 ч до беременности наблюдалось ускоренное снижение функции почек во время беременности 15 . Хроническая гипертензия предрасполагает женщин к преэклампсии, и это может объяснить почему у некоторых женщин с легким нарушением функции почек также наблюдается гестационное снижение функции почек. Риск такого снижения снижается, если гипертония находится под контролем.
Беременность и диализ
Исход беременностей у женщин, находящихся на диализе, заметно увеличился за последние годы.Окундай и его коллеги представили данные большого реестра беременностей у диализных пациентов. При обследовании 2299 диализных отделений с участием 6230 женщин в возрасте от 14 до 44 лет (1699 перитонеальный диализ и 4531 гемодиализ) они обнаружили 184 беременности (2%), у женщин, которые находились на диализе до зачатия, и у 57 женщин, которые изначально проходили диализ во время беременности. Выживаемость младенцев была лучше (73,6%) у тех женщин, которые начали диализ во время беременности, чем у тех, кто зачал после начала диализа (40,2%) 16 .
Наблюдалась тенденция к лучшей выживаемости младенцев у женщин, получавших диализ ≥ 20 часов в неделю, и слабая корреляция между количеством часов диализа и гестационным возрастом (p = 0,05). 79% женщин имели некоторую степень гипертонии. , а у 32% было артериальное давление выше 170/110 мм рт. ст. У одиннадцати младенцев были врожденные аномалии, у 11 были долговременные проблемы со здоровьем. Восемьдесят четыре процента младенцев, рожденных женщинами, которые забеременели после начала диализа, были недоношенными.Авторы пришли к выводу, что увеличение времени диализа может улучшить исход, но недоношенность остается основной причиной заболеваемости и, вероятно, способствует высокой частоте долгосрочных медицинских проблем у выжившего младенца 16 .
В обзоре шести исследований с 1992 по 2002 год диализных пациенток во время беременности Холли и его коллеги сообщили о частоте наступления беременности 1-7% и выживаемости младенцев 30-50% 11 . Показатель самопроизвольных абортов из трех. исследований варьировались от 12% до 46%.Информацию об осложнениях предоставили четыре исследования. Полидрамний присутствовал в 42–79% (три исследования), частота кесаревых родов — от 46% до 53% (два исследования) и гипертония — в 42–79% (три исследования).
Полигидрамнион обычно возникает между 19 и 20 неделями беременности, он связан с максимальной частотой самопроизвольных абортов во втором триместре и с началом преждевременных схваток и родов, а также связан с изменениями функции эпидермиса и почек плода. Было высказано предположение, что кожа плода может действовать как диффузионная мембрана, позволяя расширять пространство внеклеточной жидкости плода до околоплодных вод, вызывая биохимические изменения околоплодных вод 17 .
Обзор литературы подтверждает теорию о том, что интенсивный диализ дает лучшие результаты в отношении исхода беременности (т.е. живорождения). Однако однозначное заявление о преимуществах или недостатках интенсивного диализа невозможно сделать из-за отсутствия данных о влиянии диализа на исход для матери или плода. Предложенный метод за последнее десятилетие заключался в увеличении частоты диализа и поддержании уровня мочевины в крови <100 мг / мл с целью снижения риска развития полигидрамниона и, следовательно, риска преждевременных родов и преждевременных родов.Было предложено или рекомендовано несколько отчетов о случаях, небольших наблюдений и ретроспективных исследований в поддержку интенсивного диализа (> 20 часов в неделю) у беременных женщин, и результаты показали улучшение материнского исхода, но, как было указано ранее в этой статье, наличие срока беременности (32 недели) и вес при рождении (<1500 г) остается значительно низким 16 , 18 — 21 .
Беременность и трансплантация
Трансплантация обычно вызывает потерю фертильности у женщин с терминальной стадией заболевания почек.В таком случае беременность является обычным явлением, которое наступает у 12% женщин детородного возраста 22 . Показатель успешности беременности превышает 90% после первого триместра, и восстановление фертильности менее характерно для женщин, перенесших трансплантацию ближе к концу детородного возраста 8 . Первая успешная беременность, о которой сообщалось, произошла у реципиента трансплантата почки от однояйцевой сестры-близнеца, проведенной в 1958 году. С тех пор было зарегистрировано большое количество успешных беременностей у реципиентов почечного трансплантата 24 — 26 .
Три самых важных регистра, касающихся беременности у реципиентов трансплантата, включают Национальный регистр трансплантологии США (NTPR), добровольный регистр, инициированный в 1991 году, который опирается на центр трансплантации пациентов, сообщающий о себе 27 , Регистр Соединенного Королевства (UKTPR) который собрал информацию о большинстве отделений трансплантологии в Соединенном Королевстве с 1997 по 2002 год 28 , а также в Реестре Европейской ассоциации диализа и трансплантологии, который собрал информацию о результатах из европейских стран 29 .
В ретроспективном анализе, проведенном Лондонской школой медицины Королевского Фри и Университетского колледжа, Томсон BC и его коллеги выявили все беременности у их реципиентов трансплантата в период с 1976 по 2001 год. Из 48 беременностей при 24 трансплантатах 32 (68%) закончились рождением живого в том числе одна беременность двойней. Акушерские и материнские исходы зарегистрированы в 26 . Авторы сравнили свои результаты исходов новорожденных и беременностей () с результатами NTPR и UKTPR, и их обсуждение подчеркивает решающую роль предпеременных беременностей в отказе почечного трансплантата.При уровне креатинина сыворотки> 1,5 мг / дл исход беременности связан с акушерскими осложнениями. Однако недавний анализ, проведенный Университетом Британской Колумбии в Ванкувере, показывает, что частота беременностей у реципиентов почки заметно ниже, чем у населения в целом, а частота живорождений у реципиентов трансплантата почки также намного ниже, чем предполагалось ранее. В этом наблюдательном исследовании Джилл Дж. И его коллеги обнаружили, что среди 16195 женщин-реципиентов почек в возрасте 15-45 лет в Соединенных Штатах в период с 1990 по 2003 год частота беременностей составляла 33 на тысячу и постепенно снижалась с 59 в 1990 году до 20 в 2000 году.Частота наступления беременности у реципиентов почечного трансплантата была заметно ниже и снижалась быстрее, чем сообщалось в американском населении за тот же период. Коэффициент живорождения в период с 1990 по 2003 год составлял 19 на тысячу женщин-реципиентов трансплантата и снижался параллельно с частотой наступления беременности. Коэффициент живорождения был значительно ниже, чем зарегистрированный в добровольных регистрах реципиентов трансплантата, а доля беременностей, приводящих к неожиданной потере плода, со временем увеличивалась. Гилл и др. Пришли к выводу, что причины низкой рождаемости неясны и требуют дальнейшего изучения, и добавили, почему частота беременностей снизилась, и их следует продолжить в будущих исследованиях 30 .
Таблица 3
Неонатальные исходы RFH, UKTPR и NTPR 2001
Таблица 4
Сравнительные результаты и данные RFH, UKTPR и NTPR 2001
Отчет конференции AST Consensus по репродуктивным вопросам и Трансплантация заявляют, что существует много неопределенностей, включая риск, который беременность представляет для трансплантата, самой пациентки и долгосрочные риски для плода. Также неясно, как лучше всего модифицировать иммунодепрессанты или лечить отторжение во время беременности, особенно в свете новых доступных средств, безопасность которых не установлена. 31 , 32 .
Выводы
Уровень почечной недостаточности более важен, чем тип почечной недостаточности для прогнозирования исхода беременности. Женщины с хроническим заболеванием почек и легкой почечной недостаточностью (стадии 1-2) с нормальным или контролируемым артериальным давлением имеют протекающую без осложнений беременность и хороший почечный исход. Наличие неконтролируемой артериальной гипертензии и протеинурии (> 500 мг / день) пагубно влияет на исход беременности. Женщины с заболеванием почек средней и тяжелой степени подвержены более высокому риску осложнений во время беременности.Наличие одной или обеих артериальной гипертензии или протеинурии в этой группе предрасполагает к плохому исходу для матери и плода и ускоренному снижению почечной функции. Вероятность выживания ребенка в результате беременности у диализных пациентов выше, чем наблюдалось ранее. Увеличение времени диализа снижает частоту материнских осложнений и улучшает исход, но недоношенность остается основной причиной заболеваемости и способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев.Реципиенты трансплантата почки зачатие уже более 50 лет, и результаты, полученные на основе ограниченных данных, касающихся краткосрочных и долгосрочных результатов для матери и ребенка, кажутся противоречивыми. Дальнейшие ретроспективные исследования необходимо оценить, чтобы обосновать рекомендации по лечению и дать рекомендации будущим родителям.
Ссылки
1. Fink JC, Schwartz SM, Benedetti TJ, Stehman-Breen CO. Повышенный риск неблагоприятных исходов для матери и ребенка среди женщин с почечной недостаточностью.Педиатр Перинат Эпидемиол. 1998. 12: 277–287. [PubMed] [Google Scholar] 2. Каннингем Ф. Г., Кокс С. М., Харстад Т. В., Мейсон Р. А., Причард Дж. А.. Хроническая болезнь почек и исход беременности. Am J Obstet Gynecol. 1990; 163: 453–459. [PubMed] [Google Scholar] 3. Тревизан Дж., Рамос Дж. С., Мартинс-Коста С., Баррос Е. Дж.. Беременность у пациенток с хронической почечной недостаточностью в Госпитале Клиники Порту-Алегри, Бразилия. Ren Fail. 2004; 26: 29–34. [PubMed] [Google Scholar] 4. Фишер MJ, Lehnerz SD, Hebert JR, Parikh CR. Заболевание почек является независимым фактором риска неблагоприятных исходов беременности для плода и матери.Am J Kidney Dis. 2004. 43: 415–423. [PubMed] [Google Scholar] 5. Бар Дж., Орвието Р., Шалев Ю., Пелед Ю., Пардо Й., Гафтер У. и др. Исход беременности у женщин с первичным заболеванием почек. Isr Med Assoc J. 2000; 2: 178–181. [PubMed] [Google Scholar] 6. Шемин Д. Диализ у беременных с хронической болезнью почек. Smin Dial. 2003. 16: 379–383. [PubMed] [Google Scholar] 8. Хоу С. Беременность при хронической почечной недостаточности и терминальной стадии почечной недостаточности. Am J Kidney Dis. 1999; 33: 235–252. [PubMed] [Google Scholar] 9.Джонс, округ Колумбия, Хейслетт, JP. Исход беременности у женщин с умеренной или тяжелой почечной недостаточностью. N Engl J Med. 1996. 335: 226–232. [PubMed] [Google Scholar] 10. Jungers P, Chauveau D, Choukroun G, Moynot A, Skhiri H, Houillier P, et al. Беременность у женщин с нарушением функции почек. Clin Nephrol. 1997. 47: 281–288. [PubMed] [Google Scholar] 11. Холли Г.Л., Бернардини Дж., Квадри К.Х., Гринберг А., Лайфер С.А. Исходы беременности в проспективном контрольном исследовании препеременности и почечной недостаточности. Clin Nephrol.1996; 45: 77–82. [PubMed] [Google Scholar] 12. Lindheimer MD, Katz AL. Беременность у женщин с заболеванием почек: прогноз и ведение. Baillieres Clin Obstet Gynaecol. 1994; 8: 387–404. [PubMed] [Google Scholar] 13. Munkhaugen J, Lyndersen S, Romundstad PR, Wideroe TE, Egil B, Hallan S. Функция почек и будущий риск неблагоприятных исходов беременности: популяционное исследование, проведенное HUNT II, Норвегия. Пересадка нефрола Dial. 2009; 24: 3744–3750. [PubMed] [Google Scholar] 14. Стетлер Р. У., Каннингем Ф. Г.. Естественная история хронической протеинурии, осложняющей беременность.Am J Obstet Gynecol. 2001; 167: 1219–1224. [PubMed] [Google Scholar] 15. Имбассиати Э., Грегорини Дж., Кабидду Дж., Гаммаро Л., Амброзо Дж., Дель Джучид А. Беременность на стадиях ХБЭ с 3 по 5: исходы для плода и матери. Am J Kidney Dis. 2007. 49: 753–762. [PubMed] [Google Scholar] 16. Okundaye I, Abrinko P, Hou S. Регистр беременности у диализных пациентов. Am J Kidney Dis. 1998. 31: 766–773. [PubMed] [Google Scholar] 17. Чапман А.Б., Абрахам В.Т., Замудио С. и др. Временные отношения между гормональными и гемодинамическими изменениями на ранних сроках беременности человека.Kidney Int. 1998; 54: 2056–2063. [PubMed] [Google Scholar] 18. Гиатрас И., Леви Д.П., Мэлоун Ф.Д. и др. Беременность во время диализа: история болезни и рекомендации по ведению. Пересадка нефрола Dial. 1998. 13: 3266–3272. [PubMed] [Google Scholar] 19. Хоу С. Модификация режимов диализа при беременности. Int J Artif Organs. 2002; 25: 823–826. [PubMed] [Google Scholar] 20. Хоу С. Беременность у диализных пациентов: что нам делать дальше? Semin Dial. 2003. 16: 376–378. [PubMed] [Google Scholar] 21. Шемин Д. Диализ у беременных с хронической болезнью почек.Semin Dial. 2003. 16: 379–383. [PubMed] [Google Scholar] 22. Стерджисс С. Н., Дэвисон Дж. М.. Влияние беременности на долгосрочную функцию почечного аллотрансплантата. Am J Kidney Dis. 1992; 19: 167–172. [PubMed] [Google Scholar] 23. Мюррей Дж. Э., Рид Д. Е., Харрисон Дж. Х. и др. Успешные беременности после трансплантации почки человеку. N Engl J Med. 1963; 269: 341–343. [PubMed] [Google Scholar] 24. Дэвисон Дж. М., Бейлис К. В: Медицинские расстройства в акушерской практике. 4-е издание. де Свит М., редактор. Blakwell Publishing; С. 198–266.[Google Scholar] 25. Тома Х., Танабэ К., Токумото Т. и др. Беременность у женщин, получающих диализ или трансплантацию почек в Японии: общенациональное исследование. Пересадка нефрола Dial. 1999; 14: 1511–1516. [PubMed] [Google Scholar] 26. Thomson BC, Kingdon EJ, Tuck SM, Fernando ON, Sweny P. Беременность у реципиентов почечного трансплантата: опыт Royal Free Hospital. QJ Med. 2003; 96: 837–844. [PubMed] [Google Scholar] 27. Аменти В.Т., Радомски Дж. С., Мориц М. Дж., Гоган В. Дж., Хеккер В. П., Лавеланет А. и др. Отчет из Национального регистра трансплантационной беременности (NTPR): исходы беременности после трансплантации.Clin Transpl. 2005: 103–114. [PubMed] [Google Scholar] 28. Сибанда Н., Бриггс Дж. Д., Дэвисон Дж. М., Джонсон Р. Дж., Рудже С. Дж. Беременность после трансплантации органов: отчет из реестра беременных при трансплантологии Великобритании. Трансплантация. 2007; 83: 1301–1307. [PubMed] [Google Scholar] 29. Риццони Г., Элрих Дж. Х., Бройер М., Бруннер Ф. П., Бринджер Х., Фассбиндер В. и др. Успешные беременности у женщин, получающих заместительную почечную терапию: отчет из реестра ЭДТА. Пересадка нефрола Dial. 1992. 7: 279–287. [PubMed] [Google Scholar] 30.Gill JS, Zalunardo N, Rose C, Tonelli Частота беременностей и частота живорождений у реципиентов трансплантата почки. Am J Transplant. 2009; 9: 1541–1549. [PubMed] [Google Scholar] 31. Маккей ДБ, Джозефсон М.А., Арменти В.Т., Август П., Косиа Л.А., Дэвис С.Л. и др. Репродукция и трансплантация: отчет о консенсусной конференции AST по репродуктивным вопросам и трансплантации. Am J Transplant. 2005; 5: 1592–1599. [PubMed] [Google Scholar]Беременность у женщин с почечной недостаточностью. Да или нет?
Гиппократия.2011 Янв; 15 (Дополнение 1): 8–12.
Медицинский центр Hygeia, Афины, Греция
Edipidis K, 7b Korai str, 14561 Kifissia, Афины, Греция, тел .: +302108084641, факс: +302106209198 rg.teneto@codidekCopyright 2011, Больница общего профиля Hippokratio в СалоникахAbstract
Женщины с почечной недостаточностью, зачать и продолжить беременность, подвергаются значительному риску неблагоприятных исходов для матери и плода. Хотя достижения в дородовой и неонатальной помощи продолжают улучшать эти результаты, риски остаются пропорциональными степени основной почечной дисфункции.
Целью данной статьи является изучение влияния различной степени почечной недостаточности на исход беременности у женщин с хроническим заболеванием почек и предоставление, если возможно, полезных выводов о том, когда и когда женщина страдает хронической болезнью почек (ХБП). , следует решить забеременеть.
В этой статье дается краткий обзор нормальных физиологических изменений функции почек во время беременности и делается попытка прояснить природу и серьезность рисков в условиях хронической почечной недостаточности и терминальной стадии почечной недостаточности, включая пациентов на диализе и реципиентов трансплантатов. .
Ключевые слова: беременность, хроническая болезнь почек, преэклампсия, срок беременности, мертворождение
Беременность и заболевание почек
Заболевания почек во время беременности относительно редки. Изучая доступную литературу, сложно определить точную частоту хронической почечной недостаточности у беременных. В популяционном исследовании беременных женщин с заболеванием почек диагноз заболевания почек до беременности составлял всего 0,03% 1
Следовательно, кажется разумным сделать вывод, что хроническое заболевание почек во время беременности встречается редко.Например, в 18-летнем обзоре, проведенном больницей Parkland Memorial, было всего 37 женщин, беременность которых осложнялась почечной недостаточностью от умеренной до тяжелой, что составляет приблизительную частоту 2 на 10000 женщин 2 .
В более позднем обзоре, проведенном Trevisan и коллегами в 2004 г., распространенность умеренной хронической почечной недостаточности составляла 6 на 10 000 родов в их больнице с 1989 по 1999 г. 3 .
Фишер и его коллеги при обзоре свидетельств о рождении и смерти в Колорадо с 1989 по 2001 год обнаружили 911 рождений от женщин с диагнозом заболевания почек из 747.368 родов при частоте 0,12% (12 на 10.000) 4 .
Существует несколько возможных причин, по которым почечная недостаточность редко связана с беременностью. Первым и наиболее распространенным является тот факт, что многие женщины со значительной почечной недостаточностью или почечной недостаточностью либо вышли из детородного возраста, либо бесплодны 5 , 6 .
Другой важной причиной может быть неполная отчетность или сбор данных, а также тот факт, что частота легких почечных заболеваний часто не включается во многие из опубликованных рядов.
Указанные показатели могут быть более точно оправданы при использовании классификации хронических заболеваний почек на пять стадий по уровню функции почек (). Стадии 1 и 2 (нормальная или легкая почечная недостаточность со стойкой альбуминурией) затрагивают до 3% женщин детородного возраста (20-39 лет). Стадии 3-5 (скорость клубочковой фильтрации <60 мл / мин) затрагивают около 1% женщин детородного возраста (20-39 лет). 150 женщин детородного возраста, но из-за снижения фертильности и увеличения частоты выкидышей на ранних сроках беременность у этих женщин встречается реже 7 .
Таблица 1
Стадии хронического заболевания почек
У большинства беременных женщин с хроническим заболеванием почек наблюдается легкое нарушение функции почек, и беременность обычно не влияет на прогноз почек ().
Таблица 2
Предполагаемое влияние функции почек при беременности на исход беременности и функцию почек матери. Значения представляют собой предполагаемый процент пораженных женщин или новорожденных.
В обзоре Bar et al., Среди 46 беременностей у 38 женщин с хронической почечной недостаточностью 22% имели преэклампсию, 22% преждевременные роды и 13% ограничение роста, тогда как Частота кесарева сечения составила 24% 5 .
Низкая частота осложнений в этом обзоре объясняется тем фактом, что почти 90% женщин имели лишь легкую почечную недостаточность. Только 2 (4,4%) новорожденных нуждались в госпитализации в отделение интенсивной терапии новорожденных (ОИТН).
Джонс и Хейслетт обнаружили, что среди 82 беременностей 67 женщин с третьей по пятой стадией функции почек 59% были преждевременными, 37% имели задержку роста плода, 59% перенесли кесарево сечение и выживаемость младенцев составила 93%. 9 Юнгерс и его коллеги в своем обзоре 43 беременностей у 30 женщин сообщили о 82% успешности живорождений после исключения абортов в первом триместре 10 .
Holley и его коллеги в своем исследовании 43 беременностей у 40 женщин сообщили об общей потере беременности 32,6% 11 .
Причина различий в результатах в литературе связана с разной степенью почечной недостаточности и, возможно, различными типами первичного заболевания почек у исследуемых беременных женщин. Наличие гипертонии — важный фактор, указывающий на плохой прогноз исхода беременности. Как указали Линдхеймер и Кац, беременные женщины с минимальным нарушением функции почек и нормальным артериальным давлением имеют более 90% шансов на успешный исход.Более того, маловероятно, что беременность в этой группе повлияет на прогрессирование почечной недостаточности 12 .
Популяционное исследование, проведенное в Норвегии и включившее 3405 женщин, родивших 5655 одиночек после 11 лет наблюдения, пришло к выводу, что женщины с СКФ 60-89 мл / мин / 1,73 м2 не имеют повышенного риска преэклампсии, малого срока беременности или преждевременных родов. роды, если они не были также гипертониками 13 . Существовавшая ранее протеинурия и гипертония увеличивают этот риск. Settler и Cunnigham в обзоре 65 беременностей у 53 бессимптомных женщин со значительной протеинурией (> 500 мг / день) и без известных ранее существовавших заболеваний почек или диабета сообщили, что у 62% наблюдалась почечная дисфункция, а у 40% — хроническая гипертензия 14 .Они также сообщили, что 93% из 53 беременностей закончились рождением живого новорожденного (исключая аборты), но почти половина родила преждевременно, а четверть имела задержку роста. Важно отметить, что у 205 из 53 женщин, прошедших наблюдение, в среднем через 5 лет почечная недостаточность прогрессировала до терминальной стадии.
Небольшие, в основном неконтролируемые ретроспективные исследования показали, что женщины с наихудшей функцией почек до беременности подвергаются наибольшему риску ускоренного снижения функции почек во время беременности ().
Хроническая гипертензия, преэкламсия, анемия, задержка роста плода и недоношенность являются частыми осложнениями у беременных женщин с умеренной и тяжелой почечной недостаточностью. Ретроспективная серия женщин с хроническим заболеванием почек (87 беременностей) показала, что у тех, у кого изначально была умеренная почечная недостаточность (сывороточный креатинин 1,5-2,5 мг%), был риск снижения функции почек во время беременности, который сохранялся после рождение примерно у половины пострадавших 7 .
В исследовании Каннингема и его коллег было зарегистрировано 37 беременностей, осложненных хроническим заболеванием почек от умеренной (уровень креатинина сыворотки 1,5-2,5 мг%) до тяжелой (уровень креатинина сыворотки более 2,5 мг%). ).Из 26 женщин с умеренным заболеванием почек у 62% была хроническая гипертензия, у 58% была преэклампсия и у 73% была анемия. Более того, у 80% женщин с артериальной гипертензией и умеренным заболеванием почек развилась наложенная преэклампсия, по сравнению с 30% пациентов без гипертонии и умеренной почечной недостаточности 2 .
Коэффициент живорождения у этих 26 женщин составил 88%, коэффициент задержки роста плода — 35%, а коэффициент преждевременных родов — 30%. Среди 11 женщин с тяжелой почечной недостаточностью 82% страдали гипертонией, 64% страдали преэклампсией и все (100%) страдали анемией.У этих женщин с тяжелой почечной недостаточностью было 64% живорождений, 43% случаев задержки роста плода и 86% преждевременных родов. Не было зарегистрировано мертворождений у 11 женщин с тяжелой почечной недостаточностью. У шести пациенток с почечной недостаточностью от умеренной до тяжелой степени почечная функция во время беременности ухудшилась на 50%.
Проспективное исследование, оценивающее скорость снижения материнской функции почек у 49 женщин с 3–5 стадиями хронической болезни почек до беременности, подтвердило эти более ранние наблюдения 10 .У женщин с оценочной скоростью клубочковой фильтрации <40 мл / мин / 1,73 м 2 и протеинурией> 1 г / 24 ч до беременности наблюдалось ускоренное снижение функции почек во время беременности 15 . Хроническая гипертензия предрасполагает женщин к преэклампсии, и это может объяснить почему у некоторых женщин с легким нарушением функции почек также наблюдается гестационное снижение функции почек. Риск такого снижения снижается, если гипертония находится под контролем.
Беременность и диализ
Исход беременностей у женщин, находящихся на диализе, заметно увеличился за последние годы.Окундай и его коллеги представили данные большого реестра беременностей у диализных пациентов. При обследовании 2299 диализных отделений с участием 6230 женщин в возрасте от 14 до 44 лет (1699 перитонеальный диализ и 4531 гемодиализ) они обнаружили 184 беременности (2%), у женщин, которые находились на диализе до зачатия, и у 57 женщин, которые изначально проходили диализ во время беременности. Выживаемость младенцев была лучше (73,6%) у тех женщин, которые начали диализ во время беременности, чем у тех, кто зачал после начала диализа (40,2%) 16 .
Наблюдалась тенденция к лучшей выживаемости младенцев у женщин, получавших диализ ≥ 20 часов в неделю, и слабая корреляция между количеством часов диализа и гестационным возрастом (p = 0,05). 79% женщин имели некоторую степень гипертонии. , а у 32% было артериальное давление выше 170/110 мм рт. ст. У одиннадцати младенцев были врожденные аномалии, у 11 были долговременные проблемы со здоровьем. Восемьдесят четыре процента младенцев, рожденных женщинами, которые забеременели после начала диализа, были недоношенными.Авторы пришли к выводу, что увеличение времени диализа может улучшить исход, но недоношенность остается основной причиной заболеваемости и, вероятно, способствует высокой частоте долгосрочных медицинских проблем у выжившего младенца 16 .
В обзоре шести исследований с 1992 по 2002 год диализных пациенток во время беременности Холли и его коллеги сообщили о частоте наступления беременности 1-7% и выживаемости младенцев 30-50% 11 . Показатель самопроизвольных абортов из трех. исследований варьировались от 12% до 46%.Информацию об осложнениях предоставили четыре исследования. Полидрамний присутствовал в 42–79% (три исследования), частота кесаревых родов — от 46% до 53% (два исследования) и гипертония — в 42–79% (три исследования).
Полигидрамнион обычно возникает между 19 и 20 неделями беременности, он связан с максимальной частотой самопроизвольных абортов во втором триместре и с началом преждевременных схваток и родов, а также связан с изменениями функции эпидермиса и почек плода. Было высказано предположение, что кожа плода может действовать как диффузионная мембрана, позволяя расширять пространство внеклеточной жидкости плода до околоплодных вод, вызывая биохимические изменения околоплодных вод 17 .
Обзор литературы подтверждает теорию о том, что интенсивный диализ дает лучшие результаты в отношении исхода беременности (т.е. живорождения). Однако однозначное заявление о преимуществах или недостатках интенсивного диализа невозможно сделать из-за отсутствия данных о влиянии диализа на исход для матери или плода. Предложенный метод за последнее десятилетие заключался в увеличении частоты диализа и поддержании уровня мочевины в крови <100 мг / мл с целью снижения риска развития полигидрамниона и, следовательно, риска преждевременных родов и преждевременных родов.Было предложено или рекомендовано несколько отчетов о случаях, небольших наблюдений и ретроспективных исследований в поддержку интенсивного диализа (> 20 часов в неделю) у беременных женщин, и результаты показали улучшение материнского исхода, но, как было указано ранее в этой статье, наличие срока беременности (32 недели) и вес при рождении (<1500 г) остается значительно низким 16 , 18 — 21 .
Беременность и трансплантация
Трансплантация обычно вызывает потерю фертильности у женщин с терминальной стадией заболевания почек.В таком случае беременность является обычным явлением, которое наступает у 12% женщин детородного возраста 22 . Показатель успешности беременности превышает 90% после первого триместра, и восстановление фертильности менее характерно для женщин, перенесших трансплантацию ближе к концу детородного возраста 8 . Первая успешная беременность, о которой сообщалось, произошла у реципиента трансплантата почки от однояйцевой сестры-близнеца, проведенной в 1958 году. С тех пор было зарегистрировано большое количество успешных беременностей у реципиентов почечного трансплантата 24 — 26 .
Три самых важных регистра, касающихся беременности у реципиентов трансплантата, включают Национальный регистр трансплантологии США (NTPR), добровольный регистр, инициированный в 1991 году, который опирается на центр трансплантации пациентов, сообщающий о себе 27 , Регистр Соединенного Королевства (UKTPR) который собрал информацию о большинстве отделений трансплантологии в Соединенном Королевстве с 1997 по 2002 год 28 , а также в Реестре Европейской ассоциации диализа и трансплантологии, который собрал информацию о результатах из европейских стран 29 .
В ретроспективном анализе, проведенном Лондонской школой медицины Королевского Фри и Университетского колледжа, Томсон BC и его коллеги выявили все беременности у их реципиентов трансплантата в период с 1976 по 2001 год. Из 48 беременностей при 24 трансплантатах 32 (68%) закончились рождением живого в том числе одна беременность двойней. Акушерские и материнские исходы зарегистрированы в 26 . Авторы сравнили свои результаты исходов новорожденных и беременностей () с результатами NTPR и UKTPR, и их обсуждение подчеркивает решающую роль предпеременных беременностей в отказе почечного трансплантата.При уровне креатинина сыворотки> 1,5 мг / дл исход беременности связан с акушерскими осложнениями. Однако недавний анализ, проведенный Университетом Британской Колумбии в Ванкувере, показывает, что частота беременностей у реципиентов почки заметно ниже, чем у населения в целом, а частота живорождений у реципиентов трансплантата почки также намного ниже, чем предполагалось ранее. В этом наблюдательном исследовании Джилл Дж. И его коллеги обнаружили, что среди 16195 женщин-реципиентов почек в возрасте 15-45 лет в Соединенных Штатах в период с 1990 по 2003 год частота беременностей составляла 33 на тысячу и постепенно снижалась с 59 в 1990 году до 20 в 2000 году.Частота наступления беременности у реципиентов почечного трансплантата была заметно ниже и снижалась быстрее, чем сообщалось в американском населении за тот же период. Коэффициент живорождения в период с 1990 по 2003 год составлял 19 на тысячу женщин-реципиентов трансплантата и снижался параллельно с частотой наступления беременности. Коэффициент живорождения был значительно ниже, чем зарегистрированный в добровольных регистрах реципиентов трансплантата, а доля беременностей, приводящих к неожиданной потере плода, со временем увеличивалась. Гилл и др. Пришли к выводу, что причины низкой рождаемости неясны и требуют дальнейшего изучения, и добавили, почему частота беременностей снизилась, и их следует продолжить в будущих исследованиях 30 .
Таблица 3
Неонатальные исходы RFH, UKTPR и NTPR 2001
Таблица 4
Сравнительные результаты и данные RFH, UKTPR и NTPR 2001
Отчет конференции AST Consensus по репродуктивным вопросам и Трансплантация заявляют, что существует много неопределенностей, включая риск, который беременность представляет для трансплантата, самой пациентки и долгосрочные риски для плода. Также неясно, как лучше всего модифицировать иммунодепрессанты или лечить отторжение во время беременности, особенно в свете новых доступных средств, безопасность которых не установлена. 31 , 32 .
Выводы
Уровень почечной недостаточности более важен, чем тип почечной недостаточности для прогнозирования исхода беременности. Женщины с хроническим заболеванием почек и легкой почечной недостаточностью (стадии 1-2) с нормальным или контролируемым артериальным давлением имеют протекающую без осложнений беременность и хороший почечный исход. Наличие неконтролируемой артериальной гипертензии и протеинурии (> 500 мг / день) пагубно влияет на исход беременности. Женщины с заболеванием почек средней и тяжелой степени подвержены более высокому риску осложнений во время беременности.Наличие одной или обеих артериальной гипертензии или протеинурии в этой группе предрасполагает к плохому исходу для матери и плода и ускоренному снижению почечной функции. Вероятность выживания ребенка в результате беременности у диализных пациентов выше, чем наблюдалось ранее. Увеличение времени диализа снижает частоту материнских осложнений и улучшает исход, но недоношенность остается основной причиной заболеваемости и способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев.Реципиенты трансплантата почки зачатие уже более 50 лет, и результаты, полученные на основе ограниченных данных, касающихся краткосрочных и долгосрочных результатов для матери и ребенка, кажутся противоречивыми. Дальнейшие ретроспективные исследования необходимо оценить, чтобы обосновать рекомендации по лечению и дать рекомендации будущим родителям.
Ссылки
1. Fink JC, Schwartz SM, Benedetti TJ, Stehman-Breen CO. Повышенный риск неблагоприятных исходов для матери и ребенка среди женщин с почечной недостаточностью.Педиатр Перинат Эпидемиол. 1998. 12: 277–287. [PubMed] [Google Scholar] 2. Каннингем Ф. Г., Кокс С. М., Харстад Т. В., Мейсон Р. А., Причард Дж. А.. Хроническая болезнь почек и исход беременности. Am J Obstet Gynecol. 1990; 163: 453–459. [PubMed] [Google Scholar] 3. Тревизан Дж., Рамос Дж. С., Мартинс-Коста С., Баррос Е. Дж.. Беременность у пациенток с хронической почечной недостаточностью в Госпитале Клиники Порту-Алегри, Бразилия. Ren Fail. 2004; 26: 29–34. [PubMed] [Google Scholar] 4. Фишер MJ, Lehnerz SD, Hebert JR, Parikh CR. Заболевание почек является независимым фактором риска неблагоприятных исходов беременности для плода и матери.Am J Kidney Dis. 2004. 43: 415–423. [PubMed] [Google Scholar] 5. Бар Дж., Орвието Р., Шалев Ю., Пелед Ю., Пардо Й., Гафтер У. и др. Исход беременности у женщин с первичным заболеванием почек. Isr Med Assoc J. 2000; 2: 178–181. [PubMed] [Google Scholar] 6. Шемин Д. Диализ у беременных с хронической болезнью почек. Smin Dial. 2003. 16: 379–383. [PubMed] [Google Scholar] 8. Хоу С. Беременность при хронической почечной недостаточности и терминальной стадии почечной недостаточности. Am J Kidney Dis. 1999; 33: 235–252. [PubMed] [Google Scholar] 9.Джонс, округ Колумбия, Хейслетт, JP. Исход беременности у женщин с умеренной или тяжелой почечной недостаточностью. N Engl J Med. 1996. 335: 226–232. [PubMed] [Google Scholar] 10. Jungers P, Chauveau D, Choukroun G, Moynot A, Skhiri H, Houillier P, et al. Беременность у женщин с нарушением функции почек. Clin Nephrol. 1997. 47: 281–288. [PubMed] [Google Scholar] 11. Холли Г.Л., Бернардини Дж., Квадри К.Х., Гринберг А., Лайфер С.А. Исходы беременности в проспективном контрольном исследовании препеременности и почечной недостаточности. Clin Nephrol.1996; 45: 77–82. [PubMed] [Google Scholar] 12. Lindheimer MD, Katz AL. Беременность у женщин с заболеванием почек: прогноз и ведение. Baillieres Clin Obstet Gynaecol. 1994; 8: 387–404. [PubMed] [Google Scholar] 13. Munkhaugen J, Lyndersen S, Romundstad PR, Wideroe TE, Egil B, Hallan S. Функция почек и будущий риск неблагоприятных исходов беременности: популяционное исследование, проведенное HUNT II, Норвегия. Пересадка нефрола Dial. 2009; 24: 3744–3750. [PubMed] [Google Scholar] 14. Стетлер Р. У., Каннингем Ф. Г.. Естественная история хронической протеинурии, осложняющей беременность.Am J Obstet Gynecol. 2001; 167: 1219–1224. [PubMed] [Google Scholar] 15. Имбассиати Э., Грегорини Дж., Кабидду Дж., Гаммаро Л., Амброзо Дж., Дель Джучид А. Беременность на стадиях ХБЭ с 3 по 5: исходы для плода и матери. Am J Kidney Dis. 2007. 49: 753–762. [PubMed] [Google Scholar] 16. Okundaye I, Abrinko P, Hou S. Регистр беременности у диализных пациентов. Am J Kidney Dis. 1998. 31: 766–773. [PubMed] [Google Scholar] 17. Чапман А.Б., Абрахам В.Т., Замудио С. и др. Временные отношения между гормональными и гемодинамическими изменениями на ранних сроках беременности человека.Kidney Int. 1998; 54: 2056–2063. [PubMed] [Google Scholar] 18. Гиатрас И., Леви Д.П., Мэлоун Ф.Д. и др. Беременность во время диализа: история болезни и рекомендации по ведению. Пересадка нефрола Dial. 1998. 13: 3266–3272. [PubMed] [Google Scholar] 19. Хоу С. Модификация режимов диализа при беременности. Int J Artif Organs. 2002; 25: 823–826. [PubMed] [Google Scholar] 20. Хоу С. Беременность у диализных пациентов: что нам делать дальше? Semin Dial. 2003. 16: 376–378. [PubMed] [Google Scholar] 21. Шемин Д. Диализ у беременных с хронической болезнью почек.Semin Dial. 2003. 16: 379–383. [PubMed] [Google Scholar] 22. Стерджисс С. Н., Дэвисон Дж. М.. Влияние беременности на долгосрочную функцию почечного аллотрансплантата. Am J Kidney Dis. 1992; 19: 167–172. [PubMed] [Google Scholar] 23. Мюррей Дж. Э., Рид Д. Е., Харрисон Дж. Х. и др. Успешные беременности после трансплантации почки человеку. N Engl J Med. 1963; 269: 341–343. [PubMed] [Google Scholar] 24. Дэвисон Дж. М., Бейлис К. В: Медицинские расстройства в акушерской практике. 4-е издание. де Свит М., редактор. Blakwell Publishing; С. 198–266.[Google Scholar] 25. Тома Х., Танабэ К., Токумото Т. и др. Беременность у женщин, получающих диализ или трансплантацию почек в Японии: общенациональное исследование. Пересадка нефрола Dial. 1999; 14: 1511–1516. [PubMed] [Google Scholar] 26. Thomson BC, Kingdon EJ, Tuck SM, Fernando ON, Sweny P. Беременность у реципиентов почечного трансплантата: опыт Royal Free Hospital. QJ Med. 2003; 96: 837–844. [PubMed] [Google Scholar] 27. Аменти В.Т., Радомски Дж. С., Мориц М. Дж., Гоган В. Дж., Хеккер В. П., Лавеланет А. и др. Отчет из Национального регистра трансплантационной беременности (NTPR): исходы беременности после трансплантации.Clin Transpl. 2005: 103–114. [PubMed] [Google Scholar] 28. Сибанда Н., Бриггс Дж. Д., Дэвисон Дж. М., Джонсон Р. Дж., Рудже С. Дж. Беременность после трансплантации органов: отчет из реестра беременных при трансплантологии Великобритании. Трансплантация. 2007; 83: 1301–1307. [PubMed] [Google Scholar] 29. Риццони Г., Элрих Дж. Х., Бройер М., Бруннер Ф. П., Бринджер Х., Фассбиндер В. и др. Успешные беременности у женщин, получающих заместительную почечную терапию: отчет из реестра ЭДТА. Пересадка нефрола Dial. 1992. 7: 279–287. [PubMed] [Google Scholar] 30.Gill JS, Zalunardo N, Rose C, Tonelli Частота беременностей и частота живорождений у реципиентов трансплантата почки. Am J Transplant. 2009; 9: 1541–1549. [PubMed] [Google Scholar] 31. Маккей ДБ, Джозефсон М.А., Арменти В.Т., Август П., Косиа Л.А., Дэвис С.Л. и др. Репродукция и трансплантация: отчет о консенсусной конференции AST по репродуктивным вопросам и трансплантации. Am J Transplant. 2005; 5: 1592–1599. [PubMed] [Google Scholar]Заболевание почек и беременность | GLOWM
ВВЕДЕНИЕ
Заметное улучшение материнских и перинатальных исходов беременностей, осложненных почечной недостаточностью, произошло в течение последних 40–50 лет.Понимание процессов заболевания и улучшения в акушерской помощи с более успешным и ранним вмешательством привели к улучшенным результатам. Нарушения со стороны почек во время беременности могут варьироваться от бессимптомной бактериурии до терминальной стадии почечной недостаточности, требующей диализа, и на все это влияют физиологические изменения беременности. Женщины, у которых есть заболевание почек легкой или средней степени тяжести или перенесшие трансплантацию почки, теперь бросают вызов акушерам и нефрологам с беременностью. Таким образом, эти врачи должны понимать заболевания почек и их влияние на беременность и наоборот.В этой главе рассматривается физиология почечных изменений во время беременности и дается краткое изложение почечных нарушений.
ИЗМЕНЕНИЯ ПОЧЕЧНИКОВ ПРИ БЕРЕМЕННОСТИ
Анатомические изменения мочевыводящих путей начинаются в первом триместре беременности и могут сохраняться до 16 недель после родов. Эти изменения включают расширение почечных чашечек, лоханок и мочеточников, а также снижение перистальтической активности мочеточника. Их точная этиология неизвестна, но может быть объяснена комбинацией механических и гормональных факторов. 1 Расширение мочеточника обычно более заметно справа вследствие правовращения беременной матки. Кроме того, снижается перистальтика мочеточника и увеличивается объем остаточной мочи по сравнению с небеременным состоянием. Эти факторы предрасполагают к застою мочи и повышенному риску инфицирования.
Большая часть данных, касающихся влияния беременности на почечную гемодинамику, получена в результате небольших исследований, измерения в которых показывают значительные индивидуальные различия.Ауторегуляция поддерживает почечный кровоток на относительно постоянном уровне, несмотря на значительные колебания перфузионного давления (среднего давления в почечной артерии). Почечный кровоток обычно оценивают по клиренсу аминогиппурата p , который измеряет эффективный почечный плазменный кровоток (ERPF). ERPF значительно увеличивается во время беременности. Он достигает пика прироста в середине триместра от 50% до 85%, а затем демонстрирует небольшое снижение в течение третьего триместра, не связанное с осанкой. На ERPF и скорость клубочковой фильтрации (СКФ) во время беременности заметно влияет осанка, она максимальна, когда беременная женщина лежит на боку. 2 Нормальная беременность связана с увеличением объема плазмы и увеличением СКФ на 40–65% (измеряется по клиренсу инулина) и снижением СКФ примерно на 15–20% в конце третьего триместра. 1 , 3 Механизмы, ответственные за увеличение СКФ, объема плазмы и скорости потока плазмы в почках, неизвестны. Оксид азота, эндотелин и релаксин могут играть роль в вазодилатации почек при беременности человека. 1 Изменения анатомии почек, гемодинамики и функции канальцев перечислены в таблице 1.
Таблица 1. Физиологические изменения при беременности
Почечный
Увеличение размера и объема почек
Увеличение размеров клубочков?
Расширение собирательной системы
Измененная пористость клубочковой мембраны
Гипертрофия гладких мышц мочеточника
Гиперплазия соединительной ткани мочеточника
Почечная гемодинамика
40–65% увеличение СКФ на 85% во втором триместре
почек 50–50
Снижение почечного сосудистого сопротивления
Начальное снижение фильтрационной фракции
Повышение СКФ
Гиперфильтрация глюкозы и других сахаров, аминокислот, белков и водорастворимых витаминов
Повышение клиренса уратов и креатинина
Устойчивость к калийурезу
Положительный баланс натрия
Сердечно-сосудистая система
Повышенный сердечный выброс уже на 5 неделе беременности
Снижение системного сосудистого сопротивления
Снижение артериального давления до середины беременности; после этого повышается
Объемный гемостаз
Снижение осмоляльности плазмы на 10 мОсм / кг (нижний предел на 10 неделе беременности)
Регулировка осмоляльности плазмы в узком диапазоне
Повышение общего содержания воды в организме не менее 6.5 л в срок
Увеличение объема плазмы на 40–50%
Снижение альбумина в плазме
Кислотно-щелочной баланс
Легкий респираторный алкалоз
Снижение иона водорода в сыворотке
Повышение pH крови 7,42–7,44
Снижение P CO 2 (18–22 мЭкв / л)
Повышенная реабсорбция бикарбонатов
Гормональный
Пониженный осмотический порог секреции вазопрессина и жажды
Повышенный метаболический клиренс
Повышенный уровень циркулирующих гормонов
Повышенный уровень циркулирующих
гормонов вазопрессина минералокортикоиды, альдостерон и дезоксикортикостерон
Повышение субстрата ренина в плазме и активности PRA
Повышение уровня сывороточного натрийуретического пептида
Повышение почечной экскреции калликрена
СКФ, скорость клубочковой фильтрации.
ИССЛЕДОВАНИЯ ФУНКЦИИ ПОЧЕЧНИКОВ И ЗАБОЛЕВАНИЙ ПРИ БЕРЕМЕННОСТИ
Тесты функции почек во время беременности должны интерпретироваться в зависимости от изменений объема плазмы, клубочковой фильтрации и канальцевой реабсорбции, которые обычно происходят при приближении беременности. Многие из часто используемых функциональных тестов дают более низкие результаты во время беременности, чем в небеременном состоянии. Следовательно, значения, которые можно рассматривать как нормальные в небеременном состоянии, вполне могут указывать на нарушение функции почек во время беременности.
Уровни мочевой кислоты, азота мочевины крови (АМК) и креатинина сыворотки являются приблизительными показателями функции почек. При беременности уровень мочевой кислоты в плазме обычно уменьшается на 25% в первом триместре и увеличивается в третьем триместре. Верхние пределы нормы уровня мочевой кислоты в плазме при беременности составляют от 5 до 5,5 мг / дл. 4 Уровни зависят от расы, многоплодной беременности и времени суток, при этом уровни выше утром. Показатель почечной фильтрации, АМК обычно снижается с уровня 12 мг / дл у небеременных (4.От 3 ммоль / л) до 9 мг / дл (3,2 ммоль / л), а уровень креатинина в плазме снижается со среднего значения 0,7 мг / дл (62 ммоль / л) для небеременных женщин до 0,5 мг / дл (44 ммоль / л). 1 Если уровень креатинина в плазме превышает 0,80 мг / дл (80 ммоль / л) или АМК превышает 14 мг / дл на любом этапе беременности, следует заподозрить почечную дисфункцию и провести более подробное исследование.
Почки и печень влияют на уровень мочевины в сыворотке. Печень синтезирует мочевину, на которую влияют потребление белка, метаболизм и функция печени.Реабсорбция мочевины осуществляется почками и зависит от гидратации. Следовательно, функция почек может быть нормальной при наличии аномального АМК или аномальной при наличии нормального АМК. Кроме того, функция почек должна снизиться, по крайней мере, на 50%, прежде чем уровень азота мочевины или креатинина станет ненормальным, когда станут очевидными клинические признаки почечной недостаточности (рис. 1 и 2).
Рис. 1. Связь между уровнем азота мочевины в плазме и скоростью клубочковой фильтрации.Аналогичная зависимость существует для креатинина сыворотки. |
Рис. 2. Связь между функционирующей почечной тканью и клиническими признаками почечной недостаточности. |
24-часовой клиренс креатинина является лучшим клиническим показателем СКФ. К 8 неделе беременности клиренс креатинина обычно увеличивается на 45% и остается повышенным во втором триместре. В последние недели беременности клиренс креатинина обычно снижается почти до уровня небеременных.
Может возникнуть ошибка измерения клиренса креатинина у беременной женщины; наиболее распространенный тип ошибки — неполный 24-часовой сбор мочи. Точный сбор мочи во время беременности особенно затруднен, поскольку значительные объемы мочи могут оставаться в расширенной системе сбора мочи. Чтобы избежать этой ошибки, пациенты должны быть хорошо гидратированы и должны отдыхать на левом боку в течение 1 часа перед началом и завершением 24-часового сбора мочи. 1 Кроме того, секреторный компонент экскреции креатинина увеличивается при умеренной почечной недостаточности, а скорость клиренса креатинина имеет тенденцию к завышению СКФ.Несмотря на эти проблемы, клиренс креатинина по-прежнему остается наиболее полезным показателем СКФ в клинической практике.
Общий анализ мочи во время беременности практически не меняется. Однако многие переменные могут повлиять на результаты. Нормальные почки должны быть способны концентрировать мочу до удельного веса 1,026 или более и разжижать мочу до значения менее 1,005. Во время беременности осанка влияет на концентрацию и удельный вес мочи. Моча имеет тенденцию быть более разбавленной после сохранения левого бокового положения по сравнению с вертикальным положением. 2 Моча должна быть комнатной температуры, чтобы щупы были надежными. Воздухо-измерительные полоски дают ложноположительные результаты по глюкозе и ложноотрицательные результаты по крови. 5 Ошибка наблюдения и тренировка также влияют на чувствительность прогнозирования протеинурии с помощью индикаторной полоски. 6 Saudan et al. 7 показали, что использование автоматического прибора для анализа мочи для обнаружения протеинурии снижает частоту ложноположительных результатов. Протеинурия, диагностированная с помощью тест-полоски, должна быть подтверждена 24-часовой мочой.
Метод сбора очень важен при сборе образца мочи. Женщине трудно самостоятельно получить удовлетворительный чистый образец мочи, особенно когда она находится на очень долгом сроке беременности. Кроме того, перед гинекологическим обследованием необходимо собрать образец; он может быть получен исследователем, когда пациент находится в положении для дорсальной литотомии.
Диагностика почечной недостаточности во время беременности должна начинаться с тщательного сбора анамнеза и проведения тщательного медицинского обследования.Особое внимание следует уделять любым заболеваниям почек, протеинурии, гипертонии, коллагеновым сосудистым заболеваниям или глюкозурии в анамнезе, поражающим пациента или его близких родственников. Физикальное обследование включает осмотр глазного дна. Признаки уремии обычно являются поздним признаком естественного прогрессирования почечной недостаточности и указывают на значительную дисфункцию.
Лабораторное исследование начинается с анализа мочи на белок, глюкозу, кетоны, удельный вес и осадок.Глюкозурию обычно выявляют с помощью индикаторной полоски, пропитанной глюкозооксидазой. Во время беременности наиболее частыми причинами стойкого содержания глюкозы в моче являются физиологическая глюкозурия при беременности и диабет. Однако следует учитывать возможность первичного заболевания почек с почечной глюкозурией. При обычном скрининге протеинурии используется индикаторная полоска, чувствительная к альбумину. У пяти процентов здоровых взрослых проявляется постуральная протеинурия — доброкачественное состояние; это можно исключить, сравнив уровень белка в первой мочеиспускании с образцом, полученным после того, как женщина находилась в вертикальном положении в течение нескольких часов.Ложноположительные результаты по белку могут быть связаны с концентрированной мочой, большим количеством лейкоцитов в моче или вагинальными выделениями с эпителиальными клетками. Повышенная температура, стресс и физические упражнения также могут вызывать преходящую протеинурию.
Протеинурию во время беременности следует оценивать с помощью 24-часового сбора мочи и не следует рассматривать как патологию, пока она не превысит 300-500 мг за 24 часа. 1 Хигби и соавторы 8 показали, что верхний предел нормы составляет 260 мг для белка в моче и 29 мг для альбумина за 24-часовой период.Оба увеличились после 20 недель беременности. Исследования показали, что сбор мочи за 2 или 12 часов коррелирует с клиренсом креатинина и белком, измеренными в 24-часовом образце. 9 , 10 Evans et al. 9 рассчитали общий белок, используя соотношение белок / креатинин в 2-часовой группе, и сравнили результаты с 24-часовой мочой (1840,8 ± 786 и 1944 ± 1060 мг [ среднее ± SE] соответственно r 2 = 0,95, p <0.0001). Нефритический синдром характеризуется более чем от 3 до 3,5 г / 24 часа. При оценке значимости протеинурии во время беременности клиницист должен помнить, что увеличение экскреции белка с опережением срока беременности, связанное с известным заболеванием почек, не обязательно указывает на значительное прогрессирование заболевания.
Для исследования осадка мочи требуется свежий образец, в идеале — первый утренний образец, который не испортился. Наличие клеток в гипсе указывает на то, что клетки пришли из паренхимы почек.Как правило, лейкоцитарные цилиндры связаны с инфекциями или воспалительными процессами, эритроцитарные цилиндры — с гломерулярной болезнью, а жировые — с нефрозом. Кроме того, пиурия — частая находка при заболеваниях почек. Лейкоциты, цилиндры и пиурия могут присутствовать как реакция на воспаление клубочков или вещества почек. Пиурия при отсутствии слепков может быть вызвана инфекцией в любом отделе мочеполовых путей. Наконец, нефритический синдром характеризуется наличием дважды рефрактильных жировых тел (мальтийских крестов), которые видны только в поляризованном свете.
Роль биопсии почек при беременности противоречива. Это потенциально опасно, особенно при гипертонии. Кроме того, утверждалось, что гистологические изменения гломерулярной болезни могут быть скрыты изменениями от самой беременности. В крупнейшем исследовании беременных женщин Packham and Fairley 11 сообщили о 111 биопсиях почек и пришли к выводу, что биопсия почек в первых двух триместрах беременности, по-видимому, не связана с повышенным уровнем осложнений, а у большинства женщин она дает положительный диагноз недиагностированной гематурии и протеинурии.Тем не менее, Kullner и соавторы 12 сообщили о 4 гематомах в 15 биопсиях до родов и 3 гематомах в 3 послеродовых биопсиях; Двум из этих пациентов потребовалось переливание крови. Возникновение осложнений аналогично частоте серьезных осложнений 2,4%, о которой сообщает Gonzales и соавт. 13 на 1005 биопсий в общей популяции. Периренальные гематомы, периренальный абсцесс и сепсис считались серьезными осложнениями. Lindheimer и соавт. 14 рассмотрели роль биопсии почек при беременности и полагали, что биопсия должна выполняться только в том случае, если это изменит тактику, и ее следует отложить до родов.
Послеродовая биопсия почек может быть полезной для определения прогноза у пациенток с гипертонией во время беременности. В исследовании 20 послеродовых биопсий почек Габер и Спарго 15 смогли различить пациентов с гломерулярным эндотелиозом, обратимым поражением без отдаленных последствий и фокальным гломерулосклерозом, который не является обратимым и указывает на лежащую в основе гипертоническую болезнь с нефросклерозом.
Можно классифицировать почти все почечные проблемы во время беременности, используя информацию, полученную из детального анамнеза, анализа мочи, уровня азота мочевины, уровня креатинина и клиренса креатинина.У некоторых пациентов УЗИ почек может предоставить полезную дополнительную информацию, особенно при подозрении на камни в почках или опухоль, но может быть ограничено вторичным результатом беременности. Рентгенограммы почек редко показаны при беременности и представляют опасность для плода. Если они необходимы, ограничение количества снимков минимизирует риск для плода. Компьютерная томография может помочь в диагностике почечных абсцессов, а магнитно-резонансная томография может помочь исключить опухоль.Радиационное воздействие на плод не должно превышать 5 рад. Цистоскопия может выполняться по обычным показаниям.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
С легализацией абортов и применением антибиотиков частота острой почечной недостаточности (ОПН) у беременных в развитых странах заметно снизилась вследствие снижения частоты септических абортов. Дальнейшее снижение связано с улучшением дородового ухода, быстрым распознаванием состояния и началом лечения отслойки плаценты и преэклампсии.В промышленно развитых странах показатель ARF составляет менее 0,004%. 16 Преэклампсия, кровотечение и аборты составляют 95% акушерских причин ОПН. 17 Grunfeld and Pertuiset 16 рассмотрели 57 пациентов, поступивших в течение 22 лет. Наиболее частым провоцирующим фактором было кровотечение, включавшее 13 случаев отслойки плаценты. Тяжелая преэклампсия или эклампсия составляла 12 случаев, инфекция была причиной у 8 пациентов. Общий уровень материнской смертности составил 14%, а частота двустороннего коркового некроза почек — 33%.
Определяется как внезапное снижение функции почек, которое приводит к задержке азотистых отходов, ОПН можно классифицировать как преренальную, внутреннюю или постренальную. Причины ОПН перечислены в таблице 2. Преренальные состояния являются наиболее частыми причинами ОПН и обычно возникают из-за недостаточной перфузии почек. Акушерские осложнения ОПН включают кровотечение из предлежания плаценты, отслойку плаценты и атонию матки (таблица 3). ОПН из-за почечной гипоперфузии обычно обратима в течение 24–36 часов с замещением объема и коррекцией основной причины. 18 Без своевременного лечения может развиться острый тубулярный некроз (ОТН). Большинство смертей от ОПН во время беременности связано с основным заболеванием, а не с почечной недостаточностью. 18
Таблица 2. Причины острой почечной недостаточности (ОПН)
- Преренальная или азотемия возникает при снижении почечной перфузии, которое не может поддерживать адекватную СКФ.
- Гиповолемия и обезвоживание
- Рвота при диарее
- Применение диуретиков
- Третье введение жидкости при ожогах, панкреатите и непроходимости кишечника
- Рвота при диарее
- Снижение перфузии
- Снижение сердечного выброса почечные сосуды
- Тромбоз почечной артерии или вены
- Эмболия, стеноз или расслоение артерии
- Тромбоз почечной артерии или вены
- Гиповолемия и обезвоживание
- Нарушение регуляции
- Нефротический синдром
- Агрессивная антигипертензивная терапия, особенно со снижением постнагрузки
- Применение ингибитора ангиотензинпревращающего фермента при двустороннем стенозе почечной артерии
- Использование ингибиторов синтеза простагландина при снижении почечной недостаточности
- Нефротический синдром
- Острый тубулярный некроз: временная потеря функции почек
- Заболевания, связанные с крупными почечными сосудами, как указано выше
- Заболевания, связанные с мелкими сосудами и клубочками
- 0007
- Гемолитико-уремический синдром / тромботическая тромбоцитопеническая пурпура
- Злокачественная гипертензия
- ОПН, опосредованная ишемией или токсинами (острый тубулярный некроз)
- Ишемия в результате недавнего кровоизлияния, гипотония , остановка сердца
- )
- Эндогенные токсины: рабдомиолиз, гемолиз в результате переливания крови
- Острое заболевание тубулоинтерстиция
- Аллергический интерстициальный нефрит (лекарственный препарат)
- Острый двусторонний63
3 - Аллергический интерстициальный нефрит (лекарственный препарат)
- Постренальная ОПН возникает при закупорке обоих мочеточников (у пациента с двумя почками).
- Литиаз
- Стриктура или опухоль уретры
- Злокачественная опухоль
- Травма
- Папиллярный некроз при диабете или серповидно-клеточной анемии
- Литиаз
Скорость клубочковой фильтрации.
Таблица 3. Причина острой почечной недостаточности, уникальная для беременности
Преэклампсия-эклампсия
HELLP-синдром
Тяжелое перипартальное кровоизлияние
Отслойка плаценты
Диссеминированная внутрисосудистая коагуляция деминерализованной перфорации плода
Расхождение матки при кесаревом сечении
Септический шок
Хориоамнионит
Септический аборт
Послеродовой сепсис
Истощение объема
Гиперемезис беременных
Гиперемезис беременных
Гиперемезис беременных
9000 9571957 9000 9571957 воронка
Идиопатическая послеродовая почечная недостаточность
Эмболия околоплодными водами
Острая жировая дистрофия печени при беременности
HELLP, гемолиз, повышение ферментов печени и низкий уровень тромбоцитов.
ОСТРЫЙ ТРУБОЧНЫЙ НЕКРОЗ
Сосудистая гиперактивность с преимущественной кортикальной ишемией, снижение проницаемости клубочков, внутрипросветная непроходимость, обратная утечка просветного содержимого через поврежденный эпителий канальцев и аномалии метаболизма простагландинов — все это было продемонстрировано в ATN. 19 Однако механизм ускорения почечной недостаточности неизвестен. При ATN уровни азота мочевины и креатинина неуклонно повышаются в течение 2-10 дней, а затем выходят на плато. Затем следует фаза восстановления, характеризующаяся выраженным диурезом; у большинства пациентов восстанавливается нормальная функция почек.Только около 50% пациентов с АТН становятся олигуриками, и у этих пациентов протеинурия редко превышает 1 г в день. Смертность колеблется от 20% до 60%; сепсис и кровотечение — главные причины смерти. Кроме того, ATN может возникать во время беременности по тем же причинам, что и у небеременных пациенток.
Управление ATN хорошо описано Бреннером и Лазарусом. 20 Первым шагом является выявление и лечение основного процесса заболевания с целью предотвращения прогрессирования паренхиматозной болезни почек.Важно различать внепочечную азотемию и острую паренхиматозную почечную недостаточность. Первый может быть результатом застойной сердечной недостаточности, гиповолемии, инфекции, травмы, кровотечения и обструкции мочевыводящих путей. Анализ образцов сыворотки и мочи может оказаться полезным, если диагноз неясен. Концентрация натрия в моче превышает 25 мэкв / л, а осадок мочи содержит коричневатые пигментные цилиндры и повышенное количество канальцевых клеток. При ОПН коррекция объема всегда должна предшествовать применению диуретиков, за исключением маннита, который является расширителем объема и осмотическим диуретиком.Маннит может уменьшить отек эндотелиальных клеток и, таким образом, улучшить почечный кровоток. Если пациент увеличен в объеме и не имеет гипотонии, маннитол противопоказан, а диуретиком выбора является фуросемид.
Во время олигурической фазы следует ограничить потребление жидкости, чтобы избежать гипертонии и отека легких. Может быстро развиться опасная для жизни гипонатриемия, гиперкалиемия и ацидоз; таким образом, необходимо тщательно контролировать электролитный и кислотно-щелочной статус. Острую гиперкалиемию (уровень калия более 6 мэкв / л) можно лечить бикарбонатом натрия, инсулином и глюкозой, ионообменными смолами или глюконатом кальция.Диализ часто является методом выбора. Во время диуретической фазы АТН пациенты подвержены риску электролитного дисбаланса и гиповолемии.
ОПН может быть осложнена неврологическими признаками, такими как прогрессирующая летаргия, гиперрефлексия, клонус и положительный симптом Бабинского. Эти признаки исчезают по мере улучшения функции почек. Бактериальная инфекция представляет собой серьезный риск и требует активного лечения. Адекватный статус питания важен для борьбы с инфекцией, восполнения потерянного белка и облегчения восстановления функции почек.Стандартные рекомендации включают ограничение белка, натрия и калия; однако диетические требования варьируются от пациента к пациенту и в зависимости от уровня функции почек. Одно из преимуществ диализа заключается в том, что он позволяет придерживаться более гибкой диеты.
ОСТРЫЙ КОРТИКАЛЬНЫЙ НЕКРОЗ
Без учета смерти наиболее серьезным осложнением ОПН является двусторонний корковый некроз почек (BRCN). Состояние характеризуется отмиранием почечной корковой ткани с сохранением мозгового вещества.Его патофизиология неясна. Lindheimer и его коллеги 21 предположили, что повреждение эндотелия эндотоксином сопровождается образованием тромбов. Частота возникновения BRCN, вероятно, недооценивается, потому что пятнистый кортикальный некроз с частичным или почти полным восстановлением функции почек может не учитываться, если пациент выживает и не проводятся соответствующие исследования. Отслойка плаценты — наиболее частое осложнение беременности, связанное с BRCN, тогда как частота случаев относительно низкая у пациентов с тяжелой преэклампсией.BRCN следует сильно подозревать, если ОПН развивается до 30 недель беременности и связана с длительной анурией или олигурией (продолжительностью более 10 дней). Анурия или олигурия — это правило, а моча обычно окрашена кровью.
Для подтверждения диагноза и различения обширного и пятнистого кортикального некроза можно использовать биопсию почек или селективную артериографию. Большинство пациентов с BRCN прогрессируют до хронической почечной недостаточности; до возможности проведения почечного диализа состояние обычно было фатальным.Некоторые пациенты с этим заболеванием имеют медленное восстановление функции почек в течение до 3 лет после начала и могут вести удовлетворительный образ жизни без диализа. 22
ПРЕЭКЛАМПСИЯ
Преэклампсия — это синдром, характеризующийся гипертонией и протеинурией. Заболевание начинается задолго до появления каких-либо клинических признаков или симптомов. Этиология неизвестна, но предполагается, что это связано с повреждением эндотелия. Мультисистемное заболевание, преэклампсия, оказывает множественное воздействие на почки.Это частая причина протеинурии во время беременности. Эндотелиоз, набухшие внутрикапиллярные эндотелиальные клетки в клубочках, являются отличительным признаком преэклампсии в почках. Кроме того, преэклампсия может вызвать очаговый склероз клубочков. Повышение сопротивления почечных сосудов вызывает уменьшение почечного кровотока. Следовательно, при преэклампсии снижаются СКФ, ССПП и фильтрующая фракция. Точная этиология снижения функции почек неизвестна. После родов функциональное снижение обычно быстро восстанавливается, но может прогрессировать до ATN, если лечение не начато в подходящее время.
Исходы беременности, осложненные преэклампсией и ОПН, связаны с высокими показателями заболеваемости и смертности. Sibai et al. 18 сообщили об исходах 31 беременности у 30 пациенток с почечной недостаточностью; У 18 женщин была преэклампсия, а у 12 — преэклампсия, наложенная на существующую гипертензию, почечную недостаточность или и то, и другое. У всех женщин в группе только с преэклампсией развилась ОПН через 1–5 дней после родов, тогда как у семи женщин из другой группы развилась ОПН в послеродовом периоде. В целом гестационный возраст на момент родов был менее 30 недель у 37 пациентов.5% беременностей и от 21 до 36 недель в 47%. Все 18 пациентов в группе только с преэклампсией имели ATN, а 9 нуждались в диализе. У всех пациентов была нормальная функция почек в течение 8 недель наблюдения. Две пациентки в этой группе умерли через 8–9 недель после родов после разрешения ATN. Результаты вскрытия не показали остаточной почечной недостаточности. В другой группе 11 пациентов выжили, и 9 из них потребовался диализ. Перед родами у семи из девяти было нарушение функции почек. Одна пациентка с гломерулосклерозом и ОРЛ умерла через 3 дня после прерывания беременности на сроке гестации 16 недель.
Связь с синдромом HELLP (гемолиз, повышенный уровень ферментов печени и низкий уровень тромбоцитов), осложненный острой почечной недостаточностью, не приводит к значительному увеличению материнской заболеваемости или смертности. Сельчук и его коллеги 23 описали 39 случаев ОПН, связанной с беременностью. Четырнадцать (36%) пациентов имели HELLP-синдром и 12 из 14 пациентов нуждались в диализе. Четырнадцати другим пациентам без HELLP-синдрома также потребовался диализ. Показатели выздоровления, материнской смертности и смертности плода были одинаковыми в обеих группах.В другом исследовании сравнивали неблагоприятный перинатальный исход у женщин с HELLP-синдромом (n = 32) с женщинами с тяжелой преэклампсией без HELLP-синдрома (n = 32) на сроке беременности менее 28,0 недель. 24 Существенных различий между группами в отношении ОПН не выявлено. Материнских смертей не было. Дополнительное исследование показало, что последующие беременности у пациенток, у которых ранее были беременности, осложненные ARF и HELLP-синдромом, как правило, имеют благоприятные исходы и долгосрочный прогноз. 24
В заключение, ОПН нечасто встречается у хорошо контролируемых пациентов с тяжелой преэклампсией. Показатели материнской и перинатальной смертности и заболеваемости повышаются с ассоциацией ОПН у этих пациентов. Раннее выявление и надлежащее лечение ОПН у пациентов без сопутствующих медицинских или акушерских осложнений не приводит к остаточному повреждению почек.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Хроническая почечная недостаточность определяется как уменьшение массы почек и потеря почечного резерва в результате поражения почки.Первоначально выжившие нефроны гипертрофированы по количеству и функциям. Эта первоначальная адаптация предрасполагает оставшиеся нефроны к склерозу и неумолимому разрушению, что в конечном итоге может привести к терминальной стадии почечной недостаточности. Хроническая почечная недостаточность имеет несколько этиологий; диабет и гипертония заменили гломерулонефрит как основную этиологию.
Почечная недостаточность бывает легкой, средней или тяжелой. У пациентов с легкой формой заболевания уровень креатинина в сыворотке составляет 1,4 мг / дл или меньше, или 125 мкмоль / л или меньше, и у них отсутствует гипертензия.У пациентов с умеренной почечной недостаточностью уровень креатинина в сыворотке составляет от 1,5 до 2,5 мг / дл или от 125 до 250 мкмоль / л, а у лиц с тяжелым заболеванием уровень креатинина составляет 2,5 мг / дл или более, или 250 мкмоль / л или более. . 25 , 26 Материнские и перинатальные исходы обычно не зависят от легкой почечной недостаточности. Точно так же последствия беременности не ухудшают функцию почек при легких нарушениях. 27
В ранних исследованиях сообщалось о значительном ухудшении функции почек у беременных с умеренной почечной недостаточностью. 28 , 29 . Однако более поздние исследования показали меньшее ухудшение. 27 , 28 , 29 , 30 , 31 , 32 Самое крупное исследование включало 82 беременности у 67 женщин с первичным заболеванием почек и сывороткой крови. уровень более 1,4 мг / дл. 27 Основным заболеванием был гломерулонефрит у 51% женщин и хроническое тубулоинтерстициальное заболевание у остальных.Из этих женщин у 72% была умеренная почечная недостаточность (уровень креатинина в сыворотке от 1,4 до 2,4 мг / дл), а у 18% — тяжелая (2,5 мг / дл или более). В этом исследовании терминальная стадия почечной недостаточности определялась как уровень креатинина в сыворотке более 6,0 мг / дл, а изменение функции почек определялось как 25% изменение уравнения 1 / креатинин сыворотки, которое линейно коррелирует с СКФ. . В целом общая скорость снижения функции почек составила 43%; функция почек снизилась у 11 женщин во время беременности и у 16 - после родов.У женщин с артериальной гипертензией при первом дородовом посещении среднее значение 1 / Scr было значительно ниже, но не сниженной СКФ в третьем триместре по сравнению с нормотензивными. Напротив, у женщин, у которых в третьем триместре развилась артериальная гипертензия, были снижены 1 / Scr и СКФ по сравнению с женщинами без артериальной гипертензии. К 6 месяцам после родов гипертензия больше не ассоциировалась со снижением среднего 1 / Scr или СКФ. 27 Во время беременности в общей сложности 43% женщин испытали снижение СКФ, из них 23% имели снижение между родами и 6 неделями после родов, а остальные 57% остались стабильными.Через 6 месяцев после родов 31% женщин испытали снижение, связанное с беременностью, которое сохранялось, у 10% было снижение в период между 6 неделями после родов и 6 месяцами, 8% испытали снижение, связанное с беременностью, но выздоровели, а оставшиеся 51% продолжили быть стабильным. В целом выживаемость плода составила 93%, а 59% родились преждевременно. Частота преждевременных родов и задержки внутриутробного развития (ЗВУР) у женщин с тяжелым заболеванием почек составила 73% и 57% соответственно; показатели для женщин с умеренным заболеванием составили 55% и 31% соответственно.Выживаемость плода у женщин с тяжелым заболеванием почек составляла 100%, а исход беременности не коррелировал с наличием протеинурии высокой степени. Женщины с артериальной гипертензией и почечной недостаточностью во время первого дородового визита не имели повышенного риска преждевременных родов, ЗВУР или снижения выживаемости плода. Однако гипертония в третьем триместре была связана только с увеличением частоты ЗВУР. 27
КОНЕЧНАЯ СТАДИЯ ПОЧЕЧНОЙ БОЛЕЗНИ
Женщины с терминальной стадией почечной недостаточности редко становятся беременными из-за нечастых и нерегулярных менструальных циклов, ановуляции и гормональных нарушений.Сообщается, что частота зачатия колеблется от 0,3% до 2,2% в год; Скорость зачатия у пациентов, находящихся на гемодиализе, примерно в два раза выше, чем у пациентов, находящихся на перитонеальном диализе. 33 Некоторые показатели зачатия могут быть неверными из-за необъективного сбора данных в диализных центрах. Кроме того, беременность может остаться незамеченной: ранний самопроизвольный аборт может быть ошибочно принят за обильные менструации у женщин с терминальной стадией почечной недостаточности с нерегулярными менструациями.
Okundaye et al. 33 сообщили о крупнейшем регистре беременных с терминальной стадией почечной недостаточности. В 930 диализных центрах произошло 344 беременности у 318 женщин. Ограничениями для этого отчета являются предвзятые отчеты, исключение 60% диализных центров и неполная информация. Из этих 318 женщин 58 были начаты на диализе после зачатия и 209 зачатие во время диализа. Результат у женщин, зачатых до диализа, был лучше, чем у тех, кто забеременел после начала диализа.Семьдесят три процента женщин, которые начали диализ после зачатия, имели выживших младенцев, по сравнению с 40,2% женщин, которые получали диализ во время зачатия. В целом из 320 беременностей было 42% выживших новорожденных, 6% мертворожденных и 7,5% неонатальных смертей. Самопроизвольные аборты произошли в 32%; из них 38% произошли во втором триместре. Остальные 10,8% выбрали терапевтический аборт. Авторы также пришли к выводу, что более низкая частота недоношенности и низкой массы тела при рождении была связана с зачатием до диализа.Статистической значимости между выживаемостью плода и причинами почечной недостаточности не было. Кроме того, женщины, у которых до зачатия было меньше лет диализа, как правило, имели лучший результат по сравнению с женщинами, которые пролежали диализ больше лет. Наконец, не было статистических различий в выживаемости младенцев или среднем гестационном возрасте живорожденных среди женщин с разной частотой диализа. Однако у женщин, которые получали более 20 часов диализа в неделю, показатели выживаемости младенцев были выше и меньше недоношенных, чем у женщин, получавших менее 20 часов в неделю. 32
Частота наступления беременности для женщин, получающих диализ, колеблется от 23% до 73,3%. 32 , 33 Накабаяши и его коллеги 34 сообщили о 15 беременностях у женщин, получавших хронический гемодиализ с 1985 по 1997 год. Из них 4 ребенка умерли вскоре после рождения от недоношенности, а остальные 11 показали нормальное развитие в 1 год. год возраста. У одного ребенка диагностирована ретролентальная фиброплазия недоношенных. Врожденных аномалий не было.У всех были признаки преждевременных родов, и большинство из них родились преждевременно, средний срок беременности на момент родов у 11 выживших новорожденных составил 33,0 ± 4,7 недели (от 23 до 38 недель). Выживаемость новорожденного была связана с годами диализа. Новорожденные, умершие от недоношенности, родились от женщин, которые получали диализ более 9 лет, а оставшиеся выжившие родились от женщин, которые получали диализ менее 6 лет. 33
Проведение диализа у беременной пациентки несколько отличается от таковой у небеременной.Продолжительность и частота диализа увеличиваются на 50%, чтобы поддерживать АМК менее 80 мг / дл, с идеальным диапазоном от 50 до 60 мг / дл. 26 Уровни мочевины более 80 мг / дл связаны с повышенным риском гибели плода. Во время диализа важно избегать гипотонии и резких колебаний внутрисосудистого объема. Анемия часто встречается у пациентов, получающих диализ, и усугубляется беременностью. 35 Примерно 35% пациентов нуждаются в переливании крови до или во время родов.Предоставление упакованных эритроцитов во время диализа предотвращает перегрузку объемом и обострение гипертонии. Было доказано, что эритропоэтин эффективен при лечении анемии во время беременности. Кроме того, пациенты, получающие диализ, нуждаются в диете, состоящей из 70 г белка, 1500 мг кальция, 50 ммоль калия и 80 ммоль натрия с добавками диализируемых витаминов. 35 Консультации беременных, находящихся на диализе, должны подчеркивать неблагоприятный прогноз для плода. Кроме того, пациенты должны знать, что им придется иметь дело с высоким риском осложнений беременности, а также с увеличением частоты и продолжительности диализа.
БЕРЕМЕННОСТЬ ПОСЛЕ ТРАНСПЛАНТАЦИИ ПОЧКИ
Хроническая почечная недостаточность часто сопровождается аменореей, но фертильность быстро восстанавливается после трансплантации. В течение последнего десятилетия наблюдается устойчивый рост числа беременностей после трансплантации почки. Дэвисон и Милн 36 рассмотрели беременность у пациенток с трансплантатом. Менее 40% зачатий не продолжались после первого триместра; из остальных 94% были успешными. У большинства пациенток функция почек улучшилась во время беременности, но у 15% наблюдалось ухудшение, которое могло сохраниться после родов.Частота отторжения трансплантата, по-видимому, не выше, чем у небеременной популяции. Преэклампсия была наиболее частым осложнением, затрагивающим 30% беременностей. 36 У реципиентов трансплантата изменения экскреции белка с мочой, мочевой кислоты плазмы, количества тромбоцитов или функциональных тестов печени кажутся менее полезными в качестве маркеров преэклампсии, чем в нормальной популяции. Инфекция является важным фактором для любого пациента, принимающего иммунодепрессанты. Даже при незначительных хирургических вмешательствах следует использовать асептическую технику и усилить стероидную терапию.Пересаженная почка редко затрудняет роды, и родоразрешение путем кесарева сечения требуется только по акушерским причинам.
In utero Воздействие высоких доз стероидов и иммунодепрессантов, по-видимому, не связано с увеличением частоты врожденных аномалий у потомства беременных женщин с трансплантатом почки. Текущие данные свидетельствуют о том, что стероиды и иммунодепрессанты (преднизон, циклоспорин А и азатиоприн) в дозах, используемых для предотвращения отторжения трансплантата у реципиентов трансплантата, хорошо переносятся плодом.Теоретически эти препараты могут вызывать задержку роста плода, супрессию надпочечников и костного мозга, а также иммуносупрессию, предрасполагая к внутриутробной инфекции. Однако более 50% живорожденных младенцев не имели неонатальных проблем. Davison and Milne 36 сообщили о частоте преждевременных родов от 45% до 60% и о частоте младенцев с малым для гестационного возраста более 20%. Требуются долгосрочные исследования, чтобы определить, могут ли быть другие эффекты, особенно увеличение частоты злокачественных новообразований или аномалий в следующем поколении.
Перед тем, как женщина с трансплантатом почки может забеременеть, акушер и нефролог должны проконсультировать ее. Lindheimer et al. 37 предложили руководящие принципы для пациентов с трансплантатами до беременности. С момента трансплантации должно пройти не менее 2 лет, и женщина должна иметь хорошее здоровье без тяжелой гипертонии, тяжелой почечной недостаточности или стойкой протеинурии. Кроме того, она должна получать поддерживающие дозы иммуносупрессивной терапии.Беременность, по-видимому, не влияет на функцию трансплантата или выживаемость; однако серьезная проблема заключается в том, что мать может не прожить долго после беременности. Текущие данные показывают, что 10% матерей умирают в течение 7 лет беременности. Восемьдесят процентов и 50% реципиентов почек от живых доноров и от трупов, соответственно, живы через 5 лет после трансплантации. Если через 2 года после трансплантации функция почек в норме, выживаемость превышает 80%. 36
ГЛОМЕРУЛОНЕФРИТ
Острый гломерулонефрит (острый нефритический синдром) характеризуется резким появлением красных кровяных телец и цилиндров красных кровяных телец в моче.Почечная функция обычно нарушена, задержка натрия и воды приводит к отекам и гипертонии. Уровни азота мочевины и креатинина повышаются, а клиренс креатинина снижается. Протеинурия является обычным явлением, но обычно составляет менее 3,5 г в сутки. Заболевания почек, проявляющиеся как острый гломерулонефрит, включают постстрептококковый гломерулонефрит, волчаночный гломерулонефрит, мембранопролиферативный гломерулонефрит и синдром Гудпастура. Лабораторные исследования могут помочь выявить различные причины и должны включать микроскопию мочи, клиренс креатинина, 24-часовой сбор белка в моче, определение сывороточного IgA и комплемента, анализ стрептозима и титров антистрептолизина 0, а также оценку антинуклеарных антител. 38 Проблемы лечения включают контроль гипертонии, электролитного баланса и отеков. Уремия может не поддаваться консервативным мерам и может потребовать почечного диализа.
Хронический гломерулонефрит подразумевает прогрессирующую потерю почечной функции, протеинурию и уменьшение размера почек, вызванные первичным или вторичным гломерулярным заболеванием, которое не разрешилось или не поддавалось лечению. В конечном итоге наступает терминальная стадия почечной недостаточности, требующая гемодиализа. Юнгерс и соавторы 39 наблюдали 171 беременность у женщин с подтвержденным биопсией первичным хроническим гломерулонефритом и пришли к выводу, что беременность не оказывала неблагоприятного воздействия на течение почечной недостаточности у пациентов с нормальной функцией почек до беременности.
ПОСТСТРЕПТОКОККОВЫЙ ГЛОМЕРУЛОНЕФРИТ
Острый постстрептококковый гломерулонефрит во время беременности очень редко. Диагноз обычно зависит от стрептококковой инфекции в анамнезе в течение предыдущих недель и повышенного титра антистрептолизина. Потеря плода практически неизменна. После родов функция почек нормализуется. Пациенты, у которых в анамнезе был постстрептококковый гломерулонефрит и функция почек которых нормализовалась, не подвержены риску потери плода или преэклампсии. 40
Мезангиальная IgA-нефропатия
В большинстве стран мезангиальная IgA-нефропатия является наиболее распространенным типом гломерулонефрита, однако сообщений о беременности и IgA-нефропатии на удивление мало. Kincaid-Smith and Fairley 41 обобщили исходы 102 беременностей у 65 пациенток с мезангиальной IgA-нефропатией. Исход у отдельных пациентов с нефропатией IgA может варьироваться от отсутствия изменений функции почек или характеристик биопсии в течение 25 лет до стремительного прогрессирования до терминальной стадии почечной недостаточности в течение 2 месяцев.Поэтому трудно сказать, была ли почечная функция, ухудшающаяся во время беременности, ускоренной беременностью или естественным течением болезни. Прогноз исхода для плода обычно благоприятный у пациентов с нормальной функцией почек и без ранее существовавшей или развивающейся на ранней стадии гипертензии. 41
ФОКАЛЬНЫЙ И СЕГМЕНТНЫЙ ГИАЛИНОЗ И СКЛЕРОЗ
Юнгерс и его коллеги 42 изучили 10 беременностей у шести пациенток с фокальным и сегментарным гиалинозом и склерозом и обнаружили высокий уровень осложнений у плода при одном аборте, четырех преждевременных родах (включая один аборт и четыре преждевременных родов). мертворождение) и двух новорожденных с тяжелой задержкой роста.Протеинурия рецидивировала или увеличивалась в четырех беременностях. Ни у одной из обследованных пациенток при зачатии не было почечной недостаточности, и ни у одной из них не наступила недостаточность во время беременности. Об аналогичных результатах сообщили Кинкейд-Смит и Фэрли. 41 Опять же, трудно определить влияние беременности на течение этого состояния, но большинство сообщений предполагают побочный эффект, 40 , особенно если почечная недостаточность и гипертензия присутствуют при зачатии. 42 , 43 , 44
РЕФЛЮКС НЕФРОПАТИЯ
Кинкейд-Смит и Фэрли 41 проанализировали данные 345 беременностей, осложненных рефлюкс-нефропатией, и изучили влияние на функцию почек.Нарушение функции почек, определяемое как уровень креатинина в сыворотке выше 1,25 мг / дл, было связано со значительно более высокой частотой гибели плода и большей вероятностью преэклампсии и снижения функции почек. Они также наблюдали заметное и быстрое снижение функции почек у каждого пациента с уровнем креатинина сыворотки более 2,3 мг / дл. Протеинурия оказалась хорошим индикатором прогноза, поскольку она отражала развитие прогрессирующего вторичного поражения клубочков. Abe et al. 45 ретроспективно изучили влияние предшествующей почечной недостаточности на беременность у 72 женщин с первичным гломерулярным заболеванием.Частота нормальных родов и живорождений была самой высокой в случаях мембранозного гломерулонефрита. Не было различий в исходах для плода при IgA-нефропатии и не-IgA-пролиферативном гломерулонефрите. Результат был неблагоприятным в случаях, связанных с гипертензией (более 140/90 мм рт. Ст.) Или нарушением функции почек (скорость клубочковой фильтрации менее 70 мл в минуту) или когда образцы биопсии показали артериосклероз или кортикальные тубулоинтерстициальные изменения. Хотя почечная функция ухудшилась у 11 пациенток, авторы не могут быть уверены, было ли это спровоцировано беременностью.Они пришли к выводу, что для оценки прогноза беременности у женщин с первичным гломерулярным заболеванием следует использовать комбинацию клинических и гистологических параметров.
ИНТЕРСТИЦИАЛЬНЫЙ НЕФРИТ
Интерстициальный нефрит подразумевает первичное повреждение тубулоинтерстициальной системы почек с вторичным повреждением клубочков. Острая форма обычно проявляется быстрым ухудшением функции почек, особенно если она вызвана лекарственным средством или инфекционным агентом. Хроническое интерстициальное заболевание может возникать как следствие любого заболевания, вызывающего хроническое повреждение почечного интерстиция, например, хронической гипертензии, сахарного диабета, хронического пиелонефрита и злоупотребления лекарствами, особенно комбинацией фенацетина и аспирина.Гематурия и протеинурия не характерны для хронического интерстициального нефрита, и это состояние обычно незаметно в начале и прогрессировании. Часто это связано с невозможностью концентрировать мочу. Исход беременности менее чем оптимальный. Уровень потери плода особенно высок (10% перинатальная смертность), если интерстициальный нефрит осложняется гипертонией или преэклампсией.
КОЛЛАГЕНОВЫЕ ЗАБОЛЕВАНИЯ СОСУДИЙ
Коллагеновые сосудистые заболевания — это системные заболевания неизвестной причины, характеризующиеся воспалением нескольких органов и непредсказуемыми ремиссиями и обострениями.Хронические воспалительные изменения обычно обнаруживаются в микроциркуляторном русле, хотя могут быть вовлечены и более крупные сосуды. Поражение почек обычно является неблагоприятным прогностическим признаком.
Системная красная волчанка
Исследования в основном сосредоточены на системной красной волчанке (СКВ), которая на сегодняшний день является наиболее распространенным сосудистым заболеванием коллагена, встречающимся в акушерской практике. Состояние связано с избыточной продукцией циркулирующих аутоантител к широкому спектру антигенов, особенно ядерным антигенам.Аутоантитела могут прямо или косвенно повреждать ткань, образуя иммунные комплексы антиген-антитело, как при волчаночном гломерулонефрите.
Bobrie et al. 46 проанализировали 213 беременностей (73 женщины), связанных с волчаночным нефритом. Биопсия почек была проведена у 66 женщин, у 48 женщин был выявлен пролиферативный гломерулонефрит. После исключения терапевтических абортов (24/213) общий процент живорождений составил 87%. Потеря плода была выше, если СКВ возникла во время беременности или в ближайшем послеродовом периоде.Прогноз для плода, когда беременность наступает после начала СКВ, зависит не только от активности заболевания, но и от других факторов, таких как наличие нефротического синдрома, гипертонии или нарушения функции почек. 47 Уровень смертности плода не зависит от наличия или отсутствия волчаночного антикоагулянта. 48 Последний тесно связан с антикардиолипиновыми антителами. Сообщалось, что высокий уровень антикардиолипина является чувствительным предиктором задержки роста плода или внутриутробной гибели плода у беременных с СКВ. 49 Хотя большинство потомков пациентов с волчанкой являются нормальными, в течение многих лет было известно, что у некоторых новорожденных наблюдаются преходящие кожные высыпания и положительные результаты тестов на антинуклеарные антитела. Синдром неонатальной волчанки был описан 50 , преобладающими признаками которого являются дискоидная кожная сыпь, врожденная блокада сердца и антинуклеарные антитела в сыворотке крови матери и новорожденного. Кожные проявления обычно проходят в течение 3 месяцев. Врожденная блокада сердца может возникать изолированно или быть связана с другими врожденными пороками сердца или кожной сыпью.Блокада сердца вызвана фиброзом проводящей системы и носит постоянный характер. Существует тесная корреляция между изолированной врожденной блокадой сердца и наличием материнских антител к растворимым тканевым антигенам рибонуклеопротеидов анти-Ro (SS-A).
Состояние активности на момент зачатия не позволяет определить течение волчаночной нефропатии. Это особенно верно для пациентов с тяжелой формой волчаночного нефрита в анамнезе. 51 Протеинурия может усиливаться во время беременности, а уровень креатинина в сыворотке может повышаться или не падать нормально.Обострения волчаночной нефропатии обычно умеренные и легко купируются стероидной терапией. Однако течение материнской волчаночного нефрита особенно неблагоприятно, когда СКВ проявляется во время беременности. 46 , 51 , 52 СКВ с наложенной преэклампсией может проявляться признаками и симптомами, неотличимыми от обострения волчаночного нефрита. Тесты на антитела могут помочь дифференцировать эти состояния. Повышение титров антител к ДНК или снижение уровня комплемента C3 или C4 совместимы с обострением СКВ. 53 , 54 Пациенты с СКВ во время беременности должны получать стероидную терапию, если развиваются клинические или иммунологические признаки или симптомы активности заболевания. Гипертонию следует лечить гипотензивными средствами. Бобри и его коллеги 46 выступают за рутинное послеродовое введение стероидов для предотвращения обострения.
В прошлом волчаночный нефрит был одной из наиболее частых причин, по которым рекомендовали терапевтический аборт при СКВ. Эта процедура не всегда сопровождалась ремиссией, а иногда приводила к значительной материнской заболеваемости и даже смерти.В настоящее время терапевтический аборт показан редко. Благоприятный исход для плода можно ожидать даже при наличии тяжелого волчаночного нефрита при условии, что заболевание протекает стабильно, находится в стадии ремиссии, а функция почек и артериальное давление в норме при зачатии. Гибель плода выше, когда болезнь активна. Нет никаких доказательств того, что беременность оказывает неблагоприятное влияние на СКВ, и большинство обострений волчаночной нефропатии во время беременности являются следствием гипертонии или наложенной преэклампсии.Даже при наличии нефротического синдрома во время беременности исход для плода и матери может быть хорошим, если артериальная гипертензия и почечная недостаточность не являются тяжелыми. Успешное ведение беременности, осложненной волчаночным нефритом, требует тесного сотрудничества акушера, нефролога и ревматолога.
Склеродермия
Склеродермия обычно проявляется в четвертом и пятом десятилетиях жизни и редко встречается у беременных женщин. Осложнения чаще всего возникают у пациентов с поражением почек.Некоторые считают склеродермию противопоказанием к беременности и рекомендуют стерилизацию, особенно если имеется широко распространенное поражение органов или почечная недостаточность. 55 Однако прогноз не всегда мрачный, и беременность может протекать без признаков заболевания почек и привести к здоровому младенцу. Удовлетворительного лечения склеродермии не существует.
Узелковый полиартериит
Узелковый полиартериит поражает мышечные артерии среднего размера и характеризуется некротическим воспалением артериальной стенки, которое может привести к окклюзии сосудов.Заболевание может прогрессировать медленно, с обострениями и ремиссиями, или может прогрессировать быстро и безжалостно. Наиболее серьезными осложнениями беременности являются тяжелая артериальная гипертензия, преэклампсия и ухудшение функции почек. Прогноз значительно улучшается, если болезнь диагностирована и находится под хорошим медицинским контролем до зачатия. 56 Исход для плода часто бывает хорошим, хотя существует высокий риск преждевременных родов. Высокие дозы стероидов — основа лечения. В отдельных случаях, когда состояние матери не улучшается, может быть назначен циклофосфамид.
ДИАБЕТИЧЕСКАЯ НЕФРОПАТИЯ
Диабетическая нефропатия осложняет от 4% до 10% беременностей у женщин с диабетом.Характерной патологией диабетической нефропатии является гломерулосклероз, диффузный или узловой. Это заболевание обычно проявляется тяжелой протеинурией, азотемией и гипертонией. Точная причина диабетической нефропатии неизвестна, но ее связывают с гликемическим контролем, гипертонией, увеличением СКФ или увеличением потребления и выведения белка, на все из которых влияет беременность. 57 Неясно, ускоряется ли диабетическая нефропатия беременностью. Несколько исследований показали, что беременность отрицательно влияет на диабетическую нефропатию, увеличивая протеинурию и клиренс креатинина. 58 , 59 , 60 В других исследованиях не наблюдали прогрессирования или развития нефропатии у женщин с диабетом. 61 , 62 , 63 , 64 , 65 Большинство исследований включают небольшое количество пациентов и носят наблюдательный характер.
Kitzmiller и его коллеги 61 сообщили о 26 беременностях, осложненных диабетом класса F.У всех был срок беременности не менее 24 недель. Семьдесят пять процентов имели протеинурию до зачатия, 30% имели гипертонию в начале беременности и 30% имели почечную недостаточность в первом триместре. Срок наблюдения составил от 9 до 35 месяцев после родов. Клиренс креатинина оставался стабильным на протяжении всей беременности у восьми пациенток с клиренсом менее 70 мл в минуту в первом триместре. В целом, в третьем триместре наблюдалось заметное повышение протеинурии, и в 58% случаев она превышала 6 г за 24 часа.У 37 процентов беременных женщин с нормальным артериальным давлением гипертония осложнилась. После родов протеинурия спонтанно снизилась у большинства пациентов, а средний клиренс креатинина не изменился по сравнению с уровнями в первом триместре. У трех женщин через 1-2 года после беременности развилась тяжелая почечная недостаточность. В этом исследовании перинатальная выживаемость женщин с диабетом и нефропатией составила 89%. Тридцать процентов беременностей были доставлены до 34 недель, а 31% были осложнены задержкой роста плода.
Отчеты Риса и его коллег, 66 Йованович и Йованович, 67 и Гренфелл и его сотрудники 62 подтвердили выводы Китцмиллера и сотрудников. 61 Изменения клиренса креатинина во время беременности различны при диабетической нефропатии, и даже у пациентов с серьезным снижением клиренса креатинина (менее 60 мл в минуту) обычно не наблюдается дальнейшего снижения во время беременности. Можно сделать вывод, что при отсутствии тяжелой артериальной гипертензии или тяжелой почечной недостаточности беременность не меняет естественного течения диабетической нефропатии.Однако это осложнение связано с более высокими показателями перинатальной смертности и заболеваемости, чем у беременных женщин с диабетом без поражения почек. Текущие данные свидетельствуют о том, что оптимальный результат зависит от поддержания хорошего контроля уровня глюкозы у матери и артериального давления. Около 20% женщин с диабетической нефропатией во время беременности прогрессируют до почечной недостаточности к 5 годам после родов.
Женщины с диабетической нефропатией подвергаются повышенному риску неблагоприятных исходов для матери и плода, особенно преждевременных родов, ЗВУР, преэклампсии и гипертонических осложнений.Частота преждевременных родов при сроке беременности менее 34 недель колеблется от 16% до 31%, 60 , 61 , а частота ЗВУР колеблется от 9% до 22%. 63 , 64 , 65 , 66 , 67 , 68 Кроме того, частота преэклампсии может достигать 50%. 60 , 68 Во время беременности гипертония может существовать до или во время беременности.Гипертония, вызванная беременностью, поражает от 10% до 15% женщин с диабетом. Кроме того, женщины, страдающие только диабетом, подвергаются повышенному риску преэклампсии. Пациенты с гипертонией подвержены риску наложенной преэклампсии и долгосрочных осложнений от гипертонии. Следовательно, очень важно поддерживать артериальное давление на уровне менее 140 мм рт. Ст. Систолического и диастолического менее 90 мм рт. Ангиотензин-превращающие ферменты являются гипотензивными средствами, которые обладают ренопротективным действием, но не должны использоваться во время беременности.Они противопоказаны во втором и третьем триместрах из-за риска почечной недостаточности плода. Блокаторы кальциевых каналов, по-видимому, не оказывают серьезного неблагоприятного воздействия на плод и могут быть ренопротекторными.
НЕФРОТИЧЕСКИЙ СИНДРОМ
Нефротический синдром — это совокупность признаков и симптомов, обычно связанных с некоторыми заболеваниями клубочков, которые характеризуются повышенной проницаемостью стенок капилляров для белков сыворотки. Отличительным признаком нефротического синдрома является протеинурия более 3 г в сутки.Гипоальбуминурия, отек, гиперлипидемия и липидурия могут возникать вторично по отношению к протеинурии. Нефротический синдром обычно начинается незаметно, а функция почек на момент проявления часто остается нормальной. У двух третей взрослых и большинства детей нефротический синдром является проявлением одной из трех форм первичного гломерулярного заболевания: нефротического синдрома с минимальными изменениями, мембранозной нефропатии или мембранопролиферативного гломерулонефрита. Нефротический синдром может сопровождать острое или хроническое заболевание, особенно если оно вызвано сосудистым заболеванием коллагена.Нефротический синдром беременности — это редкое состояние, при котором протеинурия появляется во время беременности, исчезает после родов и рецидивирует при последующих беременностях. 69
Наиболее важными осложнениями нефротического синдрома являются тяжелое белковое голодание, гиперкоагуляция, приводящая к тромбоэмболическим осложнениям, и острая лихорадка. Сообщалось, что тромбоз почечной вены связан с нефротическим синдромом во время беременности, что приводит к ухудшению функции почек. Однако это случается редко и не оправдывает профилактическую антикоагулянтную терапию.Диуретики могут быть показаны, если отек сильно изнуряет, но их следует использовать с большой осторожностью, а не вообще, если объем сосудов уменьшен. Мнения относительно ценности стероидов различаются, и рекомендуется обсудить использование этих средств с нефрологом в контексте конкретного пациента.
Прогноз для успешной беременности без ухудшения функции почек зависит от причины нефротического синдрома. В целом это оптимистично, особенно если почечная функция в норме и гипертензия отсутствует.Когда синдром связан с азотемией, успешная беременность маловероятна.
НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ ПОЧКИ
Сообщений, описывающих исход беременности, осложненной наследственным заболеванием почек, очень мало. Наиболее частая встречающаяся врожденная проблема — поликистоз почек, хотя заболевание обычно проявляется после 35 лет (т.е. ближе к концу детородного возраста). Основные проблемы, которых следует ожидать от поликистоза почек, — это инфекция, гематурия, гипертония и атипичная боль.В ретроспективных исследованиях 70 , 71 пациентов без артериальной гипертензии или азотемии. При наличии гипертонии или азотемии частота преэклампсии и перинатальной смертности возрастала. Внутричерепные аневризмы обнаруживаются примерно у 20% пациентов с поликистозом почек, что, очевидно, имеет важное значение для беременности. Также необходимо обсудить вопрос наследования (аутосомно-доминантный признак с высокой пенетрантностью), и усыновление может быть приемлемым и более безопасным вариантом для некоторых пар.
ОПУХОЛИ МОЧЕВЫХ ПУТЕЙ
Злокачественные опухоли мочевыводящих путей во время беременности встречаются редко. Обзор литературы между 1890 и 1969 гг. Выявил 32 опухоли почек, большинство из которых — аденокарцинома. 72 Гематурия является наиболее частым признаком. Сопутствующие жалобы включают дизурию, частую боль в пояснице, образование почек и симптомы обструкции мочевыводящих путей. При дифференциальной диагностике следует учитывать кисты почек или яичников, гидронефроз или поликистоз почек.Общий анализ мочи и цитология могут дать ключ к постановке диагноза, но обычно требуются более сложные исследования. Цистоуретроскопия может выявить опухоль нижних мочевыводящих путей, но внутривенная пиелография необходима для выявления опухолей мочеточника и почечной лоханки. Опухоли почек могут быть обнаружены при ультразвуковом исследовании, но магнитно-резонансная томография, с ее очевидным отсутствием побочных эффектов для плода, вскоре может стать методом выбора при беременности.
Лечение злокачественных новообразований мочевыводящих путей во время беременности может включать хирургическое вмешательство, лучевую терапию или химиотерапию.Риск преждевременных родов для плода или опасность лучевой терапии и химиотерапии должны быть сбалансированы с риском для матери отсрочки лечения. Лечение должно быть индивидуальным в зависимости от срока беременности, характера опухоли и пожеланий родителей. Рак почки и мочеточника устойчив к химиотерапии и лучевой терапии, поэтому хирургическое удаление является методом выбора. Опухоли нижних мочевыводящих путей обычно требуют комбинации широкого удаления и лучевой терапии.
ДЕФЕКТЫ РАЗВИТИЯ
Аномалии развития почек, такие как подковообразные почки, внематочные тазовые почки, внематочные или раздвоенные мочеточники, относительно редки и обычно диагностируются до беременности. Эти состояния связаны с повышенным риском заражения. Аномальное расположение почек может затруднить роды или ограничить доступ к матке, если требуется кесарево сечение.
ВЕДЕНИЕ ЗАБОЛЕВАНИЙ ПОЧКИ ПРИ БЕРЕМЕННОСТИ
Следует поощрять женщин с известным заболеванием почек обращаться за советом до того, как они вступят в беременность.Помимо обсуждения влияния беременности на заболевание почек, предварительное консультирование дает возможность оценить тяжесть заболевания почек и, при необходимости, провести лечение для контроля гипертонии и оптимизации функции почек.
Исход беременности может быть хорошим, если функция почек и артериальное давление в норме при зачатии. Показатели заболеваемости и смертности плода и матери напрямую связаны с развитием наложенной преэклампсии и почечной недостаточности.
Общая помощь должна включать частые дородовые визиты для оценки артериального давления, увеличения веса и функции почек, а также для исключения инфекции мочевыводящих путей.При артериальном давлении выше 140/90 мм рт. Ст. Необходимо лечить, поскольку исходы для плода и матери, по-видимому, улучшаются при коррекции артериальной гипертензии. 73 Функцию почек следует оценивать ежемесячно до 28 недель, а затем каждые 2 недели до родов по клиренсу креатинина, мочевины крови, уровню креатинина в сыворотке и электролитам.
Необходимо тщательно контролировать благополучие и рост плода. Нестрессовое тестирование показано с 26 недель до родов. Интервал тестирования частично зависит от тяжести заболевания почек и гипертонии, но, как правило, должен быть не реже одного раза в неделю с 26 недель и два раза в неделю с 32 недель.Ультрасонографические измерения роста плода следует проводить на 26, 32 и 36 неделях. Биофизический профиль предоставляет дополнительную информацию о состоянии плода. 74 Его следует использовать вместе с испытаниями без нагрузок и проводить с аналогичными интервалами.
Большинству пациенток с почечной недостаточностью во время беременности требуется прием лекарств. У пациентов с почечной недостаточностью выведение лекарств может быть уменьшено, и их дозировку следует часто пересматривать, чтобы избежать токсичности.Возможные осложнения иммунодепрессантов и стероидов уже обсуждались. Пациенты с заболеванием почек подвержены инфицированию. Следует избегать приема антибиотиков, которые считаются нефротоксичными (особенно аминогликозидов, цефалоридина и метициллина). Иногда это невозможно, но какой бы препарат ни был выбран, необходимо тщательно контролировать его влияние на функцию почек.
Наиболее широко используемым гипотензивным препаратом при беременности является метилдопа. Он стимулирует центральные альфа-2-рецепторы и может также действовать как альфа-2-периферический блокатор за счет эффекта ложного нейротрансмиттера.Данные исследований младенцев, подвергшихся воздействию метилдопы in utero , не предполагают долгосрочных вредных эффектов. Сообщенные материнские осложнения включают седативный эффект и постуральную гипотензию. Гемолитическая анемия поражает 5% пациентов и является показанием для прекращения терапии. Кроме того, повышение уровня печеночных ферментов может быть побочным эффектом, требующим отмены препарата.
Бета-адреноблокаторы также эффективны при контроле артериальной гипертензии во время беременности. Было высказано предположение, что они могут вызывать ЗВУР, дистресс плода, гипогликемию и угнетение дыхания; однако большинство этих сообщений анекдотичны.Атенолол при хроническом применении связан с тяжелым ЗВУР. 75 , 76 Ингибиторы ангиотензинпревращающего фермента противопоказаны во втором или третьем триместре. 77 , 78 , 79 Гидралазин, сильнодействующее вазодилататор, можно использовать отдельно или в комбинации с другим гипотензивным средством, обычно метилдопой. Побочные эффекты со стороны матери включают головную боль, тахикардию, сердцебиение и задержку жидкости.Хронические дозы, превышающие 200 мг в день, были связаны с синдромом, подобным волчанке. Побочные эффекты со стороны матери значительно уменьшаются при использовании гидралазина в сочетании с метилдопой. Эффекты на плод полностью не изучены.
Если артериальное давление матери хорошо контролируется, функция почек не ухудшается, а рост и самочувствие плода удовлетворительны, то беременность можно безопасно продлить до срока. При отсутствии преждевременных родов или признаков дистресс-синдрома плода можно ожидать вагинальных родов.
ПРОГНОЗ МАТЕРИНА И ПЛОДА ПРИ БЕРЕМЕННОСТИ С ЗАБОЛЕВАНИЕМ ПОЧКИ
Женщины с хроническим заболеванием почек с хорошо сохранившейся функцией почек и нормальным артериальным давлением могут быть уверены, что беременность, вероятно, будет связана с хорошим исходом для плода и не будет иметь постоянного неблагоприятного воздействия на материнская функция почек. 80 , 81 Было проведено меньше исследований по изучению рисков беременности, когда почечная функция нарушена более чем в легкой степени. Hou et al. 44 сообщили о 25 беременностях, связанных с уровнем креатинина в сыворотке, равным 1.4 мг / дл или более до или в начале беременности.
 // Endocr J — 2021 — Vol — NNULL — p.; PMID:33775975
// Endocr J — 2021 — Vol — NNULL — p.; PMID:33775975 // Kidney Blood Press Res — 2021 — Vol46 — N2 — p.152-161; PMID:33756482
// Kidney Blood Press Res — 2021 — Vol46 — N2 — p.152-161; PMID:33756482