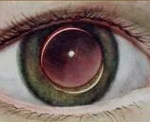
Вывих хрусталика – патология, характеризующаяся полным смещением хрусталика в витреальную полость или переднюю камеру глаза. Клинические проявления заболевания: резкое ухудшение зрения, болезненность и дискомфорт в области глазницы, факодонез и иридодонез. Для постановки диагноза применяются визометрия, УЗИ глаза, биомикроскопия, ОКТ, бесконтактная тонометрия, гониоскопия. Тактика лечения сводится к проведению ленсэктомии, витрэктомии и имплантации интраокулярной линзы. В послеоперационном периоде рекомендовано назначение глюкокортикостероидов и антибактериальной терапии коротким курсом.
Общие сведения
Вывих хрусталика (эктопия, дислокация) – нарушение анатомо-топографического расположения биологической линзы, причиной которого является несостоятельность связочного аппарата. Согласно статистическим данным, распространенность врожденной формы эктопии составляет 7-10 случаев на 100 000 человек. При наследственной предрасположенности у 85% больных удается обнаружить генетические мутации. У 15% пациентов заболевание возникает спорадически. Травмирование глаз в 33% случаев является причиной приобретенного варианта патологии. Лица мужского и женского пола болеют с одинаковой частотой. Болезнь распространена повсеместно.
Вывих хрусталика
Причины вывиха хрусталика
Эктопия хрусталика представляет собой полиэтиологическую патологию. К развитию спонтанной формы приводят дегенеративно-дистрофические изменения волокон цилиарной связки, которые чаще выявляются у лиц преклонного возраста. Главный предрасполагающий фактор – хроническое воспаление структур увеального тракта или поражение стекловидного тела. Основные причины вывиха:
- Генетическая предрасположенность. Риску развития врожденной эктопии наиболее подвержены пациенты с синдромом Марфана, Элерса-Данлоса, Книста. Болезнь часто возникает при наследственной гиперлизинемии и дефиците сульфитоксидазы.
- Травматические повреждения. Данное заболевание – одно из распространенных осложнений тупой травмы или проникающего ранения глазного яблока, сопровождающегося повреждением связочного аппарата. В редких случаях вывих происходит при контузии глаз.
- Катаракта. Патологические изменения капсулы, капсулярного эпителия или основного вещества, которые наблюдаются при катаракте – значимые факторы риска эктопии. Причиной выступает нарушение прилегания передних и задних зонулярных волокон.
- Высокая степень гиперметропии. Для дальнозоркости характерно увеличение продольного размера глазного яблока. Это приводит к натяжению и образованию микроразрывов связки, что способствует эктопии.
- Аплазия ресничного пояска. Это врожденный порок развития, при котором связочный аппарат полностью отсутствует. Агенезия ресничного пояска выявляется при синдроме амниотических перетяжек.
Патогенез
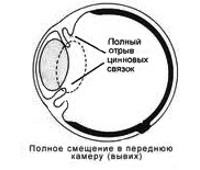
В механизме развития врожденного варианта заболевания ведущая роль отводится слабости, частичному или полному отсутствию цилиарной связки. Для преимущественного большинства больных с генетической предрасположенностью характерен дефект синтеза коллагена или эластина, нарушение обмена белка. При частичном разрыве ресничного пояска хрусталик остается фиксированным к пристеночным слоям стекловидного тела, при полном – свободно перемещается в витреальной полости. Расширение зрачкового отверстия становится причиной дислокации в область передней камеры, обычно возникающей в положении «лицом вниз».
Нарушение крепления биологической линзы к ресничному пояску при катаракте влечет за собой дисфункцию связочного аппарата. При дальнозоркости перерастяжение цинновой связки ведет к ее частичному повреждению. Повышение офтальмотонуса или выполнение незначительной нагрузки потенцирует разрыв ресничного пояска и возникновение эктопии. При травмировании глазного яблока ресничный поясок является наиболее «слабым» местом, уязвимым к повреждениям. Это обусловлено тем, что ударная волна приводит не к разрыву капсулы, а к деформации и напряжению волокон цинновой связки. Инволюционные изменения хрусталиковых масс и связочного аппарата провоцируют эктопию у пациентов старческого возраста.
Классификация
Различают врожденную и приобретенную, полную и неполную формы дислокации. Приобретенную эктопию классифицируют на травматическую и спонтанную. При неполном вывихе возникает разрыв связки на 1/2-3/4 окружности. Хрусталик отклоняется в сторону витреальной полости. В клинической классификации выделяют следующие варианты полного вывиха:
- В камеру глаза. Дислокация обуславливает повреждение роговицы, радужки и угла передней камеры. Наблюдается резкий подъем внутриглазного давления (ВГД) и прогрессирующее снижение зрения. Данное состояние требует ургентного вмешательства.
- В стекловидное тело. При данном варианте эктопии хрусталик может быть фиксированным или подвижным. Фиксации способствует формирование спаек к сетчатой оболочке или диску зрительного нерва (ДЗН). При подвижной форме линза может свободно смещаться.
- Мигрирующий. При мигрирующем вывихе хрусталик небольшого размера обладает высокой подвижностью. Он может свободно перемещаться из полости стекловидного тела в камеру, ограниченную радужкой и роговицей, и обратно. О дисклокации свидетельствует развитие болевого синдрома.
Симптомы вывиха хрусталика
Патология характеризуется тяжелым течением. При врожденной форме заболевания родители отмечают белесовато-серое помутнение переднего отдела глазного яблока у ребёнка. Наблюдается выраженная зрительная дисфункция, сохранена только способность к светоощущению. При генетической предрасположенности симптоматика может развиваться и в более зрелом возрасте. Пациенты связывают возникновение клинических проявлений с незначительной физической нагрузкой или легкой травмой. Резко нарушена аккомодационная способность. Попытки фиксировать взгляд приводят к быстрой утомляемости, головной боли.
Больные с приобретенной формой отмечают, что момент вывиха сопровождается выраженной приступообразной болью и резким снижением остроты зрения. Интенсивность болевого синдрома со временем нарастает. Пациенты предъявляют жалобы на чувство «дрожания» глаза, покраснение конъюнктивы, выраженный дискомфорт в периорбитальной области. Развитие факодонеза в комбинации с иридодонезом провоцирует движения глазными яблоками. Выявляется ограниченный участок отделения радужки от цилиарного тела (иридодиализ). Больные отмечают неровность контура зрачка и зону «расщепления» радужной оболочки.
Осложнения
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
- Бесконтактной тонометрии. При измерении внутриглазного давления удается диагностировать его повышение. ВГД достигает критических значений только при нарушении оттока водянистой влаги. Подвижный вывих обуславливает незначительное повышение офтальмотонуса.
- Визометрии. Острота зрения резко снижается вне зависимости от степени прозрачности хрусталика. При дополнительном применении компьютерной рефрактометрии удается диагностировать миопический тип клинической рефракции.
- УЗИ глаза. При ультразвуковом исследовании выявляется дислокация в зону передней камеры или стекловидное тело. Определяется одно- или двухсторонний разрыв цинновой связки. Витреальная полость имеет негомогенную структуру. При фиксации хрусталика к сетчатке возникает её отслойка. Переднезадняя ось смещена. При полном разрыве капсула с основным веществом приобретают шаровидную форму.
- Биомикроскопии глаза. При травматическом генезе заболевания визуализируется инъекция сосудов конъюнктивы, очаги кровоизлияния. Прозрачность оптических сред снижена. Вторичные изменения роговицы представлены микроэрозивными дефектами.
- Гониоскопии. При направлении вектора смещения кпереди объем камеры глаза резко снижен. У пациентов с неполной формой патологии пространство, ограниченное радужной и роговой оболочками, глубокое, без патологических изменений. Угол передней камеры (УПК) имеет неравномерную структуру.
- Оптической когерентной томографии (ОКТ). Исследование дает возможность определить характер расположения люксированного хрусталика, тип повреждения цинновой связки. ОКТ применяется непосредственно перед операцией для выбора оптимальной хирургической тактики.
- Ультразвуковой биомикроскопии. При врожденном варианте болезни методика позволяет обнаружить дефекты цилиарной связки на протяжении от 60° до 260°. Хрусталик смещен в горизонтальной и вертикальной плоскостях. Измеряется глубина повреждения роговицы.
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Лечение вывиха хрусталика
При полном смещении биологической линзы показана ленсэктомия. С целью профилактики тракций накануне хирургического вмешательства выполняется витрэктомия. Основной этап операции – поднятие хрусталика с глазного дна и выведение его в переднюю камеру. Для этого применяется методика введения перфторорганических соединений (ПФОС) в полость стекловидного тела. Из-за большого удельного веса ПФОС опускаются на глазное дно и вытесняют патологически измененную субстанцию наружу. Следующий этап после ленсэктомии – имплантация интраокулярной линзы (ИОЛ). Возможные места фиксации ИОЛ – УПК, цилиарное тело, радужка, капсула.
При высокой плотности ядра для удаления люксированного хрусталика применяется ультразвуковая или лазерная факоэмульсификация. Все остатки стекловидного тела, крови и обрывки задней капсулы должны быть полностью извлечены. Пациентам детского возраста проводится имплантация искусственной линзы в сочетании с капсульным мешком и кольцом. В современной офтальмологии применяются методики, которые позволяют фиксировать ИОЛ интрасклерально или интракорнеально с использованием шовной техники. В конце операции показано субконъюнктивальное введение антибактериальных средств и кортикостероидов. При необходимости после вмешательства назначают инстилляции гипотензивных средств.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
Хрусталик – это одна из важнейших составляющих органов зрения, которая обеспечивает преломление и проведение света. В нормальном состоянии он прочно держится волокнами цилиарной мышцы, фиксируясь на одном месте. Однако под воздействием ряда факторов стекловидное тело может сдвигаться. При этом диагностируется серьезная офтальмологическая проблема, чреватая необратимыми зрительными нарушениями, – подвывих хрусталика.


Причины возникновения
Подвывих хрусталика глаза – это офтальмологическое заболевание, характеризующееся частичным смещением естественной биологической линзы на фоне частичного отрыва цилиарной связки. При отсутствии своевременной терапии патологический процесс прогрессирует, возникает вывих прозрачного тела, грозящий потерей зрения.
С учетом причины возникновения патология бывает двух видов:
- Врожденная. Патология имеет генетический характер, чаще всего возникает на фоне рудиментарности ресничного тела. Врожденный подвывих является следствием наследственных повреждений фиброзной ткани. Часто сопровождается другими врожденными заболеваниями, например, колобомой радужки, косолапостью, шестипалостью и так далее.
- Приобретенная. Данная форма подвывиха возникает на фоне разрыва связок, который может наблюдаться при тупых травмах глаза. Также линза может смещаться вследствие дегенерации глазных тканей, развивающейся в результате таких заболеваний: миопия, увеит, халькоз глаза.




У детей заболевание также может возникнуть на фоне повышенного внутриглазного давления врожденного характера.
Симптомы
Подвывих хрусталика проявляется следующими симптомами:
- подрагивание радужки глаза, хрусталика;
- неравномерная глубина глазных камер;
- диплопия на один глаз;
- миоз;
- нарушенное цветовосприятия;
- ухудшение зрения.
Иногда подвывих стекловидного тела характеризуется развитием грыжи в переднюю камеру глаза. Выраженность симптоматики зависит от размера поражения.


Степени патологии
В офтальмологии выделяют 3 степени патологического процесса:
- I степень. При максимальном расширении зрачка край линзы разглядеть не получается, глубина передней камеры равномерно увеличена или уменьшена. Дрожание радужной оболочки и стекловидного тела при движении глаза практически не наблюдается.
- II степень. Край прозрачного тела не заходит за оптическую ось, глубина передней камеры неравномерная, подрагивание хрусталика и радужки имеет выраженный характер.
- III степень. Край биологической линзы заходит за оптическую ось, хрусталик и радужная оболочка заметно дрожат при движении глаза. Разрыв связки распространяется более чем на 180 градусов окружности.




От степени подвывиха зависят особенности терапии и будущий прогноз, поэтому очень важно определить данный фактор в ходе диагностики.
Диагностика


Самостоятельно диагностировать подвывих хрусталика невозможно, особенно если смещение незначительное и передняя пограничная мембрана не была повреждена. Некоторые признаки заметны уже при визуальном осмотре, но чаще всего для обнаружения проблемы требуется проведение ряда диагностических мероприятий:
- офтальмоскопия;
- биомикроскопия;
- периметрия;
- тонометрия;
- визометрия;
- УЗИ.
Во время диагностики анализируются зрительные функции глаза, оценивается поле зрения и устанавливается степень отклонения. Обязательно проводится осмотр глазных век и тест зрачка на свет.
Популярные методы лечения
Если подвывих хрусталика слабо выражен, не отражается на качестве зрения и не сопровождается осложнениями, то лечение не проводится. В данном случае врач может лишь посоветовать ношение линз для коррекции зрения. Если имеются осложнения, либо специалист уверен, что иссечение стекловидного тела положительным образом отразиться на качестве зрения, то назначается факоэмульсификация с имплантацией искусственной линзы.
Оперативное вмешательство обязательно проводится при наличии следующих состояний:




При высокой остроте зрения удалять хрусталик не нужно, в данном случае проводится антиглаукоматозная операция.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Аномалии и заболевания хрусталика у детей
Среди патологических состояний хрусталика различают аномалии его формы и размеров, нарушения положения и прозрачности.Патологические изменения хрусталика могут быть врожденными (катаракты, микрофакия, сферофакия, лентиконус, лентиглобус, колобомы хрусталика, остатки сосудистой сумки, врожденная афакия, вывихи и подвывихи) и приобретенными: травматические и осложненные (последовательные) катаракты, вывихи и подвывихи хрусталика.
Изменения формы, размеров и другие аномалии хрусталика
Лентиконус — изменение формы поверхности хрусталика, встречается редко и является преимущественно врожденной аномалией, однако известны случаи лентиконуса травматической этиологии. Он может быть передним, задним и внутренним (рис. 100), преимущественно является односторонним. Передний лентиконус представляет собой конусовидное, реже шаровидное выпячивание передней поверхности хрусталика в переднюю камеру. При заднем лентиконусе аналогичное выпячивание задней поверхности хрусталика обращено в сторону стекловидного тела. Внутренний лентиконус характеризуется конусовидным выпячиванием, обращенным в толщу хрусталика.
Рис. 100. Лентиконус: а — передний; б — задний; в — внутренний
Патогенез аномалии недостаточно изучен. В происхождении переднего лентиконуса придают значение дефектам отшнуровывания линзы, слабой сопротивляемости передней сумки хрусталика, аномальному прикреплению зонулярных волокон или их отсутствию, спаянию линзы с задней поверхностью роговицы. Развитие заднего лентиконуса связывают с натяжением или разрывом задней капсулы хрусталика при обратном развитии эмбриональной артерии стекловидного тела. Не исключен воспалительный генез аномалии.
Степень выпячивания лентиконуса и диаметр его основания различны. Выступающий участок хрусталика в большинстве случаев прозрачен. В проходящем свете в этих случаях видны изменения, напоминающие каплю в масле, калейдоскопические явления. При помутневшем лентиконусе в проходящем свете определяется диск темного цвета на фоне красного рефлекса с глазного дна. На остальном протяжении хрусталик прозрачен.
При движении глаза передний лентиконус перемещается в направлении движения, задний — в противоположном. Характерна затушеванность передних фигурок Пуркинье. Рефракция в области лентиконуса — близорукость высокой степени, по периферии хрусталика — эмметропическая рефракция, дальнозоркость или близорукость высокой степени. Аномалия, как правило, сопровождается снижением остроты зрения и может быть причиной амблиопии.
Диагноз лентиконуса устанавливают на основании снижения остроты зрения и характерной клинической картины. Передний и задний лентиконусы следует дифференцировать от передней и задней полярных катаракт.
Лечебные мероприятия сводятся к профилактике развития амблиопии (расширение зрачка, тренировочные упражнения). При значительных размерах лентиконуса и резком снижении остроты зрения может возникнуть необходимость в удалении хрусталика.
Колобома хрусталика — редко встречающаяся врожденная аномалия хрусталика, характеризующаяся наличием выемки по его экваториальному краю (рис. 101).

Рис. 101. Колобома хрусталика
Патогенез колобом хрусталика окончательно не выяснен. Считают, что основной причиной возникновения этой аномалии является полное или частичное отсутствие ресничного пояска на участке, соответственно которому образуется колобома. Не исключена возможность развития колобом хрусталика в постнатальном периоде вследствие механического давления различных плотных образований (кист, опухолей) на ресничный поясок.
Колобомы хрусталика могут образоваться на одном или одновременно на обоих глазах, чаще располагаются в нижнем либо нижневнутреннем квадранте и имеют эллиптическую, серповидную или треугольную форму. Чаще бывает одна выемка, значительно реже — две. Прозрачность хрусталика в большинстве случаев сохранена.
В области колобомы отсутствует ресничный поясок, изменены ресничные отростки. Колобома хрусталика может быть изолированной аномалией, однако чаще встречается в сочетании с другими врожденными дефектами глаз: микрофтальмом, колобомой радужки и хориоидеи. Небольшие колобомы хрусталика сами по себе могут не оказывать влияния на остроту зрения. При наличии других изменений глаза зрение снижено в различной степени. При больших колобомах, как правило, наблюдается хрусталиковый астигматизм, рефракция — чаще миопическая.
Диагноз колобомы хрусталика устанавливают на основании характерной клинической картины при исследовании в проходящем свете и биомикроскопии. В большинстве случаев аномалию выявляют при расширенном зрачке.
Лечебные мероприятия при колобомах хрусталика сводятся к коррекции аномалии рефракции, если она имеется, при наличии показаний проводят лечение амблиопии.
Микрофакия — врожденная аномалия, проявляющаяся в уменьшении размера хрусталика, связанном с остановкой его роста. Большинство авторов считают, что она всегда сочетается со сферофакией, однако известны случаи изолированной истинной микрофакии. Характерно двустороннее поражение. Микрофакия может наблюдаться как изолированная аномалия глаз или сочетается с общими конституциональными аномалиями. Сферомикрофакия является одним из проявлений синдромов Маркезани и Марфана.
Аномалия имеет семейно-наследственный характер. Возникновение микрофакии связывают с первичным дефектом развития ресничного пояска, растяжением и перерождением зонулярных волокон.
Признаками микрофакии являются: уменьшение размера хрусталика, имеющего шарообразную форму, чрезмерно близкое прикрепление к экватору истонченных волокон ресничного пояска, иридодонез. При расширенном зрачке на всем протяжении виден экваториальный край хрусталика в виде золотого кольца. Нередко наблюдается помутнение хрусталика. Характерна миопическая рефракция глаза.
При микрофакии хрусталик легко ущемляется в зрачковом отверстии или выпадает в переднюю камеру, что приводит к резкому повышению внутриглазного давления, сопровождающемуся болями. В таких случаях показано срочное удаление дислоцированного хрусталика.
Сферофакия — хрусталик шарообразной формы, в большинстве случаев сочетается с микрофакией, вывихами, а также общими конституциональными аномалиями. Представляет собой врожденную семейно-наследственную аномалию, возникновение которой связывают с дефектами развития ресничного пояска.
Клиническими проявлениями сферофакии являются шарообразная форма хрусталика, глубокая передняя камера глаза, иридодонез, близорукость. Могут наблюдаться вторичная глаукома, подвывихи и вывихи хрусталика.
Сферофакия лечению не подлежит. При появлении осложнений (глаукома, вывихи) требуется хирургическое вмешательство — антиглаукоматозная операция, удаление смещенного хрусталика.
Двойной хрусталик — врожденная аномалия, при которой имеются два хрусталика разной величины, располагающиеся во фронтальной или сагиттальной плоскости. Аномалия встречается крайне редко. Возникновение бифакии объясняют задержкой обратного развития капсулопупиллярных сосудов, оказывающих давление на хрусталик во внутриутробном периоде.
Вдавления на поверхности хрусталика — редко встречающаяся аномалия, характеризующаяся наличием эксцентричных ямкообразных вдавлений на задней поверхности прозрачного хрусталика.
Врожденная афакия — врожденное отсутствие хрусталика и его следов. Аномалия встречается крайне редко, является следствием нарушений процесса отшнуровывания хрусталика в ранних стадиях эмбриогенеза; при этом не происходит дифференцирование покровной эктодермы, отсутствует зачаток хрусталика. Врожденная афакия, как правило, сочетается с другими дефектами глаза, а также конституциональными аномалиями.
От истинного врожденного отсутствия хрусталика отличают вторичную врожденную афакию, которая является следствием раннего внутриутробного рассасывания линзы. В этих случаях при исследовании в области зрачка, как правило, удается обнаружить остатки капсулы и соединительнотканные образования.
Лечение врожденной афакии состоит в ее возможно более ранней оптической коррекции и лечении амблиопии.
Изменения хрусталика в связи с наличием остатков сосудистой капсулы наблюдаются весьма часто, являются следствием нарушения процесса обратного развития сосудистой сумки хрусталика, которое в норме должно быть закончено к 8-му месяцу внутриутробной жизни.
Встречаются различные варианты аномалии: точечные помутнения задней капсулы хрусталика, остатки артерии стекловидного тела в виде тонкого беловатого тяжика у заднего полюса хрусталика, тонкие округлые линии на капсуле, отложения пигмента в виде отдельных точек и др.
Врожденные изменения, связанные с наличием остатков сосудистой сумки хрусталика, необходимо дифференцировать от приобретенных.

Рис. 102. Остаточная зрачковая мембрана
Остаточная зрачковая мембрана является врожденной аномалией развития мезадермальной ткани радужки, однако остатки ее могут быть тесно связаны с хрусталиком, в котором наблюдаются изменения в виде помутнения капсулы или вещества. Клинические проявления остаточной зрачковой мембраны весьма разнообразны. Это могут быть мелкие пигментные отложения игольчатой или звездчатой формы, формирующиеся в причудливые фигуры или нежную сеточку на передней поверхности хрусталика. Чаще зрачковая мембрана представляет собой пленчатое образование, соединенное нитями с радужкой в области малого артериального круга или зрачка (рис. 102).
Изменения положения хрусталика
Полные и частичные смещения хрусталика могут быть врожденными и приобретенными.Врожденные вывихи и подвывихи хрусталика
Врожденные вывихи хрусталика (эктопии) в большинстве случаев имеют наследственную природу. Причиной эктопии хрусталика являются аномалии развития ресничного пояска (дефекты, частичная или полная аплазия), недоразвитие ресничного тела, ресничных отростков в связи с неправильным закрытием хориоидальной щели и давлением артерий стекловидного тела. Деструкция и нарушение целостности ресничного пояска происходит при наследственных поражениях соединительной ткани (синдромы Марфана, Маркезани и др.), нарушениях обмена серосодержащих аминокислот (гомоцистин).Эктопия хрусталика может быть изолированным поражением, но чаще сочетается с другими врояеденными дефектами глаз: колобомой и помутнением хрусталика, колобомой радужки и сосудистой оболочки, поликорией, аниридией и др. Нередко встречаются сопутствующие экстраокулярные врожденные аномалии и заболевания — косолапость, шестипалость, врожденный порок сердца, паховая грыжа, аномалии скелета и др.
Клинические проявления эктопии хрусталика многообразны и определяются степенью и направлением смещения, длительностью существования, наличием или отсутствием сопутствующих изменений глаза и осложнений. Процесс чаще двусторонний.
Вывих хрусталика в переднюю камеру
При полном вывихе хрусталик шарообразной формы находится в передней камере (рис. 103). Обычно он прозрачный, реже частично или полностью помутневший. Передняя поверхность хрусталика прилежит к задней поверхности роговицы, задняя — к радужке, отдавливая ее кзади и прижимая зрачковый край к передней пограничной мембране стекловидного тела. Зрачок, как правило, деформирован, особенно в тех случаях, когда на отдельном участке сохранены волокна ресничного пояска, которые, перекидываясь через зрачок, изменяют его форму. Зрение резко снижено.
Рис. 103. Вывих хрусталика в переднюю камеру
При вывихе хрусталика в переднюю камеру блокируются пути, оттока внутриглазной жидкости, что приводит к резкому повышению офтальмотонуса, вследствие чего появляются застойная инъекция, отек роговицы, боли в глазу, головные боли. При длительном нахождении хрусталика в передней камере развиваются дегенеративные изменения роговицы.
Полный врожденный вывих хрусталика в стекловидное тело — редко встречающаяся аномалия.
Подвывих (сублюксация) хрусталика — частичное смещение хрусталика. В области зрачка виден дислоцированный хрусталик, его экваториальный край, сохранившиеся отдельные истонченные волокна ресничного пояска (рис. 104). При незначительном подвывихе хрусталика о его наличии можно судить, лишь по косвенным признакам, а экваториальный край его удается рассмотреть только при расширенном зрачке. Направление-смещения может быть различным. Характерна симметричность направлений подвывиха на обоих глазах, в то время как степень смещения линзы, как правило, различна.

Рис. 104. Подвывих хрусталика
Смещенный хрусталик приобретает более правильную шарообразную форму, он может быть прозрачным или помутневшим. Целость передней пограничной мембраны стекловидного тела чаще сохранена; при ее нарушениях стекловидное тело может выступать в переднюю камеру. В тех случаях, когда хрусталик занимает около или более половины области зрачка, при офтальмоскопии получается двойное изображение глазного дна.
Рефракция при исследовании через хрусталик миопическая, через область, свободную от хрусталика, гиперметропическая. При подвывихе хрусталика наблюдаются неравномерная передняя камера, иридодонез, миоз, монокулярная диплопия, понижение остроты зрения. Осложнениями могут быть вторичная глаукома, кровоизлияния, отслойка сетчатки.
Эктопии хрусталика при врожденных синдромах
Синдром Марфана — семейно-наследственное заболевание, которое передается, как правило, по аутосомно-доминантному типу. В основе заболевания лежит нарушение метаболизма соединительной ткани.При синдроме Марфана наблюдается сочетание изменений глаз с поражением сердечно-сосудистой, костно-мышечной и других систем организма, расстройствами деятельности желез внутренней секреции, а также психики. Поражение сердечно-сосудистой системы проявляется в развитии пороков сердца, аневризм аорты, тромбозов вен и варикозных изменений вен и др.
Признаками поражения костно-мышечной системы являются арахнодактилия, долихоцефалия, ломкость костей, частые вывихи конечностей вследствие слабости связочного аппарата, контрактуры суставов, сколиозы, кифозы, воронкообразная грудь, крыловидные лопатки. Наблюдаются также недоразвитие подкожной жировой клетчатки, мышц, половых органов, опущение органов, удлинение кишечника и др. Наиболее часто встречается триада симптомов: гигантизм, арахнодактилия, эктопия хрусталика.
Больные с синдромом Марфана нередко умирают в раннем детстве, но могут доживать до зрелого и даже пожилого возраста.
Поражение органа зрения при синдроме Марфана наблюдается у 50—80% больных, нередко являясь одним из ранних признаков заболевания. Могут наблюдаться эктопия хрусталиков, катаракта, эмбриотоскон, косоглазие, нистагм, гипоплазия радужки, аниридия, изменение стекловидного тела, дегенерация и отслойка сетчатки, вторичная глаукома и др. К ранним признакам синдрома Марфана относят эмбриотоксон, гипоплазию радужки, особенно ее пигментной каймы.
В дальнейшем происходят деструкция стекловидного тела, разрушение волокон ресничного пояска и как следствие эктопия хрусталиков. Смещение хрусталиков всегда двустороннее, но степень смещения на каждом глазу, как правило, различна. Для болезни Марфана характерно преимущественное смещение хрусталиков кверху, а также кверху и кнаружи, что обусловлено деструкцией волокон ресничного пояска в нижних отделах. Эктопия хрусталика постепенно прогрессирует, увеличивается степень смещения его вплоть до вывиха в переднюю камеру.
Синдром Маркезани наследуется по доминантному и аутосомно-рецессивному типу. По многим признакам этот синдром противоположен синдрому Марфана. Характерными проявлениями служат маленький рост, укороченное туловище, шея и конечности, брахицефалия, ограничение подвижности в суставах, заболевания сердечно-сосудистой системы. Наблюдаются аномалии и заболевания органа зрения: эктопии хрусталиков книзу, сферофакия, микрофакия, миопия высокой степени, отслойка сетчатки, вторичная глаукома. Больные обычно умирают в возрасте 40—50 лет.
Гомоцистинурия — наследственное заболевание, связанное с нарушением обмена серосодержащей аминокислоты — гомоцистина. Основными симптомами поражения глаз являются эктопия хрусталиков, катаракта, близорукость, дегенерация сетчатки. Эктопия хрусталиков наблюдается у 5% больных и появляется в ранних стадиях заболевания. В отличие от синдрома Марфана хрусталики всегда смещаются книзу, что обусловлено изменением волокон ресничного пояска в верхнем сегменте.
Синдром Ригера — сочетание гипоплазии мезодермального листка радужки, деформации зрачка в форме щели и симптома Аксенфельда с аномалиями угла передней камеры и вторичной глаукомой. Могут наблюдаться эктопия хрусталика, врожденная катаракта, колобомы сосудистой оболочки, дермоидные кисты у лимба.
Синдром Элерса—Данлоса — наследственное заболевание, симптомами которого являются голубая окраска склер, спонтанные вывихи хрусталика, кератоконус, эпикантус, повышенная ранимость кожных покровов, ломкость поверхностных сосудов, рецидивирующие гематомы, слабое развитие подкожной жировой клетчатки. Могут наблюдаться сколиозы, вывихи тазобедренных суставов, синдактилия, бронхоэктазия.
Приобретенные вывихи и подвывихи хрусталика
Приобретенные смещения хрусталика чаще всего возникают при контузиях глаза вследствие нарушения целости его связочного аппарата. Предрасполагающими факторами к возникновению смещений у детей могут явиться врожденные дефекты развития, реже выявляют другие этиологические факторы. Отмечены случаи, когда подвывих хрусталика возникал при халькозе глаза как следствие токсического влияния солей меди на волокна ресничного пояска, после перенесенного увеита, а также при высокой близорукости. У детей смещение хрусталика может возникать в далеко зашедшей стадии врожденной глаукомы в результате растяжения и разрывов волокон ресничного пояска.Лечение вывихов и подвывихов хрусталика хирургическое. Необходим индивидуальный подход к определению показаний к удалению смещенного хрусталика с учетом характера и степени смещения хрусталика, остроты зрения, уровня внутриглазного давления, состояния глаза.
При частичном и полном вывихе хрусталика в переднюю камеру показано его срочное удаление. В случаях мигрирующего характера смещения хрусталика с частым вывихом его в переднюю камеру также требуется хирургическое вмешательство.
При подвывихе хрусталика, когда он не является препятствием для зрения, а внутриглазное давление нормальное, удалять его нецелесообразно. В этих случаях необходимы коррекция, лечение амблиопии, динамическое наблюдение за больным. Если смещенный хрусталик (прозрачный или помутневший) является препятствием для зрения и можно ожидать повышение остроты зрения после его удаления, операция показана и при нормальном внутриглазном давлении.
Развитие вторичной глаукомы при подвывихе хрусталика служит показанием к его удалению. При высокой остроте зрения в этих случаях ряд авторов рекомендуют производить не удаление линзы, а антиглаукоматозную операцию. Современными эффективными методами являются ультразвуковая факоэмульсификация, факофрагментация, ленсэктомия.
Для удаления хрусталика, смещенного в переднюю камеру, применяют передний путь, производя разрез в роговице, лимбе и корнеосклеральной области. При подвывихах и вывихах в стекловидное тело используют подход через плоскую часть ресничного тела.
Эффективным и простым методом удаления вывихнутого в переднюю камеру и подвывихнутого хрусталика у детей является внутрикапсулярная аспирация через прокол в передней капсуле. Преимуществом метода является простота техники, небольшая травматичность, возможность удалить хрусталик через маленький (1,5 мм) разрез. После удаления хрусталика назначают оптическую коррекцию афакии и проводят лечение амблиопии.
Прогноз в отношении восстановления остроты зрения зависит от достигнутого оптического эффекта операции, наличия, характера и степени выраженности осложнений и сопутствующих изменений органа зрения (врожденные, посттравматические), а также тяжести обскурационной амблиопии.
По данным А. В. Хватовой (1982), в результате удаления хрусталика при врожденных вывихах и подвывихах почти у половины детей острота зрения повысилась до 0,1—0,4, у 1/3 больных — до 0,05—0,09.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
Опубликовал Константин Моканов
Содержание статьи:
Подвывих хрусталика – патология, характеризующаяся незначительным смещением хрусталика, когда часть его остается на месте, а острота зрения не снижается.

Несмотря на это, подвывих хрусталика требует лечения, поскольку со временем повышается вероятность вывиха хрусталика и потери зрения. Поэтому следует своевременно обращаться к врачу при первых признаках нарушения.
Причины и признаки
Причиной подвывиха хрусталика является частичный разрыв цинновой связки. Он может иметь разную протяжённость по окружности и, соответственно, степень подвывиха будет отличаться. При отсутствии своевременного вмешательства под воздействием провоцирующих факторов возможно осложнение до полной потери зрения.
Патология бывает врождённой и приобретённой. Врождённая форма характеризуется дрожанием радужной оболочки и самой линзы. При частичном его смещении возможен эффект «лунного серпа». Причиной приобретённого подвывиха хрусталика являются сильные травматические повреждения или сотрясения, которые приводят к надрыву цинновой связки.
Выраженность симптомов будет зависеть непосредственно от величины образовавшегося дефекта. При минимальном смещении подвывих может вообще не диагностироваться. Особенно если передняя пограничная мембрана сохранила свою целостность, а сам хрусталик – прозрачность.
Возможные осложнения
При отсутствии своевременного вмешательства возможны различные осложнения. Наиболее часто развивается помутнение вследствие нарушения транспорта питательных веществ и жидкости. В некоторых случаях развивается вторичная глаукома. Со временем возможен переход к полному вывиху хрусталика, выпадению его в переднюю камеру или стекловидное тело, развитие афакии.
При осложнениях лечение подвывиха хрусталика выполняется исключительно хирургическим путём и подразумевает извлечение его с заменой на искусственный.
Методы диагностики
Установлением диагноза занимается врач-офтальмолог. Проводятся следующие диагностические методы:
- первичный визуальный осмотр;
- визометрия;
- периметрия;
- биомикроскопическое исследование;
- офтальмоскопическое исследование;
- тонометрия.
В ходе диагностики устанавливается наличие и степень смещения, помутнения. Дополнительно исследуются возможные нарушения функционирования передней камеры, вызванные смещением.
Лечение
Если зрение пациента не ухудшено и отсутствуют осложнения, то лечения не требуется.
Если в появились помутнения, или же развивается глаукома, показано оперативное вмешательство. Проводится факоэмульсификация с имплантацией искусственной линзы.
Перед оперативным вмешательством требуется сдать такие анализы:
- общий анализ крови;
- оценка уровня сахара в крови;
- реакция на ВИЧ;
- реакция крови на сифилис;
- определение группы крови и резус-фактора;
- общий анализ мочи.
Обязательно проводится дополнительная консультация у терапевта, в ходе которой врач даёт заключение о возможности выполнения хирургического вмешательства. В случае выявления подвывиха хрусталика в детском возрасте такое заключение выдаёт педиатр.

Операция выполняется под местной анестезией. Сроки восстановления после проведения составляют от 5 до 7 дней. Проведение вмешательство осуществляется на основе стационарного лечения. В результате восстанавливается острота зрения и проходит воспалительный процесс. Полное восстановление трудоспособности возможно в течение 4-6 недель.
Чтобы не допустить развития вывиха хрусталика и прочих осложнений, необходимо при первых признаках подвывиха хрусталика обратиться к офтальмологу.
Чтобы подробнее и полнее ознакомиться с заболеваниями, вызывающими их причинами и лечением воспользуйтесь удобным поиском по сайту.
Советуем к прочтению материал об эктопии хрусталика – общем случае его смещения.
Вывих или подвывих хрусталика
Главная / Офтальмологический словарь — В / Вывих или подвывих хрусталикаПолное (вывих) или частичное (подвывих) смещение хрусталика с места обычного положения.
Этиология и патогенез. Различают врожденный и приобретенный вывих или подвывих хрусталика. Врожденная эктопия линзы возникает в результате недоразвития, слабости или частичного отсутствия цинновых связок. Приобретенный вывих или подвывих хрусталика бывает следствием разрыва цинновых связок при тупой травме или дегенерации связок и стекловидного тела (старческой, при высокой миопии, гидрофтальме).
Клиническая картина. Подвывих хрусталика в стекловидное тело сопровождается неравномерной передней камерой, более мелкой в стороне смещения. При врожденном подвывихе хрусталик обычно смещен кверху в связи с более частым недоразвитием цинновых связок в нижнем секторе. Отмечается дрожание радужной оболочки. При исследовании в проходящем свете определяется край хрусталика в виде дугообразной темной линии. Изображение глазного дна при офтальмоскопии двойное. Рефракция при исследовании через хрусталик изменена в сторону миопии, а при исследовании области зрачка, лишенной хрусталика, — в сторону гиперметропии. Нередко выявляется астигматизм. Острота зрения снижена. Врожденный подвывих, как правило, двусторонний, нередко является одним из симптомов болезни Марфана. Подвывих хрусталика может перейти в вывих.
Вывих хрусталика в стекловидное тело сопровождается признаками афакии и может явиться причиной иридоциклита, вторичной глаукомы или отслойки сетчатки.
Диагноз устанавливают на основании клинической картины.
Лечение. При подвывихе и неосложненном вывихе назначают корригирующие линзы, если они повышают остроту зрения. Развитие вторичной глаукомы при вывихе хрусталика в переднюю камеру или стекловидное тело служит показанием к срочной операции — удалению хрусталика. Удаление его с последующим наложением швов на склеру и конъюнктиву показано и при вывихе хрусталика под конъюнктиву.
Прогноз. При неосложненных подвывихе и вывихе хрусталика коррекция афакии значительно повышает остроту зрения. Если смещение хрусталика сопровождается осложнениями, то прогноз определяется эффективностью их лечения и степенью изменений в нервно-воспринимающем аппарате глаза.
15.2 Изменения положения хрусталика
Полные и частичные смещения хрусталика могут быть врожденными и приобретенными.
Врожденные вывихи и подвывихи хрусталика. Врожденные вывихи хрусталика (эктопии) в большинстве случаев имеют наследственную природу. Причиной эктопии хрусталика являются аномалии развития ресничного пояска (дефекты, частичная или полная аплазия), недоразвитие ресничного тела, ресничных отростков в связи с неправильным закрытием хориоидальной щели и давлением артерий стекловидного тела. Деструкция и нарушение целостности ресничного пояска происходит при наследственных поражениях соединительной ткани (синдромы Марфана, Маркезани и др.), нарушениях обмена серосодержащих аминокислот (гомоцистин).
Эктопия хрусталика может быть изолированным поражением, но чаще сочетается с другими врожденными дефектами глаз: колобомой и помутнением хрусталика, колобомой радужки и сосудистой оболочки, поликорией, аниридией и др. Нередко встречаются сопутствующие экстраокулярные врожденные аномалии и заболевания — косолапость, шестипалость, врожденный порок сердца, паховая грыжа, аномалии скелета и др.
Клинические проявления эктопии хрусталика многообразны и определяются степенью и направлением смещения, длительностью существования, наличием или отсутствием сопутствующих изменений глаза и осложнений. Процесс чаще двусторонний.
Вывих хрусталика в переднюю камеру. При полном вывихе хрусталик шарообразной формы находится в передней камере (рис. 103). Обычно он прозрачный, реже частично или полностью помутневший. Передняя поверхность хрусталика прилежит к задней поверхности роговицы, задняя — к радужке, ютдавливая ее кзади и прижимая зрачковый край к передней пограничной мембране стекловидного тела. Зрачок, как правило, деформирован, особенно в тех случаях, когда на отдельном участке сохранены волокна ресничного пояска, которые, перекидываясь через зрачок, изменяют его форму. Зрение резко снижено.
При вывихе хрусталика в переднюю камеру блокируются пути, оттока внутриглазной жидкости, что приводит к резкому повышению офталъмотонуса, вследствие чего появляются застойная инъекция, отек роговицы, боли в глазу, головные боли. При длительном нахождении хрусталика в передней камере развиваются дегенеративные изменения роговицы.
Полный врожденный вывих хрусталика в стекловидное тело — редко встречающаяся аномалия.
Подвывих (сублюксация) хрусталика — частичное смещение хрусталика. В области зрачка виден дислоцированный хрусталик, его экваториальный край, сохранившиеся отдельные истонченные волокна ресничного пояска (рис. 104). При незначительном подвывихе хрусталика о его наличии можно судить, лишь по косвенным признакам, а экваториальный край его удается рассмотреть только при расширенном зрачке. Направление смещения может быть различным. Характерна симметричность направлений подвывиха на обоих глазах, в то время как степень, смещения линзы, как правило, различна. Смещенный хрусталик приобретает более правильную шарообразную форму, он может быть прозрачным или помутневшим. Целость передней пограничной мембраны стекловидного тела чаще сохранена; при ее нарушениях стекловидное тело может выступать в переднюю камеру. В тех случаях, когда хрусталик занимает около или более половины области зрачка, при офтальмоскопии получается двойное изображение глазного дна.
Рефракция при исследовании через хрусталик миопическая, через область, свободную от хрусталика, гиперметропическая. При (подвывихе хрусталика наблюдаются неравномерная передняя камера, иридодонез, миоз, монокулярная диплопия, понижение остроты зрения. Осложнениями могут быть вторичная глаущша, кровоизлияния, отслойка сетчатки.
Эктопии хрусталика при врожденных синдромах. Синдром Марфана — семейно-наследственное заболевание, которое передается, как правило, по аутосомнодоминантному типу. В основе заболевания лежит нарушение метаболизма соединительной ткани.
При синдроме Марфана наблюдается сочетание изменений глаз с поражением сердечно-сосудистой, костно-мышечной и других систем организма, расстройствами деятельности желез внутренней секреции, а также психики. Поражение сердечно-сосудистой системы проявляется в развитии пороков сердца, аневризм аорты, тромбозов вен и варикозных изменений вен и др. Признаками поражения костно-мышечной системы являются арахнодактилия, долихоцефалия, ломкость костей, частые вывихи конечностей вследствие слабости связочного аппарата, контрактуры суставов, сколиозы, кифозы, воронкообразная грудь, крыловидные лопатки. Наблюдаются также недоразвитие подкожной жировой клетчатки, мышц, половых органов, опущение органов, удлинение кишечника и др. Наиболее часто встречается триада симптомов: гигантизм, арахнодактилия, эктопия хрусталика.
Больные с синдромом Марфана нередко умирают в раннем детстве, но могут доживать до зрелого и даже пожилого возраста.
Поражение органа зрения при синдроме Марфана наблюдается у 50-80% больных, нередко являясь одним из ранних признаков заболевания. Могут наблюдаться эктопия хрусталиков, катаракта, эмбриотоскон, косоглазие, нистагм, гипоплазия радужки, аниридия, изменение стекловидного тела, дегенерация и отслойка сетчатки, вторичная глаукома и др. К ранним признакам синдрома Марфана относят эмбриотоксон, гипоплазию радужки, особенно ее пигментной каймы [Гусева М. Р., 1973]. В дальнейшем происходят деструкция стекловидного тела, разрушение волокон ресничного пояска и как следствие эктопия хрусталиков. Смещение хрусталиков всегда двустороннее, но степень смещения на каждом глазу, как правило, различна. Для болезни Марфана характерно преимущественное смещение хрусталиков кверху, а также кверху и кнаружи, что обусловлено деструкцией волокон ресничного пояска в нижних отделах. Эктопия хрусталика постепенно прогрессирует, увеличивается степень смещения его вплоть до вывиха в переднюю камеру.
Синдром Маркезани наследуется по доминантному и аутосомно-рецессивному типу. По многим признакам этот синдром противоположен синдрому Марфана. Характерными проявлениями служат маленький рост, укороченное туловище, шея и конечности, брахицефалия, ограничение подвижности в суставах, заболевания сердечно-сосудистой системы. Наблюдаются аномалии и заболевания органа зрения: эктопии хрусталиков книзу, сферофакия, микрофакия, миопия высокой степени, отслойка сетчатки, втбричная глаукома. Больные обычно умирают в возрасте 40-50 лет.
Гомоцистинурия — наследственное заболевание, связанное с нарушением обмена серосодержащей аминокислоты — гомоцистина. Основными симптомами поражения глаз являются эктопия хрусталиков, катаракта, близорукость, дегенерация сетчатки. Эктопия хрусталиков наблюдается у 5% больных и появляется в ранних стадиях заболевания. В отличие от синдрома Марфана хрусталики всегда смещаются книзу, что обусловлено изменением волокон ресничного пояска в верхнем сегменте.
Синдром Ригера — сочетание гипоплазии мезодермального листка радужки, деформации зрачка в форме щели и симптома Аксенфельда с аномалиями угла передней камеры и вторичной глаукомой. Могут наблюдаться эктопия хрусталика, врожденная катаракта, колобомы сосудистой оболочки, дермоидные кисты у лимба.
Синдром Элерса — Данлоса — наследственное заболевание, симптомами которого являются голубая окраска склер, спонтанные вывихи хрусталика, кератоконус, эпикантус, повышенная ранимость кожных покровов, ломкость поверхностных сосудов, рецидивирующие гематомы, слабое развитие подкожной жировой клетчатки. Могут наблюдаться сколиозы, вывихи тазобедренных суставов, синдактилия, бронхоэктазия.
Приобретенные вывихи и подвывихи хрусталика. Приобретенные смещения хрусталика чаще всего возникают при контузиях глаза вследствие нарушения целости его связочного аппарата. Предрасполагающими факторами к возникновению смещений у детей могут явиться врожденные дефекты развития, реже выявляют другие этиологические факторы. Отмечены случаи, когда подвывих хрусталика возникал при халькозе глаза как следствие токсического влияния солей меди на волокна ресничного пояска, после перенесенного увеита, а также при высокой близорукости. У детей смещение хрусталика может возникать в далеко зашедшей стадии врожденной глаукомы в результате растяжения и разрывов волокон ресничного пояска.
Лечение вывихов и подвывихов хрусталика хирургическое. Необходим индивидуальный подход к определению показаний к удалению смещенного хрусталика с учетом характера и степени смещения хрусталика, остроты зрения, уровня внутриглазного давления, состояния глаза.
При частичном и полном вывихе хрусталика в переднюю камеру показано его срочное удаление. В случаях мигрирующего характера смещения хрусталика с частым вывихом его в переднюю камеру также требуется хирургическое вмешательство.
При подвывихе хрусталика, когда он не является препятствием для зрения, а внутриглазное давление нормальное, удалять его нецелесообразно. В этих случаях необходимы коррекция, лечение амблиопии, динамическое наблюдение за больным. Если смещенный хрусталик (прозрачный или помутневший) является препятствием для зрения и можно ожидать повышение остроты зрения после его удаления, операция показана и при нормальном внутриглазном давлении.
Развитие вторичной глаукомы при подвывихе хрусталика служит показанием к его удалению. При высокой остроте зрения в этих случаях ряд авторов рекомендуют производить не удаление линзы, а антиглаукоматозную операцию. Современными эффективными методами являются ультразвуковая факоэмульсификация, факофрагментация, ленсэктомия.
Для удаления хрусталика, смещенного в переднюю камеру, применяют передний путь, производя разрез в роговице, лимбе и корнеосклеральной области. При подвывихах и вывихах в стекловидное тело используют подход через плоскую часть ресничного тела.
Эффективным и простым методом удаления вывихнутого в переднюю камеру и подвывихнутого хрусталика у детей является внутрикапсулярная аспирация через прокол в передней капсуле [Алексеев Б. Н., 1976; Васильева С. Ф., 1977; Хватова А. В., 1980]. Преимуществом метода является простота техники, небольшая травматичность, возможность удалить хрусталик через маленький (1,5 мм) разрез. После удаления хрусталика назначают оптическую коррекцию афакии и проводят лечение амблиопии.
Прогноз в отношении восстановления остроты зрения зависит от достигнутого оптического эффекта операции, наличия, характера и степени выраженности осложнений и сопутствующих изменений органа зрения (врожденные, посттравматические), а также тяжести обскурационной амблиопии.
По данным А. В. Хватовой (1982), в результате удаления хрусталика при врожденных вывихах и подвывихах почти у половины детей острота зрения повысилась до 0,1—0,4, у 1/3 больных — до 0,05-0,09.
- < Назад
- Вперёд >
причины, симптомы и что делать
Вывих хрусталика – это явление, при котором хрусталик полностью или частично смещается в сторону стекловидного тела или в переднюю камеру глаза.


Симптомы
Вывих хрусталика, как правило, имеет ярко выраженную симптоматику:
- если он врожденный, родители или неонатолог при осмотре ребенка в роддоме могут заметить помутнение глазного яблока грязно-белого цвета. Зрительная функция нарушена очень сильно, фактически остается только способность распознавать яркий свет;
- при приобретенном вывихе у человека возникает боль тупого характера в сочетании с потерей способности четко видеть;
- при попытке сфокусировать взгляд на чем-либо возникает головная боль;
- возникает покраснение конъюнктивы;
- пациент чувствует общий дискомфорт в области глаз.
Причины возникновения
Выделяют следующие причины вывиха хрусталика:
- наследственная предрасположенность, которая передалась пациенту от его родителей. Решающее значение может иметь синдром Марфана – патология соединительной ткани;
- катаракта – помутнение хрусталика и потеря его прозрачности, вследствие чего острота зрения стремительно снижается;
- высокая степень дальнозоркости, сопровождающаяся увеличением продольного размера глазного яблока;
- тупые или проникающие травмы глаза, сопровождающиеся микроразрывами глазных мышц и связок. Вывих в данном случае является осложнением. При поражении глаз ударной волной вывих случается значительно реже;
- врожденный дефект – недоразвитость цилиарного тела, функция которого заключается в подвешивании хрусталика и продуцировании внутриглазной жидкости.
В группе риска находятся люди пожилого возраста, в силу естественных дегенеративных изменений глазных мышц и цилиарной связки – особого органа, фиксирующего хрусталик. Также патологии способствуют хронические воспалительные инфекционные заболевания.
Диагностика


Офтальмолог диагностирует заболевание при помощи следующих исследований:
- тонометрия, которая производится бесконтактным способом. Необходимо измерить показатели внутриглазного давления;
- визометрия, необходимая для выяснения, насколько сильно упало зрение. Может использоваться стандартная буквенная таблица или компьютерная рефрактометрия – скорее всего, она покажет наличие близорукости;
- ультразвуковое исследование глаза для оценки состояния стекловидного тела и угла передней камеры;
- биомикроскопия – исследование глазного дна, конъюнктивы и непосредственно хрусталика;
- гониоскопия – визуализация передней камеры глазного яблока;
- оптическая когерентная томография – неинвазивное исследование роговой оболочки, сетчатки, диска зрительного нерва.
Классификация
Вывих классифицируется по нескольким признакам.
По этиологии выделяют:
- врожденный вывих, диагностированный при рождении;
- приобретенный, полученный с течением времени вследствие внешних и внутренних причин.
По форме дилокации:
- неполный вывих, т.е. подвывих, когда происходит неполный разрыв связки и хрусталик смещается в витреальную полость – место, где размещено стекловидное тело;
- полный вывих.
Полный вывих, в свою очередь, классифицируется следующим образом:
- вывих хрусталика в стекловидное тело, при этом он остается подвижным, т.е. имеет способность перемещаться, или зафиксированным вследствие спаечного процесса в области сетчатки или диска зрительного нерва;
- вывих в переднюю камеру глаза. В этом случае страдает роговая и радужная оболочка, одновременно происходит подъем внутриглазного давления до критических значений. Необходимо хирургическое вмешательство;
- мигрирующий вывих, при котором хрусталик обладает высокой степенью подвижности и способен перемещаться из витреальной полости в переднюю камеру. Сопровождается выраженным болевым синдромом.
Лечение вывиха хрусталика глаза
При полном вывихе в качестве лечения показана рефракционная замена хрусталика, как правило, перед этим проводится витрэктомия – полное или частичное удаление стекловидного тела.

 Целью хирургического вмешательства является извлечение хрусталика с глазного дна и его вывод в переднюю камеру. Это становится возможным с помощью использования особых соединений. Их вводят в полость стекловидного тела, и благодаря своему удельному весу они помогают хрусталику подняться.
Целью хирургического вмешательства является извлечение хрусталика с глазного дна и его вывод в переднюю камеру. Это становится возможным с помощью использования особых соединений. Их вводят в полость стекловидного тела, и благодаря своему удельному весу они помогают хрусталику подняться.
Его дальнейшее удаление может производиться при ультразвуковом воздействии особым прибором – факоэмульсификатором. Факоэмульсификация возможна при низкой плотности ядра хрусталика. Если плотность высокая, используется другой прибор – факочоппер. В обоих случаях хрусталик разбивается на фрагменты и выводится наружу.
После этого хирург производит имплантацию интраокулярной линзы. В целях профилактики осложнений показано использование внутриглазных антибактериальных капель, а также капель с содержанием кортикостероидов.
Возможные осложнения
Самым распространенным осложнением является повышение внутриглазного давления. При отсутствии лечения, это может привести к развитию глаукомы, и в самом пессимистичном варианте к полной слепоте.
Довольно часто подвывих хрусталика сопровождается сопутствующими воспалительными офтальмологическими заболеваниями: конъюнктивитом, воспалением роговой оболочки, воспалением сетчатки. В тяжелых случаях может произойти разрыв сетчатки, что также грозит потерей зрения.
Профилактика и прогноз
При выполненной рефракционной замене хрусталика нормальная острота зрения и циркуляция внутриглазной жидкости восстанавливается примерно в 70% случаев. Примерно у трети прооперированных больных легко развиваются различные осложнения, связанные с наличием воспалительного процесса.
Автор статьи: Клокова Елизавета Викторовна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Минутку …
Пожалуйста, включите Cookies и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер будет перенаправлен на запрошенный контент в ближайшее время.
Пожалуйста, подождите до 5 секунд …
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (+ !! [])) / + ((+ [] + (!! []) — [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! []) — []) + (+ [] + (! ! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! [])) (! + [] — (!! [])) + (! + [] + (!! []) + !! [])! + + (+ [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] ) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+! ! (! + [] — (!! []) []) + (! + [] + (!! [])) + + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) +! ! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (+ !! []) + (! + [] + (!! []) + !! []) + ( ! + [] + (!! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [ ]) + (+ !! []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! [])) / + ((! + [] + (! ! []) + !! [] + !! [] + !! [] + []) + (+ [] -! (!! [])) + (+ [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) — []) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] +! ! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + []) + ( ! + [] — (!! [])) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) +! ! []) + (+ !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) +
,| Раннее выявление врожденного вывиха бедра с помощью УЗИ в сотрудничестве с больницей Аль-Башир. | Обезвреждающий центр дислокации в области эхографии, в сотрудничестве с больницей Аль-Башир. |
| Было также показано, что этот метод уменьшает перенос врожденного вывиха бедра у новорожденных. | г. — «Отрасль моды и техники», посвященная роскоши, роскошь, здоровье и здоровье. |
| Врожденные аномалии: врожденный вывих бедра 6. | Les anomalies congénitales de la hanche. |
| Врожденный вывих бедра (развивающаяся дисплазия бедра) | Luxation congénitale de la Hanche (дисплазия конгенитального де ла hanche) |
| Конечно, борьба с ожирением также позволит вам значительно снизить этот значительный фактор риска в отношении сердечно-сосудистых заболеваний.Мои родители рассказали мне, что в детстве у меня был врожденный вывих бедра. | Bien évidemment, la lutte contre le surpoids vous permettra aussi de minuer conidérablement ce facéur de рискованные важные данные о сердечно-сосудистых заболеваниях. Мес родители не любят, бебе, джейвен и люкс конгнитали де ла анч. |
| Первыми поражаются длинные кости, хотя талипсы (косолапость) и врожденный вывих бедра могут происходить без уменьшения деформации. | Les os Sons Les Premieers Touchés, Quoique des Cas de Pieds Bots и Luxe Congénitale de la Hanche Puissent Survenir без сбоев и сборов. |
Эти примеры могут содержать грубые слова, основанные на вашем поиске.
Эти примеры могут содержать разговорные слова на основе вашего поиска.
Предложить пример
Другие результаты
Раннее обнаружение врожденных вывихов тазобедренного сустава с помощью УЗИ в сотрудничестве с больницей Аль-Башир.
Также было показано, что этот метод уменьшал перенос врожденного вывиха бедра у новорожденных.
В рамках этого проекта была проведена переиздание в люкс, посвященных летам в стиле модерн.Врожденные аномалии: Врожденный вывих бедра 6.
Врожденный вывих бедра (дисплазия тазобедренного сустава)
Конечно, борьба с ожирением также позволит вам значительно снизить этот значительный фактор риска сердечно-сосудистых заболеваний. Мои родители сказали мне, что в детстве у меня был врожденный вывих бедра.
Двенадцатилетний срок, оставленный на последнем этапе, когда речь идет о том, что важно для риска и важности заболеваний сердечно-сосудистых заболеваний.Мес родители не знают, бебе, Javis Une Luxation Congénitale de La Hanche.В первую очередь поражаются длинные кости, хотя талипсы (косолапость) и врожденный вывих из тазобедренного сустава могут возникать без уменьшения деформации.
От первого и второго дня, до настоящего времени, до роскошных конгрессов года, когда у вас есть все, что угодно, без пороков.Региональные и межрегиональные PHRC Врожденный вывих бедра : исследование генетических факторов риска и изучение их взаимодействия с факторами окружающей среды.
PHRC régionaux и inter-régionaux * Конгрегация роскоши : опыт и знания рискованных женских и женских взаимоотношений и окружающей среды.Патогенез и естественный анамнез г. Врожденный вывих тазобедренного сустава Стр .: 59-67 р.Seringe, J.-C. Bonnet, E. Katti Résumé Резюме План План
Pathogénie et histoire Naturelle de la Congénitale de La Hanche Страница: 55-63 R. Seringe, J.-C. Bonnet, E. Katti Résumé Резюме План ПланБедра нижних конечностей: врожденный вывих .
Дислокация года в Алжире начинается через двадцать лет.
Чрезмерная либерализация может привести к смещению местных фирм и фермерских хозяйств.
Излишняя либерализация чрезмерного риска провокации дислокаций и исследований сельскохозяйственных регионов.Есть также дислокаций из функций.
Дислокация промышленного производства была также дислокацией рабочего класса.
Дислокация из PDE4 визуализируется слиянием с GFP.
La вывих PDE4 визуализация слияния и протекции GFP.электрический разъем, включающий в себя средство для предотвращения относительного смещения из контактов
Соединитель по электротехнике совместим с системой профилактики , отдел , документ иГ-н.Бойвин действительно страдает от повторного вывиха надколенника.
Мы не имеем дело с перемещениями семей в наших общинах.
В настоящее время существует проблема, связанная с нарушением порядка семей и коллективом.Гибкий соединительный элемент (8) предотвращает смещение подвижных подшипников в общем протезе для замены коленного сустава.
L’élément de liaison souple (8) empêche la dislocation de Мобильные телефоны и оборудование для замены на общую сумму.ЛЕЧЕНИЕ БОЛИ, СВЯЗАННОЙ С ДИСЛОКАЦИЕЙ БАЗАЛЬНОГО ЭНДОМЕТРИИ
TRAITEMENT DE LA DOULEUR ASSOCIÉE À UNE DISLOCATION DE L’ENDOMÈTRE BASALНастоящее изобретение относится в целом к гинекологическим заболеваниям и, в частности, к способу уменьшения боли, связанной с вывихом базального эндометрия .
Внедрение изобретательской системы женской медицины, в частности гинекологии и, в частности, без вмешательства со стороны ассоциации до года. ,Врожденный вывих колена | Костно-мышечный ключ
Врожденный вывих колена
Немногие ортопедические деформации имеют такую очевидную и драматическую аномалию, как врожденный вывих колена (CDK). Новорожденный питомник может запросить обследование ребенка с «коленом назад» (рис.34-1A), в то время как запущенный случай, возможно, придется передвигаться на четвереньках из-за фиксированной гиперэкстензии колен, которая может приближаться к 90 градусам (Fig. 34-1B, C). Деформация встречается редко, она составляет всего 1/100 от общего числа врожденных вывихов бедра, но CDH, а также ипсилатеральная деформация стопы хорошо документированы, чтобы происходить одновременно с CDK (Fig. 34-2).
Часто встречаются связанные с этим хромосомные аномалии и синдромы слабости, такие как синдром Ларсена, Билса или Элерса-Данлоса. Базовые неврологические состояния, такие как артрогрипоз или спинальный дисрафизм, можно наблюдать при CDK, что указывает на отсутствие движения плода из-за паралича или миофиброза как этиологии.Характерны фиброз и атрофия четырехглавой мышцы, основные препятствия для хорошо функционирующего коленного сустава в более тяжелой CDK. При отсутствии очевидного нервно-мышечного состояния, аномальное положение конечностей в матке с гиперфлексом бедра и гиперэкстензией колена и неспособностью сгибаться, может быть отмечено пренатально при УЗИ (Рис. 34-3).
Хотя колено может быть жестким и не может сгибаться, слабость связок хорошо известна как парадоксальная особенность, сопровождающая CDK, и ответственна за длительную нестабильность и инвалидность из-за этого состояния, хотя такая слабость часто недооценивается.Недостаточность передней крестообразной связки (ACL) из-за удлинения или врожденного отсутствия типична для двустороннего синдромального CDK и должна рассматриваться как часть комплексного хирургического лечения (см. Ниже). Изолированный или односторонний CDK (с или без ипсилатерального CDH) является более стабильным после сокращения, с ACL, который присутствует и функционирует, что приводит к назначению «жесткого» CDK для одностороннего, тератологического разнообразия (Fig. 34-2), как в отличие от «слабого» двустороннего синдромального разнообразия.Последние легче уменьшить, но часто имеют изнурительную нестабильность, которая до сих пор, вероятно, недооценивалась.
ПОКАЗАНИЯ И ПРЕДВАРИТЕЛЬНОЕ ПЛАНИРОВАНИЕ
Хирургическое лечение — открытое сокращение колена с укорочением бедра — показано для случаев, которые не реагируют на неоперационные методы. Ранее рекомендованная для детей в возрасте до 6 месяцев, операция должна быть отложена до тех пор, пока хирург не почувствует, что бедренная кость достаточно прочна, чтобы добиться значимой внутренней фиксации укороченной остеотомии.В двусторонних случаях процедуры, вероятно, следует проводить по причинам, связанным с временем анестезии и кровопотерей у очень маленьких детей. Колени, отвечающие на консервативные меры для достижения сокращения, могут все еще требовать оперативной стабилизации для повторяющейся нестабильности / подвывиха, вторичного к гиперлаксии
При представлении следует отметить степень пассивного сгибания коленного сустава, и сразу же становится очевидным, что это состояние относительно легкое, когда колено можно согнуть и уменьшить при легком растяжении четырехглавой мышцы.Контрактура оценивается путем легкого вытяжения большеберцовой кости и попытки согнуть колено. Концентрическое сокращение может быть выведено, если большеберцовая кость будет поражать дистальный отдел бедренной кости и смещаться назад с растяжением и сгибанием, а ощущение стабильного сочленения пальпируется. При простой деформации в виде гиперэкстензии (степень 1) достаточно лечения с помощью манипуляций с коленом и сгибания, поддерживаемых гипсовой повязкой на длинные ноги или шиной. И наоборот, нестабильное сочленение предотвращает любое концентрическое сгибание колена; большеберцовая кость будет сгибать в боковом и проксимальном направлениях на дистальной части бедренной кости
при попытке более энергичного сгибания, что указывает на несводимость и вывих степени 3 (рис.34-4). Фиброз и укорочение механизма четырехглавой мышцы легко пальпируются при неустранимой деформации. Другие находки в несводимой CDK включают облитерацию надколенника и контрактуру или фиксацию подвздошной (IT) полосы и сухожилий подколенных сухожилий, которые подвывихи и тетивы перед бедренными мыщелками.
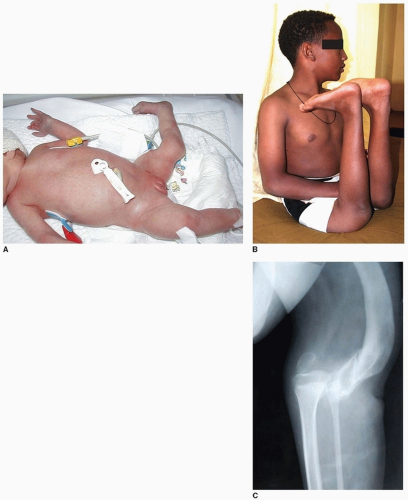 РИСУНОК 34-1 A. CDK у новорожденного. Бедренные мыщелки пальпируются в подколенной ямке.Б. Заброшенный случай из недостаточно обслуживаемого региона. Пациент должен передвигаться на четвереньках. C. Рентгенограмма (B). |
Исторически лечение неприводимого CDK включало V-Y квадрицепс-пластику для удлинения сокращенного механизма четырехглавой мышцы, а также мобилизацию других укороченных периартикулярных структур
(IT-полоса, подколенные сухожилия), позволяющих сгибание и сокращение коленного сустава (1). Описание этого метода можно найти в предыдущем издании этой монографии (2).Этот подход больше не рекомендуется, так как обширное рассечение мягких тканей механизма четырехглавой мышцы приводит к дальнейшему рубцеванию / фиброзу мышц, что, в свою очередь, приводит к прогрессирующей контрактуре растяжения, повторному смещению и слабости. Кроме того, острое сгибание колена во время операции вызывает сильное натяжение передней поверхности колена и надколенника, приводящее к некрозу кожи и ране, или же принятие степени сгибания меньше желаемой, что обеспечивает менее плотное ушивание раны.Наконец, что не менее важно, в традиционном подходе не рассматривается попытка выполнить заднюю капсулоррафию, которая в случаях слабости / синдромального синдрома особенно серьезна. Открытое уменьшение врожденного вывиха бедра никогда не пропустит формальную капсулоррафию — почему врожденный вывих колена из-за синдромов гиперлаксии следует трактовать иначе?
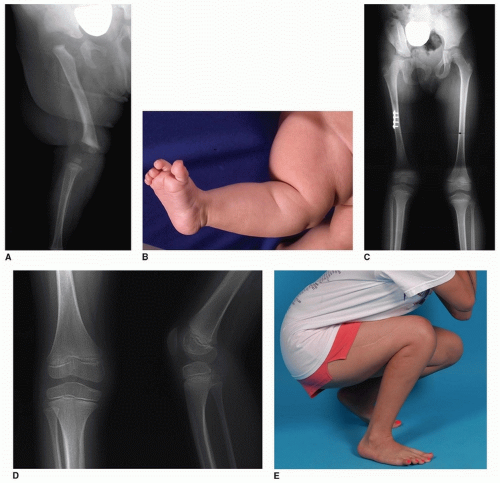 РИСУНОК 34-2 A, B. ипсилатеральный правый CDH и CDK (класс 3) у 6-месячного ребенка.C. Семь лет после одновременного открытого сокращения бедра и колена с помощью диафизарного бедренного сокращения. Остаточная дисплазия вертлужной впадины в конечном итоге лечилась ПАО. Расхождение длины конечности не было симптоматическим. D. Рентгенография коленного сустава 8 лет. Отмечается легкая гипоплазия латерального мыщелка бедра и ослабление большеберцового отдела позвоночника. E. Клиническая картина в возрасте 16 лет, с удовлетворительным сгибанием колена. |
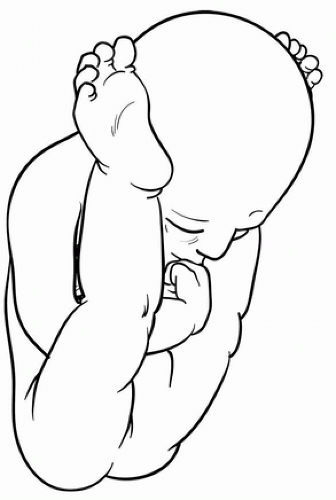 РИСУНОК 34-3 Внутриматочная позиция, связанная с CDK.Бедра имеют гиперфлекс, с гиперэкстензией двусторонних колен, что приводит к фиброзу разгибателей и контрактуре. (Redrawn от Niebauer JJ, King D. Врожденный вывих колена. J Bone Joint Surg Am. 1960; 42A: 207.) |
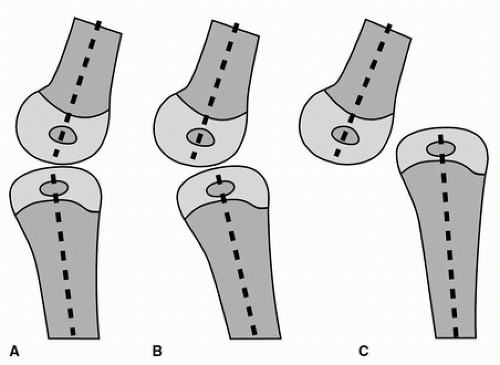 РИСУНОК 34-4 Классификация CDK. А. 1 класс, гиперэкстензия. Б. 2 класс, подвывих. C. 3 класс, неприводимый вывих. . Премиум Темы WordPress от Тем НЛО Тема WordPress по темам НЛО , |